Абсцесс челюстной: Флегмоны и абсцессы челюстно-лицевой области
Флегмоны и абсцессы челюстно-лицевой области
Абсцессы и флегмоны челюстно-лицевой области представляют собой ограниченный или разлитой гнойный процесс. Они, преимущественно, локализируются в одной или в нескольких анатомических областях.
При этом для флегмоны более характерно бурное течение. По статистике абсцесс встречается в четыре раза чаще, чем разлитое воспалительно-гнойное поражение.
Причины и патогенез абсцессов и флегмон
Большинство гнойных поражений челюстно-лицевой области носят одонтогенный характер. Это означает, что заболевание формируется из-за распространения инфекции из воспаленного корня или пародонта. В таких случаях стрептококки и стафилококки из первичного очага через лимфатические сосуды проникают в глубокие слои мягких тканей лица.
Огромное значение в развитии гнойного процесса имеет состояние иммунитета. Снижение защитных способностей организма является мощным предрасполагающим фактором нагноения тканей.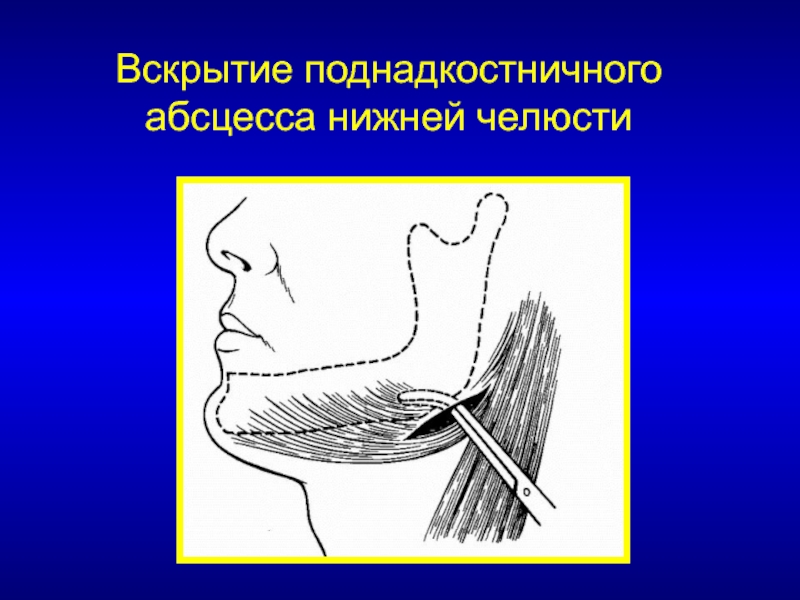
Клиническая картина заболевания
На начальных стадиях абсцессы, флегмоны, прилежащие к нижней челюсти, проявляются уплотнением и прогрессирующим отеком мягких тканей лица. Кожные покровы над гнойным очагом часто гиперемированы. Ключевым симптомом нагноения служит флюктуация – ощущение наличия жидкости в замкнутом пространстве.
Течение флегмон сопровождаются общей интоксикацией, при которой пациент предъявляет следующие жалобы:
недомогание и чувство хронической усталости; увеличение температуры тела; быструю утомляемость и боль в суставах.
Абсцессы, как правило, не вызывают подобной симптоматики вследствие ограниченности патологического процесса.
Абсцесс, флегмона челюстно-лицевой области у детей характеризируется острым и тяжелым течением заболевания. Разлитое гнойное поражение мягких тканей формируется в результате несовершенства детской иммунной системы.
Диагностика заболевания
Установление диагноза при острых одонтогенных инфекциях включает проведение следующих мероприятий:
Сбор анамнеза болезни. Врач выясняет жалобы пациента и общее состояние больного. Внешний осмотр челюстно-лицевой области и пальпация региональных лимфатических узлов. Большинство воспалительно-гнойных процессов вызывают увеличение и болезненность лимфоузлов. Инструментальный осмотр ротовой полости, во время которого врач обнаруживает хронические очаги одонтогенной инфекции. Рентгенография в прямой и боковой проекции. Лабораторный анализ крови, в котором наблюдается увеличение показателей СОЕ, лейкоцитов и уменьшение концентрации эритроцитов и гемоглобина.
Врач выясняет жалобы пациента и общее состояние больного. Внешний осмотр челюстно-лицевой области и пальпация региональных лимфатических узлов. Большинство воспалительно-гнойных процессов вызывают увеличение и болезненность лимфоузлов. Инструментальный осмотр ротовой полости, во время которого врач обнаруживает хронические очаги одонтогенной инфекции. Рентгенография в прямой и боковой проекции. Лабораторный анализ крови, в котором наблюдается увеличение показателей СОЕ, лейкоцитов и уменьшение концентрации эритроцитов и гемоглобина.
Общие принципы лечения заболевания
Врач, который лечит флегмону ЧЛО — челюстно-лицевой хирург.
Каждый врач, приступая к лечению одонтогенного процесса в челюстно-лицевой области, руководствуется в своих действиях следующими принципами:
Зуб, ставший причиной развития флегмоны, удаляется. Своевременная диагностика очень важна из-за особенностей данной области, откуда инфекция может распространиться, вызывая тяжелейшие последствия (в частности, медиастинит) Необходимо ликвидировать распространение инфекции, то есть своевременно провести вскрытие очага и ликвидировать воспалительный экссудат, снять напряжение тканей.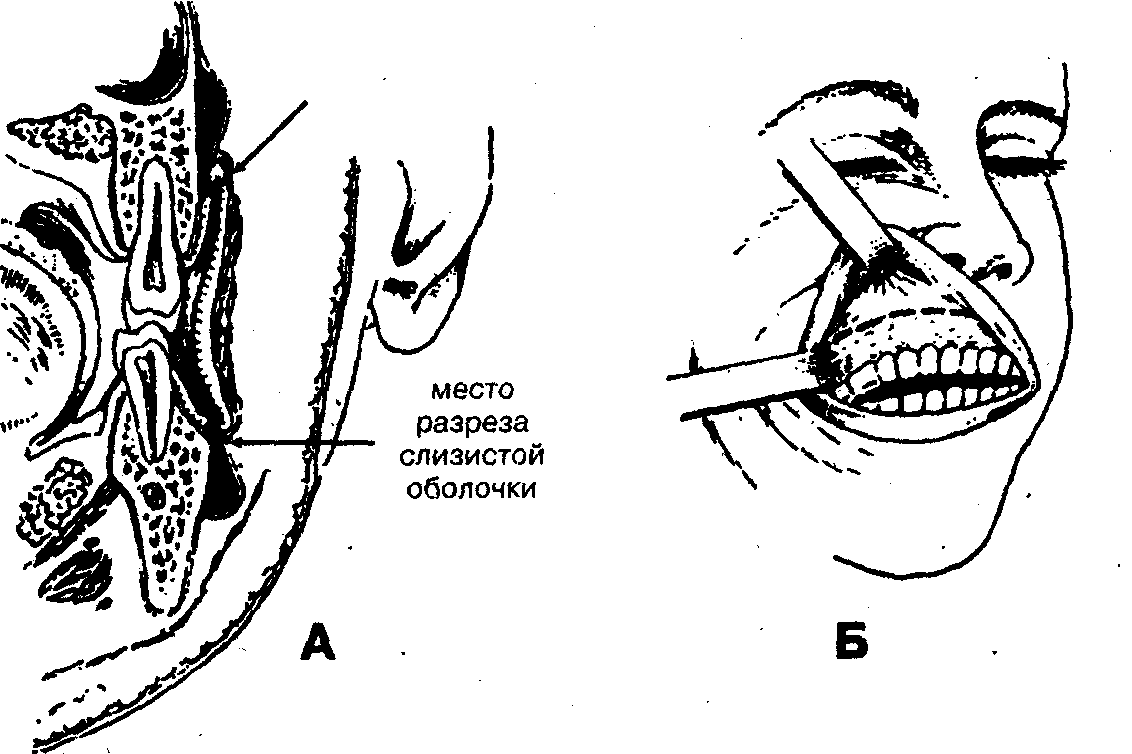
Осложнения абсцессов и флегмон
Гнойные поражения челюстно-лицевой области могут осложняться такими патологиями:
Сепсис – это тяжелое состояние организма, которое вызвано проникновением бактериальной инфекции в кровеносную систему. Лечение такого осложнения сложное из-за развития устойчивости организма к антибиотикотерапии. Сепсис часто выступает причиной летальных исходов.
Прогноз и профилактика заболевания
Прогноз одонтогенных абсцессов и флегмон, как правило, благоприятный. Позитивный результат лечения наблюдается при своевременном указании полноценной хирургической помощи. В таких случаях пациент подлежит госпитализации в специализированный медицинский стационар.
Летальные исходы при гнойном поражении мягких тканей челюстно-лицевой области связаны с поздней обращаемостью больного и системным угнетением его иммунитета.
Профилактика заболевания достигается такими способами:
санация ротовой полости, во время которой врач-стоматолог осуществляет лечение всех кариозных, пульпитных и периодонтитных зубов; строгое соблюдение пациентами правил личной гигиены и регулярная чистка зубов; прохождение регулярных профилактических осмотров у стоматолога, с периодичностью не менее двух раз в год; своевременное обращение к врачу при обнаружении симптомов стоматологических заболеваний. Каждый человек должен помнить, что цена профилактики намного ниже стоимости лечения. А в некоторых случаях санация ротовой полости может предупредить развитие тяжелых осложнений, которые сопровождаются высокой смертностью пациентов.причины, симптомы и лечение в статье стоматолога-хирурга Козлов П. Ю.
Дата публикации 3 марта 2020Обновлено 26 апреля 2021
Определение болезни.
 Причины заболевания
Причины заболеванияАбсцесс полости рта — воспаление тканей с их расплавлением (разрушением, разволокнением) и образованием гнойной полости.
Наиболее часто полость располагается между костной тканью и надкостницей (периостит, субпериостальный абсцесс), реже — в межфасциальных, межмышечных пространствах и в костной ткани (абсцесс дна полости рта, абсцесс крыловидно-челюстного пространства, абсцесс челюстно-язычного желобка). Отдельно можно выделить абсцесс щёчной области, который может располагаться между слизистой и мышцей, в межмышечном пространстве и между мышцей и подкожно-жировой клетчаткой. Практически во всех случаях абсцессы полости рта имеют одонтогенную природу, другими словами, причиной их возникновения является зуб, причём поражённый, инфицированный. В условиях амбулаторно-поликлинического приёма острые гнойные периоститы встречаются чаще всего по сравнению с остальными воспалительными заболеваниями челюстно-лицевой области [1][2][3][4].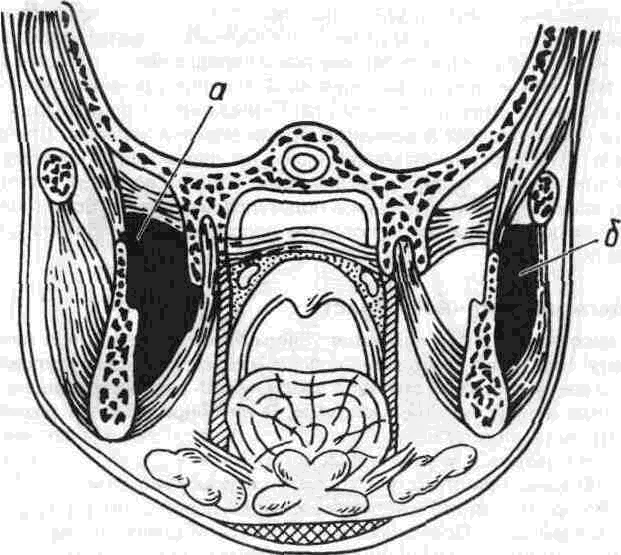
Абсцесс полости рта развивается в результате реакции местного и общего иммунитета в ответ на инфекцию. Тяжесть течения заболевания зависит от совместного взаимодействия всех механизмов защиты организма [5][6].
Чаще всего причиной развития инфекции полости рта являются острые или обострившиеся периодонтиты. Периодонтит — это разновидность осложнённого кариеса, который клинически может проявляться кариозной полостью, либо разрушенной коронковой частью зуба с непосредственным вовлечением в патологический процесс полости зуба и костной ткани за верхушкой корня. Рентгенологически периодонтит характеризуется изменением костной структуры за верхушкой корня зуба, степень и выраженность изменений зависит от формы периодонтита.
Развитие абсцесса полости рта от обострения хронического периодонтита на фоне переохлаждения наглядно показывает зависимость возникновения заболевания от системного иммунитета. Пациент годами может жить с большим количеством разрушенных зубов, являющихся очагами хронической инфекции, и только при снижении общих защитных сил организма может развиться обострение с возникновением гнойника.
Основную роль в развитии абсцессов полости рта играют стрептококки и стафилококки различных видов, грамположительные и грамотрицательные палочки и гнилостные бактерии. Из них около 75 % являются анаэробными бактериями (способны выживать без кислорода) и 25 % — аэробными (существуют только в кислородной среде). По данным литературы, это соотношение вариабельно, как и резистентность (устойчивость) бактерий к антибактериальной терапии, и зависит от региона [7].
Кроме периодонтитов, причиной абсцессов полости рта может быть нагноение радикулярных кист, которые представляют собой полые новообразования в области верхушки корня зуба, заполненные серозной жидкостью. Также абсцессы могут формироваться в результате инфицирования костной раны при переломах костей лицевого скелета, а также затруднённого прорезывания нижнего зуба мудрости: в данном случае причиной будет хроническое воспаление, которое образуется за счёт размножения микроорганизмов между зубом мудрости и нависающей над ним слизистой оболочкой (капюшоном).
Отдельно можно вынести абсцесс крылочелюстного пространства, который может развиваться как осложнение после выполнения проводниковой анестезии на нижней челюсти.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы абсцесса полости рта
Симптомы абсцессов полости рта вариабельны и зависят напрямую от вида и локализации гнойника. При остром гнойном периостите пациенты жалуются на боли в области причинного зуба или сегмента челюсти, отёчность мягких тканей. Лицо такого пациента асимметрично.
При локализации причинного зуба во фронтальном отделе верхней челюсти отёк располагается в области верхней губы и подглазничной области, носогубная складка сглажена. Если больной зуб расположен во фронтальном отделе нижней челюсти, отёчность мягких тканей отмечается в области нижней губы и подбородка. При расположении причинного зуба в боковом отделе зубного ряда перифокальный отёк (вблизи инфекционного очага) располагается в щёчной области.
Острый гнойный периостит обычно не сопровождается ограничением открывания рта. При пальпации регионарных лимфатических узлов зачастую определяются признаки острого лимфаденита (увеличения лимфатических узлов). При осмотре полости рта выявляется причинный зуб, который обычно остро реагирует на постукивание (перкуссию). Это объясняется наличием патологического процесса за верхушкой корня. При осмотре преддверия полости рта определяется болезненный воспалительный инфильтрат, над которым располагается отёчная и гиперемированная (красная) слизистая оболочка. По данным литературы, периостит чаще располагается со стороны щеки или губ, реже с нёбной и язычной стороны [5][8].
Часто абсцессы челюстно-язычного желобка, щёчной области, крылочелюстного пространства рассматриваются как осложнение острого гнойного периостита. Однако в ряде случаев эти заболевания развиваются самостоятельно, поэтому нет никаких причин не рассматривать их в данном обзоре.
Абсцесс челюстно-язычного желобка характеризуется более серьёзным течением. Пациент предъявляет жалобы на боли при глотании, движении языка в стороны, ограничение открывания рта. При визуальном осмотре определяется отёчность подчелюстной области, острый лимфаденит. Осмотр полости рта зачастую затруднён и возможен только после проведения блокады двигательных ветвей нижнечелюстного нерва. При осмотре полости рта определяется острый или обострившийся периодонтит жевательного зуба нижней челюсти или затруднённое прорезывание нижнего зуба мудрости. При исследовании челюстно-язычного желобка определяется его выбухание, при пальпации можно обнаружить воспалительный, резко болезненный инфильтрат.
Пациент предъявляет жалобы на боли при глотании, движении языка в стороны, ограничение открывания рта. При визуальном осмотре определяется отёчность подчелюстной области, острый лимфаденит. Осмотр полости рта зачастую затруднён и возможен только после проведения блокады двигательных ветвей нижнечелюстного нерва. При осмотре полости рта определяется острый или обострившийся периодонтит жевательного зуба нижней челюсти или затруднённое прорезывание нижнего зуба мудрости. При исследовании челюстно-язычного желобка определяется его выбухание, при пальпации можно обнаружить воспалительный, резко болезненный инфильтрат.
При абсцессе крыловидно-челюстного пространства пациент отмечает повышение температуры тела, боли в области глотки, затруднение при глотании, открывание рта ограничено, в ряде случаев практически невозможно. Визуально перифокальный отёк зачастую отсутствует. Осмотр полости рта можно провести только после блокады двигательных ветвей нижнечелюстного нерва.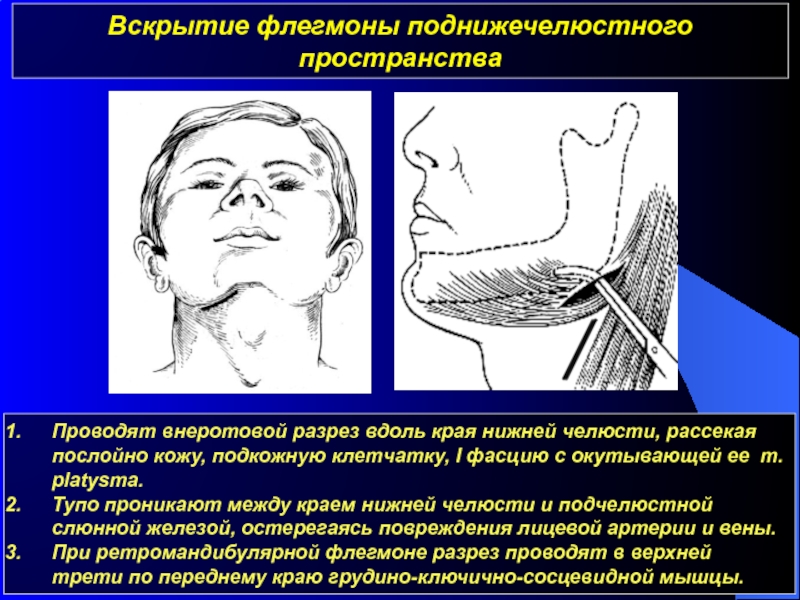 В полости рта обычно определяется затруднённое прорезывания нижнего зуба мудрости, а также гиперемированная и отёчная крыловидно-нижнечелюстная складка.
В полости рта обычно определяется затруднённое прорезывания нижнего зуба мудрости, а также гиперемированная и отёчная крыловидно-нижнечелюстная складка.
Клиническая картина абсцесса щёчной области во многом зависит от глубины расположения гнойника. При поверхностном абсцессе определяется гиперемия (покраснение) кожных покровов, местное повышение температуры, кожа напряжена, в складку не собирается. При среднем и глубоком расположении отмечается выраженная отёчность щёчной области, кожа внешне не изменена, в складку собирается с трудом. Местная гипертермия (повышенная температура) обычно не наблюдается. При глубоком расположении абсцесса на слизистой оболочке щеки определяются следы от зубов.
Состояние пациентов при данных абсцессах обычно оценивается как средней степени тяжести. Лечение, как правило, проводится в условиях стационара челюстно-лицевой хирургии под наблюдением с целью предупреждения развития тяжёлых осложнений. У пациентов зачастую определяются симптомы общей интоксикации организма (повышенная температура тела, головные и мышечные боли).
Патогенез абсцесса полости рта
Воспалительная жидкость (гной) в тканях вокруг верхушечной трети корня зуба может не опорожниться через корневой канал, в этом случае она распространится из периодонта в сторону надкостницы. В этом случае инфекция проникает через компактную пластинку по питательным каналам и каналам остеонов (структурных единиц компактного вещества костной ткани). Важную роль в этом процессе имеет резорбция (рассасывание) в компактной пластинке стенки альвеолы. Микроорганизмы также могут распространяться под надкостницу гематогенным (через кровь) и лимфогенным (через лимфу) путём.
Нарушение целостности тканей периодонта является причиной функциональной недостаточности неспецифических и специфических гуморальных и клеточных реакций для подавления инфекции. Токсины микроорганизмов усиливают сенсибилизацию (чувствительность), нарушают гемодинамику (движение крови по сосудам). Воспаление развивается ярко, реакция организма на него может быть нормергической (соответствующей силе и характеру раздражителя) или гиперергической (превышающей действие раздражителя). Далее при несвоевременном обращении к врачу и дисбалансе в иммунном статусе пациента происходит распространение инфекции в близлежащие клетчаточные пространства.
Далее при несвоевременном обращении к врачу и дисбалансе в иммунном статусе пациента происходит распространение инфекции в близлежащие клетчаточные пространства.
Абсцесс отграничивается от здоровых тканей инфильтрированным валом из лейкоцитов. В то же время сосуды полнокровны, из их просветов жидкая часть крови переходит в ткани, образуя перифокальный отёк. В процессе развития тканевой реакции вокруг гнойного очага и размножения клеток соединительной ткани образуется грануляционный вал, ограничивающий гнойный очаг. При длительном существовании ограниченного гнойного процесса возможно развитие плотной соединительнотканной пиогенной оболочки, служащей барьером для дальнейшего развития воспалительного процесса.
Классификация и стадии развития абсцесса полости рта
По расположению:
- Прилежащие к верхней челюсти.
- Прилежащие к нижней челюсти.
По причине:
- Одонтогенные (причиной является инфицированный зуб)
- Тонзилогенные (причина в воспалении глоточных миндалин).

- Риногенные (причина в воспалении слизистой оболочки носа).
По типу течения воспалительной реакции:
- Гипоергические (медленное развитие заболевания, симптомы выражены слабо).
- Нормергические (наиболее типичное течение заболевания).
- Гиперергические (быстрое прогрессирование заболевания с ярко выраженной симптоматикой) [11].
Осложнения абсцесса полости рта
Осложнением абсцессов полости рта являются флегмоны лица и шеи, сепсис, медиастенит, тромбофлебит, менингит [1].
В связи с хорошей васкуляризацией (кровоснабжением) и обилием клетчаточных пространств гнойно-воспалительные заболевания челюстно-лицевой области довольно быстро распространяются по близлежащим областям. Обязательным условием для этого является сниженным иммунный статус пациента.
При проникновении воспалительного инфильтрата через диафрагму полости рта развивается флегмона дна полости рта. Данное заболевание характеризуется тяжёлым течением и довольно неблагоприятным прогнозом.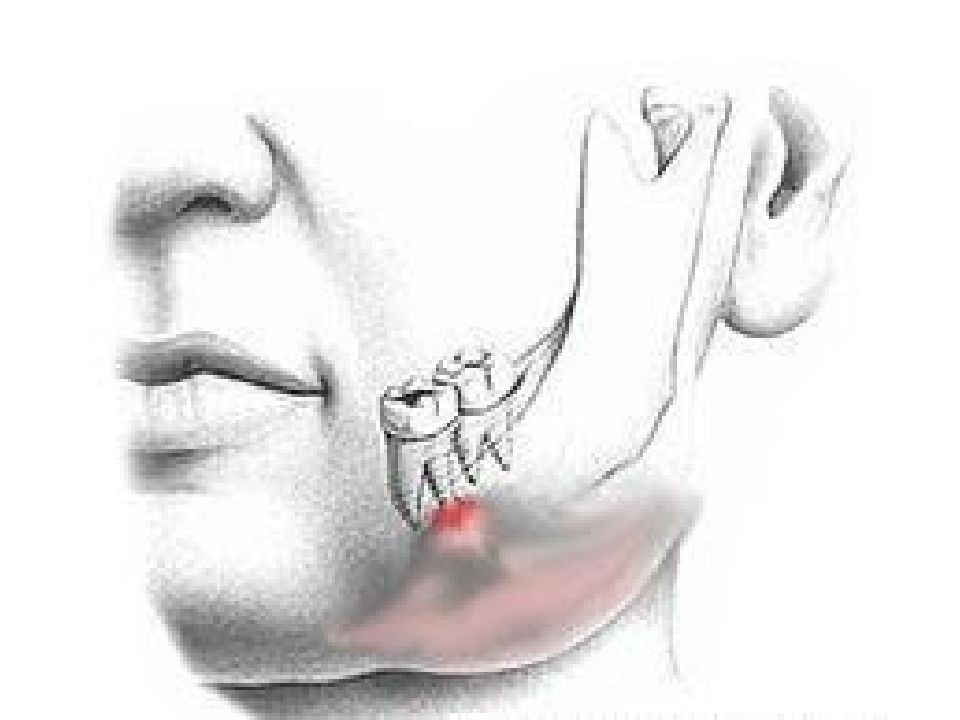 Часто в процесс вовлечён корень языка, что может привести к закрытию дыхательных путей. При флегмоне дна полости рта пациенту тяжело дышать, практически невозможно закрыть рот и совершить глотательные движения. Обычный приём пищи для таких больных вызывает массу проблем, пациенты зачастую истощены, находятся в тяжёлом состоянии ввиду выраженных симптомов общей интоксикации организма. Нередко флегмона дна полости рта распространяется на шею, что усугубляет состояние пациента, особенно если в процессе задействован сосудисто-нервный пучок шеи. В ряде случаев развивается гнилостно-некротическая флегмона дна полости рта, имеющая гангренозный характер (ангина Людвига). Данное заболевание имеет крайне тяжёлое течение, при несвоевременном лечении возможен летальный исход.
Часто в процесс вовлечён корень языка, что может привести к закрытию дыхательных путей. При флегмоне дна полости рта пациенту тяжело дышать, практически невозможно закрыть рот и совершить глотательные движения. Обычный приём пищи для таких больных вызывает массу проблем, пациенты зачастую истощены, находятся в тяжёлом состоянии ввиду выраженных симптомов общей интоксикации организма. Нередко флегмона дна полости рта распространяется на шею, что усугубляет состояние пациента, особенно если в процессе задействован сосудисто-нервный пучок шеи. В ряде случаев развивается гнилостно-некротическая флегмона дна полости рта, имеющая гангренозный характер (ангина Людвига). Данное заболевание имеет крайне тяжёлое течение, при несвоевременном лечении возможен летальный исход.
Сепсис — патологическое состояние, обусловленное поступлением в системный кровоток микроорганизмов из очага воспаления. Сепсис характеризуется тяжёлыми общими расстройствами и образованием очагов гнойного расплавления в различных органах и тканях. Наиболее частыми возбудителями сепсиса являются стафилококк, кишечная и синегнойная палочка, анаэробы, однако теоретически сепсис может быть вызван любым микроорганизмом.
Наиболее частыми возбудителями сепсиса являются стафилококк, кишечная и синегнойная палочка, анаэробы, однако теоретически сепсис может быть вызван любым микроорганизмом.
Медиастенит — воспаление клетчатки средостения. Является одним из наиболее тяжёлых осложнений гнойно-воспалительных заболеваний челюстно-лицевой области. Инфицирование средостения происходит контактным (по протяжению сосудисто-нервного пучка шеи в связи с распространением гноя сверху вниз) или гематогенным/лимфогенным путём. Медиастенит характеризуется болями за грудиной, нарушением глотания, осиплостью голоса и симптоматикой системного воспалительного ответа. Симптомы данного заболевания могут варьироваться, они зависят от распространённости патологического процесса, степени вовлечённости органов средостения и тяжестью их поражения [1].
Тромбофлебит лицевых вен — острое воспаление вен с образованием тромба, развивающееся при гнойно-воспалительных заболеваниях челюстно-лицевой области. В ряде случаев развивается тромбофлебит синусов головного мозга.
В ряде случаев развивается тромбофлебит синусов головного мозга.
Менингит — гнойное или серозное воспаление головного или спинного мозга, вызванное бактериями, вирусами или другими агентами.
Описанные заболевания довольно опасные, каждое из них характеризуется тяжёлым состоянием пациента. Не редки случаи комбинации этих осложнений, что влияет на прогноз, сроки реабилитации, а также на полное физическое и умственное восстановление.
Любое из вышеперечисленных заболеваний является показанием к немедленной госпитализации в профильное хирургическое отделение. В ряде случаев после проведения оперативного вмешательства пациент поступает в палату интенсивной терапии под постоянное наблюдение. Необходим постоянный контроль, в ряде случаев — консультации или вмешательства смежных специалистов (нейрохирургов, торакальных хирургов).
Диагностика абсцесса полости рта
Для диагностики абсцессов полости рта используют основные и дополнительные методы исследования.
На первичном приёме доктор оценивает клиническую ситуацию и решает вопрос о необходимости госпитализации пациента с последующим лечением в условиях стационара. Врач выслушивает жалобы пациента, узнаёт историю развития данного заболевания, спрашивает о наличии сопутствующих общих патологий. Затем проводит клинический осмотр, который начинается с визуального осмотра пациента: при этом оценивается асимметрия лица, цвет кожных покровов, степень открывания рта. Особое внимание уделяется исследованию регионарных лимфатических узлов, так как их увеличение является клиническим симптомом воспалительных заболеваний челюстно-лицевой области. После визуального осмотра проводится осмотр полости рта, в ходе которого необходимо выявить причинный зуб и очаг воспаления.
В ряде случаев, особенно при тяжёлых формах воспалительных заболеваний челюстно-лицевой области, необходимо измерение температуры тела, артериального давления. В случае абсцесса полости рта результаты этих обследований помогают определить изменения в общем состоянии организма, которые могут выражаться в появлении головных болей, недомогания, озноба и т. д.
д.
В амбулаторно-поликлинических условиях проводится прицельная рентгенограмма или радиовизиограмма, возможно проведение электроодонтодиагностики (оценки состояния пульпы путём проверки её реакции на электрический ток). При наличии специального оснащения выполняется ортопантомограмма [5]. Данные методы исследования позволяют установить причинный зуб, ведь в ряде случаев клиническая картина не даёт этого сделать ввиду выраженного отёка и большого количества разрушенных зубов.
В настоящее время всё больше пациентов с гнойно-воспалительными заболеваниями челюстно-лицевой области, в том числе острыми гнойными периоститами, проходят лечение в условиях стационара челюстно-лицевой хирургии. Только в стационаре пациент находится под круглосуточным наблюдением, что позволяет тщательно его обследовать, а также проконтролировать и скорректировать лечение и реабилитацию.
При воспалительных заболеваниях челюстно-лицевой области информативным будет общий анализ крови, в котором особое внимание уделяется количеству лейкоцитов, скорости оседания эритроцитов (СОЭ) и наличию сдвига в лейкоцитарной формулы. Помимо общего анализа крови проводится общий анализ мочи, биохимический анализ крови, анализ крови на наличие антител к инфекционным заболеваниям, по необходимости флюорография и электрокардиография.
Помимо общего анализа крови проводится общий анализ мочи, биохимический анализ крови, анализ крови на наличие антител к инфекционным заболеваниям, по необходимости флюорография и электрокардиография.
Для уточнения локализации и распространённости гнойного процесса, а также выбора оптимального хирургического доступа выполняется УЗИ воспалительного инфильтрата и прилежащих тканей. После вскрытия гнойника производят забор материала на исследование количественного и качественного состава флоры, а также его чувствительности к антибиотикам. Данное исследование позволит назначить максимально эффективный антибактериальный препарат, который поможет пациенту восстановиться в минимальные сроки.
Лечение абсцесса полости рта
Пациентам с абсцессами полости рта необходимо неотложное оперативное лечение в объёме вскрытия очага воспаления [8]. При остром гнойном периостите или глубоком щёчном абсцессе под местной анестезией проводится вскрытие абсцесса, затем выполняют местную антисептическую обработку послеоперационной раны растворами антисептиков с последующим дренированием.
Пациенты с абсцессами челюстно-язычного желобка, крыловидно-челюстного пространства, поверхностными и средними щёчными абсцессами всё чаще проходят лечение в условиях стационара челюстно-лицевой хирургии. Вскрытие таких абсцессов также выполняется под местной анестезией.
Стоит уделить внимание тактике лечения причинного зуба. После клинико-рентгенологического исследования принимается решение о сохранении или удалении причинного зуба. При относительно сохранившейся коронковой части больной зуб обычно сохраняется. Если зуб разрушен, имеется сильно выраженная патологическая подвижность, если по данным рентгенограммы выявлен обширный очаг деструкции костной ткани, причинный зуб удаляется. Удаление выполняют и в том случае, если пациент отказывается от сохранения и консервативного лечения причинного зуба. В случае отсутствия абсолютных показаний к удалению зуба составляется письменный отказ пациента от его сохранения.
После вскрытия абсцесса пациентам ежедневно делают перевязки: антибактериальная обработка послеоперационной раны и полости рта, замена дренажа. Также пациенту необходимо самостоятельно соблюдать гигиену полости рта.
Также пациенту необходимо самостоятельно соблюдать гигиену полости рта.
Помимо оперативного лечения назначается антибактериальная терапия. Её цель — подавить патологическую микрофлору. До получения результатов анализов на чувствительность к антибиотикам проводится эмпирическая терапия, которая подразумевает применение антибиотика широкого спектра действия. Когда результаты получены, устанавливается возбудитель или возбудители и антибактериальный препарат, который наиболее эффективно помогает бороться с патогенной флорой [11].
В связи с наличием выраженного болевого синдрома в области послеоперационной раны проводится симптоматическая терапия. Пациенту назначаются нестероидные противовоспалительные препараты в инъекционной или таблетированной форме.
Проводится дезинтоксикационная терапия, суть которой заключается в приёме большого количества жидкости. Тяжёлым больным показаны внутривенные инфузии изотоническим раствором. В ряде случаев назначаются поливитамины и физиотерапия.
В ряде случаев назначаются поливитамины и физиотерапия.
Прогноз. Профилактика
При своевременном обращении, правильной тактике лечения и верно подобранной медикаментозной терапии прогноз благоприятный. При острых гнойных периоститах обычно через 3 дня отмечается уменьшение коллатерального отёка и снижение болей в области послеоперационной раны. Полное восстановление трудоспособности обычно отмечается на 3-7 сутки в зависимости от тяжести заболевания, наличия фоновых заболеваний, соблюдения рекомендаций и назначений лечащего врача.
Часто пациенты пренебрегают рекомендациям: не соблюдают гигиену полости рта, не приходят на повторные приёмы, не принимают медикаменты, либо принимают не тот препарат ввиду различных причин. В ряде случаев подобное халатное отношение к собственному здоровью не приносит негативных последствий. Но иногда, особенно на фоне ослабленного общего иммунитета, наличия тяжёлых общих заболеваний, в том числе иммунодефицита, развиваются осложнения. В таких случаях пациенту показана госпитализация в стационар челюстно-лицевой хирургии под круглосуточное наблюдение.
Профилактике воспалительных заболеваний полости рта уделяется большое внимание. Существует много пунктов оказания стоматологической помощи, ведущих приём как в дневное, так и в ночное время, работающих в выходные и праздничные дни, имеющих государственную и частную основу. Интернет и прочие медийные источники информации говорят о необходимости чистить зубы два раза в день, использовать различные ополаскиватели для полости рта. Множество стоматологических клиник устраивает акции по проведению профессиональных чисток полости рта, однако число пациентов с воспалительными заболеваниями полости рта не уменьшается.
Нужно отметить, что при своевременном лечении кариозных полостей и санации полости рта в целом риск развития одонтогенных абсцессов полости рта стремится к нулю. Также важно поддерживать общий иммунитет на высоком уровне, вести правильный образ жизни и соблюдать режим работы и отдыха [11].
что это такое, фото, лечение
Абсцесс зуба – гнойный воспалительный процесс – результат попадания бактерицидной инфекции, сопровождающегося накоплением гноя и отеком мягких тканей.
Абсцесс чаще всего возникает в корневой части зуба и сопровождается сильными болями.
Симптомы
- Выраженная реакция на кислое, сладкое, холодное.
- В области больного зуба наблюдается длительная болезненность.
- Во рту ощущается неприятный запах и горьковатый вкус.
- Надкусывание на больной зуб затруднено.
- Шейные лимфоузлы увеличены.
- Отек и краснота в пораженной области;
- Повышается температура.
- Коронковая часть зуба темнеет.
- Снижается аппетит, чувствуется недомогание, нарушается сон.
Возможные осложнения
В случае неожиданного исчезновения признаков абсцесса не следует успокаиваться. Скорее наоборот – вероятнее всего корень зуба сгнил, и инфекция начала распространяться по челюстной системе и в целом по организму.
Не рекомендуется заниматься самолечением, так как эти попытки заканчиваются образованием свища. Наиболее серьезные последствия абсцесса:
- Болезни сосудов и сердца;
- Воспаление костного или головного мозга;
- болезни сосудов и сердца;
- Пневмония;
- Диабет.
Причины абсцесса
Механические:
- Травма слизистой или мягких тканей рта;
- Скол эмали;
- Перелом зуба в коронковой части.
Ятрогенные:
- Использование стоматологом нестерильных инструментов;
- Внесение инфекции с инъекцией;
- Удаление зуба в нестерильных условиях.
Стоматологические:
- Кариес;
- Пульпит;
- Гранулема или киста;
- Гингивит или пародонтит.
Медицинские:
осложнения после вирусных инфекций, ангины или гриппа.
Лечение
Практикуется комплексное лечение, сочетающее:
- Вскрытие абсцесса, дезинфекцию пораженной области с установкой дренажа;
- Лечение каналов, включающее удаление пульпы, откачивание гноя и пломбировку;
- Операция, если гнойный процесс распространился на шею и далее;
- Полоскание антисептиком для скорейшего заживления раны;
- Прием антибиотиков;
- Прием обезболивающих лекарств.

Сегодня удаление зуба – крайняя мера, когда шансов на его спасение больше нет.
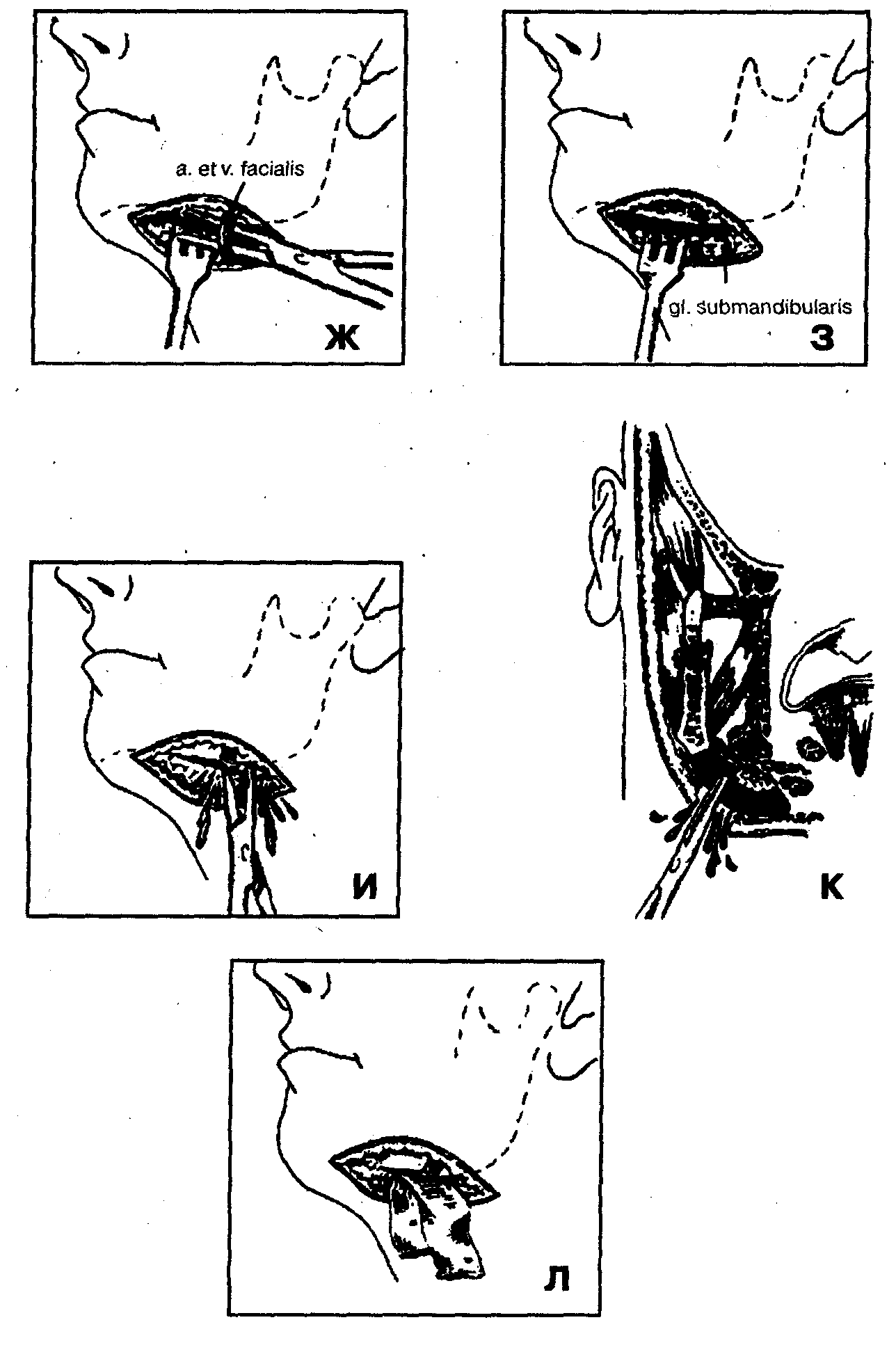
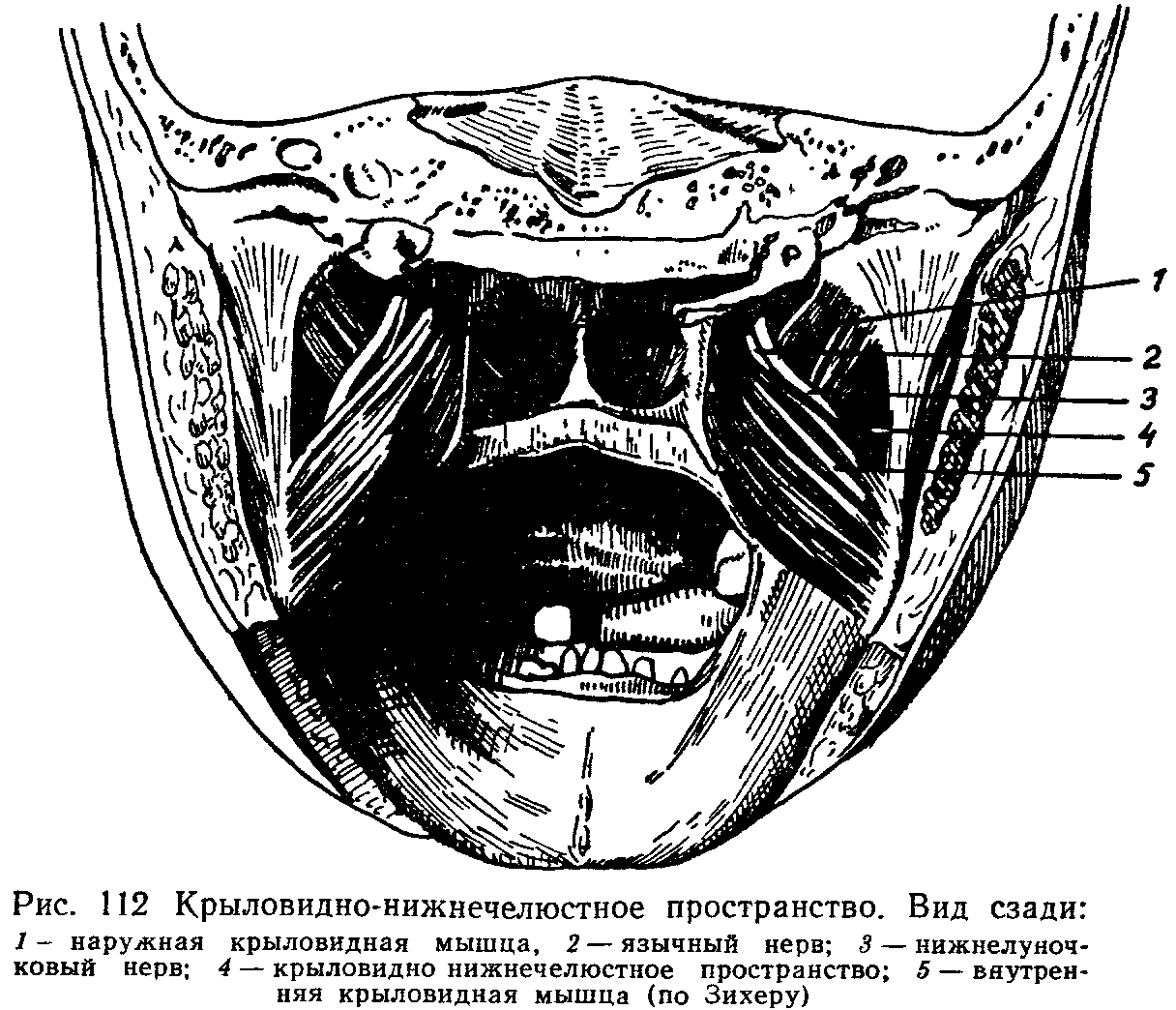
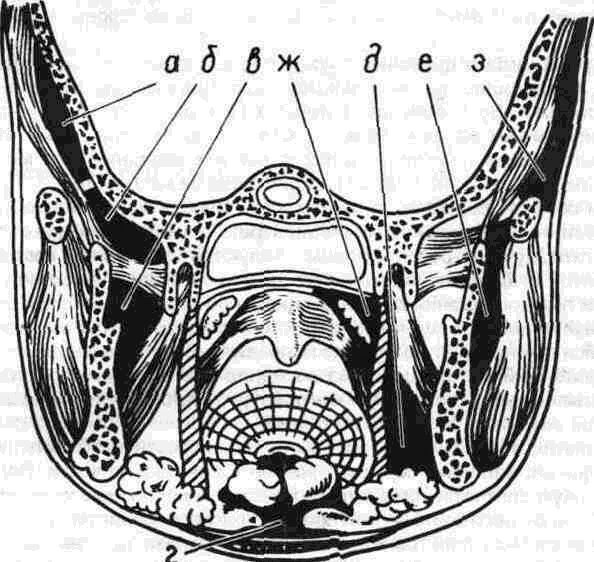
Абсцесс крыловидно-челюстного пространства.
Крыловидно-челюстное пространство расположено между внутренней поверхностью ветви нижней челюсти и крыловидными мышцами. Оно имеет следующие границы: верхняя — латеральная крыловидная мышца и межкрыловидная фасция, нижняя — верхняя линия прикрепления сухожилия внутренней крыловидной мышцы к ветви нижней челюсти, наружная — внутренняя поверхность ветви нижней челюсти, внутренняя — задняя и наружная поверхность медиальной крыловидной мышцы, передняя — щечно-глоточный шов.
По направлению кверху крыловидно-челюстное пространство непосредственно соединяется с межкрыловидным промежутком (между наружной и внутренней крыловидными мышцами), а затем продолжается в височно-крыловидный промежуток, находящийся между наружной поверхностью латеральной крыловидной мышцы и конечным отделом височной мышцы (около места прикрепления ее к венечному отростку нижней челюсти).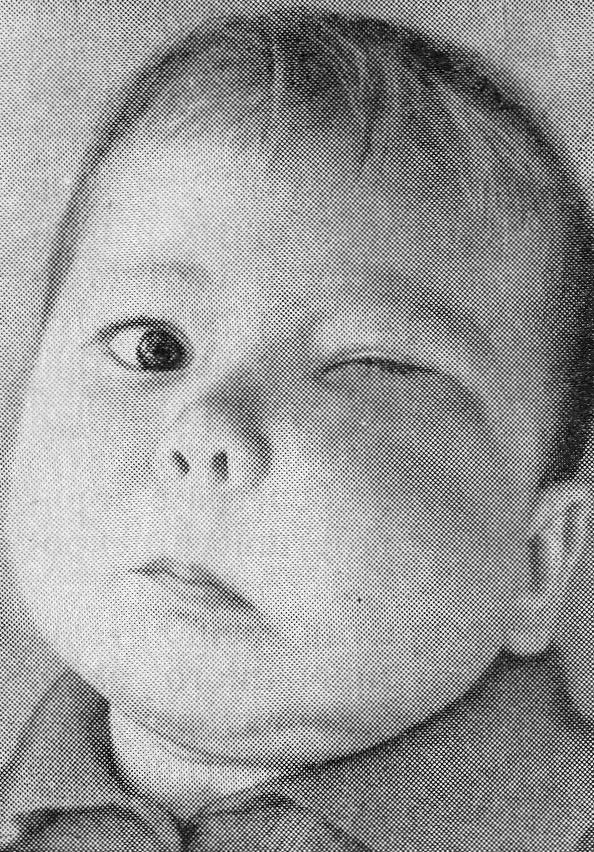 Вдоль внутренней поверхности височной мышцы височно-крыловидный промежуток сообщается с глубоким (подмышечным) пространством височной области и с подвисочным клетчаточным пространством.
Вдоль внутренней поверхности височной мышцы височно-крыловидный промежуток сообщается с глубоким (подмышечным) пространством височной области и с подвисочным клетчаточным пространством.
По направлению кпереди клетчатка крыловидно-челюстного пространства соприкасается с жировым комком щеки, отделяясь от последнего сравнительно тонкой фасциальной пластинкой. Таким образом, крыловидно-челюстное пространство не имеет замкнутых границ в задневерхнем и переднем отделах. Через височно-крыловидный и межкрыловидный промежутки проходят верхнечелюстная артерия и ее ветви (в частнос-ти, нижняя альвеолярная артерия, которая проникает в нижнюю челюсть через канал нижней челюсти), ветви нижнечелюстного нерва и многочисленные вены, из которых формируется крыловидное венозное сплетение.
Основные источники и пути проникновения инфекции: очаги одонтогенной инфекции в области нижних третьих моляров, в частности при затрудненном прорезывании этих зубов, осложненном развитием перикоронарита, а также инфицирование во время проводниковой мандибулярной, торусальной (по Вейсбрему) анестезии.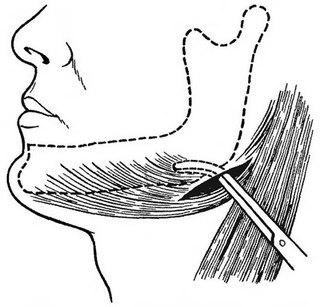
Клиническая картина. Отмечаются жалобы на боль в глотке» усиливающуюся при открывании рта, жевании, глотании; ограничение открывания рта. Лицо симметричное, кожные покровы обычной окраски. Открывание рта резко ограничено из-за воспалительной контрактуры внутренней крыловидной мышцы. Может уменьшаться амплитуда бокового перемещения нижней челюсти в здоровую сторону. Слизистая оболочка в области крыловидно-челюстной складки отечна, гиперемирована. Пальпация этой зоны вызывает боли. В дальнейшем инфекция распространяется на окологлоточное, позадичелюстное пространства, щечную и под нижнечелюстную области, подвисочную и височную ямки.
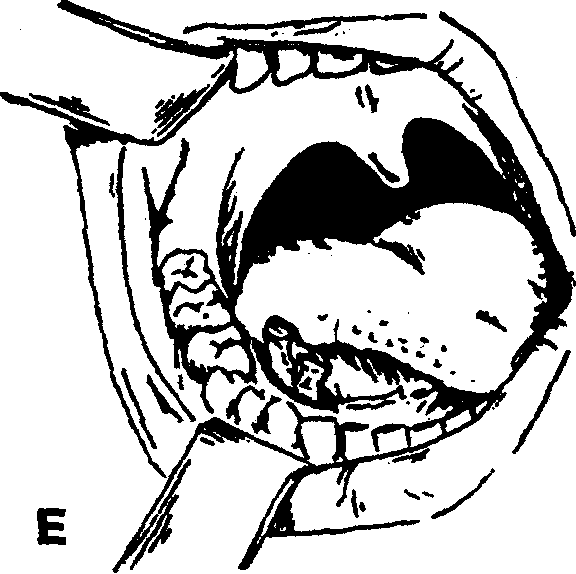
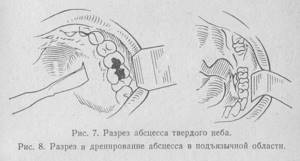
Лечение. При абсцессе крыловидно-челюстного пространства, нередко возникающем после проводниковой анестезии нижнего луночкового нерва вследствие нагноения гематомы, вскрытие гнойно-воспалительного очага обычно осуществляют внутриротовым доступом. Под местной инфильтрационной анестезией в области крыловидно-челюстной складки в сочетании с проводниковой анестезией по Берше —Дубову или Уварову на фоне премедикации вдоль наружного края крыловидно-челюстной складки проводят разрез слизистой оболочки длиной 2 — 2,5 см.
Кровоостанавливающим зажимом разводят края раны, затем расслаивают подслизистый слой клетчатки и межкрыловидную фасцию. Вскрытие абсцесса осуществляют путем расслоения клетчатки крыловидно-челюстного пространства вдоль внутренней поверхности ветви нижней челюсти с помощью кровоостанавливающего зажима. Через операционную рану в полость абсцесса вводят ленточный дренаж из перчаточной резины или полиэтиленовой пленки. Для предупреждения смещения дренажа вглубь операционной раны его можно фиксировать швом к краю раны.
Боль в челюсти |почему болит (сводит челюсть)
Боль в челюсти часто описывается как пульсирующая и стесняющая. Она может возникать совершенно внезапно или нарастать постепенно. Однако точные симптомы изменяются в зависимости от первопричины боли. Определение такой первопричины является первым шагом на пути к устранению болезненного состояния. Ниже описано несколько возможных причин, на которые следует обратить внимание.
Скрежетание зубами
Скрежетание зубами, или бруксизм, может приводить к серьезному повреждению зубов и является одной из самых распространенных причин боли в челюсти. Скрежетание представляет собой сжимание челюстей, не связанное с жеванием. Некоторые люди могут скрежетать зубами в напряженных ситуациях, однако у большинства такое явление возникает во время сна, и они об этом могут даже не догадываться. Если данное явление не контролировать, оно может повлечь за собой и другие поражения ротовой полости. Для борьбы с данным явлением можно, помимо прочего, делать упражнения для снятия напряжения или надевать на ночь защитные капы.
Скрежетание представляет собой сжимание челюстей, не связанное с жеванием. Некоторые люди могут скрежетать зубами в напряженных ситуациях, однако у большинства такое явление возникает во время сна, и они об этом могут даже не догадываться. Если данное явление не контролировать, оно может повлечь за собой и другие поражения ротовой полости. Для борьбы с данным явлением можно, помимо прочего, делать упражнения для снятия напряжения или надевать на ночь защитные капы.
Остеомиелит
Остеомиелит – инфекция, которая распространяется с током крови, поражая кости и прилегающие ткани. При развитии остеомиелита челюсти часто поражается височно-нижнечелюстной сустав (ВНЧС), что вызывает боль в челюсти, лихорадку и отек лица. К счастью, данное заболевание обычно можно излечить с помощью ступенчатого применения антибиотиков или хирургического вмешательства, предполагающего удаление участков кости, омертвевших в результате заражения.
Дисфункция височно-нижнечелюстного сустава
Дисфункция височно-нижнечелюстного сустава (ДВНЧС) поражает височно-нижнечелюстной сустав челюсти. Помимо болевых ощущений, данное нарушение может вызывать щелкающие звуки в челюсти при открытии рта или жевании. В некоторых случаях данное нарушение может даже приводить к «заклиниванию» челюсти в открытом или закрытом положении.
Помимо болевых ощущений, данное нарушение может вызывать щелкающие звуки в челюсти при открытии рта или жевании. В некоторых случаях данное нарушение может даже приводить к «заклиниванию» челюсти в открытом или закрытом положении.
Другие поражения ротовой полости
К другим причинам боли в челюсти можно отнести заболевания десен, кариес зубов и абсцесс. Хотя многие из таких заболеваний прямо не поражают челюсть, вызываемая ими боль может отдавать в челюсть. Кроме того, у людей, имеющих промежутки между зубами или тяжелое повреждение зубов, боль в челюсти может возникать при давлении на челюсть, например во время откусывания или жевания пищи. Тщательное соблюдение правил гигиены ротовой полости дома и регулярное посещение стоматолога может уменьшить риск возникновения всех подобных явлений.
Абсцесс
Абсцесс является результатом заражения пульпы зуба. Обычно он возникает в тех случаях, когда кариозная полость остается нелеченной в течение продолжительного периода времени. Бактерии, которые начинают распространяться вдоль корневого канала, способны инфицировать также прилегающие ткани, что вызывает боль в челюсти. Регулярные осмотры у стоматолога и своевременное залечивание всех кариозных полостей – лучший способ избежать таких неприятностей.
Бактерии, которые начинают распространяться вдоль корневого канала, способны инфицировать также прилегающие ткани, что вызывает боль в челюсти. Регулярные осмотры у стоматолога и своевременное залечивание всех кариозных полостей – лучший способ избежать таких неприятностей.
Только квалифицированный специалист в области стоматологии способен точно установить первопричину испытываемой вами боли в челюсти.
Паратонзиллит и паратонзиллярный абсцесс
Паратонзиллит — это острое инфильтративное воспаление паратонзиллярной клетчатки, возникающее как осложнение ангины или хронического тонзиллита вследствие распространения воспалительного процесса из небных миндалин.
Паратонзиллярный абсцесс это гнойное воспаление паратонзиллярной кдетчатки возникающее вследствие расплавления паратонзиллярного инфильтрата.
Паратонзиллит развивается при проникновении возбудителей из крипт пораженной миндалины через ее капсулу в окружающую паратонзиллярную клетчатку. В результате формируется инфильтрат, который может переходить в стадию абсцесса. Основные возбудителями считаются гематогенный стрептококк группы А, В, золотистый стафилококк, и анаэробы.
В результате формируется инфильтрат, который может переходить в стадию абсцесса. Основные возбудителями считаются гематогенный стрептококк группы А, В, золотистый стафилококк, и анаэробы.
Клиническая картина острого паратонзиллита типичная: обычно развивается на 2−3 день ангины и характеризуется резким ухудшением состояния, повышением температуры и усилением болей в горле на стороне поражения. Голос становится гнусавым, появляется затруднение открывания рта вплоть до невозможности полностью открыть рот. При осмотре глотки отмечается асимметрия зева за счёт инфильтрации паратонзиллярного пространства, миндалина и малый язычок смещаются в здоровую сторону. Слизистая глотки, мягкого неба ярко гиперемированная, отечная, миндалина инфильтрирована, иногда покрыта налетом, в случае абсцедирования отмечается флюктуация.
Диагностика проста, основана на анамнезе и типичной картине в горле.
Минимальный объем лабораторных исследований: общий анализ крови, общий анализ мочи, мазок из зева на BL.
Дифференциальная диагностика проводится с воспалением зубочелюстной системой, воспаление или анкилоз височно-челюстного сустава, мышечный спазм, отек тканей глотки или шеи, опухоли миндалины, аневризма сонной артерии, сифилисом глотки, туберкулезом миндалины, дифтерией.
Лечение данных заболеваний стационарное, в ЛОР или инфекционное отделение. Производят вскрытие и дренирование абсцесса или абсцесстонзиллэктомию. Внутривенная антибиотикотерапия показана во всех случаях.
При адекватном лечении и своевременном хирургическом вмешательстве симптомы заболевания исчезают на 7−10 сутки.
При несвоевременном вскрытии и недостаточном дренировании абсцесса возможны осложнения (флегмона шеи, медиастенит, тонзиллогенный сепсис, восходящий тромбоз крупных венозных сосудов).
Прогноз по заболеванию благоприятный, при рецидивирующих абсцессах показана тонзиллэктомия.
Будьте здоровы!
Записаться на прием к отоларингологу
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
Лечение абсцесса зуба в Москве
Абсцессом зуба называют заболевание инфекционного характера, локализованное в области корней зубов и протекающее довольно тяжело.
Если меры по остановке процесса не приняты своевременно, инфекция нередко переходит на ткани, отвечающие за удерживание зуба в альвеоле. Часто оказывается затронутой и кость челюсти, последствия этого могут быть весьма серьезными – например, пациент может заполучить флегмону полости рта.
Причины абсцесса зуба
- Не до конца вылеченные стоматологические болезни – гингивит, пульпит, сильно развившийся кариес, гранулема и пр.
- Может развиться после гриппа, ангины, других инфекционных болезней в результате передачи инфекции кровотоком.
- При механических травмах полученные сколы, надломы могут стать причиной абсцесса.
- Повреждения слизистой во рту.
- Развитие фурункулов в районе челюстей.
- Вследствие инфекции, полученной из-за уколов в десну, которые при лечении зубов не редкость.
Вышеперечисленные факторы могут спровоцировать нарушение целостности эмали зубов. Это облегчает болезнетворным микроорганизмам проникновение к пульпе зубов, способствует развитию воспалений.
Признаки абсцесса зубов
- частое ощущение во рту горького вкуса;
- боли при жевании или прикосновении к зубу;
- зуб становится чувствительным к переменам температур;
- нередко отмечается острая боль в зубе – ноющая или пульсирующая;
- пациент ощущает дискомфорт, частые недомогания;
- отмечаются нарушения аппетита, расстройства сна, температура тела повышается;
- изо рта пахнет гнилостно, неприятно;
- десны краснеют и отекают;
- шейные лимфоузлы увеличиваются;
- на поверхности десен появляются открытые язвы, из которых выделяется гной;
- в области челюстей появляются отеки, мягкие ткани лица опухают.
Если запустить течение болезни, гнойник может самостоятельно прорваться наружу или в ротовую полость. После этого отмечается улучшение самочувствия пациента, болевые ощущения снижаются, острота проявлений сглаживается, лицо принимает естественную форму. Но улучшение не должно стать причиной отмены лечения. Прорыв гнойника означает переход острой формы заболевания в хроническую. В будущем обострение может начаться заново, нередко с образованием свищевого хода.
Но улучшение не должно стать причиной отмены лечения. Прорыв гнойника означает переход острой формы заболевания в хроническую. В будущем обострение может начаться заново, нередко с образованием свищевого хода.
Лечение абсцесса зубов
Уже при первичном осмотре можно установить абсцесс зуба по внешним проявлениям, таким, как болевые ощущения при постукиваниях, отечность и краснота десен, язвы на них, нагноения.
При необходимости стоматолог попросит пациента провести рентгенограмму. Данное исследование поможет узнать, действительно ли у больного абсцесс, или определить другую болезнь с похожими признаками.
Все меры, принимаемые для лечения абсцесса, задачей имеют устранение очага инфекции. Это помогает сохранить зуб и не допускает осложнения болезни.
Нередко абсцесс требуется дренировать, с этой целью врач работает над корневым каналом. Во время процедуры удаляют отмирающие ткани корней. Затем зуб пломбируют, иногда устанавливают коронки.
При серьезном и длительном развитии инфекции велика опасность получения осложнений. Сохранить зуб во многих случаях не представляется возможным, чаще принимается решение удалить его, поскольку он представляет собой источник инфекции. При удалении дренирование осуществляется через альвеолу выдернутого зуба.
Сохранить зуб во многих случаях не представляется возможным, чаще принимается решение удалить его, поскольку он представляет собой источник инфекции. При удалении дренирование осуществляется через альвеолу выдернутого зуба.
Можно описать еще один способ, применяемый для лечения абсцесса. На десне рядом с очагом инфекции выполняют надрез, через который и осуществляется дренирование.
Теперь в лечении применяется и лазер со слабой интенсивностью излучения – его использование помогает воздействовать на проблемную область и выполнять процедуры с большим комфортом, чем при обычной методике.
На время лечения абсцессов пациентам с целью подавления инфекции назначают антибиотические препараты.
Меры предупреждения абсцесса зубов
Профилактические меры для стоматологических болезней во многом совпадают. Любые заболевания должны быть своевременно пролечены – такой подход поможет не допустить их осложнения. Необходимо соблюдать гигиену полости рта.
При получении травм челюстного аппарата, вследствие которых скалывается зубная эмаль или происходит расшатывание одной или нескольких единиц, следует как можно быстрее обращаться к стоматологу. Своевременное получение консультации и оказанная врачами помощь непременно предотвратят развитие инфекции.
Своевременное получение консультации и оказанная врачами помощь непременно предотвратят развитие инфекции.
Своевременное обращение в клинику «Центр Семейной Стоматологии» для лечения абсцесса зуба позволит оказать профессиональную стоматологическую помощь без боли. И пусть ваши зубы будут здоровы!
Заболевания, связанные с челюстью | Отделение челюстно-лицевой хирургии и стоматологии Университета Джонса Хопкинса
Стоматологи общего профиля и специализированные практикующие стоматологи лечат заболевания, поражающие челюсть, а также голову и шею. Наша команда обычно работает в междисциплинарной манере, чтобы разные специалисты по уходу за полостью рта могли обсудить и совместно разработать наилучший возможный подход к лечению.
Заболевания, связанные с челюстью, которые мы лечим:
- Травма челюсти может быть вызвана любым количеством травм и несчастных случаев.Реконструкцией челюсти занимаются несколько разных врачей, в том числе стоматологи, отоларингологи (специалисты по уху, носу и горлу), челюстно-лицевые хирурги и лицевые пластические хирурги.
 Наши стоматологи понимают важность общего вида полости рта для косметического вида человека, а также его самооценки, и работают с хирургами над восстановлением функции и косметического вида. Узнайте больше о лечении челюстей.
Наши стоматологи понимают важность общего вида полости рта для косметического вида человека, а также его самооценки, и работают с хирургами над восстановлением функции и косметического вида. Узнайте больше о лечении челюстей. - Деформации челюсти исправляются с помощью различных ортодонтических и хирургических методик.Понимая важность челюсти для общего косметического вида человека и уверенности в себе, наши стоматологи работают с другими специалистами, в том числе с лицевыми пластическими хирургами и отоларингологами (врачами уха, горла и носа), чтобы восстановить полную функциональность челюсти, а также приятный косметический результат. Узнайте больше о лечении челюстей.
- Инфекции челюстной кости/абсцессы зубов возникают, когда полость зуба остается невылеченной. Бактерии могут образовываться и вызывать инфекцию.Если ее не лечить немедленно, инфекция может попасть в челюстную кость и вызвать серьезные проблемы со здоровьем. Симптомы инфекции кости челюсти или зубного абсцесса включают:
- Боль во рту или челюсти
- Покраснение или отек
- Выделение гноя из области
При абсцессе следует немедленно обратиться к стоматологу. Ваш стоматолог попытается вылечить инфекцию и, вероятно, назначит антибиотики. В тяжелых случаях может потребоваться удаление зуба или хирургическое вмешательство, чтобы предотвратить дальнейшее распространение инфекции в кости.Узнайте больше о лечении челюстей, включая челюстно-лицевую хирургию.
Ваш стоматолог попытается вылечить инфекцию и, вероятно, назначит антибиотики. В тяжелых случаях может потребоваться удаление зуба или хирургическое вмешательство, чтобы предотвратить дальнейшее распространение инфекции в кости.Узнайте больше о лечении челюстей, включая челюстно-лицевую хирургию.
- Остеонекроз/остеорадиодонекроз челюсти возникает, когда кости теряют кровоснабжение или когда они повреждаются из-за облучения во время лечения рака. Узнайте больше о стоматологической онкологии.
Абсцесс зуба и опухоль челюсти – неотложная стоматология
Абсцесс – это опухоль челюсти, зуба или десны. Отек может сигнализировать о ряде основных проблем, таких как кариес, инфицированные корневые каналы, больные десны или даже сломанная челюсть.В большинстве случаев зубной абсцесс представляет собой инфекцию в основании зуба. Это означает, что на кончике корня зуба в кости челюсти образовался карман жидкости (гноя). Если инфекцию не лечить, более серьезные инфекции могут распространиться на лицо (лицевой целлюлит). Это делает ваше лицо опухшим. Лицевой целлюлит — это инфекция кожи и подлежащих мягких тканей. Это очень серьезное состояние. Как только инфекция и отек начинаются, они могут быстро распространяться.
Это делает ваше лицо опухшим. Лицевой целлюлит — это инфекция кожи и подлежащих мягких тканей. Это очень серьезное состояние. Как только инфекция и отек начинаются, они могут быстро распространяться.
Зубной абсцесс часто начинается с трещины или полости в зубе.Боль часто усиливается при употреблении горячих или холодных напитков или откусывании твердой пищи. Боль может распространяться от зуба к уху или к области челюсти на той же стороне. Немедленно свяжитесь с нами, если боль усилится, распространится на шею или если у вас температура 100,4 °F (38 °C) или выше.
Стоматологи проведут тщательный осмотр полости рта, зубов и десен, чтобы найти и устранить причину боли во рту. Скорее всего, мы назначим антибиотик для борьбы с инфекцией.После выявления мы можем решить проблему. Однако, если вы находитесь дома и обнаружите эти симптомы, мы рекомендуем вам обратиться в отделение неотложной помощи или набрать 911.:
.- Отек распространяется на верхнюю половину лица или шеи
- Ваши веки начинают опухать
- Аномальная сонливость
- Головная боль или ригидность затылочных мышц
- Слабость или обморок
- Проблемы с глотанием или дыханием
 Мы обеспечим вам необходимое облегчение без ожидания. Наша уникальная стоматологическая практика предлагает доступное лечение зубной боли и других неотложных стоматологических состояний в тот же день. Для пациентов, не нуждающихся в неотложной помощи, наши увеличенные часы работы — это удобный способ получить стоматологическое лечение по графику по графику .
Мы обеспечим вам необходимое облегчение без ожидания. Наша уникальная стоматологическая практика предлагает доступное лечение зубной боли и других неотложных стоматологических состояний в тот же день. Для пациентов, не нуждающихся в неотложной помощи, наши увеличенные часы работы — это удобный способ получить стоматологическое лечение по графику по графику .Стоматологический абсцесс с лицевым целлюлитом
Зубной абсцесс – это инфекция в основании зуба. Это означает, что на кончике корня зуба в кости челюсти образовался карман жидкости (гноя).Если инфекцию не лечить, более серьезные инфекции могут распространиться на лицо (лицевой целлюлит). Это делает ваше лицо опухшим. Лицевой целлюлит — это инфекция кожи и подлежащих мягких тканей. Это очень серьезное состояние. Как только инфекция и отек начинаются, они могут быстро распространяться.
Зубной абсцесс часто начинается с трещины или полости в зубе. Боль часто усиливается при употреблении горячих или холодных напитков или откусывании твердой пищи. Боль может распространяться от зуба к уху или к области челюсти на той же стороне.
Боль может распространяться от зуба к уху или к области челюсти на той же стороне.
Уход на дому
При уходе за собой дома следуйте этим советам:
Не употребляйте горячие и холодные блюда и напитки. Ваш зуб может быть чувствителен к изменениям температуры. Не жевать на стороне инфицированного зуба.
Если у вас есть сколы или трещины на зубе или имеется большая открытая полость, нанесите гвоздичное масло прямо на зуб, чтобы облегчить боль. Гвоздичное масло можно купить в аптеке. В некоторых аптеках продаются безрецептурные наборы от зубной боли. Это паста, которую вы можете нанести на открытый зуб, чтобы сделать его менее чувствительным.
Положите холодный пакет на челюсть на воспаленное место. Это может помочь уменьшить боль.
Вы можете использовать лекарства, отпускаемые без рецепта, для облегчения боли, если не было назначено другое лекарство. Поговорите со своим врачом, прежде чем использовать ацетаминофен или ибупрофен, если у вас хроническое заболевание печени или почек.
 Также поговорите со своим врачом, если у вас была язва желудка или желудочно-кишечное кровотечение.
Также поговорите со своим врачом, если у вас была язва желудка или желудочно-кишечное кровотечение.Будет назначен антибиотик. Принимайте строго по инструкции.Не пропустите ни одной дозы.
Последующее лечение
В соответствии с рекомендациями обратитесь к стоматологу или челюстно-лицевому хирургу. Тяжелые случаи целлюлита должны быть проверены снова через 24 часа. Как только происходит инфекция зуба, это будет проблемой до тех пор, пока инфекция не будет удалена. Это делается с помощью хирургического вмешательства или корневого канала. Или вам может понадобиться удалить зуб.
Call
911 9000 Call 911 Если кто-либо из них возникает: Набухание распространяется до верхней половины вашего лица или шеи Ваши веки начинают надувать набухание ненормальный сонливость головная боль или жесткая шея слабость или обморок Необходимость глотания или дыхание 5 Когда вы можете получить свой поставщик здравоохранения сразу, если кто-либо из них возникает: Боль усиливается или распространяется на шею Лихорадка 100. Паратонзиллярный абсцесс представляет собой заполненную гноем ткань в задней части рта, рядом с одной из миндалин. Абсцесс может быть очень болезненным и затруднять открывание рта. Это также может вызвать отек, который может сместить миндалину к язычку (свисающий мясистый предмет в задней части рта).Это может блокировать горло, затрудняя глотание, речь и иногда даже дыхание. Если вы считаете, что у вас абсцесс в задней части горла, вам необходимо обратиться к врачу. Паратонзиллярный абсцесс, который не лечится, может привести к более серьезным проблемам со здоровьем. Большинство перитонзиллярных абсцессов вызывается теми же бактериями, что и ангина. Паратонзиллярные абсцессы обычно возникают как осложнение тонзиллита.Если инфекция вырывается из миндалины и попадает в пространство вокруг нее, может образоваться абсцесс. К счастью, в наши дни перитонзиллярные абсцессы не так распространены, потому что врачи используют антибиотики для лечения тонзиллита. Болезни зубов и десен могут увеличить шансы на перитонзиллярный абсцесс, как и курение — более веские причины чистить зубы, а не курить. Часто первым признаком перитонзиллярного абсцесса является боль в горле.По мере развития абсцесса появляются другие симптомы, такие как: Абсцесс, который не лечится быстро, может привести к серьезным проблемам — например, инфекция может попасть в челюсть и шею. Позвоните своему врачу, если у вас болит горло с лихорадкой или какие-либо другие проблемы, которые могут быть вызваны перитонзиллярным абсцессом. Абсцесс редко мешает вашему дыханию, но если это произойдет, вам может потребоваться немедленно обратиться в отделение неотложной помощи. Врач осмотрит ваш рот, горло и шею. Он или она также может взять посев из горла и анализ крови.В редких случаях врач может назначить компьютерную томографию или УЗИ. Обычное лечение перитонзиллярного абсцесса включает дренирование абсцесса врачом. Врач делает это, удаляя гной иглой (так называемая аспирация) или делая небольшой надрез в абсцессе скальпелем, чтобы гной мог вытечь. Если это не сработает, у пациента, возможно, придется удалить миндалины в ходе процедуры, называемой тонзиллэктомией. Если трудно есть или пить, пациентам может потребоваться внутривенное (внутривенное введение, введение в вену) жидкости для гидратации. Врач также назначит обезболивающие и антибиотики. Всякий раз, когда вы принимаете антибиотики, всегда заканчивайте полный курс лекарства, как это предписано, даже если вы почувствуете себя лучше через несколько дней. В противном случае инфекция может вернуться. Людям, перенесшим тонзиллэктомию, может потребоваться непродолжительное пребывание в больнице.Таким образом, врачи могут следить за ними, чтобы убедиться, что все идет по плану. Вы можете принять некоторые меры предосторожности, чтобы снизить риск возникновения абсцесса миндалин, например, не курить и следить за чистотой зубов и полости рта. Но иногда перитонзиллярный абсцесс находится вне вашего контроля. Стоматологические инфекции, несмотря на то, что их диагностика и доступ к ним относительно просты, могут быть сложными при остром лечении. Зубные абсцессы или периапикальные инфекции обычно возникают вторично по отношению к кариесу (гниение зубов, связанное с плохой гигиеной полости рта), травме или неудачному лечению корневых каналов зубов. При отсутствии лечения эти инфекции могут быть не только чрезвычайно болезненными, но и представлять значительный риск опускания в глубокое пространство шеи или восхождения во внутричерепные пазухи.Выявление, лечение и информирование пациентов о зубном абсцессе не только облегчает симптомы, но также может предотвратить опасные осложнения. Это упражнение объясняет, когда это состояние следует учитывать при дифференциальной диагностике, формулирует, как правильно оценивать это состояние, и подчеркивает роль межпрофессиональной команды в уходе за пациентами с этим заболеванием. Цели: Опишите этиологию, которая может привести к образованию зубного абсцесса. Кратко опишите процесс осмотра и оценки абсцесса зуба, включая все необходимые диагностические изображения. Ознакомьтесь с различными схемами антибиотикотерапии, рекомендованными для лечения зубного абсцесса. Объясните возможные стратегии межпрофессиональной команды для улучшения координации помощи и коммуникации, чтобы улучшить оценку и лечение зубоврачебного доступа и улучшить результаты. Стоматологические инфекции, несмотря на относительно простую диагностику и доступность, могут быть сложными для экстренного лечения. Зубные абсцессы или периапикальные инфекции обычно возникают вторично по отношению к кариесу (гниение зубов, связанное с плохой гигиеной полости рта), травме или неудачному лечению корневых каналов зубов. Кариес зубов, травма зубов и плохая гигиена полости рта являются наиболее частыми причинами абсцесса зубов. Разрушение защитной эмали зубов позволяет ротоглоточным бактериям проникать в полость зуба (полость пульпы), вызывая местную инфекцию. Поскольку эта инфекция в полости пульпы растет в ограниченном пространстве зуба, она сдавливает внутренние стенки дентина, вызывая сильную боль.Эта инфекция затем проникает через корневой канал вниз в нижнюю челюсть или вверх в верхнюю челюсть в зависимости от местоположения инфицированного зуба. Другой причиной, которая предрасполагает людей к абсцессу зуба, является частично прорезавшийся зуб, чаще всего зуб мудрости, когда бактерии попадают между коронкой и мягкими тканями, вызывая воспаление. Кариес зубов и плохое состояние зубов довольно распространены в Соединенных Штатах.Данные Национального обследования состояния здоровья и питания с 2011 по 2012 год, проведенного Национальным центром медицинской статистики по кариесу и потере зубов, показывают, что у 91% взрослых в возрасте от 20 до 64 лет был кариес. Эти показатели были ниже для латиноамериканцев, неиспаноязычных чернокожих американцев и неиспаноязычных азиатских взрослых по сравнению с неиспаноязычными белыми взрослыми (Dye et al. Стоматологический абсцесс и обращения в отделение неотложной помощи больницы, связанные со стоматологическими заболеваниями, являются довольно частыми. Одно исследование показало, что частота госпитализаций в связи с стоматологическими инфекциями в США составляет 1 случай на 2600 человек населения (Wang et al., 2005). Показатели педиатрических посещений неотложной помощи значительно выше при зубном абсцессе и составляют 47 % (Graham et al., 2000). Эти данные не только свидетельствуют об очень высокой распространенности плохого состояния зубов, что является основным предрасполагающим фактором к развитию зубного абсцесса, но также показывают, что в игру вступают расовые и, вероятно, социально-экономические факторы. Анатомия и строение зуба Анатомия зуба состоит из коронки зуба, которая соединяется с корнем зуба, который простирается в десну и челюсть. Наиболее внешнее покрытие зуба, эмаль покрывает более мягкий дентин. Нервы и сосуды туннелируют через корневой канал зуба в самую внутреннюю полость зуба, называемую каналом пульпы, в котором находятся нервы и сосуды, питающие зуб. Флора полости рта В полости рта обитают многие бактерии, в основном грамотрицательные и факультативные анаэробы. Эти бактерии по-разному распределяются в ротовой полости; в частности, было обнаружено, что Streptococcus mitis чаще всего обнаруживается на поверхности зубов (Jorn et al. 2005). Это не всегда возбудитель зубного абсцесса, потому что другие виды бактерий полости рта могут попасть в зуб другими способами, включая, помимо прочего, травму. Зубной абсцесс следует заподозрить, когда пациенты жалуются на сильную боль, признаются в плохой гигиене полости рта и отсутствии надлежащего стоматологического наблюдения, признают травму зуба, которая не была устранена, локализованную боль, воспроизводимую при пальпации, эритема лица, тризм, дисфагия, лихорадка, лимфаденопатия. Признаками, которые должны немедленно насторожить, являются изменение психического статуса, одышка. При осмотре полости рта предполагаемый зуб или зубы, содержащие инфекцию, могут быть изменены в цвете, иметь видимые трещины в эмали или быть окруженными эритемой и отеком десен. КТ и МРТ являются чувствительными методами обнаружения абсцесса. Первоначальное обследование должно включать рентгенографию головы и шеи и общий анализ крови. Рентгенологическое исследование головы и шеи может помочь выявить компрессию или отклонение трахеи и подкожного воздуха, связанные с некротизированными тканями. Лечение включает дренирование абсцесса, применение антибиотиков, обезболивание и удаление источника инфекции в зубе. Часто достаточно пероральных антибиотиков при своевременном обращении к стоматологу для проведения стоматологического вмешательства. Стоматологические абсцессы могут не требовать госпитализации и введения внутривенных (в/в) антибиотиков, за исключением случаев, когда у пациента проявляются тревожные признаки, включающие лихорадку, одышку или нарушение проходимости дыхательных путей вследствие отека.Большинство зубных абсцессов можно лечить с помощью антибиотиков, чтобы покрыть грамотрицательные, факультативные анаэробы и строгие анаэробы. Пенициллины и цефалоспорины можно использовать при одонтогенных инфекциях, но устойчивость к противомикробным препаратам возрастает из-за продукции B-лактамаз. Это увеличение резистентности сделает использование пенициллинов в сочетании с другими противомикробными препаратами, такими как метронидазол или антибиотик с расширенным спектром действия, таким как ампициллин-сульбактам и ампициллин-клавуланат, более подходящим. Дозировка: ампициллин-сульбактам 3 г внутривенно (в/в) каждые 6 часов Дозировка: амоксициллин-клавуланат: 875 мг перорально каждые 12 часов часов ПЛЮС Метронидазол 500 мг в/в или перорально каждые 8 часов Дозировка: Цефокситин: 1–2 г в/в каждые 4 часа Дозировка: Цефотетан: 2 г в/в каждые 12 часов Когда для получения медицинской помощи
 4°F (38°C) или выше, или в соответствии с указаниями вашего поставщика медицинских услуг
4°F (38°C) или выше, или в соответствии с указаниями вашего поставщика медицинских услуг Паратонзиллярный абсцесс (для подростков) — Nemours KidsHealth
Что такое перитонзиллярный абсцесс?
Что вызывает перитонзиллярные абсцессы?
 Иногда вовлекаются другие типы бактерий.
Иногда вовлекаются другие типы бактерий. Каковы признаки перитонзиллярного абсцесса?
 Если абсцесс вскрывается, инфекция может распространиться на грудную клетку и привести к пневмонии.
Если абсцесс вскрывается, инфекция может распространиться на грудную клетку и привести к пневмонии. Как диагностируется перитонзиллярный абсцесс?
Как лечится перитонзиллярный абсцесс?
 Это особенно актуально для людей, которые много болели тонзиллитом или у которых в прошлом был перитонзиллярный абсцесс.
Это особенно актуально для людей, которые много болели тонзиллитом или у которых в прошлом был перитонзиллярный абсцесс. Можно ли предотвратить перитонзиллярные абсцессы?
 Если вы думаете, что у вас абсцесс, немедленно позвоните своему врачу. Чем раньше врач поставит диагноз, тем легче будет лечение.
Если вы думаете, что у вас абсцесс, немедленно позвоните своему врачу. Чем раньше врач поставит диагноз, тем легче будет лечение. Стоматологический абсцесс — StatPearls — NCBI Bookshelf
Непрерывное обучение
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме. Введение
 При отсутствии лечения эти инфекции могут быть не только чрезвычайно болезненными, но и представлять значительный риск опускания в глубокое пространство шеи или восхождения во внутричерепные пазухи.Выявление, лечение и информирование пациентов о зубном абсцессе не только облегчает симптомы, но также может предотвратить опасные осложнения.
При отсутствии лечения эти инфекции могут быть не только чрезвычайно болезненными, но и представлять значительный риск опускания в глубокое пространство шеи или восхождения во внутричерепные пазухи.Выявление, лечение и информирование пациентов о зубном абсцессе не только облегчает симптомы, но также может предотвратить опасные осложнения. Этиология
 Другие причины включают генетические причины, такие как несовершенный амелогенез, который предрасполагает людей к ослаблению эмали, более подверженной износу.Механические причины скрежетания зубами разрушают зубную эмаль. Медицинские состояния, такие как синдром Шегрена, вызывают сухость во рту, которая ускоряет рост микробов в ротоглотке. Химические раздражители, такие как дым от метамфетамина, иммуносупрессия, возникающая в результате химиотерапии, или хронические иммунодепрессивные заболевания, такие как ВИЧ / СПИД, могут предрасполагать людей к кариесу зубов.
Другие причины включают генетические причины, такие как несовершенный амелогенез, который предрасполагает людей к ослаблению эмали, более подверженной износу.Механические причины скрежетания зубами разрушают зубную эмаль. Медицинские состояния, такие как синдром Шегрена, вызывают сухость во рту, которая ускоряет рост микробов в ротоглотке. Химические раздражители, такие как дым от метамфетамина, иммуносупрессия, возникающая в результате химиотерапии, или хронические иммунодепрессивные заболевания, такие как ВИЧ / СПИД, могут предрасполагать людей к кариесу зубов. Эпидемиология
 2012). Приблизительно 27% взрослых в возрасте от 20 до 64 лет имеют невылеченный кариес. Уровень невылеченного кариеса был выше у выходцев из Латинской Америки (36 %), а у неиспаноязычных чернокожих американцев (42 %) (Dye et al.2012). У взрослых старше 65 лет примерно у 19% был нелеченный кариес зубов (Dye et al., 2012).
2012). Приблизительно 27% взрослых в возрасте от 20 до 64 лет имеют невылеченный кариес. Уровень невылеченного кариеса был выше у выходцев из Латинской Америки (36 %), а у неиспаноязычных чернокожих американцев (42 %) (Dye et al.2012). У взрослых старше 65 лет примерно у 19% был нелеченный кариес зубов (Dye et al., 2012). Практика поставщиков услуг может меняться из-за численности населения, расового распределения и социально-экономических демографических характеристик сообщества.[5][6]
Практика поставщиков услуг может меняться из-за численности населения, расового распределения и социально-экономических демографических характеристик сообщества.[5][6] Патофизиология

Анамнез и физикальное исследование
Оценка
 Эти методы визуализации могут быть полезны, если есть необходимость оценить возможное восходящее распространение бактерий в полости пазух. Полный подсчет клеток крови может помочь определить инфекционную этиологию на основе общего количества лейкоцитов и преобладающей линии лейкоцитов.При бактериальных инфекциях должно наблюдаться увеличение количества нейтрофилов у лиц без иммунодефицита.
Эти методы визуализации могут быть полезны, если есть необходимость оценить возможное восходящее распространение бактерий в полости пазух. Полный подсчет клеток крови может помочь определить инфекционную этиологию на основе общего количества лейкоцитов и преобладающей линии лейкоцитов.При бактериальных инфекциях должно наблюдаться увеличение количества нейтрофилов у лиц без иммунодефицита. Лечение/управление
Макролиды не следует использовать первой линии, если у пациента нет аллергии на пенициллин или цефалоспорин.Существует повышенная резистентность к макролидам, а бактериальные виды, проявляющие резистентность, представляют собой анаэробные стрептококки и виды Prevotella , которые являются основными колонизаторами ротоглотки и часто являются виновниками зубного абсцесса.
Метронидазол обладает превосходным действием против анаэробных микроорганизмов, но не обладает достаточным действием против аэробных грамположительных микроорганизмов. Рекомендуется использовать метронидазол в сочетании с пенициллином, чтобы расширить антимикробный охват и включить аэробные грамположительные организмы.
Клиндамицин является хорошим вариантом для пациентов с аллергией на пенициллины и цефалоспорины. Клиндамицин превосходит грамположительные микроорганизмы, анаэробы, резистентные к бета-лактаму микроорганизмы и хорошо проникает в кости. Было продемонстрировано, что клиндамицин столь же эффективен при лечении тяжелых одонтогенных инфекций, как и пенициллин V (Gilmore et al.).
При тяжелых инфекциях или у пациентов с ослабленным иммунитетом. Следует рассмотреть применение антисинегнойных антибиотиков, таких как цефалоспорины четвертого поколения или выше, или пенициллинов расширенного спектра действия, таких как пиперациллин-тазобактам.Карбапенемы, такие как меропенем, также следует назначать при тяжелых инфекциях. Меропенем обладает активностью в отношении грамположительных и грамотрицательных микроорганизмов, а также резистентных микроорганизмов.
Меропенем обладает активностью в отношении грамположительных и грамотрицательных микроорганизмов, а также резистентных микроорганизмов.
Дозирование: Piperacillin-Tazobactam 4.5 G IV каждые 6 часов
Дозирование: meropenem 1 г IV каждые 8 часов
Дозировка: цефепим 1-2 г IV каждые 12 часов
хирургическая онкология
Хирургическое лечение абсцесса зуба может включать удаление корневых каналов или удаление зуба.При наличии периапикального абсцесса зуба может потребоваться разрез и дренирование. Разрез и дренирование могут быть выполнены в отделении неотложной помощи или в клинике, но под наблюдением стоматолога.
Лечение корневого канала — это процедура, выполняемая стоматологами, при которой удаляется коронка зуба, обнажая инфицированные корни зуба. Эти ходы вскрывают хирургическими инструментами и очищают раствором. Затем корень зуба пломбируется, а коронка зуба заменяется. Осложнения включают поломку хирургических инструментов внутри корневого канала зуба, трещину в зубе или неполную эвакуацию бактерий.
 Эти осложнения могут потребовать повторного удаления корневых каналов зуба.
Эти осложнения могут потребовать повторного удаления корневых каналов зуба.Прогноз
Прогноз при зубном абсцессе очень хороший. Прогноз может быть довольно плохим, если абсцесс зуба не лечить; уровень смертности может увеличиться до 40%, если у пациентов развивается медиастинит из-за нисходящей инфекции (Shweta et al., 2013). Нарушение проходимости дыхательных путей может потребовать интубации или наложения трахеостомы. Восходящие инфекции через носовые пазухи или гематогенное распространение в головной мозг увеличивают смертность и имеют неблагоприятный прогноз.
Консультации
При осложненном абсцессе зуба проконсультируйтесь с челюстно-лицевым хирургом или стоматологом, если таковой имеется в штате.
Улучшение результатов медицинского персонала
Пациенты с зубным абсцессом обычно обращаются с болью в полости рта, лихорадкой и затрудненным жеванием. Медицинские работники, не имеющие отношения к стоматологии, включая практикующих медсестер, должны незамедлительно направлять этих пациентов к челюстно-лицевому хирургу.
 Помимо антибиотиков, большинству пациентов также требуется первоначальная процедура дренирования, за которой последует формальная стоматологическая процедура.Для тех пациентов, которые своевременно обращаются за медицинской помощью, прогноз благоприятный. Но любое промедление с лечением может привести к усугублению проблемы и даже к потере зуба.
Помимо антибиотиков, большинству пациентов также требуется первоначальная процедура дренирования, за которой последует формальная стоматологическая процедура.Для тех пациентов, которые своевременно обращаются за медицинской помощью, прогноз благоприятный. Но любое промедление с лечением может привести к усугублению проблемы и даже к потере зуба.Ссылки
- 1.
- Стивенс М.Б., Видемер Дж.П., Кушнер Г.М. Стоматологические проблемы в первичной медико-санитарной помощи. Ам семейный врач. 2018 01 декабря; 98 (11): 654-660. [PubMed: 30485039]
- 2.
- Робертс Р.М., Херш А.Л., Шапиро Д.Дж., Флеминг-Дутра К.Е., Хикс Л.А. Назначение антибиотиков при посещении отделения неотложной стоматологической помощи.Энн Эмерг Мед. 2019 июль;74(1):45-49. [Бесплатная статья PMC: PMC6943909] [PubMed: 30392733]
- 3.
- Jenkins GW, Bresnen D, Jenkins E, Mullen N. Зубной абсцесс у педиатрических пациентов: маркер пренебрежения. Педиатр Неотложная помощь.
 2018 ноябрь;34(11):774-777. [PubMed: 30211838]
2018 ноябрь;34(11):774-777. [PubMed: 30211838] - 4.
- Neves ÉTB, Perazzo MF, Gomes MC, Ribeiro ILA, Paiva SM, Granville-Garcia AF. Связь между чувством когерентности и невылеченным кариесом зубов у дошкольников: перекрестное исследование. Инт Дент Дж.2019 апр;69(2):141-149. [PubMed: 30246860]
- 5.
- Судан Дж., Соги Г.М., Вереша Л.К. Оценка клинических последствий невылеченного кариеса у школьников 5, 12 и 15 лет в Амбалинском районе: поперечное исследование. J Indian Soc Pedod Prev Dent. 2018 январь-март;36(1):15-20. [PubMed: 29607833]
- 6.
- Burczyńska A, Strużycka I, Dziewit Ł, Wróblewska M. Периапикальный абсцесс – этиология, патогенез и эпидемиология. Пшегль Эпидемиол. 2017;71(3):417-428. [PubMed: 29186939]
Мигрирующий и вводящий в заблуждение абсцесс оро-лицевой области
Случай 1
В отделение пародонтологии поступил больной 26 лет с узловатой опухолью щеки продолжительностью 8 месяцев.Кроме того, с 8 месяцев предъявляла жалобы на периодические гнойные выделения.
 У пациента не было значимой медицинской истории. В анамнезе также выявлено появление припухлости на щеке, хорошо локализованной, уменьшающейся после разрыва. Перед отеком пациентка испытывала боль в верхнем заднем зубе. Тщательный анамнез также показал, что он посетил дерматолога для того же и ему посоветовали лекарство, после которого поражение не зажило. Затем пациент посетил стоматолога, который направил его в учреждение для лечения того же.При осмотре пациента у него была болезненная узловатая припухлость на щеке. Перед началом лечения были проведены рутинные исследования крови. Диабетический и инфекционный статус (тесты на ВИЧ и HbsAg) были проверены, чтобы исключить статус иммунодефицита. Лечение включало внутриротовое отслеживание синусового хода и иссечение вместе с удалением пораженного коренного зуба. Заживление прошло без осложнений [Рисунок –].
У пациента не было значимой медицинской истории. В анамнезе также выявлено появление припухлости на щеке, хорошо локализованной, уменьшающейся после разрыва. Перед отеком пациентка испытывала боль в верхнем заднем зубе. Тщательный анамнез также показал, что он посетил дерматолога для того же и ему посоветовали лекарство, после которого поражение не зажило. Затем пациент посетил стоматолога, который направил его в учреждение для лечения того же.При осмотре пациента у него была болезненная узловатая припухлость на щеке. Перед началом лечения были проведены рутинные исследования крови. Диабетический и инфекционный статус (тесты на ВИЧ и HbsAg) были проверены, чтобы исключить статус иммунодефицита. Лечение включало внутриротовое отслеживание синусового хода и иссечение вместе с удалением пораженного коренного зуба. Заживление прошло без осложнений [Рисунок –].(a) Предоперационная фотография внеротового хронического свища (b) Предоперационная фотография внутриротового проксимального кариеса (c) Интраоперационная фотография свищевого хода (d) Иссечение свищевого хода (e) Внутриротовое закрытие (f) Послеоперационная заживающая лунка (g) Послеоперационное внеротовое закрытие (h) Послеоперационный заживший синус через 3 недели
Случай 2
У мужчины 22 лет обнаружен дренирующий синус на щеке.
 Клинически отмечено дренирующее поражение на левой щеке на 2 см выше нижнего края нижней челюсти. Больная также жаловалась на боль в правой щеке, затем в течение 1 месяца появились светло-красные выделения. При стоматологическом осмотре выявлено кариозное поражение коренных зубов верхней челюсти, а на рентгенограмме – абсцесс, выходящий за пределы пульпы и вовлекающий периапикальную область. Гуттаперчевый конус вставляли в свищевой ход и осторожно вдавливали внутрь, пока не исчезло сопротивление. Рентгенограмма в переднезадней проекции показала, что кончик гуттаперчевого конуса находится близко к очагу поражения.Специфических жалоб, связанных с зубами или мягкими тканями внутри полости рта, нет. На рентгенограмме видна фарфоровая коронка на не полностью обтурированных корневых каналах. Лечение включало антибактериальную терапию с дренированием абсцесса, скейлингом и планированием корня. Внеротовые активные выделения постепенно прекратились. Пациент направлен на лечение корневых каналов №1.
Клинически отмечено дренирующее поражение на левой щеке на 2 см выше нижнего края нижней челюсти. Больная также жаловалась на боль в правой щеке, затем в течение 1 месяца появились светло-красные выделения. При стоматологическом осмотре выявлено кариозное поражение коренных зубов верхней челюсти, а на рентгенограмме – абсцесс, выходящий за пределы пульпы и вовлекающий периапикальную область. Гуттаперчевый конус вставляли в свищевой ход и осторожно вдавливали внутрь, пока не исчезло сопротивление. Рентгенограмма в переднезадней проекции показала, что кончик гуттаперчевого конуса находится близко к очагу поражения.Специфических жалоб, связанных с зубами или мягкими тканями внутри полости рта, нет. На рентгенограмме видна фарфоровая коронка на не полностью обтурированных корневых каналах. Лечение включало антибактериальную терапию с дренированием абсцесса, скейлингом и планированием корня. Внеротовые активные выделения постепенно прекратились. Пациент направлен на лечение корневых каналов №1. 16 с последующей ортопедической реабилитацией [Рисунок –].
16 с последующей ортопедической реабилитацией [Рисунок –].(a) Дооперационный внеротовой дренажный свищ (b) Предоперационное внутриротовое поражение (c) Предоперационная внутриротовая периапикальная рентгенограмма (d) Предоперационная рентгенограмма в передне-задней проекции, показывающая ход свищевого хода (e) Послеоперационная внутриротовая фотография после 2 недели
Случай 3
Больной 30-ти лет обратился с жалобами на периодические отеки и выделения из правой щеки.В двух случаях у пациента был неприятный запах изо рта и затрудненное открывание рта. Однажды дерматолог попытался сделать колотый разрез и дренирование вне полости рта. Клинические признаки включали линейные углубления на правой щеке, положительные выделения при пальпации. При осмотре полости рта ничего значимого не выявлено, кроме ретенированного третьего моляра с легким перикоронитом. Компьютерная томография выявила весь ход свищевого хода от места его возникновения до выхода во внеротовую область.
 Лечение включало антибактериальную терапию; экстраоральный свищ прослеживался до третьего моляра нижней челюсти.Произведено хирургическое удаление третьего моляра и иссечение свища. Внеротовая операционная рана обработана лоскутом Лимберга. Исцеление прошло без осложнений. Пациент находится под наблюдением [Рисунок –].
Лечение включало антибактериальную терапию; экстраоральный свищ прослеживался до третьего моляра нижней челюсти.Произведено хирургическое удаление третьего моляра и иссечение свища. Внеротовая операционная рана обработана лоскутом Лимберга. Исцеление прошло без осложнений. Пациент находится под наблюдением [Рисунок –].(a) Предоперационная внеротовая фотография, показывающая рубец от предыдущего колотого разреза, предпринятого хирургом (b) Внутриротовая фотография, показывающая инфекцию в области правого третьего моляра нижней челюсти (a и d) Компьютерная томография, показывающая ход носовой ход (например) Интраоперационное изображение, показывающее иссечение фистулы и лоскута Лимберга, послеоперационные фотографии
ОБСУЖДЕНИЕ
Инфекции, возникшие в зубе или поддерживающих его структурах, или в челюстях, или в мягких тканях, могут распространяться на отдаленные участки головы и шеи и грудная область.Путь инфекции можно было понять из досконального знания анатомии головы и шеи.
 В области лица сплошная рыхлая жиросодержащая ткань губ и щек. Однако оно частично разделено мимическими мышцами, которые возникают из костей лица и в виде пластин различной ширины пересекают подкожную клетчатку, заканчиваясь в коже. При инфекциях, не вызванных крайне вирулентными бактериями, мышцы с их тонкими перимизиями играют роль в направлении распространения инфекции.В связи с этим зубные абсцессы, которые разрушают и перфорируют наружную компактную пластинку верхней или нижней челюсти, иногда не продвигаются к преддверию рта, а проникают через подкожную клетчатку на кожу.
В области лица сплошная рыхлая жиросодержащая ткань губ и щек. Однако оно частично разделено мимическими мышцами, которые возникают из костей лица и в виде пластин различной ширины пересекают подкожную клетчатку, заканчиваясь в коже. При инфекциях, не вызванных крайне вирулентными бактериями, мышцы с их тонкими перимизиями играют роль в направлении распространения инфекции.В связи с этим зубные абсцессы, которые разрушают и перфорируют наружную компактную пластинку верхней или нижней челюсти, иногда не продвигаются к преддверию рта, а проникают через подкожную клетчатку на кожу.Мышцы и фасции представляют собой относительный барьер для распространения инфекции; свищевой ход может стать или не стать кожным в зависимости от его расположения относительно нижнечелюстных и верхнечелюстных прикреплений лицевых мышц. Если верхушка пораженного зуба находится выше места прикрепления мышц верхней челюсти или ниже места прикрепления мышц нижней челюсти, инфекция может распространяться вне полости рта с образованием кожного синуса.
 [4]
[4]Оральный кожный свищ приводит к эстетическим проблемам из-за продолжающейся утечки слюны из ротовой полости на лицо. Причины оро-кожных фистул включают злокачественное новообразование, воспаление и травмы, являющиеся наиболее распространенными причинами.[5] Другие причины могут быть связаны с несостоятельностью имплантатов, что может привести к выделениям из внеротовых пазух, неудачной эндодонтической терапией. [6,7] Интересно, что в двух случаях сообщалось даже о формировании зубного камня как о причине персистирования пазух после лечения корневых каналов.В одном случае (Ricucci et al. ) развился свищевой ход, который не зажил после традиционной терапии корневых каналов и апикальной хирургии.[8] При удалении этого зуба на поверхности корня был обнаружен материал, похожий на зубной камень. Другой случай показал рентгенологические признаки заживления после апикэктомии. Гистология апикального биоптата показала материал, похожий на зубной камень, на поверхности верхушки корня.
 Наличие зубного камня на поверхности корней этих зубов могло способствовать неудаче эндодонтического лечения.[8]
Наличие зубного камня на поверхности корней этих зубов могло способствовать неудаче эндодонтического лечения.[8]Неопластические свищи возникают в результате проникновения новообразования из полости рта на кожу (наиболее частая причина — плоскоклеточный рак). Актиномикоз, хотя и встречается редко, является одной из наиболее распространенных инфекций, приводящих к свищу из полости рта на кожу. Свищи могут возникать из развивающихся кист области шеи, таких как кисты щитовидно-язычного протока, дермоидные, сальные, преаурикулярные и жаберные кисты. Кисты носонебного протока иногда выделяют жидкость на передний отдел неба и место протока.Лимфатические узлы, инфицированные микобактериями туберкулеза, вызывают золотуху, состояние, при котором инфекция распространяется из узла на кожу через свищевой ход. Эта инфекция чаще всего возникает на шее. Болезнь кошачьей царапины — еще одно соображение при дифференциальной диагностике синусовых ходов от лимфатических узлов.[9]
Во всех трех случаях, описанных здесь, зуб и связанные с ним ткани были идентифицированы как этиология распространения инфекций в ротовые и экстраоральные ткани.

Что родители должны знать об абсцессе десны у детей
Допустим, ваша маленькая девочка перекусывает тарелкой попкорна со своими друзьями на вечере кино, и между ее зубом и десной застревает корпус.Может быть, она даже не замечает сначала, но это остается там. В лучшем случае это будет неприятное раздражение; но он также может нагнаиваться и превратиться в абсцесс, и это нехорошо.
Абсцесс формируется как область гноя в ответ нашего организма на борьбу с инфекцией, может развиваться практически в любом месте тела и иметь разную степень тяжести.
Абсцессы десен у детей
Как будто обычных детских болей роста — новые зубы, рост костей, периодически действующая иммунная система — было недостаточно; абсцесс в их деснах может вызвать совершенно другой уровень недовольства.Обычно он начинается как полость, а затем расширяется от десны, как прыщ.
Во многих случаях вначале нет боли или припухлости, но воспаление из-за абсцесса возле нижних зубов может повлиять на дыхательные пути ребенка и затруднить дыхание.
 Абсцессы вокруг верхних зубов могут передавать воспаление в мозг и, если их не лечить, могут быть опасными для жизни.
Абсцессы вокруг верхних зубов могут передавать воспаление в мозг и, если их не лечить, могут быть опасными для жизни.Как видите, если вы не ищете их или не знаете об их последствиях, абсцессы могут быстро стать серьезными.К счастью, предупредительные признаки, включая боль в полости рта и отек лица, являются четкими и легко заметными индикаторами, а общее число детей, пораженных зубными абсцессами, очень невелико.
Симптомы абсцесса десны
Если и есть какая-то серебряная подкладка при абсцессах десен у детей, то это их явные симптомы. Абсцесс десны почти всегда вызывает боль из-за давления захваченного гноя, и боль может распространяться на уши, шею и челюсть. Даже если он не виден, ваш ребенок даст вам знать, что что-то не так.
Однако могут появиться видимые признаки, включая отек или покраснение лица и блестящие, опухшие десны. Вы также можете почувствовать неприятный запах изо рта вашего ребенка, или он может жаловаться на неприятный вкус, который не исчезнет.

Вот некоторые другие распространенные признаки абсцессов, о которых родители должны знать:
- Спонтанная зубная боль
- Отек лица
- Лихорадка
- Боль при жевании
- Зубы, чувствительные к горячему или холодному
- Опухание шейных желез или челюсти
Как предотвратить абсцессы десен
Если вы подозреваете абсцесс десны у вашего ребенка, немедленно обратитесь к стоматологу.Абсцессы не заживают сами по себе и могут легко повредить окружающие зубы и потенциально распространить инфекцию на другие части тела.
Абсцессы лучше всего лечить путем устранения причины и дренирования скопившегося гноя. Если что-то застряло между зубами и деснами, например, ядро попкорна, стоматолог удалит его и выпустит гной через разрез в ткани десны.
Облегчение наступит вскоре после процедуры, и могут быть назначены легкие обезболивающие или антибиотики.Но как лучше всего предотвратить абсцессы десен?
Существует ряд проверенных методов предотвращения абсцессов, начиная с тщательного ухода за полостью рта.
 Ваш ребенок должен чистить зубы по крайней мере два раза в день, как только у него вырастут первые зубы. Пользоваться зубной нитью следует по крайней мере один раз в день. Маленьким детям может понадобиться рука помощи, чтобы сделать тщательную чистку, и родителям рекомендуется проверить зубы своего ребенка на наличие проблемных мест.
Ваш ребенок должен чистить зубы по крайней мере два раза в день, как только у него вырастут первые зубы. Пользоваться зубной нитью следует по крайней мере один раз в день. Маленьким детям может понадобиться рука помощи, чтобы сделать тщательную чистку, и родителям рекомендуется проверить зубы своего ребенка на наличие проблемных мест.Несколько других полезных советов по профилактике:
Ограничение сладостей и перекусов.Если ваш ребенок перекусывает фуражом, это может способствовать образованию абсцессов десен. Крекеры и хлеб — любимые детские закуски, а содержащиеся в них сахар и крахмал — идеальная среда для размножения бактерий, вызывающих кариес. Обработанные продукты особенно неприятны, и родители должны полностью исключить газированные напитки из рациона своей семьи.
Рассмотрите возможность посещения детского стоматолога, обладающего навыками и терпением для лечения маленьких детей, особенно когда речь идет о более серьезных проблемах полости рта.


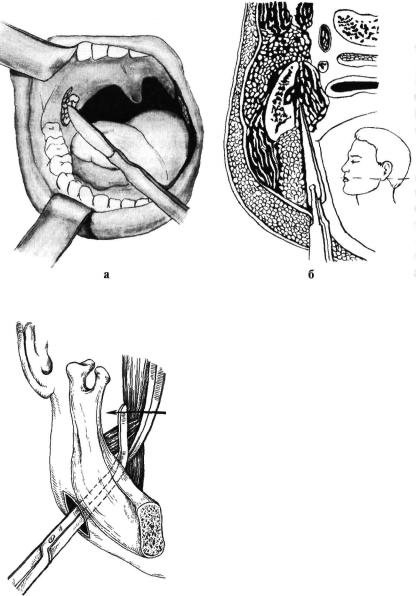

 Наши стоматологи понимают важность общего вида полости рта для косметического вида человека, а также его самооценки, и работают с хирургами над восстановлением функции и косметического вида. Узнайте больше о лечении челюстей.
Наши стоматологи понимают важность общего вида полости рта для косметического вида человека, а также его самооценки, и работают с хирургами над восстановлением функции и косметического вида. Узнайте больше о лечении челюстей. Также поговорите со своим врачом, если у вас была язва желудка или желудочно-кишечное кровотечение.
Также поговорите со своим врачом, если у вас была язва желудка или желудочно-кишечное кровотечение. Эти осложнения могут потребовать повторного удаления корневых каналов зуба.
Эти осложнения могут потребовать повторного удаления корневых каналов зуба. Помимо антибиотиков, большинству пациентов также требуется первоначальная процедура дренирования, за которой последует формальная стоматологическая процедура.Для тех пациентов, которые своевременно обращаются за медицинской помощью, прогноз благоприятный. Но любое промедление с лечением может привести к усугублению проблемы и даже к потере зуба.
Помимо антибиотиков, большинству пациентов также требуется первоначальная процедура дренирования, за которой последует формальная стоматологическая процедура.Для тех пациентов, которые своевременно обращаются за медицинской помощью, прогноз благоприятный. Но любое промедление с лечением может привести к усугублению проблемы и даже к потере зуба. 2018 ноябрь;34(11):774-777. [PubMed: 30211838]
2018 ноябрь;34(11):774-777. [PubMed: 30211838] У пациента не было значимой медицинской истории. В анамнезе также выявлено появление припухлости на щеке, хорошо локализованной, уменьшающейся после разрыва. Перед отеком пациентка испытывала боль в верхнем заднем зубе. Тщательный анамнез также показал, что он посетил дерматолога для того же и ему посоветовали лекарство, после которого поражение не зажило. Затем пациент посетил стоматолога, который направил его в учреждение для лечения того же.При осмотре пациента у него была болезненная узловатая припухлость на щеке. Перед началом лечения были проведены рутинные исследования крови. Диабетический и инфекционный статус (тесты на ВИЧ и HbsAg) были проверены, чтобы исключить статус иммунодефицита. Лечение включало внутриротовое отслеживание синусового хода и иссечение вместе с удалением пораженного коренного зуба. Заживление прошло без осложнений [Рисунок –].
У пациента не было значимой медицинской истории. В анамнезе также выявлено появление припухлости на щеке, хорошо локализованной, уменьшающейся после разрыва. Перед отеком пациентка испытывала боль в верхнем заднем зубе. Тщательный анамнез также показал, что он посетил дерматолога для того же и ему посоветовали лекарство, после которого поражение не зажило. Затем пациент посетил стоматолога, который направил его в учреждение для лечения того же.При осмотре пациента у него была болезненная узловатая припухлость на щеке. Перед началом лечения были проведены рутинные исследования крови. Диабетический и инфекционный статус (тесты на ВИЧ и HbsAg) были проверены, чтобы исключить статус иммунодефицита. Лечение включало внутриротовое отслеживание синусового хода и иссечение вместе с удалением пораженного коренного зуба. Заживление прошло без осложнений [Рисунок –]. Клинически отмечено дренирующее поражение на левой щеке на 2 см выше нижнего края нижней челюсти. Больная также жаловалась на боль в правой щеке, затем в течение 1 месяца появились светло-красные выделения. При стоматологическом осмотре выявлено кариозное поражение коренных зубов верхней челюсти, а на рентгенограмме – абсцесс, выходящий за пределы пульпы и вовлекающий периапикальную область. Гуттаперчевый конус вставляли в свищевой ход и осторожно вдавливали внутрь, пока не исчезло сопротивление. Рентгенограмма в переднезадней проекции показала, что кончик гуттаперчевого конуса находится близко к очагу поражения.Специфических жалоб, связанных с зубами или мягкими тканями внутри полости рта, нет. На рентгенограмме видна фарфоровая коронка на не полностью обтурированных корневых каналах. Лечение включало антибактериальную терапию с дренированием абсцесса, скейлингом и планированием корня. Внеротовые активные выделения постепенно прекратились. Пациент направлен на лечение корневых каналов №1.
Клинически отмечено дренирующее поражение на левой щеке на 2 см выше нижнего края нижней челюсти. Больная также жаловалась на боль в правой щеке, затем в течение 1 месяца появились светло-красные выделения. При стоматологическом осмотре выявлено кариозное поражение коренных зубов верхней челюсти, а на рентгенограмме – абсцесс, выходящий за пределы пульпы и вовлекающий периапикальную область. Гуттаперчевый конус вставляли в свищевой ход и осторожно вдавливали внутрь, пока не исчезло сопротивление. Рентгенограмма в переднезадней проекции показала, что кончик гуттаперчевого конуса находится близко к очагу поражения.Специфических жалоб, связанных с зубами или мягкими тканями внутри полости рта, нет. На рентгенограмме видна фарфоровая коронка на не полностью обтурированных корневых каналах. Лечение включало антибактериальную терапию с дренированием абсцесса, скейлингом и планированием корня. Внеротовые активные выделения постепенно прекратились. Пациент направлен на лечение корневых каналов №1. 16 с последующей ортопедической реабилитацией [Рисунок –].
16 с последующей ортопедической реабилитацией [Рисунок –].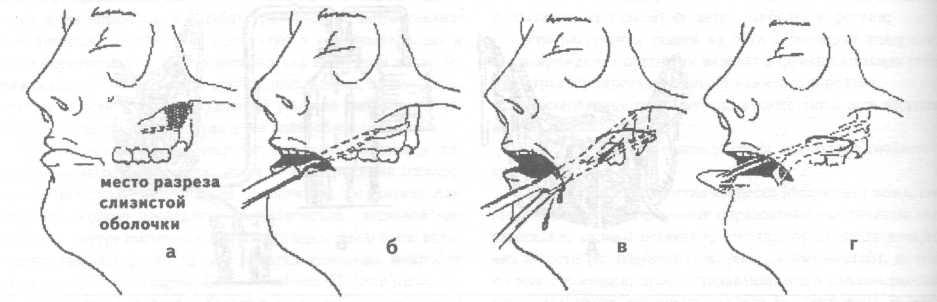 Лечение включало антибактериальную терапию; экстраоральный свищ прослеживался до третьего моляра нижней челюсти.Произведено хирургическое удаление третьего моляра и иссечение свища. Внеротовая операционная рана обработана лоскутом Лимберга. Исцеление прошло без осложнений. Пациент находится под наблюдением [Рисунок –].
Лечение включало антибактериальную терапию; экстраоральный свищ прослеживался до третьего моляра нижней челюсти.Произведено хирургическое удаление третьего моляра и иссечение свища. Внеротовая операционная рана обработана лоскутом Лимберга. Исцеление прошло без осложнений. Пациент находится под наблюдением [Рисунок –]. В области лица сплошная рыхлая жиросодержащая ткань губ и щек. Однако оно частично разделено мимическими мышцами, которые возникают из костей лица и в виде пластин различной ширины пересекают подкожную клетчатку, заканчиваясь в коже. При инфекциях, не вызванных крайне вирулентными бактериями, мышцы с их тонкими перимизиями играют роль в направлении распространения инфекции.В связи с этим зубные абсцессы, которые разрушают и перфорируют наружную компактную пластинку верхней или нижней челюсти, иногда не продвигаются к преддверию рта, а проникают через подкожную клетчатку на кожу.
В области лица сплошная рыхлая жиросодержащая ткань губ и щек. Однако оно частично разделено мимическими мышцами, которые возникают из костей лица и в виде пластин различной ширины пересекают подкожную клетчатку, заканчиваясь в коже. При инфекциях, не вызванных крайне вирулентными бактериями, мышцы с их тонкими перимизиями играют роль в направлении распространения инфекции.В связи с этим зубные абсцессы, которые разрушают и перфорируют наружную компактную пластинку верхней или нижней челюсти, иногда не продвигаются к преддверию рта, а проникают через подкожную клетчатку на кожу. [4]
[4] Наличие зубного камня на поверхности корней этих зубов могло способствовать неудаче эндодонтического лечения.[8]
Наличие зубного камня на поверхности корней этих зубов могло способствовать неудаче эндодонтического лечения.[8]
 Абсцессы вокруг верхних зубов могут передавать воспаление в мозг и, если их не лечить, могут быть опасными для жизни.
Абсцессы вокруг верхних зубов могут передавать воспаление в мозг и, если их не лечить, могут быть опасными для жизни.
 Ваш ребенок должен чистить зубы по крайней мере два раза в день, как только у него вырастут первые зубы. Пользоваться зубной нитью следует по крайней мере один раз в день. Маленьким детям может понадобиться рука помощи, чтобы сделать тщательную чистку, и родителям рекомендуется проверить зубы своего ребенка на наличие проблемных мест.
Ваш ребенок должен чистить зубы по крайней мере два раза в день, как только у него вырастут первые зубы. Пользоваться зубной нитью следует по крайней мере один раз в день. Маленьким детям может понадобиться рука помощи, чтобы сделать тщательную чистку, и родителям рекомендуется проверить зубы своего ребенка на наличие проблемных мест.