Болит живот в 1 триместре беременности: Тянет живот при беременности почему и что предпринять
Боль в первом триместре у беременных
Общие сведенияПервым триместром беременности называется промежуток времени от зачатия до конца 12 недели беременности. Во время 1-го триместра беременности оплодотворенная яйцеклетка становится эмбрионом, а эмбрион – плодом.
Первый триместр это важное время, будущей матери нужно быть особенно осторожными и внимательными к себе. Ведь здоровье ребенка будет зависить от питания матери, ее эмоционального и физического состояния.
За первые двенадцать недель у будущего ребенка формируются практически все жизненно важные органы, а организм будущей матери привыкает к своей беременности и начиная работать на ребенка.
Боль в первом триместре у беременныхФизиологически боли и симптомы в первом триместре, не требующие лечения:
- Предположительно в связи с изменениями гормонального фона, наблюдаемыми во время беременности, многие женщины (особенно на сроке 1-2 недели) ощущают во рту металлический привкус.

- Происходит набухание и боль в грудях.
- Скопление крови в органах малого таза делает цвет вульвы синеватым или фиолетовым, а также может вызвать учащенное мочеиспускание.
- Беременная женщина чувствует, что она начала уставать быстрее, чем обычно; у нее могут появиться головокружения, тошнота, рвота (особенно по утрам, но бывает и в течение всего дня).
- Обоняние становится очень острым; так, некоторые сильные или резкие запахи (табака, жареной еды, алкоголя) могут вызвать тошноту.
На 6 неделе многие беременные женщины начинают страдать от запоров и периодических болей в животе. Это легко исправить, если пить достаточное количество воды (до 2 л в день), а также включать в рацион пищу, богатую клетчаткой и волокнами, много овощей и фруктов.
На 7-й неделе размеры матки составляют около 8-10 см в диаметре. Грудь продолжает набухать, соски могут изменить цвет на более темный. Растущая матка создает постоянное давление на мочевой пузырь, сдавливая его, что приводит боли внизу живота и к учащенному мочеиспусканию.
Растущая матка создает постоянное давление на мочевой пузырь, сдавливая его, что приводит боли внизу живота и к учащенному мочеиспусканию.
На 12 неделе женщина может почувствовать слабую боль внизу живота, которая обусловлена натяжением связок, поддерживающих растущую матку.
В первом триместре беременности женщины, обычно, страдают от болезненных ощущений в области поясницы. Однако эта боль абсолютно может исчезнуть после двадцатой недели беременности.
Большинство женщин страдает от боли в пояснице в первом триместре из-за смягчения поддерживающих связок и дисков и из-за увеличения гормона прогестерона. Если во время беременности женщина заболела какой-либо инфекционной болезнью мочевого пузыря, то это также может быть причиной боли в пояснице. Постоянная боль в пояснице у беременных женщин происходит из-за того, что меняется центр тяжести живота, в котором растет и развивается ребенок.
В том случае, если во время первого триместра что-то идет не так, возможны два основных сценария: невынашивание или внематочная беременность. Если вы обнаружите у себя один из тех симптомов, о которых речь пойдет ниже, немедленно позвоните своему гинекологу, а еще лучше вызовите скорую помощь.
Если вы обнаружите у себя один из тех симптомов, о которых речь пойдет ниже, немедленно позвоните своему гинекологу, а еще лучше вызовите скорую помощь.
Невынашивание может быть вызвано разными причинами. Некоторые исследования свидетельствуют о том, что около 60% всех выкидышей во время первого триместра связаны с генетическими отклонениями. Более 90% женщин, перенесших единичный выкидыш, в дальнейшем благополучно рожают. Однако, перед новой попыткой забеременеть стоит подождать от трех до шести месяцев.
Риск невынашивания увеличивается с возрастом. У женщин до 30 лет он составляет 10%, после 45 — возрастает до 50%. После двух выкидышей лучше приостановить попытки забеременеть и пройти диагностические тесты, чтобы понять, с чем связано невынашивание беременности. Среди возможных причин невынашивания на этом этапе:
- гормональная недостаточность, препятствующая развитию плода;
- аномалии в строении матки;
- генетические сбои;
- резус-конфликт.

Впрочем, причины нередко так и остаются неизвестными, а женщина благополучно вынашивает третью беременность. После двух выкидышей остается 70% вероятность того, что третья беременность пройдет без патологий.
Очень важно, чтобы женщины знали о достаточно высокой вероятности выкидыша в первом триместре беременности, были к нему готовы и не впадали в панику. Выкидыши повторяются лишь у незначительного числа женщин; если у вас был один выкидыш, вероятность того, что следующая беременность окажется успешной, очень велика.
Главный симптом угрозы прерывания — кровотечение. Однако важно помнить, что не всякое кровотечение свидетельствует об угрозе выкидыша. Тем не менее, хотя некоторые кровянистые выделения на раннем сроке беременности встречаются довольно часто, их все-таки нельзя отнести к норме. О сильном кровотечении, требующем частой смены прокладок для обильных выделений, нужно немедленно сообщить врачу. Кровотечение, как правило, сопровождается и другими симптомами: коликами, болью внизу животе, повышением температуры, слабостью, порой рвотой.
- коричневые одномоментные или непрерывные выделения из влагалища;
- незначительные кровотечения, сопровождающиеся резкой болью в животе или плечах.
Если незначительное кровотечение не прекращается более трех дней, это плохой симптом.
Сильное кровотечение и колики между концом второго и концом третьего месяца: классические симптомы угрозы прерывания беременности. Резкая боль внизу животе, не сопровождающаяся кровотечением, тоже тревожный сигнал. Кровотечение может достигать такой интенсивности, что приходится менять несколько прокладок в течение часа, а может быть «терпимым» — как во время обильного менструального кровотечения. Могут появиться густые выделения: темно-красные сгустки, похожие на маленькие кусочки сырой говяжьей печени.
Иногда бывают серые или розовые выделения. В первом триместре об угрозе невынашивания может свидетельствовать и постоянное незначительное кровотечение или не очень сильная боль в животе. В больнице врач сможет сказать, действительно ли речь идет об угрозе невынашивания, и если это так, то как далеко зашел процесс. Он произведет осторожное обследование органов брюшной полости, может назначить УЗИ.
В больнице врач сможет сказать, действительно ли речь идет об угрозе невынашивания, и если это так, то как далеко зашел процесс. Он произведет осторожное обследование органов брюшной полости, может назначить УЗИ.
Внематочная беременность
Внематочная беременность наступает, когда плод не имплантируется в полость матки, а начинает развиваться в фаллопиевой трубе. Это очень опасно. В случае разрыва трубы может возникнуть угроза жизни. Классические симптомы внематочной беременности: сильная боль в животе или в боку.
Боль может начаться как тупая и становиться все сильнее. Часто встречается также боль в шее и плечах. Наряду с болью у вас может быть также кровотечение менструального типа, но боль является основным симптомом.
Проблема внематочной беременности состоит в том, что женщины часто не осознают, что беременны, до появления этих симптомов. Так что если вы стремитесь забеременеть или просто не предохраняетесь, при появлении непонятной боли в животе как можно скорее обратитесь к специалисту.
причины тошноты и боли желудка у беременных
{{if type === ‘partner-stocks’}}
{{/if}}
{{/if}} {{each list}} ${this} {{if isGorzdrav}}Удалить
{{/if}}
{{/each}} {{/if}} Поиск по лекарствам, болезням, веществу: ДЕРМАКОСМЕТИКА, SOLGAR, NaturAge, Отривин,Главная
Статьи
Что делать, если болит желудок при беременности
У беременных женщин происходят гормональные изменения, из-за которых могут обостряться хронические болезни или появляться новые заболевания.
Как понять, что болит именно желудок
Если положить три пальца по средней линии на область чуть ниже мечевидного отростка, который соединяет правую и левую половины ребер, можно обнаружить приблизительное положение желудка. Это полый мышечный орган, который обычно располагается почти вертикально. Его железы вырабатывают соляную кислоту и слизь, которая не позволяет переваривать стенки органа и предотвращает повреждение.
Если слизистая оболочка воспаляется, появляется боль. Она может быть острой, режущей, жгучей, ноющей и локализуется в межреберной области, немного ниже и левее мечевидного отростка грудины. Голодные боли во время беременности не редкость, иногда они сопровождаются тошнотой, отрыжкой, появляются ночью во сне. При некоторых заболеваниях болезненность усиливается после приема пищи.
При некоторых заболеваниях болезненность усиливается после приема пищи.
Но для желудочных патологии не характерна опоясывающая боль, чувство распирания в правом подреберье, горечь во рту, спазмы в нижних отделах живота. Это признаки заболеваний поджелудочной железы, печени или кишечника.
Причины болей в желудке у беременных
После наступления беременности в яичниках усиленно синтезируется прогестерон, а с 12 недели его вырабатывает плацента. Одна из функций этого гормона – снижение тонуса гладкой мускулатуры внутренних органов, чтобы матка не сокращалась и не отторгала эмбрион. Но одновременно под влияние прогестерона попадает и мускулатура пищеварительного тракта. Поэтому у беременных замедляется перистальтика, расслабляется мышечный сфинктер, расположенный между желудком и пищеводом.
С увеличением срока гестации матка растет и смещает органы. Поэтому желудок переходит из вертикального положения в горизонтальное. Одновременно увеличивается внутрибрюшное давление, желудочный сок во время переваривания пищи может забрасываться в пищевод и обжигать слизистую оболочку. Этот процесс более выражен после тридцати недель, но первые признаки могут появиться уже на раннем сроке.
Этот процесс более выражен после тридцати недель, но первые признаки могут появиться уже на раннем сроке.
Характер болей при обострении гастрита
Причины сильных болей в животе могут быть связаны с острым гастритом или обострением хронического. К нему приводят различные факторы:
- неполноценное питание – нехватка белка, железа или витаминов;
- раздражающее действие лекарств – антибиотиков, нестероидных противовоспалительных средств;
- инфекции – чаще присутствие бактерии хеликобактер пилори;
- влияние вредных веществ – злоупотребление алкоголем, курение, а также работа на вредном производстве.
Болезнь может обостряться при стрессах, отсутствии режима питания или подагре, хронических патологиях почек.
При обострении гастрита живот начинает болеть после еды, ощущения усиливаются при переедании из-за растяжения стенок желудка. Часто симптомы связаны с употреблением острой, жареной, жирной пищи или газированных напитков. Беременная чувствует, что у нее болит в правом подреберье, под ложечкой. Ее тошнит, появляется отрыжка кислым, иногда рвота. Затянувшийся гастрит нарушает переваривание пищи, поэтому возникает метеоризм, урчание в животе и нарушение стула.
Беременная чувствует, что у нее болит в правом подреберье, под ложечкой. Ее тошнит, появляется отрыжка кислым, иногда рвота. Затянувшийся гастрит нарушает переваривание пищи, поэтому возникает метеоризм, урчание в животе и нарушение стула.
Если при хроническом воспалении желудка снижена секреция соляной кислоты, то симптомы болезни менее выражены.
Особенности болей при язвенной болезни желудка или эрозии слизистой
У большинства беременных симптомы язвенной болезни исчезают благодаря снижению кислотности и увеличению выработки слизи. Но у 1 из 4000 женщин патология обостряется. Это происходит в осенне-весенний период в 1 или 3 триместре.
Для язвы характерны сильные голодные боли, которые беспокоят между приемами пищи или ночью. Женщину часто тошнит, иногда появляется рвота, которая облегчает состояние. Дополнительные симптомы – изжога, отрыжка кислым, запоры.
Если язву не лечить, развивается анемия, а в тяжелых случаях желудочно-кишечное кровотечение. В последнем случае беременную будет рвать свернувшейся кровью, которая напоминает кофейную гущу, боль в животе станет сильной, упадет артериальное давление, а кожа побледнеет.
Иногда после переедания или физического напряжения возникает перфорация язвы и образуется сквозное отверстие в стенке желудка. При этом в животе болит очень сильно и нестерпимо остро, на коже выступает липкий пот, сухость во рту, усиливается жажда. Рвота при перфорации язвы бывает редко. Затем появляется метеоризм и через два часа состояние улучшается, но это видимость благополучия. Позже у беременной развивается перитонит.
Кровотечение и перфорация язвы опасны для беременной и плода. При появлении первых симптомов нужно вызвать скорую. Иначе высока вероятность смерти от осложнений.
Другие причины болей в желудке
На поздних сроках боли в желудке беспокоят чаще, и они не всегда связаны с гастритом или язвой. Иногда виноваты другие заболевания или особенности образа жизни:
- переедание;
- употребление несвежей пищи;
- раздражающее влияние острых, соленых, кислых или жирных блюд;
- стрессы или нервное перенапряжение;
- большой перерыв между приемами пищи;
- сопутствующие заболевания печение, желчного пузыря или кишечника;
- хронические запоры;
- токсикоз;
- острые инфекции, в том числе пищевая токсикоинфекция.

Иногда за желудочной болью маскируется воспаление двенадцатиперстной кишки, или дуоденит. Патология чаще возникает в 1 триместре или за 4-5 недель до родов. Для дуоденита характерны ночные голодные боли, которые уменьшаются после приема пищи. У беременных снижается аппетит, беспокоит тошнота, рвота, чувство распирания в верхних отделах живота.
Боли в желудке на ранних сроках беременности
По статистике, от 21 до 80% женщин впервые во время беременности сталкиваются с патологией пищеварительного тракта, причем симптомы появляются уже на раннем сроке гестации. Они могут быть связаны с токсикозом. Почему он развивается, точно неизвестно, но его связывают с нарушением гормональной и нервной регуляции обмена веществ в организме. Это приводит к появлению тошноты, рвоты, слюнотечения, постепенному обезвоживанию и ухудшению состояния. В тяжелых случаях у беременной нарушается обмен жиров и углеводов, снижается масса тела.
Если женщину часто тошнит и рвет, слизистая оболочка пищевода раздражается и воспаляется. Поэтому с первых недель возникает боль в желудке.
Поэтому с первых недель возникает боль в желудке.
Из-за токсикоза у беременной появляется отвращение к определенным видам пищи или запахам, снижается аппетит. Нерегулярное питание может усилить болезненность в желудке, а позже привести к гастриту.
Лечение болей в желудке во время беременности
При выборе метода лечения у беременных нужно соблюдать осторожность. Многие лекарства опасны для плода, поэтому подбирать схему терапии должен врач-терапевт. Он же проведет обследование, чтобы отличить токсикоз раннего срока от обострения гастрита, язвенной болезни или другой патологии.
Беременной назначают диету. Из рациона исключают все острые, раздражающие продукты. Нельзя употреблять кофе, крепкий чай, газированные напитки, шоколад, жирные и жареные блюда, которые расслабляют сфинктер пищевода. Рекомендуют питание маленькими порциями, но не реже 5 раз в сутки.
Для уменьшения боли используют обволакивающие препараты. Они не всасываются в кровоток, поэтому не навредят плоду, но защищают слизистую оболочку желудка и облегчают состояние. В дополнение к ним врачи рекомендуют пить чай из цветков ромашки или соплодий ольхи, который обладает вяжущим и противовоспалительным свойством.
В дополнение к ним врачи рекомендуют пить чай из цветков ромашки или соплодий ольхи, который обладает вяжущим и противовоспалительным свойством.
Беременным с обострением хронического гастрита или язвы дополнительно для облегчения боли назначают спазмолитики на основе дротаверина или папаверина. Также помогают препараты, увеличивающие тонус кишечника, в состав которых входит метоклопрамид.
Как уменьшить желудочную боль или предотвратить ее появление?
Чтобы не заболеть во время беременности или предотвратить появление проблем с пищеварением, нужно придерживаться правильного питания. Для этого блюда варят, тушат, запекают, готовят из овощей, злаков, кисломолочных продуктов и нежирного мяса. Острые приправы, жареные и жирные блюда, другую тяжелую пищу на время беременности нужно исключить.
Чтобы облегчить состояние, нельзя переедать в течение дня, лучше поесть 5 раз, но маленькими порциями. Спать на голодный желудок плохо, но вредит и поздний ужин. Поэтому его можно заменить стаканом несладкого йогурта или кефира.
Врачи не рекомендуют ложиться сразу после еды, так выше риск попадания содержимого желудка в пищевод и появления изжоги. Чтобы этого избежать, нужно посидеть в удобном кресле в течение часа или выйти на прогулку.
Избежать появления желудочной боли, вызванной язвой или гастритом, можно, если до беременности пройти обследование. Для этого нужно обратиться к врачу, сдать анализ на хеликобактера и сделать фиброгастродуоденоскопию. При подтверждении диагноза терапевт назначит лечение, которое предотвратит изжогу и тяжелые осложнения для будущей мамы.
Какие боли бывают во время беременности, когда это нормально и что делать от боли при беременности | 74.ru
Все новостиПутин принял новые регионы в РФ и дал очередные отсрочки по мобилизации. Новости СВО за 5 октября
Беби-бронь: в каком случае родителей не призовут на службу — объясняем в одной картинке
Срочников принуждают ехать в зону боевых действий. Это законно?
Спецназ по ошибке: силовики из Челябинска в 5 утра ворвались в дом к сибирячке и заковали в наручники ее сына
Цирроз или последствия драки? Разбираемся в смерти мобилизованного из Челябинской области
Путин дал отсрочку от частичной мобилизации студентам негосударственных вузов
В Парковом начали проектировать строительство дорог на пяти улицах
О строительстве студенческого кампуса в Челябинске говорят 8 лет. Смотрим, каким он в итоге будет
Смотрим, каким он в итоге будет
Как вернуть деньги, если вас развернули в аэропорту из-за частичной мобилизации? Отвечает Ростуризм
«Болей не было»: пенсионер рассказал в коротком видео, как узнал про рак простаты и победил болезнь
В России возбудили первое уголовное дело за уклонение от частичной мобилизации
В Челябинске пенсионер за рулем «Лады» сбил женщину на пешеходном переходе. ДТП попало на видео
Челябинцу с женой сорвали свадебное путешествие, не выпустив из России в Турцию из-за частичной мобилизации
Педагог из Челябинска стала призером конкурса «Учитель года» и советником министра просвещения
«Начинает говорить, и хочется сразу слушать»: в День учителя ученики разных возрастов признаются в любви своим педагогам
Будет ли Путин сегодня обращаться к стране? Ответили в Кремле
«Многие из них не вернутся домой, и это страшно»: как родственники мобилизованных проводят дни по ту сторону забора
Законопроект об отсрочке для отцов троих детей отозвали в Госдуме. Что будет со льготами для мобилизованных
Что будет со льготами для мобилизованных
«Люди были напуганы»: история москвичей, которые два дня простояли на границе с Грузией, но после пережитого развернулись обратно
Путин принял ЛДНР, Херсонскую и Запорожскую области в состав России
Не расстраивай учителя! Тест на школьные знания, с которым взрослым не справиться
Можно ли узнать, есть ли кто-то из родных в списке на мобилизацию? Публикуем официальный ответ
«У меня ноги 80-летнего старика»: 43-летний мобилизованный подал в суд на военный комиссариат
Облсуд оставил под стражей экс-советника мэра Челябинска, бизнесмена Петра Конарева
В Челябинске на территории школы нашли ртуть
Можно получить больше 80 тысяч: в России изменился порядок выплат пособия на детей от 8 до 17 лет
Не видел его уже 100 лет: что делать, если потерял военник, — подробная инструкция в одной картинке
«Приключение без ответа на вопрос: «Когда домой?»». Колонка россиянина, который узнал о частичной мобилизации, находясь в Италии
Супермаркет для питомцев: в Челябинске открылся зоомагазин необычного формата
«Поездки отнимают последние силы»: больные южноуральцы из отдаленных районов заявили о проблемах с диализом
«Не тянет экономика затраты»: что не так с кредитными каникулами для мобилизованных
В Свердловской области плату за капремонт повысят сразу на 40%. Изменят ли тарифы в Челябинске
Изменят ли тарифы в Челябинске
Сколько мобилизованных набрали? Главные новости СВО за 4 октября
На фоне смога в двух районах Челябинска зафиксировали превышение вредных веществ в воздухе
«Не тот фон, чтобы повышать тарифы»: эксперт — о подорожании проезда на платных трассах в России
«Наши сотрудники уже на фронте»: учреждения культуры собрали спальники для мобилизованных южноуральцев
Южноуральская агрофирма разработала лучший ИТ-проект в сфере промышленности и производства
Еду на фронт. Как морально подготовиться и справиться со страхом — советы военного психолога
«У нас круче! Филиалов много — и 21 военком». Как озадачила мобилизация директоров южноуральских компаний
Все новости
Поделиться
«Помните рекламу одного обезболивающего препарата — «все болит, ничего не помогает», вот у меня во время беременности примерно так и было, особенно в самом начале, — улыбается Марина Гладкова. — Дико болела спина, ныл низ живота, тянуло где-то сбоку и с завидной периодичностью доканывала головная боль. По этой причине добрая половина волнительного периода «в ожидании чуда» обернулась непредвиденным стрессом. Проблема была элементарной: я не знала, что болит и почему. Эх, если бы мне кто-нибудь рассказал тогда, какие ощущения нормальны, а какие нет, но мой доктор, к сожалению, предпочитала общие фразы, вроде «если почувствуешь что-то не то, звони в скорую». А вот где оно, то самое «не то»?»
По этой причине добрая половина волнительного периода «в ожидании чуда» обернулась непредвиденным стрессом. Проблема была элементарной: я не знала, что болит и почему. Эх, если бы мне кто-нибудь рассказал тогда, какие ощущения нормальны, а какие нет, но мой доктор, к сожалению, предпочитала общие фразы, вроде «если почувствуешь что-то не то, звони в скорую». А вот где оно, то самое «не то»?»
«Когда наступает первая беременность, многое кажется необычным: организм меняется с неимоверной скоростью, — объясняет акушер-гинеколог Ирина Лукошкина. — К тому же поговорка «у страха глаза велики» в этом случае оправдывает себя на все сто — даже незначительные болевые ощущения становятся почти невыносимыми. Сразу хочу оговориться, что каждый случай индивидуален, и мы можем лишь вывести некоторые общие болевые «направления» — «нормальные» и «неправильные», указывающие на имеющиеся проблемы. Но лучше всего, если будущие мамы при возникновении неприятных ощущений будут консультироваться с врачом. Доктора получают за это деньги, так что не бойтесь «беспокоить напрасно»: в этом деле лучше перестраховаться, чем наоборот».
Доктора получают за это деньги, так что не бойтесь «беспокоить напрасно»: в этом деле лучше перестраховаться, чем наоборот».
Все боли, возникающие во время беременности, можно разделить на две большие группы: акушерские и не акушерские. К первой группе относятся боли, возникающие при внематочной беременности, преждевременной отслойке плаценты и угрозе прерывания беременности. Ко второй — боли, связанные с желудочно-кишечным трактом, растяжением связок, поддерживающих матку, напряжением мышц брюшного пресса или с каким-либо хирургическим заболеванием (например с аппендицитом).
Итак, поговорим о том, какие ощущения более-менее можно считать нормой. Точнее, «издержками» своего беременного статуса.
Нужно понимать, что первый и второй триместры беременности — глобальная эпоха перемен. Связки и мышцы, которые поддерживают матку, постепенно растягиваются, и болезненные приступы внизу живота или тянущие ощущения могут быть более заметны, когда вы кашляете, чихаете или изменяете положение тела. И это скорее норма, чем признак неблагополучия.
И это скорее норма, чем признак неблагополучия.
Вторая причина неприятных ощущений может быть связана с тем, что во время беременности перистальтика кишечника ухудшается и пища продвигается медленнее. Давление растущей матки на кишечник усиливает проблему. Запоры — весьма распространенная неприятность у будущих мам и могут приводить к появлению сильных болей внизу живота, которые легко перепутать с гинекологическими. Избавиться от этой деликатной проблемы поможет употребление в пищу овощей, сухофруктов и отрубей. Прогулки и выполнение легких физических упражнений помогут привести кишечник в чувство.
Крайне редко во время беременности могут обостряться такие заболевания, как аппендицит, панкреатит, кишечная непроходимость. Боль при этих заболеваниях специфическая: она нарастает, сопровождается повышением температуры тела и тошнотой, головокружением. Не исключено, что может потребоваться оперативное хирургическое вмешательство. Поэтому, если вы ощущаете нечто подобное, лучше всего как можно скорее обратиться к врачу или вызвать скорую.
Боль в спине и пояснице занимает второе почетное место: более половины всех беременных женщин сталкиваются с этой проблемой. Чаще всего эта боль связана с повышением нагрузки на позвоночник и ослаблением мышц живота из-за их растяжения. Обычно эти ощущения появляются после пятого месяца беременности, а у кого-то — гораздо раньше. Уменьшаются и проходят они только после родов. Иногда боль отдает в ногу, причем усиливается после физической нагрузки, продолжительной ходьбы, длительного стояния, сидения в неудобной позе. Боль в области лобка и крестца (ощущается в области тазобедренных суставов и по передней поверхности бедра) обусловлена незначительным размягчением связок, вызванных изменением гормонального фона у беременных и выработкой гормона релаксина.
Если боль в спине или пояснице сопровождается повышением температуры, появлением отеков, головной болью и повышением артериального давления, учащенным мочеиспусканием, при этом моча становится мутной и изменяет цвет, то следует обязательно обратиться к врачу.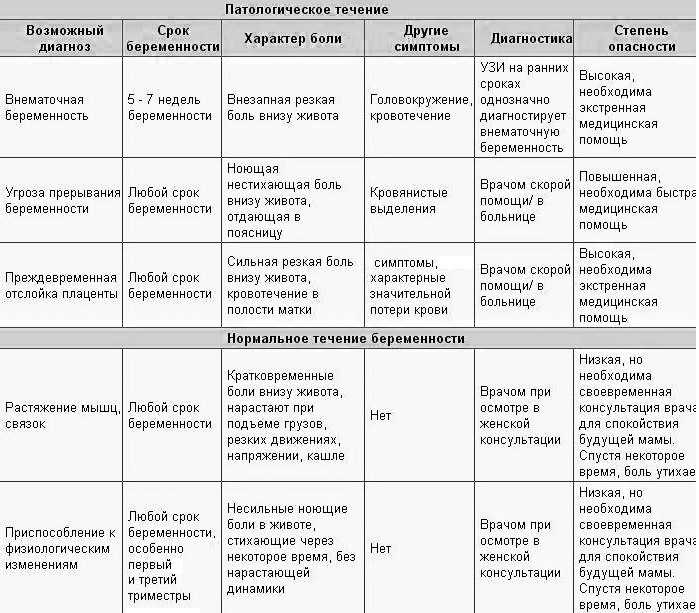 Эти симптомы характерны для заболеваний почек, которые требуют лечения в условиях стационара, так как оказывают неблагоприятное влияние на течение беременности, состояние плода, здоровье женщины, вызывают тяжелые осложнения. Чаще всего при подобных симптомах обнаруживается пиелонефрит — воспаление почечной ткани и верхних мочевыводящих путей, вызванное инфекцией.
Эти симптомы характерны для заболеваний почек, которые требуют лечения в условиях стационара, так как оказывают неблагоприятное влияние на течение беременности, состояние плода, здоровье женщины, вызывают тяжелые осложнения. Чаще всего при подобных симптомах обнаруживается пиелонефрит — воспаление почечной ткани и верхних мочевыводящих путей, вызванное инфекцией.
Боль в груди — один из лидеров «нормальной» боли. Изменения в грудных железах (вкупе с утренней тошнотой) обычно еще до всяких тестов свидетельствуют — наступила беременность. Под действием гормонов беременности молочные железы начинают увеличиваться в размерах, меняется их структура — происходит подготовка к лактации. Иногда эти процессы сопровождаются дискомфортом и болезненными ощущениями. Лечить это не надо. А вот уменьшить неприятные симптомы можно. Во-первых, правильным подбором белья. Бюстгальтер должен быть удобным, сшитым из натуральных материалов, подходящим по размеру. Он не должен стеснять и сдавливать молочные железы, но при этом обязан хорошо их поддерживать. Приподнятое положение груди способствует улучшению кровообращения в ней и препятствует застойным явлениям. Во-вторых, важно помнить о гигиенических процедурах. Грудь ежедневно обмывается водой комнатной температуры или обтирается мокрым полотенцем. В-третьих, помогут и простые физические упражнения — они укрепят мышцы и связки, поддерживающие молочные железы, улучшат отток лимфы от груди.
Приподнятое положение груди способствует улучшению кровообращения в ней и препятствует застойным явлениям. Во-вторых, важно помнить о гигиенических процедурах. Грудь ежедневно обмывается водой комнатной температуры или обтирается мокрым полотенцем. В-третьих, помогут и простые физические упражнения — они укрепят мышцы и связки, поддерживающие молочные железы, улучшат отток лимфы от груди.
«Очень важно: сильная боль, которая длится в течение нескольких часов на протяжении всего времени, не прекращаясь, или боль, сопровождающаяся повышением температуры тела, влагалищным кровотечением или схваткообразными сокращениями внизу живота, — явление не нормальное, более того — опасное, — предупреждает акушер-гинеколог Ирина Лукошкина. — Если вы наблюдаете эти признаки или имеете какие-нибудь сомнения относительно причины боли, немедленно вызывайте врача. Важно слушать свою интуицию. Это как раз тот самый случай, когда оно лишним не будет: возможно, так вам удастся спасти жизнь своему крохе».
Действительно, иногда боли в животе — это признак акушерского неблагополучия. Проблемы могут быть связаны как с течением беременности, так и с общим состоянием здоровья. Одна из причин появления боли во время беременности — угроза выкидыша. Боль при этом носит постоянный тянущий или схваткообразный характер, ощущается в нижних отделах живота и в пояснице, не затихает без приема лекарственных препаратов. Болевые ощущения могут сопровождаться появлением кровяных выделений из половых путей различной интенсивности. Это повод для незамедлительной консультации со специалистом, назначения комплексного обследования и лечения, возможно, в условиях стационара. Обследование включает в себя осмотр врача, изучение особенностей состояния здоровья и течения беременности, проведение ультразвукового исследования. При помощи специальных лабораторных исследований уточняются гормональные, иммунологические, инфекционные и генетические причины, которые могли привести к осложненному течению беременности и нарушению развития плода.
Не стоит забывать о внематочной беременности, при которой плодное яйцо прикрепляется вне матки. При этом исследование гормона беременности в крови и тест на беременность положительные, но при проведении ультразвукового исследования плодное яйцо в матке не обнаруживается. Рост плодного яйца вне матки не может происходить длительное время. Такая беременность быстро прерывается (в первые несколько недель). Это сопровождается сильным внутрибрюшным кровотечением и резкой болью в животе, которая отдает в прямую кишку, в ногу. Также могут отмечаться головокружение, рвота, обморочное состояние. Ситуация очень серьезная, требует скорейшего врачебного вмешательства и проведения оперативного лечения.
Если сроки велики — больше тридцати недель, а боль острая или схваткообразная, то она может быть сигналом отслойки плаценты или преждевременных родов. Если появились и кровянистые выделения, то срочно вызывайте скорую помощь, если боли в животе при беременности непостоянные и терпимые, можно ограничиться вызовом врача на дом. Беременным не стоит забывать, что за пару недель до родов они могут столкнуться с ложными схватками Брэкстона–Хикса. Они отличаются непостоянностью и кратковременностью, если боль нарастает, а схватки становятся все чаще, то здесь уже речь идет о настоящих предродовых схватках, которые помогут вашему малышу выбраться на свет. Главное — не паниковать и сохранять спокойствие, вызвать скорую. Если для родов слишком рано — то среагировать на ситуацию и помнить, еще все поправимо. Если сроки допустимы — значит, радуйтесь: скоро вы увидите своего малыша!
Беременным не стоит забывать, что за пару недель до родов они могут столкнуться с ложными схватками Брэкстона–Хикса. Они отличаются непостоянностью и кратковременностью, если боль нарастает, а схватки становятся все чаще, то здесь уже речь идет о настоящих предродовых схватках, которые помогут вашему малышу выбраться на свет. Главное — не паниковать и сохранять спокойствие, вызвать скорую. Если для родов слишком рано — то среагировать на ситуацию и помнить, еще все поправимо. Если сроки допустимы — значит, радуйтесь: скоро вы увидите своего малыша!
Мы затронули лишь несколько основных направлений, обговорить все просто невозможно. Каждая будущая мама индивидуальна, и как поведет себя именно ваш беременный организм — заранее не предугадать. Поэтому слушайте себя, свою интуицию и своего врача. Втроем разберетесь точно!
По теме
14 января 2020, 09:00
Между нами, девочками. Кто и как испытывает лекарства на беременных01 ноября 2018, 08:44
Скрининг 74. ru: рассказываем, откуда пошла мода на партнёрские роды в Челябинске
ru: рассказываем, откуда пошла мода на партнёрские роды в Челябинске
Евгения Грибкова
БеременностьГинекология
- ЛАЙК284
- СМЕХ29
- УДИВЛЕНИЕ16
- ГНЕВ18
- ПЕЧАЛЬ52
Увидели опечатку? Выделите фрагмент и нажмите Ctrl+Enter
КОММЕНТАРИИ109
Читать все комментарииДобавить комментарий
Новости СМИ2
Новости СМИ2
Боль в животе на ранних сроках беременности
Цели исследования
- Распознать, когда тошнота и рвота во время беременности являются ненормальными.
- Определите наиболее распространенные причины неакушерских болей в животе и острого живота на ранних сроках беременности.
- Пересмотреть диагноз аппендицита у беременных.
- Обсудите алгоритм диагностической визуализации для беременных с подозрением на аппендицит.
Случай и комментарий — часть 1
34-летняя женщина на 14-й неделе беременности поступила в отделение неотложной помощи с жалобами на неспецифические боли в животе, тошноту и рвоту в течение 5 дней. При осмотре она выглядела здоровой, с нормальными жизненными показателями и легкой диффузной болезненностью в животе. Количество лейкоцитов у нее было 19.000 клеток/мкл, и анализ мочи был положительным на нитраты и лейкоцитарную эстеразу (что указывает на возможную инфекцию). У нее диагностировали инфекцию мочевыводящих путей и выписали на антибактериальную терапию. Во время первого визита визуализация не проводилась.
При осмотре она выглядела здоровой, с нормальными жизненными показателями и легкой диффузной болезненностью в животе. Количество лейкоцитов у нее было 19.000 клеток/мкл, и анализ мочи был положительным на нитраты и лейкоцитарную эстеразу (что указывает на возможную инфекцию). У нее диагностировали инфекцию мочевыводящих путей и выписали на антибактериальную терапию. Во время первого визита визуализация не проводилась.
Пациент вернулся на следующий день с неизменившейся болью в животе и усилением тошноты и рвоты. Было проведено УЗИ плода, которое выявило нормальную сердечную деятельность плода. Дальнейшие анализы не проводились, и ее выписали домой с указанием продолжать прием антибиотиков.
Боль в животе остается наиболее частой причиной обращений в отделение неотложной помощи (ОПО), на долю которой приходилось более 11% всех посещений в 2008 г. (1) В 2011 г. 54% пациентов, обратившихся в отделение неотложной помощи, были женщинами, более 25 лет % были в детородном возрасте, а частота наступления беременности в Соединенных Штатах составляет примерно 10% в любой момент времени (2,3). По этим причинам клиницисты, обследующие пациентов с абдоминальной болью в отделении неотложной помощи, должны быть знакомы с распространенными причинами абдоминальной боли. боль у беременных женщин и оценить, когда тошнота и рвота во время беременности являются ненормальными.
По этим причинам клиницисты, обследующие пациентов с абдоминальной болью в отделении неотложной помощи, должны быть знакомы с распространенными причинами абдоминальной боли. боль у беременных женщин и оценить, когда тошнота и рвота во время беременности являются ненормальными.
Тошнота, рвота и боль в животе очень распространены при беременности. До 80% беременных женщин испытывают тошноту и рвоту, чаще всего в первом триместре. Симптомы и признаки, которые могут указывать на другую причину, включают тошноту и рвоту, сохраняющиеся после середины беременности (приблизительно 20 недель), и связанные с ними боль в животе, лихорадку или диарею. В этих случаях показано более тщательное обследование. (4) Из-за увеличения матки и положения/движения плода боли в животе также распространены во время беременности. Предупреждающие признаки включают локализованную, внезапную, постоянную или сильную боль или боль, связанную с тошнотой и рвотой, вагинальным кровотечением или лихорадкой. В любом из этих случаев требуется дальнейшее исследование причин, не связанных с беременностью. При наличии любого из вышеперечисленных настораживающих признаков рекомендуется консультация акушера.
При наличии любого из вышеперечисленных настораживающих признаков рекомендуется консультация акушера.
Женщинам детородного возраста, обратившимся в отделение неотложной помощи с как минимум болями в животе, следует провести анализ мочи на беременность, а местонахождение и срок беременности определить с помощью ультразвука. Выкидыш и внематочная беременность являются наиболее частыми причинами боли в животе на ранних сроках беременности и часто сопровождаются вагинальным кровотечением (5, 6). следует изучить, особенно если присутствуют какие-либо из вышеперечисленных предупредительных признаков.
За исключением перекрута яичника, который чаще встречается в первом триместре, причина и частота неакушерских болей в животе при беременности мало зависят от гестационного возраста плода. Ниже приведены приблизительные частоты некоторых причин острого живота у беременных: аппендицит (1/1500 беременностей), холецистит, нефролитиаз, панкреатит и непроходимость тонкой кишки (каждая встречается примерно в 1/3000), с патологией яичников (перекрут или симптоматические образования). ) и лейомиомы матки встречаются реже (7)
) и лейомиомы матки встречаются реже (7)
После сбора анамнеза, физикального осмотра, теста на беременность и УЗИ следует пересмотреть лабораторные тесты, которые могут помочь в уточнении дифференциального диагноза, включая общий анализ крови, ферменты печени и поджелудочной железы и анализ мочи. Количество лейкоцитов увеличивается до 10 000–14 000 клеток/мкл при нормальной беременности (и до 30 000 клеток/мкл во время родов). Однако сдвиг влево в дифференциале и наличие полос являются ненормальными и требуют дальнейшего исследования. (8) Если клинические признаки и симптомы, сопровождаемые лабораторными данными, не являются окончательными, может потребоваться срочная визуализация.
Визуализация во время беременности должна начинаться с УЗИ или магнитно-резонансной томографии (МРТ), поскольку они не имеют ионизирующего излучения и не связаны с повреждением плода. Компрессионное ультразвуковое исследование может быть полезным при подозрении на аппендицит, холецистит, нефролитиаз и патологию яичников. Однако компрессионное ультразвуковое исследование становится менее чувствительным и специфичным во время беременности и в значительной степени зависит от навыков техника или рентгенолога. Если УЗИ неинформативно, можно рассматривать МРТ, так как отсутствие в ней ионизирующего излучения также делает ее безопасной для плода. МРТ может помочь в диагностике острого аппендицита, холецистита, непроходимости кишечника и патологии яичников. Если МРТ недоступна и есть серьезные опасения, что причина болей в животе не связана с беременностью, можно выполнить компьютерную томографию (КТ).
Однако компрессионное ультразвуковое исследование становится менее чувствительным и специфичным во время беременности и в значительной степени зависит от навыков техника или рентгенолога. Если УЗИ неинформативно, можно рассматривать МРТ, так как отсутствие в ней ионизирующего излучения также делает ее безопасной для плода. МРТ может помочь в диагностике острого аппендицита, холецистита, непроходимости кишечника и патологии яичников. Если МРТ недоступна и есть серьезные опасения, что причина болей в животе не связана с беременностью, можно выполнить компьютерную томографию (КТ).
Если диагностические тесты, содержащие ионизирующее излучение (например, компьютерная томография), считаются клинически необходимыми, их не следует отменять у беременных пациенток даже с учетом повышенного риска повреждения плода. Хотя радиация может нанести вред плоду (включая выкидыш, аномалии развития плода, задержку роста плода, умственную отсталость и рак в будущем), риск невелик, особенно при более низких дозах облучения. В течение первых 2 недель беременности ионизирующее излучение связано с эффектом типа «все или ничего» (выкидыш или неповрежденное выживание) в зависимости от дозы облучения. После этого периода рекомендуется доза менее 5 рад, чтобы уменьшить вероятность повреждения плода (9).) Обычная компьютерная томография брюшной полости и таза дает приблизительно 1 рад радиации. Как правило, у беременных следует использовать наименьшее количество ионизирующего излучения в необходимых диагностических тестах, и для достижения этой цели часто помогает консультация рентгенолога и акушера. (9) Полное обсуждение рисков для плода, связанных с КТ. сканирование выходит за рамки этого комментария, но КТ в этих условиях следует проводить только после консультации акушера.
В течение первых 2 недель беременности ионизирующее излучение связано с эффектом типа «все или ничего» (выкидыш или неповрежденное выживание) в зависимости от дозы облучения. После этого периода рекомендуется доза менее 5 рад, чтобы уменьшить вероятность повреждения плода (9).) Обычная компьютерная томография брюшной полости и таза дает приблизительно 1 рад радиации. Как правило, у беременных следует использовать наименьшее количество ионизирующего излучения в необходимых диагностических тестах, и для достижения этой цели часто помогает консультация рентгенолога и акушера. (9) Полное обсуждение рисков для плода, связанных с КТ. сканирование выходит за рамки этого комментария, но КТ в этих условиях следует проводить только после консультации акушера.
В этом случае при первом посещении отделения неотложной помощи сочетание болей в животе, тошноты и рвоты надлежащим образом вызвало подозрение на не связанную с беременностью причину и вызвало дальнейшие исследования. У пациента был обнаружен лейкоцитоз и положительный анализ мочи, и он лечился от инфекции мочевыводящих путей (ИМП). Во время первого визита ей также должны были сделать анализ мочи на беременность и УЗИ, чтобы установить местонахождение и срок беременности. Кроме того, для медицинских работников было бы разумно рассмотреть возможность визуализации, поскольку совокупность симптомов — постоянная боль в животе в течение 5 дней, тошнота, рвота, болезненность в животе при осмотре и повышенное количество лейкоцитов — не была полностью объяснена простая ИМП. УЗИ было выполнено, когда пациентка вернулась в отделение неотложной помощи и указала на нормальную жизнеспособную беременность. Однако дальнейшая визуализация не проводилась. Учитывая тяжесть и постоянство ее симптомов, несмотря на лечение, было бы уместно провести полное УЗИ брюшной полости (для выявления внутрибрюшной патологии, не связанной с беременностью).
Во время первого визита ей также должны были сделать анализ мочи на беременность и УЗИ, чтобы установить местонахождение и срок беременности. Кроме того, для медицинских работников было бы разумно рассмотреть возможность визуализации, поскольку совокупность симптомов — постоянная боль в животе в течение 5 дней, тошнота, рвота, болезненность в животе при осмотре и повышенное количество лейкоцитов — не была полностью объяснена простая ИМП. УЗИ было выполнено, когда пациентка вернулась в отделение неотложной помощи и указала на нормальную жизнеспособную беременность. Однако дальнейшая визуализация не проводилась. Учитывая тяжесть и постоянство ее симптомов, несмотря на лечение, было бы уместно провести полное УЗИ брюшной полости (для выявления внутрибрюшной патологии, не связанной с беременностью).
Случай и комментарий — часть 2
Пациент снова вернулся в отделение неотложной помощи в течение 24 часов с постоянными жалобами. Теперь она выглядела более больной, с усилением болей в животе при осмотре. Выполнена магнитно-резонансная томография брюшной полости, которая выявила разрыв червеобразного отростка с признаками воспаления брюшины. Больной был немедленно доставлен в операционную, где у него был обнаружен разлитой перитонит, вторичный по отношению к разрыву червеобразного отростка. Выполнена экстренная лапароскопическая аппендэктомия, которую пациентка перенесла хорошо. К сожалению, через 3 часа после операции у нее случился самопроизвольный аборт и последующее сильное кровотечение, потребовавшее многократных трансфузий. Через несколько дней ее выписали домой.
Выполнена магнитно-резонансная томография брюшной полости, которая выявила разрыв червеобразного отростка с признаками воспаления брюшины. Больной был немедленно доставлен в операционную, где у него был обнаружен разлитой перитонит, вторичный по отношению к разрыву червеобразного отростка. Выполнена экстренная лапароскопическая аппендэктомия, которую пациентка перенесла хорошо. К сожалению, через 3 часа после операции у нее случился самопроизвольный аборт и последующее сильное кровотечение, потребовавшее многократных трансфузий. Через несколько дней ее выписали домой.
Оглядываясь назад, можно сказать, что было нецелесообразно выписывать эту пациентку из отделения неотложной помощи после ее первоначального обращения без дальнейшего обследования, и она пережила трагическое нежелательное явление.
На ранних сроках беременности симптомы аппендицита идентичны симптомам, наблюдаемым у небеременных: боль в околопупочной области, мигрирующая в правый нижний квадрант, сопровождающаяся анорексией, лихорадкой, тошнотой и рвотой. С увеличением гестационного возраста и у рожавших женщин диагностика может стать более сложной, в основном из-за дряблости передней брюшной стенки. квадрант (рисунок) может запутать клиническую картину. Пациенты могут на самом деле жаловаться на боль в правом верхнем квадранте. Более того, по мере увеличения расстояния между брюшиной и червеобразным отростком перитонеальные симптомы могут маскироваться. Наконец, точное изображение аппендикса становится все более сложной задачей. Сокращения матки, более характерные для более поздних сроков гестации, также снижают способность точно определять перитонеальные симптомы и болезненность в животе при физикальном обследовании. Несмотря на эти различия, клиницисты должны знать, что боль в правом нижнем квадранте остается наиболее частым симптомом аппендицита у беременных. заболеваемость и смертность матери и плода. В данном случае пациент имел несколько необычную картину, без локализации болей в животе. Тем не менее, тошнота, рвота и постоянные симптомы должны были побудить клиницистов рассмотреть диагноз аппендицита на ранней стадии обследования.
С увеличением гестационного возраста и у рожавших женщин диагностика может стать более сложной, в основном из-за дряблости передней брюшной стенки. квадрант (рисунок) может запутать клиническую картину. Пациенты могут на самом деле жаловаться на боль в правом верхнем квадранте. Более того, по мере увеличения расстояния между брюшиной и червеобразным отростком перитонеальные симптомы могут маскироваться. Наконец, точное изображение аппендикса становится все более сложной задачей. Сокращения матки, более характерные для более поздних сроков гестации, также снижают способность точно определять перитонеальные симптомы и болезненность в животе при физикальном обследовании. Несмотря на эти различия, клиницисты должны знать, что боль в правом нижнем квадранте остается наиболее частым симптомом аппендицита у беременных. заболеваемость и смертность матери и плода. В данном случае пациент имел несколько необычную картину, без локализации болей в животе. Тем не менее, тошнота, рвота и постоянные симптомы должны были побудить клиницистов рассмотреть диагноз аппендицита на ранней стадии обследования.
При подозрении на аппендицит диагностическая визуализация может помочь подтвердить или исключить диагноз. УЗИ является тестом выбора в этой ситуации: диагноз аппендицита ставится, когда в правом нижнем квадранте визуализируется несжимаемая тубулярная структура со слепыми концами более 6 мм. К сожалению, аппендикс не всегда можно визуализировать с помощью УЗИ, а УЗИ может быть менее точным при разрыве аппендикса или при увеличении гестационного возраста. (11) Американский колледж радиологии предлагает МРТ в качестве второго метода при оценке аппендицита в беременная пациентка. Диагноз ставится при визуализации заполненного жидкостью аппендикса диаметром более 7 мм. МРТ обладает высокой чувствительностью и специфичностью для диагностики аппендицита. (12) Однако технология и опыт МРТ не всегда доступны, особенно в небольших больницах или в нерабочее время. В этом случае следует использовать КТ с контрастом или без него. КТ легко доступна в большинстве центров и обладает высокой чувствительностью и специфичностью для диагностики аппендицита. Диагноз ставится при визуализации кала, увеличенной ненаполняемой тубулярной структуры или воспалении правого нижнего квадранта. Использование контраста обычно повышает точность диагностики с потенциальным увеличением вреда для плода (см. выше). Решение об использовании контраста должно сбалансировать потенциальный вред плоду с возможной задержкой диагностики из-за отсутствия визуализации аппендикса, если контраст не используется. Задержка может привести к разрыву аппендикса и увеличению смертности плода. Частота потери плода увеличивается с 3–5% при неразорвавшемся аппендиците до 25% при разрыве аппендикса. (13) Материнская заболеваемость также выше при разрыве аппендикса.
Диагноз ставится при визуализации кала, увеличенной ненаполняемой тубулярной структуры или воспалении правого нижнего квадранта. Использование контраста обычно повышает точность диагностики с потенциальным увеличением вреда для плода (см. выше). Решение об использовании контраста должно сбалансировать потенциальный вред плоду с возможной задержкой диагностики из-за отсутствия визуализации аппендикса, если контраст не используется. Задержка может привести к разрыву аппендикса и увеличению смертности плода. Частота потери плода увеличивается с 3–5% при неразорвавшемся аппендиците до 25% при разрыве аппендикса. (13) Материнская заболеваемость также выше при разрыве аппендикса.
Учреждения должны разработать алгоритм оптимальной визуализации беременных с острым абдоминальным процессом, и этот алгоритм должен быть доведен до сведения всех клиницистов, осуществляющих уход за беременными. Алгоритм должен учитывать передовой опыт, а также опыт и возможности рентгенологической бригады. Цель должна состоять в том, чтобы свести к минимуму ионизирующее излучение и повреждение плода при сохранении диагностической точности. Использование алгоритма, а также клинические исходы у беременных с болью в животе должны быть проверены и пересмотрены. Результаты этих обзоров должны быть предоставлены клиницистам и могут быть легко включены в институциональные собрания, посвященные улучшению больниц.
Использование алгоритма, а также клинические исходы у беременных с болью в животе должны быть проверены и пересмотрены. Результаты этих обзоров должны быть предоставлены клиницистам и могут быть легко включены в институциональные собрания, посвященные улучшению больниц.
Внедрение контрольного перечня также может помочь снизить заболеваемость у беременных с болями в животе без какого-либо негативного влияния на безопасность. Контрольные списки в медицине связаны со снижением заболеваемости и смертности, улучшением коммуникации, снижением побочных эффектов и улучшением соблюдения больничных операционных процедур. (14) Компьютеризированный контрольный список может рассматривать атипичные признаки и симптомы у беременных пациенток и побуждать клиницистов к рассмотрению других диагнозов. . В этом случае, например, 5-дневная боль в животе, тошнота и рвота с болезненностью в животе при физикальном обследовании должны были побудить к исследованию диагнозов, отличных от ИМП, и могли привести к визуализации брюшной полости.
В приведенном выше случае при первом посещении должны были быть задокументированы местонахождение беременности и срок беременности, а дальнейшее исследование признаков и симптомов пациентки должно было потребовать визуализации брюшной полости и таза и консультации со специалистом-акушером. Когда пациент вернулся с ухудшением симптомов, была проведена соответствующая визуализация, которая выявила острый аппендицит. Ошибка (задержка в постановке диагноза) привела к катастрофическому неблагоприятному событию — гибели плода. Контрольный список, в котором выделяются предупреждающие признаки, указанные выше, или алгоритм ранней и безопасной визуализации могли привести к более ранней диагностике и лучшему результату.
Пункты на вынос
- Тошнота и рвота часто встречаются на ранних сроках беременности, но симптомы, которые сохраняются после 16–20 недель или сопровождаются болью в животе, следует считать ненормальными и оценивать.
- Первоначальная визуализация при оценке боли в животе у беременных должна начинаться с УЗИ или МРТ, но ионизирующая визуализация, которая четко показана в клинической ситуации, не должна быть отложена или отложена у беременных пациенток из-за опасений о вреде для плода.

- Врачи отделения неотложной помощи совместно со специалистами-акушерами должны разработать алгоритм диагностической визуализации для беременных с болью в животе, исходя из наличия и опыта их рентгенологического персонала.
- Консультация акушера-специалиста настоятельно рекомендуется у пациентов с болями в животе, связанными с тошнотой и рвотой во время беременности.
- Аппендицит остается наиболее частой причиной острого живота у беременных, а задержка в диагностике увеличивает смертность плода.
Чарли К. Килпатрик, доктор медицинских наук, доцент кафедры акушерства и гинекологии, директор резидентуры Медицинский колледж Бейлора, Хьюстон, Техас
Раскрытие информации: финансовые договоренности или другие отношения с производителями любых коммерческих продуктов, обсуждаемых в рамках этого мероприятия по непрерывному медицинскому образованию. Кроме того, комментарий не включает информацию об использовании фармацевтических продуктов или медицинских устройств в исследованиях или не по прямому назначению.
Ссылки
1. Посещения отделения неотложной помощи при болях в груди и животе: США, 1999–2008 гг. Атланта, Джорджия: Национальный центр статистики здравоохранения, Центры по контролю и профилактике заболеваний, Министерство здравоохранения и социальных служб США; Сентябрь 2010 г. Краткий обзор данных NCHS № 43. [Доступно по адресу]
2. Обследование амбулаторного медицинского обслуживания Национальной больницы: сводные таблицы отделений неотложной помощи за 2011 г. Атланта, Джорджия: Центры по контролю и профилактике заболеваний, Национальный центр статистики здравоохранения, Центры по контролю и профилактике заболеваний, Министерство здравоохранения и социальных служб США; Ноябрь 2014 г. [Доступно]
3. Показатели беременности среди женщин в США продолжают снижаться. Атланта, Джорджия: Национальный центр статистики здравоохранения, Центры по контролю и профилактике заболеваний, Министерство здравоохранения и социальных служб США; Декабрь 2013 г. Краткий обзор данных NCHS № 136. [Доступно по адресу]
[Доступно по адресу]
4. McCarthy FP, Lutomski JE, Greene RA. Hyperemesis gravidarum: современные перспективы. Int J Женское здоровье. 2014;6:719-725. [перейти в PubMed]
5. Doubilet PM, Benson CB, Bourne T, Blaivas M; Общество рентгенологов в многопрофильной ультразвуковой группе по ранней диагностике выкидыша в первом триместре и исключению жизнеспособной внутриматочной беременности. Диагностические критерии нежизнеспособной беременности в начале I триместра. N Engl J Med. 2013;369: 1443-1451. [перейти в PubMed]
6. Lipscomb GH. Внематочная беременность: все еще вызывает беспокойство. Акушерство Гинекол. 2010;115:487-488. [перейти в PubMed]
7. Kilpatrick CC, Monga M. Доступ к острому животу при беременности. Obstet Gynecol Clin North Am. 2007; 34:389-402. [перейти в PubMed]
8. Кувин С.Ф., Брехер Г. Дифференциальное число нейтрофилов при беременности. N Engl J Med. 1962; 266:877-878. [перейти в PubMed]
9. Комитет ACOG по акушерской практике. Мнение комитета ACOG № 299 (заменяет № 158, сентябрь 1995 г.): рекомендации по диагностической визуализации во время беременности. Акушерство Гинекол. 2004; 104:647-651. [перейти в PubMed]
Мнение комитета ACOG № 299 (заменяет № 158, сентябрь 1995 г.): рекомендации по диагностической визуализации во время беременности. Акушерство Гинекол. 2004; 104:647-651. [перейти в PubMed]
10. Mourad J, Elliot JP, Erikson L, Lisboa L. Аппендицит во время беременности: новая информация, которая противоречит давним клиническим представлениям. Am J Obstet Gynecol. 2000;182:1027-1029. [перейти в PubMed]
11. Lim HK, Bae SH, Seo GS. Диагностика острого аппендицита у беременных: значение УЗИ. AJR Am J Рентгенол. 1992; 159:539-542. [перейти в пабмед]
12. Андреотти Р.Ф., Ли С.И., Дехесус А.С. и др. Критерии соответствия ACR острой тазовой боли в репродуктивной возрастной группе. Ультразвук Q. 2011;27:205-210. [перейти в PubMed]
13. Doberneck RC. Аппендэктомия во время беременности. Am Surg. 1985;51:265-268. [перейти в PubMed]
14. Томассен О., Сторесунд А., Сёфтеланд Э., Браттебо Г. Влияние контрольных списков безопасности в медицине: систематический обзор. Acta Anaesthesiol Scand. 2014;58:5-18. [перейти в PubMed]
Acta Anaesthesiol Scand. 2014;58:5-18. [перейти в PubMed]
Рисунок
Рисунок. Иллюстрация, показывающая, как положение приложения изменяется во время беременности. (Иллюстрация © 2015 Крис Гралапп.)
Боль в животе во время беременности: причины и лечение
Боль в верхней части живота Боль во время беременности может быть нормальной частью процесса, поскольку ваше тело меняется, чтобы приспособиться к растущему ребенку. Хотя существует много безобидных причин этой боли в животе, некоторые из них могут быть более серьезными. Будущей матери важно узнать обо всех возможных причинах, чтобы вы могли распознать симптомы, которые могут вызвать беспокойство.
Общие причины болей в животе во время беременности
Некоторые боли в животе во время беременности довольно распространены и обычно не представляют опасности для вас и вашего ребенка.
- Боль в круглой связке: Это может быть острая колющая боль при смене положения или ноющая, тупая, затяжная боль.
 Боль в круглой связке вызвана двумя большими связками, которые идут от матки к паху. По мере роста матки эти связки растягиваются и создают дискомфорт. Об этой боли обычно сообщают во втором триместре, и она считается безвредной. Прочитайте полную статью о боли в круглой связке.
Боль в круглой связке вызвана двумя большими связками, которые идут от матки к паху. По мере роста матки эти связки растягиваются и создают дискомфорт. Об этой боли обычно сообщают во втором триместре, и она считается безвредной. Прочитайте полную статью о боли в круглой связке. - Газы и запоры: Газы во время беременности вызваны повышенным уровнем прогестерона. По мере высвобождения большего количества этого гормона работа желудочно-кишечного тракта замедляется, из-за чего пища движется медленнее. Пить много воды, есть продукты, богатые клетчаткой, заниматься спортом и использовать смягчители стула — отличные способы борьбы с чрезмерным газообразованием и запорами. Узнайте больше о запорах во время беременности.
- Схватки Брэкстона-Хикса: Иногда называемые «тренировочными схватками», схватки Брэкстона-Хикса вызывают скорее легкое раздражение, чем риск для вас или вашего ребенка. Многие женщины сообщают, что при приеме Брэкстона-Хикса ощущается напряжение мышц живота, из-за чего живот становится твердым или твердым.
 Важно отличать схватки Брэкстона-Хикса от настоящих схваток. Истинные сокращения будут ближе друг к другу, длятся более длительный период времени и болезненны. Настоящие схватки заставят вас затаить дыхание, поэтому общее эмпирическое правило заключается в том, что если вы в состоянии продолжать свою обычную деятельность, то, скорее всего, это Брэкстон-Хикс. Также врачи сообщают, что Брэкстон-Хик может быть вызван обезвоживанием, поэтому употребление большого количества воды может помочь устранить эту проблему. Узнайте больше о схватках Брэкстона-Хикса.
Важно отличать схватки Брэкстона-Хикса от настоящих схваток. Истинные сокращения будут ближе друг к другу, длятся более длительный период времени и болезненны. Настоящие схватки заставят вас затаить дыхание, поэтому общее эмпирическое правило заключается в том, что если вы в состоянии продолжать свою обычную деятельность, то, скорее всего, это Брэкстон-Хикс. Также врачи сообщают, что Брэкстон-Хик может быть вызван обезвоживанием, поэтому употребление большого количества воды может помочь устранить эту проблему. Узнайте больше о схватках Брэкстона-Хикса.
- Общие неприятные ощущения: В дополнение к перечисленным выше, есть несколько других распространенных неприятных ощущений в животе, которые могут возникать во время беременности и обычно не представляют угрозы. Ваша растущая матка, желудочные вирусы, камни в почках, миомы и пищевая непереносимость — все это допустимые формы безвредной боли в животе.
Когда боль в животе во время беременности является серьезной
Хотя многие женщины, испытывающие боль в животе, имеют здоровую беременность, бывают случаи, когда боль в животе может представлять серьезный риск. Если у вас проявляются какие-либо серьезные симптомы, такие как описанные ниже, немедленно обратитесь к врачу.
Если у вас проявляются какие-либо серьезные симптомы, такие как описанные ниже, немедленно обратитесь к врачу.
- Внематочная беременность: Встречается в 1 из 50 беременностей . Внематочная беременность – это когда яйцеклетка имплантируется в другое место, кроме матки. Чаще всего яйцеклетка имплантируется в маточную трубу. К сожалению, внематочная беременность не может продолжаться до срока и требует лечения. В том маловероятном случае, если у вас внематочная беременность, вы можете испытывать сильную боль и кровотечение между 6-й и 10-й неделями беременности. Женщины с повышенным риском внематочной беременности включают тех, у кого была внематочная беременность в прошлом или у которых был эндометриоз, перевязка маточных труб или внутриматочная спираль (ВМС) на месте во время зачатия. Узнайте больше о внематочной беременности.
- Отслойка плаценты: Отслойка плаценты — это опасное для жизни состояние, при котором плацента отделяется от матки до рождения ребенка.
 Одним из симптомов отслойки плаценты является постоянная боль, из-за которой желудок остается твердым в течение длительного периода времени без облегчения. Другим признаком является кровавая жидкость или преждевременное отхождение вод. Дополнительные симптомы включают болезненность в животе, боль в спине или выделение жидкости со следами крови. Вы можете получить доступ к полной статье об отслойке плаценты здесь.
Одним из симптомов отслойки плаценты является постоянная боль, из-за которой желудок остается твердым в течение длительного периода времени без облегчения. Другим признаком является кровавая жидкость или преждевременное отхождение вод. Дополнительные симптомы включают болезненность в животе, боль в спине или выделение жидкости со следами крови. Вы можете получить доступ к полной статье об отслойке плаценты здесь.
- Выкидыш: К сожалению, правда состоит в том, что от 15 до 20 процентов беременностей заканчиваются выкидышем , что делает его наиболее распространенной формой невынашивания беременности. Иногда называемый «самопроизвольным абортом», выкидыш чаще всего происходит в первые 13 недель беременности. Признаки выкидыша включают боль в спине от легкой до сильной, настоящие схватки (случающиеся каждые 5-20 минут), коричневые или ярко-красные кровотечения со спазмами или без них, выделение ткани или сгустка из влагалища и внезапное уменьшение других признаков.
 беременности. Прочитайте полную статью о выкидыше.
беременности. Прочитайте полную статью о выкидыше.
- Инфекция мочевыводящих путей: Легко поддается лечению во время беременности, но при игнорировании инфекция мочевыводящих путей может вызвать осложнения. ИМП, которые чаще всего распознаются по боли, дискомфорту и/или жжению при мочеиспускании, также могут вызывать боль внизу живота. Если вы заметили боль в нижней части спины, по бокам тела под грудной клеткой или над тазовой костью, сопровождающуюся лихорадкой, тошнотой, потливостью или ознобом, возможно, ИМП распространилась на ваши почки. Если это так, обратитесь за медицинской помощью как можно скорее.
- Преэклампсия: Преэклампсия — это состояние беременных, характеризующееся высоким кровяным давлением и наличием белка в моче после 20 недель беременности. Боль в верхней части живота, обычно под ребрами с правой стороны, может сопровождать другие симптомы, используемые для диагностики преэклампсии.
 Тошнота, рвота и повышенное давление на живот — это дополнительные симптомы, которые повлияют на живот. Узнайте больше о преэклампсии.
Тошнота, рвота и повышенное давление на живот — это дополнительные симптомы, которые повлияют на живот. Узнайте больше о преэклампсии.
Когда мне следует позвонить своему врачу?
Немедленно позвоните своему лечащему врачу, если боль или дискомфорт в животе сопровождаются любым из следующих симптомов:
- Сильная или постоянная боль
- Пятна или кровотечение
- Лихорадка
- Озноб
- Выделения из влагалища
- Головокружение
- Дискомфорт при мочеиспускании
- Тошнота и рвота
Хотите узнать больше?
- Внематочная беременность
- 7 Дискомфорт при беременности
- Наиболее частые осложнения беременности
- Спазмы во время беременности
- Естественное лечение мышечных спазмов во время беременности
Составлено с использованием информации из следующих источников:
1. Clinic, Mayo, Complete Book of Premancy and Baby’s First Year. Нью-Йорк, штат Нью-Йорк: William Morrow and Company, Inc.
Clinic, Mayo, Complete Book of Premancy and Baby’s First Year. Нью-Йорк, штат Нью-Йорк: William Morrow and Company, Inc.
2. Текущая акушерско-гинекологическая диагностика и лечение Девятое изд. ДеЧерни, Алан Х. и др.
3. Williams Obstetrics Twenty-Second Ed. Cunningham, F. Gary, et al., Ch. 10.
4. Американская академия семейных врачей
https://www.aafp.org/
21 Неудобные симптомы беременности и их причины
Большинство беременностей протекают без осложнений с медицинской точки зрения и заканчиваются благополучно рождением здорового ребенка . Ваш первый и самый важный шаг — записаться на комплексную предродовую программу с акушером (врачом, который специализируется на беременности и родах) или акушеркой. Вы и ваш развивающийся ребенок будете регулярно наблюдаться, чтобы убедиться, что все идет хорошо, и если это не так, вас направят на соответствующее лечение. Вы и ваш партнер получите информацию для укрепления доверия о каждом этапе вашей беременности, включая роды, уход и кормление новорожденного.
Тем не менее, у вас еще есть 40 недель, чтобы задаться вопросом, являются ли определенные физические неудобства достаточно серьезными для медицинского вмешательства или это незначительные проблемы, с которыми вы можете справиться самостоятельно.
Во время беременности у вас могут возникать различные виды дискомфорта — некоторые мимолетные, некоторые более постоянные. Некоторые из них могут произойти в первые недели, в то время как другие появляются ближе к моменту родов. Третьи могут начать рано, а затем уйти, чтобы вернуться позже.
Беременность каждого человека уникальна, поэтому у вас могут быть не все описанные ниже изменения.
Когда звонить своему врачу
Поговорите со своим врачом, если:
- У вас сильная тошнота и рвота, обезвоживание, постоянное учащенное сердцебиение или бледная, сухая кожа; у вас может быть гиперемезис беременных, тяжелая форма утренней тошноты.
- У вас кровянистые выделения или кровотечение из влагалища; у вас может быть выкидыш или серьезное плацентарное осложнение.

- У вас внезапное увеличение веса в течение нескольких дней, сильная головная боль или нечеткость зрения; у вас может быть преэклампсия, форма высокого кровяного давления, которая может поставить под угрозу ваше здоровье и здоровье вашего ребенка.
- У вас температура выше 100 F, озноб, боль в спине или кровь в моче; у вас может быть почечная инфекция или другая инфекция.
- После того, как ребенок начал шевелиться, вы чувствуете отсутствие движений или отсутствие движений в течение более 2 часов; у вашего ребенка может быть дистресс плода.
- Вы чувствуете влажность или подтекание жидкости, в отличие от обычных вагинальных выделений или подтекания мочи; у вас может быть разрыв плодных оболочек или подтекание амниотической жидкости.
Изменения груди при беременности
Большинство беременных женщин ощущают некоторые изменения в груди. Ваша грудь будет увеличиваться по мере увеличения молочных желез и увеличения жировой ткани, вызывая упругость и болезненность груди, как правило, в течение первых и последних нескольких месяцев беременности. Синеватые вены также могут появиться по мере увеличения кровоснабжения. Из груди может выделяться желтоватая жидкость, называемая молозивом, обычно в третьем триместре. Молозиво — это «молозиво», которое будет питать вашего ребенка в первые дни жизни, пока не появится молоко. По мере приближения родов оно превращается в жидкую бесцветную жидкость.
Синеватые вены также могут появиться по мере увеличения кровоснабжения. Из груди может выделяться желтоватая жидкость, называемая молозивом, обычно в третьем триместре. Молозиво — это «молозиво», которое будет питать вашего ребенка в первые дни жизни, пока не появится молоко. По мере приближения родов оно превращается в жидкую бесцветную жидкость.
Ваши соски также могут потемнеть. Они могут больше торчать, а ареолы могут увеличиваться. Мелкие железы вокруг сосков становятся приподнятыми. Они делают масло, чтобы ваши соски были мягкими. Эти изменения облегчают ребенку поиск и захват ваших сосков для кормления грудью.
Веснушки и родинки на теле также могут быть темнее. Поговорите со своим врачом, если у вас есть родинка или веснушка, которая растет, меняет цвет и форму, зудит или кровоточит или больше, чем ластик карандаша. Это могут быть признаки рака кожи.
Рекомендации:
- Носите бюстгальтер, обеспечивающий надежную поддержку.
- Выбирайте бюстгальтеры из хлопка или из натуральных волокон.

- Купите бюстгальтер большего размера, так как ваша грудь становится больше и полнее. Бюстгальтер должен хорошо сидеть, не раздражая соски. Попробуйте бюстгальтеры для беременных или кормящих, которые обеспечивают большую поддержку и могут использоваться после беременности, если вы решите кормить грудью.
- Попробуйте носить бюстгальтер ночью.
- Заправьте хлопчатобумажный носовой платок или марлевую подушечку в каждую чашечку бюстгальтера, чтобы впитать подтекающую жидкость. Вы также можете купить прокладки для кормления в аптеке или магазине для беременных/детей, которые подходят к вашему бюстгальтеру. Обязательно меняйте эти подушечки по мере необходимости, чтобы ваша кожа не раздражалась.
- Мойте грудь теплой водой с мягким мылом, которое не вызывает сухости.
Усталость во время беременности
Чувствуете усталость? Возможно, это связано с тем, что вашему растущему ребенку требуется дополнительная энергия. Иногда это признак анемии (низкий уровень железа в крови), которая часто встречается во время беременности.
Рекомендации:
- Много отдыхайте; ложитесь спать раньше и вздремните.
- По возможности придерживайтесь регулярного графика.
- Поддерживайте темп. Сочетайте активность с отдыхом.
- Ежедневные умеренные физические нагрузки повышают уровень вашей энергии.
- Попросите своего поставщика медицинских услуг регулярно проверять вашу кровь на анемию.
Беременность Тошнота или рвота
Очень часто — и это нормально — иметь расстройство желудка во время беременности.
Спишите это на гормональные изменения во время беременности. Обычно это происходит на ранних сроках беременности, когда ваше тело приспосабливается к более высоким уровням гормонов.
Хорошие новости: тошнота обычно проходит к четвертому месяцу беременности (хотя в некоторых случаях она может сохраняться на протяжении всей беременности). Это может произойти в любое время дня, но может усиливаться утром, когда ваш желудок пуст (вот почему это называется «утренняя тошнота») или если вы не едите достаточно.
Рекомендации:
- Если вас беспокоит тошнота по утрам, перед тем, как встать с постели, съешьте сухие продукты, такие как хлопья, тосты или крекеры. Попробуйте перед сном съесть что-нибудь с высоким содержанием белка, например постное мясо или сыр (белок переваривается дольше).
- Если вы голодны, но вас очень тошнит, попробуйте диету BRAT (бананы, рис и чай), а также легкие продукты.
- Браслеты для акупрессуры обеспечивают комфорт беременным женщинам.
- Имбирь может бороться с тошнотой.
- Ешьте небольшими порциями или перекусывайте каждые два-три часа вместо трех больших приемов пищи. Ешьте медленно и полностью пережевывайте пищу.
- Пейте по глотку жидкости в течение дня. Избегайте большого количества жидкости за один раз. Попробуйте прохладные прозрачные фруктовые соки, такие как яблочный или виноградный сок.
- Избегайте острой, жареной или жирной пищи.
- Если вас беспокоят сильные запахи, ешьте продукты холодными или комнатной температуры, чтобы минимизировать или избежать неприятного запаха.

- Поговорите со своим врачом о приеме витамина B6. Другие естественные методы лечения и отпускаемые по рецепту лекарства могут принести облегчение.
- Обратитесь к своему лечащему врачу, если рвота постоянная или настолько сильная, что вы не можете удержать жидкость или пищу. Это может вызвать обезвоживание и требует немедленного лечения.
Диарея при беременности
Диарея обычно не означает, что что-то не так. Но это может быть неприятно. Это может быть связано с вашим пренатальным витамином или вашими попытками лучше питаться, или это может быть просто ошибка, которую вы подхватили. В любом случае, когда во время беременности возникает диарея, еще важнее позаботиться о себе.
Позвоните своему врачу, если диарея серьезная или длится более 24 часов, если у вас обезвоживание или головокружение, если в стуле есть кровь или гной, если он черный и смолистый, если у вас также есть лихорадка или сильная боль в животе, или если вы считаете, что лекарства могут облегчить ваши симптомы.
Рекомендации:
- Ешьте легкие, мягкие продукты с низким содержанием клетчатки, такие как бананы, рис, тосты, картофельное пюре, йогурт или творог.
- Пейте много воды и электролитных напитков, таких как Gatorade или Pedialyte, чтобы восполнить потерю жидкости. (Если у вас гестационный диабет, сначала проконсультируйтесь с врачом.) Особенно опасно обезвоживание во время беременности. Обезвоживание может спровоцировать преждевременные схватки.
Беременность Вздутие живота
Ваши штаны могут быть тесными, даже если вы не так далеко. Изменения гормона вины. На ранних сроках беременности повышение уровня прогестерона может привести к замедлению работы пищеварительной системы и расслаблению гладкой мышечной ткани. Это может вызвать вздутие живота. Это похоже на то, что происходит со многими женщинами прямо перед началом менструации.
Рекомендации:
- Выполняйте легкие физические упражнения, такие как ходьба или плавание, которые помогают поддерживать работу пищеварительной системы.

- Пейте воду в течение дня, чтобы помочь пищеварению.
- Ешьте чаще небольшими порциями. Это легче для пищеварительной системы.
- Ешьте продукты с высоким содержанием клетчатки, такие как фрукты, овощи и цельнозерновые продукты.
Беременность Частое мочеиспускание
Обильное мочеиспускание во время беременности — это нормально. В начале беременности ваше тело вырабатывает гормон, который может увеличить мочеиспускание. Ваша растущая матка и ребенок также давят на мочевой пузырь. Давление может разбудить вас несколько раз за ночь, чтобы сходить в туалет. У вас также может возникнуть желание пойти, даже когда ваш мочевой пузырь почти пуст. Эта проблема обычно исчезает через несколько дней после рождения ребенка.
Позвоните своему врачу, если у вас повышенная температура или кровь в моче, или если у вас возникнет желание пойти снова сразу после опорожнения мочевого пузыря. Если во время мочеиспускания возникает боль, жжение или покалывание, возможно, у вас инфекция мочевыводящих путей. Это требует немедленного лечения.
Это требует немедленного лечения.
Рекомендации:
- Не носите обтягивающее нижнее белье, брюки или колготки.
- Пейте много жидкости, чтобы избежать обезвоживания. Старайтесь получать их в основном в течение дня. Меньше пейте вечером и на ночь. Это должно помочь вам сократить количество ночных посещений туалета.
- Избегайте кофе, чая, колы и других напитков с кофеином. Это может заставить вас мочиться чаще.
Головные боли во время беременности
Головные боли могут возникнуть в любое время во время беременности. Они могут быть вызваны напряжением, застойными явлениями, запорами или, в некоторых случаях, преэклампсией (выявляется после 20 недель).
Рекомендации:
- Приложите пакет со льдом ко лбу или затылку.
- Отдохните, сядьте или полежите спокойно в слабоосвещенной комнате. Закройте глаза и постарайтесь расслабить спину, шею и плечи.
- Может помочь безрецептурный ацетаминофен, такой как Тайленол.
 Но если ваши головные боли не проходят, становятся сильными, вызывают у вас тошноту или влияют на ваше зрение, сообщите об этом своему врачу.
Но если ваши головные боли не проходят, становятся сильными, вызывают у вас тошноту или влияют на ваше зрение, сообщите об этом своему врачу.
Беременность Кровоточивость и опухание десен
Возможно, вы не ожидали, что беременность повлияет на ротовую полость. Но ваше кровообращение и уровень гормонов могут сделать ваши десны чувствительными и опухшими, и вы можете заметить, что они легче кровоточат. У вас также может развиться носовое кровотечение.
Рекомендаций:
- Пройдите осмотр у стоматолога в начале беременности, чтобы убедиться, что ваши зубы и полость рта здоровы. Обратитесь к стоматологу, если заметите конкретную проблему.
- Регулярно чистите зубы, пользуйтесь зубной нитью и ежедневно полощите рот антисептическим ополаскивателем.
Беременность Запор
Гормоны, а также витамины и железосодержащие добавки могут вызывать запор (затрудненное опорожнение или неполное или нечастое выделение твердого стула). Давление матки на прямую кишку также может вызвать запор.
Давление матки на прямую кишку также может вызвать запор.
Позвоните своему врачу, если у вас также есть боль в животе или ректальное кровотечение. Если добавки железа вызывают запор, они могут порекомендовать другой.
Рекомендации:
- Добавьте в свой рацион больше клетчатки (например, цельнозерновых продуктов, свежих фруктов и овощей).
- Ежедневно пейте много жидкости (не менее 6–8 стаканов воды и 1–2 стакана фруктового сока или сока из чернослива).
- Пейте теплые жидкости, особенно по утрам.
- Ежедневная зарядка. Ходьба и плавание — это занятия, которые бережно воздействуют на ваше беременное тело.
- Избегайте напряжения во время дефекации.
- Поговорите со своим врачом о слабительном или размягчителе стула.
Боль в запястье при беременности (карпальный туннель)
Вы можете быть удивлены, узнав, что вынашивание ребенка может вызвать боль в запястье. Но до 35% женщин испытывают боль или слабость в запястье во время беременности, обычно в третьем триместре. Задержка жидкости оказывает большее давление на запястный канал, который проходит от запястья до основания ладони. Скорее всего, боль уменьшится в течение нескольких месяцев после рождения ребенка.
Задержка жидкости оказывает большее давление на запястный канал, который проходит от запястья до основания ладони. Скорее всего, боль уменьшится в течение нескольких месяцев после рождения ребенка.
Позвоните своему врачу, если у вас онемение, покалывание или боль в руке или запястье, или если у вас есть боль или странные ощущения, распространяющиеся от руки к плечу.
Рекомендации:
- Выполняйте упражнения на разминку запястья.
- Прикладывать лед от боли.
- Избегайте повторяющихся движений запястья и кисти, а также позиций или действий, которые усиливают боль или онемение. Наденьте шину на запястье, если ваша работа требует повторяющихся движений.
- Если работа за компьютером вызывает боль, отрегулируйте высоту стула или клавиатуры, чтобы изменить положение запястий.
- Надевайте шину на запястье перед сном, если ночью у вас болит. Это предотвращает скручивание запястий во время сна, что способствует возникновению боли.

Головокружение при беременности (обморочное состояние)
Головокружение может возникнуть в любое время в середине и конце беременности. Вот почему это происходит:
- Гормон прогестерон расширяет кровеносные сосуды, поэтому кровь скапливается в ногах.
- В вашу растущую матку поступает больше крови. Это может привести к падению артериального давления, особенно при смене положения, и может вызвать головокружение. Если уровень сахара в крови становится слишком низким, вы можете почувствовать слабость.
Рекомендации:
- Часто передвигайтесь, если долго стоите.
- Лягте на левый бок, чтобы отдохнуть. Это помогает кровообращению во всем теле.
- Избегайте резких движений. Двигайтесь медленно, вставая из положения сидя.
- Ешьте регулярно небольшими порциями в течение дня, чтобы предотвратить низкий уровень сахара в крови.
- Пейте много воды.
Проблемы со сном во время беременности
На более поздних сроках беременности найти удобное положение для отдыха может стать трудным. И ваш раздувающийся живот и походы в туалет — не единственные вещи, которые не дают вам уснуть. Широкий спектр проблем, от болей в спине до изжоги и беспокойства, может повлиять на сон. Гормоны также могут нарушать режим сна, из-за чего вы чувствуете себя истощенным днем и бодрствуете ночью.
И ваш раздувающийся живот и походы в туалет — не единственные вещи, которые не дают вам уснуть. Широкий спектр проблем, от болей в спине до изжоги и беспокойства, может повлиять на сон. Гормоны также могут нарушать режим сна, из-за чего вы чувствуете себя истощенным днем и бодрствуете ночью.
Даже если вы плохо спите, именно сейчас вам нужен сон больше всего. Ваше тело нуждается в отдыхе, чтобы оно могло кормить и приютить вашего растущего ребенка.
Рекомендации:
- Не принимайте снотворное.
- Попробуйте пить теплое молоко перед сном.
- Перед сном примите теплый душ или ванну.
- Используйте дополнительные подушки для поддержки во время сна. Лежа на боку, положите подушку под живот, за спину и между коленями, чтобы предотвратить напряжение мышц и помочь вам получить необходимый отдых.
- Используйте блоки, чтобы подпереть изголовье кровати на несколько дюймов. Это может облегчить дыхание и помочь предотвратить обратный отток желудочной кислоты от рефлюкса.

- Возможно, вам будет лучше лежать на левом боку; это улучшает циркуляцию крови по всему телу. Спите с согнутыми коленями, чтобы снять нагрузку со спины.
- Упражнение. Каждый день старайтесь совершать 30-минутную прогулку или заниматься спортом для беременных. Активный образ жизни поможет вам лучше спать. Просто сделайте это в начале дня. Упражнения в течение 4 часов перед сном могут быть достаточно стимулирующими, чтобы не уснуть.
- Расслабьтесь перед сном. Посмотрите видео о йоге для беременных или несколько упражнений на глубокое дыхание.
- Стрейч. Сделайте несколько упражнений на растяжку ног, чтобы избежать судорог в ногах ночью.
- Ограничьте потребление напитков. Прекратите пить за 2-3 часа до сна, чтобы вам не пришлось вставать и идти в туалет посреди ночи.
- Избегайте поздних приемов пищи, а также острой, жирной или кислой пищи перед сном.
- Писать перед сном. Совершите последний поход в ванную перед тем, как выключить свет.

- Выключите термостат. Теперь вам станет теплее, потому что к вашей коже приливает лишняя кровь. Поддержание прохлады в спальне сделает вас более комфортным и избавит вас от необходимости сбрасывать одеяло посреди ночи.
Беременность Изжога или расстройство желудка
Изжога — это чувство жжения, которое начинается в желудке и, кажется, поднимается до горла. Во время беременности изменение уровня гормонов замедляет пищеварительную систему, ослабляет сфинктер желудка, и матка может переполнять желудок, выталкивая желудочную кислоту вверх.
Рекомендации:
- Ешьте несколько раз в день небольшими порциями вместо трех больших приемов пищи.
- Ешьте медленно.
- Пейте теплые жидкости.
- Избегайте жареной, острой или жирной пищи, а также любых продуктов, которые вызывают несварение желудка.
- Не ложитесь сразу после еды.
- Держите изголовье кровати выше изножья. Или подложите под плечи подушки, чтобы желудочная кислота не попала в горло.

- Не смешивайте жирную пищу со сладостями в одном приеме пищи и старайтесь разделять жидкую и твердую пищу во время еды.
- Попробуйте средства от изжоги, такие как «Гевискон», «Маалокс», «Миланта», «Риопан», «Титралак» или «Тамс».
Беременность Геморрой
Геморрой — это набухшие вены, которые появляются в виде болезненных шишек на анусе. Во время беременности они могут образоваться в результате усиленного кровообращения и давления на прямую кишку и влагалище со стороны растущего ребенка.
Рекомендации:
- Старайтесь избегать запоров. Запор может вызвать геморрой и сделать его более болезненным.
- Не сидите и не стойте в течение длительного времени; часто меняйте свое положение.
- Не напрягайтесь во время дефекации.
- Прикладывайте пакеты со льдом или холодные компрессы к области или принимайте теплую ванну несколько раз в день, чтобы облегчить боль.
- Избегайте тесного нижнего белья, брюк или колготок.

- Если вам по-прежнему нужна дополнительная помощь, обратитесь к своему лечащему врачу.
Варикозное расширение вен при беременности
Гормоны беременности могут вызвать ослабление и отек стенок вен. Давление на вены позади матки также замедляет циркуляцию крови к сердцу, вызывая вздутие мелких вен в области таза и ног. У вас, скорее всего, появятся голубоватые набухшие вены на ногах. Но на поздних сроках беременности они могут появиться в области вульвы, вне влагалища. Варикозное расширение вен, вероятно, пройдет после рождения ребенка, когда исчезнет давление на вены.
Позвоните своему врачу, если вены кажутся твердыми, теплыми или болезненными, или если кожа над ними выглядит красной.
Рекомендации:
Хотя варикозное расширение вен обычно передается по наследству, эти вещи могут помочь:
- Избегайте стоять или сидеть на одном месте в течение длительного времени. Важно часто вставать и двигаться.
- Избегайте положения, которое может ограничить кровообращение в ногах (например, скрещивания ног в положении сидя).

- Поднимите ноги и ступни, сидя.
- Регулярно занимайтесь спортом.
- Опорный шланг для износа. Избегайте носков или гольфов, которые слишком тесны или стесняют движения.
- Спите или отдыхайте на левом боку, чтобы уменьшить давление на вену, которая несет кровь от ног к сердцу. Это с правой стороны.
Судороги ног при беременности
Давление растущей матки может вызвать судороги ног или острую боль в ногах.
Рекомендаций:
- Обязательно ешьте и пейте продукты, богатые кальцием (например, молоко, брокколи или сыр).
- Носите удобную обувь на низком каблуке.
- Попробуйте надеть поддерживающий шланг, но избегайте слишком тугой одежды для ног.
- Поднимите ноги, когда это возможно; избегайте скрещивания ног.
- Ежедневные тренировки.
- Размять ноги перед сном.
- Старайтесь не лежать на спине, так как вес вашего тела и давление увеличенной матки могут замедлить кровообращение в ногах, вызывая судороги.

- Аккуратно растяните любую мышцу, которую сводит судорога, выпрямив ногу, согнув стопу и потянув пальцы ног на себя.
- Помассируйте судорогу или приложите тепло или грелку к воспаленной области.
Беременность Заложенность носа
У вас может возникнуть заложенность носа или ощущение простуды. Гормоны беременности иногда высушивают слизистую оболочку носа, вызывая ее воспаление и отек.
Рекомендации:
- Нанесите теплое влажное полотенце на щеки, глаза и нос, чтобы уменьшить заложенность носа.
- Избегайте использования назальных спреев, если только это не предписано врачом, поскольку они могут усугубить ваши симптомы.
- Пейте много жидкости (не менее 6-8 стаканов жидкости в день) для разжижения слизи.
- Приподнимите голову с помощью дополнительной подушки во время сна, чтобы слизь не блокировала горло.
- Используйте увлажнитель или испаритель для увлажнения воздуха.

- Примите теплый душ или ванну.
Одышка во время беременности
Одышка может возникнуть из-за повышенного восходящего давления матки и изменений в физиологической функции легких.
Рекомендации:
- При ходьбе замедлите шаг и отдохните несколько минут.
- Поднимите руки над головой (это приподнимет грудную клетку и позволит вам вдохнуть больше воздуха).
- Старайтесь не лежать на спине и старайтесь спать с приподнятой головой.
- Если продолжительная одышка продолжается или вы испытываете острую боль при вдохе, обратитесь к своему лечащему врачу. У вас может быть легочная эмболия (сгусток крови в легких).
Растяжки во время беременности
Растяжки — это тип рубцовой ткани, который образуется, когда нормальной эластичности кожи недостаточно для растяжения, возникающего во время беременности. Обычно они появляются на животе, а также могут появляться на груди, ягодицах или бедрах.
Хотя они не исчезнут полностью, после родов растяжки исчезнут. Растяжки влияют на поверхность под кожей, и их нельзя предотвратить.
Рекомендации:
- Убедитесь, что в вашем рационе достаточно источников питательных веществ, необходимых для здоровья кожи (особенно витаминов С и Е).
- Нанесите на кожу лосьон, чтобы сохранить ее мягкой и уменьшить сухость.
- Ежедневные тренировки.
Отек ступней и ног во время беременности
Давление растущей матки на кровеносные сосуды, несущие кровь из нижней части тела, вызывает накопление жидкости. В результате появляются отеки (отеки) на ногах и ступнях.
Дополнительный вес во время беременности также может увеличить ваши ноги. Кроме того, гормоны беременности ослабляют ваши связки и мышцы, поэтому ваши тазовые суставы раскрываются, чтобы подготовиться к родам. Это влияет на все ваше тело, даже на ноги. Позвоните своему врачу, если опухоль более чем легкая или если она внезапно ухудшается.
Рекомендации:
- Старайтесь подолгу не стоять на ногах. Избегайте стоять на одном месте.
- Пейте много жидкости (не менее 6-8 стаканов жидкости в день).
- Избегайте продуктов с высоким содержанием соли (натрия).
- Поднимите ноги и ступни, сидя. Избегайте скрещивания ног.
- Носите свободную удобную одежду; тесная одежда может замедлить кровообращение и увеличить задержку жидкости.
- Опустите ноги в прохладную воду.
- Продолжайте двигаться. Упражняйте ноги, чтобы не скапливалась жидкость.
- Не носите тесную обувь; выбирайте поддерживающую обувь на низком, широком каблуке.
- Соблюдайте диету, богатую белком; слишком мало белка может вызвать задержку жидкости.
- Сообщите своему лечащему врачу, если ваши руки или лицо опухли. Это может быть предвестником преэклампсии.
- Отдыхайте на боку в течение дня, чтобы увеличить приток крови к почкам.
Выделения из влагалища во время беременности
Нормальные вагинальные выделения увеличиваются во время беременности из-за увеличения кровоснабжения и гормонов. Нормальные выделения из влагалища белые или прозрачные, не вызывают раздражения, не имеют запаха и могут выглядеть желтыми при высыхании на нижнем белье или ежедневных прокладках.
Нормальные выделения из влагалища белые или прозрачные, не вызывают раздражения, не имеют запаха и могут выглядеть желтыми при высыхании на нижнем белье или ежедневных прокладках.
Рекомендации:
- Выбирайте белье из хлопка или марки из натуральных волокон.
- Избегайте узких джинсов или брюк.
- Не спринцеваться. Спринцевание может ввести воздух в вашу систему кровообращения или разорвать водяной мешок на более поздних сроках беременности.
- Часто мойте область влагалища водой с мылом.
- Вытирайтесь спереди назад.
- Обратитесь к врачу, если у вас есть жжение, зуд, раздражение или отек, неприятный запах, кровянистые выделения или ярко-желтые или зеленые выделения (эти симптомы могут быть признаком инфекции).
Боли в спине во время беременности
Боли в спине обычно вызываются напряжением мышц спины, изменением уровня гормонов и изменением осанки.
Рекомендации:
- Носите обувь на низком каблуке (но не на плоской подошве).

- Не поднимайте тяжелые предметы.
- Приседайте, согнув колени, когда поднимаете предметы, вместо того, чтобы сгибаться в талии.
- Не стойте долго на ногах. Если вам нужно стоять в течение длительного времени, поставьте одну ногу на табурет или ящик для поддержки.
- Сядьте на стул с хорошей опорой для спины или подложите под поясницу небольшую подушку. Также поставьте ноги на подставку для ног или табурет.
- Убедитесь, что ваша кровать устойчива. При необходимости положите доску между матрасом и пружинным блоком.
- Спите на левом боку с подушкой между ног для поддержки.
- Приложите к спине грелку или грелку на низком уровне, примите теплую ванну или душ или попробуйте массаж.
- Выполняйте упражнения, рекомендованные вашим лечащим врачом, чтобы укрепить мышцы спины и уменьшить болезненность.
- Поддерживайте хорошую осанку. Если вы будете стоять прямо, нагрузка на спину уменьшится.
- Обратитесь к врачу, если у вас болит поясница, которая распространяется вокруг живота и не проходит в течение часа после смены положения или отдыха.
 Это может быть признаком преждевременных родов.
Это может быть признаком преждевременных родов.
Боль или дискомфорт в животе
Острые стреляющие боли с обеих сторон живота могут быть вызваны растяжением ткани, поддерживающей растущую матку. Эти боли могут также перемещаться вниз по бедру и в ногу.
Рекомендаций:
- Меняйте положение или деятельность, пока не почувствуете себя комфортно; избегать резких поворотов или движений.
- Если у вас возникла внезапная боль в животе, наклонитесь вперед до точки боли, чтобы снять напряжение и расслабить ткани.
- Приложите к спине грелку или грелку или примите теплую ванну или душ.
- Попробуйте массаж.
- Убедитесь, что вы получаете достаточно жидкости.
- Время от времени принимайте тайленол (ацетаминофен).
- Обратитесь к своему лечащему врачу, если боль сильная или постоянная, или если вы беременны менее 36 недель и у вас есть признаки родов. (Признаки родов включают повторяющиеся спазмы, похожие на схватки.



