Через какое время появляются пролежни у лежачего больного: симптомы, причины, стадии, профилактика и лечение в домашних условиях у лежачих больных
Как избежать пролежней — МК
Общество 13977
Поделиться
Уход за лежачим больным связан со многими трудностями. И одна из них — как сделать так, чтобы на теле человека, который обездвижен, не образовались пролежни. Дело это непростое. Однако есть несколько способов избежать пролежней или избавиться от них, пока не поздно.
— Почему пролежни образуются именно на теле лежачих людей? Ведь после сна у обычного человека не появляются подобные проблемы.
— Если человек подолгу лежит или сидит в одной неподвижной позе, то участки тела, которые соприкасаются с кроватью, матрасом, сидением инвалидного кресла, испытывают постоянное давление. Здоровый человек, почувствовав, что от неудобного положения затекла рука, тут же подвигает ею. Обездвиженный больной, как вы понимаете, сделать этого не может. От бездействия нарушается кровоснабжение, к сдавленной области перестают поступать кислород и питательные вещества. И происходит омертвение тканей.
Когда больной вынужден лежать на спине, пролежни образуются на местах, где кости ближе всего прилегают к коже — на локтях, затылке, лопатках, позвоночнике, крестце, ягодицах. Если человек постоянно пребывает на боку, от пролежней могут страдать плечи, колени, поясница и скулы.
С возрастом кровообращение ухудшается, ткани теряют способность к быстрому восстановлению, поэтому у пожилых людей пролежни образуются скорее. Они чаще возникают у истощенных больных, поскольку при потере веса уходят мышцы и жировая ткань, выступающие прослойкой между костными выступами и кожей. Особенно опасны пролежни для диабетиков — как всякие раны, они плохо у них заживают.
— Как выглядят пролежни, как понять, что это именно они, а не какое-то другое кожное заболевание?
— Поначалу на коже появляется красное или малиновое пятно. Когда на него нажимают пальцем, оно не становится белым. И если не предпринимать никаких мер, очень скоро в этом месте образуется болезненная рана. Затем оголяются глубокие мягкие ткани, со временем видны мышцы, суставы, кости. На самых тяжелых стадиях появляется гной.
— Почему обыкновенный порез на коже заживает быстро, а пролежень затягивается медленно?
— Пролежень отличается от пореза. У обыкновенной раны, если за ней правильно ухаживать, свежие края легко затянутся. А в месте пролежня произошло отмирание тканей, поэтому заживление происходит очень медленно.
У обыкновенной раны, если за ней правильно ухаживать, свежие края легко затянутся. А в месте пролежня произошло отмирание тканей, поэтому заживление происходит очень медленно.
— Существуют ли какие-то действенные меры, которые надо предпринять, чтобы у больного не образовались пролежни?
— Это зависит от того, лежачий это человек или он вынужден долго пребывать в инвалидном кресле. Если он лежит в постели, самое главное — менять положение подопечного как минимум каждые два часа, чтобы участки тела, которые соприкасаются с кроватью, не испытывали давления. Поверните больного на правый бок, тогда в левой части тела восстановится кровоснабжение. И наоборот. Если сделать это тяжело, достаточно даже чуть-чуть поменять положение, буквально на несколько градусов, подложив под спину опору в виде одеяла, простыни, только обязательно без ворса и складок. Если он вынужден подолгу сидеть в одной позе в инвалидном кресле, смещайте вес подопечного. Наклоните его вправо, подложите для удобства подушку, чтобы он на правой ноге посидел.
Можно массировать участок, склонный к образованию пролежня. Обязательно обеспечьте проблемному месту чистоту и сухость. Если больного нельзя вымыть под душем, оботрите его в постели влажными салфетками, а затем вытрите насухо. Кожа задышит, и в ней восстановится кровоснабжение.
Когда меняете постельное или нательное белье, пижаму, ночную рубашку, постарайтесь, чтобы на них не было складок. У ослабленных людей кожа дряблая, легко смещается, образуя на самой себе складки. В этих местах возникают пролежни, как от контакта с кроватью.
— Бывает, что пролежни образуются даже в случаях, когда уход осуществляется правильно. Что делать в таких случаях? Чем лучше мазать: зеленкой, облепиховым маслом и детским кремом?
— Главное правило ухода — человек не должен лежать-сидеть на пролежнях. Если проблема появилась на спине или ягодицах, а лежачего больного нельзя посадить — он может находиться только на боку или спине, — постарайтесь сделать так, чтобы пролежень не соприкасался с постелью.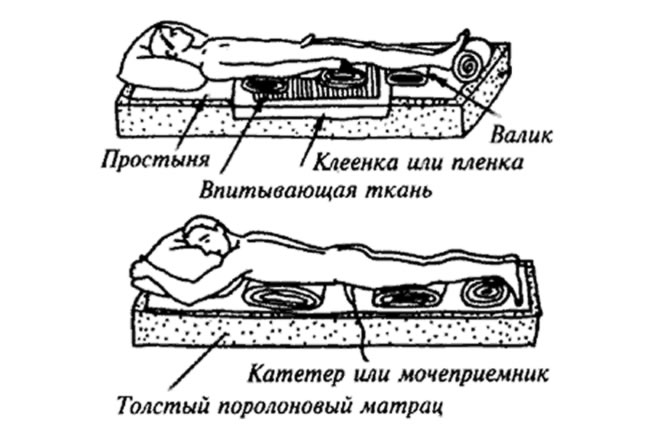 Хорошо использовать дополнительные приспособления. Можно купить в аптеке или приобрести по Интернету специальные круги, бублики, прокладки для смены давления на участки тела. Если это оборудование резиновое, обязательно покрывайте его тканью, чтобы кожа не прела при контакте с поверхностью.
Хорошо использовать дополнительные приспособления. Можно купить в аптеке или приобрести по Интернету специальные круги, бублики, прокладки для смены давления на участки тела. Если это оборудование резиновое, обязательно покрывайте его тканью, чтобы кожа не прела при контакте с поверхностью.
Смазывать пролежень можно зеленкой, йодинолом (водным раствором йода) и другими антисептиками — мирамистином, хлоргексидином. Облепиховое масло не поможет. А детский крем хорошо наносить не на сам пролежень, а на кожу вокруг, чтобы она увлажнялась и не подсыхала.
— Что вы можете сказать о противопролежневых матрасах?
— Матрас полезен и действительно позволяет избежать пролежней. Он представляет собой соединенные баллоны с воздухом. Они неравномерно накачиваются и создают переменное давление в различных точках. Принцип действия матраса — он локально меняет точки своего соприкосновения с телом лежащего. Но не обольщайтесь, что теперь с вашим родственником все будет хорошо, раз он лежит на особом матрасе.
— Что делать, если пролежень воспалился и нагноился?
— Если пролежень воспален и появился гной, без помощи хирурга не обойтись. Он должен назначить лечение: мази, инъекции и присыпки. Обязательно надо менять повязки, следить за чистотой тела и по-прежнему стараться, чтобы человек не лежал на проблемном месте.
В случае развития гнойных осложнений при пролежнях пациента необходимо госпитализировать. При образованиях обширных участков мертвых тканей или нагноении больного оперируют. Удаляют нежизнеспособные ткани, выполняют перевязки, назначают антибиотики, противовоспалительное и общеукрепляющее лечение.
После того как явления воспаления вокруг пролежня стихают, пациента выписывают из стационара для дальнейшего ухода с участием амбулаторной хирургической службы.
ПодписатьсяАвторы:
- org/Person»>
Екатерина Пичугина
Городская клиническая больница № 3 им. С.М. Кирова Наука
Опубликован в газете «Московский комсомолец» №27975 от 20 мая 2019
Заголовок в газете: Болезнь неподвижности
Что еще почитать
Что почитать:Ещё материалы
В регионах
Эта настройка «жрет» батарею вашего смартфона и совершенно не нужна: отключите ее
34820
КалмыкияГруппа Cream Soda подтвердила гибель своего продюсера
Фото 18034
ЯрославльПентагон подделал видео крушения беспилотника под Крымом
17057
КрымФОТО: T.
 ME/KRYUCHKOVOLEG
ME/KRYUCHKOVOLEGКрымчанин случайно запустил снаряд от РСЗО «Град» в сарай соседа
Фото 9348
КрымНу когда заберёт меня маленький самолёт: чем шокировал псковский аэропорт и как он изменился
Фото 4689
ПсковСветлана Пикалёва
Библия для подростков: священник из Красногорска выпустил Евангелие в стиле манга
Фото 4258
Московская областьСофья Новицкая
В регионах:Ещё материалы
Пролежни у больных с тяжелыми травмами – профилактика и лечение
У тяжелых больных, чья двигательная активность ограничена (лежачие больные с травмами позвоночника, переломами шейки бедра и пр. ) очень часто образуются пролежни как результат длительного сдавливания мягких тканей в районе костных выступов. Каждый шестой пациент, прикованный к постели, имеет пролежни либо подвергается риску их развития в ближайшем будущем. К группе повышенного риска можно отнести пациентов со следующими состояниями:
) очень часто образуются пролежни как результат длительного сдавливания мягких тканей в районе костных выступов. Каждый шестой пациент, прикованный к постели, имеет пролежни либо подвергается риску их развития в ближайшем будущем. К группе повышенного риска можно отнести пациентов со следующими состояниями:
- Преклонный возраст.
- Ограниченная подвижность.
- Травмы костей таза или позвоночника.
- Нарушение периферического кровообращения.
- Недержание кала и мочи.
- Неврологические расстройства.
- Гипопротеинемия.
- Анемия.
- Обезвоживание организма.
- Лечение цитостатиками.
Своевременная и грамотная профилактика пролежней способна предотвратить их развитие. Она заключается в периодическом изменении позы пациента (время от времени его следует поворачивать на другой бок или укладывать на спину, если это позволяет сделать характер травмы), использовании ортопедических подушек и обработке участков локализации пролежней специальными средствами. Отличные результаты для профилактики пролежней в составе комплексных противопролежневых мероприятий дает применение защитной пены (протектора) для кожи Меналинд профэшнл (Menalind professional Hautprotektor) или защитного крема с оксидом цинка Меналинд профэшнл (Menalind professional Hautschutzcreme). Средства образуют на поверхности кожи защитный слой, который эффективно предохраняет кожу от раздражения мочой и калом. Если больной лежит на спине, обрабатывать следует крестец, пятки, затылок, локти, так как именно эти места сдавливаются сильнее всего и риск развития пролежней здесь максимально велик. При положении больного на боку следует обрабатывать область большого вертела бедренной кости, ушные раковины. Такая профилактика пролежней является наиболее эффективной и позволяет значительно облегчить жизнь лежачего больного.
Отличные результаты для профилактики пролежней в составе комплексных противопролежневых мероприятий дает применение защитной пены (протектора) для кожи Меналинд профэшнл (Menalind professional Hautprotektor) или защитного крема с оксидом цинка Меналинд профэшнл (Menalind professional Hautschutzcreme). Средства образуют на поверхности кожи защитный слой, который эффективно предохраняет кожу от раздражения мочой и калом. Если больной лежит на спине, обрабатывать следует крестец, пятки, затылок, локти, так как именно эти места сдавливаются сильнее всего и риск развития пролежней здесь максимально велик. При положении больного на боку следует обрабатывать область большого вертела бедренной кости, ушные раковины. Такая профилактика пролежней является наиболее эффективной и позволяет значительно облегчить жизнь лежачего больного.
Если же предотвратить появление пролежней у больных не удалось, следует начинать лечение, чтобы не допустить некроза кожи и подлежащих тканей, который наступает в третьей стадии развития пролежней. Обязательно следует довести до сведения родственников пациента, у которого появились пролежни, как лечить их правильно и эффективно.
Обязательно следует довести до сведения родственников пациента, у которого появились пролежни, как лечить их правильно и эффективно.
Лечение пролежней в домашних условиях вполне может быть успешным: для этого нужно только соблюдать определенный алгоритм действий. Пролежни у больных в первой стадии выглядят как воспаленные отечные гиперемированные (покрасневшие) участки кожи, иногда вместо гиперемии наблюдается ярко выраженный цианоз (синюшность). На этой стадии лечение пролежней у лежачих больных будет заключаться в использовании таких эффективных средств, как повязки TenderWet 24 и TenderWet 24 active, которые оптимально подходят для лечения хронических ран, в том числе и с некротическими изменениями тканей.
При переходе во вторую стадию пролежни выглядят как множественные пузыри с геморрагическим либо серозным содержимым. При вскрытии таких пузырей остаются небольшие плохо заживающие ранки, в дальнейшем кожа и подкожные ткани начинают отмирать (развивается некроз тканей). На этих стадиях эффективнее будет применять мазь от пролежней, точнее, современные и удобные мазевые повязки. Оптимальным выбором станут мазевые повязки Hydrotul, Atrauman Ag, Branolind N. Их применение позволяет предотвратить развитие некротического процесса. Мазевые повязки позволяют проводить эффективное лечение пролежней в домашних условиях, что очень важно: ведь транспортировка лежачих больных часто утруднена, и в том случае, когда у них появляются пролежни, лечение в условиях стационара может быть просто недоступно.
На этих стадиях эффективнее будет применять мазь от пролежней, точнее, современные и удобные мазевые повязки. Оптимальным выбором станут мазевые повязки Hydrotul, Atrauman Ag, Branolind N. Их применение позволяет предотвратить развитие некротического процесса. Мазевые повязки позволяют проводить эффективное лечение пролежней в домашних условиях, что очень важно: ведь транспортировка лежачих больных часто утруднена, и в том случае, когда у них появляются пролежни, лечение в условиях стационара может быть просто недоступно.
В том случае, если некротические изменения тканей уже проявились и начали появляться глубокие пролежни, лечение должно быть комплексным — хирургическим и медикаментозным. Хирургическое лечение будет заключаться в неоднократном иссечении омертвевших тканей (некрэктомии), медикаментозное — в применении современных повязок TenderWet active cavity, Hydrosorb gel, PermaFoam cavity, которые значительно ускоряют процесс очищения ран и их заживления. При глубоких больших пролежнях, когда удалять приходится значительные участки очагов некроза, требуется выполнение аутодермопластики, то есть закрытия раны полнослойным лоскутом собственной кожи и подлежащих мягких тканей пациента. Но в том случае, если своевременно начать лечение пролежней у лежачих больных, до этой стадии просто не дойдет.
При глубоких больших пролежнях, когда удалять приходится значительные участки очагов некроза, требуется выполнение аутодермопластики, то есть закрытия раны полнослойным лоскутом собственной кожи и подлежащих мягких тканей пациента. Но в том случае, если своевременно начать лечение пролежней у лежачих больных, до этой стадии просто не дойдет.
Пролежни – Болезни и состояния
Посмотреть все части этого руководства Скрыть направляющие части
- 1. О пролежнях
- 2. Симптомы пролежней
- 3.
 Причины пролежней
Причины пролежней - 4. Диагностика пролежней
- 5. Лечение пролежней
- 6. Осложнения пролежней
- 7. Профилактика пролежней
О пролежнях
Пролежни — это повреждение, при котором происходит разрушение кожи и подлежащих тканей. Они возникают, когда на участок кожи оказывается давление.
Они возникают, когда на участок кожи оказывается давление.
Их иногда называют «пролежнями» или «пролежнями».
Степень тяжести пролежней может варьироваться от пятен обесцвеченной кожи до открытых ран, обнажающих подлежащие кости или мышцы.
Узнайте больше о симптомах пролежней.
Как развиваются пролежни
Пролежневые язвы могут развиваться, когда на участок кожи оказывается большое давление в течение короткого периода времени. Они также могут возникать, когда меньшее давление применяется в течение более длительного периода времени.
Избыточное давление нарушает кровоток через кожу. Без кровоснабжения пораженная кожа испытывает недостаток кислорода и питательных веществ и начинает разрушаться, что приводит к образованию язвы.
Пролежни, как правило, возникают у людей с состояниями здоровья, которые затрудняют движение, особенно у тех, кто вынужден лежать в постели или сидеть в течение длительного периода времени.
Состояния, влияющие на кровоток в организме, такие как диабет 2 типа, также могут сделать человека более уязвимым к пролежням.
Узнайте больше о причинах пролежней.
Кто затронут?
По оценкам, чуть менее полумиллиона человек в Великобритании заболевают как минимум 1 пролежней в любой данный год. Обычно это люди с сопутствующим заболеванием — например, примерно у 1 из 20 человек, поступивших в больницу с внезапным заболеванием, развивается пролежень.
Люди старше 70 лет особенно уязвимы к пролежням, так как у них чаще возникают проблемы с подвижностью и старение кожи.
Лечение и профилактика пролежней
Лечение пролежней включает использование повязок, кремов и гелей, предназначенных для ускорения процесса заживления и снятия давления. Хирургия иногда рекомендуется в самых серьезных случаях.
Для некоторых людей пролежни доставляют неудобства, требующие незначительного ухода. Для других они могут быть серьезными и привести к опасным для жизни осложнениям, таким как заражение крови или гангрена.
Узнайте больше об осложнениях пролежней.
Пролежни могут быть неприятными, неприятными и трудными для лечения. Поэтому для предотвращения их развития в первую очередь используется ряд методов. К ним относятся:
Поэтому для предотвращения их развития в первую очередь используется ряд методов. К ним относятся:
- регулярное изменение положения человека
- использование оборудования для защиты уязвимых частей тела, например, специально разработанных матрасов и подушек
Прочтите о лечении пролежней и предотвращении пролежней для получения дополнительной информации.
К сожалению, даже при самых высоких стандартах лечения не всегда возможно предотвратить пролежни у особо уязвимых людей.
Симптомы пролежней
Части тела, наиболее подверженные риску развития пролежней, — это те, которые не покрыты большим количеством жировых отложений и находятся в непосредственном контакте с опорной поверхностью, такой как кровать или кресло-коляска .
Например, если вы не можете встать с постели, у вас есть риск развития пролежней на:
- плечи или лопатки
- отводы
- затылок
- ободки ваших ушей
- колени, лодыжки, пятки или пальцы ног
- корешок
- хвостовая кость (маленькая кость в нижней части позвоночника)
Если вы пользуетесь инвалидной коляской, у вас есть риск развития пролежней на:
- ягодицах
- тыльная сторона рук и ног
- задняя часть тазовой кости
Тяжесть пролежней
Медицинские работники используют несколько систем классификации для описания тяжести пролежней. Наиболее распространенной является система оценок Европейской консультативной группы по пролежням (EPUAP). Чем выше степень, тем тяжелее повреждение кожи и подлежащих тканей.
Наиболее распространенной является система оценок Европейской консультативной группы по пролежням (EPUAP). Чем выше степень, тем тяжелее повреждение кожи и подлежащих тканей.
1 степень
Пролежневая язва 1 степени — это наиболее поверхностный тип язвы. Пораженный участок кожи кажется обесцвеченным — у белых людей он красный, у людей с более темной кожей — фиолетовый или синий. Пролежни 1 степени не белеют, когда на них оказывается давление. Кожа остается неповрежденной, но может болеть или чесаться. Он также может быть теплым и губчатым или твердым.
Степень 2
При пролежнях 2 степени повреждается часть внешней поверхности кожи (эпидермис) или более глубокий слой кожи (дерма), что приводит к потере кожи. Язва выглядит как открытая рана или волдырь.
Степень 3
При пролежнях 3 степени потеря кожи происходит по всей толщине кожи. Основная ткань также повреждается, хотя основные мышцы и кости не повреждаются. Язва выглядит как глубокая кавернозная рана.
Степень 4
Пролежневая язва 4 степени является наиболее тяжелым типом пролежней. Кожа сильно повреждается, и окружающие ткани начинают отмирать (некроз тканей). Основные мышцы или кости также могут быть повреждены.
Люди с пролежнями 4 степени имеют высокий риск развития опасной для жизни инфекции.
Причины пролежней
Пролежни возникают в результате постоянного давления на определенную часть тела.
Это давление прерывает кровоснабжение пораженного участка кожи. Кровь содержит кислород и другие питательные вещества, необходимые для поддержания здоровья тканей. Без постоянного кровоснабжения ткань повреждается и в конечном итоге отмирает.
Отсутствие кровоснабжения также означает, что кожа больше не получает белые кровяные тельца, борющиеся с инфекцией. Как только язва развилась, она может заразиться бактериями.
У людей с нормальной подвижностью пролежни не развиваются, так как их тело автоматически совершает сотни регулярных движений, которые предотвращают повышение давления на какую-либо часть тела.
Например, вам может казаться, что вы лежите неподвижно, когда спите, но вы можете менять положение до 20 раз за ночь.
Пролежни могут быть вызваны:
- давлением твердой поверхности, такой как кровать или кресло-коляска
- давление на кожу за счет непроизвольных движений мышц, таких как мышечные спазмы
- влага – которая может разрушить внешний слой кожи (эпидермис)
Время, необходимое для образования пролежня, зависит от:
- величина давления
- насколько уязвима кожа человека к повреждениям
Пролежни 3 или 4 степени могут развиваться быстро. Например, у восприимчивых людей полнослойная пролежня иногда может развиться всего за 1 или 2 часа. Однако в некоторых случаях повреждение становится очевидным только через несколько дней после получения травмы.
Повышенный риск
Существует несколько факторов, повышающих риск развития пролежней. К ним относятся:
- проблемы с подвижностью — все, что влияет на вашу способность двигаться частично или полностью
- плохое питание — чтобы ваша кожа оставалась здоровой, ей требуются питательные вещества, которые могут быть получены только при соблюдении питательной диеты
- основное состояние здоровья, которое нарушает кровоснабжение или делает вашу кожу более уязвимой для травм и повреждений
- старше 70 лет
- недержание мочи и/или недержание кишечника
- серьезные психические расстройства
Более подробно они обсуждаются ниже.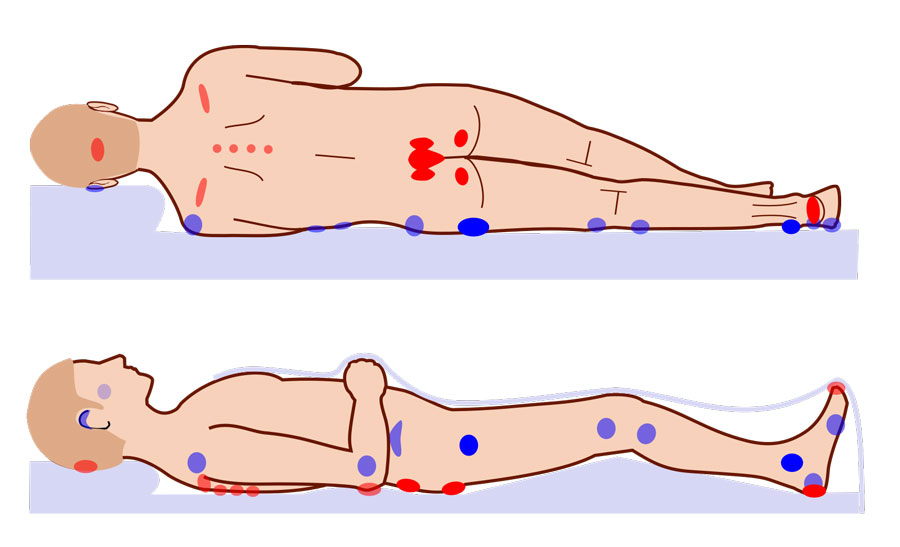
Проблемы с подвижностью
Возможные причины проблем с подвижностью:
- травмы спинного мозга, приводящие к параличу некоторых или всех конечностей
- повреждение головного мозга, вызванное таким событием, как инсульт или тяжелая травма головы, которое приводит к параличу
- с заболеванием, которое вызывает прогрессирующее повреждение нервов, которые ваше тело использует для движения частей тела, например болезнь Альцгеймера, рассеянный склероз (РС) или болезнь Паркинсона
- сильная боль, которая затрудняет движения частью или всем телом
- с переломом или переломом кости
- восстановление после последствий операции
- в коме
- состояние, затрудняющее подвижность суставов и костей, например, ревматоидный артрит
Плохое питание
Причины, по которым в вашем рационе может не хватать питательных веществ, включают:
- Нервная анорексия – психическое заболевание, при котором у человека возникает нездоровая одержимость поддержанием низкой массы тела
- обезвоживание — в вашем организме недостаточно жидкости
- дисфагия — затрудненное глотание пищи
Состояние здоровья
Состояния здоровья, которые могут сделать вас более уязвимыми к пролежням, включают:
- диабет 1 типа и диабет 2 типа — высокий уровень сахара в крови, связанный с диабетом, может нарушить нормальный кровоток
- заболевание периферических артерий (ЗПА) — кровоснабжение ног становится ограниченным из-за накопления жировых веществ в артериях
- сердечная недостаточность — предыдущее повреждение сердца означает, что оно больше не может перекачивать достаточное количество крови по телу
- почечная недостаточность — почки теряют большую часть или все свои функции, что может привести к накоплению в крови опасных токсинов (ядов), которые могут вызвать повреждение тканей
- хроническая обструктивная болезнь легких (ХОБЛ) — совокупность заболеваний легких; низкий уровень кислорода в крови, связанный с ХОБЛ, может сделать кожу более уязвимой к повреждениям
Стареющая кожа
Есть несколько причин, по которым стареющая кожа более уязвима для пролежней. К ним относятся:
К ним относятся:
- с возрастом кожа теряет часть своей эластичности (растяжимости), что делает ее более уязвимой к повреждениям
- снижение притока крови к коже из-за последствий старения
- количество жира под кожей имеет тенденцию к уменьшению с возрастом
Недержание
Как недержание мочи (неспособность контролировать мочевой пузырь), так и недержание кишечника (неспособность контролировать работу кишечника) могут привести к тому, что определенные участки кожи станут влажными и уязвимыми для инфекции. Это может привести к образованию пролежней.
Психические расстройства
Люди с тяжелыми психическими расстройствами, такими как шизофрения (состояние, при котором люди не могут отличить реальность от воображения) или тяжелая депрессия, имеют повышенный риск возникновения пролежней по ряду причин. К ним относятся:
- их диета, как правило, бедна
- у них часто есть другие проблемы со здоровьем, такие как диабет или недержание мочи
- они могут пренебрегать личной гигиеной, что делает их кожу более уязвимой для травм и инфекций
Диагностика пролежней
Пролежни легко диагностируются при осмотре. Однако медицинские работники предпочитают в первую очередь предотвращать развитие язв, поэтому важно оценить риск их развития у человека.
Однако медицинские работники предпочитают в первую очередь предотвращать развитие язв, поэтому важно оценить риск их развития у человека.
В рамках процесса оценки риска будет учитываться следующее:
- ваше общее состояние здоровья
- ваша способность двигаться
- есть ли у вас какие-либо проблемы, которые могут повлиять на вашу осанку
- есть ли у вас какие-либо симптомы, которые могут указывать на инфекцию
- ваше психическое здоровье
- были ли у вас пролежни в прошлом
- есть ли у вас недержание мочи или недержание кала
- ваша диета
- насколько хорошо работает ваша система кровообращения
В рамках оценки рисков вас могут направить на анализы крови и мочи. Анализы крови могут быть хорошим способом оценки вашего общего состояния здоровья и того, обеспечивает ли ваш рацион достаточное количество питательных веществ.
Анализы мочи можно использовать, чтобы проверить, насколько хорошо работают ваши почки и есть ли у вас инфекция мочевыводящих путей, которая может быть поводом для беспокойства, если у вас недержание мочи или если у вас было повреждение позвоночника.
Самооценка
Если считается, что у вас есть риск развития пролежней, но вы не находитесь в больнице или доме престарелых, вам может быть рекомендовано регулярно проверять наличие ранних признаков заболевания.
Обращайте внимание на области обесцвечивания и участки кожи, которые кажутся необычно рыхлыми или жесткими на ощупь. Используйте зеркало, чтобы проверить те части тела, которые трудно увидеть, например, спину или ягодицы. Если вы заметили какие-либо признаки повреждения, обратитесь к своему лечащему врачу или лечащей бригаде.
Лечение пролежней
Лечение пролежней может различаться в зависимости от степени язвы. Варианты лечения могут включать регулярную смену положения или использование специальных матрасов и повязок для снятия давления или защиты кожи. В некоторых случаях может потребоваться хирургическое вмешательство.
Ваша команда по уходу
Пролежни — это сложная проблема со здоровьем, возникающая из-за многих взаимосвязанных факторов. Таким образом, уход за вами может оказываться командой, состоящей из различных специалистов в области здравоохранения. Этот тип команды иногда называют мультидисциплинарной командой (MDT).
Таким образом, уход за вами может оказываться командой, состоящей из различных специалистов в области здравоохранения. Этот тип команды иногда называют мультидисциплинарной командой (MDT).
В состав вашей MDT могут входить:
- медсестра по жизнеспособности тканей (медсестра, специализирующаяся на уходе за ранами и их профилактике)
- социальный работник
- физиотерапевт
- трудотерапевт
- диетолог
- медицинских и хирургических специалистов с опытом лечения пролежней
Изменение положения
Важно избегать давления на области, уязвимые для пролежней, или области, где пролежни уже образовались. Движение и регулярная смена положения помогают предотвратить развитие пролежней и уменьшают давление на образовавшиеся язвы.
После того, как ваша оценка риска будет завершена, ваша команда по уходу составит «график перемещения», в котором будет указано, как часто вам нужно перемещаться. Для некоторых людей это может происходить каждые 15 минут. Другие, возможно, потребуется перемещать только раз в 2 часа.
Другие, возможно, потребуется перемещать только раз в 2 часа.
При оценке риска также будет рассмотрен наиболее эффективный способ по возможности избежать давления на любые уязвимые участки кожи.
Вас также могут обучить и проконсультировать по следующим вопросам:
- правильное положение сидя и лежа
- как можно отрегулировать положение сидя и лежа
- как часто нужно переезжать или перемещаться
- как лучше поддерживать ноги
- как сохранить хорошую осанку
- специальное оборудование, которое вы должны использовать, и как его использовать
Матрасы и подушки
Существует ряд специальных матрасов и подушек, которые могут уменьшить давление на уязвимые части тела. Ваша команда по уходу обсудит типы матрасов и подушек, наиболее подходящие для вас.
Людям, у которых есть риск развития пролежней или у которых уже есть пролежни 1 или 2 степени, обычно помогает специально разработанный пенопластовый матрас, который снимает давление на их тело.
Людям с пролежнями 3 или 4 степени потребуется более сложный матрас или система кроватей. Например, есть матрасы, которые можно подключить к постоянному потоку воздуха, который автоматически регулируется для снижения давления по мере необходимости.
Повязки
Специально разработанные повязки и повязки могут использоваться для защиты пролежней и ускорения процесса заживления. Примеры этих типов повязок включают:
- гидроколлоидные повязки – содержат специальный гель, который способствует росту новых клеток кожи в язве, сохраняя при этом окружающие здоровые участки кожи сухими
- альгинатные повязки — сделаны из морских водорослей и содержат натрий и кальций, которые, как известно, ускоряют процесс заживления
Кремы и мази
Препараты для местного применения, такие как кремы и мази, могут использоваться для ускорения процесса заживления и предотвращения дальнейшего повреждения тканей.
Антибиотики
Если у вас пролежень, вам обычно не будут назначать антибиотики.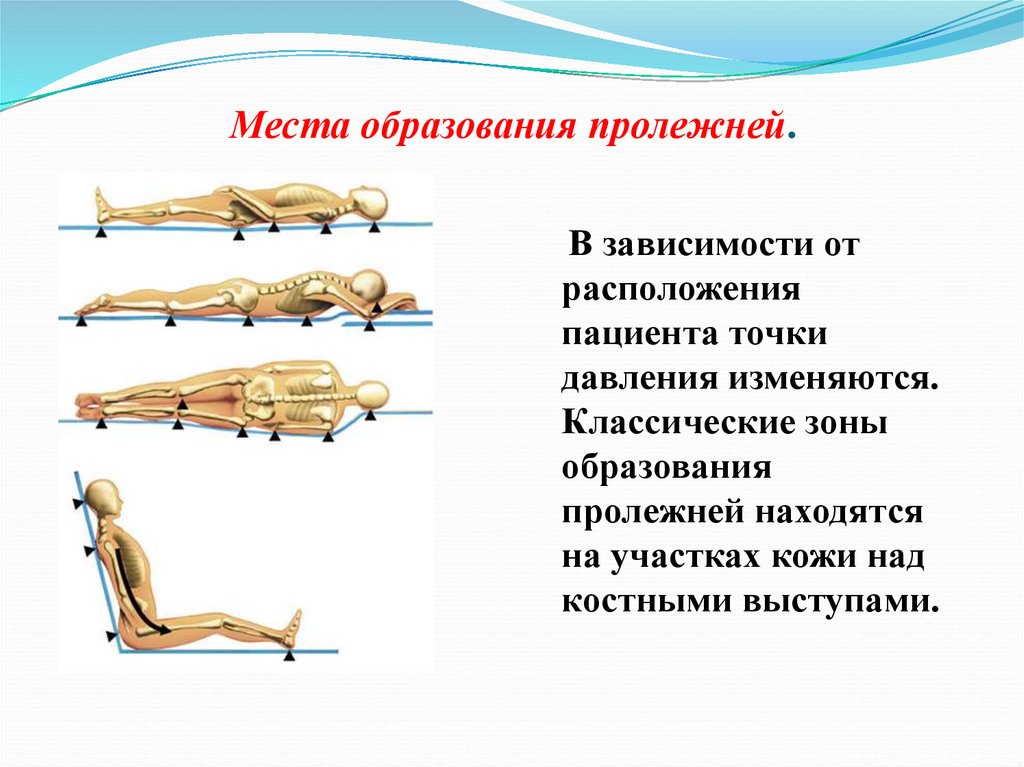 Обычно их назначают только для лечения инфицированных пролежней и предотвращения распространения инфекции.
Обычно их назначают только для лечения инфицированных пролежней и предотвращения распространения инфекции.
Антисептический крем также можно наносить непосредственно на пролежни для уничтожения любых бактерий, которые могут присутствовать.
Питание
Было показано, что некоторые пищевые добавки, такие как белок, цинк и витамин С, ускоряют заживление ран.
Если в вашем рационе не хватает этих витаминов и минералов, ваша кожа может быть более уязвимой для развития пролежней. В результате вас могут направить к диетологу, чтобы он составил для вас подходящий план питания.
Хирургическая обработка
В некоторых случаях может потребоваться удаление омертвевших тканей из язвы, чтобы стимулировать процесс заживления. Эта процедура известна как дебридмент.
При наличии небольшого количества мертвой ткани ее можно удалить с помощью специально разработанных повязок и пасты. Большие количества мертвых тканей могут быть удалены с помощью механических средств. К некоторым методам механической обработки относятся:
К некоторым методам механической обработки относятся:
- очистка и орошение под давлением, при которых омертвевшие ткани удаляются с помощью струй воды под высоким давлением
- УЗИ – удаление омертвевших тканей с помощью низкочастотных энергетических волн Лазер
- — удаление омертвевших тканей с помощью сфокусированных лучей света
- хирургическая санация – омертвевшие ткани удаляются с помощью хирургических инструментов, таких как скальпели и щипцы
Местный анестетик будет использоваться для обезболивания области кожи и тканей вокруг язвы, чтобы санация не вызывала боли или дискомфорта.
Терапия личинками
Терапия личинками, также известная как терапия личинками, представляет собой альтернативный метод обработки раны. Личинки идеально подходят для санации, потому что они питаются мертвыми и инфицированными тканями, не касаясь здоровых тканей. Они также помогают бороться с инфекцией, выделяя вещества, убивающие бактерии и стимулирующие процесс заживления.
Во время терапии личинками личинок смешивают с раневой повязкой, а область накрывают марлей. Через несколько дней повязку снимают и удаляют личинок.
Многих людей может оттолкнуть идея терапии личинками, но исследования показали, что она часто более эффективна, чем более традиционные методы обработки раны.
Хирургия
Не всегда возможно заживление пролежней 3 или 4 степени. В таких случаях потребуется хирургическое вмешательство, чтобы закрыть рану и предотвратить дальнейшее повреждение тканей.
Хирургическое лечение включает в себя очистку раны и ее закрытие путем сближения краев раны (прямое закрытие) или с использованием ткани, перемещенной из близлежащей части тела (лоскутная реконструкция).
Операция по поводу пролежней может быть сложной задачей, особенно потому, что большинство людей, которым предстоит эта процедура, уже находятся в плохом состоянии здоровья. Существует риск большого количества возможных осложнений, возникающих после операции, в том числе:
- инфекции
- отмирание тканей имплантированного лоскута
- мышечная слабость
- волдыри (небольшие карманы жидкости, которые образуются внутри кожи)
- рецидив пролежней
- заражение крови
- инфекция кости (остеомиелит)
- внутреннее кровотечение
- абсцессы (болезненные скопления гноя, которые развиваются внутри тела)
- тромбоз глубоких вен (сгусток крови, который развивается внутри вен ноги)
Несмотря на риски, операция часто необходима для предотвращения опасных для жизни осложнений, таких как заражение крови и гангрена (распад или отмирание живой ткани).
Осложнения пролежней
Даже при наилучшем медицинском обслуживании осложнения от пролежней 3 или 4 степени могут возникать и иногда могут быть опасными для жизни.
Эти осложнения обсуждаются ниже.
Целлюлит
Инфекция может распространиться с места пролежня на более глубокие слои кожи. Этот тип инфекции называется целлюлитом. Это вызывает симптомы боли и покраснения, а также отек кожи. Придется лечить курсом антибиотиков.
Узнайте больше о целлюлите.
При отсутствии лечения существует риск распространения инфекции в кровь (см. ниже) или в подлежащие кости или суставы. В редких случаях, когда пролежни поражают нижнюю часть спины, копчик и позвоночник, пролежни могут распространиться на оболочки, окружающие позвоночник и головной мозг. Это известно как менингит.
Заражение крови
Если у человека со слабой иммунной системой имеется пролежень, который инфицируется, существует риск распространения инфекции в его кровь и другие органы. Это известно как заражение крови или септицемия.
Это известно как заражение крови или септицемия.
В наиболее серьезных случаях заражения крови поражение нескольких органов может привести к резкому падению артериального давления, известному как септический шок, который может привести к летальному исходу. Симптомы включают холодную кожу и учащенное сердцебиение.
Заражение крови требует неотложной медицинской помощи. Это требует немедленного лечения в отделении интенсивной терапии (ОИТ), чтобы можно было поддерживать функции организма, пока инфекция лечится антибиотиками или противовирусными препаратами.
Узнайте больше о заражении крови.
Инфекции костей и суставов
Инфекция может также распространяться из пролежней в подлежащие суставы (септический артрит) и кости (остеомиелит).
Обе эти инфекции могут повредить хрящи, ткани и кости. Они также могут поражать суставы и конечности.
Антибиотики необходимы для лечения инфекций костей и суставов. В наиболее серьезных случаях может потребоваться хирургическое удаление инфицированных костей и суставов.
Некротизирующий фасциит
Некротизирующий фасциит, широко известный как «плотоядные» бактерии, представляет собой серьезную кожную инфекцию, вызывающую быстрое отмирание тканей. Это может произойти, когда пролежень заражается определенным типом бактерий, например, стрептококками группы А.
Требуется неотложная помощь. Он включает в себя комбинацию антибиотиков и хирургического удаления омертвевших тканей.
Газовая гангрена
Газовая гангрена — серьезная, но редкая форма инфекции, возникающая при инфицировании пролежней бактериями клостридий. Бактерии процветают в среде, где мало или совсем нет кислорода. Они производят газы и выделяют опасные токсины. Симптомы газовой гангрены включают сильную боль и быстрый отек кожи.
Газовая гангрена требует немедленного хирургического лечения. В наиболее серьезных случаях может потребоваться ампутация пораженной части тела, чтобы предотвратить распространение гангрены на остальную часть тела.
Профилактика пролежней
В рамках вашего плана лечения ваша лечащая команда обсудит с вами наилучший способ предотвращения пролежней. Это будет зависеть от ваших индивидуальных обстоятельств.
Это будет зависеть от ваших индивидуальных обстоятельств.
Однако приведенные ниже общие рекомендации могут оказаться полезными.
Смена положения
Регулярная и частая смена положения является одним из наиболее эффективных способов предотвращения пролежней. Если пролежень уже развился, регулярная смена положения поможет избежать дальнейшего давления на него и даст ране наилучшие шансы на заживление.
Как правило, пользователям инвалидных колясок необходимо менять свое положение не реже одного раза каждые 15–30 минут. Людям, прикованным к постели, необходимо менять положение не реже одного раза в 2 часа.
Если у вас образовалась пролежня, важно свести к минимуму или избегать дальнейшего давления на нее, чтобы дать ране наилучшие шансы на заживление.
Если вы не можете изменить положение самостоятельно, вам потребуется помощь опекуна или родственника. Для получения дополнительной информации и советов по изменению положения читайте о лечении пролежней.
Питание
Соблюдение здоровой, сбалансированной диеты, содержащей достаточное количество белка и большое разнообразие витаминов и минералов, может помочь предотвратить повреждение кожи и ускорить процесс заживления. Вас могут направить к диетологу, чтобы он составил для вас план питания.
Если в настоящее время у вас снижен аппетит из-за ранее существовавшего состояния здоровья, может быть полезен следующий совет:
- Старайтесь есть в течение дня небольшими порциями, а не 2 или 3 большими приемами пищи. Установите расписание, когда вы должны есть, а не ждать, пока вы проголодаетесь. Это должно гарантировать, что вы получаете необходимое питание.
- Старайтесь не пить большое количество жидкости непосредственно перед едой, так как это заставит вас чувствовать себя более сытым, чем вы есть на самом деле.
- Если вам трудно глотать, попробуйте пить специально приготовленные питательные напитки или протертые продукты и супы.
- Если вы вегетарианец, важно есть продукты с высоким содержанием белка, заменяющие мясо.
 Сыр, йогурт, арахисовое масло, заварной крем, бобы и орехи — все это хорошие источники белка.
Сыр, йогурт, арахисовое масло, заварной крем, бобы и орехи — все это хорошие источники белка.
Узнайте больше о здоровом питании, чтобы получить дополнительные советы.
Проверка кожи
Если у вас есть известные факторы риска пролежней, важно ежедневно проверять кожу на наличие любых признаков пролежней, таких как обесцвеченные участки кожи. Это особенно важно, если у вас есть основное заболевание, такое как повреждение нервов или диабет, которые могут ослабить или притупить чувство боли в определенных частях тела.
Вы можете использовать зеркало, чтобы проверить те части тела, которые трудно увидеть, например, ягодицы и пятки. Если вы заметили какие-либо повреждения, сообщите об этом своей команде по уходу. Если вы находитесь дома, обратитесь к своему семейному врачу или участковой медсестре. Если вы находитесь в больнице или доме престарелых, сообщите об этом одной из ваших медсестер или сиделок.
Бросьте курить
Если вы курите, отказ от курения является одним из наиболее эффективных способов предотвращения пролежней. Курение снижает уровень кислорода в крови. Это также ослабляет вашу иммунную систему, что увеличивает риск развития пролежней.
Курение снижает уровень кислорода в крови. Это также ослабляет вашу иммунную систему, что увеличивает риск развития пролежней.
Прочтите о прекращении курения, чтобы получить дополнительную информацию и советы по отказу от курения.
Сколько времени нужно, чтобы появились пролежни?
Быстрые ссылки
- Развитие пролежней
- Типичное развитие пролежней
- Какое время восстановления при пролежнях?
- Компенсация пролежней
Пролежни, также называемые пролежнями, вызваны давлением и ограничением притока крови к области тела.
Давление
Человек, прикованный к инвалидному креслу или кровати в течение длительного периода времени, подвержен риску развития пролежней, поскольку постоянное давление на определенные участки тела ограничивает кровоснабжение и вызывает повреждение подлежащих тканей.
Ограниченный кровоток
Если давление не ограничивает кровоток, вероятность развития пролежней снижается. Другими словами, давление должно быть достаточно большим, чтобы ограничить кровообращение. Имеются специальные матрасы, постельные принадлежности, подушки, подушки и другие подобные приспособления для уменьшения давления, особенно на костные участки тела, которые более восприимчивы к пролежням.
Другими словами, давление должно быть достаточно большим, чтобы ограничить кровообращение. Имеются специальные матрасы, постельные принадлежности, подушки, подушки и другие подобные приспособления для уменьшения давления, особенно на костные участки тела, которые более восприимчивы к пролежням.
Отсутствие изменения положения тела
Здоровые люди постоянно меняют вес тела и положение, даже во сне. Это изменение положения уменьшает давление на участки тела, находящиеся в непосредственном контакте с кроватью, стулом или другой поверхностью, когда человек сидит или лежит.
К сожалению, многие не могут перестроиться из-за возраста, немощи и болезни. Вот тут-то и появляется лицо, осуществляющее уход. Персонал больниц и домов престарелых отвечает за адаптацию тела своих пациентов, чтобы избежать пролежней.
Пролежни, как правило, развиваются на костных участках тела, включая копчик, лопатки, уши и бедра, поэтому лица, осуществляющие уход, должны уделять особое внимание постоянному снижению давления на эти участки.
В развитии большинства этих пролежней выделяют четыре основных этапа. Время, необходимое для прохождения каждого этапа, зависит от множества факторов. Ранние стадии пролежней могут начаться уже через несколько часов. В некоторых случаях пролежни могут достичь поздних стадий за то же время.
Стадия 1
Симптомы пролежня могут проявиться менее чем через полдня. Участок кожи покраснел, при надавливании не бледнеет. Если у человека более темная кожа, вы можете заметить, что пораженная кожа имеет другой цвет, чем окружающая ее кожа. Однако иногда для появления симптомов пролежня требуется несколько дней.
Стадия 2
Открытая рана является основным симптомом раны на этой ранней стадии. Вмешательство опекуна необходимо срочно, чтобы предотвратить прогрессирование язвы или волдыря.
Стадия 3
К тому времени, когда пролежень переходит на эту стадию, происходит значительное повреждение здоровой кожи. Рана распространилась ниже уровня кожи, и сильное повреждение тканей может привести к омертвлению нервов. Пролежни на этой стадии выглядят как запавшие кратеры.
Рана распространилась ниже уровня кожи, и сильное повреждение тканей может привести к омертвлению нервов. Пролежни на этой стадии выглядят как запавшие кратеры.
Именно на этой стадии пролежни становятся опасным для жизни состоянием. Могут появиться признаки инфекции. Когда они это делают, шансы на сепсис быстро возрастают.
Стадия 4
Язва вызвала обширное повреждение на стадии 4. Некроз присутствует в большей части пораженных мягких тканей, и признаки инфекции, вероятно, присутствуют или скоро проявятся. Немедленная медицинская помощь часто необходима для предотвращения смерти. Рана находится настолько глубоко ниже уровня подкожной клетчатки, что в нее могут быть вовлечены сухожилия, мышцы и кости.
В большинстве случаев медикаментозное лечение может обратить течение пролежней. Иногда, однако, повреждение настолько обширно, что рана никогда не заживает полностью. Отсутствие медицинской помощи часто связано с халатностью со стороны лиц, осуществляющих уход.
Вообще говоря, время восстановления от таких пролежней может составлять от нескольких дней или недель до нескольких лет и более. При достаточно раннем обнаружении компетентным медицинским работником время восстановления, вероятно, будет короче по сравнению со временем лечения давно запущенных ран.
Во многих случаях вы можете подать иск о телесных повреждениях, если у вас или у вашего близкого появились пролежни в больнице, доме престарелых или в учреждении длительного ухода. Вы также можете подать иск о неправомерной смерти, если ваш близкий человек умер в результате пролежней.
Лица, осуществляющие уход, должны были ухаживать за больным
Кто-то должен официально отвечать за уход за человеком и нести ответственность за профилактику пролежней. Если вы или близкий вам человек находитесь в доме престарелых или больнице, учреждение обязано заботиться о вас.
Нарушение обязанностей
Опекун должен каким-то образом нарушить свои обязанности, чтобы вы могли подать иск. Если какой-то сотрудник помогал пациенту менять положение каждые три часа, но делал это только каждые восемь часов, можно легко утверждать, что этот работник нарушил свои обязанности по отношению к пациенту.
Если какой-то сотрудник помогал пациенту менять положение каждые три часа, но делал это только каждые восемь часов, можно легко утверждать, что этот работник нарушил свои обязанности по отношению к пациенту.
Причиненный ущерб
Адвокат изучит медицинские записи и другие доказательства, чтобы определить причину травмы.
Пациенты, у которых развились пролежни и серьезные травмы, связанные с их ранами, должны проконсультироваться с опытным адвокатом по пролежням дома престарелых. Консультации бесплатны и являются важным шагом к получению компенсации за боль и страдания, медицинские счета и потерю дохода.
Если пролежни стали причиной смерти вашего близкого человека, вы можете иметь право подать иск о неправомерной смерти против его опекуна. Чтобы узнать больше, обратитесь к команде Levin & Perconti за бесплатной консультацией.
1,4 миллиона долларов США
Мировое соглашение
против объекта, расположенного в северном пригороде для бывшего резидента дома престарелых, который получил травм в результате пролежня .

 ME/KRYUCHKOVOLEG
ME/KRYUCHKOVOLEG Причины пролежней
Причины пролежней Сыр, йогурт, арахисовое масло, заварной крем, бобы и орехи — все это хорошие источники белка.
Сыр, йогурт, арахисовое масло, заварной крем, бобы и орехи — все это хорошие источники белка.