Что делать если спермы нет: Аспермия или отсутствие семяизвержения у мужчин – причины и лечение
Отсутствие сперматозоидов
← Ко всем статьям
Поделиться
Для тех случаев, когда в эякуляте не удается обнаружить сперматозоиды, существуют методы биопсии органов мошонки, благодаря которым ранее считавшиеся бесплодными мужчины могут иметь детей, если у них обнаружат единичные (!) сперматозоиды в аспирате *
Аспирация — в данном контексте: получение спермы специальными инструментами путем откачивания (высасывания)
Аспирационные методы получения сперматозоидов
- ПЕЗА (PESA) — чрескожная аспирация спермы из придатка яичка
- ТЕЗА (TESA) — чрескожная аспирация спермы из яичка
- СПАС (SPAS) — чрескожная аспирация спермы из сперматоцеле
- РЕТА (RETA) — чрескожная аспирация спермы из сети яичка
Хирургическое получение сперматозоидов
Когда сперматозоиды в принципе вырабатываются, а выйти из яичка естественным путем не могут из‐за нарушения проходимости на том или ином уровне семявыносящих путей. Это микрохирургическая операция высшего уровня, позволяющая в разы увеличить шансы получения хорошего аспирата, содержащего сперматозоиды. Подобные манипуляции в Центре репродукции Embrylife проводит врач уролог‐андролог Алексеев Михаил Юрьевич.
Это микрохирургическая операция высшего уровня, позволяющая в разы увеличить шансы получения хорошего аспирата, содержащего сперматозоиды. Подобные манипуляции в Центре репродукции Embrylife проводит врач уролог‐андролог Алексеев Михаил Юрьевич.
Технология получения сперматозоидов
- Под общей анестезией, под контролем УЗИ с помощью биопсийного микроинструментария (иглы) получают аспират из яичка, жидкость из его придатка, сперматоцеле или сети яичка. Либо под общей анестезией, под контролем УЗИ с помощью микрооперации получают микроскопический кусочек ткани
- Далее проводят лабораторное выделение сперматозоидов из материала, полученного при операции или пункции. Полученную ткань переносят в питательный раствор, где разделяют на зрелые (даже единичные) и незрелые сперматозоиды.
- Далее выбирают среди полученных сперматозоидов самый/ые здоровый/ые и качественный/ые (с помощью микроскопа) и оплодотворяют им/ими яйцеклетку/яйцеклетки (ИКСИ)
- Далее происходит культивирование эмбрионов вне организма женщины и перенос 3–5 дневных эмбрионов в матку (ЭКО)
Важно. Беременность не зависит от метода получения сперматозоидов и протекает как обычная беременность.
Беременность не зависит от метода получения сперматозоидов и протекает как обычная беременность.
Процедура TESA или PESA занимает 10–15 минут. Процедура MESA занимает около часа и требует нахождения в стационаре 3–4 часа. Любая из процедур не отражается в дальнейшем на потенции и других функциях мужчины. Полученные сперматозоиды используют для ЭКО. Проведение TESE или PESA (MESA) является достаточно частой процедурой. Особенно у мужчин, которые не хотят хирургически восстанавливать функцию спермовыведения навсегда.
Эпидидимовазоанастамоз
Операция по восстановлению проходимости семянных потоков или реконструкции семявыводящих путей (эпидидимовазоанастамоз) проводится на уровне придатка яичка при условии сохраненного сперматогенеза. Операция в Клинике Embrylife проводится по различным методикам: «бок в бок», «конец в бок», «конец в конец». Эпидидимовазоанастамоз проводится при диагностировании у пациента «обструктивной азооспермии» — заболевания, при котором сперматозоиды в эякуляте отсутствуют из‐за непроходимости семявыносящих протоков и придатков яичек.
Операция по устранению обструкции в семявыносящих протоках является малотравматичной и прекрасно переносится мужчинами.
Адекватные показания к операции определяет врач‐уролог вместе с пациентом, так как несмотря на достаточно высокую эффективность 20–30% иногда целесообразно выполнять искусственное оплодотворение.
Стоимость
Цена получение сперматозоидов хирургическими методами представлена в разделе «Стоимость» на странице Урология
Оставить заявку
У вас остались вопросы?
Наша клиника готова ответить на все интересующие вас темы, и поддержать в трудные минуты. Просто оставьте заявку, и мы свяжемся с вами для обсуждения всех деталей.
Нарушение сперматогенеза у мужчин — лечение и диагностика
Главная
/ Лечение бесплодия
/ Мужское бесплодие
/ Нарушение сперматогенеза — диагностика и лечение
Сперматогенез очень чувствителен к внешним и внутренним влияниям, негативные воздействия ухудшают качественные и количественные характеристики спермы.
Что такое сперматогенез?
Сперматогенез – формирование, развитие и созревание сперматозоидов в мужском организме. Сперматогенез очень чувствителен к внешним и внутренним влияниям. Негативные воздействия ухудшают качественные и количественные характеристики спермы. Как следствие – проблемы с зачатием. К счастью, сегодня врачи умеют преодолевать мужское бесплодие, вызванное патологиями спермы.
В центре «Линия жизни» созданы все условия для точной диагностики нарушений сперматогенеза и лечения мужского бесплодия. Над каждым случаем работает команда из репродуктолога, уролога-андролога и эмбриолога. Наши врачи делают счастливыми папами пациентов с самыми серьезными патологиями спермы.
Кратко про сперматогенез
Процесс запускается в мужском организме в период полового созревания, регулируется гормонами, в идеале продолжается до старости. Один цикл занимает примерно 73-75 дней. Каждый раз в семенных канальцах образуется многомиллионная армия сперматозоидов.
Мужские половые клетки вырабатываются под влиянием фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов. ЛГ стимулирует производство тестостерона, а ФСГ вместе с тестостероном влияет на сперматогенез.
Ошибочно считается, что если у мужчины все в порядке с половой жизнью, то и с качеством спермы тоже. А когда уже есть один ребенок, то в дальнейшем проблем с деторождением точно быть не должно. Между тем, почти половина случаев бесплодия в паре связана с мужским фактором, причиной которого обычно становится та или иная патология спермы. Что приводит к сбоям в сперматогенезе?
Факторы ухудшения сперматогенеза
Внутренние:
- Низкий уровень ФСГ и/или ЛГ из-за недостаточности функции гипоталамуса или гипофиза.
- Воспалительные процессы.
- Врожденные аномалии репродуктивной системы.
- Сбои в работе надпочечников и щитовидной железы.
- Варикоцеле.
- Водянка яичек, перекрут яичка.
- Сахарный диабет.

- Ожирение.
- Паховые грыжи.
Внешние:
- ЗППП и инфекции половых путей.
- Травмы половых органов, сосудов.
- Отравления организма химикатами, солями тяжелых металлов.
- Курение и алкоголь.
- Воздействие некоторых медицинских препаратов, включая химио или радио терапию.
- Воздействие высоких температур.
- Влияние радиации.
- Дефицит питательных веществ, недостаточность питания.
Перечисленные факторы способны снизить концентрацию сперматозоидов, ухудшить их подвижность и морфологию. Концентрация, подвижность и морфология (структура) – главные характеристики, определяющие способность спермы к оплодотворению.
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию.
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения.
 Принято различать несколько степеней олигозооспермии.
Принято различать несколько степеней олигозооспермии. - Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
Лечение патологий сперматогенеза
Спектр методов лечения патологий спермы широк, выбор зависит от причины, которая привела к нарушению. Иногда достаточно просто устранить воздействие негативного фактора, изменить образ жизни.
Например, сперматогенез может восстановиться сам собой после прекращения контакта с химическими веществами, отмены соответствующих медицинских препаратов.
- Медикаментозная терапия инфекционных заболеваний. Обязательно проводится обоим супругам.
- Курс противовоспалительных препаратов.
- Гормональная терапия.
- Хирургические методы. Оперативные вмешательства применяются при варикоцеле, паховых грыжах, водянке яичка и т.д.
Когда лечение не дает эффекта или супруги не готовы ждать результата терапии, паре назначается экстракорпоральное оплодотворение. Выбор в пользу ЭКО часто делается в силу позднего репродуктивного возраста пациентов.
При патологиях спермы в программу ЭКО включаются дополнительные репродуктивные технологии:
- процедуры ИКСИ/ПИКСИ (эмбриолог отбирает лучший сперматозоид и помогает ему проникнуть в яйцеклетку).
- биопсия яичка и придатков (используется для получения сперматозоидов при азооспермии).
В самых тяжелых ситуациях супругам могут порекомендовать ЭКО с донорской спермой. Благодаря стремительному прогрессу репродуктивной медицины, таких случаев с каждым годом становится меньше.
Благодаря стремительному прогрессу репродуктивной медицины, таких случаев с каждым годом становится меньше.
Лечение нарушений сперматогенеза в центре «Линия жизни»
Бесплодие – не приговор, даже возникшее вследствие тяжелейшей патологии сперматогенеза. Тысячи наших пациентов убедились в этом на собственном опыте. Обратившись однажды к помощи специалистов «Линии жизни», сейчас они наслаждаются отцовством.
Результативность лечения патологий спермы в наших клиниках базируется на нескольких факторах:
- Мы делаем спермограмму в собственной лаборатории, передовой уровень которой подтвержден международным аудитом. Исследование выполняется врачом-эмбриологом высшей категории. Соблюдаются все актуальные стандарты.
- Случаями бесплодия по причине нарушения сперматогенеза занимается команда врачей – уролог-андролог, репродуктолог, эмбриолог.
- В клиниках внедрены наиболее эффективные хирургические методы лечения заболеваний мужской репродуктивной системы.

- Показатели результативности ЭКО в центре «Линия жизни» выше средних по России, они находятся на уровне лучших европейских репродуктивных клиник.
В ведении пациентов с нарушениями сперматогенеза наши специалисты своей главной задачей считают наступление беременности. И успешно ее решают. Записывайтесь на прием к врачу «Линии жизни» удобным для вас способом – по телефону, через форму на сайте или в онлайн-чате.
все сотрудники
Помогут стать мамой и папой
врач-уролог-андролог, врач ультразвуковой диагностики
Брусенский Вадим Алексеевич
кандидат медицинских наук
все сотрудники
Записаться на прием
Имя *
Телефон *
Сообщение
Нажимая на кнопку, Вы даете согласие на обработку своих персональных данных. Данный сайт защищен reCaptcha, к которой применяются Политика конфиденциальности и Условия обслуживания Google.
Данный сайт защищен reCaptcha, к которой применяются Политика конфиденциальности и Условия обслуживания Google.
Азооспермия | Johns Hopkins Medicine
Что такое «азооспермия»?
Азооспермия — медицинский термин, используемый при отсутствии сперматозоидов в эякуляте. Он может быть «обструктивным», когда существует блокировка, препятствующая попаданию сперматозоидов в эякулят, или «необструктивным», когда он возникает из-за снижения выработки сперматозоидов яичками.
Часто ли встречается азооспермия?
Да. Около 10 процентов бесплодных мужчин и 1 процент всех мужчин страдают азооспермией. Представьте себе стадион с 50 000 мужчин, посещающих игру — от 5 000 до 7 500 из этих мужчин будут иметь бесплодие, а 500 из этих мужчин будут азооспермиями!
Что вызывает азооспермию?
Нам известно о многих возможных причинах, включая некоторые генетические заболевания, такие как синдром Клайнфельтера, медикаментозное лечение, такое как химиотерапия или облучение, рекреационные наркотики, такие как некоторые наркотики, и анатомические аномалии, такие как варикоцеле или отсутствие семявыносящего протока с каждой стороны. Возможно, наиболее очевидной причиной была бы вазэктомия, которая предотвращает соединение сперматозоидов с другими жидкостями в эякуляте. Однако в большинстве случаев азооспермия, вероятно, связана с факторами, которые мы не до конца понимаем, такими как генетические условия, плохое развитие яичек у плода/ребенка или токсины окружающей среды.
Возможно, наиболее очевидной причиной была бы вазэктомия, которая предотвращает соединение сперматозоидов с другими жидкостями в эякуляте. Однако в большинстве случаев азооспермия, вероятно, связана с факторами, которые мы не до конца понимаем, такими как генетические условия, плохое развитие яичек у плода/ребенка или токсины окружающей среды.
Анализ спермы показал азооспермию — что мне делать?
Помимо визита к специалисту по мужскому бесплодию, первым шагом будет повторный анализ спермы в лаборатории, которая имеет большой опыт проведения анализов спермы и спермы, поскольку результаты могут сильно различаться от теста к тесту и от лаборатории к тесту. лаборатория Кроме того, наличие небольшого количества сперматозоидов может резко изменить варианты ведения/лечения, поэтому первым шагом должно быть получение надлежащего подтверждения результатов.
Можем ли мы сказать, связано ли это с проблемой блокировки или с «заводской» проблемой?
Не со 100-процентной точностью, но у нас есть хорошие показатели. Во-первых, очень тщательное физическое обследование имеет решающее значение для оценки репродуктивных структур. Кроме того, лабораторные тесты, такие как ФСГ и ингибин В, могут указывать на функцию яичек.
Во-первых, очень тщательное физическое обследование имеет решающее значение для оценки репродуктивных структур. Кроме того, лабораторные тесты, такие как ФСГ и ингибин В, могут указывать на функцию яичек.
Означает ли азооспермия, что яичко не производит сперматозоидов?
Не обязательно. Яички могут вырабатывать сперму, но этого может быть недостаточно, чтобы в эякуляте выделялось сколько-нибудь заметное количество сперматозоидов.
Должны ли мужчины с азооспермией проходить диагностическую биопсию яичка?
В прошлом почти все мужчины с азооспермией подвергались биопсии, чтобы отличить обструктивные причины от необструктивных и попытаться поставить еще более точный диагноз. Однако в современной практике биопсию редко проводят в одиночку. В большинстве случаев мы можем с высокой точностью предсказать, есть ли у мужчины обструктивная причина азооспермии. С тех пор, как мы начали проводить диссекцию яичек для поиска сперматозоидов, мы узнали, что в разных областях яичка могут быть разные модели необструктивной азооспермии. Например, в одной области может наблюдаться снижение продукции зрелых сперматозоидов (гипосперматогенез или задержка созревания), а в другой области может наблюдаться полное отсутствие клеток-предшественников сперматозоидов (синдром только клеток Сертоли). Таким образом, в современную эпоху выполнение диагностической биопсии не часто меняет окончательное лечение мужчин с необструктивной азооспермией. Для таких мужчин мы предлагаем извлечение сперматозоидов методом микродиссекции яичек (microTESE), что дает наилучшие шансы найти сперматозоиды, которые можно использовать для вспомогательных репродуктивных технологий (ВРТ). Иногда во время микроTESE мы отправляем крошечный образец для патологической оценки, чтобы исключить предшественника злокачественного новообразования, называемого внутриканальцевой неоплазией зародышевых клеток (ITGCN).
Например, в одной области может наблюдаться снижение продукции зрелых сперматозоидов (гипосперматогенез или задержка созревания), а в другой области может наблюдаться полное отсутствие клеток-предшественников сперматозоидов (синдром только клеток Сертоли). Таким образом, в современную эпоху выполнение диагностической биопсии не часто меняет окончательное лечение мужчин с необструктивной азооспермией. Для таких мужчин мы предлагаем извлечение сперматозоидов методом микродиссекции яичек (microTESE), что дает наилучшие шансы найти сперматозоиды, которые можно использовать для вспомогательных репродуктивных технологий (ВРТ). Иногда во время микроTESE мы отправляем крошечный образец для патологической оценки, чтобы исключить предшественника злокачественного новообразования, называемого внутриканальцевой неоплазией зародышевых клеток (ITGCN).
Какие существуют методы лечения? Какое лечение лучше всего?
Конечно, это зависит от причины, но для каждого конкретного пациента наилучшее лечение — это индивидуальный подход, основанный на многих факторах, таких как возраст партнера и репродуктивная функция, данные физического осмотра, результаты анализов крови, долгосрочные и краткосрочные срок семейные цели и даже финансы. В зависимости от предполагаемых причин могут быть доступны многие методы лечения. Если есть закупорка (или история вазэктомии), реконструкция может быть лучшим лечением для некоторых мужчин. В других случаях удаление вредных агентов, таких как лекарства или рекреационные наркотики, может быть первым шагом. Иногда могут быть гормональные нарушения, которые необходимо устранить, и у части мужчин лечение может увеличить выработку спермы. Некоторым мужчинам может быть назначена операция по исправлению анатомических аномалий или варикоцеле, а для других лучшим вариантом является прямое вмешательство в яичко, чтобы попытаться извлечь сперму, которую можно использовать для ВРТ. Очень важно, чтобы эти процедуры выполнялись несколькими врачами с надлежащей подготовкой, знаниями и опытом, чтобы оптимизировать результаты и шансы на получение спермы. Наконец, мужчины с азооспермией должны всегда помнить, что бесчисленное количество пар по всему миру создали семьи с непревзойденным счастьем и любовью, став родителями, используя донорскую сперму или усыновив младенца или ребенка.
В зависимости от предполагаемых причин могут быть доступны многие методы лечения. Если есть закупорка (или история вазэктомии), реконструкция может быть лучшим лечением для некоторых мужчин. В других случаях удаление вредных агентов, таких как лекарства или рекреационные наркотики, может быть первым шагом. Иногда могут быть гормональные нарушения, которые необходимо устранить, и у части мужчин лечение может увеличить выработку спермы. Некоторым мужчинам может быть назначена операция по исправлению анатомических аномалий или варикоцеле, а для других лучшим вариантом является прямое вмешательство в яичко, чтобы попытаться извлечь сперму, которую можно использовать для ВРТ. Очень важно, чтобы эти процедуры выполнялись несколькими врачами с надлежащей подготовкой, знаниями и опытом, чтобы оптимизировать результаты и шансы на получение спермы. Наконец, мужчины с азооспермией должны всегда помнить, что бесчисленное количество пар по всему миру создали семьи с непревзойденным счастьем и любовью, став родителями, используя донорскую сперму или усыновив младенца или ребенка. После оценки (см. ниже, почему так важно быть оцененной) это вполне приемлемые пути для выбора парами.
После оценки (см. ниже, почему так важно быть оцененной) это вполне приемлемые пути для выбора парами.
Разве тестостерон не вырабатывается яичками? Может ли мужчина иметь нормальный тестостерон и быть азооспермом?
Да и да. Сперматозоиды происходят из «зародышевых клеток» в маленьких канальцах внутри яичка. Тестостерон поступает из «лейдиговских» или «интерстициальных» клеток между канальцами. Поскольку клетки Лейдига более устойчивы, чем зародышевые клетки, они часто функционируют частично или полностью даже в поврежденном или плохо сформированном яичке.
Почему мужчины с азооспермией должны пройти обследование и консультацию у специалиста?
После постановки диагноза азооспермия мужчины, несомненно, обеспокоены своими шансами на создание семьи, но зачастую они не задумываются о потенциальной связи бесплодия с общим состоянием здоровья. Тем не менее, исследования выявили серьезные заболевания (включая рак) у 6 процентов мужчин с бесплодием, которые считались здоровыми, и риск, по-видимому, коррелирует со спермой и гормональными отклонениями.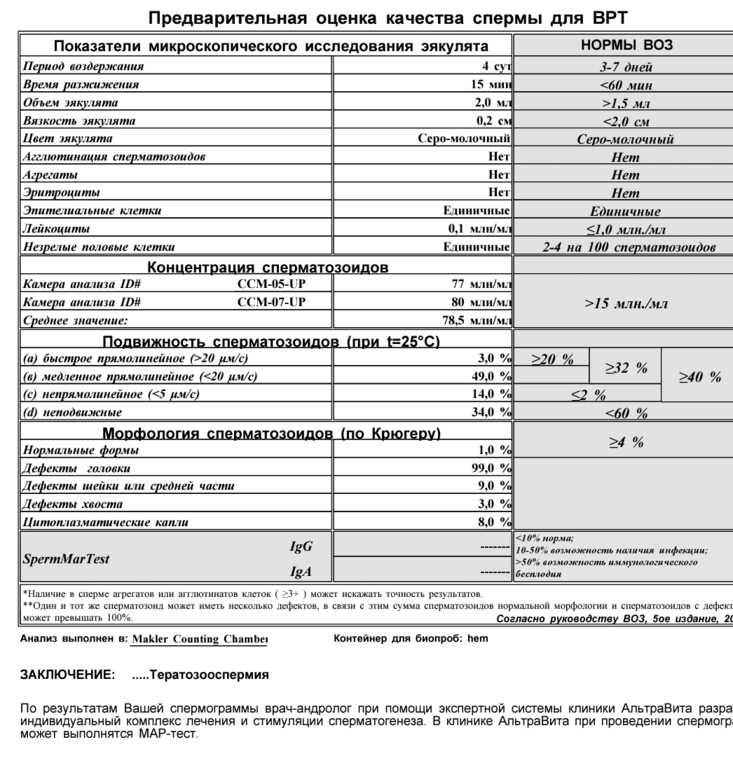 Что еще более важно, обследование у специалиста необходимо, чтобы исключить какие-либо опасные сопутствующие заболевания, чтобы помочь парам оптимизировать свои шансы на создание семьи, которую они желают, и дать рекомендации относительно риска и скрининга заболеваний в более позднем возрасте.
Что еще более важно, обследование у специалиста необходимо, чтобы исключить какие-либо опасные сопутствующие заболевания, чтобы помочь парам оптимизировать свои шансы на создание семьи, которую они желают, и дать рекомендации относительно риска и скрининга заболеваний в более позднем возрасте.
Какие процедуры используются для извлечения спермы?
У мужчин с обструктивной азооспермией часто наблюдается обилие сперматозоидов в репродуктивных структурах, и для получения спермы можно использовать различные процедуры. К ним относятся извлечение спермы из яичка, аспирация спермы из яичка, микрохирургическая аспирация спермы из придатка яичка и другие. Выбор основан как на факторах пациента, приоритетах пациента, так и на предпочтениях репродуктивных эндокринологов. Для мужчин с необструктивной азооспермией доступны различные подходы, но наиболее вероятной процедурой поиска сперматозоидов, пригодных для использования с экстракорпоральным оплодотворением и внутрицитоплазматической инъекцией сперматозоидов, является микроTESE. При выполнении этой процедуры опытным специалистом в этой области, эта процедура включает в себя тщательное рассечение канальцев яичка для поиска ткани, которая, скорее всего, активно вырабатывает сперму. Это позволяет получить максимальный выход сперматозоидов при максимальном сохранении других тканей яичка, в том числе клеток Лейдига, вырабатывающих тестостерон.
При выполнении этой процедуры опытным специалистом в этой области, эта процедура включает в себя тщательное рассечение канальцев яичка для поиска ткани, которая, скорее всего, активно вырабатывает сперму. Это позволяет получить максимальный выход сперматозоидов при максимальном сохранении других тканей яичка, в том числе клеток Лейдига, вырабатывающих тестостерон.
У меня есть еще вопросы — что мне делать?
Свяжитесь со специалистом по поводу вашей индивидуальной оценки или управления.
Почему у мужчины нет сперматозоидов в сперме?
Автор Дэвид Стин Мартин
В этой статье
- Чем это вызвано?
- Как узнать, есть ли у вас азооспермия?
- Лечение и ваша фертильность
Мужчины, у которых нет сперматозоидов в сперме, страдают состоянием, называемым азооспермией. Это случается примерно с 1% всех мужчин и 15% бесплодных мужчин. На самом деле нет никаких симптомов, которые вы бы заметили, но если вы безуспешно пытались забеременеть от своего партнера, причиной может быть это состояние.
Чем это вызвано?
У вас может быть проблема, из-за которой ваши яички не могут вырабатывать сперму или которая препятствует выходу спермы из вашего тела. Существует три основных типа азооспермии:
Претестикулярная азооспермия: Ваши яички в норме, но ваше тело не может заставить их производить сперму. Это может произойти из-за низкого уровня гормонов или после химиотерапии. Этот тип встречается довольно редко.
Тестикулярная азооспермия: Повреждение яичек не позволяет им нормально производить сперму. Это может произойти из-за:
- Инфекция репродуктивного тракта, такая как эпидидимит и уретрит
- Детское заболевание, такое как вирусный орхит, который вызывает отек одного или обоих яичек
- Травма паха
- Рак или его лечение, например, облучение состояния, такие как синдром Клайнфельтера
Посттестикулярная азооспермия: Ваши яички вырабатывают нормальную сперму, но что-то препятствует их выходу, например:
- Закупорка трубок, по которым сперматозоиды передаются от яичек к пенису.
 Это называется обструктивной азооспермией.
Это называется обструктивной азооспермией. - Вазэктомия
- Ретроградная эякуляция, когда во время оргазма сперма поступает в мочевой пузырь, а не выходит из полового члена
Около 40% мужчин с азооспермией имеют посттестикулярный тип.
Как узнать, есть ли у вас азооспермия?
Если вы безуспешно пытались забеременеть от своего партнера, ваш врач может проверить вас на наличие этого состояния.
Сначала вы дадите образцы своей спермы, и лаборатория изучит их под мощным микроскопом. Если результаты показывают отсутствие сперматозоидов в вашей сперме в двух разных случаях, то у вас азооспермия.
Затем ваш врач попытается выяснить причину проблемы. Вам проведут полный медицинский осмотр, спросят о вашей истории болезни и проведут анализ крови, чтобы измерить уровень гормонов.
Если уровень гормонов в норме, врач может назначить УЗИ мошонки или трансректальное исследование для выявления обструкции. МРТ может подтвердить диагноз.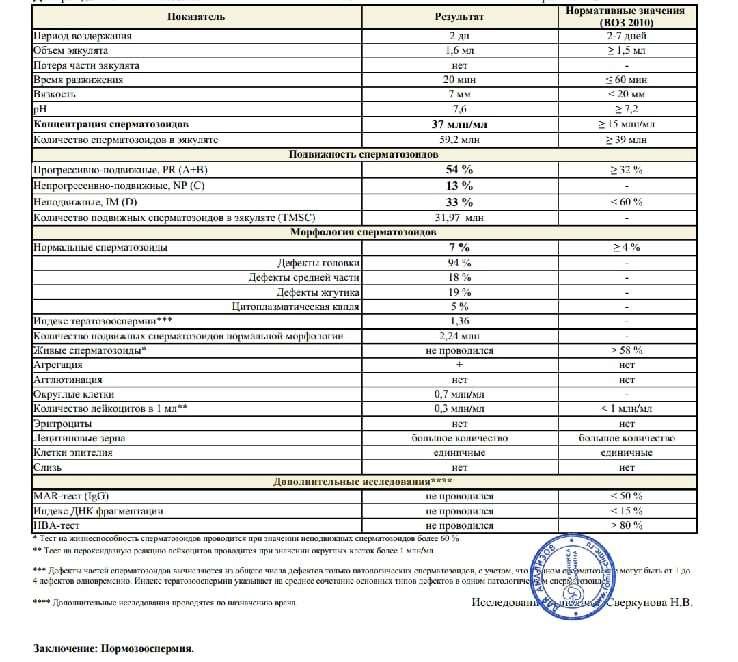


 Принято различать несколько степеней олигозооспермии.
Принято различать несколько степеней олигозооспермии.
 Это называется обструктивной азооспермией.
Это называется обструктивной азооспермией.