Что за болезнь флегмона: ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко»
ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко»
Флегмона (от греч. phlegmone — жар, воспаление) — острое гнойное воспаление жировой клетчатки, которое не имеет четких границ и, распространяясь по клетчаточным пространствам может захватывать мышцы и сухожилия.
Причины развития флегмоны
Флегмона развивается в результате проникновения в мягкие ткани патогенных микроорганизмов. Наиболее часто флегмону вызывает золотистый стафилококк, реже причиной являются стрептококки, синегнойная палочка, анаэробы (клостридии) и другие микроорганизмы.
Основные причины возникновения флегмоны:
- нарушение целостности кожных покровов в результате травм, царапин, укусов;
- прорыв гнойного очага (абсцесс, карбункул) в окружающие ткани;
- попадание бактерий в мягкие ткани с током крови из удаленного гнойного очага (остеомиелит, гнойный артрит, гнойный плеврит, перитонит и др.)
- сепсис;
- попадание под кожу химических веществ (скипидар, бензин, керосин)

Возникновению флегмон способствует снижение иммунитета при длительных хронических заболеваниях, иммунодефицитах, заболеваниях крови, сахарном диабете, приеме иммунодепрессантов.
Флегмона. Классификация
- По расположению:
1. Поверхностные (поражение ткани до мышечного слоя).
2. Глубокие (поражение ткани глубже мышечного слоя, жировой клетчатки, окружающей внутренние органы). - По течению:
1. Острая флегмона – проявляется быстрым началом, повышением температуры до 40°С и выше, слабостью, жаждой, быстрым развитием покраснения кожи, болезненной припухлости.
2. Хроническая флегмона характеризуется появлением инфильтрата деревянистой плотности, кожа над которым приобретает синюшный оттенок. - По локализации: подкожная, субфасциальная, межмышечная, органная, межорганная, забрюшинная, тазовая и т.д..
Симптомы флегмоны
Флегмона проявляется появлением в месте воспаления припухлости без четких границ, горячей на ощупь, покраснением кожи над ней, выраженной болезненностью, повышением температуры, нарастает слабость, озноб, сухость во рту, жажда.
Нарушается функция пораженной части тела или близко расположенного органа (например, сустава, кисти).
В месте уплотнения могут появляться участки размягчения, флюктуация. В воспалительный процесс вовлекаются лимфатические узлы, развивается регионарный лимфаденит. При глубоких флегмонах рано проявляются симптомы интоксикации (частый пульс, снижение артериального давления, одышка, нарушение функции печени и почек, олигурия, желтушность кожных покровов).
Воспаление жировой клетчатки вокруг внутренних органов проявляется выраженными симптомами интокискации, возможно нарушение функции этого органа при полном отсутствии внешних проявлений.
При вышеописанных признаков необходимо срочно обратиться к врачу. Флегмона — опасное заболевание, быстро распространяющееся заболевание, которое может привести к необратимым последствиям, вплоть до летального исхода. Запрещается использовать согревающие компрессы, применять мази и гели в зоне воспаления, бесконтрольно употреблять антибиотики. Все это может привести к ухудшению состояния, развитию осложнение и затруднить дальнейшее лечение.
Все это может привести к ухудшению состояния, развитию осложнение и затруднить дальнейшее лечение.
Диагностика флегмоны
Диагностика поверхностных флегмон, имеющих ярко выраженные внешние проявления, не представляет особых трудностей. Для выявления глубоких флегмон используют УЗИ, компьютерную томографию или магнитно-резонансную томографию.
В неясных случаях может быть выполнена диагностическая пункция (прокол тканей с получением гноя из патологического очага). Полученное содержимое из очага воспаления отправляется на бакпосев и определение чувствительности к антибиотикам.
Лечение флегмоны
Для лечения флегмоны обычно требуется госпитализация.
Основным методом лечения флегмон является хирургический. Основу составляет хирургический метод — вскрытие, санация гнойного очага, иссечение нежизнеспособных тканей, открытое ведение раны до купирования воспаления, при необходимости — с отсроченным наложением швов. Раннее оперативное вмешательство позволяет предотвратить значительное распространение гнойного процесса и развитие интоксикации. операция, как правило, выполняется под наркозом, при локализации воспалительного процесса на конечностях возможно использование проводниковой анестезии. В послеоперационном периоде необходимо активное воздействие на течение воспалительного процесса, что достигается дренированием раны для длительного проточного промывания и активной аспирации экссудата, применяется лечение в условиях абактериальной управляемой среды.
операция, как правило, выполняется под наркозом, при локализации воспалительного процесса на конечностях возможно использование проводниковой анестезии. В послеоперационном периоде необходимо активное воздействие на течение воспалительного процесса, что достигается дренированием раны для длительного проточного промывания и активной аспирации экссудата, применяется лечение в условиях абактериальной управляемой среды.
В качестве антибактериальной терапии используются антибиотики с учетом чувствительности флоры. При наличии симптомов интоксикации показана инфузионная терапия. Комбинация антибактериальной терапии, физиотерапии, лазерного и ультрафиолетового облучения крови позволяет значительно улучшить лечение и сократить сроки госпитализации.
Осложнения флегмоны
Если воспалительный процесс вовремя не остановлен, при несвоевременном начале лечения, при попытках самостоятельного лечения могут развиться осложнения, связанные с распространением гнойного процесса:
- Лимфаденит – воспаление лимфатических узлов.

- Тромбофлебит — гнойное воспаление вен с формированием тромбов и микроабсцессов.
- Гнойный артрит – гнойное поражение суставов.
- Гнойный менингит – может явиться осложнением флегмоны лица.
- Сепсис — проникновение микроорганизмов в кровь, их дальнейшее размножение и распространение инфекции по всему организму.
- Вовлечение в гнойный процесс соседних органов при распространении инфекции.
Профилактика
Профилактика заключается в:
- Предупреждении микротравм на производстве и в быту, немедленном оказании первой медицинской помощи при ранениях, микротравмах, внедрении инородных тел.
- Своевременное лечение пиодермий и других местных очагов инфекции.
- Своевременное и адекватное лечение хронических заболеваний, понижающих иммунитет, сахарного диабета.
Флегмона симптомы, лечение и классификация
Острый воспалительный процесс, сопровождающийся нагноением и некротизацией ткани, протекающий без четко обозначенных границ, называют флегмоной.
Факторы, способствующие развитию гнойного процесса
Непосредственной причиной флегмоны являются патогенные бактерии, проникающие в жировую клетчатку с кровью либо лимфой, а также при травматическом повреждении тканей. Характер воспалительного процесса зависит от вида возбудителя.
- Гнойное воспаление вызывают стафилококковая, стрептококковая, менингококковая либо гонококковая инфекция, а также синегнойная палочка.
- Гнилостный процесс становится следствием проникновения в организм кишечной палочки, фузобактерии, гнилостного стрептококка, протея.
- Воспаление, вызываемое анаэробными облигатными бактериями, протекает наиболее тяжело.
 Это клостридии, бактоерииды, пептококки, которые способны размножаться при отсутствии кислорода.
Это клостридии, бактоерииды, пептококки, которые способны размножаться при отсутствии кислорода.
Здоровый организм с крепким иммунитетом успешно сопротивляется инфекции. Часто флегмона развивается на фоне иммунодефицита, вызванного хроническим заболеванием, наркотической либо алкогольной интоксикацией. Возбудитель может вызвать воспалительный процесс в здоровой ткани, проникая из очага, расположенного в другой части организма. Часто причиной флегмоны становится наличие незалеченного периостита, карбункула, воспаления миндалин, лимфаденита и т. д.
Как распознать воспаление
Формирование гнойного воспалительного очага под кожей сопровождается характерными симптомами флегмоны:
- появлением под кожей плотного инфильтрата, которое сопровождается сильным локальным повышением температуры, резкой болезненностью при пальпации, покраснением и вздутием кожи;
- размягчением инфильтрата спустя некоторое время, сопровождающимся развитием гнилостного процесса с дальнейшим образованием свища либо распространением воспаления на соседние здоровые ткани;
- сильным отеком воспаленных тканей;
- посинением кожи над пораженным участком;
- увеличением лимфоузлов, расположенных рядом с пораженным участком;
- повышением температуры, ознобом, головной болью;
- общим недомоганием, утомляемостью, слабостью;
- мышечными болями, ощущаемыми при любых движениях;
- жаждой.

В случае, если очаг воспаления формируется в глубине мягких тканей, признаки флегмоны напоминают симптомы любого инфекционно-воспалительного процесса. У больного повышается температура тела, появляется озноб, усиливается выделение пота, ощущается слабость, общее недомогание, боли в мышцах, жажда. Симптомы в этом случае появляются быстрее и являются более выраженными, чем при поверхностном воспалении. Возможны появление одышки, понижение артериального давления, посинение конечностей и желтушность кожи.
Согласно медицинской классификации, флегмона подразделяется на следующие виды.
- Серозная. Это начальный этап воспаления, характеризующийся скоплением экссудата в пораженном участке ткани и инфильтрацией лейкоцитами. Клетчатка напоминает водянистый студень с трудноразличимой границей между здоровой и инфицированной тканью. Дальнейшее развитие процесса приводит к переходу серозной формы в гнилостную либо гнойную.
- Гнойная.
 Происходит расплавление тканей и образование гнойного скопления беловатого, желтоватого либо зеленого цвета. Возможно образование свища, язвы или полости. В процесс могут вовлекаться соседние ткани и анатомические образования.
Происходит расплавление тканей и образование гнойного скопления беловатого, желтоватого либо зеленого цвета. Возможно образование свища, язвы или полости. В процесс могут вовлекаться соседние ткани и анатомические образования. - Гнилостная. Пораженная ткань разрушается и образуем скользкую массу темно-зеленого либо коричневого цвета, при этом образуется газ с тяжелым запахом. Развитие гнилостного процесса сопровождается тяжелой интоксикацией организма.
- Некротическая. Пораженная ткань некротизируется, образуя либо расплав, либо раневую поверхность. Воспаленная область окружается лейкоцитарным валом, затем флегмона преобразуется в абсцесс.
- Анаэробная. Воспалительный процесс приводит к некротизации обширных участков ткани с выделением зловонных газовых пузырьков. Окружающие воспалительный очаг ткани приобретают «вареный» вид без покраснения покровов.
Если иммунитет пациента достаточно высок, то течение флегмоны приобретает хронический характер. Инфильтрат уплотняется и приобретает деревянистую структуру с посинением кожных покровов над воспаленным участком.
Инфильтрат уплотняется и приобретает деревянистую структуру с посинением кожных покровов над воспаленным участком.
У вас появились симптомы флегмоны?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Диагностические методы
Как правило, для диагностики флегмоны врач назначает:
При необходимости могут быть проведены другие исследования, направленные на уточнение состояния больного.
Терапия и хирургия воспалительного процесса
Поскольку воспалительный процесс характеризуется тяжелым течением, пациента госпитализируют сразу после обнаружения у него флегмоны. Лечение проводится в условиях хирургического стационара.
На начальной стадии, до скопления инфильтрата, пациенту назначают местную терапию – согревающие компрессы, соллюкс, УВЧ-процедуры, а также накладывают на пораженное место желтую ртутную мазь.
При наличии нагноения выполняется хирургическое вскрытие воспалительного очага и удаление гнойного содержимого с последующим дренажом полости. Благодаря выведению гноя снимается напряжение тканей и создаются условия для беспрепятственного отделения экссудата и очистки гнойного очага. Хирургическое лечение флегмоны проводится под общей анестезией.
Для дальнейшего заживления на рану накладывают мазь с антибиотиком и закрывают повязкой. Препарат подбирают в соответствии с выявленным возбудителем инфекционного воспаления после проверки его резистентности к лекарству. При необходимости применяют обезболивающие средства для внутримышечного введения.
При анаэробной форме воспаления пациенту вводят противогангренозную сыворотку, чтобы повысить сопротивляемость организма инфекции.
Во время восстановительного периода больному показан постельный режим и консервативная общеукрепляющая терапия. Введение антибиотиков продолжается до окончания острой фазы воспаления.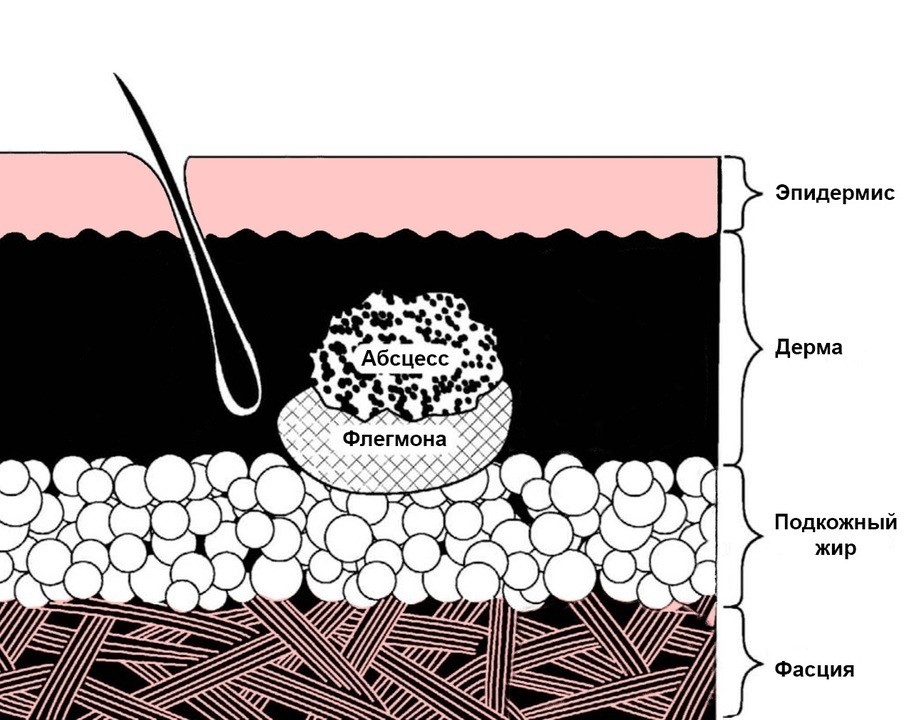 Одновременно пациенту могут быть назначены иммуномодуляторы, витамины, хлористый кальций, раствор глюкозы.
Одновременно пациенту могут быть назначены иммуномодуляторы, витамины, хлористый кальций, раствор глюкозы.
При своевременном обращении к врачу прогноз, как правило, благоприятен. В случае масштабного воспалительного процесса возможно образование заметных рубцов или других дефектов, а также снижение функции пострадавших тканей. Для профилактики флегмоны следует своевременно устранять очаги инфекции: лечить кариозные зубы, пиодермии, фурункулы и т. д., обрабатывать антисептиком раны и ссадины до полного заживления.
Часто возникающие вопросы
Флегмона – что это значит?
Термин «флегмона» образован от греческого слова «φλεγμονή», которое в переводе означает воспаление, жар.
Как лечить флегмону народными средствами?
Поскольку флегмона представляет собой опасный и тяжелый воспалительный процесс, то лечить ее исключительно средствами народной медицины ни в коем случае нельзя. При появлении подозрения на заболевание необходимо сразу обратиться к врачу. Народные рецепты можно использовать на заключительном этапе восстановления и только после консультации с лечащим врачом. Наибольшей популярностью пользуется растворенное в воде мумие, прополис, а также разнообразные травяные сборы общеукрепляющего и противовоспалительного назначения.
При появлении подозрения на заболевание необходимо сразу обратиться к врачу. Народные рецепты можно использовать на заключительном этапе восстановления и только после консультации с лечащим врачом. Наибольшей популярностью пользуется растворенное в воде мумие, прополис, а также разнообразные травяные сборы общеукрепляющего и противовоспалительного назначения.
Как выглядит флегмона мягких тканей?
Внешний вид флегмоны зависит от ее локализации в подкожной жировой клетчатке либо глубоко в толще мягких тканей. На начальном этапе она часто выглядит как опухоль с покраснением и отеком тканей, дальнейшие изменения внешнего вида определяются характером течения воспалительного процесса и типом возбудителя инфекции.
Лечение флегмоны — диагностика и хирургическог лечение флегмоны в Москве
Как проявляется флегмона
Флегмона поражает подкожно-жировой слой и клетчатку кожи. Может появиться на любом участке тела. Чаще всего пациенты обращаются, когда заболевание развивается на лице, шее или конечностях.
Может появиться на любом участке тела. Чаще всего пациенты обращаются, когда заболевание развивается на лице, шее или конечностях.
На ранних стадиях развития болезнь проявляется небольшим покраснением кожи и незначительным недомоганием. По мере развития воспалительного процесса появляются более выраженные симптомы:
- боль;
- покраснение;
- припухлость;
- повышение температуры;
- слабость;
- учащенное дыхание;
- свищи.
Диагностику и лечение флегмоны следует проводить при обнаружении первых признаков заболевания. При отсутствии квалифицированного лечения могут развиваться гнойные артриты, тромбофлебиты, сепсис, рожа. Также флегмона способна спровоцировать развитие менингита, привести к летальному исходу.
Диагностика и лечение флегмоны в клинике на Яузе
Обычно для диагностики достаточно осмотра врача и лабораторных исследований. Лечение флегмоны в клинике на Яузе зависит от степени ее развития. Если вы обратились к нам на ранней стадии, можно обойтись консервативной терапией.
Если вы обратились к нам на ранней стадии, можно обойтись консервативной терапией.
В запущенных случаях наиболее эффективным является хирургическое лечение флегмоны. Наши специалисты проведут операцию на высшем уровне. Вы не почувствуете боли или дискомфорта. При необходимости для удаления применяется лазерное оборудование. Это позволяет устранить не только гной, но и пораженные ткани.
Лечение флегмоны после операции заключается в устранении воспалительного процесса. Для этого применяют местную терапию, антибиотики и иммуномодуляторы. Это позволяет избежать повторного развития флегмоны.
Операция простая, и не требует длительной госпитализации. Уже на следующий день вы сможете вернуться к привычному образу жизни.
Как записаться на прием в клинику на Яузе
Прием ведется по предварительной записи. Вы выбираете наиболее удобное для себя время, и врач будет ожидать именно вас.
Записаться можно несколькими способами:
- Заполнив опросник на сайте.
 В этом случае вы можете ознакомиться с анкетой врача и отзывами пациентов.
В этом случае вы можете ознакомиться с анкетой врача и отзывами пациентов.
- Заказав обратный звонок. Специалист сам перезвонит, ответит на все интересующие вас вопросы.
- Позвонив администратору клиники.
На сайте размещен прайс на все услуги клиники. В нем вы ознакомитесь с расценками на консультации специалистов и все виды процедур.
Записаться на процедуру
Флегмона:Причины,Симптомы,Причины | doc.ua
Часто процесс воспаления задевает мышечную, подкожную или подслизистую клетчатку, например, флегмона полости рта, а иногда даже анатомические участки, такие, как бедра или ягодичные зоны. Флегмона может иметь характер самостоятельной патологии, или же развиваться в качестве осложнения различных гнойных процессов.
Причины
Болезнь флегмона возникает в результате появления в мягких тканях патогенных микроорганизмов. В качестве возбудителей выступают стафилококки и стрептококки, хотя часто это могут быть и другие гнойные микробы, которые проникают в клетчатку через кровь или случайно появляются на коже и слизистых оболочках поврежденного участка.
Сильное и быстрое распространение процесса воспаления по клеточному пространству имеет связь с пониженным иммунитетом организма, его истощением, хроническими заболеваниями, регулярными интоксикациями и разными иммунодефицитными состояниями. Также причиной флегмоны может стать введение под кожу различных физических веществ, например, керосина, бензина и т.д.
Виды
Вид флегмоны определяют ее возбудителем. К примеру, гнойное воспаление провоцируется стафилококками, стрептококками, синегнойными палочками и прочими гноеродными микробами. Гнилостная флегмона развивается тогда, когда в ткань проникает кишечная палочка или гнилостный стафилококк. Самая тяжелая форма заболевания вызывается облигатными анаэробами, которые могут размножаться. Так как микроорганизмы являются достаточно агрессивными, то развитие воспаления происходит очень быстро.
По типу течения болезнь может быть острой либо хронической, по типу локализации – подкожной, межмышечной, забрюшинной, органной, тазовой и т. д. Но из этого списка обычно выделяют три самые частые типа заболевания:
д. Но из этого списка обычно выделяют три самые частые типа заболевания:
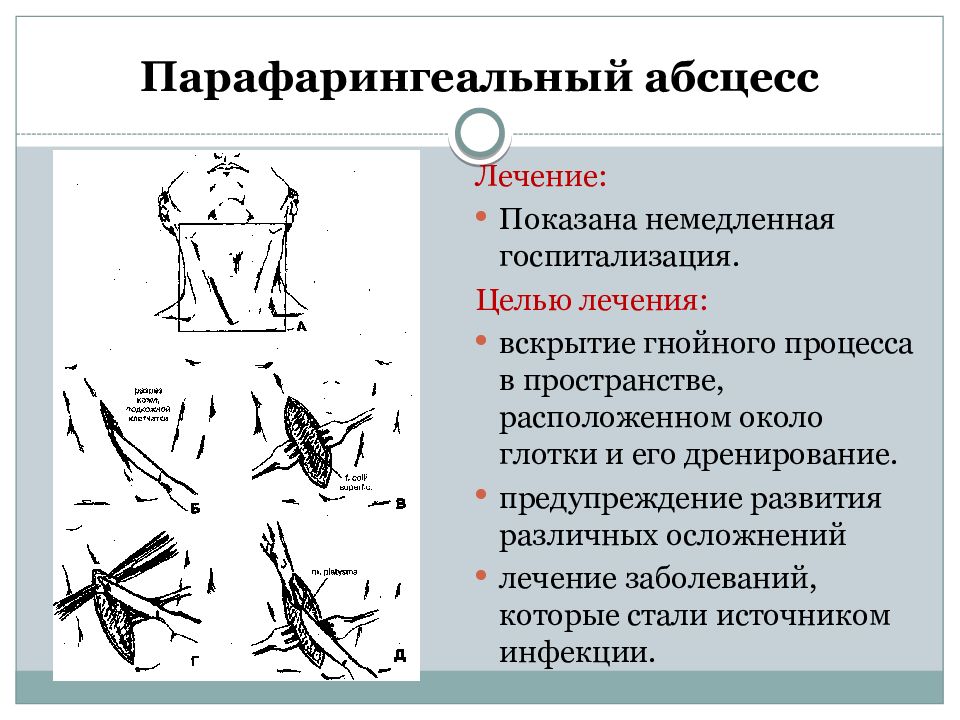
- флегмона шеи – течение данного заболевания самое непредсказуемое, а его последствия могут быть очень тяжелыми и даже опасными. В большинстве случаев причинами инфекции становятся воспалительные процессы в полости рта и глотке, такие, как хронический кариес, фарингит, ларингит и т.д. Поверхностная флегмона шеи часто возникает в зоне глубокой шейной фасции. Особо опасной она не является, поскольку операция флегмона делается легко. Многие флегмоны такого рода могут локализироваться под челюстью или под подбородком. Если лечение заболевания не будет произведено вовремя, то воспаление способно задеть крупные проходящие через лицо вены, после чего может развиться гнойный менингит;
- флегмона кисти находится в глубоком подкожном пространстве кисти. Воспаление провоцирует попадание гноеродных организмов через ранки, царапины, порезы. Гнойничок может появиться в любой части кисти и продвинуться на ее тыльную сторону.
 Пациента мучают сильные боли вместе с пульсацией, ткани могут отечь, появляется болезненность при пальпации;
Пациента мучают сильные боли вместе с пульсацией, ткани могут отечь, появляется болезненность при пальпации; - флегмона лица. При этом типе наиболее часто воспаление проявляется в зоне висков, возле челюстей и под жевательными мышцами. Помимо общих симптомов отмечается нарушение жевательных и глотательных функций. В этом случае пациенту нужна немедленная госпитализация, поскольку отсутствие нормального лечения может привести к летальному исходу.
У такой болезни, как флегмона, симптомы довольно типичны. В воспаленной зоне характерно появление сильных болей, отеков и инфильтрации ткани. Если процесс распространяется на верхние слои подкожной клетчатки, то может возникнуть гиперемия кожи. Часто появляется локальный лимфаденит и такие общие проявления, как высокая температура, общая слабость, озноб и жажда.
Если флегмона очень глубока, то симптомы проявляются рано, очень быстро нарастают и сильно выражены. В таких случаях может быть замечена головная боль, понижение давления, нарушение пульса, посинение кожи, олигурия, одышка. Хроническая форма флегмоны характеризуется появлением инфильтрата деревянистой плотности, а над ним кожный покров может приобрести синюшный оттенок.
Хроническая форма флегмоны характеризуется появлением инфильтрата деревянистой плотности, а над ним кожный покров может приобрести синюшный оттенок.
Основным способом лечения флегмоны любого типа является хирургическое вмешательство, то есть вскрытие флегмоны. На начальных стадиях заболевания могут действовать такие методы, как физиотерапевтическое лечение, антибиотикотерапия, новокаиновые блокады и медикаменты, повышающие защитные функции организма. Если быстрый позитивный эффект не наблюдается, сильные боли не исчезают, температура не спадает, анализы крови не становятся лучше, а признаки интоксикации лишь усугубляются, то специалисты советуют прибегнуть к экстренным методам хирургии. Ранняя операция также может позволить снизить распространение гнойных явлений и избежать развития интоксикации.
В период после операции ослабевает флегмона, лечение которой сразу должно быть активно продолжено. Его суть в интенсивном действии на протекание процесса воспаления. Чтобы устранить последнее, в рану вводятся специальные дренажи для длительного и проточного промывания и активной аспирации экссудата. Помимо этого пациенту должна быть назначена интенсивная внутривенная инфузионная терапия, иммуномодулирующая терапия и лечение с помощью антибиотиков.
Чтобы устранить последнее, в рану вводятся специальные дренажи для длительного и проточного промывания и активной аспирации экссудата. Помимо этого пациенту должна быть назначена интенсивная внутривенная инфузионная терапия, иммуномодулирующая терапия и лечение с помощью антибиотиков.
Профилактика
Суть профилактики флегмоны состоит в том, чтобы предупредить возможные микротравмы в процессе производства или бытовых условиях, а также в немедленном оказании должной медицинской помощи при различных ранениях, микротравмах и попадании инородных тел.
причины, симптомы, осложнения, лечение, профилактика
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., [email protected]
Оглавление:
Что такое флегмона?
Флегмона (от греч. phlegmone – жар, воспаление) — острое разлитое гнойное воспаление жировой клетчатки с тенденцией к быстрому распространению по клетчаточным пространствам и вовлечением в гнойный процесс мышц, сухожилий.
Флегмона может развиться в подкожной клетчатке, под фасциями и апоневрозами, в подслизистой и мышечной клетчатке, а при бурном течении захватывать ряд анатомических областей, например бедро, ягодичные и поясничные области, промежность, переднюю брюшную стенку. Если флегмона развивается в клетчатке, окружающей тот или иной орган, то для обозначения этого заболевания пользуются названием, состоящим из приставки «пара» и латинского наименования воспаления данного органа (паранефрит – воспаление околопочечной клетчатки, параметрит – воспаление клетчатки малого таза и т. д.).
Флегмона является самостоятельным заболеванием, но может быть и осложнением различных гнойных процессов (карбункул, абсцесс, сепсис и др.).
Причины, вызывающие флегмону
Развитие флегмоны обусловлено проникновением в мягкие ткани патогенных микроорганизмов. Возбудителями обычно являются стафилококки и стрептококки, но может вызываться и другими гноеродными микробами, которые проникают в клетчатку через случайные повреждения кожи, слизистых оболочек или через кровь.
Гнойная флегмона вызывается гноеродными микробами, стафилококками, стрептококками, синегнойной палочкой и др. При проникновении в ткани кишечной палочки, вульгарного протея, гнилостного стрептококка развивается гнилостная флегмона. Наиболее тяжелые формы флегмоны вызывают облигатные анаэробы, размножающиеся в условиях отсутствия кислорода. Газообразующие спорообразующие анаэробы (клостридии) и неспорообразующие анаэробы (пептококки, пептострептококки, бактероиды) обладают чрезвычайно агрессивными свойствами, и поэтому развитие воспаления в мягких тканях и его распространение происходят очень быстро.
Флегмона может быть вызвана также введением под кожу различных химических веществ (скипидар, керосин, бензин и др.).
Быстрое распространение гнойного воспаления по клетчаточным пространствам в основном связано со снижением защитных функций организма при истощении, длительных хронических заболеваниях (туберкулезе, болезнях крови, сахарном диабете и др.), хронических интоксикациях (например, алкогольной), различных иммунодефицитных состояниях, со способностью микроорганизмов быстро размножаться, выделять токсины, ферменты, разрушающие ткани.
Проявления флегмоны
По течению различают острую и хроническую флегмону, по локализации — подкожную, субфасциальную, межмышечную, органную, межорганную, забрюшинную, тазовую и т.д. Острая флегмона характеризуются быстрым началом, высокой температурой (40°С и выше), слабостью, жаждой, быстрым появлением и распространением болезненной припухлости, разлитым покраснением кожи над ней, болями, нарушением функции пораженной части тела.
Припухлость нарастает, кожа над ней краснеет, лоснится. При ощупывании определяется болезненное уплотнение без чётких границ, неподвижное, горячее на ощупь. В итоге можно определить чувство размягчения в зоне уплотнения или развивается свищ.
Часто встречаются злокачественные по течению формы, когда процесс быстро прогрессирует, захватывая обширные участки подкожной, межмышечпой клетчатки и сопровождается тяжелой интоксикацией.
При вторичном развитии флегмоны (остеомиелит, гнойный артрит, гнойный плеврит, перитонит и др. ) необходимо выявить основное заболевание.
) необходимо выявить основное заболевание.
При серозной флегмоне, клетчатка имеет студенистый вид, пропитана мутной водянистой жидкостью, по периферии воспалительный процесс без четкой границы переходит в неизмененную ткань. При прогрессировании процесса пропитывание мягких тканей резко увеличивается, жидкость становится гнойной. Процесс может распространяться на мышцы, сухожилия, кости. Мышцы приобретают серый цвет, пропитаны желто-зеленым гноем, не кровоточат.
Гнилостная флегмона, характеризуется развитием в клетчатке множественных участков некроза, расплавлением тканей, обильным гнойным отделяемым, со зловонным запахом.
Для анаэробной флегмоны, характерны распространенное серозное воспаление мягких тканей, обширные участки некроза (омертвения) и образование в тканях множественных пузырьков газа.
Хроническая флегмона характеризуется появлением инфильтрата деревянистой плотности, кожа над которым приобретает синюшный оттенок в результате проникновения через рану слабозаразных микробов.
Одним из видов хронической флегмоны является деревянистая флегмона (флегмона Реклю) — результат инфицирования микроорганизмами дна рта и ротоглотки. Характерно возникновение безболезненного, «твердого, как доска», инфильтрата мягких тканей шеи.
Осложнения флегмоны
Осложнения развиваются там, где процесс вовремя не остановлен. Это связано либо с поздним обращением больного, либо с затруднениями в диагностике.
Флегмона, возникшая первично, может привести к ряду осложнений (лимфаденит, лимфангит, рожа, тромбофлебит, сепсис и др.). Распространение процесса на окружающие ткани ведет к развитию гнойного артрита, тендовагинита и других гнойных заболеваний. Флегмона лица может осложниться прогрессирующим тромбофлебитом вен лица и гнойным менингитом.
Профилактика
Профилактика заключается в предупреждении микротравм на производстве и в быту, немедленном оказании первой медицинской помощи при ранениях, микротравмах, внедрившихся инородных телах.
Своевременное лечение пиодермий и других местных очагов инфекции.
Что может сделать Ваш врач?
Больных флегмоной обязательно госпитализируют.
Основным методом лечения флегмоны является хирургическая операция. Раннее оперативное вмешательство позволяет предотвратить значительное распространение гнойного процесса и развитие общей гнойной интоксикации.
В послеоперационном периоде кроме активного местного лечения необходимо проведение интенсивной внутривенной инфузионной терапии, целенаправленного лечения антибиотиками, иммуномодулирующей терапии.
Что можете сделать Вы?
При появление признаков, описанных выше, необходимо немедленно обратиться к врачу.
Флегмона – острое заболевание, быстро распространяющееся, а если имеет место снижение иммунитета, то заболевания может привести к необратимым последствиям, вплоть до летального исхода.
Удаление флегмоны — читать онлайн. Клиника М-Вита Москва, Ховрино
Флегмона – острое гнойное воспаление без четких границ. При этой инфекции поражаются только подкожная ткань и дерма. Инфекция быстро распространяется и может проникать в разные отделы между мышцами.
При этой инфекции поражаются только подкожная ткань и дерма. Инфекция быстро распространяется и может проникать в разные отделы между мышцами.
Заболевание считается смертельно опасным, и при отсутствии своевременного лечения требует госпитализации.
К признакам заболевания относят:
- Красноту и опухлость участка тела;
- Температуру;
- Болезненные ощущения;
- Неприятный запах и другие симптомы, в зависимости от вида и стадии развития флегмоны.
Флегмоны бывают в любом месте, от полости рта до конечностей. Причинами их появления являются микробы (обычно — стрептококки, стафилококки и др.). Проникая в организм через кровь или поврежденные участки кожи, они провоцируют появление флегмоны.
Попадание внутрь кожи различных бензина, керосина и других химических веществ также может вызвать появление флегмоны.
Также она может проявляться как осложнение различных процессов гнойного характера.
Лечение флегмона на ранней стадии возможно медикаментозными способами. К ним относятся физиотерапия, новокаиновая блокада, введение иммуностимулирующих препаратов и прием антибиотиков. При отсутствии результата проводится удаление флегмоны хирургическим методом.
Операция делается под общим наркозом. Размер, локализация флегмоны и состояние пациента значения не имеют. Чем раньше будет сделано удаление флегмоны, тем меньше риск интоксикации и дальнейшего развития болезни.
В медицинском центре «М-Вита» г. Москва вы можете пройти качественную диагностику недорого и выявить заболевание еще до появления первых симптомов. Лечение флегмона может занимать длительное время, а спровоцировать болезнь могут обычные травмы и порезы, а также вовремя не залеченные зубы. Наши цены адекватны, а высокий профессионализм врачей и большой опыт работы позволяет справиться с заболеванием на любой стадии.
И, конечно, не стоит забывать о мерах профилактики.
- Своевременно и тщательно обрабатывать раны.
- В случае царапин и укусов животных сразу обратиться за медицинской помощью. Это же касается и получения травм при обработке мяса и морепродуктов.
- Избегать получения микротравм.
Важно помнить, что результатом маленькой царапины может стать флегмона большого размера. Так стоит ли рисковать?
Чтобы записаться на консультацию, позвоните нам по указанным телефонам или заполните форму обратной связи. Мы свяжемся с вами в течение 30 минут.
Мы находимся в САО, в районе Ховрино и Дегунино, недалеко от станций метро «Речной Вокзал» и «Петровско-Разумовская».
Режим работы:
Клиника М-вита на ул. Зеленоградская, дом 39 к 1
все отделения, кроме стоматологии: c 09:00 до 21:00
отделение стоматологии — круглосуточно: 24 часа!
причины, симптомы, диагностика и лечение
Флегмона – это гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Общие сведения
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости и другие структуры. Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.
Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.
Флегмона
Причины флегмоны
Непосредственной причиной гнойного процесса в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула). В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
Патогенез
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Классификация флегмон
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит и т. п. При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит и т. п. При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Симптомы флегмоны
Для острого процесса типично быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью. При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться. В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Для глубоких флегмон характерно ранее появление и более яркая выраженность общих симптомов – гипертермии, слабости, жажды, озноба. Отмечается быстрое ухудшение состояния, возможна одышка, снижение артериального давления, частый слабый пульс, головная боль, уменьшение мочеотделения, синюшность конечностей и желтушность кожных покровов.
Вне зависимости от расположения (глубокая или поверхностная) острая флегмона быстро прогрессирует, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождается тяжелой интоксикацией. Выделяют пять форм острой флегмоны.
-
Серозная флегмона. Развивается на начальном этапе. Преобладает серозное воспаление: в области пораженного участка скапливается экссудат, клетки жировой клетчатки инфильтрируются лейкоцитами.
 Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную.
Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную. - Гнойная флегмона. Наблюдается гистолиз (расплавление тканей с образованием гноя), в результате чего образуется мутный, беловатый, желтый или зеленый экссудат. Из-за расплавления тканей при данной форме флегмоны часто наблюдается образование язв, свищей и полостей. При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» — подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
-
Гнилостная флегмона. Характеризуется разрушением тканей с образованием газов с неприятным запахом.
 Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию.
Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию. - Некротическая флегмона. Характерно образование очагов некроза, которые в последующем либо расплавляются, либо отторгаются, оставляя после себя раневую поверхность. При благоприятном течении флегмоны область воспаления ограничивается от окружающих здоровых тканей лейкоцитарным валом, а в дальнейшем – грануляционным барьером. Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
-
Анаэробная флегмона. Наблюдается распространенный серозный воспалительный процесс с возникновением обширных участков некроза и выделением из тканей пузырьков газа. Ткани темно-серые, со зловонным запахом. При пальпации определяется крепитация (мягкий хруст), обусловленный наличием газа.
 Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Осложнения
Лечение флегмоны
Данное заболевание представляет опасность для жизни, требует экстренной госпитализации. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага. Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости. Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр. ) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости используют мазевые повязки. Для стимулирования регенерации применяют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания наносят шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Для регуляции кислотно-щелочного состояния крови и нейтрализации токсинов внутривенно вводят раствор уротропина, для улучшения тонуса сосудов – раствор хлористого кальция. Для улучшения питания сердечной мышцы применяют раствор глюкозы внутривенно. При необходимости применяют препараты, нормализующие деятельность сердечно-сосудистой системы (кофеин и т. д.). Назначают обильное питье, внутривенную инфузионную терапию, витаминотерапию, общеукрепляющие средства и иммуномодулирующие препараты. Антибиотикотерапию продолжают вплоть до ликвидации острого воспаления.
Прогноз и профилактика
Прогноз определяется обширностью поражения, характером гнойного процесса, общим состоянием здоровья пациента и временем начала лечения. При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
Флегмона — обзор | ScienceDirect Topics
Psoas Abscess
Инфекция поясничной мышцы принимает форму абсцесса или флегмоны, аналогично прогрессированию, наблюдаемому при первичном пиомиозите. В отличие от пиомиозита других локализаций, инфекции поясничной мышцы в регионах с умеренным климатом чаще всего развиваются после распространения инфекции из соседней структуры (вторичный абсцесс поясничной мышцы) 1 ; в тропических регионах преобладают первичные абсцессы поясничной мышцы, которые развиваются гематогенным путем, и S.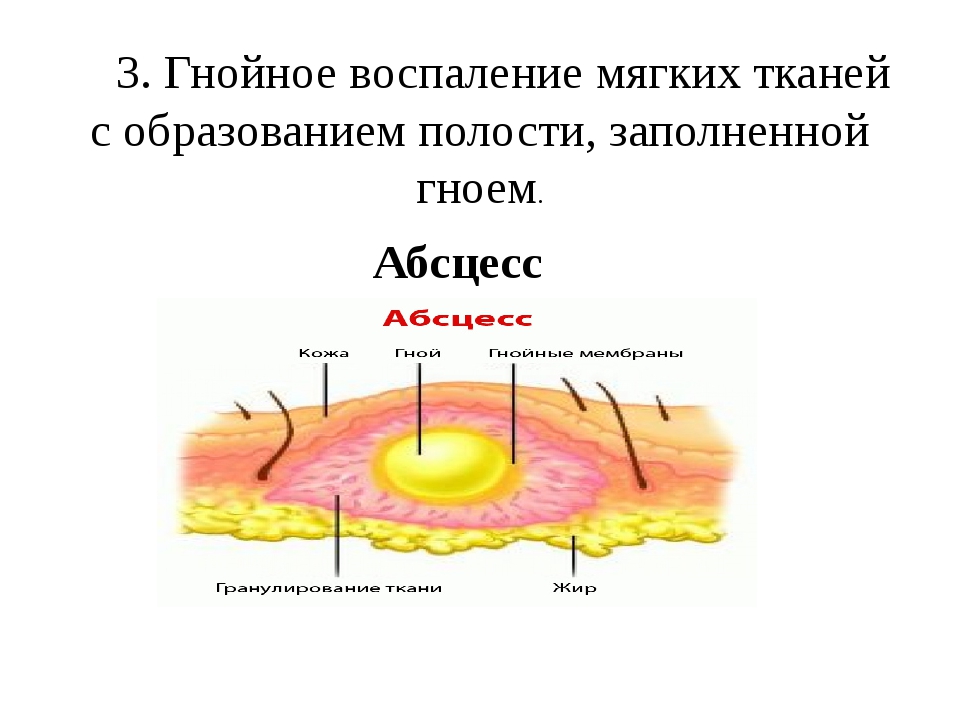 aureus является наиболее частой причиной в этой ситуации. 1,94,95 У взрослых женщин наблюдались гематогенные абсцессы поясничной мышцы как осложнение самопроизвольных родов через естественные родовые пути. 11,96 Абсцесс поясничной мышцы обычно ограничивается поясничной фасцией, но иногда из-за анатомических особенностей инфекция распространяется на ягодицы, бедро или верхнюю часть бедра. 27 Абсцесс поясничной мышцы может осложнить гнойный, туберкулезный или грибковый остеомиелит позвоночника. Раньше туберкулез был основной причиной абсцессов поясничной мышцы; теперь они чаще всего возникают в результате прямого распространения внутрибрюшных инфекций (например,g., дивертикулит, аппендицит, болезнь Крона) 94 или от вертебральной инфекции. 95 Иногда абсцесс поясничной мышцы возникает в результате распространения перинефрального абсцесса или вторичной инфекции забрюшинной гематомы. Организмы, участвующие в распространении инфекции из кишечника, обычно являются представителями аэробной и анаэробной флоры кишечника.
aureus является наиболее частой причиной в этой ситуации. 1,94,95 У взрослых женщин наблюдались гематогенные абсцессы поясничной мышцы как осложнение самопроизвольных родов через естественные родовые пути. 11,96 Абсцесс поясничной мышцы обычно ограничивается поясничной фасцией, но иногда из-за анатомических особенностей инфекция распространяется на ягодицы, бедро или верхнюю часть бедра. 27 Абсцесс поясничной мышцы может осложнить гнойный, туберкулезный или грибковый остеомиелит позвоночника. Раньше туберкулез был основной причиной абсцессов поясничной мышцы; теперь они чаще всего возникают в результате прямого распространения внутрибрюшных инфекций (например,g., дивертикулит, аппендицит, болезнь Крона) 94 или от вертебральной инфекции. 95 Иногда абсцесс поясничной мышцы возникает в результате распространения перинефрального абсцесса или вторичной инфекции забрюшинной гематомы. Организмы, участвующие в распространении инфекции из кишечника, обычно являются представителями аэробной и анаэробной флоры кишечника. S. aureus — наиболее частая причина абсцесса поясничной мышцы, вторичного по отношению к остеомиелиту позвоночника.
S. aureus — наиболее частая причина абсцесса поясничной мышцы, вторичного по отношению к остеомиелиту позвоночника.
Подвздошная мышца, приложенная к подвздошной ямке, образует соединенное сухожилие с нижней частью поясничной мышцы.Остеомиелит подвздошной кости или септический артрит крестцово-подвздошного сустава может проникать через влагалище одной или обеих мышц в этом месте, вызывая подвздошный или поясничный абсцесс. 97
Клинические проявления абсцесса поясничной мышцы включают лихорадку, боль в нижней части живота или спины или боль в бедре или колене. Может быть очевидна хромота, а сгибательная деформация бедра может развиться из-за рефлекторного спазма, что свидетельствует о септическом артрите бедра. Признак поясничной мышцы очевиден. Часто в паху можно пальпировать нежное образование.
На рентгенограммах может быть обнаружена выпуклость, вызванная абсцессом поясничной мышцы или присутствием газа внутри поясничной оболочки. Кальцификация поясничного абсцесса настоятельно указывает на туберкулез. КТ — самый быстрый и чувствительный неинвазивный метод визуализации для оценки поясничных и подвздошных мышц. 98 Ультрасонография менее надежна для обнаружения небольших поражений или флегмоны. Радионуклидная визуализация больше не используется широко в этой ситуации. КТ может показать диффузное увеличение поясничной мышцы (флегмона), резко очерченный скопление жидкости с низкой плотностью (абсцесс) внутри мышцы или наличие газа в мышце (что свидетельствует о абсцессе). 98 МРТ таза может выявить увеличенные поясничные и подвздошные мышцы, отображающие резко аномальную интенсивность сигнала.
КТ — самый быстрый и чувствительный неинвазивный метод визуализации для оценки поясничных и подвздошных мышц. 98 Ультрасонография менее надежна для обнаружения небольших поражений или флегмоны. Радионуклидная визуализация больше не используется широко в этой ситуации. КТ может показать диффузное увеличение поясничной мышцы (флегмона), резко очерченный скопление жидкости с низкой плотностью (абсцесс) внутри мышцы или наличие газа в мышце (что свидетельствует о абсцессе). 98 МРТ таза может выявить увеличенные поясничные и подвздошные мышцы, отображающие резко аномальную интенсивность сигнала.
Пиогенные абсцессы поясничной мышцы требуют дренирования и начальной эмпирической антибактериальной терапии, основанной на знании происхождения инфекции. КТ часто очень полезна для визуализации абсцесса и дренажа катетера, 99 с прямым хирургическим дренажом, зарезервированным на случай неудачных интервенционных радиологических попыток и случаев неадекватного доступа к катетеру. Хотя при проведении дренажных процедур после начального курса эмпирической антибактериальной терапии можно увидеть абсцессы поясничной мышцы с отрицательным посевом результатов, сообщалось о стерильных псевдопоасных абсцессах, связанных с эрозивным дискитом из-за отложений пирофосфата кальция. 100 Если процесс выглядит как флегмона, повторная компьютерная томография во время курса антибактериальной терапии может подтвердить разрешение анатомических изменений.
Хотя при проведении дренажных процедур после начального курса эмпирической антибактериальной терапии можно увидеть абсцессы поясничной мышцы с отрицательным посевом результатов, сообщалось о стерильных псевдопоасных абсцессах, связанных с эрозивным дискитом из-за отложений пирофосфата кальция. 100 Если процесс выглядит как флегмона, повторная компьютерная томография во время курса антибактериальной терапии может подтвердить разрешение анатомических изменений.
Что такое флегмонозный гастрит?
Автор
Сара Эль-Накип, доктор медицины Доцент, отделение гастроэнтрологии и гепатологии, отделение внутренней медицины, медицинский факультет, Университет Айн-Шамс, Египет
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Главный редактор
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии , Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Винсент В. Янг, доктор медицинских наук Кафедра медицины Саймонса, профессор кафедры медицины, физиологии и биофизики, Медицинская школа Возрождения при Университете Стоуни-Брук
Винсент В. Ян, доктор медицинских наук, доктор философии является членом следующих медицинских обществ : Alpha Omega Alpha, Американская гастроэнтерологическая ассоциация, Американское общество клинических исследований, Ассоциация американских врачей
Раскрытие: Ничего не говорится.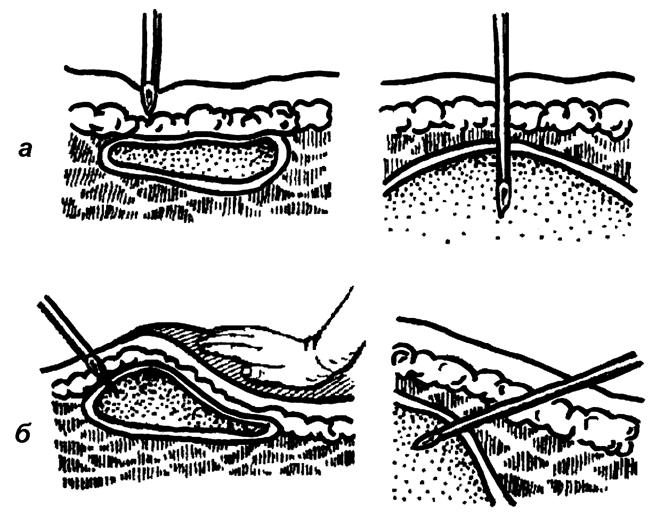
Вакар А. Куреши, доктор медицины, FRCP (Великобритания), FACP, FACG, FASGE Профессор медицины, заведующий эндоскопией, отделение внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
Вакар А. Куреши, доктор медицины, FRCP ( UK), FACP, FACG, FASGE является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации, Американского общества гастроэнтерологической эндоскопии
Раскрытие информации: не раскрывать.
Gwendolyn Sarver
Раскрытие информации: раскрывать нечего.
Мохаммад Вехби, доктор медицины Адъюнкт-профессор медицины, младший директор программы, отделение гастроэнтерологии, Медицинский факультет Университета Эмори; Заведующий отделением гастроэнтерологии, Медицинский центр по делам ветеранов Атланты
Мохаммад Вехби, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Американской гастроэнтерологической ассоциации, Американской медицинской ассоциации
Раскрытие информации: не раскрывать.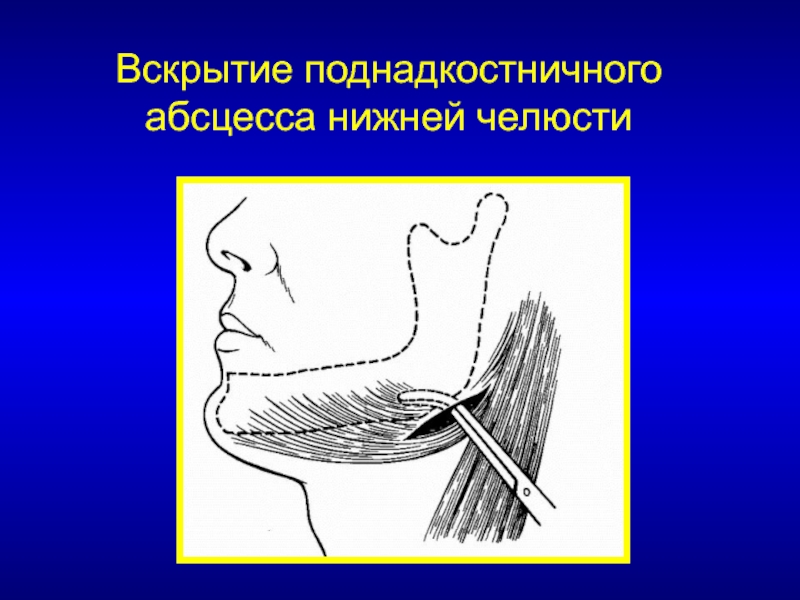
Камил Обидин, доктор медицины Доцент кафедры болезней органов пищеварения Медицинского факультета Университета Эмори; Консультант отдела эндоскопии желудочно-кишечного тракта, Медицинский центр по делам ветеранов Атланты
Камил Обидин, доктор медицинских наук, является членом следующих медицинских обществ: Американский колледж гастроэнтерологии, Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие информации: раскрывать нечего.
Сунил Дача, MBBS, MD Персонал Дома, Отделение болезней пищеварения, Медицинская школа Университета Эмори
Сунил Дача, MBBS, MD является членом следующих медицинских обществ: Американский колледж гастроэнтерологии, Американский колледж врачей, Американский Гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие информации: нечего раскрывать.
Благодарности
webmd.com»> Николь М. Григлионе, доктор медицины Научный сотрудник отделения гастроэнтерологии медицинского факультета Университета Эмори
Николь М. Григлионе, доктор медицины, является членом следующих медицинских обществ: Американской медицинской ассоциации и Медицинского общества штата Иллинойс
Раскрытие: Ничего не нужно раскрывать.
Ричард Х. Снайдер, доктор медицины Заместитель председателя, программный директор, департамент медицины, больница общего профиля Норфолка; Доцент кафедры внутренней медицины Медицинской школы Восточной Вирджинии
Ричард Снайдер, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей
Раскрытие: Ничего не нужно раскрывать.
Диагностика и лечение острого флегмонозного гастрита
Медицина (Балтимор). 2018 Май; 97 (18): e0629.
2018 Май; 97 (18): e0629.
История болезни
Хунсинь Ян, М.С., Чжицян Янь, доктор медицины, Цзяцзю Чен, М.С., Хайтао Се, Б.М., Хайбинь Ван, Б.М., и Цянь Ван, Б.М. ∗Редактор мониторинга: NA.
Хирургия желудочно-кишечного тракта, филиал больницы Гуйчжоуского медицинского университета, Гуйян, провинция Гуйчжоу, Китай.
∗ Для корреспонденции: Цянь Ван, Отделение желудочно-кишечной хирургии, филиал Медицинского университета Гуйчжоу, Гуйян, провинция Гуйчжоу, 550004, Китай (электронная почта: moc.621 @ kwcwyfyg).Поступило 25.01.2018 г .; Принято 11 апреля 2018 г.
Copyright © 2018 Автор (ы). Опубликовано Wolters Kluwer Health, Inc. Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution 4.0 (CCBY-NC), где разрешено скачивать, публиковать, ремикшировать, преобразовывать и наращивать работа при условии, что она правильно процитирована. Работа не может быть использована в коммерческих целях без разрешения журнала. http://creativecommons.org/licenses/by-nc/4.0Эта статья цитируется другими статьями в PMC.
http://creativecommons.org/licenses/by-nc/4.0Эта статья цитируется другими статьями в PMC. Abstract
Обоснование:
Острый флегмонозный гастрит (ПГ) — редкое и часто смертельное заболевание, в основном характеризующееся тяжелой бактериальной инфекцией стенки желудка. Отчеты о случаях PG за последнее столетие составляют в среднем около 1 случая в год. Ранняя диагностика и немедленное лечение имеют решающее значение для достижения положительных результатов.
Проблемы пациента:
Мужчина 47 лет поступил в нашу больницу из-за болей в животе, высокой температуры и рвоты в течение 4 дней с ухудшением состояния в течение 24 часов.При физикальном обследовании выявлены боли в эпигастральной области живота, рикошетные боли и натяжение брюшной стенки. КТ брюшной полости показала утолщение стенки желудка с отеком и газом.
Диагнозы:
На основании симптомов и результатов компьютерной томографии пациенту был поставлен диагноз «острый ПГ».
Вмешательства:
Антибактериальная терапия и операция.
Результатов:
Больному сразу же была сделана операция после неэффективного консервативного лечения антибиотиками.Очевидно, весь желудок был вздутым, а передняя и задняя стенки желудка были черными некрозами. Таким образом, была проведена полная гастрэктомия с последующей реконструкцией (Roux-en-y) и культивированием скопившегося в стенке желудка гноя. При послеоперационном лечении антибиотиками широкого спектра действия пациент окончательно выздоровел.
Уроки:
Острая ПГ — это редкая инфекция стенки желудка, особенно после лечения антибиотиками. Учитывая быстрое прогрессирование этого заболевания, раннее распознавание и немедленные действия имеют решающее значение для достижения положительных результатов.
Ключевые слова: острый флегмонозный гастрит, клинические проявления, пневмония, прогноз, лечение
1. Введение
Острый флегмонозный гастрит (ПГ) — редкое клиническое заболевание, в основном характеризующееся тяжелой бактериальной инвазией стенки желудка. Клинические проявления острого ПГ не имеют специфичности, и пациенты часто жалуются на боль в животе, тошноту, рвоту, лихорадку и признаки инфекции. Ранняя диагностика затруднена, но это заболевание быстро развивается и часто сопровождается некрозом стенки желудка и перитонитом.Острый ПГ имеет чрезвычайно высокий уровень смертности, потому что диагноз часто откладывается или игнорируется. [1,2] До появления антибиотиков его смертность достигала 92%; с антибиотиками смертность снизилась до 48%. [3] Однако, если лечение антибиотиками неэффективно, необходимо немедленное хирургическое вмешательство для улучшения прогноза. В этой статье мы сообщаем о случае острого PG в нашей больнице.
Клинические проявления острого ПГ не имеют специфичности, и пациенты часто жалуются на боль в животе, тошноту, рвоту, лихорадку и признаки инфекции. Ранняя диагностика затруднена, но это заболевание быстро развивается и часто сопровождается некрозом стенки желудка и перитонитом.Острый ПГ имеет чрезвычайно высокий уровень смертности, потому что диагноз часто откладывается или игнорируется. [1,2] До появления антибиотиков его смертность достигала 92%; с антибиотиками смертность снизилась до 48%. [3] Однако, если лечение антибиотиками неэффективно, необходимо немедленное хирургическое вмешательство для улучшения прогноза. В этой статье мы сообщаем о случае острого PG в нашей больнице.
2. История болезни
Пациент 47 лет, поступивший в наше стационарное отделение с болью в эпигастрии, высокой температурой и рвотой в течение 4 дней с ухудшением состояния в течение 24 часов.За четыре дня до этого пациентка жаловалась на сильную боль в эпигастрии с высокой температурой (максимальная температура составляла 39,2 ° C) и рвоту. Пациент также сообщил, что около 2 недель назад у него была респираторная инфекция, состояние которой улучшилось после приема перорального противовоспалительного препарата, но он не выздоровел полностью. Пациент был отправлен в местную больницу и получил антибиотик второго поколения цефуроксим, но состояние не улучшилось. Двадцать четыре часа назад состояние ухудшилось, и его отправили в нашу больницу.Пациент в течение 30 лет употреблял алкоголь в дозе 250 г / сут и много лет страдал от язвы желудка без регулярного лечения.
Пациент также сообщил, что около 2 недель назад у него была респираторная инфекция, состояние которой улучшилось после приема перорального противовоспалительного препарата, но он не выздоровел полностью. Пациент был отправлен в местную больницу и получил антибиотик второго поколения цефуроксим, но состояние не улучшилось. Двадцать четыре часа назад состояние ухудшилось, и его отправили в нашу больницу.Пациент в течение 30 лет употреблял алкоголь в дозе 250 г / сут и много лет страдал от язвы желудка без регулярного лечения.
При поступлении температура 39,0 ° C, P 136 раз / мин, артериальное давление 136/85 мм рт. Физикальное обследование выявило затрудненное брюшное дыхание, боль в эпигастрии, возвратную боль, сжатие брюшной стенки и слабую дефекацию (0–1 раз / мин). Биохимические анализы крови показали, что количество лейкоцитов составляло 6,41 г / л, а нейтральный% — 87.1%. Компьютерная томография (КТ) с контрастным усилением показала, что вся стенка желудка отечна и утолщена, но признаков перфорации не наблюдалось (рис. ).
).
CT показал обширную диффузную толщину стенок в области всего желудка с жидкостью и газом низкой плотности внутри стенки. Вокруг желудка обнаружен обильный экссудат. КТ = компьютерная томография.
После госпитализации мы назначили цефперазон – сульбактам и тинидазол против инфекции, кислотоподавляющую терапию ИПП и лечение регидратацией.Однако мы решили оперировать, потому что боли в животе усилились, рвота повторялась неоднократно, а во время лечения в рвотных массах присутствовал гной. В ходе операции было выявлено больше жидкости абсцесса, окружающей стенку желудка. Передняя, боковая и задняя стенки желудка с черным некрозом (рис.). Таким образом, была выполнена полная резекция желудка с последующей реконструкцией (Roux-en-y). Образец показал значительное скопление гноя в стенке желудка, и мы отправили гной на посев (рис.). Пациент был отправлен в отделение интенсивной терапии, ему назначили цефперазон – сульбактам и тинидазол для лечения инфекций, нутритивной поддержки и лечения регидратации. После 24 дней лечения пациент был переведен обратно в обычную палату для продолжения лечения и, наконец, выздоровел.
После 24 дней лечения пациент был переведен обратно в обычную палату для продолжения лечения и, наконец, выздоровел.
Весь желудок явно опух. Передняя, боковая и задняя стенки желудка с черным некрозом. Кровянисто-гнойный выпот окружил желудок.
Разрез образца, показывающий обильное скопление гнойной жидкости в стенке.
Биопсия показала некроз слизистой оболочки желудка, и некроз был обнаружен на участках мышечной, мышечной и серозной слизистой оболочки, где присутствовала обширная инфильтрация нейтрофилов. На указанных участках также были обнаружены абсцессные образования, флегмоны желудка и большого сальника (рис.). Образцы тканевых культур были положительными на гемолитический стрептококк.
Некроз слизистой оболочки желудка был обнаружен на участках мышечной, мышечной и серозной оболочки, где присутствовала обширная инфильтрация нейтрофилов.На указанных участках также были обнаружены абсцессные образования, флегмоны желудка и большого сальника.
3.
 Обсуждение
Обсуждение Острый PG был первоначально описан Cruveilhier в начале 18 века, и в среднем за последние 60 лет появлялся в среднем 1 случай заболевания в год. [4–6] Болезнь поражает все возрастные группы и очень часто встречается у взрослых в возрасте от 50 до 70 лет, при этом соотношение мужчин и женщин составляет 2: 1. [7] Острый ПГ клинически редко, особенно после приема антибиотиков, но становится неотложным и быстро развивается, как только возникает.При высокой смертности от этого заболевания решающее значение имеют раннее распознавание и немедленные действия. Поскольку в литературе описано менее 500 случаев, это требует внимания медицинского персонала.
В настоящее время причина острой ПГ не совсем ясна, предположительно из-за заражения желудка гнойной бактерией. Гемолитический стрептококк, как сообщается, обнаруживается примерно в 70% случаев, за ним следуют Staphylococcus aureus , Pneumococcus и Enterococcus . [8] Бактериальная инвазия стенки желудка может быть вызвана язвой желудка, хроническим гастритом и т.п., при этом патогенные бактерии глотки напрямую проникают в поврежденную слизистую оболочку; инфекция дыхательных путей или другая инфекция, при которой патогенные бактерии проникают в стенку желудка через кровоток; патогенные бактерии, попадающие в стенку желудка через лимфатическую систему в случае холецистита и перитонита.Кроме того, причиной болезни часто называют употребление алкоголя, недоедание и пожилой возраст. [9] Рассматривая этот случай, пациент имел предрасполагающим фактором длительное употребление алкоголя и гастрит, и он не полностью излечился от недавней инфекции дыхательных путей (одной из основных патогенных бактерий был гемолитический стрептококк). Учитывая, что гемолитический стрептококк был культивирован из перколята, мы предположили, что острый PG был вызван инвазией легочного патогена в желудок у этого пациента.
[8] Бактериальная инвазия стенки желудка может быть вызвана язвой желудка, хроническим гастритом и т.п., при этом патогенные бактерии глотки напрямую проникают в поврежденную слизистую оболочку; инфекция дыхательных путей или другая инфекция, при которой патогенные бактерии проникают в стенку желудка через кровоток; патогенные бактерии, попадающие в стенку желудка через лимфатическую систему в случае холецистита и перитонита.Кроме того, причиной болезни часто называют употребление алкоголя, недоедание и пожилой возраст. [9] Рассматривая этот случай, пациент имел предрасполагающим фактором длительное употребление алкоголя и гастрит, и он не полностью излечился от недавней инфекции дыхательных путей (одной из основных патогенных бактерий был гемолитический стрептококк). Учитывая, что гемолитический стрептококк был культивирован из перколята, мы предположили, что острый PG был вызван инвазией легочного патогена в желудок у этого пациента.
Патофизиологический процесс в основном вызывается инвазией бактерий в подслизистую оболочку, размножением и диффузией в слизистую и серозную оболочку, и классифицируется на диффузные и локализованные типы в зависимости от диапазона поражения. [10,11] Диффузный тип чаще встречается клинически, чем локализованный тип, и он характеризуется темно-красной стенкой желудка и диффузным утолщением; при сдавливании стенки желудка происходит отток гноя из стенки желудка. Этот тип также может вызвать расширение полости желудка и перфорацию стенки желудка в тяжелых условиях.Локализованный тип включает гиперемию и эрозию слизистой оболочки желудка, изъязвление, некроз или кровотечение. Локализованный тип связан с более низким уровнем смертности, чем диффузный тип (10% против 54% соответственно). [12] У нашего пациента стенка желудка явно опухла, в некоторых частях желудка был обнаружен некроз. Послеоперационный участок абсцесса скопился в стенке желудка. Следовательно, этот случай относился к диффузному типу.
[10,11] Диффузный тип чаще встречается клинически, чем локализованный тип, и он характеризуется темно-красной стенкой желудка и диффузным утолщением; при сдавливании стенки желудка происходит отток гноя из стенки желудка. Этот тип также может вызвать расширение полости желудка и перфорацию стенки желудка в тяжелых условиях.Локализованный тип включает гиперемию и эрозию слизистой оболочки желудка, изъязвление, некроз или кровотечение. Локализованный тип связан с более низким уровнем смертности, чем диффузный тип (10% против 54% соответственно). [12] У нашего пациента стенка желудка явно опухла, в некоторых частях желудка был обнаружен некроз. Послеоперационный участок абсцесса скопился в стенке желудка. Следовательно, этот случай относился к диффузному типу.
Ранняя диагностика PG затруднена из-за неспецифического характера его клинических проявлений, включая острое заболевание брюшной полости, внезапное начало боли в животе, высокую температуру, озноб, тошноту и рвоту. Таким образом, необходимо дифференцировать PG от острого живота (например, перфорационного перитонита, острого холецистита и острого панкреатита). По мере развития заболевания может повышаться температура тела, становятся очевидными признаки раздражения брюшины, такие как болезненность в животе, возвратная боль, а рвотные массы могут переходить в жидкость абсцесса. [5,9,13] КТ брюшной полости обычно выявляет следующие характерные признаки ПГ: утолщение стенки желудка, участки с низкой интенсивностью внутри стенки желудка (что указывает на абсцесс) и скопление газов. [7] Клинические проявления пациента включали боль в животе, перитонит в эпигастрии и признак КТ. [11] Учитывая, что гнойного больного рвало, мы поставили диагноз острой ПГ, отличив ее от других острых заболеваний брюшной полости.
Таким образом, необходимо дифференцировать PG от острого живота (например, перфорационного перитонита, острого холецистита и острого панкреатита). По мере развития заболевания может повышаться температура тела, становятся очевидными признаки раздражения брюшины, такие как болезненность в животе, возвратная боль, а рвотные массы могут переходить в жидкость абсцесса. [5,9,13] КТ брюшной полости обычно выявляет следующие характерные признаки ПГ: утолщение стенки желудка, участки с низкой интенсивностью внутри стенки желудка (что указывает на абсцесс) и скопление газов. [7] Клинические проявления пациента включали боль в животе, перитонит в эпигастрии и признак КТ. [11] Учитывая, что гнойного больного рвало, мы поставили диагноз острой ПГ, отличив ее от других острых заболеваний брюшной полости.
Acute PG имеет чрезвычайно высокий уровень смертности, и ключом к успешному лечению является ранняя диагностика и лечение. До появления антибиотиков уровень смертности достигал 83–92%, а уровень смертности снизился до 48% даже после того, как антибиотики стали доступны. [3] Кроме того, нутритивная поддержка и регидратация очень важны для успеха лечения. [14–16] Однако при неэффективности консервативного лечения следует немедленно провести операцию, чтобы не усугубить состояние болезни. Состояние пациента в нашем центре ухудшилось после консервативного лечения. В связи с этим была проведена экстренная операция и обеспечено послеоперационное поддерживающее лечение. Наконец, пациент поправился.
[3] Кроме того, нутритивная поддержка и регидратация очень важны для успеха лечения. [14–16] Однако при неэффективности консервативного лечения следует немедленно провести операцию, чтобы не усугубить состояние болезни. Состояние пациента в нашем центре ухудшилось после консервативного лечения. В связи с этим была проведена экстренная операция и обеспечено послеоперационное поддерживающее лечение. Наконец, пациент поправился.
4.Заключение
Acute PG не имеет конкретных клинических показателей, а КТ брюшной полости полезна как для ранней диагностики, так и для выявления осложнений. При обнаружении острого ПГ важно лечение антибиотиками, но если это лечение не дает результатов, следует немедленно провести операцию, чтобы улучшить прогноз. В настоящее время, учитывая использование антибиотиков, уровень заболеваемости крайне низок. Однако как только заболевание возникает, оно быстро прогрессирует и имеет чрезвычайно высокий уровень смертности. Таким образом, это требует серьезного внимания со стороны клиницистов.
Выражение признательности
Это исследование было одобрено этическим комитетом больницы при Медицинском университете Гуйчжоу в Китае. Пациент дал информированное согласие.
Вклад авторов
Концептуализация: Цянь Ван, Хайбинь Ван, Чжицян Ян, Хунсинь Ян, Хайтао Се.
Обработка данных: Хунсинь Ян, Цзяцзю Чен.
Расследование: Хунсинь Ян.
Написание — первоначальный набросок: Hongxin Yang.
Написание — просмотр и редактирование: Хунсинь Ян, Цянь Ван, Хайбинь Ван, Чжицян Ян.
Сноски
Сокращения: КТ = компьютерная томография, ПГ = флегмонозный гастрит.
Авторы не сообщают о конфликте интересов.
Ссылки
[4] Лю Ю.Дж., Сиракузы Дж.Дж., Гейдж Т. и др. Флегмонозный гастрит, проявляющийся в виде пневматоза воротной вены. Хирургическая инфекция (Larchmt) 2013; 14: 221–4. [PubMed] [Google Scholar] [5] Пайк Д. К., Ларсон Д.Д., Джонсон С.А. и др.Флегмонозный гастрит и синдром стрептококкового токсического шока у пациента после функциональной эндоскопической хирургии носовых пазух. Хирургическая инфекция (Larchmt)
2010; 11: 545–9. [PubMed] [Google Scholar] [6] Кортес-Баренке Ф., Сальседа-Отеро Дж. К., Ангуло-Молина Д.
Острый флегмонозный гастрит. Препарат Гастроэнтерол Мекс
2014; 79: 299–301. [PubMed] [Google Scholar] [7] Номура К., Иидзука Т., Ямасита С.
Флегмонозный гастрит вторичный по отношению к синдрому верхней брыжеечной артерии. Представитель SAGE Open Med.
2015; 1: 1–6. [Бесплатная статья PMC] [PubMed] [Google Scholar] [8] Зайдель Р. Х., Бурдик Дж. С..Лейомиосаркома желудка, проявляющаяся абсцессом стенки желудка. Am J Gastroenterol
1998; 93: 2241–4. [PubMed] [Google Scholar] [9] Като К., Томинага К., Сугимори С. и др.
Успешное лечение ранее диагностированного первичного флегмонозного гастрита. Intern Med
2015; 54: 2863–6. [PubMed] [Google Scholar] [10] Авилес Дж. Ф., Фернандес С. Дж., Барсена Р.
К., Ларсон Д.Д., Джонсон С.А. и др.Флегмонозный гастрит и синдром стрептококкового токсического шока у пациента после функциональной эндоскопической хирургии носовых пазух. Хирургическая инфекция (Larchmt)
2010; 11: 545–9. [PubMed] [Google Scholar] [6] Кортес-Баренке Ф., Сальседа-Отеро Дж. К., Ангуло-Молина Д.
Острый флегмонозный гастрит. Препарат Гастроэнтерол Мекс
2014; 79: 299–301. [PubMed] [Google Scholar] [7] Номура К., Иидзука Т., Ямасита С.
Флегмонозный гастрит вторичный по отношению к синдрому верхней брыжеечной артерии. Представитель SAGE Open Med.
2015; 1: 1–6. [Бесплатная статья PMC] [PubMed] [Google Scholar] [8] Зайдель Р. Х., Бурдик Дж. С..Лейомиосаркома желудка, проявляющаяся абсцессом стенки желудка. Am J Gastroenterol
1998; 93: 2241–4. [PubMed] [Google Scholar] [9] Като К., Томинага К., Сугимори С. и др.
Успешное лечение ранее диагностированного первичного флегмонозного гастрита. Intern Med
2015; 54: 2863–6. [PubMed] [Google Scholar] [10] Авилес Дж. Ф., Фернандес С. Дж., Барсена Р. и др.
Локализованный флегмонозный гастрит: эндоскопический вид. Эндоскопия
1988; 20: 38–9. [PubMed] [Google Scholar] [11] Суд Б.П., Калра Н., Сури С.
КТ особенности острого флегмонозного гастрита.Clin Imaging
2000; 24: 287–8. [PubMed] [Google Scholar] [12] Ким Г.Й., Уорд Дж., Хенесси Б. и др.
Флегмонозный гастрит: история болезни и обзор. Гастроинтест Эндоск
2005; 61: 168–74. [PubMed] [Google Scholar] [14] Алонсо Дж. В., Гутьеррес Солис М. А., Вара Морате Ф. Дж. И др.
Абсцесс стенки желудка, проявляющийся болью в грудной клетке: редкое проявление старого заболевания. Энн Гастроэнтерол
2013; 26: 360–2. [Бесплатная статья PMC] [PubMed] [Google Scholar] [15] Одай Т., Хибино Т.
УЗИ брюшной полости при остром флегмонозном гастрите.Кансенсогаку Засши
2016; 90: 113–9. [PubMed] [Google Scholar] [16] Келли С.Г., Ванагунас А.Д., Дин М.Х. и др.
Флегмонозный гастрит: ранее неизвестное осложнение инфекции listeria monocytogenes. Инфекция Dis Clin Pract
2016; 24: 17–9. [Google Scholar]
и др.
Локализованный флегмонозный гастрит: эндоскопический вид. Эндоскопия
1988; 20: 38–9. [PubMed] [Google Scholar] [11] Суд Б.П., Калра Н., Сури С.
КТ особенности острого флегмонозного гастрита.Clin Imaging
2000; 24: 287–8. [PubMed] [Google Scholar] [12] Ким Г.Й., Уорд Дж., Хенесси Б. и др.
Флегмонозный гастрит: история болезни и обзор. Гастроинтест Эндоск
2005; 61: 168–74. [PubMed] [Google Scholar] [14] Алонсо Дж. В., Гутьеррес Солис М. А., Вара Морате Ф. Дж. И др.
Абсцесс стенки желудка, проявляющийся болью в грудной клетке: редкое проявление старого заболевания. Энн Гастроэнтерол
2013; 26: 360–2. [Бесплатная статья PMC] [PubMed] [Google Scholar] [15] Одай Т., Хибино Т.
УЗИ брюшной полости при остром флегмонозном гастрите.Кансенсогаку Засши
2016; 90: 113–9. [PubMed] [Google Scholar] [16] Келли С.Г., Ванагунас А.Д., Дин М.Х. и др.
Флегмонозный гастрит: ранее неизвестное осложнение инфекции listeria monocytogenes. Инфекция Dis Clin Pract
2016; 24: 17–9. [Google Scholar] Что такое флегмона? Почему это происходит и методы лечения
Это одна из самых частых проблем полости рта среди пациентов, с которыми мы сталкиваемся в стоматологической клинике Nart. Итак, знаете ли вы, что такое абсцесс? Абсцесс — это мешок с гноем, который образуется во рту, выходит за верхушку зуба и проникает в окружающую кость, который образовался в результате соседней инфекции.Эта инфекция вызывает воспаление тканей в этой области или фурункул десен. Есть несколько причин, которые могут вызвать появление флегмоны. Среди наиболее часто встречающихся находим:
Итак, знаете ли вы, что такое абсцесс? Абсцесс — это мешок с гноем, который образуется во рту, выходит за верхушку зуба и проникает в окружающую кость, который образовался в результате соседней инфекции.Эта инфекция вызывает воспаление тканей в этой области или фурункул десен. Есть несколько причин, которые могут вызвать появление флегмоны. Среди наиболее часто встречающихся находим:
1. Не леченные кариесы.
Нечастое посещение стоматолога имеет свои последствия и у одного из не диагностирован кариес . Плохо пролеченный кариес или, что еще хуже, не получивший никакого лечения, может заразить пульпу и создать инфицированный абсцесс возле пораженного зуба.
2. Травматизм рта.
Травматизм рта всегда следует контролировать, поскольку его последствия могут быть серьезными. В случае, который нас беспокоит, да , травма зуба может вызвать флегмону . И дело в том, что если удар вызывает перелом зуба и, при отскоке, инфекцию пульпы, флегмона не заставит себя долго ждать.
3. Заболевания пародонта.
Еще одна частая ситуация в кабинете стоматолога. Кроме того, это патология, которая может вызывать вторичные заболевания и является фактором риска других заболеваний.В случае пародонта десна уже инфицирована, так что в ней образовались бы абсцессы.
Как лечится флегмона?
Если вы чувствуете воспаление в щеке, очень сильную боль, которая усиливается при прикосновении к этой области, у вас неприятный привкус во рту, и даже вы замечаете проблемы с отеком, это симптомы, которые обычно возникают из-за появления абсцесс. Симптомы флегмоны различаются в зависимости от локализации и тяжести инфекции.Если у вас может быть флегмона, , вам следует как можно скорее обратиться к стоматологу. В идеале не заниматься самолечением и не ждать, пока прекратится боль, , потому что инфекция обычно ухудшается и может стать генерализованной. Если не лечить, инфекция может распространиться на более глубокие ткани и вывести из строя конечность или пораженную область. Хотя стоматолог подскажет, что нужно делать, в целом лечение флюса заключается в применении антибиотиков и противовоспалительных средств, которые помогут устранить инфекцию и воспаление.
Хотя стоматолог подскажет, что нужно делать, в целом лечение флюса заключается в применении антибиотиков и противовоспалительных средств, которые помогут устранить инфекцию и воспаление.
Следующим шагом будет лечение причины, которая вызвала его появление , то есть плохо леченный кариес, травму или заболевание пародонта. Лечение индивидуально для каждого пациента и случая.
Флегмонозный проктит: редкое проявление проктита — FullText — истории болезни в гастроэнтерологии 2018, Vol. 12, № 2
Абстрактные
Флегмонозный проктит — заболевание редко; Впервые он был описан в 1940 году.Мы сообщаем о случае пожилой женщины, у которой возникла острая сильная боль внизу живота, тенезмы и лихорадка. Компьютерная томография всего живота выявила утолщение длинного сегмента периферической стенки прямой и ректосигмовидной кишки. Впоследствии была проведена колоноскопия, которая показала выраженную отечную и эритематозную слизистую прямой кишки. При биопсии ткани прямой кишки на месте биопсии выделилось большое количество гноя, что привело к диагностике флегмонозного проктита.
При биопсии ткани прямой кишки на месте биопсии выделилось большое количество гноя, что привело к диагностике флегмонозного проктита.
© 2018 Автор (ы).Опубликовано S. Karger AG, Базель
Введение
Флегмонозный проктит — необычное состояние; Впервые он был описан в 1940 г. Якером [1], и с тех пор больше не было сообщений об этом случае. Первым пациентом была женщина, у которой возникла послеродовая боль в прямой кишке. Автор предположил, что причиной флегмонозного проктита могло быть химическое раздражение после паральдегидной и мыльной клизмы [1]. Это второй случай флегмонозного проктита.Об этом состоянии мало что известно. Как и при флегмонозном гастрите, который представляет собой гнойную бактериальную инфекцию стенки желудка, клиническое течение быстро ухудшается и приводит к высокой смертности [2].
Описание клинического случая
У 68-летней женщины из Таиланда с диабетом 2 типа был цирроз печени B по шкале Чайлда-Тюркотта-Пью, предположительно вызванный неалкогольным стеатогепатитом и расстройством адаптации. В настоящее время она принимала омепразол 20 мг / день, аспирин 81 мг один раз в день, поливитамины два раза в день, лактулозу.р.н. и гликазид 30 мг один раз в сутки. Она жаловалась на сильную боль внизу живота в течение 12 часов. За два дня до госпитализации у нее появились боли внизу живота со спазмами и тенезмами. Несколько раз она пыталась испражняться, но кал не выходил. У нее также было возбуждение и лихорадка с ознобом, но никаких других органоспецифических симптомов не наблюдалось. Затем дочь доставила ее в отделение неотложной помощи. При физикальном обследовании температура ее тела составляла 38,4 ° C, частота пульса — 84 удара в минуту, артериальное давление — 140/60 мм рт. Ст., Частота дыхания — 24 вдоха в минуту.Абдоминальное обследование выявило выраженное вздутие живота, хирургический рубец на нижней средней линии, нормальный звук кишечника и умеренную болезненность с произвольной защитой внизу живота, особенно в левом нижнем квадранте; печень и селезенка не пальпируются.
В настоящее время она принимала омепразол 20 мг / день, аспирин 81 мг один раз в день, поливитамины два раза в день, лактулозу.р.н. и гликазид 30 мг один раз в сутки. Она жаловалась на сильную боль внизу живота в течение 12 часов. За два дня до госпитализации у нее появились боли внизу живота со спазмами и тенезмами. Несколько раз она пыталась испражняться, но кал не выходил. У нее также было возбуждение и лихорадка с ознобом, но никаких других органоспецифических симптомов не наблюдалось. Затем дочь доставила ее в отделение неотложной помощи. При физикальном обследовании температура ее тела составляла 38,4 ° C, частота пульса — 84 удара в минуту, артериальное давление — 140/60 мм рт. Ст., Частота дыхания — 24 вдоха в минуту.Абдоминальное обследование выявило выраженное вздутие живота, хирургический рубец на нижней средней линии, нормальный звук кишечника и умеренную болезненность с произвольной защитой внизу живота, особенно в левом нижнем квадранте; печень и селезенка не пальпируются. Слизистый стул с кровью был получен при пальцевом ректальном исследовании. Лабораторный тест показал гематокрит 27,3%, количество лейкоцитов 13,2 × 10 9 / л, PMN 92%, полосу 5% и количество тромбоцитов 58 × 10 9 / л, а также сравнили стабильный гематокрит и количество тромбоцитов. к предыдущему контрольному визиту.Электролиты показали широкий анионный метаболический ацидоз и уровень гиперлактатемии 7 ммоль / л. Гемокультура была взята, но роста бактерий не было. Исследование кала показало многочисленные лейкоциты без трофозоита из Entamoeba histolytica при окрашивании йодом, а также отрицательный посев из прямой кишки на бактерии. Ей была сделана компьютерная томография всей брюшной полости, которая показала длинный сегмент утолщения периферической стенки, толщиной около 0,9–2,0 см, вовлекающий прямую кишку, окруженный умеренной ретикуляцией жира (рис.1). Цефтриаксон и метронидазол вводили внутривенно. Через 2 дня была проведена колоноскопия, поскольку значительного улучшения ее клинического состояния не наблюдалось.
Слизистый стул с кровью был получен при пальцевом ректальном исследовании. Лабораторный тест показал гематокрит 27,3%, количество лейкоцитов 13,2 × 10 9 / л, PMN 92%, полосу 5% и количество тромбоцитов 58 × 10 9 / л, а также сравнили стабильный гематокрит и количество тромбоцитов. к предыдущему контрольному визиту.Электролиты показали широкий анионный метаболический ацидоз и уровень гиперлактатемии 7 ммоль / л. Гемокультура была взята, но роста бактерий не было. Исследование кала показало многочисленные лейкоциты без трофозоита из Entamoeba histolytica при окрашивании йодом, а также отрицательный посев из прямой кишки на бактерии. Ей была сделана компьютерная томография всей брюшной полости, которая показала длинный сегмент утолщения периферической стенки, толщиной около 0,9–2,0 см, вовлекающий прямую кишку, окруженный умеренной ретикуляцией жира (рис.1). Цефтриаксон и метронидазол вводили внутривенно. Через 2 дня была проведена колоноскопия, поскольку значительного улучшения ее клинического состояния не наблюдалось.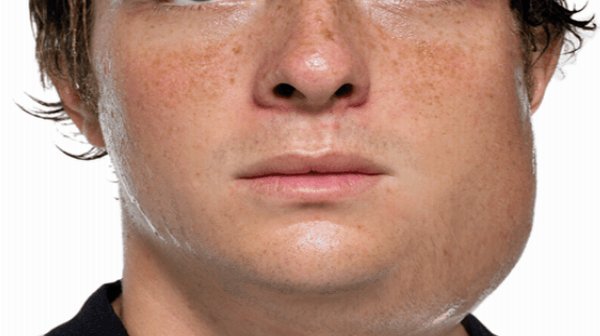 При колоноскопии была обнаружена сильная отечная, эритематозная слизистая оболочка с множественными небольшими язвами и экссудацией в верхней части прямой кишки; остальная часть толстой кишки, включая терминал подвздошной кишки, была нормальной (рис. 2). Была взята биопсия прямой кишки, и из места биопсии было выделено большое количество гноя. Была получена ректальная культура ткани и выявлены микроорганизмы штамма ESBL Escherichia coli и Klebsiella pneumoniae .
При колоноскопии была обнаружена сильная отечная, эритематозная слизистая оболочка с множественными небольшими язвами и экссудацией в верхней части прямой кишки; остальная часть толстой кишки, включая терминал подвздошной кишки, была нормальной (рис. 2). Была взята биопсия прямой кишки, и из места биопсии было выделено большое количество гноя. Была получена ректальная культура ткани и выявлены микроорганизмы штамма ESBL Escherichia coli и Klebsiella pneumoniae .
Рис. 1.
Компьютерная томография брюшной полости, аксиальный вид ( a ) и коронарный вид ( b ), показывающие утолщение периферической стенки прямой кишки.
Рис. 2.
a Колоноскопия показывает сильную отечную, эритематозную слизистую оболочку с множественными язвами и экссудатом в прямой кишке. b Выделение гноя на участке биопсии.
Гистопатология образцов биопсии соответствовала обломкам и язве с абсцессом крипты в прямой кишке (рис.3). Следовательно, флегмонозный проктит был диагностирован на основе сочетания результатов визуализации и колоноскопии, а также гистопатологического отчета. После удаления гноя путем биопсии слизистой оболочки прямой кишки, сопровождаемого продолжением лечения цефтриаксоном и метронидазолом, ее клиническое состояние постепенно улучшилось, температура исчезла и боли в животе исчезли; затем последовала нормальная дефекация. Контрольная компьютерная томография брюшной полости через 3 недели после лечения показала заметное улучшение утолщения периферической стенки прямой кишки (рис.4).
После удаления гноя путем биопсии слизистой оболочки прямой кишки, сопровождаемого продолжением лечения цефтриаксоном и метронидазолом, ее клиническое состояние постепенно улучшилось, температура исчезла и боли в животе исчезли; затем последовала нормальная дефекация. Контрольная компьютерная томография брюшной полости через 3 недели после лечения показала заметное улучшение утолщения периферической стенки прямой кишки (рис.4).
Рис. 3. Окраска
HE, показывающая острое воспаление слизистой оболочки и нейтрофильный абсцесс подслизистой оболочки прямой кишки (× 100).
Рис. 4.
Компьютерная томография брюшной полости, аксиальный вид ( a ) и коронарный вид ( b ), после 3 недель лечения антибиотиками, показавшие заметное улучшение флегмонозного проктита.
Обсуждение
Флегмонозный проктит — редкое заболевание, впервые упомянутое в 1940 г. Якером [1].Мы провели библиографический поиск по базе данных PubMed по ключевому слову «флегмонозный проктит». С тех пор не было других сообщений о случаях заболевания; Здесь мы описываем второй случай флегмонозного проктита.
С тех пор не было других сообщений о случаях заболевания; Здесь мы описываем второй случай флегмонозного проктита.
В первом отчете Якера [1] описывается женщина, у которой возникла послеродовая боль в прямой кишке и гнойный кал после использования паральдегидной и мыльной клизмы при схватках и после родов. Он проследил за пациентом и после этого обнаружил стриктуру прямой кишки. Гипотеза заключалась в том, что причиной флегмонозного проктита могло быть химическое раздражение и повреждение слизистой оболочки прямой кишки.Наш случай полностью отличается от первого случая с точки зрения основных клинических состояний, и в нашем случае не было случаев ректальной клизмы в анамнезе. Тем не менее боли в прямой кишке и внизу живота были одинаковыми.
«Флегмонозная болезнь» — это термин, обозначающий массовое образование желудочно-кишечного тракта, вызванное гнойной бактериальной инфекцией. Среди различных участков желудочно-кишечного тракта термин «флегмонозный гастрит», гнойная инфекция стенки желудка [3], является наиболее известным и широко описанным. Проявления флегмонозного гастрита неспецифичны; типичными клиническими проявлениями являются боль в эпигастрии, рвота и лихорадка [3, 4]. Диагноз на ранней стадии был затруднен из-за неспецифических проявлений. Факторы риска включают постпроцедуры (такие как эзофагодуоденоскопия с биопсией, эндоскопическая резекция подслизистой оболочки), употребление алкоголя, иммуносупрессия, хронический гастрит, лекарственные препараты и повреждение слизистой оболочки [2, 5]. Однако факторы риска флегмонозного проктита неясны. В первом случае причиной этого состояния предположительно было химическое раздражение от ректальной клизмы, но в нашем случае клизмы в анамнезе не было.Мы предполагаем, что история болезни нашего пациента, страдающая диабетом и циррозом, могла привести к иммунодефицитному статусу и могла быть фактором риска развития флегмонозного проктита.
Проявления флегмонозного гастрита неспецифичны; типичными клиническими проявлениями являются боль в эпигастрии, рвота и лихорадка [3, 4]. Диагноз на ранней стадии был затруднен из-за неспецифических проявлений. Факторы риска включают постпроцедуры (такие как эзофагодуоденоскопия с биопсией, эндоскопическая резекция подслизистой оболочки), употребление алкоголя, иммуносупрессия, хронический гастрит, лекарственные препараты и повреждение слизистой оболочки [2, 5]. Однако факторы риска флегмонозного проктита неясны. В первом случае причиной этого состояния предположительно было химическое раздражение от ректальной клизмы, но в нашем случае клизмы в анамнезе не было.Мы предполагаем, что история болезни нашего пациента, страдающая диабетом и циррозом, могла привести к иммунодефицитному статусу и могла быть фактором риска развития флегмонозного проктита.
Диагноз флегмонозного проктита был поставлен с помощью комплексных методов, включая компьютерную томографию брюшной полости, колоноскопию и гистопатологическое исследование. Нет данных относительно общей микробиологии этого состояния. При флегмонозном гастрите частыми возбудителями были Streptococcus spp.(57%) и Enterococcus (10%) [2]. В нашем случае культуры тканей были положительными на штамм ESBL Escherichia coli и Klebsiella pneumoniae ; тем не менее, эти организмы не могли быть единственной колонизацией, поскольку у пациента был хороший ответ на цефтриаксон и метронидазол, к которым эти организмы нечувствительны. Контрольная компьютерная томография брюшной полости через 3 недели после лечения показала улучшение флегмонозного проктита. Возбудителями могут быть грамотрицательные бактерии и анаэробы.
Нет данных относительно общей микробиологии этого состояния. При флегмонозном гастрите частыми возбудителями были Streptococcus spp.(57%) и Enterococcus (10%) [2]. В нашем случае культуры тканей были положительными на штамм ESBL Escherichia coli и Klebsiella pneumoniae ; тем не менее, эти организмы не могли быть единственной колонизацией, поскольку у пациента был хороший ответ на цефтриаксон и метронидазол, к которым эти организмы нечувствительны. Контрольная компьютерная томография брюшной полости через 3 недели после лечения показала улучшение флегмонозного проктита. Возбудителями могут быть грамотрицательные бактерии и анаэробы.
Заявление об этике
Для этого случая было получено информированное согласие.
Заявление о раскрытии информации
У авторов нет конфликта интересов, о котором следует раскрывать.
Источники финансирования
Нет источников финансирования для отчета.
Вклад авторов
Оба автора принимали участие в написании рукописи. Гарантом статьи является A. Kaewdech.
Гарантом статьи является A. Kaewdech.
Список литературы
- Якер Д.Н.Флегмонозный проктит. Am J Surg. 1940, август; 49 (2): 393–5.
- Рада-Паломино А., Муньос-Дуйос А., Перес-Ромеро Н., Варгас-Пьерола Н., Пуэртолас-Рико Н., Руис-Кампос Л. и др. Флегмонозный гастрит: редкое заболевание для дифференциальной диагностики острого живота. Описание случая и библиографический обзор.Rev Esp Enferm Dig. 2014 июн; 106 (6): 418–24.
-
Шульц MJ, ван дер Хюльст RW, Tytgat GN.
 Острый флегмонозный гастрит. Gastrointest Endosc. Июль 1996 г., 44 (1): 80–3.
Острый флегмонозный гастрит. Gastrointest Endosc. Июль 1996 г., 44 (1): 80–3.
- Лоуренс Дж. С..Флегмонозный гастрит. Boston Med Surg J. 1926, 195 (17): 800–3.
- Като К., Томинага К., Сугимори С., Нагами Ю., Камата Н., Ямагами Х. и др. Успешное лечение ранее диагностированного первичного флегмонозного гастрита. Intern Med. 2015; 54 (22): 2863–6.
Автор Контакты
Apichat Kaewdech, MD
Отделение гастроэнтерологии и гепатологии, отделение внутренней медицины
Медицинский факультет, Университет принца Сонгкла
Kanchanavanich Road, Hat Yai, Songkhla (Таиланд)
E-Mail apichatka @ hotmail. com
com
Подробности статьи / публикации
Поступила: 19 марта 2018 г.
Дата принятия: 17 апреля 2018 г.
Опубликована онлайн: 15 июня 2018 г.
Дата выпуска: май — август
Количество страниц для печати: 6
Количество рисунков: 4
Количество столов: 0
eISSN: 1662-0631 (онлайн)
Для дополнительной информации: https: // www.karger.com/CRG
Лицензия открытого доступа / Дозировка лекарства / Заявление об ограничении ответственности
Эта статья находится под международной лицензией Creative Commons Attribution-NonCommercial 4.0 (CC BY-NC). Для использования и распространения в коммерческих целях требуется письменное разрешение. Дозировка лекарственного средства: авторы и издатель приложили все усилия для обеспечения того, чтобы выбор и дозировка лекарств, указанные в этом тексте, соответствовали текущим рекомендациям и практике на момент публикации. Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным средством является новое и / или редко применяемое лекарство. Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным средством является новое и / или редко применяемое лекарство. Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
подобных отдаленных результатов у детей с абсцессом и флегмоной при диагностике болезни Крона | Крона и колит 360
Абстрактные
Предпосылки
Имеются ограниченные данные по отдаленным исходам у педиатрических пациентов с абсцессом или флегмоной брюшной полости при диагностике болезни Крона.
Методы
Мы провели ретроспективный обзор таких детей за последние 6 лет при 5 детских воспалительных заболеваниях кишечника.
Результаты
Было обследовано 52 пациента (средний возраст 15,9 ± 1,8 года). Тридцать шесть имели абсцесс, 27 (75%) нуждались в резекционной терапии по сравнению с 16 с флегмоной, из которых 10 (63%) потребовали хирургического вмешательства. В целом (37/52) 71% перенесли операцию, которая была выполнена в течение 6 месяцев у 32 (86%).
Выводы
Сходная высокая частота хирургических вмешательств существует независимо от того, есть ли у педиатрических пациентов с болезнью Крона абсцесс или флегмона.
Краткое содержание
Мы обнаружили, что конечная потребность в хирургическом вмешательстве у педиатрических пациентов с флегмоной и абсцессом при первоначальном диагнозе болезни Крона не различалась. Терапия противоопухолевым фактором некроза успешно предотвращает хирургическое вмешательство у небольшой группы этих пациентов.
ВВЕДЕНИЕ
Воспалительное образование с образованием абсцесса или без него можно увидеть при первичном проявлении болезни Крона (БК) у детей. 1 Диагностическая оценка с визуализацией поперечного сечения часто помогает определить тип воспалительного образования. 2–4 Имеет ли различие между флегмоной и абсцессом важное значение для принятия решения о лечении, неясно, поскольку оба исторически считались характерными для проникающей (B3) CD. Классически флегмона определяется как острое воспаление гнойной ткани, которое может претерпевать некроз разжижения, что в конечном итоге приводит к абсцессу. 5 Было показано, что согласие между рентгенологами в диагностике флегмоны и абсцесса превосходно при использовании различных методов визуализации, включая компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и ультразвуковое исследование с контрастным усилением. 2 На снимке флегмона выглядит как гипоэхогенное образование с плохой границей внутри воспаленного эхогенного периентрального жира, в то время как абсцессы представляют собой скопления гипоэхогенной жидкости с неровной стенкой. 2
Классически флегмона определяется как острое воспаление гнойной ткани, которое может претерпевать некроз разжижения, что в конечном итоге приводит к абсцессу. 5 Было показано, что согласие между рентгенологами в диагностике флегмоны и абсцесса превосходно при использовании различных методов визуализации, включая компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и ультразвуковое исследование с контрастным усилением. 2 На снимке флегмона выглядит как гипоэхогенное образование с плохой границей внутри воспаленного эхогенного периентрального жира, в то время как абсцессы представляют собой скопления гипоэхогенной жидкости с неровной стенкой. 2
Первоначальное лечение часто включает внутривенное введение антибиотиков и, при необходимости, дренирование абсцесса. Этим пациентам было успешно применено как медикаментозное, так и хирургическое лечение. Нас интересовало, существуют ли различия в отдаленных результатах у педиатрических пациентов с внутрибрюшным абсцессом и флегмоной. Соответственно, мы проанализировали многоцентровый опыт работы с этими типами пациентов в 5 крупных детских центрах воспалительных заболеваний кишечника (ВЗК), сосредоточив внимание на краткосрочных и долгосрочных результатах, неотложном медикаментозном или хирургическом лечении и долгосрочном медикаментозном лечении.
Соответственно, мы проанализировали многоцентровый опыт работы с этими типами пациентов в 5 крупных детских центрах воспалительных заболеваний кишечника (ВЗК), сосредоточив внимание на краткосрочных и долгосрочных результатах, неотложном медикаментозном или хирургическом лечении и долгосрочном медикаментозном лечении.
МАТЕРИАЛЫ И МЕТОДЫ
Дизайн исследования и отбор пациентов
Это многоцентровый ретроспективный обзор медицинских карт пациентов в возрасте 4–18 лет с диагнозом БК, у которых при первичном обращении с поперечным срезом было обнаружено воспалительное образование, состоящее из абсцесса или флегмоны.Флегмона была определена как нечетко выраженный воспалительный процесс в мягких тканях, похожий на массу, в то время как абсцесс определялся как скопление жидкости с усилением ободка с внутренним газом или без него. 6 Пациенты наблюдались в период с 1 января 2013 г. по 30 апреля 2019 г. с минимальным сроком наблюдения 6 месяцев. Участвующие центры проанализировали институциональные базы данных для выявления подходящих пациентов. Были изучены истории болезни стационарных и амбулаторных пациентов, а неидентифицированные данные были извлечены в центральную базу данных REDCap.
по 30 апреля 2019 г. с минимальным сроком наблюдения 6 месяцев. Участвующие центры проанализировали институциональные базы данных для выявления подходящих пациентов. Были изучены истории болезни стационарных и амбулаторных пациентов, а неидентифицированные данные были извлечены в центральную базу данных REDCap.
Собранные данные включали возраст, пол, тяжесть клинического заболевания на момент постановки диагноза по Индексу активности болезни Крона у детей (PCDAI), 7 локализация болезни на основе Парижской системы классификации, 8 лабораторные данные (количество лейкоцитов, гемоглобин, тромбоциты количество, скорость оседания эритроцитов, С-реактивный белок и сывороточный альбумин) и индекс массы тела (ИМТ). Были рассмотрены соответствующие отчеты о визуализирующих исследованиях, включая методы, а также продолжительность госпитализации, использование антибиотиков и продолжительность, необходимость чрескожного дренирования (ЧД), поддерживающую медикаментозную терапию и любое хирургическое вмешательство.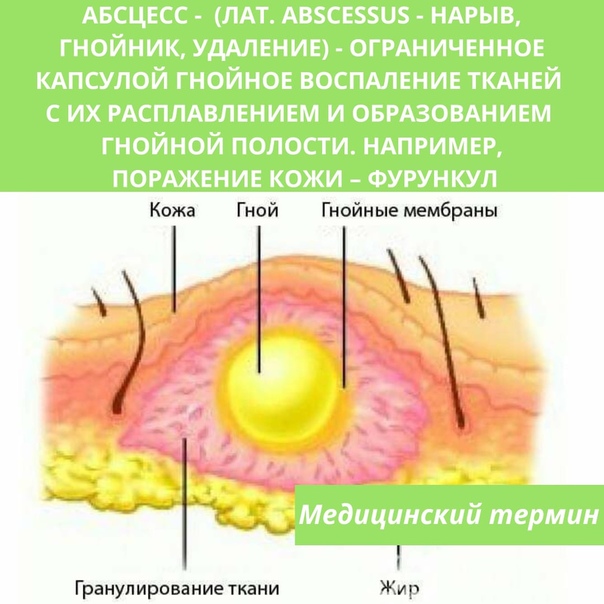 Пациенты наблюдались от 6 месяцев до 5 лет по мере доступности полных данных.
Пациенты наблюдались от 6 месяцев до 5 лет по мере доступности полных данных.
Результаты
Мы определили первичный результат как необходимость резекционной операции в течение 1 года после обращения. Вторичный результат включал использование терапии противоопухолевым фактором некроза (TNF), назначенной либо до операции, либо после операции, либо без последующей хирургической операции.
Статистический анализ
Описательная статистика использовалась для оценки характеристик пациентов и исходов болезни, представленных в пропорциях, средние значения ± стандартное отклонение или медианы с межквартильными диапазонами (IQR).Каплан-Мейер использовался для описания выживаемости без хирургического вмешательства. Был использован независимый тест t для сравнения средних значений по 2 группам. Все статистические анализы были выполнены с использованием программного обеспечения SPSS ver. 26.0 (IBM, Армонк, Нью-Йорк) и Microsoft Excel 2013 для Windows (Microsoft, Редмонд, Вашингтон).
26.0 (IBM, Армонк, Нью-Йорк) и Microsoft Excel 2013 для Windows (Microsoft, Редмонд, Вашингтон).
Этические соображения
Это исследование было рассмотрено и одобрено институциональным наблюдательным советом каждого участвующего центра.
РЕЗУЛЬТАТЫ
Характеристики пациента
Всего в исследование включены 52 пациента.Пациенты были разделены на 2 группы в зависимости от наличия флегмоны или абсцесса на поперечном срезе на момент постановки диагноза. Клинические, демографические и лабораторные характеристики на момент постановки диагноза показаны для обеих групп в Таблице 1. Было 36 (69%) пациентов с абсцессом и 16 (31%) с флегмоной. Средний возраст составлял 15,9 ± 1,8 года, 30 (58%) составляли женщины. Продолжительность наблюдения составила 5 лет для 8 пациентов (15%), 1 год для 41 (79%) и 6 месяцев для 3 (6%). Продолжительность симптомов более 1 месяца до появления симптомов наблюдалась у 34 (65%), 13 (25%) от 1 недели до 1 месяца и 5 (10%) с симптомами менее 1 недели.
Продолжительность симптомов более 1 месяца до появления симптомов наблюдалась у 34 (65%), 13 (25%) от 1 недели до 1 месяца и 5 (10%) с симптомами менее 1 недели.
Исходные характеристики исследуемой популяции при диагнозе
| Переменная . | Все пациенты (N = 52) . | Абсцесс (n = 36) . | Флегмона (n = 16) . | п . |
|---|---|---|---|---|
| Возраст (лет) (± SD) | 15,9 (1,8) | 15,9 (1,94) | 16,0 (1,4) | |
| Женский | 30 (58%) | 50%) | 12 (75%) | 0.13 |
| Строгающее и проникающее заболевание (B2B3) | 11 (21%) | 8 (22%) | 3 (19%) | 1,00 |
| Продолжительность боли в животе до постановки диагноза | 0,24 | |||
| <1 недели | 5 (10%) | 3 (8%) | 2 (12%) | |
| От 1 недели до 1 месяца | 13 (25 %) | 7 (20%) | 6 (38%) | |
| > 1 месяц | 34 (65%) | 26 (72%) | 8 (50%) | |
| ИМТ * (кг / м 2 ) (± SD) | 19. 9 (5,4) 9 (5,4) | 18,8 (4,1) | 22,6 (7,0) | 0,02 |
| PCDAI † (± SD) | 42,9 (12,5) | 43,2 (14,0) | 42,5 (9,68) | 0,86 |
| Лабораторные значения (± стандартное отклонение) | ||||
| Количество лейкоцитов (T / мкл) | 13,0 (5,87) | 13,1 (6,1) 12,8558 ) | 0,86 | |
| Гемоглобин (г / дл) | 10.5 (1,64) | 10,6 (1,7) | 10,6 (1,5) | 0,94 |
| Тромбоциты (т / мкл) | 477 (172) | 483 (179) | 0,7 466 (159) | |
| C-реактивный белок (мг / дл) | 7,91 (5,87) | 7,35 (5,91) | 9,16 (6,13) | 0,39 |
| Скорость осаждения эритройкта (мм / ч) 30,6) | 44,4 (29,6) | 49.6 (33,5) | 0,58 | |
| Альбумин (г / дл) | 3,29 (0,62) | 3,20 (0,66) | 3,49 (0,46) | 0,12 |
| 96 Воспаление подвздошной кишки на изображениях см) (± SD) | 20,4 (10,2) | 22,7 (12,0) | 17,5 (6,3) | 0,41 |
| IBD § Операции, связанные с | 37 (71%) | 27 (75 %) | 10 (63%) | 0,51 |
| Время до операции с момента постановки диагноза | n = 37 | n = 27 | n = 10 | |
| ≤6 месяцев | 32 (87 %) | 24 (89%) | 8 (80%) | |
| От 6 месяцев до 1 года | 2 (5%) | 2 (7%) | 0 | |
| ≥1 год | 3 (8%) | 1 (4%) | 2 (20%) | 9 0558 |
Переменная
. | Все пациенты (N = 52) . | Абсцесс (n = 36) . | Флегмона (n = 16) . | п . |
|---|---|---|---|---|
| Возраст (лет) (± SD) | 15,9 (1,8) | 15,9 (1,94) | 16,0 (1,4) | |
| Женский | 30 (58%) | 50%) | 12 (75%) | 0,13 |
| Строгая и проникающая болезнь поведения (B2B3) | 11 (21%) | 8 (22%) | 3 (19%) | 1.00 |
| Продолжительность боли в животе до постановки диагноза | 0,24 | |||
| <1 недели | 5 (10%) | 3 (8%) | 2 (12%) | 2 (12%) |
| от 1 недели до 1 месяца | 13 (25%) | 7 (20%) | 6 (38%) | |
| > 1 месяца | 34 (65%) | 26 ( 72%) | 8 (50%) | |
| ИМТ * (кг / м 2 ) (± SD) | 19. 9 (5,4) 9 (5,4) | 18,8 (4,1) | 22,6 (7,0) | 0,02 |
| PCDAI † (± SD) | 42,9 (12,5) | 43,2 (14,0) | 42,5 (9,68) | 0,86 |
| Лабораторные значения (± стандартное отклонение) | ||||
| Количество лейкоцитов (T / мкл) | 13,0 (5,87) | 13,1 (6,1) 12,8558 ) | 0,86 | |
| Гемоглобин (г / дл) | 10.5 (1,64) | 10,6 (1,7) | 10,6 (1,5) | 0,94 |
| Тромбоциты (т / мкл) | 477 (172) | 483 (179) | 0,7 466 (159) | |
| C-реактивный белок (мг / дл) | 7,91 (5,87) | 7,35 (5,91) | 9,16 (6,13) | 0,39 |
| Скорость осаждения эритройкта (мм / ч) 30,6) | 44,4 (29,6) | 49.6 (33,5) | 0,58 | |
| Альбумин (г / дл) | 3,29 (0,62) | 3,20 (0,66) | 3,49 (0,46) | 0,12 |
| 96 Воспаление подвздошной кишки на изображениях см) (± SD) | 20,4 (10,2) | 22,7 (12,0) | 17,5 (6,3) | 0,41 |
| IBD § Операции, связанные с | 37 (71%) | 27 (75 %) | 10 (63%) | 0,51 |
| Время до операции с момента постановки диагноза | n = 37 | n = 27 | n = 10 | |
| ≤6 месяцев | 32 (87 %) | 24 (89%) | 8 (80%) | |
| От 6 месяцев до 1 года | 2 (5%) | 2 (7%) | 0 | |
| ≥1 год | 3 (8%) | 1 (4%) | 2 (20%) | 9 0558 |

Исходные характеристики исследуемой популяции при диагнозе
| Переменная . | Все пациенты (N = 52) . | Абсцесс (n = 36) . | Флегмона (n = 16) . | п . |
|---|---|---|---|---|
| Возраст (лет) (± SD) | 15,9 (1,8) | 15,9 (1,94) | 16,0 (1,4) | |
| Женский | 30 (58%) | 50%) | 12 (75%) | 0.13 |
| Строгающее и проникающее заболевание (B2B3) | 11 (21%) | 8 (22%) | 3 (19%) | 1,00 |
| Продолжительность боли в животе до постановки диагноза | 0,24 | |||
| <1 недели | 5 (10%) | 3 (8%) | 2 (12%) | |
| От 1 недели до 1 месяца | 13 (25 %) | 7 (20%) | 6 (38%) | |
| > 1 месяц | 34 (65%) | 26 (72%) | 8 (50%) | |
| ИМТ * (кг / м 2 ) (± SD) | 19. 9 (5,4) 9 (5,4) | 18,8 (4,1) | 22,6 (7,0) | 0,02 |
| PCDAI † (± SD) | 42,9 (12,5) | 43,2 (14,0) | 42,5 (9,68) | 0,86 |
| Лабораторные значения (± стандартное отклонение) | ||||
| Количество лейкоцитов (T / мкл) | 13,0 (5,87) | 13,1 (6,1) 12,8558 ) | 0,86 | |
| Гемоглобин (г / дл) | 10.5 (1,64) | 10,6 (1,7) | 10,6 (1,5) | 0,94 |
| Тромбоциты (т / мкл) | 477 (172) | 483 (179) | 0,7 466 (159) | |
| C-реактивный белок (мг / дл) | 7,91 (5,87) | 7,35 (5,91) | 9,16 (6,13) | 0,39 |
| Скорость осаждения эритройкта (мм / ч) 30,6) | 44,4 (29,6) | 49.6 (33,5) | 0,58 | |
| Альбумин (г / дл) | 3,29 (0,62) | 3,20 (0,66) | 3,49 (0,46) | 0,12 |
| 96 Воспаление подвздошной кишки на изображениях см) (± SD) | 20,4 (10,2) | 22,7 (12,0) | 17,5 (6,3) | 0,41 |
| IBD § Операции, связанные с | 37 (71%) | 27 (75 %) | 10 (63%) | 0,51 |
| Время до операции с момента постановки диагноза | n = 37 | n = 27 | n = 10 | |
| ≤6 месяцев | 32 (87 %) | 24 (89%) | 8 (80%) | |
| От 6 месяцев до 1 года | 2 (5%) | 2 (7%) | 0 | |
| ≥1 год | 3 (8%) | 1 (4%) | 2 (20%) | 9 0558 |
Переменная
. | Все пациенты (N = 52) . | Абсцесс (n = 36) . | Флегмона (n = 16) . | п . |
|---|---|---|---|---|
| Возраст (лет) (± SD) | 15,9 (1,8) | 15,9 (1,94) | 16,0 (1,4) | |
| Женский | 30 (58%) | 50%) | 12 (75%) | 0,13 |
| Строгая и проникающая болезнь поведения (B2B3) | 11 (21%) | 8 (22%) | 3 (19%) | 1.00 |
| Продолжительность боли в животе до постановки диагноза | 0,24 | |||
| <1 недели | 5 (10%) | 3 (8%) | 2 (12%) | 2 (12%) |
| от 1 недели до 1 месяца | 13 (25%) | 7 (20%) | 6 (38%) | |
| > 1 месяца | 34 (65%) | 26 ( 72%) | 8 (50%) | |
| ИМТ * (кг / м 2 ) (± SD) | 19. 9 (5,4) 9 (5,4) | 18,8 (4,1) | 22,6 (7,0) | 0,02 |
| PCDAI † (± SD) | 42,9 (12,5) | 43,2 (14,0) | 42,5 (9,68) | 0,86 |
| Лабораторные значения (± стандартное отклонение) | ||||
| Количество лейкоцитов (T / мкл) | 13,0 (5,87) | 13,1 (6,1) 12,8558 ) | 0,86 | |
| Гемоглобин (г / дл) | 10.5 (1,64) | 10,6 (1,7) | 10,6 (1,5) | 0,94 |
| Тромбоциты (т / мкл) | 477 (172) | 483 (179) | 0,7 466 (159) | |
| C-реактивный белок (мг / дл) | 7,91 (5,87) | 7,35 (5,91) | 9,16 (6,13) | 0,39 |
| Скорость осаждения эритройкта (мм / ч) 30,6) | 44,4 (29,6) | 49.6 (33,5) | 0,58 | |
| Альбумин (г / дл) | 3,29 (0,62) | 3,20 (0,66) | 3,49 (0,46) | 0,12 |
| 96 Воспаление подвздошной кишки на изображениях см) (± SD) | 20,4 (10,2) | 22,7 (12,0) | 17,5 (6,3) | 0,41 |
| IBD § Операции, связанные с | 37 (71%) | 27 (75 %) | 10 (63%) | 0,51 |
| Время до операции с момента постановки диагноза | n = 37 | n = 27 | n = 10 | |
| ≤6 месяцев | 32 (87 %) | 24 (89%) | 8 (80%) | |
| От 6 месяцев до 1 года | 2 (5%) | 2 (7%) | 0 | |
| ≥1 год | 3 (8%) | 1 (4%) | 2 (20%) | 9 0558 |
Из всей исследуемой популяции 37 (71%) пациентам были выполнены операции во время наблюдения; 27 (75%) пациентов с абсцессом и 10 (63%) пациентов с флегмоной ( P = 0. 51). Краткосрочное и долгосрочное ведение исследуемой популяции показано на Рисунке 1. Вероятность отказа от хирургического вмешательства для 2 исследуемых групп в первый год после постановки диагноза показана на Рисунке 2.
51). Краткосрочное и долгосрочное ведение исследуемой популяции показано на Рисунке 1. Вероятность отказа от хирургического вмешательства для 2 исследуемых групп в первый год после постановки диагноза показана на Рисунке 2.
РИСУНОК 1.
РИСУНОК 1.
РИСУНОК 2.
Кривая выживаемости для пациентов, оставшихся без хирургического вмешательства в первый год постановки диагноза.
РИСУНОК 2.
Кривая выживаемости для пациентов, оставшихся без хирургического вмешательства в первый год постановки диагноза.
Пациенты с флегмонами
У 13 пациентов на момент постановки диагноза была флегмона правого нижнего квадранта, а у 3 — центральная флегмона брюшной полости. Только 6 пациентов (37%) с флегмоной получали лечение. Средний возраст составлял 16,4 ± 1,6 года, 5 из них были женщинами, средний ИМТ 27,8 ± 7,8 кг / м 2 и средний PCDAI 45,5 ± 9,3. По данным поперечного сечения, ни у одного из них не было заболевания строгой формы и среднего воспаления подвздошной кишки 18 ± 2,5 см. Трое из этих пациентов были выписаны домой из диагностической госпитализации на внутривенной антибиотикотерапии в течение 4-6 недель, 2 получали энтеральные антибиотики в течение 4-6 недель и 1 получали энтеральные антибиотики менее 4 недель.Один пациент выписан домой на эксклюзивное энтеральное питание (EEN). Пять пациентов начали лечение инфликсимабом со средним временем начала лечения 50 ± 37 дней с момента постановки диагноза БК и 1 пациенту была назначена монотерапия тиопурином.
Трое из этих пациентов были выписаны домой из диагностической госпитализации на внутривенной антибиотикотерапии в течение 4-6 недель, 2 получали энтеральные антибиотики в течение 4-6 недель и 1 получали энтеральные антибиотики менее 4 недель.Один пациент выписан домой на эксклюзивное энтеральное питание (EEN). Пять пациентов начали лечение инфликсимабом со средним временем начала лечения 50 ± 37 дней с момента постановки диагноза БК и 1 пациенту была назначена монотерапия тиопурином.
10 (63%) больных флегмоной подверглись хирургическому вмешательству в течение периода исследования. Средний возраст 15,8 ± 1,3 года, 7 женщин были, средний ИМТ 19,5 ± 4,1 кг / м 2 , средний PCDAI 45,5 ± 9,3. Среднее воспаление подвздошной кишки составило 17 ± 8,5 см, и у 3 пациентов наблюдались острые и проникающие заболевания (B2B3) на поперечных изображениях.Четверо пациентов были выписаны домой на в / в антибиотики; 6 пациентов прошли курс лечения антибиотиками менее 4 недель, а 3 — 4–6 недель терапии. Один пациент был помещен на EEN.
Один пациент был помещен на EEN.
Всем пациентам была выполнена илеоцэктомия, у 1 пациента также была сегментарная резекция тонкой кишки. Хирургия выполнялась в среднем через 54 дня (IQR 14–82), из которых 8 (80%) подверглись процедуре в течение 6 месяцев после постановки диагноза. Один пациент столкнулся с послеоперационным осложнением — раневой инфекцией. Ни одному пациенту не устанавливали стому, и ни одному из них не потребовалась повторная операция.Из 4 пациентов, которые начали принимать биопрепараты до операции, она была начата в интервале 2–20 дней после постановки диагноза БК, а пациенты перенесли операцию на 35, 83, 612 и 758 дней после постановки диагноза. Шесть пациентов перенесли операцию до начала поддерживающей терапии ВЗК со средним сроком до операции 42 ± 24,5 дня с момента постановки диагноза, с диапазоном 14–78 дней. Пятерым из этих пациентов была начата биологическая терапия, среднее время от операции до начальной дозы составило 41 ± 5,1 дня. Одному пациенту была начата монотерапия тиопурином.
Пациенты с абсцессом
Было 36 пациентов с абсцессом, 8 из которых имели размер менее 2 см. Было 3 пациента с небольшим абсцессом, которым удалось избежать хирургического вмешательства в течение периода исследования. Средний возраст 16,9 ± 1,3 года, все мужчины, средний ИМТ 15,4 ± 2,6 кг / м 2 , средний PCDAI 49 ± 11,8. На поперечном срезе ни у одного не было заболевания строгой формы, а среднее воспаление подвздошной кишки составило 16,9 ± 10 см. Один пациент перенес ПД. Два пациента были выписаны домой на внутривенное введение антибиотиков продолжительностью 4–6 недель и 1 пациент на пероральных антибиотиках на срок менее 4 недель.Все пациенты начали лечение инфликсимабом в среднем через 36,7 ± 12 дней с момента постановки диагноза БК. Ни один из пациентов не принимал EEN.
Было 28 пациентов с абсцессом более 2 см на момент постановки диагноза, из них 6 пациентов избежали хирургического вмешательства в течение периода исследования. Средний возраст 14,9 ± 1,8 года, 4 женщины, средний ИМТ 19,1 ± 4,2 кг / м 2 2 и средний PCDAI 28 ± 25. У одного пациента была строгая и проникающая болезнь. Двум пациентам была проведена БП. Один пациент был выписан домой, получая внутривенные антибиотики на 4–6 недель, 2 — на энтеральные антибиотики на 4–6 недель, 1 — на срок более 6 недель и 2 — менее чем на 4 недели.Пациенты не принимали EEN. Пять пациентов начали лечение инфликсимабом и 1 пациентом — адалимумабом, при этом среднее время до начала лечения составляло 5 дней (IQR 1–11) с момента постановки диагноза БК.
Средний возраст 14,9 ± 1,8 года, 4 женщины, средний ИМТ 19,1 ± 4,2 кг / м 2 2 и средний PCDAI 28 ± 25. У одного пациента была строгая и проникающая болезнь. Двум пациентам была проведена БП. Один пациент был выписан домой, получая внутривенные антибиотики на 4–6 недель, 2 — на энтеральные антибиотики на 4–6 недель, 1 — на срок более 6 недель и 2 — менее чем на 4 недели.Пациенты не принимали EEN. Пять пациентов начали лечение инфликсимабом и 1 пациентом — адалимумабом, при этом среднее время до начала лечения составляло 5 дней (IQR 1–11) с момента постановки диагноза БК.
Двадцать семь (75%) из 36 пациентов с абсцессом были прооперированы. Средний возраст 16 ± 2 года, 14 женщин, средний ИМТ 19 ± 4,1, PCDAI 44,4 ± 11,9. Средняя длина воспаления подвздошной кишки составила 23,9 ± 12,4 см, и было 7 пациентов со строгим и проникающим заболеванием. Всем пациентам, перенесшим операцию, была сделана илеоцэктомия, у 1 пациента также была сегментарная резекция тонкой кишки, а у 2 других также была резекция сигмовидной кишки. Среднее время до операции у пациентов с абсцессом составило 42 дня (IQR 14,5–98,5) с 24 днями (89%) в течение 6 месяцев. Одному пациенту была наложена илеостома, которую через 4 месяца отменили. Четыре пациента (15%) столкнулись с осложнениями после операции: у 1 — несостоятельность анастомоза и непроходимость кишечника, у 1 пациента — несостоятельность анастомоза, у 1 — раневая инфекция и у 1 — плевральный выпот. Двум из этих 4 пациентов потребовалась повторная операция в связи с их осложнениями.
Среднее время до операции у пациентов с абсцессом составило 42 дня (IQR 14,5–98,5) с 24 днями (89%) в течение 6 месяцев. Одному пациенту была наложена илеостома, которую через 4 месяца отменили. Четыре пациента (15%) столкнулись с осложнениями после операции: у 1 — несостоятельность анастомоза и непроходимость кишечника, у 1 пациента — несостоятельность анастомоза, у 1 — раневая инфекция и у 1 — плевральный выпот. Двум из этих 4 пациентов потребовалась повторная операция в связи с их осложнениями.
Одиннадцать из этих пациентов начали терапию анти-TNF, а затем пошли на операцию в среднем 148 раз.7 ± 131,3 дня с момента постановки диагноза, с диапазоном 16–463 дней. Было 16 пациентов, которые пошли на операцию до начала анти-TNF, 3 пациента пошли на операцию в течение 24 часов после постановки диагноза, а остальные 13 пациентов в среднем через 37,8 ± 35,5 дней с момента постановки диагноза, с диапазоном 4–120 дней. .
ОБСУЖДЕНИЕ
Предыдущие исследования показали, что кумулятивная частота хирургических вмешательств у педиатрических пациентов с впервые установленным диагнозом CD составляет 6% через 1 год и 17% через 5 лет 9 ; однако в этих исследованиях обычно не проводится различие между пациентами с заболеванием B3 и другими, у которых развивается B3 во время течения болезни. Наши многоцентровые данные показывают, что наличие абсцесса или флегмоны при обращении связано с частотой хирургических вмешательств более 70% и одинаково независимо от того, есть ли у пациента флегмона или абсцесс на момент постановки диагноза. Это число аналогично 1 предыдущему исследованию взрослых, в котором частота хирургических вмешательств у пациентов с БК и флегмоной составила 58%. 10 Несмотря на то, что внутрибрюшный абсцесс не был различен при поступлении или позже в ходе заболевания, педиатрическое исследование CD продемонстрировало 64% хирургического вмешательства. 11 В нашей исследуемой популяции у 16 пациентов была флегмона, из которых 10 (63%) потребовалось хирургическое вмешательство, и 36 пациентов поступили с абсцессом, 27 (75%) подверглись хирургическому вмешательству ( P = 0,51). Однозначно наше исследование включало только педиатрических пациентов с проникающей болезнью (B3) при диагнозе CD. Этим пациентам потребовалось частое хирургическое вмешательство, несмотря на стратегии лечения, такие как раннее введение анти-TNF, PD и пролонгированные антибиотики для лечения воспалительных образований.
Наши многоцентровые данные показывают, что наличие абсцесса или флегмоны при обращении связано с частотой хирургических вмешательств более 70% и одинаково независимо от того, есть ли у пациента флегмона или абсцесс на момент постановки диагноза. Это число аналогично 1 предыдущему исследованию взрослых, в котором частота хирургических вмешательств у пациентов с БК и флегмоной составила 58%. 10 Несмотря на то, что внутрибрюшный абсцесс не был различен при поступлении или позже в ходе заболевания, педиатрическое исследование CD продемонстрировало 64% хирургического вмешательства. 11 В нашей исследуемой популяции у 16 пациентов была флегмона, из которых 10 (63%) потребовалось хирургическое вмешательство, и 36 пациентов поступили с абсцессом, 27 (75%) подверглись хирургическому вмешательству ( P = 0,51). Однозначно наше исследование включало только педиатрических пациентов с проникающей болезнью (B3) при диагнозе CD. Этим пациентам потребовалось частое хирургическое вмешательство, несмотря на стратегии лечения, такие как раннее введение анти-TNF, PD и пролонгированные антибиотики для лечения воспалительных образований.
Предыдущая литература показала, что раннее начало терапии анти-TNF у педиатрических пациентов с нестроечивающими, непроникающими CD было менее вероятно для развития проникающих осложнений. 12 Существует мало данных о том, может ли раннее начало анти-TNF терапии у педиатрических пациентов с проникающим заболеванием отсрочить или потенциально избежать хирургического вмешательства. Как видно из нашей группы пациентов, не наблюдалось снижения частоты хирургических вмешательств при более раннем начале; однако введение анти-TNF перед операцией, по-видимому, увеличивало время от постановки диагноза до илеоцэктомии.Средняя продолжительность времени от диагноза БК до операции составляла 208 ± 58,6 дней для пациентов, получавших анти-TNF до операции, по сравнению с 33,9 ± 6,9 дней для тех, кто пошел на операцию до анти-TNF. Потенциально этот продолжительный период может позволить дополнительное заживление кишечника и менее обширную резекцию. Не было никаких идентифицируемых демографических или клинических данных, позволяющих определить, какие пациенты, начавшие лечение анти-TNF, избежали хирургического вмешательства, а какие — нет. Потенциальные причины, по которым пациенты потребовали хирургического вмешательства, оказались многофакторными, включая неспособность устранить признаки и симптомы, несмотря на биологическую или стероидную терапию, а также степень воспаления подвздошной кишки.
Потенциальные причины, по которым пациенты потребовали хирургического вмешательства, оказались многофакторными, включая неспособность устранить признаки и симптомы, несмотря на биологическую или стероидную терапию, а также степень воспаления подвздошной кишки.
Чрескожный дренаж абсцесса часто используется у пациентов с абсцессами таза или брюшной полости для ослабления инфекции, повышения эффективности антибиотиков, снижения потребности в хирургическом вмешательстве или уменьшения сложности резекции. 13 , 14 Наше многоцентровое исследование показало, что, несмотря на ПД в дополнение к внутривенному введению антибиотиков, 14 (82%) из 17 пациентов перенесли операцию в период исследования. Предыдущие исследования показали необходимость хирургического вмешательства по поводу ВЗК в 60–90% случаев у педиатрических пациентов, несмотря на прохождение БП. 2,7,8 Эти предыдущие исследования включали комбинацию известных и недавно диагностированных CD по сравнению с нашим исследованием только педиатрических пациентов с абсцессом, что дополнительно демонстрирует трудности в лечении этих пациентов, у которых на момент постановки диагноза проявляются признаки перфорации.
Исходные демографические данные при первоначальном диагнозе между группами абсцесса и флегмоны показали, что они были относительно схожими, только средний ИМТ между двумя группами показал статистическую разницу. Средний ИМТ пациентов с абсцессом составлял 18.8 ± 4,1 кг / м 2 и с флегмоной 22,6 ± 7,0 кг / м 2 ( P = 0,02). Не было значительных различий в PCDAI, продолжительности воспаления подвздошной кишки на изображениях, маркерах воспаления, альбумине или результатах общих анализов крови.
Мы стремились выявить при постановке диагноза признаки, которые могут предсказать отказ от хирургического вмешательства. Неудивительно, что мы обнаружили, что наличие ассоциированной стриктуры было плохим прогностическим признаком. Основываясь на исследованиях изображений на момент постановки диагноза, у 11 пациентов был диагноз B2B3, из которых 10 (91%) подверглись хирургическому вмешательству.Было 3 пациента с флегмоной и 8 с абсцессом; из них 1 пациент с абсцессом избежал операции. По сравнению с 41 пациентом с одним только заболеванием B3, 26 (63%) перенесли операцию по сравнению с 91% пациентами B2B3, выявившими наличие сужения при постановке диагноза, имели более высокий процент хирургических вмешательств.
По сравнению с 41 пациентом с одним только заболеванием B3, 26 (63%) перенесли операцию по сравнению с 91% пациентами B2B3, выявившими наличие сужения при постановке диагноза, имели более высокий процент хирургических вмешательств.
Предыдущая литература показала широкий спектр диагностических и терапевтических вмешательств при проникновении CD 15 ; однако с момента выпуска клинического отчета NASPGHAN о внутреннем проникающем CD в 2013 г. 5 произошло улучшение стандартизации помощи между центрами.По данным 5 педиатрических центров ВЗК, схемы лечения отличались лишь незначительной вариабельностью. Существовали расхождения в сроках назначения антибиотиков и использовании парентеральной антибактериальной терапии в домашних условиях, но выбор антибиотиков был одинаковым во всех исследовательских центрах.
ОГРАНИЧЕНИЯ
Сбор данных был ретроспективным, и исходные данные, вводимые из медицинских карт пациентов, могли содержать недостающие или неполные компоненты, которые могли повлиять на качество и полноту. Интерпретация изображений поперечного сечения и используемые методы (УЗИ, КТ и МРТ) не были стандартизированы. Тем не менее, исследуемая группа представляет собой самую большую группу педиатрических пациентов с БК, у которых на момент постановки диагноза с долгосрочным наблюдением, которые мы смогли выявить, имелись абсцессы или флегмоны. Мы смогли наблюдать за тенденциями и результатами лечения этих пациентов; однако из-за небольшого размера выборки мы, возможно, не смогли распознать важные факторы, которые приводят или потенциально позволяют избежать необходимости в хирургическом вмешательстве.
Интерпретация изображений поперечного сечения и используемые методы (УЗИ, КТ и МРТ) не были стандартизированы. Тем не менее, исследуемая группа представляет собой самую большую группу педиатрических пациентов с БК, у которых на момент постановки диагноза с долгосрочным наблюдением, которые мы смогли выявить, имелись абсцессы или флегмоны. Мы смогли наблюдать за тенденциями и результатами лечения этих пациентов; однако из-за небольшого размера выборки мы, возможно, не смогли распознать важные факторы, которые приводят или потенциально позволяют избежать необходимости в хирургическом вмешательстве.
ВЫВОДЫ
Частота хирургических вмешательств у педиатрических пациентов с флегмоной или абсцессом на момент постановки диагноза БК также высока. Хотя анти-TNF агенты использовались у некоторых пациентов в сочетании с дренированием абсцесса, когда это было необходимо, и внутривенными антибиотиками, большинству этих пациентов все же потребовалась резекционная операция. Проспективные контролируемые испытания оптимизированной медикаментозной терапии потребуются для определения лучших критериев стадирования для пациентов, у которых есть более высокая вероятность избежать хирургического вмешательства.
Проспективные контролируемые испытания оптимизированной медикаментозной терапии потребуются для определения лучших критериев стадирования для пациентов, у которых есть более высокая вероятность избежать хирургического вмешательства.
НАЛИЧИЕ ДАННЫХ
Данные доступны по запросу из-за конфиденциальности / этических ограничений.
Конфликт интересов: Эти авторы раскрывают следующее: SK был консультантом Janssen и UCB. JRR был консультантом компаний AbbVie, Bristol Meyers Squibb, Celgene, Janssen, Lilly, Luitpold и Pfizer, а также получил грантовое финансирование от Janssen и AbbVie. JSH входил в состав консультативного совета компании Janssen и выступает консультантом в компаниях AbbVie, Takeda, Lilly, Boehringer-Ingelheim, Allergan, Pfizer, Receptos и AstraZeneca.Остальные авторы не раскрывают финансовую информацию.
ССЫЛКИ
1.
Burisch
J
,Kiudelis
G
,Kupcinskas
L
и др. ;
; Группа Epi-IBD
.Естественное течение болезни Крона в течение первых 5 лет после постановки диагноза в начальной когорте европейского населения: исследование Epi-IBD
.Gut.
2019
;68
:423
—433
.2.
Ripollés
T
,Paredes
JM
,García-Martínez
E
, et al.Ультразвук с контрастным усилением для дифференциации флегмоны и абсцесса при болезни Крона и других заболеваниях брюшной полости
.Eur J Radiol.
2013
;82
:e525
—e531
.3.
Maaser
C
,Sturm
A
,Vavricka
SR
и др.;Европейская организация по болезни Крона и колита [ECCO] и Европейское общество желудочно-кишечной и абдоминальной радиологии [ESGAR]
.Руководство ECCO-ESGAR по диагностической оценке ВЗК, часть 1: первоначальный диагноз, мониторинг известного ВЗК, выявление осложнений
. J Crohns Colitis.
2019
;13
:144
—164
.4.
Sturm
A
,Maaser
C
,Calabrese
E
и др.;Европейская организация по болезни Крона и колита [ECCO] и Европейское общество желудочно-кишечной и абдоминальной радиологии [ESGAR]
.Руководство ECCO-ESGAR по диагностической оценке ВЗК, часть 2: баллы по ВЗК, общие принципы и технические аспекты
.J Crohns Colitis.
2019
;13
:273E
—284E
. 5.
Pfefferkorn
MD
,Marshalleck
FE
,Saeed
SA
и др.Клинический отчет NASPGHAN по оценке и лечению педиатрических пациентов с внутренней проникающей болезнью Крона: внутрибрюшный абсцесс со свищом и без него
.J Педиатр Гастроэнтерол Нутр.
2013
;57
:394
—400
,6.
Orscheln
ES
,Dillman
JR
,Towbin
AJ
и др.Проникающая болезнь Крона: возникает ли она при отсутствии болезни строгости?
Abdom Radiol (Нью-Йорк).
2018
;43
:1583
—1589
.7.
Hyams
JS
,Ferry
GD
,Mandel
FS
и др.Разработка и проверка индекса активности болезни Крона у детей
.J Педиатр Гастроэнтерол Нутр.
1991
;12
:439
—447
.8.
Levine
A
,Griffiths
A
,Markowitz
J
и др.Детская модификация Монреальской классификации воспалительных заболеваний кишечника: Парижская классификация
.Воспаление кишечника.
2011
;17
:1314
—1321
.9.
Гупта
N
,Коэн
SA
,Бостром
AG
и др.Факторы риска первичного хирургического вмешательства у педиатрических пациентов с болезнью Крона
.Гастроэнтерология.
2006
;130
:1069
—1077
.10.
Hirten
RP
,Shah
S
,Sachar
DB
,Colombel
JF
.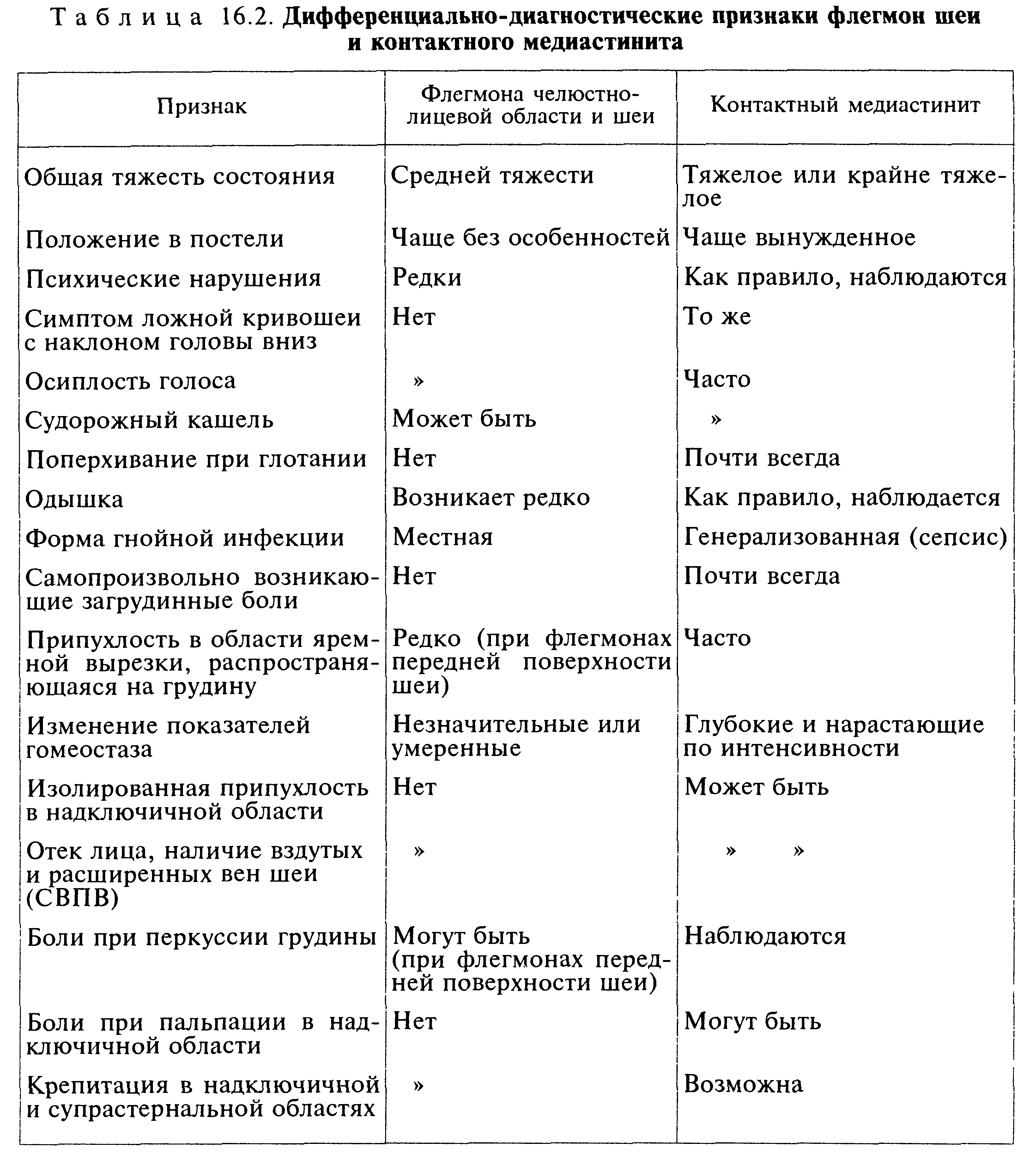
Лечение кишечной проникающей болезни Крона
.Воспаление кишечника.
2018
;24
:752
—765
.11.
Dotson
JL
,Bashaw
H
,Nwomeh
B
и др.Ведение внутрибрюшных абсцессов у детей с болезнью Крона: 12-летний ретроспективный одноцентровый обзор
.Воспаление кишечника.
2015
;21
:1109
—1114
.12.
Kugathasan
S
,Denson
LA
,Walters
TD
и др.Прогнозирование осложненного течения заболевания у детей с впервые диагностированной болезнью Крона: многоцентровое начальное когортное исследование
.Ланцет.
2017
;389
:1710
—1718
. 13.
Rypens
F
,Dubois
J
,Garel
L
и др.Чрескожное дренирование абсцессов брюшной полости при болезни Крона у детей
. AJR Am J Roentgenol.
2007
;188
:579
—585
. 14.
Pugmire
BS
,Gee
MS
,Kaplan
JL
и др.Роль чрескожного дренирования абсцесса в лечении молодых пациентов с болезнью Крона
.Pediatr Radiol.
2016
;46
:653
—659
0,15.
Dotson
JL
,Nwomeh
B
,Andridge
R
и др.Варианты лечения внутрибрюшных абсцессов у детей с болезнью Крона
.Воспаление кишечника.
2013
;19
:818
—825
.© Автор (ы) 2020.Опубликовано Oxford University Press от имени Crohn’s & Colitis Foundation.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное повторное использование, распространение и воспроизведение на любом носителе при условии, что оригинал работа правильно цитируется.
абдоминальных флегмонов при болезни Крона: результаты терапии противоопухолевым фактором некроза | Воспалительные заболевания кишечника
Предпосылки
Флегмона брюшной полости — это воспалительное образование, которое может развиваться на фоне проникающей болезни Крона (БК).Терапии антителами против фактора некроза опухоли (TNF) обычно избегают при БК, осложненной флегмоной, из-за опасения перитонеальной инфекции, но она может предложить эффективную альтернативу хирургической резекции после того, как инфекция купируется антибиотиками. Целью этого исследования было изучить результаты для пациентов с CD, у которых развилась флегмона брюшной полости, которую впоследствии лечили антителами против TNF.
Методы
Мы ретроспективно проанализировали записи всех пациентов с CD, посещавших Медицинский центр Beth Israel Deaconess в период с 2004 по 2010 год с абдоминальной флегмоной, которых лечили антителами против TNF, чтобы оценить безопасность и эффективность этой схемы лечения.
Результаты
В период с 2004 по 2010 год в нашем центре было 13 пациентов с CD, осложненным флегмоной, которые лечились антибиотиками и антителами против TNF. Десять пациентов были мужчинами. Среднее время (межквартильный размах) от постановки диагноза до развития флегмоны составило 5,9 (1,9–22,7) года. Флегмона была связана с абсцессом у 12 пациентов. В дополнение к терапии анти-TNF все пациенты получали антибиотики широкого спектра действия. Анти-TNF терапия была эффективной без осложнений у всех испытуемых.Двум пациентам в конечном итоге была сделана операция более чем через год после начала лечения анти-TNF.
Выводы
Проникновение CD, осложненное образованием флегмоны, можно безопасно и эффективно лечить с помощью комбинации антибиотиков и терапии анти-TNF. Для подтверждения этих первоначальных результатов необходимы более масштабные проспективные исследования.
У большинства пациентов с болезнью Крона (БК) наблюдается воспалительный (не стягивающий, непроникающий) фенотип, но у большинства со временем развивается осложненное заболевание (строгание и / или проникающее). 1 , 2 Эти осложнения определяют высокую частоту хирургических вмешательств у пациентов с БК. 3 CD может быть осложнен закрытой перфорацией, которая приводит к развитию воспалительного образования или флегмоны. Термин флегмона не является специфическим для CD и относится к распространяющейся, плохо определяемой воспалительной массе. При БК флегмона обычно поражает брыжейку и прилегающие петли кишечника и может дополнительно осложняться абсцессом или свищом. Хотя известно, что 40% БК осложняется проникающим заболеванием в течение 5 лет после постановки диагноза, 1 данных о распространенности флегмонов очень мало.Обзор компьютерной томографии (КТ) энтерографии, выполненной у 357 пациентов с БК со средней продолжительностью заболевания 9,9 года в клинике Мэйо, выявил проникающее заболевание почти у 21%, а флегмоны — у 3,4%. 4 Традиционное лечение заключалось в приеме антибиотиков, хирургическом дренировании дренируемых скоплений жидкости, отдыхе кишечника и, в конечном итоге, резекции воспалительного образования.
1 , 2 Эти осложнения определяют высокую частоту хирургических вмешательств у пациентов с БК. 3 CD может быть осложнен закрытой перфорацией, которая приводит к развитию воспалительного образования или флегмоны. Термин флегмона не является специфическим для CD и относится к распространяющейся, плохо определяемой воспалительной массе. При БК флегмона обычно поражает брыжейку и прилегающие петли кишечника и может дополнительно осложняться абсцессом или свищом. Хотя известно, что 40% БК осложняется проникающим заболеванием в течение 5 лет после постановки диагноза, 1 данных о распространенности флегмонов очень мало.Обзор компьютерной томографии (КТ) энтерографии, выполненной у 357 пациентов с БК со средней продолжительностью заболевания 9,9 года в клинике Мэйо, выявил проникающее заболевание почти у 21%, а флегмоны — у 3,4%. 4 Традиционное лечение заключалось в приеме антибиотиков, хирургическом дренировании дренируемых скоплений жидкости, отдыхе кишечника и, в конечном итоге, резекции воспалительного образования. Учитывая, что основной процесс при БК является воспалительным, это состояние можно лечить с помощью противовоспалительных или иммунодепрессантов.Имеются данные об использовании кортикостероидов у 24 пациентов с БК, осложненной пальпируемым образованием в брюшной полости, у 13 из которых был абсцесс. 5 Восемь избежали хирургического вмешательства, и ни у одного из них не было инфекционных осложнений. Это небольшое ретроспективное исследование не проводилось повторно, и большинство гастроэнтерологов избегают применения иммунодепрессантов в этих условиях из-за возможности перитонеальной и системной инфекции при наличии перфорированной кишки.
Учитывая, что основной процесс при БК является воспалительным, это состояние можно лечить с помощью противовоспалительных или иммунодепрессантов.Имеются данные об использовании кортикостероидов у 24 пациентов с БК, осложненной пальпируемым образованием в брюшной полости, у 13 из которых был абсцесс. 5 Восемь избежали хирургического вмешательства, и ни у одного из них не было инфекционных осложнений. Это небольшое ретроспективное исследование не проводилось повторно, и большинство гастроэнтерологов избегают применения иммунодепрессантов в этих условиях из-за возможности перитонеальной и системной инфекции при наличии перфорированной кишки.
Агенты против фактора некроза опухолей (TNF) (инфликсимаб, адалимумаб и цертолизумаб пегол) оказали огромное влияние на лечение БК с момента появления инфликсимаба в 1998 году.Эффективность инфликсимаба была продемонстрирована для индукции и поддержания ремиссии при воспалительных и фистулизирующих заболеваниях. 6 , 7 Данные показывают, что анти-TNF агенты экономят стероиды, улучшают качество жизни и могут снизить частоту госпитализаций и необходимость хирургического вмешательства. 8 , — 11 Однако пациенты с продолжающейся инфекцией обычно исключаются из клинических испытаний анти-TNF агентов, поскольку их использование считается противопоказанием в условиях неконтролируемой инфекции. 12 Сообщалось об исходах лечения внутрибрюшных свищей анти-TNF агентами, но оценить частоту ответа сложно, поскольку исследования обычно включают внутренние, кожно-кишечные и перианальные свищи. 13 , — 15 По нашему опыту, пациентов с БК, осложненными флегмоной брюшной полости, можно безопасно и эффективно лечить с помощью комбинации антибиотиков и агентов против TNF с низким уровнем осложнений и необходимостью операция.Насколько нам известно, об использовании анти-TNF в этой ситуации ранее не сообщалось.
8 , — 11 Однако пациенты с продолжающейся инфекцией обычно исключаются из клинических испытаний анти-TNF агентов, поскольку их использование считается противопоказанием в условиях неконтролируемой инфекции. 12 Сообщалось об исходах лечения внутрибрюшных свищей анти-TNF агентами, но оценить частоту ответа сложно, поскольку исследования обычно включают внутренние, кожно-кишечные и перианальные свищи. 13 , — 15 По нашему опыту, пациентов с БК, осложненными флегмоной брюшной полости, можно безопасно и эффективно лечить с помощью комбинации антибиотиков и агентов против TNF с низким уровнем осложнений и необходимостью операция.Насколько нам известно, об использовании анти-TNF в этой ситуации ранее не сообщалось.
Мы стремились ретроспективно изучить безопасность и эффективность лечения анти-TNF у пациентов с БК, осложненной воспалительной массой или флегмоной, в течение последних 6 лет в Медицинском центре Beth Israel Deaconess (BIDMC).
Пациенты и методы
Мужчины и женщины в возрасте 18 лет и старше с CD, которые лечились антителами против TNF в период с 1 января 2004 г. по 31 мая 2010 г. в BIDMC, были идентифицированы ретроспективно.Были пересмотрены записи об инфузии инфликсимаба и все рецепты на инфликсимаб, адалимумаб и цертолизумаб пегол у пациентов с БК. Записи об инфузии проспективно ведутся в больничном центре фереза и включают подробную информацию обо всех пациентах, получающих инфликсимаб в BIDMC. Доступ к записям о рецептах осуществлялся через электронные медицинские карты больницы, что позволило идентифицировать пациентов, которым прописали адалимумаб или цертолизумаб пегол, а также тех, кто получал инфликсимаб в другом месте, но наблюдался в BIDMC.После того, как пациенты, получавшие анти-TNF для лечения CD, были установлены, их записи были проанализированы, чтобы идентифицировать всех пациентов, у которых было поперечное сечение брюшной полости (КТ или магнитно-резонансная томография [МРТ]) в течение 6 месяцев до начала применения анти-TNF агента. Затем мы идентифицировали тех пациентов, у которых были признаки воспалительного новообразования в брюшной или тазовой области или флегмоны при визуализации.
Затем мы идентифицировали тех пациентов, у которых были признаки воспалительного новообразования в брюшной или тазовой области или флегмоны при визуализации.
Чтобы иметь право на включение, флегмона должна была быть идентифицирована на поперечном срезе брюшной полости, и эта флегмона и любое развитие абсцесса должны были быть спонтанными (т.е., возникла не как послеоперационное осложнение). Флегмона была идентифицирована согласно радиологическому описанию воспалительного образования, прилегающего к области воспаленного кишечника. Мы включили все случаи, когда рентгенологическое исследование выявило термины «воспалительная масса», «мезентериит» или «флегмона» с абсцессом и / или фистулой или без них. Абсцесс определялся как любое скопление экстрапросветной жидкости, которое было идентифицировано либо на КТ, либо на МРТ брюшной полости и / или таза. Были включены только пациенты, наблюдаемые в BIDMC в течение как минимум 6 месяцев после начала приема анти-TNF.Данные были собраны относительно наличия воспалительной флегмоны, абсцесса и / или свища путем анализа всех без исключения рентгенологических процедур, которые были выполнены до лечения анти-TNF. Также были оценены все последующие рентгенографические исследования. Флегмоны или абсцессы в периректальной или перианальной области были исключены.
Также были оценены все последующие рентгенографические исследования. Флегмоны или абсцессы в периректальной или перианальной области были исключены.
Разрешение флегмоны и / или абсцесса определялось как подтвержденное рентгенографическое разрешение или, альтернативно, полное исчезновение симптомов пациента, если рентгенографические изображения не были доступны после лечения.Были собраны все осложнения анти-TNF терапии. Эпизод устойчивой лихорадки (> 100 ° F) или необходимость радиологического дренажа или хирургического вмешательства после начала введения антител против TNF были задокументированы как осложнение терапии.
Электронные медицинские записи были доступны для получения следующей информации о подходящих субъектах: демографические данные, дата постановки диагноза БК, Монреальская классификация, 16 дата визуализации, на которой была диагностирована флегмона, продолжительность и тип использованных антибиотиков до и пост-анти-TNF лечение, маркеры воспаления до и после анти-TNF лечения, осложнения анти-TNF терапии, потребность в интервенционной радиологии (IR), потребность в хирургическом дренировании или резекции, текущие лекарства и клинический статус.
Это исследование было одобрено Комитетом по клиническим исследованиям Медицинского центра Beth Israel Deaconess.
Статистический анализ
Категориальные данные представлены по частоте, а непрерывные данные представлены медианами (межквартильным размахом) для непараметрических данных. IBM SPSS (Статистический пакет для социальных наук) v. 18 (Somers, NY) использовался для облегчения статистического анализа.
Результаты
Четыреста девять пациентов с воспалительным заболеванием кишечника (ВЗК) получали лечение антителами против TNF в BIDMC в период с 1 января 2004 г. по 31 мая 2010 г.Сто девятнадцать были исключены из-за отсутствия клинических данных, недостаточной информации о последующем наблюдении или из-за того, что средство против TNF было начато в другом учреждении. Двести двадцать один из оставшихся 290 пациентов имел диагноз БК. Тринадцать (6%) из этих пациентов получали антитела против TNF для лечения активного CD, осложненного воспалительным новообразованием в брюшной полости или флегмоной.
Десять из 13 пациентов были мужчинами (Таблица 1). Средний возраст (межквартильный размах [IQR]) на момент постановки диагноза составлял 22 года.5 (18,8–31,9) лет. Двенадцать субъектов страдали илеоколонической болезнью; у одного было изолированное заболевание дистального отдела подвздошной кишки. По определению, все субъекты имели проникающее заболевание на момент постановки диагноза флегмоны. Среднее время (IQR) от постановки диагноза БК до развития флегмоны составило 5,9 (1,9–22,7) года (таблица 2). Среднее время (IQR) от первого диагноза флегмоны до начала анти-TNF составляло 37 (30,5–81) дней. На снимках у 12 пациентов помимо флегмоны был абсцесс, а у четырех пациентов была сопутствующая энтероэнетрическая или энтероколоническая фистула.У двух пациентов помимо флегмоны были признаки стриктуры подвздошной кишки. Флегмоны прилегали к дистальному отделу подвздошной кишки у 11 и расширялись до правой поясничной мышцы у двух.
Таблица 1.Демографическая информация и информация по конкретным заболеваниям относительно 13 пациентов с БК, осложненными интрабдоминальной флегмоной
Демографические данные и информация о заболевании 13 Пациенты с БК, осложненной интрабдоминальной флегмоной
Данные о деталях флегмонов, включая лечение и результаты ( n = 13, если не указано иное)
Данные о флегмонах Включая лечение и результаты ( n = 13, если не указано иное)
Все 13 субъектов получали антибиотики до начала применения анти-TNF агента.Средняя продолжительность (IQR) лечения антибиотиками до анти-TNF составляла 38 (30–82) дней. Одиннадцать из 13 пациентов продолжали прием антибиотиков после начала приема анти-TNF, и это продолжалось в среднем (IQR) 45 (22–79) дней. Восемь субъектов лечились комбинацией метронидазола и хинолона, трое — только хинолоном, а двое — метронидазолом и пенициллином или цефалоспорином.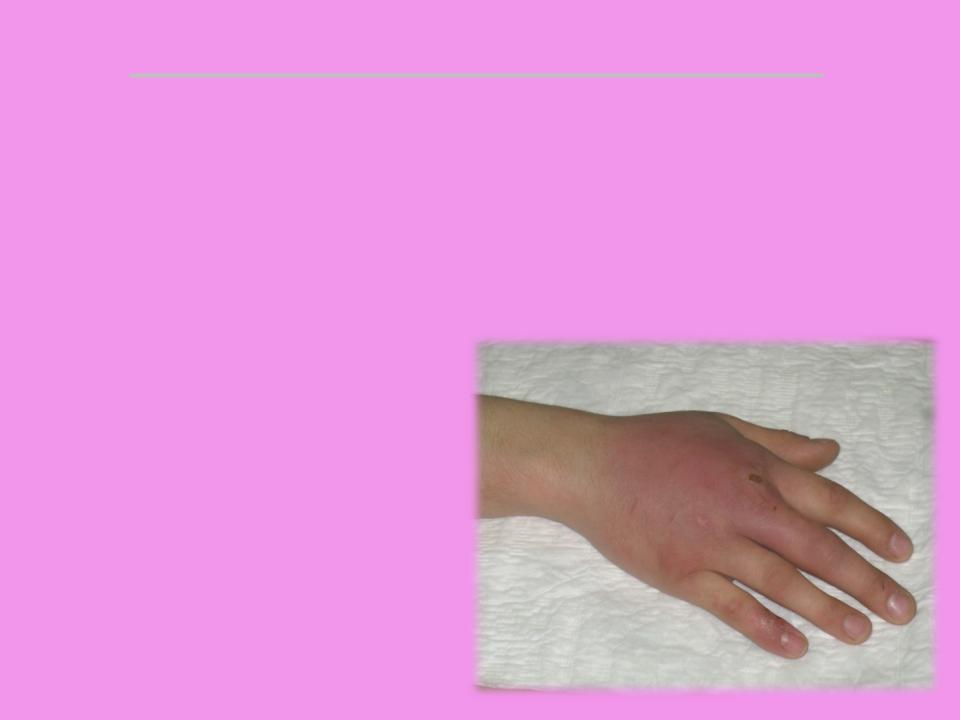 Два пациента получали лечение кортикостероидами в течение 6 месяцев до постановки диагноза флегмоны брюшной полости.Один из этих пациентов продолжал принимать преднизолон в дозе 10 мг во время начала приема анти-TNF. Трое пациентов принимали тиопурин во время начала приема анти-TNF.
Два пациента получали лечение кортикостероидами в течение 6 месяцев до постановки диагноза флегмоны брюшной полости.Один из этих пациентов продолжал принимать преднизолон в дозе 10 мг во время начала приема анти-TNF. Трое пациентов принимали тиопурин во время начала приема анти-TNF.
Двенадцать пациентов прошли повторную визуализацию до лечения анти-TNF, и у всех были доказательства стойкой флегмоны в начале лечения анти-TNF. Среднее время от повторной визуализации до начала анти-TNF составляло 14 дней. У пяти пациентов помимо флегмоны были стойкие признаки абсцесса, хотя у четырех пациентов они были менее 2 см.У пятого пациента был абсцесс 7,5 см, который дренировали ИК; гнойный материал был аспирирован, дренаж удален через 24 часа, и инфликсимаб был начат через 20 дней без повторной визуализации. В оставшихся семи случаях наблюдалось рентгенологическое разрешение абсцесса и улучшение внешнего вида флегмоны до начала приема анти-TNF. Это улучшение произошло с применением только антибиотиков у шести пациентов, но у седьмого пациента до начала приема инфликсимаба было выполнено чрескожное дренирование абсцесса в другом учреждении. У одного пациента не было повторной визуализации до терапии анти-TNF, но у него был клинический ответ на антибиотики.
У одного пациента не было повторной визуализации до терапии анти-TNF, но у него был клинический ответ на антибиотики.
Средний период наблюдения (IQR) после начала приема антител против TNF составил 2,3 (1,4–3,7) года. Медиана (IQR) C-реактивного белка (CRP) до лечения анти-TNF составляла 51,4 (19,3–88,3) мг / л. Медиана (IQR) CRP на момент наблюдения составила 1,7 (0,7–6,7) мг / л. Ни у одного пациента не развилась новая инфекция или не было обострения абсцесса после начала терапии анти-TNF.Двум пациентам потребовалась операция. В одном случае абсцесс и флегмона исчезли, но через 14 месяцев была потеряна реакция на адалимумаб, и пациент предпочел плановую операцию альтернативному анти-TNF. У этого пациента в настоящее время клиническая и эндоскопическая ремиссия на тиопурине. У второго пациента была симптоматическая стриктура подвздошной кишки, несмотря на разрешение абсцесса, флегмоны и фистулы, и ему была выполнена плановая илеоцекальная резекция после 20 месяцев приема инфликсимаба. У этого пациента развился симптоматический послеоперационный рецидив, несмотря на инфликсимаб и 6-меркаптопурин.Остальные 11 пациентов продолжают получать анти-TNF терапию и не подвергались хирургическому вмешательству. Десять из этих 11 пациентов не имеют симптомов: четыре находятся в клинической и эндоскопической / рентгенологической ремиссии; пять из них находятся в стадии клинической ремиссии, но имеют доказательства хронического воспаления дистального отдела тонкой кишки при эндоскопии / визуализации. Один пациент протекает бессимптомно и не имеет признаков активной илеоколонической болезни, но длительное время принимает антибиотики от перианальной фистулы. У последнего пациента наблюдаются нечастые обструктивные симптомы с признаками стриктуры подвздошной кишки при визуализации (это был второй из двух пациентов, у которых была стриктура до терапии анти-TNF).
У этого пациента развился симптоматический послеоперационный рецидив, несмотря на инфликсимаб и 6-меркаптопурин.Остальные 11 пациентов продолжают получать анти-TNF терапию и не подвергались хирургическому вмешательству. Десять из этих 11 пациентов не имеют симптомов: четыре находятся в клинической и эндоскопической / рентгенологической ремиссии; пять из них находятся в стадии клинической ремиссии, но имеют доказательства хронического воспаления дистального отдела тонкой кишки при эндоскопии / визуализации. Один пациент протекает бессимптомно и не имеет признаков активной илеоколонической болезни, но длительное время принимает антибиотики от перианальной фистулы. У последнего пациента наблюдаются нечастые обструктивные симптомы с признаками стриктуры подвздошной кишки при визуализации (это был второй из двух пациентов, у которых была стриктура до терапии анти-TNF).
Обсуждение
Поведение CD со временем эволюционирует от неосложненного воспалительного заболевания до сложного строгого и / или проникающего заболевания. 1 Эти осложнения объясняют высокий процент хирургических вмешательств у пациентов с БК. 3 Проникающая болезнь может проявляться в виде абсцесса (внутрибрюшного, межпетлевого, внутрибрыжеечного или забрюшинного) или фистулы. Считается, что проникновение возникает в результате прямого распространения трансмурального воспаления через стенку кишечника.Приблизительно у 10% пациентов с CD в течение болезни разовьется абсцесс брюшной полости или таза. 17 Перфорация может быть перекрыта локальной воспалительной реакцией, приводящей к образованию воспалительной массы или флегмоны, которая может содержать дискретные скопления жидкости и вовлекать соседние сегменты кишечника с возможным образованием свищей. Данных о естественном течении этих флегмонов мало, но традиционная терапия состояла из резекции или чрескожного дренирования дренируемых скоплений с последующей резекцией пораженного сегмента кишечника.Тот факт, что флегмона представляет собой воспалительную массу, привел к рассмотрению иммуносупрессии как окончательного лечения, но есть опасения, что терапия анти-TNF может увеличить риск диссеминированной внутрибрюшной или системной инфекции и может только отсрочить неизбежное хирургическое вмешательство.
1 Эти осложнения объясняют высокий процент хирургических вмешательств у пациентов с БК. 3 Проникающая болезнь может проявляться в виде абсцесса (внутрибрюшного, межпетлевого, внутрибрыжеечного или забрюшинного) или фистулы. Считается, что проникновение возникает в результате прямого распространения трансмурального воспаления через стенку кишечника.Приблизительно у 10% пациентов с CD в течение болезни разовьется абсцесс брюшной полости или таза. 17 Перфорация может быть перекрыта локальной воспалительной реакцией, приводящей к образованию воспалительной массы или флегмоны, которая может содержать дискретные скопления жидкости и вовлекать соседние сегменты кишечника с возможным образованием свищей. Данных о естественном течении этих флегмонов мало, но традиционная терапия состояла из резекции или чрескожного дренирования дренируемых скоплений с последующей резекцией пораженного сегмента кишечника.Тот факт, что флегмона представляет собой воспалительную массу, привел к рассмотрению иммуносупрессии как окончательного лечения, но есть опасения, что терапия анти-TNF может увеличить риск диссеминированной внутрибрюшной или системной инфекции и может только отсрочить неизбежное хирургическое вмешательство.
Инфликсимаб связан с повышенным риском инфицирования, так как ранние данные Шведской клиники и клиники Мэйо сообщают о случаях смерти из-за сепсиса. 18 , 19 Действительно, по данным клиники Мэйо, одна из зарегистрированных смертей произошла у пациента, который получил инфликсимаб после хирургического дренирования брюшного абсцесса. 18 Примерно 30% участников ACCENT I нуждались в антимикробной терапии инфекций, а у 11% участников ACCENT II развились абсцессы. 6 , 8 Реестр TREAT, однако, предположил, что кортикостероиды, наркотические анальгетики и тяжесть заболевания, но не инфликсимаб, были связаны с риском серьезной инфекции. 20 Кроме того, инфликсимаб является эффективным средством лечения фистулизирующего заболевания 6 , и анализ данных ACCENT II по терапии инфликсимабом при фистулизирующем CD не показал увеличения развития абсцессов, связанных со свищами, у тех, кто получает поддерживающее лечение. 13 Можно нерешительно использовать анти-TNF для лечения флегмоны брюшной полости из-за опасений, что у пациентов, которым в конечном итоге потребуется хирургическая резекция, терапия анти-TNF может сделать их более восприимчивыми к послеоперационным осложнениям. Однако на сегодняшний день не показано, что инфликсимаб связан с повышенным риском послеоперационных инфекций или осложнений при БК. 21 , 22
13 Можно нерешительно использовать анти-TNF для лечения флегмоны брюшной полости из-за опасений, что у пациентов, которым в конечном итоге потребуется хирургическая резекция, терапия анти-TNF может сделать их более восприимчивыми к послеоперационным осложнениям. Однако на сегодняшний день не показано, что инфликсимаб связан с повышенным риском послеоперационных инфекций или осложнений при БК. 21 , 22
Нет данных о специфическом применении анти-TNF терапии при флегмонах брюшной полости, но исследования медикаментозной терапии абсцессов и внутрибрюшных свищей предоставляют информацию, которая может быть применима.Они предполагают высокую потребность в хирургической резекции БК, осложненной абдоминально-тазовыми абсцессами и / или внутрибрюшными свищами. 14 , 15 , 23 , 24 Gutierrez et al. 25 сообщили о 65% начальном уровне успеха чрескожного дренирования внутрибрюшных абсцессов, но одна треть потребовала хирургического вмешательства в течение года. Некоторые внутрибрюшные абсцессы можно лечить медикаментозно. В исследовании пациентов с БК, осложненным внутрибрюшным абсцессом, 34 лечили хирургическим путем, у семи был чрескожный дренаж, а у 10 лечились только антибиотиками.Частота рецидивов составила 12%, 67% и 50% со временем до рецидива 180, 27 и 80 дней соответственно. 26 Исследования инфликсимаба для лечения внутренних свищей немногочисленны и дают противоречивые результаты, хотя общая картина, похоже, такова, что существует высокий уровень хирургических вмешательств даже после первоначального ответа. Первоначальные испытания инфликсимаба для лечения БК свищей основывались преимущественно на перианальных свищах, а результаты для внутренних свищей отдельно не сообщались. 6 , 7 Недавно опубликованные данные о лечении строгой и проникающей болезни показали, что даже у тех, кто первоначально ответил на медикаментозную терапию, у 21 пациента с проникающей болезнью частота хирургических вмешательств составляла 86% при среднем времени 0 .
Некоторые внутрибрюшные абсцессы можно лечить медикаментозно. В исследовании пациентов с БК, осложненным внутрибрюшным абсцессом, 34 лечили хирургическим путем, у семи был чрескожный дренаж, а у 10 лечились только антибиотиками.Частота рецидивов составила 12%, 67% и 50% со временем до рецидива 180, 27 и 80 дней соответственно. 26 Исследования инфликсимаба для лечения внутренних свищей немногочисленны и дают противоречивые результаты, хотя общая картина, похоже, такова, что существует высокий уровень хирургических вмешательств даже после первоначального ответа. Первоначальные испытания инфликсимаба для лечения БК свищей основывались преимущественно на перианальных свищах, а результаты для внутренних свищей отдельно не сообщались. 6 , 7 Недавно опубликованные данные о лечении строгой и проникающей болезни показали, что даже у тех, кто первоначально ответил на медикаментозную терапию, у 21 пациента с проникающей болезнью частота хирургических вмешательств составляла 86% при среднем времени 0 . 57 лет. Шестьдесят процентов этих пациентов лечились анти-TNF, но у одной трети была ассоциированная стриктура. 15 Хотя процессы, вовлеченные в развитие флегмоны, аналогичны процессам абсцесса или свища, мы полагаем, что эти локализованные воспалительные скопления с большей вероятностью будут реагировать на терапию анти-TNF, если они будут тщательно отобраны. Флегмоны, осложненные стриктурами или сложными свищами (например, энтеровезикальными), можно лучше лечить хирургическим путем, но это требует дальнейшего изучения.
57 лет. Шестьдесят процентов этих пациентов лечились анти-TNF, но у одной трети была ассоциированная стриктура. 15 Хотя процессы, вовлеченные в развитие флегмоны, аналогичны процессам абсцесса или свища, мы полагаем, что эти локализованные воспалительные скопления с большей вероятностью будут реагировать на терапию анти-TNF, если они будут тщательно отобраны. Флегмоны, осложненные стриктурами или сложными свищами (например, энтеровезикальными), можно лучше лечить хирургическим путем, но это требует дальнейшего изучения.
Наши данные показывают, что использование анти-TNF агентов в дополнение к антибиотикам широкого спектра действия при флегмонах брюшной полости при БК может быть безопасным и эффективным, даже при наличии небольших абсцессов, определяемых рентгенологически. В пяти из 13 случаев имелись признаки стойкого, но не поддающегося лечению абсцесса, и во всех были признаки флегмоны на момент начала приема анти-TNF. У двух пациентов был дренаж ИР до приема анти-TNF: у одного была стойкая флегмона во время начала приема анти-TNF, а у другого был дренаж без повторной визуализации за 20 дней до инфликсимаба. Все 13 пациентов достигли клинической ремиссии при терапии анти-TNF без развития инфекции. На момент составления окончательного обзора карты (медиана 2,3 года) у 11 пациентов была клиническая ремиссия, у пяти из которых также была эндоскопическая ремиссия. Важно отметить, что большинство абсцессов, имеющихся на момент начала терапии анти-TNF, были небольшими (<2 см), слишком маленькими для чрескожной установки дренажа. Кроме того, все пациенты продолжали лечение антибиотиками на момент начала приема анти-TNF.
Все 13 пациентов достигли клинической ремиссии при терапии анти-TNF без развития инфекции. На момент составления окончательного обзора карты (медиана 2,3 года) у 11 пациентов была клиническая ремиссия, у пяти из которых также была эндоскопическая ремиссия. Важно отметить, что большинство абсцессов, имеющихся на момент начала терапии анти-TNF, были небольшими (<2 см), слишком маленькими для чрескожной установки дренажа. Кроме того, все пациенты продолжали лечение антибиотиками на момент начала приема анти-TNF.
Это исследование ограничено своим ретроспективным дизайном и небольшим количеством субъектов, но, тем не менее, представляет собой единственную опубликованную серию об использовании антител против TNF при БК, осложненной флегмоной брюшной полости. Из-за небольшого числа пациентов было невозможно изучить факторы, которые могут предсказать ответ на терапию. Одна из сильных сторон исследования — среднее время наблюдения 2,3 года, что демонстрирует устойчивость ответа. Наши результаты лучше, чем опубликованные результаты медицинского лечения внутрибрюшных свищей и абсцессов. Это можно объяснить рядом факторов. Только два пациента принимали стероиды в течение 6 месяцев до приема анти-TNF, и только один из них принимал стероиды, когда было начато лечение анти-TNF. Это отражает рост отказа от кортикостероидов при лечении ВЗК за последние 10 лет. Кроме того, мы стараемся избегать терапии анти-TNF у пациентов с очевидной стриктурой, связанной с флегмоной. Наш опыт и опубликованные данные подтверждают впечатление, что этим пациентам в конечном итоге требуется операция.У двух пациентов в этой группе были стриктуры, но они не были связаны с рентгенологическими признаками обструкции и считались легкими. Несмотря на это, одному из них потребовалось хирургическое вмешательство после разрешения флегмоны, в то время как у другого остались симптомы стриктуры. Те, кто избежал хирургического вмешательства до настоящего времени, могут подвергаться повышенному риску резекции в будущем, но, несмотря на недавние достижения в послеоперационной профилактике, 27 разумно избегать операции до тех пор, пока у пациентов не разовьются повторяющиеся симптомы.
Это можно объяснить рядом факторов. Только два пациента принимали стероиды в течение 6 месяцев до приема анти-TNF, и только один из них принимал стероиды, когда было начато лечение анти-TNF. Это отражает рост отказа от кортикостероидов при лечении ВЗК за последние 10 лет. Кроме того, мы стараемся избегать терапии анти-TNF у пациентов с очевидной стриктурой, связанной с флегмоной. Наш опыт и опубликованные данные подтверждают впечатление, что этим пациентам в конечном итоге требуется операция.У двух пациентов в этой группе были стриктуры, но они не были связаны с рентгенологическими признаками обструкции и считались легкими. Несмотря на это, одному из них потребовалось хирургическое вмешательство после разрешения флегмоны, в то время как у другого остались симптомы стриктуры. Те, кто избежал хирургического вмешательства до настоящего времени, могут подвергаться повышенному риску резекции в будущем, но, несмотря на недавние достижения в послеоперационной профилактике, 27 разумно избегать операции до тех пор, пока у пациентов не разовьются повторяющиеся симптомы.
Эти данные предоставляют полезную информацию для тех, кто ухаживает за пациентами с ВЗК. БК, осложненная внутрибрюшными флегмонами, можно безопасно и эффективно лечить с помощью комбинации антибиотиков с последующим введением антител против TNF после того, как инфекция будет контролироваться. Мы рекомендуем тщательный отбор пациентов с учетом таких факторов, как наличие ассоциированной стриктуры и / или сложного свища. В этой серии исследований у ряда пациентов были небольшие недренируемые абсцессы во время начала приема анти-TNF, но, основываясь на наших текущих данных, мы не поддерживаем антитела против TNF при наличии абсцесса.До начала терапии анти-TNF следует предпринять усилия для разрешения или уменьшения абсцесса до минимума. В будущем будет важно оценивать результаты проспективно для этой стратегии управления, чтобы изучить такие факторы, как долгосрочная эффективность, безопасность и оптимальная продолжительность антимикробной терапии.
Список литературы
1.
Cosnes
J
,Cattan
S
,Blain
A
и др. Долгосрочная эволюция болезненного поведения при болезни Крона.Воспаление кишечника
.2002
;8
:244
—250
,2.
Thia
KT
,Sandborn
WJ
,Harmsen
WS
и др. Факторы риска, связанные с прогрессированием болезни Крона до кишечных осложнений в популяционной когорте.Гастроэнтерология
.2010
;139
:1147
—1155
.3.
Связующее
V
,Оба
H
,Hansen
PK
и др.Заболеваемость и распространенность язвенного колита и болезни Крона в округе Копенгаген, 1962–1978 гг.Гастроэнтерология
.1982
;83
:563
—568
.4.
Bruining
DH
,Siddiki
HA
,Fletcher
JG
и др. Распространенность проникающей болезни и внекишечных проявлений болезни Крона выявляется при компьютерной энтерографии.
Воспаление кишечника
.2008
;14
:1701
—1706
. 5.
Felder
JB
,Адлер
DJ
,Корелиц
BI
. Безопасность кортикостероидной терапии при болезни Крона с абдоминальным новообразованием.Ам Дж. Гастроэнтерол
.1991
;86
:1450
—1455
,6.
Присутствует
DH
,Rutgeerts
P
,Targan
S
и др.Инфликсимаб для лечения свищей у пациентов с болезнью Крона.N Engl J Med
.1999
;340
:1398
—1405
.7.
Пески
BE
,Андерсон
FH
,Бернштейн
CN
и др. Поддерживающая терапия инфликсимабом при свищевой болезни Крона.N Engl J Med
.2004
;350
:876
—885
.8.
Hanauer
SB
,Feagan
BG
,Lichtenstein
GR
и др. Поддерживающий инфликсимаб при болезни Крона: рандомизированное исследование ACCENT I.
Ланцет
.2002
;359
:1541
—1549
.9.
Casellas
F
,Rodrigo
L
,Nino
P
и др. Устойчивое улучшение связанного со здоровьем качества жизни у пациентов с болезнью Крона, получавших инфликсимаб и азатиоприн, в течение 4 лет.Воспаление кишечника
.2007
;13
:1395
—1400
.10.
Taxonera
C
,Rodrigo
L
,Casellas
F
и др. Поддерживающая терапия инфликсимабом связана со снижением использования прямых ресурсов у пациентов с люминальной или фистулизирующей болезнью Крона.Дж Клин Гастроэнтерол
.2009
;43
:950
—956
.11.
Jewell
DP
,Satsangi
J
,Lobo
A
и др. Использование инфликсимаба при болезни Крона: влияние на ресурсы здравоохранения в Великобритании.Eur J Гастроэнтерол Hepatol
.
2005
;17
:1047
—1052
.12.
Clark
M
,Colombel
JF
,Feagan
BC
и др. Конференция Американской гастроэнтерологической ассоциации по развитию консенсуса по использованию биопрепаратов в лечении воспалительных заболеваний кишечника, 21–23 июня 2006 г.Гастроэнтерология
.2007
;133
:312
—339
0,13.
Пески
BE
,Blank
MA
,Diamond
RH
и др. Поддерживающая терапия инфликсимабом не приводит к увеличению абсцессов при фистулизирующей болезни Крона: результаты исследования ACCENT II.Алимент Фармакол Тер
.2006
;23
:1127
—1136
.14.
Poritz
LS
,Rowe
WA
,Koltun
WA
. Ремикейд не отменяет необходимости хирургического вмешательства при болезни Крона свищей.Диск прямой кишки
.2002
;45
:771
—775
0,15.
Samimi
R
,Flasar
MH
,Kavic
S
и др. Результат лечения строгой и проникающей болезни Крона: ретроспективное исследование.Воспаление кишечника
.2011
;16
:1187
—1194
. 16.
Silverberg
MS
,Satsangi
J
,Ahmad
T
и др. На пути к комплексной клинической, молекулярной и серологической классификации воспалительных заболеваний кишечника: отчет Рабочей группы Монреальского Всемирного конгресса гастроэнтерологов 2005 г.Банка J Гастроэнтерол
.2005
;19
(доп.A
):5
—36
.17.
Keighley
MR
,Eastwood
D
,Ambrose
NS
и др. Заболеваемость и микробиология абдоминальных и тазовых абсцессов при болезни Крона.Гастроэнтерология
.1982
;83
:1271
—1275
0,18.
Colombel
JF
,Loftus
EV
Jr,Tremaine
WJ
и др. Профиль безопасности инфликсимаба у пациентов с болезнью Крона: опыт клиники Мэйо у 500 пациентов.
Профиль безопасности инфликсимаба у пациентов с болезнью Крона: опыт клиники Мэйо у 500 пациентов. Гастроэнтерология
.2004
;126
:19
—31
,19.
Ljung
T
,Karlen
P
,Schmidt
D
и др. Инфликсимаб при воспалительном заболевании кишечника: клинический результат в популяционной когорте из округа Стокгольм.Кишка
.2004
;53
:849
—853
.20.
Лихтенштейн
GR
,Фиган
BG
,Коэн
RD
и др.Серьезные инфекции и смертность в связи с терапией болезни Крона: регистр TREAT.Клин Гастроэнтерол Гепатол
.2006
;4
:621
—630
,21.
Colombel
JF
,Loftus
EV
Jr,Tremaine
WJ
и др. Ранние послеоперационные осложнения не увеличиваются у пациентов с болезнью Крона, получавших в периоперационном периоде инфликсимаб или иммуносупрессивную терапию.
Ам Дж. Гастроэнтерол
.2004
;99
:878
—883
,22.
Кунитаке
H
,Hodin
R
,Shellito
PC
и др. Периоперационное лечение инфликсимабом у пациентов с болезнью Крона и язвенным колитом не связано с увеличением частоты послеоперационных осложнений.Дж Гастроинтест Сург
.2008
;12
:1730
—1736
; обсуждение 1736–1737 гг.23.
Neufeld
D
,Keidar
A
,Gutman
M
и др. Абсцессы брюшной стенки у пациентов с болезнью Крона: клинические исходы.Дж Гастроинтест Сург
.2006
;10
:445
—449
0,24.
Poritz
LS
,Koltun
WA
. Чрескожный дренаж и илеоколэктомия при спонтанном внутрибрюшном абсцессе при болезни Крона.Дж Гастроинтест Сург
.2007
;11
:204
—208
0,25.
Гутьеррес
A
,Ли
H
,Пески
BE
. Результат хирургического и чрескожного дренирования абсцессов брюшной полости и таза при болезни Крона.
Результат хирургического и чрескожного дренирования абсцессов брюшной полости и таза при болезни Крона. Ам Дж. Гастроэнтерол
.2006
;101
:2283
—2289
0,26.
Garcia
JC
,Persky
SE
,Bonis
PA
и др.Абсцессы при болезни Крона: результат медикаментозного против хирургического лечения.Дж Клин Гастроэнтерол
.2001
;32
:409
—412
0,27.
Regueiro
M
,Schraut
W
,Baidoo
L
и др. Инфликсимаб предотвращает рецидив болезни Крона после резекции подвздошной кишки.Гастроэнтерология
.2009
;136
:441
—450
.e441; Виктория 716.Заметки автора
Авторские права © 2011 Crohn’s & Colitis Foundation of America, Inc.
.
