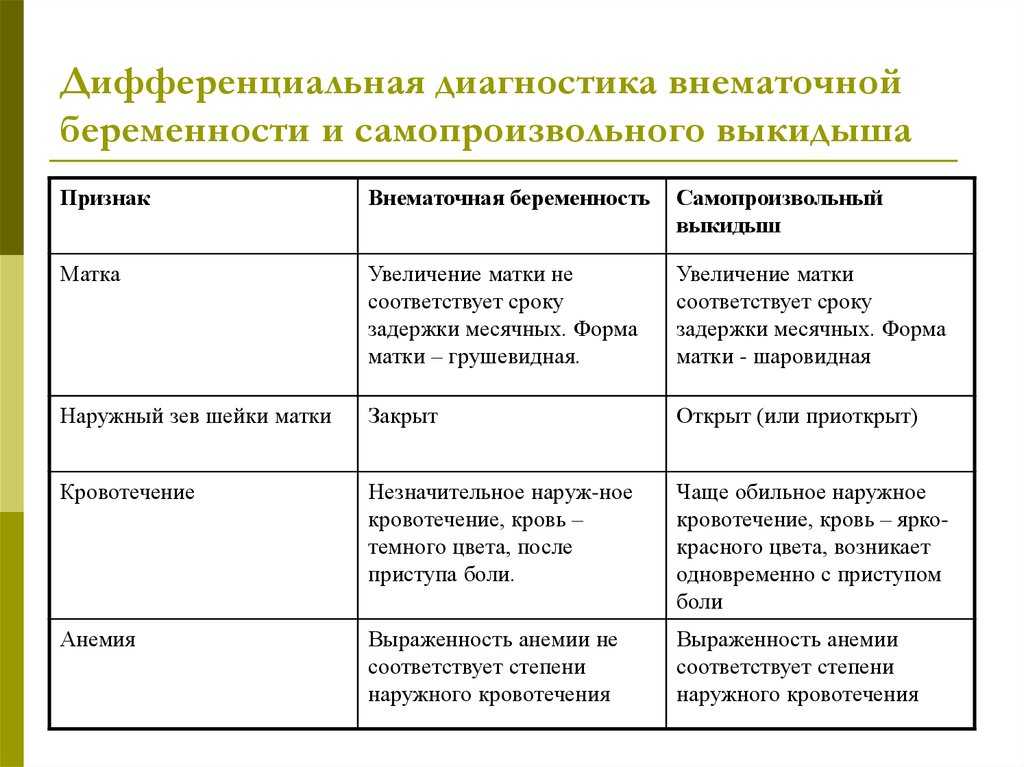
Диагностика внематочная беременность: Внематочная беременность — причины появления, симптомы заболевания, диагностика и способы лечения
причины, симптомы, диагностика и лечение внематочной беременности в Москве в Центре Хирургии «СМ-Клиника»
Клиника хирургии
› Оперативная гинекология
› Экстренная гинекология
› Внематочная беременность
Записаться онлайн
Общая информация
Осложнения заболевания
Симптомы
Диагностика
Лечение
Общая информация
Внематочная беременность – грозное патологическое состояние в гинекологии.
Гинекологи Центра хирургии «СМ-Клиника» оказывают экстренную помощь женщинам с внематочной беременностью. Наши врачи применяют современное эндоскопическое оборудование и малоинвазивные вмешательства для лечения патологии, тем самым устраняя угрозу для здоровья и жизни пациентки.
Осложнения заболевания
Симптомы
Диагностика
Экстренная госпитализация женщины в Центр хирургии «СМ-Клиника» предусматривает оперативную и точную диагностику патологии с выбором оптимального метода лечения. Наши врачи уже с первых минут общения анализируют жалобы и оценивают клинические признаки внематочной беременности.
Для оценки состояния организма дополнительно проводится комплекс лабораторных исследований, которые нужны для определения группы крови, резус-фактора, особенностей свертываемости (коагулограмма), выявление возможных инфекций (ВИЧ, сифилис, гепатиты B, C). Также показан общеклинический анализ крови (выявляет степень анемии) и анализ мочи перед операцией по удалению внематочной беременности.
Лечение
Госпитализация в Центр хирургии «СМ-Клиника» для оказания экстренной помощи проводится незамедлительно с момента возникновения первых клинических признаков. После установления окончательного диагноза и предоперационной подготовки наши врачи приступают к срочному хирургическому вмешательству.
Оперативное лечение внематочной беременности осуществляется лапароскопическим методом через небольшие проколы в передней брюшной стенке. Через один из них вводится оптическая система, позволяющая врачу выполнять манипуляции под оптическим увеличением. Через 2 других прокола вводятся хирургические инструменты. Цель операции лапароскопии при внематочной беременности заключается в извлечении эктопически (не в полости матки) расположенного плодного яйца, остановке кровотечения и удалении уже излившейся в брюшную полость крови (санация). Важно, что в тех случаях, когда возможно сохранить маточную трубу, наши гинекологи проводят органосохраняющие операции.
Преимущество эндовидеохирургического метода операции заключается в значительном уменьшении риска развития спаечного процесса, ускорении сроков реабилитации, улучшении репродуктивных результатов.
Первый Московский государственный медицинский университет имени И.М. Сеченова
Кафедра акушерства и гинекологии № 1 (лечебный факультет)
«СМ-Клиника» на Волгоградском проспекте с 2016 года является клинической базой для кафедры акушерства и гинекологии №1 лечебного факультета Первого Московского государственного медицинского университета имени И. М. Сеченова.
М. Сеченова.
Записаться на прием
поля, отмеченные * необходимы к заполнению
Телефон*
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Лицензии клиники
Перейти в раздел лицензии Перейти в раздел правовая информация
This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.
Внематочная беременность — симптомы, диагностика и лечение в клинике ИнТайм
Наши услуги
Срочно нужны суррогатные мамы.
Требования: физическое и психическое здоровье, наличие собственных детей обязательно, возраст до 35 лет. По всем вопросам обращаться:
8(495)2235324, 8(926)0423057
Главная » Услуги центра репродукции и планирования семьи » Внематочная беременность
Внематочная беременность – опасная патология, при которой развитие оплодотворенной яйцеклетки происходит за пределами матки: в яичниках, брюшной полости, каналах шейки матки, но чаще всего — в маточных трубах. Такая беременность сопровождается сильными болями, кровяными выделениями, общим недомоганием. Игнорирование признаков внематочной беременности влечет за собой серьезные осложнения: разрыв труб и придатков, внутреннее кровотечение, что является прямой угрозой здоровью и жизни женщины.
Подозрение на внематочную беременность – причина незамедлительно посетить гинеколога.
Почему мы?
Высококвалифицированные специалисты
Многие специалисты имеют ученую степень: среди наших врачей есть профессора и академики. Персонал владеет новейшими методиками лечения внематочной беременности, при которых репродуктивное здоровье женщины сохраняется в 87% случаев.
Современное оборудование
Высокоточные аппараты УЗИGE Logiq C5 и Mindray DC-3 с функцией 3D позволяют определить внематочную беременность на ранних сроках. Собственная лаборатория гарантирует достоверность и оперативность анализов и исследований. Оснащенные современным оборудованием операционные позволяют незамедлительно приступить к операции. Используемые технологии экономят драгоценное время, что может стать залогом сохранения вашей жизни.
Собственная лаборатория гарантирует достоверность и оперативность анализов и исследований. Оснащенные современным оборудованием операционные позволяют незамедлительно приступить к операции. Используемые технологии экономят драгоценное время, что может стать залогом сохранения вашей жизни.
Комфорт и сервис
В клинике вас ожидают просторные кабинеты, современные операционные, оснащенные высокотехнологичным оборудованием, и удобные палаты.
Методы лечения внематочной беременности в клинике «ИнТайм»
Симптомы внематочной беременности ничем не отличаются от обычной. Поэтому выявить ее без квалифицированного медицинского осмотра невозможно.
Используя современное диагностическое оборудование (УЗИ, МРТ, КТ) мы с точностью определим внематочную беременность без выраженных признаков на ранних сроках. При этом в некоторых случаях возможно медикаментозное прерывание беременности без операционного вмешательства.
На более поздних сроках используют следующие способы лечения:
- Лапароскопия – проводится под общим наркозом, при помощи микроинструментов и видеокамеры.
 При этом брюшная полость не вскрывается. После этой операции пациентки имеют наибольшие шансы на полноценную беременность в будущем.
При этом брюшная полость не вскрывается. После этой операции пациентки имеют наибольшие шансы на полноценную беременность в будущем. - Туботомия – операция с вскрытием брюшной полости, при которой удается сохранить маточную трубу
- Тубэктомия – выполняется при запущенных случаях внематочной беременности, требующих немедленного операционного вмешательства. В этом случае эмбрион удаляется вместе с маточной трубой.
Мы сохраним ваше здоровье!
Если у вас возникло подозрение на внематочную беременность, не откладывайте визит в нашу клинику. Чем раньше начато лечение, тем больше шансов сохранить ваше здоровье и функции репродуктивной системы.
×
Отправьте заявку на бесплатную консультацию
Мы осуществляем первую бесплатную консультацию для новых пациентов. Просто оставьте свои контактные данные, и мы свяжемся с вами в течение рабочего дня.
Ваше имя
Ваш Телефон
Выбирете услугу Планирование семьиИскусственное оплодотворениеМужское здоровьеЖенское здоровьеАнализы
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности.
Диагностика внематочной беременности | IntechOpen
- Авторская панель Войти
Что такое открытый доступ?
Открытый доступ — это инициатива, направленная на то, чтобы сделать научные исследования бесплатными для всех. На сегодняшний день наше сообщество сделало более 100 миллионов загрузок. Он основан на принципах сотрудничества, беспрепятственного открытия и, самое главное, научного прогресса. Будучи аспирантами, нам было трудно получить доступ к нужным нам исследованиям, поэтому мы решили создать новое издательство с открытым доступом, которое уравняет правила игры для ученых со всего мира. Как? Упрощая доступ к исследованиям и ставя академические потребности исследователей выше деловых интересов издателей.
Наши авторы и редакторы
Мы являемся сообществом из более чем 103 000 авторов и редакторов из 3 291 учреждения в 160 странах мира, включая лауреатов Нобелевской премии и некоторых самых цитируемых исследователей мира.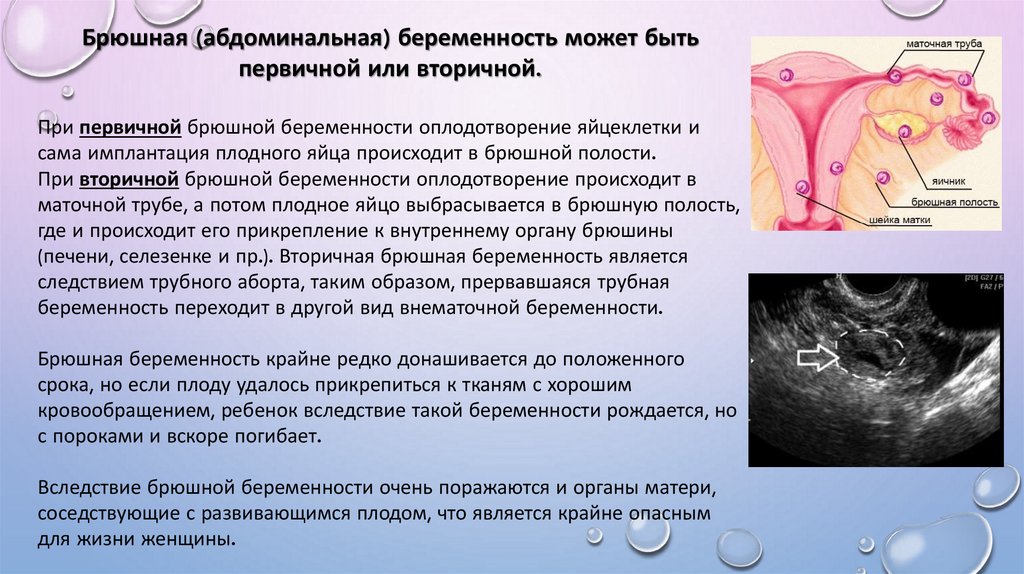 Публикация на IntechOpen позволяет авторам получать цитирование и находить новых соавторов, а это означает, что больше людей увидят вашу работу не только из вашей собственной области исследования, но и из других смежных областей.
Публикация на IntechOpen позволяет авторам получать цитирование и находить новых соавторов, а это означает, что больше людей увидят вашу работу не только из вашей собственной области исследования, но и из других смежных областей.
Оповещения о содержимом
Краткое введение в этот раздел, посвященный открытому доступу, особенно с точки зрения IntechOpen
Как это работаетУправление предпочтениями
Контакты
Хотите связаться? Свяжитесь с нашим головным офисом в Лондоне или командой по работе со СМИ здесь:
Карьера
Наша команда постоянно растет, поэтому мы всегда ищем умных людей, которые хотят помочь нам изменить мир научных публикаций.
Рецензируемая глава в открытом доступе.0007
DOI: 10.5772/intechopen.101715
СКАЧАТЬ БЕСПЛАТНОИз отредактированного тома
Под редакцией Wei Wu, Qiuqin Tang, Panagiotis Tsikouras, Werner Rath, Georg-Friedrich Von Tempelhoff и Nikola 9 Nikos Nikolettos Prints Order Details
7
Обзор показателей главы
189 Глава Загрузки
Посмотреть полные показатели
СКАЧАТЬ БЕСПЛАТНОРеклама
Abstract
Внематочная беременность определяется как имплантация оплодотворенной яйцеклетки вне полости матки.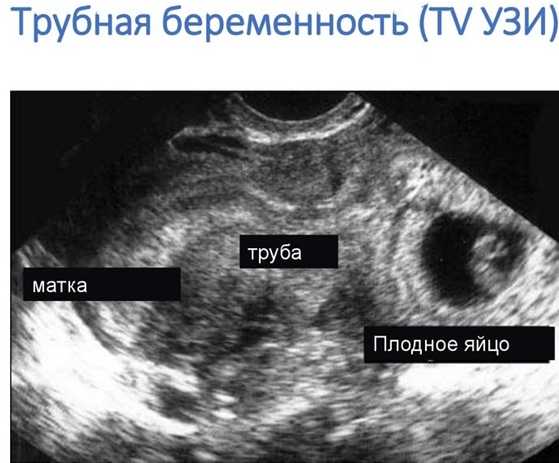 Местом внематочной беременности являются маточные трубы. Шейка матки, яичник, брюшная полость или рубцы на матке. Другими двумя местами имплантации являются роговая беременность и интерстициальная беременность. Диагностические тесты на внематочную беременность включают тесты на беременность в моче, сывороточный бета-ХГЧ и УЗИ. Мгновенный результат теста на беременность по моче является полезным указателем для клинициста, чтобы заподозрить внематочную беременность. Тест является полезным инструментом сортировки для клиницистов, чтобы исключить беременность, когда клиническая ситуация неясна, например, когда пациент не уверен в датах, не помнит или находится в состоянии шока, а анамнез не может быть получен. Ультразвук остается основой диагностики, а высокий индекс подозрения и подробный анамнез являются предпосылками сканирования. Различные особенности УЗИ позволяют диагностировать различные места имплантации. Для беременности с рубцом на матке ультразвуковые критерии в настоящее время не утверждены.
Местом внематочной беременности являются маточные трубы. Шейка матки, яичник, брюшная полость или рубцы на матке. Другими двумя местами имплантации являются роговая беременность и интерстициальная беременность. Диагностические тесты на внематочную беременность включают тесты на беременность в моче, сывороточный бета-ХГЧ и УЗИ. Мгновенный результат теста на беременность по моче является полезным указателем для клинициста, чтобы заподозрить внематочную беременность. Тест является полезным инструментом сортировки для клиницистов, чтобы исключить беременность, когда клиническая ситуация неясна, например, когда пациент не уверен в датах, не помнит или находится в состоянии шока, а анамнез не может быть получен. Ультразвук остается основой диагностики, а высокий индекс подозрения и подробный анамнез являются предпосылками сканирования. Различные особенности УЗИ позволяют диагностировать различные места имплантации. Для беременности с рубцом на матке ультразвуковые критерии в настоящее время не утверждены.
Ключевые слова
- УЗИ
- б ХГЧ
1. Введение
Пословица черная кошка темной ночью вписывается в диагноз внематочной беременности. Чтобы диагностировать внематочную беременность, врач должен с подозрением относиться к внематочной беременности. Наиболее частым эктопическим местом имплантации (97%) является маточная труба. Наиболее частым местом трубной беременности является ампула, за которой следуют перешеек, фимбриальный и интерстициальный отделы. Иногда отмечают двуплодную трубную беременность с обоими эмбрионами в одной трубе или по одному в каждой трубе [1]. Другими местами внематочной беременности являются имплантация в шейку матки, яичник, брюшную полость или рубцы на матке. Растущая внематочная беременность в любом месте может сделать ткань сосудистой, рыхлой и, в конечном итоге, разорваться, что приведет к внутрибрюшному кровотечению. Это опасная для жизни неотложная медицинская помощь. В анамнезе факторы риска, такие как воспалительные заболевания органов малого таза, в том числе туберкулез органов малого таза, внематочная беременность в анамнезе, беременность с использованием внутриматочной спирали, операции на маточных трубах (перевязки, реконструкции и повторные имплантации), ЗППП в анамнезе, курение, бесплодие, индукция овуляции и процедуры ВРТ должны быть выявлены. Большинство женщин с внематочной беременностью не имеют идентифицируемых факторов риска.
В анамнезе факторы риска, такие как воспалительные заболевания органов малого таза, в том числе туберкулез органов малого таза, внематочная беременность в анамнезе, беременность с использованием внутриматочной спирали, операции на маточных трубах (перевязки, реконструкции и повторные имплантации), ЗППП в анамнезе, курение, бесплодие, индукция овуляции и процедуры ВРТ должны быть выявлены. Большинство женщин с внематочной беременностью не имеют идентифицируемых факторов риска.
Внематочная беременность должна быть заподозрена у любой женщины детородного возраста, поступающей в клинику или отделение неотложной помощи с симптомами аменореи, боли в животе и вагинального кровотечения [2]. Они могут предъявлять жалобы на обморок, коллапс, одышку или головокружение. Необычные симптомы включают диарею, боль в плече, ректальное давление, симптомы мочеиспускания и анемию. Малая, ненарушенная трубная беременность, физикальное обследование может быть нормальным. В этих ситуациях диагноз зависит от исследований. С другой стороны, при поздних проявлениях могут наблюдаться нарушения жизненно важных функций и признаки шока, включая тахикардию, тахипноэ, гипотензию и редко брадикардию. При осмотре живота могут быть настороженность, ригидность и болезненность. Также может быть болезненность при движении шейки матки, болезненность придатков или полнота в придатках и дугласовом пространстве. Наличие абдоминальных признаков с измененными жизненными параметрами предполагает наличие гемоперитонеума и требует срочной реанимации и лечения в центре с соответствующими возможностями для переливания крови и хирургии.
С другой стороны, при поздних проявлениях могут наблюдаться нарушения жизненно важных функций и признаки шока, включая тахикардию, тахипноэ, гипотензию и редко брадикардию. При осмотре живота могут быть настороженность, ригидность и болезненность. Также может быть болезненность при движении шейки матки, болезненность придатков или полнота в придатках и дугласовом пространстве. Наличие абдоминальных признаков с измененными жизненными параметрами предполагает наличие гемоперитонеума и требует срочной реанимации и лечения в центре с соответствующими возможностями для переливания крови и хирургии.
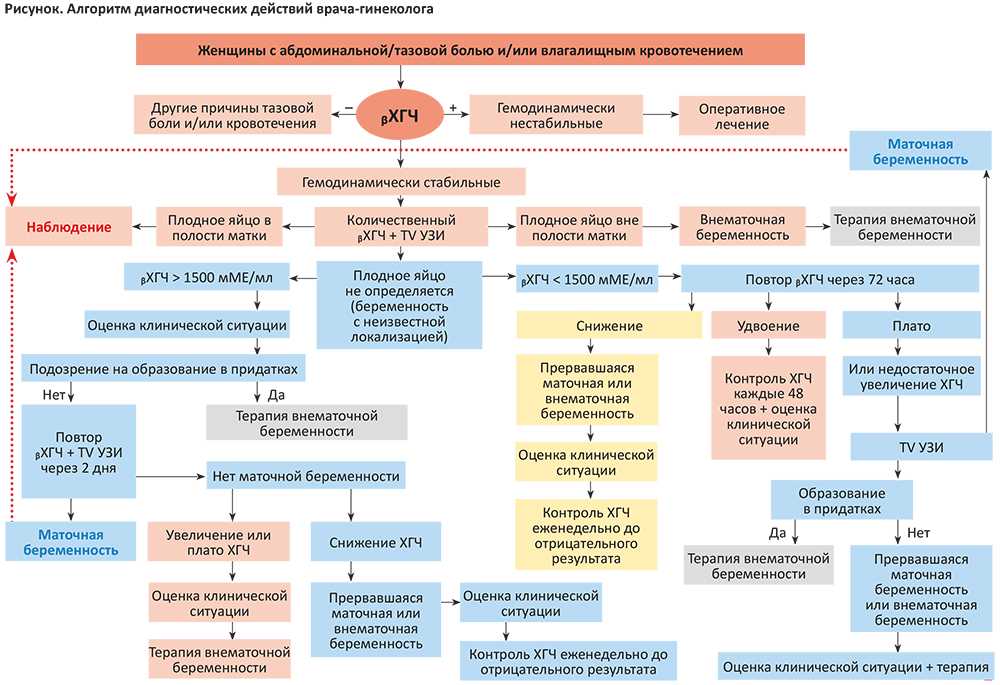
Методами диагностики внематочной беременности являются тесты мочи на беременность, сывороточный бета-ХГЧ и трансвагинальное или трансабдоминальное ультразвуковое исследование. Клиническое подозрение в сочетании с этими тестами играет очень важную роль в диагностике и ведении внематочной беременности. Мгновенный результат теста на беременность по моче является полезным указателем для практикующего врача, чтобы заподозрить внематочную беременность.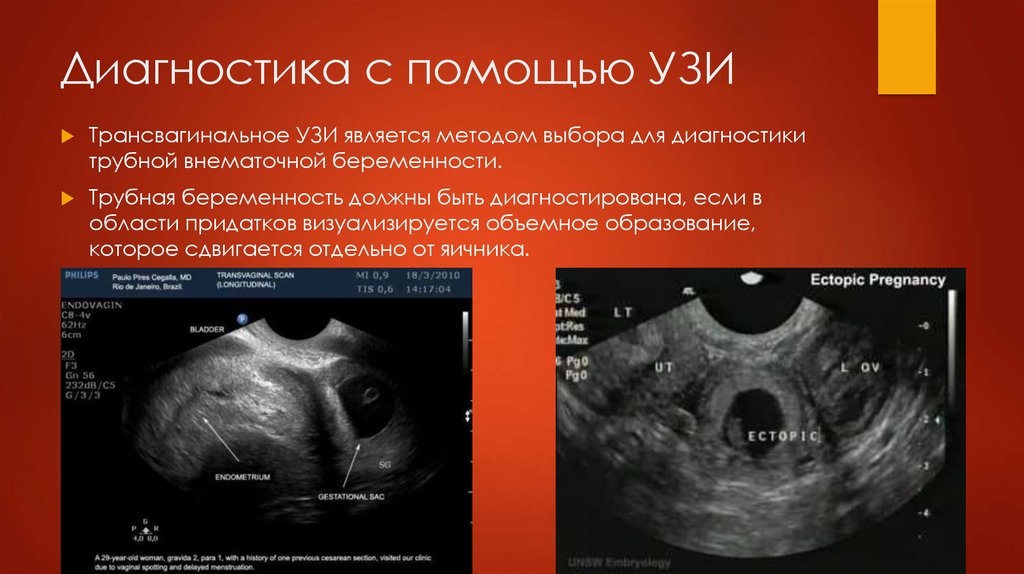 Этот набор тестов легко доступен по низкой цене и надежен. Тест является полезным инструментом сортировки для клиницистов, чтобы исключить беременность, когда клиническая ситуация сомнительна, например, когда пациент не уверен в датах, не помнит или находится в состоянии шока, а анамнез не может быть получен.
Этот набор тестов легко доступен по низкой цене и надежен. Тест является полезным инструментом сортировки для клиницистов, чтобы исключить беременность, когда клиническая ситуация сомнительна, например, когда пациент не уверен в датах, не помнит или находится в состоянии шока, а анамнез не может быть получен.
Лабораторные тесты на одно лабораторное значение бета-ХГЧ могут оказаться бесполезными для диагностики места беременности. Типичный уровень при здоровой внутриматочной беременности в день задержки менструации составляет от 50 до 100 МЕ/л. При нормальной внутриматочной беременности уровни бета-ХГЧ в сыворотке удваиваются каждые 1,4–2,1 дня и достигают пика между 50 000 и 100 000 МЕ/л на 8–10 неделе беременности. По сравнению с картиной, наблюдаемой при здоровой внутриматочной беременности, скорость увеличения между двумя уровнями ХГЧ в сыворотке, когда это делается с интервалом в 48 часов, медленнее.
Уровни прогестерона бесполезны для диагностики внематочной беременности и могут быть использованы для прогнозирования беременности неизвестной локализации.
Основой диагностики остается УЗИ [3]. Высокий индекс подозрительности и подробная история являются предпосылками сканирования. В большинстве случаев трубную внематочную беременность необходимо визуализировать при трансвагинальном УЗИ.
Трансвагинальное УЗИ имеет чувствительность 87,0–99,0% и специфичность 94,0–99,9% для диагностики внематочной беременности [4]. Обычно большинство случаев внематочной беременности визуализируется при первоначальном ультразвуковом исследовании [5]. Когда при УЗИ не выявляется внутриматочная или внематочная беременность, это называется беременностью неизвестного места (БН). Внематочная беременность, первоначально классифицированная как PUL при первоначальном сканировании, может быть просто внематочной беременностью, которая слишком мала и находится на слишком ранней стадии заболевания, чтобы ее можно было визуализировать при первоначальном ультразвуковом исследовании. Иногда следует оценить предельное значение бета-ХГЧ, ниже которого внутриматочную беременность нельзя увидеть на УЗИ. В случае PUL проводятся серийные анализы уровня бета-ХГЧ для выявления закономерностей, указывающих либо на рост, либо на несостоятельность IUP. При отсутствии явных признаков внематочной беременности рекомендуется серийный анализ уровня β-ХГЧ, который проверяется через 48 часов. Это предотвращает ненужную медикаментозную терапию и не наносит вреда ранней нормальной беременности. При большем беспокойстве по поводу внематочной беременности D&C является еще одним вариантом, позволяющим отличить внематочную беременность от неудачной IUP. Нормальный подъем B-Hcg не исключает нормальную и внематочную беременность [6]. Лапароскопия больше не является золотым стандартом диагностики внематочной беременности.
В случае PUL проводятся серийные анализы уровня бета-ХГЧ для выявления закономерностей, указывающих либо на рост, либо на несостоятельность IUP. При отсутствии явных признаков внематочной беременности рекомендуется серийный анализ уровня β-ХГЧ, который проверяется через 48 часов. Это предотвращает ненужную медикаментозную терапию и не наносит вреда ранней нормальной беременности. При большем беспокойстве по поводу внематочной беременности D&C является еще одним вариантом, позволяющим отличить внематочную беременность от неудачной IUP. Нормальный подъем B-Hcg не исключает нормальную и внематочную беременность [6]. Лапароскопия больше не является золотым стандартом диагностики внематочной беременности.
Advertisement
2. Данные УЗИ
Неоднородное или некистозное образование в придатках является наиболее частой находкой, примерно в 50–60% случаев.
Пустой внематочный гестационный мешок будет присутствовать примерно в 20–40% [7] случаев, а также внематочный гестационный мешок, содержащий желточный мешок и/или зародышевый полюс, который может иметь или не иметь сердечную деятельность примерно в 15–20% случаев [7].
Не существует специфического внешнего вида или толщины эндометрия, на основании которых можно подтвердить диагноз трубной беременности. В некоторых случаях, примерно в 20% случаев, в полости матки можно увидеть скопление жидкости, известное как «псевдосак». Трудно отличить псевдомешочек от раннего внутриутробного плодного яйца. Интрадецидуальные и двойные децидуальные признаки указывают на раннюю внутриматочную беременность (рис. 1 и 2). Интрадецидуальный признак представляет собой эксцентрически расположенную эхогенную область в пределах заметно утолщенной децидуальной оболочки [8]. Двойной децидуальный признак описывается как внутриматочное скопление жидкости, окруженное двумя гиперэхогенными кольцами [9].]. Но на практике очень трудно отличить «псевдосак», представляющий собой просто скопление жидкости в полости эндометрия, от раннего внутриматочного мешка. Небольшая анэхогенная кистозная структура, скорее всего, является ранним мешком, а не «псевдомешком». Положительный тест на беременность с небольшой анэхогенной кистозной структурой без массы придатков имеет вероятность внематочной беременности 0,02% [9].
Рис. 1.
Двойной децидуальный знак.
Рис. 2.
Внутридецидуальный знак.
Наличие свободной жидкости на УЗИ не является точным признаком внематочной беременности. Небольшое количество анэхогенной жидкости в дугласовом пространстве физиологически можно обнаружить при нормальной беременности и при внематочной беременности. Это может означать разрыв трубы. Чаще всего сообщалось об эхогенной жидкости из-за просачивания крови из фимбриального конца фаллопиевой трубы, но это может быть и разрыв трубы. В прошлом для диагностики гемоперитонеума использовали кульдоцентез. Жидкость со старыми кровяными сгустками и несвернувшейся кровью указывает на гемоперитонеум. Если образец крови образует сгустки, он может быть взят из близлежащего кровеносного сосуда или из-за сильного кровотечения при внематочной беременности. В настоящее время кульдоцентез не рекомендуется, его заменяют УЗИ.
В настоящее время кульдоцентез не рекомендуется, его заменяют УЗИ.
Реклама
3. Шеечная беременность
Шеечная внематочная беременность диагностируется по следующим критериям УЗИ: 0032 гестационный мешок виден ниже уровня внутренняя шейка матки,
«Скользящий знак» обычно отсутствует
Цветная допплерография, кровоток вокруг плодного яйца . Он присутствует при цервикальном выкидыше, но отсутствует при цервикальной внематочной беременности.
Когда на шейку матки оказывается давление с помощью зонда, при выкидыше плодный мешок скользит по эндоцервикальному каналу, но не при цервикальной эктопической беременности.
Эктопия шейки матки Обычно развивается в фиброзной стенке шейки матки. Факторы риска включают предыдущую операцию по дилатации и кюретажу, а также беременность из-за ВРТ, которая может быть имплантирована в цервикальный канал [10, 11]. Обычно у женщин наблюдаются безболезненные вагинальные кровотечения, а иногда и массивные кровотечения [12].
Клинические критерии диагностики шеечной беременности [13].
-
Беременность с безболезненным вагинальным кровотечением.
-
Мягкая и расширенная шейка матки, длина которой равна или превышает дно осиной формы или формы песочных часов.
-
Продукт зачатия прочно прикреплен к цервикальному каналу.
-
Закрытый внутренний зев и частично открытый наружный зев (рис. 3).
Рисунок 3.
Шеечная беременность.
Реклама
4. Беременность с рубцом кесарева сечения
Диагноз беременности с рубцом кесарева сечения ставится с помощью трансвагинального УЗИ, иногда дополняемого при необходимости трансабдоминальной визуализацией.
Магнитно-резонансная томография (МРТ) может использоваться в качестве исследования второй линии, если диагноз вызывает подозрения. Обычно у женщин с CSP наблюдается болезненное кровотечение PV, и почти у половины женщин заболевание протекает бессимптомно.
Обычно у женщин с CSP наблюдается болезненное кровотечение PV, и почти у половины женщин заболевание протекает бессимптомно.
Беременность с рубцом от кесарева сечения определяется как имплантация в дефект миометрия, возникший на месте предшествующего рубца на матке.
Диагностические критерии, описанные для имплантации рубца после кесарева сечения при трансвагинальном УЗИ, включают: [14].
-
Пустая полость матки и эндоцервикальный канал
-
Гестационный мешок или солидная масса трофобласта, расположенная кпереди на уровне внутреннего зева, залегающая на месте рубца предыдущего нижнего сегмента матки после кесарева сечения
- Миометриальный слой между мочевой пузырь и плодное яйцо отсутствуют или истончены.
-
Признаки выраженного трофобластического/плацентарного кровообращения при допплеровском исследовании.
-
Беременность менее 8 недель Виден треугольный плодный пузырь, дефект рубца после кесарева сечения, но после 8 недель беременности плодный мешок становится округлым или овальным.
Истинная распространенность беременности с рубцом от кесарева сечения, вероятно, несколько выше, чем оценивается в литературе, поскольку некоторые случаи заканчиваются в первом триместре либо выкидышем, либо прерыванием, и остаются незарегистрированными. Несколько процентов зарегистрированных случаев беременности с рубцом от кесарева сечения были ошибочно диагностированы как внутриматочная или цервикальная беременность при поступлении (рис. 4).
Рисунок 4.
Кесарево сечение при беременности.
Реклама
5. Интерстициальная беременность
При имплантации происходит в проксимальном отделе маточной трубы, который находится в пределах мышечного слоя матки. Ипсилатеральная сальпингэктомия является фактором риска интерстициальной беременности.
Для диагностики интерстициальной беременности можно использовать следующие критерии ультразвукового сканирования:
-
Пустая полость матки, эксцентричная имплантация, расстояние >1 см от самого латерального края полости матки.

-
Гестационный мешок, окруженный миометрием толщиной менее 5 мм во всех плоскостях изображения,
-
И наличие «симптома интерстициальной линии». Эхогенная линия проходит от плодного яйца к полости матки. Он очень чувствителен и специфичен.
Пространственное ультразвуковое исследование можно использовать, если оно доступно, чтобы избежать ошибочного диагноза.
МРТ может быть полезна в дополнение к УЗИ для диагностики интерстициальной беременности (рис. 5).
Рисунок 5.
Интерстициальная беременность.
Объявление
6. Роговая беременность
Имплантация происходит в рудиментарном роге матки, он может быть сообщающимся или несообщающимся. Это запутанная терминология. Некоторые авторы отдают предпочтение роговой беременности, когда имплантация происходит в верхне-латеральном отделе полости матки нормальной матки.
Критерии ультразвукового сканирования, используемые для диагностики роговой беременности:
-
Визуализация одной интерстициальной части фаллопиевой трубы в основном теле матки,
-
плодный мешок/продукты зачатия виден подвижным, отделенным от матки и полностью окруженным миометрием,
-
И сосудистая ножка, примыкающая плодному мешку к однорогой матке.
Реклама
7. Яичниковая беременность
Находки, указывающие на внематочную беременность при трансвагинальном УЗИ при пустой матке:
-
На яичнике обычно видно широкое эхогенное кольцо с внутренней анэхогенной областью. Желточный мешок или эмбрион можно увидеть редко [15].
-
Не удается отделить кистозную структуру или плодный мешок от яичника при осторожной пальпации (отрицательный симптом скольжения органа).
-
Желтое тело выявляют отдельно от предполагаемой яичниковой беременности.

-
Цветной допплер может быть полезен для определения пульсации сердца плода в яичнике.
Сложная эхогенная масса придатков со свободной жидкостью в дугласовом пространстве может свидетельствовать о разрыве яичника при внематочной беременности.
Обычно трудно отличить внематочную беременность яичника от кисты желтого тела, трубной внематочной беременности, прилипшей к яичнику, второго желтого тела, герминогенной опухоли яичника и других патологий яичника, и в большинстве случаев диагноз подтверждается хирургическим и гистологическим исследованием .
Реклама
8. Брюшная беременность
При имплантации происходит во внутрибрюшинной полости, за исключением трубной, яичниковой и внутрисвязочной беременности. Обычно женщины имеют неясные симптомы или вообще не имеют симптомов. Пальпаторно можно определить неправильное положение плода.
МРТ может быть полезным дополнением к диагностике при внематочной беременности на поздних сроках и может помочь в планировании хирургического доступа.
-
Ранняя брюшная беременность, отсутствие внутриматочной гестации.
-
Трубы и яичник в норме
-
Плодное яйцо окружено петлями кишечника и отделено от них брюшиной, между передней брюшной стенкой и плодным яйцом отсутствует миометрий.
-
Широкая подвижность, похожая на флюктуацию мешка, особенно заметная при надавливании трансвагинальным зондом на заднюю стенку мешка.
Ультразвуковая диагностика может оказаться бесполезной. МРТ очень полезна для подтверждения диагноза и выявления имплантации плаценты, поскольку плацента может имплантироваться над жизненно важными структурами, такими как крупные кровеносные сосуды и кишечник [16]. Это может помочь в предоперационной подготовке для периоперационных соображений, таких как хирургический подход, потребность в продуктах крови, предоперационная ангиографическая эмболизация, подготовка кишечника и установка мочеточниковых катетеров. Необходимо точное картирование расположения плаценты с помощью УЗИ и/или МРТ перед лапаротомией, чтобы избежать рассечения плаценты и связанного с этим риска неконтролируемого кровотечения.
Объявление
9. Гетеротопическая беременность
При наличии как внутриматочной, так и внематочной имплантации это называется гетеротропной беременностью, ее можно диагностировать с помощью УЗИ.
Гетеротопическую беременность следует заподозрить при зачатии после вспомогательных репродуктивных технологий, при внутриматочной беременности и жалобах на постоянные тазовые боли и при тех.
женщины с постоянно повышенным уровнем бета-ХГЧ после выкидыша или прерывания беременности. Более высокий, чем ожидалось, уровень бета-ХГЧ в сыворотке по отношению к гестационному возрасту может свидетельствовать о гетеротопической беременности, но при этом необходимо исключить наличие полной или частичной родинки. Два желтых тела обнаруживаются при лапароскопии или лапаротомии. Иногда у пациентки может быть гемоперитонеум после прерывания нормальной беременности или сохранение увеличенной матки и аменореи после удаления внематочной беременности.
Реклама
10. Заключение
Внематочная беременность связана с высокой материнской смертностью и заболеваемостью. При ранней диагностике осложнений можно избежать. Основным методом диагностики является УЗИ. Следовательно, акушер должен быть хорошо подготовлен для диагностики внематочной беременности, а клиницист должен иметь высокий индекс подозрения, чтобы диагностировать внематочную беременность.
Ссылки
- 1. Делла-Джустина Д., Денни М. Внематочная беременность. Клиники неотложной медицины Северной Америки. 2003;21:565-584
- 2. Гурель С., Сарыкая Б., Гурель К., Аката Д. Роль УЗИ в диагностике внематочной беременности. Журнал клинического УЗИ. 2007;35:509-517
- 3. Kirk E, Papageorghiou AT, Condous G, Tan L, Bora S, Bourne T. Диагностическая эффективность первичного трансвагинального сканирования для выявления внематочной беременности.
 Репродукция человека. 2007;22:2824-2828
Репродукция человека. 2007;22:2824-2828 - 4. Condous G, Van Calster B, Kirk E, Haider Z, Timmerman D, Van Huffel S, et al. Прогнозирование внематочной беременности у женщин с беременностью неустановленной локализации. УЗИ в акушерстве и гинекологии. 2007;29:680-687
- 5. Condous G, Okaro E, Khalid A, Lu C, Van Huffel S, Timmerman D, et al. Точность трансвагинального УЗИ для диагностики внематочной беременности до операции. Репродукция человека. 2005;20:1404-1409
- 6. Шеперд Р.В., Паттон П.Е., Новый М.Дж., Берри К.А. Серийные измерения бета-ХГЧ при раннем выявлении внематочной беременности. Акушерство и гинекология. 1990;75:417
- 7. Yeh HC, Goodman JD, Carr L, Rabinowitz JG. Интрадецидуальный признак: УЗ-критерий ранней внутриматочной беременности. Радиология. 1986;161:463-467
- 8. Bradley WG, Fiske CE, Filly RA. Признак двойного мешка ранней внутриматочной беременности: использование для исключения внематочной беременности.
 Радиология. 1982;143:223-226
Радиология. 1982;143:223-226 - 9. Doubilet PM, Benson CB. Признак двойного мешка и интрадецидуальный признак на ранних сроках беременности: межнаблюдательная надежность и частота встречаемости. Журнал УЗИ в медицине. 2013;32:1207-1214
- 10. Гинзбург Э.С., Фрейтс М.С., Рейн М.С., Фокс Дж.Х., Хорнштейн М.Д., Фридман А.Дж. Ранняя диагностика и лечение шеечной беременности в рамках программы экстракорпорального оплодотворения. Фертильность и бесплодие. 1994;61:966
- 11. Jeng CJ, Ko ML, Shen J. Трансвагинальное ультразвуковое лечение цервикальной беременности. Акушерство и гинекология. 2007;109:1076
- 12. Ушаков Ф.Б., Эльчалал Ю., Эйсман П.Дж., Шенкер Ю.Г. Шеечная беременность: прошлое и будущее. Акушерско-гинекологическое обследование. 1997;52:45
- 13. Паалман Р., МакЭлин Т. Шеечная беременность. Американский журнал акушерства и гинекологии. 1959;77:126
- 14.
 Тимор-Трич И.Э., Монтеагудо А., Сантос Р., Цимбал Т., Пинеда Г., Арслан А.А. Диагностика, лечение и последующее наблюдение при беременности с рубцом кесарева сечения. Американский журнал акушерства и гинекологии. 2012;207:44e1
Тимор-Трич И.Э., Монтеагудо А., Сантос Р., Цимбал Т., Пинеда Г., Арслан А.А. Диагностика, лечение и последующее наблюдение при беременности с рубцом кесарева сечения. Американский журнал акушерства и гинекологии. 2012;207:44e1 - 15. Comstock C, Huston K, Lee W. Ультрасонографическая картина внематочной беременности яичников. Акушерство и гинекология. 2005;105:42-45
- 16. Алию Л.Д., Ашими А.О. Многоцентровое исследование поздних абдоминальных беременностей: обзор шести случаев в условиях ограниченных ресурсов. Европейский журнал акушерства, гинекологии и репродуктивной биологии. 2013;170:33-38
Разделы
Информация об авторе
- 1.Введение
- 2.Выводы УЗИ
- 3.Шеечная беременность
- 4.
 Кесарево сечение в рубце
Кесарево сечение в рубце - 5.Интерстициальная беременность
- 6.Корнуальная беременность
- 7.Яичниковая беременность
- 8.Абдоминальная беременность
- 10.Вывод
Ссылки
Реклама
Автор:
Субрат Панда, Ананья Дас, Каушики Сингх, Пратити Баруах и Анусуя Шарма
Представлено: 21 октября 2021 г. Просмотрено: 9 22 января 2022 г. Опубликовано:0007 СКАЧАТЬ БЕСПЛАТНО
© 2022 Автор(ы). Лицензиат IntechOpen. Эта глава распространяется в соответствии с условиями лицензии Creative Commons Attribution 3.0, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Подводные камни и советы при диагностике внематочной беременности
Barnhart KT (2009) Клиническая практика. Внематочная беременность. N Engl J Med 361 (4): 379–387. дои: 10.1056/NEJMcp0810384
Артикул КАС пабмед Google Scholar
Диалани В., Левин Д. (2004)Внематочная беременность: обзор. Ультразвук Q 20(3):105–117
Артикул Google Scholar
Левин Д. (2007) Внематочная беременность. Радиология 245 (2): 385–397. doi:10.1148/радиол.2452061031
Артикул пабмед Google Scholar
Барнхарт К., ван Мелло Н.М., Борн Т. и др. (2011) Беременность неизвестного местонахождения: согласованное заявление о номенклатуре, определениях и исходе. Фертил Стерил 95 (3): 857–866. doi:10.1016/j.fertnstert.2010.09.006
doi:10.1016/j.fertnstert.2010.09.006
Артикул пабмед Google Scholar
Doubilet PM, Benson CB (2011) Дополнительные доказательства надежности дискриминационного уровня хорионического гонадотропина человека. J Ультразвуковая медицина 30 (12): 1637–1642
Артикул Google Scholar
Doubilet PM, Benson CB, Bourne T, et al. (2013) Диагностические критерии нежизнеспособной беременности в начале первого триместра. N Engl J Med 369 (15): 1443–1451. дои: 10.1056/NEJMra1302417
Артикул КАС Google Scholar
Tenore JL (2000) Внематочная беременность. Am Fam Physician 61(4):1080–1088
CAS пабмед Google Scholar
Американский колледж акушеров и гинекологов (2008 г.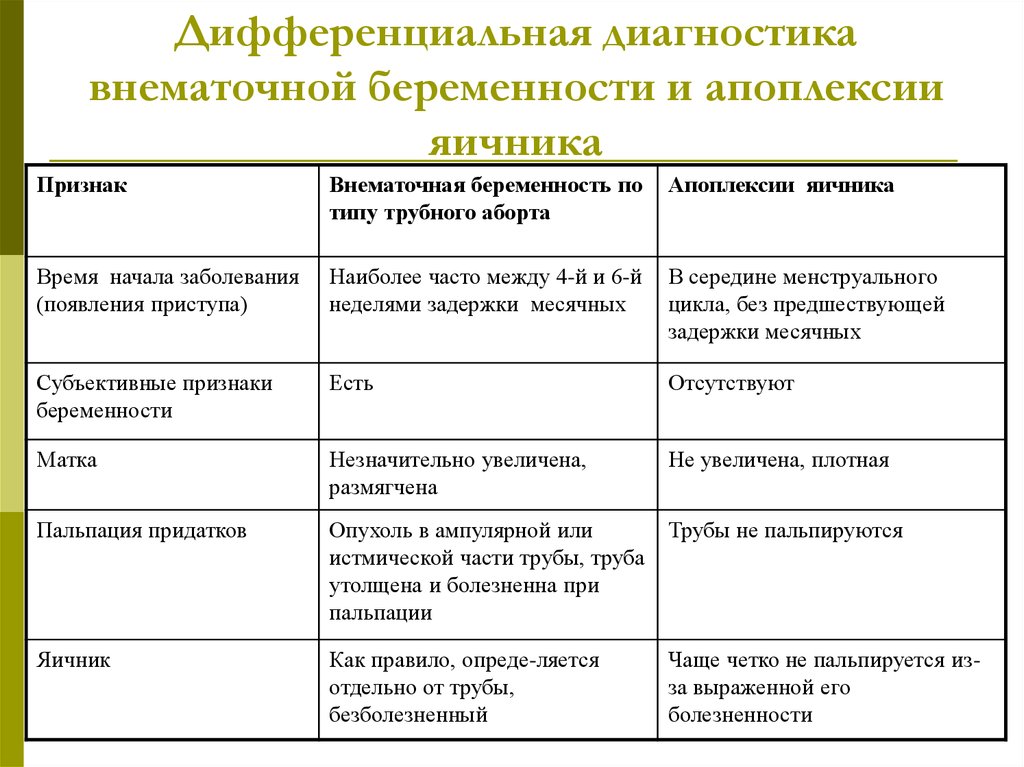 ) Практический бюллетень ACOG № 94: медицинское ведение внематочной беременности. Obstet Gynecol 111 (6): 1479–1485. дои: 10.1097/AOG.0b013e31817d201e
) Практический бюллетень ACOG № 94: медицинское ведение внематочной беременности. Obstet Gynecol 111 (6): 1479–1485. дои: 10.1097/AOG.0b013e31817d201e
Артикул Google Scholar
Zinn HL, Cohen HL, Zinn DL (1997)Ультрасонографическая диагностика внематочной беременности: важность трансабдоминальной визуализации. J Ultrasound Med 16(9):603–607
Артикул КАС Google Scholar
Worley KC, Hnat MD, Cunningham FG (2008)Поздняя внематочная беременность: диагностические и терапевтические проблемы. Am J Obstet Gynecol 198 (3): e291–e297. doi:10.1016/j.ajog.2007.09.044
Артикул Google Scholar
Чианг Г., Левин Д., Свайр М., Макнамара А., Мехта Т. (2004) Интрадецидуальный признак: надежен ли он для диагностики ранней внутриматочной беременности? AJR Am J Roentgenol 183 (3): 725–731. дои: 10.2214/ajr.183.3.1830725
дои: 10.2214/ajr.183.3.1830725
Артикул пабмед Google Scholar
Doubilet PM, Benson CB (2013)Признак двойного мешка и интрадецидуальный признак на ранних сроках беременности: межнаблюдательная надежность и частота возникновения. J Ultrasound Med 32 (7): 1207–1214. дои: 10.7863/ультра.32.7.1207
Артикул пабмед Google Scholar
Doubilet PM, Benson CB (2010) Во-первых, не навреди… ранней беременности. J УЗИ Мед 29(5):685–689
Артикул Google Scholar
Lin EP, Bhatt S, Dogra VS (2008) Диагностические признаки внематочной беременности. Рентгенография 28 (6): 1661–1671. doi: 10.1148/rg.286085506
Артикул пабмед Google Scholar
Benson CB, Doubilet PM, Peters HE, Frates MC (2013)Внутриматочная жидкость при внематочной беременности: переоценка. J Ультразвуковая медицина 32 (3): 389–393
Артикул Google Scholar
Frates MC, Doubilet PM, Peters HE, Benson CB (2014)Эхографические данные придатков матки при внематочной беременности и их корреляция с разрывом маточных труб и уровнями хорионического гонадотропина человека. J Ultrasound Med 33 (4): 697–703. дои: 10.7863/ультра.33.4.697
Артикул пабмед Google Scholar
Frates MC, Visweswaran A, Laing FC (2001) Сравнение эхогенности трубного кольца и желтого тела: полезная дифференциальная характеристика. J Ultrasound Med 20(1):27–31; викторина 33
Артикул КАС Google Scholar
Jurkovic D, Hacket E, Campbell S (1996) Диагностика и лечение ранней цервикальной беременности: обзор и отчет о двух случаях консервативного лечения. УЗИ Obstet Gynecol 8(6):373–380. doi:10.1046/j.1469-0705.1997.08060373.x
УЗИ Obstet Gynecol 8(6):373–380. doi:10.1046/j.1469-0705.1997.08060373.x
Артикул КАС пабмед Google Scholar
Малиновский А., Бейтс С.К. (2006)Семантика и подводные камни в диагностике роговой/интерстициальной беременности. Фертил Стерил 86(6):e1711–e1764. doi:10.1016/j.fertnstert.2006.03.073
Артикул Google Scholar
Timor-Tritsch IE, Monteagudo A, Matera C, Veit CR (1992)Сонографическая эволюция роговой беременности, леченной без хирургического вмешательства. Obstet Gynecol 79(6):1044–1049
CAS пабмед Google Scholar
Ackerman TE, Levi CS, Dashefsky SM, Holt SC, Lindsay DJ (1993) Интерстициальная линия: сонографические данные при интерстициальной (роговой) внематочной беременности. Радиология 189(1): 83–87. doi:10.1148/radiology.189.1.8372223
doi:10.1148/radiology.189.1.8372223
Артикул КАС пабмед Google Scholar
Kung FT, Lin H, Hsu TY, et al. (2004) Дифференциальный диагноз при подозрении на шеечную беременность и консервативное лечение с сочетанием лапароскопической перевязки маточных артерий и гистероскопической эндоцервикальной резекции. Фертил Стерил 81 (6): 1642–1649. doi:10.1016/j.fertnstert.2003.11.034
Артикул пабмед Google Scholar
Martin JA, Hamilton BE, Osterman MJ, Curtin SC, Matthews TJ (2015) Рождения: окончательные данные за 2013 год. Natl Vital Stat Rep 64(1):1–65
PubMed Google Scholar
Эш А., Смит А., Максвелл Д. (2007) Беременность с шрамом от кесарева сечения. БЙОГ 114 (3): 253–263. doi:10.1111/j.1471-0528. 2006.01237.x
2006.01237.x
Артикул КАС пабмед Google Scholar
Timor-Tritsch IE, Monteagudo A, Cali G, et al. (2014) Беременность с рубцом от кесарева сечения является предвестником болезненно прилипшей плаценты. УЗИ Obstet Gynecol 44(3):346–353. дои: 10.1002/uog.13426
Артикул КАС пабмед Google Scholar
Герли С., Россетти Д., Байокки Г. и др. (2004)Ранняя ультразвуковая диагностика и лапароскопическое лечение брюшной беременности. Eur J Obstet Gynecol Reprod Biol 113(1):103–105. дои: 10.1016/S0301-2115(03)00366-X
Артикул пабмед Google Scholar
Fernandez H, Gervaise A (2004)Внематочная беременность после лечения бесплодия: современная диагностика и терапевтическая стратегия. Обновление Hum Reprod 10 (6): 503–513. дои: 10.1093/humupd/dmh043
Обновление Hum Reprod 10 (6): 503–513. дои: 10.1093/humupd/dmh043
Артикул пабмед Google Scholar
Chang FW, Chen CH, Liu JY (2004) Ранняя диагностика яичниковой беременности с помощью ультразвука. Int J Gynaecol Obstet 85 (2): 186–187. doi:10.1016/j.ijgo.2003.11.006
Артикул пабмед Google Scholar
Angtuaco TL, Shah HR, Mattison DR, Quirk JG Jr (1992) МРТ у акушерских пациенток высокого риска: ценное дополнение к УЗИ. Рентгенография 12(1):91–109; обсуждение 110. doi:10.1148/radiographics.12.1.1734485
Артикул КАС Google Scholar
Izquierdo LA, Nicholas MC (2003)Трехмерная трансвагинальная сонография интерстициальной беременности. J Clin УЗИ (JCU) 31 (9)): 484–487. дои: 10.
