Дыхание тахипноэ: Учащенное неглубокое дыхание — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Лечение учащенного дыхания у младенцев (транзиторное тахипноэ новорожденного)
Ваш браузер не поддерживает аудио элементы.
Вопрос обзора
Улучшают ли лекарства и другие методы лечения детей с аномально учащенным дыханием (известным как транзиторное тахипноэ новорожденных) функцию легких и уменьшают ли необходимость в поддержке дыхания (т.е. механической вентиляции) и/или продолжительность симптомов?
Актуальность
Транзиторное тахипноэ новорожденного характеризуется учащенным дыханием (более 60 вдохов в минуту) и признаками респираторного дистресса (затрудненное дыхание). Обычно оно возникает в течение первых двух часов жизни у детей, родившихся на 34 неделе беременности или позже. Хотя преходящее тахипноэ новорожденных, как правило, проходит без лечения, оно может быть связано с развитием хрипящего дыхания в более позднем возрасте. В этом Кокрейновском обзоре представлены и критически проанализированы имеющиеся доказательства о пользе и вреде различных видов лечения транзиторного тахипноэ новорожденных.
Характеристика исследований
В этот обзор включено шесть Кокрейновских обзоров. В четырех из них сравнивали лекарства (сальбутамол, эпинефрин, кортикостероид и диуретики) с плацебо, в то время как в двух других обзорах оценивали эффект от введения меньшего количества жидкости и дыхательной (респираторной) поддержки без введения трубки в легкие. Сальбутамол, эпинефрин и кортикостероиды выводят избыток жидкости из легких, тогда как диуретик — это лекарство, способствующее выведению избыточной жидкости с мочой.
Эти доказательства актуальны по состоянию на июль 2021 года.
Результаты
Из-за крайне ограниченного числа имеющихся доказательств мы не смогли ответить на вопрос нашего обзора обзоров. Сальбутамол может уменьшить продолжительность учащенного дыхания по сравнению с плацебо. В исследованиях по эпинефрину и кортикостероидам не представили информацию по этому исходу. Доказательства по сравнению эффекта диуретиков и плацебо весьма неопределенны.
Имеются очень неопределенные доказательства относительно влияния различных видов дыхательной поддержки без введения трубки в легкие по сравнению с кислородом или по сравнению друг с другом на продолжительность учащенного дыхания. Мы не уверены в том, что сальбутамол, эпинефрин и кортикостероиды снижают потребность в механической вентиляции (использование аппарата, помогающего пациенту дышать, когда в легкие вставляется трубка). В исследованиях, посвященных диуретикам, не представили информацию по этому исходу. Мы не уверены в том, что респираторная поддержка без введения трубки в легкие и введение меньшего количества жидкостей снижают потребность в механической вентиляции.
Определенность доказательств
Степень определенности доказательств была низкой для сальбутамола в отношении продолжительности учащенного дыхания и очень низкой — для всех других исходов и методов лечения. В исследованиях либо не содержалось информации, которую мы могли бы использовать, либо были получены результаты, в которых мы были мало уверены. Эти исследования были небольшими и в них использовали методы, которые могли привести к ошибкам в их результатах.
В исследованиях либо не содержалось информации, которую мы могли бы использовать, либо были получены результаты, в которых мы были мало уверены. Эти исследования были небольшими и в них использовали методы, которые могли привести к ошибкам в их результатах.
Заметки по переводу:
Перевод: Морозова Светлана Юрьевна. Редактирование: Юдина Екатерина Викторовна. Координация проекта по переводу на русский язык: Cochrane Russia — Кокрейн Россия на базе Российской медицинской академии непрерывного профессионального образования (РМАНПО). По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected]
Почему кошка часто дышит животом
Причины тахипноэ у кошек
Диагностика
Лечение
Уход на дому
Частое дыхание у кошек называется тахипноэ. Тахипноэ (полипноэ) представляет собой увеличение числа дыхательных движений в минуту. Учащенное дыхание коши может сочетаться с одышкой — когда дыхание не только частое, но и затрудненное, но не обязательно.
Причины тахипноэ у кошек
Учащенное дыхание может быть вызвано нормальными естественными причинами — активной физической деятельностью, повышенной температурой воздуха, при некоторых физиологических состояниях, например, беременности, дыхание тоже может учащаться. Однако существует и много патологий, провоцирующих более частое дыхание, некоторые из них могут угрожать жизни животного. Поэтому если нет очевидных причин для тахипноэ у кошки (например, только что активно прыгала и играла) — необходимо показать ее врачу и выяснить, что именно провоцирует частое дыхание.
Патологические причины учащенного дыхания у кошек:
- Заболевания ноздрей и придаточных пазух носа (инфекция, сужение, воспаление, неоплазия).
- Проблемы мягкого неба.
- Болезни гортани (отек, коллапс, паралич, спазм).
- Болезни трахеи (опухоли, коллапс, инородные тела).
- Болезни бронхов (бронхит, астма, рак, паразиты).

- Болезни легких (отек, воспаление, кровотечение, гельминты, рак и перекрут доли легкого).
- Гидроторакс (жидкость в грудной полости).
- Пневмоторакс (воздух в грудной полости).
- Диафрагмальная грыжа.
- Новообразования, увеличенные лимфатические узлы в грудной полости.
Причины, не связанные с дыханием:
- Болезни сердца (застойная сердечная недостаточность, аритмии).
- Нейро-мышечные болезни (травма, неоплазия, воспаление).
- Метаболические/эндокринные проблемы (диабет, гипертиреоз).
- Гематологические проблемы (анемия, отравление парацетамолом).
- Заболевания брюшной полости (опухоли, увеличенные органы, скопление жидкости).
- Другое (боль, лихорадка, стресс, лишний вес, препараты).
Глубокое частое дыхание также может быть признаком теплового удара, когда кошка была оставлена в машине в теплое время года, особенно на солнце. Приоткрытые окна в таком случае не помогают, температура внутри машины может подниматься на 5-10 градусов за 10-15 минут.
Учащенное дыхание может доставлять минимальный дискомфорт животному и не представлять опасности, особенно если вызвано временными причинами, такими как страх или стресс. С другой стороны, оно может быть индикатором более тяжелой, представляющей угрозу для жизни болезни. Поэтому животное следует показать ветеринарному врачу, особенно если тахипноэ прогрессирует.
Владельца должны насторожить любые сопутствующие симптомы:
- Кашель.

- Затрудненное дыхание.
- Синюшность десен (цианоз).
- Усталость.
- Потеря веса.
- Плохой аппетит.
- Чрезмерное питье или мочеиспускание.
- Рвота.
- Диарея.
Для кошек, в отличие от собак, нехарактерно дыхание с открытым ртом, в норме может быть только кратковременное после значительных нагрузок, поэтому если кошка дышит «по-собачьи», рекомендуется пройти обследование.
Диагностика
Для определения, учащенное дыхание у кошки, или нет, необходимо знать частоту ее дыхания в норме. Можно определить это дома — понаблюдайте за питомцем во сне или в период длительного спокойствия. Кошка должна лежать на боку, наблюдайте за движениями живота — при движении вверх осуществляется вдох. Подсчитайте количество вдохов за 1 минуту, повторите процедуру 2-3 раза. Эта цифра будет нормой для Вашего любимца. В норме у кошек частота дыхательных движений 20-30 в минуту (у котят может быть выше).
Прежде всего необходимо исключить факторы, которые могут провоцировать развитие тахипноэ у кошки (жара, стресс, физическая нагрузка). Если тахипноэ сохраняется, и/или симптомы усиливаются или присутствуют в течение длительного времени, необходимо обратиться к ветеринару.
Если тахипноэ сохраняется, и/или симптомы усиливаются или присутствуют в течение длительного времени, необходимо обратиться к ветеринару.
Стандартное обследование включает общий и биохимический анализы крови и анализ мочи. Они помогут выявить такие заболевания, сопровождающиеся учащенным дыханием, как анемия, инфекция и диабет.
Также проводятся:
- анализ уровня гормона щитовидной железы (Т4) у всех кошек старше шести лет;
- анализ на лейкоз и вирус иммунодефицита;
- анализ артериальной крови на газы для оценки кислотно-щелочного баланса пациента;
- рентгенограммы грудной клетки. Иногда необходим рентген шеи, чтобы определить инородные тела или опухоли в верхней части дыхательных путей;
- ультразвуковое исследование сердца и грудной полости;
- торакоцентез (забор жидкости, воздуха или ткани из грудной полости), анализ жидкости или цитология.
Более детальная диагностика может включать риноскопию, бронхоскопию, компьютерную томографию.
В первую очередь исключают наиболее опасные для жизни причины и те патологии, которые встречаются у кошек часто. Часть диагнозов можно определить только методом исключения.
Лечение
Лечение будет зависеть от первоначальной причины, спровоцировавшей у кошки учащение дыхания.
Симптоматическая терапия должна проводиться во время поиска первопричины. Она включает кислородотерапию, антибиотики или противовоспалительные препараты для животных с инфекционными или воспалительными заболеваниями, инфузионную терапию при обезвоживании или сопутствующих системных заболеваниях.
Уход на дому и профилактика
Следуйте указаниям ветеринара. Держите вашего питомца в прохладе, оберегайте от стресса и нагрузок. Не оставляйте кошек закрытыми в машине.
Наиболее важный метод профилактики осложнений при большинстве патологий, вызывающих тяжелое дыхание и одышку — контроль веса питомца. Кошка должна быть в идеальной кондиции, избыточны вес значительно усугубляет любые проявления дыхательной недостаточности, затрудняет диагностику и лечение, может быть причиной развития диабета.
Кошка должна быть в идеальной кондиции, избыточны вес значительно усугубляет любые проявления дыхательной недостаточности, затрудняет диагностику и лечение, может быть причиной развития диабета.
Частое дыхание у кошек — видео интервью с ветеринарным кардиологом:
(с) Ветеринарный центр лечения и реабилитации животных «Зоостатус».
Варшавское шоссе, 125 стр.1. тел. 8 (499) 372-27-37
Тахипноэ — StatPearls — NCBI Bookshelf
Продолжение обучения
Тахипноэ определяется как частота дыхания, превышающая нормальную частоту дыхания. Это состояние проявляется как в физиологическом состоянии, так и в качестве симптома патологии. В этом упражнении рассматривается оценка и лечение тахипноэ и подчеркивается роль межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов лечения пациентов.
Цели:
Определите этиологию тахипноэ.
Опишите типичную картину пациента с тахипноэ.
Ознакомьтесь с факторами риска развития тахипноэ.
Обобщите важность улучшения координации помощи между членами межпрофессиональной бригады для улучшения результатов лечения пациентов с тахипноэ.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Тахипноэ — это состояние, связанное с учащенным дыханием. Нормальная частота дыхания для среднего взрослого человека составляет от 12 до 20 вдохов в минуту. У детей количество вдохов в минуту может быть выше, чем у взрослых.
Этиология
Тахипноэ не обязательно имеет патологическую причину. Например, физические упражнения могут вызвать тахипноэ. Некоторыми патологическими причинами тахипноэ являются сепсис, диабетический кетоацидоз, респираторные заболевания, такие как пневмония, отравление угарным газом, легочная эмболия, плевральный выпот, астма или хроническая обструктивная болезнь легких (ХОБЛ). Другие медицинские проблемы, такие как аллергические реакции, состояния тревоги и аспирация инородного тела, также могут вызывать тахипноэ.
Другие медицинские проблемы, такие как аллергические реакции, состояния тревоги и аспирация инородного тела, также могут вызывать тахипноэ.
Эпидемиология
Тахипноэ у новорожденных — это заболевание дыхательной системы, которое может проявиться вскоре после родов. Это может быть следствием нарушения клиренса легочной жидкости плода, что приводит к дыхательной недостаточности. Транзиторное тахипноэ новорожденных чаще встречается у недоношенных детей. Это происходит примерно у 1 из 100 недоношенных детей, тогда как у доношенных детей оно проявляется примерно у 4–6 детей на 1000 детей.
Тахипноэ у взрослых — это дыхание более 20 вдохов в минуту. От двенадцати до двадцати вдохов в минуту — это нормальный диапазон.
Патофизиология
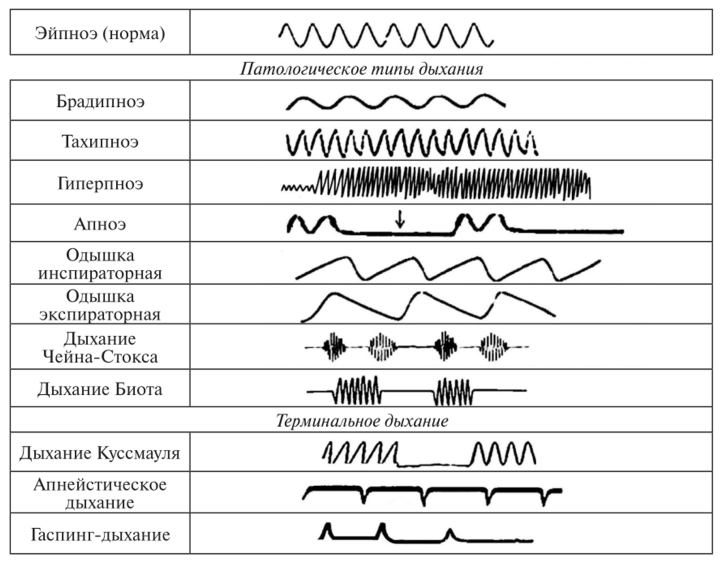
Тахипноэ – это термин, используемый для определения быстрого и поверхностного дыхания, который не следует путать с гипервентиляцией, когда дыхание пациента быстрое, но глубокое. Оба похожи тем, что оба являются результатом накопления углекислого газа в легких, что приводит к увеличению содержания углекислого газа в крови. [5]
[5]
Это накопление углекислого газа в крови делает кровь более кислой, чем обычно, что приводит в готовность мозг. В ответ мозг сигнализирует дыхательному драйву увеличить темп, пытаясь исправить дисбаланс. При этом рН крови может вернуться в нормальный диапазон кислотности.
Анамнез и физикальное исследование
Пациенты могут жаловаться на одышку. Они также могут сказать, что не чувствуют, что могут набрать достаточно воздуха. При физикальном осмотре у пациентов может наблюдаться посинение пальцев или губ и/или использование вспомогательных мышц или грудных мышц для дыхания. С другой стороны, пациенты могут поступать без каких-либо явных симптомов.
У новорожденных тахипноэ может быть связано с задержкой жидкости в легких в течение первых 24 часов после рождения. Младенцы могут иметь синий цвет в периоральной области, кряхтение или признаки затрудненного дыхания, втягивание грудной клетки при дыхании, покачивание головой и / или раздутые ноздри.
Оценка
Оценка и причина тахипноэ зависят от общего состояния пациента. Медицинские работники могут проводить оценку на основе оксиметрии, газов артериальной крови, рентгенографии грудной клетки, КТ грудной клетки, тестов функции легких, уровня глюкозы, электролитов, гемоглобина, ЭКГ, сканирования VQ, МРТ головного мозга и/или токсикологического скрининга.
Медицинские работники могут проводить оценку на основе оксиметрии, газов артериальной крови, рентгенографии грудной клетки, КТ грудной клетки, тестов функции легких, уровня глюкозы, электролитов, гемоглобина, ЭКГ, сканирования VQ, МРТ головного мозга и/или токсикологического скрининга.
Газы артериальной крови дают оценку содержания кислорода и углекислого газа, что может помочь определить рН и метаболические нарушения. Если рН указывает на ацидоз, некоторыми потенциальными причинами являются диабетический кетоацидоз, лактоацидоз или печеночная энцефалопатия.[8] Анализ крови на сахар также может указать или исключить диабетический кетоацидоз.[9]][10]
Рентген грудной клетки может выявить любые легочные причины тахипноэ, такие как пневмоторакс, муковисцидоз или пневмония.[11] КТ грудной клетки, которая показывает более подробную информацию, может указывать на любые другие патологии легких или потенциальные злокачественные новообразования. Помимо визуализации, тесты функции легких могут помочь определить причины обструктивных заболеваний легких, таких как ХОБЛ или астма. Сканирование VQ может быть полезным, если признаки и симптомы указывают на возможную легочную эмболию.[12] Если тахипноэ вызвано сердечными аномалиями, ЭКГ покажет признаки сердечного приступа или нарушения сердечного ритма.[13][14]
Сканирование VQ может быть полезным, если признаки и симптомы указывают на возможную легочную эмболию.[12] Если тахипноэ вызвано сердечными аномалиями, ЭКГ покажет признаки сердечного приступа или нарушения сердечного ритма.[13][14]
Общий анализ крови и полная метаболическая панель могут указать на любые признаки анемии или инфекций, которые потенциально могут вызывать тахипноэ. Токсикологический скрининг может определить, могут ли какие-либо лекарства, как рецептурные, так и безрецептурные, вызывать тахипноэ.
Лечение/управление
Тахипноэ следует лечить в зависимости от основной причины.
Если у младенцев наблюдается транзиторное тахипноэ новорожденного, им может быть назначена дополнительная оксигенотерапия, а в некоторых случаях может потребоваться некоторое время в отделении интенсивной терапии новорожденных.[7]
Если тахипноэ вызвано астмой или ХОБЛ, пациенты могут получить ингаляционное лекарство для расширения и расширения альвеол при обструктивных заболеваниях легких. Если тахипноэ вызвано пневмонией, антибиотики показаны для лечения бактериальной пневмонии, но вирусную пневмонию можно лечить без антибиотиков [15].
Если тахипноэ вызвано пневмонией, антибиотики показаны для лечения бактериальной пневмонии, но вирусную пневмонию можно лечить без антибиотиков [15].
Дифференциальный диагноз
Хотя тахипноэ относится к учащенному поверхностному дыханию, другие состояния также могут быть ошибочно приняты за тахипноэ, поскольку они могут проявляться сходным образом. Гиперпноэ относится как к быстрому, так и к глубокому дыханию, а одышка указывает на ощущение одышки.
Прогноз
Тахипноэ может беспокоить пациентов, но не всегда свидетельствует о критическом состоянии. Хотя пациентам часто требуется консультация медицинского работника, существует множество причин, и некоторым может потребоваться немедленная медицинская помощь.
Осложнения
Хотя тахипноэ может быть вызвано физиологическими причинами, такими как физические упражнения, существуют патологические причины, которые могут вызывать беспокойство. Осложнения, возникающие из-за этих патологических причин, должны быть известны клиницистам, поскольку они могут привести к ухудшению результатов медицинского осмотра и лечения пациентов.
Тахипноэ может быть симптомом сепсиса или ацидоза, такого как диабетический кетоацидоз или метаболический ацидоз. У пациентов с проблемами легких, такими как пневмония, плевральный выпот, легочная эмболия, ХОБЛ, астма или аллергическая реакция, также наблюдается тахипноэ. Застойная сердечная недостаточность также может быть причиной тахипноэ и, если ее не лечить, может прогрессировать до усугубления сердечной недостаточности.
Тревожные состояния и гипервентиляция во время панических атак могут привести к тахипноэ и могут привести к гипокапнии или снижению уровня углекислого газа, снижая дыхательную активность.
Сдерживание и обучение пациентов
Пациенты должны быть уверены, что тахипноэ не всегда может указывать на серьезное заболевание. Обучение пациентов относительно причины тахипноэ пациента имеет решающее значение. Понимание пациентом своего состояния может помочь в правильном лечении и последующем наблюдении.
Если есть какие-либо опасения, самым безопасным способом действий будет срочно обратиться к врачу, чтобы обеспечить своевременное диагностическое обследование и лечение.
Улучшение результатов работы команды здравоохранения
Как и ожидалось, наилучшие возможные результаты лечения пациентов связаны с комплексным и межпрофессиональным командным подходом, включающим терапевта, практикующую медсестру, пульмонолога, реаниматолога и специалиста-лаборанта. Если у пациента наблюдается тахипноэ, важную роль играют клиническое физикальное обследование, визуализация и лабораторные данные. Пациент не должен быть выписан до тех пор, пока тахипноэ не разрешится и не будут проведены консультации или направления к специалистам, если это будет сочтено необходимым. Медицинские работники должны обсудить между собой любые серьезные осложнения или сопутствующие заболевания.
Сотрудничество и командная работа, а также общение необходимы для хороших результатов и прогноза. В этом сотрудничестве должна участвовать вся межпрофессиональная команда, включая всех врачей, специально обученных медсестер, фармацевтов и респираторных терапевтов, с использованием интегрированного и основанного на фактических данных подхода к определению плана и лечения, ведущих к оптимальному уходу за пациентом и его результатам. [Уровень 5]
[Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Ссылки
- 1.
Такаяма А., Такэсима Т., Накашима Ю., Ёсидоми Т., Нагамине Т., Котани К. Сравнение методов подсчета частоты дыхания. Уход за дыханием. 2019 май; 64(5):555-563. [PubMed: 30992404]
- 2.
Асмундссон А.С., Армс Дж., Кайла Р., Робак М.Г., Тейлер С., Дэйви С.С., Луи Дж.П. Госпитальный курс крупа после ведения отделения неотложной помощи. Хосп Педиатр. 2019Май; 9 (5): 326-332. [Бесплатная статья PMC: PMC6478427] [PubMed: 30988017]
- 3.
Чоудхури Н., Джайлз Б.Л., Делл С.Д. Доношенный неонатальный респираторный дистресс и хроническое заболевание легких. Педиатр Энн. 2019 01 апреля; 48 (4): e175-e181. [PubMed: 30986319]
- 4.
S D, O G. Новая мутация у новорожденного, приводящая к болезни накопления гликогена типа Ia.
 Балкан Ж Мед Жене. 2018 дек; 21(2):55-57. [Бесплатная статья PMC: PMC6454238] [PubMed: 30984526]
Балкан Ж Мед Жене. 2018 дек; 21(2):55-57. [Бесплатная статья PMC: PMC6454238] [PubMed: 30984526]- 5.
Prado PRD, Bettencourt ARC, Lopes JL. Определение характеристик и сопутствующих факторов сестринского диагноза неэффективного паттерна дыхания. Преподобный Брас Энферм. 2019 янв-февраль;72(1):221-230. [PubMed: 30916289]
- 6.
Октем А., Йигит С., Огуз Б., Челик Т., Халилоглу М., Юрдакок М. Точность УЗИ легких в диагностике респираторного дистресс-синдрома у новорожденных. J Matern Fetal Neonatal Med. 2021 янв; 34(2):281-286. [В паблике: 30957609]
- 7.
Heinonen S, Süvari L, Gissler M, Pitkänen O, Andersson S, Helve O. Транзиторное тахипноэ новорожденных связано с повышенным риском госпитализации из-за респираторно-синцитиального вирусного бронхиолита. Pediatr Infect Dis J. 2019 Apr;38(4):419-421. [PubMed: 30882737]
- 8.
Gallo de Moraes A, Surani S. Влияние диабетического кетоацидоза на дыхательную систему.
 Мировой диабет J. 2019 15 января; 10 (1): 16-22. [Бесплатная статья PMC: PMC6347653] [PubMed: 30697367]
Мировой диабет J. 2019 15 января; 10 (1): 16-22. [Бесплатная статья PMC: PMC6347653] [PubMed: 30697367]- 9.
Leisman DE, Angel C, Schneider SM, D’Amore JA, D’Angelo JK, Doerfler ME. Сепсис в больницах по сравнению с отделениями неотложной помощи: демографические, реанимационные и исходные модели в многоцентровой ретроспективной когорте. Дж Хосп Мед. 2019 01 июня; 14 (6): 340-348. [Бесплатная статья PMC: PMC6625440] [PubMed: 30986182]
- 10.
Rea G, Sperandeo M, Di Serafino M, Vallone G, Tomà P. Ультрасонография грудной клетки у новорожденных и детей. Дж УЗИ. 201922 июня (2): 121-130. [Бесплатная статья PMC: PMC6531530] [PubMed: 30778892]
- 11.
Nguyen PTK, Tran HT, Fitzgerald DA, Tran TS, Graham SM, Marais BJ. Характеристика детей, госпитализированных с пневмонией в центральном Вьетнаме: проспективное исследование. Eur Respir J. 2019 Jul; 54 (1) [PubMed: 30956212]
- 12.
Терк Торак Дж.
 2019 июль; 20 (3): 206-208. [Бесплатная статья PMC: PMC65
2019 июль; 20 (3): 206-208. [Бесплатная статья PMC: PMC65] [PubMed: 30986172]
- 13.
Эскер Гарригос З., Джордж М.П., Халил С., Виджайваргия П., Абу Салех О.М., Фридман П.А., Штекельберг Дж.М., ДеСимоне Д.К., Уилсон В.Р., Баддур Л.М., Сохаил Л.М. Предикторы инфекции кровотока у пациентов с карманной инфекцией сердечно-сосудистых имплантируемых электронных устройств. Открытый форум Infect Dis. 2019 апр;6(4):ofz084. [Статья бесплатно PMC: PMC6456888] [PubMed: 30997366]
- 14.
Диас Морейра А.С., Гринт К., Степьен Р., Шоу Г., Пик С. Дисплазия трехстворчатого клапана и открытое овальное окно, приводящее к тяжелой трикуспидальной регургитации и расширение правых отделов сердца у теленка Red Angus. Дж Вет Кардиол. 2019Фев; 21:28-33. [PubMed: 30797442]
- 15.
Wang Z, Sun J, Liu Y, Wang Y. Влияние атопии на тяжесть и внелегочные проявления микоплазменной пневмонии у детей. Джей Клин Лаб Анал. 2019 июнь;33(5):e22887.
 [Бесплатная статья PMC: PMC6595288] [PubMed: 30924557]
[Бесплатная статья PMC: PMC6595288] [PubMed: 30924557]- 16.
Kaser S, Sourij H, Clodi M, Schneeweiß B, Laggner AN, Luger A. [Лечение острых диабетических метаболических кризов у взрослых (обновление 2019 г.) ): Гипергликемическое гиперосмолярное состояние и кетоацидотические метаболические нарушения]. Вена Клин Wochenschr. 2019Май; 131 (Приложение 1): 196-199. [PubMed: 30980160]
Тахипноэ — StatPearls — NCBI Bookshelf
Continuing Education Activity
Тахипноэ определяется как частота дыхания, превышающая нормальную частоту дыхания. Это состояние проявляется как в физиологическом состоянии, так и в качестве симптома патологии. В этом упражнении рассматривается оценка и лечение тахипноэ и подчеркивается роль межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов лечения пациентов.
Цели:
Определите этиологию тахипноэ.
Опишите типичную картину пациента с тахипноэ.

Ознакомьтесь с факторами риска развития тахипноэ.
Обобщите важность улучшения координации помощи между членами межпрофессиональной бригады для улучшения результатов лечения пациентов с тахипноэ.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Тахипноэ — это состояние, связанное с учащенным дыханием. Нормальная частота дыхания для среднего взрослого человека составляет от 12 до 20 вдохов в минуту. У детей количество вдохов в минуту может быть выше, чем у взрослых.
Этиология
Тахипноэ не обязательно имеет патологическую причину. Например, физические упражнения могут вызвать тахипноэ. Некоторыми патологическими причинами тахипноэ являются сепсис, диабетический кетоацидоз, респираторные заболевания, такие как пневмония, отравление угарным газом, легочная эмболия, плевральный выпот, астма или хроническая обструктивная болезнь легких (ХОБЛ). Другие медицинские проблемы, такие как аллергические реакции, состояния тревоги и аспирация инородного тела, также могут вызывать тахипноэ.
Другие медицинские проблемы, такие как аллергические реакции, состояния тревоги и аспирация инородного тела, также могут вызывать тахипноэ.
Эпидемиология
Тахипноэ у новорожденных — это заболевание дыхательной системы, которое может проявиться вскоре после родов. Это может быть следствием нарушения клиренса легочной жидкости плода, что приводит к дыхательной недостаточности. Транзиторное тахипноэ новорожденных чаще встречается у недоношенных детей. Это происходит примерно у 1 из 100 недоношенных детей, тогда как у доношенных детей оно проявляется примерно у 4–6 детей на 1000 детей.
Тахипноэ у взрослых — это дыхание более 20 вдохов в минуту. От двенадцати до двадцати вдохов в минуту — это нормальный диапазон.
Патофизиология
Тахипноэ – это термин, используемый для определения быстрого и поверхностного дыхания, который не следует путать с гипервентиляцией, когда дыхание пациента быстрое, но глубокое. Оба похожи тем, что оба являются результатом накопления углекислого газа в легких, что приводит к увеличению содержания углекислого газа в крови. [5]
[5]
Это накопление углекислого газа в крови делает кровь более кислой, чем обычно, что приводит в готовность мозг. В ответ мозг сигнализирует дыхательному драйву увеличить темп, пытаясь исправить дисбаланс. При этом рН крови может вернуться в нормальный диапазон кислотности.
Анамнез и физикальное исследование
Пациенты могут жаловаться на одышку. Они также могут сказать, что не чувствуют, что могут набрать достаточно воздуха. При физикальном осмотре у пациентов может наблюдаться посинение пальцев или губ и/или использование вспомогательных мышц или грудных мышц для дыхания. С другой стороны, пациенты могут поступать без каких-либо явных симптомов.
У новорожденных тахипноэ может быть связано с задержкой жидкости в легких в течение первых 24 часов после рождения. Младенцы могут иметь синий цвет в периоральной области, кряхтение или признаки затрудненного дыхания, втягивание грудной клетки при дыхании, покачивание головой и / или раздутые ноздри.
Оценка
Оценка и причина тахипноэ зависят от общего состояния пациента. Медицинские работники могут проводить оценку на основе оксиметрии, газов артериальной крови, рентгенографии грудной клетки, КТ грудной клетки, тестов функции легких, уровня глюкозы, электролитов, гемоглобина, ЭКГ, сканирования VQ, МРТ головного мозга и/или токсикологического скрининга.
Медицинские работники могут проводить оценку на основе оксиметрии, газов артериальной крови, рентгенографии грудной клетки, КТ грудной клетки, тестов функции легких, уровня глюкозы, электролитов, гемоглобина, ЭКГ, сканирования VQ, МРТ головного мозга и/или токсикологического скрининга.
Газы артериальной крови дают оценку содержания кислорода и углекислого газа, что может помочь определить рН и метаболические нарушения. Если рН указывает на ацидоз, некоторыми потенциальными причинами являются диабетический кетоацидоз, лактоацидоз или печеночная энцефалопатия.[8] Анализ крови на сахар также может указать или исключить диабетический кетоацидоз.[9]][10]
Рентген грудной клетки может выявить любые легочные причины тахипноэ, такие как пневмоторакс, муковисцидоз или пневмония.[11] КТ грудной клетки, которая показывает более подробную информацию, может указывать на любые другие патологии легких или потенциальные злокачественные новообразования. Помимо визуализации, тесты функции легких могут помочь определить причины обструктивных заболеваний легких, таких как ХОБЛ или астма. Сканирование VQ может быть полезным, если признаки и симптомы указывают на возможную легочную эмболию.[12] Если тахипноэ вызвано сердечными аномалиями, ЭКГ покажет признаки сердечного приступа или нарушения сердечного ритма.[13][14]
Сканирование VQ может быть полезным, если признаки и симптомы указывают на возможную легочную эмболию.[12] Если тахипноэ вызвано сердечными аномалиями, ЭКГ покажет признаки сердечного приступа или нарушения сердечного ритма.[13][14]
Общий анализ крови и полная метаболическая панель могут указать на любые признаки анемии или инфекций, которые потенциально могут вызывать тахипноэ. Токсикологический скрининг может определить, могут ли какие-либо лекарства, как рецептурные, так и безрецептурные, вызывать тахипноэ.
Лечение/управление
Тахипноэ следует лечить в зависимости от основной причины.
Если у младенцев наблюдается транзиторное тахипноэ новорожденного, им может быть назначена дополнительная оксигенотерапия, а в некоторых случаях может потребоваться некоторое время в отделении интенсивной терапии новорожденных.[7]
Если тахипноэ вызвано астмой или ХОБЛ, пациенты могут получить ингаляционное лекарство для расширения и расширения альвеол при обструктивных заболеваниях легких. Если тахипноэ вызвано пневмонией, антибиотики показаны для лечения бактериальной пневмонии, но вирусную пневмонию можно лечить без антибиотиков [15].
Если тахипноэ вызвано пневмонией, антибиотики показаны для лечения бактериальной пневмонии, но вирусную пневмонию можно лечить без антибиотиков [15].
Дифференциальный диагноз
Хотя тахипноэ относится к учащенному поверхностному дыханию, другие состояния также могут быть ошибочно приняты за тахипноэ, поскольку они могут проявляться сходным образом. Гиперпноэ относится как к быстрому, так и к глубокому дыханию, а одышка указывает на ощущение одышки.
Прогноз
Тахипноэ может беспокоить пациентов, но не всегда свидетельствует о критическом состоянии. Хотя пациентам часто требуется консультация медицинского работника, существует множество причин, и некоторым может потребоваться немедленная медицинская помощь.
Осложнения
Хотя тахипноэ может быть вызвано физиологическими причинами, такими как физические упражнения, существуют патологические причины, которые могут вызывать беспокойство. Осложнения, возникающие из-за этих патологических причин, должны быть известны клиницистам, поскольку они могут привести к ухудшению результатов медицинского осмотра и лечения пациентов.
Тахипноэ может быть симптомом сепсиса или ацидоза, такого как диабетический кетоацидоз или метаболический ацидоз. У пациентов с проблемами легких, такими как пневмония, плевральный выпот, легочная эмболия, ХОБЛ, астма или аллергическая реакция, также наблюдается тахипноэ. Застойная сердечная недостаточность также может быть причиной тахипноэ и, если ее не лечить, может прогрессировать до усугубления сердечной недостаточности.
Тревожные состояния и гипервентиляция во время панических атак могут привести к тахипноэ и могут привести к гипокапнии или снижению уровня углекислого газа, снижая дыхательную активность.
Сдерживание и обучение пациентов
Пациенты должны быть уверены, что тахипноэ не всегда может указывать на серьезное заболевание. Обучение пациентов относительно причины тахипноэ пациента имеет решающее значение. Понимание пациентом своего состояния может помочь в правильном лечении и последующем наблюдении.
Если есть какие-либо опасения, самым безопасным способом действий будет срочно обратиться к врачу, чтобы обеспечить своевременное диагностическое обследование и лечение.
Улучшение результатов работы команды здравоохранения
Как и ожидалось, наилучшие возможные результаты лечения пациентов связаны с комплексным и межпрофессиональным командным подходом, включающим терапевта, практикующую медсестру, пульмонолога, реаниматолога и специалиста-лаборанта. Если у пациента наблюдается тахипноэ, важную роль играют клиническое физикальное обследование, визуализация и лабораторные данные. Пациент не должен быть выписан до тех пор, пока тахипноэ не разрешится и не будут проведены консультации или направления к специалистам, если это будет сочтено необходимым. Медицинские работники должны обсудить между собой любые серьезные осложнения или сопутствующие заболевания.
Сотрудничество и командная работа, а также общение необходимы для хороших результатов и прогноза. В этом сотрудничестве должна участвовать вся межпрофессиональная команда, включая всех врачей, специально обученных медсестер, фармацевтов и респираторных терапевтов, с использованием интегрированного и основанного на фактических данных подхода к определению плана и лечения, ведущих к оптимальному уходу за пациентом и его результатам. [Уровень 5]
[Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Ссылки
- 1.
Такаяма А., Такэсима Т., Накашима Ю., Ёсидоми Т., Нагамине Т., Котани К. Сравнение методов подсчета частоты дыхания. Уход за дыханием. 2019 май; 64(5):555-563. [PubMed: 30992404]
- 2.
Асмундссон А.С., Армс Дж., Кайла Р., Робак М.Г., Тейлер С., Дэйви С.С., Луи Дж.П. Госпитальный курс крупа после ведения отделения неотложной помощи. Хосп Педиатр. 2019Май; 9 (5): 326-332. [Бесплатная статья PMC: PMC6478427] [PubMed: 30988017]
- 3.
Чоудхури Н., Джайлз Б.Л., Делл С.Д. Доношенный неонатальный респираторный дистресс и хроническое заболевание легких. Педиатр Энн. 2019 01 апреля; 48 (4): e175-e181. [PubMed: 30986319]
- 4.
S D, O G. Новая мутация у новорожденного, приводящая к болезни накопления гликогена типа Ia.
 Балкан Ж Мед Жене. 2018 дек; 21(2):55-57. [Бесплатная статья PMC: PMC6454238] [PubMed: 30984526]
Балкан Ж Мед Жене. 2018 дек; 21(2):55-57. [Бесплатная статья PMC: PMC6454238] [PubMed: 30984526]- 5.
Prado PRD, Bettencourt ARC, Lopes JL. Определение характеристик и сопутствующих факторов сестринского диагноза неэффективного паттерна дыхания. Преподобный Брас Энферм. 2019 янв-февраль;72(1):221-230. [PubMed: 30916289]
- 6.
Октем А., Йигит С., Огуз Б., Челик Т., Халилоглу М., Юрдакок М. Точность УЗИ легких в диагностике респираторного дистресс-синдрома у новорожденных. J Matern Fetal Neonatal Med. 2021 янв; 34(2):281-286. [В паблике: 30957609]
- 7.
Heinonen S, Süvari L, Gissler M, Pitkänen O, Andersson S, Helve O. Транзиторное тахипноэ новорожденных связано с повышенным риском госпитализации из-за респираторно-синцитиального вирусного бронхиолита. Pediatr Infect Dis J. 2019 Apr;38(4):419-421. [PubMed: 30882737]
- 8.
Gallo de Moraes A, Surani S. Влияние диабетического кетоацидоза на дыхательную систему.
 Мировой диабет J. 2019 15 января; 10 (1): 16-22. [Бесплатная статья PMC: PMC6347653] [PubMed: 30697367]
Мировой диабет J. 2019 15 января; 10 (1): 16-22. [Бесплатная статья PMC: PMC6347653] [PubMed: 30697367]- 9.
Leisman DE, Angel C, Schneider SM, D’Amore JA, D’Angelo JK, Doerfler ME. Сепсис в больницах по сравнению с отделениями неотложной помощи: демографические, реанимационные и исходные модели в многоцентровой ретроспективной когорте. Дж Хосп Мед. 2019 01 июня; 14 (6): 340-348. [Бесплатная статья PMC: PMC6625440] [PubMed: 30986182]
- 10.
Rea G, Sperandeo M, Di Serafino M, Vallone G, Tomà P. Ультрасонография грудной клетки у новорожденных и детей. Дж УЗИ. 201922 июня (2): 121-130. [Бесплатная статья PMC: PMC6531530] [PubMed: 30778892]
- 11.
Nguyen PTK, Tran HT, Fitzgerald DA, Tran TS, Graham SM, Marais BJ. Характеристика детей, госпитализированных с пневмонией в центральном Вьетнаме: проспективное исследование. Eur Respir J. 2019 Jul; 54 (1) [PubMed: 30956212]
- 12.
Терк Торак Дж.
 2019 июль; 20 (3): 206-208. [Бесплатная статья PMC: PMC65
2019 июль; 20 (3): 206-208. [Бесплатная статья PMC: PMC65] [PubMed: 30986172]
- 13.
Эскер Гарригос З., Джордж М.П., Халил С., Виджайваргия П., Абу Салех О.М., Фридман П.А., Штекельберг Дж.М., ДеСимоне Д.К., Уилсон В.Р., Баддур Л.М., Сохаил Л.М. Предикторы инфекции кровотока у пациентов с карманной инфекцией сердечно-сосудистых имплантируемых электронных устройств. Открытый форум Infect Dis. 2019 апр;6(4):ofz084. [Статья бесплатно PMC: PMC6456888] [PubMed: 30997366]
- 14.
Диас Морейра А.С., Гринт К., Степьен Р., Шоу Г., Пик С. Дисплазия трехстворчатого клапана и открытое овальное окно, приводящее к тяжелой трикуспидальной регургитации и расширение правых отделов сердца у теленка Red Angus. Дж Вет Кардиол. 2019Фев; 21:28-33. [PubMed: 30797442]
- 15.
Wang Z, Sun J, Liu Y, Wang Y. Влияние атопии на тяжесть и внелегочные проявления микоплазменной пневмонии у детей. Джей Клин Лаб Анал. 2019 июнь;33(5):e22887.



 Балкан Ж Мед Жене. 2018 дек; 21(2):55-57. [Бесплатная статья PMC: PMC6454238] [PubMed: 30984526]
Балкан Ж Мед Жене. 2018 дек; 21(2):55-57. [Бесплатная статья PMC: PMC6454238] [PubMed: 30984526] Мировой диабет J. 2019 15 января; 10 (1): 16-22. [Бесплатная статья PMC: PMC6347653] [PubMed: 30697367]
Мировой диабет J. 2019 15 января; 10 (1): 16-22. [Бесплатная статья PMC: PMC6347653] [PubMed: 30697367] 2019 июль; 20 (3): 206-208. [Бесплатная статья PMC: PMC65
2019 июль; 20 (3): 206-208. [Бесплатная статья PMC: PMC65 [Бесплатная статья PMC: PMC6595288] [PubMed: 30924557]
[Бесплатная статья PMC: PMC6595288] [PubMed: 30924557]
 Балкан Ж Мед Жене. 2018 дек; 21(2):55-57. [Бесплатная статья PMC: PMC6454238] [PubMed: 30984526]
Балкан Ж Мед Жене. 2018 дек; 21(2):55-57. [Бесплатная статья PMC: PMC6454238] [PubMed: 30984526] Мировой диабет J. 2019 15 января; 10 (1): 16-22. [Бесплатная статья PMC: PMC6347653] [PubMed: 30697367]
Мировой диабет J. 2019 15 января; 10 (1): 16-22. [Бесплатная статья PMC: PMC6347653] [PubMed: 30697367]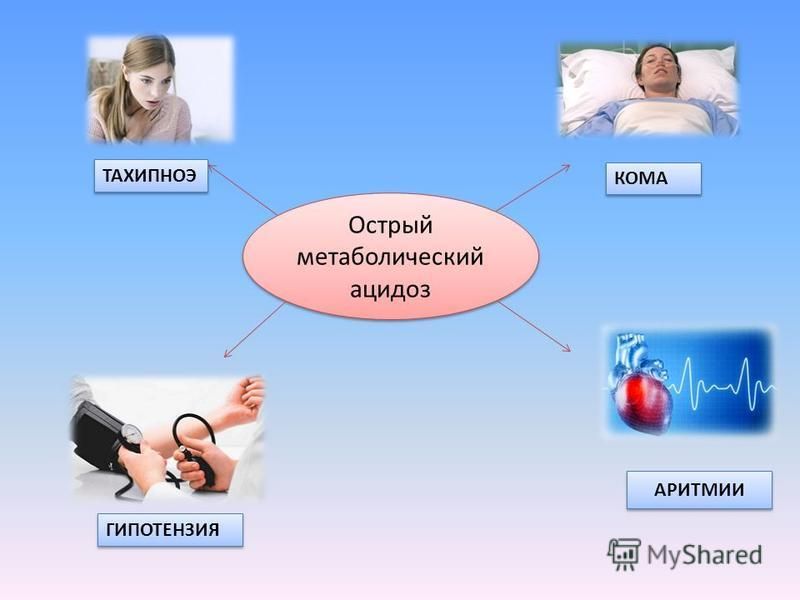 2019 июль; 20 (3): 206-208. [Бесплатная статья PMC: PMC65
2019 июль; 20 (3): 206-208. [Бесплатная статья PMC: PMC65