Как лечить маловодие при беременности 32 недели: Маловодие при беременности – симптомы, причины, диагностика и лечение в «СМ-Клиника»
» Лечение маловодия в Москве
Маловодие при беременности — это осложнение течения беременности, при котором недостаточно количество околоплодных вод в амнионе (околоплодном мешке). Околоплодные воды оберегают плод и влияют на его развитие, при их недостатке возможно возникновение пороков развития ребенка.
Роль околоплодных вод для внутриутробного развития ребенка неоценима, поскольку они:
- Создают уникальную среду обитания плода;
- Защищают плод от травматизации;
- Способствуют движениям плода;
- Защищают плаценту и сосуды пуповины;
- Делают движения ребенка менее чувствительными и болезненными для матери;
- Вместе с плодных пузырем способствуют раскрытию шейки матки при родах.
Маловодие: симптомы
Как правило, маловодие протекает незаметно для беременной женщины. При сильно выраженном маловодии наблюдаются следующие симптомы:
- Боли внизу живота;
- Сухость во рту;
- Слабость;
- Тошнота
Маловодие: диагностика
Маловодие на УЗИ диагностируется при помощи специального индекса, показывающего количество околоплодных вод. При подозрении на маловодие необходимо провести следующие виды диагностики в целях подтверждения диагноза и проверки состояния плода и плаценты: УЗИ, допплерография, КТГ, анализ на инфекции для выявления причин маловодия.
При подозрении на маловодие необходимо провести следующие виды диагностики в целях подтверждения диагноза и проверки состояния плода и плаценты: УЗИ, допплерография, КТГ, анализ на инфекции для выявления причин маловодия.
Маловодие: причины возникновения
Существуют различные причины возникновения маловодия, к наиболее распространенным относятся следующие:
- Инфицирование плодных оболочек — это наиболее частая причина маловодия, поскольку плацента может защитить не от всех вирусов. Это могут быть и ОРВИ, и грипп, и корь, и урогенитальные инфекции;
- Амниональная гидрорея или подтекание околоплодных вод ранее срока ПДР (предполагаемого даты родов) вследствие разрывов плодных оболочек;
- Аномалии развития плодных оболочек;
- Существенное перенашивание беременности, при котором плацента и плодные оболочки перестают выполнять свою функцию.
Маловодие: лечение
После проведенной диагностики, в зависимости от состояния плода, срока беременности и индекса околоплодных вод, врач назначает соответствующее лечение. Как правило, назначаются препараты, направленные на улучшение кровообращения плаценты, её обмена веществ и обеспечение плода кислородом. В ходе лечения проводится контрольное УЗИ. Если показатели индекса околоплодных вод не улучшаются, а состояние плода внушает какие-либо опасения, может быть рекомендовано кесарево сечение после 32 недели беременности.
Как правило, назначаются препараты, направленные на улучшение кровообращения плаценты, её обмена веществ и обеспечение плода кислородом. В ходе лечения проводится контрольное УЗИ. Если показатели индекса околоплодных вод не улучшаются, а состояние плода внушает какие-либо опасения, может быть рекомендовано кесарево сечение после 32 недели беременности.
В большинстве случаев при грамотном контроле специалистов беременность при маловодии заканчивается благополучно, чему способствует индивидуальный подход при ведении беременности.
Куда обратиться для лечения маловодия в Москве?
Для грамотного и профессионального лечения маловодия в Москве мы предлагаем вам воспользоваться услугами нашего медицинского центра «Лама» по следующим причинам:
- Опытные врачи. Наш центр работает на московском рынке уже более 15 лет. Акушерство и лечение бесплодия являются одними из основных направлений нашей работы. В нашей клинике работают только опытные акушеры-гинекологи и гинекологи-репродуктологи, кандидаты и доктора наук, которые проходят тщательный профессиональный отбор.

- Новейшее оборудование и материалы. В нашем медицинском центре мы используем только новейшее оборудование и лабораторные материалы, отвечающие всем утвержденным стандартам качества.
- Прозрачность работы. Лечащий врач до лечения полностью расскажет вам, какие исследования и анализы будет необходимо провести, что будет происходить и какой ожидается результат.
- Экономия времени. Мы ценим ваше время, поэтому всегда заранее согласием с вами время последующего приема, чтобы вам не пришлось ждать.
При последующем лечении консультация гинеколога в нашей клинике делается БЕСПЛАТНО.
Также у нас всегда есть действующие СПЕЦПРЕДЛОЖЕНИЯ и СКИДКИ.
Получите бесплатную детальную консультацию по телефонам (495) 434-34-44 или (495) 670-20-28 с 8 до 20 часов ежедневно.
Наши адреса: Москва, Метро Юго-Западная или Беляево / Коньково, ул. 26 Бакинских комиссаров, д. 6; Москва, метро «Пролетарская» ул. Талалихина, д. 2/1, корп. 5.
Талалихина, д. 2/1, корп. 5.
Общие вопросы по беременности: страница 21
Это общий раздел интернет-консультаций по акушерству. Обсуждаем вопросы планирования и ведения беременности, правильное питание, что можно и нельзя делать при беременности и т.д. На вопросы пациентов отвечают врачи акушер-гинекологи центра женского здоровья «Арт-Мед».
Подскажите пожалуйста стоит ли делать трехмерное УЗИ на сроке 13 недель? До этого времени никакого УЗИ не делала, но наблюдающий врач порекомендовал Вашу клинику для первого УЗИ.
Для оценки характера течения беременности плановые УЗИ проводят в 10 — 14 недель, в 20 — 24 недели и в 32 — 34 недели. Следовательно, Вы можете выполнить УЗИ в нашем медицинском центре в запланированные Вами сроки. Однако для начала совершенно не обязательно делать трехмерное исследование, а можно вполне ограничиться обычным двухмерным исследованием абсолютно без ущерба качества и объективности полученной информации.
Последняя менструация была 20.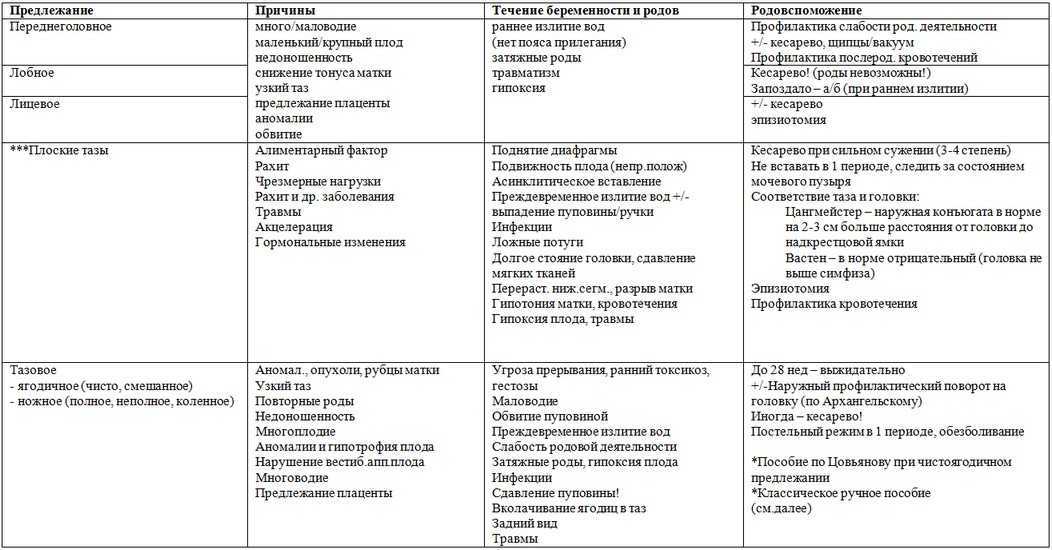 09.2004, срок беременности 34 недели, но УЗИ ставит 38-39 недель. Может ли причиной тому крупный плод или кроме размеров есть другие параметры оценки? 2 дня назад после полового акта были однократные розовые выделения, я приняла 1 таблетку ношпы + укол ношпа (2 кубика) и таблетку метацина. Что этого были за выделения и не навредила ли я лекарствами плоду?
09.2004, срок беременности 34 недели, но УЗИ ставит 38-39 недель. Может ли причиной тому крупный плод или кроме размеров есть другие параметры оценки? 2 дня назад после полового акта были однократные розовые выделения, я приняла 1 таблетку ношпы + укол ношпа (2 кубика) и таблетку метацина. Что этого были за выделения и не навредила ли я лекарствами плоду?
На основании представленных Вами данных о сроках беоременности можно предположить следующие варианты: ошибка в ультразвуковой диагностике; крупный плод; беременность наступила раньше, чем Вы предполагаете. Попытайтесь разобраться по этим вопросам вместе с Вашим лечащим врачем. Лекарства, которые Вы использовали, вероятнее всего не навредят плоду, а вот сам половой акт представлял собой серьезный фактор риска для плода, так как «розовые выделения» вполне могли быть связаны с отслойкой плаценты или с травмой слизистой стенок влагалища. Будьте осторожней!
Сдавала анализ на инфекции передающиеся половым путем в центре ДНК на 9 неделе беременности. У меня нашли хламидиоз! Пришлось сдавать кровь из вены доплачивать чтобы исключить возможность заболевания. Результат отрицательный — почему в центре ДНК ошиблись?
У меня нашли хламидиоз! Пришлось сдавать кровь из вены доплачивать чтобы исключить возможность заболевания. Результат отрицательный — почему в центре ДНК ошиблись?
Нам представляется, что за свои ошибки должно отвечать то учреждение, где они были допущены. Попробуйте адресовать Ваш вопрос в тот медицинский центр, где, по Вашему мнению, и был получен ошибочный результат.
Срок моей беременности 15 недель. В течение нескольких лет на шее есть папилломовидные образования, нисколько меня не беспокоящие. Около месяца назад обнаружила подобные около 1 мм на ареоле груди (2 штуки). Можно ли удалять папилломы во время беременности (криодеструкция, электрокоагуляция или радиохирургия)? Если можно, то какой метод более желателен? Насколько опасно использование анестезии во время удаления? Повлияет ли удаление папиллом на состояние тканей груди и способности к лактации? В случае если удалять нельзя — может ли заразиться ребенок во время кормления?
Описываемые Вами кожные образования действительно удаляют хирургическим путем, с помощью лазера и криометодом. Во время беременности это делают только в исключительных случаях и по строгим показаниям. О необходимости, целесообразности и безопасности удаления этих образований можно судить только на основании данных осмотра. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Во время беременности это делают только в исключительных случаях и по строгим показаниям. О необходимости, целесообразности и безопасности удаления этих образований можно судить только на основании данных осмотра. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
У меня беременность 26 недель. До нее ставили диагноз варикоз матки. Собираюсь лететь на самолете на роды в Москву. Можно ли это с моим дигнозом?
К сожалению, на основании такой скудной информации, которую Вы представили, совершенно невозможно ответить на Ваш вопрос, так как возникает очень много встречных вопросов. Попробуйте обратиться для ответа на Ваш вопрос к врачам по месту жительства.
Последняя менструация была 29 декабря 2004г. Врач ставит срок беременности 16 недель, а по моим подсчетам 18 недель. УЗИ делали в 4-5 недель чтобы опредилить есть беременность или нет. На повторное УЗИ врач направляет после 20 недель. Могу ли я на сроке 16 недель сделать у Вас УЗИ, определить срок беременности и пол ребенка?
Могу ли я на сроке 16 недель сделать у Вас УЗИ, определить срок беременности и пол ребенка?
Действительно, если считать от указанного Вами дня последней менструации 29 декабря 2004 г., то на 5.05.2005 получается 18 недель. К сожалению, Вы не указали дату выполнения УЗИ в 4-5 недель, так как можно было бы оценить в дианамике соответствие размеров плода сроку беременности. УЗИ Вы имеете право сделать и в любой срок беременности. Однако, Вам следует знать, что с помощью УЗИ срок беременности вообще не устанавливают (это очень распространенное заблуждение, и даже среди врачей). При УЗИ решается другой вопрос: для какого срока беременности наиболее характерны полученные в процессе исследования размеры плода при условии, что известен предполагаемый срок беременности, который, в свою очередь, рассчитывают от первого дня последней менструации или от даты зачатия. Кроме того в динамике при УЗИ оценивают темпы (скорость роста плода) в соответствии со сроком беременности. Пол плода с помощью ультразвукового исследования можно попытаться определить уже с 15-16 недель беременности. Достоверность результата в определении пола плода зависит не столько от качества аппаратуры, способа исследования или квалификации врача, сколько от положения плода на момент исследования. Иногда пол плода не удается определить до самого конца беременности, так как плод располагается таким образом, что не удается визуализировать область его промежности. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Достоверность результата в определении пола плода зависит не столько от качества аппаратуры, способа исследования или квалификации врача, сколько от положения плода на момент исследования. Иногда пол плода не удается определить до самого конца беременности, так как плод располагается таким образом, что не удается визуализировать область его промежности. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
После УЗИ генетиков сказали, что плод находится низко и тонус по задней стенки, я сходила к врачу мне выписали настойку пустырника, ношпу, витамин Е, гинипрал. После гинипрала у меня повышается давление до 130/80 и мне плохо, кажется, что ребенок стал меньше шевелиться. Пропила его 5 дней и перестала. Шевеления стали чаще и посильней, давление стабилизировалось. Помогут эти лекарства? Уже 23 недели. Врачи ставят по разному срок родов, последние месячные были 26.11.04, одни ставят 2 сентября, другие 7 сентября, а по УЗИ сказали 28 августа, когда срок родов?
Конкретную расчетную дату родов назвать невозможно, так как существует некий промежуток времени, когда женщина может родить с наибольшей вероятностью. Считая от названной Вами даты последней менструации 26.11.04, можно предположить, что с наибольшей вероятностью роды произойдут в промежутке времени от 26 августа до 9 сентября. Чем ближе к 2 сентября, тем наиболее вероятней. Вопросы, касающиеся целесообразности и эффективности применения лекарственных средств при беременности, решаются строго индивидуально и только на основании данных клинического осмотра. Все необходимые дополнительные консультации и обследования Вы можете получить в нашем медицинском центре.
Считая от названной Вами даты последней менструации 26.11.04, можно предположить, что с наибольшей вероятностью роды произойдут в промежутке времени от 26 августа до 9 сентября. Чем ближе к 2 сентября, тем наиболее вероятней. Вопросы, касающиеся целесообразности и эффективности применения лекарственных средств при беременности, решаются строго индивидуально и только на основании данных клинического осмотра. Все необходимые дополнительные консультации и обследования Вы можете получить в нашем медицинском центре.
Беременность — 24 неделя, диагноз — гиперандрогения. Врач предполагает, что на фоне этого может развиться истмико-цирвикальная недостаточность. Как этот процесс протекает и какие симптомы? Достаточно ли осмотров на кресле 1 раз в две недели. Поможет ли уточнить ситуацию 3Д УЗИ?
Если бы истмико-цирвикальная недостаточность развивалась бы у Вас развиться на фоне гиперандрогении, то это произошло бы гораздо раньше названного Вами срока беременности. После 24 недель истмико-цирвикальная недостаточность развивается совершенно по другим причинам. Однако, если у Вашего врача есть основания для прогнозирования возникновения истмико-цирвикальной недостаточности, то, действительно, достаточно осмотров на кресле 1 раз в две недели. Никакое УЗИ, в том числе и трехмерное, дополнительной информации с этой точки зрения не прибавит.
После 24 недель истмико-цирвикальная недостаточность развивается совершенно по другим причинам. Однако, если у Вашего врача есть основания для прогнозирования возникновения истмико-цирвикальной недостаточности, то, действительно, достаточно осмотров на кресле 1 раз в две недели. Никакое УЗИ, в том числе и трехмерное, дополнительной информации с этой точки зрения не прибавит.
Я беременна, на 9-10 неделе. Живот намного больше с левой стороны, чем с правой, есть боли в левом боку. Мне сказали что плод прикрепился с левой стороны. Так-ли это или что это может быть?
Представленные Вами данные позволяют предположить наличие у Вас угрозы прерывания беременности, может быть у Вас есть какое-то новообразование в области левых придатков матки, может быть это миоматозный узел (предположений может быть много). Для уточнения ситуации Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу, возможно потребуются дополнительные исследования. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Мне 24 года, в декабре 2002 года на сроке 4 недель была замершая беременность, после чистки поставили диагноз — пузырный занос. Год наблюдалась в онкологии (сдавала кровь, проходила осмотры), однако никаких осложнений обнаружено не было. Сейчас я беременна (срок очень маленький, 4-5 недель). Боюсь, как бы не повторился прежний диагноз. Как часто повторно случается пузырный занос? Есть ли возможность его предотвратить? Абортов не было, проблем в гинекологии раньше тоже не было.
Вероятность возникновения повторного пузырного заноса исключить полностью нельзя. От этого вообще не застрахована ни одна беременная. Предотвратить его при уже наступившей беременности с помощью каких-то средств невозможно, можно только контролировать ситуацию с помощью УЗИ.
Хожу на шейпинг (аэробика и тринажеры), собираюсь планировать беременность. Когда мне нужно покончить с шейпингом?
Когда мне нужно покончить с шейпингом?
Вам целесообразно «покончить с шейпингом», как только Вы поймете, что беременность уже наступила.
У меня на 40 неделе беременности погиб внутриутробно плод. Было обвитие пуповины. Ребенок родился 3500 воды чистые. После вскрытия поставлен диагноз — асфиксия. Прошел год, планируем беременность. Сдала анализы на инфекции — ничего не обнаружено. Очень не хочу повторения трагедии. На что надо обратить внимание при беременности?
Совершенно необязательно, что при повторной беременности будет вновь подобная ситуация. Обращать внимание во время беременности необходимо на очень многие аспекты, одно только перечисление которых займет не одну страницу текста. Наиболее целесообразно для Вас посетить лично квалифицированного специалиста акушер-гинеколога для очной консультации. Вам назначат необходимые обследования, исходя из индивидуальных особенностей состояния Вашего организма.
Мне 25 лет, беременность 7 недель очень желанная. У меня высыпали маленькие прыщики и не проходят уже 2 недели (обычно они высыпали перед месячными за 3,4 дня), очень болезненные соски уже дней 10, неделю назад были слизистые выделения с белыми прожилками. Живот не болит, тошноты нет. Это нормальные явления для такого срока или нет?
У меня высыпали маленькие прыщики и не проходят уже 2 недели (обычно они высыпали перед месячными за 3,4 дня), очень болезненные соски уже дней 10, неделю назад были слизистые выделения с белыми прожилками. Живот не болит, тошноты нет. Это нормальные явления для такого срока или нет?
Появление прыщей связано с изменением гормонального фона, как и перед менструацией. Во время беременности отмечается нагрубание и болезненность молочных желез, в первую очередь, сосков. Помимо этого, повышается секреция всех слизистых, в том числе, слизистой влагалища, поэтому количество выделений значительно возрастает.
У меня беременность 29 недель. На 10 неделе ПЦР-анализом обнаружили Gardnerella vaginalis и Candida. C 20-й недели лечилась и от того, и от другого Тержинаном и Пимафуцином, но повторный анализ на 24 неделе снова выявил гарднереллу, ну а молочница у меня просто не поддается никакому лечению. Естественно, у меня зуд и выделения из влагалища желтого цвета. Но бывают выделения (замечаю на белье) как бы прозрачные или чуть беловатые, особенно с утра, после сна. Прочитала, что бывает так называемое подтекание околоплодных вод, и они прозрачные. С другой стороны пишут, что при беременности кол-во выделений, даже в норме, вообще увеличивается. Как дифференцировать? И как можно понять, что это не околоплодные воды, а обычные выделения или следствие инфекции? А если воды, то на УЗИ будет ли заметно, скажем, маловодие? Хочу добавить, что заметила эти прозрачные выделения давно, примерно месяц или даже больше назад. И еще, с Вашего позволения, один вопрос. Недавно стала замечать какие-то непривычные ощущения кратковременного давления где-то то ли внизу матки, в области шейки, то ли в области мочевого пузыря. В эти мгновения чувствую сильные позывы опорожнить мочевой пузырь. Ощущения даже болезненные, как будто что-то напирает на низ матки, но при этом почему-то хочется в туалет. Врач говорит, что это ребенок так давит, но тогда почему кратковременно и весьма болезненно?
Но бывают выделения (замечаю на белье) как бы прозрачные или чуть беловатые, особенно с утра, после сна. Прочитала, что бывает так называемое подтекание околоплодных вод, и они прозрачные. С другой стороны пишут, что при беременности кол-во выделений, даже в норме, вообще увеличивается. Как дифференцировать? И как можно понять, что это не околоплодные воды, а обычные выделения или следствие инфекции? А если воды, то на УЗИ будет ли заметно, скажем, маловодие? Хочу добавить, что заметила эти прозрачные выделения давно, примерно месяц или даже больше назад. И еще, с Вашего позволения, один вопрос. Недавно стала замечать какие-то непривычные ощущения кратковременного давления где-то то ли внизу матки, в области шейки, то ли в области мочевого пузыря. В эти мгновения чувствую сильные позывы опорожнить мочевой пузырь. Ощущения даже болезненные, как будто что-то напирает на низ матки, но при этом почему-то хочется в туалет. Врач говорит, что это ребенок так давит, но тогда почему кратковременно и весьма болезненно?
Если начинают подтекать околоплодные воды, то без лечения беременность прерывается в течение нескольких суток. Скорее всего, это Ваши нормальные выделения. На всякий случай сдайте мазок на наличие околоплодных вод. Что касается ваших болей, то, скорее всего, это связано с движениями малыша. Он «брыкается» и периодически попадает на нервные окончания в области мочевого пузыря. Но на всякий случай пусть Ваш доктор «посмотрит» шейку матки – не приоткрывается ли она.
Скорее всего, это Ваши нормальные выделения. На всякий случай сдайте мазок на наличие околоплодных вод. Что касается ваших болей, то, скорее всего, это связано с движениями малыша. Он «брыкается» и периодически попадает на нервные окончания в области мочевого пузыря. Но на всякий случай пусть Ваш доктор «посмотрит» шейку матки – не приоткрывается ли она.
Срок беременности 12 недель. Первое УЗИ делали на 5-й неделе. Анализы в норме. Беременность протекает без проблем. Врач почему-то не торопится меня отправлять на второе УЗИ, которое по утверждению многими делается как раз на 12-й неделе. Врач же говорит, что второе плановое УЗИ будет ближе к 20-ти неделям. Я в растерянности. Это нормально? Или стоит настоять на УЗИ, или же пройти его самостоятельно? В чем суть УЗИ на 12-й неделе и насколько это важно?
На основании приказа Министерства здравоохранения России 457 от 28.12.2000 г. обязательное УЗИ должно быть выполнено в сроки от 10 до 14 недель. В эти сроки при УЗИ решается ряд важных диагностических задач, которые оказывают определенное влияния на тактику дальнейшего ведения беременности. УЗИ Вы можете пройти и самостоятельно. Кроме того, если у Вас есть сомнения, то обратитесь для осмотра и консультации к тому врачу, которому Вы доверяете.
В эти сроки при УЗИ решается ряд важных диагностических задач, которые оказывают определенное влияния на тактику дальнейшего ведения беременности. УЗИ Вы можете пройти и самостоятельно. Кроме того, если у Вас есть сомнения, то обратитесь для осмотра и консультации к тому врачу, которому Вы доверяете.
Мне 24 года, 7 неделя беременности. До этой беременности было два аборта: 1 – в 1999 году в 8 недель, 2 – мини в 3 недели, в 2000 году. Врач назначила Витамин Е, фолиевую кислоту, разрешила вести половую жизнь. Во время полового акта появилась кровь. Теперь еже 3 дня идут кровяные выделения в небольшом количестве. Врач назначила следующий прием в 9 недель. Что мне делать, если врач сказала обращаться за медицинской помощью (ранее 9 недель) только если будет нестерпимая боль или сильное кровотечение (вызывать скорую помощь)? Следует ли мне обратиться к другому врачу?
У Вас угроза прерывания беременности, необходима врачебная помощь.
Я сейчас на шестом месяце беременности, гинеколог прописала мне носить бандаж из-за того, что у меня остеохондроз поясничного отдела и периодически болит поясница. У меня такой вопрос: не будет ли бандаж как-либо стеснять движения ребенка? Не будет ли из-за бандажа меньше места для малыша в животике?
У меня такой вопрос: не будет ли бандаж как-либо стеснять движения ребенка? Не будет ли из-за бандажа меньше места для малыша в животике?
Бандаж вообще рекомендуется носить всем беременным женщинам во второй половине беременности. Главное, что бы это был правильно подобранный бандаж именно для беременных, и Вы чтобы им правильно пользовались.
У меня 24-я неделя беременности. В начале беременности были выявлены молочница и уреаплазма. Ничего не беспокоит, но сегодня врач прописала мне Макмирор комплекс, свечи в течение 8 дней. Я их купила, а там написано, что применять их нужно только в 1 триместре, по строгим показаниям и что существует риск для плода. Может быть мне отказаться от их приема?
Молочница и уреаплазмоз могут нанести гораздо больший вред малышу, чем препарат Макмирор.
Что значит диагноз при проведении УЗИ 17 в недель структура пуповины и плаценты — неоднородные. Сдавала все мазки и анализы — ничего не обнаружено кроме вируса папиломмы 16. Может ли этот вирус так влиять на состояние структуры? И когда нужно лечиться от этого недуга?
Может ли этот вирус так влиять на состояние структуры? И когда нужно лечиться от этого недуга?
Вирус папилломы 16 типа может привести к новообразованиям гениталий. Лечение проводят после родов. Для уточнения результатов УЗИ целесообразно пройти повторное исследование с осмотром и консультацией специалиста. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Сколько недель должен быть перерыв между УЗИ?
Такого понятия, как обязательный регламентированный перерыв между УЗИ, в пренатальной диагностике просто не существует. УЗИ делают столько, сколько необходимо, и тогда, когда этого требует конкретная ситуация.
Беременность 31-32 недели. 22 апреля делали акушерское УЗИ в Вашем центре. Все отлично, кроме диагноза «умеренное маловодие». От радостных впечатлений, увиденных на экране, естественно растерялась и не задала врачу вопросы. Я конечно все узнаю у своего участкового акушер-гинеколога, но в заключении нет данных о количестве околоплодных вод. А на распечатке заключения с параметрами и размерами плода все данные на английском, может быть там есть цифра с количеством вод? Какими буквами они обозначаются? Потому что на словах доктор сказала «умеренное маловодие», а в заключении написала «маловодие», боюсь для определения АИЖ придется делать повторное УЗИ, чтобы назначили эффективное лечение. Возможно ли определить цифру по видеозаписи, у нас имеется DVD.
А на распечатке заключения с параметрами и размерами плода все данные на английском, может быть там есть цифра с количеством вод? Какими буквами они обозначаются? Потому что на словах доктор сказала «умеренное маловодие», а в заключении написала «маловодие», боюсь для определения АИЖ придется делать повторное УЗИ, чтобы назначили эффективное лечение. Возможно ли определить цифру по видеозаписи, у нас имеется DVD.
В пренатальной диагностике не определяют количество околоплодных вод ни в каких единцах объема жидкости или ее веса (ни в литрах, ни в миллилитрах, ни в каких-либо кубических единицах), так как обычно ограничиваются понятиями «маловодия», «многоводия» или нормального количества околоплодных вод, так как этого вполне достаточно для клинического понимания ситуации. В этой связи, искомую Вами цифру Вы не сможете определить ни на видеозаписи, ни на DVD, ни с помощью других более современных видеотехнологий. Определять ИАЖ повторно таже нет никакой необходимости, так как это ничего нового к уже имеющемуся заключению не прибавит. В любом случае как просто «маловодие», так и «умеренное маловодие» обозначает, что околоплодных вод меньше, чем их должно быть, и в этом смысле уже не важно на сколько их меньше. Главное — что их меньше, и менно это имеет значение и заслуживает самого пристального внимания с точки зрения качества течения беременности. В этой связи Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу. Возможно потребуются дополнительные исследования.
В любом случае как просто «маловодие», так и «умеренное маловодие» обозначает, что околоплодных вод меньше, чем их должно быть, и в этом смысле уже не важно на сколько их меньше. Главное — что их меньше, и менно это имеет значение и заслуживает самого пристального внимания с точки зрения качества течения беременности. В этой связи Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу. Возможно потребуются дополнительные исследования.
10 месяцев назад были преждевременные роды на сроке 30 недель, двойня. Сделали кесарево сечение. Дети умерли на 6 день. У меня есть патология — удвоение матки. Врач рекомендует сделать рентген маток для того, чтобы уточнить, как они расположены, и посмотреть рубец. Но при этом говорит, чтобы я была на «Лагесте» во время рентгена. Для чего и стоит ли его принимать так как мы планируем следующую беременность?
Вероятно, врач предложил Вам принимать Логест накануне выполнения рентгенологического исследования с целью исключения беременности на момент исследования, так как рентгеновское излучение весьма пагубно влияет на эмбрионы и может привести к их весьма негативным поражениям. В этой связи сначала целесообразно пройти все рекомендуемые врачем исследования, которые было бы очень неплохо дополнить еще и гистероскопией, убедиться в полноценности рубца на матке и только после этого планировать последующую беременность.
В этой связи сначала целесообразно пройти все рекомендуемые врачем исследования, которые было бы очень неплохо дополнить еще и гистероскопией, убедиться в полноценности рубца на матке и только после этого планировать последующую беременность.
Сегодня была на УЗИ, поставили срок 7 недель, последние месячные 28 февраля, повышен тонус матки. Предыдущая беременность закончилась благополучными родами, но уже после родов врач, которая меня вела, сказала, что при следующей беременности придется зашиваться, т.к. проходила с открытием шейки матки 2 см. Не родила досрочно только благодаря плотному околоплодному пузырю. Как избежать зашивания, насколько я знаю можно принимать таблетки, и что пока делать с тонусом (прошлую беременность я принимала гинепрал). Хочу приехать к вам на прием (на 3-х мерное УЗИ в 16 недель, если дотянем до этого срока). К сожалению ездить куда-то не могу, не с кем оставить ребенка.
К сожалению, для объективного ответа на Ваши очень важные вопросы не обойтись без осмотра, так как заочно эти вопросы решить просто невозможно, необходимо видеть Вашу шейку матки. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Мне 30 лет, вторая беременность 4-4,5 месяца. Можно ли во время беременности пользоваться вагинальными и анальными смазками? Повлияет ли это на развитие плода?
Очень желательно, чтобы эти смазки не содержали гормональных компонентов или каких-то других лекарственных препаратов, а также раздражающих и возбуждающих субстанций. В противном случае это может серьезно осложнить ситуацию, включая возможность угрозы прерывания беременности.
Беременность 20 недель, обнаружены аскариды. Чем лечится и можно ли? Чувствую себя отлично, но иногда по ночам еще мучают судороги в ногах. Пью витамины для беременных.
По поводу лечения аскарид Вам необходимо обратиться к врачу гельминтологу (специалисту по кишечным паразитам). Судороги в ногах могут быть обусловлены недостаточностью в организме кальция и магния. Для назначения препаратов, содержащих эти микроэлементы, Вам необходимо в самое ближайшее время обратиться к врачу акушер-гинекологу.
34 неделя беременности, обнаружена уреаплазма, золотистый стафилококк в умеренном количестве. Последнее УЗИ показало умеренное многоводие (ранее не было). Мне выписали доксициклин для лечения уреаплазмы, вобензим, виферон свечи. Высокая чувствительность уреплазмы кроме доксициклина и есть других антибиотиков -кларитромицин, пристинамицин. Средняя у эритромицина, джозамицина, офлоксацина и др. У стафилоккока (если его нужно также лечить)чувст. также есть к клиритромицину и др. устойчив только к карбенициллину. Я прочитала, что доксициклин противопоказан беременным. Может есть возможность заменить его другим из указанных. Что мне лучше принимать из антибиотиков, чтобы был меньший вред малышу. Заранее благодарна
Конкретные вопросы, касающиеся необходимости и целесообразности назначения лекарственных препаратов беременным, решаются строго индивидуально и только на основании данных очного клинического осмотра. Т.е. лечение назначает только лечащий врач. Если у Вас есть сомнения, то обратитесь для осмотра и консультации к тому врачу, которому Вы доверяете. Заочно по Интернету подобные вопросы решить невозможно, так как это может принести больше вреда, чем пользы.
Если у Вас есть сомнения, то обратитесь для осмотра и консультации к тому врачу, которому Вы доверяете. Заочно по Интернету подобные вопросы решить невозможно, так как это может принести больше вреда, чем пользы.
Во влагалище в большом количестве на сроке 38 недель обнаружена кишечная палочка, как ее лечить и что делать?
Обычно кишечная палочка не является типичным представителем влагалищной микрофлоры даже при наличии воспаления стенок влагалища. Может быть все дело в нарушении правил обычной гигиены? Проведите санацию влагалища, предварительно проконсультировавшись у лечащего врача, и повторите исследование мазков.
У меня сейчас 8-я неделя беременности. Я бы хотела иметь максимум информации по результатам первого УЗИ. Правильно ли я поняла, что для этого больше всего подойдет УЗИ экспертного уровня, проводимое Вами? На какой неделе лучше его проводить?
Действительно, наибольшую информацию дает именно УЗИ экспертного уровня.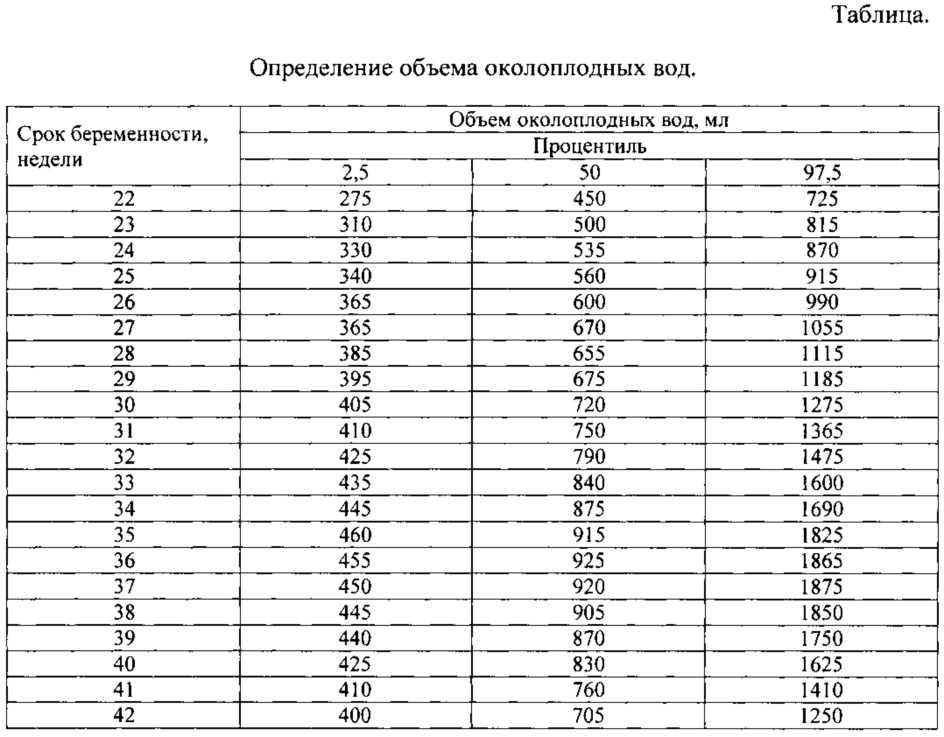 Наиболее ранне исследование можно выполнить уже на сроке 10-12 недель, при этом определяют: количество эмбрионов, срок беременности, локализацию хориона, состояние оболочек и желточного мешка. Используется мультиплоскостная методика оценки внутренних органов эмбриона для исключения грубых аномалий развития при необходимости — ЦДК, в 100% — трансвагинальное исследование, оценка придатков матки, видеозапись процедуры с аудиовизуальным комментированием. Все необходимые дополнительные консультации и обследования Вы можете получить в нашем медицинском центре.
Наиболее ранне исследование можно выполнить уже на сроке 10-12 недель, при этом определяют: количество эмбрионов, срок беременности, локализацию хориона, состояние оболочек и желточного мешка. Используется мультиплоскостная методика оценки внутренних органов эмбриона для исключения грубых аномалий развития при необходимости — ЦДК, в 100% — трансвагинальное исследование, оценка придатков матки, видеозапись процедуры с аудиовизуальным комментированием. Все необходимые дополнительные консультации и обследования Вы можете получить в нашем медицинском центре.
На 8 неделе беременности появились незначительнын розоватые выделения, УЗИ показало небольшой участок отслойки, все остальное нормально, прописали утрожестан. Что может вызывать отслойку? Читала, что в первом триместре выкидыши — естественный отбор организмом жизнеспособных эмбрионов. Может быть не стоит ничего предпринимать для сохранения этой беременности, если эмбрион начал отслаиваться, может это признак его неполноценности? Знаю принятую тактику в таких случаях, меня интересует ваше личное мнение по этому вопросу.
Наиболее возможными причинами прерывания беременности в ранние сроки чаще всего являются нарушения на генетическом уровне, инфекции или гормональные расстройства. Вопрос о целесообразности пролонгирования беременности в Вашем случае невозможно решить заочно по Интрнету. Поймите это правильно, такие вопросы решают строго индивидуально и только на основании данных клинического осмотра и результатов ряда дополнительных исследований, а также с учетом целого ряда дополнительных индивидуальных особенностей. Следовательно, Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Я беременна — 10 недель. Неделю назад сдавала анализы крови — биохимию и клинический. Сегодня мой гинеколог направила меня к гематологу, ничего не объясняя. Подскажите, что не так в моих анализах, обязательно ли мне посетить гематолога… Результаты анализов следующие: Клиника — гемогл. 110, эритр. 3,7, ц. п. 0,9, тромб. 230, л. 7, п. 1, с. 54, э. 1, Б. 1, Л. 36, М. 3, соэ. 10. Биохимия — об. бел. 74,2,? 1,9, мочев. 3,? 64,7, сахар 4,8, железо 23,4, АСТ 0,16, АЛТ 0,41,? 16,7,? 109 %. Там где знаки вопроса — я не разобрала почерк, а я сама в этом ничегошеньки не понимаю, извините, надеюсь, вы поймете и мне поможете сориентироваться.
Результаты анализов следующие: Клиника — гемогл. 110, эритр. 3,7, ц. п. 0,9, тромб. 230, л. 7, п. 1, с. 54, э. 1, Б. 1, Л. 36, М. 3, соэ. 10. Биохимия — об. бел. 74,2,? 1,9, мочев. 3,? 64,7, сахар 4,8, железо 23,4, АСТ 0,16, АЛТ 0,41,? 16,7,? 109 %. Там где знаки вопроса — я не разобрала почерк, а я сама в этом ничегошеньки не понимаю, извините, надеюсь, вы поймете и мне поможете сориентироваться.
Исходя из представленных Вами данных, можно предположить, что, вероятно, Вашему врачу не понравилось, что у Вас в ранние сроки беременности снижен уровень гемоглобина и уменьшено количество эритроцитов, и для уточнения этой ситуации Вас и направили к гематологу. Исходя из этого, посещение гематолога следует считать целесообразным, так как Вашему врачу на месте виднее и понятнее, что с вами происходит. В следующий раз не стесняйтесь и спрашивайте врача о всех назначениях, и уточняйте на месте, что Вам непонятно.
Маловодие | Кедры-Синай
ОБ ПРИЧИНЫ ДИАГНОЗ УХОД СЛЕДУЮЩИЕ ШАГИ
Что такое маловодие?
В таком состоянии тоже есть
небольшое количество амниотической жидкости вокруг вашего ребенка во время беременности. Это происходит только примерно
4%
беременности.
Это происходит только примерно
4%
беременности.
Вашему ребенку необходимы околоплодные воды для расти. Эта водянистая жидкость находится внутри амниотического мешка (мембраны). Иногда его называют в мешок вод. Ваш ребенок остается в этой жидкости на протяжении всей беременности. Это помогает смягчить и защитите своего ребенка. Амниотическая жидкость также помогает легким, почкам и желудочно-кишечного тракта (ЖКТ) растут.
Жидкость вырабатывается ребенком легкие и почки. Ваш ребенок проглатывает жидкость и выделяет ее в виде мочи. Отходы является унесено через вашу плаценту.
Беременные женщины обычно имеют около
от половины до 1 литра (от 500 мл до 1000 мл) амниотической жидкости. Слишком много или слишком мало
амниотическая жидкость может вызвать проблемы.
Что вызывает маловодие?
Это условие может произойти для некоторые причины. Это может быть связано с недостаточным выделением жидкости. Или это может быть вызвано проблемы, которые снижают количество жидкости. Маловодие может быть вызвано:
- У вас отошли воды, прежде чем вы вошли в труд
- Плохой рост плода
- Ваша беременность просрочена дата
- Врожденные дефекты (почечных и мочевых возможны проблемы с трактом)
- Вы беременны однояйцевыми близнецами у которых общая плацента (так называемый синдром трансфузии близнецов)
Каковы симптомы маловодия?
Симптомы могут проявляться незначительно
при каждой беременности по разному. Они могут включать:
Они могут включать:
- Подтекание амниотической жидкости, которое может быть вызвано разрывом мешка
- Недостаточно амниотической жидкости УЗИ
- Матка меньше, чем ожидалось для на каком сроке вы беременны
Симптомы этой проблемы со здоровьем могут быть похожи на симптомы других состояний. Обратитесь к своему поставщику медицинских услуг для диагноз.
Как диагностируется маловодие?
Ваш лечащий врач посмотрит в вашей истории болезни. Они также дадут вам экзамен. Провайдер может заметить это состояние на УЗИ при беременности. Они будут измерять карманы жидкости, чтобы проверять количество.
УЗИ может показать, насколько хорошо
ваш ребенок растет. Он также может показать структуру почек и мочевыводящих путей вашего ребенка.
тракта и показать мочу в мочевом пузыре вашего ребенка. Вам может понадобиться специальный тип УЗИ
(доплеровское исследование), чтобы проверить кровоток через почки вашего ребенка и
плацента.
Он также может показать структуру почек и мочевыводящих путей вашего ребенка.
тракта и показать мочу в мочевом пузыре вашего ребенка. Вам может понадобиться специальный тип УЗИ
(доплеровское исследование), чтобы проверить кровоток через почки вашего ребенка и
плацента.
Как лечится маловодие?
Цель лечения – сохранить вы беременны до тех пор, пока это безопасно. Лечение также может сделать вас более комфортным.
Лечение будет зависеть от вашего симптомы, беременность и общее состояние здоровья. Это также будет зависеть от того, насколько тяжелое состояние является. Лечение может включать:
- Мониторинг. Это означает внимательное наблюдение за количеством амниотической жидкость.
- Обычный
осмотры.
 Ваш лечащий врач может захотеть видеть вас чаще
часто.
Ваш лечащий врач может захотеть видеть вас чаще
часто. - Амниоинфузия. В этом тесте в амниотической мешок. Это делается для добавления жидкости. Это может понадобиться, если вы находитесь в родах и ваша вода сломалась. Вы не сделаете этого, если вы не рожаете.
- Доставка ребенок. Если проблемы слишком опасны для вас или вашего ребенка, вам может понадобиться чтобы родить ребенка пораньше.
Какие возможны осложнения маловодия?
Вашему ребенку необходимы околоплодные воды для
их легкие развиваются. Слишком малое количество жидкости в течение длительного времени может вызвать аномальные или
неполное развитие легких вашего ребенка. Это называется легочной гипоплазией.
Это называется легочной гипоплазией.
Слишком малое количество жидкости также может ребенок от хорошо растет. Это состояние также может оказывать давление на пуповину. Этот может помешать вашему ребенку получать достаточное количество кислорода и питательных веществ. Слишком мало жидкости может также привести к тому, что ваш ребенок получит свое первое испражнение (меконий) в легкие.
Ключевые моменты маловодия
- В этом состоянии слишком мало амниотическая жидкость вокруг вашего ребенка во время беременности.
- Это может быть вызвано вашей водой ломаться слишком рано. Это также может быть связано с тем, что вы остаетесь беременными после установленного срока. Это может бывает и по другим причинам.
- Недостаток жидкости может повлиять на
ваш ребенок развивается.

- Ваш лечащий врач может заметить это состояние во время УЗИ при беременности.
- Ваше лечение будет зависеть от того, как мало жидкости у вас есть. Это также будет зависеть от того, как это повлияет на ваше беременность.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещение вашего лечащего врача:
- Знайте причину вашего визита и что вы хотите, чтобы произошло.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам спросить вопросы и помните, что говорит вам ваш провайдер.
- При посещении запишите имя
новый диагноз и любые новые лекарства, методы лечения или тесты.
 Также записывайте все новые
инструкции, которые дает вам ваш провайдер.
Также записывайте все новые
инструкции, которые дает вам ваш провайдер. - Знать, почему новое лекарство или лечение предписано, и как это поможет вам. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знать, почему тест или процедура рекомендуется и что могут означать результаты.
- Знайте, чего ожидать, если не примете лекарство или пройти тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель визита.
- Знайте, как вы можете связаться со своим провайдером Если у вас есть вопросы.
Медицинский обозреватель: Ирина Бурд, доктор медицинских наук, доктор медицинских наук
Медицинский обозреватель: Донна Фриборн, доктор философии, CNM FNP
Медицинский обозреватель: Хизер М. Тревино, BSN RNC
Тревино, BSN RNC
© 2000-2022 The StayWell Company, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Как увеличить количество амниотической жидкости во время беременности: 10 способов
Может показаться, что так много нужно подумать во время беременности — питайтесь сбалансированно, принимайте витамины для беременных, пейте много воды, регулярно занимайтесь спортом, не беспокойтесь проверить, спать на левом боку, погладить голову и потереть живот одновременно. (Хорошо, так что мы не серьезно относимся к последнему.)
Амниотическая жидкость — это еще что-то, что вы хотите видеть на своем радаре, но давайте на мгновение станем серьезными. Если ваши уровни подвергают вас или вашего ребенка риску, ваш врач сообщит вам и посоветует, что делать дальше. Важно делать то, что они говорят.
Амниотическая жидкость является очень важной частью развития плода. Это жидкость, которая окружает вашего ребенка, пока он растет в вашей матке. Это рабочая лошадка, которая:
Это жидкость, которая окружает вашего ребенка, пока он растет в вашей матке. Это рабочая лошадка, которая:
- смягчает вашего ребенка (что-то вроде амортизатора)
- позволяет ребенку двигаться
- помогает частям тела ребенка нормально развиваться
- регулирует температуру тела ребенка
- помогает предотвратить инфекцию
Давайте сначала посмотрим, как работает амниотическая жидкость и почему ее может быть мало. Затем мы обсудим, что вы можете сделать самостоятельно и что может сделать ваш врач, чтобы помочь.
Ваше тело начинает вырабатывать амниотическую жидкость очень рано — примерно через 12 дней после зачатия. В первой половине беременности амниотическая жидкость состоит из воды вашего тела.
Во второй половине беременности амниотическая жидкость производится из — подождите — мочи вашего ребенка. Как бы странно это ни звучало, это важная часть того, как ваш ребенок учится дышать, глотать, фильтровать жидкости через почки и мочиться.
Как бы странно это ни звучало, это важная часть того, как ваш ребенок учится дышать, глотать, фильтровать жидкости через почки и мочиться.
Поскольку амниотическая жидкость очень важна для развития вашего растущего ребенка, низкий уровень амниотической жидкости (маловодие) может вызывать серьезные опасения.
Есть несколько вещей, которые могут вызвать низкий уровень амниотической жидкости. К ним относятся:
Преждевременный разрыв плодных оболочек (ПРОМ). Это когда ваш амниотический мешок (или «водяной мешок») разрывается или начинает протекать до того, как фактически начнутся роды. Немедленно позвоните своему врачу!
Проблемы с плацентой. Плацента играет решающую роль в снабжении ребенка питательными веществами и кислородом. Если плацента плохо себя ведет или начала отделяться от стенки матки, возможно, ваш ребенок не получает достаточного количества питательных веществ для нормального выделения жидкости (мочи).
Врожденные дефекты. Если у ребенка есть физические проблемы, особенно с почками, он может не выделять достаточно мочи, что приводит к малому количеству амниотической жидкости.
Если у ребенка есть физические проблемы, особенно с почками, он может не выделять достаточно мочи, что приводит к малому количеству амниотической жидкости.
Состояние здоровья мамы. Осложнения у матери, такие как следующие, могут вызвать низкий уровень амниотической жидкости:
- преэклампсия
- диабет
- высокое кровяное давление
- ожирение
- обезвоживание
До сих пор все было довольно гладко.
Переношенная беременность. Количество амниотической жидкости естественным образом начинает уменьшаться после 36 недель беременности и, весьма вероятно, станет слишком низким после 42 недель беременности. (Однако к этому моменту все — и особенно вы — вероятно, так хотят встретить ребенка, что стимуляция или иные роды будут более чем кстати.)
Лекарства. Некоторые лекарства, особенно те, которые используются для лечения высокого кровяного давления, могут вызывать низкий уровень амниотической жидкости.
Запомнить:
Низкий уровень амниотической жидкости чаще всего наблюдается в третьем триместре. Но когда низкий уровень амниотической жидкости возникает в первые шесть месяцев беременности (первые два триместра), осложнения могут быть более серьезными.
Здесь у нас будет заезженный рекорд: по этой и другим причинам очень важно убедиться, что вы получаете хороший дородовой уход.
Как узнать наверняка, что у вас низкий уровень амниотической жидкости? Это потребует — как вы уже догадались — визита к врачу. Они могут использовать ультразвук, чтобы измерить, достаточно ли жидкости.
До 24 недель или при многоплодной беременности амниотическую жидкость измеряют с помощью ультразвука методом, называемым «максимальный вертикальный карман».
Специалист по УЗИ просканирует вашу матку, чтобы найти и измерить единственный возможный глубокий карман амниотической жидкости. Нормальное измерение составляет от 2 до 8 сантиметров (см). Находка менее 2 см указывает на низкий уровень амниотической жидкости на этой стадии.
После 24 недель беременности наиболее распространенным способом измерения амниотической жидкости является ИАЖ или индекс амниотической жидкости.
AFI измеряется точно так же, как метод одного самого глубокого кармана, но техник УЗИ измеряет карманы жидкости из четырех разных частей матки. Эти измерения будут добавлены вместе, чтобы получить AFI.
Нормальный AFI составляет от 5 до 25 см. ИАЖ ниже 5 см означает низкий уровень амниотической жидкости.
Лечение низкого уровня амниотической жидкости будет зависеть от причины и того, насколько далеко вы продвинулись. Некоторые причины маловодия имеют простое решение, но другие могут потребовать более интенсивного вмешательства.
1. Пейте больше жидкости
В любое время во время беременности употребление большого количества воды может иметь огромное значение. Согласно одному исследованию, гидратация очень полезна для повышения уровня амниотической жидкости у женщин между 37 и 41 неделей беременности.
Хотя необходимы дополнительные исследования, Кокрановский обзор базы данных также показал, что простая гидратация увеличивает уровень амниотической жидкости.
Что хорошего в этом средстве? Нет никакого вреда в том, чтобы пить больше воды, независимо от того, беременны вы или нет.
2. Амниоинфузия
Амниоинфузия — это когда ваш врач впрыскивает солевой раствор (физиологический раствор) через шейку матки в амниотический мешок. (Это может показаться неудобным, но оно того стоит, если ваш врач считает, что вам это нужно.)
Это может хотя бы временно повысить уровень амниотической жидкости. Это также делается для улучшения видимости вашего ребенка на УЗИ или перед родами, если частота сердечных сокращений вашего ребенка ненормальна.
Согласно обзору Медицинской школы Университета Северной Каролины, амниоинфузия является эффективным средством для улучшения состояния ребенка, если амниотической жидкости недостаточно.
3. Введение жидкости перед родами с помощью амниоцентеза
Амниоцентез включает введение тонкой иглы непосредственно в амниотический мешок через брюшную полость.
Если у вас мало амниотической жидкости до или во время родов, ваш врач может дать вам жидкость с помощью амниоцентеза перед родами. Это может помочь вашему ребенку сохранить подвижность и частоту сердечных сокращений во время родов, что также может снизить ваши шансы на кесарево сечение.
4. В/в жидкости
Ваш врач может порекомендовать внутривенное введение жидкостей. Это может быть особенно полезно, если вы обезвожены из-за тошноты или рвоты, или если вам нужно быстрее гидратироваться (и, следовательно, увеличить количество амниотической жидкости).
По сути, это еще один способ получить все эти важные жидкости в вашем теле.
5. Лечение ранее существовавших причин
Поскольку низкий уровень амниотической жидкости может быть вызван сопутствующими заболеваниями, такими как высокое кровяное давление или диабет, лечение этих состояний может улучшить ваш уровень. Это может включать прием лекарств, контроль уровня сахара в крови или более частые визиты к врачу.
Существовавшие ранее причины могут вызвать и другие проблемы во время беременности, поэтому устранение причины — беспроигрышный вариант.
6. Постельный
Постельный покой уже не так популярен в лечении беременности, как раньше, и никогда не был очень популярен среди тех, кому приходится через это проходить. Но некоторые врачи все же назначат его в случае маловодия.
Отдых в постели или на кушетке (кроме посещения туалета или душа) может помочь улучшить приток крови к плаценте, что, в свою очередь, способствует увеличению амниотической жидкости. Постельный режим, скорее всего, будет рекомендован, если вы находитесь во втором или начале третьего триместра, и ваш врач надеется подождать, прежде чем родить ребенка.
Это непросто, но постарайтесь в это время расслабиться. Найдите идеальное шоу Netflix, чтобы насладиться им, и пусть окружающие будут ждать вас по рукам и ногам.
7. Дополнительный мониторинг
Если срок беременности менее 36 недель, врач может порекомендовать выжидательную тактику. Они будут видеть вас чаще и могут проводить дополнительные тесты, чтобы убедиться, что ваш ребенок находится в отличной форме.
Они будут видеть вас чаще и могут проводить дополнительные тесты, чтобы убедиться, что ваш ребенок находится в отличной форме.
Эти тесты могут включать нестрессовый тест, при котором наклейки, прикрепленные к вашему животу, будут отслеживать сокращения и частоту сердечных сокращений вашего ребенка. Или вам могут потребоваться более частые биофизические профили, которые представляют собой УЗИ, измеряющие уровень амниотической жидкости и движения ребенка.
Это может звучать пугающе, но у дополнительного наблюдения есть несколько преимуществ: во-первых, вы чаще видите своего ребенка! Во-вторых, ваш врач сможет лечить любые проблемы раньше, чем позже.
8. Диета
Хотя здоровое питание (вы знаете правило: нежирный белок, цельнозерновые продукты и много свежих фруктов и овощей) очень важно во время беременности, мало доказательств того, что оно влияет на уровень амниотической жидкости.
Некоторые исследования — правда, только на животных — показывают умеренное негативное влияние на уровень амниотической жидкости, когда мать потребляет пищу с высоким содержанием жиров.
И хотя ходят слухи о том, что стевия (подсластитель) используется для увеличения количества амниотической жидкости, нет исследований, подтверждающих это. На самом деле, может быть и наоборот: есть некоторые предварительные исследования, показывающие, что употребление искусственных подсластителей во время беременности может увеличить риск метаболических нарушений у вашего ребенка в более позднем возрасте.
Чтобы усложнить ситуацию, ведутся споры о том, является ли стевия натуральной или искусственной. Хотите быть в безопасности? Вы можете просто держаться подальше.
9. Натуральные средства
Практически отсутствуют исследования того, что натуральные средства (кроме питья большего количества воды) увеличивают количество амниотической жидкости.
Несмотря на то, что в Интернете есть сайты или видеоролики, в которых утверждается, что существуют естественные решения, низкий уровень амниотической жидкости является серьезным заболеванием, которое может оказать серьезное влияние на вашего ребенка, если его не лечить должным образом.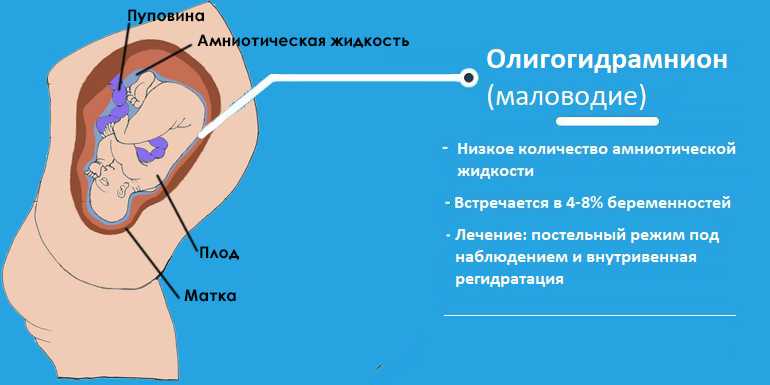 Это должен лечить и контролировать ваш врач.
Это должен лечить и контролировать ваш врач.
Мы все за то, чтобы делать все естественно, когда это возможно — буквально. Но здесь слишком многое поставлено на карту, чтобы рисковать недоказанным решением.
10. Роды
Если срок вашей беременности 36 недель или больше, прежде всего поздравляем! Во-вторых, врач может порекомендовать родить ребенка раньше. Хотя это может вызвать у вас смешанные эмоции, результаты для детей, рожденных на последнем месяце беременности, превосходны.
С другой стороны, риск продолжения беременности без достаточного количества амниотической жидкости высок. Они могут включать мертворождение, компрессию пуповины или аспирацию мекония.
Ваш врач сообщит вам о преимуществах и рисках ранних родов, но многие, многие дети рождаются недоношенными или недоношенными и не имеют абсолютно никаких побочных эффектов. Вы просто получите свою драгоценную связку намного раньше!
Низкий уровень амниотической жидкости может возникнуть в любое время во время беременности, хотя это чаще всего происходит по мере приближения к финишу.

 Ваш лечащий врач может захотеть видеть вас чаще
часто.
Ваш лечащий врач может захотеть видеть вас чаще
часто.
 Также записывайте все новые
инструкции, которые дает вам ваш провайдер.
Также записывайте все новые
инструкции, которые дает вам ваш провайдер.