Как происходит инсеминация: Искусственная инсеминация спермой мужа / донора – Анализы, подготовка, проведение и эффективность процедуры, цены – Клиника ЦКБ РАН в Москве
Внутриматочная инсеминация(ВМИ): цена, подготовка, проведение
Внутриматочная инсеминация (ВМИ) – это введение обработанной спермы в полость матки. Оплодотворение при этом происходит естественным путем — это основное отличие ВМИ от экстракорпорального оплодотворения (ЭКО).
Показания для ВМИ со стороны мужчины:
— cубфертильная сперма – когда нарушены свойства сперматозоидов, снижено их количество, они малоподвижны, но есть и нормальные, подвижные формы;
— эякуляторно-сексуальные расстройства;
— существует необходимость криоконсервации спермы.
При наличии серьезных изменений спермограммы супруга, при котором зачатие невозможно, для оплодотворения используют донорскую сперму.
Показания для ВМИ со стороны женщины:
— шеечный (цервикальный) фактор бесплодия – изменение свойств слизи шейки матки, что препятствует проникновению достаточного количества сперматозоидов в полость матки;
— вагинизм – непроизвольное сокращение мышц влагалища и промежности под влиянием боязни полового акта;
— овуляторная дисфункция;
— бесплодия неясного генеза.

Чаще всего процедуру ВМИ проводят, когда женщина здорова, у неё чистые, проходимые маточные трубы, а у мужчины низкая оплодотворяющая способность спермы.
Введение спермы непосредственно в полость матки женщины позволяет:
— Избежать влияния шеечного фактора – влияния шеечной слизи на сперматозоиды, при обычном половом контакте часть их задерживается в этой слизи и погибает.
— Проконтролировать процесс овуляции и обеспечить встречу сперматозоидов и яйцеклетки в оптимальное для оплодотворения время.
— Обработать сперму перед введением ее в цервикальный канал, что позволяет улучшить качество спермы и повышает шансы на возникновение беременности по сравнению с естественным половым актом.
Преимущества ВМИ:
— Доступность. Процедура является одним из самых дешевых альтернативных методов борьбы с бесплодием
— Простота проведения, не требующая длительной подготовки
— Относительно высокая эффективность
— Крайне низкая вероятность каких-либо осложнений для женщины после проведения процедуры
Этапы ВМИ:
— Стимуляция овуляции (ВМИ может проводиться также в естественном менструальном цикле)
— Контроль созревания яйцеклетки и подготовки слизистой оболочки матки
— Выбор времени инсеминации
— Обработка спермы
— Непосредственно процедура ВМИ
Внутриматочная инсеминация может быть проведена в естественном (натуральном) или стимулированном цикле.
При стимуляции овуляции ЧНБ (частота наступления беременности) выше. Стимуляция овуляции проводится под контролем УЗИ, что позволяет «следить» за процессом созревания яйцеклетки и увеличением внутренней слизистой оболочки матки — эндометрия. Когда наступает наиболее благоприятный момент для зачатия и имплантации эмбриона, сперму вводят в матку.При проведении ВМИ в натуральном цикле с помощью УЗИ определяется время овуляции — в большинстве случаев это середина менструального цикла.
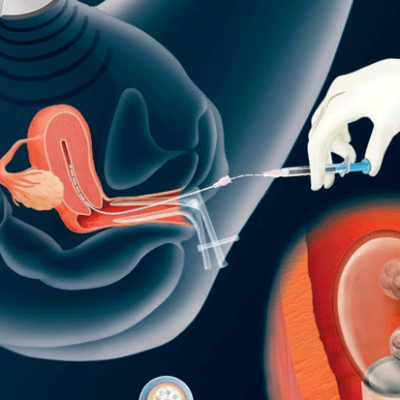
При ВМИ обработанная и сконцентрированная сперма мужчины в питательной среде через шейку матки вводится в полость матки. Процедура безболезненна, так как сперма вводится с помощью специального катетера с очень маленьким диаметром, который беспрепятственно проходит через канал шейки матки.
Продолжительность внутриматочной инсеминации занимает около 2 минут. После выполнения процедуры женщина находится в горизонтальном положении в течение 20-30 минут.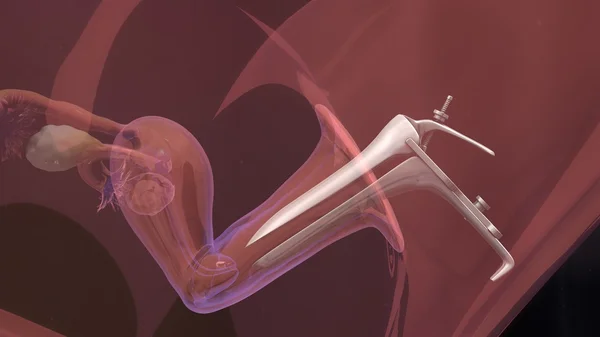
Факторы, влияющие на результативность ВМИ:
— Причина бесплодия
— Возраст партнеров. Чем старше становится женщина, тем ниже вероятность положительного результата инсеминации.
— Продолжительность бесплодия
— Число лечебных циклов ВМИ
— Параметры спермы
Факторы, повышающие результативность ВМИ:
— Тест на ДНК-фрагментацию сперматозоидов
— HBA-тест
Эффективность одной попытки ВМИ составляет не более 20%.
ВОЗ рекомендует делать не более шести попыток ВМИ, отечественные специалисты склоняются к тому, что максимальное их количество не должно быть более 3–4. Если беременность так и не наступила, следует пройти процедуру экстракорпорального оплодотворения (ЭКО/ИКСИ).
В клиниках «Геном» перед процедурой ВМИ пара проходит обследование согласно приказу Министерства здравоохранения РФ от 30 августа 2012 г. № 107н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению»
Подготовка к ВМИ включает:
— Консультации узких специалистов;
— УЗИ малого таза
— оценка проходимости маточных труб
— приём акушера -гинеколога
— приём уролога-андролога (для мужчины)
— анализ спермы (спермограмма)
— исследования на выявление инфекций, передающихся половым путём
— Кровь из вены на гепатит В и С, ВИЧ инфекция и RW.
Искуственная инсеминация
Искусственная инсеминация (внутриматочная инсеминация) – это реальный шанс стать родителями для пары, которая по тем или иным причинам не способна зачать ребенка естественным образом. Инсеминация представляет собой вспомогательную репродуктивную технологию, которой могут воспользоваться бездетные супруги.
Суть искусственной инсеминации заключается в том, что обработанную специальным образом семенную жидкость мужа или донора вводят во влагалище женщины без полового акта. В результате весь объем спермы попадает в область зева шейки матки, а не его незначительная часть, как это происходит при половом акте. Далее все происходит по естественной схеме – сперматозоиды продвигаются в маточные трубы, куда во время овуляции спустилась яйцеклетка. Происходит оплодотворение, после чего яйцеклетка перемещается к матке, где закрепляется на ее стенке. Так начинается беременность.
Показаниями к инсеминации являются:
бесплодный брак при активной сексуальной жизни партнеров,
отсутствие результата от проведенного лечения бесплодия с целью естественного зачатия,
азооспермия и другие проблемы с качеством сперматозоидов мужчины,
расстройства в сексуальной сфере и нарушения эякуляции,
вагинизм,
угнетающее воздействие цервикальной слизи влагалища – шеечный фактор бесплодия.

Условия, при которых инсеминация противопоказана:
болезни, препятствующей оплодотворению,
непроходимость маточных труб,
большие очаги эндометриоза,
аномалии в строении половых органов или их удаление,
психические заболевания, имеющие противопоказания к беременности,
новообразования в яичниках и других органах,
воспалительные процессы острого течения.
Инсеминация может быть проведена после необходимого обследования женщины с целью выявления причин, которые могут помешать вынашиванию плода. Процедура должна совпадать с овуляцией, ее назначают примерно в середине цикла. Наиболее благоприятным временем для оплодотворения является период, который начинается за 24 часа до овуляции и заканчивается спустя пару часов после овуляции. Может быть также эффективной инсеминация, сделанная за несколько дней до созревания яйцеклетки.
Искусственная инсеминация может осуществляться как при естественном созревании яйцеклетки, так и при стимуляции яичников с помощью гормонов. Подобная симуляция позволяет сформироваться нескольким яйцеклеткам отличного качества. Также назначают гормоны при недостаточной толщине эндометрия матки. В период овуляции его толщина должна составлять как минимум 9 мм, это обязательное условие для нормальной беременности.
Для инсеминации подходит сперма, полученная непосредственно перед проведением процедуры, или заблаговременно замороженная. Перед сдачей спермы мужчине следует соблюдать воздержание от половых актов на протяжении трех-пяти дней. В лабораторных условиях сперму обрабатывают специальным образом. После подготовки спермы она помещается в шприц и с помощью катетера транспортируется в матку. Этот процесс является безболезненным и по ощущениям напоминает обычный осмотр гинеколога. После этого инсеминацию можно считать завершенной. По завершении процедуры может возникнуть чувство напряжения в области матки – ее тонус. Еще около 15 минут женщине придется провести в гинекологическом кресле. В день искусственной инсеминации должны быть исключены физические нагрузки.
После этого инсеминацию можно считать завершенной. По завершении процедуры может возникнуть чувство напряжения в области матки – ее тонус. Еще около 15 минут женщине придется провести в гинекологическом кресле. В день искусственной инсеминации должны быть исключены физические нагрузки.
За один менструальный цикл можно провести сразу несколько инсеминаций в зависимости от количества созревших яйцеклеток.
Вероятность наступления беременности в результате применения этого метода составляет в среднем порядка пятнадцати-двадцати процентов и во многом зависит от таких факторов, как возраст пациентки и качество используемой спермы. По рекомендациям ВОЗ (Всемирной организации здравоохранения), делать искусственную инсеминацию имеет смысл не более шести раз. Если за это время беременность не наступила, врач может рекомендовать другие методы вспомогательных репродуктивных технологий, например, ЭКО (экстракорпоральное оплодотворение). Согласно статистике, если беременность после проведения инсеминации наступает, то происходит это практически в 90% случаев в результате одной из первых трех попыток. В дальнейшем шансы на успешное зачатие резко снижаются, и продолжение лечения этим методом не представляется целесообразным.
В дальнейшем шансы на успешное зачатие резко снижаются, и продолжение лечения этим методом не представляется целесообразным.
На положительный исход искусственной инсеминации влияют ряд факторов, таких как:
женщина, в возрасте до 30 лет;
нормальные показатели спермограммы мужчины;
медикаментозная стимуляция фолликулов женщины до процедуры;
опыт и квалификация медицинского персонала, выполняющего данную процедуру.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Как проводится внутриматочная инсеминация? Еще один шаг к зачатью
Интраматочная (внутриматочная) инсеминация (ИМИ) – одна из высокоэффективных репродуктивных технологий. Она увеличивает частоту естественных зачатий, поскольку сперму супруга специально подготавливают: выделяют фракции самых лучших, активных сперматозоидов, обеспечивают их и яйцеклетки набором микроэлементов, питательных веществ и оптимальной средой для развития, а также придают сперме состояние, в котором возможно введение непосредственно в полость матки. Такое введение сокращает «время пути» для сперматозоида, и, в комплексе с тем, что используется самая лучшая фракция семени, повышает вероятность наступления зачатия.
Такое введение сокращает «время пути» для сперматозоида, и, в комплексе с тем, что используется самая лучшая фракция семени, повышает вероятность наступления зачатия.
Наиболее часто ИМИ назначаются сразу после ряда лапароскопических операций (если была поставлена задача улучшения условий для естественного зачатия, при незначительных отклонениях в составе спермы, при нарушениях в составе шеечной слизи, при плановой стимуляции овуляции. Конкретные показания в каждом случае определяются лечащим врачом.
Как подготовиться к ИМИ?
Для начала желательно обратиться к специалисту, который занимается ИМИ для того, чтобы он собрал семейный анамнез и назначил индивидуальный план обследований – часть из них необходимы всем, а часть – некоторым парам по показаниям. Будущим родителям необходимо сдать анализ крови из вены на гепатиты В, С, анализ РПГА, ВИЧ, а также на торч-инфекции для исключения высокого риска вирусного инфицирования будущего малыша. Кроме этого, папе нужно сдать на исследование сперму – на спермограмму (после 3 дней воздержания) и мар-тест.
Для развития здорового малыша обязательным условием является хорошая флора половых путей. Для диагностики состояния флоры нужно сдать посев с 16 по 25 день от начала месячных. Самыми частыми инфекциями, вызывающими проблемы с вынашиванием и развитием плодного яйца, являются уреаплазмы, вирус папилломы человека и зеленящий стрептококк группы В. Эти инфекции не имеют клинических проявлений, протекают бессимптомно, скрыто, поэтому особенное значение приобретает лабораторная диагностика, при показаниях с повтором анализов во время месячных. Если у вас беременность не наступает более года или были беременности, закончившиеся самопроизвольным прерыванием, рекомендуется сдать анализ крови из вены на иммунологические причины – антифосфолипидный синром, антиХГЧ-синдром и другие, данный анализ называется ЭЛИП-ТЕСТ 12.
При ИМИ сперма вводится в матку непосредственно в момент овуляции, т.е. выхода яйцеклетки – в день максимальной вероятности зачатия. Поэтому для ИМИ нужен контроль овуляции. Проводится контроль овуляции по ректальной температуре, тестам на овуляцию и фолликулометрически. Фолликулометрия – сокращенный вариант ультразвукового исследования, позволяющий установить наличие овуляции, ориентировочно прогнозировать дату ее наступления и, что крайне важно, через 2-3 дня после даты овуляции подтвердить факт овуляции. Если полноценной овуляции не происходит, требуется установление причины и лечение или стимуляция овуляции. Чем лучше будет овуляция, тем лучше сохранится беременность и здоровее будет малыш.
Проводится контроль овуляции по ректальной температуре, тестам на овуляцию и фолликулометрически. Фолликулометрия – сокращенный вариант ультразвукового исследования, позволяющий установить наличие овуляции, ориентировочно прогнозировать дату ее наступления и, что крайне важно, через 2-3 дня после даты овуляции подтвердить факт овуляции. Если полноценной овуляции не происходит, требуется установление причины и лечение или стимуляция овуляции. Чем лучше будет овуляция, тем лучше сохранится беременность и здоровее будет малыш.
Если у вас уже есть результаты обследований и/или направление от лечащего врача, то нужно предварительно прийти на прием со всеми результатами, выписками, направлениями. При консультации устанавливается дата фолликулометрии для уточнения овуляции, уточняется дата ИМИ.
Как проходит ИМИ?
Поскольку проведение ИМИ состоит из двух частей и проводится двумя врачами, существуют особенности записи на процедуру – вам необходимо записаться на ресепшн, и, кроме того, предупредить обоих врачей по телефону (контакты вам даст лечащий врач на предварительной консультации) в тот день, когда у вас, исходя из наблюдений на своим организмом и теста, произошла овуляция. Для того, чтобы нужные вам специалисты были свободны, а вы могли не нарушать привычный распорядок дня, мы выделили вечернее время для приема. Однако при необходимости вы можете договориться с лечащим врачом на другие часы.
Для того, чтобы нужные вам специалисты были свободны, а вы могли не нарушать привычный распорядок дня, мы выделили вечернее время для приема. Однако при необходимости вы можете договориться с лечащим врачом на другие часы.
Не рекомендуется проводить ИМИ при плохом самочувствии, переутомлении, нервно-эмоциональной перегрузке, непосредственно сразу после перелетов из жарких стран, при респираторных нарушениях (насморке, головной боли). Если по одной из этих причин вы не можете прийти в назначенный день, необходимо сообщить об этом врачу и договориться о дальнейших действиях – на следующий цикл.
Итак, в назначенный день, как правило, вечером, к 19-20 часам Вы приходите с супругом к врачу-репродуктологу, который будет готовить самую лучшую фракцию спермы. Это доктор-цитолог, то есть специалист непосредственно по клеткам, и в его задачу входит отобрать фракцию самых активных, жизнеспособных сперматозоидов, сконцентрировать их в небольшом объеме и добавить все необходимые вещества. Специальные среды для этих методик производятся в Италии. С собой необходимо иметь ксерокопию спермограммы. Доктор выдает контейнер и указывает комнату для супруга. После этого производится подготовка спермы (отмывание, обогащение, центрифугирование), длящаяся около 45 минут. Одновременно врач работает только с одной супружеской парой, по желанию, вы можете наблюдать за процессом подготовки. По окончанию этого времени доктор выдает на руки пробирки с материалом для введения, и предупреждает акушера-гинеколога о необходимости подготовить столик для ИМИ. Материал должен быть введении в течение ближайшего часа-двух. Вы подходите к кабинету акушера-гинеколога и сообщаете о своей готовности. Врач приглашает в кабинет супругу или, по желанию, обоих супругов.
Специальные среды для этих методик производятся в Италии. С собой необходимо иметь ксерокопию спермограммы. Доктор выдает контейнер и указывает комнату для супруга. После этого производится подготовка спермы (отмывание, обогащение, центрифугирование), длящаяся около 45 минут. Одновременно врач работает только с одной супружеской парой, по желанию, вы можете наблюдать за процессом подготовки. По окончанию этого времени доктор выдает на руки пробирки с материалом для введения, и предупреждает акушера-гинеколога о необходимости подготовить столик для ИМИ. Материал должен быть введении в течение ближайшего часа-двух. Вы подходите к кабинету акушера-гинеколога и сообщаете о своей готовности. Врач приглашает в кабинет супругу или, по желанию, обоих супругов.
Перед ИМИ проводится фолликулометрия для установления факта овуляции. Если овуляция не произошла, фолликулометрию нужно повторить через день-два после ИМИ. Если овуляции по-прежнему нет, то индукция овуляции и ИМИ рекомендуется провести повторно.
Сама процедура является совершенно безболезненной. Все инструменты, применяемые для ИМИ, являются специально предназначенными, одноразовыми, гибкими, мягкими, атравматичными. Производитель – Франция. По окончанию процедуры на шейку надевается специальный колпачок, предотвращающий обратное течение материала, поэтому сразу же после процедуры можно продолжать обычный образ жизни. Половая жизнь может быть возобновлена через 6-8 часов после удаления колпачка – это даже рекомендуется.
А что потом?
Рекомендации после ИМИ в обязательном порядке включают сдачу анализа крови из вены на ХГЧ через 9-10 дней после процедуры. Если беременность наступила, чаще всего рекомендуется гомеопатическая поддерживающая терапия и обязательный контроль у врача акушера-гинеколога в ранние сроки – все это возможно осуществить в нашем Центре. Если беременности нет, необходима консультация врача и разработка тактики на следующий цикл. Напоминаем Вам, что существует биологические резервы яйцеклеток, поэтому не в каждом цикле возможна беременность, даже при полном здоровье двух супругов. В связи с этим, эффективность ИМИ возрастает от процедуры к процедуре, но среднее число необходимых процедур по международным критериям составляет 6-8, при этом все циклы повтора ИМИ и перерывы назначаются индивидуально с учетом семейной ситуации и самочувствия супругов.
В связи с этим, эффективность ИМИ возрастает от процедуры к процедуре, но среднее число необходимых процедур по международным критериям составляет 6-8, при этом все циклы повтора ИМИ и перерывы назначаются индивидуально с учетом семейной ситуации и самочувствия супругов.
Для получения наилучшего результата, помните: ИМИ – это процедура, способствующая зачатию вашего малыша. Это радостный момент в вашей жизни, дату которого Вы еще многократно будете вспоминать при беременности. Поэтому возьмите с собой на ИМИ шоколадку или любимое лакомство, ягоды, фрукты, спланируйте вечер так, чтоб он для Вас был приятным – послушайте любимую музыку, сходите в кафе…
Удачи вам и скорого прибавления в семействе!
что это за метод и когда он применяется – статьи о здоровье
Внутриматочная инсеминация является современной репродуктивной методикой. Ее суть заключается в искусственном введении предварительно обработанной спермы партнера или донора в полость матки пациентки.
Перед проведением процедуры обязательно выполняют обследование обоих партнеров с целью выявления показаний и противопоказаний.
Показания для внутриматочной инсеминации
Данная методика актуальна только для определенной группы пар, страдающих бесплодием.
К основным показаниям относят следующие:
- Овуляторная дисфункция
- Эякуляторно-сексуальные расстройства у партнера
- Бесплодие цервикального происхождения
- Субфертильная сперма
- Отсутствие у женщины полового партнера
- Наличие у мужчины наследственных заболеваний с неблагоприятным медико-генетическим прогнозом
- Вагинизм
Важно! Все показания к внутриматочной инсеминации определяются врачом. Только опытный специалист может установить, подойдет ли данная методика именно вам.
Противопоказания
Противопоказаниями для проведения внутриматочной инсеминации являются:
- Непроходимость обеих маточных труб
- Соматические и психические заболевания, при которых противопоказана беременность
- Пороки развития и патология матки, при которых невозможно вынашивание беременности
- Опухоли и опухолевидные образования яичника
- Злокачественные новообразования любой локализации
Методика проведения
Процедура выполняется в амбулаторных условиях, в рамках естественного или стимулированного женского цикла. Предварительно обязательно осуществляется полное обследование партнеров. При необходимости проводится лечение и коррекция выявленных нарушений.
Предварительно обязательно осуществляется полное обследование партнеров. При необходимости проводится лечение и коррекция выявленных нарушений.
Выделяют несколько основных этапов внутриматочной инсеминации спермой.
В их числе:
- Контролируемая овариальная стимуляция небольшими дозами гормональных препаратов (при наличии показания)
- Ультразвуковой мониторинг фолликулогенеза с целью оценки роста фолликулов, их размера, количества и оптимального времени для проведения процедуры
- Забор спермы у полового партнера или ее разморозка (если ранее проводилась криоконсервация)
- Обработка биоматериала
Процедура является безболезненной и длится около 2-3 минут. Инсеминацию проводят в обычном гинекологическом кресле без применения наркоза. Предварительно область шейки матки осматривают и при необходимости удаляют излишки секрета (слизи).
Концентрат сперматозоидов вводят в шейку матки при помощи тонкого гибкого катетера, соединенного со шприцем, который за счет своего минимального диаметра беспрепятственно проникает в канал шейки матки. Затем женщине необходимо побыть в горизонтальном положении около получаса. При этом всегда обеспечивается контроль за ее состоянием. Это позволяет предотвратить негативные реакции со стороны организма и быстро устранить их. Через 10-14 дней после процедуры пациентке рекомендовано сдать кровь на хорионический гонадотропин (ХГЧ). Повышение концентрации этого гормона свидетельствует о наступлении беременности.
Затем женщине необходимо побыть в горизонтальном положении около получаса. При этом всегда обеспечивается контроль за ее состоянием. Это позволяет предотвратить негативные реакции со стороны организма и быстро устранить их. Через 10-14 дней после процедуры пациентке рекомендовано сдать кровь на хорионический гонадотропин (ХГЧ). Повышение концентрации этого гормона свидетельствует о наступлении беременности.
Подготовка спермы
Забор биологического материала лучше осуществлять в медицинском учреждении. Это позволит обеспечить необходимые условия для транспортировки эякулята в лабораторию. Предназначенная для внутриматочной инсеминации сперма в обязательном порядке проходит небольшую подготовку. Процесс длится не более 3 часов и заключается в очищении биоматериала и выделении фракции наиболее активных сперматозоидов.
Важно! Обязательным этапом является оценка количества и качества сперматозоидов перед процедурой для уточнения перспективности их использования.
Если образец проходил криоконсервацию, его можно размораживать и сразу подвергать обработке. Полученный недавно эякулят (не подвергавшийся заморозке) оставляют на 30-60 минут для естественного разжижения.
Полученный недавно эякулят (не подвергавшийся заморозке) оставляют на 30-60 минут для естественного разжижения.
Подготовка спермы проводится по технологии центрифугирования в градиенте плотности:
- В процессе центрифугирования сперматозоиды с максимальной подвижностью оказываются на дне пробирки в виде осадка, а семенная плазма, лейкоциты, эпителиальные клетки и неподвижные сперматозоиды задерживаются в верхних слоях раствора
- Осадок переносится в чистую пробирку и дважды центрифугируется с питательной средой для очищения от остатков градиента плотности
- К очищенным сперматозоидам добавляют небольшой объем свежей культуральной среды, обычно около 0,5 мл, и полученную суспензию повторно анализируют, оценивая количество и подвижность сперматозоидов
Такая методика обеспечивает максимально полное удаление семенной плазмы. Только в этом случае можно гарантировать безопасность процедуры для женщины и отсутствие рисков развития у нее анафилактического шока и иных негативных реакций организма.
Важно! Вместе с семенной плазмой во время подготовки из спермы удаляются белки – антигенные протеины и простагландины, а также бактерии, лейкоциты, примесные эпителиальные клетки, незрелые и неподвижные сперматозоиды.
Благодаря грамотной подготовке повышается эффективность технологии внутриматочной инсеминации. Это обусловлено тем, что на данном этапе спермии защищаются от образующихся свободных радикалов кислорода, сохраняют стабильность. Специалист получает необходимый образец биологического материала с максимальной концентрацией сперматозоидов, пригодных к оплодотворению яйцеклетки.
Важно! Следует учитывать то, что образцы не подлежат хранению и в обязательном порядке используются в день подготовки.
Эффективность метода
На результативность внутриматочной инсеминации влияет время проведения процедуры. Точно определить дату позволяют результаты трансвагинального УЗИ, а также динамический контроль за уровнем гормонов в моче.
Согласно статистике, средняя эффективность данного метода ВРТ составляет около 15-20%.
Также эффективность технологии зависит от:
- Возраста половых партнеров
- Типа выявленного бесплодия
- Параметров используемой спермы
- Состояния маточных труб
- Функциональной полноценности и толщины эндометрия в цикле
Риски и возможные осложнения
Внутриматочная инсеминация – процедура, которая представляет собой малоинвазивную методику. В большинстве случаев она безопасна для женщины и протекает без осложнений.
Тем не менее некоторые риски существуют. Возможны и осложнения.
К ним относят:
- Боли в нижней части живота после введения спермы. Неприятные ощущения обычно провоцируются механическим раздражением ткани шейки матки во время продвижения по каналу катетера
- Вазовагальную реакцию. Она заключается в снижении артериального давления, сокращении частоты пульса и расширении периферических сосудов. Состояние обусловлено рефлекторной реакцией организма на манипуляции с шейкой матки
- Общую аллергическую реакцию.
 Обычно она возникает на вещества, которые содержатся в составах для промывки биоматериала
Обычно она возникает на вещества, которые содержатся в составах для промывки биоматериала - Инфицирование внутренних органов. Оно может возникнуть при использовании загрязненных инструментов (расширителей и катетера). Вероятность развития такого осложнения минимальна
Отдельно специалистами выделены осложнения, которые связаны уже с наступившей после процедуры беременностью. К ним относят:
- Внематочную беременность
- Самопроизвольный аборт на ранних сроках
- Многоплодную беременность (обычно она возникает на фоне стимуляции гиперовуляции)
Важно! В первом цикле технология может не дать положительного результата. При этом процедуру внутриматочной инсеминации можно повторять до 3 раз. Она не приведет к негативным последствиям для здоровья пациентки и не вызовет тяжелых осложнений. Если методика покажет неэффективность через 3-4 попытки, врачом будет решаться вопрос о дальнейшем выполнении ЭКО (экстракорпорального оплодотворения).
Преимущества проведения процедуры в МЕДСИ
- Квалифицированные специалисты. Они используют международные протоколы выполнения всех манипуляций и обладают необходимыми знаниями и навыками
- Современное оборудование экспертного класса. Его использование для проведения диагностики и непосредственно внутриматочной инсеминации позволяет достигать высокой эффективности любых процедур
- Стерильность помещений и используемого инструмента. Ламинарные боксы второго класса защиты обеспечивают самый высокий уровень стерильности. Четырехступенчатая система очистки воздуха позволяет сократить риск негативного влияния летучих веществ
- Система контроля образцов биоматериала FertiProof. Она является уникальной для России и исключает риск случайной замены биоматериала пациента чужим
Если вы хотите пройти внутриматочную инсеминацию в МЕДСИ в Москве или другом городе, уточнить цену процедуры, свяжитесь с нами удобным способом. Наш специалист ответит на все вопросы и поможет записаться на прием в оптимальное время.
Наш специалист ответит на все вопросы и поможет записаться на прием в оптимальное время.
Не затягивайте с лечением, обратитесь к врачу сейчас:
- Внутриматочная инсеминация
- Консультация репродуктолога
- Криоконсервация биоматериала
описание, цена, вероятность забеременеть после процедуры
Современная медицина предоставляет не одну возможность обзавестись желанным потомством и в качестве одной из них предлагает многим парам сделать искусственную инсеминацию в СПб. Любой из ведущих специалистов-репродуктологов подтвердит, что искусственная внутриматочная инсеминация – технически достаточно простая процедура, которая отличается от естественного процесса зачатия только тем, что в цервикальный канал матки в лабораторных условиях вводят стерильную семенную жидкость, полученную вне полового акта. Как способ оплодотворения ВМИ возникла еще в XVIII веке, но с тех пор была значительно усовершенствована, благодаря возможностям современной медицины. Чтобы сделать ВМИ безопасно и эффективно, любая желающая семейная пара или одинокая женщина может обратиться в центр репродукции СПб.
Как способ оплодотворения ВМИ возникла еще в XVIII веке, но с тех пор была значительно усовершенствована, благодаря возможностям современной медицины. Чтобы сделать ВМИ безопасно и эффективно, любая желающая семейная пара или одинокая женщина может обратиться в центр репродукции СПб.
В процедуре зачатия путем искусственной инсеминации принимает участие женщина, поэтому при противопоказаниях к беременности или патологиях, которые не позволяют вынашивать ребенка, ВМИ не может быть проведена. ВМИ показана при бесплодии неясного генеза, а также выявленных патологиях, которые мешают случиться естественному зачатию. Также инсеминация является подходящим способом забеременеть для женщин, у которых нет партнера.
Правильная подготовка к искусственной инсеминации повышает шансы на успех.
Подготовка мужчины к внутриматочной инсеминации
Если к врачу обратилась семейная пара, врач даст мужчине список анализов для искусственной инсеминации, чтобы понять, позволяют ли показатели спермы провести процедуру. Обычно мужчине требуется пройти осмотр у уролога и сдать сперму на спермограмму и MAR-тест, а также мазок на ЗППП, анализ крови на антитела и антигены к инфекционным заболеваниям, на резус-фактор и группу. Неделя до сдачи материала в клинике должна пройти спокойно, без нервных и физических нагрузок, перегрева и переохлаждений, употребление алкоголя исключено. Между половыми контактами должно быть не менее 3-5 дней, в противном случае качество спермы ухудшается. В зависимости от показателей спермограммы, мужчина может сдать материал разными способами: самым распространенным является сдача спермы за 1,5 часа до назначенной процедуры. При недостатке эякулята мужчина сдает сперму несколько раз, ее очищают и замораживают.
Обычно мужчине требуется пройти осмотр у уролога и сдать сперму на спермограмму и MAR-тест, а также мазок на ЗППП, анализ крови на антитела и антигены к инфекционным заболеваниям, на резус-фактор и группу. Неделя до сдачи материала в клинике должна пройти спокойно, без нервных и физических нагрузок, перегрева и переохлаждений, употребление алкоголя исключено. Между половыми контактами должно быть не менее 3-5 дней, в противном случае качество спермы ухудшается. В зависимости от показателей спермограммы, мужчина может сдать материал разными способами: самым распространенным является сдача спермы за 1,5 часа до назначенной процедуры. При недостатке эякулята мужчина сдает сперму несколько раз, ее очищают и замораживают.
Подготовка женщины к внутриматочной инсеминации
Подготовка к искусственной инсеминации для женщины более серьезна. Проведенные перед процедурой обследования и анализы позволяют выявить патологии, которые необходимо вовремя устранить. Для этого потребуется не только сдать кровь на группу, резус-фактор, антитела и антигены к инфекциям, мазок на ЗППП, флору и онкоцитологию. Для внутриматочной инсеминации потребуются: коагулограмма и биохимический анализ крови, ультразвуковые исследования щитовидной железы, молочных желез, проверка проходимости маточных труб и состояния полости матки, а также флюорография, ЭКГ. Необходимо посетить терапевта, маммолога и эндокринолога. ВМИ должна проводиться в период овуляции, естественной или с медикаментозной стимуляцией, что также требует предварительной подготовки и определяет, какие еще анализы нужны для искусственной инсеминации. Чтобы повысить вероятность успеха процедуры, женщина должна отказаться от вредных привычек, избегать переживаний и физических нагрузок. За несколько дней до процедуры во избежание спонтанной овуляции рекомендуется отказаться от половых контактов.
Для внутриматочной инсеминации потребуются: коагулограмма и биохимический анализ крови, ультразвуковые исследования щитовидной железы, молочных желез, проверка проходимости маточных труб и состояния полости матки, а также флюорография, ЭКГ. Необходимо посетить терапевта, маммолога и эндокринолога. ВМИ должна проводиться в период овуляции, естественной или с медикаментозной стимуляцией, что также требует предварительной подготовки и определяет, какие еще анализы нужны для искусственной инсеминации. Чтобы повысить вероятность успеха процедуры, женщина должна отказаться от вредных привычек, избегать переживаний и физических нагрузок. За несколько дней до процедуры во избежание спонтанной овуляции рекомендуется отказаться от половых контактов.
Инсеминация донорской спермой
Для инсеминации в данном случае используется материал, который хранится в замороженном виде не менее полугода. Этот срок позволяет выявить всевозможные заболевания и другие отклонения от нормы, тем самым значительно снизив риск неблагоприятного исхода.
Искусственная инсеминация пошагово
Процедура ВМИ назначается на период овуляции женщины: инсеминацию делают как в естественном цикле, так и с медикаментозной стимуляцией. Данная процедура не требует госпитализации, но проводится в оборудованном кабинете в гинекологическом кресле. Внутриматочная искусственная инсеминация спермой мужа требует участия последнего – за 1,5 часа до процедуры он сдает свой материал, после чего сперма без неактивных сперматозоидов будет использована для манипуляции.
Фолликулометрия
Это ультразвуковое исследование делают вне зависимости от того, на какой день цикла проводится искусственная инсеминация, для мониторинга состояния яичников и установления факта овуляции. В том случае, если овуляция не наступила, фолликулометрию повторяют через 2-3 дня. При проведении внутриматочной искусственной инсеминации в естественном цикле необходимо просто подождать, в какой день цикла можно будет ее делать, а при стимуляции овуляции может потребоваться дополнительное введение препарата. Если наступила естественная овуляция или подействовала стимуляция, можно переходить к следующему этапу – непосредственно искусственной инсеминации.
Если наступила естественная овуляция или подействовала стимуляция, можно переходить к следующему этапу – непосредственно искусственной инсеминации.
Как проходит процедура искусственной инсеминации?
При проведении процедуры женщине врач вводит подготовленную сперму в матку специальным шприцом с гибкой трубкой. Особенность процедуры заключается в том, что материал необходимо вводить постепенно, в течение 2-3 минут, чтобы избежать шокового сокращения матки. Оплодотворение при искусственной инсеминации происходит естественным путем, как и при обычном половом акте: оказавшись в цервикальном канале или полости матки вблизи фаллопиевых труб, сперматозоиды устремляются к созревшей яйцеклетке.
Основная ответственность за исход процедуры лежит на женщине. Чтобы наступила беременность после искусственной инсеминации, женщина должна соблюдать ряд правил.
Нагрузки на организм
После внутриматочной инсеминации запрещается загорать, посещать баню и сауну, спортзал и бассейн. Необходимо снизить физические нагрузки и помнить, что от того, как вы будете вести себя после искусственной инсеминации, отчасти зависит вероятность наступления беременности.
Необходимо снизить физические нагрузки и помнить, что от того, как вы будете вести себя после искусственной инсеминации, отчасти зависит вероятность наступления беременности.
Рекомендации врача
В период после искусственной инсеминации необходимо четко соблюдать рекомендации врача, особенно если дело касается приема лекарственных средств. Прописанные медикаменты должны приниматься строго по графику, прием не назначенных врачом лекарств исключен.
Половой покой
После искусственной инсеминации необходимо на некоторое время отказаться от половых отношений, обычно это небольшой срок.
Вероятность беременности после искусственной инсеминации
Узнать, наступила ли беременность, можно через две недели после процедуры. Вероятность зачатия путем искусственной инсеминации – это показатель индивидуальный. В целом он составляет от 12% до 30% и зависит от ряда факторов.
Больше шансов забеременеть после искусственной инсеминации у женщин моложе 35 лет, минимальный показатель составляет 23%. И он падает до 8,8% у женщин старше 35 и 40 лет. Это связано с тем, что качество яйцеклеток с возрастом ухудшается, соответственно, снижается вероятность оплодотворения.
И он падает до 8,8% у женщин старше 35 и 40 лет. Это связано с тем, что качество яйцеклеток с возрастом ухудшается, соответственно, снижается вероятность оплодотворения.
По данным статистики, при сроке бесплодия до 6 лет, вне зависимости от возраста женщины, процент успеха искусственной инсеминации может быть достаточно высоким – 20%. После шести лет шансы зачатия сокращаются вдвое. Поэтому при невозможности зачать ребенка без врачебной помощи лучше не тянуть и обратиться в центр репродукции как можно быстрее.
Если с репродуктивной системой и другими системами организма женщины все в порядке, шансы на успех при искусственной инсеминации увеличиваются. Однако иногда процедура назначается в том случае, если анатомические особенности строения репродуктивной системы женщины не позволяют зачать ребенка обычным путем, например при патологиях шейки матки. В этом случае вероятность беременности снижается.
Это значимый фактор, определяющий вероятность наступления беременности после инсеминации в том случае, если причиной обращения к врачу стало мужское бесплодие. Сперма с недостаточно эффективными показателями очищается и подготавливается, отбираются самые быстрые сперматозоиды, при необходимости сбор материала проводится несколько раз. Однако даже при искусственно улучшенных показателях спермы шанс забеременеть после искусственной инсеминации снижается.
Сперма с недостаточно эффективными показателями очищается и подготавливается, отбираются самые быстрые сперматозоиды, при необходимости сбор материала проводится несколько раз. Однако даже при искусственно улучшенных показателях спермы шанс забеременеть после искусственной инсеминации снижается.
Обычно такая процедура проводится до четырех раз, и с каждым разом вероятность беременности после искусственной инсеминации снижается. Если после четвертой попытки беременность не наступает, рекомендуется попробовать ЭКО.
Сколько стоит искусственная инсеминация?
Так как внутриматочная искусственная инсеминация – это высокотехнологичная процедура с индивидуальным подходом к каждой пациентке, цена в СПб и других городах России на нее достаточно высока и складывается из факторов, которые влияют на вероятность зачатия в отдельно взятом случае. Сколько стоит внутриматочная инсеминация ВМИ, зависит также от статуса и опыта репродуктивной клиники. Стоимость внутриматочной искусственной инсеминации включает в себя цены на: донорскую сперму или лабораторную обработку спермы мужа, саму процедуру и оборудование, а также проводимые внутри клиники исследования. Однако по сравнению с процедурой ЭКО искусственная инсеминация обходится значительно меньше
Однако по сравнению с процедурой ЭКО искусственная инсеминация обходится значительно меньше
Обращаем ваше внимание, что подозрительно низкая цена на данную процедуру может свидетельствовать о несоблюдении технологии подготовки и проведения. Выбирайте клинику с умом!
Внутриматочная инсеминация: показания и противопоказания к проведению
Внутриматочная инсеминация – это одна из репродуктивных технологий, которая помогает забеременеть женщинам. Данная процедура приближена к естественным условиям зачатия, применяется при бесплодии неясного генеза, сниженной подвижности спермиев, при шеечном факторе бесплодия, других факторах, которые негативно влияют на процесс зачатия.
При каких нарушениях применяют внутриматочную инсеминацию
Процедура проводится:
- Одиноким женщинам, при отсутствии полового партнера
- Женщинам с шеечным фактором бесплодия
- Женщинам с вагинизмом
- При снижении активности сперматозоидов
- При бесплодии неясного генеза
- При легкой форме наружного генитального эндометриоза
- При нарушении овуляции
- При эякуляторной дисфункции
- При иммунологическом бесплодии
- При невозможности полового акта из-за травмы, инвалидности партнера
При шеечном факторе бесплодия главная причина развития нарушения – густая цервикальная слизь.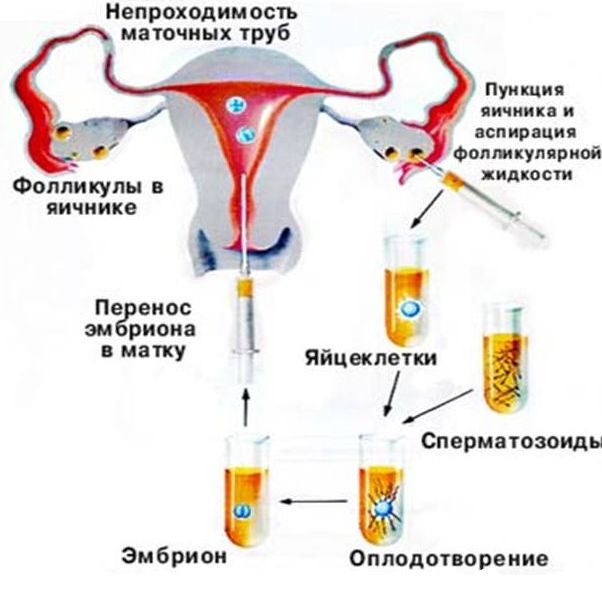 Прежде, чем сперматозоид проникнет в матку, он должен пройти через цервикальный канал. Если состав слизи цервикального канала далек от нормы – это будет главное препятствие для развития беременности. Цервикальная слизь содержит клетки, ионы, эпителиальные структуры. Выделяется цервикальный секрет клетками эпителия, которыми выстлан цервикальный канал. На секрецию цервикальной слизи большое влияние оказывают яичники, которые, воздействуя на клетки с помощью гормонов, регулируют физические свойства выделяемой слизи. Цервикальная слизь защищает матку, маточные трубы от различного вида инфекций, от попадания в матку сперматозоидов в неблагоприятные для зачатия дни.
Прежде, чем сперматозоид проникнет в матку, он должен пройти через цервикальный канал. Если состав слизи цервикального канала далек от нормы – это будет главное препятствие для развития беременности. Цервикальная слизь содержит клетки, ионы, эпителиальные структуры. Выделяется цервикальный секрет клетками эпителия, которыми выстлан цервикальный канал. На секрецию цервикальной слизи большое влияние оказывают яичники, которые, воздействуя на клетки с помощью гормонов, регулируют физические свойства выделяемой слизи. Цервикальная слизь защищает матку, маточные трубы от различного вида инфекций, от попадания в матку сперматозоидов в неблагоприятные для зачатия дни.
Цервикальная слизь исследуется на вязкость, растяжение, кристаллизацию. Показатель вязкости говорит о работе яичников, продуцировании эстрадиола, прогестерона. Именно эстрадиол способствует разжижению слизи и созданию в определенные дни менструального цикла благоприятной среды для проникновения сперматозоидов в матку. Прогестерон способствует сгущению секрета цервикального канала и созданию препятствия для проникновения сперматозоидов в полость матки в неблагоприятные для зачатия дни менструального цикла. Цервикальная слизь способствует отбору наиболее подвижных и здоровых половых клеток партнера, защищает их от влагалищной среды, в момент овуляции создает благоприятные условия для продвижения в матку. Цервикальное бесплодие возникает при нарушении состава цервикального секрета. Нарушение состава секрета приводит к повышенной вязкости, препятствует продвижению сперматозоидов, вызывает их гибель. В результате зачатие становится невозможным. Процедура инсеминации позволяет ввести сперматозоиды непосредственно в матку, минуя цервикальный канал. Дальнейшее развитие событий зависит от способности сперматозоидов к оплодотворению, от естественных природных процессов.
Цервикальная слизь способствует отбору наиболее подвижных и здоровых половых клеток партнера, защищает их от влагалищной среды, в момент овуляции создает благоприятные условия для продвижения в матку. Цервикальное бесплодие возникает при нарушении состава цервикального секрета. Нарушение состава секрета приводит к повышенной вязкости, препятствует продвижению сперматозоидов, вызывает их гибель. В результате зачатие становится невозможным. Процедура инсеминации позволяет ввести сперматозоиды непосредственно в матку, минуя цервикальный канал. Дальнейшее развитие событий зависит от способности сперматозоидов к оплодотворению, от естественных природных процессов.
Вагинизм может стать препятствием для нормального зачатия. Это состояние непроизвольного спазма мышц влагалища, которое не зависит от желания женщины. Такое состояние приводит к невозможности сексуальных отношений, вызывает боль во время полового акта, гинекологического осмотра, введения тампонов, свечей. Инсеминация может помочь таким женщинам забеременеть.
Лечение иммунологического бесплодия начинается с обработки сперматозоидов, после чего не развивается иммунная реакция организма женщины на сперму партнера. Очищение спермы перед внутриматочной инсеминацией позволяет увеличить шансы на зачатие.
При бесплодии неясного генеза данный метод применяется, если в эякуляте содержится более 5 млн. нормальных, подвижных сперматозоидов.
Если при инсеминации применяется донорская сперма, допускается использование спермы, которая была заморожена и пробыла в карантине не менее полугода. Свежая сперма используется при инсеминации спермой мужа.
Когда нельзя использовать инсеминацию
Проводить данную процедуру противопоказано при следующих нарушениях:
- Психические расстройства и соматические заболевания (противопоказания – беременность)
- Доброкачественные и злокачественные новообразования яичников
- Острые воспалительные процессы
- Патология развития половых органов, которая становится препятствием для вынашивания беременности
Главное требование при проведении данного метода ВРТ – проходимость маточных труб, отсутствие внутриматочной патологии, хорошее качество спермы партнера, отсутствие воспалительных процессов в организме женщины и мужчины.
Как проводится внутриматочная инсеминация
Перед проведением процедуры супружеская пара проходит обследование, затем врач-гинеколог определяет дни овуляции у женщины. Дни овуляции определяются путем расчета этапов менструального цикла и наблюдения за ростом фолликулов с помощью УЗИ. Процедура проводится в естественном цикле женщины или с помощью стимуляции овуляции.
Для проведения внутриматочной инсеминации используют заблаговременно размороженную сперму или сперму, забор которой сделан перед проведением внутриматочной инсеминации за один-два часа до неё. Сперма может быть предварительно обработана или ее применяют в необработанном виде. Считается, что введение обработанной спермы более приемлемо, так как необработанная сперма может вызвать у некоторых женщин анафилактический шок.
Внутриматочная инсеминация состоит из трех этапов: после однократного введения ХГЧ (хорионического гонадотропина человека) проводится инсеминация через 18 часов, затем через 32 часа и последняя — через 56 часов после инъекции.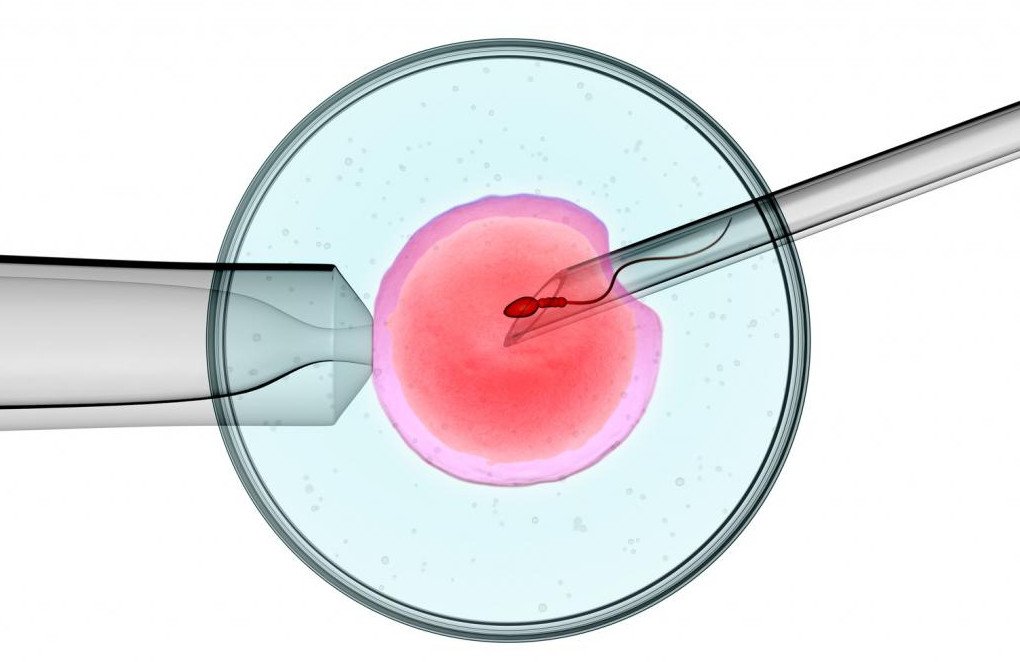
Сперма партнера или донорская сперма вводится с помощью специального катетера внутрь полости матки. Катетер довольно тонкий, поэтому не доставляет большого беспокойства, безболезненно проходит через цервикальный канал в полость матки. Сама процедура занимает около двух минут, затем женщина находится в горизонтальном положении еще около получаса.
Осложнения после инсеминации
При проведении данной процедуры возможно развитие осложнений. При введении неочищенной спермы в полость матки может развиться анафилактический шок. При проведении стимуляции овуляции возможно развитие аллергической реакции на препараты. После проведения стимуляции овуляции возрастает риск развития синдрома гиперстимуляции яичников. Возможно развитие или обострение воспалительного процесса в половой сфере женщины. После внутриматочной инсеминации есть риск развития многоплодной беременности или эктопической (внематочной) беременности.
Стоимость
Стоимость инсеминации зависит от программы – проводится ли инсеминация с применением препаратов для стимуляции овуляции или процесс проходит в естественном цикле. Стоимость процедуры в естественном цикле почти в два раза ниже ВМИ с применением препаратов для овуляции. Стоимость зависит от нескольких факторов: какую сперму используют при внутриматочной инсеминации – партнера или донора, проводились ли дополнительные исследования и лечение. Стоимость ВМИ (внутриматочной инсеминации) гораздо ниже, чем стоимость программы ЭКО или ЭКО ИКСИ. Наступление беременности при внутриматочной инсеминации составляет от 19 до 25% случаев. Если несколько попыток инсеминации не дали результатов – рекомендуется процедура экстракорпорального оплодотворения.
Стоимость процедуры в естественном цикле почти в два раза ниже ВМИ с применением препаратов для овуляции. Стоимость зависит от нескольких факторов: какую сперму используют при внутриматочной инсеминации – партнера или донора, проводились ли дополнительные исследования и лечение. Стоимость ВМИ (внутриматочной инсеминации) гораздо ниже, чем стоимость программы ЭКО или ЭКО ИКСИ. Наступление беременности при внутриматочной инсеминации составляет от 19 до 25% случаев. Если несколько попыток инсеминации не дали результатов – рекомендуется процедура экстракорпорального оплодотворения.
ВМИ рекомендуется молодым женщинам, не старше 35 лет, женщинам, которым диагноз бесплодия поставлен недавно. В остальных случаях рекомендуется проведение программы ЭКО. Клиника «Центр ЭКО» Калининграда предоставляет услуги: внутриматочную инсеминацию, ЭКО ИКСИ, ЭКО при лечении бесплодия в супружеских парах, проводит инсеминацию одиноким женщинам, решившим зачать ребенка без партнера. Лечение бесплодия с помощью внутриматочной инсеминации входит в государственную программу бесплатного ЭКО, экстракорпорального оплодотворения по ОМС. Клиника «Центр ЭКО» проводит полное обследование пациентов, подготовку к применению репродуктивных технологий.
Клиника «Центр ЭКО» проводит полное обследование пациентов, подготовку к применению репродуктивных технологий.
Запишитесь на прием по телефону
+7 (4012) 79-55-39
или
воспользуйтесь формой записи:
Что это такое и чего ожидать
Обзор
Что такое ВМИ (внутриматочная инсеминация)?
Внутриматочная инсеминация (ВМИ), тип искусственной инсеминации, представляет собой лечение бесплодия, при котором сперматозоиды помещаются непосредственно в матку женщины.
Во время естественного зачатия сперматозоиды должны пройти из влагалища через шейку матки в матку и фаллопиевы трубы. Только 5% сперматозоидов могут попасть из влагалища в матку. Как только ваш яичник выпускает яйцеклетку, она попадает в маточную трубу. Здесь встречаются сперма и яйцеклетка и происходит оплодотворение. При ВМИ сперму собирают, промывают и концентрируют, чтобы оставались только высококачественные сперматозоиды. Эта сперма помещается прямо в матку с помощью катетера (тонкой трубки), приближая ее к фаллопиевым трубам. IUI облегчает попадание сперматозоидов в яйцеклетку, поскольку сокращает время и расстояние, которое им приходится преодолевать. Это увеличивает ваши шансы забеременеть.
IUI облегчает попадание сперматозоидов в яйцеклетку, поскольку сокращает время и расстояние, которое им приходится преодолевать. Это увеличивает ваши шансы забеременеть.
Медицинские работники часто пробуют ВМИ перед другими более инвазивными и дорогостоящими методами лечения бесплодия. ВМИ можно проводить со спермой вашего партнера или со спермой донора. Человек может принимать лекарства от бесплодия, чтобы обеспечить выброс яйцеклеток во время овуляции.
Почему выполняется ВМИ?
Люди выбирают ВМИ по многим причинам, например, из-за проблем с бесплодием или в качестве репродуктивного варианта для однополых женских пар или женщин, которые хотят иметь ребенка без партнера, используя донора спермы.
Внутриматочная инсеминация (ВМИ) может быть использована при наличии следующих состояний:
- Цервикальная слизь проблемы или другие проблемы с шейкой матки . Шейка матки отделяет влагалище и матку друг от друга.
 Слизь, вырабатываемая шейкой матки, помогает сперматозоидам перемещаться из влагалища через матку в фаллопиевы трубы. Густая слизь может затруднить плавание сперматозоидов. При ВМИ сперматозоиды обходят шейку матки и попадают прямо в матку.
Слизь, вырабатываемая шейкой матки, помогает сперматозоидам перемещаться из влагалища через матку в фаллопиевы трубы. Густая слизь может затруднить плавание сперматозоидов. При ВМИ сперматозоиды обходят шейку матки и попадают прямо в матку. - Низкое количество сперматозоидов или другие нарушения спермы . Анализ спермы является частью лечения бесплодия. Это может показать, что сперма вашего партнера маленькая, слабая, медленная или имеет странную форму, или что у вашего партнера мало спермы. IUI может решить эти проблемы, потому что для лечения отбирается и используется только высококачественная сперма.
- Вы ’ повторно используете донорскую сперму . IUI используется, когда люди используют сперму от человека, который не является партнером биологического родителя. Это называется донорской инсеминацией (ДИ). DI проводится, когда у одного из партнеров нет спермы или когда качество спермы настолько низкое, что сперма не может быть использована.
 Одинокие женщины или однополые женские пары, желающие зачать ребенка, также могут использовать донорскую сперму.
Одинокие женщины или однополые женские пары, желающие зачать ребенка, также могут использовать донорскую сперму. - Нарушение эякуляции или эрекции . IUI можно использовать, когда один из партнеров не может получить или поддерживать эрекцию или не может эякулировать.
- Аллергия на сперму . В редких случаях у людей бывает аллергия на сперму партнера. Это может вызвать жжение, отек и покраснение во влагалище. IUI может быть эффективным, потому что белки, вызывающие аллергию, удаляются во время промывания спермы.
- Необъяснимое бесплодие . Это когда медицинские работники не могут найти причину бесплодия.
Сколько времени занимает процесс IUI от начала до конца?
Срок проведения процедуры ВМИ составляет примерно четыре недели (около 28 дней) от начала до конца. Примерно такая же продолжительность, как и у обычного менструального цикла.
- Перед началом процесса ВМИ вы (и ваш партнер) пройдете тщательное обследование, которое может включать анализ крови, анализ спермы, ультразвуковое исследование и другие виды диагностики.

- Некоторым людям назначают пероральные лекарства от бесплодия в течение пяти дней или инъекционные препараты на срок до двух недель. Это увеличивает ваши шансы на овуляцию и выпуск нескольких яйцеклеток. Не всем людям нужны эти лекарства.
- Осеменение — это быстрый процесс. Введение спермы занимает несколько минут. Ваш лечащий врач может попросить вас прилечь примерно на 15 минут после этого.
- Вы можете пройти тест на беременность через две недели после осеменения.
Работает ли IUI?
Успех зависит от основной причины бесплодия. IUI лучше всего работает у людей с необъяснимым бесплодием, а также у людей с проблемами цервикальной слизи или проблемами с эякуляцией. Существуют определенные состояния, такие как заболевания фаллопиевых труб, эндометриоз или серьезное нарушение спермы, при которых ВМИ не работает. Такие методы лечения, как ЭКО (экстракорпоральное оплодотворение), могут помочь в решении этих проблем.
В чем разница между ЭКО и ВМИ (внутриматочной инсеминацией)?
Внутриматочная инсеминация (ВМИ) отличается от экстракорпорального оплодотворения (ЭКО), поскольку оплодотворение происходит внутри фаллопиевой трубы в ходе процедуры ВМИ. Образец спермы собирается и промывается, чтобы остались только качественные сперматозоиды. Этот образец вводится в вашу матку с помощью катетера во время овуляции. Этот метод помогает сперматозоидам легче добраться до яйцеклетки в надежде, что произойдет оплодотворение. При ЭКО сперма и яйцеклетка оплодотворяются вне вашего тела (в лаборатории), а затем помещаются в матку в виде эмбриона. ВМИ дешевле и менее инвазивно, чем ЭКО. IUI имеет более низкий показатель успеха за цикл.
Образец спермы собирается и промывается, чтобы остались только качественные сперматозоиды. Этот образец вводится в вашу матку с помощью катетера во время овуляции. Этот метод помогает сперматозоидам легче добраться до яйцеклетки в надежде, что произойдет оплодотворение. При ЭКО сперма и яйцеклетка оплодотворяются вне вашего тела (в лаборатории), а затем помещаются в матку в виде эмбриона. ВМИ дешевле и менее инвазивно, чем ЭКО. IUI имеет более низкий показатель успеха за цикл.
Детали процедуры
Каковы этапы лечения ВМИ?
У каждого плана лечения и поставщика медицинских услуг может быть свой процесс. Лечение ВМИ обычно включает следующее:
Овуляция
- Ваш лечащий врач должен точно знать, когда у вас овуляция. Время овуляции имеет решающее значение для того, чтобы убедиться, что сперма введена в нужное время.
- Определить время овуляции можно с помощью домашнего набора для прогнозирования овуляции, определяющего лютеинизирующий гормон (ЛГ).
 Ваш лечащий врач также может определить ЛГ в анализах крови. Они также могут использовать трансвагинальное УЗИ для поиска признаков зрелых яйцеклеток. Иногда вам делают инъекцию хорионического гонадотропина человека (ХГЧ) или других лекарств от бесплодия, чтобы вызвать овуляцию одной или нескольких яйцеклеток. Овуляция обычно происходит через 10–16 дней после первого дня менструации.
Ваш лечащий врач также может определить ЛГ в анализах крови. Они также могут использовать трансвагинальное УЗИ для поиска признаков зрелых яйцеклеток. Иногда вам делают инъекцию хорионического гонадотропина человека (ХГЧ) или других лекарств от бесплодия, чтобы вызвать овуляцию одной или нескольких яйцеклеток. Овуляция обычно происходит через 10–16 дней после первого дня менструации. - Осеменение (введение спермы в матку) обычно происходит в течение 24–36 часов после обнаружения ЛГ (либо в крови, либо в моче) или после инъекции ХГЧ.
Подготовка образца спермы
- Ваш партнер предоставляет свежий образец спермы в день процедуры ВМИ. В некоторых случаях ваш партнер может предоставить образец заранее, а ваш лечащий врач может заморозить его до тех пор, пока не придет время для использования. Если вы используете донорскую сперму, образец будет разморожен и подготовлен.
- Сперма подготавливается к осеменению с помощью процесса, называемого «промывание спермы», при котором извлекается концентрированное количество здоровой спермы.
 Если вы используете донорскую сперму, банк спермы обычно отправляет уже промытую сперму.
Если вы используете донорскую сперму, банк спермы обычно отправляет уже промытую сперму.
Осеменение
- Процедура осеменения проста и занимает всего несколько минут. Вы ляжете на экзаменационный стол. Ваш лечащий врач введет вам во влагалище зеркало — аналогично тому, что происходит во время мазка Папаниколау. Затем катетер вводится через шейку матки в матку. Наконец, ваш поставщик медицинских услуг вводит промытый образец спермы в вашу матку.
- После осеменения вас могут попросить полежать от 10 до 30 минут. Беременность наступает, если сперматозоиды оплодотворяют яйцеклетку, и оплодотворенная яйцеклетка имплантируется в слизистую оболочку матки.
- Вам могут дать прогестерон после ВМИ. Прогестерон помогает поддерживать слизистую оболочку матки и может повысить вероятность имплантации.
- Вы можете сделать тест на беременность примерно через две недели после ВМИ.
Пожалуйста, проконсультируйтесь со своим поставщиком медицинских услуг, чтобы лучше понять процесс IUI и чего ожидать.
Что вы делаете, чтобы подготовиться к лечению ВМИ?
Перед началом лечения ВМИ вам потребуется тщательное медицинское обследование и тесты на фертильность. Ваш партнер также будет осмотрен и протестирован. Это может включать:
- Осмотр матки.
- УЗИ матки.
- Анализ спермы.
- Скрининг на инфекции, передающиеся половым путем (ИППП) и другие инфекционные заболевания.
- Анализы крови.
Ваш лечащий врач может порекомендовать принимать фолиевую кислоту (входит в состав большинства пренатальных витаминов) по крайней мере за три месяца до зачатия (или лечения ВМИ).
Что можно ожидать после лечения ВМИ?
Некоторые легкие симптомы, которые могут возникнуть после ВМИ:
- Легкие спазмы.
- Споттинг на один-два дня.
Большинство людей сразу возвращаются к нормальной жизни. Вам следует избегать всего, что заставляет вас чувствовать себя некомфортно после ВМИ, но обычно ограничений нет. Примерно через две недели после ВМИ можно сделать тест на беременность.
Примерно через две недели после ВМИ можно сделать тест на беременность.
Насколько болезненна процедура ВМИ?
Для ВМИ анестезия не требуется, и процедура не должна быть болезненной. Однако у вас могут быть легкие спазмы и дискомфорт во время и сразу после осеменения.
Какие лекарства используются во время ВМИ?
ВМИ часто комбинируют с лекарствами от бесплодия, которые стимулируют ваши яичники производить и выделять как можно больше яйцеклеток. Однако это не всегда необходимо. Некоторые распространенные лекарства:
- Цитрат кломифена (Clomid® или Serophene®).
- Летрозол (Фемара®).
- ХГЧ (хорионический гонадотропин человека).
- ФСГ (фолликулостимулирующий гормон).
- Витамины для беременных (рекомендуются для всех беременных).
Ваш лечащий врач определит, будут ли препараты для лечения бесплодия использоваться в рамках лечения ВМИ.
Сколько стоит ВМИ?
Стоимость ВМИ варьируется в зависимости от клиники лечения бесплодия, которую вы посещаете, вашей истории болезни, использования лекарств и диагностических тестов. Это дешевле, чем другие методы лечения бесплодия, такие как ЭКО. Вы можете рассчитывать на оплату от 300 до 4000 долларов за цикл без страховки. В некоторых штатах действуют законы, требующие от страховых компаний покрытия части расходов на лечение бесплодия.
Это дешевле, чем другие методы лечения бесплодия, такие как ЭКО. Вы можете рассчитывать на оплату от 300 до 4000 долларов за цикл без страховки. В некоторых штатах действуют законы, требующие от страховых компаний покрытия части расходов на лечение бесплодия.
Риски/выгоды
Каковы риски ВМИ?
ВМИ представляет собой низкий риск по сравнению с другими более инвазивными методами лечения бесплодия, такими как ЭКО. Некоторые из рисков ВМИ:
- Многоплодные роды : Если вы принимаете лекарства от бесплодия, у вас может выйти более одной яйцеклетки. Это увеличивает ваши шансы забеременеть двойней, тройней и более. Беременность с несколькими детьми сопряжена с более высоким риском преждевременных родов и низкого веса при рождении.
- Инфекция : это редкость.
- Пятна : Процедура может вызвать небольшое вагинальное кровотечение.
- Синдром гиперстимуляции яичников (OHSS) : Редкий побочный эффект, вызванный приемом слишком большого количества лекарств от бесплодия.
 СГЯ вызывает болезненность и опухание яичников.
СГЯ вызывает болезненность и опухание яичников.
Каковы наиболее распространенные побочные эффекты ВМИ?
Некоторые люди испытывают легкие побочные эффекты от лекарств от бесплодия. Наиболее распространенными побочными эффектами после инсеминации являются спазмы и кровянистые выделения.
IUI может быть психически и физически трудным. Пары или отдельные лица, страдающие бесплодием и пользующиеся вспомогательными репродуктивными технологиями, часто борются с депрессией. Поговорите со своим лечащим врачом, если вы чувствуете разочарование или подавленность, чтобы он мог помочь вам в этом процессе.
Восстановление и перспективы
Насколько эффективен ВМИ для зачатия?
ВМИ может быть очень эффективным, особенно при использовании лекарств от бесплодия. Частота наступления беременности при ВМИ при использовании препаратов для лечения бесплодия может достигать 20%. Эффективность ВМИ в основном зависит от основной причины бесплодия и возраста биологического родителя. Коэффициент фертильности IUI примерно такой же, как при обычном зачатии (около 20%), что означает, что IUI помогает повысить шансы людей до более типичного уровня успеха.
Коэффициент фертильности IUI примерно такой же, как при обычном зачатии (около 20%), что означает, что IUI помогает повысить шансы людей до более типичного уровня успеха.
Через какое время после ВМИ вы узнаете, что беременны?
Вы узнаете, что беременны примерно через две недели после ВМИ. Примерно столько же времени требуется для обнаружения хорионического гонадотропина человека (ХГЧ) в крови или моче. Ваш лечащий врач сообщит вам, следует ли вам сдать анализ крови для выявления беременности или можно ли сдать анализ мочи на дому.
Сколько циклов ВМИ вы делаете перед ЭКО?
Большинство поставщиков медицинских услуг рекомендуют три цикла ВМИ перед проведением другого репродуктивного лечения, такого как ЭКО. Если вам больше 40 лет, некоторые медицинские работники рекомендуют всего один цикл ВМИ, прежде чем переходить к ЭКО. Это связано с тем, что показатели успеха ЭКО выше для этой возрастной группы, и важно своевременное лечение.
В некоторых случаях для вас может быть лучше перейти сразу к ЭКО и пропустить ВМИ.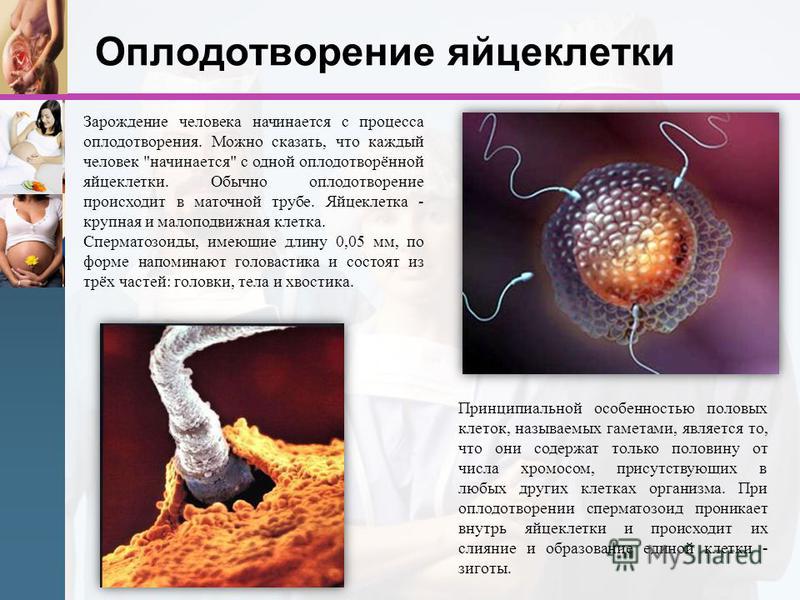 Это тот случай, если у вас есть такие заболевания, как эндометриоз, повреждение фаллопиевых труб или преклонный возраст матери.
Это тот случай, если у вас есть такие заболевания, как эндометриоз, повреждение фаллопиевых труб или преклонный возраст матери.
Если вы не забеременели после трех циклов ВМИ, ваш лечащий врач обсудит с вами дальнейшие действия.
Когда звонить врачу
Когда мне следует обратиться к поставщику медицинских услуг?
Если вы принимаете лекарства от бесплодия для ВМИ, вам следует обратиться к своему лечащему врачу, если произойдет любое из следующих событий:
- Сильная тазовая или абдоминальная боль.
- Тошнота и рвота.
- Одышка.
- Внезапное увеличение веса.
- Головокружение или предобморочное состояние.
дополнительные детали
Могу ли я что-нибудь сделать, чтобы увеличить свои шансы на беременность с помощью ВМИ?
Успех IUI зависит от нескольких факторов. Эти факторы включают:
- Возраст.
- Если вы принимаете лекарства от бесплодия.
- Состояние здоровья.

- Ваша причина бесплодия.
Ваш поставщик медицинских услуг будет работать с вами, чтобы определить, как увеличить ваши шансы забеременеть с помощью ВМИ.
Какова вероятность успеха IUI?
Помимо причины бесплодия, возраст является наиболее важным фактором, определяющим успех ВМИ. Большинство поставщиков медицинских услуг порекомендуют ВМИ до 40 лет, чтобы увеличить ваши шансы забеременеть.
С возрастом у человека уменьшается количество яйцеклеток, и качество этих яйцеклеток ухудшается. Частота беременностей для IUI по возрасту:
- Возраст от 20 до 30 лет: 17,6%
- Возраст от 31 до 35 лет: 13,3%
- Возраст от 36 до 38 лет: 13,4%
- Возраст от 39 до 40 лет: 10,6%
- Старше 40 лет: 5,4%
ВМИ лучше, чем ЭКО?
Большинство людей прибегают к ВМИ перед ЭКО, потому что это более доступно и менее инвазивно. В некоторых случаях ваш лечащий врач решит, что ВМИ вам не подойдет, и порекомендует ЭКО. Это может быть связано с возрастом или основной причиной бесплодия. Одно лечение не лучше другого, но одно может дать вам больше шансов на зачатие.
Это может быть связано с возрастом или основной причиной бесплодия. Одно лечение не лучше другого, но одно может дать вам больше шансов на зачатие.
Могу ли я заниматься сексом после ВМИ?
Да, вы можете заниматься сексом до и после ВМИ. Вы увеличиваете свои шансы забеременеть, занимаясь сексом в день ВМИ или на следующий день после него.
Сообщение из Cleveland Clinic:
Если у вас возникли трудности с зачатием, поговорите со своим лечащим врачом. Многие люди борются с бесплодием, и есть варианты, которые помогут вам. IUI может быть одним из таких вариантов. Ваш поставщик медицинских услуг будет работать с вами, чтобы определить правильное лечение бесплодия, которое поможет вам добиться успешной беременности.
внутриматочная инсеминация (IUI) — NHS
Внутриматочная инсеминация (IUI) — это лечение бесплодия, которое включает прямое введение спермы в матку женщины.
Доступ к IUI в NHS
Обратитесь к своему терапевту, если вы планируете провести IUI в NHS.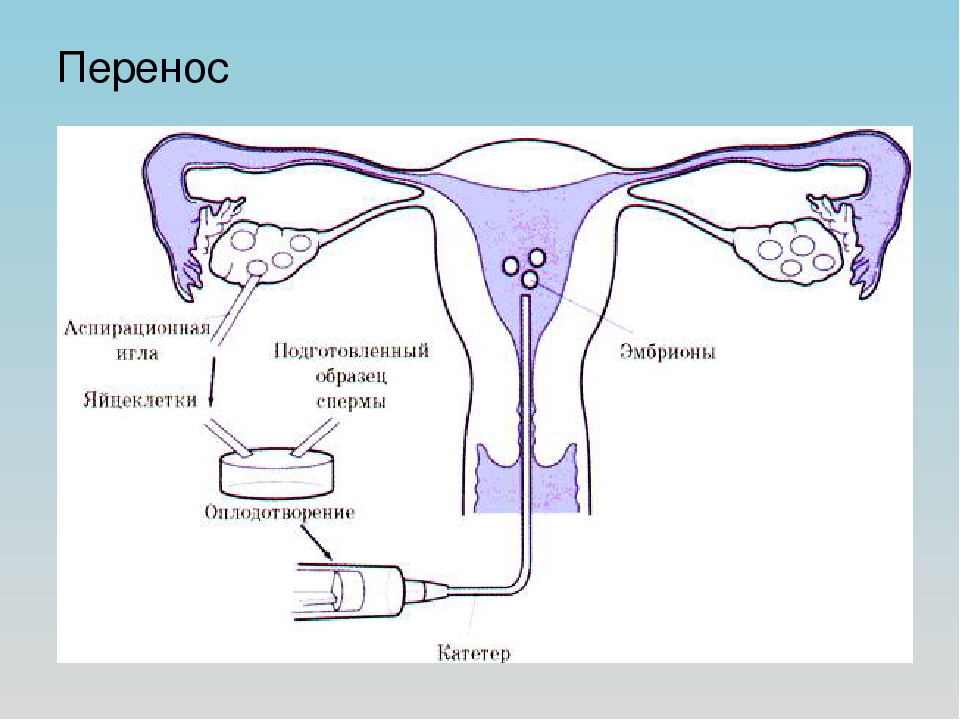
Вам могут предложить ВМИ, если:
- вы не можете заниматься вагинальным сексом – например, из-за физических недостатков или психосексуальных проблем
- у вас заболевание, означающее, что вам нужна специальная помощь для зачатия. Например, если у одного из вас есть ВИЧ и заниматься незащищенным сексом небезопасно
- , вы состоите в однополых отношениях и не забеременели после 6 циклов ВМИ с использованием донорской спермы из лицензированного отделения по лечению бесплодия ( На веб-сайте Stonewall есть дополнительная информация о ВМИ для однополых пар)
Имейте в виду, что в некоторых районах очередь на лечение ВМИ в NHS может быть очень длинной.
Критерии, которым вы должны соответствовать, чтобы иметь право на IUI, также могут различаться. Узнайте у своего врача общей практики или в местной CCG, какие правила действуют там, где вы живете.
Частная оплата IUI
ВМИ также можно приобрести в некоторых частных клиниках по лечению бесплодия.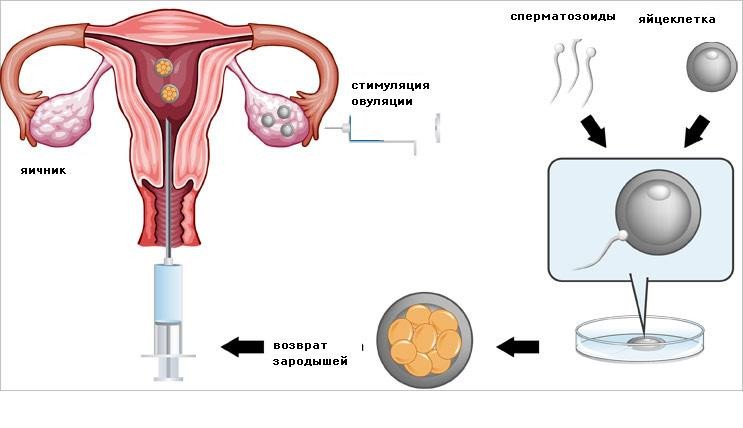 В Управлении по оплодотворению и эмбриологии человека (HFEA) есть программа поиска клиник по лечению бесплодия.
В Управлении по оплодотворению и эмбриологии человека (HFEA) есть программа поиска клиник по лечению бесплодия.
Стоимость варьируется от 700 до 1600 фунтов стерлингов за каждый цикл лечения ВМИ.
Веб-сайт Управления по оплодотворению и эмбриологии человека (HFEA) содержит дополнительную информацию о стоимости и финансировании лечения бесплодия.
Тесты на фертильность перед IUI
Перед проведением ВМИ необходимо оценить фертильность вас и вашего партнера, чтобы выяснить, почему у вас возникают трудности с зачатием, и определить, подходит ли вам ВМИ.
Подробнее о диагностике бесплодия.
Чтобы у женщины была ВМИ, ее фаллопиевы трубы (трубы, соединяющие яичники с маткой) должны быть открыты и здоровы.
Вам и вашему партнеру обычно не будут предлагать ВМИ, если у вас:
- необъяснимое бесплодие
- низкое количество сперматозоидов или сперма низкого качества
- легкий эндометриоз
не увеличит ваши шансы забеременеть в этих обстоятельствах по сравнению с попытками забеременеть естественным путем.
Сроки лечения ВМИ
Вам могут предложить ВМИ в естественном (нестимулированном) цикле или в стимулированном цикле.
Чтобы увеличить ваши шансы на успех, сразу после овуляции следует провести цикл ВМИ. Овуляция обычно происходит за 12-16 дней до следующей менструации. Это может варьироваться, если у вас нерегулярный менструальный цикл.
Вам могут выдать набор для прогнозирования овуляции (OPK), который поможет определить дату овуляции. Устройство OPK обнаруживает гормоны, выделяемые во время овуляции в моче или слюне.
В противном случае можно использовать анализы крови, чтобы узнать, когда у вас наступит овуляция.
Стимулированная ВМИ
Иногда лекарства от бесплодия используются для стимуляции овуляции перед ВМИ. В этом случае для отслеживания развития ваших яйцеклеток используется вагинальное ультразвуковое сканирование. Как только яйцеклетка созреет, вам сделают инъекцию гормона, чтобы стимулировать ее выделение.
ВМИ с использованием спермы партнера
Если пара решит сделать ВМИ с использованием собственной спермы, мужчину попросят предоставить образец спермы в клинике по лечению бесплодия путем мастурбации в чашку для образцов. Обычно это происходит в тот же день, когда происходит IUI.
Образец спермы будет «промыт» и отфильтрован для получения концентрированного образца здоровой спермы.
Инструмент, называемый зеркалом, вводится во влагалище женщины, чтобы оно оставалось открытым. Затем во влагалище вводят тонкую гибкую трубку, называемую катетером, и направляют ее в матку. Затем образец спермы вводят через катетер в матку.
Этот процесс в основном безболезненный, хотя у некоторых женщин на короткое время возникают легкие спазмы.
Процесс обычно занимает не более 10 минут. Вы должны быть в состоянии пойти домой после короткого отдыха.
ВМИ с использованием донорской спермы
Замороженная донорская сперма также может быть использована для ВМИ, независимо от того, одиноки вы или состоите в партнерстве, гомосексуальны или гетеросексуальны.
Все лицензированные клиники по лечению бесплодия в Великобритании обязаны проводить скрининг донорской спермы на наличие инфекций и наследственных заболеваний.
Для выявления некоторых инфекций требуется некоторое время, поэтому сперматозоиды будут заморожены на 6 месяцев, чтобы дать время для обнаружения таких инфекций, как ВИЧ.
Сперма заморожена, независимо от того, получена она от кого-то, кого вы знаете, или из зарегистрированного и лицензированного банка спермы.
Выбор использования донорской спермы может быть трудным решением, и перед тем, как вы начнете, вам должны предложить консультацию.
Управление по оплодотворению и эмбриологии человека (HFEA) располагает дополнительной информацией об использовании донорской спермы.
Ваши шансы на успех с IUI
Это зависит от многих вещей, в том числе:
- причина бесплодия
- возраст женщины
- количество и качество спермы мужчины (использование свежей спермы приводит к более высоким показателям зачатия, чем использование замороженной спермы)
- используются ли лекарства от бесплодия для стимуляции овуляции (это может повысить шансы на успех)
Существует много различных факторов, поэтому лучше всего поговорить с вашей командой по лечению бесплодия о ваших индивидуальных шансах на успех.
Есть ли риски?
У некоторых женщин бывают легкие спазмы, похожие на менструальные боли, но в остальном риски, связанные с ВМИ, минимальны.
Если у вас есть лекарство от бесплодия для стимуляции овуляции, существует небольшой риск развития синдрома гиперстимуляции яичников. Подробнее об этом состоянии читайте на нашей странице о рисках ЭКО. Также есть вероятность, что у вас будет более 1 ребенка, что сопряжено с дополнительными рисками как для вас, так и для ваших детей.
Последняя проверка страницы: 10 марта 2020 г.
Дата следующей проверки: 10 марта 2023 г.
Процесс, показатели успеха, в домашних условиях
Искусственное осеменение: процесс, показатели успеха, домаМедицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT — Рэйчел Налл, MSN , CRNA от 22 декабря 2017
Что такое искусственное оплодотворение?
Искусственная инсеминация — это метод лечения бесплодия, при котором сперматозоиды доставляются непосредственно в шейку матки или матку в надежде забеременеть. Иногда эту сперму промывают или «подготавливают», чтобы увеличить вероятность того, что женщина забеременеет.
Иногда эту сперму промывают или «подготавливают», чтобы увеличить вероятность того, что женщина забеременеет.
Существуют два основных подхода к искусственному осеменению: внутриматочная инсеминация (ВМИ) и интрацервикальная инсеминация (ИСИ). Некоторые женщины также могут принимать лекарства для стимуляции роста фолликулов яичников и увеличения шансов на зачатие.
Что за процесс?
Для зачатия требуется, чтобы мужская сперма прошла вверх по влагалищу, через шейку матки, в матку и в маточную трубу, где происходит оплодотворение яйцеклетки. Однако иногда мужская сперма недостаточно подвижна, чтобы совершить это путешествие. В других случаях шейка матки женщины может быть неблагоприятной для проникновения сперматозоидов в матку. В этих и других случаях искусственное оплодотворение может помочь женщине зачать ребенка.
Врач может порекомендовать паре провести искусственное оплодотворение:
- после шести месяцев незащищенного секса, если женщина старше 35 лет
- после года незащищенного секса, если женщина моложе 35 лет
ICI
ICI — это тип искусственного осеменения, при котором сперматозоиды вводятся в шейку матки. Это проход сразу за пределами матки. Этот подход можно использовать в кабинете врача или дома. Этапы этого процесса включают в себя:
Это проход сразу за пределами матки. Этот подход можно использовать в кабинете врача или дома. Этапы этого процесса включают в себя:
- Женщина будет контролировать свой цикл овуляции, используя календарный метод, ультразвук, регулярно измеряя температуру или их комбинацию. Иногда врач может прописать лекарства, вызывающие овуляцию и повышающие вероятность того, что женщина выпустит несколько яйцеклеток. Кломид является одним из часто назначаемых лекарств.
- Партнер женщины сдает сперму для использования, или женщина получает образец спермы от донора.
- С помощью специального шприца врач вводит сперму во влагалище. Другой вариант — поместить сперму в цервикальный колпачок, который вставляется в шейку матки и остается там на определенное время.
- Женщину обычно просят полежать от 15 до 30 минут. В идеале это позволяет сперматозоидам двигаться вверх из шейки матки в матку.
- По истечении этого времени женщина может вернуться к своей обычной деятельности.
 Примерно через две недели или чуть дольше она сделает тест на беременность, чтобы определить, был ли процесс осеменения успешным.
Примерно через две недели или чуть дольше она сделает тест на беременность, чтобы определить, был ли процесс осеменения успешным.
ВМИ
ВМИ — это процедура, при которой сперматозоиды вводятся через шейку матки непосредственно в матку. Этапы этого процесса аналогичны ICI, но обычно выполняются в кабинете врача и со специально подготовленной спермой. Дополнительные шаги включают в себя:
- Сперма подготавливается или «промывается» для удаления потенциальных белков, которые могут повлиять на оплодотворение. Это также делает сперму более концентрированной. В идеале это повысит вероятность того, что женщина забеременеет.
- Врач будет использовать специальный инструмент, называемый зеркалом, чтобы облегчить доступ к матке. Они будут использовать специальный тонкий инструмент, который вводят через влагалище и помещают сперму в матку.
Каковы побочные эффекты?
У некоторых женщин после процедуры могут возникнуть спазмы или легкое кровотечение. Другие могут вообще не испытывать каких-либо остаточных эффектов.
Другие могут вообще не испытывать каких-либо остаточных эффектов.
Когда процедура проводится стерильно, риск инфицирования минимален. Однако возможно, что после процедуры у женщины может возникнуть инфекция или воспаление органов малого таза.
Есть еще один побочный эффект, который важно учитывать. Прием лекарств от бесплодия вместе с искусственным оплодотворением увеличивает вероятность рождения нескольких детей, например, близнецов или тройняшек.
Распространенное заблуждение об искусственном оплодотворении и приеме лекарств от бесплодия состоит в том, что они связаны с повышенным риском врожденных дефектов. По данным Американского общества репродуктивной медицины, это неправда.
Насколько успешно?
Успех искусственного оплодотворения зависит не только от принятого подхода. Факторы включают:
- возраст женщины
- использование лекарств от бесплодия
- основные проблемы с фертильностью
Показатели успеха ICI
Согласно исследованию, опубликованному в журнале Human Reproduction, частота наступления беременности после шести циклов лечения ICI составляет 37,9%.
Показатели успеха ВМИ
В том же исследовании было установлено, что показатель успеха ВМИ составляет 40,5% после шести сеансов лечения.
Согласно статье в Journal of Andrology, показатели успешности беременности при ВМИ выше после шести циклов ВМИ по сравнению с таким же количеством циклов ВМИ. Вероятно, это связано с более прямым размещением и подготовкой высококонцентрированной спермы. По данным Больниц и клиник Университета Висконсина, подготовка образца спермы в лаборатории увеличивает концентрацию сперматозоидов в 20 раз.
Какие преимущества?
Искусственное оплодотворение может быть полезным и успешным методом лечения для некоторых пар, у которых есть проблемы с зачатием. Некоторые из состояний, при которых врач может порекомендовать искусственное оплодотворение, включают:
- пары, в которых мужчина может иметь генетический дефект и использование донорской спермы является предпочтительным
- мужчины с низким количеством сперматозоидов
- мужчины с низкой подвижностью спермы цервикальная слизь может быть неблагоприятной для наступления беременности
- женщин с эндометриозом в анамнезе
Преимущество искусственного оплодотворения заключается в том, что одинокая женщина или однополая пара могут забеременеть с помощью донорской спермы.
Сколько это стоит?
По данным Больниц и клиник Университета Висконсина, ВМИ может стоить от 460 до 1500 долларов. В эту стоимость не входят цены на лекарства от бесплодия.
Однако до самого осеменения могут возникнуть другие расходы. Это может включать консультацию, исследование спермы и ультразвуковое исследование.
Иногда страховая компания покрывает часть расходов, связанных с искусственным оплодотворением. IUI, как правило, дороже, чем ICI, потому что:
- это более инвазивно
- выполняется в кабинете врача
- обычно включает отправку спермы в лабораторию
Можно ли это сделать дома?
Некоторые женщины могут выбрать домашнее осеменение. Чаще всего домашние осеменения представляют собой процедуры ICI.
Одно из преимуществ искусственного оплодотворения в домашних условиях заключается в том, что женщина может находиться в уединении у себя дома. Чаще всего практикующий врач, например акушерка, использует немытый образец, полученный непосредственно от мужчины.
Осеменение в домашних условиях не так регламентировано, как в медицинском учреждении. По этой причине важно, чтобы женщина или пара тщательно обсудили процедуру, ее риски и преимущества с лицом, проводящим осеменение. Домашняя среда увеличивает риск заражения по сравнению с клинической средой.
Люди также могут приобрести наборы для домашнего осеменения. Эти наборы поставляются с контейнерами для спермы и шприцами для сбора спермы и введения ее во влагалище. Хотя процедура довольно проста, женщине может быть сложно выполнить ее самостоятельно. До успешного зачатия может потребоваться несколько попыток.
Альтернативы искусственной инсеминации
Если женщина не забеременела после шести циклов искусственной инсеминации, она может пожелать обсудить с врачом дополнительные варианты бесплодия. Кроме того, некоторые женщины могут быть не в состоянии провести искусственное оплодотворение из-за основных проблем с фертильностью, которые делают зачатие маловероятным. Например, женщина, у которой были удалены обе фаллопиевы трубы, не сможет забеременеть с помощью искусственного оплодотворения.
Например, женщина, у которой были удалены обе фаллопиевы трубы, не сможет забеременеть с помощью искусственного оплодотворения.
В этих случаях врач может порекомендовать дополнительное лечение бесплодия, называемое экстракорпоральным оплодотворением (ЭКО). Это лечение включает в себя извлечение яйцеклеток у женщины и спермы у мужчины. Их отправляют в лабораторию, где сперматозоиды используются для оплодотворения яйцеклетки в лабораторных условиях. Оплодотворенные яйца могут расти как эмбрионы. Затем врач переносит эмбрион или эмбрионы в матку женщины в надежде, что эмбрион имплантируется и наступит успешная беременность.
Каковы перспективы?
Искусственное оплодотворение — это метод лечения, который дает многим парам, в том числе однополым парам и одиноким женщинам по всей стране, возможность забеременеть после трудностей с зачатием. Если женщине было трудно забеременеть или она хочет получить помощь в зачатии, она должна поговорить со своим врачом о вариантах лечения бесплодия.
Последний медицинский осмотр 22 декабря 2017 г.
- Родительство
- Бесплодие
6 sourcescollapsed
Healthline придерживается строгих правил выбора поставщиков и опирается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Искусственное осеменение. (н.д.).
uamshealth.com/medicalservices/womenhealth/искусственное осеменение/ - Искусственная инсеминация (внутриматочная инсеминация, ВМИ). (2017).
uwhealth.org/infertility/intrauterine-insemination-iui/26136 - Чавкин Д.Е., и соавт. (2012). Циклы осеменения донорской спермой: лучше ли два осеменения, чем одно? DOI:
10.2164/jandrol.111.013276 - Внутриматочная инсеминация (IUI) [Информационный бюллетень].
 (2016).
(2016).
репродуктивные факты.0567 - Коп ПАЛ и др. (2015). Внутриматочная инсеминация или интрацервикальная инсеминация криоконсервированной донорской спермой в естественном цикле: когортное исследование. DOI:
10.1093/humrep/dev004 - Ombelet W, et al. (2015). История искусственного оплодотворения: препятствия и вехи.
ncbi.nlm.nih.gov/pmc/articles/PMC4498171/
ОБРАТНАЯ СВЯЗЬ:
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT — Рэйчел Налл , MSN, CRNA 22 декабря 2017 г.
Читать далее
7 популярных мифов о бесплодии, развенчанных экспертами
Медицинский обзор Валинды Риггинс Нвадике, доктора медицины, магистра здравоохранения
Вы, вероятно, слышали хотя бы один из этих мифов о бесплодии. Почитайте, что о них говорят специалисты.
ПОДРОБНЕЕ
Что делать при спазмах в животе после ВМИ
Медицинское заключение Джанин Кельбах, RNC-OB
Многие женщины испытывают спазмы после ВМИ, распространенной процедуры лечения бесплодия.
 Вот чего ожидать.
Вот чего ожидать.ПОДРОБНЕЕ
Отчет о состоянии фертильности за 2017 год
Медицинская оценка Эйми Эйваззаде, доктора медицины, магистра здравоохранения в 2017 г.
ПОДРОБНЕЕ
В какой степени бесплодие является наследственным?
Может показаться, что существует множество возможных причин бесплодия, от состояния здоровья до гормонального дисбаланса. Узнайте, играет ли генетика роль…
ПОДРОБНЕЕ
10 продуманных подарков для женщин, перенесших ЭКО
Медицинское заключение Карен Гилл, доктора медицины.
Экстракорпоральное оплодотворение — это трудный путь. Пусть ваш друг знает, что вы там для них. Вот наш лучший выбор подарков для всех, кто проходит ЭКО…
ПОДРОБНЕЕ
Как проходит путь бесплодия для партнеров, не являющихся носительницами?
Лечение бесплодия сказывается и на небеременных партнершах.
 Мы обсуждаем их путь и даем экспертные советы по поиску поддержки.
Мы обсуждаем их путь и даем экспертные советы по поиску поддержки.ПОДРОБНЕЕ
Обеспечение работы во время лечения бесплодия
Большинство людей, проходящих лечение от бесплодия, также работают. Вот советы по работе во время лечения бесплодия.
ПОДРОБНЕЕ
Беседы со специалистами по лечению бесплодия: чего ожидать
Специалисты по лечению бесплодия делятся своими советами о том, как найти подходящего врача, сделать осознанный выбор и чего ожидать во время лечения бесплодия.
ПОДРОБНЕЕ
Что такое гестационное суррогатное материнство?
Суррогатное материнство может помочь широкому кругу людей расширить свои семьи. Узнайте, чего ожидать, юридические проблемы, затраты и многое другое.
ПОДРОБНЕЕ
: Как это работает | Обучение пациентов
Чтобы забеременеть, необходимо выполнить следующие шаги:
- Транспортировка спермы — Сперму необходимо депонировать и транспортировать к месту оплодотворения.

- Транспортировка яйцеклетки — Должна произойти овуляция, и яйцеклетка должна быть «забрана» трубкой.
- Оплодотворение и развитие эмбриона — Должен произойти союз между сперматозоидом и яйцеклеткой.
- Имплантация — Эмбрион должен имплантироваться и начать расти в матке.
Эти шаги описаны ниже.
Транспортировка спермы
Транспортировка спермы зависит от нескольких факторов:
- Сперматозоиды должны быть способны продвигаться через среду женского влагалища и шейки матки.
- Эта среда, находящаяся под циклическим гормональным контролем, должна быть благоприятной для проникновения сперматозоидов без их разрушения.
- Сперматозоид должен обладать способностью превращаться в форму, способную проникать через клеточную мембрану яйцеклетки (капацитация).
После эякуляции сперма образует гель, защищающий ее от кислой среды влагалища.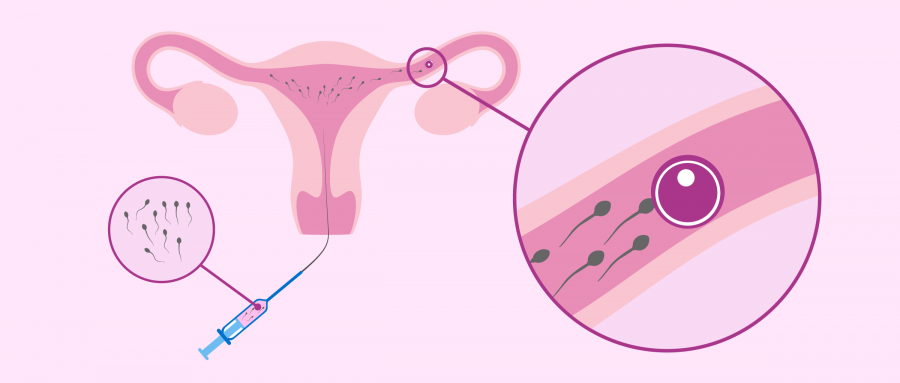 Гель разжижается в течение 20-30 минут ферментами предстательной железы. Это разжижение важно для высвобождения спермы, поэтому может произойти транспортировка. Семенная плазма остается во влагалище.
Гель разжижается в течение 20-30 минут ферментами предстательной железы. Это разжижение важно для высвобождения спермы, поэтому может произойти транспортировка. Семенная плазма остается во влагалище.
Защищенные сперматозоиды с наибольшей подвижностью проходят через слои цервикальной слизи, охраняющие вход в матку. Во время овуляции этот барьер истончается и меняет свою кислотность, создавая более благоприятную среду для сперматозоидов. Цервикальная слизь действует как резервуар для длительного выживания сперматозоидов.
Как только сперматозоиды попали в матку, сокращения толкают сперматозоиды вверх по фаллопиевым трубам. Первые сперматозоиды попадают в маточные трубы через несколько минут после эякуляции. Однако первые сперматозоиды, скорее всего, не являются оплодотворяющими сперматозоидами. Подвижные сперматозоиды могут сохраняться в женских половых путях до пяти дней.
Транспортировка яйцеклетки
Транспортировка яйцеклетки начинается во время овуляции и заканчивается, когда яйцеклетка достигает матки. После овуляции бахромчатый или пальцеобразный конец фаллопиевой трубы проходит над яичником. Адгезивные участки на ресничках, расположенные на поверхности фимбрий, отвечают за захват яиц и продвижение их в трубку. Реснички внутри трубки и мышечные сокращения, возникающие в результате движения яйца, создают движение вперед. Транспортировка по трубе занимает около 30 часов.
После овуляции бахромчатый или пальцеобразный конец фаллопиевой трубы проходит над яичником. Адгезивные участки на ресничках, расположенные на поверхности фимбрий, отвечают за захват яиц и продвижение их в трубку. Реснички внутри трубки и мышечные сокращения, возникающие в результате движения яйца, создают движение вперед. Транспортировка по трубе занимает около 30 часов.
Такие состояния, как тазовые инфекции и эндометриоз, могут необратимо ухудшить функцию фаллопиевых труб из-за рубцевания или повреждения бахромок.
Оплодотворение и развитие эмбриона
После овуляции яйцеклетка способна к оплодотворению только в течение 12–24 часов. Контакт между яйцеклеткой и сперматозоидом случайный.
Как только яйцеклетка достигает определенной части трубы, называемой ампулярно-истмическим соединением, она отдыхает еще 30 часов. В этой части трубы происходит оплодотворение — слияние спермия с яйцеклеткой. Затем оплодотворенная яйцеклетка начинает быстро опускаться в матку. Период покоя в трубе необходим для полного развития оплодотворенной яйцеклетки и подготовки матки к приему яйцеклетки.
Период покоя в трубе необходим для полного развития оплодотворенной яйцеклетки и подготовки матки к приему яйцеклетки.
Дефекты фаллопиевой трубы могут ухудшить транспортировку и увеличить риск трубной беременности, также называемой внематочной беременностью.
Оболочка, окружающая яйцеклетку, называемая блестящей оболочкой, выполняет две основные функции при оплодотворении. Во-первых, zona pellucida содержит рецепторы сперматозоидов, специфичные для сперматозоидов человека. Во-вторых, после проникновения сперматозоидов мембрана становится непроницаемой для проникновения других сперматозоидов.
После проникновения серия событий подготовила почву для первого клеточного деления. Одноклеточный эмбрион называется зиготой. В течение следующих семи дней человеческий эмбрион претерпевает множественные клеточные деления в процессе, называемом митозом. В конце этого переходного периода эмбрион становится массой очень организованных клеток, называемой бластоцистой. В настоящее время считается, что по мере того, как женщины становятся старше, этот процесс раннего развития эмбриона все больше нарушается из-за снижения качества яйцеклеток.
Имплантация
Когда эмбрион достигает стадии бластоцисты, примерно через пять-шесть дней после оплодотворения, он вылупляется из блестящей оболочки и начинает процесс имплантации в матку.
В природе 50 процентов всех оплодотворенных яйцеклеток теряются до наступления менструации у женщины. В процессе экстракорпорального оплодотворения (ЭКО) эмбрион также может начать развиваться, но не дойти до стадии бластоцисты — первой стадии, на которой те клетки, которым суждено стать плодом, отделяются от тех, которые станут плацентой. Бластоциста может имплантироваться, но не расти, или бластоциста может расти, но перестать развиваться до двухнедельного срока, когда можно обнаружить беременность. Восприимчивость матки и здоровье эмбриона важны для процесса имплантации.
Процедура лечения ВМИ при бесплодии: пошаговое руководство
Блог
Если вы наткнулись на эту страницу, возможно, вы решаете, подходит ли вам внутриматочная инсеминация (ВМИ). Если это так, мы здесь, чтобы помочь. Вот все, что вам нужно знать об IUI.
Если это так, мы здесь, чтобы помочь. Вот все, что вам нужно знать об IUI.
ВМИ — это тип искусственного осеменения, при котором сперма вводится непосредственно в полость матки незадолго до овуляции. Эта процедура может быть выполнена как со спермой вашего партнера, так и со спермой донора.
1. Что такое процедура IUI?
2. ВМИ и ЭКО: основные различия между этими процедурами определения бесплодия
3. Кому необходимо ВМИ?
4. Сколько стоит процедура ВМИ?
5. Подготовка к циклу ВМИ
6. Какова вероятность рождения двойни или тройни при ВМИ?
7. Как цикл ВМИ может помочь повысить мои шансы на беременность?
8. Нужно ли мне несколько ВМИ, чтобы забеременеть?
9. Как скоро мы узнаем, было ли лечение успешным?
Что такое процедура IUI?
ВМИ считается терапией первой линии при необъяснимом бесплодии, легком эндометриозе или легком мужском факторе бесплодия.
В общем, ВМИ делает две вещи:
- Лекарства, принимаемые перед инъекцией, помогают стимулировать рост яйцеклеток , делая женщину более фертильной, чем она была бы без лекарства.

- Затем с помощью инъекции сперматозоиды помещаются в полость матки , избегая самостоятельного прохождения через отверстие шейки матки в матку, что позволяет им легче встречаться с яйцеклеткой.
Во время процедуры партнеру-мужчине будет предложено предоставить образец спермы примерно за час или два до запланированного осеменения. Это делается путем мастурбации в стерильный контейнер в кабинете врача или дома.
Сперму «промывают», чтобы отделить сперму от семенной жидкости. Это необходимо сделать до введения спермы в матку, поскольку семенная жидкость содержит вещества, которые могут раздражать матку. «Промывание» сперматозоидов может также улучшить способность сперматозоидов к оплодотворению яйцеклетки.
Осеменение занимает всего несколько минут. Специалист по фертильности поместит зеркало во влагалище, вставит небольшой катетер через шейку матки в полость матки и введет сперму через катетер в матку. Во время этой процедуры пациент, скорее всего, не почувствует никакого дискомфорта.
ВМИ: внутриматочная инсеминация — пошаговое руководство — объяснения ведущего специалиста по фертильности
Посмотрите это видео на YouTube
ВМИ и ЭКО: основные различия между этими процедурами определения фертильности
Между ВМИ и ЭКО больше различий, чем сходств, но самое большое различие заключается в том, что сперматозоиды не вводятся в яйцеклетку во время ВМИ для достижения оплодотворения. Оплодотворение по-прежнему должно происходить естественным путем посредством ВМИ — врачи просто помогают поместить сперматозоид немного ближе к яйцеклетке посредством этого процесса.
Кому нужен ВМИ?
- Женщины, у которых может отсутствовать овуляция, например, пациентки с СПКЯ или пациентки с гипоталамусом
- Женщины с необъяснимым бесплодием
- Партнеры-мужчины с незначительными аномалиями спермы или эякуляторной дисфункцией
- Партнеры-мужчины, у которых была заморожена сперма, полученная до операции, путешествия или лечения от болезней
- Любой, кто нуждается в донорской сперме, например, ЛГБТ-пары, гетеросексуальные пары, борющиеся с мужским фактором, или одинокие женщины, желающие зачать ребенка
Сколько стоит процедура ВМИ?
ВМИ дешевле, чем экстракорпоральное оплодотворение (ЭКО), и обычно покрывается страховкой, что делает его доступной, популярной и минимально инвазивной процедурой.
Вероятность успеха ВМИ относительно низка и составляет до 20% за цикл в самых лучших условиях. Однако частота наступления беременности может увеличиваться кумулятивным образом после выполнения двух, трех или четырех циклов ВМИ. Но если к тому времени беременность не наступит, большинство пар перейдут к ЭКО или экстракорпоральному оплодотворению. ЭКО может обеспечить процент наступления беременности до 80% за один перенос генетически здорового эмбриона.
Очевидно, что стоимость может быть проблемой, особенно в случае отсутствия страховки. Цикл ВМИ может выдать предупреждение в размере от 2000 до 3000 долларов США в зависимости от типа используемого лекарства. Затем пары должны взвесить стоимость нескольких циклов ВМИ по сравнению с одним циклом ЭКО, и они обнаружат, что во многих случаях один цикл ЭКО может оказаться более рентабельным, чем несколько циклов ВМИ .
Подготовка к циклу IUI
Перед процедурой IUI вам необходимо провести некоторые тесты, чтобы убедиться, что IUI подходит вам.
Это тот же тест, который сдают женщины, готовящиеся к ЭКО, и он поможет вашему врачу лучше понять ваши потребности в фертильности. Вам сделают анализ крови, чтобы проверить гормоны, регулирующие резерв яичников, а также генетический анализ крови, чтобы выяснить, являетесь ли вы носителем какого-либо конкретного заболевания.
Сперма, которую вы будете использовать, будь то от донора или вашего партнера, будет подвергнута анализу, и вам также сделают гистеросальпингограмму (ГСГ), чтобы убедиться, что ваши фаллопиевы трубы открыты для прохождения сперматозоидов. Если все выглядит хорошо, вам назначат IUI.
За 2-3 дня до процедуры воздержаться от секса. Лучшее время для процедуры IUI — во время овуляции. Если у вас нерегулярная овуляция, врач может назначить лекарства, вызывающие овуляцию. Проконсультируйтесь с врачом, чтобы узнать, есть ли какие-либо другие рекомендации, относящиеся к вашему уходу.
Женщинам, подвергающимся ВМИ, также обычно необходимо заранее стимулировать яичники для созревания яйцеклеток и сделать укол триггера, чтобы высвободить одну яйцеклетку. Затем необходимо подготовить используемую сперму, и только после этого можно проводить осеменение.
Затем необходимо подготовить используемую сперму, и только после этого можно проводить осеменение.
Этот процесс стимуляции может занять около 10 дней. Женщины, которые решили не проводить стимуляцию до ВМИ, просто следуют своему естественному циклу, делают инъекцию, чтобы вызвать овуляцию, а затем делают ВМИ.
Каковы шансы рождения двойни или тройни при ВМИ?
Да, если вы принимаете препараты, стимулирующие яичники, перед процедурой ВМИ. Поскольку это лекарство заставляет ваше тело созреть как можно больше фолликулов, есть вероятность, что, когда придет время овуляции, ваше тело выпустит более одной яйцеклетки, и женщина может забеременеть двойней. Это происходит примерно в 10-20 процентах случаев, связанных с ВМИ.
Как курс ВМИ может помочь повысить мои шансы на беременность?
Поскольку сперматозоиды помещаются непосредственно в матку женщины, они находятся ближе к месту оплодотворения. ВМИ позволяет избежать многих проблем, возникающих во влагалище или шейке матки, таких как несовместимость спермы и цервикальной слизи. IUI также улучшает доставку сперматозоидов к яйцеклетке, особенно когда количество сперматозоидов низкое или сперматозоиды плохо двигаются.
IUI также улучшает доставку сперматозоидов к яйцеклетке, особенно когда количество сперматозоидов низкое или сперматозоиды плохо двигаются.
Нужно ли мне несколько ВМИ, чтобы забеременеть?
Если женщина не забеременела после цикла ВМИ, возможно, ей придется повторить процедуру. Дальнейшее обследование или другие варианты лечения, такие как ЭКО, могут быть рекомендованы, если пациентка не забеременеет после нескольких циклов.
Как скоро мы узнаем, было ли лечение успешным?
Примерно через 2 недели вы, вероятно, узнаете, что если вы забеременеете, то, скорее всего, пропустите следующую менструацию. Анализ крови подтвердит, беременны вы или нет.
Ответы на все ваши вопросы: Центр женского здоровья Rodeo Drive: акушер-гинеколог
Искусственная инсеминация: ответы на все ваши вопросы
Искусственная инсеминация, одна из наиболее часто используемых вспомогательных процедур бесплодия, помогла многим людям во всем мире создать семьи, о которых они всегда мечтали.
Хотя это может показаться современной техникой, на самом деле искусственное оплодотворение существует с начала 1900-х годов. Но даже если в этой процедуре всегда применялся один и тот же базовый подход к оказанию помощи женщинам в зачатии, с годами этот подход стал более продвинутым и точным.
Здесь, в Центре женского здоровья Родео Драйв, мы помогли бесчисленному количеству пар и одиноких женщин осуществить свои семейные мечты с помощью искусственного оплодотворения, и мы знаем, что небольшая информация может помочь вам понять, чего ожидать.
Имея это в виду, вот ответы на некоторые из наиболее часто задаваемых вопросов об искусственном оплодотворении.
Как работает искусственное оплодотворение?
Искусственная инсеминация, также известная как внутриматочная инсеминация (ВМИ), включает введение тонкого гибкого катетера через шейку матки для введения промытой спермы непосредственно в матку.
Во время естественного оплодотворения (полового акта) многие сперматозоиды погибают еще до того, как достигнут матки. Наличие большего количества сперматозоидов в матке во время овуляции повышает вероятность того, что некоторые из них успешно попадут в фаллопиевы трубы, где происходит оплодотворение яйцеклетки.
Наличие большего количества сперматозоидов в матке во время овуляции повышает вероятность того, что некоторые из них успешно попадут в фаллопиевы трубы, где происходит оплодотворение яйцеклетки.
Кто использует искусственное оплодотворение?
Искусственное оплодотворение часто используется парами, которые безуспешно пытались зачать ребенка естественным путем в течение как минимум одного года. Это часто лечение для пар, борющихся с проблемами мужской фертильности, включая низкое количество сперматозоидов, снижение подвижности сперматозоидов или нарушения дисфункции эякуляции.
Искусственное оплодотворение также может помочь парам с определенными проблемами женской фертильности, особенно с аномалиями шейки матки, которые затрудняют естественное проникновение сперматозоидов в матку.
Одинокие женщины и однополые женские пары также могут прибегнуть к искусственному оплодотворению и донорской сперме для достижения беременности без партнера-мужчины.
Когда лучше проводить искусственное оплодотворение?
Яйцеклетка жизнеспособна только в течение 24 часов после выхода, поэтому искусственное осеменение всегда приурочено к моменту овуляции, насколько это возможно. В идеале это должно произойти в течение шести часов по обе стороны от овуляции, что определяется с помощью набора для прогнозирования овуляции в домашних условиях.
В идеале это должно произойти в течение шести часов по обе стороны от овуляции, что определяется с помощью набора для прогнозирования овуляции в домашних условиях.
Женщинам, получающим инъекции лекарств от бесплодия для стимуляции овуляции, искусственное оплодотворение обычно проводят через 24–48 часов после инъекции.
Что такое промывание спермы?
Для женщин, которые не используют донорскую сперму, мы предоставляем отдельную комнату, где можно собрать образец спермы партнера в стерильную чашку непосредственно перед процедурой осеменения. Однако прежде чем сперму можно будет ввести в матку, ее необходимо «вымыть» или подготовить.
Промывка спермы включает помещение образца в пробирку, смешивание его с промывочной средой и центрифугирование для отделения сперматозоидов от спермы. Этот процесс также отделяет подвижные сперматозоиды от неподвижных, что помогает создать высокую концентрацию жизнеспособных, здоровых, активных сперматозоидов, что увеличивает шансы на беременность.
Донорская сперма проходит тот же процесс.
На что похоже искусственное оплодотворение?
Искусственная инсеминация чем-то похожа на мазок Папаниколау тем, что она быстрая и довольно безболезненная. Как и мазок Папаниколау, искусственное осеменение требует сначала введения зеркала, чтобы была видна шейка матки. После этого требуется около минуты, чтобы ввести тонкий гибкий катетер и ввести концентрированный раствор спермы.
Установка и удаление катетера обычно не вызывают особого дискомфорта, так как во время овуляции шейка матки немного расслабляется.
Что происходит после процедуры?
Хотя после процедуры шейка матки не остается открытой, рекомендуется остаться на столе и расслабиться в течение 15–30 минут после нее. Чтобы увеличить шансы на имплантацию, рекомендуется избегать поднятия тяжестей и снизить аэробную активность примерно на две недели.
Поскольку шейка матки не остается открытой, введенная сперма не выпадет. Тем не менее, некоторые женщины испытывают повышенную влажность после процедуры.


 Обычно она возникает на вещества, которые содержатся в составах для промывки биоматериала
Обычно она возникает на вещества, которые содержатся в составах для промывки биоматериала Слизь, вырабатываемая шейкой матки, помогает сперматозоидам перемещаться из влагалища через матку в фаллопиевы трубы. Густая слизь может затруднить плавание сперматозоидов. При ВМИ сперматозоиды обходят шейку матки и попадают прямо в матку.
Слизь, вырабатываемая шейкой матки, помогает сперматозоидам перемещаться из влагалища через матку в фаллопиевы трубы. Густая слизь может затруднить плавание сперматозоидов. При ВМИ сперматозоиды обходят шейку матки и попадают прямо в матку. Одинокие женщины или однополые женские пары, желающие зачать ребенка, также могут использовать донорскую сперму.
Одинокие женщины или однополые женские пары, желающие зачать ребенка, также могут использовать донорскую сперму.
 Ваш лечащий врач также может определить ЛГ в анализах крови. Они также могут использовать трансвагинальное УЗИ для поиска признаков зрелых яйцеклеток. Иногда вам делают инъекцию хорионического гонадотропина человека (ХГЧ) или других лекарств от бесплодия, чтобы вызвать овуляцию одной или нескольких яйцеклеток. Овуляция обычно происходит через 10–16 дней после первого дня менструации.
Ваш лечащий врач также может определить ЛГ в анализах крови. Они также могут использовать трансвагинальное УЗИ для поиска признаков зрелых яйцеклеток. Иногда вам делают инъекцию хорионического гонадотропина человека (ХГЧ) или других лекарств от бесплодия, чтобы вызвать овуляцию одной или нескольких яйцеклеток. Овуляция обычно происходит через 10–16 дней после первого дня менструации. Если вы используете донорскую сперму, банк спермы обычно отправляет уже промытую сперму.
Если вы используете донорскую сперму, банк спермы обычно отправляет уже промытую сперму. СГЯ вызывает болезненность и опухание яичников.
СГЯ вызывает болезненность и опухание яичников.
 Примерно через две недели или чуть дольше она сделает тест на беременность, чтобы определить, был ли процесс осеменения успешным.
Примерно через две недели или чуть дольше она сделает тест на беременность, чтобы определить, был ли процесс осеменения успешным. (2016).
(2016).  Вот чего ожидать.
Вот чего ожидать. Мы обсуждаем их путь и даем экспертные советы по поиску поддержки.
Мы обсуждаем их путь и даем экспертные советы по поиску поддержки.