Кардиосклероз атеросклероз: что это такое, симптомы и лечение
что это такое, симптомы и лечение
Нарушения работы сердца выступают ключевой причиной смерти большей части людей по всему миру. Даже онкология уносит не такое количество жизней.
Причина в основном в малосимптоматичном или полностью немом течении патологий кардиальных структур, что не позволяет выявить их на ранней стадии и начать качественное лечение. Среди непосредственных причин — остановка сердца, инфаркт.
Атеросклеротический кардиосклероз — это сложное последствие ишемии (ИБС), недостаточного питания кардиальных структур, в результате которого клетки мышечного органа постепенно погибают, что приводит к рубцеванию сердца.
Отмершие структуры не восстанавливаются, они замещаются соединительной тканью. Она не может ни сокращаться, ни проводить импульсы, в результате чего насосная функция камер падает.
Лечение собственно атеросклеротического кардиосклероза бесперспективно. Потому как нужно работать с первопричиной. Остальное вторично.
При грамотном подходе есть все шансы скорректировать расстройство и восстановить нормальную активность миокарда. Хотя на тотальное излечение рассчитывать и не стоит.
Механизм развития
В основе патологического процесса лежит нарушение нормального питания сердца.
Для адекватного постоянного и бесперебойного функционирования мышечному органу нужен кислород и готовые полезные вещества.
Сердце особенно требовательно и чувствительно, потому даже малейшие перепады дают расстройства с первых же стадий.
В ходе ишемии, обусловленной тем или иным сторонним патологическим процессом, развивается нарушение притока крови к органу по коронарным артериям. Как раз это и становится непосредственной причиной отклонения.
А чем обусловлена сама ишемия? Как и следует из названия патологического состояния — атеросклероз.
Он представлен двумя формами:
- Первая — сужение просвета сосудов, в частности коронарных артерий в результате скачков давления, злоупотребления спиртным, курения, нарушения работы нервной системы, гормонального дисбаланса и прочих.
- Вторая возможная форма — отложение на стенках сосудов холестериновых бляшек, которые сужают просвет и не дают крови двигаться с прежней скоростью и интенсивностью.
Это не одномоментный процесс. Он длится месяцами, годами и прогрессирует постепенно. По мере (стеноза) уменьшения диаметра артерий, кровоток все больше усложняется.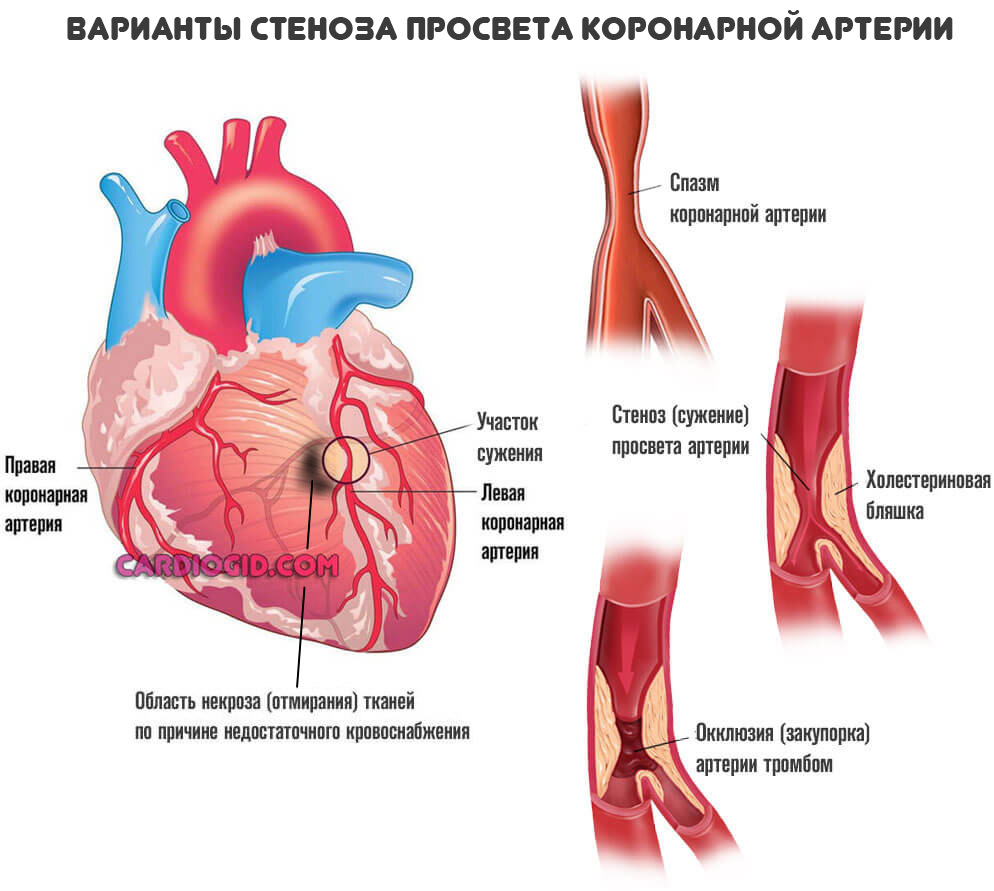
Кардиомиоциты, (клетки, из которых и состоит миокард), сначала переходят в ожидающий режим, а затем погибают. Но это не массивный некроз, как при инфаркте, а постепенное осложнение состояния.
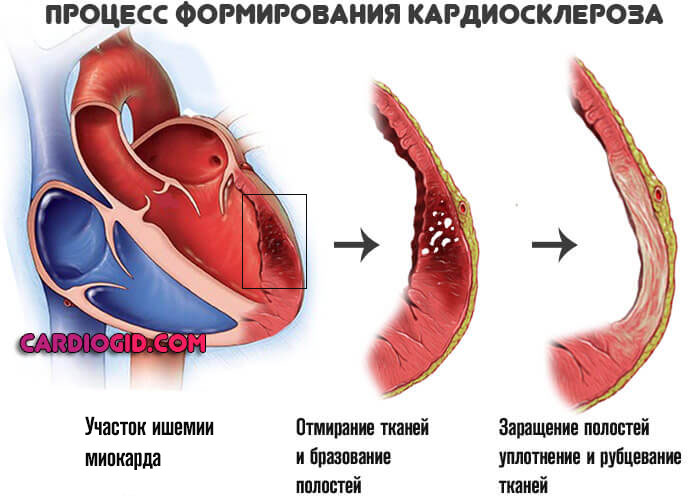
Нарастают явления хронической сердечной недостаточности, симптоматика приводит к тотальной дисфункции органа и выраженной клинической картине.
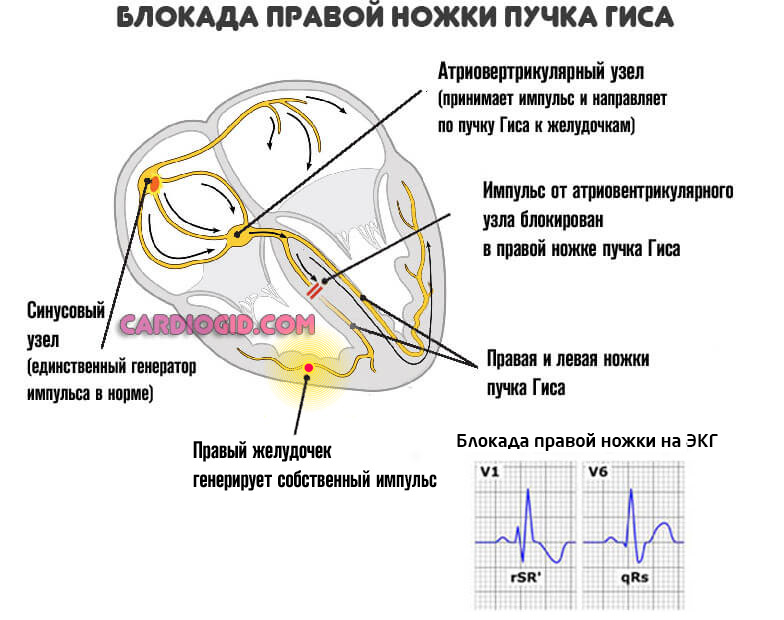
Рубцовая ткань — это заполнитель, он не может сокращаться и не проводит импульсы. Поэтому дополнительным осложнением выступает блокада проводящих путей сердца, в частности ножек пучка Гиса, что приводит к развитию угрожающих аритмий.
Конечным этапом выступает остановка сердца или инфаркт, почти всегда смертельный. Подробнее о блокаде правой ножки читайте здесь, левой — тут.
Механизм сложный, однако, продолжается прогрессирование патологического процесса неопределенно долго.
Как было сказано, это не одномоментное явление и не неотложное состояние. Есть все шансы выявить его и своевременно оказать медицинскую помощь. Но на ранних стадиях клинической картины нет или она минимальна.
Расстройство обнаруживается инструментальными методами, посредством ЭКГ, ЭХО.
При закрытии просвета коронарных артерий более чем на 70% в большинстве случаев наступает обширный инфаркт и летальный исход.
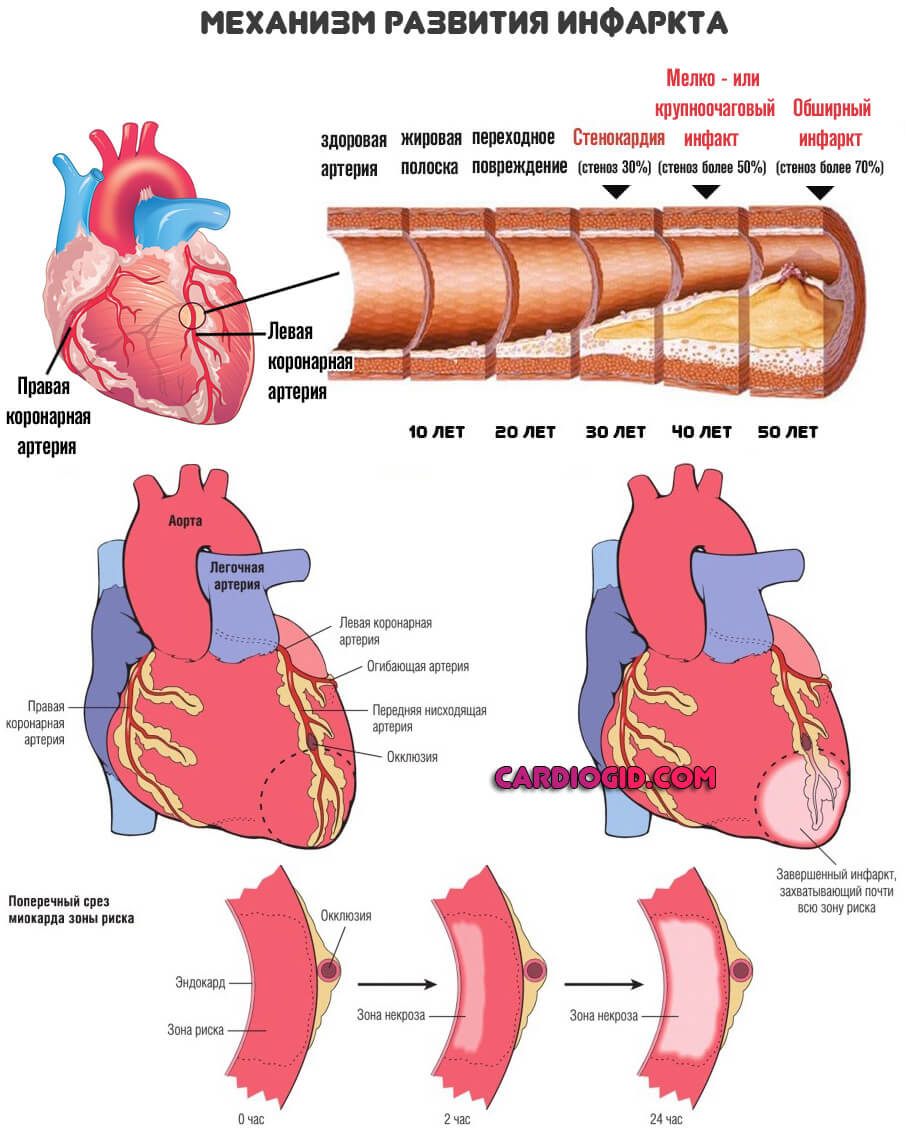
Классификация
Основной способ типизации патологического процесса — по критерию распространенности такового.
Соответственно выделяют две формы кардиосклероза атеросклеротического происхождения:
- Очаговая. Как и следует из названия, сопровождается подобное явление образованием рубцовых изменений в отдельных участках миокарда. Здесь выделяют два подтипа: мелкоочаговый и крупноочаговый (зависит от площади поражения).
Обнаружить отклонение можно только посредством инструментальных методов и то требуется высокий профессионализм врача-диагноста.
Симптоматики тоже в большинстве случаев нет. Потому раннее выявление представляет большие трудности. В то же время, прогрессирование расстройства данного типа наблюдается крайне медленно.
- Диффузная. Распространяется на все сердца, миокард страдает одновременно всюду. Согласно статистическим оценкам, именно эта разновидность превалирует при развитии атеросклеротической формы кардиосклероза.
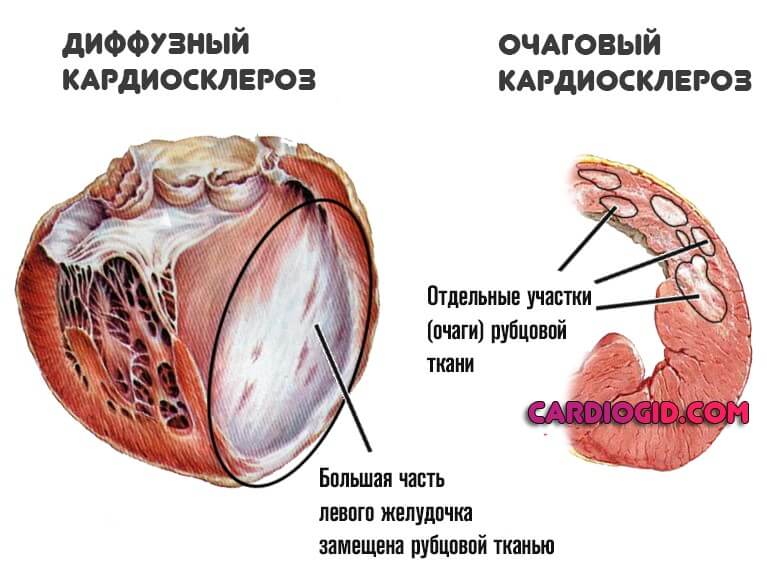
Симптомы в то же время не всегда разворачиваются стремительно. Возможно немое существование годами, без выраженной клиники.
Такой сценарий опаснее, ввиду генерализованного поражения всего сердца. Медлить с терапией нельзя.
Строго говоря, таким же образом подразделяется и любая другая форма кардиосклероза, в том числе и та, которая развивается после перенесенного инфаркта миокарда.
Подробнее о постинфарктном кардиосклерозе и методах его лечения читайте в этой статье.
Причины
Фактор один — атеросклероз. Что это такое уже было сказано, отложение холестериновых бляшек или сужение коронарных артерий.
Суть в одном — происходит изменение диаметра сосудов, нарушение кровотока, а значит и питания кардиальных структур.
Далее развивается ишемическая болезнь (ИБС по общепринятому сокращению). Это ключевой этиологический фактор.
Есть и так называемые предрасполагающие моменты. Они не провоцируют заболевание непосредственно, но серьезно повышают риски становления такового:
- Принадлежность к мужскому полу. Примерно в 90% случаев. Женщины страдают атеросклеротическим кардиосклерозом в разы реже, что обусловлено особенностями действия специфических гормонов, эстрогенов.
- Отягощенная наследственность. Вероятность повышается значительно при наличии родственников, страдавших ИБС.
- Возраст. В ранние годы риски развития патологического процесса минимальны. Основная часть больных — лица после 40.
- Сахарный диабет. Провоцирует массивные поражения сосудов. Типичное раннее осложнение течения расстройства — ангиопатия, стойкое сужение коронарных артерий.
- Ожирение. Значительная масса тела сама по себе с большой вероятностью не провоцирует расстройства. Это заблуждение.
Причиной выступает нарушение обмена веществ, которое внешне проявляется увеличением массы тела.
Жирные соединения избыточно накапливаются во всех тканях организма, в том числе и на стенках сосудов.
- Артериальная гипертензия. Стабильный рост давления в системе. Представляет большую опасность, в том числе и в изолированном виде.
- Злоупотребление алкоголем, наркотическая зависимость, курение, особенно с приличным стажем.
- Обменные нарушения иного рода, гормональный дисбаланс.
- Употребление некоторых препаратов. Тем более опасны глюкокортикоиды, оральные контрацептивны (противозачаточные таблетки).
Факторы риска играют существенную роль в деле развития атеросклеротического кардиосклероза и ИБС как причины нарушения. Их учитывают как теоретики, так и практики в рамках разработки профилактических мероприятий.
Симптомы
Клиническая картина зависит от фазы развития, выраженности сужения диаметра просвета сосудов. На раннем этапе проявлений нет вообще или они столь минимальны, что не обращают на себя внимания.
Пока организм способен компенсировать расстройство, признаков не будет. Затем уже по мере невозможности коррекции отклонения начинаются проблемы.
Полный перечень таковых при кардиосклерозе атеросклеротического генеза представлен следующими моментами:
- Боли в грудной клетке. Разной степени интенсивности. По характеру жгучие или давящие, распирающие. Отдают в живот, руку, шею, лицо. В основном средней или минимальной силы.
- Одышка. В результате повышенной физической активности. Но постепенно порог снижается, и интенсивность механической нагрузки необходимая для развития симптома падает. В итоге доходит до того, что человек не способен даже перемещаться, выполнять элементарные действия по дому, в быту. Не говоря о чем-то большем. В фазе декомпенсации сердечной недостаточности возможно развитие признака в полном покое.
- Аритмия. По типу наджелудочковой тахикардии (синусовой). Частота сердечных сокращений растет до 120 ударов и больше. Протекает приступами, а затем хронизируется и существует постоянно, просто пациент привыкает и перестает обращаться внимание на расстройство.
- Выраженная слабость, сонливость. Астенические явления. Причина в падении сократительной способности миокарда и недостаточном питании церебральных структур, головного мозга.
- Периферические отеки. Страдают лодыжки, только потом развиваются центральные нарушения, с поражением лица. Это результат нарастающей сердечной недостаточности. Подробнее о симптоме читайте здесь.
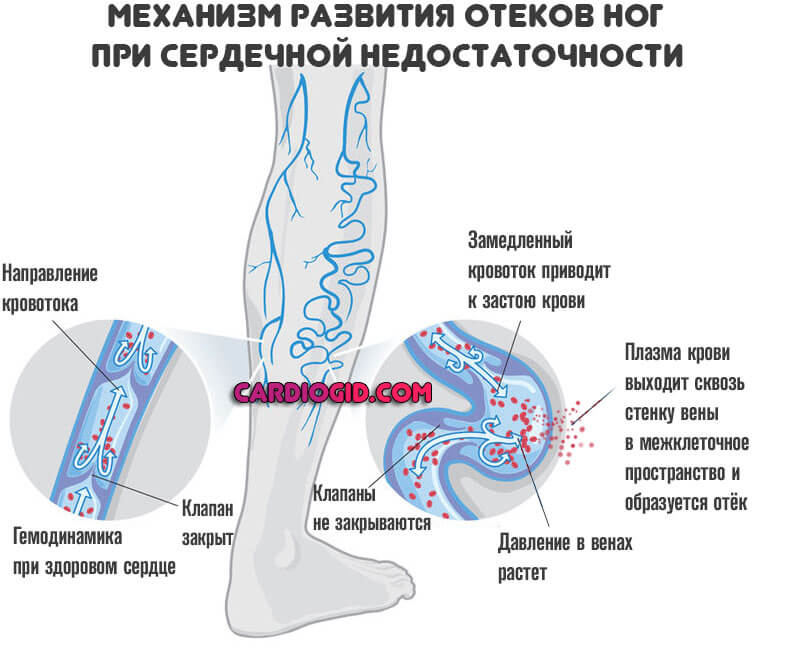
- Головная боль. Неврологический признак. Развиваются по мере снижения насосной функции миокарда и, соответственно, малого выброса крови в большой круг, откуда она должна поступать ко всем органам и тканям, в том числе мозгу.
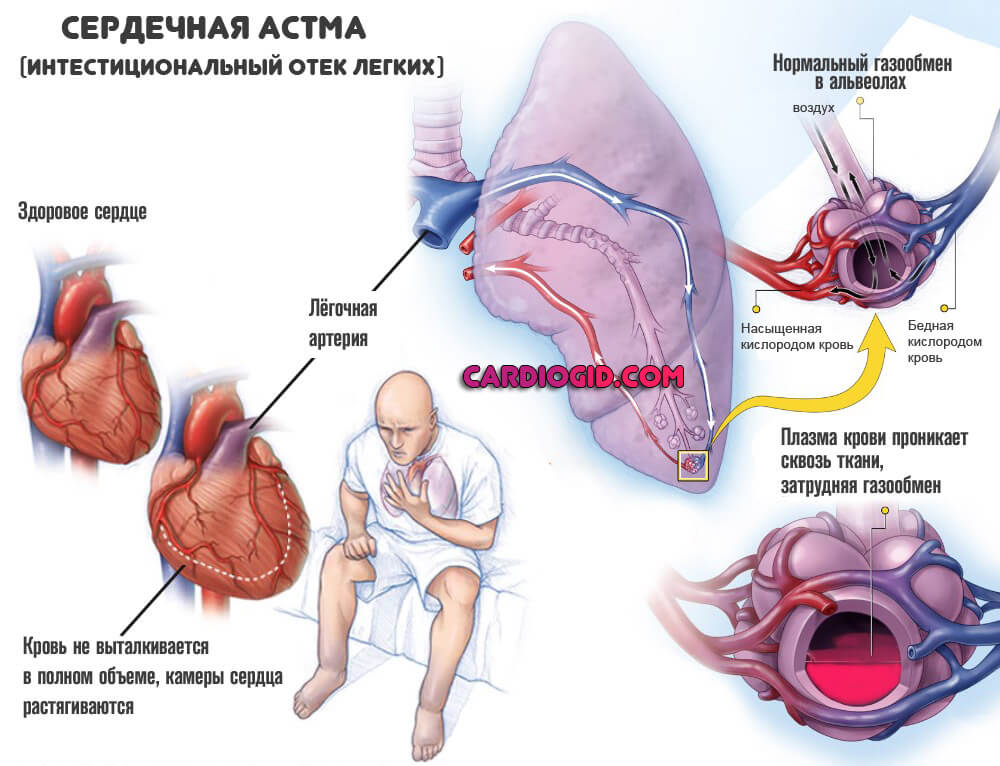
- Кашель без мокроты. Тревожный признак. Указывает на нарастающие явления сердечной астмы. Постепенно добавляется кровохаркание по тем же причинам.
- Психические расстройства невротического спектра, депрессивного типа. Обычно речь идет о нестабильности эмоционального фона, бессоннице, апатичности.
Как только болезнь достигает определенного пика, тахикардия замещается обратным процессом. Частота сердечных сокращений падает, что указывает на несостоятельность работы кардиальных структур.
Неотложные состояния становятся логичным исходом длительно текущего кардиосклероза.
Внимание:Болезнь сама не регрессирует никогда, это аксиома. Движение только вперед. Скорость разнится, обычно на становление критического расстройства требуется несколько лет.
Диагностика
Обследование проводится под контролем врача-кардиолога. Не обязательно в стационаре, можно в амбулаторных условиях. Зависит от тяжести состояния и вероятности опасных последствий в рамках конкретного случая.
Примерный список мероприятий можно представить таким образом:
- Опрос больного. Используется для объективизации симптомов. Необходимо зафиксировать клиническую картину и потом подвести ее под конкретные известные заболевания.
- Сбор анамнеза. Используется для определения вероятного происхождения расстройства.
Измерение артериального давления. На ранних этапах оно повышено, что жизненно необходимо для обеспечения кровотока. По мере декомпенсации падает, становится низким неадекватно ситуации. Даже в рамках нагрузочных тестов показатели меняются несущественно. - Электрокардиография. Используется для обнаружения функциональных расстройств со стороны кардиальных структур. Требует высокого профессионализма врача.
- Эхокардиография. Применяют ее в рамках выявления самого кардиосклероза. Позволяет визуализировать ткани, обнаружить анатомические структурные нарушения.
- Биохимия крови с определением веществ липидного спектра. Холестерина разных типов. Превалирующее исследование в рамках профильной диагностики. Низкие показатели также не говорят об отсутствии расстройства. Потому требуется дополнительная оценка состояния кардиальных структур.
- Коронография. Рентген с применением контрастирующего вещества. Позволяет определить участки закупорки коронарных артерий.
- МРТ. Более современная методика, если сравнивать с предыдущей. Дает результаты быстрее и требует куда меньше усилий, как со стороны пациента, так и с позиции врача-диагноста.
Перечень обследований может быть расширен, на усмотрение ведущего кардиолога. Все зависит от сложности случая и результатов уже полученных в ходе исследований.
Методы лечения
Терапия проводится консервативными и оперативными способами. На раннем этапе доктора применяют медикаменты нескольких групп:
- Кардиопротекторы. Защищают сердце структуры от разрушения, снижают потребность тканей в кислороде и параллельно восстанавливают газообмен. Используется Милдронет, Рибоксин.
- Антиагреганты. Нормализуют реологические свойства крови, текучесть таковой. В основном Аспирин в современных модификациях, для длительного приема.
- Статины. Растворяют холестериновые бляшки, выводят жирные вещества их организма. Аторис и аналоги.
- Сердечные гликозиды. С осторожностью. Нормализуют сократительную способность миокарда.
Обладают рядом дополнительных полезных эффектов, но для продолжительного приема назначаются редко ввиду опасностей. Дигоксин, настойка ландыша. Самостоятельно не используются никогда, это крайне рискованно.
- Бета-блокаторы. Применяются для коррекции уровня артериального давления, частичного восстановления питания тканей. Метопролол для срочной помощи, Биспролол в рамках длительного применения.
- Антагонисты кальция. В основном используется Амлодипин как самый подходящий медикамент.
- Органические нитраты. Купируют болевой синдром, расширяют сосуды, нормализуют трофику тканей. Применяют их с осторожностью, потому как присутствует масса побочных явлений. Классическим медикаментом считается Нитроглицерин.
Этого мало. Дополнительно проводится лечение причины ишемической болезни. Может быть сахарный диабет, гипертония. Необходимо устранять и их.
В сложных случаях требуется хирургическая терапия. Какие способы практикуют доктора?
- Ангиопластика или баллонирование. Механическое расширение коронарной артерии.
- Стентирование. Суть в том же. Только в качестве основного инструмента выступает особый каркас, который не позволяет сосуду вернуться в исходное, спазмированное положение.
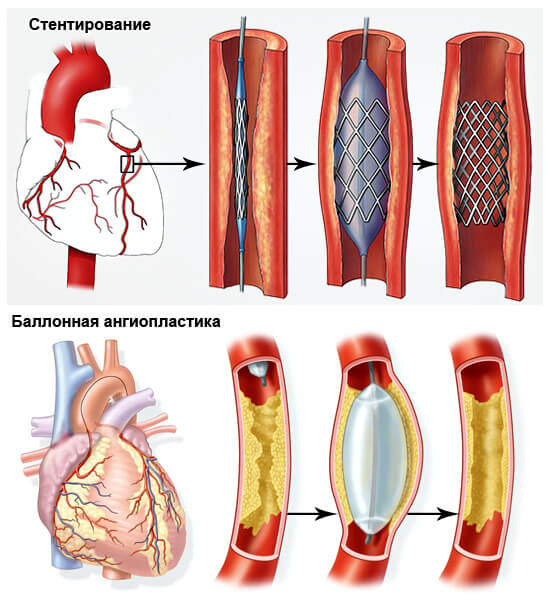
- Шунтирование. Создание искусственного дополнительного пути для обеспечения миокарда кровью. Представляет определенные сложности, но дает качественный эффект почти в 75% случаев даже на выраженных стадиях патологии.
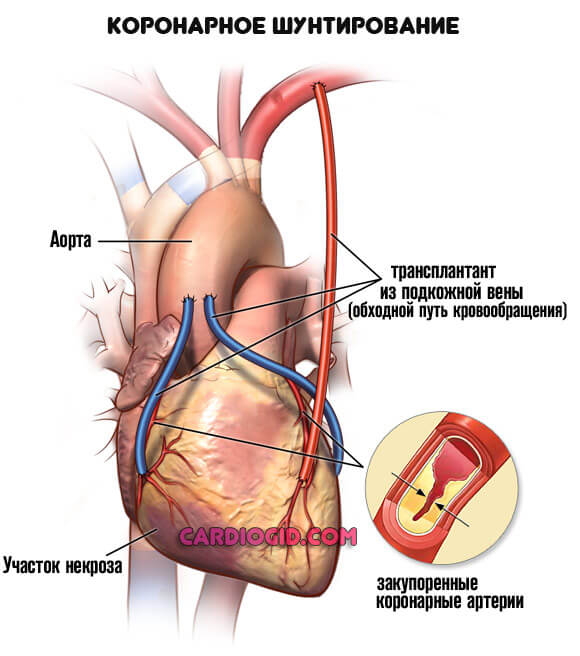
Это основные методики. Чуть реже практикуется прямое протезирование вовлеченного в нарушение участка.
Большую роль в деле терапии играет изменение образа жизни:
- В обязательном порядке отказываются от курения, спиртного даже в минимальных объемах, ограничивают потребление поваренной соли до 4 граммов в день, количество животных жиров, упор делают на растительные продукты.
- Гиподинамия исключается, но и перетруждаться нельзя. Предпочтение отдается легким пешим и велопрогулкам на свежем воздухе. Разрешено плавание.
- Стоит избегать стрессов, нервных перегрузок, освоить техники релаксации (расслабления).
Прогноз и возможные осложнения
Согласно статистическим выкладкам, вероятность нормализации состояния достигает 80% на ранних стадиях (сюда же входит и средняя стадия, когда изменения и клиническая картина уже присутствуют).
По мере прогрессирования вероятность нормализации тает на глазах. При выраженной сердечной недостаточности шансы на достижение благоприятного исхода составляет 10-20%, что все-таки довольно много.
Нужно учесть, что даже в самых положительных условиях, полного излечения достигнуть не удается никогда. Потому как речь идет об анатомическом изменении сердца.
Есть возможность компенсировать нарушение, но не полностью устранить его. Больные имеют все шансы прожить до глубокой старости при соблюдении рекомендаций и раннем обращении к лечащему специалисту по кардиологии.
Атеросклеротический кардиосклероз причиной смерти становится редко, основной фактор не в нем, а в ишемии, дальнейшем усугублении, падении сократительной способности миокарда и насосной функции сердца.
Среди возможных последствий:
- Инфаркт. Массивный лавинообразный некроз клеток кардиальных структур.
- Инсульт. Схожий процесс. Суть в отмирании нервных тканей головного мозга.
- Остановка сердца.
При должном внимании к собственному состоянию и соблюдении всех рекомендаций доктора эти осложнения так и остаются теоретически возможными, не воплощаются в реальности.
Коронаросклероз — это рубцевание сердца, замещение функционально активных тканей грубыми соединительными структурами. Это заполнитель, он не может работать, как следует.
Процесс прогрессирует постепенно. При развитии первых же проявлений рекомендуется обращаться к кардиологу для прохождения диагностики и назначения лечения.
Как лечить атеросклеротический кардиосклероз
Атеросклеротическое поражение кровеносных сосудов — одно из самых распространенных заболеваний ССС. Опасность его кроется в долгом бессимптомном периоде и быстром развитии при наличии нескольких факторов риска. Несвоевременное или неправильное лечение может привести к осложнениям и закончится инсультом, инфарктом или смертью.
Что такое атеросклеротический кардиосклероз
По медицинской классификации международной атеросклероз относится к болезням системы кровообращения.

Атеросклеротический кардиосклероз мкб 10 имеет код I25.1, который расшифровывается так:
- Болезни ССС;
- Ишемическая болезнь сердца и ее хроническая форма;
- Атеросклероз.
В группу входят несколько форм заболевания, которые вызваны отложениями холестерина. Код I25.1 распространяется на:
- Атеросклероз венечных и коронарных сосудов;
- Коронарный атеросклероз, осложненный ИБС.
Атеросклеротический кардиосклероз (АК) отличается стремительным разрастанием соединительных клеток в сердечной мышце, что приводит к замещению тканей миокарда и образованию большого количества рубцов.
Сопровождается развитие болезни нарушением работы всей ССС, ухудшением кровообращения и плохим самочувствием.
Виды АК
По распространенности патологии медики разделяют кардиосклероз на:
- Диффузный;
- Мелкоочаговый;
- Очаговый.
Для диффузной формы характерно возникновение и разрастание во всем миокарде клеток соединительной ткани. Особенность диффузного кардиосклероза — равномерное развитие патологии и наличие фоновой хронической ИБС. Мелкоочаговая форма отличается от диффузной небольшими вкраплениями видоизмененных клеток. Обычно они имеют вид белесых тонких прослоек и расположены в глубоких мышечных слоях. Эта форма развивается на фоне продолжительной гипоксии миокарда. Для очаговой формы характерно появление в миокарде отдельных крупных или мелких рубцов. Очаговый кардиосклероз возникает обычно после инфарктов миокарда.

Еще одна официальная классификация делит заболевание по причинным факторам. Согласно этой классификации кардиосклероз бывает постинфарктным, атеросклеротическим, постмиокардическим, врожденным.
Первичная или врожденная форма — одна из редких, обычно диагностируется при коллагенозе или врожденном фиброэластозе.
Постинфарктная форма
Постинфарктный диффузный кардиосклероз имеет очаговый характер и проявляется в виде осложнения некроза миокарды. Из-за отмирания волокон сердечной мышцы образуется плотная и грубая соединительная ткань, провоцирующая появление рубцов. Эти изменения заставляют орган увеличиться в размерах, чтобы продолжать выполнять свою функцию и поддерживать нормальное кровоснабжение организма. Со временем миокард теряет сократительные способности и начинает развиваться дилатация. Это патология, при которой объемы камер сердца увеличиваются, но толщина сердечной стенки остается неизменной. Дальнейшее развитие недуга может закончиться пересадкой сердца.
Постинфарктный тип кардиосклероза в медицине рассматривается как самостоятельная форма ИБС. При повторном инфаркте течение болезни осложняется развитием аневризмы левого желудочка, критическими нарушениями ритма сердца и нарушением проводимости, острой сердечной недостаточностью.

Атеросклеротическая форма
На фоне хронической ИБС развивается атеросклероз коронарных кровеносных сосудов, основа атеросклеротической формы. Патология появляется из-за продолжительной гипоксии и длительное время протекает бессимптомно. Приводит к ней недостаточное кровоснабжение мышц сердца из-за холестериновых отложений в коронарных сосудах. Атеросклеротическая форма обычно имеет диффузный характер и сопровождается атрофией и дистрофией миокардических клеток. При прогрессировании патология приводит к дилатации и приобретенным порокам сердца.
Постмиокардическая форма
Возникновение данной формы АК происходит из-за воспалительных процессов в миокарде. Постмиокардический атеросклероз обычно поражает молодых людей, которые перенесли сложные инфекционные заболевания или имеют выраженные аллергические реакции. Патология поражает разные отделы сердечной мышцы и имеет диффузный характер.
Причины заболевания
У кардиосклероза есть три основные причины:
- Недостаточность кровоснабжения, которая происходит на фоне сужения крупных кровеносных сосудов;
- Воспалительные процессы, локализующиеся в сердечной мышце;
- Растяжение стенок сердца и значительное увеличение объема мышечной ткани.

К факторам, способствующим развитие болезни, относят:
- Наследственность;
- Гиподинамия;
- Ожирение;
- Злоупотребление алкоголем и курение;
- Неправильное питание;
- Повышенные физические и эмоциональные нагрузки.
Важную роль играет также возраст и пол: мужчины подвержены болезни чаще в возрасте от 35 до 45 лет, женщины — от 40 до 55 лет. Спровоцировать возникновение кардиосклероза могут и сторонние хронические заболевания — гипертония, сахарный диабет, почечная недостаточность и т.д.
Симптоматика болезни
Обычно на ранних стадиях симптомы заболевания выражены слабо. Диффузный атеросклероз очаговой формы проявляется нарушением сердечного ритма и слабой давящей болью. Аритмия может также свидетельствовать о развивающемся склерозировании. Диффузная форма часто имеет симптомы сердечной недостаточности, сила которых возрастает с увеличением площади пораженной ткани.

Симптоматика кардиосклероза после пережитого инфаркта и атеросклеротической формы схожа:
- Учащенное сердцебиение, сопровождаемое болевыми ощущениями;
- Отдышка даже в состоянии покоя;
- Повышенная утомляемость;
- Отек легких;
- Блокады, мерцательная аритмия;
- Отечность;
- Повышение АД.
Симптомы заболевания развиваются по мере прогрессирования кардиосклероза. Чем больше сужение коронарных сосудов — тем сильнее проявление патологии. Недостаточное кровоснабжение внутренних органов может провоцировать частые и сильные головные боли, нарушения сна, проблемы с ЖКТ и мочевыделительной системой.
Диагностические меры и лечение
Диагностика заболевания включает сбор и анализ жалоб пациента, анамнеза болезни и образа жизни. После этого проводят физикальный осмотр, направленный на:
- Выявление отечности;
- Определение состояния и цвета кожного покрова;
- Измерение уровня АД;
- Обнаружение нарушения сердечных тонов.
Для выявления сопутствующих хронических болезней врач назначает общий анализ крови. Биохимию проводят для определения уровня холестерина, ЛПНП, ЛПОНП и ЛПВП. Далее пациента отправляют на ряд дополнительных исследований.

ЭКГ делают для установления нарушения сердечного ритма, обнаружения рубцов и изменений миокарда, носящих диффузный характер. ЭхоКГ назначают для выявления участка сердца, который уже не способен поддерживать сократительную функцию и состоит из замещенной ткани. Холтеровское мониторирование ЭКГ проводят для обнаружения аритмии. Для выявления очага кардиосклероза пациента направляют на МРТ, а сцинтиграфию проводят для определения размера патологических очагов и установления возможной причины недуга.
Методы лечения болезни
Лечение атеросклеротического кардиосклероза проводится только на основе полученных данных после комплекса диагностических мер.
Направлено лечение не только на устранение причин и на снижение уровня холестерина в крови, коррекцию АД, восстановление эластичности артерий и нормализацию кровоснабжения. Для этого пациенту назначают комплексное лечение, состоящее из медикаментозной терапии, перемены образа жизни и диеты. Если заболевание находится в запущенной стадии, то применяют хирургические методы (стентирование или шунтирование, удаление аневризмы или установка кардиостимулятора).

Медикаментозная терапия использует в лечении болезни препараты нескольких групп. Для усиления анаболических процессов назначают лекарства из группы анаболиков (Силаболин, Инозин). Чтобы предотвратить тромбообразование и избежать развития тромбоза прописывают антиагреганты (Индобуфен, Дипиридамол, Ацетилсилициловую кислоту).
Никотиновую кислоту включают для улучшения обменных процессов, для нормализации окислительно-восстановительных реакций и укрепления иммунной системы. Корректоры микроциркуляции и ангиопротекторы (Ксантинола никотинат) прописывают для расширения сосудов, нормализации реологических свойств крови и повышения проницаемости сосудов. Лекарство также снимает отечность и запускает метоболические процессы в тканях кровеносных сосудов.
Для снижения уровня холестерина и регуляции уровня липопротеидов в крови назначают статины (Правастатин или Ловастатин). Чтобы предотвратить разрушение клеточных мембран пациенту дополнительно рекомендуют принимать гепатопротекторы (Тиоктоновая кислота).

Блокирование бета-адренорецепторов происходит при помощи бета-адреноблокаторов (Бисопролол, Талинолол, Атенолол). Чтобы устранить мерцательную аритмию и иные нарушения сердечного ритма выписывают антиаритмические лекарства (Аденозина фосфат).
Дополнительно по результатам анализов могут быть назначены:
- Корректоры нарушения кровообращения головного мозга;
- Витамины;
- Метаболики;
- Анальгетики;
- Аденозинергические препараты;
- Нитратоподобные лекарства;
- Адсортенты и антациды;
- Репаранты;
- Ингибиторы АПФ.
Необходимым условием для выздоровления является повышение физической активности и постоянное соблюдение диеты.

Чтобы избежать риска развития осложнений необходимо уделять время продолжительным прогулкам на свежем воздухе, ЛФК и плаванию. В питании кардиологи рекомендуют:
- Отказаться от соли;
- Отказаться от жирной пищи, консервов, фаст-фуда, масла;
- Контролировать потребление жидкости;
- Отказаться от продуктов, возбуждающих нервную и сердечно-сосудистую систему;
- Употреблять больше овощей и фруктов, морепродуктов, круп и орехов;
- Готовить на пару или запекать вместо жарки.

Комплексное лечение также может включать направление на курортно-санаторное лечение, посещение психолога, курс массажных процедур. Пациенту необходимо настроиться на то, что процесс лечения долгий, а придерживаться диеты и принимать отдельные препараты придется на протяжении жизни.
Прогноз и профилактика заболевания
Прогноз любой из форм кардиосклероза зависит от степени заболевания, наличия отягощающих факторов и готовности пациента следовать курсу назначенного лечения. Если нет аритмии и нарушения кровообращения основных органов, то врачи ставят благоприятный прогноз. Если на фоне АК возникла сердечная аневризма, предсердно-желудочковая блокада или тяжелая форма тахикардии, то повышается риск летального исхода. Для сохранения жизни пациента проводят экстренные операции и установку электрокардиостимулятора.
Возможно ли избежать фатальных последствий (аритмия, инфаркт, аневризма и т.д.) при кардиосклерозе зависит от своевременного обращения к врачу и соблюдения всех предписаний кардиолога. Самолечение недопустимо: прием препаратов без согласования с лечащим врачом может закончиться остановкой сердца.
Основные профилактические меры — это контроль болезни-триггрера, которая может стать основой для кардиосклероза, здоровый образ жизни, правильный подход к организации питания, отказ от курения и минимизация стрессовых ситуаций.
Атеросклеротический кардиосклероз – диффузное развитие соединительной рубцовой ткани в миокарде вследствие атеросклеротического поражения коронарных артерий. Атеросклеротический кардиосклероз проявляется прогрессирующей ИБС: приступами стенокардии, нарушениями ритма и проводимости, сердечной недостаточностью. Диагностика атеросклеротического кардиосклероза включает комплекс инструментальных и лабораторных исследований – ЭКГ, ЭхоКГ, велоэргометрию, фармакологические пробы, исследование холестерина и липопротеидов. Лечение атеросклеротического кардиосклероза консервативное; направлено на улучшение коронарного кровообращения, нормализацию ритма и проводимости, снижение уровня холестерина, купирование болевого синдрома.
Общие сведения
Кардиосклероз (миокардиосклероз) – процесс очагового или диффузного замещения мышечных волокон миокарда соединительной тканью. С учетом этиологии принято различать миокардитический (вследствие миокардита, ревматизма), атеросклеротический, постинфарктный и первичный (при врожденных коллагенозах, фиброэластозах) кардиосклероз. Атеросклеротический кардиосклероз в кардиологии рассматривается как проявление ишемической болезни сердца, обусловленное прогрессированием атеросклероза венечных сосудов. Атеросклеротический кардиосклероз выявляется преимущественно у лиц мужского пола среднего и пожилого возраста.

Атеросклеротический кардиосклероз
Причины атеросклеротического кардиосклероза
В основе рассматриваемой патологии лежит атеросклеротическое поражение коронарных сосудов. Ведущим фактором развития атеросклероза служит нарушение холестеринового обмена, сопровождающееся избыточным отложением липоидов во внутреннюю оболочку сосудов. На скорость формирования атеросклероза коронарных сосудов существенно влияют сопутствующая артериальная гипертензия, склонность к вазоконстрикции, избыточное потребление богатой холестерином пищи.
Атеросклероз коронарных сосудов приводит к сужению просвета венечных артерий, нарушению кровоснабжения миокарда с последующим замещением мышечных волокон рубцовой соединительной тканью (атеросклеротический кардиосклероз).
Патогенез атеросклеротического кардиосклероза
Стенозирующий атеросклероз коронарных артерий сопровождается ишемией и метаболическими нарушениями в миокарде, и, как следствие, — постепенной и медленно развивающейся дистрофией, атрофией и гибелью мышечных волокон, на месте которых формируются участки некроза и микроскопические рубчики. Гибель рецепторов способствует снижению чувствительности тканей миокарда к кислороду, что ведет к дальнейшему прогрессированию ИБС.
Атеросклеротический кардиосклероз носит диффузное распространение и длительное течение. При прогрессировании атеросклеротического кардиосклероза развивается компенсаторная гипертрофия, а затем и дилатация левого желудочка, нарастают признаки сердечной недостаточности.
С учетом патогенетических механизмов выделяют ишемический, постинфарктный и смешанный варианты атеросклеротического кардиосклероза. Ишемический кардиосклероз развивается вследствие длительной недостаточности кровообращения, прогрессирует медленно, диффузно поражая сердечную мышцу. Постинфарктный (постнекротический) кардиосклероз формируется на месте бывшего участка некроза. Смешанный (переходный) атеросклеротический кардиосклероз сочетает оба вышеназванных механизма и характеризуется медленный диффузным развитием фиброзной ткани, на фоне которой периодически образуются некротические очаги после повторных инфарктов миокарда.
Симптомы атеросклеротического кардиосклероза
Атеросклеротический кардиосклероз проявляется тремя группами симптомов, свидетельствующих о нарушении сократительной функции сердца, коронарной недостаточности и нарушениях ритма и проводимости. Клиническая симптоматика атеросклеротического кардиосклероза долгое время может быть выражена незначительно. В дальнейшем возникают загрудинные боли с иррадиацией в левую руку, в левую лопатку, в эпигастральную область. Могут развиваться повторные инфаркты миокарда.
По мере прогрессирования рубцово-склеротических процессов появляется повышенная утомляемость, одышка (вначале – при тяжелых физических нагрузках, затем — при обычной ходьбе), нередко – приступы сердечной астмы, отек легких. При развитии сердечной недостаточности присоединяются застойные явления в легких, периферические отеки, гепатомегалия, при тяжелых формах атеросклеротического кардиосклероза – плеврит и асцит.
Нарушения сердечного ритма и проводимости при атеросклеротическом кардиосклерозе характеризуются склонностью к возникновению экстрасистолии, мерцательной аритмии, внутрижелудочковых и предсердно-желудочковых блокад. Вначале данные нарушения носят пароксизмальный характер, затем становятся более частыми, а в дальнейшем – постоянными.
Атеросклеротический кардиосклероз довольно часто сочетается с атеросклерозом аорты, церебральных артерий, крупных периферических артерий, что проявляется соответствующей симптоматикой (снижением памяти, головокружениями, перемежающейся хромотой и т. п.).
Атеросклеротический кардиосклероз носит медленно прогрессирующее течение. Несмотря на возможные периоды относительного улучшения, которые могут продолжаться несколько лет, повторные острые нарушения коронарного кровообращения приводят к ухудшению состояния.
Диагностика атеросклеротического кардиосклероза
Постановка диагноза атеросклеротического кардиосклероза основывается на данных анамнеза (наличие ИБС, атеросклероза, аритмий, перенесенных инфарктов миокарда и т. д.) и субъективной симптоматике. Биохимическое исследование крови выявляется гиперхолестеринемию, увеличение бета-липопротеидов. На ЭКГ определяются признаки коронарной недостаточности, постинфарктные рубцы, нарушения ритма и внутрисердечной проводимости, умеренной гипертрофии левого желудочка. Данные эхокардиографии при атеросклеротическом кардиосклерозе характеризуются нарушением сократимости миокарда (гипокинезией, дискинезией, акинезией соответствующего сегмента). Велоэргометрия позволяет уточнить степень дисфункции миокарда и функциональные резервы сердца.
Решению диагностических задач при атеросклеротическом кардиосклерозе может способствовать выполнение фармакологических проб, суточного ЭКГ-мониторирования, поликардиографии, ритмокардиографии, вентрикулографии, коронарографии, МРТ сердца и др. исследований. С целью уточнения наличия выпота проводится УЗИ плевральных полостей, рентгенография грудной клетки, УЗИ брюшной полости.
Лечение атеросклеротического кардиосклероза
Лечение атеросклеротического кардиосклероза сводится к патогенетической терапии отдельных синдромов — сердечной недостаточности, гиперхолестеринемии, аритмий, атриовентрикулярной блокады и т. д. С этой целью назначаются диуретики, нитраты, периферические вазодилататоры, статины, антиаритмические средства. Обязателен постоянный прием дезагрегантов (ацетилсалициловой кислоты).
Важными факторами комплексной терапии атеросклеротического кардиосклероза служат диетотерапия, соблюдение режима, ограничение физических нагрузок. Таким больным показана бальнеотерапия – углекислые, сероводородные, радоновые, хвойные ванны.
При формировании аневризматического дефекта сердца производится хирургическая резекция аневризмы. При стойких нарушениях ритма и проводимости может потребоваться имплантация ЭКС или кардиовертер-дефибриллятора; при некоторых формах восстановлению нормального ритма способствует радиочастотная аблация (РЧА).
Прогноз и профилактика
Прогноз атеросклеротического кардиосклероза зависит от обширности поражения, наличия и вида нарушений ритма и проводимости, стадии недостаточности кровообращения.
Первичная профилактика атеросклеротического кардиосклероза заключается в предупреждении атеросклеротических изменений сосудов (правильное питание, достаточная физическая активность и пр.). Меры вторичной профилактики включают рациональную терапию атеросклероза, болевого синдрома, аритмий и сердечной недостаточности. Пациенты с атеросклеротическим кардиосклерозом нуждаются в систематическом наблюдении у кардиолога, обследовании сердечно-сосудистой системы.
Кардиосклероз атеросклеротический является разновидностью ишемической болезни сердца, которая характеризуется нарушением кровоснабжения. Развивается на фоне прогрессирующего атеросклероза в коронарных артериях миокарда. Существует мнение, что данный диагноз ставится всем лицам в возрасте от 55 лет и хоть раз столкнувшимся с болями в области сердца.
Обратите внимание на актуальный материал по теме — атеросклеротический кардиосклероз.
Что представляет собой атеросклеротический кардиосклероз?
Как такого диагноза «атеросклеротический кардиосклероз» не существует уже давно и от опытного специалиста вы его не услышите. Данным термином принято называть последствия ишемической болезни сердца, для того чтобы уточнить патологические изменения в миокарде.
не услышите. Данным термином принято называть последствия ишемической болезни сердца, для того чтобы уточнить патологические изменения в миокарде.
Заболевание проявляется значительным увеличением сердца, в частности, его левого желудочка, и нарушениями ритма. Симптомы недуга схожи с проявлениями сердечной недостаточности.
Прежде чем разовьется атеросклеротический кардиосклероз, больной может в течение длительного времени страдать от стенокардии.
В основе заболевания лежит замещение здоровых тканей в миокарде рубцовой, в результате атеросклероза коронарных сосудов. Происходит это из-за нарушения коронарного кровообращения и недостаточного кровоснабжения миокарда – ишемического проявления. В итоге в дальнейшем образуется множество очагов в сердечной мышце, в которых начался некротический процесс.
Кардиосклероз атеросклеротический часто «соседствует» с хроническим повышенным артериальным давлением, а также со склеротическим повреждением аорт. Часто у больного наблюдается мерцательная аритмия и атеросклероз сосудов головного мозга.
Как образуется патология?
Когда на теле появляется мелкий порез, мы всеми сила стараемся сделать его после заживления менее заметным, но на коже все равно уже не будет в этом месте эластичных волокон – образуется рубцовая ткань. С сердцем происходит аналогическая ситуация.
Рубец на сердце может появиться по следующим причинам:
- После перенесенного воспалительного процесса (миокардита). В детском возрасте причиной тому служат перенесенные заболевания, такие как корь, краснуха, скарлатина. У взрослых – сифилис, туберкулез. При лечении воспалительный процесс стихает и не распространяется. Но иногда после него остается рубец, т.е. мышечная ткань заменяется рубцовой и уже неспособна к сокращению. Такое состояние называется миокардитическим кардиосклерозом.
- Обязательно рубцовая ткань останется после операции, совершенной на сердце.
- Перенесенные острый инфаркт миокарда – форма ишемической болезни сердца. Возникший участок некроза очень подвержен разрыву, поэтому очень важно с помощью лечения сформировать довольно плотный рубец.
- Атеросклероз сосудов вызывает их сужение, за счет образования внутри холестериновых бляшек. Недостаточное питание кислородом мышечных волокон приводит к постепенному замещению здоровых тканей рубцовой. Такое анатомическое проявление хронической ишемической болезни может встретить практически у всех пожилых людей.
-

- После перенесенного воспалительного процесса (миокардита)
-

- Перенесенные острый инфаркт миокарда
-

- Атеросклероз сосудов вызывает их сужение
-
Причины
Главная причина развития патологии – образование холестериновых бляшек внутри сосудов. С течением времени они увеличиваются в размерах и мешают нормальному движению крови, питательных веществ и кислорода.
Когда просвет становится очень маленьким, начинаются проблемы с сердцем. Оно находится в постоянном состоянии гипоксии, в результате развивается ишемическая болезнь сердца, а затем и атеросклеротический кардиосклероз.
Находясь в таком состоянии длительное время, клетки мышечной ткани замещаются соединительной, а сердце перестает правильно сокращаться.
Факторы риска, провоцирующие развитие заболевания:
- Генетическая предрасположенность;

- Половая принадлежность. Заболеванию больше подвержены мужчины, нежели женщины;
- Возрастной критерий. Болезнь развивается чаще в возрасте после 50 лет. Чем старше человек, тем выше у него образование холестериновых бляшек и как итог — ишемической болезни;
- Наличие вредных привычек;

- Недостаточная физическая активность;
- Неправильное питание;
- Избыточный вес;
- Наличие сопутствующих болезней, как правило — это сахарный диабет, почечная недостаточность, гипертония.
Виды
Существует две формы атеросклеротического кардиосклероза:
- Диффузная мелкоочаговая;
- Диффузная крупноочаговая.
При этом заболевание подразделяется на 3 типа:
- Ишемический – возникает, как последствие длительного голодания из-за недостатка кровотока;
- Постинфарктный – возникает на месте пораженной некрозом ткани;
- Смешанный – для данного типа характерны два предыдущих признака.
Симптоматика
Атеросклеротический кардиосклероз заболевание, которое имеет длительное течение, но без должного лечения неуклонно прогрессирует. На ранних стадиях больной может не ощущать каких-либо симптомов, поэтому заметить отклонения в работе сердца можно только на ЭКГ.
С возрастом риск атеросклероза сосудов очень велик, поэтому даже без перенесенного ранее инфаркта миокарда, можно предполагать наличие в сердце множества мелких рубцов.
- Сначала больной отмечает появление отдышки, которая появляется во время физической нагрузки. С развитием заболевания она начинает беспокоить человека даже во время медленной ходьбы. Человек начинает испытывать повышенную утомляемость, слабость и неспособен быстро выполнять какие-либо действия.
- Появляются боли в области сердца, которые усиливаются в ночное время. Не исключены типичные приступы стенокардии. Боль отдает в левую ключицу, лопатку или руку.
- Головные боли, заложенность и шум в ушах говорят о том, что мозг испытывает кислородное голодание.
- Нарушен сердечный ритм. Возможна тахикардия и мерцательная аритмия.
Методы диагностики
Диагноз атеросклеротический кардиосклероз ставится на основании собранного анамнеза (перенесенный ранее инфаркт миокарда, наличие ишемической болезни сердца, аритмии), проявляющейся симптоматики и данных, полученных с помощью лабораторных исследований.
- Больному проводится ЭКГ, где могут определяться признаки коронарной недостаточности, наличие рубцовой ткани, нарушение сердечного ритма, гипертрофия левого желудочка.
- Проводится биохимический анализ крови, которые выявляет гиперхолестеринемию.
- Данные эхокардиографии свидетельствуют о нарушениях сократимости миокарда.
- Велоэргометрия показывает какова степень нарушения работы миокарда.

Для более точной диагностики атеросклеротического кардиосклероза могут быть проведены следующие исследования: суточный мониторинг ЭКГ, МРТ сердца, вентрикулография, УЗИ плевральных полостей, УЗИ брюшной полости, рентгенография грудной клетки, ритмокардиография.
Лечение
Как такого лечения атеросклеротического кардиосклероза нет, потому как поврежденную ткань восстановить невозможно. Вся терапия направлена на снятие симптомов и обострений.
Регулярно проводится биохимический анализ крови, чтобы следить за уровнем холестерина в крови, в случае его повышения, больному дается ряд рекомендаций, которые помогут вернуть его в норму.
Некоторые препараты прописываются больному пожизненно. Обязательно назначаются препараты, способные укреплять и расширять стенки сосудов. При наличии показаний может быть проведена операция, в ходе которой будут устранены крупные бляшки на сосудистых стенках. Основой лечения является правильное питание и умеренные физические нагрузки.

Профилактика заболевания
Для того чтобы предотвратить развитие заболевания очень важно начать следить за своим здоровьем вовремя, особенно если в семейном анамнезе уже были случаи развития атеросклеротического кардиосклероза.
Первичной профилактикой является правильное питание и предупреждение появления избыточного веса. Очень важно совершать ежедневно физическая упражнения, не вести сидячий образ жизни, регулярно посещать врача и следить за уровнем холестерина в крови.
Вторичной профилактикой является лечение заболеваний, которые могут спровоцировать атеросклеротический кардиосклероз. В случае диагностирования болезни на начальных этапах развития и при условии выполнения всех рекомендаций врача, кардиосклероз может не прогрессировать и позволит человеку вести полноценный образ жизни.
Обязательно проходите ежегодный осмотр у кардиолога если вам больше 45 лет или в вашей семье были случаи развития данной сердечной патологии.
что это такое, причины, лечение


Атеросклеротический кардиосклероз — это одна из разновидностей ишемии сердечного органа, которая отмечена нарушением в кровоснабжении сердца кровью и нарушением кровотока.
Развивается кардиосклероз на почве прогрессирующего системного атеросклероза венечных артерий.
Атеросклеротический кардиосклероз проявляется из-за гипоксии сердечного органа от недостаточного его кровоснабжения, по причине сужения коронарных сосудов при склерозе.
Этот процесс необратимый в миокарде, когда кардиомиоциты заменены на соединительную и фиброзную ткань, что значительно утяжеляет функционирование сердечных камер.
Достаточно часто атеросклеротический кардиосклероз миокарда развивается у пациентов после 55-летнего возраста.
Код по МКБ-10
Не существует отдельного диагноза атеросклеротический кардиосклероз.
Данная патология входит в перечень признаков и патологий ИБС:
- I20 — I25 — ишемическая болезнь сердца;
- I25 — хроническая ишемия сердца, в которую входит инфаркт миокарда;
- 1 — атеросклеротическая патология сердца, в которую входит атеросклероз венечных артерий и кардиосклероз.
Атеросклеротическое поражение миокарда
Патология характерна увеличением сердечного органа, и его левостороннего желудочка, а также нарушается сердечный ритм.
Симптоматика во многом схожа с признаками развития недостаточности сердечного органа.
Перед тем, как в миокарде начнет развиваться кардиосклероз, пациент длительный период времени может болеть сердечными патрологиями и нестабильной стенокардией.
Рубцевание миокарда происходит по причине недостаточного кровотока в нём и развития коронарокардиосклероза.
По этой причине в миокарде образовывается много очагов некротического изменения сердечной мышцы.
Достаточно часто атеросклеротический кардиосклероз сопровождается такими патологиями сердца и системы кровотока:
- Артериальной гипертензией;
- Аортокардиосклероз;
- Мерцательная аритмия;
- Атеросклероз мозговых артерий.

 Рубцевание миокарда к содержанию ↑
Рубцевание миокарда к содержанию ↑Патогенез и причины патологии
Когда на миокарде случается замещение соединительной тканью клетки кардиомиоцитов, происходит рубцевание и миокард теряет свою эластичность и сократительную способность.
Рубцевание может происходить по некоторым причинам:
- После воспаления на сердечном органе (патология миокардит). Причиной миокардита у детей служит вирусные и инфекционные болезни, такие как корь, ветряная оспа, скарлатина. У взрослых причиной развития кардиоатеросклероза могут быть болезни — туберкулёз легки и сифилис. При лечении миокардита происходит затухание патологии, но мышечная сердечная ткань миокарда заменяется рубцом из фиброзной ткани. Этот процесс называется миокардический кардиосклероз;
- После оперирования на сердечном миокарде, происходит также рубцевание на месте выполнения хирургических работ, что становится причиной развития атеросклеротического кардиосклероза с некротическими последствиями;
- После некротического очагового кардиосклероза и постинфарктного склерозирования сердечного миокарда. После инфаркта миокарда в острой форме развития, некрозный участок настолько хрупкий к разрыву, что необходимо провести комплексное лечение, чтобы на этом месте мог сформироваться плотный рубец и предотвратить разрыв миокарда;
- Патология коронарокардиосклероз, является одной из причин развития данной сердечной патологии, которая спровоцирована ишемией сердечного органа. Ишемия происходит по причине отложения атеросклеротической бляшки в венечных артериях, а также атеросклеротических новообразованиях в артериях сердечного органа. Сердечная ишемия проявляется практически у каждого человека в глубоко преклонном возрасте, даже без развития коронаросклероза.

 Патология коронарокардиосклероз, является одной из причин развития сердечной патологии к содержанию ↑
Патология коронарокардиосклероз, является одной из причин развития сердечной патологии к содержанию ↑Факторы риска
Главной причиной развития атеросклеротического кардиосклероза, является накопление холестериновых отложений на эндотелии коронарных артерий, снабжающих сердечную мышцу кровью.
Процесс формирования атеросклеротических бляшек в венечных артериях — это стенозирующий аорто коронаросклероз.
Факторы-провокаторы, развития атеросклеротических изменений аорты и венечных артерий:
- Никотиновая и алкогольная зависимость. Это достаточно важный фактор в развитии атеросклеротического кардиосклероза и склероза коронарных артерий. Во время курения и употребления алкогольных напитков, сердечный миокард начинает работать при повышенной нагрузке и повышает риск развития склероза сердечных и коронарных артерий процентов на 20,0%;
- Гипертоническая болезнь приводит к повышенной нагрузке на сердечный орган, что становится причиной дисфункции клапанного аппарата сердца, а также сопутствует фиброзному рубцеванию на сердечных клапанах и на миокарде левостороннего желудочка;
- Высокая концентрация липидов в составе крови. Холестерин — это основа атеросклеротической бляшки, и высокая концентрация холестерола способствует развитию кардиосклероза;
- Недостаточная активность приводит к тому, что в организме повышается индекс холестерола, а также повышается глюкоза, и кровь становится более вязкой и может образовывать кровяные сгустки и эмболы. Гиподинамия становится причиной не только атеросклероза коронарных артерий, но и патологии сахарный диабет и при малой активности полностью нарушается метаболизм в организме;
- Ожирение. Данная патология есть следствием нарушенного метаболизма, и становится причиной развития атеро кардиосклероза;
- Сахарный диабет увеличивает риск развития атеросклеротических изменений не только в артериальном эндотелии, но и в кардиомиоцитах, вызывая синдром атрофического рубцевания сердечного миокарда;
- Недостаточность почечного органа может спровоцировать артериальную гипертензию, которая становится причиной фиброзного рубцевания левостороннего желудочка;
- Неправильное питание. Причиной накопления бляшек в коронарных артериях, есть питание продуктами, в которых высокое содержание животного жира. Также причиной развития бляшек есть продукты, способные нарушить липидный и углеводный обмен и метаболизм в человеческом организме;
- Наследственная генетическая предрасположенность к накоплению лишнего холестерина и развитию системного атеросклероза. При наследственном факторе развития атеросклеротических новообразований, атеросклероз различной локации развивается в 8 раз чаще, чем возникновение патологии без семейной предрасположенности;
- Половая принадлежность и возраст пациентов у мужчин после 40 — 45 лет, диагностируется развитие атеросклероза различной локации в 5 раз выше, чем у женщин. Также мужчины страдают чаще от атеросклеротического атеросклероза и его последствия инфаркта миокарда, чем женщины. Но кардиосклероз как причина смерти у женщин диагностируется чаще, чем у мужчин.

 Никотиновая и алкогольная зависимость к содержанию ↑
Никотиновая и алкогольная зависимость к содержанию ↑Виды
Атеросклеротический кардиосклероз разделен на 2 вида:
- Диффузный мелкоочаговый склероз;
- Диффузный крупноочаговый склероз.
Помимо этого кардиосклероз разделяется по типам возникновения:
- Ишемический тип — развитие патологии начинается после продолжительной гипоксии миокарда из-за недостатка в поставке крови в сердечную мышцу;
- Постинфарктный тип возникает на месте некротической ткани после приступа инфаркта;
- Смешанный тип развивается от гипоксии миокарда по причине развития инфаркта.
Симптомы атеросклеротического кардиосклероза
Атеросклеротический кардиосклероз развивается достаточно длительный период времени, и если нет квалифицированного лечения, может начать быстро прогрессировать.
Симптомы патологии:
- Начинается патология с признаков одышки после физического напряжения, а потом одышка может быть даже в период покоя;
- Быстрая утомляемость организма;
- Болезненность в районе сердечного органа;
- Усиление боли в ночной период суток во время сна;
- Сердечные приступы стенокардии с болью, которая отдает в плечо, в руку, в спину;
- Боль в голове;
- Посторонние шумы в ушах — это признак гипоксии клеток мозга;
- Учащенное сердцебиение — тахикардия;
- Патология мерцательная аритмия.
Диагностика
Для установки правильного диагноза атеросклеротический кардиосклероз, одного осмотра доктора недостаточно, необходимо пройти ряд инструментальных методов диагностики, и сдать кровь на анализ.
К методам диагностики относятся:
- Электрокардиография — это метод выявления недостатка в кровоснабжении тканей миокарда, нарушения в ритмичности сердечного органа, а также гипертрофия, или фиброз левостороннего желудочка;
- Эхокардиография — это метод определения сократительной способности сердечной мышцы, а также функционирования сердца и клапанов;
- Велоэргометрия определяет реакцию работы сердечного миокарда в период физической активности и нагрузки. Во время проведения процедуры, пациент едет на велотренажере, а его показатели сердца фиксируются при помощи ЭКГ;
- Метод ангиографии коронарных артерий, с введением в них контрастного вещества для определения масштаба атеросклеротического изменения в сосудах;
- Ультразвуковое обследование плеврального отдела;
- УЗИ аорты грудного и брюшного одела;
- Ритмокардиография определяет проводимость сердечного импульса и ритмичность в сокращении миокарда;
- МРТ (магнитно-резонансная томографии) — доктор видит трехмерное изображение сердечного органа и коронарных артерий;
- К лабораторным методам диагностики относится — биохимический анализ состава крови с липидным профилем, в котором отражается общий холестерин, фракции липопротеидов, а также показатель глюкозы.

 Электрокардиография к содержанию ↑
Электрокардиография к содержанию ↑Лечение
Специализированного лечения атеросклеротического кардиосклероза не существует, вся терапия связана с предотвращением обострений патологии и снятия симптоматики.
Преобразование кардиомиоцитов в фиброзные рубцы вылечить нет возможности, можно только применить поддерживавшую терапию препаратами, которые больному придётся принимать пожизненно.
В обязательном порядке назначаются сосудорасширяющие препараты, которые снижают показатель ишемии сердечного миокарда.
В случае значительного (до 70,0) атеросклеротического наслоения в просвете коронарных артерий, проводится операция по отсечению бляшки и расширению артериального просвета.
Также для поддержания сердечной мышцы можно воспользоваться рецептами народной медицины, и витаминными комплексами.

 Не стоит забывать и об адекватной нагрузки на организм, которая поможет улучшить качество жизни больного. к содержанию ↑
Не стоит забывать и об адекватной нагрузки на организм, которая поможет улучшить качество жизни больного. к содержанию ↑Профилактика
Чтобы предотвратить атеросклеротический кардиосклероз, необходимо придерживаться мер профилактики задолго, как начнет в системе кровотока развиваться атеросклероз.
Основные и простые меры профилактики:
- Противохолестериновая диета;
- Отказ от никотиновой и алкогольной зависимости;
- Адекватные ежедневная активность и нагрузки;
- Избегать стресса;
- Контролировать массу тела, индекс АД, показатели холестерина и глюкозы;
- Систематически проходить профилактические осмотры у — эндокринолога, кардиолога, терапевта.
В статье рассказано о заболевании, при котором сердечная мышца замещается соединительной тканью. Такое состояние называется кардиосклерозом. Описаны причины и симптомы патологии, лечебно-диагностические мероприятия.

Кардиосклероз — это замещение функционально активного миокарда соединительной тканью
Атеросклеротический кардиосклероз представляет собой процесс замещения миокарда соединительной тканью. Проявляется заболевание приступами стенокардии, нарушением сердечного ритма. Диагноз ставят на основании лабораторных и инструментальных методов, лечение проводят консервативно.
Суть патологии
Что такое атеросклеротический кардиосклероз?
Под этим понимают такое состояние миокарда, при котором происходит замещение мышечных волокон на соединительную ткань, вследствие чего нарушается функция сердца. Это не является самостоятельной патологией, такого диагноза нет в медицинских классификациях. Термин атеросклеротический коронаросклероз используют для общего обозначения изменений в сердце и сосудах, происходящих на фоне повышения холестерина.
Атеросклеротический склероз является следствием отложения холестериновых бляшек в коронарных сосудах. Заболевание возникает обычно у мужчин среднего возраста, с лишним весом, ведущих гиподинамический образ жизни, злоупотребляющих курением и алкоголем.

Из-за бляшки нарушается кровоснабжение сердца
Следует различать атеросклеротический и постинфарктный кардиосклероз. Это два разных состояния, имеющих различный механизм развития.
Атеросклеротический склероз сердца является следствием отложения холестериновых бляшек в сосудах, недостаточного питания кардиомиоцитов. Постинфарктный же развивается через некоторое время после перенесенного инфаркта миокарда, представляя собой рубец в сердечной мышце на месте погибших кардиомиоцитов.
Причины
Основной причиной кардиосклероза является атеросклеротическое поражение артерий, кровоснабжающих сердечную мышцу. Оно, в свою очередь, происходит из-за нарушения холестеринового обмена в организме.
Способствуют возникновению заболевания:
- недостаточная двигательная активность;
- вредные привычки;
- нездоровое питание;
- артериальная гипертензия;
- возраст старше 50 лет;
- мужской пол;
- наличие сопутствующих заболеваний.
Некоторые из этих факторов, например, курение или нездоровое питание, являются корригируемыми. То есть человек может сам прекратить воздействие неблагоприятных факторов.
При сочетании гиперхолестеринемии и сахарного диабета риск развития кардиосклероза составляет 80%.

Факторы риска развития атеросклеротического кардиосклероза
Как развивается
Атеросклеротическое заболевание сердца формируется про стойком нарушении кровоснабжения миокарда. Кардиомиоциты получают недостаточное количество кислорода, что приводит к их гипоксии, дистрофии, а затем гибели. На месте погибших клеток образуется рубцовая соединительная ткань.
Атеросклеротическая сердечно-сосудистая болезнь развивается медленно, по мере того, как растут бляшки. Постепенно замещению на соединительную ткань подвергаются все новые и новые участки миокарда.
В течение некоторого времени работают компенсаторные механизмы, поддерживающие функцию сердца – увеличение полости левого желудочка, утолщение его стенки. Когда эти механизмы истощаются, развивается стойкая сердечная недостаточность.
По МКБ 10 атеросклеротическая болезнь сердца является начальным этапом развития ИБС. Стойкий спазм сосудов и постоянная ишемия приводят к развитию необратимых изменений в сердечной мышце – кардиосклерозу (фото). Склеротические очаги могут быть мелкими (до 5 мм) и крупными.

Суженные сосуды вызывают ишемию и склероз тканей
Типичные проявления
Атеросклеротические бляшки в сосудах увеличиваются медленно, поэтому заболевание довольно долго протекает бессимптомно. Человека беспокоят неопределенные боли за грудиной, повышенная утомляемость, одышка при физической нагрузке.
Постепенно симптомы прогрессируют и складываются в картину атеросклеротического кардиосклероза.
Их разделяют на три группы:
- Нарушение сократительной функции. Сюда относят быструю утомляемость, одышку при нагрузке, а затем в покое. Признаки застоя крови в печеночной вене – увеличение печени и селезенки, скопление жидкости в брюшной полости.
- Клиника коронарной недостаточности. Спазм коронарных сосудов приводит к появлению приступов стенокардии – острая загрудинная боль, одышка, головокружение.
- Нарушение ритма сердца. Развиваются постепенно – экстрасистолия, желудочковая и пароксизмальная тахикардия, блокада сердца.
Атеросклеротический коронарокардиосклероз характеризуется совокупностью всех указанных симптомов.
Образование атеросклеротической бляшки происходит не только в сосудах сердца, но и в головном мозге, в сосудах конечностей. Соответственно, нарушения кровообращения происходят и в этих органах. Поэтому кардиосклероз нередко сочетается с симптомами атеросклероза других локализаций.
- Дисциркуляторная атеросклеротическая энцефалопатия 2 степени развивается из-за поражения сосудов мозга. У человека изменяется характер, снижается интеллект, теряются бытовые и профессиональные навыки.
- Облитерирующий эндартериит – это поражение сосудов нижних конечностей. Из-за недостаточного кровоснабжения у человека постоянно возникают спазмы мышц ног. Это проявляется судорогами, слабостью в ногах, приступами хромоты.

Атеросклеротические бляшки могут образоваться в любых сосудах
Пожилым людям нередко ставят такой диагноз, как атеросклеротический порок сердца. Это состояние вызвано сужением устья аорты из-за отложения холестериновых бляшек. Патология проявляется сжимающими болями в области сердца, приступами учащенного сердцебиения, чувством нехватки воздуха. Симптоматика усиливается после физической нагрузки, эмоционального волнения.
Все эти патологии имеют одну классификацию по МКБ 10 – ИБС.
Патологии, связанные с отложением холестериновых бляшек, достаточно опасны. Такая причина смерти – атеросклеротическая болезнь сердца – выявляется в 70% случаев всех летальных исходов от сердечных заболеваний.
Диагностика
Определить патологию можно с помощью объективного обследования пациента, подтверждается диагноз результатами проводимых инструментальных исследований. При объективном осмотре выявляются характерные симптомы заболевания.
Из инструментальной диагностики проводятся:
- электрокардиография – выявляет нарушения ритма и проводимости сердца;
- ультразвуковое исследование – обнаруживает участки миокарда с нарушенной функциональной активностью;
- УЗИ сосудов, коронарография – выявляют расположение атеросклеротических бляшек.
Лабораторная диагностика определяет повышение уровня холестерина в крови.

УЗИ выявляет неактивные участки миокарда
Методы лечения
Если образовались атеросклеротические бляшки, как бороться с ними и кардиосклерозом? Данное заболевание требует комплексного терапевтического подхода. Лечение атеросклеротических бляшек направлено на устранение ишемии, коррекцию нарушений ритма, восстановление кардиомиоцитов.
Общие правила
Важным этапом лечения является выработка здорового образа жизни. Пациентам рекомендуется отказаться от курения, злоупотребления алкоголем, исключить тяжелые физические нагрузки. Назначается лечебная диета, которая способствует снижению уровня холестерина в организме.
Таблица. Запрещенные и разрешенные продукты при кардиосклерозе.
| Что можно | Что нельзя |
|
|
Пищу рекомендуется варить, запекать, готовить на пару. Полезно дробное питание – 5-6 раз в день, маленькими порциями. Рекомендуется ограничить употребление поваренной соли. Подробнее о здоровом питании при болезнях сердца можно узнать из видео в этой статье.
Медикаментозная терапия
При атеросклерозе врач обязательно назначает лекарственные препараты, которые человеку придется принимать пожизненно. Они необходимы для снижения уровня холестерина и устранения симптоматики заболевания.
Используются лекарства из следующих групп.
- Статины и фибраты. Единственные препараты, способные нормализовать уровень холестерина – Розувастатин, Аторвастатин, Трайкор. Дозировка определяется индивидуально в зависимости от выраженности патологического процесса.
- Бета-блокаторы – эти средства нормализуют давление в сосудах, снижают потребность миокарда в кислороде, регулируют ритм. Применяют Анаприлин, Метопролол.
- Нитраты. Это средства экстренной помощи при возникновении сердечной гипоксии. Инструкция указывает, что при сердечном приступе необходимо положить под язык таблетку Нитроглицерина или принять дозу нитратов в виде спрея.
- Антиагреганты. Предотвращают склеивание тромбоцитов на холестериновых бляшках, образованию тромбов. Назначают Аспирин Кардио, Кардиомагнил.
- Диуретики. Фуросемид, Верошпирон назначаются при развитии сердечной недостаточности, появлении отеков.
Все препараты приобретаются в аптеках по рецепту, цена на них варьирует в зависимости от производителя.

Стоимость лекарств для лечения атеросклероза
Оперативное вмешательство
Не всегда медикаментозное лечение оказывается достаточно эффективным. При выраженном атеросклерозе лекарства не могут обеспечить достаточное функционирование сердца. Такие ситуации являются показанием к проведению оперативного вмешательства.
Выделяют три типа операций:
- стентирование – в просвет сосуда вводят металлический цилиндр, который обеспечивает полноценный кровоток;
- шунтирование – при этой операции создается обходной путь кровотоку из собственных сосудов;
- баллонная ангиопластика – в просвет артерии вводят трубочку с небольшим расширением на конце, затем это расширение заполняют воздухом и просвет сосуда увеличивается.
После оперативного вмешательства продолжается прием лекарственных средств.

Восстановление просвета сосуда
Прогноз
Прогноз при кардиосклерозе относительно благоприятный. Постоянное адекватное лечение позволяет сохранить функционирование сердца на много лет. Однако заболевание имеет прогрессирующий характер, поэтому остается риск развития хронической сердечной недостаточности, инфаркта миокарда. Атеросклеротический кардиосклероз – хроническое прогрессирующее заболевание.
Вопросы врачу
Добрый день. Хотелось бы знать, что такое атеросклеротическая болезнь сердца, каким должно быть лечение. Возможно ли полное избавление от болезни?
Сергей, 54 года, Оренбург.
Добрый день, Сергей. Атеросклеротической болезнью называют такие изменения в сердечной ткани, которые возникают вследствие отложения в сосудах холестериновых бляшек. Миокард страдает от недостатка кислорода, вследствие чего погибают кардиомиоциты и замещаются рубцовой тканью. Для лечения используются статины, средства для нормализации кровообращения. Полностью излечить патологию невозможно, это хроническое прогрессирующее заболевание.
Добрый день. Мне ставят атеросклероз коронарных артерий, назначают лекарства. Хотелось бы узнать, можно ли избавиться от атеросклеротических бляшек с помощью народных средств?
Анна, 48 лет, Тверь.
Добрый день, Анна. Холестериновые бляшки можно разрушить только специальными медикаментами, которые называются фибраты и статины. Народные средства могут быть использованы только в качестве вспомогательного лечения, профилактики образования новых бляшек.
Атеросклеротический кардиосклероз
Атеросклеротический кардиосклероз в современной медицине не выделяют как отдельное заболевание. Он представляет собой процесс замещения мышечных волокон миокарда соединительной тканью на фоне ишемической болезни сердца (ИБС). Такой диагноз чаще всего получают лица мужского пола, находящиеся в возрастной категории от 40 лет и старше, которые имеют повышенный уровень холестерина. ИБС нередко становится причиной внезапной смерти.
Причины
Основная причина возникновения ИБС – повышенный холестерин в крови, который приводит к образованию на стенках сосудов атеросклеротических бляшек.
Со временем размер бляшек увеличивается, что приводит к сужению просвета в сосудах. Происходит деформация сосуда, из-за чего нарушается поступление кислорода и питательных веществ к тканям. Вследствие чего возникает коронарная недостаточность.
Это приводит к развитию ИБС, на фоне которого и развивается атеросклеротический кардиосклероз. Сердце перестаёт правильно сокращаться. При отсутствии необходимой терапии диагноз может быть неутешительным – инфаркт миокарда и наступление внезапной смерти.
В группу риска попадают в первую очередь:
- диабетики;
- гипертоники;
- курильщики;
- страдающие ожирением;
- ведущие пассивный образ жизни;
- люди старше 50 лет вне зависимости от пола.
Симптомы

Атеросклеротический кардиосклероз может не проявлять никаких признаков и чаще всего скрывается под маской проявления ИБС.
В качестве симптомов принято рассматривать последствия ишемической болезни сердца. Клиническая картина такова:
- внезапные и ноющие боли за грудиной;
- вторичный инфаркт;
- учащённое сердцебиение и одышка;
- повышенная утомляемость;
- сердечная недостаточность;
- отёки различной этиологии.
Диагностика
Диагноз специалист выносит только после полного проведённого исследования, которое включает:
- подробный опрос больного;
- выявление наличия ИБС, атерсклероза, аритмии сердца;
- биохимический анализ крови;
- ЭКГ;
- Эхокардиография;
- Велоэргометрия.

Анализ крови помогает определить уровень холестерина. ЭКГ может выявить наличие коронарной недостаточности, постинфарктных рубцов или умеренной гипертрофии. Велоэргометрия распознаёт степень дисфункции миокарда.
Своевременный и правильно поставленный диагноз позволит назначить соответствующую терапию, позволяющую остановить развитие ИБС и атеросклеротического кардиосклероза, которые могут стать причиной внезапной смерти.
Лечение
Восстановить мышечные волокна, замещённые соединительной тканью невозможно, так как это необратимый процесс. Поэтому атеросклеротический кардиосклероз не поддаётся лечению. Терапия заключается в устранении симптомов и профилактике осложнений.
Должен присутствовать жёсткий контроль уровня холестерина в крови. Больному необходимо принимать соответствующие препараты для его нормального поддержания. К ним относятся статины. Врач может назначить препараты для расширения и укрепления стенок сосудов, бета-блокаторы и ингибиторы, нормализующие работу сердца и улучшающие кровообращение.
Диуретики прописывают для разгрузки сердечной мышцы, а чтобы увеличить её силу назначают сердечные глюкозоиды. Что касается последних, то при их приёме должна быть соблюдена строгая дозировка, назначенная врачом. В противном случае препараты могут спровоцировать брадикардию или мерцательную аритмию, которые опасны наступлением смерти.
Нитраты пациент применяет в случае повышенного артериального давления, которое является следствием сердечной недостаточности.
Больной должен соблюдать строгую диету, которая не должна содержать полуфабрикаты, жареную, солёную, жирную и острую пищу. В рацион должны входить продукты с минимальным присутствием холестерина и жира.
В особо тяжёлых случаях предусмотрено оперативное вмешательство для удаления больших бляшек в сосудах.
Лечение должен назначать исключительно врач, который поставит правильный диагноз, сделает прогноз в зависимости от степени тяжести, назначит нужные препараты и подберёт точную дозировку медикаментов.
Профилактика

Для того чтобы избежать осложнений, которыми грозит заболевание, пациенту следует придерживаться правильного питания и умеренно активного образа жизни.
В рацион больного должны обязательно входить свежие фрукты, соки, кисломолочные продукты, а также пища обогащённая белками.
Пациенту необходимо принимать препараты, которые регулируют уровень холестерина в крови и препятствуют образованию атеросклеротических бляшек на сосудах.
Рассчитывать физическую нагрузку должен врач, после того как вынесен диагноз и поставлен прогноз. Кроме этого, очень важно избегать стрессовых ситуаций.
Больные с диагнозом атеросклеротический кардиосклероз нуждаются в регулярном наблюдении у кардиолога.
Прогноз
Прогноз делается только после того, как врачом поставлен верный диагноз и выявлена обширность поражения сердечной мышцы.
Согласно статистическим данным, если заболевание не успело дать серьёзных осложнений и пройдено нужное лечение, то процент выживания возрастает до 100%.
Основная причина осложнений заключается в несоблюдении лечебных и профилактических мер, рекомендуемых кардиологом.
Атеросклеротический кардиосклероз
Атеросклеротический кардиосклероз – диффузное развитие соединительной рубцовой ткани в миокарде вследствие атеросклеротического поражения коронарных артерий. Атеросклеротический кардиосклероз проявляется прогрессирующей ИБС: приступами стенокардии, нарушениями ритма и проводимости, сердечной недостаточностью. Диагностика атеросклеротического кардиосклероза включает комплекс инструментальных и лабораторных исследований – ЭКГ, ЭхоКГ, велоэргометрию, фармакологические пробы, исследование холестерина и липопротеидов. Лечение атеросклеротического кардиосклероза консервативное; направлено на улучшение коронарного кровообращения, нормализацию ритма и проводимости, снижение уровня холестерина, купирование болевого синдрома.
- Причины атеросклеротического кардиосклероза
- Патогенез атеросклеротического кардиосклероза
- Симптомы атеросклеротического кардиосклероза
- Диагностика атеросклеротического кардиосклероза
- Лечение атеросклеротического кардиосклероза
- Прогноз и профилактика атеросклеротического кардиосклероза
Атеросклеротический кардиосклероз
Кардиосклероз (миокардиосклероз) – процесс очагового или диффузного замещения мышечных волокон миокарда соединительной тканью. С учетом этиологии принято различать миокардитический (вследствие миокардита, ревматизма), атеросклеротический, постинфарктный и первичный (при врожденных коллагенозах, фиброэластозах) кардиосклероз. Атеросклеротический кардиосклероз в кардиологии рассматривается как проявление ишемической болезни сердца, обусловленное прогрессированием атеросклероза венечных сосудов. Атеросклеротический кардиосклероз выявляется преимущественно у лиц мужского пола среднего и пожилого возраста.
Причины атеросклеротического кардиосклероза
В основе рассматриваемой патологии лежит атеросклеротическое поражение коронарных сосудов. Ведущим фактором развития атеросклероза служит нарушение холестеринового обмена, сопровождающееся избыточным отложением липоидов во внутреннюю оболочку сосудов. На скорость формирования атеросклероза коронарных сосудов существенно влияют сопутствующая артериальная гипертензия, склонность к вазоконстрикции, избыточное потребление богатой холестерином пищи.
Атеросклероз коронарных сосудов приводит к сужению просвета венечных артерий, нарушению кровоснабжения миокарда с последующим замещением мышечных волокон рубцовой соединительной тканью (атеросклеротический кардиосклероз).
Патогенез атеросклеротического кардиосклероза
Стенозирующий атеросклероз коронарных артерий сопровождается ишемией и метаболическими нарушениями в миокарде, и, как следствие, — постепенной и медленно развивающейся дистрофией, атрофией и гибелью мышечных волокон, на месте которых формируются участки некроза и микроскопические рубчики. Гибель рецепторов способствует снижению чувствительности тканей миокарда к кислороду, что ведет к дальнейшему прогрессированию ИБС.
Атеросклеротический кардиосклероз носит диффузное распространение и длительное течение. При прогрессировании атеросклеротического кардиосклероза развивается компенсаторная гипертрофия, а затем и дилатация левого желудочка, нарастают признаки сердечной недостаточности.
С учетом патогенетических механизмов выделяют ишемический, постинфарктный и смешанный варианты атеросклеротического кардиосклероза. Ишемический кардиосклероз развивается вследствие длительной недостаточности кровообращения, прогрессирует медленно, диффузно поражая сердечную мышцу. Постинфарктный (постнекротический) кардиосклероз формируется на месте бывшего участка некроза. Смешанный (переходный) атеросклеротический кардиосклероз сочетает оба вышеназванных механизма и характеризуется медленный диффузным развитием фиброзной ткани, на фоне которой периодически образуются некротические очаги после повторных инфарктов миокарда.
Симптомы атеросклеротического кардиосклероза
Атеросклеротический кардиосклероз проявляется тремя группами симптомов, свидетельствующих о нарушении сократительной функции сердца, коронарной недостаточности и нарушениях ритма и проводимости. Клиническая симптоматика атеросклеротического кардиосклероза долгое время может быть выражена незначительно. В дальнейшем возникают загрудинные боли с иррадиацией в левую руку, в левую лопатку, в эпигастральную область. Могут развиваться повторные инфаркты миокарда.
По мере прогрессирования рубцово-склеротических процессов появляется повышенная утомляемость, одышка (вначале – при тяжелых физических нагрузках, затем — при обычной ходьбе), нередко – приступы сердечной астмы, отек легких. При развитии сердечной недостаточности присоединяются застойные явления в легких, периферические отеки, гепатомегалия, при тяжелых формах атеросклеротического кардиосклероза – плеврит и асцит.
Нарушения сердечного ритма и проводимости при атеросклеротическом кардиосклерозе характеризуются склонностью к возникновению экстрасистолии, мерцательной аритмии, внутрижелудочковых и предсердно-желудочковых блокад. Вначале данные нарушения носят пароксизмальный характер, затем становятся более частыми, а в дальнейшем – постоянными.
Атеросклеротический кардиосклероз довольно часто сочетается с атеросклерозом аорты, церебральных артерий, крупных периферических артерий, что проявляется соответствующей симптоматикой (снижением памяти, головокружениями, перемежающейся хромотой и т. п.).
Атеросклеротический кардиосклероз носит медленно прогрессирующее течение. Несмотря на возможные периоды относительного улучшения, которые могут продолжаться несколько лет, повторные острые нарушения коронарного кровообращения приводят к ухудшению состояния.
Диагностика атеросклеротического кардиосклероза
Постановка диагноза атеросклеротического кардиосклероза основывается на данных анамнеза (наличие ИБС, атеросклероза, аритмий, перенесенных инфарктов миокарда и т. д.) и субъективной симптоматике. Биохимическое исследование крови выявляется гиперхолестеринемию, увеличение бета-липопротеидов. На ЭКГ определяются признаки коронарной недостаточности, постинфарктные рубцы, нарушения ритма и внутрисердечной проводимости, умеренной гипертрофии левого желудочка. Данные эхокардиографии при атеросклеротическом кардиосклерозе характеризуются нарушением сократимости миокарда (гипокинезией, дискинезией, акинезией соответствующего сегмента). Велоэргометрия позволяет уточнить степень дисфункции миокарда и функциональные резервы сердца.
Решению диагностических задач при атеросклеротическом кардиосклерозе может способствовать выполнение фармакологических проб, суточного ЭКГ-мониторирования, поликардиографии, ритмокардиографии, вентрикулографии, коронарографии, МРТ сердца и др. исследований. С целью уточнения наличия выпота проводится УЗИ плевральных полостей, рентгенография грудной клетки, УЗИ брюшной полости.
Лечение атеросклеротического кардиосклероза
Лечение атеросклеротического кардиосклероза сводится к патогенетической терапии отдельных синдромов — сердечной недостаточности, гиперхолестеринемии, аритмий, атриовентрикулярной блокады и т. д. С этой целью назначаются диуретики, нитраты, периферические вазодилататоры, статины, антиаритмические средства. Обязателен постоянный прием дезагрегантов (ацетилсалициловой кислоты).
Важными факторами комплексной терапии атеросклеротического кардиосклероза служат диетотерапия, соблюдение режима, ограничение физических нагрузок. Таким больным показана бальнеотерапия – углекислые, сероводородные, радоновые, хвойные ванны.
При формировании аневризматического дефекта сердца производится хирургическая резекция аневризмы. При стойких нарушениях ритма и проводимости может потребоваться имплантация ЭКС или кардиовертер-дефибриллятора; при некоторых формах восстановлению нормального ритма способствует радиочастотная аблация (РЧА).
Прогноз и профилактика атеросклеротического кардиосклероза
Прогноз атеросклеротического кардиосклероза зависит от обширности поражения, наличия и вида нарушений ритма и проводимости, стадии недостаточности кровообращения.
Первичная профилактика атеросклеротического кардиосклероза заключается в предупреждении атеросклеротических изменений сосудов (правильное питание, достаточная физическая активность и пр.). Меры вторичной профилактики включают рациональную терапию атеросклероза, болевого синдрома, аритмий и сердечной недостаточности. Пациенты с атеросклеротическим кардиосклерозом нуждаются в систематическом наблюдении у кардиолога, обследовании сердечно-сосудистой системы.
Атеросклеротический кардиосклероз
Атеросклероз может привести к развитию различных заболеваний. Как правило, сердце и кровеносные сосуды поражаются первыми. В некоторых случаях возникает атеросклеротический кардиосклероз, характеризующийся в основном длительным течением и осложняющийся сердечной недостаточностью или сердечной астмой.
Кардиосклероз — это заболевание миокарда, вызванное образованием фиброзных элементов в сердечной мышце.Атеросклероз и кардиосклероз миокарда сегодня являются наиболее известными заболеваниями. В некоторых случаях встречаются на фоне любого другого миокардита.
Атеросклеротический кардиосклероз является результатом атеросклероза коронарных артерий (сосудов, питающих сердечную мышцу) с атеросклерозом.
Когда пациенты проходят надлежащее и своевременное лечение, атеросклеротический кардиосклероз может протекать благоприятно. В тяжелых случаях на фоне очагового кардиосклероза часто развивается инфаркт миокарда.Поэтому во избежание смерти не стесняйтесь обращаться к своему врачу, который при необходимости обращается к другому специалисту.
Видео: атеросклероз — патофизиология
Атеросклеротический кардиосклероз: описание
Атеросклеротический кардиосклероз (АК) — это состояние, при котором рубцовая ткань образуется внутри сердечной мышцы. Клинически характеризуется дегенерацией мышечных волокон, которые впоследствии замещаются соединительной тканью.В результате количество клеток сердечной мышцы уменьшается, а клапаны сердца постепенно деформируются. Такие процессы могут привести к стенозу клапана или выходу из строя.
АК часто является следствием атеросклероза коронарных артерий, поэтому его также называют коронарным атеросклеротическим кардиосклерозом.
Это заболевание обычно возникает в сочетании с другими сердечно-сосудистыми заболеваниями, такими как ишемическая болезнь сердца, миокардит, атеросклеротические поражения коронарных сосудов и т. Д.Атеросклеротический кардиосклероз классифицируется как ишемическая кардиомиопатия, которая не сопровождается болью.
Что происходит с сердцем пациента при развитии атеросклеротического кардиосклероза?
Сердце становится больше из-за дилатации (увеличение полости камер сердца) и гипертрофии (увеличение мышечной массы сердца). Такие нарушения особенно часто связаны с левым желудочком. Если есть сопутствующее заболевание типа гипертонии, преобладает гипертрофия миокарда.


Существует две формы АК, определенные морфологическим анализом:
- Диффузная форма в результате медленного стеноза коронарных артерий (реже).
- Очаговая форма , когда фиброзная ткань распределена неравномерно. В некоторых областях могут возникнуть волокнистые нити, которые обычно развиваются из-за тромбоза или стеноза коронарных артерий. Поврежденные мышечные волокна заменяются соединительной тканью, тогда как другие волокна становятся гипертрофированными.
Механизмы развития атеросклеротического кардиосклероза
С возрастом стенки сосудов претерпевают биохимические изменения. В частности, выделяются следующие процессы:
- Макромолекулы, такие как бета-липопротеины, расщепляются для высвобождения холестерина во время их прохождения через артериальную стенку.
- Холестерин нерастворим, поэтому он осаждается и образует атеросклеротические бляшки.
- Со временем возникает мезенхимальная реакция, которая приводит к склерозу коронарных артерий.В результате склероза сосудов сердца возникает хроническая гипоксия миокарда.
- Мышечные волокна подвергаются дистрофии, дегенерации и, наконец, заменяются другой не сократительной соединительной тканью.
Когда атеросклеротический процесс затрагивает важные артерии, которые питают сердечную мышцу, атеросклеротический кардиосклероз осложняется нарушениями ритма или ишемией миокарда. Если атеросклеротические процессы влияют на папиллярные мышцы, они приводят к их сокращению и укорочению.В результате митральный клапан (или в редких случаях трехстворчатый клапан) не может правильно открываться и закрываться, что вызывает его недостаточность.
Компенсационный механизм
Компенсация — это способность сердца восполнить любой недостаток. В то же время либо наблюдается перенапряжение определенной части сердца, либо происходят изменения на клеточном уровне, что частично компенсирует возникшее повреждение.
При неосложненном атеросклеротическом кардиосклерозе ранние признаки сердечной недостаточности могут отсутствовать в течение очень длительного времени.Это объясняется тем, что АК обычно вызывается атеросклерозом левой коронарной артерии (ДКА). При ее участии миокард левого желудочка, самая толстая и мощная сердечная мышца, снабжается кровью. В результате, если ДМС поврежден, сердце компенсирует снижение эффективности любой его части, для которой некоторые мышечные волокна гипертрофированы.


Компенсаторный и адаптивный ответ организма с АК в виде гипертрофии, которая представляет собой увеличение размера ткани или всего тела из-за роста размера клеток.
Причины атеросклеротического кардиосклероза
Основной причиной этого заболевания является атеросклероз. Возраст играет важную роль в возникновении патологии — он обычно появляется в пятом десятилетии жизни, и вероятность его возникновения увеличивается с возрастом. Кроме того, атеросклеротический кардиосклероз может возникать сам по себе или как осложнение на фоне развития той же стенокардии или гипертонии. Все эти расстройства чаще всего встречаются у людей старше 60 лет.
В отличие от острых форм ишемической кардиомиопатии, атеросклеротический кардиосклероз одинаково распространен среди двух полов, в то время как у пожилых людей он чаще встречается у женщин. Есть также факторы, способствующие возникновению заболевания:
- Пассивный образ жизни.
- Диета, которая содержит высокий уровень жира и холестерина.
- Нарушение жирового обмена, которое чаще встречается у пациентов с ожирением, диабетом, микседемой или семейной гиперхолестеринемией и т. Д.
- Психологический стресс дома или на работе.
- Чрезвычайная эмоциональная суматоха.
- Курение.
- Менопауза.
- Овариэктомия и др.
Атеросклеротический кардиосклероз может возникать чаще из-за узлового панартериита или эмболии коронарной артерии.
Атеросклеротический кардиосклероз: симптомы
В большинстве случаев пациенты не жалуются на протяжении многих лет. При длительном течении заболевания могут возникнуть следующие симптомы:
- Одышка (дыхательная недостаточность, затрудненное дыхание).Это основной симптом сердечной недостаточности по мере ее развития. Вначале это проявляется только во время физических нагрузок, таких как быстрая ходьба, подъем по лестнице, поднятие тяжестей и т. Д. Позже, когда болезнь прогрессирует, трудности во время дыхания становятся очевидными, даже когда пациент отдыхает или выполняет простые упражнения. Таким образом, пациенты проявляют меньшую способность к умственной или физической работе. Иногда одышка проявляется как пароксизмальное явление, которое чаще всего возникает ночью, из-за горизонтального положения тела в дополнение к влиянию блуждающего нерва.В этих случаях говорят о сердечной астме.
- Сердечная астма . Это состояние связано с острой недостаточностью левого желудочка, в то время как правый желудочек функционирует отлично. Пациент может внезапно проснуться, задыхаясь от нехватки воздуха. Облегчение приходит на возвышении, ноги свисают с кровати. В этом случае пациент может быть бледным или даже голубоватым, покрытым потом. Иногда определяется смешанная одышка — при вдохе и выдохе. Часто возникает тахипноэ (увеличение числа вдохов в минуту со скоростью 15–20 раз в минуту).Во время сердечной астмы вы можете услышать хрипы. Сам приступ может длиться от нескольких минут до 2-3 часов и более. Сердечная астма и отек легких являются проявлениями острой левожелудочковой недостаточности.
- Тахикардия . Частота сердечных сокращений при одышке и сердечной астме повышена, приглушены тоны сердца. Во время аускультации с помощью стетоскопа часто определяются систолический шум на вершине и спастический ритм, обусловленный гипотоническим миокардом. Кроме того, могут быть определены экстрасистолы или другие нарушения ритма.
- Артериальное давление может оставаться нормальным, но оно часто повышается.
При определении симптомов сердечной астмы необходимо принять немедленные меры, поскольку у пациента может развиться острый отек легких, состояние, которое угрожает жизни. Поэтому рекомендуется обратиться к врачу как можно скорее.
Когда правый желудочек также поврежден, сердце больше не может компенсировать возникшие аномалии, и, следовательно, наблюдается общая сердечная недостаточность (сердечная недостаточность).В этом состоянии сердечный ритм быстрый, почти аритмичный, но не такой сильный, как при сердечных заболеваниях с другими характеристиками. Следует отметить, что симптомы сердечной недостаточности появляются раньше у пациентов с атеросклеротическим кардиосклерозом, сопровождающимся артериальной гипертензией. В то же время те, кто страдает АК без сопутствующей гипертонии, менее подвержены таким осложнениям, как сердечная недостаточность.


Ортопноэ — положение больного с сердечной астмой.
Диагностика атеросклеротического кардиосклероза
Во время аускультации вершина сердца смещается вниз и влево. В этом направлении нет тонов сердца из-за гипертрофии левого желудочка, тогда как позже, когда желудочек расширяется, возникает общая сердечно-сосудистая недостаточность. Отсутствие тонов сердца относится почти ко всем направлениям.
Тоны сердца приглушены, слышны как будто на расстоянии или почти не слышны, особенно первый звук. Второй звук над аортой усиливается, потому что возникает склеротическое поражение аорты.Часто на верхушке сердца слышен систолический шум из-за функциональной недостаточности митрального клапана, вызванной расширением левого желудочка.
Диагноз АК основывается на возрасте пациента, клинических симптомах заболевания, сопутствующих проявлениях типа гипертонии, диабета или атеросклероза других органов и т. Д.
Дополнительно, в зависимости от показаний, используются следующие методы диагностики:
- Рентгенологическое исследование , которое позволяет увидеть увеличенные тени сердца, особенно расширение левых границ, где они проходят через диафрагму из-за снижения мышечного тонуса.
- Электрокардиография может указывать на признаки хронической коронарной недостаточности, показывая более низкие интервалы ST, ниже изоэлектрической линии, а также уплощение или отрицательную зубную волну в некоторых отведениях. В других случаях уменьшение сегмента ST может стать очевидным только после стресс-теста (когда пациент выполняет физические упражнения, чтобы наблюдать, как сердце справляется со стрессом).
- Анализы крови , которые указывают на нарушение липидного обмена и другие показатели, связанные с сердечной недостаточностью.
АК не всегда может быть правильно определен и затем диагностирован с кардиомиопатией, недостаточностью митрального клапана или хроническим легочным сердцем.
Видео: Атеросклероз (2009)
Атеросклеротический кардиосклероз: лечение
Терапия АК(при отсутствии осложнений, таких как сердечная недостаточность или нарушение ритма), как правило, аналогична лечению атеросклероза.
Общие рекомендации, касающиеся лечения атеросклеротического кардиосклероза:
- Вам необходимо адаптировать свою диету, чтобы ограничить продукты, богатые холестерином, такие как сало, масло, говядина / свинина, внутренние органы (мозг, почки или печень), яичные желтки и т. Д.Допустимо использовать растительные масла, такие как кукурузное, подсолнечное, оливковое и т. Д.
- Диета должна быть гипокалорийной, особенно если у пациента избыточный вес, ожирение или диабет. В таких случаях важно ограничить потребление углеводов. Рекомендуется употреблять больше овощей и трав, содержащих витамины и минералы, необходимые для хорошего здоровья.
- Курение должно быть категорически исключено.
- Потребление алкоголя ограничено.
Воздействие наркотиков
- Прежде всего, антилипидемические препараты из класса статинов (аторвастатин, правастатин, флувастатин, розувастатин и др.) прописаны.
- При необходимости добавьте препараты из класса фибратов (ципрофибрат, фенофибрат и т. Д.).
- Витамин С и комплекс витаминов группы В оказывают благотворное влияние.


Если у пациента возникают такие осложнения, как сердечная астма, сердечная недостаточность, нарушение ритма и т. Д., Принимаются соответствующие меры.
Когда атеросклеротический кардиосклероз протекает без осложнений, удаление зубов не противопоказано. Эти процедуры могут быть выполнены без необходимости госпитализации пациента.
Осложнения атеросклеротического коронарного кардиосклероза
Осложнения, которые могут возникнуть во время атеросклеротического кардиосклероза, включают:
- Проблемы с ритмом и кровообращением.
- Острая недостаточность левого желудочка, проявляющаяся как сердечная астма или острый отек легких.
- Сердечно-сосудистая недостаточность различной степени тяжести.
Атеросклеротический кардиосклероз является одной из наиболее распространенных причин нарушений ритма .В частности, могут возникать экстрасистолы, которые обычно происходят из левого желудочка, тогда как экстрасистолы правого желудочка или экстрасистолы предсердий встречаются реже.


Другими распространенными аритмиями являются , мерцательная аритмия и трепетание предсердий , которые постепенно развиваются при наличии дистрофии правого предсердия. Вначале они могут иметь приступообразный характер, но со временем становятся постоянными. Они почти всегда определяются на поздних стадиях АК, особенно когда заболевание осложняется хронической сердечно-сосудистой недостаточностью.В других случаях могут развиваться атриовентрикулярные блоки различной степени тяжести, что может привести к синдрому Морганьи-Адамса-Стокса или закупорке левой ветви.
Прогноз и профилактика
Прогноз этого заболевания удовлетворительный, так как склеротический процесс необратим. Прогноз более тяжелый у пациентов с симптомами острой коронарной недостаточности, серьезными нарушениями ритма и гипертонией. Эти осложнения еще больше ускоряют прогрессирование сердечной недостаточности, диабета и т. Д.Следует отметить, что многие пациенты могут находиться на стадии компенсации в течение многих лет и, таким образом, им удается поддерживать свою эффективность.
Профилактические действия
Когда заболевание значительно прогрессирует, оно становится необратимым, поэтому врачи сосредоточены на том, чтобы держать пациента в более или менее эффективном состоянии. Это позволяет им сохранять свою способность к повседневной деятельности как можно дольше. В этом случае внимание уделяется регулированию условий жизни и работы пациента.
Кроме того, пациент или его родственники должны позаботиться о поддержании здорового режима сна, правильном питании, а также рассмотреть возможность избежать любого нейропсихологического стресса, тяжелой физической усталости, сидячего образа жизни и т. Д. Важно регулярно обследоваться у кардиолога.
Видео: Обзор сердечно-сосудистых заболеваний
5,00 ср. рейтинг ( 93 % баллов) — 1 голос — голосов
,Диагноз
Во время физического осмотра ваш врач может обнаружить признаки суженных, расширенных или закаленных артерий, в том числе:
- Слабый или отсутствующий пульс ниже суженной области вашей артерии
- Снижение артериального давления в пораженной конечности
- свистящие звуки (ушибы) над артериями, слышимые с помощью стетоскопа
В зависимости от результатов физического обследования врач может предложить один или несколько диагностических тестов, в том числе:
Анализы крови.Лабораторные тесты позволяют обнаружить повышенный уровень холестерина и сахара в крови, что может увеличить риск развития атеросклероза. Вам нужно обходиться без еды и питья, кроме воды, в течение девяти-двенадцати часов до анализа крови.
Ваш врач должен сообщить вам заранее, будет ли этот тест выполнен во время вашего визита.
- Ультразвуковая допплерография. Ваш врач может использовать специальное ультразвуковое устройство (ультразвуковое доплеровское исследование) для измерения артериального давления в различных точках вдоль руки или ноги.Эти измерения могут помочь вашему врачу оценить степень любых закупорок, а также скорость кровотока в артериях.
Лодыжечно-плечевой указатель. Этот тест может определить, есть ли у вас атеросклероз в артериях ног и ступней.
Ваш врач может сравнить кровяное давление в лодыжке с кровяным давлением в руке. Это известно как лодыжечно-плечевой индекс. Аномальная разница может указывать на заболевание периферических сосудов, которое обычно вызывается атеросклерозом.
- Электрокардиограмма (ЭКГ). Электрокардиограмма регистрирует электрические сигналы, проходящие через ваше сердце. ЭКГ часто может выявить признаки предыдущего сердечного приступа. Если ваши признаки и симптомы возникают чаще всего во время упражнений, ваш врач может попросить вас пройтись по беговой дорожке или покататься на стационарном велосипеде во время ЭКГ.
Стресс-тест. Стресс-тест, также называемый стресс-тестом, используется для сбора информации о том, насколько хорошо работает ваше сердце во время физической нагрузки.
Поскольку физическая нагрузка делает ваше сердце более тяжелым и быстрым, чем во время большинства ежедневных занятий, тест на физическую нагрузку может выявить проблемы в вашем сердце, которые в противном случае могли бы быть незаметными.
Тест с физической нагрузкой обычно включает в себя ходьбу на беговой дорожке или катание на велотренажере, в то время как контролируются ваш сердечный ритм, артериальное давление и дыхание.
В некоторых типах стресс-тестов будут сделаны снимки вашего сердца, например, во время стресс-эхокардиограммы (ультразвука) или ядерного стресс-теста.Если вы не можете заниматься спортом, вы можете получить лекарство, имитирующее эффект физических упражнений на ваше сердце.
Катетеризация сердца и ангиограмма. Этот тест может показать, сужены ли ваши коронарные артерии или заблокированы.
Жидкий краситель впрыскивается в артерии вашего сердца через длинную тонкую трубку (катетер), которая подается через артерию, обычно в ногу, в артерии вашего сердца. Когда краситель заполняет ваши артерии, артерии становятся видимыми на рентгеновском снимке, выявляя участки закупорки.
- Другие тесты изображений. Ваш врач может использовать УЗИ, компьютерную томографию (КТ) или магнитно-резонансную ангиографию (МРА) для исследования ваших артерий. Эти тесты часто показывают закаливание и сужение крупных артерий, а также аневризмы и отложения кальция в стенках артерий.
Дополнительная информация
Показать больше информацииЛечение
Изменения в образе жизни, такие как правильное питание и физические упражнения, часто являются наиболее подходящим методом лечения атеросклероза.Иногда, лекарства или хирургические процедуры также могут быть рекомендованы.
Медикаменты
Различные лекарства могут замедлить или даже обратить вспять последствия атеросклероза. Вот несколько распространенных вариантов:
Лекарства от холестерина. Агрессивное снижение уровня холестерина липопротеинов низкой плотности (ЛПНП), «плохого» холестерина, может замедлить, остановить или даже обратить вспять процесс накопления жировых отложений в артериях. Повышение уровня липопротеинов высокой плотности (ЛПВП), «хорошего» холестерина, также может помочь.
Ваш врач может выбрать из целого ряда препаратов от холестерина, включая препараты, известные как статины и фибраты. Помимо снижения уровня холестерина, статины оказывают дополнительное действие, которое помогает стабилизировать слизистую оболочку артерий сердца и предотвращает атеросклероз.
- Препараты против тромбоцитов. Ваш врач может назначить лекарства против тромбоцитов, такие как аспирин, чтобы уменьшить вероятность того, что тромбоциты будут слипаться в суженных артериях, образовывать тромб и вызывать дальнейшую закупорку.
- Бета-блокаторы лекарств. Эти препараты обычно используются при ишемической болезни сердца. Они снижают частоту сердечных сокращений и кровяное давление, снижают нагрузку на сердце и часто облегчают симптомы боли в груди. Бета-блокаторы снижают риск сердечных приступов и некоторых проблем с сердечным ритмом.
- Ингибиторы ангиотензинпревращающего фермента (АПФ). Эти лекарства могут помочь замедлить прогрессирование атеросклероза, снижая кровяное давление и оказывая другие полезные воздействия на сердечные артерии.Ингибиторы АПФ также могут снизить риск повторных сердечных приступов.
- Блокаторы кальциевых каналов. Эти препараты снижают артериальное давление и иногда используются для лечения стенокардии.
- Водные таблетки (диуретики). Высокое кровяное давление является основным фактором риска развития атеросклероза. Диуретики понижают артериальное давление.
- Другие лекарства. Ваш врач может предложить некоторые лекарства для контроля конкретных факторов риска развития атеросклероза, таких как диабет.Иногда назначаются специальные препараты для лечения симптомов атеросклероза, таких как боль в ногах во время упражнений.
Хирургические процедуры
Иногда для лечения атеросклероза требуется более агрессивное лечение. Если у вас есть серьезные симптомы или закупорка, которая угрожает выживанию мышечной или кожной ткани, вы можете быть кандидатом на одну из следующих хирургических процедур:
Ангиопластика и установка стента. В этой процедуре ваш врач вставляет длинную тонкую трубку (катетер) в заблокированную или суженную часть вашей артерии. Второй катетер со спущенным баллоном на конце затем пропускают через катетер в суженную область.
Баллон затем надувается, сжимая отложения на стенках артерий. В артерии обычно оставляют сетчатую трубку (стент), чтобы держать артерию открытой.
- Эндартерэктомия. В некоторых случаях жировые отложения должны быть удалены хирургическим путем со стенок суженной артерии.Когда процедура проводится на артериях шеи (сонные артерии), это называется каротидной эндартерэктомией.
- Фибринолитическая терапия. Если у вас есть артерия, заблокированная кровяным сгустком, ваш врач может использовать растворяющий сгусток препарат, чтобы разрушить ее.
- Шунтирование. Ваш врач может создать обходной шунт, используя сосуд из другой части вашего тела или трубку из синтетической ткани. Это позволяет крови течь вокруг заблокированной или суженной артерии.
Клинические испытания
Изучите исследования клиники Майо, тестирующие новые методы лечения, вмешательства и тесты в качестве средства для предотвращения, выявления, лечения или лечения этого заболевания.
Образ жизни и домашние средства
Изменения в образе жизни могут помочь вам предотвратить или замедлить прогрессирование атеросклероза.
- Бросить курить. Курение повреждает ваши артерии. Если вы курите или употребляете табак в любой форме, бросить курить — лучший способ остановить прогрессирование атеросклероза и снизить риск осложнений.
Упражнение большинство дней недели. Регулярные упражнения могут помочь вашим мышцам более эффективно использовать кислород.
Физическая активность также может улучшить кровообращение и способствовать развитию новых кровеносных сосудов, которые образуют естественный обход вокруг препятствий (коллатеральных сосудов).Физические упражнения помогают снизить артериальное давление и снизить риск развития диабета.
Старайтесь тренироваться не менее 30 минут в течение большинства дней недели. Если вы не можете уместить все это в один сеанс, попробуйте разбить его на 10-минутные интервалы.
Вы можете подняться по лестнице вместо лифта, обойти квартал во время обеденного перерыва или сделать несколько отжиманий или отжиманий во время просмотра телевизора.
Ешьте здоровую пищу. Здоровая для сердца диета, основанная на фруктах, овощах и цельнозерновых продуктах, с низким содержанием рафинированных углеводов, сахаров, насыщенных жиров и натрия, может помочь вам контролировать свой вес, кровяное давление, холестерин и уровень сахара в крови.
Попробуйте заменить цельнозерновой хлеб вместо белого хлеба; захватывая яблоко, банановые или морковные палочки в качестве закуски; и чтение этикеток питания в качестве руководства для контроля количества соли и жира, которые вы едите. Используйте мононенасыщенные жиры, такие как оливковое масло, и уменьшите или исключите сахар и заменители сахара.
Потерять лишние килограммы и поддерживать здоровый вес. Если у вас избыточный вес, потеря всего от 5 до 10 фунтов (от 2,3 до 4,5 кг) может помочь снизить риск высокого кровяного давления и высокого уровня холестерина, двух основных факторов риска развития атеросклероза.
Потеря веса помогает снизить риск развития диабета или контролировать состояние, если у вас уже есть диабет.
- Управление стрессом. Уменьшите стресс как можно больше. Практикуйте здоровые методы борьбы со стрессом, такие как расслабление мышц и глубокое дыхание.
Если у вас высокий уровень холестерина, высокое кровяное давление, диабет или другое хроническое заболевание, обратитесь к врачу, чтобы справиться с этим заболеванием и улучшить общее состояние здоровья.
Нетрадиционная медицина
Считается, что некоторые продукты и травяные добавки могут помочь снизить уровень холестерина и высокое кровяное давление, два основных фактора риска развития атеросклероза.С вашим доктором все в порядке, вы можете рассмотреть следующие добавки и продукты:
- Альфа-линоленовая кислота (ALA)
- Ячмень
- Бета-ситостерол (содержится в пероральных добавках и некоторых маргаринах, таких как Promise Activ)
- Черный чай
- Светлый псиллиум (содержится в шелухе семян и таких продуктах, как метамуцил)
- Кальций
- Какао
- Масло из печени трески
- Коэнзим Q10
- Рыбий жир
- Фолиевая кислота
- Чеснок
- Зеленый чай
- Овсяные отруби (содержатся в овсянке и цельном овсе)
- Ситостанол (содержится в оральных добавках и некоторых маргаринах, таких как Benecol)
- Витамин С
Поговорите с врачом, прежде чем добавлять какие-либо из этих добавок в ваше лечение атеросклероза.Некоторые добавки могут взаимодействовать с медикаментами, вызывая вредные побочные эффекты.
Вы также можете практиковать техники релаксации, такие как йога или глубокое дыхание, чтобы помочь вам расслабиться и снизить уровень стресса. Эти практики могут временно снизить артериальное давление, снижая риск развития атеросклероза.
Подготовка к вашему приёму
Если вы считаете, что у вас может быть атеросклероз или вас беспокоит атеросклероз из-за сильной семейной истории сердечных заболеваний, запишитесь на прием к врачу, чтобы проверить ваш уровень холестерина.
Вот некоторая информация, которая поможет вам подготовиться к встрече и узнать, чего ожидать от вашего врача.
что можно сделать
- Знайте о любых ограничениях предварительной записи. Когда вы записываетесь на прием, обязательно спросите, нужно ли вам что-то делать заранее, например, ограничить свою диету. Многие анализы крови, включая холестерин и триглицериды, требуют, чтобы вы заранее постились.
- Запишите любые симптомы, которые вы испытываете. Атеросклероз редко имеет симптомы, но это фактор риска сердечно-сосудистых заболеваний. Знание, что у вас есть такие симптомы, как боли в груди или одышка, может помочь вашему врачу решить, насколько агрессивно следует лечить ваш атеросклероз.
- Запишите ключевую личную информацию, , включая семейную историю высокого уровня холестерина, болезней сердца, инсульта, высокого кровяного давления или диабета, а также любых серьезных стрессов или недавних изменений в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, если возможно, . Кто-то, кто сопровождает вас, может вспомнить то, что вы пропустили или забыли.
- Будьте готовы обсудить вашу диету и физические упражнения. Если вы еще не придерживаетесь здоровой диеты или упражнений, вы можете поговорить со своим врачом о проблемах, с которыми вы можете столкнуться при начале работы.
- Запишите вопросы, чтобы задать своему врачу.
Подготовка списка вопросов поможет вам максимально использовать ваше время с врачом.При атеросклерозе некоторые основные вопросы, которые следует задать своему врачу, включают:
- Какие тесты мне понадобятся?
- Какое лучшее лечение?
- Какие продукты я должен есть или избегать?
- Каков соответствующий уровень физической активности?
- Как часто мне нужен тест на холестерин?
- Какие альтернативы первичному подходу вы предлагаете?
- У меня есть другие заболевания. Как я могу лучше всего управлять ими вместе?
- Есть ли ограничения, которым я должен следовать?
- Должен ли я обратиться к специалисту?
- Есть ли общая альтернатива лекарству, которое вы прописываете?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Не стесняйтесь задавать любые другие вопросы, которые у вас есть.
Чего ожидать от вашего врача
Ваш доктор, вероятно, задаст вам ряд вопросов, в том числе:
- У вас в семье был высокий уровень холестерина, высокое кровяное давление или болезни сердца?
- Каковы ваши привычки диеты и физических упражнений?
- Вы или вы курили или использовали табак в любой форме?
- Был ли у вас тест на холестерин? Если так, когда был ваш последний тест? Каковы были ваши уровни холестерина?
- Есть ли у вас дискомфорт в груди или боль в ногах при ходьбе или в покое?
- Был ли у вас инсульт или необъяснимое онемение, покалывание или слабость одной стороны вашего тела или трудности в речи?
Что вы можете сделать за это время
Никогда не рано вносить изменения в здоровый образ жизни, такие как отказ от курения, употребление здоровой пищи и повышение физической активности.Это основные линии защиты от атеросклероза и его осложнений, включая инфаркт и инсульт.
,Лечение атеросклероза | Медицинский диагноз
При лечении атеросклероза придерживаются следующих принципов:
- ограничение попадания холестерина в организм и снижение его синтеза клетками тканей;
- повышенное выведение холестерина и его метаболитов из организма;
- применение заместительной терапии эстрогенами у женщин в менопаузе;
- Воздействие инфекционных патогенов.
Потребление холестерина ограничивается назначением диеты, исключающей продукты, содержащие холестерин.
Для медикаментозного лечения атеросклероза используют следующие группы препаратов:
- Никотиновая кислота и ее производные — эффективно снижают содержание триглицеридов и холестерина в крови, увеличивают содержание липопротеинов высокой плотности с антиатерогенным действием. свойства. Назначение препаратов никотиновой кислоты противопоказано пациентам с заболеваниями печени.
- Фибраты (клофибрат) — снижают синтез собственных жиров организма.Они также могут вызвать нарушения в печени и развитие желчнокаменной болезни.
- Секвестранты желчных кислот (холестирамин, колестипол) — связывают и удаляют желчные кислоты из кишечника, тем самым снижая количество жира и холестерина в клетках. При их использовании могут отмечаться запоры и метеоризм.
- Препараты из группы статинов (ловастатин, симвастатин, правастатин) наиболее эффективны для снижения уровня холестерина, поскольку они снижают его выработку в самом организме.Применяйте статины на ночь, потому что ночью синтез холестерина увеличивается. Может привести к нарушению функции печени.
Хирургическое лечение атеросклероза показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. Как открытая хирургия (эндартерэктомия), так и эндоваскулярная хирургия выполняются на артериях с расширением артерии с помощью баллонных катетеров и установкой стента в месте сужения артерии, что предотвращает закупорку сосудов.
У пациентов с тяжелым атеросклерозом сосудов сердца, угрожающим развитием инфаркта миокарда, проводится операция по шунтированию коронарной артерии.
Атеросклероз представляет собой системное поражение артерий крупного и среднего калибра, сопровождающееся накоплением липидов, пролиферацией волокнистых волокон, дисфункцией эндотелия сосудистой стенки и приводящим к местным и общим нарушениям гемодинамики. Атеросклероз может быть патологической основой ишемической болезни сердца, ишемического инсульта, облитерирующих поражений нижних конечностей, хронической окклюзии брыжеечных сосудов и т. Д.Алгоритм диагностики включает определение липидов крови, проведение УЗИ сердца и сосудов, а также ангиографические исследования. При атеросклерозе проводят медикаментозную терапию, диетотерапию и, при необходимости, реваскуляризирующие хирургические вмешательства.
 Атеросклероз — это поражение артерий, сопровождающееся отложениями холестерина во внутренней оболочке кровеносных сосудов, сужением их просвета и нарушением кровоснабжения органа. Атеросклероз сосудов сердца проявляется в основном приступами стенокардии.Приводит к развитию ишемической болезни сердца (ИБС), инфаркта миокарда, кардиосклероза, сосудистой аневризмы. Атеросклероз может привести к инвалидности и преждевременной смерти.
Атеросклероз — это поражение артерий, сопровождающееся отложениями холестерина во внутренней оболочке кровеносных сосудов, сужением их просвета и нарушением кровоснабжения органа. Атеросклероз сосудов сердца проявляется в основном приступами стенокардии.Приводит к развитию ишемической болезни сердца (ИБС), инфаркта миокарда, кардиосклероза, сосудистой аневризмы. Атеросклероз может привести к инвалидности и преждевременной смерти.
При атеросклерозе поражаются артерии среднего и крупного калибра, эластические (крупные артерии, аорта) и мышечно-эластические (смешанные: сонная артерия, артерии головного мозга и сердца). Следовательно, атеросклероз является наиболее распространенной причиной инфаркта миокарда, ишемической болезни сердца, церебрального инсульта, нарушений кровообращения нижних конечностей, брюшной аорты, брыжеечных и почечных артерий.
В последние годы заболеваемость атеросклерозом стала широко распространенной, опережая причины травм, инфекционных и онкологических заболеваний с риском развития инвалидности, инвалидности и смертности. Атеросклероз чаще всего встречается у мужчин старше 45-50 лет (в 3-4 раза чаще, чем у женщин), но встречается у более молодых пациентов.
Механизм атеросклероза
При атеросклерозе системное поражение артерий возникает в результате нарушений липидного и белкового обмена в стенках кровеносных сосудов.Нарушения обмена веществ характеризуются изменением соотношения между холестерином, фосфолипидами и белками, а также избыточным образованием β-липопротеинов.
Считается, что в своем развитии атеросклероз проходит несколько стадий:
- Стадия I — липидное (или жировое) пятно. Для отложения жира в сосудистой стенке существенную роль играют микроповреждения стенок артерий и замедление местного кровотока. Участки сосудистых ветвей наиболее подвержены атеросклерозу.Сосудистая стенка разрыхляется и набухает. Ферменты артериальной стенки, как правило, растворяют липиды и защищают их целостность. Когда защитные механизмы истощаются, в этих областях образуются сложные участки соединений, состоящих из липидов (в основном холестерина) и белков, и они откладываются в интиме (внутренней мембране) артерий. Продолжительность стадии липидного окрашивания различна. Такие жировые пятна видны только под микроскопом, их можно обнаружить даже у младенцев.
- Стадия II — липосклероз.Характеризуется ростом молодой соединительной ткани в местах жировых отложений. Постепенно образуется атеросклеротическая (или атероматозная) бляшка, состоящая из жиров и волокон соединительной ткани. На этой стадии атеросклеротические бляшки остаются жидкими и могут быть растворены. С другой стороны, они опасны, поскольку их рыхлая поверхность может разорваться, а фрагменты бляшек — засорить просвет артерий. Стенка сосуда в месте прикрепления атероматозного налета теряет свою эластичность, трещины и язвы, что приводит к образованию тромбов, которые также являются источником потенциальной опасности.
- Стадия III — атерокальциноз. Дальнейшее образование зубного налета связано с его уплотнением и отложением в нем солей кальция. Атеросклеротическая бляшка может вести себя стабильно или постепенно расти, деформируя и сужая просвет артерии, вызывая прогрессирующее хроническое нарушение кровоснабжения органа, пораженного артерией. В то же время высока вероятность возникновения острой окклюзии (окклюзии) просвета сосуда с тромбом или фрагментами распавшейся атеросклеротической бляшки с развитием места инфаркта (некроза) или гангрены в кровоснабжении артерии. конечности или органа.
Эта точка зрения на механизм развития атеросклероза не единственная. Существуют мнения, что инфекционные агенты играют роль в развитии атеросклероза (вирус простого герпеса, цитомегаловирус, хламидийная инфекция и т. Д.), Наследственных заболеваний, сопровождающихся повышением уровня холестерина, мутаций клеток сосудистой стенки и т. Д.
Факторы атеросклероза
Факторы, влияющие на развитие атеросклероза, делятся на три группы: несъемные, одноразовые и потенциально одноразовые.
К фатальным факторам относятся те, которые не могут быть исключены волевым или медицинским воздействием.
К ним относятся:
- Возраст . С возрастом риск развития атеросклероза увеличивается. Атеросклеротические изменения в кровеносных сосудах более или менее наблюдаются у всех людей после 40-50 лет.
- Павел . У мужчин развитие атеросклероза происходит на десять лет раньше и превышает частоту развития атеросклероза среди женщин в 4 раза. Через 50-55 лет частота атеросклероза среди женщин и мужчин выровнялась.Это связано с уменьшением выработки эстрогенов и их защитной функции у женщин во время менопаузы.
- Бремя семейной наследственности. Часто атеросклероз развивается у пациентов, чьи родственники страдают от этого заболевания. Доказано, что наследственность при атеросклерозе способствует раннему (до 50 лет) развитию заболевания, тогда как после 50 лет генетические факторы не играют ведущей роли в его развитии.
Устранить факторы атеросклероза — это те, которые могут быть исключены самим человеком путем изменения привычного образа жизни.
К ним относятся:
- Курение . Его влияние на развитие атеросклероза объясняется негативным воздействием никотина и смолы на сосуды. Длительное курение в несколько раз повышает риск развития гиперлипидемии, гипертонии, ИБС.
- Несбалансированное питание. Потребление большого количества животных жиров ускоряет развитие атеросклеротических сосудистых изменений.
- Гиподинамия . Поддержание малоподвижного образа жизни способствует нарушению жирового обмена и развитию ожирения, диабета, атеросклероза сосудов.
Потенциально и частично устраняемые факторы риска включают те хронические расстройства и заболевания, которые можно исправить с помощью назначенного лечения.
К ним относятся:
- Артериальная гипертензия. На фоне высокого кровяного давления создаются условия для повышенного замачивания стенки сосудов жирами, что способствует образованию атеросклеротической бляшки. С другой стороны, снижение эластичности артерий при атеросклерозе способствует поддержанию повышенного артериального давления.
- Дислипидемия . Нарушение жирового обмена в организме, проявляющееся высоким содержанием холестерина, триглицеридов и липопротеинов, играет ведущую роль в развитии атеросклероза.
- Ожирение и диабет. Увеличение вероятности атеросклероза в 5-7 раз. Это связано с нарушением жирового обмена, который является основой этих заболеваний и является спусковым механизмом атеросклеротических поражений сосудов.
- Инфекция и интоксикация. Инфекционные и токсические агенты оказывают повреждающее действие на стенки сосудов, способствуя их атеросклеротическим изменениям.
Знание факторов, способствующих развитию атеросклероза, особенно важно для его профилактики, поскольку влияние факторов, которых можно избежать, и факторов, которых можно избежать, можно ослабить или полностью устранить. Устранение неблагоприятных факторов может значительно замедлить и способствовать развитию атеросклероза.
Симптомы атеросклероза
При атеросклерозе чаще поражаются грудной и брюшной отделы аорты, коронарные, брыжеечные, почечные сосуды, а также артерии нижних конечностей и мозг.В развитии атеросклероза существуют доклинический (бессимптомный) и клинический периоды. В бессимптомном периоде повышенный уровень β-липопротеинов или холестерина обнаруживается в крови при отсутствии симптомов заболевания. Клинически атеросклероз начинает проявляться, когда просвет артерии сужается на 50% и более. В течение клинического периода существует три стадии: ишемическая, тромбонекротическая и фиброзная.
На стадии ишемии развивается недостаточное кровоснабжение органа (например, ишемия миокарда вследствие атеросклероза коронарных сосудов проявляется стенокардией).Тромбонекротическая стадия сопровождается тромбозом измененных артерий (например, течение коронарного атеросклероза может осложниться инфарктом миокарда). На стадии фиброзных изменений пролиферация соединительной ткани происходит в плохо снабжаемых органах (например, атеросклероз коронарных артерий приводит к развитию атеросклеротического кардиосклероза).
Клинические симптомы атеросклероза зависят от типа пораженных артерий.Проявлением атеросклероза коронарных сосудов являются стенокардия, инфаркт миокарда и кардиосклероз, последовательно отражающие стадии недостаточности кровообращения сердца.
Течение атеросклероза аорты длительное и бессимптомное в течение длительного времени, даже в тяжелых формах. Атеросклероз грудной аорты клинически проявляется аорталгией — давящей или жгучей болью за грудиной, иррадиирующей в руки, спину, шею, верхнюю часть живота. В отличие от боли при стенокардии, аорталгия может длиться несколько часов и дней, периодически ослабляя или усиливая.Снижение эластичности стенки аорты вызывает увеличение работы сердца, что приводит к гипертрофии миокарда левого желудочка.
Атеросклеротическое поражение брюшной аорты проявляется болями в животе различной локализации, метеоризмом и запорами. При атеросклерозе бифуркации брюшной аорты, онемении и холодах в ногах, отеках и гиперемии стоп, некрозе и язвах пальцев, наблюдается перемежающаяся хромота.
Проявления атеросклероза брыжеечных артерий — это атаки «брюшной жабы» и нарушение пищеварительной функции из-за недостаточного кровоснабжения кишечника. Пациенты испытывают острые боли через несколько часов после еды. Боли локализуются в области пупка или верхней части живота. Продолжительность болевого приступа составляет от нескольких минут до 1-3 часов, иногда болевой синдром купируют нитроглицерином. Появляются вздутие живота, отрыжка, запоры, сердцебиение, повышение артериального давления.Позже присоединяется зловонная диарея с фрагментами непереваренной пищи и непереваренного жира.
Атеросклероз почечных артерий приводит к развитию реноваскулярной симптоматической гипертонии. Эритроциты, белок, цилиндры определяются в моче. При одностороннем атеросклеротическом поражении артерий наблюдается медленное прогрессирование гипертонии, сопровождающееся постоянными изменениями в моче и стабильно высоким уровнем артериального давления. Двустороннее поражение почечных артерий вызывает злокачественную артериальную гипертензию.
При атеросклерозе сосудов головного мозга наблюдается снижение памяти, умственных и физических способностей, внимания, интеллекта, головокружения и нарушений сна. В случаях выраженного атеросклероза головного мозга поведение и психика пациента изменяются. Атеросклероз артерий головного мозга может осложняться острым нарушением мозгового кровообращения, тромбозом, кровоизлиянием.
Проявления облитерирующего атеросклероза артерий нижних конечностей — это слабость и боль в икроножных мышцах голени, онемение и зябкость ног.Характерно развитие синдрома «перемежающейся хромоты» (боли в икроножных мышцах возникают при ходьбе и спадают в покое). Отмечается охлаждение, бледность конечностей, трофические расстройства (шелушение и сухость кожи, развитие трофических язв и сухая гангрена).
Осложнения атеросклероза
Осложнения атеросклероза — это хроническая или острая сосудистая недостаточность кровоснабжающего органа. Развитие хронической сосудистой недостаточности связано с постепенным сужением (стенозом) просвета артерии вследствие атеросклеротических изменений — стенотического атеросклероза.
Хроническая недостаточность кровоснабжения органа или его части приводит к ишемии, гипоксии, дистрофическим и атрофическим изменениям, разрастанию соединительной ткани и развитию мелкого склероза.
Острая сосудистая недостаточность вызвана острой сосудистой окклюзией с тромбом или эмболией, что проявляется в клинике острой ишемии и инфаркта миокарда. В некоторых случаях разрыв аневризмы артерии может быть смертельным.
Диагностика атеросклероза
Исходные данные для атеросклероза устанавливаются путем выяснения жалоб пациентов и факторов риска.Рекомендуется консультация кардиолога. При общем осмотре выявляются признаки атеросклеротического поражения сосудов внутренних органов: отеки, трофические нарушения, потеря веса, множественные жировые ткани на теле и т. Д. При аускультации сосудов сердца, аорты выявляется систолический шум. При атеросклерозе указывают на изменение пульсации артерий, повышение артериального давления и т. Д.
Лабораторные данные указывают на повышенный уровень холестерина в крови, липопротеинов низкой плотности, триглицеридов.Рентгенография на аортографии выявляет признаки атеросклероза аорты: его удлинение, уплотнение, кальцификация, расширение в брюшной или грудной областях, наличие аневризм. Состояние коронарных артерий определяется с помощью коронарной ангиографии.
Нарушения кровотока в других артериях определяется с помощью ангиографии — контрастной рентгенографии сосудов. При атеросклерозе артерий нижних конечностей, по данным ангиографии, отмечается их облитерация.С помощью УЗДГ почечных сосудов выявляется атеросклероз почечных артерий и соответствующая почечная дисфункция.
Методы ультразвуковой диагностики артерий сердца, нижних конечностей, аорты, сонных артерий регистрируют уменьшение основного кровотока через них, наличие атероматозных бляшек и тромбов в просвете сосудов. Снижение кровотока можно диагностировать с помощью реовазографии нижних конечностей.
Прогноз и профилактика атеросклероза
Во многих отношениях прогноз атеросклероза определяется поведением и образом жизни самого пациента.Устранение возможных факторов риска и активная лекарственная терапия могут задержать развитие атеросклероза и достичь улучшения состояния пациента. С развитием острых нарушений кровообращения с образованием очагов некроза в органах прогноз ухудшается.
Для предотвращения атеросклероза необходимы прекращение курения, устранение фактора стресса, переход на пищу с низким содержанием жиров и холестерина, систематическая физическая активность, соответствующая возможностям и возрасту, и нормализация веса.
Рекомендуется включать в рацион продукты, содержащие клетчатку, растительные жиры (льняное и оливковое масла), которые растворяют отложения холестерина. Прогрессирование атеросклероза можно замедлить приемом препаратов, снижающих уровень холестерина.
Просмотры: 324
.Постинфарктный кардиосклероз
Инфаркт миокарда является одним из самых тяжелых сердечно-сосудистых заболеваний. Это часто осложняется различными патологиями, в том числе постинфарктным кардиосклерозом. Это заболевание считается довольно тяжелым и требует соответствующего лечения.
Постинфарктный кардиосклероз (PICS) — это сердечно-сосудистое заболевание, при котором кисты миокарда замещаются соединительной тканью.Чаще всего это связано с некрозом клеток, который возникает при длительной ишемии сердечной мышцы. В результате нарушается деятельность сердца, могут развиваться различные формы аритмии.
Заболевание включено в Международную классификацию болезней (ICD-10), которая находится под кодом I25.1 и озаглавлена «Атеросклеротическая болезнь сердца. Коронарные артерии: атерома, атеросклероз, болезнь, склероз».
Для обследования пациентов с подозрением на постинфарктный кардиосклероз используются различные методы обследования (электрокардиография, УЗИ, ЧСС, рентгенография ОГК).После постановки точного диагноза назначается лечение, так как без этого развитие сердечной недостаточности находится под угрозой.
Что такое кардиосклероз?
Причины
Постинфарктный кардиосклероз вызван одной основной причиной — гибелью клеток сердца, чаще всего вызванной ишемической болезнью. После этого некротизированные участки миокарда заменяются элементами соединительной ткани, что приводит к тому, что сердце начинает сокращаться хуже.
Рубцевание миокарда после сердечного приступа начинается сразу после приступа и заканчивается примерно через два-четыре месяца.
В редких случаях PICS развивается по двум другим причинам:
- Дистрофия миокарда — из-за метаболических нарушений в сердечной мышце развиваются необратимые процессы, приводящие к некрозу кардиомиоцитов. На их месте и образовалась PICS.
- Повреждение органа — при физической атаке на миокард, которая чаще всего происходит при различных операциях и процедурах, на месте пораженного участка, RIS развивается со всеми вытекающими последствиями.
Последние две причины PICS встречаются гораздо реже, чем основная.
Прогнозирующими факторами развития PICS являются:
- Курение
- Ожирение
- Частые стрессы
- Физическое перенапряжение
- Длительная гипертония
- Наследственная предрасположенность
На фоне таких факторов риска заболевание развивается медленнее, но непрерывно, что в результате также может привести к сердечной недостаточности.
Клиника
Степень выраженности проявлений постинфарктного кардиосклероза в основном зависит от степени поражения миокарда. Чем глубже и больше рубцов образуется после инфаркта миокарда и основного постинфарктного кардиосклероза, тем тяжелее клиническая картина. Кроме того, локализация RIS имеет большое значение.
СимптомыПИКС часто совпадают с признаками осложнений, которые развиваются на фоне заболевания. В частности, могут быть определены следующие заболевания с характерными проявлениями:
- Сердечная недостаточность — отмечается отек, учащенное дыхание и снижение физической активности.
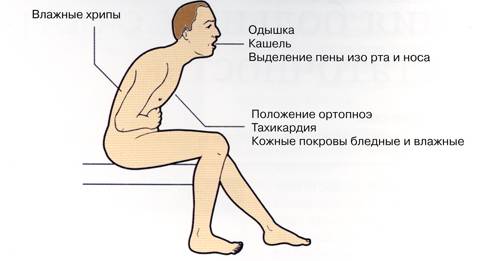

Сердечная астма — проявляется ночным одышкой. Часто такие пациенты занимают положение ортопноэ (полусосание), так как они становятся хуже во время лежа.
Спонтанная стенокардия также может быть следствием RIS, и в то же время комбинация пациента вызывает боль в сердце, особенно при эмоциональном или физическом стрессе.
Гидротакс— проявляется в ощущении тяжести на стороне поражения.Кроме того, увеличивается одышка.
Акроцианоз — характеризуется выравниванием удаленных частей тела (носа, губ, пальцев) из-за нарушений кровообращения.
Развитие крупномасштабного постинфарктного кардиосклероза часто связано с тяжелой клиникой. Это связано с заменой большого участка миокарда соединительной тканью, которая не способна проводить электрические импульсы и сокращаться. Поэтому в этом случае чаще определяются следующие характеристики:
- Боль в области сердца
- Сложное дыхание
- Нарушение ритма сердца
- Выражение слабости и усталости
- Чувство тяжести в нижних конечностях из-за отека тканей
Осложнения
- Мерцательная аритмия
- Аневризма левого желудочка
- Разнообразные блокады: атриовентрикулярная, пучок Гисса, ножки Пуркинье
- Различные тромбозы, тромбоэмболические проявления
- Пароксизмальная желудочковая тахикардия
- вагинальная экстра астма
- Перикардиальная тампонада
- Синдром слабости синусового узла.
В особо тяжелых случаях аневризма может распасться, и в результате пациент умирает. Кроме того, осложнения снижают качество жизни пациента, прогрессируя при определенных условиях:
- Запах усиливается
- Инвалидность и физическая выносливость снижаются
- Часто беспокоящие нарушения сердечного ритма
- Может наблюдаться фибрилляция желудочков и предсердия
При формировании атеросклероза, побочные эффекты могут повлиять на неэкстрагированные части тела.В частности, часто определяется:
- Нарушения ощущений в конечностях, в основном затрагивают ноги и фаланги пальцев
- Синдром холодной конечности
- Прогрессирующая мышечная атрофия
Такие патологические нарушения могут повлиять на сосудистую систему мозга, глаза и другие органы / системы организма.
Видео Гипертония, ишемическая болезнь сердца, кардиосклероз
Диагностика
В случае подозрения на постинфарктный кардиосклероз врачу-кардиологу назначается ряд исследований:
- Анализ истории болезни пациента
- Физикальное обследование пациента у врача
- Проведение электрокардиографии
- УЗИ сердца
- Ритмокардиография, которая является дополнительным неинвазивным электрофизиологическим исследованием сердца, посредством которого врач получает информацию об изменчивости ритма и кровотока
- Позитронно-эмиссионная томография (ПЭТ) сердца — это радионуклидное томографическое исследование, позволяющее обнаружить гипоперфузионные (склерозирующие) участки миокарда
- Коронарная ангиография — рентгеноконтрастное исследование коронарных артерий сердца для диагностики ишемической болезни сердца с использованием рентгеновских и контрастных веществ
- Эхокардиография — это один из методов ультразвукового исследования, направленный на изучение морфофункциональных изменений в сердце и его клапанном аппарате.
- Рентгенография может помочь определить размер сердца.
- Стресс-тесты — позволяют диагностировать или исключить преходящую ишемию
- холтеровское мониторирование — позволяет контролировать сердце пациента каждый день
- Вентрикулография — это более сфокусированное исследование, которое представляет собой рентгеновский метод оценки клеток сердца, в который вводится контрастное вещество. В этом случае изображение контрастных отделов сердца фиксируется на специальной пленке или другом записывающем устройстве.
Постинфарктный кардиосклероз на ЭКГ
Этот метод обследования пациентов с ПИКС направлен на анализ биоэлектрической активности волокон миокарда.Импульс, возникающий в синусовом узле, проходит через специальные волокна. Параллельно с прохождением пульса сигнал кардиомиоцитов уменьшается.
Во время электрокардиографии направление движущегося импульса фиксируется с помощью специальных чувствительных электродов и регистрирующего устройства. В результате врач может получить клиническую картину работы отдельных структур сердца.
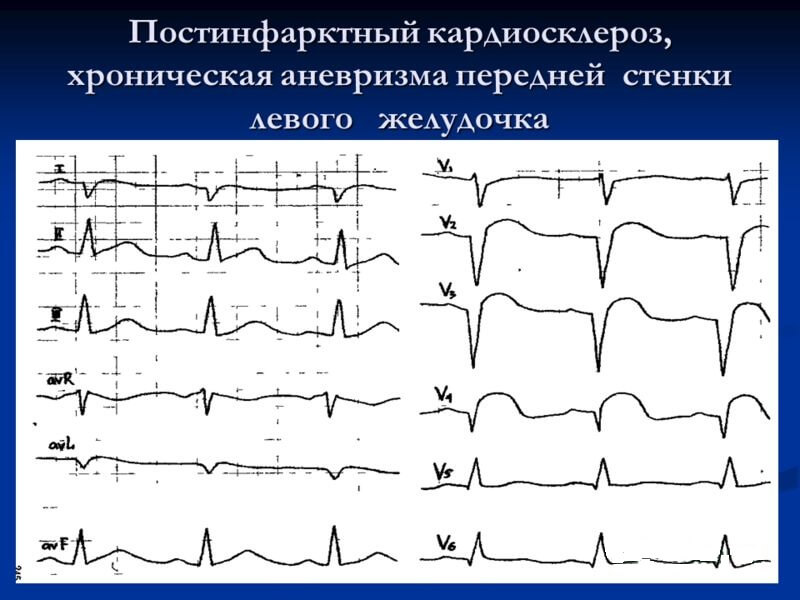

Сама процедура безболезненна и занимает немного времени. Принимая во внимание всю подготовку к этому исследованию, обычно требуется от 10 до 15 минут.
При PICS на ЭКГ наблюдаются следующие нарушения:
- QRS изменения прочности на разрыв, что указывает на аномалию желудочков.
- Сегмент S-T может быть расположен ниже изолинии.
- Зубья Т иногда опускаются ниже нормы, включая переход к отрицательным значениям.
- В тяжелых случаях определяется тремор или мерцательная аритмия.
- Наличие блокады указывает на плохую проводимость сердца.
Лечение
Сформированный постинфарктный кардиосклероз можно вылечить только оперативным путем. Медикаментозное лечение применяется только на стадии повреждения сосудов при атеросклерозе. В таких случаях все еще возможно с помощью специальных препаратов усилить обмен веществ и кровоснабжение сердца, что улучшит состояние пациента.
Лечебный эффект основан на использовании следующих групп препаратов:
- Метаболические вещества (рибоксин, кардиомагнол, милдронат, глицин, биотредин и др.)
- Фибраты (хевилон, нормолип, фенофибрат, гемфиброзил, регулятор и др.)
- Статины (апексстатин, овуакор, пивастатин, аторвастатин, кардиостимулятор, симвастатин, лобстер и др.)
- ингибиторы АПФ (миоприл, миниприл, каптоприл, эналакор, оливин и др.)
- Кардиотоники (строфантин, ланоксин, диланацин и др.)
- Диуретики (лазикс, фуросемид, индап и др.)
Лечение медикаментами, как правило, проводится комплексно, с учетом индивидуальных особенностей каждого пациента.
Хирургическое лечение
Используется в случае неэффективности лечебного эффекта. Из современных хирургических методов чаще всего используются для улучшения состояния пациентов с постинфарктным кардиосклерозом:
- Расширение сосудов, в частности коронарных. Для этого используются баллонная ангиопластика или стентирование, которые в некоторых случаях объединяются в одну процедуру.
- Шунтирование — создается шунт для обхода суженной части артерии, для которой чаще всего используется часть вены бедренной вены.
В дополнение к вышеупомянутым методам лечения используется физиотерапия, такая как электрофорез. Его применяют локально, в области сердца, и в то же время обязательно используют любые лекарства, чаще всего статины, которые, благодаря такому методу лечения, направляются непосредственно в места поражения.
Для укрепления организма рекомендуется пройти курс лечения на курорте, расположенном в горной местности. В нормальном состоянии больному могут быть назначены лечебные упражнения, которые способствуют повышению мышечного тонуса и нормализации артериального давления.
Прогноз
При постинфарктном кардиосклерозе прогностическое заключение основывается на тяжести течения и расположении патологического очага.
Значительное ухудшение качества жизни пациентов наблюдается при поражениях левого желудочка, особенно если сердечный выброс снижается на 20%. Лекарства могут поддерживать состояние, но кардинальное улучшение может произойти только после трансплантации органа. В противном случае прогнозируется пятилетняя выживаемость.
Клинически неблагоприятный прогноз дается с большим количеством поражений соединительной ткани. Как известно, они не способны к сокращению или пульсу, поэтому остальная часть миокарда стремится выдерживать интенсивную работу, но обычно, через такое время, у компенсаций развивается сердечная недостаточность.
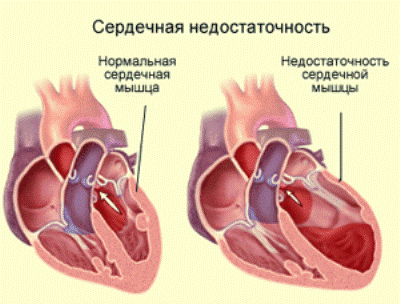

Развитие постинфарктного кардиосклероза является необратимым процессом, поэтому после его выявления адекватное лечение должно проводиться под наблюдением квалифицированного специалиста.Только в этом случае возможно не только улучшение состояния, но и спасение жизни пациента.
Профилактика
Принципы здорового образа жизни — это профилактика многих патологий, включая постинфарктный кардиосклероз. Это заболевание, как и любое другое сердечно-сосудистое расстройство, тесно связано с питанием и образом жизни человека, поэтому для предотвращения развития PICS необходимо выполнить несколько простых правил:
- Важно придерживаться здоровой и сбалансированной диеты.В частности, кушать следует дробно, но часто примерно 5-6 раз в день. Продукты следует выбирать богатые калием и магнием.
- Физическая активность должна быть регулярной, но не перегруженной.
- Большое значение имеет хороший отдых и достаточный сон.
- Необходимо поддерживать эмоциональную стабильность, для чего следует избегать стрессов.
- Полезные умеренные SPA-процедуры.
- Хороший эффект на организм оказывает лечебный массаж.
- Несмотря ни на что, стоит сохранять позитивное настроение.
Отдельно обращая внимание на питание, следует отметить:
- Хорошо отказаться от кофе и алкоголя.
- Необходимо свести к минимуму употребление тонизирующих напитков (какао, черный чай)
- Соль следует употреблять в ограниченном количестве
- Не используйте энергичный чеснок и лук
- Разновидности рыбы должны быть нежирными.
Накопление газа в кишечнике также может негативно повлиять на состояние человека, поэтому важно ограничить употребление фасоли, молока, свежей капусты всех сортов.Также при профилактическом развитии атеросклероза, приводящем к ПИКС, необходимо исключить из рациона легкие, печень и мозг животных. Вместо этого лучше есть зелень и фрукты.
4,83 ср. рейтинг ( 95 % баллов) — 6 голосов — голосов
,- Неприятный запах из пупка: Что делать, если из пупка идет жидкость, есть выделения с запахом: причины — www.wday.ru
- Игры дома для двоих взрослых – 9 романтических игр для влюбленных






