Кардиосклероз диффузный атеросклеротический: причины, признаки, симптомы и лечение в клинике Мед Сити на Барклая в Москве
причины, признаки, симптомы и лечение в клинике Мед Сити на Барклая в Москве
|
Кардиосклероз |
1782 |
|
Атеросклеротический кардиосклероз |
509 |
|
Постинфарктный кардиосклероз |
398 |
|
Атеросклеротический кардиосклероз осложнения |
141 |
Кардиосклероз – процесс склерозирования миокарда.
Причины и механизм развития
Суть любого склерозирования заключается в патологическом разрастании соединительной ткани, и склероз миокарда – не исключение. При этом соединительная ткань разрастается на месте погибших мышечных клеток миокарда – кардиомиоцитов.
Снижение кровотока влечет за собой частичную гибель кардиомиоцитов с последующим склерозированием. Учитывая, что в основе ИБС лежит атеросклероз коронарных артерий, эту патологию так и называют – атеросклеротический кардиосклероз.
Если снижение коронарного кровотока достигает критического уровня, ишемия переходит в инфаркт миокарда. Спустя несколько месяцев после возникновенияинфаркта на месте омертвевшего участка формируется рубец. По сути это тоже кардиосклероз, но не диффузный, как при хроническом течении атеросклероза коронарных сосудов, а очаговый. Практически во всех случаях постинфарктный кардиосклероз сочетается с атеросклеротическим. Иногда склерозирование миокарда может быть обусловлено воспалительными заболеваниями – миокардитами, которые могут быть как очаговыми, так и диффузными.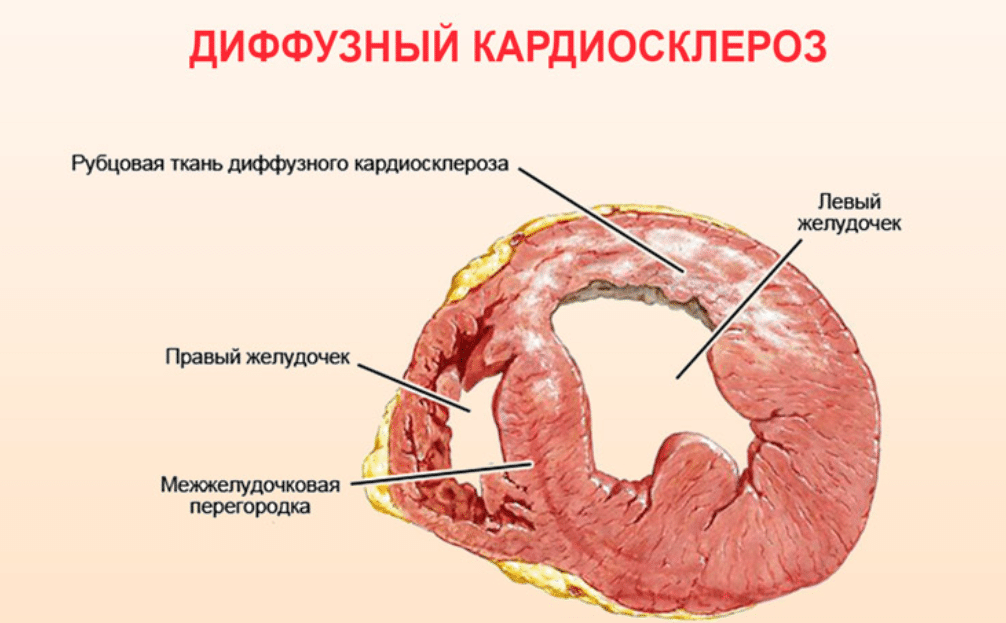
Еще одна распространенная причина кардиосклероза – миокардиодистрофии. Это дистрофические изменения сердечной мышцы, обусловленные действием внутренних и внешних неблагоприятных факторов, среди которых:
- Изменения гормонального фона, в том числе в период менопаузы;
- Бытовые и промышленные отравления;
- Алкоголизм;
- Недостаток белков, витаминов, антиоксидантов в пищевом рационе;
- Ионизирующая радиация;
- Побочное действие некоторых лекарств.
- Последствия диет и неправильного питания чаще у женщин
- Частые стрессы и «хроническая усталость»
Под действием всех этих факторов кардиомиоциты повреждаются, гибнут, и на их месте развивается склероз.
Осложнения кардиосклероза
Сам процесс склерозирования миокарда абсолютно безболезненный, и никак не ощущается пациентом. Большую опасность не только для здоровья, но и для жизни представляют осложнения атеросклеротического кардиосклероза:
- Сердечная недостаточность.
 Уменьшение функциональной массы кардиомиоцитов приводит к снижению сократимости миокарда, и, соответственно, к формированию сердечной недостаточности.
Уменьшение функциональной массы кардиомиоцитов приводит к снижению сократимости миокарда, и, соответственно, к формированию сердечной недостаточности. - Аритмии. Зачастую склерозирование затрагивает проводящую систему сердца. В этих случаях нарушения сердечного ритма неизбежны.
- Аневризмы. Чаще возникают при очаговом кардиосклерозе, на месте которого формируется мешковидное выпячивание и истончение участка стенки миокарда. Разрыв аневризматического мешка приводит к мгновенной смерти.
Диагностика и лечение кардиосклероза в клинике на Барклая
Для диагностики различных форм кардиосклероза используется комплекс диагностических исследований. Самые информативные из них – ЭКГ и эхокардиография. Лечение, которое проводят наши специалисты, направлено на укрепление сердечной мышцы и на предотвращение осложнений.
Хотите сохранить свое сердце здоровым? Обратитесь к нашим специалистам, позвоните по т.+ 7-495-979-99-82; +7-495-978-78-67
Атеросклеротический кардиосклероз — причины, симптомы, диагностика и лечение
Атеросклеротический кардиосклероз – это диффузное развитие соединительной рубцовой ткани в миокарде вследствие атеросклеротического поражения коронарных артерий. Атеросклеротический кардиосклероз проявляется прогрессирующей ИБС: приступами стенокардии, нарушениями ритма и проводимости, сердечной недостаточностью. Диагностика атеросклеротического кардиосклероза включает комплекс инструментальных и лабораторных исследований – ЭКГ, ЭхоКГ, велоэргометрию, фармакологические пробы, исследование холестерина и липопротеидов. Лечение атеросклеротического кардиосклероза консервативное; направлено на улучшение коронарного кровообращения, нормализацию ритма и проводимости, снижение уровня холестерина, купирование болевого синдрома.
Атеросклеротический кардиосклероз проявляется прогрессирующей ИБС: приступами стенокардии, нарушениями ритма и проводимости, сердечной недостаточностью. Диагностика атеросклеротического кардиосклероза включает комплекс инструментальных и лабораторных исследований – ЭКГ, ЭхоКГ, велоэргометрию, фармакологические пробы, исследование холестерина и липопротеидов. Лечение атеросклеротического кардиосклероза консервативное; направлено на улучшение коронарного кровообращения, нормализацию ритма и проводимости, снижение уровня холестерина, купирование болевого синдрома.
Общие сведения
Кардиосклероз (миокардиосклероз) – процесс очагового или диффузного замещения мышечных волокон миокарда соединительной тканью. С учетом этиологии принято различать миокардитический (вследствие миокардита, ревматизма), атеросклеротический, постинфарктный и первичный (при врожденных коллагенозах, фиброэластозах) кардиосклероз. Атеросклеротический кардиосклероз в клинической кардиологии рассматривается как проявление ишемической болезни сердца, обусловленное прогрессированием атеросклероза венечных сосудов.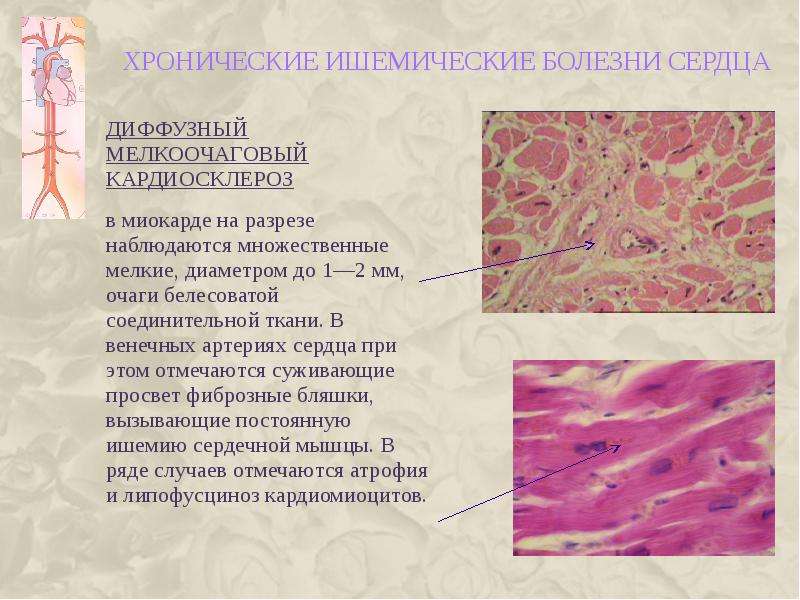 Атеросклеротический кардиосклероз выявляется преимущественно у лиц мужского пола среднего и пожилого возраста.
Атеросклеротический кардиосклероз выявляется преимущественно у лиц мужского пола среднего и пожилого возраста.
Атеросклеротический кардиосклероз
Причины
В основе рассматриваемой патологии лежит атеросклеротическое поражение коронарных сосудов. Ведущим фактором развития атеросклероза служит нарушение холестеринового обмена, сопровождающееся избыточным отложением липоидов во внутреннюю оболочку сосудов. На скорость формирования атеросклероза коронарных сосудов существенно влияют сопутствующая артериальная гипертензия, склонность к вазоконстрикции, избыточное потребление богатой холестерином пищи.
Атеросклероз коронарных сосудов приводит к сужению просвета венечных артерий, нарушению кровоснабжения миокарда с последующим замещением мышечных волокон рубцовой соединительной тканью (атеросклеротический кардиосклероз).
Атеросклеротический кардиосклероз
Патогенез
Стенозирующий атеросклероз коронарных артерий сопровождается ишемией и метаболическими нарушениями в миокарде, и, как следствие, — постепенной и медленно развивающейся дистрофией, атрофией и гибелью мышечных волокон, на месте которых формируются участки некроза и микроскопические рубчики. Гибель рецепторов способствует снижению чувствительности тканей миокарда к кислороду, что ведет к дальнейшему прогрессированию ИБС.
Гибель рецепторов способствует снижению чувствительности тканей миокарда к кислороду, что ведет к дальнейшему прогрессированию ИБС.
Атеросклеротический кардиосклероз носит диффузное распространение и длительное течение. При прогрессировании атеросклеротического кардиосклероза развивается компенсаторная гипертрофия, а затем и дилатация левого желудочка, нарастают признаки сердечной недостаточности.
С учетом патогенетических механизмов выделяют ишемический, постинфарктный и смешанный варианты атеросклеротического кардиосклероза. Ишемический кардиосклероз развивается вследствие длительной недостаточности кровообращения, прогрессирует медленно, диффузно поражая сердечную мышцу. Постинфарктный (постнекротический) кардиосклероз формируется на месте бывшего участка некроза. Смешанный (переходный) атеросклеротический кардиосклероз сочетает оба вышеназванных механизма и характеризуется медленный диффузным развитием фиброзной ткани, на фоне которой периодически образуются некротические очаги после повторных инфарктов миокарда.
Симптомы атеросклеротического кардиосклероза
Атеросклеротический кардиосклероз проявляется тремя группами симптомов, свидетельствующих о нарушении сократительной функции сердца, коронарной недостаточности и нарушениях ритма и проводимости. Клиническая симптоматика атеросклеротического кардиосклероза долгое время может быть выражена незначительно. В дальнейшем возникают загрудинные боли с иррадиацией в левую руку, в левую лопатку, в эпигастральную область. Могут развиваться повторные инфаркты миокарда.
По мере прогрессирования рубцово-склеротических процессов появляется повышенная утомляемость, одышка (вначале – при тяжелых физических нагрузках, затем — при обычной ходьбе), нередко – приступы сердечной астмы, отек легких. При развитии сердечной недостаточности присоединяются застойные явления в легких, периферические отеки, гепатомегалия, при тяжелых формах атеросклеротического кардиосклероза – плеврит и асцит.
Нарушения сердечного ритма и проводимости при атеросклеротическом кардиосклерозе характеризуются склонностью к возникновению экстрасистолии, мерцательной аритмии, внутрижелудочковых и предсердно-желудочковых блокад. Вначале данные нарушения носят пароксизмальный характер, затем становятся более частыми, а в дальнейшем – постоянными.
Вначале данные нарушения носят пароксизмальный характер, затем становятся более частыми, а в дальнейшем – постоянными.
Атеросклеротический кардиосклероз довольно часто сочетается с атеросклерозом аорты, церебральных артерий, крупных периферических артерий, что проявляется соответствующей симптоматикой (снижением памяти, головокружениями, перемежающейся хромотой и т. п.).
Атеросклеротический кардиосклероз носит медленно прогрессирующее течение. Несмотря на возможные периоды относительного улучшения, которые могут продолжаться несколько лет, повторные острые нарушения коронарного кровообращения приводят к ухудшению состояния.
Консультация кардиолога
Диагностика
Постановка диагноза атеросклеротического кардиосклероза основывается на данных анамнеза (наличие ИБС, атеросклероза, аритмий, перенесенных инфарктов миокарда и т. д.) и субъективной симптоматике. Уточняющие исследования включают:
-
Лабораторные исследования.
 Биохимический анализ крови выявляется гиперхолестеринемию, увеличение бета-липопротеидов.
Биохимический анализ крови выявляется гиперхолестеринемию, увеличение бета-липопротеидов. - Кардиодиагностика. На ЭКГ определяются признаки коронарной недостаточности, постинфарктные рубцы, нарушения ритма и внутрисердечной проводимости, умеренной гипертрофии левого желудочка. Данные эхокардиографии при атеросклеротическом кардиосклерозе характеризуются нарушением сократимости миокарда (гипокинезией, дискинезией, акинезией соответствующего сегмента). Велоэргометрия позволяет уточнить степень дисфункции миокарда и функциональные резервы сердца.
-
Дополнительные исследования. Решению диагностических задач при атеросклеротическом кардиосклерозе может способствовать выполнение фармакологических проб, суточного ЭКГ-мониторирования, поликардиографии, ритмокардиографии, вентрикулографии, коронарографии, МРТ сердца и др. исследований. С целью уточнения наличия выпота проводится УЗИ плевральных полостей, рентгенография грудной клетки, УЗИ брюшной полости.

Лечение атеросклеротического кардиосклероза
Лечение атеросклеротического кардиосклероза сводится к патогенетической терапии отдельных синдромов — сердечной недостаточности, гиперхолестеринемии, аритмий, атриовентрикулярной блокады и т. д. С этой целью назначаются диуретики, нитраты, периферические вазодилататоры, статины, антиаритмические средства. Обязателен постоянный прием дезагрегантов (ацетилсалициловой кислоты).
Важными факторами комплексной терапии атеросклеротического кардиосклероза служат диетотерапия, соблюдение режима, ограничение физических нагрузок. Таким больным показана бальнеотерапия – углекислые, сероводородные, радоновые, хвойные ванны.
При формировании аневризматического дефекта сердца производится хирургическая резекция аневризмы. При стойких нарушениях ритма и проводимости может потребоваться имплантация ЭКС или кардиовертер-дефибриллятора. При некоторых формах восстановлению нормального ритма способствует радиочастотная аблация (РЧА).
Прогноз и профилактика
Прогноз атеросклеротического кардиосклероза зависит от обширности поражения, наличия и вида нарушений ритма и проводимости, стадии недостаточности кровообращения.
Первичная профилактика атеросклеротического кардиосклероза заключается в предупреждении атеросклеротических изменений сосудов (правильное питание, достаточная физическая активность и пр.). Меры вторичной профилактики включают рациональную терапию атеросклероза, болевого синдрома, аритмий и сердечной недостаточности. Пациенты с атеросклеротическим кардиосклерозом нуждаются в систематическом наблюдении у врача-кардиолога, обследовании сердечно-сосудистой системы.
Кардиосклероз
Кардиосклероз — это патологическое состояние сердечной мышцы, при котором нормальная мышечная ткань сердца замещается соединительной рубцовой тканью. Это приводит к снижению работоспособности сердца.
Кардиосклероз может быть очаговым или диффузным. При очаговом кардиосклерозе очаг соединительной рубцовой ткани выявляется на небольшом участке миокарда (по своей сути это «рубец на сердце». Очаговый кардиосклероз часто развивается после перенесенного инфаркта миокарда (постинфарктный кардиосклероз).
При очаговом кардиосклерозе очаг соединительной рубцовой ткани выявляется на небольшом участке миокарда (по своей сути это «рубец на сердце». Очаговый кардиосклероз часто развивается после перенесенного инфаркта миокарда (постинфарктный кардиосклероз).
При диффузном кардиосклерозе соединительная ткань располагается в виде множественных очагов, расположенных по всей поверхности миокарда. Часто диффузный кардиосклероз развивается на фоне ишемической болезни сердца или после перенесенного воспаления сердечной мышцы (миокардита).
Особая форма болезни ? атеросклеротический кардиосклероз ? развивается при нарушении кровоснабжения сердца вследствие отложения в стенках сосудов атеросклеротических бляшек.
Причины кардиосклероза:
- воспаление сердечной мышцы (миокардиты),
- поражение сердечной мышцы из-за нарушения ее питания (миокардиопатии)
- поражение сердечной мышцы из-за нарушения кровоснабжения миокарда (ишемическая болезнь сердца)
- поражение сердечной мышцы из-за нарушения притока кровоснабжения и питания (атеросклероз)
- чрезмерные физические нагрузки у профессиональных спортсменов,
- при заболеваниях эндокринной системы (болезни щитовидной железы, ожирение, сахарный диабет),
- при витаминной недостаточности,
- при заболеваниях крови (длительно протекающие анемии),
- при интоксикациях (алкоголизм, токсические продукты),
- при амилоидозе (накоплении в тканях сердца особого вещества – амилоида),
- при нарушении обмена железа с его накоплением в тканях (гемосидероз).

Симптомы кардиосклероза
зависят от локализации очагов рубцовой ткани и от объема поражения миокарда.
Самые частые жалобы:
- боли за грудиной при физической работе,
- нарушения общего самочувствия, слабость,
- перепады артериального давления (повышенное АД чередуется с пониженным АД),
- нарушения ритма сердца.
При диффузной форме кардиосклероза возникают признаки сердечной недостаточности:
- одышка,
- отеки на руках и ногах,
- кашель в ночное время,
- учащенное сердцебиение
- пониженное АД,
- накопление жидкости в полостях тела – брюшной и грудной.
Диагностика кардиосклероза
- Осмотр врача кардиолога или терапевта для сбора жалоб и выяснения перенесенных заболеваний сердца
- УЗИ сердца для определения размеров сердца и сократительной функции миокарда,
- Электрокардиограмма ЭКГ для выявления свежих или перенесенных инфарктов миокарда с определением их локализации.

Лечение кардиосклероза
К сожалению, лекарств, которые бы смогли заменить рубцовую соединительную ткань на мышечную, не существует. Поэтому лечение направлено на поддержание работоспособности сердечной мышцы, остановку разрастания соединительной ткани и лечение выявленных нарушений в работе сердца.
Кардиосклероз сложное заболевание, но излечимое!
Запишитесь на прием к врачу по телефонам: +7 (910) 252-88-93 и +7 (4742) 56-33-58
Цены на услуги кардиология
симптомы, виды и профилактика заболевания
Во многих санаториях Кавминвод и Беларуси проводится профилактика сердечно-сосудистых заболеваний, в которую входит назначение специальной диеты, щадящий режим и дозированные нагрузки. На протяжении всего курса пациент находится под наблюдением лечащего врача, что является важным фактором, улучшающим прогноз при заболеваниях сердца.
Что такое кардиосклероз
Кардиосклероз – это патологическое состояние, при котором клетки сердечной мышцы заменяются рубцовой тканью. Из-за того, что рубцовая ткань не участвует в сокращении сердца, миокард начинает работать с возрастающей нагрузкой. Сердечная мышца постепенно увеличивается в размерах, развивается гипертрофия левого желудочка, а потом и других отделов сердца. Со временем резервы гипертрофированного миокарда исчерпываются, это приводит к уменьшению сократительной способности сердца (оно не может нормально перекачивать кровь) и развитию недостаточности кровообращения, то есть сердечной недостаточности.
Из-за того, что рубцовая ткань не участвует в сокращении сердца, миокард начинает работать с возрастающей нагрузкой. Сердечная мышца постепенно увеличивается в размерах, развивается гипертрофия левого желудочка, а потом и других отделов сердца. Со временем резервы гипертрофированного миокарда исчерпываются, это приводит к уменьшению сократительной способности сердца (оно не может нормально перекачивать кровь) и развитию недостаточности кровообращения, то есть сердечной недостаточности.
Симптоматика кардиосклероза
Клинические проявления кардиосклероза зависят от степени распространения соединительной ткани по отношению к здоровой ткани миокарда. Чем больше рубцов, тем более выражена сердечная недостаточность и ее внешние проявления: одышка, отеки, нарушения сердечного ритма (мерцательная аритмия и экстрасистолия).
Кардиосклеротические изменения хорошо проявляются на электрокардиографии, а также на эхокардиографии и результатах радионуклидного исследования миокарда.
Причины развития кардиосклероза
Кардиосклероз развивается вследствие инфаркта миокарда, атеросклероза, миокардита и различных миокардиодистрофий.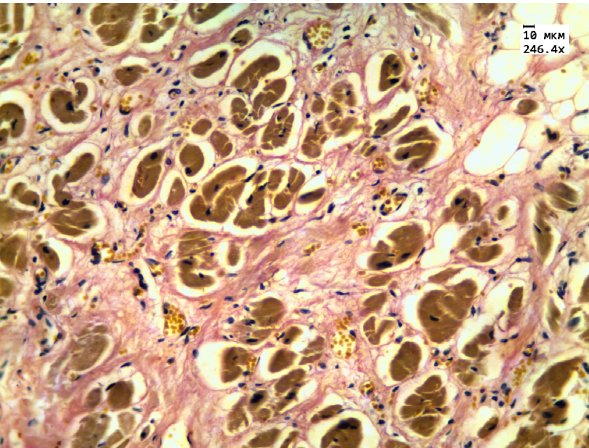 Эти заболевания, в свою очередь, возникают чаще всего из-за неправильного образа жизни:
Эти заболевания, в свою очередь, возникают чаще всего из-за неправильного образа жизни:
- переедание;
- курение;
- употребление алкоголя;
- гиподинамия (малоподвижный образ жизни) или, наоборот, чрезмерные физические нагрузки;
- постоянные эмоциональные стрессы.
Виды кардиосклероза
Существует три разновидности кардиосклероза:
- атеросклеротический;
- постинфарктный кардиосклероз;
- постмиокардитический кардиосклероз.
Атеросклеротическая форма развивается при ишемической болезни сердца. Процесс этот долгий, может развиваться годами. Мышечная ткань сердца заменяется соединительной (рубцовой) постепенно, вследствие постоянного кислородного голодания», т.е. плохого кровоснабжения миокарда.
Длительное время больной может не ощущать никаких симптомов из-за медленного развития болезни. Через какое-то время развивается сердечная недостаточность, которая проявляется плохой переносимостью физических нагрузок, одышкой, отеками и учащенным сердцебиением, аритмией.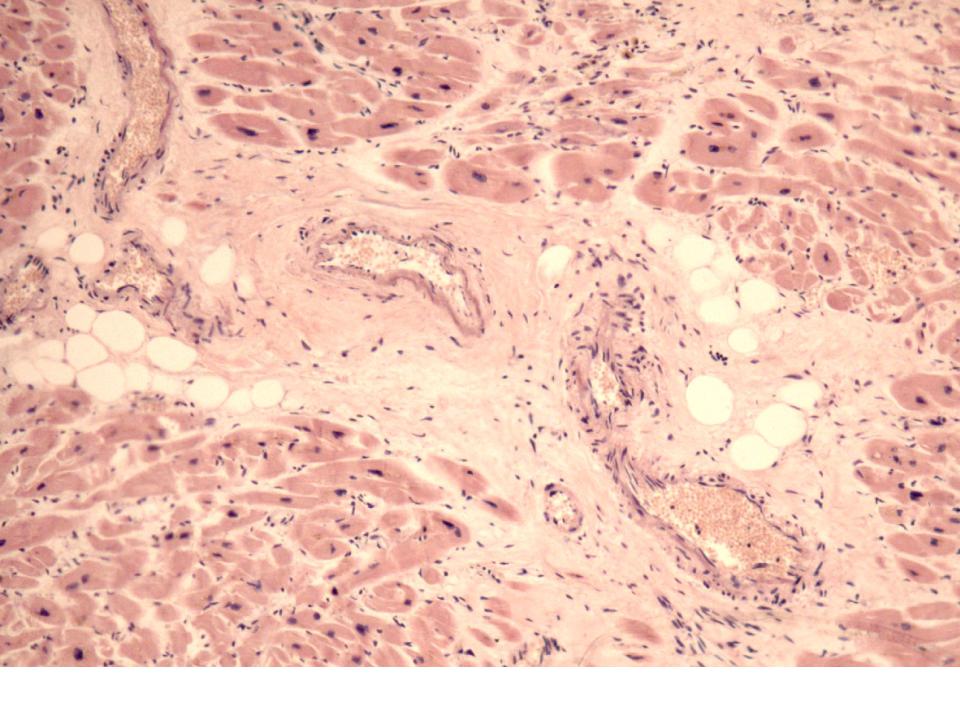
Постинфарктный кардиосклероз развивается на месте некроза, образовавшегося после перенесенного острого инфаркта миокарда. Повторные инфаркты образуют рубцы в разных частях сердца, что значительно снижает сократительную способность миокарда. Распространенные инфаркты, затрагивающие все слои миокарда,могут привести к развитию аневризмы.
Аневризма – это выпячивание на сердечной мышце, своеобразный «мешок», который образуется при слабой мышечной стенке под действием высокого давления. Разрыв аневризмы приводит к смертельному исходу.
Вот почему в период реабилитации после инфаркта миокарда, особенно обширного, необходим покой и отсутствие стрессов, чтобы процесс рубцевания прошел правильно, без образования аневризм.
Миокардитический кардиосклероз образуется вследствие различных заболеваний, вызывающих воспалительный ответ в миокарде, таких, как хронический тонзиллит, гнойные ангины, гайморит, кариес и т.д., а также воспалительных заболеваний миокарда (ревматизм, миокардиты).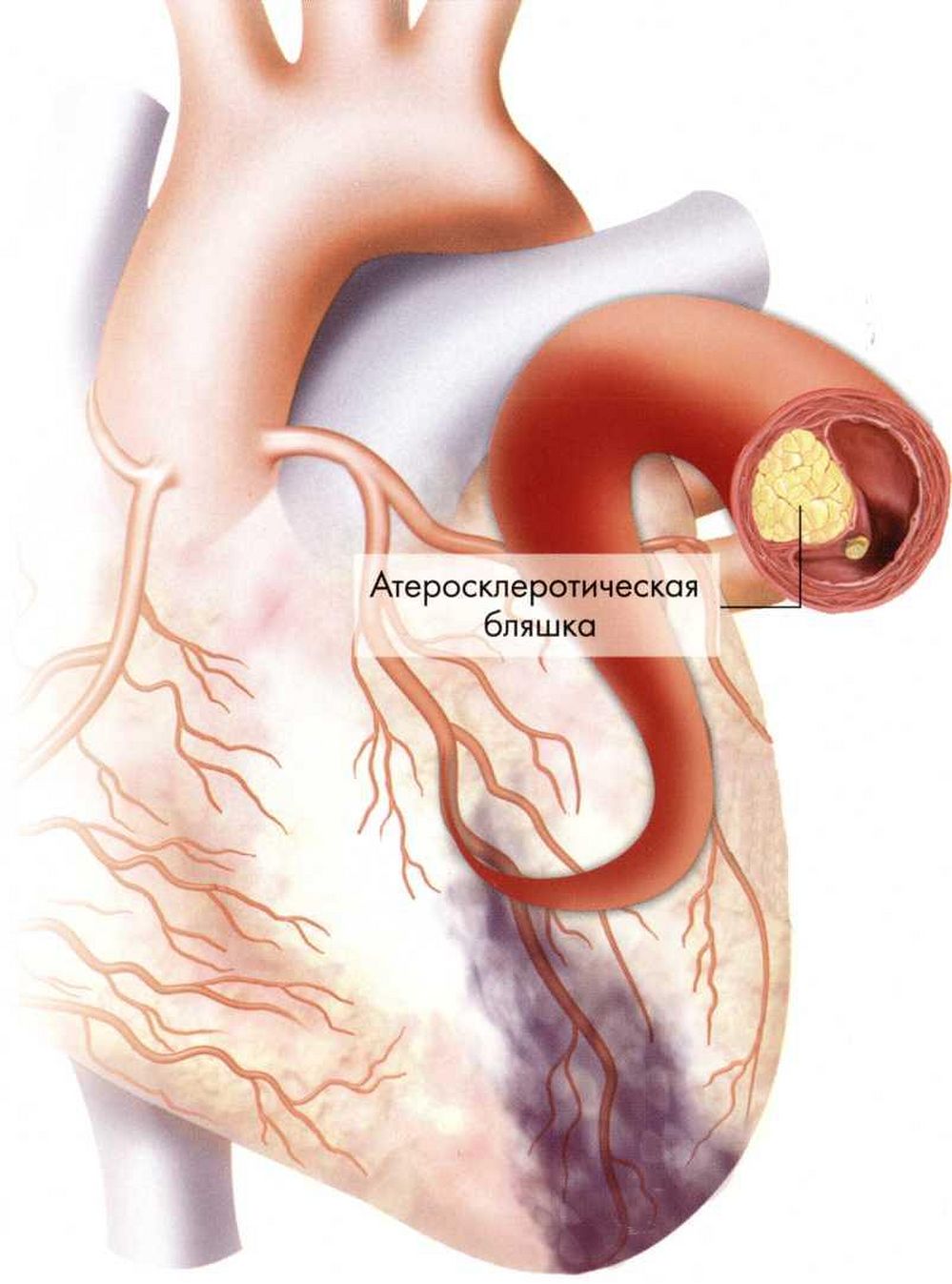 Может наблюдаться не только у взрослых людей, но также у детей и подростков.
Может наблюдаться не только у взрослых людей, но также у детей и подростков.
По участкам поражения кардиосклероз подразделяется на:
- диффузный;
- очаговый.
При диффузном кардиосклерозе наблюдается равномерное распределение соединительной ткани по всей поверхности сердечной мышцы. Очаговый кардиосклероз характеризуется участками рубцовой ткани, образовавшейся, чаще всего, после инфаркта миокарда или миокардита.
Профилактика кардиосклероза
Для профилактики кардиосклероза, а также для прохождения курса реабилитации после перенесенного инфаркта миокарда, санаторно-курортные учреждения предлагают специальные оздоровительные программы, направленные на постепенное восстановление функций сердечной мышцы.
Важно помнить, что в санатории принимаются пациенты с неострой стадией заболевания, с заболеванием на стадии затухания или ремиссии.
При кардиосклерозе назначается щадящий режим с дозированными нагрузками, для того, чтобы рубцевание происходило правильно, без образования аневризм; а также специальная диета, в которой сведено к минимуму количество животных жиров, снижено количество поваренной соли и дозировано суточное потребление жидкости.
Процедуры, применяемые при кардиосклерозе:
Санатории, занимающиеся лечением заболеваний сердечно-сосудистой системы:
%d0%ba%d0%b0%d1%80%d0%b4%d0%b8%d0%be%d1%81%d0%ba%d0%bb%d0%b5%d1%80%d0%be%d0%b7%20%d0%b4%d0%b8%d1%84%d1%84%d1%83%d0%b7%d0%bd%d1%8b%d0%b9 — со всех языков на все языки
Все языкиРусскийАнглийскийИспанский────────Айнский языкАканАлбанскийАлтайскийАрабскийАрагонскийАрмянскийАрумынскийАстурийскийАфрикаансБагобоБаскскийБашкирскийБелорусскийБолгарскийБурятскийВаллийскийВарайскийВенгерскийВепсскийВерхнелужицкийВьетнамскийГаитянскийГреческийГрузинскийГуараниГэльскийДатскийДолганскийДревнерусский языкИвритИдишИнгушскийИндонезийскийИнупиакИрландскийИсландскийИтальянскийЙорубаКазахскийКарачаевскийКаталанскийКвеньяКечуаКиргизскийКитайскийКлингонскийКомиКомиКорейскийКриКрымскотатарскийКумыкскийКурдскийКхмерскийЛатинскийЛатышскийЛингалаЛитовскийЛюксембургскийМайяМакедонскийМалайскийМаньчжурскийМаориМарийскийМикенскийМокшанскийМонгольскийНауатльНемецкийНидерландскийНогайскийНорвежскийОрокскийОсетинскийОсманскийПалиПапьяментоПенджабскийПерсидскийПольскийПортугальскийРумынский, МолдавскийСанскритСеверносаамскийСербскийСефардскийСилезскийСловацкийСловенскийСуахилиТагальскийТаджикскийТайскийТатарскийТвиТибетскийТофаларскийТувинскийТурецкийТуркменскийУдмуртскийУзбекскийУйгурскийУкраинскийУрдуУрумскийФарерскийФинскийФранцузскийХиндиХорватскийЦерковнославянский (Старославянский)ЧеркесскийЧерокиЧеченскийЧешскийЧувашскийШайенскогоШведскийШорскийШумерскийЭвенкийскийЭльзасскийЭрзянскийЭсперантоЭстонскийЮпийскийЯкутскийЯпонский
Все языкиРусскийАнглийскийИспанский────────АймараАйнский языкАлбанскийАлтайскийАрабскийАрмянскийАфрикаансБаскскийБашкирскийБелорусскийБолгарскийВенгерскийВепсскийВодскийВьетнамскийГаитянскийГалисийскийГреческийГрузинскийДатскийДревнерусский языкИвритИдишИжорскийИнгушскийИндонезийскийИрландскийИсландскийИтальянскийЙорубаКазахскийКарачаевскийКаталанскийКвеньяКечуаКитайскийКлингонскийКорейскийКрымскотатарскийКумыкскийКурдскийКхмерскийЛатинскийЛатышскийЛингалаЛитовскийЛожбанМайяМакедонскийМалайскийМальтийскийМаориМарийскийМокшанскийМонгольскийНемецкийНидерландскийНорвежскийОсетинскийПалиПапьяментоПенджабскийПерсидскийПольскийПортугальскийПуштуРумынский, МолдавскийСербскийСловацкийСловенскийСуахилиТагальскийТаджикскийТайскийТамильскийТатарскийТурецкийТуркменскийУдмуртскийУзбекскийУйгурскийУкраинскийУрдуУрумскийФарерскийФинскийФранцузскийХиндиХорватскийЦерковнославянский (Старославянский)ЧаморроЧерокиЧеченскийЧешскийЧувашскийШведскийШорскийЭвенкийскийЭльзасскийЭрзянскийЭсперантоЭстонскийЯкутскийЯпонский
Клинические разборы
Повестка: Гипокальциемическая кардиомиопатия и модуляция сердечной сократимости. Больная А., 40 лет. Диагноз: Гипокальциемическая кардиомиопатия. Хроническая сердечная недостаточность IIб, III ФК (NYHA). Имплантация модулятора сердечной сократимости OPTIMIZER SMART от 23.10.2017г. Субтотальная резекция щитовидной железы по поводу диффузного токсического зоба. Первичный послеоперационный гипотиреоз. Послеоперационный гипопаратиреоз. Энцефалопатия сложного генеза (сосудистая, дисметаболическая). Симптоматическая эпилепсия с полиморфными приступами (генерализованными и парциальными комплексными). Синдром Фара. Синдром крампи. Катаракта обоих глаз. Докладчики: — Гупало Елена Михайловна, к.м.н., н.с. отдела клинической электрофизиологии. — Саидова Марина Абдулатиповна, д.м.н, проф. руководитель отдела ультразвуковых методов диагностики. Вопросы для обсуждения: Тактика лечения больных с кардиомиопатией, сердечной недостаточностью и нарушением кальциевого обмена. Роль модулятора сердечной сократимости, реализующего инотропный эффект через мобилизацию внутриклеточного кальция, в обратном развитии проявлений кардиомиопатии, обусловленной гипокальциемией.
Больная А., 40 лет. Диагноз: Гипокальциемическая кардиомиопатия. Хроническая сердечная недостаточность IIб, III ФК (NYHA). Имплантация модулятора сердечной сократимости OPTIMIZER SMART от 23.10.2017г. Субтотальная резекция щитовидной железы по поводу диффузного токсического зоба. Первичный послеоперационный гипотиреоз. Послеоперационный гипопаратиреоз. Энцефалопатия сложного генеза (сосудистая, дисметаболическая). Симптоматическая эпилепсия с полиморфными приступами (генерализованными и парциальными комплексными). Синдром Фара. Синдром крампи. Катаракта обоих глаз. Докладчики: — Гупало Елена Михайловна, к.м.н., н.с. отдела клинической электрофизиологии. — Саидова Марина Абдулатиповна, д.м.н, проф. руководитель отдела ультразвуковых методов диагностики. Вопросы для обсуждения: Тактика лечения больных с кардиомиопатией, сердечной недостаточностью и нарушением кальциевого обмена. Роль модулятора сердечной сократимости, реализующего инотропный эффект через мобилизацию внутриклеточного кальция, в обратном развитии проявлений кардиомиопатии, обусловленной гипокальциемией. Роль терапии, направленной на нормализацию кальциевого обмена, в обратном развитии проявлений кардиомиопатии и сердечной недостаточности. Клинический разбор был проведен при участии сотрудников НИИ клинической кардиологии им. А.Л. Мясникова ФГБУ «НМИЦ кардиологии» Минздрава России. Презентация В дискуссии приняли участие: академик РАН, д.м.н., проф. Бойцов С.А., член-корр. РАН., д.м.н., проф. Кухарчук В.В., д.м.н., г.н.с. Ежов М.В., д.б.н., проф. Покровский С.Н., д.м.н., проф. Саидова М.А., д.м.н., проф. Карпов Ю.А., д.м.н., проф. Панченко Е.П., д.м.н., проф. Капелько В.И., д.м.н., проф. Голицын С.П., к.м.н., с.н.с. Грамович В.В., к.м.н.,…
Роль терапии, направленной на нормализацию кальциевого обмена, в обратном развитии проявлений кардиомиопатии и сердечной недостаточности. Клинический разбор был проведен при участии сотрудников НИИ клинической кардиологии им. А.Л. Мясникова ФГБУ «НМИЦ кардиологии» Минздрава России. Презентация В дискуссии приняли участие: академик РАН, д.м.н., проф. Бойцов С.А., член-корр. РАН., д.м.н., проф. Кухарчук В.В., д.м.н., г.н.с. Ежов М.В., д.б.н., проф. Покровский С.Н., д.м.н., проф. Саидова М.А., д.м.н., проф. Карпов Ю.А., д.м.н., проф. Панченко Е.П., д.м.н., проф. Капелько В.И., д.м.н., проф. Голицын С.П., к.м.н., с.н.с. Грамович В.В., к.м.н.,…
Диффузный кардиосклероз: симптомы, терапия и последствия
Заболевания сердца и сосудов находятся на первом месте в мире по частоте встречаемости. Практически у каждого второго человека хотя бы раз в течение жизни возникали жалобы на дискомфорт в области сердца, ощущение перебоев в его работе и т. п.
п.
Все это связано, в большинстве своем, с неправильным питанием, несоблюдением режима труда и отдыха, чрезмерными физическими нагрузками и воздействием стресса. В результате происходит перегрузка сердечных мышц, а также стенок сосудов, что приводит к развитию нарушений кровообращения, инфаркту миокарда и ишемической болезни сердца.
Особенности заболевания
Инфаркт миокарда – достаточно тяжелое заболевание, нередко приводящее к гибели пациента. В его основе лежит развитие некроза (отмирания) клеток сердечной мышцы – кардиомиоцитов. Если же больному была своевременно оказана экстренная помощь и он выжил, наступает восстановительный период, на протяжении которого происходит замещение пострадавших мышечных волокон соединительной тканью. Данное явление называют кардиосклероз.
В зависимости от локализации этих изменений, выявляют очаговый и атеросклеротический диффузный кардиосклероз, что это такое, знают не многие.
Первый вариант патологии чаще всего развивается в результате перенесенного инфаркта миокарда (соединительная ткань образуется именно в месте зоны ишемии, возникшей на фоне закупорки питающих сердце кровеносных сосудов). Диффузный кардиосклероз имеет большую распространенность и занимает практически всю поверхность миокарда. Развивается он именно за счет длительного воздействия ишемии (нехватки кислорода) на сердце.
Диффузный кардиосклероз имеет большую распространенность и занимает практически всю поверхность миокарда. Развивается он именно за счет длительного воздействия ишемии (нехватки кислорода) на сердце.
Однако при ИБС (ишемической болезни сердца) данная нехватка развивается медленно и частично компенсируется, в результате чего такие пациенты могут жить дольше, чем при острой патологии миокарда.
Диффузный кардиосклероз по МКБ 10 код имеет I25. Его шифруют как атеросклеротическую болезнь сердца.
Сюда же относят ишемическую болезнь сердца, последствия перенесенного инфаркта миокарда (выявленные по ЭКГ и УЗИ), а также аневризмы сердца и коронарных артерий, ишемическую кардиомиопатию. Т. е. в МКБ и ИБС, и диффузный кардиосклероз стоят практически в одном ряду.
Причины
Каковы основные причины диффузного кардиосклероза, знают далеко не все.
Как было сказано выше, на сердце оказывают влияние огромное количество факторов. Среди них особенно следует выделить:
- Атеросклероз сердца и сосудов.
 Это заболевание, встречающееся практически у каждого человека. Его появление связано с неправильным питанием, в частности, с повышенным потреблением с пищей липопротеинов низкой плотности. Именно они оказывают решающую роль в развитии атеросклеротических бляшек – отложений холестерина на стенках сосудов и сердца. В результате этого происходит сужение стенок сосудов, что и приводит к недостатку кровообращения (острому или хроническому) в сердечной мышце и, как следствие, развитию кардиосклероза.
Это заболевание, встречающееся практически у каждого человека. Его появление связано с неправильным питанием, в частности, с повышенным потреблением с пищей липопротеинов низкой плотности. Именно они оказывают решающую роль в развитии атеросклеротических бляшек – отложений холестерина на стенках сосудов и сердца. В результате этого происходит сужение стенок сосудов, что и приводит к недостатку кровообращения (острому или хроническому) в сердечной мышце и, как следствие, развитию кардиосклероза. - Чрезмерные физические нагрузки. К сожалению, немногие люди следят за собой, в частности, за своей активностью и физической подготовкой. Из-за этого многие мышцы человеческого организма, к которым относится и миокард, оказываются неготовыми к физической нагрузке, в результате чего им приходится работать “на износ”, что, в конце концов, приводит к кислородному голоданию.
- Стрессы. Как говорят, “все болезни от нервов”, и данное выражение имеет свою толику правды. На фоне волнения у человека отмечается учащение сердцебиения, поднимается давление, что значительно повышает нагрузку на сердце.
 И если у пациента имеются вышеназванные факторы риска (атеросклероз, неподготовленность к нагрузкам), скорее всего, на фоне стресса такой человек рискует “заработать” инфаркт, что и приведет в дальнейшем к развитию кардиосклероза.
И если у пациента имеются вышеназванные факторы риска (атеросклероз, неподготовленность к нагрузкам), скорее всего, на фоне стресса такой человек рискует “заработать” инфаркт, что и приведет в дальнейшем к развитию кардиосклероза. - Перенесенные заболевания эндокарда. Иногда, на фоне неадекватного лечения простуды (ангина, ОРВИ), может иметь место поражение кардиомиоцитов (в результате аутоиммунной атаки данных клеток), что является основной причиной развития ишемической кардиомиопатии и диффузного кардиосклероза.
- Наследственные аномалии и нарушения сердечного ритма. Данная группа заболеваний приводит, в основном, к острым нарушениям сердечного кровообращения. Однако рассматривается в комплексе с названными выше причинами.
Каковы клинические проявления диффузного кардиосклероза?
На ранних стадиях диффузный мелкоочаговый кардиосклероз протекает абсолютно бессимптомно и чаще всего является случайной находкой во время дообследования по поводу другой патологии.
Первыми симптомами патологии могут быть чувство тяжести в грудной клетке и одышки после привычной нагрузки (например, стало тяжелее подниматься на свой этаж или перенести какую-нибудь ношу).
По мере развития диффузного мелкоочагового кардиосклероза сердце постепенно утрачивает свою способность к сокращению, в результате этого происходит застой крови в сосудах организма. Такое снижение кровотока проявляется появлением отеков на ногах (больше к вечеру), одышке и кашлю (при застое крови в сосудах легких). К ним могут присоединяться и боли в области правого подреберья (что обусловлено застоем крови в системе воротной вены и полнокровием печени).
Боли
Самым частым симптомом развивающегося диффузного кардиосклероза является боль. Она обычно неинтенсивная, носит ноющий характер, появляется и усиливается во время физических нагрузок.
Со временем, что наблюдается у пожилых людей, она приобретает постоянный характер. Она может быть как локальной (в области сердца), так и распространяться вдоль спины, в левую руку, лицо слева, что часто приводит к неправильной диагностике (такие пациенты обращаются к неврологам и безрезультатно лечат остеохондроз).
Каким же образом можно определить наличие кардиосклероза?
Подразумевая диффузный кардиосклероз, что это такое и как определить патологию, знают не все.
В первую очередь, пациенту необходимо сдать биохимический анализ крови и определить в ней уровень холестерина, липопротеинов высокой и низкой плотности и триглицеридов. Все данные вещества, при их повышении (за исключением липопротеинов высокой плотности), говорят о наличии у пациента атеросклеротических отложений на сосудах.
По возможности, следует также определить в крови уровень креатинкиназы и лактатдегидрогеназы (МВ-КФК и ЛДГ) – ферментов, являющихся специфичными для кардиомиоцитов. Увеличение их в крови говорит о поражении клеток сердца (так как данные ферменты находятся внутри клетки и появляются при ее разрушении). Наиболее информативным является тропониновый тест (позволяет также дифференцировать острый инфаркт миокарда от ИБС)
Другие общеклинические исследования (общий анализ крови и мочи) при постановке данного диагноза неинформативны.
Из простейших инструментальных обследований на первое место выходит электрокардиография. Именно на ЭКГ можно заметить первые признаки поражения сердечной мышцы (изменение амплитуды зубцов, увеличение зубца Т и другое). Опытный врач функциональной диагностики может выявить наличие очаговых и диффузных изменений миокарда с точным указанием их локализации.
Обязательно также проведение ультразвукового обследования сердца, которое позволяет визуализировать его и определить, носят ли выявленные на кардиограмме изменения очаговый или диффузный характер (на основании сократимости миокарда, активности его клапанов и стенок).
В некоторых случаях пациенту проводится транспищеводная эхокардиография. Суть ее та же, что и при обычной ЭХО-КГ, однако позволяет несколько точнее определить все видимые показатели.
Обязательно рекомендуется провести обследование сосудов шеи и нижних конечностей (для уточнения диагноза диффузный кардиосклероз, что это такое, объяснит врач по результатам обследования, если диагноз подтвержден).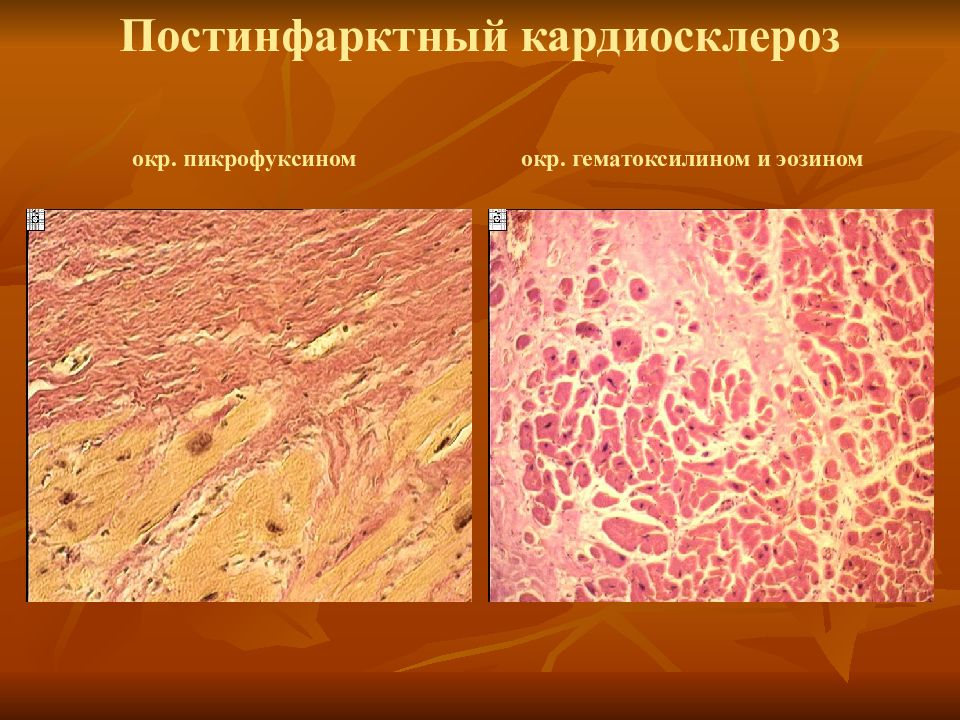
Непосредственно увидеть поражение внутренней стенки миокарда можно во время проведения эндоскопических исследований – коронарографии или артериографии.
Среди рентгеновских исследований сердца информативным является сцинтиграфия с таллием (позволяет определить возможность накопления миокардом меченых изотопами веществ).
Обычная рентгенография органов грудной клетки позволяет косвенно судить о состоянии сердца (на основании его размеров, положения, состояния средостения). В случаях массивного атеросклеротического поражения аорты диагноз кардиосклероза можно ставить даже на основании данного снимка.
Дополнительно пациенту проводят различные функциональные пробы (ходьба по беговой дорожке, велосипед) с одновременной фиксацией показателей миокарда и артериального давления.
Лечение
Что делать, если пациенту поставлен диагноз “ишемическая болезнь сердца” или “диффузный кардиосклероз” (что это такое, рассмотрено выше), знают не все.
В первую очередь, следует обратить внимание на свой повседневный рацион и по возможности исключить из него жирные и острые продукты, а также поваренную соль (то, что будет провоцировать развитие атеросклероза и артериальной гипертензии) либо хотя бы ограничить ее употребление. Приоритет следует отдавать рыбе, овощам и фруктам, различным бульонам и кашам.
Приоритет следует отдавать рыбе, овощам и фруктам, различным бульонам и кашам.
Кроме того, следует внести в свою жизнь минимальные физические нагрузки, например, утреннюю зарядку, начать прогуливаться по вечерам. Словом, отказаться, насколько это возможно, от сидячего образа жизни. Нелишним будет плавание, скандинавская ходьба.
Препараты
Из медикаментов, в первую очередь, следует обратить внимание на препараты из группы статинов. Данные лекарственные средства способствую снижению уровня холестерина в крови, тем самым не давая развиваться атеросклерозу. К таким препаратам относятся «Аторвастатин», «Ловастатин» и другие.
Другим обязательным лекарством для назначения пациентам с диагнозом кардиосклероза является «Аспикард» (АСК, кардиомагнил, ацетилсалициловая кислота). Он способствует некоторому разжижению крови, что улучшает ее реологические свойства и снижает риск развития ишемических явлений в миокарде.
Нелишним будет использование некоторых метаболических препаратов, таких как «Милдронат», витамины группы В. Данные средства улучшают обменные процессы в клетках сердечной мышцы, что улучшает ее репаративные свойства и функциональную активность.
Данные средства улучшают обменные процессы в клетках сердечной мышцы, что улучшает ее репаративные свойства и функциональную активность.
Для уменьшения болей в сердце можно использовать «Нитроглицерин», «Молсидомин» (или «Диласидом»), валидол, капли Зеленина. Эти лекарства воздействуют на сосуды сердца, вызывают их расширение и тем самым способствуют улучшению в них кровообращения.
Из кардиопротекторов рекомендуется использовать «Тиотриазолин» или «Тризидин». Основная их функция – улучшение устойчивости кардиомиоцитов к нагрузке и профилактика развития некротических изменений.
Другие методы терапии
Из немедикаментозных методов хорошо помогают климатотерапия, санаторно-курортное лечение. В некоторых случаях, если нет декомпенсированной артериальной гипертензии, может помогать барокамера.
Среди хирургических методов лечения помогают стентирование или аорто-коронарное шунтирование.
Прогноз
Что ожидает тех людей, которым был поставлен диагноз диффузный кардиосклероз, код в МКБ 10 — I25, необходимо знать каждому пациенту.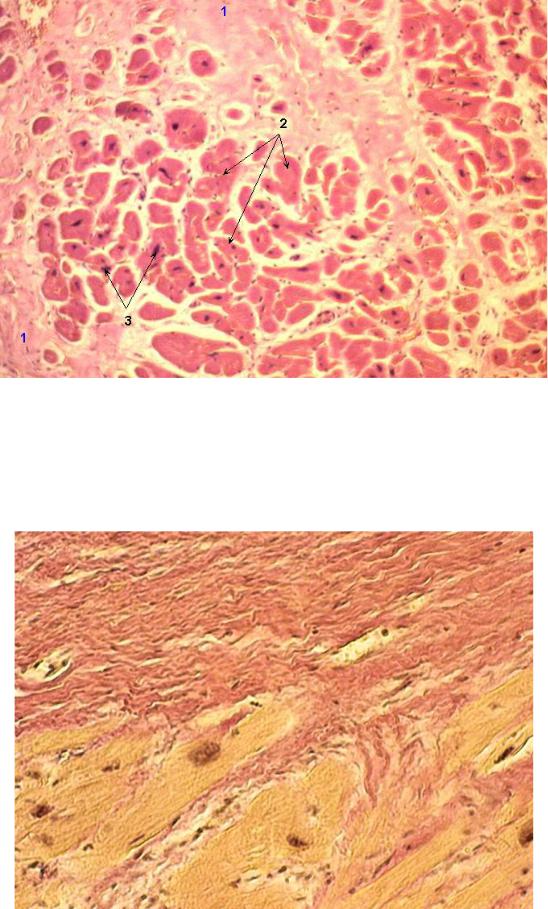
В первую очередь, следует уяснить, что наличие ишемической болезни сердца – это показатель жизнедеятельности человека, вернее, ее относительной пассивности. Если ничего не предпринять, со временем значительно возрастет риск развития инфаркта миокарда, инсульта, стенозирующего поражения периферических сосудов (брахиоцефальных артерий, сосудов нижних конечностей). Доказано, что адекватная ежедневная физическая нагрузка уменьшает риск развития заболеваний сердечно-сосудистой системы на 50 %.
Развитие данных заболеваний существенно снижает активность пациента, его взаимодействие с социумом, приводит к его инвалидности, что сказывается не только на самом человеке и его родственниках, но и на экономике государства в целом (особенно, если болеют молодые трудоспособные лица). При развитии острых заболеваний сердца возможен летальный исход. Нередки случаи, когда диффузный кардиосклероз — причина смерти пациента.
Заключение
Необходимо учитывать, что если своевременно выявить заболевание и предпринять все меры по его лечению, прогноз благоприятный.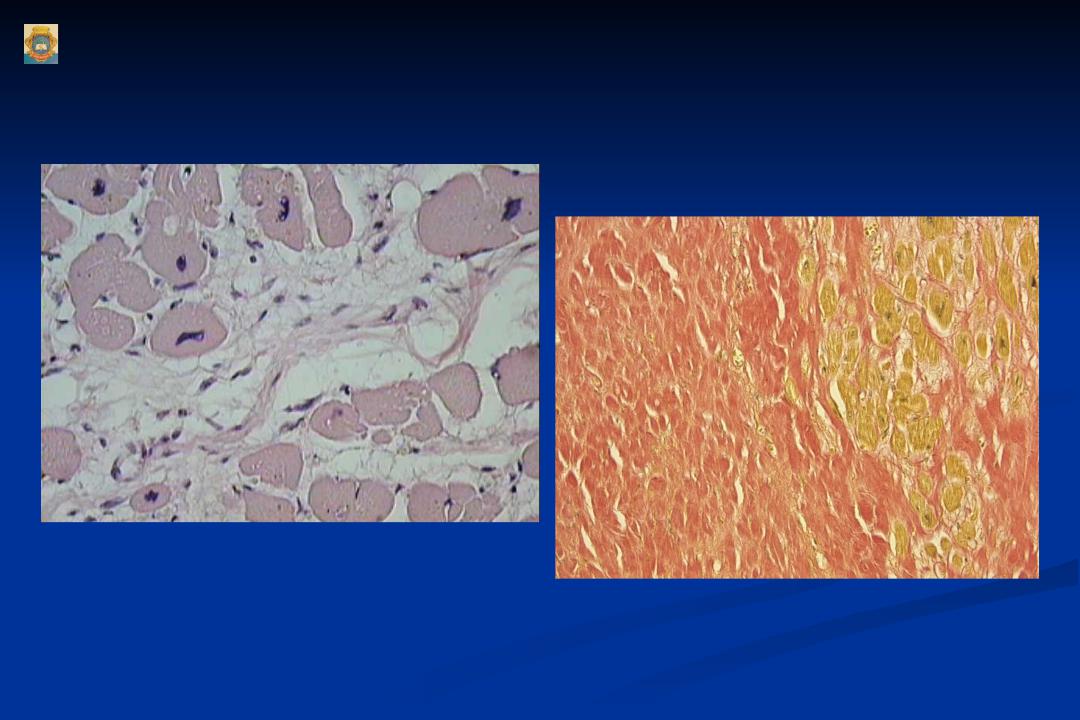 Кроме медикаментозной терапии следует придерживаться рекомендаций относительно рациона и физической активности. Рекомендуется вести здоровый образ жизни.
Кроме медикаментозной терапии следует придерживаться рекомендаций относительно рациона и физической активности. Рекомендуется вести здоровый образ жизни.
Регулярные занятия спортом, правильное питание, своевременное обследование и обращение к врачам, адекватная реабилитация способствуют благоприятному течению заболевания и снижают риски инвалидизации пациента. В любом случае игнорировать первые симптомы заболевания не стоит, а лучше своевременно обратиться к специалисту для проведения комплексного обследования.
Очертания патологии — Атеросклеротическая болезнь коронарных артерий
Просмотров страниц в 2021 году: 11 979
Просмотров страниц в 2022 году на сегодняшний день: 604
Процитируйте эту страницу: Ospina-Romero M, Schulte JJ. Атеросклеротическое поражение коронарных артерий. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/heartatheroscleroticcad.html. По состоянию на 18 января 2022 г.
Определение / общее
- Прогрессирующее сужение просвета коронарных артерий, вызванное образованием атероматозной бляшки, состоящей из липидов, воспалительных клеток и соединительной ткани
Основные характеристики
- Развитие атеросклероза следует предсказуемому пути от начальной фазы до прогрессирования и развития богатой липидами атероматозной бляшки до осложнений, приводящих к ишемическим событиям
- Среди пациентов распространены многочисленные факторы риска развития ишемической болезни сердца, включая ожирение, курение, дислипидемию и артериальную гипертензию.
- Типичная атеросклеротическая бляшка имеет хорошо сформированное некротическое ядро и покрывающий его фиброзный слой; гладкомышечные клетки, макрофаги, лимфоциты, компоненты соединительной ткани и кальцификация присутствуют в различной степени
Терминология
- Ишемическая болезнь сердца, сердечно-сосудистые заболевания, ишемия миокарда, ишемическая болезнь сердца
Коды по МКБ
- МКБ-10: I25 — хроническая ишемическая болезнь сердца
- МКБ-10: I70 — атеросклероз
- МКБ-11: BA80 — коронарный атеросклероз
- МКБ-11: BD40 – атеросклеротическая хроническая окклюзионная болезнь артерий
Эпидемиология
- Субклинические поражения могут развиваться до подросткового возраста; клинические проявления обычно возникают у людей среднего и пожилого возраста (Diabetes Care 2014; 37:2632)
- Исследования показывают более высокую распространенность среди женщин и более высокую смертность среди мужчин (Atherosclerosis 2015;241:211)
- Лица с ожирением, диабетом и гипертонией
- Употребление табака
- Отсутствие физической активности
Участки
- Коронарные артерии
- Подобные изменения можно выявить в артериях по всему телу, особенно в местах ветвления и в зонах с турбулентным кровотоком
Патофизиология
- Разделено на 3 этапа (Nat Rev Dis Primers 2019; 5:56)
- Инициация:
- Отложение богатых холестерином частиц липопротеинов низкой плотности (ЛПНП) в интиме (жировая полоска)
- Эндотелиальная активация, вторичная по отношению к провоспалительным сигналам и механическому стрессу
- Связывание частиц ЛПНП с субэндотелиальными протеогликанами
- Агрегаты, насыщаемые гладкомышечными клетками (ГМК) и макрофагами
- Прогресс:
- Рекрутирование лейкоцитов и продукция ГМК молекул внеклеточного матрикса способствуют утолщению интимального слоя
- ГМК и макрофаги погибают, образуя некротическое ядро, богатое липидами
- Вариабельное накопление кальция, большая минерализация снижает риск тромботических событий
- Осложнение:
- Разрыв бляшки: образование тромба в бляшке с большим липидным ядром и тонкой фиброзной оболочкой
- Эрозия бляшек: бляшки с богатым внеклеточным матриксом, небольшим содержанием липидов и тонкой рыхлой фиброзной покрышкой
- Погребенные шляпки свидетельствуют о предшествующем разрыве и заживлении
- Инициация:
Диагноз
- Для симптоматического атеросклеротического поражения доступно несколько диагностических критериев, в зависимости от вовлеченного артериального сосуда
- Стресс-тесты могут выявить снижение кровотока в коронарном русле
- Коронарная ангиография для диагностики и терапии
- Доказательства скрининга атеросклероза с помощью визуализации ограничены (J Gen Intern Med 2012; 27:220)
Описание радиологии
- Инвазивная ангиография является золотым стандартом для оценки просветного стеноза
- Визуализация бляшек возможна с помощью УЗИ, допплерографии, КТ-ангиографии, МРТ, оптической когерентной томографии, внутрисосудистого УЗИ (Am J Med 2009;122:S15)
- ПЭТ с фтордезоксиглюкозой (ФДГ) оценивает метаболизм бляшек (Am J Med 2009;122:S15)
Радиологические изображения
Изображения, размещенные на других серверах:
Коронарная ангиограмма
Внутрисосудистое УЗИ
Мультидетекторная компьютерная томография
Прогностические факторы
- Инфаркт миокарда, расслоение аорты, аневризма брюшной аорты и другие серьезные сердечно-сосудистые события связаны с повышенной смертностью
Отчеты о клинических случаях
- У 37-летней женщины с гетерозиготной мутацией фактора V Leiden в течение месяца развилась быстропрогрессирующая стенокардия (Turk Kardiyol Dern Ars 2019;47:148)
- Мужчина, 53 года, с обширными атеросклеротическими поражениями, болезнью Танжера и синдромом Лериша (J Atheroscler Thromb 2018;25:1076)
- У мужчины 72 лет с коронарным атеросклерозом в анамнезе развился тромбоз левой подключичной артерии, нарушающий кровоток в левой внутренней грудной артерии (Cureus 2020;12:e11524)
Лечение
- Цель состоит в том, чтобы уменьшить прогрессирование атеросклеротических бляшек или осложнений
- Терапия, снижающая уровень холестерина липопротеинов низкой плотности (LDL C) (статины)
- Антитромботическая терапия (аспирин)
- Лечение гипертензии
- Контроль гликемии
- Упражнение
- Питание
- Отказ от курения
- Ссылка: Тираж 2019;140:e596
Всего изображений
Изображения, размещенные на других серверах:
Атеросклероз коронарных артерий
Аорта, пораженная
атеросклерозом
Микроскопическое (гистологическое) описание
- Жировая полоска: субэндотелиальное скопление пенистых клеток без некротического ядра или фиброзной оболочки
- Атерома фиброзной покрышки (Am J Med 2009;122:S3):
- Хорошо сформированный некротический стержень с покрывающей его фиброзной оболочкой; могут присутствовать гладкомышечные клетки, макрофаги, лимфоциты и компоненты соединительной ткани.

- При разрыве: просветный тромб сообщается с подлежащим некротическим ядром
- При эрозиях: просветный тромбоз; отсутствие связи тромбоза с некротическим ядром
- Фиброкальцифицированная бляшка: бляшка, богатая коллагеном, содержит большие участки кальцификации с небольшим количеством воспалительных клеток, может присутствовать некротическое ядро
- Хорошо сформированный некротический стержень с покрывающей его фиброзной оболочкой; могут присутствовать гладкомышечные клетки, макрофаги, лимфоциты и компоненты соединительной ткани.
Микроскопические (гистологические) изображения
Предоставлено Робертом Ф.Корлисс, доктор медицины, и Джефри Дж. Шульте, доктор медицины
.
Пластинка коронарной артерии
Тромб коронарной артерии
Реканализованный тромб коронарной артерии
Коронарная бляшка с ранним тромбом
Налет с высоким содержанием липидов
Ячейки из пеноматериала
Холестериновые расщелины
Образец отчета о патологии
- Коронарные артерии не получают в качестве образца анатомической патологии, за исключением случая эксплантата сердца или вскрытия
- Сердце, эксплантат:
- Ишемическая болезнь сердца, характеризующаяся многоочаговыми макро- и микроскопическими инфарктами (возрастом от нескольких недель до месяцев) и тяжелым кальцифицирующим поражением коронарных артерий
Дифференциальный диагноз
- Расслоение коронарной артерии или аневризма:
- Может наблюдаться в сочетании с ишемической болезнью сердца
- Диагноз требует изменения анатомии сосудов (расслоение сосудистых слоев при расслоении и расширение сосуда при аневризме)
- Медиальный кальцифицирующий склероз Менкеберга :
- Кольцевидное обызвествление медиального слоя
- Другие признаки атероматозной бляшки отсутствуют
- Васкулитный процесс :
- Часто показывает разрушение сосуда воспалительным инфильтратом
Вопрос № 1 о стиле проверки совета директоров
У мужчины 75 лет появились острая боль в груди, одышка, изменения ЭКГ, характерные для острого инфаркта миокарда.
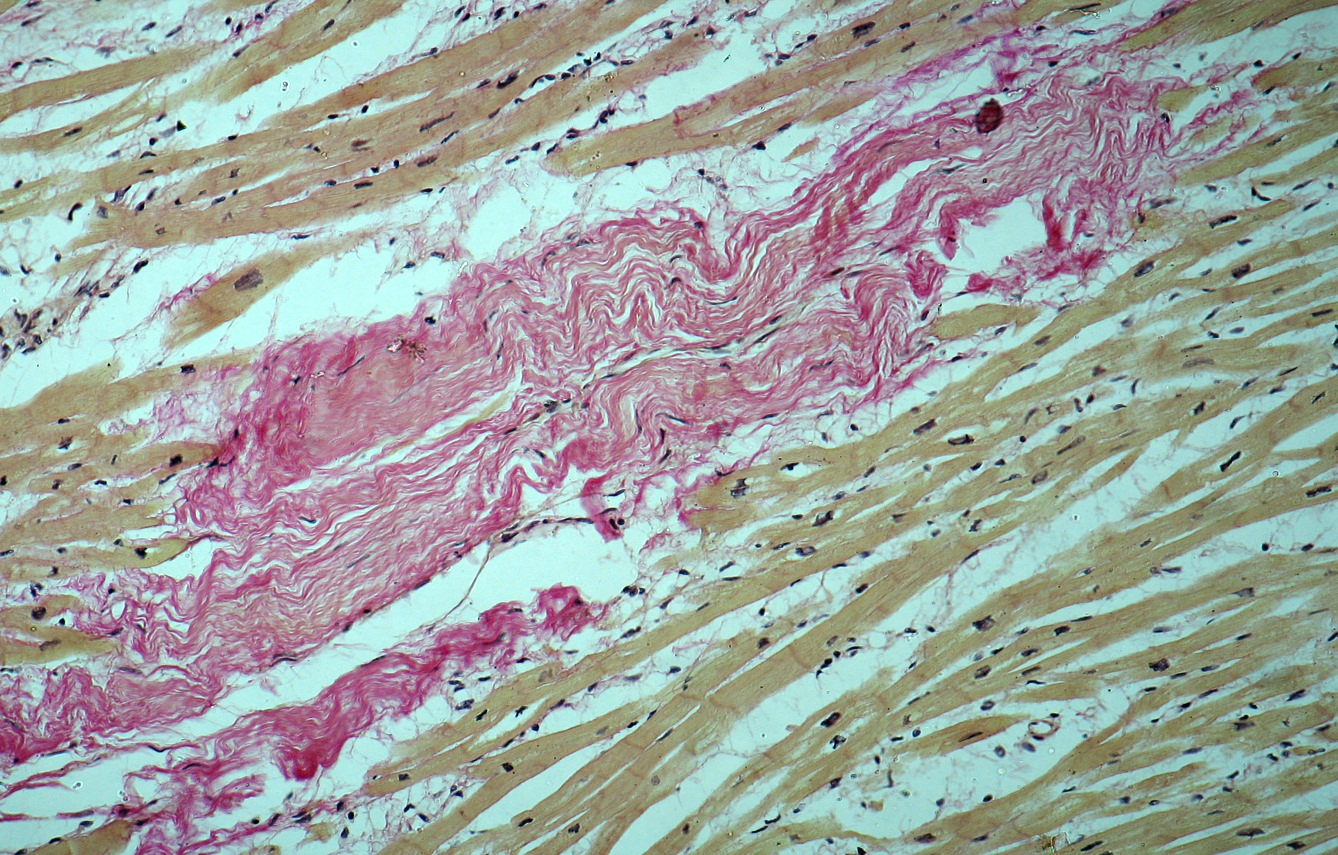 На вскрытии вышеуказанная находка выявляется при исследовании коронарных артерий. Что из следующего является фактором риска для этого вывода?
На вскрытии вышеуказанная находка выявляется при исследовании коронарных артерий. Что из следующего является фактором риска для этого вывода?
- Бляшка коронарной артерии с толстой фиброзной оболочкой
- Богатая липидами бляшка коронарной артерии с тонкой фиброзной оболочкой
- Низкий уровень триглицеридов в крови
- Пациент не курит
Вопрос № 2 в стиле обзора Совета
Подросток умирает и подвергается вскрытию. Патологоанатом вскрытия отмечает некоторые изменения, связанные с атеросклерозом.Наиболее вероятной находкой в этом возрасте является- Накопление кальция в стенках сосудов
- Образование жировых полос
- Богатые липидами атероматозные бляшки
- Утолщение интимы сосудов
Атеросклеротический кардиосклероз
Атеросклероз может привести к развитию различных заболеваний. Как правило, в первую очередь поражаются сердце и сосуды.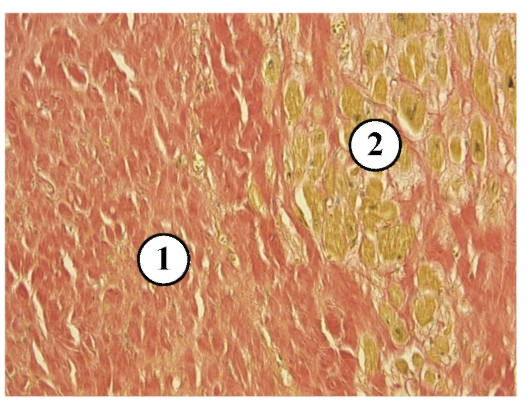 В ряде случаев возникает атеросклеротический кардиосклероз, характеризующийся преимущественно длительным течением и осложняющийся сердечной недостаточностью или сердечной астмой.
В ряде случаев возникает атеросклеротический кардиосклероз, характеризующийся преимущественно длительным течением и осложняющийся сердечной недостаточностью или сердечной астмой.
Кардиосклероз – заболевание миокарда, обусловленное образованием фиброзных элементов в сердечной мышце. Атеросклероз и кардиосклероз миокарда на сегодняшний день являются наиболее известными заболеваниями. В ряде случаев возникают на фоне какого-либо другого миокардита.
Атеросклеротический кардиосклероз является следствием атеросклероза коронарных артерий (сосудов, питающих сердечную мышцу) при атеросклерозе.
При адекватном и своевременном лечении больных атеросклеротический кардиосклероз может протекать благоприятно. В тяжелых случаях на фоне очагового кардиосклероза нередко развивается инфаркт миокарда. Поэтому во избежание летального исхода следует не медлить с обращением к лечащему врачу, который при необходимости направит к другому специалисту.
Видео: Атеросклероз – патофизиология
Атеросклеротический кардиосклероз: описание
Атеросклеротический кардиосклероз (АК) — это состояние, при котором внутри сердечной мышцы образуется рубцовая ткань.Клинически характеризуется дегенерацией мышечных волокон, которые впоследствии замещаются соединительной тканью. В результате количество клеток сердечной мышцы уменьшается, а клапаны сердца постепенно деформируются. Такие процессы могут привести к стенозу клапана или его недостаточности.
АК часто является следствием атеросклероза коронарных артерий, поэтому его также называют коронарным атеросклеротическим кардиосклерозом.
Это заболевание обычно протекает в сочетании с другими сердечно-сосудистыми заболеваниями, такими как ишемическая болезнь сердца, миокардит, атеросклеротическое поражение коронарных сосудов и др. Атеросклеротический кардиосклероз классифицируют как ишемическую кардиомиопатию, не сопровождающуюся болевым синдромом.
Атеросклеротический кардиосклероз классифицируют как ишемическую кардиомиопатию, не сопровождающуюся болевым синдромом.
Что происходит с сердцем больного при развитии атеросклеротического кардиосклероза?
Сердце становится больше за счет дилатации (увеличения полости сердечных камер) и гипертрофии (увеличения мышечной массы сердца). Такие нарушения особенно часто связаны с левым желудочком. При наличии сопутствующего заболевания по типу гипертонической болезни преобладает гипертрофия миокарда.
Различают две формы АК, определяемые морфологическим анализом:
- Диффузная форма , возникающая в результате медленного стеноза коронарных артерий (реже).
- Очаговая форма , когда фиброзная ткань распределена неравномерно. В некоторых участках могут встречаться фиброзные филаменты, которые обычно развиваются вследствие тромбоза или стеноза коронарных артерий. Поврежденные мышечные волокна замещаются соединительной тканью, а остальные волокна гипертрофируются.

Механизмы развития атеросклеротического кардиосклероза
С возрастом стенки сосудов претерпевают биохимические изменения. В частности, выделяют следующие процессы:
- Макромолекулы, такие как бета-липопротеины, расщепляются для высвобождения холестерина во время их прохождения через артериальную стенку.
- Холестерин нерастворим, поэтому он выпадает в осадок и образует атеросклеротические бляшки.
- Со временем возникает мезенхимальная реакция, приводящая к склерозу коронарных артерий.В результате склероза сосудов сердца возникает хроническая гипоксия миокарда.
- Мышечные волокна подвергаются дистрофии, дегенерации и, наконец, замещаются другой несократительной соединительной тканью.
При поражении атеросклеротическим процессом важных артерий, питающих сердечную мышцу, атеросклеротический кардиосклероз осложняется нарушением ритма или ишемией миокарда. Если атеросклеротические процессы затрагивают сосочковые мышцы, то они приводят к их сокращению и укорочению. В результате митральный клапан (или в редких случаях трикуспидальный клапан) не может правильно открываться и закрываться, что вызывает его недостаточность.
В результате митральный клапан (или в редких случаях трикуспидальный клапан) не может правильно открываться и закрываться, что вызывает его недостаточность.
Механизм компенсации
Компенсация – это способность сердца компенсировать любой дефицит. При этом либо наблюдается перенапряжение определенного отдела сердца, либо происходят изменения на клеточном уровне, что частично компенсирует возникшие повреждения.
При неосложненном атеросклеротическом кардиосклерозе ранние признаки сердечной недостаточности могут отсутствовать очень длительное время.Это объясняется тем, что причиной АК обычно является атеросклероз левой коронарной артерии (ЛКА). При ее участии кровоснабжается миокард левого желудочка, наиболее толстая, мощная сердечная мышца. В результате при повреждении ЛКА сердце компенсирует снижение работоспособности любого ее отдела, для чего гипертрофируются некоторые мышечные волокна.
Компенсаторно-приспособительная реакция организма при АК в виде гипертрофии, представляющей собой увеличение размеров ткани или всего организма за счет роста размеров клеток.
Причины атеросклеротического кардиосклероза
Основной причиной этого заболевания является атеросклероз. Большую роль в возникновении патологии играет возраст – обычно она появляется на пятом десятилетии жизни, и с возрастом вероятность ее возникновения увеличивается. Также атеросклеротический кардиосклероз может возникать сам по себе или как осложнение, на фоне развития той же стенокардии или гипертонической болезни. Все эти расстройства наиболее распространены среди людей старше 60 лет.
В отличие от острых форм ишемической кардиомиопатии, атеросклеротический кардиосклероз одинаково часто встречается у представителей обоих полов, при этом у пожилых людей чаще встречается у женщин. Также существуют факторы, способствующие возникновению заболевания:
- Пассивный образ жизни.
- Диета с высоким содержанием жира и холестерина.
- Нарушение жирового обмена, которое чаще встречается у больных с ожирением, сахарным диабетом, микседемой или семейной гиперхолестеринемией и др.

- Психологический стресс дома или на работе.
- Экстремальные эмоциональные потрясения.
- Курение.
- Менопауза.
- Овариэктомия и т. д.
Атеросклеротический кардиосклероз может возникать чаще вследствие узлового панартериита или эмболии коронарных артерий.
Атеросклеротический кардиосклероз: симптомы
В большинстве случаев больные не предъявляют жалоб в течение многих лет. При длительном течении болезни могут возникать следующие симптомы:
- Одышка (дыхательная недостаточность, затрудненное дыхание).Это основной симптом сердечной недостаточности по мере ее развития. Вначале он проявляется только при физических нагрузках, таких как быстрая ходьба, подъем по лестнице, поднятие тяжестей и т. д. В дальнейшем, по мере прогрессирования заболевания, становятся очевидными затруднения при дыхании, даже когда больной находится в покое или выполняет простые упражнения. Таким образом, больные проявляют меньшую способность к умственной или физической работе.
 Иногда одышка проявляется пароксизмальным явлением, которое чаще всего возникает ночью, вследствие горизонтального положения тела помимо влияния блуждающего нерва.В этих случаях говорят о сердечной астме.
Иногда одышка проявляется пароксизмальным явлением, которое чаще всего возникает ночью, вследствие горизонтального положения тела помимо влияния блуждающего нерва.В этих случаях говорят о сердечной астме. - Сердечная астма . Это состояние связано с острой недостаточностью левого желудочка, тогда как правый желудочек функционирует отлично. Больной может внезапно проснуться, задыхаясь от нехватки воздуха. Облегчение наступает в приподнятом положении со свисающими с кровати ногами. При этом больной может быть бледным или даже синюшным, покрытым потом. Иногда определяется смешанная одышка — при вдохе и выдохе. Часто возникает тахипноэ (увеличение числа вдохов в минуту с частотой 15–20 раз в минуту).Во время сердечной астмы можно услышать хрипы. Сам приступ может длиться от нескольких минут до 2-3 часов и более. Сердечная астма и отек легких являются проявлениями острой левожелудочковой недостаточности.
- Тахикардия .
 ЧСС при одышке и сердечной астме учащена, тоны сердца приглушены. При аускультации с помощью стетоскопа часто определяют систолический шум на верхушке и спазматический ритм, обусловленный гипотонией миокарда. Дополнительно могут определяться экстрасистолы или другие нарушения ритма.
ЧСС при одышке и сердечной астме учащена, тоны сердца приглушены. При аускультации с помощью стетоскопа часто определяют систолический шум на верхушке и спазматический ритм, обусловленный гипотонией миокарда. Дополнительно могут определяться экстрасистолы или другие нарушения ритма. - Артериальное давление может оставаться нормальным, но часто повышается.
При определении симптомов сердечной астмы необходимо принять немедленные меры, поскольку у больного может развиться острый отек легких, состояние, угрожающее жизни. Поэтому рекомендуется как можно скорее обратиться за медицинской помощью.
При поражении также правого желудочка сердце уже не может компенсировать возникшие нарушения, и, как следствие, возникает общая сердечная недостаточность (сердечная недостаточность).При этом состоянии пульс быстрый, почти аритмичный, но не такой сильный, как при пороках сердца с другими особенностями. Следует отметить, что симптомы сердечной недостаточности появляются раньше у больных атеросклеротическим кардиосклерозом, сопровождающимся артериальной гипертензией. В то же время больные АК без сопутствующей АГ менее подвержены такому осложнению, как сердечная недостаточность.
В то же время больные АК без сопутствующей АГ менее подвержены такому осложнению, как сердечная недостаточность.
Ортопноэ — положение больного сердечной астмой.
Диагностика атеросклеротического кардиосклероза
При аускультации верхушка сердца смещена вниз и влево. Сердечные тоны в этом направлении отсутствуют из-за гипертрофии левого желудочка, тогда как в дальнейшем, при расширении желудочка, возникает общая сердечно-сосудистая недостаточность. Отсутствие сердечных тонов распространяется почти на все направления.
Тоны сердца приглушены, выслушиваются как бы издалека или почти не слышны, особенно первый тон. Второй тон над аортой усилен из-за склеротического поражения аорты.Часто на верхушке сердца можно выслушать систолический шум из-за функциональной недостаточности митрального клапана, вызванной расширением левого желудочка.
Диагноз АК ставят на основании возраста больного, клинических симптомов заболевания, сопутствующих проявлений по типу гипертонической болезни, сахарного диабета или атеросклероза других органов и др.
Дополнительно в зависимости от показаний применяют следующие методы диагностики:
- Рентгенологическое исследование , позволяющее увидеть увеличенную тень сердца, особенно расширение левых границ, где они проходят над диафрагмой за счет снижения мышечного тонуса.
- Электрокардиография может указывать на признаки хронической коронарной недостаточности, показывая более низкие интервалы ST ниже изоэлектрической линии, а также уплощение или отрицательный зубец T в некоторых отведениях. В других случаях снижение сегмента ST может стать очевидным только после нагрузочной пробы (когда больной выполняет физическую нагрузку для наблюдения за тем, как сердце справляется с нагрузкой).
- Анализы крови , указывающие на нарушение липидного обмена и других показателей, связанных с сердечной недостаточностью.
АК не всегда можно правильно определить и затем диагностировать кардиомиопатию, недостаточность митрального клапана или хроническое легочное сердце.
Видео: Атеросклероз (2009)
Атеросклеротический кардиосклероз: лечение
Терапия АК(при отсутствии осложнений, таких как сердечная недостаточность или нарушение ритма) в целом аналогична лечению атеросклероза.
Общие рекомендации по лечению атеросклеротического кардиосклероза:
- Вам необходимо скорректировать свой рацион, чтобы ограничить продукты, богатые холестерином, такие как сало, сливочное масло, говядина/свинина, внутренние органы (мозг, почки или печень), яичные желтки и т. д.Допускается использование растительных масел, таких как кукурузное, подсолнечное, оливковое и т. д.
- Диета должна быть гипокалорийной, особенно если у пациента избыточный вес, ожирение или диабет.
 В таких случаях важно ограничить потребление углеводов. Рекомендуется употреблять больше овощей и зелени, которые содержат витамины и минералы, необходимые для хорошего здоровья.
В таких случаях важно ограничить потребление углеводов. Рекомендуется употреблять больше овощей и зелени, которые содержат витамины и минералы, необходимые для хорошего здоровья. - Курение должно быть категорически исключено.
- Потребление алкоголя ограничено.
Воздействие наркотиков
- В первую очередь антилипидемические препараты из класса статинов (аторвастатин, правастатин, флувастатин, розувастатин и др.) прописаны.
- При необходимости добавляют препараты из класса фибратов (ципрофибрат, фенофибрат и др.).
- Витамин С и комплекс витаминов группы В оказывают благоприятное воздействие.
При наличии у больного таких осложнений, как сердечная астма, сердечная недостаточность, нарушение ритма и др., принимаются соответствующие меры.
Когда атеросклеротический кардиосклероз протекает без осложнений, то удаление зубов не противопоказано. Эти процедуры могут быть выполнены без необходимости госпитализации пациента.
Осложнения атеросклеротического коронарного кардиосклероза
Осложнения, которые могут возникнуть при атеросклеротическом кардиосклерозе, включают:
- Проблемы с ритмом и кровообращением.
- Острая недостаточность левого желудочка, проявляющаяся сердечной астмой или острым отеком легких.
- Сердечно-сосудистая недостаточность различной степени тяжести.
Атеросклеротический кардиосклероз является одной из наиболее частых причин нарушений ритма .В частности, могут возникать экстрасистолы, которые обычно исходят из левого желудочка, тогда как экстрасистолы правого желудочка или предсердные экстрасистолы встречаются реже.
Другими распространенными аритмиями являются мерцательная аритмия и трепетание предсердий , которые постепенно развиваются на фоне дистрофии правого предсердия. Вначале они могут носить приступообразный характер, но со временем становятся постоянными. Практически всегда они определяются на поздних стадиях АК, особенно при осложнении заболевания хронической сердечно-сосудистой недостаточностью.В других случаях могут развиваться атриовентрикулярные блокады различной степени тяжести, что может привести к синдрому Морганьи-Адамса-Стокса или блокаде левой ветви.
Практически всегда они определяются на поздних стадиях АК, особенно при осложнении заболевания хронической сердечно-сосудистой недостаточностью.В других случаях могут развиваться атриовентрикулярные блокады различной степени тяжести, что может привести к синдрому Морганьи-Адамса-Стокса или блокаде левой ветви.
Прогноз и профилактика
Прогноз этого заболевания удовлетворительный, так как склеротический процесс необратим. Прогноз более тяжелый у больных с явлениями острой коронарной недостаточности, серьезными нарушениями ритма и артериальной гипертензией. Эти осложнения еще больше ускоряют прогрессирование сердечной недостаточности, сахарного диабета и др.Следует отметить, что многие пациенты могут находиться в стадии компенсации в течение многих лет и, таким образом, им удается сохранять свою работоспособность.
Предупреждающие действия
Когда болезнь значительно прогрессирует, она становится необратимой, поэтому врачи сосредотачиваются на поддержании пациента в более или менее работоспособном состоянии. Это позволяет им как можно дольше сохранять способность к повседневной деятельности. При этом внимание уделяется регламентации условий жизни и работы больного.
Это позволяет им как можно дольше сохранять способность к повседневной деятельности. При этом внимание уделяется регламентации условий жизни и работы больного.
Дополнительно больной или его близкие должны позаботиться о поддержании здорового режима сна, правильном питании, а также избегать любых нервно-психических нагрузок, сильного физического переутомления, малоподвижного образа жизни и т.д. Важно регулярно проходить обследование у кардиолога.
Видео: обзор сердечно-сосудистых заболеваний
5,00 сред. рейтинг ( 92 % баллов) — 1 голосов — голосов
Кардиосклероз (миокардиосклероз) лечение атеросклероза
Кардиосклероз (синоним миокардиосклероз) — заболевание сердечной мышцы вследствие развития в ней рубцовой соединительной ткани (рис. 2 и 3).
2 и 3).
Рис. 2. Обширный старый рубец стенки левого желудочка сердца и межжелудочковой перегородки. Рис. 3. Множественные мелкие рубцы в стенке левого желудочка (множественно-очаговый кардиосклероз).
Различают атеросклеротический кардиосклероз и миокардит. Атеросклеротический кардиосклероз возникает на почве инфаркта миокарда (постинфарктный, очаговый кардиосклероз) и хронической коронарной недостаточности, связанной с поражением сосудов сердца (диффузный кардиосклероз).Во всех случаях происходит отмирание части мышечных волокон и замещение их соединительной тканью.
Ранним клиническим проявлением атеросклеротического кардиосклероза является снижение работоспособности и более быстрая утомляемость, как физическая, так и умственная. Затем появляется одышка сначала только при значительном физическом напряжении, а позже при обычной физической работе и ходьбе. Выраженное расширение сердечной тупости слева, приглушение тонов сердца. Часто сердечная аритмия (экстрасистолия, мерцательная аритмия).
Если по ходу проводящей системы происходит развитие рубцовой ткани, у больного развивается блокада сердца (см. Аритмия сердца). Нередко атеросклеротический кардиосклероз сопровождается появлением сердечной недостаточности (см. Недостаточность кровообращения), приступов сердечной астмы, отека легких, а в дальнейшем увеличение печени, развитие подкожного и вздутия живота.
При атеросклеротическом кардиосклерозе дл. Трудоспособность определяется степенью сердечной недостаточности.
Миокардит кардиосклероз является следствием миокардита любой природы.В отличие от атеросклеротического кардиосклероза, миокардит-кардиосклероз не имеет склонности к прогрессированию, если воспалительный процесс в приступе закончился.
Лечение атеросклеротического кардиосклероза включает: терапию атеросклероза (см.), коронарной недостаточности (см. Стенокардия), недостаточности кровообращения (см.), аритмии (см.). Лечение миотатического кардиосклероза зависит от его проявлений (недостаточность кровообращения, аритмии и др.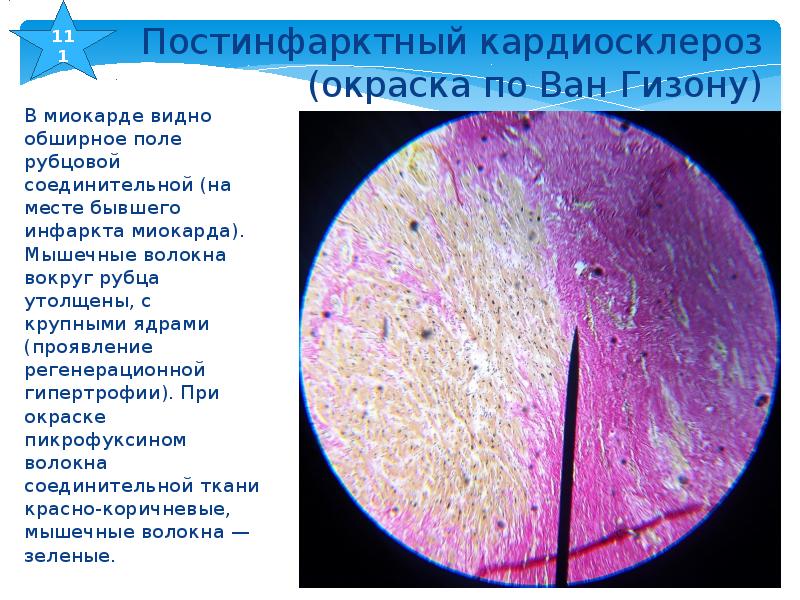 ) и проводится по тем же принципам, что и при атеросклеротическом кардиосклерозе.
) и проводится по тем же принципам, что и при атеросклеротическом кардиосклерозе.
кардиосклероз — Перевод на французский — примеры русский
Эти примеры могут содержать нецензурные слова, основанные на вашем поиске.
Эти примеры могут содержать разговорные слова на основе вашего поиска.
Больной К.Ф., 65 лет. ИБС: диффузный кардиосклероз .
Диффузный и постинфарктный (2009) кардиосклероз .
Диагноз: ИБС: Стабильная стенокардия напряжения, NYHA II. Диффузный и постинфарктный (2009) кардиосклероз .
Диагностика: ишемическая кардиопатия: стабильная стенокардия напряжения, по NYHA II. Кардиосклероз диффузный и постинфарктный (2009 г.).
Дыхательная недостаточность II-III степени. ИБС: стабильная стенокардия напряжения I-II класса по NYHA. Диффузный кардиосклероз .
ИБС: стабильная стенокардия напряжения I-II класса по NYHA. Диффузный кардиосклероз .
Ишемическая болезнь сердца (ИБС): атеросклеротическая кардиосклерозная .
ИБС: атеросклеротический кардиосклероз , атеросклероз аорты и коронарный атеросклероз.
Ишемическая кардиопатия: кардиосклероз атеросклероз, атеросклероз аорты и коронарный атеросклероз.
Похороны Али-Аги Шихлинского, скончавшегося от кардиосклероза в больнице ныне имени Мусы Нагиева 18 августа 1943 года, были организованы самим философом Гейдаром Гусейновым.
Влияние сахарного диабета 2 типа на отдаленный прогноз у больных разного возраста, перенесших инфаркт миокарда
разные возрастные группы. Данные взяты из: «Регистр острого инфаркта миокарда». Под наблюдением в течение 5 лет после острого инфаркта миокарда находились 862 пациента. Первичной конечной точкой была смерть от любой причины.В зависимости от возраста пациенты были разделены на 2 группы: 1-я группа — пациенты старше трудоспособного возраста () и 2-я группа — трудоспособные пациенты (). Всего у 208 пациентов были диагностированы как сердечно-сосудистые заболевания, так и СД2. Пожилые пациенты с СД2 имели худший прогноз и повышенную пятилетнюю смертность по сравнению с больными той же возрастной группы без СД2. Статистически значимые различия в отдаленных исходах у взрослых больных () обнаружены только в группе с большей длительностью СД, в отличие от группы с дебютом СД2. Таким образом, СД 2 типа увеличивает 5-летнюю смертность пожилых пациентов с инфарктом миокарда. Однако более молодые пациенты как с инфарктом миокарда, так и с СД2 имели больше осложнений в раннем постинфарктном периоде по сравнению с пациентами той же возрастной группы без СД2, но не выявили статистически значимых различий в отдаленных исходах.
Таким образом, СД 2 типа увеличивает 5-летнюю смертность пожилых пациентов с инфарктом миокарда. Однако более молодые пациенты как с инфарктом миокарда, так и с СД2 имели больше осложнений в раннем постинфарктном периоде по сравнению с пациентами той же возрастной группы без СД2, но не выявили статистически значимых различий в отдаленных исходах.
1. Введение
Современные достижения медицинской науки и практики позволили добиться огромных успехов в лечении хронических неинфекционных заболеваний.Улучшение прогноза и качества жизни больных наиболее распространенной социально значимой патологией системы кровообращения — ишемической болезнью сердца — способствует прогрессирующему старению населения экономически развитых стран [1]. Четверть населения Российской Федерации относится к категории лиц старше трудоспособного возраста (по данным Росстата). Такая демографическая ситуация определяет рост частоты метаболических нарушений; наиболее частым из них является сахарный диабет (СД) 2 типа. За последние 10 лет число больных СД в мире увеличилось более чем в два раза и на конец 2015 г. достигло 415 млн человек. По прогнозу Международной диабетической федерации , число больных СД в 2040 г. достигнет около 642 млн человек. составляло почти 3% населения. Однако эти данные занижают реальное количество больных, так как учитывают только выявленные и зарегистрированные случаи заболевания, а реальное количество больных сахарным диабетом в России может достигать 8-9 млн (около 6% населения) [2, 3].
За последние 10 лет число больных СД в мире увеличилось более чем в два раза и на конец 2015 г. достигло 415 млн человек. По прогнозу Международной диабетической федерации , число больных СД в 2040 г. достигнет около 642 млн человек. составляло почти 3% населения. Однако эти данные занижают реальное количество больных, так как учитывают только выявленные и зарегистрированные случаи заболевания, а реальное количество больных сахарным диабетом в России может достигать 8-9 млн (около 6% населения) [2, 3].
Существует тесная связь между СД и сердечно-сосудистыми заболеваниями, которые являются наиболее распространенной причиной заболеваемости и смертности у больных сахарным диабетом. Около 60% больных диагностируют как сердечно-сосудистые заболевания, так и СД2 [4]. Известно, что риск развития острого инфаркта миокарда у больных СД 2 типа в 6–10 раз выше, чем в популяции в целом [5]. Сочетание ишемической болезни сердца и сахарного диабета является одним из наиболее неблагоприятных состояний и приводит к значительному увеличению сердечно-сосудистых осложнений и смертности.
Проблема коморбидности этих двух наиболее распространенных неинфекционных патологий традиционно отмечается в когорте больных пожилого и старческого возраста. Мы начинаем наблюдать рост заболеваемости диабетом 2 типа у стройных людей в гораздо более молодом возрасте, чем это обычно связано с этим заболеванием. Так около 50% всех больных СД 2 типа в мире составляют люди 40–59 лет; их относят к трудоспособному населению, что усугубляет экономический аспект данной проблемы [2].
Вместе с тем, несмотря на большой интерес научной медицинской общественности к проблеме коморбидности ишемической болезни сердца и СД 2 типа, изучение отдаленного постинфарктного прогноза у больных остается весьма сложной задачей в связи с необходимостью оптимальное количество больных, трудности преодоления искусственной избирательности изучаемых групп, отсутствие единой базы данных лиц, перенесших инфаркт миокарда и т.д.Использование популяционных регистров, таких как Регистр острого инфаркта миокарда, является наиболее оптимальным для изучения прогностического значения СД в отдаленном постинфарктном периоде, поскольку позволяет обеспечить наибольшую объективность получаемых результатов [6].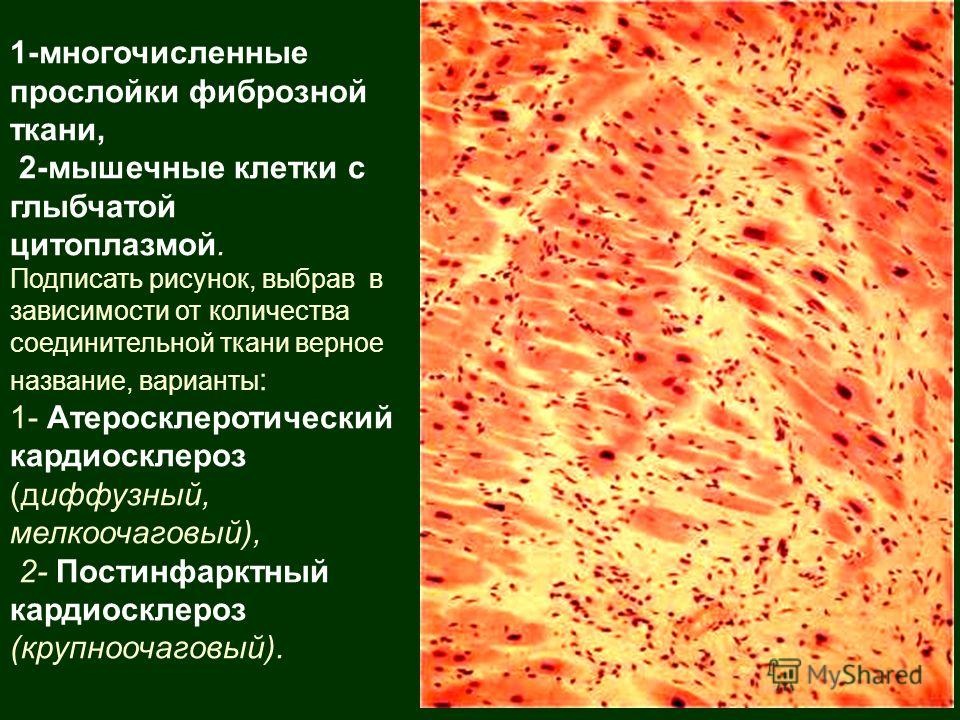
В связи с изложенным, целью настоящего исследования является изучение влияния сахарного диабета 2 типа на отдаленный прогноз постинфарктных больных в различных возрастных категориях на базе популяции, взятой из Регистра острого инфаркта миокарда.
2. Методы
Исследование выполнено на основе анализа проспективной базы данных «Регистр острого инфаркта миокарда», Томск (Россия). Основой информационно-аналитической базы РСА является кодовая таблица, составленная на основании специально оформленной «первичной регистрационной карты», в которой содержится вся информация о пациенте (включая результаты допроса, данные анамнеза, данные анамнеза и другие медицинские документы и результаты исследований патологоанатома).В исследование были включены больные с острым инфарктом миокарда, поступившие в НИИ кардиологии (Томск) с острым инфарктом миокарда в течение одного года (). Все включенные пациенты подписали форму информированного согласия; протокол исследования одобрен Локальным этическим комитетом НИИ кардиологии, Томск. Проанализирован клинический исход через 5 лет. Для анализа летальных исходов от сердечно-сосудистых заболеваний мы использовали результаты анатомо-патологических и судебно-медицинских исследований.В исследование включен анализ пятилетней смертности в зависимости от возраста и наличия в анамнезе сахарного диабета 2.
Проанализирован клинический исход через 5 лет. Для анализа летальных исходов от сердечно-сосудистых заболеваний мы использовали результаты анатомо-патологических и судебно-медицинских исследований.В исследование включен анализ пятилетней смертности в зависимости от возраста и наличия в анамнезе сахарного диабета 2.
В зависимости от возраста пациенты были разделены на 2 группы: 1-я группа — больные старше трудоспособного возраста (мужчины старше 60 лет и женщины). старше 55 лет) и 2-ю группу — трудоспособные пациенты () (статья 7 Федерального закона от 17 декабря 2001 г. № 173-ФЗ «О трудовых пенсиях в Российской Федерации»). Основные характеристики пациентов приведены в таблице 1.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Примечание: : среднее значение и среднеквадратичное отклонение; : достигнут значительный уровень. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
При поступлении в стационар у 208 больных в анамнезе был СД2. Диагноз сахарного диабета был подтвержден в соответствии с критериями Всемирной организации здравоохранения. При динамическом наблюдении еще у 45 больных второй группы был выявлен СД2, а у 33 — дебют СД2 после выписки из стационара.Далее группы были разделены на подгруппы в зависимости от продолжительности диабета. Пациенты с СД получали оптимально подобранную гипогликемическую терапию, включающую глибенкламид, гликлазид и метформин.
Всего у 208 пациентов были диагностированы как сердечно-сосудистые заболевания, так и СД2.
Статистический анализ выполнен с помощью Statistica V10. 0 (статистический пакет компании «StatSoft Inc.»). Категориальные переменные были описаны как частоты и проценты. Непрерывные переменные были описаны как среднее ± стандартное отклонение (SD).Проверка распределения количественных данных была выполнена с помощью теста Шапиро-Уилка. Качественные значения представлены в виде абсолютных и относительных значений ((%)). Для сравнения количественных данных, подчиняющихся нормальному закону распределения в двух независимых группах, использовали критерий Стьюдента (однородность общих дисперсий оценивали с помощью критерия Левена). Мы использовали 2 анализа для группового сравнения каждого из категориальных измерений и критерий Фишера для 2 независимых групп для непрерывных измерений.Анализ выживаемости в исследуемых группах проводили по методу Каплана-Мейера, сравнение двух кривых проводили по критерию Логранка. Для выявления факторов, влияющих на течение и прогноз заболевания, рассчитывали отношение шансов. Поправка Бонферрони использовалась для поправки множественных сравнений, когда одновременно выполнялись несколько зависимых или независимых статистических тестов.
0 (статистический пакет компании «StatSoft Inc.»). Категориальные переменные были описаны как частоты и проценты. Непрерывные переменные были описаны как среднее ± стандартное отклонение (SD).Проверка распределения количественных данных была выполнена с помощью теста Шапиро-Уилка. Качественные значения представлены в виде абсолютных и относительных значений ((%)). Для сравнения количественных данных, подчиняющихся нормальному закону распределения в двух независимых группах, использовали критерий Стьюдента (однородность общих дисперсий оценивали с помощью критерия Левена). Мы использовали 2 анализа для группового сравнения каждого из категориальных измерений и критерий Фишера для 2 независимых групп для непрерывных измерений.Анализ выживаемости в исследуемых группах проводили по методу Каплана-Мейера, сравнение двух кривых проводили по критерию Логранка. Для выявления факторов, влияющих на течение и прогноз заболевания, рассчитывали отношение шансов. Поправка Бонферрони использовалась для поправки множественных сравнений, когда одновременно выполнялись несколько зависимых или независимых статистических тестов.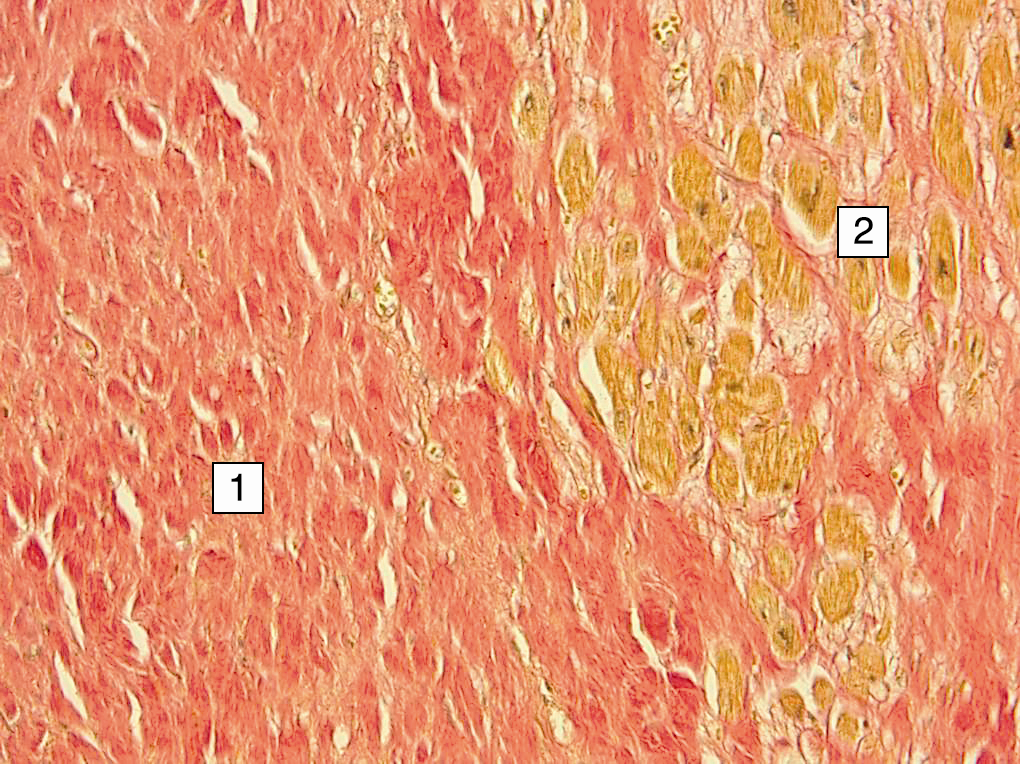 значения 0,05 из двусторонних тестов считались статистически значимыми.
значения 0,05 из двусторонних тестов считались статистически значимыми.
3. Результаты
3.1. Клинико-анамнестическая характеристика больных
В первой группе больных с острым инфарктом миокарда было 158 мужчин старше 60 лет и 200 женщин старше 55 лет. Во второй группе было 433 мужчины и 71 женщина. Группы были разделены по возрасту больных, и они оказались различными по ряду клинико-анамнестических характеристик.
Пожилые пациенты чаще страдали артериальной гипертензией и стенокардией.Каждый третий больной 1-й группы имел в анамнезе инфаркт миокарда; 12,8% больных старше трудоспособного возраста имели инсульт в анамнезе. Большинство больных трудоспособного возраста, перенесших инфаркт миокарда, были курильщиками. Частота дислипидемии в обеих группах была сопоставима и составила 79% и 76,6% случаев.
Каждый четвертый больной в обеих группах страдал СД2: 1-я группа — 92 больных (26%) и 2-я группа — 116 больных (23%) (табл. 1). Уровень сахара в крови натощак у пациентов старшего возраста был достоверно выше, чем в группе больных трудоспособного возраста (табл. 1).
1).
3.2. Показатели выживаемости больных после инфаркта миокарда в зависимости от возраста и наличия сахарного диабета
Средняя 5-летняя смертность составила 33,8% в 1-й группе и 26,8% во 2-й группе (). Пожилые пациенты с СД2 имели худший прогноз и повышенную пятилетнюю смертность по сравнению с больными той же возрастной группы без СД2 (ОП 2,2; 95% ДИ 1,47–3,4; ) (рис. 1).
Достоверного влияния факта наличия СД 2 типа на отдаленный постинфарктный прогноз больных при проведении аналогичного анализа времени выживания по Каплану-Мейеру в когорте работающих больных не выявлено.Так, уровень 5-летней летальности среди больных СД 2 типа в этой группе составил 25% (за время наблюдения умерло 29 человек) и был сопоставим со смертностью у больных без патологии углеводного обмена, которая составила 27,3% ( умерло 106 человек). Время смерти после инфаркта миокарда также не различалось между группами работающих больных с СД и больных без СД, что наглядно демонстрируют кривые Каплана-Мейера (рис. 2).
2).
3.3. Выживаемость больных, перенесших инфаркт миокарда, в зависимости от длительности сахарного диабета
В нашем исследовании коморбидность СД 2 типа и инфаркта миокарда (ИМ) у больных трудоспособного возраста не оказала существенного влияния на отдаленный прогноз. Для более детального анализа группа больных трудоспособного возраста как с инфарктом миокарда, так и с СД 2 типа была разделена на 3 подгруппы в зависимости от длительности СД: в первую подгруппу вошли пациенты, у которых длительность СД 2 типа превышала сердечно-сосудистую болезнь, во вторую в подгруппу вошли пациенты с одинаковой длительностью как СД 2 типа, так и сердечно-сосудистых заболеваний, а в третью подгруппу вошли пациенты с сахарным диабетом, диагностированным в ходе пятилетнего проспективного исследования.Статистически значимые различия в отдаленных исходах выявлены у более молодых пациентов () только в группе с большей длительностью СД, в отличие от группы с дебютом СД2 () (рис. 3).
3).
4. Обсуждение
Результаты исследования показали, что у пациентов 1-й группы в связи с их возрастом достоверно больше тяжелых осложнений, таких как артериальная гипертензия, стенокардия, инфаркт(ы) миокарда, инсульт(ы), которые свидетельствует о прогрессировании имеющихся заболеваний с возрастом.При этом нарушение липидного обмена возникало с одинаковой частотой как у взрослых, так и у пожилых пациентов. Вероятно, этот показатель зависит от генетической предрасположенности к нарушению липидного обмена. Кроме того, частота сахарного диабета в обеих группах на момент включения пациентов в исследование была одинаковой, несмотря на то, что длительность ИБС была больше у пожилых пациентов. Возможно, более молодые пациенты в настоящее время имеют более низкую физическую активность и более изысканную пищу, что способствует развитию диабета в более молодом возрасте.
Наши данные подтверждают общепринятую и доказанную гипотезу о том, что сахарный диабет 2 типа увеличивает риск неблагоприятных исходов у пожилых пациентов с ИМ. В то же время нами установлено, что влияние СД 2 типа на отдаленный прогноз у больных трудоспособного возраста с ИМ сильно зависит от длительности сахарного диабета. В многочисленных исследованиях показано, что сахарный диабет или гипергликемия являются независимыми факторами риска как краткосрочной, так и отдаленной смертности после острого ИМ [7]. Более того, в когортном исследовании (VALIANT) сахарный диабет оказался независимым предиктором смертности и неблагоприятных сердечно-сосудистых событий у пациентов первого года после инфаркта миокарда.Анализ этих литературных данных показал, что возраст больных, включенных в исследования, составлял 60 лет и старше, что соответствует больным 1-й группы нашего исследования старше трудоспособного возраста. Механизмы неблагоприятных исходов у больных СД связаны с нарушением метаболических процессов, в том числе с недостаточностью энергозатрат миокарда, активацией свободнорадикальных процессов, эндотелиальной дисфункцией, артериальным тромбообразованием, фибринолизом [8].
В то же время нами установлено, что влияние СД 2 типа на отдаленный прогноз у больных трудоспособного возраста с ИМ сильно зависит от длительности сахарного диабета. В многочисленных исследованиях показано, что сахарный диабет или гипергликемия являются независимыми факторами риска как краткосрочной, так и отдаленной смертности после острого ИМ [7]. Более того, в когортном исследовании (VALIANT) сахарный диабет оказался независимым предиктором смертности и неблагоприятных сердечно-сосудистых событий у пациентов первого года после инфаркта миокарда.Анализ этих литературных данных показал, что возраст больных, включенных в исследования, составлял 60 лет и старше, что соответствует больным 1-й группы нашего исследования старше трудоспособного возраста. Механизмы неблагоприятных исходов у больных СД связаны с нарушением метаболических процессов, в том числе с недостаточностью энергозатрат миокарда, активацией свободнорадикальных процессов, эндотелиальной дисфункцией, артериальным тромбообразованием, фибринолизом [8]. Больные СД более подвержены развитию атеросклероза, что приводит к диффузным и многососудистым поражениям коронарных артерий.Кроме того, по данным литературы, диабетическая кардиомиопатия может приводить к развитию более тяжелых форм сердечной недостаточности [8].
Больные СД более подвержены развитию атеросклероза, что приводит к диффузным и многососудистым поражениям коронарных артерий.Кроме того, по данным литературы, диабетическая кардиомиопатия может приводить к развитию более тяжелых форм сердечной недостаточности [8].
Однако наше исследование показало, что в младшей возрастной группе больных СД не ухудшает прогноз выживаемости, но выживаемость зависит от длительности сахарного диабета. Таким образом, у больных с СД, развившимся после перенесенного инфаркта миокарда, исходы лучше, чем у больных с СД, диагностированным до или одновременно с инфарктом миокарда.Но в то же время некоторые экспериментальные исследования показывают парадоксальное повышение устойчивости сердца к повреждающему действию ишемии и реперфузии у животных с СД [9, 10]. В ранее опубликованных статьях мы также показали, что при индукции СД у крыс через 2 нед после стимуляции инфаркта миокарда сократительная функция изолированной папиллярной мышцы остается такой же, как и у интактных животных, а уровень кальций-транспортирующих белков саркоплазматического ретикулум кардиомиоцитов также сопоставим с таковым в здоровом миокарде [11].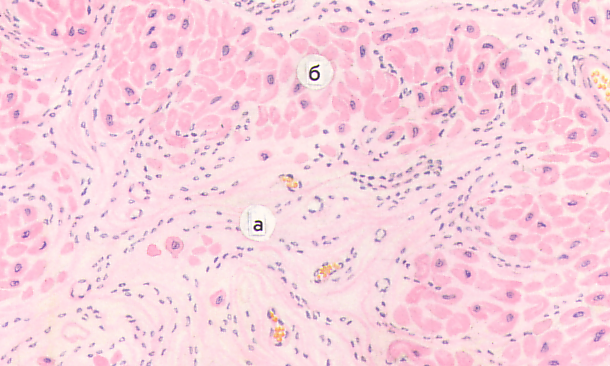 Кроме того, нами выявлено, что в изолированных трабекулах сердца больных ишемической болезнью сердца (ИБС) с коротким течением СД сохранялась положительная ритмическая инотропная реакция миокарда, что коррелировало с более высоким уровнем Са 2+ -АТФазы саркоплазматического ретикулума (СР). по сравнению с аналогичными показателями миокарда у больных ИБС без СД [12]. Поскольку Са 2+ -АТФаза СР является энергозависимым ферментом, эффективность ее работы зависит не только от количества фермента, но и от наличия энергетического субстрата.Показано, что АТФ, образующийся в процессе гликолиза, является важным источником энергии для мембранного транспорта Са 2+ , в частности для Са 2+ -АТФазного ионного насоса СР. При хронической ишемии синтез АТФ в кардиомиоцитах осуществляется в результате процесса гликолиза [13]. Вероятно, у больных с СД2 на ранней стадии развития заболевания гипергликемия может повышать доступность дополнительных субстратов для гликолитических процессов, что способствует нормализации энергообеспечения метаболических реакций в патологических клетках.
Кроме того, нами выявлено, что в изолированных трабекулах сердца больных ишемической болезнью сердца (ИБС) с коротким течением СД сохранялась положительная ритмическая инотропная реакция миокарда, что коррелировало с более высоким уровнем Са 2+ -АТФазы саркоплазматического ретикулума (СР). по сравнению с аналогичными показателями миокарда у больных ИБС без СД [12]. Поскольку Са 2+ -АТФаза СР является энергозависимым ферментом, эффективность ее работы зависит не только от количества фермента, но и от наличия энергетического субстрата.Показано, что АТФ, образующийся в процессе гликолиза, является важным источником энергии для мембранного транспорта Са 2+ , в частности для Са 2+ -АТФазного ионного насоса СР. При хронической ишемии синтез АТФ в кардиомиоцитах осуществляется в результате процесса гликолиза [13]. Вероятно, у больных с СД2 на ранней стадии развития заболевания гипергликемия может повышать доступность дополнительных субстратов для гликолитических процессов, что способствует нормализации энергообеспечения метаболических реакций в патологических клетках. Согласно нашим ранее опубликованным данным, при сочетанном развитии постинфарктного кардиосклероза и СД у крыс кардиомиоциты используют в качестве энергетического субстрата как жирные кислоты, так и глюкозу.
Согласно нашим ранее опубликованным данным, при сочетанном развитии постинфарктного кардиосклероза и СД у крыс кардиомиоциты используют в качестве энергетического субстрата как жирные кислоты, так и глюкозу.
В соответствии с нашим исследованием появились клинические данные, свидетельствующие о более низком риске неблагоприятных сердечно-сосудистых событий у больных СД по сравнению с больными ИБС [14, 15]. В этих исследованиях отмечается, что смертность от острого инфаркта миокарда у больных СД ниже, чем у больных ИБС независимо от их возраста (в исследование были включены больные 30–80 лет).
Однако при СД 2-го типа с длительностью более 10 лет или СД 2-го типа с резко повышенным уровнем глюкозы отмечена такая же прогностическая ценность в отношении выживаемости после инфаркта миокарда, как и для больных ИБС [14, 15]. Кроме того, более высокий уровень глюкозы в плазме крови при поступлении в стационар является неблагоприятным прогностическим фактором для больных без СД по сравнению с больными с установленным диагнозом СД [16]. Представленные данные позволяют по-новому взглянуть на проблему СД при сердечно-сосудистой патологии и на раскрытие механизмов, обусловливающих повышение резистентности сердца к ишемическим повреждениям.Известно, что все экспериментальные работы, показавшие кардиопротекторное действие СД, проводились на молодых животных. Этот факт соответствует нашим результатам, полученным в группе 2 [9, 10, 17, 18]. Однако пожилые крысы Гото-Какидзаки (модель СД 2 типа) обладают повышенной чувствительностью к ишемической болезни сердца [19].
Представленные данные позволяют по-новому взглянуть на проблему СД при сердечно-сосудистой патологии и на раскрытие механизмов, обусловливающих повышение резистентности сердца к ишемическим повреждениям.Известно, что все экспериментальные работы, показавшие кардиопротекторное действие СД, проводились на молодых животных. Этот факт соответствует нашим результатам, полученным в группе 2 [9, 10, 17, 18]. Однако пожилые крысы Гото-Какидзаки (модель СД 2 типа) обладают повышенной чувствительностью к ишемической болезни сердца [19].
Вероятно, при раннем развитии СД и у больных более молодого возраста наблюдается инициация так называемого «метаболического прекондиционирования». Механизмы этого явления могут быть связаны с повышением экспрессии факторов антиоксидантной защиты и ферментов сигнальных путей PI3K/Akt, снижением экспрессии генов апоптоза, провоспалительных цитокинов (TNF- α ), профиброгенного трансформирующего фактора роста- β и альфа-актин-1 — маркер гипертрофии [17]. В настоящее время важная роль в реализации кардиопротекторных эффектов отводится протеину – АМФ-активируемой протеинкиназе – одному из ключевых ферментов, инициирующих процесс энергосбережения в клетке. Выявлено, что сам СД может приводить к активации этого белка — АМФ-киназы [20]; кроме того, было установлено, что уровень экспрессии транспортера глюкозы GLUT-1 в кардиомиоцитах диабетических животных на 15-й день после инфаркта был выше, чем уровень экспрессии транспортера глюкозы у диабетических крыс без ишемического повреждения [17].Также можно отметить ангиогенез как механизм, снижающий повреждающие эффекты ишемии до и после моделирования экспериментального инфаркта миокарда, сопровождающегося уменьшением процессов фиброза в условиях гипергликемии [17]. Симпатическая нервная система также играет большую роль в патогенезе ишемических повреждений. Установлено, что при снижении тонуса симпатической нервной системы (СНС), индуцированном инфарктом миокарда у диабетических крыс, повышается антиоксидантная защита сердца и снижается активность прооксидантных ферментов [18].
В настоящее время важная роль в реализации кардиопротекторных эффектов отводится протеину – АМФ-активируемой протеинкиназе – одному из ключевых ферментов, инициирующих процесс энергосбережения в клетке. Выявлено, что сам СД может приводить к активации этого белка — АМФ-киназы [20]; кроме того, было установлено, что уровень экспрессии транспортера глюкозы GLUT-1 в кардиомиоцитах диабетических животных на 15-й день после инфаркта был выше, чем уровень экспрессии транспортера глюкозы у диабетических крыс без ишемического повреждения [17].Также можно отметить ангиогенез как механизм, снижающий повреждающие эффекты ишемии до и после моделирования экспериментального инфаркта миокарда, сопровождающегося уменьшением процессов фиброза в условиях гипергликемии [17]. Симпатическая нервная система также играет большую роль в патогенезе ишемических повреждений. Установлено, что при снижении тонуса симпатической нервной системы (СНС), индуцированном инфарктом миокарда у диабетических крыс, повышается антиоксидантная защита сердца и снижается активность прооксидантных ферментов [18].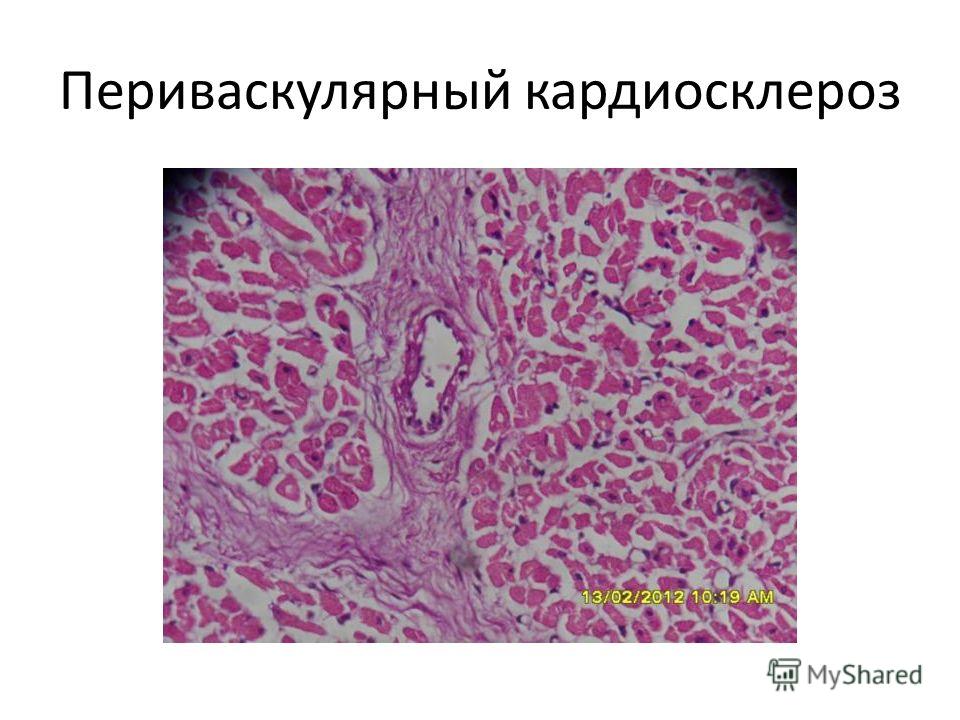 Клинические данные, полученные в ходе исследования, показали неоднозначные прогностические эффекты сахарного диабета 2 типа у больных с инфарктом миокарда, соответствующие результатам экспериментальных исследований. Комплексный анализ клинико-экспериментальных данных в данной области исследований позволит разработать систему стратификации сердечно-сосудистого риска у больных как сахарным диабетом 2 типа, так и ишемической болезнью сердца и даст возможность персонифицировать терапевтические подходы, снижающие ущерб от действия ишемического фактора. .
Клинические данные, полученные в ходе исследования, показали неоднозначные прогностические эффекты сахарного диабета 2 типа у больных с инфарктом миокарда, соответствующие результатам экспериментальных исследований. Комплексный анализ клинико-экспериментальных данных в данной области исследований позволит разработать систему стратификации сердечно-сосудистого риска у больных как сахарным диабетом 2 типа, так и ишемической болезнью сердца и даст возможность персонифицировать терапевтические подходы, снижающие ущерб от действия ишемического фактора. .
5. Выводы
Показано, что сочетание диабета 2 типа и ишемической болезни сердца у пожилых пациентов является прогностически неблагоприятным фактором, приводящим к значительному увеличению 5-летней смертности. В то же время более молодые пациенты с инфарктом миокарда не имели достоверных различий в отдаленных исходах по наличию сахарного диабета, в то время как более длительное течение СД2 достоверно ухудшало прогноз в постинфарктном периоде.
Доступность данных
Данные, использованные для поддержки результатов этого исследования, можно получить у соответствующего автора по запросу.
Конфликт интересов
Авторы заявляют об отсутствии у них явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Благодарности
Работа выполнена при финансовой поддержке Российского государственного проекта «Наука» №. ААА-А15-115123110026-3 по теме исследования НИИ кардиологии Томского национального исследовательского медицинского центра РАН.
Советы по красоте и здоровью: ишемическая болезнь сердца
Наиболее распространенное заболевание сердечно-сосудистой системы, в основе которого лежит ухудшение кровоснабжения сердечной мышцы, — коронарная недостаточность, обусловленная преимущественно атеросклерозом коронарных артерий сердца. Понятие «ишемическая болезнь сердца» включает как острую форму заболевания (стенокардия, инфаркт миокарда), так и хроническую (очаговый или диффузный кардиосклероз, поражение сердечной мышцы).
 Поскольку развитие этих изменений обусловлено атеросклерозом сосудов, этот вид называют атеросклеротическим кардиосклерозом.Часто сопровождается ухудшением работы сердца, развитием сердечной недостаточности и нарушениями ритма. В клиническом течении ишемической болезни сердца волны, обострения заболевания чередуются с периодами относительного благополучия, которые не могут быть субъективными причинами симптоматики. Как правило, начальные клинические проявления ишемической болезни сердца — приступы стенокардии напряжения, возникающие при физической нагрузке. Дальнейшее течение болезни обычно длительное, на десятки лет. В типичных случаях перенапряжения стенокардии через некоторое время присоединяются приступы, возникающие в состоянии покоя.В периоды обострения заболевания наиболее реальная угроза развития инфаркта миокарда.
Поскольку развитие этих изменений обусловлено атеросклерозом сосудов, этот вид называют атеросклеротическим кардиосклерозом.Часто сопровождается ухудшением работы сердца, развитием сердечной недостаточности и нарушениями ритма. В клиническом течении ишемической болезни сердца волны, обострения заболевания чередуются с периодами относительного благополучия, которые не могут быть субъективными причинами симптоматики. Как правило, начальные клинические проявления ишемической болезни сердца — приступы стенокардии напряжения, возникающие при физической нагрузке. Дальнейшее течение болезни обычно длительное, на десятки лет. В типичных случаях перенапряжения стенокардии через некоторое время присоединяются приступы, возникающие в состоянии покоя.В периоды обострения заболевания наиболее реальная угроза развития инфаркта миокарда. Ишемическая болезнь сердца является важной социальной проблемой. Вместо чумы другими инфекционными заболеваниями были сердечно-сосудистые заболевания, особенно ишемическая болезнь сердца. Широкое распространение болезни, поражение наиболее ценных для общества возрастных групп, приводящее к временной или стойкой нетрудоспособности больных, а в ряде случаев и к скоропостижной смерти, ишемической болезни сердца превратилось в острейшую проблему здравоохранения века.
Широкое распространение болезни, поражение наиболее ценных для общества возрастных групп, приводящее к временной или стойкой нетрудоспособности больных, а в ряде случаев и к скоропостижной смерти, ишемической болезни сердца превратилось в острейшую проблему здравоохранения века.
Массовые исследования, проведенные как в нашей стране, так и за рубежом, выявили важность так называемых 1 факторов риска, способствующих возникновению и прогрессированию ишемической болезни сердца. К таким факторам относятся, в частности, возраст, наследственная предрасположенность, малоподвижный образ жизни, переедание, избыточная масса тела, повышенное содержание липидов в крови, повышенное артериальное давление, нарушение углеводного обмена, в частности сахарный диабет.
.

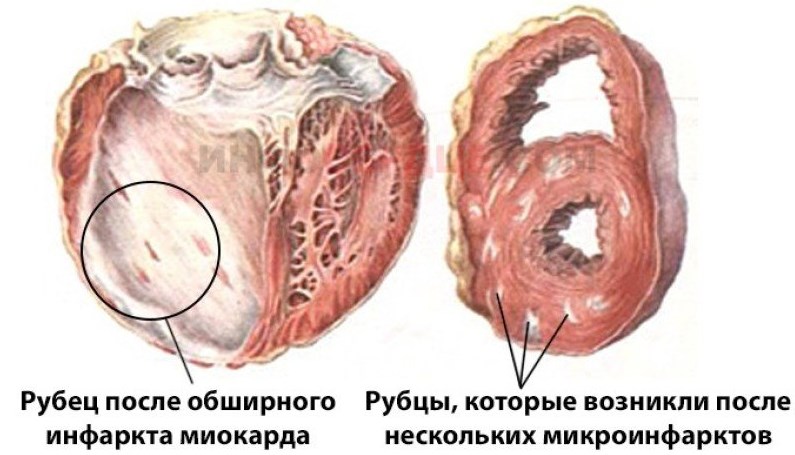 Уменьшение функциональной массы кардиомиоцитов приводит к снижению сократимости миокарда, и, соответственно, к формированию сердечной недостаточности.
Уменьшение функциональной массы кардиомиоцитов приводит к снижению сократимости миокарда, и, соответственно, к формированию сердечной недостаточности. Биохимический анализ крови выявляется гиперхолестеринемию, увеличение бета-липопротеидов.
Биохимический анализ крови выявляется гиперхолестеринемию, увеличение бета-липопротеидов. 


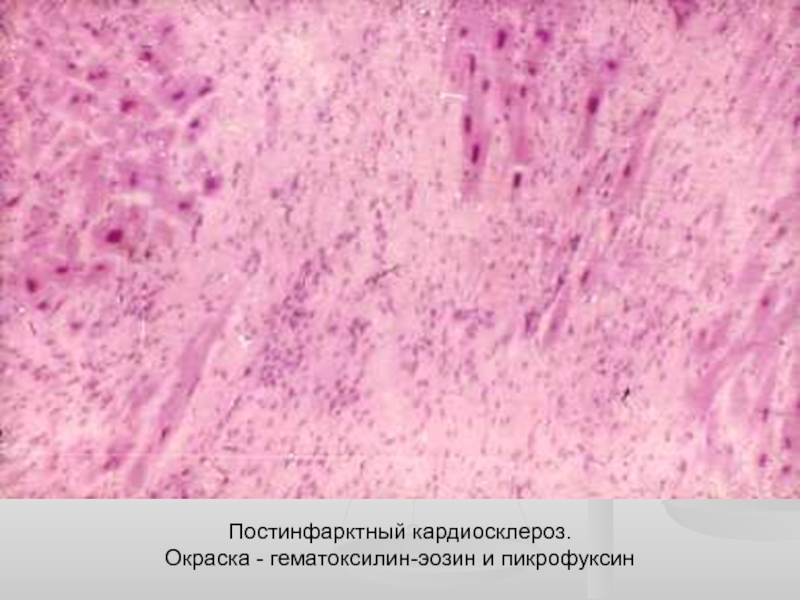 Это заболевание, встречающееся практически у каждого человека. Его появление связано с неправильным питанием, в частности, с повышенным потреблением с пищей липопротеинов низкой плотности. Именно они оказывают решающую роль в развитии атеросклеротических бляшек – отложений холестерина на стенках сосудов и сердца. В результате этого происходит сужение стенок сосудов, что и приводит к недостатку кровообращения (острому или хроническому) в сердечной мышце и, как следствие, развитию кардиосклероза.
Это заболевание, встречающееся практически у каждого человека. Его появление связано с неправильным питанием, в частности, с повышенным потреблением с пищей липопротеинов низкой плотности. Именно они оказывают решающую роль в развитии атеросклеротических бляшек – отложений холестерина на стенках сосудов и сердца. В результате этого происходит сужение стенок сосудов, что и приводит к недостатку кровообращения (острому или хроническому) в сердечной мышце и, как следствие, развитию кардиосклероза. И если у пациента имеются вышеназванные факторы риска (атеросклероз, неподготовленность к нагрузкам), скорее всего, на фоне стресса такой человек рискует “заработать” инфаркт, что и приведет в дальнейшем к развитию кардиосклероза.
И если у пациента имеются вышеназванные факторы риска (атеросклероз, неподготовленность к нагрузкам), скорее всего, на фоне стресса такой человек рискует “заработать” инфаркт, что и приведет в дальнейшем к развитию кардиосклероза.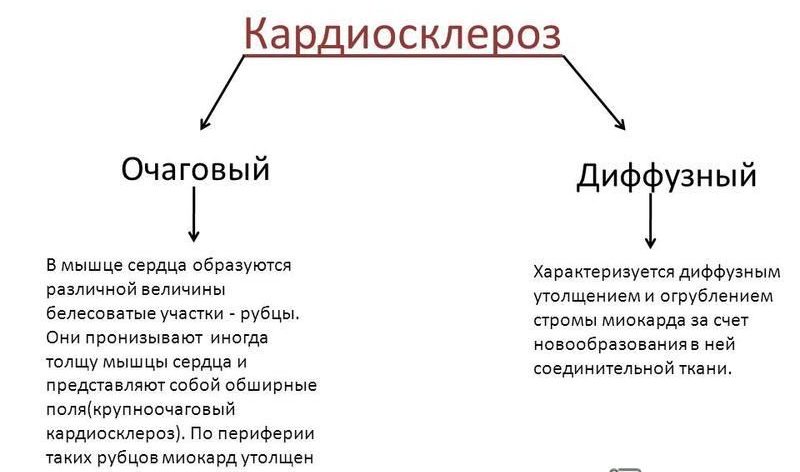
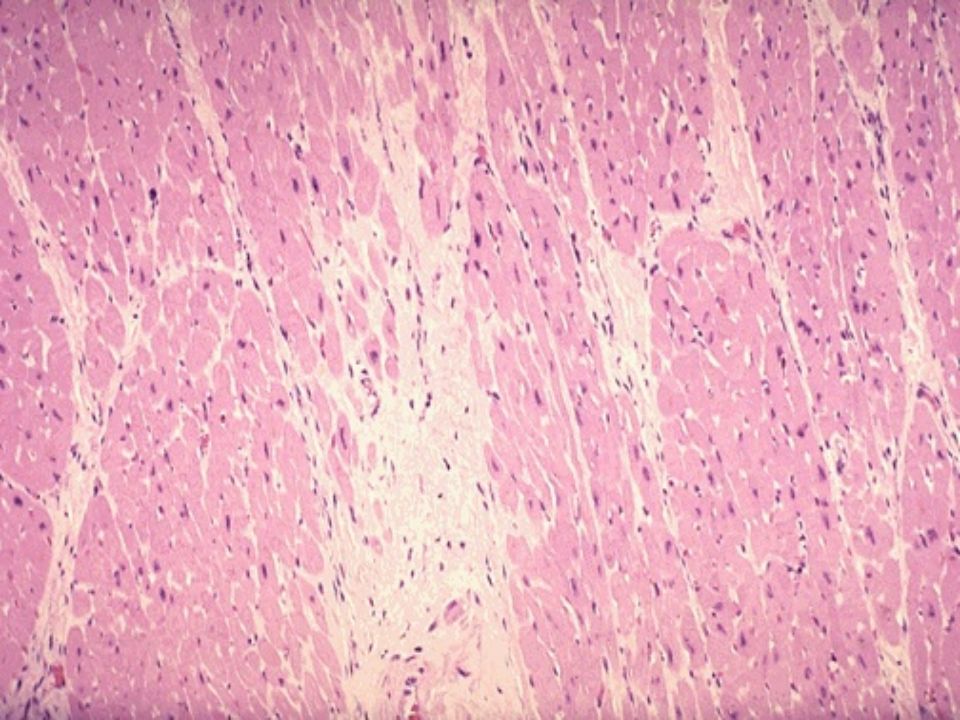

 Иногда одышка проявляется пароксизмальным явлением, которое чаще всего возникает ночью, вследствие горизонтального положения тела помимо влияния блуждающего нерва.В этих случаях говорят о сердечной астме.
Иногда одышка проявляется пароксизмальным явлением, которое чаще всего возникает ночью, вследствие горизонтального положения тела помимо влияния блуждающего нерва.В этих случаях говорят о сердечной астме.  ЧСС при одышке и сердечной астме учащена, тоны сердца приглушены. При аускультации с помощью стетоскопа часто определяют систолический шум на верхушке и спазматический ритм, обусловленный гипотонией миокарда. Дополнительно могут определяться экстрасистолы или другие нарушения ритма.
ЧСС при одышке и сердечной астме учащена, тоны сердца приглушены. При аускультации с помощью стетоскопа часто определяют систолический шум на верхушке и спазматический ритм, обусловленный гипотонией миокарда. Дополнительно могут определяться экстрасистолы или другие нарушения ритма.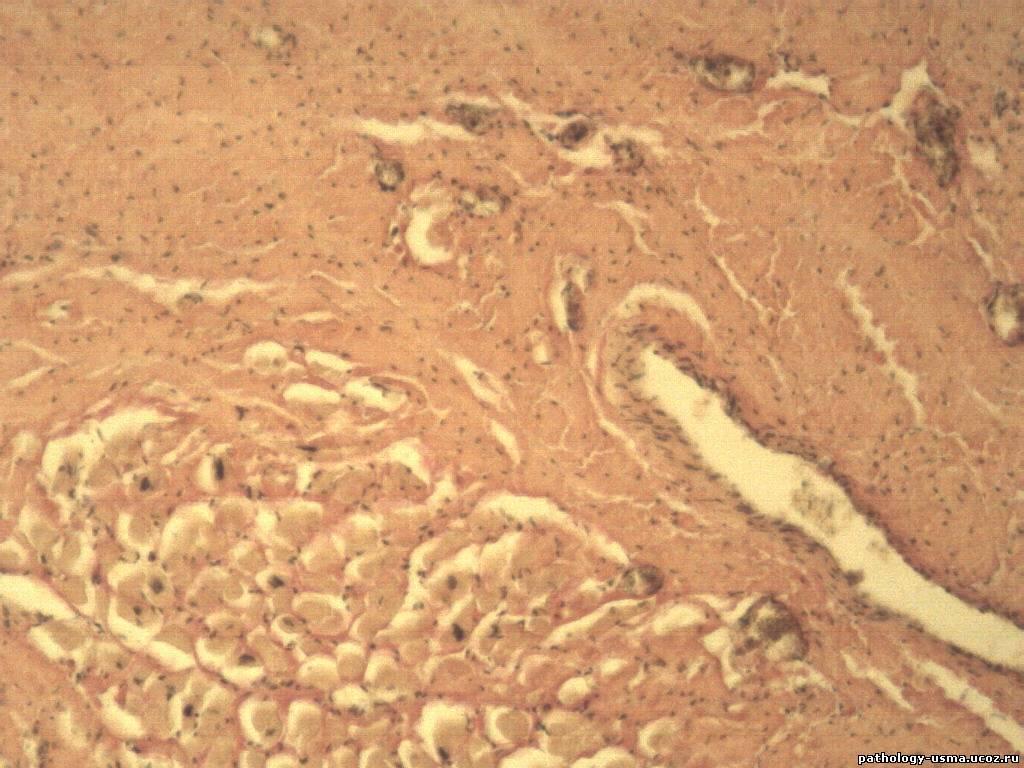 В таких случаях важно ограничить потребление углеводов. Рекомендуется употреблять больше овощей и зелени, которые содержат витамины и минералы, необходимые для хорошего здоровья.
В таких случаях важно ограничить потребление углеводов. Рекомендуется употреблять больше овощей и зелени, которые содержат витамины и минералы, необходимые для хорошего здоровья.  001
001  2 )
2 )