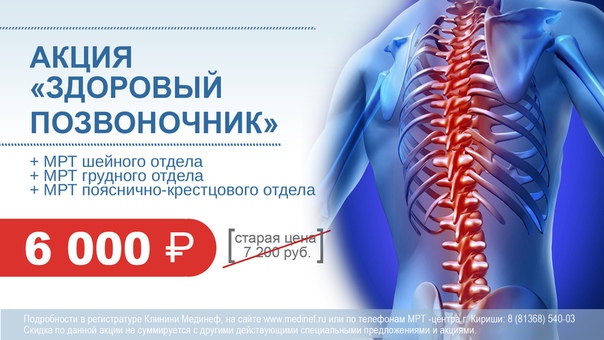
Кириши мединеф цены на услуги: Цены в клинике «Мединеф», Кириши
Клиника Мединеф в Киришах отзывы, фото, цены, телефон и адрес — Медицинские центры — Санкт-Петербург
Клиника Мединеф (рейтинг на Zoon — 5) ведет свою деятельность согласно мировым стандартам качества медицинских услуг.
Учреждение функционирует как стоматологическая клиника, диагностический центр, медицинская лаборатория и медицинский центр, где ведут прием врачи различных специальностей, в том числе неврологи, педиатры и маммологи.
Для вас доступны услуги процедурного кабинета, физиотерапии, трихолога, гирудотерапии, косметолога, мануального терапевта, лечебного массажа и иные возможности восстановительной медицины, а также ряд медицинских манипуляций, среди которых массаж спины.
Офтальмологи, которые работают в учреждении, могут оформить рецепт для покупки очков.
Следует помнить, что проверять остроту зрения лучше
прежде, чем выбирать оправу:
есть шанс, что ее материал будет зависеть от толщины линз, а она, в свою очередь,
напрямую связана со степенью
расстройства глазных функций и особенно с наличием или отсутствием астигматизма.
Для тех, у кого есть желание позаботиться о своем организме на клеточном уровне, здесь выполняется дарсонваль-терапия. Импульсный ток считается популярной частью современной аппаратной косметологии из-за того, что он улучшает упругость кожи и в целом здоровье тканей, но активно используется и врачами-физиотерапевтами в рамках комплексного лечения различных патологий.
В клинике производится лечение пульпита и кариеса, базовое лечение зубов.
Из диагностических процедур здесь предлагают УЗИ и лабораторную диагностику.
В стенах центра работает кабинет общей хирургии.
При необходимости здесь можно оформить справку в детский сад.
В отделении косметологии вы сможете порелаксировать у мастера массажа.
Организация располагается по адресу Ленинградская область, Кириши, Советская улица, 24. Сайт компании: medinef.ru. На ваши вопросы ответят по телефону: 78136853566. Приемные часы — Пн-пт: 08:00 — 20:00; сб: 09:00 — 20:00.
| 1 | АлкоМед на Осеннем бульваре Специализированная клиника | 12. 0.00 | отзывы | не определено | |
| 2 | Бест Клиник в Спартаковском переулке Многопрофильный медицинский центр | 12.05 0.00 | отзывы | высокие | |
| 3 | Бест Клиник на Новочерёмушкинской Многопрофильный медицинский центр | 11.57 0.00 | отзывы | высокие | |
| 4 | К+31 на Лобачевского Многопрофильный медицинский центр | 11.15 0.00 | отзывы | очень высокие | |
| 5 | Поликлиника №6 Лечебно-диагностический центр | 11. 0.00 | отзывы | высокие | |
| 6 | КБ МГМУ им. Сеченова Многопрофильный медицинский центр | 10.97 0.00 | отзывы | очень высокие | |
| 7 | МЕДСИ в Марьино Многопрофильный медицинский центр | 10.71 0.00 | отзывы | высокие | |
| 8 | Бест Клиник на Ленинградском шоссе Многопрофильный медицинский центр | 10.63 0.00 | отзывы | высокие | |
| 9 | МЕДСИ в Бутово Многопрофильный медицинский центр | 10. 0.00 | отзывы | высокие | |
| 10 | GMS Clinic на 2-й Ямской Многопрофильный медицинский центр | 10.44 0.00 | отзывы | очень высокие | |
| 11 | МЕДСИ на Дубининской Многопрофильный медицинский центр | 10.43 0.00 | отзывы | высокие | |
| 12 | ЦЭЛТ на шоссе Энтузиастов Многопрофильный медицинский центр | 10.34 0.00 | отзывы | высокие | |
| 13 | НМХЦ им. Пирогова на Нижней Первомайской 70 Многопрофильный медицинский центр | 10. 0.00 | отзывы | низкие | |
| 14 | МедЦентрСервис на Земляном Валу Лечебно-диагностический центр | 10.25 0.00 | отзывы | низкие | |
| 15 | МЕДСИ на Солянке Многопрофильный медицинский центр | 10.24 0.00 | отзывы | высокие | |
| 16 | МЕДСИ на Полянке Многопрофильный медицинский центр | 10.22 0.00 | отзывы | высокие | |
| 17 | МЕДСИ в Хорошевском проезде | 10. 0.00 | отзывы | высокие | |
| 18 | Клинический госпиталь на Яузе Многопрофильный медицинский центр | 10.19 0.00 | отзывы | очень высокие | |
| 19 | Детская клиника МЕДСИ в Благовещенском переулке Детский медицинский центр | 10.16 0.00 | отзывы | высокие | |
| 20 | ФМБЦ им. А.И. Бурназяна на Маршала Новикова Многопрофильный медицинский центр | 10.15 0.00 | отзывы | низкие | |
| 21 | Клиника №1 в Люблино Многопрофильный медицинский центр | 10. 0.00 | отзывы | высокие | |
| 22 | Клиника Столица на Арбате Многопрофильный медицинский центр | 10.11 0.00 | отзывы | высокие | |
| 23 | Клиника Столица на Летчика Бабушкина Многопрофильный медицинский центр | 10.09 0.00 | отзывы | высокие | |
| 24 | МедикСити на Полтавской Многопрофильный медицинский центр | 10.07 0.00 | отзывы | высокие | |
| 25 | МЕДСИ на Ленинградском проспекте Многопрофильный медицинский центр | 10. 0.00 | отзывы | высокие | |
| 26 | КДС Клиник на Белозерской Многопрофильный медицинский центр | 10.02 0.00 | отзывы | средние | |
| 27 | СМ-Клиника на Клары Цеткин Многопрофильный медицинский центр | 10.00 0.00 | отзывы | высокие | |
| 28 | Клиника Столица на Ленинском проспекте Многопрофильный медицинский центр | 9.95 0.00 | отзывы | высокие | |
| 29 | Медицина на Академика Анохина Лечебно-диагностический центр | 9. 0.00 | отзывы | низкие | |
| 30 | Юсуповская больница на Нагорной | 9.94 0.00 | отзывы | высокие |
Мединеф, медицинский центр, Россия, Ленинградская обл., Кириши, Советская улица, дом 24
Акушерство, перинатология
Аллергология, иммунология
Анестезиология и реаниматология
Артроскопия и артрология
Ветеринария
Гастроэнтерология
Гематология, трансфузиология
Гемодиализ, нефрология
Генетика
Гинекология, эндоскопическая гинекология
Дезинфекция и стерилизация
Дерматология, венерология
Детская хирургия
Детские болезни: педиатрия, неонатология
Диетология, лечебное питание
Инфекционные болезни, ВИЧ, паразитология
Информационные технологии, телемедицина
Кардиология
Кардиохирургия
Косметология, лечебная косметика
Косметологическая, пластическая хирургия
Лабораторная диагностика, анализы
Лапароскопия (эндоскопическая хирургия)
Логопедия
ЛОР: отолариноларингология, эндоринохирургия
Маммология
Медицинское право
Микробиология, вирусология
Наркология
Народные средства, нетрадиционная медицина
Неврология
Нейрохирургия
Онкология
Офтальмология — глазные болезни
Проктология
Психиатрия
Психология
Психотерапия
Пульмонология
Ревматология
Радиология: рентген, УЗИ, КТ, МРТ
Рефлексотерапия, иглоукалывание, Су Джок
Санитария, гигиена, эпидемиология
Сексология и сексопатология
Сестринское дело, уход за больными
Скорая помощь, медицина катастроф, военная медицина
Сосудистая хирургия, ангиология, флебология
Стоматология
Судебная медицина, патанатомия
Терапия
Торакальная и торакоскопическая хирургия
Травматология и ортопедия
Трансплантология
Туберкулез — фтизиатрия
Урология и андрология, эндоурология
Фармакология, токсикология
Физиотерапия, реабилитация, массаж, ЛФК, курортология
Функциональная диагностика
Хирургия общая и абдоминальная
Челюстно-лицевая хирургия
ЭКО, ИКСИ, ВРТ, репродуктология: лечение бесплодия
Экономика и организация здравоохранения, страхование
Эндокринология, диабет
Эндоскопия
Вакансии компании Клиника Мединеф — работа в Санкт-Петербурге
Многопрофильная клиника МЕДИНЕФ работает в Санкт-Петербурге более 19 лет, оказывая полный спектр медицинских услуг в области диагностики, лечения и профилактики различных заболеваний.
Клиника МЕДИНЕФ является крупным специализированным медицинским центром, который имеет ряд преимуществ:
- В клинике МЕДИНЕФ тщательно контролируется образование и уровень квалификации врачебного персонала. Команда профессионалов, из более чем 50 сотрудников, имеет большой профессиональный опыт, научные и квалификационные степени, проходит обучение и стажировки в Военно-медицинской академии им. С.М. Кирива и ведущих клиниках России.
- Медицинский центр МЕДИНЕФ в основе своей работы использует уникальную методику постоянного наблюдения за здоровьем пациента, направленную на своевременную диагностику ранних проявлений многих хронических заболеваний. Однако, основной проблемой медицины 21 века является атеросклероз приводящий к тяжёлой инвалидизации, вызывающий более половины смертей от заболеваний в мире. Разработанный в клинике комплекс лабораторных, ультразвуковых и функциональных исследований позволяет оценить скорость прогрессирования атеросклероза в виде вашего индивидуального риска.

- Медицинский центр МЕДИНЕФ активно сотрудничает с ведущими специалистами и медицинскими учреждениями России, Германии, Швеции, Израиля, что дает возможность, в случае необходимости, направить пациента в другую клинику, которая сможет оптимально решить его проблему.
В медицинском центре Мединеф принимают следующие специалисты:
- Комплексные программы обследования организма
- Стоматолог (терапевт, ортопед, ортодонт, имплантолог, хирург)
- Терапевт
- ЛОР (отоларинголог)
- Педиатр
- Кардиолог
- Эндокринолог
- Гинеколог, онкогинеколог
- Уролог, Андролог
- Гастроэнтеролог
- Невролог
- Дерматолог, онкодерматолог
- Аллерголог
- Детский аллерголог
- Иммунолог
- Пульмонолог
- Гематолог, онкогематолог
- Маммолог
- Флеболог
- Гирудотерапевт
- Рефлексотерапевт
Диагностики:
- ЭКГ
- Суточнное мониторирование ЭКГ и АД
- Хелик Тест
- Спирометрия
- УЗИ (органов брюшной полости, почек, надпочечников, мочевого пузыря, малого таза, сердца — ЭХОКГ, щитовидной железы, молочных желез, предстательной железы и др.
 )
) - Комплексные программы обследования организма
Услуги:
- Процедурный кабинет (взятие анализов, внутримышечные, внутривенные и капельные инъекции – капельницы и уколы)
- Лазерное удаление кожных новообразований
- Оформление больничного листа по показаниям
- Кольпоскопия
- Гирудотерапия — лечение медицинскими пиявками
- Профессиональная гигиена полости рта
- Эстетическая реставрация зубов
- Солярий
- и др — уточняйте у администратора
Лабораторные исследования (анализы)
- Общеклинические и биохимические исследования
- Анализы мочи и кала
- Анализы для госпитализации
- Гормональные исследования
- ИППП
- Онкомаркеры
- Бактериологические исследования
- Исследования на аллергены
- и др — уточняйте у администратора.

Одно из приоритетных направлений клиники Мединеф — лечение атеросклероза. Наши специалисты широко применяют прекрасно зарекомендовавшую себя автоматизированную программу индивидуальной оценки величины риска развития атеросклероза.
Эта методика позволяет избежать таких заболеваний, как инсульт и инфаркт, что доказано многолетним практическим опытом.
Со всеми подробностями о работе Клиники Мединеф Вы можете ознакомится на сайте — http://medinef.ru/
Санкт-Петербург, ул. Боткинская д.15 к.1, тел.: 8 (812) 603-03-03
Кириши, ул. Советская 24, тел. : 8 (81368) 535-66, 8 (81368) 603-03
МРТ Кириши, ул. Романтиков 21, тел.: 8 (81368) 540-03
Законы и политика штата в области фармацевтики Medicaid
Стоимость отпускаемых по рецепту лекарств влияет не только на потребителей, но и на бюджет штата. Штаты оплачивают лекарства, используемые в программах Medicaid штата, планах медицинского страхования государственных служащих и исправительных учреждениях штата. По данным Medicaid и CHIP Комиссии по платежам и доступу (MACPAC), валовые расходы в США на рецептурные препараты Medicaid составили 66,7 млрд долларов в 2019 году, и в среднем штаты тратят от 4 до 5% своего бюджета Medicaid на рецептурные препараты.
По данным Medicaid и CHIP Комиссии по платежам и доступу (MACPAC), валовые расходы в США на рецептурные препараты Medicaid составили 66,7 млрд долларов в 2019 году, и в среднем штаты тратят от 4 до 5% своего бюджета Medicaid на рецептурные препараты.
Согласно федеральному закону, льгота на рецептурные препараты является опцией для программ Medicaid штата; однако все 50 штатов предоставляют эту льготу. В рамках программы возврата лекарств Medicaid штаты получают лучшую цену, предлагаемую производителями, в качестве условия покрытия. Государства могут вносить изменения в свою программу Medicaid путем заключения дополнительных соглашений о скидках (SRA) с производителями в рамках процесса внесения поправок в план штата Центров услуг Medicare и Medicaid (CMS). План штата — это соглашение между каждым штатом и CMS, в котором излагаются особенности программы, такие как услуги и охватываемые группы населения, методологии возмещения расходов поставщикам услуг и другие административные действия.
В ответ на проблемы, возникающие в связи с доступом к рецептурным лекарствам и их ценовой доступности, законодатели могут рассмотреть возможность изменения порядка предоставления аптечных льгот по программе Medicaid штата, используя широкий спектр стратегий, как описано ниже.
Следует отметить, что многие варианты политики применимы как к Medicaid, так и к частным рынкам. Посетите ресурсный центр NCSL по политике в отношении рецептурных лекарственных средств для получения дополнительной информации и примеров действий штата.
Программа скидок на лекарства Medicaid
Закон об омнибусном согласовании бюджета 1990 года учредил Программу скидок на лекарства Medicaid (MDRP), которая требует, чтобы участвующие производители лекарств предоставляли значительные скидки федеральному правительству и штатам в качестве условия покрытия своих амбулаторных лекарств Medicaid.Производители должны предоставить программе Medicaid сумму (1) наибольшую: минимальную скидку или самую большую скидку, предоставляемую частным покупателям (известную как «лучшая цена»), и (2) скидку, если цены растут быстрее, чем инфляция. Минимальная сумма скидки для большинства фирменных препаратов составляет 23,1%, тогда как минимальная сумма скидки для непатентованных препаратов составляет 13%. Важно отметить, что на непатентованные лекарства не распространяется требование «лучшая цена». Скидки зависят от лекарства и зависят от нескольких факторов, включая среднюю цену производителя (AMP), скорость роста AMP относительно инфляции и лучшую цену для коммерческих плательщиков.
Минимальная сумма скидки для большинства фирменных препаратов составляет 23,1%, тогда как минимальная сумма скидки для непатентованных препаратов составляет 13%. Важно отметить, что на непатентованные лекарства не распространяется требование «лучшая цена». Скидки зависят от лекарства и зависят от нескольких факторов, включая среднюю цену производителя (AMP), скорость роста AMP относительно инфляции и лучшую цену для коммерческих плательщиков.
CMS, более 600 производителей в настоящее время имеют соглашения о скидках в рамках Medicaid, и, хотя и добровольно, все 50 штатов и округ Колумбия участвуют в MDRP.
Основанная в 1992 году, федеральная программа 340B предоставляет медицинские препараты, отпускаемые по рецепту, для амбулаторных больных по сниженным ценам. Когда были созданы MDRP и 340B, возникли опасения, потому что некоторые пациенты Medicaid также могли иметь право на лекарства по цене 340B, а скидки на эти лекарства могли непреднамеренно дублироваться. Таким образом, ключевое федеральное постановление гласит, что программам Medicaid штата запрещено получать скидки производителя на лекарства со скидкой и предоставляемые бенефициарам в рамках программы 340B. Чтобы узнать больше об этой проблеме и стратегиях, используемых штатами, посетите веб-страницу NCSL «Штаты и программа ценообразования на лекарства 340B».
Таким образом, ключевое федеральное постановление гласит, что программам Medicaid штата запрещено получать скидки производителя на лекарства со скидкой и предоставляемые бенефициарам в рамках программы 340B. Чтобы узнать больше об этой проблеме и стратегиях, используемых штатами, посетите веб-страницу NCSL «Штаты и программа ценообразования на лекарства 340B».
Получение или исключение определенных или всех льгот для аптек из планов управляемого медицинского обслуживания (MCO) Medicaid
Организация управляемого медицинского обслуживания (MCOs) предоставляет медицинские льготы и дополнительные услуги Medicaid на основе договорных отношений между государственными агентствами Medicaid и организациями управляемой медицинской помощи (MCO).МКО принимают установленную помесячную подушевую оплату для каждого члена за эти услуги, включая льготы в аптеке. По состоянию на июль 2019 года 40 штатов имели контракты с одной или несколькими МКО, основанные на оценке риска.
MCO не имеют права на скидки в соответствии с MDRP. Штаты имеют право на получение скидки на лекарства по программе Medicaid при покупках, сделанных MCO. Большинство штатов с контрактами MCO включают в себя льготы для аптек или «выделяют» их, подвергая MCO риску расходов. Четыре штата — Миссури, Теннесси, Западная Вирджиния и Висконсин — «вырезали» для аптек выгоду от контрактов MCO, вместо этого предпочитая платить традиционную ставку возмещения платы за услуги.
Штаты имеют право на получение скидки на лекарства по программе Medicaid при покупках, сделанных MCO. Большинство штатов с контрактами MCO включают в себя льготы для аптек или «выделяют» их, подвергая MCO риску расходов. Четыре штата — Миссури, Теннесси, Западная Вирджиния и Висконсин — «вырезали» для аптек выгоду от контрактов MCO, вместо этого предпочитая платить традиционную ставку возмещения платы за услуги.
Штаты могут предпочесть исключить определенные дорогостоящие лекарства из контрактов MCO вместо того, чтобы отказываться от всей выгоды. Например, по состоянию на 2019 год класс лекарств от гепатита C был выделен в четырех штатах: Индиана, Мичиган, Южная Каролина и Вашингтон. Другие штаты, такие как Мэриленд, корректируют политику, чтобы вырезать лекарства, которые ранее были исключены, например, лекарства от ВИЧ / СПИДа.
Вступить в пул закупок Medicaid
Составить единый или единый список предпочтительных лекарств (PDL) или универсальный формуляр
Список предпочтительных лекарств (PDL) — это список лекарств, которые Medicaid покроет без предварительного разрешения, при этом рецептурный препарат должен быть одобрен до выдачи. Единое или единое соглашение PDL требует, чтобы поставщики фармацевтических услуг в рамках традиционных контрактов на оплату услуг Medicaid (FFS) штата использовали один PDL.
Единое или единое соглашение PDL требует, чтобы поставщики фармацевтических услуг в рамках традиционных контрактов на оплату услуг Medicaid (FFS) штата использовали один PDL.
По данным Kaiser Family Foundation, 46 из 50 штатов имеют PDL для FFS. Четыре государственных программы Medicaid FFS, которые не используют PDL, — это Гавайи, Нью-Джерси, Нью-Мексико и Южная Дакота.
MCO могут выбрать единый PDL, и по состоянию на июль 2019 года как минимум 16 штатов MCO сообщили о наличии единого PDL для определенных или всех классов лекарств.
Наладить процессы замещения наркотиков
Дженерики часто являются экономичной альтернативой их фирменным эквивалентам. Поощрение использования этих продуктов может снизить общие затраты на лекарства, отпускаемые по рецепту, в системе здравоохранения.
В зависимости от закона штата о программе Medicaid при выдаче рецепта фармацевту может быть разрешено заменять продукты, если имеется менее дорогая, часто генерическая версия лекарства. По крайней мере, в 41 штате требуется автоматическая замена лекарств, прописываемых через Medicaid, на непатентованные.Хотя 34 штата разрешают замену биоаналогом, ни в одном она не требуется.
По крайней мере, в 41 штате требуется автоматическая замена лекарств, прописываемых через Medicaid, на непатентованные.Хотя 34 штата разрешают замену биоаналогом, ни в одном она не требуется.
Дополнительную информацию можно найти на веб-странице NCSL, Общие и биосимиляры
Изучите альтернативные модели оплаты (APM)
Вштатах предусмотрены обязательные федеральные скидки по программе Medicaid Drug Rebate Program (MDRP), но штаты могут добиться дополнительной экономии, заключив с производителями дополнительные соглашения о скидках. Государства могут заключать эти соглашения с одобрения CMS в соответствии с поправкой к государственному плану.
Альтернативные модели оплаты (APM), которые часто связывают оплату с качеством обслуживания, являются еще одной потенциальной мерой экономии. Федеральные правила MDRP требуют, чтобы программы Medicaid штата охватывали все одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) лекарственные препараты, производимые участвующими производителями, что означает, что штаты могут столкнуться с еще более серьезными проблемами доступности.
Существуют различные APM, включая:
Соглашения, основанные на подписке или финансах
В этом соглашении фиксированная сумма по контракту выплачивается производителю в обмен на неограниченный доступ к лечению.Хорошо известный пример, Луизиана внедрила так называемую модель «Netflix» для лечения людей, живущих с гепатитом С (ВГС), которые являются участниками программы Medicaid или находятся в заключении. Штат получает неограниченные поставки противовирусных препаратов для лечения гепатита С, расходы на которые ограничены, а не авансовый платеж. При достижении лимита производитель предоставляет препарат на номинальную сумму. Кроме того, производитель обязан предоставлять услуги, направленные на продвижение скрининга и привязку к медицинской помощи.
Соглашения, основанные на результатах
В соглашениях, основанных на результатах, оплата привязана к ключевым показателям или результатам деятельности.Оклахома, один из первых ее освоивших, привязала платежи к таким показателям, как количество госпитализаций и приверженность пациентов. Например, в одном контракте государство получает более высокую скидку, если пациенты, соблюдающие свой режим, госпитализируются. В свою очередь, штат не будет требовать предварительного разрешения для этого конкретного лечения. По крайней мере, шесть других штатов — Алабама, Аризона, Колорадо, Массачусетс, Мичиган и Техас — имеют разрешение CMS на заключение APM на основе результатов с производителями.
Например, в одном контракте государство получает более высокую скидку, если пациенты, соблюдающие свой режим, госпитализируются. В свою очередь, штат не будет требовать предварительного разрешения для этого конкретного лечения. По крайней мере, шесть других штатов — Алабама, Аризона, Колорадо, Массачусетс, Мичиган и Техас — имеют разрешение CMS на заключение APM на основе результатов с производителями.
Ввести требования о совместном несении расходов с пациентами
Требования к разделению затрат — это доля затрат, оплачиваемых получателем Medicaid.Для бенефициаров с доходом ниже 150% от федерального уровня бедности (FPL) федеральный закон ограничивает совместную оплату до 4 долларов для предпочтительных лекарств и 8 долларов для нежелательных лекарств. Совместное страхование нежелательных лекарств может составлять до 20% от стоимости лекарства для бенефициаров с доходом более 150% FPL, хотя доплата за предпочтительные лекарства по-прежнему ограничена 4 долларами.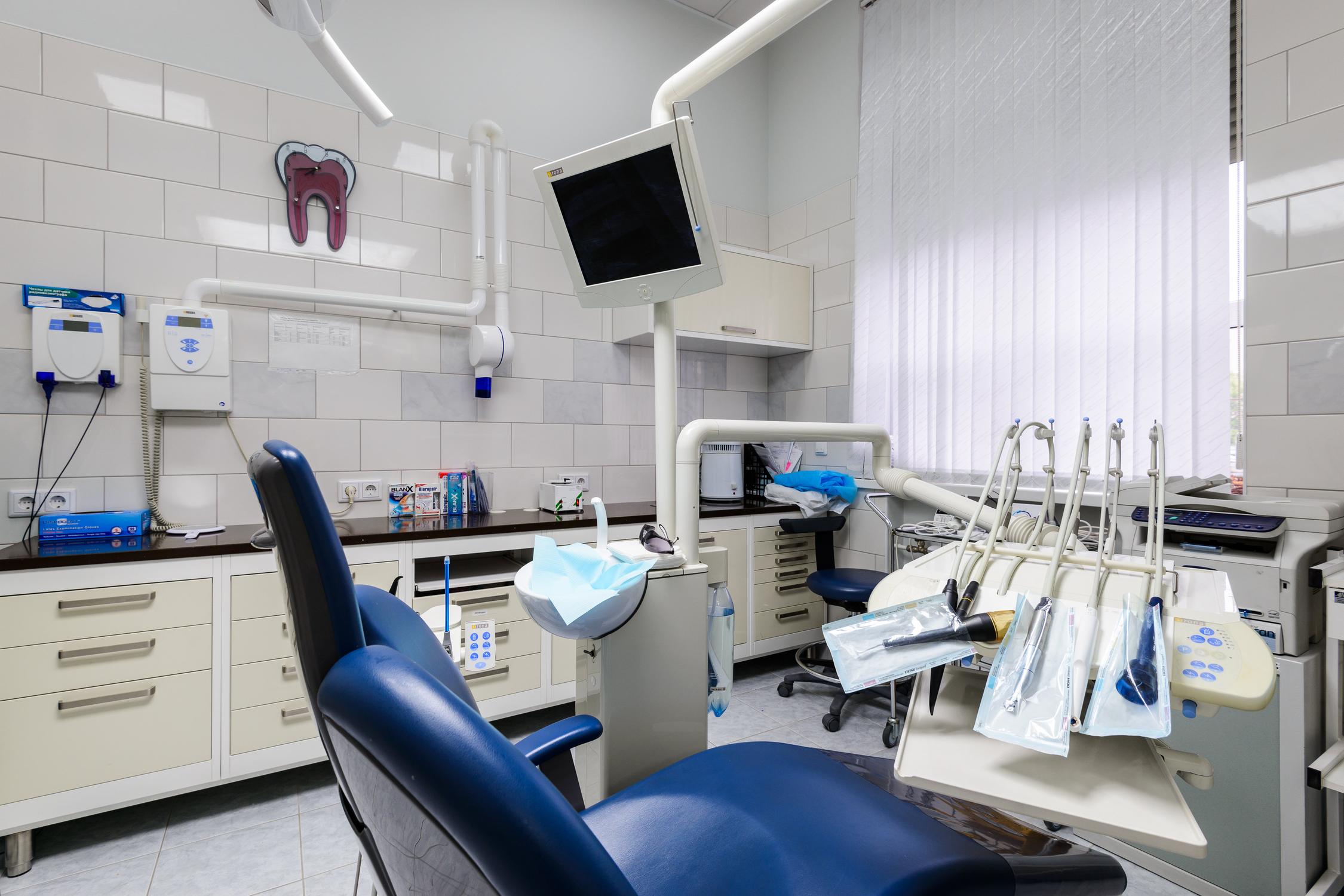 Некоторые группы населения, включая детей, лиц в учреждениях и лиц, получающих помощь в хосписах, освобождаются от личных расходов.
Некоторые группы населения, включая детей, лиц в учреждениях и лиц, получающих помощь в хосписах, освобождаются от личных расходов.
По состоянию на 2019 год 15 штатов не вводили никакого разделения затрат на отпускаемые по рецепту лекарства.
Изменение процессов проверки использования лекарств (DUR)
Государства должны создать комиссии по проверке использования лекарственных средств (DUR) для выполнения ретроспективных мероприятий DUR, мониторинга терапевтической целесообразности, анализа избыточного и недостаточного использования лекарственных средств, использования дженериков и других мероприятий. В советах DUR должно быть не менее одной трети его членов, которые являются активно практикующими лицензированными врачами, а одна треть — лицензированными и активно практикующими фармацевтами.Организации управляемой медицинской помощи Medicaid (MCO) также обязаны создавать свои собственные советы DUR.
Правления DUR также обеспечивают постоянное обучение и помощь врачам и фармацевтам по вопросам, выявленным в ходе ретроспективных обзоров. Вмешательства могут включать рекомендации по изменению практики назначения и отпуска лекарств как на уровне пациента, так и в отношении конкретных лекарств. Для достижения этих целей советы директоров DUR используют инструменты управления использованием, включая предварительную авторизацию и пошаговую терапию.
Вмешательства могут включать рекомендации по изменению практики назначения и отпуска лекарств как на уровне пациента, так и в отношении конкретных лекарств. Для достижения этих целей советы директоров DUR используют инструменты управления использованием, включая предварительную авторизацию и пошаговую терапию.
Предварительное разрешение
Предварительное разрешение — это инструмент, используемый в программах Medicaid для управления использованием всех льгот Medicaid, включая рецептурные лекарства. Этот процесс требует, чтобы лица, выписывающие рецепты, получили предварительное разрешение от агентства Medicaid (или назначенного им лица), прежде чем можно будет отпускать определенные лекарства.
Федеральный закон требует от агентства Medicaid обрабатывать запросы на предварительное разрешение в течение 24 часов и обеспечивать 72-часовой запас лекарств в экстренных случаях.Эти же требования применяются к MCO Medicaid, решившим потребовать предварительное разрешение на приобретение рецептурных препаратов. Кроме того, с 2018 года МКО с процедурами предварительного разрешения должны использовать те же клинические критерии для проверки, что и агентство Medicaid, по крайней мере, в 30 штатах.
Кроме того, с 2018 года МКО с процедурами предварительного разрешения должны использовать те же клинические критерии для проверки, что и агентство Medicaid, по крайней мере, в 30 штатах.
Пошаговая терапия
Пошаговая терапия — это инструмент, используемый для управления использованием лекарств и расходами, требуя от получателей Medicaid использования более дешевых или непатентованных лекарств в начале лечения и позволяя получателям «перейти» к более дорогим вариантам только в том случае, если исходное лечение признано неэффективным.
Законы некоторых штатов требуют исключений из требований ступенчатой терапии, например, Нью-Мексико и Огайо, которые допускают отмену при выполнении определенных условий.
Реформировать администрацию или контракты управляющего льготами аптек (PBM)
Управляющие льготами в аптеке (PBM) — это сторонние администраторы, занимающиеся страхованием рецептурных препаратов для различных спонсоров, включая Medicaid. Они предоставляют широкий спектр услуг, включая разработку и поддержание формуляров, обработку требований и согласование скидок и скидок между плательщиками и производителями.
Они предоставляют широкий спектр услуг, включая разработку и поддержание формуляров, обработку требований и согласование скидок и скидок между плательщиками и производителями.
Законодатели могут рассмотреть широкий спектр вариантов политики, когда дело доходит до PBM. Например, некоторые штаты решили исключить ценообразование спреда в своих государственных контрактах на Medicaid. В модели ценообразования спреда PBM удерживает часть суммы, или спреда, между тем, что план медицинского страхования платит PBM, и суммой, которую PBM возмещает аптеке за рецепт получателя. В случае контракта на пересылку, PBM передает сумму, взимаемую аптекой, страховщику здоровья.Поскольку спред не собирается, PBM обычно взимают административный сбор. Более дюжины штатов запрещают использование моделей ценообразования на основе спредов.
Дополнительную информацию можно найти на веб-странице NCSL, в разделе «Варианты государственной политики» и «Менеджеры по льготам для аптек» (PBM).
Секретарь HHS Ксавье Бесерра опубликовал смелое предложение по снижению стоимости рецептурных лекарств
Сегодня министр здравоохранения и социальных служб (HHS) Ксавье Бесерра опубликовал всеобъемлющий план по снижению цен на лекарства. План ценообразования на лекарства является частью более широкой инициативы, вытекающей из Указа президента Джо Байдена о содействии конкуренции в американской экономике, который также создал Совет по конкуренции Белого дома, которому было поручено координировать, продвигать и продвигать усилия федерального правительства по борьбе с чрезмерной концентрацией, монополизацией и т. Д. и недобросовестная конкуренция в американской экономике или напрямую влияющая на нее.Отчет, выпущенный HHS, руководствуется принципами администрации по реформе справедливого ценообразования на лекарства посредством конкуренции, инноваций и прозрачности.
План ценообразования на лекарства является частью более широкой инициативы, вытекающей из Указа президента Джо Байдена о содействии конкуренции в американской экономике, который также создал Совет по конкуренции Белого дома, которому было поручено координировать, продвигать и продвигать усилия федерального правительства по борьбе с чрезмерной концентрацией, монополизацией и т. Д. и недобросовестная конкуренция в американской экономике или напрямую влияющая на нее.Отчет, выпущенный HHS, руководствуется принципами администрации по реформе справедливого ценообразования на лекарства посредством конкуренции, инноваций и прозрачности.
«Жизненно важные лекарства, отпускаемые по рецепту, не должны стоить никому их сбережений. Однако слишком часто многие семьи с низким доходом не могут принимать рецептурные лекарства из-за соображений стоимости », — сказал министр здравоохранения и социальных служб Ксавье Бесерра. «Администрация Байдена-Харриса по-прежнему привержена тому, чтобы медицинское обслуживание было более доступным для американских семей, и в этом Плане обозначен один из основных способов, с помощью которого мы сможем это сделать. Содействуя переговорам, конкуренции и инновациям в сфере здравоохранения, мы обеспечим справедливость затрат и защитим доступ к медицинской помощи ».
Содействуя переговорам, конкуренции и инновациям в сфере здравоохранения, мы обеспечим справедливость затрат и защитим доступ к медицинской помощи ».
американцев слишком много платят за рецептурные лекарства — более 1500 долларов на человека — и платят по ценам, которые намного выше, чем в любой сопоставимой стране. Цены на фирменные лекарства растут быстрее, чем инфляция. Многие американцы не принимают назначенные лекарства из-за их стоимости, что наносит вред их здоровью и здоровью. Отсутствие конкуренции — ключевой фактор высокой стоимости лекарств.
План ценообразования на лекарства является ответом на просьбу в Указе президента Байдена о «плане продолжения усилий по борьбе с завышением цен на рецептурные лекарства и укреплению внутренних цепочек поставок фармацевтических препаратов, по снижению цен, которые федеральное правительство платит за такие лекарства, и для решения повторяющейся проблемы взвинчивания цен ». В Плане представлены принципы справедливой реформы ценообразования на лекарства посредством конкуренции, инноваций и прозрачности; описывает перспективные законодательные подходы; и резюмирует действия, которые уже выполняются или рассматриваются в HHS.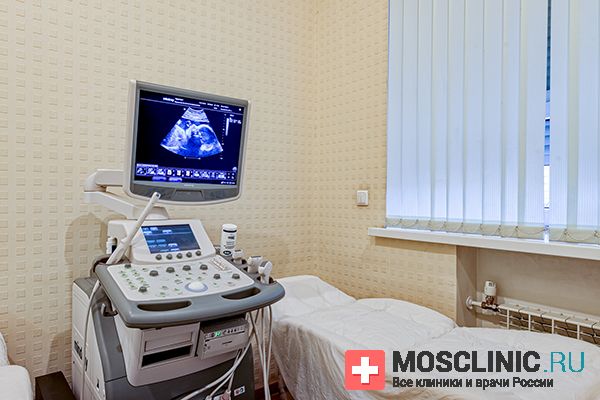
Одной из ключевых политик в этих усилиях является законодательство, которое позволит секретарю HHS вести переговоры о ценах на лекарства по частям B и D Medicare напрямую с фармацевтическими компаниями и делать эти цены доступными для других покупателей. разделение затрат с пациентами и значительная экономия для пациентов, государственных и коммерческих плательщиков.
Законодательные и административные меры, соответствующие руководящим принципам, представленным в этом Плане, снизят цены, уплачиваемые федеральным правительством за рецептурные лекарства, ограничат злоупотребление патентами и исключительными правами производителей брендовых лекарств во избежание конкуренции, увеличат прозрачность для пациентов и всей фармацевтической отрасли. укрепить внутренние фармацевтические цепочки поставок и решить проблему взвинчивания цен.Что наиболее важно, эти действия защитят американских пациентов и улучшат их доступ к лекарствам и их приверженность к лечению за счет снижения цен на лекарства за счет усиления конкуренции во всей системе здравоохранения.
Прочтите информационный бюллетень о плане HHS.
Прочтите полный план HHS.
Связывание цен на лекарства, отпускаемые по рецепту в США, с ценами в других странах могло бы сократить расходы вдвое
Для выпуска
пятница
10 сентября 2021 г.
Согласно новому исследованию RAND Corporation, увязка стоимости рецептурных лекарств в Соединенных Штатах с ценами, выплачиваемыми в других странах с высоким уровнем дохода, могла бы сократить расходы Америки на лекарства как минимум наполовину в 2020 году.
Моделируя предложение, которое ограничит цены в США на уровне 120% от того, что платят в шести других странах, исследователи обнаружили, что такой шаг позволил бы сократить расходы США на инсулин и 50 лучших фирменных препаратов на 52% в течение 2020 года — экономия в размере 83,5 миллиарда долларов. Эти сбережения дополняют и без того более низкие «чистые» цены в США после переговоров о скидках между фармацевтическими компаниями и страховщиками.
Результаты опубликованы в последнем выпуске журнала Американской медицинской ассоциации .
«Международные справочные цены могут привести к значительной экономии в Соединенных Штатах», — сказал Эндрю Малкахи, ведущий автор исследования и старший исследователь политики здравоохранения в RAND, некоммерческой, независимой исследовательской организации. «Хотя наш анализ не учитывает все проблемы, которые могут возникнуть при принятии справочных цен, он демонстрирует величину экономии, которую можно достичь».
Высокие цены на рецептурные лекарства имеют важные последствия для американской системы здравоохранения, увеличивая общие расходы, обременяя некоторых пациентов высокими доплатами и заставляя многих людей отказываться от необходимых лекарств.
Закон Элайджи Э. Каммингса о снижении стоимости лекарств сейчас (HR 3) позволит министру здравоохранения и социальных служб США вести переговоры о ценах с производителями лекарств от имени Medicare и частных страховых компаний в пределах 120% от цен в шести странах. страны с высоким уровнем дохода (Австралия, Канада, Франция, Германия, Япония и Великобритания). Законопроект был впервые внесен в Конгресс в 2019 году.
страны с высоким уровнем дохода (Австралия, Канада, Франция, Германия, Япония и Великобритания). Законопроект был впервые внесен в Конгресс в 2019 году.
Такие переговоры первоначально будут применяться ко всем инсулинам и по крайней мере 25 фирменным лекарствам из одного источника, выбранным Секретарем.
Цены на фирменные лекарства в Соединенных Штатах выше, чем в других странах с высоким уровнем дохода, большинство из которых регулируют цены на лекарства. Однако непоследовательная доступность данных о чистых ценах в США (цены, которые страховые компании платят после скидок и других скидок) затрудняет международное сравнение цен на фирменные лекарства.
исследователей RAND сравнили, каковы были бы расходы в 2020 году, если бы Соединенные Штаты закупили инсулин и 50 лучших фирменных препаратов из одного источника в США.цены производителя, чистые цены в США после скидок и международные предельные цены в размере 3 гонораров. Авторы объединили данные IQVIA MIDAS об объемах и ценах на лекарства в других странах с данными SSR Health о чистых продажах в США.
Экономия от международных справочных цен варьировалась для разных групп лекарств.
Расходы по международным, а не по чистым ценам в США привели бы к сокращению расходов на онкологические препараты на 53,7%, где скидки со скидок в США относительно невелики.Что касается инсулина, на который в США существуют значительные скидки, расходы по международным ценам все равно снизили бы расходы на 44,4%.
Исследователи говорят, что, хотя международное эталонное ценообразование дало бы значительную экономию для потребителей в США, другие важные соображения, связанные с разработкой и внедрением регулирования цен на лекарства, должны рассматриваться как часть любой такой программы. Эти вопросы включают стимулы для исследований и разработок, запуск отрасли и стратегии ценообразования, а также реакцию спроса на снижение цен.
Поддержка исследования была предоставлена компанией Arnold Ventures. Другими авторами статьи являются Дэниел Швам, Прити Рао, Стефани Реннан и Канака Шетти.
RAND Health Care способствует укреплению здоровья в обществе, улучшая системы здравоохранения в США и других странах.
О корпорации RAND
RAND Corporation — исследовательская организация, которая разрабатывает решения проблем государственной политики, чтобы помочь сделать сообщества во всем мире более безопасными и безопасными, более здоровыми и процветающими.
Запрос информации относительно отчетности о преимуществах аптеки и стоимости рецептурных препаратов
Начать преамбулу Начать печатную страницу 32813 Управление персонала; Служба внутренних доходов, Казначейство; Администрация по обеспечению выплаты пособий сотрудникам, Министерство труда; Центры услуг Medicare и Medicaid, Департамент здравоохранения и социальных служб.
Запрос информации.
Этот документ представляет собой запрос информации по вопросам, связанным с определенными требованиями к отчетности в соответствии с разделом 204 Раздела II раздела BB Закона о консолидированных ассигнованиях от 2021 года (CAA), которые применимы к групповым планам медицинского страхования и эмитентам медицинского страхования, предлагающим групповое или индивидуальное медицинское обслуживание. страховое покрытие. Департаменты здравоохранения и социальных служб, труда и казначейства (департаменты) направляют этот запрос на получение информации для сбора информации от общественности относительно соображений реализации для сбора данных, требуемых в соответствии с разделом 204 Раздела II Раздела BB CAA, и связанное с этим влияние на групповые планы медицинского страхования и эмитентов медицинского страхования.В рамках этого информационного запроса Управление персонала (OPM) также запрашивает информацию от общественности относительно соображений реализации сбора данных, требуемых в соответствии с разделом 204 Раздела II Раздела BB CAA, поскольку это касается здоровья федеральных служащих. Носители льгот (FEHB) (независимо от того, являются ли они также организациями, предоставляющими медицинское страхование). Департаменты и OPM также запрашивают вводные данные по конкретным элементам данных, включая уровень детализации, который можно отчитывать для организаций, подпадающих под требования к сбору данных и связанных с ними трудностей и потенциальных затрат на соблюдение нормативных требований.Комментарии общественности будут информировать департаменты и OPM о реализации раздела 204 посредством нормотворчества и установления процессов для получения необходимой информации.
Носители льгот (FEHB) (независимо от того, являются ли они также организациями, предоставляющими медицинское страхование). Департаменты и OPM также запрашивают вводные данные по конкретным элементам данных, включая уровень детализации, который можно отчитывать для организаций, подпадающих под требования к сбору данных и связанных с ними трудностей и потенциальных затрат на соблюдение нормативных требований.Комментарии общественности будут информировать департаменты и OPM о реализации раздела 204 посредством нормотворчества и установления процессов для получения необходимой информации.
Для гарантированного рассмотрения, комментарии должны быть получены по одному из адресов, указанных ниже, не позднее 17:00. 23 июля 2021 года.
Письменные комментарии можно отправлять по адресам, указанным ниже. Любой отправленный комментарий будет передан департаментам и OPM. Пожалуйста, не отправляйте дубликаты.
Пожалуйста, не отправляйте дубликаты.
Комментарии будут опубликованы на сайте Rules.gov . Предупреждение: не включайте какую-либо личную информацию (например, имя, адрес или другую контактную информацию) или конфиденциальную деловую информацию, которую вы не хотите раскрывать публично. Комментарии можно отправлять анонимно.
В комментариях см. Код файла CMS-9905-NC. Из-за нехватки персонала и ресурсов мы не можем принимать комментарии по факсу (факсимильной связи).
Комментарии, включая массовые комментарии, должны быть отправлены одним из следующих трех способов (пожалуйста, выберите только один из перечисленных способов):
1. В электронном виде. Вы можете отправить электронные комментарии по этому правилу по адресу https://www.regulations.gov/. Следуйте инструкциям «Отправить комментарий».
2. Обычной почтой. Вы можете отправлять письменные комментарии ТОЛЬКО по следующему адресу:
Обычной почтой. Вы можете отправлять письменные комментарии ТОЛЬКО по следующему адресу:
Office of Health Plan Standards and Compliance Assistance, Управление безопасности пособий сотрудникам, Министерство труда США, Внимание: Запрос информации относительно отчетности о льготах в аптеке и стоимости рецептурных лекарств, 200 Конституция авеню NW, комната N-5653, Вашингтон, округ Колумбия 20210.
Пожалуйста, дайте достаточно времени для получения комментариев по почте до окончания периода комментариев.
3. Курьерской почтой или ночной почтой. Вы можете отправлять письменные комментарии ТОЛЬКО по следующему адресу:
Office of Health Plan Standards and Compliance Assistance, Управление безопасности пособий сотрудникам, Министерство труда США, Внимание: Запрос информации относительно отчетности о льготах в аптеке и стоимости рецептурных лекарств, 200 Конституция авеню NW, комната N-5653, Вашингтон, округ Колумбия 20210.
Информацию о просмотре комментариев общественности см. В начале раздела ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ .
Начать дополнительную информациюРина Шах, Офис управления персоналом, тел. (202) 606-0004.
Кристофер Дж. Деллана, Служба внутренних доходов, Министерство финансов, по телефону (202) 317-5500.
Мэтью Литтон, администрация безопасности пособий сотрудников, Министерство труда, по телефону (202) 693-8335.
Кристина Уайтфилд, Центры услуг Medicare и Medicaid, Департамент здравоохранения и социальных служб, по телефону (301) 492-4172.
Информация по обслуживанию клиентов:
Лица, заинтересованные в получении информации от Министерства труда (DOL) относительно законов о медицинском страховании на основе трудоустройства, могут позвонить в бесплатную горячую линию Управления по обеспечению льгот сотрудникам (EBSA) по телефону 1-866-444-EBSA (3272) или посетить DOL. сайт ( www.dol.gov/ agency / ebsa ). Кроме того, информацию от Министерства здравоохранения и социальных служб (HHS) о частном медицинском страховании и планах медицинского страхования для нефедеральных правительственных групп можно найти на веб-сайте Центров услуг Medicare и Medicaid (CMS) ( www.cms.gov). / Cciio ), а информацию о реформе здравоохранения можно найти на сайте www.HealthCare.gov. Начать печатную страницу 32814 Информацию от OPM о планах медицинского страхования федеральных служащих (FEHB) можно найти на веб-сайте OPM ( www.opm.gov/ healthcare-insurance ).
сайт ( www.dol.gov/ agency / ebsa ). Кроме того, информацию от Министерства здравоохранения и социальных служб (HHS) о частном медицинском страховании и планах медицинского страхования для нефедеральных правительственных групп можно найти на веб-сайте Центров услуг Medicare и Medicaid (CMS) ( www.cms.gov). / Cciio ), а информацию о реформе здравоохранения можно найти на сайте www.HealthCare.gov. Начать печатную страницу 32814 Информацию от OPM о планах медицинского страхования федеральных служащих (FEHB) можно найти на веб-сайте OPM ( www.opm.gov/ healthcare-insurance ).
Проверка публичных комментариев: Комментарии, полученные до окончания периода комментирования, доступны для всеобщего просмотра, включая любую личную или конфиденциальную бизнес-информацию, включенную в комментарий. Комментарии, полученные до окончания периода комментирования, размещаются на следующем веб-сайте как можно скорее после их получения: https: // www.rules.gov/. Следуйте инструкциям по поиску на этом веб-сайте, чтобы просмотреть общедоступные комментарии.
Комментарии, полученные до окончания периода комментирования, размещаются на следующем веб-сайте как можно скорее после их получения: https: // www.rules.gov/. Следуйте инструкциям по поиску на этом веб-сайте, чтобы просмотреть общедоступные комментарии.
I. Справочная информация
A. Назначение
В последние годы были предприняты широкие усилия по продвижению большей прозрачности цен в здравоохранении как средству развития конкуренции и снижения общих затрат. Раздел 204 Раздела II Раздела BB CAA добавил параллельные положения в раздел 2799A-10 Закона о государственном здравоохранении (Закон PHS), раздел 725 Закона о гарантированном пенсионном доходе сотрудников 1974 года (ERISA) и раздел 9825 Закона. Налоговый кодекс (код).Эти положения включают определенные требования к отчетности для групповых планов (планов) медицинского страхования и эмитентов медицинского страхования, предлагающих групповое или индивидуальное страхование здоровья (эмитенты). Требования к отчетности в первую очередь относятся к расходам на рецептурные лекарства, требуя, чтобы планы и организации, выдающие лекарства, предоставляли соответствующую информацию в департаменты. Положения также требуют, чтобы департаменты публиковали раз в два года публичные отчеты о возмещении стоимости рецептурных лекарств в рамках групповых планов медицинского страхования и индивидуальном медицинском страховании, тенденциях ценообразования на рецептурные лекарства и влиянии стоимости рецептурных лекарств на ставки страховых взносов, агрегированных таким образом, чтобы не допустить ни одного лекарства. или информация о плане будет обнародована.
Требования к отчетности в первую очередь относятся к расходам на рецептурные лекарства, требуя, чтобы планы и организации, выдающие лекарства, предоставляли соответствующую информацию в департаменты. Положения также требуют, чтобы департаменты публиковали раз в два года публичные отчеты о возмещении стоимости рецептурных лекарств в рамках групповых планов медицинского страхования и индивидуальном медицинском страховании, тенденциях ценообразования на рецептурные лекарства и влиянии стоимости рецептурных лекарств на ставки страховых взносов, агрегированных таким образом, чтобы не допустить ни одного лекарства. или информация о плане будет обнародована.
Раздел I Раздела BB также внес поправки в 5 U.S.C. 8902 (p), чтобы включить определенные положения CAA в контракты с перевозчиками FEHB. Хотя раздел 204 не перечислен в качестве специального положения в разделе 8902 (p), соблюдение оператором FEHB сбора данных Департамента в соответствии с этим разделом помогает достичь намеченной цели CAA по достижению прозрачности национальных данных здравоохранения и снижению затрат. Таким образом, ссылки на «планы» в данном запросе информации включают планы медицинского страхования FEHB.
Таким образом, ссылки на «планы» в данном запросе информации включают планы медицинского страхования FEHB.
Департаменты и OPM запрашивают информацию от общественности относительно реализации сбора данных, элементов данных, которые должны быть собраны, и связанного воздействия на планы и эмитентов. Общественный вклад будет информировать департаменты и реализацию OPM посредством разработки правил и установления процессов для получения информации, которая должна быть сообщена. Используя информацию, полученную в результате этого сбора данных, департаменты и OPM намереваются проанализировать тенденции общих расходов на рецептурные лекарства и другие медицинские услуги по планам и эмитентам и опубликовать анализ в необходимых отчетах в формате, который намереваются департаментами и OPM. чтобы позволить планам и эмитентам в конечном итоге договориться о более справедливых ставках и более низких расходах для участников, бенефициаров и участников.
B.
 Требования к отчетности
Требования к отчетности К 27 декабря 2021 г. и не позднее 1 июня каждого последующего года планы и лица, выписавшие их, должны предоставить в Департаменты определенную информацию о плане медицинского обслуживания или покрытии за предыдущий плановый год. Сюда входит общая информация о плане или покрытии, такая как даты начала и окончания планового года, количество участников, бенефициаров или участников, в зависимости от обстоятельств, и каждый штат, в котором предлагается план или покрытие.Планы и организации, выдающие лекарства, также должны указывать 50 наиболее часто отпускаемых фирменных рецептурных препаратов и общее количество оплаченных претензий по каждому из таких лекарств; 50 самых дорогих рецептурных лекарств по совокупным годовым расходам, а также годовая сумма, израсходованная планом или покрытием для каждого такого лекарства; и 50 рецептурных препаратов с наибольшим увеличением расходов по плану за год плана, предшествующий году плана, который является предметом отчета, и для каждого такого лекарства изменение сумм, израсходованных планом или покрытием в каждом таком плановом году. .Кроме того, планы и эмитенты должны сообщать общие расходы по плану или страховому покрытию с разбивкой по типу медицинских услуг; расходы на рецептурные препараты планом или покрытием, а также участниками, бенефициарами и зачисленными, если применимо; и среднемесячные страховые взносы, выплачиваемые участниками, бенефициарами и зачисленными и оплачиваемые работодателями от имени участников, бенефициаров и зачисленных в зависимости от обстоятельств. Планы и эмитенты должны сообщать о скидках, сборах и любом другом вознаграждении, выплачиваемом производителями лекарств плану или покрытию, его администраторам или поставщикам услуг, включая суммы, уплаченные за каждый терапевтический класс лекарств и за каждый из 25 лекарств, которые были предоставлены. наибольшая сумма скидок и других вознаграждений по плану или покрытие от производителей лекарств в течение планового года.Наконец, планы и эмитенты должны сообщать о любом сокращении премий и личных расходов, связанных с этими скидками, комиссиями или другими вознаграждениями.
.Кроме того, планы и эмитенты должны сообщать общие расходы по плану или страховому покрытию с разбивкой по типу медицинских услуг; расходы на рецептурные препараты планом или покрытием, а также участниками, бенефициарами и зачисленными, если применимо; и среднемесячные страховые взносы, выплачиваемые участниками, бенефициарами и зачисленными и оплачиваемые работодателями от имени участников, бенефициаров и зачисленных в зависимости от обстоятельств. Планы и эмитенты должны сообщать о скидках, сборах и любом другом вознаграждении, выплачиваемом производителями лекарств плану или покрытию, его администраторам или поставщикам услуг, включая суммы, уплаченные за каждый терапевтический класс лекарств и за каждый из 25 лекарств, которые были предоставлены. наибольшая сумма скидок и других вознаграждений по плану или покрытие от производителей лекарств в течение планового года.Наконец, планы и эмитенты должны сообщать о любом сокращении премий и личных расходов, связанных с этими скидками, комиссиями или другими вознаграждениями.
C. Публичный отчет и защита конфиденциальности
Не позднее, чем через 18 месяцев после даты, когда планы и эмитенты должны сначала предоставить информацию, описанную в разделе B, а затем раз в два года департаменты и OPM будут публиковать в Интернете отчеты о возмещении стоимости рецептурных лекарств в рамках групповых планов медицинского страхования, а также группового и индивидуального здоровья. страховое покрытие, тенденции ценообразования на рецептурные лекарства и роль стоимости рецептурных лекарств в увеличении или уменьшении страховых взносов по таким планам или покрытию, сгруппированные таким образом, что никакая информация о препарате или плане не предается гласности.Кроме того, эти отчеты не будут включать какую-либо конфиденциальную информацию или коммерческую тайну, представленную в соответствии с требованиями к отчетности раздела 2799A-10 Закона PHS, раздела 725 ERISA и раздела 9825 Кодекса.
II. Запрос комментариев
Департаменты и OPM запрашивают комментарии у всех заинтересованных сторон, чтобы лучше понять вопросы, связанные с соблюдением этого положения, включая отчетность о страховых взносах, зачислении, льготах на лекарства в аптеке и стоимости рецептурных лекарств, а также для оценки воздействия любого потенциального правила, как в целом, так и в отношении следующих конкретных областей:
А.
 Общие проблемы реализации
Общие проблемы реализации1. С какими проблемами, если таковые имеются, ожидают столкнуться планы и эмитенты при выполнении установленных законом обязательств по отчетности? Например, имеют ли планы или эмитенты в настоящее время доступ ко всей информации, которую они обязаны сообщать в соответствии с разделом 2799-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса? Если нет, то какие элементы обязательных данных недоступны для планов и эмитентов, и как планы и эмитенты могут получить информацию, необходимую для соблюдения требований к отчетности? Существуют ли способы, которыми департаменты и OPM могут структурировать требования к отчетности для обеспечения соблюдения требований?
2.Могут ли операторы FEHB (включая тех, которые также являются эмитентами) предоставлять данные отдельно для каждого плана FEHB?
3. После того, как департаменты и OPM завершат разработку правил и опубликуют формат отчетности и инструкции, сколько времени потребуется планам и издателям для подготовки своих данных и отправки их в начальные печатные департаменты и OPM? Какие источники данных легкодоступны и для компиляции каких данных может потребоваться больше времени? Существуют ли операционные, форматирующие или технические соображения, о которых следует знать департаментам и OPM, которые могут повлиять на возможности планов и эмитентов уложиться в установленный законом крайний срок для отчетности?
4. Существуют ли разные соображения относительно представления данных эмитентами медицинского страхования и групповых планов медицинского страхования, которые могут повлиять на их способность соблюдать установленные законом обязательства по отчетности? Существуют ли разные соображения в отношении групповых планов медицинского страхования при составлении отчетов по полностью застрахованным планам и планам с самострахованием или по застрахованным планам с покрытием для небольшой группы по сравнению с покрытием для большой группы? Существуют ли другие соображения по поводу предоставления данных оператора связи FEHB по сравнению с другими планами и эмитентами? Существуют ли другие соображения при составлении отчетов о страховых взносах, расходах и других данных по частично застрахованным групповым планам медицинского страхования, например, с использованием минимального страхового взноса, стоп-лосса или аналогичного покрытия? Существуют ли особые соображения, которые департаменты должны учитывать для планов для нескольких сотрудников, или что OPM должен учитывать политики, предлагаемые операторами связи FEHB, которые не являются эмитентами?
Существуют ли разные соображения относительно представления данных эмитентами медицинского страхования и групповых планов медицинского страхования, которые могут повлиять на их способность соблюдать установленные законом обязательства по отчетности? Существуют ли разные соображения в отношении групповых планов медицинского страхования при составлении отчетов по полностью застрахованным планам и планам с самострахованием или по застрахованным планам с покрытием для небольшой группы по сравнению с покрытием для большой группы? Существуют ли другие соображения по поводу предоставления данных оператора связи FEHB по сравнению с другими планами и эмитентами? Существуют ли другие соображения при составлении отчетов о страховых взносах, расходах и других данных по частично застрахованным групповым планам медицинского страхования, например, с использованием минимального страхового взноса, стоп-лосса или аналогичного покрытия? Существуют ли особые соображения, которые департаменты должны учитывать для планов для нескольких сотрудников, или что OPM должен учитывать политики, предлагаемые операторами связи FEHB, которые не являются эмитентами?
5. Какие инструменты и системы представления данных следует учитывать департаментам и OPM при принятии решения о формате сбора данных? Каковы операционные преимущества и недостатки различных форматов отчетов, таких как электронные таблицы Excel, заполняемые формы PDF или плоские файлы? Как отделы и OPM могут уменьшить необходимость ручного ввода данных? Каким образом департаменты и OPM могут реализовать требования к отчетности для обеспечения совместимости с системами, наиболее часто используемыми планами и эмитентами?
Какие инструменты и системы представления данных следует учитывать департаментам и OPM при принятии решения о формате сбора данных? Каковы операционные преимущества и недостатки различных форматов отчетов, таких как электронные таблицы Excel, заполняемые формы PDF или плоские файлы? Как отделы и OPM могут уменьшить необходимость ручного ввода данных? Каким образом департаменты и OPM могут реализовать требования к отчетности для обеспечения совместимости с системами, наиболее часто используемыми планами и эмитентами?
6.Существуют ли законы штата с аналогичными требованиями к отчетности, которые могут служить образцом для реализации требований в соответствии с разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса? Если да, то каким образом эти законы штата напрямую сопоставимы с разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса, и что следует учитывать департаментам и OPM при отклонении от требований штата?
B.
 Определения
Определения1. Какие соображения следует учитывать департаментам и OPM при определении «скидок, сборов и любых других вознаграждений»? Следует ли включать в это определение плату за добросовестные услуги — например, административные сборы, сборы за обмен данными, формулярные сборы за размещение, кредиты и льготы по рыночной доле? Существуют ли дополнительные сборы, которые департаменты и OPM должны включать в это определение? Как следует учитывать программы помощи производителя по доплате и купонные карты? Как следует учитывать накопительные программы доплаты?
2.Какие соображения следует учитывать департаментам и OPM при определении термина «аптека»? Существуют ли другие соображения для розничных аптек по сравнению с аптеками по почте или специализированными аптеками? Существуют ли другие соображения в отношении рецептурных лекарств, отпускаемых в стационаре, амбулаторно, в офисе, дома или в других условиях?
3. Какие соображения следует учитывать департаментам и OPM при определении термина «лекарство, отпускаемое по рецепту»? Должны ли рецептурные препараты идентифицироваться национальными кодами лекарств (NDC)? Существуют ли другие системы классификации рецептурных препаратов, которые следует учитывать, например, первые девять цифр NDC, уникальный идентификатор концепции RxNorm (RxCUI) или Классификация лекарств Фармакопеи США (USP-DC)? Как выбор классификации рецептурных препаратов влияет на операционные расходы плана и эмитента?
Какие соображения следует учитывать департаментам и OPM при определении термина «лекарство, отпускаемое по рецепту»? Должны ли рецептурные препараты идентифицироваться национальными кодами лекарств (NDC)? Существуют ли другие системы классификации рецептурных препаратов, которые следует учитывать, например, первые девять цифр NDC, уникальный идентификатор концепции RxNorm (RxCUI) или Классификация лекарств Фармакопеи США (USP-DC)? Как выбор классификации рецептурных препаратов влияет на операционные расходы плана и эмитента?
4.Если существуют разные определения «рецептурных лекарств» для различных элементов раздела 2799A-10 Закона PHS, раздела 725 ERISA и раздела 9825 Кодекса, сбор данных, таких как 9-значный NDC для определения 25 лекарств с самыми высокими скидками и RxCUI для определения 50 самых дорогих лекарств? Какие системы классификации в настоящее время используют планы и эмитенты для внутренних нужд и соблюдения требований к отчетности, кроме тех, которые предусмотрены разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса?
5. Какие соображения следует учитывать отделениям и OPM при определении термина «терапевтический класс»? Как в настоящее время планы и эмитенты классифицируют отпускаемые по рецепту лекарства по терапевтическому классу? Основан ли метод классификации на патентованном программном обеспечении и как выбор терапевтического метода классификации повлияет на план и операционные расходы эмитента?
Какие соображения следует учитывать отделениям и OPM при определении термина «терапевтический класс»? Как в настоящее время планы и эмитенты классифицируют отпускаемые по рецепту лекарства по терапевтическому классу? Основан ли метод классификации на патентованном программном обеспечении и как выбор терапевтического метода классификации повлияет на план и операционные расходы эмитента?
6. Какие соображения следует учитывать департаментам и OPM при определении «медицинских услуг»? Желательно ли определять этот термин как услугу или пакет услуг, необходимых для лечения болезни (например, по коду диагностической группы)? Или было бы предпочтительнее дезагрегировать по конкретным услугам (например, по коду технологии текущей процедуры)? Каким образом это определение может помочь снизить нагрузку или повысить полезность представления данных?
С.Организации, которые должны сообщать
1. Существуют ли особые соображения для определенных типов или размеров групповых планов медицинского страхования, таких как договоренности о возмещении расходов на индивидуальное страхование здоровья и другие планы на основе счетов, которые усложняют или затрудняют выполнение этими планами требований к отчетности? Что это за конкретные проблемы? Если для определенных планов предусмотрены исключения, как это может повлиять на ценность необходимого публичного анализа?
2. Следует ли департаментам ожидать, что индивидуальные и частично застрахованные групповые планы медицинского страхования будут заключать договор со сторонними администраторами или другими поставщиками услуг для предоставления необходимых данных от их имени? Есть ли какая-либо соответствующая информация или данные, которые могут быть полезны для определения того, насколько широко может быть распространен этот подход?
Следует ли департаментам ожидать, что индивидуальные и частично застрахованные групповые планы медицинского страхования будут заключать договор со сторонними администраторами или другими поставщиками услуг для предоставления необходимых данных от их имени? Есть ли какая-либо соответствующая информация или данные, которые могут быть полезны для определения того, насколько широко может быть распространен этот подход?
3.Существуют ли способы для эмитентов и поставщиков плановых услуг предоставлять данные от имени нескольких планов и вариантов покрытия в соответствии с законодательными требованиями? Какая выгода будет для эмитентов и поставщиков услуг планов, если они будут иметь возможность представлять агрегированные данные, а не предоставлять информацию отдельно для каждого группового плана медицинского обслуживания в той степени, в которой это соответствует законодательным требованиям? Какие соображения существуют в отношении эмитентов, которые участвуют в программе FEHB, которые представляют данные, относящиеся к FEHB, отдельно, в отличие от включения данных FEHB в их общую бухгалтерскую книгу?
4. Какую роль, если таковая будет, будут играть менеджеры по предоставлению льгот аптек (PBM) в предоставлении необходимой информации планам и эмитентам, департаментам или OPM? Если будет разрешено, будут ли планы и эмитенты полагаться на PBM для выполнения своих обязательств по отчетности, например, за счет удержания PBM для ведения части или всей отчетности? Могут ли PBM получить всю информацию, необходимую для отчетности, включая общую информацию о плане или покрытии, такую как количество участников, бенефициаров и зачисленных; каждый штат, в котором предлагается план или покрытие; ежемесячные взносы, уплачиваемые работодателями, участниками, бенефициарами и зачисленными; общие расходы на медицинские услуги с разбивкой по типам; и влияние на премии в виде скидок на рецептурные препараты, сборов и любых других вознаграждений, выплачиваемых производителями лекарств плану или покрытию, его администраторам или поставщикам услуг? Если нет, будет ли целесообразным с административной и оперативной точек зрения создание отдельных печатных форм отчетности, модулей или систем сбора данных для PBM и эмитентов, а также администраторов планов по предоставлению такой информации? Как отдельные формы отчетности повлияют на затраты или бремя, связанные с соблюдением требований?
Какую роль, если таковая будет, будут играть менеджеры по предоставлению льгот аптек (PBM) в предоставлении необходимой информации планам и эмитентам, департаментам или OPM? Если будет разрешено, будут ли планы и эмитенты полагаться на PBM для выполнения своих обязательств по отчетности, например, за счет удержания PBM для ведения части или всей отчетности? Могут ли PBM получить всю информацию, необходимую для отчетности, включая общую информацию о плане или покрытии, такую как количество участников, бенефициаров и зачисленных; каждый штат, в котором предлагается план или покрытие; ежемесячные взносы, уплачиваемые работодателями, участниками, бенефициарами и зачисленными; общие расходы на медицинские услуги с разбивкой по типам; и влияние на премии в виде скидок на рецептурные препараты, сборов и любых других вознаграждений, выплачиваемых производителями лекарств плану или покрытию, его администраторам или поставщикам услуг? Если нет, будет ли целесообразным с административной и оперативной точек зрения создание отдельных печатных форм отчетности, модулей или систем сбора данных для PBM и эмитентов, а также администраторов планов по предоставлению такой информации? Как отдельные формы отчетности повлияют на затраты или бремя, связанные с соблюдением требований?
Д.
 Информация, необходимая для создания отчета
Информация, необходимая для создания отчета1. Какие соображения важны для планов и эмитентов при определении 50 фирменных рецептурных препаратов, которые наиболее часто отпускаются в аптеках для требований, оплачиваемых планом или покрытием, и общего количества оплаченных требований для каждого лекарства? Должно ли решение основываться на количестве претензий, количестве дней поставки или на чем-то другом? Следует ли учитывать уникальное количество участников, бенефициаров или зачисленных лиц, получивших рецепт, и если да, то как?
2.Какие соображения важны для планов и лиц, выдающих лекарства, при выборе 50 рецептурных препаратов с наибольшим увеличением расходов плана? Если увеличение будет измеряться на основе абсолютного увеличения в долларах; процентное увеличение цены; увеличение по сравнению с другим показателем, таким как общие расходы плана или эмитента; или что-то другое? Какие факторы следует учитывать департаментам и OPM при выборе подхода? Если департаменты и OPM определяют увеличение пропорционально изменению общих расходов, следует ли измерять увеличение в сравнении с общими расходами или только с расходами на рецептурные лекарства?
3. Если основные рецептурные препараты определены с помощью RxCUI (или любой другой классификации, кроме NDC), возможно ли для планов и эмитентов сообщать NDC необходимую информацию отдельно для каждого NDC, связанного с данным RxCUI?
Если основные рецептурные препараты определены с помощью RxCUI (или любой другой классификации, кроме NDC), возможно ли для планов и эмитентов сообщать NDC необходимую информацию отдельно для каждого NDC, связанного с данным RxCUI?
4. Какие элементы данных могут быть напрямую связаны с конкретным лекарством, отпускаемым по рецепту, или классом рецептурных лекарств, и какие элементы данных должны быть распределены между лекарствами, отпускаемыми по рецепту, или классами лекарств, отпускаемых по рецепту? Если необходимо выделить сумму, какой метод (-ы) распределения предпочтительнее и почему?
5.Какие соображения важны для планов и эмитентов при определении 25 лекарств, которые принесли наибольшую сумму скидок и других вознаграждений от производителей лекарств в течение планового года? Следует ли измерять скидки и другие вознаграждения общей суммой в долларах? Следует ли измерять скидки и другое вознаграждение в сравнении с другими показателями, такими как общие расходы на лекарство или цена за единицу? Если используется ценовая мера, то какую ценовую меру следует использовать и почему?
6. Раздел 2799A-10 Закона PHS, раздел 725 ERISA и раздел 9825 Кодекса требуют, чтобы планы и эмитенты сообщали об общих расходах на медицинские услуги отдельно по больничным расходам, медицинским услугам и затратам на клинические услуги (отдельно для первичной и специализированной помощи), рецептов. расходы на лекарства и другие медицинские расходы, включая оздоровительные услуги. Какие элементы затрат следует включать в каждую категорию? Следует ли департаментам и OPM собирать информацию о расходах на рецептурные лекарства отдельно в зависимости от условий оказания помощи?
Раздел 2799A-10 Закона PHS, раздел 725 ERISA и раздел 9825 Кодекса требуют, чтобы планы и эмитенты сообщали об общих расходах на медицинские услуги отдельно по больничным расходам, медицинским услугам и затратам на клинические услуги (отдельно для первичной и специализированной помощи), рецептов. расходы на лекарства и другие медицинские расходы, включая оздоровительные услуги. Какие элементы затрат следует включать в каждую категорию? Следует ли департаментам и OPM собирать информацию о расходах на рецептурные лекарства отдельно в зависимости от условий оказания помощи?
7.Следует ли департаментам собирать информацию отдельно по рынку, штату или размеру работодателя? Если да, то есть ли элементы данных, которые необходимо распределить по категориям? Какие методы распределения следует использовать? Существуют ли различия в возможностях организаций разного размера соблюдать требования к отчетности департаментов и OPM или в затратах и трудностях, связанных с соблюдением требований?
8. Какие соображения важны для планов и эмитентов при оценке влияния скидок производителей лекарств на премии и наличные расходы? Какой количественный или качественный анализ могут выполнить планы и эмитенты? Какой анализ сейчас проводят планы и эмитенты?
Какие соображения важны для планов и эмитентов при оценке влияния скидок производителей лекарств на премии и наличные расходы? Какой количественный или качественный анализ могут выполнить планы и эмитенты? Какой анализ сейчас проводят планы и эмитенты?
9.Должны ли департаменты и OPM собирать информацию о скидках, сборах и любых других вознаграждениях на общем уровне или с разбивкой по соответствующим подкатегориям? Например, в сборе данных PBM Transparency for Qualified Health Plan (QHP): [] PBM будут сообщать информацию о сохраненных скидках, ожидаемых, но еще не полученных скидках, стимулирующих платежах PBM, ценовых уступках на административные услуги от производителей, всех других ценовых уступках от производителей, суммах, полученных и выплаченных аптекам, а также суммы спреда для розничных аптек и аптек с доставкой по почте .Следует ли департаментам использовать одни и те же или похожие подкатегории для требований к отчетности в соответствии с разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса?
10. Существуют ли виды платежей, которые поступают от планов, эмитентов или PBM напрямую производителям лекарств? Если да, то как следует относиться к этим платежам? Должны ли они быть зачтены против скидок и других ценовых уступок, получаемых от производителей лекарств?
Существуют ли виды платежей, которые поступают от планов, эмитентов или PBM напрямую производителям лекарств? Если да, то как следует относиться к этим платежам? Должны ли они быть зачтены против скидок и других ценовых уступок, получаемых от производителей лекарств?
11. Существуют ли виды скидок и ценовых уступок, которые передаются непосредственно участнику, бенефициару или зачисленному лицу? Если да, то как с ними обращаться? Должны ли они быть включены или признаны в этом сборе данных?
E.Согласование с другими требованиями к отчетности
1. Существуют ли возможности отменить другие требования к отчетности, применимые к планам и эмитентам, или использовать или объединить эти требования с требованиями к отчетности в соответствии с разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса для снижения административного бремени или связанных с этим затрат с соблюдением новых требований? Например, департаменты осведомлены о возможном совпадении данных, подлежащих сбору в соответствии с разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса, и данными, подлежащими сбору в рамках Прозрачности PBM для сбора данных QHP. [] согласно которому организации, выпускающие QHP, или их PBM должны сообщать информацию о рецептурных лекарствах в HHS.
[] согласно которому организации, выпускающие QHP, или их PBM должны сообщать информацию о рецептурных лекарствах в HHS.
F. Публичный отчет и защита конфиденциальности
1. Каким образом департаменты и OPM могут облегчить использование отчетов различными заинтересованными сторонами, такими как государственные органы, ученые, отраслевые организации, потребители и их защитники?
2. Следует ли OPM выпускать публичный отчет специально для перевозчиков FEHB?
3. Были бы отчеты департаментов и OPM более ценными и полезными, если бы данные собирались на основе календарного года, по годам плана или политики или с помощью некоторой комбинации, в той степени, в которой это соответствует законодательным требованиям? Если данные должны были собираться по годам плана или политики, есть ли какие-либо соображения, которые департаменты и OPM должны учитывать при определении дат вступления в силу плана или года политики для отчетных периодов? Например, какова дата окончания последнего планового или политического года, которая должна быть включена в данные, представляемые до 1 июня каждого года?
4. Есть ли примеры подобных отчетов государственных органов? Если да, то каковы сильные и слабые стороны отчетов, публикуемых государственными агентствами, которые могут иметь отношение к департаментам и OPM? Каким образом департаменты и OPM должны рассмотреть возможность адаптации или дифференциации процесса в соответствии с разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса от любых аналогичных процессов государственной отчетности?
Есть ли примеры подобных отчетов государственных органов? Если да, то каковы сильные и слабые стороны отчетов, публикуемых государственными агентствами, которые могут иметь отношение к департаментам и OPM? Каким образом департаменты и OPM должны рассмотреть возможность адаптации или дифференциации процесса в соответствии с разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса от любых аналогичных процессов государственной отчетности?
5. Должен ли публичный отчет включать сравнительный анализ затрат на рецептурные препараты для планов и эмитентов, относительных начальных печатных затрат по программе Medicare или в других странах?
г.Анализ нормативного воздействия
1. Какие выгоды, затраты и другие воздействия ожидают планы, эмитенты или другие заинтересованные стороны от требований к отчетности в соответствии с разделом 2799A-10 Закона PHS, разделом 725 ERISA и разделом 9825 Кодекса?
2. Есть ли преимущества для ученых или других исследователей? Какую выгоду получат потребители?
Есть ли преимущества для ученых или других исследователей? Какую выгоду получат потребители?
3. Какие данные, исследования или другая информация доступны для количественной оценки выгод, затрат и других воздействий требований к отчетности? Существуют ли существующие данные, исследования или аналоги отчетности, которые можно экстраполировать для прогнозирования воздействия на рынок?
4.Какие действия могут предпринять департаменты и OPM для минимизации затрат на соблюдение требований к отчетности?
5. Какие типы сотрудников потребуются с операционной точки зрения для обеспечения соблюдения требований к отчетности? Потребуется ли персонал, специализирующийся на кодировании медицинских счетов, для составления отчетов?
6. Потребуются ли новые или дополнительные технологии для сбора, обслуживания или хранения данных, подлежащих отчетности?
7. Будут ли затраты на координацию или выгоды от одновременного соблюдения государственных нормативных требований, требующих отчетности о затратах на медицинские услуги или затратах на лекарства, отпускаемые по рецепту?
Будут ли затраты на координацию или выгоды от одновременного соблюдения государственных нормативных требований, требующих отчетности о затратах на медицинские услуги или затратах на лекарства, отпускаемые по рецепту?
8. Приведет ли большее соответствие с другими требованиями к федеральной отчетности к сокращению связанных затрат на соблюдение нормативных требований, и если да, то как?
III. Сбор информации Требования
Этот документ не налагает требований к сбору информации, то есть требований к отчетности, ведению документации или раскрытию третьими сторонами в соответствии с Законом о сокращении бумажного документооборота 1995 г. (PRA).Тем не менее, Раздел II этого документа действительно содержит общий запрос комментариев в форме запроса информации. В соответствии с имплементирующими правилами PRA, в частности, 5 CFR 1320.3 (h) (4), это общее обращение не распространяется на PRA. Факты или мнения, представленные в ответ на общие запросы комментариев от общественности, опубликованные в Федеральном реестре или других публикациях, независимо от их формы или формата, при условии, что ни одно лицо не обязано предоставлять конкретную информацию, касающуюся комментатора, иного чем то, что необходимо для самоидентификации, в качестве условия всестороннего рассмотрения агентства, обычно не считаются сбором информации и, следовательно, не подпадают под действие АФР. Следовательно, нет необходимости в проверке Управлением бюджета и управления под эгидой PRA.
Следовательно, нет необходимости в проверке Управлением бюджета и управления под эгидой PRA.
Подписано в Вашингтоне, округ Колумбия.
Лори Боденхаймер,
Заместитель директора по здравоохранению и страхованию Управления кадров.
Подписано в Вашингтоне, округ Колумбия.
Рэйчел Д. Леви,
Заместитель главного юрисконсульта (выплаты сотрудникам, организации, освобожденные от уплаты налогов, и налоги на занятость), Налоговая служба, Казначейство.Подписано в Вашингтоне.
Кэрол А. Вайзер,
Советник по налогам на льготы, Казначейство.
Подписано в Вашингтоне, округ Колумбия.
Али Хавар,
Исполняющий обязанности помощника секретаря, Управление по обеспечению выплаты пособий сотрудникам, Министерство труда.
Подписано в Вашингтоне, округ Колумбия.
Ксавье Бесерра,
Секретарь Департамента здравоохранения и социальных служб.
Конец Подпись Конец дополнительной информации[FR Док. 2021-13138 Подано 6-21-21; 8:45]
КОД СЧЕТА 4510-29-П; 6523-63-П; 4120-01-П; 4830-01-П
H.R.3 — 116-й Конгресс (2019-2020): Закон Элайджи Э. Каммингса о снижении затрат на лекарства | Congress.gov
Секция записи Конгресса Ежедневный дайджест Сенат дом Расширения замечаний
Замечания участников
Автор: Any House Member Адамс, Альма С. [D-NC] Адерхольт, Роберт Б. [R-AL] Агилар, Пит [D-CA] Аллен, Рик В. [R-GA] Оллред, Колин З. [D-TX] Амодеи, Марк Э. [R -NV] Армстронг, Келли [R-ND] Аррингтон, Джоди К. [R-TX] Auchincloss, Jake [D-MA] Axne, Cynthia [D-IA] Бабин, Брайан [R-TX] Бэкон, Дон [R -NE] Бэрд, Джеймс Р. [R-IN] Балдерсон, Трой [R-OH] Бэнкс, Джим [R-IN] Барр, Энди [R-KY] Барраган, Нанетт Диаз [D-CA] Басс, Карен [ D-CA] Битти, Джойс [D-OH] Бенц, Клифф [R-OR] Бера, Ами [D-CA] Бергман, Джек [R-MI] Бейер, Дональд С., младший [D-VA] Байс , Стефани И. [R-OK] Биггс, Энди [R-AZ] Билиракис, Гас М.[R-FL] Бишоп, Дэн [R-NC] Бишоп, Сэнфорд Д., младший [D-GA] Блуменауэр, Эрл [D-OR] Блант Рочестер, Лиза [D-DE] Боберт, Лорен [R-CO ] Бонамичи, Сюзанна [D-OR] Бост, Майк [R-IL] Bourdeaux, Carolyn [D-GA] Bowman, Jamaal [D-NY] Бойл, Брендан Ф. [D-PA] Брэди, Кевин [R-TX ] Брукс, Мо [R-AL] Браун, Энтони Г. [D-MD] Браун, Шонтел М. [D-OH] Браунли, Джулия [D-CA] Бьюкенен, Верн [R-FL] Бак, Кен [R -CO] Бакшон, Ларри [R-IN] Бадд, Тед [R-NC] Берчетт, Тим [R-TN] Берджесс, Майкл К.
[D-NC] Адерхольт, Роберт Б. [R-AL] Агилар, Пит [D-CA] Аллен, Рик В. [R-GA] Оллред, Колин З. [D-TX] Амодеи, Марк Э. [R -NV] Армстронг, Келли [R-ND] Аррингтон, Джоди К. [R-TX] Auchincloss, Jake [D-MA] Axne, Cynthia [D-IA] Бабин, Брайан [R-TX] Бэкон, Дон [R -NE] Бэрд, Джеймс Р. [R-IN] Балдерсон, Трой [R-OH] Бэнкс, Джим [R-IN] Барр, Энди [R-KY] Барраган, Нанетт Диаз [D-CA] Басс, Карен [ D-CA] Битти, Джойс [D-OH] Бенц, Клифф [R-OR] Бера, Ами [D-CA] Бергман, Джек [R-MI] Бейер, Дональд С., младший [D-VA] Байс , Стефани И. [R-OK] Биггс, Энди [R-AZ] Билиракис, Гас М.[R-FL] Бишоп, Дэн [R-NC] Бишоп, Сэнфорд Д., младший [D-GA] Блуменауэр, Эрл [D-OR] Блант Рочестер, Лиза [D-DE] Боберт, Лорен [R-CO ] Бонамичи, Сюзанна [D-OR] Бост, Майк [R-IL] Bourdeaux, Carolyn [D-GA] Bowman, Jamaal [D-NY] Бойл, Брендан Ф. [D-PA] Брэди, Кевин [R-TX ] Брукс, Мо [R-AL] Браун, Энтони Г. [D-MD] Браун, Шонтел М. [D-OH] Браунли, Джулия [D-CA] Бьюкенен, Верн [R-FL] Бак, Кен [R -CO] Бакшон, Ларри [R-IN] Бадд, Тед [R-NC] Берчетт, Тим [R-TN] Берджесс, Майкл К. [R-TX] Буш, Кори [D-MO] Бустос, Чери [D -IL] Баттерфилд, Г.К. [D-NC] Калверт, Кен [R-CA] Каммак, Кэт [R-FL] Карбахал, Салуд О. [D-CA] Карденас, Тони [D-CA] Кэри, Майк [R-OH] Карл , Джерри Л. [R-AL] Карсон, Андре [D-IN] Картер, Эрл Л. «Бадди» [R-GA] Картер, Джон Р. [R-TX] Картер, Трой [D-LA] Картрайт, Мэтт [D-PA] Кейс, Эд [D-HI] Кастен, Шон [D-IL] Кастор, Кэти [D-FL] Кастро, Хоакин [D-TX] Cawthorn, Madison [R-NC] Chabot, Steve [ R-OH] Чейни, Лиз [R-WY] Чу, Джуди [D-CA] Cicilline, Дэвид Н. [D-RI] Кларк, Кэтрин М. [D-MA] Кларк, Иветт Д. [D-NY] Кливер, Эмануэль [D-MO] Клайн, Бен [R-VA] Клауд, Майкл [R-TX] Клайберн, Джеймс Э.[D-SC] Клайд, Эндрю С. [R-GA] Коэн, Стив [D-TN] Коул, Том [R-OK] Комер, Джеймс [R-KY] Коннолли, Джеральд Э. [D-VA] Купер , Джим [D-TN] Корреа, Дж. Луис [D-CA] Коста, Джим [D-CA] Кортни, Джо [D-CT] Крейг, Энджи [D-MN] Кроуфорд, Эрик А. «Рик» [ R-AR] Креншоу, Дэн [R-TX] Крист, Чарли [D-FL] Кроу, Джейсон [D-CO] Куэльяр, Генри [D-TX] Кертис, Джон Р. [R-UT] Дэвидс, Шарис [ D-KS] Дэвидсон, Уоррен [R-OH] Дэвис, Дэнни К.
[R-TX] Буш, Кори [D-MO] Бустос, Чери [D -IL] Баттерфилд, Г.К. [D-NC] Калверт, Кен [R-CA] Каммак, Кэт [R-FL] Карбахал, Салуд О. [D-CA] Карденас, Тони [D-CA] Кэри, Майк [R-OH] Карл , Джерри Л. [R-AL] Карсон, Андре [D-IN] Картер, Эрл Л. «Бадди» [R-GA] Картер, Джон Р. [R-TX] Картер, Трой [D-LA] Картрайт, Мэтт [D-PA] Кейс, Эд [D-HI] Кастен, Шон [D-IL] Кастор, Кэти [D-FL] Кастро, Хоакин [D-TX] Cawthorn, Madison [R-NC] Chabot, Steve [ R-OH] Чейни, Лиз [R-WY] Чу, Джуди [D-CA] Cicilline, Дэвид Н. [D-RI] Кларк, Кэтрин М. [D-MA] Кларк, Иветт Д. [D-NY] Кливер, Эмануэль [D-MO] Клайн, Бен [R-VA] Клауд, Майкл [R-TX] Клайберн, Джеймс Э.[D-SC] Клайд, Эндрю С. [R-GA] Коэн, Стив [D-TN] Коул, Том [R-OK] Комер, Джеймс [R-KY] Коннолли, Джеральд Э. [D-VA] Купер , Джим [D-TN] Корреа, Дж. Луис [D-CA] Коста, Джим [D-CA] Кортни, Джо [D-CT] Крейг, Энджи [D-MN] Кроуфорд, Эрик А. «Рик» [ R-AR] Креншоу, Дэн [R-TX] Крист, Чарли [D-FL] Кроу, Джейсон [D-CO] Куэльяр, Генри [D-TX] Кертис, Джон Р. [R-UT] Дэвидс, Шарис [ D-KS] Дэвидсон, Уоррен [R-OH] Дэвис, Дэнни К. [D-IL] Дэвис, Родни [R-IL] Дин, Мадлен [D-PA] ДеФацио, Питер А. [D-OR] DeGette, Диана [D-CO] ДеЛауро, Роза Л.[D-CT] ДельБене, Сьюзан К. [D-WA] Дельгадо, Антонио [D-NY] Демингс, Вал Батлер [D-FL] ДеСолнье, Марк [D-CA] ДеДжарле, Скотт [R-TN] Дойч, Теодор Э. [D-FL] Диас-Баларт, Марио [R-FL] Дингелл, Дебби [D-MI] Доггетт, Ллойд [D-TX] Дональдс, Байрон [R-FL] Дойл, Майкл Ф. [D- PA] Дункан, Джефф [R-SC] Данн, Нил П. [R-FL] Эллзи, Джейк [R-TX] Эммер, Том [R-MN] Эскобар, Вероника [D-TX] Эшу, Анна Г. [ D-CA] Эспайлат, Адриано [D-NY] Эстес, Рон [R-KS] Эванс, Дуайт [D-PA] Фэллон, Пэт [R-TX] Feenstra, Рэнди [R-IA] Фергюсон, А. Дрю, IV [R-GA] Фишбах, Мишель [R-MN] Фицджеральд, Скотт [R-WI] Фитцпатрик, Брайан К.[R-PA] Флейшманн, Чарльз Дж. «Чак» [R-TN] Флетчер, Лиззи [D-TX] Фортенберри, Джефф [R-NE] Фостер, Билл [D-IL] Фокс, Вирджиния [R-NC] Франкель, Лоис [D-FL] Франклин, К. Скотт [R-FL] Фадж, Марсия Л. [D-OH] Фулчер, Расс [R-ID] Гаец, Мэтт [R-FL] Галлахер, Майк [R- WI] Гальего, Рубен [D-AZ] Гараменди, Джон [D-CA] Гарбарино, Эндрю Р.
[D-IL] Дэвис, Родни [R-IL] Дин, Мадлен [D-PA] ДеФацио, Питер А. [D-OR] DeGette, Диана [D-CO] ДеЛауро, Роза Л.[D-CT] ДельБене, Сьюзан К. [D-WA] Дельгадо, Антонио [D-NY] Демингс, Вал Батлер [D-FL] ДеСолнье, Марк [D-CA] ДеДжарле, Скотт [R-TN] Дойч, Теодор Э. [D-FL] Диас-Баларт, Марио [R-FL] Дингелл, Дебби [D-MI] Доггетт, Ллойд [D-TX] Дональдс, Байрон [R-FL] Дойл, Майкл Ф. [D- PA] Дункан, Джефф [R-SC] Данн, Нил П. [R-FL] Эллзи, Джейк [R-TX] Эммер, Том [R-MN] Эскобар, Вероника [D-TX] Эшу, Анна Г. [ D-CA] Эспайлат, Адриано [D-NY] Эстес, Рон [R-KS] Эванс, Дуайт [D-PA] Фэллон, Пэт [R-TX] Feenstra, Рэнди [R-IA] Фергюсон, А. Дрю, IV [R-GA] Фишбах, Мишель [R-MN] Фицджеральд, Скотт [R-WI] Фитцпатрик, Брайан К.[R-PA] Флейшманн, Чарльз Дж. «Чак» [R-TN] Флетчер, Лиззи [D-TX] Фортенберри, Джефф [R-NE] Фостер, Билл [D-IL] Фокс, Вирджиния [R-NC] Франкель, Лоис [D-FL] Франклин, К. Скотт [R-FL] Фадж, Марсия Л. [D-OH] Фулчер, Расс [R-ID] Гаец, Мэтт [R-FL] Галлахер, Майк [R- WI] Гальего, Рубен [D-AZ] Гараменди, Джон [D-CA] Гарбарино, Эндрю Р. [R-NY] Гарсиа, Хесус Дж. «Чуй» [D-IL] Гарсия, Майк [R-CA] Гарсия , Сильвия Р. [D-TX] Гиббс, Боб [R-OH] Гименес, Карлос А. [R-FL] Гомерт, Луи [R-TX] Голден, Джаред Ф. [D-ME] Гомес, Джимми [D -CA] Гонсалес, Тони [R-TX] Гонсалес, Энтони [R-OH] Гонсалес, Висенте [D-TX] Гонсалес-Колон, Дженниффер [R-PR] Гуд, Боб [R-VA] Гуден, Лэнс [R -TX] Госар, Пол А.[R-AZ] Gottheimer, Джош [D-NJ] Granger, Kay [R-TX] Graves, Garret [R-LA] Graves, Sam [R-MO] Green, Al [D-TX] Green, Mark E. [R-TN] Грин, Марджори Тейлор [R-GA] Гриффит, Х. Морган [R-VA] Гриджалва, Рауль М. [D-AZ] Гротман, Гленн [R-WI] Гость, Майкл [R-MS] Гатри, Бретт [R-KY] Хааланд, Дебра А. [D-NM] Хагедорн, Джим [R-MN] Хардер, Джош [D-CA] Харрис, Энди [R-MD] Харшбаргер, Диана [R-TN] Хартцлер, Вики [R-MO] Гастингс, Элси Л. [D-FL] Хейс, Джахана [D-CT] Херн, Кевин [R-OK] Херрелл, Иветт [R-NM] Эррера Бейтлер, Хайме [R-WA ] Хайс, Джоди Б.[R-GA] Хиггинс, Брайан [D-NY] Хиггинс, Клэй [R-LA] Хилл, Дж. Френч [R-AR] Хаймс, Джеймс А. [D-CT] Хинсон, Эшли [R-IA] Холлингсворт , Трей [R-IN] Хорсфорд, Стивен [D-NV] Houlahan, Крисси [D-PA] Хойер, Стени Х.
[R-NY] Гарсиа, Хесус Дж. «Чуй» [D-IL] Гарсия, Майк [R-CA] Гарсия , Сильвия Р. [D-TX] Гиббс, Боб [R-OH] Гименес, Карлос А. [R-FL] Гомерт, Луи [R-TX] Голден, Джаред Ф. [D-ME] Гомес, Джимми [D -CA] Гонсалес, Тони [R-TX] Гонсалес, Энтони [R-OH] Гонсалес, Висенте [D-TX] Гонсалес-Колон, Дженниффер [R-PR] Гуд, Боб [R-VA] Гуден, Лэнс [R -TX] Госар, Пол А.[R-AZ] Gottheimer, Джош [D-NJ] Granger, Kay [R-TX] Graves, Garret [R-LA] Graves, Sam [R-MO] Green, Al [D-TX] Green, Mark E. [R-TN] Грин, Марджори Тейлор [R-GA] Гриффит, Х. Морган [R-VA] Гриджалва, Рауль М. [D-AZ] Гротман, Гленн [R-WI] Гость, Майкл [R-MS] Гатри, Бретт [R-KY] Хааланд, Дебра А. [D-NM] Хагедорн, Джим [R-MN] Хардер, Джош [D-CA] Харрис, Энди [R-MD] Харшбаргер, Диана [R-TN] Хартцлер, Вики [R-MO] Гастингс, Элси Л. [D-FL] Хейс, Джахана [D-CT] Херн, Кевин [R-OK] Херрелл, Иветт [R-NM] Эррера Бейтлер, Хайме [R-WA ] Хайс, Джоди Б.[R-GA] Хиггинс, Брайан [D-NY] Хиггинс, Клэй [R-LA] Хилл, Дж. Френч [R-AR] Хаймс, Джеймс А. [D-CT] Хинсон, Эшли [R-IA] Холлингсворт , Трей [R-IN] Хорсфорд, Стивен [D-NV] Houlahan, Крисси [D-PA] Хойер, Стени Х. [D-MD] Hudson, Ричард [R-NC] Хаффман, Джаред [D-CA] Huizenga , Билл [R-MI] Исса, Даррелл Э. [R-CA] Джексон Ли, Шейла [D-TX] Джексон, Ронни [R-TX] Джейкобс, Крис [R-NY] Джейкобс, Сара [D-CA] Джаяпал, Прамила [D-WA] Джеффрис, Хаким С. [D-NY] Джонсон, Билл [R-OH] Джонсон, Дасти [R-SD] Джонсон, Эдди Бернис [D-TX] Джонсон, Генри К.«Хэнк» младший [D-GA] Джонсон, Майк [R-LA] Джонс, Mondaire [D-NY] Джордан, Джим [R-OH] Джойс, Дэвид П. [R-OH] Джойс, Джон [R -PA] Кахеле, Кайали [D-HI] Каптур, Марси [D-OH] Катко, Джон [R-NY] Китинг, Уильям Р. [D-MA] Келлер, Фред [R-PA] Келли, Майк [R-PA] Келли, Робин Л. [D-IL] Келли, Трент [R-MS] Ханна, Ро [D-CA] Килди, Дэниел Т. [D-MI] Килмер, Дерек [D-WA] Ким , Энди [D-NJ] Ким, Янг [R-CA] Kind, Рон [D-WI] Кинзингер, Адам [R-IL] Киркпатрик, Энн [D-AZ] Кришнамурти, Раджа [D-IL] Кустер, Энн М. [D-NH] Кустофф, Дэвид [R-TN] Лахуд, Дарин [R-IL] Ламальфа, Дуг [R-CA] Лэмб, Конор [D-PA] Ламборн, Дуг [R-CO] Ланжевен, Джеймс Р.[D-RI] Ларсен, Рик [D-WA] Ларсон, Джон Б. [D-CT] Латта, Роберт Э.
[D-MD] Hudson, Ричард [R-NC] Хаффман, Джаред [D-CA] Huizenga , Билл [R-MI] Исса, Даррелл Э. [R-CA] Джексон Ли, Шейла [D-TX] Джексон, Ронни [R-TX] Джейкобс, Крис [R-NY] Джейкобс, Сара [D-CA] Джаяпал, Прамила [D-WA] Джеффрис, Хаким С. [D-NY] Джонсон, Билл [R-OH] Джонсон, Дасти [R-SD] Джонсон, Эдди Бернис [D-TX] Джонсон, Генри К.«Хэнк» младший [D-GA] Джонсон, Майк [R-LA] Джонс, Mondaire [D-NY] Джордан, Джим [R-OH] Джойс, Дэвид П. [R-OH] Джойс, Джон [R -PA] Кахеле, Кайали [D-HI] Каптур, Марси [D-OH] Катко, Джон [R-NY] Китинг, Уильям Р. [D-MA] Келлер, Фред [R-PA] Келли, Майк [R-PA] Келли, Робин Л. [D-IL] Келли, Трент [R-MS] Ханна, Ро [D-CA] Килди, Дэниел Т. [D-MI] Килмер, Дерек [D-WA] Ким , Энди [D-NJ] Ким, Янг [R-CA] Kind, Рон [D-WI] Кинзингер, Адам [R-IL] Киркпатрик, Энн [D-AZ] Кришнамурти, Раджа [D-IL] Кустер, Энн М. [D-NH] Кустофф, Дэвид [R-TN] Лахуд, Дарин [R-IL] Ламальфа, Дуг [R-CA] Лэмб, Конор [D-PA] Ламборн, Дуг [R-CO] Ланжевен, Джеймс Р.[D-RI] Ларсен, Рик [D-WA] Ларсон, Джон Б. [D-CT] Латта, Роберт Э. [R-OH] Латернер, Джейк [R-KS] Лоуренс, Бренда Л. [D-MI ] Лоусон, Эл, младший [D-FL] Ли, Барбара [D-CA] Ли, Сьюзи [D-NV] Леже Фернандес, Тереза [D-NM] Леско, Дебби [R-AZ] Летлоу, Джулия [R -LA] Левин, Энди [D-MI] Левин, Майк [D-CA] Лиу, Тед [D-CA] Лофгрен, Зои [D-CA] Лонг, Билли [R-MO] Лоудермилк, Барри [R-GA ] Ловенталь, Алан С. [D-CA] Лукас, Фрэнк Д. [R-OK] Люткемейер, Блейн [R-MO] Лурия, Элейн Г. [D-VA] Линч, Стивен Ф. [D-MA] Мейс , Нэнси [R-SC] Малиновски, Том [D-NJ] Маллиотакис, Николь [R-NY] Мэлони, Кэролайн Б.[D-NY] Мэлони, Шон Патрик [D-NY] Манн, Трейси [R-KS] Мэннинг, Кэти Э. [D-NC] Мэсси, Томас [R-KY] Маст, Брайан Дж. [R-FL] Мацуи, Дорис О. [D-CA] МакБэт, Люси [D-GA] Маккарти, Кевин [R-CA] МакКол, Майкл Т. [R-TX] Макклейн, Лиза К. [R-MI] МакКлинток, Том [ R-CA] МакКоллум, Бетти [D-MN] Макичин, А. Дональд [D-VA] Макговерн, Джеймс П. [D-MA] МакГенри, Патрик Т. [R-NC] МакКинли, Дэвид Б. [R- WV] МакМоррис Роджерс, Кэти [R-WA] Макнерни, Джерри [D-CA] Микс, Грегори W. [D-NY] Meijer, Питер [R-MI] Менг, Грейс [D-NY] Meuser, Daniel [R -PA] Mfume, Kweisi [D-MD] Миллер, Кэрол Д.
[R-OH] Латернер, Джейк [R-KS] Лоуренс, Бренда Л. [D-MI ] Лоусон, Эл, младший [D-FL] Ли, Барбара [D-CA] Ли, Сьюзи [D-NV] Леже Фернандес, Тереза [D-NM] Леско, Дебби [R-AZ] Летлоу, Джулия [R -LA] Левин, Энди [D-MI] Левин, Майк [D-CA] Лиу, Тед [D-CA] Лофгрен, Зои [D-CA] Лонг, Билли [R-MO] Лоудермилк, Барри [R-GA ] Ловенталь, Алан С. [D-CA] Лукас, Фрэнк Д. [R-OK] Люткемейер, Блейн [R-MO] Лурия, Элейн Г. [D-VA] Линч, Стивен Ф. [D-MA] Мейс , Нэнси [R-SC] Малиновски, Том [D-NJ] Маллиотакис, Николь [R-NY] Мэлони, Кэролайн Б.[D-NY] Мэлони, Шон Патрик [D-NY] Манн, Трейси [R-KS] Мэннинг, Кэти Э. [D-NC] Мэсси, Томас [R-KY] Маст, Брайан Дж. [R-FL] Мацуи, Дорис О. [D-CA] МакБэт, Люси [D-GA] Маккарти, Кевин [R-CA] МакКол, Майкл Т. [R-TX] Макклейн, Лиза К. [R-MI] МакКлинток, Том [ R-CA] МакКоллум, Бетти [D-MN] Макичин, А. Дональд [D-VA] Макговерн, Джеймс П. [D-MA] МакГенри, Патрик Т. [R-NC] МакКинли, Дэвид Б. [R- WV] МакМоррис Роджерс, Кэти [R-WA] Макнерни, Джерри [D-CA] Микс, Грегори W. [D-NY] Meijer, Питер [R-MI] Менг, Грейс [D-NY] Meuser, Daniel [R -PA] Mfume, Kweisi [D-MD] Миллер, Кэрол Д. [R-WV] Миллер, Мэри Э. [R-IL] Миллер-Микс, Марианнетт [R-IA] Мооленаар, Джон Р. [R-MI] Муни, Александр X. [R-WV] Мур, Барри [R -AL] Мур, Блейк Д. [R-UT] Мур, Гвен [D-WI] Морелл, Джозеф Д. [D-NY] Моултон, Сет [D-MA] Мрван, Фрэнк Дж. [D-IN] Маллин , Маркуэйн [R-OK] Мерфи, Грегори [R-NC] Мерфи, Стефани Н. [D-FL] Надлер, Джерролд [D-NY] Наполитано, Грейс Ф. [D-CA] Нил, Ричард Э. [D -MA] Негусе, Джо [D-CO] Нелс, Трой Э. [R-TX] Ньюхаус, Дэн [R-WA] Ньюман, Мари [D-IL] Норкросс, Дональд [D-NJ] Норман, Ральф [R -SC] Нортон, Элеонора Холмс [D-DC] Нуньес, Девин [R-CA] О’Халлеран, Том [D-AZ] Обернолти, Джей [R-CA] Окасио-Кортес, Александрия [D-NY] Омар, Ильхан [D-MN] Оуэнс, Берджесс [R-UT] Палаццо, Стивен М.[R-MS] Паллоне, Фрэнк, младший [D-NJ] Палмер, Гэри Дж. [R-AL] Панетта, Джимми [D-CA] Паппас, Крис [D-NH] Паскрелл, Билл, мл. [D -NJ] Пейн, Дональд М., младший [D-NJ] Пелоси, Нэнси [D-CA] Пенс, Грег [R-IN] Перлмуттер, Эд [D-CO] Перри, Скотт [R-PA] Питерс, Скотт Х. [D-CA] Пфлюгер, Август [R-TX] Филлипс, Дин [D-MN] Пингри, Челли [D-ME] Пласкетт, Стейси Э.
[R-WV] Миллер, Мэри Э. [R-IL] Миллер-Микс, Марианнетт [R-IA] Мооленаар, Джон Р. [R-MI] Муни, Александр X. [R-WV] Мур, Барри [R -AL] Мур, Блейк Д. [R-UT] Мур, Гвен [D-WI] Морелл, Джозеф Д. [D-NY] Моултон, Сет [D-MA] Мрван, Фрэнк Дж. [D-IN] Маллин , Маркуэйн [R-OK] Мерфи, Грегори [R-NC] Мерфи, Стефани Н. [D-FL] Надлер, Джерролд [D-NY] Наполитано, Грейс Ф. [D-CA] Нил, Ричард Э. [D -MA] Негусе, Джо [D-CO] Нелс, Трой Э. [R-TX] Ньюхаус, Дэн [R-WA] Ньюман, Мари [D-IL] Норкросс, Дональд [D-NJ] Норман, Ральф [R -SC] Нортон, Элеонора Холмс [D-DC] Нуньес, Девин [R-CA] О’Халлеран, Том [D-AZ] Обернолти, Джей [R-CA] Окасио-Кортес, Александрия [D-NY] Омар, Ильхан [D-MN] Оуэнс, Берджесс [R-UT] Палаццо, Стивен М.[R-MS] Паллоне, Фрэнк, младший [D-NJ] Палмер, Гэри Дж. [R-AL] Панетта, Джимми [D-CA] Паппас, Крис [D-NH] Паскрелл, Билл, мл. [D -NJ] Пейн, Дональд М., младший [D-NJ] Пелоси, Нэнси [D-CA] Пенс, Грег [R-IN] Перлмуттер, Эд [D-CO] Перри, Скотт [R-PA] Питерс, Скотт Х. [D-CA] Пфлюгер, Август [R-TX] Филлипс, Дин [D-MN] Пингри, Челли [D-ME] Пласкетт, Стейси Э. [D-VI] Покан, Марк [D-WI] Портер, Кэти [D-CA] Поузи, Билл [R-FL] Прессли, Аянна [D-MA] Прайс, Дэвид Э. [D-NC] Куигли, Майк [D-IL] Радваген, Аумуа Амата Коулман [R- AS] Раскин, Джейми [D-MD] Рид, Том [R-NY] Решенталер, Гай [R-PA] Райс, Кэтлин М.[D-NY] Райс, Том [R-SC] Ричмонд, Седрик Л. [D-LA] Роджерс, Гарольд [R-KY] Роджерс, Майк Д. [R-AL] Роуз, Джон В. [R-TN ] Розендейл старший, Мэтью М. [R-MT] Росс, Дебора К. [D-NC] Роузер, Дэвид [R-NC] Рой, Чип [R-TX] Ройбал-Аллард, Люсиль [D-CA] Руис , Рауль [D-CA] Рупперсбергер, Калифорния Датч [D-MD] Раш, Бобби Л. [D-IL] Резерфорд, Джон Х. [R-FL] Райан, Тим [D-OH] Саблан, Грегорио Килили Камачо [ D-MP] Салазар, Мария Эльвира [R-FL] Сан-Николас, Майкл FQ [D-GU] Санчес, Линда Т. [D-CA] Сарбейнс, Джон П. [D-MD] Скализ, Стив [R-LA ] Скэнлон, Мэри Гей [D-PA] Шаковски, Дженис Д.[D-IL] Шифф, Адам Б. [D-CA] Шнайдер, Брэдли Скотт [D-IL] Шрейдер, Курт [D-OR] Шрайер, Ким [D-WA] Швейкерт, Дэвид [R-AZ] Скотт, Остин [R-GA] Скотт, Дэвид [D-GA] Скотт, Роберт С. «Бобби» [D-VA] Сешнс, Пит [R-TX] Сьюэлл, Терри А.
[D-VI] Покан, Марк [D-WI] Портер, Кэти [D-CA] Поузи, Билл [R-FL] Прессли, Аянна [D-MA] Прайс, Дэвид Э. [D-NC] Куигли, Майк [D-IL] Радваген, Аумуа Амата Коулман [R- AS] Раскин, Джейми [D-MD] Рид, Том [R-NY] Решенталер, Гай [R-PA] Райс, Кэтлин М.[D-NY] Райс, Том [R-SC] Ричмонд, Седрик Л. [D-LA] Роджерс, Гарольд [R-KY] Роджерс, Майк Д. [R-AL] Роуз, Джон В. [R-TN ] Розендейл старший, Мэтью М. [R-MT] Росс, Дебора К. [D-NC] Роузер, Дэвид [R-NC] Рой, Чип [R-TX] Ройбал-Аллард, Люсиль [D-CA] Руис , Рауль [D-CA] Рупперсбергер, Калифорния Датч [D-MD] Раш, Бобби Л. [D-IL] Резерфорд, Джон Х. [R-FL] Райан, Тим [D-OH] Саблан, Грегорио Килили Камачо [ D-MP] Салазар, Мария Эльвира [R-FL] Сан-Николас, Майкл FQ [D-GU] Санчес, Линда Т. [D-CA] Сарбейнс, Джон П. [D-MD] Скализ, Стив [R-LA ] Скэнлон, Мэри Гей [D-PA] Шаковски, Дженис Д.[D-IL] Шифф, Адам Б. [D-CA] Шнайдер, Брэдли Скотт [D-IL] Шрейдер, Курт [D-OR] Шрайер, Ким [D-WA] Швейкерт, Дэвид [R-AZ] Скотт, Остин [R-GA] Скотт, Дэвид [D-GA] Скотт, Роберт С. «Бобби» [D-VA] Сешнс, Пит [R-TX] Сьюэлл, Терри А. [D-AL] Шерман, Брэд [D -CA] Шерилл, Мики [D-NJ] Симпсон, Майкл К. [R-ID] Sires, Альбио [D-NJ] Slotkin, Элисса [D-MI] Смит, Адам [D-WA] Смит, Адриан [R -NE] Смит, Кристофер Х. [R-NJ] Смит, Джейсон [R-MO] Смакер, Ллойд [R-PA] Сото, Даррен [D-FL] Спанбергер, Эбигейл Дэвис [D-VA] Спарц, Виктория [ R-IN] Спейер, Джеки [D-CA] Стэнсбери, Мелани Энн [D-NM] Стэнтон, Грег [D-AZ] Stauber, Пит [R-MN] Стил, Мишель [R-CA] Стефаник, Элиза М.[R-NY] Стейл, Брайан [R-WI] Steube, В. Грегори [R-FL] Стивенс, Хейли М. [D-MI] Стюарт, Крис [R-UT] Стиверс, Стив [R-OH] Стрикленд , Мэрилин [D-WA] Суоззи, Томас Р. [D-NY] Swalwell, Эрик [D-CA] Такано, Марк [D-CA] Тейлор, Ван [R-TX] Тенни, Клаудия [R-NY] Томпсон , Бенни Г. [D-MS] Томпсон, Гленн [R-PA] Томпсон, Майк [D-CA] Тиффани, Томас П. [R-WI] Тиммонс, Уильям Р. IV [R-SC] Титус, Дина [ D-NV] Тлаиб, Рашида [D-MI] Тонко, Пол [D-NY] Торрес, Норма Дж. [D-CA] Торрес, Ричи [D-NY] Трахан, Лори [D-MA] Трон, Дэвид Дж. .[D-MD] Тернер, Майкл Р. [R-OH] Андервуд, Лорен [D-IL] Аптон, Фред [R-MI] Валадао, Дэвид Г.
[D-AL] Шерман, Брэд [D -CA] Шерилл, Мики [D-NJ] Симпсон, Майкл К. [R-ID] Sires, Альбио [D-NJ] Slotkin, Элисса [D-MI] Смит, Адам [D-WA] Смит, Адриан [R -NE] Смит, Кристофер Х. [R-NJ] Смит, Джейсон [R-MO] Смакер, Ллойд [R-PA] Сото, Даррен [D-FL] Спанбергер, Эбигейл Дэвис [D-VA] Спарц, Виктория [ R-IN] Спейер, Джеки [D-CA] Стэнсбери, Мелани Энн [D-NM] Стэнтон, Грег [D-AZ] Stauber, Пит [R-MN] Стил, Мишель [R-CA] Стефаник, Элиза М.[R-NY] Стейл, Брайан [R-WI] Steube, В. Грегори [R-FL] Стивенс, Хейли М. [D-MI] Стюарт, Крис [R-UT] Стиверс, Стив [R-OH] Стрикленд , Мэрилин [D-WA] Суоззи, Томас Р. [D-NY] Swalwell, Эрик [D-CA] Такано, Марк [D-CA] Тейлор, Ван [R-TX] Тенни, Клаудия [R-NY] Томпсон , Бенни Г. [D-MS] Томпсон, Гленн [R-PA] Томпсон, Майк [D-CA] Тиффани, Томас П. [R-WI] Тиммонс, Уильям Р. IV [R-SC] Титус, Дина [ D-NV] Тлаиб, Рашида [D-MI] Тонко, Пол [D-NY] Торрес, Норма Дж. [D-CA] Торрес, Ричи [D-NY] Трахан, Лори [D-MA] Трон, Дэвид Дж. .[D-MD] Тернер, Майкл Р. [R-OH] Андервуд, Лорен [D-IL] Аптон, Фред [R-MI] Валадао, Дэвид Г. [R-CA] Ван Дрю, Джефферсон [R-NJ] Ван Дайн, Бет [R-Техас] Варгас, Хуан [D-CA] Визи, Марк А. [D-TX] Вела, Филемон [D-TX] Веласкес, Нидия М. [D-Нью-Йорк] Вагнер, Энн [R -MO] Уолберг, Тим [R-MI] Валорски, Джеки [R-IN] Вальс, Майкл [R-FL] Вассерман Шульц, Дебби [D-FL] Уотерс, Максин [D-CA] Уотсон Коулман, Бонни [D -NJ] Вебер, Рэнди К., старший [R-TX] Вебстер, Дэниел [R-FL] Велч, Питер [D-VT] Венструп, Брэд Р. [R-OH] Вестерман, Брюс [R-AR] Векстон, Дженнифер [D-VA] Уайлд, Сьюзен [D-PA] Уильямс, Nikema [D-GA] Уильямс, Роджер [R-TX] Уилсон, Фредерика С.[D-FL] Уилсон, Джо [R-SC] Виттман, Роберт Дж. [R-VA] Womack, Стив [R-AR] Райт, Рон [R-TX] Ярмут, Джон А. [D-KY] Янг , Дон [R-AK] Зельдин, Ли М. [R-NY] Любой член Сената Болдуин, Тэмми [D-WI] Баррассо, Джон [R-WY] Беннет, Майкл Ф. [D-CO] Блэкберн, Марша [ R-TN] Блюменталь, Ричард [D-CT] Блант, Рой [R-MO] Букер, Кори А. [D-NJ] Бузман, Джон [R-AR] Браун, Майк [R-IN] Браун, Шеррод [ D-OH] Берр, Ричард [R-NC] Кантуэлл, Мария [D-WA] Капито, Шелли Мур [R-WV] Кардин, Бенджамин Л.
[R-CA] Ван Дрю, Джефферсон [R-NJ] Ван Дайн, Бет [R-Техас] Варгас, Хуан [D-CA] Визи, Марк А. [D-TX] Вела, Филемон [D-TX] Веласкес, Нидия М. [D-Нью-Йорк] Вагнер, Энн [R -MO] Уолберг, Тим [R-MI] Валорски, Джеки [R-IN] Вальс, Майкл [R-FL] Вассерман Шульц, Дебби [D-FL] Уотерс, Максин [D-CA] Уотсон Коулман, Бонни [D -NJ] Вебер, Рэнди К., старший [R-TX] Вебстер, Дэниел [R-FL] Велч, Питер [D-VT] Венструп, Брэд Р. [R-OH] Вестерман, Брюс [R-AR] Векстон, Дженнифер [D-VA] Уайлд, Сьюзен [D-PA] Уильямс, Nikema [D-GA] Уильямс, Роджер [R-TX] Уилсон, Фредерика С.[D-FL] Уилсон, Джо [R-SC] Виттман, Роберт Дж. [R-VA] Womack, Стив [R-AR] Райт, Рон [R-TX] Ярмут, Джон А. [D-KY] Янг , Дон [R-AK] Зельдин, Ли М. [R-NY] Любой член Сената Болдуин, Тэмми [D-WI] Баррассо, Джон [R-WY] Беннет, Майкл Ф. [D-CO] Блэкберн, Марша [ R-TN] Блюменталь, Ричард [D-CT] Блант, Рой [R-MO] Букер, Кори А. [D-NJ] Бузман, Джон [R-AR] Браун, Майк [R-IN] Браун, Шеррод [ D-OH] Берр, Ричард [R-NC] Кантуэлл, Мария [D-WA] Капито, Шелли Мур [R-WV] Кардин, Бенджамин Л. [D-MD] Карпер, Томас Р. [D-DE] Кейси , Роберт П., Младший [D-PA] Кэссиди, Билл [R-LA] Коллинз, Сьюзан М. [R-ME] Кунс, Кристофер А. [D-DE] Корнин, Джон [R-TX] Кортез Масто, Кэтрин [D -NV] Коттон, Том [R-AR] Крамер, Кевин [R-ND] Крапо, Майк [R-ID] Круз, Тед [R-TX] Дейнс, Стив [R-MT] Дакворт, Тэмми [D-IL ] Дурбин, Ричард Дж. [D-IL] Эрнст, Джони [R-IA] Файнштейн, Dianne [D-CA] Фишер, Деб [R-NE] Гиллибранд, Кирстен Э. [D-NY] Грэм, Линдси [R -SC] Грассли, Чак [R-IA] Хагерти, Билл [R-TN] Харрис, Камала Д. [D-CA] Хассан, Маргарет Вуд [D-NH] Хоули, Джош [R-MO] Генрих, Мартин [ D-NM] Гикенлупер, Джон В.[D-CO] Хироно, Мази К. [D-HI] Хувен, Джон [R-ND] Хайд-Смит, Синди [R-MS] Инхоф, Джеймс М. [R-OK] Джонсон, Рон [R-WI ] Кейн, Тим [D-VA] Келли, Марк [D-AZ] Кеннеди, Джон [R-LA] Кинг, Ангус С., младший [I-ME] Klobuchar, Amy [D-MN] Ланкфорд, Джеймс [ R-OK] Лихи, Патрик Дж. [D-VT] Ли, Майк [R-UT] Леффлер, Келли [R-GA] Лухан, Бен Рэй [D-NM] Ламмис, Синтия М. [R-WY] Манчин , Джо, III [D-WV] Марки, Эдвард Дж.
[D-MD] Карпер, Томас Р. [D-DE] Кейси , Роберт П., Младший [D-PA] Кэссиди, Билл [R-LA] Коллинз, Сьюзан М. [R-ME] Кунс, Кристофер А. [D-DE] Корнин, Джон [R-TX] Кортез Масто, Кэтрин [D -NV] Коттон, Том [R-AR] Крамер, Кевин [R-ND] Крапо, Майк [R-ID] Круз, Тед [R-TX] Дейнс, Стив [R-MT] Дакворт, Тэмми [D-IL ] Дурбин, Ричард Дж. [D-IL] Эрнст, Джони [R-IA] Файнштейн, Dianne [D-CA] Фишер, Деб [R-NE] Гиллибранд, Кирстен Э. [D-NY] Грэм, Линдси [R -SC] Грассли, Чак [R-IA] Хагерти, Билл [R-TN] Харрис, Камала Д. [D-CA] Хассан, Маргарет Вуд [D-NH] Хоули, Джош [R-MO] Генрих, Мартин [ D-NM] Гикенлупер, Джон В.[D-CO] Хироно, Мази К. [D-HI] Хувен, Джон [R-ND] Хайд-Смит, Синди [R-MS] Инхоф, Джеймс М. [R-OK] Джонсон, Рон [R-WI ] Кейн, Тим [D-VA] Келли, Марк [D-AZ] Кеннеди, Джон [R-LA] Кинг, Ангус С., младший [I-ME] Klobuchar, Amy [D-MN] Ланкфорд, Джеймс [ R-OK] Лихи, Патрик Дж. [D-VT] Ли, Майк [R-UT] Леффлер, Келли [R-GA] Лухан, Бен Рэй [D-NM] Ламмис, Синтия М. [R-WY] Манчин , Джо, III [D-WV] Марки, Эдвард Дж. [D-MA] Маршалл, Роджер [R-KS] МакКоннелл, Митч [R-KY] Менендес, Роберт [D-NJ] Меркли, Джефф [D-OR ] Моран, Джерри [R-KS] Мурковски, Лиза [R-AK] Мерфи, Кристофер [D-CT] Мюррей, Пэтти [D-WA] Оссофф, Джон [D-GA] Падилла, Алекс [D-CA] Пол , Рэнд [R-KY] Питерс, Гэри К.[D-MI] Портман, Роб [R-OH] Рид, Джек [D-RI] Риш, Джеймс Э. [R-ID] Ромни, Митт [R-UT] Розен, Джеки [D-NV] Раундс, Майк [R-SD] Рубио, Марко [R-FL] Сандерс, Бернард [I-VT] Sasse, Бен [R-NE] Schatz, Брайан [D-HI] Шумер, Чарльз Э. [D-NY] Скотт, Рик [R-FL] Скотт, Тим [R-SC] Шахин, Джин [D-NH] Шелби, Ричард К. [R-AL] Синема, Кирстен [D-AZ] Смит, Тина [D-MN] Стабеноу, Дебби [D-MI] Салливан, Дэн [R-AK] Тестер, Джон [D-MT] Тьюн, Джон [R-SD] Тиллис, Томас [R-NC] Туми, Патрик [R-PA] Тубервиль, Томми [R -AL] Ван Холлен, Крис [D-MD] Уорнер, Марк Р.[D-VA] Варнок, Рафаэль Г. [D-GA] Уоррен, Элизабет [D-MA] Уайтхаус, Шелдон [D-RI] Уикер, Роджер Ф. [R-MS] Уайден, Рон [D-OR] Янг , Тодд [R-IN]
[D-MA] Маршалл, Роджер [R-KS] МакКоннелл, Митч [R-KY] Менендес, Роберт [D-NJ] Меркли, Джефф [D-OR ] Моран, Джерри [R-KS] Мурковски, Лиза [R-AK] Мерфи, Кристофер [D-CT] Мюррей, Пэтти [D-WA] Оссофф, Джон [D-GA] Падилла, Алекс [D-CA] Пол , Рэнд [R-KY] Питерс, Гэри К.[D-MI] Портман, Роб [R-OH] Рид, Джек [D-RI] Риш, Джеймс Э. [R-ID] Ромни, Митт [R-UT] Розен, Джеки [D-NV] Раундс, Майк [R-SD] Рубио, Марко [R-FL] Сандерс, Бернард [I-VT] Sasse, Бен [R-NE] Schatz, Брайан [D-HI] Шумер, Чарльз Э. [D-NY] Скотт, Рик [R-FL] Скотт, Тим [R-SC] Шахин, Джин [D-NH] Шелби, Ричард К. [R-AL] Синема, Кирстен [D-AZ] Смит, Тина [D-MN] Стабеноу, Дебби [D-MI] Салливан, Дэн [R-AK] Тестер, Джон [D-MT] Тьюн, Джон [R-SD] Тиллис, Томас [R-NC] Туми, Патрик [R-PA] Тубервиль, Томми [R -AL] Ван Холлен, Крис [D-MD] Уорнер, Марк Р.[D-VA] Варнок, Рафаэль Г. [D-GA] Уоррен, Элизабет [D-MA] Уайтхаус, Шелдон [D-RI] Уикер, Роджер Ф. [R-MS] Уайден, Рон [D-OR] Янг , Тодд [R-IN]
Существует достаточно уникальных особенностей ценообразования и доставки рецептурных лекарств, которые оправдывают рассмотрение рецептурных лекарств отдельно от немедикаментозных медицинских услуг. Обе категории помощи — лекарственная и немедикаментозная — имеют проблемы, связанные с использованием ненужных услуг, удельными расходами на определенные услуги и определением наиболее подходящего лечения из списка услуг (или лекарств), но конкретные детали могут варьироваться. существенно между ними.
Обе категории помощи — лекарственная и немедикаментозная — имеют проблемы, связанные с использованием ненужных услуг, удельными расходами на определенные услуги и определением наиболее подходящего лечения из списка услуг (или лекарств), но конкретные детали могут варьироваться. существенно между ними.
Рабочая группа по рецептурным препаратам Американской академии актуариев разработала этот информационный бюллетень, чтобы осветить проблемы, связанные с рецептурными препаратами, присутствующие в нашей системе здравоохранения, включая факторы затрат, влияние на различные заинтересованные стороны и возможные подходы, которые могут помочь решить проблему роста затрат на здравоохранение. связанные с лекарствами, отпускаемыми по рецепту.
Факторы роста расходов на рецептурные препараты
Изменения в использовании (включая введение новых лекарств) и увеличение удельной стоимости или стоимости одной дозировки являются двумя основными факторами, влияющими на расходы на лекарства, отпускаемые по рецепту. К дополнительным факторам относятся задержки с внедрением генериков, более высокий рост цен на фармацевтические препараты в Соединенных Штатах по сравнению с другими странами и компенсация многочисленным заинтересованным сторонам по всей цепочке поставок аптек.
К дополнительным факторам относятся задержки с внедрением генериков, более высокий рост цен на фармацевтические препараты в Соединенных Штатах по сравнению с другими странами и компенсация многочисленным заинтересованным сторонам по всей цепочке поставок аптек.
Использование
Повышенное использование лекарств является результатом многих факторов, включая новое утвержденное руководство по назначению лекарственного средства по дополнительным показаниям или новые категории пациентов для определенных лекарств, изменения в распространенности заболевания, пересмотр схемы лечения и более эффективную идентификацию заболеваний , часто в результате улучшенного доступа к профилактическому обследованию.
Чрезмерная загрузка напрямую ведет к увеличению затрат на здравоохранение. Существует множество причин чрезмерного использования, в том числе то, как работает система доставки фармацевтических препаратов в США. Например, в системе оплаты за услуги многим врачам в конечном итоге платят в зависимости от количества оказываемых ими услуг; аптеки получают компенсацию в зависимости от количества и количества отпускаемых по рецепту рецептов, а производители фармацевтической продукции получают доход, основанный на объеме фармацевтических препаратов, которые не были размещены в формулярах. Чрезмерное использование лекарств также может быть вызвано прямым маркетингом лекарств, который создает спрос со стороны пациентов, которые наблюдают за рекламой лекарств в связи с заболеванием, которое у них может быть, и просят своих врачей прописать лекарства без надлежащей информации об альтернативах, противопоказаниях, побочных эффектах или эффективности.
Чрезмерное использование лекарств также может быть вызвано прямым маркетингом лекарств, который создает спрос со стороны пациентов, которые наблюдают за рекламой лекарств в связи с заболеванием, которое у них может быть, и просят своих врачей прописать лекарства без надлежащей информации об альтернативах, противопоказаниях, побочных эффектах или эффективности.
В то же время может возникнуть проблема несоблюдения режима лечения. Несоблюдение режима лечения возникает, когда пациенты не соблюдают соответствующий протокол лечения лекарственными препаратами, особенно поддерживающими препаратами, такими как те, которые используются для лечения диабета и гипертонии.В 2016 году примерно каждый седьмой взрослый в США не выписывал рецепт из-за высокой стоимости; число увеличивается для людей с двумя или более хроническими заболеваниями. 4 Такое несоблюдение режима лечения может привести к гораздо более высоким медицинским расходам для отдельного пациента, если у пациента случится инсульт, сердечный приступ или какое-либо другое событие в результате отказа принять соответствующий уровень медицины.
Еще одна составляющая увеличения стоимости рецептурных лекарств — это стоимость единицы.Стоимость единицы обычно увеличивается со временем. Однако некоторые внешние факторы могут привести к существенному увеличению удельной стоимости. Брендовые препараты обычно растут в более высоких ценах, когда заканчивается период их эксклюзивности. Лекарства новых брендов часто продаются по ценам выше, чем те лекарства, которые они сейчас собираются заменить. Исторически переход на генерическую форму лекарства имел тенденцию приводить к более низким ценам, но в последнее время некоторые новые генерики имели очень высокие удельные затраты, в то время как некоторые другие генерики имели существенный рост цен в результате приобретения или пересмотра цен.Более того, новые методы лечения часто вводятся с высокими удельными затратами.
Смесь лекарств
Базовый набор лекарств напрямую влияет на общие расходы на лекарства, отпускаемые по рецепту.
 Если использование смещается в сторону более дорогих лекарств, удельная стоимость увеличивается больше, чем средний рост затрат из-за изменения основного набора лекарств. Формулы часто используются для смягчения увеличения затрат из-за изменений в основной комбинации лекарств.
Если использование смещается в сторону более дорогих лекарств, удельная стоимость увеличивается больше, чем средний рост затрат из-за изменения основного набора лекарств. Формулы часто используются для смягчения увеличения затрат из-за изменений в основной комбинации лекарств. Планы медицинского страхования и руководители аптек составляют свои собственные формуляры — списки лекарств, покрываемых планами отпускаемых по рецепту лекарств, — если это не запрещено, как в случае с некоторыми правилами штата Медикейд.Формуляры стремятся сбалансировать потребность в управлении затратами и обеспечить комплексное терапевтическое покрытие, оставаясь при этом привлекательным вариантом для покупателей, признавая, что пациенты / потребители могут искать планы с формулярами, которые включают лекарства, которые они регулярно принимают.
Составление формуляра принимает во внимание обзор аптек и терапевтического комитета, сосредоточенный на эффективности, безопасности и доступности покрытия; отдельный обзор может определить наиболее экономически эффективные методы лечения, учитывающие влияние скидок, административных сборов, защиты цен, скидок при покупке и скидок на среднюю оптовую цену (AWP). Большинство формуляров побуждают членов использовать клинически приемлемые и рентабельные лекарства за счет более низкой доли участия. Регулирующие органы часто контролируют составление формулярных списков, а некоторые могут определять, какие терапевтические классы должны быть охвачены, и действовать так, чтобы у потребителей был выбор.
Большинство формуляров побуждают членов использовать клинически приемлемые и рентабельные лекарства за счет более низкой доли участия. Регулирующие органы часто контролируют составление формулярных списков, а некоторые могут определять, какие терапевтические классы должны быть охвачены, и действовать так, чтобы у потребителей был выбор.
Специализированные фармацевтические препараты
Лекарства специального назначения — одна из самых быстрорастущих статей расходов на фармацевтику. Этот термин обычно применяется к фармацевтическим препаратам, которые относятся к категории дорогостоящих и / или сложных.Биопрепараты, которые представляют собой препараты, полученные из живых клеток, часто классифицируются как специальные препараты. Как правило, они стоят дороже, чем лекарства традиционных брендов и лекарства-дженерики.Sovaldi от Gilead Sciences — это один из примеров специального препарата, который не является биологическим препаратом (каким бы сложным в применении он ни был), но представляет собой значительный клинический прогресс в лечении гепатита C.
 Впервые он стал доступен на рынке США в декабре 2013 года по цене. 84 000 долларов США при наиболее распространенной продолжительности лечения 12 недель.При такой цене, с точки зрения затрат и результатов, Институт клинических и экономических обзоров (ICER) обнаружил, что Sovaldi соответствовала порогу высокой ценности лечения, учитывая, что лечение является излечивающим. 5 Другие клинически продвинутые лекарства от гепатита С стали доступны годом позже, и конкуренция привела к значительному снижению чистой цены примерно до 30 000 долларов за курс лечения. Однако даже при такой конкуренции эти лекарства все равно стоят десятки тысяч долларов за курс терапии.
Впервые он стал доступен на рынке США в декабре 2013 года по цене. 84 000 долларов США при наиболее распространенной продолжительности лечения 12 недель.При такой цене, с точки зрения затрат и результатов, Институт клинических и экономических обзоров (ICER) обнаружил, что Sovaldi соответствовала порогу высокой ценности лечения, учитывая, что лечение является излечивающим. 5 Другие клинически продвинутые лекарства от гепатита С стали доступны годом позже, и конкуренция привела к значительному снижению чистой цены примерно до 30 000 долларов за курс лечения. Однако даже при такой конкуренции эти лекарства все равно стоят десятки тысяч долларов за курс терапии.| Выгоды и затраты на новые методы лечения Фармацевтическая и биотехнологическая отрасли переживают значительный рост, потому что недавно было запущено много новых методов лечения, а другие проходят через конвейер одобрения Управления по контролю за продуктами и лекарствами США (FDA).  Эти новые методы лечения требуют финансовых затрат. Вот некоторые примеры: Эти новые методы лечения требуют финансовых затрат. Вот некоторые примеры:
Ключевым вопросом становится, заслуживает ли новое лечение по рецепту существенно более высокой стоимости. Несколько организаций по всему миру пытаются решить этот вопрос. 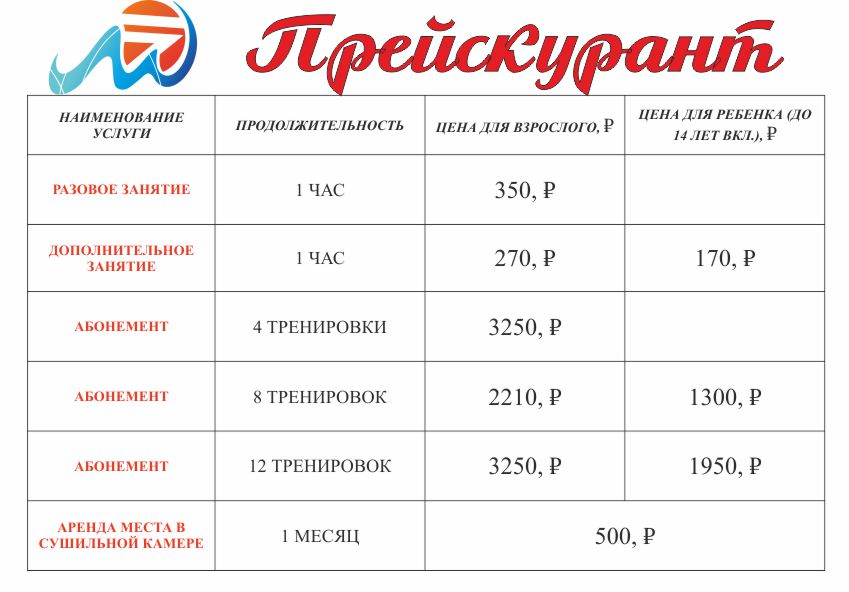 Например: Например:
† Дистрофия сетчатки, связанная с двуаллельной мутацией RPE65 |
Хотя Sovaldi был прорывом в протоколах лечения смертельной болезни, для лечения симптомов часто используются другие специальные лекарства, которые не обязательно являются лечебными, но все же имеют высокую стоимость. Некоторые примеры включают модифицирующую болезнь терапию (DMT) для рассеянного склероза (MS). Эти препараты не излечивают рассеянный склероз; однако они предназначены для уменьшения рецидивов и прогрессирующей инвалидности. В отчете за 2017 год ICER обнаружил, что, за одним исключением, все изученные ДМТ превышали пороговое значение в 150000 долларов за год жизни с поправкой на качество (QALY). 6
Некоторые примеры включают модифицирующую болезнь терапию (DMT) для рассеянного склероза (MS). Эти препараты не излечивают рассеянный склероз; однако они предназначены для уменьшения рецидивов и прогрессирующей инвалидности. В отчете за 2017 год ICER обнаружил, что, за одним исключением, все изученные ДМТ превышали пороговое значение в 150000 долларов за год жизни с поправкой на качество (QALY). 6
Введение большего количества этих специализированных фармацевтических препаратов вносит значительный вклад в рост стоимости единицы продукции. 7 В то же время многие специальные препараты могут помочь избежать более дорогостоящих процедур в будущем.Например, неконтролируемый гепатит С может привести к трансплантации печени или раку печени. Трансплантат, как правило, дороже, чем новые лекарства, и может привести к более серьезным травмам пациента и большим шансам на будущие осложнения и риски для здоровья. Даже в этом случае не всем людям с нелеченным гепатитом С потребуется трансплантация, поэтому при оценке общих затрат на здравоохранение необходимо учитывать вероятность необходимости более дорогостоящего лечения.
Дополнительные факторы роста стоимости рецептурных лекарств
Задержки с внедрением дженериков
Дженерики, являющиеся копиями фирменных препаратов, срок действия патентов которых истек, обычно дешевле, чем их аналоги, и могут снизить расходы на здравоохранение.Однако некоторые производители брендов нашли способы продлить срок действия патентов. Одна из стратегий, называемая «платой за отсрочку», — это когда фармацевтическая компания, выпускающая фирменный препарат, платит производителям дженериков, чтобы те не выходили на ее рынок. Эти расширения задерживают снижение цен на генерики и приводят к тому, что цены на фармацевтические препараты в целом остаются более высокими. Другие стратегии, которые откладывают дженерики, включают изменение рецептур, дозировки и увеличение утвержденных FDA показаний, которые можно лечить с помощью препарата.Каждое из этих изменений приводит к тому, что универсальному продукту приходится возвращаться к чертежной доске, чтобы изменить дизайн продукта и получить одобрение FDA.
США платят больше, чем другие страны за фармацевтические препараты
Между ценами на лекарства в США и в других странах существует большая разница. Присвоение значения индекса, представляющего стоимость корзины рецептурных лекарств для сравнения цен в разных странах, показало, что значения индекса варьируются от 95 в Германии до 46 в Великобритании, что отражает тот факт, что U.Розничные цены на обычно назначаемые лекарства были на 5–117 процентов выше, чем цены в других шести странах, включенных в исследование. Цены на запатентованные фирменные лекарства примерно на 18 процентов ниже в Японии, а цены на лекарства от рака на 20-40 процентов ниже в Европе. 8 Было выявлено несколько причин, способствующих повышению цен в США.- Отсутствие центрального переговорного органа. В Канаде и многих европейских странах ответственность за операции с фармацевтическими компаниями является обычным делом.Однако другие считают, что эту экономию может быть трудно реализовать в Соединенных Штатах, особенно из-за запрета на создание рецептурного справочника, необходимого на федеральном уровне.
 9 Федеральное правительство не может вести переговоры о ценах для любого населения, кроме получателей Medicaid и ветеранов вооруженных сил. Коммерческое население субсидирует низкую стоимость в этих согласованных областях.
9 Федеральное правительство не может вести переговоры о ценах для любого населения, кроме получателей Medicaid и ветеранов вооруженных сил. Коммерческое население субсидирует низкую стоимость в этих согласованных областях. - Доступ ко всем утвержденным лекарствам. Общественность США и их система здравоохранения уделяют приоритетное внимание доступности и возможностям покрытия всех одобренных FDA лекарств для лечения состояния.Система здравоохранения США использует такие инструменты, как разделение затрат и формуляр, чтобы попытаться довести использование до более дешевых альтернатив, но редко полностью исключает покрытие дорогостоящих лекарств без альтернативы. Напротив, другие страны ограничивают доступ к лекарствам, ценность которых, по их оценке, не является значительно лучшей, чем альтернативы. Некоторые программы Medicaid на уровне штата движутся в этом направлении, создавая утвержденные штатом списки предпочтительных и не предпочтительных лекарств, в которых иногда менее половины лекарств определенной терапевтической категории доступны без предварительного разрешения.

- Большая платежеспособность. Цены могут быть выше из-за способности страховщиков здоровья США покрывать эти цены. Некоторые пациенты в значительной степени защищены от высокой стоимости этих препаратов из-за установленных ограничений на страхование наличных средств. Кроме того, большая часть процессов разработки лекарств и исследований поглощается американскими плательщиками в результате их платежеспособности.
- Нормативная среда. FDA должно рассмотреть все клинические испытания и определить, является ли препарат безопасным, эффективным, а его преимущества для пользователей перевешивают его риски, что может занять больше времени и стоить больше, чем обзоры в других странах.Кроме того, в Соединенных Штатах существуют требования в отношении периодов действия патента и исключительного права. Общий срок подачи нового патента, который FDA требует для новых лекарств, может составлять до 20 лет. Точно так же FDA может предоставить исключительные маркетинговые права на лекарства, которые соответствуют определенным законодательным требованиям, на различные периоды (например, семь лет для орфанных лекарств), которые могут или не могут действовать одновременно с периодом действия патента.
 10 Примером могут служить семилетние исключительные маркетинговые права, предоставленные орфанным лекарствам (лекарствам для лечения редких заболеваний).
10 Примером могут служить семилетние исключительные маркетинговые права, предоставленные орфанным лекарствам (лекарствам для лечения редких заболеваний).
Помимо производителей лекарств, цепочка поставок аптек может включать оптовых торговцев, PBM, врачей и больницы, а также розничные аптеки и аптеки с доставкой по почте. Исторически цены на этом конвейере определялись в процентах от эталона, например, средняя оптовая цена (AWP), средняя продажная цена (ASP) или стоимость привлечения оптового продавца (WAC), которая обычно напрямую связана с установленной прейскурантной ценой. от производителя.
Прейскурантная цена не учитывает дополнительные площади, которые приобретаются и согласовываются PBM. Эти суммы могут повлиять на решение о покрытии и могут удерживаться или не удерживаться PBM. Эти суммы включают скидки, административные сборы за формуляр, защиту цен, скидки при закупках и сборы организации групповых закупок. Такая практика может усугубить отсутствие прозрачности и возможность увеличения затрат, превышающего добавленную стоимость в цепочке поставок, расположенной ниже по течению.Это может быть незаметно для конечного плательщика (например, Medicare, работодателя и т. Д.)
Такая практика может усугубить отсутствие прозрачности и возможность увеличения затрат, превышающего добавленную стоимость в цепочке поставок, расположенной ниже по течению.Это может быть незаметно для конечного плательщика (например, Medicare, работодателя и т. Д.)
Исследования и разработки
Хотя процесс вывода лекарства на рынок может быть долгим, дорогим и рискованным, степень, в которой расходы на исследования и разработки способствуют высоким ценам, которые платят потребители, менее чем ясна и продолжает изучаться. Нет надежного источника для точной стоимости вывода нового лекарства на рынок, но широко распространено признание того, что затраты составляют, по крайней мере, многие сотни миллионов долларов на каждый новый лекарственный продукт. 11
Влияние высоких и растущих цен на рецептурные препараты на плательщиков
Во многих ситуациях употребление отпускаемых по рецепту лекарств может улучшить общие результаты для здоровья и даже снизить общие расходы на здравоохранение. Однако более частое употребление рецептурных лекарств без сопутствующего повышения качества ухода или жизни или снижения общих затрат на здравоохранение может иметь отрицательный эффект. Быстрый рост стоимости рецептурных лекарств может оказать существенное влияние на различные заинтересованные стороны в системе здравоохранения:
Однако более частое употребление рецептурных лекарств без сопутствующего повышения качества ухода или жизни или снижения общих затрат на здравоохранение может иметь отрицательный эффект. Быстрый рост стоимости рецептурных лекарств может оказать существенное влияние на различные заинтересованные стороны в системе здравоохранения:
- Страховщики, государство и другие плательщики — Затраты на лекарства, отпускаемые по рецепту, представляют собой серьезную проблему для плательщиков, поскольку они пытаются поддерживать баланс между доходами и расходами.Увеличение затрат из-за увеличения использования, удельных затрат и изменений в составе лекарств увеличивает нагрузку на бюджеты, а также затрудняет прогнозирование затрат на прописанные лекарства. Купоны доплаты могут влиять на сочетание и часто делают бренд менее дорогим или сопоставимым по стоимости для пациента, но со временем за счет страховщика и пациента.
- застрахованных участников —По мере увеличения расходов плана на рецептурные лекарства расходы застрахованных участников, вероятно, будут увеличиваться за счет более высокого распределения затрат и взносов страховых взносов.
 Закон о доступном медицинском обслуживании (ACA) действительно предусматривает максимальный лимит из собственного кармана (MOOP) на лекарства и медицинские расходы, вместе взятые для коммерческого рынка. MOOP на 2018 год составляет 7350 долларов на человека в год, что может составлять значительный процент дохода для большинства людей. Увеличение затрат работодателей и других спонсоров планов за последние несколько десятилетий привело к увеличению распределения затрат, увеличению взносов участников в страховые взносы и даже к отмене некоторых планов медицинского страхования, спонсируемых работодателем или другими спонсорами.Требования аптек подлежат вычету в планах медицинского страхования с высокой франшизой, что подвергает участников большему участию в расходах.
Закон о доступном медицинском обслуживании (ACA) действительно предусматривает максимальный лимит из собственного кармана (MOOP) на лекарства и медицинские расходы, вместе взятые для коммерческого рынка. MOOP на 2018 год составляет 7350 долларов на человека в год, что может составлять значительный процент дохода для большинства людей. Увеличение затрат работодателей и других спонсоров планов за последние несколько десятилетий привело к увеличению распределения затрат, увеличению взносов участников в страховые взносы и даже к отмене некоторых планов медицинского страхования, спонсируемых работодателем или другими спонсорами.Требования аптек подлежат вычету в планах медицинского страхования с высокой франшизой, что подвергает участников большему участию в расходах. - Государственные программы — Увеличение плановых затрат на государственные программы здравоохранения, вероятно, вызовет проблемы для лиц, участвующих в этих программах, и для общества в целом. Лица, зачисленные в государственные программы, могут быть вынуждены платить более высокие страховые взносы и / или участвовать в расходах, или нести более жесткие требования к участию в плане.
 Государственные программы также могут рассмотреть возможность отказа от покрытия или ограничения использования некоторых из самых дорогих лекарств по финансовым причинам.
Государственные программы также могут рассмотреть возможность отказа от покрытия или ограничения использования некоторых из самых дорогих лекарств по финансовым причинам. - Незастрахованное население — Цены на лекарства обычно выше для незастрахованных лиц, чем для застрахованных участников, потому что некоторые плательщики могут договариваться о более низких ценах из-за своих усилий по заключению контрактов, поэтому повышение цен может быть более сложной задачей для этого населения. Затраты и последующее увеличение затрат могут быть частично компенсированы дисконтной картой на лекарства, купонами на доплату или субсидиями, предоставляемыми программами помощи пациентам. Дисконтные карты на лекарства также использовались в коммерческих компаниях.Хотя эти карты могут помочь сократить личные расходы, особенно для незастрахованного населения и населения с низкими доходами, они могут привести к увеличению расходов на рецептурные лекарства по мере перехода цен на более дорогие лекарства.
 Это, в свою очередь, может привести к более высокому увеличению страховых взносов.
Это, в свою очередь, может привести к более высокому увеличению страховых взносов.
Фармацевтическое лечение может позволить пациентам достичь качества жизни, недоступного без фармацевтического лечения их состояний, при надлежащем использовании.Дорогостоящее лечение может означать, что инвалид может продолжать вести активную и продуктивную жизнь.
С этой целью существует множество возможных шагов, которые могут быть предприняты для решения проблемы роста стоимости фармацевтических препаратов как со стороны политиков, так и со стороны плательщиков затрат на здравоохранение. На федеральном уровне заинтересованными сторонами предложены следующие возможные изменения:- Оптимизация процесса утверждения лекарственных средств. Процесс утверждения FDA отличается для брендовых и генерических препаратов.В то время как многоэтапный процесс утверждения брендового лекарственного препарата может занять несколько лет, процесс утверждения генериков, хотя и продолжительный, можно сократить.
 Ускорение процесса утверждения бренда и дженериков снизит затраты за счет сокращения затрат на исследования и административных сборов, что позволит быстрее предлагать эти новые рецептурные препараты лицам, которые могут предотвратить использование более дорогих методов лечения, а также для генерических лекарств, быстрее введя дополнительную конкуренцию дженерикам, что было в последнее время основное внимание FDA.
Ускорение процесса утверждения бренда и дженериков снизит затраты за счет сокращения затрат на исследования и административных сборов, что позволит быстрее предлагать эти новые рецептурные препараты лицам, которые могут предотвратить использование более дорогих методов лечения, а также для генерических лекарств, быстрее введя дополнительную конкуренцию дженерикам, что было в последнее время основное внимание FDA. - Устранение тактик, препятствующих использованию дженериков. Переход на непатентованные лекарства уже давно является эффективным средством снижения стоимости рецептурных лекарств, но производители брендов часто создают препятствия для сохранения своей доли на рынке. Законы или нормативные акты обсуждаются и могут быть приняты, чтобы помешать производителям брендов платить компаниям по производству дженериков за задержку производства. Кроме того, производители используют купоны для доплаты, чтобы компенсировать барьеры совместного несения затрат для дальнейшего использования брендовых лекарств.

- Разрешение на ввоз рецептурных лекарств. Покупка рецептурных лекарств за пределами США, где стоимость лекарств может быть значительно ниже, обсуждалась как способ снижения затрат в течение нескольких лет. Однако разрешение на ввоз может привести к другим рискам, таким как невозможность правительства гарантировать безопасность и эффективность этих лекарств. Многие из этих препаратов производятся в странах с менее строгими стандартами, чем в Соединенных Штатах, и нет гарантии, что эти продукты будут соответствовать требованиям FDA.Кроме того, экономия, полученная оптовиками, аптеками и другими покупателями от импорта рецептурных лекарств, не обязательно может быть возвращена потребителю.
- Ведение переговоров или регулирование цен на лекарства. В настоящее время в рамках программы Medicare Part D федеральному правительству не разрешается вести переговоры напрямую с производителями лекарств, в отличие от Medicaid и коммерческих плательщиков.
 Программа Medicare Part D является одним из крупнейших потребителей лекарств, и использование ее размера за счет снижения цен и более высоких скидок может помочь снизить затраты на лекарства, отпускаемые по рецепту.Более широкие правила, регулирующие ограничения роста цен и прозрачность, рассматриваются на уровне штата и федеральном уровне как механизм ограничения затрат на аптеки.
Программа Medicare Part D является одним из крупнейших потребителей лекарств, и использование ее размера за счет снижения цен и более высоких скидок может помочь снизить затраты на лекарства, отпускаемые по рецепту.Более широкие правила, регулирующие ограничения роста цен и прозрачность, рассматриваются на уровне штата и федеральном уровне как механизм ограничения затрат на аптеки.
Включение процесса анализа на основе ценности
Некоторые организации, такие как ICER и DrugAbacus, пытаются определить, отражают ли цены на лекарства их стоимость или соответствуют ли они их стоимости. 12 Эти организации могут предоставить покупателям, таким как страховые компании, PBMs и правительственные учреждения, более количественные средства определения того, соизмерима ли цена с ее стоимостью, а также следует ли добавлять конкретное лекарство в список или исключать из него.
 формуляр.
формуляр. Подобные исследования требовались многими штатами на протяжении многих лет при рассмотрении вновь предложенных обязательных льгот для здоровья, которые должны быть включены в программы застрахованных льгот. Эти исследования обычно сосредоточены на трех областях анализа: медицинская эффективность, социальное воздействие / выгода и финансовое воздействие.
Эти виды анализов подходят как для существующих, так и для новых лекарств. Прежде чем сохранить конкретный препарат в формуляре, фармацевтическая компания должна будет продемонстрировать, что его включение соответствует критериям медицинской эффективности и повышенного социального и финансового воздействия.
Есть много способов ведения переговоров, в том числе использование ценностей, определенных ICER для определенных лекарств, для обсуждения скидок и скидок.
Контракт, основанный на результатах
На сегодняшний день удалось добиться ограниченного успеха в заключении контрактов на поставку лекарств с учетом риска.
 Некоторые из препятствий включают сбор и доступность данных и измерение результатов, а также ряд юридических и нормативных проблем (например, правила FDA, законы о борьбе с откатами и требования к отчетности по ценам Medicare / Medicaid). 13
Некоторые из препятствий включают сбор и доступность данных и измерение результатов, а также ряд юридических и нормативных проблем (например, правила FDA, законы о борьбе с откатами и требования к отчетности по ценам Medicare / Medicaid). 13 Однако были некоторые инициативы, основанные на ценности, когда цена лекарства зависела от результата пациента.
Express Scripts SafeGuardRx запустила программы, направленные на диабет, гепатит, холестерин и онкологию. 14 Например, для программы «Ценность лечения диабета» экспресс-скрипты, гарантирующие ограничение расходов на каждого пациента, приведут к тому, что в участвующих планах будет наблюдаться среднее увеличение расходов на лекарства от диабета в 2017 году, что составляет примерно половину того, что в настоящее время прогнозируется в отрасли для США. коммерческие плательщики.
В 2017 году Harvard Pilgrim Health Care подписала трехлетний контракт на оказание помощи на основе стоимости с производителем лекарств AstraZeneca в отношении двух методов лечения, используемых для лечения острой коронарной болезни и диабета 2 типа.
 15 В договоренностях будут использоваться результаты лечения пациентов в качестве меры эффективности каждого лечения, которая будет включена в ставки возмещения для производителя лекарств. Например, Brilanta от AstraZeneca, лекарство, которое лечит острую коронарную болезнь, снижая вероятность повторного сердечного приступа или смертельного исхода от него, является частью схемы. Harvard Pilgrim будет отслеживать количество повторных госпитализаций пациентов, получавших Brilanta, после выписки из больницы.Любое сокращение повторных посещений, достигнутое в связи с острым коронарным синдромом, будет оцениваться по пациентам, получающим пероральную антитромбоцитарную терапию. Если будет зарегистрировано сокращение посещений, это повлияет на цену, уплаченную за лекарство.
15 В договоренностях будут использоваться результаты лечения пациентов в качестве меры эффективности каждого лечения, которая будет включена в ставки возмещения для производителя лекарств. Например, Brilanta от AstraZeneca, лекарство, которое лечит острую коронарную болезнь, снижая вероятность повторного сердечного приступа или смертельного исхода от него, является частью схемы. Harvard Pilgrim будет отслеживать количество повторных госпитализаций пациентов, получавших Brilanta, после выписки из больницы.Любое сокращение повторных посещений, достигнутое в связи с острым коронарным синдромом, будет оцениваться по пациентам, получающим пероральную антитромбоцитарную терапию. Если будет зарегистрировано сокращение посещений, это повлияет на цену, уплаченную за лекарство. Изменения в плане льгот
Медицинские страховые компании и самофинансируемые работодатели уже начали решать проблему быстрого роста расходов на аптеки, внося изменения в план льгот.
 Эти модификации обычно бывают двух типов — ориентированные на финансовые факторы и на поведение участников.
Эти модификации обычно бывают двух типов — ориентированные на финансовые факторы и на поведение участников.Программы частичного или раздельного заполнения
Некоторые PBM предложили страховым планам рассмотреть возможность использования некоторых лекарств в течение менее 30 дней, особенно для очень дорогих специализированных лекарств, особенно когда пациент только начинает лечение. Это позволит исключить «потраченные впустую» лекарства, если пациент не сможет переносить полную дозу или если станет очевидно, что пациент не собирается соблюдать режим. Это можно было бы сочетать с программами аутрич-работы для поддержки пациентов и более раннего выявления проблем.Поэтапная терапия
Эти программы требуют, чтобы пациенты начали с предпочтительного лекарственного средства данного терапевтического класса и доказать, что лекарство не работает для них (побочные эффекты, отсутствие реакции и т. Д.), Прежде чем им будет разрешено заполнить не предпочтительное лекарство.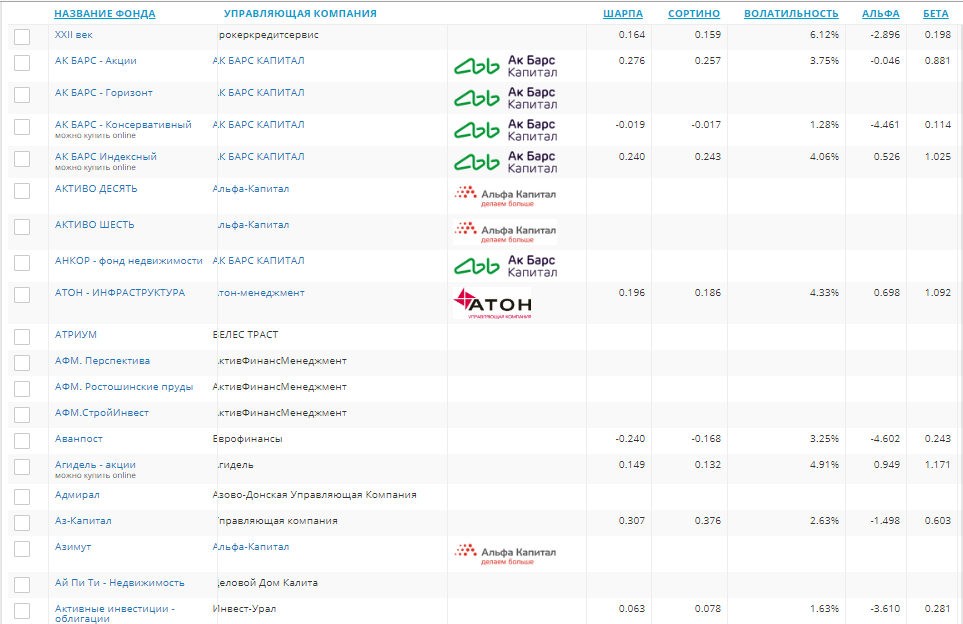 Такие программы обычно требуются для определенного списка терапевтических классов, таких как гипертония, астма, антидепрессанты, ингибиторы протонной помпы, статины и т. Д.
Такие программы обычно требуются для определенного списка терапевтических классов, таких как гипертония, астма, антидепрессанты, ингибиторы протонной помпы, статины и т. Д. Сторонники говорят, что эти программы поощряют безопасное и экономичное использование лекарств, обеспечивая покрытие при соблюдении определенных условий.Противники утверждают, что эти программы могут побудить врачей отказаться от более дорогих — и, с точки зрения пациента, возможно, более эффективных — методов лечения, которые обычно являются более новыми, к менее дорогостоящим и, возможно, менее эффективным альтернативам, в течение которых пациент должен доказать, что они либо не может терпеть менее дорогостоящую альтернативу, и / или не может достичь желаемых результатов, что увеличивает время восстановления.
Предпочтительная аптечная сеть
Некоторые плательщики предоставляют потребителям меньшую долю участия в расходах в качестве стимула для использования предпочтительной аптечной сети. Предпочтительные аптечные сети состоят из аптек, которые согласились на более высокие скидки в обмен на возможное увеличение количества выписанных рецептов.
Предпочтительные аптечные сети состоят из аптек, которые согласились на более высокие скидки в обмен на возможное увеличение количества выписанных рецептов.
Предварительное разрешение
Для оплаты некоторых лекарств может потребоваться предварительное разрешение. Цель состоит в том, чтобы убедиться, что терапия необходима с медицинской точки зрения, подходит для пациента и соответствует клиническим рекомендациям. Программы предварительного разрешения направлены на управление затратами и лучшее согласование помощи с передовой практикой, обычно путем требования обоснования терапии, когда доступен более дешевый или предпочтительный вариант.Программы предварительного разрешения также направлены на улучшение здоровья пациентов за счет сведения к минимуму вредных взаимодействий с лекарствами, побочных эффектов, недоказанного использования не по назначению или чрезмерного приема лекарств.Справочная цена
Базовая цена — это попытка ограничить затраты на возмещение стоимости лекарств путем использования эквивалентных лекарств на национальном рынке для установления справочной цены, при которой часть цены, превышающая справочную цену, не будет возмещаться для групп лекарств, которые считаются взаимозаменяемыми. Сторонники справочного ценообразования говорят, что такая практика предоставляет пациентам финансовые стимулы для использования наиболее экономичных лекарств, поскольку пациенту приходится самостоятельно финансировать разницу в стоимости. Противники говорят, что некоторые пациенты испытывают побочные эффекты от лекарств, которые представляют собой справочную цену, и не должны подвергаться финансовым штрафам. Потенциальный вариант — сначала рассмотреть возможность ступенчатой терапии, а затем разрешить более высокую цену, чем справочная цена, если пациент проходит ступенчатую терапию.
Сторонники справочного ценообразования говорят, что такая практика предоставляет пациентам финансовые стимулы для использования наиболее экономичных лекарств, поскольку пациенту приходится самостоятельно финансировать разницу в стоимости. Противники говорят, что некоторые пациенты испытывают побочные эффекты от лекарств, которые представляют собой справочную цену, и не должны подвергаться финансовым штрафам. Потенциальный вариант — сначала рассмотреть возможность ступенчатой терапии, а затем разрешить более высокую цену, чем справочная цена, если пациент проходит ступенчатую терапию. Франшизы, лимиты из собственного кармана, льготы
Около 36 процентов работодателей сообщили, что в 2015 году у них были вычеты на рецептурные лекарства, по сравнению с 14 процентами годом ранее. 16 Совместное страхование также более распространено, и в соответствии с ACA законом требуются лимиты наличных средств. Структура льгот становится все более сложной, и все больше работодателей используют четырех-, пяти- и даже шестиуровневую структуру распределения затрат. Все эти изменения направлены на то, чтобы побудить пациента использовать самые дешевые лекарства.
Все эти изменения направлены на то, чтобы побудить пациента использовать самые дешевые лекарства.Специальная фармацевтика
Термин «специальные фармацевтические препараты» обычно применяется к фармацевтическим препаратам, которые классифицируются как дорогие и / или сложные, включая биопрепараты.Хотя специализированные препараты по определению являются дорогостоящими, часто наблюдается снижение медицинских расходов при надлежащем использовании специализированных лекарств. При разработке стратегии управления специализированными фармацевтическими препаратами стоимость специального лекарственного средства учитывается после ожидаемого возмещения медицинских расходов в дополнение к ожидаемому клиническому воздействию на качество жизни пациента.Часть стратегии управления специализированными фармацевтическими препаратами включает определение того, должно ли страхование осуществляться за счет медицинского или аптечного пособия.Исторически сложилось так, что пероральные препараты использовались в рамках льгот аптек, в то время как инъекционные лекарства считались медицинскими льготами.
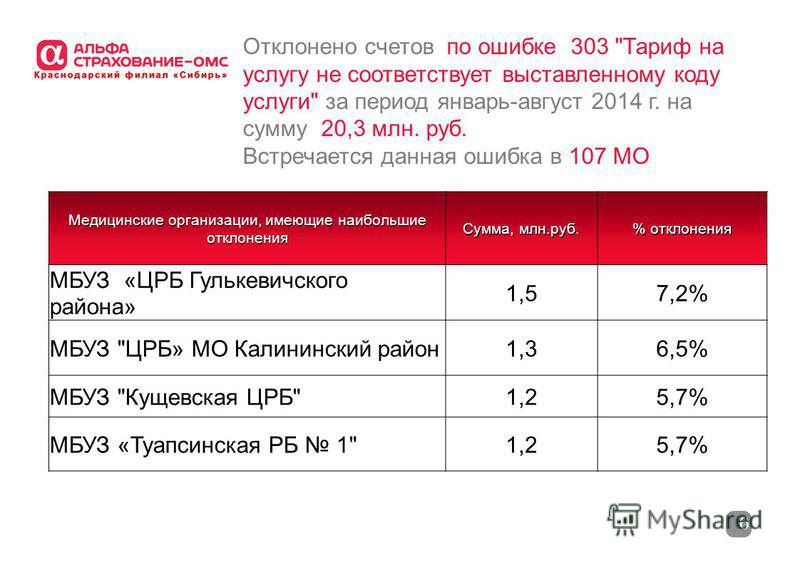 Поскольку стоимость и использование специальных лекарств быстро растут, это определение становится более важным, и для определения медицинской или аптечной пользы обычно требуется анализ каждого лекарства.
Поскольку стоимость и использование специальных лекарств быстро растут, это определение становится более важным, и для определения медицинской или аптечной пользы обычно требуется анализ каждого лекарства. Кроме того, как в рамках медицинского пособия, так и в рамках пособия для аптек существует несколько способов распределения, которые также следует оптимизировать.В рамках медицинского пособия оптимизация места оказания помощи может происходить между кабинетами врача, больницами и инфузионными клиниками. В интересах аптек распределение может осуществляться через розничные аптеки, традиционные почтовые аптеки и специализированные аптеки. В программах управления специализированными фармацевтическими препаратами основное внимание уделяется предложению ценности клинической поддержки как средству обеспечения максимальной рентабельности инвестиций в медицину — компенсации медицинских затрат по сравнению с увеличением расходов на аптеки.
Повышение прозрачности ценообразования
В U.
 В сегодняшней системе здравоохранения S. стоимость лекарств, отпускаемых по рецепту, часто не известна врачу, выписывающему лекарство, или лицу, принимающему лекарство. В ситуациях, когда более дешевые лекарства имеют эффективность, по крайней мере, не хуже, чем их более дорогие аналоги, лучшая прозрачность может предоставить возможности для снижения как выплат пациентам из кармана, так и страховых взносов.
В сегодняшней системе здравоохранения S. стоимость лекарств, отпускаемых по рецепту, часто не известна врачу, выписывающему лекарство, или лицу, принимающему лекарство. В ситуациях, когда более дешевые лекарства имеют эффективность, по крайней мере, не хуже, чем их более дорогие аналоги, лучшая прозрачность может предоставить возможности для снижения как выплат пациентам из кармана, так и страховых взносов.
Провайдеры, участвующие в программах распределения прибыли и убытков, также выиграют от прозрачности ценообразования, поскольку они смогут легче достигать своих целей при одновременном повышении качества обслуживания, особенно если это делается в сочетании с подходом сравнительной эффективности. 17 Доступ поставщика к данным о стоимости единицы будет особенно полезен в ситуациях, когда пациенты достигли максимума наличных средств и не имеют стимула использовать более эффективные лекарства, которые поддерживают или повышают качество медицинской помощи.
CVS Caremark объявила 18 , что начнет предоставлять в режиме реального времени информацию о стоимости лекарств для конкретных участников и доступных более дешевых терапевтических альтернативах при выписывании рецептов и в аптеке. Это улучшенное представление о пользе для пациента во всех точках оказания помощи может помочь устранить возможные задержки в выдаче лекарств, улучшить результаты лечения пациентов за счет более строгого соблюдения режима приема лекарств и снизить расходы для участников и плательщиков.
Это улучшенное представление о пользе для пациента во всех точках оказания помощи может помочь устранить возможные задержки в выдаче лекарств, улучшить результаты лечения пациентов за счет более строгого соблюдения режима приема лекарств и снизить расходы для участников и плательщиков.
Более широкие возможности поставщиков и пациентов для повышения эффективности использования лекарств и повышения качества медицинской помощи уменьшили бы изменчивость возрастающих тенденций из года в год, облегчая для актуариев прогнозирование затрат на будущие годы и обеспечивая большую финансовую уверенность для отдельных лиц, работодателей, и правительственные программы. Несколько сетевых ресурсов могут помочь потребителям найти лекарства в местных аптеках по самой низкой цене. 19 Кроме того, одним из лучших источников цен на лекарства могут быть собственные страховые компании-участницы, большинство из которых предоставляют онлайн-инструменты, чтобы направлять пациентов к получению самых дешевых рецептов.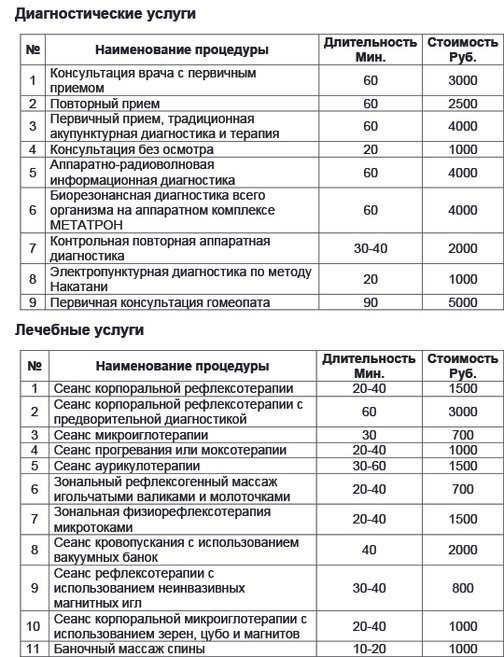
Заключение
Система здравоохранения США чрезвычайно сложна, и лекарственные препараты, отпускаемые по рецепту, не исключение. На большинство американцев так или иначе влияет система финансирования здравоохранения США, будь то страховые взносы, налоги, сборы, личные расходы, доступ к медицинскому обслуживанию и семейный доход для тех, кто работает в различных сферах здравоохранения. индустрия ухода. Внести существенные изменения в систему будет сложно, потому что она затрагивает очень многих людей и составляет значительную долю нашей экономики.
Важными факторами затрат на высокие расходы на рецептурные препараты являются:
- Увеличение использования обусловлено такими факторами, как новые показания для лекарств, прямой маркетинг потребителям и стимулы в системе оплаты за услуги.
- Повышение средней стоимости вызвано такими факторами, как эксклюзивность препарата и более высокие цены на новые версии препаратов.

- Изменения в лекарственном препарате , обусловленные формуляром, планом льгот и доступностью альтернативных лекарств.
В этом документе обсуждаются многие важные вопросы, связанные с лекарствами, отпускаемыми по рецепту, но он не предназначен для того, чтобы быть всеобъемлющим отчетом. Как и в случае со здравоохранением в целом, не существует единой проблемы, которая после решения сделала бы систему финансирования здравоохранения эффективной системой с высоким качеством обслуживания.Скорее, существует множество проблем, включая те, которые описаны в этом информационном бюллетене, решение которых повысит эффективность нашей системы здравоохранения за счет повышения эффективности, снижения затрат, повышения качества медицинской помощи или повышения качества жизни. В дальнейшей работе мы рассмотрим некоторые из этих вариантов более подробно.
В дальнейшей работе мы рассмотрим некоторые из этих вариантов более подробно.
Цены на рецептурные препараты в США в 2,56 раза выше, чем в других странах
Для выпуска
Четверг
28 января 2021 г.
Цены на лекарства, отпускаемые по рецепту, в Соединенных Штатах значительно выше, чем в других странах, при этом цены в Соединенных Штатах в среднем составляют 2.Согласно новому отчету корпорации RAND, в 56 раз больше, чем в 32 других странах.
Разрыв между ценами в США и других странах еще больше на лекарственные препараты с фирменными наименованиями: в США цены в среднем в 3,44 раза выше, чем в странах сравнения.
Исследование RAND показало, что цены на непатентованные лекарственные препараты, на которые приходится 84% лекарств, продаваемых в США по объему, но только 12% расходов США, в США несколько ниже, чем в большинстве других стран.
«Фирменные лекарства являются основной движущей силой роста цен на рецептурные лекарства в Соединенных Штатах», — сказал Эндрю Малкахи, ведущий автор исследования и старший исследователь политики здравоохранения в RAND, некоммерческой, независимой исследовательской организации.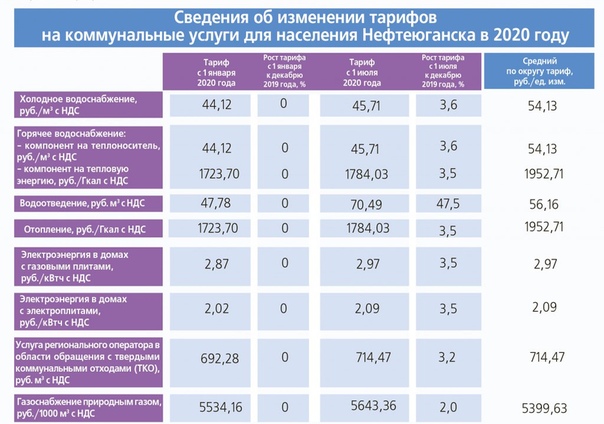 «Мы обнаружили стабильно высокие цены на бренды в США, независимо от наших методологических решений».
«Мы обнаружили стабильно высокие цены на бренды в США, независимо от наших методологических решений».
Анализ RAND основан на данных за 2018 год и дает самые свежие оценки того, насколько выше цены на лекарства в Соединенных Штатах по сравнению с другими странами Организации экономического сотрудничества и развития.
Исследователи рассчитали индексы цен с учетом широкого диапазона методологических решений. Хотя некоторые анализы чувствительности снизили разницу между ценами в США по сравнению с ценами в других странах, при всех сценариях общие цены на рецептурные лекарства в США оставались существенно выше.
В анализе использовались цены производителей на лекарства, потому что чистые цены, то есть цены, в конечном итоге уплаченные за лекарства после применения договорных скидок и других скидок, не доступны систематически.Даже после корректировки цен в США в сторону понижения на основе приближения этих скидок для учета этих скидок цены в США оставались значительно выше, чем в других странах.
Единственной стабильной областью, где цены были ниже в Соединенных Штатах, были лекарства-дженерики, где цены составляли 84% от средней цены в других странах.
«Для непатентованных лекарств, которые составляют подавляющее большинство рецептов, выписываемых в Соединенных Штатах, наши затраты ниже», — сказал Малкахи.«Мы платим через нос только за фирменные лекарства».
Исследование показало, что среди стран G7 самые низкие цены на рецептурные лекарства обычно имеют Великобритания, Франция и Италия, а в Канаде, Германии и Японии цены обычно выше.
Хотя в нескольких предыдущих исследованиях цены на лекарства в Соединенных Штатах сравнивались с ценами в других странах, в самом последнем из этих исследований использовались данные почти десятилетней давности.
исследователей RAND составили свои оценки, изучив стандартные отраслевые данные IQVIA MIDAS о продажах и объеме лекарств за 2018 год, сравнив Соединенные Штаты с 32 странами, входящими в ОЭСР. Данные включают большинство рецептурных препаратов, продаваемых в США и странах сравнения.
Данные включают большинство рецептурных препаратов, продаваемых в США и странах сравнения.
Исследователи говорят, что для проведения таких сравнений требуются различные решения и предположения для расчета индексов цен. В Соединенных Штатах цены на лекарства постоянно были выше, независимо от того, как исследователи рассчитывали индексы цен и обрабатывали выбросы в данных.
Команда RAND проверила несколько подгрупп рецептурных препаратов, в том числе фирменные оригинальные препараты, непатентованные лекарственные препараты, биопрепараты и небиологические препараты.
Некоторые из самых дорогих лекарств в Соединенных Штатах — это фирменные препараты, которые могут стоить тысячи долларов за курс лечения и лечат опасные для жизни заболевания, такие как гепатит С или рак.
«Многие из самых дорогих лекарств — это биологические препараты, которые мы часто видим в рекламе по телевидению», — сказал Малкахи. «Есть надежда, что конкуренция со стороны биосимиляров приведет к снижению цен и расходов на биопрепараты. Но биоаналоги доступны лишь для нескольких биопрепаратов в Соединенных Штатах.”
Но биоаналоги доступны лишь для нескольких биопрепаратов в Соединенных Штатах.”
По оценкам исследователей, во всех исследованных странах ОЭСР общие расходы на лекарства составили 795 миллиардов долларов. На США пришлось 58% продаж, но всего 24% от общего объема.
По последним оценкам, расходы на рецептурные лекарства в Соединенных Штатах составляют более 10 процентов всех расходов на здравоохранение. В период с 2000 по 2017 год расходы на лекарства в США подскочили на 76%, и ожидается, что в течение следующего десятилетия расходы будут расти быстрее, чем расходы на другие области здравоохранения, по мере утверждения новых дорогостоящих лекарственных препаратов специального назначения.
Исследование спонсировалось Управлением помощника секретаря по планированию и оценке Министерства здравоохранения и социальных служб США.
Отчет «Международные сравнения цен на рецептурные лекарства: текущие эмпирические оценки и сравнение с предыдущими исследованиями» доступен на сайте www. rand.org.
rand.org.
Другими авторами отчета являются Кристофер Уэйли, Махлет Тебека, Даниэль Швам, Натаниэль Эденфилд и Алехандро У. Бесерра-Орнелас.
RAND Health Care способствует укреплению здоровья в обществе, улучшая системы здравоохранения в США и других странах.
О корпорации RAND
RAND Corporation — исследовательская организация, которая разрабатывает решения проблем государственной политики, чтобы помочь сделать сообщества во всем мире более безопасными и безопасными, более здоровыми и процветающими.
.

 21
21 14
14 04
04 94
94
 )
) 9 Федеральное правительство не может вести переговоры о ценах для любого населения, кроме получателей Medicaid и ветеранов вооруженных сил. Коммерческое население субсидирует низкую стоимость в этих согласованных областях.
9 Федеральное правительство не может вести переговоры о ценах для любого населения, кроме получателей Medicaid и ветеранов вооруженных сил. Коммерческое население субсидирует низкую стоимость в этих согласованных областях.
 10 Примером могут служить семилетние исключительные маркетинговые права, предоставленные орфанным лекарствам (лекарствам для лечения редких заболеваний).
10 Примером могут служить семилетние исключительные маркетинговые права, предоставленные орфанным лекарствам (лекарствам для лечения редких заболеваний). Закон о доступном медицинском обслуживании (ACA) действительно предусматривает максимальный лимит из собственного кармана (MOOP) на лекарства и медицинские расходы, вместе взятые для коммерческого рынка. MOOP на 2018 год составляет 7350 долларов на человека в год, что может составлять значительный процент дохода для большинства людей. Увеличение затрат работодателей и других спонсоров планов за последние несколько десятилетий привело к увеличению распределения затрат, увеличению взносов участников в страховые взносы и даже к отмене некоторых планов медицинского страхования, спонсируемых работодателем или другими спонсорами.Требования аптек подлежат вычету в планах медицинского страхования с высокой франшизой, что подвергает участников большему участию в расходах.
Закон о доступном медицинском обслуживании (ACA) действительно предусматривает максимальный лимит из собственного кармана (MOOP) на лекарства и медицинские расходы, вместе взятые для коммерческого рынка. MOOP на 2018 год составляет 7350 долларов на человека в год, что может составлять значительный процент дохода для большинства людей. Увеличение затрат работодателей и других спонсоров планов за последние несколько десятилетий привело к увеличению распределения затрат, увеличению взносов участников в страховые взносы и даже к отмене некоторых планов медицинского страхования, спонсируемых работодателем или другими спонсорами.Требования аптек подлежат вычету в планах медицинского страхования с высокой франшизой, что подвергает участников большему участию в расходах. Государственные программы также могут рассмотреть возможность отказа от покрытия или ограничения использования некоторых из самых дорогих лекарств по финансовым причинам.
Государственные программы также могут рассмотреть возможность отказа от покрытия или ограничения использования некоторых из самых дорогих лекарств по финансовым причинам. Это, в свою очередь, может привести к более высокому увеличению страховых взносов.
Это, в свою очередь, может привести к более высокому увеличению страховых взносов. Ускорение процесса утверждения бренда и дженериков снизит затраты за счет сокращения затрат на исследования и административных сборов, что позволит быстрее предлагать эти новые рецептурные препараты лицам, которые могут предотвратить использование более дорогих методов лечения, а также для генерических лекарств, быстрее введя дополнительную конкуренцию дженерикам, что было в последнее время основное внимание FDA.
Ускорение процесса утверждения бренда и дженериков снизит затраты за счет сокращения затрат на исследования и административных сборов, что позволит быстрее предлагать эти новые рецептурные препараты лицам, которые могут предотвратить использование более дорогих методов лечения, а также для генерических лекарств, быстрее введя дополнительную конкуренцию дженерикам, что было в последнее время основное внимание FDA.
 Программа Medicare Part D является одним из крупнейших потребителей лекарств, и использование ее размера за счет снижения цен и более высоких скидок может помочь снизить затраты на лекарства, отпускаемые по рецепту.Более широкие правила, регулирующие ограничения роста цен и прозрачность, рассматриваются на уровне штата и федеральном уровне как механизм ограничения затрат на аптеки.
Программа Medicare Part D является одним из крупнейших потребителей лекарств, и использование ее размера за счет снижения цен и более высоких скидок может помочь снизить затраты на лекарства, отпускаемые по рецепту.Более широкие правила, регулирующие ограничения роста цен и прозрачность, рассматриваются на уровне штата и федеральном уровне как механизм ограничения затрат на аптеки.