Киста в промежной области у женщин: Страница не найдена |
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
3456789
10111213141516
17181920212223
24252627282930
31
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Фев
Мар
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Симптомы дивертикула уретры у женщин | Лечение (удаление) кист преддверия, задней и передней стенок влагалища
Ниже представлена общая справочная информация о заболевании, на практике течение болезни может протекать иначе.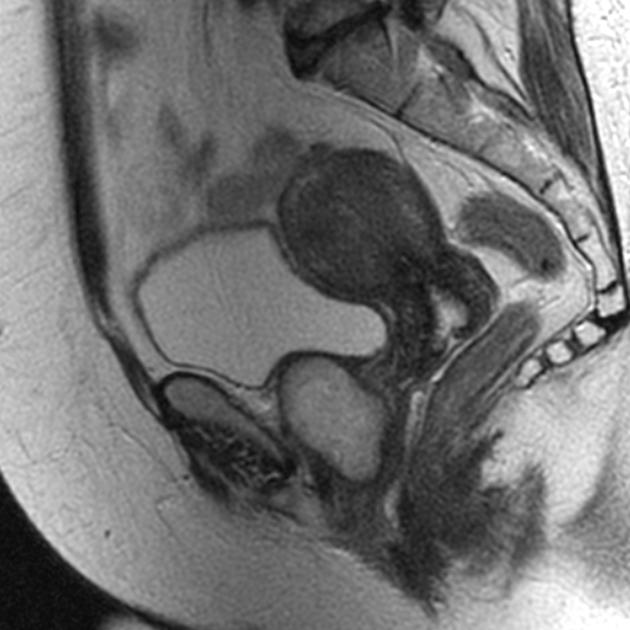 Не пытайтесь заниматься самостоятельной диагностикой и лечением, обратитесь за бесплатной консультацией к нашим опытным специалистам.
Не пытайтесь заниматься самостоятельной диагностикой и лечением, обратитесь за бесплатной консультацией к нашим опытным специалистам.
Лечение кисты влагалища
Во всех случаях лечение предполагает полное удаление кисты влагалища, дивертикула уретры и/или парауретральной кисты. В то же время в некоторых клиниках а сегодняшний день используются такие методы как марсупиализация (иссечение) и пункционная аспирация (прокол). К сожалению, прокол или разрез кисты зачастую оказывается недостаточным: она довольно быстро вновь заполняется жидкостью. В таких случаях потребуется радикальный метод — полное иссечение парауретральной кисты и/или дивертикула. Такого рода операции из-за высокой сложности и существенного риска развития осложнений рекомендуется доверять специалистам экспертного уровня. Сложность операции связана с высоким риском повреждения уретры с возможностью развития уретровагинального свища или недержания мочи в послеоперационном периоде. Получить консультацию специалиста и подобрать индивидуальное лечение Вы можете записавшись на бесплатный прием.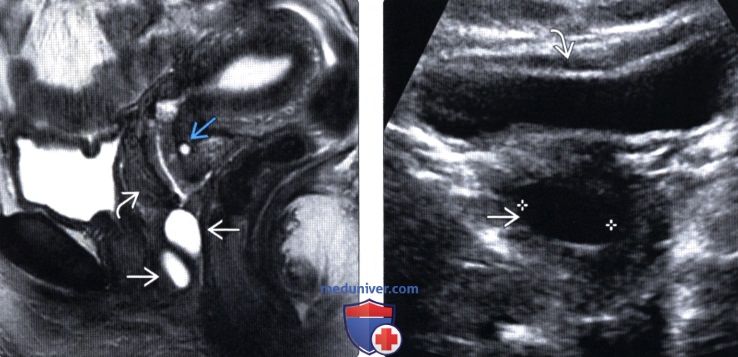
Причины
Киста влагалища, дивертикул уретры, парауретральна киста у женщин – заболевания, которые одновременно входят в компетенцию уролога и гинеколога. Вследствие небольшой распространенности этих заболеваний подавляющее большинство штатных врачей местных поликлиник на сегодняшний день не обладает необходимым опытом дифференцирования данных патологий. Общепринятые методы диагностики не позволяют выявить характерные особенности этих заболеваний.
Киста влагалища – это полое опухолевидное образование, заполненное водянистой или слизистой жидкостью. Киста может достигать 9-10 см в диаметре и располагаться как на поверхности стенок влагалища, так и в глубине тканей. Данное заболевание встречается у 1-2% пациенток. Специалисты выделяют следующие разновидности кистозных образований влагалища:
-
Врожденные. Чаще всего локализуются в средних боковых или задних стенках полости влагалища. Реже встречается врожденная киста передней стенки влагалища.
 Образуются вследствие аномалий внутриутробного развития.
Образуются вследствие аномалий внутриутробного развития. -
Травматические или имплантационные. Чаще всего локализуются значительно ниже, чем врожденные кисты в задних стенках полости влагалища. Образуются вследствие оперативного вмешательства, родовых травм, абортов.
-
Кисты преддверия влагалища. Образуются вследствие воспаления бартолиновой железы. Причиной воспаления могут стать травмы, инфекционные заболевания передающиеся половым путем, несоблюдение правил интимной гигиены.
Парауретральная киста – это округлое полое образование, образующееся из желез мочеиспускательного канала. Киста уретры у женщин заполнена слизистой жидкостью и может достигать 2-4 см в диаметре. Чаще всего развивается у наружного отверстия данного канала и значительно реже в глубине тканей. Образуются в результате воспалительных заболеваний мочеполовой системы, родовых или хирургических травм, из-за снижения иммунитета (в т. ч. на фоне сахарного диабета). Киста уретры встречается в 2-6% женщин.
ч. на фоне сахарного диабета). Киста уретры встречается в 2-6% женщин.
Дивертикулы уретры у женщин
– это полое округлое образование, чаще всего образующееся в области задней стенки мочеиспускательного канала, как правило, сообщающееся с уретрой. Полость дивертикула может достигать 3 см в диаметре, а стенка дивертикула аналогична стенке уретры. При мочеиспускании дивертикул может увеличиваться, так как некоторое количество мочи может задерживаться в полости. Дивертикулы уретры встречаются у 1,6-5% женщин. Специалисты выделяют следующие разновидности данного заболевания:-
Врожденные. Образуются в результате нарушений внутриутробного развития: расширения парауретральных кист, неправильного сращения зародышевых складок мочеиспускательного канала.
-
Приобретенные. Образуются в результате преобразования парауретральных кист, при этом возникает сообщение между кистой и уретрой.
Симптомы
При малых размерах опухолевидных образований, таких как парауретральная киста, дивертикул уретры или киста влагалища симптомов, чаще всего, никаких нет.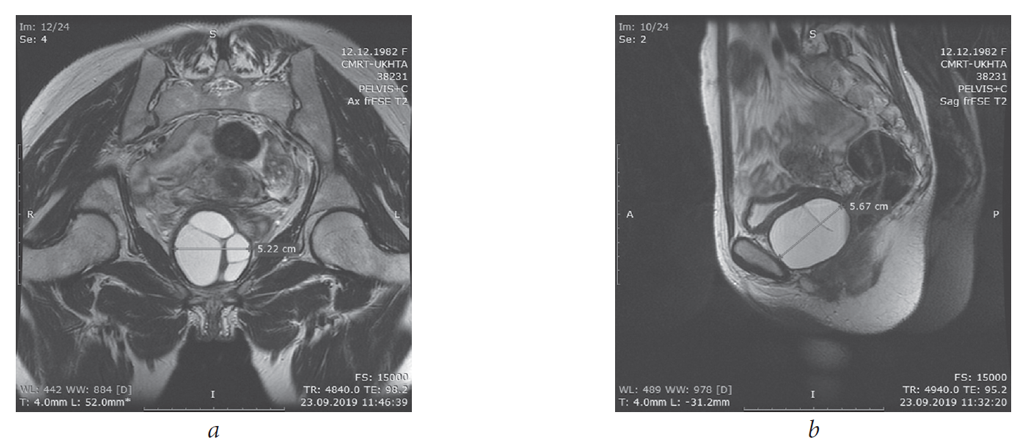
Диагностика
Правильная постановка диагноза оказывает решающее влияние на успешный исход лечения парауретральной кисты, дивертикулов уретры и кисты влагалища. Из-за схожих симптомов и большого разнообразия факторов, приводящих к возникновению данных заболеваний, их диагностика является достаточно сложной задачей. Неправильная трактовка клинических симптомов может привести к назначению неадекватного лечения и, как следствие – к отсутствию положительных результатов.
Обследование пациентов с подозрением на патологии мочеполовой системы включает в себя:
-
Гинекологический осмотр. Позволяет опытному урогинекологу выявить типичные признаки данных заболеваний в подавляющем большинстве случаев.
-
Лабораторная диагностика. Включает в себя клинические анализы и бактериологические исследования мочи и выделяемого содержимого кистозных образований.
-
Инструментальная, лучевая, уродинамическая, эндоскопическая и т.п. диагностика. Назначение данных видов исследований определяется врачом индивидуально для каждого пациента, в зависимости от первоначально поставленного диагноза.
В нашей клинике комплексные обследования (в том числе МРТ малого таза и трехмерное УЗИ) и операции парауретральной кисты, дивертикулов и кисты влагалища проводятся специалистами под руководством профессора Д.Ю. Пушкаря. Мы проводим успешное лечение пациентов, ранее безуспешно оперированных в других клиниках.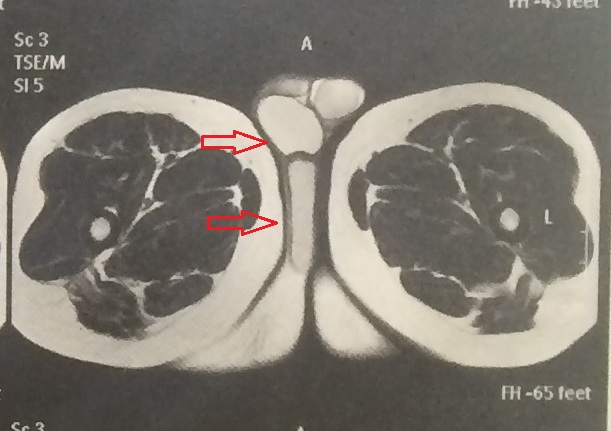 Ведущие специалисты – Доцент М.Ю. Гвоздев и доцент Г.Р. Касян – являются признанными экспертами урогинекологии и влагалищной хирургии в нашей стране.
Ведущие специалисты – Доцент М.Ю. Гвоздев и доцент Г.Р. Касян – являются признанными экспертами урогинекологии и влагалищной хирургии в нашей стране.
На сегодняшний день клиника признана ведущим центром обучения специалистов урогинекологии (в том числе по вопросам хирургии женской уретры) в Европейской ассоциации урологов. В нашей клинике проводится обучение не только российских, но и зарубежных специалистов, проводящих операции кисты влагалища, дивертикулов уретры и парауретральной кисты.
Киста бартолиновой железы
Киста бартолиновой железы – часто встречающееся гинекологическое заболевание. Диагностируется в основном, у молодых женщин. Бартолиновая железа – парная железа, расположенная в толще половых губ, в преддверии входа во влагалище. Ее функция – выработка смазки, позволяющей обеспечить физиологический процесс полового акта. В силу определенных причин возможна закупорка протока бартолиновой железы. В этом случае может образоваться киста – патологическое образование, представляющее собой фиброзную капсулу вокруг застоявшегося секреторного вещества.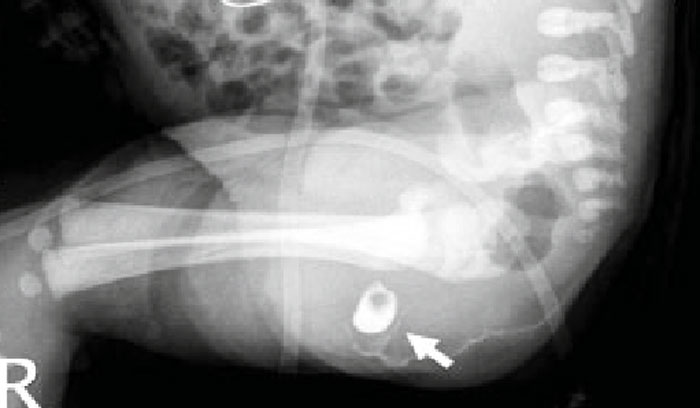
Причины, провоцирующие формирование кисты бартолиновой железы:
- заболевания, передающиеся половым путем
- кандидоз (молочница)
- травматизация половых губ во время полового акта, при депиляции, тесным бельем и т.д.
- недостаточная гигиена наружных половых органов
- прерывание беременности и другие гинекологические операции.
После закупорки возможны два варианта развития событий: или образуется абсцесс, или наблюдается образование и рост кисты, по мере ее роста и при присоединении инфекции развивается бартолинит.
В отличие от абсцесса, киста бартолиновой железы довольно длительное время протекает практически без симптомов и может быть обнаружена только достигнув большого (до 8см) размера или во время очередного гинекологического осмотра.
По мере роста кисты усиливается симптоматика:
- сухость влагалища;
- зуд и жжение;
- дискомфорт, ощущение распирания или инородного тела;
- пульсирующая боль, усиливающаяся при физической активности;
- возможно повышение температуры и общая лихорадка.

Без лечения киста бартолиновой железы способна вызвать серьезные осложнения. Основные из них – бартолинит или гнойный абсцесс. Поскольку мочеполовая сфера характеризуется активным кровотоком, то инфекция довольно легко может мигрировать в окружающие ткани и органы. Особенно опасны попытки самостоятельно вскрыть или прогреть кисту. Даже если абсцесс самопроизвольно вскрылся и женщине кажется, что она выздоровела, то, скорее всего, инфекция останется и при малейшем повреждении или переохлаждении возможен рецидив.
Нагноившаяся киста потребует серьезного длительного лечения, скорее всего хирургического. Если же начать лечение на ранних стадиях, то заболевание достаточно легко лечится. Лучшим средством профилактики кисты бартолиновой железы является регулярные осмотры у гинеколога.
Медицинский центр «Звезда» приглашает пройти профилактический осмотр гинеколога. К вашим услугам наша компетентность и наша деликатность!
Кисты влагалища: причины, симптомы и лечение
Человеческое тело не идеально гладкое.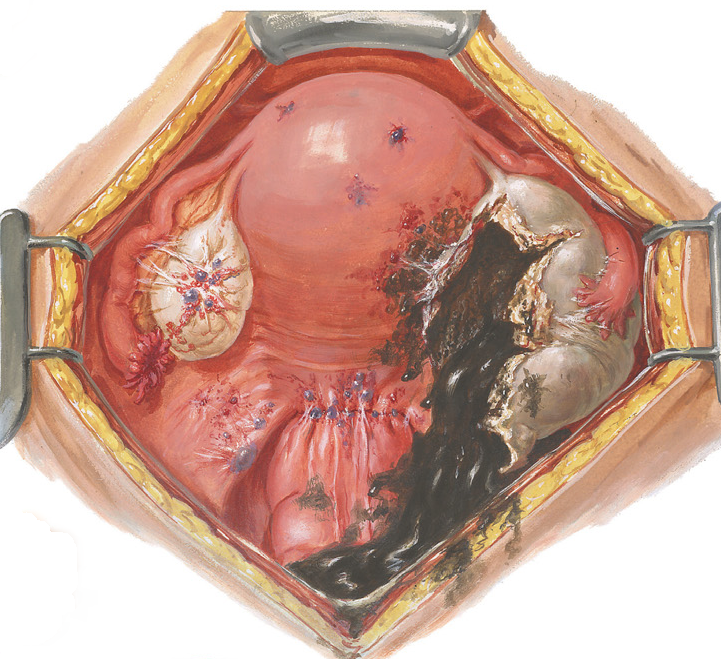 Он склонен к образованию различных шишек и шишек. Кисты — это всего лишь один из видов новообразования, которым страдают многие люди. Эти похожие на мешочки комки заполнены жидкостью, воздухом или другими материалами. Обычно они не вредны или болезненны.
Он склонен к образованию различных шишек и шишек. Кисты — это всего лишь один из видов новообразования, которым страдают многие люди. Эти похожие на мешочки комки заполнены жидкостью, воздухом или другими материалами. Обычно они не вредны или болезненны.
Некоторые кисты настолько малы, что их невозможно увидеть невооруженным глазом. Другие могут вырасти до размера апельсина.
Кисты можно найти практически на любом участке тела, включая влагалище.Киста влагалища обычно располагается на слизистой оболочке влагалища или под ней.
Существует несколько различных типов вагинальных кист:
- Инклюзионные кисты — один из наиболее распространенных типов вагинальных кист. Обычно они очень маленькие и располагаются в нижней части стенки влагалища.
- Кисты бартолиновой железы — это кисты, заполненные жидкостью, которые образуются на бартолиновых железах. Эти железы расположены по обе стороны от входа во влагалище и вырабатывают жидкость, которая смазывает влагалищные губы (половые губы).

- Кисты протоков по Gartner возникают, когда протоки в развивающемся эмбрионе не исчезают, как предполагалось, после рождения ребенка. Эти оставшиеся протоки могут образовывать вагинальные кисты в более позднем возрасте.
- Кисты Мюллера — еще один распространенный тип вагинальных кист, которые образуются из структур, оставшихся после развития ребенка. Эти кисты могут расти где угодно на стенках влагалища и часто содержат слизь.
Причины кисты влагалища
Кисты влагалища обычно образуются, когда железа или проток закупориваются, вызывая скопление жидкости или другого материала внутри.Причина появления кисты влагалища зависит от ее типа.
Инклюзионные кисты возникают в результате травмы стенок влагалища. Например, у женщин может появиться инклюзионная киста после эпизиотомии (хирургический разрез, используемый для увеличения отверстия влагалища во время родов) или после операции, повреждающей слизистую оболочку влагалища.
Кисты бартолиновой железы возникают, когда отверстие в бартолиновой железе блокируется (например, лоскутом кожи), создавая заполненный жидкостью рост. Абсцесс может возникнуть в результате действия ряда бактерий, включая те, которые вызывают заболевания, передающиеся половым путем, такие как гонорея или хламидиоз. Бактерии, обычно присутствующие в кишечном тракте, такие как кишечная палочка, также могут вызывать бартолиновые абсцессы.
Абсцесс может возникнуть в результате действия ряда бактерий, включая те, которые вызывают заболевания, передающиеся половым путем, такие как гонорея или хламидиоз. Бактерии, обычно присутствующие в кишечном тракте, такие как кишечная палочка, также могут вызывать бартолиновые абсцессы.
Симптомы кисты влагалища
Кисты влагалища обычно не вызывают симптомов. Если у вас одна из этих кист, вы можете почувствовать небольшую шишку на стенке влагалища или на губах. Часто гинеколог обнаруживает уплотнение во время ежегодного осмотра.Киста может оставаться того же размера или увеличиваться.
Киста не должна быть болезненной. Однако некоторые более крупные кисты, особенно кисты бартолиновой железы, могут вызывать дискомфорт при ходьбе, половом акте или введении тампона.
Кисты чаще вызывают боль при заражении. Кисты влагалища могут инфицироваться нормальными бактериями, обнаруженными на коже, или инфекциями, передающимися половым путем. Инфицированные кисты влагалища могут образовывать абсцесс — гнойное уплотнение, которое может быть очень болезненным.
Лечение кисты влагалища
Кисты влагалища обычно не нуждаются в лечении. Часто они остаются небольшими и не доставляют никаких проблем. Ваш лечащий врач может просто контролировать рост кисты во время обычных осмотров.
Для исключения рака может потребоваться биопсия кисты. Во время биопсии ваш лечащий врач удаляет кусочек ткани кисты. Этот кусок ткани исследуют под микроскопом, чтобы убедиться, что он злокачественный.
Чтобы избавиться от дискомфорта, вызванного кистой влагалища, сядьте в ванну, наполненную теплой водой на несколько дюймов (так называемая сидячая ванна), несколько раз в день в течение трех или четырех дней.
Для лечения инфицированной кисты влагалища может потребоваться прием антибиотиков.
Если киста влагалища большая и заполнена жидкостью (например, киста бартолиновой железы), ваш врач может дренировать ее и может вставить небольшую трубку, называемую катетером, чтобы держать ее открытой, чтобы она могла дренировать больше и лучше зажить. . ». Вам придется держать катетер на месте в течение примерно четырех-шести недель. Вы также можете пройти процедуру, называемую марсупиализацией, при которой в кисте делается небольшой разрез для слива жидкости, а затем края разреза зашиваются. по бокам от разреза.
. ». Вам придется держать катетер на месте в течение примерно четырех-шести недель. Вы также можете пройти процедуру, называемую марсупиализацией, при которой в кисте делается небольшой разрез для слива жидкости, а затем края разреза зашиваются. по бокам от разреза.
Также можно сделать операцию по удалению кисты целиком, если вам очень неудобно или киста продолжает возвращаться. Некоторые медицинские работники рекомендуют женщинам старше 40 лет операцию по удалению определенных типов кист влагалища, поскольку они могут быть злокачественными. Этот тип кисты обычно не возвращается после операции.
редкий случай у молодой самки
BJR Case Rep. 2017; 3 (1): 20150352.
, FCPS, MCPS (Диагностическая радиология) и FCPS (Диагностическая радиология)Узма Саид
Отделение радиологии, Госпиталь Даллаха, Эр-Рияд, Саудовская Аравия
Навид Мажар
Отделение радиологии, Госпиталь Даллаха, Эр-Рияд, Саудовская Аравия
Отделение радиологии, Госпиталь Даллаха, Эр-Рияд, Саудовская Аравия
Автор, ответственный за переписку.
Поступило 11 сентября 2015 г .; Пересмотрено 23 мая 2016 г .; Принята к печати 12 сентября 2016 г.
Copyright © 2016 Авторы. Опубликовано Британским институтом радиологии Эту статью цитировали в других статьях в PMC.Abstract
Эпидермоидная киста — распространенное доброкачественное образование кожи, которое часто встречается на лице, шее и туловище. Редко встречается в области промежности. Дифференциальный диагноз кистозных поражений промежности включает широкий спектр поражений, при этом эпидермоидная киста является редким заболеванием, которое следует рассматривать, и лишь несколько таких случаев описаны в литературе.Нашим пациентом была молодая азиатская женщина, у которой в течение последних 6 месяцев наблюдалась безболезненная опухоль промежности, и на основании диффузионно-взвешенной МРТ и картины контрастного усиления, которая позже была подтверждена гистопатологическими данными, у нее была диагностирована эпидермоидная киста.
Предпосылки
Киста эпидермального включения возникает в результате имплантации эпидермальных элементов в дерму.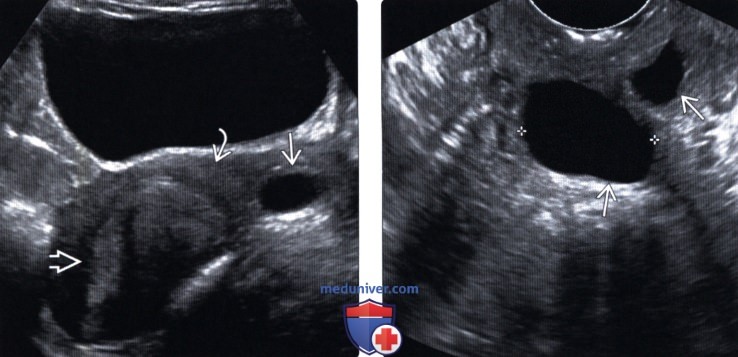 Поскольку большинство поражений происходит из воронки фолликулов, часто используется более общий термин эпидермоидная киста.Они представляют собой наиболее распространенные кожные кисты и обычно протекают бессимптомно; однако они могут вторично воспаляться или инфицироваться, или в редких случаях могут развиваться злокачественные новообразования. 1–3 Они встречаются в два раза чаще у мужчин по сравнению с женщинами 1,2 и могут возникать в любом возрасте, но чаще всего наблюдаются в третьем и четвертом десятилетиях жизни. 1 Эпидермоидные кисты обычно представляют собой небольшие одиночные медленнорастущие образования. Обычно они располагаются на лице, шее и туловище, но нечасто и редко встречаются в промежности, конечностях, костях и груди. 1,3
Поскольку большинство поражений происходит из воронки фолликулов, часто используется более общий термин эпидермоидная киста.Они представляют собой наиболее распространенные кожные кисты и обычно протекают бессимптомно; однако они могут вторично воспаляться или инфицироваться, или в редких случаях могут развиваться злокачественные новообразования. 1–3 Они встречаются в два раза чаще у мужчин по сравнению с женщинами 1,2 и могут возникать в любом возрасте, но чаще всего наблюдаются в третьем и четвертом десятилетиях жизни. 1 Эпидермоидные кисты обычно представляют собой небольшие одиночные медленнорастущие образования. Обычно они располагаются на лице, шее и туловище, но нечасто и редко встречаются в промежности, конечностях, костях и груди. 1,3
История болезни
27-летняя женщина азиатского происхождения поступила в хирургическое амбулаторное отделение с жалобами на отек промежности. Припухлость пациентка заметила 6 месяцев назад в правой области промежности; он был размером примерно с лимон и не показывал заметного увеличения в размере за этот период времени. Это было безболезненно и не было связано с изменением цвета или текстуры кожи. Пациент был направлен на МРТ с клиническим запросом на возможную липому в мягких тканях.
Это было безболезненно и не было связано с изменением цвета или текстуры кожи. Пациент был направлен на МРТ с клиническим запросом на возможную липому в мягких тканях.
МРТ промежности проводилась до и после внутривенного введения гадолиниевого контраста. При обследовании обнаружено хорошо инкапсулированное поражение размером 36 × 26 × 24 мм в подкожных мягких тканях промежности с правой стороны, проявляющееся в виде слабого сигнала на T 1 взвешенных изображениях (), средняя интенсивность сигнала на T 2 взвешенных изображений () и неоднородного сигнала высокой интенсивности на насыщенных жиром изображениях с протонной плотностью ().Поражение показало ограниченную диффузию, проявляющуюся в виде низкой интенсивности сигнала на изображениях с видимым коэффициентом диффузии и высокой интенсивности сигнала на изображениях, взвешенных по диффузии (). Постконтрастные изображения продемонстрировали незначительное усиление стенки поражения без аномального внутреннего усиления (). На основании данных МРТ был исключен клинический диагноз липомы и предложена эпидермоидная киста в качестве альтернативного диагноза.
На основании данных МРТ был исключен клинический диагноз липомы и предложена эпидермоидная киста в качестве альтернативного диагноза.
Хорошо разграниченные очаги овальной формы, гипоинтенсивные по отношению к соседним мышцам на аксиальном преконтрастном изображении T 1 взвешенное изображение (a) и гиперинтенсивное на изображении, насыщенном жиром протонами (PDFS) (b).
Поражение средней интенсивности сигнала на сагиттальном участке T 2 взвешенное изображение.
Ограниченная диффузия вызывает диффузные яркие сигналы на диффузно-взвешенных изображениях (b: 1000 с мм -2 ), подтверждая визуальный диагноз эпидермоидной кисты.
Характерное тонкое периферическое постконтрастное усиление поражения в промежности с правой стороны на аксиальном постгадолиниевом изображении T 1 взвешенное изображение, насыщенное жиром (FS).
Через 1 неделю было выполнено хирургическое удаление опухоли и образец отправлен на гистопатологию, которая впоследствии подтвердила, что это эпидермоидная киста без каких-либо признаков злокачественности.
Обсуждение
Эпидермоидные кисты — это медленнорастущие доброкачественные образования, происходящие из эпидермального слоя кожи. Они возникают в результате разрастания эпидермальных клеток в дерме, выстланы многослойным плоским эпителием и заполнены кератином. 1 Эпидермоидные кисты обычно не вызывают симптомов, но могут вызывать дискомфорт из-за своего размера или в случае инфицирования.
Считается, что на формирование эпидермоидных кист в целом влияют многие факторы, включая воздействие ультрафиолетового света, курение, вирус папилломы человека и травмы.Однако в области промежности основными факторами могут быть механическое давление, незначительные травмы и даже хирургические процедуры, такие как эпизиотомия или пункционная биопсия.
Дифференциальный диагноз кистозного поражения промежности включает абсцесс, пилонидальную кисту, кисту анального протока / железы, кисту хвостовой кишки, доброкачественные тератомы и рак анального канала / кожи. 1
1
В настоящее время МРТ является методом выбора для сужения диапазона поражений мягких тканей и может помочь в постановке правильного диагноза в случаях эпидермоидных кист. 4,5 Неразрывшие эпидермоидные кисты обычно демонстрируют четко определенные образования с низкой интенсивностью сигнала на T 1 взвешенных изображений и высокой интенсивности сигнала на T 2 взвешенных / чувствительных к жидкости последовательностей. После введения контраста обычно отмечается тонкое периферическое усиление. 5,6 Диффузионно-взвешенная МРТ дополнительно подтверждает диагноз, так как эти поражения показывают значительное ограничение диффузии. 4,7
Неразрывшая эпидермоидная киста может иметь различный вид на ультразвуковом изображении в зависимости от размера и состава поражения.Обычно оно выглядит как хорошо очерченное, круглое или овальное и гипоэхогенное поражение с усилением заднего слуха. Более крупное поражение может быть неоднородным и демонстрировать внутренние яркие эхосигналы и заполненные безэхогенными участками. Чередующиеся кольца гипо- и гиперэхогенности, обозначающие концентрический кольцевой узор, и эхогенный центр с периферическим гипоэхогенным ободком (целевой признак) — это другие ультразвуковые образцы эпидермоидных кист. Увеличенный кровоток можно увидеть на ультразвуковой допплерографии на периферии кисты в случае воспаления или разрыва.
Более крупное поражение может быть неоднородным и демонстрировать внутренние яркие эхосигналы и заполненные безэхогенными участками. Чередующиеся кольца гипо- и гиперэхогенности, обозначающие концентрический кольцевой узор, и эхогенный центр с периферическим гипоэхогенным ободком (целевой признак) — это другие ультразвуковые образцы эпидермоидных кист. Увеличенный кровоток можно увидеть на ультразвуковой допплерографии на периферии кисты в случае воспаления или разрыва.
Однако может быть трудно отличить доброкачественные образования от злокачественных мягких тканей, и в таких случаях требуется гистологическая диагностика. Гистопатологически эпидермоидные кисты выстланы многослойным плоским эпителием, содержащим зернистый слой и заполненным кератином. 5,8
После подтверждения диагноза эпидермоидная киста поражение должно быть иссечено с широкими свободными краями. Следует удалить всю стенку кисты, чтобы снизить риск рецидива.Прогноз и исход этих поражений отличный, частота рецидивов составляет всего 3%. 5,8
5,8
Очки обучения
Эпидермоидная киста — это распространенное доброкачественное образование кожи, которое часто встречается на лице, шее и туловище, но редко — в области промежности.
Они встречаются в два раза чаще у мужчин по сравнению с женщинами и могут возникать в любом возрасте, но чаще всего наблюдаются в третьем и четвертом десятилетиях жизни.
Дифференциальный диагноз кистозного поражения промежности включает абсцесс, пилонидальную кисту, кисту анального протока / железы, кисту хвостовой кишки, доброкачественные тератомы и рак анального канала / кожи.
МРТ — это предпочтительный метод визуализации, позволяющий сузить дифференциацию поражений мягких тканей и помочь в постановке правильного диагноза.
Эпидермоидные кисты обычно представляют собой четко очерченные массовые образования с низкой интенсивностью сигнала на T 1 взвешенных изображений и высокой интенсивности сигнала на T 2 взвешенных / чувствительных к жидкости последовательностей с характерными тонкими периферическими постконтрастными изображениями усиление и значительное ограничение диффузии.

После подтверждения диагноза эпидермоидной кисты гистопатологическим исследованием поражение должно быть иссечено с широкими свободными краями. Следует удалить всю стенку кисты, чтобы снизить риск рецидива.
Согласие
От пациента было получено информированное согласие на публикацию этой статьи, включая изображения.
Ссылки
1. Туркай Р., Каймаз I, Йылдыз Б., Ливаоглу А, Турция Б., Бакир Б. Редкий случай эпидермоидной кисты промежности: результаты диффузионно-взвешенной МРТ и УЗИ.Radiol Case Rep 2013; 8: 593. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Али С.А., Тахир С.М., Мемон А.С., Дахри А.А. Эпидермоидная инклюзионная киста промежности — редкий случай у мужчины 50 лет. J Ayub Med Coll Abbottabad 2009; 21: 179–80. [PubMed] [Google Scholar] 3. Хун Ш., Чунг Х.В., Чой Дж.Й., Ко Й.Х., Чой Дж.А., Кан Х.С. Результаты МРТ подкожных эпидермальных кист: акцент на наличие разрыва. AJR Am J Roentgenol 2006; 186: 961–6. [PubMed] [Google Scholar] 4. Халефоглу AM, Сен EY..
Киста с включением эпидермиса в преоккигеальном отделе: особенности УЗИ и МРТ. JBR-BTR
2012; 95: 294–6. [PubMed] [Google Scholar] 5. Houdek MT, Warneke JA, Pollard CM, Lindgren EA, Taljanovic MS ..
Гигантская эпидермальная киста ягодичной области. Radiol Case Rep
2010; 5: 476. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Ким ХК, Ким С.М., Ли Ш., Ракадио Дж.М., Шин MJ.
Кисты подкожных эпидермальных включений: результаты УЗИ и МРТ. Скелетная радиология
2011; 40: 1415–9. [PubMed] [Google Scholar] 7.Spinhoven M, Verslegers I, Van Goethem M, Van de Vijver K, Biltjes I, Parizel PM.
Ограничение диффузии при поверхностном поражении груди. JBR-BTR
2007; 90: 167–9. [PubMed] [Google Scholar] 8. Пандья К.А., Радке Ф ..
Доброкачественные поражения кожи: липомы, кисты эпидермального включения, биопсия мышц и нервов. Хирургическая клиника North Am
2009; 89: 677–87. [PubMed] [Google Scholar]
Халефоглу AM, Сен EY..
Киста с включением эпидермиса в преоккигеальном отделе: особенности УЗИ и МРТ. JBR-BTR
2012; 95: 294–6. [PubMed] [Google Scholar] 5. Houdek MT, Warneke JA, Pollard CM, Lindgren EA, Taljanovic MS ..
Гигантская эпидермальная киста ягодичной области. Radiol Case Rep
2010; 5: 476. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Ким ХК, Ким С.М., Ли Ш., Ракадио Дж.М., Шин MJ.
Кисты подкожных эпидермальных включений: результаты УЗИ и МРТ. Скелетная радиология
2011; 40: 1415–9. [PubMed] [Google Scholar] 7.Spinhoven M, Verslegers I, Van Goethem M, Van de Vijver K, Biltjes I, Parizel PM.
Ограничение диффузии при поверхностном поражении груди. JBR-BTR
2007; 90: 167–9. [PubMed] [Google Scholar] 8. Пандья К.А., Радке Ф ..
Доброкачественные поражения кожи: липомы, кисты эпидермального включения, биопсия мышц и нервов. Хирургическая клиника North Am
2009; 89: 677–87. [PubMed] [Google Scholar]Агрессивная ангиомиксома с грыжей промежности
J Clin Imaging Sci. 2014; 4: 23.
2014; 4: 23.
Сима Наранг
Отделение радиологии, Модельная больница ESI и Институт медицинских наук и исследований последипломного образования, Басайдарапур, Нью-Дели, Индия
Supreethi Kohli
Отделение радиологии, Модельная больница ESI и пост- Институт медицинских наук и исследований, Басайдарапур, Нью-Дели, Индия
Винод Кумар
Отделение радиологии, Модельная больница ESI и Институт медицинских наук и исследований последипломного образования, Басайдарапур, Нью-Дели, Индия
Радж Чандок
1 Отделение патологии, Модельная больница ESI и Институт последипломных медицинских наук и исследований, Басайдарапур, Нью-Дели, Индия
Отделение радиологии, Модельная больница ESI и Институт медицинских наук и исследований последипломного образования, Басайдарапур, штат Нью-Йорк Дели, Индия
1 Отделение патологии, Модельная больница ESI и Институт медицинских наук для аспирантов a nd Research, Basaidarapur, New Delhi, India
Адрес для корреспонденции: Dr. Supreethi Kohli, Tower 5, Flat No. 1403, Sushant Estate, Sector 52, Gurgaon, Haryana — 122 002, Индия. Электронная почта: moc.liamg@ilhokihteerpus
Supreethi Kohli, Tower 5, Flat No. 1403, Sushant Estate, Sector 52, Gurgaon, Haryana — 122 002, Индия. Электронная почта: moc.liamg@ilhokihteerpusПоступила в редакцию 20 февраля 2014 г .; Принято 26 марта 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Эта статья цитируется в других статьях в PMC.Abstract
Агрессивная ангиомиксома — редкая мезенхимальная опухоль, поражающая тазово-промежностную область.Это происходит в течение третьего и четвертого десятилетия жизни и преимущественно наблюдается у женщин. Клинически он проявляется в виде образования мягких тканей в различных местах, таких как вульва, перианальная область, ягодица или таз. Оценка размера опухоли радиологическим исследованием имеет решающее значение для хирургического планирования; однако для установления диагноза необходима биопсия. Мы представляем рентгенологические и патологические особенности, наблюдаемые у 43-летней женщины с диагнозом абдоминальная ангиомиксома с необычным распространением на промежность.
Мы представляем рентгенологические и патологические особенности, наблюдаемые у 43-летней женщины с диагнозом абдоминальная ангиомиксома с необычным распространением на промежность.
Ключевые слова: Брюшная полость, ангиомиксома, визуализация, опухоль
ВВЕДЕНИЕ
Агрессивная ангиомиксома — доброкачественная опухоль, поражающая таз и промежность, преимущественно у женщин. Из-за того, что опухоль представлена в виде мягкого образования в различных местах, таких как вульва, перианальная область, ягодица или таз, клинически диагноз опухоли часто ставится неверно, и первоначальная операция, как правило, безуспешна для удаления образования [1]. Впервые он был описан в 1983 году как местное инфильтративное поражение и лечился с помощью широкого местного иссечения.[2] Ангиомиксома описывается гистологически как мезенхимальная опухоль, состоящая из фибробластов на сильном миксоидном фоне. Также заметно разрастание сосудов, митозов практически не происходит.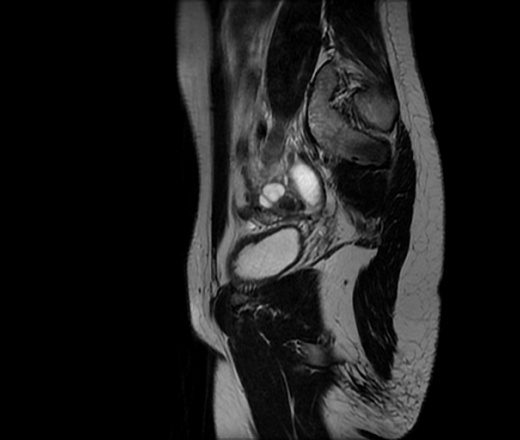 [3] Подавляющее большинство ангиомиксом поражают женщин в пременопаузе на третьем или четвертом десятилетии жизни с соотношением женщин и мужчин 6: 1. [4,5] Термин агрессивный относится к местной инфильтративной природе поражения и его тенденции к рецидиву. 6] Несмотря на то, что они медленно растут, они могут достигать больших размеров (до 60 см), но обычно имеют наибольший диаметр 10-20 см и имеют заметную тенденцию к местному рецидиву даже через десятилетия после резекции.[4,5,6] При общем (до 72%) хорошем прогнозе у них низкая метастатическая способность. [5,6]
[3] Подавляющее большинство ангиомиксом поражают женщин в пременопаузе на третьем или четвертом десятилетии жизни с соотношением женщин и мужчин 6: 1. [4,5] Термин агрессивный относится к местной инфильтративной природе поражения и его тенденции к рецидиву. 6] Несмотря на то, что они медленно растут, они могут достигать больших размеров (до 60 см), но обычно имеют наибольший диаметр 10-20 см и имеют заметную тенденцию к местному рецидиву даже через десятилетия после резекции.[4,5,6] При общем (до 72%) хорошем прогнозе у них низкая метастатическая способность. [5,6]
Замужняя женщина 40 лет, поступившая с двухлетним анамнезом рецидива. припухлость промежности и грыжа правой ягодицы с легким вздутием живота и тяжестью внизу живота. Менструальный анамнез у нее был нормальный. Пациент был прооперирован 16 месяцами ранее, так как то же поражение было ошибочно диагностировано как запирательная грыжа. Через восемь месяцев после операции пациентка снова почувствовала опухоль в области промежности. Первоначально поражение было небольшим и постепенно увеличивалось до нынешнего размера 15 × 12 см. Пациентка почувствовала увеличение полноты и тяжести в нижней части живота.
Первоначально поражение было небольшим и постепенно увеличивалось до нынешнего размера 15 × 12 см. Пациентка почувствовала увеличение полноты и тяжести в нижней части живота.
Ее личный и семейный анамнез не был значим, системное обследование было в пределах нормы. Общее обследование выявило ожирение с весом 92 кг без каких-либо других значимых результатов. Местное обследование выявило слегка растянутый, мягкий, не болезненный живот без отчетливой опухоли / образования, не пальпируемых, без органегалии и свободной жидкости в брюшной полости.
РАДИОЛОГИЧЕСКИЕ ХАРАКТЕРИСТИКИ
На УЗИ брюшной полости было обнаружено большое слегка неоднородное образование, занимающее почти всю брюшную полость и таз []. Компьютерная томография (КТ) брюшной полости с контрастным усилением выявила неоднородно увеличивающееся, четко очерченное гиподенсированное образование мягких тканей, простирающееся от подпеченочного уровня и занимающее почти всю нижнюю часть брюшной полости и тазовую полость до перианальной области и далее в правую ягодицу [ Рисунки и]. Поражение вызывало смещение кпереди вместе со сдавлением матки и мочевого пузыря. Массовое поражение вызвало сдавление прямой кишки кзади, а также смещение петель кишечника вверх и в стороны.
Поражение вызывало смещение кпереди вместе со сдавлением матки и мочевого пузыря. Массовое поражение вызвало сдавление прямой кишки кзади, а также смещение петель кишечника вверх и в стороны.
43-летняя женщина с выступающей массой промежности с диагнозом ангиомиксома. Ультразвуковое исследование брюшной полости выявляет неоднородное (преимущественно гипоэхогенное образование, вовлекающее брюшно-тазовую полость (стрелки).
Женщина 43 лет с выступающим новообразованием промежности с диагнозом ангиомиксома.На изображениях аксиальной компьютерной томографии брюшной полости и таза с контрастным усилением видно большое образование гиподенсии с четко очерченными краями (стрелка).
43-летняя женщина с выступающей массой промежности с диагнозом ангиомиксома. На аксиальном КТ-изображении брюшной полости и таза с контрастным усилением видно большое гиподенсированное образование, смещающее кпереди мочевой пузырь и матку (белая сплошная стрелка).
Магнитно-резонансная томография (МРТ) показала, что поражение находится в том же месте и распространяется пластинчатыми слоями. Масса выявила преимущественно гиперинтенсивный сигнал с гипоинтенсивными линейными фокусами на T2W [Рисунки -] и сильное усиление контраста на изображениях TIW с подавленным жиром []. На изображениях TIW было замечено несколько очагов гиперинтенсивности, указывающих на жировые изменения. Никаких доказательств ограниченной диффузии отмечено не было.
Масса выявила преимущественно гиперинтенсивный сигнал с гипоинтенсивными линейными фокусами на T2W [Рисунки -] и сильное усиление контраста на изображениях TIW с подавленным жиром []. На изображениях TIW было замечено несколько очагов гиперинтенсивности, указывающих на жировые изменения. Никаких доказательств ограниченной диффузии отмечено не было.
43-летняя женщина с выступающей массой промежности с диагнозом ангиомиксома. Осевое МРТ T2W-изображение показывает гиперинтенсивное образование с закрученным видом (длинная стрелка) и гипоинтенсивными линейными очагами (короткая стрелка).
43-летняя женщина с выступающей массой промежности с диагнозом ангиомиксома. Парасагиттальное МРТ T2W показывает гиперинтенсивное образование с закрученной грыжей, переходящее в ишиоректальную ямку (стрелка).
43-летняя женщина с выступающей массой промежности с диагнозом ангиомиксома. Осевое изображение МРТ T1W с контрастным усилением показывает интенсивное увеличение массы (стрелка).
43-летняя женщина с выступающей массой промежности с диагнозом ангиомиксома. Осевое МРТ T2W показывает гиперинтенсивное образование, вовлекающее правую седалищно-прямокишечную ямку с закрученным видом (стрелка).
Рентгенологические признаки указывали на доброкачественное образование в брюшно-тазовой области с грыжей промежности.
ПАТОЛОГИЧЕСКИЕ ОСОБЕННОСТИ
Была выполнена биопсия иглой Trucut. Биоптаты отправлены на гистологическое исследование. Окрашивание образца гематоксилином и эозином выявило присутствие разбросанных веретенообразных клеток в обильной миксоидной строме, богатой коллагеновыми волокнами, наряду с выступающими кровеносными сосудами различного калибра []. Гистопатологический диагноз: ангиомиксома.
43-летняя женщина с выступающей массой промежности с диагнозом ангиомиксома. Гистопатологическая биопсия с окрашиванием гематоксилином и эозином (× 100) показывает сосуды среднего размера (длинные стрелки) с разбросанными веретеновидными клетками (короткие стрелки) в миксоидной строме (звездочка), что указывает на ангиомиксому.
Опухоль прооперирована абдоминальным и промежностным доступом. Интраоперационные результаты выявили большую опухоль, занимающую почти всю брюшную полость, лежащую чуть ниже печени и селезенки и исходящую из таза [].Это была плотная, студенистая и мясистая масса. Его верхний конец был свободен, и образование занимало двустороннюю ипохондрическую область. Масса имела местную инфильтрацию в мезоректальную фасцию и прилипание к прямой кишке. Его было сложно удалить во время операции, что привело к травме прямой кишки при удалении. В результате пациенту выполнена сигмовидная колостомия с иссечением опухоли и пластикой промежностной грыжи. Несколько месяцев спустя была сделана операция по обращению колостомы. Контрольные обследования, проведенные через 6 и 12 месяцев после операции, не показали рецидива новообразования.
43-летняя женщина с выступающей массой промежности с диагнозом ангиомиксома. На интраоперационной фотографии (масса, поднятая хирургом для демонстрации) видна сильно выраженная сосудистая мясистая масса (стрелки).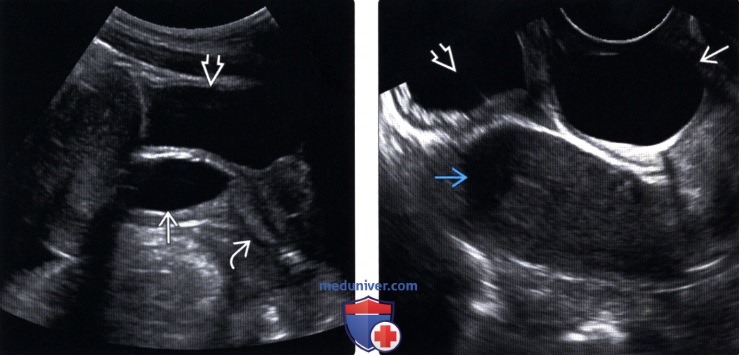
ОБСУЖДЕНИЕ
Агрессивная ангиомиксома — доброкачественная мезенхимальная опухоль у женщин в пременопаузе с различными проявлениями, включая вульву, перианальную область, ягодицу или таз. Агрессивные ангиомиксомы демонстрируют необычные паттерны роста транслеватора с ростом вокруг структур промежности.[1] Это местное инфильтративное поражение, обычно лечатся широким местным иссечением. [2] Гистологически она описывается как мезенхимальная опухоль, состоящая из фибробластов на сильном миксоидном фоне и пролиферации сосудов. [3] Ангиомиксомы медленно растут до больших размеров и имеют явную тенденцию к местному рецидиву после резекции. [6] Он имеет низкую метастатическую способность с общим хорошим прогнозом. [5,6]
Клиническая дифференциальная диагностика новообразования промежности у женщин включает абсцесс / новообразование / кисту вульвы, бартолиновый абсцесс, кисту протока Гартнера, кисту / полип влагалища, отек вульвы, липома, грыжа канала Нака, грыжа тазового дна и выпадение влагалища.
Гистопатологическими аналогами являются ангиомиофибробластома, фиброма, миксофибросаркома, миксоидная лейомиома, лимфангиома, нейрофиброма, злокачественная мезенхимома, злокачественная фиброзная гистиоцитома, миксолипома, склерозирующая мезодермально-саркомиосарская опухоль.
Макроскопически ангиомиксома неинкапсулирована, плохо очерчена и может незаметно сливаться с окружающими мягкими тканями; размер очень варьируется от 1 до 60 см. Опухоль часто имеет цвет от коричнево-розового до коричнево-серого цвета, объемная, имеет эластичную консистенцию с блестящей студенистой поверхностью среза.Могут присутствовать участки с закупоркой кровеносных сосудов, кровоизлияния или фиброза. При микроскопическом исследовании ангиомиксома показывает редкоклеточную опухоль, состоящую из эозинофильной стромы, усеянной многочисленными беспорядочно расположенными кровеносными сосудами, которые выделяются на фоне миксоида. Характерной особенностью могут быть периваскулярные кольца из конденсированного коллагена.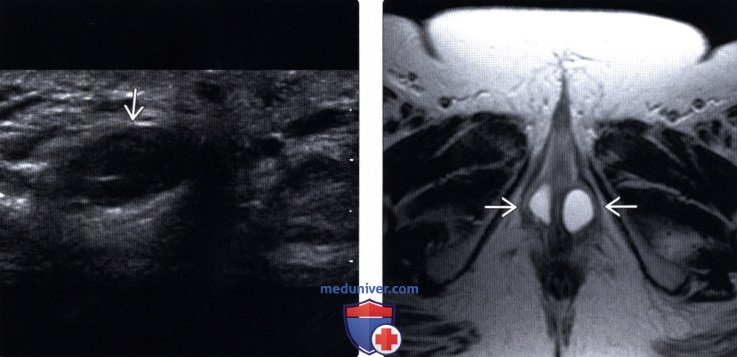 Инфильтрация мягких тканей — частая находка, характеризующаяся захватом мышц, нервов и жировой ткани. Опухолевые клетки цитологически мягкие и имеют веретенообразный, яйцевидный или звездчатый вид с нечеткими границами цитоплазмы.Ядерный хроматин распределен равномерно с минимальной клеточной атипией или отсутствием ее.
Инфильтрация мягких тканей — частая находка, характеризующаяся захватом мышц, нервов и жировой ткани. Опухолевые клетки цитологически мягкие и имеют веретенообразный, яйцевидный или звездчатый вид с нечеткими границами цитоплазмы.Ядерный хроматин распределен равномерно с минимальной клеточной атипией или отсутствием ее.
Иммуногистохимия не имеет какого-либо специфического маркера ангиомиксомы, но демонстрирует характерный образец реактивности. Обычно он показывает диффузную иммунопозитивность к виментину и CD-34. Гладкомышечный актин выделяет миоидные пучки и может быть положительным в отдельных опухолевых клетках. Реактивность S-100 не является признаком агрессивной ангиомиксомы, но может наблюдаться в защемленных нервах. Пожалуй, наиболее характерной особенностью является положительность рецепторов эстрогена и прогестерона.Маркировка ки-67 неизменно демонстрирует низкий индекс пролиферации.
Цитогенетический анализ и флуоресцентная гибридизация in situ подтвердили наличие перестройки гена HMGA2 при агрессивной ангиомиксоме и показали, что их подгруппа имеет тот же молекулярно-генетический фон, что и другие распространенные мезенхимальные опухоли. [8]
[8]
При визуализации сонография показывает гипоэхогенное или явно кистозное образование. Ангиография обычно показывает гиперваскулярное образование. КТ показывает гипоаттенуирующую массу.Опухоль имеет тенденцию расти вокруг структур тазового дна, не проникая в мышцы влагалища и прямой кишки. Однако об исключениях не поступало. Как на КТ, так и на МРТ, закрученная и слоистая ткань внутри опухоли давала характерный вид. Эта ткань показывает немного более низкую интенсивность сигнала, чем остальная часть опухоли на Т1-взвешенных МР-изображениях, и усиливается за счет гадолиния. На КТ закрученный вид виден только при улучшенном сканировании. [1] Высокая интенсивность сигнала на Т2-взвешенных МРТ-изображениях может отражать миксоматозную строму этих опухолей.[1]
Первой линией терапии агрессивной ангиомиксомы является хирургическое вмешательство, хотя добиться отрицательных границ резекции сложно из-за инфильтративной природы опухоли и отсутствия определенной капсулы. [9] Несколько сообщений о попытках использования химиотерапии и лучевой терапии в качестве части лечения агрессивной ангиомиксомы оказались неудачными, вероятно, из-за низкой митотической активности / фракции роста клеток. [10] Первичное лечение агонистами ГнРГ было успешно проведено, поскольку многие ангиомиксомы являются положительными по рецепторам эстрогена и прогестерона.Независимо от того, проводится ли лечение хирургическим вмешательством, гормональной терапией или комбинацией того и другого, очевидно, что ангиомиксома требует тщательного долгосрочного наблюдения для отслеживания рецидива и что индивидуализация каждого случая имеет важное значение для адекватного ведения [11]. Возможны множественные рецидивы, но метастазы встречаются редко. Об одном случае агрессивной ангиомиксомы у молодой женщины с множественными местными рецидивами, метастазировавшими в легкое, было сообщено Стеллой и др. . [12]
[10] Первичное лечение агонистами ГнРГ было успешно проведено, поскольку многие ангиомиксомы являются положительными по рецепторам эстрогена и прогестерона.Независимо от того, проводится ли лечение хирургическим вмешательством, гормональной терапией или комбинацией того и другого, очевидно, что ангиомиксома требует тщательного долгосрочного наблюдения для отслеживания рецидива и что индивидуализация каждого случая имеет важное значение для адекватного ведения [11]. Возможны множественные рецидивы, но метастазы встречаются редко. Об одном случае агрессивной ангиомиксомы у молодой женщины с множественными местными рецидивами, метастазировавшими в легкое, было сообщено Стеллой и др. . [12]
ЗАКЛЮЧЕНИЕ
Агрессивная ангиомиксома — это редкая доброкачественная мезенхимальная опухоль брюшной полости, которая может местно инфильтрируют и проявляются необычно как промежностная грыжа.Поскольку он имеет различный клинический вид, для установления окончательного диагноза необходимо тщательное рентгенологическое и патологическое обследование.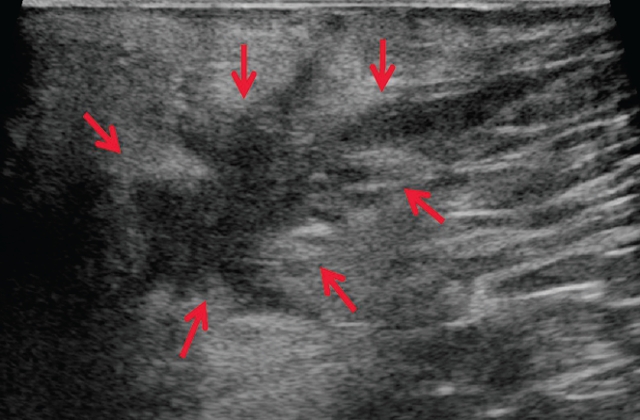 Местная инфильтрация является обычным явлением, и во время хирургического иссечения требуется большая осторожность, чтобы избежать травм внутренних органов. Более того, существует необходимость в регулярном наблюдении с 6-месячными интервалами из-за высокой частоты рецидивов.
Местная инфильтрация является обычным явлением, и во время хирургического иссечения требуется большая осторожность, чтобы избежать травм внутренних органов. Более того, существует необходимость в регулярном наблюдении с 6-месячными интервалами из-за высокой частоты рецидивов.
ССЫЛКИ
1. Outwater EK, Marchetto BE, Wagner BJ, Siegelman ES. Агрессивная ангиомиксома: результаты КТ и МРТ. AJR Am J Roentgenol.1999; 172: 435–8. [PubMed] [Google Scholar] 2. Steeper TA, Rosai J. Агрессивная ангиомиксома женского таза и промежности: отчет о девяти случаях отличительного типа гинекологического новообразования мягких тканей. Am J Surg Pathol. 1983; 7: 463–75. [PubMed] [Google Scholar] 3. Пуарье М., Фрейзер Р., Метериссиан С. Необычные опухоли брюшной полости и таза. J Clin Oncol. 2003; 21: 3535–41. [PubMed] [Google Scholar] 4. Дахия К., Джайн С., Духан Н., Нанда С., Кунду П. Агрессивная ангиомиксома вульвы и влагалища: серия из трех случаев и обзор литературы.Arch Gynecol Obstet. 2011; 283: 1145–8. [PubMed] [Google Scholar] 5. Dierickx I, Deraedt K, Poppe W, Verguts J. Агрессивная ангиомиксома вульвы: отчет о болезни и обзор литературы. Arch Gynecol Obstet. 2008; 277: 483–7. [PubMed] [Google Scholar] 6. Киран Дж., Янкар С., Саяр Х, Киран Х, Джошкун А., Арикан, округ Колумбия. Поздний рецидив агрессивной ангиомиксомы вульвы. J Low Genit Tract Dis. 2013; 17: 85–7. [PubMed] [Google Scholar] 7. Elkattah R, Sarkodie O, Otteno H, Fletcher A. Агрессивная ангиомиксома вульвы: краткая информация для поставщиков первичной медико-санитарной помощи.Case Rep Obstet Gynecol 2013. 2013 183725. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Саттон Б.Дж., Лаудадио Дж. Агрессивная ангиомиксома. Arch Pathol Lab Med. 2012; 136: 217–21. [PubMed] [Google Scholar] 9. Халдар К., Мартинек И.Е., Кехо С. Агрессивная ангиомиксома: серия случаев и обзор литературы. Eur J Surg Oncol. 2010; 36: 335–9. [PubMed] [Google Scholar] 11. Sun NX, Ли В. Агрессивная ангиомиксома вульвы: клинический случай и обзор литературы.
[PubMed] [Google Scholar] 5. Dierickx I, Deraedt K, Poppe W, Verguts J. Агрессивная ангиомиксома вульвы: отчет о болезни и обзор литературы. Arch Gynecol Obstet. 2008; 277: 483–7. [PubMed] [Google Scholar] 6. Киран Дж., Янкар С., Саяр Х, Киран Х, Джошкун А., Арикан, округ Колумбия. Поздний рецидив агрессивной ангиомиксомы вульвы. J Low Genit Tract Dis. 2013; 17: 85–7. [PubMed] [Google Scholar] 7. Elkattah R, Sarkodie O, Otteno H, Fletcher A. Агрессивная ангиомиксома вульвы: краткая информация для поставщиков первичной медико-санитарной помощи.Case Rep Obstet Gynecol 2013. 2013 183725. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Саттон Б.Дж., Лаудадио Дж. Агрессивная ангиомиксома. Arch Pathol Lab Med. 2012; 136: 217–21. [PubMed] [Google Scholar] 9. Халдар К., Мартинек И.Е., Кехо С. Агрессивная ангиомиксома: серия случаев и обзор литературы. Eur J Surg Oncol. 2010; 36: 335–9. [PubMed] [Google Scholar] 11. Sun NX, Ли В. Агрессивная ангиомиксома вульвы: клинический случай и обзор литературы.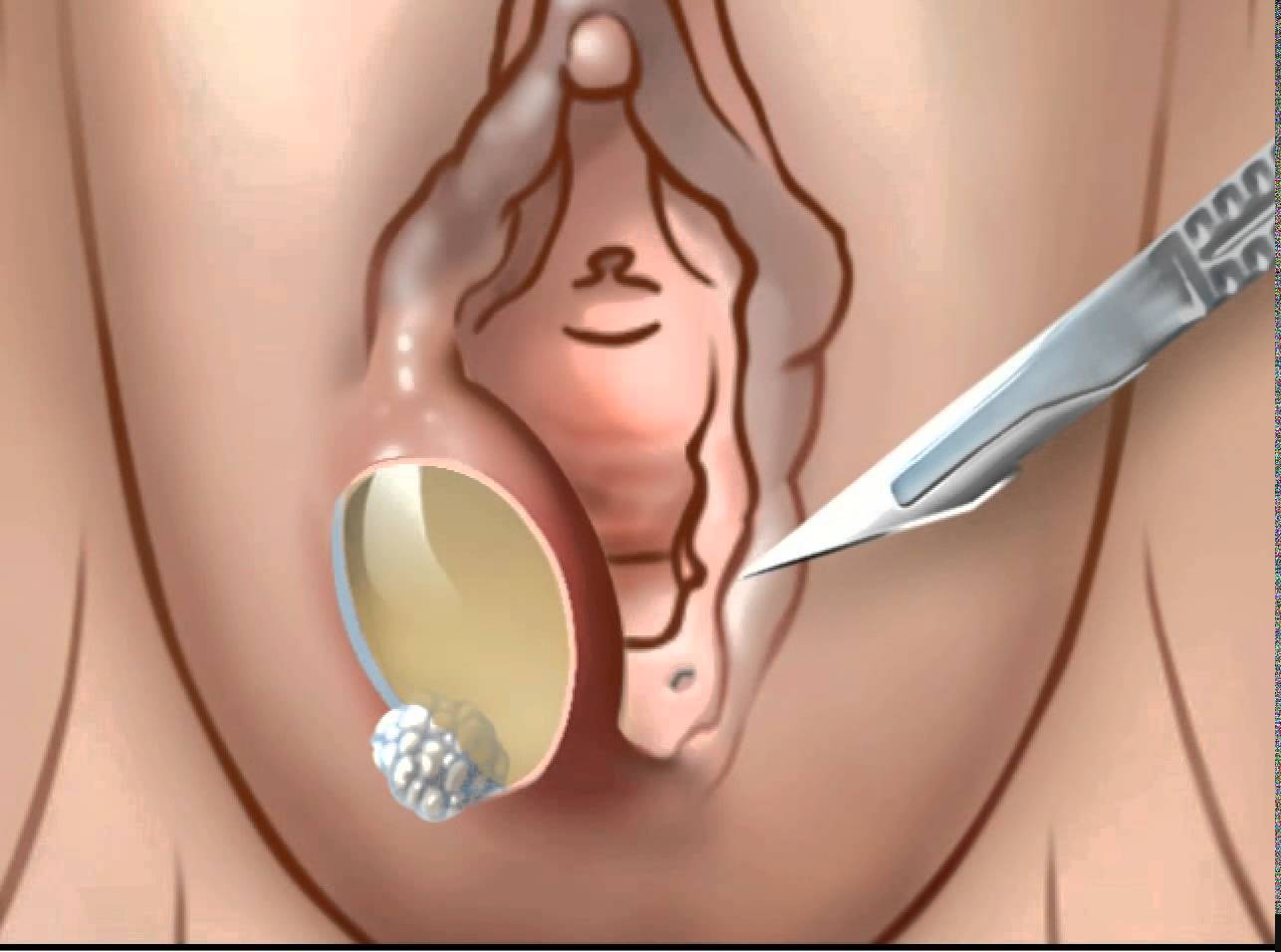 J Int Med Res. 2010; 38: 1547–52. [PubMed] [Google Scholar] 12.Blandamura S, Cruz J, Faure Vergara L, Machado Puerto I, Ninfo V. Агрессивная ангиомиксома: второй случай метастазирования со смертью пациента. Hum Pathol. 2003; 34: 1072–4. [PubMed] [Google Scholar]
J Int Med Res. 2010; 38: 1547–52. [PubMed] [Google Scholar] 12.Blandamura S, Cruz J, Faure Vergara L, Machado Puerto I, Ninfo V. Агрессивная ангиомиксома: второй случай метастазирования со смертью пациента. Hum Pathol. 2003; 34: 1072–4. [PubMed] [Google Scholar]перианальных кист: основы практики, анатомия, этиология
Рубен Перальта, доктор медицины, FACS Профессор хирургии, анестезии и неотложной медицины, старший медицинский советник, совет директоров, руководитель программы травматологии, неотложной и критической помощи, консультант, профессор травматологической больницы Хуана Боша, Доминиканская Республика
Рубен Перальта, доктор медицины, FACS является членом следующих медицинских обществ: Американской ассоциации банков крови, Американского колледжа хирургов, Американской медицинской ассоциации, Ассоциации академической хирургии, Массачусетского медицинского общества, Общества интенсивной терапии, Общества лапароэндоскопических хирургов, Восточного Ассоциация хирургии травм, Американский колледж руководителей здравоохранения
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Клиффорд И Ко, доктор медицины, магистр медицины Профессор кафедры хирургии Калифорнийского университета, Лос-Анджелес, медицинская школа Дэвида Геффена
Клиффорд И Ко, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Американский колледж хирургов , Американская медицинская ассоциация, Американское общество хирургов толстой и прямой кишки, Ассоциация академической хирургии, Калифорнийская медицинская ассоциация, Нью-Йоркская академия наук
Раскрытие: Ничего не разглашать.
Главный редактор
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF Заместитель председателя и профессор отделения хирургии отделения желудочно-кишечной медицины, профессор отделения клеточной и молекулярной физиологии Медицинской школы Йельского университета; Директор хирургических исследований хирургического отделения больницы Йель-Нью-Хейвен; Член Американской гастроэнтерологической ассоциации; Член Королевского медицинского общества
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF является членом следующих медицинских обществ: Американской гастроэнтерологической ассоциации, Американского физиологического общества, Американского общества нефрологов, Ассоциации академической хирургии, Международного общества нефрологов.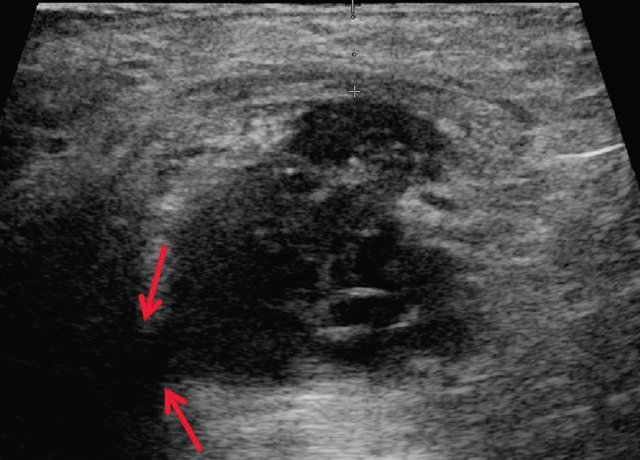 , Нью-Йоркская академия наук, Общество хирургии пищеварительного тракта
, Нью-Йоркская академия наук, Общество хирургии пищеварительного тракта
Раскрытие информации: нечего раскрывать.
Благодарности
Марк Д. Бассон, доктор медицины, доктор философии, магистр делового администрирования, FACS Профессор, заведующий кафедрой хирургии, заместитель декана по развитию научно-исследовательского факультета Колледжа медицины человека Мичиганского государственного университета
Марк Д. Бассон, доктор медицины, доктор философии, магистр делового администрирования, FACS является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа хирургов, Американской гастроэнтерологической ассоциации, Phi Beta Kappa и Sigma Xi
.Раскрытие: Ничего не раскрывать.
Эми Л. Фридман, доктор медицины Профессор хирургии, директор по трансплантологии, Медицинский колледж Медицинского университета штата Нью-Йорк, Сиракузы,
webmd.com»> Эми Л. Фридман, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Американской медицинской ассоциации, Американской ассоциации женщин-медиков, Американского общества искусственных внутренних органов, Американского общества хирургов-трансплантологов, Американского общества трансплантологов, Ассоциации академических специалистов. Хирургия, Ассоциация женщин-хирургов, Международный колледж хирургов, Международное общество трансплантации печени, Академия наук Нью-Йорка, Медицинское общество Пенсильвании, Медицинское общество округа Филадельфия, Общество интенсивной терапии и Общество трансплантологииРаскрытие: Ничего не раскрывать.
Сара К. Лангенфельд, доктор медицины Доцент кафедры психиатрии Медицинской школы Массачусетского университета; Лечащий психиатр, Community HealthLink
webmd.com»> Сара К. Лангенфельд, доктор медицины, является членом следующих медицинских обществ: Американской медицинской ассоциации, Американской психиатрической ассоциации и Массачусетского медицинского обществаРаскрытие: Ничего не раскрывать.
Ким Такахаши, доктор медицины, магистр здравоохранения Старший врач отделения хирургии, Медицинский колледж Бейлора, Техасский медицинский центр
Ким Такахаши, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американский колледж хирургов
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
webmd.com»> Раскрытие информации: Medscape Salary EmploymentКиста бартолиновой железы — NHS
Киста бартолиновой железы, также называемая кистой протока бартолина, представляет собой небольшой заполненный жидкостью мешочек внутри влагалища.
Симптомы кисты бартолиновой железы
Вы можете почувствовать мягкую безболезненную шишку.Обычно это не вызывает никаких проблем.
Но если киста становится очень большой, она может стать заметной и неудобной. Вы можете чувствовать боль в коже вокруг влагалища (вульвы), когда идете, садитесь или занимаетесь сексом.
Киста может иногда поражать внешнюю пару губ, окружающую влагалище (большие половые губы). Одна сторона может выглядеть опухшей или больше, чем обычно.
Если киста инфицирована, это может вызвать болезненное скопление гноя (абсцесс) в одной из бартолиновых желез.
Признаки абсцесса включают покраснение пораженного участка, отек, болезненность и жар. Это также может вызвать высокую температуру.
Когда обращаться за GP
Маленькие кисты бартолиновой железы иногда обнаруживаются только во время обычного скринингового обследования шейки матки или обследования, проводимого по другой причине.
Если у вас образовалась шишка в области влагалища, всегда обращайтесь к терапевту, чтобы он мог подтвердить диагноз и исключить более серьезные заболевания.
Если они думают, что киста или одна из ваших бартолиновых желез могут быть инфицированы, они могут использовать тампон, чтобы взять образец выделений для анализа, чтобы определить бактерии, ответственные за это.
Иногда терапевт может порекомендовать вам сделать биопсию. Небольшой образец ткани кисты будет удален и исследован под микроскопом, чтобы проверить наличие признаков редкого типа рака вульвы, называемого раком бартолиновой железы.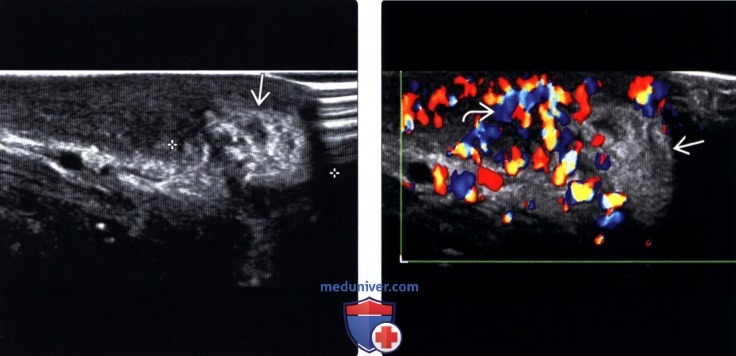
Что вызывает бартолиновые кисты?
Бартолиновые железы — это пара желез размером с горошину, расположенных сразу за губами и по обе стороны от них, которые окружают вход во влагалище.
Железы обычно незаметны, потому что они редко превышают 1 см (0,4 дюйма) в поперечнике.
Бартолиновые железы выделяют жидкость, которая действует как смазка во время секса. Жидкость проходит по крошечным трубочкам, называемым протоками, во влагалище.
Если протоки заблокированы, они могут заполниться жидкостью и расшириться, образуя кисту.
Часто неизвестно, почему закупориваются протоки, но иногда это связано с бактериальными инфекциями, передаваемыми половым путем (ИППП), такими как гонорея или хламидиоз, или другими бактериальными инфекциями, такими как кишечная палочка (E.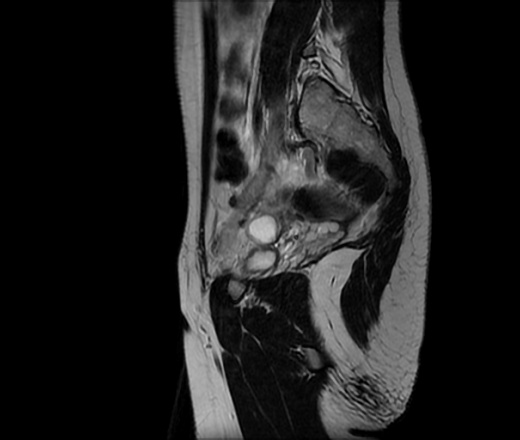 coli).
coli).
Как лечат кисты бартолиновой кислоты
Если у вас нет заметных симптомов, маловероятно, что вам понадобится лечение.
Если киста болезненна, терапевт может порекомендовать несколько простых мер по уходу за собой, например, замачивать кисту в теплой воде несколько раз в день в течение 3-4 дней и принимать обезболивающие, которые можно купить в аптеке или супермаркете.
Если они не работают, доступны несколько методов лечения боли и любых инфекций.При необходимости кисту можно дренировать. Большинство этих процедур включает в себя незначительную хирургическую процедуру.
Киста бартолиновой железы иногда может вернуться после лечения.
Кто пострадал
Бартолиновая киста обычно поражает сексуально активных женщин в возрасте от 20 до 30 лет.
Бартолиновые кисты обычно не поражают детей, поскольку бартолиновые железы не начинают функционировать до полового созревания.
Кисты также редко возникают после менопаузы, так как обычно это приводит к сокращению бартолиновых желез.
Профилактика бартолиновых кист
Непонятно, почему именно развиваются бартолиновые кисты, поэтому предотвратить их обычно невозможно.
Но поскольку считается, что некоторые из них связаны с ИППП, практика безопасного секса (использование презерватива при каждом половом акте) может помочь снизить ваши шансы на развитие кисты бартолиновой кислоты.
Получите дополнительную консультацию по ИППП
Последняя проверка страницы: 26 октября 2021 г.
Срок следующей проверки: 26 октября 2024 г.
Причины, лечение, симптомы и удаление
Обзор
Бартолиновая киста, развивающаяся на бартолиновой железе на половых губах.
Что такое киста бартолиновой железы?
Киста бартолиновой железы (или киста вульвы) — это тип вагинальной кисты, которая образуется по обе стороны от половых губ (губ влагалища) рядом с входом во влагалище. Он назван в честь бартолиновых желез, двух маленьких желез, вырабатывающих жидкость (слизь), которая помогает смазывать влагалище. Половые губы и бартолиновые железы являются частью вульвы женской репродуктивной системы.
Киста бартолиновой железы возникает, когда закупоривается отверстие одной из этих желез, в результате чего слизь накапливается и образует комок.Обычно это происходит только на одной из двух бартолиновых желез. Некоторые кисты бартолиновой кислоты маленькие и не вызывают боли. Если киста инфицирована бактериями, может образоваться абсцесс. При инфицировании киста бартолиновой кислоты может вызывать болезненные ощущения и может потребовать лечения.
Как выглядит киста бартолиновой железы?
Кисты бартолиновой кислоты выглядят как круглые шишки под кожей на губах влагалища (половых губ). Часто они безболезненны. Некоторые из них могут стать красными, болезненными и опухшими при заражении.Другие кисты бартолиновой кислоты могут выглядеть так, как будто они заполнены гноем или жидкостью. Кисты бартолиновой кислоты могут быть размером с горошину или размером с мяч для гольфа. Из-за кисты одна сторона ваших половых губ может казаться больше или искажаться.
Часто они безболезненны. Некоторые из них могут стать красными, болезненными и опухшими при заражении.Другие кисты бартолиновой кислоты могут выглядеть так, как будто они заполнены гноем или жидкостью. Кисты бартолиновой кислоты могут быть размером с горошину или размером с мяч для гольфа. Из-за кисты одна сторона ваших половых губ может казаться больше или искажаться.
У кого возникают кисты бартолиновой кислоты?
Бартолиновые кисты возникают примерно у 2% всех женщин в какой-то момент их жизни. Они чаще встречаются у женщин репродуктивного возраста. Вероятность развития кисты бартолиновой кислоты после менопаузы снижается.
Симптомы и причины
Что вызывает кисту бартолиновой железы?
Медицинские работники не знают, почему некоторые женщины предрасположены к образованию кисты бартолиновой кислоты.Некоторые причины кисты бартолиновой кислоты:
Каковы симптомы кисты бартолиновой железы?
Многие кисты бартолиновой кислоты имеют небольшие размеры и не вызывают никаких симптомов, кроме незначительного раздражения. Если киста бартолиновой железы образует абсцесс (инфекцию), симптомы могут включать:
Если киста бартолиновой железы образует абсцесс (инфекцию), симптомы могут включать:
- Дискомфорт и боль во время секса, ходьбы, сидения или при вставке тампона или вытирании после посещения туалета.
- Припухлость и болезненность в этой области.
- Лихорадка или озноб.
- Покраснение.
- Дренаж из кисты.
- Изменение размера (киста увеличивается).
Заразна ли киста бартолиновой железы?
Большинство кист бартолиновой кислоты не инфицируются и не могут распространяться при контакте кожа к коже. Инфекции, передающиеся половым путем (ИППП), могут быть причиной кисты бартолиновой кислоты. Это заразно.
Кисты бартолиновой кислоты вызваны инфекцией?
Бартолиновые кисты могут быть вызваны кишечной палочкой и другими бактериальными инфекциями или инфекциями, передаваемыми половым путем (ИППП), такими как гонорея и хламидиоз.Эти бактерии могут закупорить бартолиновую железу и привести к образованию кисты.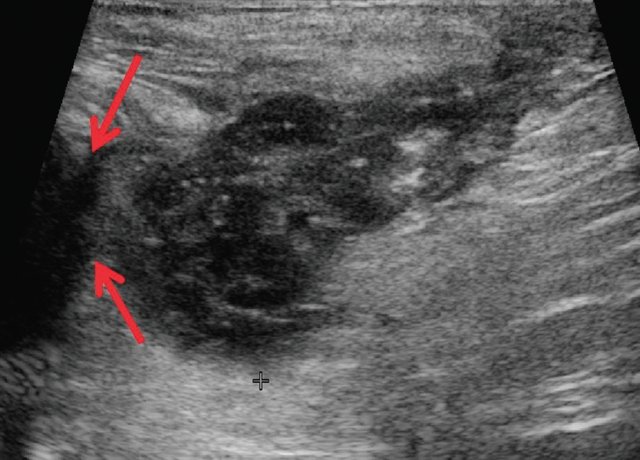
Диагностика и тесты
Как диагностируется киста бартолиновой железы?
Чтобы диагностировать кисту бартолиновой железы, врач проведет физический осмотр. Они будут смотреть на размер кисты и искать признаки инфекции. Если из кисты выделяются выделения, ваш лечащий врач может проверить жидкость на наличие инфекций, передаваемых половым путем (ИППП) или других бактериальных инфекций.
Проводятся ли какие-либо другие тесты для диагностики кисты бартолиновой кислоты?
У женщин старше 40 лет медицинские работники могут провести тест, называемый биопсией, чтобы исключить рак вульвы.Во время этого теста ваш лечащий врач возьмет небольшой образец ткани из кисты и рассмотрит его под микроскопом.
Киста бартолиновой железы может нуждаться в хирургическом удалении, если ваш лечащий врач считает, что это может быть злокачественная опухоль. Рак бартолиновой железы развивается редко, однако чаще встречается у людей старше 60 лет.
Ведение и лечение
Как лечить кисту бартолиновой железы?
Лечение кисты бартолиновой кислоты зависит от симптомов. Если киста небольшого размера, безболезненна и не выглядит инфицированной, возможно, она не нуждается в лечении.
Если киста небольшого размера, безболезненна и не выглядит инфицированной, возможно, она не нуждается в лечении.
Если симптомы не исчезнут или киста разрастается, возможно, у вас развивается абсцесс (инфекция). В тяжелых случаях может потребоваться хирургическое дренирование абсцессов.
Варианты лечения могут включать:
- Сидячие ванны : несколько раз в день в течение нескольких дней сидите в ванне с 3–4 дюймами теплой воды. Это может успокоить и ускорить заживление. Это также может помочь инфицированной кисте разорваться и высохнуть самостоятельно.
- Безрецептурные обезболивающие : Принимайте в соответствии с указаниями для снятия боли и дискомфорта.
- Антибиотики : Если ваша киста инфицирована или тесты показывают, что у вас инфекция, передающаяся половым путем (ИППП), ваш лечащий врач может назначить антибиотики.
- Хирургический дренаж : Если ваша киста большая и инфицированная, может быть сделана операция по дренированию жидкости.
 В кисту вводится небольшая трубка, называемая катетером. Катетер обычно оставляют на несколько недель для полного дренирования.
В кисту вводится небольшая трубка, называемая катетером. Катетер обычно оставляют на несколько недель для полного дренирования. - Марсупиализация : Киста вскрывается хирургическим путем и дренируется. Затем хирург сшивает края стенки кисты, чтобы сформировать постоянный открытый карман или «мешочек» для непрерывного дренажа. Это часто помогает при рецидивирующих кистах бартолиновой кислоты.
- Удаление бартолиновой железы : В очень редких случаях, когда лечение не работает, ваш лечащий врач может удалить бартолиновые железы хирургическим путем.
Лечение кисты бартолиновой кислоты должно назначаться вашим лечащим врачом.Даже если это вариант лечения, который можно проводить дома, лучше сначала поговорить со своим врачом. Не пытайтесь осушить кисту или сдавить ее, так как это может вызвать инфекцию и усугубить симптомы.
Как справиться с симптомами кисты бартолиновой кислоты?
Чтобы справиться с симптомами кисты бартолиновой кислоты, домашние средства, такие как замачивание в теплой ванне несколько раз в день (сидячая ванна) и прием безрецептурных обезболивающих, могут помочь при дискомфорте. Кисты бартолиновой кислоты имеют хорошие шансы разрешиться самостоятельно без лечения.Если киста становится болезненной или инфицированной, обратитесь к врачу.
Кисты бартолиновой кислоты имеют хорошие шансы разрешиться самостоятельно без лечения.Если киста становится болезненной или инфицированной, обратитесь к врачу.
Кисты бартолиновой кислоты проходят сами по себе?
Кисты бартолиновой кислоты рассасываются сами по себе. Большинство врачей рекомендуют сидячие ванны для облегчения симптомов. Если киста истощается или лопается сама по себе, это нормально. Держите область чистой и сухой, чтобы свести к минимуму распространение инфекции. Не сжимайте кисту бартолиновой железы и не дренируйте ее самостоятельно, так как это может вызвать инфекцию. Обратитесь к врачу, если киста становится болезненной, инфицированной или длится несколько недель без признаков улучшения.
Как долго длится киста бартолиновой железы?
Продолжительность времени, в течение которого вы можете заболеть кистой бартолиновой кислоты, зависит от ее размера и от заражения. Обычно кисты полностью рассасываются в течение нескольких недель. После того, как киста будет исследована, ваш лечащий врач сможет оценить, как долго будут длиться ваши симптомы.
Что выходит из кисты бартолиновой железы, когда она открывается?
Киста бартолиновой железы может быть заполнена гноем, слизью, бактериями, кровью или другой жидкостью.Эти выделения могут быть густыми и иметь цвет от светло-желтого до коричневого или красного. Инфицированная киста бартолиновой кислоты может иметь неприятный запах при разрыве. Важно поддерживать чистоту и соблюдать правила гигиены на пораженном участке.
Следует ли лопнуть кисту бартолиновой железы?
Никогда не сжимайте, не щелкайте или вставляйте острые предметы, например иглы, в кисту, чтобы заставить ее открыться. Это может вызвать травму и распространить инфекцию. Киста бартолиновой железы самостоятельно истощается через несколько дней лечения (например, после сидячих ванн или приема антибиотиков) — это нормально.
Профилактика
Можно ли предотвратить кисту бартолиновой железы?
Медицинские работники не знают, почему возникает большинство кист бартолиновой кислоты, поэтому обычно вы не можете их предотвратить. Вы можете снизить риск развития кисты, вызванной ИППП (инфекциями, передаваемыми половым путем), используя презерватив во время секса. Соблюдение правил гигиены может помочь предотвратить инфицирование кисты до того, как она сформирует абсцесс.
Вы можете снизить риск развития кисты, вызванной ИППП (инфекциями, передаваемыми половым путем), используя презерватив во время секса. Соблюдение правил гигиены может помочь предотвратить инфицирование кисты до того, как она сформирует абсцесс.
Как снизить риск получения кисты бартолиновой железы?
Невозможно предотвратить развитие кисты бартолиновой кислоты, но можно снизить риск осложнений, вызывающих инфекции, таких как соблюдение правил гигиены и ношение презервативов во время секса.
Может ли бартолиновая киста возвращаться?
Да, у некоторых женщин возникают рецидивирующие кисты бартолиновой железы. Медицинские работники не уверены, почему это происходит. Кисты бартолиновой железы относительно легко поддаются лечению, но вашему врачу может потребоваться более интенсивное лечение рецидивирующих кист.
Жить с
Когда мне следует позвонить поставщику медицинских услуг?
Обратитесь к своему врачу, если у вас есть болезненная шишка с обеих сторон половых губ, которая не проходит в течение нескольких дней домашнего ухода — например, принятия сидячей ванны. Если вы подозреваете инфекцию или испытываете сильную боль, запишитесь на прием к врачу.
Если вы подозреваете инфекцию или испытываете сильную боль, запишитесь на прием к врачу.
Если вам больше 40 лет, киста влагалища может быть признаком более серьезной проблемы. В этом случае немедленно обратитесь к своему врачу.
Часто задаваемые вопросы
Может ли гормональный дисбаланс вызвать кисту бартолиновой кислоты?
Гормональные сдвиги и дисбаланс из-за менструации (начало менструации) могут вызывать сухость влагалища и другие симптомы.Не похоже, что это может вызвать кисту бартолиновой кислоты.
Вызывает ли эндометриоз кисту бартолиновой кислоты?
Бартолиновые кисты не вызваны эндометриозом. Если вас беспокоят побочные эффекты эндометриоза, поговорите со своим врачом.
Может ли стресс вызвать кисту бартолиновой железы?
Неизвестно, может ли стресс вызвать кисту бартолиновой кислоты. Причиной появления кисты бартолиновой кислоты могут быть бактериальные инфекции, инфекции, передающиеся половым путем, или повреждение области влагалища.
Бартолиновая киста — это ЗППП?
Киста бартолиновой железы не является заболеванием, передающимся половым путем (ЗППП). Одна из причин бартолиновой кисты — инфекции, передающиеся половым путем (ИППП), но сама киста не считается ИППП или ЗППП.
Записка из клиники Кливленда
Если вы чувствуете болезненную припухлость в области влагалища, обратитесь к своему врачу, чтобы он осмотрел вас на наличие инфекции. Открыто рассказывайте о своих симптомах и обо всех проблемах, которые у вас есть. Они смогут диагностировать и лечить вас после осмотра местности.
Боль в промежности: симптомы, причины и лечение
Что такое боль в промежности?
Промежность — это основная область прикрепления мышц, что делает ее одним из наиболее частых болевых мест. Боль в промежности может затронуть любого мужчину или женщину. Область промежности включает пространство между гениталиями и анусом. Боль может возникать в промежности из-за близлежащих органов, мышц и нервов.
Все полы
Боль в промежности может возникнуть у любого пола.Боль может возникнуть в результате травмы, инфекции или других заболеваний, например диабета. Боли в промежности могут ощущаться людьми любого возраста.
Мужчины
У мужчин промежность — это пространство между мошонкой и анусом. Опухшая или воспаленная простата может вызвать боль в промежности у мужчин.
Женщины
У женщин промежность — это пространство между входом во влагалище и анусом. Женщины особенно уязвимы к боли в промежности из-за родов и инфекций мочевыводящих путей.Боль в промежности у женщин также может вызывать болезненность и зуд.
Признаки и симптомы
Есть несколько общих симптомов боли в промежности. Некоторые из этих симптомов одинаковы как для мужчин, так и для женщин. Например, как мужчины, так и женщины могут испытывать чувство жжения в промежности, а также боли внизу живота. Боль в половых органах, боль в анусе, боль в области таза и боль в пояснице характерны для всех полов.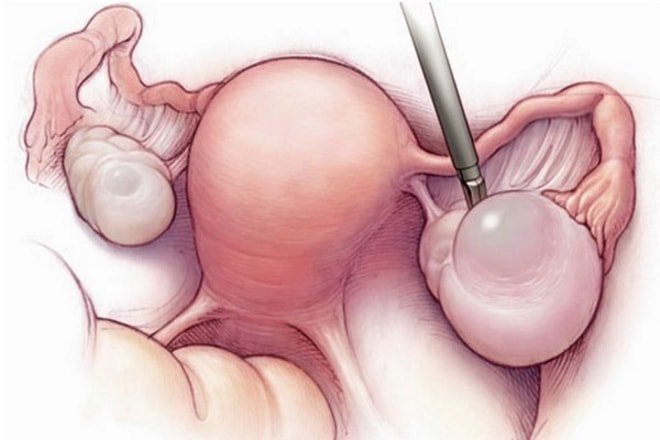 Мужчины и женщины также могут испытывать боль при сидении.
Мужчины и женщины также могут испытывать боль при сидении.
У женщин также часто появляются дополнительные симптомы выделения из влагалища или болезненного мочеиспускания из-за этих состояний.Женщины могут испытывать жжение, болезненность и зуд в промежности. Также может возникнуть сексуальная боль во время полового акта, во время оргазма и после секса.
Симптомы боли в промежности у мужчин включают боль в мочевом пузыре, учащенное мочеиспускание и боль в копчике.
Причины
Причины боли в промежности у мужчин и женщин могут различаться. Однако некоторые причины боли в промежности остаются одинаковыми для мужчин и женщин.
Все полы
Следующие состояния могут вызывать боль в промежности у мужчин и женщин:
- Травмы — Легкие травмы паха могут вызвать боль в промежности.Травмы могут возникнуть в результате падений, несчастных случаев или ударов в пах.
- Дисфункция тазового дна — Дисфункция тазового дна возникает, когда мышцы таза не работают должным образом.
 Эксперты не совсем уверены, почему это происходит. Они подозревают, что что-то ослабило или разорвало ваши мышцы, например, рождение ребенка или операция в области таза.
Эксперты не совсем уверены, почему это происходит. Они подозревают, что что-то ослабило или разорвало ваши мышцы, например, рождение ребенка или операция в области таза. - Геморрой — Геморрой может вызвать боль в промежности. Геморрой — это варикозное расширение вен заднего прохода или прямой кишки.Обычно они развиваются из-за повышенного давления и напряжения во время дефекации, беременности или подъема тяжестей.
- Интерстициальный цистит — Интерстициальный цистит — это хроническое заболевание, которое может вызывать боль и давление в мочевом пузыре. Боль в промежности может возникнуть из-за нарушения работы тазовых нервов. Ваше тело говорит вам, что вам нужно мочиться весь день и ночь, даже если ваш мочевой пузырь не полон.
- ущемление полового нерва — Это повреждение нерва в тазу.Окружающие мышца или ткань сдавливают нерв, вызывая боль.
- Абсцесс — Абсцесс — это заболевание, при котором бактерии и другие инфекционные агенты размножаются, образуя раздражающий мешочек с гноем.
 Абсцесс может образоваться на промежности или в близлежащей области.
Абсцесс может образоваться на промежности или в близлежащей области. - Инфекции мочевыводящих путей (ИМП) — Инфекция мочевыводящих путей — это инфекция, которая возникает в любой части вашей мочевыделительной системы, например, в уретре или мочевом пузыре. Большинство ИМП поражают нижние мочевыводящие пути.ИМП развиваются, когда бактерии проникают в ваше тело через уретру и вызывают инфекцию в этой области.
Мужчины
Простатит — это боль и воспаление предстательной железы. Это может быть острая или хроническая проблема, но обычно это временная проблема, которая решается в течение шести недель или двух лет. Боль может варьироваться от легкого дискомфорта до сильной агонии, часто усиливающейся ночью. Другие симптомы включают затрудненное мочеиспускание (выделение капель мочи), болезненную эякуляцию или оргазм, а также частые пробуждения по ночам для мочеиспускания.Простатит также может вызывать боль в промежности у мужчин.
Женщины
Существует несколько причин боли в промежности, характерных для женщин:
- Роды — Роды могут вызвать дисфункцию тазового дна, которая приводит к боли в промежности во время секса.
 Во время родов ваш врач может выполнить эпизиотомию, сделав небольшой разрез промежности. Это дает ребенку больше места для движения по родовым путям. Промежность также может разорваться во время родов.
Во время родов ваш врач может выполнить эпизиотомию, сделав небольшой разрез промежности. Это дает ребенку больше места для движения по родовым путям. Промежность также может разорваться во время родов. - Вульводиния — Вульводиния — это состояние, при котором вульва (клитор, малые и большие половые губы) болит без каких-либо очевидных причин. Боль в вульваре может быть вызвана локальной травмой, например, половым актом или ношением тесной одежды.
Диагностика
Диагностика боли в промежности включает обычный медицинский осмотр, обсуждение ваших симптомов и другие медицинские тесты. Конкретный тест, который выполнит ваш врач, зависит от основной медицинской проблемы, которую он подозревает.Есть много возможных причин боли в промежности у мужчин и боли в промежности у женщин.
Общие диагностические тесты включают:
- Анализы крови — Анализы крови покажут врачам, есть ли у вас проблемы с кровью, вызывающие боль в промежности.
 Ваш врач обычно проверяет наличие инфекций и анализирует количество клеток крови.
Ваш врач обычно проверяет наличие инфекций и анализирует количество клеток крови. - Общий анализ мочи — Анализ мочи покажет врачам, есть ли у вас инфекция мочевыводящих путей.
- Радиологическое обследование или ультразвуковое исследование — Эти тесты позволяют врачам определить наличие аномалий, таких как опухоль, киста или другое образование, которое может вызывать у вас боль.
Лечение
Лечение боли в промежности зависит от основного состояния, вызывающего боль. Лечение боли в промежности у женщин иногда отличается от лечения боли в промежности у мужчин.
Наиболее распространенное лечение — отдых. Отдых позволяет телу восстанавливать любые повреждения и лечить себя. Антибиотики также могут помочь излечить определенные типы боли в промежности. Массаж промежности — это вид физиотерапии, который может помочь при тазовой боли, но его следует отложить до исчезновения любого воспаления.
Массаж промежности можно использовать для облегчения боли при геморрое, запорах, разрывах промежности, трещинах заднего прохода и других состояниях.

 Образуются вследствие аномалий внутриутробного развития.
Образуются вследствие аномалий внутриутробного развития.


 В кисту вводится небольшая трубка, называемая катетером. Катетер обычно оставляют на несколько недель для полного дренирования.
В кисту вводится небольшая трубка, называемая катетером. Катетер обычно оставляют на несколько недель для полного дренирования. Эксперты не совсем уверены, почему это происходит. Они подозревают, что что-то ослабило или разорвало ваши мышцы, например, рождение ребенка или операция в области таза.
Эксперты не совсем уверены, почему это происходит. Они подозревают, что что-то ослабило или разорвало ваши мышцы, например, рождение ребенка или операция в области таза. Абсцесс может образоваться на промежности или в близлежащей области.
Абсцесс может образоваться на промежности или в близлежащей области.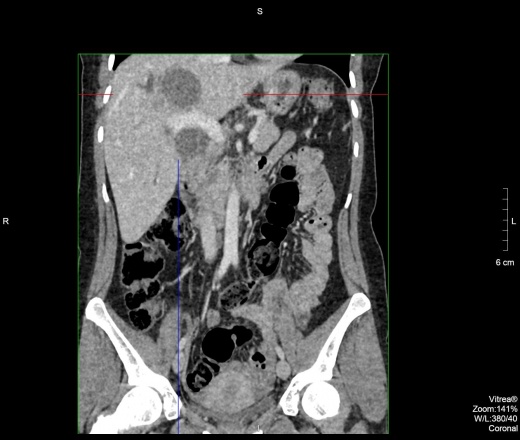 Во время родов ваш врач может выполнить эпизиотомию, сделав небольшой разрез промежности. Это дает ребенку больше места для движения по родовым путям. Промежность также может разорваться во время родов.
Во время родов ваш врач может выполнить эпизиотомию, сделав небольшой разрез промежности. Это дает ребенку больше места для движения по родовым путям. Промежность также может разорваться во время родов. Ваш врач обычно проверяет наличие инфекций и анализирует количество клеток крови.
Ваш врач обычно проверяет наличие инфекций и анализирует количество клеток крови.