Кистозная микроаденома гипофиза: Микроаденома гипофиза — симптомы, причины, диагностика, лечение
Описание клинических портретов пациентов с гиперпролактинемией | Дзеранова
Актуальность
Пролактин (ПРЛ) – гормон передней доли гипофиза, который обладает множеством биологических эффектов. Помимо хорошо изученного влияния на репродуктивную систему, ПРЛ оказывает действие на различные звенья липидного и углеводного обменов, иммунную систему, костный метаболизм [1]. Это приводит к многообразию клинических проявлений гиперпролактинемии. Гиперпролактинемия встречается как у мужчин, так и у женщин, может наблюдаться у людей любого возраста. В исследовании PROLEARS показана общая распространенность гиперпролактинемии на 1000 населения, самые высокие показатели заболеваемости были обнаружены у женщин в возрасте 25–44 лет [2].
Среди причин повышения ПРЛ в сыворотке крови ведущее место занимает ПРЛ-секретирующая опухоль гипофиза, которая является наиболее частой гормонально активной опухолью гипоталамо-гипофизарной области.
Нарушения менструального ритма по типу олиго- и аменореи в совокупности с бесплодием являются одной из основных причин обращения пациенток за медицинской помощью, что подразумевает тесное клиническое взаимодействие акушера-гинеколога и эндокринолога в процессе диагностики гиперпролактинемии и восстановления фертильности больных.
Мы представляем серию клинических портретов, отражающих различные сочетания симптомов гиперпролактинемии у женщин репродуктивного возраста.
Клинический портрет №1
Пациентка Ж., 37 лет, наблюдается в ФГБУ «НМИЦ эндокринологии» Минздрава России с 24 лет. Впервые обратилась в 2005 г. с жалобами на нарушение менструального цикла по типу олигоменореи, увеличение массы тела на 10 кг в течение года. При осмотре обнаружена лакторея 1 степени. При лабораторном исследовании отмечено повышение уровня ПРЛ в сыворотке крови до 3088 мЕд/л, выявлен феномен макропролактинемии, уровень макропролактина составил 69%, при этом биологически активный ПРЛ также был повышен – 957 мЕд/л.
По данным МРТ головного мозга МР-картина эндоселлярной микроаденомы гипофиза размерами 8 × 10 мм (рис. 1А). Пациентке установлен диагноз пролактиномы и инициирована медикаментозная терапия каберголином (оригинальный препарат Достинекс) в начальной дозе 0,25 мг 2 раза в неделю.
Рис. 1А. МРТ головного мозга пациентки Ж. с аденомой гипофиза до лечения
с аденомой гипофиза до лечения
Нормализация уровня биоПРЛ достигнута на фоне приема каберголина 1,25 мг в неделю. У пациентки восстановился менструальный ритм, снизилась масса тела. Через 1 год лечения при проведении МРТ головного мозга отмечена положительная динамика в виде уменьшения размеров аденомы до 3,5 × 3,5 × 5 мм. При дальнейшем динамическом наблюдении в описании МРТ головного мозга отмечалось незначительное увеличение размеров (4 × 4,5 × 5 мм), однако отмечено появление кистозного компонента в структуре опухоли. Терапию каберголином в подобранной дозе пациентка получала до 2013 г.
В 2013 г. на фоне терапии каберголином наступила беременность, завершившаяся своевременными самопроизвольными родами в головном предлежании девочкой весом 3860 г, ростом 55 см, с оценкой по шкале Апгар 7/9 баллов. Установление факта беременности послужило основанием для отмены каберголина. Период лактации составил 13 месяцев.
Восстановление регулярного менструального цикла произошло через 3 месяца после родов. При обследовании после завершения периода лактации в 2015 г. уровень ПРЛ сыворотки крови составил 457 мЕд/л. При проведении МРТ головного мозга на фоне отсутствия лечения около 2 лет определялась кистозная микроаденома гипофиза размерами 4 × 4 × 5 мм (рис. 1Б).
При обследовании после завершения периода лактации в 2015 г. уровень ПРЛ сыворотки крови составил 457 мЕд/л. При проведении МРТ головного мозга на фоне отсутствия лечения около 2 лет определялась кистозная микроаденома гипофиза размерами 4 × 4 × 5 мм (рис. 1Б).
Рис. 1Б. МРТ головного мозга пациентки Ж. с аденомой гипофиза на фоне лечения
В 2015 г. самостоятельно наступила вторая беременность, завершившаяся своевременными самопроизвольными родами в головном предлежании мальчиком весом 3640 г, ростом 53 см, по шкале Апгар 8/9 баллов. Период лактации составил 12 месяцев. После родов и завершения периода грудного вскармливания сохранялась аменорея, в связи с чем в 2017 г. пациентка повторно обратилась в ФГБУ «НМИЦ эндокринологии» Минздрава России. При лабораторном исследовании уровень ПРЛ сыворотки крови составил 2341 мЕд/л. По данным МРТ головного мозга – эндоселлярная кистозная аденома гипофиза размерами 4 × 6 × 5 мм, в сравнении с 2015 г. выявлено умеренное увеличение поперечного размера. Возобновлена терапия каберголином с постепенным увеличением дозы до 1,5 мг в неделю и достижением нормопролактинемии. На фоне приема каберголина восстановился регулярный менструальный цикл. В настоящее время терапия продолжается.
Возобновлена терапия каберголином с постепенным увеличением дозы до 1,5 мг в неделю и достижением нормопролактинемии. На фоне приема каберголина восстановился регулярный менструальный цикл. В настоящее время терапия продолжается.
Клинический портрет №2
Пациентка Р., 36 лет, обратилась с жалобами на нарушение менструального цикла по типу олигоменореи в течение года, головные боли, нарушение зрения.
При осмотре у пациентки нормальное телосложение, ИМТ=24,2 кг/м2, при осмотре молочных желез лактореи выявлено не было. При лабораторном обследовании уровень ПРЛ в сыворотке крови при обращении – 1500 мЕд/л. Проведено МРТ головного мозга, (рис. 2), выявившее эндосупралатероселлярную макроаденому гипофиза размерами 18 × 22 × 19 мм. Пациентка консультирована офтальмологом. Данных за хиазмальный синдром не выявлено.
Рис. 2. МРТ головного мозга пациентки Р. с аденомой гипофиза
Пациентке установлен диагноз: Эндосупраселлярная аденома гипофиза, пролактинома. Вторичная аменорея. Назначено лечение каберголином (Достинексом) в дозе 0,5 мг в неделю.
Вторичная аменорея. Назначено лечение каберголином (Достинексом) в дозе 0,5 мг в неделю.
На фоне проводимого медикаментозного лечения уровень ПРЛ нормализовался, пациентка отметила восстановление менструального ритма, уменьшение частоты возникновения головных болей. При обследовании через 6 мес по данным МРТ головного мозга размеры опухоли без отрицательной динамики, отмечено снижение плотности образования, расцененное как положительная динамика на фоне лечения. Продолжает прием каберголина 0,5 мг в неделю.
Клинический портрет №3
Пациентка Т., 21 год, обратилась к эндокринологу по поводу отсутствия менструаций (в течение 3 мес), белесоватых выделений из молочных желез при надавливании, незначительного ухудшения остроты зрения. При обследовании, на фоне нормальных показателей ЛГ, ФСГ, выявлено повышение уровня ПРЛ до 2894 мЕд/л. Учитывая клинические признаки гиперпролактинемического гипогонадизма, значимое повышение уровня ПРЛ, выполнено МРТ головного мозга, по результатам которого диагностирована аденома гипофиза размерами 10 × 9,7 × 11 мм. Инициирована терапия каберголином (Достинексом) в начальной дозе 0,25 мг 2 раза в неделю. Отсутствие терапевтического эффекта потребовало постепенного увеличения дозы до 4,5 мг в неделю в течение 1,5 лет (рис. 3).
Инициирована терапия каберголином (Достинексом) в начальной дозе 0,25 мг 2 раза в неделю. Отсутствие терапевтического эффекта потребовало постепенного увеличения дозы до 4,5 мг в неделю в течение 1,5 лет (рис. 3).
Рис. 3. Динамика уровня ПРЛ и титрование дозы каберголина (в неделю).
Переносимость препарата оставалась удовлетворительной, однако нормализации уровня ПРЛ добиться не удавалось, менструальный цикл не восстанавливался. По результатам повторной МРТ диагностированы признаки кровоизлияния в аденому гипофиза с образованием геморрагической кисты размерами 10 × 11 × 9 мм, размеры аденомы увеличились незначительно, однако отмечалась тенденция к супраселлярному росту. Учитывая наличие абсолютных показаний к оперативному вмешательству (угроза потери зрения) на фоне частичной резистентности к лечению агонистами дофамина, пациентке выполнено трансназальное удаление аденомы гипо физа.
В послеоперационном периоде уровень ПРЛ не нормализовался и составил 1338 мЕд/л, что потребовало возобновления лечения каберголином в стартовой дозе с последующим увеличением до 1,5 мг в неделю. На этом фоне отмечено восстановление менструального ритма, снижение уровня ПРЛ до 726 мЕд/л, что сопровождалось восстановлением овуляторных менструальных циклов (положительные результаты на овуляции по данным тест-систем). Через 12 мес терапии каберголином (Достинексом) у пациентки наступила беременность. После подтверждения факта беременности прием Достинекса прекращен на период беременности и лактации.
На этом фоне отмечено восстановление менструального ритма, снижение уровня ПРЛ до 726 мЕд/л, что сопровождалось восстановлением овуляторных менструальных циклов (положительные результаты на овуляции по данным тест-систем). Через 12 мес терапии каберголином (Достинексом) у пациентки наступила беременность. После подтверждения факта беременности прием Достинекса прекращен на период беременности и лактации.
Период гестации протекал без осложнений. Беременность завершилась срочными родами здоровым ребенком. Период грудного вскармливания продолжался около 12 мес.
Обсуждение
Представлены клинические портреты трех молодых женщин с гиперпролактинемией опухолевого генеза. Продемонстрировано разнообразие клинических проявлений гиперпролактинемии, различные сочетания жалоб и симптомов, доз каберголина, чувствительность к медикаментозному лечению.
Для гиперпролактинемического гипогонадизма характерен гипоменструальный синдром по типу олиго-/аменореи, а также ановуляция, недостаточность лютеиновой фазы. Во всех вышеописанных случаях у пациенток в дебюте заболевания наблюдались типичные нарушения менструального цикла.
Во всех вышеописанных случаях у пациенток в дебюте заболевания наблюдались типичные нарушения менструального цикла.
У первой пациентки, кроме нарушения ритма менструаций, отмечалась значительная прибавка массы тела, а также выявлена лакторея.
Наряду с нарушениями функции репродуктивной системы избыточная масса тела либо ожирение относятся к числу нередких проявлений заболевания [3]. В исследовании J. Pereira-Lima и соавт., включавшем 138 больных с гиперпролактинемией различного генеза, избыточная масса тела или ожирение выявлены у 65% пациентов [4]. Во многих исследованиях показано снижение массы тела у больных с пролактиномами после назначения терапии агонистами дофамина. В работе N.A. Pala продемонстрировано снижение массы тела и уменьшение абдоминального ожирения уже через 3 мес от начала приема агонистов дофамина [5].
Интересно отметить, что у пациентки Ж. с микроаденомой гипофиза выявлен феномен макропролактинемии, при этом биоПРЛ выше референсных значений, хотя чаще в клинической практике встречаются ситуации, при которых феномен макропролактинемии диагностируют при умеренной гиперпролактинемии без клинических проявлений, и назначения агонистов дофамина не требуется [6].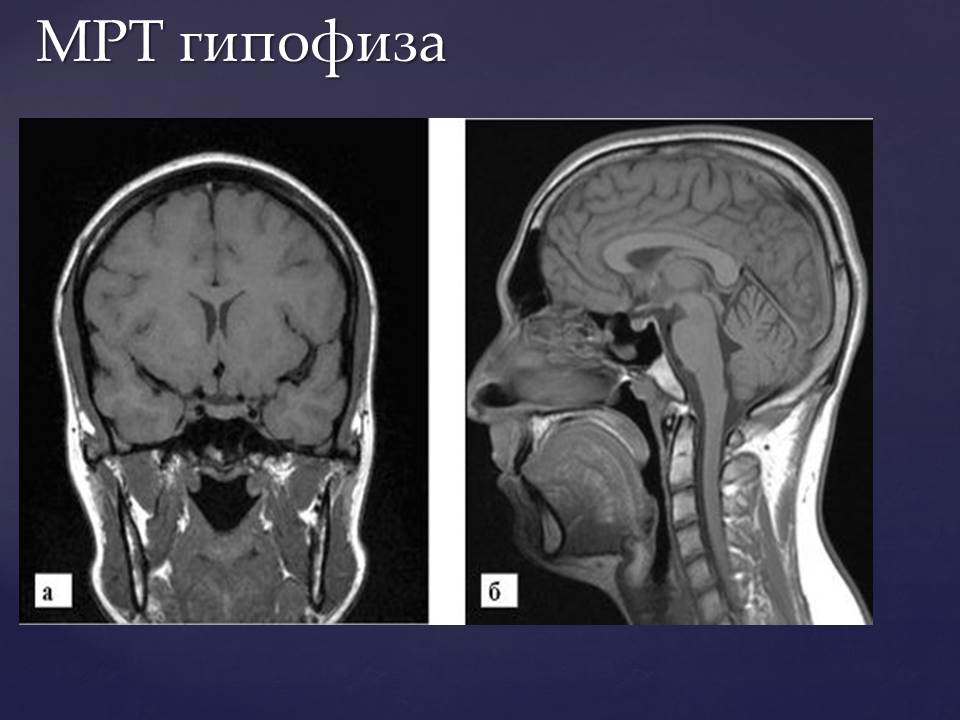
У второй пациентки нарушение менструального цикла сочеталось с жалобами на головную боль и нарушение зрения. В данном клиническом наблюдении при наличии макроаденомы гипофиза головная боль и жалобы на нарушение зрения обусловлены масс-эффектом опухоли, хотя при проведении периметрии изменений полей зрения не выявлено.
Медикаментозная терапия агонистами дофамина является методом выбора в лечении больных с пролактиномами [7]. При инициации терапии агонистами дофамина (а именно, каберголина) назначается стартовая доза, обычно ½ табл. 2 раза в неделю, иногда ½ табл. 1 раз в неделю, с дальнейшим контролем уровня ПРЛ в сыворотке крови 1 раз в месяц до достижения нормопролактинемии. Повышение дозы каберголина проводится постепенно с учетом индивидуальной переносимости препарата, обычно увеличивается на 0,5 мг в месяц.
В клинических примерах 1 и 2 отмечена высокая чувствительность к каберголину, нормализация уровня ПРЛ сыворотки, положительная динамика размеров и структуры аденомы, нивелирование клинических проявлений у пациенток произошли на фоне терапии стандартными дозами каберголина (1,25 и 0,5 мг в неделю соответ ственно).
В третьем клиническом примере у пациентки Т. в дебюте заболевания выявлена классическая комбинация олигоменореи и лактореи, однако при назначении терапии каберголином выявлена резистентность к лечению агонистами дофамина, которая, по литературным данным, встречается примерно в 10–20% случаев терапии пролактином [8]. После проведения хирургического лечения (транссфеноидальная аденомэктомия) наблюдалось повышение чувствительности остаточной ткани опухоли к терапии каберголином, что позволило восстановить менструальную и репродуктивную функции.
Данные научных исследований показывают, что результаты транссфеноидальной аденомэктомии отличаются у пациентов с микро- и макропролактиномами. При микроаденомах нормализация уровня ПРЛ крови наблюдается в 85–90% [7], тогда как при макроаденомах успех лечения зависит от размеров опухоли и ее инвазивности [10]. В то же время именно консервативная терапия является первой линии при рассмотрении подходов к пациентам с пролактиномами.
Во всех трех случаях применялся оригинальный препарат каберголина (Достинекс), согласно клиническим данным, доказавший свое преимущество в эффективности и переносимости в группе агонистов дофамина. В ходе различных исследований также не получено данных о его неблагоприятном воздействии на плод и/или течение беременности, на основании этого можно сделать вывод, что на фоне приема Достинекса зачатие допустимо и безопасно [11–13].
В ходе различных исследований также не получено данных о его неблагоприятном воздействии на плод и/или течение беременности, на основании этого можно сделать вывод, что на фоне приема Достинекса зачатие допустимо и безопасно [11–13].
Медикаментозная терапия каберголином позволила устранить клинические проявления гиперпролактинемии, в том числе со стороны репродуктивной системы, уменьшить объем аденомы гипофиза.
Таким образом, гиперпролактинемия имеет множество специфических и неспецифических клинических проявлений. Заподозрить гиперпролактинемию могут врачи различных специальностей, прежде всего гинекологи, к которым обращаются женщины с жалобами на нарушение менструального цикла. В связи с чем особенно важны преемственность и согласованность между врачами различных специальностей.
Дополнительная информация
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи, о которых следует сообщить.
Согласие пациентов. Авторы настоящей статьи получили письменное разрешение от упоминаемых в статье пациентов на публикацию их медицинских данных в журнале Ожирение и метаболизм.
1. Borba VV, Zandman-Goddard G, Shoenfeld Y. Prolactin and Autoimmunity. Front. Immunol. 2018;9. doi: 10.3389/fimmu.2018.00073.
2. Soto-Pedre E, Newey PJ, Bevan JS, et al. The epidemiology of hyperprolactinaemia over 20 years in the Tayside region of Scotland: the Prolactin Epidemiology, Audit and Research Study (PROLEARS). Clin. Endocrinol. (Oxf.). 2017;86(1):60-67. doi: 10.1111/cen.13156.
3. Романцова Т.И. Репродукция и энергетический баланс: интегративная роль пролактина // Ожирение и метаболизм. – 2014. – Т. 11. -– №1. – C. 5-18. [Romantsova TI. Reproduction and energy balance: the integrative role of prolactin. Obesity and metabolism. 2014;11(1):5-18. (In Russ.)] doi: 10.14341/omet201415-18.
4. Pereira-Lima JFS, Leães CGS, Neto FMF, et al. Hyperprolactinemia and body weight: prevalence of obesity and overweight in patients with hyperprolactinemia. Research Journal of Endocrinology and Metabolism. 2013;1(1):2. doi: 10.7243/2053-3640-1-2.
Research Journal of Endocrinology and Metabolism. 2013;1(1):2. doi: 10.7243/2053-3640-1-2.
5. Pala NA, Laway BA, Misgar RA, Dar RA. Metabolic abnormalities in patients with prolactinoma: response to treatment with cabergoline. Diabetol. Metab. Syndr. 2015;7(1). doi: 10.1186/s13098-015-0094-4.
6. Мельниченко Г.А., Гончаров Н.П., Дзеранова Л.К., Бармина И.И. Клинические и лабораторные аспекты феномена макропролактинемии. // Вестник российской академии медицинских наук. – 2007. – № 3. – С. 52-54. [Mel’nichenko GA, Goncharov NP, Dzeranova LK, Barmina II. Klinicheskie i laboratornye aspekty fenomena makroprolaktinemii. Annals of the Russian academy of medical sciences. 2007; (3):52-54.]
7. Melmed S, Casanueva FF, Hoffman AR, et al. Diagnosis and Treatment of Hyperprolactinemia: An Endocrine Society Clinical Practice Guideline. J. Clin. Endocr. Metab. 2011;96(2):273-288. doi: 10.1210/jc.2010-1692.
8. Molitch ME. Management of medically refractory prolactinoma. J. Neurooncol. 2013;117(3):421-428. doi: 10.1007/s11060-013-1270-8.
2013;117(3):421-428. doi: 10.1007/s11060-013-1270-8.
9. Babey M, Sahli R, Vajtai I, et al. Pituitary surgery for small prolactinomas as an alternative to treatment with dopamine agonists. Pituitary. 2010;14(3):222-230. doi: 10.1007/s11102-010-0283-y.
10. Bloomgarden E, Molitch ME. Surgical treatment of prolactinomas: cons. Endocrine. 2014;47(3):730-733. doi: 10.1007/s12020-014-0369-9.
11. Glezer A, Bronstein MD. Prolactinomas, cabergoline, and pregnancy. Endocrine. 2014;47(1):64-69. doi: 10.1007/s12020-014-0334-7.
12. Auriemma RS, Perone Y, Di Sarno A, et al. Results of a Single-Center Observational 10-Year Survey Study on Recurrence of Hyperprolactinemia after Pregnancy and Lactation. J. Clin. Endocr. Metab. 2013;98(1):372-379. doi: 10.1210/jc.2012-3039.
13. Rastogi A, Bhadada SK, Bhansali A. Pregnancy and tumor outcomes in infertile women with macroprolactinoma on cabergoline therapy. Gynecol. Endocrinol. 2016;33(4):270-273. doi: 10.1080/09513590.2016.1254177.
Аденома гипофиза:Патогенез аденомы гипофиза,Симптомы аденомы гипофиза,Диагностика аденомы гипофиза
Патогенез аденомы гипофиза
Симптомы аденомы гипофиза
Аденома гипофиза и беременность
Диагностика аденомы гипофиза
Лечение аденомы гипофиза
Патогенез аденомы гипофиза
Механизмы возникновения и течения аденомы гипофиза головного мозга изучены не в полной мере. Распространена концепция первичного поражения гипоталамуса, при котором вторично в процесс вовлекаются ткани аденогипофиза, проходит стадия гиперплазии, аденоматоза и после – аденома. Также есть концепция первичного поражения гипофиза, которое прямо влияет на развитие аденомы.
Большая часть аденом – опухоли, не имеющие морфологических признаков злокачественных. Тем не менее, они предрасположены к прорастанию и дальнейшему сдавливанию близко расположенных к гипофизу структур головного мозга. Это может проявляться в виде эндокринных, неврологических, зрительных нарушений. Также аденома гипофиза может сопровождаться рядом осложнений – кровоизиляниями в опухоль (апоплексией), кистозным перерождением. Также есть неподтвержденная теория об излишне долгом приема оральных контрацептивов.
Также аденома гипофиза может сопровождаться рядом осложнений – кровоизиляниями в опухоль (апоплексией), кистозным перерождением. Также есть неподтвержденная теория об излишне долгом приема оральных контрацептивов.
Аденома гипофиза может быть гормонально неактивной (клетки, из которой она состоит, гормонов не продуцируют) или же гормонально активной. По размерам аденомы гипофиза разделяют на микроаденомы (1мм-2см в диаметре) и макроаденомы (больше 2см).
Виды аденом:
- аденома соматотропинпродуцирующая, продуцирующая гормон роста: аденома соматотропная; соматотропинома;
- аденома пролактинсекретирующая: пролактиновая аденома; пролактинома;
- аденома аденокортикопинпродуцирующая: кортикотропная аденома; кортикотропинома;
- аденома тиротропинпродуцирующая: тиреотропная аденома; тиротропинома;
- аденома фоллтропинпродуцирующая (лютропинпродуцирующая, гонадотропная). Продуцирует гонадотропные гормоны.
Симптомы аденомы гипофиза
В целом аденома гипофиза симптомы имеет неоднозначные. Клинические проявления аденом гормонально-активного типа — это эндокринно-обменный синдром, рентгенологические и офтальмоневрологические симптомы. Выраженный эндокринно-обменный синдром свидетельствует об избыточном уровне гормона гипофиза и степени поражения ткани, которая окружает опухоль.
Клинические проявления аденом гормонально-активного типа — это эндокринно-обменный синдром, рентгенологические и офтальмоневрологические симптомы. Выраженный эндокринно-обменный синдром свидетельствует об избыточном уровне гормона гипофиза и степени поражения ткани, которая окружает опухоль.
Офтальмоневрологические симптомы: первичная атрофия зрительного нерва, изменение поля зрения и другие проявления. Интенсивность этих симптомов напрямую зависит от роста опухоли. Если процесс усиливается, к симптомам добавляются головные боли, сосредоточенные в лобной, глазничной, височной областях. Боли тупые, не сопровождаются тошнотой, не меняются при смене положения тела. Анальгетики чаще всего не снижают боль. Если рост опухоли продолжается в сторону верхней области, повреждаются гипоталамические структуры. Рост книзу провоцирует ощущения заложенного носа, постоянное течение из носа цереброспинальной жидкости.
Усиление головной боли вместе с офтальмоневрологическими симптомами происходит резко. Это связано в большинстве случаев с ускорением увеличения опухоли (к примеру, при беременности) или с кровоизлиянием в опухоль. Это тяжелое, но не смертельное осложнение. Кровоизлияния характерны для аденомы гипофиза и в некоторых случаях приводят к спонтанному излечению аденомы гипофиза гормонально-активного типа.
Это связано в большинстве случаев с ускорением увеличения опухоли (к примеру, при беременности) или с кровоизлиянием в опухоль. Это тяжелое, но не смертельное осложнение. Кровоизлияния характерны для аденомы гипофиза и в некоторых случаях приводят к спонтанному излечению аденомы гипофиза гормонально-активного типа.
При рентгенологическом исследовании к основным симптомам аденомы гипофиза относят изменение размера и формы турецкого седла, истончение и деструкцию образующих его костных структур. В случае проведения компьютерной томографии можно визуализировать и непосредственно опухоль.
В отдельных случаях аденома пролактинома головного мозга гормоналньо-активной формы имеет специфическую симптоматику. У женщин опухоль может проявляться как синдром галактореи аменореи. Треть женщин с опухолями имеет умеренное ожирение, себорею волосистой части головы, снижение либидо, аноргазмию. Основное эндокринное проявление опухоли у мужчин – импотенция или снижение либидо.
Соматотропинома проявляется клинически как синдром акромелагии либо гигантизма у детей. Кроме характерных для этого заболевания изменений скелета и мягких тканей возможно развитие ожирения и появление симптомов сахарного диабета, часто увеличивается щитовидная железа (ее функции при этом не нарушаются). Часто отмечается появление папиллом, бородавок, увеличение сальности кожи, сильное потоотделение, снижение работоспособности.
Кроме характерных для этого заболевания изменений скелета и мягких тканей возможно развитие ожирения и появление симптомов сахарного диабета, часто увеличивается щитовидная железа (ее функции при этом не нарушаются). Часто отмечается появление папиллом, бородавок, увеличение сальности кожи, сильное потоотделение, снижение работоспособности.
Кортикотропиномы – редко встречающиеся аденомы гипофиза. Современные данные свидетельствуют, что при болезни Иценко Кушинга почти всегда обнаруживаются кортикотропиномы. Кортикотропиномы чаще всего склонны к метастазированию (по сравнению с аденомами гипофиза других типов). Офтальмоневрологические симптомы при кортикотропиномах чаще всего не проявляется, так как диагностика этих опухолей почти всегда происходит на ранних этапах. Один из показателей наличия опухоли – эндокринное психическое расстройство.
Тиреотропиномы и гонадотропиномы – редко встречающиеся аденомы гипофиза. Их проявления зависят от того, проявляются они как первичные опухоли или развились из-за длительного поражения железы-мишени.
Аденома гипофиза и беременность
Беременность и аденома – несовместимые понятия (при пролактиносекретирующих аденомах гипофиза, при которых не было проведено адекватное лечение). Опухоль секретирует большим количеством пролактина, из-за чего забеременеть женщина не сможет. Однако есть случаи, когда аденома гипофиза начинает развиваться в процессе беременности. Что касается других типов аденом гипофиза у женщин – если концентрация пролакетина в крови находится в пределах нормы, никаких помех для зачатия ребенка нет. Если заболевание выявлено, на протяжении всей беременности женщине рекомендуется наблюдаться не только у
Диагностика аденомы гипофиза
Главный метод диагностики аденомы гипофиза – клинико-биохимическое исследование, а также краниография (рентгенологическое исследование). Кроме того, используют компьютерную томографию, радиоиммунологический метод, ЯМР-томографию. В первую очередь проводится именно краниография в 2 проекциях, а также томография области турецкого седла, позволяющая выявить признаки внутриселлярного объемного процесса, который провоцирует изменения в костных структурах (остеопороз, деструкцию спинки турецкого седла). Характерная особенность – двухконтурность дна в турецком седле. Наличие опухоли, ее структуру, размеры и направление разрастания позволяет определить компьютерная томография (с контрастным усилением). Радиоиммунологическое обследование позволяет определить концентрацию гипофизарных гормонов в сыворотке крови. Это специфичный и высокочувствительный метод определения аденомы гипофиза.
Характерная особенность – двухконтурность дна в турецком седле. Наличие опухоли, ее структуру, размеры и направление разрастания позволяет определить компьютерная томография (с контрастным усилением). Радиоиммунологическое обследование позволяет определить концентрацию гипофизарных гормонов в сыворотке крови. Это специфичный и высокочувствительный метод определения аденомы гипофиза.
В любом случае диагностику аденомы гипофиза нужно проводить комплексно. Подозрения на наличие заболевание должны вызвать офтальмоневрологические нарушения и эндокринно-обменный синдром. Больные аденомой гипофиза характеризируются выраженной эмоциональностью, поэтому доктор должен знакомить их с результатами обследования тактично, уведомив о трудностях диагностического поиска, вероятности гипердиагностики, доброкачественном течении большинства аденом и медленном их росте.
Первоначально доктор должен убедиться, что эндокринно-обменный синдром – это не итог приема антидепрессантов, нейролептиков и других лекарственных средств, а также нервно-рефлекторных воздействий (наличия контрацептива внутри матки, частой самопальпации груди и т. п.). Также нужно определить степень концентрации в крови тропных гормонов гипофиза.
п.). Также нужно определить степень концентрации в крови тропных гормонов гипофиза.
Если концентрация сильно увеличена, а рентгенологическое обследование указывает на признаки аденомы гипофиза, диагноз можно подтверждать. При невысокой концентрации гормонов гипофиза, но при этом наличии признаков объемного образования на рентгенограмме в области турецкого седла можно использовать дополнительные методики обследования: компьютерную томографию, церебральную ангиографию, ЯМР-томографию и другие.
Чтобы выявить аномальную реакцию аденоматозной ткани на фармакологическое воздействие обычно применяют специальные фармакологические нагрузочные пробы. При наличии подозрения на аденому гипофиза пациента нужно направить на обследование к офтальмологу. Обследование полей зрения и остроты, исследование глазного дна позволяет обнаружить зрительные нарушения, в некоторых случаях – поражение глазодвигательного нерва.
Дифференциальный диагноз характерен для гормонально-неактивных опухолей, расположенных в области турецкого седла, опухолей негипофизарной локализации, продуцирующих пептидные гормоны, гипоталамо-гипофизарной недостаточности неопухолевого генеза. Дифференцируют аденому гипофиза с синдромом пустого турецкого седла, для которого присуще также развитие офтальмоневрологического синдрома.
Дифференцируют аденому гипофиза с синдромом пустого турецкого седла, для которого присуще также развитие офтальмоневрологического синдрома.
Лечение аденомы гипофиза
Если у пациента подтверждена аденома гипофиза, лечение может быть медикаментозным, радиохирургическим и нейрохирургическим. Медикаментозное лечение проводят с помощью препарата парлодела (бромокриптина). Также применяют методы лучевого лечения: дистанционную лучевую терапию, гамма-терапию, протонную терапию, радиохирургию. Радиохирургическая методика заключается в введении в аденому радиоактивных веществ. Особенно эффективны лучевые методы лечения аденомы гипофиза при небольших опухолях.
Нейрохирургическое лечение проводят при нарушении зрения, а также при осложненных аденомах (при кровоизлиянии в аденому, при образовании кисты в области аденомы). Также сейчас выполняют операции с применением транссфеноидального хирургического подхода. При небольших аденомах такое лечение дает преимущественно хорошие результаты.
Общий прогноз на выздоровление – 85% положительных случаев. Естественно, все зависит от размеров опухоли, а также того, насколько рано она была диагностирована. Чтобы последствия аденомы гипофиза не были тяжелыми, нужно вовремя диагностировать заболевание и провести удаление аденомы гипофиза. Для этого важно обратиться к опытному врачу-эндокринологу или нейрохирургу, который проведет комплексное обследование пациента и выберет оптимальный способ лечения.
Опухоли гипофиза микроаденомы | Неврологический институт Барроу
Микроаденома гипофиза — доброкачественная опухоль гипофиза диаметром менее 10 мм (диаметром более 10 мм называют макроаденомой гипофиза).
Иллюстрация, показывающая рост микроаденомы гипофиза. На этой схеме головной мозг находится выше опухоли гипофиза и железы, а нос и пазухи — ниже и правее.Симптомы микроаденомы гипофиза
Большинство микроаденом не вызывают симптомов и не требуют лечения. Однако некоторые микроаденомы вызывают симптомы, выделяя вредные для организма гормоны, например, при болезни Кушинга, акромегалии и гиперпролактинемии.
Симптомы гипофиза MicroadeNoma могут включать следующее:
- усталость
- головные боли
- Рвота
- Гловокружение
- Проблемы зрения
- NAUSEA
- MENSTRAL или Mensstrual или Mensstrual или Mensstrual или Mensstrual или Mensstrual или Mensstrual или Mensstrual или грудь
- .0011 Необъяснимый рост или выпадение волос
Лечение микроаденомы гипофиза
Лекарства
При микроаденомах, секретирующих пролактин, большинство пациентов принимают лекарства, чтобы уменьшить опухоль и заблокировать действие гормонов в организме. При микроаденомах, вызывающих болезнь Кушинга и акромегалию, предпочтительным методом лечения является хирургическое вмешательство, поскольку оно более эффективно, чем медикаментозное лечение.
Хирургия
Хирургия — лучшая форма лечения и единственный способ добиться излечения. Ваш хирург получит доступ к вашему гипофизу, используя транссфеноидальный доступ, названный так потому, что маршрут, который выбирает ваш хирург, использует клиновидную пазуху. Хирурги могут использовать эти естественные отверстия в вашем теле, чтобы сделать операцию менее инвазивной. Эта кость расположена позади вашего носа, в основном внутри вашего черепа.
Хирурги могут использовать эти естественные отверстия в вашем теле, чтобы сделать операцию менее инвазивной. Эта кость расположена позади вашего носа, в основном внутри вашего черепа.
Используя точные хирургические инструменты, хирург войдет в носовую полость и сделает отверстие в клиновидной кости. В Барроу наши хирурги не делают внешних надрезов на вашем лице, и у вас не будет синяков. Как только ваш хирург получит доступ к клиновидной пазухе (заполненной воздухом области за клиновидной костью), будут сделаны дополнительные отверстия, пока не будет создано отверстие в турецком седле — кости, которая удерживает и защищает ваш гипофиз.
Как только ваша опухоль появится в операционном поле, ее можно будет удалить. Ваш хирург будет использовать большое увеличение, чтобы отличить нормальную ткань гипофиза от опухоли.
После удаления опухоли хирург очистит полость опухоли и закроет ее. В Барроу наши хирурги специализируются на эндоскопической хирургии гипофиза . Эндоскопическая хирургия гипофиза использует крошечную камеру, которая вводится в ноздри для удаления опухоли.
Эндоскопическая хирургия гипофиза использует крошечную камеру, которая вводится в ноздри для удаления опухоли.
Объяснение эндоскопической транссфеноидальной хирургии гипофиза
Доктор Эндрю Литтл описывает транссфеноидальную хирургию
Объяснение эндоскопической транссфеноидальной хирургии гипофиза Доктор Эндрю Литтл описывает транссфеноидальную хирургиюОперация направлена на то, чтобы свести к минимуму травму ткани, окружающей гипофиз, при этом способствуя быстрому выздоровлению с минимальной болью или дискомфортом, насколько это возможно.
Большинство пациентов могут вернуться домой на следующий день после операции.
Радиохирургия
Радиохирургия «Гамма-нож» — это передовая форма точного облучения, которая используется для достижения результатов, аналогичных описанным выше традиционным хирургическим методам. Однако при использовании Гамма-ножа может пройти несколько лет, прежде чем повышенный уровень гормонов вернется к норме, а не дни или недели, как при традиционной хирургии.
«Нож» в этой операции на самом деле состоит из множества маленьких лучей излучения, сфокусированных в одной точке. Каждый отдельный луч слишком слаб, чтобы повредить здоровую ткань, но в точке, где лучи сходятся, они доставляют дозу радиации, смертельную для опухоли.
Гамма-нож — это амбулаторная процедура, не требующая разрезов и требующая лишь кратковременной седации под общим наркозом.
Дополнительная информация
Насколько часто встречаются микроаденомы гипофиза?
Микроаденомы гипофиза могут встречаться у обоих полов. До 10 процентов населения могут иметь микроаденомы, но большинство из них не вызывают симптомов. Пролактиномы, разновидность микроаденом, чаще диагностируются у женщин, возможно, из-за более ярких проявлений, таких как аменорея, галакторея или и то, и другое.
У мужчин диагноз неактивных аденом часто ставится в более позднем возрасте, пока они не станут макроаденомами и не вызовут симптомов, сдавливая близлежащие структуры. Микроаденомы могут возникать в любом возрасте, но распространенность увеличивается с возрастом.
Микроаденомы могут возникать в любом возрасте, но распространенность увеличивается с возрастом.
Как диагностируются микроаденомы гипофиза?
Микроаденому гипофиза можно диагностировать с помощью различных тестов. Ваш врач может заподозрить у вас микроаденому, если у вас есть симптомы, перечисленные выше. Возможные тесты для подтверждения этого диагноза включают следующее:
- Анализы крови
- Анализы мочи
- Тесты поля зрения
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Взятие проб нижних каменистых пазух (IPSS)
Излечима ли опухоль микроаденомы гипофиза?
В большинстве случаев микроаденому можно вылечить с помощью эндоскопической транссфеноидальной хирургии. В этой процедуре нейрохирург достигает опухоли через носовые ходы и клиновидную пазуху.
Радиохирургия с использованием гамма-ножа, при которой для разрушения опухоли используются направленные лучи излучения. Тем не менее, с Гамма-ножом может пройти несколько лет, прежде чем повышенный уровень гормонов вернется к норме, а не дни или недели после операции. Гамма-нож или другие виды лучевой терапии обычно используются, если операция или лекарства не работают.
Тем не менее, с Гамма-ножом может пройти несколько лет, прежде чем повышенный уровень гормонов вернется к норме, а не дни или недели после операции. Гамма-нож или другие виды лучевой терапии обычно используются, если операция или лекарства не работают.
Является ли микроаденома гипофиза злокачественной?
Микроаденома гипофиза почти всегда доброкачественная, то есть не распространяется на другие части тела.
Может ли микроаденома вызывать увеличение веса?
Да, микроаденома может вызывать увеличение веса. Это зависит от того, как опухоль влияет на гипофиз и от функции самой опухоли.
Медицинское заключение Эндрю С. Литтла, доктора медицины, FAANS, FACS, и Кевина С. Дж. Юэна, MBChB, доктора медицины, FRCP, FACE, 8 октября 2021 г.
Опухоли гипофиза, аденома, краниофарингиома | Mayfield Brain & Spine, Cincinnati, OH
Обзор
Опухоли, развивающиеся из гипофиза, могут влиять на весь организм, нарушая нормальный уровень гормонов. Они также могут вызывать головные боли и проблемы со зрением. Различают различные виды опухолей гипофиза: аденомы, краниофарингиомы, кисты расщелины Ратке. Большинство из них доброкачественные (не рак) и часто излечимы. Варианты лечения направлены на удаление опухоли или контроль ее роста и корректировку уровня гормонов с помощью лекарств.
Они также могут вызывать головные боли и проблемы со зрением. Различают различные виды опухолей гипофиза: аденомы, краниофарингиомы, кисты расщелины Ратке. Большинство из них доброкачественные (не рак) и часто излечимы. Варианты лечения направлены на удаление опухоли или контроль ее роста и корректировку уровня гормонов с помощью лекарств.
Анатомия гипофиза и турецкого седла
Гипофиз представляет собой небольшой орган бобовидной формы, расположенный в основании головного мозга за переносицей (рис. 1 и 2). У него большая передняя доля (железистые клетки, вырабатывающие гормоны) и меньшая задняя доля (нервные клетки, вырабатывающие гормоны). Он находится в небольшом костном кармане в основании черепа, называемом турецким седлом. Железа связана с гипоталамусом в головном мозге ножкой гипофиза. Гипофиз окаймлен с обеих сторон кавернозными синусами, а снизу — клиновидным синусом. Клиновидная пазуха представляет собой наполненную воздухом пазуху, которая впадает в нос. Внутренние сонные артерии и нервы, контролирующие движение глаз, лежат по бокам гипофиза.
Рисунок 2. Вид сбоку на гипофиз, расположенный внутри костного седла. Гипофиз (зеленый) расположен глубоко внутри черепа в области, называемой седлом. Гипофиз связан с перекрестом зрительных нервов вверху и клиновидным синусом внизу.
Гормоны, вырабатываемые гипофизом, включают:
- Гормон пролактин: заставляет грудь женщины вырабатывать молоко после беременности.
- Гормон роста: помогает контролировать рост тела и метаболизм сахара и жира.
- Адренокортикотропный гормон: заставляет надпочечники вырабатывать кортизол. Кортизол помогает контролировать использование сахара, белков и жиров в организме и помогает организму справляться со стрессом.
- Тиреотропный гормон: заставляет щитовидную железу вырабатывать другие гормоны, которые контролируют рост, температуру и частоту сердечных сокращений.
- Антидиуретический гормон (АДГ или вазопрессин): регулирует водный баланс. Слишком мало этого гормона может вызвать несахарный диабет. Слишком большое количество этого гормона может вызвать синдром неадекватной секреции АДГ. Оба этих состояния влияют на способность почек регулировать баланс воды и электролитов.
- Лютеинизирующий гормон и фолликулостимулирующий гормон: контролируют менструальный цикл у женщин и выработку спермы у мужчин.
Что такое опухоль гипофиза?
Опухоль, которая растет из гипофиза, называется аденомой. Большинство аденом являются доброкачественными, медленно растущими и относительно распространенными. Крошечные опухоли или кисты часто обнаруживаются на МРТ, выполненном по другой причине. Большинство из них никогда не растут и не вызывают симптомов.
Функционирующие опухоли гипофиза выделяют высокие уровни гормонов и мешают работе других органов тела. Эти опухоли ведут себя в соответствии с их клетками происхождения и названы в честь специфического гормона, который они продуцируют. Например, пролактинома растет из клеток, продуцирующих пролактин.
Нефункционирующие опухоли гипофиза не секретируют гормоны. Вместо этого они растут до тех пор, пока их размер и массовый эффект не вызовут головную боль, потерю зрения, тошноту, рвоту или усталость. Эти опухоли могут сдавливать нормальный гипофиз, снижать выработку гормонов (гипопитуитаризм).
В зависимости от размера опухоли гипофиза могут быть классифицированы как микроаденомы (менее 10 мм) или макроаденомы (более 10 мм). Большие опухоли могут давить на зрительные нервы и проникать в кавернозные синусы, в которых находятся сонные артерии и нервы, участвующие в движении глаз.
Тесно связаны с аденомами гипофиза краниофарингиомы и кисты расщелины Ратке. Они растут из эмбриональных остатков клеток в гипофизе. Краниофарингиомы обычно растут от ножки гипофиза вверх в третий желудочек и вызывают симптомы, сходные с аденомами гипофиза.
Каковы симптомы?
Симптомы опухоли гипофиза варьируются в зависимости от ее размера и секреции гормонов; многие бессимптомны. Около 25% опухолей гипофиза нефункциональны; 75% работоспособны. Из гормонально активных аденом около 50% секретируют пролактин, 20% секретируют гормон роста, 20% секретируют адренокортикотропный гормон и 10% секретируют множественные гормоны.
- Опухоли, продуцирующие пролактин.
Самая распространенная опухоль гипофиза, пролактинома, вызывает перепроизводство гормона, который помогает контролировать сексуальную функцию. У женщин опухоль может вызвать остановку менструации (аменорея) или нарушение выработки грудного молока (галакторея). У мужчин пролактиномы могут вызывать увеличение молочных желез (гинекомастию), эректильную дисфункцию или импотенцию, бесплодие, уменьшение количества волос на теле и снижение полового влечения. - Опухоли, продуцирующие гормон роста. Чаще встречаются у мужчин, эти опухоли гипофиза могут вызывать гигантизм у детей или акромегалию у взрослых. Симптомы включают увеличение костей рук, ног или лица. Другие симптомы включают повышенное потоотделение, высокое кровяное давление, болезни сердца, диабет и артрит.
- Опухоли, продуцирующие адренокортикотропный гормон (АКТГ). Эти опухоли, чаще встречающиеся у женщин, стимулируют секрецию кортизола надпочечниками.
Избыток кортизола вызывает болезнь Кушинга, жировой горб между плечами; увеличение веса в области лица, шеи и туловища; и розовые или пурпурные растяжки на коже. Болезнь Кушинга также может вызывать диабет, нарушения менструального цикла, чрезмерный рост волос, синяки, гипертонию и переломы костей из-за истощения запасов кальция.
- Опухоли, продуцирующие тиреотропный гормон. Опухоли, секретирующие ТТГ, могут вызывать гипертиреоз. Гипертиреоз может ускорить обмен веществ в организме, вызывая внезапную потерю веса, нерегулярное сердцебиение, нервозность или раздражительность.
- Несекретирующие опухоли имеют мало симптомов и их трудно распознать, пока они не станут достаточно большими. Эти опухоли могут давить на близлежащие зрительные нервы, вызывая головные боли или потерю зрения. Они также могут нарушать секрецию гормонов гипофизом, что может вызывать утомляемость, слабость, выпадение волос на теле и бледность кожи.
- Апоплексия гипофиза. В редких случаях опухоль гипофиза может внезапно вызвать кровотечение (кровоизлияние). Симптомы включают внезапное начало сильной головной боли и изменения зрения, включая потерю зрения, двоение в глазах или опущение века. Апоплексия гипофиза требует неотложного лечения, обычно кортикостероидами и часто хирургического вмешательства.
Каковы причины?
Причина опухолей гипофиза неизвестна. Некоторые исследователи считают, что они возникают, когда клетка в гипофизе становится ненормальной или мутирует.
Множественная эндокринная неоплазия 1 типа (МЭН 1) — редкое заболевание с одновременным образованием опухолей гипофиза, поджелудочной железы и паращитовидных желез. Аденомы гипофиза развиваются у 25% пациентов с МЭН 1.
Кто болеет?
Опухоли гипофиза распространены и встречаются у 15% взрослых; большинство из них не вызывают симптомов. Они могут возникнуть в любом возрасте, но чаще встречаются после полового созревания.
Как ставится диагноз?
Если у вас есть симптомы, указывающие на опухоль гипофиза, ваш врач будет работать с группой специалистов для подтверждения диагноза. В эту команду могут входить нейрохирург, отоларинголог (хирург уха, горла и носа), эндокринолог, офтальмолог, радиолог и патологоанатом.
Сначала врач соберет вашу личную и семейную историю болезни и проведет медицинский осмотр. Помимо проверки общего состояния здоровья, врач проводит неврологическое обследование для проверки психического состояния и памяти, функции черепных нервов, мышечной силы, координации, рефлексов и реакции на боль. Другие тесты могут включать:
Рис. 3. МРТ макроаденомы гипофиза (оранжевая линия), которая расширилась вверх и сдавила перекрест зрительных нервов.
- Магнитно-резонансная томография (МРТ) использует магнитное поле и радиочастотные волны, чтобы дать детальное представление о мягких тканях головного мозга. Краситель (контрастное вещество) может быть введен в кровоток (рис. 3).

- Эндокринная диагностика измеряет уровень гормонов в крови или моче для выявления отклонений от нормы, вызванных опухолями гипофиза.
- Тест остроты поля зрения обнаруживает потерю зрения и отсутствие областей в поле зрения. Этот тест измеряет как центральное, так и периферическое зрение.
- Отбор проб каменистого синуса — это процедура забора крови из вен, отводящих кровь от гипофиза. Подобно ангиограмме, гибкие катетеры вставляются в бедренные вены в паху. Катетеры продвигают к каменистым венам рядом с гипофизом. Кровь берется и проверяется на уровень АКТГ, чтобы помочь диагностировать болезнь Кушинга.
Какие виды лечения доступны?
Варианты лечения различаются в зависимости от типа, степени, размера и расположения опухоли, а также вашего возраста и общего состояния здоровья. Лекарства, хирургическое вмешательство и лучевая терапия по отдельности или в сочетании используются для лечения опухолей гипофиза и восстановления нормального уровня гормонов. Важно обратиться за лечением в центр, который предлагает полный спектр вариантов, включая хирургию, лучевую терапию и эндокринную терапию. Нейрохирург, ЛОР-хирург, эндокринолог и онколог-радиолог работают в команде для лечения опухолей гипофиза.
Важно обратиться за лечением в центр, который предлагает полный спектр вариантов, включая хирургию, лучевую терапию и эндокринную терапию. Нейрохирург, ЛОР-хирург, эндокринолог и онколог-радиолог работают в команде для лечения опухолей гипофиза.
Лекарства
Целью лекарств является блокирование выработки опухолью ненормального количества гормонов.
Пролактиномы можно контролировать с помощью препаратов каберголина (Достинекс) или бромокриптина (Парлодел), которые уменьшают размер опухоли при сохранении нормального уровня пролактина. Примерно у 80% пациентов уровень пролактина восстанавливается до нормального уровня с помощью каберголина. У многих на МРТ отмечается заметное уменьшение опухоли, что делает операцию ненужной.
Опухоли, вырабатывающие гормон роста, можно контролировать с помощью препаратов октреотид (сандостатин) или пегвисомант (сомаверт), которые используются в сочетании с хирургическим удалением. Эти препараты также используются для лечения рецидивирующих опухолей.
При болезни Кушинга препараты, используемые для контроля выработки АКТГ и избытка кортизола, могут включать митотан (лизодрен), кетоконазол (низорал), аминоглютетимид (цитадрен) и пасиреотид (сигнифор).
Хирургия
Хирургическое удаление опухоли гипофиза может быть выполнено с помощью минимально инвазивного эндоскопического транссфеноидального, традиционного транссфеноидального или краниотомического доступа. Наилучший вариант варьируется для каждого пациента в зависимости от размера, типа и местоположения опухоли. При опухолях, продуцирующих гормон роста и АКТГ, хирургическое вмешательство является методом выбора для устранения эндокринных проблем. Если опухоль расположена рядом с критическими зонами, хирурги могут удалить только ее часть. Частичное удаление все еще может облегчить симптомы. Радиация может быть использована для лечения оставшейся опухоли.
Рисунок 4. Эндоскопическая транссфеноидальная операция, выполняемая через нос, создает минимально инвазивный путь к опухоли гипофиза. В клиновидной пазухе делается отверстие для доступа к седлу и удаления опухоли.
- Эндоскопическая транссфеноидальная хирургия. ЛОР-хирург вводит эндоскоп через ноздрю, чтобы добраться до клиновидной пазухи.
Эндоскоп представляет собой тонкий трубчатый инструмент с подсветкой и камерой. Видео с камеры просматривается на мониторе. В клиновидной пазухе делается отверстие для доступа к седлу и гипофизу (рис. 4). Затем нейрохирург удаляет опухоль, пропуская длинные инструменты через ноздрю, наблюдая за монитором. Операция обычно проводится с помощью компьютерного наведения по изображению (анатомическая навигационная система, похожая на GPS). Цель состоит в том, чтобы точно обнажить опухоль и избежать близлежащих сонных артерий или зрительных нервов.
Рис. 5. Краниотомный доступ к макроаденоме гипофиза, которая распространяется вниз в клиновидный синус и вверх в третий желудочек. Костный лоскут вырезается над глазом (супраорбитально), чтобы обнажить головной мозг. Ретракторы аккуратно открывают коридор к опухоли.
- Традиционный микроскопический транссфеноидальный. Эта техника выполняется через надрез, сделанный под верхней губой (под губой), с удалением носовой перегородки для доступа к опухоли.
Эндоскопический метод заменяет традиционный микроскопический подход, поскольку он снижает травматизацию тканей носа и время восстановления пациента.
- Расширенная эндоскопическая транссфеноидальная хирургия включает вскрытие большего количества кости в передней части основания черепа. Это позволяет хирургу безопасно обнажать очень большие опухоли, выходящие за пределы транссфеноидального доступа. Он обеспечивает хирургу прямую визуализацию сдавленных структур, таких как зрительные нервы или передние мозговые артерии.
- Краниотомия . Разрез кожи делается на волосистой части головы. Небольшой костный лоскут над глазом (супраорбитальная трепанация черепа) вырезается и удаляется для доступа к головному мозгу (рис. 5). Мозг осторожно отводят, чтобы найти и удалить опухоль. Костный лоскут заменяют и фиксируют крошечными пластинами и винтами. Трепанация черепа требуется при больших опухолях, которые прорастают в близлежащие ткани и не могут быть удалены транссфеноидальным доступом.
Лучевая терапия
Лучевая терапия использует контролируемые высокоэнергетические лучи для лечения опухолей гипофиза. Радиация повреждает ДНК внутри клеток, лишая их возможности делиться и расти. Преимущества радиации проявляются не сразу, а со временем. Постепенно опухоль перестает расти, уменьшается в размерах, а в некоторых случаях исчезает.
Целью лучевой терапии является максимизация дозы на аномальные опухолевые клетки и минимизация воздействия на нормальные здоровые клетки (рис. 6).
Рисунок 6. План лучевой терапии аденомы гипофиза. Цветные линии вокруг опухоли указывают на дозу облучения ткани. Внешнее лучевое излучение доставляется снаружи тела с помощью аппарата, который направляет высокоэнергетические лучи (рентгеновские лучи, гамма-лучи) на опухоль. Способы доставки излучения включают:
Способы доставки излучения включают:
Рис. 7. Гамма-нож использует 192 низкодозовых луча, которые пересекаются в области опухоли, чтобы получить высокую дозу и свести к минимуму воздействие на близлежащий здоровый мозг.
- Стереотаксическая радиохирургия обеспечивает высокую дозу радиации за один сеанс или за 5 сеансов в день. Двумя основными технологиями являются Leksell Gamma Knife и системы линейных ускорителей, такие как BrainLab Novalis. Несмотря на то, что это называется хирургическим вмешательством, никаких разрезов не делается. Поскольку однократная радиохирургическая доза более опасна, чем многократные фракционированные дозы, целевая область должна быть полностью иммобилизована с помощью каркаса головы или лицевой маски (рис. 7).
- Фракционная лучевая терапия (FSR) обеспечивает более низкие дозы облучения ежедневно в течение 5–6 недель. Маска для лица используется для точного изменения положения пациента во время каждого сеанса лечения. Введение части общей дозы облучения дает нормальным клеткам время на восстановление между сеансами лечения. Это также уменьшает побочные эффекты.
- Протонная лучевая терапия доставляет ускоренную энергию протонов к опухоли на определенной глубине. Луч излучения не выходит за пределы опухоли.
Облучение чаще всего используется для лечения остаточной опухоли после операции или при рецидиве опухоли. Некоторым людям, прошедшим лучевую терапию, потребуется замена гормона гипофиза.
Наблюдение («наблюдай и жди»)
Иногда лучшим лечением является наблюдение. Небольшие, медленно растущие опухоли, которые вызывают мало симптомов, можно наблюдать с помощью обычного МРТ до тех пор, пока их рост или симптомы не потребуют хирургического вмешательства. Наблюдение может быть лучшим вариантом для пожилых пациентов с другими заболеваниями. Вы и ваш врач можете взвесить риск развития симптомов по сравнению с риском лечебного вмешательства.
Клинические испытания
Клинические испытания — это исследования, в ходе которых новые методы лечения — лекарства, средства диагностики, процедуры, вакцины и другие методы лечения — тестируются на людях, чтобы убедиться, что они безопасны и эффективны. Всегда проводятся исследования для улучшения стандартов медицинского обслуживания и изучения новых лекарств и хирургических методов лечения. Информацию о текущих клинических испытаниях, включая соответствие требованиям, протокол и места проведения, можно найти в Интернете. Исследования могут спонсироваться Национальными институтами здравоохранения (www.clinicaltrials.gov), а также частными промышленными и фармацевтическими компаниями (www.centerwatch.com).
Восстановление и профилактика
Размер и расположение опухоли являются наиболее важными факторами, определяющими исход. Поскольку невозможно предсказать, может ли опухоль гипофиза рецидивировать и когда, необходим периодический мониторинг с помощью МРТ для наблюдения за изменениями или повторным ростом.
Многие люди с опухолями гипофиза длительное время наблюдаются у эндокринолога. Гормональный дисбаланс может быть вызван самой опухолью или результатом лечения. Эндокринолог будет контролировать уровень гормонов в крови, наметит план лечения и при необходимости внесет коррективы в лекарства.
Источники и ссылки
Если у вас есть дополнительные вопросы, обращайтесь в Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Поддержка
Группы поддержки предоставляют пациентам и их семьям возможность поделиться опытом, получить поддержку и узнать о достижениях в лечении и лекарствах. Свяжитесь с Pituitary Network Association, чтобы узнать о группах поддержки в вашем регионе.
Ссылки
Ассоциация сети гипофиза
Национальное общество по изучению опухолей головного мозга
Американская ассоциация по изучению опухолей головного мозга
Глоссарий
акромегалия: увеличение рук, ног или лица у взрослых из-за перепроизводства гормона роста; часто из-за секретирующей гормон роста опухоли гипофиза.
аденома: опухоль, растущая из железы.
апоплексия: внезапное кровотечение внутри органа.
Синдром Кушинга : эндокринное заболевание, вызванное повышенным уровнем кортизола в организме; часто из опухоли гипофиза, секретирующей адренокортикотропный гормон (АКТГ). Отличительные признаки включают жировой горб между плечами, круглое лицо и розовые или лиловые растяжки на коже. Также вызвано чрезмерным использованием кортикостероидных препаратов.
несахарный диабет : заболевание, при котором наблюдается ненормальное увеличение диуреза, потребление жидкости и часто жажда. Вызывается снижением гормона вазопрессина вследствие поражения задней доли гипофиза.
гигантизм: чрезмерный рост и рост у детей, вызванный перепроизводством гормона роста; часто из-за секретирующей гормон роста опухоли гипофиза.
гипертиреоз : учащение пульса, потеря веса, нервозность и бессонница, вызванные избытком гормонов щитовидной железы; может быть вызвано опухолью гипофиза, вырабатывающей тиреотропный гормон (ТТГ).
