Клиника нейромодуляции доктора яковлева: Клиника нейромодуляции доктора Яковлева
Клиника нейромодуляции доктора Яковлева
Специализация
Боль и болевые синдромы, хроническая боль
Боль в спине
- Остеохондроз, в т.ч.
- Дискогенные боли
- Дегенерация межпозвоночных дисков
- Радикулит, радикулопатия
- Спондилолистез
- Спаечный арахноидит
- Грыжи диска (межпозвоночная грыжа)
- Онкологические боли, спинальные опухоли
Боль в шее и руке
- Остеохондроз
- Грыжи диска (межпозвоночная грыжа)
- Плекситы, плексопатия
- Тоннельные нейропатии
Боль в нижних конечностях
- Нейропатии
- Сосудистые боли
- Нарушение кровообращения в конечностях
- Критическая ишемия конечностей
- Атеросклероз нижних конечностей
- Эндертерит
- Варикозное расширение вен
Головная боль
- Мигрени
- Цервикогенные головные боли
- Невралгия затылочная
- Центральный болевой синдром
- Депрессивный синдром
- Эпилепсия
Лицевая боль
- Невралгия
- Нейропатия тройничного нерва
Хроническая тазовая боль
- Анальные трещины
- Вульводиния
- Нейропатия полового нерва
Послеоперационная и посттравматическая боль
- Онкологические боли
- Боли в грудной клетке
- Боли в животе
- Каузалгия, каузалгический синдром
- Невралгия: постгерпетическая, паховая, межреберная
- Последствия переломов позвоночника
- Посттравматические болевые синдромы
- Фантомная боль
- Постампутационный синдром
Рефрактерная стенокардия
- Ишемическая болезнь сердца
Двигательные расстройства
- Детский церебральный паралич (ДЦП, болезнь Литтля)
- Паркинсонизм
- Спастическая кривошея
- Спастические состояния при:
- Рассеянном склерозе
- Посттравматических состояниях
- После операций на позвоночнике
- Гиперкинезах
- Последствии нарушений мозгового кровообращения (инсульт)
Функциональные тазовые нарушения
- Недержание мочи
- Нейрогенный мочевой пузырь
- Наловое недержание
- Импотенция, фригидность
Психогенная боль
- Депрессивные состояния
- Тревожные расстройства
- Посттравматические стрессовые расстройства
- Соматоморфные расстройства
Возможности лечения
- Применение последних мировых достижений в области функциональной нейрохирургии, малоинвазиваные методики лечения.

- Медикаментозная терапия по стандартам, разработанным Европейским и Североамериканским Обществом Нейромодуляции
- Специальная программа по наблюдению за пациентами и технической поддержки имплантированных систем хронической нейростимуляции
- Разработка индивидуальных программ лечения различных хронических болевых синдромов на основе алгоритмов , разработанных Международной Ассоциацией Нейромодуляции
- Использование самых современных лекарственных средств ведущих компаний Европы и США, разработанных не только для купирования боли, но и профилактического лечения
- Этапное лечение, наблюдение и полноценная реабилитация
- Работа мультидисциплинарной команды: невролог, реабилитолог, медсестра, психолог, психотерапевт, врач общей практики, ЛОР, офтальмолог
- Благодаря использованию малоинвазивных технологий и самого современного операционного оборудования возможность лечения амбулаторно.
Запись на приём
Для консультации у специалистов центра необходима предварительная запись
по телефону (495) 782-55-60
Руководитель центра
Яковлев Александр Евгеньевич
Нейрохирург, функциональный нейрохирург, врач высшей категории, профессор, преподает в Медицинском Университете штата Висконсин.
Специалисты центра
Карасев Сергей Александрович
нейрохирург, врач высшей категории
Яковлев Александр Евгеньевич
Нейрохирург, функциональный нейрохирург, врач высшей категории, профессор, преподает в Медицинском Университете штата Висконсин.
Клиника нейромодуляции доктора Яковлева, Россия, Москва, Спартаковский переулок, дом 2, строение 5
Акушерство, перинатология
Аллергология, иммунология
Анестезиология и реаниматология
Артроскопия и артрология
Ветеринария
Гастроэнтерология
Гематология, трансфузиология
Гемодиализ, нефрология
Генетика
Гинекология, эндоскопическая гинекология
Дезинфекция и стерилизация
Дерматология, венерология
Детская хирургия
Детские болезни: педиатрия, неонатология
Диетология, лечебное питание
Инфекционные болезни, ВИЧ, паразитология
Информационные технологии, телемедицина
Кардиология
Кардиохирургия
Косметология, лечебная косметика
Косметологическая, пластическая хирургия
Лабораторная диагностика, анализы
Лапароскопия (эндоскопическая хирургия)
Логопедия
ЛОР: отолариноларингология, эндоринохирургия
Маммология
Медицинское право
Микробиология, вирусология
Наркология
Народные средства, нетрадиционная медицина
Неврология
Нейрохирургия
Онкология
Офтальмология — глазные болезни
Проктология
Психиатрия
Психология
Психотерапия
Пульмонология
Ревматология
Радиология: рентген, УЗИ, КТ, МРТ
Рефлексотерапия, иглоукалывание, Су Джок
Санитария, гигиена, эпидемиология
Сексология и сексопатология
Сестринское дело, уход за больными
Скорая помощь, медицина катастроф, военная медицина
Сосудистая хирургия, ангиология, флебология
Стоматология
Судебная медицина, патанатомия
Терапия
Торакальная и торакоскопическая хирургия
Травматология и ортопедия
Трансплантология
Туберкулез — фтизиатрия
Урология и андрология, эндоурология
Фармакология, токсикология
Физиотерапия, реабилитация, массаж, ЛФК, курортология
Функциональная диагностика
Хирургия общая и абдоминальная
Челюстно-лицевая хирургия
ЭКО, ИКСИ, ВРТ, репродуктология: лечение бесплодия
Экономика и организация здравоохранения, страхование
Эндокринология, диабет
Эндоскопия
Лечение невралгии.
 Хроническая боль| » ВОПРОСЫ И ОТВЕТЫ
Хроническая боль| » ВОПРОСЫ И ОТВЕТЫНа Вашем сайте имеется информация о новом методе лечения тяжелой боли. Почему же неврологи, терапевты, хирурги и врачи других специальностей никогда не рекомендовали этот метод, хотя я уже много лет пытаюсь избавиться от мучительных болей после травмы?
Метод нейромодуляции не такой уж новый. Во всем мире методы нейромодуляции и, в частности, нейростимуляция применяются уже около 40 лет, в течение которых, метод зарекомендовал себя как безопасный, высокоэффективный, а во многих случаях, единственный метод, способный обеспечить адекватное обезболивание и существенно улучшить качество жизни, возвращая тяжелых больных прикованных к кровати или инвалидному креслу к трудовой деятельности. Во всем мире ежегодно производится более 30 000 имплантаций систем для хронической стимуляции только спинного мозга, из которых 10 000 производится в Европе. У нас же в стране, несмотря на существование метода нейростимуляции уже более 10 лет, распространение и развитие его идет медленно из-за экономических проблем.
Часто задаваемые вопросы:
• Какую боль можно лечить методом хронической электростимуляции нервной системы (ЭСНС)?
Чаще всего, из-за незнания о существовании метода ЭСНС к нам обращаются пациенты, которые уже испробовали другие способы лечения, как консервативные, так и неоднократные хирургические вмешательства. Среди них наиболее распространенная группа пациентов с так называемым синдромом неудачных оперативных вмешательств на позвоночнике (FBSS — Failed Back Surgery Syndrom), который хорошо поддается именно ЭСНС, в частности эпидуральной стимуляции спинного мозга. Показанием к применению нейростимуляции являются следующие болевые синдромы.
СПИСОК ОСНОВНЫХ НЕЙРОПАТИЧЕСКИХ БОЛЕВЫХ СИНДРОМОВ, ИЛИ ДРУГИХ БОЛЕЙ, СОПРОВОЖДАЮЩИХСЯ НЕЙРОПАТИЧЕСКИМ КОМПОНЕНТОМ – ПОКАЗАНИЯ К НЕЙРОСТИМУЛЯЦИИ.
1. БОЛЕВЫЕ СИНДРОМЫ ЛИЦА
Невралгия и нейропатия тройничного нерва (в том числе болевая анестезия лица).
2. ГОЛОВНАЯ БОЛЬ
Некоторые формы мигрени, кластерная головная боль, цервикогенная (связанная с шейным отделом позвоночника) головная боль, затылочная невралгия, головные боли напряжения.
3. КОМПЛЕКСНЫЙ РЕГИОНАРНЫЙ БОЛЕВОЙ СИНДРОМ*
А. Болевые синдромы в верхних и нижних конечностях после травм, термических, химических и других повреждений, после длительной иммобилизации конечностей (например, в гипсовой повязке) — Рефлекторная симпатическая дистрофия КРБС I типа.
Б. Болевые синдромы вследствие повреждений нервов конечностей (травматического, химического, радиационного или др. происхождения), а также после операций на нервах верхней и/или нижней конечности — КРБС II типа (КАУЗАЛГИЯ).
4. БОЛЕВЫЕ СИНДРОМЫ АМПУТИРОВАННОЙ КОНЕЧНОСТИ:
а) культевые боли без фантома,
б) фантомные боли в конечности
5. БОЛЬ В СПИНЕ. РАДИКУЛИТ, ЛЮМБАГО, ЛЮМБАЛГИЯ, ДОРСОПАТИЯ.
БОЛЬ В СПИНЕ. РАДИКУЛИТ, ЛЮМБАГО, ЛЮМБАЛГИЯ, ДОРСОПАТИЯ.
6. БОЛЕВОЙ СИНДРОМ ПОСЛЕ ОПЕРАЦИЙ НА ПОЗВОНОЧНИКЕ: Сохраняющиеся или усиливающиеся боли после таких операций, как удаление грыжи межпозвонкового диска, декомпрессивной ламинэктомии и других операций на позвоночнике и спинном мозге.
7. ПОСЛЕОПЕРАЦИОННЫЕ БОЛИ В ОБЛАСТИ ГРУДНОЙ КЛЕТКИ
Боль после операций на органах грудной клетки (постторакотомический болевой синдром). Боль после операций на молочной железе (постмастэктомический болевой синдром).
8. ХРОНИЧЕСКАЯ ТАЗОВАЯ БОЛЬ – КОКЦИГОДИНИЯ (боль в области копчика), ВУЛЬВОДИНИЯ (боль в области преддверия влагалища), боль в ано-генитальной, перианальной области.
9. МЕЖРЕБЕРНАЯ НЕВРАЛГИЯ. В том числе ПОСТГЕРПЕТИЧЕСКАЯ межреберная невралгия.
10. ИШЕМИЧЕСКИЕ БОЛИ
А. Ишемические боли в верхних и нижних конечностях:
Б. Болезнь Рейно, Бергера, Лериша, облитерирующий эндартериит и другие болевые синдромы на фоне недостаточности кровообращения в верхних и нижних конечностях.
В. Стенокардия — медикаментозно-резистентные формы ишемической болезни сердца, при отсутствии показаний или наличии противопоказаний к шунтирующим операциям. Возможно также применение в качестве дополнительного метода к шунтирующим и/или стентирующим операциям.
11. ЦЕНТРАЛЬНЫЕ БОЛЕВЫЕ СИНДРОМЫ:
Болевые синдромы после нарушений кровообращения или травмы головного и/или спинного мозга. Постинсультные болевые синдромы.
—————————
* Комплексный регионарный болевой синдром (КРБС) относится к разряду хронических болевых синдромов. Им страдают (по данным различных авторов) от 6 до 16% населения. Клинические проявления КРБС заключаются в локальной, чаще жгучей боли, вазомоторных нарушениях (изменение цвета кожи), нарушения потоотделения (гипер- или гипогидроз), трофические расстройства ( гипотрофия, остеопороз и др.). Чаще КРБС возникает в одной из конечностей, реже в лице.
Необходимо отметить, что метод нейростимуляции не является «методом отчаяния», к которому надо прибегать, тогда, когда испробованы другие.
Современные подходы в медицине, когда лечить необходимо больного, а не болезнь, не позволяют пробовать все возможное и невозможное. Да, к сожалению, многие у нас в стране еще не знают о методе, который необходимо учитывать с самого начала, когда больному ставится диагноз ХРОНИЧЕСКОГО БОЛЕВОГО СИНДРОМА. В развитых странах, в учебных руководствах по неврологии, нейрохирургии, альгологии и др., где описывается лечение боли, методы нейромодуляции выделены в отдельную группу высокоэффективных операций, в рамках алгоритма лечения болевого синдрома.
• Где я могу найти квалифицированного нейрохирурга, производящего электронейростимуляцию?
Операции по имплантации систем для хронической электростимуляции нервной системы с целью лечения болевых синдромов, на территории РФ и стран СНГ в полном объеме производятся только в НИИ нейрохирургии им. Н.Н. Бурденко РАМН г. Москва. Адрес института и координаты группы функциональных нейрохирургов, занимающихся имплантацией этих систем, указан ниже. Имплантация спинальных нейростимуляторов уже успешно выполняется во многих республиканских центрах крупных городов (Санкт-Петербург, Самара, Уфа, Казань, Владивосток и др.).
Имплантация спинальных нейростимуляторов уже успешно выполняется во многих республиканских центрах крупных городов (Санкт-Петербург, Самара, Уфа, Казань, Владивосток и др.).
Мы считаем, что первый этап – имплантация тестового электрода и проведение тестового периода должен проводиться практически в любой клинике после курса обучения у нас в отделении или на месте. Процедура имплантации тестового электрода достаточно проста и может выполняться не только нейрохирургом, но и неврологом или анестезиологом. Однако необходимо еще раз отметить, что как и любая процедура она требует определенных навыков. Поэтому прежде, чем закупать тестовые электроды, необходимо пройти курс обучения у нас в клинике или в любом мировом центре обучения фирмы «Медтроник» и получить соответствующий сертификат.
• Может ли ЭС навсегда избавить от боли?
Эффективность операции зависит от вида болевого синдрома, причины и уровня его возникновения. Многое зависит от правильной психологической подготовки больного, а также постоянного сотрудничества между врачом и пациентом. Наши пациенты после операции в течение длительного времени находятся под наблюдением врача. Операция это только половина успеха. Многое зависит от проведения тестового периода до операции и правильного ведения послеоперационного периода, в течение которого необходимо подобрать оптимальные параметры стимуляции. Не во всех случаях удается избавиться от боли полностью и навсегда. Однако необходимо знать, что целью таких операций является, не только и, может быть, не столько полное устранение боли, сколько улучшение качества жизни. Это означает, что больной с невыносимыми болями, принимающий без определенного эффекта множество обезболивающих средств, после операции может, как минимум, снизить дозы этих препаратов или избавиться от них совсем. В большинстве случаев, после начала применения ЭС, при правильном отборе пациентов и соответствующем выборе уровня вмешательства, снижение боли более чем на 50 % наблюдается у 75-80% больных. Повышение качества жизни также означает возвращение глубоко инвалидизированного больного, как правило, даже неспособного к самообслуживанию, к возможности трудовой деятельности. Отвечая на вопрос более конкретно, можно с уверенностью сказать, что при определенных патологиях, таких как ограниченные локальные боли на фоне повреждения одного нерва, от боли иногда можно полностью избавиться. Но такие случаи, к сожалению, не так часто встречаются. Намного чаще речь идет не об избавлении от боли совсем, а об уменьшении страданий, уменьшении выраженности, интенсивности боли.
В большинстве случаев, после начала применения ЭС, при правильном отборе пациентов и соответствующем выборе уровня вмешательства, снижение боли более чем на 50 % наблюдается у 75-80% больных. Повышение качества жизни также означает возвращение глубоко инвалидизированного больного, как правило, даже неспособного к самообслуживанию, к возможности трудовой деятельности. Отвечая на вопрос более конкретно, можно с уверенностью сказать, что при определенных патологиях, таких как ограниченные локальные боли на фоне повреждения одного нерва, от боли иногда можно полностью избавиться. Но такие случаи, к сожалению, не так часто встречаются. Намного чаще речь идет не об избавлении от боли совсем, а об уменьшении страданий, уменьшении выраженности, интенсивности боли.
• Чем вы можете объяснить не столь хорошие результаты у остальных 20-25% пациентов?
В основном это снижение эффекта стимуляции из-за привыкания к частоте или амплитуде стимула, погрешности самой имплантации, а также технические причины, такие, как смещение электрода или разъединение цепи системы, что обычно устранимо без вреда пациенту. Понятно, что частоту положительных (хороших и отличных) результатов можно значительно повысить при длительном контакте врача и пациента, с периодическим изменением параметров стимуляции.
Понятно, что частоту положительных (хороших и отличных) результатов можно значительно повысить при длительном контакте врача и пациента, с периодическим изменением параметров стимуляции.
• Если боли возвращаются после ЭС, какую операцию Вы можете произвести?
Операции по имплантации систем для хронической стимуляции нервной системы производятся на разных ее уровнях, в зависимости от конкретной патологии. Существует определенный алгоритм таких операций, основанный на принципе — от простого к сложному. Например, больному с повреждением периферического нерва произведена имплантация электрода для хронической ЭС периферического нерва. Если при этом не достигается стойкий эффект (несмотря на длительный период подбора параметров стимуляции), то в таком случае больному можно предложить эпидуральную стимуляцию спинного мозга или стимуляцию коры головного мозга — в зависимости от вида болевого синдрома и результатов тестового периода. Однако, еще раз хочется подчеркнуть, что при правильном подборе больных на тот или иной вид стимуляции, преемственном подходе в лечении таких больных с сохранением контакта между врачом и пациентом после операции, необходимость в дальнейших оперативных вмешательствах обычно отпадает.
• Какова частота успешных результатов при повторной операции?
При соблюдении принципов алгоритма хирургического лечения боли, частота положительных результатов по отношению к первичным операциям практически не снижается.
• Имеется ли больший риск осложнений при повторной операции?
Если операция производится на том же уровне, например, для коррекции положения сместившегося электрода, то, разумеется, риск осложнений, например, инфицирования раны, возрастает, что является общехирургическим фактом. Однако, это мало относится к операциям, выполняемым на другом уровне.
• Есть ли возрастной предел для операции?
В принципе, данную малотравматичную операцию можно производить лицам любого возраста, за исключением грудных детей и пожилых больных с тяжелой соматической патологией.
• Должны ли быть активными пациенты во время операции?
Большое значение в получении положительного результата имеет интраоперационный скрининг (тестирование в течение операции). Во время размещения электрода больной должен сообщать о возникающих у него ощущениях, их локализации и характере. Поэтому, по крайней мере, в момент установки электродов больной не находится в состоянии общего наркоза и должен быть активен. Необходимо отметить безболезненность процедуры и при правильном техническом выполнении, удается избежать неприятных ощущений. У нас памятен пример, когда пациентка во время операции, шутливо и почти кокетливо интересовалась у хирурга, нельзя ли ей заодно сделать и липосакцию.
Во время размещения электрода больной должен сообщать о возникающих у него ощущениях, их локализации и характере. Поэтому, по крайней мере, в момент установки электродов больной не находится в состоянии общего наркоза и должен быть активен. Необходимо отметить безболезненность процедуры и при правильном техническом выполнении, удается избежать неприятных ощущений. У нас памятен пример, когда пациентка во время операции, шутливо и почти кокетливо интересовалась у хирурга, нельзя ли ей заодно сделать и липосакцию.
• Сколько длится эффект обезболивания?
Длительность безболевого периода достаточно вариабельна у разных больных и сугубо индивидуальна. В то время как у одного пациента аналгезия может продолжаться в течение 2-х и более часов после краткой (5-10 минут) интраоперацинной стимуляции, у другого, при более длительном сеансе, боль может возобновиться сразу после завершения стимуляции. Однако, здесь также имеется своя закономерность: обычно следовая реакция – продолжение аналгезии после окончания стимуляции — в начале ее применения непродолжительна, но по мере продолжения ЭСНС наблюдается, т.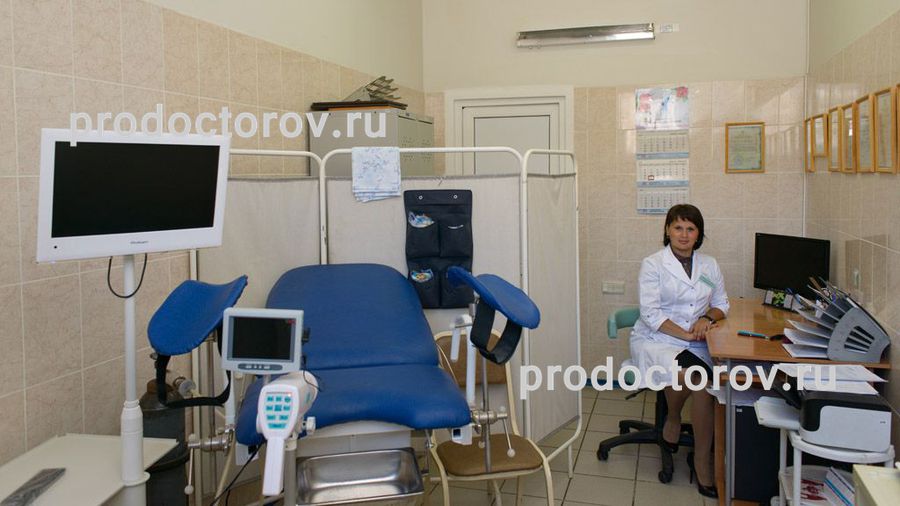 н. «эффект накапливания», в результате которого, промежутки времени, в течение которых больной не чувствует боль и без стимуляции, постепенно удлиняются.
н. «эффект накапливания», в результате которого, промежутки времени, в течение которых больной не чувствует боль и без стимуляции, постепенно удлиняются.
• Исходя из этого, можно ли предположить, что, возможно, когда-нибудь стимуляция не понадобится и систему можно будет удалить?
Необходимо помнить, что к нам обращаются пациенты с довольно длительным и тяжелым течением болевого синдрома. Поэтому надеяться на полное исчезновение боли без обезболивающих средств, в том числе без стимуляции, обычно не приходится. Поэтому, даже если в течение длительного периода времени у больного не возникает рецидив боли, производить удаление системы не рекомендуется.
Однако если пациент сможет спокойно прожить с выключенным стимулятором около 1 года, мы можем смело его удалить.
• Риторический вопрос – сколько стоит сама система и во сколько обойдется вся операция?
Экономическая сторона проблемы в настоящее время, наверное, является наиболее болезненной. Дело в том, что в развитых странах больные могут и не знать о стоимости таких операций или самой системы, поскольку это является задачей страховых компаний. У нас же страховая медицина находится еще в зародышевом состоянии, поэтому платить и очень немалые деньги приходится самим больным (ориентировочные цены систем и госпитализации указаны ниже на этой стр.) или, в лучшем случае, спонсорам. Однако необходимо отметить, что за последние 5 лет многим сотням пациентам удалось получить возможность лечения у нас в клинике и имплантировать нейростимулятор за счет бюджетных средств (в счет квот). Содержание тяжелых больных, получающих пенсию по инвалидности обходится государству намного дороже, чем приобретение систем для ЭС, с которой пациенты могли бы возвратиться к трудовой деятельности. Также стоит отметить, что длительный прием анальгетиков не только вредит самому организму из-за частых и иногда достаточно серьезных побочных эффектов, но и обходится больному отнюдь не дешевле, чем лечение методом нейростимуляции, если при этом учитывать бесконечные консультации у разных специалистов, с бесконечными исследованиями и безрезультатными операциями.
У нас же страховая медицина находится еще в зародышевом состоянии, поэтому платить и очень немалые деньги приходится самим больным (ориентировочные цены систем и госпитализации указаны ниже на этой стр.) или, в лучшем случае, спонсорам. Однако необходимо отметить, что за последние 5 лет многим сотням пациентам удалось получить возможность лечения у нас в клинике и имплантировать нейростимулятор за счет бюджетных средств (в счет квот). Содержание тяжелых больных, получающих пенсию по инвалидности обходится государству намного дороже, чем приобретение систем для ЭС, с которой пациенты могли бы возвратиться к трудовой деятельности. Также стоит отметить, что длительный прием анальгетиков не только вредит самому организму из-за частых и иногда достаточно серьезных побочных эффектов, но и обходится больному отнюдь не дешевле, чем лечение методом нейростимуляции, если при этом учитывать бесконечные консультации у разных специалистов, с бесконечными исследованиями и безрезультатными операциями. Не будем также забывать, что наша достаточно амбициозная страна уже далеко не бедная. Поэтому если гражданину нашей страны необходимо имплантировать нейростимулятор – кто-нибудь обязательно должен за это заплатить. Будем надеяться, что в скором будущем, как и в любой цивилизованной стране это будут страховые компании.
Не будем также забывать, что наша достаточно амбициозная страна уже далеко не бедная. Поэтому если гражданину нашей страны необходимо имплантировать нейростимулятор – кто-нибудь обязательно должен за это заплатить. Будем надеяться, что в скором будущем, как и в любой цивилизованной стране это будут страховые компании.
• Имеются ли у этого метода побочные эффекты и какие могут быть противопоказания?
Подробную информацию о показаниях и противопоказаниях вы можете найти на сайте группы функциональной нейрохирургии http://gofn, а также на сайте фирмы «Medtronic,». К побочным эффектам относится неприятная парестезия в виде ощущения прострелов или сильной вибрации. Однако их можно устранить подбором соответствующих параметров стимуляции или даже избежать их возникновения при методичном поиске соответствующих параметров с соблюдением всех необходимых требований при выполнении операции и ведении послеоперационного периода. Какого–либо отрицательного воздействия хронической электростимуляции на органы и системы организма за более чем 40-летний период их применения не выявлено.
Нейроурология
Центр нейроурологии специализируется на диагностике и лечении различных расстройств мочеиспускания, которые могут возникать вследствие:
- грыж межпозвоночного диска,
- рассеянного склероза,
- болезни Паркинсона,
- церебрального паралича,
- травм и ушиба спинного и головного мозга,
- деменции,
- периферической полинейропатии при сахарном диабете,
- перенесенных гинекологических, хирургических и урологических операций на органах малого таза,
- перенесенной лучевой терапии на органах малого таза.
Мы лечим
- нейрогенную дисфункцию нижних мочевыводящих путей
- гиперактивный мочевой пузырь (ГАМП)
- детрузорно-сфинктерную диссинергию
- синдром хронической тазовой боли
Симптомы
- частые ложные позывы к мочеиспусканию
- болезненное мочеиспускание
- резкие, трудносдерживаемые позывы к мочеиспусканию
- недержание мочи при резких позывах к мочеиспусканию
- снижение ощущения позыва к мочеиспусканию
- отсутствие позыва к мочеиспусканию
- затрудненное мочеиспускание
- необходимость прилагать усилия при мочеиспускании
- слабый напор струи мочи
- прерывистое мочеиспускание
- ощущение неполного опорожнения мочевого пузыря
- ночные мочеиспускания
Диагностика
В арсенале клиники ЕМС есть все существующие в мире современные методы диагностики различных функциональных расстройств органов малого таза. В основе правильной постановки диагноза и определения наиболее подходящего лечения стоит общий урологический и нейроурологический осмотр, заполнение принятых международных опросников и дневника мочеиспускания, функциональное исследование нижних мочевых путей (комплексное уродинамическое исследование — КУДИ), определение неврологического статуса.
В основе правильной постановки диагноза и определения наиболее подходящего лечения стоит общий урологический и нейроурологический осмотр, заполнение принятых международных опросников и дневника мочеиспускания, функциональное исследование нижних мочевых путей (комплексное уродинамическое исследование — КУДИ), определение неврологического статуса.Лечение
Комплексный подход – ключевой принцип клиники ЕМС. В лечении нейрогенных расстройств мочеиспускания участвуют специалисты клиники урологи, нейроурологии, неврологии и нейрохирургии.
В зависимости от результатов проведенного обследования и диагностированной патологии определяется наиболее подходящий метод лечения:
- Медикаментозная терапия – назначение лекарственных препаратов, применяемых для коррекции расстройств мочеиспускания;
- Ботулинотерапия – инъекции ботулинического токсина – один из наиболее эффективных и широко используемых в западных клиниках методов лечения таких расстройств мочеиспускания как недержание мочи и затрудненное мочеиспускание;
- Сакральная нейромодуляция – применяется при снижении или утрате сократительной функции мочевого пузыря и заключается в имитации естественной иннервации органов малого таза с помощью имплантации высокотехнологичных устройств;
- Тибиальная нейромодуляция – вид нейромодуляции при котором происходит стимуляция крестцового отдела позвоночника, вследствие чего уменьшается гиперактивность мочевого пузыря и нормализуется функция тазовых органов;
- БОС-терапия – тренировка и реабилитация мышц тазового дна после перенесенных родов у женщин, перенесенных нейрохирургических операций и операций на органах малого таза;
- Интермиттирующая (периодическая) катетеризация мочевого пузыря – один из эффективных и безопасных способов отведения мочи с помощью катетера у определенной категории больных;
- Хирургическое лечение – также имеется в арсенале клиники ЕМС, но с появлением современных методов лечения нейрогенных расстройств мочеиспускания в настоящее время применяется крайне редко.

Ведущие глазные клиники россии Операции на глазах Справочник больниц и клиник
Чтобы вступить в группу, Вам необходимо войти .
Информация
Описание: Первая и пока единственная в России клиника нейромодуляции доктора Яковлева, является филиалом американской клиники Comprehensive Pain Management of the Fox Valley. Показать полностью…
Уникальность клиники в представлении последних мировых достижений в области лечения болевых синдромов, двигательных и функциональных расстройств, основанных на кибернетической медицине.
Мы занимаемся пациентами, страдающими от хронической боли, которые подвергались консервативному лечению с кратковременным эффектом, многократным операциям и которым не помогли все методы лечения.
Александр Яковлев — M.D. врач высшей категории, профессор, преподает в Медицинском Университете штата Висконсин. Член «Американского общества управления болью», «Американского и Международного общества нейромодуляции (функциональной нейрохирургии)», «Американского спинального общества».
Ухудшилось зрение? Требуется операция? Что делать? Как найти хорошего офтальмолога? Кто правильно поставит диагноз и назначит действительно нужное лечение? Какие гарантии, что операция на глаза будет проведена профессионально, качественно, успешно и без осложнений? Как выбрать лучшую глазную клинику, а самое главное — хирурга, который будет делать операцию? Кто вернет зрение и даст возможность видеть?
Василий Евгеньевич Яковлев — врач высшей категории, учредитель офтальмологической клиники, ведущий хирург. Доктор Яковлев девятнадцать лет работал под руководством Святослава Николаевича Федорова, в течение пятнадцати лет заведовал операционным блоком и передвижной клиникой в МНТК «Микрохирургия глаза».
Доктор Яковлев девятнадцать лет работал под руководством Святослава Николаевича Федорова, в течение пятнадцати лет заведовал операционным блоком и передвижной клиникой в МНТК «Микрохирургия глаза».
г. Москва, м. Красносельская, Спартаковский переулок, д.2 стр 5.(Вход с ул. Нижняя Красносельская д.15/17 в арку, ориентир — желтая церковь)
г. Подольск, Проспект Ленина, д.107/49. ТОЦ «Красные ряды», к. 205, второй этаж, вход со двора.
Москва: (495) 782 5560, (495) 967 7377 Подольск: 8(4967) 55-6880 График работы: 10.00-19.00 пн -пт
Описание
«Глазная клиника доктора Беликовой» — это современный медицинский хирургический центр, в котором можно получить любой вид офтальмологической помощи в виде полной диагностики глазных заболеваний и хирургического вмешательства.
Наше оборудование идет в ногу со временем, оно современное и безопасное, закуплено у ведущих мировых офтальмологических производителей. Основатели клиники Беликовы Сергей Валерьевич и Елена Ивановна – опытные специалисты высшей квалификации. Их детище – это результат более чем 25 работы в сфере офтальмологии для пользы пациентов. генеральный директор Беликов Сергей Валерьевич 25 лет был анестезиологом-реаниматологом, в том числе около 10 лет проработал в Московской клинической офтальмологической больнице. Многолетняя практика анестезиолога-реаниматолога в сфере офтальмохирургии позволили использовать профессиональные навыки организации работы в собственной глазной клинике и применить опыт ведущих офтальмологических клиник России и зарубежья. Главный врач клиники Беликова Елена Ивановна — доктор медицинских наук, офтальмолог высшей квалификации с 25-летним стажем в офтальмохирургии. Ныне является Членом Российского, Европейского и Американского обществ рефракционных и катарактальных хирургов. Также она — ведущий специалист в области хирургической коррекции пресбиопии и эксперт в сфере имплантации современных моделей искусственных хрусталиков. Занимается этим почти 10 лет, и отразила проблемы лечения пресбиопии в своей докторской диссертации.
Их детище – это результат более чем 25 работы в сфере офтальмологии для пользы пациентов. генеральный директор Беликов Сергей Валерьевич 25 лет был анестезиологом-реаниматологом, в том числе около 10 лет проработал в Московской клинической офтальмологической больнице. Многолетняя практика анестезиолога-реаниматолога в сфере офтальмохирургии позволили использовать профессиональные навыки организации работы в собственной глазной клинике и применить опыт ведущих офтальмологических клиник России и зарубежья. Главный врач клиники Беликова Елена Ивановна — доктор медицинских наук, офтальмолог высшей квалификации с 25-летним стажем в офтальмохирургии. Ныне является Членом Российского, Европейского и Американского обществ рефракционных и катарактальных хирургов. Также она — ведущий специалист в области хирургической коррекции пресбиопии и эксперт в сфере имплантации современных моделей искусственных хрусталиков. Занимается этим почти 10 лет, и отразила проблемы лечения пресбиопии в своей докторской диссертации. Стаж работы в ведущих офтальмологических клиниках Минска, Киева и Москвы, а последние 5 лет — в Центре микрохирургии глаза Поликлиники ОАО «Газпром» ведущим хирургом и заведующей отделением офтальмохирургии позволил систематизировать большой опыт в микрохирургии глаза и эксимерлазерной коррекции зрения. В арсенале Елены Ивановны 56 научных работ, 5 рацпредложений и 3 изобретения.
Стаж работы в ведущих офтальмологических клиниках Минска, Киева и Москвы, а последние 5 лет — в Центре микрохирургии глаза Поликлиники ОАО «Газпром» ведущим хирургом и заведующей отделением офтальмохирургии позволил систематизировать большой опыт в микрохирургии глаза и эксимерлазерной коррекции зрения. В арсенале Елены Ивановны 56 научных работ, 5 рацпредложений и 3 изобретения.VIP размещение Информация для представителей Глазная клиника доктора Беликовой
Вы представитель фирмы Глазная клиника доктора Беликовой ?
Хотите дать официальные ответы на отзывы?
Получать уведомления о новых отзывах?
Обновить информацию в описании?
Нет ничего проще! Зарегистрируйтесь представителем фирмы Глазная клиника доктора Беликовой !
Внимание! Ваша принадлежность к фирме Глазная клиника доктора Беликовой будет тщательно проверена модераторами сайта!
В связи с прохождением практики по программе Fellowship ESASO в Università Vita-Salute San Raffaele. Milan, Italy по курсу «Патология сетчатки» («Medical Retina»), куратор Prof. Francesco Bandello, сообщаю Вам, что на период моего отсутствия с апреля по июнь 2013г. мы пригласили в нашу клинику лучших хирургов ведущих офтальмологических клиник России.
Francesco Bandello, сообщаю Вам, что на период моего отсутствия с апреля по июнь 2013г. мы пригласили в нашу клинику лучших хирургов ведущих офтальмологических клиник России.
С графиком операционных дней Вы можете ознакомиться по тел. (843) 295-03-03, 204-03-03.
Руководитель Центра офтальмологии ФМБА России, Заведующий кафедрой офтальмологии ФГБОУ ДПО ИПК ФМБА России, доктор медицинских наук, профессор, Заслуженный врач Российской Федерации, Президент Российского общества катарактальных и рефракционных хирургов, Член Американской академии офтальмологии, Американского и Европейского общества катарактальных и рефракционных хирургов.
Специализация – хирургия катаракты, глаукомы, рефракционная хирургия
Автор 223 научных работ, 13 патентов и изобретений.
Заведующий отделением ФГБУ Клиническая больница Управления делами Президента Российской Федерации в г. Москва, офтальмохирург, доктор медицинских наук, профессор Является разработчиком многих авторских методик хирургического лечении глазной патологии.
Специализация — хирургия катаракты, хирургия глаукомы, рефракционная хирургия, реконструктивная хирургия последствий глазной травмы.
Врач-офтальмолог высшей категории, офтальмохирург доктор медицинских наук, Руководитель Центра микрохирургии и лазерной коррекции глаза дорожной больницы СКЖД (г.Ростов-на-Дону) член Европейского общества катарактальной и рефракционной хирургии, член VIP Restor Club, в который входят 25 ведущих офтальмохирургов России
Специализация: хирургия катаракты, глаукомы, отслойки сетчатки, витреоретинальная хирургия.
Операционные дни: по записи
Заведующий отделением катарактальной и витреоретинальной хирургии офтальмологической клиники доктора Куренкова (г.Москва), офтальмохирург.
Специализация – хирургия катаракты, глаукомы, отслойки сетчатки, рефракционная, витреоретинальная хирургия, реконструктивная хирургия при травматических повреждениях глаз.
Врач-офтальмолог высшей категории, офтальмохирург, кандидат медицинских наук Зав. офтальмологическим отделением ДРКБ
офтальмологическим отделением ДРКБ
Специализация: хирургия катаракты, глаукомы, отслойки сетчатки, витреоретинальная хирургия .
Офтальмохирург Центра офтальмологии и микрохирургии глаза Федерального медико-биологического агентства, врач высшей квалификационной категории ассистент кафедры офтальмологии Института Повышения Квалификации Федерального Медико- Биологического Агенства России, член Российского общества катарактальных и рефракционных хирургов.
Специализация: хирургия катаракты, глаукомы, переднего отрезка глаза, операции на конъюнктиве, склере, веках. www.kb85.ru/oko/
Главная / Клиники / Офтальмологическая клиника «Новый Взгляд»
«Новый Взгляд» — ведущая офтальмологическая клиника России, которая действительно способна подарить новое зрение. Клиника обладает внушительным опытом работы, ведь помощь в коррекции зрения она оказывает, начиная с 1996 года.
Клиника постоянно обновляет оборудование и список операций, чтобы оказывать высококвалифицированную помощь людям и удерживать пальму первенства. Врачами клиники было осуществлено более 100 000 операций по коррекции зрения. К заслугам клиники так же относится первенство в использовании эксимерного лазера.
Врачами клиники было осуществлено более 100 000 операций по коррекции зрения. К заслугам клиники так же относится первенство в использовании эксимерного лазера.
Врачи, которые с радостью готовы оказать вам помощь, являются ведущими специалистами в своей области, обладают огромным опытом и стремлением помочь людям. В клинике вам окажут качественные и быстрые услуги, с максимальным комфортом. При необходимости или желании клиента, к консультации могут призываться ведущие офтальмологи Москвы.
Обучения персонала клиники проводится в лучших колледжах Великобритании и Германии. Клиника имеет в своем распоряжении самое новое оборудование, способное без труда провести качественную диагностику. «Новый Взгляд» постоянно следит за медицинским рынком и наблюдает за появлением новинок в сфере медицинского оборудования.
Сейчас в клинике есть новейший эксимерлазерный диагностический комплекс AMARIS. Знаком качества наделен и лазер NIDEK EC-5000, который уже не первый год оказывает качественные услуги клиентам клиники и помогает всем желающим улучшить свое зрение.
Клиника предлагает огромный выбор операций по коррекции зрения. «Новый Взгляд» специализируется на борьбе с дальнозоркостью и близорукостью, лечении катаракты и глаукомы, устранении кератоконуса и отслоек сетчатки. Клиника так же может предложить лазерную коррекцию зрения, витреоретинальную хирургию, лечение патологий сетчатки и многое другое.
Клиника «Новый Взгляд» работает с 10 до 20 часов ежедневно, в воскресение до 18 часов, по адресу Москва, ул. Крылатские холмы, дом 30, корпус 2. Связаться с врачом и записаться на прием можно по телефону + 7 495 412 2001, назвав удобное для вас время и день. Узнать больше о клинике так же можно на сайте www.nlv.ru
Если вам доводилось проходить лечение в этой клинике, просим оставить свой отзыв в комментариях к статье, нам очень важна ваша объективная оценка.
Источники:
vk.com, www.okozaoko.ru, rascheskoff.ru, viewangle.net
Следующие больницы:
27 апреля 2021 года
Комментариев пока нет!Интернет-конференция «Нейростимуляция спинного мозга — новая парадигма в лечении пациентов с нарушениями ритма сердца»
14 июля 2020Дата проведения: 17 июля 2020
Начало 12:00 по МСК
Ссылка на вебинар: https://youtu. be/DV2oo1VUTbk
be/DV2oo1VUTbk
Почта для связи: [email protected]
ПАРТНЕРСКАЯ ПРОГРАММА ДОКТОРА АРДАШЕВА А.В. для кардиологов Москвы — aritmologi.ru
Модератор
Проф. Ардашев А.В. Руководитель научного отдела нарушений ритма и проводимости Медицинского научно-образовательного центра Московского государственного университета им. М. В. Ломоносова, Москва, Россия.
Часть 1: БАЗОВЫЕ АСПЕКТЫ
12.00-12.25 Анатомо-физиологические основы регуляции сердечного ритма при электрической стимуляции спинного мозга. (25-27 мин)
Гаджиева Фатима Гаджиахмедовна. к.м.н., доцент. Заведующая кафедрой нормальной анатомии учреждения образования «Гродненский государственный медицинский университет», Гродно, Беларусь.
12.25-12.30 Ответы на вопросы (3-5 мин)
12.30-12.55 Новое в патогенезе ФП — второй нижнепредсердный синусовый узел. (25-27 мин)
Проф. Игорь Ефимов/ Igor Efimov Alisann & Terry Collins professor, The George Washington University, Washington, DC, USA.
Игорь Ефимов/ Igor Efimov Alisann & Terry Collins professor, The George Washington University, Washington, DC, USA.
12.55-13.00 Ответы на вопросы (3-5 мин)
Часть 2: ТЕХНОЛОГИЯ
13.00-13.25 Технологические аспекты выполнения процедуры имплантации устройств для нейростимуляции спинного мозга. (25-27 мин)
Сафин Александр Владимирович, к.м.н. Заведующий отделением центра инновационной хирургии позвоночника ЗАО МЦК, Москва, Россия.
13.25-13.30 Ответы на вопросы (3-5 мин)
Часть 3: МУЛЬТИДИСЦИПЛИНАРНЫЙ ВЗГЛЯД НА ПРОБЛЕМУ
13.30-13.55 Нейромодуляция в нейрокардиологии — взгляд невролога. (25-27 мин)
Мешкова Кетеван Сергеевна, к.м.н., доцент. Кафедра неврологии, нейрохирургии и медицинской генетики ФГАОУ ВО РНИМУ, Москва, Россия.
13.55-14.00 Ответы на вопросы (3-5 мин)
14.00-14.25 Применение нейромодуляционных методов в лечении пациентов с сердечно-сосудистой патологией. (25-27 мин)
(25-27 мин)
Проф. Яковлев Александр Евгеньевич. Руководитель клиники МЕДЭЛЕКТ, Москва, Россия.
14.25-14.30 Ответы на вопросы (3-5 мин)
14.30-14.55 Роль предсердной кардиомиопатии в патогенезе тромбоэмболических осложнений. Новые горизонты антикоагулянтной терапии. (25-27 мин)
Зотова Ирина Вячеславовна, к.м.н. Доцент Кафедры терапии, кардиологии и функциональной диагностики ФГБУ ДПО «Центральная Государственная медицинская академия» УПД РФ, Москва, Россия.
14.55-15.00 Ответы на вопросы (3-5 мин)
15.00-15.25 Новые подходы в лечении фатальных желудочковых аритмий: нейромодуляция и субкутанный ИКД для профилактики ВСС. (25-27 мин)
Кекштас Вадим Сергеевич, клинический консультант подразделения нейромодуляции компании «Кардиомедикс», Москва, Россия.
Костылева Ольга Валерьевна, к.м.н. Клинический консультант подразделения аритмологии компании «Кардиомедикс», Москва, Россия.
15.25-15.30 Ответы на вопросы
Часть 4: КЛИНИЧЕСКИЕ ПРИМЕРЫ
15.30-15.55 Нейромодуляция в лечении ФП: клинические примеры. (25-27 мин)
Яковлева Марина Владимировна, к.м.н. Главный врач клиники МЕДЭЛЕКТ, Москва, Россия.
15.55-16.00 Ответы на вопросы
Завершение
Науки о мозге | Бесплатный полнотекстовый | Нейромодуляция тазовой и урогенитальной боли
2.1.1. Крестцовая нейромодуляция
Крестцовая нейромодуляция (SNM) — это нейромодуляция, при которой крестцовый нерв стимулируется электрическим током через имплантированный изолированный провод, размещенный вдоль корешков крестцового нерва, обычно на уровне корня S3. Хотя точный механизм действия нейромодуляции в облегчении боли в мочевом пузыре и тазу не совсем понятен, многие публикации предполагают влияние на модуляцию рефлексов спинного мозга и сетей мозга, таким образом влияя на функцию мочевого пузыря [69,70]. Во-первых, пациенты проходят исследование нейромодуляции. Тем, кто испытывает уменьшение боли при стимуляции (классифицируется как «респонденты»; часто определяется как уменьшение боли как минимум на 50%), затем разрешается перейти к имплантации постоянного имплантируемого генератора импульсов (IPG), который размещается в подкожном кармане. в нижнем квадранте живота или верхней части ягодиц и обеспечивает электрическую стимуляцию [71]. Испытательный период важен, поскольку он помогает предотвратить размещение дорогостоящего постоянного устройства со связанными с ним побочными эффектами пациенту, который впоследствии может не реагировать на терапию.SNM был впервые одобрен для использования при синдроме гиперактивного мочевого пузыря и необструктивной задержке мочи. Первоначальное использование SNM для лечения тазовой боли произошло после сообщений об улучшении болевых симптомов у пациентов, получавших SNM по поводу первичных жалоб на симптомы мочеиспускания, такие как частота и позывы [17].
Во-первых, пациенты проходят исследование нейромодуляции. Тем, кто испытывает уменьшение боли при стимуляции (классифицируется как «респонденты»; часто определяется как уменьшение боли как минимум на 50%), затем разрешается перейти к имплантации постоянного имплантируемого генератора импульсов (IPG), который размещается в подкожном кармане. в нижнем квадранте живота или верхней части ягодиц и обеспечивает электрическую стимуляцию [71]. Испытательный период важен, поскольку он помогает предотвратить размещение дорогостоящего постоянного устройства со связанными с ним побочными эффектами пациенту, который впоследствии может не реагировать на терапию.SNM был впервые одобрен для использования при синдроме гиперактивного мочевого пузыря и необструктивной задержке мочи. Первоначальное использование SNM для лечения тазовой боли произошло после сообщений об улучшении болевых симптомов у пациентов, получавших SNM по поводу первичных жалоб на симптомы мочеиспускания, такие как частота и позывы [17]. С тех пор он был испытан не по назначению в качестве лечения боли при хронической тазовой боли, в том числе в некоторых группах пациентов с различными жалобами на тазовую боль, а также в других исследованиях, в которых использовался более узкий диапазон симптомов, таких как только синдром боли в мочевом пузыре.В проспективном многоцентровом исследовании Martelluci et al. (2011) [51] сообщили о результатах SNM у 27 пациентов с мультиэтиологической резистентной тазовой болью. Первоначально была проведена пробная стимуляция с частотой имплантации 59% и значительным улучшением оценки боли по визуально-аналоговой шкале (ВАШ) у тех пациентов, которым была имплантирована имплантация, как через шесть месяцев, так и при последующем наблюдении (средняя продолжительность наблюдения составила 37 месяцев; среднее значение ВАШ до операции составило 8,1, а среднее значение ВАШ через шесть месяцев наблюдения — 2.1). Исследовательская группа попыталась оценить различия между пациентами, у которых было успешное испытание SNM, и теми, кто этого не сделал.
С тех пор он был испытан не по назначению в качестве лечения боли при хронической тазовой боли, в том числе в некоторых группах пациентов с различными жалобами на тазовую боль, а также в других исследованиях, в которых использовался более узкий диапазон симптомов, таких как только синдром боли в мочевом пузыре.В проспективном многоцентровом исследовании Martelluci et al. (2011) [51] сообщили о результатах SNM у 27 пациентов с мультиэтиологической резистентной тазовой болью. Первоначально была проведена пробная стимуляция с частотой имплантации 59% и значительным улучшением оценки боли по визуально-аналоговой шкале (ВАШ) у тех пациентов, которым была имплантирована имплантация, как через шесть месяцев, так и при последующем наблюдении (средняя продолжительность наблюдения составила 37 месяцев; среднее значение ВАШ до операции составило 8,1, а среднее значение ВАШ через шесть месяцев наблюдения — 2.1). Исследовательская группа попыталась оценить различия между пациентами, у которых было успешное испытание SNM, и теми, кто этого не сделал. Они отметили, что всем пациентам, которые сообщили о некоторой пользе габапентина или прегабалина (n = 9), была выполнена окончательная имплантация SNM, и что всем пациентам, которые сообщили о боли после гистерэктомии, была выполнена постоянная имплантация (n = 4). Кроме того, все пациенты, у которых возникновение боли коррелировало с предыдущей операцией с использованием степлера, не испытали улучшения во время испытания стимуляции и не прошли имплантацию SNM (n = 5).Sokal et al. (2015) [52] и Seigel et al. (2001) [17] описывают небольшие одноцентровые серии случаев с хорошим начальным обезболиванием. Исследование Seigel et al. (2001) — это проспективное нерандомизированное исследование, в котором участвовали пациенты с трудноизлечимой тазовой и / или урогенитальной болью. Результаты были получены от 10 пациентов (девять женщин и один мужчина; средний возраст 48 лет; средняя продолжительность боли 3 года), у всех наблюдалось улучшение болевых симптомов более чем на 40% с помощью тестовой стимуляции в амбулаторных условиях, и впоследствии им была имплантирована система.
Они отметили, что всем пациентам, которые сообщили о некоторой пользе габапентина или прегабалина (n = 9), была выполнена окончательная имплантация SNM, и что всем пациентам, которые сообщили о боли после гистерэктомии, была выполнена постоянная имплантация (n = 4). Кроме того, все пациенты, у которых возникновение боли коррелировало с предыдущей операцией с использованием степлера, не испытали улучшения во время испытания стимуляции и не прошли имплантацию SNM (n = 5).Sokal et al. (2015) [52] и Seigel et al. (2001) [17] описывают небольшие одноцентровые серии случаев с хорошим начальным обезболиванием. Исследование Seigel et al. (2001) — это проспективное нерандомизированное исследование, в котором участвовали пациенты с трудноизлечимой тазовой и / или урогенитальной болью. Результаты были получены от 10 пациентов (девять женщин и один мужчина; средний возраст 48 лет; средняя продолжительность боли 3 года), у всех наблюдалось улучшение болевых симптомов более чем на 40% с помощью тестовой стимуляции в амбулаторных условиях, и впоследствии им была имплантирована система. Хотя статистический анализ не проводился, у 9 из 10 пациентов самая сильная боль уменьшилась (среднее снижение с 4,7 до 2,2 при долгосрочном наблюдении), а также были улучшения в других показателях, таких как количество часов. наихудшей боли и скорости боли. Однако среди 10 пациентов было зарегистрировано 27 осложнений, включая местные осложнения раны (n = 6), изменение локализации боли (n = 4), боль в области IPG (n = 4) и инфекцию имплантата (n = 1). Sokal et al (2015) [52] сообщают о результатах проспективного одноцентрового исследования, в котором приняли участие девять пациенток с хронической тазовой болью (четыре в результате синдрома неудачной операции на спине и пять в результате идиопатического хронического регионарного болевого синдрома. ).Наблюдалось статистически значимое снижение боли по ВАШ через шесть месяцев (медиана ВАШ 3 по сравнению с предоперационным уровнем 9), но снижение эффективности через 12 месяцев (медиана ВАШ 6) и более высокая, чем ожидалось, частота осложнений, включая заражение и миграция свинца.
Хотя статистический анализ не проводился, у 9 из 10 пациентов самая сильная боль уменьшилась (среднее снижение с 4,7 до 2,2 при долгосрочном наблюдении), а также были улучшения в других показателях, таких как количество часов. наихудшей боли и скорости боли. Однако среди 10 пациентов было зарегистрировано 27 осложнений, включая местные осложнения раны (n = 6), изменение локализации боли (n = 4), боль в области IPG (n = 4) и инфекцию имплантата (n = 1). Sokal et al (2015) [52] сообщают о результатах проспективного одноцентрового исследования, в котором приняли участие девять пациенток с хронической тазовой болью (четыре в результате синдрома неудачной операции на спине и пять в результате идиопатического хронического регионарного болевого синдрома. ).Наблюдалось статистически значимое снижение боли по ВАШ через шесть месяцев (медиана ВАШ 3 по сравнению с предоперационным уровнем 9), но снижение эффективности через 12 месяцев (медиана ВАШ 6) и более высокая, чем ожидалось, частота осложнений, включая заражение и миграция свинца. В смешанной многоцентровой когорте пациентов с симптомами мочеиспускания и / или болью в промежности Everaert et al. (2000) [53] также обнаружили хорошие начальные показатели ответа на SNM (85%), которые несколько снизились при более длительном наблюдении (70%). Они также обнаружили, что существует значительная взаимосвязь между сопутствующей психической патологией и сообщаемым исходом, выделив это как важную переменную для дальнейшего изучения в контексте SNM при хронической тазовой боли.SNM также был использован с хорошим эффектом у двух пациентов с трудноизлечимой тазовой болью после синдрома конского хвоста и оказал положительное влияние на симптомы мочеиспускания, испытываемые этими пациентами (Kim et al. (2010)) [54]. В частности, в отношении синдрома боли в мочевом пузыре мы рассмотрели три проспективных исследования с участием 137 участников, в которых оценивалась эффективность крестцовой нейромодуляции в лечении BPS. С момента своего появления для лечения боли в мочевом пузыре было показано, что SNM имеет как субъективные, так и объективные улучшения в симптоматике у пациентов с BPS с хорошими долгосрочными результатами [55,56,57].
В смешанной многоцентровой когорте пациентов с симптомами мочеиспускания и / или болью в промежности Everaert et al. (2000) [53] также обнаружили хорошие начальные показатели ответа на SNM (85%), которые несколько снизились при более длительном наблюдении (70%). Они также обнаружили, что существует значительная взаимосвязь между сопутствующей психической патологией и сообщаемым исходом, выделив это как важную переменную для дальнейшего изучения в контексте SNM при хронической тазовой боли.SNM также был использован с хорошим эффектом у двух пациентов с трудноизлечимой тазовой болью после синдрома конского хвоста и оказал положительное влияние на симптомы мочеиспускания, испытываемые этими пациентами (Kim et al. (2010)) [54]. В частности, в отношении синдрома боли в мочевом пузыре мы рассмотрели три проспективных исследования с участием 137 участников, в которых оценивалась эффективность крестцовой нейромодуляции в лечении BPS. С момента своего появления для лечения боли в мочевом пузыре было показано, что SNM имеет как субъективные, так и объективные улучшения в симптоматике у пациентов с BPS с хорошими долгосрочными результатами [55,56,57]. Результаты включают увеличение среднего объема мочеиспускания, снижение восприятия боли, снижение частоты мочеиспускания и никтурии, а также улучшение качества жизни. В целом, эти начальные испытания SNM при хронической тазовой боли предполагают, что он эффективен для отдельных пациентов, включая популяцию BPS, хотя текущие данные относятся преимущественно к пациентам женского пола, а не к мужчинам, и рандомизированные контролируемые испытания трудно идентифицировать; большинство исследований являются проспективными наблюдательными исследованиями с участием пациентов с резистентной к лекарствам тазовой болью.Интересно, что сообщаемый профиль побочных эффектов относительно высок, около 3%, наиболее распространенными из которых являются инфекция, миграция свинца или неисправность генератора импульсов [36,72]. К другим недостаткам можно отнести то, что процедура дорогая, что ограничивает ее использование в повседневной клинической практике [69]. Кроме того, установка устройства требует определенных хирургических навыков, что требует направления к специалисту и соответствующего списка ожидания.
Результаты включают увеличение среднего объема мочеиспускания, снижение восприятия боли, снижение частоты мочеиспускания и никтурии, а также улучшение качества жизни. В целом, эти начальные испытания SNM при хронической тазовой боли предполагают, что он эффективен для отдельных пациентов, включая популяцию BPS, хотя текущие данные относятся преимущественно к пациентам женского пола, а не к мужчинам, и рандомизированные контролируемые испытания трудно идентифицировать; большинство исследований являются проспективными наблюдательными исследованиями с участием пациентов с резистентной к лекарствам тазовой болью.Интересно, что сообщаемый профиль побочных эффектов относительно высок, около 3%, наиболее распространенными из которых являются инфекция, миграция свинца или неисправность генератора импульсов [36,72]. К другим недостаткам можно отнести то, что процедура дорогая, что ограничивает ее использование в повседневной клинической практике [69]. Кроме того, установка устройства требует определенных хирургических навыков, что требует направления к специалисту и соответствующего списка ожидания. Пациентам также требуется наблюдение в течение всей жизни, если они подходят для лечения с помощью нейромодуляции крестца.Однако, даже принимая во внимание недостатки, преимущества, предоставляемые SNM пациентам, не поддающимся лечению, строго подразумевают, что эту процедуру всегда следует рассматривать перед серьезным хирургическим вмешательством, таким как процедуры увеличения, отведение мочи или цистэктомия, с целью контроля боли. . Хотя частота ревизий высока, 49% имплантированных устройств требуют ревизии в течение среднего периода наблюдения 38 месяцев, эта процедура полностью обратима с минимальными побочными эффектами ревизии [73].
Пациентам также требуется наблюдение в течение всей жизни, если они подходят для лечения с помощью нейромодуляции крестца.Однако, даже принимая во внимание недостатки, преимущества, предоставляемые SNM пациентам, не поддающимся лечению, строго подразумевают, что эту процедуру всегда следует рассматривать перед серьезным хирургическим вмешательством, таким как процедуры увеличения, отведение мочи или цистэктомия, с целью контроля боли. . Хотя частота ревизий высока, 49% имплантированных устройств требуют ревизии в течение среднего периода наблюдения 38 месяцев, эта процедура полностью обратима с минимальными побочными эффектами ревизии [73].2.1.2. Стимуляция заднего большеберцового нерва
Стимуляция заднего большеберцового нерва (PTNS) была впервые описана McGuire et al. (1983) для лечения нестабильности детрузора, хотя первоначальная серия включала пять пациентов с интерстициальным циститом, из которых у четырех улучшилось состояние при стимуляции [74]. Ранние исследования изучали его эффективность при лечении симптомов нижних мочевыводящих путей [75,76,77]. Однако было замечено, что пациенты сообщали о сопутствующем уменьшении уровня боли, что привело к испытаниям PTNS в качестве лечения тазовой боли.PTNS проводится в амбулаторных условиях еженедельно в течение 12 недель и обеспечивает электрическую стимуляцию крестцового центра мочеиспускания через крестцовые нервные сплетения S2-4. Считается, что механизм действия включает ингибирование или модуляцию C-волокон и Aδ-афферентных ответов мочевого пузыря. Это минимально инвазивная процедура, при которой тонкая игла вводится в задний большеберцовый нерв примерно на 5 см кефалинее от медиальной лодыжки [78]. Крупное рандомизированное контролируемое исследование PTNS при хронической тазовой боли было описано Kabay et al. .(2009) [37]. Из 89 пациентов, включенных в исследование, 45 были рандомизированы в PTNS, а 44 — в группу фиктивного лечения. Пациенты были рандомизированы из мультиэтиологической группы, страдающей тазовой болью (включая пациентов с болью в мочевом пузыре, паху, гениталиях, нижней части живота, промежности и / или перианальной области), и все были мужчинами.
Однако было замечено, что пациенты сообщали о сопутствующем уменьшении уровня боли, что привело к испытаниям PTNS в качестве лечения тазовой боли.PTNS проводится в амбулаторных условиях еженедельно в течение 12 недель и обеспечивает электрическую стимуляцию крестцового центра мочеиспускания через крестцовые нервные сплетения S2-4. Считается, что механизм действия включает ингибирование или модуляцию C-волокон и Aδ-афферентных ответов мочевого пузыря. Это минимально инвазивная процедура, при которой тонкая игла вводится в задний большеберцовый нерв примерно на 5 см кефалинее от медиальной лодыжки [78]. Крупное рандомизированное контролируемое исследование PTNS при хронической тазовой боли было описано Kabay et al. .(2009) [37]. Из 89 пациентов, включенных в исследование, 45 были рандомизированы в PTNS, а 44 — в группу фиктивного лечения. Пациенты были рандомизированы из мультиэтиологической группы, страдающей тазовой болью (включая пациентов с болью в мочевом пузыре, паху, гениталиях, нижней части живота, промежности и / или перианальной области), и все были мужчинами. Средний возраст составлял 37,9 года в группе лечения и 38,5 года в группе фиктивной стимуляции, а средняя продолжительность заболевания составляла 4,5 года (группа лечения) и 3,8 года (группа фиктивной стимуляции).Стимуляция проводилась импульсами 200 мкс с диапазоном амплитуд 1–10 мА. Значительные улучшения по ВАШ для определения боли, неотложности позывов и показателей индекса симптомов хронического простатита Национального института здоровья (NIH-CPSI) были достигнуты в группе PTNS при последующем наблюдении (последующие оценки были завершены через 12 недель, сразу после лечения) но не группа фиктивного контроля. Среднее значение ВАШ для боли улучшилось с 7,6 ± 0,8 до 4,3 ± 0,6 в группе PTNS, без изменений в контрольной группе (баллы составили 7.4 ± 0,9 до фиктивного лечения и 7,2 ± 0,4 после имитационного лечения). В целом, 40% пациентов в группе PTNS исследования достигли улучшения более чем на 50% по ВАШ. Это исследование демонстрирует умеренные и статистически значимые преимущества PTNS по сравнению с фиктивной стимуляцией в выбранной популяции, хотя результаты при более длительном наблюдении не сообщаются.
Средний возраст составлял 37,9 года в группе лечения и 38,5 года в группе фиктивной стимуляции, а средняя продолжительность заболевания составляла 4,5 года (группа лечения) и 3,8 года (группа фиктивной стимуляции).Стимуляция проводилась импульсами 200 мкс с диапазоном амплитуд 1–10 мА. Значительные улучшения по ВАШ для определения боли, неотложности позывов и показателей индекса симптомов хронического простатита Национального института здоровья (NIH-CPSI) были достигнуты в группе PTNS при последующем наблюдении (последующие оценки были завершены через 12 недель, сразу после лечения) но не группа фиктивного контроля. Среднее значение ВАШ для боли улучшилось с 7,6 ± 0,8 до 4,3 ± 0,6 в группе PTNS, без изменений в контрольной группе (баллы составили 7.4 ± 0,9 до фиктивного лечения и 7,2 ± 0,4 после имитационного лечения). В целом, 40% пациентов в группе PTNS исследования достигли улучшения более чем на 50% по ВАШ. Это исследование демонстрирует умеренные и статистически значимые преимущества PTNS по сравнению с фиктивной стимуляцией в выбранной популяции, хотя результаты при более длительном наблюдении не сообщаются. Другие исследования, хотя и меньшие по количеству участников, также сообщили об умеренно положительных результатах для PTNS при хронической тазовой боли [38,39,40] с использованием параметров стимуляции, аналогичных параметрам, описанным Kabay et al.[37]. В двух других рандомизированных контролируемых испытаниях, включающих только пациентов женского пола с хронической тазовой болью смешанной этиологии, сообщалось о значительном улучшении ВАШ в группе PTNS, но не в контрольной группе через 12 недель наблюдения [39,40], хотя статистические данные Значимость не сохранялась при шестимесячном наблюдении [39]. Однако не во всех исследованиях сообщалось о заметном уменьшении боли; Например, в проспективном когортном исследовании, в котором участвовали пациенты мужского и женского пола со смешанной этиологией тазовой боли и средним возрастом 51 год, только 21% пациентов сообщили об улучшении ВАШ> 50% и, хотя улучшение ВАШ для группа была статистически значимой, величина изменения по ВАШ была небольшой (от 6.
Другие исследования, хотя и меньшие по количеству участников, также сообщили об умеренно положительных результатах для PTNS при хронической тазовой боли [38,39,40] с использованием параметров стимуляции, аналогичных параметрам, описанным Kabay et al.[37]. В двух других рандомизированных контролируемых испытаниях, включающих только пациентов женского пола с хронической тазовой болью смешанной этиологии, сообщалось о значительном улучшении ВАШ в группе PTNS, но не в контрольной группе через 12 недель наблюдения [39,40], хотя статистические данные Значимость не сохранялась при шестимесячном наблюдении [39]. Однако не во всех исследованиях сообщалось о заметном уменьшении боли; Например, в проспективном когортном исследовании, в котором участвовали пациенты мужского и женского пола со смешанной этиологией тазовой боли и средним возрастом 51 год, только 21% пациентов сообщили об улучшении ВАШ> 50% и, хотя улучшение ВАШ для группа была статистически значимой, величина изменения по ВАШ была небольшой (от 6. От 5 на исходном уровне до 5,4 после лечения) [41]. Авторы отмечают, что улучшение было лучше у пациентов с определенным распределением боли (например, промежностной, перианальной и вагинальной), и что увеличение частоты стимуляции с одного раза в неделю до более регулярной может привести к лучшим результатам, основываясь на результатах исследования гиперактивного мочевого пузыря. литература [76]. PTNS также был протестирован в качестве экспериментального лечения BPS. Однако есть противоречивые сообщения о его эффективности. В исследовании Congregado с коллегами сообщалось о значительном улучшении всех симптомов раздражения нижних мочевыводящих путей и боли в гипогастрии после 10 недель лечения с помощью PTNS [42].Исследование представляло собой проспективное наблюдательное последующее исследование с участием 51 пациентки с симптомами раздражения нижних мочевыводящих путей, у которых ранее не было ответа на антихолинергические препараты. Все пациенты, по-видимому, сообщали о боли в гипогастрии до лечения, но только 33% сообщили о боли в гипогастрии при последующем наблюдении (средняя продолжительность наблюдения составила 21 месяц).
От 5 на исходном уровне до 5,4 после лечения) [41]. Авторы отмечают, что улучшение было лучше у пациентов с определенным распределением боли (например, промежностной, перианальной и вагинальной), и что увеличение частоты стимуляции с одного раза в неделю до более регулярной может привести к лучшим результатам, основываясь на результатах исследования гиперактивного мочевого пузыря. литература [76]. PTNS также был протестирован в качестве экспериментального лечения BPS. Однако есть противоречивые сообщения о его эффективности. В исследовании Congregado с коллегами сообщалось о значительном улучшении всех симптомов раздражения нижних мочевыводящих путей и боли в гипогастрии после 10 недель лечения с помощью PTNS [42].Исследование представляло собой проспективное наблюдательное последующее исследование с участием 51 пациентки с симптомами раздражения нижних мочевыводящих путей, у которых ранее не было ответа на антихолинергические препараты. Все пациенты, по-видимому, сообщали о боли в гипогастрии до лечения, но только 33% сообщили о боли в гипогастрии при последующем наблюдении (средняя продолжительность наблюдения составила 21 месяц). К сожалению, в статье не ясно, как оценивалась гипогастральная боль [76], и похоже, что пациенты были набраны на основе их раздражающих симптомов, а не в первую очередь боли в мочевом пузыре.В отличие от этих положительных результатов, Zhao et al. (2008) не сообщили о значительном изменении оценки боли по ВАШ у пациентов с BPS после 10-недельного испытания PTNS в открытом проспективном исследовании, хотя было отмечено значительное улучшение объема мочевого пузыря, а также полное исчезновение боли у одного субъекта и статистически значимое. улучшение других вторичных показателей, таких как Индекс проблем интерстициального цистита и Индекс проблем интерстициального цистита О’Лири / Сэнта [44]. Впоследствии этот результат был подтвержден в исследовании Regab и его коллег, в котором они сообщили об отсутствии эффекта на симптомы BPS после прерывистого PTNS после 0, шести и 12 недель лечения [45].Используя несколько иной подход к лечению, Baykal et al. обнаружили, что PTNS при использовании в сочетании с заместительной терапией гликозаминогликанами (внутрипузырный гепарин) был эффективен в улучшении показателей боли и емкости мочевого пузыря у пациентов с рефрактерным BPS (10 женщин, двое мужчин), которые потерпели неудачу «более одной классической терапии» [43].
К сожалению, в статье не ясно, как оценивалась гипогастральная боль [76], и похоже, что пациенты были набраны на основе их раздражающих симптомов, а не в первую очередь боли в мочевом пузыре.В отличие от этих положительных результатов, Zhao et al. (2008) не сообщили о значительном изменении оценки боли по ВАШ у пациентов с BPS после 10-недельного испытания PTNS в открытом проспективном исследовании, хотя было отмечено значительное улучшение объема мочевого пузыря, а также полное исчезновение боли у одного субъекта и статистически значимое. улучшение других вторичных показателей, таких как Индекс проблем интерстициального цистита и Индекс проблем интерстициального цистита О’Лири / Сэнта [44]. Впоследствии этот результат был подтвержден в исследовании Regab и его коллег, в котором они сообщили об отсутствии эффекта на симптомы BPS после прерывистого PTNS после 0, шести и 12 недель лечения [45].Используя несколько иной подход к лечению, Baykal et al. обнаружили, что PTNS при использовании в сочетании с заместительной терапией гликозаминогликанами (внутрипузырный гепарин) был эффективен в улучшении показателей боли и емкости мочевого пузыря у пациентов с рефрактерным BPS (10 женщин, двое мужчин), которые потерпели неудачу «более одной классической терапии» [43]. В этом исследовании не было контрольной группы для сравнения эффектов PTNS + внутрипузырный гепарин с только внутрипузырным гепарином; однако положительные результаты предполагают, что это требует дальнейшего изучения.В целом, основным преимуществом PTNS является то, что он является минимально инвазивным, с легкими побочными эффектами (преимущественно болью в месте введения и легким кровотечением или синяком [38,40,44]) по сравнению с другими типами нейромодуляции, а также как в результате пациенты находят это приемлемым [44]. Похоже, что PTNS дает умеренное преимущество при болях в тазу у пациентов, рефрактерных к лекарствам [38,39,40,42,43], но со временем преимущества могут исчезнуть, поскольку стимулятор не имплантируется постоянно, в отличие от SNM.Снижение эффективности при долгосрочном наблюдении было обнаружено Istek et al. [34], и очевидно, что необходимы дополнительные долгосрочные исследования для дальнейшего изучения этого вопроса. Следующим важным шагом были бы крупные проспективные рандомизированные контролируемые исследования, которые могут сравнить эффект PTNS с фиктивной стимуляцией, а также идентифицировать фенотипы в спектре тазовой боли, которые более благоприятно реагируют на стимуляцию.
В этом исследовании не было контрольной группы для сравнения эффектов PTNS + внутрипузырный гепарин с только внутрипузырным гепарином; однако положительные результаты предполагают, что это требует дальнейшего изучения.В целом, основным преимуществом PTNS является то, что он является минимально инвазивным, с легкими побочными эффектами (преимущественно болью в месте введения и легким кровотечением или синяком [38,40,44]) по сравнению с другими типами нейромодуляции, а также как в результате пациенты находят это приемлемым [44]. Похоже, что PTNS дает умеренное преимущество при болях в тазу у пациентов, рефрактерных к лекарствам [38,39,40,42,43], но со временем преимущества могут исчезнуть, поскольку стимулятор не имплантируется постоянно, в отличие от SNM.Снижение эффективности при долгосрочном наблюдении было обнаружено Istek et al. [34], и очевидно, что необходимы дополнительные долгосрочные исследования для дальнейшего изучения этого вопроса. Следующим важным шагом были бы крупные проспективные рандомизированные контролируемые исследования, которые могут сравнить эффект PTNS с фиктивной стимуляцией, а также идентифицировать фенотипы в спектре тазовой боли, которые более благоприятно реагируют на стимуляцию. Дальнейшие испытания комбинированной терапии (например, замена гликозаминогликанов + PTNS) также могут быть полезны для более полного изучения роли PTNS в тазовой боли.
Дальнейшие испытания комбинированной терапии (например, замена гликозаминогликанов + PTNS) также могут быть полезны для более полного изучения роли PTNS в тазовой боли.2.1.3. Стимуляция полового нерва
Стимуляция полового нерва может быть успешной при болях в области малого таза, когда боль определяется как промежностная по своей природе и если боль связана с признаками невралгии половых органов. Как и в случае сакральной нейромодуляции, методика может быть выполнена в виде двухэтапной процедуры, при которой электрод помещают на половом нерве для тестовой стимуляции и подключают к имплантируемому генератору импульсов, если тестовая стимуляция оказывается успешной. Peters et al. (2015) [79] провели ретроспективный обзор, в котором 19 пациентам, перенесшим нейромодуляцию половых органов в одном центре по лечению невралгии половых органов, были отправлены анкеты для оценки результатов.Во время имплантации у всех пациентов наблюдалось некоторое уменьшение боли. Только 10 из 19 пациентов вернули анкеты; из них семь сообщили о некотором улучшении (четыре сообщили о незначительном улучшении, один сообщил об умеренном улучшении и два сообщили о заметном улучшении). Однако обезболивающие получили более благоприятную оценку: шесть из 10 пациентов отметили заметное улучшение. В серии случаев с участием трех пациентов Carmel et al. (2009) [26] сообщили о более благоприятных исходах: у одного пациента исчезновение боли при двухлетнем наблюдении, а у двух пациентов наблюдалось 80% облегчение боли.Однако их количество невелико, и необходимы дальнейшие исследования, чтобы укрепить доказательства этой стратегии лечения. В когортах пациентов с СБС нейромодуляция половых органов была показана в нескольких исследованиях и отчетах о случаях как эффективная для облегчения боли, особенно у пациентов, у которых не удалось лечить сакральную нейромодуляцию. Однако этот метод является новым, имеет ограниченные доказательства и поэтому обычно не применяется. Мы рассмотрели три исследования с общим числом 102 субъектов, в которых оценивалась роль стимуляции полового нерва в ведении пациентов с BPS.Первое, ретроспективное исследование 84 пациентов пришло к выводу, что нейромодуляция половых органов может быть рекомендована пациентам, резистентным к сакральной нейромодуляции: 93% пациентов, у которых ранее не было сакральной нейромодуляции, ответили на стимуляцию половых органов [80].
Однако обезболивающие получили более благоприятную оценку: шесть из 10 пациентов отметили заметное улучшение. В серии случаев с участием трех пациентов Carmel et al. (2009) [26] сообщили о более благоприятных исходах: у одного пациента исчезновение боли при двухлетнем наблюдении, а у двух пациентов наблюдалось 80% облегчение боли.Однако их количество невелико, и необходимы дальнейшие исследования, чтобы укрепить доказательства этой стратегии лечения. В когортах пациентов с СБС нейромодуляция половых органов была показана в нескольких исследованиях и отчетах о случаях как эффективная для облегчения боли, особенно у пациентов, у которых не удалось лечить сакральную нейромодуляцию. Однако этот метод является новым, имеет ограниченные доказательства и поэтому обычно не применяется. Мы рассмотрели три исследования с общим числом 102 субъектов, в которых оценивалась роль стимуляции полового нерва в ведении пациентов с BPS.Первое, ретроспективное исследование 84 пациентов пришло к выводу, что нейромодуляция половых органов может быть рекомендована пациентам, резистентным к сакральной нейромодуляции: 93% пациентов, у которых ранее не было сакральной нейромодуляции, ответили на стимуляцию половых органов [80]. По сравнению со стимуляцией крестцового нерва в слепом исследовании с рандомизированным дизайном исследования, этот подход, как сообщалось, привел к значительно большему снижению боли в мочевом пузыре и симптомов раздражения мочевыводящих путей у пациентов с комплексным BPS [80,81].Наконец, в описании случая была описана нейромодуляция половых органов в сочетании с нейромодуляцией крестца для получения отличных результатов при лечении сложной тазовой невропатии [82]. Таким образом, половой нерв может играть более важную роль в лечении BPS, чем это принято в настоящее время в повседневной клинической практике.
По сравнению со стимуляцией крестцового нерва в слепом исследовании с рандомизированным дизайном исследования, этот подход, как сообщалось, привел к значительно большему снижению боли в мочевом пузыре и симптомов раздражения мочевыводящих путей у пациентов с комплексным BPS [80,81].Наконец, в описании случая была описана нейромодуляция половых органов в сочетании с нейромодуляцией крестца для получения отличных результатов при лечении сложной тазовой невропатии [82]. Таким образом, половой нерв может играть более важную роль в лечении BPS, чем это принято в настоящее время в повседневной клинической практике.2.1.4. Стимуляция других периферических нервов
Хотя ПТНС и крестцовая нейромодуляция являются наиболее распространенными методами стимуляции нервов при хронической тазовой боли, за ней следует нейромодуляция половых органов, нейромодуляция других периферических нервов, включая генитофеморальные, подвздошно-паховые, подвздошно-гипогастральные и блуждающие нервы. успешно выполнено у небольшого числа пациентов по поводу трудноизлечимой паховой боли [46,47,48].Караяннопулос и др. (2009) [46] опубликовали результаты для двух пациентов; у первого была резистентная к лекарствам боль в паховой, генитальной и бедренной областях, которая временно отреагировала на блокаду подвздошно-пахового нерва и импульсную радиочастотную абляцию подвздошно-пахового нерва, а у второго — боль в паху, которая полностью не купировалась лекарствами. Пациенты сообщили об уменьшении боли на 90% и 85–95% через семь дней после имплантации; однако данные о более долгосрочном наблюдении предоставлены не были. Исследование Shaw et al.(2016) [47] включили шесть пациентов с хронической нейропатической паховой и генитальной болью (четыре мужчины, две женщины, средняя продолжительность боли 4,6 года). Все пациенты проходили испытания других методов лечения, включая лекарства и блокады нервов, для снятия боли. У пяти из шести пациентов стимуляция стабильно улучшалась при длительном наблюдении (средняя продолжительность наблюдения составляла 22 месяца), а у двух пациентов на тот момент оценка боли по ВАШ была равна нулю.
успешно выполнено у небольшого числа пациентов по поводу трудноизлечимой паховой боли [46,47,48].Караяннопулос и др. (2009) [46] опубликовали результаты для двух пациентов; у первого была резистентная к лекарствам боль в паховой, генитальной и бедренной областях, которая временно отреагировала на блокаду подвздошно-пахового нерва и импульсную радиочастотную абляцию подвздошно-пахового нерва, а у второго — боль в паху, которая полностью не купировалась лекарствами. Пациенты сообщили об уменьшении боли на 90% и 85–95% через семь дней после имплантации; однако данные о более долгосрочном наблюдении предоставлены не были. Исследование Shaw et al.(2016) [47] включили шесть пациентов с хронической нейропатической паховой и генитальной болью (четыре мужчины, две женщины, средняя продолжительность боли 4,6 года). Все пациенты проходили испытания других методов лечения, включая лекарства и блокады нервов, для снятия боли. У пяти из шести пациентов стимуляция стабильно улучшалась при длительном наблюдении (средняя продолжительность наблюдения составляла 22 месяца), а у двух пациентов на тот момент оценка боли по ВАШ была равна нулю. Боль в яичках после операции по поводу гидроцеле также хорошо реагирует на стимуляцию кожной ветви подвздошно-паховой и генитальной ветви генитофеморальных нервов в клиническом случае Rosendal et al.2012 [49]. Интенсивность боли снизилась с 9/10 до 2/10 через семь месяцев наблюдения у этого пациента. Стимуляция блуждающего нерва была предпринята для контроля тазовой боли, основываясь на доказательствах того, что блуждающий нерв играет роль в висцеральной ноцицепции. В исследовании 15 женщин Napadow et al. 2012 [50] исследовали влияние стимуляции афферентного нерва предсердного блуждающего нерва, управляемого дыхательными путями, на облегчение боли у пациентов с хронической тазовой болью. В исследовании использовался рандомизированный перекрестный дизайн, в котором один сеанс стимуляции аурикулярного афферентного нерва блуждающего нерва сравнивался с одним сеансом стимуляции предсердия, который был невагальным.Они обнаружили, что пациенты, подвергавшиеся стимуляции афферентного аурикулярного блуждающего нерва, управляемые дыхательными путями, испытывали значительно меньшую тревогу, чем группа невагальной стимуляции, и что наблюдалась тенденция к снижению интенсивности вызванной боли и временному суммированию вызванной боли в управляемых дыхательными путями аурикулярно-блуждающего афферента.
Боль в яичках после операции по поводу гидроцеле также хорошо реагирует на стимуляцию кожной ветви подвздошно-паховой и генитальной ветви генитофеморальных нервов в клиническом случае Rosendal et al.2012 [49]. Интенсивность боли снизилась с 9/10 до 2/10 через семь месяцев наблюдения у этого пациента. Стимуляция блуждающего нерва была предпринята для контроля тазовой боли, основываясь на доказательствах того, что блуждающий нерв играет роль в висцеральной ноцицепции. В исследовании 15 женщин Napadow et al. 2012 [50] исследовали влияние стимуляции афферентного нерва предсердного блуждающего нерва, управляемого дыхательными путями, на облегчение боли у пациентов с хронической тазовой болью. В исследовании использовался рандомизированный перекрестный дизайн, в котором один сеанс стимуляции аурикулярного афферентного нерва блуждающего нерва сравнивался с одним сеансом стимуляции предсердия, который был невагальным.Они обнаружили, что пациенты, подвергавшиеся стимуляции афферентного аурикулярного блуждающего нерва, управляемые дыхательными путями, испытывали значительно меньшую тревогу, чем группа невагальной стимуляции, и что наблюдалась тенденция к снижению интенсивности вызванной боли и временному суммированию вызванной боли в управляемых дыхательными путями аурикулярно-блуждающего афферента. группа нервной стимуляции.
группа нервной стимуляции.Лиза Дж. Стернс, доктор медицины — Kauai Pain Conference, 5-6 марта 2021 г.
Лиза Дж. Стернс, доктор медицины , является ведущим в мире экспертом в области интервенционной терапии боли при раке и всемирно известна своими исследованиями и опытом в области интратекальных насосов.
Доктор Стернс занимается обучением пациентов и медицинских работников наиболее эффективным методам лечения боли и поддерживающей терапии. Получив медицинскую степень в Университете Небраски в 1991 году и завершив резидентуру по анестезиологии и стажировку в области лечения боли, доктор Стернс стала одним из немногих интервенционных специалистов по боли, которые сосредоточили свою практику на паллиативной медицине.
В 2007 году, когда доктор Стернс основала Центр боли и поддерживающей терапии (CPSC) в Фениксе, штат Аризона, она решила заняться тем, что она считала фрагментированной и узкой помощью для пациентов с хронической болью.Доктор Стернс усердно работал над созданием разнообразной команды поставщиков, в том числе специалистов по онкологической и хронической боли, поддерживающей терапии, передовым методам лечения, интервенционному лечению боли, реабилитации с помощью йоги и лекарственному лечению, среди прочего. Она искала талантливых врачей, ценности которых естественным образом соответствуют миссии CPSC по восстановлению жизни пациента путем предоставления самых передовых методов лечения боли с помощью индивидуального подхода к уходу.
Она искала талантливых врачей, ценности которых естественным образом соответствуют миссии CPSC по восстановлению жизни пациента путем предоставления самых передовых методов лечения боли с помощью индивидуального подхода к уходу.
Доктор Стернс является автором множества рецензируемых статей по обезболиванию и паллиативной помощи и активно участвует в исследованиях как на ранних стадиях разработки, так и на поздних стадиях клинических испытаний.Она часто выступает на национальных и международных конференциях в своей области; она работает на дополнительном факультете в медицинском колледже Mayo Clinic, где она обучает студентов-медиков Университета Среднего Запада и смежных с ними специалистов по лечению боли и паллиативной помощи. Во всей своей работе доктор Стернс стремится повысить осведомленность о том, что обезболивание может «построить мост назад к жизни».
После того, как обе ее бабушки скончались от рака, докторСтернс на собственном опыте убедился, что многие пациенты с хронической болью и раком не получают должного ухода, в котором они нуждаются, и часто чувствуют, что ими пренебрегают на протяжении всего процесса лечения. Доктор Стернс сделала делом своей жизни улучшение функций своих пациентов и общее качество жизни, заботясь не только о своих пациентах, но и об их семьях и опекунах. Ее практика уникальна тем, что она лечит человека в целом, обучая его формированию здорового поведения во всех аспектах их жизни: физическом, эмоциональном, духовном и психологическом.
Доктор Стернс сделала делом своей жизни улучшение функций своих пациентов и общее качество жизни, заботясь не только о своих пациентах, но и об их семьях и опекунах. Ее практика уникальна тем, что она лечит человека в целом, обучая его формированию здорового поведения во всех аспектах их жизни: физическом, эмоциональном, духовном и психологическом.
Доктор Стернс основал Valley Cancer Pain Foundation, некоммерческую организацию, занимающуюся исключительно исследованием боли при раке, чтобы повысить осведомленность и обучить семьи, пациентов и поставщиков услуг по интеграции интервенционных методов лечения боли. Она также является соучредителем и членом исполнительного комитета Консорциума по исследованию боли при раке, группы врачей со всего мира, работающих над поиском новейших и лучших методов лечения боли, связанной с раком.
Лиза Дж. Стернс, доктор медицины — NPC28
Лиза Дж.Стернс, доктор медицины , была ведущим мировым экспертом в области интервенционной терапии боли при раке и всемирно известна своими исследованиями и опытом в области интратекальных насосов. Доктор Стернс скончалась в мае 2020 года. Мы желаем ее близким, пациентам и ее практике всего наилучшего и очень скучаем по ней.
Доктор Стернс скончалась в мае 2020 года. Мы желаем ее близким, пациентам и ее практике всего наилучшего и очень скучаем по ней.
Доктор Стернс посвятил себя обучению пациентов и медицинских работников наиболее эффективным методам лечения боли и поддерживающей терапии. После получения степени доктора медицины в Университете Небраски в 1991 году и завершения ординатуры по анестезиологии и стажировки в области лечения боли, д-р.Стернс стала одним из немногих интервенционных специалистов по боли, которые сосредоточили свою практику на паллиативной медицине.
В 2007 году, когда доктор Стернс основала Центр боли и поддерживающей терапии (CPSC) в Фениксе, штат Аризона, она решила заняться тем, что она считала фрагментированной и узкой помощью для пациентов с хронической болью. Доктор Стернс усердно работал над созданием разнообразной команды поставщиков, в том числе специалистов по онкологической и хронической боли, поддерживающей терапии, передовым методам лечения, интервенционному лечению боли, реабилитации с помощью йоги и лекарственному лечению, среди прочего. Она искала талантливых врачей, ценности которых естественным образом соответствуют миссии CPSC по восстановлению жизни пациента путем предоставления самых передовых методов лечения боли с помощью индивидуального подхода к уходу.
Она искала талантливых врачей, ценности которых естественным образом соответствуют миссии CPSC по восстановлению жизни пациента путем предоставления самых передовых методов лечения боли с помощью индивидуального подхода к уходу.
Доктор Стернс является автором множества рецензируемых статей по обезболиванию и паллиативной помощи и принимал участие в исследованиях как на ранних стадиях разработки, так и на поздних стадиях клинических испытаний. Она часто выступала на национальных и международных конференциях в своей области; она работала на дополнительном факультете в медицинском колледже Mayo Clinic, где она обучала студентов-медиков Университета Среднего Запада и смежных с ними специалистов по лечению боли и паллиативной терапии.Во всей своей работе доктор Стернс стремилась повысить осведомленность о том, что обезболивание может «построить мост назад к жизни».
Наблюдая, как обе ее бабушки скончались от рака, доктор Стернс на собственном опыте убедилась, что многие пациенты с хронической болью и раком не получают должной помощи, в которой они нуждаются, и часто чувствуют, что ими пренебрегают на протяжении всего процесса лечения.


 М. И. Калинина, где занимался вопросами внутрисосудистой нейрохирургии спинного мозга.
М. И. Калинина, где занимался вопросами внутрисосудистой нейрохирургии спинного мозга.