Лечение катаральный колит: Колит — симптомы и лечение
Лечение колита кишечника в Москве
Острое или хроническое воспаление толстого кишечника называется – колит. Чаще всего колит обусловлен избыточным ростом патогенной микрофлоры в толстой кишке, что приводит к воспалению слизистой. Это иммунная реакция организма, направленная на предотвращение попадания токсинов в кровеносные сосуды. В полной мере этиология заболевания не изучена, но выделены основные факторы, провоцирующие патологию:
- бактериальные и вирусныеинфекции;
- снижение иммунитета;
- нарушение режима питания, недостаток клетчатки в пище;
- генетические мутации;
- патологии пищеварительной системы;
- медикаментозное лечение, имеющее побочным эффектом негативное воздействие на микрофлору кишечника;
- отравление различными токсинами;
- аллергии;
- механическое раздражение слизистой при чрезмерном использовании клизмы, свечей, слабительных.
Эффективное лечение колита зависит от своевременного диагностирования болезни на ранней стадии возникновения. Хронический колит может выдерживать долговременную ремиссию при тщательном соблюдении всех рекомендаций и назначений врача.
Хронический колит может выдерживать долговременную ремиссию при тщательном соблюдении всех рекомендаций и назначений врача.
Цены
Прием (осмотр, консультация) врача-гастроэнтеролога первичный
2 360 ₽
Прием (осмотр, консультация) врача-гастроэнтеролога повторный
2 230 ₽
Прием (осмотр, консультация) врача-колопроктолога, к.м.н. первичный
2 970 ₽
Прием (осмотр, консультация) врача-колопроктолога, к.

2 620 ₽
Прием (осмотр, консультация) врача-колопроктолога первичный
2 360 ₽
Прием (осмотр, консультация) врача-колопроктолога повторный
2 230 ₽
Прием (осмотр, консультация) врача-эндоскописта первичный
0 ₽
Прием (осмотр, консультация) врача-эндоскописта повторный
0 ₽
Симптомы колита
В зависимости от характера протекания колит подразделяется на разные формы и виды, для каждого из которых характерна своя симптоматика. Помогают заподозрить колит кишечника симптомы следующего характера, общие для всех разновидностей:
Помогают заподозрить колит кишечника симптомы следующего характера, общие для всех разновидностей:
- обезвоживание, вызывающее головокружение, сухость во рту;
- расстройства дефекации – от запора до диареи;
- частые позывы к дефекации, в том числе – ложные;
- периодические или постоянные боли в животе;
- лихорадочные явления;
- диарея, при некоторых видах – с кровью;
- вздутие живота.
Характер болей – ноющий, тупой или распирающий, схваткообразный, без ярко выраженной локализации, с иррадиацией в грудную клетку, спину, поясницу. Боль ослабевает после дефекации, отхождения газов или приема спазмолитиков, но возвращается через некоторое время.
По форме протекания
Значительно различается в симптоматике острый и хронический колит. Отличают острый колит симптомы общего типа при быстром нарастании их проявлений. Скорость развития острой формы заболевания зависит от возраста больного, общего состояния, наличия патологий и может протекать лишь с незначительным дискомфортом.
Если болезнь вовремя не выявлена, она может перейти в хронический колит. Характеризуютхронический колит кишечника симптомы общего типа, к которым добавляются: сыпь на коже, головные боли, тошнота, слабость, урчание в животе после приема пищи, периодическое обострение.
По причинам возникновения
Каждой разновидности болезни свойственны отличительные признаки кроме симптомов общего типа. По этиологии – причине возникновения – классифицируются следующие виды:
- язвенный колит – этиология неизвестна, характерно воспаление слизистой оболочки толстой кишки, которое сопровождается язвенно-воспалительным поражением, отеком, дегенеративными изменениями эпителия, носящими неспецифический характер;
- инфекционный колит – вызывается бактериями, кишечными паразитами; характерен отек стенок кишечника, нарушение их сокращения, повышенная температура, общая интоксикация организма;
- лекарственный колит – вызывается длительным приемом лекарств, негативно влияющих на микрофлору, отличается полным поражением толстой кишки;
- ишемический колит – поражение кишечника обуславливает нарушение кровоснабжения, характерно наличие крови в кале, сильные колющие боли в левой части живота, лихорадка.

Дополнительно помогают диагностировать колит симптомы разных стадий развитияхронического заболевания:
- спастический – стойкий запор;
- катаральный – выраженная симптоматика общего типа, некроз тканей, кровянистые выделения в стуле;
- атрофический – развитие катарального с усилением симптомов;
- эрозивный – наличие язв на всей поверхности, симптомы схожи с признаками гастрита, что осложняет диагностику;
- диффузный – полное поражение левой части толстого кишечника, схваткообразные боли во второй половине дня после еды.
Правильно диагностировать колит, его вид и происхождение необходимо для выбора метода лечения.
Методы лечения
Обнаруженный на ранней стадии колит любой этиологии поддается медикаментозному лечению при соблюдении предписанной диеты. При выявлении болезни необходимо срочно начать лечение колита кишечника, поскольку терпимый дискомфорт начальной стадии может развиться в тяжелые осложнения. Особенно важно не допустить переход болезни в хроническую форму, поскольку колит у взрослыхчасто провоцирует язву, перитонит, внутренние кровотечения, сепсис.
Особенно важно не допустить переход болезни в хроническую форму, поскольку колит у взрослыхчасто провоцирует язву, перитонит, внутренние кровотечения, сепсис.
Лечение острой формы
При первых же признаках заболевания необходимо обратиться за профессиональной медицинской помощью и пройти весь курс лечения с обязательным соблюдением предписаний врача вплоть до показанной диеты. Только в этом случае можно предотвратить переход острой формы болезни в хроническую.
В зависимости от диагностирования причин заболевания производится назначение следующих медикаментов:
- противомикробные или противогельминтные препараты, антибиотики при инфекционной этиологии;
- спазмолитики для снятия боли;
- средства и препараты для устранения поноса или запора;
- пробиотики для восстановления микрофлоры.
Диета – важнейшая составляющая терапевтического лечения заболевания на любой стадии. Для острого периода протекания необходимо облегчить работу кишечника. С этой целью из меню исключаются богатые клетчаткой продукты, копчености, соль, сахар, уксус, кислая и улучшающая перистальтику пища, семечки, бобовые. Предпочтение – вареным, тушеным, протертым блюдам. Питание – дробное, малыми порциями с обильным питьем.
С этой целью из меню исключаются богатые клетчаткой продукты, копчености, соль, сахар, уксус, кислая и улучшающая перистальтику пища, семечки, бобовые. Предпочтение – вареным, тушеным, протертым блюдам. Питание – дробное, малыми порциями с обильным питьем.
Лечение хронических видов
Хронический колит лечится разными методами, выбор которых зависит от причин возникновения болезни, стадии ее запущенности, возраста пациента, наличия у него других патологий. В период ремиссии применяется поддерживающая терапия на основе специальной диеты. Иногда для длительного применения назначаются противоаллергенные и ферментативные препараты. Строгое выполнение назначений лечащего врача – гарантия увеличения срока ремиссии.
Помимо этих процедур проводится медикаментозная терапия с назначением тех же препаратов, что и при острой форме, а также дополнительно по показаниям следующих препаратов:
- желчегонных;
- ферментативных;
- витаминов группы В, никотиновой кислоты.

Последние применяются для ускорения процессов регенерации поврежденных тканей.
Язвенный колит кишечника – самый сложно излечимый вид болезни, этиология которого до сих пор не установлена. Неспецифический колит, как его еще называют, имеет несколько форм течения:
- острый неспецифический язвенный колит;
- хронический язвенный колит;
- рецидивирующий язвенный колит.
Выбор метода лечения зависит от тяжести заболевания и может ограничиться терапией или потребует оперативного вмешательства. Список стандартного медикаментозного лечения расширяется – назначаются гормональные препараты, иммунодепрессанты, препараты железа.
Хирургический метод используется, если отсутствует ожидаемый результат терапии или продолжение медикаментозного лечения противопоказано, при кишечных осложнениях, высоком риске возникновения рака толстой кишки или его наличии.
Диагностика
В собственной лаборатории НИАРМЕДИК пациентам доступно все необходимое оборудование последнего поколения для проведения любых видов анализа и диагностики разныхвидов болезни:
- ректороманоскопия;
- аноскопия;
- колоноскопия;
- магнитно-резонансная томография;
- компьютерная томография;
- рентгенологическое исследование.

Поможет НИАРМЕДИК
В клиниках сети НИАРМЕДИК врачи-колопроктологи высшей категории имеют большой опыт успешного лечения острой и хронической формы заболевания. Главное – вовремя обратиться за помощью при появлении симптомов в одну из клиник сети, где вам обеспечат:
- профессиональную консультацию;
- грамотный диагноз на основе квалифицированного осмотра и обследования на самом современном оборудовании в собственной лаборатории;
- назначение эффективных методов лечения;
- низкие цены при высокой эффективности медицинских услуг.
Звоните в клинику НИАРМЕДИК при появлении симптомов заболеванияпо номеру телефона +7 (495) 6 171 171 или воспользуйтесь формой обратной связи на сайте.
Врачи
Которые лечат болезнь Колит кишечника
Еще врачиКлиники в Москве
По всем вопросам можно обратиться в единый контакт-центр: +7 (495) 6-171-171
симптомы, диагностика, лечение хронического колита – Отделение государственной больницы ЦКБ РАН
Хронический колит – заболевание, локализующееся в области толстой кишки. Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Причины возникновения и факторы риска
Хронический колит кишечника может быть спровоцирован целым рядом причин:
- Неправильное питание – самая распространенная причина появления заболевания. Однообразие, минимум витаминов, много белков и углеводов, мало клетчатки – все это факторы, которые могут повлиять на развитие патологии.
- Низкая подвижность, употребление алкоголя.
- Заболевания желудка и пищеварительной системы в целом – гастрит, панкреатит, энтерит, холецистит, в результате которых пища неправильно обрабатывается ферментами.
- Последствия острых кишечных инфекций, поражения глистами и другими паразитами.
- Нарушенная функция кишечника, в том числе врожденная.

- Следствие приема препаратов, влияющих на среду кишечника.
- Экзогенная интоксикация ртутью, мышьяком, солями фосфора, свинцом.
- Эндогенная интоксикация, вызванная уремией, гипертиреозом.
- Печеночная недостаточность.
- Воздействие радиации, лучевая терапия.
- Атеросклероз — вызывает ишемический колит у пациентов старшего возраста.
- У женщин во время беременности.
- После
Большую часть упомянутых факторов риска объединяет нарушение переваривания пищи, в результате которого ускоряется размножение болезнетворных бактерий. Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Симптомы заболевания
Появление и обострение хронического колита у взрослых и у детей характеризуется рядом признаков:
- В первую очередь проявлением заболевания становится боль спастического ноющего характера.
 Зачастую локализация – левосторонняя подвздошная область, желудок. При осмотре врач определяет расширенные участки прямой кишки. Боль становится более выраженной после еды и проходит после опорожнения кишечника и выхода газов.
Зачастую локализация – левосторонняя подвздошная область, желудок. При осмотре врач определяет расширенные участки прямой кишки. Боль становится более выраженной после еды и проходит после опорожнения кишечника и выхода газов. - Появление проблем со стулом – часто с запорами и выделением кала, фрагментированного и покрытого слизью или диареей. Также наблюдается «запорный понос» — выделение жидкого кала после порции нормального.
- Боли при позывах к опорожнению кишечника.
- Вздутие живота, урчание, повышенное образование газов.
Виды колита
Классификация колита в зависимости от основного признака:
По этиологии возникновения различают следующие виды:
- Первичный:
- Инфекционный – вызывают патогенные грибки.
- Токсический – интоксикация химическими веществами.
- Паразитарный – вызванный паразитами.
- Аллергический – реакция на лекарства или пищу.

- Лимфоцитарный, коллагеновый и другие – этиология пока неизвестна.
- Механический – следствие множественных запоров.
- Медикаментозный – реакция на прием антибиотиков и других лекарств.
- Вторичный – является следствием других заболеваний, как лечить его зависит от обстоятельств, спровоцировавших заболевание.
Неспецифический язвенный колит возникает, вероятнее всего, по причине аллергии. Он проявляется редко и проходит с воспалением и образованием язвенно-некротических процессов.
Диагностика
Хронический колит выявляется при помощи проведения следующих этапов обследования:
- Копрологические исследования – анализ кала с целью определения качества обменных процессов и состояния пищеварительной системы в целом. Признаками колита обычно являются лейкоциты и эритроциты в исследуемых образцах, а также слизь в больших количествах.

- Ирригография или рентгеновский снимок кишечника для определения локализации заболевания, оценки состояния слизистой, определения дискинезии.
- Ректороманоскопия и колоноскопия – важные исследования, помогающие диагностировать катаральные и атрофические изменения толстой кишки.
Лечение хронического колита
Выбранное лечение зависит от состояния пациента, точного диагноза. Если можно вылечить пациента амбулаторно, ему не нужно находиться в стационаре. Схема лечения зависит от того, какой врач лечит и насколько серьезная ситуация.
В первую очередь важно соблюдение диеты. Пациент получает рекомендации по меню, перечень того, что нельзя есть, советы по режиму питания. Основное правило – дробное питание только разрешенными продуктами. В стадии обострения болезни запрещается работа, связанная с командировками и препятствующая соблюдению правильного режима дня.
Соблюдение диеты дополняется медикаментозным лечением и приемом обезболивающих таблеток. Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
Возможные осложнения
При несвоевременном или неправильном лечении, а также невыполнении рекомендаций пациент рискует получить:
- Кишечное кровотечение.
- Перфорацию язвы.
- Появление спаек.
- Дивертикулез
- Кишечную непроходимость.
К какому врачу обратиться
При появлении первых тревожных признаков необходимо записаться к гастроэнтерологу. Лечение хронического колита в острой стадии в стационаре требует записи к врачу проктологу. Лучше врачи проктологи Москвы доступны в клинике ЦКБ РАН. В арсенале специалистов — собственная современная диагностическая лаборатория, новейшие методы обследования и большой опыт эффективного лечения заболеваний.
Колит – лечение, симптомы, причины болезни, первые признаки
Описание
Колит – заболевание толстого кишечника воспалительного характера. Провоцируется инфекциями, нарушениями местного кровообращения, приемом лекарственных средств, облучением и другими факторами. Значимую роль при возникновении колита играют особенности питания и образа жизни. Проявляется болями, метеоризмом, ложными позывами, расстройствами стула (запорами или диареей), наличием патологических включений (слизи и крови) в каловых массах. Лечение включает диету, лекарственную терапию и немедикаментозные методы.
Колиты – большая группа острых и хронических болезней толстой кишки, которые различаются по причинам развития, но сходны по характеру патологических изменений – воспалению, определяющему появление похожих клинических симптомов. Достаточно широко распространены. Могут охватывать весь толстый кишечник или его часть. Нередко сочетаются с энтеритами.
Достаточно широко распространены. Могут охватывать весь толстый кишечник или его часть. Нередко сочетаются с энтеритами.
Причины
Наиболее распространенной причиной развития острого колита являются кишечные инфекции – в течение жизни эту форму заболевания хотя бы раз переносит каждый человек. В 30% случаев после острого эпизода (обычно – сальмонеллеза или дизентерии) формируется хронический колит. Вероятность такого исхода возрастает при дисбактериозе, нарушениях диеты. В качестве возбудителя чаще всего выступают бактерии: сальмонеллы, шигеллы, иерсинии, клостридии, палочки брюшного тифа, эшерихии и пр.
Достаточно часто встречаются колиты вирусной этиологии, вызываемые энтеровирусом, аденовирусом или ротавирусом. Воспаление сопутствует протозойным инвазиям – лямблиозу и амебиазу. К числу редких этиофакторов инфекционного колита относят поражение кишечника бледной трепонемой и туберкулезной палочкой. Развитие колитов грибковой этиологии происходит на фоне выраженного нарушения иммунитета, осложняет химиотерапию и лечение стероидными гормонами, наблюдается у больных СПИДом.
Колиты неинфекционной этиологии чаще всего становятся следствием нарушений питания или других болезней ЖКТ. К возникновению воспаления в толстом кишечнике приводят нерегулярный прием пищи, нерациональный рацион, употребление некачественных продуктов, частые алкогольные эксцессы. В число провоцирующих патологий пищеварительного тракта входят хронический гепатит, панкреатит и гастрит.
Еще один достаточно распространенный вариант неинфекционного колита – сформировавшийся на фоне приема медикаментов. Многие лекарства, в первую очередь – антибиотики изменяют состав микрофлоры и вызывают дисбактериоз, на фоне которого нарушаются процессы пищеварения, повышается уязвимость кишечной стенки к различным негативным воздействиям.
Ишемические колиты развиваются при недостатке кровоснабжения кишки из-за атеросклероза или тромбоза, лучевые – при воздействии ионизирующего излучения. Иногда воспаление кишечника возникает на фоне врожденных аномалий или послеоперационных дефектов, функциональной недостаточности различного генеза. Неинфекционный язвенный колит и болезнь Крона наблюдаются при наличии наследственной предрасположенности и иммунных нарушений.
Неинфекционный язвенный колит и болезнь Крона наблюдаются при наличии наследственной предрасположенности и иммунных нарушений.
Классификация
По течению колиты могут быть острыми или хроническими. По причинам развития колита выделяют инфекционную, ишемическую, токсическую, спастическую и лучевую формы болезни. С учетом характера поражения различают следующие виды колита:
- Катаральный. Сопровождается поверхностными воспалительными изменениями слизистой – отеком и гиперемией.
- Эрозивный. Наряду с перечисленными выше симптомами на слизистой оболочке возникают поверхностные дефекты – эрозии.
- Атрофический. Характеризуется истончением слизистой.
Симптомы
Фото: gastritinform.ru
Острый колит
Наблюдаются спастические боли по ходу толстой кишки (в боковых и верхнем отделе живота, в задней части малого таза вплоть до заднего прохода), метеоризм, ложные позывы и выраженная диарея с частотой стула до 20 и более раз в сутки. Кал жидкий, иногда пенистый, сначала зловонный, потом водянистый, нередко – с примесями слизи, гноя и крови.
Кал жидкий, иногда пенистый, сначала зловонный, потом водянистый, нередко – с примесями слизи, гноя и крови.
Общие проявления острого колита включают повышение температуры тела на фоне токсемии, сухость кожи из-за обезвоживания. Интоксикация обуславливает потерю аппетита и нарастающую слабость. При соблюдении диеты и адекватной терапии симптомы исчезают через несколько дней. В тяжелых случаях возможно затяжное течение.
Хронический колит
Наблюдаются те же признаки, что при остром процессе, но симптомы менее яркие. Боли в животе тупые, ноющие, нередко больше выражены по левому флангу или имеют разлитой характер. Усиливаются после приема пищи, сильной тряски (бега, езде в транспорте по неровной дороге), очистительных клизм, уменьшаются после отхождения газов или акта дефекации. Отмечаются вздутие и тяжесть в животе, метеоризм.
Среди нарушений стула чаще превалируют запоры, у многих больных обнаруживается чередование запоров и эпизодов диареи. При поносах стул водянистый с прожилками слизи, реже – крови. Типичны ложные позывы – тенезмы, которые иногда завершаются отхождением слизи.
Типичны ложные позывы – тенезмы, которые иногда завершаются отхождением слизи.
Распространенным вариантом является поражение терминальных отделов толстой кишки с развитием проктита и проктосигмоидита. В подобных случаях эпицентр боли находится в левой подвздошной области. Пациенты жалуются на частые тенезмы, сопровождающиеся болевым синдромом и усиливающиеся в ночные часы. Фекальные массы выделяются небольшими порциями, напоминают овечий кал, содержат много слизи.
Осложнения
Вероятность негативных последствий выше при остром колите. Осложнениями острого колита являются обезвоживание с возникновением дегидратационного шока, распространение инфекции с развитием перитонита или подпеченочного абсцесса, в тяжелых случаях – сепсиса. При эрозивных и язвенных поражениях слизистой возможны кровотечения. У больных хроническим колитом возрастает риск рака толстой кишки.
Диагностика
Фото: neuroprofi.ru
Из-за различной этиологии, выраженности симптоматики и распространенности патологического процесса обследование и лечение колитов проводится разными специалистами: гастроэнтерологами, терапевтами, инфекционистами, проктологами, хирургами. На начальном этапе врач собирает жалобы, выясняет анамнез заболевания, проводит внешний осмотр. Определяются болезненность, нередко – урчание при пальпации по ходу толстой кишки, больше выраженные по левому флангу живота. Для уточнения диагноза применяются следующие методы:
На начальном этапе врач собирает жалобы, выясняет анамнез заболевания, проводит внешний осмотр. Определяются болезненность, нередко – урчание при пальпации по ходу толстой кишки, больше выраженные по левому флангу живота. Для уточнения диагноза применяются следующие методы:
- Проктологический осмотр. Требуется при хронических колитах с преимущественным поражением нижних отделов кишки для исключения парапроктита, анальной трещины, геморроя, других заболеваний, вызывающих похожую симптоматику. В рамках осмотра производится пальцевое исследование заднего прохода.
- Эндоскопия. Рекомендована как при острых, так и при хронических колитах. В зависимости от имеющейся симптоматики проводят ректороманоскопию или колоноскопию. Визуализируются отек, гиперемия, при тяжелом течении – гнойный налет, кровоизлияния в кишечную стенку, эрозивные дефекты, реже язвы. Во время обследования возможен забор материала из подозрительных участков для последующего гистологического анализа.

- Другие аппаратные методики. Контрастная ирригоскопия позволяет определить анатомические особенности и функции толстой кишки при недоступности или наличии противопоказаний к эндоскопии. УЗИ органов брюшной полости и гастроскопия дают возможность оценить состояние желудка, печени и поджелудочной железы, установить наличие провоцирующих заболеваний.
- Лабораторные анализы. В ОАК обнаруживаются признаки воспаления: ускорение СОЭ, лейкоцитоз со сдвигом влево. По данным общих копрологических исследований выявляются слизь, элементы крови, иногда – большое количество лейкоцитов, яйца гельминтов. При инфекционной природе заболевания необходим бакпосев кала для определения возбудителя. Для исключения злокачественных опухолей проводят морфологический анализ биоптатов кишки.
Дифференциальную диагностику осуществляют между разными видами колита. Патологический процесс отличают от энтеритов. При хроническом воспалении требуется исключение дискинезии и опухолей толстой кишки.
Лечение
Фото: etozheludok.ru
Перечень мероприятий варьируется в зависимости от варианта течения болезни. При легких острых колитах возможно наблюдение в амбулаторных условиях, при тяжелых показана госпитализация в гастроэнтерологическое или инфекционное отделение. При хронических колитах в период обострения более эффективна терапия в стационаре.
Лечение острого колита
Пациентам назначают голод и обильное теплое питье. Оптимальным вариантом является сладкий чай, который одновременно восполняет потерянную жидкость и временно частично компенсирует нехватку питательных веществ, благодаря легко всасывающейся глюкозе. Через несколько дней разрешают бульоны, каши и нежирное мясо (вареное или приготовленное на пару). В течение двух недель больным следует воздерживаться от употребления овощей, жирного, острого, жареного, алкогольных напитков (стол №4).
При свежих токсикоинфекциях желудок и толстый кишечник промывают теплым содовым раствором. Используют лекарственные средства следующих групп:
- Спазмолитики.
 Необходимы при интенсивном болевом синдроме. Вводятся путем подкожных инъекций.
Необходимы при интенсивном болевом синдроме. Вводятся путем подкожных инъекций. - Энтеросорбенты. Уменьшают количество газов, «собирают на себя» токсины из просвета кишки.
- Антибиотики. Требуются при инфекционных колитах. При дизентерии применяют фторхинолоны, при сальмонеллезе – цефалоспорины.
- Другие средства. Амебиаз является показанием к назначению амебоцидов. При лямблиозе эффективны антипротозойные лекарства, при грибковом колите – противогрибковые препараты.
- Солевые растворы. В легких случаях (отсутствие рвоты, незначительное обезвоживание) используются перорально. При тяжелой дегидратации вводятся внутривенно.
- Эубиотики и пробиотики. Рекомендованы для нормализации кишечной микрофлоры.
Пациентам с тяжелыми колитами, сопровождающимися выраженной дегидратацией, развитием коллапса и сердечной недостаточности, показаны стимуляторы дыхания и сердечные гликозиды. При интенсивной многократной рвоте парентерально вводят противорвотные средства.
При интенсивной многократной рвоте парентерально вводят противорвотные средства.
Лечение хронического колита
Важнейшей частью терапии хронической формы заболевания является специальная диета. В период обострения пациентам рекомендуют отказаться от продуктов, которые химически или механически раздражают слизистую. Нужно воздержаться от приема молока – это поможет избежать молочнокислого брожения, ограничить капусту и бобовые, чтобы предупредить избыточное газообразование. Протертую пищу следует употреблять часто малыми порциями. Булочки, торты, пирожные запрещены. Пшеничный хлеб подсушивают. Нежирные рыбу и мясо готовят на пару.
После облегчения состояния для предупреждения запоров в рацион включают отрубной хлеб, фруктовые пюре и вареные овощи. Движение химуса по кишечнику облегчается при приеме достаточного объема жидкости, включении в питание растительного масла. Ограничение количества соли помогает избежать усиленной секреции жидкости в просвет кишки.
Отказ от молочнокислых продуктов, охлажденных блюд, сырых овощей и фруктов дает возможность создать благоприятные условия для снижения активности воспаления и достижения ремиссии. Наряду с диетой в зависимости от природы колита и наличия факторов, поддерживающих воспаление, назначают антибиотики, противогельминтные препараты и пр. При спазматических болях применяют спазмолитики.
Наряду с диетой в зависимости от природы колита и наличия факторов, поддерживающих воспаление, назначают антибиотики, противогельминтные препараты и пр. При спазматических болях применяют спазмолитики.
У больных с поражением дистальных отделов толстой кишки эффективны местные процедуры: ректальные свечи с анестетиками, противовоспалительные и вяжущие микроклизмы с протарголом, танином, отварами календулы или ромашки. Пациентам с диареей показаны обволакивающие и вяжущие средства для внутреннего применения. Активно используются фитопрепараты, в частности – настои и отвары с дубильными растительными компонентами. При запорах результативны мягкие слабительные и гидроколонотерапия.
В число других лекарственных средств, назначаемых в зависимости от имеющейся симптоматики колитов и лабораторных изменений, входят ферменты, энтеросорбенты, пробиотики и эубиотики. В периоды ремиссии больных направляют на бальнеотерапию и санаторно-курортное лечение.
Прогноз
При адекватном своевременном лечении колита прогноз в большинстве случаев благоприятный. У больных с острым колитом удается добиться нормализации состояния в течение нескольких суток. У пациентов с хронической формой возможна устойчивая ремиссия, во время которой симптомы исчезают или становятся незначительными, не снижающими трудоспособность и качество жизни.
У больных с острым колитом удается добиться нормализации состояния в течение нескольких суток. У пациентов с хронической формой возможна устойчивая ремиссия, во время которой симптомы исчезают или становятся незначительными, не снижающими трудоспособность и качество жизни.
Профилактика
Первичная профилактика острых и хронических колитов включает соблюдение правил личной гигиены, необходимую обработку продуктов (мытье, нагревание, кипячение), сбалансированное питание, лечение сопутствующих патологий, отказ от злоупотребления лекарственными средствами, своевременную коррекцию дисбактериозов при проведении антибиотикотерапии.
Вторичная профилактика при хронической форме болезни заключается в регулярном наблюдении у специалиста, соблюдении ограничений при составлении рациона, исключении стрессовых ситуаций, физических перегрузок и обстоятельств, которые делают невозможным соблюдение диеты.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Источники
- Кишечные инфекции / Харченко Г.А. – 2007.
- Внутренние болезни. Система органов пищеварения / Г.Е. Ройтберг, Струтынский А.В. – 2007.
- Неспецифические воспалительные заболевания кишечника / Воробьев Г.И., Халиф И.Л. – 2008.
- Клиническая колопроктология / Кондратенко П.Г., Губергриц Н.Б. – 2006.
Ваши комментарии о симптомах и лечении
симптомы и диагностика, цены на лечение колита в Москве в клинике Хадасса
Колит – это хроническое воспаление толстой или прямой кишки, которое обычно протекает с изъязвлением слизистой. Может привести к повторяющейся диарее, кровавой и слизистой экскреции фекалий, боли в животе, сильному ощущению слабости, снижению аппетита и потере веса. Это заболевание протекает со случайными обострениями. Язвенный колит
может развиться в любом возрасте, но чаще всего в возрасте от 15 до 25 лет. Это заболевание встречается как у мужчин, так и у женщин. Терапия больше ориентирована на облегчение явлений, вызывающих воспаление. Наиболее распространенным методом лечения является медикаментозное, у немногих пациентов может возникнуть потребность в хирургическом вмешательстве.
Терапия больше ориентирована на облегчение явлений, вызывающих воспаление. Наиболее распространенным методом лечения является медикаментозное, у немногих пациентов может возникнуть потребность в хирургическом вмешательстве.
Показать полностью
Симптомы колита
Язвенный колит может вызвать осложнения, которые могут истощить организм и даже привести к смерти. Симптомы обычно проявляются со временем и меняются в зависимости от места накопления и тяжести.
Основные симптомы колита:
- диарея;
- слизь и/или кровь в фекалиях;
- боль в животе слева;
- чувство слабости;
- повышение температуры тела;
- потеря аппетита и потеря веса;
- частая потребность в опорожнении кишечника;
- необъяснимое снижение массы тела;
- дискомфорт при дефекации;
В редких случаях появляется сыпь на теле, раздражение конъюнктивы глаз и артралгия (боли в суставах).
Запишитесь на прием
Оставьте свой номер, наш оператор подробно ответит на все ваши вопросы
Нажимая на кнопку, вы соглашаетесь с правилами использования и обработки персональных данных
Причины возникновения колита
Причина заболевания неизвестна. Считается, что колит является аутоиммунным, при которой защитная системой организма атакует здоровые ткани. Предположительно это связано с генетической предрасположенностью и воздействием окружающих факторов:
- проникновение в кишечник патогенных микроорганизмов;
- длительный прием нестероидных противовоспалительных средств, антибактериальных препаратов и пр.;
- частичная или полная закупорка артерий, приводящая к нарушению кровоснабжения толстой кишки.
Также колит может развиться на фоне других заболеваний пищеварительной системы при отсутствии своевременного лечения.
Методы диагностики колита
При появлении признаков колита рекомендуется обратиться к проктологу или хирургу. Врач проведет осмотр и соберет анамнез заболевания. В случае необходимости могут потребоваться следующие исследования:
Врач проведет осмотр и соберет анамнез заболевания. В случае необходимости могут потребоваться следующие исследования:
Анализы крови
диагностика анемии или воспаления
Тесты фекалий
исключение инфекции, внутреннего кровотечения или паразитарной инвазии толстой кишки
Ирригоскопия
исследование структурных особенностей кишечника
Колоноскопия
визуализация всей толстой кишки
Дифференциальная диагностика колита
чтобы исключить заболевания, имеющие схожую клиническую картину
Методы лечения колита
Выбор лечения при колите осуществляется в зависимости от степени активности, течения заболевания, плотности рецидивов, выводов воспаления за пределы кишечника, принимаемых до этого лекарств и побочных эффектов этих препаратов. Цель терапии – облегчить симптомы и достигнуть ремиссии.
Медикаментозное лечение колита направлено на предотвращение/подавление конечной воспалительной активности в отношении слизистой оболочки толстой кишки. В зависимости от тяжести заболевания назначается один тип лекарств или же комплекс препаратов:
В зависимости от тяжести заболевания назначается один тип лекарств или же комплекс препаратов:
- Кортикостероиды. Снижение воспаления, устранение боли в животе, нормализация температуры тела, регулирование стула и восстановление аппетита.
- Антибиотики. Борьба с инфекцией (уничтожение возбудителя).
- Противогельминтные средства (при глистных инвазиях). Уничтожение паразитов, которые провоцируют воспалительный процесс в кишечнике.
- Иммуносупрессоры. Назначаются только в случае подтверждения иммунного заболевания для восстановления защитных функций организма.
Для восстановления функций кишечника назначается симптоматическая терапия. Для этого назначаются противодиарейные препараты, спазмолитики и пищевые добавки с железом.
Необходимость в проведении оперативного вмешательства возникает только в запущенных случаях, когда консервативная терапия уже не эффективна.
Профилактика и программы лечения колита в клинике «Хадасса»
При появлении симптомов заболевания рекомендуется обратиться к проктологу. В клинике «Хадасса» в Москве работают специалисты с большим практическим опытом. Медицинский центр оснащен диагностическим оборудованием последнего поколения.
В клинике «Хадасса» в Москве работают специалисты с большим практическим опытом. Медицинский центр оснащен диагностическим оборудованием последнего поколения.
Профилактические меры, исключающие прогрессирование болезни:
- Назначение диеты. Отказ от острых, жирных и копченых продуктов. Включение в рацион больше фруктов и овощей.
- Профилактические осмотры. При наличии предрасположенности к колиту ежегодно рекомендуется посещать гастроэнтеролога и проктолога.
Риск тяжелого обострения после лечения составляет 15% в течение всей жизни. При адекватном медикаментозном лечении удается избежать рецидивов в течение 5 лет у 50% пациентов, в течение 10 лет – у 20%.
#КорниловаЕБ
Корнилова
Екатерина Борисовна
Врач-гастроэнтеролог, врач-гепатолог, к.м.н.
Стаж работы: 18 лет
Опубликовано: 25.04.2020
Обновлено: 15.05.2021
Проверено: 04.06.2022
Врачи отделения
Все врачи
Коробкина
Анна Сергеевна
Врач-нефролог, врач-диетолог
Стаж работы: 14 лет
Стоимость приема: от 6000 ₽
Записаться на прием
Егорова
Ольга Николаевна
Врач-гастроэнтеролог
Стаж работы: 17 лет
Стоимость приема: от 6000 ₽
Записаться на прием
Заварзина
Наталья Павловна
Врач – гастроэнтеролог-диетолог
Стаж работы: 14 лет
Стоимость приема: от 6000 ₽
Записаться на прием
Якушев
Андрей Александрович
Врач-гастроэнтеролог, врач-гепатолог, врач-терапевт
Стаж работы: 5 лет
Стоимость приема: от 6000 ₽
Записаться на прием
Пьяных
Ольга Павловна
Врач-эндокринолог, врач-диетолог, к. м.н.
м.н.
Стаж работы: 11 лет
Стоимость приема: от 8000 ₽
Записаться на прием
Все врачи
Цены на услуги гастроэнтерологии
Гастроэнтерология
| Прием (осмотр, консультация) врача-гастроэнтеролога первичный | 6 000 ₽ |
| Прием (осмотр, консультация) врача-гастроэнтеролога повторный | 5 000 ₽ |
| Прием (осмотр, консультация) врача-гастроэнтеролога, к.м.н., первичный | 8 000 ₽ |
| Прием (осмотр, консультация) врача-гастроэнтеролога, к.м.н., повторный | 7 000 ₽ |
| Удаленная консультация врача-гастроэнтеролога первичная | 6 000 ₽ |
| Удаленная консультация врача-гастроэнтеролога повторная | 5 000 ₽ |
| Удаленная консультация врача-гастроэнтеролога, к.м.н., первичная | 8 000 ₽ |
Удаленная консультация врача-гастроэнтеролога, к. м.н., повторная м.н., повторная | 7 000 ₽ |
| Удаленная консультация врача-гастроэнтеролога, профессора, руководителя Института гастроэнтерологии и гепатологии израильской клиники Hadassah Medical Лиора Каца | 65 000 ₽ |
| Удаленная консультация врача-гастроэнтеролога институтов гастроэнтерологии и генетики медицинского центра имени Сураски (Ихилов), ведущего гастроэнтеролога израильской клиники Assuta Hospital Гай Ройзнер | 52 000 ₽ |
Другие заболевания, которые мы лечим
Запишитесь на прием
Оставьте свой номер, наш оператор подробно ответит на все ваши вопросы
Нажимая на кнопку, вы соглашаетесь с правилами использования и обработки персональных данных
КОЛИТ (катаральный колит) — понятие, признаки и лечение.
Начнем с того, что попробуем понять, что же колит представляет собой вообще. Колит – это воспаление в слизистой оболочке толстой кишки. Катаральный колит является всего лишь стадией, которая длится примерно несколько дней. При этом, как правило, отмечается набухание слизистой оболочки в нисходящем отделе тонкой кишки, где появляются участки кровоизлияний и некрозов.
При этом, как правило, отмечается набухание слизистой оболочки в нисходящем отделе тонкой кишки, где появляются участки кровоизлияний и некрозов.
Колит — это воспаление толстого кишечника. Вновь необходимо подчеркнуть, что суффикс «-ит» означает воспаление и, будучи присоединенным к окончанию названия какого-либо органа или его части, указывает на воспаление этого органа или его части. Так, ринит — это воспаление слизистой носа, ирит — воспаление радужной оболочки глаза, конъюнктивит — воспаление слизистой глаза, или конъюнктивы, ларингит — воспаление горла, фарингит — воспаление глотки, отит — воспаление уха, стоматит — воспаление полости рта, пульпит — воспаление зуба, холан-гит — воспаление желчного протока, орхит — воспаление яичка, оофорит — воспаление яичников, нефрит — воспаление почек, дуоденит — воспаление двенадцатиперстной кишки, проктит — воспаление прямой кишки, катаральный аппендицит — воспаление слизистой аппендикса, остит — воспаление кос ти, артрит — воспаление сустава, неврит — воспаление нерва. И так мы можем продолжать бесконечно, называя много «болезней» и находя, что это не названия разных болезней, а одна и та же болезнь, но различной локализации. Множественность так называемых болезней пошла еще дальше. Каждая частица дюйма анатомии тела требует разного наименования, и, соответственно, ее воспаление становится «другой болезнью». Воспаление в разных частях даже одного и того же органа обозначается как «другая болезнь». И хотя воспаление везде — это один и тот же процесс, он обозначается как различное заболевание в том месте, в котором он может возникнуть. А поскольку существует тенденция давать воспалению в каждой ткани любого органа и в каждой четверти дюйма той же ткани разные названия, то, видимо, нельзя представить конечное число «болезней», которые могут развиться у человека.
И так мы можем продолжать бесконечно, называя много «болезней» и находя, что это не названия разных болезней, а одна и та же болезнь, но различной локализации. Множественность так называемых болезней пошла еще дальше. Каждая частица дюйма анатомии тела требует разного наименования, и, соответственно, ее воспаление становится «другой болезнью». Воспаление в разных частях даже одного и того же органа обозначается как «другая болезнь». И хотя воспаление везде — это один и тот же процесс, он обозначается как различное заболевание в том месте, в котором он может возникнуть. А поскольку существует тенденция давать воспалению в каждой ткани любого органа и в каждой четверти дюйма той же ткани разные названия, то, видимо, нельзя представить конечное число «болезней», которые могут развиться у человека.
Другими примерами того, как воспаление именуется по-разному в разных частях одного и того же органа, являются: кардит — воспаление каких-то структур сердца, миокардит — воспаление сердечной мышцы, эндокардит — воспаление слизистой сердца, перикардит — воспаление внешней оболочки сердца, эндопе-рикардит — сочетание эндокардита и перикардита, эн-доперимиокардит — воспаление всех оболочек сердца, метрит — воспаление матки, периметрит — воспаление области вокруг матки, цервицит — воспаление шейки матки, флебит — воспаление вены, эндофле-бит — воспаление внутренней оболочки вены. И таким образом мы могли бы заполнить целые страницы описаниями различий между воспалениями в разных органах и тканях организма.
И таким образом мы могли бы заполнить целые страницы описаниями различий между воспалениями в разных органах и тканях организма.
Как правило, колит катаральный характерен возникновением таких весьма неприятных симптомов, как слабость всего организма, боли в области желудка, слишком частое выделение газов, сопровождаемое нарушениями стула, проявляемые в виде поноса или запора. Больной колитом человек обычно быстро утомляется, он не может долгое время заниматься одним делом, становится крайне раздражительным.
Глупостью является рассматривать «ячмень» верхнего века как один вид болезни, а «ячмень» нижнего — как другой. Это столь же абсурдно, как считать прыщ на одной щеке одной болезнью, а прыщ на другой щеке другой болезнью.
Простой колит — это катаральное воспаление толстого кишечника. Он ничем не отличается от катара носа (ринита) и горла (ларингита), или от катара влагалища (бели), или от катара где-либо еще в организме. Катар толстого кишечника не более таинствен, чем катар носа или горла. Это не болезнь, отличная от катара носа и горла, это то же самое состояние или процесс, но в другом месте. И когда этот факт осознается, все становится просто. Рядовой человек сможет понять важные факты патологии и ее развитие, как только будет снято таинственное покрывало, сотканное из тысяч латинских и греческих терминов.
Это не болезнь, отличная от катара носа и горла, это то же самое состояние или процесс, но в другом месте. И когда этот факт осознается, все становится просто. Рядовой человек сможет понять важные факты патологии и ее развитие, как только будет снято таинственное покрывало, сотканное из тысяч латинских и греческих терминов.
Катаральный колит, лечение которого не было проведено своевременно, может перейти в другие формы. При полном отсутствии лечения возможно появление кровотечения, может развиться пиелонефрит и другие осложнения. Но если болезнь начать вовремя лечить, то тогда она может как «остановиться» еще на этапе катарального колита, так и дойти до финальной стадии – язвенной болезни.
Колит — одна из самых распространенных «болезней», от которых страдает современный человек; ее можно было бы, соответственно, описать как хроническая «простуда» толстого кишечника. При хроническом колите интенсивное воспаление может быть локализовано в одной или нескольких сопредельных областях толстого кишечника. Эта более острая фаза воспаления обычно называется по той части толстого кишечника, где она имеет место. Так, если она в сигмовидном изгибе, она называется «сигмоидит», если в прямой кишке — «проктит». Разграничительная линия между сигмоидитом и проктитом лишь воображаемая, и подобные разграничения вводят в заблуждение.
Эта более острая фаза воспаления обычно называется по той части толстого кишечника, где она имеет место. Так, если она в сигмовидном изгибе, она называется «сигмоидит», если в прямой кишке — «проктит». Разграничительная линия между сигмоидитом и проктитом лишь воображаемая, и подобные разграничения вводят в заблуждение.
Колит может быть мягким и длительное время в определенной степени скрытым. Дискомфорт, который больной ощущает, может быть отнесен на счет газов и запоров. О колите можно не подозревать, пока в стуле не появится значительное количество слизи. Это может быть слизистая масса желеобразной консистенции, или подозрительного вида волокнистые лохмотья наподобие отбросов кишечника, или фекалии, покрытые слизью, а иногда и пропитанные кровью.
Основные признаки такой болезни как колит это боль в животе, сопровождаемая нарушениями опорожнения кишечника. Боль, обычно бывает, периодическая, ноющая, локализующаяся в боковых отделах живота, она как правило усиливается после еды. Часто колит сопровождается поносом, и обычно стул бывает пенистый. А иногда, бывает хронический колит с запором, что ничем не лучше поноса.
Часто колит сопровождается поносом, и обычно стул бывает пенистый. А иногда, бывает хронический колит с запором, что ничем не лучше поноса.
Запор — почти всегда спастического типа — является самым очевидным симптомом. Фактически во всех случаях хронического запора почти всегда бывает колит. При колите, сопровождающем воспаление подвздошной кишки (илеит), или при язвенном колите может быть диарея (понос) или диарея, чередующаяся с запорами. Спазм толстого кишечника почти всегда присутствует при колите, и почти всегда имеет место ослабление, опущение толстого кишечника — энтероптоз, причем энтероптоз может быть без слизи и слизь без энтероптоза. Но обычно они сосуществуют. Спастический запор, видимо, является постоянным спутником одного из этих состояний или обоих. Точка зрения медиков, будто спастический запор вызывает колит, является смехотворной, как и противоположное мнение — будто колит вызывает спастический запор. Просто это части одного и того же состояния, и оба зависят от одной и той же основополагающей причины.
Одной из наиболее отличительных черт продвинутого колита является негативный или депрессивный психоз — «комплекс толстого кишечника». Этот «комплекс», наблюдаемый в хронических случаях, обычно связан с эмоциями. Депрессивная ментальность в подобных случаях квалифицируется медиками как «неврастения». Но они не понимают связь, существующую между колитом и ментальной и эмоциональной депрессией. Доктор Вегер высказал мнение, что хроническое воспаление слизистой оболочки толстого кишечника создает основу для ментальных (умственных) и психических отклонений в большей мере, чем любая другая индивидуальная функциональная аномалия.
Все мысли такого больного приобретают интровертивный характер и концентрируются вокруг его пищеварительного тракта и запоров. Как бы ни пытался, он не может отвлечься от этого главного для него интереса. Некоторые стараются мужественно подавлять свои чувства, в то время как другие больше уже не пытаются скрывать свое постоянное состояние апатии. Они раздражительны, ворчливы, нервозны, возбуждены, иногда их состояние граничит с меланхолией, фактически они становятся истеричными.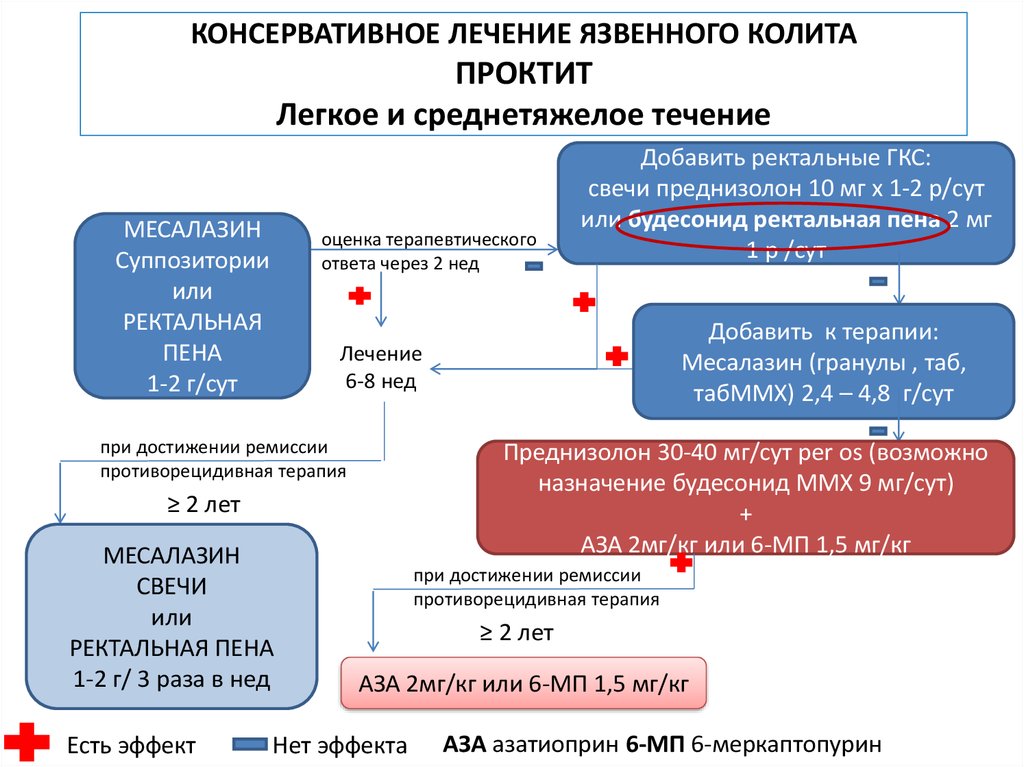 По словам доктора Вегера, «…немногие болезни могут соперничать с колитом в развитии навязчивой идеи». Субъективные симптомы, присутствующие у больного колитом, однообразно последовательны. У одних определенные ощущения выражены больше, у других меньше.
По словам доктора Вегера, «…немногие болезни могут соперничать с колитом в развитии навязчивой идеи». Субъективные симптомы, присутствующие у больного колитом, однообразно последовательны. У одних определенные ощущения выражены больше, у других меньше.
У одних на первый план выступают беспокойства со стороны пищеварительного тракта, у других — симптомы нервозности. Но почти у всех имеют место запоры, длящиеся годами. Используемые же ими слабительные (чаи, масла, клизмы, диеты и пр.), в некоторых случаях приносят лишь временное облегчение, а в других — ухудшают состояние. Все больные жалуются на несварение желудка, газы с бурчанием в кишечнике, сильные или слабые болевые ощущения, иногда типа колик. Общими являются тошнота и беспокойство, часто полнота, тупая и постоянная или острая и повторяющаяся головная боль. Может быть чувство напряженности и скованности в шейных мышцах, очень распространены боли в подзатылочной области, тянущее чувство, ощущения крайнего истощения, отсутствие инициативы и интереса к чему-либо. Обычно при таких состояниях больные худые с признаками недоедания, хотя колит может быть и у людей полных. В большинстве случаев они анемичны, страдают заболеванием крови. Как правило, язык у них обложен, дурной запах изо рта. После тошноты, предшествующей выбросу большого количества слизи, наступает чувство облегчения. На их лицах написаны страдания, настроение подавленное, что часто сочетается с беспокойством.
Обычно при таких состояниях больные худые с признаками недоедания, хотя колит может быть и у людей полных. В большинстве случаев они анемичны, страдают заболеванием крови. Как правило, язык у них обложен, дурной запах изо рта. После тошноты, предшествующей выбросу большого количества слизи, наступает чувство облегчения. На их лицах написаны страдания, настроение подавленное, что часто сочетается с беспокойством.
Наблюдения подавляющего большинства исследователей показывали, что в ходе болезни хронического колита у людей всех возрастов преобладают симптомы изменения моторно-эвакуаторной функции толстой кишки (так называемой дискинезии). Именно благодаря этому наблюдается понос и запор при колите. В зависимости от разновидности дискинезии, стул и сопровождающие его боли имеют свои особенности.
Ниже я цитирую описание доктором Вегером многих объективных и субъективных симптомов картины хронического колита: «Бессонница, нервозность, короткое дыхание, предчувствие надвигающейся беды, беспокойные и пугающие сны, обрюзглость, полнота, обратная перистальтика, потеря аппетита, приступы желчной болезни, иногда с тошнотой, головная боль, слабость, повышенная кожная чувствительность (гиперестезия), язвы у рта (гангренозный стоматит), затрудненное дыхание, бели, боли в спине и слабость в ногах, разные аспекты недоедания, пессимизм, раздражительность, нежелание думать и говорить ни о чем другом, как о своих страданиях, усиленных никогда не прекращающимися придирчивыми и сверхкритическими размышлениями и привычкой к осмотру своего стула. Самое тривиальное кишечное движение или беспокойство часто сразу используется как предлог для жалоб. Боли в руках, ногах, плечах, груди, даже псевдостенокардичес-кие приступы, часто нервозного и сверхчувствительного типа, особенно в те периоды, когда образуется большое количество слизи».
Самое тривиальное кишечное движение или беспокойство часто сразу используется как предлог для жалоб. Боли в руках, ногах, плечах, груди, даже псевдостенокардичес-кие приступы, часто нервозного и сверхчувствительного типа, особенно в те периоды, когда образуется большое количество слизи».
Читатель, конечно, понимает, что все эти симптомы никогда не наблюдаются у одного больного и что многие из них имеют место только при продвинутой и длительной стадии болезни. Во многих случаях эти симптомы мягкие, и часто требуются годы для достижения тяжелой стадии болезни, наблюдаемой в наиболее худших вариантах.
Катаральный колит, лечение которого не было проведено своевременно, может перейти в другие формы. При полном отсутствии лечения возможно появление кровотечения, может развиться пиелонефрит и другие осложнения. Но если болезнь начать вовремя лечить, то тогда она может как «остановиться» еще на этапе катарального колита, так и дойти до финальной стадии – язвенной болезни.
Ни один случай хронического колита у одного человека не бывает без сосуществования со многими «другими болезнями». Во всех таких случаях отмечается катар носа и горла, возможны полипы в носу, катар желудка (гастрит), кишечника (эндоэнтерит) и других органов. Частым спутником является синусит, а также сенная лихорадка и астма, у женщин почти неизбежны бели, а цистит распространен и у мужчин, и у женщин.
Катар распространяется вверх по желчному протоку к желчному пузырю и по протоку поджелудочной железы к самой железе. Часто в катар вовлекаются глаза и уши. У женщин наблюдаются метрит и болезненная менструация, хотя немало таких страдалиц прошли через операции по удалению желез, аппендикса, желчного пузыря и других органов. У женщин опущение толстого кишечника может сместить матку.
Хронический катаральный колит представляет собой хроническое воспалительное заболевание стенок толстого кишечника с полным, либо частичным нарушением его функции. Данное заболевание обычно сопровождается развитием дистрофических, а при продолжительном существовании болезни без врачебного вмешательства и атрофических изменений в слизистой оболочке кишечника.
Длительное катаральное состояние в носу (ринит) может завершиться изъязвлением, а длительное катаральное состояние желудка (гастрит) — язвой. Хроническое катаральное состояние толстого кишечника (колит) может привести к изъязвлению — язвенному колиту. Рак — следующая и финальная стадия процесса эволюции патологии.
Больные колитом привыкают к потреблению лекарств. Они пробуют каждое «лечебное средство» от желудка и кишечника, которое дается в рекламах. Они исчерпывают до конца список слабительных, очистительных, стимуляторов пищеварения, тонизирующих средств. Они используют клизмы, кишечные ирригации, каскады, испытывают разные диетические системы, ходят от одного врача к другому, переходят от одной системы к другой, «изучая свои симптомы и путаясь в ощущениях».
Существует много теорий о причине колита, тысячи способов лечения. Мы видим, что колит считают неизлечимой болезнью, ежедневно наблюдаем людей, страдающих от колита многие годы, использующих все методы лечения и все больше ухудшающих свое состояние.
Такая неприятная вещь как запор, колит сопровождает довольно часто. Истинный запор при колите обычно сопровождается обеднением кала водой (это значит, что воды в нем менее чем 50%, тогда как по общепринятым нормам человеческие фекалии должны содержать не менее 78% воды). Запоры при колите бывают как спастическими, так и атоническими, причем их форма зависит от множества факторов.
Однако положение не столь безнадежно, как может показаться. Колит (катар толстого кишечника) — следствие токсемии (наличие токсичных отходов в крови и лимфатической системе). Токсемия способствует развитию иннервации (снижение нервной энергии), которая появляется в результате такого образа жизни, когда нервные силы расходуются сверх меры. Лечения от колита не существует, он исчезает, когда устраняется его причина. И он не исчезнет, пока это не будет сделано. Какова эта причина? Неправильный образ жизни, иннервация и основанная на ней токсемия. Как можно устранить причину? Восстановить нервную энергию до нормы, устранить токсемию и исправить свой образ жизни. В этих случаях существует большая потребность в отдыхе — физическом, физиологическом (голодании), умственном и душевном. После того как отдых устранит токсемию и восстановит до нормы нервную энергию, остальное сделают должное питание, физические упражнения, солнечные ванны и общая программа укрепления здоровья. Часто в этих случаях проблемой является питание, ибо нельзя двух больных кормить одинаково. Зачастую требуются специальные физические упражнения для восстановления ослабленных больных до их нормального здорового состояния.
В этих случаях существует большая потребность в отдыхе — физическом, физиологическом (голодании), умственном и душевном. После того как отдых устранит токсемию и восстановит до нормы нервную энергию, остальное сделают должное питание, физические упражнения, солнечные ванны и общая программа укрепления здоровья. Часто в этих случаях проблемой является питание, ибо нельзя двух больных кормить одинаково. Зачастую требуются специальные физические упражнения для восстановления ослабленных больных до их нормального здорового состояния.
Колит характеризуется воспалением стенок толстой кишки, обычно возникающим вследствие самых различных заболеваний кишечника. Данное тяжелое заболевание требует комплексного подхода в лечении, и огромное значение во время него имеет именно правильно подобранная диета, которую может составить только врач. А что можно есть при колите, определяется врачом в каждом конкретном случае.
Колит кишечника — виды, причины, симптомы, признаки, осложнения, диагностика, лечение, профилактика
Инфекционный
Ишемический
Язвенный
Лучевой
Токсический
Спастический
Осложнения
Диагностика
Лечение
Профилактика
Колит – воспалительное заболевание слизистой толстого кишечника. Признаки такого воспалительного процесса – частый жидкий кровянистый стул, боль в животе и повышенная температура тела. Причины колита могут быть самые разные, поэтому под этим термином в медицине скрывается несколько заболеваний, которые объединяет общая симптоматика.
Признаки такого воспалительного процесса – частый жидкий кровянистый стул, боль в животе и повышенная температура тела. Причины колита могут быть самые разные, поэтому под этим термином в медицине скрывается несколько заболеваний, которые объединяет общая симптоматика.
Инфекционный колит
Это один из самых распространенных вариантов патологии, который возникает в момент активизации условно-патогенной микрофлоры, находящейся в ЖКТ. Чаще всего болезнь диагностируется в летнее время, а также во время путешествия в другие страны.
Причины развития – бактерии, вирусы, простейшие, в том числе палочка Коха, спирохета, грибок и дисбактериоз. Выделяют несколько форм инфекционного воспаления толстого кишечника – катаральная, фибринозная, катарально-геморрагическая, флегмонозная, флегмонозно-гангренозная и некротическая.
Этот вид колита имеет определенные симптомы, однако они будут зависеть от того, какой микроорганизм вызвал воспалительный процесс. Общими для всех будут такие проявления, как острое начало, понос, боли в животе в виде спазмов, повышенная температура тела, ухудшение самочувствия. Чтобы выявить, что стало причиной заболевания, необходимо сделать анализ кала. Это поможет назначить специфическое лечение.
Общими для всех будут такие проявления, как острое начало, понос, боли в животе в виде спазмов, повышенная температура тела, ухудшение самочувствия. Чтобы выявить, что стало причиной заболевания, необходимо сделать анализ кала. Это поможет назначить специфическое лечение.
Ишемический колит
Воспаление появляется в стенке толстого кишечника вследствие нарушения кровообращения, которое может протекать остро или иметь хронический характер. В тяжелом случае и без своевременного лечения это может стать причиной некроза. Основная причина нарушения кровообращения – закупорка сосуда тромбом. По статистике, большая часть случаев такой патологии диагностируется в возрасте от 50 лет.
Размер поражения будет зависеть от того, какой размер имеет закупоренный сосуд, длительности ишемии, скорости обращения к врачу. Бывает транзиторная ишемия, при которой все процессы можно обратить без последствий, стенозирующая с образованием стриктуры, и гангренозная, когда поражение стенки кишечника необратимо и заканчивается отмиранием тканей.
Язвенный колит
Язвенный колит кишечника – хроническое воспаление неясного происхождения. Основное проявление – появление на слизистой толстого кишечника язв разного размера и глубины поражения. Заболевание протекает циклами с периодами обострения и ремиссии.
Длительно существующая язвенная патология повышает риск развития рака в несколько раз. Чаще всего диагностируется у женщин и встречается с частотой до 80 случаев на 100 тысяч человек. Первичное выявление характерно в двух возрастных группах. Первая группа – молодые люди в возрасте от 15 до 25 лет, вторая – лица старше 55 лет. По каким причинам начинает образовываться эта форма, пока неизвестно, но медики предполагают два провоцирующих фактора – генетический и иммунный.
Лучевой колит
Данный вид встречается у людей, которые перенесли лучевую терапию при лечении злокачественных образований малого таза или кишечника. Однако повреждается не весь толстый кишечник, а только сигмовидная и прямая кишки. По клинической картине такое воспаление похоже на ишемическую или язвенную форму.
По клинической картине такое воспаление похоже на ишемическую или язвенную форму.
Признаки лучевого колита развиваются не сразу и начинают проявлять себя уже к концу лучевой терапии. Пациент начинает жаловаться на обильный жидкий стул. Всасывание питательных веществ в толстом кишечнике сильно нарушается, что вызывает анемию, снижение массы тела, нарушение аппетита.
Риск развития воспаления зависит от используемой дозы радиации, а также длительности и места облучения. Большую роль играет и индивидуальная чувствительность организма к уровню повышенной радиации.
Токсический колит
Часто у взрослых встречается токсический колит, который еще называют лекарственным. Это одно из осложнений при приеме определенных групп препаратов. Специфических симптомов, которые помогли бы быстро поставить диагноз, не существует, основные жалобы – боли в левой половине живота снизу, обильный понос, вздутие, общая слабость, утомляемость.
Чаще всего это заболевание возникает на фоне приема антибактериальных препаратов, слабительных, цитостатиков, НПВС, средств от повышенного давления. Патология на фоне приема лекарств может развиться остро или постепенно. В некоторых случаях присоединяется токсический гепатит или панкреатит.
Патология на фоне приема лекарств может развиться остро или постепенно. В некоторых случаях присоединяется токсический гепатит или панкреатит.
Спастический колит
Колит у детей чаще всего имеет характер спастического. Кроме болевого приступа, пациент жалуется на вздутие, метеоризм, урчание в животе. Может появиться отрыжка, характерна диарея, но в некоторых случаях из-за нарушения моторики диагностируется запор. На этом фоне отсутствует аппетит, появляется вялость, может повыситься температура тела.
У детей грудного возраста такая болезнь развивается на фоне искусственного вскармливания. Ребенок становится беспокойным, плачет, старается подтягивать ножки к животу, сильно напрягает мышцы передней брюшной стенки. Могут присоединиться и другие внекишечные симптомы – повышенная потливость, головная боль, тахикардия.
Возможные осложнения
Не стоит думать, что колит – это всего лишь воспалительное заболевание. Это серьезная патология, которая опасна своими многочисленными осложнениями, и без лечения они могут проявиться в любой момент.
Это серьезная патология, которая опасна своими многочисленными осложнениями, и без лечения они могут проявиться в любой момент.
Чаще всего пациенты с колитом страдают от следующих осложнений:
- сильное кишечное кровотечение;
- истирание слизистой до появления перфорации;
- обезвоживание;
- остеопороз;
- воспаление кожи, суставов и глаз;
- вероятность развития рака толстого кишечника;
- развитие токсического мегаколона;
- риск появления тромбов в венах кишечника.
Диагностика
Чтобы диагностировать эту патологию, нужно не только сдать анализы мочи, крови и кала, но и пройти другие обследования. Чаще всего пациентам назначается ректороманоскопия. Этот метод позволяет быстро и с большой точностью оценить состояние слизистой, обнаружить на ней точечные кровоизлияния, изменение цвета и сосудистого рисунка. Также этот способ помогает взять биопсию на дальнейший анализ. Применяется для диагностики колита прямой и сигмовидной кишок.
Также этот способ помогает взять биопсию на дальнейший анализ. Применяется для диагностики колита прямой и сигмовидной кишок.
Ирригоскопия – это рентгеновская методика, которая позволяет оценить расположение и размеры толстой кишки, ее функциональные особенности и имеющиеся нарушения. Проводится с использованием контрастного препарата, а результат можно увидеть на обычном рентгеновском снимке.
Колоноскопия – диагностический метод, во время которого врач осматривает и оценивает состояние слизистой поверхности толстого кишечника. Кроме диагностики, этот метод также позволяет брать биопсию и удалять небольшие полипы на стенках кишечника.
Лечение
К сожалению, сегодня нет единой схемы лечения колитов разного происхождения. Поэтому вся терапия проводится в зависимости от того, что спровоцировало заболевание.
Для инфекционной формы это будет прием антибиотиков либо противогрибковых препаратов в зависимости от чувствительности микрофлоры. Восполнение жидкости проводится с помощью специальных растворов для питья. Пробиотики и пребиотики помогают нормализовать микрофлору, а сорбенты выводят токсины. Симптоматическая терапия назначается в зависимости от имеющихся симптомов. Боли при колите снимаются обезболивающими препаратами.
Восполнение жидкости проводится с помощью специальных растворов для питья. Пробиотики и пребиотики помогают нормализовать микрофлору, а сорбенты выводят токсины. Симптоматическая терапия назначается в зависимости от имеющихся симптомов. Боли при колите снимаются обезболивающими препаратами.
Ишемический колит может потребовать оперативного лечения, а язвенный требует длительной терапии, соблюдения диеты и снятия воспалительного процесса. Лекарства от колита в этом случае назначаются только врачом-гастроэнтерологом, ведь заболевание быстро прогрессирует, и на поздних стадиях может потребоваться оперативное вмешательство.
Токсическая форма требует пересмотра дозы принимаемого лекарства, отмены препарата или его замены на другой. Спастическая – лечится с помощью спазмолитиков, ферментных препаратов, энтеросорбентов и лекарств, помогающих снять воспаление.
Профилактика
Воспаление толстой кишки – заболевание, которое вполне можно предотвратить. Профилактика колита включает в себя ведение активного образа жизни, правильное питание, отказ от быстрых перекусов фастфудом и обязательное включение в рацион супов. Рекомендуется всегда следить за состоянием психики, стараться не волноваться, своевременно лечить стрессы и депрессии. Необходимо соблюдать меры гигиены, чаще мыть руки и раз в год сдавать анализы на гельминты.
Профилактика колита включает в себя ведение активного образа жизни, правильное питание, отказ от быстрых перекусов фастфудом и обязательное включение в рацион супов. Рекомендуется всегда следить за состоянием психики, стараться не волноваться, своевременно лечить стрессы и депрессии. Необходимо соблюдать меры гигиены, чаще мыть руки и раз в год сдавать анализы на гельминты.
При появлении первых неприятных симптомов в области желудка или кишечника необходимо немедленно обратиться к терапевту или гастроэнтерологу.
Автор статьи:
Кушнир Мария Вадимовна
гастроэнтеролог
отзывы оставить отзыв
Клиника
г. Зеленоград
Перейти в профиль врача
Услуги
- Название
- Прием (осмотр, консультация) врача-гастроэнтеролога первичный2100
- Прием (осмотр, консультация) врача-гастроэнтеролога повторный1650
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологМассажНеврологНефрологОзонотерапияОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТерапевтТравматологТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологФункциональная диагностика и ЭКГХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Столбова Татьяна Сергеевна
Главный врач «Поликлиника.ру» на ул. 1905 года, терапевт, гастроэнтеролог
отзывы
Клиника
м. Улица 1905 года
Агаркова Елена Валентиновна
Главный врач «Поликлиника.ру» в Зеленограде, гастроэнтеролог
отзывы
Клиника
г. Зеленоград
Зеленоград
Грищенко Екатерина Борисовна
гастроэнтеролог, КМН
отзывы Записаться на прием
Клиника
м. Автозаводская
Никитина Ольга Ивановна
терапевт, гастроэнтеролог, КМН
отзывы Записаться на прием
Клиника
м. Улица 1905 года
Ахмедова Эльвира Физулиевна
гастроэнтеролог, эндоскопист
отзывы Записаться на прием
Клиника
м. Сухаревская
м. Автозаводская
Алимагомедова Марина Гаджимагомедовна
гастроэнтеролог
отзывы Записаться на прием
Клиника
м. Полянка
Полянка
Бонадысева Татьяна Михайловна
гастроэнтеролог
отзывы Записаться на прием
Клиника
м. Смоленская
Борукаева Ляца Каральбиевна
гастроэнтеролог
отзывы Записаться на прием
Клиника
м. Полянка
Великолуг Константин Александрович
эндоскопист, гастроэнтеролог
отзывы Записаться на прием
Клиника
м. Полянка
Габулова Наталья Николаевна
гастроэнтеролог
отзывы Записаться на прием
Клиника
м. Таганская
Таганская
Колит: типы, диагностика и лечение
Колит — это воспаление толстой кишки, также известной как толстая кишка. Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Существуют разные типы колита, и лечение зависит от того, какой у вас тип.
Типы колита классифицируются по тому, что его вызывает.
1. Язвенный колит
Язвенный колит (ЯК) является одним из двух состояний, классифицируемых как воспалительное заболевание кишечника. Второй — болезнь Крона.
ЯК — пожизненное заболевание, вызывающее воспаление и кровоточащие язвы во внутренней оболочке толстой кишки. Обычно начинается в прямой кишке и распространяется на толстую кишку.
ЯК является наиболее часто диагностируемым типом колита. Это происходит, когда иммунная система чрезмерно реагирует на бактерии и другие вещества в пищеварительном тракте, но специалисты не знают, почему это происходит.
Распространенные типы ЯК включают:
- проктосигмоидит, поражающий прямую кишку и нижний отдел толстой кишки
- левосторонний язвенный колит, поражающий левую сторону толстой кишки, начиная с прямой кишки вся толстая кишка
2. Псевдомембранозный колит
Псевдомембранозный колит (ПК) возникает в результате чрезмерного роста бактерий Clostridium difficile ( C. diff ). Этот вид бактерий обычно живет в кишечнике, но не вызывает проблем, потому что уравновешивается присутствием «хороших» бактерий.
Некоторые лекарства, особенно антибиотики, могут уничтожать здоровые бактерии. Это позволяет C. diff вступить во владение, высвобождая токсины, вызывающие воспаление.
3. Ишемический колит
Ишемический колит (ИК) возникает, когда приток крови к толстой кишке резко прерывается или ограничивается. Сгустки крови могут быть причиной внезапной закупорки. Атеросклероз или накопление жировых отложений в кровеносных сосудах, снабжающих толстую кишку, обычно является причиной рецидива ИЦ.
Этот тип колита часто является результатом основного заболевания. These may include:
- vasculitis, an inflammatory disease of the blood vessels
- diabetes
- colon cancer
- dehydration
- blood loss
- heart failure
- obstruction or blockage
- trauma or injury
Although it’s rare IC может возникать как побочный эффект приема некоторых лекарств, таких как фибраты и нестероидные противовоспалительные препараты (НПВП). Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
4. Микроскопический колит
Микроскопический колит — это заболевание, которое врач может идентифицировать, только взглянув на образец ткани толстой кишки под микроскопом. Врач будет искать признаки воспаления, такие как лимфоциты, которые являются своего рода лейкоцитами.
Врачи иногда делят микроскопический колит на две категории: лимфоцитарный и коллагеновый колит.
Лимфоцитарный колит – это когда врач выявляет значительное количество лимфоцитов. Однако ткани толстой кишки и ее слизистая оболочка не имеют аномального утолщения.
Коллагеновый колит возникает, когда слизистая оболочка толстой кишки становится толще, чем обычно, из-за накопления коллагена под наружным слоем ткани.
Врачи точно не знают, что вызывает микроскопический колит. Тем не менее, они знают, что некоторые люди более подвержены риску этого заболевания. К группе повышенного риска относятся:
- нынешние курильщики
- лица женского пола при рождении
- лица с аутоиммунным заболеванием в анамнезе
- лица старше 50 лет
- люди, принимающие определенные лекарства, такие как некоторые типы:
- ингибиторы протонной помпы (ИПП)
- селективные ингибиторы обратного захвата серотонина (СИОЗС)
- нестероидные противовоспалительные препараты (НПВП), такие как аспирин
- хроническая водянистая диарея
- вздутие живота
- боль в животе
- рефлюкс
- чрезмерное срыгивание
- суетливость
- возможные вкрапления крови в стуле ребенка
- лица в возрасте от 15 до 30 лет (чаще всего) или от 60 до 80 лет
- белые или ашкеназского еврейского происхождения
- принимают длительно антибиотики
- находятся в больнице
- получают химиотерапию
- принимают иммунодепрессанты0003
- старше 50 лет
- имеют сердечные заболевания или находятся в группе риска
- имеют сердечную недостаточность
- имеют низкое кровяное давление следующие симптомы:
- боль или спазмы в животе
- вздутие живота
- неожиданная потеря веса
- диарея с кровью или без нее
- кровь в стуле
- срочная потребность в опорожнении кишечника
- озноб или лихорадка
- рвота
Врач может спросить о частоте ваших симптомов и о том, когда они впервые появились.
 Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:- колоноскопия, при которой камера на гибкой трубке проходит через задний проход для осмотра прямой и толстой кишки
- сигмоидоскопия, аналогичная колоноскопии, но только прямая кишка и нижний отдел толстой кишки
- образцы кала
- визуализация брюшной полости, например, МРТ или КТ
- УЗИ, которое может быть полезно в зависимости от области сканирования более заметные
Лечение направлено на уменьшение симптомов и может варьироваться в зависимости от таких факторов, как:
- тип колита
- возраст
- общее физическое состояние
Отдых кишечника
Ограничение того, что вы потребляете, особенно через рот, может быть полезно если у вас есть ИК. В это время может потребоваться внутривенный прием жидкости и другого питания.
Лекарства
Ваш врач может прописать различные лекарства, помогающие справиться с симптомами колита.
 К ним могут относиться:
К ним могут относиться:- противовоспалительные препараты, такие как 5-аминосалицилаты или кортикостероиды, для лечения отека и боли Sandimmune)
- биологические препараты, такие как инфликсимаб (Remicade), адалимумаб (Humira) и устекинумаб (Stelara)
- антибиотики для лечения инфекций
- обезболивающие
- противодиарейные препараты
- спазмолитические препараты
- добавки для лечения дефицита питательных веществ Это может быть необходимо, если другие методы лечения не работают. Эти операции могут включать:
- подвздошно-анальный анастомоз (IPAA), при котором подвздошная кишка (конец тонкой кишки) превращается в мешочек, который затем соединяется с анальным каналом
- проктоколэктомия, при которой удаляется толстая кишка (а иногда и прямая кишка)
- илеостомия, при которой подвздошная кишка соединяется с брюшной стенкой и создается стома (отверстие в брюшной полости), позволяющее отходам покинуть тело
- континентальная илеостомия, при которой конец подвздошной кишки закрепляется внутри брюшной полости.
 Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
Единственный надежный способ предотвратить обострение колита — хирургическое вмешательство. Если вы хотите предотвратить обострение без хирургического вмешательства, есть способы уменьшить его вероятность:
- Ведите дневник питания, чтобы отслеживать, какие продукты могут вызвать усиление симптомов.
- Спросите своего врача, следует ли вам изменить потребление клетчатки и сколько ее нужно есть.
- Спросите своего врача, поможет ли вам более частое питание небольшими порциями.
- Повысьте уровень активности, если сможете.
- Изучите способы борьбы со стрессом, такие как медитация, йога и упражнения на осознанность.
- Всегда принимайте лекарства в соответствии с предписаниями и сообщите об этом своему врачу, если вы этого не сделали.
- Убедитесь, что ваш врач знает обо всех ваших других лекарствах и добавках, включая витамины.
Всегда консультируйтесь с врачом, прежде чем изменить свой рацион или добавить какие-либо новые добавки.

Хотя диарея и спазмы в животе время от времени могут возникать у каждого человека, поговорите с врачом, если диарея не связана с инфекцией, лихорадкой или какими-либо известными зараженными пищевыми продуктами.
Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
- боль в суставах
- сыпь, причина которой неизвестна
- небольшое количество крови в стуле, например, стул с легкими красными прожилками если вы видите значительное количество крови в стуле.
Во всех случаях раннее обнаружение имеет решающее значение для выздоровления. Раннее выявление может помочь предотвратить другие серьезные осложнения.
Если вы чувствуете, что с вашим желудком что-то не так, то лучше обратиться к врачу. Прислушиваться к своему телу важно, чтобы оставаться здоровым.
Прочитайте эту статью на испанском языке.
Колит: типы, диагностика и лечение
Колит — это воспаление толстой кишки, также известной как толстая кишка.
 Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.Существуют разные типы колита, и лечение зависит от того, какой у вас тип.
Типы колита классифицируются по тому, что его вызывает.
1. Язвенный колит
Язвенный колит (ЯК) является одним из двух состояний, классифицируемых как воспалительное заболевание кишечника. Второй — болезнь Крона.
ЯК — пожизненное заболевание, вызывающее воспаление и кровоточащие язвы во внутренней оболочке толстой кишки. Обычно начинается в прямой кишке и распространяется на толстую кишку.
ЯК является наиболее часто диагностируемым типом колита. Это происходит, когда иммунная система чрезмерно реагирует на бактерии и другие вещества в пищеварительном тракте, но специалисты не знают, почему это происходит.
Распространенные типы ЯК включают:
- проктосигмоидит, поражающий прямую кишку и нижний отдел толстой кишки
- левосторонний язвенный колит, поражающий левую сторону толстой кишки, начиная с прямой кишки вся толстая кишка
2.
 Псевдомембранозный колит
Псевдомембранозный колитПсевдомембранозный колит (ПК) возникает в результате чрезмерного роста бактерий Clostridium difficile ( C. diff ). Этот вид бактерий обычно живет в кишечнике, но не вызывает проблем, потому что уравновешивается присутствием «хороших» бактерий.
Некоторые лекарства, особенно антибиотики, могут уничтожать здоровые бактерии. Это позволяет C. diff вступить во владение, высвобождая токсины, вызывающие воспаление.
3. Ишемический колит
Ишемический колит (ИК) возникает, когда приток крови к толстой кишке резко прерывается или ограничивается. Сгустки крови могут быть причиной внезапной закупорки. Атеросклероз или накопление жировых отложений в кровеносных сосудах, снабжающих толстую кишку, обычно является причиной рецидива ИЦ.
Этот тип колита часто является результатом основного заболевания. These may include:
- vasculitis, an inflammatory disease of the blood vessels
- diabetes
- colon cancer
- dehydration
- blood loss
- heart failure
- obstruction or blockage
- trauma or injury
Although it’s rare IC может возникать как побочный эффект приема некоторых лекарств, таких как фибраты и нестероидные противовоспалительные препараты (НПВП).
 Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.4. Микроскопический колит
Микроскопический колит — это заболевание, которое врач может идентифицировать, только взглянув на образец ткани толстой кишки под микроскопом. Врач будет искать признаки воспаления, такие как лимфоциты, которые являются своего рода лейкоцитами.
Врачи иногда делят микроскопический колит на две категории: лимфоцитарный и коллагеновый колит.
Лимфоцитарный колит – это когда врач выявляет значительное количество лимфоцитов. Однако ткани толстой кишки и ее слизистая оболочка не имеют аномального утолщения.
Коллагеновый колит возникает, когда слизистая оболочка толстой кишки становится толще, чем обычно, из-за накопления коллагена под наружным слоем ткани.
Врачи точно не знают, что вызывает микроскопический колит. Тем не менее, они знают, что некоторые люди более подвержены риску этого заболевания.
 К группе повышенного риска относятся:
К группе повышенного риска относятся:- нынешние курильщики
- лица женского пола при рождении
- лица с аутоиммунным заболеванием в анамнезе
- лица старше 50 лет
- люди, принимающие определенные лекарства, такие как некоторые типы:
- ингибиторы протонной помпы (ИПП)
- селективные ингибиторы обратного захвата серотонина (СИОЗС)
- нестероидные противовоспалительные препараты (НПВП), такие как аспирин
- хроническая водянистая диарея
- вздутие живота
- боль в животе
- рефлюкс
- чрезмерное срыгивание
- суетливость
- возможные вкрапления крови в стуле ребенка
- лица в возрасте от 15 до 30 лет (чаще всего) или от 60 до 80 лет
- белые или ашкеназского еврейского происхождения
- принимают длительно антибиотики
- находятся в больнице
- получают химиотерапию
- принимают иммунодепрессанты0003
- старше 50 лет
- имеют сердечные заболевания или находятся в группе риска
- имеют сердечную недостаточность
- имеют низкое кровяное давление следующие симптомы:
- боль или спазмы в животе
- вздутие живота
- неожиданная потеря веса
- диарея с кровью или без нее
- кровь в стуле
- срочная потребность в опорожнении кишечника
- озноб или лихорадка
- рвота
Врач может спросить о частоте ваших симптомов и о том, когда они впервые появились.
 Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:- колоноскопия, при которой камера на гибкой трубке проходит через задний проход для осмотра прямой и толстой кишки
- сигмоидоскопия, аналогичная колоноскопии, но только прямая кишка и нижний отдел толстой кишки
- образцы кала
- визуализация брюшной полости, например, МРТ или КТ
- УЗИ, которое может быть полезно в зависимости от области сканирования более заметные
Лечение направлено на уменьшение симптомов и может варьироваться в зависимости от таких факторов, как:
- тип колита
- возраст
- общее физическое состояние
Отдых кишечника
Ограничение того, что вы потребляете, особенно через рот, может быть полезно если у вас есть ИК. В это время может потребоваться внутривенный прием жидкости и другого питания.
Лекарства
Ваш врач может прописать различные лекарства, помогающие справиться с симптомами колита.
 К ним могут относиться:
К ним могут относиться:- противовоспалительные препараты, такие как 5-аминосалицилаты или кортикостероиды, для лечения отека и боли Sandimmune)
- биологические препараты, такие как инфликсимаб (Remicade), адалимумаб (Humira) и устекинумаб (Stelara)
- антибиотики для лечения инфекций
- обезболивающие
- противодиарейные препараты
- спазмолитические препараты
- добавки для лечения дефицита питательных веществ Это может быть необходимо, если другие методы лечения не работают. Эти операции могут включать:
- подвздошно-анальный анастомоз (IPAA), при котором подвздошная кишка (конец тонкой кишки) превращается в мешочек, который затем соединяется с анальным каналом
- проктоколэктомия, при которой удаляется толстая кишка (а иногда и прямая кишка)
- илеостомия, при которой подвздошная кишка соединяется с брюшной стенкой и создается стома (отверстие в брюшной полости), позволяющее отходам покинуть тело
- континентальная илеостомия, при которой конец подвздошной кишки закрепляется внутри брюшной полости.
 Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
Единственный надежный способ предотвратить обострение колита — хирургическое вмешательство. Если вы хотите предотвратить обострение без хирургического вмешательства, есть способы уменьшить его вероятность:
- Ведите дневник питания, чтобы отслеживать, какие продукты могут вызвать усиление симптомов.
- Спросите своего врача, следует ли вам изменить потребление клетчатки и сколько ее нужно есть.
- Спросите своего врача, поможет ли вам более частое питание небольшими порциями.
- Повысьте уровень активности, если сможете.
- Изучите способы борьбы со стрессом, такие как медитация, йога и упражнения на осознанность.
- Всегда принимайте лекарства в соответствии с предписаниями и сообщите об этом своему врачу, если вы этого не сделали.
- Убедитесь, что ваш врач знает обо всех ваших других лекарствах и добавках, включая витамины.
Всегда консультируйтесь с врачом, прежде чем изменить свой рацион или добавить какие-либо новые добавки.

Хотя диарея и спазмы в животе время от времени могут возникать у каждого человека, поговорите с врачом, если диарея не связана с инфекцией, лихорадкой или какими-либо известными зараженными пищевыми продуктами.
Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
- боль в суставах
- сыпь, причина которой неизвестна
- небольшое количество крови в стуле, например, стул с легкими красными прожилками если вы видите значительное количество крови в стуле.
Во всех случаях раннее обнаружение имеет решающее значение для выздоровления. Раннее выявление может помочь предотвратить другие серьезные осложнения.
Если вы чувствуете, что с вашим желудком что-то не так, то лучше обратиться к врачу. Прислушиваться к своему телу важно, чтобы оставаться здоровым.
Прочитайте эту статью на испанском языке.
Колит: типы, диагностика и лечение
Колит — это воспаление толстой кишки, также известной как толстая кишка.
 Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.Существуют разные типы колита, и лечение зависит от того, какой у вас тип.
Типы колита классифицируются по тому, что его вызывает.
1. Язвенный колит
Язвенный колит (ЯК) является одним из двух состояний, классифицируемых как воспалительное заболевание кишечника. Второй — болезнь Крона.
ЯК — пожизненное заболевание, вызывающее воспаление и кровоточащие язвы во внутренней оболочке толстой кишки. Обычно начинается в прямой кишке и распространяется на толстую кишку.
ЯК является наиболее часто диагностируемым типом колита. Это происходит, когда иммунная система чрезмерно реагирует на бактерии и другие вещества в пищеварительном тракте, но специалисты не знают, почему это происходит.
Распространенные типы ЯК включают:
- проктосигмоидит, поражающий прямую кишку и нижний отдел толстой кишки
- левосторонний язвенный колит, поражающий левую сторону толстой кишки, начиная с прямой кишки вся толстая кишка
2.
 Псевдомембранозный колит
Псевдомембранозный колитПсевдомембранозный колит (ПК) возникает в результате чрезмерного роста бактерий Clostridium difficile ( C. diff ). Этот вид бактерий обычно живет в кишечнике, но не вызывает проблем, потому что уравновешивается присутствием «хороших» бактерий.
Некоторые лекарства, особенно антибиотики, могут уничтожать здоровые бактерии. Это позволяет C. diff вступить во владение, высвобождая токсины, вызывающие воспаление.
3. Ишемический колит
Ишемический колит (ИК) возникает, когда приток крови к толстой кишке резко прерывается или ограничивается. Сгустки крови могут быть причиной внезапной закупорки. Атеросклероз или накопление жировых отложений в кровеносных сосудах, снабжающих толстую кишку, обычно является причиной рецидива ИЦ.
Этот тип колита часто является результатом основного заболевания. These may include:
- vasculitis, an inflammatory disease of the blood vessels
- diabetes
- colon cancer
- dehydration
- blood loss
- heart failure
- obstruction or blockage
- trauma or injury
Although it’s rare IC может возникать как побочный эффект приема некоторых лекарств, таких как фибраты и нестероидные противовоспалительные препараты (НПВП).
 Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.4. Микроскопический колит
Микроскопический колит — это заболевание, которое врач может идентифицировать, только взглянув на образец ткани толстой кишки под микроскопом. Врач будет искать признаки воспаления, такие как лимфоциты, которые являются своего рода лейкоцитами.
Врачи иногда делят микроскопический колит на две категории: лимфоцитарный и коллагеновый колит.
Лимфоцитарный колит – это когда врач выявляет значительное количество лимфоцитов. Однако ткани толстой кишки и ее слизистая оболочка не имеют аномального утолщения.
Коллагеновый колит возникает, когда слизистая оболочка толстой кишки становится толще, чем обычно, из-за накопления коллагена под наружным слоем ткани.
Врачи точно не знают, что вызывает микроскопический колит. Тем не менее, они знают, что некоторые люди более подвержены риску этого заболевания.
 К группе повышенного риска относятся:
К группе повышенного риска относятся:- нынешние курильщики
- лица женского пола при рождении
- лица с аутоиммунным заболеванием в анамнезе
- лица старше 50 лет
- люди, принимающие определенные лекарства, такие как некоторые типы:
- ингибиторы протонной помпы (ИПП)
- селективные ингибиторы обратного захвата серотонина (СИОЗС)
- нестероидные противовоспалительные препараты (НПВП), такие как аспирин
- хроническая водянистая диарея
- вздутие живота
- боль в животе
- рефлюкс
- чрезмерное срыгивание
- суетливость
- возможные вкрапления крови в стуле ребенка
- лица в возрасте от 15 до 30 лет (чаще всего) или от 60 до 80 лет
- белые или ашкеназского еврейского происхождения
- принимают длительно антибиотики
- находятся в больнице
- получают химиотерапию
- принимают иммунодепрессанты0003
- старше 50 лет
- имеют сердечные заболевания или находятся в группе риска
- имеют сердечную недостаточность
- имеют низкое кровяное давление следующие симптомы:
- боль или спазмы в животе
- вздутие живота
- неожиданная потеря веса
- диарея с кровью или без нее
- кровь в стуле
- срочная потребность в опорожнении кишечника
- озноб или лихорадка
- рвота
Врач может спросить о частоте ваших симптомов и о том, когда они впервые появились.
 Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:- колоноскопия, при которой камера на гибкой трубке проходит через задний проход для осмотра прямой и толстой кишки
- сигмоидоскопия, аналогичная колоноскопии, но только прямая кишка и нижний отдел толстой кишки
- образцы кала
- визуализация брюшной полости, например, МРТ или КТ
- УЗИ, которое может быть полезно в зависимости от области сканирования более заметные
Лечение направлено на уменьшение симптомов и может варьироваться в зависимости от таких факторов, как:
- тип колита
- возраст
- общее физическое состояние
Отдых кишечника
Ограничение того, что вы потребляете, особенно через рот, может быть полезно если у вас есть ИК. В это время может потребоваться внутривенный прием жидкости и другого питания.
Лекарства
Ваш врач может прописать различные лекарства, помогающие справиться с симптомами колита.
 К ним могут относиться:
К ним могут относиться:- противовоспалительные препараты, такие как 5-аминосалицилаты или кортикостероиды, для лечения отека и боли Sandimmune)
- биологические препараты, такие как инфликсимаб (Remicade), адалимумаб (Humira) и устекинумаб (Stelara)
- антибиотики для лечения инфекций
- обезболивающие
- противодиарейные препараты
- спазмолитические препараты
- добавки для лечения дефицита питательных веществ Это может быть необходимо, если другие методы лечения не работают. Эти операции могут включать:
- подвздошно-анальный анастомоз (IPAA), при котором подвздошная кишка (конец тонкой кишки) превращается в мешочек, который затем соединяется с анальным каналом
- проктоколэктомия, при которой удаляется толстая кишка (а иногда и прямая кишка)
- илеостомия, при которой подвздошная кишка соединяется с брюшной стенкой и создается стома (отверстие в брюшной полости), позволяющее отходам покинуть тело
- континентальная илеостомия, при которой конец подвздошной кишки закрепляется внутри брюшной полости.
 Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
Единственный надежный способ предотвратить обострение колита — хирургическое вмешательство. Если вы хотите предотвратить обострение без хирургического вмешательства, есть способы уменьшить его вероятность:
- Ведите дневник питания, чтобы отслеживать, какие продукты могут вызвать усиление симптомов.
- Спросите своего врача, следует ли вам изменить потребление клетчатки и сколько ее нужно есть.
- Спросите своего врача, поможет ли вам более частое питание небольшими порциями.
- Повысьте уровень активности, если сможете.
- Изучите способы борьбы со стрессом, такие как медитация, йога и упражнения на осознанность.
- Всегда принимайте лекарства в соответствии с предписаниями и сообщите об этом своему врачу, если вы этого не сделали.
- Убедитесь, что ваш врач знает обо всех ваших других лекарствах и добавках, включая витамины.
Всегда консультируйтесь с врачом, прежде чем изменить свой рацион или добавить какие-либо новые добавки.

Хотя диарея и спазмы в животе время от времени могут возникать у каждого человека, поговорите с врачом, если диарея не связана с инфекцией, лихорадкой или какими-либо известными зараженными пищевыми продуктами.
Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
- боль в суставах
- сыпь, причина которой неизвестна
- небольшое количество крови в стуле, например, стул с легкими красными прожилками если вы видите значительное количество крови в стуле.
Во всех случаях раннее обнаружение имеет решающее значение для выздоровления. Раннее выявление может помочь предотвратить другие серьезные осложнения.
Если вы чувствуете, что с вашим желудком что-то не так, то лучше обратиться к врачу. Прислушиваться к своему телу важно, чтобы оставаться здоровым.
Прочитайте эту статью на испанском языке.
Колит: типы, диагностика и лечение
Колит — это воспаление толстой кишки, также известной как толстая кишка.
 Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.Существуют разные типы колита, и лечение зависит от того, какой у вас тип.
Типы колита классифицируются по тому, что его вызывает.
1. Язвенный колит
Язвенный колит (ЯК) является одним из двух состояний, классифицируемых как воспалительное заболевание кишечника. Второй — болезнь Крона.
ЯК — пожизненное заболевание, вызывающее воспаление и кровоточащие язвы во внутренней оболочке толстой кишки. Обычно начинается в прямой кишке и распространяется на толстую кишку.
ЯК является наиболее часто диагностируемым типом колита. Это происходит, когда иммунная система чрезмерно реагирует на бактерии и другие вещества в пищеварительном тракте, но специалисты не знают, почему это происходит.
Распространенные типы ЯК включают:
- проктосигмоидит, поражающий прямую кишку и нижний отдел толстой кишки
- левосторонний язвенный колит, поражающий левую сторону толстой кишки, начиная с прямой кишки вся толстая кишка
2.
 Псевдомембранозный колит
Псевдомембранозный колитПсевдомембранозный колит (ПК) возникает в результате чрезмерного роста бактерий Clostridium difficile ( C. diff ). Этот вид бактерий обычно живет в кишечнике, но не вызывает проблем, потому что уравновешивается присутствием «хороших» бактерий.
Некоторые лекарства, особенно антибиотики, могут уничтожать здоровые бактерии. Это позволяет C. diff вступить во владение, высвобождая токсины, вызывающие воспаление.
3. Ишемический колит
Ишемический колит (ИК) возникает, когда приток крови к толстой кишке резко прерывается или ограничивается. Сгустки крови могут быть причиной внезапной закупорки. Атеросклероз или накопление жировых отложений в кровеносных сосудах, снабжающих толстую кишку, обычно является причиной рецидива ИЦ.
Этот тип колита часто является результатом основного заболевания. These may include:
- vasculitis, an inflammatory disease of the blood vessels
- diabetes
- colon cancer
- dehydration
- blood loss
- heart failure
- obstruction or blockage
- trauma or injury
Although it’s rare IC может возникать как побочный эффект приема некоторых лекарств, таких как фибраты и нестероидные противовоспалительные препараты (НПВП).
 Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.4. Микроскопический колит
Микроскопический колит — это заболевание, которое врач может идентифицировать, только взглянув на образец ткани толстой кишки под микроскопом. Врач будет искать признаки воспаления, такие как лимфоциты, которые являются своего рода лейкоцитами.
Врачи иногда делят микроскопический колит на две категории: лимфоцитарный и коллагеновый колит.
Лимфоцитарный колит – это когда врач выявляет значительное количество лимфоцитов. Однако ткани толстой кишки и ее слизистая оболочка не имеют аномального утолщения.
Коллагеновый колит возникает, когда слизистая оболочка толстой кишки становится толще, чем обычно, из-за накопления коллагена под наружным слоем ткани.
Врачи точно не знают, что вызывает микроскопический колит. Тем не менее, они знают, что некоторые люди более подвержены риску этого заболевания.
 К группе повышенного риска относятся:
К группе повышенного риска относятся:- нынешние курильщики
- лица женского пола при рождении
- лица с аутоиммунным заболеванием в анамнезе
- лица старше 50 лет
- люди, принимающие определенные лекарства, такие как некоторые типы:
- ингибиторы протонной помпы (ИПП)
- селективные ингибиторы обратного захвата серотонина (СИОЗС)
- нестероидные противовоспалительные препараты (НПВП), такие как аспирин
- хроническая водянистая диарея
- вздутие живота
- боль в животе
- рефлюкс
- чрезмерное срыгивание
- суетливость
- возможные вкрапления крови в стуле ребенка
- лица в возрасте от 15 до 30 лет (чаще всего) или от 60 до 80 лет
- белые или ашкеназского еврейского происхождения
- принимают длительно антибиотики
- находятся в больнице
- получают химиотерапию
- принимают иммунодепрессанты0003
- старше 50 лет
- имеют сердечные заболевания или находятся в группе риска
- имеют сердечную недостаточность
- имеют низкое кровяное давление следующие симптомы:
- боль или спазмы в животе
- вздутие живота
- неожиданная потеря веса
- диарея с кровью или без нее
- кровь в стуле
- срочная потребность в опорожнении кишечника
- озноб или лихорадка
- рвота
Врач может спросить о частоте ваших симптомов и о том, когда они впервые появились.
 Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:- колоноскопия, при которой камера на гибкой трубке проходит через задний проход для осмотра прямой и толстой кишки
- сигмоидоскопия, аналогичная колоноскопии, но только прямая кишка и нижний отдел толстой кишки
- образцы кала
- визуализация брюшной полости, например, МРТ или КТ
- УЗИ, которое может быть полезно в зависимости от области сканирования более заметные
Лечение направлено на уменьшение симптомов и может варьироваться в зависимости от таких факторов, как:
- тип колита
- возраст
- общее физическое состояние
Отдых кишечника
Ограничение того, что вы потребляете, особенно через рот, может быть полезно если у вас есть ИК. В это время может потребоваться внутривенный прием жидкости и другого питания.
Лекарства
Ваш врач может прописать различные лекарства, помогающие справиться с симптомами колита.
 К ним могут относиться:
К ним могут относиться:- противовоспалительные препараты, такие как 5-аминосалицилаты или кортикостероиды, для лечения отека и боли Sandimmune)
- биологические препараты, такие как инфликсимаб (Remicade), адалимумаб (Humira) и устекинумаб (Stelara)
- антибиотики для лечения инфекций
- обезболивающие
- противодиарейные препараты
- спазмолитические препараты
- добавки для лечения дефицита питательных веществ Это может быть необходимо, если другие методы лечения не работают. Эти операции могут включать:
- подвздошно-анальный анастомоз (IPAA), при котором подвздошная кишка (конец тонкой кишки) превращается в мешочек, который затем соединяется с анальным каналом
- проктоколэктомия, при которой удаляется толстая кишка (а иногда и прямая кишка)
- илеостомия, при которой подвздошная кишка соединяется с брюшной стенкой и создается стома (отверстие в брюшной полости), позволяющее отходам покинуть тело
- континентальная илеостомия, при которой конец подвздошной кишки закрепляется внутри брюшной полости.
 Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
Единственный надежный способ предотвратить обострение колита — хирургическое вмешательство. Если вы хотите предотвратить обострение без хирургического вмешательства, есть способы уменьшить его вероятность:
- Ведите дневник питания, чтобы отслеживать, какие продукты могут вызвать усиление симптомов.
- Спросите своего врача, следует ли вам изменить потребление клетчатки и сколько ее нужно есть.
- Спросите своего врача, поможет ли вам более частое питание небольшими порциями.
- Повысьте уровень активности, если сможете.
- Изучите способы борьбы со стрессом, такие как медитация, йога и упражнения на осознанность.
- Всегда принимайте лекарства в соответствии с предписаниями и сообщите об этом своему врачу, если вы этого не сделали.
- Убедитесь, что ваш врач знает обо всех ваших других лекарствах и добавках, включая витамины.
Всегда консультируйтесь с врачом, прежде чем изменить свой рацион или добавить какие-либо новые добавки.

Хотя диарея и спазмы в животе время от времени могут возникать у каждого человека, поговорите с врачом, если диарея не связана с инфекцией, лихорадкой или какими-либо известными зараженными пищевыми продуктами.
Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
- боль в суставах
- сыпь, причина которой неизвестна
- небольшое количество крови в стуле, например, стул с легкими красными прожилками если вы видите значительное количество крови в стуле.
Во всех случаях раннее обнаружение имеет решающее значение для выздоровления. Раннее выявление может помочь предотвратить другие серьезные осложнения.
Если вы чувствуете, что с вашим желудком что-то не так, то лучше обратиться к врачу. Прислушиваться к своему телу важно, чтобы оставаться здоровым.
Прочитайте эту статью на испанском языке.
Колит: типы, диагностика и лечение
Колит — это воспаление толстой кишки, также известной как толстая кишка.
 Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.Существуют разные типы колита, и лечение зависит от того, какой у вас тип.
Типы колита классифицируются по тому, что его вызывает.
1. Язвенный колит
Язвенный колит (ЯК) является одним из двух состояний, классифицируемых как воспалительное заболевание кишечника. Второй — болезнь Крона.
ЯК — пожизненное заболевание, вызывающее воспаление и кровоточащие язвы во внутренней оболочке толстой кишки. Обычно начинается в прямой кишке и распространяется на толстую кишку.
ЯК является наиболее часто диагностируемым типом колита. Это происходит, когда иммунная система чрезмерно реагирует на бактерии и другие вещества в пищеварительном тракте, но специалисты не знают, почему это происходит.
Распространенные типы ЯК включают:
- проктосигмоидит, поражающий прямую кишку и нижний отдел толстой кишки
- левосторонний язвенный колит, поражающий левую сторону толстой кишки, начиная с прямой кишки вся толстая кишка
2.
 Псевдомембранозный колит
Псевдомембранозный колитПсевдомембранозный колит (ПК) возникает в результате чрезмерного роста бактерий Clostridium difficile ( C. diff ). Этот вид бактерий обычно живет в кишечнике, но не вызывает проблем, потому что уравновешивается присутствием «хороших» бактерий.
Некоторые лекарства, особенно антибиотики, могут уничтожать здоровые бактерии. Это позволяет C. diff вступить во владение, высвобождая токсины, вызывающие воспаление.
3. Ишемический колит
Ишемический колит (ИК) возникает, когда приток крови к толстой кишке резко прерывается или ограничивается. Сгустки крови могут быть причиной внезапной закупорки. Атеросклероз или накопление жировых отложений в кровеносных сосудах, снабжающих толстую кишку, обычно является причиной рецидива ИЦ.
Этот тип колита часто является результатом основного заболевания. These may include:
- vasculitis, an inflammatory disease of the blood vessels
- diabetes
- colon cancer
- dehydration
- blood loss
- heart failure
- obstruction or blockage
- trauma or injury
Although it’s rare IC может возникать как побочный эффект приема некоторых лекарств, таких как фибраты и нестероидные противовоспалительные препараты (НПВП).
 Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.4. Микроскопический колит
Микроскопический колит — это заболевание, которое врач может идентифицировать, только взглянув на образец ткани толстой кишки под микроскопом. Врач будет искать признаки воспаления, такие как лимфоциты, которые являются своего рода лейкоцитами.
Врачи иногда делят микроскопический колит на две категории: лимфоцитарный и коллагеновый колит.
Лимфоцитарный колит – это когда врач выявляет значительное количество лимфоцитов. Однако ткани толстой кишки и ее слизистая оболочка не имеют аномального утолщения.
Коллагеновый колит возникает, когда слизистая оболочка толстой кишки становится толще, чем обычно, из-за накопления коллагена под наружным слоем ткани.
Врачи точно не знают, что вызывает микроскопический колит. Тем не менее, они знают, что некоторые люди более подвержены риску этого заболевания.
 К группе повышенного риска относятся:
К группе повышенного риска относятся:- нынешние курильщики
- лица женского пола при рождении
- лица с аутоиммунным заболеванием в анамнезе
- лица старше 50 лет
- люди, принимающие определенные лекарства, такие как некоторые типы:
- ингибиторы протонной помпы (ИПП)
- селективные ингибиторы обратного захвата серотонина (СИОЗС)
- нестероидные противовоспалительные препараты (НПВП), такие как аспирин
- хроническая водянистая диарея
- вздутие живота
- боль в животе
- рефлюкс
- чрезмерное срыгивание
- суетливость
- возможные вкрапления крови в стуле ребенка
- лица в возрасте от 15 до 30 лет (чаще всего) или от 60 до 80 лет
- белые или ашкеназского еврейского происхождения
- принимают длительно антибиотики
- находятся в больнице
- получают химиотерапию
- принимают иммунодепрессанты0003
- старше 50 лет
- имеют сердечные заболевания или находятся в группе риска
- имеют сердечную недостаточность
- имеют низкое кровяное давление следующие симптомы:
- боль или спазмы в животе
- вздутие живота
- неожиданная потеря веса
- диарея с кровью или без нее
- кровь в стуле
- срочная потребность в опорожнении кишечника
- озноб или лихорадка
- рвота
Врач может спросить о частоте ваших симптомов и о том, когда они впервые появились.
 Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:- колоноскопия, при которой камера на гибкой трубке проходит через задний проход для осмотра прямой и толстой кишки
- сигмоидоскопия, аналогичная колоноскопии, но только прямая кишка и нижний отдел толстой кишки
- образцы кала
- визуализация брюшной полости, например, МРТ или КТ
- УЗИ, которое может быть полезно в зависимости от области сканирования более заметные
Лечение направлено на уменьшение симптомов и может варьироваться в зависимости от таких факторов, как:
- тип колита
- возраст
- общее физическое состояние
Отдых кишечника
Ограничение того, что вы потребляете, особенно через рот, может быть полезно если у вас есть ИК. В это время может потребоваться внутривенный прием жидкости и другого питания.
Лекарства
Ваш врач может прописать различные лекарства, помогающие справиться с симптомами колита.
 К ним могут относиться:
К ним могут относиться:- противовоспалительные препараты, такие как 5-аминосалицилаты или кортикостероиды, для лечения отека и боли Sandimmune)
- биологические препараты, такие как инфликсимаб (Remicade), адалимумаб (Humira) и устекинумаб (Stelara)
- антибиотики для лечения инфекций
- обезболивающие
- противодиарейные препараты
- спазмолитические препараты
- добавки для лечения дефицита питательных веществ Это может быть необходимо, если другие методы лечения не работают. Эти операции могут включать:
- подвздошно-анальный анастомоз (IPAA), при котором подвздошная кишка (конец тонкой кишки) превращается в мешочек, который затем соединяется с анальным каналом
- проктоколэктомия, при которой удаляется толстая кишка (а иногда и прямая кишка)
- илеостомия, при которой подвздошная кишка соединяется с брюшной стенкой и создается стома (отверстие в брюшной полости), позволяющее отходам покинуть тело
- континентальная илеостомия, при которой конец подвздошной кишки закрепляется внутри брюшной полости.
 Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
Единственный надежный способ предотвратить обострение колита — хирургическое вмешательство. Если вы хотите предотвратить обострение без хирургического вмешательства, есть способы уменьшить его вероятность:
- Ведите дневник питания, чтобы отслеживать, какие продукты могут вызвать усиление симптомов.
- Спросите своего врача, следует ли вам изменить потребление клетчатки и сколько ее нужно есть.
- Спросите своего врача, поможет ли вам более частое питание небольшими порциями.
- Повысьте уровень активности, если сможете.
- Изучите способы борьбы со стрессом, такие как медитация, йога и упражнения на осознанность.
- Всегда принимайте лекарства в соответствии с предписаниями и сообщите об этом своему врачу, если вы этого не сделали.
- Убедитесь, что ваш врач знает обо всех ваших других лекарствах и добавках, включая витамины.
Всегда консультируйтесь с врачом, прежде чем изменить свой рацион или добавить какие-либо новые добавки.

Хотя диарея и спазмы в животе время от времени могут возникать у каждого человека, поговорите с врачом, если диарея не связана с инфекцией, лихорадкой или какими-либо известными зараженными пищевыми продуктами.
Другие симптомы, указывающие на то, что пора обратиться к врачу, включают:
- боль в суставах
- сыпь, причина которой неизвестна
- небольшое количество крови в стуле, например, стул с легкими красными прожилками если вы видите значительное количество крови в стуле.
Во всех случаях раннее обнаружение имеет решающее значение для выздоровления. Раннее выявление может помочь предотвратить другие серьезные осложнения.
Если вы чувствуете, что с вашим желудком что-то не так, то лучше обратиться к врачу. Прислушиваться к своему телу важно, чтобы оставаться здоровым.
Прочитайте эту статью на испанском языке.
Язвенный колит — Диагностика и лечение
Диагностика
Эндоскопические процедуры с биопсией ткани — единственный способ окончательно диагностировать язвенный колит.
 Другие типы тестов могут помочь исключить осложнения или другие формы воспалительного заболевания кишечника, такие как болезнь Крона.
Другие типы тестов могут помочь исключить осложнения или другие формы воспалительного заболевания кишечника, такие как болезнь Крона.Чтобы подтвердить диагноз язвенного колита, вам могут назначить один или несколько из следующих тестов и процедур:
Лабораторные анализы
- Анализы крови. Ваш врач может предложить анализы крови для выявления анемии — состояния, при котором эритроцитов недостаточно для переноса кислорода к вашим тканям — или для выявления признаков инфекции или воспаления.
- Исследования кала. Лейкоциты или определенные белки в стуле могут указывать на язвенный колит. Образец кала также может помочь исключить другие заболевания, такие как инфекции, вызванные бактериями, вирусами и паразитами.
Эндоскопические процедуры
- Колоноскопия. Это обследование позволяет врачу осмотреть всю толстую кишку с помощью тонкой гибкой трубки с подсветкой и камерой на конце.
 Во время процедуры берутся образцы тканей для лабораторного анализа. Это известно как биопсия ткани. Образец ткани необходим для постановки диагноза.
Во время процедуры берутся образцы тканей для лабораторного анализа. Это известно как биопсия ткани. Образец ткани необходим для постановки диагноза. - Гибкая ректороманоскопия. Ваш врач использует тонкую гибкую трубку с подсветкой для осмотра прямой и сигмовидной кишки — нижнего отдела толстой кишки. Если у вас сильно воспалена толстая кишка, этот тест может быть предпочтительнее полной колоноскопии.
Процедуры визуализации
- Рентген. Если у вас серьезные симптомы, ваш врач может использовать стандартный рентген брюшной полости, чтобы исключить серьезные осложнения, такие как мегаколон или перфорация толстой кишки.
- КТ сканирование. КТ сканирование брюшной полости или таза может быть выполнено при подозрении на осложнение язвенного колита. Сканирование CT также может показать, какая часть толстой кишки воспалена.

- Компьютерная томография (КТ) энтерография и магнитно-резонансная (МР) энтерография. Эти виды неинвазивных тестов могут быть рекомендованы для исключения любого воспаления в тонкой кишке. Эти тесты более чувствительны для обнаружения воспаления в кишечнике, чем обычные методы визуализации. MR энтерография — это безрадиационная альтернатива.
Уход в клинике Майо
Наша заботливая команда экспертов Mayo Clinic может помочь вам решить проблемы со здоровьем, связанные с язвенным колитом. Начните здесь
Дополнительная информация
- Язвчащийся уход за колитом в клинике Майо
- Barium Enema
- Colonoscopy
- CT Scan
- Гибкая сигмоидоскопия
- рентген
Несколько категорий лекарств могут быть эффективными при лечении язвенного колита. Тип, который вы принимаете, будет зависеть от тяжести вашего состояния. Лекарства, которые хорошо работают у одних людей, могут не работать у других.
 Может потребоваться время, чтобы найти лекарство, которое поможет вам.
Может потребоваться время, чтобы найти лекарство, которое поможет вам.Кроме того, поскольку некоторые лекарства имеют серьезные побочные эффекты, вам необходимо взвесить преимущества и риски любого лечения.
Противовоспалительные препараты
Противовоспалительные препараты часто являются первым шагом в лечении язвенного колита и подходят для большинства людей с этим заболеванием. К ним относятся:
- 5-аминосалицилаты. Примеры препаратов этого типа включают сульфасалазин (азульфидин), месаламин (делзикол, роваза и др.), бальзалазид (колазал) и олсалазин (дипентум). Какое лекарство вы принимаете и как вы его принимаете — внутрь, в виде клизмы или суппозитория — зависит от пораженной области толстой кишки.
- Кортикостероиды. Эти препараты, в том числе преднизолон и будесонид, обычно назначают при умеренном и тяжелом язвенном колите, не поддающемся другим видам лечения. Кортикостероиды подавляют иммунную систему.
 Из-за побочных эффектов их обычно не назначают на длительный срок.
Из-за побочных эффектов их обычно не назначают на длительный срок.
Подавители иммунной системы
Эти лекарства также уменьшают воспаление, но они делают это за счет подавления реакции иммунной системы, запускающей процесс воспаления. Для некоторых людей комбинация этих препаратов работает лучше, чем один препарат.
Иммунодепрессанты включают:
- Азатиоприн (Азасан, Имуран) и меркаптопурин (Пуринетол, Пуриксан). Это широко используемые иммунодепрессанты для лечения воспалительных заболеваний кишечника. Они часто используются в сочетании с лекарствами, известными как биопрепараты. Их прием требует, чтобы вы внимательно следили за своим врачом и регулярно проверяли кровь на наличие побочных эффектов, включая воздействие на печень и поджелудочную железу.
- Циклоспорин (Генграф, Неорал, Сандиммун). Это лекарство обычно предназначено для людей, которые плохо реагируют на другие лекарства.
 Циклоспорин может вызывать серьезные побочные эффекты и не предназначен для длительного применения.
Циклоспорин может вызывать серьезные побочные эффекты и не предназначен для длительного применения. «Маломолекулярные» препараты. Совсем недавно для лечения ВЗК стали доступны пероральные препараты, также известные как «малые молекулы». К ним относятся тофацитиниб (Xeljanz), упадацитиниб (Rinvoq) и озанимод (Zeposia). Эти лекарства могут быть эффективными, когда другие методы лечения не работают. Основные побочные эффекты включают повышенный риск заражения опоясывающим лишаем и образования тромбов.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) недавно выпустило предупреждение о тофацитинибе, заявив, что предварительные исследования показывают повышенный риск серьезных проблем с сердцем и рака при приеме этого лекарства. Если вы принимаете тофацитиниб для лечения язвенного колита, не прекращайте его прием, не посоветовавшись сначала со своим лечащим врачом.

Биопрепараты
Этот класс терапии нацелен на белки, вырабатываемые иммунной системой. Типы биологических препаратов, используемых для лечения язвенного колита, включают:
- Инфликсимаб (Ремикейд), адалимумаб (Хумира) и голимумаб (Симпони). Эти лекарства, называемые ингибиторами фактора некроза опухоли (ФНО), действуют путем нейтрализации белка, вырабатываемого вашей иммунной системой. Они предназначены для людей с тяжелым язвенным колитом, которые не реагируют на другие виды лечения или не переносят их. Ингибиторы TNF также называют биологическими препаратами.
- Ведолизумаб (Энтивио). Этот препарат одобрен для лечения язвенного колита у людей, которые не реагируют на другие виды лечения или не переносят их. Он работает, блокируя попадание воспалительных клеток в очаг воспаления.
- Устекинумаб (Стелара). Этот препарат одобрен для лечения язвенного колита у людей, которые не реагируют на другие виды лечения или не переносят их.
 Он работает, блокируя другой белок, который вызывает воспаление.
Он работает, блокируя другой белок, который вызывает воспаление.
Другие лекарства
Вам могут потребоваться дополнительные лекарства для лечения определенных симптомов язвенного колита. Всегда консультируйтесь со своим лечащим врачом, прежде чем использовать лекарства, отпускаемые без рецепта. Ваш врач может порекомендовать одно или несколько из следующих действий.
- Противодиарейные препараты. При тяжелой диарее может быть эффективным лоперамид (Имодиум A-D). Если у вас язвенный колит, не принимайте противодиарейные препараты, не посоветовавшись предварительно с лечащим врачом. Эти лекарства могут увеличить риск увеличения толстой кишки (токсического мегаколона).
- Обезболивающие. При легкой боли врач может порекомендовать ацетаминофен (Тайленол, другие), но не ибупрофен (Адвил, Мотрин ИБ, другие), напроксен натрия (Алив) и диклофенак натрия, которые могут ухудшить симптомы и увеличить тяжесть заболевания.

- Спазмолитики. Иногда медицинские работники назначают спазмолитическую терапию для облегчения судорог.
- Добавки железа. Если у вас хроническое кишечное кровотечение, у вас может развиться железодефицитная анемия, и вам будут назначены препараты железа.
Хирургия
Хирургия может устранить язвенный колит и включает удаление всей толстой и прямой кишки (проктоколэктомия).
В большинстве случаев это включает операцию, называемую хирургией илеоанального анастомоза (J-мешка). Эта процедура избавляет от необходимости носить мешок для сбора стула. Ваш хирург создает мешок из конца тонкой кишки. Затем мешочек прикрепляется непосредственно к анусу, что позволяет выводить отходы обычным способом. Эта операция может потребовать от 2 до 3 шагов для завершения.
В некоторых случаях подсумок невозможен. Вместо этого хирурги создают постоянное отверстие в брюшной полости (подвздошная стома), через которое стул проходит для сбора в прикрепленный мешок.

Наблюдение за раком
Вам потребуется более частое обследование на рак толстой кишки из-за повышенного риска. Рекомендуемый график будет зависеть от локализации вашего заболевания и продолжительности болезни. Люди с воспалением прямой кишки, также известным как проктит, не подвержены повышенному риску рака толстой кишки.
Если ваше заболевание затрагивает не только прямую кишку, вам потребуется контрольная колоноскопия каждые 1–2 года. Это начинается уже через восемь лет после постановки диагноза, если поражена большая часть толстой кишки. Или через 15 лет после постановки диагноза, если поражена только левая часть толстой кишки.
Дополнительная информация
- Лечение язвенного колита в клинике Майо
- Обострения язвенного колита: 5 советов по лечению
- Акупунктура
Запись на прием в клинике Майо
Получайте самую свежую медицинскую информацию из клиники Майо на свой почтовый ящик.
Подпишитесь бесплатно и получите подробное руководство по здоровье пищеварительной системы, а также последние новости и инновации в области здравоохранения.
 Вы можете отписаться в любой
время.
Вы можете отписаться в любой
время.Адрес электронной почты
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.

Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Образ жизни и домашние средства
Иногда вы можете чувствовать себя беспомощным, столкнувшись с язвенным колитом. Но изменения в вашем рационе и образе жизни могут помочь контролировать ваши симптомы и увеличить время между обострениями.
Нет убедительных доказательств того, что то, что вы едите, на самом деле вызывает воспалительное заболевание кишечника. Но некоторые продукты и напитки могут усугубить симптомы, особенно во время обострения.
Может быть полезно вести дневник питания, чтобы следить за тем, что вы едите, а также за тем, как вы себя чувствуете. Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать устранить их.
Вот несколько общих рекомендаций по питанию, которые могут помочь вам справиться со своим заболеванием:
- Ограничьте употребление молочных продуктов.
 Многие люди с воспалительными заболеваниями кишечника обнаруживают, что такие проблемы, как диарея, боли в животе и газы, улучшаются при ограничении или устранении молочных продуктов. У вас может быть непереносимость лактозы, то есть ваш организм не может переваривать молочный сахар (лактозу) в молочных продуктах. Использование ферментного продукта, такого как Lactaid, также может помочь.
Многие люди с воспалительными заболеваниями кишечника обнаруживают, что такие проблемы, как диарея, боли в животе и газы, улучшаются при ограничении или устранении молочных продуктов. У вас может быть непереносимость лактозы, то есть ваш организм не может переваривать молочный сахар (лактозу) в молочных продуктах. Использование ферментного продукта, такого как Lactaid, также может помочь. - Ешьте небольшими порциями. Возможно, вы почувствуете себя лучше, если будете есть пять или шесть небольших приемов пищи в день, а не два или три больших.
- Пейте много жидкости. Старайтесь ежедневно пить много жидкости. Лучше всего вода. Алкоголь и напитки, содержащие кофеин, стимулируют работу кишечника и могут усугубить диарею, в то время как газированные напитки часто вызывают газообразование.
- Поговорите с диетологом. Если вы начинаете терять вес или ваша диета стала очень ограниченной, обратитесь к зарегистрированному диетологу.

Стресс
Хотя стресс не вызывает воспалительного заболевания кишечника, он может ухудшить симптомы и симптомы и вызвать обострение.
Чтобы справиться со стрессом, попробуйте:
- Упражнения. Даже легкие физические упражнения могут помочь уменьшить стресс, облегчить депрессию и нормализовать работу кишечника. Поговорите со своим лечащим врачом о плане упражнений, который подходит именно вам.
- Биологическая обратная связь. Этот метод снижения стресса помогает снизить мышечное напряжение и замедлить частоту сердечных сокращений с помощью тренажера обратной связи. Цель состоит в том, чтобы помочь вам войти в расслабленное состояние, чтобы вы могли легче справляться со стрессом.
- Регулярная релаксация и дыхательные упражнения. Эффективным способом справиться со стрессом является выполнение релаксационных и дыхательных упражнений. Вы можете посещать занятия йогой и медитацией или заниматься дома с помощью книг, компакт-дисков или DVD-дисков.

Альтернативная медицина
Многие люди с расстройствами пищеварения прибегали к той или иной форме дополнительной и альтернативной медицины. Однако есть несколько хорошо спланированных исследований, демонстрирующих безопасность и эффективность комплементарной и альтернативной медицины.
Хотя исследования ограничены, есть некоторые доказательства того, что добавление пробиотиков вместе с другими лекарствами может быть полезным, но это не доказано.
Подготовка к назначенному приему
Сначала симптомы язвенного колита могут побудить вас обратиться к своему основному лечащему врачу. Ваш врач может порекомендовать вам обратиться к специалисту, лечащему заболевания органов пищеварения (гастроэнтерологу).
Поскольку встречи могут быть краткими и часто требуется обсудить много информации, рекомендуется хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться и узнать, чего ожидать.
Что вы можете сделать
- Помните о любых ограничениях перед записью на прием.
 Во время записи на прием обязательно спросите, нужно ли вам что-то сделать заранее, например, ограничить диету.
Во время записи на прием обязательно спросите, нужно ли вам что-то сделать заранее, например, ограничить диету. - Запишите любые симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете. Обязательно сообщите своему лечащему врачу, если вы принимаете какие-либо растительные препараты.
- Попросите члена семьи или друга пойти с вами. Иногда бывает трудно запомнить всю информацию, предоставленную вам во время встречи. Кто-то, кто сопровождает вас, может вспомнить что-то, что вы пропустили или забыли.
Ваше время ограничено, поэтому заранее подготовьте список вопросов, чтобы максимально использовать свое время.
 Перечислите свои вопросы от самого важного к наименее важному на случай, если время закончится. При язвенном колите необходимо задать следующие основные вопросы:
Перечислите свои вопросы от самого важного к наименее важному на случай, если время закончится. При язвенном колите необходимо задать следующие основные вопросы:- Какова наиболее вероятная причина моих симптомов?
- Существуют ли другие возможные причины моих симптомов?
- Какие анализы мне нужны? Требуют ли эти тесты какой-либо специальной подготовки?
- Это состояние временное или длительное?
- Какие методы лечения доступны и какие вы рекомендуете?
- Каких побочных эффектов можно ожидать от лечения?
- Есть ли какие-либо лекарства, отпускаемые по рецепту или без рецепта, которых мне следует избегать?
- Какое последующее лечение мне необходимо? Как часто мне нужна колоноскопия?
- Существуют ли какие-либо альтернативы предлагаемому вами основному подходу?
- У меня другие проблемы со здоровьем. Как я могу лучше всего управлять ими вместе?
- Есть ли определенные продукты, которые я больше не могу есть?
- Смогу ли я продолжать работать?
- Могу ли я иметь детей?
- Есть ли непатентованная альтернатива лекарству, которое вы прописываете?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Чего ожидать от вашего врача
Ваш врач, скорее всего, задаст вам несколько вопросов.

5 9 наиболее распространенные симптомы микроскопического колита:
Состояние может вызывать симптомы у младенцев, в том числе:
Врачи точно не знают, что вызывает аллергический колит. Одна из самых популярных теорий заключается в том, что у младенцев с аллергическим колитом возникает аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока.
 Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.Эозинофильный колит — это тип аллергического колита, который также может проявляться у младенцев с этими симптомами. Его причины также неизвестны, но, вероятно, это также связано с аллергией на белок.
Врачи часто рекомендуют рожавшим родителям элиминационную диету, которая включает в себя постепенное исключение определенных продуктов, которые, как известно, способствуют развитию аллергического колита. Примеры включают коровье молоко, яйца и пшеницу. Если у ребенка перестают проявляться симптомы аллергического колита, скорее всего, причиной проблемы были эти продукты.
В тяжелых случаях моноклональные антитела, такие как те, которые используются для лечения воспалительного заболевания кишечника (ВЗК), также могут быть еще одним вариантом лечения.
Дополнительные причины
Другие причины колита включают заражение паразитами, вирусами и пищевое отравление бактериями.
 У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.Различные факторы риска связаны с каждым типом колита.
Вы более подвержены риску язвенного колита, если:
5 9 наиболее распространенные симптомы микроскопического колита:
Состояние может вызывать симптомы у младенцев, в том числе:
Врачи точно не знают, что вызывает аллергический колит. Одна из самых популярных теорий заключается в том, что у младенцев с аллергическим колитом возникает аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока.
 Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.Эозинофильный колит — это тип аллергического колита, который также может проявляться у младенцев с этими симптомами. Его причины также неизвестны, но, вероятно, это также связано с аллергией на белок.
Врачи часто рекомендуют рожавшим родителям элиминационную диету, которая включает в себя постепенное исключение определенных продуктов, которые, как известно, способствуют развитию аллергического колита. Примеры включают коровье молоко, яйца и пшеницу. Если у ребенка перестают проявляться симптомы аллергического колита, скорее всего, причиной проблемы были эти продукты.
В тяжелых случаях моноклональные антитела, такие как те, которые используются для лечения воспалительного заболевания кишечника (ВЗК), также могут быть еще одним вариантом лечения.
Дополнительные причины
Другие причины колита включают заражение паразитами, вирусами и пищевое отравление бактериями.
 У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.Различные факторы риска связаны с каждым типом колита.
Вы более подвержены риску язвенного колита, если:
5 9 наиболее распространенные симптомы микроскопического колита:
Состояние может вызывать симптомы у младенцев, в том числе:
Врачи точно не знают, что вызывает аллергический колит. Одна из самых популярных теорий заключается в том, что у младенцев с аллергическим колитом возникает аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока.
 Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.Эозинофильный колит — это тип аллергического колита, который также может проявляться у младенцев с этими симптомами. Его причины также неизвестны, но, вероятно, это также связано с аллергией на белок.
Врачи часто рекомендуют рожавшим родителям элиминационную диету, которая включает в себя постепенное исключение определенных продуктов, которые, как известно, способствуют развитию аллергического колита. Примеры включают коровье молоко, яйца и пшеницу. Если у ребенка перестают проявляться симптомы аллергического колита, скорее всего, причиной проблемы были эти продукты.
В тяжелых случаях моноклональные антитела, такие как те, которые используются для лечения воспалительного заболевания кишечника (ВЗК), также могут быть еще одним вариантом лечения.
Дополнительные причины
Другие причины колита включают заражение паразитами, вирусами и пищевое отравление бактериями.
 У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.Различные факторы риска связаны с каждым типом колита.
Вы более подвержены риску язвенного колита, если:
5 9 наиболее распространенные симптомы микроскопического колита:
Состояние может вызывать симптомы у младенцев, в том числе:
Врачи точно не знают, что вызывает аллергический колит. Одна из самых популярных теорий заключается в том, что у младенцев с аллергическим колитом возникает аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока.
 Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.Эозинофильный колит — это тип аллергического колита, который также может проявляться у младенцев с этими симптомами. Его причины также неизвестны, но, вероятно, это также связано с аллергией на белок.
Врачи часто рекомендуют рожавшим родителям элиминационную диету, которая включает в себя постепенное исключение определенных продуктов, которые, как известно, способствуют развитию аллергического колита. Примеры включают коровье молоко, яйца и пшеницу. Если у ребенка перестают проявляться симптомы аллергического колита, скорее всего, причиной проблемы были эти продукты.
В тяжелых случаях моноклональные антитела, такие как те, которые используются для лечения воспалительного заболевания кишечника (ВЗК), также могут быть еще одним вариантом лечения.
Дополнительные причины
Другие причины колита включают заражение паразитами, вирусами и пищевое отравление бактериями.
 У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.Различные факторы риска связаны с каждым типом колита.
Вы более подвержены риску язвенного колита, если:
5 9 наиболее распространенные симптомы микроскопического колита:
Состояние может вызывать симптомы у младенцев, в том числе:
Врачи точно не знают, что вызывает аллергический колит. Одна из самых популярных теорий заключается в том, что у младенцев с аллергическим колитом возникает аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока. Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Одна из самых популярных теорий заключается в том, что у младенцев с аллергическим колитом возникает аллергическая или гиперчувствительная реакция на определенные компоненты грудного молока. Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Эозинофильный колит — это тип аллергического колита, который также может проявляться у младенцев с этими симптомами. Его причины также неизвестны, но, вероятно, это также связано с аллергией на белок.
Врачи часто рекомендуют рожавшим родителям элиминационную диету, которая включает в себя постепенное исключение определенных продуктов, которые, как известно, способствуют развитию аллергического колита. Примеры включают коровье молоко, яйца и пшеницу. Если у ребенка перестают проявляться симптомы аллергического колита, скорее всего, причиной проблемы были эти продукты.
В тяжелых случаях моноклональные антитела, такие как те, которые используются для лечения воспалительного заболевания кишечника (ВЗК), также могут быть еще одним вариантом лечения.
Дополнительные причины
Другие причины колита включают заражение паразитами, вирусами и пищевое отравление бактериями. У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
Различные факторы риска связаны с каждым типом колита.
Вы более подвержены риску язвенного колита, если:






 Зачастую локализация – левосторонняя подвздошная область, желудок. При осмотре врач определяет расширенные участки прямой кишки. Боль становится более выраженной после еды и проходит после опорожнения кишечника и выхода газов.
Зачастую локализация – левосторонняя подвздошная область, желудок. При осмотре врач определяет расширенные участки прямой кишки. Боль становится более выраженной после еды и проходит после опорожнения кишечника и выхода газов.


 Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как: К ним могут относиться:
К ним могут относиться: Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
 Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно. Псевдомембранозный колит
Псевдомембранозный колит Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором. К группе повышенного риска относятся:
К группе повышенного риска относятся: Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь. У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии. Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как: К ним могут относиться:
К ним могут относиться: Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
 Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно. Псевдомембранозный колит
Псевдомембранозный колит Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором. К группе повышенного риска относятся:
К группе повышенного риска относятся: Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь. У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии. Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как: К ним могут относиться:
К ним могут относиться: Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
 Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно. Псевдомембранозный колит
Псевдомембранозный колит Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором. К группе повышенного риска относятся:
К группе повышенного риска относятся: Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь. У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.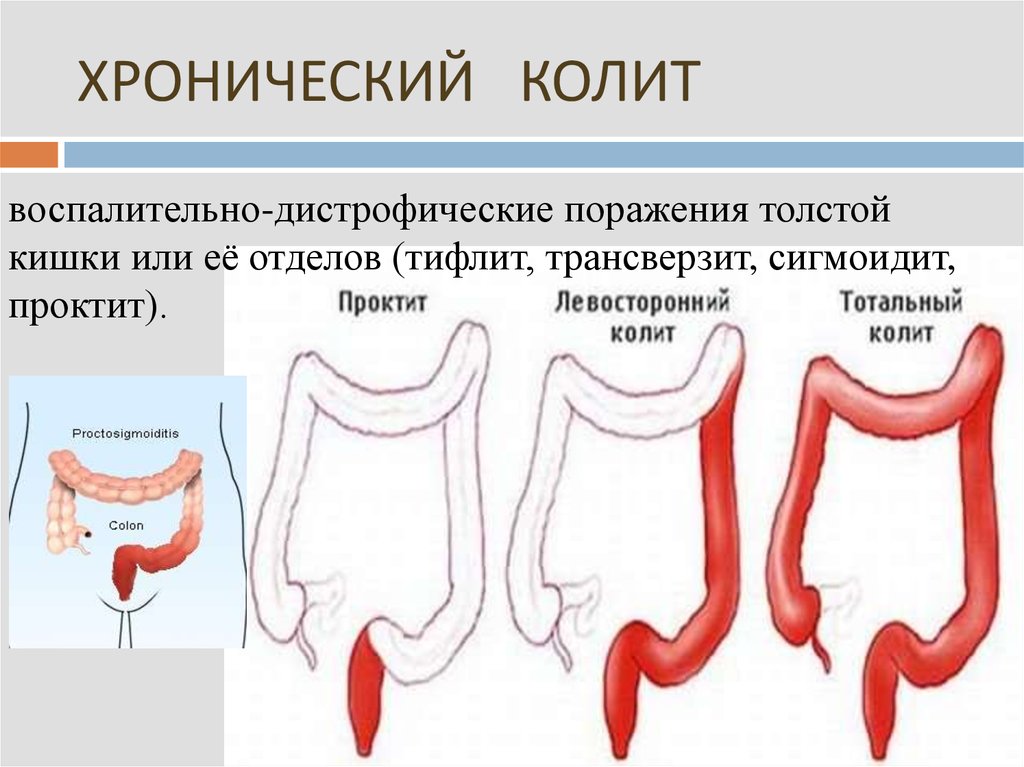 Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как: К ним могут относиться:
К ним могут относиться: Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
 Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно.
Если у вас колит, вы почувствуете дискомфорт и боль в животе. Этот дискомфорт может быть легким и повторяться в течение длительного периода времени или сильным и появляться внезапно. Псевдомембранозный колит
Псевдомембранозный колит Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором.
Необходимы дополнительные исследования, чтобы полностью понять все лекарства, которые могут быть способствующим фактором. К группе повышенного риска относятся:
К группе повышенного риска относятся: Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь.
Обзор исследований 2020 года показал, что причиной может быть аллергия на белок через грудное молоко, коровье молоко или смесь. У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии.
У вас также может развиться это состояние, если ваш толстый кишечник подвергался лучевой терапии. Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как:
Врач проведет тщательный медицинский осмотр и использует диагностические тесты, такие как: К ним могут относиться:
К ним могут относиться: Это возможная, но необычная хирургическая процедура при колите.
Это возможная, но необычная хирургическая процедура при колите.
 Другие типы тестов могут помочь исключить осложнения или другие формы воспалительного заболевания кишечника, такие как болезнь Крона.
Другие типы тестов могут помочь исключить осложнения или другие формы воспалительного заболевания кишечника, такие как болезнь Крона. Во время процедуры берутся образцы тканей для лабораторного анализа. Это известно как биопсия ткани. Образец ткани необходим для постановки диагноза.
Во время процедуры берутся образцы тканей для лабораторного анализа. Это известно как биопсия ткани. Образец ткани необходим для постановки диагноза.
 Может потребоваться время, чтобы найти лекарство, которое поможет вам.
Может потребоваться время, чтобы найти лекарство, которое поможет вам. Из-за побочных эффектов их обычно не назначают на длительный срок.
Из-за побочных эффектов их обычно не назначают на длительный срок. Циклоспорин может вызывать серьезные побочные эффекты и не предназначен для длительного применения.
Циклоспорин может вызывать серьезные побочные эффекты и не предназначен для длительного применения.
 Он работает, блокируя другой белок, который вызывает воспаление.
Он работает, блокируя другой белок, который вызывает воспаление.

 Вы можете отписаться в любой
время.
Вы можете отписаться в любой
время.
 Многие люди с воспалительными заболеваниями кишечника обнаруживают, что такие проблемы, как диарея, боли в животе и газы, улучшаются при ограничении или устранении молочных продуктов. У вас может быть непереносимость лактозы, то есть ваш организм не может переваривать молочный сахар (лактозу) в молочных продуктах. Использование ферментного продукта, такого как Lactaid, также может помочь.
Многие люди с воспалительными заболеваниями кишечника обнаруживают, что такие проблемы, как диарея, боли в животе и газы, улучшаются при ограничении или устранении молочных продуктов. У вас может быть непереносимость лактозы, то есть ваш организм не может переваривать молочный сахар (лактозу) в молочных продуктах. Использование ферментного продукта, такого как Lactaid, также может помочь.

 Во время записи на прием обязательно спросите, нужно ли вам что-то сделать заранее, например, ограничить диету.
Во время записи на прием обязательно спросите, нужно ли вам что-то сделать заранее, например, ограничить диету. Перечислите свои вопросы от самого важного к наименее важному на случай, если время закончится. При язвенном колите необходимо задать следующие основные вопросы:
Перечислите свои вопросы от самого важного к наименее важному на случай, если время закончится. При язвенном колите необходимо задать следующие основные вопросы: