Лейкоцитоз виды – определение понятия, их отличия от лейкоцитозов и лейкозов.
2. Лейкоциты, виды лейкоцитов. Лейкоцитарная формула. Роль различных видов лейкоцитов.
Лейкоциты или белые кровяные тельца — это клетки крови, содержащие ядро. У одних лейкоцитов цитоплазма содержит гранулы, поэтому их называют гранулоцитами. У других зернистость отсутствует, их относят к агранулоцитам. Выделяют три формы гранулоцитов. Те из них, гранулы которых окрашиваются кислыми красителями (эозином), называют эозинофилами. Лейкоциты, зернистость которых восприимчива к основным красителям, базофилами. Лейкоциты, гранулы которых окрашиваются и кислыми и основными красителями, относят к нейтрофилам. Агранулоциты подразделяются на моноциты и лимфоциты. Все гранулоциты и моноциты образуются в красном костном мозге и называются клетками миелоидного ряда. Лимфоциты также образуются из стволовых клеток костного мозга, но размножаются в лимфатических узлах, миндалинах, апендиксе, селезенке, тимусе, лимфатических бляшках кишечника. Это клетки лимфоидного ряда.
Общей функцией всех лейкоцитов является защита организма от бактериальных и вирусных инфекций, паразитарных инвазий, поддержание тканевого гомеостаза и участие в регенерации тканей.
Нейтрофилы находятся в сосудистом русле 6-8 часов, а затем переходят в слизистые оболочки. Они составляют подавляющее большинство гранулоцитов. Основная функция нейтрофилов заключается в уничтожении бактерий и различных токсинов. Они обладают способностью к хемотаксису и фагоцитозу. Выделяемые нейтрофилами вазоактивные вещества, позволяют проникать им через стенку капилляров и мигрировать к очагу воспаления. Важным свойством нейтрофилов является то, что они могут существовать в воспаленных и отечных тканях бедных кислородом.
Базофилы (Б) содержатся в количестве 0-1%. Они находятся в кровеносном русле 12 часов. Крупные гранулы базофилов содержат гепарин и гистамин. За счет выделяемого ими гепарина ускоряется липолиз жиров в крови. Гистамин базофилов стимулирует фагоцитоз, оказывает противовоспалительное действие. В базофилах содержится фактор активирующий тромбоциты, который стимулирует их агрегацию и высвобождение тромбоцитарных факторов свертывания крови. Выделяя гепарин и гистамин, они предупреждают образование тромбов в мелких венах легких и печени. Количество базофилов резко возрастает при лейкозах, стрессовых ситуациях.
Эозинофилы (Э) содержатся в количестве 1-5%. Их содержание значительно изменяется в течение суток. Утром их меньше, вечером больше. Эти колебания объясняются изменениями концентрации глюкокортикоидов надпочечников в крови. Эозинофилы обладают способностью к фагоцитозу, связыванию белковых токсинов и антибактериальной активностью. Их гранулы содержат белок, нейтрализующий гепарин, а также медиаторы воспаления и ферменты, препятствующие агрегации тромбоцитов. Эозинофилы принимают участие в борьбе с паразитарными инвазиями. Они продвигаются к местам скопления в тканях тучных клеток и базофилов, которые образуются вокруг паразита. Там они фиксируются на поверхности паразита. Затем проникают в его ткань и выделяют ферменты, вызывающие его гибель. Поэтому при паразитарных заболеваниях возникает эозинофилия — повышение содержания эозинофилов. При аллергических состояниях и аутоиммунных заболеваниях, эозинофилы накапливаются в тканях, где происходит аллергическая реакция.
Моноциты наиболее крупные клетки крови. Их 2-10%. Способность к макрофагов, т.е. вышедших из кровяного русла моноцитов, к фагоцитозу больше, чем у других лейкоцитов. Они могут совершать амебоидные движения. При эволюции моноцита в макрофаг увеличивается его размер, количество лизосом и ферментов. Макрофаги вырабатывают больше 100 биологически активных веществ. Это эритропоэтин, образующиеся из арахидоновой кислоты простагландины и лейкотриены. Выделяемый ими интерлейкин-I, стимулирует пролиферацию лимфоцитов, остеобластов, фибробластов, эндотелиальных клеток. Макрофаги фагоцитируют и уничтожают микроорганизмы, простейших паразитов, старые и поврежденные, в том числе опухолевые клетки. Кроме того, макрофаги участвуют в формировании иммунного ответа, воспаления, стимулируют регенерацию тканей.
Лимфоциты составляют 20-40% всех лейкоцитов. Они делятся на Т- и В-лимфоциты. Первые дифференцируются в тимусе, вторые в различных лимфатических узлах. Т-клетки делятся на несколько групп. Т-киллеры уничтожают чужеродные белки-антигены и бактерии. Т-хелперы участвуют в реакции антиген-антитело. Т-клетки иммунологической памяти запоминают структуру антигена и распознают его. Т-амплификаторы стимулируют иммунные реакции, а Т-супрессоры тормозят образование иммуноглобулинов. В-лимфоциты составляют меньшую часть. Они вырабатывают иммуноглобулины и могут превращаться в клетки памяти.
Общее
количество лейкоцитов 4000-9000 в мкл крови
или 4-9*10
В отличие от эритроцитов, численность лейкоцитов колеблется в зависимости от функционального состояния организма. Понижение содержания лейкоцитов называется лейкопенией, повышение — лейкоцитозом. Небольшой физиологический лейкоцитоз наблюдается при физической и умственной работе, а также после еды — пищеварительный лейкоцитоз. Чаще всего лейкоцитоз и лейкопения возникают при различных заболеваниях. Лейкоцитоз наблюдается при инфекционных, паразитарных и воспалительных заболеваниях, болезнях крови лейкозах. В последнем случае лейкоциты являются малодифференцированными и не могут выполнять свои функции. Лейкопения возникает при нарушениях кроветворения, вызванных действием ионизирующих излучений (лучевая болезнь), токсических веществ, например бензола, лекарственных средств (левомицетин), а также при тяжелом сепсисе. Больше всего уменьшается содержание нейтрофилов.
Процентное содержание различных форм лейкоцитов называется лейкоцитарной формулой. В норме их соотношение постоянно и изменяется при заболеваниях. Поэтому исследование лейкоцитарной формулы необходимо для диагностики.
Нормальная лейкоцитарная формула имеет следующий вид:
лейкоцитов общ. мкл. | Гранулоциты | агранулоциты | |||||||||
базофилы | эозинофилы | Нейтрофилы | моноциты | лимфоциты | |||||||
Юные | палочко ядерные | Сегментоядерные | |||||||||
4000-9000 | 0-1 | 1-5 | — | 1-5 | 47-72 | 2-10 | 20-40 | ||||
Острые инфекционные заболевания сопровождаются нейтрофильным лейкоцитозом, снижением количества лимфоцитов и эозинофилов. Если затем возникает моноцитоз, это свидетельствует о победе организма над инфекцией. При хронических инфекциях возникает лимфоцитоз.
Подсчет общего количества лейкоцитов производится в камере Горяева. Кровь набирают в меланжер для лейкоцитов и разводят ее в 10 раз 5% раствором уксусной кислоты, подкрашенной метиленовой синью или генцианвиолетом. В течение нескольких минут встряхивают меланжер. За это время уксусная кислота. разрушает эритроциты и оболочку лейкоцитов, а их ядра прокрашиваются красителем. Полученной смесью заполняют счетную камеру и под микроскопом считают лейкоциты в 25 больших квадратах. Общее количество лейкоцитов рассчитывают по формуле:
где а — число сосчитанных в квадратах лейкоцитов
б — число малых квадратов, в которых производился подсчет (400)
в — разведение крови (10)
4000 — величина обратная объему жидкости над малым квадратом
Для исследования лейкоцитарной формулы мазок крови на предметном стекле высушивают и красят смесью из кислого и основного красителей. Например по Романовскому-Гимзе. Затем под большим увеличением считают количество различных форм минимум из 100 сосчитанных.
studfiles.net
Лейкоцитозы. Виды. Причины и механизмы возникновения. Качественные изменения лейкоцитов.
Лейкоцитоз (или лейкемоидные реакции) — увеличение количества лейкоцитов в крови свыше 9×109/л.
Лейкоцитозы по механизмам развития могут быть:
· истинными, обусловленными повышенным лейкопоэзом, т. е. усиленной продукцией лейкоцитов в костном мозге и поступлением их в большом количестве в кровяное русло. К ним относятся реактивные (воспалительные) лейкоцитозы, возникающие в результате образования активированными макрофагами и другими клетками колониестимулирующих факторов; лейкоцитозы беременных, обусловленные влиянием изменений гормонального статуса; лейкоцитозы при лейкозах, возникающие за счет размножения клона опухолевых клеток.
· перараспределительными, развивающиеся вследствие перехода лейкоцитов с маргинального пула (пристеночного положения) в циркулирующий под действием гуморальных факторов. Адреналин и глюкокортикоиды, действуя на сосудистую стенку, ослабляют взаимодействие между эндотелием и лейкоцитами. При приеме пищи перераспределительный лейкоцитоз обусловлен действием гастроинтестинальных гормонов.
· гемоконцентрационными, развивающимися при дегидратации организма.
При некоторых физиологических состояниях лейкоцитоз может иногда наблюдаться у здоровых людей (физиологический лейкоцитоз), но гораздо чаще он встречается при различных патологических состояниях (патологический лейкоцитоз).
Физиологический лейкоцитоз может наблюдаться, как правило, после приема пищи, в особенности богатой белком, его нередко называют «пищеварительный». Число лейкоцитов обычно не превышает (10-12) × 109/л крови и через 3-4 ч возвращается к норме.
В основе физиологического лейкоцитоза чаще лежит перераспределение лейкоцитов. Перераспределительные лейкоцитозы являются нейтрофильными и протекают без резких изменений соотношений зрелых и молодых форм лейкоцитов в крови. В некоторых случаях нельзя исключить также усиления лейкопоэза под влиянием продуктов распада белков пищи, гормонов желудочной секреции, накопления в крови молочной кислоты при мышечной работе или родовых схватках и т. д.
Патологические лейкоцитозы бывают неопластического и реактивного происхождения.
Неопластические лейкоцитозы характерны для лейкозов. Их возникновение обусловлено беспредельным размножением клеток-предшественников. Количество лейкоцитов при этом заболевании, может достигать (500 — 600) × 109/л крови и больше. Число лейкоцитов особенно велико при хронических лейкозах, при острых лейкозах оно чаще всего держится на уровне (12 — 15) × 109/л крови.
Реактивныелейкоцитозы вызваны усилением действия стимулирующих пролиферацию и дифференцировку лейкоцитов факторов – «лейкопоэтинов», и выход форменных элементов из костного мозга. В качестве таких факторов могут быть цитокины, образующиеся в лейкоцитах под влиянием бактериальных токсинов и продуктов распада тканевых белков. В некоторых случаях в возникновении лейкоцитоза может участвовать перераспределительный механизм (при шоке, острой кровопотере). Реактивные лейкоцитозы возникают при многих инфекционных заболеваниях (за исключением брюшного тифа, острой малярии, бруцеллеза, кори, на высоте лихорадки, коревой краснухи, полиомиелита и иногда милиарного туберкулеза, при которых наблюдается лейкопения), интоксикациях, воспалительных процессах, эндокринных расстройствах, нарушениях нервной регуляции.
Особенно высокий лейкоцитоз наблюдается при инфекционных процессах, вызванных пневмококком, в первую очередь, при крупозной пневмонии. В этом случае число лейкоцитов, как правило, достигает (20-30)×109/л крови. Лейкоцитоз, превышающий 20×109/л, также наблюдается при общем сепсисе, роже, цереброспинальном менингите. Описаны случаи, когда число лейкоцитов доходило до 100 × 109/л крови.
Однако при слишком сильном воздействии этих веществ на костный мозг может наступить угнетение его функции. Поэтому отсутствие лейкоцитоза при инфекционных заболеваниях, которые, как правило, сопровождаются лейкоцитозом, является плохим признаком, указывающим на тяжесть интоксикации. Это наблюдается во многих случаях хронического сепсиса.
В редких случаях тяжелого сепсиса и злокачественной опухоли костного мозга количество лейкоцитов в литре крови может превысить 100×109/л, а лейкоцитарная формула напоминает лейкемическую картину крови. В этих случаях говорят о лейкемоидной реакции костного мозга.
Повышение количества лейкоцитов в периферической крови отмечают при экссудативном плеврите, перикардите, гастрите и др. Величина наблюдающегося при этом нейтрофильного лейкоцитоза колеблется в зависимости выраженности воспалительного процесса.
Лейкоцитоз характерен для различных гнойных процессов — гнойный аппендицит, гнойный холецистит, перитонит и др. При некоторых ограниченных гнойных процессах, например, при остром гнойном аппендиците значительный лейкоцитоз может появиться даже при нормальной температуре тела. Поэтому для диагностирования гнойного аппендицита, как и других острых местных нагноений, и для решения вопроса о немедленной операции подсчет лейкоцитов крови и исследование лейкоцитарной формулы крови имеет важное значение.
Кратковременный лейкоцитоз отмечается после значительных кровопотерь, при ранениях, кровотечениях и т. д. (так называемый постгеморрагический лейкоцитоз). В его возникновении, по-видимому, роль играет рефлекторное возбуждение лейкопоэза продуктами тканевого распада.
При обширных ожогах причиной лейкоцитоза является возбуждение лейкопоэза продуктами тканевого распада, а иногда, также вторичная инфекция.
При инфаркте миокарда лейкоцитоз развивается в результате действия на костный мозг продуктов распада мышечных волокон сердца и образующихся под их воздействием стимуляторов лейкопоэза. При этом число лейкоцитов увеличивается до (10-12)×109/л крови и более. Лейкоцитоз наблюдается при некоторых злокачественных новообразованиях, в особенности при наличии распада и изъязвления опухолевых тканей.
Иногда отмечают лейкоцитоз во время агонии (агональный лейкоцитоз). В этом случае лейкоцитоз является, в основном, перераспределительным.
В зависимости от увеличения отдельных видов лейкоцитов различают нейтрофильный, эозинофильный, лимфоцитарный и моноцитарный патологические лейкоцитозы. За весьма редкими исключениями, всякий лейкоцитоз, как правило, бывает нейтрофильным.
| Вид лейкоцитоза | Причины |
Патологические: | |
| нейтрофильный | гнойно-септические инфекции (бактериальные, грибковые, риккетсиозные, некоторые вирусные), отравления (угарный газ, мышьяк, ртуть, свинец, этиленгликоль), эндогенные интоксикации (эклампсия, кетоацидоз, уремия), кровотечения, некроз ткани, различные воздействия на ЦНС (травма, наркоз, кровоизлияние в мозг), злокачественные опухоли, подагра, первая стадия лучевой болезни, лекарственные препараты (адреналин, глюкокортикоиды, вакцины) и др. |
| эозинофильный | аллергические и аутоиммунные заболевания, паразитарные инвазии, вирусные и бактериальные инфекции, лекарственные препараты (пенициллин, сульфаниламиды и др.), при гипофункции коры надпочечников |
| базофильный | аллергические реакции, хронический миелолейкоз, состояние после спленэктомии, гипотиреоз |
| лимфоцитоз | вирусная, бактериальная инфекция, сопровождаемая гиперчувствительностью замедленного типа, тифопаратифозные заболевания, малярия, токсоплазмоз, лекарственные препараты (фенобарбитал, аспирин и др.) |
| моноцитоз | хронические инфекции (затяжной септический эндокардит, сифилис, туберкулез и др.), аутоиммунные и аллергические заболевания |
| Физиологические | прием пищи, физическая и эмоциональная нагрузка, у новорожденных, в поздние сроки беременности, принятие ванн |
Качественные изменения лейкоцитов характеризуются анизоцитозом, дегенерацией клеток. Признаками дегенерации лейкоцитов являются нарушения биологических свойств клеток, морфологические изменения их цитоплазмы и ядра, появление атипичных клеток, не встречающихся в норме.
Изменения биологических свойств лейкоцитов, влекущие за собой нередко и структурные нарушения, проявляются понижением резистентности клеток. Вследствие этого лейкоциты в мазке могут приобретать самые причудливые, неправильные формы в результате раздавливания и сплющивания.
Дегенеративные изменения лейкоцитов могут выражаться исчезновением характерной внутренней структуры отдельных клеток, неравномерным распределением цитоплазмы в виде глыбок и комков, появлением в цитоплазме капелек жира, телец Князькова-Деле (базофильно окрашенные комочки), дегенеративной «токсигенной» зернистости, исчезновением обычной зернистости, вакуолизацией цитоплазмы и ядра, пикнозом или набуханием ядра, его гиперсегментацией, сморщиванием всей клетки или ее лизисом.
Дегенеративные изменения наиболее часто наблюдаются в нейтрофилах и моноцитах при интоксикациях, тяжелых инфекционных заболеваниях и других воздействиях на костный мозг.
Токсигенная зернистость (крупная, грубая, окрашивающаяся базофильно) отмечается при гнойно-септических процессах, крупозной пневмонии и ряде других заболеваний.
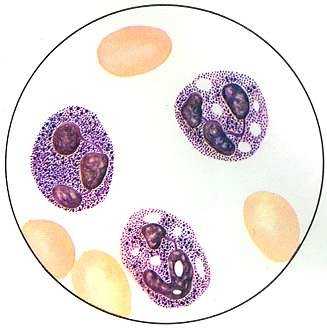
Токсигенная зернистость, вакуолизация цитоплазмылейкоцитов
Ее появление отражает незавершенный лизосомальный метаболизм компонентов клеточных стенок прокариот и полисахаридов грибков при тяжелых инфекциях или коагуляции белка цитоплазмы, указывая на прогрессирующую тяжесть заболевания.
Вакуолизация цитоплазмы – заполнение цитоплазмы вакуолями свидетельствует о глубоком энергодефиците и начале некробиоза гранулоцитов. Она свидетельствует о тяжести заболевания или интоксикации. Наиболее характерна для тяжелых форм сепсиса, абсцессов. Возможно появление базофильной цитоплазмы.
Дегенеративные изменения со стороны ядра заключаются в нарушении структуры, в изменении его размеров: оно может уменьшаться, либо, наоборот, занимать большую часть клетки. Может измениться также способность ядра к окрашиванию: от бледной до очень густой. Иногда в крови встречаются свободные ядра, потерявшие связь с цитоплазмой.
Возможно разделение ядра на несколько связанных сегментов (сегментация ядра), растворение хроматина (хроматинолиз), растворение части ядра с утратой способности окрашиваться (кариолиз), отделение от ядра отдельных частиц (фрагментоз), уплотнение базохроматина ядра (пикноз), распад ядра на отдельные части (кариорексис), расплавление клетки (цитолиз). Возможна вакуолизация ядра (наличие бесцветных пятен в хроматине ядра), что отмечается при заболеваниях органов кроветворения.
studopedia.net
III. ЛЕЙКОЦИТОЗ И ЕГО ВИДЫ — МегаЛекции
Л е й к о ц и т о з (от греческого leukos – белый, osis – ненормальное увеличение) – увеличение общего количества лейкоцитов в 1 мкл периферической крови или отдельных видов лейкоцитов.
По происхождению лейкоцитоз подразделяют на физиологический и патологический.
Физиологический лейкоцитоз может быть
— при беременности (увеличение количества лейкоцитов происходит главным образом за счет нейтрофилов), незадолго до родов и сразу после них;
— у новорожденных животных, в основном за счет нейтрофилов в первые дни после рождения;
— после приема корма (пищеварительный) лейкоцитоз достигает максимума через 2-3 часа, у жвачных животных его практически не бывает;
— при интенсивной мышечной нагрузке (миогенный), особенно у беговых и скаковых лошадей, лейкоцитоз может развиваться и при стрессовых ситуациях.
Патологический лейкоцитоз развивается под воздействием на организм разнообразных факторов экзогенного и эндогенного происхождения. Это могут быть факторы физической, химической и чаще биологической природы. Из факторов физической природы лейкоцитоз может вызвать периодическое воздействие на организм ионизирующей радиации в малых дозах, из химических факторов (угарный газ, нитробензол), алкоголь, некоторые лекарственные вещества, умеренный дефицит кислорода в крови.
Однако большинство причинных факторов лейкоцитоза биологического характера. Лейкоцитоз сопровождает многие инфекционные, инвазионные, гнойно-воспалительные, асептические процессы у животных. Продукты жизнедеятельности вирусов, микроорганизмов, риккетсий, паразитов, их эндотоксины стимулируют лейкопоэз, усиленный выброс лейкоцитов в общий кровоток. Этиологическим фактором лейкоцитоза может служить лейкоз крупного и мелкого рогатого скота, повышенный уровень биологически активных веществ: гистамина, лимфокинов, трефонов, продуктов клеточного распада (нуклеопротеидов).
И физиологический, и патологический лейкоцитозы могут быть абсолютными и относительными.
Абсолютный лейкоцитоз – это увеличение общего количества лейкоцитов в 1 мкл периферической крови до 40000, и чаще всего он вызывается усиленным лейкопоэзом за счет активной функции лейкопоэтинов.
Относительный лейкоцитоз – это увеличение отдельных видов лейкоцитов, в то время как общее количество лейкоцитов в периферической крови может оставаться в пределах физиологической нормы.
Различают следующие виды относительных лейкоцитозов: базофилия, эозинофилия, нейтрофилия, лимфоцитоз, моноцитоз.
Базофилия — увеличение содержания базофилов в крови. Базофилы самая малочисленная группа циркулирующих в крови гранулоцитов. Данную патологию наблюдают у животных при аллергических реакциях, особенно обусловленных гуморальными факторами (антителами класса Е). Базофилию связывают с острыми реакциями повышенной чувствительности типа крапивницы, реакциями, вызванными инъекцией чужеродного белка, может быть при роже, чуме свиней, хроническом и остром миелозе, хроническом туберкулезе, воспалительных процессах (ревматоидный артрит), дефиците железа. Базофилия может встречаться при хроническом миелолейкозе, гельминтозах, в период выздоровления, гемофилии, кровопаразитарных заболеваниях и нередко параллельно с эозинофилией.
Из-за малого количества клеток и трудностей учета базофилия не имеет большого диагностического и прогностического значения.
Эозинофилия – увеличение содержания эозинофилов в крови. Эозинофилия вызывается аллергическими состояниями (крапивницей, клеверной болезнью, поллинозом, бронхиальной астмой, сывороточной болезнью), паразитарной инфекцией, аутоиммунными или воспалительными процессами, злокачественными опухолями. У сельскохозяйственных животных встречается, как правило, при глистных инвазиях, обусловленных взрослыми паразитами или их личиночными формами. Фасциолез, аскаридоз, стронгилоидоз, диктиокаулез, трихомоноз сопровождаются резко выраженной формой эозинофилии. Повышение числа эозинофилов констатируют после применения антибиотиков (пенициллина, стрептомицина). С выраженной эозинофилией протекают некоторые кожные заболевания животных (экзема, микодерматиты). При роже свиней содержание эозинофилов в лейкограмме повышается с исходных 1-4% до 45%. Гипофункция коры надпочечников может вызвать эозинофилию.
Нейтрофилия – увеличение содержания в крови нейтрофилов (сегментоядерных, палочкоядерных, юных и миелоцитов). Наиболее часто нейтрофилия сопровождает острые инфекционные заболевания (мыт, инфекционный энцефаломиелит лошадей, ящур, рожа свиней), гнойно-воспалительные процессы (абсцессы, флегмоны, раны), некоторые инвазионные болезни, травмы, острые кровопотери, инфаркты миокарда, травмы черепа.
Заключение «нейтрофилия» делается только в том случае, если общая сумма всех нейтрофилов превышает норму больше чем на 5%.
При оценке нейтрофилии следует учитывать ядерный сдвиг в нейтрофильной группе лейкограммы. Чаще всего при нейтрофилии происходит омоложение клеток нейтрофильной группы вплоть до появления в крови миелоцитов.
Различают два сдвига ядра в нейтрофильной группе: сдвиг ядра влевоисдвиг ядра вправо.
Применение этих терминов связано с расположением молодых нейтрофилов (палочкоядерных, юных и миелоцитов) в левой части лейкограммы, а также в лабораторном бланке для обозначения количества лейкоцитов, а зрелых (сегментоядерных) – в ее правой части.
Различают три основных разновидности сдвига ядра влево: простой регенеративный сдвиг ядра влево, гиперрегенеративный сдвиг ядра и гипербластический сдвиг ядра влево.
Простой регенеративный сдвиг ядра влево характеризуется увеличением числа палочкоядерных нейтрофилов до 13%. Нейтрофилия при простом регенеративном сдвиге ядра влево указывает на обычно легкую форму течения патологического процесса.
Гиперрегенеративный сдвиг ядра влево характеризуется увеличением палочкоядерных нейтрофилов свыше 13% и увеличением числа юных нейтрофилов. Данный сдвиг свидетельствует о выраженной гиперплазии лейкопоэтической ткани, а при более тяжелом течении болезни возможны хронические гнойные процессы.
Гипербластический сдвиг ядра влево сопровождается увеличением числа палочкоядерных, юных нейтрофилов, появляются миелоциты, что может сочетаться с уменьшением сегментоядерных нейтрофилов и появлением в клетках патологических процессов (дистрофических изменений в ядре и цитоплазме). Кроме того, при гипербластическом сдвиге ядра влево могут наблюдаться лейкоциты различной величины, формы и возможно появление в нейтрофилах токсической зернистости в цитоплазме, вакуолизация цитоплазмы, ядра, полисегментация, сморщивание и растворение ядер, реже встречается набухание ядер. Гипербластический сдвиг влево может свидетельствовать о появлении (возникновении) злокачественных опухолей, различных видов и форм лейкозов.
Нейтрофилия со сдвигом ядра вправо может характеризоваться увеличением содержания в крови сегментоядерных нейтрофилов при нормальном или пониженном содержании палочкоядерных, но чаще всего о сдвиге ядра вправо говорят, когда в лейкограмме остаются одни сегментоядерные нейтрофилы (т.е. в крови отсутствуют палочкоядерные и юные клетки). Сдвиг среди нейтрофилов вправо при небольшом общем лейкоцитозе и при наличии в крови палочкоядерных клеток указывает на благоприятное течение болезни. Однако если ядерный сдвиг нейтрофилов вправо появляется на фоне общей лейкопении и при этом в лейкограмме отсутствуют палочкоядерные и юные нейтрофилы, то это указывает на истощение (поражение) кроветворных органов, так как нет молодых клеток и прогноз при этом неблагоприятный (табл. 2,3).
Таблица 2
Примерные изменения внутри нейтрофильной группы
(для животных с нейтрофильной кровью)
| Миело- циты | Юные | Палочко-ядерные | Сегменто-ядерные | |
| Норма для лошади | - | |||
| Сдвиг ядра вправо | - | - | - | |
| Простой регенеративный сдвиг ядра влево | - | |||
| Гиперрегенеративный сдвиг ядра влево | - | |||
| Гипербластический сдвиг ядра влево |
Таблица 3
Примерные изменения внутри нейтрофильной группы
(для животных с лимфоцитарной кровью)
| Миело- циты | Юные | Палочко-ядерные | Сегменто-ядерные | |
| Норма для крупного рогатого скота | - | |||
| Сдвиг ядра вправо | - | - | - | |
| Простой регенеративный сдвиг ядра влево | - | |||
| Гиперрегенеративный сдвиг ядра влево | - | |||
| Гипербластический сдвиг ядра влево |
Изменения соотношения зрелых и незрелых форм нейтрофилов могут быть оценены количественно путем расчета индекса ядерного сдвига (ИЯС), отражающего соотношение процентного содержания суммы всех молодых форм нейтрофилов (миелоцитов, юных, палочкоядерных) и их зрелых форм (сегментоядерных).
| И Я С = | М% + Ю% + П% С% |
В норме каждому виду животных типичен свой индекс ядерного сдвига. Так, у здоровых животных, у которых кровь лимфоцитарная, ИЯС может изменяться от 0,09 до 0,19, а у животных, у которых кровь нейтрофильная, колеблется в диапазоне 0,05-0,12.
Увеличение его свидетельствует о ядерном сдвиге в нейтрофильной группе влево, уменьшение – о сдвиге вправо.
Лимфоцитоз.Лимфоцитоз сопровождается увеличением в крови числа лимфоцитов. Лимфоцитоз так же, как и нейтрофилия, бывает абсолютным и относительным.
Заключение «Лимфоцитоз» делается в том случае, если количество лимфоцитов превышает норму больше, чем на 5%.
Абсолютный лимфоцитоз чаще наблюдается при лимфолейкозе. Относительный лимфоцитоз сопровождает многие хронические болезни, такие как туберкулез, бруцеллез, инфекционную анемию, чуму свиней, стахиботриотоксикоз, сахарный диабет, тиреотоксикоз. Однако при большинстве болезней лимфоцитоз бывает смешанного происхождения.
Появление лимфоцитоза в сочетании с эозинофилией при многих инфекционных и инвазионных болезнях, воспалительно-септических процессах является благоприятным симптомом. Однако если лимфоцитоз сопровождается снижением числа эозинофилов, то это указывает на усиление интоксикации организма животных и неблагоприятный исход болезни. Отмечается определенная взаимосвязь между числом лимфоцитов и эритроцитов в крови. Наличие лимфоцитоза при нормальном содержании эритроцитов следует рассматривать как благоприятный симптом, и наоборот, если увеличение числа лимфоцитов сопровождается уменьшением количества эритроцитов, то это указывает на угнетение или снижение гемопоэза.
Моноцитоз. Моноцитоз отмечается у иммунизированных животных в начальный период выздоровления при многих вирусных и бактериальных инфекциях. Смена нейтрофилии моноцитозом указывает на начало специфической иммуноперестройки организма, на улучшение течения заболевания. Если моноцитоз развивается при хронически протекающих болезнях, то это свидетельствует о раздражении ретикуло-гистиоцитарной системы, но не о преодолении болезни.
Необходимо помнить, что развитие моноцитоза при сдвиге ядра в нейтрофильной группе влево (простой регенеративный и гиперрегенеративный) может свидетельствовать о скрытно протекающей хронической инфекции. Если сдвиг ядра гипербластический, то это указывает на наличие в организме изменений опухолевой природы.
IV. ЛЕЙКОПЕНИЯ И ЕЕ ВИДЫ
Л е й к о п е н и я характеризуется снижением содержания лейкоцитов ниже физиологической нормы. Лейкопения по своему происхождению чаще всего бывает вследствие усиленного разрушения клеток, нарушения или угнетения лейкопоэза. У новорожденных животных причиной лейкопении может быть дефицит лейкоцитов в молозиве. Наиболее тяжелые формы лейкопении возникают при нарушении и угнетении костно-мозгового лейкопоэза, а это возможно при тяжелых и хронических интоксикациях, аутоиммунных болезнях, под воздействием ионизирующей радиации. Иммунная реактивность организма животных при лейкопениях резко снижается, развиваются язвенно-некротические поражения слизистых верхних дыхательных путей, пищеварительного тракта, а также тяжелые септические процессы.
Наиболее часто встречается лейкопения функционального характера. Она может быть в период выздоровления при острых инфекционных болезнях, при некоторых вирусных болезнях, после применения лекарственных веществ, вызывающих разрушение нейтрофилов. Различают следующие виды лейкопений: эозинопения, нейтропения, лимфоцитопения, моноцитопения.
1. Эозинопения возникает при острых интоксикациях, инфекционных заболеваниях. Эозинопения при выраженной нейтрофилии на первых стадиях развития свидетельствует о том, что эозинофилы участвуют в процессах детоксикации вредных факторов и способствуют формированию комплексов антиген +антитело.
Стойкая эозинопения при слабой нейтрофилии и общей лейкопении указывает на слабую иммунную сопротивляемость организма.
2. Лейкопении, связанные с интенсивным разрушением нейтрофилов, встречаются при хронических гнойно-некротических воспалительных процессах, аутоиммунных болезнях, и это обусловлено чрезмерным разрушением лейкоцитов в периферической крови.
3. Лимфоцитопениявстречается при нейтрофильных лейкоцитозах, стрессовых состояниях, под воздействием ионизирующей радиации, длительном применении кортикостероидных препаратов, при этом кортикостероиды повреждают систему Т-лимфоцитов, а рентгеновское облучение – систему В-лимфоцитов. Нарастающую лимфопению на фоне общей лейкопении следует рассматривать как неблагоприятный признак.
4. Моноцитопения отмечается в начальной стадии при острых инфекционных, септических заболеваниях, воспалительных процессах. Длительная моноцитопения в сочетании с эозинопенией и лимфопенией может наблюдаться при тяжелом сепсисе, токсикоинфекциях, органических поражениях костного мозга.
ПРИМЕРНЫЕ ВАРИАНТЫ ЛЕЙКОГРАММ РАЗНЫХ
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
megalektsii.ru
причины, симптомы, виды (нейтрофильный и пр.)
Лейкоцитозом называют изменение абсолютного уровня лейкоцитов в крови в сторону увеличения. Эти клетки выполняют в организме защитную функцию: обладают способностью распознавать вредных агентов и уничтожать их. Лейкоцитоз не является заболеванием, согласно МКБ 10. Это реакция на действия каких-либо вредных факторов. Он отражает патологические процессы, протекающие в организме. Изменение уровня лейкоцитов считается важным диагностическим признаком.
Какое состояние считать лейкоцитозом?
Норма лейкоцитов в крови – от 4 до 8,8Х10⁹/литр для взрослых. Для детей этот показатель отличается, в зависимости от возраста:
- для новорожденных он составляет от 9,4 до 32,2;
- для месячных – от 9,2 до 13,8;
- от года до трех – от 6 до 17,5;
- от 4 до 10 лет – 6-11,4;
- к 20 годам – 4,5-10.
О лейкоцитозе говорят, если уровень белых клеток превышает 10Х10⁹/литр.
Виды лейкоцитозов
Существует несколько форм лейкоцитов: лимфоциты, моноциты, нейтрофилы, базофилы и эозинофилы. Каждый вид выполняет определенные задачи. В связи с этим выделяют лимфоцитоз, моноцитоз, базофильный, эозинофильный, нейтрофильный лейкоцитоз. Белые клетки могут квалифицироваться в связи с изменениями соотношения в лейкоцитарной формуле, которая показывает, какие из них более подвержены изменениям:
- нейтрофилы – 65%;
- лимфоциты – 45%;
- моноциты – 9%;
- эозинофилы – 5%;
- базофилы – 1%.
Нейтрофильный лейкоцитоз
Нейтрофилия встречается чаще всего из всех видов. Вызванная болезнью, она называется истинным лейкоцитозом. Может длиться от нескольких дней до нескольких недель, что зависит от природы заболевания и тяжести его протекания.
При нейтрофильном лейкоцитозе увеличивается выброс в кровь нейтрофилов. Это происходит при воспалительных заболеваниях, особенно инфекционного характера, и тяжелых интоксикациях. Интенсивный выход нейтрофилов из костного мозга наблюдается при острых процессах. При интоксикациях происходят морфологические изменения нейтрофилов, такие как токсическая зернистость.
Различают нейтрофилию регенераторную и дегенеративную. В первом случае пропорционально увеличиваются все виды гранулоцитов с выходом в кровь незрелых форм. При дегенеративной форме происходит изменение соотношения разных форм нейтрофилов: уменьшение сегментоядерных с одновременным увеличением палочкоядерных, при этом наблюдаются дистрофические изменения в клетках.
Истинный нейтрофильный лейкоцитоз обусловлен различными патологиями, при этом в крови, кроме зрелых и переходных форм, появляются молодые и бластные. Юные и бластные нейтрофилы свидетельствуют о более тяжелом течении болезни.
Виды лейкоцитов
Истинная нейтрофилия возникает при кислородном голодании, остром гемолизе (разрушении эритроцитов), кровотечениях.
При физических нагрузках и стрессах любого происхождения в крови происходит повышение уровня нейтрофилов – транзисторный лейкоцитоз. Какая-либо симптоматика отсутствует, длится от нескольких минут до нескольких часов.
Лимфоцитарный лейкоцитоз
Высокий уровень лимфоцитов наблюдается при вирусном гепатите, коклюше, мононуклеозе, сифилисе, туберкулезе, саркоидозе и др.
Эозинофилия
Повышение уровня эозинофилов происходит, как правило, только при заболеваниях, среди которых:
- бронхиальная астма;
- узелковый периартериит;
- легочные инфильтраты;
- поражения глистами;
- отек Квинке;
- скарлатина;
- миелоидный лейкоз;
- дерматозы;
- лимфогранулематоз;
- синдром Леффлера.
Моноцитоз
Повышенный уровень моноцитов наблюдается при септических процессах, туберкулезе, сифилисе, бруцеллезе, сыпном тифе, диффузных болезнях соединительной ткани, раке грудной железы и яичников, малярии.
Базофилия
Рост базофилов – достаточно редкое явление. Отмечается при беременности, язвенном колите, миелоидном лейкозе, микседеме.
При большинстве заболеваний в крови постоянно происходят изменения в соотношении разных видов лейкоцитов. Наблюдение за процессом дает возможность судить о тяжести течения и дальнейшем развитии патологии. В период болезни врачу приходится иметь дело с разными видами лейкоцитозов. Изменения в лейкоцитарной формуле отражают течение воспалительного процесса.
Причины
Повышение в крови уровня белых клеток может быть физиологическим и патологическим.

Высокие лейкоциты могут наблюдаться и у здоровых людей, например, лейкоцитоз новорожденных и рожениц
Физиологический лейкоцитоз возникает у здоровых людей. Чаще всего характеризуется незначительным повышением уровня белых клеток. Наблюдается в следующих случаях:
- Физические нагрузки. Такой лейкоцитоз называют миогенным. Повышение уровня белых клеток связано с выработкой организмом молочной кислоты во время мышечного напряжения.
- Пищевой лейкоцитоз. Увеличение белых клеток в крови происходит в результате приема пищи, особенно белковой. В этом случае уровень лейкоцитов изменяется незначительно и, спустя несколько часов, приходит в норму. Из-за пищевого лейкоцитоза кровь необходимо сдавать натощак.
- Стрессовые ситуации, психоэмоциональное напряжение (сильная боль, тревога и др.)
- Влияние высоких и низких температур.
- Лейкоцитоз у женщин при беременности. Наблюдается во втором триместре и связан с гормональными изменениями. В этот период важно отличать естественное повышение лейкоцитов от заболевания, поэтому может потребоваться дополнительное обследование.
- Лейкоцитоз новорожденных. Это естественная реакция организма. Таким образом иммунная система защищает младенца от новой для него внешней среды и возможных инфекций.
- Предменструальный.
- Лейкоцитоз рожениц. Может возникнуть в первые недели после родов.
Различают физиологический длительный и кратковременный острый лейкоцитоз. Первый наблюдается у беременных, новорожденных, рожениц и связан с повышением функции миелоидного ростка костного мозга.
Механизм развития кратковременного объясняется выбросом зрелых белых клеток из селезенки и костного мозга в кровяное русло. Носит перераспределительный характер, исчезает вместе с исчезновением вызвавшей его причины.

Инфекционные и воспалительные заболевания – самая частая причина лейкоцитоза
Причины лейкоцитоза патологического разнообразны и обусловлены следующими заболеваниями и состояниями:
- Воспалительные инфекционные заболевания. При любом процессе, возбудителем которого являются бактерии, вирусы, грибы, простейшие, иммунная система реагирует увеличением количества белых клеток крови. Это самая распространенная причина выраженного лейкоцитоза. При попадании в организм бактерий повышаются нейтрофилы, при вирусной инфекции – лимфоциты.
- Воспалительные заболевания неинфекционного происхождения (системная красная волчанка, ревматоидный артрит и прочие).
- Тяжелые ожоги и другие повреждения тканей.
- Аллергии. При попадании аллергена в организм повышается уровень базофилов и эозинофилов.
- Инфаркты разных органов.
- Уремия.
- Значительные кровопотери. Повышение уровня лейкоцитов, как и других клеток, происходит в результате уменьшения объема плазмы.
- Злокачественные опухолевые процессы.
- Диабетическая кома.
- Удаление селезенки.
- Прием некоторых лекарственных препаратов.
При многих заболеваниях наблюдается стойкий хронический лейкоцитоз, который не пройдет самостоятельно. В этом случае требуется лечение патологии, приведшей к увеличению количества белых клеток в крови.
Симптомы
Симптомы лейкоцитоза – это признаки тех или иных заболеваний, которые вызвали повышение уровня белых клеток. В данном случае можно назвать общие признаки воспалительных заболеваний:
- повышение температуры тела, озноб;
- потливость;
- учащенный пульс;
- слабость, недомогание, быстрая утомляемость;
- потеря аппетита;
- снижение веса;
- затрудненное дыхание, одышка;
- боли в конечностях и животе;
- ухудшение зрения;
- головокружение;
- возможны обмороки.

При обнаружении лейкоцитоза в анализе крови необходимо пройти обследование и установить причину, даже если нет никаких симптомов
Не всегда можно заподозрить лейкоцитоз по самочувствию. Он может быть обнаружен только во время анализа крови.
Лечение
Лечение лейкоцитоза зависит от основного заболевания. Обычно используются следующие методы:
- терапия противовирусная, противоаллергическая, антибактериальная;
- при лейкозе – химиотерапия, трансплантация костного мозга;
- при кровотечениях – переливание плазмы;
- при ожогах, инфарктах – восстановление пораженных тканей;
- при уремии – дезинтоксикация.
В чем опасность?
Физиологический умеренный лейкоцитоз не опасен. Угрозу представляет заболевание, на которое организм среагировал повышением уровня лейкоцитов. В этом случае важно пройти полное обследование, чтобы выяснить причины и поставить диагноз.
В заключение
Лейкоцитоз – это реакция организма на некоторые физиологические и патологические процессы. В любом случае нужно выяснить причины его возникновения и при необходимости начать лечить обнаруженную болезнь.
icvtormet.ru
Виды лейкоцитов: Основные виды зрелых лейкоцитов. Разновидности основных групп лейкоцитов в крови. Лейкоциты – фагоциты: что это?
Лейкоциты – это клетки, которые в очень большом количестве содержатся в нашей крови и практически во всех тканях. Их основная функция – защитная, или иммунная. Однако они не смогли бы полноценно ее выполнять, если бы внутри своей группы они не были разделены на несколько разновидностей, у каждой из которых имеется своя, особая задача. Изобилие видов лейкоцитов и их названий иногда вводит в замешательство. Гранулоциты, нейтрофилы, фагоциты, базофилы… Как разобраться, «кто есть кто», среди огромного множество «цитов» и «филов»? Проведем краткий ликбез по этому вопросу.
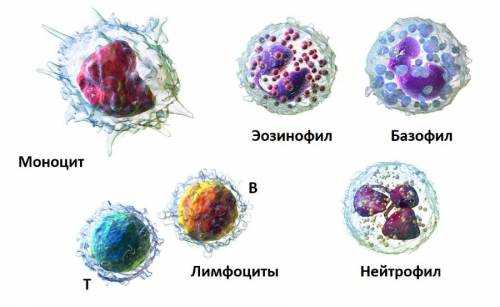
Основные виды зрелых лейкоцитов:
В первую очередь логично упомянуть, что основных разновидностей зрелых лейкоцитов в крови – пять. Они определяются в анализах в виде лейкоцитарной формулы, так что уровень лейкоцитов в крови оценивается не только в целом. Всегда подсчитывается еще и содержание этих клеток. К ним относятся (в порядке убывания количества):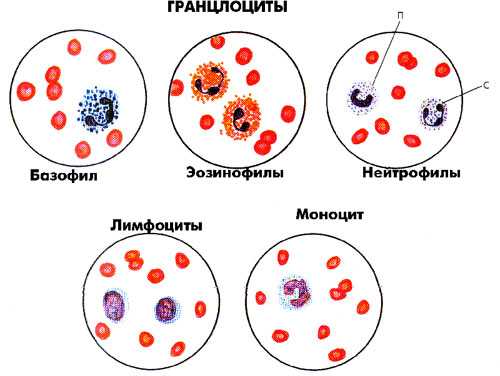
• Нейтрофилы
• Лимфоциты
• Моноциты
• Эозинофилы
• Базофилы.
У них различные функции, но они работают в содружестве, воздействуют друг на друга, передают между собой информацию и т.д. Высокие или низкие лейкоциты в крови, относящиеся к тому или иному типу, указывают на различные заболевания, так что определение их количества очень важно в медицинской практике.
Гранулоциты и агранулоциты:
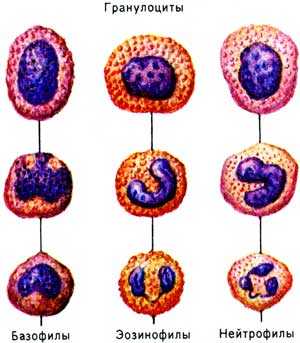 А это что такое? Так называют группы лейкоцитов, принадлежность к которым определяется в зависимости от того, имеются ли в их цитоплазме гранулы. В этих гранулах содержатся ферменты и биологически активные вещества.
А это что такое? Так называют группы лейкоцитов, принадлежность к которым определяется в зависимости от того, имеются ли в их цитоплазме гранулы. В этих гранулах содержатся ферменты и биологически активные вещества.
К гранулоцитам из вышеперечисленных клеток относятся нейтрофилы, эозинофилы и базофилы. Агранулоциты объединяют только моноциты и лимфоциты.
Разновидности основных групп лейкоцитов в крови:
Из тех пяти видов клеток, описанных выше, у некоторых имеются свои важные разновидности. Эти разновидности могут представлять собой:
А) недозрелые формы клеток
Б) функциональные разновидности зрелых клеток.
Сейчас все станет понятнее.
Рассмотрим группу нейтрофилов. Они распределяются только по степени зрелости. По этому критерию они делятся на: промиелоциты, миелоциты, метамиелоциты (юные нейтрофилы), палочкоядерные, сегментоядерные нейтрофилы. В крови обнаруживаются только два последних типа клеток, остальные совсем незрелые и находятся в костном мозге.
С лимфоцитами все несколько сложнее, среди них есть как «промежуточные» созревающие формы, так и разные типы созревших клеток. Стволовая клетка костного мозга, «решившая» стать лимфоцитом, вначале превращаются в клетку под названием предшественница лимфопоэза. Та, в свою очередь, делится и образует две дочерних разновидности: предшественница Т-лимфопоэза и предшественница В-лимфопоэза.
Дальше от первой происходит еще несколько поколений клеток разных степеней зрелости: Т-иммунобласт, Т-пролимфоцит, Т-иммуноцит, и в конце образуются зрелые Т-лимфоциты, которые отвечают за клеточный иммунитет и непосредственно уничтожают попавшие в организм вредные частицы путем прямого контакта.
Предшественница В-лимфопоэза проходит несколько другой путь. От нее берут начало В-лимфобласт, В-пролимфоцит, плазмобласт, проплазмоцит и, наконец, самые зрелые формы: В-лимфоциты и плазмоциты. Их назначение состоит в том, что эти лейкоциты у мужчин, женщин и детей отвечают за выработку антител и формирование памяти иммунитета.
Лейкоциты – фагоциты: что это?
Отдельно описывают такую разновидность как фагоциты.  Это функциональная группа, которая объединяет в себе ряд лейкоцитов, способных определять, преследовать, «пожирать» и «переваривать» микробы и другие вредоносные объекты.
Это функциональная группа, которая объединяет в себе ряд лейкоцитов, способных определять, преследовать, «пожирать» и «переваривать» микробы и другие вредоносные объекты.
К фагоцитам относится множество видов белых кровяных клеток. Уровень лейкоцитов в крови, принадлежащих к этой группе, резко повышается при попадании в организм микроскопических агрессоров. Кроме того, фагоциты содержатся и в тканях.
В крови фагоцитами являются:
• Нейтрофилы
• Моноциты
В тканях способностью к фагоцитозу отличаются:
• Нейтрофилы (при необходимости они могут выходить за пределы кровеносного русла)
• Макрофаги (особые клетки, образующиеся из моноцитов, покидающих кровоток)
• Отдельные разновидности макрофагов, находящиеся в конкретных органах: альверолярные макрофаги в легких, клетки Купфера в печени, макрофаги селезенки и т.д.
• Дендритные клетки
• Тучные клетки
• Клетки внутренней выстилки кровеносных сосудов (эндотелиоциты).
Таким образом, даже если у человека низкие лейкоциты в крови, то его ткани не останутся беззащитными, если в них попадет какой-то агрессор. В каждой части организма содержатся свои защитные клеточки, которые заботятся о сохранении нашего здоровья, способствуют уничтожению и выведению за пределы организма вредных частиц.
В заключение можно сказать, что лейкоциты у мужчин и женщин представлены в величайшем разнообразии. И, несмотря на то, что людям знакомо уже огромное количество их отдельных видов, раз в несколько лет в науке происходят очередные открытия, выявляющие все новые разновидности этих клеток. Например, о дендритных клетках стало известно около 30 лет назад, а 10 лет назад ученые открыли новые виды В-лимфоцитов: В1 и В2.
Прелесть нашего положения состоит в том, что колоссальная по своей сложности система действий и взаимодействий, которые происходят в нашем иммунитете каждую секунду, не требует от нас ни малейшего участия. Все происходит само собой, наш организм сам себя защищает и бережет.
Если вы хотите, чтобы так происходило и дальше, либо если вы заболели и нуждаетесь в укреплении иммунитета, вам можно рекомендовать прием специальных препаратов. Одним из самых безопасных и эффективных является средство Трансфер Фактор, подробнее о котором вы сможете прочитать на страницах нашего сайта.
www.transferfaktory.ru
2. Лейкоциты, виды лейкоцитов. Лейкоцитарная формула. Роль различных видов лейкоцитов.
Лейкоциты или белые кровяные тельца — это клетки крови, содержащие ядро. У одних лейкоцитов цитоплазма содержит гранулы, поэтому их называют гранулоцитами. У других зернистость отсутствует, их относят к агранулоцитам. Выделяют три формы гранулоцитов. Те из них, гранулы которых окрашиваются кислыми красителями (эозином), называют эозинофилами. Лейкоциты, зернистость которых восприимчива к основным красителям, базофилами. Лейкоциты, гранулы которых окрашиваются и кислыми и основными красителями, относят к нейтрофилам. Агранулоциты подразделяются на моноциты и лимфоциты. Все гранулоциты и моноциты образуются в красном костном мозге и называются клетками миелоидного ряда. Лимфоциты также образуются из стволовых клеток костного мозга, но размножаются в лимфатических узлах, миндалинах, апендиксе, селезенке, тимусе, лимфатических бляшках кишечника. Это клетки лимфоидного ряда.
Общей функцией всех лейкоцитов является защита организма от бактериальных и вирусных инфекций, паразитарных инвазий, поддержание тканевого гомеостаза и участие в регенерации тканей.
Нейтрофилы находятся в сосудистом русле 6-8 часов, а затем переходят в слизистые оболочки. Они составляют подавляющее большинство гранулоцитов. Основная функция нейтрофилов заключается в уничтожении бактерий и различных токсинов. Они обладают способностью к хемотаксису и фагоцитозу. Выделяемые нейтрофилами вазоактивные вещества, позволяют проникать им через стенку капилляров и мигрировать к очагу воспаления. Важным свойством нейтрофилов является то, что они могут существовать в воспаленных и отечных тканях бедных кислородом.
Базофилы (Б) содержатся в количестве 0-1%. Они находятся в кровеносном русле 12 часов. Крупные гранулы базофилов содержат гепарин и гистамин. За счет выделяемого ими гепарина ускоряется липолиз жиров в крови. Гистамин базофилов стимулирует фагоцитоз, оказывает противовоспалительное действие. В базофилах содержится фактор активирующий тромбоциты, который стимулирует их агрегацию и высвобождение тромбоцитарных факторов свертывания крови. Выделяя гепарин и гистамин, они предупреждают образование тромбов в мелких венах легких и печени. Количество базофилов резко возрастает при лейкозах, стрессовых ситуациях.
Эозинофилы (Э) содержатся в количестве 1-5%. Их содержание значительно изменяется в течение суток. Утром их меньше, вечером больше. Эти колебания объясняются изменениями концентрации глюкокортикоидов надпочечников в крови. Эозинофилы обладают способностью к фагоцитозу, связыванию белковых токсинов и антибактериальной активностью. Их гранулы содержат белок, нейтрализующий гепарин, а также медиаторы воспаления и ферменты, препятствующие агрегации тромбоцитов. Эозинофилы принимают участие в борьбе с паразитарными инвазиями. Они продвигаются к местам скопления в тканях тучных клеток и базофилов, которые образуются вокруг паразита. Там они фиксируются на поверхности паразита. Затем проникают в его ткань и выделяют ферменты, вызывающие его гибель. Поэтому при паразитарных заболеваниях возникает эозинофилия — повышение содержания эозинофилов. При аллергических состояниях и аутоиммунных заболеваниях, эозинофилы накапливаются в тканях, где происходит аллергическая реакция.
Моноциты наиболее крупные клетки крови. Их 2-10%. Способность к макрофагов, т.е. вышедших из кровяного русла моноцитов, к фагоцитозу больше, чем у других лейкоцитов. Они могут совершать амебоидные движения. При эволюции моноцита в макрофаг увеличивается его размер, количество лизосом и ферментов. Макрофаги вырабатывают больше 100 биологически активных веществ. Это эритропоэтин, образующиеся из арахидоновой кислоты простагландины и лейкотриены. Выделяемый ими интерлейкин-I, стимулирует пролиферацию лимфоцитов, остеобластов, фибробластов, эндотелиальных клеток. Макрофаги фагоцитируют и уничтожают микроорганизмы, простейших паразитов, старые и поврежденные, в том числе опухолевые клетки. Кроме того, макрофаги участвуют в формировании иммунного ответа, воспаления, стимулируют регенерацию тканей.
Лимфоциты составляют 20-40% всех лейкоцитов. Они делятся на Т- и В-лимфоциты. Первые дифференцируются в тимусе, вторые в различных лимфатических узлах. Т-клетки делятся на несколько групп. Т-киллеры уничтожают чужеродные белки-антигены и бактерии. Т-хелперы участвуют в реакции антиген-антитело. Т-клетки иммунологической памяти запоминают структуру антигена и распознают его. Т-амплификаторы стимулируют иммунные реакции, а Т-супрессоры тормозят образование иммуноглобулинов. В-лимфоциты составляют меньшую часть. Они вырабатывают иммуноглобулины и могут превращаться в клетки памяти.
Общее количество лейкоцитов 4000-9000 в мкл крови или 4-9*109 л.
В отличие от эритроцитов, численность лейкоцитов колеблется в зависимости от функционального состояния организма. Понижение содержания лейкоцитов называется лейкопенией, повышение — лейкоцитозом. Небольшой физиологический лейкоцитоз наблюдается при физической и умственной работе, а также после еды — пищеварительный лейкоцитоз. Чаще всего лейкоцитоз и лейкопения возникают при различных заболеваниях. Лейкоцитоз наблюдается при инфекционных, паразитарных и воспалительных заболеваниях, болезнях крови лейкозах. В последнем случае лейкоциты являются малодифференцированными и не могут выполнять свои функции. Лейкопения возникает при нарушениях кроветворения, вызванных действием ионизирующих излучений (лучевая болезнь), токсических веществ, например бензола, лекарственных средств (левомицетин), а также при тяжелом сепсисе. Больше всего уменьшается содержание нейтрофилов.
Процентное содержание различных форм лейкоцитов называется лейкоцитарной формулой. В норме их соотношение постоянно и изменяется при заболеваниях. Поэтому исследование лейкоцитарной формулы необходимо для диагностики.
Нормальная лейкоцитарная формула имеет следующий вид:
лейкоцитов общ. мкл. | Гранулоциты | агранулоциты | |||||||||
базофилы | эозинофилы | Нейтрофилы | моноциты | лимфоциты | |||||||
Юные | палочко ядерные | Сегментоядерные | |||||||||
4000-9000 | 0-1 | 1-5 | — | 1-5 | 47-72 | 2-10 | 20-40 | ||||
Острые инфекционные заболевания сопровождаются нейтрофильным лейкоцитозом, снижением количества лимфоцитов и эозинофилов. Если затем возникает моноцитоз, это свидетельствует о победе организма над инфекцией. При хронических инфекциях возникает лимфоцитоз.
Подсчет общего количества лейкоцитов производится в камере Горяева. Кровь набирают в меланжер для лейкоцитов и разводят ее в 10 раз 5% раствором уксусной кислоты, подкрашенной метиленовой синью или генцианвиолетом. В течение нескольких минут встряхивают меланжер. За это время уксусная кислота. разрушает эритроциты и оболочку лейкоцитов, а их ядра прокрашиваются красителем. Полученной смесью заполняют счетную камеру и под микроскопом считают лейкоциты в 25 больших квадратах. Общее количество лейкоцитов рассчитывают по формуле:
где а — число сосчитанных в квадратах лейкоцитов
б — число малых квадратов, в которых производился подсчет (400)
в — разведение крови (10)
4000 — величина обратная объему жидкости над малым квадратом
Для исследования лейкоцитарной формулы мазок крови на предметном стекле высушивают и красят смесью из кислого и основного красителей. Например по Романовскому-Гимзе. Затем под большим увеличением считают количество различных форм минимум из 100 сосчитанных.
studfiles.net
Виды и механтзмы развития лейкоцитозов
Лейкоцитозы по механизмам развития могут быть:
истинными, обусловленными повышенным лейкопоэзом, т. е. усиленной продукцией лейкоцитов в костном мозге и поступ- лением их в большом количестве в кровяное русло. К ним от- носятся реактивные (воспалительные) лейкоцитозы, возни- кающие в результате образования активированными макрофа- гами и другими клетками колониестимулирующих факторов; лейкоцитозы беременных, обусловленные влиянием измене- ний гормонального статуса; лейкоцитозы при лейкозах, возни- кающие за счет размножения клона опухолевых клеток.
перараспределительными, развивающиеся вследствие перехо- да лейкоцитов с маргинального пула (пристеночного положе- ния) в циркулирующий под действием гуморальных факторов. Адреналин и глюкокортикоиды, действуя на сосудистую стен- ку, ослабляют взаимодействие между эндотелием и лейкоци- тами. При приеме пищи перераспределительный лейкоцитоз обусловлен действием гастроинтестинальных гормонов.
Другим механизмом повышения содержания лейкоцитов в
крови является их перераспределение из сосудов внутренних
органов. При этом в сосудах кожи, откуда берется кровь для
подсчета лейкоцитов, оказывается большее их количество. Это
перераспределение лейкоцитов находится в зависимости от
изменений просвета сосудов, скорости тока крови, проницае-
мости стенок капилляров и ряда других факторов.
гемоконцентрационными, развивающимися при дегидратации организма.
При некоторых физиологических состояниях лейкоцитоз может иногда наблюдаться у здоровых людей (физиологический лейкоцитоз), но гораздо чаще он встречается при различных па- тологических состояниях (патологический лейкоцитоз), табл.12.
Физиологический лейкоцитозможет наблюдаться, как правило, после приема пищи, в особенности богатой белком —
В основе физиологического лейкоцитоза чаще лежит пере- распределение лейкоцитов. Перераспределительные лейкоцитозы являются нейтрофильными и протекают без резких изменений соотношений зрелых и молодых форм лейкоцитов в крови. В не- которых случаях нельзя исключить также усиления лейкопоэза под влиянием продуктов распада белков пищи, гормонов желу- дочной секреции, накопления в крови молочной кислоты при мышечной работе или родовых схватках и т. д.
Патологические лейкоцитозыбывают неопластического и реактивного происхождения.
Неопластическиелейкоцитозы характерны для лейкозов.
Их возникновение обусловлено беспредельным размножением
109/л крови.
Реактивныелейкоцитозы вызваны усилением действия
стимулирующих пролиферацию и дифференцировку лейкоцитов
факторов – «лейкопоэтинов», и выход форменных элементов из
костного мозга. В качестве таких факторов могут быть цитокины,
образующиеся в лейкоцитах под влиянием бактериальных токси-
нов и продуктов распада тканевых белков. В некоторых случаях в
возникновении лейкоцитоза может участвовать перераспредели-
тельный механизм (при шоке, острой кровопотере). Реактивные
лейкоцитозы возникают при многих инфекционных заболеваниях
(за исключением брюшного тифа, острой малярии, бруцеллеза,
кори, на высоте лихорадки, коревой краснухи, полиомиелита и
иногда милиарного туберкулеза, при которых наблюдается лей- копения), интоксикациях, воспалительных процессах, эндокрин- ных расстройствах, нарушениях нервной регуляции.
Особенно высокий лейкоцитоз наблюдается при инфекци-
онных процессах, вызванных пневмококком, в первую очередь,
Однако при слишком сильном воздействии этих веществ на костный мозг может наступить угнетение его функции. Поэтому отсутствие лейкоцитоза при инфекционных заболеваниях, кото- рые, как правило, сопровождаются лейкоцитозом, является пло- хим признаком, указывающим на тяжесть интоксикации. Это на- блюдается во многих случаях хронического сепсиса.
В редких случаях тяжелого сепсиса и злокачественной опу- холи костного мозга количество лейкоцитов в литре крови может превысить 100 109/л, а лейкоцитарная формула напоминает лейкемическую картину крови. В этих случаях говорят о лейке- моидной реакции костного мозга.
Повышение количества лейкоцитов в периферической крови
отмечают при экссудативном плеврите, перикардите, гастрите и
др. Величина наблюдающегося при этом нейтрофильного лейко-
цитоза колеблется в зависимости выраженности воспалительного
процесса.
Лейкоцитоз характерен для различных гнойных процессов —
гнойный аппендицит, гнойный холецистит, перитонит и др. При
некоторых ограниченных гнойных процессах, например, при ост-
ром гнойном аппендиците значительный лейкоцитоз может поя-
виться даже при нормальной температуре тела. Поэтому для ди-
агностирования гнойного аппендицита, как и других острых ме-
стных нагноений, и для решения вопроса о немедленной опера-
ции подсчет лейкоцитов крови и исследование лейкоцитарной
формулы крови имеет важное значение.
Кратковременный лейкоцитоз отмечается после значитель-
ных кровопотерь, при ранениях, кровотечениях и т. д. (так назы-
ваемый постгеморрагический лейкоцитоз). В его возникновении,
по-видимому, роль играет рефлекторное возбуждение лейкопоэза продуктами тканевого распада.
При обширных ожогах причиной лейкоцитоза является воз- буждение лейкопоэза продуктами тканевого распада, а иногда, также вторичная инфекция.
При инфаркте миокарда лейкоцитоз развивается в результа-
те действия на костный мозг продуктов распада мышечных воло-
кон сердца и образующихся под их воздействием стимуляторов
12) 109/л крови и более.
Лейкоцитоз наблюдается при некоторых злокачественных
новообразованиях, в особенности при наличии распада и изъязв-
ления опухолевых тканей.
Лейкоцитоз встречается при лимфогранулематозе, однако
наблюдаются случаи этого заболевания, протекающие с нор-
мальным числом лейкоцитов и даже с лейкопенией, особенно в
поздних стадиях болезни.
Иногда отмечают лейкоцитоз во время агонии (агональный
лейкоцитоз). В этом случае лейкоцитоз является, в основном, пе-
рераспределительным.
В зависимости от увеличения отдельных видов лейкоцитов
различают нейтрофильный, эозинофильный, лимфоцитарный и
моноцитарный патологические лейкоцитозы. За весьма редкими
исключениями, всякий лейкоцитоз, как правило, бывает нейтро-
фильным.
Для характеристики лейкоцитоза важно знать процентное
соотношение отдельных видов лейкоцитов (лейкоцитарная фор-
мула), а также вид лейкоцитоза, определяемого по абсолютному
содержанию различных видов лейкоцитов в единице объема кро-
ви (табл. 12).
Среди патологических лейкоцитозов особенно часто встре-
чается нейтрофильный лейкоцитоз (нейтрофилия).
(>6,5 109/л) называется нейтрофилей (рис. 48).
Таблица 12. Виды лейкоцитозов
| Вид лейкоцитоза | Причины |
| Патологические нейтрофильный | гнойно-септические инфекции (бактериаль- ные, грибковые, риккетсиозные, некоторые вирусные), отравления (угарный газ, мышьяк, ртуть, свинец, этиленгликоль), эндогенные интоксикации (эклампсия, кетоацидоз, уре- мия), кровотечения, некроз ткани, различные воздействия на ЦНС (травма, наркоз, кровоиз- лияние в мозг), злокачественные опухоли, по- дагра, первая стадия лучевой болезни, лекар- ственные препараты (адреналин, глюкокорти- коиды, вакцины) и др. |
| эозинофильный | аллергические и аутоиммунные заболевания, паразитарные инвазии, вирусные и бактери- альные инфекции, лекарственные препараты (пенициллин, сульфаниламиды и др.), при ги- пофункции коры надпочечников |
| базофильный | аллергические реакции, хронический миело- лейкоз, состояние после спленэктомии, гипо- тиреоз |
| лимфоцитоз | вирусная, бактериальная инфекция, сопрово- ждаемая гиперчувствительностью замедлен- ного типа, тифопаратифозные заболевания, малярия, токсоплазмоз, лекарственные препа- раты (фенобарбитал, аспирин и др.) |
| моноцитоз | хронические инфекции (затяжной септический эндокардит, сифилис, туберкулез и др.), ауто- иммунные и аллергические заболевания |
| Физиологические | прием пищи, физическая и эмоциональная на- грузка, у новорожденных, в поздние сроки бе- ременности, принятие ванн |
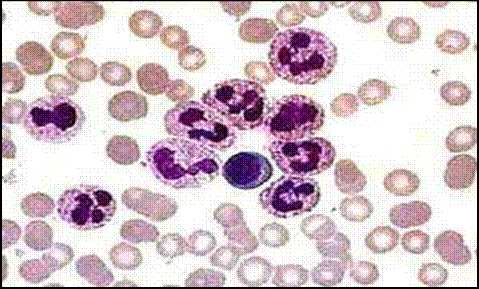
Рис. 48. Нейтрофильный лейкоцитоз
Фагоцитарная активность нейтрофилов увеличивается при острых воспалительных процессах. Однако при длительных хро- нических воспалительных процессах фагоцитарная активность нейтрофилов снижается; значительное снижение ее наблюдается при лейкозах и, особенно, при хроническом миелолейкозе.
Нейтрофильный лейкоцитоз может наблюдаться при ослож- нении гнойным процессом болезней, обычно протекающих с нормальным числом лейкоцитов в крови или лейкопенией (брюшной тиф, грипп), а также при некоторых заболеваниях ко- стного мозга (остеомиелит, метастазы злокачественных опухолей в костный мозг).
infopedia.su
