На носу незаживающая рана: Рак кожи: лечение заболевания | Клиника Рассвет
Рак кожи: лечение заболевания | Клиника Рассвет
Быстрый переходРак кожи — это группа злокачественных опухолей эпителия кожи и её придатков, сальных и потовых желез.
Эти опухоли являются наиболее часто встречающимся видом рака во всем мире. В Российской Федерации в 2017 году было зарегистрировано более 89 тысяч случаев рака кожи.
Каковы причины рака кожи?
Наиболее частой причиной рака кожи является воздействие ультрафиолетовых лучей солнечного света.
Около 90% случаев рака кожи, исключая меланому, связаны с воздействием ультрафиолетового излучения от солнца.
Поэтому чаще всего поражаются открытые участки кожного покрова, которые подвергаются большей инсоляции. Распространенность наиболее велика среди работающих на открытом воздухе, спортсменов и приверженцев солнечных ванн и обратно пропорционально связана с содержанием в коже меланина.
Для рака кожи характерно развитие на фоне различных патологических состояний. Рак кожи часто возникает на фоне ожогов, грубых рубцов, в местах хронической травмы. Злокачественные опухоли кожи также могут развиваться спустя годы после лучевой терапии. Пациенты, которые принимают иммуносупрессивную терапию и некоторые виды таргетной терапии, также имеют повышенный риск развития заболевания.
Необходимо отметить, что риск возникновения рака кожи увеличивается с возрастом.
Виды рака кожи
Наиболее часто встречаются базально-клеточный (около 80%) и плоскоклеточный (около 4%) рак кожи. На третьем месте находится меланома кожи (около 4%). Меланома кожи обладает рядом специфичных особенностей протекания заболевания и лечения, поэтому рассматривается отдельно. Также отдельно следует выделить болезнь Боуэна – поверхностный плоскоклеточный рак и кератоакантому, которую относят к высокодифференцированной форме плоскоклеточного рака.
К более редким видам рака кожи можно отнести карциному Меркеля, рак потовых или сальных желез, болезнь Педжета, саркому Капоши, Т-клеточную лимфому кожи (грибовидный микоз).
Как выявить опухоль на ранней стадии?
Для выявления ранних форм рака кожи всем рекомендовано один раз в месяц проводить обследование кожи с головы до ног.
С техникой самостоятельного обследования кожного покрова можно ознакомиться здесь (.docx, 104 Кб).
Для повышения эффективности этой процедуры в клинике Рассвет мы поможем вам провести обследование кожного покрова. Доктор проведет обследование всего тела, чтобы убедиться, что все имеющиеся пятна, веснушки или родинки являются нормальными и не требуют лечения. При необходимости доктор проведет дерматоскопию, проверит кожу специальным интрументом под увеличением, что позволяет выявить опухолевые процессы, невидимые невооруженным глазом. При наличии показаний вам будет составлена программа лечения или определены сроки наблюдения.
После первых нескольких попыток самопроверка должна занять не более 10 минут — небольшие инвестиции в то, что может быть спасительной процедурой!
Важно: Рак кожи легко поддается лечению на ранних стадиях. Чем больше опухоль, тем более объемным является лечение. Хотя раки кожи редко распространяется на жизненно важные органы, они могут вызывать серьезные деформации и иногда приводить к травмам нервов или мышц. Некоторые редкие, агрессивные формы могут быть смертельными, если не принять срочных мер на раннем этапе.
Как провести самообследование и на что обратить внимание?
Ниже мы перечислим симптомы, которые характерны для рака кожи. Чаще всего два или более симптома присутствуют при злокачественной опухоли.- Незаживающая рана. Открытая рана, которая кровоточит, подсачивается или покрывается коркой, не заживая более 2 недель, несмотря на лечение.
 Рана, которая заживает, а затем снова кровоточит. Незаживающая рана — очень распространенный признак рака кожи.
Рана, которая заживает, а затем снова кровоточит. Незаживающая рана — очень распространенный признак рака кожи. - Наличие длительно не проходящего красноватого пятна или локального раздражения, что чаще встречается на лице, груди, плечах, руках или ногах. Иногда пятно покрывается корками. Также пятно может чесаться или болеть, или присутствовать без дискомфорта.
- Появление бугорка или узла. Окраска чаще перламутровая или светлая, часто с розовым, красным оттенком. Бугорок также может быть коричневого, черного цвета, особенно у темноволосого населения, его можно спутать с обычным невусом (родинкой).
- Образование розового цвета со слегка приподнятой подрытой границей и углублением в центре. По мере медленного роста на поверхности могут появляться крошечные кровеносные сосуды.
- Область, похожая на рубец, белая, желтая или восковая, часто имеет плохо определенные границы. Сама кожа выглядит блестящей и упругой.
 Этот предупреждающий знак может указывать на присутствие инфильтративного роста в окружающей ткани, когда истинные размеры опухоли больше, чем видимые границы.
Этот предупреждающий знак может указывать на присутствие инфильтративного роста в окружающей ткани, когда истинные размеры опухоли больше, чем видимые границы.
При обнаружении каких-либо из этих признаков или других тревожных изменений в коже обязательно обратитесь к врачу!
Важно: помните, что иногда ранний рак кожи напоминает нераковые заболевания кожи, такие как псориаз или экзема. Только доктор со специальными знаниями по заболеваниям кожи и необходимым оборудованием может поставить правильный диагноз.
Диагностика рака кожи
Диагностика рака кожи, помимо стандартного осмотра кожных покровов и очага поражения, при необходимости с проведением дерматоскопии, состоит из следующих процедур:
- Цитологическое исследование мазков-отпечатков или соскобов из новообразования.
- При отсутствии убедительных данных клинического и цитологического исследования производят биопсию опухоли (удаление части опухоли или полное удаление для исследования).

- Пальпаторное исследование кожи в области локализации опухоли, пальпация регионарных лимфатических узлов. Ультразвуковое исследование регионарных лимфатических узлов.
- При наличии увеличенных регионарных лимфатических узлов выполняется тонкоигольная пункционная (аспирационная) биопсия.
- При больших опухолях применяются лучевые методы диагностики – (КТ либо МРТ пораженной области с в/в контрастированием для оценки распространенности процесса).
- В ряде случаев при подозрении на распространённый опухолевый процесс может понадобиться дополнительное исследование органов грудной и брюшной полости с применение УЗИ, КТ и МРТ-методик.
Лечение рака кожи
Лечение проводится с учетом стадии процесса, локализации опухоли, ее гистологического строения. Используются лучевые, хирургические, лекарственные методы в самостоятельном виде или в форме комбинированного и комплексного лечения.
При хирургическом лечении мелких опухолей кожи рубцы обычно косметически приемлемы. Если опухоли очень большие, то для восстановления используется кожный трансплантат или лоскут, чтобы достичь наилучшего косметического результата и облегчить заживление.
Если опухоли очень большие, то для восстановления используется кожный трансплантат или лоскут, чтобы достичь наилучшего косметического результата и облегчить заживление.
Лучевая терапия и хирургическое лечение являются альтернативными методами при раке кожи I стадии. При этом учитываются противопоказания к операции, высокая степень операционного риска и локализация опухоли.
Рекомендации врача-онколога клиники Рассвет по раку кожи
В отделении онкологии клиники Рассвет проводится весь спектр диагностики опухолевых поражений кожи, включая биопсию и современную патоморфологическую диагностику. В хирургическом отделении малой онкологии возможно проведение оперативного лечения с применением различных видов пластического замещения дефекта.
Также мы работаем в партнерстве с центром лучевой терапии, что позволяет нам проводить современные методики лучевой терапии.
При распространенном процессе возможно проведение современной химиотерапевтической и таргетной терапии.
Дополнительные рекомендации врача клиники рассвет по профилактике рака кожи
Покольку многие формы рака кожи связаны с экспозицией ультрафиолета, рекомендуется соблюдение ряда мер для ее уменьшения:
- Пользуйтесь солнцезащитными кремами. Ультрафиолетовое излучение является проверенным канцерогеном человека. Регулярное ежедневное использование солнцезащитного крема SPF 15 и выше снижает риск развития рака кожи примерно на 40%.
- Используйте солнцезащитные препараты с широким диапазоном защиты от ультрафиолетового излучения УФA/УФB, наносить которые следует согласно предписанию (за 30 мин до выхода на солнце, повторно каждые 2 часа после купания или потоотделения).
- Пользуйтесь защитной одеждой: рубашки с длинными рукавами, брюки и широкополые шляпы.
- Избегайте посещение солярия.
 У тех, кто когда-либо загорал в помещении, на 67% выше риск развития плоскоклеточного рака и на 29% — базально-клеточного рака кожи.
У тех, кто когда-либо загорал в помещении, на 67% выше риск развития плоскоклеточного рака и на 29% — базально-клеточного рака кожи.
Автор:
Плоскоклеточный рак кожи | Медицинский дом Odrex
Лечение плоскоклеточного рака кожи
Плоскоклеточная эпителиома (рак кожи) развивается в кератонцитах шиповатого слоя эпидермиса. Опухоль локализуется на тыльной стороне рук, нижней половине туловища, половых органах, часто — на нижней губе, лице и в уголке глаза.
Причины возникновения плоскоклеточного рака кожи с ороговением неизвестны: в ряде случаев он развивается на месте рубцов от травм, ожогов и карбункулов. Предрасполагающими факторами являются также УФ-облучение, старческие кератозы, склеро- и пиодермии, доброкачественные новообразования.
Плоскоклеточный рак кожи: симптомы, признаки и диагностика
Основной признак эпителиомы — длительно незаживающая язва, которой свойственна кровоточивость по причине изъязвления сосудов.
Классификация плоскоклеточного рака кожи
- Бляшечная форма — характеризуется появлением приподнятой над кожей красной бляшки с мелкими узелками внутри.
- Узловая — напоминает по виду цветную капусту с широким основанием и бугристой структурой. Очаг опухоли покрывается корками папиллом и быстро разрастается.
- Язвенная — проявляется в виде кратера с валикообразными краями и углублением. Со временем ранка увеличивается в размерах, из нее появляются выделения и специфический запах.
Диагностику патологии проводят в ходе внешнего осмотра и гистологического исследования фрагмента тканей из язвы.
Вопрос — ответЛюбое новообразование кожи — причина обратиться в Медицинский дом Odrex!
Посетить дерматолога Медицинского дома Odrex можно без очереди, предварительного посещения терапевта и в удобное для вас время. Врачи нашей клиники имеют большой практический опыт и регулярно посещают научные симпозиумы по дерматологии и онкологии, поэтому диагноз в Odrex ставят быстро и точно. Это позволит сэкономить драгоценное время и незамедлительно приступить к лечению плоскоклеточного рака кожи.
Врачи нашей клиники имеют большой практический опыт и регулярно посещают научные симпозиумы по дерматологии и онкологии, поэтому диагноз в Odrex ставят быстро и точно. Это позволит сэкономить драгоценное время и незамедлительно приступить к лечению плоскоклеточного рака кожи.
Как лечат плоскоклеточную эпителиому?
Метод лечения зависит от возраста пациента и размеров пораженного участка кожи. Опухоль иссекают с помощью электрохирургических инструментов или с применением лазерных технологий. Хорошие результаты в терапии рака шиповатого слоя эпидермиса показывает метод Моха — иссечение язвы с введением в патологический очаг цитотоксических препаратов.
Решающим фактором для больных раком кожи является своевременное обращение к врачу и грамотная диагностика. Не откладывайте визит в медучреждение, запишитесь к дерматологу Медицинского дома Odrex прямо сейчас!
Кто чаще всего болеет плоскоклеточным раком кожи?
Большинство случаев эпителиомы фиксируют у мужчин в возрасте 60-65 лет. Встречается заболевание и у молодых людей обоих полов — на фоне химических ожогов, травм кожи, излишнего УФ-облучения. Поэтому при появлении незаживающих ран, язв на коже следует незамедлительно обратиться к врачу.
Встречается заболевание и у молодых людей обоих полов — на фоне химических ожогов, травм кожи, излишнего УФ-облучения. Поэтому при появлении незаживающих ран, язв на коже следует незамедлительно обратиться к врачу.
Проводят ли операции по удалению рака кожи в Медицинском доме Odrex?
Врачи-дерматологи и онкохирурги Odrex выполняют диагностику и оперативное лечение различных форм рака кожи. Также мы располагаем современной гистологической лабораторией для выявления в эпидермисе и других тканях организма атипичных клеток.
Budesonide (Nasal): Pediatric Medication | Memorial Sloan Kettering Cancer Center
Этот документ, предоставленный Lexicomp®, содержит всю необходимую информацию о препарате, включая показания, способ применения, побочные эффекты и случаи, при которых необходимо связаться с вашим поставщиком медицинских услуг.
Торговые наименования: США
Rhinocort Allergy [OTC]; Rhinocort Aqua [DSC]
Торговые наименования: Канада
MYLAN-Budesonide AQ; Rhinocort Aqua; Rhinocort Turbuhaler [DSC]
Для чего используется этот лекарственный препарат?
- Применяется для облегчения симптомов аллергии.

Что необходимо сообщить врачу, ПРЕЖДЕ ЧЕМ мой ребенок примет данный лекарственный препарат?
- Если у вашего ребенка аллергия на данный препарат, любые его составляющие, другие препараты, продукты питания или вещества. Сообщите врачу об аллергии и о том, как она проявлялась у ребенка.
- Если возраст Вашего ребенка меньше 6 лет. Не давайте данный лекарственный препарат детям младше 6 лет.
Сочетание этого препарата с некоторыми лекарствами и заболеваниями может быть неблагоприятно.
Проконсультируйтесь с врачом или фармацевтом относительно всех лекарственных препаратов, которые принимает ваш ребенок (как рецептурных, так и приобретаемых без рецепта, натуральных препаратах и витаминах), а также о проблемах с его здоровьем. Вам необходимо удостовериться, что прием данного препарата безопасен при заболеваниях вашего ребенка и в сочетании с другими лекарственными препаратами, которые он уже принимает. Не следует начинать, прекращать прием или изменять дозировку какого-либо лекарственного препарата, который принимает ваш ребенок, без согласования с врачом.
Что мне необходимо знать или делать, пока мой ребенок принимает данный препарат?
- Сообщите всем медицинским работникам, обеспечивающим медицинское обслуживание Вашего ребенка, о том, что Ваш ребенок принимает этот лекарственный препарат. Это врачи, медсестры, фармацевты и стоматологи Вашего ребенка.
- При длительном применении возрастает вероятность развития катаракты или глаукомы. Проконсультируйтесь с врачом.
- До получения полного результата может пройти 2 недели.
- Если Ваш ребенок вступал в контакт с больными ветряной оспой или корью и не болел до этого ветряной оспой или корью, а также не проходил соответствующую вакцинацию, проконсультируйтесь с врачом.
- Если у Вашего ребенка недавно была какая-либо операция на носу, травма, изъязвление или воспаление в полости носа, проконсультируйтесь с лечащим врачом.
- В некоторых случаях препарат может влиять на скорость роста у детей и подростков. Им может понадобиться регулярная проверка скорости роста.
 Проконсультируйтесь с врачом.
Проконсультируйтесь с врачом.
Если Ваша дочь беременна или кормит ребенка грудью:
- Проконсультируйтесь с врачом, если ваша дочь беременна, забеременела или кормит ребенка грудью. Необходимо будет обсудить преимущества и риски для вашей дочери и ее ребенка.
О каких побочных эффектах мне следует немедленно сообщать лечащему врачу моего ребенка?
ПРЕДУПРЕЖДЕНИЕ/ПРЕДОСТЕРЕЖЕНИЕ: Хотя и в редких случаях, но у некоторых пациентов прием данного лекарственного препарата может вызывать очень серьезные, а иногда и смертельно опасные побочные эффекты. Немедленно свяжитесь с врачом Вашего ребенка или обратитесь за медицинской помощью, если у Вашего ребенка имеется любой из перечисленных ниже признаков или симптомов, которые могут быть связаны с очень тяжелым побочным эффектом:
- Признаки аллергической реакции, такие как сыпь, крапивница, зуд, покрасневшая и отечная кожа с волдырями или шелушением, возможно в сочетании с лихорадкой, свистящее или хрипящее дыхание, стеснение в груди или горле, затрудненное дыхание, глотание или речь, необычная хриплость, отечность в области рта, лица, губ, языка или горла.

- Признаки инфекции, такие как высокая температура, озноб, очень сильная боль в горле, ухе или в придаточных пазухах носа, кашель, увеличение количества мокроты или изменение ее цвета, боль при мочеиспускании, язвы в полости рта или незаживающая рана.
- Болезненные язвочки в носу.
- Свистящее дыхание у Вашего ребенка.
- Покраснение или белые участки в полости рта или горла.
- Изменение зрения.
Каковы некоторые другие побочные эффекты данного лекарственного препарата?
Любой лекарственный препарат может иметь побочные эффекты. Однако у многих людей побочные эффекты либо незначительные, либо вообще отсутствуют. Свяжитесь с врачом Вашего ребенка или обратитесь за медицинской помощью, если любой из этих или других побочных эффектов беспокоит Вашего ребенка, или если он не проходит:
- Носовое кровотечение.
- Раздражение носа или горла.
Данный список возможных побочных эффектов не является исчерпывающим. Если у Вас возникли вопросы касательно побочных эффектов, обратитесь к врачу Вашего ребенка.![]() Проконсультируйтесь с врачом Вашего ребенка относительно побочных эффектов.
Проконсультируйтесь с врачом Вашего ребенка относительно побочных эффектов.
Вы можете сообщить о развитии побочных эффектов в национальное управление здравоохранения.
Как лучше всего давать этот лекарственный препарат?
Давайте данный препарат Вашему ребенку в соответствии с предписаниями врача. Прочитайте всю предоставленную Вам информацию. Строго следуйте всем инструкциям.
- Продолжайте использовать этот лекарственный препарат в соответствии с указаниями врача Вашего ребенка или другого медицинского работника, даже если состояние Вашего ребенка улучшилось.
- Не принимайте этот препарат внутрь (перорально). Применяйте только для носа. Избегайте попадания в рот и глаза ребенка (может получить ожог).
- Хорошо взболтайте перед применением.
- Подготовьте дозатор перед первым использованием, или если Вы не использовали его в течение 2 дней.
- Дайте ребенку высморкаться перед приемом препарата.
- Закройте одну ноздрю.
- Введите трубку спрея для носа в другую ноздрю.

- Во время вдоха Вашего ребенка через нос, нажмите один раз, чтобы впрыснуть аэрозоль.
- Проследите, чтобы ребенок выдохнул через рот.
- Распыляйте в носу ребенка, направляя струю только вверх. Не распыляйте на стенку, соединяющую ноздри ребенка.
- Точно следуйте инструкциям по очистке.
Что делать, если мой ребенок пропустит прием дозы лекарственного препарата?
- Дайте пропущенную дозу как можно скорее.
- Если Вашему ребенку пришло время принять следующую дозу, не принимайте пропущенную дозу и затем вернитесь к обычному графику приема препарата ребенком.
- Не следует давать двойную дозу одновременно или дополнительные дозы.
Как мне хранить и (или) выбросить этот лекарственный препарат?
- Хранить в вертикальном положении при комнатной температуре. Не замораживать.
- Предохраняйте от света.
- Хранить в сухом месте. Не хранить в ванной.
- Выбросьте после проведения указанного количества распылений, даже если Вам кажется, что в емкости еще остался лекарственный препарат.

- Храните все лекарственные препараты в безопасном месте. Храните все лекарственные препараты в месте, недоступном для детей и домашних животных.
- Утилизируйте неиспользованные лекарственные препараты или препараты с истекшим сроком годности. Не выливайте в туалет или канализацию без соответствующих указаний. Если у вас есть вопросы относительно утилизации лекарственных препаратов, проконсультируйтесь с фармацевтом. В вашем регионе могут действовать программы утилизации лекарственных препаратов.
Общие сведения о лекарственных препаратах
- Если симптомы или нарушения состояния здоровья Вашего ребенка не уменьшаются, или отмечается ухудшение, обратитесь к врачу Вашего ребенка.
- Не делитесь лекарством вашего ребенка с другими и не давайте чье-либо лекарство вашему ребенку.
- К некоторым лекарственным препаратам могут прилагаться другие информационные листки для пациента. Если у Вас есть вопросы, касающиеся данного лекарственного препарата, проконсультируйтесь с врачом Вашего ребенка, медсестрой, фармацевтом или другим работником здравоохранения.

- Если вы считаете, что произошла передозировка препарата, немедленно позвоните в токсикологический центр или обратитесь за медицинской помощью. Будьте готовы сообщить или показать, какой препарат вы приняли, в каком количестве и когда это произошло.
Использование информации потребителем и ограничение ответственности
Эту информацию не следует использовать для принятия решения о приеме этого или любого другого препарата. Только лечащий врач обладает необходимыми знаниями и опытом, чтобы принимать решения о том, какие препараты подходят для конкретного пациента. Данная информация не является гарантией того, что препарат безопасен, эффективен или одобрен для лечения каких-либо заболеваний или конкретных пациентов. Здесь приведены лишь краткие сведения общего характера об этом препарате. Здесь НЕ приводится вся имеющаяся информация о возможном использовании препарата с инструкциями по применению, предупреждениями, мерами предосторожности, сведениями о взаимодействии, нежелательных эффектах и рисках, которые могут быть связаны с данным препаратом. Эта информация не должна рассматриваться в качестве руководства по лечению и не заменяет собой информацию, предоставляемую вам лечащим врачом. Для получения полной информации о возможных рисках и преимуществах приема этого препарата обратитесь к лечащему врачу.
Эта информация не должна рассматриваться в качестве руководства по лечению и не заменяет собой информацию, предоставляемую вам лечащим врачом. Для получения полной информации о возможных рисках и преимуществах приема этого препарата обратитесь к лечащему врачу.
Авторское право
© UpToDate, Inc. и ее аффилированные компании и/или лицензиары, 2021. Все права защищены.
Что нужно знать о раке кожи
Каковы причины рака кожи?
Наиболее частой причиной рака кожи является воздействие ультрафиолетовых лучей солнечного света.
Около 90% случаев рака кожи, исключая меланому, связаны с воздействием ультрафиолетового излучения от солнца.
Поэтому чаще всего поражаются открытые участки кожного покрова, которые подвергаются большей инсоляции. Распространенность наиболее велика среди работающих на открытом воздухе, спортсменов и приверженцев солнечных ванн и обратно пропорционально связана с
содержанием в коже меланина. Так наиболее подвержены риску пациенты со светлой кожей.
Для рака кожи характерно развитие на фоне различных патологических состояний. Рак кожи часто возникает на фоне ожогов, грубых рубцов, в местах
хронической травмы. Злокачественные опухоли кожи также могут развиваться спустя годы после лучевой терапии. Пациенты, которые принимают иммуносупрессивную терапию и некоторые виды таргетной терапии, также имеют повышенный риск развития заболевания.
Необходимо отметить, что риск возникновения рака кожи увеличивается с возрастом.
Для выявления ранних форм рака кожи всем рекомендовано один раз в месяц проводить обследование кожи с головы до ног.
Важно: Рак кожи легко поддается лечению на ранних стадиях. Чем больше опухоль, тем более объемным является лечение. Хотя раки кожи редко распространяется на жизненно важные органы, они могут вызывать серьезные деформации и иногда приводить к травмам нервов или мышц. Некоторые редкие, агрессивные формы могут быть смертельными, если не принять срочных мер на раннем этапе.
Как провести самообследование и на что обратить внимание?
Незаживающая рана. Открытая рана, которая кровоточит, подсачивается или покрывается коркой, не заживая более 2 недель, несмотря на лечение. Рана, которая заживает, а затем снова кровоточит. Незаживающая рана — очень распространенный признак рака кожи.
Наличие длительно не проходящего красноватого пятна или локального раздражения, что чаще встречается на лице, груди, плечах, руках или ногах. Иногда пятно покрывается корками. Также пятно может чесаться или болеть, или присутствовать без дискомфорта.
Появление бугорка или узла. Окраска чаще перламутровая или светлая, часто с розовым, красным оттенком. Бугорок также может быть коричневого, черного цвета, особенно у темноволосого населения, его можно спутать с обычным невусом (родинкой).
Образование розового цвета со слегка приподнятой подрытой границей и углублением в центре. По мере медленного роста на поверхности могут появляться крошечные кровеносные сосуды.
По мере медленного роста на поверхности могут появляться крошечные кровеносные сосуды.
Область, похожая на рубец, белая, желтая или восковая, часто имеет плохо определенные границы. Сама кожа выглядит блестящей и упругой. Этот предупреждающий знак может указывать на присутствие инфильтративного роста в окружающей ткани, когда истинные размеры опухоли больше, чем видимые границы.
При обнаружении каких-либо из этих признаков или других тревожных изменений в коже обязательно обратитесь к врачу!
Важно: помните, что иногда ранний рак кожи напоминает нераковые заболевания кожи, такие как псориаз или экзема. Только доктор со специальными знаниями по заболеваниям кожи и необходимым оборудованием может поставить правильный диагноз.
Диагностика рака кожи
Диагностика рака кожи, помимо стандартного осмотра кожных покровов и очага поражения, при необходимости с проведением дерматоскопии, состоит из следующих процедур:
Цитологическое исследование мазков-отпечатков или соскобов из новообразования.
При отсутствии убедительных данных клинического и цитологического исследования производят биопсию опухоли (удаление части опухоли или полное удаление для исследования).
Пальпаторное исследование кожи в области локализации опухоли, пальпация регионарных лимфатических узлов. Ультразвуковое исследование регионарных лимфатических узлов.
При наличии увеличенных регионарных лимфатических узлов выполняется тонкоигольная пункционная (аспирационная) биопсия.
При больших опухолях применяются лучевые методы диагностики – (КТ либо МРТ пораженной области с в/в контрастированием для оценки распространенности процесса).
В ряде случаев при подозрении на распространённый опухолевый процесс может понадобиться дополнительное исследование органов грудной и брюшной полости с применение УЗИ, КТ и МРТ-методик.
Рекомендации
Покольку многие формы рака кожи связаны с экспозицией ультрафиолета, рекомендуется соблюдение ряда мер для ее уменьшения:
— пользуйтесь солнцезащитными кремами. Ультрафиолетовое излучение является проверенным канцерогеном человека. Регулярное ежедневное использование солнцезащитного крема SPF 15 и выше снижает риск развития рака кожи примерно на 40%.
Ультрафиолетовое излучение является проверенным канцерогеном человека. Регулярное ежедневное использование солнцезащитного крема SPF 15 и выше снижает риск развития рака кожи примерно на 40%.
— используйте солнцезащитные препараты с широким диапазоном защиты от ультрафиолетового излучения УФA/УФB, наносить которые следует согласно предписанию (за 30 мин до выхода на солнце, повторно каждые 2 часа после купания или потоотделения).
— пользуйтесь защитной одеждой: рубашки с длинными рукавами, брюки и широкополые шляпы.
— избегайте посещение солярия. У тех, кто когда-либо загорал в помещении, на 67% выше риск развития плоскоклеточного рака и на 29% рака кожи.
Осложнения ран — Клиника 29
Ранения могут сопровождаться разнообразными осложнениями как сразу после нанесения ран, так и в отдалённые сроки. К ним относят:
- Серому — скопление экссудата в остаточной полости раны. Его инфицирование приводит к нагноению раны. Требует своевременной эвакуации.

- Раневую гематому — образуется вследствие неполной остановки кровотечения. Служит потенциальным очагом инфекции. Напряжённая гематома сдавливает окружающие ткани и приводит к их ишемии. Гематому необходимо удалять с помощью пункции или ревизии раны.
- Некрозы окружающих тканей — развиваются при нарушении кровоснабжения в соответствующей области при травматизации тканей во время операции или неправильном наложении швов. Влажные некрозы кожи необходимо иссекать из-за опасности появления глубоких скоплений гноя. Поверхностные сухие некрозы кожи не удаляют, так как они выполняют защитную функцию.
- Нагноение с последующим развитием абсцессов, флегмон — их развитию способствуют высокий уровень контаминации (загрязнения раны) и высокая вирулентность (агрессивность) попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, хроническое нарушение местного кровоснабжения, общие факторы, влияющие на течение раневого процесса, а также поздняя хирургическая обработка.
 Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Наиболее часто развитие пиогенной (гноеродной) раневой инфекции происходит на 3-5-е сутки после ранения, реже — в более поздние сроки — на 13-15-е сутки. Анаэробная инфекция может развиваться очень быстро, при молниеносных формах она проявляется уже через несколько часов после ранения. Первые симптомы — уплотнение, покраснение и боль. Усиление боли в области раны — ранний, но, к сожалению, часто игнорируемый признак развития инфекции.
Необходима адекватная хирургическая обработка: рану раскрывают, удаляют гной, тщательно промывают, после чего по показаниям дренируют трубчатым дренажем и тампонируют материалом, обладающим сорбционными свойствами. После очищения раны и появления грануляционной ткани накладывают вторичные швы либо стягивают края раны лейкопластырем.
- Расхождения краёв раны могут возникнуть в случаях, когда прилагаемые внешние силы превосходят её прочность.
 Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём.
Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём. - Нагноение послеоперационных ран. Среди всех послеоперационных осложнений хирургическая инфекция занимает первое место и составляет 32-75%. После плановых оперативных вмешательств инфекционные осложнения возникают в 6,5% случаев, после экстренных — более чем в 12%
Проявления послеоперационной раневой инфекции не имеют специфических симптомов относительно любой другой раневой инфекции. Среди местных симптомов выделяют отек и гиперемию(покраснение) или цианоз (синюшность) кожи вплоть до развития некрозов, резкую болезненность в покое и при пальпации в области раны, флюктуации в местах наибольшего скоплении экссудата, раневое отделяемое, расхождение краев раны, замедление репаративных процессов в ране.
У пациентов, ослабленных тяжелым оперативным вмешательством, сопутствующей патологией или травмой, указанные симптомы могут быть выраженными слабо.
При тотальном нагноении раны швы полностью снимают, края раны разводят, эвакуируют экссудат или гематому, иссекают нежизнеспособные ткани, раскрывают карманы и затеки. В большинстве случаев на ранних сроках заболевания этих мероприятий бывает достаточно для того чтобы остановить гнойный процесс. Рану в последующем ведут открыто. Перевязки осуществляют ежедневно с применением растворов йодофоров, мазей на водорастворимой основе или дренирующих сорбентов. После купирования признаков местного воспаления производят наложение на рану вторичных швов или лейкопластырное сведение краев раны, что значительно сокращает сроки лечения.
- Малигнизация. Длительно существующие хронические раны могут осложниться малигнизацией (озлокачествлением). Диагноз подтверждает биопсия тканей раны, которую Вы можете выполнить в условиях нашего стационара.
 Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования
Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования
7 сигналов опасности (Признаки рака. Какие они?)
Какие симптомы при раке должны насторожить?
Нарушение стула или функции мочевого пузыря: хронические запоры, поносы или изменение количества кала может указывать на наличие рака толстой кишки. Боль при мочеиспускании, наличие крови в моче или изменение функции мочевого пузыря (более частое или более редкое мочеиспускание) могут быть связаны с раком мочевого пузыря или предстательной железы. Об этих изменениях необходимо срочно сообщить врачу.
Незаживающие рана или язва:
злокачественные опухоли кожи могут кровоточить и напоминать рану или язву. Длительно существующая язва во рту может оказаться раком полости рта, особенно у тех, кто курит, жует табак или часто употребляет алкоголь. Язвы на половом члене или во влагалище могут быть как признаками инфекции, так и раннего рака и поэтому должны быть обследованы.
Необычные кровотечения или выделения:
необычные кровотечения могут появиться на фоне раннего или запущенного рака. Кровь в мокроте может быть признаком рака легкого. Кровь в кале (или наличие темного или черного кала) может быть признаком рака толстой или прямой кишок. Рак шейки матки или самой матки может привести к кровотечению из влагалища. Кровь в моче — признак возможного рака мочевого пузыря или почки. Выделение крови из соска может быть признаком рака молочной железы.
Уплотнение или опухолевое образование в молочной железе или других частях тела:
Многие опухоли можно прощупать через кожу, особенно в молочной железе, яичках, лимфатических узлах и мягких тканях тела. Уплотнение или опухолевое образование могут быть первыми признаками раннего или запущенного рака. О любой такой находке необходимо сообщить врачу, особенно если Вы это обнаружили только что или опухоль (уплотнение) стала увеличиваться в размерах.
Нарушение пищеварения или затрудненное глотание:
Хотя эти симптомы могут встречаться при различных состояниях, они в то же самое время могут указывать на наличие рака пищевода, желудка или глотки.
Изменение бородавки или родинки:
о любых изменениях относительно цвета, формы, границ или размеров этих образований нужно немедленно сообщить врачу. Кожный очаг может оказаться меланомой, которая при ранней диагностике хорошо поддается лечению.
Раздражающий кашель или охриплость голоса:
длительный непрекращающийся кашель может быть признаком рака легкого. Охриплость голоса — возможный признак рака гортани или щитовидной железы.
Рак кожи носа. Возможности пластического замещения дефектов при хирургическом лечении Текст научной статьи по специальности «Клиническая медицина»
Рак кожи носа. Возможности пластического замещения дефектов
при хирургическом лечении
М.А. Кропотов, Л.П. Яковлева, Д.К. Стельмах, И.Н. Пустынский
Отдел опухолей головы и шеи ФГБУ «Российский онкологический научный центр им. Н.Н. Блохина» РАМН, Москва
Н.Н. Блохина» РАМН, Москва
Контакты: Лилия Павловна Яковлева [email protected]
Статья посвящена анализу анатомических особенностей носа и вариантам реконструкции дефектов после выполнения радикальных хирургических операций по поводу опухолевого поражения наружного носа. Описаны методы реконструкции носа с помощью перемещенных полнослойнъа и расщепленных лоскутов, методы комбинированной пластики, рекомендации по выбору метода реконструкции. Приведены данные опыта клиники при восстановлении наружного носа после онкологических операций у 35пациентов.
Ключевые слова: наружный нос, опухоль, реконструкция носа, лоскут
Nasal skin cancer. Possibilities of plastic replacement of the defect during surgical treatment
M.A. Kropotov, L. P. Yakovleva, D.K. Stelmakh, I.N. Pustynsky
P. Yakovleva, D.K. Stelmakh, I.N. Pustynsky
Department of Head and Neck Tumors, N.N. Blokhin Russian Cancer Research Center, Russian Academy of Medical Sciences, Moscow
The article is determined to the analysis of different types of plastic reconstruction of the external nose with local and combine flaps after radical surgery in oncology. Reconstruction of the external nose is discussed under consideration of experience of our research center, which includes surgical treatment of 35 oncologic patients.
Key words: external nose, tumor, nasal reconstruction, flap
Кожа лица уникальна как по своему анатомическому строению, так и по эстетической значимости, и в значительной степени отличается по своим характеристикам в различных зонах. Нос — наиболее выступающая часть лица со сложным анатомическим строением из-за наличия внутренней и наружной тканевой выстилки, наличия костных и хрящевых компонентов, что обуславливает те технические трудности, с которыми приходится сталкиваться хирургам при выполнении резекции тканей носа и их замещении [5, 9].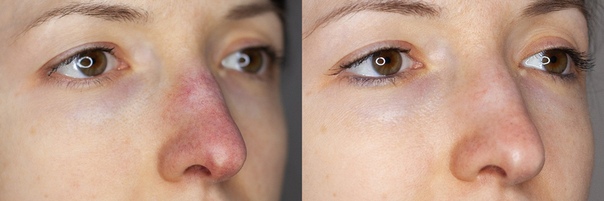 Дефекты кожи и опорных структур различных отделов носа являются в основном результатом хирургического вмешательства, выполненного по поводу онкологического заболевания либо травматического поражения наружного носа. Эта статья посвящена вопросам восстановления органа после выполнения онкологических операций. Но принципы реконструкции могут эффективно применяться и при неопухолевой причине дефекта.
Дефекты кожи и опорных структур различных отделов носа являются в основном результатом хирургического вмешательства, выполненного по поводу онкологического заболевания либо травматического поражения наружного носа. Эта статья посвящена вопросам восстановления органа после выполнения онкологических операций. Но принципы реконструкции могут эффективно применяться и при неопухолевой причине дефекта.
Если говорить об опухолевом поражении наружного носа, то в основном это плоскоклеточный или базально-клеточный рак кожи, реже меланома, кератоакантома и рак из клеток Меркеля. По данным J. H. Choi et al. [6], кожа носа служит наиболее частой локализацией базально-клеточного рака на лице — 33,1 % случаев, тогда как следующая по частоте локализация опухолей на лице — щека (11,0 %). Нельзя
не сказать о том, что часто лечение носит комбинированный характер, т. е. хирургическое лечение сочетается с лучевой терапией (ЛТ) в дооперационном или послеоперационном режиме.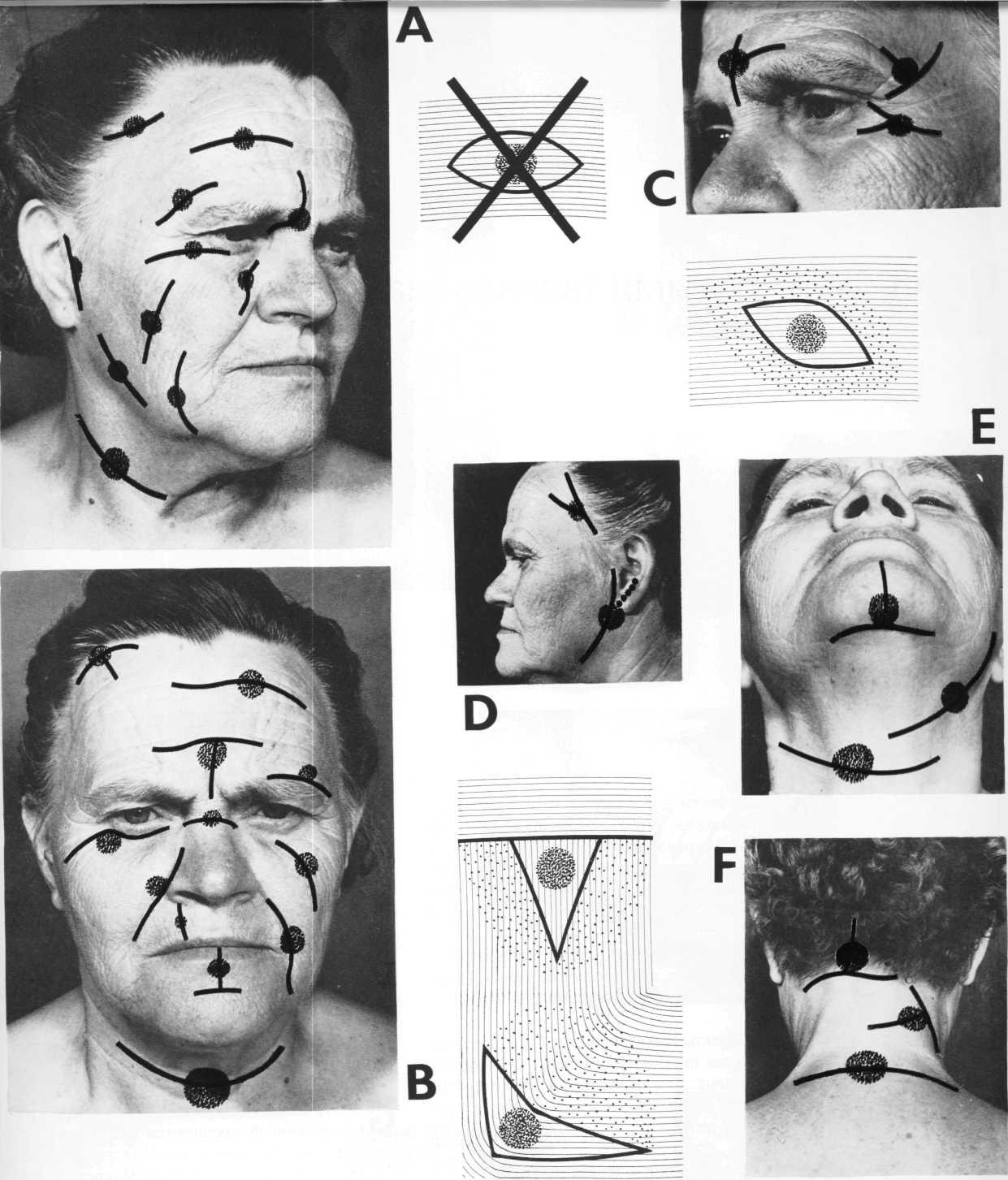 При этом предоперационная ЛТ используется при распространенных опухолевых поражениях, что зачастую позволяет сократить размеры опухолевого поражения, а иногда и хирургического дефекта. В ряде случаев ЛТ может быть единственным методом лечения — при небольших опухолях возможно полное излечение при применении только консервативного лечения. Кроме того, при некоторых локализациях и протяженности опухолевого поражения возможно применение крио-деструкции.
При этом предоперационная ЛТ используется при распространенных опухолевых поражениях, что зачастую позволяет сократить размеры опухолевого поражения, а иногда и хирургического дефекта. В ряде случаев ЛТ может быть единственным методом лечения — при небольших опухолях возможно полное излечение при применении только консервативного лечения. Кроме того, при некоторых локализациях и протяженности опухолевого поражения возможно применение крио-деструкции.
Кожа носа, особенно в области крыльев и в меньшей степени основания, интимно прилежит к подлежащим тканям и является малосмещаемой, что естественно затрудняет их мобилизацию при хирургическом вмешательстве и делает невозможным непосредственное ушивание кожной раны даже после небольших по размеру эксцизий. С другой стороны, хорошее кровоснабжение кожных покровов лица через систему поверхностной височной и лицевой артерии с развитой подкожной сетью сосудов делает возможным широкую мобилизацию окружающей кожи и выкраивание кож-но-жировых полнослойных лоскутов на узкой питающей ножке и значительным углом ротации как с акси-
альным сосудистым питанием, так и без него. Методом выбора и в прошлом, и в настоящем остается лобный лоскут [7, 9]. По данным J.H. Choi et al. [6], различные варианты мобилизации кожи носа используются для закрытия дефекта в 38,9 % случаев, тогда как регионарные лоскуты, выкроенные в близлежащих областях, — в 35,5 %.
В задачи лечения опухолей, поражающих ткани носа, помимо радикального удаления новообразования, входит и одномоментная реконструкция с восполнением прежде всего анатомического дефицита тканей и восстановлением функции и эстетики пораженной области [1, 14].
Как отмечают многие авторы [4, 11, 14], существует несколько принципов, которыми необходимо руководствоваться при решении вопроса о замещении дефекта носа:
1. Использование аутологичных тканей для успешной реконструкции тканей носа.
2. Оптимальный эстетический результат достигается через несколько этапов корригирующих пластических операций.
3. Все пораженные или утерянные ткани должны быть восстановлены с достижением как эстетической, так и функциональной реабилитации.
При выборе метода пластического замещения имеют место 2 взаимоисключающих фактора. С одной стороны, с косметической точки зрения, целесообразно использовать кожу, которая окружает дефект. В таком случае различия по цвету, структуре и толщине между кожным лоскутом и окружающими тканями будут минимальными. С другой стороны, выкраивание кожных лоскутов в смежных зонах лица может привести к дополнительной рубцовой деформации в косметически значимой зоне. Кроме того, размер предполагаемого дефекта может быть больше размера кожной площадки регионарного лоскута. Также необходимо учитывать, что выбор возможных кожно-жировых лоскутов с отсутствием роста волос в верхней, средней и нижней зонах лица ограничен. Использование перемещенных и свободных лоскутов из других, более отдаленных, участков тела менее приемлемо с косметической точки зрения. В некоторых случаях не всегда хватает длины питающей ножки, особенно если речь идет о дефекте верхней зоны лица и окологлазничной области.
Планирование реконструктивного этапа зависит от локализации дефекта на носу, его размера и состава. Для реконструкции даже небольших по размеру дефектов различной локализации применяются различные варианты лоскутов или их комбинация [4].
При опухолевом процессе, не распространяющемся на верхнечелюстные пазухи и клетки решетчатого лабиринта, и при уверенности в абластичности операции целесообразно первичное замещение де-
фекта кожно-жировым лоскутом со лба. Эта методика (индийский способ) широко известна и получила достаточное распространение [2, 4]. При дефектах боковых отделов носа и его крыла наиболее приемлемая методика — одномоментная пластика кожно-жи-ровым лоскутом из носогубной складки. Такая пластика обеспечивает хорошие косметический и функциональный эффекты.
При реконструкции тотальных и субтотальных дефектов носа стандартные способы реконструкции не являются адекватными для достижения хорошего эстетического и функционального результатов из-за больших размеров дефекта и недостаточности, вследствие этого, возможностей перемещенных лоскутов. В таких ситуациях возможно использование свободных трансплантатов, которые дают достаточный объем пластического материала и служат хорошим ложем в случае, если планируется использовать хрящ для создания каркаса [3]. Использование реберного хряща служит методом выбора [8]. В то же время C.E. Butler et al. [4] и R. Pabla et al. [13] отмечают, что свободные трансплантаты лучше использовать для восстановления дефекта слизистой оболочки и окружающих мягких тканей, а для восстановления кожи наружного носа, с целью достижения лучших эстетических результатов, лучше использовать лобный лоскут. При комбинированном характере дефекта и замещении кожи и слизистой носа в последующем часто отмечается нарушение носового дыхания [12]. Современные возможности реконструкции позволяют восполнить дефекты слизистой оболочки, мягких тканей, кости и кожи или их комбинации [15]. Комбинированный характер дефекта диктует необходимость комбинации методов восполнения различных типов тканей. В то же время использование одного, большого по размеру, лоскута для замещения как дефекта носа, так и окружающих структур, чаще всего приводит к неудовлетворительному эстетическому результату, так как не удается восстановить анатомические взаимоотношения замещаемых структур [4].
При решении вопроса о хирургическом лечении опухолей носа необходимо определить вариант пластического замещения. Используются расщепленный или полнослойный кожный лоскут, мобилизация слизистых, кожно-жировых лоскутов собственно кожи носа, близлежащих к носу зон или отдаленных областей. Для замещения значительных, комбинированных дефектов в некоторых случаях используются свободные лоскуты. Выкраивание кожно-жировых лоскутов производится в 6 зонах лица: нос, лоб, переносица, заушная область, щека, шея [9]. При выборе метода пластического замещения дефекта используется тот, который позволяет добиться лучшей формы и контуров носа с минимальными различиями между
кожей оставшегося носа и лоскута по цвету, толщине и строению, а также вызывающий наименьшие повреждения в донорской зоне [11]. Применение для пластики хорошо васкуляризированных лоскутов резко снижает вероятность некроза тканей, а следовательно, и частоту образования послеоперационных изъянов [1, 14].
Большое значение при решении вопроса о реконструкции дефекта наружного носа имеет состояние окружающих и подлежащих структур: верхняя челюсть, щека, верхняя губа. Удаление опухолей наружного носа часто сопровождается резекцией вышеуказанных анатомических областей, поэтому только после их восстановления можно решать вопрос о реконструкции тканей носа [4].
Только выполнение радикальной операции по удалению самой злокачественной опухоли в пределах здоровых тканей дает основание для одномоментной пластики, так как быстрый продолженный рост опухоли с возвратом всех симптомов заболевания сводит на нет усилия по восстановлению тканей носа. Именно поэтому некоторые авторы [4, 14] рекомендуют при меланоме, плоскоклеточном раке кожи, рецидивах рака в случаях агрессивности опухолевого процесса по данным морфологии, при сомнении в адекватности выполненного оперативного вмешательства, высоком риске развития рецидива выполнять отсроченную реконструкцию тканей носа примерно через 1 год динамического наблюдения. В таких клинических ситуациях, а также у пациентов, которым противопоказаны повторные реконструктивные операции по причине тяжелой сопутствующей патологии, использование наиболее простых методик пластического замещения дефекта, требующих мало времени, либо применение наружных протезов носа может быть хорошим решением [1, 4, 14].
Одномоментная пластика позволяет получить лучшие функциональные и косметические результаты [10]. Это, в свою очередь, дает возможность некоторым больным возвратиться к трудовой деятельности, которой они занимались до начала заболевания, социально адаптировать пациента.
В отделе опухолей головы и шеи онкологического научного центра за период с 2005 по 2013 г. находилось на лечении 38 пациентов с опухолями кожи носа, которым были выполнены оперативные вмешательства в объеме резекции тканей носа различного объема с одномоментной реконструкцией дефекта. Преобладали пациенты мужского пола — в 24 (63,2 %) случаях и больные в возрасте от 50 до 70 лет — 28 (73,7 %). По морфологической структуре злокачественные опухоли кожи носа распределялись следующим образом: базально-клеточный рак — 26 (68,7 %) пациентов, плоскоклеточный рак — 12 (31,3 %). Преимущественно пациенты обращались
Таблица 1. Локализация опухолей кожи носа
Локализация опухоли Число больных
Тотальное поражение 6
Спинка носа 6
Крыло носа 18
Кончик носа 4
Преддверие носа 4
Всего 38
по поводу рецидива заболевания после ранее проведенного противоопухолевого лечения (24 (63,2 %) случая). При этом ограниченные рецидивы отмечены у 7 (27,3 %) больных, в то время как распространенные — у 17 (72,7 %). Среди первичных больных (14 (37,1 %)) отмечена следующая распространенность опухолевого процесса (Т1 — 3 пациента, Т2 — 4, Т3 — 2, Т4 — 5).
Наиболее частой локализацией опухолевого процесса было крыло носа (18 (48,6 %) больных). Значительно реже встречалось поражение других отделов кожи наружного носа (табл. 1). Тотальное поражение кожи и мягких тканей носа отмечено у 6 (14,3 %) пациентов. У 14 (36,8 %) больных опухоль кожи носа распространялась на окружающие анатомические структуры и поражала мягкие ткани щеки (п = 5), верхней губы (п = 3), верхнее и/или нижнее веко (п = 3), верхнюю челюсть (п = 3). Наиболее тяжелая группа больных (7 (18,4 %) человек) для выполнения хирургического вмешательства, и особенно для реконструкции дефекта, — это пациенты с поражением хрящевых и костных структур наружного носа, когда необходимо замещать не только дефекты кожи и слизистой оболочки, но и решать вопрос с восстановлением носового дыхания вследствие потери опорных структур наружного носа.
Мы в своей работе применяем различные методы лечения новообразований кожи носа в зависимости от особенностей самой опухоли, возраста и общесоматического состояния пациента. Эти методы включают в себя криохихургию, криолучевое лечение, ЛТ. В данную работу включены только пациенты, которым было выполнено хирургическое вмешательство различного объема с одномоментным замещением дефекта.
Учитывая локализацию, распространенность опухолевого процесса, степень вовлечения окружающих и подлежащих тканей до оперативного вмешательства, определяется размер и глубина дефекта и планируется вариант его пластического замещения. Необходимо отметить, что у пациентов с рецидивным опухолевым процессом объем предполагаемого оперативного вмешательства, а следовательно, и дефек-
Таблица 2. Методы реконструкции дефектов у больных с опухолями
кожи носа
Метод реконструкции Число больных
Экзопротез 2 (5,7 %)
Кожно-жировые лоскуты кожи носа 4 (8,6 %)
Носогубный лосут 16 (42,8 %)
Лобный лоскут 9 (25,7 %)
Комбинированная пластика 7 (17,1 %)
Всего 38
та чаще больше истинного опухолевого поражения, так как площадь удаления значительно шире из-за наличия по границам опухоли визуально измененных и рубцовых тканей после предшествующего лечения.
Экзопротезирование было применено у 2 (5,7 %) пациентов старческого возраста с тотальным дефектом наружного носа (табл. 2). У остальных больных были использованы различные варианты кожно-жи-ровых лоскутов, взятых из окружающих дефект тканей и областей. В нашем исследовании не возникало наобходимости в использовании свободных лоскутов на микрохирургических анастомозах, так как мы считаем, что в большинстве случаев регионарные лоскуты справляются с поставленной задачей, а эстетический эффект от их применения выше. Одним из недостатков использования регионарных лоскутов следует признать многоэтапность в достижении оптимального эстетического результата, когда для коррекции используемого пластического материала требуется 1—2 дополнительные операции.
Рис. 1. Больная С., 55 лет. Базалиома кожи кончика носа. Отмечены границы удаления опухоли и выкраивания кожно-жирового лоскута в области боковой поверхности и спинки носа, состоящего из 2лепестков
Рис. 2. Вид операционной раны после удаления опухоли и выкраивания лоскута
Рис. 3. Вид больной через 6мес после операции
В 4 случаях при ограниченном поражении, чаще всего спинки и кончика носа, были использованы кожно-жировые лоскуты наружного носа в виде 2 лепестков, позволяющие заместить небольшие дефекты эстетически наиболее значимых областей с хорошим косметическим результатом (рис. 1—3).
Носогубный лоскут служит наиболее часто используемым пластическим материалом для замещения дефектов носа (16 (42,8 %) больных). Причем он может применяться в самостоятельном варианте при дефектах кожи как крыла, так и слизистой носа. В этих ситуациях формируется дубликатура из носо-губного лоскута, выкроенного основанием у внутреннего угла глаза. Для данной клинической ситуации этот пластический материал является методом выбора. Кроме того, носогубный лоскут часто использует-
Рис. 4. Рецидив базалиомы кожи носа после лучевого и хирургического лечения с распространением на кожу левой щеки. Нанесены линии кожных разрезов для удаления опухоли и выкраивания «скользящего» щечного лоскута и лобного лоскута
Рис. 8. Рецидив рака кожи носа после лучевого лечения. Подкожный инфильтрат распространяется на кончик и крылья носа, не смещается относительно подлежащих хрящей носа
Рис. 5. Этап хирургического вмешательства — удаление опухоли кожи носа и левой щеки
Рис. 6. Этап операции после мобилизации щечного и лобного лоскута краивания носогубного лоскута для создания внутренней выстилки и перемещения последних к дефекту и лобного лоскута для создания наружной выстилки
Рис. 10. Макропрепарат. Вид со стороны полости носа. Удаленная в едином блоке кожа наружного носа, носовая перегородка, носовая кость, хрящи крыльев носа, фрагмент слизистой оболочки полости носа
Рис. 11. Вид операционной раны после удаления опухоли. К дефекту перемещен кожно-жировой носогубный лоскут для создания внутренней выстилки. Выполнена деэпидермизация кожной площадки лоскута для подшивания к слизистой оболочке носовой перегородки и воссоздания носовых ходов
Рис. 12. Вид операционной раны после воссоздания внутренней выстилки полости носа носогубным лоскутом и замещением дефекта кожи носа лобным кожно-жировым лоскутом
Рис. 13. Внешний вид больного после корригирующей операции. Восстановлен дефект и форма наружного носа
ся в комбинированной пластике для замещения дефекта слизистой оболочки (5 случаев). В этих случаях он также выкраивается основанием у внутреннего угла глаза и после опрокидывания подшивается к краям дефекта слизистой оболочки носа. При дефекте наружного носа, затрагивающем правую и левую половины полости носа и часть носовой перегородки, требуется выполнение деэпидермизации лоскута линейной формы соответственно расположению носовой перегородки и отдельному формированию внутренней выстилки правой и левой половин носа. Так как в большинстве случаев опухолей наружного носа выполняются резекции только прилегающих отделов перегородки носа, то эта методика позволяет восстановить не только дефект слизистой оболочки, но и носовое дыхание у большинства больных. Тем не менее в 2 случаях требовалась коррекция из-
быточного объема носогубного лоскута для улучшения дыхания.
В 7 (17,1 %) случаях комбинированной пластики для формирования кожного покрова дефекта использовался лобный кожный лоскут. Кроме того, данный пластический материал в различных вариантах применялся для замещения дефекта спинки, основания носа и прилежащих отделов век и при субтотальном поражении кожи носа (рис. 4-13). При использовании этого пластического материала косметически значимого дефекта после ушивания раны в области лба не отмечается. В то же время применение этого способа требует выполнения 2-го этапа — корригирующей операции в виде отсечения питающей ножки лобного лоскута и общей коррекции донорской зоны и области замещенного дефекта.
Наличие в арсенале надежных методов реконструкции повышает уверенность специалиста-онколога при выполнении этапа удаления опухоли. Это не может не сказаться на онкологических результатах операции. В нашем наблюдении только у 1 пациента с рецидивом рака кожи носа отмечен рецидив опухоли через 1 год после операции. Выполнение повторной операции по удалению рецидива позволило добиться стойкого излечения.
Таким образом, замещение дефектов, образующихся после выполнения хирургических вмешательств по поводу опухолей кожи носа, является сложной задачей. Но использование различных вариантов кожно-жировых регионарных лоскутов позволяет одномоментно заместить с удовлетворительным эстетическим результатом даже комбинированные дефекты. Много-этапность подобного пластического пособия является определенным недостатком этой методики.
1. Неробеев А.И., Плотников Н.А. Восстановительная хирургия мягких тканей че-люстно-лицевой области. М.: Медицина, 1997. 288 с.
2. Brodland D.G. Paramedian forehead flap reconstruction for nasal defects. Dermatol Surg 2005 Aug;31(8 Pt 2):1046-52.
3. Bürget G.C., Walton R.L., Mole B. Complete aesthetic reconstruction of nose and adjacent facial units with optimized use of free flaps, cartilaginous grafts and forehead flap combinations. Ann Chir Plast Esthet 2009 Dec;54(6):497-522.
4. Butler C.E., Evans G.E. Head and neck reconstruction. Saunders, 2009. P. 307.
5. Chaput B., Lauwers F., Lopez R. et al. Nose surgical anatomy in six aesthetic subunits. Ann Chir Plast Esthet 2013;58(2):132-45.
ЛИТЕРАТУРА
6. Choi J.H., Kim Y.J., Kim H. et al. Distribution of basal cell carcinoma and squamous cell carcinoma by facial aesthetic unit. Arch Plast Surg 2013 Jul;40(4):387-91.
7. Denewer A., Farouk O., Fady T., Shahatto F. Levator anguli oris muscle based flaps for nasal reconstruction following resection of nasal skin tumours. World J Surg Oncol 2011;9:23.
8. Farkas J.P., Lee M.R., Lakianhi C., Rohrich R.J. Effects of carving plane, level of harvest, and oppositional suturing techniques on costal cartilage warping. Plast Reconstr Surg 2013 Aug;132(2):319-25.
9. Jackson I.T. Local flaps in head and neck reconstruction. Quality Medical Publishing. St. Louis, 2007. P. 598.
10. Kroll S.S., Marchi M. Immediate reconstruction: current status in cancer
management. Tex Med 1991 Sep;87(9):67-72.
11. Li J., Guo X.P., Wang K.H. et al. Total nasal reconstruction with total rib cartilage framework. Zhonghua Zheng Xing Wai Ke Za Zhi 2013 Mar;29(2):91-3.
12. Neligan P.C., Wei F.C. Microsurgical reconstruction of the head and neck. Quality Medical Publishing. St. Louis, 2010. P. 880.
13. Pabla R., Gilhooly M., Visavadia B. Total nasal reconstruction using composite radial forearm free flap and forehead flap as a one-stage procedure with minor revision. Br J Oral Maxillofac Surg 2013 Oct;51(7):662-4.
14. Sinclair M.H. The role of the plastic surgeon in a cancer hospital. Ann Plast Surg 1979 Mar;2(3):246-53.
15. Shah J., Patel S.G. Head and neck surgery and oncology. Mosby, Edinburgh, 2007. P. 731.
Чем опасны струпья в носу?
Струпья — нормальная часть процесса заживления, но это не значит, что они не могут вызвать никаких проблем. Могут ли струпья в носу быть признаком чего-то серьезного, и когда вам следует обратиться к врачу по этому поводу?
Что вызывает струпья в носу?
Струп — это защитная корка, которая образуется на коже при ее повреждении. Струпья могут образовываться на любой части тела, в том числе на нежной ткани носовых проходов.
Корки в носу могут образовываться по разным причинам:
- Струпья могут образоваться после травмы носа (даже если это просто слишком много!) Или когда вы восстанавливаетесь после какой-либо операции на носу.Врач может набить нос абсорбирующим материалом, чтобы уменьшить кровотечение и дать носу шанс зажить.
- При кровотечении из носа могут образоваться струпья, которые могут снова кровоточить, если отпадут до того, как ваш нос полностью заживет. У некоторых людей просто больше шансов испытать кровотечение из носа, но другие причины струпьев в этом списке также могут вызывать кровотечение.
- Воспаление иногда может вызывать образование корок, особенно если у вас аллергия, синусит или другое состояние, вызывающее хроническое воспаление.
- Некоторые инфекции могут вызывать струпья из-за воспаления и повреждения нежной кожи внутри носа.
- Сухость и перепады температуры: сухой воздух и очень жаркая или холодная среда могут повредить слизистую носа, что может вызвать струпья.
- Другие виды новообразований в носу могут быть ошибочно приняты за струпья, поэтому рекомендуется проверить, есть ли какие-либо необычные изменения или кажется, что струп остается надолго.
Риск корки в носу
Носовые корки обычно несерьезны, но если они становятся слишком большими или находятся в неправильном месте, они иногда могут вызывать некоторые неприятные симптомы.Как видно из списка причин, корки в носу также могут быть признаком основной проблемы, которую необходимо решить.
- Большая или неудобно расположенная струпья в носу может мешать вашему дыханию, особенно если вы также испытываете такие проблемы, как воспаление или носовое кровотечение.
- Корки в носу могут быть болезненными или неудобными, особенно если они большие или если вам нужно высморкаться.
- Если есть первопричина, например инфекция или аллергия, она может вызывать и другие проблемы для вашего здоровья.Правильное лечение должно предотвратить появление корок в носу, а также помочь с другими симптомами.
- В редких случаях не исчезающая корка в носовом проходе может быть опухолью, а не струпом. Возможно, его придется удалить, если есть риск рака.
Стоит ли беспокоиться о корках в носу?
Корка в носу обычно не о чем беспокоиться. Большинство струпьев заживают примерно за неделю, поэтому, если нет никаких проблем, таких как кровотечение или затрудненное дыхание, вам обычно не нужно обращаться к врачу.Однако, если струпья не проходят, вы испытываете другие симптомы или вам кажется, что они возникают часто, рекомендуется обратиться к врачу.
Порезы и раны носа
Дети могут получить небольшие порезы, ранения и порезы на внешней части носа во время игры, лазания или участия в спортивных мероприятиях. С большинством этих травм можно справиться дома с помощью простой первой помощи.
Успокойте ребенка и дайте ему понять, что вы можете помочь.
Приложите давление чистой тканью или повязкой на несколько минут, чтобы остановить кровотечение.
Тщательно вымойте руки.
Хорошо промойте место пореза водой с мылом, но не трите рану. Удалите все частицы грязи с этого места и дайте воде из крана стечь по нему в течение нескольких минут. Грязный порез или неочищенная царапина могут вызвать образование рубцов.
Нанесите антисептический лосьон или крем.
Накройте пораженную область лейкопластырем или марлевым тампоном. Часто меняйте повязку.
Проверяйте область каждый день и держите ее чистой и сухой.
Избегайте обдува ссадины, так как это может вызвать рост микробов.
Прямая травма носа ударом или тупым предметом, вызывающая синяк и отек, можно лечить, прикладывая холод или пакет со льдом к этой области каждые 1-2 часа на 10-15 минут в течение первых 24 часов.Не прикладывайте лед непосредственно к коже.
Рана, синяк или гематома (скопление крови и жидкости под кожей), которые также затрагивают глаз (а), должны быть немедленно осмотрены врачом.
Используйте солнцезащитный крем (фактор защиты от солнца или SPF не менее 15 или выше) на заживших порезах и ранах, чтобы предотвратить образование рубцов.
Специфическое лечение порезов и ран носа, требующее более чем незначительного лечения в домашних условиях, будет назначено врачом вашего ребенка.Как правило, обращайтесь к врачу вашего ребенка по поводу порезов и ран на носу:
Кровотечение и не прекращается через 5–10 минут прямого давления. Если кровотечение обильное, удерживайте давление в течение 5–10 минут, не останавливаясь, чтобы посмотреть на порез. Если ткань пропиталась кровью, положите новую ткань поверх старой. Не поднимайте оригинальную ткань. Имейте в виду, что раны на лице часто сильно кровоточат даже при нормальных обстоятельствах; Обратитесь к врачу, если рана или порез не перестанут кровоточить через 10 минут или появятся снова.
Глубина или длина более 1/2 дюйма.
Причиной является колотая рана, грязный или ржавый предмет.
Засыпано мусором, например грязью, камнями или гравием.
Рваные или с разделенными краями.
Вызвано укусом животного или человека.
Чрезмерно болезненно или при подозрении на перелом, травму головы или костей.
Признаки инфекции, такие как повышенное тепло, покраснение, отек или дренаж.
Также позвоните врачу вашего ребенка, если:
Вашему ребенку не делали прививку от столбняка в течение последних пяти лет, или если вы не уверены, когда вашему ребенку была сделана последняя прививка от столбняка.
Вы обеспокоены раной или у вас есть вопросы.
Ниже приведены несколько рекомендаций, которые помогут предотвратить травмы носа у детей:
Научите ребенка не тыкать и не класть в нос предметы, например, ватные палочки или карандаши.
Научите ребенка носить защитные маски для лица при занятиях спортом, которые могут привести к травмам.
5 причин, по которым ваша рана не заживает
Плачущие ноги. Зияющие дыры. Кровавые ноги. Раны.
Последствия незаживающих ран могут быть неприглядными. Хуже того — незаживающие раны подвержены инфекции. Если не решить проблему, инфицированная рана может привести к ампутации или даже смерти.
ЗАПИСАТЬСЯ НА ПРИЕМЕсли у вас или у кого-то, кого вы любите, рана не заживает, ниже приведены пять возможных причин:
- Инфекция. Инфекции могут увеличивать продолжительность воспаления, прерывать стадии заживления раны или препятствовать свертыванию крови. Инфекция и бактерии приводят к более медленному заживлению раны.
- Хроническая рана. Хронические раны — это язвы, которые образовались с небольшой царапины и просто не зажили в течение трех месяцев. Эти раны в первую очередь известны как диабетические язвы, венозные язвы ног и пролежни.
Обратитесь за медицинской помощью, если заметили симптомы хронической раны, такие как отек конечностей, слезотечение конечностей, разрушение тканей и невропатия.Часто виновата основная причина, такая как постоянное давление из-за нахождения в инвалидном кресле или недостаточного движения.
- Диабет. Хронические заболевания, такие как диабет, могут влиять на кровообращение и создавать проблемы при травмах. Диабет вызывает высокий уровень глюкозы в крови, который со временем может повлиять на нервную и венозную систему и привести к нарушению кровообращения. Это, в свою очередь, затрудняет восстановление кожи.
- Плохое кровообращение. Когда происходит рана, кровь переносит клетки к месту травмы, чтобы восстановить вены и другие поврежденные тканевые структуры.Плохое кровообращение продлевает или препятствует процессу заживления.
- Алкоголь, сигареты и наркотики. Пьянство, курение и употребление наркотиков не только ухудшают суждение, но и могут повлиять на иммунную систему, что приведет к еще большему воспалению.
Когда рана не заживает, могут помочь передовые методы лечения ран. В некоторых случаях гипербарическая оксигенотерапия (HBOT) может использоваться с передовой терапией ран. HBOT борется с инфекциями, лечит раны и лечит состояния, включая угарный газ / цианид, внезапную потерю слуха, лучевое поражение и хронические раны.HBOT — это специализированное лечение, при котором пациенты дышат чистым кислородом внутри герметичной камеры. Чистый кислород проникает в области, недоступные для обычных эритроцитов, переносящих кислород. В результате HBOT оживляет ткани и стимулирует рост новых кровеносных сосудов и помогает организму бороться с инфекцией.
Практикующая медсестра Центра ран JRMC Аманда Лауш поделилась: «Незаживающие раны могут иметь множество причин, по которым они не заживают». Она продолжила: «Если ваша рана не заживает, приходите в JRMC, чтобы увидеть нашу команду опытных специалистов по ранам, которые помогут выяснить, почему ваша рана не прогрессирует, и вылечить вас! Это будет включать использование передовых методов лечения, а иногда и гипербарической терапии.”
Центр ран JRMC — единственная больница в Северной Дакоте, предлагающая HBOT.
Гипербарическая оксигенотерапия оплачивается большинством медицинских страховых компаний, включая Medicare и Medicaid. Свяжитесь со своим поставщиком медицинского страхования, чтобы узнать больше о том, что покрывается и какие расходы могут быть оплачены. Если потребуется дополнительная финансовая помощь, обратитесь в офис JRMC и поговорите с финансовым консультантом по телефону (701) 952-4823.
Примечание: для этого содержимого требуется JavaScript.6 причин, почему ваша рана не заживает
Опубликовано 27 июля, 2020 Леса Ларичча, консультант Центра лечения ран
Вы знаете поговорку: «Время лечит все раны»? К сожалению, это не всегда так. Хронические раны могут сохраняться неделями, даже месяцами и во многих случаях не заживают без медицинского вмешательства.
Рана считается хронической, если она не зажила значительно за четыре недели или полностью за восемь недель.Если вы страдаете от раны или язвы, которая не подает никаких признаков заживления, поговорите со своим врачом. Если не лечить хронические раны, они могут вызвать опасные осложнения.
Свежая рана обычно красная, раздраженная и, возможно, опухшая, тогда как хроническая рана имеет отличительные симптомы, в том числе:
- Нет признаков заживления в течение 30 дней, таких как струпья или новая ткань
- Онемение в области раны
- Изменение цвета
- Неприятный запах
- Выделение из раны
- Заметное вздутие
Когда рана остается застоявшейся, обычно есть одно или несколько основных состояний, которые необходимо вылечить, чтобы процесс заживления возобновился.
Понимая, в чем могут быть эти причины, вы можете предпринять шаги для лечения проблем и вернуть рану в состояние заживления. Summa Health обсуждает 6 причин, которые могут задерживать или даже мешать заживлению вашей раны.
Инфекция
Кожа — это первая линия защиты вашего тела от инфекций. Когда кожа разрывается, бактерии попадают в организм через открытую рану. Инфекции в ране могут остановить процесс заживления. Организм борется с инфекцией вместо того, чтобы залечивать рану. Если рана инфицирована, вы можете заметить покраснение, отек и боль вокруг этого места, а также гной или жидкость с неприятным запахом. Для борьбы с инфекцией можно использовать лечение антибиотиками.
Плохое кровообращение
Во время процесса заживления красные кровяные тельца вашего тела переносят новые клетки в это место, чтобы начать восстановление ткани. Плохое кровообращение может замедлить этот процесс, в результате чего рана заживает гораздо дольше. Хронические состояния, такие как диабет и ожирение, могут вызвать нарушение кровообращения.Физические упражнения или приподнятие раны могут улучшить кровообращение.Плохое питание
Организму требуется достаточное количество белка для создания новой ткани, в три раза превышающее обычную суточную потребность. Правильное увлажнение также играет ключевую роль в заживлении ран.
К сожалению, плохое питание часто игнорируется как причина незаживающих ран.
Диабет
Повышенный уровень сахара в крови может замедлить кровообращение диабетика и негативно повлиять на его иммунную систему, повышая риск заражения.
Кроме того, у человека с диабетом может быть повреждение нервов, поэтому он может не чувствовать, когда что-то болит, в результате чего рана остается незамеченной.
Чрезмерный отек
Чрезмерный отек вызывается скоплением жидкости в коже и может ухудшить способность организма заживлять рану, ограничивая доступ кислорода к коже.
Для удаления жидкости можно использовать различные методы компрессионной терапии. Как только опухоль спадет, может начаться правильное заживление ран.
Повторяющаяся травма
Когда человек не часто меняет положение и рана подвергается повторяющимся травмам или давлению, это может удлинить или даже остановить процесс заживления из-за замедления кровообращения. Пациенты, страдающие параличом нижних конечностей, пациенты с травмой спинного мозга или находящиеся на постельном режиме, подвергаются большему риску повторных травм.
Постоянное движение или изменение положения могут снизить давление и обеспечить надлежащую циркуляцию крови в этой области, чтобы рана могла зажить.
Продвинутая терапия для ухода за ранами
Аномальное заживление ран | DermNet NZ
Аномальное заживление ран
Создан в 2009 г.
Цели обучения
- Определение острых и хронических ран
- Опишите:
- Гипертрофические и келоидные рубцы и их лечение
- Нарушение заживления ран
- Влияние курения на заживление ран
- Факторы питания, влияющие на заживление ран
- Влияние сахарного диабета на заживление ран
- Синдром Элерса-Данлоса
- Местные, региональные и системные факторы, влияющие на инфицирование раны
- Лечение раневой инфекции
- Изоморфный отклик (феномен Кебнера)
- Pathergy
Введение
Нарушение заживления ран может быть связано с дефектами нормальной реакции тканей на травму и с плохой обработкой раны.Хронические раны определяются как раны, которые не проходят нормальный процесс заживления менее чем за 4 недели. Эти раны чаще всего располагаются на голени, стопе и в области таза. Заживление затруднено, потому что этиологию раны сложнее определить, а меры по устранению медицинских аномалий часто бывают сложными.
Знания о науке о заживлении ран расширяются. В ближайшем будущем мы можем ожидать появления новых методов лечения медленно или ненормально заживающих ран, основанных на генетике и иммунологии.Уже доступны более эффективные биологические повязки и факторы роста, которые доказали свою полезность для избранных пациентов.
Келоидные рубцы и гипертрофические рубцы
Гипертрофические рубцы и келоидные рубцы представляют собой утолщенные рубцы из-за чрезмерного синтеза коллагена после острой травмы. Термины перекрываются, но в целом гипертрофические рубцы развиваются в пределах границ исходной раны и со временем регрессируют, тогда как келоиды выходят за границу раны и, как правило, остаются приподнятыми. Гипертрофические рубцы возникают после известных травм, таких как хирургическое вмешательство, разрыв, ссадина или глубокое воспалительное заболевание кожи, такое как акне.Они более вероятны при чрезмерном натяжении раны, инфекции тканей или электрохирургии. Келоиды также могут возникать спонтанно и иногда продолжают медленно расти в течение многих лет.
Гипертрофические рубцы и келоиды чаще всего возникают у молодых людей и особенно распространены у лиц с черной кожей. Они одинаково часто встречаются у мужчин и женщин. Хотя эти рубцы часто протекают бессимптомно, они также могут быть зудящими и / или болезненными. Они твердые или твердые, от цвета кожи до ярко-красного, гладкие, приподнятые узелки.Келоиды могут иметь удлинение в виде когтей, выходящее далеко за пределы исходной раны. Они особенно часто встречаются на мочках ушей, плечах, верхней части спины и передней части груди.
Гистология гипертрофического рубца представляет собой завитую фиброзную ткань с хаотично расположенными фибробластами. Келоиды имеют схожие черты с толстыми эозинофильными полосами коллагена.
Управление — это непросто. Восприимчивым людям следует избегать косметических процедур, таких как удаление доброкачественных невусов и пирсинг. Любая хирургическая процедура должна проводиться с тщательным вниманием к оптимальным условиям для заживления.
Активное лечение гипертрофических и келоидных рубцов пытается уменьшить образование коллагена и активно его разрушать, индуцируя коллагеназу. Лечение может включать:
- Внутриочаговые инъекции кортикостероидов. Триамцинолона ацетонид от 10 до 40 мг / мл вводится в рубец для его побледнения и может повторяться каждый месяц. Инъекции легче проводить после предварительной обработки криотерапией, чтобы вызвать отек тканей.
- Повязки для рубцов. Здесь могут помочь прокладки из силиконового геля, самоклеящиеся полиуретановые пластыри и герметичные повязки.
- Местные аппликации, содержащие мукополисахариды, силикон или другие агенты. Их легко использовать, но эффективность их не доказана.
- Хирургия. Иссечение или лазерная абляция рубца может привести к рецидиву, большему, чем исходный. Это может быть показано, если с его помощью можно добиться снижения натяжения раны, и если за ним сразу же последуют другие активные меры, индуцирующие коллагеназу.
- Лучевая терапия. Рецидивы уменьшаются и отсрочиваются за счет облучения рубца после хирургического иссечения.
- Сосудистый лазер. Лазерное лечение уменьшает покраснение, раздражение и толщину некоторых шрамов. Это может повториться.
- Фототерапия UVA-1 (340-400 нм). Он исследуется для лечения нескольких фиброзных кожных заболеваний, но в настоящее время недоступен в Новой Зеландии.
- Имиквимод. Этот модулятор иммунного ответа может снизить частоту рецидивов гипертрофических рубцов после операции.
Чрезмерное рубцевание
Нарушение заживления ран
Многие внутренние и внешние факторы могут ухудшить заживление ран.
Местные факторы
- Факторы роста
- Отек
- Ишемия
- Гипоксия
- Инфекция
Региональные факторы
- Артериальная недостаточность
- Венозная недостаточность
- Невропатия
Региональные факторы могут ухудшить заживление
Системные факторы
- Недостаточная перфузия
- Болезнь обмена веществ
Прочие факторы
- Состояние питания
- Ранее существовавшая болезнь
- Воздействие рентгеновского излучения
- Курение
- Наркотики
Курение
Связь между неблагоприятным исходом хирургического вмешательства и курением признана давно.Курение увеличивает риск инфицирования раны, отказа трансплантата или лоскута, некроза тканей и образования гематом. Патогенез неясен, но включает:
- Сужение сосудов артериол и клеточная гипоксия
- Снижение синтеза коллагена
- Отсроченная реваскуляризация.
Системные факторы, ухудшающие заживление ран
Старение
Возрастные и вызванные солнцем изменения в структуре и функциях кожи, приводящие к более тонкой и менее эластичной ткани, которая легко покрывается синяками.Однако эти изменения мало влияют на заживление острых ран. Хронические раны распространены у пожилых людей, но плохое заживление связано с сопутствующими заболеваниями, а не только с возрастом. Старение приводит к дисфункциональным молекулярным механизмам, которые влияют на способность восстанавливать поврежденные клетки и ткани. Это может привести к неопластической трансформации нормальной клетки в клетку с неограниченным потенциалом роста, то есть к раку кожи. Новообразование препятствует нормальным процессам заживления; изъязвление характерно для базальноклеточного и плоскоклеточного рака.
Рак кожи ухудшает заживление
Недостаточное питание
Углеводы, белки и аминокислоты, жирные кислоты, минералы и витамины необходимы для нормального заживления ран. Аномальные состояния питания могут возникать из-за:
- Несоответствующее питание (рассмотрите нервную анорексию, плохой уход за собой у пожилых людей, психические заболевания, злоупотребление наркотиками и алкоголем)
- Специфические нарушения обмена веществ, такие как врожденные нарушения метаболизма аминокислот
- Недостаточное усвоение питательных веществ
- Неадекватное распределение тканей
- Действие лекарств
Отсроченное заживление ран происходит у пациентов с гиповитаминозом А (ретинол).Напротив, чрезмерная грануляция ткани может возникнуть при гипервитаминозе А или у пациентов, получавших синтетические ретиноиды (изотретиноин или ацитретин).
Цинга возникает из-за недостатка витамина С (аскорбиновой кислоты). Кожные особенности включают плохое заживление ран, фолликулярный гиперкератоз, «штопорчатые» волосы, петехии и экхимозы.
Дефицит незаменимых жирных кислот чаще всего описывался у пациентов, получавших полное парентеральное питание до рутинного добавления жировых добавок.В коже недостаток незаменимых жирных кислот приводит к шелушению, эритеме и плохому заживлению ран. Это можно исправить с помощью местной или пероральной линолевой кислоты (содержится в масле примулы вечерней, сафлора или семян подсолнечника).
Тяжелый дефицит цинка возникает при редком наследственном заболевании акродерматит энтеропатический и у пациентов, получающих полное парентеральное питание без добавок цинка. Менее серьезный дефицит цинка связан с диетами, состоящими в основном из злаков и рафинированных продуктов, старостью, беременностью, лактацией и алкоголизмом.Он также может возникать при серповидно-клеточной анемии или при гиперцинкурии, вызванной заболеванием печени или почек. При этих заболеваниях добавка цинка может помочь заживлению ран.
Ожирение связано с плохим заживлением ран из-за инфекции, отека и повышенной распространенности диабета.
Сахарный диабет
Диабет вызывает высокий риск серьезных осложнений ран, включая инфекцию и ампутацию. Сосудистые, невропатические, иммунные и биохимические нарушения — все они способствуют замедленному заживлению.Даже тщательный уход за раной у пациента с отличным контролем уровня глюкозы может потерпеть неудачу. Хроническая инфекция сама по себе способствует повышению уровня глюкозы в крови.
Диабет затрудняет заживление
Иммунодефицит
Это может быть следствием старения, болезни или приема лекарств и может привести к замедленному заживлению ран из-за внутренних дефектов и вторичной инфекции.
Коагуляция и гематологические дефекты
Чрезмерное кровотечение и аномальное образование сгустков препятствуют нормальному заживлению.
Изъязвление у пациента с гематологическим злокачественным новообразованием
Аномальный коллаген
Существует по крайней мере шесть подтипов синдрома Элера-Данлоса, которые связаны с генетическими дефектами синтеза и структуры коллагена и соединительной ткани. Они характеризуются различной степенью хрупкости и атрофии рубцов или рубцов «сигаретной бумаги».
Синдром Элера Данлоса
Инфекция раны
Инфекция неповрежденной кожи может привести к образованию раны de novo, но чаще бактериальная инвазия следует за удалением по крайней мере рогового слоя.Около 2-3% хирургических ран осложняются инфекцией; риск заражения наибольший в течение первых 48–72 часов. Это более вероятно у пациентов с нарушенным гемостазом или воспалением, например у лиц пожилого возраста, диабетом, стероидной терапией и другими иммунодепрессантами, ожирением, тяжелым недоеданием, нарушением кровообращения и инфекциями в других местах.
Уровни более чем 105 патогенных организмов в тканях коррелируют с клинической инфекцией, т.е. эритемой, отеком, болью, гнойностью и лимфаденитом.Системные признаки инфекции включают лихорадку, тахикардию, гипотонию, делирий и изменения психического статуса у пожилых пациентов.
Гистологические признаки инфекции включают инвазию патогенов в жизнеспособные ткани и реакцию полиморфно-ядерных (PMN) лейкоцитов, хотя PMN также являются признаком заживления ран как такового.
Хирургическая или острая раневая инфекция чаще всего вызывается Staphylococcus aureus, а иногда и Streptococcus pyogenes и аэробными грамотрицательными палочками. Кишечные грамотрицательные палочки, энтерококки группы D и группа Bacteroides fragilis влияют на раны, связанные с кишечной флорой, в то время как Streptococcus spp., пигментированные Prevotella и Porphyromonas spp. и Fusobacterium spp. может быть восстановлен в ранах проксимальнее ротовой полости.
Острые раневые инфекции, вызванные Staphylococcus aureus
Хронические раны могут быть колонизированы несколькими видами аэробных и анаэробных бактерий, но риск заражения ими ниже. Колонизация может способствовать грануляции и эпителизации, но также может ухудшить заживление ран. Из большинства хронических ран выделяются аэробные бактерии, в частности, коагулазонегативный стафилококк, S aureus, ß-гемолитические стрептококки, Str.viridans, виды Corynebacterium, E. coli, K pneumoniae и Enterobacter aerogenes. Род Cutibacterium acnes и Bacteroides являются наиболее распространенными анаэробными изолятами.
Хронические язвы с шелушением и бактериальной колонизацией
Инфекция может иногда приводить к пролиферативному ответу, то есть к избыточной грануляции ткани, которая возникает при пиогенной гранулеме и вросших ногтях на ногах.
Гранулематозные ответы
Профилактика раневых инфекций
Хирургические раны требуют тщательной антисептической обработки при подготовке пациентов, во время хирургических вмешательств и в послеоперационном уходе за пациентами.Для большинства процедур профилактические антибиотики не нужны и могут вызвать побочные реакции на лекарства. Однако их следует рассматривать у людей с высоким риском раневой инфекции, особенно при наличии нескольких предрасполагающих факторов.
Где возможно, скорректировать с учетом внутренних факторов риска пациента:
- Контрольный диабет
- Бросить курить
- Свести к минимуму использование стероидов
- Оптимизировать питание
- Избегайте длительной предоперационной госпитализации
- Идентифицировать и искоренить носовую колонизацию, вызванную S aureus
- Предоперационное переливание крови при анемии.
Лечение раневой инфекции
Инфицированная рана должна быть очищена и обработана для удаления некротических тканей и инородных тел. Методы включают:
- Хирургическая обработка раны
- Ферменты местного действия
- Влагоудерживающие повязки
- Биохирургическая терапия (личинки и др.)
- Терапия ран отрицательным давлением (также называемая закрытием с помощью вакуума или VAC).
Лечение антибиотиками местного действия популярно, но нежелательно из-за повышения уровня устойчивости бактерий.В настоящее время интерес сосредоточен на противомикробных повязках, удерживающих влагу, меде, эфирных маслах и катионных пептидах.
Более серьезные местные и системные инфекции следует лечить системными антибиотиками: чаще всего назначают пенициллины, цефалоспорины, аминогликозиды, фторхинолины и сульфаниламиды. Другие антибиотики включают клиндамицин, метронидазол и триметоприм.
Другие меры по улучшению оксигенации тканей также важны, например, уменьшение отека путем подъема и сжатия.
Кожные заболевания, возникающие в ранах
Процесс заживления ран может быть вовлечен в патогенез кожных заболеваний. Изоморфный ответ или феномен Кебнера возникает при псориазе, красном плоском лишае, витилиго, саркоидозе и других состояниях. Заболевание кожи проявляется в области, подвергшейся незначительной травме или рубцу, в результате чего возникают характерные формы, например, линейные бляшки. Этот термин также может использоваться для описания линейного паттерна инфекции в травмированной коже, например. вирусные бородавки.
Рак кожи (базальноклеточный или плоскоклеточный рак) может быть спровоцирован травмой и возникать при хронической травме, такой как рентгеновское излучение, термические ожоги, венозные язвы.
Патергия — это развитие стерильной пустулы вследствие незначительной травмы, например, венепункция, часто сопровождающаяся изъязвлением. Это характерный признак гангренозной пиодермии и синдрома Бехчета.
Изоморфные ответы
Мероприятие
Найти доказательства эффективности различных мер по уменьшению рубцов,
См. Приложения для смартфонов, чтобы проверить свою кожу .
[Рекламный контент]
Ссылки:
В DermNet NZ:
Информация для пациентов
Другие веб-сайты:
Книги о кожных заболеваниях:
См. Книжный магазин DermNet NZ
неизлечимых ран могут привести к серьезному риску для здоровья.
Узнайте, как правильно ухаживать за раной — от инфицированной царапины до пролежней.
У всех нас время от времени бывают порезы, царапины и ссадины. Большинство мелких ран можно успешно лечить в домашних условиях с помощью:
- Немедленная помощь, уменьшающая возможность заражения
- Очистка проточной водой от грязи и мусора
- защита области мазью с антибиотиком и стерильной повязкой
- не давит на рану
Однако вам следует немедленно обратиться за медицинской помощью, если:
- рана глубже 1/2 дюйма
- прямое давление не останавливает кровотечение
- кровотечение продолжается более 20 минут
- Рана в результате тяжелой аварии
- Появляются признаки инфекции (покраснение, жар, усиление боли, мокнутие, неприятный запах, жар)
Большинство ран заживают со временем и при надлежащем уходе, другие — нет.Осложнения могут нарушить нормальный процесс заживления и вызвать дополнительные проблемы для вашего здоровья. Примеры этих ран могут включать:
- Хронические и незаживающие раны
- раны, устойчивые к обычному уходу
- разрезов, которые не заживают после операции
- Раны, связанные с диабетом или нарушением кровообращения
- Пролежни
Хронические или незаживающие раны несут в себе риски, выходящие за рамки самой раны, от боли и инфекции до инвалидности и ампутации.
«Лица, страдающие диабетом, должны быть особенно бдительными, когда дело касается ухода за ранами, поскольку в их случае нет такой вещи, как« незначительная рана »», — сказал доктор Чарльз Стюарт, нефролог и специалист по уходу за ранами из клиники Монро.
Специализированный уход за ранами фокусируется на хронических ранах с пониманием связанного с ними риска. Цель состоит в том, чтобы свести к минимуму или устранить любые осложнения, одновременно максимизируя естественную способность вашего тела к самовосстановлению.
Вы можете узнать больше о команде по уходу за ранами клиники Монро, посетив монроэклинику.org / woundcare.
Травмы лица — лечение, причины и симптомы
На этой странице
Что такое травмы лица?
Травмы лица включают порезы и раны на лице, кровотечение из носа, перелом носа и травмы глаз и дыхательных путей. С некоторыми незначительными травмами можно справиться дома, в то время как другим потребуется срочная медицинская помощь.
Что вызывает травмы лица?
Травмы лица, поражающие лицо, могут включать:
Мелкие порезы и ссадины
Раны и ссадины на лице часто могут быть вызваны множеством причин, например, падением, бритьем или ударами во что-то.Случайные удары и удары являются частью повседневной жизни, но раны также могут быть результатом умышленного повреждения.
Синяки
Синяк возникает, когда кровь вытекает из мелких кровеносных сосудов под кожей. Поскольку крови некуда деваться, она образует на коже пурпурно-красную отметину. Синяк изменит цвет и со временем исчезнет.
Синяк часто появляется после того, как вас ударили, ударили или ущипнули. Насколько легко образоваться синяк, зависит от того, насколько нежны ваши кровеносные сосуды.
Открытые раны
Раны, нанесенные острыми предметами, такими как ножи, могут вызвать внутренние повреждения, даже если внешняя рана кажется небольшой. (См. Ниже порядок оказания первой помощи при застревании предмета внутри раны.)
Рана или порез считаются глубокими, если видны сухожилия, мышцы или кости. Зияющая рана — это рана, края которой невозможно стянуть.
Носовое кровотечение
Хотя существует множество причин кровотечений из носа, они часто возникают в результате удара или удара по голове или лицу.Узнайте, как лечить кровотечение из носа здесь.
Перелом (сломанная кость)
Перелом лица — это перелом кости или хряща, обычно в результате травмы (силы, вызванной несчастным случаем, контактом или падением). Просто взглянув на него, бывает сложно определить, является ли травма переломом, вывихом, растяжением или растяжением. В случае сомнений всегда относитесь к травме как к перелому.
Признаки перелома могут включать боль или болезненность в месте поражения, отек, деформацию, покраснение, синяк и потерю функции.Если вы подозреваете, что у вас или у другого человека перелом лица, вам следует обратиться за медицинской помощью. Может потребоваться рентген, МРТ или компьютерная томография.
Кровотечение или порез на языке
Язык — это чувствительная мышца, которую можно поранить острыми или грубыми предметами, например зубами, столовыми приборами или острыми кусочками пищи. Также можно повредить язык, если, например, вы упадете или занимаетесь спортом. Вы можете прикусить язык, что приведет к кровотечению или опуханию.
Когда мне следует вызвать скорую помощь или обратиться в отделение неотложной помощи?
Некоторые травмы лица требуют неотложной медицинской помощи.
Обратитесь к врачу или обратитесь в ближайшее отделение неотложной помощи в случае травмы:
- — глубокая рана, кровотечение невозможно остановить
- — тяжелая травма глаза
- влияет на дыхательные пути и предотвращает попадание крови в легкие, особенно если человек без сознания
Вам следует позвонить по номеру Triple Zero (000) и попросить скорую помощь , если вы ухаживаете за человеком с травмой головы, а они:
- бледные, или
- имеют холодную или липкую кожу, или
- имеют учащенное или поверхностное дыхание, или
- имеет быстрый или слабый импульс
Пока ждете скорую помощь, окажите первую помощь:
- Убедитесь, что у человека чистые дыхательные пути.
- Пусть они отдохнут в тихом и прохладном месте, желательно на боку, слегка приподняв голову.
- Надавите на любую точку кровотечения чистой тканью или повязкой.
- Человек не должен есть или пить до тех пор, пока его не осмотрят сотрудники скорой помощи.
Встроенные объекты
Если внутри раны находится какой-то предмет, такой как нож, длинные осколки стекла или палка, вы должны оставить его на месте .Удаление может привести к большему повреждению или серьезному кровотечению.
Сходите в ближайшее отделение неотложной помощи или вызовите скорую помощь по телефону Triple Zero (000). А пока сделайте следующее:
- Сильно надавите на края внедренного объекта, чтобы остановить кровотечение.
- Расположите прокладку вокруг объекта, чтобы предотвратить его скручивание или перемещение. Если это безопасно, наложите повязку на прокладку и вокруг нее, чтобы зафиксировать посторонний предмет.Не давите на сам предмет.
- Если объект довольно длинный, убедитесь, что он надежно закреплен и обвязан вокруг него.
ПРОВЕРЬТЕ СИМПТОМЫ — Воспользуйтесь нашей программой проверки симптомов Symptom Checker и выясните, нужна ли вам медицинская помощь.
НАЙТИ ЗДРАВООХРАНЕНИЕ — Наша поисковая служба поможет вам найти врачей, аптеки, больницы и другие медицинские услуги.
Как лечить травмы лица в домашних условиях?
Вы можете легко обработать небольшие раны или порезы на лице.Однако при большой или глубокой ране или порезе потребуется медицинская помощь.
Большая зияющая рана должна быть профессионально закрыта. Это может потребовать наложения швов, медицинского клея или «липкой ленты».
Если у вас легкая травма лица, вам может помочь этот совет:
- Тщательно, но осторожно вымойте поврежденный участок. Если в срезе или царапине есть что-то, например гравий, аккуратно попытайтесь удалить как можно больше. Важно убрать как можно больше мусора, чтобы не заразиться.Насухо промокните пораженный участок чистой тканью.
- Дайте воздуху добраться до него, если можете. Оставьте порез или царапину открытыми, если только они не выделяют гной, выделения или кровь.
- Если есть вероятность загрязнения травмы или если вы собираетесь куда-то, где в воздухе может быть много грязи или пыли, закройте травму пластырем (пластырем) или стерильной повязкой.
- Если пластырь или повязка намокнут или ваша травма просочится через них, регулярно меняйте повязку, пока рана не заживет.
- Если вы не прошли полный курс иммунизации от столбняка или не делали ревакцинацию от столбняка, обратитесь к врачу.
- Ежедневно проверяйте рану. Вам следует обратить внимание на увеличивающееся покраснение, отек, боль или желтые выделения, поскольку это признаки возможной инфекции.
Раны и порезы
Если у вас есть рана или порез, следуйте этому совету по оказанию первой помощи:
- Используйте чистую ткань или марлю и надавите на рану. Если их нет, используйте пальцы, пока не появится стерильная повязка. Будьте очень осторожны, если считаете, что может сломаться кость.
- Если кровотечение очень сильное, оно может просочиться через повязку.Вы должны использовать вторую повязку, чтобы прикрыть первую.
- Если кровотечение продолжается и через повязку, и через подушечки, снимите только вторую повязку и наложите новую.
- Если рана не кровоточит, промойте ее чистой водой.
- Промокните насухо чистой тканью, затем накройте рану сухой стерильной нелипкой повязкой, чтобы предотвратить заражение.
Кровотечение или порез на языке
Порез на языке может сильно кровоточить. Это может заставить вас думать, что ваша травма хуже, чем она есть на самом деле.Обычно порез на языке заживает быстро и не доставляет никаких проблем.
Чтобы обработать небольшой порез на языке, прополощите рот соленой водой, чтобы он оставался чистым. Если кровотечение не прекращается, плотно прижмите травму марлей или куском чистой ткани, затем обратитесь к врачу или обратитесь в ближайшее отделение неотложной помощи.
Если вы курите, вам следует избегать курения как можно дольше. Старайтесь не курить, пока порез свежий, так как это может ухудшить заживление и повысить риск заражения.
Ушиб
Приложите к синяку пакет со льдом, чтобы уменьшить отек. Замороженный пакетик гороха, завернутый в кухонное полотенце, станет хорошим пакетом со льдом. Не кладите лед прямо на кожу. (Пакет с горохом можно повторно замораживать, но не ешьте повторно замороженный горох.)
Отек должен быстро спадать, оставляя синяк. Если опухоль не исчезнет, обратитесь к врачу.
Кровотечение из носа
Если у вас есть травма лица, из-за которой вы не можете надавить на нос, чтобы остановить кровотечение, обратитесь в ближайшее отделение неотложной помощи больницы.Вам следует избегать любой напряженной деятельности, например занятий спортом, в течение 24 часов после остановки кровотечения.
Умышленное телесное повреждение
Если на вас напал или ударил другой человек — или если вы подозреваете, что травмы лица другого человека были нанесены преднамеренно и не явились результатом несчастного случая, вам следует как можно скорее обратиться за помощью к специалисту в области здравоохранения.

 Рана, которая заживает, а затем снова кровоточит. Незаживающая рана — очень распространенный признак рака кожи.
Рана, которая заживает, а затем снова кровоточит. Незаживающая рана — очень распространенный признак рака кожи. Этот предупреждающий знак может указывать на присутствие инфильтративного роста в окружающей ткани, когда истинные размеры опухоли больше, чем видимые границы.
Этот предупреждающий знак может указывать на присутствие инфильтративного роста в окружающей ткани, когда истинные размеры опухоли больше, чем видимые границы.
 У тех, кто когда-либо загорал в помещении, на 67% выше риск развития плоскоклеточного рака и на 29% — базально-клеточного рака кожи.
У тех, кто когда-либо загорал в помещении, на 67% выше риск развития плоскоклеточного рака и на 29% — базально-клеточного рака кожи.
 Проконсультируйтесь с врачом.
Проконсультируйтесь с врачом.



 Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.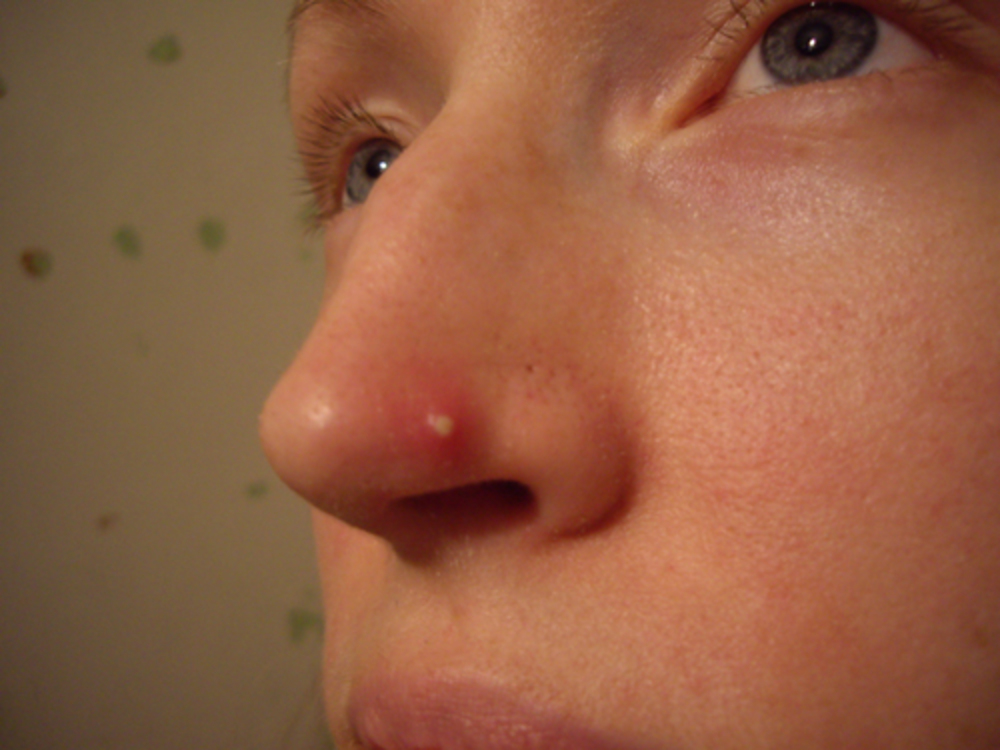 Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём.
Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём. Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования
Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования