Не заживает болячка на спине: как ускорить заживление и когда следует вызвать врача
Признаки рака кожи на сайте больницы Оренбурга
Причины развития рака кожи изучены недостаточно. Известно, что некоторые факторы повышают риск развития рака кожи. К таким факторам относят:
- Длительное пребывание на открытом солнце (инсоляция) является наиболее важным фактором риска развития рака кожи. Как правило, рак кожи развивается на открытых участках тела, подверженных воздействию ультрафиолетовых лучей солнечного света.
- Белая кожа, или кожа, которая содержит мало меланина, имеет более высокую предрасположенность к развитию злокачественной опухоли. Меланин представляет собой темный пигмент, который вырабатывается специальными клетками кожи и служит для защиты кожи от солнечных лучей. Белая кожа, на которой имеется множество родинок, также чрезвычайно подвержена развитию рака кожи.
- Длительное воздействие рентгеновского излучения на кожу (например, у врачей-рентгенологов).
- Контакт кожи с веществами, которые способны вызывать рак (канцерогенами), к которым относят мышьяк, деготь и др.

- Курение предрасполагает к развитию рака кожи нижней губы.
- Возраст старше 50 лет является фактором риска развития рака кожи, однако заболевание встречается и в молодом возрасте.
- Частое посещение солярия значительно повышает риск развития рака кожи.
- Наличие рака кожи у близких родственников.
- Снижение иммунитета после тяжелых заболеваний, а также в результате приема некоторых лекарств, подавляющих иммунную систему (кортикостероиды, противоопухолевые препараты).
Симптомы меланомы кожи
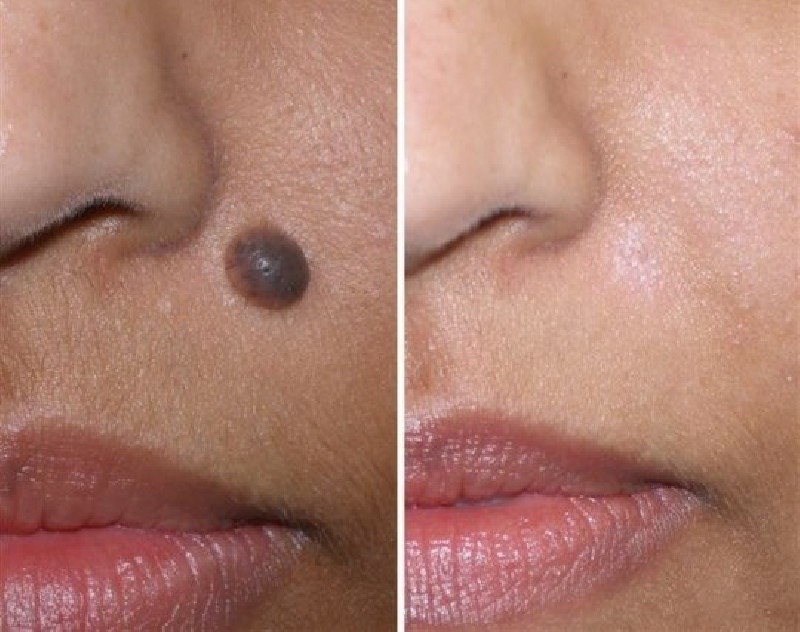
Первым признаком меланомы является изменение формы, цвета, размера или неприятное ощущение в месте уже существующей родинки. Меланома также возникает и как новый невус. Следует обращать внимание на все изменения кожи и отслеживать следующие:
- Асимметрия. У родинки нет оси симметрии.
- Неровные границы. Края оборванные, зубчатые или размытые. Пигмент может распространиться на окружающие участки кожи.

- Неравномерный цвет. Присутствуют оттенки черного, коричневого. Просматриваются также белые, серые, красные, розовые или синие области.
- Диаметр. Родинка увеличивается в размере. Меланомы бывают и крошечными, но большинство из них больше горошины (более 6 мм).
- Видоизменение. Родинка сильно изменилась за последние несколько недель или месяцев.
Изменение размера: увеличение родинки в два и более раз за 6 мес.; изменение цвета: потемнение (до черного), осветление, появление просветления в центре и одновременное потемнение по краям, неоднородная пигментация; асимметрия формы; нечеткие границы: в данном случае пигмент плавно сливается с окружающей кожей, так что границы становятся смазанными; боли; изъязвление родинки; выпадение волос, если таковые имелись ранее на родинке.
В более серьезных случаях меняется и сама поверхность родинки.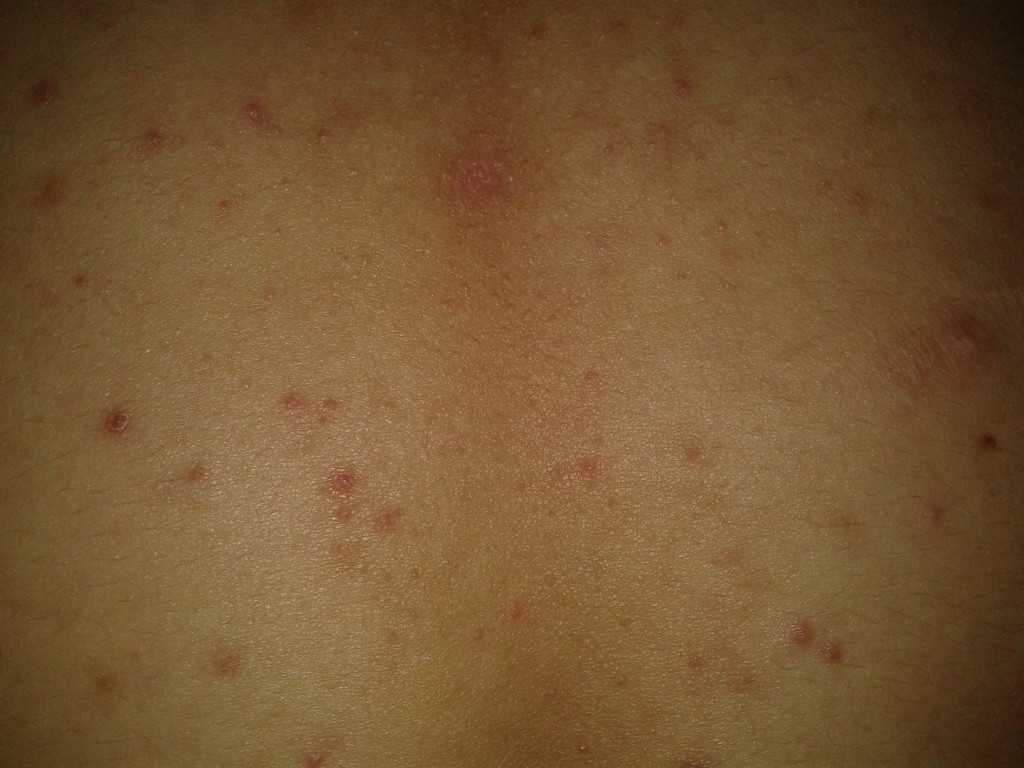 Кожа на поверхности может трескаться или выглядеть как поцарапанная. Становится жесткой, может кровоточить. Иногда меланома вызывает зуд и болезненные ощущения.
Кожа на поверхности может трескаться или выглядеть как поцарапанная. Становится жесткой, может кровоточить. Иногда меланома вызывает зуд и болезненные ощущения.
Когда необходимо обращаться к врачу
Меланома (злокачественное новообразование кожи)
|
Показатель |
Баллы |
|
Светлые волосы, светлая кожа и глаза |
2 |
| Частое воздействие солнечных лучей (профессиональное, бытовое, увлечение солярием) |
2 |
|
Частый контакт с химическими канцерогенами, ионизирующим излучением |
2 |
|
Наличие меланомы у кровных родственников |
2 |
|
Пигментное родимое пятно (невус) более 1,5 см |
2 |
|
Большое количество невусов (более 50) |
2 |
|
Увеличение, уплотнение, кровоточивость родимого пятна |
5 |
|
Быстрый рост невуса |
5 |
|
Появление зуда, покалывания в области родинки |
2 |
Если в общей сумме вы набрали 10 баллов, то необходимо обратиться к участковому врачу для решения вопроса о дальнейшем обследовании.
Признаки базальноклеточной и плоскоклеточной карциномы
Изменения на коже – наиболее общий признак. Ими могут быть образовавшийся нарост, язва, которая не заживает длительное время, или какие-либо изменения в структуре старого невуса – внешний вид карциномы может быть разным. Как правило, опухоль не вызывает болезненных ощущений.
Когда необходимо обращаться к врачу
Рак кожи (базальноклеточной и плоскоклеточной карциномы)
|
Частое воздействие солнечных лучей (профессиональное, бытовое, увлечение солярием) |
3 |
|
Возраст старше 50 лет |
3 |
|
Безболезненные уплотнения или длительно незаживающие язвы на коже |
4 |
|
Разрастания в некоторых участках кожи в виде бородавок |
3 |
|
Изменение цвета давно существующего родимого пятна |
4 |
|
Появление зуда, покалывания в области родимого пятна |
3 |
|
Увеличение, уплотнение или кровоточивость родимого пятна |
7 |
|
Увеличение лимфатических узлов |
7 |
Если в общей сумме вы набрали 10 баллов, то необходимо обратиться к участковому врачу для решения вопроса о дальнейшем обследовании.
Профилактика рака кожи
Каждый, кто находится в группе риска, должен серьезно заняться профилактическими мероприятиями и по возможности исключить провоцирующие факторы.
Профилактика любого заболевания состоит в том, чтобы по возможности уменьшить воздействие провоцирующих его факторов и увеличить количество факторов, снижающих риск. То же самое касается и профилактики рака кожи.
 Конечно, в холодное время года речь идет только о кремах для лица, ведь другие части тела закрыты одеждой. А вот летом нужно позаботиться о лосьонах и кремах, которые защитят все открытые участки кожи. Выбирая такое средство, следует внимательно читать этикетку. Фактор защиты SPF или по-русски СЗФ, обычно колеблется от 15 до 50. Для более смуглой кожи, не склонной к ожогам, можно взять фактор защиты пониже, 15-25. Для светлой, чувствительной и детской кожи нужно брать средство с высоким фактором СЗФ. На этикетке должна присутствовать также надпись: UVA/UVB. Это означает, что средство защищает от альфа- и бета-лучей. Важная отметка на таком средстве – водостойкость. Она важна не только, если вы собираетесь плавать. Когда вы просто ходите по городу и потеете, средство точно также «смывается» с кожи. Тем не менее, если даже вы приобрели водостойкое средство с высокой степенью защиты, это не означает, что его можно нанести один раз и забыть на целый день. Каждые 2-4 часа в зависимости от фактора защиты нужно наносить средство снова.
Конечно, в холодное время года речь идет только о кремах для лица, ведь другие части тела закрыты одеждой. А вот летом нужно позаботиться о лосьонах и кремах, которые защитят все открытые участки кожи. Выбирая такое средство, следует внимательно читать этикетку. Фактор защиты SPF или по-русски СЗФ, обычно колеблется от 15 до 50. Для более смуглой кожи, не склонной к ожогам, можно взять фактор защиты пониже, 15-25. Для светлой, чувствительной и детской кожи нужно брать средство с высоким фактором СЗФ. На этикетке должна присутствовать также надпись: UVA/UVB. Это означает, что средство защищает от альфа- и бета-лучей. Важная отметка на таком средстве – водостойкость. Она важна не только, если вы собираетесь плавать. Когда вы просто ходите по городу и потеете, средство точно также «смывается» с кожи. Тем не менее, если даже вы приобрели водостойкое средство с высокой степенью защиты, это не означает, что его можно нанести один раз и забыть на целый день. Каждые 2-4 часа в зависимости от фактора защиты нужно наносить средство снова.
По возможности лучше носить одежду, максимально закрывающую тело от солнечных лучей. Конечно, в летнюю жару это трудновыполнимо, но попытайтесь, например, вместо коротких шортов надеть легкие брюки. Не забывайте о головных уборах. Широкополая шляпа защитит не только лицо, но и уши, и шею. Мужчины могут носить бейсболки с козырьком. В последние годы становится все более востребованной специальная солнцезащитная одежда. Она сшита из тканей, обработанных средствами с солнцезащитными фильтрами.
Солнцезащитные очки – это не только дань моде и стилю. Защита глаз и кожи вокруг них от ультрафиолета очень важна. Очки должны быть не просто стильными и модными, а действительно защищать от солнечных лучей.
Избегайте находиться на солнце в часы его наибольшей активности. Это время с 11 утра до 16 часов дня. Если вы находитесь у воды или на природе, позаботьтесь о тени. Зонт, навес, палатка – это обязательное условие. Даже если погода облачная и солнца не видно, вы все равно можете получить ожог, поскольку облака задерживают лишь 30% ультрафиолета.

Вот уже много лет подряд считается модным интенсивный загар. Солярии востребованы круглый год, многие люди, особенно молодые девушки, любят загорать до тех пор, пока их кожа не станет темной. Не все понимают, что солярий вреден для кожи. Одна из проблем – это преждевременное старение, но даже она ничто по сравнению с риском развития рака кожи, в особенности меланомы. Американские ученые предложили запретить солярий молодым людям, не достигшим 18 лет.
Самостоятельная диагностика и контроль над состоянием кожи – это обязательное условие не только для людей из группы риска, но и вообще для каждого. Все мы знаем,
что можно соблюдать все меры предосторожности и все равно заболеть. Поэтому периодически осматривайте открытые участки тела – шею, плечи, руки, уши, голову на наличие каких-либо новообразований на коже, осматривайте родинки, если что-то насторожило, сдавайте необходимые анализы. Рак кожи можно предупредить, если все вышеописанные мероприятия проводить систематически, настойчиво и упорно. Сделайте солнцезащитный крем своим постоянным спутником, приучите к этому детей и откажитесь от загара «до хрустящей корочки» — это вполне выполнимые и адекватные условия.
Рак кожи можно предупредить, если все вышеописанные мероприятия проводить систематически, настойчиво и упорно. Сделайте солнцезащитный крем своим постоянным спутником, приучите к этому детей и откажитесь от загара «до хрустящей корочки» — это вполне выполнимые и адекватные условия.
Самостоятельно обследовать кожу
Сделать самостоятельный осмотр более быстрым и удобным помогут следующие рекомендации. Лучшее время для осмотра – после принятия душа или ванны. Используйте 2 зеркала: в полный рост и небольшое, желательно с длинной ручкой – их комбинация позволяет рассмотреть все участки тела. Также для осмотра головы потребуется расчёска/гребень или фен (с их помощью можно обнажить участи кожи под волосяным покровом). Осмотр необходимо производить в хорошо освещенном помещении, возможно потребуется также небольшой фонарик.
Следует обращать внимание на:
- новые родинки (непохожие на другие),
- новые красные или темного цвета образования, немного возвышающиеся над кожей,
- изменение размера, формы, цвета родинки,
- раны, которые не заживают.

Регулярные осмотры особенно важны для людей, подпадающих под влияние факторов риска рака кожи. При подозрении на меланому или другую злокачественную опухоль, необходимо незамедлительно обратиться к врачу для прохождения диагностики.
Обработка ран у ребенка — блог медицинского центра ОН Клиник
Что делать, если у ребенка рана, как ее обрабатывать и когда нужно идти к врачу – расскажем в этой статье.
Детский возраст – это время любопытства, которое сопровождается травмами, падениями, ссадинами и ранами. Некоторые из ран не опасны и требуют обычной обработки в домашних условиях, другие нуждаются в серьезном лечении.
Какие бывают раны
Рана – это повреждение ткани, которое характеризуется нарушением целостности кожи или слизистых оболочек. Рана сопровождается болью и кровотечением.
Первый признак – боль. Она возникает из-за повреждения местных нервных окончаний, в дальнейшем – из-за отека, который давит на нерв и раздражает его. При этом боль может распространяться не только по поверхности раны, но и по ходу поврежденного нерва.
При этом боль может распространяться не только по поверхности раны, но и по ходу поврежденного нерва.
Второй обязательный признак раны – кровотечение. Оно возникает в результате повреждения капилляров, вен или артерий. Кровотечение может быть слабым и капельным, например, при небольшом порезе, и сильным при повреждении целостности вены и артерии.
Третий признак раны – зияние. Однако зияние появляется только при глубоких ранах, например, при ссадинах его нет. Зияние – расхождение краев раны по сторонам от оси пореза. При сильном зиянии обычно рану зашивают.
Существует множество разновидностей ран. Для человека в бытовых условиях необходимо знать несколько классификаций. Первая базируется на том, есть ли в ране инфекция. Раны могут быть асептическими, загрязненными и инфицированными.
Асептическая рана – это чистое повреждение кожных покровов. Обычно это операционные раны, которые выполняются для того, чтобы проникнуть к внутренним органам. У детей чаще всего возникают загрязненные раны. Это значит, что в область повреждения кожи попали микробы. Сначала это относительно безопасные раны: местные защитные механизмы сдерживают развитие микроорганизмов. Если не обработать загрязненную рану, она становится инфицированной: развивается инфекционный процесс, который сопровождается воспалением, сильными болями и нагноением. Инфицированная рана может вызвать сильную реакцию у организма ребенка: повышается температура тела, появляется озноб, сонливость и апатия.
Это значит, что в область повреждения кожи попали микробы. Сначала это относительно безопасные раны: местные защитные механизмы сдерживают развитие микроорганизмов. Если не обработать загрязненную рану, она становится инфицированной: развивается инфекционный процесс, который сопровождается воспалением, сильными болями и нагноением. Инфицированная рана может вызвать сильную реакцию у организма ребенка: повышается температура тела, появляется озноб, сонливость и апатия.
По характеру повреждения бывают следующие раны:
- колотые – они возникают при проколе узким и колющим предметом, например, при падении ребенка на гвоздь. Обычно колотая рана слабо кровоточит и болит. Внешне может показаться, что это безопасная рана, но это не так: нередко повреждаются крупные сосуды, нервы и даже заносится инфекция;
- резаные – возникают при контакте с острым продолговатым предметом: ножом, бритвой, острыми ножницами, осколком стекла и бумагой. При резаной ране ткани обычно повреждаются незначительно.
 Рана сильно кровоточит, болит умеренно;
Рана сильно кровоточит, болит умеренно; - рубленые раны возникают при повреждении тяжелым острым предметом, например, топором. Обычно кровотечение умеренное, но рана сильно болит и зияет. Может привести к тяжелому состоянию;
- ушибленная рана появляется при ударе тупым предметом или падении на асфальт. Чаще всего ушибленная рана располагается на голове, локтях и коленях. Края раны при ушибе неровные, пропитанные кровью. Слабо кровоточит и умеренно болит.
Также существуют укушенные раны, которые возникают при укусе животными или другими детьми. Сложность этой раны в том, что она в большинстве случаев содержит инфекцию из ротовой полости животного. Таким образом передается бешенство, яд насекомых и змей, гнилостная инфекция.
Раневой процесс состоит из нескольких стадий:
- В первые секунды после повреждения кожи рефлекторно сужаются местные сосуды и вырабатываются биологически активные вещества – тромбоциты, которые прилипают к области раны и закрывают поврежденный сосуд.
 Включается система свертывания крови, которая останавливает кровотечение. У здорового ребенка кровотечение останавливается самостоятельно в течение 15 минут.
Включается система свертывания крови, которая останавливает кровотечение. У здорового ребенка кровотечение останавливается самостоятельно в течение 15 минут. - Воспаление. Продолжается 3 дня с момента ранения. Воспаление проявляется болью, покраснением и местным повышением температуры. Также на ране в течение двух часов появляется отек в виде опухоли.
- Спустя 2–4 часа после ранения в область повреждения мигрируют лейкоциты. Они поглощают чужеродные частички и очищают рану от микроорганизмов.
- Фаза заживления. Начинается спустя 3–5 дней после ранения. К поврежденным тканям прибывают биоактивные вещества, которые восстанавливают ткань сосудов и кожи.
- Фаза эпителизации. Начинается спустя 2 недели после ранения. След от раны становится бледным, формируется рубец. Фаза эпителизации может задерживаться, если в ране присутствуют бактерии.
Алгоритм обработки ран
Что делать, если ребенок упал, порезался или ударился:
- Убедитесь, что находитесь в безопасности: вы отогнали собаку, убрали нож, выключили бензопилу, убрали осколки стекла.

- Обычно в ситуации ранения ребенок испуган: болью или фактом пореза. Успокойте его и скажите, что ничего страшного не произошло. Дайте ему почувствовать себя защищенным.
- Перед обработкой раны сначала вымойте свои руки с мылом.
- Освободите место ранения от одежды: закатайте рукав рубашки, поднимите футболку или штанину. Осмотрите рану. Старайтесь не трогать рану грязными руками.
- При повреждении капилляров кровотечение незначительно. Промойте рану теплой водой, нанесите перекись водорода и перевяжите марлевой повязкой.
- Аккуратно очистите рану от осколков и грязи под теплой водой. Для этого используйте ватные тампоны или марлю, смоченные в дезинфекционном средстве.
- Проведите дезинфекцию раны. Обычно дома всегда есть спиртовой раствор йода, одеколон, перекись водорода, спирт или крепкие напитки. Спирт разведите с водой, чтобы не обжечь рану. Если рана обширная, спирт и йод применять нельзя, они приведут к химическому ожогу и рана будет заживляться медленнее.

- Наложите стерильный материал на рану и перебинтуйте ее. Бинтовать нужно так, чтобы повязка прикрывала место ранения. Она не должна быть тугой или слишком мягкой.
Что делать, если у ребенка сильное кровотечение:
- Оцените силу кровотечения. Если рана сильно кровоточит темной или алой кровью, бьет струей и выбросы крови синхронны с ударами сердца, кровотечение нужно остановить любой ценой.
- Вызовите скорую помощь. Один человек оказывает доврачебную помощь, второй вызывает бригаду. Обратите внимание, что если рана проникающая, то есть в тело воткнута отвертка или нож, вынимать самостоятельно предмет нельзя. Обязательно дождитесь скорую помощь.
- Найдите в сумке или домашней аптечке салфетку или любую другую ткань, которую можно приложить к ране.
- Если ранение на конечностях, положите ребенка на спину и приподнимите поврежденную конечность выше уровня сердца, согните их в локте или колене. Это временно неудобно, но замедляет ток крови.

- Наложите жгут. Если его нет, используйте ремень, галстук, подтяжку или провод. Под жгут нужно подложить салфетку или тряпочку, чтобы не травмировать кожу. При артериальных кровотечениях жгут накладывается выше места ранения, при венозных кровотечениях накладывается давящая повязка на ранение. Отметьте время наложения жгута, запишите его ручкой или фломастером (но не красного цвета) на коже возле жгута. Помните, что летом максимальное время наложения жгута 90 минут, зимой – 60 минут. Если спустя это время скорая не приехала, а вы еще не добрались до больницы, аккуратно ослабьте жгут, чтобы ткани конечности получили кровь, при этом прижмите место кровотечения марлей. Если повязка пропиталась кровью, снова зажмите жгут до полной остановки крови и запишите новое время на коже.
Не рекомендуется давать ребенку обезболивающие средства. Это мешает тем, что у каждого препарата есть срок действия и врачам нужно пересчитывать дозы нового обезболивающего или ждать окончания действия предыдущего, чтобы избежать передозировки. Но если без обезболивания не обойтись, запишите время и название препарата, который вы дали ребенку. Сохраните пустые ампулы лекарств и отдайте их бригаде скорой помощи, чтобы они знали, что именно вы давали пострадавшему.
Но если без обезболивания не обойтись, запишите время и название препарата, который вы дали ребенку. Сохраните пустые ампулы лекарств и отдайте их бригаде скорой помощи, чтобы они знали, что именно вы давали пострадавшему.
Обработка ссадин у детей
Как правильно обработать ссадины у детей:
- Вымойте свои руки.
- Очистите кожу вокруг раны от грязи, пыли, осколков и других предметов.
- Продезинфицируйте рану: ссадину можно обработать следующими средствами: мазью с оксидом цинка, кремом с бензалкония хлоридом, кремом с декспантенолом, хлоргексидином, метиловым синим, перекисью водорода, зеленкой и 5% раствором йода.
- Обычно при ссадинах возникают слабые капиллярные кровотечения. К поврежденной коже достаточно приложить сухую салфетку или марлю.
Что делать, если рана долго не заживает
Рана может долго не заживать. Это происходит из-за нескольких факторов: кожа после ранения не очищена, осложнен кровоток из-за воспаления или нарушен механизм регенерации. Из-за этого возникают осложнения:
Из-за этого возникают осложнения:
- серома – это скопление воспалительной жидкости (экссудата) в полости раны. Чаще всего серомы возникают, если в ране осталась грязь, микроорганизмы или инородные тела;
- раневая гематома. Она появляется из-за того, что после ранения кровотечение остановилось не полностью, и капли крови постепенно пропитывали окружающую ткань. Также гематомы возникают вследствие заболеваний, при которых нарушается свертывание крови;
- омертвение мягких тканей. Возникает из-за сильного и массивного повреждения ткани или перерезания сосудов. Ранние признаки некроза: в первые дни после ранения кожа бледная, имеет синеватый оттенок и холодная на ощупь;
- малигнизация – это процесс, когда клетки ткани приобретают признаки опухоли. Малигнизация возникает при хронически незаживающей ране.
Кроме того, рана может долго не заживать при плохом иммунитете, сахарном диабете, долговременном приеме глюкокортикоидов и авитаминозе. Единственный правильный вариант – обратиться к хирургу: в домашних условиях невозможно оценить состояние раны и оказать правильную медицинскую помощь.
Когда нужно обратиться к врачу
Чтобы обезопасить ребенка от осложнений, нужно знать, в каких ситуациях обращаться к врачу:
- если спустя 15 минут рана не перестала кровоточить даже при применении давящей повязки;
- если за пределами раны кожа начала неметь, охлаждаться, приобретать бледный или синеватый оттенок;
- если вы не уверены, что рана полностью очищена от осколков, ржавчины, грязи и других инородных предметов;
- если ранение произошло на шее;
- если ребенка укусило животное;
- рана не заживает в течение 10 дней.
К тревожным признакам также относится: повышение температуры тела ребенка, увеличение отека, усиление болей, появление чувства жжения и сильное покраснение раны.
Рана – это повреждение тканей, которое нуждается в первой помощи. Однако если обработать рану согласно алгоритму, уже спустя 10–15 минут останавливается кровь, а к концу дня или на следующий день боль уходит. Главное при ранении у ребенка – не поддаваться эмоциям, успокоить ребенка, действовать быстро и вызвать скорую помощь или обратиться к врачу.
Рейтинг статьи:
4.29 из 5 на основе 7 оценок
Автор: Попов Евгений Владимирович
Врач ортопед-травматолог, детский ортопед-травматолог. Высшая категория. Стаж работы 11 лет.
Задайте свой вопрос травматологу
«ОН Клиник»
Понимание и лечение боли в пояснице
Острая боль в пояснице часто устраняется самолечением
Боль в пояснице является одним из наиболее распространенных заболеваний в Соединенных Штатах. Приблизительно 80 процентов людей хотя бы раз в жизни испытывали боль в пояснице.
Большинство болей в пояснице носит механический характер, то есть боль возникает при движении позвоночника, а источником боли могут быть межпозвонковые диски, позвонки, фасеточные суставы, нервы или мягкие ткани. Реже это может быть связано с основным заболеванием.
По данным Национального института здоровья, в большинстве случаев боль в пояснице бывает острой или кратковременной, длящейся от нескольких дней до нескольких недель. При уходе за собой, который включает в себя короткий период отдыха, тепло- и холодотерапию, физические упражнения, снятие стресса и безрецептурные обезболивающие, эта боль, как правило, проходит без потери функции.
При уходе за собой, который включает в себя короткий период отдыха, тепло- и холодотерапию, физические упражнения, снятие стресса и безрецептурные обезболивающие, эта боль, как правило, проходит без потери функции.
Острая боль длится менее 4 недель, тогда как подострая боль длится от 4 до 12 недель. Примерно у 20 процентов людей с болью в пояснице развивается хроническая боль в пояснице (>12 недель).
Люди с хронической болью в пояснице испытывают стойкие симптомы, даже после того, как была устранена первоначальная травма или основная причина боли.
Что вызывает боль в пояснице?
Следующие факторы могут увеличить риск развития болей в пояснице:
- Пожилой возраст: приводит к дегенерации позвоночника, включая суставы, межпозвонковые диски и кости.
- Избыточный вес/ожирение: может вызвать нагрузку на суставы и структурные изменения для компенсации веса.
- Физически напряженная работа: может вызвать растяжение связок, напряжение сухожилий или мышц и изнашивание суставов.

- Сидячая работа: может способствовать дисбалансу осанки и увеличению нагрузки на позвоночник.
- Факторы психического здоровья: стресс, беспокойство или депрессия могут способствовать циклу боли.
- Курение: может повредить сосудистые структуры дисков и суставов.
Все пациенты проходят тщательный сбор анамнеза и физикальное обследование
Перед тем, как предложить варианты лечения, я оцениваю каждого пациента с помощью подробного анамнеза и физического осмотра.
Хотя у многих пациентов невозможно определить точную причину болей в пояснице, важно провести оценку конкретных причин болей в спине.
Я лечу многих пациентов с механической болью в пояснице без сопутствующего неврологического дефицита. Такие пациенты не нуждаются в визуализирующих исследованиях.
Однако существуют «красные флажки» (касающиеся признаков и симптомов), которые указывают на необходимость дальнейшего расследования.
Если у вас есть какие-либо из следующих симптомов, обратитесь к врачу:
- Новая боль в спине, если вам 70 лет и старше
- Боль, которая не проходит даже ночью или в положении лежа
- Слабость в одном или обеих ног или проблемы с мочевым пузырем, кишечником или половой функцией
- Боль в спине, сопровождающаяся необъяснимой лихорадкой или потерей веса период
- Боль в спине в результате падения или несчастного случая, особенно у лиц старше 50 лет
- Боль, распространяющаяся на голень, особенно если она сопровождается слабостью в ноге
- Боль в спине, которая не проходит в течение четырех недель
Людям с определенными заболеваниями могут быть рекомендованы визуализирующие исследования, в том числе обычные рентгенограммы, магнитно-резонансная томография (МРТ) и электродиагностические исследования.
Пациентам с болью в пояснице с неврологическими нарушениями, такими как слабость и онемение, могут потребоваться диагностические исследования, чтобы определить причину их боли, особенно перед проведением интервенционных процедур, таких как эпидуральная инъекция стероидов.
Визуализирующие исследования не улучшают исходы при острой механической боли в пояснице
Большинству пациентов с острой механической болью в пояснице не требуются визуализирующие исследования, так как боль обычно проходит сама по себе, и полученные результаты могут не изменить план лечения.
По данным Американского совета по внутренним болезням, визуализирующие исследования в течение шести недель после начала боли не рекомендуются, за исключением случаев наличия тревожных признаков. Исследования показали, что визуализация поясничного отдела позвоночника до шести недель не улучшает результаты, но увеличивает затраты на здравоохранение.
Кроме того, структурные аномалии распространены даже среди людей без болей в пояснице. Например, грыжу межпозвонкового диска можно увидеть на МРТ у 25 процентов людей, у которых нет болей в пояснице.
После просмотра результатов некоторые пациенты могут зациклиться на структурных аномалиях, таких как легкий артрит или дегенерация диска, которые могут даже не быть источником их боли.
Варианты лечения
Принимая во внимание рекомендации ACP, другие научно обоснованные рекомендации и предпочтения пациентов, я предлагаю индивидуальные планы лечения.
Людям с острой механической болью в пояснице я часто прописываю нестероидные противовоспалительные препараты (НПВП) в течение короткого курса и релаксанты скелетных мышц по мере необходимости.
Однако, прежде чем выдавать какой-либо рецепт, я рассматриваю историю болезни человека, такую как сердечные, желудочно-кишечные и почечные заболевания, аллергии, возможные побочные эффекты и лекарственные взаимодействия.
Немедикаментозные варианты лечения, такие как физиотерапия (включая лечебную физкультуру), массаж, иглоукалывание и манипуляции с позвоночником (например, остеопатическое манипулятивное лечение), часто бывают полезными, но необходимо учитывать стоимость и доступность для пациента.
Эпидуральная инъекция стероидов в поясничный отдел может быть показана пациентам с болью в пояснице и ногах, вызванной раздражением спинномозгового нерва. Эпидуральная инъекция стероидов может уменьшить боль, позволяя пациенту лучше переносить физиотерапию и программу домашних упражнений.
Эпидуральная инъекция стероидов может уменьшить боль, позволяя пациенту лучше переносить физиотерапию и программу домашних упражнений.
Другие процедуры, такие как блокада поясничных медиальных ветвей нерва или радиочастотное воздействие, могут быть предложены пациентам с болью в спине, возникающей по другим причинам, например, при боли в фасеточных суставах.
Более подробное обсуждение вариантов немедикаментозного лечения см. в части III.
Движение лучше, чем постельный режим
Человек с острой механической болью в пояснице должен как можно скорее вернуться к нормальной физической активности. Постельный режим или бездействие более 48 часов могут усугубить первоначальную травму.
Бездействие приводит к ослаблению основных мышц. Когда основные мышцы слабы, другие мышцы компенсируют это, что может способствовать плохой осанке и дальнейшему обострению боли (см. Базовый интеграционный курс Центра Ошера по лечению боли в пояснице).
По данным Национального института здоровья:
«Постельный режим следует ограничить. Люди должны начать упражнения на растяжку и как можно скорее возобновить нормальную повседневную деятельность, избегая при этом движений, которые усиливают боль.
Люди должны начать упражнения на растяжку и как можно скорее возобновить нормальную повседневную деятельность, избегая при этом движений, которые усиливают боль.
Убедительные доказательства показывают, что люди, которые продолжают свою деятельность без постельного режима после появления болей в пояснице, имеют лучшую гибкость спины, чем те, кто отдыхал в постели в течение недели.
Другие исследования показывают, что постельный режим сам по себе может усилить боль в спине и привести к вторичным осложнениям, таким как депрессия, снижение мышечного тонуса и образование тромбов в ногах».
Физиотерапия помогает людям преодолеть боязнь активности
Люди часто думают, что движение может еще больше повредить их спину и усилить боль. Они могут бояться и избегать определенных действий, даже таких простых движений, как наклон, чтобы завязать шнурки.
Чтобы преодолеть боязнь причинить себе вред в результате физической активности, я рекомендую пациентам работать с физиотерапевтом, который поможет им вернуться к повседневной деятельности или упражнениям. Пациенты могут начать с акватерапии (физиотерапии в бассейне) и постепенно переходить на наземную физиотерапию.
Пациенты могут начать с акватерапии (физиотерапии в бассейне) и постепенно переходить на наземную физиотерапию.
Физиотерапевт лечит нарушения мягких тканей, дефицит силы и гибкости, а также проблемы осанки и эргономики, которые способствуют возникновению боли.
Предоставляя пациентам программу домашних упражнений в дополнение к обучению самоконтролю, физиотерапия дает людям возможность контролировать свою боль.
7 способов лечения хронической боли в спине без операции
7 способов лечения хронической боли в спине без операции | Медицина Джона ХопкинсаПросмотрено:
Боль в спине считается хронической, если она длится три месяца или дольше. Он может
приходят и уходят, часто принося временное облегчение, за которым следует разочарование.
Бороться с хронической болью в спине может быть особенно сложно, если вы не знаете
причина.
Реабилитация боли в спине специалист Эндрю Нава, доктор медицины , предлагает понимание распространенных причин хронической боли в спине и нехирургических варианты лечения — и советует не терять надежду.
Распространенные причины хронической боли в спине
Хроническая боль в спине обычно связано с возрастом, но также может быть результатом предшествующей травмы. Большинство общие причины включают в себя:
- Артрит позвоночника — постепенное истончение хрящей внутри позвоночника
- Стеноз позвоночного канала — сужение позвоночного канала, что может привести к невралгии
- Проблемы с диском, такие как грыжа или грыжа диска
- Миофасциальный болевой синдром – необъяснимая мышечная боль и болезненность.
В некоторых случаях трудно точно определить причину хронической боли в спине.
«Если ваш врач исчерпал все возможности диагностики, пришло время искать
второе мнение специалиста по боли в спине», — рекомендует Нава. Его
важно не принимать поспешных решений и не проходить обширные медицинские
процедуры до тех пор, пока не будет найден источник боли. Мало того, что они не могут
помощь; они могут усугубить боль, предупреждает Нава.
Его
важно не принимать поспешных решений и не проходить обширные медицинские
процедуры до тех пор, пока не будет найден источник боли. Мало того, что они не могут
помощь; они могут усугубить боль, предупреждает Нава.
Если источник боли неизвестен или не поддается лечению, лучше всего вариант может заключаться в том, чтобы поработать с врачом над уменьшением обострений и боль, управляемая с помощью нехирургических методов лечения.
Веб-семинар по причинам и методам лечения болей в спине | Стефани Ван, доктор медицины
Хроническая боль в спине является постоянным источником дискомфорта для многих взрослых. На этом вебинаре наш эксперт Стефани Ван, доктор медицинских наук, обсуждает распространенные причины боли в спине, а также стратегии ее облегчения.
Нехирургические методы лечения хронической боли в спине
Физиотерапия
Упражнения являются основой лечения хронической боли в спине. Это один из первые процедуры, которые вы должны попробовать под руководством вашего врача и физиотерапевт позвоночника. Однако тот же комплекс упражнений не работает для всех, говорит Нава. Упражнения должны быть адаптированы к вашим конкретным симптомы и состояние. Соблюдение режима тренировок дома также является большая часть успеха.
Физиотерапия при хронической боли в спине может включать:
- Переобучение осанки
- Проверка пределов переносимости боли
- Упражнения на растяжку и гибкость
- Аэробные упражнения
- Укрепление ядра
Внимательность и медитация
Хроническая боль в спине напрягает как физически, так и эмоционально.
 Чтобы справиться с разочарованием, раздражительностью, депрессией и другими психологическими аспектами борьбы с хронической болью, вас могут направить к специалисту.
реабилитационный психолог. Этот специалист может порекомендовать медитацию, йогу, тай-чи и другие когнитивные и релаксационные стратегии, чтобы ваш разум не сосредотачивался на боли
Чтобы справиться с разочарованием, раздражительностью, депрессией и другими психологическими аспектами борьбы с хронической болью, вас могут направить к специалисту.
реабилитационный психолог. Этот специалист может порекомендовать медитацию, йогу, тай-чи и другие когнитивные и релаксационные стратегии, чтобы ваш разум не сосредотачивался на болиДиета
Некоторые диеты вызывают сильное воспаление, особенно с высоким содержанием трансжиров. рафинированный сахар и обработанные пищевые продукты. Проконсультируйтесь с врачом, чтобы узнать, есть ли у вас диета может быть причиной ваших хронических болей в спине и как вы можете Измени это. Поддержание здорового веса также может помочь уменьшить вашу спину. боль, уменьшая давление на позвоночник.
Модификации образа жизни
Когда у вас хроническая боль, важно принять свои ограничения и адаптироваться. «Слушайте свое тело и научитесь контролировать себя», — предлагает Нава.
 Сделайте перерыв при стрижке газона или совершите несколько походов при переноске
продукты. Обратите внимание на действия, которые усиливают вашу боль, и избегайте их.
если возможно. Это может не только помочь вашей спине чувствовать себя лучше, но и
предотвратить прогрессирование основного заболевания. Еще одно важное изменение образа жизни, которое стоит попробовать, — это отказ от курения. Никотин
научно известно, что они усиливают боль и замедляют заживление.
Сделайте перерыв при стрижке газона или совершите несколько походов при переноске
продукты. Обратите внимание на действия, которые усиливают вашу боль, и избегайте их.
если возможно. Это может не только помочь вашей спине чувствовать себя лучше, но и
предотвратить прогрессирование основного заболевания. Еще одно важное изменение образа жизни, которое стоит попробовать, — это отказ от курения. Никотин
научно известно, что они усиливают боль и замедляют заживление.Лечение на основе инъекций
Блокады нервов, эпидуральные инъекции стероидов, абляции нервов и другие типы инъекционных процедур доступны при хронической боли в спине. Они используются, когда известен источник боли, и иногда могут помочь исключить определенные причины, если лечение не работает. Инъекции могут остановить или уменьшить боль на определенный период времени, но они не предназначены для долгосрочного решения и не должны использоваться изолированно.
Альтернативные методы лечения
Иглоукалывание, массаж, терапия с биологической обратной связью, лазерная терапия, электростимуляция нервов и другие нехирургические методы лечения позвоночника также могут изменить ситуацию к лучшему.
 хроническая боль в спине. Поговорите со своим специалистом по позвоночнику об альтернативных
процедуры, которые могут вам помочь.
хроническая боль в спине. Поговорите со своим специалистом по позвоночнику об альтернативных
процедуры, которые могут вам помочь.Фармакологическое лечение
Анальгетики, противовоспалительные препараты, миорелаксанты и другие лекарства можно использовать для контроля хронической боли в спине. Однако большинство приходят с нежелательные побочные эффекты и не предназначены для длительного применения.
«Опиоидные препараты, как правило, не следует использовать в качестве первого, единственного или долгосрочная линия лечения хронической боли в спине», — рекомендует Нава. Многие из них вызывают привыкание и не устраняют основную причину вашего боль. Опиоиды следует назначать только после тщательного осмотра врачом. специалист, и если другие лекарства не помогли. Если вы найдете вы полагаетесь на опиоиды, чтобы прожить день, возможно, пришло время искать второе мнение.
Когда операция является хорошей идеей при болях в спине?
Эти красные флажки могут указывать на операцию, если они обнаружены.


 Рана сильно кровоточит, болит умеренно;
Рана сильно кровоточит, болит умеренно; Включается система свертывания крови, которая останавливает кровотечение. У здорового ребенка кровотечение останавливается самостоятельно в течение 15 минут.
Включается система свертывания крови, которая останавливает кровотечение. У здорового ребенка кровотечение останавливается самостоятельно в течение 15 минут.


 Чтобы справиться с разочарованием, раздражительностью, депрессией и другими психологическими аспектами борьбы с хронической болью, вас могут направить к специалисту.
реабилитационный психолог. Этот специалист может порекомендовать медитацию, йогу, тай-чи и другие когнитивные и релаксационные стратегии, чтобы ваш разум не сосредотачивался на боли
Чтобы справиться с разочарованием, раздражительностью, депрессией и другими психологическими аспектами борьбы с хронической болью, вас могут направить к специалисту.
реабилитационный психолог. Этот специалист может порекомендовать медитацию, йогу, тай-чи и другие когнитивные и релаксационные стратегии, чтобы ваш разум не сосредотачивался на боли Сделайте перерыв при стрижке газона или совершите несколько походов при переноске
продукты. Обратите внимание на действия, которые усиливают вашу боль, и избегайте их.
если возможно. Это может не только помочь вашей спине чувствовать себя лучше, но и
предотвратить прогрессирование основного заболевания. Еще одно важное изменение образа жизни, которое стоит попробовать, — это отказ от курения. Никотин
научно известно, что они усиливают боль и замедляют заживление.
Сделайте перерыв при стрижке газона или совершите несколько походов при переноске
продукты. Обратите внимание на действия, которые усиливают вашу боль, и избегайте их.
если возможно. Это может не только помочь вашей спине чувствовать себя лучше, но и
предотвратить прогрессирование основного заболевания. Еще одно важное изменение образа жизни, которое стоит попробовать, — это отказ от курения. Никотин
научно известно, что они усиливают боль и замедляют заживление. хроническая боль в спине. Поговорите со своим специалистом по позвоночнику об альтернативных
процедуры, которые могут вам помочь.
хроническая боль в спине. Поговорите со своим специалистом по позвоночнику об альтернативных
процедуры, которые могут вам помочь.