Нейрогенный мочевой пузырь на узи: Нейрогенный мочевой пузырь — цены на лечение, симптомы и диагностика автономного мочевого пузыря в «СМ-Клиника»
Нейрогенный мочевой пузырь — цены на лечение, симптомы и диагностика автономного мочевого пузыря в «СМ-Клиника»
Лечением данного заболевания занимается УрологНужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Нейрогенную патологию мочевыделительной системы, при которой происходит нарушение рефлекса удержания и выделения мочи, называют нейрогенным (автономным) мочевым пузырем.
«СМ-Клиника» — современный многопрофильный медицинский центр в Москве. У нас работает опытная команда урологов и специалистов в области нефропатологии. Наши врачи регулярно совершенствуют свои знания на медицинских мероприятиях мирового масштаба и имеют большой опыт успешной терапии сложных нейрогенных патологий мочевыделительной системы.
Подробнее о нейрогенном мочевом пузыре
При современных возможностях науки и медицины причины нейрогенного мочевого пузыря окончательно не установлены. Урологи утверждают, что патологию вызывают:
- функциональные расстройства в работе спинного и головного мозга, развивающиеся после травм или операций;
- органические поражения нервных сплетений мочевого пузыря;
- нервные расстройства, возникающие на стрессовой основе;
- нарушения иннервации, обусловленные осложненными формами инфекционно-воспалительного заболевания;
- заболевания спинного мозга, в т.
 ч. последствия инсульта;
ч. последствия инсульта; - психосоматические заболевания;
- менопаузальный период у женщин.
Как проявляется нейрогенный мочевой пузырь
Симптомы патологии могут отличаться в разных клинических ситуациях. Нейрогенный мочевой пузырь может проявляться:
- по гиперрефлекторному типу – позывы к мочеиспусканию возникают часто, сопровождаются болью. При этом выделение мочи затруднительно, а в запущенных случаях, несмотря на неудержимое желание помочиться, попытки оказываются безрезультативными.
- по гипорефлекторному типу – позывы помочиться отсутствуют, даже если мочевой пузырь переполнен; мочевыделение происходит редко и чаще непроизвольно.
При отсутствии адекватного лечения ситуация усугубляется, вплоть до развития органических или инфекционных поражений мочеполовой системы, полной социальной дезадаптированности больного.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу.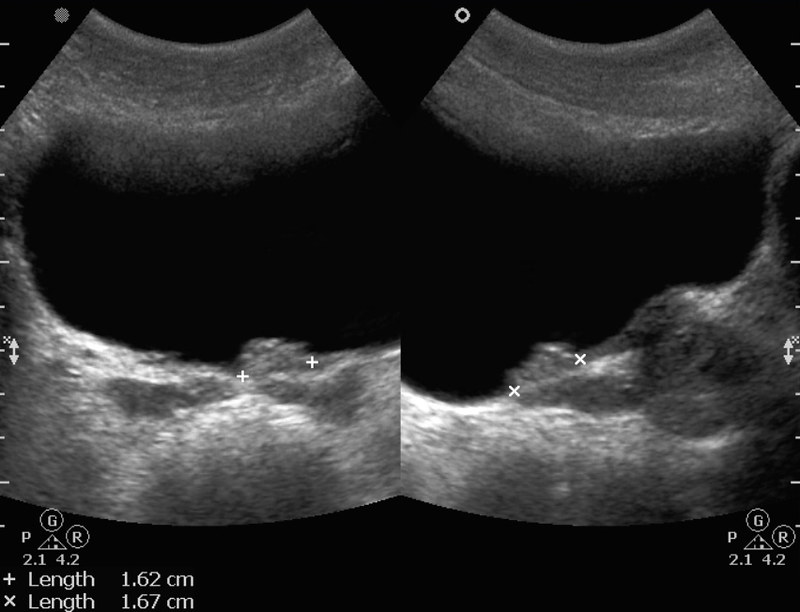 Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Диагностика автономного мочевого пузыря
Диагностика нейрогенных расстройств мочевого пузыря начинается еще на первичной консультации уролога. Специалист опрашивает больного, собирает подробный анамнез, детализирует особенности симптоматики. Заподозрив нейрогенное происхождение патологии, назначается ведение специального дневника. В своих записях больной регистрирует частоту и время возникающих позывов к мочеиспусканию и примерный объем жидкости, который выделился при походе в туалет. Тщательное ведение дневника позволяет адекватно оценить соответствие жалоб действительности и сформулировать окончательный диагноз.
Аппаратная и лабораторная диагностика потребуются для установки первопричин нейрогенного расстройства. Для уточнения дополнительной информации проводят:
Многопрофильный медицинский центр «СМ-Клиника» располагает всеми видами оборудования для современной диагностики.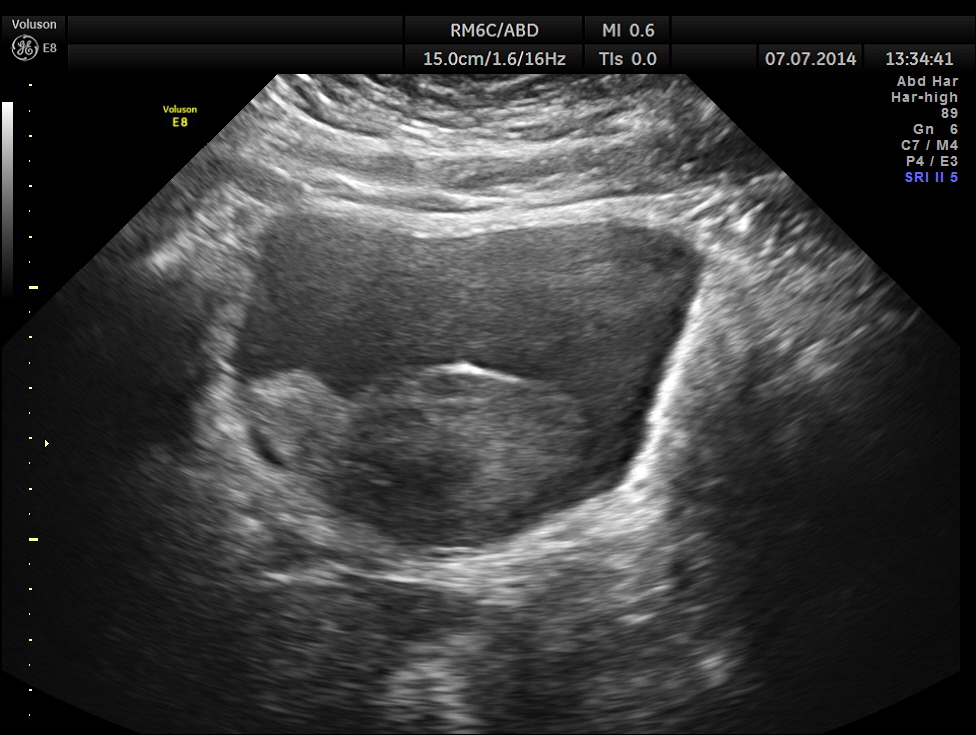 У нас можно пройти исследования любой сложности, направленные на выявление причин нейрогенного мочевого пузыря. Цифровое оборудование и аппаратура экспертного класса позволяют получать точные результаты исследований в короткие сроки. Максимум информации о природе нейрогенных расстройств мочевого пузыря предоставляют магнитно-резонансная рентгенографию и компьютерная томография, которые также можно пройти в нашем центре.
У нас можно пройти исследования любой сложности, направленные на выявление причин нейрогенного мочевого пузыря. Цифровое оборудование и аппаратура экспертного класса позволяют получать точные результаты исследований в короткие сроки. Максимум информации о природе нейрогенных расстройств мочевого пузыря предоставляют магнитно-резонансная рентгенографию и компьютерная томография, которые также можно пройти в нашем центре.
Тактика лечения нейрогенного пузыря
Нейрогенный мочевой пузырь требует комплексного лечения. Сотрудники «СМ-Клиника» составляют программу лечения в индивидуальном порядке для каждого пациента. В рамках комплексной терапии назначаются лекарственные препараты,физиотерапевтические процедуры, лечебная физкультура, специальные виды массажа, аккупунктурное воздействие и др.
Полноценное лечение нейрогенного мочевого пузыря требует регулярных консультаций психолога. При необходимости план терапии усовершенствуют диетолог и реабилитолог. Каждому пациенту с подобным диагнозом наш центр готов предложить стационарное наблюдение. На этом этапе больной проходит терапию, а медики наблюдают, как организм реагирует на проводимые мероприятия. Такой подход увеличивает шансы полного выздоровления.
Каждому пациенту с подобным диагнозом наш центр готов предложить стационарное наблюдение. На этом этапе больной проходит терапию, а медики наблюдают, как организм реагирует на проводимые мероприятия. Такой подход увеличивает шансы полного выздоровления.
Однако в некоторых случаях консервативное лечение нейрогенной патологии изначально является малоперспективным. В такой ситуации на помощь приходят хирурги-урологи. Малоинвазивные методы операций, использование современного лазерного оборудования гарантируют высокую безопасность и ускоренный период реабилитации после вмешательства.
Вылечить автономный мочевой пузырь в Москве поможет опытная команда «СМ-Клиника». Чтобы вернуться к полноценной жизни в кратчайшие сроки, записывайтесь к нам на консультацию прямо сейчас!
Наши преимущества:
Более 60 ведущих урологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
причины, симптомы, диагностика и лечение в НКЦ ОАО «РЖД», с филиалом ЦКБ № 1.
Нейрогенным мочевым пузырем называют нарушение функции мочеиспускания, обусловленное поражением нервной системы. Нейрогенную дисфункцию мочевого пузыря нельзя рассматривать как самостоятельное заболевание. Это собирательный синдром, объединяющий состояния, возникающие в связи с врожденными или приобретенными поражениями на различных уровнях нервных путей и центров, иннервирующих мочевой пузырь и обеспечивающих функцию произвольного мочеиспускания.
Причины возникновения нейрогенного мочевого пузыря:
· Воспалительно-дегенеративные заболевания и опухоли головного и спинного мозга (энцефалит; диабетическая, алкогольная и поствакцинальные нейропатии, холестеатома, туберкулома, рассеянный склероз и т.
· Травматические повреждения головного и спинного мозга (инсульты, разрывы, сдавления, разрушения, хирургические вмешательства на органах малого таза).
· Врожденные дефекты терминального отдела позвоночника, спинного мозга, нервной системы мочевого пузыря.
Клиника
Нарушения при нейрогенном мочевом пузыре бывают либо в виде патологической задержки мочи, либо в виде ее недержания. Истинное недержание мочи сопровождается отсутствием ощущения наполнения мочевого пузыря. Больной не может удерживать мочу, она не накапливается в мочевом пузыре и беспрерывно выделяется по каплям по мере поступления в него.
При парадоксальном недержании мочи (вялом мочевом пузыре) нарушается рефлекторное опорожнение пузыря. Детрузор не сокращается, внутренний сфинктер закрыт. Мочевой пузырь наполняется, а рефлекс не срабатывает.
При отсутствии корковой регуляции мочеиспускания (при повреждении спинного мозга выше центров сегментарной иннервации мочевого пузыря) мочевой пузырь опорожняется рефлекторно – формируется автоматизм мочевого пузыря: по мере его растяжения накопленной мочой возникают соответствующие раздражения рецепторов растяжения (давления) и происходит рефлекторное опорожнение. Моча выделяется непроизвольно. Ощущение наполнения мочевого пузыря и позывы к мочеиспусканию чаще всего отсутствуют. В этом случае наблюдается периодическое недержание мочи при постоянной остаточной моче в пузыре (спастичный мочевой пузырь) .
Другим нарушением чувствительности мочевого пузыря может быть отсутствие чувства его наполненности и позывов к мочеиспусканию. При этом нарушении человек не чувствует своего мочевого пузыря и о необходимости мочеиспускания приходится постоянно помнить. Это нарушение, особенно в сочетании со спазмом сфинктера, может приводить к патологическому расширению мочевого пузыря, забросу мочи в мочеточники и почки с развитием в них воспаления.
Это нарушение, особенно в сочетании со спазмом сфинктера, может приводить к патологическому расширению мочевого пузыря, забросу мочи в мочеточники и почки с развитием в них воспаления.
Наряду с невозможностью контролировать мочеиспускание, могут возникать такие патологические ощущения в мочевом пузыре как чувство его чрезмерной наполненности с так называемыми ложными позывами к мочеиспусканию. Ложные позывы могут возникать очень часто, лишая человека возможности нормально работать и общаться.
Диагностика
Большое значение в диагностике нейрогенного мочевого пузыря помимо осмотра придается лабораторным и инструментальным исследованиям. Лабораторная диагностика включает в себя общий анализ мочи, пробу по Зимницкому, общий анализ крови, биохимическое исследование крови. Из рентгенологических исследований проводятся обзорная рентгенография, уретроцистография (обычная и микционная), экскреторная урография, восходящая пиелография. Значимыми методами инструментальной диагностики являются УЗИ почек и мочевого пузыря, радиоизотопная ренография, цистоскопия, уродинамическое исследование и видеоуродинамическое исследование (урофлоуметрия, цистометрия, сфинктерометрия).
Лабораторная диагностика включает в себя общий анализ мочи, пробу по Зимницкому, общий анализ крови, биохимическое исследование крови. Из рентгенологических исследований проводятся обзорная рентгенография, уретроцистография (обычная и микционная), экскреторная урография, восходящая пиелография. Значимыми методами инструментальной диагностики являются УЗИ почек и мочевого пузыря, радиоизотопная ренография, цистоскопия, уродинамическое исследование и видеоуродинамическое исследование (урофлоуметрия, цистометрия, сфинктерометрия).
Лечение
Лечение нейрогенного мочевого пузыря напрямую зависит от причины повреждения нервов и требует, в первую очередь, проведение лечения первичного заболевания. Выделяют три основных направления лечения: медикаментозное, электростимуляция и хирургическое.
Основным видом лечения является использование фармакологических средств. При задержке мочи необходимы также адекватное дренирование мочевого пузыря с использованием постоянного катетера; профилактика инфекции мочевых путей или лечение урологической инфекции в случае ее развития антисептиками и/или антибиотиками. У больных с недержанием мочи проводятся мероприятия для возобновления рефлекторного опорожнения мочевого пузыря. С этой целью применяют регулярное пережатие постоянного катетера на каждые 2-3 ч и другие методы.
У больных с недержанием мочи проводятся мероприятия для возобновления рефлекторного опорожнения мочевого пузыря. С этой целью применяют регулярное пережатие постоянного катетера на каждые 2-3 ч и другие методы.
Пройти диагностику и лечение заболевания Вы можете в отделении неврологии Центра патологии спинного мозга нашей клиники .
Для получения подробной информации и записи на прием обращайтесь к нам по телефону контакт-центра: (495) 925-02-02 (круглосуточно).
Нейрогенный мочевый пузырь — ПроМедицина Уфа
Понятие «нейрогенный (или неврогенный) мочевой пузырь» включает в себя ряд расстройств наполнения и/или опорожнения мочевого пузыря, возникающих вследствие нарушения механизмов регуляции их нервной системой. Это очень распространенная патология и пусть в большинстве случаев нейрогенный мочевой пузырь не представляет угрозы для жизни, качество жизни существенно снижается: самопроизвольные мочеиспускания причиняют дискомфорт, вызывают комплексы и сложности в общении со сверстниками. К тому же, могут развиться осложнения, устранить которые будет весьма непросто.
К тому же, могут развиться осложнения, устранить которые будет весьма непросто. Причины и симптомы
Вызвать развитие нейрогенного мочевого пузыря могут следующие заболевания:
— врожденные пороки развития органов центральной нервной системы;
— травмы нервной системы, в том числе родовая травма;
— злокачественные и доброкачественные новообразования позвоночника;
— спинномозговая грыжа;
— детский церебральный паралич;
— энцефалит
— невриты;
— недоразвитие крестца и копчика;
— слабость рефлекса, управляющего мочеиспусканием;
— дисфункция вегетативной нервной системы.
Клиническими проявлениями нейрогенного мочевого пузыряявляются всевозможные расстройства мочеиспускания, степень тяжести которых зависит от степени тяжести заболевания, на фоне которого они возникли. Это частые мочеиспускания, внезапные позывы в туалет, малый объем выделяемой мочи, недержание мочи и т.д.
Диагностика
Человек с подозрением на данное расстройство подлежит комплексному обследованию. На основании жалоб, данных анамнеза заболевания врач заподозрит заболевание. Подтвердить его он сможет на основании результатов лабораторных и инструментальных методов исследования. Больному с подозрением на нейрогенный мочевой пузырь могут быть назначены следующие методы диагностики:
На основании жалоб, данных анамнеза заболевания врач заподозрит заболевание. Подтвердить его он сможет на основании результатов лабораторных и инструментальных методов исследования. Больному с подозрением на нейрогенный мочевой пузырь могут быть назначены следующие методы диагностики:
— общий анализ крови;
— биохимический анализ крови;
— общий анализ мочи;
— исследование мочи на наличие бактерий;
— исследование мочи по Зимницкому;
— исследование мочи по Нечипоренко;
— УЗИ почек и мочевого пузыря с определением объема остаточной мочи;
— микционная и обычная уретроцистография и т.д.
Лечение
Методы лечения нейрогенного мочевого пузыря делят на: немедикаментозные, медикаментозные и хирургические.
Основными направлениями немедикаментозного лечения являются:охранительный режим с полноценным ночным сном и дополнительным дневным (в течение 60-120 минут), отсутствием активных игр перед сном и устранением факторов, травмирующих психику ребенка, прогулки на свежем воздухе, соблюдение больным установленного ранее режима мочеиспусканий; постепенное увеличение интервала между ними, физио- и психотерапия.
При медикаментозном лечении назначаются препараты курсами по 1-1,5 месяца через 1-1,5 месяца. Если больному показан прием большого количества препаратов, одновременный прием их нежелателен – следует назначать их последовательно.
Для снижения тонуса стенки пузыря возможно введение в его стенку ботулотоксина, капсаицина, резинфератоксина.В случае большого объема остаточной мочи при гипотоничном мочевом пузыре больному время от времени проводят катетеризации.
В качестве средств терапии инфекций мочевыводящих путей используют антибиотики широкого спектра действия. Чтобы предупредить рецидив инфекции, после стихания острых ее признаков назначают поддерживающую терапию этими же препаратами в малых дозах в течение 30-45 дней.
Хирургическое лечение применяется в тех случаях, когда консервативные методы оказываются неэффективны, или при имеющихся органических причинах, вызвавших расстройства мочеиспускания.
Как правило, хирургические вмешательства проводятся с использованием эндоскопических методик и выполняются в следующем объеме:имплантация коллагена в устье мочеточника, трансуретральная резекция шейки мочевого пузыря, операции на ганглиях, участвующих в регуляции акта мочеиспускания. Кроме того, может быть выполнена операция по увеличению объема мочевого пузыря.
Кроме того, может быть выполнена операция по увеличению объема мочевого пузыря.
Нейрогенный мочевой пузырь, врожденный, приобретенный
Введение
- Нейрогенный мочевой пузырь
- – собирательное синдромальное определение этиологически разнородных состояний, при которых утрачивается или нарушается функция произвольного, сознательного контроля над мочеиспусканием.
Общей, синдроомообразующей чертой таких состояний является то, что обусловлены они блокировкой или повреждением регуляторных нейронных связей между центральной нервной системой (как правило, спинномозгового ее отдела) и системой иннервации мочевого пузыря. В результате детрузорная (выталкивающая, исторгающая) мышечная оболочка мочевого пузыря оказывается либо чрезмерно, либо недостаточно активной для того, чтобы акт мочеиспускания всегда происходил при адекватном наполнении пузыря, в надлежащей ситуации и предназначенном для этого месте. Мочевой пузырь и его сфинктеры обретают патологическую «свободу» и действуют автономно, независимо от воли и желания человека, – подобно тому, как функционируют, например, пищеварительные или потовые железы.
Мочевой пузырь и его сфинктеры обретают патологическую «свободу» и действуют автономно, независимо от воли и желания человека, – подобно тому, как функционируют, например, пищеварительные или потовые железы.
Очевидно, что данный синдром не может не отражаться пагубно на психологическом состоянии пациента, качестве жизни, степени адаптированности и, в очень многих случаях, на профессиональной пригодности. Действительно, синдром нейрогенного мочевого пузыря в последние десятилетия привлекает растущее внимание специалистов урологического, психоневрологического, нейрохирургического профиля. В публикациях подчеркивается, что медико-социальная значимость подобной патологии ранее традиционно недооценивалась, как недооценивалась и ее распространенность (в частности, ощущается явный дефицит масштабных и статистически корректных исследований в России, где важнейшие данные накапливаются, в основном, усилиями отдельных исследователей). Объективные сложности диагностики до сих пор зачастую приводят к тому, что нейрогенная природа недержания или задержки мочи остается нераспознанной и, соответственно, лечение оказывается неадекватным. При ошибочном диагнозе и длительном лечении, например, хронического цистита , – которого на самом деле нет, – последствия могут быть очень тяжелыми или даже фатальными.
При ошибочном диагнозе и длительном лечении, например, хронического цистита , – которого на самом деле нет, – последствия могут быть очень тяжелыми или даже фатальными.
Согласно зарубежным и отечественным данным, частота встречаемости нейрогенного мочевого пузыря зависит от расовой принадлежности, региона и других факторов. В среднем, те или иные симптомы обнаруживаются у 17-20% представителей общей популяции. Страдают все возрастные категории. Большинство авторов отрицают зависимость от пола, однако в ряде исследований обнаруживаются достоверно неодинаковые доли мужчин и женщин (в соотношении примерно 3:5, т.е. среди пациентов преобладают лица женского пола). Все эти сведения, однако, нуждаются в уточнении на более объемных выборках; необходима также унификация диагностических подходов.
Причины
Нейрогенный мочевой пузырь может быть как врожденной, так и приобретенной патологией.
К наиболее распространенным причинам относятся демиелинизирующие (разрушающие нейронные оболочки) и дегенеративно-дистрофические заболевания центральной нервной системы, особенно протекающие с воспалением; опухоли, нейроинфекции, а также механические травмы нижних отделов позвоночника. Давно известно, что нарушения произвольности мочеиспускания сопутствуют абсолютному большинству случаев спинальной травмы. Такие нарушения наблюдаются более чем у половины пациентов с рассеянным склерозом, болезнью Паркинсона, врожденными аномалиями строения позвоночника или гистологической структуры мочевого пузыря, а также примерно у каждого пятого больного с патологией межпозвонковых дисков. Почвой или непосредственной причиной нередко становится цистит, неврит, энцефаломиелит, сахарный диабет, обструкция мочевых путей и др.
Механическое повреждение проводниковых нейронных каналов может быть обусловлено хирургическим вмешательством на тазовых органах, инсультом, у женщин – осложненными родами, у детей – родовой травмой.
Симптоматика
Существуют несколько классификаций синдрома, учитывающих различную его этиологию, особенности патогенеза и клиники в каждом случае (напр., такой вариант, как «арефлекторный мочевой пузырь», в подпунктах делится на ганглионарный, спинальный, первичный и вторичный интрамуральный, и т.п.). Однако наиболее простым для понимания является деление синдрома на гиперрефлекторную и гипорефлекторную формы.
Гиперрефлекторная форма, известная также под названием «гиперактивный мочевой пузырь», распространена значительно шире. Типичными ее проявлениями являются поллакиурия (частое мочеиспускание, при некоторых неврологических заболеваниях сочетающееся также с полиурией, т.е. увеличением объема выделяемой мочи) и недержание мочи, иногда при любом напряжении брюшных мышц. Нередко спазму мочепузырного детрузора предшествует или сопутствует вегетативная симптоматика в виде гипергидроза, повышения артериального давления и т. п.
п.
Гипорефлекторная форма проявляется «подтеканием» мочи в белье, вялостью струи при мочеиспускании, урежением позывов в сочетании с постоянным ощущением неполного опорожнения пузыря. Хронический застой в таких случаях практически гарантированно приводит к развитию осложнений, в т.ч. тяжелых: цистит, пузырно-мочеточниковый рефлюкс с вторичным воспалением верхних отделов мочевыводящего тракта; склеротические изменения, растяжение или сморщивание мочевого пузыря (мегало- и микроцист, соотв.), мочекаменная болезнь, пиелонефрит, почечная недостаточность, жизнеугрожающая острая задержка мочи. У неврологических больных такого рода осложнения, а также ассоциированная с ними системная интоксикация, стоят на втором месте в структуре летальности.
Типичными осложнениями синдрома, независимо от клинической формы и конкретной специфики, выступает глубокая невротизация, депрессия, социальная дезадаптация и другие вторичные психопатологические развития подобного рода.
Диагностика
Помимо стандартных общемедицинских диагностических процедур (сбор анамнеза, осмотр, пальпация), диагностика нейрогенного мочевого пузыря требует проведения ряда лабораторных исследований мочи и крови, включая биохимические анализы, клиренсовые пробы, сбор мочи по Зимницкому и т. д.
д.
Большое значение в диагностическом аспекте имеют рентгенологические исследования (уретроцистография, обзорная и экскреторная урография, рентгенография позвоночника). Применяются также ультразвуковые, радиоизотопные, эндоскопические, уродинамические, томографические методы. Параллельно проводится неврологическое обследование. Психологическое состояние пациента оценивает специалист соответствующего профиля.
Лечение
В настоящее время единой и достаточно эффективной схемы лечения нет. По всему миру прилагаются значительные усилия к разработке методов этиопатогенетической терапии, которая позволяла бы добиваться существенных долгосрочных результатов при разных формах и вариантах синдрома, однако эта задача остается остро актуальной проблемой, и она пока не решена (в том числе и потому, что нейрогенный мочевой пузырь – всегда сложное, комплексное расстройство с вовлечением нескольких систем и множественными функциональными нарушениями). Первоочередные меры должны предприниматься с целью предотвращения тяжелых необратимых осложнений и органических изменений в органах мочевыводящей системы. Лечение носит, в основном, паллиативный характер: в разных случаях могут применяться антихолинергические средства, спазмолитики и миорелаксанты, адреноблокаторы, простагландины и мн.др. Для профилактики вторичного инфицирования назначают антибиотики. Высокую эффективность при нейрогенном мочевом пузыре обнаруживают физиотерапевтические процедуры, выбор которых в данном случае очень широк. Перспективным является также применение лазерной терапии.
В зависимости от выявленных причин, может потребоваться хирургическое вмешательство, приоритетной формой которого сегодня служат малоинвазивные эндоскопические методы.
Лечение всегда проводится совместно урологом и психоневрологом; большинству пациентов необходима также специализированная психологическая помощь и курс психотерапии.
В целом, при своевременном обращении в врачу (что происходит, к сожалению, далеко не всегда) в большинстве случаев удается добиться выраженной положительной динамики и существенной нормализации качества жизни.
Лечение нейрогенной дисфункции мочевого пузыря
directions
Нейрогенная дисфункция мочевого пузыря представляет собой заболевание, связанное с недостаточным снабжением органа нервами, через которые центральная нервная система контролирует процесс мочеиспускания. То есть для данного патологического состояния характерно произвольное мочеиспускание, обусловленное разобщением мочевого пузыря с корковыми центрами мозга.
Врачи-специалисты
Врач-уролог
Прием врача — уролога (сбор анамнеза и жалоб, визуальное исследование)
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Причины нейрогенных нарушений функции мочевого пузыря
Прежде чем приступать к лечению, необходимо разобраться с причинами, вызвавшими данное состояние. К факторам, провоцирующим поражение нервной системы, относят:
- Воспалительно-дегенеративные процессы, опухоли спинного, головного мозга с поражением оболочек, а также центров самого мочевого пузыря и мочевыводящих путей
- Различные травмы и повреждения мочеполовых органов и нервной системы, в том числе инсульты, сдавления и т.п.
- Врожденные пороки развития терминального отдела спинного мозга.
- Нарушения в собственной нервной системе мочевого пузыря
- Врожденное недоразвитие или значительно увеличенный мочевой пузырь.
Лечение нейрогенной дисфункции мочевого пузыря
Чем раньше начать консервативную терапию заболевания, тем больше шансов на хорошие результаты. Но, несмотря на активную работу медиков, лечение данной проблемы относится к наиболее сложным вопросам в области урологии. Очень многое зависит от поведения пациента: многие стесняются обратиться за квалифицированной медицинской помощью и продолжают мучиться нарушением функций накопления, удержания и выделения мочи до тех пор, пока расстройство не примет более серьезные формы, требующие оперативного вмешательства.
В «Медицентре» вас ждут дипломированные специалисты, которые имеют опыт в лечении данного заболевания. После сбора анамнеза и диагностических исследований будет подобран курс комплексной терапии, включающей:
медикаментозные препараты, в число которых как правило входят миотропные, антихолинергические и нейротоксические средства, альфа- и бета –адреноблокаторы, антагонисты ионов кальция, простагладины – все они направлены на нормализацию нервных связей мочевого пузыря и основного центра, в итоге нормализуется или улучшается мочеиспускание; низкоинтенсивное лазерное облучение; элетростимуляция; прием Креде; катетеризация.
Все перечисленные методы направлены на снижение степени недержания мочи, повышение тонуса стенок мочевого пузыря, укрепление внутренних сфинктеров и детрузоров. В обратном случае, когда дисфункция характеризуется задержкой и трудностями при мочеиспускании, применяют те средства, которые способствуют уменьшению спазмов и расслаблению мышц, что в свою очередь дает возможность полностью опорожнить мочевой пузырь и избавить пациента от дискомфорта и боли при переполнении.
Естественно, что при лечении нейрогенной дисфункции мочевого пузыря происходит терапия сопутствующих заболеваний, усугубляющих течение рассматриваемой патологии.
Полного излечения пока достигнуть не удается, но исследовательские институты вплотную занимаются этой проблемой, ищут новые пути и методы коррекции нарушения работы мочевого пузыря.
1305,1348,1330,1322,742,817
Делал ФГДС желудка, очень неприятная продцедура сама по себе. Попал к Мордвинцевой Анне Ахатовне и решил больше ФГДС делать у других специалистов не буду. Очень квалифицированный специалист, все раскладывает по полочкам, ставит правильный диагноз, а самое ГЛАВНОЕ саму продцедуру Анна делает очень профессионально и безболезнено, все неприятные ощущения сходят на нет, очень внимательна к пациентам. Хочу выразить огромную благодарность Анне и советую записываться именно к ней!
Выражаю благодарность офтальмологу Тотоевой Алене! Очень внимательный и сопереживающий доктор, назначила грамотное лечение,ничего лишнего.
Яника Сок 01.02.2021 22:09medi-center.ru
Мне очень понравилось на приеме у доктора. Провела осмотр и УЗИ, это единственный из всех врачей которая увидела на УЗИ спайки!!!Спайки действительно есть!(данные лапароскопии) Во время ультразвукового обследования доктор все объясняла, рассказывала и даже наглядно показывала. Изначально я к ней пришла на ГСГ процедуру доктор провела замечательно, ничего не больно, успокаивала меня (я еще та трусиха)…на основании ГСГ дала свои рекомендации Правильные. Спасибо Вам огромное! Доктор очень вежливая, тактичная и замечательная. Профессионализм Регины Гумеровны на высшем уровне, качеством её работы я осталась полностью довольна. Я и буду советовать доктора к посещению! Прошу премировать доктора!
Дашкина Альфия Рашитьевна 26.12.2020 18:55medi-center.ru
Хочу поблагодарить терапевта Дерешовского Александра Сергеевича за внимательность, ответственность, и главное, за эффективность лечения! Александр Сергеевич был на связи все время, подробно и доступно все объяснял и отвечал на вопросы. Спасибо, Александр Сергеевич, за Ваш профессионализм и отношение к пациентам!
Все понравилось. Врач у которого я была, ответственно отнёсся к моему вопросу.
Выражаю огромную благодарность Медиценру на Охтинской Аллее за быстрое и качественное предоставление услуг. Персонал очень приятный и высококвалифицированный. Особую благодарность хочу выразить Инессе и Александру, ребята быстро и качественно взяли кровь, при этом не забывая морально меня поддерживать, т.к. я с детства боюсь уколов, но все прошло на высшем уровне.
Нейрогенный мочевой пузырь
НМП весьма распространенное урологическое заболевание, определяющееся неспособностью проведения произвольно-рефлекторного накопления и выведения мочи в связи с органическим и функциональным поражения нервных окончаний, регулирующих этот процесс.
ПричиныСбой в процессах мочеиспускания способен привести к развитию одного из многих вариантов НМП. У пациентов пожилого возраста заболевание может быть связно с повреждениями головного и спинного мозга (после инсульте, сдавлении, хирургическом вмешательстве, переломе позвоночника), кроме этого с воспалительно-дегенеративными и опухолевыми заболеваниями ЦНС — энцефалитом, рассеянным энцефаломиелитом, полинейропатией, полирадикулоневритом, туберкуломой, холестеатомой и т. д.
Детский и подростковый НМП связан с врожденными дефектами нервной системы, позвоночника и/или мочевыводящих органов. Недержание бывает связано с уменьшением эластичности и объема мочевого пузыря из-за цистита и/или неврологических заболеваний.
ДиагностикаДля диагностики причины НМП производят сбор анамнеза, лабораторные и инструментальные обследования. В опросе родителей детей с НМП определяют, нормально ли протекали роды, возможность наследственной предрасположенности к паталогии. Для выявления возможности воспалительных заболеваний берут анализы крови и мочи — общий, по Нечипоренко, функциональную пробу Зимницкого, биохимическое исследование мочи и крови.
Главными способами инструментальной диагностики НМП служат УЗИ почек и мочевого пузыря, цистоскопия, МРТ, рентгенологическое исследование мочевыводящих путей, уродинамические исследования.
ЛечениеЛечение НМП осуществляется совместно врачом-урологом и неврологом. Способ лечения определяется из установленной причины, вида, степени развития паталогии, осложнений и эффективности ранее применяемого лечения. Используют немедикаментозное, медикаментозное лечение и хирургическое вмешательство.
Одним из эффективных методов лечения вышеописанного заболевания в настоящее время является система экстракорпоральной магнитной стимуляции нервно-мышечного аппарата тазового дна «Авантрон» – неинвазивный метод лечения целого ряда заболеваний органов малого таза у мужчин и женщин.
Основу терапевтического воздействия составляет магнитная стимуляция нервно-мышечного аппарата тазового дна и органов малого таза. При магнитной стимуляции происходит сокращение мышц, сосудов и нервных окончаний тазового дна, толстой кишки, влагалища, матки, яичников, мочевого пузыря, яичек, предстательной железы с последующим расслаблением. При лечении происходит улучшение микроциркуляции и нормализация ритмических (сложно координированных) процессов.
Нейрогенная дисфункция мочевого пузыря (НДМП)
Нейрогенная дисфункция мочевого пузыря (НДМП)
В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина — филиале ФГБУ «НМИЦ радиологии» Минздрава России применяются все современные методы лечения нейрогенной дисфункции мочевого пузыря. Предлагаем Вашему вниманию краткий, но очень подробный обор данного заболевания. Его подготовили специалисты Отдела мочекаменной болезни НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина
Нейрогенная дисфункция мочевого пузыря (НДМП)
— собирательный термин для обозначения нарушений мочеиспускания у детей и взрослых, образующихся при отсутствии регуляции процесса со стороны нервной системы и (или) гладкой мускулатуры мочевого пузыря и может быть вызвана различными заболеваниями и патологическими состояниями, характеризующимися нарушениями нервной регуляции нижних мочевых путей. Характер НДМП в большей степени зависит от локализации и степени выраженности неврологических нарушений.
Общая распространенность НДМП в популяции достигает 16-23%. При различных диагностированных неврологических заболеваниях распространенность НДМП может достигать 90%. Основными проявлениями НДМП могут быть такие виды функциональных расстройств, как: гиперактивный мочевой пузырь (ГМП), гипоактивный мочевой пузырь, функциональная инфравезикальная обструкция (ФИВО), обусловленная спазмом поперечно-полосатого сфинктера уретры, детрузорно-сфинктерная диссинергия (ДСД).
Симптомы:- Учащенное мочеиспускание
- Недержание мочи (при возникновении позыва к мочеиспусканию)
- Задержка мочи немеханического характера
- Боли в области мочевого пузыря и проекции уретры
- Императивные позывы к мочеиспусканию
Следует отметить, что все симптомы НДМП могут сочетаться и быть нехарактерными, именно поэтому для диагностики данного заболевания требуется консультация высококвалифицированного узкого специалиста — нейроуролога.
Факторы риска:- Цереброваскулярные заболевания (инсульт)
- Болезнь Альцгеймера
- Синдром Паркинсона или другая кортикобазальная дегенерация
- Опухоли головного и спинного мозга
- Церебральный паралич
- Травмы головного и спинного мозга
- Spina bifida
- Дегенеративные заболевания поясничного отдела позвоночника
- Патология межпозвоночных дисков
- Дегенеративные заболевания
- Пролапс межпозвонковых дисков
- Стеноз позвоночного канала в поясничном отделе
- Ятрогенные повреждения тазовых нервов
- Периферическая нейропатия
- Сахарный диабет
- Злоупотребление алкоголем
- Герпес крестцово-поясничной области и генитальный герпес, синдром Гийена –Барре
- Порфирия
- Саркоидоз
- Рассеянный склероз
Диагностические процедуры, используемые для распознования НДМП.
- Физикальное обследование
- Сбор анамнеза
- Диагностика факторов риска
- Дневники мочеиспускания
- Анкетирование при помощи профильных опросников
- Урофлоуметрия с определением объема остаточной мочи (УФМ)
- Комбинированное уродинамическое исследование (КУДИ)
Лечение НДМП, прежде всего, зависит от варианта ее проявления. В условиях НИИ урологии и интервенционной радиологии – филиале ФГБУ «НМИЦ радиологии» Минздрава России имеется самое современное оборудование для диагностики и лечения данной нозологии.
Основные методы лечения НДМП:- Поведенческая терапия
- Физиотерапия: биологическая обратная связь, экстракорпоральная электромагнитная стимуляция, тибиальная нейромодуляция
- Фармакотерапия (индивидуальный подбор препарата и его дозы для каждого конкретного случая)
- Ботулотерапия (введение ботулинического токсина типа А в детрузор и поперечно-полосатый сфинктер уретры)
- S
- Регулярное посещение врача уролога
- Активное наблюдение при любых неврологических заболеваниях у врача невролога
Для решения вопроса о лечении НДМП необходимо получить консультацию в Консультационно-диагностическом центре НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина !
После консультации необходимо будет пройти обследование или дообследование, после чего будет проведен междисциплинарный консилиум врачей, на котором будет принято решение об избранном методе лечения.
Отделение уродинамики и нейурологии НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина является ведущим отделением института в лечении пациентов, у которых наблюдаются различные расстройства мочеиспускания и недержания мочи.
Заведующая отделением врач-уролог — РОМИХ Виктория Валерьевна
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Москва, 8 (499) 110 — 40 — 67
Нейрогенный мочевой пузырь | Johns Hopkins Medicine
Что такое нейрогенный мочевой пузырь?
Мышцы и нервы мочевыделительной системы работают вместе, удерживая и выделяя мочу в нужное время. Нервы несут сообщения между мочевым пузырем и спинным и головным мозгом. Сообщения говорят мышцам мочевого пузыря напрягаться или расслабляться. В нейрогенном мочевом пузыре эти нервы не работают должным образом.Что вызывает нейрогенный мочевой пузырь?
Вот некоторые возможные причины нейрогенного мочевого пузыря:
- Диабет
- Инфекции
- Несчастные случаи, вызывающие травмы головного или спинного мозга
- Генетические проблемы нервов
- Отравление тяжелыми металлами
- Врожденные дефекты, влияющие на спинной мозг
- Опухоли головного или спинного мозга
Каковы симптомы нейрогенного мочевого пузыря?
Это наиболее частые симптомы нейрогенного мочевого пузыря:
- Инфекция мочевыводящих путей (ИМП)
- Камни в почках
- Недержание мочи (неспособность контролировать мочу)
- Малый объем мочи во время мочеиспускания
- Частота мочеиспускания и позывы к мочеиспусканию
- Капание мочи
- Потеря ощущения наполнения мочевого пузыря
Симптомы нейрогенного мочевого пузыря могут быть похожи на другие состояния.Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется нейрогенный мочевой пузырь?
Если ваш лечащий врач считает, что у вас нейрогенный мочевой пузырь, он или она захочет проверить ваш мозг, спинной мозг и мочевой пузырь. Он или она изучит вашу историю здоровья и проведет медицинский осмотр. Другие тесты могут включать:
- Рентген черепа и позвоночника. В этом тесте визуализации используются невидимые энергетические лучи для получения изображений тканей, костей и органов.
- Визуализирующие исследования мочевого пузыря и мочеточников
- Ультразвук (также называемый сонографией). В этом тесте визуализации используются высокочастотные звуковые волны для создания изображений органов на экране компьютера.
- Цистоскопия. Ваш лечащий врач вводит тонкую гибкую трубку и смотровое устройство через уретру для исследования мочевыводящих путей. Он проверяет наличие структурных изменений или засоров, таких как опухоли или камни.
- Тесты, связанные с наполнением мочевого пузыря, например уродинамика. Эти тесты показывают, сколько может вместить мочевой пузырь, и проверяют, полностью ли он опорожняется.
Как лечится нейрогенный мочевой пузырь?
Лечение нейрогенного мочевого пузыря зависит от причины. Он направлен на предотвращение повреждения почек и может включать:
- Лекарства
- Регулярное опорожнение мочевого пузыря с помощью катетера
- Профилактические антибиотики для уменьшения инфекции
- Наложение искусственной манжеты на шейку мочевого пузыря, которую можно надуть до удерживайте мочу и выпустите ее, чтобы освободить ее
- Операция по удалению камней или закупорок
- Инъекции ботокса в мышцу мочевого пузыря
- Размещение электрического устройства для стимуляции или замедления активности мочевого пузыря
Каковы осложнения нейрогенного мочевого пузыря?
Следующие факторы часто связаны с нейрогенным мочевым пузырем:
- Утечка мочи часто происходит, когда мышцы, удерживающие мочу, не получают правильного сообщения.
- Задержка мочи происходит, если мышцы, удерживающие мочу, не получают сообщения о том, что пора мочиться.
- Повреждение крошечных кровеносных сосудов в почках может произойти, если мочевой пузырь переполняется и моча возвращается в почки. Это вызывает повышенное давление и может привести к появлению крови в моче.
- Инфекция мочевого пузыря, мочеточников или почек часто возникает из-за того, что моча задерживается слишком долго, прежде чем она выйдет из организма.
Ключевые моменты о нейрогенном мочевом пузыре
- В нейрогенном мочевом пузыре нервы, передающие сообщения между мочевым пузырем и спинным и головным мозгом, не работают должным образом.
- Повреждение или изменения нервной системы и инфекция могут вызвать нейрогенный мочевой пузырь.
- Лечение направлено на предотвращение поражения почек. Он может включать лекарства, мочевые катетеры, антибиотики для снижения вероятности заражения и, в тяжелых случаях, хирургическое вмешательство.
- Некоторые осложнения включают подтекание мочи, невозможность мочеиспускания, повреждение почек и инфекции почек или мочевыводящих путей.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим провайдером, если у вас возникнут вопросы.
Результаты ультразвукового исследования мочевыводящих путей у пациентов с травмой спинного мозга: исследование 1005 случаев
Несмотря на успехи в реабилитации и лечении травмы спинного мозга, осложнения со стороны мочевыводящих путей по-прежнему являются серьезной проблемой при долгосрочном лечении. Поэтому раннее выявление и соответствующее лечение возможных дальнейших осложнений важно для предотвращения ухудшения состояния верхних мочевыводящих путей, которое связано с повышенной заболеваемостью и преждевременной смертностью. 1, 2, 3
Хорошо известно, что пациенты с ТСМ имеют повышенный риск образования мочевых камней по сравнению с общей популяцией с более высокой вероятностью рецидива. 5, 10, 11, 12 Образование камней, вероятно, многофакторно с множеством литогенных факторов. Факторами риска у пациентов с ТСМ являются: рецидивирующие инфекции мочевыводящих путей, высокое внутрипузырное давление и последующий пузырно-мочеточниковый рефлюкс, гиперкальциурия, вторичная по отношению к снижению подвижности, метаболические нарушения и факторы окружающей среды. 5, 10, 11, 13, 14 Мочевые камни у пациентов с ТСМ связаны со значительными осложнениями, такими как рецидивирующая инфекция мочевыводящих путей и потеря функции почек. 3, 7, 10, 13
Chen et al. 14, 15 обнаружили тенденцию к уменьшению за последние несколько десятилетий камней в мочевом пузыре, но не почечных камней в случаях SCI. Ранее сообщалось о широком диапазоне случаев образования мочевых камней у пациентов с ТСМ, причем частота образования камней в мочевом пузыре и почках варьировалась от 1 до 1.От 3 до 28 3, 7, 8, 10, 12, 15 и от 3,3 до 28, 5, 12, 14 соответственно. Это несоответствие может быть связано с различиями в сроках наблюдения и характеристиках пациентов, включая возраст, пол, этиологию, уровень и тяжесть травмы, время после травмы и методы лечения мочевого пузыря. Частота мочевых камней в данной популяции исследования, которая была обнаружена в равной степени как в мочевом пузыре (6%), так и в почках (6%), составила 11,2%. Пациенты с ТСМ имеют высокую частоту двусторонних почечных камней, которая составляет от 25 до 75%. 10 Однако в нынешней популяции исследования частота двусторонних почечных камней была ниже (19,7%). Следует отметить, что чувствительность УЗИ для диагностики небольших почечных камней колеблется от 24 до 96%, что является менее чувствительным исследованием, чем компьютерная томография. 9 Если бы использовалась компьютерная томография, можно было бы увидеть большую частоту образования камней в почках.
Одним из факторов, которые могут отрицательно повлиять на развитие UTA, является метод лечения мочевого пузыря.ЦИК был наиболее распространенным методом лечения мочевого пузыря среди пациентов этого исследования. Очевидно, что CIC — более безопасный метод лечения мочевого пузыря, чем IUC. Сообщалось, что метод лечения мочевого пузыря не влияет на образование почечных камней. 8, 15 Bartel et al. 5 отметили камни мочевого пузыря по IUC в 6,6% и CIC в 2%. Chen et al. 14 обнаружили, что IUC была связана с значительно большим риском образования камней в мочевом пузыре; однако Ku et al. 12 не показали этой связи с камнями мочевого пузыря. В настоящем исследовании камни в мочевом пузыре наблюдались в 3,8% случаев при спонтанных / других заболеваниях, 6,1% при CIC и 9,3% при IUC, хотя почечные камни имели одинаковую частоту среди методов лечения мочевого пузыря. Эти результаты предполагают, что существует более сильная взаимосвязь между методами лечения мочевого пузыря и образованием камней в мочевом пузыре, чем в почках.
Еще одним важным фактором, влияющим на образование камней в мочевом пузыре, является время, прошедшее после травмы. 5, 12 Chen et al. 14, 15 сообщили, что риск образования камней в мочевом пузыре и почек достиг своего пика в течение первых 3 месяцев после ТСМ и снизился после первого года. В текущем исследовании было замечено, что наибольшая частота камней в мочевом пузыре была в течение первого года после ТСМ. Однако почечные камни определялись с одинаковой частотой в трех группах в зависимости от времени, прошедшего с момента травмы. Пациенты с длительностью травмы от 1 до 5 лет или> 5 лет могли уже иметь почечные камни в первый год после травмы, но эта информация отсутствовала.
Литература включает противоречивые данные о влиянии уровня и тяжести ТСМ на образование мочевых камней, при этом в некоторых исследованиях были обнаружены полные и тяжелые повреждения, связанные с мочевыми камнями. 10, 11, 12 В настоящем исследовании мочевые камни чаще встречались у пациентов с тетраплегией, чем у пациентов с параплегией. Но эти ассоциации остались несущественными при анализе логистической регрессии. Этот результат может быть связан с более высоким процентом использования ВМС у пациентов с тетраплегией, чем у пациентов с параплегией (20.1% против 14,3%). Кроме того, серьезность травмы была незначительным фактором в прогнозировании образования мочевых камней.
Пациенты с ТСМ также подвержены развитию гидронефроза. Почечная лоханка и система чашечек могут быть расширены в результате высокого давления, плохо податливого мочевого пузыря, болезни камня и дисинергии детрузорного сфинктера у пациентов с ТСМ. 4 Ранняя диагностика важна, потому что гидронефроз может привести к почечной недостаточности или повреждению почек, особенно если он очевиден и не лечится. 7, 16 Sipski et al. Не сообщали ни о каких случаях гидронефроза. 2 В настоящем исследовании частота гидронефроза составила 5,4%, что согласуется с данными Tins et al. 3 (5%) и Edokpolo et al. 7 (6%). В большинстве случаев был гидронефроз легкой степени (74,5%). В этом исследовании время после травмы и использование IUC были двумя переменными, связанными с развитием гидронефроза. Неудивительно, что у пациентов старше 5 лет после ТСМ была самая высокая доля гидронефроза.Интересно, что гидронефроз был в 2,5 раза выше у пациентов с IUC, чем у пациентов с CIC. Одной из причин такого противоречивого открытия могло быть то, что IUC использовалась для лечения уже диагностированного гидронефроза.
Высокое давление детрузора приводит к потенциальному структурному разрушению стенки мочевого пузыря, вызывая туберкулез в результате обструкции выходного отверстия мочевого пузыря и нейрогенного мочевого пузыря. 1, 6, 17 Хоффберг и Карденас 17 сообщили, что ТБ у 57% в целом и у 31% пациентов в течение 12 месяцев после ТСМ.В этом исследовании наиболее распространенной UTA был ТБ (35,1%), а заболеваемость составила 27,2% у пациентов в течение первого года после SCI. Логистический регрессионный анализ показал, что туберкулез был значительно связан со временем после травмы, тетраплегией, полнотой, CIC и IUC. Пациенты с туберкулезом чаще страдали мочевым пузырем, почечными камнями и атрофией почек. Связь ТБ с гидронефрозом была очень близка к уровню значимости ( P = 0,052). Согласно этим результатам, пациенты с ТСМ и туберкулезом имеют повышенный риск UTA.Таким образом, можно настоятельно рекомендовать более пристальное наблюдение за пациентами с ТСМ с ТБ, выявленными с помощью УЗИ, поскольку возникновение UTA можно предсказать при наличии ТБ.
Хотя в литературе есть разные предложения относительно необходимости и продолжительности тщательного мониторинга с помощью УЗИ, 2, 7 мы рекомендуем ежегодное последующее наблюдение с УЗИ для всех наших пациентов с ТСМ, независимо от того, есть ли у них симптомы мочеиспускания , после первых нескольких лет после травмы.Мало того, что UTA — частая находка, но многие из этих аномалий не проявляются у пациентов с травмой спинного мозга. 3, 6 Большая часть UTA обнаружена как случайная находка в США. Поэтому следует проводить оценку мочевыводящих путей с регулярным наблюдением, чтобы не пропустить аномалии мочеиспускания у этих пациентов с высоким риском. Высокий уровень UTA, обнаруженный в настоящем исследовании, подтверждает это.
Насколько нам известно, в этом исследовании представлена самая большая серия ультразвуковых исследований верхних и нижних мочевых путей у пациентов с ТСМ.Кроме того, мы думаем, что настоящие результаты дают исчерпывающую картину турецких пациентов с травмой спинного мозга как потому, что в Реабилитационном центре вооруженных сил Турции, так и потому, что большинство пациентов (93,2%) прошли УЗИ мочевыводящих путей. Более того, тот факт, что все УЗИ проводились одним радиологом, специально обученным УЗИ мочевыводящих путей, является еще одной сильной стороной этого исследования. Однако это исследование имеет несколько ограничений, включая его ретроспективный и одноцентровый дизайн.Во-вторых, не оценивались мочевые симптомы, функция почек (креатинин), уродинамические данные, метаболические нарушения, продолжительность методов лечения мочевого пузыря и использование антихолинергических препаратов. Наконец, не было доступной информации о точном времени возникновения UTA и о том, были ли мочевые камни первичными или рецидивирующими.
Настоящее исследование, в основном сосредоточенное на заболеваемости и факторах риска UTA, предоставляет важную информацию об эпидемиологии UTA у пациентов с SCI.Это исследование показывает, что у большого числа пациентов с травмой спинного мозга UTA выявляется с помощью УЗИ, и существует потребность в непрерывном обследовании для минимизации заболеваемости. Согласно результатам этого исследования, время, прошедшее после травмы, уровень и тяжесть травмы спинного мозга и метод лечения мочевого пузыря были связаны со значительно повышенным риском UTA. ТБ указывает на высокий риск развития UTA, и это может быть полезным параметром для прогнозирования UTA у пациентов с травмой спинного мозга.
Нейрогенный мочевой пузырь | UVA Health
Нейрогенный мочевой пузырь — нарушение функции мочевого пузыря, вызванное нервной болезнью.Не можете полностью опорожнить мочевой пузырь? Вам нужно слишком часто мочиться? Текущий мочевой пузырь? Причиной может быть неврогенный мочевой пузырь.
Обратитесь к врачу, если вы считаете, что у вас может быть это состояние. Чем раньше вылечить, тем меньше вероятность развития других серьезных заболеваний, таких как инфекция мочевыводящих путей.
Лечение нейрогенного мочевого пузыря
Лечение направлено на облегчение симптомов путем регулярного опорожнения мочевого пузыря.
Поведенческая терапия
- Тренировка мочевого пузыря — установка регулярного графика опорожнения мочевого пузыря и меньшего потребления жидкости
- Упражнения для укрепления мышц вокруг мочевого пузыря, которые помогают контролировать поток мочи
- Безболезненная электрическая стимуляция для улучшения функции мышц мочевого пузыря
Катетеры
Тонкая трубка, называемая катетером, может быть вставлена для опорожнения мочевого пузыря.Вы можете научиться делать это самостоятельно, или квалифицированный специалист в области здравоохранения может сделать это за вас.
Хирургия
Хирургия может быть вариантом в тяжелых случаях, когда все другие методы лечения не помогают. Хирургические процедуры включают:
- Удаление части мышцы, которая удерживает мочевой пузырь в закрытом состоянии, позволяя мочи вытекать в трубку для сбора, прикрепленную к половому члену (только для мужчин)
- Введение трубки в отверстие в брюшной полости, позволяющее мочи стекать в сборный мешок
- Использование ткани кишечника для увеличения мочевого пузыря
- Замена мочевого пузыря мешочком, сделанным из отделов кишечника или других тканей
- Введение небольшого устройства в виде трубки, называемого стентом, в шейку мочевого пузыря, чтобы моча могла вытекать из него
Симптомы нейрогенного мочевого пузыря
Симптомы нейрогенного мочевого пузыря могут включать:
- Недержание мочи
- По каплям струи мочи
- Напряжение при мочеиспускании
- Отсутствие мочеиспускания (задержка мочи)
- Перелив мочи из полного мочевого пузыря
- Болезненное мочеиспускание
Тестирование на неврогенный мочевой пузырь
Ваш врач спросит о ваших симптомах и истории болезни.Будет проведен медицинский осмотр. Вас могут попросить вести дневник, чтобы узнать, как часто вы опорожняете мочевой пузырь и другие привычки мочеиспускания. Если ваш врач считает, что ваши симптомы могут быть вызваны заболеванием нервной системы, вам могут быть предложены некоторые из следующих тестов. Вас также могут направить к урологу для дальнейшего обследования и лечения.
Тесты могут включать следующее:
- Общий анализ мочи
- Анализы крови
- Функциональные тесты мочевого пузыря
- Визуализирующие исследования почек, мочеточников и мочевого пузыря, такие как:
- Рентгеновские снимки
- УЗИ
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Уродинамика
Общие причины и факторы риска
Нейрогенный мочевой пузырь возникает из-за проблем с нервами, передающими сообщения между мочевым пузырем и мозгом.Проблемы с нервом могут быть вызваны:
Профилактика
Хотя большинство случаев нейрогенного мочевого пузыря невозможно предотвратить, люди с диабетом могут отсрочить или избежать проблемы, тщательно контролируя уровень сахара в крови в течение длительного времени. Кроме того, пристегивание ремней безопасности и отказ от занятий, повышающих риск травм спинного мозга, предотвратят возникновение нейрогенного мочевого пузыря по этой причине.
Контент был создан с использованием библиотеки здоровья EBSCO. Изменения к исходному содержанию сделаны ректором и посетителями Университета Вирджинии.Эта информация не заменяет профессиональные медицинские консультации.
Нейрогенный мочевой пузырь у детей | Сидарс-Синай
Не то, что вы ищете?Что такое нейрогенный мочевой пузырь у детей?
Нейрогенный мочевой пузырь означает, что мочевой пузырь не работает нормально из-за повреждение нерва. Из-за этого у ребенка возникают проблемы с удержанием или выделением мочи. В мышцы и нервы мочевыделительной системы работают вместе, удерживая мочу в мочевом пузыре и затем отпустите его в нужный момент.Нервы передают сообщения от мочевого пузыря к мозгу. И они передают сообщения от мозга к мышцам мочевого пузыря. Эти сообщения сообщают мышцы мочевого пузыря, которые нужно сжать или расслабить. При нейрогенном мочевом пузыре нервы не работают нормально.
Что вызывает нейрогенный мочевой пузырь у ребенка?
У детей нейрогенный мочевой пузырь может быть вызван врожденным дефектом. Или это может случиться позже из-за другой проблемы.К наиболее частым причинам нейрогенного мочевого пузыря у ребенка относятся:
- Spina bifida. Это дефект спинного мозга, который возникает во время раннего роста матки ребенка.
- Травма спинного мозга. Это повреждение спинного мозга в результате несчастного случая или другой травмы.
- Опухоль центральной нервной системы. Это образование на спинном мозге.
Какие дети подвержены риску нейрогенного мочевого пузыря?
Ребенок больше подвержен риску нейрогенного мочевого пузыря, если у него проблемы со спинным мозгом.
Какие симптомы нейрогенного мочевого пузыря у ребенка?
Симптомы могут быть немного разными для каждый ребенок. Они могут включать:
- Утечка мочи. Это означает, что моча выходит без контроля. Это часто происходит, когда мышцы, удерживающие мочу в мочевом пузыре, не получают правильного сообщения.
- Задержка мочи. Это означает, что у вас проблемы с выделением мочи. Это происходит, если мышцы, удерживающие мочу в мочевом пузыре, не получают сообщения о том, что пора отпускать.
У ребенка также может быть:
- Инфекции мочевыводящих путей (ИМП), вызывающие боль или жар
- Опухшие почки
- Утолщенная стенка мочевого пузыря
Симптомы нейрогенного мочевого пузыря может показаться другим заболеванием.Попросите вашего ребенка посетить его или ее медицинское обслуживание провайдер для диагностики.
Как диагностируют нейрогенный мочевой пузырь у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка. Он или она проведет медицинский осмотр вашего ребенка. Ваш ребенок также может сдать анализы, например:
- Анализы мочи. Это делается для выявления инфекции или белка в моче.Белок в моче может быть признаком заболевания почек.
- Уродинамическое исследование. Для этого теста мочевой пузырь заполняется физиологическим раствором через тонкую гибкую трубку (катетер). Измеряется объем мочевого пузыря и давление. Это помогает показать, как работают мышцы мочевого пузыря.
- УЗИ. Это тест, в котором звуковые волны используются для создания изображений тканей тела. Ультразвук почек и мочевого пузыря может быть проведен, чтобы проверить опухоль почек и осмотреть мочевой пузырь.
Вас также могут попросить вести учет привычек вашего ребенка к мочеиспусканию. Вам нужно будет записать ежедневный график мочеиспускания вашего ребенка. Отметьте, как часто он или она ходит и какие проблемы возникают.
Как лечится нейрогенный мочевой пузырь у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния. Лечение может включать:
- Время мочеиспускания. Это означает использование туалет по расписанию. Это может помочь вашему ребенку предотвратить несчастные случаи и защитить почки.
- Использование катетер. Может потребоваться поставить тонкая гибкая трубка в уретре ребенка и вверх в мочевой пузырь. Это сделано для Регулярно опорожняйте мочевой пузырь в течение дня. В некоторых случаях более продолжительный (постоянный) катетер необходим.Это называется постоянным катетером.
- Медицина. Лекарство помогает расслабить мышцы мочевого пузыря и предотвратить мышечный спазм. Антибиотики могут использоваться для снижения вероятности инфекций мочевыводящих путей (ИМП).
- Искусственный сфинктер. На шейку мочевого пузыря надевается небольшая надувная манжета. Его можно надуть, чтобы предотвратить утечку мочи. И его можно спустить, чтобы опорожнить мочевой пузырь.Время от времени ребенку может потребоваться катетер, чтобы полностью опорожнить мочевой пузырь.
В некоторых случаях вашему ребенку может потребоваться операция. При необходимости лечащий врач вашего ребенка обсудит с вами варианты хирургического вмешательства. Операцию можно сделать по телефону:
- Создать новое отверстие в животе, куда можно поместить краткосрочный (временный) катетер для опорожнения мочевого пузыря
- Увеличить размер мочевого пузыря
- Затяните сфинктер, чтобы он лучше удерживал мочу
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех видов лечения.
Какие возможные осложнения нейрогенного мочевого пузыря у ребенка?
Нейрогенный мочевой пузырь может вызывать:
- Повреждение сосудов почек. Это может произойти, если мочевой пузырь переполняется и моча возвращается в почки.
- Инфекция мочевого пузыря или мочеточников. Это может быть вызвано тем, что моча задерживается слишком долго перед выделением.
Как я могу помочь своему ребенку жить с нейрогенным мочевым пузырем?
Жизнь с нейрогенным мочевым пузырем может быть тяжелой. Утечка мочи может вызвать смущение. Это может привести к проблемам с самооценкой у вашего ребенка. Это жизненно важно для вашего лечение ребенка и эмоциональное развитие, что вы поддерживаете и терпеливы. Это требуется работа и время, чтобы узнать, как лучше всего управлять состоянием вашего ребенка. Поощряйте вашу успех ребенка, следя за тем, чтобы он или она следовали плану лечения.В некоторых В некоторых случаях психотерапевт может помочь ребенку и семье следовать плану лечения.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не проходят или ухудшаются
- Новые симптомы
Основные сведения о нейрогенном мочевом пузыре у детей
- Нейрогенный мочевой пузырь означает мочевой пузырь. не работает нормально из-за повреждения нервов.Это вызывает у ребенка проблемы с задержкой или выделением мочи.
- Наиболее частые причины этого Состояние у ребенка — это проблемы со спинным мозгом.
- Диагноз можно диагностировать по анализу мочи, уродинамическое исследование или УЗИ.
- Лечение может включать пользование туалетом в запланированное время, с использованием катетера, лекарства или хирургического вмешательства.
- Со временем может повредить почки или вызывают инфекции.
- Жить с этим заболеванием можно жесткий. Подтекание мочи может вызвать у ребенка смущение и проблемы с самооценкой. Вы должны быть терпеливыми и терпеливыми.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Визуализация мочевого пузыря и мочеточника | Радиологический ключ
Рис.14.1
Нормальный мочевой пузырь. Нормальный мочевой пузырь заполнен и после опорожнения: поперечные виды мочевого пузыря до (а) и после опорожнения (б) демонстрируют нормальный вид мочевого пузыря. Обратите внимание, как нормальная стенка мочевого пузыря при декомпрессии кажется толще. Это демонстрирует, как степень растяжения мочевого пузыря обычно влияет на толщину стенки.
Рис. 14.2
Трансперинеальное ультразвуковое исследование. Это трансперинеальное ультразвуковое исследование, выполняемое датчиком на промежности в сагиттальной плоскости, демонстрирует мочевой пузырь, заднюю уретру (стрелка), окруженную эхогенной простатой, и лобковый симфиз (PS), среди других структур.Внешний вид основания мочевого пузыря и задней уретры нормальный.
Хотя КТ обычно используется у взрослых для оценки мочеполовых путей, ее излучение ионизирующего излучения делает ее менее привлекательной для детей. КТ без контраста обычно используется при оценке камней в мочевыводящих путях. КТ с контрастированием используется для оценки новообразований (паренхиматозная фаза) и собирательной системы (выделительная фаза).
Магнитно-резонансная томография (МРТ) по своей природе подходит для оценки мочевыводящих путей, поскольку жидкость в расширенном мочеточнике и мочевом пузыре легко отличить от прилегающих мягких тканей.МРТ урография с контрастным усилением также полезна для оценки функционального вклада каждой почки. Основная проблема заключается в том, что эти обследования часто занимают час или больше, что требует применения седативных средств для маленьких детей, обычно менее доступны и более дороги, чем другие обследования.
Исследования ядерной медицины DMSA и MAG-3 показывают функцию мочевыводящих путей. Агент, используемый для DMSA, является кортикальным агентом, который позволяет точно определять дифференциальную функцию почек, форму и положение почек.MAG-3 использует выделительный агент для определения скорости выделения контрастного вещества, измерения степени обструкции мочевыводящих путей и отображения общего вида собирательной системы.
Цистоуретрограмма мочеиспускания (ЦУМГ) — это наиболее распространенное рентгеноскопическое исследование нижних мочевыводящих путей. После введения контраста в мочевой пузырь видны дефекты его наполнения, такие как уретероцеле. Мочеточники проверяются на наличие рефлюкса. Ретроградные уретерограммы и антеградные пиелограммы также используют контраст для затемнения и оценки мочеточников.Внутривенные пиелограммы используются редко, но продолжают предоставлять полезную информацию о функции и внешнем виде мочевыводящих путей.
Нормальная анатомия при визуализации: мочевой пузырь
Мочевой пузырь находится в тазу, где он выполняет двойные функции — накопление и опорожнение мочи. При декомпрессии он обычно полностью находится в тазу ниже лобкового симфиза, хотя у маленьких детей мочевой пузырь простирается выше нижней части брюшной полости.Перед мочевым пузырем есть потенциальное пространство, называемое предпузырным или задлобковым пространством. Срединная пупочная связка, рудиментарный остаток урахуса плода, связывает верхушку мочевого пузыря с брюшной стенкой, когда он прикрепляется к пупку (рис. 14.3). Мочевой пузырь представляет собой внебрюшинную структуру с висцеральной брюшиной, покрывающей ее верхнебоковые стороны.
Рис. 14.3
Нормальный урахальный остаток. Этот сагиттальный вид мочевого пузыря демонстрирует нормальный дивертикулярный выход (стрелка) на переднем куполе мочевого пузыря, который представляет собой нормальный урахальный остаток
У мальчиков два семенных пузырька и ампулы семявыносящего протока лежат сзади у основания семявыносящего протока. мочевой пузырь в прямокишечно-пузырном пространстве.У девочек это ректовезикальное пространство занято влагалищем и маткой, которая опирается на купол мочевого пузыря (рис. 14.4). Мочеточники входят в мочевой пузырь у его основания, задне-латерально вставляясь в треугольник. Шея мочевого пузыря опирается непосредственно на мышцы тазового дна. Однако у мальчиков предстательная железа находится между шейкой мочевого пузыря и тазовым дном.
Рис. 14.4
Нормальный мочевой пузырь: Эти изображения демонстрируют нормальный вид мочевого пузыря у девочек. (а) Нормальная гипоэхогенная матка прилегает к задней стенке мочевого пузыря (стрелка).Прямая кишка заполнена газом и калом и имеет различный вид в зависимости от ее содержимого (стрелка). (b) Гипоэхогенная матка часто вдавливает заднюю стенку мочевого пузыря, и ее не следует путать с массой
Стенка мочевого пузыря состоит из слоев перивезикального жира, серозной оболочки, гладкой мускулатуры (т. е. мышцы детрузора) и слизистой оболочки ( уротелий). По мере расширения мочевого пузыря мышца детрузора растягивается, а слизистая оболочка, которая обычно имеет складки, уплощается, в результате чего стенка мочевого пузыря становится тоньше.
Дупликация мочевого пузыря
Патогенез
Дупликация мочевого пузыря — редкое клиническое явление, о немногих случаях описанных в литературе. Когда это действительно происходит, степень перегородки мочевого пузыря может быть частичной или полной в коронарной или сагиттальной плоскости. Полная дупликация в сагиттальной плоскости описана как наиболее частая комбинация [ 1 ]. При полной дупликации два образовавшихся мочевого пузыря могут быть функционально независимыми со своими соответствующими мочеточником и уретрой [ 2 ].Однако один мочевой пузырь может не иметь уретры, что приводит к обструкции соответствующей почки, что в конечном итоге вызывает почечную дисплазию [ 3 ]. Просветные отделы неполного или частично дублированного мочевого пузыря являются общими в некоторой точке над шейкой мочевого пузыря и, следовательно, стекают в единую уретру.
Дупликацию следует отличать от перегородки, при которой мочевой пузырь делится на два отдельных (полных) или почти отдельных (частичных) отсека, которые имеют общую стенку (перегородку).Как и в случае дупликации, полная перегородка может образовывать отсек без выхода, что приводит к аномальной ипсилатеральной почке.
Эмбриологически причина дупликации неясна, хотя некоторые предполагают, что она может представлять собой дефект клоакальной перегородки с урроректальной складкой [ 4 ] или даже частичное двойникование раннего эмбриона, теория, взятая из его случайной связи с удвоение кишечника или позвоночника [ 5 ].
Клиническая картина
В соответствии с вариабельностью аномалии дупликации мочевого пузыря, картина и диагноз расстройства одинаково вариабельны.Раннее обнаружение обычно возникает из-за внешних проявлений дупликации, т. Е. Удвоения внешних гениталий или позвоночника. При отсутствии таких симптомов, как рецидивирующие инфекции мочевыводящих путей или недержание мочи, у некоторых детей диагноз ставится случайно при рентгенологическом обследовании по другим клиническим причинам.
Дупликация мочевого пузыря часто связана с другими аномалиями, связанными с мочеполовой системой, такими как дупликация гениталий, отмеченная выше [ 6 ], дупликация позвоночника и различные аномалии желудочно-кишечного тракта, включая свищевое сообщение с мочеполовым трактом и нижними отделами кишечника. дупликация [ 7 ].
Визуализация
Полное понимание анатомии пациента имеет решающее значение для лечения и часто требует сочетания визуализационных исследований. Ультразвук — это начальный метод визуализации, который помогает определить наличие двух почек, одиночного мочевого пузыря, разделенного перегородкой, или двух отдельных мочевых пузырей (рис. 14.5). Трансперинеальное сканирование может дать дополнительное определение анатомии уретры. Цистоуретрограммы мочеиспускания в сочетании с ретроградными уретрограммами, в которых предполагаемые отверстия уретры катетеризуются и дополнительно определяются путем инстилляции контраста, также могут быть полезны для определения внешнего вида уретры (ов), слепых каналов и мочевого пузыря (ов).Такие исследования, как КТ-урография (CTU), MR-урография (MRU) и IVP, также могут определять функциональные и анатомические взаимоотношения между почкой (ями), мочеточниками и мочевым пузырем (ями). В отличие от КТ и ВВП, МРТ обладает преимуществом отсутствия ионизирующего излучения, которое необходимо сопоставить со стоимостью обследования и потенциальной потребностью в седации для детей младшего возраста. Почечное сканирование и MRU могут оценить функцию почек. Видеоуродинамика даст большую часть той же информации, что и VCUG, а также предоставит функциональную информацию.
Рис. 14.5
Дублирование мочевого пузыря. Поперечный вид мочевого пузыря (а) демонстрирует полную дупликацию мочевого пузыря с перегородкой, разделяющей каждый просвет мочевого пузыря. IVP (b) демонстрирует, что каждый мочевой пузырь снабжается собственным мочеточником и почкой.
Лечение
Закупорку почки следует устранять хирургическим путем, чтобы предотвратить инфекцию и сохранить функцию почек. Пациентам с ассоциированными аномалиями, описанными выше, будет назначено индивидуальное лечение в зависимости от характера их заболевания.Долгосрочные цели включают в себя удержание мочи и функциональную реконструкцию половых органов.
Аномалии урахала
Патогенез
Аллантоисный стебель служит проводником, выстланным эпителием, между мочевым пузырем и пуповиной в течение жизни плода. По мере того, как мочевой пузырь опускается и созревает, аллантоис сужается и утолщается в урахус. Просвет ураха обычно облитерирует и становится срединной пупочной связкой [ 8 ]. Однако по механизмам, пока неясным, часть или весь урахус может оставаться открытым.
Клиническая картина
Наиболее частой симптоматической урахальной аномалией является полностью открытый урахус, составляющий более половины всех заболеваний урахуса. При открытом урахе моча свободно выходит из мочевого пузыря и из пупка, и у ребенка обычно наблюдается постоянное истечение. Утечка может усилиться при мочеиспускании или в ситуациях повышенного давления в брюшной полости, например, при плаче или напряжении. Симптомы также могут включать боль в животе, пупочную массу или дизурию [ 9 ].
Иногда урахус может частично стереться с различными особенностями в зависимости от того, какая часть урахуса остается открытой. Когда открытый конец является дистальным, в 15% случаев он помечается как пупочно-урахальный синус. Это также может проявляться в виде выделений из пуповины, но из-за отсутствия сообщения с мочевым пузырем они менее обильны. Когда проходимость находится на проксимальном конце, сообщаясь с верхушкой мочевого пузыря, это называется пузырно-урахальным дивертикулом. Обычно они не вызывают каких-либо клинических симптомов, так как они широко открыты для мочевого пузыря.
Тридцать процентов урахальных аномалий состоят из кисты ураха, при которой урахус открыт вдоль своей средней части и отсутствует сообщение с пупком или мочевым пузырем. Однако иногда эти кисты могут периодически стекать. Их диагноз может быть отложен, так как часто они не обнаруживаются, если они не инфицированы или не обнаруживаются случайно во время визуализации брюшной полости или операции. В некоторых сообщениях предполагается, что может быть повышенная частота пузырно-мочеточникового рефлюкса, связанного с урахальными аномалиями [ 10 ].
Визуализация
Визуализация при подозрении на урахальную аномалию обычно проводится в период новорожденности. Ультразвук — это начальное исследование урахальных аномалий [ 11 ]. В идеале визуализацию следует выполнять, когда мочевой пузырь полон, чтобы лучше показать тесную взаимосвязь между куполом мочевого пузыря, пупком и урахальным остатком. Открытый урахус можно увидеть на УЗИ, расположенный на куполе мочевого пузыря, как трубчатую структуру, заполненную жидкостью, если смотреть в продольной плоскости.Его следует отличать от открытого желточного или омфаломезентериального протока, который может иметь похожий вид. Кисты ураха также могут быть продемонстрированы с помощью ультразвука с признаками любой кисты тела, гипоэхогенностью с различной степенью инородности и отсутствием связи с пупком или мочевым пузырем. Пузырно-урахальные дивертикулы выглядят как выступающие мешочки, заполненные жидкостью, не связанные с пупком [ 12 ]. Стертый урахальный остаток — частая находка у новорожденных детей и не требует дальнейшего обследования или лечения [ 13 , 14 ].
VCUG показан пациентам с оттоком жидкости из пупка, при этом открытый урахус необходимо отличать от урахального синуса. Когда мочевой пузырь заполнен, можно увидеть контраст, протекающий через открытый урахус (рис. 14.6), тогда как урахальный синус не будет демонстрировать сообщение между мочевым пузырем и пупком. Если у пациента имеется околопупочный дренаж, ретроградная фистулограмма также может определить диагноз открытого урахуса или урахального синуса [ 9 ].Ретроградная инъекция контраста покажет либо наполнение мочевого пузыря при открытом урахе, либо помутнение только синусового тракта в случае урахального синуса. Если это открытый желточный проток, контраст будет заполнять петли кишечника.
Рис. 14.6
Патентный урахус. У этого новорожденного мальчика была явная утечка через уретру. Этот вид сбоку во время VCUG показывает контраст, вытекающий из открытого урахуса на куполе мочевого пузыря (стрелка)
Остатки ураха чаще встречаются у пациентов с определенными аномалиями.У детей с синдромом черносливового живота часто возникают дивертикулы урахаля. При широком рте они протекают бессимптомно и выглядят как большие дивертикулы на куполе мочевого пузыря. Дивертикулы ураха также могут быть обнаружены при оценке рецидивирующего цистита. Инфицированные кисты урахала могут проявляться лихорадкой и болями в животе, имитировать абдоминальные инфекции, такие как аппендицит, и обнаруживаться во время радиологического обследования для выявления более частых причин боли в животе (рис. 14.7). Эти кистозные структуры в тазу можно отличить от других кист, например.g., кисты дупликации кишечника и аномалии яичников, по расположению рядом с куполом мочевого пузыря.
Рис. 14.7
Инфицированная киста ураха. Этот мальчик обратился с жалобами на боль в правом нижнем квадранте и лихорадку, предположительно, у него аппендицит. (а) КТ с усилением аксиального контраста демонстрирует неправильную толстостенную круглую структуру, прилегающую к куполу мочевого пузыря (черная стрелка). (b) После лечения антибиотиками стена становится более гладкой из-за уменьшения воспаления (белая стрелка).Операция подтвердила наличие дивертикула ураха
Лечение
Открытый урахус или пупочно-урахальный синус необходимо удалить хирургическим путем. Если присутствует предшествующая инфекция, перед операцией следует принять антибиотики и дренировать, если необходимо. Существует риск злокачественной трансформации урахуса, поэтому его следует удалять полностью с помощью манжеты мочевого пузыря [ 15 — 19 ]. Наблюдение является вариантом в случае бессимптомной урахальной кисты [ 20 — 22 ] или пузырно-урахального дивертикула.Однако, если разрешение не происходит или возникают симптомы, следует рассмотреть возможность полного удаления кисты и тракта. В большой серии исследований, проведенных в клинике Мэйо, урахальная карцинома появилась у значительной части взрослых (51%), при этом у большинства из них были урахальные кисты. Традиционно прогноз для рака урахальной железы ужасающий с низкой выживаемостью, что побуждает большинство хирургов рекомендовать полное удаление всех урахальных аномалий в детстве [ 19 ].
Дивертикул мочевого пузыря
Патогенез
У взрослых большинство дивертикулов мочевого пузыря являются вторичными процессами, возникающими в результате обструкции выходного отверстия мочевого пузыря.У детей причина врожденная, и эти слизистые грыжи образуют грыжу через слабые участки мышечной стенки мочевого пузыря. Сообщенная заболеваемость составляет 1,7% в педиатрической популяции, проходящей рентгенологическое обследование на предмет выявления симптомов [ 23 ]. Дивертикулы могут возникать вокруг естественных дефектов мочевого пузыря, а именно мочеточников. В 1961 году Хатч описал два вида парауретеральных дивертикулов: первичный и вторичный [ 24 ].
Первичные или врожденные дивертикулы возникают изолированно в мочевом пузыре с нормальным внешним видом и при отсутствии обструкции выходного отверстия мочевого пузыря.Грыжа слизистой оболочки происходит через дефектную часть стенки мочевого пузыря между внутрипузырным мочеточником и крышей пищеводного отверстия диафрагмы, где мочеточник входит в мочевой пузырь [ 25 , 26 ]. По мере увеличения дивертикула уретеровезикальное соединение искажается, вызывая либо рефлюкс [ 27 , 28 ], либо, что еще хуже, обструкцию [ 28 , 29 ]. О первичных дивертикулах сообщалось у детей с заболеваниями соединительной ткани, такими как синдром Элерса-Данлоса, синдром курчавых волос Менкеса и синдром Вильямса (рис.14.8) [ 23 , 30 ].
Рис. 14.8
Дивертикул мочевого пузыря у пациента с болезнью Менкеса. У этого 6-летнего мальчика судорожные припадки, рыжие волосы и диагноз болезни Менкеса. Этот VCUG показывает большой правосторонний дивертикул мочевого пузыря (D), сообщающийся с просветом мочевого пузыря (B). Пациенты с болезнью Менкеса, синдромом Элерса-Данлоса и синдромом Вильямса часто имеют множественные дивертикулы мочевого пузыря
Вторичные дивертикулы приобретаются в результате обструкции выходного отверстия мочевого пузыря, как при задних уретральных клапанах, диссинергии детрузорного сфинктера или нейрогенном мочевом пузыре.Повышенное внутрипузырное давление вызывает вздутие слизистой оболочки мочевого пузыря между гипертрофированными мышечными волокнами. Дивертикулы, возникающие после операции на мочевом пузыре, также попадают в эту категорию.
Клиническая картина
Представляющие симптомы различаются в зависимости от размера и расположения дивертикула. Застой мочи может привести к инфекции, наиболее частой жалобе [ 31 — 33 ]; воспаленная слизистая оболочка может вызвать гематурию; и масс-эффект может вызвать обструкцию мочеточника или, если он достаточно большой, мочевого пузыря [ 32 , 34 — 37 ].
В редких случаях большой дивертикул мочевого пузыря может вызывать внешнее сжатие кишечника, и у пациентов может быть тяжелый запор или механическая непроходимость кишечника. Об этом сообщалось у взрослых пациентов [ 38 — 41 ].
Визуализация
Дивертикул мочевого пузыря обычно обнаруживается случайно, часто во время обследования ребенка с инфекцией мочевыводящих путей. Большие дивертикулы мочевого пузыря можно обнаружить с помощью УЗИ (рис. 14.9) [ 42 ].Мочевой пузырь должен быть адекватно заполнен, чтобы можно было провести сонографическое определение. Дивертикул обычно наполняется при расширении мочевого пузыря и может увеличиваться еще больше при опорожнении. С помощью трехмерного ультразвукового исследования можно увидеть устье дивертикула [ 43 ]. Если шейка дивертикула узкая, контрастная сонография воздух мочевого пузыря / CO 2 помогает дифференцировать дивертикул с другими кистозными структурами таза, демонстрируя связь [ 44 ].Кроме того, цветной допплер может использоваться для демонстрации чередующегося, двунаправленного, «струйного» потока между дивертикулом и мочевым пузырем [ 45 ]. После мочеиспускания в дивертикуле часто видна остаточная моча. Первичные дивертикулы могут периодически появляться при осмотре. Если мочевой пузырь выглядит трабекулированным, у пациента, вероятно, есть вторичные дивертикулы, и следует искать первопричины (например, задние уретральные клапаны, нейрогенный мочевой пузырь). Большие дивертикулы мочевого пузыря также можно увидеть с помощью КТ и МРТ.
Рис. 14.9
Дивертикул мочевого пузыря. У этого пациента изначально были рецидивирующие инфекции мочевыводящих путей. (а) Поперечный вид мочевого пузыря демонстрирует анэхогенную круглую структуру, прилегающую к правой заднебоковой стенке мочевого пузыря (стрелка). (b) Мочеточниковая струя текущей мочи присутствует рядом с парауретеральным дивертикулом или так называемым дивертикулом Хатча
Цистоуретрограмма мочеиспускания, вероятно, является чувствительным тестом для обнаружения дивертикулов мочевого пузыря, поскольку мочевой пузырь визуализируется динамически во время наполнения и опорожнения.Изменения внутрипузырного давления с большей вероятностью вызовут периодическое наполнение дивертикулов. Исследование не только демонстрирует дивертикул, но и выявляет связанный пузырно-мочеточниковый рефлюкс, когда дивертикул расположен рядом с мочеточниково-пузырным соединением [ 44 , 46 , 47 ]. При выполнении VCUG важна тщательная техника, включая начало исследования с пустым мочевым пузырем, рентгеноскопический мониторинг в реальном времени с косым и боковым обзором, а также визуализацию во время и сразу после мочеиспускания [ 46 ].Это делается потому, что внешний вид дивертикулов может варьироваться в зависимости от фаз мочеиспускания и может не присутствовать в одном исследовании в разное время. Следовательно, повторное VCUG может быть оправдано, если клинические подозрения остаются после предыдущих отрицательных исследований.
Лечение
Симптоматические дивертикулы следует удалить с помощью ипсилатеральной реимплантации мочеточника, если мочеточник находится рядом или вовлечен. Многие хирурги исправляют парауретеральные дивертикулы, если они связаны с ПМР. В противном случае, если дивертикул небольшой, обнаружен случайно без симптомов или не сопровождается ПМР, наблюдение целесообразно.В случае вторичных дивертикулов в первую очередь следует устранить обструкцию выходного отверстия мочевого пузыря, поскольку прямое лечение дивертикула может стать ненужным.
Рабдомиосаркома мочевого пузыря
Патогенез
Рабдомиосаркома (RMS) является наиболее распространенной саркомой мягких тканей у детей, 20% которой возникает из мочеполового тракта. Наиболее частыми участками ГУ являются предстательная железа, мочевой пузырь и паратестикуляр. При бимодальном возрастном распределении пик заболеваемости приходится на первые 2 года жизни и снова в подростковом возрасте.Дети в возрасте до 6 лет составляют большинство случаев. Существует высокая ассоциация с некоторыми синдромами, такими как синдром Ли-Фраумени и нейрофиброматоз, и было показано, что подтипы RMS (эмбриональный против альвеолярного) имеют отчетливые цитогенетические аномалии. Эти аномалии (потеря гетерозиготности на хромосоме 11, транслокация между хромосомами 1 или 2 и 13 и т. Д.) Могут быть не только вовлечены в патогенез, но также могут иметь прогностическое значение. Большинство RMS GU относятся к эмбриональному типу, и когда они возникают в полых органах, таких как мочевой пузырь или влагалище, они проявляются как саркома botryoides.К счастью, варианты ботриоидов предвещают более благоприятный прогноз.
Клиническое представление
Представление зависит от локализации первичной опухоли. При обнаружении в мочевом пузыре у пациентов часто наблюдается задержка мочи и гематурия. Задержка мочи, в свою очередь, вызывает боль и вздутие живота, а также инфекцию мочевыводящих путей. Также могут возникать раздражающие симптомы мочеиспускания, такие как дизурия и частое мочеиспускание. У худых детей при физикальном осмотре иногда можно обнаружить пальпируемое новообразование в брюшной полости либо из самого новообразования, либо из растянутого мочевого пузыря.
Визуализация
Особенности визуализации RMS мочевого пузыря неспецифичны, а диагностика опухоли проводится с помощью прямой биопсии и подтверждения ткани с помощью цистоскопии. Внутривенная урография была методом выбора даже в конце 1970-х, когда изображения образований таза вызывали массовый эффект на близлежащие тазовые структуры [ 48 ]. Заполнение мочевого пузыря контрастом покажет неправильный дефект наполнения, если масса действительно находится в мочевом пузыре. В противном случае цистография может показать внешнее сжатие мочевого пузыря от соседнего RMS.Однако его заменили сонография, КТ и МРТ [ 49 ].
Ультрасонография — предпочтительное скрининговое исследование новообразований в брюшно-тазовой области. Обычно это демонстрирует большую неоднородную твердую массу в просвете [ 50 ] (рис. 14.10a). Ботриоидный вариант будет выглядеть как гроздь «винограда» с его полиповидной конфигурацией. Гипоэхогенные очаги видны внутри массы, представляющей кровоизлияние или некроз [ 49 ]. Могут быть определены пространственные отношения с соседними структурами таза.У девочек, у которых RMS возникает из матки или влагалища, можно визуализировать образование в тазу, которое смещает мочевой пузырь, а вторжение в стенку мочевого пузыря иногда можно увидеть на УЗИ. Если образование достаточно велико, закупорка мочеточников может привести к обнаружению гидроуретера при УЗИ. Следует с осторожностью относиться к другим болезненным процессам, которые могут имитировать RMS, таким как воспалительные образования, такие как воспалительные псевдоопухоли или послеоперационные образования. Если анамнез, лабораторные показатели и сравнение с предыдущими исследованиями не выявляют причину, могут потребоваться цистоскопия и биопсия, чтобы различить эти объекты.
Рис. 14.10
Рабдомиосаркома. Эта 3-летняя женщина поступила с кровавым нижним бельем и мягкими тканями в области пруда в промежности. (а) Сагиттальное УЗИ мочевого пузыря показывает эхогенную дольчатую массу, простирающуюся от задней стенки мочевого пузыря к основанию мочевого пузыря и в уретру. (b) Постконтрастная МРТ Sagittal T1 FS демонстрирует увеличивающуюся массу мочевого пузыря, имеющую несколько долек и простирающуюся в уретру. Эти проявления являются классическими для саркомы botryoides
После ультразвукового исследования МРТ является лучшим методом визуализации для оценки места происхождения тазовой рабдомиосаркомы и мест локальной инвазии.Опухоли, поражающие мочевой пузырь, на самом деле могут возникать из соседних органов, таких как простата или влагалище. МРТ превосходит КТ в контрастировании тканей и различении новообразований от соседних органов (рис. 14.10b).
И КТ, и МРТ полезны при оценке увеличения тазовых и забрюшинных лимфатических узлов и метастазов. Для лучшей визуализации необходимо усиление контраста для любого исследования.
Лечение
Лечение RMS перешло от радикальной цистэктомии к сохранению мочевого пузыря.К сожалению, опухоли, возникающие из треугольника мочевого пузыря, не поддаются частичной цистэктомии, как опухоли, расположенные на куполе или по бокам мочевого пузыря. У таких детей неоадъювантная химиотерапия и лучевая терапия могут достаточно уменьшить опухоль, чтобы можно было провести частичную цистэктомию. Такой подход позволил увеличить скорость функции мочевого пузыря с разумной общей выживаемостью (78%) [ 51 , 52 ]. Предостережение: пациенты с остаточным заболеванием могут иметь рецидив заболевания, который показал высокую смертность [ 52 ].Кроме того, у пациентов, получавших лучевую терапию, нарушена функциональная емкость мочевого пузыря и нарушен характер мочеиспускания [ 53 ]. Для решения этой дилеммы одна группа рекомендует подход, основанный на оценке риска, принимая во внимание относительный ответ опухоли на химиотерапию для стратификации риска и резервирования облучения на случай рецидива у пациентов с низким риском (пациенты с высоким риском подвергаются радикальной цистэктомии) [ 54 ].
Отведение мочи необходимо после цистэктомии, и они бывают в виде кондуитов или реконструкций континентов.Однако ранняя реконструкция должна выполняться, когда не требуется дальнейшего местного лечения.
Нейрогенный мочевой пузырь
Патогенез
Нейрогенный мочевой пузырь включает довольно широкий спектр клинических проявлений, зависящих от уровня и степени поражения на пути между головным и крестцовым отделами спинного мозга. Действительно, даже похожие нервные повреждения в одном и том же месте могут привести к разным типам дисфункции. Сложность диагностики нейрогенного или невропатического мочевого пузыря зависит от полного анамнеза и физического / неврологического обследования.Рентгенографические исследования, включая видеоуродинамику, должны дать полную картину функционального дефицита.
Как правило, поражения над крестцовым канатиком приводят к уменьшению емкости мочевого пузыря с высоким давлением и гиперактивностью. Это продемонстрировано с помощью уродинамических исследований, а также анатомических исследований, таких как VCUG и УЗИ. Поражения такого характера обычно возникают в результате травмы, дисрафизма позвоночника, такого как расщелина позвоночника, сосудистых нарушений головного мозга, болезни Паркинсона, рассеянного склероза, инфекции или опухоли.Сопутствующие эффекты от этой дисфункции мочевого пузыря могут включать ПМР из-за повышенного давления в мочевом пузыре, обструкцию мочеточника из-за утолщенной и гипертрофической стенки мочевого пузыря или прогрессирующую почечную недостаточность из-за дисфункции нижних мочевых путей. Эти эффекты являются результатом нарушения нервного контроля над накоплением и опорожнением мочи. В частности, наиболее опасным фактором считается диссинергия детрузорного сфинктера или нарушение координации между мочевым пузырем и внешним сфинктером уретры.
Поражения на уровне или ниже крестцового отдела спинного мозга обычно приводят к увеличению емкости, арефлексии и низкому давлению мочевого пузыря. Эта дисфункция может возникать не только из-за прямого поражения спинного мозга, но и из-за других заболеваний, таких как сахарный диабет и злокачественная анемия. Основной патологией часто является дефицит сенсорной информации в мочевом пузыре.
Клиническая презентация
Возвращаясь к общей классификации, приведенной выше, пациенты с супрасакральными травмами могут иметь недержание мочи, раздражающие симптомы, такие как позывы на мочеиспускание или частые позывы, рецидивирующую инфекцию мочевыводящих путей или изменения верхних мочевых путей.Пациенты с поражением крестца часто имеют задержку мочи и недержание мочи.
Визуализация
Поскольку нейрогенная дисфункция мочевого пузыря часто является прогрессирующим заболеванием, первоначальная радиологическая оценка включает оценку исходной анатомии и структуры почек и мочевого пузыря с помощью ультразвука. Результаты визуализации пациентов с нейрогенным мочевым пузырем зависят от уровня патологии спинного мозга. Аномалии, которые приводят к уменьшению объема мочевого пузыря под высоким давлением, приводят к образованию толстостенного, трабекулярного пузыря.Сочетание гипертрофированной стенки мочевого пузыря и мочеиспускания под высоким давлением может вызвать гидроуретеронефроз из-за обструкции уретеровезикального перехода, рефлюкса или того и другого. У пациентов с большим арефлексическим пузырем мочевой пузырь с гладкими стенками и вместимостью выше ожидаемой для возраста. У этих пациентов также может быть гидроуретеронефроз.
Избыточная волнистая слизистая оболочка и гипертрофированный мышечный слой, наблюдаемые у пациентов с толстыми стенками мочевого пузыря, могут быть визуализированы всеми методами визуализации, но наиболее распространенным визуализирующим исследованием для оценки мочевого пузыря является ультразвуковое исследование (рис.14.11). Одним из показателей степени гипертрофии стенки мочевого пузыря является толщина стенки переднего мочевого пузыря. Однако толщина мочевого пузыря зависит от степени растяжения мочевого пузыря и места измерения. Tanaka et al. определили, что толщина стенки мочевого пузыря более 3,3 мм коррелирует с более высоким риском неблагоприятных уродинамических (UDS) моделей риска (т.е. параметров, которые, скорее всего, приводят к ухудшению состояния верхних мочевых путей) у пациентов с нейрогенным мочевым пузырем из-за расщелины позвоночника. Специфичность диагностики неблагоприятного УДС составила 75%, а чувствительность — 95.1% [ 55 ]. Леонардо и др. продемонстрировали, что толщина стенки мочевого пузыря была единственным сонографическим параметром, который был маргинальным фактором риска (p = 0,07) для обнаружения почечных рубцов при почечном сканировании DMSA при нейрогенной и ненейрогенной дисфункции мочевого пузыря [ 56 ]. Некоторые группы выступают за рутинное базовое сканирование DMSA у пациентов с нейрогенной дисфункцией мочевого пузыря, учитывая их высокий риск ухудшения функции почек.
Рис. 14.11
Нейрогенный мочевой пузырь.Этот мальчик родился с терминальным липомиеломенингоцеле и ранее подвергался детектированию пуповины. У него стойкое недержание мочи. (a) AP-изображение мочевого пузыря в положении лежа на спине во время VCUG, демонстрирующее типичный «вид рождественской елки» нейрогенного мочевого пузыря, характеризующийся гипертрофированной мышечной тканью и множественными большими мешочками, заполненными контрастом. Трабекуляция щадит основание мочевого пузыря. (b) Ультразвуковое изображение демонстрирует толстостенный мочевой пузырь и множественные дивертикулы у этого пациента с нейрогенным мочевым пузырем
UDS был неотъемлемым компонентом оценки детей с NGB, поскольку он позволяет идентифицировать детей с высоким риском развития мочевыводящих путей. ухудшение.При своевременном проведении агрессивное лечение может быть начато для профилактических мероприятий по сохранению почек [ 57 , 58 ].
VCUG важен, так как частота ПМР достигает 50% у детей с расщелиной позвоночника [ 59 , 60 ], что может привести к ухудшению почек при опорожнении под высоким давлением [ 61 ] . Как правило, мы оставляем VCUG для пациентов с плохой динамикой мочевого пузыря, пациентов с DSD и / или гидро- или гидроуретеронефрозом.DeLair et al. определили ПМР высокой степени как независимый фактор риска потери коры головного мозга, особенно у девочек [ 62 ]. Shiroyanagi et al. продемонстрировали в своей небольшой группе пациентов с миелодиспластическими заболеваниями, что все их пациенты с аномальным сканированием DMSA имели в анамнезе ПМР [ 63 ]. Технику VCUG и UDS можно комбинировать в видеоуродинамике (V-UDS), чтобы пациенты подвергались одной инвазивной процедуре, а не двум. Однако UDS, а тем более V-UDS, не имеет широкого распространения, и некоторые предложили модифицированный VCUG для получения анатомических, а также функциональных данных [ 64 , 65 ].Этот метод влечет за собой глубокое понимание физиологии / динамики мочевого пузыря.
Поскольку нейрогенная дисфункция мочевого пузыря может прогрессировать, следует регулярно проводить УЗИ с добавлением VCUG, если есть новый гидроуретеронефроз или лихорадка ИМП. Частота UDS варьируется в зависимости от возраста пациента и клинического статуса.
Следует отметить, что оптимальное положение для УДС — сидячее положение, если пациент может его переносить. Лоренцо и др.сообщили, что, хотя не было различий в максимальной цистометрической емкости, давлении в точке утечки детрузора или объемах, зависящих от давления на глубине 20 и 30 см, в зависимости от положения пациента (лежа на спине или сидя), объем первого ощущения и обнаружения гиперактивности детрузора был значительно ниже в сидячем положении. Недержание мочи также чаще выявлялось в сидячем положении [ 66 ].
Лечение
Как и в случае с диагнозом, лечение подбирается индивидуально для пациента в зависимости от характера и тяжести его / ее дисфункции.Цели терапии направлены на сохранение функции почек и облегчение симптомов. Следует выполнять маневры, чтобы смоделировать нормальные функции мочевого пузыря, а именно хранение мочи при низком давлении и полное опорожнение мочи. Обычно это достигается за счет использования холинолитиков для снижения внутрипузырного давления и уменьшения сверхактивных сокращений, а также за счет чистой периодической катетеризации (CIC) для опорожнения мочевого пузыря. Раннее применение этих схем лечения у пациентов из группы риска связано с более благоприятными исходами [ 57 , 58 , 62 , 63 ].
Нормальная анатомия при визуализации: мочеточник
Мочеточник простирается от почечной лоханки почки до мочевого пузыря на длину примерно 25–30 см. На протяжении этого пути есть 3 области относительного сужения: лоханочно-мочеточниковое соединение (UPJ), где мочеточник пересекает подвздошные сосуды, погружаясь в таз, и мочеточниково-пузырное соединение (UVJ). Эти области важны, поскольку именно в них могут скапливаться мочевые камни. Оба проксимальных мочеточника проходят вдоль поясничных мышц.Они изначально расположены латеральнее сосудов гонад, но меняют положение непосредственно перед бифуркацией аорты и полой вены, когда сосуды гонад пересекают мочеточник спереди. В лоханке мочеточники проходят медиально, когда входят в мочевой пузырь.
Мочеточник имеет прочный мышечный слой из круговых и продольных мышечных волокон, которые отвечают за перистальтическое движение мочи. Поскольку методы визуализации представляют собой моментальные снимки во времени, относительные расширения и сужения в результате движения болюса мочи могут быть неверно истолкованы как патологические.
Преуретеральная полая вена (ретрокавальная / циркумкавальная мочеточник)
Патогенез
Нормальный ход правого мочеточника расположен латеральнее нижней полой вены (НПВ). Однако при определенных обстоятельствах (по оценкам, 1 из 1100) [ 67 ] мочеточник принимает аномальное направление, обвивая полую вену сзади, выходя между НПВ и аортой и продвигаясь каудально, пересекая подвздошные сосуды спереди, когда входит. таз вставить в мочевой пузырь в нормальное положение.Это происходит из-за отклонения нормального эмбриологического развития НПВ. НПВ развивается в результате серии событий слияния множественных венозных дренажных систем в начальной стадии эмбриона на 6–8 неделе. Те сегменты, которые не сливаются с образованием НПВ, выборочно дегенерируют. Одной из таких дренажных систем являются задние кардинальные вены, которые дренируют нижнюю часть эмбриона. Правая задняя кардинальная вена лежит кпереди от развивающегося мочеточника и с подъемом почек становится латеральнее от него.Субкардинальные вены, расположенные медиальнее мочеточника, представляют собой венозный сегмент, который обычно сливается с почечным сегментом НПВ. Однако, если правая задняя кардинальная вена не дегенерирует, она образует почечный сегмент НПВ, и ее переднее и латеральное положение по отношению к мочеточнику сохраняется. В этом строении мочеточник может закупориваться вышележащей полой веной. Поскольку это состояние возникает из-за нарушения развития сосудов, а не развития мочеточника, было предложено называть его «преуретеральной полой веной».”
Клиническая картина
При закупорке мочеточника у пациентов обычно появляются симптомы, указывающие на обструкцию мочеточника. Симптомы могут быть прерывистыми или не проявляться до тех пор, пока не произойдет мочегонное действие, как при приеме кофеиносодержащих или алкогольных напитков. Учитывая это, заболевание часто диагностируется только в раннем взрослом возрасте. Эти симптомы вполне могут существовать в педиатрической популяции, но сходство с симптомами желудочно-кишечного происхождения, вероятно, задерживает постановку диагноза.И наоборот, диагноз иногда ставится случайно во время рентгенологического исследования других заболеваний.
Признаки и симптомы типичной почечной колики, обычно боли в животе или боках, тошнота и рвота. Застой мочи может предрасполагать к инфекциям мочевыводящих путей или пиелонефриту, что требует обследования и вмешательства. Гидронефроз также может привести к макрогематурии. Образование мочевых камней и ухудшение функции почек также являются другими проявлениями, которые приводят к оценке и диагностике.
Визуализация
Ретрокавальные мочеточники могут иметь два клинических типа [ 68 , 69 ]: Тип 1, наиболее распространенный, представляет собой классическую обструкцию мочеточника с гидронефрозом. Тип 2 характеризуется минимальным гидронефрозом или отсутствием его, что предполагает отсутствие обструкции. Диагноз любого типа ретрокавального мочеточника ставится рентгенологически. Однако, учитывая иногда отсутствие симптомов, ранняя диагностика зависит от высокого клинического подозрения. В прошлом, как и при многих урологических заболеваниях верхних отделов тракта, первоначальная оценка проводилась с помощью внутривенной пиелографии (ВВП).Обычно можно увидеть правосторонний гидронефроз, сужающийся к мочеточнику в форме «серпа» или «рыболовного крючка» непосредственно проксимальнее НПВ (Тип 1). Мочеточник отклонен кнутри, и точка обструкции, по-видимому, возникает на краю подвздошно-поясничной мышцы, обычно вокруг поперечного отростка третьего поясничного позвонка. Поскольку он выходит из-под НПВ, дистально мочеточник может иметь неполное помутнение. При ретроградной пиелографии можно увидеть вышеуказанные результаты, за исключением того, что дистальный отдел мочеточника более четко помутнен.Следует отметить, что средние мочеточниковые клапаны, еще одно чрезвычайно редкое врожденное заболевание, могут маскироваться под ретрокавальный мочеточник с аналогичными рентгенологическими данными из-за обструкции.
Современным методом диагностики является КТ с контрастным усилением (рис. 14.12), поскольку мочеточник и НПВ можно визуализировать одновременно, что подтверждает диагноз [ 70 — 74 ]. Как и ожидалось, ретрокавальный мочеточник проходит кзади и медиальнее НПВ, и если мочеточник заблокирован, как при внутривенной пневмонии, дистальный мочеточник может не заполниться контрастом.Однако анатомическое преимущество КТ четко определяет необходимые пространственные отношения двух структур для диагностики.
Рис. 14.12
Ретрокавальный мочеточник. Эта компьютерная томография, выполненная при травме, демонстрирует, что правый мочеточник расположен кзади от нижней полой вены (стрелка). Такая конфигурация ретрокавального мочеточника или преуретеральной полой вены не была связана с обструкцией или гидронефрозом
Сообщалось также об использовании МРТ, в котором изображения мультипланарной реконструкции могут отображать весь ход ретрокавального мочеточника с теми же результатами, что и при компьютерной томографии [ 75 , 76 ].Преимущество отсутствия радиации или йодсодержащего контрастного вещества делает МРТ привлекательной альтернативой для детей старшего возраста, которым не требуется седативный эффект.
Лечение
При наличии непроходимости мочеточника необходимо вмешательство. Открытая уретероуретеростомия [ 77 ] в значительной степени была заменена лапароскопической реконструкцией из-за снижения послеоперационного выздоровления и относительной технической простоты [ 78 — 88 ]. Забрюшинный лапароскопический доступ [ 89 — 95 ], а также роботизированный лапароскопический доступ также описаны в литературе [ 96 — 101 ].Независимо от метода, основные этапы реконструкции одинаковы: разделение мочеточника по обе стороны от НПВ, перемещение концов мочеточника латеральнее НПВ и реанастомоз для восстановления непрерывности.
Полипы мочеточника
Патогенез
Фиброэпителиальные полипы (ФЭП) имеют неясную этиологию. Как следует из названия, эти доброкачественные образования мягких тканей состоят в основном из фиброзной стромальной ткани, сосудистой сети и нормального уротелия. Воспаления обычно нет.Они могут развиваться в любом месте мочевыводящих путей, выстланных уротелием. Эти полипы могут быть обструктивными, но сочетание перистальтики мочеточника и оттока мочи приводит к стойкому тракту, в результате чего ножка образования увеличивается и удлиняется. Когда они расположены проксимально (наиболее часто) и не претерпели значительного продольного роста, они являются редкой причиной обструкции лоханочно-мочеточникового соединения (UPJ).
Клиническая картина
Фиброэпителиальные полипы редко встречаются у детей.В одной большой серии всех случаев UPJ, потребовавших пиелопластики в течение 35 лет, фиброэпителиальные полипы возникали в 0,5% случаев [ 102 ]. Кассар Делия и др. провели обзор литературы о полипах, вызывающих непроходимость верхнечелюстных суставов у детей, показав, что соотношение мальчиков и девочек составляло 13,5: 1. Левая сторона была поражена в 67% случаев, а двусторонняя встреча — в 7% [ 103 ]. Боль в животе или в боку была основным симптомом в 86% случаев. Эти полипы могут быть довольно длинными, даже выпадать в мочевой пузырь или уретру.Они также могут проявляться клинически как гематурия или как случайная находка после обследования на гидронефроз. Сообщалось также о метахронных FEP после удаления и пиелопластики [ 104 ]. Было одно сообщение о том, что FEP вызывает полную обструкцию и приводит к полной потере функции почек [ 105 ].
Визуализация
Недавняя серия из 35 детей с подтвержденными фиброэпителиальными полипами показала 62% точность постановки диагноза при ультразвуковом исследовании, а также низкую точность при внутривенной пиелографии (24%) [ 106 ].Младших и худых детей обследовали с помощью датчиков с более высокой частотой (L5–12, 5–8 МГц), в то время как датчики с более низкой частотой (C8–5, 5–8 МГц) применялись у детей старшего и старшего возраста. Обнаружены эхогенные, не затененные, четко выраженные образования с расширением почечной лоханки. Если образование препятствует прохождению, это указывает на гидронефроз или гидроуретер. Доплер обнаружил кровоток [ 106 ].
В обзоре литературы Cassar Delia et al. обнаружили, что дефект наполнения обнаруживается только в 36% случаев на внутривенной вливании (рис.14.13), но 70% ретроградных пиелограмм (РПГ) [ 103 ]. Следовательно, предоперационное распознавание этих полипов при отсутствии РПГ встречается редко. Мочеточник обычно кажется узким в месте прикрепления ножки полипа с гидроуретером дистально вокруг тела полипа вследствие частичной обструкции. Образование представляет собой длинный тонкий дефект наполнения с окружающим контрастом. Эти дефекты наполнения могут быть ошибочно приняты за рентгенопрозрачные мочевые камни или тромбы, особенно у пациентов с гематурией в анамнезе.
Рис. 14.13
Полип мочеточника. (а) Эта КТ с усилением коронарного контраста, выполненная при боли в боку, демонстрирует тяжелый гидронефроз левого нижнего полюса. Правая почка в норме. (b) После установки нефростомической трубки антеградная нефростограмма демонстрирует круговой дефект наполнения в лоханочно-мочеточниковом соединении (наконечник стрелки), полип мочеточника, который вызывал обструкцию лоханочно-мочеточникового соединения.
На компьютерной томографии (КТ) ФЭП выглядят как мягкие масса ткани в расширенной системе с контрастом, окружающим ее по окружности [ 107 , 108 ].Полипы могут иметь вид либо длинное образование на ножке с гладкими стенками из мягких тканей, либо короткое образование с множественными полиповидными выступами [ 109 ]. КТ-уретероскопия — это метод компьютерной томографии с использованием специальных методов визуализации поверхности и эндоскопического программного обеспечения, который, как сообщается, использовался для диагностики FEP [ 110 ]. Очевидным недостатком является увеличение радиационного облучения, связанное с визуализацией на основе компьютерной томографии.
Магнитно-резонансная томография (МРТ) характеризует FEP как гиперинтенсивное поражение мочеточника для скелетных мышц на T2-взвешенных изображениях и гипоинтенсивное (для мышц) на T1-взвешенных изображениях.Наблюдается интенсивное пост-гадолиниевое усиление (T1), и его более низкая интенсивность сигнала по сравнению с высокой интенсивностью мочи на T2-взвешенных изображениях позволяет визуализировать в расширенной собирающей системе [ 111 , 112 ]. За исключением отсутствия излучения, этот метод визуализации, по-видимому, не дает дополнительной полезной информации по сравнению с «более простыми» методами, описанными выше, особенно с учетом его дополнительных затрат.
Лечение
Лечение зависит от местоположения полипа.Поскольку большинство полипов расположены вокруг верхнечелюстного сустава, а предоперационная диагностика FEP является относительно редкой, значительная часть полипов выявляется и лечится во время открытых [ 109 , 113 — 115 ] или лапароскопических и роботизированных операций. лапароскопическая пиелопластика [ 104 , 116 — 118 ]. Исторически сложилось так, что нефроуретерэктомия выполнялась, когда полипы ошибочно принимались за злокачественное новообразование. С тех пор были описаны различные открытые хирургические варианты, включая уретеротомию [ 119 — 123 ] или пиелотомию с иссечением [ 124 ].Однако в современной литературе есть многочисленные сообщения об успешном эндоскопическом лечении с помощью уретероскопии [ 125 — 137 ] или чрескожной нефроскопии [ 131 ] при поражениях верхнечелюстного сустава. Рецидив должен быть включен в дифференциальный диагноз для пациентов, у которых в прошлом была ФЭП, и у которых снова появились симптомы [ 104 ].
Дупликация мочеточника
Патогенез
Эмбриологически аномалии зачатка мочеточника, прорастающие от каудального конца мезонефральных протоков для взаимодействия с метанефрической бластемой, могут привести к дупликации мочеточника.Это относительно распространенный врожденный порок развития, который встречается примерно у 1 из 125 по данным аутопсийных исследований. Несколько чаще встречается у девочек и односторонне. Когда два отдельных зачатка мочеточника прорастают из мезонефрального протока, каждый индуцирует разные части метанефрической мезенхимы, разделяя конечную почку на верхний и нижний полюса. Когда отдельные зачатки включаются в мочевой пузырь, более краниальный зачаток (обслуживающий верхнюю треть почки) заканчивается в более каудальном и медиальном месте, чем ожидалось.И наоборот, самый хвостовой зачаток (который дренирует нижний полюс почки) заканчивается более краниальным и латеральным. Это явление известно как правило Вейгерта-Мейера и справедливо во всех случаях, кроме самых редких исключений. Мочеточник нижнего полюса имеет более короткий ход внутри стенки мочевого пузыря из-за его бокового расположения, что предрасполагает его к пузырно-мочеточниковому рефлюксу (ПМР), в то время как мочеточник верхнего полюса с длинным ходом внутри стенки мочевого пузыря чаще связан с обструкцией или уретероцеле (см. следующий раздел).При частичной дупликации мочеточники сливаются в единую систему до входа в мочевой пузырь (уретеровезикальное соединение, UVJ). Эти дупликации в результате ветвления зачатка мочеточника до взаимодействия с метанефрической бластемой часто связаны с нормальной почечной системой.
Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить
Связанные
Нейрогенный мочевой пузырь: этиология и оценка
Palomaki GE, Williams JR, Haddow JE (1999) Пренатальный скрининг открытых дефектов нервной трубки в штате Мэн. N Engl J Med 340: 1049–1050
CAS PubMed Google Scholar
Центры по контролю и профилактике заболеваний (2004) Расщелина позвоночника и анэнцефалия до и после введения фолиевой кислоты — США, 1995–1996 и 1999–2000. MMWR Morb Mortal Wkly Rep 53: 362–365
Google Scholar
Уильямс Л.Дж., Расмуссен С.А., Флорес А., Кирби Р.С., Эдмондс Л.Д. (2005) Снижение распространенности расщелины позвоночника и анэнцефалии по расе / этнической принадлежности: 1995–2002 гг. Педиатрия 116: 580–586
PubMed Google Scholar
Rothenberg SP, da Costa MP, Sequeira JM, Cracco J, Roberts JL, Weedon J, Quadros EV (2004) Аутоантитела против рецепторов фолиевой кислоты у женщин с беременностью, осложненной дефектом нервной трубки. N Engl J Med 350: 134
CAS PubMed Google Scholar
Neveus T, von Gontard A, Hoebeke P, Hjalmas K, Bauer S, Bower W, Jorgensen TM, Rittig S, Vande Walle J, Yeung CK, Djurhuus JC (2006) Стандартизация терминологии функции нижних мочевыводящих путей у детей и подростки: отчет комитета по стандартизации Международного общества недержания мочи у детей. J Urol 176: 314–324
Google Scholar
Bauer SB, Labib KB, Dieppa RA, Retik AB (1977) Уродинамическая оценка у мальчика с миелодисплазией и недержанием мочи.Урология 10: 354–362
CAS PubMed Google Scholar
Gierup J, Ericsson NO (1970) Исследования мочеиспускания у младенцев и детей: внутрипузырное давление, поток мочи и сопротивление уретры у мальчиков с внутрипузырной обструкцией. Scand J Urol Nephrol 4: 217–230
CAS PubMed Google Scholar
Blaivas JG, Labib KB, Bauer SB, Retik AB (1977) Изменение концепций в уродинамической оценке детей.J Urol 117: 778–781
CAS PubMed Google Scholar
Бауэр С.Б. (2003) Уродинамика при миелодисплазии. Симпозиум по дисфункции мочевого пузыря и кишечника при миелодисплазии, 3 апреля 2003 г., Аахен, Германия
Макгуайр Э. Дж., Ван СС, Уситало Х, Савастано Дж. (1986) Модифицированный пубовагинальный слинг у девочек с миелодисплазией. J Urol 135: 94–96
CAS PubMed Google Scholar
Bauer SB, Hallet M, Khoshbin S, Lebowitz RL, Winston KR, Gibson S, Colodny AH, Retik AB (1984) Прогностическая ценность уродинамической оценки у новорожденных с миелодисплазией. JAMA 152: 650–652
Google Scholar
Сиди А.А., Дикстра Д.Д., Гонсалес Р. (1986) Значение уродинамического тестирования в ведении новорожденных с миелодисплазией: проспективное исследование. J Urol 135: 90–93
CAS PubMed Google Scholar
Perez LM, Khoury J, Webster GD (1992) Значение уродинамических исследований у младенцев в возрасте до одного года с врожденным спинальным дисрафизмом. J Urol 148: 584–587
CAS PubMed Google Scholar
Бауэр С.Б. (1984) Пузырно-мочеточниковый рефлюкс у детей с нейрогенной дисфункцией мочевого пузыря. В: Johnston JH (ed) Международные перспективы в урологии, том 10. Williams & Wilkins, Baltimore, стр. 159–177
Google Scholar
Seki N, Akazawa K, Senoh K, Kubo S, Tsunoda T, Kimoto Y, Naito S (1999) Анализ факторов риска ухудшения состояния верхних мочевыводящих путей у пациентов с миелодисплазией. Br J Urol 84: 679–682
CAS Google Scholar
Hopps CV, Kropp KA (2003) Сохранение функции почек у детей с миеломенингоцеле, управляемое с помощью базовой оценки новорожденных и тщательного наблюдения. J Urol 169: 305–308
PubMed Google Scholar
Teichman JMH, Scherz HC, Kim KD, Cho DH, Packer MG, Kaplan GW (1994) Альтернативный подход к лечению миелодисплазии: агрессивное наблюдение и быстрое вмешательство. J Urol 152: 807–811
CAS Google Scholar
Geranoitis E, Koff SA, Enrile B (1988) Профилактическое использование чистой периодической катетеризации при лечении младенцев и маленьких детей с миеломенингоцеле и нейрогенной дисфункцией мочевого пузыря. J Urol 139: 85–86
Google Scholar
Edelstein RA, Bauer SB, Kelly MD, Darbey MM, Peters CA, Atala A, Mandell J, Colodny AH, Retik AB (1995) Долгосрочный урологический ответ новорожденных с миелодисплазией, проактивно леченных с помощью периодической катетеризации и холинолитической терапии. J Urol 154: 1500–1504
CAS PubMed Google Scholar
Ву Х-Й, Баскин Л.С., Коган Б.А. (1997) Нейрогенная дисфункция мочевого пузыря из-за миеломенингоцеле: лечение новорожденных и детей.J Urol 157: 2295–2297
CAS PubMed Google Scholar
Джозеф ДБ, Бауэр С.Б., Колодни А.Х., Манделл Дж., Ретик А.Б. (1989) Чистая периодическая катетеризация у младенцев с нейрогенным мочевым пузырем. Педиатрия 84: 78–82
CAS PubMed Google Scholar
Kaefer M, Pabby A, Kelly M, Darbey M, Bauer SB (1999) Улучшение функции мочевого пузыря после профилактического лечения нейрогенного мочевого пузыря высокого риска у новорожденных с миеломенингоцеле.J Urol 162: 1068–1071
CAS PubMed Google Scholar
Коэн Р.А., Раштон Х.Г., Белман А.Б., Касс Э.Дж., Майд М., Шаер С. (1990) Рубцевание почки и пузырно-мочеточниковый рефлюкс у детей с миелодисплазией. J Urol 144: 541–544
CAS PubMed Google Scholar
Schlager TA, Clark M, Anderson S (2001) Влияние одноразового стерильного катетера для каждой полости на частоту бактериурии у детей с нейрогенным мочевым пузырем при периодической катетеризации для опорожнения мочевого пузыря.Педиатрия 108: E71
CAS PubMed Google Scholar
Agarwal SK, McLorie GA, Grewal D, Joyner BD, Bägli DJ, Khoury AE (1997) Уродинамические корреляты разрешения пациентов с рефлюксным менингомиелоцеле. J Urol 158: 580–582
CAS PubMed Google Scholar
Metcalfe PD, Rink RC (2007) Увеличение мочевого пузыря: осложнения в педиатрической популяции.Curr Urol Rep 8: 152–156
PubMed Google Scholar
Брюс Д.А., Шут Л. (1979) Липомы позвоночника в младенчестве и детстве. Мозг 5: 192–203
CAS Google Scholar
Pierre-Kahn A, Zerah M, Renier D, Cinalli G, Sainte-Rose C, Lellouch-Tubiana A, Brunelle F, Le Merrer M, Giudicelli Y, Pichon J, Kleinknecht B, Nataf F (1997 ) Врожденные липомы пояснично-крестцового отдела.Childs Nerv Syst 13: 298–334
CAS PubMed Google Scholar
Манделл Дж., Бауэр С.Б., Халлетт М., Хошбин С., Дайро Ф.М., Колодни А.Х., Ретик А.Б. (1980) Оккультный спинальный дисрафизм: редкая, но обнаруживаемая причина дисфункции мочеиспускания. Urol Clin North Am 7: 349–356
CAS PubMed Google Scholar
Koyanagi I, Iwasaki Y, Hida K, Abe H, Isu T., Akino M (1987) Хирургическое лечение предполагало естественную историю связанного спинного мозга с оккультным спинальным дисрафизмом.Childs Nerv Syst 13: 268–274
Google Scholar
Сарица К., Эрбагчи А., Ягчи Ф, Юрцевен С. (2003) Междисциплинарная оценка скрытого спинального дисрафизма у 47 детей. Scand J Urol Nephrol 37: 329–334
PubMed Google Scholar
Satar N, Bauer SB, Shefner J, Kelly MD, Darbey MM (1995) Эффекты отсроченной диагностики и лечения у пациентов с оккультным спинальным дисрафизмом.J Urol 154: 754–758
CAS PubMed Google Scholar
Китинг М.А., Ринк Р.С., Бауэр С.Б., Краруп С., Дайро Ф.М., Уинстон К.Р., Шиллито Дж., Фишер Э.Г., Ретик А.Б. (1988) Нейроурологические последствия изменения подхода к лечению скрытых поражений позвоночника. J Urol 140: 1299–1301
CAS PubMed Google Scholar
Ямада С., Вон Д. Д., Ямада С. М. (2004) Патофизиология синдрома привязанного шнура: корреляция с симптоматикой.Нейрохирург Фокус 16: E6
PubMed Google Scholar
Henderson FC, Geddes JF, Vaccaro AR, Woodard Eric, Berry KJ, Benzel EC (2005) Связанное с растяжением повреждение при шейной спондилотической миелопатии. Нейрохирургия 56: 1101–1103
PubMed Google Scholar
Nogueira M, Greenfield SP, Wan J, Wan J, Santana A, Li V (2004) Пуповина у детей: клиническая классификация с уродинамической корреляцией.J Urol 172: 1677–1680
PubMed Google Scholar
Сатар Н., Бауэр С.Б., Скотт Р.М., Шефнер Дж., Келли М., Дарби М. (1997) Поздние эффекты ранней хирургии липомы и липоменингоцеле у детей младше двух лет. J Urol 157: 1434–1437
CAS PubMed Google Scholar
Cornette L, Verpoorten C, Lagae L, Van Calenbergh F, Plets C, Vereecken R, Casaer P (1998) Связанный спинной мозг при скрытом спинальном дисрафизме: время и исход хирургического вмешательства.Неврология 50: 1761–1765
CAS PubMed Google Scholar
Проктор М., Бауэр С.Б., Скотт М.Р. (2000) Влияние операции по поводу расщепленного порока спинного мозга на неврологическую и урологическую функцию. Педиатр Нейрохирург 32: 13–19
CAS PubMed Google Scholar
Wilmshurst JM, Kelly R, Borzyskowski M (1999) Презентация и результаты сакральной агенезии: 20-летний опыт.Dev Med Child Neurol 41: 806–812
CAS PubMed Google Scholar
Папапетру С., Драммонд Ф., Рирдон В., Винтер Р., Шпиц Л., Эдвардс Ю. Х. (1999) Генетическое исследование человеческого гена Т и его исключения в качестве основного гена-кандидата на агенез крестца с аноректальной атрезией. J Med Genet 36: 208–213
CAS PubMed PubMed Central Google Scholar
Росс А.Дж., Руис-Перес В., Ван И, Хаган Д.М., Шерер С., Линч С.А., Линдси С., Кастард Е., Беллони Е., Уилсон Д.И., Уэди Р., Гудман Ф., Орставик К.Х., Монклер Т., Робсон С., Рирдон В. , Burn J, Scambler P, Strachan T (1998) Ген гомеобокса, HLXB9, является основным локусом доминантно наследуемой сакральной агенезии. Nat Genet 20: 358–361
CAS PubMed Google Scholar
Кохлинг Дж., Карбасиян М., Рейс А. (2001) Спектр мутаций и анализ генотип-фенотип при синдроме Куррарино.Eur J Hum Genet 9: 599–605
CAS PubMed Google Scholar
Хаган Д.М., Росс А.Дж., Страчан Т., Линч С.А., Руис-Перес В., Ван Ю.М., Скамблер П., Заварной крем E, Рирдон В., Хассан С., Никсон П., Папапетру С., Винтер Р.М., Эдвардс Ю. Morrison K, Barrow M, Cordier-Alex MP, Correia P, Galvin-Parton PA, Gaskill S, Gaskin KJ, Garcia-Minaur S, Gereige R, Hayward R, Homfray T (2000) Анализ мутаций и эмбриональная экспрессия HLXB9 Currarino ген синдрома.Am J Hum Genet 66: 1504–1514
CAS PubMed PubMed Central Google Scholar
Линч С.А., Ван И, Страчан Т., Берн Дж., Линдси С. (2000) Аутосомно-доминантная сакральная агенезия: синдром Куррарино. J Med Genet 37: 561–566
CAS PubMed PubMed Central Google Scholar
Bernbeck B, Schurfeld-Furstenberg K, Ketteler K, Kemperdick H, Schroten H (2004) Односторонняя атрезия легочной артерии с полным агенезом крестца и другими врожденными дефектами.Clin Dysmorphol 13: 47–48
PubMed Google Scholar
Гузман Л., Бауэр С.Б., Халлет М., Хошбин С., Колодный А.Х., Ретик А.Б. (1983) Оценка и ведение детей с агенезией крестца. Урология 23: 506–510
Google Scholar
De Biasio P, Ginocchio G, Aicardi G, Ravera G, Venturini PL, Vignolo M (2003) Время окостенения крестцовых позвонков с помощью ультразвука в середине второго триместра беременности.Prenat Diagn 23: 1056–1059
PubMed Google Scholar
Boemers TM, Van Gool JD, deJong TP, Bax KM (1994) Уродинамическая оценка детей с синдромом каудальной регрессии (последовательность каудальной дисплазии). J Urol 151: 1038–1040
CAS PubMed Google Scholar
Parrott TS (1985) Урологические последствия аноректальных пороков развития. Urol Clin North Am 12: 13–21
CAS PubMed Google Scholar
Shaul DB, Harrison EA (1997) Классификация аноректальной мальформации: начальный подход, диагностический тест и колостома. Семин Педиатр Хирург 6: 187–195
CAS PubMed Google Scholar
Rivosecchi M, Lucchetti MC, Zaccara A, De Gennaro M, Fariello G (1995) Дисрафизм позвоночника, обнаруженный с помощью магнитно-резонансной томографии у пациентов с аноректальными аномалиями: частота и клиническое значение. J Pediatr Surg 30: 488–490
CAS PubMed Google Scholar
Taskinen S, Valanne L, Rintala R (2002) Влияние аномалий спинного мозга на функцию нижних мочевыводящих путей у пациентов с аноректальными аномалиями. J Urol 168: 1147–1149
PubMed Google Scholar
Estrada CR, Dokucu A, Borer JG, Khoshbin S, Brisco C, Bauer SB (2006) Раннее развязывание спинного мозга и реконструкция аноректальной деформации не оказывает отрицательного воздействия на функцию нижних мочевыводящих путей. Резюме презентации, Секция урологии, Американская академия педиатрии, Атланта, Джорджия, 9 октября
Кубань К.С., Левитон А. (1994) Детский церебральный паралич. N Engl J Med 330: 188–195
CAS PubMed Google Scholar
Нельсон К.Б., Элленберг JH (1986) Антецеденты церебрального паралича. N Engl J Med 315: 81
CAS PubMed Google Scholar
Kim JN, Namburg R, Chang W, Oh CH, Shin JC, Park ES, Park CI, Park MS, Park KI, Lee C, Han DG (1999) Проспективная оценка перинатальных факторов риска церебрального паралича и задержка развития у младенцев из группы высокого риска.Yonsei Med J 40: 363–370
CAS PubMed Google Scholar
Kyllerman M, Bager B, Bensch J, Bille B, Olow I, Voss H (1982) Дискинетический церебральный паралич: I. Клинические категории, связанные неврологические отклонения и случаи. Acta Paediatr Scand 71: 543–550
CAS PubMed Google Scholar
Roijen LE, Postema K, Limbeek VJ, Kuppevelt VH (2001) Развитие контроля над мочевым пузырем у детей и подростков с церебральным параличом.Dev Med Child Neurol 43: 103–107
CAS PubMed Google Scholar
Мерфи К.П., Молнар Г.Е., Ланкаски К. (1995) Медицинское и функциональное состояние взрослых с церебральным параличом. Dev Med Child Neurol 37: 1075–1084
CAS PubMed Google Scholar
Decter RM, Bauer SB, Khoshbin S, Dyro FM, Krarup C, Colodny AH, Retik AB (1987) Уродинамическая оценка детей с церебральным параличом.J Urol 138: 1110–1112
CAS PubMed Google Scholar
Аугутис М., Леви Р. (2003) Детское повреждение спинного мозга в Швеции: частота, этиология и исход. Спинной мозг 41: 328–336
CAS PubMed Google Scholar
Андерсон Дж. М., Шутт А. Х. (1980) Травма позвоночника у детей: обзор 156 случаев, наблюдаемых с 1950 по 1978 гг. Mayo Clin Proc 55: 499–504
CAS PubMed Google Scholar
Cass AS, Luxenberg M, Johnson CF, Gleich P (1984) Управление нейрогенным мочевым пузырем у 413 детей. J Urol 132: 521–525
CAS PubMed Google Scholar
Decter RM, Bauer SB (1993) Урологическое лечение травм спинного мозга у детей. Urol Clin North Am 20: 475–483
CAS PubMed Google Scholar
Батиста Дж. Э., Бауэр С. Б., Шефнер Дж. М., Келли, М. Д., Дарби, М. Б. Сироки (1995) Уродинамические данные у детей с ишемией спинного мозга.J Urol 154: 1183–1187
CAS PubMed Google Scholar
Cirak B, Ziegfeld S, Knight VM, Chang D, Avellino AM, Paidas CN (2004) Травмы спинного мозга у детей. J Pediatr Surg 39: 607–612
PubMed Google Scholar
Lanska MJ, Roessmann U, Wiznitzer M (1990) Магнитно-резонансная томография при родовой травме шейного отдела спинного мозга. Педиатрия 85: 760–764
CAS PubMed Google Scholar
Pang D, Pollack IF (1989) Повреждение спинного мозга без рентгенологических аномалий у детей: синдром SCIWORA. J Trauma 29: 654–664
CAS PubMed Google Scholar
Браун Р.Л., Брунн М.А., Гарсия В.Ф. (2001) Травмы шейного отдела позвоночника у детей: обзор 103 пациентов, последовательно проходивших лечение в педиатрическом травматологическом центре 1 уровня. J Pediatr Surg 36: 1107–1114
CAS PubMed Google Scholar
Шенот П.Дж., Ривас Д.А., Ватанабе Т., канцлер МБ (1998) Ранние предикторы восстановления мочевого пузыря и уродинамики после травмы спинного мозга. Neurourol Urodyn 17: 25–29
CAS PubMed Google Scholar
Vaidyanathan S, Soni BM, Sett P, Watt JW, Oo T, Bingley J (1998) Патофизиология вегетативной дисрефлексии: длительное лечение теразозином у взрослых и детей с травмами спинного мозга, проявляющими рецидивирующие эпизоды дисрефлексии.Спинной мозг 36: 761–770
CAS PubMed Google Scholar
Перкаш И. (1997) Вегетативная дисрефлексия и диссинергия детрузора-сфинктера у пациентов с травмой спинного мозга. J Spinal Cord Med 20: 365–370
CAS PubMed Google Scholar
Guttmann L, Frankel H (1966) Значение периодической катетеризации в раннем лечении травматической параплегии и тетраплегии.Параплегия 4: 63–84
CAS PubMed Google Scholar
Баркин М., Долфин Д., Хершорн С., Бхаратвал Н., Комисаров Р. (1983) Урологическая помощь пациенту с травмой спинного мозга. J Urol 129: 335–339
CAS PubMed Google Scholar
Giannantoni A, Scivoletti G, Di Stasi SM, Silecchia A, Finazzi-Agrò E, Micali I, Castellano V (1998) Чистая периодическая катетеризация и профилактика заболеваний почек у пациентов с повреждениями спинного мозга.Спинной мозг 36: 29–32
CAS PubMed Google Scholar
Iwatsubo E, Iwakawa A, Koga H, Imamura A, Yamashita H, Komine S (1985) Функциональное восстановление мочевого пузыря у пациентов с травмой спинного мозга: прогностические программы асептической периодической катетеризации. Acta Urol Japan 31: 775–783
CAS Google Scholar
Vaidyanathan S, Soni BM, Brown E, Sett P, Krishnan KR, Bingley J, Markey S (1998) Влияние периодической катетеризации уретры и инстилляции оксибутинина в мочевой пузырь на состояние удержания мочи и качество жизни в избранной группе больных с травмой спинного мозга с невропатической дисфункцией мочевого пузыря.Спинной мозг 36: 409–414
Google Scholar
Donnelly J, Hackler RH, Bunts RC (1972) Текущий урологический статус паралича нижних конечностей во время Второй мировой войны: 25-летнее последующее сравнение со статусом 20-летней корейской войны с параличом нижних конечностей и 5-летним параличом нижних конечностей во Вьетнаме . J Urol 108: 558–562
CAS PubMed Google Scholar
Расщелина позвоночника / миеломенингоцеле / нейрогенный мочевой пузырь
Программа расщепления позвоночника UCSF Детская урология
UCSF имеет специальную программу расщелины позвоночника для педиатрических пациентов.Мы предлагаем комплексную медицинскую поддержку и лечение младенцам, детям и подросткам с расщелиной позвоночника и другими врожденными дефектами спинного мозга. В нашу команду входят назначенный медицинский директор (Митул Кападиа, Мэриленд), координатор медсестер (Джойс Харви, Н.П.), урология, нейрохирургия, физиотерапия, ортопедия, питание, нейропсихология и социальная работа. Нашей бригадой урологов руководит доктор Хиллари Копп. Наша программа не только предоставляет многопрофильную послеродовую клиническую помощь, но также предлагает генетическое и дородовое консультирование, а также вмешательство плода.Мы также предоставляем основные услуги по психосоциальной поддержке пациентов и их семей. Наша команда многопрофильных экспертов собирается, чтобы увидеть каждого пациента на одном приеме, чтобы предложить комплексный уход, который минимизирует инвалидность и способствует активной, заинтересованной и продуктивной жизни.
Что такое расщелина позвоночника?
Spina Bifida — это врожденный дефект, который влияет на развитие спинного мозга, позвоночника и развивающегося мозга ребенка. Самая распространенная и самая тяжелая форма расщелины позвоночника называется миеломенингоцеле.Аномалия может возникать в любом месте позвоночника и заставляет часть спинного мозга и прилегающие к нему структуры развиваться снаружи, а не внутри тела ребенка.
Как ремонтируют?
Операция по исправлению и закрытию дефекта обычно проводится в течение 24–72 часов после рождения ребенка.
Как Spina Bifida влияет на мочевой пузырь моего ребенка?
У детей, рожденных с расщелиной позвоночника, почти всегда обнаруживается нейрогенного мочевого пузыря. Это связано с тем, что нервы спинного мозга, контролирующие мочевой пузырь, сформировались неправильно. Это означает, что мочевой пузырь будет иметь проблемы с накоплением мочи в мочевом пузыре, опорожнением мочевого пузыря или и тем, и другим. Почти всем детям со Spina Bifida требуется пожизненная чистая периодическая катетеризация (см. Раздел «Чистая прерывистая катетеризация»), чтобы защитить свои почки, предотвратить инфекцию мочевыводящих путей (см. Раздел «Инфекции мочевыводящих путей») и позволить им носить нижнее белье. Многим детям со Spina Bifida также требуется лекарство от мочевого пузыря, называемое холинолитиками, которое поможет расслабить мочевой пузырь, чтобы в нем могло накапливаться больше мочи, а также защитить почки.
Как Spina Bifida влияет на кишечник моего ребенка?
Большинство детей, рожденных с расщелиной позвоночника, подвержены риску запора, потому что нервы, регулирующие работу кишечника, часто не формируются должным образом. Обычно это не становится проблемой до тех пор, пока ваш ребенок не начнет твердую пищу. Многим младенцам и детям с расщелиной позвоночника требуется слабительное, чтобы они продолжали регулярно опорожнять стул. Предотвращение запоров необходимо для достижения в конечном итоге удержания стула.
Потребуется ли моему ребенку операция на мочевом пузыре или кишечнике?
Многие дети со Spina Bifida имеют очень плохо функционирующий мочевой пузырь или мочевой пузырь, который не растет вместе с ними. Когда чистой периодической катетеризации и лекарств для мочевого пузыря недостаточно, некоторым из этих детей требуется увеличение мочевого пузыря. Это операция, при которой используется часть тонкой кишки для увеличения мочевого пузыря (см. Раздел «Увеличение мочевого пузыря»).
Детям с расщелиной позвоночника также иногда бывает трудно избавиться от дефекации.В то время как многие могут достичь этого с помощью строгой программы кишечника с использованием лекарств и сидения на горшке, некоторые семьи решают пройти операцию по поводу Эйса Мэлоуна, который является способом избавиться от стула после того, как другие методы не дали результатов (см. Раздел Хирургия Эйса Мэлоуна).
Какие виды анализов потребуются моему ребенку для почек и мочевого пузыря?
После того, как ваш ребенок родился и выписался из больницы, он пройдет первое уродинамическое обследование. Этот тест будет проводиться периодически, чтобы оценить, как функционирует мочевой пузырь вашего ребенка, и определить, правильно ли мы управляем мочевым пузырем.Пожалуйста, обратитесь к разделу «Уродинамическая оценка» для получения дополнительной информации.
Дети, рожденные со Spina Bifida, также регулярно проходят ультразвуковое исследование почек и мочевого пузыря, чтобы убедиться, что мочевой пузырь лечится в достаточной степени и почки выглядят здоровыми.
Что такое программа UCSF по расщеплению позвоночника?
Программа UCSF Spina Bifida — одна из немногих программ в Северной Калифорнии, предлагающих комплексную медицинскую и социальную поддержку для лечения младенцев, детей и подростков со спинальной расщелиной и другими врожденными дефектами позвоночника с поражением обнаженных позвонков.Многопрофильная клиника UCSF предоставляет медицинскую помощь профессионалам, в том числе специалистам в области нейрохирургии, урологии, ортопедии, детской физической медицины и реабилитации, развития и поведения детей, питания, ухода за больными и социальной работы. С урологической точки зрения, наши цели для вашего ребенка включают в себя: 1) защитить его почки, 2) добиться удержания мочи и стула и 3) помочь вашему ребенку стать максимально независимым в урологической практике.

 ч. последствия инсульта;
ч. последствия инсульта;