Остеома пяточной кости: симптомы, причины, классификация, методы диагностики и лечения остеом
причины появления, симптомы заболевания, диагностика и способы лечения
Подтверждаю Подробнее
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Остеома
Доброкачественная опухоль
Эзофтальм
Опущение века
Диплопия
Нарушение зрения
6233 26 Октября
Остеома: причины появления, симптомы, диагностика и способы лечения.
Определение
Остеома – это доброкачественная опухоль, состоящая из зрелых клеток костной ткани. Часто остеомы наблюдаются в различных отделах лицевого скелета, типичное их расположение – нижняя челюсть, область носа и околоносовых пазух – лобной (96% случаев), гайморовой, решетчатой, клиновидной. Кроме того, остеомы могут располагаться на длинных костях тела – плечевых, бедренных и большеберцовых, а также на телах позвонков. У мужчин остеомы возникают чаще, чем у женщин, могут манифестировать в любом возрасте, однако в период активного роста костной ткани риск их развития выше.
В общей популяции распространенность остеом составляет около 1%.
Причины появления остеомы
Причины, по которым развиваются доброкачественные опухоли костной ткани, до конца неизвестны. Основными факторами риска считаются травмы, воспаления, инфекции, переохлаждения. Некоторые авторы не считают остеому истинной опухолью и относят ее к нарушению эмбрионального развития и формирования костей.
Классификация заболевания
По своему строению различают компактные, губчатые и смешанные остеомы. Губчатые остеомы состоят из костных перекладин, между которыми находятся костномозговые пространства. Компактные остеомы имеют высокую плотность, состоят из пластинчатой кости с малочисленными узкими трубчатыми полостями и лишены костномозговой ткани. Смешанные остеомы сочетают участки с губчатым и компактным строением.
Компактные остеомы чаще всего развиваются на плоских костях (затылочной кости черепа, в области глазницы, на стенках лобных и гайморовых пазух), губчатые – на длинных трубчатых костях конечностей.
Остеомы бывают одиночными (чаще всего) и множественными. Формирование множественных остеом в сочетании с полипозом кишечника и мягкотканными узлами характерно для такого заболевания, как синдром Гарднера–Тернера.
Симптомы остеомы
Во многих случаях доброкачественные опухоли клинически проявляются мало и часто выявляются случайно при проведении рентгенологического исследования.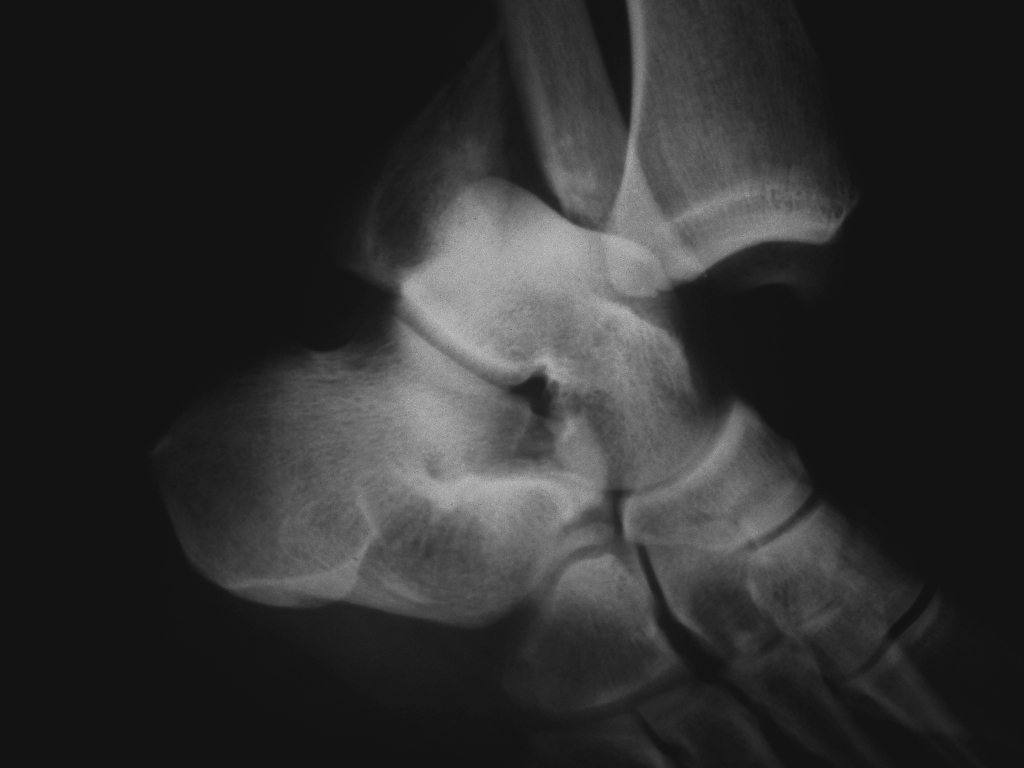 Для остеомы характерен медленный рост, отсутствие склонности к озлокачествлению и метастазированию. На ощупь это плотное, неподвижное образование, локализующееся на краю кости, размером от 2 до 30 мм. Пациента может беспокоить боль, припухлость и деформация в месте опухоли с неизмененными мягкими тканями над ней. Болевой синдром при остеоме более выражен в ночные часы и с годами усиливается.
Для остеомы характерен медленный рост, отсутствие склонности к озлокачествлению и метастазированию. На ощупь это плотное, неподвижное образование, локализующееся на краю кости, размером от 2 до 30 мм. Пациента может беспокоить боль, припухлость и деформация в месте опухоли с неизмененными мягкими тканями над ней. Болевой синдром при остеоме более выражен в ночные часы и с годами усиливается.
Достигнув определенного размера, остеомы обычно останавливаются в росте или резко его замедляют.
Если остеома сдавливает нервный ствол или сосудистый пучок, может появиться болевой синдром. Развитие большой остеомы в области лобной кости способно приводить к появлению глазных симптомов – двоению в глазах (диплопии), выраженному экзофтальму (выпячиванию глазного яблока), анизокории (разному размеру зрачков), опущению верхнего века, нарушению зрения.
При расположении опухоли вблизи нервного корешка, в дужке или отростке позвонка могут появляться симптомы сдавления спинного мозга, деформация позвоночника, болевой синдром.
Развиваясь на внутренней пластинке костей свода черепа, остеома растет в полость черепа, что может вызвать головную боль, расстройства памяти, эпилептические припадки, симптомы повышенного внутричерепного давления.
Расположение опухоли в области «турецкого седла» приводит к риску развития гормональных нарушений.
Остеома околоносовых пазух может проявляться головной болью, вторичным синуситом (воспалением пазух), экзофтальмом с диплопией, проводить к возникновению отека области вокруг глаз и ишемии зрительного нерва.
Если остеома вырастает до больших размеров или располагается возле какого-либо сустава, она может ограничивать его подвижность, например, остеома тела нижней челюсти приводит не только к эстетическим, но и функциональным нарушениям.
Остеома в области костей нижних конечностей может проявиться нарушением походки, болью при ходьбе, может затрагивать область коленного сустава.
Диагностика остеомы
Для постановки диагноза проводится рентгенография или компьютерная томография пораженной кости:
- рентген бедренной кости;
Рентгенография бедренной кости
Рентгенологическое исследование костно-суставной системы нижних конечностей предназначено для обнаружения различной патологий, в том числе и травматического ге.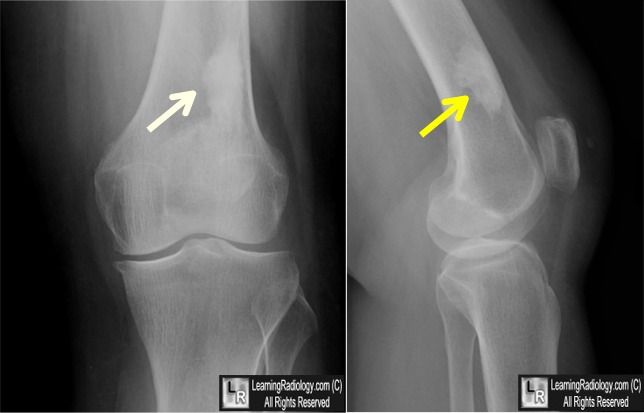 ..
..
2 340 руб Записаться
Рентген плечевой кости
Рентгенологическое исследование плечевой кости предназначено для диагностики повреждений, а также контроля проводимого лечения.
2 340 руб Записаться
Рентгенография костей голени
Рентгенологическое исследование костно-суставной системы нижних конечностей предназначено для обнаружения различной патологий, в том числе и травматического ге…
2 340 руб Записаться
Рентген черепа
Рентгенологическое исследование черепа для выявления нарушений структуры и целостности костей черепа различной природы.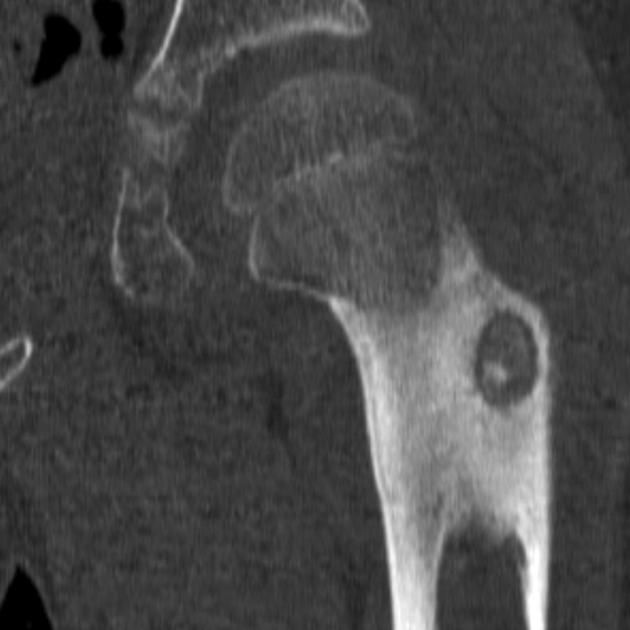
2 090 руб Записаться
Рентген околоносовых пазух
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
2 090 руб Записаться
КТ костной структуры плеча и предплечья (одна область)
Исследование, позволяющее оценить состояние плечевого сустава и окружающих его тканей.
3 740 руб Записаться
КТ костной структуры бедра и голени (одна область)
Исследование костной структуры бедра и голени, позволяющее поставить диагноз и проконтролировать результаты лечения.
3 590 руб Записаться
КТ околоносовых пазух
Исследование, позволяющее выявлять различные патологии ЛОР-органов.
4 590 руб Записаться
КТ лицевых костей черепа
Диагностическое исследование для оценки состояния костей лицевого отдела черепа.
4 590 руб Записаться
К каким врачам обращаться
Если была выявлена остеома, следует обратиться к врачу-онкологу.
Лечение остеомы
Во многих случаях остеома не требует лечения (если опухоль небольшая и имеет бессимптомное течение), но нуждается в регулярном наблюдении.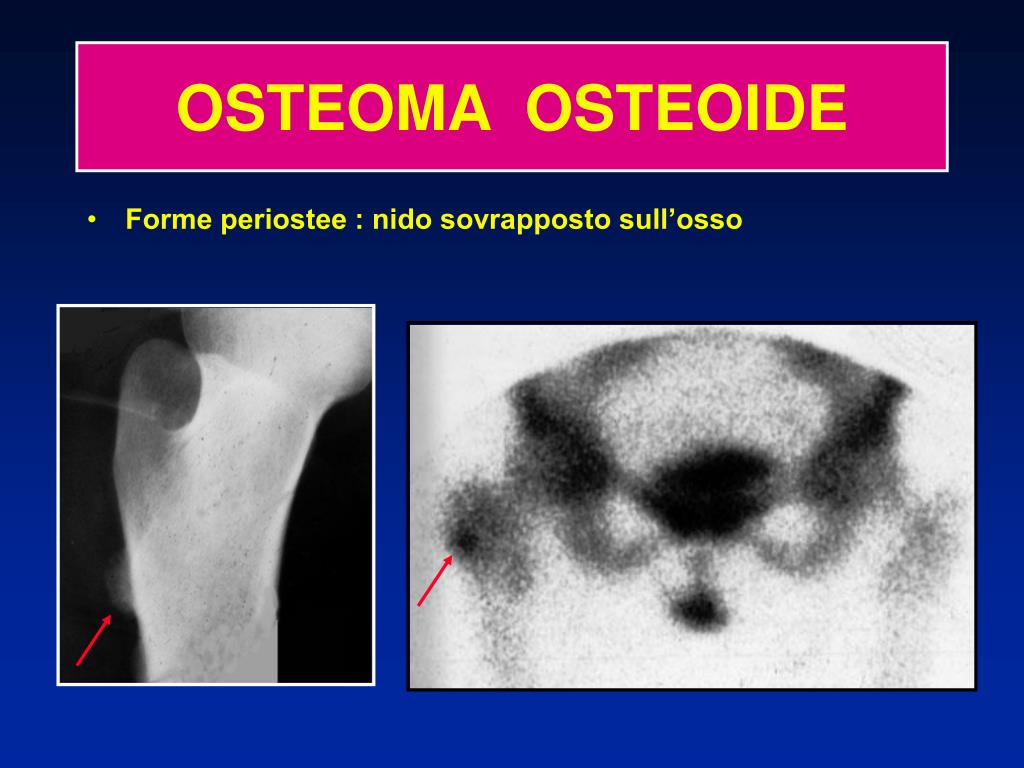
Остеома удаляется с косметической целью или при появлении неприятных симптомов – боли или функциональных нарушений.
Радикальным лечением является удаление опухоли с вырезанием подлежащей пластинки здоровой кости.
Осложнения
Осложнениями остеомы могут стать деформация и перелом кости, нарушение функции сустава, глазные симптомы и нарушение зрения, поражение околоносовых пазух, затруднение носового дыхания, появление болей и другой неврологической симптоматики – головных болей, эпилептических приступов, расстройств памяти.
Профилактика остеомы
Специфической профилактики появления остеом не существуют. Чтобы снизить риск развития заболевания, рекомендовано избегать травм и полноценно лечить заболевания опорно-двигательного аппарата.
Источники:
- Клименко К.Э., Борисова И.Б., Шемякин С.О., Крюков А.И. Современные хирургические подходы при остеомах фронтоэтмоидальной области.
 Обзор литературы и собственный опыт // Медицинский совет. – 2015. – № 3. – С. 65-71.
Обзор литературы и собственный опыт // Медицинский совет. – 2015. – № 3. – С. 65-71. - Клинические рекомендации «Доброкачественные опухоли костей черепа и лица». Разраб.: Общество специалистов в области челюстно-лицевой хирургии. –2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Нейрофиброматоз
2500 09 Марта
Ипохондрия
2487 09 Марта
Бронхиолит
2484 07 Марта
Показать еще
Птоз
Диплопия
Мимическая слабость
Слабость мышц
Миастения
Миастения: причины появления, симптомы, диагностика и способы лечения.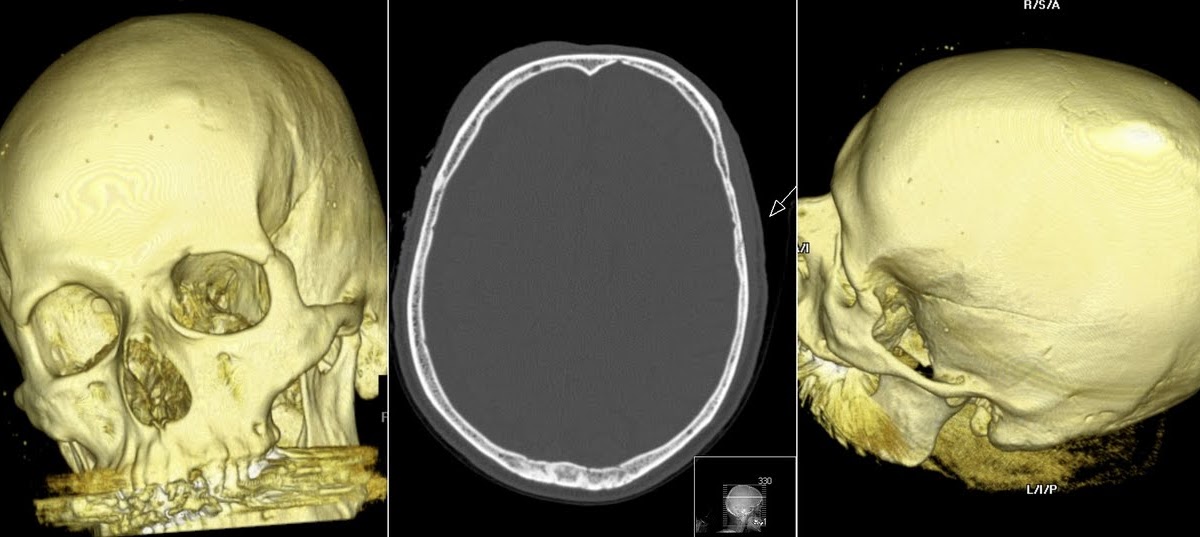
Подробнее
Ревматизм
Диплопия
Интоксикация
Экзофтальм
Ботулизм
Рассеянный склероз
Двоение в глазах
Раздвоение изображения в вертикальной или горизонтальной плоскости называется диплопией. Это состояние является не самостоятельным заболеванием, а симптомом поражения других органов. Кроме нарушения зрения возможно возникновение головокружения, иногда подташнивания.
Подробнее
Угри (акне)
Сахарный диабет
СПКЯ
СПЯ
Олигоменорея
Бесплодие
Гирсутизм
Поликистоз яичников
Синдром поликистозных яичников: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Герпес
Паралич
Тремор
Амнезия
Слепота
Рассеянный склероз
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Паразиты
Грибок
Cахарный диабет
Экзема
Псориаз
Клещ Demodex
Волосяной фолликул
Луковица волоса
Пустула
Фистула
Абсцесс
Фолликулит
Фолликулит: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
Остеоид-остеома
Остеоид-остеома — доброкачественная опухоль кости, которая может располагаться как в трубчатых, так и в плоских костях, обычно встречается у детей (в основном в подростковом периоде). Характеризуется зоной просветления (гнездом или нидусом) <2 см, которая окружена муфтообразной зоной периостальной реакции, классически проявляется ночными болями облегчающимися приемом саллицилатов, например аспирина.
Характеризуется зоной просветления (гнездом или нидусом) <2 см, которая окружена муфтообразной зоной периостальной реакции, классически проявляется ночными болями облегчающимися приемом саллицилатов, например аспирина.
Эпидемиология
Остеоид-остеомы часто диагностируются у детей и подростков, в возрасте от 10 до 35 лет [2].
Они составляют до 10% всех доброкачественных образований костей, чаще встречаются у мужчин (М:Ж 2-4:1)[2].
Клиническая картина
Классическим проявлением является ночной болевой синдром купирующийся приемом саллицилатов (напр. аспирина).
При локализации в позвоночном столбе, за счет болевого синдрома, может быть причиной формирования сколиоза с дугой открытой к стороне поражения, наблюдается в более чем 75% наблюдений [2].
При локализации рядом с ростковой зоной может вызывать отек, акселерацию роста, предположительно за счет локальной гиперемии.
При локализации в пределах суставной капсулы проявления могут быть более типичными и могут симулировать синовит и воспалительную атропатию. Часто встречается суставной выпот [2,3].
Часто встречается суставной выпот [2,3].
Патология
Остеойд-остеома состоит из трех концентрически расположенных зон [1]:
- нидус/гнездо
- сеть расширенных сосудов, остеобластов, остеойдного вещества и незрелой костной ткани (костных балок)
- может иметь центральную зону минерализации [2]
- фиброваскулярное кольцо
- зона реактивного склероза
Гнездо вырабатывает простагландины (за счет ЦОГ-1, ЦОГ-2) которые вызывают болевой синдром [2].
Локализация
Большинство остеоид-остеом локализуется в длинных трубчатых костях конечностей, особенно часто в проксимальной трети бедренной кости.
- длинные трубчатые кости конечностей: ~65-80%
- бедренная кость (наиболее часто)
- средняя треть диафиза большеберцовой кости
- фаланги: ~20%
- позвонки: ~10%, преимущественно задняя колонна
- поясничные: 59% 2
- шейные: 27%
- грудные: 12%
- крестцовые: 2%
Хотя остеоид-остеомы в основном являются кортикальным поражением, они могут встречаться медуллярно, субпериостально и внутрикапсульно [2].
Диагностика
Важно помнить что склероз является реактивным и не является собственно поражением. Нидус обычно <2 см в диаметре, обычно овоидной формы. Может иметься центральная зона минерализации [2].
Ключевые моменты [4]:
- небольшое литическое образование (до 1.5 см) с или без центральной кальцификацией.
- окружено по периферии зоной реактивного склероза за счет периостальной и эндостальной реакции, которые формируют гнездо опухоли (так называемый нидус).
- при юкста-артикулярной локализации реактивный склероз может отсутствовать.
- локализация: бедренная, большеберцосая кости, кисти и стопы, дужки позвонка.
- по аксиальным изображениям дифференцируется между абсцессом Броди, остеобластомой и стресс переломом
Рентгенография
Солидная периостальная реакция с утолщением кортикального слоя (муфтообразное утолщение). Гнездо/нидус иногда визуализируется в виде хорошо отграниченной зоны просветления, иногда с центральной зоной склероза.
Компьютерная томография
Отличная визуализация поражения делает КТ модальностью выбора. Гнездо обычно проявляется фокальной гиподенсивной зоной, окруженной зоной реактивного склероза. Может встречаться центральный точечный склероз.
УЗИ
При ультразвуковом исследовании визуализируется в виде фокальной неравномерности кортикального слоя, при внутрисуставной локализации может иметься гипоэхогенный синовит. Гнездо может визуализироваться в виде области сниженной акустической плотности с акустической тенью. При доплеровском исследовании гнездо гиперваскулярно [2].
МРТ
МРТ имеет большую чувствительность, но меньшую специфичность и зачастую невозможность идентифицировать гнездо. Гиперемия ведущая в результате к отеку костного мозга может симулировать более агрессивную патологию [2].
Интенсивность сигнала от гнезда варьирует на всех вариантах последовательностей [2].
Дифференциальный диагноз
Основные патологии для дифференциальной диагностики:
- остеомиелит (напр.
 абсцесс Броди)
абсцесс Броди) - остеобластома: >2 см
- стресс-перелом
- кортикальный десмоид
- остеохондрома
- остеосаркома
- эностоз
Внутрисуставная остеоид-остеома пяточной кости: клинический случай и обзор
Radiol Case Rep. 2016 Sep; 11(3): 212–216.
Опубликовано в сети 24 июня 2016 г. doi: 10.1016/j.radcr.2016.05.008
Томо Хамада, доктор медицинских наук, Хиденори Мацубара, доктор медицинских наук, ∗ Хироаки Кимура, доктор медицинских наук, Такао Айкаса, доктор медицинских наук, Йошида Айкаса, доктор медицинских наук , MD, и Hiroyuki Tsuchiya, MD, PhD
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Остеоидная остеома пяточной кости встречается редко и часто ошибочно диагностируется как артрит из-за схожих симптомов. Кроме того, рентгенологические данные могут быть неспецифическими, а магнитно-резонансная томография (МРТ) может выявить отек костного мозга и изменения в прилегающих мягких тканях. А 19- летний мужчина поступил с 6-месячной историей постоянных болей и припухлости в задней части левой стопы; диагностическая компьютерная томография и анализ МРТ выявили поражения, указывающие на внутрисуставную остеоид-остеому пяточной кости. Первоначальная МРТ не показала специфических результатов. Во время операции опухоль удалена кюретажем; патологические данные продемонстрировали переплетение костных трабекул, окруженных соединительной тканью, что подтвердило диагноз. Насколько нам известно, МРТ во всех случаях остеоид-остеомы пяточной кости, зарегистрированных до 3 месяцев после травмы, выявила очаг. Мы считаем, что остеоид-остеому пяточной кости следует рассматривать как дифференциальный диагноз у пациентов, перенесших МРТ через 3 месяца после появления симптомов; Ранняя компьютерная томография имеет решающее значение в диагностике.
А 19- летний мужчина поступил с 6-месячной историей постоянных болей и припухлости в задней части левой стопы; диагностическая компьютерная томография и анализ МРТ выявили поражения, указывающие на внутрисуставную остеоид-остеому пяточной кости. Первоначальная МРТ не показала специфических результатов. Во время операции опухоль удалена кюретажем; патологические данные продемонстрировали переплетение костных трабекул, окруженных соединительной тканью, что подтвердило диагноз. Насколько нам известно, МРТ во всех случаях остеоид-остеомы пяточной кости, зарегистрированных до 3 месяцев после травмы, выявила очаг. Мы считаем, что остеоид-остеому пяточной кости следует рассматривать как дифференциальный диагноз у пациентов, перенесших МРТ через 3 месяца после появления симптомов; Ранняя компьютерная томография имеет решающее значение в диагностике.
Ключевые слова: Остеоид-остеома, Пяточная кость, Остеоартроз, Неправильный диагноз, МРТ
Остеоид-остеома составляет примерно 11% всех доброкачественных опухолей костей и обычно встречается у детей и молодых людей [1]. Это вызывает локальную боль, которая обычно достигает пика ночью и должна купироваться аспирином или другими нестероидными противовоспалительными препаратами (НПВП) [2]. Более чем в 50% случаев опухоль локализуется в бедренной и большеберцовой кости, тогда как в 4% случаев она возникает в области стопы и лодыжки [3], [4].
Это вызывает локальную боль, которая обычно достигает пика ночью и должна купироваться аспирином или другими нестероидными противовоспалительными препаратами (НПВП) [2]. Более чем в 50% случаев опухоль локализуется в бедренной и большеберцовой кости, тогда как в 4% случаев она возникает в области стопы и лодыжки [3], [4].
Остеоид-остеомы обычно обнаруживаются в кортикальном слое диафизов длинных костей и имеют характерный рентгенологический и клинический вид [5]. Кроме того, остеоид-остеома заднего отдела стопы может проявлять менее реактивный склероз, что часто может приводить к ошибочному диагнозу. Когда остеоид-остеома развивается в заднем отделе стопы, часто возникает задержка в диагностике, поскольку она имитирует другие, более часто встречающиеся патологии. Это отчет о редком случае внутрисуставной остеоид-остеомы пяточной кости у молодого мужчины, у которого изначально был неправильно диагностирован стрессовый перелом и подтаранный артрит.
19-летний мужчина обратился с жалобами на постоянную боль и припухлость в задней части левой стопы в течение 6 месяцев.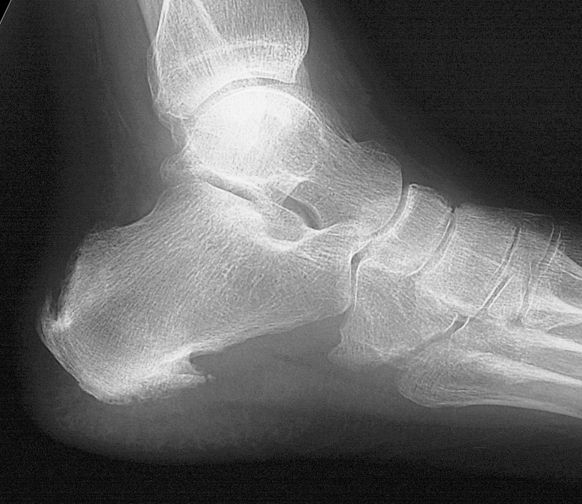 Он был теннисистом-любителем, без травм или каких-либо заболеваний в анамнезе. Первоначальная магнитно-резонансная томография (МРТ) стопы, выполненная в поликлинике семейного врача, не выявила каких-либо аномалий по сравнению с другой стопой, за исключением отека костного мозга пяточной кости. При возможном диагнозе стрессового перелома пяточной кости его лечили НПВП и физиотерапией. Поскольку эти консервативные методы лечения не дали эффекта, он обратился в больницу через 4 месяца после появления начальных симптомов. Здесь Т2-взвешенная МРТ выявила отек костного мозга пяточной кости и развитие артрита в задней области подтаранного сустава (). Костных поражений не наблюдалось, был диагностирован подтаранный артрит. Пациента лечили шиной, НПВП и льдом. Хотя эти меры лечения были эффективны для уменьшения симптомов, они не смогли полностью вылечить его.
Он был теннисистом-любителем, без травм или каких-либо заболеваний в анамнезе. Первоначальная магнитно-резонансная томография (МРТ) стопы, выполненная в поликлинике семейного врача, не выявила каких-либо аномалий по сравнению с другой стопой, за исключением отека костного мозга пяточной кости. При возможном диагнозе стрессового перелома пяточной кости его лечили НПВП и физиотерапией. Поскольку эти консервативные методы лечения не дали эффекта, он обратился в больницу через 4 месяца после появления начальных симптомов. Здесь Т2-взвешенная МРТ выявила отек костного мозга пяточной кости и развитие артрита в задней области подтаранного сустава (). Костных поражений не наблюдалось, был диагностирован подтаранный артрит. Пациента лечили шиной, НПВП и льдом. Хотя эти меры лечения были эффективны для уменьшения симптомов, они не смогли полностью вылечить его.
Открыть в отдельном окне
МРТ через 4 месяца после появления симптомов. Корональная и сагиттальная Т2-взвешенная МРТ, показывающая отек костного мозга пяточной кости и развитие артрита.
В конце концов, пациент был направлен в нашу больницу через 6 месяцев после появления симптомов. Физикальное обследование выявило выраженную болезненность в предплюсневом синусе, пациент жаловался на боль в заднем отделе стопы при положении голеностопного сустава в супинированном и пронированном положениях. При этом эпизоды болей в ночное время оставались неразрешенными. Уровни С-реактивного белка и другие биохимические тесты показали нормальные результаты, а рентгенография не выявила каких-либо отклонений. Компьютерная томография (КТ) выявила крошечный рентгенопрозрачный очаг (диаметром 7 мм), прилегающий к подтаранному суставу, со склеротическим ободком в левой пяточной кости (). МРТ четко продемонстрировала костное поражение с низкой интенсивностью сигнала на Т1-взвешенных изображениях и промежуточной интенсивностью сигнала на Т2-взвешенных изображениях с подавлением жира (1). Наблюдались отек костного мозга пяточной кости, развитие артрита в задней области подтаранного сустава и отек в окружающих мягких тканях (). Сканирование костей показало интенсивное поглощение в очаге (11). Больному был поставлен диагноз остеоид-остеома пяточной кости, выполнены эксцизионная биопсия и кюретаж.
Сканирование костей показало интенсивное поглощение в очаге (11). Больному был поставлен диагноз остеоид-остеома пяточной кости, выполнены эксцизионная биопсия и кюретаж.
Открыть в отдельном окне
КТ через 6 месяцев после появления симптомов. Коронарная и сагиттальная КТ, показывающая очаг со склеротическим ободком.
Открыть в отдельном окне
МРТ через 6 месяцев после появления симптомов. (A) Т1-взвешенная МРТ, показывающая очаг с низкой интенсивностью сигнала (стрелка). (B) Корональная и сагиттальная Т2-взвешенная МРТ с подавлением жира, показывающая очаг промежуточной интенсивности сигнала (стрелки).
Открыть в отдельном окне
Сканирование костей, показывающее повышенное поглощение радионуклидов очагом в левой пяточной кости.
Идентификация подтаранного сустава проводилась под рентгеноскопическим контролем, и был сделан горизонтальный разрез. Очаг был идентифицирован без разреза капсулы подтаранного сустава, и серо-коричневая ткань (1) была удалена кюретажем до тех пор, пока не стала видна нормальная губчатая структура пяточной кости. Оставшийся дефект был плотно заполнен искусственным костным трансплантатом после завершения прижигания. Было замечено, что боль исчезла в течение первой недели после операции. Патологические данные показали переплетение костных трабекул, окруженных соединительной тканью, что подтверждает наличие остеоид-остеомы (10). Клинически и рентгенологически послеоперационных рецидивов опухоли и осложнений не наблюдалось. Через год после операции у пациентки отсутствовали симптомы и не было ограничений в игре в теннис.
Оставшийся дефект был плотно заполнен искусственным костным трансплантатом после завершения прижигания. Было замечено, что боль исчезла в течение первой недели после операции. Патологические данные показали переплетение костных трабекул, окруженных соединительной тканью, что подтверждает наличие остеоид-остеомы (10). Клинически и рентгенологически послеоперационных рецидивов опухоли и осложнений не наблюдалось. Через год после операции у пациентки отсутствовали симптомы и не было ограничений в игре в теннис.
Открыть в отдельном окне
Серо-коричневая ткань, удаленная кюретажем. (A) Макроскопические изображения показали серо-коричневую ткань. (B) Патологические находки включали переплетение костных трабекул, окруженных соединительной тканью.
Наиболее часто поражается таранная кость стопы [6], в то время как пяточная кость поражается редко. Остеоид-остеома в необычных местах может усложнить диагностический процесс, поскольку у некоторых пациентов ранее неправильно диагностировали синдром острого треугольника, стрессовый перелом пяточной кости, отрывное повреждение пяточно-малоберцовой связки, подтаранный артрит или растяжение связок голеностопного сустава [7], [8], [9]. ], [10]. Многие авторы сообщают о случаях локализации остеоид-остеомы пяточной кости во внутрисуставной области, при которой опухоль бывает очень трудно диагностировать [8], [9], [10], [11]. Типичные результаты при нормальных остеоид-остеомах включают рентгенопрозрачное поражение с очагом, окруженным костными склерозами [3], [5]. Однако внешний вид внутрисуставных остеоид-остеом отличается от такового у нормальных остеом. В первом случае реактивное утолщение коры минимально [12]. Кроме того, Kayser et al. [13] сообщили, что остеоид-остеомы предплюсны, такие как остеомы пяточной кости, могут проявлять менее реактивный склероз, что может вводить в заблуждение. На МРТ в очаге может быть низкий Т1-сигнал, переменный Т2-сигнал и переменное контрастное усиление [12], [14], [15].
], [10]. Многие авторы сообщают о случаях локализации остеоид-остеомы пяточной кости во внутрисуставной области, при которой опухоль бывает очень трудно диагностировать [8], [9], [10], [11]. Типичные результаты при нормальных остеоид-остеомах включают рентгенопрозрачное поражение с очагом, окруженным костными склерозами [3], [5]. Однако внешний вид внутрисуставных остеоид-остеом отличается от такового у нормальных остеом. В первом случае реактивное утолщение коры минимально [12]. Кроме того, Kayser et al. [13] сообщили, что остеоид-остеомы предплюсны, такие как остеомы пяточной кости, могут проявлять менее реактивный склероз, что может вводить в заблуждение. На МРТ в очаге может быть низкий Т1-сигнал, переменный Т2-сигнал и переменное контрастное усиление [12], [14], [15].
Более того, клинические симптомы внутрисуставных остеоид-остеом часто наблюдаются до того, как становятся очевидными рентгенологические признаки [10], и могут напоминать симптомы артрита [3], [16], [17]. Когда остеоид-остеома пяточной кости сопровождается тяжелыми воспалительными изменениями, такими как подтаранный артрит, выпот в суставах и отек пяточного костного мозга и окружающих мягких тканей, очаг может быть замаскирован, что затрудняет правильную диагностику. Мы рассмотрели случаи остеоид-остеомы пяточной кости, изначально ошибочно диагностированные на основании МРТ, проведенной через 3 месяца после появления симптомов [7], [9].], [11]. Ян и др. [7] сообщили, что через неделю после первоначального обращения МРТ показала только умеренный костный синяк на пяточной кости и сигнальные изменения в пяточно-малоберцовой связке. Однако через 3 месяца МРТ четко продемонстрировала костное поражение, и было обнаружено, что окружающая склеротическая область расширилась. Аратаке и соавт. [11] сообщили, что Т2-взвешенная МРТ, выполненная через 2 месяца после появления симптомов, показала область высокой интенсивности в пяточном костном мозге, задержку суставной жидкости и развитие синовита в задней области голеностопного сустава. Более того, через 5 месяцев на КТ-изображении было продемонстрировано костное поражение, окруженное склерозированным костным мозгом, что подтвердило диагноз остеоид-остеомы. Санхудо [9] сообщили, что через 3 месяца после первоначального проявления МРТ выявила повышенные изменения сигнала вокруг большого треугольника, а через 7 месяцев после развития симптомов она продемонстрировала меньшее поражение.
Мы рассмотрели случаи остеоид-остеомы пяточной кости, изначально ошибочно диагностированные на основании МРТ, проведенной через 3 месяца после появления симптомов [7], [9].], [11]. Ян и др. [7] сообщили, что через неделю после первоначального обращения МРТ показала только умеренный костный синяк на пяточной кости и сигнальные изменения в пяточно-малоберцовой связке. Однако через 3 месяца МРТ четко продемонстрировала костное поражение, и было обнаружено, что окружающая склеротическая область расширилась. Аратаке и соавт. [11] сообщили, что Т2-взвешенная МРТ, выполненная через 2 месяца после появления симптомов, показала область высокой интенсивности в пяточном костном мозге, задержку суставной жидкости и развитие синовита в задней области голеностопного сустава. Более того, через 5 месяцев на КТ-изображении было продемонстрировано костное поражение, окруженное склерозированным костным мозгом, что подтвердило диагноз остеоид-остеомы. Санхудо [9] сообщили, что через 3 месяца после первоначального проявления МРТ выявила повышенные изменения сигнала вокруг большого треугольника, а через 7 месяцев после развития симптомов она продемонстрировала меньшее поражение. В данном случае через 4 месяца после появления симптомов МРТ показала только интрамедуллярный отек костного мозга пяточной кости и сигнальные изменения в подтаранном суставе. Однако очаг остеоид-остеомы увидеть не удалось.
В данном случае через 4 месяца после появления симптомов МРТ показала только интрамедуллярный отек костного мозга пяточной кости и сигнальные изменения в подтаранном суставе. Однако очаг остеоид-остеомы увидеть не удалось.
Насколько нам известно, МРТ-сканирование во всех случаях пяточной остеоид-остеомы, о которых сообщалось до 3 месяцев после травмы, выявило очаг, при этом лечение проводилось только через 3 месяца после первоначального проявления [7], [8], [9], [10], [11]. Поэтому мы считаем, что остеоид-остеому пяточной кости следует рассматривать как дифференциальный диагноз у пациентов, которым проводится МРТ через 3 месяца после появления симптомов. Некоторые авторы сообщают, что КТ визуализирует очаг более точно и эффективно, чем МРТ [18], [19], [20], [21]. Более того, Хурана и соавт. [16] сообщили, что использование тонкослойной КТ помогает в ранней и правильной диагностике остеоид-остеомы.
Мы пришли к выводу, что диагностика остеоид-остеомы пяточной кости затруднена, и считаем, что ранняя КТ имеет решающее значение в диагностике.
Конкурирующие интересы: Авторы заявили об отсутствии конкурирующих интересов.
1. Шайович Ф. 2-е изд. Спрингер-Верлаг; Heidelberg: 1993. Гистологическое типирование опухолей костей. [Google Scholar]
2. Макли Дж. Т., Данн М. Дж. Синтез простагландинов при остеоид-остеоме. Ланцет. 1982; 2:42. [PubMed] [Google Scholar]
3. Резник Д., Ниваяма Г. Опухоли и опухолевидные поражения костей: визуализация и патология специфических поражений. В: Дональд Р., Майкл К., Гердон Д.Г., редакторы. Диагностика заболеваний костей и суставов. ВБ Сондерс Ко; Филадельфия: 1988. стр. 3621–3635. [Google Scholar]
4. Unni K.K., Inwards C.Y., Bridge J.A., Kindblom L.G., Wold L.E. Американский регистр патологии в сотрудничестве с Институтом патологии вооруженных сил; Вашингтон, округ Колумбия: 2005. Опухоли костей и суставов. Американский регистр патологии. [Google Scholar]
5. Темпл Х.Т., Скалли С.П. Опухоли. В: Мизель М.С., Миллер Р.А., Шиоло М.В., редакторы. Обновление ортопедических ЗНАНИЙ: стопа и голеностопный сустав 2. Американская академия хирургов-ортопедов; Роузмонт (Иллинойс): 1998. С. 11–26. [Google Scholar]
Американская академия хирургов-ортопедов; Роузмонт (Иллинойс): 1998. С. 11–26. [Google Scholar]
6. Moser R.P., Jr., Kransdorf M.J., Brower A.C., Hudson T., Aoki J., Berrey B.H. Остеоид-остеома локтевого сустава. Обзор шести дел. Скелетный радиол. 1990; 19: 181–186. [PubMed] [Google Scholar]
7. Ян Дж. Х., Пак Дж. Х., Мин К. В., Ким Х. Дж., Юнг Дж. Ю. Посттравматическая внесуставная остеоид-остеома пяточной кости после военной подготовки. J Ортоп Sci. 2011; 16: 326–328. [PubMed] [Google Scholar]
8. Lo A.B., Chow A.H., Wong W.C., Hui J.P., Yuen M.K. Остеоид-остеома пяточной кости: небольшое болезненное образование, вызывающее спутанные симптомы. Hong Kong Med J. 2012; 18:70–72. [PubMed] [Академия Google]
9. Санхудо Дж.А. Остеоид-остеома пяточной кости, имитирующая синдром os trigonum: клинический случай. Стопа лодыжки Int. 2006; 27: 548–551. [PubMed] [Google Scholar]
10. Pogliacomi F., Vaienti E. Неправильный диагноз внутрисуставной остеоид-остеомы пяточной кости после травмы. Акта Биомед. 2003; 74: 144–150. [PubMed] [Google Scholar]
Акта Биомед. 2003; 74: 144–150. [PubMed] [Google Scholar]
11. Аратаке М., Шигеюки М., Ацуши Х., Такеучи Р., Сайто Т. Случай околосуставной остеоид-остеомы пяточной кости, имитирующей артрит. J Foot Хирургия лодыжки. 2012; 51: 237–240. [PubMed] [Академия Google]
12. Чай Дж.В., Хонг С.Х., Чой Дж.Ю., Кох Ю.Х., Ли Дж.В., Чой Дж.А. Рентгенологическая диагностика остеоид-остеомы: от простых к сложным выводам. Рентгенография. 2010;30:737–749. [PubMed] [Google Scholar]
13. Kayser F., Resnick D., Haghighi P., Pereira Edo R., Greenway G., Schweitzer M. Доказательства поднадкостничного происхождения остеоид-остеом в трубчатых костях: анализ с помощью КТ и МРТ. AJR Am J Рентгенол. 1998; 170:609–614. [PubMed] [Google Scholar]
14. Эбрахим Ф.С., Якобсон Дж.А., Лин Дж., Хауснер Дж.А., Хейс К.В., Резник Д. Внутрисуставная остеоид-остеома: сонографические данные у трех пациентов с корреляцией рентгенографии, КТ и МРТ. AJR Am J Рентгенол. 2001;177:1391–1395. [PubMed] [Google Scholar]
15. Аллен С.Д., Сайфуддин А. Визуализация внутрисуставной остеоид-остеомы. Клин Радиол. 2003; 58: 845–852. [PubMed] [Google Scholar]
Аллен С.Д., Сайфуддин А. Визуализация внутрисуставной остеоид-остеомы. Клин Радиол. 2003; 58: 845–852. [PubMed] [Google Scholar]
16. Хурана Дж.С., Мэйо-Смит В., Каттапурам С.В. Подтаранная артралгия, вызванная околосуставной остеоид-остеомой. Clin Orthop Relat Relat Res. 1990; 252: 205–208. [PubMed] [Google Scholar]
17. Szendroi M., Kollo K., Antal I., Lakatos J., Szoke G. Внутрисуставная остеоид-остеома: клинические признаки, результаты визуализации и сравнение с внесуставной локализацией. J Ревматол. 2004;31:957–964. [PubMed] [Google Scholar]
18. Hayes C.W., Conway W.F., Sundaram M. Вводящие в заблуждение агрессивные проявления на МРТ некоторых доброкачественных скелетно-мышечных поражений. Рентгенография. 1992; 12:1119–1134. обсуждение 1135–116. [PubMed] [Google Scholar]
19. Assoun J., Richardi G., Railhac J.J., Baunin C., Fajadet P., Giron J. Остеоидная остеома: МРТ в сравнении с КТ. Радиология. 1994; 191: 217–223. [PubMed] [Google Scholar]
20. Lefton D.R., Torrisi J.M., Haller J.O. Остеоид-остеома позвонка, маскирующаяся под злокачественную опухоль кости или мягких тканей на МРТ. Педиатр Радиол. 2001; 31: 72–75. [PubMed] [Академия Google]
Lefton D.R., Torrisi J.M., Haller J.O. Остеоид-остеома позвонка, маскирующаяся под злокачественную опухоль кости или мягких тканей на МРТ. Педиатр Радиол. 2001; 31: 72–75. [PubMed] [Академия Google]
21. Юссеф Б.А., Хаддад М.С., Захрани А., Шариф Х.С., Морган Дж.Л., Аль-Шахед М. Остеоидная остеома и остеобластома: МРТ-виды и значение усиления кольца. Евро Радиол. 1996; 6: 291–296. [PubMed] [Google Scholar]
Кортикальные остеоидные остеомы пяточной кости, управляемые резекцией единым блоком и аутогенной пластикой подвздошной кости
ПОЛУЧИТЬ ПРИЛОЖЕНИЕ
Кортикальные остеоидные остеомы пяточной кости, управляемые резекцией единым блоком и аутогенной пластикой подвздошной костиISSN: 2161-0533
Исследовательская статья — (2012 г.), том 1, выпуск 4
Посмотреть PDF Download PDF
- Mohamed Mansour Elzohairy *
- Лектор и консультант по ортопедической хирургии медицинского факультета Университета Загазиг, Египет
*8
Автор корреспонденции:
Мохамед Мансур Эльзохайри, преподаватель и консультант по ортопедической хирургии, медицинский факультет, Университет Загазиг, Египет Электронная почта:
Ключевые слова: Остеоид-остеомы, пяточная кость, резекция единым блоком
Введение
Остеоид-остеома была впервые описана Бергстрандом [1] как доброкачественная остеобластическая опухоль в 1930 г. , затем в 1935 г. признать его уникальным объектом. Наиболее частыми локализациями остеоид-остеом являются бедренная кость, особенно межвертельная или внутрикапсулярная области бедра, которые поражаются в двух третях случаев [2,3], другими распространенными локализациями являются диафизарные отделы большеберцовой кости и плечевой кости. Эта остеоид-остеома не распространена в стопе, ее частота колеблется от 4% до 16%, предпочтительной локализацией в стопе является таранная кость, которая колеблется от 31% до 59%.%, за которой следует пяточная кость, которая колеблется от 12,5% до 22% всех остеоид-остеом стопы [3-5]. Нередки трудности в диагностике и локализации остеоид-остеом стопы, а также трудности при стандартных рентгенологических снимках в выявлении опухоли, особенно при наличии обширного склероза в корковом поражении или артритных изменений в субартикулярных отделах малой кости предплюсны. [3-6]. В этом исследовании мы оценили результаты шести редких случаев кортикальных остеоид-остеом пяточной кости, которые лечили резекцией остеоид-остеом единым блоком с аутогенной пластикой подвздошной кости.
, затем в 1935 г. признать его уникальным объектом. Наиболее частыми локализациями остеоид-остеом являются бедренная кость, особенно межвертельная или внутрикапсулярная области бедра, которые поражаются в двух третях случаев [2,3], другими распространенными локализациями являются диафизарные отделы большеберцовой кости и плечевой кости. Эта остеоид-остеома не распространена в стопе, ее частота колеблется от 4% до 16%, предпочтительной локализацией в стопе является таранная кость, которая колеблется от 31% до 59%.%, за которой следует пяточная кость, которая колеблется от 12,5% до 22% всех остеоид-остеом стопы [3-5]. Нередки трудности в диагностике и локализации остеоид-остеом стопы, а также трудности при стандартных рентгенологических снимках в выявлении опухоли, особенно при наличии обширного склероза в корковом поражении или артритных изменений в субартикулярных отделах малой кости предплюсны. [3-6]. В этом исследовании мы оценили результаты шести редких случаев кортикальных остеоид-остеом пяточной кости, которые лечили резекцией остеоид-остеом единым блоком с аутогенной пластикой подвздошной кости.
Пациенты и методы
Шесть случаев латеральной кортикальной остеоидной остеомы пяточной кости лечили с помощью резекции единым блоком и аутогенной пластики подвздошной кости в Университетской больнице Загазиг, Египет. Все пациенты дали информированное согласие до включения в исследование; исследование было санкционировано местным этическим комитетом и проводилось в соответствии с этическими стандартами Хельсинкской декларации 1964 г. в редакции 2000 г. В исследовании приняли участие пять мужчин и одна женщина в возрасте от 18 до 24 лет, четверо были правы. и двое остались пяточной кости. Они были доставлены в нашу ортопедическую клинику в Университетской больнице Загазиг с историями длительного лечения в течение периода от одного до двух лет неизлеченного персистирующего плантерного фасциита и сильной пяточной боли с нестероидными противовоспалительными препаратами, которые были (бруфен у двух пациентов, аспирин). у трех пациентов, фельдене у одного пациента), физиотерапия (УЗИ, горяче-влажные компрессы, инфракрасное излучение) и местные инъекции (дипрофос и лидокаин).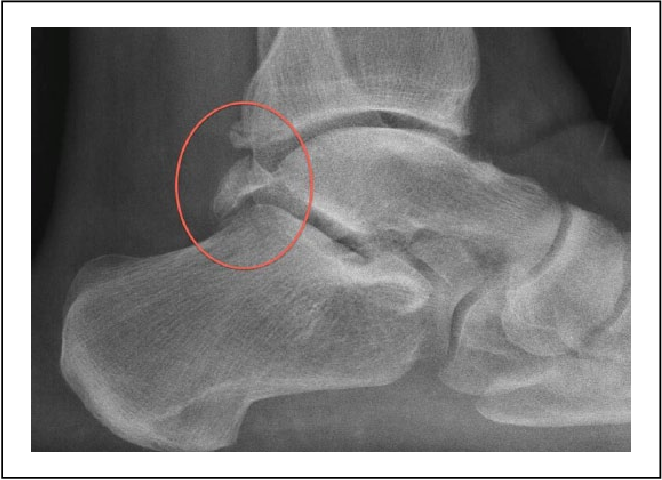 Мы заметили из их анамнеза, что боли сначала начинались ночью с прерывистыми периодами улучшения, особенно при приеме нестероидных противовоспалительных средств, и уменьшение боли не было связано с отдыхом, а затем становилось постоянным. Рентгенологические исследования, сделанные ранее, не выявили существенных изменений в пяточной кости, но позже рентген показал обширный склероз нижнелатеральной коры пяточной кости, данные лабораторных исследований были в норме. Во всех случаях были выполнены компьютерные томографии без контрастного вещества (скан толщиной 10 мм), на которых выявлено округлое рентгенопрозрачное поле размером не более 2 см с кальцинозом внутри и ореолом обширного кортикального костно-медуллярного склероза вокруг рентгенопрозрачного очага. Эти находки сочетались с остеоид-остеомой ( Фигуры 1 — 3 ). Пациентам была назначена операция хирургической резекции единым блоком. Мы использовали вербальную оценочную шкалу (VRS) (простую 4-балльную шкалу) [7] для оценки боли, которая состояла из списка прилагательных, описывающих различные уровни интенсивности боли, и они варьировались от нулевой до сильной, ее категории были следующими: (ноль = нет боли, 1 = нет боли в покое, небольшая боль при движении, 2 = слабая боль в покое, умеренная боль при движении, 3 = умеренная боль в покое, сильная боль при движении, 4 = сильная боль в покое и при движении) [7].
Мы заметили из их анамнеза, что боли сначала начинались ночью с прерывистыми периодами улучшения, особенно при приеме нестероидных противовоспалительных средств, и уменьшение боли не было связано с отдыхом, а затем становилось постоянным. Рентгенологические исследования, сделанные ранее, не выявили существенных изменений в пяточной кости, но позже рентген показал обширный склероз нижнелатеральной коры пяточной кости, данные лабораторных исследований были в норме. Во всех случаях были выполнены компьютерные томографии без контрастного вещества (скан толщиной 10 мм), на которых выявлено округлое рентгенопрозрачное поле размером не более 2 см с кальцинозом внутри и ореолом обширного кортикального костно-медуллярного склероза вокруг рентгенопрозрачного очага. Эти находки сочетались с остеоид-остеомой ( Фигуры 1 — 3 ). Пациентам была назначена операция хирургической резекции единым блоком. Мы использовали вербальную оценочную шкалу (VRS) (простую 4-балльную шкалу) [7] для оценки боли, которая состояла из списка прилагательных, описывающих различные уровни интенсивности боли, и они варьировались от нулевой до сильной, ее категории были следующими: (ноль = нет боли, 1 = нет боли в покое, небольшая боль при движении, 2 = слабая боль в покое, умеренная боль при движении, 3 = умеренная боль в покое, сильная боль при движении, 4 = сильная боль в покое и при движении) [7]. Двум пациентам была присвоена оценка 4, а четырем пациентам – 3. Затем пациентов попросили указать интенсивность боли с помощью VRS в ночь перед операцией и ночи после операции.Спинномозговая анестезия использовалась для всех операций. Опухоли под контролем ЭОП латеральным доступом, латеральный кортикальный слой пяточной кости резецирован остеотомом с визуализацией красноватых очагов Окружающие склеротические кости удалены кюреткой и аутогенным трансплантатом подвздошной кости g было сделано для всех пациентов. Диагнозы остеоид-остеом были подтверждены гистопатологическими исследованиями ( Рисунок 4 ). В послеоперационном периоде всем пациентам вводили внутримышечные инъекции фельдена (пироксикама) в качестве анальгезии. Пациентам накладывали гипсовую повязку на 2 недели, швы снимали через 2 недели. Всем пациентам выполнялась реабилитационная программа, которая состояла из упражнений на мышцы стопы и икроножных мышц по одному часу пять раз в день (всего пять часов в день) в течение 4 недель, а полная нагрузка была разрешена через 8 недель.
Двум пациентам была присвоена оценка 4, а четырем пациентам – 3. Затем пациентов попросили указать интенсивность боли с помощью VRS в ночь перед операцией и ночи после операции.Спинномозговая анестезия использовалась для всех операций. Опухоли под контролем ЭОП латеральным доступом, латеральный кортикальный слой пяточной кости резецирован остеотомом с визуализацией красноватых очагов Окружающие склеротические кости удалены кюреткой и аутогенным трансплантатом подвздошной кости g было сделано для всех пациентов. Диагнозы остеоид-остеом были подтверждены гистопатологическими исследованиями ( Рисунок 4 ). В послеоперационном периоде всем пациентам вводили внутримышечные инъекции фельдена (пироксикама) в качестве анальгезии. Пациентам накладывали гипсовую повязку на 2 недели, швы снимали через 2 недели. Всем пациентам выполнялась реабилитационная программа, которая состояла из упражнений на мышцы стопы и икроножных мышц по одному часу пять раз в день (всего пять часов в день) в течение 4 недель, а полная нагрузка была разрешена через 8 недель.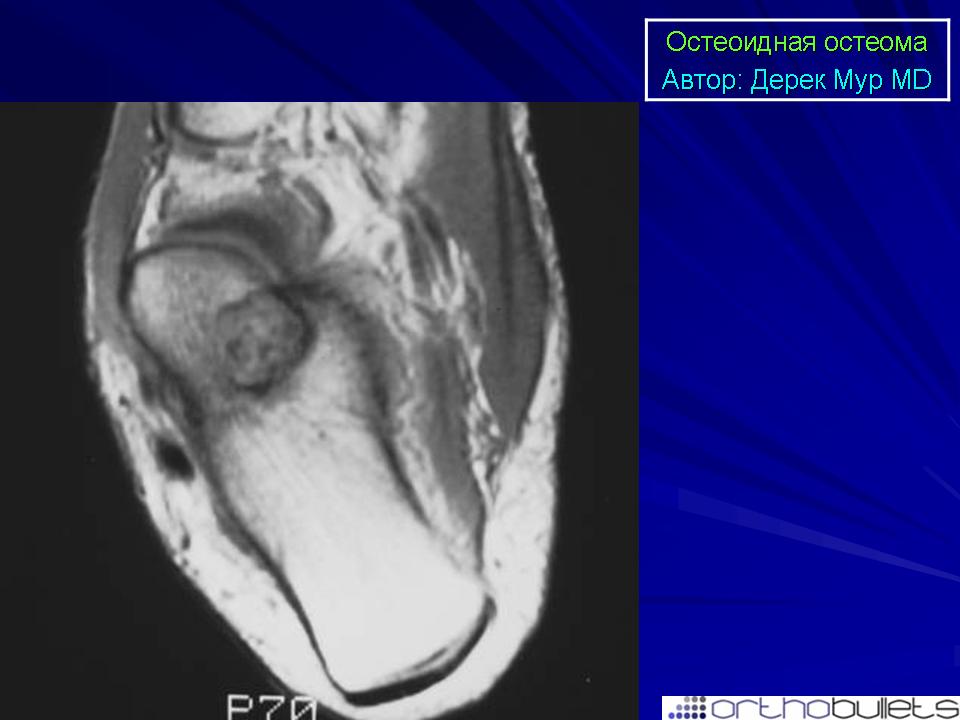
Результаты
Периоды наблюдения варьировались от 25 до 32 месяцев. Предоперационная пяточная боль исчезла в ту же ночь после операции у четырех пациентов и на вторые послеоперационные сутки у двух пациентов по (ВРШ), а отек постепенно уменьшился. Раны зажили без осложнений у всех пациентов без стрессовых переломов пяточной кости. Их боли также полностью прекратились, и они вернулись к полноценной деятельности без скованности или ограничений (9).0015 Таблица 1 ).
| Ящики | Зона | Секс | Продолжительность предоперационной боли | Полученное лечение | Шкала оценки боли VRS | Уменьшение боли | осложнения | Период товарищества |
| Чемодан 1 | справа | Мужчина | 12 месяцев | Бруфен П.Т.С. Л.И. | 3 | В ту же ночь | № | 25 месяцев |
| Чемодан 2 | Левый | Мужчина | 14 месяцев | Аспирин PTS L. I I | 4 | В ту же ночь | № | 28 месяцев |
| Чемодан 3 | справа | Мужчина | 17 месяцев | Бруфен П.Т.С. Л.И. | 3 | Второй послеоперационный | № | 32 месяца |
| Чемодан 4 | Правая | Мужчина | 24 месяца | Фельдене П.Т.С. Л.И. | 3 | В ту же ночь | № | 27 месяцев |
| Чемодан 5 | справа | Женщина | 15 месяцев | Аспирин PTS L.I | 3 | В ту же ночь | № | 28 месяцев |
| Чемодан 6 | Левый | Мужчина | 19 месяцев | Аспирин PTS L.I | 4 | Второй послеоперационный | № | 30 месяцев |
NB: PTS = физиотерапия. L.I = Местная инъекция. V.R.S = вербальная шкала оценок.
Таблица 1: Результаты резекции единым блоком с аутогенной подвздошной пластикой кортикальной пяточной остеоидной остеомы.
Обсуждение
В литературе было немного сообщений об остеоид-остеомах пяточной кости, которые были ошибочно диагностированы как подошвенный фасциит, хроническое растяжение связок, повреждение связок, синдром острого треугольника или подтаранный артрит [3-5]. Трудности в диагностике связаны с низкой частотой остеоид-остеом пяточной кости по сравнению с другими распространенными причинами боли в стопе или пяточной кости, например, ретрокальканеальным бурситом, тендинитом ахиллова сухожилия, болезнью Севера, хронической нестабильностью голеностопного сустава и подошвенным фасциитом, а также ранним X Рентгенологические отчеты всегда вводят в заблуждение, потому что симптомы могут проявляться задолго до того, как можно будет обнаружить значительные рентгенологические изменения [3-6]. Ключом к диагностике было то, что в анамнезе боль обычно появлялась ночью и уменьшалась при приеме нестероидных противовоспалительных средств, но позднее сохранение симптомов с неохотным ответом на нестероидные противовоспалительные средства приводило к последующему рентгенологическому и рентгенологическому обследованию. КТ, которая показала значительные изменения в пяточной кости, сочетающиеся с остеоид-остеомами [3-6]. Мы также не должны забывать о других поражениях, которые могут давать рентгенологические признаки, общие с остеоид-остеомами, такие как усталостные переломы, хронический склерозирующий остеомиелит и остеогенная саркома. Они будут дифференцированы в соответствии с их особым анамнезом, рентгенологическими признаками и гистопатологическими исследованиями. Существуют различные методы лечения остеоид-остеом, включая медикаментозное лечение нестероидными противовоспалительными средствами [8,9].), хирургическое лечение, включая широкую резекцию единым блоком и удаление кровли с иссечением [9-11], а также малоинвазивные хирургические методы, включающие множество хирургических вариантов, таких как иссечение под радионуклидным контролем [12-15], чрескожное иссечение под контролем КТ [16,17] , чрескожная лазерная фотокоагуляция [18,19], чрескожная радиочастотная коагуляция [20,21] и компьютерная хирургия [22,23].
КТ, которая показала значительные изменения в пяточной кости, сочетающиеся с остеоид-остеомами [3-6]. Мы также не должны забывать о других поражениях, которые могут давать рентгенологические признаки, общие с остеоид-остеомами, такие как усталостные переломы, хронический склерозирующий остеомиелит и остеогенная саркома. Они будут дифференцированы в соответствии с их особым анамнезом, рентгенологическими признаками и гистопатологическими исследованиями. Существуют различные методы лечения остеоид-остеом, включая медикаментозное лечение нестероидными противовоспалительными средствами [8,9].), хирургическое лечение, включая широкую резекцию единым блоком и удаление кровли с иссечением [9-11], а также малоинвазивные хирургические методы, включающие множество хирургических вариантов, таких как иссечение под радионуклидным контролем [12-15], чрескожное иссечение под контролем КТ [16,17] , чрескожная лазерная фотокоагуляция [18,19], чрескожная радиочастотная коагуляция [20,21] и компьютерная хирургия [22,23]. Что касается медикаментозного лечения, то были исследования об успешности этого метода в течение периода от 3 до 5 лет при непрерывном применении нестероидных противовоспалительных средств [8,9].]. Проблемы, возникающие при использовании этого метода, включают необходимость длительного лечения с его опасными побочными эффектами (ЦНС, гепато-ренальная токсичность, гастрит и язвенная болезнь), особенно у молодых активных людей, которые не примут этот длительный период лечения с его побочными эффектами. эффекты [8,9]. Открытые хирургические методы лечения остеоид-остеомы включают два основных метода: широкую резекцию единым блоком и удаление кровли с иссечением с профилактической внутренней фиксацией или без нее и пластикой [10]. К преимуществам открытого хирургического лечения относятся прямая визуализация и внутриочаговое иссечение очага, что связано со 100% первичным излечением [10]. Ассенмахер и др. [24] описали немедленное облегчение боли у своих пациентов со средней бессимптомной продолжительностью 6,6 лет после операции.
Что касается медикаментозного лечения, то были исследования об успешности этого метода в течение периода от 3 до 5 лет при непрерывном применении нестероидных противовоспалительных средств [8,9].]. Проблемы, возникающие при использовании этого метода, включают необходимость длительного лечения с его опасными побочными эффектами (ЦНС, гепато-ренальная токсичность, гастрит и язвенная болезнь), особенно у молодых активных людей, которые не примут этот длительный период лечения с его побочными эффектами. эффекты [8,9]. Открытые хирургические методы лечения остеоид-остеомы включают два основных метода: широкую резекцию единым блоком и удаление кровли с иссечением с профилактической внутренней фиксацией или без нее и пластикой [10]. К преимуществам открытого хирургического лечения относятся прямая визуализация и внутриочаговое иссечение очага, что связано со 100% первичным излечением [10]. Ассенмахер и др. [24] описали немедленное облегчение боли у своих пациентов со средней бессимптомной продолжительностью 6,6 лет после операции. Успешное иссечение приводит к устранению боли, связанной с опухолью, в течение нескольких часов или дней после операции. Инвазивный подход хирургической резекции опухоли единым блоком приводит к увеличению продолжительности пребывания в стационаре; периоперационные переломы; необходимость костных трансплантатов, внутренней фиксации или того и другого; периартикулярная скованность; и отсроченное функциональное восстановление [24]. Хили и др. [25] в своем исследовании отметили, что внутриочаговая резекция или кюретаж имели самую высокую частоту рецидивов по сравнению с резекцией единым блоком, которая имела самую низкую частоту рецидивов. Авторы связали эту находку с неполным удалением очага и обнаружили, что рецидив наблюдался в течение 1 года после иссечения; поэтому они пришли к выводу, что пациент с остеоид-остеомой должен находиться под наблюдением как минимум в течение 1 года [24,25]. У наших пациентов, перенесших резекцию единым блоком и аутогенную трансплантацию, мы обнаружили значительное уменьшение боли в течение первых и вторых послеоперационных дней.
Успешное иссечение приводит к устранению боли, связанной с опухолью, в течение нескольких часов или дней после операции. Инвазивный подход хирургической резекции опухоли единым блоком приводит к увеличению продолжительности пребывания в стационаре; периоперационные переломы; необходимость костных трансплантатов, внутренней фиксации или того и другого; периартикулярная скованность; и отсроченное функциональное восстановление [24]. Хили и др. [25] в своем исследовании отметили, что внутриочаговая резекция или кюретаж имели самую высокую частоту рецидивов по сравнению с резекцией единым блоком, которая имела самую низкую частоту рецидивов. Авторы связали эту находку с неполным удалением очага и обнаружили, что рецидив наблюдался в течение 1 года после иссечения; поэтому они пришли к выводу, что пациент с остеоид-остеомой должен находиться под наблюдением как минимум в течение 1 года [24,25]. У наших пациентов, перенесших резекцию единым блоком и аутогенную трансплантацию, мы обнаружили значительное уменьшение боли в течение первых и вторых послеоперационных дней. Мы использовали аутогенные костные трансплантаты подвздошной кости для предотвращения стрессовых переломов, и все повреждения зажили без осложнений или рецидивов. Использование методов правильной предоперационной и интраоперационной локализации опухоли имеет решающее значение для обеспечения адекватной резекции опухоли и минимизации рецидива, что включает в себя предоперационную компьютерную томографию и усилитель изображения хорошего качества во время операции. Было несколько отчетов, в которых обсуждались минимально инвазивные хирургические методы, которые включали иссечение под радионуклидным контролем, чрескожное иссечение под контролем КТ, чрескожную лазерную фотокоагуляцию, чрескожную радиочастотную коагуляцию и компьютерную хирургию. Вероятность успеха может составлять примерно 100% [12-23]. К недостаткам можно отнести неполную резекцию, персистенцию симптомов, рецидивы и невозможность изучения очага с помощью гистопатологического исследования [12-23].
Мы использовали аутогенные костные трансплантаты подвздошной кости для предотвращения стрессовых переломов, и все повреждения зажили без осложнений или рецидивов. Использование методов правильной предоперационной и интраоперационной локализации опухоли имеет решающее значение для обеспечения адекватной резекции опухоли и минимизации рецидива, что включает в себя предоперационную компьютерную томографию и усилитель изображения хорошего качества во время операции. Было несколько отчетов, в которых обсуждались минимально инвазивные хирургические методы, которые включали иссечение под радионуклидным контролем, чрескожное иссечение под контролем КТ, чрескожную лазерную фотокоагуляцию, чрескожную радиочастотную коагуляцию и компьютерную хирургию. Вероятность успеха может составлять примерно 100% [12-23]. К недостаткам можно отнести неполную резекцию, персистенцию симптомов, рецидивы и невозможность изучения очага с помощью гистопатологического исследования [12-23].
Выводы
Остеоид-остеома должна быть в наших ожиданиях при дифференциальной диагностике болей в стопах, особенно в случаях с неохотным ответом на лечение. Остеоид-остеома может быть разрешена нестероидными противовоспалительными препаратами в среднем за 33 месяца. Если больной не выдерживает боли и длительного приема нестероидных противовоспалительных препаратов, выходом являются оперативные вмешательства. Целью хирургического вмешательства является полное хирургическое иссечение, поскольку это наиболее предсказуемый способ излечения остеоид-остеомы. Точная локализация поражения является наиболее важным фактором, определяющим успешное хирургическое удаление.
Остеоид-остеома может быть разрешена нестероидными противовоспалительными препаратами в среднем за 33 месяца. Если больной не выдерживает боли и длительного приема нестероидных противовоспалительных препаратов, выходом являются оперативные вмешательства. Целью хирургического вмешательства является полное хирургическое иссечение, поскольку это наиболее предсказуемый способ излечения остеоид-остеомы. Точная локализация поражения является наиболее важным фактором, определяющим успешное хирургическое удаление.
Клинические случаи Презентации
Рентген показал обширный склероз нижнелатеральной коры пяточной кости. Во всех случаях выполнена КТ без контраста (скан толщиной 10 мм), на которой выявлено округлое рентгенопрозрачное поле размером не более 2 см с кальцинозом внутри и ореолом обширного кортикального костно-медуллярного склероза вокруг рентгенопрозрачного очага. Эти находки сочетались с остеоид-остеомой (рис. 1 — 3 ).
Ссылки
- Bergstrand H (1930) О странном, вероятно, еще не описанном остеобластическом заболевании длинных костей кисти и стопы.
 Acta Radiol 11: 596-613.
Acta Radiol 11: 596-613. - Jaffe HL (1935) Остеоид-остеома: доброкачественная остеобластная опухоль, состоящая из остеоида и атипичной кости. Архив хирургии 31: 709-728.
- Pogliacomi F, Vaienti E (2003)Неправильно диагностированная внутрисуставная остеоид-остеома пяточной кости после травмы. Акта Биомед 74: 144-150
- Росси Т., Левицкий К. (1996) Остеоидная остеома пяточной кости: необычная причина боли в заднем отделе стопы у спортсмена-подростка. J Athl Train 31: 71-73.
- Sanhudo JA (2006) Остеоидная остеома пяточной кости, имитирующая синдром Os Trigonum Foot Ankle Int 27: 548-551
- Шукла С., Кларк А.В., Сайфуддин А. (15 июля 2009 г.) Особенности визуализации остеоидной остеомы стопы. Скелет Радиол 39: 683-689
- Seymour RA (1982)Использование шкал боли при оценке эффективности анальгетиков при послеоперационной зубной боли. Eur J Clin Pharmacol 23: 441-444
- Carpintero-Benitez P, Aguirre MA, Serrano JA, Lluch M (2004) Влияние рофекоксиба на боль, вызванную остеоид-остеомой.
 Ортопедия 27: 1188-1191.
Ортопедия 27: 1188-1191. - Kneisl JS, Simon MA (1992) Медикаментозное лечение по сравнению с оперативным лечением остеоид-остеомы. J Bone Joint Surg Am 74: 179-185.
- Campanacci M, Ruggieri P, Gasbarrini A, Ferraro A, Campanacci L (1999) Прямая визуальная идентификация и внутриочаговое иссечение очага с минимальным удалением кости. J Bone Joint Surg Br 81: 814-820.
- Kruger GD, Rock MG (1987) Остеоид-остеома дистального эпифиза бедренной кости. Clin Orthop Relat Res 203-209.
- Ринский Л.А., Горис М., Блек Э.Е., Халперн А., Хиршман П. (1980) Интраоперационная сцинтиграфия скелета для локализации остеоид-остеомы в позвоночнике. История болезни. J Bone Joint Surg Am 62: 143-144
- Гилле П., Начин П., Обер Д., де ла Саль Р., Джордан Х. и др. (1986)Интраоперационная радиоактивная локализация остеоид-остеом: четыре клинических случая. J Педиатр Орто 6: 596-599
- Wioland M, Gaillard JF, Sergent A (1991) Интраоперационная сцинтиграфия костей в ортопедической хирургии.
 Биомед Фармакотер 45: 429-434.
Биомед Фармакотер 45: 429-434. - Roger B, Bellin MF, Wioland M, Grenier P (1996) Остеоид-остеома: чрескожное иссечение под контролем КТ, подтвержденное немедленной последующей сцинтиграфией у 16 амбулаторных пациентов. Радиология. 201: 239-242.
- Атар Д., Леман В.Б., Грант А.Д. (1992) Деловые советы. Иссечение остеоид-остеомы под контролем компьютерной томографии. Ортоп Откр. 21:1457-1458.
- Lenke LG, Sutherland CJ, Gilula LA (март 1994 г.) Остеоид-остеома проксимального отдела бедра: предоперационная локализация под контролем КТ. Ортопедия 17: 289-292.
- Motamedi D, Learch TJ, Ishimitsu DN, Motamedi K, Katz MD, et al. (2009) Термическая абляция остеоид-остеомы: обзор и пошаговое руководство. Рентгенография 29: 2127-2141.
- Ганджи А., Гассер Б., Де Унамуно С., Фогарраси Э., Фукс С. и др. (1997) Новые тенденции в интерстициальной лазерной фотокоагуляции костей. Семин Опорно-двигательный аппарат Радиол 1: 331-338.
- Rosenthal DI, Hornicek FJ, Wolfe MW, Jennings LC, Gebhardt MC, et al.
 (1998)Чрескожная радиочастотная коагуляция остеоид-остеомы по сравнению с оперативным лечением. J Bone Joint Surg Am 80: 815-821.
(1998)Чрескожная радиочастотная коагуляция остеоид-остеомы по сравнению с оперативным лечением. J Bone Joint Surg Am 80: 815-821. - Barei DP, Moreau G, Scarborough MT, Neel MD (1999)Чрескожная радиочастотная термическая абляция остеоид-остеомы. Clin Orthop Relat Res 9: 72-78.
- Donahue F, Ahmad A, Mnaymneh W, Pevsner NH (1999) Остеоидная остеома Чрескожное иссечение под контролем компьютерной томографии. Clin Orthop Relat Relat Res 191-196.
- Мигес А., Велан О., Солари Г., Пейс Г., Слуллитель Г. и др. (2005)Остеоид-остеома пяточной кости: чрескожная радиочастотная абляция. Журнал хирургии стопы и лодыжки. 44: 469-472.
- Ассенмахер С., Фоггенрайтер Г., Клаес В., Наст-Колб Д. (2000) Остеоид-остеома — диагностическая и терапевтическая проблема? Хирург 71: 319-325.
- Healey JH, Ghelman B (1986) Остеоидная остеома и остеобластома. Современные концепции и последние достижения. Clin Orthop Relat Res 76-85
Образец цитирования: Elzohairy MM (2012) Кортикальные остеоидные остеомы пяточной кости, управляемые резекцией единым блоком и аутогенной пластикой подвздошной кости.

 Обзор литературы и собственный опыт // Медицинский совет. – 2015. – № 3. – С. 65-71.
Обзор литературы и собственный опыт // Медицинский совет. – 2015. – № 3. – С. 65-71. абсцесс Броди)
абсцесс Броди)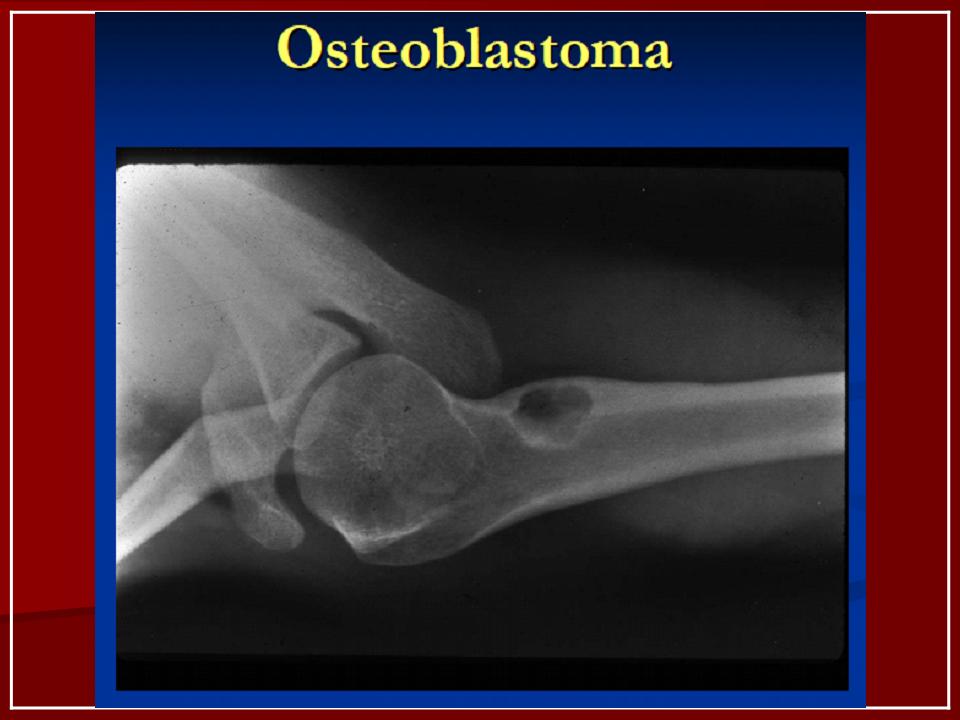 Acta Radiol 11: 596-613.
Acta Radiol 11: 596-613.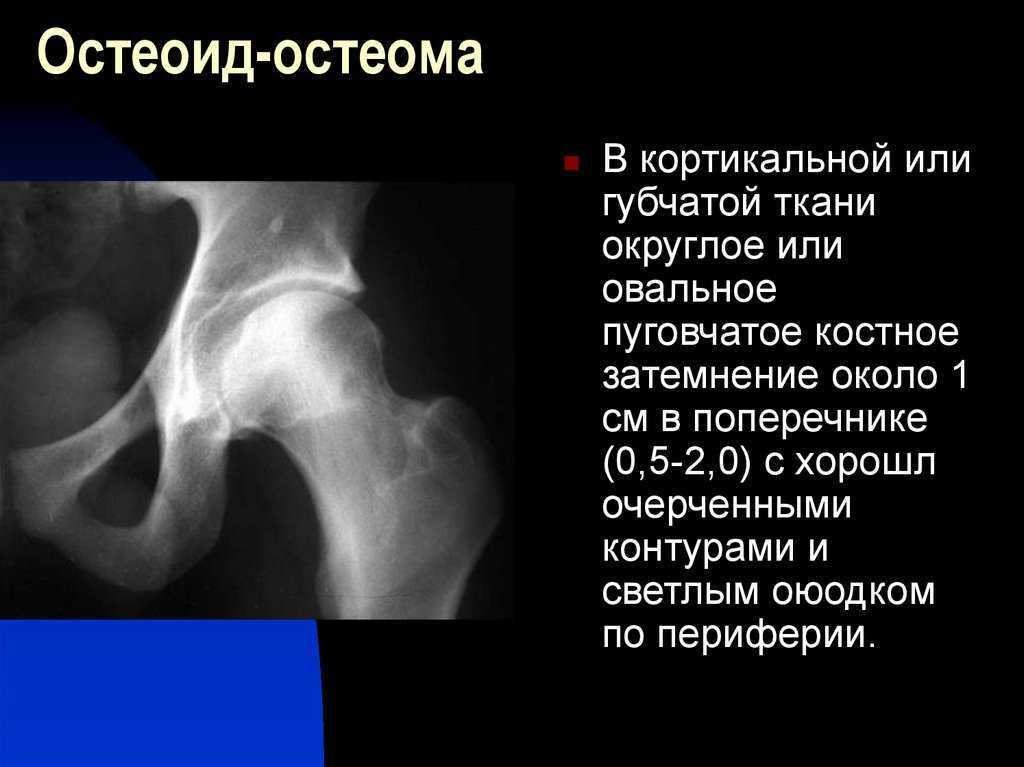 Ортопедия 27: 1188-1191.
Ортопедия 27: 1188-1191.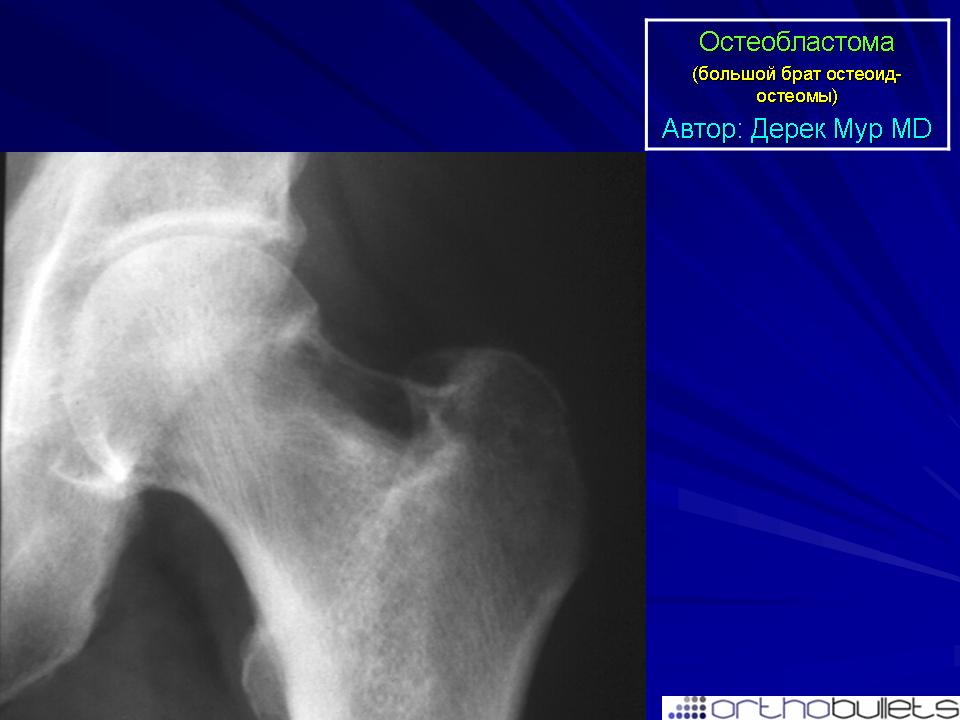 Биомед Фармакотер 45: 429-434.
Биомед Фармакотер 45: 429-434. (1998)Чрескожная радиочастотная коагуляция остеоид-остеомы по сравнению с оперативным лечением. J Bone Joint Surg Am 80: 815-821.
(1998)Чрескожная радиочастотная коагуляция остеоид-остеомы по сравнению с оперативным лечением. J Bone Joint Surg Am 80: 815-821.