Плевральный синдром: 404 — Категория не найдена
Плевральный выпот или гидроторакс | Госпиталь Сант Жоан де Деу
Почему BCNatal — Сант Жоан де Деу?
Лечение гидроторакса плода путем шунтирования является общепринятой терапией на протяжении многих лет и проводится во многих больницах по всему миру. Но гидроторакс — редкое заболевание, поэтому опыт специалиста, проводящего процедуру имеет решающее значение для получения хороших результатов. Этой терапией мы занимаемся более 20 лет.
Являясь пионерами в области хирургии плода, мы продолжаем исследования и постоянно внедряем технологии, которые еще больше улучшают точность операций, например такие, как методы компьютерного управления иглой для лучшего доступа к грудной клетке плода.
Для родителей, которые хотят продолжить беременность и родить ребенка с нами, мы предлагаем команду фетальной медицины, демонстрирующую лучшие показатели выживаемости плода и качества жизни новорождённого, доступные на сегодняшний день. Перед операцией мы детально оцениваем каждый случай, выполняя ультразвуковые и магнитно-резонансные исследования ультравысокого разрешения, которые мы анализируем в многопрофильных группах, в состав которых входят эксперты в каждой из областей, включая фетальную медицину, фетальную и детскую хирургию, неонатологов, радиологов и другие, которые могут быть необходимы.
Перед операцией мы детально оцениваем каждый случай, выполняя ультразвуковые и магнитно-резонансные исследования ультравысокого разрешения, которые мы анализируем в многопрофильных группах, в состав которых входят эксперты в каждой из областей, включая фетальную медицину, фетальную и детскую хирургию, неонатологов, радиологов и другие, которые могут быть необходимы.
Мы подробно обсудим случай с родителями и предложим оптимальные варианты для их малыша. Родители смогут подробно поговорить не только со специалистами по фетальной медицине и хирургии, но и с педиатрами, которые являются экспертами в области наблюдения и развития таких детей, чтобы они могли подробно узнать об ожидаемом развитии в их случае и лучших вариантах. .
К отличной дородовой бригаде необходимо добавить педиатрический центр третьего уровня, такого госпиталя как Сан Жуан де Деу Барселона, с командами, состоящими из большого числа професионалов, имеющих специальную подготовку в области интенсивной терапии новорожденных, и у которых есть самые лучшие и самые современные технологии, поскольку детям, рожденным с плевральным выпотом, может потребоваться установка дренажа из грудной клетки после рождения, иногда даже интубация и респираторная поддержка. В более сложных случаях, редко, может потребоваться малоинвазивное лечение лимфатических мальформаций грудной клетки и легких.
В более сложных случаях, редко, может потребоваться малоинвазивное лечение лимфатических мальформаций грудной клетки и легких.
Неонатологи, также входящие в состав дородовой бригады, продолжат заботиться о ребенке после его рождения и спланируют возможные необходимые вмешательства. Для наблюдения в течение первых дней после родов в больнице ежедневно и в любое время суток работают высококвалифицированные медицинские работники и медсестры, которые заботятся о таких деликатных пациентах.
Наши педиатрические команды наблюдают за ребенком в течение первых лет жизни и будут заботиться о нем, чтобы добиться оптимального развития и решить любую проблему в этой фундаментальной части его жизни.
Кафедра внутрішньої медицини № 3 та ендокринології
ПЛЕВРИТЫ | |
| Поражение плевры воспалительного характера | с образованием на ее поверхности и скоплением в полости выпота |
| не является самостоятельным заболеванием | осложняет течение заболеваний легких |
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
ИНФЕКЦИОННЫЕ ПЛЕВРИТЫ | НЕИНФЕКЦИОННЫЕ ПЛЕВРИТЫ | |||
Пневмококки | Туберкулез | Рак легкого | Гипотиреоз | |
Сенсибилизация плевры | Инфаркт миокарда | Мезотелиомы | Метастазы | |
Нарушение кровообращения: жидкость невоспалительного характера (транссудат)
| Повышение проницаемости сосудов | Сердечная недостаточность | Нефротический синдром | Гипопротеинемия |
| Непосредственное воздействие МО лимфогенно, гематогенно | |||
| Повышение тканевой и сосудистой проницаемости | |||
КЛИНИЧЕСКАЯ КАРТИНА
синдром СУХОГО ПЛЕВРИТА | ||||
Может протекать бессимптомно в следующих случаях: | ||||
| При междолевых и верхушечных плевритах | При малой подвижности и незначительном трении пораженных отделов | При наличии плевральных спаек | ||
1. Боль в соответствующей половине грудной клетки Боль в соответствующей половине грудной клетки | связана с дыханием или другими движениями, сопровождающимися с изменениями конфигурации грудной клетки | |||
| при наклонах туловища (симптом Шепельмана) | ||||
| при наклонах туловища (симптом Шепельмана) | ||||
| 2. Дыхание поверхностное учащенное | 3. Вынужденное положение в постели на больном боку | с иммобилизацией пораженной половины грудной клетки | ||
| 4. Экскурсия грудной клетки ограничена на стороне поражения | 5. Общее состояние удовлетворительное | |||
6. Шум трения плевры Шум трения плевры | Различный по тембру, длительности и силе | пилящий, режущий | похож на скрип новой подошвы | похож на крепитацию |
| Выслушивается и на вдохе, и на выдохе | Усиливается от давления стетоскопа | Не исчезает после кашля | Ощущается ладонью | |
При верхушечных плевритах | ||||
Умеренная болезненность | Энофтальм, псевдоптоз, миоз | |||
| трапециевидных мышц симптом Штейнберга | мышц груди/с-м Поттенджера | вовлечение в воспалительный процесс шейно- симпатического сплетения триада Горнера | ||
При парамедиастинальной локализации плеврита и слипчивого медиастенита | ||||
| Вовлечение в спаечный процесс ветвей блуждающего нерва | Сердцебиение | Нарушение моторной и секреторной функции желудка | ||
| Аускультативные симптомы | Шум трения плевры над фибринозными наложениями может быть слышен даже на расстоянии (симптом Щукарева) | |||
синдром ЭКССУДАТИВНОГО ПЛЕВРИТА
Чувство тяжести в груди | Выраженная одышка | Чувство нехватки воздуха в покое | Прогрессирует слабость | Повышение Т |
Тахикардия | ||||
Сухой мучительный кашель | Вынужденное положение Приподнята верхняя часть | Лежат на больном боку меньшее давление на средосте | ||
Цианоз кожных покровов и видимых слизистых оболочек | Набухание шейных вен | |||
Дыхательная экскурсия на стороне поражения уменьшена | Выбухание межреберных промежутков | Кожа в нижней части грудной клетки отечна | ||
| Кожная складка между двумя пальцами на стороне поражения более массивная, чем с противоположной стороны ( | ||||
Перкуторно
Смещение границ сердечной тупости в здоровую сторону | Обширное притупление перкуторного звука | чаще в нижних отделах грудной клетки | ||||
Верхняя граница притупления | зависит от количества жидкости | дугообразной формы | максимально возвышаясь по задней подмышечной линии | линия Дамуазо-Соколова | ||
| При большом выпоте | на здоровой стороне | вдоль позвоночника | притупление треугольной формы | треугольник Грокко- Раухфусса | ||
Аускультативно
Над областью притупления | Дыхание ослабленное или вообще не прослушивается |
Над верхней границей притупления | крепитирующие хрипы или шум трения плевры |
| приглушенное бронхиальное дыхание | |
| везикулярное дыхание с жестким оттенком |
При медиастенальном плеврите
Загрудинная боль усиливается при дыхании | Кашель | Признаки сдавления возвратного нерва |
Сдавление пищевода | Признаки сдавления верхней полой вены | |
дисфагия | отек лица, шеи и рук – «воротник Стокса» | осиплость голоса |
ВЫПОТНОЙ ГНОЙНЫЙ ПЛЕВРИТ (ЭМПИЕМА ПЛЕВРЫ)
Гноеродная микрофлора (при пневмонии, абсцессе, гангрене легкого) или МБ туберкулеза | |||
Простая эмпиема без деструкции легких | Эмпиема с деструкцией легочной ткани | ||
Тяжелая интоксикация | Т 38-390С | Ночные поты | Похудение |
Слабость | Тахикардия | Бледность | Анорексия |
Сухой кашель | Боли в боку | ||
Высокий лейкоцитоз | Сдвиг влево ЛЦ | Лимфопения | СОЭ 40-60 мм |
Варианты течения эмпиемы
Еmpyemanecessitatis | Гнойная деструкция тканей | Прорыв и опорожнение гноя | через бронхи или грудную стенку | |
Хроническая эмпиема плевры | После оперативного вскрытия полости | нет расправления легкого | сращиваются листки плевры | |
обострение процесса | нарастание гнойной интоксикации | |||
При небольшом объеме осумкованной остаточной полости | При свободном оттоке гноя | состояние больного удовлетворительное | Снижение дыхательной функции | |
При больших объемах полости | Гнойная интоксикация | Пораженная половина грудной клетки уменьшена в объеме | Межреберные промежутки сужены | |
Истощение | ||||
Амилоидоз | Дыхательные экскурсии ↓ | |||
Бронхоэктазы | Плеврогенный цирроз легкого | |||
Холодное течение | Без интоксикации | Одышка, цианоз | Тахикардия | |
Гнилостная эмпиема | Выпот грязно-серый, зловонный | Интоксикация очень тяжелая | ||
Метапневмонический плеврит – эмпиема плевры, связанная с пневмонией | Боль в соответствующей половине груди | связана с дыханием | ||
Общее состояние ухудшается | Т с большими колебаниями | Ознобы, поты, особенно по ночам | ||
Одышка | Тахикардия | Анорексия | ||
Кожа желтовато-землистая | Истощение | |||
Болезненность в соответствующих межреберьях | ||||
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
Клинического анализ крови | ||
Нейтрофильный лейкоцитоз | Сдвиг лейкоцитарной формулы влево | Токсическая зернистость лейкоцитов |
Клинический анализ мочи
«Лихорадочная альбуминурия» | проявление интоксикации |
Исследование мокроты: цитологическое, бактериологическое
Исследование пунктата плевральная пункция | ||
Микроскопическое исследование осадка, бактериологическое исследование | ||
Для воспалительного выпота (экссудата) характерено | ||
Удельный вес > 1016 | Содержание белка > 3% | Проба Ривальта + |
(Белок плевральной жидкос-ти/Белок сыворотки) >0,5 | (ЛДГ плевральной жидкости/ЛДГ сыворотки) > 0,6 | ЛДГ пунктата > 200 ме/л |
Торакоскопия
Эвакуации выпота | Введение в плевральную полость воздуха | Биопсия измененных участков |
Рентгенологическое исследование многопроекционное, полипозиционное
Компьютерная томография | Томография | Плеврография | Бронхография |
Ангиография | Кимография | ||
При наличии выпота в количестве до 100 мл | |||
| Приподнятое расположение тени диафрагмы на стороне скопившегося выпота: контуры верхней границы жидкости точно повторяют конфигурацию диафрагмы | Если плевральный выпот образуется слева, увеличивается расстояние между воздушным пузырем желудка и основанием легочного поля | ||
| Изменение конфигурации тени диафрагмы: между средней и наружной третями купола диафрагмы угловая деформация («горб») | Экскурсия диафрагмы на стороне скопления жидкости уменьшена | ||
При накоплении больших количеств жидкости (более 500 мл) | |||
| жидкость не умещается между висцеральной и диафрагмальной плеврой | жидкость переходит в плевральные синусы | ||
Феномен Ленка | При переводе больного в горизонтальное положение | жидкость растекается | прозрачность соответствующего легочного поля кажется пониженной |
Исследование в латеропозиции на боку поражения | жидкость растекается вдоль реберного края | по ширине образования пристеночной лентовидной тени | можно судить о количестве выпота |
Осумкованные плевриты
Пристеночные плевриты | Rg полуверетенообразная тень | широко примыкает к реберному краю |
| Углы, образованные контуром тени с грудной стенкой, тупые | ||
| При дыхании тень смещается по реберному типу | ||
| Хорошая видимость в одной из проекций | Нечеткая видимость в перпендикулярной проекции | |
Верхушечный плеврит | Четкая дугообразная нижняя граница | хорошо видимая во всех проекциях |
| Остальные контуры тени сливаются с окружающими тканями | ||
Диафрагмальный плеврит | Сливается с тенью диафрагмы | не всегда можно отдифференцировать от тени диафрагмы |
Парамедиастенальный плеврит | Сливается со срединной тенью | вызывает ее расширение |
Может быть верхним или нижним, передним или задним | ||
Междолевой плеврит | Форма двояковыпуклой линзы | Лучше виден в боковой проекции |
Нижний контур тени выпота обычно более выпуклый, чем верхний | ||
Перенесенный плеврит | Утолщенная плевра | Частичная или полная облитерация плевральной полости |
| Сдавление легкого | Смещение средостения в сторону поражения (спайки) | |
| Высокое стояние и фиксация купола диафрагмы | ||
Дифференциально-диагностические критерии транссудата и экссудата
Показатель | Транссудат | Экссудат |
Прозрачность | Прозрачный | Мутный |
Консистенция | Невязкий | Вязкий, сворачивается |
Относительная плотность | Менее 10,5 | Более 10,5 |
Количество белка | Менее 30 г/л | Более 30 г/л |
Коэф. | Менее 0,5 | Более 0,5 |
Проба Ривальта | Отрицательная | Положительная |
Число лейкоцитов | Менее 1х10 3 /л | Более 1х10 3 /л |
Бактериоскопия | Микрофлоры нет | Кислотоустойчивые МО |
КЛАССИФИКАЦИЯ ПОРАЖЕНИЙ ПЛЕВРЫ И ЛЕГКИХ – МКБ-10
| J 85 Абсцесс легких и средостения | J86 Пиоторакс |
J85.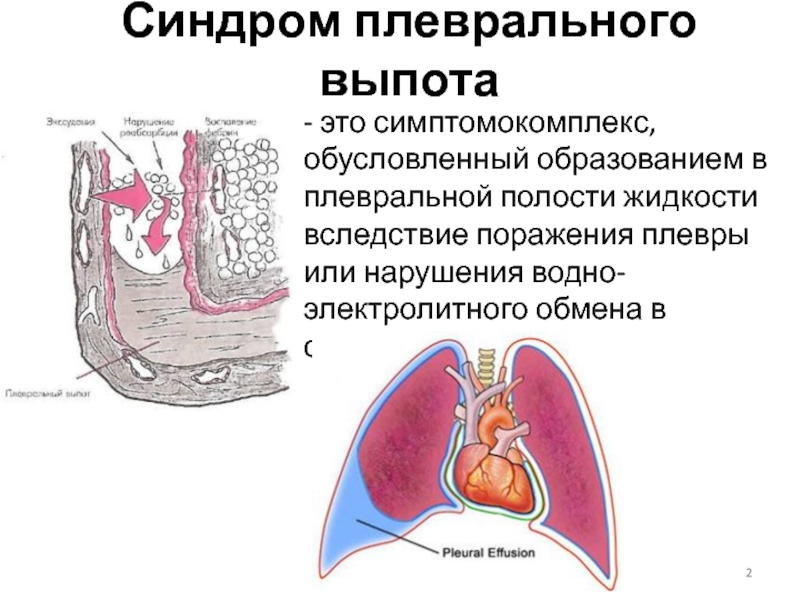 0 Гангрена и некроз легкого 0 Гангрена и некроз легкого | J86.0 Пиоторакс со свищем |
| J85.1 Абсцесс легкого с пневмонией | J86.1 Пиоторакс без свища |
| J85.2 Абсцесс легкого без пневмонии | J93 Пневмоторакс |
| J85.3 Абсцесс средостения | 94.0 Хилусный выпот |
ЛЕЧЕНИЕ ПЛЕВРИТОВ
1. ЭТИОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
2. ПРОТИВОВОСПАЛИТЕЛЬНЫЕ И ДЕСЕНСИБИЛИЗИРУЮЩИЕ СРЕДСТВА | |||
| Ацетилсалициловая кислота | по 1 г | 3-4 раза в день | |
| Вольтарен | по 0,025 г | 3 раза в день | |
| Индометацин | по 0,025 г | 3 раза в день | |
| Кальция хлорида 10 % раствор | по 1 столовой ложке | 3 раза в день | |
Противокашлевые препараты наркотического действия
| Дионин (этилморфин) | таблетки по 0,01 г | 2-3 раза в день | |
| Кодеин (метилморфин) | таблетки по 0,01 г | 2-3 раза в день | |
| Кодтерпин | 0,015 г кодеина | 0,25г натрия гидрокар | 0,25г терпингидра |
Противокашлевые препараты ненаркотического действия
| Либексин | таблетки по 0,1 г | 3-4 раза в день | подавляют кашлевой центр продолговатого мозга |
| Тусупрекс | таблетки по 0,01 г | 3 раза в день |
ИММУНОМОДУЛИРУЮЩАЯ ТЕРАПИЯ
| Декарис (левомизол) | по 100-150 мг в день | на 2-3 дня, перерыв 4 дня | 8-12 циклов |
| Т-активин | по 100 мкг подкожно | 1 раз в день | на 3-4 дня |
| Тималин | по 10-20 мг в/м | на 5-7 дней | |
| Продигиозан | с 25 до 100 мкг в/м | с интервалом 3-4 дня | 4-6 инъекций |
ДЕЗИНТОКСИКАЦИЯ И КОРРЕКЦИЯ НАРУШЕНИЙ БЕЛКОВОГО ОБМЕНА
| раствор Рингера | 5% раствор глюкозы | ||
| раствор альбумина | 150 мл 10% | 1 раз в 2-3 дня | 3-4 раза |
| нативная свежезамороженная плазма | 200-400 мл | 1 раз в 2-3 дня | 2-3 раза |
| Ретаболил | 1 мл в/м | 1 раз в 2 недели | 2-3 инъекции |
ФИЗИОТЕРАПИЯ, ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА, МАССАЖ
Полуспиртовые согревающие компрессы | В ранней стадии фибринозного плеврита | |
Электрофорез с кальция хлоридом | В ранней стадии фибринозного плеврита | |
Электрофорез с гепарином | Парафинотерапия | Дециметровые волны (аппарат «Волна-2») |
ЭВАКУАЦИЯ ЭКССУДАТА : плевральная пункция преследует две цели
| Предупреждение развития эмпиемы | Устранение расстройств, связанных со сдавлением жизненно важных органов |
| Одномоментно не более 1,5 л | |
| Ведение в плевральную полость антибиотиков | Пункции проводят ежедневно или через 1-2 дня |
| Дренирование плевральной полости |
(PDF) Pleural effusion
CONSILIUM MEDICUM 2019 | ТОМ 21 | №3 / CONSILIUM MEDICUM 2019 | Vol. 21 | No. 3 25
21 | No. 3 25
Mariia A. Karnaushkina, et al. / Consilium Medicum. 2019; 21 (3): 21–26.
при ревматическом заболевании, часто наблюдается после
проведения операции (аортокоронарное шунтирование);
• геморрагический выпот характеризуется присутствием
эритроцитов более чем 10¥109/л. К его формированию
приводят разрушение стенок сосудов при опухолевом
процессе, ТЭЛА, травма грудной клетки. Примесь крови
при проведении плевральной пункции также может
стать причиной геморрагического выпота. Обратите
внимание, что эритроциты содержатся в любой плев-
ральной жидкости, но в незначительном количестве;
• появление эозинофилов в плевральном выпоте (более
6–10% от клеточного состава) свидетельствует об аллер-
гическом процессе, вызванном грибковой инфекцией,
лекарственной аллергией, синдромом Charg–Strauss, зло-
качественным заболеванием, травмой;
• клетки мезотелия могут выявляться как при опухолевых
заболеваниях плевры, так и при вялотекущих воспали-
тельных процессах;
• опухолевые клетки характерны для раковых плевритов.
Чаще всего источниками метастазов в плевру являются
рак молочной железы (25%), яичников (5%) или желу-
дочно-кишечного тракта (2%). Несмотря на то что диаг-
ностическая информативность цитологического иссле-
дования при злокачественном плевральном выпоте со-
ставляет 80–85%, не все виды опухолевых клеток вы-
являются в нем с одинаковой вероятностью. При адено-
карциноме опухолевые клетки определяются в 90–95%
случаев. При лимфогранулематозе – только в 25%, а при
подозрении на лимфому необходимо использование им-
муноцитохимических методов диагностики.
Определение физико-химических свойств плеврально-
го выпота.Данное исследование включает в себя опреде-
ление рН плевральной жидкости, уровня белка, глюкозы и
активности лактатдегидрогеназы (ЛДГ).
рН плевральной жидкости.Снижение рН ниже 7,3
плевральной жидкости характерно для экссудатов. Низкие
значения рН при гнойно-воспалительных процессах и
воспалительных процессах неинфекционной природы (в
том числе опухолевых) обусловлены усилением анаэроб-
ного клеточного метаболизма в плевральной полости.
Снижение уровня рН плевральной жидкости ниже 7,2 при
инфекционном процессе в плевральной полости указыва-
Таблица 3. Дифференциальный ряд наиболее частых причин плеврального выпота [1, 3, 8, 9]
Table 3. Differential diagnosis of most frequent causes of pleural effusion [1, 3, 8, 9]
Этапы диагностиче-
ского поиска
Туберкулезный
плеврит
Парапневмонический
плеврит
Опухолевый
плеврит
Сердечная
недостаточность
Анамнез и жалобы
Острое или подострое нача-
ло. Молодой возраст, в
анамнезе – контакт с боль-
ным туберкулезом, хорошая
переносимость температу-
ры, симптомы интоксика-
ции, сухой кашель
Острое начало. Фебрильная
температура, боли в грудной
клетке, кашель со слизисто-
гнойной мокротой. Аускуль-
тативно: часто влажные
звонкие хрипы
Подострое или хроническое
начало. Слабость, одышка,
боли в грудной клетке
В анамнезе – заболевания
сердечно-сосудистой систе-
мы. Одновременно вы-
Одновременно вы-
являются признаки недоста-
точности кровообращения
по большому кругу
Клинико-лаборатор-
ные методы обсле-
дования
Лейкоцитоз, ускорение СОЭ Лейкоцитоз, сдвиг формулы
влево, ускорение СОЭ Ускорение СОЭ
Анализ крови в пределах
нормы. ЭхоКГ – снижение
фракции выброса
КТ-признаки
Плевральный вы пот + про-
явления специфического ин-
фекционного процесса: по-
лиморфные скло нные к
слиянию очаги, инфильтра-
тивные изменени я в легоч-
ной ткани с очагами отсева,
крупные одиночные очаги с
элементами казеозного нек-
роза; обширная казеозно-
некротическая р еакция;
диссеминация; возмож но –
кальцинаты в лим фатиче-
ских узлах и/или плевре. Ха-
рактерно субплеврально е
расположение очагов, утол-
щение междольковых пере-
городок (интерлобулярн ый
ретикулярный паттерн), ино-
гда – лимфогенное диссеми-
нирование – перилимфати-
ческий паттерн распределе-
ния узелков (рис. 1)
1)
Плевральный вы пот + КТ-
признаки пневмонии: п овы-
шение плотности лего чной
ткани с выраженной бронхо-
граммой, чаще вс его соот-
ветствующая ана томиче-
ским границам доли или до-
лей легкого (рис. 2).
Признак «рас слоения плев-
ры» – возникает при эмпие-
ме плевры, когда фибрин от-
кладывается на пл евраль-
ных листках в свя зи с чем
париетальная и висцераль-
ная плевра становятся хоро-
шо различимы на КТ на фо-
не экссудата
Плевральный выпот + опухо-
левый процесс в легком
и/или плевре. Пр изнаки на-
личия опухоли легкого: рас-
ширение и деформация кор-
ня легкого, сужение просве-
та бронха, очаг или ин-
фильтрат в легочной ткани с
неровными лучис тыми кон —
турами и о тсутствием брон-
хограммы, лимфо аденопа-
тия.
Признаки опухолевого
процесса в плевре:опухоль
плевры – образование плев-
ры мягкотканой пл отности ,
образующие ост рые углы с
прилежащей плеврой и сме-
щающее окружающие ткани
плевральные метастазы:уз-
ловое диффузное утол ще-
ние плевры или диффуз ное
утолщение париетальной
плевры более 1 см, или диф-
фузное утолщение плевры с
вовлечением в па тологич е-
ский процесс медиастиналь-
ной плевры (рис. 3).
3).
NB! При первичном выявле-
нии нескольки х при знак ов
в комбинации: злокач е-
ственное дифф узно е уто л-
щение плевры (критерии
см. выше) + плевральный
выпот + кальцинаты в плев-
ре – наиболее ве роятным
диагнозом я вляется «мезо-
телиома плевры»
Интерстициальный отек:
диффузное повы шение
плотности лего чной парен-
химы, ут олщение междоль-
ковых перегородок вслед-
ствие о тека (интерлобул яр-
ный ретикулярный паттерн),
утолщение перибронховас-
кулярного интерстиция; воз-
можно утолщение кост аль-
ной и междолевой п левры,
плевральный выпот (рис. 4).
Альвеолярный отек: фо-
кальное или диффузное по-
вышение плотно сти лего ч-
ной паренхимы, различной
интенсивности, в том числе
появление несегментарны х
очагов консоли дации с не —
четкими контура ми, сохра-
нением воздушной брон хо-
граммы. Крайнее выраже —
Крайнее выраже —
ние альвеолярного отека –
симптом «темных бронхов»:
воздушная бронхограмма на
фоне тотальной консолида-
ции легочной паренхимы;
симптом «крыльев бабочки»
(при реконструкции в коро-
нарной плоскости), плев-
ральный выпот. Возможно
нарастание кардиом егалии,
расширение магистральных
сосудов (рис. 5)
Состояние плевры
(при КТ ОГК с конт-
растированием)
Уплотнение (неравномер-
ное)Не изменена Бугристые, неровные конту-
ры, узловое образование Не проводится
Исследование плев-
рального выпота
Серозный или псевдохилез-
ный экссудат. Клеточный
состав жидкости лимфоци-
тарный
Клеточный состав выпота –
преимущественно нейтро-
фильный, при микробиоло-
гическом исследовании воз-
можно установление возбу-
дителя
Характер выпота может
быть геморрагический, од-
нако не исключается лим-
фоцитарный
Не проводится
Рак плевральной полости — Istituto Europeo di Oncologia
Злокачественная мезотелиома — редкий рак, который чаще затрагивает мужчин. В Италии встречаются 3,4 случая мезотелиомы на 100 000 мужчин и 1,1 на 100 000 женщин. Мезотелиома редко встречается в возрасте до 50 лет и достигает своего пика примерно в 70 лет; 5-летняя выживаемость после диагноза составляет чуть менее 20% в возрастной группе 45-54 лет и постепенно уменьшается с увеличением возраста. По последнии данным можно заметить, что этот рак у итальянских женщин постепенно растет.
В Италии встречаются 3,4 случая мезотелиомы на 100 000 мужчин и 1,1 на 100 000 женщин. Мезотелиома редко встречается в возрасте до 50 лет и достигает своего пика примерно в 70 лет; 5-летняя выживаемость после диагноза составляет чуть менее 20% в возрастной группе 45-54 лет и постепенно уменьшается с увеличением возраста. По последнии данным можно заметить, что этот рак у итальянских женщин постепенно растет.
Мезотелиома является достаточно редким заболеванием, и по этой причине не существует программ предварительного массового обследования для ранней диагностики у людей не в группе риска. В случае людей, подвергавшихся воздействию асбеста на протяжении более или менее длительного времени, некоторые врачи рекомендуют периодические обследования (рентген или компьютерная томография) для контроля любых изменений структуры легких, которые могут указывать на наличие мезотелиом или рака легких, с течением времени. Однако пока еще не ясно, может ли эта стратегия привести к ранней диагностике.
Лучшим способом профилактики мезотелиомы является избегание или, по меньшей мере, минимизация подвергания воздействию асбеста. Новые законы требуют проверки наличия асбеста в таких общественных зданиях, как школы, но в более старых домах также могут присутствовать следы этого материала. Важно связаться с профессиональными техниками, которые проверят строительные материалы и удалят не соответствующие стандартам части. Следует избегать их удаления в режиме «сделай сам», поскольку плохое исполнение может вызвать риск загрязнения других частей строения и вдыхание опасных волокон.
Симптомы злокачественной мезотелиомы плевры
Симптомы мезотелиомы изначально неспецифические, и их часто игнорируют или интерпретируют как признаки других, более часто встречающихся и менее тяжелых заболеваний. Ранние признаки мезотелиомы плевры могут включать боль в пояснице или сбоку грудной клетки, одышку, кашель, лихорадку, утомляемость, потерю веса, затруднение глотания, мышечную слабость. Боль в животе, потеря веса, тошнота и рвота являются наиболее распространенными симптомами перитонеальной мезотелиомы.
Боль в животе, потеря веса, тошнота и рвота являются наиболее распространенными симптомами перитонеальной мезотелиомы.
Исследования для диагностики злокачественной мезотелиомы плевры
Первым шагом для надлежащей диагностики остается посещение Вашего врача общей практики или специалиста, собирающего информацию о Вашем анамнезе с целью определения того, имело ли место подвергание воздействию асбеста и оценивающего наличие жидкости в брюшной полости или в полости вокруг сердца. В случаях подозрения на мезотелиому будут проводиться более специфические тесты.
Компьютерная томография (КТ) грудной клетки с контрастным веществом используется для определения наличия опухоли, ее точной локализации и возможного распространения в другие органы, что помогает хирургу выбрать тип вмешательства. В последнее время разработана спиральная КТ, которая быстрее осуществляется и дает возможность получать более подробные изображения по сравнению с традиционной КТ.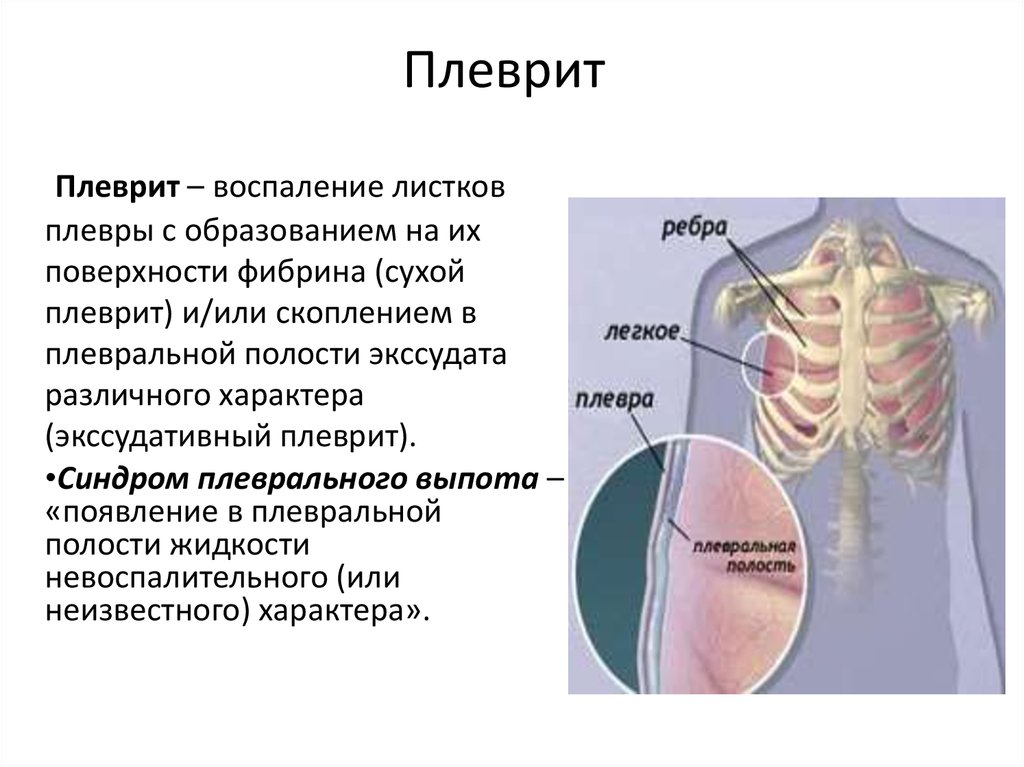
- Позитронно-эмиссионная томография (ПЭТ) используется для выявления клеток, растущих быстрее и соответствующих раковым клеткам. Получаемые изображения не так подробны, как при КТ, но они могут помочь врачам понять, действительно ли нарушения мезотелия являются опухолями или образованиями других типов и распространился ли рак в лимфатические узлы или другие части организма. В настоящее время существуют инструменты, позволяющие выполнить КТ и ПЭТ за одно обследование.
- Биопсия является самым эффективным инструментом для подтверждения подозрения на мезотелиому. В некоторых случаях получают образцы жидкости из грудной клетки (торакоцентез), брюшной полости (парацентез) или полости вокруг сердца (перикардиоцентез) с помощью длинной тонкой иглы, чтобы убедиться в присутствии раковых клеток под микроскопом. В других случаях необходимо отобрать небольшие порции мезотелиальной ткани с помощью введенной под кожу тонкой иглы или вводя зонд, оснащенный видеокамерой, через небольшой разрез на коже.
 Таким образом, врач может видеть подозрительные области и отбирать образцы, которые затем будут проанализированы под микроскопом. Чтобы с уверенностью отличить мезотелиому от других типов опухолей, взятые с помощью биопсии образцы могут быть подвергнуты иммуногистохимическому анализу (чтобы увидеть белки, присутствующие на поверхности клетки) или генетическому анализу (чтобы зафиксировать экспрессию генов, типичную для мезотелиомы). Анализы крови обычно не используются для постановки диагноза, но могут быть полезны для подтверждения диагноза, полученного с помощью других методов, или для прослеживания эволюции заболевания в течение и после лечения.
Таким образом, врач может видеть подозрительные области и отбирать образцы, которые затем будут проанализированы под микроскопом. Чтобы с уверенностью отличить мезотелиому от других типов опухолей, взятые с помощью биопсии образцы могут быть подвергнуты иммуногистохимическому анализу (чтобы увидеть белки, присутствующие на поверхности клетки) или генетическому анализу (чтобы зафиксировать экспрессию генов, типичную для мезотелиомы). Анализы крови обычно не используются для постановки диагноза, но могут быть полезны для подтверждения диагноза, полученного с помощью других методов, или для прослеживания эволюции заболевания в течение и после лечения.
Солитарная фиброзная опухоль плевры: симптомы и исследования для диагностики
Солитарная фиброзная опухоль плевры может поражать как мужчин, так и женщин всех рас и возрастов. Было замечено, что большинство этих видов рака затрагивают людей в возрасте старше 60 лет. Солитарный фиброзный рак плевры имеет значительно более низкую заболеваемость по сравнению с плевральной мезотелиомой.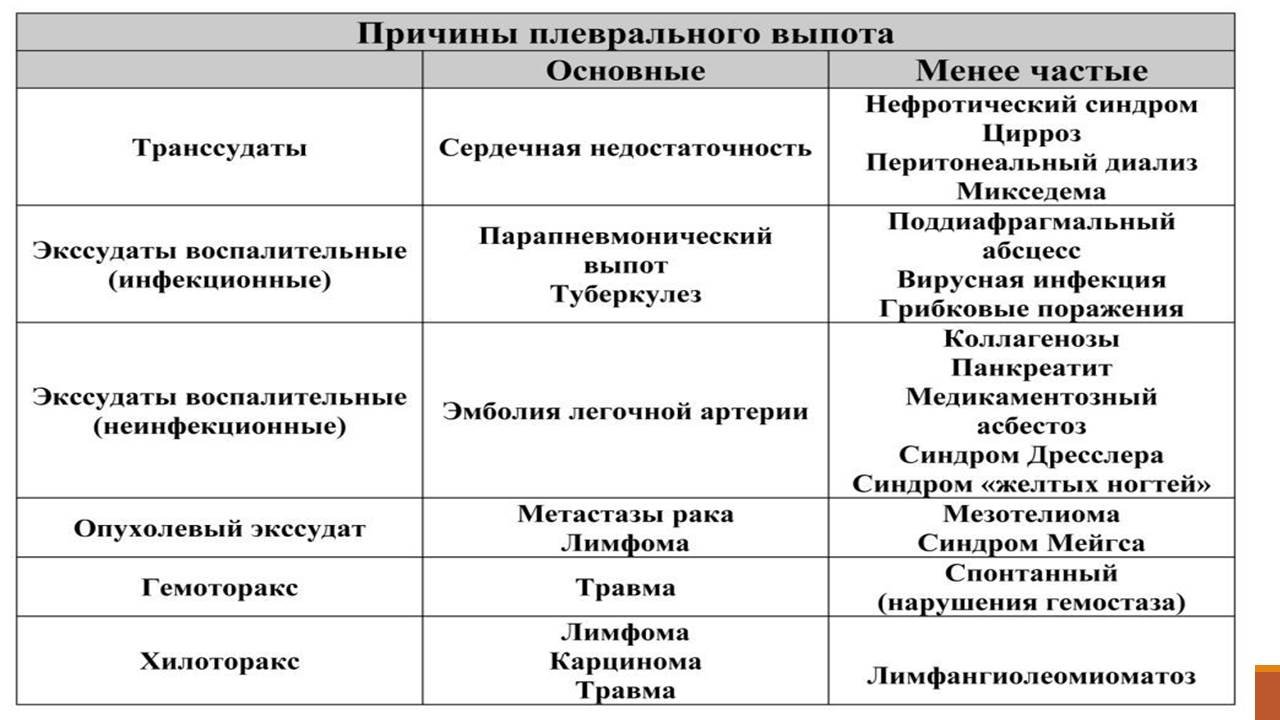
Этот тип плевральной опухоли в основном демонстрирует скрытый тип течения и часто диагностируется случайно, посредством простой диагностической визуализации. Чем больше размер образования, тем более вероятны и тяжелее симптомы: одышка, боль в груди и кашель являются тремя рецидивирующими симптомами у пациентов с плевральной фиброзной опухолью. Хотя и менее часто, пациенты, страдающие этой формой плеврального рака, могут жаловаться на анорексию, озноб, лихорадку, кровохарканье, отек нижних конечностей, паранеопластические проявления (остеоартропатия и гипогликемия по причине избыточной выработки инсулиноподобного фактора роста II), обморок и плевральный выпот. При гигантских формах встречается гипомобильность гемиторакса, затронутого новообразованием.
Фиброзная опухоль плевры часто диагностируется случайно, с помощью простого радиологического исследования, выполняемого по другим причинам. Среди диагностических стратегий, направленных на установление опухоли плевры, включены рутинные анализы крови, ультрасонография эпигастральной области, КТ, КТ и магнитно-резонансная томография (МРТ). Некоторые пациенты должны пройти дальнейшее обследование, ПЭТ, которая полезна для отдельных субъектов с подозрением на злокачественную дегенерацию опухоли.
Некоторые пациенты должны пройти дальнейшее обследование, ПЭТ, которая полезна для отдельных субъектов с подозрением на злокачественную дегенерацию опухоли.
Заболевания плевры | Michigan Medicine
Грудная (грудная или плевральная) полость представляет собой пространство, ограниченное позвоночником, ребрами и грудиной (грудной костью) и отделенное от брюшной полости диафрагмой. Грудная полость содержит сердце, грудную аорту, легкие и пищевод (глотательный проход) среди других важных органов. Стенка грудной клетки состоит из грудной клетки и диафрагмы. Грудная полость выстлана тонкой блестящей мембраной, называемой плеврой, которая покрывает внутреннюю поверхность грудной клетки и распространяется также на легкие.В норме плевра вырабатывает небольшое количество жидкости, которая служит смазкой для легких, когда они двигаются вперед и назад по грудной стенке во время дыхания.
Различные заболевания, затрагивающие плевру и плевральную полость, имеют разные причины, симптомы и методы лечения.
Типы заболеваний плевры
Гемоторакс : Скопление крови в плевральной полости.
- Причины: Большинство травм грудной клетки; другие причины включают рак легкого/плевры и операции на грудной клетке/сердце
- Симптомы: боль в груди, одышка, тревога/беспокойство, учащение пульса, дыхательная недостаточность при больших размерах
Плевральный выпот : Скопление избыточной жидкости в плевральной полости; это накопление давит на легкие и препятствует полному расширению при дыхании.Это одна из самых распространенных проблем, связанных с плеврой.
- Причины: застойная сердечная недостаточность, рак легких, пневмония, туберкулез, заболевания печени, тромбоэмболия легочной артерии, волчанка, побочные реакции на определенные лекарства
- Симптомы: могут протекать бессимптомно (без симптомов) или вызывать одышку и кашель
Эмпиема: Скопление гноя в плевральной полости. Это тип плеврального выпота, который обычно связан с пневмонией (инфекцией в соседнем легком).Симптомы напоминают симптомы пневмонии (кашель, лихорадка) в дополнение к одышке и нарушению дыхания.
Это тип плеврального выпота, который обычно связан с пневмонией (инфекцией в соседнем легком).Симптомы напоминают симптомы пневмонии (кашель, лихорадка) в дополнение к одышке и нарушению дыхания.
Опухоли плевры: Злокачественные опухоли, возникающие из плевры (например, мезотелиома) или распространяющиеся в плевру (метастатические) из другого места, и доброкачественные опухоли, возникающие из плевры.
- Симптомы: одышка, боль в груди, кашель, неожиданная потеря веса
Плеврит : Воспаление плевры
- Причины: инфекция дыхательной системы вирусом или бактериями, утечка воздуха в плевральную полость из проколотого легкого, травма грудной клетки, туберкулез или другая инфекция, опухоль в плевральной полости, ревматоидный артрит, волчанка, серповидно-клеточный криз, легочная эмболия, панкреатит, осложнения операций на сердце
- Симптомы: боль в груди при глубоком вдохе, одышка, лихорадка и/или озноб, припухлость и/или болезненность суставов, неожиданная потеря веса
Пневмоторакс: Скопление воздуха в плевральной полости между внешней частью легкого и внутренней частью грудной клетки.
- Причины: Травма легкого, вызывающая утечку воздуха, хроническая обструктивная болезнь легких или другое заболевание легких, туберкулез, разрыв пузырьков воздуха (пузырьков), механическая вентиляция легких
- Симптомы: одышка, учащенное дыхание, боль в груди при глубоком вдохе (плеврит), цианоз (посинение кожи), дыхательная недостаточность при больших размерах
Диагностика
Болезнь плевры можно заподозрить на основании анамнеза и данных медицинского осмотра.Это подтверждается рентгенографией грудной клетки, которая показывает внутреннюю часть грудной полости, и компьютерной томографией — серией изображений внутренней части тела, сделанных под разными углами и с разной глубины, чтобы выявить высокий уровень детализации. Чтобы убедиться, что кровеносные сосуды и органы четко видны на этих сканах, краситель можно проглотить или ввести в вену во время сканирования. Определенные анализы крови также могут быть полезны для определения причины и тяжести заболевания плевры.
Лечение
Лечение заболевания плевры зависит от состояния и может варьироваться от установки плевральной дренажной трубки для удаления воздуха, дренирования жидкости с помощью иглы (торакоцентез) или плевральной дренажной трубки или вскрытия грудной клетки для удаления пораженной плевры (декортикация).
Истирание плевральной поверхности для обеспечения прилегания легкого к грудной стенке может потребоваться при рецидивирующем пневмотораксе.
В некоторых случаях злокачественных новообразований (мезотелиома) может быть показано удаление всей плевры, а также подлежащего легкого (экстраплевральная пневмонэктомия).
Ваш врач обсудит с вами диагноз и хирургические и нехирургические варианты лечения.
Чтобы записаться на прием, см. номера телефонов на странице наших офисов.
Заболевания плевры | Boston Medical Center
Плевра — это мембрана, выстилающая грудную полость и покрывающая легкие. Это похоже на большой лист ткани, который обертывает легкие снаружи и выстилает внутреннюю часть грудной полости. Различают несколько видов заболеваний плевры, в том числе:
Различают несколько видов заболеваний плевры, в том числе:
- Плеврит — инфекция плевральной полости
- Плевральный выпот — скопление плевральной жидкости в плевральной полости
- Пневмоторакс — наличие воздуха или газа в плевральной полости
- Гемоторакс — наличие крови в плевральной полости
- Опухоли плевры
Каковы симптомы заболеваний плевры?
Симптомы плеврита могут включать:
- Одышка
- Кашель
- Лихорадка и озноб
- Быстрое поверхностное дыхание
- Необъяснимая потеря веса
- Боль в горле с последующим отеком и болезненностью суставов
Плевральный выпот
- Как правило, плевральный выпот не вызывает никаких симптомов.
Симптомы пневмоторакса включают:
- Внезапная острая боль, усиливающаяся при глубоком дыхании
- Одышка
- Стеснение в груди
- Усталость
- Быстрый сердечный ритм
- Синюшный цвет кожи (так называемый цианоз)
Симптомы гемоторакса могут включать:
- Боль в груди
- Одышка
- Дыхательная недостаточность
- Учащенное сердцебиение
- Беспокойство
- Беспокойство
Симптомы опухолей плевры могут включать:
- Одышка
- Боль в груди
- Общий дискомфорт
- Кашель
- Необъяснимая потеря веса
Причины заболеваний плевры
Причины плеврита включают:
- Вирусные, бактериальные и грибковые инфекции
- Рак легкого
- Другие заболевания легких, такие как саркоидоз, асбестоз, лимфангиолейомиоматоз и мезотелиома
- Легочная эмболия
- Семейная средиземноморская лихорадка
- Паразиты
- Кардиохирургия
- Травма грудной клетки (травма)
- Реакция на некоторые лекарства
Причины плеврального выпота включают:
- Застойная сердечная недостаточность
- Рак легкого
- Пневмония
- Туберкулез, асбестоз, саркоидоз и реакции на лекарства
- Булла, представляющая собой большое вздутое воздушное пространство .
- Заболевания легких, такие как хроническая обструктивная болезнь легких
- Туберкулез
- Хирургия
- Травма
- Травма грудной клетки
- Рак легких и плевры
- Хирургия грудной клетки или сердца

Причины пневмоторакса могут включать:
Причины гемоторакса включают:
Причина некоторых опухолей плевры неизвестна.Известные причины плевральных опухолей могут включать рак, распространившийся на плевральную полость.
Помимо подробного сбора анамнеза и физического осмотра, хирург пациента может назначить анализы для выявления заболеваний плевры, в том числе:
Анализ газов артериальной крови
Чтобы определить, насколько хорошо ваши легкие переносят кислород из крови и насколько хорошо легкие удаляют углекислый газ
Биопсия
Любая подозрительная масса ткани или опухоли подлежит биопсии или удалению клеток из массы.Это единственный метод, который может подтвердить наличие раковых клеток.
 Врач будет использовать общий или местный анестетик в зависимости от расположения новообразования, а затем возьмет образец ткани для отправки в лабораторию. Образец отправляется патологоанатому, врачу, который является экспертом в выявлении больных клеток в образцах тканей. Очень часто для заживления области накладывают несколько швов, и в течение короткого периода времени ощущается нежность.
Врач будет использовать общий или местный анестетик в зависимости от расположения новообразования, а затем возьмет образец ткани для отправки в лабораторию. Образец отправляется патологоанатому, врачу, который является экспертом в выявлении больных клеток в образцах тканей. Очень часто для заживления области накладывают несколько швов, и в течение короткого периода времени ощущается нежность.Анализы крови
Общий инструмент для скрининга заболеваний, анализы крови предоставляют информацию о многих веществах в организме, таких как клетки крови, гормоны, минералы и белки.
Рентген грудной клетки
Рентген грудной клетки позволяет получить изображение сердца, легких, дыхательных путей, кровеносных сосудов и костей позвоночника и грудной клетки. Их можно использовать для поиска сломанных костей, таких заболеваний, как пневмония, аномалии или рак.
Компьютерная томография (КТ)
КТ использует рентгеновское оборудование и компьютерную обработку для получения двухмерных изображений тела.
 Пациент ложится на стол и проходит через машину, похожую на большой квадратный пончик.Врачи назначают компьютерную томографию, когда хотят увидеть двухмерное изображение тела для поиска опухолей и исследования лимфатических узлов и аномалий костей. Если для улучшения компьютерного изображения используется контрастный краситель, пациенту может потребоваться воздержаться от еды и питья за 4–6 часов до исследования. Пациенты должны сообщить своему врачу перед тестом, если у них есть какие-либо аллергии или проблемы с почками.
Пациент ложится на стол и проходит через машину, похожую на большой квадратный пончик.Врачи назначают компьютерную томографию, когда хотят увидеть двухмерное изображение тела для поиска опухолей и исследования лимфатических узлов и аномалий костей. Если для улучшения компьютерного изображения используется контрастный краситель, пациенту может потребоваться воздержаться от еды и питья за 4–6 часов до исследования. Пациенты должны сообщить своему врачу перед тестом, если у них есть какие-либо аллергии или проблемы с почками.Магнитно-резонансная томография (МРТ)
В этом тесте используется магнитное поле, радиочастотные импульсы и компьютер для получения подробных изображений структур тела в нескольких местах.Вас могут попросить выпить контрастный раствор для лучшего изображения, и вы, скорее всего, будете лежать на движущемся столе во время съемки. МРТ является более подробным инструментом, чем рентген и УЗИ, и для определенных органов или областей тела она дает более качественные изображения, чем КТ.
 МРТ не рекомендуется, если у вас есть кардиостимулятор или другой металлический имплантат.
МРТ не рекомендуется, если у вас есть кардиостимулятор или другой металлический имплантат.Позитронно-эмиссионная томография (ПЭТ)
ПЭТ используется для выявления клеточных реакций на сахар. Аномальные клетки имеют тенденцию реагировать и «загораться» при сканировании, что помогает врачам диагностировать различные состояния.Для ПЭТ-сканирования в кровоток вводится безвредное химическое вещество, называемое радиоактивным индикатором. Как только он пройдёт через ваше тело, вы ляжете на стол, пока сканер следует за радиоактивным индикатором и отправляет трёхмерные изображения на экран компьютера. Пациентов обычно просят носить удобную одежду и воздерживаться от еды в течение 4 часов до сканирования. Расскажите своему врачу, если вы беременны или кормите грудью. Пациенты с диабетом должны обсудить рекомендации по питанию со своим врачом за несколько часов до сканирования.
Стресс-тест
Стресс-тест используется для получения дополнительной информации о работе сердца во время физических упражнений.
 Ваш врач будет контролировать ваше сердцебиение и кровоток, когда вы будете ходить по беговой дорожке, а затем сможет диагностировать любые проблемы, а также спланировать лечение.
Ваш врач будет контролировать ваше сердцебиение и кровоток, когда вы будете ходить по беговой дорожке, а затем сможет диагностировать любые проблемы, а также спланировать лечение.Торакоцентез
Процедура по удалению лишней жидкости из пространства между легкими и грудной стенкой.
УЗИ
Ультразвуковая диагностика, также называемая сонографией или диагностической медицинской сонографией, представляет собой метод визуализации, в котором используются высокочастотные звуковые волны для получения изображений структур тела.Изображения могут предоставить ценную информацию для диагностики и лечения различных заболеваний и состояний. Большинство ультразвуковых исследований проводятся с использованием сонара вне тела, хотя некоторые ультразвуковые исследования предполагают размещение устройства внутри тела.
После тщательного осмотра медицинская бригада порекомендует лечение, соответствующее конкретным обстоятельствам каждого пациента.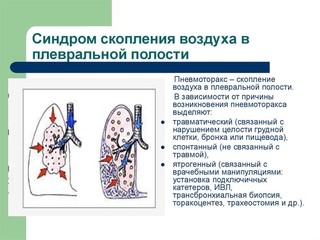 В зависимости от состояния плевры и его причины лечение может включать:
В зависимости от состояния плевры и его причины лечение может включать:
Буллэктомия
Буллэктомия — это хирургическое удаление буллы, представляющей собой воздушный карман в легком диаметром более одного сантиметра (в поперечнике).Буллы, как правило, возникают в результате разрушения легочной ткани и таких заболеваний, как рак и эмфизема. Их присутствие в легких занимает место, вызывает давление и блокирует дыхание.
Химиотерапия
Химиотерапия — это лекарство или комбинация лекарств, используемых для лечения рака. Химиотерапию можно назначать перорально (в виде таблеток) или вводить внутривенно (в/в). Когда химиотерапевтические препараты попадают в кровоток, они уничтожают раковые клетки. Химиотерапия особенно полезна при метастазировании или распространении рака.Химиотерапия воздействует на все быстро делящиеся клетки, независимо от того, являются ли они раковыми, что может вызвать ряд побочных эффектов, включая выпадение волос, язвы во рту, потерю аппетита, тошноту и рвоту, диарею и низкие показатели крови. Низкие показатели крови могут увеличить риск инфицирования, кровоподтеков или кровотечений, усталости и одышки. Побочные эффекты химиотерапии обычно носят временный характер и часто исчезают после завершения лечения. Схемы химиотерапии варьируются от пациента к пациенту.Как правило, они повторяются несколько раз в циклах, каждый цикл разделен на три-четыре недели, чтобы дать время восстановиться поврежденным нормальным клеткам. После первых двух или трех сеансов химиотерапии пациенты могут пройти компьютерную томографию или ПЭТ, чтобы проверить, эффективен ли препарат (препараты). Если препарат (препараты) не работает, его можно заменить на новый препарат (препараты).
Низкие показатели крови могут увеличить риск инфицирования, кровоподтеков или кровотечений, усталости и одышки. Побочные эффекты химиотерапии обычно носят временный характер и часто исчезают после завершения лечения. Схемы химиотерапии варьируются от пациента к пациенту.Как правило, они повторяются несколько раз в циклах, каждый цикл разделен на три-четыре недели, чтобы дать время восстановиться поврежденным нормальным клеткам. После первых двух или трех сеансов химиотерапии пациенты могут пройти компьютерную томографию или ПЭТ, чтобы проверить, эффективен ли препарат (препараты). Если препарат (препараты) не работает, его можно заменить на новый препарат (препараты).
Минимально инвазивное удаление опухоли
Видеоассистированная торакоскопическая хирургия (VATS) — это минимально инвазивная альтернатива открытой хирургии грудной клетки, которая требует меньше боли и времени на восстановление.Дав вам успокоительное, врач сделает крошечные надрезы в груди, а затем вставит волоконно-оптическую камеру, называемую торакоскопом, а также хирургические инструменты. Когда врач перемещает торакоскоп, изображения, содержащие важную информацию, проецируются на видеомонитор. VATS не подходит для всех пациентов; вам следует тщательно обсудить это с вашим поставщиком медицинских услуг, прежде чем принимать решение. Это часто не рекомендуется людям, перенесшим операцию на грудной клетке в прошлом, потому что оставшаяся рубцовая ткань может затруднить доступ к грудной полости и, следовательно, сделать ее более рискованной.
Когда врач перемещает торакоскоп, изображения, содержащие важную информацию, проецируются на видеомонитор. VATS не подходит для всех пациентов; вам следует тщательно обсудить это с вашим поставщиком медицинских услуг, прежде чем принимать решение. Это часто не рекомендуется людям, перенесшим операцию на грудной клетке в прошлом, потому что оставшаяся рубцовая ткань может затруднить доступ к грудной полости и, следовательно, сделать ее более рискованной.
Плевродез или плевральный выпот
Плевродез — это терапия, которую мы предлагаем пациентам с раком легких для удаления избыточной жидкости, называемой плевральным выпотом, из пространства между легкими и стенкой грудной клетки, выстилающей легкие (плевра). Эта жидкость препятствует полному расширению легких при дыхании, вызывая одышку. Плевральный выпот обычно диагностируется с помощью рентгенографии грудной клетки, и для подтверждения его причины может быть взят образец жидкости. Существует несколько способов выполнения плевродеза. Одним из таких способов является видеоторакоскопия, новый, менее инвазивный метод, который мы предлагаем в BMC. С помощью торакоскопа, небольшого тонкого инструмента со светом и линзой, хирург определяет область, подлежащую лечению, дренирует легочную жидкость, а затем вводит тальк или раствор антибиотика. Этот раствор будет циркулировать в пространстве между плеврой, выстилающей грудную стенку, и легкими, вызывая незначительное раздражение и воспаление, что затем приводит к слипанию тканей, устраняя пространство.Таким образом предотвращается дальнейшее накопление жидкости, что позволяет легче дышать. Если процедура не увенчалась успехом, ее можно повторить. Плевродез не лечит рак легких, но может быть очень полезным инструментом для уменьшения симптомов.
Одним из таких способов является видеоторакоскопия, новый, менее инвазивный метод, который мы предлагаем в BMC. С помощью торакоскопа, небольшого тонкого инструмента со светом и линзой, хирург определяет область, подлежащую лечению, дренирует легочную жидкость, а затем вводит тальк или раствор антибиотика. Этот раствор будет циркулировать в пространстве между плеврой, выстилающей грудную стенку, и легкими, вызывая незначительное раздражение и воспаление, что затем приводит к слипанию тканей, устраняя пространство.Таким образом предотвращается дальнейшее накопление жидкости, что позволяет легче дышать. Если процедура не увенчалась успехом, ее можно повторить. Плевродез не лечит рак легких, но может быть очень полезным инструментом для уменьшения симптомов.
Катетер PleurX
Катетер PleurX представляет собой тонкую гибкую трубку, которую помещают в плевральную полость для дренирования скопления жидкости, связанного с плевральным выпотом. Традиционно лечение хронического плеврального выпота требовало пребывания пациентов в больнице. Катетер PleurX позволяет лечить плевральный выпот в домашних условиях. Устройство состоит из катетера, который вводится в плевральную полость через небольшой разрез. Катетер соединен с вакуумным баллоном. Когда вы открываете клапан на конце катетера, жидкость стекает в вакуумный баллон.
Катетер PleurX позволяет лечить плевральный выпот в домашних условиях. Устройство состоит из катетера, который вводится в плевральную полость через небольшой разрез. Катетер соединен с вакуумным баллоном. Когда вы открываете клапан на конце катетера, жидкость стекает в вакуумный баллон.
Лучевая терапия
Радиация использует специальное оборудование для доставки высокоэнергетических частиц, таких как рентгеновские лучи, гамма-лучи, электронные лучи или протоны, для уничтожения или повреждения раковых клеток.Облучение (также называемое лучевой терапией, облучением или рентгеновской терапией) может быть доставлено внутрь посредством имплантации семян или снаружи с использованием линейных ускорителей (так называемая внешняя лучевая терапия или ДЛТ). Лучевая терапия может использоваться как отдельное лечение для лечения опухоли или в сочетании с хирургическим вмешательством и/или химиотерапией. Оборудование, используемое для проведения лучевой терапии, называется линейным ускорителем. Линейный ускоритель имеет подвижную руку, которая позволяет сфокусировать излучение на той части вашего тела, где находится рак.Развитие оборудования для ДЛТ позволило врачам предложить конформное облучение. При конформном излучении компьютерное программное обеспечение использует сканирование изображений для трехмерного картирования рака. Затем пучкам излучения придают форму, соответствующую форме опухоли.
Линейный ускоритель имеет подвижную руку, которая позволяет сфокусировать излучение на той части вашего тела, где находится рак.Развитие оборудования для ДЛТ позволило врачам предложить конформное облучение. При конформном излучении компьютерное программное обеспечение использует сканирование изображений для трехмерного картирования рака. Затем пучкам излучения придают форму, соответствующую форме опухоли.
Радиация разрушает часть ДНК раковой клетки, что препятствует ее делению и росту. Лучевая терапия может быть системной, то есть она распространяется по кровотоку. Системная терапия обычно вводится в виде инъекции в кровеносный сосуд или принимается в виде таблеток.Системное лечение подвергает все ваше тело воздействию противораковых препаратов. Однако лучевая терапия обычно проводится как «местное» лечение, то есть она воздействует только на ту часть тела, которая нуждается в терапии.
Торакоцентез
Удаление плевральной жидкости с помощью иглы или катетера, который хирург вводит через ребра в задней части грудной клетки в грудную стенку.
Торакостомия
Во время торакостомии врач вводит местный анестетик в грудную стенку, где находится жидкость, и помещает пластиковую трубку в грудную клетку между двумя ребрами.Затем врач подсоединит трубку к отсасывающему устройству, которое поможет удалить жидкость
.Абляция опухоли
Абляция опухоли — это малоинвазивная процедура под визуальным контролем, используемая для уничтожения раковых клеток. При абляции опухоли врач вводит специально оборудованную иглу (зонд) в опухоль или опухоли под контролем компьютерной томографии (КТ). Как только зонд находится на месте, энергия передается через него в опухоль.
Плевральный выпот — причины, симптомы, типы и лечение
Плевральный выпот — это необычное количество жидкости вокруг легкого.К этому могут привести многие заболевания, поэтому, даже если ваш плевральный выпот, возможно, придется дренировать, ваш врач, скорее всего, нацелит лечение на то, что его вызвало.
Плевра представляет собой тонкую мембрану, которая выстилает поверхность легких и внутреннюю часть грудной клетки. При плевральном выпоте в пространстве между слоями плевры скапливается жидкость.
При плевральном выпоте в пространстве между слоями плевры скапливается жидкость.
В норме в плевральной полости находится лишь чайная ложка водянистой жидкости, что позволяет легким плавно перемещаться в грудной полости при дыхании.
Причины
Вызвать плевральный выпот могут самые разные факторы. Вот некоторые из наиболее распространенных:
Утечка из других органов. Обычно это происходит, если у вас застойная сердечная недостаточность, когда ваше сердце не качает кровь к телу должным образом. Но это также может быть связано с заболеванием печени или почек, когда жидкость накапливается в вашем теле и просачивается в плевральную полость.
Рак. Обычно проблемой является рак легких , но другие виды рака, которые распространились на легкие или плевру, также могут вызывать ее.
Инфекции. Некоторыми заболеваниями, которые приводят к плевральному выпоту, являются пневмония или туберкулез.
Аутоиммунные заболевания. Волчанка или ревматоидный артрит — это некоторые заболевания, которые могут его вызвать.
Волчанка или ревматоидный артрит — это некоторые заболевания, которые могут его вызвать.
Легочная эмболия. Это закупорка артерии в одном из легких, которая может привести к плевральному выпоту.
Симптомы
Возможно, у вас их нет. Скорее всего, у вас появятся симптомы, если плевральный выпот среднего или большого размера, а также если есть воспаление.
Если у вас есть симптомы, они могут включать:
- Одышку
- Боль в груди, особенно при глубоком вдохе (это называется плевритом или плевритной болью.)
- Лихорадка
- Кашель
Ваш врач расскажет вам о ваших симптомах и проведет медицинский осмотр. Они будут стучать вам в грудь и слушать стетоскопом.
Чтобы подтвердить наличие плеврального выпота, вам необходимо пройти такие визуализирующие исследования, как:
Рентген грудной клетки. Плевральные выпоты выглядят белыми на рентгенограммах, а воздушное пространство выглядит черным. Если есть вероятность плеврального выпота, вы можете получить дополнительные рентгеновские снимки, лежа на боку. Они могут показать, свободно ли течет жидкость в плевральной полости.
Если есть вероятность плеврального выпота, вы можете получить дополнительные рентгеновские снимки, лежа на боку. Они могут показать, свободно ли течет жидкость в плевральной полости.
Компьютерная томография (КТ). Компьютерный томограф быстро делает множество рентгеновских снимков, а компьютер создает изображения всей грудной клетки — внутри и снаружи. КТ показывает больше деталей, чем рентген грудной клетки.
УЗИ. Зонд на вашей груди будет создавать изображения внутренней части вашего тела, которые отображаются на видеоэкране.Ваш врач может использовать ультразвук, чтобы определить местонахождение жидкости, чтобы взять образец для анализа.
Кроме того, ваш врач может провести процедуру, называемую торакоцентезом. Они возьмут немного жидкости для проверки. Для этого они вставляют между ребрами иглу и трубку, называемую катетером, в плевральную полость.
Типы
Вы можете услышать, как ваш врач использует термины «транссудативный» и «экссудативный» для описания двух основных типов плеврального выпота.
Транссудативный. Эта жидкость из плеврального выпота похожа на жидкость, которая обычно содержится в плевральной полости. Он образуется из жидкости, просачивающейся через нормальную плевру. Этот тип редко нужно сливать, если он не очень большой. Застойная сердечная недостаточность является наиболее частой причиной этого типа.
Экссудативный. Он образуется из лишней жидкости, белка, крови, воспалительных клеток или иногда бактерий, которые просачиваются через поврежденные кровеносные сосуды в плевру. Возможно, вам придется дренировать его, в зависимости от его размера и степени воспаления.Причины этого типа включают пневмонию и рак легких.
Лечение
Вашему врачу может потребоваться лечение только заболевания, вызвавшего плевральный выпот. Например, вы получите антибиотики от пневмонии или мочегонные средства от застойной сердечной недостаточности.
Большие, инфицированные или воспаленные плевральные выпоты часто требуют дренирования, чтобы помочь вам почувствовать себя лучше и предотвратить новые проблемы.
Процедуры лечения плеврального выпота включают:
Торакоцентез. Если выпот большой, ваш врач может взять больше жидкости, чем ему нужно для тестирования, просто чтобы облегчить ваши симптомы.
Трубчатая торакостомия (плевральная трубка). Ваш врач делает небольшой надрез в грудной клетке и вводит пластиковую трубку в плевральную полость на несколько дней.
Плевральный дренаж. Если ваш плевральный выпот продолжает появляться, ваш врач может ввести катетер длительного действия через кожу в плевральную полость. Затем вы можете слить плевральный выпот в домашних условиях.Ваш врач расскажет вам, как и когда это делать.
Плевродез . Ваш врач вводит раздражающее вещество (например, тальк или доксициклин) через дренажную трубку в плевральную полость. Вещество воспаляет плевру и грудную стенку, которые затем плотно срастаются друг с другом по мере заживления. Во многих случаях плевродез может предотвратить рецидив плеврального выпота.
Декортикация плевры. Хирурги могут оперировать внутри плевральной полости, удаляя потенциально опасные воспаления и нездоровые ткани.Для этого ваш хирург может сделать маленькие надрезы (торакоскопия) или большие (торакотомия).
Рентгенограмма органов грудной клетки Аномалии плевры
Ключевые точки
- Плевра и плевральные полости видны только при наличии патологии
- Не должно быть видимого пространства между висцеральной и париетальной плеврой
- Если вы пропустите напряженный пневмоторакс, вы рискуете жизнью пациента, а также своим результатом в финале!
Плевра становится видимой только при наличии патологии.Плевральные аномалии могут быть малозаметными, и важно тщательно проверить края каждого легкого, где плевральные аномалии обычно более заметны. Некоторые заболевания плевры вызывают утолщение плевры, другие приводят к скоплению жидкости или воздуха в плевральных полостях.
Пневмоторакс
Пневмоторакс образуется при попадании воздуха в плевральную полость. Это может произойти спонтанно или в результате основного заболевания легких. Наиболее частой причиной является травма с разрывом висцеральной плевры сломанным ребром.
Это может произойти спонтанно или в результате основного заболевания легких. Наиболее частой причиной является травма с разрывом висцеральной плевры сломанным ребром.
Если край легкого находится на расстоянии более 2 см от внутренней стенки грудной клетки на уровне ворот, говорят, что он «большой». Если имеется смещение трахеи или средостения в сторону от пневмоторакса, говорят, что пневмоторакс находится в состоянии «напряжения». Это неотложная медицинская помощь! Пропуск напряженного пневмоторакса может не только навредить вашему пациенту, это еще и самый быстрый способ провалить рентгенологическую ОСКЭ на финале!
Пневмоторакс
Наведите указатель мыши на изображение, чтобы показать/скрыть результаты
Нажмите на изображение, чтобы показать/скрыть результаты
Щелкните изображение, чтобы выровнять его по верхнему краю страницы
Пневмоторакс
- Видимый край плевры
- Маркировка легких не видна за этим краем
Клиническая информация
- Падение с высоты — травма грудной клетки
Диагноз
- Левосторонний пневмоторакс из-за перелома ребра (стрелка) смещены, поэтому нет «натяжения»
Утолщение плевры
Утолщение плевры лучше всего видно по краям легкого, где плевра идет по касательной к рентгеновскому лучу.
Одностороннее утолщение плевры
Наведите указатель мыши на изображение, чтобы показать/скрыть результаты
Нажмите на изображение, чтобы показать/скрыть результаты
Щелкните изображение, чтобы выровнять его по верхнему краю страницы
Одностороннее утолщение плевры
- справа
- Потеря объема правого легкого
- Затенение всего правого легкого из-за циркулярного утолщения плевры
Клиническая информация
- Одышка и боль в правой половине грудной клетки
- Диагноз воздействия асбеста
- Результаты биопсии показали, что это мезотелиома – злокачественное новообразование плевры, вызванное воздействием асбеста
Асбестовые бляшки
Обызвествленные асбестовые плевральные бляшки имеют характерный вид и обычно считаются доброкачественными.Они неправильные, четко очерченные, и классически говорят, что они похожи на листья остролиста.
Плевральные бляшки, связанные с асбестом
Наведите курсор на изображение, чтобы показать/скрыть результаты
Нажмите, чтобы включить или выключить изображение, чтобы показать или скрыть результаты
Щелкните изображение, чтобы выровнять его по верху страницы
Плевральные бляшки, связанные с асбестом
Клиническая информация
- Хроническая легкая одышка
- Докер на пенсии с многократным воздействием асбеста в анамнезе 3 Диагноз Двусторонние обызвествленные асбестовые плевральные бляшки
Плевральные выпоты
Плевральный выпот представляет собой скопление жидкости в плевральной полости. Жидкость собирается в самой нижней части грудной клетки, в зависимости от положения пациента.
Жидкость собирается в самой нижней части грудной клетки, в зависимости от положения пациента.
Если пациент находится в вертикальном положении во время рентгенографии, то жидкость окружает основание легкого, образуя «мениск» – вогнутую линию, закрывающую реберно-диафрагмальный угол и часть или всю полудиафрагму.
Если пациент лежит на спине, плевральный выпот наслаивается на заднюю часть грудной полости и его трудно увидеть на рентгенограмме грудной клетки.
Плевральный выпот
Наведите курсор на изображение, чтобы показать/скрыть результаты
Коснитесь изображения, чтобы показать/скрыть результаты
Плевральный выпот
- Левая нижняя зона равномерно белая области имеется вогнутая поверхность — знак мениска
- Левая граница сердца, реберно-диафрагмальный угол и полудиафрагма затемнены
- Незначительное притупление правого реберно-диафрагмального угла свидетельствует о небольшом плевральном выпоте на этой стороне
Клиническая информация
- Курильщик
- Потеря веса и нарастающая одышка
Диагностика
- Большой левый плевральный выпот
- Сопутствующая бронхогенная карцинома
Обзор для общего рентгенолога
Связанные с плеврой патологии часто обнаруживаются при рентгенографии органов грудной клетки и компьютерной томографии (КТ). В то время как общие рентгенологи, вероятно, знакомы с такими состояниями, как пневмоторакс и простой плевральный выпот, другие патологии могут представлять собой диагностическую дилемму. Мы обсуждаем три широкие категории заболеваний плевры — неоплазия; инфекция и воспаление; и нерасширяемое легкое — с упором на функции визуализации.
В то время как общие рентгенологи, вероятно, знакомы с такими состояниями, как пневмоторакс и простой плевральный выпот, другие патологии могут представлять собой диагностическую дилемму. Мы обсуждаем три широкие категории заболеваний плевры — неоплазия; инфекция и воспаление; и нерасширяемое легкое — с упором на функции визуализации.
Плевра выстилает грудную полость и состоит из висцерального и париетального листков плевры. Внутренняя висцеральная плевра покрывает легкие и переходит в легочные щели. 1 Наружная париетальная плевра покрывает средостение, диафрагму и внутреннюю часть грудной стенки. Потенциальное пространство между висцеральной и париетальной плеврой представляет собой плевральную полость.
Заболевания плевры чаще всего обнаруживаются при рентгенографии органов грудной клетки и КТ, поскольку их обычно назначают пациентам с такими признаками и симптомами, как одышка, кашель, боль в груди или лихорадка. Фронтальные и боковые рентгенограммы грудной клетки являются полезными инструментами скрининга и могут выявить многие формы плевральных заболеваний.
Однако КТ является методом выбора для оценки плевры. 1 В частности, КТ грудной клетки с контрастным усилением и задержкой сканирования 60–90 секунд оптимальна для оценки висцеральной и париетальной плевры, толщина которых в норме составляет менее 1 мм. 2
Неоплазия
Метастазы
Метастазирование является наиболее частым опухолевым заболеванием плевры; первичные опухоли плевры составляют менее 5% новообразований плевры. 3 Приблизительно 40 % плевральных метастазов связаны с раком легкого, 20 % — с раком молочной железы, 10 % — с лимфомой и 30 % — с различными другими первичными злокачественными новообразованиями. 4 Плевральные метастазы могут проявляться в виде плевральных выпотов и должны быть включены в дифференциальный диагноз больших односторонних плевральных выпотов или очаговых плевральных выпотов, особенно у пациентов со злокачественными новообразованиями в анамнезе (рис. 1).
У таких пациентов обычно отмечаются одышка и/или боль в груди. Степень одышки может не иметь прямой зависимости от объема выпота. 5 Симптомы могут быть связаны с исходным состоянием легких пациента и скоростью накопления жидкости.
Степень одышки может не иметь прямой зависимости от объема выпота. 5 Симптомы могут быть связаны с исходным состоянием легких пациента и скоростью накопления жидкости.
Диагноз злокачественного плеврального выпота чаще всего устанавливается с помощью торакоцентеза с последующим цитологическим исследованием плевры. Если для диагностики необходима биопсия плевры, позитронно-эмиссионная томография (ПЭТ) или КТ с контрастным усилением (CECT) могут выявить оптимальные цели для забора ткани.
Плевральные метастазы также могут проявляться в виде плевральных узелков и образований, которые также лучше всего оцениваются с помощью КТ (рис. 1). Признаки злокачественного новообразования плевры включают периферическое утолщение плевры, узелковое утолщение плевры, париетальное утолщение плевры более 1 см и поражение медиастинальной плевры. При наличии одного или нескольких из этих признаков чувствительность и специфичность для злокачественного новообразования плевры составляют 72% и 83% соответственно (рис.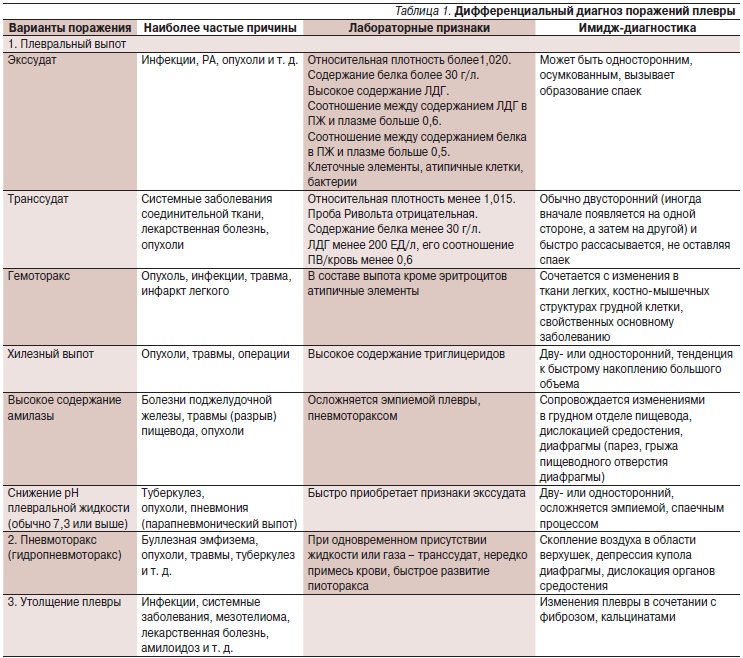 2). 6 Эти визуализирующие признаки не позволяют провести различие между плевральными метастазами и плевральной мезотелиомой.
2). 6 Эти визуализирующие признаки не позволяют провести различие между плевральными метастазами и плевральной мезотелиомой.
Метастатическое поражение плевры указывает на запущенную стадию рака и, как правило, неблагоприятный прогноз. Лечение направлено на облегчение таких симптомов, как одышка и боль в груди. Пациентам с симптомами крупного злокачественного плеврального выпота может помочь постоянный туннельный плевральный катетер или дренирование выпота с последующим плевродезисом. 5,7,8 Пациентам с сильной болью в груди из-за плевральных метастазов может помочь блокада или лизис пораженных межреберных нервов. 9,10
Мезотелиома
Мезотелиома, наиболее распространенное первичное новообразование плевры, чаще всего возникает у пациентов с воздействием асбеста в анамнезе. Злокачественное новообразование имеет очень плохой прогноз. Как бы важно это ни было, обсуждение этого сложного злокачественного новообразования выходит за рамки данного обзора. Заинтересованных читателей отсылаем к статьям, посвященным мезотелиоме. 11,12
Заинтересованных читателей отсылаем к статьям, посвященным мезотелиоме. 11,12
Солитарная фиброзная опухоль
Солитарная фиброзная опухоль плевры представляет собой медленно растущую опухоль, чаще всего возникающую из висцеральной плевры.Приблизительно 10-15% являются злокачественными и могут давать широкие метастазы. 13 Пациенты часто протекают бессимптомно, но у некоторых отмечаются боль в груди или одышка. Приблизительно в 10% случаев наблюдаются паранеопластические синдромы, в том числе проявляющиеся гипогликемией или гипертрофической легочной остеоартропатией. 13 Приблизительно половина солитарных фиброзных опухолей имеют ножку и подвижны, иногда меняя свое местоположение в плевральной полости при визуализации с течением времени. 1 Обычно они круглые, с ровными краями.Когда все еще маленькие, солитарные фиброзные опухоли обычно увеличиваются гомогенно, в то время как более крупные опухоли имеют тенденцию увеличиваться неоднородно из-за областей некроза (рис. 3).
3).
Полная хирургическая резекция — это лечение одиночных фиброзных опухолей. При последующей визуализации рекомендуется обратить внимание на место резекции, поскольку эти опухоли могут быть локально агрессивными, независимо от их злокачественного потенциала.
Инфекция и воспаление
Парапневмонический выпот
Рентгенологи чаще всего сталкиваются с плевральной инфекцией в клинической картине пневмонии.Приблизительно у 50% пациентов с пневмонией имеется парапневмонический выпот, и примерно 10% этих выпотов становятся инфицированными; однако это осложнение несет 20% смертность. 14,15 Для диагностики необходимы торакоцентез и анализ плевральной жидкости. Инфицированная жидкость будет представлять собой экссудат, определяемый по критериям Light, с повышенным содержанием белка в плевральной жидкости или повышенной лактатдегидрогеназы (ЛДГ) в плевральной жидкости по сравнению с уровнем белка в сыворотке или уровнями ЛДГ в сыворотке. Посев жидкости может выявить патоген, хотя посев может быть отрицательным в 40% случаев. 16
16
При визуализации часто определяются осложненные парапневмонические выпоты из-за фибринозной природы инфицированной жидкости (рис. 4). Эти выпоты не располагаются слоями вдоль зависимой части плевральной полости, как это было бы при простом выпоте. Они имеют тенденцию распространяться вдоль независимых частей плевральной полости и в фиссуры.
Эмпиема
Если инфекция прогрессирует, выпот превращается в эмпиему, откровенно гнойную и вязкую. На КТ имеется утолщение и контрастирование висцеральной и париетальной плевры с инфицированной жидкостью между этими поверхностями.Эта находка называется «симптом расщепленной плевры», и, хотя ее можно увидеть на фоне других экссудативных плевральных выпотов, в соответствующих клинических условиях она с большой вероятностью указывает на эмпиему (рис. 5). Отсутствие признака расщепленной плевры не исключает диагноз эмпиемы. Наличие газа в плевральной жидкости также свидетельствует об эмпиеме. Газосодержащие эмпиемы могут свидетельствовать о формировании бронхоплеврального свища; в таких случаях КТ-изображения с тонкими срезами следует тщательно изучить на наличие дыхательных путей, связанных с инфицированной плевральной инфекцией (рис. 6). 4
6). 4
Распространение инфекции за пределы париетальной плевры на грудную стенку называется empyema necessitans (рис. 7). Туберкулез является причиной empyema necessitans примерно в 70% случаев. 17
Иногда бывает сложно отличить эмпиему от абсцесса легкого. Эмпиема, как правило, имеет ровные края, оказывает объемное воздействие на легкое со смещением легочной паренхимы и дыхательных путей и обычно имеет продолговатую форму. Может быть ассоциированное скручивание экстраплеврального жира.Напротив, абсцесс легкого имеет неровные или толстые края, располагается в паренхиме легкого с возможным некрозом паренхимы и дыхательных путей и обычно имеет круглую форму. Оба объекта могут содержать газ.
Лечение парапневмонического выпота и эмпиемы
Лечение плевральной инфекции включает системное введение антибиотиков и эвакуацию инфицированного плеврального пространства, как правило, с помощью плевральной дренажной трубки большого диаметра. Если жидкость трудно дренировать из-за осколков или мусора, можно рассмотреть вопрос о внутриплевральных фибринолитиках.Исследование MIST2 показало, что одновременное внутриплевральное введение тканевого активатора плазминогена и ДНКазы улучшает отток жидкости. 18 Однако последующий метаанализ пришел к выводу, что недостаточно доказательств в поддержку рутинного использования внутриплевральных фибринолитиков у пациентов с осложненными плевральными выпотами и эмпиемами. 19 Если эти методы лечения неэффективны, следующим шагом в лечении является хирургическое вмешательство, такое как декортикация (удаление фиброзной коры, образующейся на инфицированной плевре).
Если жидкость трудно дренировать из-за осколков или мусора, можно рассмотреть вопрос о внутриплевральных фибринолитиках.Исследование MIST2 показало, что одновременное внутриплевральное введение тканевого активатора плазминогена и ДНКазы улучшает отток жидкости. 18 Однако последующий метаанализ пришел к выводу, что недостаточно доказательств в поддержку рутинного использования внутриплевральных фибринолитиков у пациентов с осложненными плевральными выпотами и эмпиемами. 19 Если эти методы лечения неэффективны, следующим шагом в лечении является хирургическое вмешательство, такое как декортикация (удаление фиброзной коры, образующейся на инфицированной плевре).
Неинфекционный плеврит
Воспаление плевры может возникать не только при инфекции. К ним относятся гемоторакс, послеоперационная кардиохирургия, лучевая терапия, уремический плеврит, ревматоидный плеврит и хилезный выпот. Хроническое или отдаленное воспаление плевры может привести к результатам КТ, таким как хронический плевральный выпот, плевральные кальцификации и постоянное утолщение висцеральной плевры в виде фиброзной корки, покрывающей легкое, или постоянное утолщение париетальной плевры (рис.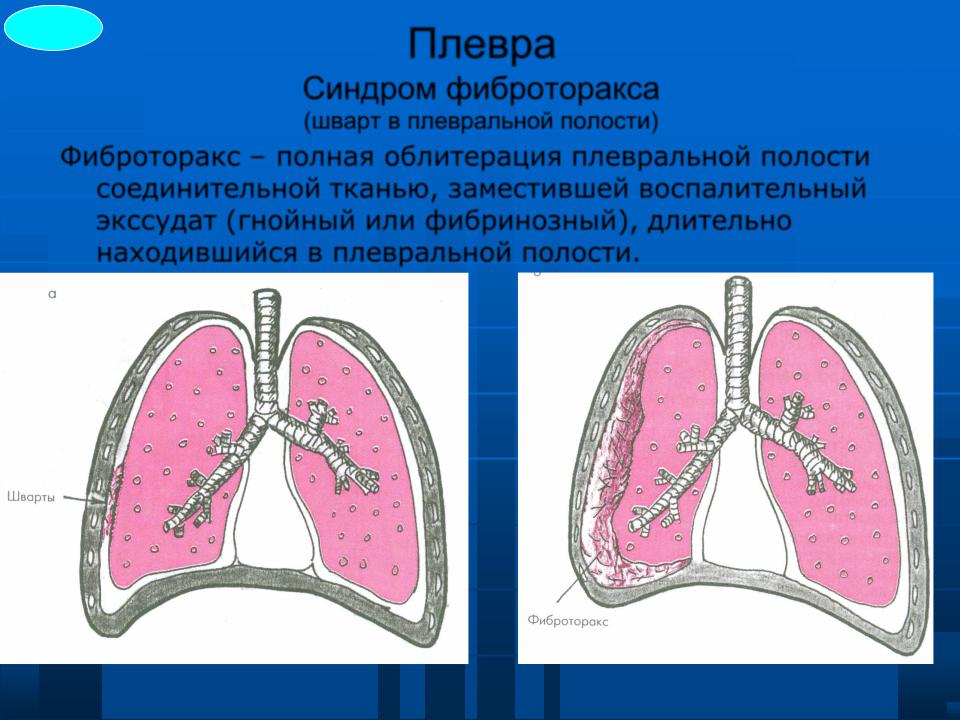 8).Просмотр предыдущих изображений продемонстрирует хронический характер этих результатов.
8).Просмотр предыдущих изображений продемонстрирует хронический характер этих результатов.
Нерасширяемое легкое
Термин «нерасширяемое легкое» относится к легкому, которое не может расправиться после дренирования плевральной жидкости; нормального сращения висцеральной плевры и париетальной плевры не происходит. Клинически это может проявляться как сильная боль в груди во время торакоцентеза или при визуализации как гидропневмоторакс или пневмоторакс ex vacuo после торакоцентеза. 20 Одной из наиболее частых причин нерасправляемого легкого является образование фиброзной корки висцеральной плевры, препятствующей расправлению легкого.Этот пилинг может быть результатом злокачественного новообразования, инфекции или неинфекционного воспаления. Нерасширяемое легкое классифицируется как захваченное или захваченное легкое.
Захваченное легкое
Нерасширяющееся легкое из-за активного заболевания плевры называют ущемленным легким. Заболевание может быть связано со злокачественным новообразованием (метастатическим или первичным), инфекцией или другой воспалительной этиологией; это приводит к экссудативному плевральному выпоту и фибринозному висцеральному плевральному шелушению. При плевральной манометрии наличие плеврального выпота вызывает слегка положительное внутригрудное давление.У пациента без ущемления легкого это давление будет медленно снижаться до нуля по мере эвакуации плевральной жидкости. Однако у больного с ущемлением легкого во время торакоцентеза давление будет снижаться до отрицательных значений. 20
При плевральной манометрии наличие плеврального выпота вызывает слегка положительное внутригрудное давление.У пациента без ущемления легкого это давление будет медленно снижаться до нуля по мере эвакуации плевральной жидкости. Однако у больного с ущемлением легкого во время торакоцентеза давление будет снижаться до отрицательных значений. 20
При визуализации у пациентов с ущемленным легким обнаруживаются плевральные выпоты (которые могут быть локализованными) или эмпиема. Когда основной причиной является злокачественное новообразование плевры, могут присутствовать плевральные узлы или образования. Утолщенная висцеральная плевральная корка может быть видна на КТ (рис. 9).У пациентов с защемлением легкого визуализация покажет гидропневмоторакс или пневмоторакс ex vacuo при выполнении торакоцентеза. Это происходит потому, что утолщенная висцеральная плевра, покрывающая легкое, не позволяет легкому расшириться, чтобы заполнить пространство, ранее занятое дренированной плевральной жидкостью. Механизм, с помощью которого воздух попадает в плевральную полость, неизвестен, но предполагается, что он связан либо с размещением иглы, либо с транзиторным плевропаренхиматозным свищом, зависящим от давления 21 .
Механизм, с помощью которого воздух попадает в плевральную полость, неизвестен, но предполагается, что он связан либо с размещением иглы, либо с транзиторным плевропаренхиматозным свищом, зависящим от давления 21 .
Лечение ущемления легкого сосредоточено на его основной причине, например, антибиотики и дренирование плевральной жидкости в условиях плевральной инфекции и постоянный плевральный катетер в случае злокачественного плеврального выпота. Адекватное лечение приводит к разрешению ущемления легкого и нормальному сращению висцеральной и париетальной плевры после дренирования плевральной жидкости. Цель состоит в том, чтобы предотвратить развитие защемления легкого.
Захваченное легкое
Нерасширяющееся легкое, возникающее в результате хронического или отдаленного заболевания плевры, называется захваченным легким.Хроническое или отдаленное заболевание плевры может быть обусловлено различными причинами, каждая из которых приводит к рестриктивному плевральному фиброзу, препятствующему расширению легкого.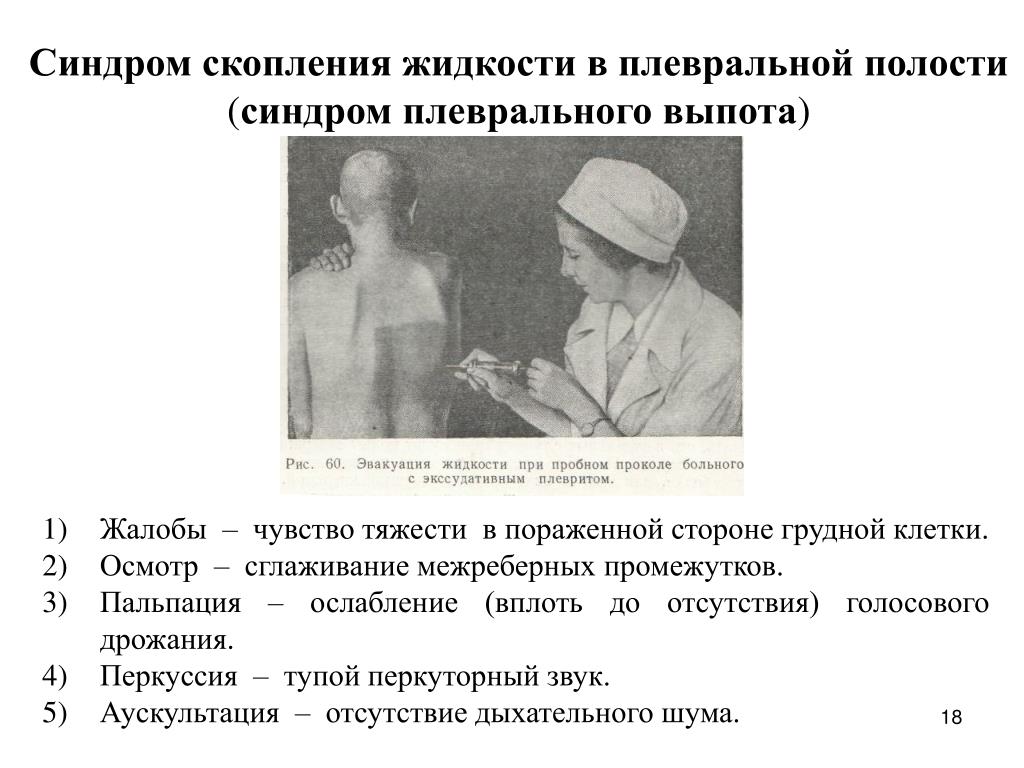 Клинически пациенты с защемленным легким имеют хронический транссудативный плеврит, и большинство из них протекает бессимптомно. 20 При плевральной манометрии у этих пациентов изначально отмечается отрицательное плевральное давление, которое быстро становится еще более отрицательным по мере дренирования плевральной жидкости. 20
Клинически пациенты с защемленным легким имеют хронический транссудативный плеврит, и большинство из них протекает бессимптомно. 20 При плевральной манометрии у этих пациентов изначально отмечается отрицательное плевральное давление, которое быстро становится еще более отрицательным по мере дренирования плевральной жидкости. 20
При визуализации ущемленное легкое сопровождается хроническим плевральным выпотом.Предшествующая визуализация покажет сохранение выпота (ов) в течение длительного периода времени, часто лет. Он также покажет длительное утолщение плевры и, возможно, плевральную кальцификацию, что свидетельствует о хроническом или отдаленном заболевании плевры. Если была выполнена или предпринята попытка торакоцентеза, у пациентов может развиться гидропневмоторакс или пневмоторакс ex vacuo из-за неспособности легкого расширяться (рис. 10, 11). Подобно защемленному легкому, КТ захваченного легкого также может показать утолщение висцеральной плевры.
Симптоматическое защемление легкого лечится путем установки постоянного плеврального катетера. Плевродез не выполняется, поскольку процедура требует сближения висцеральной и париетальной плевры после ятрогенного раздражения, чтобы вызвать фиброз между двумя воспаленными листками плевры. У пациентов с защемлением легкого отсутствует сращение плевральных слоев; таким образом, плевродез, скорее всего, не удастся. 22
Заключение
Заболевания плевры варьируют от простого плеврального выпота до злокачественных плевральных опухолей.Рентгенография грудной клетки и КТ обычно выполняются для оценки пациентов с признаками и симптомами легочных или плевральных заболеваний. Поэтому радиологи, интерпретирующие эти исследования, должны быть знакомы с этими широкими категориями заболеваний плевры и их лечением.
Ссылки
- Salahudeen HM, Hoey ET, Robertson RJ, et al. КТ-виды опухолей плевры. Клин Радиол . 2009;64(9):918-930.
- Collins J, Stern E.
 Плевра, грудная стенка и диафрагма.В: Рентгенология грудной клетки: Основы. 3 -й -й изд. Филадельфия, Пенсильвания: Wolters Kluwer Health; 2015: 169-201.
Плевра, грудная стенка и диафрагма.В: Рентгенология грудной клетки: Основы. 3 -й -й изд. Филадельфия, Пенсильвания: Wolters Kluwer Health; 2015: 169-201. - Dynes MC, White EM, Fry WA и др. Визуализирующие проявления опухолей плевры. Рентгенография . 1992;12(6):1191-1201.
- Кульман Дж.Э., Сингха Н.К. Комплексное заболевание плевральной полости: рентгенологическое и КТ исследование. Рентгенография . 1997;17(1):63-79.
- Уокер С., Бибби А.С., Маскелл Н.А. Современная передовая практика оценки и лечения злокачественных плевральных выпотов. Ther Adv Respir Dis . 2017;11(2):105-114.
- Леунг А.Н., Мюллер Н.Л., Миллер Р.Р. КТ в дифференциальной диагностике диффузного поражения плевры. AJR Am J Рентгенол . 1990;154(3):487-492.
- Бибби А.С., Дорн П., Псаллидас I и др. Заявление ERS/EACTS о лечении злокачественных плевральных выпотов. Евр Респир J . 2018;52(1):1800349 [https://doi.org/10.
 1183/13993003.00349-2018].
1183/13993003.00349-2018]. - Thomas R, Fysh ETH, Smith NA, et al. Влияние постоянного плеврального катетера и плевродеза тальком на количество дней госпитализации у пациентов со злокачественным плевральным выпотом: рандомизированное клиническое исследование AMPLE. ДЖАМА . 2017;318(19):1903-1912.
- Бхатнагар С., Гупта М. Основанные на фактических данных клинические рекомендации по интервенционному обезболиванию при раковой боли. Indian J Palliat Care . 2015;21(2): 137-147.
- Гулати А., Шах Р., Путтанния В. и др. Ретроспективный обзор и парадигма лечения интервенционными методами лечения пациентов, страдающих непреодолимой болью в грудной клетке в онкологической популяции. Обезболивающее . 2015;16(4): 802-810.
- Nickell LT, Lichtenberger JP, Khorashadi L, et al.Мультимодальная визуализация для характеристики, классификации и стадирования злокачественной мезотелиомы плевры. Рентгенография . 2014;34(6): 1692-1706.

- Wang ZJ, Reddy GP, Gotway MB и др. Злокачественная мезотелиома плевры: оценка с помощью КТ, МРТ и ПЭТ. Рентгенография . 2004;24(1): 105-119.
- You X, Sun X, Yang C и др. КТ-диагностика и дифференциация доброкачественной и злокачественной разновидностей солитарной фиброзной опухоли плевры. Медицина (Балтимор) .2017;96(49): e9058. doi: 10.1097/MD.0000000000009058.
- Corcoran JP, Wrightson JM, Belcher E, et al. Плевральная инфекция: прошлое, настоящее и будущее. Ланцет Респир Мед . 2015;3(7):563-577.
- Периклеус П., Ратинам С., Уоллер Д.А. ВАТС и открытая хирургия грудной клетки в диагностике и лечении доброкачественных заболеваний плевры. Дж Вис Сург . 2017; 3:84. doi: 10.21037/jovs.2017.05.03.
- Феррейро Л., Порсел Дж. М., Бьелса С. и др. Лечение плевральных инфекций. Expert Respir Med . 2018;12(6):521-535.
- Бандару С., Мантри С., Сундарешан В. и др. Empyema necessitans на фоне метициллин-чувствительного золотистого стафилококка, вызывающего пневмонию и бактериемию.
 Представитель Заразить Dis . 2018; дои: 10.1155/2018/47.
Представитель Заразить Dis . 2018; дои: 10.1155/2018/47. - Rahman NM, Maskell NA, West A, et al. Внутриплевральное применение тканевого активатора плазминогена и ДНКазы при плевральной инфекции. N Английский J Med . 2011;365(6):518-526.
- Джанда С., Суистон Дж.Внутриплевральная фибринолитическая терапия для лечения парапневмонических выпотов и эмпием у взрослых: системный обзор и метаанализ. Сундук . 2012;142(2):401-411.
- Перейра М.Ф., Феррейро Л., Вальдес Л. Нерасширяемое легкое. Арка Бронконеумол . 2013;49(2):63-69.
- Heidecker J, Huggins JT, Sahn SA, et al. Патофизиология пневмоторакса после торакоцентеза под ультразвуковым контролем. Сундук . 2006;130(4):1173-84.
- Bertolaccini L, Viti A, Paiano S, et al.Постоянные плевральные катетеры: клинический вариант при защемленном легком. Клиника торакальной хирургии . 2017;27(1):47-55.
Плевральный выпот: предыстория, анатомия, этиология
Ноппен М. Нормальный объем и клеточный состав плевральной жидкости. Curr Opin Pulm Med .2001 г. 7 июля (4): 180-2. [Медлайн].
Сан С.А. Дифференциальный диагноз плевральных выпотов. West J Med . 1982 авг. 137(2):99-108. [Медлайн]. [Полный текст].
Сан С.А. Плевральные выпоты экстраваскулярного происхождения. Clin Chest Med . 2006 г. 27 июня (2): 285-308. [Медлайн].
Светлый RW. Недиагностированный плеврит. Clin Chest Med . 27 июня 2006 г. (2): 309–319. [Медлайн].
Кулотта Р. , Тейлор Д.Заболевания плевры. Али Дж., Саммер В.Р., Левицкий М.Г., ред. Патофизиология легких . 2-е изд. Нью-Йорк: Lange Medical Books/McGraw-Hill; 2005. 194-212.
, Тейлор Д.Заболевания плевры. Али Дж., Саммер В.Р., Левицкий М.Г., ред. Патофизиология легких . 2-е изд. Нью-Йорк: Lange Medical Books/McGraw-Hill; 2005. 194-212.
Askegard-Giesmann JR, Caniano DA, Kenney BD. Редкие, но серьезные осложнения введения центральной катетера. Семин Педиатр Хирург . 2009 май. 18(2):73-83. [Медлайн].
Garcia-Vidal C, Carratalà J. Ранние и поздние неудачи лечения внебольничной пневмонии. Semin Respir Crit Care Med . 2009 г. 30 апреля (2): 154-60. [Медлайн].
Хеффнер Дж. Э. Диагностика и лечение злокачественных плевральных выпотов. Респирология . 2008 13 января (1): 5-20. [Медлайн].
Bouros D, Pneumatikos I, Tzouvelekis A. Вовлечение плевры при системных аутоиммунных заболеваниях. Дыхание . 2008. 75(4):361-71. [Медлайн].
Дыхание . 2008. 75(4):361-71. [Медлайн].
Depascale R, Del Frate G, Gasparotto M, Manfrè V, Gatto M, Iaccarino L и др.Диагностика и лечение поражения легких при системной красной волчанке и синдроме Шегрена: обзор литературы. Ther Adv Musculoskelet Dis . 2021. 13:1759720X211040696. [Медлайн].
Альбакри М., Ахмад М., Мохамед М.Ф.Х. Быстро повторяющийся массивный плевральный выпот как начальное проявление саркоидоза: клинический случай. Медицина (Балтимор) . 2021 12 февраля. 100 (6): e24027. [Медлайн].
Танака М., Яманой К., Китамура С., Хорикава Н., Чигуса Ю., Хориэ А. и др.Гигантская фиброма яичников весом 36 кг с синдромом Мейгса: клинический случай и обзор литературы по чрезвычайно гигантской опухоли яичников. Кейс Rep Obstet Gynecol . 2021. 2021:1076855. [Медлайн].
Видал А., Вахтер С., Коль Шварц А., Дакал С. Редкое проявление изолированного правостороннего плеврального выпота в контексте синдрома гиперстимуляции яичников: клинический случай. Представитель женского здоровья . 2021 32 октября: e00347. [Медлайн].
Сан С.А.Значение анализа плевральной жидкости. Am J Med Sci . 2008 г., янв. 335 (1): 7–15. [Медлайн].
Бирс С.Л., Абрамо Т.Дж. Плевральные выпоты. Детская неотложная помощь . 2007 май. 23(5):330-4; викторина 335-8. [Медлайн].
Yinon Y, Kelly E, Ryan G. Плевральные выпоты плода. Best Pract Res Clin Obstet Gynaecol . 2008 г. 22 февраля (1): 77-96. [Медлайн].
Берроуз CM, Мэтьюз WC, Colt HG. Прогнозирование выживаемости у пациентов с рецидивирующим симптоматическим злокачественным плевральным выпотом: оценка прогностического значения физиологических, морфологических показателей и показателей качества жизни в зависимости от степени заболевания. Сундук . 2000 янв. 117(1):73-8. [Медлайн].
Сундук . 2000 янв. 117(1):73-8. [Медлайн].
Мериджи Ф. Злокачественный плевральный выпот: еще долгий путь. Rev Последние испытания Clin . 2018 3 декабря. [Medline].
Мусани А.И. Варианты лечения злокачественного плеврального выпота. Curr Opin Pulm Med . 2009 г. 15 июля (4): 380-7. [Медлайн].
[Руководство] Робертс М.Е., Невилл Э., Беррисфорд Р.Г., Антунес Г., Али Н.Дж., BTS Группа рекомендаций по заболеваниям плевры.Лечение злокачественного плеврального выпота: Руководство Британского торакального общества по плевральным заболеваниям, 2010 г. Грудная клетка . 2010, авг. 65, Приложение 2:ii32-40. [Медлайн].
Халик Г., Мусани А.И. Новые парадигмы лечения злокачественных плевральных выпотов. Респир Мед . 2008 г., июль 102 (7): 939-48. [Медлайн].
2008 г., июль 102 (7): 939-48. [Медлайн].
Фрударакис М.Е. Диагностика плевральных выпотов. Дыхание . 2008. 75(1):4-13. [Медлайн].
Вонг С.Л., Холройд-Ледук Дж., Штраус Ю.В. У этого пациента есть плевральный выпот? ДЖАМА . 2009 21 января. 301(3):309-17. [Медлайн].
Калантри С., Джоши Р., Локханде Т., Сингх А., Морган М., Колфорд Дж. М. мл. и др. Точность и достоверность физикальных признаков в диагностике плеврального выпота. Респир Мед . 2007 март 101(3):431-8. [Медлайн].
Сарая Т., Лайт РВ, Такидзава Х., Гото Х.Черный плеврит. Am J Med . 2013 июль 126(7):641.e1-6. [Медлайн].
Light RW, Macgregor MI, Luchsinger PC, Ball WC Jr. Плевральные выпоты: диагностическое разделение транссудатов и экссудатов.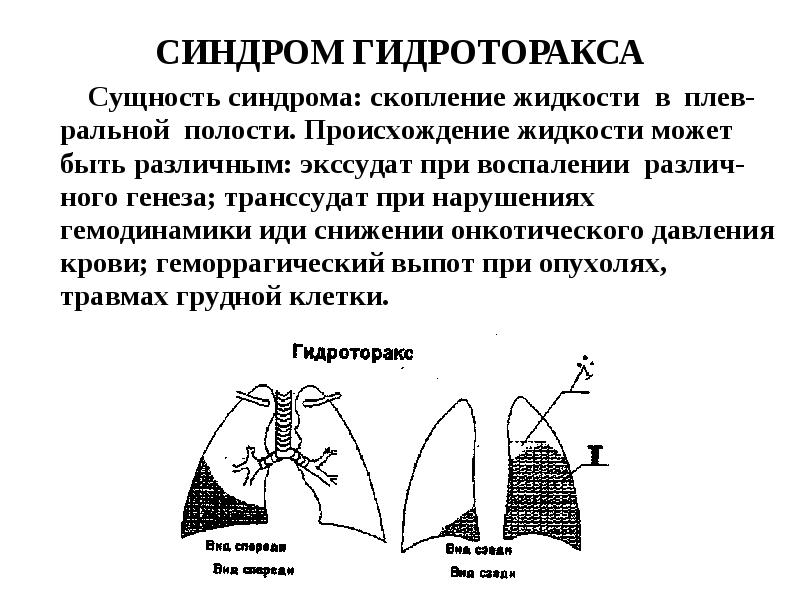 Энн Интерн Мед . 1972 г., октябрь 77 (4): 507-13. [Медлайн].
Энн Интерн Мед . 1972 г., октябрь 77 (4): 507-13. [Медлайн].
Хеффнер Дж. Э., Браун Л. К., Барбьери, Калифорния. Диагностическая ценность тестов, которые различают экссудативный и транссудативный плевральный выпот. Исследователи первичного исследования. Сундук . 1997 г., апрель 111(4):970-80. [Медлайн].
Светлый RW. Использование N-концевого промозгового натрийуретического пептида плевральной жидкости и мозгового натрийуретического пептида в диагностике плеврального выпота из-за застойной сердечной недостаточности. Сундук . 2009 г., сентябрь 136 (3): 656-8. [Медлайн].
Romero-Candeira S, Fernandez C, Martin C, Sanchez-Paya J, Hernandez L. Влияние диуретиков на концентрацию белков и других компонентов плевральных транссудатов у пациентов с сердечной недостаточностью. Am J Med . 2001 г., 15 июня. 110 (9): 681-6. [Медлайн].
2001 г., 15 июня. 110 (9): 681-6. [Медлайн].
Берджесс Л.Дж. Биохимический анализ плевральных, перитонеальных и перикардиальных выпотов. Клин Чим Акта . 2004 май. 343(1-2):61-84. [Медлайн].
Колдитц М., Халанк М., Шиманк С.С., Шмайссер А., Хоффкен Г. Высокая диагностическая точность NT-proBNP для сердечного происхождения плевральных выпотов. Евр Респир J . 2006 г. 28 июля (1): 144-50. [Медлайн].
Porcel JM, Martinez-Alonso M, Cao G, Bielsa S, Sopena A, Esquerda A.Биомаркеры сердечной недостаточности в плевральной жидкости. Сундук . 2009 сен. 136(3):671-7. [Медлайн].
Wilcox ME, Chong CA, Stanbrook MB, Tricco AC, Wong C, Straus SE. Есть ли у этого пациента экссудативный плеврит? Систематический обзор Rational Clinical Examination. ДЖАМА . 2014 18 июня. 311(23):2422-31. [Медлайн].
ДЖАМА . 2014 18 июня. 311(23):2422-31. [Медлайн].
Menzies SM, Rahman NM, Wrightson JM, et al. Посев крови из флакона плевральной жидкости при плевральной инфекции. Грудная клетка . 2011 авг. 66(8):658-62. [Медлайн].
Abouzgheib W, Bartter T, Dagher H, Pratter M, Klump W. Проспективное исследование объема плевральной жидкости, необходимого для точной диагностики злокачественного плеврального выпота. Сундук . 2009 г., апрель 135 (4): 999-1001. [Медлайн].
Свидерек Дж., Моркос С., Донтхиредди В. и др. Проспективное исследование для определения объема плевральной жидкости, необходимого для диагностики злокачественного новообразования. Сундук .2010 янв. 137(1):68-73. [Медлайн].
Сакураба М., Масуда К., Хебисава А. , Сагара Ю., Комацу Х. Уровень аденозиндезаминазы (АДА) в плевральном выпоте и скрытый туберкулезный плеврит. Энн Торак Сердечно-сосудистый Хирург . 2009 15 октября (5): 294-6. [Медлайн].
, Сагара Ю., Комацу Х. Уровень аденозиндезаминазы (АДА) в плевральном выпоте и скрытый туберкулезный плеврит. Энн Торак Сердечно-сосудистый Хирург . 2009 15 октября (5): 294-6. [Медлайн].
Гурунг П., Голдблатт М., Хаггинс Дж. Т. и др. Анализ плевральной жидкости, рентгенографические, сонографические и эхокардиографические характеристики печеночного гидроторакса. Сундук . 2011 27 января.[Медлайн].
Патель П.А., Эрнст Ф.Р., Гуннарссон В.Л. Контроль УЗИ снижает количество осложнений и затраты, связанные с процедурами торакоцентеза. J Clin УЗИ . 2012 март-апрель. 40(3):135-41. [Медлайн].
Mercaldi CJ, Lanes SF. Ультразвуковой контроль снижает количество осложнений и снижает стоимость лечения пациентов, перенесших торакоцентез и парацентез. Сундук . 2013 1 февраля. 143(2):532-8. [Медлайн].
[Медлайн].
Дункан Д.Р., Моргенталер Т.И., Рю Д.Х., Дэниэлс К.Е. Снижение ятрогенного риска при торакоцентезе: внедрение передовой практики посредством экспериментального обучения в среде с нулевым риском. Сундук . 2009 май. 135(5):1315-20. [Медлайн].
Феллер-Копман Д. Лечебный торакоцентез: роль ультразвука и плевральной манометрии. Curr Opin Pulm Med . 2007 г. 13 июля (4): 312-8. [Медлайн].
Зарогулидис К., Зарогулидис П., Дарвич К. и др.Злокачественный плеврит и алгоритм лечения. J Грудной дис . 2013 г., 5 сентября, Приложение 4: S413-9. [Медлайн]. [Полный текст].
Метинтас М., Ак Г., Дундар Э. и др. Медицинская торакоскопия в сравнении с биопсией плевры иглой Abrams под контролем КТ для диагностики пациентов с плевральными выпотами: рандомизированное контролируемое исследование. Сундук . 2010 июнь 137(6):1362-8. [Медлайн].
Сундук . 2010 июнь 137(6):1362-8. [Медлайн].
Goligher EC, Leis JA, Fowler RA, et al. Полезность и безопасность дренирования плеврального выпота у пациентов с искусственной вентиляцией легких: систематический обзор и метаанализ. Критическая помощь . 2011 2 февраля. 15(1):R46. [Медлайн].
Шебл Э., Пол М. Парапневмония, плевральный выпот и грудная эмпиема. Январь 2018 г. [Medline]. [Полный текст].
Colice GL, Curtis A, Deslauriers J, et al. Медикаментозное и хирургическое лечение парапневмонических выпотов: руководство, основанное на доказательствах. Сундук . 2000 г., октябрь 118 (4): 1158-71. [Медлайн].
Эфтимиу К.А., Масуди Т., Торп Дж.А., Папагианнопулос К.Злокачественный плеврит при наличии защемления легкого. Пятилетний опыт использования туннельных катетеров PleurX. Interact Cardiovasc Thorac Surg . 2009 г., 9 декабря (6): 961-4. [Медлайн].
Пятилетний опыт использования туннельных катетеров PleurX. Interact Cardiovasc Thorac Surg . 2009 г., 9 декабря (6): 961-4. [Медлайн].
Fysh ET, Waterer GW, Kendall P, Bremner P, Dina S, Geelhoed E, et al. Постоянные плевральные катетеры сокращают количество дней стационарного лечения по сравнению с плевродезом при злокачественном плевральном выпоте. Сундук . 8 марта 2012 г. [Medline].
Феллер-Копман Д., Паркер М.Дж., Шварцштейн Р.М.Оценка плеврального давления при оценке плеврального выпота. Сундук . 2009 г., янв. 135 (1): 201-9. [Медлайн].
Кафаротти С., Далл’Арми В., Кусумано Г. и др. Мелкокалиберные дренажи грудной клетки с проводниками: безопасность, переносимость и эффективность при пневмотораксе, злокачественных выпотах и эмпиеме плевры. J Торакальный сердечно-сосудистый хирург . 2011 март 141 (3): 683-7. [Медлайн].
2011 март 141 (3): 683-7. [Медлайн].
Safiyeh M, Huang D. Новые стратегии лечения осложненных плевральных выпотов. Критическая помощь . 2012 22 мая. 16(3):312. [Медлайн].
West SD, Davies RJ, Lee YC. Плевродез при злокачественных плевральных выпотах: текущие споры и различия в практике. Curr Opin Pulm Med . 2004 г. 10 июля (4): 305-10. [Медлайн].
Shaw P, Agarwal R. Плевродез злокачественных плевральных выпотов. Кокрановская система базы данных, версия . 2004. CD002916. [Медлайн].
Родригес-Панадеро Ф., Ромеро-Ромеро Б.Лечение злокачественных плевральных выпотов. Curr Opin Pulm Med . 2011 17 июля (4): 269-73. [Медлайн].
Патнэм Дж. Б. мл., Уолш Г. Л., Суишер С. Г. и др. Амбулаторное лечение злокачественного плеврального выпота с помощью хронического постоянного плеврального катетера. Энн Торак Хирург . 2000 фев. 69(2):369-75. [Медлайн].
Л., Суишер С. Г. и др. Амбулаторное лечение злокачественного плеврального выпота с помощью хронического постоянного плеврального катетера. Энн Торак Хирург . 2000 фев. 69(2):369-75. [Медлайн].
Тан С., Седракян А., Браун Дж., Свифт С., Трежер Т. Доказательства эффективности лечения злокачественного плеврального выпота: систематический обзор. Eur J Cardiothorac Surg . 2006 май. 29(5):829-38. [Медлайн].
Дреслер С.М., Олак Дж., Херндон Дж.Е. 2-й и др. Фаза III межгруппового исследования склероза порошка талька и суспензии талька при злокачественном плевральном выпоте. Сундук . 2005 март 127(3):909-15. [Медлайн].
Van Meter ME, McKee KY, Kohlwes RJ. Эффективность и безопасность туннельных плевральных катетеров у взрослых со злокачественными плевральными выпотами: систематический обзор.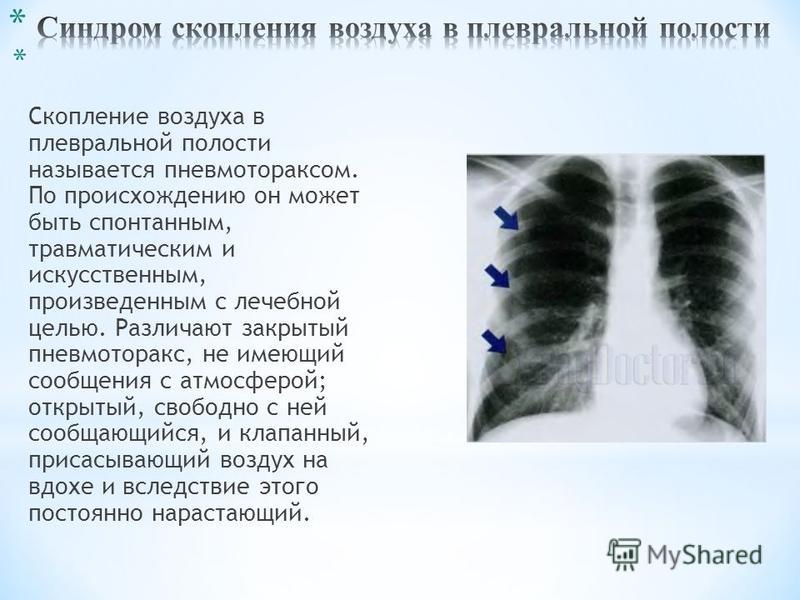 J Gen Intern Med .2011 26 января (1): 70-6. [Медлайн]. [Полный текст].
J Gen Intern Med .2011 26 января (1): 70-6. [Медлайн]. [Полный текст].
Davies HE, Mishra EK, Kahan BC, et al. Эффект постоянного плеврального катетера по сравнению с грудной трубкой и тальковым плевродезисом для облегчения одышки у пациентов со злокачественным плевральным выпотом: рандомизированное контролируемое исследование TIME2. ДЖАМА . 2012 13 июня. 307(22):2383-9. [Медлайн].
Пури В., Пирдек Т.Л., Крэбтри Т.Д. и др. Лечение злокачественного плеврального выпота: анализ экономической эффективности. Энн Торак Хирург . 2012 авг. 94(2):374-9; обсуждение 379-80. [Медлайн]. [Полный текст].
Reddy C, Ernst A, Lamb C, Feller-Kopman D. Быстрый плевродез при злокачественных плевральных выпотах: пилотное исследование. Сундук . 2011 июнь 139(6):1419-23. [Медлайн].
[Руководство] Hooper C, Lee YC, Maskell N, BTS Pleural Guideline Group. Исследование одностороннего плеврального выпота у взрослых: Руководство Британского торакального общества по плевральным заболеваниям, 2010 г. Грудная клетка . 2010, авг. 65, Приложение 2:ii4-17. [Медлайн].
[Руководство] Simoff MJ, Lally B, Slade MG, Goldberg WG, Lee P, Michaud GC, et al. Лечение симптомов у пациентов с раком легких: диагностика и лечение рака легких, 3-е изд.: Рекомендации по клинической практике Американского колледжа торакальных врачей. Сундук . 2013 май. 143 (5 Дополнение): e455S-97S. [Медлайн].
143 (5 Дополнение): e455S-97S. [Медлайн].
Синдром сморщивания легких и плеврит как начальное проявление первичного синдрома Шегрена
Синдром сморщивания легких (SLS) и плевральный выпот (PE) являются редкими проявлениями первичного синдрома Шегрена (pSS).1,2 Мы представляем случай женщины пациент с этими проявлениями начала ПСШ.
50-летняя женщина, обратившаяся за консультацией с 4-недельным анамнезом одышки при средней нагрузке, правосторонней плевритной болью и конституциональными симптомами.За две недели до поступления проведена рентгенография органов грудной клетки, выявлена легкая ТЭЛА, исключены инфекционный и опухолевой процессы. Из-за сохраняющихся симптомов была проведена повторная рентгенограмма грудной клетки, которая показала приподнятость обеих гемидиафрагм и бибазилярный ламинарный ателектаз (рис. 1А и В). КТ и ангиотомография грудной клетки подтвердили ателектаз, правостороннюю ТЭЛА, без инфильтратов или легочной эмболии (рис. 1C и D). Уменьшение двусторонней экскурсии диафрагмы наблюдалось при рентгеноскопии (обнюхивание).Выполнен торакоцентез; жидкость была совместима с экссудатом. Наблюдались серьезные ограничения и снижение максимального давления вдоха и выдоха. Снижена диффузионная способность угарного газа. Тест с шестиминутной ходьбой показал снижение насыщения кислородом на 5 баллов через 2 мин. Больной изначально отрицал наличие симптомов сухости. Наблюдался умеренный лейкоцитоз, повышенная скорость оседания эритроцитов, поликлональная гипергаммаглобулинемия, вирусные серологические тесты были отрицательными.Преднизолон 20 мг/день был начат до тех пор, пока не были получены иммунологические результаты. ANA-Hep2, анти-ENA, анти-Ro/SS-A, анти-La/SS-B, анти-ADN и криоглобулины были отрицательными, нормальный уровень комплемента и низкий титр положительного ревматоидного фактора. Через месяц у нее появились ксеростомия и ксерофтальмия, которые сохранялись более 3 мес. Она соответствовала 4 из 6 американо-европейских критериев классификации псориатического синдрома 2002 года (оральные и глазные симптомы, тест Ширмера менее 5 мм за 5 минут, оценка окраски бенгальской розой Ван Бийстервельда 6 баллов и биопсия малых слюнных желез по шкале Чисхолма и Мейсона 4 степени).
Уменьшение двусторонней экскурсии диафрагмы наблюдалось при рентгеноскопии (обнюхивание).Выполнен торакоцентез; жидкость была совместима с экссудатом. Наблюдались серьезные ограничения и снижение максимального давления вдоха и выдоха. Снижена диффузионная способность угарного газа. Тест с шестиминутной ходьбой показал снижение насыщения кислородом на 5 баллов через 2 мин. Больной изначально отрицал наличие симптомов сухости. Наблюдался умеренный лейкоцитоз, повышенная скорость оседания эритроцитов, поликлональная гипергаммаглобулинемия, вирусные серологические тесты были отрицательными.Преднизолон 20 мг/день был начат до тех пор, пока не были получены иммунологические результаты. ANA-Hep2, анти-ENA, анти-Ro/SS-A, анти-La/SS-B, анти-ADN и криоглобулины были отрицательными, нормальный уровень комплемента и низкий титр положительного ревматоидного фактора. Через месяц у нее появились ксеростомия и ксерофтальмия, которые сохранялись более 3 мес. Она соответствовала 4 из 6 американо-европейских критериев классификации псориатического синдрома 2002 года (оральные и глазные симптомы, тест Ширмера менее 5 мм за 5 минут, оценка окраски бенгальской розой Ван Бийстервельда 6 баллов и биопсия малых слюнных желез по шкале Чисхолма и Мейсона 4 степени). лимфоцитарный сиалоаденит).3 SLS при псориазе был диагностирован с уровнем активности (ESSDAI) 4 из 5. По мере прогрессирования у пациентки развился лимфоцитарный васкулит кожи и аксональная сенситивомоторная полинейропатия. Она завершила лечение азатиоприном 150 мг/день и преднизоном 40 мг/день с неполным ответом и развившейся панцитопенией. Она была переведена на микофенолата мофетил с гематологической и кожной реакцией, но неврологическим и легочным ухудшением (ESSDAI 15). Две дозы ритуксимаба по 1 г вводили каждые 15 дней и ингаляционно будесонид.Через месяц ESSDAI составил 7, а через 3 месяца респираторные симптомы улучшились, тест ходьбы нормализовался, умеренное ограничение по спирометрии, отсутствие плеврального выпота, но сохранялся подъем диафрагмы. Индекс поражения болезнью при синдроме Шегрена5 составил 7.
лимфоцитарный сиалоаденит).3 SLS при псориазе был диагностирован с уровнем активности (ESSDAI) 4 из 5. По мере прогрессирования у пациентки развился лимфоцитарный васкулит кожи и аксональная сенситивомоторная полинейропатия. Она завершила лечение азатиоприном 150 мг/день и преднизоном 40 мг/день с неполным ответом и развившейся панцитопенией. Она была переведена на микофенолата мофетил с гематологической и кожной реакцией, но неврологическим и легочным ухудшением (ESSDAI 15). Две дозы ритуксимаба по 1 г вводили каждые 15 дней и ингаляционно будесонид.Через месяц ESSDAI составил 7, а через 3 месяца респираторные симптомы улучшились, тест ходьбы нормализовался, умеренное ограничение по спирометрии, отсутствие плеврального выпота, но сохранялся подъем диафрагмы. Индекс поражения болезнью при синдроме Шегрена5 составил 7.
Внежелезистые проявления могут появиться у 50% пациентов с ПСШ, и только у 11% будет страдать поражение легких.4 Трахеит, бронхит и бронхиолит вместе с интерстициопатиями (неспецифическая интерстициальная пневмония , обычная интерстициальная пневмония, лимфоцитарная интерстициальная пневмония) являются наиболее частыми проявлениями.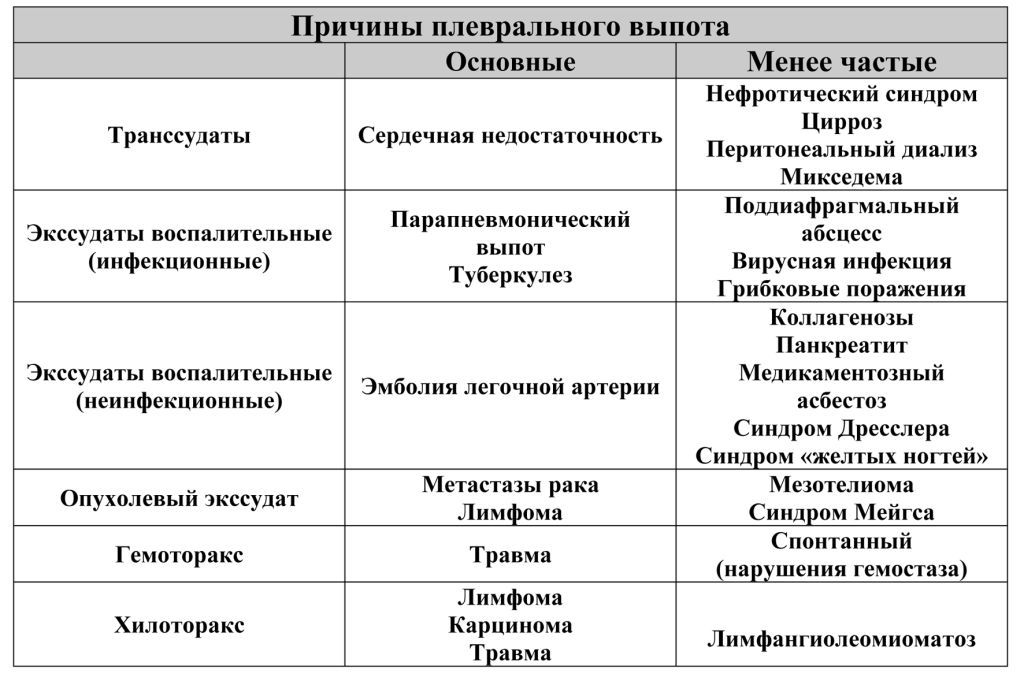 4,6
4,6
SLS является исключительным проявлением ПСШ.1,7 Два предыдущих случая были описаны в литературе (таблица 1).1,8 Он характеризуется уменьшенными объемами легких, возвышением диафрагмы, рестриктивной физиологией и отсутствием паренхиматозных 1,7–9 Обычно проявляется одышкой при физической нагрузке, ортопноэ и/или плевритной болью.8,9 Для объяснения дисфункции диафрагмы постулируются различные патогенетические механизмы: миозит, фиброз, диафрагмальная невропатия и/или межреберная невропатия, или комбинация.8,9 Рентгеноскопия с пробой на запах и ультразвуком может выявить динамическое нарушение функции диафрагмы. Рентген грудной клетки и КТ могут выявить уменьшение объема легких и ателектаз.1,8–11 Сообщалось о низкой смертности, связанной с SLS, но он вызывает высокую заболеваемость, и функциональное улучшение наблюдается только у 20%.10 Стандартного лечения не существует. из-за его низкой распространенности.1,7–11 Сообщалось о хорошем ответе на преднизон в дозе 30–40 мг/сут в сочетании с азатиоприном или циклофосфамидом в тяжелых случаях.

 белок плевральной жидк./белок плазмы
белок плевральной жидк./белок плазмы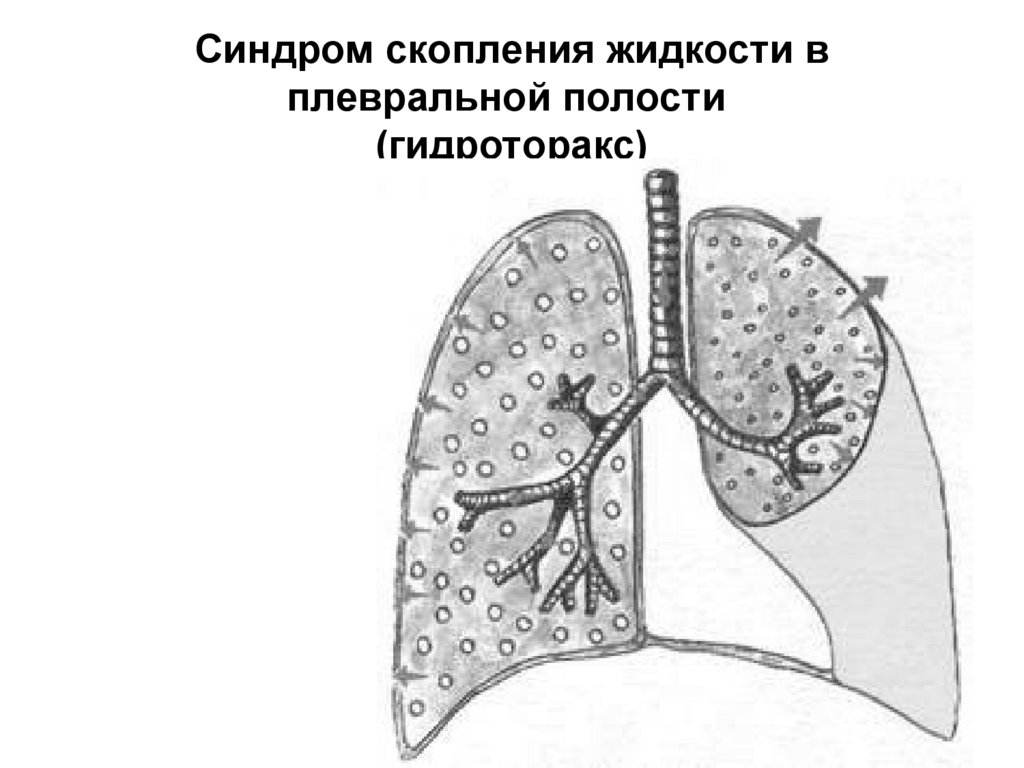 Таким образом, врач может видеть подозрительные области и отбирать образцы, которые затем будут проанализированы под микроскопом. Чтобы с уверенностью отличить мезотелиому от других типов опухолей, взятые с помощью биопсии образцы могут быть подвергнуты иммуногистохимическому анализу (чтобы увидеть белки, присутствующие на поверхности клетки) или генетическому анализу (чтобы зафиксировать экспрессию генов, типичную для мезотелиомы). Анализы крови обычно не используются для постановки диагноза, но могут быть полезны для подтверждения диагноза, полученного с помощью других методов, или для прослеживания эволюции заболевания в течение и после лечения.
Таким образом, врач может видеть подозрительные области и отбирать образцы, которые затем будут проанализированы под микроскопом. Чтобы с уверенностью отличить мезотелиому от других типов опухолей, взятые с помощью биопсии образцы могут быть подвергнуты иммуногистохимическому анализу (чтобы увидеть белки, присутствующие на поверхности клетки) или генетическому анализу (чтобы зафиксировать экспрессию генов, типичную для мезотелиомы). Анализы крови обычно не используются для постановки диагноза, но могут быть полезны для подтверждения диагноза, полученного с помощью других методов, или для прослеживания эволюции заболевания в течение и после лечения.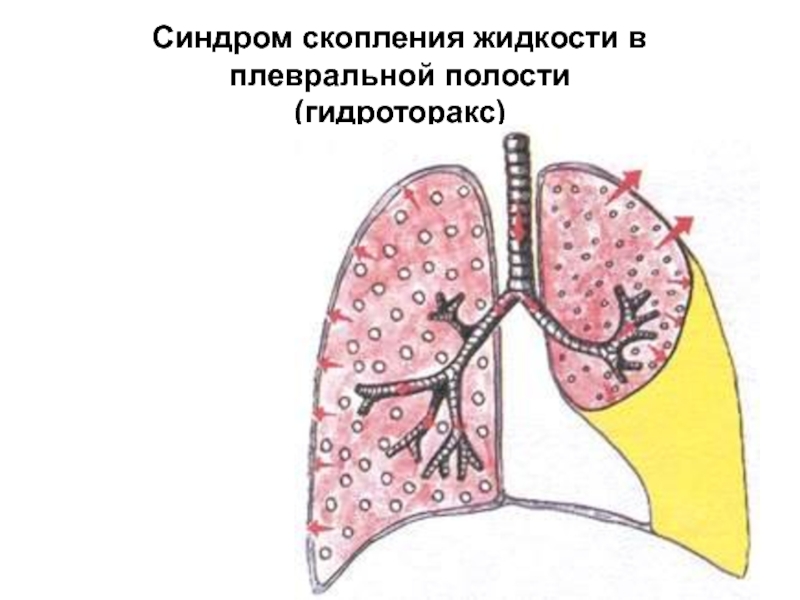 Врач будет использовать общий или местный анестетик в зависимости от расположения новообразования, а затем возьмет образец ткани для отправки в лабораторию. Образец отправляется патологоанатому, врачу, который является экспертом в выявлении больных клеток в образцах тканей. Очень часто для заживления области накладывают несколько швов, и в течение короткого периода времени ощущается нежность.
Врач будет использовать общий или местный анестетик в зависимости от расположения новообразования, а затем возьмет образец ткани для отправки в лабораторию. Образец отправляется патологоанатому, врачу, который является экспертом в выявлении больных клеток в образцах тканей. Очень часто для заживления области накладывают несколько швов, и в течение короткого периода времени ощущается нежность. Пациент ложится на стол и проходит через машину, похожую на большой квадратный пончик.Врачи назначают компьютерную томографию, когда хотят увидеть двухмерное изображение тела для поиска опухолей и исследования лимфатических узлов и аномалий костей. Если для улучшения компьютерного изображения используется контрастный краситель, пациенту может потребоваться воздержаться от еды и питья за 4–6 часов до исследования. Пациенты должны сообщить своему врачу перед тестом, если у них есть какие-либо аллергии или проблемы с почками.
Пациент ложится на стол и проходит через машину, похожую на большой квадратный пончик.Врачи назначают компьютерную томографию, когда хотят увидеть двухмерное изображение тела для поиска опухолей и исследования лимфатических узлов и аномалий костей. Если для улучшения компьютерного изображения используется контрастный краситель, пациенту может потребоваться воздержаться от еды и питья за 4–6 часов до исследования. Пациенты должны сообщить своему врачу перед тестом, если у них есть какие-либо аллергии или проблемы с почками. МРТ не рекомендуется, если у вас есть кардиостимулятор или другой металлический имплантат.
МРТ не рекомендуется, если у вас есть кардиостимулятор или другой металлический имплантат.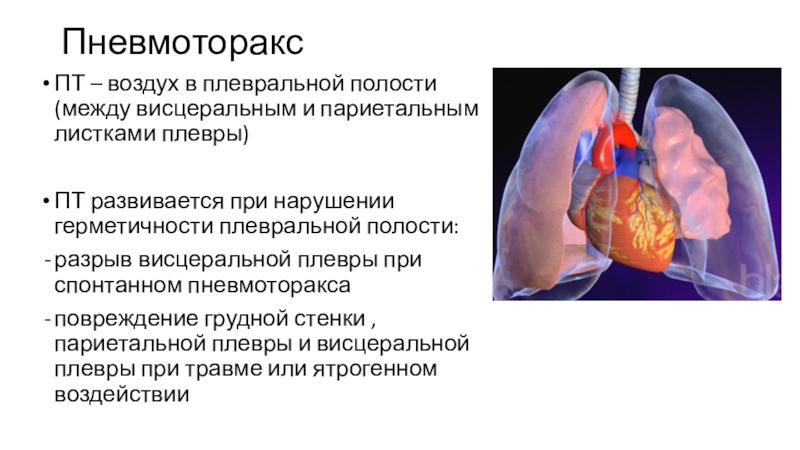 Ваш врач будет контролировать ваше сердцебиение и кровоток, когда вы будете ходить по беговой дорожке, а затем сможет диагностировать любые проблемы, а также спланировать лечение.
Ваш врач будет контролировать ваше сердцебиение и кровоток, когда вы будете ходить по беговой дорожке, а затем сможет диагностировать любые проблемы, а также спланировать лечение.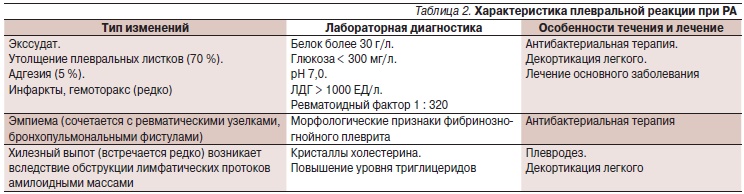 Плевра, грудная стенка и диафрагма.В: Рентгенология грудной клетки: Основы. 3 -й -й изд. Филадельфия, Пенсильвания: Wolters Kluwer Health; 2015: 169-201.
Плевра, грудная стенка и диафрагма.В: Рентгенология грудной клетки: Основы. 3 -й -й изд. Филадельфия, Пенсильвания: Wolters Kluwer Health; 2015: 169-201. 1183/13993003.00349-2018].
1183/13993003.00349-2018].
 Представитель Заразить Dis . 2018; дои: 10.1155/2018/47.
Представитель Заразить Dis . 2018; дои: 10.1155/2018/47.