Плохо сокращается матка после выскабливания: Диагностическое выскабливание цервикального канала и полости матки в Челябинске
Процедура расширения и выскабливания | Memorial Sloan Kettering Cancer Center
ПоделитьсяВремя для прочтения: Примерно 4 мин.
Эта информация поможет вам подготовиться к процедуре расширения и выскабливания (dilation and curettage (D&C)). Из нее вы узнаете, чего ожидать до, во время и после процедуры.
D&C — это процедура, во время которой расширяется (медленно открывается) шейка матки, и из матки удаляются ткани. Удаление тканей производится тонким инструментом, который называется кюретка.
Одновременно с процедурой D&C вам могут провести гистероскопию. Это процедура, во время которой в матку через влагалище вводится тонкий эндоскоп с фонариком и камерой на конце. Это дает вашему врачу возможность осмотреть внутреннюю оболочку матки на предмет каких-либо отклонений.
Вернуться к началу страницыЦель D&C
Как правило, процедура D&C выполняется с целью выявления причины аномального маточного кровотечения (выделения крови из матки). Примеры аномального маточного кровотечения:
Примеры аномального маточного кровотечения:
- кровотечение между менструациями;
- кровотечение после вагинального полового контакта, включая небольшие пятна крови;
- обильные, нерегулярные или продолжительные менструации;
- внезапное вагинальное кровотечение через год или дольше отсутствия менструаций.
Причиной такого кровотечения могут быть:
- Рак эндометрия. Рак эндометрия — это рак внутренней оболочки матки. Процедура D&C помогает диагностировать рак на ранних стадиях.
- Фибромиомы. Фибромиомы — это наросты на матке, состоящие из соединительной ткани и мышечных волокон. В большинстве случаев они доброкачественные (не раковые).
- Полипы. Полипы — это наросты, формирующиеся на внутренней стенке матки и выступающие в полость матки (пространство внутри матки). Как правило, они доброкачественные, но некоторые из них могут быть раковыми или предраковыми (ведущими к развитию рака).
 Полипы могут быть удалены в ходе процедуры D&C.
Полипы могут быть удалены в ходе процедуры D&C. - Гиперплазия. Гиперплазия — это патологическое разрастание внутренней оболочки матки. Гиперплазия может быть предраковой.
Процедура D&C также может проводиться для диагностики или лечения других заболеваний матки. Кроме того, она применяется для чистки внутренней оболочки матки после выкидыша или искусственного аборта.
Вернуться к началу страницыДо процедуры
Задайте вопросы о ваших лекарствах
До процедуры вам может потребоваться прекратить прием некоторых из ваших лекарств. Поговорите со своим врачом о том, прием каких лекарств вам можно прекратить. Ниже приводится несколько распространенных примеров.
- Если вы принимаете коагулянт (лекарство для разжижения крови), спросите у назначившего его врача, когда вам следует прекратить прием. К таким лекарствам относятся warfarin (Coumadin®), dalteparin (Fragmin®), heparin, tinzaparin (Innohep®), enoxaparin (Lovenox®), clopidogrel (Plavix®) и cilostazol (Pletal®).

- Если вы принимаете insulin или другие лекарства для лечения диабета, спросите врача, который назначил вам лекарство, что вам делать утром в день проведения процедуры. Возможно, вам потребуется изменить его дозу.
Договоритесь с кем-нибудь, чтобы вас отвезли домой
Вы должны договориться с кем-нибудь не младше 18 лет о том, чтобы вас отвезли домой после процедуры. Если у вас нет такого человека, позвоните в одно из указанных ниже агентств. Вам будет предоставлен сопровождающий, который отвезет вас домой. Такие услуги обычно являются платными, и вам потребуется обеспечить транспорт.
| Агентства в Нью-Йорке | Агентства в Нью-Джерси | ||||||||||||||||||||
| Partners in Care: 888-735-8913 | Caring People: 877-227-4649 | ||||||||||||||||||||
| Caring People: 877-227-4649 |
Вернуться к началу страницы
День перед процедурой
Запишите время, на которое назначена процедура
Сотрудник приемного отделения (Admitting Office) позвонит вам после 14:00 накануне дня процедуры.
Сотрудник сообщит вам, в какое время вы должны прибыть в больницу на процедуру. Он также скажет вам, куда идти. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Инструкции по употреблению пищи и напитков перед проведением процедуры
- Не ешьте после полуночи накануне дня проведения процедуры. Это также касается леденцов и жевательной резинки.
- В период между полуночью и за два часа до запланированного времени прибытия в больницу вы можете выпить не более 12 унций (350 мл) воды (см. рисунок).
- Воздержитесь от приема пищи и напитков за два часа до запланированного времени прибытия в больницу. Это также касается воды.
День проведения процедуры
Что необходимо запомнить
Примите только те лекарства, которые ваш врач назначил для приема утром в день проведения процедуры. Запейте их несколькими небольшими глотками воды.
Чего стоит ожидать
Вас проводят в раздевалку и попросят снять всю одежду, ювелирные украшения, зубные протезы и контактные линзы. Один из сотрудников выдаст вам больничную рубашку.
Переодевшись в больничную рубашку, вы встретитесь с медсестрой/медбратом. Медсестра/медбрат отведет вас в процедурный кабинет и поможет лечь на операционный стол. Если вам станет холодно, попросите у медсестры/медбрата одеяло.
Если вам станет холодно, попросите у медсестры/медбрата одеяло. Сначала вам будут вводить внутривенно жидкость, а затем через ту же капельницу сделают анестезию (лекарство, под действием которого вы уснете). Вас также подключат к оборудованию для слежения за сердцебиением, дыханием и кровяным давлением.
Вам введут анастезию (лекарство, под действием которого вы уснете) через ВВ катетер. Когда вы заснете, врач приступит к процедуре.
Вернуться к началу страницыПосле процедуры
В больнице
- Вас переведут в послеоперационную палату (Post Anesthesia Care Unit (PACU)).
 Там медсестра/медбрат будет следить за температурой вашего тела, сердцебиением, дыханием и кровяным давлением. Возможно, вы будете получать кислород через тонкую трубочку, которая будет располагаться под носом. Вы будете находиться в послеоперационной палате до тех пор, пока полностью не придете в себя.
Там медсестра/медбрат будет следить за температурой вашего тела, сердцебиением, дыханием и кровяным давлением. Возможно, вы будете получать кислород через тонкую трубочку, которая будет располагаться под носом. Вы будете находиться в послеоперационной палате до тех пор, пока полностью не придете в себя. - Когда вы окончательно проснетесь, вас переведут в зону восстановления. Вы сможете выпить чай или сок, слегка перекусить и увидеться со своими посетителями.
- Вы можете испытывать ноющие спазматические боли в нижней части брюшной полости (живота). Попросите у медсестры/медбрата лекарство для облегчения боли. Ваш врач или медсестра/медбрат также могут выписать вам рецепт для приобретения обезболивающего лекарства, которое вы будете принимать дома.
- Медсестра/медбрат дадут вам указания по поводу того, как ухаживать за собой дома. Когда вам разрешат покинуть зону восстановления (выпишут), с вами должен быть сопровождающий не младше 18 лет.
Дома
- Вы можете ощущать сонливость, все еще находясь под действием анестезии.
 Важно, чтобы в течение первых 24 часов после проведения процедуры кто-то был рядом с вами.
Важно, чтобы в течение первых 24 часов после проведения процедуры кто-то был рядом с вами. - В течение 2 недель после проведения процедуры или срока, указанного вашим врачом, воздержитесь от:
- спринцевания;
- использования тампонов;
- вагинального полового контакта.
- Разрешается принимать душ. Спросите у врача, когда вам можно будет принимать ванну.
- У вас могут быть спазмы и вагинальное кровотечение, как во время менструаций. Это может продолжаться в течение нескольких дней после проведения процедуры. При вагинальном кровотечении используйте гигиенические прокладки.
- Позвоните своему врачу, чтобы записаться на прием для последующего наблюдения.
Позвоните своему врачу или медсестре/медбрату, если у вас:
- температура 101 °F (38,3 °C) или выше;
- вагинальное кровотечение обильнее обычного менструального кровотечения;
- боль, которая не проходит после приема лекарства, рекомендованного вашим врачом;
- отек в брюшной полости;
- неприятный запах выделений из влагалища.

You must have JavaScript enabled to use this form.
Поделитесь своим мнением
Поделитесь своим мнением
Ваш отзыв поможет нам скорректировать информацию, предоставляемую пациентам и лицам, ухаживающим за больными.
Вопросы опросника
| Questions | Да | В некоторой степени | Нет |
|---|---|---|---|
Вам было легко понять эту информацию? | Да | В некоторой степени | Нет |
Что следует объяснить более подробно?
Вопрос задает – Яна, — вопрос-ответ от специалистов клиники «Мать и дитя»
23.10.2014
Здравствуйте! Неделю назад я родила, 3 дня после родов все было хорошо. На 4 день, в предполагается день выписки мне сделали УЗИ и оказалось, что с маткой что- то не так, плохое сокращение. Мне сразу же сделали чистку (рукой), вытащили сгустки, поставили сокрушающую капельницу. После капельницы сразу же повторили УЗИ, показало что сокращение пошло. Через 3 часа после чистки поднялась t почти 39. Ставят капельницу, начинают в этот же день колоть антибиотики. На следующий день сделали УЗИ, врач которая делала сказала все хорошо. Через час приходить мой врач брать мазок, с ней заходит та, что накануне делала чистку. Когда взяла мазок сказала что в матке опять сгустки. Начала чистить. В этот раз на мой взгляд все было болен правильно, так как медсестра обработала мне перед осмотром все тампоном (накануне врач просто ливанула мне туда этот раствор). В общем, она полезла, опять достала сгустки, и пошел неприятный запах. Весь день был этот запах, но сами выделения не пахли, хотя возможно ли это? Или это май организм так воспринял запах после начала антибиотиков.
На 4 день, в предполагается день выписки мне сделали УЗИ и оказалось, что с маткой что- то не так, плохое сокращение. Мне сразу же сделали чистку (рукой), вытащили сгустки, поставили сокрушающую капельницу. После капельницы сразу же повторили УЗИ, показало что сокращение пошло. Через 3 часа после чистки поднялась t почти 39. Ставят капельницу, начинают в этот же день колоть антибиотики. На следующий день сделали УЗИ, врач которая делала сказала все хорошо. Через час приходить мой врач брать мазок, с ней заходит та, что накануне делала чистку. Когда взяла мазок сказала что в матке опять сгустки. Начала чистить. В этот раз на мой взгляд все было болен правильно, так как медсестра обработала мне перед осмотром все тампоном (накануне врач просто ливанула мне туда этот раствор). В общем, она полезла, опять достала сгустки, и пошел неприятный запах. Весь день был этот запах, но сами выделения не пахли, хотя возможно ли это? Или это май организм так воспринял запах после начала антибиотиков. В результате она делает чистку и тут же УЗИ которое показывает что все хорошо. Это уже был вторник. В этот день у малыша начал припухать глазик, сказали это дакриоцистит на фоне которого начался развиваться конъюктивит. На следующий день начали колоть ему антибиотики ( цефтриаксон) плюс капли левомецитин и фуциталмик. В четверг нас перевели в детское отделение, якобы долечивать малыша. Он плюс ко всему терял в весе большенорма ( родился 3680 сегодня-3270). А у меня якобы все хорошо, можно и прогуляться и все замечательно, единственное что дали с собой антибиотики чтобы закончить мне курс. В результате, сегодня, от детского врача я узнаю, что мне не то что гулять нельзя, мне пластом лежать надо, так как у меня Эндометрит! ( В Выписном эпикризе этого не написано!!!!!) моя врач мне этого НЕ сказала,Сказала можно гулять, с маткой все хорошо, а эта детская сказала все это только моей маме, когда та пошла выяснять что мы делаем в этом отделении если с малышом все в порядке( глаз прошел). Врач сказала что мы тут не из-замалыша а из-за меня и вес он не набирает из-за моего полопана которое влияет это заболеванме.
В результате она делает чистку и тут же УЗИ которое показывает что все хорошо. Это уже был вторник. В этот день у малыша начал припухать глазик, сказали это дакриоцистит на фоне которого начался развиваться конъюктивит. На следующий день начали колоть ему антибиотики ( цефтриаксон) плюс капли левомецитин и фуциталмик. В четверг нас перевели в детское отделение, якобы долечивать малыша. Он плюс ко всему терял в весе большенорма ( родился 3680 сегодня-3270). А у меня якобы все хорошо, можно и прогуляться и все замечательно, единственное что дали с собой антибиотики чтобы закончить мне курс. В результате, сегодня, от детского врача я узнаю, что мне не то что гулять нельзя, мне пластом лежать надо, так как у меня Эндометрит! ( В Выписном эпикризе этого не написано!!!!!) моя врач мне этого НЕ сказала,Сказала можно гулять, с маткой все хорошо, а эта детская сказала все это только моей маме, когда та пошла выяснять что мы делаем в этом отделении если с малышом все в порядке( глаз прошел). Врач сказала что мы тут не из-замалыша а из-за меня и вес он не набирает из-за моего полопана которое влияет это заболеванме. Скажите пожалуйста как такое возможно? Почему одни говорят одно а другие другое, действительно ли это может быть это заболевание??? К слову сказать в роддоме мне сказали что я иду в детское потому что они бояться брать на себя ответственность и выписывать малыша с таким глазиком, а моя врач сказала что пусть докроят мне эти антибиотики для закрепления. А сегодня оказалось что малыш здоров, а это я больна и вообще если сейчас уйду то не смогу иметь детей и последствия будут тяжелейшими? Помогите пожалуйста, подскажите, я совершенно растеряна. Все говорят каждое свое. Температуры у меня нет высокой третий день. И еще подскажите пожалуйста, когда возможно была занесена инфекция? Во время родов? Или после этого осмотра? Или это действительно из-за того что матка плохо сокрушалась и там был застой. Но как я поняла эндометрит можно только занести из вне???
Скажите пожалуйста как такое возможно? Почему одни говорят одно а другие другое, действительно ли это может быть это заболевание??? К слову сказать в роддоме мне сказали что я иду в детское потому что они бояться брать на себя ответственность и выписывать малыша с таким глазиком, а моя врач сказала что пусть докроят мне эти антибиотики для закрепления. А сегодня оказалось что малыш здоров, а это я больна и вообще если сейчас уйду то не смогу иметь детей и последствия будут тяжелейшими? Помогите пожалуйста, подскажите, я совершенно растеряна. Все говорят каждое свое. Температуры у меня нет высокой третий день. И еще подскажите пожалуйста, когда возможно была занесена инфекция? Во время родов? Или после этого осмотра? Или это действительно из-за того что матка плохо сокрушалась и там был застой. Но как я поняла эндометрит можно только занести из вне???
Клиника «Мать и дитя» Кунцево:
26.01.2021
Здравствуйте, Яна! Исходя из Ваших описаний, действительно, похоже на развитие послеродового эндометрита. Зачастую, начало заболевания связано с плохим сокращением послеродовой матки и, как следствие, скоплением в ней кровянистых выделений, которые являются питательной средой для бактерий. Матка после родов представляет собой большую раневую поверхность и риск развития инфекционно-воспалительных осложнений высок. При развитии послеродового эндометрита обязательно назначение антибиотиков. Возбудителями послеродового эндометрита в подавляющем большинстве случаев являются условно-патогенные микроорганизмы, которые входят в состав нормальной микрофлоры влагалища. Послеродовый эндометрит всегда является поводом для госпитализации (в Вашем случае – это отсрочка выписки). Прогноз благоприятный, т.к. Вы описываете хороший эффект на назначение антибиотиков. Желаю Вам и Вашему малышу скорейшего выздоровления и выписки домой.На вопрос отвечала врач акушер-гинеколог Сысолятина Екатерина Вениаминовна.
Зачастую, начало заболевания связано с плохим сокращением послеродовой матки и, как следствие, скоплением в ней кровянистых выделений, которые являются питательной средой для бактерий. Матка после родов представляет собой большую раневую поверхность и риск развития инфекционно-воспалительных осложнений высок. При развитии послеродового эндометрита обязательно назначение антибиотиков. Возбудителями послеродового эндометрита в подавляющем большинстве случаев являются условно-патогенные микроорганизмы, которые входят в состав нормальной микрофлоры влагалища. Послеродовый эндометрит всегда является поводом для госпитализации (в Вашем случае – это отсрочка выписки). Прогноз благоприятный, т.к. Вы описываете хороший эффект на назначение антибиотиков. Желаю Вам и Вашему малышу скорейшего выздоровления и выписки домой.На вопрос отвечала врач акушер-гинеколог Сысолятина Екатерина Вениаминовна.
Атония матки — StatPearls — Книжная полка NCBI
Прабхчаран Гилл; Анджали Патель; Джеймс В. Ван Хук.
Ван Хук.
Информация об авторе
Последнее обновление: 5 июля 2022 г.
Непрерывное обучение
Атония матки является основной причиной послеродового кровотечения, неотложной акушерской помощи. Во всем мире это одна из 5 основных причин материнской смертности. Атония матки относится к неадекватному сокращению клеток миометрия тела матки в ответ на высвобождение эндогенного окситоцина. Послеродовое кровотечение может произойти из-за того, что спиральные артерии однозначно лишены мускулатуры и зависят от сокращений матки, которые механически сдавливают их для гемостаза. После родов при отсутствии сокращения матки спиральные артерии могут продолжать кровоточить, что приводит к послеродовому кровотечению. В этом мероприятии рассматривается оценка и лечение атонии матки и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Цели:
Объясните, как определить атонию матки.
Объясните риски, связанные с атонией матки.
Опишите, как лечить атонию матки.
Объяснить важность улучшения координации помощи, уделяя особое внимание взаимодействию между межпрофессиональными медицинскими бригадами, для улучшения профилактики кровотечений у пациенток с атонией матки.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Атония матки относится к неадекватному сокращению клеток миометрия тела матки в ответ на эндогенный окситоцин, который высвобождается в процессе родов. Это приводит к послеродовому кровотечению, так как после родов плацента оставляет поврежденные спиральные артерии, которые однозначно лишены мускулатуры и зависят от механических сокращений, сдавливающих их до гемостатического состояния. Атония матки является основной причиной послеродового кровотечения, неотложной акушерской помощи. Во всем мире это одна из пяти главных причин материнской смертности[1].
Во всем мире это одна из пяти главных причин материнской смертности[1].
Этиология
Факторы риска атонии матки включают затяжные роды, стремительные роды, растяжение матки (многоплодная беременность, многоводие, макросомия плода), миому матки, хориоамнионит, показанные инфузии сульфата магния и длительное применение окситоцина. Неэффективное сокращение матки, фокальное или диффузное, дополнительно связано с различными причинами, включая задержку плацентарной ткани, плацентарные расстройства (такие как болезненное прилегание плаценты, предлежание плаценты и отслойка плаценты), коагулопатию (увеличение количества продуктов деградации фибрина) и выворот матки. . Индекс массы тела (ИМТ) выше 40 (ожирение III степени) также является признанным фактором риска послеродовой атонии матки.[2]
Эпидемиология
Отсутствие эффективного сокращения матки после родов осложняет 1 из 40 родов в США и является причиной не менее 75% случаев послеродового кровотечения.[3]
Патофизиология
Сокращение миометрия, которое механически сдавливает кровеносные сосуды, питающие плацентарное ложе, обеспечивает основной механизм гемостаза матки после рождения плода, и плацента закрывается.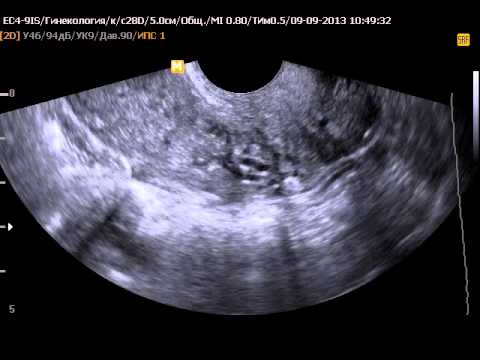 Процесс дополняется местными децидуальными гемостатическими факторами, такими как тканевой фактор типа 1, ингибитор активатора плазминогена, а также системными факторами свертывания крови, такими как тромбоциты, циркулирующие факторы свертывания крови.
Процесс дополняется местными децидуальными гемостатическими факторами, такими как тканевой фактор типа 1, ингибитор активатора плазминогена, а также системными факторами свертывания крови, такими как тромбоциты, циркулирующие факторы свертывания крови.
Анамнез и физикальное исследование
При сборе анамнеза и обследовании выявление факторов риска является ключом к оптимальному управлению рисками. Выявление рисков позволяет планировать и предоставлять ресурсы, которые могут понадобиться, включая персонал, лекарства, оборудование, адекватный внутривенный доступ и продукты крови. Американский колледж акушеров рекомендует пренатально идентифицировать женщин с высоким риском послеродового кровотечения на основании наличия спектра приращения плаценты, ИМТ до беременности выше 50, клинически значимого нарушения свертываемости крови или других хирургически-медицинских факторов высокого риска. Частью планирования должна быть разработка плана, позволяющего проводить роды в учреждении с надлежащим уровнем ухода за потребностями этих пациентов.
Диагноз ставится во время медицинского осмотра сразу после заключения акушерских вагинальных родов или кесарева сечения. Прямая пальпация при кесаревом сечении (как правило, после закрытия разреза на матке) или непрямое исследование при бимануальном исследовании после вагинальных родов выявляют заболоченную, мягкую и необычно увеличенную матку, как правило, с сопутствующим кровотечением из цервикального зева (труднее выявить). оценить при кесаревом сечении). Оперативное исключение оставшихся продуктов гестации или акушерских разрывов быстро исключает дополнительные сопутствующие этиологии. Возможность коагулопатий рассматривается и проводится при наличии клинических показаний. Физическое обследование, предложенное выше, может включать акушерское ультразвуковое исследование.
Оценка
Диагноз диффузной атонии матки обычно ставится при обнаружении большей, чем обычно, кровопотери во время осмотра, демонстрирующей дряблую и увеличенную матку, которая может содержать значительное количество крови. При фокальной локализованной атонии область дна может быть сильно сокращена, в то время как нижний сегмент матки расширен и атоничен, что трудно оценить при абдоминальном исследовании, но можно обнаружить при влагалищном исследовании. Пальцевое исследование полости матки (при наличии адекватной анестезии) или прикроватное акушерское ультразвуковое исследование для выявления эхогенной полоски эндометрия является важным обследованием, равно как и своевременное обследование при адекватном освещении для исключения акушерского разрыва.
При фокальной локализованной атонии область дна может быть сильно сокращена, в то время как нижний сегмент матки расширен и атоничен, что трудно оценить при абдоминальном исследовании, но можно обнаружить при влагалищном исследовании. Пальцевое исследование полости матки (при наличии адекватной анестезии) или прикроватное акушерское ультразвуковое исследование для выявления эхогенной полоски эндометрия является важным обследованием, равно как и своевременное обследование при адекватном освещении для исключения акушерского разрыва.
Лечение/управление
Пренатальная готовность
Если женщина находится в группе среднего риска интранатальных осложнений, кровь должна быть типирована и подвергнута скринингу. Женщины со средним фактором риска послеродового кровотечения, связанного с атонией матки, включают предшествующую операцию на матке, многоплодную беременность, большое многоплодие, предшествующее ПРК, большие миомы, макросомию, индекс массы тела более 40, анемию, хориоамнионит, пролонгированную вторую стадию, окситоцин дольше 24 часа и введение сульфата магния. Те, у кого оценивается высокий риск, должны быть типизированы и сопоставлены с теми, у кого высокий риск ПРК. Критерии высокого риска включают предлежание или приращение плаценты, геморрагический диатез, 2 и более средних фактора риска атонии матки. Женщинам с повышенным риском послеродового кровотечения следует рассмотреть использование средства сохранения клеток (спасение крови), но это экономически неэффективно, чтобы быть рутинным.
Те, у кого оценивается высокий риск, должны быть типизированы и сопоставлены с теми, у кого высокий риск ПРК. Критерии высокого риска включают предлежание или приращение плаценты, геморрагический диатез, 2 и более средних фактора риска атонии матки. Женщинам с повышенным риском послеродового кровотечения следует рассмотреть использование средства сохранения клеток (спасение крови), но это экономически неэффективно, чтобы быть рутинным.
Интранатальная профилактика
Включает оптимальное ведение третьего периода родов. Активное ведение третьей стадии включает массаж матки с сопутствующим устойчивым маломощным натяжением пуповины. Одновременная инфузия окситоцина полезна, хотя целесообразно отложить ее до момента отделения плаценты.
Первичное лечение
При возникновении атонии матки медицинские работники должны быть готовы к начальному медицинскому лечению, которое направлено на использование лекарств для улучшения тонуса и индукции сокращений матки. Массаж матки также эффективен, как и обеспечение опорожнения полости. Поддержку матери с помощью внутривенных (IV) жидкостей начинают предпочтительно через внутривенный катетер калибра u8. Командный подход начинается с вызова необходимого персонала через стандартизированную встроенную систему оповещения. Лекарства, используемые при послеродовом кровотечении, вторичном по отношению к атонии матки, включают следующее:
Массаж матки также эффективен, как и обеспечение опорожнения полости. Поддержку матери с помощью внутривенных (IV) жидкостей начинают предпочтительно через внутривенный катетер калибра u8. Командный подход начинается с вызова необходимого персонала через стандартизированную встроенную систему оповещения. Лекарства, используемые при послеродовом кровотечении, вторичном по отношению к атонии матки, включают следующее:
Окситоцин (питоцин) можно вводить внутривенно от 10 до 40 единиц на 1000 мл или 10 единиц внутримышечно (в/м). Быстрая инфузия в неразбавленном виде может вызвать артериальную гипотензию.
Метилэргоновин (Метергин) в/м 0,2 мг. Дают каждые 2-4 часа. Следует избегать у пациентов с артериальной гипертензией.
15-метил-PGF2-альфа (гемабат) в/м 0,25 мг. Давать каждые 15-90 минут максимум 8 доз. Следует избегать астматиков. Может вызвать диарею, лихорадку или тахикардию. Это дорого.
Мизопростол (Cytotec): от 800 до 1000 мг для ректального введения.
 Может вызвать субфебрилитет. Обладает замедленным действием.
Может вызвать субфебрилитет. Обладает замедленным действием.Динопростон (Простин Е2) Суппозиторий 20 мг вагинально или ректально можно вводить каждые 2 часа.
Хирургическое лечение
Если лекарства не помогают и сохраняется избыточное кровотечение, применяется хирургическое лечение.[4]
Методы тампонады
Маточная тампонация марлей (с вагинальной тампонадой для обеспечения удержания, таким образом, маточно-влагалищная тампона) с введением катетера Фолея для дренирования мочевого пузыря. Тампонирование матки должно быть плотным и равномерным, что достигается быстро и эффективно с помощью свернутых марлевых лент.
Баллон Бакри (с вагинальным тампоном для обеспечения удержания) с введением катетера Фолея для облегчения дренирования мочевого пузыря.
Методы хирургического лечения
Кюретаж матки для оставшихся продуктов
Лигирование маточных артерий (O’Leary), с возможностью расширения артериальной перевязки до тубоовариальных сосудов.

Компрессионные швы, такие как B-Lynch, обычно используются в клинических случаях, когда двуручное сжатие матки приводит к остановке кровотечения.
Лигирование подчревной артерии (выполняет гинеколог/онколог)
Гистерэктомия
Дифференциальный диагноз
Типичные физикальные данные ускользают от обнаружения при наличии выворота матки, когда поверхность эндометрия выворачивается во влагалище и допускается атонией матки. Обычно это происходит после вагинальных родов, и обычные признаки увеличенной заболоченной матки недоступны и заменяются находками интравагинального образования вишневого цвета (эндометрия), которое должно быть немедленно перемещено обратно в полость матки, после чего восстановление тонуса матки предотвращает его рецидив.
Прогноз
У женщин с ПРК в анамнезе риск рецидива при последующей беременности составляет 15%. Риск рецидива частично зависит от основной причины, и такие ассоциации, как ожирение 3 степени, могут иметь более высокий риск рецидива.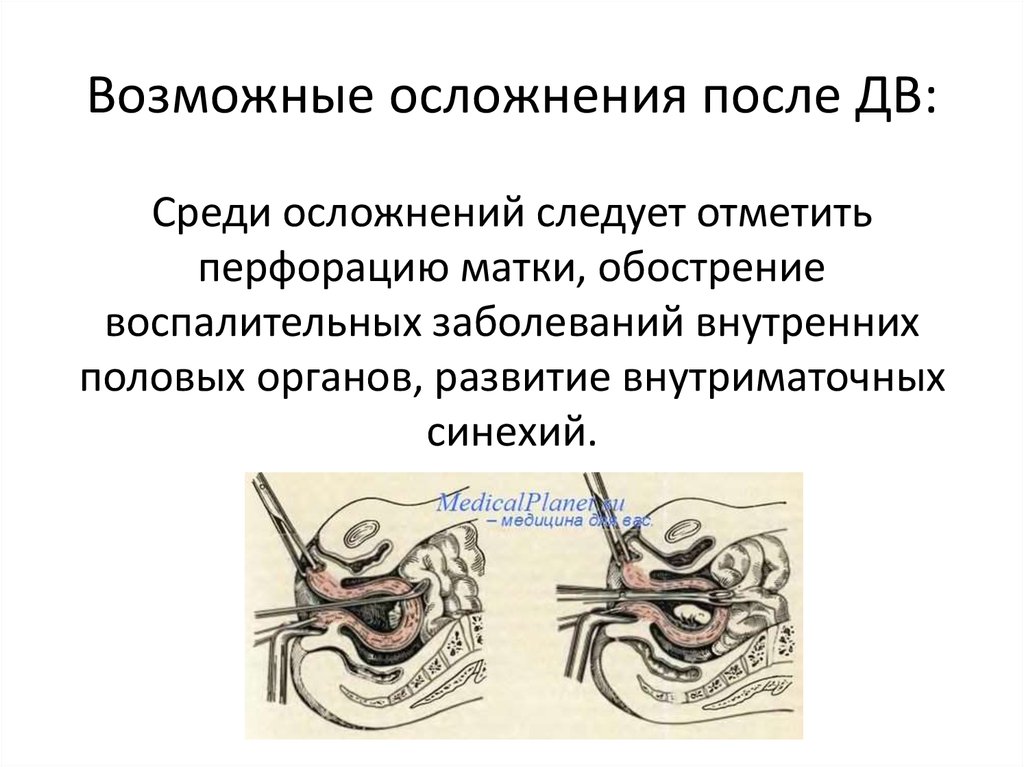
Послеоперационная и реабилитационная помощь
Послеродовая анемия часто возникает после эпизода атонии матки и послеродового кровотечения. Тяжелая анемия вследствие ПРК может потребовать переливания эритроцитарной массы, в зависимости от тяжести анемии и степени симптоматики, связанной с анемией. Общепринятой практикой является переливание крови женщинам с симптомами и уровнем гемоглобина менее 7 г/дл. В большинстве случаев послеродового кровотечения, связанного с атонией матки, количество потерянного железа не полностью возмещается перелитой кровью. Таким образом, пероральное железо также следует учитывать. Парентеральная терапия железом является вариантом, поскольку она ускоряет выздоровление. Однако у большинства женщин с анемией от легкой до умеренной степени анемия достаточно быстро проходит с помощью только перорального приема железа, и парентеральное введение железа не требуется.
Pearls and Other Issues
Признавая, что большинство случаев послеродового кровотечения происходит из-за атонии матки, все ведущие профессиональные организации поддерживают системный подход в родильных отделениях.
Улучшение результатов медицинских бригад
Совместная комиссия рекомендует, чтобы акушерский персонал прошел межпрофессиональное командное обучение, чтобы научить персонал работать вместе и более эффективно общаться при возникновении послеродового кровотечения (чаще всего из-за атонии матки). Комиссия выступает за клинические учения, чтобы помочь персоналу подготовиться к клиническому событию, а также за проведение подведения итогов после таких событий для оценки работы команды и выявления областей, требующих улучшения. Обучение группы моделирования может помочь определить области, которые нуждаются в укреплении, а регулярные, необъявленные, смоделированные сценарии послеродового кровотечения в реальных условиях, таких как родильные отделения или отделения посленаркозного ухода, также могут повысить комфорт при использовании протоколов и необходима командная работа в таких чрезвычайных ситуациях. Такой системный подход создает положительную траекторию для улучшения акушерских исходов и также одобрен Ассоциацией женского здоровья, акушерских и неонатальных медсестер (AWHONN). Межпрофессиональный командный подход обеспечит наилучшие результаты для пациентов. [Уровень V]
Межпрофессиональный командный подход обеспечит наилучшие результаты для пациентов. [Уровень V]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Американский колледж акушеров и гинекологов. Практический бюллетень ACOG: Руководство по клиническому ведению акушеров-гинекологов, номер 76, октябрь 2006 г.: послеродовое кровотечение. Акушерство Гинекол. 2006 г., октябрь; 108 (4): 1039-47. [PubMed: 17012482]
- 2.
Блиц М.Дж., Юхаев А., Пахтман С.Л., Рейснер Дж., Мозес Д., Сисон С.П., Гринберг М., Рохельсон Б. Двойная беременность и риск послеродового кровотечения. J Matern Fetal Neonatal Med. 2020 ноябрь;33(22):3740-3745. [PubMed: 30836810]
- 3.
Размещение баллона Авраама С. Бакри в успешном лечении послеродового кровотечения при двурогой матке: отчет о клиническом случае.
 Отчет по делу Int J Surg 2017; 31: 218-220. [Бесплатная статья PMC: PMC5302184] [PubMed: 28189983]
Отчет по делу Int J Surg 2017; 31: 218-220. [Бесплатная статья PMC: PMC5302184] [PubMed: 28189983]- 4.
Songthamwat S, Songthamwat M. Сгибательный шов на матку: модифицированный компрессионный шов на матку B-Lynch для лечения атонии матки во время кесарева сечения. Int J Женское здоровье. 2018;10:487-492. [Бесплатная статья PMC: PMC6113941] [PubMed: 30197543]
Выкидыш — канал Better Health
Что такое выкидыш?
Выкидыш определяется как потеря беременности до 20 недель беременности. Выкидыш случается, когда беременность перестает расти. В конце концов, ткань беременности выйдет из организма. Некоторые женщины будут чувствовать судорожную, менструальную боль, и в большинстве случаев будет вагинальное кровотечение.
Большинство самопроизвольных выкидышей (от 75 до 80 процентов) происходит в первые 12 недель беременности. Подсчитано, что 1 из 4 беременностей заканчивается выкидышем. Многие выкидыши не регистрируются или остаются незамеченными, потому что они происходят на очень ранних сроках беременности.
Причины выкидыша
Выкидыш обычно происходит из-за неправильного развития беременности. Развитие малыша из женской и мужской клетки – очень сложный процесс. Если что-то пойдет не так с процессом, беременность перестанет развиваться. Выкидыши чаще встречаются у пожилых женщин, чем у молодых, в основном потому, что с возрастом чаще встречаются хромосомные аномалии.
Другой причиной выкидыша может быть то, что развивающаяся беременность не закрепилась должным образом в слизистой оболочке матки (матке). Естественная реакция матки – изгнание нежизнеспособной беременности.
Симптомы выкидыша
Боль и кровотечение на ранних сроках беременности могут означать выкидыш, но не всегда. Кровотечения очень распространены на ранних сроках беременности, затрагивая примерно каждую четвертую женщину, многие из которых родят здорового ребенка. Раннее кровотечение, не приведшее к выкидышу, не причинит вашему ребенку никакого вреда.
Если кровотечение вызвано выкидышем, не существует лечения или терапии, которые могли бы остановить выкидыш. Тем не менее, все еще очень важно, чтобы вы обратились к специалисту в области здравоохранения.
Тем не менее, все еще очень важно, чтобы вы обратились к специалисту в области здравоохранения.
Лечение выкидыша
Невозможно остановить выкидыш, если он уже начался. Лечение направлено на предотвращение сильного кровотечения и инфицирования. Он также направлен на то, чтобы заботиться о вас физически и эмоционально.
Возможно, вам придется немного подождать, прежде чем начнется лечение. Если в это время вы испытываете сильное кровотечение со сгустками и схваткообразную боль, вполне вероятно, что вы выходите из беременной ткани. Кровотечение, сгустки и боль, как правило, прекращаются, когда большая часть ткани беременности проходит.
Иногда кровотечение будет продолжаться, и вам может потребоваться дальнейшее лечение. Если вы подозреваете, что у вас произошел или был выкидыш, вам следует обратиться к врачу или в отделение неотложной помощи.
Вам следует обратиться в ближайшее отделение неотложной помощи, если у вас:
- усиленное кровотечение – например, пропитывание 2 прокладок в час или выделение сгустков размером с мяч для гольфа
- сильная боль в животе или боль в плече
- лихорадка или озноб
- головокружение или обморок
- выделения из влагалища с неприятным запахом
- диарея или боль при опорожнении кишечника.

Типы выкидышей
Типы выкидышей, которые могут произойти, включают:
- Замершая беременность (также известная как замершая беременность) – происходит, когда беременность не наступила, хотя кровотечения или других признаков не было. Иногда прерванная беременность может оставаться в матке в течение нескольких недель или даже месяцев, пока не начнется кровотечение. Замершую беременность подозревают, когда симптомы беременности исчезают, а матка перестает расти. Диагностируется с помощью ультразвукового исследования.
- Поражение яйцеклетки – это происходит, когда семенной мешок сформирован, но в нем нет развивающегося ребенка. Это диагностируется с помощью УЗИ, обычно после некоторого кровотечения.
- Внематочная беременность – это происходит, когда развивающаяся беременность имплантируется в фаллопиевы трубы, а не в матку. От одного до двух процентов всех беременностей являются внематочной, и без лечения внематочная беременность может серьезно повлиять на ваше здоровье и фертильность.

Реакции на выкидыш
Не существует «правильного способа» чувствовать себя после выкидыша. Диапазон ощущений является нормальным, и они часто сохраняются в течение некоторого времени после выкидыша. Реакции могут включать чувства:
- пустоты
- гнева и недоверия
- разочарования
- печали и чувства изоляции.
Некоторая степень горя очень распространена, даже если беременность не планировалась. Партнеры могут реагировать совершенно по-разному, так же как люди могут по-разному реагировать на продолжающуюся беременность. Старайтесь делать это каждый день и осознавать свои чувства и реакции по мере их возникновения.
Вдобавок к горю, которое вы можете испытывать, ваше тело будет подвергаться множеству гормональных изменений, которые могут вызвать у вас сильные эмоции. Семья или близкие друзья могут стать отличным источником поддержки в это время. Кроме того, вы можете обратиться за профессиональной поддержкой.
Не вините себя за выкидыш
Иногда после выкидыша проводят патологоанатомические исследования, но обычно причину установить не удается. Это может усилить чувство бедствия и неверия и может привести к чувству вины. Однако врачи сходятся во мнении, что выкидыш редко бывает вызван тем, что мать делала или не делала (например, выпила бокал вина, съела определенную пищу, занималась сексом или недостаточно отдыхала). В большинстве случаев следующая беременность протекает в срок.
После выкидыша
Часто часть ткани беременности остается в матке после выкидыша. Если его не удалить путем соскабливания матки кюреткой (инструментом в форме ложки), возможно длительное кровотечение или развитие инфекции. Если вся ткань беременности не была удалена, ваш врач обычно рекомендует выполнить кюретку (также называемую «D&C» — дилатация и кюретаж). Это делается под легкой общей анестезией, и обычно вы можете вернуться домой в тот же день. Образец ткани обычно отправляется на патологические анализы.
После кюретки
У большинства женщин кровотечение продолжается от 5 до 10 дней после кюретки. Обратитесь к врачу, если вы испытываете:
- длительное или обильное кровотечение
- образование тромбов или сильную боль в животе
- изменения выделений из влагалища
- лихорадку или гриппоподобные симптомы.
Ваша следующая менструация после выкидыша
Ваши яичники обычно производят яйцеклетку примерно через 2 недели после выкидыша. Ваша первая менструация должна произойти в течение 4-6 недель. Вы должны пройти осмотр у своего врача через 6 недель после выкидыша, чтобы убедиться, что нет никаких проблем, и что ваша матка вернулась к нормальному размеру. Вы также можете задать любые вопросы о вашем выкидыше в это время, в том числе результаты любых анализов на патологию.
Влияние выкидыша на будущие беременности
Большинство проблем, вызывающих выкидыш, возникают случайно и вряд ли повторятся. Один выкидыш не увеличивает значительно риск того, что то же самое произойдет с вашей следующей беременностью, если не будет найдена конкретная причина. Тестирование обычно не предлагается женщинам, у которых один или два раза был выкидыш, потому что очень маловероятно, что что-либо будет обнаружено.
Тестирование обычно не предлагается женщинам, у которых один или два раза был выкидыш, потому что очень маловероятно, что что-либо будет обнаружено.
Тем не менее, женщины, у которых было 3 выкидыша подряд, подвержены риску повторного выкидыша. Если вы попадаете в эту категорию, вы можете посетить клинику рецидивирующего выкидыша в Королевской женской больнице для дальнейшего обследования, консультирования и ведения будущих беременностей.
Попытка забеременеть после выкидыша
Нет подходящего времени для попытки забеременеть. Некоторые люди решают, что им нужно время, чтобы приспособиться к своей потере, в то время как другие хотят попробовать еще раз прямо сейчас. Обычно рекомендуется подождать до окончания следующей менструации, прежде чем пытаться снова. Поскольку можно сразу забеременеть снова, важно использовать противозачаточные средства до тех пор, пока вы не будете готовы повторить попытку.
Если у вас отрицательный резус-фактор
Если у вас резус-отрицательная группа крови, после выкидыша вам потребуется инъекция анти-D-иммуноглобулина.

 Полипы могут быть удалены в ходе процедуры D&C.
Полипы могут быть удалены в ходе процедуры D&C.
 Там медсестра/медбрат будет следить за температурой вашего тела, сердцебиением, дыханием и кровяным давлением. Возможно, вы будете получать кислород через тонкую трубочку, которая будет располагаться под носом. Вы будете находиться в послеоперационной палате до тех пор, пока полностью не придете в себя.
Там медсестра/медбрат будет следить за температурой вашего тела, сердцебиением, дыханием и кровяным давлением. Возможно, вы будете получать кислород через тонкую трубочку, которая будет располагаться под носом. Вы будете находиться в послеоперационной палате до тех пор, пока полностью не придете в себя. Важно, чтобы в течение первых 24 часов после проведения процедуры кто-то был рядом с вами.
Важно, чтобы в течение первых 24 часов после проведения процедуры кто-то был рядом с вами.
 Может вызвать субфебрилитет. Обладает замедленным действием.
Может вызвать субфебрилитет. Обладает замедленным действием.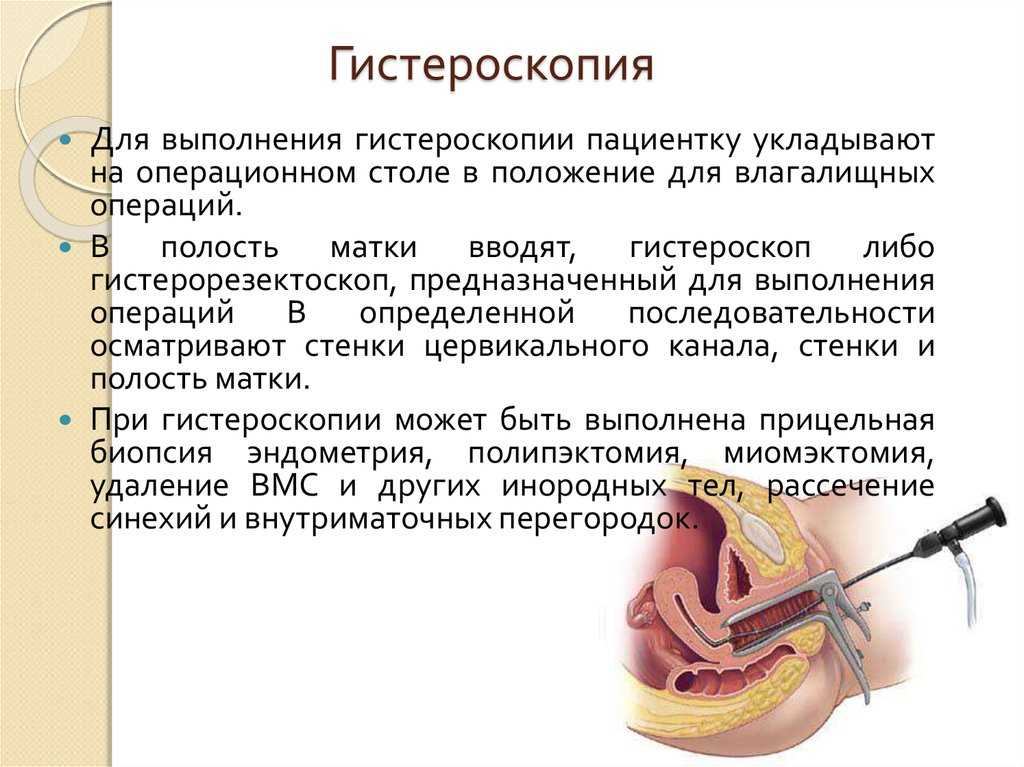
 Отчет по делу Int J Surg 2017; 31: 218-220. [Бесплатная статья PMC: PMC5302184] [PubMed: 28189983]
Отчет по делу Int J Surg 2017; 31: 218-220. [Бесплатная статья PMC: PMC5302184] [PubMed: 28189983]
