После эко что делать – Как вести себя после переноса эмбрионов? Рекомендации
Беременность после ЭКО — о чем нужно знать. Что рекомендуется после ЭКО и что делать нежелательно.
Особенности ведения беременности после ЭКО

Каждая женщина в период вынашивания малыша часто посещает врача и сдает немало анализов. После ЭКО исследования придется проходить немного чаще, так как после такого вида оплодотворения требуется особое внимание к развитию плода. Будущей маме обязательно назначают следующие обследования на протяжении всей беременности:
Исследование системы гемостаза. Оно может быть назначено как через 3 недели с момента начала развития плода, так и на протяжении всего срока беременности.
В конце первого триместра женщина должна пройти обследование, призванное выявить самопроизвольное открытие шейки матки, если оно присутствует. Как и всем беременным, на этом сроке необходимо пройти УЗИ, чтобы исключить различные патологии у плода.
С 16 по 20 неделю врач даст направление на определение уровня мужских гормонов. Для этого проводится исследование 17-КС. В случае их высокого количества необходима медикаментозная поддержка, чтобы исключить прерывание беременности. На этом сроке проводят дополнительное УЗИ, чтобы убедиться в нормальном развитии малыша.
Следующее УЗИ проводится в 20-22 недели, оно позволяет рассмотреть подробно особенности строения ребенка и выявить патологии. Будущей маме теперь могут сообщить и пол малыша.
В начале третьего триместра проводится последнее плановое УЗИ, на котором определяется двигательная активность плода.
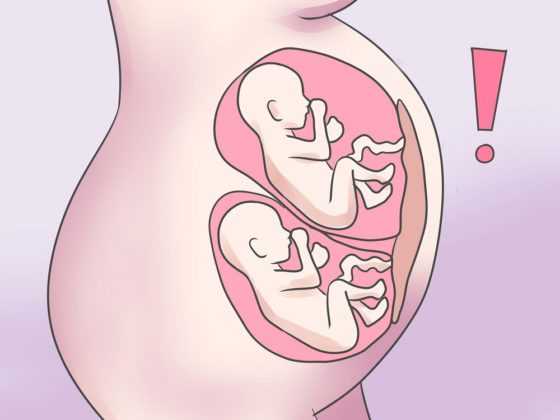
После ЭКО беременность не всегда протекает легко, поэтому гинеколог может назначить дополнительные анализы и УЗИ, чтобы своевременно заметить изменения. В 37 недель будущей маме рекомендуется лечь в стационар. Нередко в такой ситуации женщина вынашивает сразу 2 плода, поэтому лучше находится под контролем специалистов, так как роды могут начаться неожиданно.
О питании во время беременности вы можете прочитать здесь. О пользе гимнастики в этот период можно узнать в этой статье.
Определение беременности после ЭКО
После проведения процедуры ЭКО тест на беременность можно делать уже спустя 2 недели. Но гораздо результативнее будет анализ крови на ХГЧ, который точно определит наличие беременности. Спустя месяц после подсадки можно сделать УЗИ, которое позволит точно узнать о развитии беременности и количестве эмбрионов, которое предстоит вынашивать будущей маме.
Никаких особых ощущений в момент имплантации женщина почувствовать не может, как и при обычной беременности. Не стоит выискивать у себя признаки беременности, сразу после подсадки может возникнуть тошнота, сонливость и другие симптомы, но они возникают в результате тревожности и ожидания, и никаким образом не связаны с процедурой.
Симптомы развивающегося плода появляются постепенно, не раньше, чем через 2 недели. Никаких отличий от естественно наступивших беременностей они не имеют.
Поддержка беременности гормональными препаратами
После переноса эмбрионов в матку, женщине обязательно назначают гормональную поддержку. Это необходимо для того, чтобы на ранних сроках беременности после ЭКО не произошло прерывание беременности. Прогестерон, назначаемый будущей маме, обеспечивает правильное прикрепление эмбриона и уменьшает сократительную способность матки, благодаря чему беременность успешно развивается.
Женщин, которые переживают о том, как после ЭКО сохранить беременность, достаточно много, особенно если это уже не первая попытка родить малыша. Беспокоиться не стоит, так как врачи определяют количество препарата, в зависимости от особенностей организма. Как правило, принимать гормоны необходимо до тех пор, пока плацента не сможет полностью обеспечивать полноценное поддержание беременности. Это происходит в начале второго триместра, но начинать отмену рекомендуют уже после 8-9 недельного срока, так как делать это необходимо постепенно уменьшая дозировку. При угрозе выкидыша прием препарата может быть продолжен до 20 недель, но это скорее исключение, требующееся при различных патологиях.
Рекомендации женщине после ЭКО

Самый сложный этап для женщины после ЭКО – ожидание двух полосок на тесте. К сожалению, не всегда первая попытка бывает успешной, но соблюдение всех рекомендации значительно увеличивает шанс стать мамой уже через 9 месяцев после процедуры. Самое главное в этот период – обеспечить себе максимальный комфорт, поддержку близких людей и постараться не переживать. При повышенной эмоциональности и нервозности нарушается сон, ухудшается настроение, что негативно влияет на весь организм, уменьшая шансы на прикрепление эмбрионов. Если самостоятельно справиться с таким состоянием невозможно, следует уточнить у врача о разрешенных успокоительных препаратах.
Беременные после ЭКО подвержены ограничениям больше, чем женщины, зачавшие ребенка естественным путем. Особенно важно соблюдать рекомендации в первый триместр, именно он самый важный в развитии малыша.
Необходимо постараться следовать простым правилам:
После переноса эмбрионов образ жизни должен быть малоподвижный, спокойный, исключающий любые эмоциональные напряжения. Стрессы, даже положительные, способны уменьшить шансы на развитие беременности.
Первые двое суток после процедуры самые ответственные. Это время необходимо провести в постели, принимать душ и ванну не стоит, заниматься домашними делами тоже.
Любые физические нагрузки, даже минимальные, должны быть исключены в первые недели беременности. Поднимать что-либо тяжелее кружки чая запрещено, как и наклоняться.
Переохлаждение категорически запрещено, так же как и перегревание.
Следует избегать мест, где температура отличается от нормальной, а в зимнее время одеваться по погоде.
Необходимо регулярно бывать на свежем воздухе, исключая первые дни после процедуры. Будет лучше, если прогуливаться медленным шагом или отдыхать на скамейке в парке.
Интимную жизнь следует отложить до полного развития плаценты, после чего врач может разрешить прекратить половой покой.
Питаться сбалансировано и полноценно. При возникшем токсикозе выбрать продукт, на который нет негативной реакции организма, и есть хотя бы его. Пить не менее 2,5 литров в сутки.
Спать не меньше 8 часов. Если есть возможность и желание – уделять отдыху необходимо как можно больше времени.
Избегать контактов с больными людьми, длительного нахождения в общественных местах.
Особенно внимательно соблюдать эти рекомендации необходимо в первый триместр, так как именно на этом этапе развития беременности чаще всего происходит ее самопроизвольное прерывание.
Современная медицина дает достаточно большие шансы на то, что беременность после ЭКО наступит и женщина в положенный срок родит здорового малыша, ничем не отличающегося от зачатого естественным путем. Обследование и осмотр детей, родившихся после такой процедуры, ничем не отличается от наблюдения за остальными новорожденными.
malyshochek.ru
Беременность после ЭКО. Что происходит в организме?
Процедуре экстракорпорального оплодотворения (ЭКО) предшествует медикаментозная терапия, нацеленная на повышение концентрации прогестерона в организме женщины, необходимого для наступления «суперовуляции». Нормализация генеративной функции яичников приводит к формированию нескольких доминантных фолликулов, из которых впоследствии извлекается несколько готовых к оплодотворению ооцитов. После их оплодотворения выбирается один наиболее жизнеспособный эмбрион, который подсаживается в матку. С момента его имплантации в стенку эндометрия начинается беременность.
Симптомы невынашивания беременности
Изменения в эндокринной системе после гормональной терапии существенно влияют на первичные признаки беременности после ЭКО. Через две недели после успешного зачатия в сыворотке крови увеличивается концентрация хорионического гонадотропина человека (ХГЧ), который продуцируется эмбрионом. В связи с этим отмечаются изменения в состоянии женщины, к числу которых относятся:- увеличение молочных желез;
- повышение чувствительности сосков;
- снижение аппетита;
- быстрая утомляемость;
- ощущение дискомфорта внизу живота.
Клинические проявления беременности после ЭКО не имеют существенных отличий от симптоматики, характерной для естественного зачатия. Только некоторые из них выражены более ярко по причине искусственного поддержания в орагнизме необходимого уровня женских гормонов. Типичными проявлениями начала гестации являются:
- частое мочеиспускание;
- нарушение моторики желудка;
- головокружение;
- расстройства стула;
- молочница;
- дискомфорт в области промежности.
Основные признаки беременности проявляются через 7-8 дней после искусственного оплодотворения. На фоне естественного снижения реактивности организма увеличивается вероятность обострения хронических заболеваний и развития респираторных инфекций.
Этапы беременности
Примерно в 30% случаев после успешного оплодотворения с помощью ЭКО диагностируется самопроизвольный аборт. В связи с этим ведением беременности занимаются только опытные акушеры-гинекологи. Условно весь гестационный период подразделяют на 3 триместра:
-
1 триместр (1-14 недели) – в первые 12 недель происходит закладка жизненно важных органов и систем плода. Женщины жалуются на появление токсикоза, частое мочеиспускание и изменение вкусовых ощущений;
-
2 триместр (15-26 недели) – развитие плода продолжается, на УЗИ удается распознать пол ребенка. Признаки интоксикации полностью исчезают, общее состояние женщины считается удовлетворительным;
-
3 триместр (27-40 недели) – наблюдается окончательное формирование дыхательной и сердечно-сосудистой системы ребенка. Увеличение массы плода приводит к ухудшению самочувствия будущей матери: изжога, одышка, боли в пояснице.
1 триместр
Первый триместр – зачатие и формирование зародыша, во время которого происходит развитие нервной трубки и жизненно важных систем. Гормональные изменения в организме матери приводят к появлению токсикоза, проявлениями которого являются:
- тошнота;
- расстройства стула;
- изменение вкуса;
- головокружение;
- рвотные позывы;
- раздражительность.
Вероятность выкидыша в этот период максимальная, поэтому акушеры рекомендуют женщинам меньше нервничать, отказаться от избыточных физических нагрузок, улучшить питание и нормализовать питьевой режим.
2 триместр
Во втором триместре наблюдается окончательное формирование плаценты, которое приводит к интенсивному снабжению плода питательными веществами. У ребенка развивается зрительная система, мускулатура и голосовые связки. Для женщины этот период является самым благоприятным, так как признаки токсикоза полностью исчезают.
В связи с истощением резервов витаминов и минералов, рекомендуется принимать биодобавки и витаминно-минеральные комплексы с высоким содержанием ретинола, тиамина, лактофлавина, фолиевой кислоты и витаминов группы В.
3 триместр
В последнем триместре продолжается интенсивное развитие опорно-двигательного и мышечно-связочного аппарата ребенка. По причине увеличения массы плода и поднятия диафрагмы женщины могут жаловаться на:
- затрудненное дыхание;
- повышение артериального давления;
- боли в спине;
- тошноту;
- повышение температуры тела.
Для обеспечения нормального развития ребенка рекомендуется включить в меню белковую пищу и ограничить потребление газированных напитков. Принимают пищу небольшими порциями, чтобы предотвратить усиление тошноты. В день запланированных родов матерями становятся не более 5% женщин, для большинства из них родоразрешение наступает на 10-14 дней раньше или позже рассчитанного срока.
Невынашивание беременности
Самопроизвольное прерывание беременности возможно вплоть до 37 недели гестационного периода. Причинами могут стать эндокринные нарушения, респираторные заболевания, гестоз, предлежание плаценты и т.д. К основным признакам нарушений в состоянии плода относятся:
- высокая температура;
- спазмы в животе;
- недомогание;
- рвота;
- кровянистые выделения из влагалища.
Чаще всего самопроизвольный выкидыш при ЭКО происходит в промежутке между 6 и 10 неделями. Именно в этот период наблюдается до 78% прерываний беременности.
Неудача при ЭКО
Даже самые современные репродуктивные технологии не могут гарантировать успешного зачатия и вынашивания плода при искусственном оплодотворении. Чаще всего причинами самопроизвольного аборта являются:
- хронический эндометрит;
- патологическое развитие плаценты;
- эндокринные нарушения;
- спаечные процессы в матке;
- обострение инфекционных заболеваний.
Согласно статистике, большинство неудач при ЭКО обусловлено патологиями эндометрия. Полипы, миомы, рубцы и воспаления в матке препятствуют нормальной имплантации и развитию эмбриона.
Вероятность естественного зачатия после неудачи при ЭКО
До процедуры ЭКО женщины проходят предварительную подготовку, благодаря которой нормализуются функции яичников. После гормональной терапии вероятность самостоятельно зачатия возрастает в 2-3 раза. Примерно у 17% женщин после неудачного ЭКО наступала естественная беременность. Чтобы увеличить вероятность зачатия, необходимо:
- устранить витаминно-минеральную недостаточность;
- использовать препараты для стимуляции выработки прогестерона;
- провести иммуностимулирующую терапию;
- улучшить качество питания.
Самостоятельное зачатие возможно только при условии обратимого бесплодия и нарушений в репродуктивной системе партнера. Наступление беременности невозможно при наличии следующих заболеваний:
- инфантильность матки;
- непроходимость фаллопиевых труб;
- дисфункция яичников;
- азооспермия.
Заключение
 В настоящее время вероятность зачатия после ЭКО варьируется в пределах 35-38%. Самопроизвольный аборт и невынашивание плода чаще всего связаны с патологиями в развитии репродуктивной системы женщины. При обратимом бесплодии шансы на естественное зачатие после выкидыша при ЭКО увеличиваются в 2-3 раза.
В настоящее время вероятность зачатия после ЭКО варьируется в пределах 35-38%. Самопроизвольный аборт и невынашивание плода чаще всего связаны с патологиями в развитии репродуктивной системы женщины. При обратимом бесплодии шансы на естественное зачатие после выкидыша при ЭКО увеличиваются в 2-3 раза.
klinika.k31.ru
причины, как пережить и что делать дальше
Только представьте себе эту цифру: 4 млн жителей Земли были зачаты искусственным путем. Получилось ли у их родителей это с первого раза? Увы. Только около трети всех протоколов ЭКО сразу оканчиваются долгожданной беременностью. Остальные пары терпят фиаско, неудачное ЭКО случается, но те, кто не опускает руки и пробует снова, в конце концов становятся счастливыми родителями.

Причины неудачного ЭКО
Нежизнеспособные эмбрионы
В этом смысле решающее значение имеет качество генетического материала, полученного от супругов. Имея в своем распоряжении хорошие ооциты и сперматозоиды, взятые у молодых людей без вредных привычек и наследственных болезней, генетикам гораздо проще получить в пробирке здоровый жизнеспособный эмбрион. Но если возраст женщины выше сорока (у мужчин порог еще ниже – 30 лет), она имеет лишний вес и живет в состоянии хронического стресса, ее муж курит, а родственники чем-то болеют, то генетикам придется как следует потрудиться.
Как бы там ни было, провалившаяся попытка ЭКО – повод обратить еще более пристальное внимание на свое здоровье и образ жизни. А еще: удостовериться, что обратились к профессионалам. Квалификация и опыт репродуктологов, урологов-андрологов, генетиков, терапевтов, наличие собственной эмбриологической лаборатории с современным оборудованием – вот, что нужно выяснить перед тем, как нести в клинику деньги.
Важно! Лишний вес может стать серьезным барьером на пути к материнству. Дело в том, что из-за него львиная доля гормонов, вводимых для стимуляции овуляции, задерживается в подкожном жировом слое и не может должным образом подействовать на яичники. Доказано, что снижение веса женщины всего на 5-7 кг увеличивает шансы на беременность и ее успешное течение. Поэтому, если у вас есть проблемы с лишними килограммами, перед второй попыткой ЭКО непременно проконсультируйтесь с диетологом и эндокринологом.
Проблемы с эндометрием
Если матка женщины не готова принять эмбрион, то надолго он в ней не задержится, даже если сам по себе будет иметь отличные генетические показатели. Как понять, что матка готова? Измерить толщину эндометрия – ее внешнего слоя. Именно этот показатель до недавнего времени считался решающим, но сегодня репродуктологи берут в расчет и другие параметры – его структуру, рецептивную активность, способность к трансформации. Только проанализировав все исходные данные, можно вычислить «рецептивное окно» – короткий промежуток времени, когда матка наиболее восприимчива и шансы на беременность наиболее высоки.
Чтобы не пропустить «час пик», лучше всего ориентироваться на естественный цикл. Если же такой возможности нет, врач вынужден контролировать процесс при помощи гормональных препаратов. Придерживаться схемы их приема и точной дозировки – священный долг женщины, надеющейся на чудо. Рост и состояние эндометрия регулируется количеством тех или иных гормонов в крови, поэтому пропустив всего один прием или перепутав таблетки, можно запросто свести на нет все усилия.
Огромное значение имеет наличие в матке спаечных процессов, рубцов, миом, полипов и прочих новообразований. Они также могут мешать эмбриону как следует закрепиться в эндометрии. В следующий раз все эти факторы нужно исключить, иначе вторая попытка провалится, как и предыдущая.
Важно! Хоть и редко, но врачи сталкиваются с еще одной проблемой – инфекционными патологиями эндометрия. Главная опасность в том, что они протекают бессимптомно и заподозрить неладное можно только после подробного гистологического исследования.

Поражения маточных труб
Женщины редко обращают на это внимание, ведь маточные трубы не играют при ЭКО никакой роли – готовый эмбрион подсаживается прямо в матку. Но не все так просто, как кажется на первый взгляд. Патологические процессы, протекающие в фаллопиевых трубах, могут стать причиной попадания в матку токсических выделений, которые, в свою очередь, могут повлиять на эмбрион и помешать ему углубиться в эндометрий.
Чтобы исключить такое негативное воздействие, перед ЭКО нужно провести лапароскопию и избавиться от любых образований в трубах. Если это невозможно, придется удалить пораженную трубу целиком.
Несовместимость партнеров на иммунологическом уровне
Несовместимость в данном случае возникает именно тогда, когда на иммунологическом уровне партнеры похожи, то есть в их крови существует множество идентичных антигенов. Тогда при слиянии сперматозоида и яйцеклетки может получиться эмбрион, который более чем на 50% будет похож на собственные клетки женского организма. Иммунная система женщины сработает молниеносно и воспримет зародыш, как собственную патологическую клетку, которую нужно во что бы то ни стало уничтожить, пока она не заразила весь организм. Шансы на жизнь у такого «похожего» эмбриона критически малы. Даже если беременность наступит, то с высокой долей вероятности прервется на раннем сроке – иммунная система матери не допустит развитие «патологии».
К счастью, современные генетики и этот фактор научились обходить. Проведя накануне ЭКО процедуру HLA-типирования, которая поможет выявить схожие антигены супругов, можно предусмотреть конфликт и назначить паре соответствующее лечение – активную или пассивную иммунизацию.
Генетические аномалии
Слишком переживать по этому поводу не стоит – вероятность гибели эмбриона из-за генетических сбоев не превышает 0,7%. Но это не значит, что такой фактор, как наличие хромосомных мутаций у супругов можно сбрасывать со счетов. Подвох в том, что и мужчина, и женщина могут быть абсолютно здоровыми и даже не подозревать, что являются носителями патологического гена. Зачастую он никак не проявляет себя, но может передаться потомству и вдруг «проснуться».
Перестраховаться и провериться на наличие хромосомных отклонений может каждая пара, ожидающая ЭКО. Для этого накануне проводится процедура кариотипирования, которая дает возможность выявить качественные и количественные изменения в хромосомном наборе каждого из супругов за тем, чтобы предусмотреть вероятность появления эмбриона с хромосомными патологиями.
Если процедура кариотипирования не была проведена перед оплодотворением, исключить вероятность подсадки генетически мутированного эмбриона можно уже после старта протокола ЭКО. Когда генетик соединит генетический материал супругов и получит готовые эмбрионы, будущие родители могут попросить о проведении предимплантационной генетической диагностики. В ходе исследован
borninvitro.ru
осложнения, о которых не говорят
К сожалению, не каждый человек может стать родителем из-за проблем со здоровьем. Иногда помогает ЭКО, хотя здесь есть и плюсы, и минусы. Процедура дает шанс, которого многие не имели еще 10–15 лет назад. Однако не нужно забывать, что последствия ЭКО могут быть тяжелыми.
Опасности экстракорпорального оплодотворения 
Искусственное оплодотворение — процедура, которая дается организму непросто. Риски ЭКО — многочисленны, и о них всегда стоит помнить:
- синдром гиперстимуляции яичников;
- внематочная или многоплодная беременность;
- отклонения в развитии ребенка;
- осложнения после хирургических вмешательств, например, ранение мочевого пузыря;
- проблемы со щитовидкой, сосудами и прочие.
Многие из последствий связаны с применением гормонов. Причем эффективность ЭКО в большинстве клиник редко превышает 30–40%. То есть вред организму наносится обязательно, а забеременеть и выносить получается далеко не всегда. На следующую попытку может просто не хватить здоровья или денег.
ЭКО известно еще с 1978 года. В России первый ребенок с его помощью родился в 1986. Хотя остается еще много неясного. Существуют разные методики, споры между специалистами до сих пор не утихают. Например, некоторые шведские ученые уверены, что есть такие негативные последствия ЭКО:
- родившиеся гораздо чаще страдают раком;
- высок риск, что такие дети в будущем не смогут сами стать родителями.
Часть врачей видит и другие угрозы и последствия. Их коллеги считают некоторые предостережения надуманными, а опасности — всего лишь мифами.
Есть и объективные трудности, признаваемые всеми или большинством. ЭКО — тяжелая процедура, не каждый организм способен ее выдержать. Например, запрещено проводить, если есть:
- злокачественная опухоль в половых органах;
- патологии матки, мешающие закреплению плода;
- воспаление, которое не проходит;
- психические расстройства: лечение — большая нагрузка и в эмоциональном плане.
Риски на стадии подготовки
О последствиях нужно думать уже со стадии подготовки. Чаще всего угрозы связаны с применением специальных лекарств.
Побочное действие гормональной терапии 
Стимуляция проводится с помощью гормональных препаратов. Это большая нагрузка на организм. Измененный гормональный фон может стать причиной:
- шума в ушах, расстройства слуха;
- нарушения зрения;
- кровотечений, похожих на менструальные;
- патологий сердца: повышения давления, тахикардии;
- аллергии: кожных сыпей, бронхоспазмов;
- сухости во влагалище, дискомфорта при сексе;
- проблемы со щитовидкой;
- ухудшения аппетита, тошноты и других пищеварительных расстройств;
- вялости, депрессии;
- нарушения обмена веществ, повышения сахара в крови;
- снижения веса или, наоборот, набора лишних килограммов.
Есть и другие риски искусственного оплодотворения. Не факт, что последствия наступят. Тем более не стоит опасаться, что они проявятся все сразу. Для исключения или смягчения вреда очень важна хорошая диагностика.
Стимуляция яичников 
При стимуляции растут фолликулы, а затем в них появляются готовые яйцеклетки. Минусы ЭКО здесь в том, что для процесса нужны сильные препараты. Большинство из них могут привести к следующим последствиям:
- увеличению молочных желез;
- тромбоэмболии — закупорке сосуда сгустком, принесенным кровью из другого места;
- болям в области живота;
- патологическому скоплению жидкости в грудной клетке или брюшной полости: гидротораксу, асциту;
- расстройствам пищеварения, например, вздутию или диарее;
- синдрому гиперстимуляции яичников (СГЯ).
Последний возникает, если воздействие на орган при ЭКО оказывается чересчур сильным. Лечение невозможно без стимуляции яичников, СГЯ — только осложнение, когда процесс выходит из-под контроля. Эта патология влечет за собой другие: сгущается кровь, хуже работает выделительная система. Итогом становится накопление жидкости в животе, груди.
Кровотечение из кисты
Есть и другие опасности ЭКО. Среди редких осложнений — кисты. Они появляются:
- в результате гормональной терапии;
- после пункции на месте забора фолликула для ЭКО.
Кисты могут представлять серьезную угрозу. Разрыв приводит к кровотечению в малом тазу. Состояние можно определить по следующим симптомам:
- болям в промежности или животе тянущего характера;
- вялости, апатии;
- головокружению;
- давление падает;
- тахикардии;
- кожа становится бледной, выступает пот.
Для лечения нужно провести операцию (лапароскопия). Удаляются кисты (резекция) либо яичники. Иногда образования пунктируют, высасывают из них жидкость.
Последствия на основных стадиях процедуры
У каждого вида искусственного оплодотворения есть как плюсы, так и минусы. Процедура ЭКО дает шанс родить, но связана с рисками для здоровья. Кроме ЭКО, популярна также искусственная инсеминация. Последняя — проще в проведении: осеменение происходит с помощью переноса спермы в матку. Разница — в механизме зачатия: при ЭКО оплодотворение наступает в пробирке, и лишь затем эмбрион отправляется в женский организм.
Некоторые опасности при обеих процедурах — одни и те же, например, незначительный риск инфицирования или кровотечения. Хотя ЭКО сложнее, поэтому «подводных камней» здесь больше. Пункция яичников может закончится повреждением, ранением:
- кишечника;
- мочевого пузыря;
- сосуда.
Однако риск таких последствий невелик. Если верить статистике, они происходят в одном случае из тысячи или даже реже. Не менее важен следующий этап — подсадка. Перенос оплодотворенных яйцеклеток может провоцировать воспаление в матке.
Последствия во время беременности
Осложнения при проведении ЭКО не всегда проявляются сразу. Некоторые из них заметны или возникают во время беременности.
Многоплодная беременность 
Чтобы шансов было больше, при ЭКО подсаживается несколько эмбрионов. Бывает что они приживаются все, и может возникнуть многоплодная беременность. Поэтому в большинстве клиник подсаживают максимум три эмбриона. При большем количестве возможны неблагоприятные последствия для женщины и детей.
- Нагрузка на организм при вынашивании сильно увеличивается. Обычно не хватает важных веществ, таких, как железо или кальций. Нередко хронические болезни обостряются. Позвоночник нагружается сверх меры и страдает.
- Если количество плодов — 2–3, растет опасность преждевременных родов. При 4–5 это почти неизбежно. Вряд ли удастся доносить хотя бы до 38 недель.
- Чем больше детей, тем они, как правило, меньше весят и чаще страдают от различных патологий. Рождаются часто недоношенными.
- Несколько детей развиваются неравномерно. Чаще это наблюдается у троен. Один из детей растет гораздо медленнее, могут появиться серьезные нарушения. Для других это тоже не проходит бесследно.
- Обычно требуется кесарево сечение.
Чтобы не допустить осложнений, врачи сразу предлагают сократить число прижившихся эмбрионов (редукция). Как правило, это тяжелое решение для родителей.
Внематочная беременность
Внематочная беременность чаще возникает после зачатия естественным путем. Однако при ЭКО она в числе возможных рисков. Особенно если маточные трубы удалены. Эмбрион нередко крепится именно в районе культи.
До разрыва маточной трубы патологию узнают по следующим признакам.
- Неприятным ощущениям в боку (любом), внизу живота. Их сила бывает разной: от легкого дискомфорта до интенсивных болей.
- В полости матки нет плода, а сама труба — увеличена. Устанавливают с помощью УЗИ.
- Эмбрион хуже растет. Для проверки беременности применяют особый гормон (хорионический гонадотропин). Его уровень ниже, чем должен быть.
При разрыве трубы возникает ситуация, опасная для жизни. Требуется немедленная помощь врачей. Признаки здесь — следующие:
- сильная боль;
- женщина может потерять сознание;
- кровотечение из матки, кровь в брюшной полости.
Для ЭКО больше свойственна гетеротопическая беременность. Здесь эмбрион крепится и в матке, и за ее пределами одновременно.
Пороки развития плода
Врачи и ученые считают, что на детях экстракорпоральное оплодотворение сказывается не лучшим образом. Вероятность пороков развития выше. Это, например, расщепление неба или губы. В подтверждение приводится статистика. Пока неясно, в чем причина такого положения.
Есть и противники теории. Точно утверждать, что «виновато» ЭКО, а не другие современные факторы в последствиях, пока рано.
Иная ситуация — с повреждениями хромосом у будущего ребенка. Патологии в этой области вызывают, например, синдромы Патау или Дауна. При ЭКО подобных нарушений не больше, чем при обычном оплодотворении. Есть даже преимущество: патологии находят в эмбрионах и не подсаживают поврежденные. Поэтому ЭКО рекомендуют носителям опасных генов, даже если они способны на естественное зачатие.
Проблемы психологического характера 
При проведении ЭКО почти всегда возникают психологические сложности. Особенно это касается женщин.
- Основная нагрузка приходится на них. Лечение, беременность занимают много времени. Часто все это сопровождается плохим самочувствием.
- Женщины больше подвержены переживаниям.
Существует много причин для беспокойства, они индивидуальны. Однако выделяются несколько распространенных проблем.
- Снижение самооценки. Человеку кажется, будто он физически ненормален.
- Высока вероятность неудачи. Отсюда — тревога, депрессия, раздражение.
- ЭКО, особенно с участием донора, противоречит консервативным взглядам, религиозным принципам. Человек может страдать, так как процедура идет вразрез с его убеждениями или мнением других.
- Социальные сложности. Иногда пары не делятся с окружающими своим решением из-за страха осуждения. Это трудно, так как человеку всегда нужна поддержка, одобрение родственников, коллектива.
Последствия в будущем
ЭКО может влиять на дальнейшую жизнь пары, не всегда с хорошей стороны. К возможным последствиям относят:
- болезни щитовидки;
- риск развития кардиомиопатии;
- ранний климакс;
- снижается продолжительность жизни женщины после родов, это распространенный миф.
Развитие рака
Существует мнение, что ЭКО приводит к онкологии. Впечатлительные женщины вспоминают Жанну Фриске. ЭКО подтачивает здоровье, и риск онкологии растет. Однако не все так плохо. Большинство врачей не видят прямой связи между процедурой и раком. Скорее, играет роль поздняя беременность или предрасположенность к онкологии. Даже если здоровью нанесен вред, часто его можно поправить. Главное, вовремя обратиться к нужному врачу.
childeco.ru
Причины неудачных ЭКО и как их избежать, что делать после
Автор статьи
Мария Соколова
Время на чтение: 6 минут
АА
Согласно статистике, эффективность процедуры ЭКО в нашей стране (после первой попытки) не превышает 50 процентов. Стопроцентного успеха не гарантирует никто – ни в наших, ни в зарубежных клиниках. Но это не повод отчаиваться: неудачная попытка – не приговор! Главное – верить в себя, понимать суть проблемы и правильно действовать в дальнейшем. В чем основные причины неудач ЭКО, и как быть дальше?
Содержание статьи:
Основные причины неудачного ЭКО
К сожалению, неудача с ЭКО – реальность для многих женщин. Лишь в 30-50-ти процентах диагностируется беременность, и данный процент существенно снижается при наличии каких-либо заболеваний. Наиболее частые причины неудачной процедуры:
- Некачественные эмбрионы. Для успешной процедуры наиболее подходящими являются эмбрионы из 6-8 клеток с высокими показателями деления. При неудаче, связанной с качеством эмбрионов, следует задуматься о поиске новой клиники с более квалифицированными эмбриологами. При неудаче, связанной с мужским фактором, есть смысл поискать более квалифицированного андролога.
- Патологии эндометрия. Успех ЭКО наиболее вероятен при размере эндометрия 7-14 мм к моменту переноса эмбриона. Одна из главных патологий эндометрия, препятствующая успеху – хронический эндометрит. Его выявляют с помощью эхографии. А также гиперплазия, полипы, тонкость эндометрия и пр.
- Патология труб матки. Возможность развития беременности исчезает при наличии жидкости в маточных трубах. Такие аномалии требуют лечения.
- Проблемы генетического характера.
- Схожесть папы с мамой по антигенам HLA.
- Присутствие в женском организме антител, которые препятствуют наступлению беременности.
- Проблемы эндокринной системы и гормональные нарушения.
- Возрастной фактор.
- Вредные привычки.
- Ожирение.
- Неграмотно составленные рекомендации или несоблюдение женщиной рекомендаций врача.
- Некачественно проведенное обследование (несоставленные иммунограммы, гемостазиограммы).
- Синдром поликистозных яичников (снижается качество яйцеклеток).
- Снижение фолликулярного резерва. Причины – истощение яичников, воспалительный процесс, последствия операции и пр.
- Наличие хронических заболеваний женской половой системы, печени и почек, легких, ЖКТ и пр.
- Наличие инфекционных заболеваний (герпес, гепатит С и пр.).
- Нарушения в состоянии здоровья в процессе процедуры ЭКО (грипп, ОРВИ, астма или травма, желчнокаменная болезнь и пр.). То есть, любое заболевание, требующее привлечения сил организма на борьбу с ним.
- Спаечные процессы в малом тазу (нарушение кровообращения, сакто- и гидросальпинкс, и пр.).
- Наружный генитальный эндометриоз.
- Врожденные и приобретенные аномалии – двурогая или седловидная матка, ее удвоение, миома и пр.
А также другие факторы.
Восстановление месячных
Реакция женского организма на ЭКО всегда индивидуальна. Восстановление месячных обычно происходит вовремя, хотя и задержка форс-мажором после такой процедуры не является. Причины задержки могут быть, как в особенностях самого организма, так и в общем состоянии здоровья. Стоит отметить, что самостоятельный прием гормонов при задержке после ЭКО не рекомендован – он спровоцирует задержку менструации уже после приема самих гормонов. Что еще нужно помнить?
- Возможны обильные месячные после ЭКО. Данное явление не говорит о серьезных проблемах, причин для паники нет. Месячные также могут быть болезненными, более длительными и с наличием сгустков. Учитывая факт стимуляции овуляции, эти изменения – в пределах нормы.
- Следующая менструация должна вернуться в рамки привычных параметров.
- При отклонениях в параметрах 2-й после ЭКО менструации есть смысл показаться доктору, который вел протокол.
- Задержка месячных после неудавшейся попытки ЭКО (и прочие ее изменения) не снижают шансов на успешную последующую попытку.

Может ли после неудачной попытки ЭКО наступить естественная беременность?
Согласно статистике, около 24 процентов родителей, столкнувшихся с неудачей первой попытки ЭКО, после зачали малышей естественным путем. Такое «спонтанное зачатие» специалисты объясняют «запуском» физиологического гормонального цикла после ЭКО. То есть, ЭКО становится спусковым крючком для включения естественных механизмов репродуктивной системы.
Что делать дальше после неудачной попытки ЭКО – успокаиваемся и действуем по плану!
Для наступления беременности после неудачи с 1-й попыткой ЭКО многие мамы решаются на кардинальные меры — смену не только клиники, но и страны, в которой выбрана клиника. Иногда это действительно становится решением проблемы, потому что квалифицированный опытный врач – это половина успеха. Но большая часть рекомендаций для женщин, столкнувшихся с неудачным ЭКО, сводится к ряду определенных правил. Итак, что делать, если ЭКО не увенчалось успехом?
- Отдыхаем до следующего протокола. Имеется в виду не спячка под теплым пледом дома (к слову, лишние килограммы – препятствие для ЭКО), а легкий спорт (ходьба, плавание, зарядка, танец живота и йога, и пр.). Важно сделать упор на упражнения, улучшающие кровоснабжение органов малого таза.
- Возвращаемся к личной жизни «по желанию», а не по расписанию. На время перерыва можно отказаться от графиков.
- Проводим полное обследование, необходимые анализы и все дополнительные процедуры для сведения к минимуму риска повторной неудачи.
- Используем все возможности для восстановления (не забываем советоваться с врачом): грязелечение и точечный массаж, гирудо- и рефлексотерапия, прием витаминов и пр.
- Выходим из депрессии. Самое важное, без чего успех просто невозможен – это психологический настрой женщины. Неудачное ЭКО – не крах надежд, а лишь еще одна ступенька на пути к желанной беременности. Стресс и депрессия резко снижают шансы на успех второй попытки, поэтому после неудачи важно не упасть духом. Поддержка семьи, друзей, супруга сейчас крайне важна. Иногда есть смысл обратиться к профессионалам.

На что должен обратить внимание доктор после неудачи?
- Качество эндометрия и самих эмбрионов.
- Уровень подготовки организма к возможной беременности.
- Качество ответа яичников на проводимую стимуляцию.
- Наличие/отсутствие факта оплодотворения.
- Параметры структуры/толщины эндометрия на момент переноса.
- Качество развития эмбрионов в условиях лаборатории.
- Все возможные причины ненаступления ожидаемой беременности.
- Наличие отклонений в развитии эндометрия в процессе процедуры ЭКО.
- Необходимость дополнительного обследования и/или лечения перед второй процедурой.
- Необходимость внесения изменений в прежнюю схему лечения до повторного ЭКО.
- Сроки проведения повторного ЭКО (когда можно).
- Внесение изменений в протокол стимуляции яичников.
- Изменение дозировки препаратов, которые отвечают за суперовуляцию.
- Необходимость в использовании донорской яйцеклетки.
Когда разрешено проведение повторной процедуры?
Повторная попытка разрешена уже в следующем после неудачи месяце. Все зависит от желания женщины и от рекомендаций врача. Но чаще всего рекомендуется более длительный перерыв для восстановления сил – около 2-3-х месяцев для восстановления яичников после стимуляции и приведения организма в норму после стресса, которым по сути является ЭКО.
Анализы и процедуры, показанные после нескольких неудачных попыток:
- Волчаночный антикоагулянт.
- Кариотипирование.
- Антитела к ХГЧ.
- Гистероскопия, биопсия эндометрия.
- HLA-типирование супружеской паре.
- Блокирующий фактор сыворотки крови.
- Исследование иммунного и интерферонового статуса.
- Анализ крови на антифосфолипидные антитела.
- Допплер-исследование сосудистого русла гениталий.
- Анализ на посев для выявления возможного возбудителя воспалительного процесса.
- Исследование матки для выяснения оценочных параметров биофизического профиля матки.
При наличии скрытых воспалительных процессов в матке (в зоне риска – женщины после чисток, абортов, родов, диагностических выскабливаний и пр.) методы лечения могут быть следующими:
- Медикаментозная терапия (использование антибиотиков).
- Физиотерапия.
- Лазеротерапия.
- Санаторно-курортное лечение.
- Методы нетрадиционной медицины (в том числе, траволечение, гирудотерапия и гомеопатия).

Сколько попыток ЭКО разрешено?
По мнению специалистов, сама по себе процедура ЭКО значительного негативного влияния на организм не оказывает, и сколько организму потребуется процедур – никто не скажет. Все индивидуально. Иногда для успеха ЭКО приходится пройти и 8-9 процедур. Но, как правило, после 3-4-й неудачной попытки рассматриваются уже альтернативные варианты. К примеру, использование донорской яйцеклетки/спермы.
Автор статьи
Мария Соколова
Эксперт по беременности журнала Colady. Мама троих детей, акушер по образованию, писатель по призванию.
Поделитесь с друзьями и оцените статью:www.colady.ru
Рекомендации врачей перед ЭКО — что нужно делать
Рекомендации до ЭКО
Известно, что полный цикл созревания яйцеклетки составляет 90 дней, а сперматозоидов – 76 дней. Исходя из этого, нужно начать подготовку примерно за три месяца до ЭКО. Врачи дают супругам ряд правил, которые должны предшествовать процедуре.
Что же представляют собой рекомендации к подготовке до ЭКО? Рассмотрим их более подробно.
Прием фолиевой кислоты
Это обязательная рекомендация, и о ней вам расскажет каждый гинеколог или репродуктолог. Фолиевая кислота принимает непосредственное участие в закрытии нервной трубки у эмбриона, а также в росте фолликула и угнетении сперматозоидов с патологиями. В продаже есть фолиевая кислота, в состав которой входит йод, но принимать ее нужно только если отсутствуют заболевания щитовидной железы.
Анализы и проверки
Анализ крови на наличие антител к краснухе – обязательное мероприятие, если вы не уверены, что переболели этим заболеванием. Если антител нет, тогда понадобится сделать прививку, после которой «работать» над зачатием можно только через 2-3 месяца. Также следует сделать мазок на онкоцитологию, возможно понадобится лечение (если будут выявлены атипичные клетки).
Обследование в клинике ЭКО
Если вы определились с клиникой, где вам будут осуществлять экстракорпоральное оплодотворение, нужно пройти там обследование. Для обоих супругов есть перечень обязательных анализов, но в индивидуальных случаях понадобятся дополнительные процедуры.
Гистероскопия матки
Даже если вы совсем недавно делали УЗИ, лучше перестраховаться и пройти это исследование. Это позволит избежать возможных усложнений, так как на УЗИ видны не все патологии.
Правильное питание
Рацион должен быть полноценным и разнообразным. Оба партнера должны кушать много овощей и фруктов (особенно налегайте на зеленые), нежирного мяса (курица, индейка, говядина), рыбы, яиц, бобовых, цельнозерновых каш, молочных продуктов. Также очень важно употреблять по ложке в день рыбьего жира и оливкового масла.
Здоровый вес
Излишняя худоба и лишний вес также могут быть не только причиной бесплодия, но и не позволят выносить ребенка, зачатого в результате ЭКО. Нормальный индекс массы тела должен быть в пределах от 20 до 25.
Вредные привычки
Забудьте об алкоголе и курении. Еще никому от них не было пользы, тем более беременной женщине или потенциальному отцу.
Спорт
Найдите любимые виды спорта и чередуйте занятия. Так они вам не наскучат, а наоборот, очень скоро станут хорошей привычкой. Вместе с тем, не нужно давать организму слишком большие нагрузки – спорта тоже должно быть в меру.
Нет бане и сауне
Жара, высокий температурный фон и пар негативно сказываются на фертильности.
Хронические болезни
Если у вас есть какие-либо заболевания, нужно перевести их в период ремиссии. Для этого проконсультируйтесь со своим лечащим врачом – он подберет программу лечения, которая позволит на время беременности забыть о них.
Нет самолечению
Даже если вы и привыкли к употреблению каких-либо витаминных комплексов или лекарственных препаратов – откажитесь от них. Не всегда то, что приносит вам пользу сейчас, не наносит вред будущему малышу.
Только нужные лекарства
80 мг дегидроэпиандростерона и 16 грамм L-аргинина в сутки обеспечивают нормализацию функции яичников и морфологии ооцитов, поэтому уточните у своего репродуктолога о приеме этих препаратов.
Полезное дополнение к рациону
Если у вас есть знакомые пчеловоды, попросите у них маточное молочко и пергу. Кушать их надо натощак по ложке обеим партнерам.
Лечебный массаж
Да-да, есть профессиональные массажисты, которые знают, какие точки нужно стимулировать при бесплодии. Найдите такого специалиста, и это положительно скажется на ЭКО.
День «Х»
Настал этот день. Внутреннее беспокойство так и «просится» наружу, но нужно расслабиться и думать о приятном. Вспоминайте день вашей свадьбы, медовый месяц, полет в теплые страны или мечтайте о предстоящем отдыхе. Не зацикливайтесь на самой процедуре, ведь вы не сможете расслабиться. Сначала у вас возьмут кровь на количество гормонов прогестерона и эстрадиола. Они понадобятся для дальнейшего сравнения анализов. Также вам сделают УЗИ матки и яичников во избежание патологических состояний, вызванных гормональной стимуляцией.
Непосредственно помещение эмбриона в матку занимает 2-5 минут. А дальше осуществляется поддержка начального периода беременности.
Рекомендации после ЭКО
В ближайшее время после переноса эмбриона какие-либо изменения вряд ли можно заметить. Также женщина не почувствует непосредственно сам процесс прикрепления эмбриона к матке.
У каждой будущей мамы симптомы индивидуальны: у одной беременность пройдет на одном дыхании, а вторая будет мучиться с токсикозом, сонливостью, болезненностью молочных желез и месяцами лежать на сохранении.
В первые две недели важно следить за своим самочувствием. При вздутии живота, болезненных ощущениях в области матки и яичников, отечности, головной боли, нарушениях зрения следует незамедлительно обратиться к лечащему репродуктологу. Также нужно обратиться к врачу, если появились кровянистые выделения, которые свидетельствуют о нарушении соотношения гормонов (нужно скорректировать дозы препаратов).
Повседневная жизнь не должна меняться при беременности, если вы, конечно, не альпинистка или мастер спорта по тяжелой атлетике. Физические нагрузки должны быть, но они должны выполнять общеукрепляющую функцию. Нельзя «прописывать» самой себе постельный режим. Если вы будете постоянно валяться в постели, то кровь будет медленнее циркулировать, и кислород к малышу будет поступать в недостаточном количестве. Нужно несколько раз в день по 20-30 минут организовывать прогулки на свежем воздухе, но не по магазинам.
Питание должно быть разнообразным и здоровым. Пить беременным нужно не менее 1,5 литра, а в жаркое время года – более 2 л, но это должна быть обычная вода (ни в коем случае не газированная или минеральная).
Если вы очень переживаете (особенно в первые две недели ожидания), то можно выпить таблетку валерианы или отвар из успокаивающего сбора. Он не нанесет вреда ни вам, ни малышу.
Что касается половой жизни, то она не исключается, но не желательна. Обеспечьте себе и мужу хотя бы на первые несколько недель «половой» покой.
Не нужно каждые несколько дней делать тест на ХГЧ. Он не является достоверным признаком, хотя и может «подсказать» результат. Если две полоски очень ярки на 10-12 день, то, скорее всего эмбрион прикрепился к матке. Если же вторую полоску видно слабо, то нельзя говорить об отрицательном результате, ведь эмбрион может вести себя по-разному. Дождитесь истечения 14 дней, и на плановом осмотре узнаете итог.
Соблюдайте эти рекомендации после ЭКО, и результат наверняка вас порадует.
www.rus-ivf.com