При дефекации боль в прямой кишке: Боль при дефекации — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Боль при дефекации — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Подтверждаю Подробнее
- ИНВИТРО
- Библиотека
- Симптомы
- Боль при дефекации
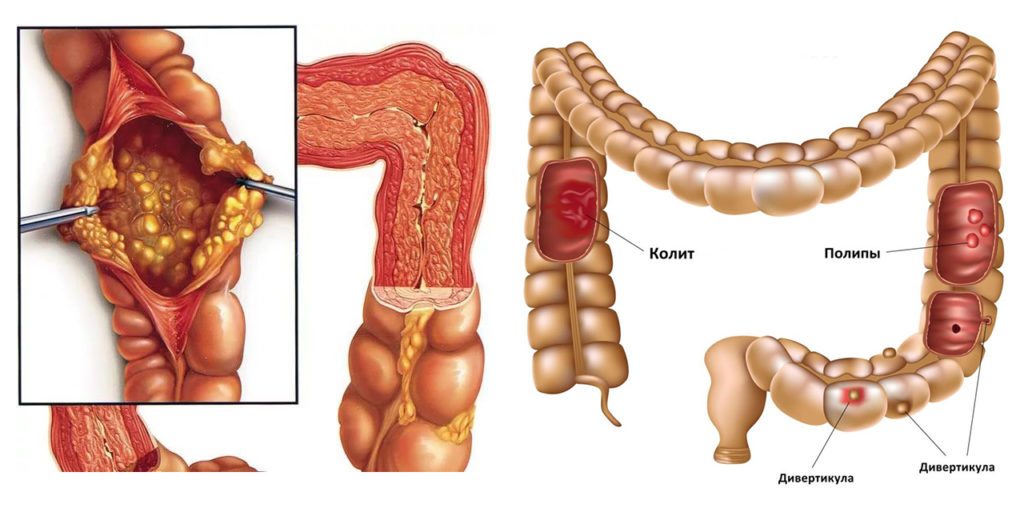
Геморрой
Язва
Парапроктит
Язвенный колит
Дивертикулез
Опухоль
37467 04 Июня
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль при дефекации: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Дефекация – это физиологический процесс выделения каловых масс из прямой кишки, являющейся конечным отделом толстого кишечника. Она заканчивается задним проходом, в котором различают два сфинктера (мышечных кольца). Под давлением каловых масс они раскрываются. Человек можем контролировать только внешний сфинктер.
Появление болезненных ощущений сигнализирует о нарушении правильной работы кишечника и прилежащих органов.
При нормальной функции кишечника дефекация происходит 1–2 раза в сутки, иногда чуть реже. Частота испражнений сопровождается изменением консистенции каловых масс. Частый стул характеризуется жидкой консистенцией, а при запоре кал становится твердым, может травмировать слизистую оболочку прямой кишки, вызывая болезненные ощущения разной степени выраженности.
Частый стул характеризуется жидкой консистенцией, а при запоре кал становится твердым, может травмировать слизистую оболочку прямой кишки, вызывая болезненные ощущения разной степени выраженности.
Дефекация – это рефлекторный процесс, который контролируется корой головного мозга.
По мере заполнения прямой кишки каловыми массами поступает сигнал в мозг, мышечные кольца сокращаются и происходит испражнение. При целом ряде неврологических заболеваний нарушается правильная передача сигнала, и процесс опорожнения замедляется, что приводит к накоплению кала в прямой кишке, чрезмерному давлению на стенки кишечника и сфинктер.
Боль при дефекации – серьезный симптом многих заболеваний, поэтому своевременное обращение за медицинской помощью необходимо.
Разновидности боли при дефекации
Боль при дефекации может ощущаться непосредственно в области заднего прохода или иррадиировать (отдавать) в нижние отделы живота, поясницу, ноги. Пациенты описывают ее как режущую, тянущую, пульсирующую, тупую или ноющую.
Пациенты описывают ее как режущую, тянущую, пульсирующую, тупую или ноющую.
Возможные причины возникновения боли при дефекации
Одна из частых причин боли при дефекации – защемление геморроидального узла. Вокруг прямой кишки располагаются вены, которые перерастягиваются, когда в них происходит застой крови. Причин такого застоя много — малоподвижный образ жизни, регулярное поднятие тяжестей, наследственная предрасположенность, неправильное питание, беременность, анальный секс, злоупотребление слабительными средствами, некоторые виды спорта (велоспорт, верховая езда) и т. д. В расширенных участках вен формируются тромбы и язвы. Взбухающие стенки вен могут ущемляться и выпадать из заднего прохода. Приступ геморроя всегда сопровождается болью при дефекации и кровянистыми выделениями.
Заболевание серьезно ухудшает качество жизни, а при откладывании визита к врачу и самолечении может привести к осложнениям.
При наличии трещин анального прохода, то есть нарушении целостности слизистой прямой кишки, во время испражнения ощущается сильная кратковременная боль, процесс может сопровождаться выделением крови.
Недостаточное количество клетчатки в пище приводит к нарушению нормальной консистенции каловых масс, а малоподвижный образ негативно влияет на работу мышечных волокон, которые участвуют в изгнании кала из кишечника.
В результате человеку приходится прикладывать больше усилий при испражнении, что и вызывает появление трещин в анальном проходе. При попадании в трещины инфекции может сформироваться гнойный очаг, абсцесс в подслизистой оболочке прямой кишки. Помимо боли при дефекации ощущается чувство тяжести в промежности, пульсирующая боль, повышается температура тела, возникает общая слабость.
Несбалансированное питание и сидячий образ жизни повышают риск развития дивертикулеза толстой кишки – множественных грыжеподобных выпячиваний стенки кишки. Причиной же заболевания является генетическая предрасположенность, в результате которой ухудшается сократительная способность стенки кишечника и на ней формируются дивертикулы.
При парапроктите — воспалении тканей, окружающих анальное отверстие, — гнойный очаг может располагаться рядом с анальным отверстием. Это заболевание начинается внезапно, характеризуется острой болью при дефекации, высокой температурой, ознобом, болевые ощущения могут сохраняться в покое и усиливаться при движении.
Неспецифический язвенный колит и болезнь Крона – воспалительные заболевания толстого кишечника, которые развиваются вследствие иммунных нарушений в организме, когда собственные ткани, в данном случае клетки кишечника, воспринимаются иммунной системой как чужеродные и организм начинает с ними бороться, запуская процесс воспаления. Это хронические заболевания, их течение характеризуется периодическими обострениями и периодами ремиссии.
Первым симптомом язвенного колита и болезни Крона может стать боль при дефекации, в кале будет присутствовать слизь и/или кровь.
Также отмечается общее недомогание, слабость, снижение массы тела, температура может повышаться до 37–37,5°С.
Боль при дефекации может быть симптом такого грозного заболевания, как рак прямой кишки. При появлении жалоб на слабость, снижение аппетита, потерю веса, кровянистые выделения при дефекации следует незамедлительно обратиться к специалисту.
При каких заболеваниях возникает боль при дефекации
- Геморрой.
- Трещины анального прохода.
- Абсцесс перианальной области.
- Острый парапроктит.
- Неспецифический язвенный колит.
- Болезнь Крона.
- Дивертикулез.
- Опухолевый процесс.
- Синдром раздраженного кишечника.
К каким врачам обращаться при появлении боли во время дефекации
Лечением заболеваний толстого кишечника занимается врач-проктолог. После тщательного осмотра и сбора анамнеза назначают дополнительные анализы и инструментальные исследования. Может потребоваться консультация следующих специалистов:
врача-онколога,
врача-гастроэнтеролога.
Может потребоваться консультация следующих специалистов:
врача-онколога,
врача-гастроэнтеролога.
Диагностика и обследования при боли во время дефекации
Для уточнения диагноза назначают следующие обследования:
- Клинический анализ крови с развернутой лейкоцитарной формулой с целью выявления воспалительного процесса.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий…
До 1 рабочего дня
Доступно с выездом на дом
810 руб
В корзину
 Иногда по назначению врача исследование может выполняться с применением наркоза.
Иногда по назначению врача исследование может выполняться с применением наркоза.Тироксин общий (Т4 общий, тетрайодтиронин общий, Total Thyroxine, TT4)
Отражает общее содержание гормона тироксина в крови – суммарный уровень свободной и связанной с белками фракциями. Синонимы: Анализ крови на общий тироксин. Th…
До 1 рабочего дня
Доступно с выездом на дом
675 руб
В корзину
Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH)
Гормон гипофиза, регулирующий функции щитовидной железы. Один из важнейших тестов в лабораторной диагностике заболеваний щитовидной железы.
Синоним.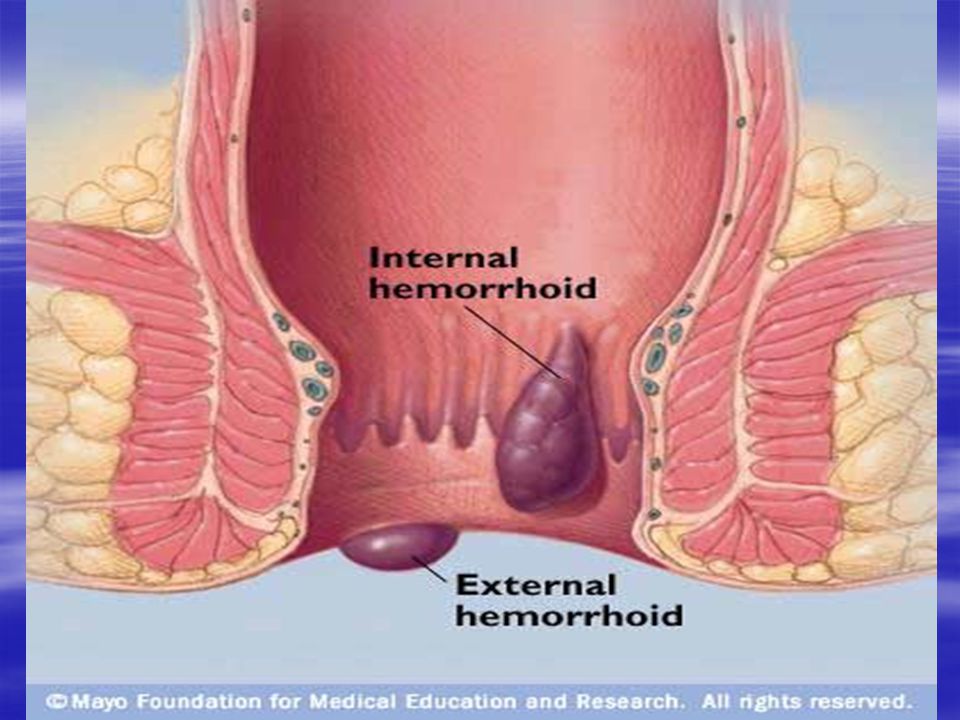
До 1 рабочего дня
Доступно с выездом на дом
620 руб
В корзину
Комплексное УЗ обследование органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезёнка)
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
2 890 руб Записаться
Копрограмма (Koprogramma, Stool)
Синонимы: Общий анализ кала. Stool analysis, Fecal analysis.
Краткая характеристика исследования «Копрограмма»
Кал – конечный продукт, образующийся в результате сло…
Stool analysis, Fecal analysis.
Краткая характеристика исследования «Копрограмма»
Кал – конечный продукт, образующийся в результате сло…
До 4 рабочих дней
Доступно с выездом на дом
725 руб
В корзину
Серодиагностика болезни Крона и неспецифического язвенного колита (НЯК)
До 8 рабочих дней
Доступно с выездом на дом
5 705 руб
В корзину

CA 72-4 (Углеводный антиген 72-4, Carbohydrate Antigen 72-4, CA 72-4)
Синонимы: Анализ крови на СА 72-4; Углеводный антиген 72-4; Раковый антиген СА 72-4. Cancer Antigen 72-4; Carbohydrate Antigen 72-4; Tumor-Associated Glycoprotein 72; Tag 72. Краткое описание исследования «C…
До 1 рабочего дня
Доступно с выездом на дом
1 515 руб
В корзину
Что делать при появлении боли при дефекации?
Очень важно соблюдать правильный режим питания, есть больше фруктов, овощей, зелени, круп, не злоупотреблять алкоголем, жирной и жареной пищей.
Активный образ жизни, занятия спортом, прогулки на свежем воздухе также благоприятно влияют на работу кишечника и препятствуют застою крови в венах.
При появлении острой боли при дефекации помогут свечи с обезболивающим и противовоспалительным эффектом, которые может порекомендовать лечащий врач.
Лечение боли при дефекации
Лечение геморроя включает применение обезболивающих, противовоспалительных, ранозаживляющих свечей, препаратов, улучшающих кровообращение, коррекцию диеты. В некоторых случаях рекомендуют хирургические методы – лазеротерапию или склерокоагуляцию.
Терапия анальных трещин заключается прежде всего в коррекции диеты, назначении местных ранозаживляющих, кровоостанавливающих препаратов.
Парапроктит и абсцесс требует назначения антибактериальной терапии, противовоспалительных мазей и свечей.
Лечение синдрома раздраженного кишечника включает в себя назначение успокоительных, противотревожных препаратов, средств, регулирующих моторику кишечника, ферментов для улучшения пищеварения. Также рекомендуют безлактозную диету.
Консервативная терапия дивертикулеза подразумевает назначение антибиотиков, противовоспалительных средств, соблюдение назначенной врачом диеты.
Источники:
- Лаврешин П.М., Гобеджишвили В.К., Жабина А.В., Гобеджишвили В.В., Владимирова О.В. Лечебная тактика при остром парапроктите // Современные проблемы науки и образования. – 2016. – № 1.
- Ривкин В.Л. Современные концепции патогенеза и лечения геморроя. Медицинский совет. № 2, 2013. С. 103–107.
- Клинические рекомендации «Гемороой». Разраб.: Ассоциация колопроктологов России. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рекомендации
Кишечные колики
3844 28 Сентября
Экзантема
3229 12 Сентября
Экзофтальм
25499 15 Августа
Показать еще
Дефицит железа
Язва
Геморрой
Аллергия
Кровь в стуле
Кровь в стуле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.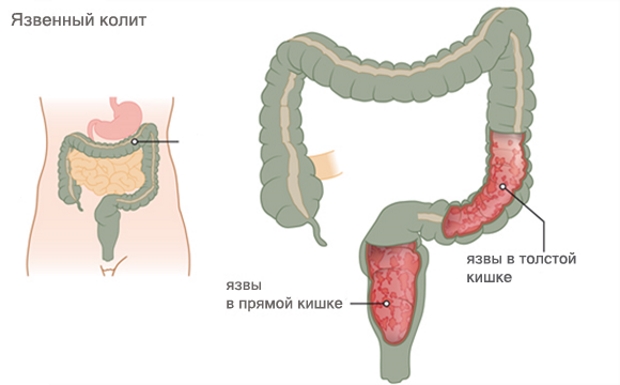
Подробнее
Гепатит
Сахарный диабет
Энтерит
Панкреатит
Инсулинома
Опухоль
Надпочечниковая недостаточность
Гипогликемия
Регуляция углеводного обмена осуществляется под контролем нервной и эндокринной систем. Гипогликемия – это не заболевание, а состояние, характерное для многих заболеваний.
Подробнее
Гастрит
Язва
Панкреатит
Жжение за грудиной
Жжение за грудиной: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Глисты
Аллергия
Геморрой
Анальный зуд
Анальный зуд: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Рвота
Диарея
Желтуха
Язва
Панкреатит
Острый живот
Острый живот: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
Боль в заднем проходе — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Подтверждаю Подробнее
Геморрой
Панкреатит
Гастрит
Диарея
24911 19 Июля
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в заднем проходе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль, возникающая в области заднего прохода (ануса), сопровождается существенным дискомфортом, а ее интенсивность объясняется наличием здесь значительного количества нервных окончаний.
Разновидности боли в заднем проходе
Болезненные ощущения в области заднего прохода могут характеризоваться как тупые и ноющие, обжигающие, резкие, пронзающие, спазмические, иррадиирующие в нижнюю часть живота, копчик и промежность. Часто врач может поставить предварительный диагноз на основании характера боли.
Боль может беспокоить при ходьбе, долгом нахождении в положении сидя, в момент акта дефекации и сразу после него.
Возможные причины боли в заднем проходе
Основными причинами боли в области заднего прохода являются заболевания прямой кишки. Оценка их распространенности выводит на первое место геморрой. Начальными симптомами геморроя служат чувство неполного опорожнения после дефекации, дискомфорт и зуд в анальном отверстии.
Оценка их распространенности выводит на первое место геморрой. Начальными симптомами геморроя служат чувство неполного опорожнения после дефекации, дискомфорт и зуд в анальном отверстии.
Боль при геморрое появляется только при осложнении заболевания — выпадении и тромбозе геморроидального узла.
Развитие геморроя вызывают наследственные факторы, а также неправильный образ жизни, нерациональное питание, некоторые заболевания, например цирроз печени. Длительное пребывание в сидячем положении, горячие ванны, подъем тяжестей, тесная одежда – все эти факторы приводят к венозному застою в области малого таза и формированию геморроидальных узлов. Если при этом каловые массы имеют плотную консистенцию из-за недостатка жидкости и растительных волокон в пище, то акт дефекации сопровождается длительным натуживанием, которое, в свою очередь, способствует выпадению узлов в просвет прямой кишки.
Геморрой может возникать при злоупотреблении слабительными средствами и очистительными клизмами.
Выпячивание или выпадение геморроидальных узлов, их ущемление сопровождаются чувством тянущей боли, распирания, зуда. Симптомы усиливаются после острой пищи, тяжелого физического труда, подъема тяжестей. Разрыв сосудов ведет к упорным кровотечениям, при этом на каловых массах хорошо заметны сгустки алой крови. Длительно протекающее заболевание приводит к появлению боли в заднем проходе при любой физической нагрузке, нахождении в вертикальном положении или при ходьбе.
Среди заболеваний, вызывающих боль в заднем проходе, второе место занимает сфинктерит – воспаление слизистой оболочки круговой запирательной мышцы. Сфинктерит чаще всего развивается на фоне заболеваний желудочно-кишечного тракта: панкреатита, язвенной болезни желудка и двенадцатиперстной кишки, хронических гастритов и дуоденитов, синдрома раздраженной прямой кишки. Запор или понос, сопровождающие эти заболевания, повышают риск развития воспалительных процессов в прямой кишке. В начальной стадии заболевания пациенты жалуются на боль в заднем проходе, жжение и зуд, которые усиливаются при дефекации. Затем возникают ложные позывы к дефекации и гнойные выделения из заднего прохода, поэтому на каловых массах обнаруживается пенящаяся слизь либо гной. Иногда боль может отдавать в промежность и соседние органы.
В начальной стадии заболевания пациенты жалуются на боль в заднем проходе, жжение и зуд, которые усиливаются при дефекации. Затем возникают ложные позывы к дефекации и гнойные выделения из заднего прохода, поэтому на каловых массах обнаруживается пенящаяся слизь либо гной. Иногда боль может отдавать в промежность и соседние органы.
Третье место по распространенности заболеваний прямой кишки, которые дают сильные и упорные боли в заднем проходе, занимают трещины прямой кишки. Для этой патологии характерна боль во время дефекации и после нее, возможно выделение небольшого количества крови.
К появлению трещин могут приводить застойные явления в сосудистой сети, нарушение нервно-мышечной регуляции, травмы. Последние чаще всего обусловлены повреждением слизистой оболочки кишки твердыми каловыми массами.
Часто трещины сочетаются с геморроем, что сопровождается выпадением узлов и более обильным кровотечением. Сочетание этих состояний приводит к формированию порочного круга: боль во время дефекации вызывает спазм мышц сфинктера заднего прохода, а спазм усиливает боль. Незначительные кровотечения вследствие анальной трещины возникают во время или после дефекации. При отсутствии своевременного лечения болезнь приобретает хронический характер и сопровождается воспалением окружающих тканей. Иногда трещина приводит к возникновению свища (фистулы) – патологического хода между прямой кишкой и поверхностью кожи около анального отверстия.
Незначительные кровотечения вследствие анальной трещины возникают во время или после дефекации. При отсутствии своевременного лечения болезнь приобретает хронический характер и сопровождается воспалением окружающих тканей. Иногда трещина приводит к возникновению свища (фистулы) – патологического хода между прямой кишкой и поверхностью кожи около анального отверстия.
К формированию свища прямой кишки приводит также парапроктит. Это острое воспаление тканей, окружающих прямую кишку.
О парапроктите свидетельствует усиление боли, возникновение припухлости в области заднего прохода, повышение температуры тела до 38°C и выше.
Свищ может не закрываться несколько месяцев, а потом рецидивировать.
Злокачественные опухоли, формирующиеся в анальной области, характеризуются ярко выраженной симптоматикой: алой кровью в кале, примесью слизи, болью в заднем проходе (сначала во время дефекации, а потом в течение всего дня), отдающей в половые органы, бедро, низ живота. Клинические симптомы геморроя и злокачественных опухолей схожи между собой.
Клинические симптомы геморроя и злокачественных опухолей схожи между собой.
Боль в заднем проходе не обязательно связана с заболеваниями прямой кишки. Ее причиной могут стать патологии смежных органов и тканей, в частности, эпителиальный копчиковый ход, который проявляется болью в области крестца лишь в случае воспаления. Это образование формируется в период эмбрионального развития и представляет собой узкий канал, выстланный эпителием, внутри которого находятся волосяные луковицы и сальные железы.
Еще одна причина боли в заднем проходе — кокцигодиния – воспаление в области копчика.
Чаще всего кокцигодинию вызывают травмы копчика в результате удара или падения.
В значительной доле случаев кокцигодиния представляет собой спазм глубоких мышц тазового дна в результате раздражения болевых рецепторов окружающих тканей при радикулопатиях, тяжелых родах, воспалительных заболеваниях органов малого таза. Боль в области заднего прохода появляется при определенном положении тела, во время наклонов или акта дефекации.
Боль в области заднего прохода появляется при определенном положении тела, во время наклонов или акта дефекации.
Боль в заднем проходе характерна и для простатита. При остром простатите помимо острой боли в промежности, паху и в области заднего прохода возможны повышение температуры тела, болезненные мочеиспускание и дефекация. Однако чаще простатит развивается постепенно, приобретая хроническую форму. При этом пациента беспокоят те же симптомы, но их выраженность значительно снижена.
Диагностика и обследования при боли в заднем проходе
Диагностика начинается с тщательного опроса пациента, в ходе которого врач уточняет интенсивность, продолжительность и характер болевого синдрома, предшествующие и сопутствующие заболевания. Кроме того, в обязательном порядке врач дает направления на клинический и биохимический анализы крови, общий анализ мочи.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram.
Краткое описание исследования Клинический анализ крови: общий…
Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram.
Краткое описание исследования Клинический анализ крови: общий…
До 1 рабочего дня
Доступно с выездом на дом
810 руб
В корзину
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскоп…
До 1 рабочего дня
Доступно с выездом на дом
410 руб
В корзину
При подозрении на анальную природу боли врач проводит пальцевое исследование прямой кишки. При наличии хронической трещины определяют не только ее локализацию, но и вид краев. При пальцевом обследовании можно заметить свищ с гнойным отделяемым и определить спастическое сокращение сфинктера. При наличии геморроидальных узлов необходимо проведение ректороманоскопии.
При наличии хронической трещины определяют не только ее локализацию, но и вид краев. При пальцевом обследовании можно заметить свищ с гнойным отделяемым и определить спастическое сокращение сфинктера. При наличии геморроидальных узлов необходимо проведение ректороманоскопии.
Если пальцевое обследование выявляет болезненность внутренней поверхности копчика и его подвижность, врач может назначить рентгенографию, с помощью которой удается выявить подвывих копчика, особенно при динамическом исследовании в положении сидя и лежа.
Рентгенография поясничного и крестцового отдела позвоночника
Рентгенологическое исследование, позволяющее оценить состояние и структурную целостность позвонков пояснично-крестцово-копчикового отдела позвоночника.
2 440 руб Записаться
При подозрении на тазовые боли назначают УЗИ органов брюшной полости и малого таза, а мужчинам – УЗИ предстательной железы.
УЗИ органов малого таза (матка, придатки)
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
2 390 руб Записаться
УЗИ предстательной железы
Ультразвуковое сканирование простаты, дающее представление о состоянии предстательной железы и наличии патологии.
1 990 руб Записаться
К каким врачам обращаться при боли в заднем проходе
При возникновении боли в области заднего прохода необходимо обратиться к проктологу или гастроэнтерологу. Женщинам следует пройти осмотр гинеколога. При подозрении на неврологический характер боли требуется консультация невролога, а при подозрения на онкологическую природу боли к лечению подключается онколог или онкоуролог.
Что делать при появлении боли в заднем проходе
В основе любых заболеваний желудочно-кишечного тракта лежит неправильный образ жизни и питания, поэтому при появлении боли в области заднего прохода необходимо в первую очередь скорректировать питание и питьевой режим. Следующий шаг — уменьшение застойных явлений в венах за счет увеличения физической активности, лечебной гимнастикой. При стоячей работе желательно использовать компрессионный трикотаж и делать гимнастику для ног.
Лечение боли в заднем проходе
Причин боли в области заднего прохода так много, что одного и того же способа лечения всех ее разновидностей не существует. Симптоматическое лечение, то есть прием анальгетиков, позволяет уменьшить выраженность боли, но не устраняет ее причину. Этиотропная терапия подбирается индивидуально и только после постановки точного диагноза. Она может включать антибиотики, венотоники, кровоостанавливающие средства, антиагрегантные препараты и т.д.
Источники:
- Кадыров З.
 А., Крячко А.А., Алиев З.О., Фаниев М.В., Ишонаков Х.С. Хронические воспалительные заболевания прямой кишки и предстательной железы (обзор литературы). Андрология и генитальная хирургия, журнал. Т. 17, 2016. С. 12-19.
А., Крячко А.А., Алиев З.О., Фаниев М.В., Ишонаков Х.С. Хронические воспалительные заболевания прямой кишки и предстательной железы (обзор литературы). Андрология и генитальная хирургия, журнал. Т. 17, 2016. С. 12-19. - Клинические рекомендации «Анальная трещина». Разраб.: Ассоциация колопроктологов России. – 2021.
- Клинические рекомендации «Полип анального канала». Разраб.: Ассоциация колопроктологов России. – 2020.
- Клинические рекомендации «Гемороой». Разраб.: Ассоциация колопроктологов России. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рекомендации
Кишечные колики
3849 28 Сентября
Экзантема
3236 12 Сентября
Экзофтальм
25500 15 Августа
Показать еще
Угри (Акне)
Гастрит
Тиреотоксикоз
Гепатит
Гипогонадизм
Проблемная кожа
Проблемная кожа — в первую очередь, это повышенная сальность кожи и связанные с ней проблемы, а также сухость кожи и ее возрастные изменения. Проблемная кожа может появиться в любом возрасте
Проблемная кожа может появиться в любом возрасте
Подробнее
Гастрит
Гепатит
Гастроэзофагеальный рефлюкс
Грыжа пищевода
Язва
Желчнокаменная болезнь
Кариес
Стоматит
Гингивит
Пародонтит
Глоссит
Беременность
Кислый привкус во рту
Неприятный кислый привкус во рту может существенно влиять на настроение и аппетит, изменять вкусовое восприятие блюд. Причинами изменения вкуса могут быть изменения в работе желудочно-кишечного тракта и проблемы с зубами.
Причинами изменения вкуса могут быть изменения в работе желудочно-кишечного тракта и проблемы с зубами.
Подробнее
Дефицит железа
Язва
Геморрой
Аллергия
Кровь в стуле
Кровь в стуле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Гастрит
Диарея
Диспепсия
Тошнота
Рвота
Отрыжка
Изжога
Синдром раздраженного кишечника
Расстройство пищеварения
Расстройство пищеварения: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Рвота
Диарея
Сахарный диабет
Энцефалит
Полиомиелит
Ацидоз
Ацидоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
Боль при дефекации — причины и лечение
Дефекация представляет собой естественный процесс выделения каловых масс. В норме он происходит регулярно и без каких-либо дискомфортных ощущений. Если человек испытывает боль при посещении туалета, то это является тревожным признаком. Такое состояние требует внимания и получения консультации у квалифицированного специалиста. Боли при дефекации могут иметь различные характер, возникать при разных обстоятельствах. Кто-то отмечает их как режущие или острые, другие испытывают тянущие ощущения в области заднего прохода. Облегчить состояние можно только в том случае, когда правильно установлена причина боли. А их может быть огромное количество.
В норме он происходит регулярно и без каких-либо дискомфортных ощущений. Если человек испытывает боль при посещении туалета, то это является тревожным признаком. Такое состояние требует внимания и получения консультации у квалифицированного специалиста. Боли при дефекации могут иметь различные характер, возникать при разных обстоятельствах. Кто-то отмечает их как режущие или острые, другие испытывают тянущие ощущения в области заднего прохода. Облегчить состояние можно только в том случае, когда правильно установлена причина боли. А их может быть огромное количество.
Причины боли
У женщин и мужчин бывают специфические проблемы со здоровьем, связанные с их анатомией. Например, у женщин боль при дефекации может быть обусловлено гинекологическими заболеваниями. Такая симптоматика иногда возникает на фоне кисты яичника, в этом случае понадобится консультация гинеколога. Мужчина будет чувствовать болезненные ощущения при опорожнении кишечника, если у него воспалена простата. Однако, по статистике, гораздо чаще причины лежат в области проктологических проблем. За установлением точного диагноза и получением лечения необходимо обращаться к колопроктологу.
Однако, по статистике, гораздо чаще причины лежат в области проктологических проблем. За установлением точного диагноза и получением лечения необходимо обращаться к колопроктологу.
Геморрой, а конкретно его обострение часто сопровождается болями в области заднего прохода. Происходит это по той причине, что увеличенные геморроидальные узлы травмируются каловыми массами, выпадают из анального отверстия наружу и ущемляются. В зависимости от стадии геморроя боль может иметь как эпизодический, так и постоянный характер. При запущенном заболевания пациент начинает испытывать дискомфорт не только во время посещения туалета, но и при ходьбе, и даже в состоянии покоя. Пациенты могут жаловаться на сопутствующие симптомы, например, ощущение инородного тела в заднем проходе, анальный зуд, чувство не полного упражнения кишечника после дефекации.
Ещё одно заболевание прямой кишки, для которого характерно острая боль – это анальная трещина. При таком повреждении слизистой оболочки кишки процесс дефекации будет приносить огромный дискомфорт. Сопутствуют анальные трещины и другие симптоматические проявления, например, ректальные кровотечения, жжение и зуд, а также спазмирование сфинктера.
Сопутствуют анальные трещины и другие симптоматические проявления, например, ректальные кровотечения, жжение и зуд, а также спазмирование сфинктера.
Если в ткани, окружающие прямую кишку, проникает инфекция, у пациента развивается состояние, которое называется парапроктитом. Характеризуется болезнь гнойным воспалением, которое может быть по-разному локализовано. Боль при этом может сопровождать пациента все время, а также нарастать при попытках испражниться.
Если воспаление затронуло только слизистую прямой кишки, то пациенту ставят диагноз «проктит». Для этого состояния характерна интенсивная боль при дефекации, которая часто распространяется не только на прямую кишку, но и на всю промежность. Среди сопутствующих симптомов стоит отметить выделение крови, жжение в области ануса, частые позывы в туалет.
Иногда боль может говорить и о таком опасном состоянии как онкология. Пациенты с колоректальным раком могут не только чувствовать боль при дефекации, но и замечать кровянистые выделения из анального отверстия, а также ощущать общую слабость.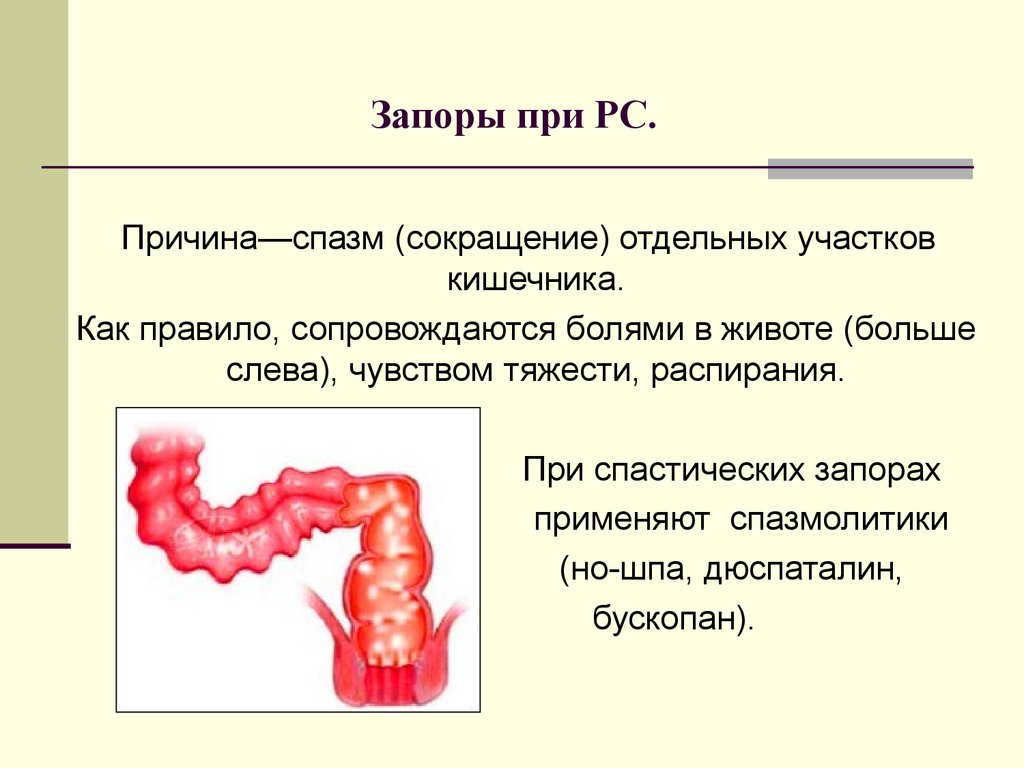
Лечение боли
Метод лечения определяется врачом, исходя из сведений, полученных в процессе диагностики. Диагностические мероприятия включают как сбор анамнеза, так и осмотр пациента. Кроме пальцевого осмотра и аноскопии, врач может рекомендовать проведение ректороманоскопии и колоноскопии. В ряде случаев пациентам назначают дополнительные исследования: инструментальные или лабораторные. Так, например, могут понадобиться анализы крови, мочи, кала. Лечение проктологических проблем включает консервативную терапию, малоинвазивные методы и хирургические вмешательства. Если причиной боли при очищении кишечника является геморрой, то пациенту рекомендуют скорректировать образ жизни. Это касается количества физической нагрузки её качества, а также рациона питания. При недостатке движения пациентам рекомендуют выполнять регулярно физические упражнения, отказаться по возможности от транспорта, лифтов и лестниц в пользу пеших прогулок. Пациентам, страдающих от запоров, необходимо нормализовать пищеварение и добиться регулярного и мягкого стула. С этой целью им прописывают лечебную диету, которой необходимо придерживаться постоянно. Из рациона рекомендуется убрать все продукты, способные раздражать кишечник, а также скреплять каловые массы. Кроме того, необходимо следить за питьевым режимом. Лечение проктологических проблем предполагает назначение лекарственных препаратов местного и системного действия. Терапия подбирается по симптомам. Малоинвазивные методики позволяют быстро и эффективно справиться с геморроем. Если геморрой находится в запущенном состоянии, то пациенту может быть назначена радикальная хирургическая операция по удалению геморроидальных узлов. Лечение анальных трещин проводится также консервативно и хирургически, в зависимости от конкретного клинического случая. Если при проктите можно достичь выздоровления без хирургического вмешательства, то парапроктит устранить может только хирург. При колоректальном раке успех терапии зависит от того, насколько своевременно он был обнаружен. Современные протоколы лечения могут обеспечить высокий процент успеха в решении этой проблемы.
С этой целью им прописывают лечебную диету, которой необходимо придерживаться постоянно. Из рациона рекомендуется убрать все продукты, способные раздражать кишечник, а также скреплять каловые массы. Кроме того, необходимо следить за питьевым режимом. Лечение проктологических проблем предполагает назначение лекарственных препаратов местного и системного действия. Терапия подбирается по симптомам. Малоинвазивные методики позволяют быстро и эффективно справиться с геморроем. Если геморрой находится в запущенном состоянии, то пациенту может быть назначена радикальная хирургическая операция по удалению геморроидальных узлов. Лечение анальных трещин проводится также консервативно и хирургически, в зависимости от конкретного клинического случая. Если при проктите можно достичь выздоровления без хирургического вмешательства, то парапроктит устранить может только хирург. При колоректальном раке успех терапии зависит от того, насколько своевременно он был обнаружен. Современные протоколы лечения могут обеспечить высокий процент успеха в решении этой проблемы.
Получить консультацию квалифицированного колопроктолога можно в нашем многопрофильном медицинском центре.
Боль при дефекации — Общие сведения, Причины возникновения. Томск
Общие сведенияДефекация это процесс выделения организмом кала из пищеварительного тракта (у человека — из прямой кишки) через задний проход. В норме дефекация происходит около одного раза в сутки (от 1-2 раз в день до 1 раза в 2 дня). Если дефекация происходит чаще (частый стул) или реже (запор), это обычно сопровождается изменением физических свойств стула. Частый стул обычно имеет более жидкую консистенцию (понос), вплоть до водянистой.
При задержке стула каловые массы становятся слишком грубыми и твёрдыми и могут травмировать слизистую. Описаны случаи разрыва кишечника твёрдыми каловыми камнями, приведшие к перитониту и завершившиеся смертельным исходом. Как правило, нарушение частоты дефекации является симптомом какого-либо заболевания и требует консультации врача (гастроэнтеролога, проктолога или хирурга). Непроизвольная дефекация иногда происходит при родах.
Непроизвольная дефекация иногда происходит при родах.
Дефекация это сам по себе достаточно сложный рефлекторный акт с участием коры головного мозга. Стимулом к дефекации является растяжение прямой кишки, но при определенных обстоятельствах позыв может подавляться. Со временем акт дефекации приобретает условнорефлекторный характер.
Дефекация совершается в определенное время и при нормальной деятельности толстой кишки, в течение остального времени позыва на дефекацию нет, несмотря на то что какое-то количество кала может находиться в прямой кишке. Таким образом, определенная обстановка, время, совокупность импульсов, определенный уровень наполнения прямой кишки вырабатывают привычный для каждого индивидуума ритм акта дефекации.
Участие коры головного мозга в произвольном акте дефекации несомненно. Следует оценивать обстановку, условия, возможности дефекации. Кроме того, в пояснично-крестцовом отделе спинного мозга существует центр, который координирует акт дефекации. Боли и выделение крови при дефекации могут быть проявлением следующих патологий прямой кишки:
Боли и выделение крови при дефекации могут быть проявлением следующих патологий прямой кишки:
Вам будет интересно:Боль при аппендеците Боль при дефлорации
Причины боли при дефекацииБоль при дефекации, ходьбе и в положении сидя, это характерный симптом начинающегося приступа острого геморроя, или иными словами ущемления геморроидального узла. Поскольку вокруг анального отверстия расположено большое количество рецепторов, болевые ощущения могут быть очень сильными. Распирающая боль в заднем проходе усиливается при ходьбе и во время дефекации, а иногда становится нестерпимой, так что больной не в состоянии ни сидеть, ни ходить.
Острая анальная трещина – это недавно возникший дефект слизистой оболочки анального канала, когда заболевание еще не перешло в хроническую фазу. Течение острой анальной трещины, как правило, проявляется сильной, но сравнительно кратковременной болью. Боль отмечается только при дефекации и длится в среднем 15 — 20 минут после нее. При этом, острая анальная трещина проявляется выраженным спазмом сфинктера, а кровотечение бывает минимальным.
Боль отмечается только при дефекации и длится в среднем 15 — 20 минут после нее. При этом, острая анальная трещина проявляется выраженным спазмом сфинктера, а кровотечение бывает минимальным.
Подслизистый абсцесс прямой кишки локализуется в подслизистом слое прямой кишки, чаще всего на задней стенки. Больные жалуются на тупую, иногда пульсирующую боль в нижнем отделе прямой кишки, чувство тяжести в промежности. Боль усиливается при дефекации. Повышение температуры незначительное.
Подкожный парапроктит встречается чаще, чем другие формы острого парапроктита. Гнойник располагается в подкожной клетчатке с той или иной стороны заднего прохода. Начинается заболевание остро. У пациента обычно появляются следующие симптомы:
Болезнь быстро прогрессирует и боль принимает пульсирующий характер, усиливается при малейшем движении.
Резкая боль при дефекации наблюдается при парапроктите (седалищно-прямокишечный). Процесс, захватывая глубокие слои клетчатки седалищно-прямокишечных впадин, быстро распространяется позади прямой кишки на другую сторону до предстательной железы и, идя кверху, захватывает тазовую клетчатку.
Процесс, захватывая глубокие слои клетчатки седалищно-прямокишечных впадин, быстро распространяется позади прямой кишки на другую сторону до предстательной железы и, идя кверху, захватывает тазовую клетчатку.
С самого начала заболевание протекает с выраженной интоксикацией, высокой температурой, нередко с ознобом, нарастающим ухудшением общего состояния. Появляются следующие симптомы:
-
общая слабость;
-
нарушения сна.
Отмечаются тяжесть и пульсирующая боль в глубине тазовой области. Местно обнаруживается легкая отечность соответствующей ягодицы, постепенно нарастающая в последующие дни. Если у Вас возникла боль при дефекации, обратитесь к проктологу. Врач посоветует средства для избавления от боли, а также подскажет, как предупредить развитие заболевания.
Почему болит задний проход — блог медицинского центра ОН Клиник
Боль в области заднего прохода — самая частая причина обращений к проктологу. Неприятные ощущения могут возникать из-за травмы, инфекционных заболеваний и воспалений.
Неприятные ощущения могут возникать из-за травмы, инфекционных заболеваний и воспалений.
При установлении причины возникновения аноректальной боли и назначении лечения врачу приходится учитывать характер боли, при каких обстоятельствах появляется болезненность (например, в положении стоя, сидя или во время дефекации), сопутствующие признаки патологии: зуд, кровотечение из заднего прохода, ощущение давления и дискомфорта. Боль в области заднего прохода может свидетельствовать о:
- травме анального отверстия и прямой кишки;
- геморрое;
- венерическом заболевании;
- парапроктите;
- болезнях кишечника;
- ректальном раке;
- выпадении прямой кишки.
Ректальная боль при геморрое
Геморрой — распространенное заболевание, частым признаком которого является анальная боль. Геморрой возникает из-за нарушения кровообращения в венозных сплетениях области анального прохода. При геморрое вены прямой кишки переполняются кровью, что приводит к отеку сосудов и окружающей их соединительной ткани, после чего возникает дискомфорт, в том числе болевые ощущения.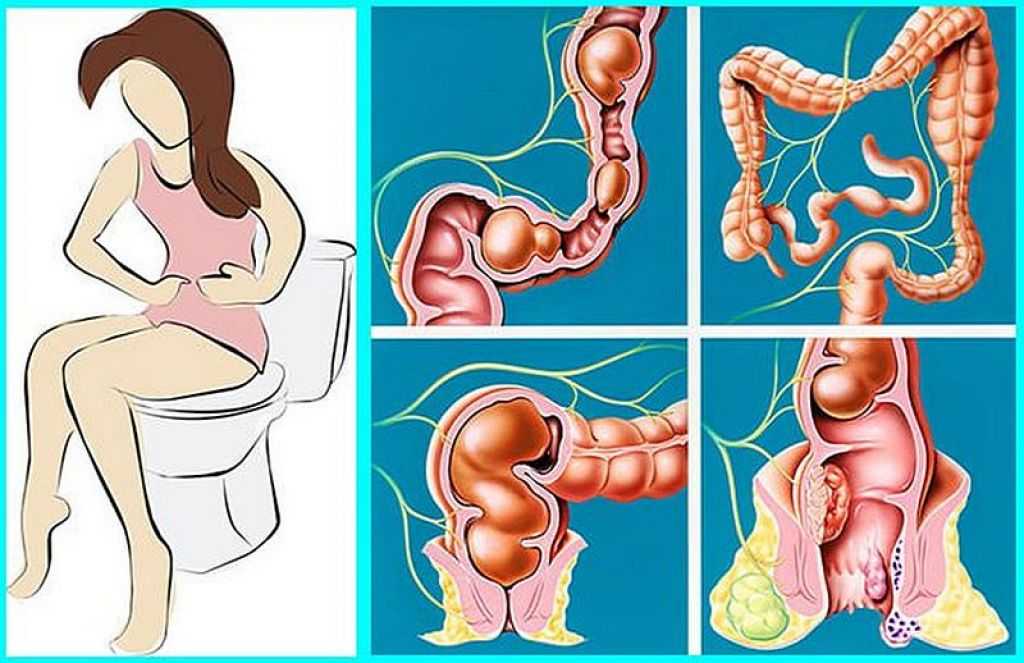 Кроме боли в области ректального отверстия, при геморрое могут наблюдаться:
Кроме боли в области ректального отверстия, при геморрое могут наблюдаться:
- ощущение давления;
- зуд и жжение в заднем проходе.
По утверждению Национального института диабета, пищеварительных и почечных заболеваний (США), около половины людей старше 50 лет болеют геморроем. Риск заболевания повышают запоры, твердый стул, сильные потуги при родах. При отсутствии лечения геморроидальные узлы могут увеличиваться в несколько раз и выпадать из анального отверстия, что сопровождается усилением боли и других симптомов. В запущенных случаях геморрой требует хирургического лечения.
Боль при анальной трещине
Анальными трещинами называют продольные разрывы (раны, язвы) на слизистой оболочке в области заднего прохода. Анальные трещины сопровождаются резкой болью при дефекации и после нее, и могут возникать в результате повреждения слизистой оболочки анального отверстия при:
- родах;
- нарушении кровообращения в области малого таза;
- увеличении давления в прямой кишке при резком поднятии тяжестей;
- диарее;
- анальном сексе;
- введении в анальное отверстие твердых предметов;
- прохождении твердого кала во время запора.

Вместе с болью при анальных трещинах могут появляться небольшие примеси крови в кале, ощущение жжения в области разрыва слизистой оболочки, зуд. При отсутствии лечения анальные трещины могут переходить в хроническую форму, приводить к длительной боли не только во время и после дефекации, но и при длительном пребывании в сидячем положении.
Прокталгия
Прокталгией называют болевой синдром, возникающий при спазмах мускулатуры в области прямой кишки и анального отверстия. Продолжительность болевых ощущений при заболевании зависит от продолжительности спазма. Болевые приступы могут длиться от нескольких секунд до нескольких часов. На частоту спазмов при прокталгии могут влиять дефекация и ее нарушения, сексуальная активность. Боль может быть резкой, внезапной, а также усиливаться при сидении.
Так как болевые приступы в большинстве случаев краткосрочные и заканчиваются сами по себе, лечение не проводится. При большей продолжительности и частоте возникновения боли уменьшить симптомы помогают теплые ванны, местные средства для снятия спазма ректальной мускулатуры.
Запор и боль в заднем проходе
Среди частых причин возникновения болевых ощущений в области заднего прохода выделяются запоры. Накопление твердых и сухих каловых масс приводит к увеличению давления в прямой кишке, чрезмерном напряжении при опорожнении, что приводит к повреждению тканей анального канала и появлению боли. Кроме ректальной боли, при запорах могут наблюдаться:
- вздутие и боль в животе;
- тошнота из-за отравления организма токсинами.
Признаки заболевания кишечника
Болевые ощущения в нижних отделах кишечника могут появляться не только при поражении прямой кишки, но и при заболеваниях высших отделов пищеварительного тракта. Ректальный боль часто сопровождает ректальный колит и болезнь Крона, на что указывают данные Центров контроля и профилактики заболеваний. Рядом с болевыми ощущениями при патологическом процессе в кишечнике наблюдаются:
- спазмы и боль в желудке;
- диарея;
- исчезновение аппетита;
- кровотечения из анального отверстия или кровь в каловых массах.

Инфекции, передающиеся половым путем, и боль ануса
Венерические заболевания не всегда, но могут распространяться из половых органов на прямую кишку, приводя к возникновению боли. Болевые ощущения в области ануса возникают при поражении кишечника вирусом папилломы человека, герпесом, хламидиями. Другие симптомы, которые сопровождают инфекции, передающиеся половым путем, при распространении на прямую кишку, включают:
- зуд и жжение;
- жидкие выделения из заднего прохода;
- незначительные кровотечения.
Выпадение прямой кишки
Ректальный пролапс — заболевание, которое диагностируют при частичном или полном выходе прямой кишки за пределы ануса. Патология сопровождается болевыми ощущениями и постоянным дискомфортом, которые мешают больному вести полноценную жизнь. Причины выпадения прямой кишки до сих пор не установлены, но среди факторов, которые увеличивают вероятность развития заболевания, выделяют хронические запоры и натуживание при дефекации, роды, особенности анатомического строения таза и кишечника.
Ректальный пролапс прогрессирует медленно и на начальных этапах характеризуется лишь незначительной болью и ощущением давления в области ануса, которые возникают во время опорожнения кишечника. При развитии заболевания выпадение кишки происходит при малейшем напряжении или без него, а болезнь требует хирургического лечения.
Боль после анального секса
Чувствительность кожи вокруг ануса не только обеспечивает возбуждение, но и может стать причиной возникновения небольших травм и боли во время анального секса. Трение в процессе полового акта приводит к возникновению в области заднего прохода:
- раздражение;
- отека;
- кровотечения.
Чаще всего травмы заднего прохода при анальном сексе происходят из-за отсутствия собственного секрета, который бы облегчил движение полового члена и снижал трение. Использование достаточного количества лубриканта в большинстве случаев предотвращает болевые ощущения и делает анальный секс максимально безопасным.
Ректальная боль как симптом воспаления прямой кишки
Болевой синдром — одна из основных признаков воспалительного процесса в прямой кишке. Проктит или воспаление слизистой оболочки прямой кишки может возникать на фоне различных заболеваний кишечника, из-за малоподвижного образа жизни, нарушения рациона и по другим причинам. Кроме боли, проктит может сопровождаться:
- диареей;
- ощущением давления в заднем проходе;
- кровотечениями из анального отверстия или примесью крови в кале;
- слизистыми выделениями.
Парапроктит
Парапроктит — серьезное воспалительное заболевание, поражающее ткани вокруг прямой кишки и анального отверстия, которое сопровождается выделением гноя. Заболевание вызывается бактериальными возбудителями и сопровождается сильной, острой болью. К болевому синдрому при парапроктите часто присоединяются:
- гнойные выделения из заднего прохода;
- отеки окружающих тканей и раздражение кожи вокруг анального отверстия;
- ложные, болезненные позывы на дефекацию;
- повышение температуры тела;
- общая слабость.

Рак анального отверстия
Ректальный или анальный рак также могут сопровождаться болью. Сначала боль может быть незначительной и возникать периодически, но с ростом опухоли она усиливается и не угасает. Кроме болевого синдрома, на ректальный рак могут указывать:
- нарушение дефекации;
- потеря веса;
- кровь в стуле;
- зуд в анальном проходе.
Как избавиться от боли в заднем проходе?
Самый надежный способ устранения болевых ощущений в заднем проходе — выявление и лечение их причины. При различных болезнях используются различные лекарственные средства как для облегчения, так и для устранения симптомов. Для лечения инфекционных болезней назначаются антибактериальные лекарства, для устранения воспаления — противовоспалительные, для облегчения дефекации — слабительные.
Пока лечение продолжается, облегчить боль можно, принимая теплые ванны по 15-20 минут. Для нормализации стула кишечника, профилактики запоров и предотвращения чрезмерного напряжения при дефекации, следует скорректировать рацион, употребляя больше жидкости и продуктов, богатых клетчаткой. Также для устранения боли в заднем проходе можно использовать местные обезболивающие средства, противовоспалительные и противоспазматические препараты. Во многих случаях ректальная боль длится недолго и проходит сама, не нуждаясь в лечении.
Также для устранения боли в заднем проходе можно использовать местные обезболивающие средства, противовоспалительные и противоспазматические препараты. Во многих случаях ректальная боль длится недолго и проходит сама, не нуждаясь в лечении.
Когда нужно обращаться к проктологу?
Несмотря на то, что в большинстве случаев при возникновении боли в заднем проходе нет причин для тревоги, необходимо как можно быстрее обратиться за помощью проктолога при:
- длительных болевых приступах, которые повторяются или усиливаются со временем;
- постоянных ректальных кровотечениях или обнаружении крови в кале;
- механическом травмировании ануса;
- повышении температуры тела;
- гнойных и слизистых выделениях из анального отверстия.
Боль в области ануса — деликатная и личная проблема, поэтому многие люди откладывают поход к врачу и занимаются самолечением. Часто это приводит к ухудшению симптомов и возникновению осложнений. Когда болевые ощущения мешают жить полноценной жизнью, не стоит сомневаться — следует обратиться к проктологу для быстрого и эффективного устранения проблемы.
Рейтинг статьи:
3 из 5 на основе 12 оценок
Задайте свой вопрос проктологу
«ОН Клиник»
БОЛИ В ПРЯМОЙ КИШКЕ — Статья I Клиника доказательной медицины NEPLACEBO
Поиск по сайту
г. Воронеж
Ленинский пр-т, д.34
ул. Беговая, д.2/3
Личный кабинет
Навигация
Пациенту
Личный кабинет
Поиск по сайту
Search for:
запись онлайн
Автор - Дмитриева Юлия Владимировна
31.08.2020
💬Составила маленький гид по болям в области заднего прохода и прямой кишки. Здесь самые распространенные причины. В большинстве случаев врач достаточно точно может предположить причину болей, просто расспросив подробно об их характере. А потом уже подтвердить свою догадку осмотром и, если необходимо, инструментальным исследованием. Итак…
А потом уже подтвердить свою догадку осмотром и, если необходимо, инструментальным исследованием. Итак…
✔️Анальная трещина. Боль в области заднего прохода возникает (или усиливается) после дефекации. По интенсивности варьирует от просто жжения до резкой интенсивной боли, заставляющей бояться каждого следующего похода в туалет. Сохраняется от нескольких минут до нескольких часов. Возможно выделение алой крови после дефекации.
✔️Острый геморрой. Тромбоз наружного геморроидального узла. Симптомы появляются внезапно. Как правило, их появлению предшествует проблема с дефекацией — натуживание в случае запора или многократный стул в случае диареи, физическая нагрузка. Источник боли -увеличенный наружный геморроидальный узел — нащупывается как плотное образование вблизи заднего прохода. Боль постоянная, может варьировать от легкого дискомфорта до достаточно интенсивной. Усиливается в положении сидя, при движении, после стула. В острый процесс могут быть вовлечены все геморроидальные узлы, в таком случае симптомы особенно выражены.
✔️Острый парапроктит. Интенсивность боли нарастает в течение нескольких дней. Боль постоянная, может быть пульсирующей, усиливается при движении и в положении сидя. Сопровождается повышением температуры тела. Пациент может самостоятельно нащупать уплотнение в перианальной или ягодичной области.
✔️Кокцигодиния, то есть боли в копчике. Так как копчик и задняя стенка прямой кишки прилежат друг к другу, то у пациента часто возникает ощущение, что болит именно прямая кишка или задний проход. Боль обычно появляется в положении сидя, особенно если отклониться назад, усиливается при вставании. Она может быть перед или во время дефекации (что ещё больше сбивает с понимания, что именно беспокоит), при половом акте.
✔️Хроническая прокталгия. Вид функциональной боли, она тупая, ноющая, продолжающаяся более 30 минут, может быть ощущение распирания в области прямой кишки.
✔️Прокталгия фугакс. Ещё один загадочный вид боли. Внезапные приступы интенсивной боли в области прямой кишки, длящиеся чаще всего несколько минут, не связанные с дефекацией.
✔️Также упомяну редкую, но трагичную причину болей в прямой кишке — опухоли нижнеампулярного отдела прямой кишки и анального канала. Не так давно на приёме женщина 50 с небольшим лет рассказывала мне о ноющих болях в области прямой кишки и копчика, которые беспокоили её чаще в положении сидя. Плюс ещё были запоры и редкие выделения крови после стула. Слушая её, я думала о том, что причиной болей скорее всего будет копчик, что надо лечить запоры и рекомендовать сделать колоноскопию. При пальцевом исследовании сразу была обнаружена опухоль, занимающая заднюю полуокружность анального канала и часть задней стенки прямой кишки. Бывает и такое, к сожалению.
💬Последний пункт, между прочим, напоминание о том, что 1) важно вовремя проходить скрининг, 2)всегда требуется осмотр для постановки правильного диагноза (к вопросу об онлайн-консультациях).
💬Тем не менее в большинстве случаев причины болей в прямой кишке и заднем проходе доброкачествены и неопасны для жизни, но требуют адекватной консультации врача-колопроктолога.
Вас может заинтересовать
Питание детей
Понимая, как сильно зависит здоровье ребенка от того, что он …
Курение матери и риск SIDS
Эта привычка наносит вред здоровью вашего ребенка Анна Колядина о …
Помните: для этого контента требуется JavaScript.
Открыть чат
Почему мне больно, когда я какаю? 8 Причины болезненных движений кишечника
Написано Стефани Бут
В этой статье
- Запоры
- геморроиды
- Анальные распределения
- ЭЛЕКЛАМИЧЕСКИЕ БОЛЬШЕ Боль, когда вы какаете, — это не то, с чем вам «просто нужно жить».
 Это симптом другой проблемы со здоровьем, и вы можете легко вылечить большинство из них.
Это симптом другой проблемы со здоровьем, и вы можете легко вылечить большинство из них.Если у вас возникли проблемы с туалетом, полезно выяснить причины, чтобы вы и ваш врач могли определить наилучший способ решения проблемы.
Запор
Если пища не проходит через пищеварительный тракт достаточно быстро, толстая кишка поглощает слишком много воды. Это делает ваш стул твердым и сухим, поэтому вам больно его вытолкнуть. Многие вещи могут вызвать запор, в том числе некоторые лекарства, слишком мало жидкости или клетчатки в вашем рационе, отсутствие физических упражнений и серьезные изменения в ваших привычках или образе жизни, такие как путешествия или беременность.
Помимо боли при дефекации, запоры могут вызывать вялость и вздутие живота, а также вызывать боль в животе. В большинстве случаев помогает здоровое питание, питье большего количества воды и физические упражнения.
Позвоните своему врачу, если клетчатка, физические упражнения и больше воды не помогают.
 Если вы считаете, что лекарство вызывает у вас запор, спросите своего врача, можно ли вам перейти на другое лекарство, которое не имеет этого побочного эффекта.
Если вы считаете, что лекарство вызывает у вас запор, спросите своего врача, можно ли вам перейти на другое лекарство, которое не имеет этого побочного эффекта.Геморрой
Почти у 3 из 4 человек набухают вены вокруг ануса. Они могут возникнуть, если вы слишком долго сидите в туалете или слишком сильно напрягаетесь во время дефекации. Беременность и ожирение также могут повысить ваши шансы на их получение.
Если ваш геморрой образует сгусток крови, вы можете чувствовать боль, когда вы какаете, сидите или ходите.
Если геморрой вызывает боль при дефекации, у вас также могут быть:
- Кровотечение во время дефекации или небольшое количество ярко-красной крови на туалетной бумаге или в туалете
- Зуд или раздражение вокруг заднего прохода
- Боль или дискомфорт
- Отек вокруг ануса
- Припухлость возле ануса, которая может быть чувствительной или болезненной
Могут помочь теплые ванны, смягчитель стула и безрецептурный крем от геморроя.

Позвоните своему врачу, если боль не пройдет в течение нескольких дней. Сгусток может потребоваться удалить. Это быстрая процедура, которую некоторые врачи делают в своем кабинете.
Анальные трещины
Обычно внутри или вокруг ануса, отверстия, через которое выходит кал, появляются небольшие разрывы. Эти анальные трещины часто вызваны большим или очень твердым стулом. Они вызывают спазм мышц вокруг ануса, из-за чего испражнения болят.
Если эти слезы являются источником вашей боли, попробуйте пить больше жидкости и добавить в свой рацион больше клетчатки. Это сделает ваш стул более мягким, поэтому он не будет так болезненным.
Анальные трещины часто заживают в течение нескольких недель. Если нет, ваш врач может назначить лекарство, которое поможет остановить спазмы и позволит области зажить быстрее. В редких случаях у людей может быть операция по поводу анальных трещин.
Воспалительное заболевание кишечника
Язвенный колит — это тип воспалительного заболевания кишечника (ВЗК), который вызывает отек, болезненность и язвы в толстой кишке (ободочной кишке) и прямой кишке, что делает дефекацию болезненной.

Другой тип ВЗК, называемый болезнью Крона, имеет сходные симптомы с язвенным колитом.
У вас также могут быть спазмы желудка или диарея с примесью крови или гноя. Некоторые люди с язвенным колитом испытывают острую потребность в дефекации или чувствуют, что не вся их экскременты выходят.
Хотя язвенный колит является пожизненным заболеванием, многие различные лекарства могут помочь. Некоторые успокаивают сверхактивную иммунную систему — защиту вашего организма от микробов — что, по мнению врачей, может быть причиной. Другие управляют вашими симптомами. Хотя операция может навсегда избавить вас от язвенного колита, это часто означает удаление толстой и прямой кишки.
Кожные заболевания
Долгосрочные кожные заболевания, такие как экзема, псориаз и бородавки, могут поражать область вокруг ануса. Помимо боли до, после и во время дефекации, вы можете заметить зуд и кровотечение в области выхода кишечника.
Если вы считаете, что один из этих факторов может быть причиной ваших болезненных стульев, вам следует как можно раньше обратиться к врачу.
 Вашему врачу может потребоваться взять небольшой образец кожи, чтобы отправить его в лабораторию. Это подтвердит причину вашего дискомфорта и то, как лучше всего лечить его.
Вашему врачу может потребоваться взять небольшой образец кожи, чтобы отправить его в лабораторию. Это подтвердит причину вашего дискомфорта и то, как лучше всего лечить его.Инфекции
Некоторые инфекции могут вызывать анальную боль до, во время или после дефекации. К ним относятся:
- Анальный абсцесс (скопление гноя возле ануса или прямой кишки), который также может сопровождаться болью, покраснением или отеком вокруг ануса
- Инфекции, передающиеся половым путем (ИППП), такие как хламидиоз, гонорея, герпес и сифилис, который может сопровождаться анальной болью, кровотечением, выделениями или зудом
- Грибковые инфекции, которые могут включать ректальную боль от легкой до сильной
Вам следует обратиться к врачу, если вы подозреваете, что у вас инфекция. Скорее всего, вы получите лекарство в виде крема или таблетки. В некоторых случаях, если у вас глубокий абсцесс, вам также может потребоваться операция. Как только ваша инфекция пройдет, ваш стул больше не должен болеть.

Эндометриоз
Хотя причины этого неясны, тип ткани, которая растет внутри матки женщины, иногда распространяется на другие органы таза. Затем он накапливается и кровоточит так же, как слизистая оболочка матки во время месячных. Это состояние, известное как эндометриоз, вызывает отек, воспаление и хроническую боль. Это также может вызвать у вас стреляющую боль, когда вы какаете.
Ваш врач может выявить признаки эндометриоза с помощью методов визуализации. Гормональная терапия может принести некоторое облегчение. В тяжелых случаях также может помочь операция по удалению сместившейся ткани.
Вам следует обратиться к врачу по поводу эндометриоза, если с вами случится что-либо из перечисленного:
- Боль в течение нескольких дней во время менструального цикла
- Менструальная боль, из-за которой вы пропускаете работу
- Боль, из-за которой вы избегаете полового акта
- Вы меняете свой образ жизни из-за боли
Рак анального канала
Хотя рак анального канала не так вероятен, как другие причины, он может вызывать болезненные выделения.
 Помимо болезненности и давления при дефекации кровотечение часто является ранним признаком. Вы также можете испытывать анальный зуд, выделения или заметить, что ваш стул выглядит более узким, чем обычно.
Помимо болезненности и давления при дефекации кровотечение часто является ранним признаком. Вы также можете испытывать анальный зуд, выделения или заметить, что ваш стул выглядит более узким, чем обычно.Если боль или кровотечение не проходят или через несколько дней вам становится хуже, обратитесь к врачу. Они проведут медицинский осмотр, чтобы проверить наличие признаков рака. Если у вас есть анальная опухоль, врачи будут лечить ее хирургическим путем, химиотерапией или облучением.
Почему мне больно, когда я какаю? 10 Причины
Чувство боли во время дефекации не редкость. Ваша диета, повседневная деятельность и эмоциональное состояние могут повлиять на то, как вы себя чувствуете, и боль может быть только временной.
Но некоторые условия, которые делают дефекацию неприятной рутиной, являются более серьезными и могут потребовать посещения врача. Читайте дальше, чтобы узнать, при каких состояниях может потребоваться лечение и что вы можете сделать, чтобы облегчить и предотвратить симптомы.

Анальные трещины — это крошечные порезы, которые возникают, когда кожа заднего прохода трескается и часто кровоточит.
Симптомы включают:
- область возле ануса, которая выглядит разорванной
- кожный нарост возле разрыва
- жжение или сильная боль возле ануса при дефекации
- кровь в кале или на туалетной бумаге при вытирании
- анальный зуд
- ощущение жжения вокруг заднего прохода
Они не слишком серьезны и обычно проходят без лечения чуть больше месяца.
Некоторые методы лечения анальных трещин включают:
- прием размягчителей стула
- увлажнение водой и пищей, богатой водой
- употребление от 20 до 35 граммов клетчатки в день
- принятие сидячей ванны для улучшения кровотока и укрепления мышц расслабление
- применение гидрокортизонового крема или мази для уменьшения воспаления
- использование обезболивающих мазей, таких как лидокаин, для уменьшения боли
Геморрой, иногда называемый геморроем, возникает, когда вены заднего прохода или прямой кишки опухают.

Вы можете не заметить внутренний геморрой в анусе, но внешний геморрой может вызывать боль и мешать сидеть без дискомфорта.
Симптомы включают:
- боль при дефекации
- сильный анальный зуд и боль
- уплотнения возле ануса, которые болят или вызывают зуд и советы по профилактике геморроя:
- Принимайте теплую ванну в течение 10 минут каждый день, чтобы облегчить боль.
- Нанесите местный крем от геморроя при зуде или жжении.
- Ешьте больше клетчатки или принимайте добавки с клетчаткой, такие как псиллиум.
- Примите сидячую ванну.
- Мойте задний проход каждый раз, когда принимаете ванну или душ, теплой водой и мягким мылом без запаха.
- При подтирании используйте мягкую туалетную бумагу. Рассмотрите возможность использования биде для более мягкого очищения.
- Приложите холодный компресс, чтобы снять отек.
- Принимайте нестероидные противовоспалительные препараты (НПВП) от боли, включая ибупрофен (Адвил) или напроксен (Алив).

Более серьезные геморроидальные узлы могут нуждаться в хирургическом удалении.
Запор возникает, когда вы какаете реже трех раз в неделю, и когда вы это делаете, какашки выходят твердыми и с большим количеством проблем, чем обычно. Боль обычно менее острая и может сопровождать боль в нижней части кишечника при опорожнении.
Общие симптомы включают:
- твердый, сухой стул, который выходит небольшими кусками
- боль в анусе или кишечнике во время дефекации
- ощущение, что вам нужно какать, даже после того, как вы идете
- вздутие живота или спазмы в нижней части кишечника или спине
- ощущение, будто что-то блокирует кишечник
Следуйте этим советам по лечению и профилактике запоров:
- Пейте много воды — не менее 64 унций в день — чтобы избежать обезвоживания.
- Сократите потребление кофеина и алкоголя.
- Ешьте много клетчатки или принимайте добавки с клетчаткой.
- Ешьте продукты с пробиотиками, такие как греческий йогурт.

- Сократите потребление продуктов, которые могут вызвать запор, таких как мясо и молочные продукты.
- Выполняйте около 30 минут легких упражнений, таких как ходьба или плавание, каждый день, чтобы поддерживать работу кишечника.
- Идите в ванную комнату, когда почувствуете, что это происходит, чтобы стул не затвердел и не застрял.
- В тяжелых случаях попробуйте слабительные, но перед приемом проконсультируйтесь с врачом.
Проктит возникает, когда воспаляется слизистая оболочка прямой кишки, трубки, через которую выходит кишечник. Это распространенный симптом инфекций, передающихся половым путем (ИППП), лучевой терапии рака или воспалительных заболеваний кишечника, таких как язвенный колит.
Симптомы включают:
- боль при опорожнении
- диарею
- кровотечение при опорожнении или подтирании
- слизистоподобные выделения из заднего прохода некоторые советы по лечению и профилактике:
- Используйте презервативы или другие средства защиты во время полового акта.

- Избегайте сексуальных контактов с теми, у кого есть видимые шишки или язвы в области гениталий.
- Принимайте любые назначенные антибиотики или противовирусные препараты для лечения инфекций, такие как доксициклин (вибрамицин) или ацикловир (зовиракс).
- Принимайте любые назначенные лекарства от побочных эффектов радиации, такие как месаламин (Canasa) или метронидазол (Flagyl).
- Принимайте безрецептурные размягчители стула, чтобы смягчить стул.
- Принимайте прописанные лекарства от воспалительных заболеваний кишечника, такие как месаламин (Канаса) или преднизолон (Райос), или иммунодепрессанты, такие как инфликсимаб (Ремикейд).
- Сделайте операцию по удалению любых поврежденных участков толстой кишки.
- Получите лечение, такое как аргоноплазменная коагуляция (APC) или электрокоагуляция.
Воспалительное заболевание кишечника (ВЗК) относится к любому состоянию, связанному с воспалением в пищеварительном тракте.
 Это включает болезнь Крона, язвенный колит и синдром раздраженного кишечника. Многие из этих состояний приводят к сильной боли, когда вы какаете.
Это включает болезнь Крона, язвенный колит и синдром раздраженного кишечника. Многие из этих состояний приводят к сильной боли, когда вы какаете.Общие симптомы включают:
- диарею
- чувство истощения
- боль или дискомфорт в животе
- кровь в кале
- потеря веса без причины пока
Некоторые советы по лечению и профилактике ВЗК включают:
- противовоспалительные препараты, такие как месаламин (Delzicol) или олсалазин (Dipentum)
- иммунодепрессанты, такие как азатиоприн или метотрексат (Trexall)
- препараты для контроля вашего иммунитета системы, такие как адалимумаб (Humira) или натализумаб (Tysabri)
- антибиотики для лечения инфекций, такие как метронидазол (Flagyl)
- лекарства от диареи, такие как метилцеллюлоза (Citrucel) или лоперамид (Imodium A-D)
- обезболивающие препараты, такие как ацетаминофен (тайленол)
- добавки железа для ограничения анемии вследствие кишечного кровотечения
- добавки кальция или витамина D для снижения риска развития остеопороза при болезни Крона небольшой мешочек из тонкой кишки в анус или наружу для сбора
- диета с низким содержанием мяса, молока и клетчатки с небольшим количеством кофеина и алкоголя
Диарея возникает, когда ваш стул становится жидким и водянистым.

Диарея не всегда причиняет боль при дефекации. Но частое вытирание и выделение большого количества стула может вызвать раздражение кожи и вызвать раздражение и боль в анусе.
Симптомы включают в себя:
- Тошнота
- боль в животе или спазмы
- Ощущение раздутого
- Потеря слишком много жидко0008
Лечение диареи обычно состоит из регидратации, введения при необходимости внутривенного катетера или антибиотиков. Вот несколько советов по профилактике диареи:
- Мойте руки водой с мылом не менее 20 секунд до и после еды.
- Правильно мойте и готовьте пищу, ешьте сразу, а остатки быстро складывайте в холодильник.
- Спросите своего врача об антибиотиках перед поездкой в новую страну.
- Не пейте воду из-под крана, когда вы путешествуете или едите пищу, вымытую водой из-под крана. Используйте только бутилированную воду.
Эндометриоз возникает, когда ткани, составляющие слизистую оболочку матки, известные как эндометрий, разрастаются за пределами матки.
 Они могут прикрепляться к толстой кишке и вызывать боль из-за раздражения или образования рубцовой ткани.
Они могут прикрепляться к толстой кишке и вызывать боль из-за раздражения или образования рубцовой ткани.Другие симптомы включают:
- боль во время менструации
- боль в нижней части живота или спине и спазмы перед началом менструации
- обильные менструальные выделения
- боль во время или после полового акта
- бесплодие
Некоторые виды лечения включают:
- обезболивающие, такие как ибупрофен (Адвил)
- гормональную терапию для регуляции роста тканей
- противозачаточные средства, такие как инъекции медроксипрогестерона (Депо-Провера) для уменьшения роста тканей и симптомов
- гонадотропин -высвобождающий гормон (ГРНГ) для снижения уровня эстрогена, вызывающего рост тканей
- малоинвазивная лазерная хирургия для удаления ткани
- крайнее хирургическое удаление матки, шейки матки и яичников для остановки менструации и роста тканей
ИППП, такие как хламидиоз или сифилис, передающиеся через анальный секс, могут привести к бактериальным инфекциям, вызывающим отек прямой кишки и болезненные ощущения при дефекации.

Обе ИППП передаются при незащищенном половом контакте с инфицированным человеком, и болезненный отек прямой кишки может также сопровождаться такими симптомами, как жжение при мочеиспускании, выделения из половых органов и боль во время секса.
Некоторые советы по лечению и профилактике этих ИППП включают:
- антибиотики, такие как азитромицин (Zithromax) или доксициклин (Oracea)
- инъекции пенициллина при тяжелом сифилисе
- воздержание от секса во время лечения от ИППП
- использование средств защиты при каждом половом акте, включая оральный или анальный секс
- регулярное обследование на ИППП, если вы ведете половую жизнь
Вирус папилломы человека (ВПЧ) — это вирусная инфекция, которая может вызывать образование бородавок возле заднего прохода, половых органов, рта или горла. Анальные бородавки могут раздражаться, когда вы испражняетесь, заставляя вас чувствовать саднение или жгучую боль.
Без лечения ВПЧ может вызывать рак анального канала и шейки матки.
 Полностью вылечить ВПЧ невозможно. Бородавки могут появляться и исчезать, и ваш врач может использовать лазер или криотерапию для удаления бородавок. Убедитесь, что вы регулярно проходите тестирование на ИППП и рак, если у вас есть диагноз ВПЧ.
Полностью вылечить ВПЧ невозможно. Бородавки могут появляться и исчезать, и ваш врач может использовать лазер или криотерапию для удаления бородавок. Убедитесь, что вы регулярно проходите тестирование на ИППП и рак, если у вас есть диагноз ВПЧ.Советы по профилактике ВПЧ включают:
- получение вакцины против ВПЧ, если вы моложе 45 лет
- использование презервативов каждый раз, когда вы занимаетесь сексом
- получение мазков Папаниколау и регулярные проверки здоровья и ИППП
Крайне маловероятно, что рак анального канала или рак прямой кишки является причиной болезненного стула, но вероятность этого мала. Некоторые симптомы, которые могут указывать на рак, включают:
- внезапные, аномальные изменения цвета или формы фекалий
- маленький, жидкий стул
- кровь в фекалиях или на туалетной бумаге, когда вы вытираетесь когда вы надавливаете на них
- зуд вокруг заднего прохода
- необычные выделения
- частые запоры или диарея
- чувство необычайной усталости
- повышенное газообразование или вздутие живота
- ненормальная потеря веса
- постоянная боль или спазмы в животе
Немедленно обратитесь к врачу, если заметите любой из этих симптомов симптомы.
 Раннее лечение может помочь остановить распространение рака и ограничить осложнения.
Раннее лечение может помочь остановить распространение рака и ограничить осложнения.Лечение этих видов рака может включать:
- химиотерапевтические инъекции или таблетки для уничтожения раковых клеток
- операция по удалению анальных или ректальных опухолей и предотвращению распространения раковой ткани, возможное удаление всей прямой кишки, ануса и части толстой кишки, если рак распространился
- лучевая терапия для уничтожения раковых клеток рака для остановки роста раковых клеток
Немедленно обратитесь за медицинской помощью, если у вас есть:
- боль или кровотечение, длящиеся неделю или более
- лихорадка или необычная усталость
- необычное кровотечение или выделения при дефекации
- боль или другие симптомы после полового акта, особенно с новым партнером
- сильная боль в животе или спине и спазмы
- новообразованные припухлости возле ануса
Болезненные какашки могут быть временным случаем диарея, запор или геморрой, которые проходят через несколько дней — ни одна из этих причин обычно не является серьезной.

Обратитесь к врачу, если дефекация болезненна в течение нескольких недель или если боль настолько острая и интенсивная, что нарушает вашу повседневную жизнь. Внезапные, необычные изменения стула также должны стать поводом для визита к врачу.
Синдром каннабиноидной гиперемезии Лечение, симптомы, дополнительные сведения
Синдром каннабиноидной гиперемезии (CHS) — это редкое состояние, которое развивается только у людей, часто употребляющих каннабис в течение нескольких лет.
Сильная тошнота, рвота и боль в желудке являются отличительными симптомами CHS. Слово «каннабиноид» относится к соединениям, уникальным образом обнаруженным в каннабисе, а «гиперемезис» означает сильную рвоту.
Исследователи только недавно открыли CHS, поэтому некоторые врачи или медицинские работники могут не распознать это заболевание.
Если не лечить, ХГС может привести к осложнениям со здоровьем. Единственное лечение, которое может навсегда избавиться от симптомов CHS, — это полностью прекратить употребление каннабиса.
 Но есть и другие методы лечения, которые могут помочь справиться с симптомами и улучшить ваше самочувствие.
Но есть и другие методы лечения, которые могут помочь справиться с симптомами и улучшить ваше самочувствие.В этой статье объясняются причины CHS и доступные варианты лечения.
CHS связан с длительным, регулярным употреблением каннабиса. Исследователи все еще пытаются выяснить, что именно вызывает СГС у некоторых людей, которые регулярно употребляют каннабис, но не у других.
Также считается, что некоторые активные вещества каннабиса, такие как тетрагидроканнабинол (ТГК) и другие химические вещества, могут связываться с рецепторами в пищеварительном тракте и вызывать изменения, которые могут привести к СГС. ТГК — это то же самое вещество, которое связывается с рецепторами в вашем мозгу и вызывает «кайф».
Эксперты считают, что только у небольшой доли тех, кто регулярно употребляет каннабис, развивается СГС. Но поскольку CHS — это недавно обнаруженное заболевание, которое впервые было диагностировано в 2004 году, некоторые люди могут быть не диагностированы или неправильно диагностированы.

Одно исследование показало, что до 6% людей, обратившихся в отделение неотложной помощи по поводу циклической рвоты, имели ХГС.
Обычные симптомы CHS, как правило, включают:
- Постоянная рвота и тошнота
- боль в животе или спазмы
- Утренняя болезнь
- Дегидратация
- Потеря аппетита
- Потери веса
с CHS MAYIT. пять раз в час. У них обычно есть история регулярного употребления каннабиса.
Симптомы CHS обычно проявляются циклически каждые несколько недель или месяцев при употреблении каннабиса. Проблемы обычно исчезают, когда употребление каннабиса прекращается.
Тяжелые симптомы СГС могут привести к обезвоживанию. Немедленно обратитесь за медицинской помощью, если вы испытываете любой из следующих симптомов:
- спутанность сознания, дезориентация
- проблемы с ходьбой или движением
- учащенное сердцебиение
- учащенное дыхание
- головокружение, дурнота
- обмороки
Единственный способ остановить СГС и его симптомы — полностью отказаться от употребления каннабиса.
 У большинства людей, которые бросили курить каннабис, симптомы СГС исчезают в течение 10 дней, но иногда могут пройти недели или месяцы, прежде чем симптомы исчезнут. Симптомы CHS, скорее всего, не вернутся, если вы полностью прекратили употребление каннабиса.
У большинства людей, которые бросили курить каннабис, симптомы СГС исчезают в течение 10 дней, но иногда могут пройти недели или месяцы, прежде чем симптомы исчезнут. Симптомы CHS, скорее всего, не вернутся, если вы полностью прекратили употребление каннабиса.В настоящее время нет руководств по лечению симптомов ХГС. Но некоторые методы лечения могут помочь облегчить симптомы. К ним относятся:
- частое принятие горячего душа или ванны
- лекарства, помогающие остановить рвоту
- контролируемое назначение бензодиазепинов
- внутривенное (в/в) введение антипсихотического препарата галоперидол помощь при воспалении желудка
- Внутривенное введение жидкости для лечения обезвоживания
Симптомы обычно улучшаются через 1 или 2 дня, если вы не употребляете каннабис в течение этого времени.
Важность прекращения употребления марихуаны при CHS
В одном исследовании около 84% людей, получавших лечение от CHS, прекратили употребление марихуаны, и из них около 86% сообщили об исчезновении симптомов.

Реабилитационные программы или когнитивно-поведенческая терапия (КПТ) могут быть полезными ресурсами для отказа от каннабиса.
Врачи обычно ставят диагноз CHS, изучая ваши симптомы. Если вы часто употребляете каннабис и часто испытываете рвоту и тошноту, вам следует сообщить об этом медицинскому работнику.
Многократная рвота может быть вызвана многими заболеваниями. Чтобы поставить диагноз CHS, медицинский работник изучит ваши симптомы и задаст вам вопросы. Они также осмотрят ваш живот и могут назначить анализы, чтобы исключить другие причины рвоты.
Эти тесты могут включать:
- КТ или рентген брюшной полости
- эндоскопию верхних отделов
- анализы крови или мочи
- тест на беременность
которые могут вызвать такие осложнения, как:
- seizures
- muscle spasms
- muscle weakness
- kidney problems
- heart rhythm abnormalities
- shock
- brain swelling (in rare cases)
Additionally, recurrent vomiting may cause:
- tooth decay
- воспаление пищевода или разрывы пищевода
- недоедание
Единственный способ предотвратить СХС — избегать употребления каннабиса.
 Если вы действительно употребляете каннабис, отказ от курения может предотвратить будущие эпизоды CHS.
Если вы действительно употребляете каннабис, отказ от курения может предотвратить будущие эпизоды CHS.Отказ от каннабиса может также привести к другим преимуществам для здоровья, включая:
- улучшение качества сна
- улучшение функции легких
- улучшение памяти и навыков мышления
- снижение риска депрессии и тревоги это влияет на некоторых обычных потребителей каннабиса. Он вызывает сильные приступы рвоты, тошноты и болей в желудке. Определенные методы лечения, такие как горячий душ или прием лекарств, отпускаемых по рецепту, могут облегчить симптомы.
Хотя с симптомами можно справиться, единственный способ навсегда остановить CHS — это бросить употреблять каннабис в любой форме. Программы реабилитации от зависимости или CBT могут быть полезными ресурсами для отказа от каннабиса. Поговорите с врачом или медицинским работником, если у вас или у кого-то из ваших знакомых есть симптомы CHS.
Целиакия у младенцев: признаки, симптомы, лечение
Целиакия — это аутоиммунное заболевание, при котором человек не переносит глютен, белок, содержащийся в пшенице, ячмене и ржи.
 По оценкам, это затрагивает около 1% населения и может затронуть любого. Симптомы могут появиться в любом возрасте, в том числе в младенчестве (1).
По оценкам, это затрагивает около 1% населения и может затронуть любого. Симптомы могут появиться в любом возрасте, в том числе в младенчестве (1).Когда люди с глютеновой болезнью потребляют глютен, он повреждает тонкий кишечник. Это может привести к диарее, тошноте, рвоте, вздутию живота, газам, болям в животе и другим симптомам (2).
Это также может привести к дефициту питательных веществ, потере веса, анемии и задержке роста и развития, поскольку тонкая кишка не способна правильно усваивать питательные вещества (3).
В настоящее время единственным методом лечения целиакии является отказ от продуктов, содержащих глютен. Это означает, что нужно избегать всех видов пшеницы, ячменя и ржи, а также любых продуктов, содержащих эти ингредиенты.
Поскольку раннее выявление имеет важное значение для предотвращения долговременного повреждения кишечника, родителю важно знать факторы риска и потенциальные признаки целиакии (3).
Читайте обзор факторов риска, на что обращать внимание и несколько советов о том, как кормить ребенка, если у него глютеновая болезнь.

Хотя глютеновая болезнь может возникнуть у любого человека и проявиться в любом возрасте, некоторые люди подвержены более высокому риску ее развития. В том числе с (1):
- family history of celiac disease
- other autoimmune disorders, including type 1 diabetes and autoimmune thyroid or liver diseases
- Down syndrome
- Turner syndrome
- Williams syndrome
- selective IgA deficiency
- systemic lupus erythematosus
- juvenile chronic arthritis
У 10–20% людей, у которых есть родственники первой степени родства, такие как брат, сестра, родитель или ребенок, страдающие глютеновой болезнью, также разовьется глютеновая болезнь (1).
Другим фактором риска глютеновой болезни является наличие генов, известных как человеческий лейкоцитарный антиген (HLA) DQ2 и DQ8. Хотя не у всех, у кого есть эти гены, есть глютеновая болезнь, почти у всех с глютеновой болезнью есть один из этих двух генов (4).

Играют ли роль грудное вскармливание или слишком раннее введение глютена?
Были изучены другие факторы риска окружающей среды, такие как грудное вскармливание ребенка и введение глютена в рацион ребенка.
Однако развитие глютеновой болезни не кажется явно связанным ни с грудным вскармливанием, ни с введением глютена в определенном возрасте.
Например, в одном исследовании изучалась отсрочка введения глютена до 12 месяцев вместо традиционного 6-месячного возраста среди детей с повышенным риском развития глютеновой болезни.
Несмотря на то, что это, по-видимому, отодвигало возраст, в котором у детей развилась целиакия, в конечном итоге не было никакой разницы в том, развилась ли она у детей к 10 годам или нет (5).
Кроме того, данные неубедительны в отношении введения глютена детям в возрасте до четырех месяцев. Как правило, не рекомендуется давать детям твердую пищу до достижения ими четырехмесячного возраста (5).
Тем не менее, одно исследование действительно показало, что отсроченное введение глютена после 12 месяцев увеличивает риск, поэтому, хотя необходимы дополнительные исследования, по-видимому, нет причин откладывать введение глютена и, возможно, есть веская причина для введения глютена между 6–12 месяцами (6).
 .
.Также может быть «сладкое» количество глютена, которое можно давать детям, которые генетически подвержены более высокому риску развития глютеновой болезни. Одно исследование показало, что более высокое потребление глютена в первые пять лет жизни связано с более высоким риском (7).
Тем не менее, необходимы дополнительные исследования, чтобы определить, существует ли идеальное количество глютена для употребления в первые годы жизни.
Хотя грудное вскармливание оказывает защитное действие против аутоиммунных заболеваний, таких как диабет 1 типа, продолжительность грудного вскармливания или кормление грудью во время введения глютена, по-видимому, не влияет на риск развития глютеновой болезни (5).
Резюме
Двумя самыми большими факторами риска глютеновой болезни являются семейный анамнез и наличие генов HLA DQ2 или DQ8. Другие факторы риска включают другие аутоиммунные и генетические нарушения.
Целиакия может развиться в любой момент жизни человека, начиная с момента введения глютена в рацион ребенка и заканчивая более взрослой жизнью.

Симптомы возникают при употреблении в пищу глютена, хотя у некоторых могут пройти годы, прежде чем симптомы проявятся.
Целиакия у детей, находящихся на грудном вскармливании
Было проведено мало исследований содержания глютена в грудном молоке. Однако несколько небольших более старых исследований показали, что глиадин, являющийся компонентом глютена, присутствует в грудном молоке человека (8, 9).).
На самом деле предполагалось, что присутствие глиадина в грудном молоке может снизить риск целиакии, но дальнейшие исследования не подтвердили это (5, 6, 8).
Хотя исследования показывают очень высокие уровни глиадина, вырабатываемого в грудном молоке, общее его количество все же меньше того, что Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) считает пределом для безглютеновых продуктов (9, 10).
Таким образом, маловероятно, что у ребенка, находящегося исключительно на грудном вскармливании, который еще не начал есть продукты с глютеном, разовьются симптомы глютеновой болезни.

Неясно, влияет ли грудное вскармливание на риск развития глютеновой болезни в целом.
Признаки и симптомы глютеновой болезни у младенцев
Если у вашего ребенка глютеновая болезнь, гораздо более вероятно, что она появится после введения глютена в рацион через твердую пищу.
Симптомы глютеновой болезни у младенцев и детей младшего возраста могут включать как пищеварительные, так и непищеварительные симптомы (3, 11, 12).
Ранние признаки могут включать:
- хроническую диарею
- хронический запор и газообразование
- тошнота и рвота
- вздутие живота
- потеря веса или замедление роста
- снижение аппетита или потребление пищи
- плохое настроение
задержка физического развития (замедленный рост, который может привести к задержке развития)
- повышенный уровень ферментов печени
- анемия
- раздражительность
- хроническая усталость
Поскольку признаки и симптомы глютеновой болезни аналогичны другим видам пищевой непереносимости и состояниям здоровья, важно тесно сотрудничать с медицинским работником, чтобы определить, следует ли тестировать вашего ребенка на целиакию.

Кроме того, существуют «немые» или бессимптомные случаи глютеновой болезни, которые наиболее распространены среди людей с такими факторами риска, как семейный анамнез или другое аутоиммунное заболевание (4).
Поскольку повторное воздействие глютена может привести к долгосрочным осложнениям у людей с глютеновой болезнью, если у вашего ребенка есть известный фактор риска, вы можете обсудить тестирование с медицинским работником, даже если нет явных симптомов (4).
Резюме
Глютеновая болезнь может развиться в любой момент жизни ребенка после введения в рацион продуктов, содержащих глютен. Ранние симптомы в основном связаны с пищеварением, хотя замедление роста или потеря веса также могут быть ранними признаками.
Независимо от того, подвержен ли ваш ребенок более высокому риску целиакии, если у него проявляются какие-либо признаки или симптомы, обязательно обратитесь к врачу.
Ваш лечащий врач захочет провести полное обследование вашего ребенка и, возможно, захочет исключить другие проблемы со здоровьем перед тестированием на целиакию.
 Однако ни один из этих симптомов не должен оставаться без лечения.
Однако ни один из этих симптомов не должен оставаться без лечения.Если ваш лечащий врач подозревает, что у вашего ребенка глютеновая болезнь, он может порекомендовать простой анализ крови на наличие антител к глютену (12).
Традиционно медработник проводит биопсию тонкой кишки для подтверждения диагноза. Однако исследования показали, что в этом может не быть необходимости, и что анализа крови может быть достаточно, особенно у детей и подростков (12).
Если поставлен диагноз глютеновой болезни, вашему ребенку необходимо соблюдать безглютеновую диету.
Если ваш ребенок все еще находится на грудном вскармливании, тесно сотрудничайте с его лечащим врачом, чтобы определить, нужно ли кормящему родителю исключить глютен.
Резюме
Всегда обращайтесь к врачу, если у вашего ребенка проявляются какие-либо признаки целиакии или другого заболевания. В большинстве случаев целиакию можно диагностировать с помощью простого анализа крови.

Если у вашего ребенка диагностирована глютеновая болезнь, необходимо соблюдать безглютеновую диету. Это означает, что следует избегать любых продуктов, содержащих или изготовленных из пшеницы, ячменя и ржи или производных этих продуктов.
Однако даже продукты, не содержащие глютен, могут быть перекрестно загрязнены глютеном. Это может произойти во время обработки (в упакованных пищевых продуктах) или во время приготовления (в ресторане или в готовых продуктах) (13).
Сертифицированные безглютеновые продукты являются наиболее безопасным вариантом, поскольку исследования показали, что вероятность их загрязнения гораздо ниже (13).
Если ваш ребенок случайно столкнулся с глютеном, не паникуйте. Лучшее, что вы можете сделать, это предложить ребенку комфорт, справиться с его симптомами и убедиться, что он остается увлажненным.
Если у вашего ребенка рвота или диарея, вам также может потребоваться дать немного электролитов в виде напитка, такого как Pedialyte (14, 15, 16).

Также рекомендуется обратиться к врачу, особенно при тяжелых симптомах.
Резюме
Если ваш ребенок случайно съел что-то с глютеном, лечите симптомы, не допускайте обезвоживания и вызывайте врача, если симптомы тяжелые или вы не знаете, как с ними справиться.
Даже если ваш ребенок не может есть глютен, существует множество продуктов, богатых питательными веществами, которые он может использовать для удовлетворения своих потребностей в энергии и питательных веществах.
Вот несколько идей для начала.
Готов ли мой ребенок к твердой пище?
Введение твердой пищи — это процесс. Если вы не уверены, готов ли ваш ребенок к твердой пище, этот график кормления ребенка в первый год жизни и это руководство по отлучению от груди могут оказаться полезными (17).
Обязательно вводите новые продукты по одному и следите за реакцией ребенка на пищевые продукты.
Всегда обращайтесь к зарегистрированному педиатру-диетологу (RD) или педиатру, если у вас возникнут вопросы или опасения по поводу кормления вашего ребенка.

Идеи для завтрака:
- йогурт без добавок с клубникой
- сертифицированная безглютеновая овсянка с ореховым маслом и бананом
- яичница-болтунья с авокадо и малиной
- яйцо, банан и семена чиа 0000 блинчики с дыней с малиной
Идеи для обеда и ужина:
- рыба с жареной или приготовленной на пару брокколи и пюре из сладкого картофеля
- лебеда с чечевицей, мускатной тыквой и пюре из авокадо
- сертифицированная безглютеновая паста из нута с соусом песто и цветной капустой морковь
- пшено с фасолью каннеллини, обжаренными цуккини и свежей моцареллой
Идеи для закусок:
- йогурт с сертифицированными безглютеновыми чипсами Cheerios
- миндальная мука морковно-яблочные кексы
- несладкое яблочное пюре
- свежие фрукты, такие как малина, бананы или дыня
- хумус или пюре из авокадо
- чиа-пудинг
- сертифицированные безглютеновые пакеты для детского питания
У младенцев он обычно появляется после введения глютена через твердую пищу.

Важно знать признаки и симптомы глютеновой болезни, хотя они похожи на многие другие состояния здоровья, наблюдаемые у младенцев. Обратитесь к врачу, если у вашего ребенка проблемы с пищеварением или другие проблемы со здоровьем.
Если есть подозрение на целиакию, будь то из-за того, что у вашего ребенка есть симптомы или из-за высокого риска ее развития, ваш лечащий врач может проверить ее с помощью простого анализа крови. Некоторым может потребоваться дополнительное тестирование.
После постановки диагноза важно соблюдать безглютеновую диету. Помните, что на безглютеновой диете можно кормить ребенка всеми необходимыми ему питательными веществами.
Только одно
Попробуйте это сегодня : Если у вас есть вопросы о том, как кормить вашего ребенка, независимо от того, есть ли у него глютеновая болезнь, рекомендуется поработать с квалифицированным медицинским работником, например, с зарегистрированным детским диетологом (RD ). Они могут решить любые ваши проблемы, связанные с обеспечением вашего ребенка необходимым ему питанием.

Лаваш не содержит глютена?
Пита-хлеб, также называемый питта-хлеб или арабский хлеб, является традиционным продуктом Ближнего Востока.
Выпеченный на открытом огне или в каменной печи, лаваш заквашивается на дрожжах и при выпечке вздувается. Его можно разрезать при охлаждении, чтобы сформировать карманы, поэтому его также называют «карманным хлебом».
Эти лепешки стали довольно популярными в средиземноморской и западной кухнях, их также можно найти в некоторых отделах безглютеновых продуктов.
В этой статье мы объясняем, является ли лаваш безглютеновым, и даем рекомендации о том, как его приготовить или где его можно купить.
Глютен — это семейство запасных белков, содержащихся в пшенице, которые вызывают воспаление кишечника у людей с диагнозом целиакия — примерно у 1% населения (1).
Таким образом, соблюдение безглютеновой диеты рекомендуется для лечения симптомов целиакии, таких как боль в животе, запор или диарея, а также плохое пищеварение (2, 3).

Есть предположение, что безглютеновая диета может способствовать лечению некоторых других заболеваний, но доказательства, подтверждающие эту идею, неоднозначны (1, 2, 3, 4, 5, 6).
Важно помнить, что отказ от глютена может не облегчить симптомы, если они вызваны чем-то другим, кроме целиакии.
Фактически, соблюдение безглютеновой диеты связано с проблемами со здоровьем, такими как дефицит питательных веществ, метаболический синдром, стресс, высокие финансовые затраты, негативные эмоции, связанные с едой, и расстройствами пищевого поведения, такими как нервная орторексия (1, 5, 6).
На заметку
Попытка «сделать все правильно», когда дело доходит до питания, может показаться заманчивой, но может иметь неприятные последствия.
Если вы озабочены едой или своим весом, чувствуете вину за свой выбор продуктов питания или регулярно придерживаетесь ограничительных диет, подумайте о том, чтобы обратиться за поддержкой. Такое поведение может указывать на неупорядоченное отношение к еде или расстройство пищевого поведения.

Расстройства пищевого поведения и расстройства пищевого поведения могут затронуть любого, независимо от половой идентичности, расы, возраста, телосложения, социально-экономического статуса или других особенностей.
Они могут быть вызваны любой комбинацией биологических, социальных, культурных и экологических факторов, а не только воздействием культуры питания.
Почувствуйте себя вправе поговорить с квалифицированным медицинским работником, например, с диетологом, если вы боретесь.
Вы также можете бесплатно общаться, звонить или отправлять сообщения анонимно с обученными волонтерами на горячей линии Национальной ассоциации расстройств пищевого поведения или изучать бесплатные и недорогие ресурсы организации.
Традиционно лаваш не содержит глютена.
Изготавливается из различных сортов пшеничной муки, таких как белая, цельнозерновая или многозерновая, каждая из которых содержит глютен, вместе с разрыхлителем, таким как пекарские дрожжи или разрыхлитель, а также сахаром, маслом и солью.

К счастью, поскольку безглютеновые диеты стали популярными, безглютеновый лаваш можно купить в готовом виде. Вы также можете приготовить его дома из безглютеновой муки, в том числе:
- миндальная мука
- амарантовая
- овсяная мука
- нутовая мука
- кокосовая мука
- мука из сорго
Однако было показано, что замена или обогащение пшеничной муки для производства безглютенового лаваша изменяет качество и текстуру теста для лаваша и вызывает незначительные изменения в готовом хлебе (7) .
Например, исследовательская статья 2012 года показала, что лаваш, приготовленный из 100% бобовой муки — из чечевичного гороха, фасоли морской или фасоли пинто — дает лаваш с характерными карманами, но с небольшими различиями в цвете и текстуре (8).
Обогащение порошком из семян фиников также позволяет получить лаваш с низким содержанием глютена и характеристиками, аналогичными исходному лавашу на основе пшеницы (9).

Однако безглютеновые версии хлебобулочных изделий, включая лаваш, могут не быть обогащены важными питательными веществами. По сравнению с их аналогами из цельного зерна, содержащими глютен, в них часто меньше клетчатки и других необходимых питательных веществ (5).
Это одна из причин, по которой безглютеновая диета не всегда является лучшим выбором, за исключением случаев, когда это необходимо по медицинским показаниям (1, 5, 6).
Резюме
Традиционный лаваш изготавливается из пшеничной муки и не содержит глютен, но безглютеновый лаваш можно приобрести готовым или приготовить дома с использованием безглютеновой муки, такой как миндальная, кокосовая, нутовая или овсяные хлопья.
Для людей, живущих с глютеновой болезнью, польза для здоровья от безглютенового лаваша перевешивает незначительные изменения текстуры и цвета.
Популярным дополнением к лавашу является хумус — соус, приготовленный из нута, масла или тахини, приправ и чеснока, — но лаваш без глютена можно употреблять по-разному, как и обычный лаваш.

Кусочки пиццы из лаваша
Разогрейте духовку до 425 ℉ (218 ℃). Покройте 1–2 лаваша томатным соусом, нарезанными грибами, тертым сыром, нарезанным болгарским перцем, луком и зеленью, например, базиликом и орегано.
Выложить на противень и запекать 8-10 минут до хрустящей корочки. Выньте, дайте немного остыть, разрежьте каждый лаваш на 4–6 ломтиков — или «кусков» — и наслаждайтесь.
Овощной омлет с начинкой из лаваша
Обжарьте нарезанный кубиками лук, помидоры, болгарский перец и шпинат в оливковом масле. Взбейте два больших яйца и добавьте в кастрюлю, периодически помешивая, до готовности.
Нарежьте лаваш и начините яичницей-болтуньей и овощами, чтобы добавить клетчатки.
Карманы для питы идеально подходят для других начинок, таких как салат из тунца, овощные смеси с грибами или даже жареная рыба или курица.
Тако из лаваша с говядиной
Сложите лаваш пополам в форме тако.
Начините говяжьим фаршем с приправами, приготовленным в соусе маринара, сверху посыпьте тертым сыром, томатной сальсой и нарезанным листьями салата.
 Кроме того, вы можете приготовить тако без мяса.
Кроме того, вы можете приготовить тако без мяса.Резюме
Безглютеновый лаваш можно подавать разными способами, в том числе с соусом из хумуса, в качестве кусочков пиццы, с начинкой из яичницы-болтуньи, салата из тунца или курицы-гриль, а также в виде тако.
Безглютеновый лаваш можно приготовить дома или купить в готовом виде. Ищите его:
- в Интернете на общенациональных сайтах, таких как Amazon в США или Sainsbury’s в Великобритании
- в Интернете в местных продуктовых магазинах, предоставляющих услуги онлайн-покупок
- на полках некоторых продуктовых и специализированных магазинов
Перекрестное загрязнение может происходить в процессе коммерческого производства продуктов питания, поэтому некоторые продукты, которые претендуют на то, что они не содержат глютен, могут содержать небольшое количество глютена из-за того, что они готовятся вместе с продуктами, содержащими глютен.
Если вы живете с глютеновой болезнью и должны избегать глютена, обязательно покупайте только те продукты, которые сертифицированы как безглютеновые или произведены на предприятиях, которые не обрабатывают продукты, содержащие глютен.

Резюме
Купите безглютеновый лаваш в Интернете или в некоторых продуктовых и специализированных магазинах. Обязательно приобретайте продукты, сертифицированные как не содержащие глютен, чтобы свести к минимуму риск заражения глютеном, если у вас целиакия.
Лаваш — это традиционная арабская лепешка, которая завоевала популярность в средиземноморской и западной кухнях.
Традиционно лаваш не является безглютеновым, но его можно приготовить дома или купить готовым из безглютеновой муки, такой как овсяная, нутовая, миндальная или сорго.
Наслаждайтесь безглютеновым лавашом с соусом из хумуса или кусочками пиццы, фаршированными яичницей-болтуньей, салатом из тунца или курицей-гриль, или сложенными и подаваемыми в виде тако.
Только одно
Попробуйте сегодня: Приготовьте безглютеновую питу с курицей и авокадо. Начините безглютеновый лаваш нарезанной куриной грудкой на гриле и 1/2 стакана нарезанного авокадо.
 Добавьте нарезанные помидоры черри, сыр фета и листья салата для быстрого обеда или ужина.
Добавьте нарезанные помидоры черри, сыр фета и листья салата для быстрого обеда или ужина.Причины, меры и когда обращаться к врачу
Прямая кишка — это часть пищеварительной системы, которая начинается в нижней части толстой кишки и заканчивается анусом. Боль в прямой кишке может возникать в результате травмы, воспаления или инфекций, поражающих прямую кишку или задний проход.
Люди могут испытывать ректальную боль в определенное время, например, когда сидят, ходят или во время дефекации. В зависимости от основной причины боли люди могут испытывать дополнительные симптомы, такие как запор, ректальное кровотечение или давление в области таза.
Существует много возможных причин боли в прямой кишке, поэтому важно, чтобы люди обращались к медицинскому работнику для диагностики и соответствующего лечения.
В этой статье перечислены некоторые возможные причины ректальной боли в зависимости от того, когда она может возникнуть. Мы также перечисляем средства от ректальной боли и возможных сопутствующих симптомов.
 Наконец, мы предоставляем информацию о диагнозе и о том, когда обращаться к врачу.
Наконец, мы предоставляем информацию о диагнозе и о том, когда обращаться к врачу.Ниже приведены некоторые возможные причины ректальной боли. В некоторых случаях они могут возникать одновременно с появлением симптомов.
В положении сидя
Геморрой, также называемый геморроем, представляет собой опухшие и воспаленные вены вокруг ануса или в нижней части прямой кишки. Они могут быть внешними или внутренними.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), наружный геморрой может вызывать ректальную боль или боль при сидении.
Другие возможные симптомы включают:
- анальный зуд
- твердые, чувствительные уплотнения вокруг ануса
- анальная боль или боль
NIDDK утверждает, что симптомы наружного геморроя обычно исчезают в течение нескольких дней.
Когда внутренний геморроидальный узел выпячивается в прямую кишку, он становится выпавшим геморроидальным узлом.
 Это частая причина ректального дискомфорта, боли и давления.
Это частая причина ректального дискомфорта, боли и давления.Невыпавшие внутренние геморроидальные узлы обычно безболезненны, но у людей может наблюдаться кровотечение из прямой кишки.
При ходьбе
Тромбоз наружного геморроидального узла представляет собой тромб, возникающий в наружном геморроидальном узле.
По данным Американского общества хирургов толстой и прямой кишки (ASCRS), большие тромбированные наружные геморроидальные узлы могут вызывать боль при ходьбе, сидячем положении или во время дефекации.
У людей может быть анальное образование, которое появляется внезапно и вызывает боль. По данным ASCRS, боль может усилиться в течение первых 48 часов, но затем ослабнуть в течение следующих нескольких дней. Если кожа, покрывающая сгусток крови, открывается, у людей также может возникнуть кровотечение.
При мочеиспускании
Простатит – это воспаление предстательной железы. Предстательная железа расположена ниже мочевого пузыря и перед прямой кишкой.
 Его основная функция заключается в выработке семенной жидкости.
Его основная функция заключается в выработке семенной жидкости.Простатит возникает, когда предстательная железа заражается бактериями из мочи или прямой кишки. Состояние может вызывать боль при мочеиспускании, а также ректальную боль или давление.
Другие возможные симптомы простатита включают:
- ощущение пульсации в области прямой кишки
- частые позывы к мочеиспусканию
- низкий диурез
- ощущение жжения или покалывания при мочеиспускании
- боль в тазу или пояснице
- эректильная дисфункция
В положении лежа
Синдром леватора (LS) эпизодические боли в прямой кишке или костных структурах у основания позвоночника. Эксперты не знают точную причину LS. Однако, вероятно, это связано со спазмом мышц, поднимающих тазовое дно. Люди могут испытывать спазмы без ясной причины или после дефекации.
LS может вызывать боль или тупую боль в прямой кишке, заднем проходе или копчике. Согласно ASCRS, сидячий или лежачий образ жизни может ухудшить симптомы LS.

Ночью
Proctalgia fugax (PF) — это внезапная и интенсивная боль в прямой кишке, которая может длиться несколько минут. Состояние обычно возникает ночью и может разбудить человека ото сна. Однако это может произойти и днем.
ПФ, вероятно, возникает в результате спазмов прямой кишки или мышц тазового дна.
При кашле
Выпадение прямой кишки — это медицинский термин, обозначающий, когда прямая кишка смещается и выпадает в задний проход. Человек с выпадением прямой кишки может чувствовать выпячивание ануса при натуживании, например, при кашле, чихании или поднятии тяжестей.
Выпадение прямой кишки может вызвать давление и боль в прямой кишке или анусе. Другие симптомы могут включать:
- слизь в стуле
- кровотечение из прямой кишки или заднего прохода
- запор
- неспособность контролировать дефекацию
Во время овуляции
Некоторые люди могут испытывать неприятные или болезненные симптомы во время фазы овуляции менструального цикла.
 В некоторых случаях сильная боль может быть признаком основного заболевания, такого как эндометриоз.
В некоторых случаях сильная боль может быть признаком основного заболевания, такого как эндометриоз.Эндометриоз — это состояние, при котором ткань, похожая на слизистую оболочку матки, разрастается в аномальных местах, например в кишечнике. Если эндометриоз присутствует в области прямой кишки, он может вызывать давление на стенку прямой кишки, что приводит к следующим симптомам:
- боль в прямой кишке
- болезненные движения кишечника
- запор
- боль в спине
Во время менструации
Во время менструации организм выделяет химические вещества, называемые простагландинами. Высокий уровень простагландинов может вызвать сокращение стенки кишечника, вызывая боль, спазмы и диарею.
Люди с синдромом раздраженного кишечника (СРК) могут испытывать изменения в своих симптомах в течение менструального цикла, и они могут соответствовать естественным колебаниям гормонов. По данным Канадского общества исследований кишечника, исследования показали, что у людей с СРК может наблюдаться повышение ректальной чувствительности во время менструации.

Во время беременности
В исследовании 2018 года оценивалась анальная боль у 94 женщин на 19–25 неделе беременности. Участники заполнили анкету с указанием анальных симптомов на следующих этапах беременности:
- второй и третий триместр
- послеродовой период
- три месяца после родов
Согласно результатам, 68% участников испытали анальные симптомы, при этом анальная боль является наиболее распространенной. Другие анальные симптомы включали:
- запор
- неспособность контролировать дефекацию
- геморроидальные осложнения
- анальные трещины
Факторы риска анальных симптомов включают запор и анальные проблемы в анамнезе.
После гистерэктомии
Гистерэктомия — это медицинский термин, обозначающий удаление матки. В некоторых случаях гистерэктомия может ослабить соединительную ткань между прямой кишкой и влагалищем. Это может вызвать ректоцеле, тип пролапса, при котором прямая кишка вдавливается во влагалище.

Люди могут испытывать симптомы ректоцеле в прямой кишке, влагалище или в обоих случаях. Симптомы могут включать:
- давление в области таза
- боль в животе или пояснице
- ощущение падения чего-то в тазу
- ощущение массы во влагалище цикл
- запор
- трудности с дефекацией
- отсутствие ощущения опорожнения кишечника после дефекации
- в некоторых случаях неспособность контролировать дефекацию
Вставание может ухудшить симптомы, тогда как лежание может облегчить их.
До или после дефекации
Анальная трещина представляет собой небольшой разрыв слизистой оболочки анального канала, который является концом толстой кишки между прямой кишкой и анусом.
Анальные трещины могут вызывать острую боль, которая может начаться при дефекации и продолжаться от нескольких минут до нескольких часов. Другие симптомы могут включать ярко-красную кровь в стуле или на туалетной бумаге после дефекации или кожную бирку, или небольшой комок, который появляется возле анальной трещины.

После колоноскопии
Колоноскопия — это медицинская процедура, при которой гибкая трубка, называемая эндоскопом, вводится в задний проход и через прямую кишку в толстую кишку. К эндоскопу прикреплена камера, которая позволяет врачу заглянуть внутрь толстой кишки.
Люди могут испытывать легкую боль или давление во время колоноскопии. Тем не менее, врач может дать успокоительное, чтобы уменьшить любой дискомфорт.
Осторожные движения и ходьба могут помочь облегчить боли в области заднего прохода, прямой кишки или газа после процедуры.
Во время или после анального полового акта или инструментовки
Кожа вокруг прямой кишки очень чувствительна. Трение от сексуальной активности, связанной с анусом или введением предметов в прямую кишку, может вызвать травму, раздражение, отек или кровотечение.
Анальный секс в основном безопасен. Если человек испытывает боль во время или после анального секса, ему может потребоваться увеличить количество смазки.

Лица, вступающие в незащищенный анальный секс, подвергаются большему риску аноректальных инфекций. Наиболее распространенным симптомом являются частые или постоянные позывы к дефекации. Другие симптомы могут также включать боль или дискомфорт в аноректальной области.
Узнайте, как безопасно заниматься анальным сексом, здесь.
Другие медицинские состояния, которые могут вызывать ректальную боль, включают:
Воспалительное заболевание кишечника
Воспалительное заболевание кишечника (ВЗК) — это термин, обозначающий два состояния: болезнь Крона и язвенный колит (ЯК). Эти состояния вызывают хроническое воспаление желудочно-кишечного тракта.
Болезнь Крона чаще всего поражает часть тонкой кишки перед толстой и толстой кишкой. ЯК — это хроническое заболевание, при котором воспаляются толстая и прямая кишка.
Однако, если ЯК поражает только прямую кишку, это называется проктит. Люди с этим заболеванием могут испытывать боль в области прямой кишки.

Другие симптомы включают:
- тенезмы, частые позывы к дефекации
- кровавый понос
- кровотечение в области прямой кишки
Исследования показали, что проктит также возникает в результате медицинских процедур. Хронический лучевой проктит является побочным эффектом, которым страдают 5–20% людей, получающих лучевую терапию от рака. Отчет о случае из 2000 года также демонстрирует, что у одного человека развился язвенный проктит через 10 месяцев после трансплантации фекальной микробиоты.
Стеркоральные язвы
Стеркоральные язвы возникают при хронических запорах, приводящих к застою фекальных масс.
В толстой кишке могут присутствовать множественные изъязвления. Наиболее частая локализация изъязвления – сигмовидная кишка и прямая кишка.
Рак аноректальной области
Рак аноректальной области относится к любому раку, поражающему задний проход или прямую кишку.
При раке анального канала симптомы могут проявляться не сразу.
 Они могут заметить анальное кровотечение, которое люди часто принимают за геморрой.
Они могут заметить анальное кровотечение, которое люди часто принимают за геморрой.Другие симптомы анального рака включают:
- ректальный зуд
- припухлость в области входа в задний проход
- чувство распирания или боли в заднем проходе
- изменения дефекации, в том числе более узкий стул лимфатические узлы в анусе или паху
- трудности с контролем дефекации
Многие из этих симптомов могут иметь причины, не связанные с аноректальным раком. Однако, если человек замечает эти симптомы, важно, чтобы он обратился к врачу.
Варианты лечения ректальной боли могут различаться в зависимости от основной причины.
Для облегчения общей боли в области прямой кишки и заднего прохода можно попробовать следующее:
- принять сидячую ванну или посидеть в теплой воде в течение нескольких минут потливость
- отказ от использования раздражающих моющих средств или мыла
- ношение дышащего хлопкового белья
- ношение свободной, удобной одежды
- избегание сидения в течение длительного времени
- сидение на подушке или резиновом кольце для снятия давления
- прием безрецептурных обезболивающих для облегчения боли
- использование смягчителя стула, облегчающего дефекацию
- употребление высококалорийной диеты с клетчаткой и питье большого количества воды для предотвращения запоров и напряжения во время дефекации
- прием любых лекарств в соответствии с инструкциями выписавшего врача
Некоторые состояния могут потребовать хирургического лечения, если у человека наблюдаются тяжелые или стойкие симптомы, которые не реагируют на более консервативное лечение.
 Примеры включают:
Примеры включают:- тяжелые трещины
- тяжелые свищи
- тяжелые формы геморроя
Человек, который испытывает ректальную боль, может также испытывать сопутствующие симптомы. В зависимости от причины ректальной боли они могут включать:
- ощущение давления в анальной, ректальной или тазовой области
- ощущение неполного опорожнения кишечника после дефекации
- трудности с опорожнением кишечника
- газы и газовые боли
- подтекание или неспособность контролировать дефекацию
- ректальное или анальное кровотечение
Врач может провести ректальное исследование для диагностики причины ректальной боли.
Во время ректального исследования пациент ложится на левый бок, согнув колени к груди. Затем врач вводит смазанный палец в перчатке в прямую кишку, чтобы прощупать ее на наличие проблем. Людям может потребоваться сжать палец, чтобы проверить функцию мышц.
В зависимости от симптомов пациента врач может также провести дополнительные анализы.
 Среди них могут быть:
Среди них могут быть:- Эндоректальное УЗИ: Это позволяет врачу увидеть изображения стенки прямой кишки и окружающих областей. Это может быть полезно для выявления ректоцеле или выпадения прямой кишки.
- Аноректальная манометрия: Этот тест оценивает функцию и силу мышц вокруг прямой кишки.
- Видеодефекограмма: Это специализированный рентгеновский снимок, показывающий работу мышц во время дефекации.
Людям, у которых наблюдаются какие-либо из следующих симптомов, необходимо обратиться к врачу:
- ректальная боль, которая не проходит или ослабевает, а затем возвращается
- сильная боль или другие симптомы
- продолжающееся ректальное кровотечение
- видимое или ощутимое образование, которое не улучшается
- недавняя травма заднего прохода
Люди могут испытывать ректальная боль по разным причинам, включая беременность, геморрой и мышечные спазмы.

- Используйте презервативы или другие средства защиты во время полового акта.

 А., Крячко А.А., Алиев З.О., Фаниев М.В., Ишонаков Х.С. Хронические воспалительные заболевания прямой кишки и предстательной железы (обзор литературы). Андрология и генитальная хирургия, журнал. Т. 17, 2016. С. 12-19.
А., Крячко А.А., Алиев З.О., Фаниев М.В., Ишонаков Х.С. Хронические воспалительные заболевания прямой кишки и предстательной железы (обзор литературы). Андрология и генитальная хирургия, журнал. Т. 17, 2016. С. 12-19.