При вдохе боль в правом подреберье: Боль в правом подреберье – Новая больница
Тяжесть в правом боку под ребрами — боль в правом подреберье: причины
Причины боли в правом подреберье
Содержание статьи
- Причины боли в правом подреберье
- Вирусный гепатит и цирроз
- Медикаментозное поражение печени
- Усиленная работа печени
- Гептрал® на страже здоровья печени
Возникновение боли в правом подреберье, ощущение тяжести и распирания могут указывать на различные проблемы с печенью.
Сбои в работе этого органа могут иметь серьёзные последствия, поэтому важно своевременно разобраться в причинах возникновения дискомфортных ощущений, которые получили название «синдром правого подреберья»4.
Причины боли в правом подреберье
Часто о проблемах с внутренними органами организм сигнализирует дискомфортом в правом подреберье: ноющей болью, резями, тянущими ощущениями. Всё это может проявляться после физической активности или в состоянии покоя
Всё это может проявляться после физической активности или в состоянии покоя
Причинами боли в правом подреберье могут быть:
- увеличение размеров печени;
- другие заболевания пищеварительного тракта;
- заболевания других органов.
Боль в правом подреберье может возникать при патологиях почек, сердца, легких или может быть объяснена другими причинами4. Однако давайте подробнее рассмотрим именно те случаи, когда причиной боли могут быть именно проблемы с печенью.
Вирусный гепатит и цирроз
При гепатитах и циррозе тяжесть и боли в правом подреберье могут быть вызваны реакцией глиссоновой капсулы (фиброзной оболочки печени). Болевые ощущения могут усиливаться после физических упражнений. Одного этого симптома недостаточно, чтобы поставить диагноз, однако при наличии свободной жидкости в брюшной полости и желтухи можно заподозрить цирроз или гепатит. В этом случае боль обычно носит локализованный характер и ощущается справа вверху живота1.
Помимо внешних симптомов, более точно подтвердить диагноз могут лабораторные анализы (изменения активных проб, высокая активность трансаминаз и т.п.) и аппаратные исследования (УЗИ, рентгенография), а также проведение биопсии печени1-3.
Медикаментозное поражение печени
Известно более тысячи лекарственных средств, которые обладают гепатотоксическим эффектом1,3. О медикаментозном поражении печени может сигнализировать появление дискомфорта в правом подреберье (тупой боли), желтухи, зуда, упадка сил и мышечной слабости и прочих симптомов.
Проверить уровень ферментов можно в лаборатории, сдав кровь на анализ биохимических показателей АЛТ, АСТ.
У 90% людей с медикаментозным поражением печени более чем в 2,5 раза возрастает активность печеночных ферментов. Диагностика основана на детальном изучении истории болезни, определением перечня препаратов с гепатотоксическим действием, которые принимал пациент.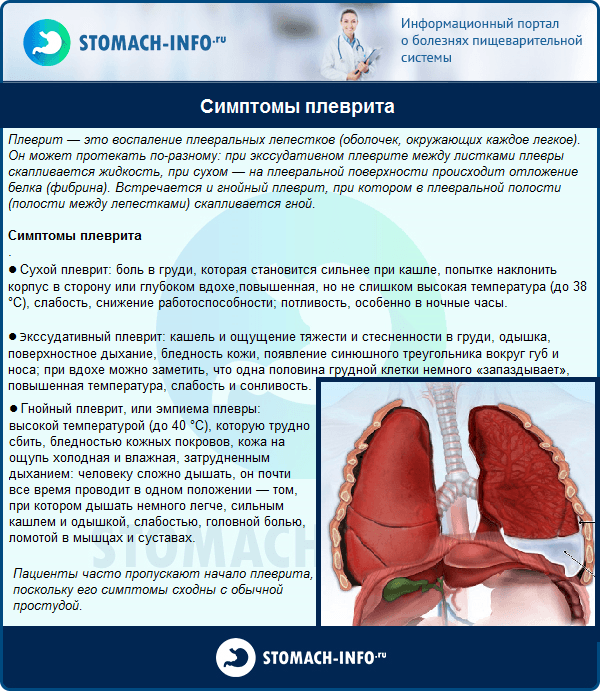
Усиленная работа печени
Печень является «кровяным депо» организма. Когда вы занимаетесь спортом, например, бегаете, поднимаете большой вес или крутите педали, этот орган увеличивается в размерах и начинает оказывать давление на свою наружную капсулу, в которой есть множество нервных окончаний. Из-за этого могут появляться болевые ощущения в правом боку4.
Дискомфорт может возникать из-за неправильного питания. Этим объясняется появлением боли в правом подреберье после употребления жирной пищи или богатых углеводами продуктов, особенно если их употребляли непосредственно перед физической тренировкой или сразу после неё. В этом случае печени придется столкнуться с повышенной нагрузкой, и она может отреагировать соответствующим образом – болевым синдромом.
Гептрал
® на страже здоровья печениТаблетки Гептрал® 400 мг – безрецептурный препарат. Его действующим веществом является активная аминокислота. Здоровая печень обычно самостоятельно синтезирует эту жизненно важную аминокислоту в количестве примерно 8 г в день6. При проблемах с печенью её уровень в организме снижается и восстановительные процессы в печени замедляются
Его действующим веществом является активная аминокислота. Здоровая печень обычно самостоятельно синтезирует эту жизненно важную аминокислоту в количестве примерно 8 г в день6. При проблемах с печенью её уровень в организме снижается и восстановительные процессы в печени замедляются
Восполняя ее дефицит в организме, Гептрал® запускает 5 важных процессов, действуя изнутри клетки печени5,6:
- Выведение токсинов.
- Восстановление структуры клеток.
- Выведение желчных кислот.
- Восполнение энергетического потенциала клеток.
- Выведение жиров из клеток печени.
Гептрал® является оригинальным гепатопротектором, который показан людям с проблемами с печенью для снижения повышенной утомляемости. Ведь именно усталость является самым частым ранним симптомом заболеваний печени.5,8. Гептрал® способствует улучшению функций печени уже после 1-й недели приема 5, что отражается не только на улучшении общего самочувствия, но может быть также подтверждено результатами анализов крови (АЛТ, АСТ).
Гептрал® способствует улучшению функций печени уже после 1-й недели приема 5, что отражается не только на улучшении общего самочувствия, но может быть также подтверждено результатами анализов крови (АЛТ, АСТ).
Таблетки Гептрал® 400 мг удобно принимать: суточную дозу можно принять за 1 раз. Эффект от курса Гептрал® может сохраняться до 3-х месяцев после окончания лечения5.
Боль в правом подреберье при вдохе, причины резкой боли спереди
Содержание
- Какие изменения происходят в подреберье в акте дыхания?
- Механизм болей в подреберье при вдохе
- Причины тупой боли в подреберье справа при вдохе
- Когда бывают острые боли в подреберье справа при вдохе?
- Патология органов грудной клетки
- Патология прочих органов
Боль в правом подреберье при глубоком вдохе — нередкий симптом разных заболеваний. При этом приходится учитывать не только возможную патологию со стороны органов пищеварения, локализованных под диафрагмой, но и ближайшее соседство легких, плевры, средостения, межреберных мышц и нервных веток.
Какие изменения происходят в подреберье в акте дыхания?
Диафрагма, служащая верхней границей подреберья, является активным участником акта дыхания. Она совместно с грудной клеткой обеспечивает дыхательные движения. Цель — создание отрицательного давления в плевральной полости, чтобы максимально растянулась легочная ткань и в нее поступил воздух на вдохе.
К анатомическим структурам «вздоха», кроме диафрагмы, относятся наружные межреберные мышцы. При сокращении ребра идут вверх, грудная клетка увеличивается в объеме, особенно в нижних отделах. Этому способствует дополнительное сокращение диафрагмы. На вдохе она уплощается и опускается в сторону брюшной полости.
В состоянии покоя и во время выдоха купол движется в сторону грудной клетки. У людей разного типа сложения возможно преимущественно грудное дыхание (более типично для женщин, зависит от работы межреберных мышц) или брюшное, когда главным участником является диафрагма.
Двигаясь, она одновременно тянет за собой органы брюшной полости. Печень «привязана» к внутренней части диафрагмы мощной серповидной связкой. Плотные волокна соединительной ткани прикрепляют к нижней поверхности правой доли печени желчный пузырь. Иногда сюда прилежит слепая кишка с червеобразным отростком, петли тонкой кишки.
Печень «привязана» к внутренней части диафрагмы мощной серповидной связкой. Плотные волокна соединительной ткани прикрепляют к нижней поверхности правой доли печени желчный пузырь. Иногда сюда прилежит слепая кишка с червеобразным отростком, петли тонкой кишки.
В выдохе активно заняты внутренние межреберные мышцы и брюшная стенка. Они поддавливают снизу на органы, расположенные в верхнем этаже брюшины и диафрагму с целью уменьшения объема грудной клетки. Сокращаясь одновременно с мышцами живота, диафрагма повышает давление в брюшной полости.
Регулирует последовательность этих движений дыхательный центр продолговатого мозга, передавая нервные сигналы через спинномозговые каналы.
Чем больше сопротивление легочной ткани (потеря эластичности при склерозировании, воспалении), тем сильнее напрягаются мышцы. Их работа значительно усиливается при увеличении частоты дыхания, при физической нагрузке.
При форсированном дыхании в процесс подключаются мышцы шеи, спины и груди
Механизм болей в подреберье при вдохе
Знакомство с анатомическими структурами и их функциональным участием в акте дыхания поможет нам разобраться в причинах болей в подреберье справа при вдохе. По механизму образования следует разделить все боли в правом подреберье на вызванные:
По механизму образования следует разделить все боли в правом подреберье на вызванные:
- органами пищеварения;
- органами грудной клетки;
- другими анатомическими образованиями, образующими иррадиацию.
Болезненные ощущения в области печени колющего характера часто беспокоят здоровых нетренированных людей, если им приходится пробежаться. В этой ситуации обычно беспокоят боли в правом подреберье спереди.
Их возникновение объясняют:
- спастическими сокращениями диафрагмы в связи со сбоем ритма нормального дыхания;
- повышенным уровнем гормона адреналина, который способствует увеличению кровенаполнения печени и растяжению капсулы, а также снижает тонус мышечного слоя желчного пузыря и протоков (переполнение вызывает боль).
Подобную ситуацию не считают патологической. Болевые ощущения исчезают при отдыхе и восстановлении дыхания.
Боли в правом подреберье с усилением при глубоком вдохе могут быть вызваны воспалительной патологией печени, желчного пузыря в связи с локальным вовлечением в процесс брюшины.
Этот признак используется врачами для диагностики степени распространения воспаления, когда пациента специально просят глубоко подышать и обращают его внимание на изменение характера болей. Рассмотрим конкретные болезни органов пищеварения, сопровождающиеся болями при дыхании.
Причины тупой боли в подреберье справа при вдохе
Заболевания пищеварительного тракта вызывают тупые или острые боли в зависимости от фазы и стадии. При хроническом течении с редкими обострениями пациенты отмечают непостоянную болезненность в нижнем отделе грудной клетки справа при глубоком вдохе.
Хронические воспалительные процессы в печени, желчном пузыре сопровождаются частичным склерозированием (заменой собственной ткани на рубцы) паренхимы органа или стенки полости, деформацией. Это нарушает расположение связочного аппарата. А при дыхании и подтягивании диафрагмой способствует возникновению болей в боку или над зоной проекции.
Хронический холецистит — распространенное заболевание желчного пузыря воспалительной природы.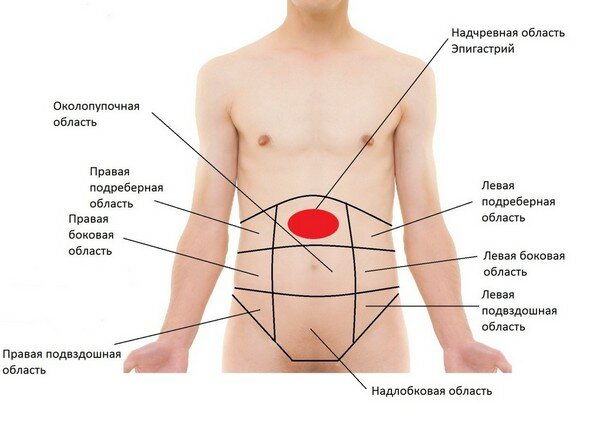 Вне обострения дает тянущие и тупые боли в подреберье справа. У пациентов с длительным «стажем» болезни пузырь истончается, покрывается рубцами и спайками. Болезненные ощущения возникают не только при глубоком вдохе, но и при движениях туловища, поворотах.
Вне обострения дает тянущие и тупые боли в подреберье справа. У пациентов с длительным «стажем» болезни пузырь истончается, покрывается рубцами и спайками. Болезненные ощущения возникают не только при глубоком вдохе, но и при движениях туловища, поворотах.
Дискинезию желчевыводящих путей считают начальным этапом холецистита и холангита. Она выражается в нарушении сократительной функции пузыря и протоков, болях то тупого, то спастического характера.
Наблюдается у нервных людей, склонных к раздражительности, переживаниям, нарушению гормонального баланса. Связь болей с вдохом обусловлена нарушенной регуляцией дыхания, дискоординацией сокращений мышечных групп. Успокаивающие процедуры помогают избавиться от неприятных симптомов.
Симптомы проблем с печенью
Гепатиты — воспалительные заболевания печени способствуют отеку ткани и увеличению объема органа, боли вызваны растяжением капсулы.
Обычно носят тупой характер, пациенты отмечают «чувство тяжести» справа в подреберье.
Усиление при дыхании возможно при попытке активно двигаться, заниматься спортом в фазе ремиссии, присоединении холецистита. Жировая дистрофия и цирроз печени — длительный процесс с деформацией органа, заменой на рубцовую ткань, натяжением связочного аппарата диафрагмы.
Когда бывают острые боли в подреберье справа при вдохе?
Резкая боль в правом подреберье с усилением при вдохе характерна для клинической картины острого воспалительного процесса с локальным перитонитом. Острый холецистит — сопровождается выраженным правосторонним болевым синдромом с иррадиацией в лопатку, поясницу, плечо, ключицу.
Одновременно пациенты жалуются на тошноту, рвоту, отрыжку горечью, значительное повышение температуры, озноб. При пальпации живота определяется сильная болезненность в точке желчного пузыря, иногда — увеличенный и напряженный пузырь. На предложение глубоко подышать пациенты, наоборот, затаивают дыхание до поверхностного. Таким путем удается уменьшить раздражение брюшины.
Таким путем удается уменьшить раздражение брюшины.
Желчекаменная болезнь характеризуется режущей болью при движении камня по протокам. Иррадиация очень ярко выражена в правую сторону грудной клетки, низ живота, спину. На высоте приступа наблюдается рвота желчью. В межприступный период боли остаются, но принимают тупой характер.
С желчного пузыря инфекция переходит на поджелудочную железу
Аппендицит при атипичной локализации доходит до поверхности печени и диафрагмы. Высокое расположение боли характерно при воспалении червеобразного отростка на фоне большого срока беременности.
Боль локализуется не в подвздошной области, как при классической картине, а в правом подреберье, в спине, сопровождается рвотой, высокой температурой, усиливается на вдохе. Практически невозможно отличить от холецистита. Распознается только во время операции.
Абсцесс и эхинококковая киста печени при выраженном нагноении и росте растягивают орган, оказывают давление на капсулу, поэтому вызывают постоянные боли пульсирующего характера (при абсцедировании). Движения и дыхание стимулируют болевой синдром.
Движения и дыхание стимулируют болевой синдром.
Злокачественные новообразования в печеночной ткани или метастазы в нее сопровождаются на начальной стадии чувством тяжести, затем переходят в интенсивные постоянные боли в подреберье справа с усилением при дыхании.
Болеть в правом подреберье у пациента может при иррадиации от соседних органов во время обострения хронического панкреатита, язвенной болезни. Появляются:
- кинжальные или режущие боли с основной локализацией в эпигастрии, чуть выше пупка;
- тошнота и рвота;
- понос, с кровью или покрытый жировой пленкой;
- тахикардия;
- головокружение;
- снижение артериального давления.
Кроме иррадиации, боли при дыхании могут сопровождать разрыв органа, начальные явления перитонита. При перфорации язвенного околопеченочного участка кишечника, вызванной болезнью Крона, следует также ожидать перитонеальных проявлений.
Патология органов грудной клетки
Причиной болей в правом боку, подреберье с резким усилением на вдохе могут быть болезни грудной клетки. К ним можно отнести патологию: органов дыхания, сердца и сосудов, костного скелета и мышц.
К ним можно отнести патологию: органов дыхания, сердца и сосудов, костного скелета и мышц.
Пневмония (воспаление легких) — распространенное самостоятельное заболевание или осложнение бронхита, сепсиса. Вызывается патогенными бактериями и вирусами, если падает иммунитет пациента. Боли при дыхании, с распространением в брюшную полость, наблюдаются при правосторонней плевропневмонии (крупозной).
К симптомам относятся:
- внезапное начало;
- высокая температура;
- кашель с отделением мокроты гнойного характера, возможно, с кровью;
- выраженное недомогание;
- одышка;
- боли в боку и подреберье при дыхании;
- синюшность губ.
Плеврит — скопление воспаленной жидкости в правой плевральной полости, является осложнением пневмонии, признаком туберкулеза легких. Раздражение плевральных листков вызывает сильную боль сзади в области нижних ребер и в подреберье с иррадиацией в живот, невозможность глубокого дыхания, одышку, отставание правой стороны грудной клетки в акте дыхания.
На рентгеновском снимке видна жидкость в плевральной полости справа, чтобы точно узнать причину плеврита необходимо сделать повторный снимок после ее удаления
У пациентов общее тяжелое состояние, выраженная интоксикация, ознобы, высокие скачки температуры. Плеврит может быть вызван абсцессом легкого, раковой опухолью, нагноившимися бронхоэктазами.
Крайне опасное состояние вызывает тромбоэмболия ствола легочной артерии. Если тромб попадает в артерию низшего порядка, то изменения ограничиваются картиной пневмонии с некрозом части тканей (инфарктом). При закупорке ветки крупного диаметра у пациента появляются:
- внезапное удушье;
- резкие боли в грудной клетке и в животе;
- посинение верхней половины тела;
- кашель с обильной мокротой и кровохарканьем;
- слабость и потеря сознания.
Заболевание является осложнением приступов мерцательной аритмии, тромбофлебита вен ног и малого таза, инфаркта миокарда, химиотерапевтических препаратов.
Абдоминальная форма инфаркта миокарда — чаще связана с локализацией ишемии в зоне задней стенки левого желудочка. Боли сжимающего, жгучего или давящего типа возникают внезапно, локализуются в эпигастрии, иррадиируют в живот, спину, лопатку, затрудняют дыхание.
На ЭКГ возникают признаки ишемии, блокад, аритмии. Заболевание настолько известно хирургам, что ни один опытный врач не приступит к операции по поводу холецистита, пока не будет проведено ЭКГ-исследование.
Застойная сердечная недостаточность — осложнение тяжелых заболеваний сердца, поражающих миокард. Нарушение сократительной способности желудочков приводит к задержке крови в конечностях, брюшной полости, легких. Печень страдает одной из первых.
Переполнение воротной вены вызывает выход жидкой части крови в паренхиму, отек и растяжение капсулы. Диафрагме приходится работать с повышенной нагрузкой, что вызывает спастические сокращения. Соответственно пациент чувствует тяжесть в правом подреберье и острые колики с болезненностью при дыхании.
Правосторонний пневмоторакс — характеризуется разрывом легочной ткани, выходом воздуха в плевральную полость со сдавлением правого легкого. У больного наступает внезапное шоковое состояние, из-за резких болей он не может дышать, падает давление. Причиной становятся травмы грудной клетки, фиброзно-кавернозный туберкулез легких, абсцедирующая пневмония.
Картина множественного двустороннего перелома ребер клинически сопровождается резкими болями при дыхании и движениях
Заболевания костно-мышечного скелета грудной клетки могут вызывать резкие боли по ходу нижних ребер особенно при дыхании и движениях. К ним относятся:
- ушибы и переломы правых ребер;
- межреберная невралгия;
- миозит мышц;
- опоясывающий лишай;
- остеохондроз поясничного и грудного отделов;
- ущемление грыжи межпозвоночного диска.
При осмотре пациента врач обнаруживает болезненные точки по ходу мышц, нервных окончаний, резкое усиление болей на сжатие грудной клетки и при дыхании, неврологические признаки (нарушение чувствительности, изменение тонуса в конечностях).
Патология прочих органов
- Из прочих заболеваний, способных иррадиировать боли в подреберье и усиливать при вдохе можно отметить:
- пиелонефрит правой почки, особенно сопровождающийся воспалением паранефральной клетчатки вокруг верхнего полюса;
- почечнокаменную болезнь;
- гидронефроз;
- опухоли надпочечников с метастазами в позвоночник;
- тромбоз печеночной и полой вен.
Учитывая разносторонний характер поражений, которые могут вызывать боли в правом подреберье, связанные с дыханием, нельзя длительно терпеть. При наличии острых и сильных болей следует вызвать «Скорую помощь». Если ранее привычный симптом изменил иррадиацию и характер, то следует обратиться в поликлинику. Самостоятельное лечение способно навредить и осложнить течение заболевания.
Боль в животе
Боль в животе является одной из самых частых причин обращения за экстренной медицинской помощью и в ряде случаев — одним из симптомов острых хирургических заболеваний органов брюшной полости (острый аппендицит, прободная язва желудка, кишечная непроходимость и др. ), требующих экстренного направления больного в хирургическое отделение.
), требующих экстренного направления больного в хирургическое отделение.
Этиология
Основные причины боли, локализуемой пациентами в области живота, следующие:
- Заболевания и повреждения органов брюшной полости (желудок, желчный пузырь, кишечник, матка и ее придатки и пр.).
- Заболевания и повреждения органов забрюшинного пространства (почка, поджелудочная железа, забрюшинные гематомы при переломах костей таза и травмах почек, расслаивающая аневризма брюшной аорты).
- Тромбозы и эмболии сосудов брюшной полости.
- Иррадиирующие боли при заболеваниях органов грудной клетки (крупозная пневмония, плеврит, базальные плевропневмонии, инфаркт миокарда, перикардит).
- Заболевания и повреждения передней брюшной стенки (брюшные грыжи, спонтанные и травматические разрывы сосудов передней брюшной стенки с образованием гематом в ее толще, флегмоны брюшной стенки).
- Иррадиирующие боли при заболеваниях и повреждениях позвоночника и спинного мозга (переломы нижнегрудных и поясничных позвонков, опухоли спинного мозга и кризы при спинной сухотке, пояснично-крестцовые радикулиты и т.
 д.).
д.).
Локализация боли в большинстве случаев указывает на поражение того или иного органа.
Так, боль в правом верхнем отделе живота наблюдается главным образом при заболеваниях печени, желчного пузыря и желчных путей, головки поджелудочной железы, двенадцатиперстной кишки, восходящей толстой кишки, правой почки и правостороннем диафрагмальном плеврите.
Боль в левом верхнем отделе живота характерна для заболеваний желудка, поджелудочной железы, левой половины толстой кишки и левой почки.
Самой частой причиной боли в правой нижней части живота является острый аппендицит. Она может вызываться также поражениями слепой и конечного отдела подвздошной кишки, заболеваниями внутренних половых органов у женщин.
Причины боли в левой нижней части живота обычно бывают заболевания сигмовидной кишки и внутренних половых органов.
Однако в ряде случаев локализация больным боли не совпадает с топографией пораженного органа брюшной полости. Так, большинство больных острым аппендицитом в течение первых часов от начала заболевания отмечают боль не в правой подвздошной области, соответствующей расположению червеобразного отростка, а в эпигастральной области.
Иррадиация боли характерна для ряда заболеваний и поражения определенных органов. Так, боль в правом подреберье, исходящая из желчного пузыря и желчных путей, как правило, иррадиирует вверх, в правую половину грудной клетки и правое плечо. Боль в эпигастрии при язве желудка и боль при остром панкреатите отдают в спину и поясницу. Боли в обеих подвздошных областях, обусловленные заболеваниями внутренних половых органов у женщин, обычно имеют характерную иррадиацию вниз с ощущением давления на мочевой пузырь и прямую кишку.
Ряд острых процессов в брюшной полости сопровождается характерной изолированной иррадиацией боли в область плечевого сустава при полном отсутствии каких-либо изменений самого сустава или окружающих его тканей (так называемый френикус-симптом). Эта жалоба иногда выступает на первый план, но даже если сам больной и не заявляет об этом, следует активно расспросить его о подобной иррадиации болей. Плечевой френикус-симптом характерен для тех заболеваний, при которых внезапно происходят излияние в брюшную полость крови или содержимого желудка и раздражение диафрагмальной брюшины. Он нередко сопутствует кровоизлияниям, обусловленным разрывом маточной трубы, печени, селезенки, и чрезвычайно часто встречается при прободении язв желудка и двенадцатиперстной кишки.
Диагностика
Определение характера боли в животе во многом способствует правильной диагностике. Необходимо выяснить, началась ли боль внезапно или нарастала постепенно. Так, внезапно возникшая острая, так называемая кинжальная, боль в животе наблюдается при перфорациях язв желудка и двенадцатиперстной кишки. Внезапный характер боли в животе свойствен некоторым видам острой кишечной непроходимости (заворот кишки, ущемление ее, узлообразование). Внезапно начинается боль в животе при остром панкреатите, тромбозе сосудов кишечника, разрыве или перекруте кист яичника у женщин. Чрезвычайно характерно внезапное развитие боли для печеночной и почечной колик. Менее остро нарастает болевой синдром при кишечной непроходимости; постепенное нарастание боли свойственно также острым воспалительным заболеваниям (острый аппендицит, холецистит, воспаление придатков матки).
Внезапный характер боли в животе свойствен некоторым видам острой кишечной непроходимости (заворот кишки, ущемление ее, узлообразование). Внезапно начинается боль в животе при остром панкреатите, тромбозе сосудов кишечника, разрыве или перекруте кист яичника у женщин. Чрезвычайно характерно внезапное развитие боли для печеночной и почечной колик. Менее остро нарастает болевой синдром при кишечной непроходимости; постепенное нарастание боли свойственно также острым воспалительным заболеваниям (острый аппендицит, холецистит, воспаление придатков матки).
Отчетливая связь боли, локализуемой пациентом в эпигастральной области, с приемом пищи, постепенное усиление боли вскоре после еды или возникновение ее в ночное время, сезонное весенне-осеннее обострение процесса характерны для язвенной болезни желудка и двенадцатиперстной кишки. Длительная или постоянная тянущая, давящая боль в эпигастральной области с ощущением распирания желудка у пожилых больных, сочетающаяся с похуданием, позволяют заподозрить новообразование желудка.
Важное диагностическое значение имеет наблюдение за поведением больного и его позой во время приступа острой боли в животе. Больные с обострением язвенной болезни обычно сидят или лежат, скорчившись, с приведенными к животу ногами. Больные с перфорацией язв желудка и двенадцатиперстной кишки обычно стонут или кричат от интенсивной боли, однако сохраняют вынужденное однотипное горизонтальное положение, так как попытка изменить его приводит к резкому усилению боли. Такое же положение характерно для больных с местными или разлитыми перитонитами различной этиологии с той разницей, что самостоятельные (не зависящие от обследования) боли в животе обычно менее интенсивны и больные лежат относительно спокойно.
Для обильных внутрибрюшных кровоизлияний (внематочная беременность, разрывы печени, селезенки) в ряде случаев характерна упорная попытка больных приподнять голову или сесть (так называемый симптом «ваньки-встаньки», обусловленный мучительной болью при дыхании вследствие раздражения диафрагмальной брюшины скопившейся кровью).
Резкое и постоянное беспокойство больных, стоны или крики, беспрерывные попытки к изменению положения тела (горизонтальное положение сменяется ходьбой, сидением) очень часто наблюдаются при печеночной и почечной коликах. Для этих приступов характерны также внезапные развитие и окончание.
Чрезвычайно беспокойно ведут себя и больные в ранней стадии (до развития некроза кишки и перитонита) острой кишечной непроходимости, вызванной сдавлением кишечной петли штрантом, ее заворотом, узлообразованием или инвагинацией. Однако для этих случаев, в отличие от колик, характерны схваткообразность болей и смена их периодами относительного благополучия, обусловленными прекращением перистальтической волны.
В некоторых случаях острая боль в животе является ведущей жалобой больных с острой патологией органов грудной клетки (базальные плевропневмонии, гастралгическая форма инфаркта миокарда и т. д.). Нередко она сопровождается появлением объективных признаков, свойственных острым хирургическим заболеваниям органов брюшной полости, и прежде всего ограниченного напряжения мышц брюшной стенки. Резкое растяжение капсулы печени при быстром нарастании правожелудочковой недостаточности может обусловить усиливающуюся на вдохе болезненность при пальпации в правом подреберье и имитировать острый холецистит. Однако постоянное наличие субъективных и объективных признаков поражения органов дыхания и кровообращения (одышка, кашель, кровохарканье, нарушения ритма сердца, наличие хрипов в легких и притупления перкуторного звука над их участками) позволяет обычно .правильно истолковать характер острых болей в животе. Тем не менее истинная природа заболевания в ряде случаев может быть выявлена только при стационарном обследовании больного и применении ряда специальных методов исследования (ЭКГ, рентгеновское исследование органов грудной клетки).
Резкое растяжение капсулы печени при быстром нарастании правожелудочковой недостаточности может обусловить усиливающуюся на вдохе болезненность при пальпации в правом подреберье и имитировать острый холецистит. Однако постоянное наличие субъективных и объективных признаков поражения органов дыхания и кровообращения (одышка, кашель, кровохарканье, нарушения ритма сердца, наличие хрипов в легких и притупления перкуторного звука над их участками) позволяет обычно .правильно истолковать характер острых болей в животе. Тем не менее истинная природа заболевания в ряде случаев может быть выявлена только при стационарном обследовании больного и применении ряда специальных методов исследования (ЭКГ, рентгеновское исследование органов грудной клетки).
Таким образом, внимательная и всесторонняя оценка боли в животе и наблюдение за пациентом дают значительную информацию. Тщательный расспрос и полноценное объективное обследование больного, жалующегося на острую боль в животе, позволяют решить основную задачу, стоящую перед врачом на догоспитальном этапе, — выявить больных с острыми хирургическими заболеваниями органов брюшной полости. Экстренной госпитализации в хирургический стационар подлежат все больные с подозрением на перитонит, кишечную непроходимость, мезентерлальный тромбоз, острый аппендицит, холецистит, панкреатит, почечную колику. В плановом порядке могут госпитализироваться пациенты с желчно- и мочекаменной болезнью, гастроэнтеритом и др., т. е. при заболеваниях, обусловливающих абдоминальную боль, но без признаков острого живота.
Экстренной госпитализации в хирургический стационар подлежат все больные с подозрением на перитонит, кишечную непроходимость, мезентерлальный тромбоз, острый аппендицит, холецистит, панкреатит, почечную колику. В плановом порядке могут госпитализироваться пациенты с желчно- и мочекаменной болезнью, гастроэнтеритом и др., т. е. при заболеваниях, обусловливающих абдоминальную боль, но без признаков острого живота.
Не занимайтесь самолечением.
Своевременно обращайтесь за медицинской помощью.
Дискинезия желчевыводящих путей — Услуги
Дискинезия желчевыводящих путей — это нарушение оттока желчи от печени по желчевыводящим путям (желчному пузырю и пузырному протоку).
Наблюдается либо слишком сильное, либо недостаточное сокращение желчного пузыря. В результате в двенадцатиперстную кишку поступает недостаточное количество желчи. Заболевание в 10 раз чаще встречается у женщин, чем у мужчин.
Симптомы
Боль в правом подреберье
- При гиперкинетическом варианте дискинезии (то есть с повышенной сократительной активностью желчевыводящей системы) боль острая, приступообразная, кратковременная, может отдавать в правое плечо или правую лопатку. Как правило, боль возникает после физической или эмоциональной нагрузки, употребления жирной пищи
- При гипокинетическом варианте дискинезии (то есть с пониженной сократительной активностью желчевыводящей системы) боль тупая, ноющая, практически постоянная, с редкими эпизодами отсутствия боли, сопровождается чувством распирания в правом подреберье
- Приступы желчной колики — сильная боль в правом подреберье, возникающая внезапно, сопровождающаяся учащенным сердцебиением или чувством остановки сердца, страхом, онемением конечностей
Холестатический синдром
Это целый комплекс симптомов, возникающих вследствие уменьшения поступления желчи в двенадцатиперстную кишку — начальный отдел тонкого кишечника. Развивается менее чем в половине случаев.
Развивается менее чем в половине случаев.
Проявления холестатического синдрома:
- желтуха (окрашивание в желтый цвет кожи, слизистых оболочек (например, полости рта), биологических жидкостей (например, слюны, слезной жидкости и др.)
- более светлый, чем обычно, кал
- более темная, чем обычно, моча
- гепатомегалия (увеличение печени)
- кожный зуд
Диспептические проявления (расстройства пищеварения):
- снижение аппетита
- тошнота и рвота
- вздутие живота
- горечь и сухость во рту по утрам
- неприятный запах изо рта
Проявления невроза:
- повышенная утомляемость
- раздражительность
- повышенное потоотделение
- периодически возникающие головные боли
- снижение сексуальной активности
Причины
Причины первичных дискинезий желчевыводящих путей, связанных с врожденными пороками развития желчевыводящих путей:
- удвоение желчного пузыря и желчных протоков
- сужение желчного пузыря
- перетяжки и перегородки в желчном пузыре
Причины вторичных дискинезий желчевыводящих путей (развивающихся в течение жизни) — различные заболевания, например:
- гастрит (воспаление слизистой оболочки желудка)
- дуоденит (воспаление слизистой оболочки двенадцатиперстной кишки)
- язвенная болезнь (образование язв – глубоких дефектов) желудка или двенадцатиперстной кишки
- панкреатит (воспаление поджелудочной железы)
- холецистит (воспаление желчного пузыря)
- вирусный гепатит (системное заболевание с преимущественным поражением печени, вызываемое вирусами)
- неврозы (осознаваемые больными излечимые расстройства психики)
- гипофункция эндокринных желез (снижение выработки гормонов), например, гипотиреоз — гипофункция щитовидной железы
Факторы риска
- Наследственная предрасположенность
- Нерациональное питание (употребление большого количества жирной, жареной и острой пищи)
- Глисты (плоские и круглые черви) и лямблии (одноклеточные организмы, имеющие жгутики).

- Кишечные инфекции (инфекционные заболевания с преимущественным поражением пищеварительной системы)
- Гормональные нарушения (нарушения соотношения гормонов — биологически активных веществ, регулирующих все виды деятельности организма). Например, повышенная или сниженная выработка гормонов, нарушение их состава или транспортировки
- Вегетососудистая дистония (ВСД), или нейроциркуляторная дистония (НЦД) — расстройства вегетативной нервной системы (часть нервной системы, регулирующей деятельность внутренних органов)
- Психоэмоциональное напряжение (психоэмоциональные стрессы)
- Чрезмерные физические нагрузки
- Малоподвижный образ жизни
Диагностика в клинике Медлайн
Анализ анамнеза заболевания, жалоб, жизни и физикальный осмотр. При осмотре определяется нормальная окраска кожи или ее желтушность, сниженное или повышенное питание. При пальпации (прощупывании) оценивается болезненность в правом подреберье, усиливающаяся на вдохе. При простукивании определяются размеры печени и селезенки.
При простукивании определяются размеры печени и селезенки.
Лабораторные методы исследования:
- Общий анализ крови может не выявить отклонений от нормы. При наличии воспалительных заболеваний появляется лейкоцитоз (повышение количества лейкоцитов — белых клеток крови), увеличение скорости оседания эритроцитов — красных клеток крови (СОЭ — неспецифический лабораторный показатель, отражающий соотношение разновидностей белков крови)
- Общий анализ мочи выявляет более темное окрашивание мочи, чем должно быть в норме, в ней могут обнаруживаться желчные пигменты (красящие вещества, выделяемые желчью).
- Биохимический анализ крови. Определяется уровень креатинина (продукта распада белка), мочевой кислоты (продукта распада веществ из ядра клетки), общего белка и его фракций (разновидностей), щелочной фосфатазы (ЩФ), гамма-глутамил-транспептидазы (ГГТ), аланин-аминотрансферазы (АлАТ или АЛТ), аспартат-амиминотрасферазы (АсАТ или АСТ), билирубина (желчного пигмента — красящего вещества, продукта распада эритроцитов), электролитов (калий, натрий, кальций, магний)
- Липидограмма (анализ содержания липидов, жироподобных веществ, в крови).
 Может выявить нарушения нормального содержания различных липидов.
Может выявить нарушения нормального содержания различных липидов. - Маркеры вирусных гепатитов (признаки наличия в организме вирусов, способных повреждать печень)
- Исследование кала на наличие плоских и круглых червей, а также простейших (одноклеточных организмов)
Инструментальные методы исследования:
- Ультразвуковое исследование (УЗИ) органов брюшной полости выявляет изменение размеров и формы желчного пузыря, наличие в нем камней, перегибов или перетяжек
- Ультразвуковое исследование желчного пузыря с пробным завтраком. После выполнения ультразвукового исследования желчного пузыря натощак пациенту дается пробный завтрак, содержащий большое количество жиров (например, стакан сметаны или два яичных желтка). Через 30 и 60 минут вновь выполняется ультразвуковое исследование желчного пузыря. Врач оценивает, насколько своевременно и полно сократился желчный пузырь после приема пищи. Это исследование позволяет оценить форму дискинезии желчевыводящих путей — гиперкинетическая (то есть с повышенной сократимостью мышц желчевыводящих путей) или гипокинетическая (то есть с пониженной сократимостью мышц желчевыводящих путей)
- Дуоденальное зондирование.
 При этом исследовании в двенадцатиперстную кишку через нос или рот вводят зонд (трубку) на длительное время. Периодически через зонд берут порции желчи для исследования. При исследовании желчи выявляют признаки воспаления, камнеобразования и др
При этом исследовании в двенадцатиперстную кишку через нос или рот вводят зонд (трубку) на длительное время. Периодически через зонд берут порции желчи для исследования. При исследовании желчи выявляют признаки воспаления, камнеобразования и др - Фиброэзофагогастродуоденоскопия (ФЭГДС) — изучение состояния поверхности пищевода, желудка, двенадцатиперстной кишки с помощи эндоскопов (оптических приборов). Проводится при подозрении на заболевание этих органов как причину дискинезии желчевыводящих путей
- Пероральная холецистография — метод исследования, при котором пациент выпивает контрастное (то есть делающее места его накопления видимыми на рентгене) вещество, накапливающееся в желчном пузыре. Позволяет оценить размеры и форму желчного пузыря, наличие аномалий (нарушений) его развития
- Внутривенная холецистография — метод исследования, при котором внутривенно вводится контрастное вещество, накапливающееся в желчном пузыре. Позволяет оценить размеры и форму желчного пузыря, наличие аномалий (нарушений) его развития.
 Противопоказано при аллергии (индивидуальной повышенной чувствительности) к препаратом йода
Противопоказано при аллергии (индивидуальной повышенной чувствительности) к препаратом йода - Эндоскопическая ретроградная холангиопанкреатиграфия (ЭРХПГ) — сочетание эндоскопического и рентгенологического методов, дающее изображение желчевыводящих путей
- Гепатобилиарная сцинтиграфия — радиоизотопный метод исследования, при котором внутривенно вводится радиоактивный препарат, избирательно накапливающийся в печени и желчевыводящих путях, что позволяет получить их точное изображение
Лечение дискинезии желчевыводящих путей
Цель лечебных мероприятий при дискинезии желчевыводящих путей — нормализация оттока желчи и недопущение ее застоя в желчном пузыре.
Соблюдение режима труда и отдыха:
- полноценный ночной сон не менее 8 часов
- отход ко сну не позже 23 часов
- чередование умственной и физической деятельности (например, выполнение гимнастики после двух часов работы за компьютером)
- прогулки на свежем воздухе
Диетотерапия: диета №5.
- Питание 5-6 раз в сутки малыми порциями для улучшения выведения желчи
- Исключение из рациона острой, жирной, жареной, копченой пищи, консервов
- Пониженное содержание в пище соли (до 3 граммов в стуки) и специй для уменьшения застоя жидкости в организме
- Прием минеральных вод:
- высокой минерализации (то есть с большим содержанием солей) при гипомоторной дискинезии желчевыводящих путей (с пониженной сократительной активностью желчевыводящей системы)
- низкой минерализации (то есть с малым содержанием солей) при гипермоторной дискинезии желчевыводящих путей (повышенной сократительной активностью желчевыводящей системы)
Консервативное (безоперационное) лечение.
- Холеретики (желчегонные) средства облегчают отток желчи
- Холеспазмолитики (препараты, снижающие повышенный тонус мышц желчевыводящих путей) применяются при гипермоторном варианте дискинезии
- Ферментные препараты облегчают переваривание пищи при гипомоторной дисфункции
- Сборы лекарственных трав назначаются курсами 2 раза в год.
 Состав сбора трав зависит от варианта дискинезии (гиперкинетический или гипокинетический)
Состав сбора трав зависит от варианта дискинезии (гиперкинетический или гипокинетический) - Дуоденальные зондирования — удаление через зонд (трубку) содержимого двенадцатиперстной кишки после введения препаратов, стимулирующих выброс желчи из желчного пузыря
- Закрытые тюбажи (очищение) желчного пузыря, или «слепое» зондирование — прием желчегонных средств в условиях, облегчающих отток желчи (в положении на правом боку, с теплой грелкой на правом подреберье)
- Лечение нейротропными (влияющими на нервную систему) препаратами по рекомендации психотерапевта
Физиотерапевтическое лечение:
- Диадинамотерапия (лечебное воздействие электрического тока различной частоты на область правого подреберья)
- Электрофорез (воздействие на организм постоянного электрического тока и вводимых с его помощью лекарственных веществ) с препаратами магния на область печени
Акупунктура (иглоукалывание) — метод лечения, при котором воздействие на организм осуществляется введением специальных игл в особые точки на теле
Массаж (особенно точечный) — то есть с воздействием на определенные точки человеческого тела, влияющие на деятельность желчного пузыря
Профилактика дискинезии желчевыводящих пути
Первичная профилактика дискинезии желчевыводящих путей (то есть до ее возникновения)
- Соблюдение режима труда и отдыха
- Полноценное питание с ограничением жирной, жареной, копченой, соленой пищи, с достаточным содержанием овощей и фруктов
- Исключение психоэмоциональных (стрессовых) ситуаций
- Своевременное лечение неврозов
Вторичная профилактика (то есть после возникновения дискинезии желчевыводящих путей) заключается в наиболее раннем ее выявлении — при регулярном проведении профилактических осмотров.
|
Первичный прием врача гастроэнтеролога (сбор анамнеза, назначение необходимого обследования для постановки диагноза, (постановка первичного диагноза) ЦЕНА: 1700 |
|
Повторный осмотр врача гастроэнтеролога (постановка диагноза, назначение необходимого курса лечения) ЦЕНА: 1700 |
Вернуться назад
Боли в спине сбоку
Боль в спине – выраженный симптом неполадок в организме. Стреляющие, ноющие, резкие или тупые ощущения могут охватывать определенную часть спины, правую или левую сторону. Существует множество заболеваний, из-за которых может болеть спина, не стоит игнорировать этот симптом или заниматься самолечением. В нашу клинику часто обращаются пациенты с жалобой на одностороннюю боль в спине, поэтому в данной статье мы собрали симптоматику для предварительного определения причины. Выявить точную причину и назначить эффективное лечение может только квалифицированный врач.
Выявить точную причину и назначить эффективное лечение может только квалифицированный врач.
Причины появления болей с разных сторон спины
Часто болевой синдром с левой или правой стороны спины указывает на какую-либо патологию. Однако причинами нередко становятся неправильная осанка, чрезмерное мышечное напряжение, переохлаждение. Поэтому самостоятельно определить, почему возникли негативные ощущения, невозможно.
Симптом с правой стороны
Если болит в правом боку внизу спины, это может говорить о сбое в пищеварительном тракте, мочеполовой системе, работе различных органов. При этом важны местонахождение и характер ощущений.
Боль в правом боку со спины может указывать на нарушение функционирования почек. При этом сосредоточение болевых ощущений отмечается ближе к центру и отдает в бок. Если негативные ощущения появились под лопаткой, чаще всего это неврология (защемление нерва). При этом симптоме необходимо обследование легких, чтобы исключить наличие плеврита, раковых образований или пневмонии.
Боли в правом боку спины под ребром имеют множество причин, среди которых можно выделить заболевания печени, желчного пузыря, поджелудочной. Ощущения могут сопровождаться дополнительными признаками в виде тошноты, температуры и не стихать несколько суток. Как правило, это признаки холецистита. При этом болит в правом боку и отдает в спину. Другой причиной негативных ощущений становятся болезни мочевыделительной системы, позвоночника, грыжи.
Симптом с левой стороны
Если отмечается боль в левом боку спины, важна ее локализация. Когда болевые ощущения находятся в области поясницы, это может говорить о механических повреждениях, патологиях костной системы, суставов, инфекциях, метаболических нарушениях и других заболеваниях.
Причиной могут стать неврогенные или психогенные факторы. Неприятные ощущения с левой стороны спины возникают при больших физических нагрузках, когда человек ведет малоподвижный образ жизни, долго находится в одной и той же позе. Обычно такие негативные проявления проходят сами через несколько часов.
О чем свидетельствуют боли в спине?
Тянущие боли с левой стороны спины могут появиться при спондилолистезе (смещении позвонков), резкие – при грыже, прострелах, ревматизме, колющие – при мочекаменной болезни. Иногда причина – воспаление седалищного нерва, синдром грушевидной мышцы или нарушение в работе левой почки.
Резкие боли в правом боку спины могут свидетельствовать о наличии острого холецистита. Иногда они отдают в грудину, под соответствующую лопатку. Дополнительно появляется ряд других симптомов – тошнота, лихорадка и т. д. Очень часто с правой стороны боль проявляется при ряде дыхательных патологий. Например, при воспалении легких, бронхов, «сухом» плеврите, скоплении воздуха в плевральной полости и других недугах.
Тупая боль в правом боку спины появляется при метеоризме, панкреатите. Сопровождается дополнительными неприятными ощущениями. Боль справа иногда проявляется при заболеваниях мочевыделительной системы. Например, при нарушении оттока урины, камнях в почках, почечных коликах.
Сильные боли в правом боку со спины могут указывать на поражение спинного мозга или нарушения нервной системы. Чаще всего причиной становится искривление позвоночника вследствие нарушения осанки. Боли в правом боку спины у женщин нередко возникают во время беременности. Также проявляются при воспалениях органов малого таза, кистах и опухолях яичников. Ноющая боль в правом боку спины появляется при межпозвоночной грыже, спондилезе, гидронефрозе.
Диагностика
Итак, односторонняя боль в спине может возникнуть вследствие разных заболеваний. Поэтому только тщательная диагностика поможет выявить истинную причину. Боль в спине повод обратиться сразу к двум специалистам. Врач-остеопат проведет общий осмотр для исключения травм, явных признаков инфекционных заболеваний, грыжи, стеноза. При подозрении на неврологические причины болей, к обследованию подключается врач-невролог.
Также нередко берутся биохимические и общие анализы мочи и крови для выявления воспалительного процесса. При необходимости проводится биопсия.
При необходимости проводится биопсия.
К кому обращаться?
Если боли носят длительный и интенсивный характер, то лучшее решение – это обратиться к врачу. Изначально необходимо пройти обследование у терапевта, который после осмотра направляет к нужным врачам. На основе детальной диагностики доктор назначает определенную программу лечения.
Самолечение недопустимо, так как только в условиях клиники можно поставить точный диагноз. Для быстрого снятия болевого синдрома можно принять обезболивающий препарат, однако это не решит проблему, а лишь заглушит симптом. Помните, что любое самолечение может привести к серьезным осложнениям.
≡ Боль в грудной клетке справа • лечение боли справа в грудной клетке в Киеве
Избавим от болей в спине и суставах без операций!
Наши центры
- г. Киев, проспект Палладина, 20
- г.
 Киев, проспект Оболонский, 1; корпус 1
Киев, проспект Оболонский, 1; корпус 1 - г. Киев, ул. Бориса Гмыри, 4
- г. Киев, улица Петра Запорожца, 26A
- г. Львов, ул. Городоцкая, 213
«АКТИВ ЦЕНТР» лечения, реабилитации, профилактики опорно-двигательного аппарата
- 1 Контакты «Актив Центр» реабилитации позвоночника и стопы
- 2 Что мы лечим, с какими состояниями работаем
- 3 Выявляем причину. Осмотр доктора.
- 4 Наши методики лечения
- 5 Сертификаты наших специалистов
- 6 Стоимость услуг «Актив Центр»
Ваше имя
Ваш телефон
Содержание страницы
- ПРИЧИНЫ
- Когда вам следует обратиться к врачу?
- ЛЕЧЕНИЕ в АКТИВ ЦЕНТР
Боль в правой части грудной клетки может свидетельствовать о серьезных медицинских состояниях, которые обычно не связаны с сердцем, но они так же могут быть симптомами других не менее опасных заболеваний. Если вы испытываете дискомфорт и болит в правой части грудной клетки, вы должны немедленно обратиться к врачу, чтобы лечить это состояние.
Если вы испытываете дискомфорт и болит в правой части грудной клетки, вы должны немедленно обратиться к врачу, чтобы лечить это состояние.
Причины боли справа в грудной клетке
Причины боли в правой части грудной клетки различны: от воздействия избыточной физической активности до инфекций и основных заболеваний. Здесь перечислены некоторые из наиболее объясненных причин:
- Вирусная инфекция: вирусная инфекция, которая отвечает за простуду или грипп, ноющая боль в грудной клетке справа при вдохе. Боль в груди может стать более выраженной при глубоком дыхании и кашле.
- Гастрит: гастрит или воспаление стенки желудка, обычно возникает после голодания или чрезмерного потребления алкоголя и может вызвать боль в животе и острые боли в грудной клетке справа.
- Плевральное воспаление: воспаление плевральных тканей, окружающих легкие, может вызвать боль в правой части грудной клетки, а в некоторых случаях боль ухудшается при глубоком дыхании и кашле.

- Болезни желчного пузыря: приступы желчного пузыря часто проявляются как боль в правой части грудной клетки из-за воспаления желчного пузыря, и это может стать более очевидным после употребления в пищу продуктов с высоким содержанием жира. Вы также можете испытывать боль, если желчные камни застревают в желчном протоке.
- Позвоночник и мышцы: сильная боль в грудной клетке справа может быть спровоцирована неправильным положением тела, которые приводят к сжатию групп мышц между ребрами и сдавливанием органов в грудной клетке: это происходит, например, в случае сколиоза, грыжи межпозвонкового диска, спондилеза. Мышечная боль в грудной клетке справа, определяется как хроническая, диффузная, колеблющаяся и мигрирующая, а также может влиять на межреберные группы мышц, как справа, так и слева.
- Межреберная невралгия: в этом случае боль вызвана воспалением межреберных нервов. Наиболее легко определяющим это воспаление, является холод или, вообще, любые внезапные изменения температуры.
 Тупая боль справа над грудной клеткой или всей грудной клетки, сковывающая движение и сдавливающая внутренние органы.
Тупая боль справа над грудной клеткой или всей грудной клетки, сковывающая движение и сдавливающая внутренние органы. - Нарушения пищеварительного тракта: расстройства пищеварительного тракта, связанные с пищеводом, часто приводят к ужесточению стенок, который может проявляться как боль в правой части грудной клетки.
- Воспаление печени и гепатита: воспаление печени может вызвать боль справа под грудной клеткой, а также боль с правой стороны грудной клетки. Аналогичным образом, может быть причиной гепатита, что является заболеванием, которое вызывает отеки и воспаление печени. Для определения этого заболевания врачи должны будут провести медицинские анализы для диагностики гепатита.
- Травма: недавние травмы, такие как незначительный сдвиг ребра, перелом или проблемы с шейном отделе позвоночника, могут быть основными причинами боли в правой стороне грудной клетки.
- Дисфункция поджелудочной железы: воспаление поджелудочной железы может привести к отеку брюшной полости, которая может излучать боль в сундуке.

- Сердечно-сосудистые проблемы: когда возникает колющая боль справа в грудной клетке наибольший страх заключается в том, что это может быть признаком сердечно-сосудистых заболеваний, таких как сердечный приступ. Так как центр боли может находится слева, но отдавать в правую сторону. В оценке происхождения боль за грудной клеткой справа или слева, всегда во внимание принимается временной фактор. Истинная сердечная боль не носит длительного характера, счет идет на минуты. Другими словами, сердце не может «ныть, тянуть, колоть» несколько часов, дней или изо дня в день.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): является хроническим заболеванием, воспалением стенок нижнего отдела пищевода, как результат движения желудочного или дуоденального содержимого в пищевод. Раздражение пищевода может проявляться как боль в груди.
- Опухоли груди: опухоли, которые развиваются внутри легких или в окрестностях, могут привести к боли на правой стороне грудной клетки.

- Побочное действие антацидов: хроническое использование антацидов связано с болью в правой части грудной клетки.
- Чрезмерные усилия: напряженные действия, которые требуют использования грудных мышц, могут привести к боли в правой части. Боль, вероятно, связана с мышечной болью и может усугубляться особыми движениями.
- Стресс: стресс может усугубить расстройства пищеварительной системы, которые приводят к боли на правой стороне грудной клетки. Некоторые ключевые факторы стресса — проблемы работы, школы или семьи и взаимоотношений.
- Растяжение мышц: растяжение мышц или связок грудной клетки и травмы грудной клетки могут привести к боли в правой стороне грудной клетки.
- Блокирование пищи: блокирование пищевода пищей или напитком вызывает скопление, которое может привести к боли в правой части грудной клетки.
Осложнения, связанные с болью в правой части грудной клетки
В результате боли в правой части грудной клетки могут возникать другие симптомы: жжение в груди и под грудью, кислотный рефлюкс во рту, сложность глотания, болезненное дыхание, боли в груди при изменении положения тела, нарушение кровообращения кисти рук.
Если у вас есть вопросы или вы хотите заказать товар, нужно заполнить поля, отправить заявку и мы вам обязательно перезвоним
Ваше имя
Ваш телефон
Комментарий
В случае боли в груди, в сочетании со следующими симптомами, вы должны позвонить в скорую помощь для немедленной медицинской помощи: внезапное давление, чувство угнетения и подавляющий вес под грудью; боль в груди, излучаемая в левой руке, спине или челюстях; после длительных периодов бездействия в грудной клетке возникает внезапная пульсирующая боль в правой груди, которая сопровождается затруднением дыхания; ускоренный сердечный ритм, головокружение, тошнота, быстрое дыхание, дезориентация, бледность и чрезмерное потоотделение; чрезвычайно низкий сердечный ритм или артериальное давление.
В данном случае самолечением заниматься не желательно. Прием обезболивающих средств, может только заглушить проявления боли, но не вылечить. Если вы испытываете любые боли в правой части грудной клетки, вам нужно обязательно, как можно быстрее обратиться к врачу. Актив Центр занимается лечение боли справа в грудной клетке в Киеве возникающих при заболевании опорно-двигательного аппарата. Сколиоза, межпозвонковой грыже, мышц, заболеваний шейного и грудного отдела позвоночника
Прием обезболивающих средств, может только заглушить проявления боли, но не вылечить. Если вы испытываете любые боли в правой части грудной клетки, вам нужно обязательно, как можно быстрее обратиться к врачу. Актив Центр занимается лечение боли справа в грудной клетке в Киеве возникающих при заболевании опорно-двигательного аппарата. Сколиоза, межпозвонковой грыже, мышц, заболеваний шейного и грудного отдела позвоночника
Отказ от ответственности
Этот блог не предназначен для предоставления диагноза, лечения или медицинских советов. Содержимое блога на ресурсе active-center.com.ua предназначено только для информационных целей. Пожалуйста, проконсультируйтесь с врачом или другим медицинским работником относительно любого медицинского или связанного со здоровьем диагноза или вариантов лечения. Самолечение может быть опасным для Вашего здоровья.
Содержимое блога на ресурсе active-center.com.ua предназначено только для информационных целей. Пожалуйста, проконсультируйтесь с врачом или другим медицинским работником относительно любого медицинского или связанного со здоровьем диагноза или вариантов лечения. Самолечение может быть опасным для Вашего здоровья.
Моя история, которая привела меня в Актив Центр, может, знакома многим. Меня мучила боль в груди, долгое время не могли найти причину. Толи не к тем врачам попадала, то ли врачи такие. Возраст уже не детский, как ив се подумала, что проблема с сердцем. ходила к кардиологу на прием, делали кардиограмму, по выписывали лекарств. Но лучше мне не стало от них, хотя боль то уходила то опять появлялась, при вдохе кололо в груди. Посоветовали посетить невролога. Нашла рядом с домом консультацию и попала я к неврологу Головатой Ольге, хоть она уже и закончила прием, но согласилась принять меня без записи. Милейшая женщина, такая внимательная, очень добрая и приятная в разговоре. Вы не представляете как я ей благодарна и не только за консультацию и за человеческое отношение. Оказалось, что это межреберная невралгия, а не сердце, благодаря грамотному лечению боль уже не беспокоит. Спасибо вам, что помогли мне.
Вы не представляете как я ей благодарна и не только за консультацию и за человеческое отношение. Оказалось, что это межреберная невралгия, а не сердце, благодаря грамотному лечению боль уже не беспокоит. Спасибо вам, что помогли мне.
12345
Благодарим Вас Людмила Яковлевна за отзыв и Вашу доброту. Желаем Вам столько здоровья, чтоб вы больше обращаться к врачам даже и не думали). Всего Вам наилучшего.
Была боль справа в грудной клетке, нашла информацию о вас в интернете. Довольна вашей работой. Рекомендую.
12345
Благодарим за отзыв. С уважением, администратор Актив Центр.
Причины и когда обратиться к врачу
Боль в животе при дыхании может быть вызвана несколькими возможными причинами, такими как грыжа пищеводного отверстия диафрагмы, плеврит или кислотный рефлюкс. Боль при дыхании также может указывать на неотложную медицинскую помощь.
Боль при дыхании также может указывать на неотложную медицинскую помощь.
Когда человек дышит, диафрагма напрягается и расслабляется, когда воздух входит и выходит из легких. Диафрагма представляет собой большую тонкую мышцу в нижней части грудной клетки.
Из-за расположения желудка непосредственно под диафрагмой боль при дыхании может ощущаться как в желудке, хотя на самом деле она исходит от диафрагмы или других близлежащих грудных мышц и тканей.
В этой статье мы опишем некоторые из возможных причин болей в животе при дыхании. Мы также объясняем, когда обращаться к врачу.
Поделиться на PinterestПовреждение диафрагмы может вызвать боль в животе при дыхании.Как и в случае любой мышцы, человек может повредить диафрагму. Причинами травм диафрагмы могут быть:
- сильные удары в грудь
- проникающие ранения в грудную клетку
- сильный кашель
- оперативное вмешательство
Врачам может быть трудно диагностировать повреждения диафрагмы, поскольку они часто возникают наряду с другими серьезными повреждениями брюшной полости и грудной клетки. Также возможно, что человек может не испытывать симптомов в течение нескольких недель или даже месяцев после травмы.
Также возможно, что человек может не испытывать симптомов в течение нескольких недель или даже месяцев после травмы.
Симптомы повреждения диафрагмы могут включать:
- боль в животе или груди
- затрудненное дыхание
- кашель
- тошнота
- рвота
Диафрагма должна постоянно двигаться, чтобы поддерживать дыхание невозможно восстановить травму только за счет отдыха. Людям с травмами диафрагмы обычно требуется хирургическое вмешательство для восстановления повреждений.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором кислота вытекает из желудка и попадает обратно в пищевод или пищевод.
Наиболее частым симптомом ГЭРБ является изжога, представляющая собой болезненное ощущение жжения в середине грудной клетки или живота. Однако не все с ГЭРБ испытывают изжогу.
Другие симптомы ГЭРБ могут включать:
- боль в груди или верхней части живота
- затрудненное дыхание
- тошнота или рвота
- неприятный запах изо рта
- болезненное глотание или затрудненное глотание
- кариес
ГЭРБ может возникнуть, когда клапан на дне пищевода становится слабым или поврежденным. Причины ГЭРБ и потенциальные факторы риска включают:
Причины ГЭРБ и потенциальные факторы риска включают:
- избыточный вес
- беременность
- курение
- некоторые лекарства, такие как блокаторы кальциевых каналов и нестероидные противовоспалительные препараты
- грыжа пищеводного отверстия диафрагмы
Некоторые люди могут контролировать симптомы ГЭРБ, изменив питание и образ жизни. Они могут включать:
- поддержание здорового веса или снижение веса при необходимости
- отказ от ношения тесной одежды
- прекращение приема пищи по крайней мере за 2 часа до сна
- несколько небольших приемов пищи в день вместо трех больших приемов пищи
- сохранение тела вертикальное положение после еды
- отказ от курения при необходимости
- поднятие изголовья кровати на 6-8 дюймов
Определенные продукты также могут вызывать или ухудшать симптомы у некоторых людей. Отказ от этих продуктов может помочь уменьшить или предотвратить симптомы.
Примеры общих триггерных продуктов включают:
- Шоколад
- Кофе
- Печа
- СМИ, жирные, или пряные продукты
- Томаты
- Алкогольные
Поделиться на PinterestКурение может увеличить риск развития грыжи пищеводного отверстия диафрагмы.
Грыжа пищеводного отверстия диафрагмы или грыжа пищеводного отверстия диафрагмы возникает, когда верхняя часть желудка проталкивается через ослабленный участок диафрагмы.
Врачи не до конца понимают, что вызывает грыжу пищеводного отверстия диафрагмы, но факторы риска включают:
- возраст старше 50 лет
- избыточный вес или ожирение
- курение
Грыжа пищеводного отверстия диафрагмы обычно не вызывает симптомов сама по себе , но это может облегчить попадание желудочной кислоты в пищевод, что может привести к ГЭРБ.
Наиболее распространенными симптомами ГЭРБ являются изжога и кислотный рефлюкс, но они также могут вызывать затрудненное дыхание и боль в груди или животе.
Людям с грыжей пищеводного отверстия диафрагмы, у которых мало симптомов или они отсутствуют, лечение может не потребоваться.
Для людей с симптомами лечение обычно аналогично лечению при ГЭРБ и включает изменение образа жизни и прием лекарств, снижающих кислотность желудка. Если эти методы лечения неэффективны, врач может порекомендовать хирургическое вмешательство.
Во время беременности матка женщины увеличивается, что может оказывать давление на диафрагму. Гормональные изменения, такие как повышение уровня прогестерона, также могут привести к более глубокому дыханию.
Эти два изменения могут вызвать одышку и боль или дискомфорт в груди или животе у некоторых женщин, особенно в третьем триместре.
Беременная женщина может уменьшить боль и затрудненное дыхание путем:
- поддержания хорошей осанки
- использования подушек для поддержки верхней части тела во время сна
- облегчайте себе жизнь и избегайте действий, которые вызывают или ухудшают симптомы, таких как физические нагрузки
Плеврит — это воспаление плевры, которая представляет собой тонкую мембрану, которая загибается на себя, покрывая легкие и выстилая внутреннюю часть грудной клетки полость. Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.
Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.
Другие симптомы плеврита могут включать:
- одышка
- непреднамеренная потеря веса
- кашель
- лихорадка и озноб
Другие плевральные расстройства включают скопление газа, жидкости или крови в плевральной полости, которая является областью между двумя слоями мембраны .
Эти расстройства могут вызывать симптомы, сходные с симптомами плеврита, вместе с:
- учащенным сердцебиением
- усталостью
- тревогой
- беспокойством
- дыхательная недостаточность
Людям с симптомами заболевания плевры следует как можно скорее обратиться к врачу. Варианты лечения будут зависеть от типа расстройства, основных причин и тяжести любых симптомов.
Врачи могут прописать противовоспалительные препараты для облегчения симптомов. Они также могут порекомендовать процедуру удаления жидкости, газа или крови из плевральной полости.
Поделиться на PinterestЧеловеку, который испытывает сильную или постоянную боль в животе или проблемы с дыханием, следует обратиться к врачу.
Боль в области желудка или живота, возникающая при дыхании, может пройти без лечения. Тем не менее, люди с сильной, повторяющейся или постоянной болью в животе или затрудненным дыханием должны обратиться к врачу.
Любой, кто испытывает следующие симптомы, должен немедленно обратиться за медицинской помощью:
- сильные затруднения дыхания
- острая, сильная боль в груди
- головокружение
- спутанность сознания
- частая рвота
боль в желудке часто возникает из-за проблем с дыханием диафрагмой или другими мышцами или тканями в грудной полости, а не самим желудком. Причины могут включать травмы диафрагмы, грыжу пищеводного отверстия диафрагмы, беременность, ГЭРБ и плеврит.
В случае рецидивирующей, постоянной или усиливающейся боли при дыхании необходимо обратиться к врачу. Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.
Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.
Причины и когда обратиться к врачу
Боль в животе при дыхании может быть вызвана несколькими возможными причинами, такими как грыжа пищеводного отверстия диафрагмы, плеврит или кислотный рефлюкс. Боль при дыхании также может указывать на неотложную медицинскую помощь.
Когда человек дышит, диафрагма напрягается и расслабляется, когда воздух входит и выходит из легких. Диафрагма представляет собой большую тонкую мышцу в нижней части грудной клетки.
Из-за расположения желудка сразу под диафрагмой боль при дыхании может ощущаться как в желудке, хотя на самом деле она исходит от диафрагмы или других близлежащих грудных мышц и тканей.
В этой статье мы опишем некоторые из возможных причин болей в животе при дыхании. Мы также объясняем, когда обращаться к врачу.
Поделиться на PinterestПовреждение диафрагмы может вызвать боль в животе при дыхании. Как и в случае любой мышцы, человек может повредить диафрагму. Причины травм диафрагмы могут включать:
Причины травм диафрагмы могут включать:
- сильные удары в грудь
- проникающие в грудь травмы
- сильный кашель
- хирургическое вмешательство
Врачам может быть трудно диагностировать повреждения диафрагмы, поскольку они часто возникают наряду с другими значительными повреждениями живота и грудной клетки. Также возможно, что человек может не испытывать симптомов в течение нескольких недель или даже месяцев после травмы.
Симптомы повреждения диафрагмы могут включать:
- боль в животе или груди
- затрудненное дыхание
- кашель
- тошнота
- рвота
Диафрагма должна постоянно двигаться, чтобы поддерживать дыхание, поэтому травма не может восстановиться только за счет отдыха. Людям с травмами диафрагмы обычно требуется хирургическое вмешательство для восстановления повреждений.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором кислота вытекает из желудка и попадает обратно в пищевод или пищевод.
Наиболее распространенным симптомом ГЭРБ является изжога, представляющая собой болезненное ощущение жжения в середине грудной клетки или живота. Однако не все с ГЭРБ испытывают изжогу.
Другие симптомы ГЭРБ могут включать:
- боль в груди или верхней части живота
- затрудненное дыхание
- тошнота или рвота
- неприятный запах изо рта
- болезненное глотание или затрудненное глотание клапан на дне пищевода становится слабым или поврежденным. Причины ГЭРБ и потенциальные факторы риска включают:
- избыточный вес
- беременность
- курение
- некоторые лекарства, такие как блокаторы кальциевых каналов и нестероидные противовоспалительные препараты
- грыжа пищеводного отверстия диафрагмы
Некоторые люди могут контролировать симптомы ГЭРБ, меняя питание и образ жизни. Они могут включать:
- поддержание здорового веса или снижение веса при необходимости
- отказ от ношения тесной одежды
- прекращение приема пищи по крайней мере за 2 часа до сна
- есть несколько небольших приемов пищи в день вместо трех больших приемов пищи
- держать тело в вертикальном положении после еды
- бросить курить, если это необходимо
- приподнять изголовье кровати на 6-8 дюймов
Некоторые продукты также могут вызывать или ухудшать состояние симптомы у некоторых людей.
 Отказ от этих продуктов может помочь уменьшить или предотвратить симптомы.
Отказ от этих продуктов может помочь уменьшить или предотвратить симптомы.Примеры обычных триггерных продуктов:
- шоколад
- кофе
- мята перечная
- жирная, жирная или острая пища
- помидоры
- алкоголь
Врачи также могут назначать лекарства, которые помогают снизить кислотность желудка и контролировать симптомы. Людям с трудно поддающейся лечению ГЭРБ врач может порекомендовать хирургическое вмешательство.
Поделиться на PinterestКурение может увеличить риск развития грыжи пищеводного отверстия диафрагмы.
Грыжа пищеводного отверстия диафрагмы или грыжа пищеводного отверстия диафрагмы возникает, когда верхняя часть желудка проталкивается через ослабленный участок диафрагмы.
Врачи не до конца понимают, что вызывает грыжу пищеводного отверстия диафрагмы, но к факторам риска относятся:
- возраст старше 50 лет
- избыточный вес или ожирение
- курение
Грыжа пищеводного отверстия диафрагмы обычно не вызывает симптомов сама по себе, но может облегчить попадание желудочной кислоты в пищевод, что может привести к ГЭРБ.

Наиболее распространенными симптомами ГЭРБ являются изжога и кислотный рефлюкс, но они также могут вызывать затрудненное дыхание и боль в груди или животе.
Людям с грыжей пищеводного отверстия диафрагмы, у которых мало симптомов или они отсутствуют, лечение может не потребоваться.
Для людей с симптомами лечение в целом аналогично лечению ГЭРБ и включает изменение образа жизни и прием лекарств, снижающих кислотность желудка. Если эти методы лечения неэффективны, врач может порекомендовать хирургическое вмешательство.
Во время беременности матка женщины увеличивается, что может оказывать давление на диафрагму. Гормональные изменения, такие как повышение уровня прогестерона, также могут привести к более глубокому дыханию.
Эти два изменения могут вызвать одышку и боль или дискомфорт в груди или животе у некоторых женщин, особенно в третьем триместре.
Беременная женщина может уменьшить боль и затрудненное дыхание путем:
- сохранения хорошей осанки
- использования подушек для поддержки верхней части тела во время сна тяжелые физические нагрузки
Плеврит — это воспаление плевры, которая представляет собой тонкую мембрану, которая загибается на себя, покрывая легкие и выстилая внутреннюю часть грудной полости.
 Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.
Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.Другие симптомы плеврита могут включать:
- одышку
- непреднамеренную потерю веса
- кашель
- лихорадку и озноб площадь между двумя слоями мембраны.
Эти расстройства могут вызывать симптомы, сходные с симптомами плеврита, вместе с:
- учащенным сердцебиением
- утомляемость
- тревожность
- беспокойство
- дыхательная недостаточность
Людям с симптомами заболевания плевры следует как можно скорее обратиться к врачу. Варианты лечения будут зависеть от типа расстройства, основных причин и тяжести любых симптомов.
Врачи могут прописать противовоспалительные препараты для облегчения симптомов. Они также могут порекомендовать процедуру удаления жидкости, газа или крови из плевральной полости.
Поделиться на PinterestЧеловеку, который испытывает сильную или непрекращающуюся боль в животе или проблемы с дыханием, следует обратиться к врачу.

Боль в области желудка или живота, возникающая при дыхании, может пройти без лечения. Тем не менее, люди с сильной, повторяющейся или постоянной болью в животе или затрудненным дыханием должны обратиться к врачу.
Любой, у кого наблюдаются следующие симптомы, должен немедленно обратиться за медицинской помощью:
- серьезные затруднения дыхания
- острая, сильная боль в груди
- головокружение
- спутанность сознания
- частая рвота
Боль в животе при дыхании часто возникает из-за проблем с диафрагмой или другими мышцами или тканями в грудной полости, а не с самим желудком. Причины могут включать травмы диафрагмы, грыжу пищеводного отверстия диафрагмы, беременность, ГЭРБ и плеврит.
Важно обратиться к врачу в случае рецидивирующей, постоянной или усиливающейся боли при дыхании. Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.
Причины и когда обратиться к врачу
Боль в животе при дыхании может быть вызвана несколькими возможными причинами, такими как грыжа пищеводного отверстия диафрагмы, плеврит или кислотный рефлюкс.
 Боль при дыхании также может указывать на неотложную медицинскую помощь.
Боль при дыхании также может указывать на неотложную медицинскую помощь.Когда человек дышит, диафрагма напрягается и расслабляется, когда воздух входит и выходит из легких. Диафрагма представляет собой большую тонкую мышцу в нижней части грудной клетки.
Из-за расположения желудка непосредственно под диафрагмой боль при дыхании может ощущаться как в желудке, хотя на самом деле она исходит от диафрагмы или других близлежащих грудных мышц и тканей.
В этой статье мы опишем некоторые из возможных причин болей в животе при дыхании. Мы также объясняем, когда обращаться к врачу.
Поделиться на PinterestПовреждение диафрагмы может вызвать боль в животе при дыхании.Как и в случае любой мышцы, человек может повредить диафрагму. Причинами травм диафрагмы могут быть:
- сильные удары в грудь
- проникающие ранения в грудную клетку
- сильный кашель
- оперативное вмешательство
Врачам может быть трудно диагностировать повреждения диафрагмы, поскольку они часто возникают наряду с другими серьезными повреждениями брюшной полости и грудной клетки.
 Также возможно, что человек может не испытывать симптомов в течение нескольких недель или даже месяцев после травмы.
Также возможно, что человек может не испытывать симптомов в течение нескольких недель или даже месяцев после травмы.Симптомы повреждения диафрагмы могут включать:
- боль в животе или груди
- затрудненное дыхание
- кашель
- тошнота
- рвота
Диафрагма должна постоянно двигаться, чтобы поддерживать дыхание невозможно восстановить травму только за счет отдыха. Людям с травмами диафрагмы обычно требуется хирургическое вмешательство для восстановления повреждений.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором кислота вытекает из желудка и попадает обратно в пищевод или пищевод.
Наиболее частым симптомом ГЭРБ является изжога, представляющая собой болезненное ощущение жжения в середине грудной клетки или живота. Однако не все с ГЭРБ испытывают изжогу.
Другие симптомы ГЭРБ могут включать:
- боль в груди или верхней части живота
- затрудненное дыхание
- тошнота или рвота
- неприятный запах изо рта
- болезненное глотание или затрудненное глотание
- кариес
ГЭРБ может возникнуть, когда клапан на дне пищевода становится слабым или поврежденным.
 Причины ГЭРБ и потенциальные факторы риска включают:
Причины ГЭРБ и потенциальные факторы риска включают:- избыточный вес
- беременность
- курение
- некоторые лекарства, такие как блокаторы кальциевых каналов и нестероидные противовоспалительные препараты
- грыжа пищеводного отверстия диафрагмы
Некоторые люди могут контролировать симптомы ГЭРБ, изменив питание и образ жизни. Они могут включать:
- поддержание здорового веса или снижение веса при необходимости
- отказ от ношения тесной одежды
- прекращение приема пищи по крайней мере за 2 часа до сна
- несколько небольших приемов пищи в день вместо трех больших приемов пищи
- сохранение тела вертикальное положение после еды
- отказ от курения при необходимости
- поднятие изголовья кровати на 6-8 дюймов
Определенные продукты также могут вызывать или ухудшать симптомы у некоторых людей. Отказ от этих продуктов может помочь уменьшить или предотвратить симптомы.

Примеры общих триггерных продуктов включают:
- Шоколад
- Кофе
- Печа
- СМИ, жирные, или пряные продукты
- Томаты
- Алкогольные
Поделиться на PinterestКурение может увеличить риск развития грыжи пищеводного отверстия диафрагмы.
Грыжа пищеводного отверстия диафрагмы или грыжа пищеводного отверстия диафрагмы возникает, когда верхняя часть желудка проталкивается через ослабленный участок диафрагмы.
Врачи не до конца понимают, что вызывает грыжу пищеводного отверстия диафрагмы, но факторы риска включают:
- возраст старше 50 лет
- избыточный вес или ожирение
- курение
Грыжа пищеводного отверстия диафрагмы обычно не вызывает симптомов сама по себе , но это может облегчить попадание желудочной кислоты в пищевод, что может привести к ГЭРБ.

Наиболее распространенными симптомами ГЭРБ являются изжога и кислотный рефлюкс, но они также могут вызывать затрудненное дыхание и боль в груди или животе.
Людям с грыжей пищеводного отверстия диафрагмы, у которых мало симптомов или они отсутствуют, лечение может не потребоваться.
Для людей с симптомами лечение обычно аналогично лечению при ГЭРБ и включает изменение образа жизни и прием лекарств, снижающих кислотность желудка. Если эти методы лечения неэффективны, врач может порекомендовать хирургическое вмешательство.
Во время беременности матка женщины увеличивается, что может оказывать давление на диафрагму. Гормональные изменения, такие как повышение уровня прогестерона, также могут привести к более глубокому дыханию.
Эти два изменения могут вызвать одышку и боль или дискомфорт в груди или животе у некоторых женщин, особенно в третьем триместре.
Беременная женщина может уменьшить боль и затрудненное дыхание путем:
- поддержания хорошей осанки
- использования подушек для поддержки верхней части тела во время сна
- облегчайте себе жизнь и избегайте действий, которые вызывают или ухудшают симптомы, таких как физические нагрузки
Плеврит — это воспаление плевры, которая представляет собой тонкую мембрану, которая загибается на себя, покрывая легкие и выстилая внутреннюю часть грудной клетки полость.
 Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.
Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.Другие симптомы плеврита могут включать:
- одышка
- непреднамеренная потеря веса
- кашель
- лихорадка и озноб
Другие плевральные расстройства включают скопление газа, жидкости или крови в плевральной полости, которая является областью между двумя слоями мембраны .
Эти расстройства могут вызывать симптомы, сходные с симптомами плеврита, вместе с:
- учащенным сердцебиением
- усталостью
- тревогой
- беспокойством
- дыхательная недостаточность
Людям с симптомами заболевания плевры следует как можно скорее обратиться к врачу. Варианты лечения будут зависеть от типа расстройства, основных причин и тяжести любых симптомов.
Врачи могут прописать противовоспалительные препараты для облегчения симптомов. Они также могут порекомендовать процедуру удаления жидкости, газа или крови из плевральной полости.

Поделиться на PinterestЧеловеку, который испытывает сильную или постоянную боль в животе или проблемы с дыханием, следует обратиться к врачу.
Боль в области желудка или живота, возникающая при дыхании, может пройти без лечения. Тем не менее, люди с сильной, повторяющейся или постоянной болью в животе или затрудненным дыханием должны обратиться к врачу.
Любой, кто испытывает следующие симптомы, должен немедленно обратиться за медицинской помощью:
- сильные затруднения дыхания
- острая, сильная боль в груди
- головокружение
- спутанность сознания
- частая рвота
боль в желудке часто возникает из-за проблем с дыханием диафрагмой или другими мышцами или тканями в грудной полости, а не самим желудком. Причины могут включать травмы диафрагмы, грыжу пищеводного отверстия диафрагмы, беременность, ГЭРБ и плеврит.
В случае рецидивирующей, постоянной или усиливающейся боли при дыхании необходимо обратиться к врачу.
 Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.
Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.Причины и когда обратиться к врачу
Боль в животе при дыхании может быть вызвана несколькими возможными причинами, такими как грыжа пищеводного отверстия диафрагмы, плеврит или кислотный рефлюкс. Боль при дыхании также может указывать на неотложную медицинскую помощь.
Когда человек дышит, диафрагма напрягается и расслабляется, когда воздух входит и выходит из легких. Диафрагма представляет собой большую тонкую мышцу в нижней части грудной клетки.
Из-за расположения желудка сразу под диафрагмой боль при дыхании может ощущаться как в желудке, хотя на самом деле она исходит от диафрагмы или других близлежащих грудных мышц и тканей.
В этой статье мы опишем некоторые из возможных причин болей в животе при дыхании. Мы также объясняем, когда обращаться к врачу.
Поделиться на PinterestПовреждение диафрагмы может вызвать боль в животе при дыхании.Как и в случае любой мышцы, человек может повредить диафрагму.
 Причины травм диафрагмы могут включать:
Причины травм диафрагмы могут включать:- сильные удары в грудь
- проникающие в грудь травмы
- сильный кашель
- хирургическое вмешательство
Врачам может быть трудно диагностировать повреждения диафрагмы, поскольку они часто возникают наряду с другими значительными повреждениями живота и грудной клетки. Также возможно, что человек может не испытывать симптомов в течение нескольких недель или даже месяцев после травмы.
Симптомы повреждения диафрагмы могут включать:
- боль в животе или груди
- затрудненное дыхание
- кашель
- тошнота
- рвота
Диафрагма должна постоянно двигаться, чтобы поддерживать дыхание, поэтому травма не может восстановиться только за счет отдыха. Людям с травмами диафрагмы обычно требуется хирургическое вмешательство для восстановления повреждений.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором кислота вытекает из желудка и попадает обратно в пищевод или пищевод.

Наиболее распространенным симптомом ГЭРБ является изжога, представляющая собой болезненное ощущение жжения в середине грудной клетки или живота. Однако не все с ГЭРБ испытывают изжогу.
Другие симптомы ГЭРБ могут включать:
- боль в груди или верхней части живота
- затрудненное дыхание
- тошнота или рвота
- неприятный запах изо рта
- болезненное глотание или затрудненное глотание клапан на дне пищевода становится слабым или поврежденным. Причины ГЭРБ и потенциальные факторы риска включают:
- избыточный вес
- беременность
- курение
- некоторые лекарства, такие как блокаторы кальциевых каналов и нестероидные противовоспалительные препараты
- грыжа пищеводного отверстия диафрагмы
Некоторые люди могут контролировать симптомы ГЭРБ, меняя питание и образ жизни. Они могут включать:
- поддержание здорового веса или снижение веса при необходимости
- отказ от ношения тесной одежды
- прекращение приема пищи по крайней мере за 2 часа до сна
- есть несколько небольших приемов пищи в день вместо трех больших приемов пищи
- держать тело в вертикальном положении после еды
- бросить курить, если это необходимо
- приподнять изголовье кровати на 6-8 дюймов
Некоторые продукты также могут вызывать или ухудшать состояние симптомы у некоторых людей.
 Отказ от этих продуктов может помочь уменьшить или предотвратить симптомы.
Отказ от этих продуктов может помочь уменьшить или предотвратить симптомы.Примеры обычных триггерных продуктов:
- шоколад
- кофе
- мята перечная
- жирная, жирная или острая пища
- помидоры
- алкоголь
Врачи также могут назначать лекарства, которые помогают снизить кислотность желудка и контролировать симптомы. Людям с трудно поддающейся лечению ГЭРБ врач может порекомендовать хирургическое вмешательство.
Поделиться на PinterestКурение может увеличить риск развития грыжи пищеводного отверстия диафрагмы.
Грыжа пищеводного отверстия диафрагмы или грыжа пищеводного отверстия диафрагмы возникает, когда верхняя часть желудка проталкивается через ослабленный участок диафрагмы.
Врачи не до конца понимают, что вызывает грыжу пищеводного отверстия диафрагмы, но к факторам риска относятся:
- возраст старше 50 лет
- избыточный вес или ожирение
- курение
Грыжа пищеводного отверстия диафрагмы обычно не вызывает симптомов сама по себе, но может облегчить попадание желудочной кислоты в пищевод, что может привести к ГЭРБ.

Наиболее распространенными симптомами ГЭРБ являются изжога и кислотный рефлюкс, но они также могут вызывать затрудненное дыхание и боль в груди или животе.
Людям с грыжей пищеводного отверстия диафрагмы, у которых мало симптомов или они отсутствуют, лечение может не потребоваться.
Для людей с симптомами лечение в целом аналогично лечению ГЭРБ и включает изменение образа жизни и прием лекарств, снижающих кислотность желудка. Если эти методы лечения неэффективны, врач может порекомендовать хирургическое вмешательство.
Во время беременности матка женщины увеличивается, что может оказывать давление на диафрагму. Гормональные изменения, такие как повышение уровня прогестерона, также могут привести к более глубокому дыханию.
Эти два изменения могут вызвать одышку и боль или дискомфорт в груди или животе у некоторых женщин, особенно в третьем триместре.
Беременная женщина может уменьшить боль и затрудненное дыхание путем:
- сохранения хорошей осанки
- использования подушек для поддержки верхней части тела во время сна тяжелые физические нагрузки
Плеврит — это воспаление плевры, которая представляет собой тонкую мембрану, которая загибается на себя, покрывая легкие и выстилая внутреннюю часть грудной полости.
 Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.
Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.Другие симптомы плеврита могут включать:
- одышку
- непреднамеренную потерю веса
- кашель
- лихорадку и озноб площадь между двумя слоями мембраны.
Эти расстройства могут вызывать симптомы, сходные с симптомами плеврита, вместе с:
- учащенным сердцебиением
- утомляемость
- тревожность
- беспокойство
- дыхательная недостаточность
Людям с симптомами заболевания плевры следует как можно скорее обратиться к врачу. Варианты лечения будут зависеть от типа расстройства, основных причин и тяжести любых симптомов.
Врачи могут прописать противовоспалительные препараты для облегчения симптомов. Они также могут порекомендовать процедуру удаления жидкости, газа или крови из плевральной полости.
Поделиться на PinterestЧеловеку, который испытывает сильную или непрекращающуюся боль в животе или проблемы с дыханием, следует обратиться к врачу.

Боль в области желудка или живота, возникающая при дыхании, может пройти без лечения. Тем не менее, люди с сильной, повторяющейся или постоянной болью в животе или затрудненным дыханием должны обратиться к врачу.
Любой, у кого наблюдаются следующие симптомы, должен немедленно обратиться за медицинской помощью:
- серьезные затруднения дыхания
- острая, сильная боль в груди
- головокружение
- спутанность сознания
- частая рвота
Боль в животе при дыхании часто возникает из-за проблем с диафрагмой или другими мышцами или тканями в грудной полости, а не с самим желудком. Причины могут включать травмы диафрагмы, грыжу пищеводного отверстия диафрагмы, беременность, ГЭРБ и плеврит.
Важно обратиться к врачу в случае рецидивирующей, постоянной или усиливающейся боли при дыхании. Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.
Причины и когда обратиться к врачу
Боль в животе при дыхании может быть вызвана несколькими возможными причинами, такими как грыжа пищеводного отверстия диафрагмы, плеврит или кислотный рефлюкс.
 Боль при дыхании также может указывать на неотложную медицинскую помощь.
Боль при дыхании также может указывать на неотложную медицинскую помощь.Когда человек дышит, диафрагма напрягается и расслабляется, когда воздух входит и выходит из легких. Диафрагма представляет собой большую тонкую мышцу в нижней части грудной клетки.
Из-за расположения желудка непосредственно под диафрагмой боль при дыхании может ощущаться как в желудке, хотя на самом деле она исходит от диафрагмы или других близлежащих грудных мышц и тканей.
В этой статье мы опишем некоторые из возможных причин болей в животе при дыхании. Мы также объясняем, когда обращаться к врачу.
Поделиться на PinterestПовреждение диафрагмы может вызвать боль в животе при дыхании.Как и в случае любой мышцы, человек может повредить диафрагму. Причинами травм диафрагмы могут быть:
- сильные удары в грудь
- проникающие ранения в грудную клетку
- сильный кашель
- оперативное вмешательство
Врачам может быть трудно диагностировать повреждения диафрагмы, поскольку они часто возникают наряду с другими серьезными повреждениями брюшной полости и грудной клетки.
 Также возможно, что человек может не испытывать симптомов в течение нескольких недель или даже месяцев после травмы.
Также возможно, что человек может не испытывать симптомов в течение нескольких недель или даже месяцев после травмы.Симптомы повреждения диафрагмы могут включать:
- боль в животе или груди
- затрудненное дыхание
- кашель
- тошнота
- рвота
Диафрагма должна постоянно двигаться, чтобы поддерживать дыхание невозможно восстановить травму только за счет отдыха. Людям с травмами диафрагмы обычно требуется хирургическое вмешательство для восстановления повреждений.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором кислота вытекает из желудка и попадает обратно в пищевод или пищевод.
Наиболее частым симптомом ГЭРБ является изжога, представляющая собой болезненное ощущение жжения в середине грудной клетки или живота. Однако не все с ГЭРБ испытывают изжогу.
Другие симптомы ГЭРБ могут включать:
- боль в груди или верхней части живота
- затрудненное дыхание
- тошнота или рвота
- неприятный запах изо рта
- болезненное глотание или затрудненное глотание
- кариес
ГЭРБ может возникнуть, когда клапан на дне пищевода становится слабым или поврежденным.
 Причины ГЭРБ и потенциальные факторы риска включают:
Причины ГЭРБ и потенциальные факторы риска включают:- избыточный вес
- беременность
- курение
- некоторые лекарства, такие как блокаторы кальциевых каналов и нестероидные противовоспалительные препараты
- грыжа пищеводного отверстия диафрагмы
Некоторые люди могут контролировать симптомы ГЭРБ, изменив питание и образ жизни. Они могут включать:
- поддержание здорового веса или снижение веса при необходимости
- отказ от ношения тесной одежды
- прекращение приема пищи по крайней мере за 2 часа до сна
- несколько небольших приемов пищи в день вместо трех больших приемов пищи
- сохранение тела вертикальное положение после еды
- отказ от курения при необходимости
- поднятие изголовья кровати на 6-8 дюймов
Определенные продукты также могут вызывать или ухудшать симптомы у некоторых людей. Отказ от этих продуктов может помочь уменьшить или предотвратить симптомы.

Примеры общих триггерных продуктов включают:
- Шоколад
- Кофе
- Печа
- СМИ, жирные, или пряные продукты
- Томаты
- Алкогольные
Поделиться на PinterestКурение может увеличить риск развития грыжи пищеводного отверстия диафрагмы.
Грыжа пищеводного отверстия диафрагмы или грыжа пищеводного отверстия диафрагмы возникает, когда верхняя часть желудка проталкивается через ослабленный участок диафрагмы.
Врачи не до конца понимают, что вызывает грыжу пищеводного отверстия диафрагмы, но факторы риска включают:
- возраст старше 50 лет
- избыточный вес или ожирение
- курение
Грыжа пищеводного отверстия диафрагмы обычно не вызывает симптомов сама по себе , но это может облегчить попадание желудочной кислоты в пищевод, что может привести к ГЭРБ.

Наиболее распространенными симптомами ГЭРБ являются изжога и кислотный рефлюкс, но они также могут вызывать затрудненное дыхание и боль в груди или животе.
Людям с грыжей пищеводного отверстия диафрагмы, у которых мало симптомов или они отсутствуют, лечение может не потребоваться.
Для людей с симптомами лечение обычно аналогично лечению при ГЭРБ и включает изменение образа жизни и прием лекарств, снижающих кислотность желудка. Если эти методы лечения неэффективны, врач может порекомендовать хирургическое вмешательство.
Во время беременности матка женщины увеличивается, что может оказывать давление на диафрагму. Гормональные изменения, такие как повышение уровня прогестерона, также могут привести к более глубокому дыханию.
Эти два изменения могут вызвать одышку и боль или дискомфорт в груди или животе у некоторых женщин, особенно в третьем триместре.
Беременная женщина может уменьшить боль и затрудненное дыхание путем:
- поддержания хорошей осанки
- использования подушек для поддержки верхней части тела во время сна
- облегчайте себе жизнь и избегайте действий, которые вызывают или ухудшают симптомы, таких как физические нагрузки
Плеврит — это воспаление плевры, которая представляет собой тонкую мембрану, которая загибается на себя, покрывая легкие и выстилая внутреннюю часть грудной клетки полость.
 Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.
Это воспаление создает трение между двумя слоями мембраны, что может вызвать острую, колющую боль в груди, когда человек глубоко дышит или кашляет.Другие симптомы плеврита могут включать:
- одышка
- непреднамеренная потеря веса
- кашель
- лихорадка и озноб
Другие плевральные расстройства включают скопление газа, жидкости или крови в плевральной полости, которая является областью между двумя слоями мембраны .
Эти расстройства могут вызывать симптомы, сходные с симптомами плеврита, вместе с:
- учащенным сердцебиением
- усталостью
- тревогой
- беспокойством
- дыхательная недостаточность
Людям с симптомами заболевания плевры следует как можно скорее обратиться к врачу. Варианты лечения будут зависеть от типа расстройства, основных причин и тяжести любых симптомов.
Врачи могут прописать противовоспалительные препараты для облегчения симптомов. Они также могут порекомендовать процедуру удаления жидкости, газа или крови из плевральной полости.

Поделиться на PinterestЧеловеку, который испытывает сильную или постоянную боль в животе или проблемы с дыханием, следует обратиться к врачу.
Боль в области желудка или живота, возникающая при дыхании, может пройти без лечения. Тем не менее, люди с сильной, повторяющейся или постоянной болью в животе или затрудненным дыханием должны обратиться к врачу.
Любой, кто испытывает следующие симптомы, должен немедленно обратиться за медицинской помощью:
- сильные затруднения дыхания
- острая, сильная боль в груди
- головокружение
- спутанность сознания
- частая рвота
боль в желудке часто возникает из-за проблем с дыханием диафрагмой или другими мышцами или тканями в грудной полости, а не самим желудком. Причины могут включать травмы диафрагмы, грыжу пищеводного отверстия диафрагмы, беременность, ГЭРБ и плеврит.
В случае рецидивирующей, постоянной или усиливающейся боли при дыхании необходимо обратиться к врачу.
 Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.
Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.Боль в правом верхнем квадранте под ребрами: 9 причин
Мы включили продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Медицинские работники считают, что брюшная полость состоит из четырех отделов, которые они называют квадрантами. Эта классификация помогает им лучше идентифицировать симптомы.
Правый верхний квадрант (ППК) включает поджелудочную железу, правую почку, желчный пузырь, печень и кишечник.
Боль под ребрами в этой области может указывать на проблему со здоровьем, затрагивающую один из этих органов или окружающие ткани.
Ниже мы описываем девять причин болей в правом подреберье, методы их лечения и случаи обращения к врачу.
Проблемы с желудочно-кишечным трактом, такие как расстройство желудка, могут вызывать боль в правом подреберье.
Боль в правом подреберье может быть вызвана желудочно-кишечными заболеваниями, такими как расстройство желудка или гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Симптомы ГЭРБ могут включать:
- частую изжогу
- боль в груди
- тошноту
- рвоту
- боль или жжение в горле часто помогают справиться с ГЭРБ.
Антацидные препараты можно приобрести в Интернете.
Инфекция правой почки может вызвать боль в правом подреберье. Другие симптомы почечной инфекции могут включать:
- pain in the groin and back
- fever and chills
- a frequent need to urinate
- pain when urinating
- blood in the urine
- dark or cloudy urine that may smell foul
- nausea
- vomiting
Причиной этой инфекции могут быть бактерии или вирусы, которые могут распространяться из мочевого пузыря.
Любой, кто подозревает, что у него почечная инфекция, должен немедленно обратиться к врачу.
 Они могут получить рецепт на антибиотики.
Они могут получить рецепт на антибиотики.Если инфекция тяжелая, человеку может потребоваться остаться в больнице для внутривенного введения жидкостей и, возможно, дальнейшего лечения.
Когда в правой почке образуется камень, это может вызвать боль в правом подреберье. Другие симптомы камней в почках могут включать:
- кровь в моче, которая может быть красной, розовой или коричневой
- лихорадка и озноб
- болезненное мочеиспускание
- частые позывы к мочеиспусканию
- низкий уровень мочи
- неспособность мочиться
Если человек подозревает, что боль возникает из-за камней в почках, или если у него есть другие симптомы заболевания, ему следует немедленно обратиться к врачу.
Лечение может включать удаление камня или его дробление на части, которые организм может легко вывести.
Желчный пузырь находится в правом подреберье под печенью. Камни в желчном пузыре небольшие и состоят из холестерина или билирубина, вещества, которое образуется при разрушении эритроцитов.

Основным фактором риска образования камней в желчном пузыре является избыточный вес, особенно если он находится на уровне талии.
Галлевые камни могут вызвать:
- Островая боль в RUQ, который длится часы
- Лихорадка и озноб
- коричневая моча
- Светло-стул
- Желёб кожи и глаз
- Волны
002
2.0014001400140014001400140014. Если у человека возникают какие-либо из этих симптомов, ему следует немедленно обратиться к врачу. Если не лечить, камни в желчном пузыре могут блокировать желчные протоки и вызывать осложнения. - лихорадку и озноб
- непреднамеренную потерю веса
- тошноту и рвоту
- пожелтение кожи
- серый стул
- ощущение распирания в правом подреберье под ребрами
- потерю аппетита или ощущение быстрого насыщения после еды
- непреднамеренную потерю веса
- вздутие живота
- пожелтение кожи и глаз
- утомляемость
- зуд
- появление кровеносных сосудов на животе
- боль в животе и правом плече
- боль в правом подреберье, которая может распространяться на плечо и нижнюю часть спины
- головная боль
- увеличение веса более чем на 3-5 фунтов за 1 неделю
- изменения зрения
- одышка
- тошнота и рвота
- постоянную или острую боль в верхней части живота
- вздутие живота
- тошноту
- рвоту
- потерю аппетита
- опоясывающий лишай
- грыжу
- ушиб ребер
- воспаление реберного хряща, известное как костохондрит
Один из методов лечения камней в желчном пузыре включает удаление желчного пузыря, который не является важным органом.
Поделиться на PinterestАбсцесс печени может вызывать лихорадку, озноб или тошноту.
Абсцесс печени, который врачи также называют абсцессом печени или пиогенным абсцессом печени, представляет собой скопление гноя в печени. Гной может возникнуть в результате заражения паразитами, бактериями или грибками.
Абсцесс печени может вызывать боль или болезненность в правом подреберье, а также:
Лечение обычно включает процедуру дренирования гноя. Если инфекция бактериальная, антибиотики часто могут помочь побороть инфекцию.
Боль в правом подреберье может быть вызвана другими заболеваниями печени, такими как цирроз, ожирение печени и рак печени.
Симптомы, на которые следует обратить внимание, включают:
Если человек заметит любой из этих симптомов, он должен заметить обратиться к врачу.
Преэклампсия — осложнение, которое развивается в 5–8% случаев беременности. Он имеет тенденцию возникать в любое время между 20 неделями беременности и 6 неделями после родов.
Преэклампсия возникает в результате внезапного повышения артериального давления и вызывает отек, в основном на лице, руках и ногах.
Другие симптомы могут включать:
Врач должен контролировать артериальное давление при регулярных дородовых осмотрах. Высокое кровяное давление может указывать на преэклампсию, даже если нет других симптомов.
Женщине с любыми симптомами преэклампсии следует немедленно обратиться за медицинской помощью, поскольку состояние может стать серьезным, если его не лечить. Лечение обычно включает прием лекарств.
Заболевание поджелудочной железы может вызывать боль под ребрами в середине живота, в правом подреберье или в левом подреберье (LUQ).
Панкреатит — это воспаление поджелудочной железы, которое может быть результатом камней в желчном пузыре или злоупотребления алкоголем.
Симптомы панкреатита включают:
далеко, потому что состояние может быть тяжелым.
Легкий панкреатит может пройти в течение нескольких недель. Однако, если панкреатит становится тяжелым, человеку могут потребоваться лекарства и внутривенные жидкости в больнице.
Заболевания легких, такие как пневмония, могут вызывать боль, которая распространяется в правую часть грудной клетки под ребра.
Другие состояния в окружающих областях также могут вызывать боль в правом подреберье. Некоторые из них включают:
Поделиться на PinterestЧеловеку следует обратиться к врачу, если у него наблюдается необъяснимая потеря веса, черный стул или пожелтение кожи или глаз.
