Признаки митрального стеноза: симптомы, типы, причины, осложнения и методы лечения в «СМ-Клиника»
Митральные пороки. Часть 2.
Представлена схема раскрытия митрального клапана в норме – кровь проходит, достаточное расширение митрального кольца. Далее стеноз – кровь проходит с трудом и это критичный стеноз, стадия немого порока.
Чрезпищеводная ЭХОКГ
Проводится для уточнения наличия или отсутствия тромба левого предсердия, для уточнения степени митральной регургитации при запланированной баллонной митральной вальвулопластике.
А также для оценки состояния клапанного аппарата и выраженность изменений подклапанных структур и оценить вероятность рестеноза.
Течение митрального стеноза (Бакулев)
1 стадия — одышки нет. Полная компенсация. Есть мелодия порока
2 стадия — признаки нарушения кровообращения в малом круге. Компенсация. Проявление недостаточности кровообращения только при физических нагрузках.
3 стадия — в малом круге выраженные нарушения (рефлекс Китаева), в большом – начальные признаки застоя
4 стадия — выраженные нарушения в большом круге, синдромы «изнашивания миокарда». Гипоксия Морфологические нарушения из-за недостаточного притока крови.
Гипоксия Морфологические нарушения из-за недостаточного притока крови.
5 стадия — «дистрофическая» стадия – III стадия недостаточности кровообращения по Стражеско терминальная стадия.
Дифференциальная диагностика
Дифференциальную диагностику необходимо проводить с миксомой левого предсердия, другими клапанными дефектами, дефектом межпредсердной перегородки, стенозом легочных вен, с врожденным митральным стенозом.
• Митральный стеноз у пожилых дебютирует с развитием фибрилляций предсердий и с формированием сердечной недостаточности (ЭКГ, ЭХОКГ, R)
• Дефект межпредсердной перегородки — клиника 40-50 лет с формированием фибрилляции предсердий и сердечной недостаточности. Аускультация: систолический шум трикуспидальной регургитации, III тон, короткий диастолическийшум у мечевидного отростка. ЭХОКГ
• Миксома левого предсердия – диастолический шум и митральный щелчок быстро меняются при смене положения
• Перикардит: ранний диастолический шум (прекращение диастолического заполнения из-за спаек) набухание шейных вен, увеличение печени, нормальные размеры сердца. Кальциноз перикарда, высокое венозное давление.
Кальциноз перикарда, высокое венозное давление.
• Гипертрофическая кардиомиопатия: диастолический шум – из-за нарушения движения передней створки митрального клапана. Систолический шум изгнания у нижнего левого края грудины, ЭКГ – ГЛЖ, ЭХОКГ — динамическая обструкция оттока
• Карциноидный синдром с метастазами в печень: диастолический шум –из-за уплотнения створок ТК и сужения отверстия. Клиника метастазирующей опухоли: покраснение кожи, диарея, бронхоспазм. «Писклявый» диастолический шум.
Осложнения митрального стеноза
Осложнением является формирование острой сердечной недостаточности, формирование сердечной астмы и отека легкого, формирование высокой легочной гипертензии. Дилатация полостей сердца может привести к тому, что сформируются аритмии, тромбоэмболические осложнения и симптомы сдавления.
Лечение митрального стеноза
• Консервативное: лечение причины заболевания, сердечной недостаточности, осложнений и их профилактика.
— Диуретики
— Бета-адреноблокаторы
— Сердечные гликозиды
— Ингибиторы АПФ
— Антикоагулянты
• Хирургическое: протезирование митрального клапана.
— 2,3,4, стадии порока
— Протезирование митрального клапана, расширение митрального отверстия до 3,5-4 см – нормализация гемодинамики в малом круге за 6-12 мес. За счет чего нормализуется гемодинамика и растет минутный объем.
— Уменьшение одышки, хрипов, венозного застоя, увеличение физической активности. ЭКГ: уменьшение степени гипертрофии.
— Уменьшается громкость 1 тона, сохраняется диастолический шум – т.к. не достигаются исходные размеры митрального отверстия.
Классификация митрального порока
• «Чистый» митральный стеноз
• Выраженный митральный стеноз с небольшой недостаточностью
• Умеренный стеноз со значительной недостаточностью
• Резко преобладающая или чистая митральная недостаточность
• Резкий митральный стеноз в сочетании с поражением других клапанов
Выраженный митральный стеноз с небольшой митральной недостаточностью
Площадь митрального отверстия не более 1 кв см, Клиника митрального стеноза, симптомы легочной гипертензии + симптомы незначительной регургитации (систолический шум на верхушке, ослабление 1 тона).
ЭХОКГ, R-признаки митрального стеноза+ увеличение левого желудочка и левого предсердия,
ЭКГ: комбинированная гипертрофия.
Умеренный митральный стеноз со значительной митральной недостаточностью
Площадь митрального отверстия 1-2 кв см, в клинике преобладают симптомы митральной недостаточности, регургитации значительна (систолический шум на верхушке, ослабление 1 тона, определяется III тон).
ЭКГ: гипертрофия левого желудочка. Часто формируются фибрилляции предсердий, легочная гипертензия не выражена.
Подтверждается диагноз при помощи ЭХОКГ.
Прогноз
Митральный стеноз прогрессирует медленно, имеет длительный период компенсации.
10–летняя выживаемость при отсутствии симптомов или умеренно выраженных признаках хронической сердечной недостаточности (I–II ФК по NYHA) более 80%
10–летняя выживаемость декомпенсированных и неоперированных больных не более 15%.
При формировании тяжелой легочной гипертензии средний срок выживаемости не превышает 3 лет.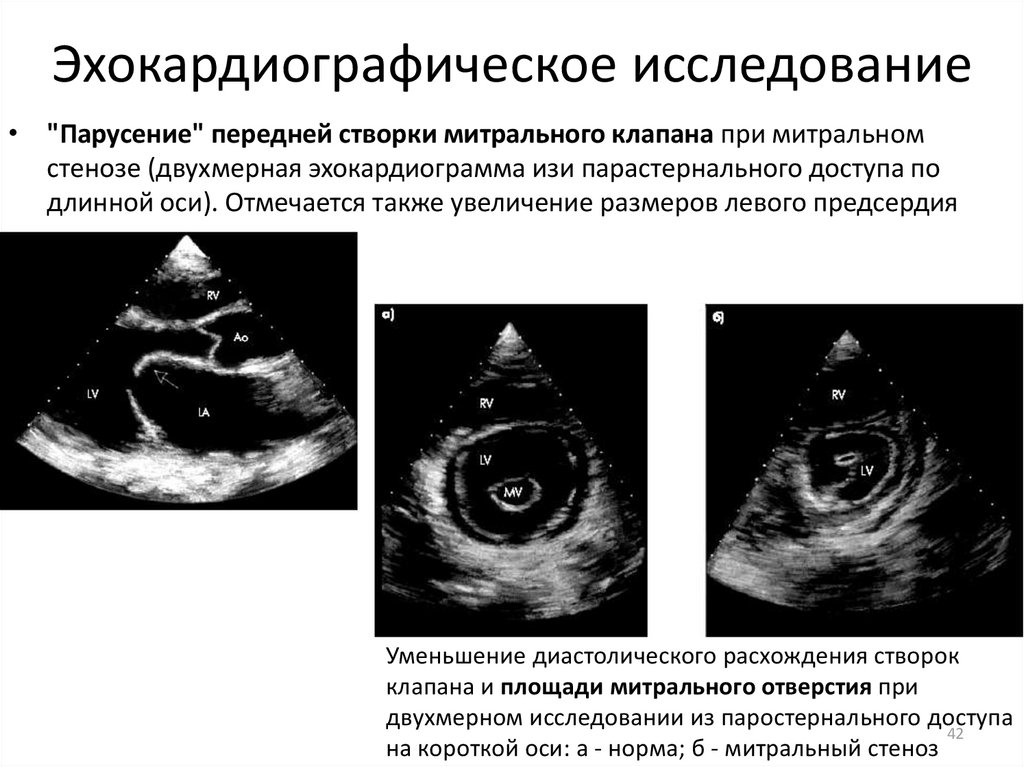
Важный момент: всем больным с механическими протезами клапанов сердца показана постоянная пожизненная антикоагулянтная терапия (варфарин).
При биопротезе – антикоагулянтная терапия в первые три месяца после операции, которая должна быть продолжена в течение 12 месяцев.
Больным митральным пороком с синусовым ритмом антикоагулянтная терапия не рекомендуется, если нет отдельных показаний.
Постоянная антикоагулянтная терапия с целевым МНО 2,5 обязательна, если ранее были тромбоэмболии или выявлен тромб в левом предсердии.
Антикоагулянтная терапия при беременности
Варфарин беременным противопоказан.
У беременных рекомендуется заменять антагонисты витамина К нефракционированным гепарином или низкомолекулярным гепарином
Женщинам с протезами клапанов, допускается продолжение лечения Варфарином во 2 и 3 триместре беременности до 36–й недели.
В 1 триместре Варфарин наиболее опасен для плода, но допустим у больных с протезами клапанов в дозе ≤5 мг/сут. при полной информированности пациентки.
при полной информированности пациентки.
Обращаем внимание, что тема митральных пороков также подробно разбирается на наших курсах повышения квалификации по терапии и общей врачебной практике.
причины, симптомы и лечение в статье сосудистого хирурга Ужахов И. Р.
Над статьей доктора Ужахова Ибрагима Руслановича работали литературный редактор Маргарита Тихонова, научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Дата публикации 21 марта 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Стеноз митрального клапана — это уменьшение отверстия, соединяющего левое предсердие с левым желудочком сердца, из-за сращения створок клапана. Иначе этот порок называют митральным стенозом.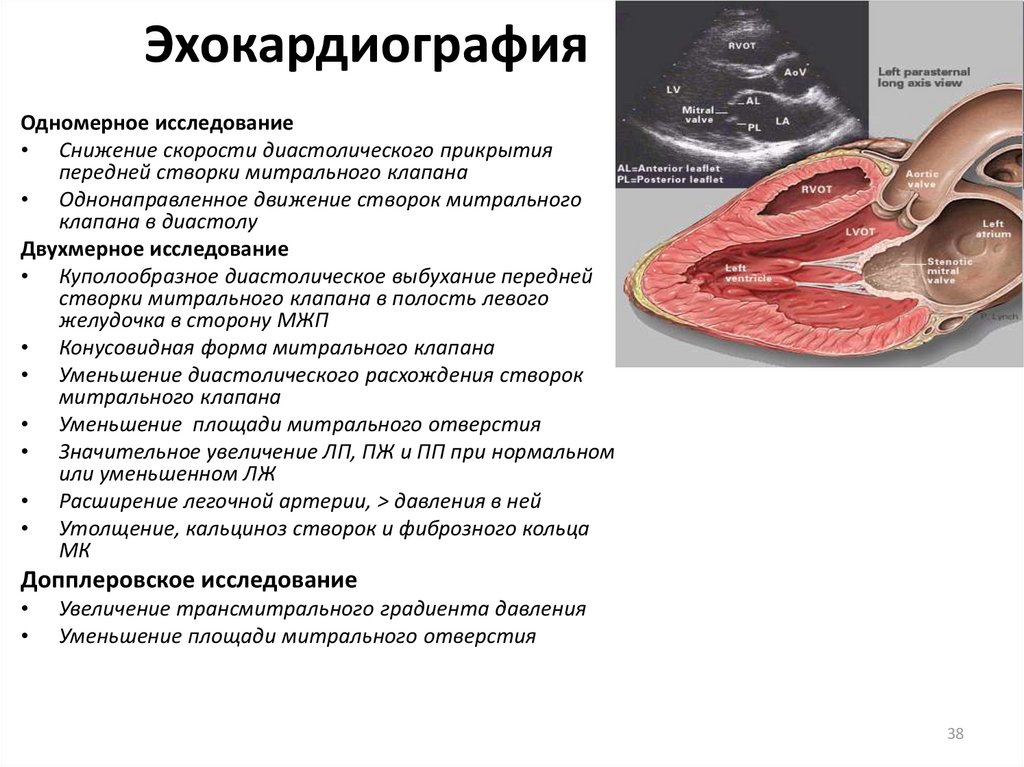 Для него характерны:
Для него характерны:
- преобразование структур клапанного аппарата;
- увеличение соединительной ткани с рубцовыми изменениями кольца клапана на фоне хронического воспаления;
- отложения кальциевых масс на створках, кольце и папиллярных мышцах клапана.
Митральный клапан поражается в 90 % всех пороков сердца. Обособленно от других заболеваний митральный стеноз встречается в 1/3 случаев всех митральных пороков. У 35-40 % больных он сочетается с недостаточностью митрального клапана — приобретённым пороком сердца, при котором во время сокращения левого желудочка кровь попадает не только в аорту, но и обратно в левое предсердие из-за неполного смыкания створок клапана [2].
На 100 000 населения приходится 50-80 пациентов со стенозом митрального клапана. Это заболевание начинает развиваться у людей после 30-ти лет и выявляется в большинстве случаев у женщин (75-80 %) [1]. Доказано, что именно отцовская Х-хромосома, наследуемая девочками, является ответственной за дополнительные риски аутоиммунных заболеваний, которые являются одной из распространённых причин стеноза митрального клапана [17].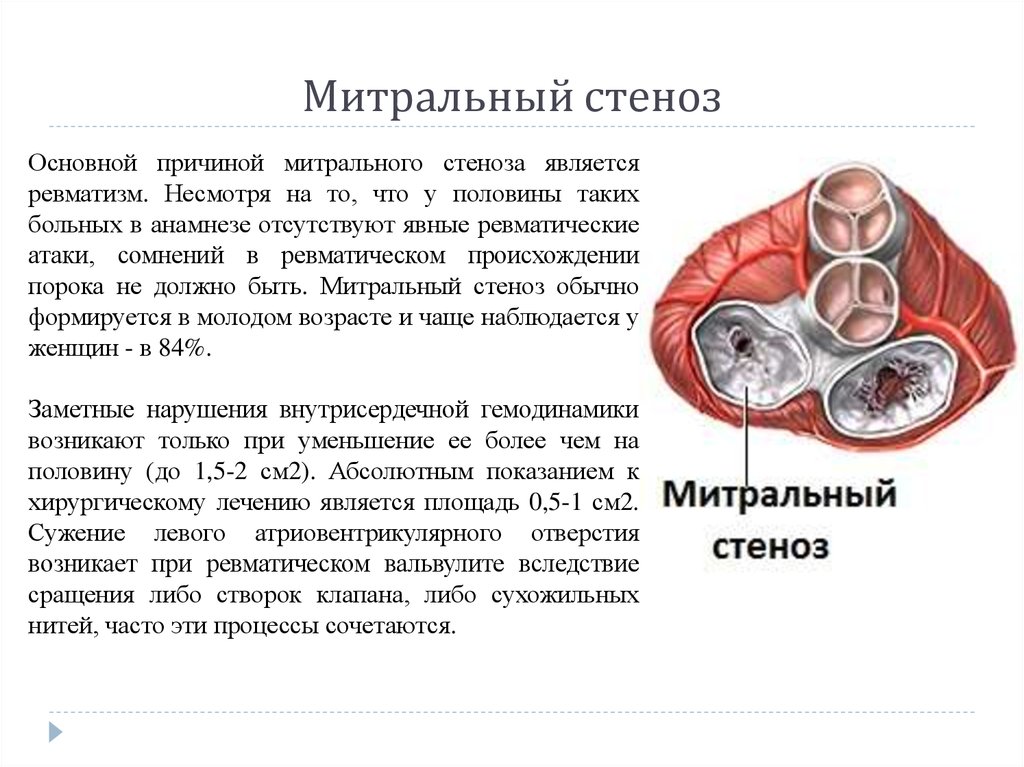
Митральный стеноз выявляется у 40-45 % людей с болезнями ревматической природы: артритами, васкулитами (болезнью Такаясу) и тяжёлыми заболеваниями соединительной ткани, например системной красной волчанкой.
Наиболее часто митральный стеноз возникает из-за ревматизма — системного поражения соединительной ткани воспалительно-иммунной природы с преимущественной локализацией в сердце. Пусковой фактор его развития — b-гемолитический стрептококк группы А.
Учитывая все причины заболевания, митральный порок разделяют на три группы:
- Первая группа — врождённые стенозы с изменением структуры клапана. Возникают на этапе внутриутробного развития, а точнее в начале беременности. Они развиваются под воздействием различных экстремальных и неблагоприятных внешних факторов, нарушающих развитие плода: инфекционных заболеваний, алкоголя, курения, облучения.
- Вторая группа — врождённые стенозы с изменением соединительнотканных элементов, из которых формируется клапан.
 Такие редкие изолированные пороки клапана относятся к генетически обусловленным аномалиям с семейным наследованием. При них во время формирования створок клапана образуются два небольших отверстия вместо одного.
Такие редкие изолированные пороки клапана относятся к генетически обусловленным аномалиям с семейным наследованием. При них во время формирования створок клапана образуются два небольших отверстия вместо одного. - Третья группа — приобретённые нарушения митрального клапана, в основном ревматического генеза. Также наблюдают приобретённые заболевания неревматической природы: изменения клапана вследствие ишемической болезни сердца, эндокардита и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы стеноза митрального клапана
На начальных стадиях заболевания внешние изменения не наблюдаются. При увеличении стеноза клапана повышается лёгочное давление и появляются признаки «митральной» бледности: кончики пальцев, носа и ушных раковин становятся цианотичными, синюшного оттенка. При физической нагрузке цианоз усиливается — кожа становится сероватой из-за малого минутного объёма крови [3].
Другим признаком лёгочной гипертензии является одышка. Она практически не беспокоит малоактивного человека, но несёт реальную угрозу отёка лёгких, когда пациент увеличивает обычную физическую нагрузку.
Резкое ухудшение состояния происходит при воспалении дыхательных путей и лёгких, прогрессировании ишемической болезни сердца. Появляется мерцательная аритмия, возникают отёки конечностей, развиваются тромбоз и тромбоэмболии. Это говорит об осложнении болезни.
Митральный стеноз прогрессирует медленно, в результате чего больные ограничивают свою активность, сами того не замечая. У многих пациентов первые симптомы (усталость, одышка в положении лёжа и во время физической нагрузки, кровохарканье) проявляются только при наступлении беременности, после приступа ревматической лихорадки или при развитии мерцательной аритмии. У 15-20 % больных с мерцательной аритмией, не принимающих антикоагулянтные препараты, возникают системные эмболии с развитием ишемии внутренних органов, конечностей или инсульта, которые нередко становятся первыми проявлениями митрального стеноза [18].
Патогенез стеноза митрального клапана
Роль пускового механизма повреждения митрального клапана при ревматизме играет стрептококковая инфекция. Как правило, она поражает не только клапаны сердца, но и остальные сердечные структуры, в результате чего развивается панкардит — воспаление всех оболочек сердца. Для этого состояния характерны тромботические наложения в зоне соприкосновения створок клапана и в области комиссур — линий соприкосновения и сращения смежных створок. При этом увеличивается толщина створок, уменьшается их эластичность и подвижность [5]. Чем меньше становится отверстие митрального клапана и подвижность створок, тем более выражен порок.
Изменения клапана приводят к фиброзу створок, сращению их между собой и распространению процесса на подклапанные структуры — хорды. Их сухожильные нити, соединяющие свободные края створок с папиллярными мышцами сердца, утолщаются, становятся короче и срастаются между собой. Такие подклапанные изменения приводят к подклапанному стенозу. При этом клапан приобретает вид «рыбьего рта», а створки, хорды и головки папиллярных мышц выглядят как единый конгломерат, который втянут в полость левого желудочка. Отверстие митрального клапана может быть большим, а стеноз продолжает развиваться на более низком, подклапанном уровне.
Такие подклапанные изменения приводят к подклапанному стенозу. При этом клапан приобретает вид «рыбьего рта», а створки, хорды и головки папиллярных мышц выглядят как единый конгломерат, который втянут в полость левого желудочка. Отверстие митрального клапана может быть большим, а стеноз продолжает развиваться на более низком, подклапанном уровне.
В связи с возникшими изменениям клапана и его структур в левом предсердии постепенно увеличивается давление. При прогрессировании и длительном существовании стеноза к нему присоединяется лёгочная гипертензия: давление в лёгочных венах увеличивается, возникает венозный застой.
Следующий этап патогенеза болезни — рефлекторный спазм (рефлекс Китаева). При подъёме давления до определённого уровня происходит раздражение рецепторов левого предсердия и лёгочных вен. Из-за этого рефлекторно сужаются мелкие лёгочные артерии на прекапиллярном уровне. Благодаря такому нервно-рефлекторному спазму капиллярная сеть лёгких предохраняет себя от переполнения кровью, при этом давление в лёгочных венах и левом предсердии не снижается. В дальнейшем развивается органическое сужение артериол, что приводит к лёгочной гипертензии и увеличению правого желудочка.
Благодаря такому нервно-рефлекторному спазму капиллярная сеть лёгких предохраняет себя от переполнения кровью, при этом давление в лёгочных венах и левом предсердии не снижается. В дальнейшем развивается органическое сужение артериол, что приводит к лёгочной гипертензии и увеличению правого желудочка.
Нарушается движение крови в сосудах: снижается ударный и сердечный выброс. Это приводит к сопротивлению кровотока, что в свою очередь включает компенсаторные действия в виде увеличения производительность сердца — повышается частота сердечных сокращений. При увеличении давления в левом предсердии увеличивается и капиллярное лёгочное давление, что ведёт к развитию отёка лёгких.
Срыв компенсаторных механизмов приводит к:
- возникновению мерцательной аритмии, которая дополнительно уменьшает сердечный выброс, приводя к задержке жидкости в организме и появлению отёков;
- развитию функциональной недостаточности трёхстворчатого клапана между правым предсердием и желудочком, нарушению оттока крови по малому кругу кровообращения и одышке;
- нарушению снабжения органов кровью в результате сниженного сердечного выброса и венозного застоя, что в итоге приводит к кахексии — истощению организма, которое проявляется общей слабостью, резкой потерей массы тела, снижением активности физиологических процессов и изменением психического состояния.

Классификация и стадии развития стеноза митрального клапана
В норме площадь отверстия митрального клапана равна 4-6 см². Клинически стеноз начинает проявляться при более чем двукратном его уменьшении [6].
Выделяют три степени стеноза:
- умеренный стеноз — отверстие больше 1 см²;
- значительный стеноз — отверстие составляет 0,5-1 см²;
- резкий стеноз — отверстие сужается до 0,5 см² [7].
Также в России используется классификация стеноза митрального клапана, предложенная в 1955 году врачами А. Н. Бакулевым и Е. А. Дамир [8]. В ней выделяют пять стадий митрального стеноза:
- I — стадия компенсации. У больного отсутствуют жалобы. Площадь отверстия клапана равна 3-4 см², диаметр левого предсердия не превышает 4 см.
- II — стадия субкомпенсации. Пациент отмечает появление одышки во время физической нагрузки, возникают симптомы повышения давления в малом круге кровообращения, незначительно увеличивается венозное давление.
 Площадь отверстия клапана — около 2 см², диаметр левого предсердия — 4-5 см.
Площадь отверстия клапана — около 2 см², диаметр левого предсердия — 4-5 см. - III — стадия начальной недостаточности кровообращения. Возникают отёки и другие симптомы, указывающие на застой крови в обоих кругах кровообращения. Сердце и печень увеличиваются. Венозное давление повышается. Площадь отверстия митрального клапана уменьшается до 1-1,5 см², диаметр левого предсердия становится больше 5 см.
- IV — дистрофическая стадия. Недостаточность кровообращения становится более выраженной. Значительно увеличивается печень, возникают отёки и асцит — скопление жидкости в брюшине. Появляется мерцательная аритмия. Площадь митрального отверстия — менее 1 см², диаметр левого предсердия — более 5 см.
- V — стадия терминальной недостаточности кровообращения. Наблюдается резко выраженное увеличение сердца и печени, асцит, отёки конечностей, одышка в состоянии покоя. Консервативное лечение не оказывает должного эффекта. Площадь отверстия клапана — менее 1 см², диаметр левого предсердия — более 5 см.

В зависимости от выраженности кальциноза разделяют три степени поражения клапана:
- I — кальций откладывается в виде отдельных узлов, находится на краях створок и комиссурах;
- II — кальций поражает полностью створки клапана;
- III — кальций распространяется на фиброзное кольцо и околоклапанные структуры.
Осложнения стеноза митрального клапана
Основные осложнения митрального стеноза — это отёк лёгких и тромбообразование в полости левого предсердия с риском развития системных тромбоэмболий. Хроническая сердечная недостаточность с возникновением недостаточности трёхстворчатого клапана, отёком ног и увеличением печени является следствием крайне запущенного процесса.
Отёк лёгких может развиться при давлении в лёгочной артерии от 30 мм рт. ст. и выше [9]. Подобное состояние со временем приводит к нарушению лимфооттока и склеротическим процессам в лёгких — замене функционирующей ткани соединительной, которая нарушает работу органа. Эти изменения приводят к хроническому кислородному голоданию тканей, в результате чего возникает одышка в покое и дыхательная недостаточность.
Эти изменения приводят к хроническому кислородному голоданию тканей, в результате чего возникает одышка в покое и дыхательная недостаточность.
Тромбозам и тромбоэмболии предшествует мерцательная аритмия (фибрилляция предсердий), увеличение левого предсердия, застой и турбулизация потока крови. При этом пациенты испытывают ощущение перебоев в работе сердца, аритмии.
Первоначально тромб образуется в ушке левого предсердия. Там он постепенно увеличивается, но в любой момент тромб может оторваться от своего места, попасть с током крови в сосуд и закупорить его. Такое жизнеугрожающее состояние называют тромбоэмболией. Тромб, перекрывший сосуд, прекращает кровоснабжение органа. Вследствие этого развивается инфаркт (омертвение) ткани органа и/или инсульт головного мозга.
У пациентов с мерцательной аритмией и людей старше 40 лет риск тромбоэмболии значительно выше, чем у других, и составляет около 20 % от общего числа пациентов с митральным стенозом [4].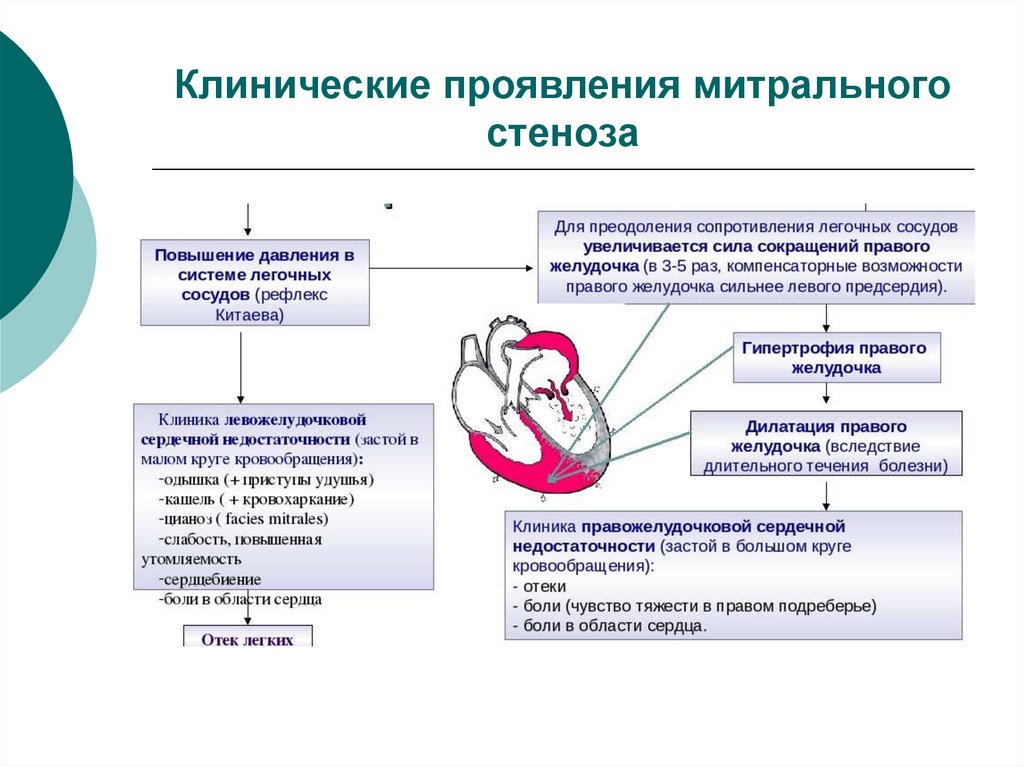
Хроническая сердечная недостаточность развивается постепенно и проявляется лишь на поздних стадиях митрального стеноза. Она сопровождается развитием ещё большей одышки и цианоза кожи. Появляются выраженные отёки ног, сердца, лёгких, брюшной полости. Развиваются застойные явления во внутренних органах: кровохарканье, одышка в состоянии покоя, увеличение печени и сердца, уменьшение объёма мочи, снижение умственной и физической работоспособности. Всё это в итоге приводит к выраженному истощению организма.
Все вышеперечисленные осложнения возникают у 70-75 % пациентов [9]. Такой большой процент осложнений связан с поздним появлением первых симптомов порока. Так как митральный стеноз прогрессирует медленно, часто он даёт о себе знать лишь на стадии недостаточности кровообращения, т. е. на III-V стадии стеноза.
Диагностика стеноза митрального клапана
Диагностика митрального стеноза начинается со сбора анамнеза, всестороннего осмотра, пальпации (прощупывания) и аускультации (выслушивания органов) больного.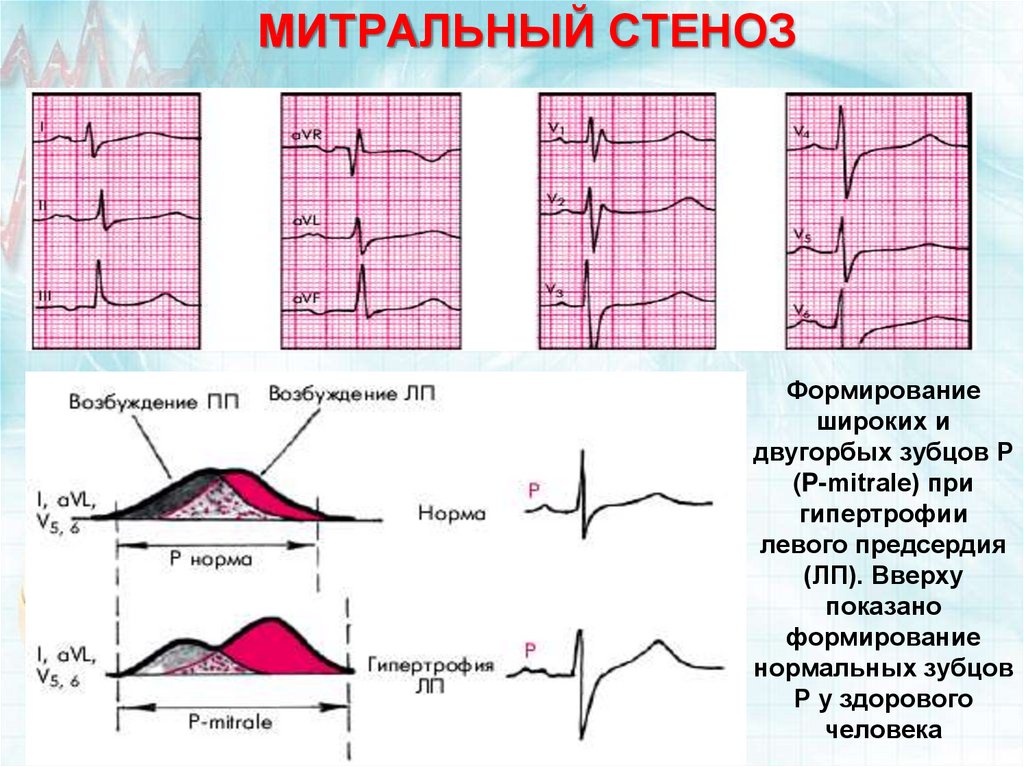 Во время сбора анамнеза врач уточняет, на что жалуется пациент и как давно, замечал ли он признаки ревматической лихорадки (если да, то когда), часто ли у него возникают простудные заболевания и как они протекают. Затем выполняются такие исследования, как электрокардиография (ЭКГ), рентгенография, эхокардиография (Эхо-КГ), внутрипищеводная Эхо-КГ и нагрузочные тесты [10]. Основные способы инструментальной диагностики — трансторакальная и внутрипищеводная Эхо-КГ.
Во время сбора анамнеза врач уточняет, на что жалуется пациент и как давно, замечал ли он признаки ревматической лихорадки (если да, то когда), часто ли у него возникают простудные заболевания и как они протекают. Затем выполняются такие исследования, как электрокардиография (ЭКГ), рентгенография, эхокардиография (Эхо-КГ), внутрипищеводная Эхо-КГ и нагрузочные тесты [10]. Основные способы инструментальной диагностики — трансторакальная и внутрипищеводная Эхо-КГ.
Все вышеперечисленные методы помогают определить характер ритма сердца, размеры и степень увеличения левого предсердия и желудочков, степень выраженности тонов сердца, выявить щелчок открытия створок митрального клапана, оценить длительность шума во время сокращения и расслабления желудочков.
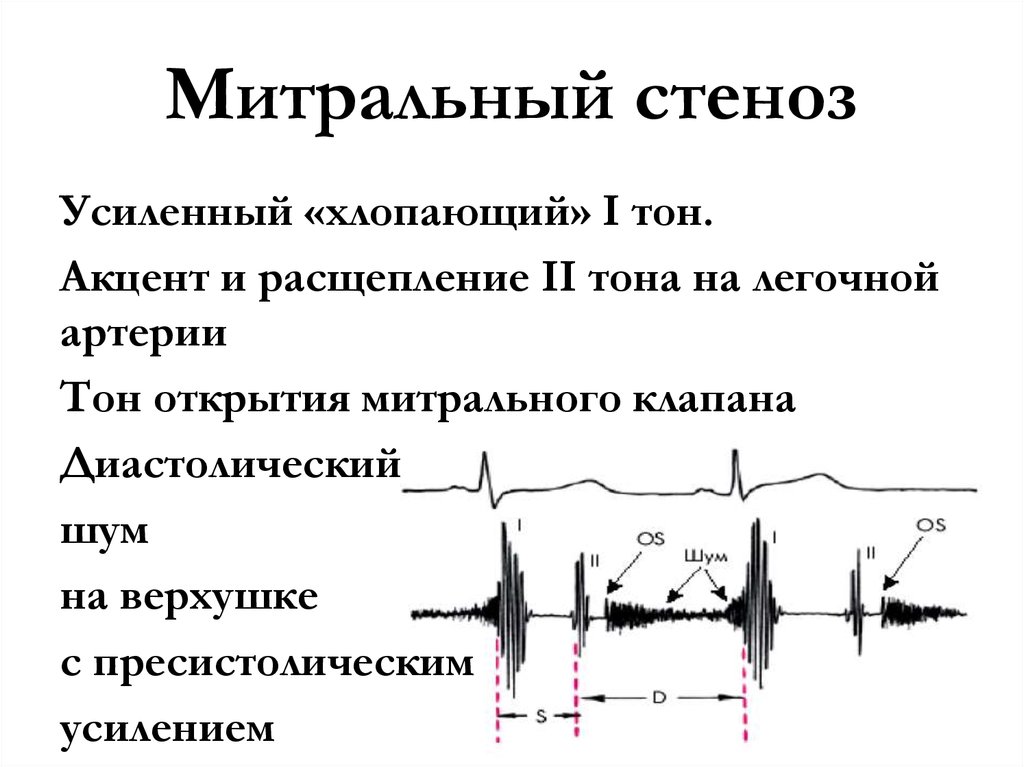
При аускультации над верхушкой сердца выслушивается усиленный («хлопающий») первый тон сердца и тон открытия митрального клапана, возникает характерная мелодия стеноза митрального клапана — «ритм перепела». При значительном поражении клапана хлопающий первый тон может отсутствовать.
При значительном поражении клапана хлопающий первый тон может отсутствовать.
При ЭКГ определяются признаки перегрузки предсердий и желудочков. Отмечается увеличение и расширение зубца Р, раздвоение его верхушки — показатели перегрузки левого предсердия. Выявляется смещение интервала SТ вниз от линии кардиограммы во II и III отведениях, отклонение электрической оси сердца вправо — признаки перегрузки и увеличения правого желудочка. В последующем проявления перегрузки миокарда, которые приводят к дистрофическим изменениям.
При рентгенографии выявляется расширение тени и застой корней лёгких за счёт правых отделов сердца.
Эхо-КГ является основным методом для определения выраженности и характера повреждения створок клапана (фиброз, кальциноз, подвижность) и размеров камер сердца [11]. Данное исследование проводится с помощью аппарата Эхо-КГ при помощи трансторакального датчика и различных режимов визуализации.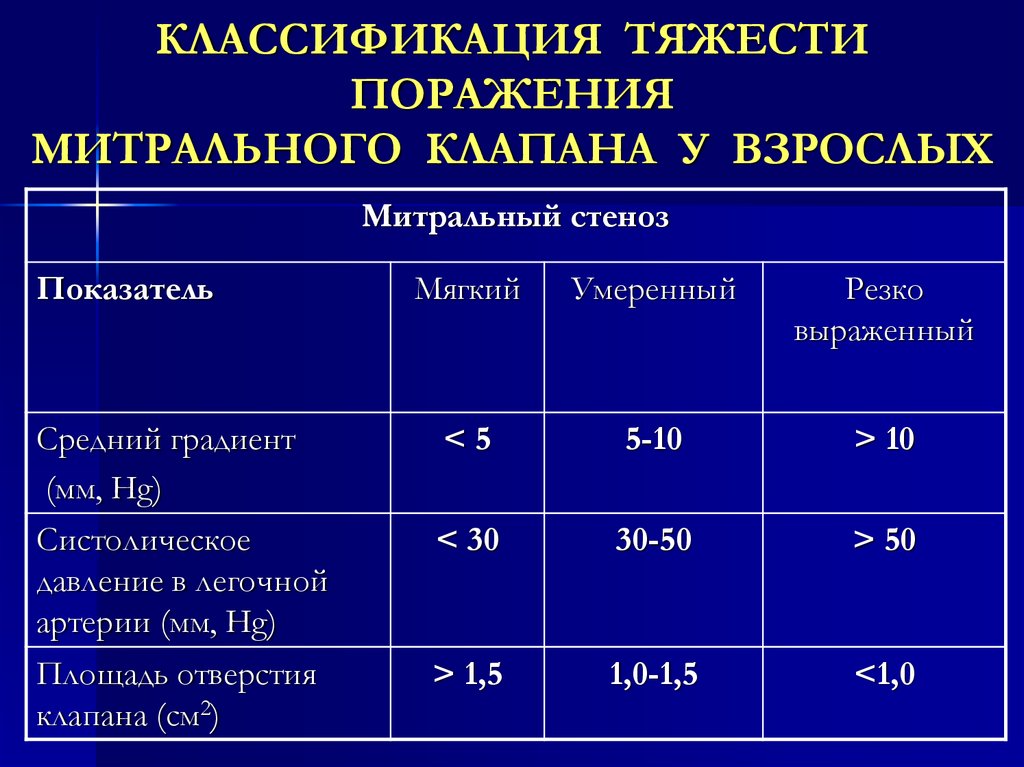 Пациент во время обследования лежит на спине и на левом боку, чтобы улучшить выведение сердечных структур. В среднем процедура занимает 20 минут.
Пациент во время обследования лежит на спине и на левом боку, чтобы улучшить выведение сердечных структур. В среднем процедура занимает 20 минут.
Лечение стеноза митрального клапана
Тактика лечения митрального стеноза зависит от его стадии.
При I стадии стеноза пациентам не показано хирургическое лечение, так как в организме развиваются компенсаторные механизмы. Компенсация поддерживается первичной и вторичной профилактикой ревматической лихорадки.
Основная задача первичной профилактики — не допустить развитие ревматизма. Она предполагает полноценное и своевременное устранение стрептококковых инфекций при синусите, рините, ангине и других заболеваниях верхних дыхательных путей.
Цель вторичной профилактики — снижение риска повторного обострения ревматизма. Она предполагает проведение курсов бициллинопрофилактики (внутримышечных инъекций бициллина-5), наблюдение у ревматолога, использование нестероидных противовоспалительных препаратов при возникновении простудных заболеваний и при проведении различных операций.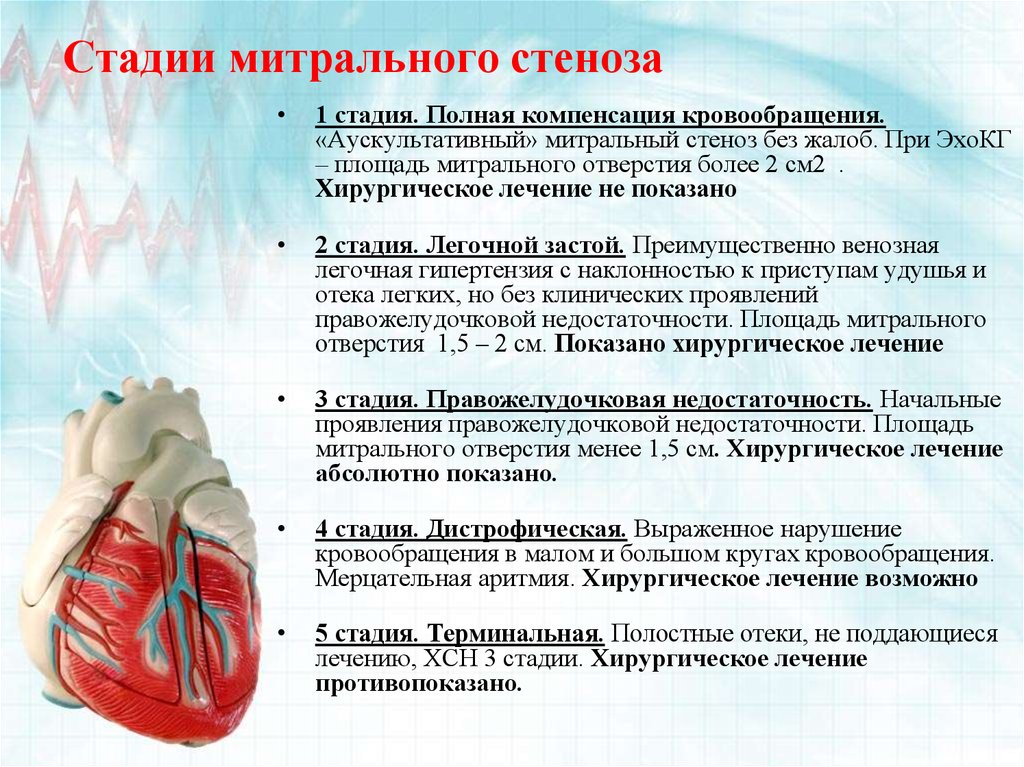
При первичной и вторичной профилактике ревматизма важно соблюдать режим. Он заключается в здоровом образе жизни, правильном питании, занятиях спортом, отсутствии вредных привычек, хороших бытовых условиях, своевременном посещении стоматолога, врачебном наблюдении и лечении при простудных заболеваниях.
Во II стадии стеноза показания к операции относительны. В качестве вариантов лечения рассматриваются:
- закрытая митральная комиссуротомия — операция по расширению митрального клапана, которая проводится при помощи специального дилататора;
- реконструктивные операции — клапаносберегающие операции, при которых восстанавливается функция клапана с помощью различных технологий шовной пластики с сохранением собственных створок клапана и структур клапанного аппарата.
Эти операции позволяют сохранить больным жизнь, не приводя к специфическим осложнениям.
При III и IV стадиях стеноза оперативное лечение является обязательным.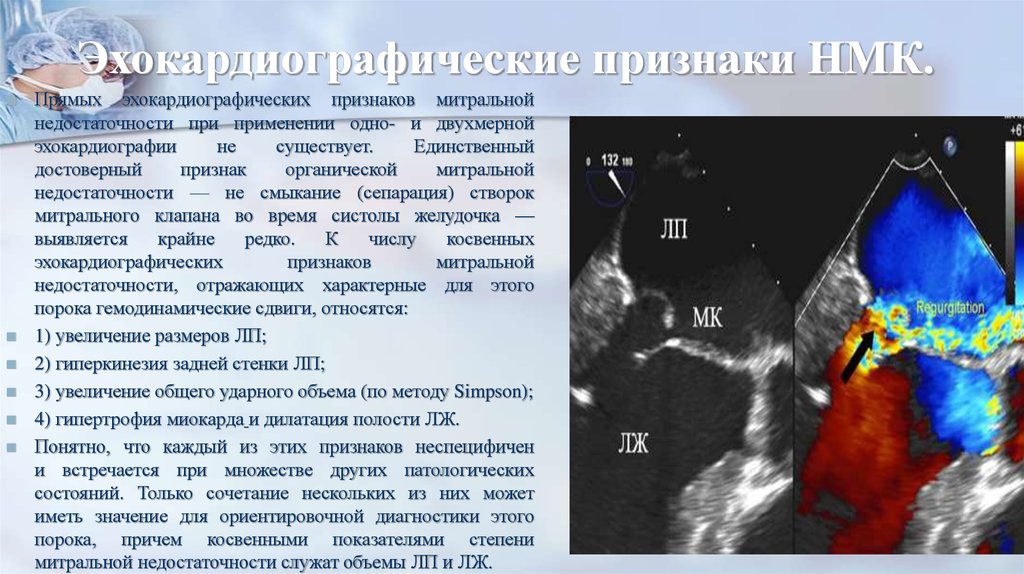 Консервативная терапия (приём сердечных гликозидов и диуретиков) приносит лишь кратковременный эффект, так как при увеличении режима физической нагрузки всё равно возникает нарушение кровообращения.
Консервативная терапия (приём сердечных гликозидов и диуретиков) приносит лишь кратковременный эффект, так как при увеличении режима физической нагрузки всё равно возникает нарушение кровообращения.
Закрытая митральная комиссуротомия показана пациентам с изолированным митральным стенозом или повторным сращением створок клапана (рестенозе) без грубых изменений клапанных структур, а также при сопутствующей митральной недостаточности или кальцинозе I степени. Летальность при этом виде лечения составляет 0,5-1 %. Повторные операции проводятся в 35 % случаев через 10-15 лет после первого хирургического вмешательства [12].
У пациентов высокого хирургического риска выполняется транскатетерная баллонная вальвулопластика. Она также направлена на расширение митрального клапана. Для этого сначала делается чрескожный прокол общей бедренной вены. Через неё врач вводит проводники и катетеры в правое предсердие. Там выполняется прокол межпредсердной перегородки, после чего в кольцо митрального клапана вводится и раздувается баллон [13].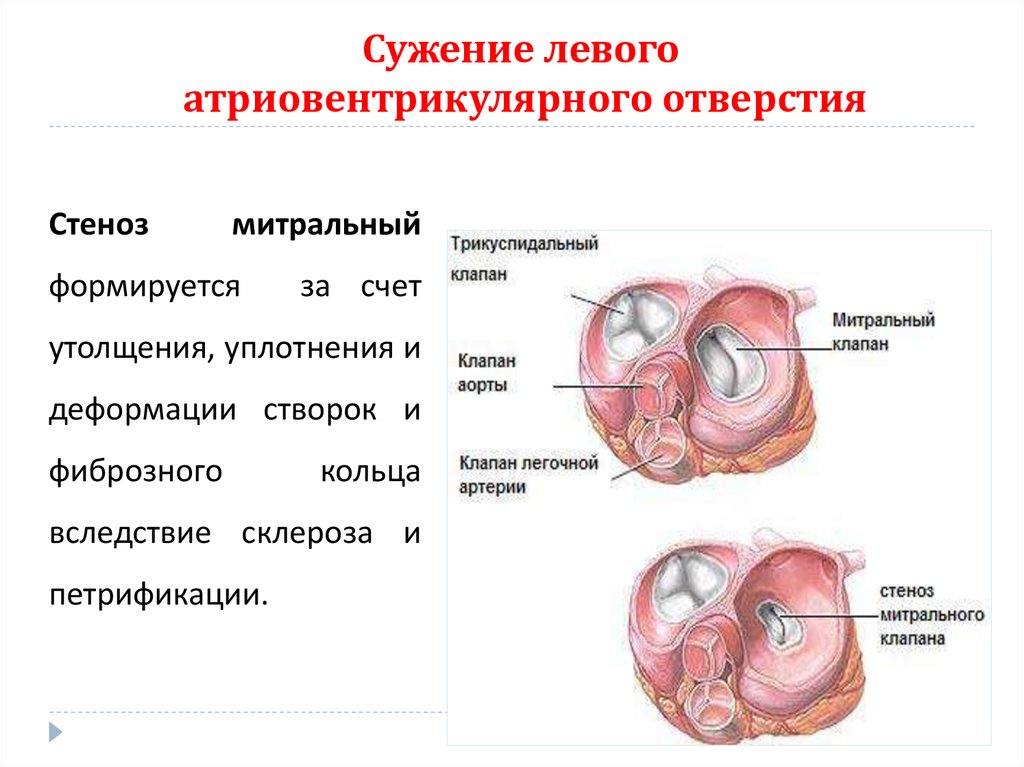
Показаниями к реконструктивным операциям на митральном клапане являются пороки с преобладающей недостаточностью без грубых изменений створок и структур клапанного аппарата, а также отсутствие кальциноза. Летальность после реконструктивных операций составляет 1,5-4 %. Выживаемость в отдалённом периоде составляет 90 % [14].
Во всех остальных случаях: клапанном инфекционном эндокардите, постинфарктных пороках, кальцинозе II или III степени — наиболее эффективной операцией является протезирование клапана механическим или биологическим протезом. Летальность после такого лечения колеблется в пределах 2-8 %. Пятилетняя выживаемость больных при использовании современных типов искусственных и биологических протезов составляет 75-90 % [15].
Перед любой операцией врач обязательно должен разъяснить пациенту ход операции, анестезии, возможные риски и осложнения. После этого пациент подписывает согласие на операцию. За несколько дней до планового вмешательства проводится медикаментозная терапия для стабилизации состояния пациента и профилактики осложнений, которые могут возникнуть во время или после оперативного лечения. Также необходима гигиеническая обработка кожи больного: принятие душа, бритьё мест операционного доступа. В день перед операцией пациенту нельзя употреблять пищу.
После этого пациент подписывает согласие на операцию. За несколько дней до планового вмешательства проводится медикаментозная терапия для стабилизации состояния пациента и профилактики осложнений, которые могут возникнуть во время или после оперативного лечения. Также необходима гигиеническая обработка кожи больного: принятие душа, бритьё мест операционного доступа. В день перед операцией пациенту нельзя употреблять пищу.
После операции больной находится под наблюдением в отделении реанимации. После стабилизации состояния и восстановления жизненно важных функций организма его переводят в профильное отделение под наблюдение лечащего врача. В это время пациент выполняет все рекомендации по приёму лекарств, режиму активности и питания. С помощью врача лечебной физкультуры пациент ежедневно выполняет восстановительную гимнастику (дыхательную, двигательную). Лечащий врач следит за увеличением двигательной активности пациента (дозированная ходьба), выполняет необходимые перевязки и помогает восстановиться психологически.
После выписки пациент должен строго соблюдать все рекомендации доктора. Необходимо амбулаторно наблюдаться у врача кардиолога, ежегодно выполнять ЭХО-КГ. Пациентам с механическим клапаном сердца важно контролировать такой лабораторный показатель крови, как уровень МНО (Международного Нормализованного Отношения). Это связано с приёмом варфарина — препарата, разжижающего кровь. Его целевые значения должны быть в интервале 2-3.
Прогноз. Профилактика
Прогноз заболевания зависит от стадии стеноза, степени лёгочной гипертензии и сократительной способности правого желудочка. При умеренной степени стеноза и редких обострениях ревматизма больные долгое время остаются трудоспособными. Прогрессирование стеноза, повторные обострения ревматизма, увеличение лёгочной гипертензии и нарушение ритма сердца ухудшают прогноз и снижают трудоспособность вплоть до полной её утраты.
Чем выше стадия застойной сердечной недостаточности, тем выше риск операции и ниже вероятная эффективность лечения. Без операции в случае III-V стадии стеноза продолжительность жизни составляет, как правило, не более пяти лет [16].
Без операции в случае III-V стадии стеноза продолжительность жизни составляет, как правило, не более пяти лет [16].
Замена поражённого митрального клапана протезом, несмотря на ряд специфических осложнений, является наиболее эффективной операцией для тяжело больных пациентов. Она позволяет продлить им жизнь и сохранить работоспособность.
Меры профилактики развития митрального стеноза:
- полноценное и своевременное лечение заболеваний верхних дыхательных путей, вызванных стрептококковой инфекцией;
- лечение полости рта, устранение кариеса;
- ведение здорового образа жизни;
- правильное питание;
- занятия спортом;
- отсутствие или отказ от вредных привычек;
- своевременное посещение доктора при простудных заболеваниях.
Проблема: Стеноз митрального клапана | Американская кардиологическая ассоциация
Что такое стеноз митрального клапана?
Митральный стеноз – сужение отверстия митрального клапана.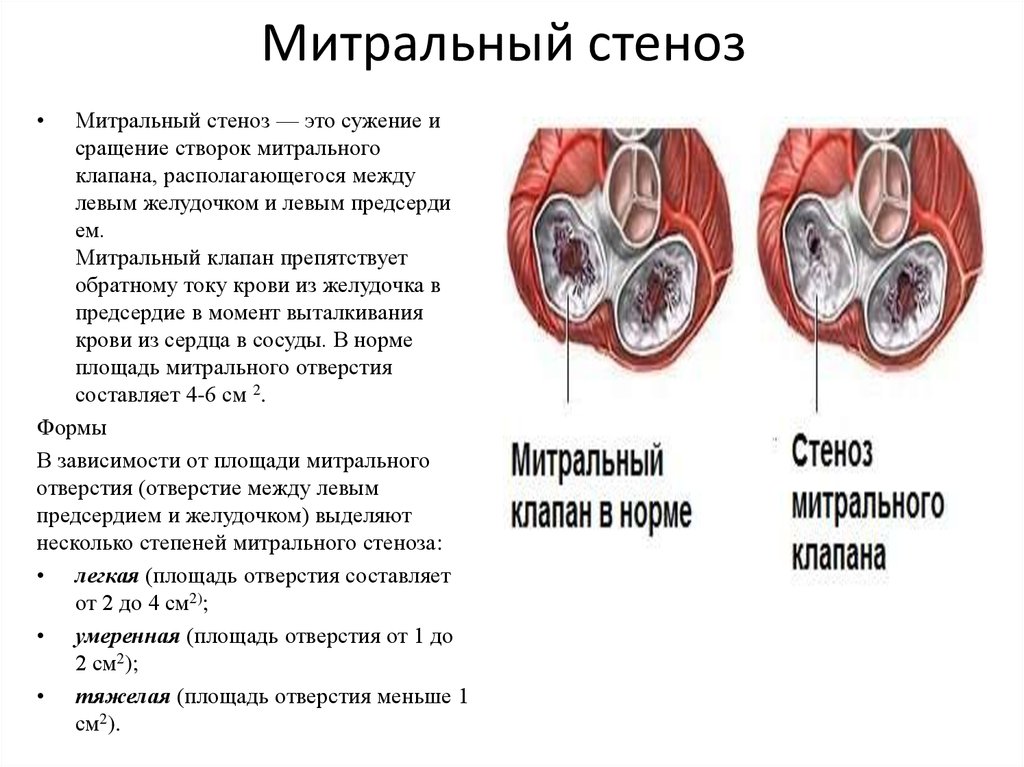 Митральный стеноз ограничивает ток крови из левого предсердия в левый желудочек.
Митральный стеноз ограничивает ток крови из левого предсердия в левый желудочек.
Смотреть анимацию стеноза митрального клапана.
Какие проблемы могут возникнуть в результате невылеченного или далеко зашедшего стеноза митрального клапана?
Митральный стеноз вызывает снижение кровотока через суженное отверстие клапана из левого предсердия в левый желудочек. В результате уменьшается объем крови, приносящей кислород из легких. Это может заставить вас чувствовать себя усталым и коротким дыхания. Объем и давление крови, оставшейся в левом предсердии, увеличиваются, что приводит к увеличению левого предсердия и накоплению жидкости в легких.
Что вызывает стеноз митрального клапана?
Митральный стеноз может быть вызван врожденными пороками сердца, пролапсом митрального клапана, ревматизмом, волчанкой и другими состояниями. Ревматическая лихорадка (PDF) — это детское заболевание, которое иногда возникает после невылеченного острого фарингита или скарлатины.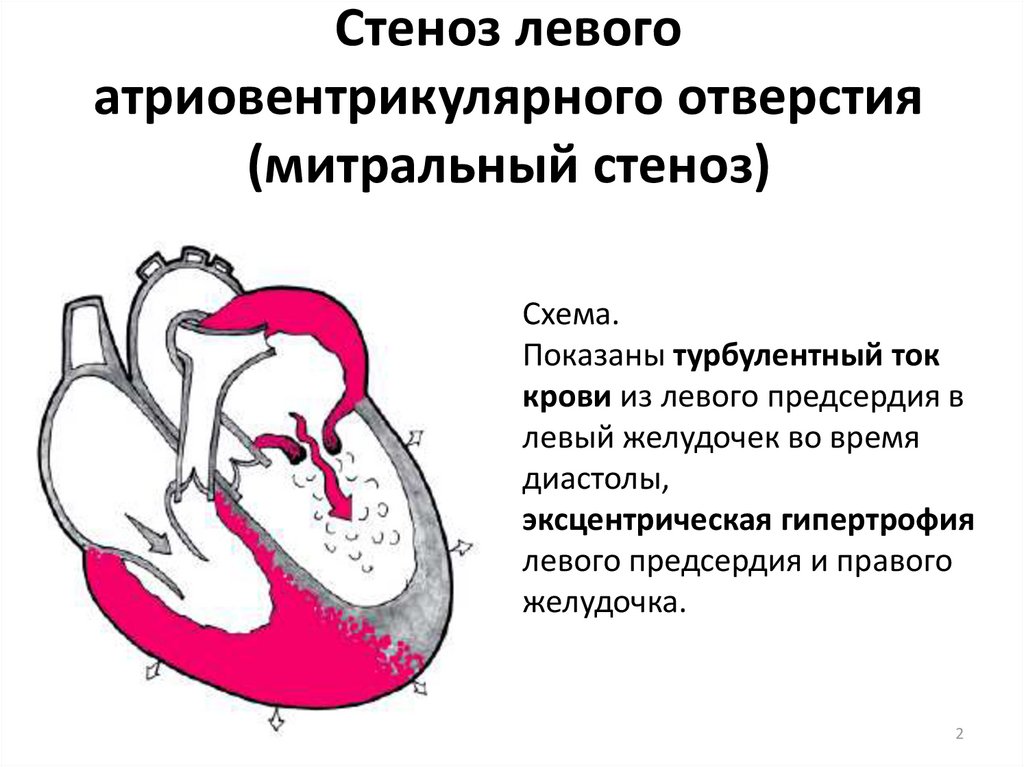
Ревматическая лихорадка редко встречается в странах с высоким уровнем дохода, таких как США, но остается проблемой в некоторых странах с низким и средним уровнем дохода. Ревматическая лихорадка может повредить сердечные клапаны, что приведет к ревматической болезни сердца. Митральный стеноз в результате RHD называется ревматическим митральным стенозом. Хотя чаще всего митральный стеноз вызывается RHD, он также может быть результатом накопления кальция на сердечных клапанах. Это чаще встречается у пожилых пациентов и называется кальцифицирующим митральным стенозом.
Поддается ли лечению стеноз митрального клапана?
Хотя лекарства не могут исправить дефект клапана, они могут облегчить симптомы. Медицинская бригада может назначить диуретики для уменьшения скопления жидкости в легких, препараты для разжижения крови* для предотвращения образования тромбов или препараты для контроля сердечного ритма, если они показаны. Митральный клапан обычно можно восстановить или заменить с помощью операции или минимально инвазивной процедуры.
Комиссуротомия митрального клапана
При ревматическом митральном стенозе может быть выполнена комиссуротомия. Во время этой процедуры сросшиеся створки клапана отделяются друг от друга. Это можно сделать с помощью баллона (чрескожная митральная баллонная комиссуротомия или PMBC) или хирургического вмешательства. В обоих случаях после отделения створок открывается клапан и улучшается кровоток через него. При более выраженном ревматическом стенозе митрального клапана может потребоваться хирургическое вмешательство или замена митрального клапана.
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Последнее рассмотрение: 9 февраля 2021 г.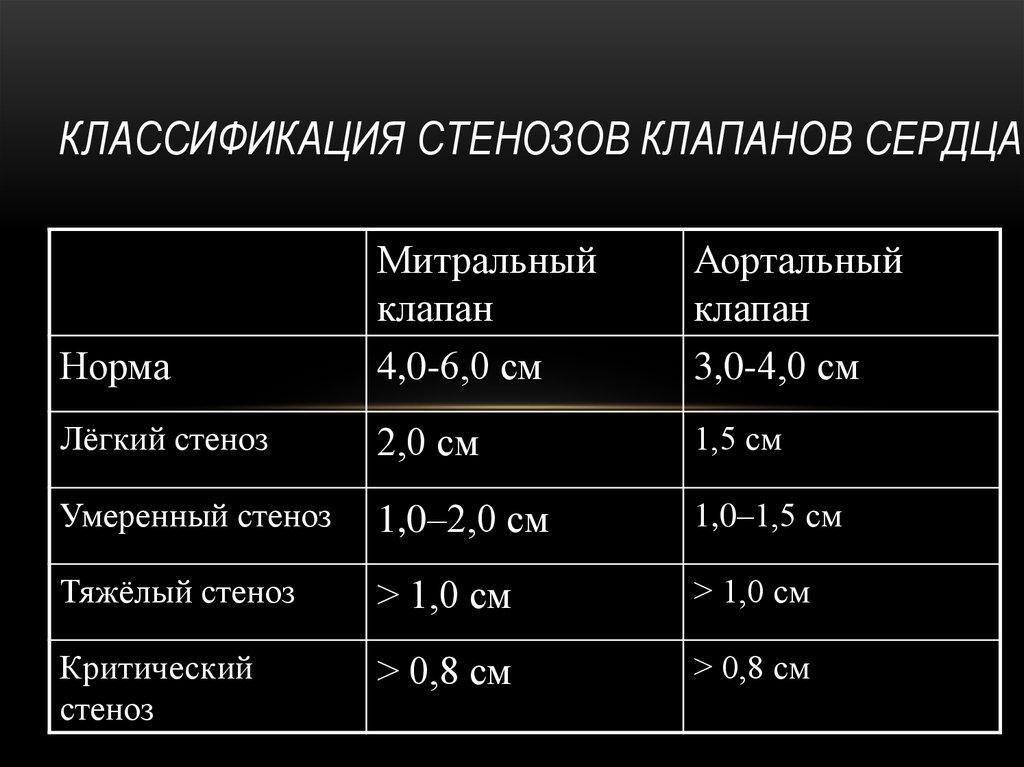
Связанные статьи
Симптомы заболевания сердечного клапана
Митральный стеноз — StatPearls — NCBI Bookshelf
Непрерывное обучение
Митральный стеноз (МС) — форма порока сердца, характеризующаяся сужением отверстия митрального клапана. Наиболее распространенной причиной митрального стеноза является ревматическая лихорадка, хотя стеноз обычно не становится клинически значимым до нескольких десятилетий спустя. Нечастыми причинами митрального стеноза являются кальцификация створок митрального клапана и врожденный порок сердца. Другие причины митрального стеноза включают инфекционный эндокардит, кальцификацию митрального кольца, эндомиокардиальный фиброэластоз, злокачественный карциноидный синдром, системную красную волчанку, болезнь Уиппла, болезнь Фабри и ревматоидный артрит. В этом мероприятии рассматривается митральный стеноз и роль межпрофессиональной команды в его лечении.
Цели:
-
Обзор причин митрального стеноза.
-
Опишите характерный осмотр пациента с митральным стенозом.
-
Опишите лечение митрального стеноза.
-
Объясните способы оптимизации координации помощи между членами межпрофессиональной бригады для улучшения результатов лечения пациентов с митральным стенозом.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Митральный стеноз (МС) представляет собой форму порока сердца. Митральный стеноз характеризуется сужением отверстия митрального клапана. В настоящее время наиболее частой причиной митрального стеноза является ревматическая лихорадка, но стеноз обычно становится клинически значимым только через несколько десятилетий.
Этиология
Наиболее частой причиной митрального стеноза является ревматическая лихорадка. Нечастыми причинами митрального стеноза являются кальцификация створок митрального клапана и врожденный порок сердца. Другие причины митрального стеноза включают инфекционный эндокардит, кальцификацию митрального кольца, эндомиокардиальный фиброэластоз, злокачественный карциноидный синдром, системную красную волчанку, болезнь Уиппла, болезнь Фабри и ревматоидный артрит.
Другие причины митрального стеноза включают инфекционный эндокардит, кальцификацию митрального кольца, эндомиокардиальный фиброэластоз, злокачественный карциноидный синдром, системную красную волчанку, болезнь Уиппла, болезнь Фабри и ревматоидный артрит.
Эпидемиология
Распространенность ревматизма в развитых странах снижается, по оценкам, заболеваемость составляет 1 случай на 100 000 человек. Распространенность выше в развивающихся странах, чем в Соединенных Штатах. В Африке, например, распространенность составляет 35 случаев на 100 000 человек.
Ревматический митральный стеноз чаще встречается у женщин. Начало обычно приходится на третье и четвертое десятилетия жизни.[1][2]
Патофизиология
Митральный клапан представляет собой двустворчатый клапан, расположенный между левым предсердием и левым желудочком. Нормальная площадь митрального отверстия составляет от 4 до 6 квадратных сантиметров. В нормальных физиологических условиях митральный клапан открывается во время диастолы левого желудочка, позволяя крови течь из левого предсердия в левый желудочек. Давление в левом предсердии и левом желудочке во время диастолы одинаково. Левый желудочек наполняется кровью во время ранней диастолы желудочков. В левом предсердии остается лишь небольшое количество крови. Это небольшое количество крови заполняет левый желудочек при сокращении левого предсердия («предсердный толчок») во время поздней диастолы желудочка.[3][4][5]
Давление в левом предсердии и левом желудочке во время диастолы одинаково. Левый желудочек наполняется кровью во время ранней диастолы желудочков. В левом предсердии остается лишь небольшое количество крови. Это небольшое количество крови заполняет левый желудочек при сокращении левого предсердия («предсердный толчок») во время поздней диастолы желудочка.[3][4][5]
Площади митрального клапана менее 2 квадратных сантиметров вызывают препятствие току крови из левого предсердия в левый желудочек. Это создает градиент давления на митральном клапане. По мере увеличения градиента через митральный клапан левый желудочек требует толчка предсердия для наполнения кровью.
Митральный стеноз вызывает повышение давления в левом предсердии. Нормальное диастолическое давление в левом желудочке составляет 5 мм рт. Градиент давления на митральном клапане 20 мм рт.ст. из-за тяжелого митрального стеноза вызовет давление в левом предсердии около 25 мм рт.ст. Это давление в левом предсердии передается в легочную сосудистую систему, что приводит к легочной гипертензии.
Поскольку давление в левом предсердии остается повышенным, левое предсердие будет увеличиваться в размерах. По мере того, как левое предсердие увеличивается в размерах, повышается вероятность развития фибрилляции предсердий. Если развивается мерцательная аритмия, предсердный толчок теряется.
Таким образом, наполнение левого желудочка зависит от предсердного толчка при тяжелом митральном стенозе. При утрате предсердного толчка происходит снижение сердечного выброса и внезапное развитие застойной сердечной недостаточности.
Митральный стеноз медленно прогрессирует от начальных признаков митрального стеноза до симптомов функционального класса II по NYHA, до фибрилляции предсердий до симптомов III или IV функционального класса по NYHA.
Анамнез и физикальное исследование
Митральный стеноз проявляется через 20–40 лет после эпизода ревматизма. Наиболее частыми симптомами являются ортопноэ и пароксизмальная ночная одышка. У больных могут отмечаться симптомы сердцебиения, болей в груди, кровохарканья, тромбоэмболии при увеличении объема левого предсердия, асцита, отеков и гепатомегалии (при развитии правосторонней сердечной недостаточности).
Также наблюдается усиление симптомов утомляемости и слабости при физических нагрузках и беременности.
При аускультации первый тон сердца обычно громкий и может быть пальпируемым из-за увеличения силы закрытия митрального клапана.
Компонент P2 (пульмональный) второго тона сердца (S2) будет громким, если тяжелая легочная гипертензия вызвана митральным стенозом.
Щелчок открытия (ОС) — это дополнительный звук, который можно услышать после компонента А2 второго тона сердца (S2). Это принудительное открытие митрального клапана, когда давление в левом предсердии превышает давление в левом желудочке.
После открывающего щелчка выслушивается среднедиастолический урчащий шум с пресистолической акцентуацией. Этот ропот представляет собой низкий звук. Лучше всего выслушивается раструбом стетоскопа на верхушке. Шум усиливается в положении лежа на левом боку и при изометрической нагрузке. (Прослушайте аудиозапись)
Прогрессирующий митральный стеноз проявляется признаками правосторонней сердечной недостаточности (набухание яремных вен, парастернальное вздутие живота, гепатомегалия, асцит) и/или легочной гипертензией.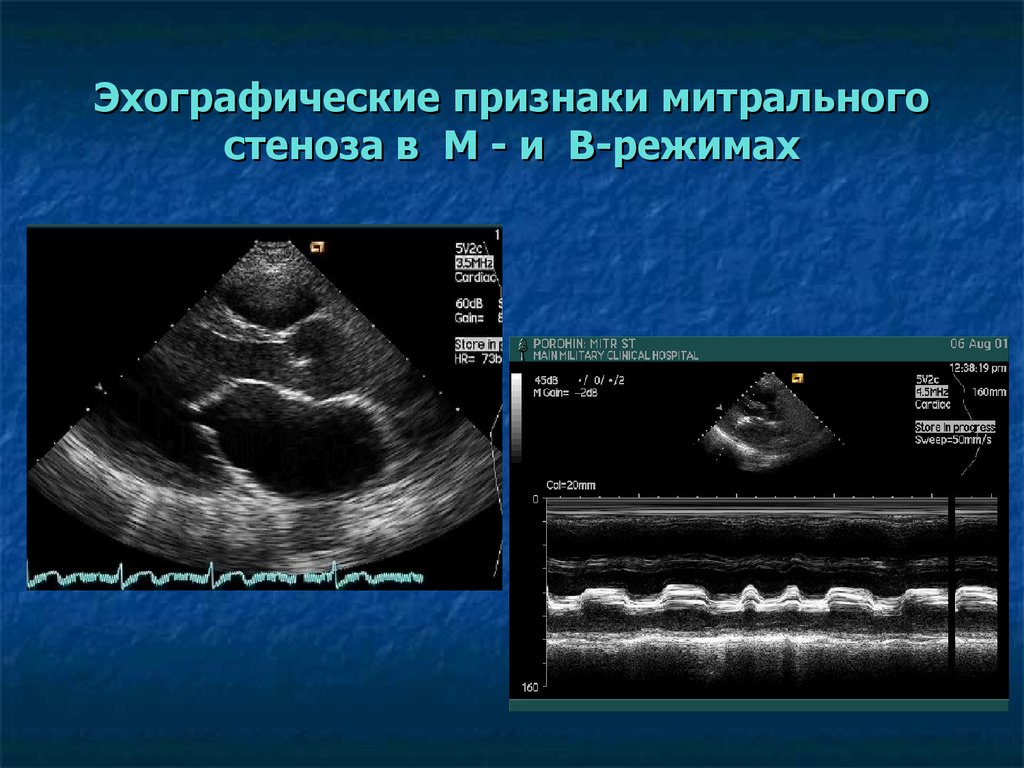
Другие признаки включают мерцательную аритмию, левое парастернальное вздутие (гипертрофия правого желудочка из-за легочной гипертензии) и постукивание верхушечного толчка.
Оценка
Митральный стеноз оценивают с использованием неинвазивных и инвазивных методов. Неинвазивными тестами являются электрокардиограммы (ЭКГ), рентген грудной клетки, эхокардиограммы и эхокардиограммы с нагрузкой. Инвазивный тест на митральный стеноз включает катетеризацию сердца.[6][7][8]
На ЭКГ изменения зубца P указывают на увеличение левого предсердия. Наличие отклонения оси вправо и гипертрофии правого желудочка свидетельствует о тяжелой легочной гипертензии. ЭКГ часто выявляет предсердные аритмии, такие как мерцательная аритмия.
На рентгенограмме органов грудной клетки ранние признаки митрального стеноза: нормальные размеры сердца, выпрямление левой границы сердечного силуэта, выраженные основные легочные артерии, расширение верхних легочных вен, смещение пищевода на увеличенное левое предсердие.
Эхокардиограмма полезна для оценки этиологии митрального стеноза, морфологии, тяжести и лечебного вмешательства. Анализ морфологии аппарата митрального клапана включает подвижность и гибкость створок, толщину створок, обызвествление створок, подклапанное сращение и появление спаек. Шкала Уилкинса оценивает каждый из компонентов митрального аппарата от 1 до 4: подвижность створок, толщину, кальцификацию и поражение подклапанного аппарата. Шкала Падиала оценивает утолщение створки (отдельно), комиссуральную кальцификацию и подклапанное заболевание от 1 до 4. Шкала Уилкинса менее 8, шкала Падиаля менее 10 и менее чем умеренная регургитация имеют лучшие результаты после катетеризации. Баллонная митральная вальвотомия.
Эхокардиограмма с нагрузкой проводится с использованием вертикальной беговой дорожки или лежачего велосипеда с допплеровской регистрацией скорости трансмитрального клапана и трикуспидального клапана.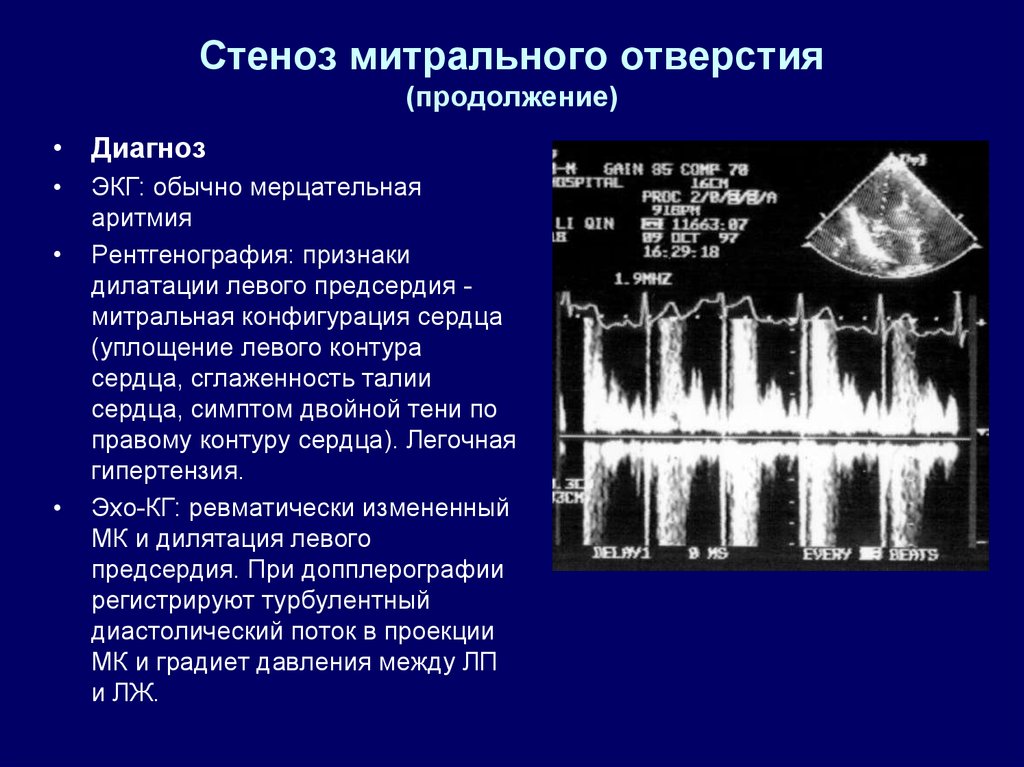 Он измеряет трансмитральный градиент и систолическое давление в легочной артерии в покое и при физической нагрузке.
Он измеряет трансмитральный градиент и систолическое давление в легочной артерии в покое и при физической нагрузке.
Катетеризация сердца является инвазивной процедурой. Катетеризация сердца должна быть выполнена для оценки тяжести митрального стеноза, когда неинвазивные тесты не дают результатов или когда есть несоответствие между неинвазивными тестами и клиническими данными относительно тяжести митрального стеноза (класс I, уровень доказательности C).
Классификация тяжести стеноза митрального клапана (адаптировано из Руководства по клапанам ACC/AHA 2020)
Анатомия митрального клапана по шкале Уилкинса
1 класс
-
Подвижность: Клапан с высокой подвижностью, ограничены только кончики створок
-
Утолщение: Толщина створки, близкая к нормальной (от 4 до 5 мм)0003
-
Подклапанное утолщение: минимальное утолщение непосредственно под створками митрального клапана
2 класс
-
Подвижность: части листочка от середины до основания имеют нормальную подвижность
-
Утолщение: середина листочка нормальная, значительное утолщение краев (от 5 до 8 мм)
-
Подклапанное утолщение: утолщение хордовых структур, распространяющееся на одну из хорд длиной
3 класс
-
Подвижность: клапан продолжает двигаться вперед в диастолу, в основном от основания створки
-
Подклапанное утолщение: утолщение распространяется на дистальную треть хорды
Степень 4:
-
Подвижность: движение створок вперед отсутствует или минимальное
-
Утолщение: значительное утолщение всей ткани створки (более 8–10 мм)
-
Подклапанное утолщение: Обширное утолщение и укорочение всех хордовых структур, простирающееся до папиллярных мышц.

Лечение/управление
Лечение митрального стеноза включает медикаментозную терапию, чрескожную митральную вальвулопластику и хирургическое лечение. В настоящее время никакая медикаментозная терапия не может облегчить фиксированную обструкцию митрального клапана. Медикаментозная терапия направлена на профилактику эндокардита, снижение числа новых случаев ревматизма, улучшение симптомов и снижение риска тромбоэмболии.[9][10][11]
Профилактика эндокардита должна проводиться только у пациентов с высоким риском перед стоматологическими процедурами, связанными с манипуляциями с тканями десен или перфорацией слизистой оболочки полости рта. Пациенты с высоким риском — это пациенты с протезом клапана сердца или протезным материалом, используемым для восстановления клапана, с инфекционным эндокардитом в анамнезе и вальвулопластикой сердца.
Профилактика ревматической лихорадки бензатин пенициллином является первичным профилактическим лечением у пациентов со стрептококковым фарингитом.
Если ритм нормальный синусовый, для улучшения симптомов используется медикаментозная терапия. Диуретики используются для облегчения заложенности носа. Бета-блокаторы и/или блокаторы кальциевых каналов помогают при симптомах физической нагрузки, связанных с учащенным сердцебиением.
Если ритм представляет собой мерцательную аритмию, первым шагом является контроль частоты с помощью средств, блокирующих АВ-узел, таких как бета-блокаторы, блокаторы кальциевых каналов и/или наперстянки. У нестабильного пациента выполните кардиоверсию постоянным током. Если не удается преобразовать фибрилляцию предсердий в нормальный синусовый ритм, то основной целью является контроль ЧСС. У стабильного пациента восстановление нормального синусового ритма предпочтительнее контроля ЧСС для улучшения функциональной способности и качества жизни.
Антикоагулянты предотвращают тромбоэмболические осложнения. Антикоагулянтная терапия показана пациентам с митральным стенозом и фибрилляцией предсердий (пароксизмальной, персистирующей или постоянной), предшествующими эмболическими событиями и наличием тромба левого предсердия. В настоящее время варфарин является антикоагулянтом выбора. Аспирин или другие антитромбоцитарные препараты не одобрены для снижения риска тромбоэмболии при митральном стенозе. Варфарин следует контролировать с помощью международного нормализованного отношения (МНО) до целевого значения 2,5.
В настоящее время варфарин является антикоагулянтом выбора. Аспирин или другие антитромбоцитарные препараты не одобрены для снижения риска тромбоэмболии при митральном стенозе. Варфарин следует контролировать с помощью международного нормализованного отношения (МНО) до целевого значения 2,5.
Чрескожная баллонная митральная вальвулопластика (PMBV) — инвазивная процедура для лечения митрального стеноза. PMBV улучшает симптомы за счет увеличения площади митрального клапана и снижения градиента митрального клапана. PMBV показан пациентам с симптомами (функциональный класс Нью-Йоркской кардиологической ассоциации выше II) или бессимптомным пациентам с легочной гипертензией с умеренным или тяжелым стенозом и благоприятной морфологией клапана при отсутствии тромба левого предсердия или умеренной или тяжелой митральной регургитации.
Операция по замене митрального клапана показана пациентам с симптоматическим умеренным или тяжелым митральным стенозом, когда чрескожная баллонная митральная вальвулопластика противопоказана или имеет неблагоприятную морфологию клапана (класс I, уровень доказательности B).
Дифференциальный диагноз
-
Миксома левого предсердия
-
Эндокардит
Прогноз
Годы После ревматической лихорадки могут пройти десятилетия, прежде чем разовьется стеноз митрального клапана.[12]
Как только симптомы становятся очевидными, прогрессирование заболевания обычно ускоряется, особенно когда оно является вторичным по отношению к ревматической лихорадке. Приблизительно 80% пациентов не выживают в течение десяти лет после появления симптомов. У пациентов с легочной гипертензией, вторичной по отношению к стенозу митрального клапана, выживаемость составляет около трех лет. Сердечная недостаточность часто сопровождает запущенные случаи.
Прогноз для детей, рожденных со стенозом митрального клапана, в значительной степени зависит от тяжести их состояния, часто требующего скрининга связанных проблем с сердцем на протяжении всей их жизни.[13]
Осложнения
Консультации
Консультации кардиохирурга следует проводить в случаях тяжелого митрального стеноза, чтобы оценить пациента для замены митрального клапана, если пациент не подходит для процедуры PMBV.
Сдерживание и обучение пациентов
Пациентам с прогрессирующим стенозом митрального клапана может потребоваться ограничение физической активности, чтобы предотвратить перегрузку сердца. Пациентам также могут быть даны определенные диетические ограничения, такие как диета с низким содержанием натрия.
Всем пациентам со стенозом митрального клапана, независимо от тяжести, могут потребоваться лекарства для предотвращения осложнений, таких как инсульты, гипертензия и сердечная недостаточность; они обычно необходимы для продолжительности жизни человека, и этим пациентам необходимо подчеркивать важность соблюдения режима лечения.
Pearls and Other Issues
Беременность при митральном стенозе усугубит симптомы пациента на один класс Нью-Йоркской кардиологической ассоциации. Медикаментозная терапия предпринимается в первую очередь для улучшения симптомов. Если симптомы не улучшаются при медикаментозном лечении, направьте пациента на чрескожную баллонную митральную вальвулопластику.
Улучшение результатов медицинского персонала
Митральный стеноз является относительно распространенным заболеванием, которое, если его не лечить, связано с высокой заболеваемостью и смертностью. Показатели митрального стеноза снизились в США четыре десятилетия назад, но с массовой миграцией людей из других стран наблюдается всплеск случаев. Причиной номер один для большинства случаев митрального стеноза является ревматическая лихорадка. Ключевым моментом является предотвращение порока клапанов путем обеспечения адекватного лечения пациентов со стрептококковым фарингитом. Из-за высокой заболеваемости этим расстройством лучше всего управлять межпрофессиональной командой.
После постановки диагноза митрального стеноза пациента следует проинформировать о необходимости хирургического вмешательства. Тем, кто остается бессимптомным, потребуются ежегодные обследования, включая эхокардиограммы. Пациентам с учащенным сердцебиением может потребоваться холтеровское мониторирование для подтверждения наличия предсердных аритмий. Многим из этих пациентов потребуется антикоагулянтная терапия варфарином. Следовательно, фармацевт должен обеспечить ежемесячный анализ крови для обеспечения терапевтического антикоагулянта. Консультация по питанию часто важна, так как задержка развития является распространенным явлением. Медсестра кардиолога должна следить за симптомами пациента, поскольку им потребуется хирургическое вмешательство. Тип используемого протеза клапана зависит от факторов пациента.
Многим из этих пациентов потребуется антикоагулянтная терапия варфарином. Следовательно, фармацевт должен обеспечить ежемесячный анализ крови для обеспечения терапевтического антикоагулянта. Консультация по питанию часто важна, так как задержка развития является распространенным явлением. Медсестра кардиолога должна следить за симптомами пациента, поскольку им потребуется хирургическое вмешательство. Тип используемого протеза клапана зависит от факторов пациента.
Кардиохирургические медсестры должны информировать пациента о типах доступных протезов клапанов и о том, какие из них лучше всего подходят для них. Наконец, кардиолог, лечащий врач, фармацевт и медсестра должны обсудить с пациентом возможность развития инфекции клапана и необходимость профилактики при любой инвазивной процедуре. Поскольку мерцательная аритмия является постоянной проблемой, большинству пациентов потребуется антикоагулянтная терапия. Следовательно, необходим тщательный мониторинг МНО специальной медсестрой.
Исходы
До эпохи операций на открытом сердце прогноз для большинства пациентов с митральным стенозом был плохим. В эпоху замены митрального клапана прогноз отличный. Выживаемость значительно лучше у пациентов, перенесших открытую замену митрального клапана, по сравнению с комиссуротомией. Сегодня существует 80% выживаемость в течение десяти лет, но у пациентов, у которых развилась легочная гипертензия, выживаемость составляет менее трех лет. Другие осложнения, которые могут привести к высокой заболеваемости, включают инсульт и персистирующую фибрилляцию предсердий. [Уровень 5]
[Уровень 5]
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Митральный стеноз. Предоставлено Кэтрин Хамфрис
Ссылки
- 1.
-
Дель Рио Дж.М., Греку Л., Никоара А. Функция правого желудочка при болезни левого сердца. Семин Кардиоторак Васк Анест. 2019 март; 23(1):88-107. [PubMed: 30229690]
- 2.
-
Родригес И., Бранко Л., Патрисио Л., Бернардес Л., Абреу Дж., Касела Д., Галриньо А., Феррейра Р. Долгосрочное наблюдение после успешной чрескожной баллонной митральной вальвулопластики. J Клапан сердца Дис. 2017 ноябрь;26(6):659-666. [PubMed: 30207116]
- 3.
-
Imran TF, Awtry EH. Тяжелый митральный стеноз. N Engl J Med. 2018 19 июля; 379(3):e6. [PubMed: 30021094]
- 4.
-
Maeder MT, Weber L, Buser M, Gerhard M, Haager PK, Maisano F, Rickli H.
 Легочная гипертензия при заболеваниях аорты и митрального клапана. Front Cardiovasc Med. 2018;5:40. [Бесплатная статья PMC: PMC5974123] [PubMed: 29876357]
Легочная гипертензия при заболеваниях аорты и митрального клапана. Front Cardiovasc Med. 2018;5:40. [Бесплатная статья PMC: PMC5974123] [PubMed: 29876357] - 5.
-
Банович М., ДаКоста М. Дегенеративный митральный стеноз: от патофизиологии к сложному интервенционному лечению. Курр Пробл Кардиол. 2019 янв;44(1):10-35. [PubMed: 29731112]
- 6.
-
Blanken CPS, Farag ES, Boekholdt SM, Leiner T, Kluin J, Nederveen AJ, van Ooij P, Planken RN. Усовершенствованные методы МРТ сердца для оценки левостороннего порока сердца. J Magn Reson Imaging. 2018 авг; 48 (2): 318-329. [Бесплатная статья PMC: PMC6667896] [PubMed: 30134000]
- 7.
-
Wunderlich NC, Beigel R, Ho SY, Nietlispach F, Cheng R, Agricola E, Siegel RJ. Визуализация для митральных вмешательств: методы и эффективность. JACC Cardiovasc Imaging. 2018 июнь; 11 (6): 872-901. [PubMed: 29880112]
- 8.
-
Октай А.А., Гиллиленд Ю.Е., Лави С.Дж., Рами С.
 Дж., Паррино П.Е., Бейтс М., Шах С., Кэш М.Е., Диншоу Х., Камруддин С. Эхокардиографическая оценка дегенеративного митрального стеноза: Диагностическая проблема возникающего сердечного заболевания. Курр Пробл Кардиол. 2017 март; 42(3):71-100. [PubMed: 28232004]
Дж., Паррино П.Е., Бейтс М., Шах С., Кэш М.Е., Диншоу Х., Камруддин С. Эхокардиографическая оценка дегенеративного митрального стеноза: Диагностическая проблема возникающего сердечного заболевания. Курр Пробл Кардиол. 2017 март; 42(3):71-100. [PubMed: 28232004] - 9.
-
Каради Дж., Нталас И., Прендергаст Б., Блаут С., Нидерер С., Маурович-Хорват П., Раджани Р. Транскатетерная замена митрального клапана при кальцификации митрального кольца — «Искусство компьютерного моделирования». J Cardiovasc Comput Tomogr. 2018 март-апрель;12(2):153-157. [PubMed: 29325812]
- 10.
-
Холленберг С.М. Пороки клапанов сердца у взрослых: этиология, классификация и диагностика. Сущность ФП. 2017 июнь; 457:11-16. [PubMed: 28671804]
- 11.
-
Баумгартнер Х., Фальк В., Бакс Дж. Дж., Де Бонис М., Хамм С., Холм П. Дж., Юнг Б., Ланселлотти П., Лансак Э., Родригес Муньос Д., Розенхек Р., Шегрен Дж., Торнос Мас П., Ваганян А., Вальтер Т., Вендлер О.
 , Виндекер С., Заморано Дж. Л., Группа научных документов ESC. Руководство ESC/EACTS 2017 г. по лечению клапанных пороков сердца. Eur Heart J. 21 сентября 2017 г.; 38 (36): 2739-2791. [PubMed: 28886619]
, Виндекер С., Заморано Дж. Л., Группа научных документов ESC. Руководство ESC/EACTS 2017 г. по лечению клапанных пороков сердца. Eur Heart J. 21 сентября 2017 г.; 38 (36): 2739-2791. [PubMed: 28886619] - 12.
-
Généreux P. Стадирование порока клапана в зависимости от степени повреждения сердца: готовы к рекомендациям? JACC Cardiovasc Imaging. 2022 Июн;15(6):971-973. [PubMed: 35680228]
- 13.
-
Wald RM, Mertens LL. Синдром гипоплазии левых отделов сердца на протяжении всей жизни: клинические аспекты ухода за плодом, ребенком и взрослым. Может Джей Кардиол. 2022 июль; 38 (7): 930-945. [PubMed: 35568266]
- 14.
-
Тури З.Г. Страница пациента кардиолога. Порок митрального клапана. Тираж. 2004 г., 17 февраля; 109(6):e38-41. [PubMed: 14970121]
- 15.
-
Hemlata, Goyal P, Tewari S, Chatterjee A. Анестезиологические аспекты баллонной митральной вальвулопластики у беременных с тяжелым митральным стенозом: отчет о клиническом случае и обзор литературы.