Признаки синдрома двс: ДВС-синдром: клинические рекомендации, лечение, диагностика
ДВС-синдром:Причины,Симптомы,Лечение | doc.ua
Данный патологический процесс является не самостоятельной болезнью, а осложнением уже протекающего заболевания, поэтому у патологии «ДВС-синдром» лечение назначается в зависимости от протекания первичного болезненного очага. Кроме этого, данный патологический процесс выражается сильнее, если основное заболевание находится на тяжелой степени протекания.
Классификация
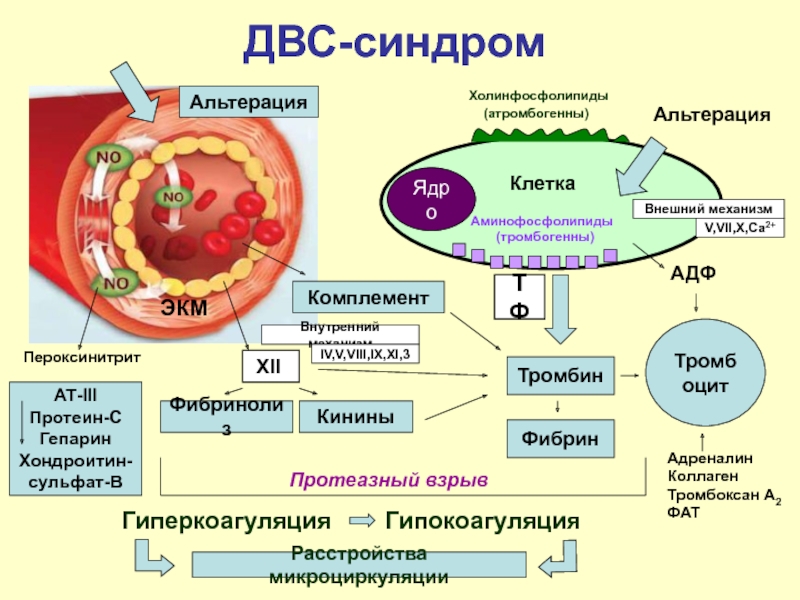
При протекании данной патологии выделены стадии ДВС-синдрома, в характеристике которых есть определенные нарушения гемокоагуляционного процесса, а также имеется конкретная клиническая картина. Так, согласно с данными, которые определили разные авторы при обозначении фаз гипокоагуляции, у ДВС-синдрома количественные показатели стадий колеблются в разных пределах. Итак, при фазе гиперкоагуляции определяется I стадия ДВС-синдрома. Продолжается данная фаза в зависимости от конкретного организма, вследствие личных показателей активности свертывания крови, поэтому для каждого человека продолжительность I стадии ДВС-синдрома своя. Кроме этого, развитие данной фазы происходит быстрыми темпами с сопровождением диссеминированного внутрисосудистого свертывания и тяжелого шока.
Кроме этого, развитие данной фазы происходит быстрыми темпами с сопровождением диссеминированного внутрисосудистого свертывания и тяжелого шока.
В характеристике периода гиперкоагуляции имеется активация плазменной системы кровяного русла, изменение агрегатного состояния тромбоцитов, эритроцитов и лейкоцитов, а также нарушенная микроциркуляция в тканях разных органов, вследствие возникшей блокировки сосудов фибринами и агрегатами форменных элементов. Кроме этого, при протекании фазы гиперкоагуляции возможно постепенное развитие медленного поступления протромбиназы в малых дозах. При медленном протекании бывают случаи с взрывами и прогрессивно развивающимся ДВС-синдромом в дальнейшем.
На первой стадии диссеминированное внутрисосудистое свертывание может сменяться локально ограниченным протеканием этого процесса и процессом тромбообразования. В 1975 году было установлено, что у патологии «ДВС-синдром» причины становятся видимыми только после серологического анализа не только на количество тромбоцитов, но и на лейкоциты. Первая стадия определяется еще и тем, что вследствие свойств лейкоцитов высвобождать факторы свертывания и способствовать изменению агрегационного состояния, наблюдается вышеопределенный процесс взаимодействия тромбоцитов с поврежденными стенками сосудов и, как следствие, появляются тромбы.
Первая стадия определяется еще и тем, что вследствие свойств лейкоцитов высвобождать факторы свертывания и способствовать изменению агрегационного состояния, наблюдается вышеопределенный процесс взаимодействия тромбоцитов с поврежденными стенками сосудов и, как следствие, появляются тромбы.
II стадия ДВС-синдрома является фазой гипокоагуляции, сменяющей гиперкоагуляцию. На данной фазе происходит потребление уже выбросившихся в кровь фибриногена, XIII, V, VIII факторов и прочих веществ-прокоагулянтов. Во время протекания II стадии ДВС-синдрома происходит накопление патологических ингибиторов свертывания крови, в числе которых явление продуктов распадения фибрина, которое увеличивает антикоагулятивную активность крови.
Хотя в нарушении процесса свертываемости крови важную роль играют комплексно соединяющиеся гепарин с фибрином, в кровяном русле не происходит изменение концентрации гепарина. Кроме этого, несмотря на то, что у патологии «ДВС-синдром» диагностика определила также активирование фибринолитической системы, которая ведет к процессу растворения сгустков крови. Возникновение сопровождающего нарушения, такого как геморрагический синдром, не исключено.
Возникновение сопровождающего нарушения, такого как геморрагический синдром, не исключено.
III стадия ДВС-синдрома наступает в зависимости протекания процесса в дальнейшем, но при условии, что не наступит летальный исход. Данная стадия является оборотной, поэтому при ее течении восстанавливаются органы и их функции, но этот процесс тесно связан со степенью поражения этих органов. Кроме этого, после III стадии ДВС-синдрома, как правило, наступает полное выздоровление, но с наличием различных осложнений тяжелой степени, не связанных с патологией «синдром диссеминированного внутрисосудистого свертывания». В ряде осложнений наблюдаются явления почечной, печеночной недостаточностях, неврологических, кардиальных и прочих изменений.
Причины
Патогенез ДВС-синдрома в главной роли имеет появляющиеся факторы в крови, которые активируют кровяную свертываемость или меняют ее агрегационное состояние на клеточном уровне. При процессе размножения тканей, хирургических вмешательствах, которые связаны с техникой разминания органов, применяющейся при «вылущивании» аденомы в тканях предстательной железы, а также в послеродовом периоде при маточном массаже в крови возникают вещества, близкие по свойствам к тканевому тромбопластину. Похожее действие имеется и у бактериальных ферментов, активирующих процесс кровяного свертывания и меняющих агрегационное состояние тромбоцитов. Схожее влияние на организм имеют все инфекции, а также васкулит и возникающие стрессовые ситуации. Кроме этого, в кровяное русло выбрасываются катехоламины и кинины, которые обладают такими же функциями.
Похожее действие имеется и у бактериальных ферментов, активирующих процесс кровяного свертывания и меняющих агрегационное состояние тромбоцитов. Схожее влияние на организм имеют все инфекции, а также васкулит и возникающие стрессовые ситуации. Кроме этого, в кровяное русло выбрасываются катехоламины и кинины, которые обладают такими же функциями.
Известны три фактора, при которых активируется внутрисосудистая кровяная свертываемость:
- внешний фактор, связанный с действием выброшенных соединений в кровяное русло: тканевый тромблопластин и тромбопластинподобные вещества;
- внутренний фактор, появляющийся после контакта с поврежденными стенками сосудов. Также ДВС-синдром при беременности может активироваться иммунными комплексами;
- клеточная агрегация, появляющаяся вследствие контакта тромбоцитов с поврежденными стенками сосудов, чужеродным телом, а также из-за выброса катехоламинов или возникновения тромбина.
Существует еще один существенный фактор, который приводит к ДВС-синдрому – это сниженные показатели наличия антитромбина III в крови. Данное вещество является основным естественным антикоагулянтом. Здоровые люди имеют колебание уровня данного вещества от 70% до 100%, но при протекании беременности, наличии инфекционного процесса или после хирургического вмешательства уровень антитромбина III может снижаться на 25%, поэтому и возникает риск внутрисосудистого свертывания крови.
Данное вещество является основным естественным антикоагулянтом. Здоровые люди имеют колебание уровня данного вещества от 70% до 100%, но при протекании беременности, наличии инфекционного процесса или после хирургического вмешательства уровень антитромбина III может снижаться на 25%, поэтому и возникает риск внутрисосудистого свертывания крови.
Симптомы
Несмотря на то, что гиперкоагуляционный синдром может ликвидироваться самостоятельно, отменять лечение нецелесообразно из-за того, что для больного важной является активная реабилитационная терапия. Именно от наличия реабилитационных манипуляций зависит появление окончательного исхода.
Кроме этого, в характеристике ТГС существует еще один процесс. Когда происходит активирование факторов, свертывающих кровь, в этот же период наблюдается и активация простагландинов из-за выброса в кровь калликреина, кинина, фибрина. Так, тромбогеморрагический синдром и эти факторы в совокупности нарушают систему микроциркуляции крови. Кроме этого, расстройство гемодинамики определяет степень тяжести патологии «ДВС-синдром» у детей.
В 1978 году были выделены стадии расстройства гемодинамики (ДВС-синдром), симптомы которых следующие:
- на компенсированной стадии наблюдается гиперемия кожного покрова, артериальная гипертензия, тахикардия. Также присутствуют явления метаболического ацидоза и увеличения уровня гематокрита на 0,6–8%. Как правило, данная стадия протекает во время I фазы диссеминированного внутрисосудистого свертывания. Кроме этого, компенсированная стадия улавливается сложно в случае, если у патологии ДВС-синдром клиника определяет его быстрое развитие;
- субкомпенсированная стадия имеет в характеристике признаки централизованного кровообращения, при этом наблюдается бледность кожи, явление геморрагической сыпи и повышения диастолического давления при артериальной гипертензии. Гематокрит увеличивается на 10%. Кроме этого, ДВС-синдром, патогенез которого определяет данную стадию на переходном периоде между первой фазой и фазой гипокоагуляции, может повлечь расстройство нервной системы.

Характеристика декомпенсированной стадии имеет парезы сосудов периферии. Наблюдается серовато-цианотичный цвет кожи, снижение артериального давления, но если возникла патология «ДВС-синдром» в акушерстве, как правило, происходит его значительное повышение. У пациентов на декомпенсированной стадии имеется тахикардия, которая превышает 200/1 минуту, или же брадикардия, а также возможно возникновение анурии и повышенной температуры тела, прогресс неврологических расстройств. Вследствие лабораторных анализов определяется смешанный ацидоз и снижение гематокрита из-за анемии. Стадия декомпенсации, как правило, выявляется уже в протекании фазы гипокоагуляции в глубокой степени.
Диагностика
Синдром диссеминированного внутрисосудистого свертывания – это патология, которая входит в число наиболее сложно диагностируемых дисфункций. Поэтому для его вычисления, после описанных выше медицинских вмешательств или беременности, лечащий врач должен назначить направление в лабораторию на забор крови для определения наличия данной патологии. После этого следует лечение, которое должно проводиться в зависимости от основной причины возникновения ДВС-синдрома.
После этого следует лечение, которое должно проводиться в зависимости от основной причины возникновения ДВС-синдрома.
Лечение
ДВС-синдром лечится затруднительно, если заболевание проходит в острой форме, то около 30% случаев имеют летальный исход. Первоочередно лечение направлено на устранение патологических процессов, провоцирующих развитие синдрома. Применяется терапия, направленная на устранение гнойно-септических процессов, которые зачастую лежат в основании этого синдрома. Пациенту необходима ранняя антимикробная терапия, которая основана на клинических показаниях. Важным моментов в лечении этого синдрома является процедура купирования развивающегося состояния шока, быстрое устранение которого может оборвать ДВС-синдром, который начался или же смягчить его течение.
Опасные послеоперационные осложнения: ДВС-синдром | ВетСеть
← Вернуться в блог
В этой статье мы расскажем о нарушении свертывания крови, при котором образуются тромбы
Опасные послеоперационные осложнения: ДВС-синдром. Почему контроль – это важно?
Почему контроль – это важно?
Для начала разберёмся в терминологии. Синдром дессименированного внутрисосудистого свёртывания крови (ДВС-синдром) – это нарушение свёртывания крови, при котором образуются тромбы в мелких кровеносных сосудах. При этом расходуются в большом количестве особые клетки крови – тромбоциты, из которых эти тромбы образуются и которые так важны для остановки кровотечений.
Из-за разбалансировки системы свертывания крови в различных участках тела кровотечения и тромбы, закупоривающие сосуды, возникают одновременно, и организм животного не может справиться с ними самостоятельно.
Самые частые случаи, при которых может развиться ДВС-синдром это
:1. При операциях на кишечнике, матке, сердце, лёгких (органах богатых тромбопластином), а также операциях сопровождающихся значительной кровопотерей, например операции на печени и селезёнке.
2. При тяжёлых травмах, электротравмах, метастазировании опухолей (при массивном поступлении в кровь тромбопластина)
3. При болезнях крови — гемолитической анемии, лейкозе, при отравлении гемолитическими ядами.
При болезнях крови — гемолитической анемии, лейкозе, при отравлении гемолитическими ядами.
4. При переливании несовместимой крови или большого количества одногруппной крови.
5. Массированное повреждение кровеносных сосудов при инфекциях (из-за поступления в кровь бактериальных, вирусных и грибковых токсинов).
6. При иммуноопосредованном повреждении сосудов.
Как определить наличие ДВС-синдрома?
Наиболее распространенными признаками развития ДВС являются слабость, анемия, появление кровоизлияний, множественных кровотечений, одышка.
Существуют лабораторные методы позволяющие предположить развитие ДВС, а именно общий клинический анализ крови, коагулограмма (определение показателей свертывания крови), и даже некоторые показатели в анализе мочи.
Животные из группы риска должны быть обследованы перед предстоящей операцией, а не при появлении симптомов болезни, так как раннее выявление проблемы является неотъемлемой частью успешного лечения и дальнейшей реабилитации животного.
К группе риска относятся животные: имеющие заболевания печени, селезёнки, матки; имеющие опухоли, особенно с метастазами, некоторые другие патологии и те пациенты у которых ранее проведенные операции имели осложнения.
Предоперационные лабораторные исследования, также как и анализы, проводимые в раннем послеоперационном периоде, позволяют врачу определить развитие опасного осложнения и успеть принять меры для спасения жизни пациента.
Лечение ДВС-синдрома.
К сожалению, ни один из методов лечения ДВС в современной медицине не имеет 100% гарантированной эффективности. От запущенных случаев ДВС иногда погибают как животные так и люди… Но, если вовремя провести лабораторные анализы и начать правильное лечение, то шансы победить страшную болезнь очень велики.
Одним из важных компонентов при купировании ДВС-синдрома является переливание донорской крови. Однако не всякая кровь подойдет конкретному питомцу..
Количество групп крови у животных значительно больше чем у людей.
Поэтому перед переливанием нужно определить группу крови, как пациента, так и донора, а также провести особые тесты на совместимость донорской крови.
Также важно, чтобы донор был здоров, вакцинирован и обладал соответствующей массой тела, позволяющей взять необходимый объем крови.
Так что же делать перед плановой операцией?
Основное – это полноценное обследование животного. Кроме тщательного клинического осмотра животного ветеринарным врачом требуются лабораторные исследования (общий клинический анализ крови, коагулограмма, анализ мочи).
Перед проведением крупных оперативных вмешательств нужно определить группу крови пациента и контактные данные здорового донора, на тот случай, если понадобится переливание крови.
Выполнение этих условий даёт врачу возможность подобрать оптимальный вариант лечения, избежать развития грозных осложнений и как можно быстрее вылечить питомца.
Автор статьи:
Поделиться
← Как устроена наша клиника: интервью для «Теледеток» Несколько советов о том, как обращаться с кроликом. →
→
Что такое ТГВ (тромбоз глубоких вен): симптомы, причины, диагностика, лечение и профилактика
Тромбоз глубоких вен (ТГВ) вызывается тромбом, который образуется в одной или нескольких глубоких венах тела, ваши ноги. Сгустки также могут возникать в руках.
ТГВ может быть серьезным и часто не диагностируется, по данным Центров по контролю и профилактике заболеваний (CDC). Само по себе состояние не опасно для жизни, по данным клиники Кливленда, но сгустки крови в венах могут отрываться и перемещаться в легкие, вызывая потенциально опасную для жизни легочную эмболию. Когда это происходит, сгусток блокирует приток крови к легким, что может привести к летальному исходу, что требует быстрой диагностики и лечения для спасения жизни.К счастью, ТГВ поддается профилактике и лечению при раннем обнаружении.
Признаки и симптомы ТГВ
Если у вас ТГВ, вы можете испытывать дискомфорт в ноге. Однако это состояние может протекать без каких-либо симптомов.
- Отек одной ноги (редко отек обеих ног)
- Боль в пораженной ноге
- Кожа покрасневшая или обесцвеченная на пораженной ноге
- Теплая на ощупь кожа пораженной ноги
Если вы заметили признаки или симптомы ТГВ, обратитесь к врачу. Если у вас есть симптомы легочной эмболии, немедленно обратитесь за неотложной медицинской помощью.
По данным клиники Майо, признаки легочной эмболии включают следующее:- Необъяснимая или внезапная одышка
- Боль или дискомфорт в груди, которые усиливаются при глубоком вдохе или кашле
- Головокружение или обмороки
- Учащенный пульс
- Кашель с кровью
Причины и факторы риска ТГВ
Тромбоз глубоких вен может быть результатом определенных заболеваний что влияет на свертываемость крови, согласно данным клиники Майо:- Наследственные нарушения свертываемости крови
- Медикаментозное лечение, требующее длительного пребывания в больнице или постельного режима
- Паралич
- Травмы ног, поражающие вены
- Избыточный вес или ожирение
- Использование противозачаточных таблеток или заместительной гормональной терапии
- Беременность
- Рак
- Застойная сердечная недостаточность
- In воспалительное заболевание кишечника (болезнь Крона или язвенный колит)
Некоторые виды рака или лечение рака могут повышать уровень определенных веществ в крови, вызывающих образование тромбов.
Если у вас сердечная недостаточность, вы подвержены повышенному риску ТГВ и легочной эмболии из-за ограниченной функции сердца и легких.
Избыточный вес или ожирение повышают давление в венах ног и таза, повышая риск образования тромбов.
Этот риск увеличивается во время беременности (женщины с наследственными нарушениями свертываемости крови подвержены более высокому риску) и в течение шести недель после родов. Использование противозачаточных таблеток (оральных контрацептивов) или заместительной гормональной терапии также может повысить свертываемость крови.
Курение отрицательно влияет на свертываемость крови и кровообращение, что может увеличить риск ТГВ.
Если у вас или у кого-то из членов вашей семьи ранее был ТГВ или тромбоэмболия легочной артерии, вероятность развития ТГВ у вас выше.
Возраст старше 60 лет повышает риск ТГВ, хотя это может произойти в любом возрасте.
Наконец, длительное сидение (например, в самолете или в длительной поездке на машине) может увеличить риск ТГВ.
В икрах могут образоваться сгустки крови, если мышцы не двигаются в течение длительного времени.
Продолжительность ТГВ
ТГВ может быть бессимптомным. Однако, если у вас есть симптомы ТГВ, важно быстро поставить диагноз и начать лечение. По данным Американской академии семейных врачей, от тромба уходит от трех до шести месяцев. По данным Американской ассоциации легких, если ТГВ приводит к легочной эмболии, пациентам необходимо будет регулярно принимать лекарства в течение как минимум трех месяцев и до неопределенного периода времени.Варианты лечения и медикаментозного лечения ТГВ
По данным CDC, лечение ТГВ включает следующие варианты:Антикоагулянты
Антикоагулянты или антикоагулянты обычно являются препаратами первого выбора при ТГВ. Хотя антикоагулянты не разрушают существующие сгустки, они могут предотвратить рост сгустка и образование новых сгустков.
Когда вы начинаете инъекционную антикоагулянтную терапию, ваш врач часто вводит первые несколько доз, после чего вы, возможно, сможете делать инъекции самостоятельно.
Инъекционные препараты для разжижения крови включают следующие примеры:
- Lovenox (эноксапарин)
- Fragmin (дальтепарин)
- Aritxtra (фондапаринукс)
- Heparin
Если ваш врач прописывает пероральную антикоагулянтную терапию, такую как кумадин (варфарин), ксарелто (ривароксабан), эликвис (апиксабан) или савайса (экзоксабан) — обычно вы принимаете эти лекарства в течение трех месяцев или дольше.
Ваш врач может порекомендовать регулярные анализы крови, чтобы проверить, сколько времени требуется для свертывания крови. Все препараты для разжижения крови следует принимать в соответствии с предписаниями, чтобы избежать серьезных побочных эффектов.
Тромболитики
Тромболитики, также известные как активаторы тканевого плазминогена, вводятся внутривенно (в/в) или через катетер, расположенный рядом с существующим тромбом. Они предназначены для разрушения тромбов.
Тромболитики могут вызывать серьезные кровотечения. Они используются только в опасных для жизни ситуациях и только в случае госпитализации.
Они используются только в опасных для жизни ситуациях и только в случае госпитализации.
Фильтры
Если вы по какой-либо причине не можете принимать антикоагулянты, ваш врач может порекомендовать небольшую хирургическую процедуру, при которой фильтр вставляется в крупную вену на животе, известную как нижняя полая вена.
Этот фильтр предназначен для предотвращения попадания оторвавшихся сгустков в легкие.
Хирургия и носки
В редких случаях может потребоваться удаление сгустков хирургическим путем.
Наконец, ношение компрессионных чулок на ногах может помочь предотвратить отек, связанный с ТГВ. Давление, которое они создают, снижает риск скопления и свертывания крови.
Сопутствующие состояния и причины ТГВ
Избыточный вес или ожирение значительно увеличивают риск ТГВ. По данным Американской кардиологической ассоциации, у людей с ожирением риск образования тромбов в два раза выше, чем у людей со здоровым весом. Беременность также увеличивает риск ТГВ. По данным CDC, у беременных женщин в 5 раз больше шансов получить тромб, чем у небеременных женщин. Риск сохраняется во время беременности, родов и до трех месяцев после родов. Беременность увеличивает риск ТГВ по ряду причин. По данным Центра по контролю и профилактике заболеваний (CDC), у женщины легче свертывается кровь во время беременности, чтобы предотвратить чрезмерную кровопотерю во время родов и в течение некоторого периода времени после родов. На более поздних сроках беременности лишний вес растущего ребенка оказывает давление на таз и может уменьшить приток крови к ногам. Наконец, беременные женщины могут иметь ограниченную подвижность во время беременности и после родов, что может увеличить риск образования тромбов.
По данным CDC, у беременных женщин в 5 раз больше шансов получить тромб, чем у небеременных женщин. Риск сохраняется во время беременности, родов и до трех месяцев после родов. Беременность увеличивает риск ТГВ по ряду причин. По данным Центра по контролю и профилактике заболеваний (CDC), у женщины легче свертывается кровь во время беременности, чтобы предотвратить чрезмерную кровопотерю во время родов и в течение некоторого периода времени после родов. На более поздних сроках беременности лишний вес растущего ребенка оказывает давление на таз и может уменьшить приток крови к ногам. Наконец, беременные женщины могут иметь ограниченную подвижность во время беременности и после родов, что может увеличить риск образования тромбов.Что такое легочная эмболия? Симптомы, причины, диагностика, лечение и профилактика
Легочная эмболия, или ТЭЛА, представляет собой тромб, который отрывается и перемещается из одной части тела в легкие, где блокирует кровоток.
Что я хотел бы знать до получения опасного для жизни тромба делится тем, что она хочет, чтобы другие молодые, здоровые женщины…
Автор: Everyday Health Приглашенный авторЧто такое венозная тромбоэмболия? Симптомы, причины, диагностика, лечение и профилактика
Венозная тромбоэмболия (ВТЭ) — это заболевание, характеризующееся образованием тромбов в венах (кровеносных сосудах, несущих кровь к сердцу).
Куинн Филлипс5 Группы поддержки сгустков крови
Венозная тромбоэмболия (ВТЭ) может быть изолирующей. Если вы не знаете, куда обратиться после перенесенного тромба, вам могут помочь эти социальные сети.
Адам Мейер13 вопросов, которые следует задать врачу о легочной эмболии
Это заболевание легких часто неправильно диагностируется и не лечится. Используйте эти вопросы, чтобы поговорить со своим врачом об уровне риска, профилактике и лечении.
Используйте эти вопросы, чтобы поговорить со своим врачом об уровне риска, профилактике и лечении.
5 фактов о тромбах, которые врачи хотят, чтобы вы знали или часть группа высокого риска. Узнайте, как…
Аиша Лэнгфорд6 советов по образу жизни после тромбоза
Жизнь после тромбоза глубоких вен (ТГВ) или легочной эмболии (ТЭЛА) может быть напряженной. Восстановление может занять более нескольких месяцев, и вам нужно будет сделать…
Эшли УэлчЧто такое внутрибольничная венозная тромбоэмболия?
ВТЭ, или сгустки крови, — это заболевание, которое можно легко предотвратить среди госпитализированных пациентов, и вы можете предпринять множество шагов для его предотвращения, в том числе на ранней стадии…
По Aisha Langford Просмотреть всеСиндром верхней полой вены | Кедры-Синай
ОБ ПРИЧИНЫ ДИАГНОЗ УХОД СЛЕДУЮЩИЕ ШАГИ
Что такое синдром верхней полой вены (СВКП)?
Синдром верхней полой вены (СВКП) представляет собой группу заболеваний, вызванных при замедлении кровотока по верхней полой вене (ВПВ). СВК – это крупная вена, отводящая кровь от головы, шеи, рук и верхней части грудной клетки и в сердце.
SVCS чаще всего наблюдается у людей, больных раком. В большинстве случаев
СВКП кровоток замедляется в течение нескольких дней или даже недель, а симптомы вызывают
человек для получения медицинской помощи. В очень редких случаях SVCS происходит быстро и может привести к
к закупорке ВПВ. Это, в свою очередь, блокирует дыхательные пути, поэтому человек не может
дышать.
Что вызывает синдром верхней полой вены?
SVCS возникает, когда кровоток в вене SVC замедляется. Этот вена несет кровь от головы, шеи, груди и рук к сердцу. Кровоток может быть замедленным тромбом, опухолью или из-за того, что вена сдавливается близлежащие ткани.
Кто подвергается риску СВКС?
SVCS чаще всего наблюдается у людей, больных раком. Это наиболее распространено с раком легкого или неходжкинской лимфомой.
Гораздо реже это связано с другими причинами, такими как инфекция или сгусток крови в ВПВ, вызванный имплантированным медицинским устройством. Устройство может быть центральный катетер, диализный катетер или провод кардиостимулятора.
Каковы симптомы синдрома верхней полой вены?
Общие симптомы этого синдрома:
- Затрудненное дыхание
- Кашель
- Отек лица, шеи, верхней части туловища и рук
Другие признаки СВКП включают:
- Набухание шейных или грудных вен
- Хриплый голос
- Проблемы с глотанием
- Головная боль
- Быстрое дыхание
- Чувство головокружения или головокружения
- Кашель кровью
В редких случаях симптомы могут включать:
- Губы и кожа выглядят синими из-за недостатка кислорода в крови
Это называется цианозом.

- Группа симптомов, называемая синдромом Горнера, который представляет собой маленький зрачок, опущенное веко и отсутствие потоотделения на 1 стороне лица.
Симптомы часто ухудшаются, когда человек наклоняется вперед или лежит вниз.
Как быстро образуется закупорка и где она связана с серьезность синдрома. Например:
- Чем быстрее блокируется SVC, тем серьезнее симптомы. Это потому, что другие вены не успевают расширяться и приспосабливаться к изменению кровотока.
- Если закупорка образуется выше верхней полой вены
и нижней полой вены встречаются, симптомы могут быть труднее заметить. (
Нижняя полая вена несет кровь из нижней части тела обратно в
сердце.) Это потому, что вены легче набухают и выдерживают
усиление кровотока.

- Если закупорка происходит ниже верхней вены полая и нижняя полая вены встречаются, наблюдается больше симптомов. Это потому что кровь возвращается к сердцу по нижней полой вене и другим вены в верхней части живота (живота). Для этого нужно большее давление.
Как диагностируется синдром верхней полой вены?
Если медицинский работник подозревает синдром верхней полой вены, для уверенности нужны тесты. Тесты используются для поиска типа блокировки и где он находится в SVC. Любой из них может быть использован:
- Рентген грудной клетки
- КТ органов грудной клетки
- Рентгенография вен (венография)
- МРТ
- УЗИ
Если дыхательное горло (трахея) не закупорено и нет отека
головного мозга, SVCS редко является опасным для жизни неотложным состоянием. Это значит, что есть время
поставить точный диагноз до начала лечения.
Это значит, что есть время
поставить точный диагноз до начала лечения.
Как лечить синдром верхней полой вены?
Лечение SVCS зависит от причины закупорки, серьезность симптомов, а также общее состояние здоровья и предпочтения человека.
Если в ВПВ имеется сгусток крови, связанный с имплантированным медицинское устройство, лекарства будут использоваться для растворения сгустка, и устройство может быть изъятые.
Если нет ясной причины на основании истории болезни человека, будут проведены анализы для поиска причины. Например, если сканирование показывает опухоль в грудная клетка давит на ВПВ и подозревается рак легкого, анализ мокроты и можно сделать биопсию. Затем результаты могут помочь поставщику медицинских услуг принять решение о лучшее лечение.
Лечение не следует начинать, пока поставщик медицинских услуг не найдет
причина блокировки. Описанные здесь методы лечения сосредоточены на блокаде ВПВ, вызванной
рак. Поскольку лечение закупорки может зависеть от типа рака,
Диагноз рака должен быть поставлен до начала лечения. Если дыхательные пути не
заблокирован, мозг опухает или другие симптомы вызывают проблемы, ожидающие
начать лечение обычно не составляет труда. Следующие методы лечения могут быть использованы для
SVCS, связанные с раком:
Описанные здесь методы лечения сосредоточены на блокаде ВПВ, вызванной
рак. Поскольку лечение закупорки может зависеть от типа рака,
Диагноз рака должен быть поставлен до начала лечения. Если дыхательные пути не
заблокирован, мозг опухает или другие симптомы вызывают проблемы, ожидающие
начать лечение обычно не составляет труда. Следующие методы лечения могут быть использованы для
SVCS, связанные с раком:
- Лучевая терапия. Если закупорка ВПВ вызвана опухолью, которая не реагирует или развивается медленно для ответа на химиотерапию (например, немелкоклеточный рак легкого), радиацию может быть назначена терапия. Он может быстро уменьшить опухоль и облегчить симптомы.
- Химиотерапия. Это
лечение выбора для химиочувствительных опухолей, таких как лимфома или
мелкоклеточный рак легкого.
 Во многих случаях SVCS не меняет план лечения.
Лечение рака помогает очистить SVCS.
Во многих случаях SVCS не меняет план лечения.
Лечение рака помогает очистить SVCS. - Тромболизис (расщепление сгустки крови). SVCS может произойти, когда сгусток крови (тромб) образуется в частично закупоренная вена. Людям со сгустками крови может потребоваться тромболизис. Это лечение использует лекарство для растворения или удаления кровяного сгустка.
- Установка стента. А
Стент может быть использован для открытия заблокированной вены. Это может быстро облегчить SVCS
симптомы. Стент представляет собой небольшую металлическую или пластиковую трубку, которую вводят в
закупоренная часть вены, чтобы кровь могла пройти. Некоторые люди могут
также необходимо разжижающее кровь лекарство (антикоагулянт), чтобы сохранить больше крови
образование тромбов и блокирование стента.

- Лекарства для облегчения симптомы. Иногда для облегчения симптомов можно использовать другие лекарства пока проводятся тесты для поиска причины SVCS. Стероиды могут помочь уменьшить отек и воспаление. Таблетки для мочеиспускания (антидиуретическое лекарство) могут вам помочь выделяйте больше мочи, чтобы избавиться от лишней жидкости в организме.
Возможные осложнения поражения верхней полой вены синдром?
При отсутствии тщательного наблюдения или лечения SCVS может привести к серьезным проблемы, такие как:
- Отек и закрытие дыхательной трубки
- Отек головного мозга
- Сгустки крови, которые могут оторваться и попасть в легкие или мозг
Отдаленные результаты СВКП зависят от основной причины и
ответ на лечение.
Как лечить синдром верхней полой вены?
При управлении SVCS люди и члены семьи обычно чувствовать тревогу, страх и напряжение. Медицинская бригада может предоставить ресурсы для эмоциональная поддержка, чтобы помочь справиться с этой сложной ситуацией.
Когда мне следует позвонить своему лечащему врачу?
Поговорите с лечащей бригадой о вашем риске СВКП и о том, что вы следует следить за. Немедленно сообщите им, если у вас отек, проблемы с глотанием, кашель или охриплость. Вы и ваша семья должны быть проинформированы о причине симптомы и необходимое лечение.
Большинство взрослых, у которых развивается SVCS, имеют рак легких и могут иметь другие симптомы, вызванные раком. Ваш общий прогноз и шансы на лечение помощь следует учитывать при выборе лечения.
Ключевые моменты синдрома верхней полой вены
- Синдром верхней полой вены (СВКП) — это проблема, вызванная
при частичном блокировании кровотока по верхней полой вене.
 Это
вена, несущая кровь от головы, шеи, рук и верхней
грудь.
Это
вена, несущая кровь от головы, шеи, рук и верхней
грудь. - В большинстве случаев закупорка развивается медленно. В очень в редких случаях это происходит быстро и блокирует дыхательные пути, поэтому человек не может дышать.
- SVCS чаще всего наблюдается у людей, больных раком, в основном рак легких или неходжкинская лимфома. Другие редкие причины включают инфекция или тромб в вене, вызванный имплантированным медицинским устройством.
- SVCS является серьезным заболеванием у взрослых. Но это может быть опасны для жизни у детей.
- Симптомы включают затрудненное дыхание, кашель и отек лица, шеи, верхней части тела и рук.
- Варианты лечения SVCS, вызванного раком, могут включать:
лучевая терапия, химиотерапия, тромболизис и стентирование.

Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от визита к врачу провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите интересующие вас вопросы ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что говорит вам ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые вы дает вам провайдер.
- Знать, почему назначают новое лекарство или лечение и как это поможет вам. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше заболевание другими способами.





 Во многих случаях SVCS не меняет план лечения.
Лечение рака помогает очистить SVCS.
Во многих случаях SVCS не меняет план лечения.
Лечение рака помогает очистить SVCS.
 Это
вена, несущая кровь от головы, шеи, рук и верхней
грудь.
Это
вена, несущая кровь от головы, шеи, рук и верхней
грудь.
