Профилактика рака пищевода: Министерство здравоохранения Республики Татарстан
Профилактика рака пищевода. Диагностика.
Профилактика и скринингПрекращение курения и уменьшение употребления алкоголя – важные шаги уменьшения частоты развития рака пищевода. Значительное снижение вероятности заболеть плоскоклеточным раком пищевода наблюдается приблизительно через одно десятилетие после прекращения курения. Употребление в пищу свежих фруктов и овощей вместо продуктов длительного хранения содержащих соль и нитрозоамины или грибковые и бактериальные токсины, уменьшает риск развития рака пищевода вдвое.
Относительно низкая частота распространенности рака пищевода, отсутствие ранних проявлений заболевания, редкий характер наследственных форм этого заболевания делают скрининговые программы неэффективными среди популяции населения в целом. Исключением являются регионы с высокой частотой выявления рака пищевода, а также контингент людей с высоким риском развития этого заболевания. Например, пациенты с пищеводом Барретта являются кандидатами на проведение регулярных эндоскопических исследований, так как частота выявления дисплазии низкой степени, дисплазии высокой степени и рака пищевода составляет 4, 1 и 0,5% в год, соответственно. Некоторые эксперты предполагают, что пациентам с пищеводом Барретта при отсутствии эпителиальной дисплазии необходимо проведение эндоскопии каждые 3 – 5 лет и чаще при выявлении дисплазии низкой степени. Использование препаратов ингибирующих протонную помпу в лечении желудочно-пищеводного рефлюкса, приводит к полному излечению эрозивного эзофагита у большинства больных. Эндоскопическая абляция патологической слизистой пищевода с использованием лазера и других методов в комбинации с препаратами ингибирующими протонную помпу, могут привести к восстановлению нормальной слизистой у больных пищеводом Барретта. Приведет ли такая тактика лечения пищевода Барретта к уменьшению частоты развития рака пищевода, остается неизвестным. Выявление дисплазии высокой степени (т.е., карциномы in situ) является показанием к резекции пищевода. При скомпрометированном соматическом статусе у таких больных возможно выполнение эндоскопической абляции слизистой оболочки. При отсутствии лечения у половины больных с дисплазией пищевода высокой степени развивается рак пищевода в течение трех лет.
Некоторые эксперты предполагают, что пациентам с пищеводом Барретта при отсутствии эпителиальной дисплазии необходимо проведение эндоскопии каждые 3 – 5 лет и чаще при выявлении дисплазии низкой степени. Использование препаратов ингибирующих протонную помпу в лечении желудочно-пищеводного рефлюкса, приводит к полному излечению эрозивного эзофагита у большинства больных. Эндоскопическая абляция патологической слизистой пищевода с использованием лазера и других методов в комбинации с препаратами ингибирующими протонную помпу, могут привести к восстановлению нормальной слизистой у больных пищеводом Барретта. Приведет ли такая тактика лечения пищевода Барретта к уменьшению частоты развития рака пищевода, остается неизвестным. Выявление дисплазии высокой степени (т.е., карциномы in situ) является показанием к резекции пищевода. При скомпрометированном соматическом статусе у таких больных возможно выполнение эндоскопической абляции слизистой оболочки. При отсутствии лечения у половины больных с дисплазией пищевода высокой степени развивается рак пищевода в течение трех лет.
Проявлениями рака пищевода у большинства пациентов (74%) является дисфагия, 17% больных отмечают боли при глотании (одинофагия).
Снижение массы тела наблюдается у большинства (57%) больных, а снижение её более чем на 10% является независимым неблагоприятным фактором прогноза рака пищевода.
Диспноэ, кашель, мелена, охриплость голоса и боль (ретростернальной области, спине, животе) наблюдаются реже, однако их присутствие свидетельствует о распространенности и нерезектабельности опухолевого процесса. Для появления ощущения нарушения прохождения пищи опухоль должна вовлечь более 75% окружности пищевода. Глубина инвазии стенки пищевода и наличие пораженных лимфатических узлов имеют большее прогностическое значение, чем протяженность поражения по пищеводу.
Рост аденокарциномы происходит в основном радиально, при этом последовательно поражаются все слои стенки пищевода в то время как плоскоклеточному раку более характерно подслизистое распространение. Дальнейшее распространение заболевания происходит через лимфатическую систему, при этом довольно часто наблюдаются «прыжковые метастазы», что подтверждено исследованиями на аутопсийном материале. Кроме того, в 71% гистологических срезов лимфатических узлов радикально оперированных больных, в которых при рутинном исследовании не было выявлено метастазов, при иммуногистохимическом изучении были обнаружены микрометастазы рака пищевода, что является независимым фактором неблагоприятного прогноза рака пищевода.
Дальнейшее распространение заболевания происходит через лимфатическую систему, при этом довольно часто наблюдаются «прыжковые метастазы», что подтверждено исследованиями на аутопсийном материале. Кроме того, в 71% гистологических срезов лимфатических узлов радикально оперированных больных, в которых при рутинном исследовании не было выявлено метастазов, при иммуногистохимическом изучении были обнаружены микрометастазы рака пищевода, что является независимым фактором неблагоприятного прогноза рака пищевода.
Гистологический тип опухоли является независимым фактором прогноза больных раком пищевода: в некоторых исследованиях показано, что пятилетняя выживаемость при аденокарциноме составляет 46,8%, а при плоскоклеточном раке – 37,4%. Пациенты на ранних стадиях аденокарциномы пищевода имеют значительно меньшую частоту поражения регионарных лимфатических узлов, по сравнению с больными плоскоклеточным раком. Предполагаемой причиной является окклюзия лимфатических протоков вследствие воспалительных изменений сопутствующих желудочно-пищеводному рефлюксу. Размеры опухоли менее 5 см, локализация в верхней трети, женский пол, возраст менее 65 лет относятся к благоприятным факторам течения рака пищевода.
Размеры опухоли менее 5 см, локализация в верхней трети, женский пол, возраст менее 65 лет относятся к благоприятным факторам течения рака пищевода.
Физикальное обследование обычно малоинформативно. Лимфоаденопатия, особенно в левой надключичной ямке, гепатомегалия и плевральный выпот свидетельствуют о прогрессировании заболевания.
Методы диагностикиРентгеноконтрастное исследование позволяет выявить патологическое сужение или изъявление в пищеводе. При эзофагогастродуоденоскопии можно визуализировать опухолевую массу, установить, на каком расстоянии от резцов и Z-линии располагается опухоль, и взять биопсию для последующего гистологического исследования. При наличии сомнений в отношении границ поражения при эндоскопическом исследовании используется метод окрашивания слизистой раствором Люголя. Метод позволяет выявить патологические (окрашенные) участки, которые подлежат биопсии. Диагностическая точность эзофагогастроскопии достигает 99%.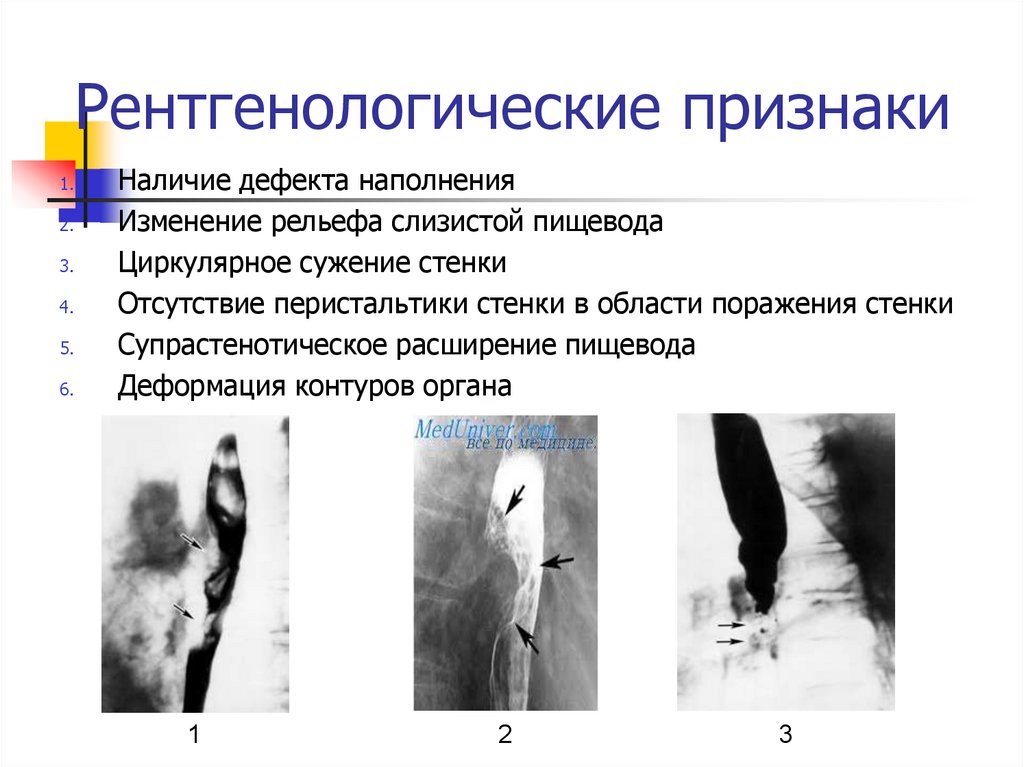 Поражение средне или верхнее грудного отделов пищевода, особенно наличие кровохарканья или охриплости голоса является показанием к выполнению бронхоскопии для исключения поражения возвратного нерва или пищеводно-трахеальной фистулы.
Поражение средне или верхнее грудного отделов пищевода, особенно наличие кровохарканья или охриплости голоса является показанием к выполнению бронхоскопии для исключения поражения возвратного нерва или пищеводно-трахеальной фистулы.
Компьютерная томография грудной клетки и брюшной полости с контрастированием позволяет установить распространенность опухоли. Точность в определении глубины инвазии составляет 70%, поражения регионарных лимфатических узлов – 50-70%, резектабельности – 65-88%. Вследствие низкой чувствительности КТ не является оптимальным методом оценки состояния чревных лимфатических узлов или эффективности химиотерапии. Так, чувствительность и специфичность метода в отношении патогистологически пораженных чревных лимфатических узлах составляет 30% и 93%, соответственно.
Если рак пищевода носит локальный характер, то следующим шагом в диагностике может быть эндосонография пищевода и желудка. Исследование позволяет установить глубину инвазии стенки пищевода и состояние регионарных лимфатических узлов.
Во многих центрах получила распространение методика пункции лимфатических узлов под контролем эндоскопического ультразвукового исследования. Эндоскопическая ультрасонография позволяет уточнить стадию заболевания и обладает высокой точностью при выявлении поверхностных форм рака, при лечении которых возможно использование только хирургического метода. проведенный метаанализ 27 клинических исследований показал, что точность метода в определении глубины инвазии составляет 90%, в оценке состояния регионарных лимфатических узлов – 80%. Выявление пораженных чревных лимфатических узлов при эндосонографии пищевода коррелирует с выживаемостью, при этом чувствительность и специфичность составляет 80% и 97%, соответственно. Эффективен метод и в выявлении рецидивов заболевания: в одном из исследований, включавшем 40 больных, чувствительность и специфичность составила 95% и 80% соответственно. Недостатками метода являются низкая чувствительность при наличии стеноза и низкая эффективность в оценке изменения распространенности опухолевого процесса после химиотерапии. Эндосонографическое исследование пищевода, выполненное с целью оценки эффекта химиотерапии, обладает более низкой чувствительностью, специфичностью, точностью. Очевидно, развивающиеся в первичной опухоли воспалительные изменения и фиброз затрудняют интерпретацию эндосонографической картины после проведения предоперационной химиотерапии.
Эндосонографическое исследование пищевода, выполненное с целью оценки эффекта химиотерапии, обладает более низкой чувствительностью, специфичностью, точностью. Очевидно, развивающиеся в первичной опухоли воспалительные изменения и фиброз затрудняют интерпретацию эндосонографической картины после проведения предоперационной химиотерапии.
Позитронно-эмиссионная томография (ПЭТ) с использованием 18F-фтордезоксиглюкозы получает все большее распространение как метод позволяющий определить поражение лимфатических узлов или органов, которое лежит за пределами разрешающих способностей компьютерной томографии и эндоскопического ультразвукового исследования. Последние исследования показали, что у 15% пациентов среди больных у которых при рутинном обследовании был установлен местнораспространенный характер опухолевого процесса, при ПЭТ с использованием 18F-фтордезоксиглюкозы были выявлены отдаленные проявления заболевания. В некоторых медицинских центрах используются торакоскопические или лапароскопические методы стадирования рака пищевода, однако, учитывая инвазивный характер последних, их все больше вытесняет ПЭТ с использованием 18F-фтордезоксиглюкозы. Стандартные опухолевые маркеры (СА 19-9, СА 125, раково-эмбриональный антиген), обладают низкой специфичностью и чувствительностью при раке пищевода и поэтому не могут использоваться в скрининге, выявлении рецидивов заболевания, или прогнозирования эффективности проводимого лечения и выживаемости.
Стандартные опухолевые маркеры (СА 19-9, СА 125, раково-эмбриональный антиген), обладают низкой специфичностью и чувствительностью при раке пищевода и поэтому не могут использоваться в скрининге, выявлении рецидивов заболевания, или прогнозирования эффективности проводимого лечения и выживаемости.
Профилактика рака желудка | Профилактика онкологических заболеваний ЖКТ
Как развивается рак желудка, особенности профилактики
Как правило, злокачественные новообразования проявляются из доброкачественных поверхностных (например, из полипов). Следует отметить, что развитие злокачественного процесса происходит в течение долгого времени, поэтому необходимо проводить своевременное выявление и удаление новообразования, чтобы не допустить развитие злокачественного процесса. Существует множество факторов, повышающих риск развития злокачественных новообразований в пищеводе, желудке, тонкой и толстой кишке. На некоторые из них человек не может повлиять. Например, нельзя изменить наследственность или предугадать радиационную аварию, но можно существенно изменить свой образ жизни: отказаться от алкоголя и курения, заниматься спортом, придерживаться правильного питания и проводить своевременное, предупреждающее развитие патологии, обследование организма. Не пренебрегайте профилактикой онкологических заболеваний желудочно-кишечного тракта. Победить рак желудка проще всего именно на начальных стадиях!
Не пренебрегайте профилактикой онкологических заболеваний желудочно-кишечного тракта. Победить рак желудка проще всего именно на начальных стадиях!
ЛЕЧЕНИЕ ИНФЕКЦИИ HELICOBACTER PYLORI
Профилактика рака желудка в виде поддержания здорового образа жизни вряд ли будет результативной, если вовремя не выявить и не ликвидировать инфекцию, ассоциированную с Helicobacter pylori. Люди, которые страдают от хронических гастритов, язвенной болезни, без должного наблюдения и лечения, в конечном итоге оказываются в кабинете онколога. Единичное заражение бактериями хеликобактер пилори не приведет к развитию рака. Но если инфекция рецидивирует вновь и вновь, слизистые оболочки воспаляются и провоцируют необратимые изменения в клетках.
Для профилактики рака желудка необходимо своевременно проходить лечение Helicobacter pylori. Если врач назначил антибиотики, необходимо принимать весь курс до конца, даже если симптомы полностью исчезли. А вот бесконтрольный прием препаратов от изжоги, наоборот, увеличивает риск развития злокачественной опухоли. Дело в том, что подобные медикаменты маскируют симптомы, но не устраняют причину болезни.
Дело в том, что подобные медикаменты маскируют симптомы, но не устраняют причину болезни.
Подробнее…
ПРАВИЛЬНОЕ ПИТАНИЕ, ПРИЕМ ВИТАМИННЫХ ДОБАВОК
Доказано, что онкологические заболевания желудочно-кишечного тракта чаще развиваются у тех людей, которые употребляют высокоуглеводную пищу, фаст-фуд в больших количествах. В целях профилактики рака желудка рекомендуется пересмотреть свой ежедневный рацион. Основу рациона должны составлять свежие фрукты и овощи. Продукты с углеводами стоит употреблять в минимальных количествах.
Основным источником энергии должны стать:
- злаки;
- кисломолочные продукты;
- красная рыба;
- мясо птицы.
Также нельзя забывать о ежедневном употреблении достаточного количества жидкости. Вместе с обычной чистой водой онкологи рекомендуют пить зеленый чай. Антиоксиданты в составе полезного напитка борются со свободными радикалами (частицами, которые являются одной из причин появления злокачественных новообразований).
По согласованию с врачом для профилактики рака желудка можно принимать витамин С, Е и селен. Аптечные добавки снизят риск развития онкологии.
Подробнее…
ПРОФИЛАКТИЧЕСКАЯ ГАСТРОСКОПИЯ И КОЛОНОСКОПИЯ
Тем, у кого никогда не было заболеваний органов ЖКТ, рекомендуется пройти первую профилактическую эндоскопию в возрасте 50 лет. Но если в вашей семье среди родственников первой линии (мать, отец, бабушки, дедушки) были случаи онкологических заболеваний (рака желудка), то в таком случае для профилактики гастро- и колоноскопию необходимо проходить раз в 10 лет, начиная с 30-ти летнего возраста.
Если у вас присутствует страх перед эндоскопическими исследованиями, рекомендуется обратиться в Региональный центр эндоскопии. Наши специалисты работают на оборудовании экспертного уровня, поэтому вся процедура пройдет максимально комфортно.
Во время гастроскопии эндоскоп вводится через рот пациента и проводится последовательный тщательный осмотр ротоглотки, пищевода, желудка и двенадцатиперстной кишки. Обследование направлено на профилактику и обнаружение на ранних стадиях рака органов верхних отделов ЖКТ. При колоноскопии эндоскоп вводится в анальное отверстие и последовательно осматриваются все отделы толстой кишки и часть тонкой кишки. Своевременная профилактическая колоноскопия поможет выявить злокачественные новообразования в кишечнике. Специалисты нашей клиники проходили обучение в ведущих зарубежных клиниках по эндоскопии в Японии, Австрии и Германии. Полученный опыт позволяет докторам Регионального центра эндоскопии обнаружить рак пищевода, желудка и толстой кишки на ранней стадии, дать рекомендации по профилактике. Также наши врачи успешно делятся своими знаниями и занимаются преподаванием учебных курсов по эндоскопии как российским врачам, так и специалистам из стран Европы.
Обследование направлено на профилактику и обнаружение на ранних стадиях рака органов верхних отделов ЖКТ. При колоноскопии эндоскоп вводится в анальное отверстие и последовательно осматриваются все отделы толстой кишки и часть тонкой кишки. Своевременная профилактическая колоноскопия поможет выявить злокачественные новообразования в кишечнике. Специалисты нашей клиники проходили обучение в ведущих зарубежных клиниках по эндоскопии в Японии, Австрии и Германии. Полученный опыт позволяет докторам Регионального центра эндоскопии обнаружить рак пищевода, желудка и толстой кишки на ранней стадии, дать рекомендации по профилактике. Также наши врачи успешно делятся своими знаниями и занимаются преподаванием учебных курсов по эндоскопии как российским врачам, так и специалистам из стран Европы.
Большую часть выявленных новообразований можно удалить прямо во время проведения диагностического исследования. Врачи полностью удалят неоплазия и направят биоматериал в патоморфологическую лабораторию. Опытный эндоскопист с помощью глубоких знаний и современной аппаратуры может определить природу того или иного новообразования в процессе визуального осмотра. Но для окончательной постановки диагноза «онкология ЖКТ» необходимо провести биопсию и гистологическое исследование биоматериала.
Опытный эндоскопист с помощью глубоких знаний и современной аппаратуры может определить природу того или иного новообразования в процессе визуального осмотра. Но для окончательной постановки диагноза «онкология ЖКТ» необходимо провести биопсию и гистологическое исследование биоматериала.
Подробнее…
ДРУГИЕ МЕТОДЫ ПРОФИЛАКТИКИ
Если злокачественные новообразования локализуются в толще стенки органа ЖКТ, то эндоскопические исследования могут быть нерезультативными. Именно поэтому, для профилактики рака желудка, кишечника, необходимо раз в год:
- делать УЗИ органов брюшной полости;
- сдавать общий анализ крови;
- проверять кал на наличие скрытой крови.
Людям, которые страдают от хронического гастрита, дополнительно нужно сдавать анализ на хеликобактер пилори.
Профилактика и факторы риска рака пищевода
Различные физические факторы, образ жизни и факторы окружающей среды могут повысить вероятность развития рака пищевода у одних людей по сравнению с другими. Хотя нет надежного способа предотвратить рак пищевода, есть вещи, которые вы можете сделать, чтобы снизить риск.
Хотя нет надежного способа предотвратить рак пищевода, есть вещи, которые вы можете сделать, чтобы снизить риск.
Мы рекомендуем придерживаться этих здоровых привычек.
- Бросай курить. Это известный фактор риска рака пищевода и других видов рака.
- Прекратите пить алкоголь или попытайтесь сократить его.
- Обратитесь к врачу, если вы испытываете постоянную изжогу, которая может быть признаком гастроэзофагеальной рефлюксной болезни (ГЭРБ).
- Регулярно занимайтесь спортом и избегайте избыточного веса.
- Учитывайте факторы риска и регулярный скрининг состояний, которые могут привести к определенным типам рака пищевода.
Ниже перечислены наиболее распространенные факторы риска рака пищевода.
- Возраст: Рак пищевода чаще всего диагностируется у людей старше 50 лет.
- Пол: Рак пищевода чаще встречается у мужчин, чем у женщин.
-
Употребление табака и алкоголя: Употребление табака в любой форме может увеличить риск развития рака пищевода, особенно плоскоклеточного рака.
 То же самое относится и к чрезмерному употреблению алкоголя в течение длительного периода времени.
То же самое относится и к чрезмерному употреблению алкоголя в течение длительного периода времени.
- Пищевод Барретта: Длительный рефлюкс кислоты из желудка в пищевод, вызванный пищеводом Барретта, увеличивает риск развития аденокарциномы пищевода.
- Раса: Аденокарцинома чаще встречается у белых мужчин, чем у мужчин других рас, в то время как плоскоклеточный рак пищевода чаще встречается у чернокожих, чем у белых.
- Ожирение: Избыточный вес является фактором риска развития аденокарциномы пищевода.
- Проглатывание щелочи: Случайное проглатывание чистящих жидкостей, содержащих щелочь, может увеличить ваши шансы заболеть плоскоклеточным раком пищевода, особенно если несчастный случай произошел в детстве.
- Дефицит витаминов: Некоторые исследования связывают рак пищевода с дефицитом бета-каротина, витамина Е, селена или железа.
Ряд других заболеваний и состояний связаны с повышенным риском рака пищевода. К ним относятся:
К ним относятся:
- рак головы, шеи или легких
- заражение вирусом папилломы человека
- ахалазия, состояние, при котором клапан между пищеводом и желудком не открывается должным образом, и пищеводная помпа перестает работать
- тилоз, очень редкое наследственное заболевание, вызывающее избыточный рост кожи на ладонях рук и подошвах ног
- пищеводные перепонки, аномальные полосы ткани, которые простираются внутрь пищевода, затрудняя глотание
В норме мышца в конце пищевода раскрывается, чтобы пища могла попасть в желудок, а затем закрывается, чтобы предотвратить выход наружу вредных пищеварительных кислот. Когда эта мышца сфинктера не функционирует нормально, это может привести к состоянию, известному как гастроэзофагеальная рефлюксная болезнь или ГЭРБ. Исследования показали, что наличие тяжелой ГЭРБ в течение многих лет увеличивает вероятность развития аденокарциномы пищевода.
Как снизить риск рака пищевода?
Рак пищевода, относительно редкое онкологическое заболевание, — это диагноз, который, как ожидается, поставят примерно 18 440 американцев в 2020 году.
Рак пищевода относительно трудно диагностировать. Если пойман рано, что происходит менее чем у 20 процентов пациентов, пятилетний выживаемость составляет около 46,7 процента. Для примерно 40 процентов пациентов, которые диагностируются, когда болезнь распространилась, пятилетняя выживаемость является удручающей 4,8 процент.
Кто болеет раком пищевода?
Рак пищевода чаще встречается у мужчин, чем у женщин. Аденокарцинома пищевода и плоскоклеточный рак являются наиболее распространенными типами рака пищевода. Ежегодно аденокарцинома пищевода диагностируется у большего числа людей, чем плоскоклеточная карцинома. У чернокожих мужчин и женщин чаще диагностируют плоскоклеточный рак пищевода, чем у белых. Хотя для выявления рака пищевода часто используются эзофагоскопия, биопсия, щеточная цитология и некоторые другие тесты, стандартных или рутинных тестов для скрининга этого заболевания не существует.
Как и в случае большинства других видов рака, вероятность развития рак пищевода увеличивается с возрастом. Помимо возраста, основными факторами риска рака пищевода включают курение, злоупотребление алкоголем и диагноз болезни Барретта. пищевод.
Пищевод Барретта, предшественник аденокарциномы пищевода, прогрессирует за счет постепенных изменений выстилки эпителия пищевода. Эти изменения происходят через стадии, определяемые как дисплазия низкой и высокой степени. Исследования показали, что риск развития аденокарциномы пищевода у пациентов с пищеводом Барретта увеличивается в 11 раз; однако только у 0,12% пациентов с пищеводом Барретта может быть диагностирована аденокарцинома пищевода.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) является известным фактором риска развития аденокарциномы пищевода, и пациентов с ГЭРБ чаще обследуют на наличие пищевода Барретта с помощью эндоскопии, чем пациентов без ГЭРБ. Недавно было протестировано новое устройство под названием Cytosponge для обнаружения пищевода Барретта.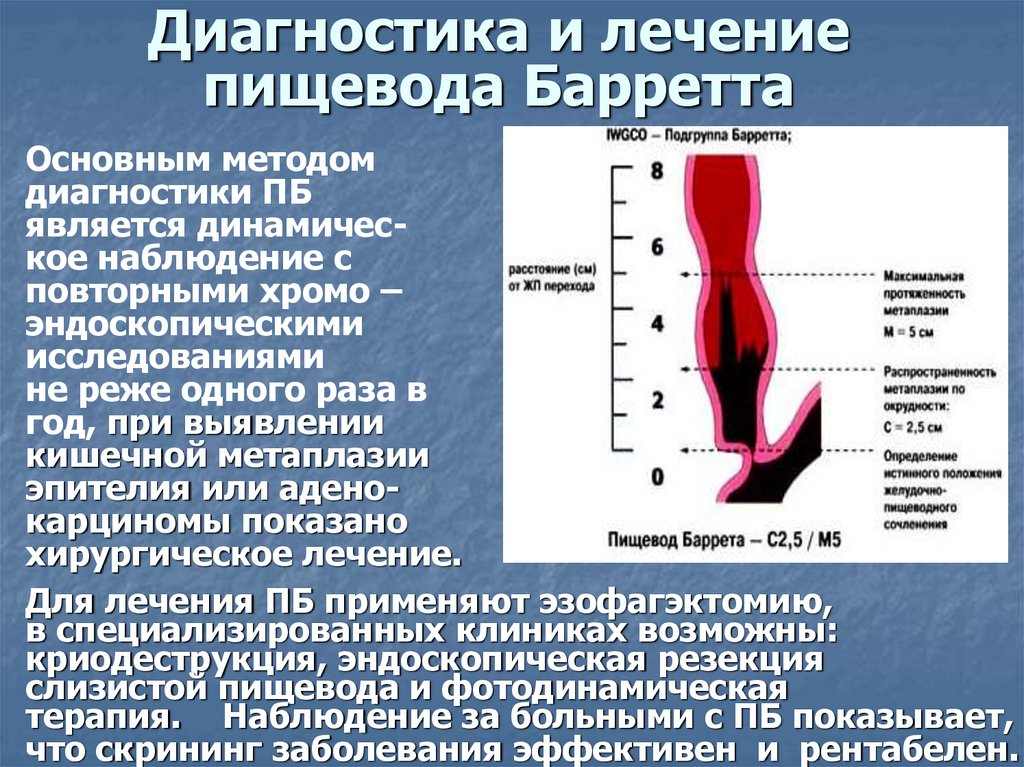
Исследование, опубликованное недавно в журнале AACR Cancer Prevention Research , в котором сравнивались пациенты с пищеводом Барретта и контрольная группа с ГЭРБ и без нее, отметило, что при стратификации симптомов ГЭРБ выявлены связи с другими факторами риска, включая демографические, клинические факторы и факторы образа жизни. , с пищеводом Барретта не изменились, что позволяет предположить, что при разработке индивидуального скрининга рака пищевода для пациентов с пищеводом Барретта следует учитывать комбинацию факторов риска.
В недавнем исследовании, опубликованном в другом журнале AACR, Cancer Epidemiology, Biomarkers & Prevention , исследователи определили определенные генетические варианты, которые могут увеличить риск рака пищевода. В этом метаанализе были изучены данные из 304 публикаций, включающих 104 904 случая и 159 797 контрольных случаев, для изучения связи между 95 вариантами в 70 генах или локусах и риском рака пищевода. Исследование обнаружило 13 вариантов в 13 генах или рядом с ними, включая CDKN1A, CHEK2, CYP1A1, EGF, PTEN и PTGS2, которые были связаны с предрасположенностью к раку пищевода. Авторы отмечают, что эти результаты могут заложить основу для выявления новых генетических факторов, которые играют роль в развитии рака пищевода, а также для разработки стратегий скрининга и профилактики для клинического ведения.
Исследование обнаружило 13 вариантов в 13 генах или рядом с ними, включая CDKN1A, CHEK2, CYP1A1, EGF, PTEN и PTGS2, которые были связаны с предрасположенностью к раку пищевода. Авторы отмечают, что эти результаты могут заложить основу для выявления новых генетических факторов, которые играют роль в развитии рака пищевода, а также для разработки стратегий скрининга и профилактики для клинического ведения.
Что влияет на прогрессирование пищевода Барретта в рак пищевода?
В исследовании, опубликованном в журнале Scientific Reports в прошлом месяце, исследователи изучили факторы риска, связанные с прогрессированием пищевода Барретта в дисплазию и аденокарциному пищевода. Они проанализировали клинические, эпидемиологические, эндоскопические и гистологические факторы и обнаружили, что возраст, абдоминальное ожирение, курение, аденомы толстой кишки и потребление кофеина увеличивают риск.
В другом исследовании, которое было опубликовано в журнале Эпидемиология рака, биомаркеры и профилактика рака в прошлом году, группа исследователей провела исследование случай-контроль у пациентов с пищеводом Барретта и без него, которым была назначена верхняя эндоскопия.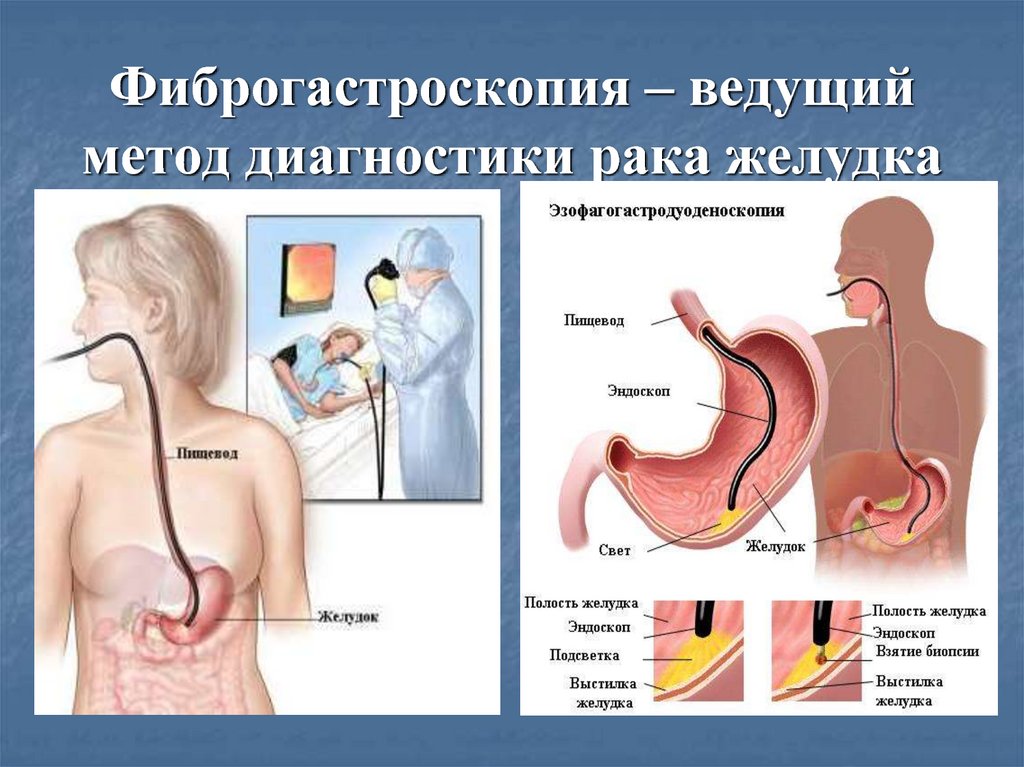 Пищеводные мазки были собраны у контрольной группы и пациентов с дисплазией низкой или высокой степени или аденокарциномой пищевода.
Пищеводные мазки были собраны у контрольной группы и пациентов с дисплазией низкой или высокой степени или аденокарциномой пищевода.
Исследование не выявило различий в бактериальном разнообразии между пищеводом не-Барретта и пищеводом Барретта, но разнообразие было снижается у больных с аденокарциномой пищевода. Далее, был сдвиг в составе бактерий от дисплазии низкой степени к высокой степени дисплазия. Пациенты с дисплазией высокой степени и аденокарциномой пищевода были обнаружено относительно повышенное содержание Enterobacteriaceae , а семейство бактерий, которые, как известно, играют роль в воспалении кишечника и канцерогенезе. Исследователи пришли к выводу, что микробиом может играть роль в прогрессировании заболевания. предшественников аденокарциномы пищевода.
Можно ли предотвратить рак пищевода?
Одним из способов потенциальной профилактики рака пищевода является отказ от рискованного поведения, такого как курение и употребление алкоголя в больших количествах.
В исследовании из Scientific Reports , о котором говорилось выше, исследователи обнаружили, что селективные ингибиторы обратного захвата серотонина (СИОЗС) обеспечивают защиту от неопластического прогрессирования пищевода Барретта. Авторы отмечают, что известно, что СИОЗС снижают жизнеспособность раковых клеток, подавляют деление клеток и замедляют рост опухоли в доклинических исследованиях колоректального рака, и что некоторые из этих механизмов могут также играть роль в предотвращении прогрессирования предшественников аденокарциномы пищевода.
Исследование также показало, что статины уменьшают прогрессирование предшественников дисплазии высокой степени или аденокарциномы пищевода на 48 процентов. Исследования показывают, что статины обеспечивают эту защиту благодаря своим антипролиферативным, антиангиогенным и проапоптотическим эффектам.
Исследования показывают, что статины обеспечивают эту защиту благодаря своим антипролиферативным, антиангиогенным и проапоптотическим эффектам.
Упомянутое выше исследование Cancer Epidemiology, Biomarkers & Prevention , описывающее потенциальную роль микробиома в развитии предшественников аденокарциномы пищевода, также показало, что по сравнению с субъектами, не принимающими ингибиторы протонной помпы, у тех, кто принимал это лекарство, положительный Streptococcus , которые, как известно, оказывают благотворное воздействие, и общее снижение грамотрицательных бактерий, которые, как известно, оказывают вредное воздействие, в том числе способствуют хроническому воспалению. Авторы отмечают, что полезность ингибиторов протонной помпы требует дальнейшего изучения.
Какие успехи были достигнуты в борьбе с этой болезнью?
Исследования стимулируют прогресс в борьбе со всеми видами рака, включая рак пищевода.
На основании данных двух клинических исследований KEYNOTE 180 и KEYNOTE 181, проведенных в 2019 г.
