Размеры плода на 30 неделе беременности по узи таблица: узи на 30 неделе беременности – что покажет, что происходит с плодом и матерью
Как узнать рост плода
Часто при ультразвуковом исследовании родители спрашивают, какой рост нашего малыша?
Дело в том, что во втором и третьем триместре беременности рост плода становится большим и в длину при ультразвуковом исследовании не измеряется. Измерение роста плода производится только до 12-14 недель беременности, и отражается в заключении под термином КТР (копчико-теменной размер) — длина плода от копчика до темени, без учета длины ног. В большем сроке ножки и туловище плода находятся в согнутом или другом произвольном положении. В связи с этим измерить длину плода технически сложно (датчики УЗИ имеют ограниченную длину) и занимает много времени, не имея при этом клинического значения. Вместо этого производится фетометрия (измерения размеров отдельных частей плода: конечностей, окружности головы, живота и т.д., и сопоставление полученных результатов с нормой для данного срока).
Как же легко узнать рост своего малыша?Для этого нужно просто знать длину плеча плода в миллиметрах (мм). Спросите у врача УЗИ этот параметр, после чего из полученной цифры вычтите цифру 14, и получится рост вашего ребенка! Например, при длине плеча 64 мм, нужно от 64 вычесть 14, итого 64-14=50 см. Все просто!
Спросите у врача УЗИ этот параметр, после чего из полученной цифры вычтите цифру 14, и получится рост вашего ребенка! Например, при длине плеча 64 мм, нужно от 64 вычесть 14, итого 64-14=50 см. Все просто!
Рис. 1 Беременность 20-21 неделя. Ножки плода вытянуты выше его головки.
Для диагностики роста плода В.Н. Демидовым и соавт. предложена следующая формула:
Р= 10,О х П — 14,0
или
Р = 3,75 х Н — 0,88,
где Р — рост плода (в см), П — длина плечевой кости (в см), Н — длина ноги (сумма длины бедренной и большой берцовой кости, в см).
Таблица 1. Роста плода по неделям.
|
Недели |
Рост плода |
Рост плода |
|
14 недель |
8-10 |
6-7 |
|
15 недель |
10-11 |
7-8 |
|
16 недель |
14-17 |
11 |
|
17 недель |
21,5 |
13,5-14,5 |
|
18 недель |
22,5 |
14-15 |
|
19 недель |
22-23,5 |
13-15,5 |
|
20 недель |
23-25,4 |
14-16,5 |
|
21 неделя |
24-26 |
18 |
|
22 недели |
25-26,5 |
19 |
|
23 недели |
26-27 |
20,5 |
|
24 недели |
27-27,5 |
22 |
|
25 недель |
28 |
23 |
|
26 недель |
30 |
24-25 |
|
27 недель |
32-36 |
27-27,5 |
|
28 недель |
36-38 |
27-28 |
|
29 недель |
38-40 |
28 |
|
30 недель |
40-42 |
28 |
|
31 неделя |
40-43 |
29 |
|
32 недели |
43-44 |
29 |
|
33 недели |
44-45 |
29 |
|
34 недели |
45-46 |
30 |
|
35 недель |
45-47 |
30-31 |
|
36 недель |
48-50 |
31-31,5 |
|
37 недель |
50-53 |
32 |
|
38 недель |
53-54 |
32,5 |
|
39 недель |
53-56 |
33 |
|
40 недель |
53-56 |
32-34 |
Таблица 2 Длина при рождении в перцентилях для новорожденного мужского пола (Германия, 1992, одноплодная беременность).
Таблица 3. Длина при рождении в перцентилях для новорожденного женского пола (Германия, 1992, одноплодная беременность).
УЗИ плода на сроке 30-34 недели (одноплодная беременность) — МЦ Промедика Белгород
УЗИ плода – исследование для оценки состояния и развития будущего ребенка. Это стандартная процедура для каждой беременной женщины в течение всей беременности. Она безболезненна, безопасна и дает максимально точную информацию о состоянии женских половых органов и малыша в утробе матери. На сроке до 10 недель диагностируют беременность, затем наблюдают за динамикой роста плода, исключают патологию. С 19 недели можно узнать пол ребенка, его размер и вес, оценить количество околоплодных вод. На 32 неделе, кроме основных параметров, анализируют сопоставимость размеров головы ребенка и родовых путей. На протяжении всей беременности, если она протекает без осложнений, гинекологи медицинского центра «Промедика» назначают от 3 до 5 ультразвуковых исследований плода.
На протяжении всей беременности, если она протекает без осложнений, гинекологи медицинского центра «Промедика» назначают от 3 до 5 ультразвуковых исследований плода.
По предварительной записи к врачу в клиниках
- Медицинский центр на Белгородском проспекте
- Медицинский центр на Щорса
- Медицинский центр на Конева
- Медицинский центр на Почтовой
- Медицинский центр на Губкина
- Медицинский центр на Белгородском проспекте, 112
- Медицинский центр на Некрасова
- Клинико-диагностический центр на Щорса
Как подготовиться
За 3 дня до исследования исключить из рациона продукты, способствующие образованию газов (бобовые, молоко, фрукты и изделия, содержащие глютен), а также жареные, соленые, острые блюда. Если у вас есть результаты предыдущих обследований, возьмите их с собой.
Показания
Показания к УЗИ плода:
— плановое исследование плода;
— кровотечения, неприятные выделения из влагалища;
— тянущие боли в области половых органов.
Противопоказания
Противопоказаний к УЗИ плода не выявлено.
Условия проведения
Как проходит УЗИ плода в медицинском центре «Промедика»? Процедура длится не более получаса. Женщина лежит на спине в максимально расслабленной позе. Врач смазывает датчик гелем, который обеспечивает лучшую проводимость сигналов, плавно перемещает его по животу. Изображение передается на монитор, специалист исследует плаценту, размеры плода, исключает патологии. Для оценки результатов диагност использует таблицы с нормативными значениями.
Давайте запишем вас к врачу
Врач, болезнь, диагноз, услуга…
Все результаты
Сожалем, но по вашему запросу мы ничего не смогли найти.

Попробуйте изменить свой вопрос или воспользуйтесь ссылками ниже.
- Список наших услуг и направлений
- Список врачей
- Адреса клиник
Ультразвуковые измерения плода во время беременности
Автор:
Амос Грюнебаум
Обновлено 4 марта 2021 г.
Зачем делать УЗИ? Ультразвуковое исследование плода может показать, как ребенок растет, и обнаружить отклонения. Во время беременности можно сделать множество различных ультразвуковых измерений. Ультразвуковые измерения плода могут включать длину макушки-крестца (CRL), бипариетальный диаметр (BPD), длину бедренной кости (FL), окружность головы (HC), затылочно-лобный диаметр (OFD), окружность живота (AC) и длину плечевой кости (HL). , а также расчет предполагаемой массы плода (EFW).
, а также расчет предполагаемой массы плода (EFW).
Следите за своей беременностью
Получите экспертное руководство и персонализированную информацию, чтобы оставаться здоровым на протяжении каждой недели беременности.
Получить приложение!
Какие параметры УЗИ и УЗИ плода можно рассчитать во время беременности?
BabyMed имеет самый обширный список инструментов и калькуляторов для УЗИ и УЗИ. Ультразвук показывает многие важные структуры беременности и измерения эмбриона — восемь основных характеристик описаны ниже.
Получите наш Курс родов по электронной почте, чтобы узнать все о родах, обезболивании, естественных вариантах и подготовиться к рождению ребенка и грудному вскармливанию!
Гестационный мешок (GS) Гестационный мешок (GS) представляет собой структуру, которая окружает эмбрион и, вероятно, является первой структурой беременности, которую можно увидеть на УЗИ на ранних сроках беременности, обычно на 6-й неделе беременности. беременность. GS заключает в себе не только эмбрион, но и амниотическую жидкость, которая помогает питать и защищать развивающегося ребенка. Гестационный мешок — это структура, которую специалисты УЗИ ищут, когда им нужно подтвердить наличие и жизнеспособность ранней беременности, будь то внутри матки или внематочной беременности. Его можно использовать для определения наличия внутриматочной беременности (ВМС) до визуализации эмбриона. Его можно измерить в поперечном направлении, а недели беременности можно определить с точностью до 5 дней.
беременность. GS заключает в себе не только эмбрион, но и амниотическую жидкость, которая помогает питать и защищать развивающегося ребенка. Гестационный мешок — это структура, которую специалисты УЗИ ищут, когда им нужно подтвердить наличие и жизнеспособность ранней беременности, будь то внутри матки или внематочной беременности. Его можно использовать для определения наличия внутриматочной беременности (ВМС) до визуализации эмбриона. Его можно измерить в поперечном направлении, а недели беременности можно определить с точностью до 5 дней.
Попробуйте наш калькулятор роста плода!
Желточный мешокЖелточный мешок представляет собой перепончатый мешок, прикрепленный к эмбриону. Его можно увидеть на УЗИ между эмбрионом и плодным мешком. Желточный мешок функционирует как средство питания зародыша до развития кровеносной системы и плаценты. Измерения размера и формы желточного мешка важны при оценке беременности.
Фетальный стержень Полюс плода представляет собой скопление клеток до того, как становится виден эмбрион. Она растет со скоростью около 1 мм в сутки, начиная с 6-й недели гестационного возраста. Таким образом, простой способ «датировать» раннюю беременность состоит в том, чтобы прибавить длину полюса плода (в мм) к 6 неделям. При использовании этого метода плодный полюс размером 5 мм будет иметь срок беременности 6 недель и 5 дней.
Она растет со скоростью около 1 мм в сутки, начиная с 6-й недели гестационного возраста. Таким образом, простой способ «датировать» раннюю беременность состоит в том, чтобы прибавить длину полюса плода (в мм) к 6 неделям. При использовании этого метода плодный полюс размером 5 мм будет иметь срок беременности 6 недель и 5 дней.
Измерение длины от темени до крестца представляет собой расстояние между верхушкой эмбриона и его крестцом. Его можно измерить между 7-13 неделями беременности, и он дает точную оценку гестационного возраста. Знакомства с ЦРЛ можно начинать в течение 3-4 дней после последней менструации. Важно отметить, что когда срок выполнения был установлен точно измеренным CRL, он не должен изменяться при последующем сканировании. Например, если другое сканирование, проведенное через 6 или 8 недель, говорит о том, что у ребенка должен быть новый срок родов, который должен быть еще дальше, обычно не следует менять дату, а следует интерпретировать результат как то, что ребенок не растет с ожидаемой скоростью. .
.
Это диаметр между двумя сторонами головы, который измеряется через 13 недель. Он увеличивается примерно с 2,4 см в 13 недель до примерно 9,5 см в срок. У разных детей с одинаковым весом может быть разный размер головы, поэтому датирование на более позднем этапе беременности обычно считается ненадежным. Рассчитайте размеры плода здесь.
Окружность головы (ОК)Окружность головы или ОК измеряет окружность головы плода. ГК обычно проводится после 13 недель беременности.
Воспользуйтесь нашим калькулятором окружности головы!
Длина бедренной кости (FL) Измеряет самую длинную кость в теле и отражает продольный рост плода. Его полезность аналогична BPD. Он увеличивается примерно с 1,5 см в 14 недель до примерно 7,8 см в срок. (Диаграмма и дальнейшие комментарии) Как и в случае с BPD, датирование с использованием FL должно проводиться как можно раньше.
Калькулятор длины бедренной кости
Самое важное измерение на поздних сроках беременности. Он больше отражает размер и вес плода, чем возраст. Серийные измерения полезны для наблюдения за ростом плода. Измерения переменного тока не следует использовать для датирования плода.
Расчет расчетной массы плода (EFW) Массу плода при любой беременности также можно оценить с высокой точностью с помощью полиномиальных уравнений, содержащих BPD, FL и AC. Например, BPD 90,0 см и AC 30,0 см дадут оценку веса 2,85 кг. Для расчета расчетной массы плода четыре измерения (AC, BPD, HC, FL) вводятся в математическую формулу. Существует множество различных формул для оценки веса, и даже самые лучшие из них имеют погрешность в 15% для 85% всех плодов. Другими словами, примерно каждый седьмой плод будет весить на 15% больше или меньше расчетного. Калькулятор предполагаемого веса плода babyMed рассчитает для вас диапазон веса на основе различных формул.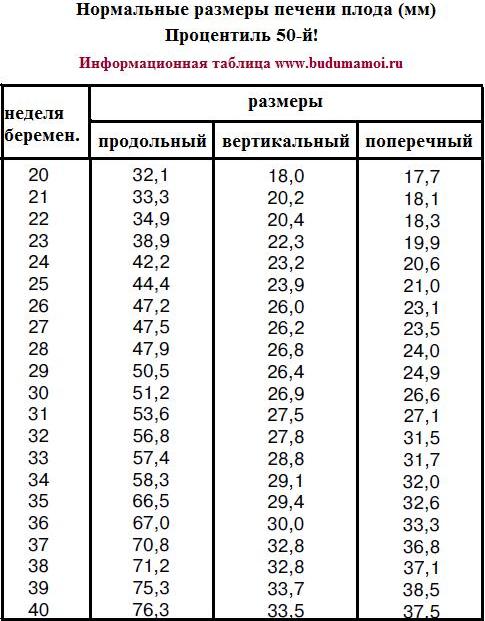
В таблице ниже показаны типичные измерения, наблюдаемые в течение каждой недели, начиная с 4-й недели беременности.
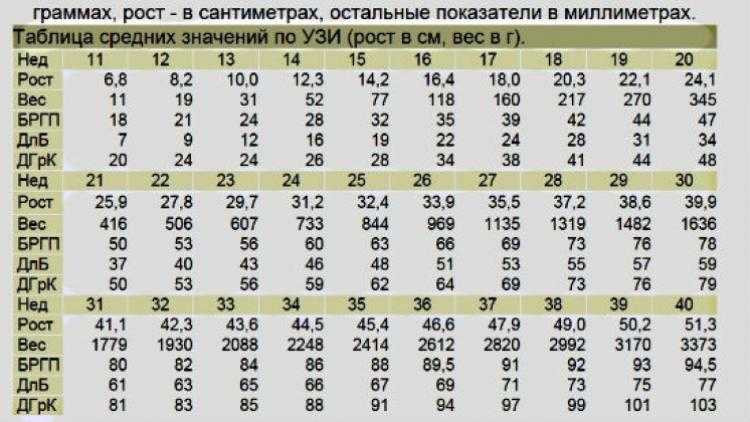
Ультразвуковые измерения во время беременности: Измерения (в мм) представляют собой средние значения для каждой недели гестационного возраста.
Гестационный возраст (недели) | Размер мешка | CRL | барреля в день | Длина бедренной кости | Окружность головы | Окружность живота |
4 недели | 3 |
|
|
|
|
|
5 недель | 6 |
|
|
|
|
|
6 недель | 14 |
|
|
|
|
|
7 недель | 27 | 8 |
|
|
|
|
8 недель | 29 | 15 |
|
|
|
|
9 недель | 33 | 21 |
|
|
|
|
10 недель |
| 31 |
|
|
|
|
11 недель |
| 41 |
|
|
|
|
12 недель |
| 51 | 21 | 8 | 70 | 56 |
13 недель |
| 71 | 25 | 11 | 84 | 69 |
14 недель |
|
| 28 | 15 | 98 | 81 |
15 недель |
|
| 32 | 18 | 111 | 93 |
16 недель |
|
| 35 | 21 | 124 | 105 |
17 недель |
|
| 39 | 24 | 137 | 117 |
18 недель |
|
| 42 | 27 | 150 | 129 |
19 недель |
|
| 46 | 30 | 162 | 141 |
20 недель |
|
| 49 | 33 | 175 | 152 |
21 неделя |
|
| 52 | 36 | 187 | 164 |
22 недели |
|
| 55 | 39 | 198 | 175 |
23 недели |
|
| 58 | 42 | 210 | 186 |
24 недели |
|
| 61 | 44 | 221 | 197 |
25 недель |
|
| 64 | 47 | 232 | 208 |
26 недель |
|
| 67 | 49 | 242 | 219 |
27 недель |
|
| 69 | 52 | 252 | 229 |
28 недель |
|
| 72 | 54 | 262 | 240 |
29 недель |
|
| 74 | 56 | 271 | 250 |
30 недель |
|
| 77 | 59 | 280 | 260 |
31 неделя |
|
| 79 | 61 | 288 | 270 |
32 недели |
|
| 82 | 63 | 296 | 280 |
33 недели |
|
| 84 | 65 | 304 | 290 |
34 недели |
|
| 86 | 67 | 311 | 299 |
35 недель |
|
| 88 | 68 | 318 | 309 |
36 недель |
|
| 90 | 70 | 324 | 318 |
37 недель |
|
| 92 | 72 | 330 | 327 |
38 недель |
|
| 94 | 73 | 335 | 336 |
39 недель |
|
| 95 | 75 | 340 | 345 |
40 недель |
|
| 97 | 76 | 344 | 354 |
41 неделя |
|
| 98 | 78 | 348 | 362 |
42 недели |
|
| 100 | 79 | 351 | 371 |
Каталожные номера:
- Гестационный возраст измеряется в неделях с первого дня последней менструации и предполагает овуляцию на 14-й день этого цикла.

- Размер плодного яйца основан на исследованиях Baltzer FR, et al: Am J Obstet Gynecol, 146:973, 1983
- Измерения BPD взяты из таблиц наружного и внутреннего черепа и взяты из Sabbagha RE and Hughey, Obstet Gynecol 52;402, 1978.
- Измерения окружности головы взяты из Hadlock FP, et al: AJR 138:649, 1982
- Измерения длины бедра взяты из Hadlock FP, et al: AJR 138, 875, 1982
- Измерения окружности живота взяты из Hadlock FP, et al, AJR 139:367, 1982
Подробнее:
- Расчет роста плода по 26+ формулам
- Калькулятор процентилей ультразвуковых данных и веса плода
- Простой (AC, BPD) калькулятор веса плода
- Калькулятор бипариетального диаметра
- Калькулятор окружности живота
Метки ключевых слов:
УЗИ
Ультразвуковые измерения
Окружность живота (AC)
Каким должен быть оптимальный интервал между двумя ультразвуковыми исследованиями?
На этой странице
РезюмеВведениеМатериалы и методыРезультатыОбсуждениеВыводыСсылкиАвторские праваСтатьи по теме
История вопроса .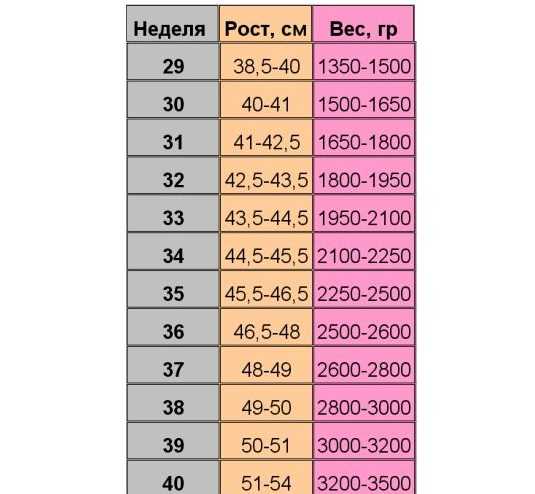 Индекс амниотической жидкости (ИАЖ) является одним из основных и решающих компонентов биофизического профиля плода и сам по себе может предсказать исход беременности. Очень низкие значения связаны с задержкой внутриутробного развития и почечными аномалиями плода, тогда как высокие значения могут указывать на аномалии желудочно-кишечного тракта плода, сахарный диабет у матери и т. д. Однако, прежде чем определить пороговые стандарты для аномальных значений для местной популяции, необходимо определить нормальный диапазон для конкретного гестационного возраста и идеальный интервал тестирования. Цели . Установить референтные стандарты для AFI для местного населения после 34 недель беременности и определить оптимальный интервал сканирования для оценки AFI в третьем триместре у антенатальных женщин с низким риском. Материалы и методы . Проспективная оценка AFI проводилась у 50 здоровых беременных женщин в сроке от 34 до 40 недель с недельными интервалами. Изучена динамика объема амниотической жидкости с увеличением гестационного возраста.
Индекс амниотической жидкости (ИАЖ) является одним из основных и решающих компонентов биофизического профиля плода и сам по себе может предсказать исход беременности. Очень низкие значения связаны с задержкой внутриутробного развития и почечными аномалиями плода, тогда как высокие значения могут указывать на аномалии желудочно-кишечного тракта плода, сахарный диабет у матери и т. д. Однако, прежде чем определить пороговые стандарты для аномальных значений для местной популяции, необходимо определить нормальный диапазон для конкретного гестационного возраста и идеальный интервал тестирования. Цели . Установить референтные стандарты для AFI для местного населения после 34 недель беременности и определить оптимальный интервал сканирования для оценки AFI в третьем триместре у антенатальных женщин с низким риском. Материалы и методы . Проспективная оценка AFI проводилась у 50 здоровых беременных женщин в сроке от 34 до 40 недель с недельными интервалами. Изучена динамика объема амниотической жидкости с увеличением гестационного возраста.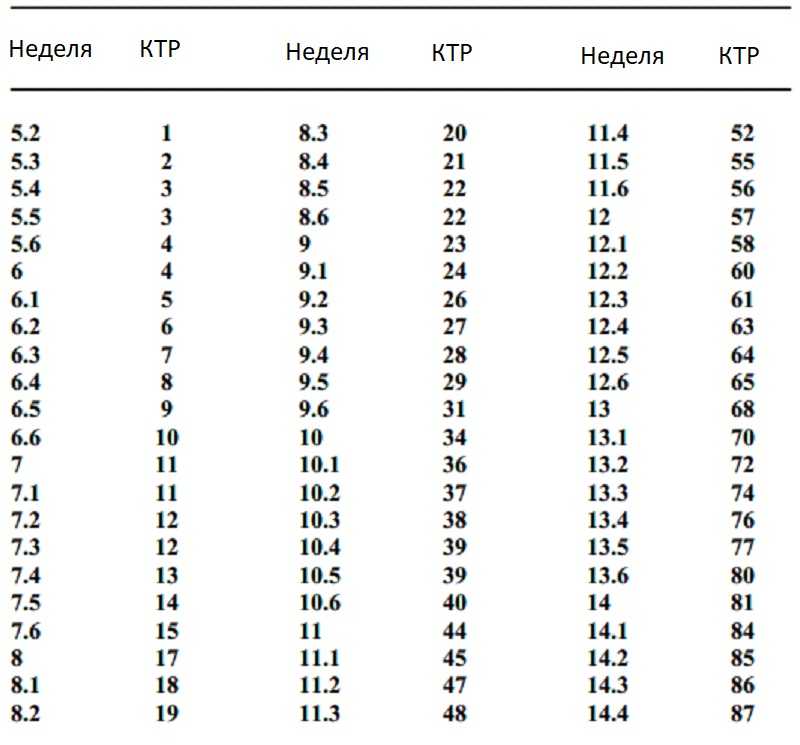 В исследование были включены только одноплодные беременности низкого риска с точно установленным гестационным возрастом, которые были доступны для всех еженедельных сканирований с 34 до 40 недель. Из исследования исключались женщины с гестационным или явным сахарным диабетом, гипертензивными нарушениями беременности, дородовым разрывом плодных оболочек и врожденными аномалиями плода, а также родившие до 40 полных недель. Для измерения AFI полость матки была условно разделена на четыре квадранта вертикальной и горизонтальной линиями, проходящими через пупок. Трансабдоминальный зонд с линейной матрицей использовали для измерения самого большого вертикального кармана (в см) в перпендикулярной плоскости к коже живота в каждом квадранте. Индекс амниотической жидкости был получен путем сложения этих четырех измерений. Статистический анализ был выполнен с использованием программного обеспечения SPSS (версия 16, Чикаго, Иллинойс). Процентильные кривые (5-я, 50-я и 9-я5-й центиль) были построены для сравнения с другими исследованиями.
В исследование были включены только одноплодные беременности низкого риска с точно установленным гестационным возрастом, которые были доступны для всех еженедельных сканирований с 34 до 40 недель. Из исследования исключались женщины с гестационным или явным сахарным диабетом, гипертензивными нарушениями беременности, дородовым разрывом плодных оболочек и врожденными аномалиями плода, а также родившие до 40 полных недель. Для измерения AFI полость матки была условно разделена на четыре квадранта вертикальной и горизонтальной линиями, проходящими через пупок. Трансабдоминальный зонд с линейной матрицей использовали для измерения самого большого вертикального кармана (в см) в перпендикулярной плоскости к коже живота в каждом квадранте. Индекс амниотической жидкости был получен путем сложения этих четырех измерений. Статистический анализ был выполнен с использованием программного обеспечения SPSS (версия 16, Чикаго, Иллинойс). Процентильные кривые (5-я, 50-я и 9-я5-й центиль) были построены для сравнения с другими исследованиями.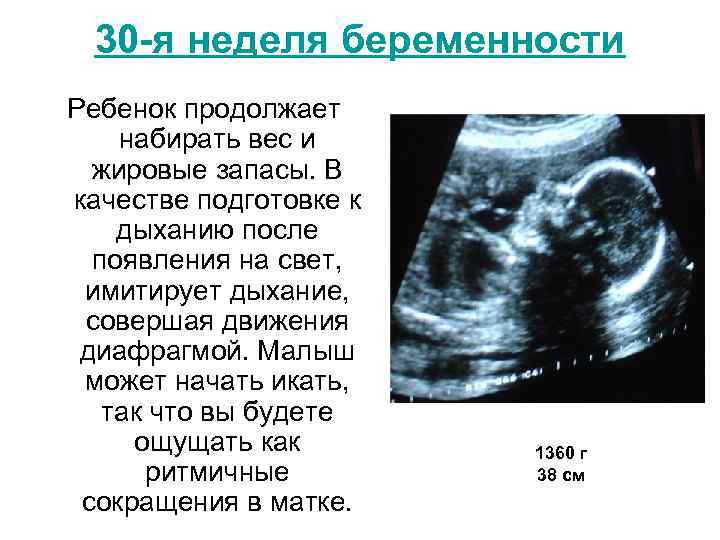 Коэффициент Коэна использовался для изучения величины изменений в разные промежутки времени. Результаты . В сроке от 34 до 40 недель было доступно 50 ультразвуковых измерений на каждом сроке гестации. Среднее значение (стандартное отклонение) значений AFI (в см): 34 W: 14,59 (1,79), 35 W: 14,25 (1,57), 36 W: 13,17 (1,56), 37 W: 12,48 (1,52), 38 W: 12,2 (1,7) и 39 W: 11,37 (1,71). Пороговое значение 5-го процентиля составило 8,7 см в 40 недель. Наблюдалось постепенное снижение значений AFI по мере приближения гестационного возраста к сроку. Значительное снижение AFI было отмечено с двухнедельными интервалами. Кривая AFI, полученная в результате исследования, значительно различалась по сравнению с уже опубликованными данными как из Индии, так и из-за рубежа. Заключение . Установлен нормативный диапазон значений ИАФИ для конца третьего триместра. Заметные изменения произошли в значениях AFI по мере увеличения срока беременности на две недели. Следовательно, после 34 недель беременности рекомендуется каждые две недели наблюдать за беременными женщинами с низким риском.
Коэффициент Коэна использовался для изучения величины изменений в разные промежутки времени. Результаты . В сроке от 34 до 40 недель было доступно 50 ультразвуковых измерений на каждом сроке гестации. Среднее значение (стандартное отклонение) значений AFI (в см): 34 W: 14,59 (1,79), 35 W: 14,25 (1,57), 36 W: 13,17 (1,56), 37 W: 12,48 (1,52), 38 W: 12,2 (1,7) и 39 W: 11,37 (1,71). Пороговое значение 5-го процентиля составило 8,7 см в 40 недель. Наблюдалось постепенное снижение значений AFI по мере приближения гестационного возраста к сроку. Значительное снижение AFI было отмечено с двухнедельными интервалами. Кривая AFI, полученная в результате исследования, значительно различалась по сравнению с уже опубликованными данными как из Индии, так и из-за рубежа. Заключение . Установлен нормативный диапазон значений ИАФИ для конца третьего триместра. Заметные изменения произошли в значениях AFI по мере увеличения срока беременности на две недели. Следовательно, после 34 недель беременности рекомендуется каждые две недели наблюдать за беременными женщинами с низким риском. Перцентильные кривые AFI, полученные в ходе настоящего исследования, могут быть использованы для выявления аномалий амниотической жидкости в нашей популяции.
Перцентильные кривые AFI, полученные в ходе настоящего исследования, могут быть использованы для выявления аномалий амниотической жидкости в нашей популяции.
1. Введение
Конечной целью программы дородового наблюдения является улучшение перинатальных исходов и снижение внутриутробной гибели плода, помимо профилактики материнской заболеваемости и смертности [1, 2]. Плод в состоянии дистресса должен быть выявлен как можно раньше, чтобы своевременное родоразрешение не только спасло плод, но и предотвратило долговременные неврологические нарушения, такие как повреждение центральной нервной системы плода [3]. Хотя говорят, что такое событие чаще встречается при беременности с высоким риском, плод, принадлежащий матерям с низким риском, не обладает полным иммунитетом [4]. Существуют определенные рекомендации по частоте дородового тестирования беременных женщин с высоким риском, но до сих пор неизвестно, что представляет собой идеальная программа скрининга для беременных с низким риском [5].
Ультразвуковое исследование околоплодных вод является одним из важных инструментов оценки состояния плода во всех категориях риска, особенно вне периода жизнеспособности [6]. Хотя существует несколько способов [7] оценки количества амниотической жидкости, начиная от клинической пальпации и заканчивая измерением одиночного самого глубокого вертикального кармана [8], индекс амниотической жидкости (ИАЖ) с помощью четырехквадрантного метода, описанного Phelan et al. [9] в 1987 г., и среди них АФИ до сих пор является популярным и надежным методом количественного определения амниотической жидкости. AFI является одним из основных компонентов биофизического профиля плода (BPP), и его значения хорошо коррелируют с адекватностью почечной перфузии плода. Обычно он достигает пика на 32-34 неделе беременности, после чего происходит постепенное уменьшение амниотической жидкости из-за увеличения концентрационной способности почек плода [10]. Однако резкое снижение его количества может свидетельствовать о лежащей в основе плацентарной недостаточности, что имеет определенные последствия для растущего плода.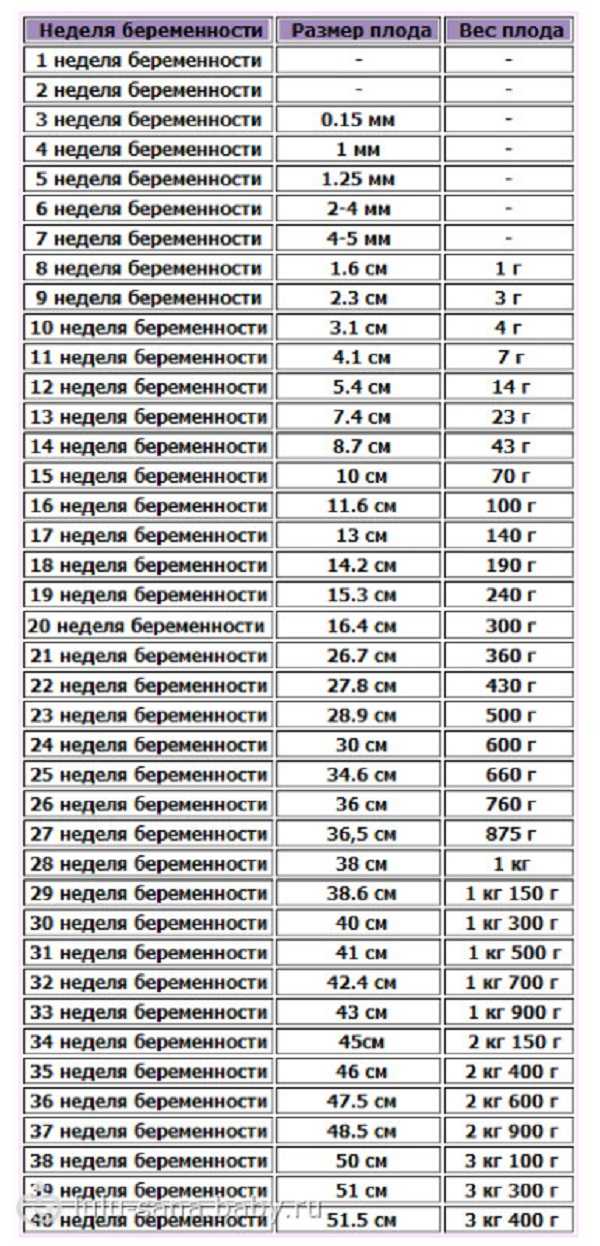 Значения от 8 до 25 считаются нормальными, 5–8 низкими нормальными и менее 5 олигоамнионами [11]. При значениях менее 5 наблюдается более высокая частота перинатальной заболеваемости и смертности, и во многих случаях единственным выходом из положения является немедленное родоразрешение [12, 13]. Следовательно, очень важно проводить сканирование пациента, чтобы периодически отмечать такую тенденцию во время дородовых посещений. AFI является пятым параметром в традиционном пятиточечном биофизическом профиле и вторым параметром в быстром двухточечном модифицированном BPP (вторым параметром является NST) [14]. Хотя не существует определенного указанного протокола для выявления скомпрометированного плода, многие считают, что всем женщинам из группы риска следует проводить нестрессовый тест раз в две недели и оценку AFI [15]. Но до сих пор неизвестно, что представляет собой идеальная частота мониторинга AFI при беременности с низким риском. Частый мониторинг увеличивает стоимость и беспокойство матери, и оптимизация ультразвуковых исследований является необходимостью дня.
Значения от 8 до 25 считаются нормальными, 5–8 низкими нормальными и менее 5 олигоамнионами [11]. При значениях менее 5 наблюдается более высокая частота перинатальной заболеваемости и смертности, и во многих случаях единственным выходом из положения является немедленное родоразрешение [12, 13]. Следовательно, очень важно проводить сканирование пациента, чтобы периодически отмечать такую тенденцию во время дородовых посещений. AFI является пятым параметром в традиционном пятиточечном биофизическом профиле и вторым параметром в быстром двухточечном модифицированном BPP (вторым параметром является NST) [14]. Хотя не существует определенного указанного протокола для выявления скомпрометированного плода, многие считают, что всем женщинам из группы риска следует проводить нестрессовый тест раз в две недели и оценку AFI [15]. Но до сих пор неизвестно, что представляет собой идеальная частота мониторинга AFI при беременности с низким риском. Частый мониторинг увеличивает стоимость и беспокойство матери, и оптимизация ультразвуковых исследований является необходимостью дня.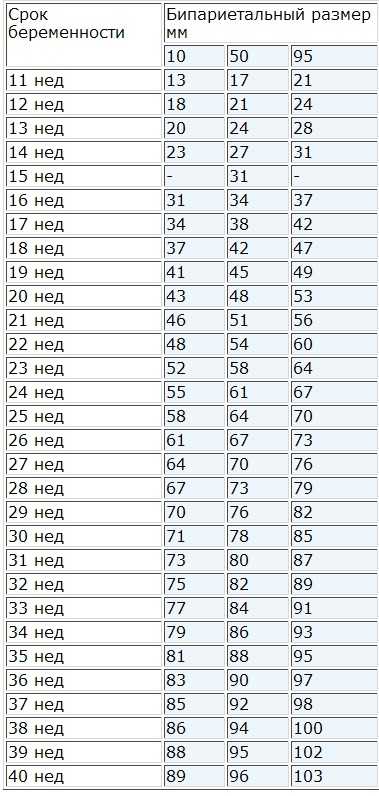
Настоящее исследование представляет собой попытку изучить степень снижения AFI в третьем триместре и интервал сканирования для выявления значительных изменений, тем самым сформулировав рекомендации по антенатальным ультразвуковым исследованиям у женщин с низким риском.
2. Цели и задачи
Цель настоящего исследования состоит в том, чтобы (1) изучить характер изменения ИАЖ на еженедельной основе с 34 недель до родов; (2) определить референтные диапазоны ИАЖ от 34 до 40 недель. срока беременности; (3) найти временной интервал, к которому происходит значительное снижение ИАЖ, что поможет акушеру спланировать идеальный протокол дородового ультразвукового исследования в третьем триместре.
3. Материалы и методы
Это проспективное обсервационное исследование проводилось на кафедре акушерства и гинекологии Медицинского колледжа Кастурба, Манипал, с января 2012 г. по декабрь 2012 г. Перед исследованием было получено одобрение институционального этического комитета. Критериями включения были одноплодная беременность с низким риском, начальный срок гестации 34 недели, достоверный последний менструальный период и даты, коррелированные и подтвержденные сравнением с CRL первого триместра (длина крестца). После того, как первоначальные критерии были соблюдены, те, у кого впоследствии были диагностированы аномалии объема ликвора из-за таких состояний, как гипертензивные расстройства, гестационный диабет и плацентарная недостаточность, были исключены из исследования, чтобы получить нормативные данные. В исследование были включены только те пациентки, которые родили в сроке 40 недель, так как нам нужны продольные данные до срока. Конечными субъектами исследования были 50 беременных женщин с низким риском, которым проводили серийное сканирование с недельным интервалом, начиная с 34 недель до срока.
Критериями включения были одноплодная беременность с низким риском, начальный срок гестации 34 недели, достоверный последний менструальный период и даты, коррелированные и подтвержденные сравнением с CRL первого триместра (длина крестца). После того, как первоначальные критерии были соблюдены, те, у кого впоследствии были диагностированы аномалии объема ликвора из-за таких состояний, как гипертензивные расстройства, гестационный диабет и плацентарная недостаточность, были исключены из исследования, чтобы получить нормативные данные. В исследование были включены только те пациентки, которые родили в сроке 40 недель, так как нам нужны продольные данные до срока. Конечными субъектами исследования были 50 беременных женщин с низким риском, которым проводили серийное сканирование с недельным интервалом, начиная с 34 недель до срока.
Субъекты принадлежали к местному населению, состоящему в основном из общин тулува, биллава, бунт, корага, кулала, девадига, конкани, шивалли-брахманов, байри-мусульман и католических общин, разговорным языком в основном были каннада, тулу и конкани.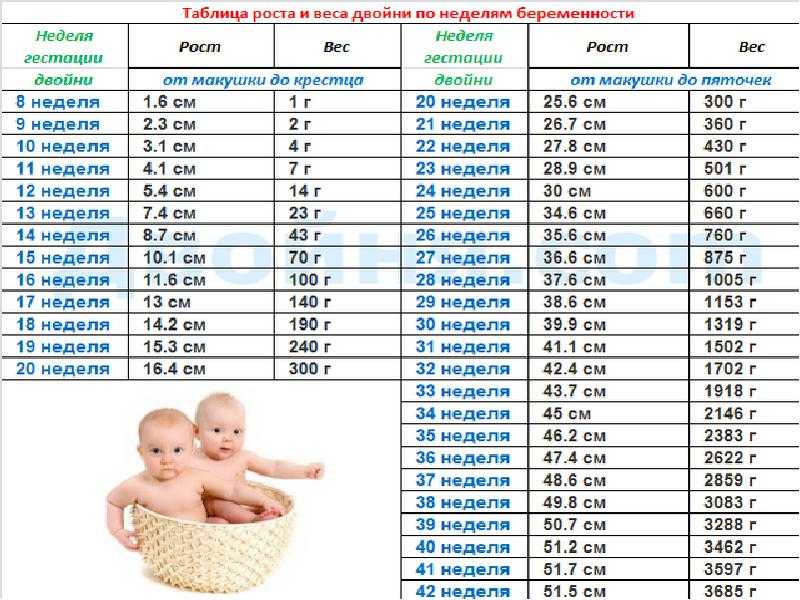 Женщины были среднего телосложения, средний рост от 152 до 156 см, вес до беременности от 45 до 50 кг.
Женщины были среднего телосложения, средний рост от 152 до 156 см, вес до беременности от 45 до 50 кг.
Ультразвуковое исследование было проведено после того, как пациентке было предложено опорожнить мочевой пузырь. Исследования проводились конвексным датчиком 3,5 МГц (УЗИ Philips HD11XE). Больного просят лечь на спину. Матка была произвольно разделена на четыре квадранта с использованием черной линии в качестве вертикальной линии и поперечной линии, проходящей через пупок, как описано Phelan et al. [9]. Датчик помещали в каждый из этих квадрантов в сагиттальной плоскости, перпендикулярной животу пациентки, и рассчитывали максимальную глубину амниотической жидкости в сантиметрах без учета петель пуповины и мелких частей плода. Были предприняты меры предосторожности, чтобы избежать чрезмерного давления на датчик, так как это может повлиять на измерения AFI. Значения всех четырех квадрантов суммировали для получения окончательного индекса амниотической жидкости (ИАЖ).
3.
 1. Оценка размера выборки
1. Оценка размера выборкиKhadilkar et al. [16] из отдела акушерства и гинекологии Медицинского колледжа Гранта в Мумбаи провели проспективное поперечное исследование здоровых беременных женщин с низким уровнем риска, чтобы получить референсный диапазон гестационного периода для ИА среди индийских женщин. Они отметили, что среднее значение и стандартное отклонение AFI (см) на 34-й неделе беременности составили 14,2 и 2,4 соответственно. Мы предположили, что разница в 1,5 см в среднем значении AFI будет значительно отличаться от нормальных значений, и, соответственно, оценили размер выборки, чтобы показать желаемый уровень мощности 90% и уровень значимости 0,05, по формуле где (критическое значение, которое отделяет центральные 95% распределения от 5% в хвостах), (критическое значение, которое отделяет нижние 10% распределения от верхних 90%), = стандартное отклонение и = разница двух средних.
Соответственно, было подсчитано, что требуется 27 пациентов, и мы решили набрать 50 пациентов, чтобы получить удовлетворительные результаты.
4. Статистические методы
Данные были проанализированы с использованием SPSS версии 16 для Windows (SPSS Inc., Чикаго, Иллинойс, США). Был проведен описательный анализ для получения средних значений, стандартного отклонения и процентилей для AFI от 34 до 40 недель. Microsoft Excel 2010 использовался для построения значений процентилей (5-й, 50-й и 9-й).5) в разные сроки беременности. Для поиска наилучшего соответствия использовался полиномиальный регрессионный анализ 3-го порядка. Снижение значения AFI рассчитывали с недельным интервалом, а величину изменения анализировали путем оценки величины эффекта (коэффициент Коэна) [17].
Формула Коэна выглядит следующим образом: где и — средние значения, а — стандартные отклонения двух групп.
5. Результаты
Из 50 пациенток в возрасте от 22 до 28 лет, включенных в исследование, более половины (32 пациентки, 64%) были первобеременными, а 18 (36%) — повторнобеременными. Ни у кого из них не было антенатальных осложнений. Все они доставлены в районе 39+ до 40 недель. 16 (32%) пациенткам потребовалось кесарево сечение по акушерским показаниям, таким как неудачная индукция, головно-тазовая диспропорция и дистресс плода в родах. Средняя (стандартное отклонение) масса тела новорожденных при рождении (измеряемая в кг) составила 2,83 (0,34), с оценкой по шкале APGAR на 1-й минуте (среднее и стандартное отклонение) 8,48 (1,09) и на 5-й минуте по шкале APGAR 8,72 (1,01). Как упоминалось в методологии, мы исключили тех, кто родил раньше срока, поскольку для целей анализа нам требовался AFI от 34 до 40 недель беременности.
Все они доставлены в районе 39+ до 40 недель. 16 (32%) пациенткам потребовалось кесарево сечение по акушерским показаниям, таким как неудачная индукция, головно-тазовая диспропорция и дистресс плода в родах. Средняя (стандартное отклонение) масса тела новорожденных при рождении (измеряемая в кг) составила 2,83 (0,34), с оценкой по шкале APGAR на 1-й минуте (среднее и стандартное отклонение) 8,48 (1,09) и на 5-й минуте по шкале APGAR 8,72 (1,01). Как упоминалось в методологии, мы исключили тех, кто родил раньше срока, поскольку для целей анализа нам требовался AFI от 34 до 40 недель беременности.
В таблице 1 описаны описательные данные для AFI. Значения AFI различались на протяжении всей беременности, и наблюдалось постепенное снижение значений по мере увеличения срока беременности. 5-й, 50-й и 95-й процентили варьировались от 11,7, 14,6 и 17,3 соответственно в 34 недели до 8,7, 10,8 и 13,7 соответственно в 40 недель. Интересно отметить, что все значения находились в диапазоне от 8 до 25 см (что является общепринятым и установленным нормальным диапазоном значений AFI во всем мире). Максимальное значение AFI у любого отдельного пациента составляло 17,6 см, а минимальное 8,5 см в нашей серии антенатальных беременных с низким риском. Если минимум (5-й центиль) и максимум (95-й центиль) считаются нормальным диапазоном, было отмечено, что соответствующие значения также различались в разные сроки гестации; чем старше гестационный возраст, тем меньше значения. Эти изменения графически представлены на рисунке 1.
Максимальное значение AFI у любого отдельного пациента составляло 17,6 см, а минимальное 8,5 см в нашей серии антенатальных беременных с низким риском. Если минимум (5-й центиль) и максимум (95-й центиль) считаются нормальным диапазоном, было отмечено, что соответствующие значения также различались в разные сроки гестации; чем старше гестационный возраст, тем меньше значения. Эти изменения графически представлены на рисунке 1.
Мы использовали разницу в средних значениях от одной недели до следующей недели, чтобы оценить тенденцию к уменьшению амниотической жидкости от 34 до 40 недель беременности (таблица 2). Темная заштрихованная область указывает на ячейки, в которых расчеты не требуются, так как это одни и те же недели или предыдущие недели. Можно видеть, что многие ячейки имеют значения меньше 1, но все же разница может быть рассчитана как статистически значимая, если применять обычные статистические тесты, такие как парный тест, и, следовательно, мы использовали тест Коэна, который очень хорошо определяет величину изменения.
В таблице 3 показаны значения Коэна для сравнения по неделям, и видно, что в первую неделю не наблюдалось значительных изменений, но изменения становились значительными, когда интервал между двумя сканированиями составлял более 2 недель или более в большинстве сравнений. Таким образом, из этой таблицы получены существенные доказательства того, что объем ликвора значительно уменьшается в течение еще 14 дней у дородовых женщин с низким риском.
Наши результаты показали, что начиная с 34-й недели наблюдается постепенное снижение AFI. Используя полиномиальный регрессионный анализ, мы установили эталонные стандарты для диапазонов AFI от 34 до 40 недель (рис. 2). Регрессионный анализ также показал, что существует хорошая степень корреляции между GA (гестационным возрастом) и AFI (до 0,9).5; ).
Следующие уравнения были получены с помощью полиномиальной регрессии третьей степени с использованием (AFI в см) в качестве зависимой переменной и (гестационный возраст в неделях) в качестве независимой переменной, где , , и указывают значения 5-го, 50-го и 95-го центилей для AFI, а GA указывает срок беременности в неделях:
6.
 Обсуждение
ОбсуждениеПроизводство и регуляция амниотической жидкости — сложный и динамичный процесс, в котором участвуют плод, плацента и мать. Объем амниотической жидкости постепенно увеличивается до 32–34 недель беременности, а затем постепенно снижается до срока [18, 19].]. Критический диапазон AFI от 8 до 25 см свидетельствует о благополучии плода, а отклонение от этого диапазона связано с увеличением осложнений у плода и матери из-за маловодия и многоводия. Значения AFI в третьем триместре пропорциональны продукции мочи плода [20, 21] и, следовательно, находятся в пределах нормы, что указывает на хорошую плацентарную перфузию и перенос питательных веществ и кислорода плодом. Следовательно, мониторинг AFI стал стандартом дородовой помощи.
Существуют большие различия в эталонных стандартах для средних значений AFI в зависимости от населения, расы и географии. В таблице 4 наши результаты сравниваются с данными других авторов [16, 22–25]. Мы также графически интерпретировали результаты других исследований (либо средние значения, либо значения 50-го процентиля) на рисунке 3. Однако заметно, что большинство исследований согласны с тем, что начиная с 34-й недели происходит постепенное снижение значений AFI. Два исследования [16, 25] проведены в Индии, но сообщаемый диапазон AFI имеет широкий диапазон. Это может быть связано с тем, что их наблюдения были основаны на ретроспективных данных поперечного сечения. Примечательно, что эталонные значения AFI, опубликованные Singh et al. на 2–3 см больше, чем во всех других сериях на всех сроках беременности; мы предполагаем, что это может быть связано с тем, что исследование проводилось в больнице Indraprastha Apollo в Нью-Дели, где обслуживаются пациенты с очень высоким социально-экономическим статусом. Хадилкар и др. сообщили о своих результатах, полученных от пациентов, посещающих дородовую клинику Медицинского колледжа Гранта в Бомбее, и наши результаты также совпадают с их данными. Следовательно, можно предположить, что стандарты AFI должны быть определены для конкретных групп населения, чтобы устранить предвзятость, связанную с социально-экономическими группами, географическим положением, расой и т.
Однако заметно, что большинство исследований согласны с тем, что начиная с 34-й недели происходит постепенное снижение значений AFI. Два исследования [16, 25] проведены в Индии, но сообщаемый диапазон AFI имеет широкий диапазон. Это может быть связано с тем, что их наблюдения были основаны на ретроспективных данных поперечного сечения. Примечательно, что эталонные значения AFI, опубликованные Singh et al. на 2–3 см больше, чем во всех других сериях на всех сроках беременности; мы предполагаем, что это может быть связано с тем, что исследование проводилось в больнице Indraprastha Apollo в Нью-Дели, где обслуживаются пациенты с очень высоким социально-экономическим статусом. Хадилкар и др. сообщили о своих результатах, полученных от пациентов, посещающих дородовую клинику Медицинского колледжа Гранта в Бомбее, и наши результаты также совпадают с их данными. Следовательно, можно предположить, что стандарты AFI должны быть определены для конкретных групп населения, чтобы устранить предвзятость, связанную с социально-экономическими группами, географическим положением, расой и т. д. Однако следует отметить, что почти все авторы сообщают о неуклонном снижении значений AFI с увеличением гестационного возраста, за исключением Birang et al. из Ирана. Их серии включали ретроспективные данные поперечного сечения, и их количество отличалось от минимума 12 наблюдений в 35 недель до максимума 68 наблюдений в 39 недель.недели. Это может быть причиной их обнаружения быстрого падения AFI с 34 до 35 недель, плато между 37 и 39 неделями и еще раз медленного падения в 40 недель. Такие наблюдения указывают на слабость когорты поперечного сечения, поскольку одни и те же пациенты не наблюдаются последовательно.
д. Однако следует отметить, что почти все авторы сообщают о неуклонном снижении значений AFI с увеличением гестационного возраста, за исключением Birang et al. из Ирана. Их серии включали ретроспективные данные поперечного сечения, и их количество отличалось от минимума 12 наблюдений в 35 недель до максимума 68 наблюдений в 39 недель.недели. Это может быть причиной их обнаружения быстрого падения AFI с 34 до 35 недель, плато между 37 и 39 неделями и еще раз медленного падения в 40 недель. Такие наблюдения указывают на слабость когорты поперечного сечения, поскольку одни и те же пациенты не наблюдаются последовательно.
Амниотическая жидкость когда-то считалась стоячей лужей с приблизительным временем оборота в двадцать четыре часа. Известно, что при беременности с высоким риском, осложненной хронической плацентарной недостаточностью, количество ликвора резко снижается за более короткое время, и рекомендуется проводить оценку ИАФИ один раз в три дня или иногда даже часто в зависимости от других инструментов наблюдения за состоянием плода, таких как допплеровская оценка. кровообращения плода. Тем не менее, нет единого мнения относительно частоты оценки AFI у антенатальных женщин с низким риском. Следовательно, важно определить критический интервал, при котором снижение AFI становится клинически значимым.
кровообращения плода. Тем не менее, нет единого мнения относительно частоты оценки AFI у антенатальных женщин с низким риском. Следовательно, важно определить критический интервал, при котором снижение AFI становится клинически значимым.
Мы не использовали тест статистической значимости (включая оценку значения), такой как парный тест , для сравнения значений AFI в разные сроки беременности, поскольку эти тесты имеют тенденцию давать значимые значения, даже когда существуют незначительные различия в средних значениях. две группы. Когда размер выборки достаточно велик, даже дробные различия, вероятно, будут представлены как значимые значения, что приведет к бессмысленным интерпретациям. Вместо этого мы рассчитали оценку размера эффекта (Коэн) для количественной оценки изменений в AFI за определенный период времени.
Величина эффекта — это простая мера количественной оценки разницы между двумя группами или одной и той же группой с течением времени по общей шкале. В литературе упоминается несколько методов расчета величины эффекта (Cohen 1988 [17], Rosenthal and Rosnow 1991 [26], Partial Eta Square Richardson 2011 [27]) и так далее. Тем не менее, мы использовали оценку Коэна, как описано Cohen 1988, для расчета величины эффекта, поскольку этот метод прост, прост для понимания и может быть применен к любому измеряемому результату в научных исследованиях.
В литературе упоминается несколько методов расчета величины эффекта (Cohen 1988 [17], Rosenthal and Rosnow 1991 [26], Partial Eta Square Richardson 2011 [27]) и так далее. Тем не менее, мы использовали оценку Коэна, как описано Cohen 1988, для расчета величины эффекта, поскольку этот метод прост, прост для понимания и может быть применен к любому измеряемому результату в научных исследованиях.
Из нашего статистического анализа мы обнаружили, что не происходит значительного снижения AFI с интервалом в одну неделю, но после этого различия становятся большими и значительными. Следовательно, кажется, что когда ликвор находится в пределах нормы, шансы на опасность для плода маловероятны в течение следующей недели; можно безопасно повторить AFI через 2 недели. Во время оценки AFI можно также выполнить другие тесты для определения состояния плода, такие как документирование грубых движений тела плода, тонуса плода и дыхательных движений плода, чтобы убедиться, что у плода нет гипоксии. Кроме того, интервальная биометрия может выполняться всякий раз, когда это необходимо для количественной оценки удовлетворительного роста плода. Мы считаем, что при отсутствии каких-либо факторов риска для матери или плода оценка AFI один раз в две недели достаточна для обеспечения удовлетворительного исхода беременности.
Кроме того, интервальная биометрия может выполняться всякий раз, когда это необходимо для количественной оценки удовлетворительного роста плода. Мы считаем, что при отсутствии каких-либо факторов риска для матери или плода оценка AFI один раз в две недели достаточна для обеспечения удовлетворительного исхода беременности.
7. Выводы
Мы установили не только специфические для гестации нормативные эталонные стандарты AFI для конца третьего триместра (от 34 до 40 недель) для нашей местной популяции, но и величину изменения значений AFI с недельным интервалом путем количественного анализа с использованием статистики величины эффекта. . Сила настоящего исследования заключается в том, что оно основано на лонгитюдных данных нормальных здоровых беременных женщин, а полученные процентильные кривые могут быть использованы для определения того, что представляет собой нормальный диапазон AFI для антенатальных пациенток с низким риском. Хотя наши результаты основаны на необходимом количестве пациентов путем определения размера выборки, большее количество субъектов, если они будут изучены, могут дать надежные эталонные кривые для AFI и определить крайние значения, чтобы определить, что представляет собой олиго- или многоводие. Это же исследование может быть распространено на беременных с высоким риском, таких как преэклампсия, хроническая гипертензия, многоплодная беременность и задержка внутриутробного развития, чтобы определить частоту тестирования ликвора для этих когорт.
Это же исследование может быть распространено на беременных с высоким риском, таких как преэклампсия, хроническая гипертензия, многоплодная беременность и задержка внутриутробного развития, чтобы определить частоту тестирования ликвора для этих когорт.
Конфликт интересов
У авторов нет конфликта интересов, о котором следует заявить.
Ссылки
L. Yeo, M. G. Ross и A. M. Vintzileos, «Дородовое и интранатальное наблюдение за плодом и амниотической жидкостью», в Clinical Obstetrics: The Fetus & Mother , pp. 586–606 , John Wiley & Sons, 3-е издание, 2008 г.
Посмотреть по адресу:
Google Scholar
Р. Листон, Д. Савчак и Д. Янг, «Наблюдение за здоровьем плода: консенсусное руководство до и во время родов», стр. Journal of Obstetrics and Gynecology Canada , vol. 29, приложение 4, вып. 9, стр. S3–S56, 2007.
Просмотр по адресу:
Google Scholar
А.
 А. Башат, Р. М. Вискарди, Б. Хасси-Гарднер, Н. Хашми и К. Харман, «Развитие нервной системы младенцев после роста плода» ограничение: связь с параметрами дородового наблюдения», Ultrasound in Obstetrics & Gynecology , vol. 33, нет. 1, стр. 44–50, 2009 г.
А. Башат, Р. М. Вискарди, Б. Хасси-Гарднер, Н. Хашми и К. Харман, «Развитие нервной системы младенцев после роста плода» ограничение: связь с параметрами дородового наблюдения», Ultrasound in Obstetrics & Gynecology , vol. 33, нет. 1, стр. 44–50, 2009 г.Посмотреть по адресу:
Сайт издателя | Академия Google
Г. Хеллер, Б. Миссельвитц и С. Шмидт, «Ранняя неонатальная смертность, смертность, связанная с асфиксией, и сроки родов с низким риском в Гессене, Германия, 1990–1998: обсервационное исследование», British Medical Journal , том. 321, нет. 7256, стр. 274–275, 2000.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Ф. А. Мэннинг, «Дородовое тестирование плода: критическая оценка», Current Opinion in Obstetrics and Gynecology , vol. 21, нет. 4, стр. 348–352, 2009 г.
 .
.Посмотреть по адресу:
Сайт издателя | Google Scholar
П. Нэш, «Индекс амниотической жидкости», Neonatal Network , vol. 32, нет. 1, стр. 46–49, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Е. А. Дубиль, «Омниотическая жидкость как жизненно важный признак благополучия плода», AJUM , vol. 16, нет. 2, pp. 62–70, 2013.
Просмотр по адресу:
Google Scholar
A. F. Nabhan и Y. A. Abdelmoula, «Индекс амниотической жидкости в сравнении с одним самым глубоким вертикальным карманом как скрининговый тест для предотвращения неблагоприятного исхода беременности», Кокрановская база данных систематических обзоров , вып. 3, ID статьи CD006593, 2008 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж.
 П. Фелан, М. О. Ан, К. В. Смит, С. Э. Резерфорд и Э. Андерсон, «Измерения индекса амниотической жидкости во время беременности», Журнал репродуктивной медицины для акушера и гинеколога , том. 32, нет. 8, стр. 601–604, 1987.
П. Фелан, М. О. Ан, К. В. Смит, С. Э. Резерфорд и Э. Андерсон, «Измерения индекса амниотической жидкости во время беременности», Журнал репродуктивной медицины для акушера и гинеколога , том. 32, нет. 8, стр. 601–604, 1987.Посмотреть по адресу:
Google Scholar
M. H. Beall, J. P. H. M. van den Wijngaard, M. J. C. van Gemert и M. G. Ross, «Динамика амниотической жидкости и воды», Placenta , vol. 28, нет. 8–9, стр. 816–823, 2007 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. П. Фелан, К. В. Смит, П. Бруссард и М. Смолл, «Оценка объема амниотической жидкости с помощью метода четырех квадрантов на сроке беременности 36–42 недели», Journal of Reproductive Medicine , vol. 32, нет. 7, стр. 540–542, 1987.
Посмотреть по адресу:
Google Scholar
С.
 Икбал и А. Норин, «Низкий индекс амниотической жидкости как предиктор перинатального исхода при доношенных беременностях с низким риском», Пакистанский журнал медицинских и медицинских наук , том. 4, нет. 3, pp. 270–271, 2010.
Икбал и А. Норин, «Низкий индекс амниотической жидкости как предиктор перинатального исхода при доношенных беременностях с низким риском», Пакистанский журнал медицинских и медицинских наук , том. 4, нет. 3, pp. 270–271, 2010.Просмотр по адресу:
Google Scholar
Е. Г. Воксман, С. Тран и Д. А. Винг, «Низкий индекс амниотической жидкости как предиктор неблагоприятного перинатального исхода», Журнал перинатологии г., т. 22, нет. 4, стр. 282–285, 2002.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. Г. Лалор, Б. Фаволе, З. Альфиревич и Д. Девейн, «Биофизический профиль для оценки плода при беременности с высоким риском», Кокрановская база данных систематических обзоров , вып. 1, ID статьи CD000038, 2008 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Синьор К.
 , Фримен Р. К. и Спонг С. Ю., «Антенатальное тестирование — переоценка: краткое изложение семинара Национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер», стр. 9.1375 Акушерство и гинекология , вып. 113, нет. 3, стр. 687–701, 2009 г.
, Фримен Р. К. и Спонг С. Ю., «Антенатальное тестирование — переоценка: краткое изложение семинара Национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер», стр. 9.1375 Акушерство и гинекология , вып. 113, нет. 3, стр. 687–701, 2009 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
С. С. Хадилкар, С. С. Десаи, С. М. Тайаде и С. Н. Пурандаре, «Индекс амниотической жидкости при нормальной беременности: оценка конкретных референтных значений беременности среди индийских женщин», Journal of Obstetrics and Gynecology Research , vol. 29, нет. 3, стр. 136–141, 2003 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
J. Cohen, Statistical Power Analysis for the Behavioral Sciences , Lawrence Earlbaum Associates, Hillsdale, NJ, USA, 2nd edition, 1988.

R. A. Brace and E. J. Wolf, беременности», Американский журнал акушерства и гинекологии , том. 161, нет. 2, стр. 382–388, 1989.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Т. Р. Мур и Дж. Э. Кейл, «Индекс амниотической жидкости при нормальной беременности человека», Американский журнал акушерства и гинекологии , том. 162, нет. 5, стр. 1168–1173, 1990.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Маганн Э. Ф., Сандлин А. Т. и Оунпразеут С. Т., «Омниотическая жидкость и клиническая значимость сонографически оцененного объема амниотической жидкости: маловодие», Journal of Ultrasound in Medicine , vol. 30, нет. 11, стр. 1573–1585, 2011.
Посмотреть по адресу:
Google Scholar
С.
 М. Ли, С. К. Парк, С. С. Шим, Дж. К. Джун, Дж. С. Парк и Х. С. Син, «Измерение продукции мочи плода с помощью трехмерного ультразвукового исследования при нормальной беременности», Ультразвук в акушерстве и гинекологии , том. 30, нет. 3, стр. 281–286, 2007.
М. Ли, С. К. Парк, С. С. Шим, Дж. К. Джун, Дж. С. Парк и Х. С. Син, «Измерение продукции мочи плода с помощью трехмерного ультразвукового исследования при нормальной беременности», Ультразвук в акушерстве и гинекологии , том. 30, нет. 3, стр. 281–286, 2007.Посмотреть по адресу:
Сайт издателя | Google Scholar
Н. Д. Хинх и Дж. Л. Ладински, «Измерение индекса амниотической жидкости при нормальной беременности после 28 недель беременности», Международный журнал гинекологии и акушерства г., т. 91, нет. 2, стр. 132–136, 2005 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. R. MacHado, J. G. Cecatti, F. Krupa, and A. Faundes, «Кривая измерений индекса амниотической жидкости при беременности с низким риском», Acta Obstetricia et Gynecologica Scandinavica , vol. 86, нет.
 1, стр. 37–41, 2007 г.
1, стр. 37–41, 2007 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
С. Биранг, «Ультрасонографическая оценка нормального индекса амниотической жидкости в группе иранских женщин», Иранский журнал радиологии , том. 5, нет. 1, pp. 31–34, 2008.
Просмотр по адресу:
Google Scholar
C. Singh, T. Tayal, R. Gupta, A. P. Sharma, D. Khurana, and A. Kaul, «Amniotic liquid индекс здоровой беременности среди населения Индии», International Journal of Gynecology and Obstetrics , vol. 121, нет. 2, стр. 176–177, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. Розенталь и Р. Л. Розноу, Essentials of Behavioral Research: Methods and Data Analysis , McGraw Hill, New York, NY, USA, 2nd edition, 1991.




 А. Башат, Р. М. Вискарди, Б. Хасси-Гарднер, Н. Хашми и К. Харман, «Развитие нервной системы младенцев после роста плода» ограничение: связь с параметрами дородового наблюдения», Ultrasound in Obstetrics & Gynecology , vol. 33, нет. 1, стр. 44–50, 2009 г.
А. Башат, Р. М. Вискарди, Б. Хасси-Гарднер, Н. Хашми и К. Харман, «Развитие нервной системы младенцев после роста плода» ограничение: связь с параметрами дородового наблюдения», Ultrasound in Obstetrics & Gynecology , vol. 33, нет. 1, стр. 44–50, 2009 г. .
. П. Фелан, М. О. Ан, К. В. Смит, С. Э. Резерфорд и Э. Андерсон, «Измерения индекса амниотической жидкости во время беременности», Журнал репродуктивной медицины для акушера и гинеколога , том. 32, нет. 8, стр. 601–604, 1987.
П. Фелан, М. О. Ан, К. В. Смит, С. Э. Резерфорд и Э. Андерсон, «Измерения индекса амниотической жидкости во время беременности», Журнал репродуктивной медицины для акушера и гинеколога , том. 32, нет. 8, стр. 601–604, 1987. Икбал и А. Норин, «Низкий индекс амниотической жидкости как предиктор перинатального исхода при доношенных беременностях с низким риском», Пакистанский журнал медицинских и медицинских наук , том. 4, нет. 3, pp. 270–271, 2010.
Икбал и А. Норин, «Низкий индекс амниотической жидкости как предиктор перинатального исхода при доношенных беременностях с низким риском», Пакистанский журнал медицинских и медицинских наук , том. 4, нет. 3, pp. 270–271, 2010.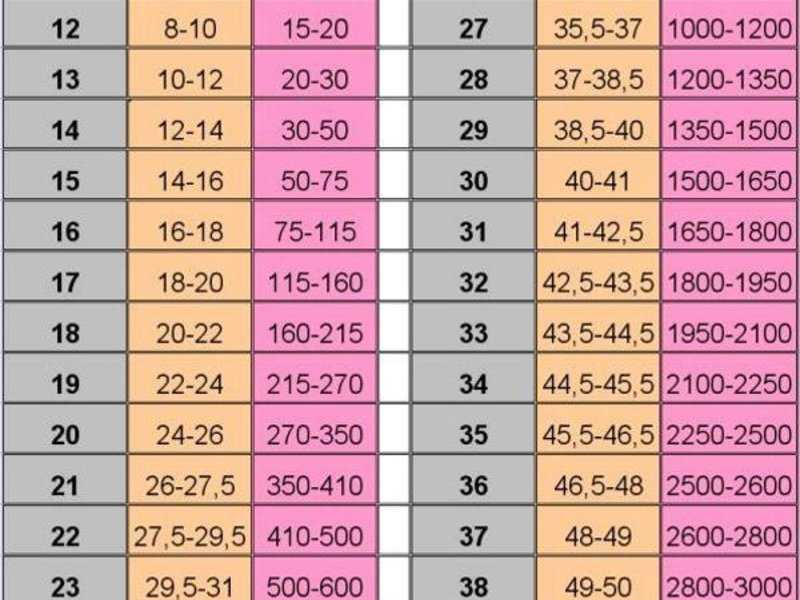 , Фримен Р. К. и Спонг С. Ю., «Антенатальное тестирование — переоценка: краткое изложение семинара Национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер», стр. 9.1375 Акушерство и гинекология , вып. 113, нет. 3, стр. 687–701, 2009 г.
, Фримен Р. К. и Спонг С. Ю., «Антенатальное тестирование — переоценка: краткое изложение семинара Национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер», стр. 9.1375 Акушерство и гинекология , вып. 113, нет. 3, стр. 687–701, 2009 г.
 М. Ли, С. К. Парк, С. С. Шим, Дж. К. Джун, Дж. С. Парк и Х. С. Син, «Измерение продукции мочи плода с помощью трехмерного ультразвукового исследования при нормальной беременности», Ультразвук в акушерстве и гинекологии , том. 30, нет. 3, стр. 281–286, 2007.
М. Ли, С. К. Парк, С. С. Шим, Дж. К. Джун, Дж. С. Парк и Х. С. Син, «Измерение продукции мочи плода с помощью трехмерного ультразвукового исследования при нормальной беременности», Ультразвук в акушерстве и гинекологии , том. 30, нет. 3, стр. 281–286, 2007. 1, стр. 37–41, 2007 г.
1, стр. 37–41, 2007 г.