Риноцитограмма где сделать: Риноцитограмма детям — сдать анализ в Москве по выгодным ценам в «СМ-Клиника» для детей и подростков
Риноцитограмма — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Риноцитограмма — это комплексный анализ микрофлоры носовых пазух. Анализ представляет собой взятие мазка из носа, который чаще всего назначается пациентам, страдающим инфекционными заболеваниями верхних дыхательных путей (особенно, если болезнь не поддается классическому лечению или происходят постоянные рецидивы).
Риноцитограмма относится к микробиологическим исследованиям. Этот метод исследования подразумевает под собой оценку количества таких клеток, как:
- лимфоциты;
- эозинофилы;
- эритроциты;
- нейтрофилы;
- эпителий;
- макрофаги;
- дрожжевые грибы;
- микрофлора.
Риноцитограмма представляет собой анализ мазка, взятого со слизистой носа. Процедура назначается взрослым и детям. Зачастую подобный анализ назначается людям, у которых отмечается продолжительный устойчивый насморк или частые рецидивы инфицирования дыхательных путей. К группе повышенного риска относятся: дети; люди с ослабленным иммунитетом; перенесшие трансплантацию органов; люди с сахарным диабетом.
- воспалительные процессы слизистой носа;
- нарушенное носовое дыхание;
- чрезмерные выделения из носа;
- зуд и чихание;
- участившийся ринит.
Это достаточно простой анализ, который не доставляет никаких неприятных ощущений. Многие пациенты задаются вопросом о том, как сделать риноцитограмму и каким образом подготовиться к проведению исследования. Для получения точных результатов нужно соблюдать определенные правила. За двое суток до забора анализа нужно прекратить применять различные мази внутри и снаружи носа. Запрещено применять капли и спреи, содержащие в своем составе антибактериальные компоненты и кортикостероиды. За 5 дней до проведения забора материала нужно прекратить прием антибиотиков. Не нужно промывать носовые пазухи за сутки до взятия мазка.
Риноцитограмма у ребенка и взрослого проводится в любое время, однако лучше всего это делать на первоначальных этапах заболевания. Проводят забор анализа достаточно простым способом. Процедура совершенно безболезненна, и не нужно бояться ее даже детям. Для проведения забора материала, пациент немного отклоняет голову назад, а доктор или медсестра при помощи ватной палочки берет требуемое количество материала для проведения исследования. Точно такую же процедуру нужно проделать и с другой ноздрей.
Проводят забор анализа достаточно простым способом. Процедура совершенно безболезненна, и не нужно бояться ее даже детям. Для проведения забора материала, пациент немного отклоняет голову назад, а доктор или медсестра при помощи ватной палочки берет требуемое количество материала для проведения исследования. Точно такую же процедуру нужно проделать и с другой ноздрей.
Проводить описание полученного результата должен квалифицированный доктор, так как он знает, как расшифровать анализ (риноцитограмму). Слизистая носа состоит из нескольких клеток, каждая из которых выполняет определенную функцию. Если на слизистую попадают бактерии или вирусы, то для борьбы с ними повышается уровень лейкоцитов. Эти клетки участвуют в формировании иммунитета. Повышение лейкоцитов свидетельствует о наличии в организме инфекции, а превышение одной из фракций лейкоцитов указывает на причину возникновения заболевания. При попадании на поверхность слизистой носа аллергенов возникает аллергическая реакция.
При проведении исследования обязательно нужно знать, какая при риноцитограмме норма у детей. Расшифровка позволяет определить нормальные показатели составляющих отделяемого из носовых пазух для взрослых и детей.
- Эозинофилы
- Нейтрофилы (палочки)
- Нейтрофилы (сегмент.)
- Лимфоциты
- Макрофаги
Содержание этих клеток непостоянно, оно может колебаться на протяжении дня. В утреннее или вечернее время этот показатель может снижаться примерно на 20%, а ночью может повышаться на 30%. При проведении расшифровки риноцитограммы норма у детей эозинофилов в возрасте до 4 лет должна составлять 0-7, а у детей старше 4 лет во внимание берутся показатели для взрослых. Остальные показатели анализов зависят от возраста ребенка, поэтому расшифровку результатов должен делать доктор.
Чтобы определить основную причину продолжительного непроходящего насморка, при проведении исследования подсчитывают количественное соотношение между клетками.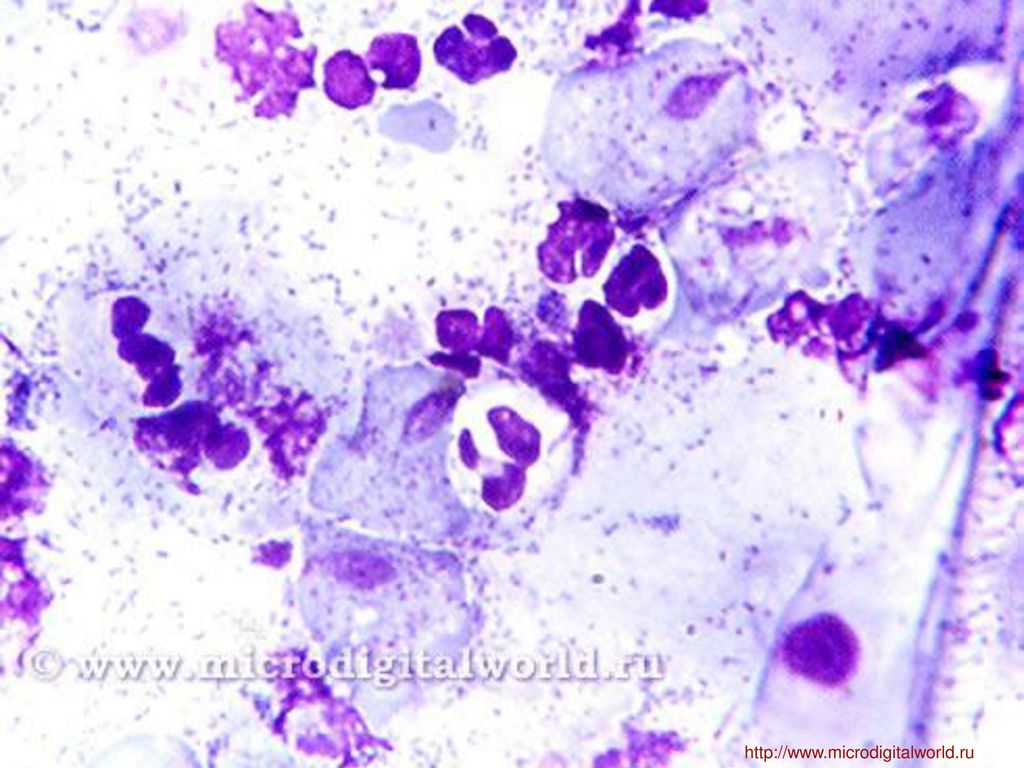 При анализе риноцитограммы (расшифровке) в норме у детей лейкоцитов должно быть в поле зрения до нескольких единиц. При протекании инфекционного процесса и воспаления их количество резко повышается. В норме нейтрофилов должно быть 1-3%. При наличии бактериального типа насморка, фронтита или гайморита их количество резко возрастает, пропорционально интенсивности и сложности протекания воспалительного процесса. Это проявляется в появлении густых выделений из носа желтого или зеленого цвета. Изначально вирусная инфекция может осложняться бактериальной, именно поэтому количество нейтрофилов может повышаться одновременно с лимфоцитами.. Резкое повышение уровня лимфоцитов может свидетельствовать о наличии гриппа, парагриппа, аденовирусной или любой другой вирусной инфекции. Кроме того, их количество может возрастать и при хроническом насморке. Наличие в анализах более 10% эозинофилов говорит о наличии в организме поллиноза, или аллергического насморка. Значительное количество эпителия свидетельствует о протекающем в организме воспалительном процессе.
При анализе риноцитограммы (расшифровке) в норме у детей лейкоцитов должно быть в поле зрения до нескольких единиц. При протекании инфекционного процесса и воспаления их количество резко повышается. В норме нейтрофилов должно быть 1-3%. При наличии бактериального типа насморка, фронтита или гайморита их количество резко возрастает, пропорционально интенсивности и сложности протекания воспалительного процесса. Это проявляется в появлении густых выделений из носа желтого или зеленого цвета. Изначально вирусная инфекция может осложняться бактериальной, именно поэтому количество нейтрофилов может повышаться одновременно с лимфоцитами.. Резкое повышение уровня лимфоцитов может свидетельствовать о наличии гриппа, парагриппа, аденовирусной или любой другой вирусной инфекции. Кроме того, их количество может возрастать и при хроническом насморке. Наличие в анализах более 10% эозинофилов говорит о наличии в организме поллиноза, или аллергического насморка. Значительное количество эпителия свидетельствует о протекающем в организме воспалительном процессе.
 Все эти нарушения требуют дополнительного исследования и комплексного лечения.
Все эти нарушения требуют дополнительного исследования и комплексного лечения.
Шапилова Наталья Васильевна
Микроскопическое исследование мазка со слизистой оболочки носа
Риноцитограмма – это исследование слизи из полости носа под микроскопом. Оно позволяет определить наличие в носовой слизи клеток, характерных для аллергических или инфекционных заболеваний, вызывающих ринит – воспаление слизистой оболочки носа. При длительном насморке в некоторых случаях определение вызвавшей его причины бывает затруднено. С этой целью и проводится риноцитограмма, которая позволяет выявить увеличенное количество эозинофилов, что служит дополнительным аргументом в пользу аллергической природы насморка. Аллергический и инфекционный ринит лечатся по-разному, именно поэтому важно определить причину насморка.
Референсные значения не приводятся.
Результат представляет собой описание общей цитологической картины с подсчетом количества лейкоцитов, эозинофилов, нейтрофилов, эпителия мерцательного, лимфоцитов, макрофагов, слизи, эритроцитов, дрожжевых грибов, флоры.
Синонимы русские
Риноцитограмма, цитологическое исследование секрета из полости носа, мазок на эозинофилию, исследование соскоба со слизистой оболочки полости носа, исследование назального секрета.
Синонимы английские
Cytologic study of respiratory tract, Nasal Smear, Nasal smear for eosinophils, Eosinophil smear.
Метод исследования
Микроскопия.
Какой биоматериал можно использовать для исследования?
Мазок из носа.
Как правильно подготовиться к исследованию?
Исключить использование назальных спреев, капель, содержащих кортикостероиды, в течение 24 часов до исследования.
Общая информация об исследовании
Риноцитограмма – исследование выделений из носа под микроскопом. С ее помощью можно выявить изменения, характерные для аллергических реакций организма или для инфекции.
В норме все стенки полости носа покрыты слизистой оболочкой с секретом, способствующим удалению пыли и микробов. Секрет обладает таким свойством благодаря наличию мерцательного эпителия, имеющего реснички, которые способны колебаться и перемещать слизь вместе с пылью и микробами.
Тем не менее в норме в полости носа обитает большое количество микробов (некоторые виды стафилококков, стрептококков и др), не причиняющих человеку вреда из-за иммунного ответа организма. Если по каким-либо причинам местный иммунитет снижается, микробы могут приводить к воспалению, возникает острый ринит – расстройство функции носа, сопровождающееся воспалительными изменениями слизистой оболочки и насморком. Кроме того, ринит могут вызывать вирусы, передающиеся воздушно-капельным путем, в том числе возбудители ОРЗ.
Снижение местного иммунитета может быть вызвано переохлаждением организма, снижением общего иммунитета человека. Развитию насморка также способствует замедление движения мерцательного эпителия.
Развитию насморка также способствует замедление движения мерцательного эпителия.
В результате ответа иммунной системы в слизистой носа повышается количество лейкоцитов – белых кровяных телец. Существует несколько их разновидностей, при бактериальных инфекциях главную роль в защите организма играют нейтрофилы, при вирусных – лимфоциты. Также могут появляться макрофаги.
При аллергии на организм воздействует определенное вещество (аллерген), например пыльца, шерсть, пыль и т. д., к которому возникает повышенная чувствительность иммунной системы. Такая реакция приводит к выделению в слизистой оболочке носа определенных веществ (гистамина, брадикинина), вызывающих симптомы аллергии. При этом большее значение в данном процессе имеют такие клетки иммунной системы, как эозинофилы (одна из разновидностей лейкоцитов). При аллергии они могут в большом количестве появляться в крови, а также накапливаться в носовой слизи.
Кроме того, существует вазомоторный (нейровегетативный) ринит, при котором воздействие холода, прием некоторых лекарств, воздействие других физических или психоэмоциональных факторов вызывает острое набухание слизистой оболочки носа и изменение тонуса сосудов носовой полости.
При этом во всех случаях ринита происходит образование и выделение большого количества жидкости, что мы и называем насморком.
Аллергическая природа ринита часто остается невыявленной, хотя она достаточно распространена. Риноцитограмма может помочь в диагностике: особенность эозинофилов, появляющихся при аллергическом рините, состоит в том, что при специальной окраске (по Романовскому – Гимзе) они окрашиваются в красный цвет и становятся доступными для подсчета под микроскопом.
Для чего используется исследование?
При длительном насморке в некоторых случаях определение вызвавшей его причины бывает затруднено. С этой целью и проводится риноцитограмма, которая позволяет выявить увеличенное количество эозинофилов, что служит дополнительным аргументом в пользу аллергической природы насморка. Аллергический и инфекционный ринит лечатся по-разному, именно поэтому важно определить причину насморка.
Когда назначается исследование?
При длительном насморке (несколько недель и более), сопровождающемся заложенностью носа, чиханием неустановленного происхождения.
Что означают результаты?
Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала).
Повышение показателей
- Эозинофилы. Значительное повышение (более 10 % от общего количества лейкоцитов в мазке и более) количества эозинофилов свидетельствует в пользу аллергического происхождения насморка. В то же время следует иметь в виду, что отсутствие большого количества эозинофилов в мазке не позволяет достоверно исключить аллергическую природу заболевания. Уровень эозинофилов также может быть повышен при неаллергическом эозинофильном рините – заболевании, при котором другие признаки (помимо повышения количества эозинофилов в крови и носовой слизи) аллергии отсутствуют. Заболевание часто сопровождается полипами и отсутствием реакции на противоаллергические (антигистаминные) препараты.
- Нейтрофилы. Увеличение количества данных клеток в мазке может указывать на то, что причиной насморка являются инфекционные агенты (бактерии или вирусы).
 Повышение уровня нейтрофилов особенно характерно для острой стадии заболевания.
Повышение уровня нейтрофилов особенно характерно для острой стадии заболевания. - Лимфоциты. Повышенное содержание лимфоцитов может быть связано с хроническим инфекционным воспалением слизистой оболочки носа.
- Эритроциты. Появление в мазке эритроцитов может свидетельствовать о повышенной проницаемости сосудистой стенки слизистой полости носа, что характерно для некоторых видов ринита, в частности вызванных дифтерией или гриппом.
Следует отметить, что повышение уровня нейтрофилов и лимфоцитов не является специфичным в отношении инфекции.
Снижение показателей
Отсутствие в мазке эозинофилов, нейтрофилов, других видов лейкоцитов может указывать на:
- вазомоторный ринит – насморк, не связанный с аллергией или инфекцией;
- ринит, связанный со злоупотреблением сосудосуживающими назальными спреями;
- ринит, вызванный другими причинами (гормональными нарушениями, нарушениями психоэмоционального состояния, нарушениями анатомии носовых ходов и др.
 ).
).
Что может влиять на результат?
Использование назальных спреев, особенно кортикостероидов, может приводить к ложноотрицательным результатам в отношении эозинофилии.
Тот же эффект иногда наблюдается при использовании таблеток, содержащих кортикостероиды, и антигистаминных (противоаллергических) препаратов.
Важные замечания
- Следует оценивать результаты исследования, сопоставляя данные истории развития заболевания, других исследований и симптомы.
- Для повышения достоверности результатов рекомендуется повторить обследование через 1-2 недели.
Также рекомендуется
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Суммарные иммуноглобулины E (IgE) в сыворотке
Кто назначает исследование?
Врач-терапевт, врач общей практики, врач-оториноларинголог, аллерголог-иммунолог.
Литература
- Пальчун В.
 Т. Оториноларингология. Национальное руководство, 2008, ГЭОТАР-медиа. 919 с.
Т. Оториноларингология. Национальное руководство, 2008, ГЭОТАР-медиа. 919 с. - V Paleri, J Hill. ENT Infections: An Atlas of Investigation and Management, 2010, Atlas Medical Publishing Ltd. P. 116.
- Dan L. Longo, Dennis L. Kasper,J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
Сравнительное исследование двух различных методов обработки — мазков и цитоцентрифугированных препаратов
На этой странице
РезюмеВведениеМатериалы и методыРезультатыОбсуждениеДоступность данныхРаскрытиеКонфликты интересовВклад авторовСсылкиАвторское правоСтатьи по теме
нет единого мнения о стандартизации процедуры обработки полученных образцов. Поэтому мы решили протестировать образцы, полученные путем соскоба из носа, распространенный способ забора образцов из носа, два различных метода обработки, мазок и цитоцентрифугирование, и сравнить их с точки зрения содержания воспалительных клеток, качества предметных стекол и достоверности клинической оценки. Мы проанализировали 105 пациентов с подозрением на синоназальные заболевания, и у каждого пациента мы выполнили назальную цитологию обоими методами. Наш анализ показал хорошую корреляцию между двумя методами процентного содержания нейтрофилов и эозинофилов, оба из которых вернули хорошо сохранившиеся клетки, показали более высокий процент нейтрофилов у мужчин и курильщиков и более высокий процент эозинофилов у пациентов с полипозом, с хорошим соответствием клиническим симптомам. как измеряется с помощью специального вопросника, связанного с заболеванием (Sino-Nasal Outcome Test-22). С технической точки зрения, размазанные предметные стекла было легче приготовить без необходимости в специальном оборудовании, но распределение клеток было лучше на предметных стеклах, подвергнутых цитоцентрифугированию, что позволило сократить время считывания. В заключение можно сказать, что оба метода можно считать взаимозаменяемыми и достойными использования.
Мы проанализировали 105 пациентов с подозрением на синоназальные заболевания, и у каждого пациента мы выполнили назальную цитологию обоими методами. Наш анализ показал хорошую корреляцию между двумя методами процентного содержания нейтрофилов и эозинофилов, оба из которых вернули хорошо сохранившиеся клетки, показали более высокий процент нейтрофилов у мужчин и курильщиков и более высокий процент эозинофилов у пациентов с полипозом, с хорошим соответствием клиническим симптомам. как измеряется с помощью специального вопросника, связанного с заболеванием (Sino-Nasal Outcome Test-22). С технической точки зрения, размазанные предметные стекла было легче приготовить без необходимости в специальном оборудовании, но распределение клеток было лучше на предметных стеклах, подвергнутых цитоцентрифугированию, что позволило сократить время считывания. В заключение можно сказать, что оба метода можно считать взаимозаменяемыми и достойными использования.1. Введение
Хронический ринит является очень распространенным заболеванием во всем мире: неаллергическим ринитом (НАР) страдает до 20 миллионов пациентов в США и 50 миллионов в Европе [1]. В настоящее время этому состоянию придается большое значение не только из-за его экономического бремени [2], но и из-за его влияния на качество жизни (КЖ): фактически хронический ринит связан с плохой успеваемостью на работе или в школе и может мешать сну. , интеллектуальная деятельность и рекреационная деятельность.
В настоящее время этому состоянию придается большое значение не только из-за его экономического бремени [2], но и из-за его влияния на качество жизни (КЖ): фактически хронический ринит связан с плохой успеваемостью на работе или в школе и может мешать сну. , интеллектуальная деятельность и рекреационная деятельность.
С клинической точки зрения хронический ринит определяется как наличие хотя бы одного из следующих признаков: заложенность носа, ринорея, чихание, зуд в носу и заложенность носа, с (AR) или без (NAR) соответствием между симптомами сезонность аллергенов [3]. АР и НАР могут сосуществовать у одного и того же пациента, что приводит к диагностике смешанного ринита (МР) [4] или перекрывающегося ринита [5]. NAR можно дополнительно классифицировать по различным подтипам на основе цитологических критериев в соответствии с преобладающей воспалительной клеточной популяцией при назальной цитологии (с эозинофилами: NARES; с нейтрофилами: NARNE; с эозинофилами и тучными клетками: NARESMA; только с тучными клетками: NARMA). ) [3, 6] и/или по клиническим признакам (например, сенильный, вкусовой или атрофический) [3, 7]. О воспалении носа также часто сообщают при системных заболеваниях, таких как EGPA [8] или ревматологических состояниях [9].].
) [3, 6] и/или по клиническим признакам (например, сенильный, вкусовой или атрофический) [3, 7]. О воспалении носа также часто сообщают при системных заболеваниях, таких как EGPA [8] или ревматологических состояниях [9].].
Таким образом, в настоящее время назальная цитология приобретает все большую роль в диагностике и лечении НАР и МР, и некоторые авторы рекомендуют ее повседневное использование [6].
Однако до сих пор нет единого мнения о том, как брать и обрабатывать образцы из носа. В литературе описаны различные методы отбора проб, такие как промывание носа, выдувание выделений, чистка носа или соскоб [10]. Среди них наиболее часто применяются методы соскабливания и браширования, которые просты в выполнении и безболезненны для пациента. Собранный материал может быть обработан прямым смазыванием стекла или разведением образцов фосфатно-буферным раствором (PBS) или дитиотреитолом (DTT) в сочетании с цитоцентрифугированием [6, 11, 12]. Приведены количественные и полуколичественные оценки [6, 12].
Это исследование направлено на проведение на образцах, полученных путем соскоба из носа, прямого сравнения методов подготовки мазков и цитоцентрифугирования с точки зрения содержания воспалительных клеток, качества подготовки и достоверности клинических выводов. Насколько нам известно, никаких предыдущих данных по этому сравнению не поступало.
2. Материалы и методы
2.1. Пациенты
Пациенты были набраны в Ринологическую амбулаторную клинику 1-го отделения оториноларингологии (Университетская клиника Пизы) в период с января 2013 г. по июль 2014 г. Все пациенты дали письменное информированное согласие в рамках клинической рутины.
Для всех пациентов мы составили подробный анамнез, запись используемых лекарств, аллергический профиль и возможные сопутствующие заболевания (например, астму, эозинофильный гранулематоз с полиангиитом и синдром Шегрена) с последующей фиброоптической назальной эндоскопией. .
Возможные диагнозы синоназального отдела были (а) нормальными, в случаях отсутствия назальных симптомов и синоназальных эндоскопических изменений; (б) ринит, диагностированный на клинической основе, считающийся аллергическим (АР), если хотя бы один результат кожной пробы был положительным и имело место совпадение с хронологической картиной симптомов; в противном случае ринит определяли как «неаллергический» (NAR) и дополнительно классифицировали с помощью назальной цитологии в соответствии с преобладающей воспалительной клеточной популяцией [6]. Продолжительность и тяжесть как АР, так и НАР классифицировали в соответствии с рекомендациями по аллергическому риниту и его влиянию на астму (ARIA) [13]; (c) сухой ринит у пациентов, ссылающихся на субъективное ощущение «сухого носа» в сочетании с видимой сухостью слизистой оболочки носа и атрофией носовых раковин и синдромом Шегрена [14]; (d) хронический риносинусит с (ХРСсНП) и без (ХРСсНП) полипов носа, в случаях заложенности носа, выделения из носа, лицевых болей, снижения обоняния, связанных с эндоскопическими признаками полипов из носа, слизисто-гнойным отделяемым и/или отеком слизистой оболочки, согласно Европейской позиции по риносинуситу и назальным полипам [15]. Все пациенты заполнили связанный со здоровьем вопросник, посвященный синоназальным расстройствам, Sino-Nasal Outcome Test-22 (SNOT-22) [16], как часть нашего обычного клинического протокола.
Продолжительность и тяжесть как АР, так и НАР классифицировали в соответствии с рекомендациями по аллергическому риниту и его влиянию на астму (ARIA) [13]; (c) сухой ринит у пациентов, ссылающихся на субъективное ощущение «сухого носа» в сочетании с видимой сухостью слизистой оболочки носа и атрофией носовых раковин и синдромом Шегрена [14]; (d) хронический риносинусит с (ХРСсНП) и без (ХРСсНП) полипов носа, в случаях заложенности носа, выделения из носа, лицевых болей, снижения обоняния, связанных с эндоскопическими признаками полипов из носа, слизисто-гнойным отделяемым и/или отеком слизистой оболочки, согласно Европейской позиции по риносинуситу и назальным полипам [15]. Все пациенты заполнили связанный со здоровьем вопросник, посвященный синоназальным расстройствам, Sino-Nasal Outcome Test-22 (SNOT-22) [16], как часть нашего обычного клинического протокола.
2.2. Сбор и анализ препаратов
По окончании клинического осмотра по методикам, описанным в литературе [6, 15] и принятым в настоящее время в нашем центре, выполнены два последовательных соскоба из носа со сбором материала из средней трети нижней носовой раковины. с помощью кюретки Rhino-Probe™ (Arlington Scientific Inc. Спрингвилл, Юта, США). Лечение, если таковое имелось, прекращали перед соскобом из носа. Период отмены составлял не менее 4 дней для антигистаминных препаратов и 10 дней для топических стероидов [17]. Одну кюретку сразу же наносили на предметное стекло, обращая внимание на правильное распределение собранного материала на предметном стекле и рассеивание возможных сгустков слизи. Другую кюретку помещали в 15-мл полипропиленовую пробирку с 0,5 мл PBS, оставляли на шейкерной бане при 37°C на 10 с, чтобы клетки ресуспендировались в растворе PBS. Затем суспензию подвергали цитоцентрифугированию (Cytospin II, Shandon Scientific, Сьюикли, Пенсильвания, США) при 500 об/мин в течение 5 минут, чтобы получить монослой клеток на определенной области предметного стекла. После сушки на воздухе как смазанные, так и подвергнутые цитоцентрифугированию предметные стекла фиксировали и окрашивали с помощью Diff Quik (Baxter Scientific Products, Майами, Флорида).
с помощью кюретки Rhino-Probe™ (Arlington Scientific Inc. Спрингвилл, Юта, США). Лечение, если таковое имелось, прекращали перед соскобом из носа. Период отмены составлял не менее 4 дней для антигистаминных препаратов и 10 дней для топических стероидов [17]. Одну кюретку сразу же наносили на предметное стекло, обращая внимание на правильное распределение собранного материала на предметном стекле и рассеивание возможных сгустков слизи. Другую кюретку помещали в 15-мл полипропиленовую пробирку с 0,5 мл PBS, оставляли на шейкерной бане при 37°C на 10 с, чтобы клетки ресуспендировались в растворе PBS. Затем суспензию подвергали цитоцентрифугированию (Cytospin II, Shandon Scientific, Сьюикли, Пенсильвания, США) при 500 об/мин в течение 5 минут, чтобы получить монослой клеток на определенной области предметного стекла. После сушки на воздухе как смазанные, так и подвергнутые цитоцентрифугированию предметные стекла фиксировали и окрашивали с помощью Diff Quik (Baxter Scientific Products, Майами, Флорида). Слайды изучались вслепую двумя разными читателями. На каждом предметном стекле с помощью световой микроскопии исследовали не менее 300 воспалительных клеток или 30 полей зрения при 40-кратном увеличении (Olympus Bh3, Токио, Япония). Лимфоциты, нейтрофилы, эозинофилы, тучные клетки и эпителиальные клетки подсчитывали и выражали в процентах от общего числа клеток. Согласно недавней публикации [6], также была проведена полуколичественная оценка предметных стекол с использованием градации воспалительных клеток (нет, случайные, немногочисленные, умеренное количество, большие скопления и скопления, покрывающие поле). Только эозинофилы и нейтрофилы, наиболее репрезентативные воспалительные клетки, использовались в статистическом анализе для сравнения клеточных различий между двумя методами.
Слайды изучались вслепую двумя разными читателями. На каждом предметном стекле с помощью световой микроскопии исследовали не менее 300 воспалительных клеток или 30 полей зрения при 40-кратном увеличении (Olympus Bh3, Токио, Япония). Лимфоциты, нейтрофилы, эозинофилы, тучные клетки и эпителиальные клетки подсчитывали и выражали в процентах от общего числа клеток. Согласно недавней публикации [6], также была проведена полуколичественная оценка предметных стекол с использованием градации воспалительных клеток (нет, случайные, немногочисленные, умеренное количество, большие скопления и скопления, покрывающие поле). Только эозинофилы и нейтрофилы, наиболее репрезентативные воспалительные клетки, использовались в статистическом анализе для сравнения клеточных различий между двумя методами.
2.3. Статистический анализ
Процентное содержание клеток выражено в виде медианы (диапазона). Различия между группами были проверены с использованием ANOVA и критерия Манна-Уитни для нормально и ненормально распределенных переменных соответственно.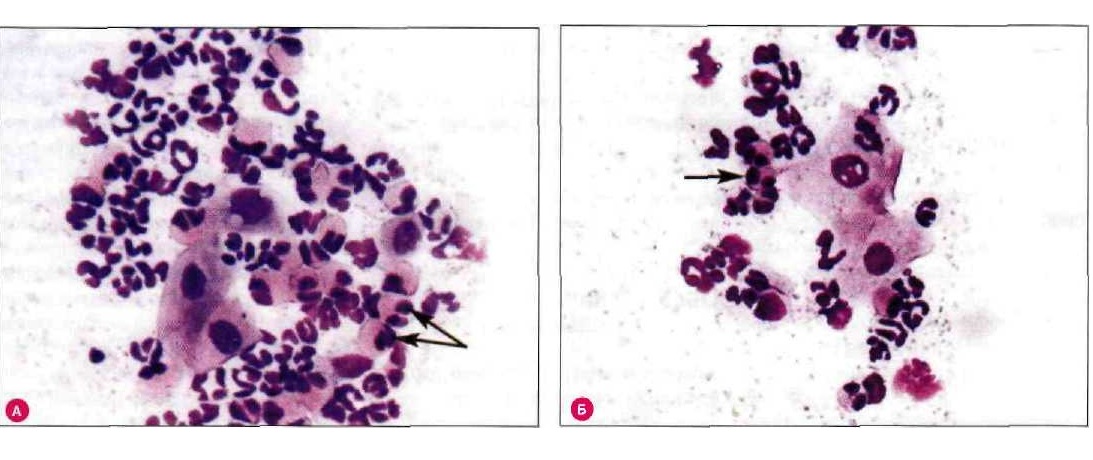 Различия в процентном содержании клеток среди различных классов ринита анализировали с помощью теста Крускала-Уоллиса. Значение ниже 0,05 считалось значимым. Коэффициенты внутриклассовой корреляции (RI) были рассчитаны для оценки соответствия между двумя методами, когда воспалительные клетки были выражены в процентах, и для оценки соответствия между двумя ридерами, оцененными на 20 предметных стеклах, случайно выбранных для каждого метода. Удовлетворительными считались значения RI > 0,6 [18]. Соответствие между двумя методами полуколичественной оценки воспалительных клеток рассчитывали с использованием коэффициента Каппа Коэна. значения > 0,6 считались удовлетворительными [19]. Для обоих методов согласование между читателями было хорошим (RI = 0,84 для нейтрофилов и 0,96 для эозинофилов в цитоцентрифугированных предметных стеклах и RI = 0,80 для нейтрофилов и 0,89 для эозинофилов в смазанных предметных стеклах). Статистический анализ проводили с помощью статистической программы SPSS 16.
Различия в процентном содержании клеток среди различных классов ринита анализировали с помощью теста Крускала-Уоллиса. Значение ниже 0,05 считалось значимым. Коэффициенты внутриклассовой корреляции (RI) были рассчитаны для оценки соответствия между двумя методами, когда воспалительные клетки были выражены в процентах, и для оценки соответствия между двумя ридерами, оцененными на 20 предметных стеклах, случайно выбранных для каждого метода. Удовлетворительными считались значения RI > 0,6 [18]. Соответствие между двумя методами полуколичественной оценки воспалительных клеток рассчитывали с использованием коэффициента Каппа Коэна. значения > 0,6 считались удовлетворительными [19]. Для обоих методов согласование между читателями было хорошим (RI = 0,84 для нейтрофилов и 0,96 для эозинофилов в цитоцентрифугированных предметных стеклах и RI = 0,80 для нейтрофилов и 0,89 для эозинофилов в смазанных предметных стеклах). Статистический анализ проводили с помощью статистической программы SPSS 16. 0.
0.
3. Результаты
120 субъектов были первоначально включены в наше исследование, но 15 из них были последовательно исключены из-за недостаточности или повреждения клеток в смазанных (: 9) или цитоцентрифугированных (: 6) предметных стеклах. Поэтому сравнительный анализ был проведен на 105 пациентах, данные о которых приведены в табл. 1. Пациенты были достаточно равномерно распределены по разным категориям риносинусальной болезни, с преобладанием пациентов с ХРСсНП. Показатель SNOT-22 всегда был выше у пациентов, чем в контроле, причем самые высокие значения наблюдались при АР и CRSwNP.
Всем пациентам был проведен двукратный забор слизистой оболочки нижней носовой раковины, при этом побочных эффектов, а именно носовых кровотечений, не наблюдалось.
Клетки хорошо сохранились как в мазках, так и в цитоцентрифугированных предметных стеклах. Распределение клеток было лучше на предметных стеклах, подвергнутых цитоцентрифугированию, с хорошо разделенными и легко идентифицируемыми клетками. На смазанных предметных стеклах было больше скоплений и участков, покрытых слизистой пленкой (рис. 1).
На смазанных предметных стеклах было больше скоплений и участков, покрытых слизистой пленкой (рис. 1).
Два метода показали хорошую корреляцию для нейтрофилов (8,0 (0–91)% против 10,2 (0–97)%, ро: 0,8; , цитоцентрифугированные против размазанных препаратов) и процентное содержание эозинофилов (0,2 (0–74)% против 0,2 (0–34)%, rho: 0,76; , цитоцентрифугированные против размазанных препаратов) с высоким значением RI для обоих типов клеток (рис. 2) .
Только при высоком процентном содержании эозинофилов методика подготовки цитоцентрифугированием давала более высокие значения. Хорошее совпадение также наблюдалось при проведении полуколичественного анализа той же клеточной популяции (таблица 2).
Мы наблюдали более высокий процент нейтрофилов у мужчин по сравнению с женщинами, у курильщиков и бывших курильщиков по сравнению с некурящими, а также более высокий процент эозинофилов у пациентов с назальными полипами как в цитоцентрифугированных, так и в мазках (таблица 3).
Мы также обнаружили положительную корреляцию между процентным содержанием эозинофилов и оценкой SNOT-22 при использовании обоих методов (rho: 0,4, как в мазках, так и в цитоцентрифугированных предметных стеклах). Это наблюдение было подтверждено при полуколичественной оценке значительным увеличением балла SNOT-22 с нулевого до очень большого количества классов эозинофилов (как в мазках, так и в цитоцентрифугированных предметных стеклах).
4. Дискуссия
Назальная цитология впервые была применена в клинической практике в начале ХХ века, когда Эйерманн идентифицировал эозинофилы в слизистой оболочке носа у аллергиков [20], но лишь значительно позже, в 19С 70-х годов случайным образом [21] и более систематически с 2000-х годов [22] назальная цитология нашла свою роль в назальном диагностическом алгоритме. Последующее широкое применение назальной цитологии в ринологии связано с простотой строения нормальной слизистой оболочки носа, которая образована реснитчатым псевдомногослойным эпителием, состоящим из слизисто-секретирующих клеток и реснитчатых, поперечно-полосатых и базальных клеток [6]. Следовательно, на риноцитограмме наличие воспалительных клеток или инфекционных патогенов (биопленки, бактерий и грибков) является патологией и маркером заболевания носа [23, 24].
Следовательно, на риноцитограмме наличие воспалительных клеток или инфекционных патогенов (биопленки, бактерий и грибков) является патологией и маркером заболевания носа [23, 24].
Процедура взятия проб безболезненна и малоинвазивна. Количество клеток вместе с клиническим и аллергическим профилем пациента позволяет клиницисту сформулировать правильный субдиагноз в области неаллергического ринита (НАР), дифференцируя НАР с преобладанием эозинофилов (НАРЕС), с преобладанием нейтрофилов (НАРНЭ), с тучными клетками (NARMA), а также с эозинофилами и тучными клетками (NARESMA) [25] и может идентифицировать MR [4]. Совсем недавно назальная цитология использовалась в качестве инструмента для оценки ответа на лечение и для проспективной оценки рецидива полипов носа у пациентов, перенесших синоназальную операцию по поводу CRSwNP [26].
Несмотря на растущее применение назальной цитологии в диагностике синоназальных нарушений, было опубликовано лишь несколько методологических исследований.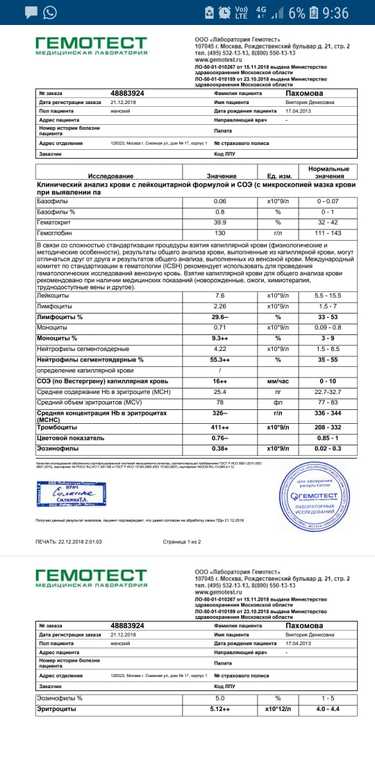 Насколько нам известно, это первое исследование, в котором сравниваются два разных метода обработки соскоба из носа, которые мы признали лучшим методом отбора проб, поскольку он считается наиболее распространенным способом сбора материала из носа. Мы сравнили методы приготовления мазка и цитоцентрифугирования у одних и тех же пациентов.
Насколько нам известно, это первое исследование, в котором сравниваются два разных метода обработки соскоба из носа, которые мы признали лучшим методом отбора проб, поскольку он считается наиболее распространенным способом сбора материала из носа. Мы сравнили методы приготовления мазка и цитоцентрифугирования у одних и тех же пациентов.
Эти два метода дали схожие результаты как с точки зрения поддержки диагноза, так и с точки зрения классификации пациентов в зависимости от пола, привычки к курению и наличия полипов в носу. Согласованность полуколичественного метода подсчета была приемлемой, а корреляция процентного содержания нейтрофилов и эозинофилов между двумя методами обработки была высокой. В этой попытке два метода обработки оказались совершенно одинаковыми с точки зрения повторяемости и достоверности.
Мы обнаружили, что клетки хорошо сохранились как в мазках, так и в цитоцентрифугированных предметных стеклах. Этапы подготовки были проще и быстрее, если метод смазывания выполнялся без необходимости использования дополнительных инструментов, в то время как подготовка предметных стекол для цитоцентрифугирования занимала больше времени и требовала оснащенной лаборатории. С другой стороны, цитоцентрифугированные препараты было легче читать, имея лучшее и более однородное распределение клеток по сравнению с размазанными препаратами, где клетки часто были сконцентрированы в виде сгустков и едва различимы, что иногда затрудняло их возвращение в анализ. Это привело к значительному сокращению времени чтения цитоцентрифугированных слайдов.
С другой стороны, цитоцентрифугированные препараты было легче читать, имея лучшее и более однородное распределение клеток по сравнению с размазанными препаратами, где клетки часто были сконцентрированы в виде сгустков и едва различимы, что иногда затрудняло их возвращение в анализ. Это привело к значительному сокращению времени чтения цитоцентрифугированных слайдов.
В настоящее время назальная цитология редко используется для оценки и лечения пациентов с заболеваниями верхних дыхательных путей, отчасти из-за длительной процедуры, противоречивой воспроизводимости результатов и все еще умеренного интереса к феноэндотипированию хронических заболеваний верхних дыхательных путей. заболевания дыхательных путей. Однако в настоящее время растет интерес к определению специфических воспалительных паттернов при заболеваниях верхних и нижних дыхательных путей, которые потенциально могут быть полезны для лучшего лечения этих заболеваний в соответствии с так называемой «прецизионной медициной» [27]. Эта новая эра в настоящее время применяется для идентификации различных эндотипов тяжелой астмы и может быть применима также для лечения хронического риносинусита. В этой попытке аллергологам, пульмонологам (главным образом, астмологам) и ЛОР-специалистам следует постоянно лучше знакомиться с этим инструментом для оценки характеристик воспаления верхних дыхательных путей. Если в настоящее время назальная цитология в основном ограничивается исследовательскими центрами, то в ближайшем будущем она может более широко применяться в контексте «персонализированной медицины».
Эта новая эра в настоящее время применяется для идентификации различных эндотипов тяжелой астмы и может быть применима также для лечения хронического риносинусита. В этой попытке аллергологам, пульмонологам (главным образом, астмологам) и ЛОР-специалистам следует постоянно лучше знакомиться с этим инструментом для оценки характеристик воспаления верхних дыхательных путей. Если в настоящее время назальная цитология в основном ограничивается исследовательскими центрами, то в ближайшем будущем она может более широко применяться в контексте «персонализированной медицины».
На основании наших результатов мы можем заключить, что существует полное совпадение данных, полученных из мазков и цитоцентрифугированных препаратов. Хотя цитоцентрифугированные препараты позволяют получить препараты лучшего качества, что делает процедуру считывания более простой и менее трудоемкой, это преимущество уравновешивается более сложной и трудоемкой процедурой подготовки. Таким образом, обе процедуры можно считать эквивалентными с точки зрения клинической полезности.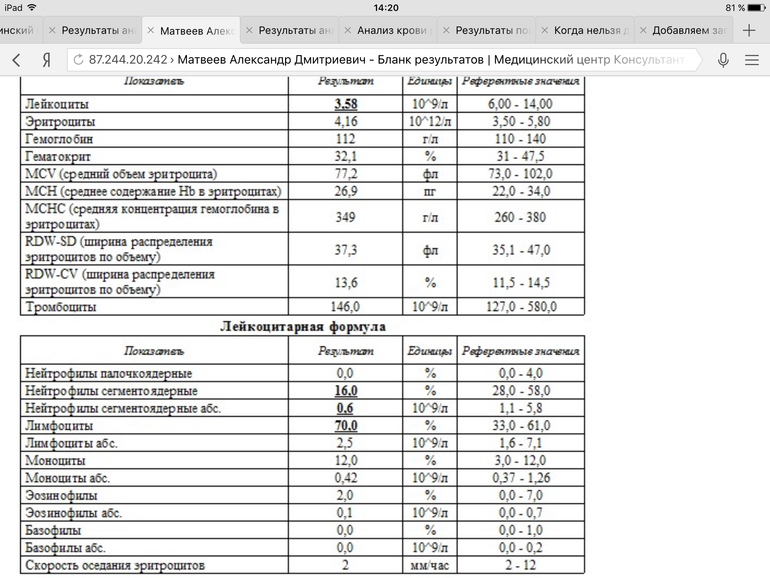
Это исследование может значительно улучшить распространение назальной цитологии при оценке заболеваний верхних дыхательных путей.
Доступность данных
Данные, использованные для подтверждения результатов этого исследования (файл SPSS), хранятся на сервере отделения университетской больницы Пизы.
Раскрытие информации
Исследование проводилось в рамках плановой клинической деятельности отделения оториноларингологии университетской больницы Пизы.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в связи с публикацией данной статьи.
Вклад авторов
PP, VS и MLB разработали исследование; AN, LCM, MS, VS, ML и PP контролировали клинические оценки. AN, LCM, MS и VS делали соскобы и мазки из носа; MLB провела лабораторный и статистический анализ. PP, VS и MLB написали рукопись; все авторы прочитали и одобрили окончательный вариант рукописи.
Ссылки
N. P. Tran, J. Vickery и M.
 S. Blaiss, «Лечение ринита: аллергический и неаллергический», Allergy, Asthma and Immunology Research , том. 3, нет. 3, стр. 148–156, 2011.
S. Blaiss, «Лечение ринита: аллергический и неаллергический», Allergy, Asthma and Immunology Research , том. 3, нет. 3, стр. 148–156, 2011.Посмотреть по адресу:
Сайт издателя | Google Scholar
Л. О. Карделл, П. Олссон, М. Андерссон и др., «ИТОГО: высокая стоимость аллергического ринита — национальное шведское популяционное анкетное исследование», npj Primary Care Respiratory Medicine , vol. 26, нет. 1, статья 15082, 2016.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М. А. Калинер, «Неаллергическая ринопатия (ранее известная как вазомоторный ринит)», Клиники иммунологии и аллергии Северной Америки , vol. 31, нет. 3, стр. 441–455, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Р.
 А. Сеттипейн и Г. А. Сеттипан, «Неаллергический ринит», в Current Review of Rhinitis , MA Kaliner, Ed., стр. 55–68, Current. Medicine, Philadelphia, 2nd edition edition, 2006.
А. Сеттипейн и Г. А. Сеттипан, «Неаллергический ринит», в Current Review of Rhinitis , MA Kaliner, Ed., стр. 55–68, Current. Medicine, Philadelphia, 2nd edition edition, 2006.Посмотреть по адресу:
Google Scholar
M. Gelardi, «Наложенный» ринит: настоящая ловушка для риноаллергологов», European Annals of Allergy and Clinical Immunology , vol. 46, нет. 6, стр. 234–236, 2014.
Просмотр по адресу:
Google Scholar
М. Геларди, Л. Яннуцци, Н. Куаранта, М. Ланди и Г. Пассалаккуа, «Носовая цитология: практические аспекты и клиническая значимость», Clinical and Experimental Allergy , vol. 46, нет. 6, стр. 785–792, 2016.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М. Д. Скарупа и М.
 А. Калинер, «Неаллергический ринит с акцентом на вазомоторный ринит: клиническое значение, дифференциальный диагноз и рекомендации по эффективному лечению», Журнал Всемирной организации по аллергии , том. 2, нет. 3, стр. 20–25, 2009 г.
А. Калинер, «Неаллергический ринит с акцентом на вазомоторный ринит: клиническое значение, дифференциальный диагноз и рекомендации по эффективному лечению», Журнал Всемирной организации по аллергии , том. 2, нет. 3, стр. 20–25, 2009 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
V. Seccia, S. Fortunato, L. Cristofani-Mencacci et al., «Фокус на аудиологическом нарушении при эозинофильном гранулематозе с полиангиитом», The Laryngoscope , vol. 126, нет. 12, стр. 2792–2797, 2016.
Посмотреть по адресу:
Сайт издателя | Google Scholar
S. R. M. Freeman, P. Z. Sheehan, M. A. Thorpe и J. A. Rutka, «Проявления уха, носа и горла синдрома Шегрена: ретроспективный обзор многопрофильной клиники», Журнал отоларингологии , том. 34, нет. 1, с. 20, 2005.
Посмотреть по адресу:
Сайт издателя | Google Scholar
P.
 W. Hellings, G. Scadding, I. Alobid et al., «Резюме документа Европейской рабочей группы по диагностическим инструментам в ринологии», Rhinology , vol. 50, нет. 4, стр. 339–352, 2012 г.
W. Hellings, G. Scadding, I. Alobid et al., «Резюме документа Европейской рабочей группы по диагностическим инструментам в ринологии», Rhinology , vol. 50, нет. 4, стр. 339–352, 2012 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
M. Raulf-Heimsoth, C. Wirtz, F. Papenfuss и X. Baur, «Профиль медиатора смыва носа и клеточный состав материала для чистки носа во время тестов с латексной нагрузкой», Клиническая и экспериментальная аллергия , том. 30, нет. 1, стр. 110–121, 2000.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. Л. Пьячентини, Х. Каульбах, Т. Скотт и М. А. Калинер, «Оценка назальной цитологии: сравнение методов», Allergy , vol. 53, нет. 3, стр. 326–328, 1998.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Ж.
 Буске, Н. Халтаев, А. А. Круз и др., «Аллергический ринит и его влияние на астму (ARIA) 2008», Аллергия , том. 63, Приложение 86, стр. 8–160, 2008 г.
Буске, Н. Халтаев, А. А. Круз и др., «Аллергический ринит и его влияние на астму (ARIA) 2008», Аллергия , том. 63, Приложение 86, стр. 8–160, 2008 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
Т. Хильденбранд, Р. К. Вебер и Д. Бремер, «Сухой ринит, сухость в носу и атрофический ринит: обзор литературы», European Archives of Oto-Rhino-Laryngology , vol. 268, нет. 1, стр. 17–26, 2011 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
WJ Fokkens, VJ Lund, J. Mullol et al., «European Position Paper on Rhinosinusitis and Nasal Polyps 2012», Приложение по ринологии , том. 23, стр. 1–298, 2012.
Посмотреть по адресу:
Google Scholar
П. П. Марамбайя, М. Г. Лима, К.
 П. Сантос, А. де Мачадо Гомеш, М. М. де Соуза и М. Э. де Маседо Марвалюкес качества жизни больных хроническим риносинуситом с помощью опросника SNOT-22», Бразильский журнал оториноларингологии , том. 79, нет. 1, стр. 54–58, 2013 г.
П. Сантос, А. де Мачадо Гомеш, М. М. де Соуза и М. Э. де Маседо Марвалюкес качества жизни больных хроническим риносинуситом с помощью опросника SNOT-22», Бразильский журнал оториноларингологии , том. 79, нет. 1, стр. 54–58, 2013 г.Посмотреть по адресу:
Сайт издателя | Академия Google
M. Gelardi, C. Russo, M.L. Fiorella, R. Fiorella, G.W. Canonica и G. Passalacqua, «Когда аллергический ринит не только аллергический», American Journal of Rhinology & Allergy , vol. 23, нет. 3, стр. 312–315, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
С. Чинн, «Повторяемость и сравнение методов», Thorax , vol. 46, стр. 454–456, 1991.
Посмотреть по адресу:
Google Scholar
Дж.
 Р. Лэндис и Г. Г. Кох, «Измерение согласия наблюдателей для категориальных данных», Biometrics , vol. 33, нет. 1, стр. 159–174, 1977.
Р. Лэндис и Г. Г. Кох, «Измерение согласия наблюдателей для категориальных данных», Biometrics , vol. 33, нет. 1, стр. 159–174, 1977.Посмотреть по адресу:
Сайт издателя | Google Scholar
CH Eyermann, «LXXIII. Назальные проявления аллергии», Annals of Otology, Rhinology & Laryngology , vol. 36, нет. 3, стр. 808–815, 1927.
Посмотреть по адресу:
Сайт издателя | Академия Google
Дж. Т. Бикмор и М. Л. Маршалл, «Цитология назальных выделений: дополнительная диагностическая помощь», The Laryngoscope , vol. 86, нет. 4, стр. 516–523, 1976.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М. Геларди, П. Кассано, М. Кассано и М. Л. Фиорелла, «Цитология носа: описание гиперхроматической надъядерной полоски как возможного маркера анатомической и функциональной целостности реснитчатой клетки», , США.
 Журнал ринологии , том. 17, нет. 5, стр. 263–268, 2003.
Журнал ринологии , том. 17, нет. 5, стр. 263–268, 2003.Посмотреть по адресу:
Сайт издателя | Google Scholar
P. Howarth, C. Persson, E. Meltzer, M. Jacobson, S. Durham и P. Silkoff, «Объективный мониторинг воспаления носовых дыхательных путей при рините», Journal of Allergy and Clinical Immunology , том. 115, нет. 3, стр. S414–S441, 2005 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. Gelardi, G. Passalacqua, ML Fiorella, A. Mosca, and N. Quaranta, «Цитология носа: «инфекционное пятно», выражение морфологически-хроматической биопленки», Европейский журнал клинической микробиологии и инфекционных заболеваний , том. 30, нет. 9, стр. 1105–1109, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M.
 Gelardi, AM del Giudice, M.L. Fiorella et al., «Неаллергический ринит с эозинофилами и тучными клетками представляет собой новое тяжелое заболевание носа», International Journal of Immunopathology and Pharmacology , vol. 21, нет. 2, стр. 325–331, 2008.
Gelardi, AM del Giudice, M.L. Fiorella et al., «Неаллергический ринит с эозинофилами и тучными клетками представляет собой новое тяжелое заболевание носа», International Journal of Immunopathology and Pharmacology , vol. 21, нет. 2, стр. 325–331, 2008.Посмотреть по адресу:
Сайт издателя | Google Scholar
M. Gelardi, R. Fiorella, M.L. Fiorella, C. Russo, P. Soleti, and G. Ciprandi, «Полипоз носовых пазух: клинико-цитологическая оценка и прогностический индекс рецидива», Journal of Биологические регуляторы и гомеостатические агенты , vol. 23, нет. 3, pp. 181–188, 2009.
Посмотреть по адресу:
Google Scholar
C. A. Akdis и Z. K. Ballas, «Точная медицина и точное здоровье: строительные блоки для создания революционной модели здравоохранения», Журнал аллергии и клинической иммунологии , том.
 137, нет. 5, стр. 1359–1361, 2016.
137, нет. 5, стр. 1359–1361, 2016.Посмотреть по адресу:
Сайт издателя | Google Scholar
Copyright
Copyright © 2018 Maria Laura Bartoli et al. Эта статья находится в открытом доступе и распространяется в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Что такое риноцитограмма? Расшифровка, норма у детей, описание процедуры и подготовка к ней
Воспалительные процессы в полости носа, очень большая проблема для детей. Бывает, что родители проводят неправильное лечение хронического ринита, так как разновидностей такого заболевания множество и каждое требует применения определенного метода терапии.
Очень важно проводить диагностику ради диагностики. Для этого проводится риноцитограмма. Расшифровка мазка из носа позволит определить наличие заболевания и выявить особенности его течения.
Расшифровка мазка из носа позволит определить наличие заболевания и выявить особенности его течения.
Что такое риноцитограмма
Риноцитограмма представляет собой комплексный анализ микрофлоры носовых пазух. Для этого берут мазок из носа, чтобы получить назальный секрет. Такой метод исследования подразумевает оценку количества таких клеток, как:
- лимфоцитов;
- эритроциты;
- нейтрофилы;
- мерцательный эпителий;
- макрофаги;
- дрожжевые грибы;
- эозинофилы.
С помощью исследования можно определить, какие бактерии спровоцировали возникновение насморка для наиболее успешной борьбы с ним.
Показания к процедуре
Риноцитограмма представляет собой анализ мазка, взятого со слизистой оболочки носа. Процедура предназначена для взрослых и детей. Часто такой анализ назначают людям, у которых постоянный насморк или частые рецидивы респираторной инфекции.
К группам повышенного риска относятся:
- дети;
- человек с ослабленным иммунитетом;
- после трансплантации органов;
- человек с сахарным диабетом.
Обязательное назначение данного исследования при наличии у пациента одной или нескольких из следующих жалоб, а именно:
- заложенность носа, наблюдающаяся более недели;
- выделения из носа, не поддающиеся лечению;
- чихание;
- зуд слизистой оболочки носа.
Это достаточно простой анализ, не вызывающий у ребенка неприятных ощущений.
Подготовка к забору секрета
Многие пациенты задаются вопросом, как сделать риноцитограмму и как подготовиться к исследованию. Для получения точных результатов необходимо соблюдать определенные правила. За двое суток до забора нужно отказаться от использования различных мазей внутри и снаружи носа. Запрещено использовать капли и спреи, содержащие антибактериальные компоненты и кортикостероиды.
За 5 дней до забора материала прекратить прием антибиотиков. Не промывайте носовые пазухи за сутки до взятия мазка, а также в этот день желательно не чистить зубы и пить только воду.
Особенности процедуры
Риноцитограмма у ребенка и взрослого проводится в любые сроки, но лучше всего на начальных стадиях заболевания. Провести анализ выборки достаточно просто. Процедура совершенно безболезненна, и ее не стоит бояться даже детям.
Для забора материала больной слегка отклоняет голову назад, и врач или медсестра ватным тампоном берет необходимое количество материала для исследования. Точно такую же процедуру нужно проделать с другой ноздрей. Затем образцы помещаются в специальный контейнер со специальной питательной средой, необходимой для роста микроорганизмов.
Часто для получения более точного результата врач может применить эндоскоп. Аналогичное исследование проводится под местной анестезией.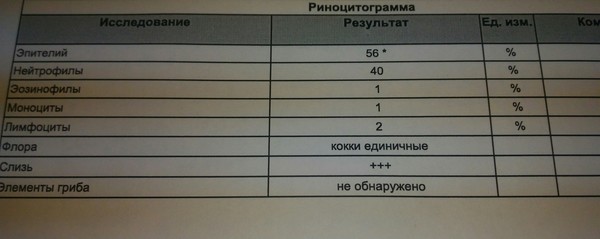 Такой вид забора материала для анализа вызывает некоторый дискомфорт, так как осуществляется из придаточных пазух носа. Полученный материал считается более информативным, так как позволяет выявить наличие нейтрофилов в мазке.
Такой вид забора материала для анализа вызывает некоторый дискомфорт, так как осуществляется из придаточных пазух носа. Полученный материал считается более информативным, так как позволяет выявить наличие нейтрофилов в мазке.
Что означают клетки в анализе?
Описание результата должен дать квалифицированный врач, так как он умеет расшифровывать анализ (риноцитограмму). Слизистая оболочка носа состоит из нескольких клеток, каждая из которых выполняет определенную функцию. Если на слизистую попадают бактерии или вирусы, то для борьбы с ними повышается уровень лейкоцитов. Эти клетки участвуют в формировании иммунитета.
Повышение лейкоцитов свидетельствует о наличии, а превышение одной из фракций лейкоцитов указывает на причину заболевания. При попадании аллергенов на слизистую оболочку носа возникает аллергическая реакция. Это обусловлено образованием на поверхности слизистой оболочки эозинофилов. Кроме того, при исследовании можно обнаружить эпителий и бактерии.
Норма у детей и взрослых
При проведении исследования необходимо знать, какая риноцитограмма у детей в норме. Расшифровка в таблице позволяет определить нормальные показатели компонентов носовой пазухи для взрослых и детей.
Components | Rate in percent |
Eosinophils | 0-5 |
Neutrophils (sticks) | 1-6 |
Neutrophils (segment.) | 47-72 |
Macrophages | 3-11 |
Лейкоциты | 65-75 |
Содержание этих клеток непостоянно, может колебаться в течение суток.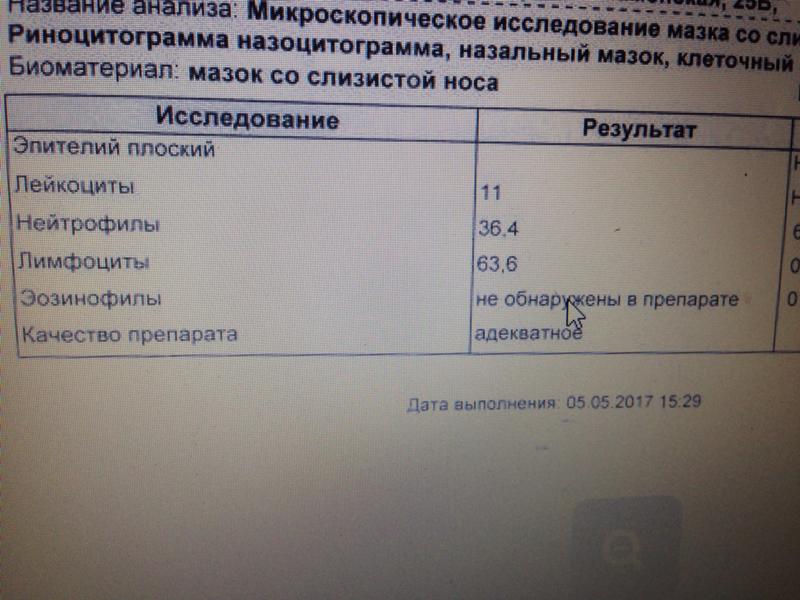 В утреннее или вечернее время этот показатель может снижаться примерно на 20%, а ночью повышаться на 30%.
В утреннее или вечернее время этот показатель может снижаться примерно на 20%, а ночью повышаться на 30%.
При проведении расшифровки риноцитограммы норма эозинофилов у детей в возрасте до 4 лет должна быть 0-7, а у детей старше 4 лет учитывают показатели для взрослых. В остальном анализ зависит от возраста ребенка, поэтому расшифровывать результаты должен врач.
Расшифровка показателей
Для определения первопричины затяжного непроходящего ринита при подсчете подсчитывают количественное соотношение между клетками. При анализе риноцитограммы (расшифровке) в норме у детей лейкоциты должны находиться в поле зрения до нескольких единиц. При течении инфекционного процесса и воспаления их количество резко возрастает.
В норме нейтрофилов должно быть 1-3%. При наличии бактериального типа насморка, фронтита или гайморита их количество резко возрастает, пропорционально интенсивности и сложности течения воспалительного процесса. Это проявляется в появлении густых выделений из носа желтого или зеленого цвета. Первоначально вирусная инфекция может осложниться бактериальной инфекцией, из-за чего количество нейтрофилов может увеличиваться одновременно с лимфоцитами.
Первоначально вирусная инфекция может осложниться бактериальной инфекцией, из-за чего количество нейтрофилов может увеличиваться одновременно с лимфоцитами.
Расшифровка (в норме) риноцитограммы у детей говорит о том, что лимфоциты не должны превышать 5%. Резкое повышение уровня лимфоцитов может свидетельствовать о наличии гриппа, парагриппа, аденовируса или любой другой вирусной инфекции. Кроме того, их количество может увеличиваться и при хроническом насморке.
Наличие в анализе более 10% эозинофилов говорит о наличии в организме поллиноза, или аллергического ринита. Количество эпителия не всегда учитывается при проведении исследования, однако значительное его количество свидетельствует о протекающем в организме воспалительном процессе.
При расшифровке риноцитограммы в норме у детей не должно быть эритроцитов. При их наличии можно говорить о течении гриппа, так как эритроциты затем проникают по тонким кровеносным сосудам в полость носа.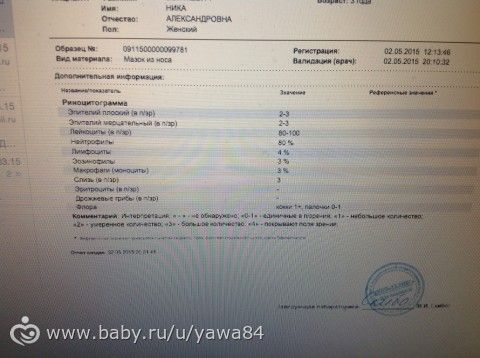

 Повышение уровня нейтрофилов особенно характерно для острой стадии заболевания.
Повышение уровня нейтрофилов особенно характерно для острой стадии заболевания. ).
). Т. Оториноларингология. Национальное руководство, 2008, ГЭОТАР-медиа. 919 с.
Т. Оториноларингология. Национальное руководство, 2008, ГЭОТАР-медиа. 919 с. S. Blaiss, «Лечение ринита: аллергический и неаллергический», Allergy, Asthma and Immunology Research , том. 3, нет. 3, стр. 148–156, 2011.
S. Blaiss, «Лечение ринита: аллергический и неаллергический», Allergy, Asthma and Immunology Research , том. 3, нет. 3, стр. 148–156, 2011. А. Сеттипейн и Г. А. Сеттипан, «Неаллергический ринит», в Current Review of Rhinitis , MA Kaliner, Ed., стр. 55–68, Current. Medicine, Philadelphia, 2nd edition edition, 2006.
А. Сеттипейн и Г. А. Сеттипан, «Неаллергический ринит», в Current Review of Rhinitis , MA Kaliner, Ed., стр. 55–68, Current. Medicine, Philadelphia, 2nd edition edition, 2006. А. Калинер, «Неаллергический ринит с акцентом на вазомоторный ринит: клиническое значение, дифференциальный диагноз и рекомендации по эффективному лечению», Журнал Всемирной организации по аллергии , том. 2, нет. 3, стр. 20–25, 2009 г.
А. Калинер, «Неаллергический ринит с акцентом на вазомоторный ринит: клиническое значение, дифференциальный диагноз и рекомендации по эффективному лечению», Журнал Всемирной организации по аллергии , том. 2, нет. 3, стр. 20–25, 2009 г. W. Hellings, G. Scadding, I. Alobid et al., «Резюме документа Европейской рабочей группы по диагностическим инструментам в ринологии», Rhinology , vol. 50, нет. 4, стр. 339–352, 2012 г.
W. Hellings, G. Scadding, I. Alobid et al., «Резюме документа Европейской рабочей группы по диагностическим инструментам в ринологии», Rhinology , vol. 50, нет. 4, стр. 339–352, 2012 г. Буске, Н. Халтаев, А. А. Круз и др., «Аллергический ринит и его влияние на астму (ARIA) 2008», Аллергия , том. 63, Приложение 86, стр. 8–160, 2008 г.
Буске, Н. Халтаев, А. А. Круз и др., «Аллергический ринит и его влияние на астму (ARIA) 2008», Аллергия , том. 63, Приложение 86, стр. 8–160, 2008 г. П. Сантос, А. де Мачадо Гомеш, М. М. де Соуза и М. Э. де Маседо Марвалюкес качества жизни больных хроническим риносинуситом с помощью опросника SNOT-22», Бразильский журнал оториноларингологии , том. 79, нет. 1, стр. 54–58, 2013 г.
П. Сантос, А. де Мачадо Гомеш, М. М. де Соуза и М. Э. де Маседо Марвалюкес качества жизни больных хроническим риносинуситом с помощью опросника SNOT-22», Бразильский журнал оториноларингологии , том. 79, нет. 1, стр. 54–58, 2013 г. Р. Лэндис и Г. Г. Кох, «Измерение согласия наблюдателей для категориальных данных», Biometrics , vol. 33, нет. 1, стр. 159–174, 1977.
Р. Лэндис и Г. Г. Кох, «Измерение согласия наблюдателей для категориальных данных», Biometrics , vol. 33, нет. 1, стр. 159–174, 1977. Журнал ринологии , том. 17, нет. 5, стр. 263–268, 2003.
Журнал ринологии , том. 17, нет. 5, стр. 263–268, 2003. Gelardi, AM del Giudice, M.L. Fiorella et al., «Неаллергический ринит с эозинофилами и тучными клетками представляет собой новое тяжелое заболевание носа», International Journal of Immunopathology and Pharmacology , vol. 21, нет. 2, стр. 325–331, 2008.
Gelardi, AM del Giudice, M.L. Fiorella et al., «Неаллергический ринит с эозинофилами и тучными клетками представляет собой новое тяжелое заболевание носа», International Journal of Immunopathology and Pharmacology , vol. 21, нет. 2, стр. 325–331, 2008. 137, нет. 5, стр. 1359–1361, 2016.
137, нет. 5, стр. 1359–1361, 2016.