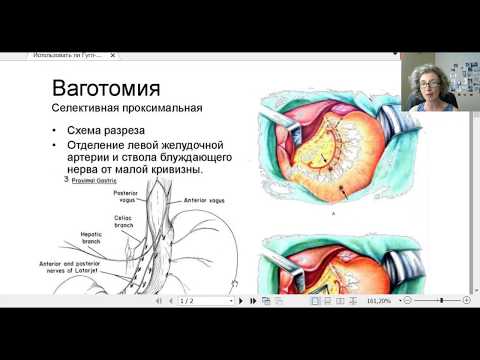
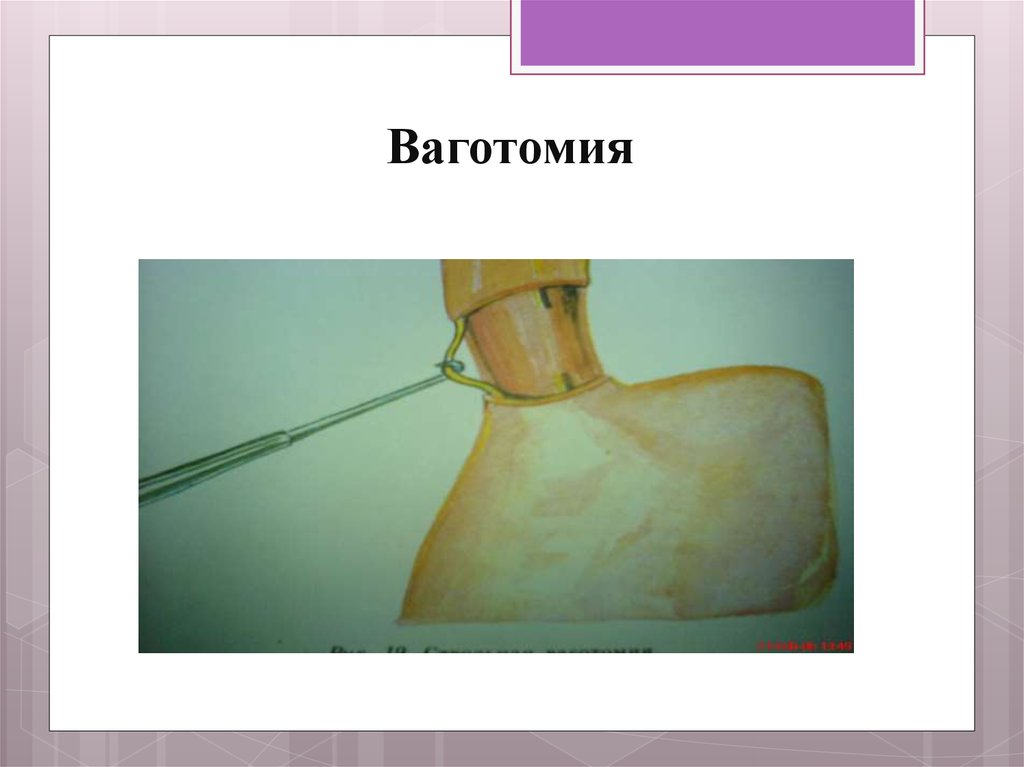
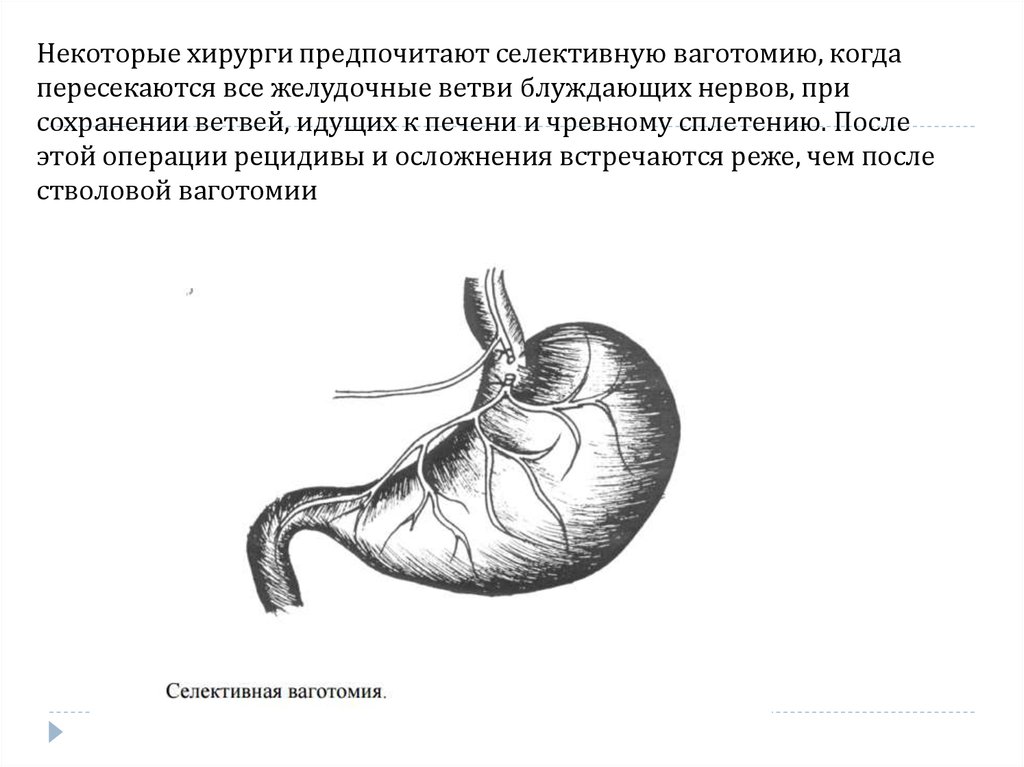
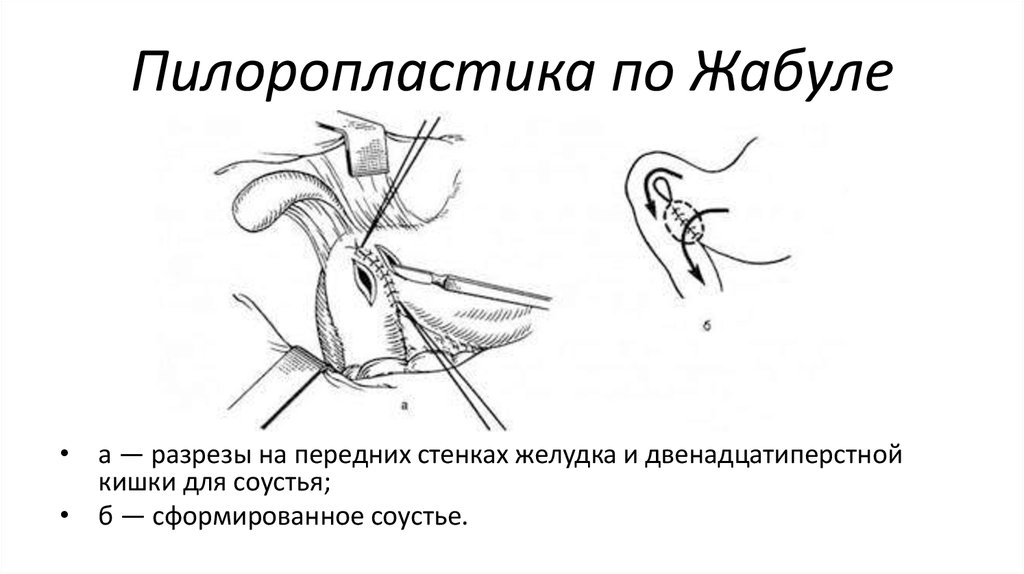
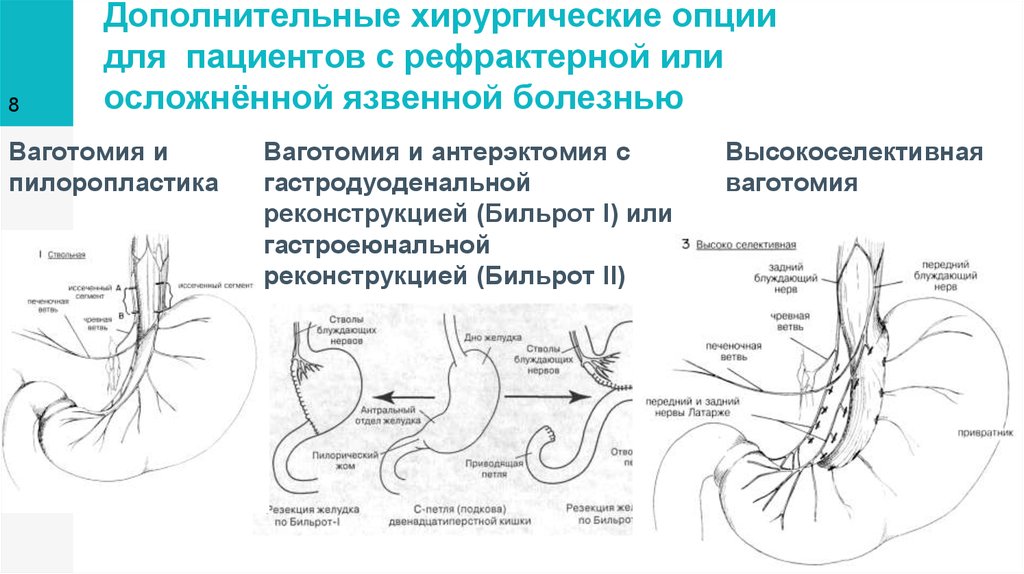
Селективная проксимальная ваготомия ход операции: Селективная проксимальная ваготомия
Виды ваготомии. Показания, техника, осложнения
1. Виды ваготомии. Показания, техника,осложнения.
Федеральное государственное бюджетное образовательноеучреждение высшего образования
«Тюменский государственный медицинский университет»
Министерства здравоохранения Российской Федерации (ФГБОУ ВО
Тюменский ГМУ Минздрава России)
Кафедра анатомии человека, оперативной хирургии и
топографической анатомии
Виды ваготомии. Показания,
техника,осложнения.
Выполнил студент 406 группы
Хромов Р.С.
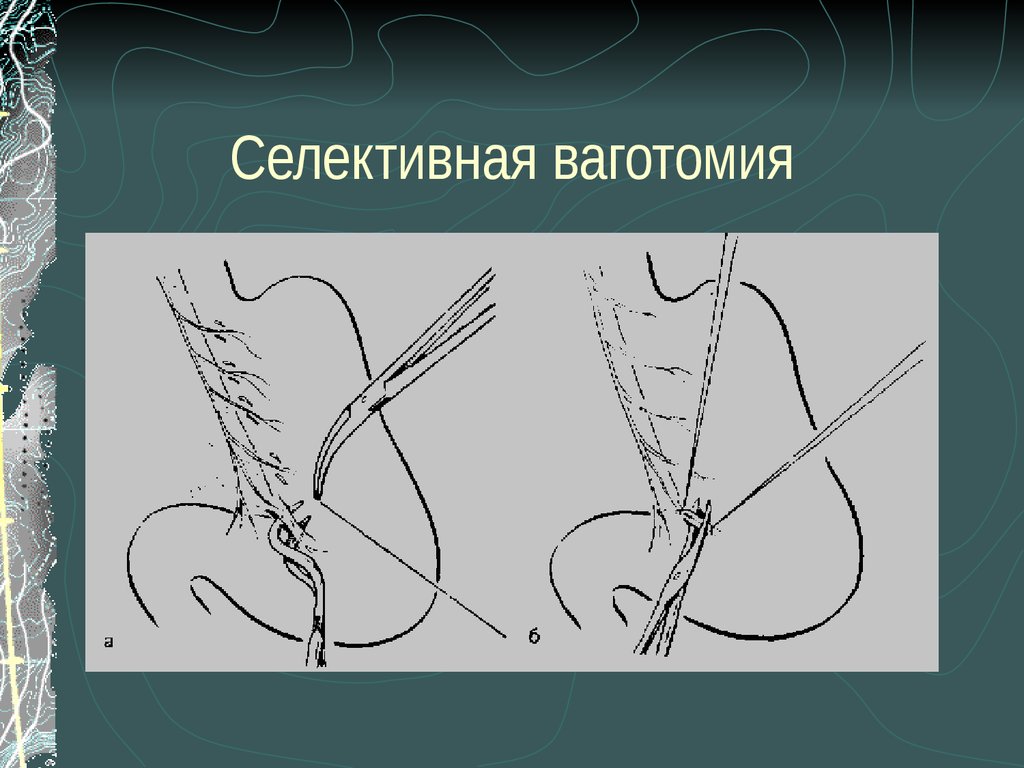
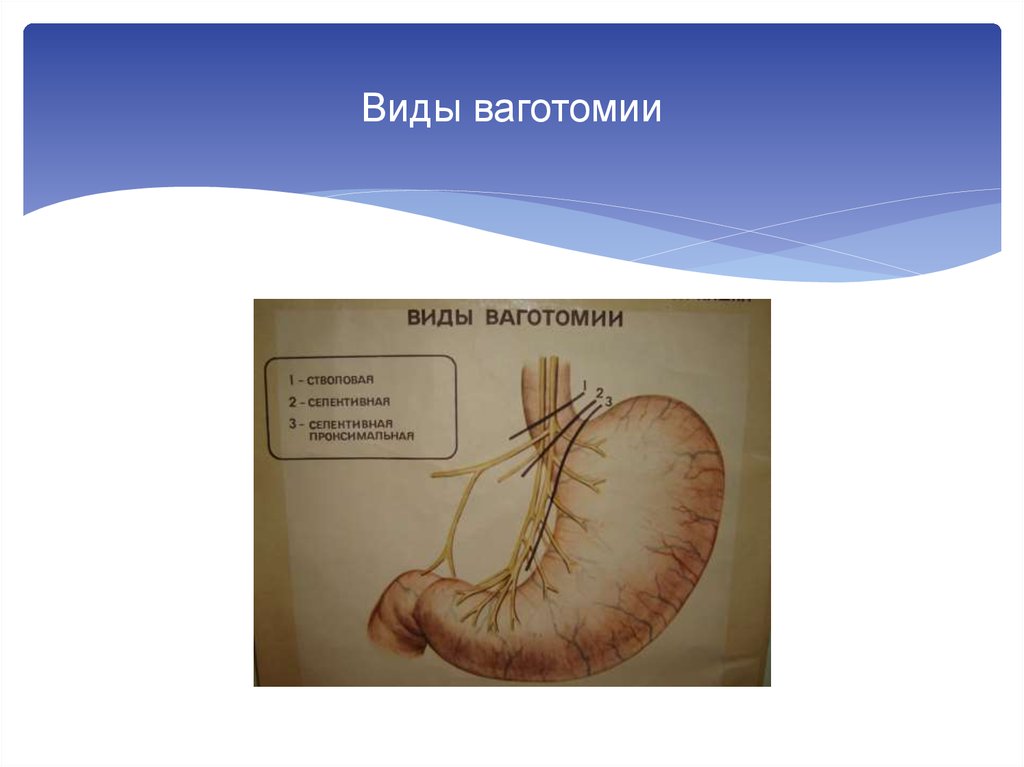
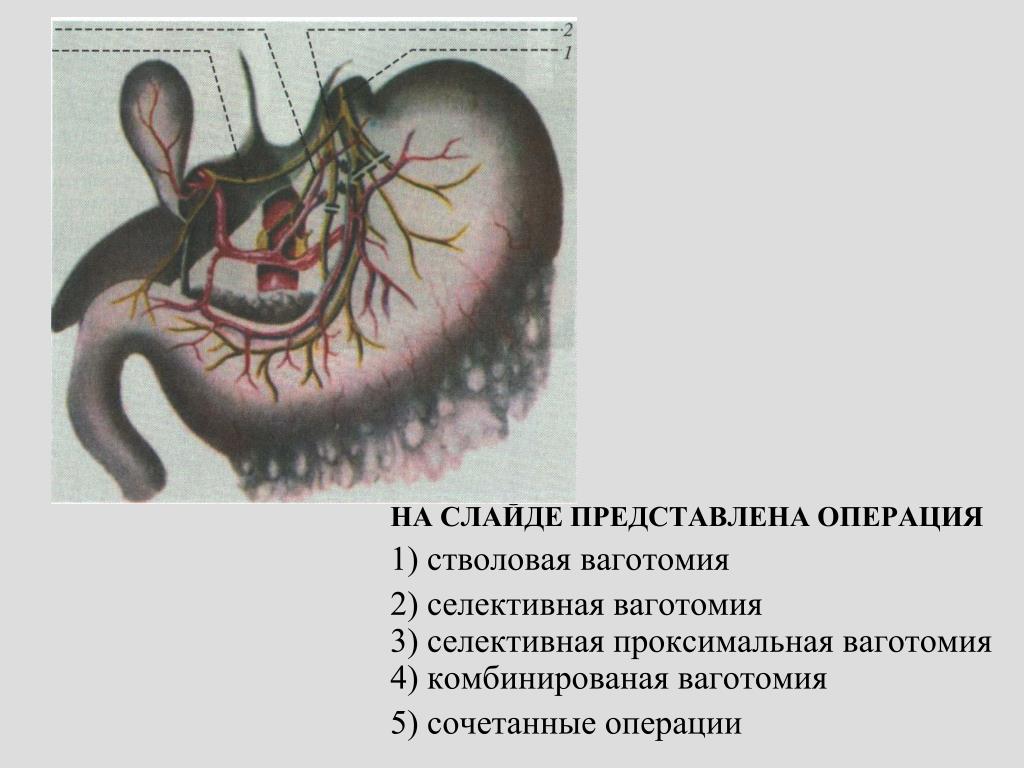
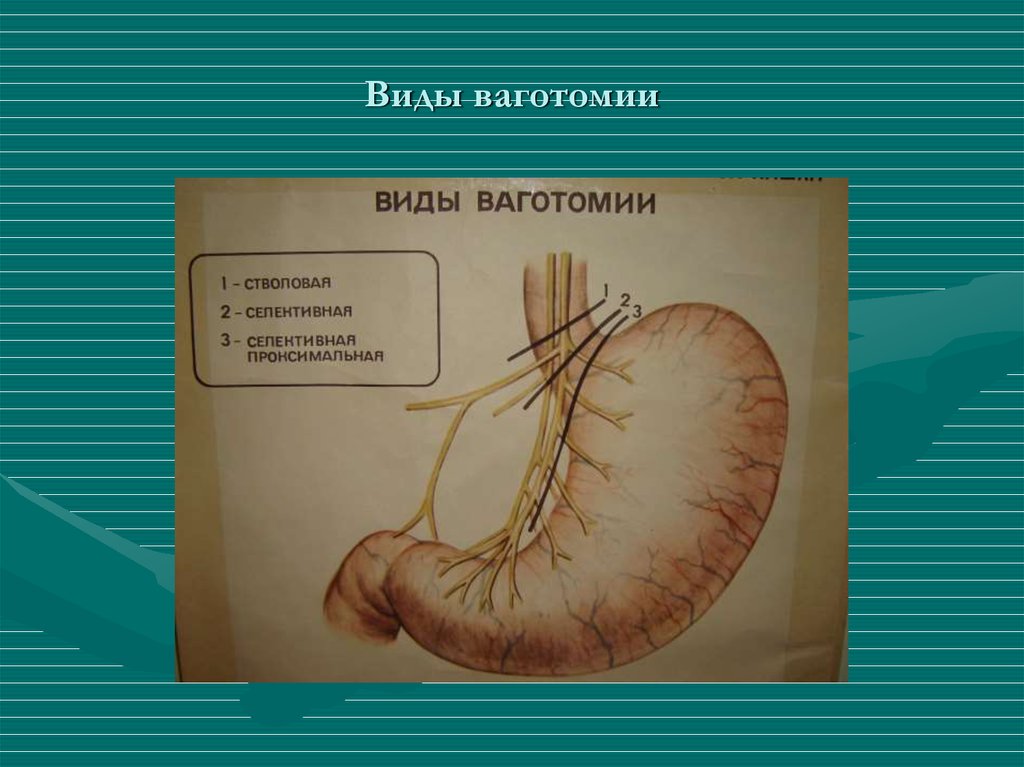
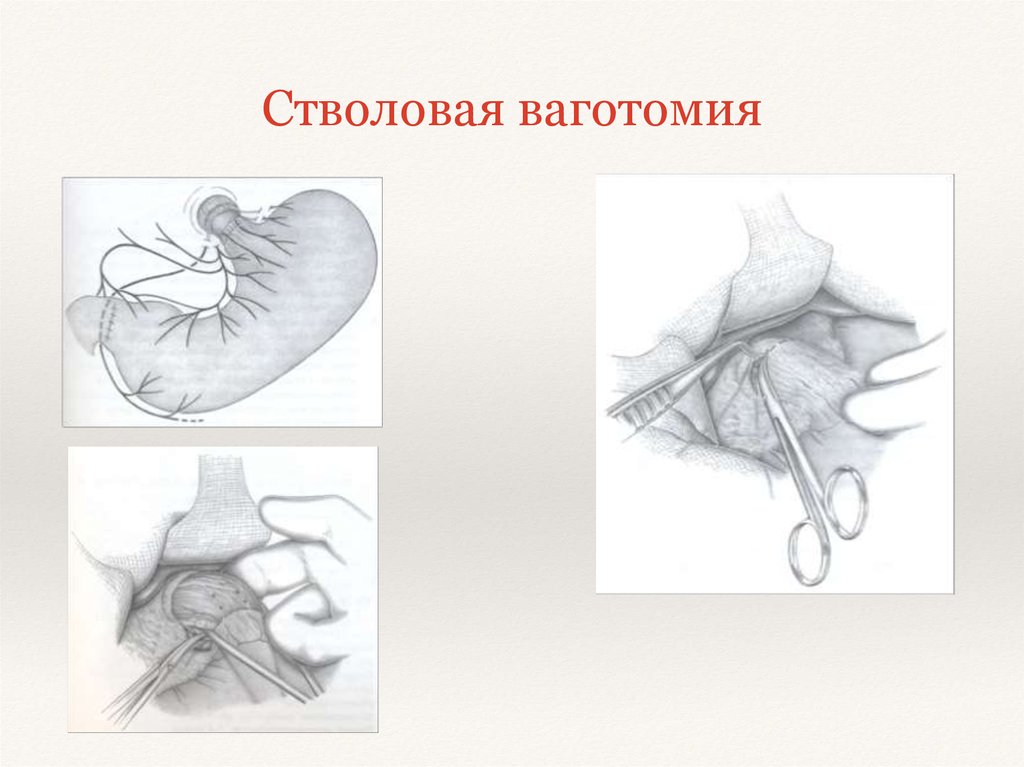
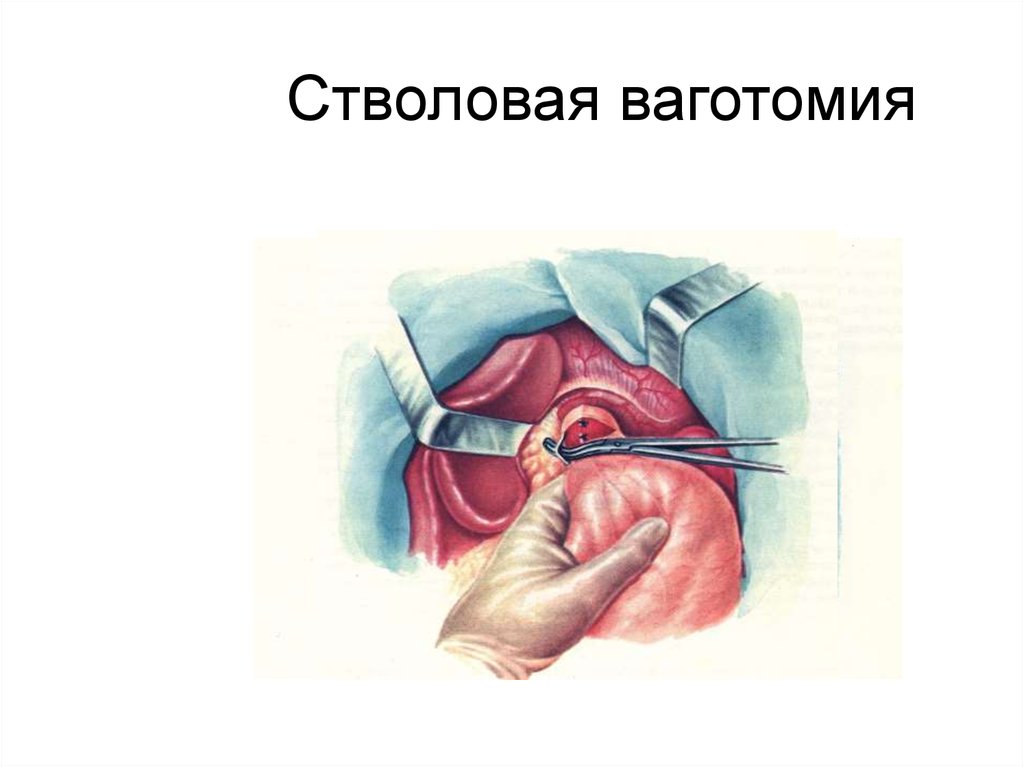
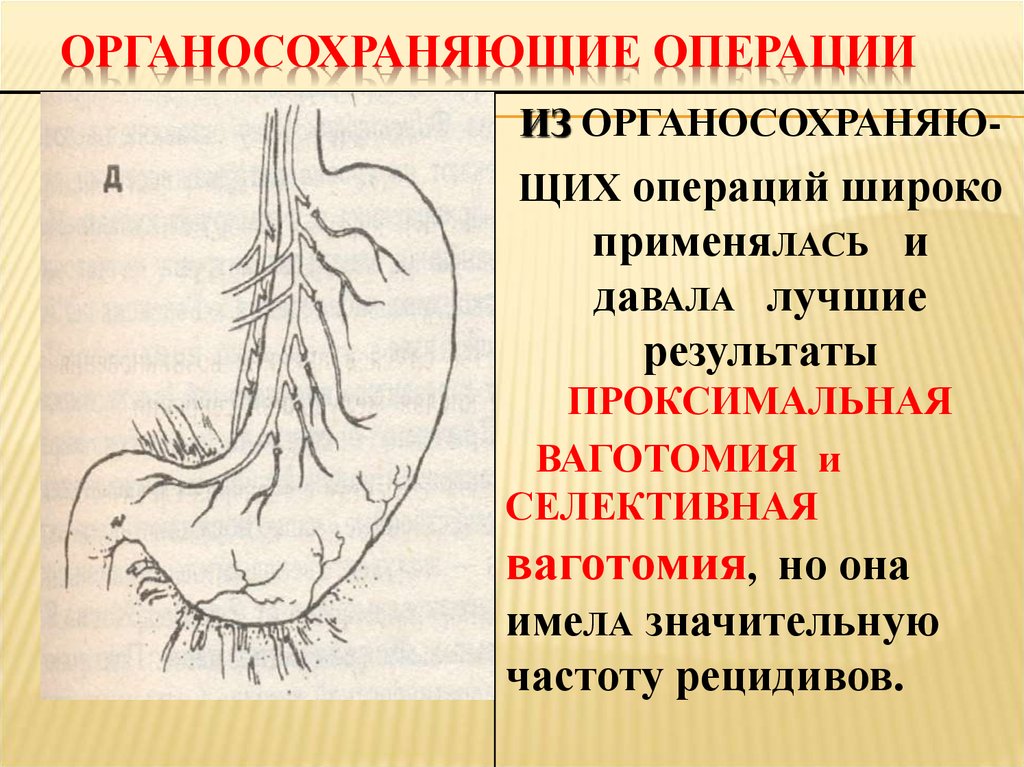
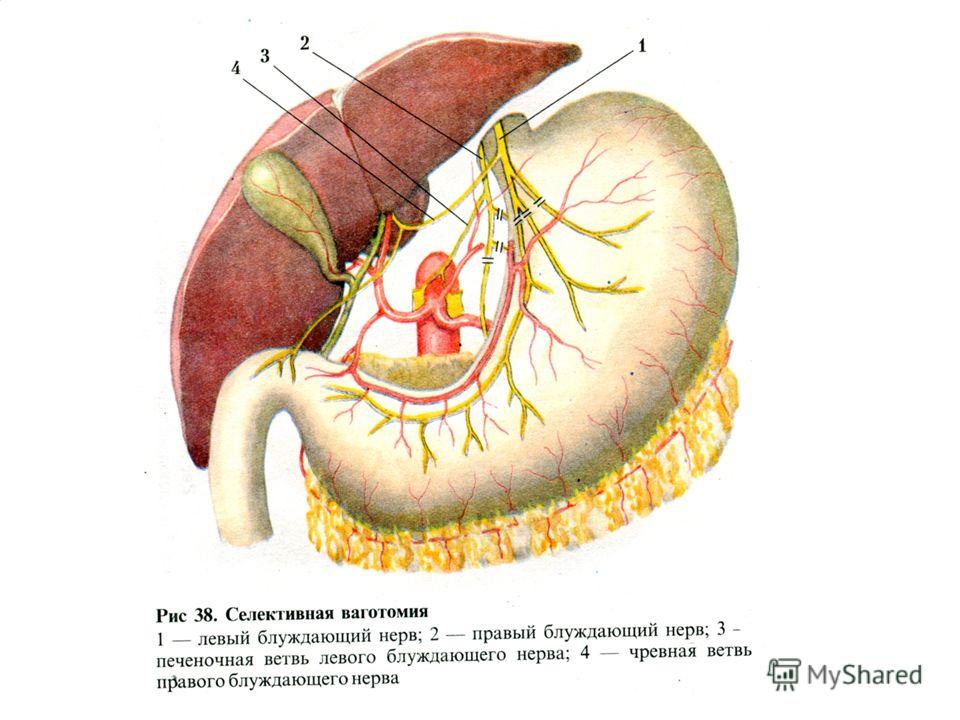
2. Виды ваготомий
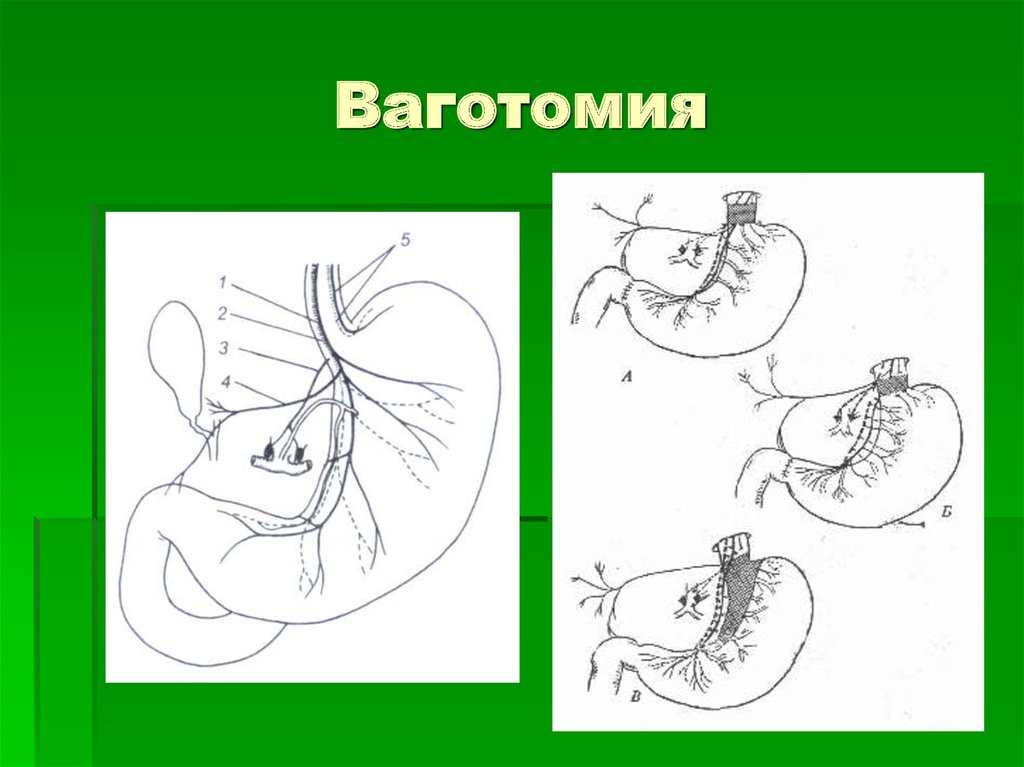
Стволовая ваготомия:
1) трансторакальнуя
2) трансабдоминальная наддиафрагмальная;
3) трансабдоминальная поддиафрагмальная
Селективная желудочная ваготомия.
1) передняя стволовая, задняя селективная;
2) передняя селективная, задняя стволовая;
3) двусторонняя селективная.
• Разберем некоторые из списка.
3. Показания для стволовой поддиафрагмальной ваготомии
• Установленный диагноз язвы двенадцатиперстной кишки,неподдающейся консервативному лечению более 2 лет,
частые рецидивы, а также ЯБДК, осложненная
кровотечением.

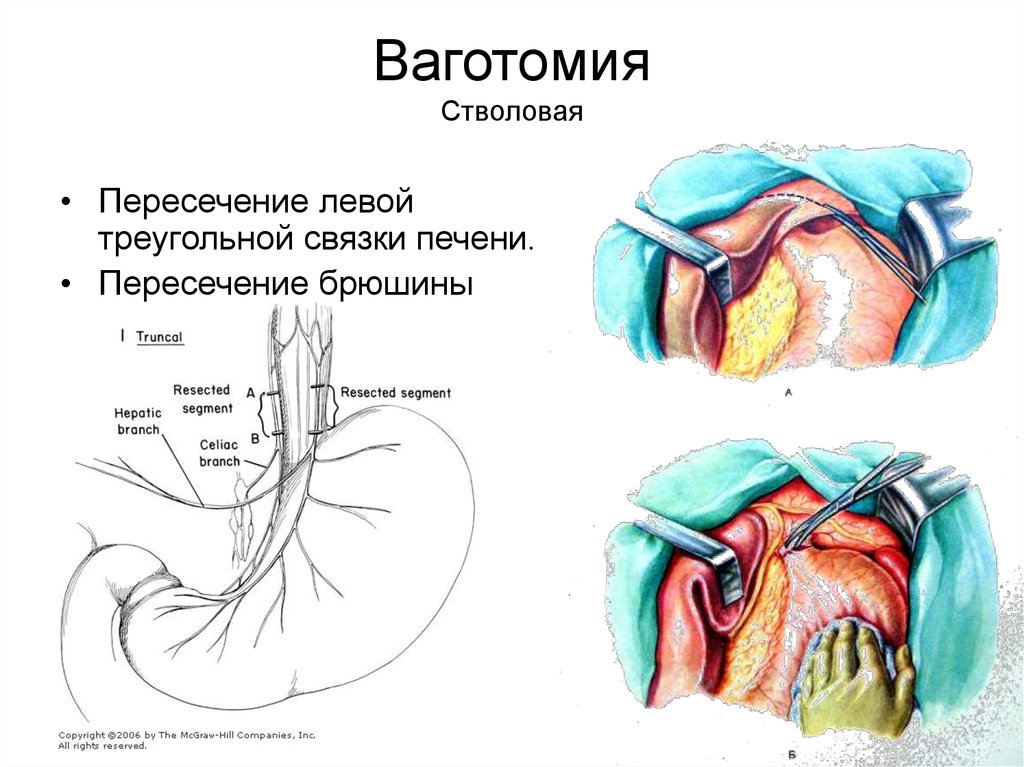
4. Техника выполнения стволовой поддиафрагмальной ваготомии
• Брюшину и диафрагмально-пищеводную фасцию рассекают на протяжении2—3 см в поперечном направлении на уровне их перехода с диафрагмы на
пищевод. Для упрощения операции хирург ладонью левой руки оттягивает
желудок вниз по ходу его малой кривизны, фиксируя одновременно пищевод с
введенным в просвет толстым желудочным зондом между ногтевыми
фалангами III и IV пальцев. Марлевым тупфером рассеченную брюшину и
фасцию сдвигают кверху. Тем же тупфером как бы очищают боковые стенки
пищевода, при этом становится хорошо видимым его мышечный слой, на
котором располагается передний блуждающий нерв. Нерв, в отличие от
пищевода, мало податлив на растяжение, и при смещении кардиального
отдела желудка вниз и влево он в виде натянутой струны внедряется в стенку
пищевода, образуя хорошо заметную борозду. Такой прием облегчает поиск
не только основного, но и дополнительных стволов переднего блуждающего
нерва.
 Нервный ствол выделяется с помощью диссектора или специального,
Нервный ствол выделяется с помощью диссектора или специального,пересекается или иссекается на протяжении 2 см между зажимами. Для
предотвращения регенерации нерва и профилактики кровотечения из
сопровождающих его сосудов концы нерва перевязывают нитью из
синтетических волокон. Операция под диафрагмой завершается ушиванием
дефекта в диафрагмально-пищеводной фасции и брюшине.
5. Показания для стволовой трансторакальной наддиафрагмальной ваготомии
• Пептическая язвв желудочно-кишечного соустья прирезко выраженном спаечном процессе в брюшной
полости.
• Отдельные авторы применяют ее у больных с
рецидивом язвы двенадцатиперстной кишки,
развившимся после поддиафрагмальной ваготомии
6. Техника выполнения стволовой трансторакальной наддиафрагмальной ваготомии
• Операция выполняется из левостороннего разреза грудной стенки вседьмом или восьмом межреберьях. Рассекают легочную связку,
легкое оттесняют кверху, и после вскрытия медиастинальной плевры
тотчас над диафрагмой обнажается пищевод, под него подводят
резиновый турникет.
 Для лучшей ориентировки перед операцией в
Для лучшей ориентировки перед операцией впищевод вводят толстый желудочный зонд. Путем потягивания за
турникет пищевод выводят в плевральную полость, при этом легко
обнаруживаются оба блуждающих нерва, тесно связанных со стенкой
пищевода. Нервы пересекают или иссекают на протяжении 1—2 см,
концы их перевязывают лигатурой из синтетических волокон,
медиастинальную плевру зашивают. Операция завершается
дренированием плевральной полости трубкой и зашиванием раны.
Воздух из плевральной полости эвакуируют, легкое расправляется.
Дренажная
трубка
удаляется
через
2—3
дня
после
рентгенологического контроля.
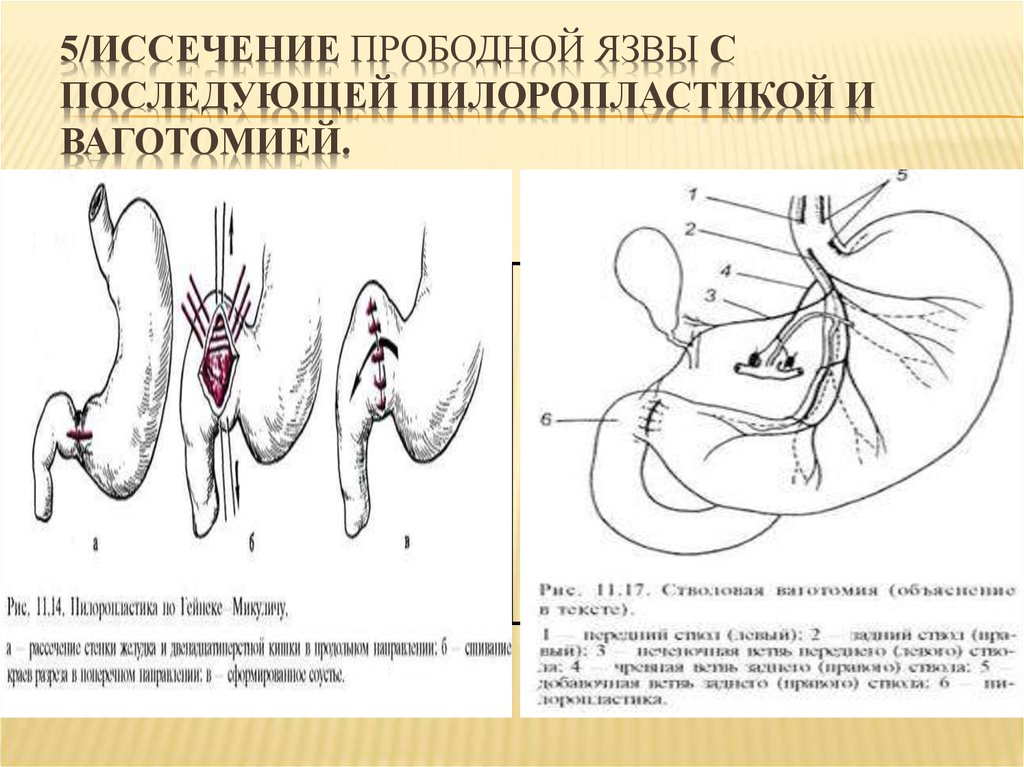
7. Показания для селективной проксимальной ваготомии
• Показания для селективной проксимальной ваготомии:• Плановые: упорная неосложненная дуоденальная язва.
• Относительные показания: осложненная дуоденальная
язва.
• Альтернативные
вмешательства:
лапароскопическая
операция. Дистальная резекция желудка при наличии
очень большой язвы («ампутирующая язва»).
 Селективная
Селективнаяпроксимальная ваготомия или стволовая ваготомия с
пилоропластикой.
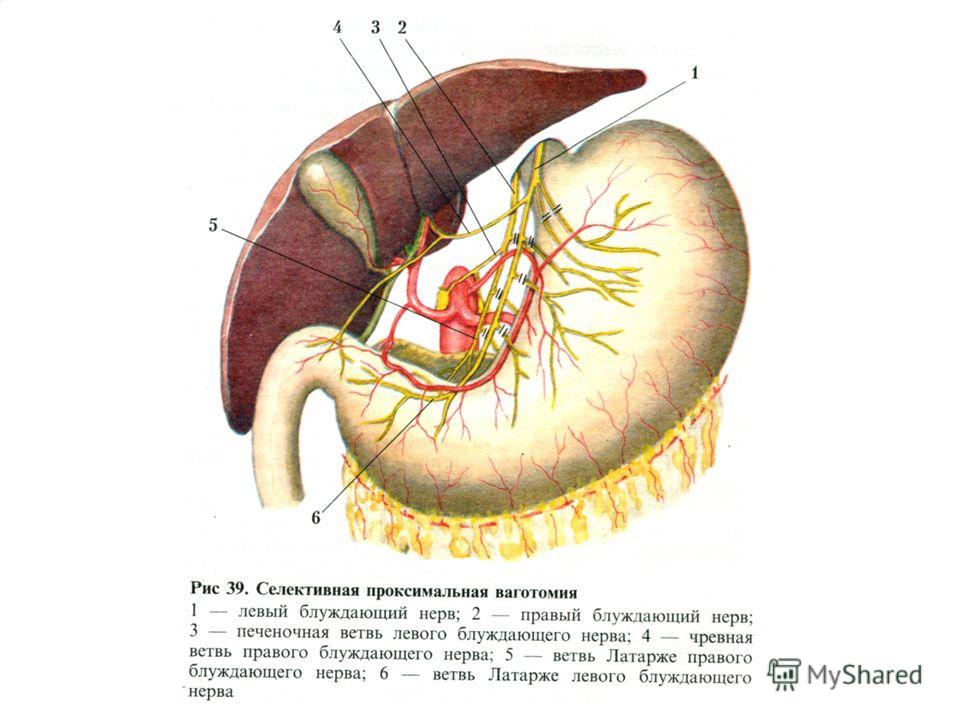
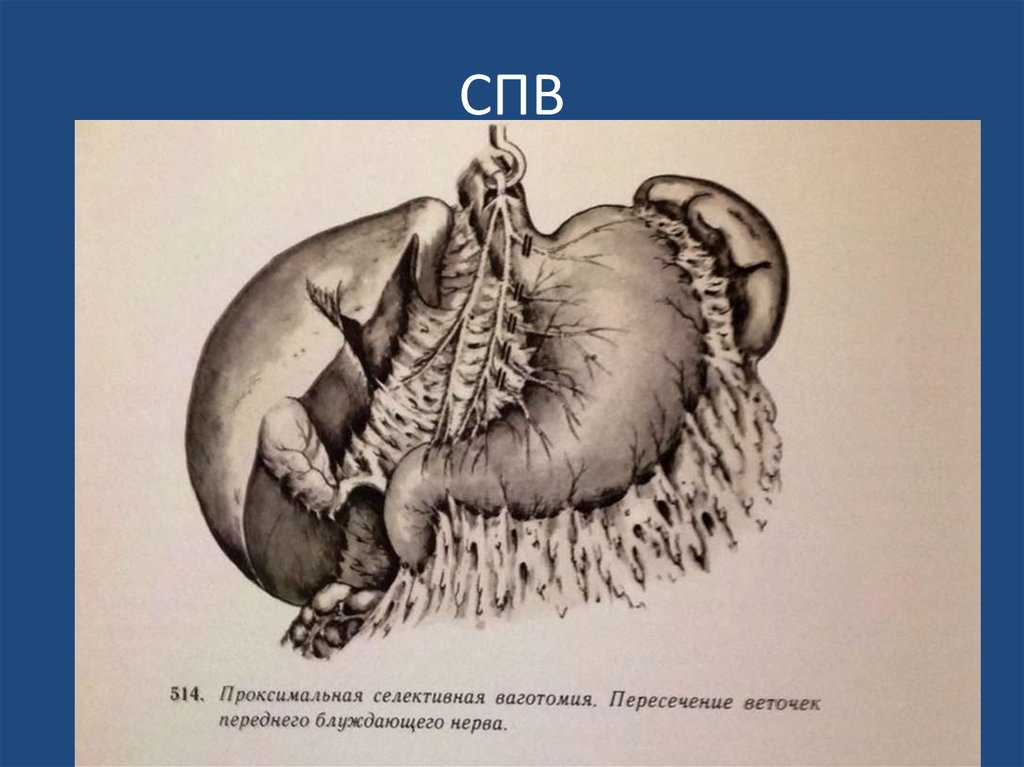
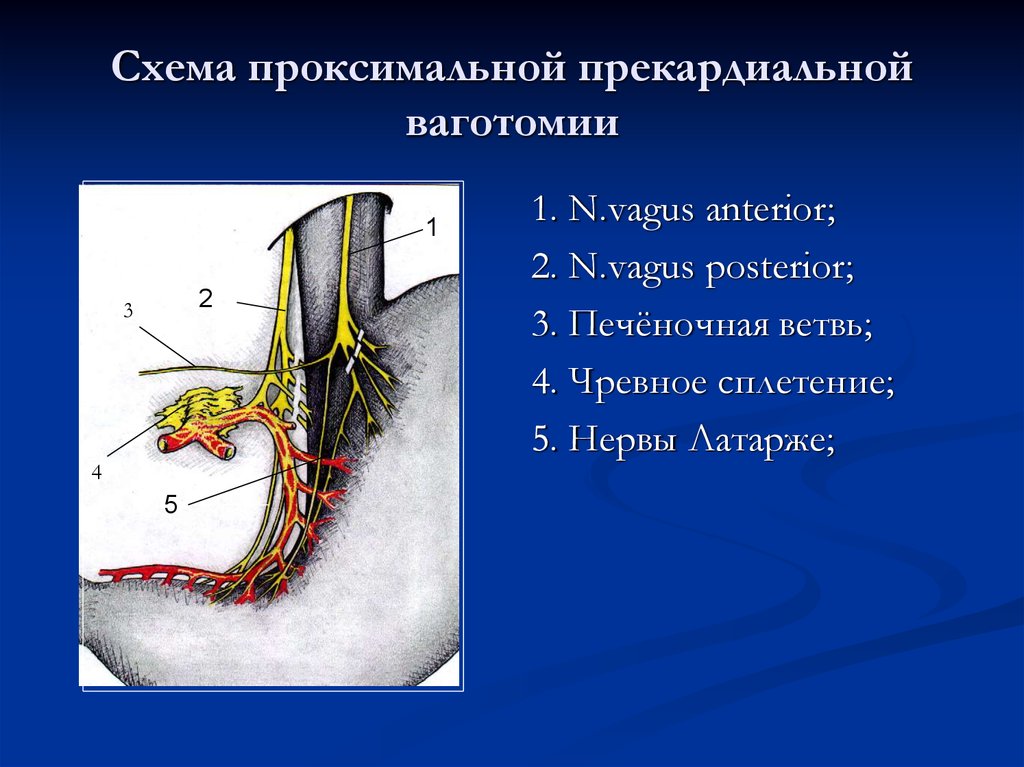
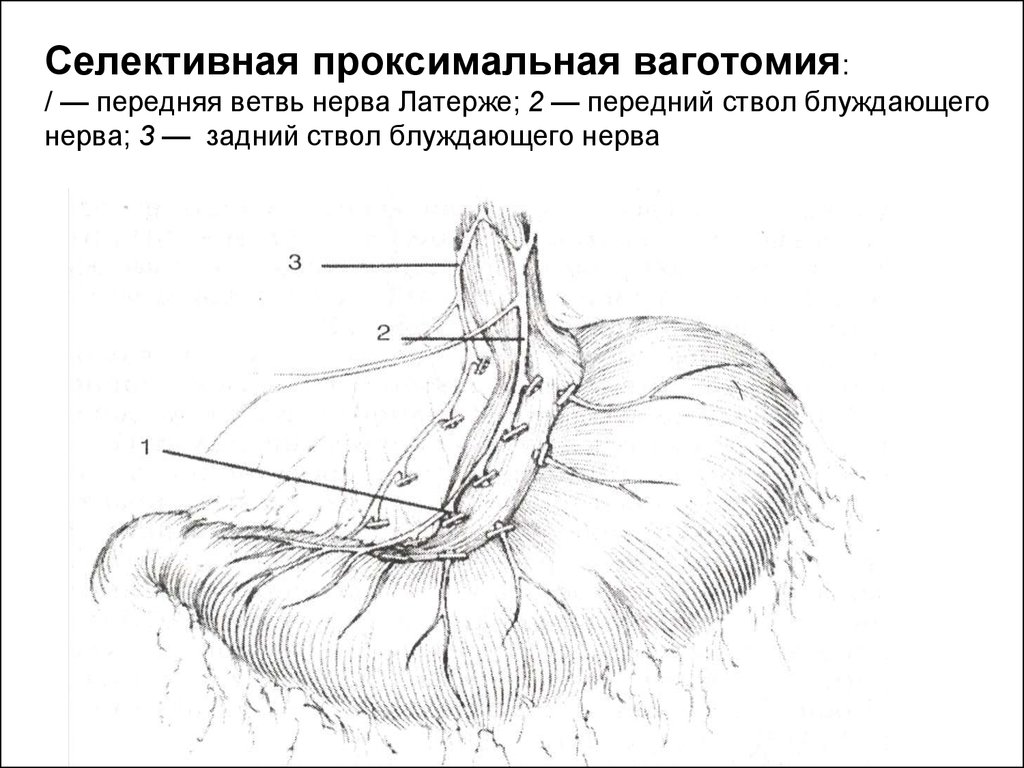
8. Техника выполнения селективной проксимальной ваготомии
• 1.План операции. Скелетизация начинается вдоль малой кривизны, непосредственнопроксимальнее «гусиной лапки», и продолжается прямо на стенку желудка, медиальнее
нервов и сосудов.
• 2. Доступ. Может быть выполнен верхнесрединный разрез, при необходимости с
расширением вокруг мечевидного отростка и пупка. Альтернативным доступом для
пациентов с ожирением является правый подреберный разрез.
• 3. Обнаружение нерва Латарже. Обнаруживается нерв Латарже (передняя желудочная ветвь)
обычно с его разделением на три терминальные ветви у границы тела и антрального отдела
желудка (так называемая «гусиная лапка»). Желудок захватывается у границы тела и
антрального отдела двумя легочными зажимами и отводится каудально. Неэластичные
нервные волокна натягиваются как плотные струны, которые хорошо видны и легко
пальпируются.
 Наиболее проксимальная из трех ветвей гусиной лапки также пересекается.
Наиболее проксимальная из трех ветвей гусиной лапки также пересекается.Диссекция начинается с поверхностного слоя с помощью зажима Оверхольта, который
проводится под каждый сосудисто-нервный пучок, что позволяет пересечь его между двумя
зажимами. В ходе диссекции два дистальных «пальца» гусиной лапки необходимо сохранить,
как и сам нерв Латарже. Диссекция в правильном слое облегчается предшествующим
поверхностным рассечением брюшины.
• 4. Скелетизация малой кривизны I. Скелетизация продолжается вдоль нерва Латарже на
пищевод и включает первые 3 см большой кривизны желудка. Все поперечные сосуды и
нервы пересекаются между лигатурами.
• 5. Скелетизация малой кривизны II. Малая кривизна скелетируется в два или три слоя.
Передний и задний нерв Латарже можно взять на дренаж Пенроуза и отвести вправо для
улучшения визуализации. Скелетизация включает все нервы и сосуды, идущие к малой
кривизне. Эту процедуру нужно выполнять поэтапно, чтобы избежать кровотечения, которое
может помешать последующей диссекции.
 Должны быть пересечены все нервные волокна на
Должны быть пересечены все нервные волокна напередней поверхности пищевода, идущие к большой кривизне и, прежде всего,
«криминальная ветвь» Грасси, а также сопровождающие их сосуды. По завершении
скелетизации открывается сальниковая сумка, что позволяет легко обойти пищевод.
• 6. Скелетизация дистального отдела пищевода. Вокруг пищевода, который полностью
скелетирован на протяжении нижних 6 см, обводится резиновая петля. При этом должна быть
полностью обнажена дорзальная полуокружность. Тракция пищевода, желудка и малого
сальника в разных направлениях позволяет также обнаружить дорзальные нервы, которые
пересекаются между зажимами Оверхольта. Задний ствол блуждающего нерва лежит еще
более кзади и его можно сохранить, ведя диссекцию правильном слое; он лежит на 1 см
дорзальнее пищевода.
• 7. Миотомия пищевода. Диссекция концевых интрамуральных нервных
волокон
путем
циркулярной
миотомии
является
избирательным
мероприятием.
 Для этого захватывается, поднимается зажимом Оверхольта и
Для этого захватывается, поднимается зажимом Оверхольта ипересекается диатермией продольный слой мускулатуры пищевода. Особую
осторожность следует соблюдать, чтобы не повредить внутренний
циркулярный слой мускулатуры и слизистую пищевода. Наружный
продольный мышечный слой обычно можно очень легко отделить и пересечь
под контролем зрения. Логическим обоснованием этого шага является то, что
около 20% нервных волокон вагуса проходят интрамурально. Проведение
указательного пальца позади пищевода позволяет мягко и безопасно
выполнить миотомию на пальце.
• 8. Миотомия малой кривизны. Ваготомия завершается дистальной
миотомией малой кривизны. Поперечная миотомия выполняется между двумя
маленькими легочными зажимами на малой кривизне на уровне угла желудка
с разделением всех интрамуральных волокон.
• 9. Диссекция дистальной части большой кривизны. Ваготомия
дополняется пересечением правой желудочно-сальниковой ветви, идущей
в сосудистом пучке правых сальниковых сосудов.
 Она пересекается
Она пересекаетсямежду зажимами Оверхольта и перевязывается. 10. Окончательный вид
после ваготомии. Результатом ваготомии является денервация желудка,
включающая скелетизацию малой кривизны до уровня «гусиной лапки»
(здесь также пересечена вторая ветвь), скелетизацию вокруг пищевода
(здесь вместе с миотомией), скелетизацию 3 см большой кривизны с
пересечением «криминальной» ветви, а также миотомию на уровне угла
и пересечение нервов, сопровождающих желудочно-сальниковые сосуды.
Эти действия являются предварительным условием для завершения
селективной проксимальной ваготомии.
• 11. Укрывание малой кривизны. Затем малая кривизна укрывается
отдельными швами, которые сопоставляют серозную оболочку для
предотвращения некроза в области малой кривизны и регенерации
нервов. Избирательной мерой является вентральная фундопликация
для предотвращения возможного желудочно-пищеводного рефлюкса и,
в то же время, для укрывания выполненной миотомии.
14. Осложнение ваготомий
• Повреждения пищевода во время поисков и пересечения блуждающихнервов относятся к наиболее опасным осложнениям. Оставаясь иногда
незамеченными, они приводят к гибели больных более чем в 70 %
случаев, если вскоре не производится повторное хирургическое
вмешательство. Только ранняя релапаротомия, ушивание отверстия в
стенке пищевода и дренирование брюшной полости, а если необходимо—
то и средостения, снижают число летальных исходов до 20 %
• Повреждение селезенки одним из осложнений ваготомии, связанным с
поиском блуждающих нервов, является повреждение селезенки, которое,
по сборной статистике, наблюдается в 2,7% случаев и в большинстве
своем требует спленэктомии.
• Значительно чаще отмечается повреждение желчных протоков
• С этим осложнением можно встретиться в тех случаях, когда в
треугольной связке печени проходит желчный проток, а связка
пересекается для мобилизации левой доли печени, как это делают
некоторые хирурги для облегчения поисков блуждающих нервов.

• 1. Ваготомия в хирургической гастроэнтерологии
— А. А. курыгин, В. В.румянцев
• 2. Горбунов В.Н., Наумов Б.А. Технические
варианты выполнения проксимальной
желудочной ваготомии (Обзор литературы) //
Хирургия. 1989. № 8. С. 143–148.
• 3. Калчев Е. Травин А.А. Анатомо-клиническое
обоснование
техники селективной ваготомии // Хирургия.
1981. № 3.
404 Cтраница не найдена
-
Университет
- Руководство
- Ректорат
- Обращение к ректору
- Ученый совет
- Университету 90 лет
- Телефонный справочник
- Документы
- Структура
- СМИ о вузе
- Символика БГМУ
- Электронный ящик доверия
- Комплексная программа развития БГМУ
- Антитеррор
- Абитуриенту
- Обращение граждан
- Фотогалерея
- Карта сайта
- Видеогалерея
- Доступная среда
- Оплата банковской картой
- Реорганизация вуза
- Календарь мероприятий
-
Образование
- Учебно-методическое управление
- Организация учебного процесса в условиях предупреждения Covid-19
- Центр практических навыков
- Факультеты
- Кафедры
- Институт дополнительного профессионального образования
- Приемная комиссия
- Медицинский колледж
- Деканат по работе с иностранными обучающимися
- Управление международной деятельности
- Отдел ординатуры
- Расписание
- Менеджмент качества
- Научно-образовательный медицинский кластер «Нижневолжский»
- Государственная итоговая аттестация
- Первичная аккредитация
- Первичная специализированная аккредитация
- Внутренняя оценка качества образования
- Информация для инвалидов и лиц с ограниченными возможностями здоровья
- Информация для студентов
- Я-профессионал
- Всероссийская студенческая олимпиада по хирургии с международным участием
- Медицинский инспектор
- Онлайн обучение
- Социальная работа в системе здравоохранения
- Новые образовательные программы
- Электронная учебная библиотека
- Периодическая аккредитация
- Независимая оценка качества образования
-
Наука и инновации
- Структура и документы
- Указ Президента Российской Федерации «О стратегии научно-технологического развития Российской Федерации»
- Научно-исследовательские подразделения
- Клинические исследования и испытания, ЛЭК
- Диссертационные советы
- Докторантура
- Аспирантура
- Грантовая политика БГМУ
- Актуальные гранты, стипендии, конкурсы
- Конференции и форумы
- Гранты, премии, конкурсы, конференции для молодых ученых
- Полезные интернет-ссылки
- Научные издания
- Проблемные научные комиссии
- Патентная деятельность
- БГМУ в рейтингах университетов
- Публикационная активность
- НИИ кардиологии
- Биобанк
- Репозиторий БГМУ
- Евразийский НОЦ
- МЕЖДУНАРОДНАЯ НАУЧНО-ПРАКТИЧЕСКАЯ КОНФЕРЕНЦИЯ ”НОВОЕ В ДИАГНОСТИКЕ, ЛЕЧЕНИИ И ПРОФИЛАКТИКЕ СОЦИАЛЬНО ЗНАЧИМЫХ ИНФЕКЦИЙ”
-
Лечебная работа
- Клиника БГМУ
- Всероссийский центр глазной и пластической хирургии
- Клиническая стоматологическая поликлиника
- Клинические базы
- Отчеты по лечебной работе
- Договорная работа с клиническими базами
- Отделения клиники БГМУ
- Лицензии
- Санаторий-профилакторий БГМУ
-
Жизнь БГМУ
- Воспитательная и социальная работа
- Отдел по культурно-массовой работе
- Отдел по связям с общественностью
- Общественные объединения и органы самоуправления
- Отдел по воспитательной и социальной работе
- Творческая жизнь
- Спортивная жизнь
- Совет кураторов
- Ассоциация выпускников
- Работа музеев на кафедрах
- Выпускники БГМУ – ветераны ВОВ
- Золотой фонд БГМУ
- Медиа центр
- БГМУ — ВУЗ здорового образа жизни
- Юбиляры
- Жизнь иностранных студентов БГМУ
- Университету 90 лет
- Университету 85 лет
- Празднование 75-летия Победы в Великой Отечественной войне
- Научная библиотека
-
Приоритет 2030
- О программе
- Проектный офис
- Направления реализации
- Стратегические проекты
- Миссия и стратегия
- Цифровая кафедра
- Конкурсы для студентов
- Отчетность
- Публикации в СМИ
- Программа развития
- Научные семинары для студентов и ученых БГМУ
- Новости
Стволовая ваготомия — StatPearls — NCBI Bookshelf
Непрерывное обучение
Пептическая язвенная болезнь (PUD) — распространенное заболевание в Соединенных Штатах, поражающее 2 процента населения. Лечение язвенной болезни появилось в прошлом столетии. Вплоть до конца 1940-х годов ваготомия считалась золотым стандартом лечения ЯБ. В настоящее время лечение ЯБ обычно включает препараты, снижающие кислотность, а при наличии микроорганизма – эрадикацию Helicobacter pylori. Несмотря на редкость, ваготомия все же может играть роль в лечении осложненной ЯБ. Межпрофессиональные бригады должны быть знакомы с операцией и ее потенциальными осложнениями, чтобы оказывать эффективную помощь своим пациентам. В этом упражнении рассматриваются показания, противопоказания и методы выполнения ваготомии, а также подчеркивается роль межпрофессиональной бригады в дооперационном и послеоперационном уходе за пациентами, перенесшими эту процедуру.
Лечение язвенной болезни появилось в прошлом столетии. Вплоть до конца 1940-х годов ваготомия считалась золотым стандартом лечения ЯБ. В настоящее время лечение ЯБ обычно включает препараты, снижающие кислотность, а при наличии микроорганизма – эрадикацию Helicobacter pylori. Несмотря на редкость, ваготомия все же может играть роль в лечении осложненной ЯБ. Межпрофессиональные бригады должны быть знакомы с операцией и ее потенциальными осложнениями, чтобы оказывать эффективную помощь своим пациентам. В этом упражнении рассматриваются показания, противопоказания и методы выполнения ваготомии, а также подчеркивается роль межпрофессиональной бригады в дооперационном и послеоперационном уходе за пациентами, перенесшими эту процедуру.
Цели:
-
Опишите показания к ваготомии.
-
Опишите методику выполнения ваготомии.
-
Кратко опишите осложнения, связанные с ваготомией.
-
Объясните подход структурированной межпрофессиональной бригады для обеспечения эффективной помощи и надлежащего наблюдения за пациентами, перенесшими ваготомию.

Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Язвенная болезнь (ЯБ) является распространенным заболеванием в Соединенных Штатах, поражающим 2% населения. Лечение язвенной болезни появилось в прошлом столетии. Хирургическая ваготомия исторически играла важную роль в лечении язвенной болезни, поскольку в конце 1940-х годов она считалась золотым стандартом. Лечение ЯБ резко изменилось с введением кислотоснижающих препаратов в конце 1970-х и начале 80-х годов, а в 2005 году, когда доктора. Барри Маршалл и Робин Уоррен получили Нобелевскую премию за исследования, связанные с Helicobacter pylori как этиологию ЯБ.[1][2]
В литературе описано 3 типа ваготомии: стволовая ваготомия (ТВ), селективная ваготомия (СВ) и высокоселективная ваготомия (ВПГ). У всех есть преимущества и недостатки.[3] Чтобы понять клиническое значение этих трех методов, поставщик медицинских услуг должен сначала понять физиологию желудка и его секрецию кислоты.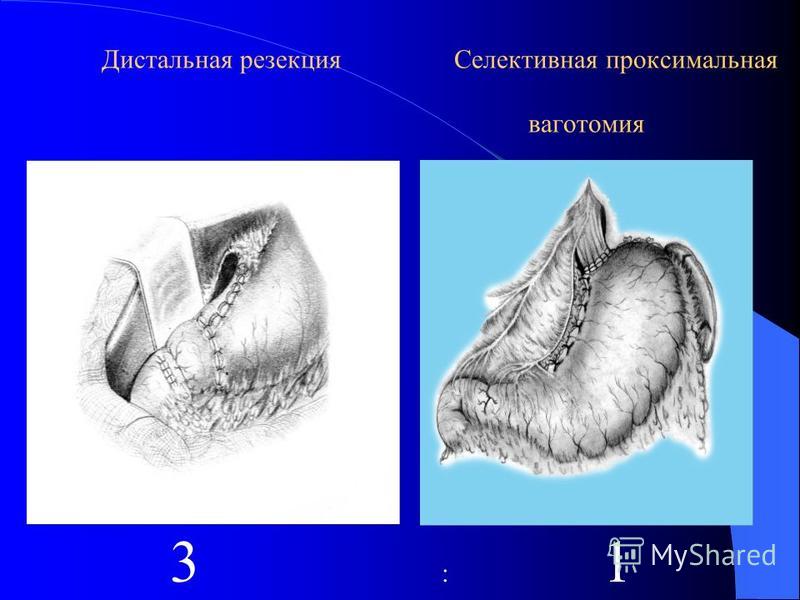 Эти методы более подробно описаны в следующем разделе вместе с кратким описанием физиологии желудочной кислоты.
Эти методы более подробно описаны в следующем разделе вместе с кратким описанием физиологии желудочной кислоты.
Несмотря на редкость, хирургическая ваготомия все же может играть роль в лечении осложненной ЯБ. Клиницисты должны быть знакомы с операцией и ее потенциальными осложнениями, чтобы эффективно лечить пациентов в современную эпоху.
Анатомия и физиология
Части желудка
-
Глазное дно: самая верхняя часть, примыкающая к левой половине диафрагмы и селезенке0005
-
Тело: самый крупный компонент, оканчивающийся дистально у угловой вырезки по малой кривизне двенадцатиперстная кишка
Связки
-
Желудочно-печеночная (малый сальник): Содержит волокна блуждающего нерва, идущие к печени, и замещенную левую печеночную артерию, если она присутствует (до 10% случаев)
-
Гастроколический: большой сальник, соединяющий нижнюю часть желудка с поперечно-ободочной кишкой Кровоснабжение
Кровоснабжение осуществляется из чревного ствола и верхней брыжеечной артерии.

Четыре основные артерии
-
Левая желудочная артерия: Начинается непосредственно от чревного ствола, самой большой из 4 артерий, отдает восходящие и нисходящие ветви, если они есть; это начало аберрантной левой печеночной артерии, кровоснабжающей малую кривизну.
-
Правая желудочная артерия: отходит от собственной печеночной артерии (после отхождения ГДА) и образует аркаду анастомоза с левой желудочной артерией по малой кривизне
-
Левая желудочно-сальниковая артерия: отходит от селезеночной артерии; кровоснабжает большую кривизну желудка
-
Правая желудочно-сальниковая артерия: Начинается от гастродуоденальной артерии, образует аркаду анастомоза с левой желудочно-сальниковой артерией по большой кривизне желудка
Иннервация
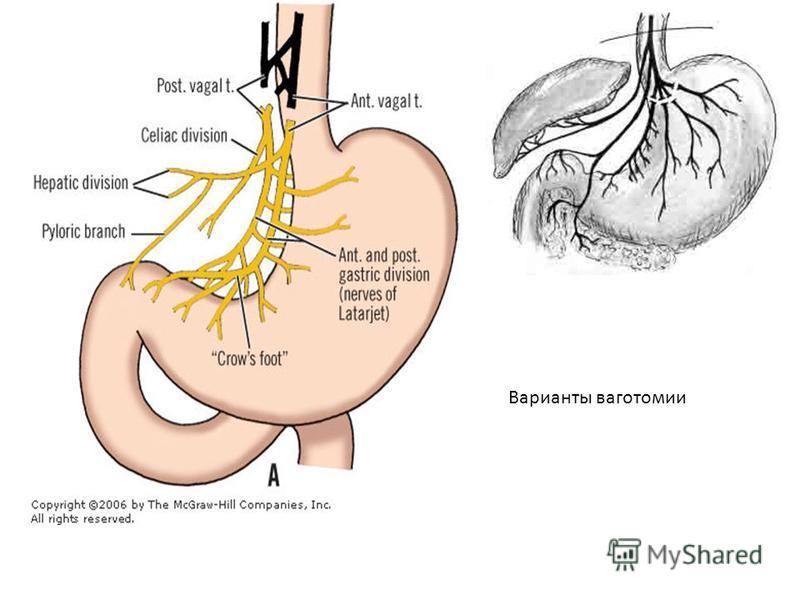
Блуждающие нервы
Это ветви выше пищеводного отверстия, которые образуют левый (передний) и правый (задний) стволы блуждающего нерва LARP.

-
Передний ствол: отходит от ветвей, обеспечивающих иннервацию гепатобилиарной системы, и продолжается по малой кривизне в виде переднего латаржетового нерва малой кривизны как задний нерв Латаржета.
-
-
Криминальный нерв Грасси: Первая ветвь заднего ствола иннервирует дно желудка. Неспособность разделить этот нерв во время операции по уменьшению кислотности может привести к рецидивирующим язвам.
-
Гусиная лапка: самые дистальные ветви переднего и заднего стволов обеспечивают иннервацию антропопилорической области. Эти ветви сохраняются при высокоселективной ваготомии (HSV).
-
Физиология
Соответствующая физиология вращается вокруг механизмов, связанных с секрецией желудочного сока. Внутрипросветная желудочная кислота выделяется париетальными клетками, преимущественно расположенными в теле желудка. Париетальные клетки стимулируются через 3 механизма: гастрин, ацетилхолин и гистамин.
 Все 3 механизма активируют водородно-калиевую АТФазу, высвобождающую ион водорода в просвет желудка. Гастрин секретируется G-клетками, которые в основном расположены в антральном отделе желудка и привратнике. Ацетилхолин высвобождается в ответ на парасимпатическую стимуляцию, которая проходит по волокнам блуждающих нервов. Гистамин высвобождается энтерохромаффиноподобными клетками.[4]
Все 3 механизма активируют водородно-калиевую АТФазу, высвобождающую ион водорода в просвет желудка. Гастрин секретируется G-клетками, которые в основном расположены в антральном отделе желудка и привратнике. Ацетилхолин высвобождается в ответ на парасимпатическую стимуляцию, которая проходит по волокнам блуждающих нервов. Гистамин высвобождается энтерохромаффиноподобными клетками.[4] Фазы, секретирующие кислоту
Головной мозг: Эта фаза опосредована блуждающим нервом в ответ на запах, вкус и мысли о еде. На его долю приходится 30% от общего производства кислоты. Это самая короткая из трех фаз, и она является научной основой фиктивной диеты после операции.
Желудочный: Эта фаза начинается, когда пища попадает в желудок. Он стимулируется проксимальным растяжением желудка (опосредованным блуждающим нервом). Он отсутствует у больных с ваготомией. Желудочная фаза стимулируется аминокислотами и пептидами, что приводит к активации G-клеток. На его долю приходится 60% всего производства кислоты.

Кишечник: эта фаза опосредована высвобождением гормонов из слизистой оболочки тонкой кишки в ответ на люминальный перезвон. На его долю приходится 10% от общего производства кислоты.
Виды ваготомии
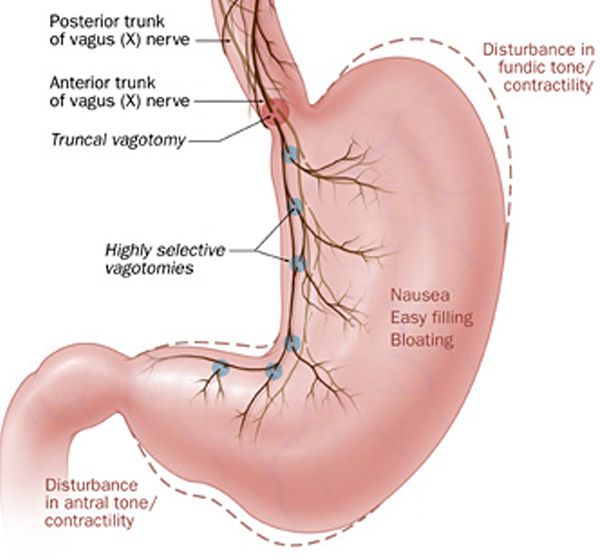
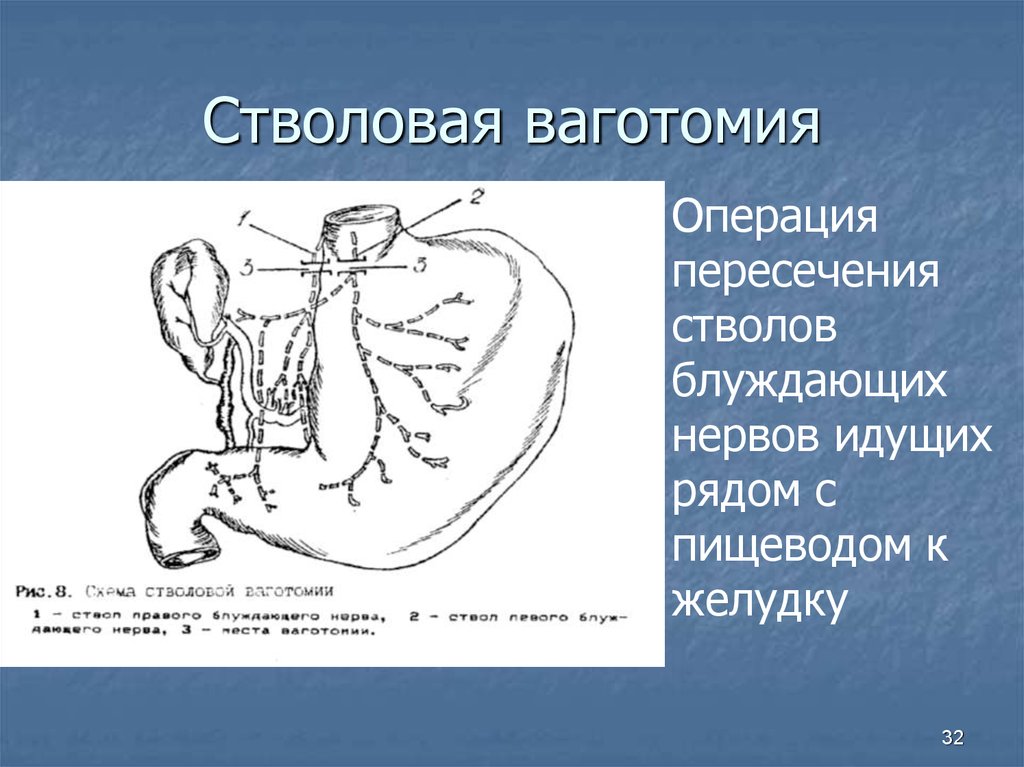
Стволовая ваготомия
Стволовая ваготомия — разделение переднего и заднего стволов на 4 см проксимальнее ГЭП.
-
Удаляет опосредованную ацетилхолином секрецию кислоты париетальными клетками
-
Приводит к ускоренному опорожнению жидкости за счет устранения опосредованного вагусом рецептивного расслабления дна желудка
-
Уменьшает опорожнение твердых частиц за счет устранения вагально-медиальной релаксации привратника
-
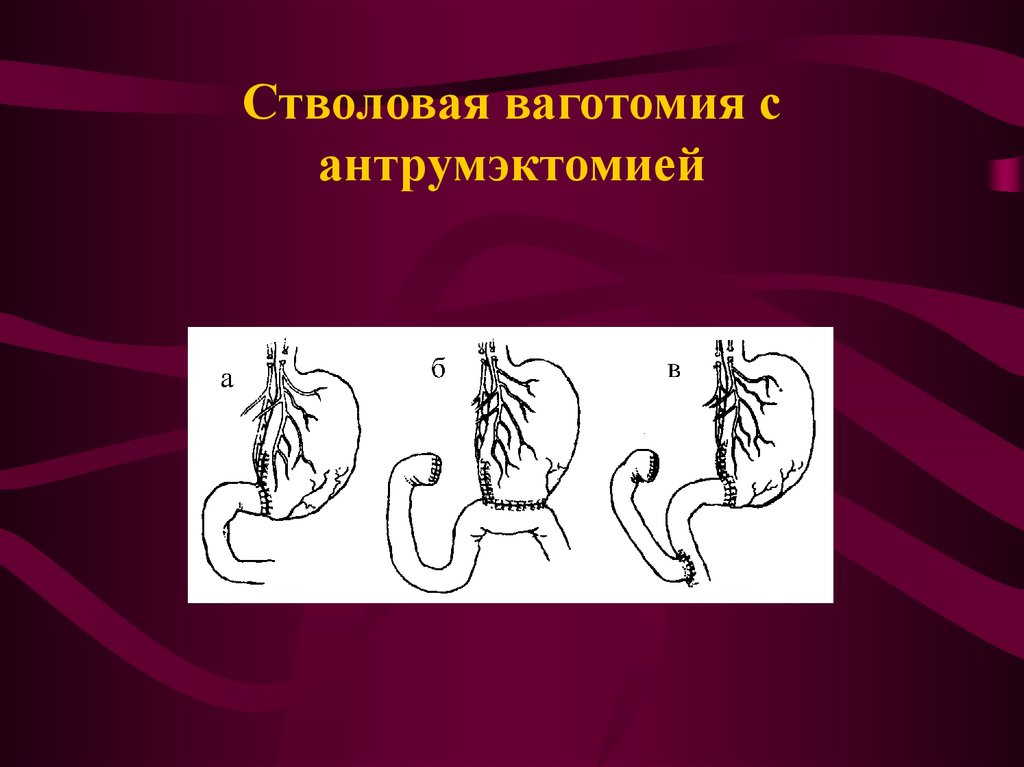
Требуется процедура дренирования (TV + D) для увеличения опорожнения твердых частиц (пилоропластика)
-
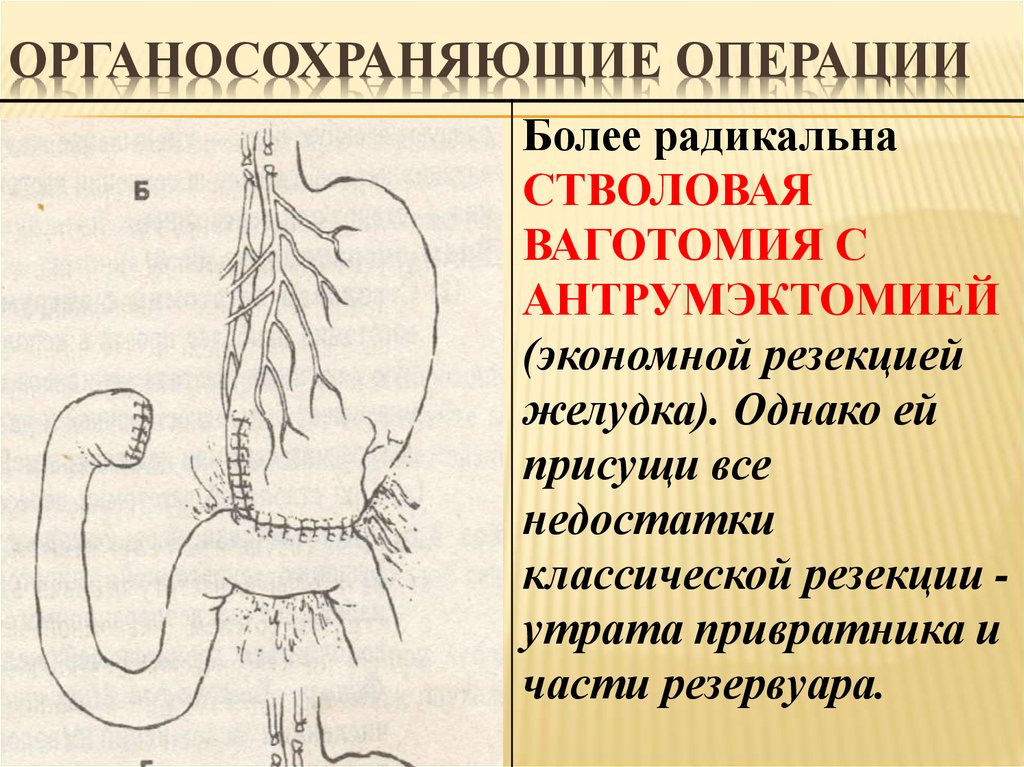
Можно в сочетании с антрэктомией для дальнейшего подавления секреции кислоты, а также служит в качестве процедуры дренирования (TV + A)
Селективная ваготомия
Селективная ваготомия — это разделение передней и задней ветвей дистальнее разветвления гепатобилиарной и чревной ветвей.
-
Требуется процедура дренирования (SV + D)
-
Может сочетаться с антрэктомией для дальнейшего подавления секреции кислоты, а также может служить в качестве процедуры дренирования (SV + A)
Высокоселективная ваготомия (HSV, ваготомия париетальных клеток, проксимальная ваготомия)
Пересечение волокон, иннервирующих париетальные клетки дна и тела, с сохранением волокон «гусиной лапки», иннервирующих антральный отдел и привратник, что устраняет необходимость дренирования.
Показания
При сравнении различных типов ваготомии необходимо учитывать смертность, рецидивы и частоту долгосрочных постваготомических синдромов. В целом было показано, что HSV имеет самую высокую частоту рецидивов язвы с самой низкой заболеваемостью и смертностью по сравнению с другими процедурами. Классически известно, что ТВ или СВ + антрэктомия имеют самую низкую частоту рецидивов, но самую высокую заболеваемость и смертность при процедурах денервации.
 Рецидивы, заболеваемость и смертность при процедурах TV/SV + дренирование находятся между результатами двух ранее описанных методов.[5] Существует более низкая частота рецидивов ТВ при сравнении стволовой ваготомии с селективной ваготомией (с дренированием или антрэктомией) [6], [3] 9.0005
Рецидивы, заболеваемость и смертность при процедурах TV/SV + дренирование находятся между результатами двух ранее описанных методов.[5] Существует более низкая частота рецидивов ТВ при сравнении стволовой ваготомии с селективной ваготомией (с дренированием или антрэктомией) [6], [3] 9.0005 С развитием медикаментозной терапии показаний к ваготомии стало немного. Как правило, кислотоснижающие операции назначают при осложненной язвенной болезни у стабильного пациента, у которого максимальная медикаментозная терапия оказалась неэффективной. Тип выполняемой операции зависит от типа язвы (двенадцатиперстная кишка или желудочная), осложнения язвенной болезни (кровотечение, перфорация, непроходимость, резистентность) и локализации язвы (язвы желудка типа I–V по модифицированной шкале Джонсона). Система классификации). [7]
Конкретные сценарии [8]
-
Кровоточащая язва двенадцатиперстной кишки: У больного, у которого лечение по какой-либо причине было неэффективным (аллергия на лекарства, рецидив, несмотря на максимальную медикаментозную терапию).
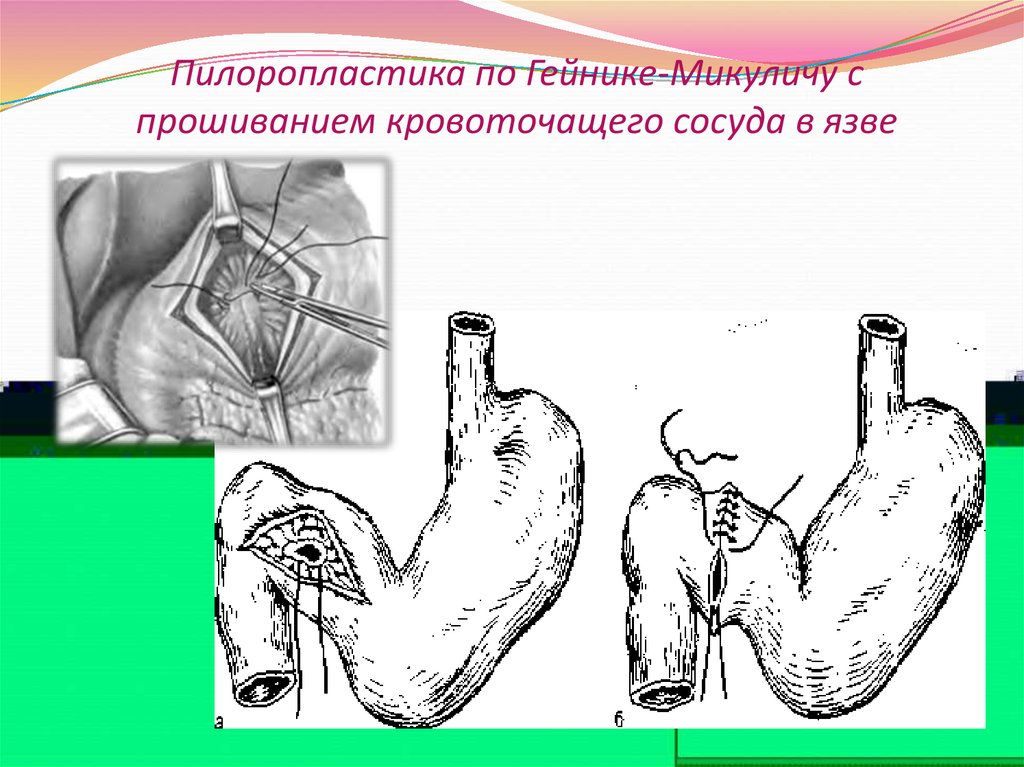
 Первоначальная операция состоит во вскрытии первой порции двенадцатиперстной кишки и привратника, создавая таким образом процедуру дренирования (пилоропластика). В этом случае к процедуре следует добавить стволовую ваготомию, чтобы ограничить риск рецидива.
Первоначальная операция состоит во вскрытии первой порции двенадцатиперстной кишки и привратника, создавая таким образом процедуру дренирования (пилоропластика). В этом случае к процедуре следует добавить стволовую ваготомию, чтобы ограничить риск рецидива. -
Кровоточащая язва желудка: Поскольку большинство язв желудка не связаны с повышенной секрецией кислоты (кроме язв типа II и III, которые локализуются в препилорической области), ваготомия показана очень редко. Обычно язву следует резецировать. При язвах типа II и III вместе с дистальной гастрэктомией может быть добавлена ТВ.
-
Перфоративная язва двенадцатиперстной кишки: Как правило, для закрытия перфорации выполняется заплата Грэхема. ВПГ можно заподозрить у стабильного пациента с минимальной загрязненностью, высоким риском рецидива (неспособность прекратить прием НПВП или активный курильщик), неэффективностью максимальной медикаментозной терапии и недавней документацией о H.
 Pylori отрицательный статус.
Pylori отрицательный статус. -
Перфорация желудка язвенная болезнь: Их лечат как кровоточащую язву желудка, как описано выше.
-
Непроходимость выходного отверстия желудка: Терапия первой линии состоит из эндоскопической баллонной дилатации вместе с ИПП. В случае рецидива или неэффективности медикаментозного лечения операциями выбора являются стволовая ваготомия и антрэктомия. Можно рассматривать ВПГ с гастроеюноанастомозом без резекции в случае, когда рубцевание двенадцатиперстной кишки препятствует безопасной антрэктомии.
-
Неизлечимость: У пациента с язвой двенадцатиперстной кишки или желудка II или III типа следует подозревать ВПГ. При язвах желудка, не связанных с гиперсекрецией кислоты, рекомендуется резекция желудка без ваготомии.
-
Рецидив, несмотря на предыдущую ваготомию: Если пациент не может лечиться медикаментозно (50% неэффективны), тогда требуется процедура TV + A.
Противопоказания статус и включают:[9]
-
Преоперационный шок
-
Тяжелый генерализованный перитонит
-
Интраабдоминальный абсцесс
-
Задержка в диагностике и оперативном лечении (обычно более 24 часов)
-
4 SEAL исключающее безопасное продление времени операции
Оборудование
Общее оборудование для лапаротомии/лапароскопии потребуется в зависимости от используемой техники. Обычно используется ретрактор печени. Хирургические зажимы применяют при пересечении стволов блуждающего нерва.
Personnel
For the operative portion, the following personnel is required:
-
Anesthesiologist
-
Primary surgeon
-
Scrub technician
-
First assistant
-
Circulating nurse
-
Pathologist
Подготовка
В зависимости от клинической ситуации предоперационная подготовка может различаться.
 В факультативных условиях пациенту назначают предоперационные антибиотики за 30 минут до разреза и профилактику венозной тромбоэмболии. Волосы на животе удаляют машинкой для стрижки в предоперационной зоне. Больного укладывают на спину на операционный стол. После индукции анестезии вводят катетер Фолея и вводят в желудок назогастральный зонд. Хирург стоит справа от больного.
В факультативных условиях пациенту назначают предоперационные антибиотики за 30 минут до разреза и профилактику венозной тромбоэмболии. Волосы на животе удаляют машинкой для стрижки в предоперационной зоне. Больного укладывают на спину на операционный стол. После индукции анестезии вводят катетер Фолея и вводят в желудок назогастральный зонд. Хирург стоит справа от больного. Техника
Операция может быть выполнена открытым или лапароскопическим путем.[10]
Открытая техника [11] [12]
Вход в брюшную полость
-
Верхнесрединный разрез делается чуть выше пупка и доходит до мечевидного отростка.
-
Вскрывают и осматривают брюшную полость.
-
Самоудерживающийся ретрактор помещается в брюшную полость для доступа, а ретрактор печени устанавливается для облегчения доступа к малой кривизне и диафрагмальному отверстию.
Дистальная мобилизация пищевода
-
Ассистент отводит большую кривизну вниз, чтобы обнажить ГЭП.
-
Рассекают брюшину ГЭП и окружают пищевод дренажом Пенроуза.
-
Пищевод необходимо мобилизовать на расстоянии 4–5 см выше ГЭП.
-
Если левая доля печени препятствует доступу, можно пересечь левую треугольную связку.
Идентификация и разделение переднего ствола блуждающего нерва
-
Идентифицируется единственный ствол блуждающего нерва, обычно на 2–4 см выше ГЭП.
-
Нерв мобилизуется минимум на 2 см.
-
Затем туловище клипируют и разделяют в проксимальном и дистальном направлении клипсами среднего размера для минимального размера резецируемого образца 2 см.
Идентификация и разделение заднего ствола блуждающего нерва
-
Пищевод стал более подвижным, приняв передний блуждающий нерв и отведен кпереди и влево от пациента.
-
Задний ствол определяется вдоль правого края пищевода.
-
Нерв мобилизуется минимум на 2 см.
-
Затем туловище клипируют и разделяют в проксимальном и дистальном направлении клипсами среднего размера для минимального размера резецируемого образца 2 см.
Патологическое подтверждение через замороженный срез
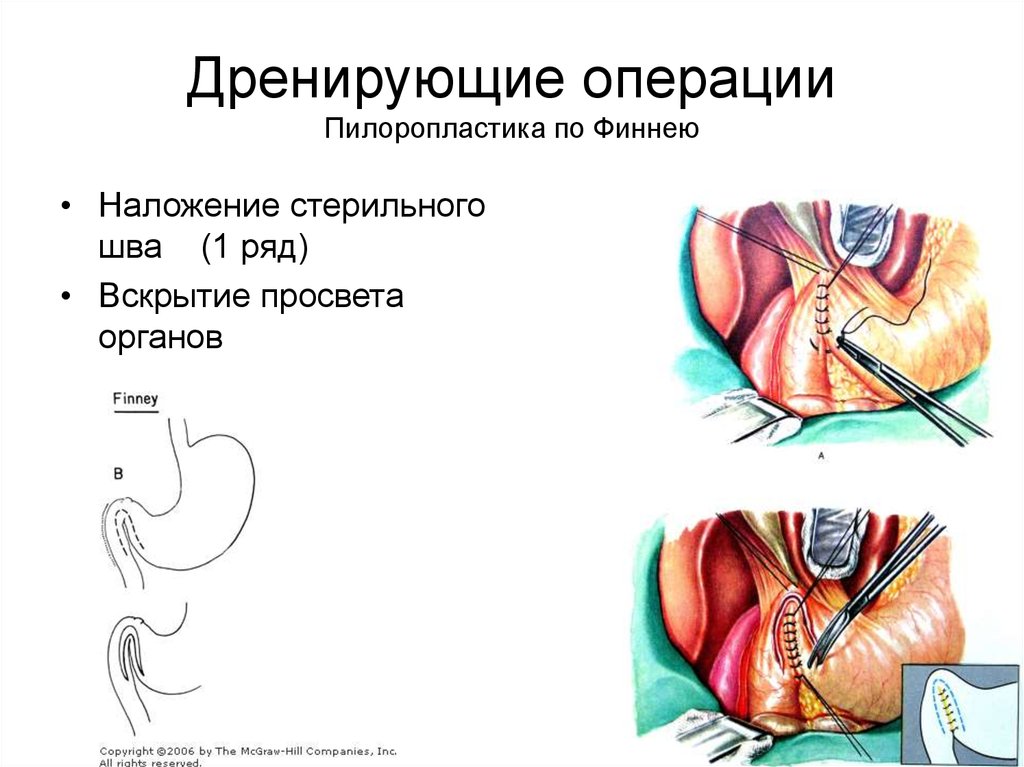
Процедура дренирования или резекция желудка с реконструкцией кишечника [13]
-
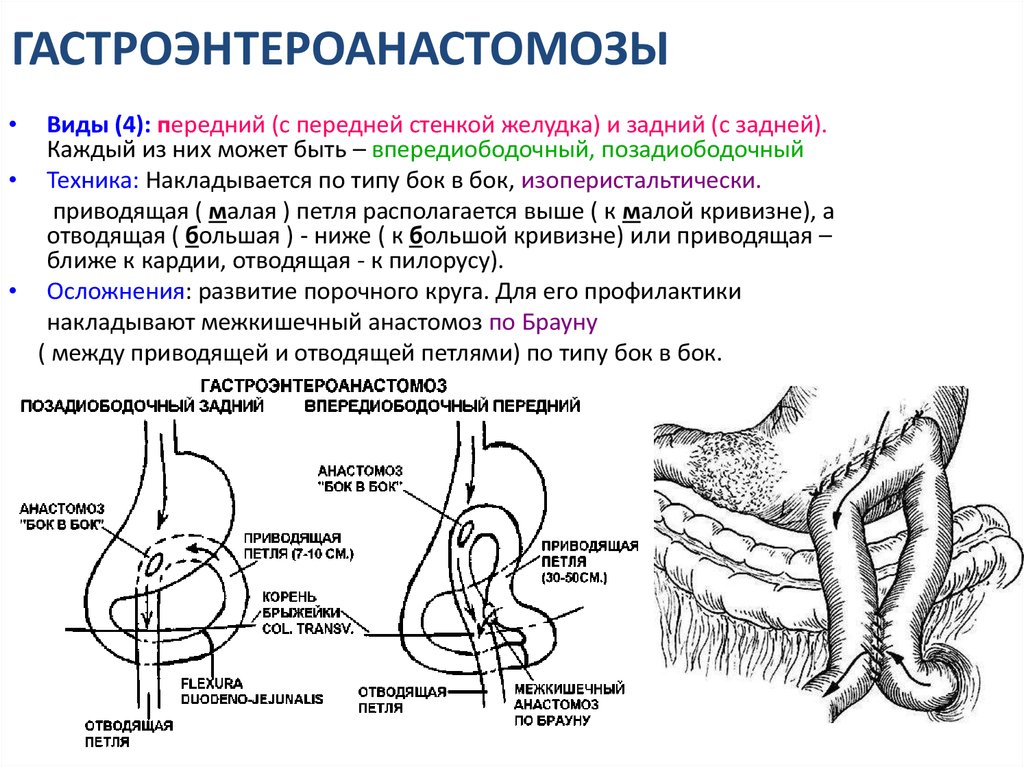
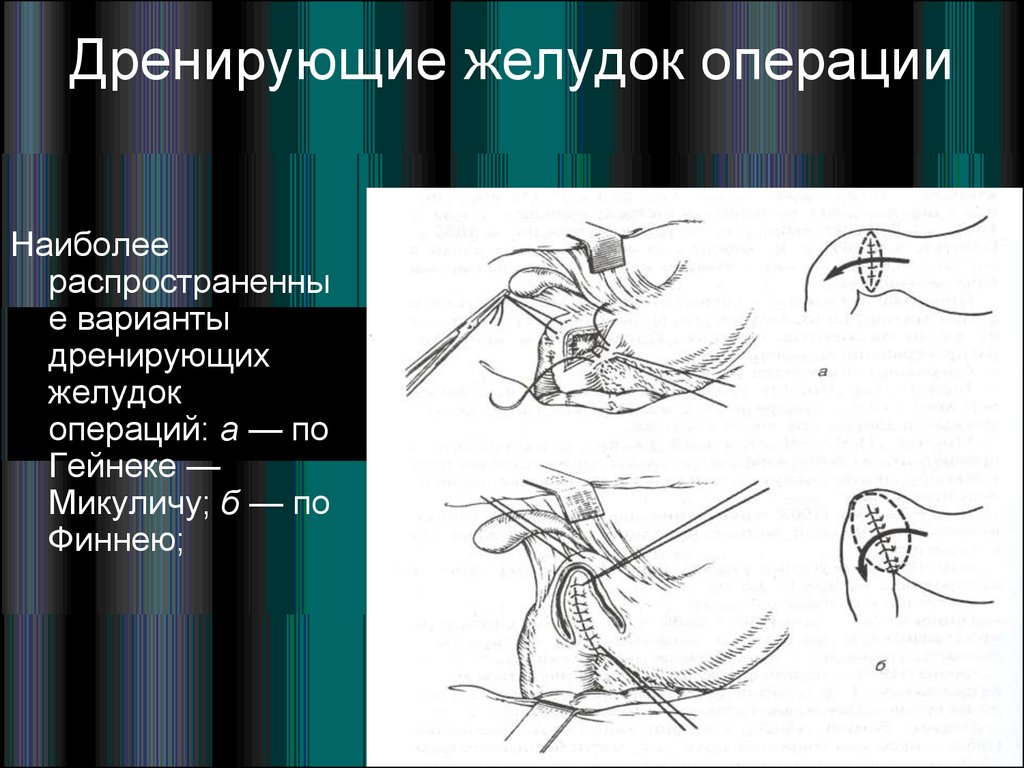
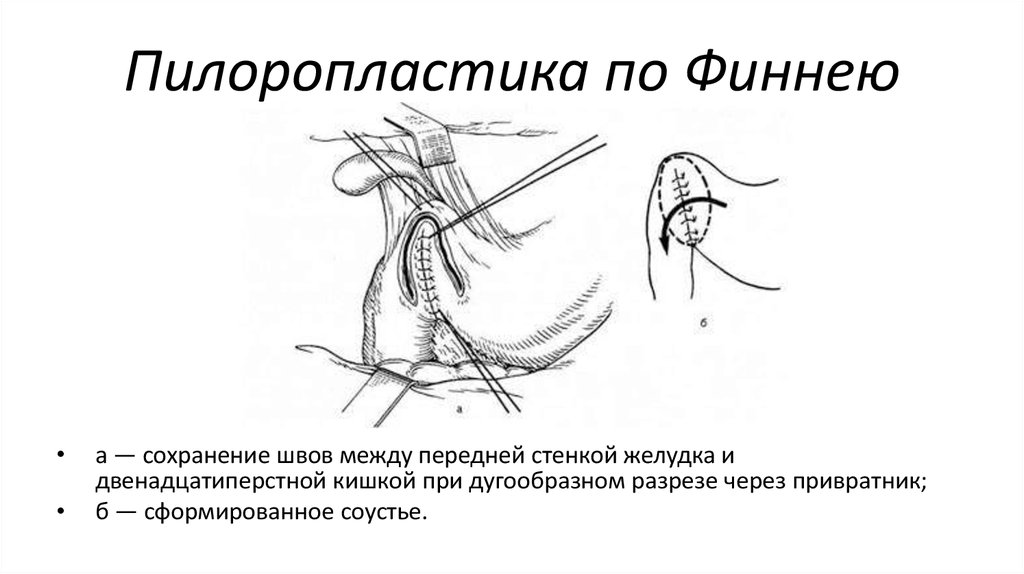
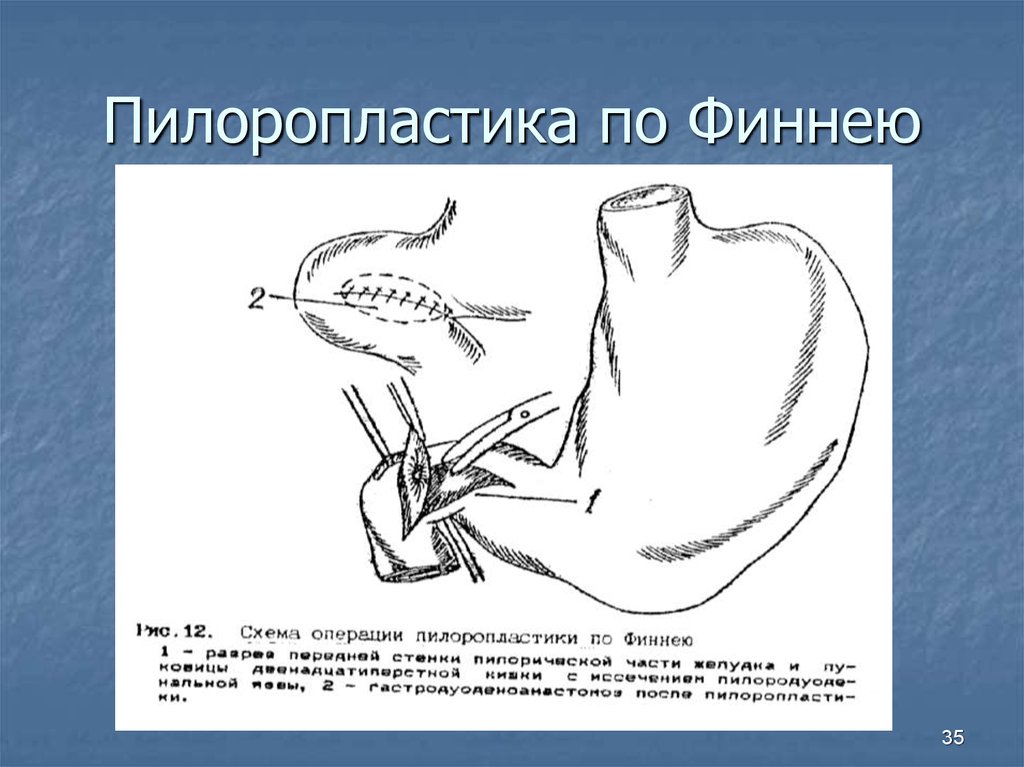
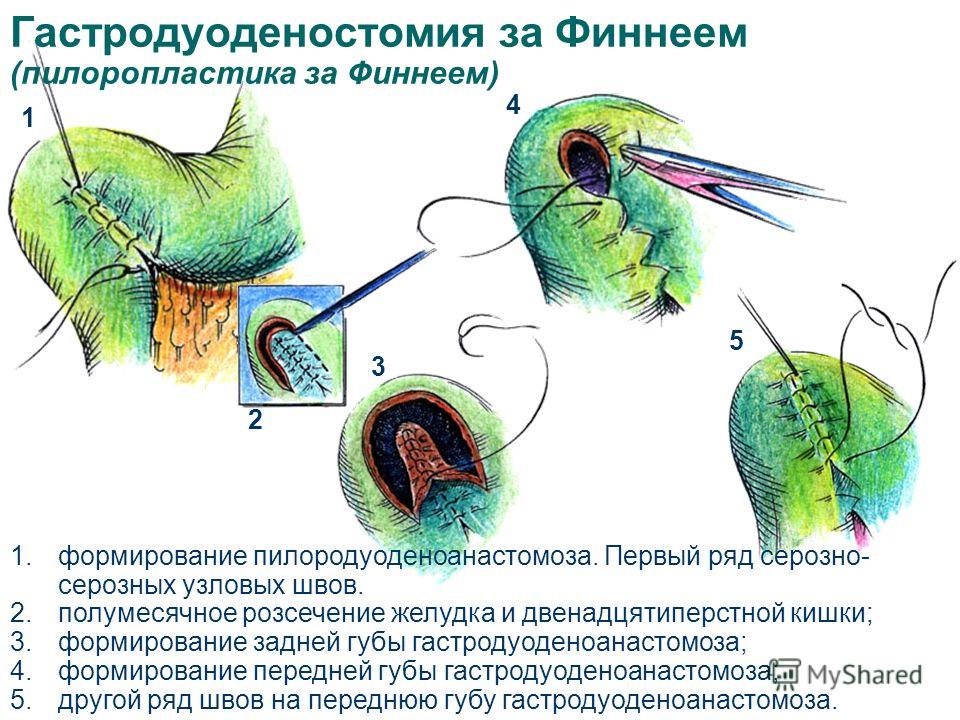
Дренажные процедуры включают гастроэнтеростомию, пилоропластику (Heineke-Mikulicz, Finney, Jaboulay) и пилоромиотомию.
-
Резекция желудка может иметь разную локализацию в зависимости от локализации язвы, но обычно выполняется дистально и включает антральный отдел.
-
Реконструкция после дистальной гастрэктомии включает гастродуоденостомию (Billroth I), гастроеюностомию (Billroth II) и гастроеюноанастомоз по Ру.
Закрытие брюшной стенки и кожи
Осложнения
Основные непосредственные и интраоперационные осложнения, характерные для стволовой ваготомии, включают смерть, кровотечение и повреждение желудка или пищевода.
 Другие осложнения, такие как несостоятельность скобочного шва, несостоятельность анастомоза и внутренняя грыжа, могут быть присущи определенному типу выполненной реконструкции кишечника.
Другие осложнения, такие как несостоятельность скобочного шва, несостоятельность анастомоза и внутренняя грыжа, могут быть присущи определенному типу выполненной реконструкции кишечника. Хорошо задокументированы послеоперационные осложнения стволовой ваготомии. Резекция стволов блуждающего нерва над чревной и печеночной ветвями (дифференцирует ТВ от СВ) приводит к парасимпатической денервации привратника, печени, желчного дерева, поджелудочной железы, тонкого и толстого кишечника.
-
Замедленное опорожнение желудка: Желудок теряет опосредованное блуждающим нервом рецептивное расслабление. Это приводит к повышению внутрижелудочного давления, вызывая повышенное опорожнение жидкости. Привратник не расслабляется эффективно, и наблюдается уменьшение опорожнения твердой пищи. По этой причине большинство хирургов выполняют сопутствующую процедуру дренирования во время ТВ.[14]
-
Постваготомическая диарея: Возникает в результате попадания неконъюгированных солей желчных кислот в толстую кишку, что приводит к осмотической диарее.
 Это осложнение редко наблюдается при ВПГ, но является наиболее частым нежелательным последствием ТВ. Сначала его лечат кодеином/лоперамидом вместе с холестирамином.[15] Если это не удается, можно рассмотреть вариант реверсивного тощекишечного интерпозиционного трансплантата.[16]
Это осложнение редко наблюдается при ВПГ, но является наиболее частым нежелательным последствием ТВ. Сначала его лечат кодеином/лоперамидом вместе с холестирамином.[15] Если это не удается, можно рассмотреть вариант реверсивного тощекишечного интерпозиционного трансплантата.[16] -
Гипергастринемия после ваготомии: Париетальные клетки денервированы, что приводит к снижению выделения желудочного сока. Это приводит к гиперплазии G-клеток и гипергастринемии из-за потери механизмов отрицательной обратной связи.
-
Рецидив язвы: ТВ имеет самую низкую частоту рецидивов язвы по сравнению с другими ваготомиями. Рецидив дополнительно предотвращается добавлением антрэктомии. [7]
-
Демпинг-синдром: Обычно это наблюдается только тогда, когда антрэктомия или процедура дренирования выполняются одновременно с ТВ.[17]
Клиническое значение
Хотя кислотоснижающая хирургия стала операцией с небольшим количеством показаний, она по-прежнему остается важным инструментом хирурга.
 Ваготомия обычно показана при трудноизлечимой или осложненной язвенной болезни у стабильного пациента, у которого максимальная медикаментозная терапия оказалась неэффективной. Для выполнения этих операций необходимо хорошо понимать различные методы и послеоперационные последствия кислотоснижающих операций. Стволовая ваготомия остается одной из наиболее популярных операций по снижению кислотности, применяемых сегодня, из-за ее относительной технической простоты по сравнению с высокоселективной ваготомией. Большинство хирургов согласятся с тем, что дренажная процедура должна выполняться одновременно с магистральной ваготомией и не без последствий.
Ваготомия обычно показана при трудноизлечимой или осложненной язвенной болезни у стабильного пациента, у которого максимальная медикаментозная терапия оказалась неэффективной. Для выполнения этих операций необходимо хорошо понимать различные методы и послеоперационные последствия кислотоснижающих операций. Стволовая ваготомия остается одной из наиболее популярных операций по снижению кислотности, применяемых сегодня, из-за ее относительной технической простоты по сравнению с высокоселективной ваготомией. Большинство хирургов согласятся с тем, что дренажная процедура должна выполняться одновременно с магистральной ваготомией и не без последствий. Улучшение результатов работы команды здравоохранения
Было время, когда стволовая ваготомия выполнялась широко, но сегодня она выполняется редко. Наличие PPI сделало ТВ устаревшей процедурой. Хотя процедура технически относительно проста, она имеет ряд серьезных осложнений. Если поставщик первичной медико-санитарной помощи или практикующая медсестра сталкивается с пациентом с язвенной болезнью, первым шагом является использование ИПП.
 Хирургия является последним разом и должна быть предпринята после большого рассмотрения. Исходы для пациентов, перенесших ТВ, удовлетворительны, если у них не развиваются постпроцедурные осложнения.
Хирургия является последним разом и должна быть предпринята после большого рассмотрения. Исходы для пациентов, перенесших ТВ, удовлетворительны, если у них не развиваются постпроцедурные осложнения. Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Ссылки
- 1.
-
Matsukura N, Onda M, Tokunaga A, Kato S, Yoshiyuki T, Hasegawa H, Yamashita K, Tomtitchong P, Hayashi A. Роль инфекции Helicobacter pylori в перфорации язвенной болезни : исследование случай-контроль с учетом возраста и пола. Дж. Клин Гастроэнтерол. 1997;25 Приложение 1:S235-9. [PubMed: 9479654]
- 2.
-
Стеванович Д., Иванишевич В. [Факторы риска развития кровоточащей язвенной болезни]. Мед Прегл. 1999 сен-октябрь;52(9-10):379-84. [PubMed: 10624388]
- 3.
-
Hoffmann J, Jensen HE, Christiansen J, Olesen A, Loud FB, Hauch O.
 Проспективное исследование контролируемой ваготомии при язве двенадцатиперстной кишки. Результаты через 11-15 лет. Энн Сург. 1989 г., январь; 209 (1): 40-5. [Бесплатная статья PMC: PMC1493889] [PubMed: 2642689]
Проспективное исследование контролируемой ваготомии при язве двенадцатиперстной кишки. Результаты через 11-15 лет. Энн Сург. 1989 г., январь; 209 (1): 40-5. [Бесплатная статья PMC: PMC1493889] [PubMed: 2642689] - 4.
-
БИТТИ РЕКЛАМА. Физиологические основы ваготомии. Br Med J. 1949 Apr 09;1(4605):607-10. [Статья бесплатно PMC: PMC2049896] [PubMed: 18115211]
- 5.
-
Jordan PH, Thornby J. Двадцать лет после ваготомии париетальных клеток или селективной ваготомии антрэктомии для лечения язвы двенадцатиперстной кишки. Заключительный отчет. Энн Сург. 1994 г., сен; 220(3):283-93; обсуждение 293-6. [Бесплатная статья PMC: PMC1234380] [PubMed: 8092897]
- 6.
-
Christiansen J, Jensen HE, Ejby-Poulsen P, Bardram L, Henriksen FW. Проспективное исследование контролируемой ваготомии при язве двенадцатиперстной кишки: первичные результаты, последствия, секреция кислоты и частота рецидивов через два-пять лет после операции.
 Энн Сург. 1981 января; 193 (1): 49–55. [Статья бесплатно PMC: PMC1345001] [PubMed: 7006528]
Энн Сург. 1981 января; 193 (1): 49–55. [Статья бесплатно PMC: PMC1345001] [PubMed: 7006528] - 7.
-
Lagoo J, Pappas TN, Perez A. Реликвия или все еще актуальная: сужающая роль ваготомии в лечении язвенной болезни. Am J Surg. 2014 янв; 207(1):120-6. [PubMed: 24139666]
- 8.
-
Сачдева А.К., Зарен Х.А., Сигель Б. Хирургическое лечение язвенной болезни. Мед Клин Норт Ам. 1991 г., июль; 75 (4): 999-1012. [PubMed: 2072800]
- 9.
-
Фелисиано Д.В. Нужна ли перфоративная язва двенадцатиперстной кишки в кислотоснижающей хирургической процедуре теперь, когда доступен омепразол? Surg Clin North Am. 1992 г., апрель 72(2):369-80. [PubMed: 1549799]
- 10.
-
Цукер К.А., Бейли Р.В. Лапароскопическая стволовая и селективная ваготомия при трудноизлечимой язвенной болезни. Семин Гастроинтест Дис. 1994 г., июль; 5 (3): 128–39. [PubMed: 7953298]
- 11.
-
Roberts JP, Debas HT. Упрощенная техника быстрой стволовой ваготомии.
 Хирургический гинекологический акушер. 1989 июня; 168 (6): 539-41. [PubMed: 2727883]
Хирургический гинекологический акушер. 1989 июня; 168 (6): 539-41. [PubMed: 2727883] - 12.
-
Горбунов В.Н., Наумов Б.А., Гордеев С.А. Доступ к заднему стволу блуждающего нерва при выполнении задней стволовой или задней селективной ваготомии. Клин Хир (1962). 1989; (9): 70. [PubMed: 2593540]
- 13.
-
Хачиев Л.Г., Хаджибаев А.М. Выбор метода реконструктивных операций при постваготомических синдромах. Вестн Хир Им И И Грек. 1990 г., сен; 145 (9): 31-2. [В паблике: 1962938]
- 14.
-
Johnston D. Операционная смертность и послеоперационная заболеваемость при высокоселективной ваготомии. Br Med J. 1975 Dec 06;4(5996):545-7. [Бесплатная статья PMC: PMC1675891] [PubMed: 1203664]
- 15.
-
Taylor TV, Lambert ME, Torrance HB. Значение средств, связывающих желчные кислоты, при постваготомической диарее. Ланцет. 1978 г., 25 марта; 1 (8065): 635-6. [PubMed: 76170]
- 16.
-
Херрингтон Дж.
 Л., Эдвардс В.Х., Картер Дж.Х., Сойерс Дж.Л. Лечение тяжелой постваготомической диареи путем реверсии сегмента тощей кишки. Энн Сург. 1968 сентября; 168 (3): 522-41. [Бесплатная статья PMC: PMC1387360] [PubMed: 5675938]
Л., Эдвардс В.Х., Картер Дж.Х., Сойерс Дж.Л. Лечение тяжелой постваготомической диареи путем реверсии сегмента тощей кишки. Энн Сург. 1968 сентября; 168 (3): 522-41. [Бесплатная статья PMC: PMC1387360] [PubMed: 5675938] - 17.
-
Hejazi RA, Patil H, McCallum RW. Демпинг-синдром: установление критериев диагностики и выявление новых этиологий. Dig Dis Sci. 2010 Январь; 55 (1): 117-23. [PubMed: 19714467]
Стволовая ваготомия — StatPearls — NCBI Bookshelf
Непрерывное образование
Язвенная болезнь (ЯБ) является распространенным заболеванием в Соединенных Штатах, поражающим 2 процента населения. Лечение язвенной болезни появилось в прошлом столетии. До конца 1940-х годов ваготомия считалась золотым стандартом лечения ЯБ. В настоящее время лечение ЯБ обычно включает препараты, снижающие кислотность, а при наличии микроорганизма – эрадикацию Helicobacter pylori. Несмотря на редкость, ваготомия все же может играть роль в лечении осложненной ЯБ.
 Межпрофессиональные бригады должны быть знакомы с операцией и ее потенциальными осложнениями, чтобы оказывать эффективную помощь своим пациентам. В этом упражнении рассматриваются показания, противопоказания и методы выполнения ваготомии, а также подчеркивается роль межпрофессиональной бригады в дооперационном и послеоперационном уходе за пациентами, перенесшими эту процедуру.
Межпрофессиональные бригады должны быть знакомы с операцией и ее потенциальными осложнениями, чтобы оказывать эффективную помощь своим пациентам. В этом упражнении рассматриваются показания, противопоказания и методы выполнения ваготомии, а также подчеркивается роль межпрофессиональной бригады в дооперационном и послеоперационном уходе за пациентами, перенесшими эту процедуру.
Цели:
-
Опишите показания к ваготомии.
-
Опишите методику выполнения ваготомии.
-
Кратко опишите осложнения, связанные с ваготомией.
-
Объясните подход структурированной межпрофессиональной бригады для обеспечения эффективной помощи и надлежащего наблюдения за пациентами, перенесшими ваготомию.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Язвенная болезнь (ЯБ) является распространенным заболеванием в Соединенных Штатах, поражающим 2% населения.
 Лечение язвенной болезни появилось в прошлом столетии. Хирургическая ваготомия исторически играла важную роль в лечении язвенной болезни, поскольку в конце 1940-х годов она считалась золотым стандартом. Лечение ЯБ резко изменилось с введением кислотоснижающих препаратов в конце 1970-х и начале 80-х годов, а в 2005 году, когда доктора. Барри Маршалл и Робин Уоррен получили Нобелевскую премию за исследования, связанные с Helicobacter pylori как этиологию ЯБ.[1][2]
Лечение язвенной болезни появилось в прошлом столетии. Хирургическая ваготомия исторически играла важную роль в лечении язвенной болезни, поскольку в конце 1940-х годов она считалась золотым стандартом. Лечение ЯБ резко изменилось с введением кислотоснижающих препаратов в конце 1970-х и начале 80-х годов, а в 2005 году, когда доктора. Барри Маршалл и Робин Уоррен получили Нобелевскую премию за исследования, связанные с Helicobacter pylori как этиологию ЯБ.[1][2] В литературе описано 3 типа ваготомии: стволовая ваготомия (ТВ), селективная ваготомия (СВ) и высокоселективная ваготомия (ВПГ). У всех есть преимущества и недостатки.[3] Чтобы понять клиническое значение этих трех методов, поставщик медицинских услуг должен сначала понять физиологию желудка и его секрецию кислоты. Эти методы более подробно описаны в следующем разделе вместе с кратким описанием физиологии желудочной кислоты.
Несмотря на редкость, хирургическая ваготомия все же может играть роль в лечении осложненной ЯБ.
 Клиницисты должны быть знакомы с операцией и ее потенциальными осложнениями, чтобы эффективно лечить пациентов в современную эпоху.
Клиницисты должны быть знакомы с операцией и ее потенциальными осложнениями, чтобы эффективно лечить пациентов в современную эпоху. Анатомия и физиология
Части желудка
-
Глазное дно: самая верхняя часть, примыкающая к левой половине диафрагмы и селезенке0005
-
Тело: самый крупный компонент, оканчивающийся дистально у угловой вырезки по малой кривизне двенадцатиперстная кишка
Связки
-
Желудочно-печеночная (малый сальник): Содержит волокна блуждающего нерва, идущие к печени, и замещенную левую печеночную артерию, если она присутствует (до 10% случаев)
-
Гастроколический: большой сальник, соединяющий нижнюю часть желудка с поперечно-ободочной кишкой Кровоснабжение
Кровоснабжение осуществляется из чревного ствола и верхней брыжеечной артерии.
Четыре основные артерии
-
Левая желудочная артерия: Начинается непосредственно от чревного ствола, самой большой из 4 артерий, отдает восходящие и нисходящие ветви, если они есть; это начало аберрантной левой печеночной артерии, кровоснабжающей малую кривизну.

-
Правая желудочная артерия: отходит от собственной печеночной артерии (после отхождения ГДА) и образует аркаду анастомоза с левой желудочной артерией по малой кривизне
-
Левая желудочно-сальниковая артерия: отходит от селезеночной артерии; кровоснабжает большую кривизну желудка
-
Правая желудочно-сальниковая артерия: Начинается от гастродуоденальной артерии, образует аркаду анастомоза с левой желудочно-сальниковой артерией по большой кривизне желудка
Иннервация
Блуждающие нервы
Это ветви выше пищеводного отверстия, которые образуют левый (передний) и правый (задний) стволы блуждающего нерва LARP.
-
Передний ствол: отходит от ветвей, обеспечивающих иннервацию гепатобилиарной системы, и продолжается по малой кривизне в виде переднего латаржетового нерва малой кривизны как задний нерв Латаржета.
-
-
Криминальный нерв Грасси: Первая ветвь заднего ствола иннервирует дно желудка.
 Неспособность разделить этот нерв во время операции по уменьшению кислотности может привести к рецидивирующим язвам.
Неспособность разделить этот нерв во время операции по уменьшению кислотности может привести к рецидивирующим язвам. -
Гусиная лапка: самые дистальные ветви переднего и заднего стволов обеспечивают иннервацию антропопилорической области. Эти ветви сохраняются при высокоселективной ваготомии (HSV).
-
Физиология
Соответствующая физиология вращается вокруг механизмов, связанных с секрецией желудочного сока. Внутрипросветная желудочная кислота выделяется париетальными клетками, преимущественно расположенными в теле желудка. Париетальные клетки стимулируются через 3 механизма: гастрин, ацетилхолин и гистамин. Все 3 механизма активируют водородно-калиевую АТФазу, высвобождающую ион водорода в просвет желудка. Гастрин секретируется G-клетками, которые в основном расположены в антральном отделе желудка и привратнике. Ацетилхолин высвобождается в ответ на парасимпатическую стимуляцию, которая проходит по волокнам блуждающих нервов.
 Гистамин высвобождается энтерохромаффиноподобными клетками.[4]
Гистамин высвобождается энтерохромаффиноподобными клетками.[4] Фазы, секретирующие кислоту
Головной мозг: Эта фаза опосредована блуждающим нервом в ответ на запах, вкус и мысли о еде. На его долю приходится 30% от общего производства кислоты. Это самая короткая из трех фаз, и она является научной основой фиктивной диеты после операции.
Желудочный: Эта фаза начинается, когда пища попадает в желудок. Он стимулируется проксимальным растяжением желудка (опосредованным блуждающим нервом). Он отсутствует у больных с ваготомией. Желудочная фаза стимулируется аминокислотами и пептидами, что приводит к активации G-клеток. На его долю приходится 60% всего производства кислоты.
Кишечник: эта фаза опосредована высвобождением гормонов из слизистой оболочки тонкой кишки в ответ на люминальный перезвон. На его долю приходится 10% от общего производства кислоты.
Виды ваготомии
Стволовая ваготомия
Стволовая ваготомия — разделение переднего и заднего стволов на 4 см проксимальнее ГЭП.

-
Удаляет опосредованную ацетилхолином секрецию кислоты париетальными клетками
-
Приводит к ускоренному опорожнению жидкости за счет устранения опосредованного вагусом рецептивного расслабления дна желудка
-
Уменьшает опорожнение твердых частиц за счет устранения вагально-медиальной релаксации привратника
-
Требуется процедура дренирования (TV + D) для увеличения опорожнения твердых частиц (пилоропластика)
-
Можно в сочетании с антрэктомией для дальнейшего подавления секреции кислоты, а также служит в качестве процедуры дренирования (TV + A)
Селективная ваготомия
Селективная ваготомия — это разделение передней и задней ветвей дистальнее разветвления гепатобилиарной и чревной ветвей.
-
Требуется процедура дренирования (SV + D)
-
Может сочетаться с антрэктомией для дальнейшего подавления секреции кислоты, а также может служить в качестве процедуры дренирования (SV + A)
Высокоселективная ваготомия (HSV, ваготомия париетальных клеток, проксимальная ваготомия)
Пересечение волокон, иннервирующих париетальные клетки дна и тела, с сохранением волокон «гусиной лапки», иннервирующих антральный отдел и привратник, что устраняет необходимость дренирования.
Показания
При сравнении различных типов ваготомии необходимо учитывать смертность, рецидивы и частоту долгосрочных постваготомических синдромов. В целом было показано, что HSV имеет самую высокую частоту рецидивов язвы с самой низкой заболеваемостью и смертностью по сравнению с другими процедурами. Классически известно, что ТВ или СВ + антрэктомия имеют самую низкую частоту рецидивов, но самую высокую заболеваемость и смертность при процедурах денервации. Рецидивы, заболеваемость и смертность при процедурах TV/SV + дренирование находятся между результатами двух ранее описанных методов.[5] Существует более низкая частота рецидивов ТВ при сравнении стволовой ваготомии с селективной ваготомией (с дренированием или антрэктомией) [6], [3] 9.0005
С развитием медикаментозной терапии показаний к ваготомии стало немного. Как правило, кислотоснижающие операции назначают при осложненной язвенной болезни у стабильного пациента, у которого максимальная медикаментозная терапия оказалась неэффективной.
 Тип выполняемой операции зависит от типа язвы (двенадцатиперстная кишка или желудочная), осложнения язвенной болезни (кровотечение, перфорация, непроходимость, резистентность) и локализации язвы (язвы желудка типа I–V по модифицированной шкале Джонсона). Система классификации). [7]
Тип выполняемой операции зависит от типа язвы (двенадцатиперстная кишка или желудочная), осложнения язвенной болезни (кровотечение, перфорация, непроходимость, резистентность) и локализации язвы (язвы желудка типа I–V по модифицированной шкале Джонсона). Система классификации). [7] Конкретные сценарии [8]
-
Кровоточащая язва двенадцатиперстной кишки: У больного, у которого лечение по какой-либо причине было неэффективным (аллергия на лекарства, рецидив, несмотря на максимальную медикаментозную терапию). Первоначальная операция состоит во вскрытии первой порции двенадцатиперстной кишки и привратника, создавая таким образом процедуру дренирования (пилоропластика). В этом случае к процедуре следует добавить стволовую ваготомию, чтобы ограничить риск рецидива.
-
Кровоточащая язва желудка: Поскольку большинство язв желудка не связаны с повышенной секрецией кислоты (кроме язв типа II и III, которые локализуются в препилорической области), ваготомия показана очень редко.
 Обычно язву следует резецировать. При язвах типа II и III вместе с дистальной гастрэктомией может быть добавлена ТВ.
Обычно язву следует резецировать. При язвах типа II и III вместе с дистальной гастрэктомией может быть добавлена ТВ. -
Перфоративная язва двенадцатиперстной кишки: Как правило, для закрытия перфорации выполняется заплата Грэхема. ВПГ можно заподозрить у стабильного пациента с минимальной загрязненностью, высоким риском рецидива (неспособность прекратить прием НПВП или активный курильщик), неэффективностью максимальной медикаментозной терапии и недавней документацией о H. Pylori отрицательный статус.
-
Перфорация желудка язвенная болезнь: Их лечат как кровоточащую язву желудка, как описано выше.
-
Непроходимость выходного отверстия желудка: Терапия первой линии состоит из эндоскопической баллонной дилатации вместе с ИПП. В случае рецидива или неэффективности медикаментозного лечения операциями выбора являются стволовая ваготомия и антрэктомия. Можно рассматривать ВПГ с гастроеюноанастомозом без резекции в случае, когда рубцевание двенадцатиперстной кишки препятствует безопасной антрэктомии.
-
Неизлечимость: У пациента с язвой двенадцатиперстной кишки или желудка II или III типа следует подозревать ВПГ. При язвах желудка, не связанных с гиперсекрецией кислоты, рекомендуется резекция желудка без ваготомии.
-
Рецидив, несмотря на предыдущую ваготомию: Если пациент не может лечиться медикаментозно (50% неэффективны), тогда требуется процедура TV + A.
Противопоказания статус и включают:[9]
-
Преоперационный шок
-
Тяжелый генерализованный перитонит
-
Интраабдоминальный абсцесс
-
Задержка в диагностике и оперативном лечении (обычно более 24 часов)
-
4 SEAL исключающее безопасное продление времени операции
Оборудование
Общее оборудование для лапаротомии/лапароскопии потребуется в зависимости от используемой техники. Обычно используется ретрактор печени. Хирургические зажимы применяют при пересечении стволов блуждающего нерва.
Personnel
For the operative portion, the following personnel is required:
-
Anesthesiologist
-
Primary surgeon
-
Scrub technician
-
First assistant
-
Circulating nurse
-
Pathologist
Подготовка
В зависимости от клинической ситуации предоперационная подготовка может различаться. В факультативных условиях пациенту назначают предоперационные антибиотики за 30 минут до разреза и профилактику венозной тромбоэмболии. Волосы на животе удаляют машинкой для стрижки в предоперационной зоне. Больного укладывают на спину на операционный стол. После индукции анестезии вводят катетер Фолея и вводят в желудок назогастральный зонд. Хирург стоит справа от больного.
Техника
Операция может быть выполнена открытым или лапароскопическим путем.[10]
Открытая техника [11] [12]
Вход в брюшную полость
-
Верхнесрединный разрез делается чуть выше пупка и доходит до мечевидного отростка.
-
Вскрывают и осматривают брюшную полость.
-
Самоудерживающийся ретрактор помещается в брюшную полость для доступа, а ретрактор печени устанавливается для облегчения доступа к малой кривизне и диафрагмальному отверстию.
Дистальная мобилизация пищевода
-
Ассистент отводит большую кривизну вниз, чтобы обнажить ГЭП.
-
Рассекают брюшину ГЭП и окружают пищевод дренажом Пенроуза.
-
Пищевод необходимо мобилизовать на расстоянии 4–5 см выше ГЭП.
-
Если левая доля печени препятствует доступу, можно пересечь левую треугольную связку.
Идентификация и разделение переднего ствола блуждающего нерва
-
Идентифицируется единственный ствол блуждающего нерва, обычно на 2–4 см выше ГЭП.
-
Нерв мобилизуется минимум на 2 см.
-
Затем туловище клипируют и разделяют в проксимальном и дистальном направлении клипсами среднего размера для минимального размера резецируемого образца 2 см.
Идентификация и разделение заднего ствола блуждающего нерва
-
Пищевод стал более подвижным, приняв передний блуждающий нерв и отведен кпереди и влево от пациента.
-
Задний ствол определяется вдоль правого края пищевода.
-
Нерв мобилизуется минимум на 2 см.
-
Затем туловище клипируют и разделяют в проксимальном и дистальном направлении клипсами среднего размера для минимального размера резецируемого образца 2 см.
Патологическое подтверждение через замороженный срез
Процедура дренирования или резекция желудка с реконструкцией кишечника [13]
-
Дренажные процедуры включают гастроэнтеростомию, пилоропластику (Heineke-Mikulicz, Finney, Jaboulay) и пилоромиотомию.
-
Резекция желудка может иметь разную локализацию в зависимости от локализации язвы, но обычно выполняется дистально и включает антральный отдел.
-
Реконструкция после дистальной гастрэктомии включает гастродуоденостомию (Billroth I), гастроеюностомию (Billroth II) и гастроеюноанастомоз по Ру.
Закрытие брюшной стенки и кожи
Осложнения
Основные непосредственные и интраоперационные осложнения, характерные для стволовой ваготомии, включают смерть, кровотечение и повреждение желудка или пищевода. Другие осложнения, такие как несостоятельность скобочного шва, несостоятельность анастомоза и внутренняя грыжа, могут быть присущи определенному типу выполненной реконструкции кишечника.
Хорошо задокументированы послеоперационные осложнения стволовой ваготомии. Резекция стволов блуждающего нерва над чревной и печеночной ветвями (дифференцирует ТВ от СВ) приводит к парасимпатической денервации привратника, печени, желчного дерева, поджелудочной железы, тонкого и толстого кишечника.
-
Замедленное опорожнение желудка: Желудок теряет опосредованное блуждающим нервом рецептивное расслабление.
 Это приводит к повышению внутрижелудочного давления, вызывая повышенное опорожнение жидкости. Привратник не расслабляется эффективно, и наблюдается уменьшение опорожнения твердой пищи. По этой причине большинство хирургов выполняют сопутствующую процедуру дренирования во время ТВ.[14]
Это приводит к повышению внутрижелудочного давления, вызывая повышенное опорожнение жидкости. Привратник не расслабляется эффективно, и наблюдается уменьшение опорожнения твердой пищи. По этой причине большинство хирургов выполняют сопутствующую процедуру дренирования во время ТВ.[14] -
Постваготомическая диарея: Возникает в результате попадания неконъюгированных солей желчных кислот в толстую кишку, что приводит к осмотической диарее. Это осложнение редко наблюдается при ВПГ, но является наиболее частым нежелательным последствием ТВ. Сначала его лечат кодеином/лоперамидом вместе с холестирамином.[15] Если это не удается, можно рассмотреть вариант реверсивного тощекишечного интерпозиционного трансплантата.[16]
-
Гипергастринемия после ваготомии: Париетальные клетки денервированы, что приводит к снижению выделения желудочного сока. Это приводит к гиперплазии G-клеток и гипергастринемии из-за потери механизмов отрицательной обратной связи.

-
Рецидив язвы: ТВ имеет самую низкую частоту рецидивов язвы по сравнению с другими ваготомиями. Рецидив дополнительно предотвращается добавлением антрэктомии. [7]
-
Демпинг-синдром: Обычно это наблюдается только тогда, когда антрэктомия или процедура дренирования выполняются одновременно с ТВ.[17]
Клиническое значение
Хотя кислотоснижающая хирургия стала операцией с небольшим количеством показаний, она по-прежнему остается важным инструментом хирурга. Ваготомия обычно показана при трудноизлечимой или осложненной язвенной болезни у стабильного пациента, у которого максимальная медикаментозная терапия оказалась неэффективной. Для выполнения этих операций необходимо хорошо понимать различные методы и послеоперационные последствия кислотоснижающих операций. Стволовая ваготомия остается одной из наиболее популярных операций по снижению кислотности, применяемых сегодня, из-за ее относительной технической простоты по сравнению с высокоселективной ваготомией.
 Большинство хирургов согласятся с тем, что дренажная процедура должна выполняться одновременно с магистральной ваготомией и не без последствий.
Большинство хирургов согласятся с тем, что дренажная процедура должна выполняться одновременно с магистральной ваготомией и не без последствий. Улучшение результатов работы команды здравоохранения
Было время, когда стволовая ваготомия выполнялась широко, но сегодня она выполняется редко. Наличие PPI сделало ТВ устаревшей процедурой. Хотя процедура технически относительно проста, она имеет ряд серьезных осложнений. Если поставщик первичной медико-санитарной помощи или практикующая медсестра сталкивается с пациентом с язвенной болезнью, первым шагом является использование ИПП. Хирургия является последним разом и должна быть предпринята после большого рассмотрения. Исходы для пациентов, перенесших ТВ, удовлетворительны, если у них не развиваются постпроцедурные осложнения.
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Ссылки
- 1.
-
Matsukura N, Onda M, Tokunaga A, Kato S, Yoshiyuki T, Hasegawa H, Yamashita K, Tomtitchong P, Hayashi A. Роль инфекции Helicobacter pylori в перфорации язвенной болезни : исследование случай-контроль с учетом возраста и пола. Дж. Клин Гастроэнтерол. 1997;25 Приложение 1:S235-9. [PubMed: 9479654]
- 2.
-
Стеванович Д., Иванишевич В. [Факторы риска развития кровоточащей язвенной болезни]. Мед Прегл. 1999 сен-октябрь;52(9-10):379-84. [PubMed: 10624388]
- 3.
-
Hoffmann J, Jensen HE, Christiansen J, Olesen A, Loud FB, Hauch O. Проспективное исследование контролируемой ваготомии при язве двенадцатиперстной кишки. Результаты через 11-15 лет. Энн Сург. 1989 г., январь; 209 (1): 40-5. [Бесплатная статья PMC: PMC1493889] [PubMed: 2642689]
- 4.
-
БИТТИ РЕКЛАМА. Физиологические основы ваготомии. Br Med J. 1949 Apr 09;1(4605):607-10. [Статья бесплатно PMC: PMC2049896] [PubMed: 18115211]
- 5.
-
Jordan PH, Thornby J. Двадцать лет после ваготомии париетальных клеток или селективной ваготомии антрэктомии для лечения язвы двенадцатиперстной кишки. Заключительный отчет. Энн Сург. 1994 г., сен; 220(3):283-93; обсуждение 293-6. [Бесплатная статья PMC: PMC1234380] [PubMed: 8092897]
- 6.
-
Christiansen J, Jensen HE, Ejby-Poulsen P, Bardram L, Henriksen FW. Проспективное исследование контролируемой ваготомии при язве двенадцатиперстной кишки: первичные результаты, последствия, секреция кислоты и частота рецидивов через два-пять лет после операции. Энн Сург. 1981 января; 193 (1): 49–55. [Статья бесплатно PMC: PMC1345001] [PubMed: 7006528]
- 7.
-
Lagoo J, Pappas TN, Perez A. Реликвия или все еще актуальная: сужающая роль ваготомии в лечении язвенной болезни. Am J Surg. 2014 янв; 207(1):120-6. [PubMed: 24139666]
- 8.
-
Сачдева А.К., Зарен Х.А., Сигель Б. Хирургическое лечение язвенной болезни. Мед Клин Норт Ам.
 1991 г., июль; 75 (4): 999-1012. [PubMed: 2072800]
1991 г., июль; 75 (4): 999-1012. [PubMed: 2072800] - 9.
-
Фелисиано Д.В. Нужна ли перфоративная язва двенадцатиперстной кишки в кислотоснижающей хирургической процедуре теперь, когда доступен омепразол? Surg Clin North Am. 1992 г., апрель 72(2):369-80. [PubMed: 1549799]
- 10.
-
Цукер К.А., Бейли Р.В. Лапароскопическая стволовая и селективная ваготомия при трудноизлечимой язвенной болезни. Семин Гастроинтест Дис. 1994 г., июль; 5 (3): 128–39. [PubMed: 7953298]
- 11.
-
Roberts JP, Debas HT. Упрощенная техника быстрой стволовой ваготомии. Хирургический гинекологический акушер. 1989 июня; 168 (6): 539-41. [PubMed: 2727883]
- 12.
-
Горбунов В.Н., Наумов Б.А., Гордеев С.А. Доступ к заднему стволу блуждающего нерва при выполнении задней стволовой или задней селективной ваготомии. Клин Хир (1962). 1989; (9): 70. [PubMed: 2593540]
- 13.
-
Хачиев Л.Г., Хаджибаев А.
-
-
