Симптомы замершей беременности во втором триместре беременности: Замершая беременность — Планирование и ведение беременности в гинекологии поликлиники Литфонда после замершей беременности
Замершая беременность — причины сроки признаки замершей беременности
По статистике, она наблюдается у одной из 176 женщин. При этом затруднительно предположить, у какой именно женщины случится замирание беременности – возраст, социальное положение и другие факторы имеют второстепенное значение.
Понятие замершей беременности
Под замершей беременностью подразумевают внутриутробную гибель плода, происходящую по причине развития необратимых процессов. Таким образом, развитие эмбриона останавливается, и происходит его постепенное разложение.
Замершая беременность не имеет резких симптомов, которые свойственны выкидышу, однако она по-своему опасна и нуждается в своевременном диагностировании.
Следует отличать замершую беременность от другой патологии – пустого плодного яйца. Это оплодотворенная яйцеклетка, прикрепленная к тканям матки, однако эмбрион в ней отсутствует.
Причины
Самым распространенным фактором замирания беременности становятся генные мутации, когда гибель эмбриона происходит на сроке до 8 недель. Помимо хронических и наследственных заболеваний будущих родителей, патологию может спровоцировать потребление наркотиков и алкоголя в больших количествах, сильнодействующих лекарственных препаратов. Риск патологии повышается, когда женщина продолжает неправильно питаться, курить и употреблять алкогольные напитки.
Помимо хронических и наследственных заболеваний будущих родителей, патологию может спровоцировать потребление наркотиков и алкоголя в больших количествах, сильнодействующих лекарственных препаратов. Риск патологии повышается, когда женщина продолжает неправильно питаться, курить и употреблять алкогольные напитки.
Иногда фактором замирания беременности становится не согласованный с врачом прием сильнодействующих медицинских препаратов. В связи с этим на первых неделях беременности лекарственная терапия назначается с крайней осторожностью и в исключительных ситуациях. После 10 недели, когда окончательно сформирована плацента, эмбрион лучше защищен от разрушительных внешних факторов. Поэтому во втором триместре прием необходимых лекарственных препаратов можно возобновить.
Риск замирания беременности повышается и в следующих случаях
- Резус-конфликт матери и ребенка: это прежде всего касается женщин с многочисленными выкидышами и абортами в анамнезе. С каждым прерыванием беременности организм все охотнее отторгает плод, что постепенно снижает шансы на успешное вынашивание ребенка.

- Вирусные и инфекционные процессы: при осложненных формах высок риск заражения будущего ребенка и его неправильного развития, а также летального исхода. При инфицировании краснухой, корью или ветрянкой беременным женщинам рекомендуют делать аборт. В противном случае останется воспитывать ребенка с особенностями развития, о чем врачи обязательно предупреждают.
- Гормональные нарушения: при дефиците пролактина или переизбытке тестостерона, которые нередко проявляются нерегулярными менструациями, риск невынашивания ребенка возрастает.
Множественные аборты, зафиксированные в прошлом случаи внематочной беременности и аномалии строения матки – повод для особого контроля беременной женщины. Пристального внимания врача также требуют женщины старше 35 лет.
Высока вероятность патологии у женщин, пренебрегающих ведением беременности у врача. Поэтому для благополучного родоразрешения обязательна постановка на учет к специалисту не позже 7–8 недели беременности.
Также очень важно проходить исследования, которые назначаются узкими специалистами, – это необходимо для раннего выявления генетических аномалий и предотвращения тяжелых осложнений.
Сроки повышенного риска
Случаи замершей беременности фиксируются на разных сроках, в том числе когда до родов остаются считанные дни. Но, по данным статистики, самые большие риски приходятся на определенные сроки:
- 3–4 неделя после наступления зачатия;
- 7–11 неделя;
- 16–18 неделя.
Наибольший процент замерших беременностей устанавливается медиками до 14 недели, после 20 недели эмбрион уже менее уязвим. На первых неделях плод прекращает жизнедеятельность из-за гормональных скачков и в силу наследственных причин, после первого триместра его развитие прерывают инфекционные и вирусные болезни.
Симптомы
На ранних сроках беременности
Замершая беременность не выражается острыми клиническими симптомами, поэтому женщины зачастую поздно замечают патологию. Однако она смертельно опасна, поскольку разложение плода вызывает интоксикацию организма матери. В дальнейшем это плохо отражается на репродуктивном здоровье и усложняет попытки выносить ребенка в будущем.
Важно уделять пристальное внимание своему состоянию, чтобы вовремя заметить возможные симптомы замирающей беременности:
- Выделения из влагалища: сначала около 48 часов отмечаются выделения белого цвета, затем появляется слизь с кровянистыми вкраплениями, кровотечение постепенно усиливается. Так организм пытается изгнать инородное тело.
- Особенности токсикоза: крепление плода к эндометрию провоцирует выработку гормона ХГЧ, что является причиной рвотных позывов. При замершей беременности выработка ХГЧ прекращается, ощущение тошноты уходит. Впрочем, раньше времени диагноз не ставят. Бывает, что снижение интенсивности токсикоза – это просто адаптация организма женщины к присутствию плода.
- Скачки базальной температуры: в нормальном состоянии этот показатель не превышает 37 °С. После смерти эмбриона он снижается до 36,7 °С, а при его разложении резко вырастает до 37,5 °С.
- Плохое самочувствие: наблюдается при долгом разложении плода, когда патология еще не выявлена, – плохое самочувствие расценивается женщиной как простуда, общий упадок сил.

На поздних сроках беременности
Во втором и третьем триместрах плод успевает хорошо набрать вес и вырасти до крупных размеров. Поэтому помимо симптомов, характерных для патологии на ранних сроках, наблюдаются и другие проявления:
- Плод не шевелится более 24 часов.
- Живот болит и тянет.
- Подтекают околоплодные воды с характерным гнилостным запахом.
Если плод не шевелится больше 24 часов, возможна другая патология. Аналогичные симптомы характерны для нехватки кислорода, которая вызвана обвитием шеи и туловища ребенка пуповиной. Но это также повод для экстренной медицинской помощи, поскольку обвитого пуповиной ребенка еще можно спасти.
Рекомендуется регулярно оценивать состояние груди. При замершей беременности на сроке до 25 недель уже спустя несколько дней грудные железы приобретают свой нормальный размер. На поздних сроках из груди после смерти плода иногда начинает выделяться молозиво.
Возможно и уменьшение живота, что вызвано подтеканием околоплодных вод. Это попытки организма изгнать плод, ставший инородным телом. Обычно симптомы запускаются в течение 2–3 дней после утери эмбрионом жизнеспособности.
Диагностика
Любой из вышеперечисленных симптомов – серьезный повод посетить врача и пройти следующие диагностические мероприятия:
- визуальный осмотр в кабинете гинеколога;
- анализ крови на ХГЧ;
- ультразвуковое исследование;
- измерение базальной температуры.
Врачебный осмотр и УЗИ относятся к основным исследовательским методам, проба крови и замер базальной температуры – к вспомогательным.
При УЗИ на сроке до 7 недель плод может еще не проявлять признаков жизнедеятельности, считываемых аппаратом. Также причиной отсутствия признаков жизни нередко становится неверно установленный срок беременности. Поэтому аборт иногда откладывается до повторного УЗИ.
Плод задерживается в развитии до 4 недель при стрессовых нагрузках или сбоях гормональной системы. Если после повторного УЗИ, проведенного через 2 недели, плод остался без изменений в размерах, это признак его гибели.
Если после повторного УЗИ, проведенного через 2 недели, плод остался без изменений в размерах, это признак его гибели.
Обычно результатов УЗИ достаточно, чтобы поставить диагноз. На первых неделях об этом свидетельствуют неправильное расположение и разрывы плодного яйца. На поздних сроках отсутствует сердцебиение, размеры не соответствуют сроку.
Лечение
При подтвержденном диагнозе женщине назначается аборт. Для каждой пациентки подбирается свой метод.
Первый триместр
Для прерывания замершей беременности до 9 недель в России и до 12 недели на Западе обычно назначается медикаментозный аборт. Действующие вещества – мифепристон и мизопростол. При высокой эффективности, этот метод имеет следующие противопоказания:
- внематочная беременность;
- тяжелая анемия;
- почечная и печеночная недостаточность;
- плохая свертываемость крови.
Выскабливание – традиционный способ прерывания беременности, который назначается только при низкой эффективности медикаментозных препаратов и для очистки матки от фрагментов эмбриона. Выскабливание показано до 12 недели беременности. По возможности врачи стараются избегать этой процедуры, поскольку возможны необратимые последствия в результате травмирования тканей репродуктивных органов.
Выскабливание показано до 12 недели беременности. По возможности врачи стараются избегать этой процедуры, поскольку возможны необратимые последствия в результате травмирования тканей репродуктивных органов.
Перед процедурой выскабливания женщине обязательно необходимо пройти УЗИ, ЭКГ, сдать кровь, проконсультироваться с врачом-анестезиологом. Процедура выскабливания состоит из следующих этапов:
- Внутривенное введение наркоза (используется быстродействующее вещество).
- Обработка половых органов антисептиками.
- Фиксация шейки матки щипцами и расширение цервикального канала.
- Выскабливание слизистых оболочек матки и шеечного канала кюреткой – гинекологическим инструментом с петлей на конце.
- Обработка матки препаратами для стимуляции сокращений и обеззараживающим йодным раствором.
После завершения процедуры фиксирующие инструменты врач удаляет и накладывает на живот женщины холодный компресс. Это способствует тонизированию матки за счет сужения сосудов. Через 6–7 недель восстанавливается менструальный цикл.
Через 6–7 недель восстанавливается менструальный цикл.
Второй триместр
На 13–22 неделях беременности применяют другие методы, которые вызывают искусственное стимулирование родов:
- Интрамиальный: специальной тонкой иглой в водный пузырь вводится 20%-ный раствор хлористого натрия.
- Изолированный: в половые пути вводят мифепристон или мизопростол, а также назначают один из этих препаратов внутрь.
При противопоказаниях или низкой результативности вышеперечисленных методов на предлежащий отдел плодного пузыря накладывают груз.
Третий триместр
В третьем триместре единственно верный способ – искусственные роды, которые проводятся экстренно и без наркоза. Кесарево сечение исключено из-за высокого риска инфицирования женщины.
Восстановление
Чтобы результаты лечения дали положительный эффект, женщина должна строго соблюдать рекомендации врача и продолжать восстановительную терапию:
- Гормональная терапия для регенерации клеток эндометрия матки.

- Антибактериальная терапия, включающая макролиды или цефалоспорины для профилактики инфицирования эндометрия.
- Физиотерапия, необходимая для заживления тканей матки.
- Прием иммуностимулирующих препаратов.
Последствия
Прерывание беременности даже по медицинским показаниям, при любом способе, – удар по репродуктивной системе женщины. Поэтому полная реабилитация организма возможна не ранее чем через полгода. Все это время необходима гормональная терапия в соответствии с рекомендациями врача.
При неправильном лечении замершая беременность оказывает разрушительное влияние на женское здоровье и становится причиной следующих осложнений:
- Расстройство психики: после прерывания беременности у женщины возникают сомнения относительно следующих попыток забеременеть и выносить ребенка, нарастает страх перед неудачей. Поэтому лечение обязательно должно сопровождаться грамотной психотерапией.
- Воспалительные процессы в матке: это распространенное осложнение возникает после выскабливания, поскольку в процессе процедуры купируются слизистые оболочки и ткани матки остаются беззащитными перед бактериями.

- Спаечные процессы: склеивание и срастание внутренних поверхностей матки между собой обычно является результатом воспаления. Это провоцирует деформацию матки, что при отсутствии должного лечения с высокой долей вероятности приводит к бесплодию.
К бесплодию, самому тяжелому осложнению замершей беременности, приводит несоблюдение врачебных рекомендаций и неправильное лечение. Поэтому недостаточно прервать замершую беременность. На протяжении всего реабилитационного периода и до новой беременности женщина должна регулярно наблюдаться у гинеколога.
Профилактика
Чтобы патология не рецидивировала, нельзя пренебрегать грамотной подготовкой к беременности. Будущие родители должны пройти комплексное медобследование, включающее пробы крови, генетические тесты, ультразвуковой скрининг и другие процедуры. Врачом могут быть назначены дополнительные диагностические процедуры. Не стоит зачинать ребенка, если кто-то из супругов менее полугода назад болел краснухой, ветрянкой или тяжелым гриппом. Планирование беременности подразумевает также лечение хронических заболеваний еще до первых попыток зачатия.
Планирование беременности подразумевает также лечение хронических заболеваний еще до первых попыток зачатия.
Рекомендуются и другие профилактические мероприятия:
- здоровый образ жизни;
- своевременная вакцинация;
- контроль за состоянием гормональной системы;
- консультация генетика;
- отказ от авиаперелетов на первых неделях беременности.
Качественная подготовка – давно доказанный фактор успешного наступления и вынашивания беременности. Даже если женщина ранее пережила неудачные попытки вынашивания с выкидышами и замершей беременностью, грамотное планирование дает шанс выносить и родить здорового ребенка в 90% случаев. После диагностированного замирания планировать беременность необходимо при поддержке многопрофильных специалистов и качественного контроля за здоровьем женщины.
«Плод замер», «Сердце плода остановилось», — эти фразы слышат около 20% российских женщин во время обычного планового осмотра или после расширенного УЗИ. А потом — жестокое «Еще родишь».
А потом — жестокое «Еще родишь».
Кажется, что невозможно осознать и принять: еще вчера вы придумывали имя для малыша, которого носили под сердцем и успели полюбить, а сегодня нужно смириться с потерей нерожденного ребенка.
«Дважды в моей жизни врачи говорили самые главные слова — „вы беременны“ — и самые ужасные — „беременность замершая, готовимся к госпитализации“, — пишет наша читательница Елена. — Первый раз это произошло во время УЗИ. Я смотрела на монитор, на котором уже вырисовывался маленький человечек с миниатюрными ручками и ножками, доктор водила прибором по моему животу и что-то отмечала в медицинскую карту. Все происходило как обычно. И вдруг зачем-то стали вызывать по телефону другого гинеколога. После долгого совещания врачи вынесли страшный вердикт: „Нам очень жаль, но ваш плод мертв“. Именно плод, а не ребенок. Это случилось на 24 неделе. Через три года мне удалось снова забеременеть, но в интересном положении пробыла всего лишь 7 недель. Подруги не понимают моего горя. Все твердят, как попугаи: родишь еще. Я смотрю на единственный УЗИ-снимок моего первого малыша и не верю, что смогу выносить ребенка. Меня мучает чувство вины перед крохой, которого врачи называют эмбрионом».
Все твердят, как попугаи: родишь еще. Я смотрю на единственный УЗИ-снимок моего первого малыша и не верю, что смогу выносить ребенка. Меня мучает чувство вины перед крохой, которого врачи называют эмбрионом».
Елена Ремез
ЕЛЕНА РЕМЕЗ
Врач акушер-гинеколог, к.м.н., ведущий специалист холдинга «СМ-Клиника»
Первые признаки замершей беременности
«Чаще всего замершая беременность происходит на малом сроке, — объясняет Елена Анатольевна. — С момента зачатия и до 8 недель — самый важный и решающий период развития эмбриона. Именно в это время могут произойти генетические мутации, приводящие к тяжелым порокам развития плода и его гибели».
Самостоятельно заподозрить замершую беременность женщина может по косвенным признакам, например, внезапное прекращение токсикоза, появление тянущих болей внизу живота и мажущих выделений из половых путей, отсутствие болезненных ощущений в груди (женщины могут заметить, что их молочные железы перестали «наливаться» и резко уменьшились в размере).
«Если вы заметили что-то подобное, то необходимо срочно обратиться к гинекологу, чтобы прояснить ситуацию и принять своевременные меры. Врач назначит УЗИ и исследования крови для подтверждения диагноза или опровержения подозрений», — подчеркивает Елена Анатольевна.
Почему происходит замершая беременность?
В первом триместре основная причина замершей беременности — генетические мутации, повлиять на это, к сожалению, мы не в силах. Также в этот период эмбрион в большей степени подвержен влиянию негативных внешних факторов, поэтому важно планировать беременность и строго придерживаться здорового образа жизни: исключить алкоголь, не принимать без консультации врача лекарственные препараты, отложить исследования с использованием рентгеновского излучения, не контактировать с химическими средствами.
В начале беременности будущей маме нужно стараться избегать вирусных заболеваний. Даже ОРВИ может привести к печальным последствиям. Наличие проблем, связанных с нарушением гормонального фона и гемостаза так же могут являться причиной гибели эмбриона, поэтому так важно выяснить все факторы риска до наступления беременности.
Сбои в иммунной, гормональной и гемостатической системах; острые и хронические процессы в матке и придатках, патологические процессы в цервикальном канале, инфекции половых путей, а так же стрессы, перегрузки на работе, чрезмерно активный образ жизни могут стать причиной потери плода не только на ранних сроках, но и во втором и третьем триместрах.
Замершая беременность может случиться из-за прошлых абортов, выкидышей или операций на органах малого таза. Чтобы этого избежать, врачи рекомендуют проводить предгравидарное обследование — медицинское исследование состояния женского организма, во время которого до зачатия выявляют различные патологии. Сбор анамнеза, анализы крови, консультация генетика, скрининговое исследование на наличие наследственных заболеваний.
Когда можно снова пытаться забеременеть?
Период реабилитации зависит от того, на каком сроке произошла потеря беременности. Если это случилось в первом триместре (особенно опасен период с 3-й по 8-ю неделю, когда идет формирование внутренних органов ребенка), то на восстановление организма потребуется полгода.
«В течение первого месяца запрещены чрезмерные физические нагрузки, посещение бань, саун, половые контакты, — замечает врач. — Также в данный период рекомендуется пройти полное обследование, проконсультироваться с психологом и генетиком».
Лечение у каждой женщины индивидуально. Доктор может назначить гормональную терапию, генетические исследования, обследования на наличие инфекций, передающихся половым путем, МРТ органов малого таза и т.д. В некоторых случаях необходима лапароскопия или гистероскопия.
Замершая беременность — не приговор
«Если у женщины в анамнезе уже была замершая беременность, что нужно сделать, чтобы это не повторилось?». Этот вопрос часто волнует пациентов, — рассказывает врач. — Сразу хочу успокоить будущих мам: замершая беременность — это не приговор, а серьезное основание пройти полное обследование, которое поможет выявить причину потери ребенка, по возможности устранить ее или скорректировать лекарственными препаратами. Это позволит максимально безопасно запланировать будущую беременность».
Шанс выносить и родить здорового ребенка есть даже после двух и более замерших беременностей. В медицинской практике много счастливых примеров, когда женщины уже отчаивались стать мамами, но им судьба дарила такую возможность.
К сожалению, потеря ребенка на ранней стадии беременности случается довольно часто. После первого выкидыша женщина живет в постоянном страхе и боится, что и вторая попытка стать мамой обернется трагедией.
«Выкидыш — это самопроизвольное прерывание беременности до достижения плодом жизнеспособного срока. Жизнеспособным считается плод массой до 500 г, что соответствует сроку менее 22 недель беременности. С таким диагнозом сталкиваются многие женщины. Около 80 процентов выкидышей происходит до 12 недель беременности».
Причины выкидыша
Примерно половина ранних выкидышей происходит из-за генетических патологий в развитии плода, то есть с дефектов количества и состава хромосом. Именно в первые недели начинается формирование органов малыша, для чего необходимо по 23 нормальные хромосомы от каждого из будущих родителей. Когда хотя бы в одной возникают аномальные изменения, появляется риск потери ребенка.
Когда хотя бы в одной возникают аномальные изменения, появляется риск потери ребенка.
На сроке 8–11 недель частота таких выкидышей составляет 41–50 процентов, на сроке 16–19 недель беременности частота выкидышей, вызванных хромосомными дефектами, снижается до 10–20 процентов.
Есть и другие причины, вызывающих выкидыш. Среди них:
- Врожденные и приобретенные нарушения анатомии половых органов Если в матке есть миома, полипы, это может стать причиной ненормального развития эмбриона. Угроза выкидыша может быть у женщин с аномалией развития матки.
- Инфекционные причины Многочисленные исследования показали, что риск выкидыша возрастает при наличии венерических инфекций. Опасны для беременной корь, краснуха, цитомегаловирус, а также заболевания, протекающие с повышением температуры тела. Интоксикация организма часто приводит к потере ребенка.
- Эндокринные причины Проблемы с вынашиванием возникают при диабете, заболеваниях щитовидной железы, нарушениях работы надпочечников.

- Неблагоприятная экология, облучение
- Нарушение свертывания крови (тромбозы, антифосфолипидный синдром) АФС (антифосфолипидный синдром) — заболевание, при котором в организме человека вырабатывается очень много антител к фосфолипидам — химическим структурам, из которых построены части клеток. Организм по ошибке воспринимает собственные фосфолипиды как инородные и начинает от них защищаться: вырабатывает к ним антитела, которые повреждают компоненты крови. Свертываемость крови повышается, в мелких сосудах, питающих плодное яйцо и плаценту, появляются микротромбы. Кровообращение в плодном яйце нарушается. В итоге беременность замирает или же замедляется рост плода. И то, и другое приводит к выкидышу. Все это происходит из-за изменившегося во время беременности гормонального фона.
- Образ жизни и вредные привычки Никотиновая зависимость, употребление алкоголя, ожирение.
Можно ли не заметить выкидыш
Иногда женщины ошибочно принимают выкидыш за обычную менструацию. Это возникает при так называемой биохимической беременности, когда происходит нарушение имплантации эмбриона на очень ранней стадии и начинается менструация. Но до появления кровянистых выделений тест покажет две полоски.
Это возникает при так называемой биохимической беременности, когда происходит нарушение имплантации эмбриона на очень ранней стадии и начинается менструация. Но до появления кровянистых выделений тест покажет две полоски.
Классический же вариант, когда выкидыш проявляется кровотечением на фоне длительной задержки менструации, которая редко останавливается самостоятельно. Поэтому даже если женщина не следит за менструальным циклом, то признаки прервавшейся беременности сразу заметит врач при осмотре и УЗИ.
Тревожный сигнал
Симптомы выкидыша могут быть абсолютно разные, и в зависимости от них, как правило, можно спрогнозировать вероятность сохранения и успешного продолжения этой беременности.
Для угрозы выкидыша характерны тянущие боли внизу живота и поясничной области, скудные кровянистые выделения из половых путей. УЗ-признаки: тонус матки повышен, шейка матки не укорочена и закрыта, тело матки соответствует сроку беременности, сердцебиение плода регистрируется.
Начавшийся выкидыш — боли и выделения из половых путей более выражены, шейка матки приоткрыта.
Выкидыш в ходу — схваткообразные боли внизу живота, обильные кровянистые выделения из половых путей. При осмотре, как правило, матка не соответствует сроку беременности, шейка матки открыта, элементы плодного яйца находятся в шейке матки или во влагалище.
Неполный выкидыш — беременность прервалась, но в полости матки имеются задержавшиеся элементы плодного яйца. Проявляется это продолжающимся кровотечением из-за отсутствия полноценного сокращения матки.
Неразвивающаяся беременность — гибель эмбриона (до 9 недель) или плода на сроке до 22 недель беременности при отсутствии каких-либо признаков прерывания беременности.
Важно!
Выраженные боли в животе и кровянистые выделения на любом сроке беременности — это повод для срочного обращения к акушеру–гинекологу с решением вопроса о госпитализации в гинекологический стационар.
Можно ли избежать выкидыша
«Методов профилактики выкидышей на сегодняшний день не существует, — говорит врач. — Поэтому очень важно комплексно подготовиться к беременности до ее наступления, посетив акушера-гинеколога и выполнив все необходимые рекомендации по обследованию и приему необходимых препаратов».
— Поэтому очень важно комплексно подготовиться к беременности до ее наступления, посетив акушера-гинеколога и выполнив все необходимые рекомендации по обследованию и приему необходимых препаратов».
Но если все же беременность сохранить не удалось, то снова планировать рождение ребенка можно не раньше чем через 3–6 месяцев после выкидыша. Это время нужно, чтобы вместе с лечащим врачом разобраться, в чем причины невынашивания и возможно ли их избежать в будущем.
Кстати, частое заблуждение и женщин, и мужчин заключается в том, что в произошедшей потере беременности виновата только женщина, но это далеко не так.
«На мужчине тоже лежит ответственность, вот почему будущие папы обязаны выполнить исследование — спермограмму и пройти обследование на генитальные инфекции, так как при патологии сперматозоидов вероятность выкидыша по причинам генетических отклонений многократно увеличивается», — подчеркивает наш эксперт.
Шанс есть всегда
Большинство женщин, у которых первая беременность закончилась выкидышем, при обследовании до беременности и устранении причин имеют высокие шансы на успешное протекание следующей беременности (около 85 процентов). «Женщине, которая потеряла ребенка, необходима поддержка родных и близких. Иногда слова излишни, просто будьте рядом. Дежурные фразы из серии „Ты еще обязательно родишь“, „Это был всего лишь эмбрион“ ранят очень сильно. Самое лучшее утешение — посоветовать обратиться к врачу», — говорит Наталья Калинина.
«Женщине, которая потеряла ребенка, необходима поддержка родных и близких. Иногда слова излишни, просто будьте рядом. Дежурные фразы из серии „Ты еще обязательно родишь“, „Это был всего лишь эмбрион“ ранят очень сильно. Самое лучшее утешение — посоветовать обратиться к врачу», — говорит Наталья Калинина.
При неразвивающейся беременности, которую еще называют «замершей беременностью», происходит гибель эмбриона/плода, но клинических признаков самопроизвольного выкидыша при этом нет.
Причины замершей беременности
Причины замершей беременности весьма разнообразны, так, остановка развития эмбриона/плода может быть обусловлена воспалительным процессом в результате действия различных микроорганизмов. Чаще всего возбудителями воспаления являются: стрептококки, стафилококки, кишечная палочка, клебсиеллы, вирус краснухи, цитомегаловирус, вирус простого герепеса, вирус Коксаки, микоплазмы, хламидии, трепонемы, микобактерии, токсоплазмы, плазмодии, грибы (молочница).
Хронические инфекционные заболевания у женщины чаще всего напрямую не приводят непосредственно к внутриутробной гибели плода, но вызывают определенные нарушения в его развитии, которые способствующие внутриутробной смерти под влиянием других факторов. Например, в результате непосредственного воздействия инфекционного фактора у плода формируется порок сердца, который препятствует его дальнейшему нормальному развитию. Однако, не всегда и не всякая инфекция приводит к гибели эмбриона/плода. Влияние инфекции при этом зависит от пути ее проникновения, вовлечения в инфицирование плода и околоплодных оболочек, вида и активности возбудителя, количества проникающих микроорганизмов, продолжительности заболевания матери, активности защитных возможностей организма и прочих факторов.
Например, в результате непосредственного воздействия инфекционного фактора у плода формируется порок сердца, который препятствует его дальнейшему нормальному развитию. Однако, не всегда и не всякая инфекция приводит к гибели эмбриона/плода. Влияние инфекции при этом зависит от пути ее проникновения, вовлечения в инфицирование плода и околоплодных оболочек, вида и активности возбудителя, количества проникающих микроорганизмов, продолжительности заболевания матери, активности защитных возможностей организма и прочих факторов.
Микроорганизмы могут проникать в матку из нижележащих отделов репродуктивной системы, инфицируя околоплодные воды, которые потом заглатывает плод. Инфекция может распространяться и по околоплодным оболочкам, и далее к плоду, вызывая поражения его внутренних органов, что, в свою очередь, и является причиной его гибели. Инфекция может попадать к плоду и из хронических очагов воспаления в маточных трубах и в яичниках.
Гибель эмбриона/плода может быть обусловлена нарушением иммунных взаимоотношений принимая во внимание, что плодное яйцо является наполовину чужеродным для материнского организма. При этом активируются реакции отторжения, направленные на поражение плодного яйца и удаление его из матки. Неразвивающаяся беременность может быть обусловлена различными хромосомными нарушениями в первые 6-7 недель беременности хромосомные изменения имеются в 60-75% случаев самопроизвольного прерывания беременности, в 12-17 нед. — в 20-25%, в 17-28 нед. у 2-7%. С возрастом вероятность возникновения хромосомных нарушений увеличивается. Причинами развития хромосомных нарушений являются также и неблагоприятные внешние факторы. Остановку роста и развития эмбриона/плода могут вызвать тромботические осложнения , обусловленные генетическими дефектами системы свертывания крови у беременной. Наиболее распространенными среди них являются: мутация фактора V Лейден, мутация протромбина G202110А, мутация метилтетрагидрофолатредуктазы, полиморфизм гена активатора плазминогена, полиморфизм тромбоцитарных рецепторов.
При этом активируются реакции отторжения, направленные на поражение плодного яйца и удаление его из матки. Неразвивающаяся беременность может быть обусловлена различными хромосомными нарушениями в первые 6-7 недель беременности хромосомные изменения имеются в 60-75% случаев самопроизвольного прерывания беременности, в 12-17 нед. — в 20-25%, в 17-28 нед. у 2-7%. С возрастом вероятность возникновения хромосомных нарушений увеличивается. Причинами развития хромосомных нарушений являются также и неблагоприятные внешние факторы. Остановку роста и развития эмбриона/плода могут вызвать тромботические осложнения , обусловленные генетическими дефектами системы свертывания крови у беременной. Наиболее распространенными среди них являются: мутация фактора V Лейден, мутация протромбина G202110А, мутация метилтетрагидрофолатредуктазы, полиморфизм гена активатора плазминогена, полиморфизм тромбоцитарных рецепторов.
Нарушения свертывающей системы крови , вызванные антифосфолипидным синдромом, также определяют неблагоприятное развитие эмбриона/плода. В ранние сроки беременности не исключена роль прямого повреждающего воздействия антифосфолипидных антител на структуры плодного яйца с последующим самопроизвольным прерыванием беременности. При данной патологии нарушается процесс имплантации плодного яйца. Кроме того, при антифосфолипидном синдроме уменьшение образования сосудов плаценты и снижение ее функции, что может и явиться причиной неразвивающейся беременности. Другой причиной нарушения развития эмбриона/плода и плаценты при антифосфолипидном синдроме тромбирование и повреждение маточно-плацентарных сосудов.
В ранние сроки беременности не исключена роль прямого повреждающего воздействия антифосфолипидных антител на структуры плодного яйца с последующим самопроизвольным прерыванием беременности. При данной патологии нарушается процесс имплантации плодного яйца. Кроме того, при антифосфолипидном синдроме уменьшение образования сосудов плаценты и снижение ее функции, что может и явиться причиной неразвивающейся беременности. Другой причиной нарушения развития эмбриона/плода и плаценты при антифосфолипидном синдроме тромбирование и повреждение маточно-плацентарных сосудов.
Среди причин невынашивания беременности выделяют также и гормональные изменения . Нарушение образования и снижение функции желтого тела в яичнике приводит к уменьшению прогестерона и неполноценной подготовке матки к имплантации плодного яйца. В этой связи нарушается формирование маточно-плацентарного кровообращения, что влечет за собой уменьшение кровоснабжения эмбриона/плода, и его гибель. Нередко подобные нарушения имеют место при избыточном накоплении в организме женщины мужских половых гормонов, (синдром Штейна-Левенталя, адреногенитальный синдром), при пониженной или повышенной функции щитовидной железы.
Чем меньше срок беременности, тем выше чувствительность эмбриона/плода к действию повреждающих факторов. Однако она уменьшается неравномерно на протяжении внутриутробного развития. Выделяют критические периоды во время беременности, в которые плодное яйцо, эмбрион, плод особенно уязвимы для неблагоприятных воздействий: период имплантации (7-12 день), период эмбриогенезе (3-8 неделя), период формирования плаценты (до 12 недель), период формирования важнейших функциональных систем плода (20-24 недели).
Клинические признаки — симптомы замершей беременности
Выделяют ряд последовательных нарушений, характерных для замершей беременности : снижение и прекращение маточно-плацентарного кровообращения на фоне поражения структур плаценты; прекращение маточно-плацентарного кровообращения; нарушение структуры внутреннего слоя матки (эндометрия), вызванное присутствием погибших элементов плодного яйца в полости матки.
Клинические признаки замершей беременности могут быть крайне скудными на фоне прекращения увеличения размеров матки и их несоответствия сроку беременности.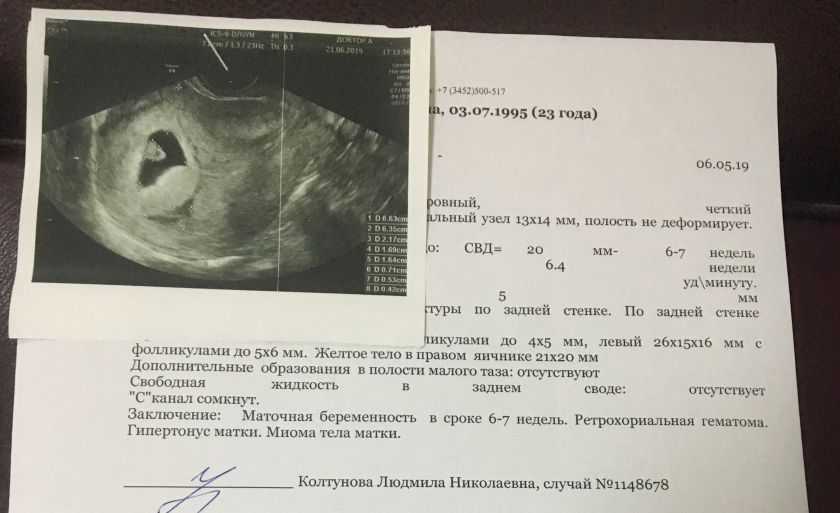 Однако матка может быть и нормальных размеров, может быть уменьшена, и может быть даже увеличена в случае наполнения ее кровью при отслойке плодного яйца.
Однако матка может быть и нормальных размеров, может быть уменьшена, и может быть даже увеличена в случае наполнения ее кровью при отслойке плодного яйца.
Какое-то время после гибели эмбриона/плода пациентка может ощущать себя беременной. Однако с течением времени субъективные признаки беременности постепенно исчезают. Периодически отмечаются мажущие кровянистые выделения из половых путей и спастические боли в животе . Хорионический гонадотропин в крови женщины, как правило, находится на предельно низком уровне или даже полностью отсутствует.
Диагностика неразвивающейся беременности
Наиболее достоверно выявить неразвивающуюся беременность можно по результатам ультразвукового исследования при отсутствии сердцебиения плода. Одним из наиболее распространенных вариантов неразвивающейся беременности является анэмбриония, т.е. отсутствие эмбриона в полости плодного яйца после 5-6 недель беременности. При этом плодное яйцо имеет меньшие размеры, чем положено, а эмбрион не визуализируется.
При других вариантах неразвивающейся беременности по данным ультразвукового исследования плодное яйцо по размерам соответствует или отстает в своем развитии, эмбрион может визуализироваться, но без сердцебиения. Нередко может выявляться ретрохориальная гематома, которая представляет собой скопление крови в месте отслойки плодного яйца от стенки матки.
При более длительном пребывании погибшего эмбриона в матке визуализация эмбриона невозможна, признаки его жизнедеятельности отсутствуют. Размеры матки отстают от срока беременности, отмечается деформация плодного яйца с нечеткими контурами.
Удаление погибшего плодного яйца
Гибель эмбриона /плода не всегда сопровождается самопроизвольным его изгнанием из матки. Часто наблюдаются случаи, когда погибшее плодное яйцо задерживается в матке на неопределенно долгое время. Причиной такой задержки может быть: первичное плотное прикрепление плодного яйца к стенке матки во время имплантации, неполноценность реакций иммунного отторжения погибшего плодного яйца, снижение сократительной активности матки.
В случае нахождении погибшего эмбриона в матке в течение 2-4 недель и более, происходит попадание элементов распада погибшего плодного яйца в материнский кровоток, что приводит к нарушению свертывающей системы крови и может быть причиной массивного кровотечения при попытке прерывания беременности. В связи с этим перед выскабливанием матки с целью удаления погибшего плодного яйца необходимо выполнить исследования состояния свертывающей системы крови и при необходимости провести соответствующее лечение.
После тщательного обследования и соответствующей подготовки женщины (проведение лечебно-профилактических мероприятий, направленных на снижение риска развития возможных осложнений) необходимо прервать замершую беременности. С этой целью выполняют инструментальное или медикаментозное расширение шейки матки и инструментальное удаление содержимого матки. Возможно также применение специальных медикаментозных средств для неоперативного удаления плодного яйца из матки. Непосредственно в ходе проведения аборта или сразу после его завершения необходимо проведение ультразвукового сканирования, чтобы убедиться в полном удалении частей плода и плаценты. После удаления плодного яйца при неразвивающейся беременности независимо от выбранного метода прерывания целесообразно проведение противовоспалительного лечения.
После удаления плодного яйца при неразвивающейся беременности независимо от выбранного метода прерывания целесообразно проведение противовоспалительного лечения.
В каждом случае при неразвивающейся беременности требуется углубленного обследование для выявления возможных причин прерывания беременности с последующим их устранением или ослаблением действия.
Как уменьшить вероятность гибели эмбриона?
Для уменьшения вероятности действия возможных повреждающих факторов на течение беременности необходимо проводить скрининговое обследование пациенток, планирующих беременность, а также женщин в ранние сроки беременности на урогенитальную инфекцию. Важно также проведение медико-генетического консультирования с целью выявления групп высокого риска по врожденной и наследственной патологии. При наличии эндокринных причин невынашивания следует подобрать соответствующую корригирующую гормональную терапию.
Важным является также выявление различных аутоиммунных нарушений и их коррекция. Повторная беременность возможна при устранении выявленных причин гибели эмбриона/плода, и после проведения необходимого лечения. При наступившей вновь беременности проводят ультразвуковое исследование, определение в крови маркеров возможных нарушений развития плода, включая: α — фетопротеин, хорионический гонадотропин, РАРР-А тест в наиболее информативные сроки. По показаниям проводят также инвазивную пренатальную диагноститку, включая биопсию хориона , амниоцентез или кордоцентез для определения хромосомных и ряда моногенных заболеваний плода. Кроме того, проводят лечебно-профилактические мероприятия, направленных на ликвидацию инфекционного процесса, проводят специфическую противовоспалительную терапию в сочетании с иммунокорректорами, коррекцию нарушений свертывающей системы крови и профилактика плацентарной недостаточности c 14-16 недель беременности.
Повторная беременность возможна при устранении выявленных причин гибели эмбриона/плода, и после проведения необходимого лечения. При наступившей вновь беременности проводят ультразвуковое исследование, определение в крови маркеров возможных нарушений развития плода, включая: α — фетопротеин, хорионический гонадотропин, РАРР-А тест в наиболее информативные сроки. По показаниям проводят также инвазивную пренатальную диагноститку, включая биопсию хориона , амниоцентез или кордоцентез для определения хромосомных и ряда моногенных заболеваний плода. Кроме того, проводят лечебно-профилактические мероприятия, направленных на ликвидацию инфекционного процесса, проводят специфическую противовоспалительную терапию в сочетании с иммунокорректорами, коррекцию нарушений свертывающей системы крови и профилактика плацентарной недостаточности c 14-16 недель беременности.
Запись к специалистам по телефону единого колл-центра: +7(495)636-29-46 (м. «Щукинская» и «Улица 1905 года»). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Замершая беременность: причины, симптомы, диагностика, профилактика
Содержание статьи
- Симптомы и признаки замершей беременности
- Причины развития
- Факторы риска
- Осложнения
- Когда следует обратиться к врачу
- Подготовка к посещению гинеколога
- Диагностика замершей беременности
- Лечение
- Домашние средства лечения
- Профилактика
- Как записаться к акушеру-гинекологу?
Замершая беременность на раннем сроке – это гибель плода в утробе. Он прекращает свое развитие и погибает на сроке до 28 недель. Симптомы могут быть незначительными, что повышает риск интоксикации материнского организма. Если во время беременности плод замер и прекратил свое развитие, необходимо срочное посещение акушера-гинеколога.
Он прекращает свое развитие и погибает на сроке до 28 недель. Симптомы могут быть незначительными, что повышает риск интоксикации материнского организма. Если во время беременности плод замер и прекратил свое развитие, необходимо срочное посещение акушера-гинеколога.
Симптомы и признаки замершей беременности
Замершая беременность на раннем сроке протекает абсолютно незаметно, может длиться в течение 1-2 недель. В этом заключается опасность ситуации.
Спустя 10-12 дней у женщины появляются первые симптомы замершей беременности:
- выделения с кровью;
- сильная боль внизу живота;
- после 18 недели можно отследить прекращение шевеления плода.
Симптомов замершей беременности на первом триместре нет. Иногда проявляются мажущие кровянистые выделения, появляется тянущее чувство ниже пупка.
Вторая замершая беременность говорит о наличии патологии, которая требует тщательного изучения.
Причины развития
К сожалению, чаще встречается первая замершая беременность. Это связано с отсутствием подготовки собственного организма. Такое может случиться у любой женщины.
Основные причины:
- генетические и хромосомные отклонения вызывают развитие аномалий, которые несовместимы с жизнью плода;
- плод был инфицирован инфекциями и вирусами, передаваемыми половым путем – еще до беременности необходимо исключить риск наличия или развития таких заболеваний;
- гормональный сбой увеличивает риск выкидыша, во время вынашивания следует контролировать уровень прогестерона;
- проблема свертывания крови провоцирует образование тромбов, они не позволяют доставлять достаточное количество кислорода ребенку;
- резус-конфликт вызывает выработку антител, провоцирующих кислородное голодание плода.
Факторы риска
Точно ответить на вопрос «Почему замирает беременность?» довольно сложно.
Рассмотрим наиболее распространенные факторы:
- вирусные заболевания способны повлиять на развитие плода;
- основная причина – нарушения гормонального фона;
- несоблюдение рекомендаций врача;
- сильные стрессы;
- перегрев или сильное промерзание запрещены во время вынашивания ребенка;
- курение и алкоголь;
- очень тесная одежда может навредить протеканию беременности;
- следует отказаться от самолечения и приема препаратов, непрописанных врачом, химические процессы организма тесно взаимосвязаны друг с другом, эффект может быть непредсказуемым.
Осложнения
Признаки замершей беременности вызывают следующие осложнения:
- депрессия. Требует медикаментозного лечения, посещения психиатра;
- мумифицирование плода, наступает при длительной замершей беременности, мумификация происходит за счет солей кальция, требует оперативного вмешательства;
- инфицирование организма матери.
 Токсины, которые образовываются из-за разложения плода, быстро попадают в кровь женщины. Возникает сепсис, интоксикация, нарушается правильная свертываемость крови;
Токсины, которые образовываются из-за разложения плода, быстро попадают в кровь женщины. Возникает сепсис, интоксикация, нарушается правильная свертываемость крови; - литопедион – это окаменелый плод, который подвергся кальцификации в организме. Женщина при этом может не ощущать болезненных симптомов.
Когда следует обратиться к врачу
Гинеколог должен наблюдать своих пациентов на протяжении всего периода беременности. Если возникает риск замершей беременности, сроки которой не превышают 12 недель, необходимо сразу обратиться к врачу. Он определит состояние плода и назначит дальнейшие обследования, лечение.
Подготовка к посещению гинеколога
- Необходимо принять душ перед посещением врача.
- Посещать врача лучше с пустым мочевым пузырем, чтобы не мешать пальпации.
- Не принимать лекарств, которые могут повлиять на микрофлору или общее состояние организма, это помешает врачу собрать точный анамнез.

Симптомы замершей беременности могут вовсе не проявляться. Чтобы избежать интоксикации организма, следует регулярно посещать гинеколога.
Диагностика замершей беременности
Диагностика проводится 2 способами: анализ крови и УЗИ. Если на ультразвуковой диагностике выявляется остановка сердца плода, пациентку направляют к гинекологу для дальнейших процедур.
Пациент может записаться и получить консультацию в удобное для него время. Программа ведения беременности полностью соответствует клиническим рекомендациям и новейшим стандартам.
АО «Медицина» (клиника академика Ройтберга) находится в ЦАО Москвы, недалеко от м Маяковская, м Белорусская, м Новослободская, м Тверская, м Чеховская. По адресу: 2-й Тверской-Ямской переулок, дом 10.
Лечение
Лечение происходит 3 способами:
- кюретаж;
- аспирация;
- искусственные роды.

Кюретаж – выскабливание полости матки. Чистка после замершей беременности проводится на сроке от 5 недель.
Аспирация – откачивание остатков плодного яйца. Проводят на ранних сроках до 5 недель.
Кюретаж и аспирацию проводят под наркозом. Процедура занимает около 30 минут. После операции обязательно выписывают курс антибиотиков. Затем пациентка посещает врача в течение каждой недели. Если осложнения не проявятся, а причины замершей беременности устранены, женщина может продолжать жизнь в своем привычном ритме.
После потери эмбриона многие женщины находятся в подавленном состоянии, начинают винить себя, что могли что-то сделать неверно. Это абсолютная ошибка, которая может привести к депрессии. Чтобы облегчить свое состояние, следует обратиться к психологу, а также к гинекологу и другим специалистам, которые помогут подготовить организм к беременности.
После лечения, женщина может планировать беременность после замершей беременности уже через полгода.
Домашние средства лечения
Лечение замершей беременности, сроки которой превысили 12 недель, подразумевает оперативное вмешательство. В домашних условиях и восстановление организма невозможно. Для успешного выздоровления необходима сдача большого количества анализов и длительное восстановление, сопряженное с приемом антибиотиков. В домашних условиях возможно поднять общий тонус организма.
Важно! Во время вынашивания плода, любые препараты должны приниматься по назначению врача. Многие отвары и травы негативно воздействуют на плод и даже могут спровоцировать ранние роды или выкидыш.
Чтобы повысить уровень прогестерона, необходимо:
- включить в рацион кисломолочные продукты, сыры, творог, молоко, сливки;
- питаться жирными сортами рыбы;
- не забывать об орехах, ягодах, фруктах и овощах;
- пить отвар из семян подорожника, боровой матки, листьев малины.

Употреблять отвары лучше во второй половине цикла. Употреблять напиток в объеме 200 мл, не более 2 раз в день.
Важно! Отвары, повышающие прогестерон нельзя пить одновременно с гормональными препаратами.
Чтобы подготовиться к беременности, нужно:
- заменить кофе на чай с ромашкой, мятой, шиповником и душицей;
- заменить сахар и подсластители на натуральный мед;
- пить больше чистой воды;
- пролечиться от половых инфекций и поддерживать здоровье с помощью отвара красной щетки, боровой матки, мать-и-мачехи.
Профилактика
Профилактикой выступает тщательная подготовка к новому вынашиванию плода. Для этого необходимо изучить проблему предыдущей остановки развития эмбриона.
Чтобы исключить признаки замершей беременности, нужно:
- посетить генетика, который проконсультирует мужчину и женщину.
 Он просчитает вероятность замершей беременности;
Он просчитает вероятность замершей беременности; - обоим партнерам необходимо обследоваться на наличие половых инфекций. При их наличии не приступать к зачатию, пока организм полностью не восстановиться;
- до зачатия нужно узнать резус-фактор и группу крови. Если резус будет отрицательным, женщина должна наблюдаться у врача, который проконтролирует динамическое наблюдение и будет контролировать титр антител;
- контроль гормона прогестерона снизит риск выкидыша и остановку развития. Если его уровень слишком низок, женщине назначают специальные препараты.
Также есть смысл отказаться от курения и распития увеселительных напитков. Сделать это необходимо не только женщине, но и мужчине.
Как записаться к акушеру-гинекологу?
Записаться на прием к врачу можно, заполнив простую форму на сайте или позвонив по номеру телефона +7 (495) 775-73-60. Звонить можно круглосуточно. Причины замершей беременности невозможно обнаружить самостоятельно, обязательна консультация нескольких специалистов.
Причины замершей беременности невозможно обнаружить самостоятельно, обязательна консультация нескольких специалистов.
Мы находимся недалеко от метро Маяковская и метро Белорусская.
Замершая беременность: причины, признаки, симптомы
Определение – «замершая беременность» обозначает прекращение развития плода и его гибель. Если данная патология проявляется в первом триместре беременности, то симптомов достаточно мало, так как ребенок из нутрии еще не показывает своих движений. В это время стоит как можно чаще посещать лечащего врача и сдавать все необходимые анализы, чтоб вовремя справится с проблемой.
Каждая женщина, которая планирует стать матерью, в обязательном порядке должна знать все симптомы и признаки замершей беременности. В первую очередь, стоит обращать внимание на свое состояние. Если появились боли, кровяные выделения или другие неприятные симптомы, то стоит сразу обратиться к специалисту для выяснения причин. Конечно, заострять внимание на данной патологии не стоит, так как встречается она достаточно редко, в одном случае на несколько сотен раз.
Конечно, заострять внимание на данной патологии не стоит, так как встречается она достаточно редко, в одном случае на несколько сотен раз.
Получите консультацию врача генетика-репродуктологга онлайн или запишитесь на прием в одном из наших медицинских офисов 8-495-660-83-77 |
Остановка беременности может произойти под влиянием многих факторов на разных сроках. Если это случилось во втором или третьем триместре беременности, то специалист назначит аборт или специальные медикаментозные препараты, чтоб вызвать выкидыш. Очень важно своевременное вмешательство врача, так как последствия замирания беременности, могут значительно отразиться на здоровье женщины. Самыми опасными периодами для проявления данной патологии являются 3-4 неделя, 8-10 и 16-18 недели.
Только на первых неделях беременности возможен благополучный исход, так как происходит самопроизвольный выкидыш. Начиная со второго триместра, при обнаружении данной патологии, возможны сильные осложнения и вмешательство специалиста. Если вовремя не заметить признаки замершей беременности, то может быть нарушена работа внутренних органов матери. В некоторых случаях происходит полная интоксикация организма, что может привести к летальному исходу женщины.
Если вовремя не заметить признаки замершей беременности, то может быть нарушена работа внутренних органов матери. В некоторых случаях происходит полная интоксикация организма, что может привести к летальному исходу женщины.
Первые признаки замершей беременности – это сильные боли в области живота. Не стоит долго ждать, а лучше сразу обратится за помощью. Если специалист определит патологию, то назначаются специальные лекарственные препараты, которые помогут организму спровоцировать выкидыш.
Признаки замершей беременности
Чаще всего первый триместр проходит без каких либо симптомов заболевания. В это время довольно трудно выявить признаки замершей беременности. Чтобы вовремя определить патологию, необходимо посещать врача два раза в месяц и проходить назначенные анализы. После того момента, когда малыш начинает шевелиться в утробе матери, можно следить за его толчками и передвижениями. Достаточно часто, лечащие врачи выдают специальную форму с таблицей, где будущая мама может вести свои наблюдения. Если движения плода не ощущаются более суток, либо они изменили свою природу, следует обратиться к наблюдающему доктору.
Если движения плода не ощущаются более суток, либо они изменили свою природу, следует обратиться к наблюдающему доктору.
Если у женщины появились симптомы замершей беременности, это первый повод обратиться за помощью к специалисту и даже вызвать скорую помощь. Симптоматика может быть следующей:
- Кровяные выделения из влагалища.
- Слабость в теле.
- Апатия.
- Резкое прекращение токсикоза по неизвестным причинам.
- Повышение температуры.
- Резкая остановка в увеличении груди,
Причины замершей беременности
Гормональный сбой в организме матери. В первую очередь выявляется недостаток гормона прогестерона, который, по сути, обеспечивает жизнедеятельность плода и позволяет ему удерживаться в матке. Так же, присутствуют случаи, когда в женском организме выявляется избыток мужского гормона андрогенов. Данный факт может стать причиной замирания беременности в первом триместре. Для того, чтоб выявить нарушения в гормональном плане, необходимо еще в период планирования зачатия обратиться к специалистам и сдать соответствующие анализы. Если присутствует отклонение от нормы, то это можно во время исправить с помощью лекарственных препаратов. Полный курс лечения будет составлять от 3 до 10 недель, в зависимости от колебания гормонов в крови.
Если присутствует отклонение от нормы, то это можно во время исправить с помощью лекарственных препаратов. Полный курс лечения будет составлять от 3 до 10 недель, в зависимости от колебания гормонов в крови.
Самой распространенной причиной замершей беременности является генетический сбой. Под ним подразумевается какие-либо генетические отклонения у плода. В большинстве случаев, они просто не совместимы с жизнью и плод гибнет. Если у эмбриона есть такие патологии, то до восьмой недели беременности произойдет произвольный выкидыш. Аномалии могут касаться внутренних органов или внешнего вида плода. Генетический сбой происходит на хромосомном уровне и может передаваться от отца или матери. В исключительных случаях гены партнеров просто не совместимы и женщине не удастся выносить общего малыша. Тогда медики предлагают заменить генетический материал одного из партнеров, на хромосомы другого человека. Данная процедура поможет полностью избавиться от аномалий плода и малыш сможет полноценно развиваться в утробе матери.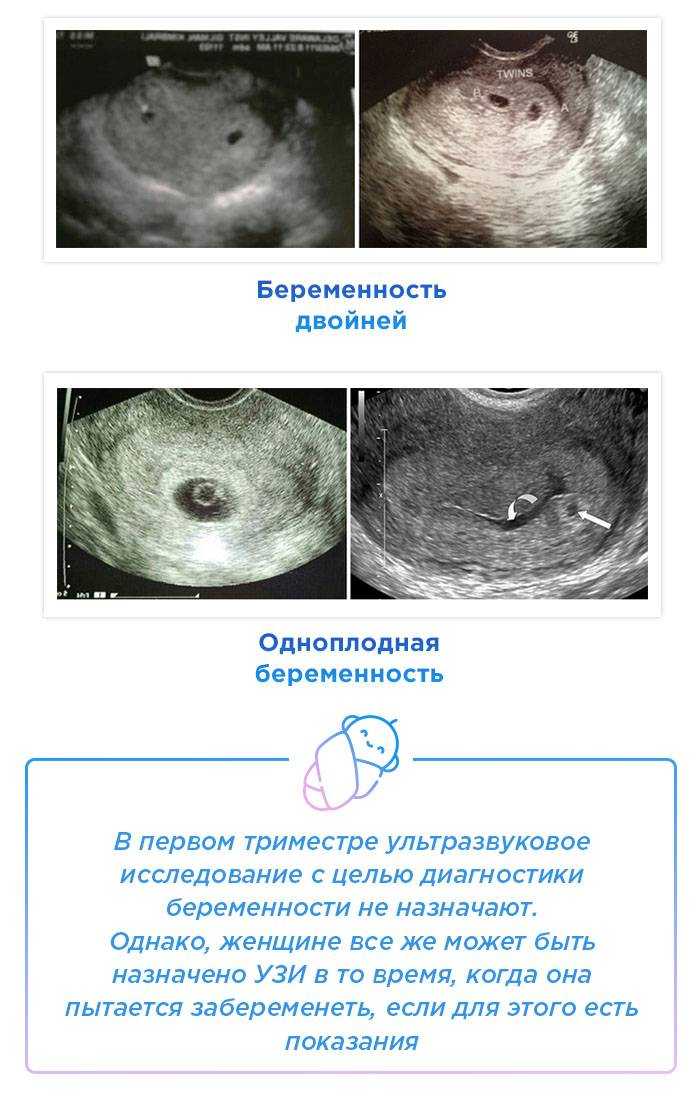
В период вынашивания малыша, в случае возникновения малейших признаков замирания беременности, не следует игнорировать их. Чтобы минимизировать риски появления патологий, стоит следить за правильным образом жизни, ведь это существенно влияет на развитие и рост плода. С того момента, как зачатие запланировано, необходимо позаботиться о своем здоровье в первую очередь. Рекомендуется в полной мере отказаться от употребления наркотиков, алкоголя и табака. Необходимо принимать как можно больше витаминов, для укрепления иммунитета.
Инфекции – также одна из достаточно важных причин прерывания беременности. В этом случае, иммунитет мамы ослабевает, так как в большем случае старается уберечь плод от инфекции. Тогда мама становится уязвима к различным инфекциям и вирусам. В период планирования беременности необходимо сдать анализы на цитомегаловирус и герпес. В большинстве случаев именно эти заболевания провоцируют замирание беременности на ранних сроках. Стоит воздержаться от сомнительных сексуальных контактов в период вынашивания малыша. Лечение вирусных инфекций возможно, даже в полном объеме, самое главное – вовремя их заметить и избавиться.
Лечение вирусных инфекций возможно, даже в полном объеме, самое главное – вовремя их заметить и избавиться.
Конечно, предотвратить все заболевания не получится, так как за девять месяцев вынашивания малыша может произойти все что угодно. Но, все же, стоит себя несколько обезопасить от инфекций, которые подстерегают повсюду. И если замечены хоть какие-то признаки замершей беременности, следует срочно обратиться к своему лечащему доктору.
В первую очередь необходимо как можно чаще мыть руки, избегать больших скоплений народа и принимать как можно больше витаминов для поддержания иммунитета. Так же, следует обезопасить себя от краснухи, стараясь не контактировать с зараженными. Данное заболевание достаточно опасно в период беременности, а вот в случае если мама несколько лет назад переболела краснухой, организм наоборот вырабатывает антитела, которые не обостряют болезнь.
Довольно опасна для беременной женщины ОРВИ, которая может послужить первым фактором прерывания беременности на ранних сроках. Болезнь у беременной женщины проходит достаточно тяжело, так как иммунитет ослаблен. Не стоит заниматься самолечением. В первую очередь необходимо обратится к специалисту. Большое количество людей при возникновении недуга первую очередь употребляет антибиотики, которые противопоказаны в первом триместре беременности. Врач может выписать щадящие препараты, которые помогут укрепить иммунитет, и убрать симптомы заболевания. В большинстве случаев используются народные методы лечения: отвары трав, молоко с медом, ингаляции над вареными клубными картофеля, полоскание горла, промывание носа соком алое. Симптомами ОРВИ являются: повышенная температура, озноб, першение в горле, кашель. Следует вовремя заниматься терапией, чтобы не допустить осложнений. Если все таки вы наблюдаете любые признаки замершей беременности, вызывайте скорую.
Болезнь у беременной женщины проходит достаточно тяжело, так как иммунитет ослаблен. Не стоит заниматься самолечением. В первую очередь необходимо обратится к специалисту. Большое количество людей при возникновении недуга первую очередь употребляет антибиотики, которые противопоказаны в первом триместре беременности. Врач может выписать щадящие препараты, которые помогут укрепить иммунитет, и убрать симптомы заболевания. В большинстве случаев используются народные методы лечения: отвары трав, молоко с медом, ингаляции над вареными клубными картофеля, полоскание горла, промывание носа соком алое. Симптомами ОРВИ являются: повышенная температура, озноб, першение в горле, кашель. Следует вовремя заниматься терапией, чтобы не допустить осложнений. Если все таки вы наблюдаете любые признаки замершей беременности, вызывайте скорую.
Нарушения свертываемости крови достаточно сильно влияют на развитие плода. Для того чтоб этот недуг устранить, необходимо заранее пройти необходимые анализы. Антифосфолипидный синдром лечится с помощью медикаментозных препаратов. Если заболевание не заметить до наступления беременности, то это может грозить выкидышем на шестой неделе. Это происходит из-за того, что формирование плаценты, которая так важна для малыша, не происходит должным образом.
Антифосфолипидный синдром лечится с помощью медикаментозных препаратов. Если заболевание не заметить до наступления беременности, то это может грозить выкидышем на шестой неделе. Это происходит из-за того, что формирование плаценты, которая так важна для малыша, не происходит должным образом.
Одной из причин замершей беременности могут являться травмы живота, которые происходят после удара или падения. Будущей маме необходимо использовать в своем обиходе обувь только на низкой подошве, не носить тяжести. На последних месяцах беременности не стоит находиться в одиночестве, так как возможны судороги в ногах и отеки, которые достаточно сильно мешают правильному передвижению.
В медицинской практике, уже не раз бывали случаи, когда вполне здоровая мама переживала замирание беременности. Конечно, такие патологии довольно редки, но все равно могут иметь место. Не стоит забывать, что остановка развития плода – это не приговор, и если уж такое произошло один раз, не стоит бояться планировать нового малыша. Если уже прерывание беременности произошло, стоит проконсультироваться со специалистом.
Если уже прерывание беременности произошло, стоит проконсультироваться со специалистом.
Последствия замирания плода
Для женщины потеря малыша – это страшная трагедия. В некоторых случаях, с ней поможет справиться только психолог. Конечно, даже несмотря на депрессию, присутствует сильное желание попробовать заново завести малыша. В первую очередь после замирания беременности, необходимо проконсультироваться со специалистом и выяснить причину замирания плода. Врач назначит необходимые анализы, которые и выявят причину. После этого, будет назначено соответствующее лечение, и после него планировать новую беременность можно лишь через год. Конечно, временной промежуток зависит от причины замершей беременности и устанавливается каждому в индивидуальном порядке. До того момента, когда срок истекает, партнеры должны предохранятся. Не стоит переживать, что замирание беременности вновь повторится, так как данные случаи бывают только один раз, по установленным на то причинам. Но, для того, чтоб не столкнутся с данной трагедией повторно, следует пройти весь курс лечения и позаботится о своем здоровье и партнера.
Но, для того, чтоб не столкнутся с данной трагедией повторно, следует пройти весь курс лечения и позаботится о своем здоровье и партнера.
Рекомендации будущим мамам
- Пересмотреть рацион питания. Включить в него как можно больше свежих овощей и фруктов. Не принимать большого количества кофе, газировки, холестериновой продукции, жирной пищи.
- Физические упражнения, даже легкие, помогут поддерживать работу иммунитета в норме. Прогулки на свежем воздухе, выезд на природу или море, способствует укреплению организма, что в любом случае положительно скажется на здоровье мамы и малыша.
- Курс витаминов можно начинать с времени планирования беременности и продолжать до самых родов. Это могут быть как лекарственные препараты, так и народные.
- Психологическое состояние женщины так же влияет на ее здоровье. В период лечения, стоит позаботиться о будущей маме. Мужчине необходимо окружить ее лаской и заботой, дарить как можно больше подарков и проводить время вместе.
 Положительный настрой, и бодрость духа, непременно поспособствуют положительному исходу беременности.
Положительный настрой, и бодрость духа, непременно поспособствуют положительному исходу беременности.
Очень важно следить за своим состоянием, что поможет своевременно определить возможные признаки замершей беременности. После осуществления курса лечения, стоит обязательно пройти полное обследование и только потом планировать повторное зачатие. Если соблюдать все вышеуказанные советы, заботиться о своем здоровье и прислушиваться к мнению врача, то риск повторного возникновения замершей беременности довольно низкий и может быть полностью исключен. У женщины появится новый стимул, и она родит крепкого и здорового малыша.
Замершая беременность – что это, признаки, причины и симптомы на ранних сроках, лечение в «СМ-Клиника»
Лечением данного заболевания занимается Гинеколог
Записаться онлайн Заказать звонок
- О замершей беременности
- Виды
- Симптомы
- Причины замершей беременности
- Диагностика
- Лечение
- Профилактика
- Реабилитация
- Вопросы и ответы
- Мнение эксперта
- Врачи
О замершей беременности
Средняя частота встречаемости этого акушерского осложнения составляет около 2% при наличии 1 плодного яйца в матке. При многоплодии распространенность неразвивающейся беременности возрастает в 2 раза. Таким образом, пациентки с двойней входят в группу риска. Для определения жизнеспособности плодов при многоплодии УЗИ рекомендуется выполнять в сроке 7-8 недель, чтобы убедиться, что все плоды развиваются.
При многоплодии распространенность неразвивающейся беременности возрастает в 2 раза. Таким образом, пациентки с двойней входят в группу риска. Для определения жизнеспособности плодов при многоплодии УЗИ рекомендуется выполнять в сроке 7-8 недель, чтобы убедиться, что все плоды развиваются.
Считается, что механизмы замершей беременности могут быть разноплановыми. Так, патогенетическую роль могут играть следующие нарушения:
- дисфункция иммунной системы;
- инфекционные заболевания;
- генетические аномалии у эмбриона;
- гормональные расстройства;
- аномальное строение матки;
- повышенная свертываемость крови;
- действие токсических факторов.
Диагноз замершей беременности устанавливается и подтверждается результатами ультразвукового обследования. Дальнейшая тактика лечения зависит от срока гестации, размеров плодного яйца, состояние женского организма и наличия/отсутствия сопутствующих заболеваний.
Виды
Замершая беременность может иметь 2 клинических варианта:
- Анэмбриония – состояние пустого плодного яйца. Это может произойти в результате того, что отсутствовала первичная закладка фетальных клеток, либо она имелась, но случился лизис (разрушение).
- Ранняя гибель эмбриона – это состояние, когда на УЗИ определяется плодное яйцо с эмбрионом и желточным мешком, но отсутствует сердцебиение.
Независимо от типа неразвивающейся беременности, терапевтическая тактика одинакова – отсроченное или немедленное удаление плодного яйца из маточной полости.
Симптомы
Симптомы замершей беременности зачастую отсутствуют. Некоторые женщин могут замечать незначительный дискомфорт в нижних отделах живота, ноющие боли или мажущие кровянистые выделения из половых путей. Подобные проявления – это повод внепланово посетить акушера-гинеколога.
Причины замершей беременности
Причины замершей беременности на ранних сроках разнообразны. В одних случаях это может быть результат действия одного неблагоприятного фактора, в других – совокупность отрицательных влияний.
В одних случаях это может быть результат действия одного неблагоприятного фактора, в других – совокупность отрицательных влияний.
Эксперты выделяют следующие категории возможных причин гибели плодного яйца:
- Возраст матери старше 40 лет, который определяет более частое развитие хромосомных аномалий. Как показывают исследования, когда возраст беременной женщины превышает отметку в 45 лет, примерно половина зачатий заканчивается выкидышем.
- Ранее имевшие место потери беременности, особенно если отсутствовало своевременное обследование и лечение. Неустраненная причина оказывает влияние при всех последующих беременностях.
- Употребление более 5 чашек кофе в день, курение более 10 сигарет в день и чрезмерное употребление спиртных напитков. Эти факторы способны оказать негативное влияние на продукт зачатия и вызвать остановку его развития.
- Проживание в экологически неблагоприятных регионах страны или работа на вредном производстве.
 Считается, что риск неразвивающейся беременности повышают чрезмерное содержание тяжелых металлов в воздухе.
Считается, что риск неразвивающейся беременности повышают чрезмерное содержание тяжелых металлов в воздухе. - Гормональная дисфункция у матери, которая может быть связана с синдромом поликистозных яичников, заболеваниями щитовидной железы, некомпенсированным сахарным диабетом, ожирением и т.д. При этих патологиях может нарушаться обмен витамина Д, ухудшаться состояние рецепторов слизистой матки, страдать качество яйцеклеток и иммунных реакций, которые в норме должны обеспечивать нормальное развитие беременности.
- Прием некоторых категорий фармакологических препаратов. В первом триместре, когда идет закладка органов и систем плода, по возможности лекарственная нагрузка на организм женщины либо должна быть минимальной, либо вообще отсутствовать. В исследованиях было показано, что причиной замершей беременности могут быть цитостатические и противогрибковые препараты, нестероидные противовоспалительные средства, антидепрессанты и большие дозы витамина А.
- Антифосфолипидный синдром и склонность к тромбозам на фоне генетических мутаций, соматических заболеваний и т.
 п. Нарушение микроциркуляции в области хориона (будущей плаценты) способно вызвать гибель плодного яйца.
п. Нарушение микроциркуляции в области хориона (будущей плаценты) способно вызвать гибель плодного яйца. - Инфекции с половым путем передачи. Они могут вызывать функциональные расстройства со стороны половых органов женщины, тем самым нарушая развитие беременности ранних сроков.
В последнее время все чаще в происхождении замершей беременности оказываются замешен недостаток в организме витамина Д, дефицит фолатов и омега-3 полиненасыщенных жирных кислот. Поэтому на этапе подготовки к зачатию важно насытить организм этими важными нутриентами. Оптимальная продолжительность предгравидарной подготовки – не менее 3 месяцев. Для определения концентрации витамина Д в организме рекомендуется сдать анализ крови 25-гидроксихолекальциферол, результаты которого позволят определить, нужна женщине профилактическая или лечебная доза витамина Д.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика
Признаки замершей беременности на ранних сроках выявляются с помощью трансвагинального ультразвукового обследования, когда не удается зарегистрировать сердечную деятельность эмбриона/плода. Однако при этом важно, чтобы плодное яйцо имело достаточный размер (более 25 мм диаметр) и/или размер эмбриона от копчика до темени был 7 мм и более. Если эти условия не соблюдены, возможно ошибочное заключение. Поэтому УЗИ на ранних сроках при наличии показаний рекомендуется проходить в клинике с хорошей репутацией, где УЗИ выполняют врачи акушеры-гинекологи, которые прошли профессиональную подготовку в области ультразвуковой диагностики.
Поэтому УЗИ на ранних сроках при наличии показаний рекомендуется проходить в клинике с хорошей репутацией, где УЗИ выполняют врачи акушеры-гинекологи, которые прошли профессиональную подготовку в области ультразвуковой диагностики.
В некоторых случаях в программу диагностики также включается определение в крови уровня хориогонического гонадотропина. Этот анализ позволит провести дифференциальную диагностику между маточной и внематочной беременностью. Такие сложные случаи бывают связаны с тем, что в полости матки определяется только маленький пузырек, в котором нет желточного мешка и эмбриона.
Таким образом, в определенных клинических ситуациях установление диагноза замершей беременности представляет серьезные трудности. Порой требуется динамическое УЗИ, в т.ч. выполненное вторым специалистом клиники.
Мнение эксперта
При проведении УЗИ на очень ранних сроках гестации нередко можно обнаружить пустое плодное яйцо, в котором эмбрион еще не определяется. Обычно этот ультразвуковой феномен определяется до 5 недель, когда имплантация свершилась, но при этом размеры фетальной части плодного яйца очень малы, поэтому ультразвуковая волна не может быть отраженной. В этой ситуации через 1-2 недели требуется повторить ультразвуковое сканирование. Таким образом, УЗИ на сроках 4-5 недель зачастую мало информативно, поэтому при отсутствии соответствующих показаний (без назначения врача) не рекомендуется проходить. Если тест на беременность положительный, посетите гинеколога. Врач составит индивидуальный план ведения и определить наиболее оптимальные сроки для прохождения ультразвуковой диагностики.
Обычно этот ультразвуковой феномен определяется до 5 недель, когда имплантация свершилась, но при этом размеры фетальной части плодного яйца очень малы, поэтому ультразвуковая волна не может быть отраженной. В этой ситуации через 1-2 недели требуется повторить ультразвуковое сканирование. Таким образом, УЗИ на сроках 4-5 недель зачастую мало информативно, поэтому при отсутствии соответствующих показаний (без назначения врача) не рекомендуется проходить. Если тест на беременность положительный, посетите гинеколога. Врач составит индивидуальный план ведения и определить наиболее оптимальные сроки для прохождения ультразвуковой диагностики.
Быкова Светлана Анатольевна
Врач акушер-гинеколог высшей категории, к.м.н., ведущий специалист
Лечение
В лечении замершей беременности возможны 3 варианта:
- выжидательная тактика в течение 1-2 недель – за это время может произойти самопроизвольное выделение погибшего плодного яйца;
- медикаментозное опорожнение полости матки;
- вакуум-аспирация содержимого маточной полости.

Консервативное лечение
Выжидательная тактика может быть применима только в том случае, когда женщина сможет при необходимости быстро добраться в клинику. Обязательными условиями также являются нормальная свертываемость крови, отсутствие анемии и инфекции.
Если принято решение, что требуется опорожнение полости матки, то наиболее щадящим вариантом является медикаментозное. Для этого пациентке обычно назначают антагонист прогестероновых рецепторов, который нарушает связь плодного яйца с эндометрием (слизистой оболочкой матки), а через некоторое время женщина принимает аналог простагландинов, который повышает сократительную активность матки. Как правило, через несколько часов появляются кровянистые выделения и происходит выделение погибшего плодного яйца, которое напоминает ватный белесый комок. УЗИ, которое позволит оценить результаты медикаментозного опорожнения маточной полости, выполняется не раньше, чем через 1-2 недели.
Хирургическое лечение
Аспирация полости матки обычно рекомендуется при наличии признаков воспаления, когда требуется как можно быстрее убрать субстрат, поддерживающий инфекцию. Вакуум-аспирация выполняется под кратковременным внутривенным обезболиванием. Женщина погружается в медикаментозный сон, при этом подавляется болевая чувствительность, поэтому пациентка не испытывает дискомфорта. Гинеколог бережно расширяет цервикальный канал и аспирирует содержимое полости матки.
Вакуум-аспирация выполняется под кратковременным внутривенным обезболиванием. Женщина погружается в медикаментозный сон, при этом подавляется болевая чувствительность, поэтому пациентка не испытывает дискомфорта. Гинеколог бережно расширяет цервикальный канал и аспирирует содержимое полости матки.
Профилактика
Чтобы снизить риски замершей беременности, рекомендуется:
- заблаговременно начать подготовку к зачатию под контролем гинеколога;
- исключить вредные привычки;
- своевременно провести коррекцию соматических заболеваний.
Реабилитация
После замершей беременности всем пациенткам показано обследование у гинеколога и выявление возможных причин акушерской неудачи. Учитывая, что хронический эндометрит является постоянным спутником неразвивающейся беременности (в одних случаях ее причиной, в других – следствием), на этапе реабилитации показан курс антибактериальной терапии.
После инструментального опорожнения полости матки рекомендуется в течение 1-2 недель ограничить половую активность, не поднимать тяжести, не принимать горячую ванну и не посещать сауну, бассейны и открытые водоемы.
Вопросы и ответы
Диагностику и лечение проводит акушер-гинеколог.
Уменьшение выраженности субъективных признаков беременности (тошноты, вкусовых пристрастий, нагрубания молочных желез и т.д.) может указывать на гибель плодного яйца. Однако эти симптомы отличаются низкой специфичностью – они могут иметь место и при нормальном развитии беременности. Для прояснения клинической ситуации может быть рекомендовано УЗИ.
Согласно принципам современной гинекологии, опорожнение полости матки должно быть максимально щадящим, чтобы не травмировался базальный слой слизистой, который обеспечивает ее регенерацию (восстановление). Поэтому выскабливание кюреткой не проводится. Для инструментального опорожнения применима только вакуум-аспирация полости матки.
Клинические рекомендации. Акушерство и гинекология. — 4-е изд., перераб. и доп. / Под ред. В.Н. Серова, Г.Т. Сухих. — М.: ГЭОТАР-Медиа, 2014. — 1024 с.
Брагина Т.В., Петров Ю.А. , Арндт И.Г. и др. Клинико-диагностические и патогенетические аспекты неразвивающейся беременности // Пульс. — 2020 — Т. 22. — №10. — С. 6–9.
, Арндт И.Г. и др. Клинико-диагностические и патогенетические аспекты неразвивающейся беременности // Пульс. — 2020 — Т. 22. — №10. — С. 6–9.
Беременность ранних сроков. От прегравидарной подготовки к здоровой гестации / Под ред. В.Е. Радзинского, А.А. Оразмурадова. — 3-е изд., испр. и доп. — М.: Редакция журнала StatusPraesens, 2020. — 798 с.
>
Заболевания по направлению гинекология
Вульводиния Аденомиоз матки Аднексит (сальпингоофорит) Аменорея Анэмбриония Апоплексия яичника Бактериальный вагиноз (дисбактериоз влагалища) Бартолинит Вагинит Вагиноз бактериальный Вирус папилломы человека (ВПЧ) Внематочная беременность Внутриматочные спайки (синехии) Воспаление придатков матки Воспаление шейки матки Вульвит Выкидыш на ранних сроках Выпадение матки и влагалища Гарднереллез Гематометра Гестоз Гидросальпинкс Гиперплазия эндометрия Гиперпролактинемия Гипертонус матки Гиперэстрогения Гипоксия плода Гипоплазия матки Гипоплазия эндометрия Головное предлежание плода Двурогая матка Диарея при беременности Дисплазия шейки матки Дисфункция яичников Железистая гиперплазия эндометрия Заболевания передающиеся половым путем (ЗППП) Кандидоз вагинальный («молочница») Киста бартолиновой железы Киста шейки матки Киста яичника Кольпит Кондиломы Крауроз вульвы Кровотечение при беременности Лейкоплакия вульвы Лейкоплакия шейки матки Лейомиома матки Маловодие при беременности Маточное кровотечение Маточное кровотечение при климаксе Меноррагия Метрит Микоплазмоз Миома матки Многоводие при беременности Многоплодная беременность Молочница Молочница при беременности Наружный эндометриоз Непроходимость маточных труб Низкое расположение плаценты при беременности Овуляторный синдром Оофорит Опухоли яичников Опущение влагалища Опущение матки Параметрит Параовариальная киста яичника Перекрут кисты яичника Пиометра Подтекание околоплодных вод Поликистоз яичников Полип цервикального канала (полип шейки матки) Полип эндометрия Полипы матки Постменопауза Преждевременная отслойка плаценты Преэклампсия Пузырный занос Рак шейки матки Рак яичников Ретрохориальная гематома Рубец на матке Сальпингит Серозометра Симфизит Синдром токсического шока (СТШ) Спаечный процесс в малом тазу Сухость влагалища Тазовое предлежание плода Токсикоз беременных Трихомониаз Фиброма матки Фригидность Хронический цервицит Цервицит Цистит (у женщин) Цистоцеле Эклампсия у беременных Эктопия шейки матки Эндокринное бесплодие Эндометриоз Эндометриоидная киста яичника Эндометрит Эндоцервицит Эрозия шейки матки
Все врачи
м. ВДНХ
ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Как распознать замершую беременность и что делать дальше
12 ноября 2020ЛикбезЗдоровье
Она может появиться в любой момент на сроке до 20 недель.
Поделиться
0Что такое замершая беременность
Замершей, или неразвивающейся, беременностьюMissed Miscarriage называется состояние, при котором эмбрион или плод умер. При этом он всё ещё находится в матке. Плацента продолжает выделять гормоны, поэтому у женщины иногда остаются признаки беременности.
Плацента продолжает выделять гормоны, поэтому у женщины иногда остаются признаки беременности.
Гинеколог может диагностировать замершую беременность в любой момент до 20‑й недели.
Каковы причины замершей беременности
Существует несколько причин неразвивающейся беременности. Хотя в ряде случаевНеразвивающаяся беременность. Методические рекомендации МАРС врачи не могут понять, почему женщина потеряла ребёнка.
Нарушение анатомии матки
ДефектыНеразвивающаяся беременность. Методические рекомендации МАРС могут быть врождёнными и приобретёнными. К первым можно отнести удвоение матки. Вторые чаще всего появляются после операций. Например, кюретажа, то есть удаления эндометрия. Эту процедуру иногда проводят после родов по медицинским показаниям или при предыдущих замерших беременностях.
При аномалиях органа плод или эмбрион погибает из‑за гормональных расстройств или того, что яйцеклетка неправильно прикрепляется к маточной стенке.
Хромосомные аномалии эмбриона
По этой причине происходитCauses of Miscarriage 50–85% выкидышей. Если оплодотворённая яйцеклетка состоит из 23 пар хромосом, то она приспособлена для развития в здоровый эмбрион, который на восьмой неделе превращается в плод. Если у будущего ребёнка больше или меньше 23 пар хромосом, это аномалия. Он вряд ли выживет после рождения. Это может вызвать замершую беременность или выкидыш, обычно в первом триместре.
Если оплодотворённая яйцеклетка состоит из 23 пар хромосом, то она приспособлена для развития в здоровый эмбрион, который на восьмой неделе превращается в плод. Если у будущего ребёнка больше или меньше 23 пар хромосом, это аномалия. Он вряд ли выживет после рождения. Это может вызвать замершую беременность или выкидыш, обычно в первом триместре.
Нарушение эндометрия
В норме эндометрий находится только в матке. При эндометриозе ткань накапливается за её пределами, может искажать положение матки, маточных труб и яичников. Из‑за этого состояния некоторым женщинам тяжело забеременетьEndometriosis and miscarriage — an overview of current evidence.
Как именно отклонение может вызвать замершую беременность, пока неясно. Но исследователи утверждаютEndometriosis and miscarriage: Systematic review, что у женщин с заболеванием риск не выносить ребёнка выше на 80%, чем у здоровых.
Нарушение свёртываемости крови
Ещё одной причиной неразвивающейся беременности бывает антифосфолипидный синдромAntiphospholipid Syndrome (APS) in Pregnancy. При заболевании кровь очень активно свёртывается и в плаценте могут появиться тромбы. Из‑за этого ухудшается кровоснабжение плода и в некоторых случаях он погибает.
При заболевании кровь очень активно свёртывается и в плаценте могут появиться тромбы. Из‑за этого ухудшается кровоснабжение плода и в некоторых случаях он погибает.
Инфекции
Они не всегда приводят к замершей беременности или выкидышу, но повышают риск. Опасными для эмбриона или плода могут быть следующие инфекцииCauses of Miscarriage:
- краснуха;
- токсоплазмоз;
- цитомегаловирусная инфекция;
- герпес;
- сифилис;
- гонорея;
- хламидиоз;
- ВИЧ;
- лихорадка денге;
- бактериальный вагиноз;
- малярия;
- парвовирус В19.
Другие причины
Неразвивающуюся беременность иногда связывают с возрастомВыкидыш в ранние сроки беременности: диагностика и тактика ведения матери. Женщины после 40 лет теряют детей в 40% случаев, после 45 — в 60%. Отразиться на развитии эмбриона или плода также могут предыдущие выкидыши, курение, употребление наркотиков, ожирение и некоторые препараты.
Точно не влияют на появлениеВыкидыш в ранние сроки беременности: диагностика и тактика ведения замершей беременности авиаперелёты, вакцинация против вируса папилломы человека, секс, стресс, предыдущие аборты (если проводились не по медицинским показаниям), занятия спортом и приём оральных контрацептивов.
Каковы симптомы замершей беременности
Если у женщины были признакиНеразвивающаяся беременность. Методические рекомендации МАРС беременности, они могут пропасть. Сначала исчезают тошнота, рвота и гиперсаливация, то есть увеличение секреции слюнных желёз. Через 3–6 дней проходит нагрубание (увеличение и болезненные ощущения) молочных желёз. На сроке с 16‑й до 20‑й недели ребёнок не начинает шевелиться или движения исчезают.
Если мёртвый плод находится в матке больше 3–4 недель, могут появиться слабость, головокружение и лихорадка. На 6‑й неделе — кровянистые выделения. На эти симптомы жалуются только 10% женщин.
Иногда замершая беременность проходит бессимптомно. В этом случае выявить её можно только во время планового скрининга.
В этом случае выявить её можно только во время планового скрининга.
Что делать при подозрении на замершую беременность
Нужно срочно обратиться к гинекологу. Если срок больше 10 недель, врач поставит диагнозIdentifying and Treating a Missed Abortion во время УЗИ. Основной признак — это отсутствие сердцебиения у плода.
До 10‑й недели о состоянии узнают по‑другому. Доктор несколько дней контролирует гормон ХГЧ в крови. Если беременность закончилась, его уровень не повышается обычными темпами. Когда врач не уверен в результатах анализов, он может назначить УЗИ. Так специалист проверяет, соответствует ли размер плода текущему сроку.
Если замершая беременность подтвердилась, её нужно прервать. В зависимости от срока и состояния женщины гинеколог может предложить несколько способов.
«Выжидательная» тактика
Проходит только под контролем врача, иногда в больнице. Назначить себе её самостоятельно нельзя, это может навредить. Тактика рассчитана на то, что выкидышВыкидыш в ранние сроки беременности: диагностика и тактика ведения случится самостоятельно и медицинского вмешательства не понадобится.
Гинеколог обычно предлагают этот вариант в первом триместре, если у женщины есть небольшие кровянистые выделения и умеренные боли. Инфекций и обильного маточного кровотечения быть не должно.
Недостаток метода в том, что при выкидыше плод может выйти не полностью. Тогда понадобится помощь хирурга.
Медикаментозный аборт
Возможен до 6‑й недели беременности. Врач вводит пациентке препарат, который через несколько часов вызывает схватки, кровотечение, а впоследствии выкидыш. Также назначаются лекарства, которые помогают женщине справиться с побочными эффектами. Например, ознобом или лихорадкой.
Через 7–14 дней после аборта проводится УЗИ. Это нужно, чтобы узнать, полностью ли опорожнилась матка. Если нет, гинеколог предлагает пациентке «выжидательную» тактику или выскабливание.
Выскабливание матки
ОперациюВыкидыш в ранние сроки беременности: диагностика и тактика ведения проводят, если у женщины анемия, начались обильные кровотечения или срок беременности — больше 12 недель. Во время процедуры хирург удаляет замерший плод и плаценту. Многие сами выбирают выскабливание, потому что это самый быстрый способ прервать беременность.
Во время процедуры хирург удаляет замерший плод и плаценту. Многие сами выбирают выскабливание, потому что это самый быстрый способ прервать беременность.
Вакуум‑аспирация
Эту операцию можно проводить на срокеНеразвивающаяся беременность. Методические рекомендации МАРС до 12 недель. Хирург вводит в матку трубкуManual vacuum aspiration (MVA), которая отсасывает плод и плаценту. Процедура занимает около 15 минут. После неё пациентка на час остаётся под наблюдением врача. В отличие от выскабливания, вакуум‑аспирация проводится под местной анестезией, женщина теряет меньше крови.
Как проходит восстановление после замершей беременности
Неразвивающуюся беременность у большинства пациенток сопровождает хронический эндометритНеразвивающаяся беременность. Методические рекомендации МАРС, то есть воспаление слизистой оболочки матки. Его нужно лечить в первые три месяца после потери плода. Где будет проходить терапия — дома или в больнице, решает доктор. Но в обоих случаях прописывают антибиотики.
Но в обоих случаях прописывают антибиотики.
Также для восстановления структуры и функций эндометрия врачи назначают гормональные, нестероидные противовоспалительные препараты, физиотерапию.
Без лечения выносить ребёнка в следующий раз получается только у 18% женщин.
Как помочь себе эмоционально после замершей беременности
Боль от потери плода может показаться неоправданнойYour feelings and emotions after miscarriage, потому что родители даже не видели младенца. Но многие пары начинают представлять его себе после того, как узнали о беременности. Поэтому горевать в этой ситуации — нормально. Возможно, понадобится время, чтобы оплакать не только нерождённого ребёнка, но и все мечты, которые были с ним связаны.
Женщина может чувствовать вину за то, что случилось, и думать, где ошиблась. Но здесь важно понять, что от неё ничего не зависело.
Стефани Зобель
доктор медицинских наук, акушер-гинеколог, в комментарии для сайта CoFertility
Женщина не виновата в выкидыше. Не в её силах спровоцироватьWhat is a Missed Miscarriage? или предотвратить беду. Например, изменение диеты, ограничение стресса, приём дородовых витаминов и физическая подготовка не помогут остановить развитие хромосомных аномалий.
Не в её силах спровоцироватьWhat is a Missed Miscarriage? или предотвратить беду. Например, изменение диеты, ограничение стресса, приём дородовых витаминов и физическая подготовка не помогут остановить развитие хромосомных аномалий.
Вот несколько советовWhat I’ve Learned from Counseling Couples Through Miscarriage от пар, которые пережили замершую беременность и справились с этим:
- Установите границы. Вопросы от родственников или друзей о том, как скоро вы снова попробуете завести ребёнка, могут ранить. Пусть окружающие чувствуют, что вы понимаете заботу и беспокойство, но такие проявления бывают навязчивы. Попробуйте сказать, что эта тема слишком личная.
- Отказывайтесь от поддержки, если это необходимо. Если вы не хотите слушать ободряющие речи, в вежливой форме дайте окружающим понять это. Объясните, что сейчас вам грустно, но вы не против пообщаться позже.
- Побалуйте себя. Не отказывайте себе, если захотелось съесть рожок мороженого или позаниматься в тренажёрном зале в середине дня и без особой причины.
 Это может принести удовольствие и поможет почувствовать себя в безопасности.
Это может принести удовольствие и поможет почувствовать себя в безопасности. - Попросите о поддержке. Обратитесь к партнёру или друзьям. Скажите, что сейчас вам нужна забота.
- Помните, что боль со временем утихает. А пока вы можете найти свой личный способ поддерживать связь с ребёнком, пусть и кратковременную. Так, попробуйте поговорить с ним или написать письмо.
- Проведите ритуал прощания. Его можно придумать самостоятельно. Кто‑то просит близких собраться, другие делают лодочку и отпускают её, например, по течению ручья.
Читайте также 🤰🌸💉
- Что делать, если болит живот при беременности
- 8 продуктов, которые нельзя есть беременным
- Как и зачем заниматься йогой для беременных
- Какие прививки можно делать беременным
- Чем опасна внематочная беременность и как её вовремя распознать
Замершая беременность — сроки, причины, симптомы, признаки, диагностика (анализы), лечение
Причины
Симптомы
Диагностика
Лечение
Замершая беременность представляет собой патологическое состояние, при котором погибший плод продолжает оставаться в матке. Патология является довольно частым явлением.
Патология является довольно частым явлением.
С возрастом женщины риск внутриутробной гибели эмбриона увеличивается. Замирание может произойти на любом сроке беременности. Чаще всего это случается до 12 недель.
Причины замирания беременности
Наиболее значимыми являются:
- гормональный дисбаланс;
- генетическая патология;
- инфекционные заболевания;
- возраст женщины;
- ЭКО;
- аутоиммунная патология;
- нарушения иммунитета;
- искусственные аборты;
- наличие вредных привычек;
- неблагоприятная обстановка.
Нарушение гормонального статуса
Недостаточная выработка прогестерона негативно влияет на протекание беременности, провоцируя гибель зародыша. Избыточное количество андрогенов, болезни надпочечников и щитовидки могут вызвать замирание беременности не только на раннем сроке, но и на поздних.
Генетические причины
Наследование родительского аномального гена, а также хромосомные перестройки ведут к развитию кариотипа организма, несовместимого с жизнью. Таким образом, сама природа заботится об устранении неполноценных эмбрионов.
Инфекционные заболевания
Как общие, так и передающиеся половым путем инфекции на ранних сроках могут провоцировать гибель плода, а на поздних являются одной из причин развития аномалий. В связи с этим женщина при постановке на учет по беременности и в течение всего периода несколько раз сдает анализы на наличие в организме инфекций.
Возраст женщины
С возрастом повышается вероятность развития патологии. Наибольшему риску подвергаются женщины, которые впервые решились родить ребенка после 35 лет.
ЭКО
В некоторых случаях происходит замирание беременности после экстракорпорального оплодотворения. Обычно причина патологии связана с тем, почему женщине пришлось прибегнуть к ЭКО.
Обычно причина патологии связана с тем, почему женщине пришлось прибегнуть к ЭКО.
Аутоиммунная патология
Развитие патологии может быть вызвано тромбозом в результате антифосфолипидного синдрома. Недостаточное снабжение плода кислородом и питательными веществами способствует его гибели.
Нарушения иммунной системы
По каким-либо причинам организм матери начинает воспринимать плод как чужеродный организм и убивает его.
Наличие заболеваний
Если у женщины выявлены анатомические аномалии строения органов, ответственных за репродукцию, а также в анамнезе имеются заболевания сердца и сосудов, кровеносной системы, сахарный диабет, то риск патологии увеличивается. Гормональные сбои, а также нарушение цикличности месячных могут провоцировать развитие замершей беременности.
Искусственное прерывание беременности
Наличие многочисленных абортов приводит к неполноценности эндометрия во второй фазе месячных. В результате не может осуществиться имплантация оплодотворенного яйца в матку. Даже если внедрение в эндометрий пройдет нормально, его неполноценность негативно скажется на развитии эмбриона. Он не сможет получать полноценное питание и кислород.
В результате не может осуществиться имплантация оплодотворенного яйца в матку. Даже если внедрение в эндометрий пройдет нормально, его неполноценность негативно скажется на развитии эмбриона. Он не сможет получать полноценное питание и кислород.
Наличие вредных привычек
Зачастую пристрастие к курению, алкогольным напиткам, наркотикам вызывает не только уродство плода, но и его гибель.
Неблагоприятная обстановка
Патология может развиться при недостаточном, неполноценном питании беременной женщины, в результате трудовой деятельности на вредном производстве, а также при смене климатических условий.
Симптомы замершей беременности
В первом триместре женщину должно насторожить наличие следующих проявлений:
- резкое прекращение токсикоза: извращения запахов и вкуса, сонливости, тошноты и рвоты;
- исчезновение нагрубания молочных желез;
- уменьшение ХГЧ, результат теста на беременность становится отрицательным или слабоположительным;
- понижение базальной температуры;
- появление болезненных ощущений внизу живота и в пояснице;
-
наличие из гениталий скудных темных кровянистых выделений.

На поздних сроках признаками замирания беременности могут быть:
- отсутствие шевелений плода;
- болевые ощущения внизу живота тянущего характера;
- появление кровянистых выделений.
Диагностика замершей беременности
Подтверждение несостоявшегося выкидыша основывается на следующих фактах:
- При проведении гинекологического осмотра. Срок беременности не соответствует размерам матки. Отсутствует сердцебиение плода.
- По результатам данных, полученных при УЗИ плода, и изменениях в анализе крови на ХГЧ. На ранних сроках выявляется несоответствие размеров эмбриона. Нет сердцебиения плода, а также может диагностироваться анэмбриония (отсутствие эмбриона при наличии плодных оболочек). Уровень ХГЧ не меняется или снижается.
В поздние сроки дополнительно требуется кардиотокография с целью подтверждения отсутствия сердцебиения ребенка.
Вероятность возникновения негативных последствий замершей беременности минимальна. Риск осложнений, связанных с патологией, увеличивается, если в анамнезе уже имел место подобный эпизод. После имевшей место ранее замершей беременности отсутствуют препятствия для наступления повторной беременности и рождения здорового малыша.
Возможно возникновение следующих последствий:
- Сепсис. При длительном нахождении мертвого плода в матке с последующим разложением может развиться воспаление и инфицирование организма. Токсические вещества, образующиеся при распаде тканей, способствуют отравлению организма женщины. Это может спровоцировать заражение крови.
- ДВС-синдром, для которого характерно сильное, некупирующееся кровотечение.
- Мумификация плода. Данное явление больше характерно для многоплодной беременности. При этом, если плодов два, то один из них может погибнуть и превратиться в «мумию».
-
Развитие депрессии.

- Окаменение плода (литопедион). После гибели он подвергается кальцификации. Литопедион – это крайне редкое явление.
Лечение замершей беременности
Что делать при замершей беременности? Если появились признаки несостоявшегося аборта, следует обратиться к доктору для подтверждения диагноза. При отсутствии самопроизвольного выкидыша на ранних сроках после замершей беременности проводится гинекологическая чистка. Процедура необходима даже при состоявшемся аборте на сроке 8 недель и более, так как в матке могут оставаться фрагменты плодного яйца.
Другой способ лечения после замершей беременности – это медикаментозная аспирация. Метод является более щадящим, но менее эффективным. Женщина принимает специальную таблетку, провоцирующую сокращение матки. В результате сокращения происходит удаление погибшего плода.
Существует два способа чистки: хирургический и вакуумный.
При хирургическом используются кюретка, с помощью которой эмбрион измельчается, и щипцы, предназначенные для удаления фрагментов. Полость матки выскабливается, что в последующем негативно сказывается на ее состоянии.
Полость матки выскабливается, что в последующем негативно сказывается на ее состоянии.
После хирургического аборта нередко развивается воспаление, а также присутствует риск развития бесплодия. При данном способе чистки требуются время для восстановления организма и проведение лечения после замершей беременности.
При вакуумной методике используется специальное оборудование, позволяющее бережно отделить плодное яйцо от маточной стенки. Аспирация с помощью вакуума практически не дает осложнений. Срок реабилитации минимальный.
Автор статьи:
Шкляр Алексей Алексеевич
акушер-гинеколог, хирург, КМН, руководитель направления «Акушерство и гинекология»
опыт работы 10 лет
отзывы оставить отзыв
Клиника
м. Сухаревская
Перейти в профиль врача
Услуги
- Название
- Прием, консультация врача акушера-гинеколога первичный3590
- Прием, консультация врача-акушера-гинеколога повторный2200
- Прием, консультация врача заведующего отделением гинекологии/к.
 м.н. первичный4300
м.н. первичный4300 - Прием, консультация заведующего отделением гинекологии/к.м.н. повторный2750
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологМассажНеврологНефрологОзонотерапияОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТерапевтТравматологТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологФункциональная диагностика и ЭКГХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м.ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике. ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Окоча Виктория Александровна
акушер-гинеколог, репродуктолог, гинеколог-эндокринолог, врач УЗИ
отзывы Записаться на прием
Клиника
м. Фрунзенская
Эллинская Анастасия Александровна
акушер-гинеколог, врач УЗИ
отзывы Записаться на прием
Клиника
м. Смоленская
м. Полянка
Акабирова Шахлоой Анваровна
акушер-гинеколог, эндокринолог, врач УЗИ, КМН
отзывы Записаться на прием
Клиника
м. Красные Ворота
Красные Ворота
м. Автозаводская
Газдиева Ирина Хасановна
акушер-гинеколог
отзывы Записаться на прием
Клиника
м. Улица 1905 года
Жарова Наталья Анатольевна
акушер-гинеколог
отзывы Записаться на прием
Клиника
м. Улица 1905 года
Зотова Наталья Юрьевна
акушер-гинеколог
отзывы Записаться на прием
Клиника
м. Улица 1905 года
Мещерякова Елена Александровна
акушер-гинеколог, врач УЗИ, консультации онлайн
отзывы Записаться на прием
Клиника
м. Сухаревская
Сухаревская
Родина Татьяна Львовна
акушер-гинеколог
отзывы Записаться на прием
Клиника
м. Автозаводская
Рябова Ольга Борисовна
акушер-гинеколог, врач УЗИ
отзывы Записаться на прием
Клиника
м. Таганская
Федорова Наталья Зиновьевна
гинеколог
отзывы Записаться на прием
Клиника
м. Красные Ворота
Понимание потери второго триместра | Акушерство и гинекология
Потеря беременности во втором триместре может быть результатом очень преждевременных родов (например, самопроизвольного выкидыша во втором триместре) или гибели плода (так называемая гибель плода). Около 2-3% беременностей будут потеряны во втором триместре, что намного ниже, чем в первом триместре. Когда беременность достигает примерно 20 недель, менее 0,5% случаев заканчиваются гибелью плода.
Около 2-3% беременностей будут потеряны во втором триместре, что намного ниже, чем в первом триместре. Когда беременность достигает примерно 20 недель, менее 0,5% случаев заканчиваются гибелью плода.
Потеря на этом сроке беременности чаще всего является тяжелым и печальным опытом. Многие друзья и родственники уже знают, что вы беременны. Что вы делаете? Что ты говоришь? Для большинства женщин и их партнеров процесс скорби ничем не отличается от потери человека, который был в вашей жизни в течение некоторого времени. У вас часто есть надежды и мечты о своем ребенке еще до его рождения, и потеря беременности во втором или третьем триместре, безусловно, является потерей для семьи.
Зачем обращаться к специалисту UC Davis Health?
Наши специалисты могут быстро оценить вас в офисе. Любые лабораторные анализы или ультразвуковые исследования, которые необходимо сделать, могут быть выполнены легко и удобно. Мы проводим собственное ультразвуковое исследование в офисе и можем немедленно поделиться с вами результатами. Лечение выкидыша во втором триместре сильно отличается от лечения раннего выкидыша, и наши специалисты могут предоставить вам и вашей семье все варианты. Мы понимаем, что потери в это время требуют как эмоциональной, так и медицинской поддержки. Мы рады рассмотреть все варианты лечения, но также знаем, что вам может потребоваться некоторое время. Вам также важно знать, что гибель плода во втором триместре не является неотложной медицинской помощью, поэтому лечение не показано немедленно.
Лечение выкидыша во втором триместре сильно отличается от лечения раннего выкидыша, и наши специалисты могут предоставить вам и вашей семье все варианты. Мы понимаем, что потери в это время требуют как эмоциональной, так и медицинской поддержки. Мы рады рассмотреть все варианты лечения, но также знаем, что вам может потребоваться некоторое время. Вам также важно знать, что гибель плода во втором триместре не является неотложной медицинской помощью, поэтому лечение не показано немедленно.
Если у вас очень сильное вагинальное кровотечение или вы чувствуете себя очень плохо, вам следует обратиться в отделение неотложной помощи к нашим врачам.
Симптомы потери во втором триместре беременности
- Кровотечение. Чаще всего кровотечение является признаком проблемы с плацентой и не указывает на гибель плода. Но кровотечение может быть признаком того, что шейка матки открывается без родов (так называемая недостаточность шейки матки). При цервикальной недостаточности шейка матки начинает рано открываться без сокращений; по мере того, как шейка матки открывается больше, следуют схватки.

- Спазмы: потеря беременности во втором триместре может быть связана с ранними родами.
- Потеря движения плода: это может указывать на гибель плода. Большинство женщин могут почувствовать шевеление ребенка к 20-й неделе. Если ребенок шевелится, а вы больше не чувствуете того же движения, важно немедленно обратиться к врачу, чтобы убедиться, что с ребенком все в порядке. Уменьшение движений плода чаще является признаком того, что есть проблема с беременностью, и лишь в редких случаях это означает, что плод умер.
Большинство женщин со сроком беременности менее 20 недель не замечают каких-либо симптомов гибели плода.
Тест, используемый для проверки гибели плода во втором триместре, представляет собой ультразвуковое исследование, чтобы увидеть, шевелится ли ребенок и растет ли он. Гибель плода диагностируется, когда ультразвуковое исследование не показывает сердечной деятельности плода.
Что вызывает потери во втором триместре?
Причины потери беременности во втором триместре сильно отличаются от причин потери беременности на ранних сроках. Существуют медицинские условия, повышающие риск недостаточности шейки матки или преждевременных родов до наступления жизнеспособности, в том числе:
Существуют медицинские условия, повышающие риск недостаточности шейки матки или преждевременных родов до наступления жизнеспособности, в том числе:
- Предшествующая операция на шейке матки
- Употребление запрещенных наркотиков, особенно кокаина
- Аномалии плода (генетические или структурные проблемы)
- Инфекция матки (чаще встречается в развивающихся странах и реже в США)
- Физические проблемы с маткой, включая фибромы или аномалии формы матки
Существуют также некоторые медицинские состояния, связанные с гибелью плода во втором триместре, в том числе:
- Аномалии плода (генетические или структурные проблемы)
- Плохо контролируемые материнские заболевания, такие как заболевания щитовидной железы, диабет или гипертония
- Волчанка (системная красная волчанка)
- Аутоиммунные или генетические состояния, повышающие риск образования тромбов в ногах или легких у женщин (например, антифосфолипидный синдром)
- Очень ранняя преэклампсия или эклампсия беременных
- Травма
Специалисты UC Davis Health обсудят с вами, какие анализы показаны, чтобы узнать больше о том, почему произошла потеря во втором триместре. Несмотря на доступные тесты, примерно в половине случаев не удается установить причину невынашивания беременности во втором триместре. Мы можем работать с вами, чтобы выяснить, что может быть полезно при следующей беременности, или узнать больше о медицинских проблемах, которые важны для вашего будущего.
Несмотря на доступные тесты, примерно в половине случаев не удается установить причину невынашивания беременности во втором триместре. Мы можем работать с вами, чтобы выяснить, что может быть полезно при следующей беременности, или узнать больше о медицинских проблемах, которые важны для вашего будущего.
Лечение невынашивания плода во втором триместре
Как правило, женщине небезопасно ждать, пока беременность не родит сама по себе с невынашиванием плода во втором триместре. Существует высокая вероятность значительного кровотечения, когда беременность во втором триместре рождается самостоятельно в домашних условиях. В случае внутриутробной гибели мертвый плод, находящийся в матке в течение 4 недель, может вызвать изменения в системе свертывания крови организма. Эти изменения могут поставить женщину в гораздо более высокую вероятность значительного кровотечения, если она ждет в течение длительного времени после гибели плода, чтобы родить.
Наши врачи готовы предоставить все доступные варианты лечения. Тестирование для выяснения причины невынашивания беременности может быть выполнено независимо от того, какой метод прерывания беременности выбрала женщина.
Тестирование для выяснения причины невынашивания беременности может быть выполнено независимо от того, какой метод прерывания беременности выбрала женщина.
Мы понимаем, что потеря во втором триместре — это эмоциональное и напряженное время, и мы хотим обеспечить удовлетворение эмоциональных потребностей вас и вашей семьи. Мы понимаем, что сейчас вам нужна поддержка, и мы чутко относимся к вашим пожеланиям поминовения и религиозным предпочтениям. Мы обсудим эти вопросы с вами перед любым лечением.
Если поставлен диагноз гибели плода во втором или третьем триместре, варианты включают:
- Хирургическая эвакуация: Эта процедура, называемая дилатацией и эвакуацией, может выполняться во втором триместре, обычно до 24 недели. Хирургическая эвакуация является наиболее распространенным методом лечения, который выбирают женщины и включает в себя удаление беременности через шейку матки в операционной, пока вы спите. Шейка матки должна быть открыта примерно на 1-2 дюйма в диаметре.
 Врачи могут использовать различные способы открытия шейки матки в зависимости от срока беременности и ваших индивидуальных обстоятельств. Цель состоит в том, чтобы обеспечить максимально безопасную помощь каждому пациенту. После хирургической эвакуации нормальная деятельность обычно может быть возобновлена на следующий день. Вскрытие или подготовка шейки матки к хирургическому удалению беременных может включать:
Врачи могут использовать различные способы открытия шейки матки в зависимости от срока беременности и ваших индивидуальных обстоятельств. Цель состоит в том, чтобы обеспечить максимально безопасную помощь каждому пациенту. После хирургической эвакуации нормальная деятельность обычно может быть возобновлена на следующий день. Вскрытие или подготовка шейки матки к хирургическому удалению беременных может включать:- Лекарства (таблетки), которые вводят во влагалище за несколько часов до одного дня до процедуры.
- Лекарство (таблетки), которое вы держите между щекой и деснами в течение 30 минут, прежде чем проглотить. Вы должны использовать это лекарство за несколько часов до процедуры.
- Введение в шейку матки тонких палочек, называемых осмотическими расширителями, для поглощения воды из шейки матки, в результате чего палочки-расширители медленно набухают в течение 4–24 часов. Установка осмотических расширителей аналогична мазку Папаниколау.
Индукция родов: В этом методе лечения используются лекарства, вызывающие роды в матке. Для женщин со сроком беременности более 24 недель это обычно единственный вариант. Если вы выберете этот вариант, вы будете находиться в отделении родовспоможения в Медицинском центре Калифорнийского университета в Дэвисе и будете получать все те же обезболивающие, что и женщина, которая рожает естественным путем (например, внутривенные обезболивающие или эпидуральная анестезия). Лечение обычно начинается с проглатывания таблетки, чтобы сделать матку более чувствительной к лекарствам, вызывающим роды. Примерно через 24 часа вас поместят в отделение родовспоможения, где каждые несколько часов во влагалище будут вводить лекарства (таблетки), вызывающие роды. Иногда женщинам требуется лекарство через капельницу, чтобы также помочь начать роды. Для начала родов матки и завершения родов может потребоваться 1-2 дня. До 5% женщин во втором триместре не рожают и нуждаются в хирургической эвакуации.
Для женщин со сроком беременности более 24 недель это обычно единственный вариант. Если вы выберете этот вариант, вы будете находиться в отделении родовспоможения в Медицинском центре Калифорнийского университета в Дэвисе и будете получать все те же обезболивающие, что и женщина, которая рожает естественным путем (например, внутривенные обезболивающие или эпидуральная анестезия). Лечение обычно начинается с проглатывания таблетки, чтобы сделать матку более чувствительной к лекарствам, вызывающим роды. Примерно через 24 часа вас поместят в отделение родовспоможения, где каждые несколько часов во влагалище будут вводить лекарства (таблетки), вызывающие роды. Иногда женщинам требуется лекарство через капельницу, чтобы также помочь начать роды. Для начала родов матки и завершения родов может потребоваться 1-2 дня. До 5% женщин во втором триместре не рожают и нуждаются в хирургической эвакуации.
Ваш врач сможет более подробно рассказать о плюсах и минусах каждого вида лечения.
После лечения выкидыша во втором триместре
Кровотечение может продолжаться в течение нескольких недель после индукции родов, но, как правило, становится намного легче после хирургической эвакуации. Любое кровотечение может изменить цвет с ярко-красного на розовый или коричневый. Также распространены спазмы внизу живота в течение нескольких дней после лечения. Вам следует немедленно обратиться к врачу, если кровотечение со временем становится тяжелее, а не легче, если развивается лихорадка или если появляются выделения из влагалища или странный или неприятный запах из влагалища. Избегайте половых контактов, спринцевания или использования тампонов в течение одной недели. Обычные занятия можно возобновить сразу, в зависимости от самочувствия. Важно отметить, что если вы хотите отсрочить беременность, очень важно начать использовать эффективный метод контрацепции.
Любое кровотечение может изменить цвет с ярко-красного на розовый или коричневый. Также распространены спазмы внизу живота в течение нескольких дней после лечения. Вам следует немедленно обратиться к врачу, если кровотечение со временем становится тяжелее, а не легче, если развивается лихорадка или если появляются выделения из влагалища или странный или неприятный запах из влагалища. Избегайте половых контактов, спринцевания или использования тампонов в течение одной недели. Обычные занятия можно возобновить сразу, в зависимости от самочувствия. Важно отметить, что если вы хотите отсрочить беременность, очень важно начать использовать эффективный метод контрацепции.
Часто задаваемые вопросы о невынашивании плода во втором триместре
В: Что такое недостаточность шейки матки?
A: Этот диагноз ставится, когда у женщины наблюдается раскрытие шейки матки во втором триместре без каких-либо сокращений или признаков инфекции матки. Некоторые исследования показывают, что некоторые виды хирургических вмешательств, проводимых у женщин с выраженными предраковыми изменениями шейки матки, могут увеличить риск цервикальной недостаточности. Эти операции включают конизацию шейки матки (также известную как «конусная биопсия») или если пациент прошел несколько процедур LEEP. При этих операциях часть шейки матки удаляется, чтобы избавиться от предраковых изменений. Наличие этих процедур увеличивает риск потери плода во втором триместре примерно на 1%. У женщин, перенесших такие процедуры, вероятность недостаточности шейки матки составляет около 1,5%.
Эти операции включают конизацию шейки матки (также известную как «конусная биопсия») или если пациент прошел несколько процедур LEEP. При этих операциях часть шейки матки удаляется, чтобы избавиться от предраковых изменений. Наличие этих процедур увеличивает риск потери плода во втором триместре примерно на 1%. У женщин, перенесших такие процедуры, вероятность недостаточности шейки матки составляет около 1,5%.
В: Какие методы лечения доступны, если один из анализов покажет, что у меня есть проблема со здоровьем, увеличивающая вероятность невынашивания беременности во втором триместре?
A: Наши специалисты будут работать с вами, чтобы улучшить состояние вашего здоровья, прежде чем вы снова попытаетесь забеременеть. Для некоторых женщин это может означать лечение заболеваний щитовидной железы, улучшение контроля над диабетом или замену лекарств, используемых при хронических заболеваниях. При некоторых состояниях могут потребоваться препараты, разжижающие кровь, такие как аспирин или инъекционные препараты, которые следует начинать на ранних сроках следующей беременности (после того, как при раннем ультразвуковом исследовании будет выявлена нормальная беременность).
В: Во время моей последней беременности мне не делали никаких генетических анализов, и во втором триместре у меня была смерть, связанная с генетической аномалией. Какие генетические тесты доступны для моей следующей беременности, чтобы помочь выяснить, является ли беременность нормальной, чтобы я мог узнать раньше, является ли беременность нормальной с генетической точки зрения?
О: Перед следующей беременностью важно, если это возможно, встретиться с консультантом-генетиком, который также может ознакомиться с информацией о доступных тестах. Консультант также может рассказать вам больше о вашей истории болезни и истории вашей семьи, чтобы убедиться, что вы не пропустили ни одной генетической или семейной проблемы со здоровьем. Существует несколько различных тестов, каждый из которых можно проводить на ранних сроках беременности, в зависимости от того, что подходит именно вам. Скрининг некоторых из наиболее распространенных хромосомных аномалий только из вашей крови (называемый НИПТ или неинвазивным пренатальным тестированием). Скрининг первого триместра может проводиться между 11 и 14 неделями, который включает анализ крови и ультразвуковое исследование. В некоторых ситуациях могут быть показаны биопсия ворсин хориона (биопсия плаценты) или расширенный пренатальный скрининг. Наши специалисты и генетические консультанты могут работать с вами и вашей семьей, чтобы помочь вам понять все эти тесты и выяснить, какой подход подходит именно вам.
Скрининг первого триместра может проводиться между 11 и 14 неделями, который включает анализ крови и ультразвуковое исследование. В некоторых ситуациях могут быть показаны биопсия ворсин хориона (биопсия плаценты) или расширенный пренатальный скрининг. Наши специалисты и генетические консультанты могут работать с вами и вашей семьей, чтобы помочь вам понять все эти тесты и выяснить, какой подход подходит именно вам.
В: После потери во втором триместре, как долго я должен ждать, прежде чем я снова попытаюсь забеременеть?
A: На самом деле нет достоверной информации, чтобы показать абсолютно правильный ответ на этот вопрос. Во-первых, может потребоваться месяц или два, чтобы пройти какое-либо тестирование, чтобы выяснить, почему у вас были потери во втором триместре. Мы знаем, что вашей матке и вашему телу требуется некоторое время, чтобы вернуться к нормальной жизни. Специалисты Калифорнийского университета в Дэвисе обычно рекомендуют подождать не менее 3 месяцев после потери плода во втором триместре, прежде чем снова пытаться забеременеть.
Поздний выкидыш: симптомы, лечение и последующий уход
Около 20% всех беременностей заканчиваются невынашиванием беременности, и небольшое количество таких случаев происходит во втором триместре.
Потеря беременности во втором триместре когда-то называлась «выкидышем», хотя многие могут счесть этот термин нечувствительным.
Потеря беременности между 14 и 20 неделями, иногда называемая поздней потерей беременности.
Ниже описаны симптомы, в том числе случаи обращения за неотложной помощью. Мы также изучаем медицинские подходы и послеоперационный уход.
Большинство потерь при беременности происходит в первом триместре, до 13 недель. Триместры следующие:
- Первый триместр : 1–13 недель
- Второй триместр : 14–24 недели
- Третий триместр : потеря происходит между 25 и 4 неделями

Около 2–3% невынашивания беременности приходится на второй триместр. Потери, возникающие после 20 недель, называются мертворождениями.
В большинстве случаев невынашивание беременности происходит из-за нетипичного развития плода.
Признаков каких-либо проблем может и не быть, и потеря может стать очевидной только тогда, когда ультразвуковое сканирование не покажет сердцебиение плода. В этом случае люди могут называть это «молчаливой» или «упущенной» потерей.
У других людей могут наблюдаться изменения, в том числе:
Отсутствие движений плода
Во втором триместре плод начинает двигаться так, что человек может чувствовать. Если движение уменьшается или прекращается, это может указывать на проблему.
Кровотечение
Легкое кровотечение или мажущие выделения довольно часто встречаются во время беременности.
Однако более сильное кровотечение может свидетельствовать об открытии шейки матки без схваток. Эта проблема называется недостаточностью шейки матки и может привести к проблемам во время беременности, преждевременным родам или невынашиванию беременности.
Другими признаками недостаточности шейки матки являются ощущение давления в области таза, новая боль в спине, судороги и изменение вагинальных выделений.
Сжатие
Регулярные приступы спазмов, похожие на менструальные спазмы или газы, могут быть признаком начала родов.
Выделение тканей или слизи
Иногда, когда произошла потеря беременности, из влагалища выделяются ткани, кровь или слизь.
Если возможно, соберите часть этого в чистый контейнер, так как это может быть полезно для осмотра врачом.
Чувство усталости или головокружения
Усталость и головокружение характерны для любой беременности. Тем не менее, сообщите врачу, если какая-либо проблема становится серьезной или вызывает другие опасения.
Потеря беременности, произошедшая между 14 и 20 неделями, не обязательно требует неотложной медицинской помощи. Тем не менее, обратитесь к врачу как можно скорее, если возникнут какие-либо из вышеперечисленных изменений.
Другие признаки необходимости медицинского вмешательства включают:
- очень сильное вагинальное кровотечение, такое как кровотечение, которое пропитывает большую прокладку каждый час в течение 1-2 часов
- сильная тошнота
- сильная боль
- лихорадка неприятно пахнет
После потери плод может остаться в матке, а это может вызвать опасные изменения в организме. Это увеличивает риск значительного кровотечения.
По этой причине всем, у кого случилась потеря беременности, важно обратиться к врачу, который может определить необходимость медицинской помощи.
Врач может диагностировать поздний выкидыш, когда на УЗИ не видно сердцебиения плода.
Они также могут предложить анализы крови для измерения уровня гормонов, связанных с беременностью.
После того, как врач подтвердит потерю беременности на поздних сроках, у женщины может быть несколько вариантов, в том числе:
Хирургическая эвакуация
Это процедура для опорожнения матки. Его также называют дилатацией и эвакуацией или дилатацией и кюретажем. Некоторые люди используют сокращения «D&E» и «D&C».
Его также называют дилатацией и эвакуацией или дилатацией и кюретажем. Некоторые люди используют сокращения «D&E» и «D&C».
Предварительно необходимо раскрыть шейку матки. Достижение этого может включать пероральные или вагинальные лекарства. Или врач может порекомендовать поместить в шейку матки инструменты, похожие на палочки, называемые осмотическими расширителями, перед процедурой.
Хирургическая эвакуация включает введение трубки с отсасывающим устройством через шейку матки для осторожного опорожнения содержимого матки.
Медицинский работник, проводящий процедуру, может удалить любую оставшуюся ткань с помощью металлического инструмента в форме петли, называемого кюреткой.
Индукция родов
Включает начало родов с помощью медикаментозного лечения. Роды проходят как обычно, и человек решает, принимать ли обезболивающие препараты, такие как эпидуральная анестезия, газ и воздух, или внутривенные варианты.
В течение этого времени и после этого бригада родовспоможения должна оказывать всестороннюю поддержку, включая эмоциональную поддержку.
Восстановление после невынашивания беременности проходит у всех по-разному.
Некоторые факторы, которые могут повлиять на опыт человека, включают его возраст, любые текущие проблемы со здоровьем, тип и объем текущей поддержки, а также продолжительность беременности.
Ниже мы описываем некоторые физические последствия медицинского вмешательства после невынашивания беременности и то, как помочь организму восстановиться.
Судороги, истощение и кровотечение
Каждая из этих проблем может сохраняться после прерывания беременности на поздних сроках.
У женщин, перенесших хирургическую эвакуацию, может быть меньше кровотечений, чем у женщин, перенесших искусственные роды.
Лучше избегать половых контактов, спринцеваний и использования тампонов в течение как минимум недели после хирургической эвакуации или индуцированных родов.
Грудное молоко
После поздней потери беременности у некоторых женщин начинает вырабатываться грудное молоко. Это временно, но тем временем прокладки для груди могут помочь предотвратить подтекание.
Это временно, но тем временем прокладки для груди могут помочь предотвратить подтекание.
Врач может порекомендовать способы уменьшения любой связанной с этим боли или дискомфорта, а также назначить лекарства для снижения выработки молока.
Эмоциональное восстановление
Эмоциональный аспект восстановления может быть сложным. Некоторые люди испытывают сильное горе и гнев, а также чувство вины или депрессию. Человек может также испытывать зависть к другим, которые беременны или имеют детей.
Обсуждение этих чувств с обученным консультантом, поставщиком медицинских услуг и людьми из групп поддержки, у которых был подобный опыт, может помочь.
Доступен ряд услуг по охране психического здоровья и другие формы поддержки. Узнайте больше здесь.
Большинство потерь при беременности происходит в первом триместре, и около 2–3% — во втором.
Многие люди могут не иметь никаких симптомов невынашивания беременности. Другие могут испытывать кровотечение или спазмы или замечать отсутствие движений плода.
Если организм не опорожняет матку самостоятельно, врач может порекомендовать соответствующую процедуру или порекомендовать стимулирование родов.
Врач также может предложить выяснить причину потери, особенно если он подозревает, что медицинская проблема может представлять риск для будущих беременностей. Однако найти причину может и не получиться.
Любой, кто испытывает эмоциональный стресс после потери беременности, должен сообщить об этом своему врачу. Доступен диапазон поддержки.
Кроме того, любой, кто подозревает, что у него может быть потеря беременности, должен получить медицинскую помощь.
Поздний выкидыш: симптомы, лечение и уход
Около 20% всех беременностей заканчиваются невынашиванием беременности, и небольшое количество таких случаев происходит во втором триместре.
Потеря беременности во втором триместре когда-то называлась «выкидышем», хотя многие могут счесть этот термин нечувствительным.
Потеря беременности между 14 и 20 неделями, иногда называемая поздней потерей беременности.
Ниже описаны симптомы, в том числе случаи обращения за неотложной помощью. Мы также изучаем медицинские подходы и послеоперационный уход.
Большинство потерь при беременности происходит в первом триместре, до 13 недель. Триместры следующие:
- Первый триместр : 1–13 недель
- Второй триместр : 14–24 недели
- Третий триместр : потеря происходит между 25 и 4 неделями
Около 2–3% невынашивания беременности приходится на второй триместр. Потери, возникающие после 20 недель, называются мертворождениями.
В большинстве случаев невынашивание беременности происходит из-за нетипичного развития плода.
Признаков каких-либо проблем может и не быть, и потеря может стать очевидной только тогда, когда ультразвуковое сканирование не покажет сердцебиение плода. В этом случае люди могут называть это «молчаливой» или «упущенной» потерей.
В этом случае люди могут называть это «молчаливой» или «упущенной» потерей.
У других людей могут наблюдаться изменения, в том числе:
Отсутствие движений плода
Во втором триместре плод начинает двигаться так, что человек может чувствовать. Если движение уменьшается или прекращается, это может указывать на проблему.
Кровотечение
Легкое кровотечение или мажущие выделения довольно часто встречаются во время беременности.
Однако более сильное кровотечение может свидетельствовать об открытии шейки матки без схваток. Эта проблема называется недостаточностью шейки матки и может привести к проблемам во время беременности, преждевременным родам или невынашиванию беременности.
Другими признаками недостаточности шейки матки являются ощущение давления в области таза, новая боль в спине, судороги и изменение вагинальных выделений.
Сжатие
Регулярные приступы спазмов, похожие на менструальные спазмы или газы, могут быть признаком начала родов.
Выделение тканей или слизи
Иногда, когда произошла потеря беременности, из влагалища выделяются ткани, кровь или слизь.
Если возможно, соберите часть этого в чистый контейнер, так как это может быть полезно для осмотра врачом.
Чувство усталости или головокружения
Усталость и головокружение характерны для любой беременности. Тем не менее, сообщите врачу, если какая-либо проблема становится серьезной или вызывает другие опасения.
Потеря беременности, произошедшая между 14 и 20 неделями, не обязательно требует неотложной медицинской помощи. Тем не менее, обратитесь к врачу как можно скорее, если возникнут какие-либо из вышеперечисленных изменений.
Другие признаки необходимости медицинского вмешательства включают:
- очень сильное вагинальное кровотечение, такое как кровотечение, которое пропитывает большую прокладку каждый час в течение 1-2 часов
- сильная тошнота
- сильная боль
- лихорадка неприятно пахнет
После потери плод может остаться в матке, а это может вызвать опасные изменения в организме. Это увеличивает риск значительного кровотечения.
Это увеличивает риск значительного кровотечения.
По этой причине всем, у кого случилась потеря беременности, важно обратиться к врачу, который может определить необходимость медицинской помощи.
Врач может диагностировать поздний выкидыш, когда на УЗИ не видно сердцебиения плода.
Они также могут предложить анализы крови для измерения уровня гормонов, связанных с беременностью.
После того, как врач подтвердит потерю беременности на поздних сроках, у женщины может быть несколько вариантов, в том числе:
Хирургическая эвакуация
Это процедура для опорожнения матки. Его также называют дилатацией и эвакуацией или дилатацией и кюретажем. Некоторые люди используют сокращения «D&E» и «D&C».
Предварительно необходимо раскрыть шейку матки. Достижение этого может включать пероральные или вагинальные лекарства. Или врач может порекомендовать поместить в шейку матки инструменты, похожие на палочки, называемые осмотическими расширителями, перед процедурой.
Хирургическая эвакуация включает введение трубки с отсасывающим устройством через шейку матки для осторожного опорожнения содержимого матки.
Медицинский работник, проводящий процедуру, может удалить любую оставшуюся ткань с помощью металлического инструмента в форме петли, называемого кюреткой.
Индукция родов
Включает начало родов с помощью медикаментозного лечения. Роды проходят как обычно, и человек решает, принимать ли обезболивающие препараты, такие как эпидуральная анестезия, газ и воздух, или внутривенные варианты.
В течение этого времени и после этого бригада родовспоможения должна оказывать всестороннюю поддержку, включая эмоциональную поддержку.
Восстановление после невынашивания беременности проходит у всех по-разному.
Некоторые факторы, которые могут повлиять на опыт человека, включают его возраст, любые текущие проблемы со здоровьем, тип и объем текущей поддержки, а также продолжительность беременности.
Ниже мы описываем некоторые физические последствия медицинского вмешательства после невынашивания беременности и то, как помочь организму восстановиться.
Судороги, истощение и кровотечение
Каждая из этих проблем может сохраняться после прерывания беременности на поздних сроках.
У женщин, перенесших хирургическую эвакуацию, может быть меньше кровотечений, чем у женщин, перенесших искусственные роды.
Лучше избегать половых контактов, спринцеваний и использования тампонов в течение как минимум недели после хирургической эвакуации или индуцированных родов.
Грудное молоко
После поздней потери беременности у некоторых женщин начинает вырабатываться грудное молоко. Это временно, но тем временем прокладки для груди могут помочь предотвратить подтекание.
Врач может порекомендовать способы уменьшения любой связанной с этим боли или дискомфорта, а также назначить лекарства для снижения выработки молока.
Эмоциональное восстановление
Эмоциональный аспект восстановления может быть сложным. Некоторые люди испытывают сильное горе и гнев, а также чувство вины или депрессию. Человек может также испытывать зависть к другим, которые беременны или имеют детей.
Человек может также испытывать зависть к другим, которые беременны или имеют детей.
Обсуждение этих чувств с обученным консультантом, поставщиком медицинских услуг и людьми из групп поддержки, у которых был подобный опыт, может помочь.
Доступен ряд услуг по охране психического здоровья и другие формы поддержки. Узнайте больше здесь.
Большинство потерь при беременности происходит в первом триместре, и около 2–3% — во втором.
Многие люди могут не иметь никаких симптомов невынашивания беременности. Другие могут испытывать кровотечение или спазмы или замечать отсутствие движений плода.
Если организм не опорожняет матку самостоятельно, врач может порекомендовать соответствующую процедуру или порекомендовать стимулирование родов.
Врач также может предложить выяснить причину потери, особенно если он подозревает, что медицинская проблема может представлять риск для будущих беременностей. Однако найти причину может и не получиться.
Любой, кто испытывает эмоциональный стресс после потери беременности, должен сообщить об этом своему врачу. Доступен диапазон поддержки.
Доступен диапазон поддержки.
Кроме того, любой, кто подозревает, что у него может быть потеря беременности, должен получить медицинскую помощь.
Поздний выкидыш: симптомы, лечение и уход
Около 20% всех беременностей заканчиваются невынашиванием беременности, и небольшое количество таких случаев происходит во втором триместре.
Потеря беременности во втором триместре когда-то называлась «выкидышем», хотя многие могут счесть этот термин нечувствительным.
Потеря беременности между 14 и 20 неделями, иногда называемая поздней потерей беременности.
Ниже описаны симптомы, в том числе случаи обращения за неотложной помощью. Мы также изучаем медицинские подходы и послеоперационный уход.
Большинство потерь при беременности происходит в первом триместре, до 13 недель. Триместры следующие:
- Первый триместр : 1–13 недель
- Второй триместр : 14–24 недели
- Третий триместр : потеря происходит между 25 и 4 неделями
 Или они могут описать это как потерю во втором или середине триместра.
Или они могут описать это как потерю во втором или середине триместра.Около 2–3% невынашивания беременности приходится на второй триместр. Потери, возникающие после 20 недель, называются мертворождениями.
В большинстве случаев невынашивание беременности происходит из-за нетипичного развития плода.
Признаков каких-либо проблем может и не быть, и потеря может стать очевидной только тогда, когда ультразвуковое сканирование не покажет сердцебиение плода. В этом случае люди могут называть это «молчаливой» или «упущенной» потерей.
У других людей могут наблюдаться изменения, в том числе:
Отсутствие движений плода
Во втором триместре плод начинает двигаться так, что человек может чувствовать. Если движение уменьшается или прекращается, это может указывать на проблему.
Кровотечение
Легкое кровотечение или мажущие выделения довольно часто встречаются во время беременности.
Однако более сильное кровотечение может свидетельствовать об открытии шейки матки без схваток. Эта проблема называется недостаточностью шейки матки и может привести к проблемам во время беременности, преждевременным родам или невынашиванию беременности.
Эта проблема называется недостаточностью шейки матки и может привести к проблемам во время беременности, преждевременным родам или невынашиванию беременности.
Другими признаками недостаточности шейки матки являются ощущение давления в области таза, новая боль в спине, судороги и изменение вагинальных выделений.
Сжатие
Регулярные приступы спазмов, похожие на менструальные спазмы или газы, могут быть признаком начала родов.
Выделение тканей или слизи
Иногда, когда произошла потеря беременности, из влагалища выделяются ткани, кровь или слизь.
Если возможно, соберите часть этого в чистый контейнер, так как это может быть полезно для осмотра врачом.
Чувство усталости или головокружения
Усталость и головокружение характерны для любой беременности. Тем не менее, сообщите врачу, если какая-либо проблема становится серьезной или вызывает другие опасения.
Потеря беременности, произошедшая между 14 и 20 неделями, не обязательно требует неотложной медицинской помощи. Тем не менее, обратитесь к врачу как можно скорее, если возникнут какие-либо из вышеперечисленных изменений.
Тем не менее, обратитесь к врачу как можно скорее, если возникнут какие-либо из вышеперечисленных изменений.
Другие признаки необходимости медицинского вмешательства включают:
- очень сильное вагинальное кровотечение, такое как кровотечение, которое пропитывает большую прокладку каждый час в течение 1-2 часов
- сильная тошнота
- сильная боль
- лихорадка неприятно пахнет
После потери плод может остаться в матке, а это может вызвать опасные изменения в организме. Это увеличивает риск значительного кровотечения.
По этой причине всем, у кого случилась потеря беременности, важно обратиться к врачу, который может определить необходимость медицинской помощи.
Врач может диагностировать поздний выкидыш, когда на УЗИ не видно сердцебиения плода.
Они также могут предложить анализы крови для измерения уровня гормонов, связанных с беременностью.
После того, как врач подтвердит потерю беременности на поздних сроках, у женщины может быть несколько вариантов, в том числе:
Хирургическая эвакуация
Это процедура для опорожнения матки. Его также называют дилатацией и эвакуацией или дилатацией и кюретажем. Некоторые люди используют сокращения «D&E» и «D&C».
Его также называют дилатацией и эвакуацией или дилатацией и кюретажем. Некоторые люди используют сокращения «D&E» и «D&C».
Предварительно необходимо раскрыть шейку матки. Достижение этого может включать пероральные или вагинальные лекарства. Или врач может порекомендовать поместить в шейку матки инструменты, похожие на палочки, называемые осмотическими расширителями, перед процедурой.
Хирургическая эвакуация включает введение трубки с отсасывающим устройством через шейку матки для осторожного опорожнения содержимого матки.
Медицинский работник, проводящий процедуру, может удалить любую оставшуюся ткань с помощью металлического инструмента в форме петли, называемого кюреткой.
Индукция родов
Включает начало родов с помощью медикаментозного лечения. Роды проходят как обычно, и человек решает, принимать ли обезболивающие препараты, такие как эпидуральная анестезия, газ и воздух, или внутривенные варианты.
В течение этого времени и после этого бригада родовспоможения должна оказывать всестороннюю поддержку, включая эмоциональную поддержку.
Восстановление после невынашивания беременности проходит у всех по-разному.
Некоторые факторы, которые могут повлиять на опыт человека, включают его возраст, любые текущие проблемы со здоровьем, тип и объем текущей поддержки, а также продолжительность беременности.
Ниже мы описываем некоторые физические последствия медицинского вмешательства после невынашивания беременности и то, как помочь организму восстановиться.
Судороги, истощение и кровотечение
Каждая из этих проблем может сохраняться после прерывания беременности на поздних сроках.
У женщин, перенесших хирургическую эвакуацию, может быть меньше кровотечений, чем у женщин, перенесших искусственные роды.
Лучше избегать половых контактов, спринцеваний и использования тампонов в течение как минимум недели после хирургической эвакуации или индуцированных родов.
Грудное молоко
После поздней потери беременности у некоторых женщин начинает вырабатываться грудное молоко. Это временно, но тем временем прокладки для груди могут помочь предотвратить подтекание.
Это временно, но тем временем прокладки для груди могут помочь предотвратить подтекание.
Врач может порекомендовать способы уменьшения любой связанной с этим боли или дискомфорта, а также назначить лекарства для снижения выработки молока.
Эмоциональное восстановление
Эмоциональный аспект восстановления может быть сложным. Некоторые люди испытывают сильное горе и гнев, а также чувство вины или депрессию. Человек может также испытывать зависть к другим, которые беременны или имеют детей.
Обсуждение этих чувств с обученным консультантом, поставщиком медицинских услуг и людьми из групп поддержки, у которых был подобный опыт, может помочь.
Доступен ряд услуг по охране психического здоровья и другие формы поддержки. Узнайте больше здесь.
Большинство потерь при беременности происходит в первом триместре, и около 2–3% — во втором.
Многие люди могут не иметь никаких симптомов невынашивания беременности. Другие могут испытывать кровотечение или спазмы или замечать отсутствие движений плода.
Если организм не опорожняет матку самостоятельно, врач может порекомендовать соответствующую процедуру или порекомендовать стимулирование родов.
Врач также может предложить выяснить причину потери, особенно если он подозревает, что медицинская проблема может представлять риск для будущих беременностей. Однако найти причину может и не получиться.
Любой, кто испытывает эмоциональный стресс после потери беременности, должен сообщить об этом своему врачу. Доступен диапазон поддержки.
Кроме того, любой, кто подозревает, что у него может быть потеря беременности, должен получить медицинскую помощь.
Поздний выкидыш: симптомы, лечение и уход
Около 20% всех беременностей заканчиваются невынашиванием беременности, и небольшое количество таких случаев происходит во втором триместре.
Потеря беременности во втором триместре когда-то называлась «выкидышем», хотя многие могут счесть этот термин нечувствительным.
Потеря беременности между 14 и 20 неделями, иногда называемая поздней потерей беременности.
Ниже описаны симптомы, в том числе случаи обращения за неотложной помощью. Мы также изучаем медицинские подходы и послеоперационный уход.
Большинство потерь при беременности происходит в первом триместре, до 13 недель. Триместры следующие:
- Первый триместр : 1–13 недель
- Второй триместр : 14–24 недели
- Третий триместр : потеря происходит между 25 и 4 неделями
Около 2–3% невынашивания беременности приходится на второй триместр. Потери, возникающие после 20 недель, называются мертворождениями.
В большинстве случаев невынашивание беременности происходит из-за нетипичного развития плода.
Признаков каких-либо проблем может и не быть, и потеря может стать очевидной только тогда, когда ультразвуковое сканирование не покажет сердцебиение плода. В этом случае люди могут называть это «молчаливой» или «упущенной» потерей.
В этом случае люди могут называть это «молчаливой» или «упущенной» потерей.
У других людей могут наблюдаться изменения, в том числе:
Отсутствие движений плода
Во втором триместре плод начинает двигаться так, что человек может чувствовать. Если движение уменьшается или прекращается, это может указывать на проблему.
Кровотечение
Легкое кровотечение или мажущие выделения довольно часто встречаются во время беременности.
Однако более сильное кровотечение может свидетельствовать об открытии шейки матки без схваток. Эта проблема называется недостаточностью шейки матки и может привести к проблемам во время беременности, преждевременным родам или невынашиванию беременности.
Другими признаками недостаточности шейки матки являются ощущение давления в области таза, новая боль в спине, судороги и изменение вагинальных выделений.
Сжатие
Регулярные приступы спазмов, похожие на менструальные спазмы или газы, могут быть признаком начала родов.
Выделение тканей или слизи
Иногда, когда произошла потеря беременности, из влагалища выделяются ткани, кровь или слизь.
Если возможно, соберите часть этого в чистый контейнер, так как это может быть полезно для осмотра врачом.
Чувство усталости или головокружения
Усталость и головокружение характерны для любой беременности. Тем не менее, сообщите врачу, если какая-либо проблема становится серьезной или вызывает другие опасения.
Потеря беременности, произошедшая между 14 и 20 неделями, не обязательно требует неотложной медицинской помощи. Тем не менее, обратитесь к врачу как можно скорее, если возникнут какие-либо из вышеперечисленных изменений.
Другие признаки необходимости медицинского вмешательства включают:
- очень сильное вагинальное кровотечение, такое как кровотечение, которое пропитывает большую прокладку каждый час в течение 1-2 часов
- сильная тошнота
- сильная боль
- лихорадка неприятно пахнет
После потери плод может остаться в матке, а это может вызвать опасные изменения в организме. Это увеличивает риск значительного кровотечения.
Это увеличивает риск значительного кровотечения.
По этой причине всем, у кого случилась потеря беременности, важно обратиться к врачу, который может определить необходимость медицинской помощи.
Врач может диагностировать поздний выкидыш, когда на УЗИ не видно сердцебиения плода.
Они также могут предложить анализы крови для измерения уровня гормонов, связанных с беременностью.
После того, как врач подтвердит потерю беременности на поздних сроках, у женщины может быть несколько вариантов, в том числе:
Хирургическая эвакуация
Это процедура для опорожнения матки. Его также называют дилатацией и эвакуацией или дилатацией и кюретажем. Некоторые люди используют сокращения «D&E» и «D&C».
Предварительно необходимо раскрыть шейку матки. Достижение этого может включать пероральные или вагинальные лекарства. Или врач может порекомендовать поместить в шейку матки инструменты, похожие на палочки, называемые осмотическими расширителями, перед процедурой.
Хирургическая эвакуация включает введение трубки с отсасывающим устройством через шейку матки для осторожного опорожнения содержимого матки.
Медицинский работник, проводящий процедуру, может удалить любую оставшуюся ткань с помощью металлического инструмента в форме петли, называемого кюреткой.
Индукция родов
Включает начало родов с помощью медикаментозного лечения. Роды проходят как обычно, и человек решает, принимать ли обезболивающие препараты, такие как эпидуральная анестезия, газ и воздух, или внутривенные варианты.
В течение этого времени и после этого бригада родовспоможения должна оказывать всестороннюю поддержку, включая эмоциональную поддержку.
Восстановление после невынашивания беременности проходит у всех по-разному.
Некоторые факторы, которые могут повлиять на опыт человека, включают его возраст, любые текущие проблемы со здоровьем, тип и объем текущей поддержки, а также продолжительность беременности.
Ниже мы описываем некоторые физические последствия медицинского вмешательства после невынашивания беременности и то, как помочь организму восстановиться.
Судороги, истощение и кровотечение
Каждая из этих проблем может сохраняться после прерывания беременности на поздних сроках.
У женщин, перенесших хирургическую эвакуацию, может быть меньше кровотечений, чем у женщин, перенесших искусственные роды.
Лучше избегать половых контактов, спринцеваний и использования тампонов в течение как минимум недели после хирургической эвакуации или индуцированных родов.
Грудное молоко
После поздней потери беременности у некоторых женщин начинает вырабатываться грудное молоко. Это временно, но тем временем прокладки для груди могут помочь предотвратить подтекание.
Врач может порекомендовать способы уменьшения любой связанной с этим боли или дискомфорта, а также назначить лекарства для снижения выработки молока.
Эмоциональное восстановление
Эмоциональный аспект восстановления может быть сложным. Некоторые люди испытывают сильное горе и гнев, а также чувство вины или депрессию. Человек может также испытывать зависть к другим, которые беременны или имеют детей.
Человек может также испытывать зависть к другим, которые беременны или имеют детей.
Обсуждение этих чувств с обученным консультантом, поставщиком медицинских услуг и людьми из групп поддержки, у которых был подобный опыт, может помочь.
Доступен ряд услуг по охране психического здоровья и другие формы поддержки. Узнайте больше здесь.
Большинство потерь при беременности происходит в первом триместре, и около 2–3% — во втором.
Многие люди могут не иметь никаких симптомов невынашивания беременности. Другие могут испытывать кровотечение или спазмы или замечать отсутствие движений плода.
Если организм не опорожняет матку самостоятельно, врач может порекомендовать соответствующую процедуру или порекомендовать стимулирование родов.
Врач также может предложить выяснить причину потери, особенно если он подозревает, что медицинская проблема может представлять риск для будущих беременностей. Однако найти причину может и не получиться.
Любой, кто испытывает эмоциональный стресс после потери беременности, должен сообщить об этом своему врачу. Доступен диапазон поддержки.
Доступен диапазон поддержки.
Кроме того, любой, кто подозревает, что у него может быть потеря беременности, должен получить медицинскую помощь.
Поздний выкидыш: причины, симптомы и восстановление
Поздний выкидыш: причины, симптомы и восстановлениеМедицинский обзор Кимберли Дишман, MSN, WHNP-BC, RNC-OB — Диана Уэллс, 23 августа 2016 г.
Обзор
Любой выкидыш — это сложно. Но поздний выкидыш после 13-й недели беременности может быть еще более разрушительным как в эмоциональном, так и в физическом плане.
Здесь вы узнаете о причинах, симптомах и о том, как заботиться о себе или о близком человеке, у которого случился поздний выкидыш.
Что такое поздний выкидыш?
Выкидыш — это термин, используемый для потери ребенка, обычно до 20-й недели беременности. Причиной многих ранних выкидышей является неправильное развитие плода. Но могут быть и другие причины.
Выкидыши в первом триместре или до 13-й недели беременности довольно распространены. На этом сроке беременности многие женщины не ощущают симптомов выкидыша. Кроме того, если это очень ранний срок беременности, женщины могут не осознавать, что они беременны.
На этом сроке беременности многие женщины не ощущают симптомов выкидыша. Кроме того, если это очень ранний срок беременности, женщины могут не осознавать, что они беременны.
Поздний выкидыш — это потеря ребенка после 13-й недели, но до 20-й недели или во втором триместре.
Причины позднего выкидыша
Существует ряд факторов, которые могут вызвать поздний выкидыш. Большинство из них связаны с какой-либо аномалией развития плода. Обычно это генетические или структурные проблемы, такие как хромосомная аномалия или порок сердца. Травма также может стать причиной выкидыша.
Причина может быть и физической. Одним из примеров является слабая шейка матки, которая не может удерживать ребенка внутри, когда он становится больше. Некоторые медицинские состояния матери также могут быть причиной выкидышей, в том числе хронические состояния, которые плохо лечатся.
Some of the physical causes of miscarriage include:
- hypertension
- thyroid conditions
- lupus or other immune disorders
- diabetes
- preeclampsia
- other genetic conditions
- some infections
What are the symptoms of поздний выкидыш?
Хотя некоторые женщины могут не ощущать никаких симптомов выкидыша, есть некоторые распространенные симптомы, на которые следует обращать внимание.
К ним относятся:
- отсутствие ощущения движения плода
- вагинальное кровотечение или кровянистые выделения
- спазмы или боль в спине и/или животе
- необъяснимое выделение жидкости или ткани через влагалище симптом невынашивания беременности. Иногда вы будете испытывать кровянистые выделения в первом триместре здоровой беременности. Обратитесь к врачу, если вы обеспокоены.
Факторы риска невынашивания беременности
У некоторых выкидышей нет конкретной причины или ее можно предвидеть. Но некоторые женщины подвержены более высокому риску выкидыша, чем другие.
Факторами риска выкидыша являются:
- наличие двух предыдущих выкидышей подряд
- хронические заболевания
- беременность старше 35 лет
- избыточный или недостаточный вес шейка матки
- с инвазивными пренатальными тестами (примерами являются амниоцентез и биопсия ворсин хориона)
- воздействие таких веществ, как алкоголь, табак, кокаин, НПВП и высокий уровень кофеина
- низкий уровень фолиевой кислоты
- нелеченая глютеновая болезнь
Хотя эти состояния предполагают более высокий риск выкидыша, это не означает, что вы можете не иметь здоровой беременности.
 Отказ от вредных веществ, таких как алкоголь и наркотики, и правильное лечение других состояний может дать вам хорошие шансы на здоровую беременность.
Отказ от вредных веществ, таких как алкоголь и наркотики, и правильное лечение других состояний может дать вам хорошие шансы на здоровую беременность.Восстановление после позднего выкидыша
Физические потребности и уход после выкидыша на поздних сроках
Физически ваше тело может довольно быстро восстановиться после выкидыша. Но это зависит от того, на каком сроке беременности вы были и какой тип выкидыша у вас был. Для тех, кто переживает роды и выкидыш, восстановление может занять несколько недель.
У вас будут кровотечения и спазмы, похожие на менструацию. Прежде всего, вы почувствуете сильную усталость, пока ваше тело восстанавливается.
Обратитесь к врачу, если боль, кровотечение или истощение усиливаются или продолжаются дольше нескольких недель. Другой потенциально расстраивающей частью вашего выздоровления может быть то, что ваше тело начинает вырабатывать молоко. Если это вызывает боль или дискомфорт, обязательно поговорите со своим врачом о приеме какого-либо обезболивающего или других способов помочь.

Вам также следует поговорить со своим врачом о том, когда вы физически будете готовы вернуться к работе. Каждая ситуация уникальна, и ваш врач может помочь определить, когда для вас будет безопасно и разумно вернуться.
Эмоциональные потребности и забота после позднего выкидыша
Не следует игнорировать эмоциональные потребности после позднего выкидыша. Потерять ребенка на любом сроке беременности тяжело, а во втором триместре тем более.
Каждая женщина реагирует по-разному и испытывает разные эмоции. Некоторым помогает разговор об этом. Другим может помочь двигаться дальше и не говорить об этом. Важно найти то, что кажется вам правильным, и получить необходимую поддержку. Ваш врач обычно может направить вас к группам поддержки или консультантам, которые специализируются на том, чтобы помочь вам справиться со всеми вашими эмоциями после выкидыша.
Вероятно, после выкидыша вы испытаете широкий спектр эмоций.
Сюда могут входить:
- гнев
- чувство вины
- зависть к тем, кто беременен или имеет детей
- печаль
Также важно помнить, что люди не всегда знают, что сказать.
 Иногда это может означать, что они говорят неправильные вещи. Быть готовым к этим временам может помочь смягчить эмоциональное воздействие.
Иногда это может означать, что они говорят неправильные вещи. Быть готовым к этим временам может помочь смягчить эмоциональное воздействие.Подумайте о том, чтобы найти других, у которых были выкидыши, особенно поздние выкидыши, с которыми вы могли бы поговорить или поплакать. Знание того, что кто-то другой понимает, может очень помочь вам, когда вы выздоравливаете.
Повторная беременность после позднего выкидыша
Мысль о новой беременности может быть страшной или стрессовой. Вы также можете не знать, как долго вы должны ждать, прежде чем пытаться снова. Первый шаг — убедиться, что вы эмоционально готовы к новой беременности и ваш партнер тоже. Убедитесь, что вы завершили процесс скорби о выкидыше.
Физически вы обычно можете заниматься сексом через две-шесть недель после выкидыша. Но важно поговорить со своим врачом о том, когда ваше тело может быть физически готово снова забеременеть.
Какова вероятность второго позднего выкидыша?
Следует отметить, что у большинства женщин бывает только один выкидыш.
 Реже иметь два или более. Таким образом, ваши шансы на то, что следующая беременность будет нормальной, здоровой и доношенной, очень высоки. Но это зависит от любых физических проблем или заболеваний, которые у вас есть.
Реже иметь два или более. Таким образом, ваши шансы на то, что следующая беременность будет нормальной, здоровой и доношенной, очень высоки. Но это зависит от любых физических проблем или заболеваний, которые у вас есть.Если у вас было более одного выкидыша, ваш врач может захотеть пройти некоторые тесты, прежде чем разрешить вам снова пытаться забеременеть. Даже если у вас есть медицинское или физическое состояние, которое делает беременность более рискованной, обычно есть шаги, которые врач может посоветовать вам предпринять, чтобы увеличить ваши шансы на здоровую беременность.
Следующие шаги
Если у вас случился поздний выкидыш, важно, чтобы вы обратились за поддержкой, которая поможет вам в процессах физического и эмоционального исцеления. Ваш врач может быть отличным ресурсом, который поможет вам найти необходимую поддержку и поможет вам подготовиться к следующей беременности.
Вопрос:
Что может сделать женщина, у которой случился поздний выкидыш, во время последующих беременностей, чтобы сохранить здоровье?
Анонимный пациент
A:
Будьте здоровы, встречайтесь и обсуждайте свои пожелания по поводу беременности
со всеми вашими медицинскими работниками. Если у вас есть
Если у вас есть
хронические медицинские проблемы, такие как диабет или заболевания щитовидной железы, следуйте инструкциям по тщательному управлению
состоянием для оптимального здоровья до и во время беременности.
Крайние значения веса — это другие аспекты здоровья, которые можно изменить. Тучные и
женщин с недостаточным весом имеют повышенный риск самопроизвольного аборта или
выкидышей. Иногда может потребоваться физическая проблема с материнским телом.0106 можно исправить, как перегородку или стенку в матке. Кроме того, имейте в виду
ущерб, который может нанести беременность вирусами, лекарствами и другими воздействиями окружающей среды
. Поговорите со своим врачом о том, как обеспечить безопасную беременность.Кимберли Дишман, MSN, WHNP-BC, RNC-OB
Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.

Последний медицинский осмотр 23 августа 2016 г.
- Parenthood
- Беременность
- осложнения беременности
с медицинской точки зрения Кимберли Бинмен, MSN, WHNP-BC, RNC-ob-Diana Wells 23 августа 2016 года. Ответы на ваши вопросы
Как определить, что у вас выкидыш без кровотечения
Все, что вам нужно знать о выкидыше
Депрессия после выкидыша
Как долго длится выкидыш?
Читать дальше
Беременность после выкидыша: ответы на ваши вопросы даже чувство вины. Понимание рисков…
ПОДРОБНЕЕ
Как без кровотечения определить, что у вас выкидыш
Медицинское заключение Дебры Салливан, доктора философии, MSN, RN, CNE, COI
Выкидыш также известен как потеря беременности.
 Это симптомы, причины и взгляд на то, как двигаться вперед.
Это симптомы, причины и взгляд на то, как двигаться вперед.ПОДРОБНЕЕ
Все, что вам нужно знать о выкидыше
Медицинское заключение Деборы Уэзерспун, доктора философии, MSN
Выкидыш — это потеря плода во время беременности. Это также событие, которое встречается чаще, чем вы думаете. Узнайте о причинах, типах, симптомах и…
ПОДРОБНЕЕ
Депрессия после выкидыша
Медицинское заключение Джанин Кельбах, RNC-OB
Депрессия нередко возникает после внезапной потери беременности. Узнайте, как справиться с депрессией, связанной с выкидышем.
ПОДРОБНЕЕ
Как долго длится выкидыш?
Медицинское заключение Holly Ernst, PA-C
Потеря беременности до 20 недель считается выкидышем. Продолжительность выкидыша варьируется от женщины к женщине, как и риск…
ПОДРОБНЕЕ
Все, что вам нужно знать о выкидыше
Медицинское заключение Деборы Уэзерспун, доктора философии, MSN
Выкидыш — это потеря плода во время беременности.
 Это также событие, которое встречается чаще, чем вы думаете. Узнайте о причинах, типах, симптомах и…
Это также событие, которое встречается чаще, чем вы думаете. Узнайте о причинах, типах, симптомах и…ПОДРОБНЕЕ
Выявление и лечение замершей беременности
Замершая беременность — это еще один термин, обозначающий замершую беременность или тихий выкидыш. Мы рассмотрим симптомы, причины и варианты лечения.
ПОДРОБНЕЕ
Есть ли связь между эндометриозом и невынашиванием беременности?
Медицинское заключение Валинды Риггинс Нвадике, MD, MPH
Повышает ли эндометриоз риск выкидыша? Объясняем связь.
ПОДРОБНЕЕ
Может ли прометрий вагинально предотвратить выкидыш?
Медицинская оценка Дебры Салливан, доктора философии, MSN, RN, CNE, COI
Прогестерон известен как «гормон беременности». Без достаточного количества прогестерона женский организм не может продолжать выращивать оплодотворенную яйцеклетку.


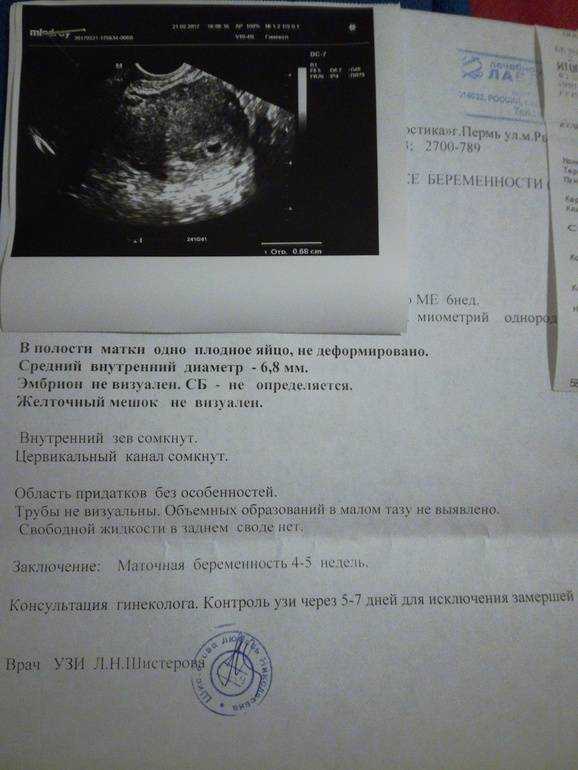


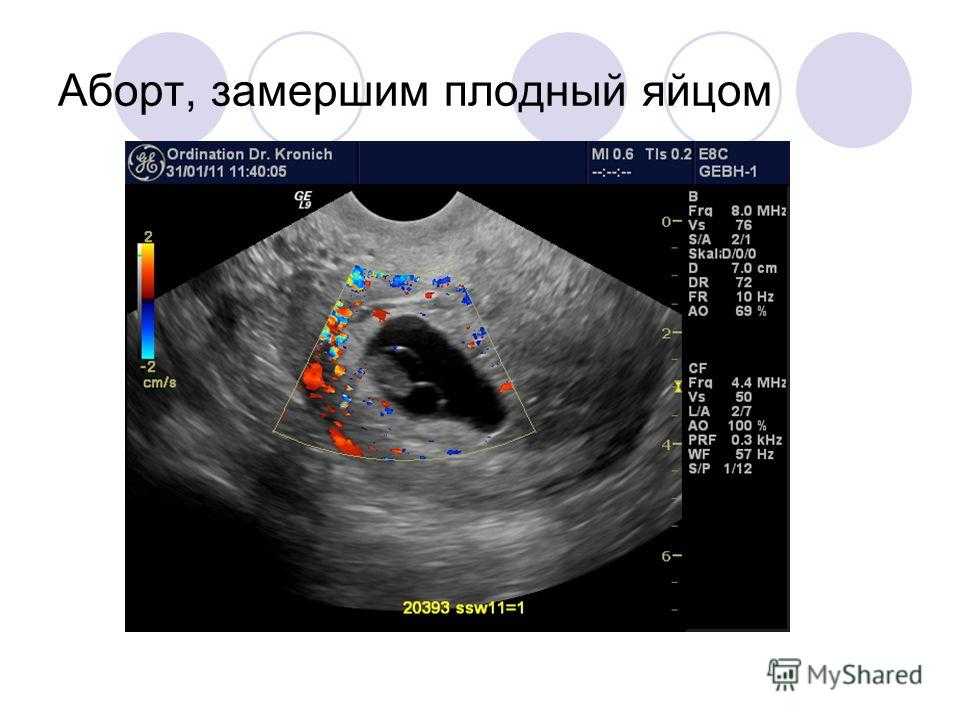

 Токсины, которые образовываются из-за разложения плода, быстро попадают в кровь женщины. Возникает сепсис, интоксикация, нарушается правильная свертываемость крови;
Токсины, которые образовываются из-за разложения плода, быстро попадают в кровь женщины. Возникает сепсис, интоксикация, нарушается правильная свертываемость крови;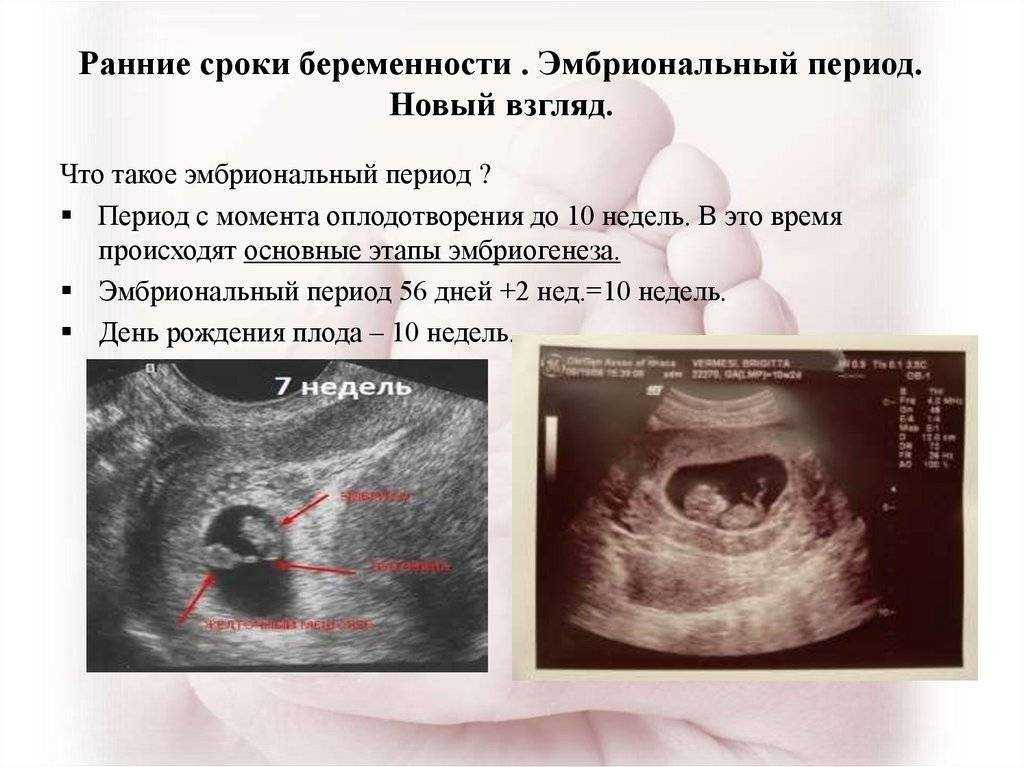


 Он просчитает вероятность замершей беременности;
Он просчитает вероятность замершей беременности; Положительный настрой, и бодрость духа, непременно поспособствуют положительному исходу беременности.
Положительный настрой, и бодрость духа, непременно поспособствуют положительному исходу беременности. Считается, что риск неразвивающейся беременности повышают чрезмерное содержание тяжелых металлов в воздухе.
Считается, что риск неразвивающейся беременности повышают чрезмерное содержание тяжелых металлов в воздухе. п. Нарушение микроциркуляции в области хориона (будущей плаценты) способно вызвать гибель плодного яйца.
п. Нарушение микроциркуляции в области хориона (будущей плаценты) способно вызвать гибель плодного яйца.