Синдром бланда уайта гарленда: Клинико-анатомические особенности механических осложнений синдрома Бланда-Уайта-Гарланда
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА СИНДРОМА БЛАНДА-УАЙТА-ГАРЛАНДА, ТРУДНОСТИ И ОШИБКИ | Нарциссова
1. Белов Ю.В., Иванов А.С., Чарчян Э.Р. и др. Аномальное отхождение левой коронарной артерии от легочного ствола: клиника, диагностика и хирургическое лечение // Кардиология. — 2005. — № 4. — С. 49-54.
2. Нарциссова Г.П. Ультразвуковая диагностика функциональной митральной недостаточности у детей // Ультразвуковая диагностика в кардиологии и ангиологии : сб. матер. первой и второй научно-практич. конф. — Новосибирск, 2012. — С. 69-72.
3. Прохорова Д.С., Нарциссова Г.П., Горбатых Ю.Н. и др. Динамика процессов адаптации левого желудочка у больных раннего возраста с коарктацией аорты до и после хирургического лечения // Патология кровообращения и кардиохирургия.
4. Целуйко В.И., Мищук Н.Е., Киношенко К.Ю. Аномалии строения коронарных артерий (часть 1) // Лики Украины. — 2012. — № 10. — С. 44-61.
5. Aubry P., du Fretay X.H., Calvert P.A. et al. Proximal Anomalous Connections of Coronary Arteries in Adults [Электронный ресурс]. — URL: www.intechopen.com (дата обращения 05.09.2015 г.).
6. Davis J.A., Cecchin F., Jones T.K., Portman M.A. Major Coronary Artery Anomalies in a Pediatric Population: Incidence and Clinical Importance // J. Am. Coll. Cardiol. — 2001. — Vol. 37. — P. 593-597.
7. Labombarda F., Coutance G., Pellissier A. et al. Major congenital coronary artery anomalies in a paediatric and adult population: a prospective echocardiographic study [Electronic resource] // Eur.
8. Lopez L., Colan S.D., Frommelt P.C. et al. Recommendations for quantification methods during the performance of a pediatric echocardiogram: A Report From the Pediatric Measurements Writing Group of the American Society of Echocardiography Pediatric and Congenital Heart Disease Council // J. Am. Soc. Echocardiogr. — 2010. — Vol. 23. — P. 465-495.
9. Pena E., Nquyen M.N., Dennie G. ALCAPA syndrome: Not just a pediatric disease // Radiographics. — 2009. — Vol. 29. — P. 553-565. — Doi:10.1148/rg.292085059.
 Clinical Case Portal. — 2006.
Clinical Case Portal. — 2006.Синдром Бланда — Уайта — Гарленда — 24Radiology.ru
Синонимы:
- Артерии коронарной левой аномальной cиндром
- Бланда (Bland) — Уайта (White) — Гарленда (Гарланда) (Garland) синдром
- Anomalous origin of the left coronary artery from the pulmonary artery (ALCAPA)
Бланда — Уайта — Гарленда синдром (Е. F. Bland, P. D. White, J. Garland, амер. ученые) — клинический симптомокомплекс, в основе которого лежит врожденное аномальное отхождение коронарных артерий сердца от легочного ствола (truncus pulmonalis). Первое упоминание об этой патологии принадлежит Бруксу (Н. Brooks, 1886). Аботт (М. Е. Abott, 1908) и А. И. Абрикосов (1911) впервые описали отхождение левой коронарной артерии от легочного ствола. В 1933 г. эта аномалия была представлена как синдром.
Различают 4 варианта этой аномалии: отхождение левой, правой, обеих и добавочной коронарных артерий от легочного ствола.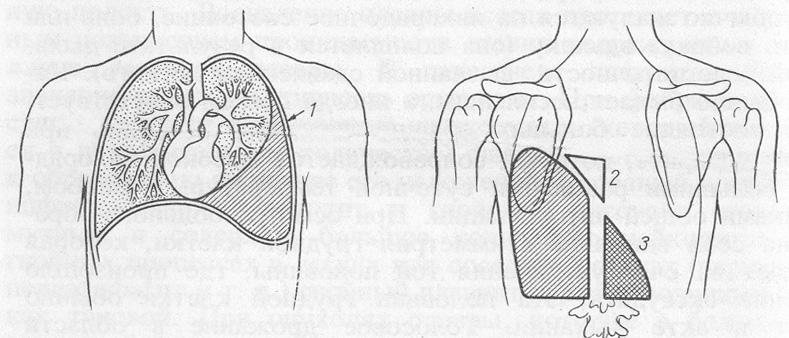 В настоящее время описано свыше 200 наблюдений этой аномалии, причем в последние годы появились публикации прижизненной ее диагностики и хирургического лечения. По Кейту (Keith, 1959) аномальное отхождение левой коронарной артерии встречается в одном случае на 300 000 новорожденных; правой — в 10 раз реже [Эдварде (I. Edwards)].
В настоящее время описано свыше 200 наблюдений этой аномалии, причем в последние годы появились публикации прижизненной ее диагностики и хирургического лечения. По Кейту (Keith, 1959) аномальное отхождение левой коронарной артерии встречается в одном случае на 300 000 новорожденных; правой — в 10 раз реже [Эдварде (I. Edwards)].
Клиника
Аномалия развития сосудов сердца, при которой левая коронарная артерия отходит от легочного ствола; проявляется признаками сердечной недостаточности (цианозом, симптомами стенокардии, изменениями ЭКГ типа инфаркта миокарда) с 2-х — 3-х месячного возраста, при отсутствии сердечных шумов.
Лучевая диагностика.
Резкое увеличение размеров сердца. При ангиографии выявляется аномалия отхождения левой коронарной артерии
Ангиограмма
Селективная коронарограмма (прямая проекция) ребенка двух месяцев с синдромом Бланда — Уайта — Гарленда. После контрастирования правой венечной артерии (1) контрастируются огибающая (2) и передняя мешшелудочковая (3) ветви левой коронарной артерии и ее ствол (4) (катетер в правой венечной артерии).
 Видно пристеночное контрастирование легочного ствола (5).
Видно пристеночное контрастирование легочного ствола (5).Ультразвуковое исследование
Компьютерная томография.
Источник:
- http://www.zhuravlev.info/modules.php?name=Eponyms_Web&op=article&rg=300&k=299&id=375
- http://www.ordodeus.ru/Ordo_Deus12_Blanda_Uaita_Garlenda_sindrom.html
АНОМАЛЬНОЕ ОТХОЖДЕНИИ КОРОНАРНЫХ АРТЕРИЙ СЕРДЦА ОТ ЛЕГОЧНЫХ АРТЕРИЙ — СИНДРОМ БЛАНДА-УАЙТА-ГАРЛЕНДА | Беляева
1. Бураковский В.А., Бухарин В.А., Подзолков В.П. и др. Врожденные пороки сердца. Сердечно-сосудистая хирургия / под ред. В.И. Бураковского, Л.А. Бокерия. М.: Медицина, 1989. С. 345–382. [Burakovskij V.A., Buharin V.A., Podzolkov V.P. i dr. Vrozhdennye poroki serdca. Serdechno-sosudistaya hirurgiya / pod red. V.I. Burakovskogo, L.A. Bokeriya. Moscow: Medicina, 1989, рр. 345–382 (In Russ.)].
2. Бершвили И.И., Вахромеева М.Н., Кацитадзе З.Д. Аномальное отхождение левой коронарной артерии от легочной артерии // Архив патологии. 1998. № 2. С. 35–39. [Bershvili I.I., Vahromeeva M.N., Kacitadze Z.D. Anomal’noe othozhdenie levoj koronarnoj arterii ot legochnoj arterii. Arhiv patologii, 1998, No 2, рр. 35–39 (In Russ.)].
Бершвили И.И., Вахромеева М.Н., Кацитадзе З.Д. Аномальное отхождение левой коронарной артерии от легочной артерии // Архив патологии. 1998. № 2. С. 35–39. [Bershvili I.I., Vahromeeva M.N., Kacitadze Z.D. Anomal’noe othozhdenie levoj koronarnoj arterii ot legochnoj arterii. Arhiv patologii, 1998, No 2, рр. 35–39 (In Russ.)].3. Труфанов Г.Е. Лучевая диагностика заболеваний коронарных артерий (Конспект лучевого диагноста. СПб.: Элби-СПб, 2012. 160 с. [Trufanov G.E. Luchevaya diagnostika zabolevanij koronarnyh arterij (Konspekt luchevogo diagnosta). St. Petersburg: Elbi-SPb, 2012, 160 р. (In Russ.)].
4. Иваницкий А.В. Роль рентгенологического исследования в диаг- ностике пороков сердца у детей. Педиатрия 1985. № 8. С. 55–57. [Ivanickij A.V. Rol’ rentgenologicheskogo issledovaniya v diagnostike porokov serdca u detej. Pediatriya, 1985, No 8, рр.
5. Cowles R.A., Berdon W.E. Bland–White–Garland syndrome of anomalous left coronary artery arising from the pulmonary artery (ALCAPA) A historical review. Pediatr. Radiol., 2007, Vol. 37, рр. 890–895.
6. Lee A.C., Foster E., Yeghiazarians Y. Anomalous origin of the left coronary artery from the pulmonary artery: a case series and brief review. Congenit. Heart Dis., 2006, Vol. 1, рр. 111–115. Поступила в редакцию: 04.09.2017 г.
Синдром Бланда-Уайта-Гарланда у девочки 15 лет. Клинический случай Текст научной статьи по специальности «Клиническая медицина»
Случаи из
© ТОЛСТИКОВА Т. В., БАРАКИН А. О., БРЕГЕЛЬ Л. В., ГВАК Г. В., ПОДКАМЕННЫЙ В. А., МЕДВЕДЕВ В. Н., ЕФАНОВ Е.
СИНДРОМ БЛАНДА-УАЙТА-ГАРЛАНДА У ДЕВОЧКИ 15 ЛЕТ. КЛИНИЧЕСКИЙ СЛУЧАЙ
Т. В. Толстикова1,2, А. О. Баракин1,2, Л. В. Брегель1,2, Г. В. Гвак1,2, В. А. Подкаменный1,3, В. Н. Медведев3, Е. С. Ефанов3, А. В. Медведев3 ‘Иркутская государственная медицинская академия последипломного образования, Иркутск 664079, Российская Федерация 2Иркутская областная детская клиническая больница, Иркутск 664022, Российская Федерация 3Иркутская областная клиническая больница, Иркутск 664079, Российская Федерация
Резюме. Представлен клинический случай врожденного порока сердца — аномального отхождения левой коронарной артерии от легочной артерии (синдром Бланда-Уайта-Гарланда), выявленный впервые у девочки 15 лет. Данный врожденный порок сердца при естественном течении без хирургической коррекции характеризуется высокой летальностью (до 90 % случаев) на первом году жизни, связанной с развитием обширного инфаркта миокарда, либо множественными инфарктами, однако при развитии сети межкоронарных анастомозов может долгое время не проявляться клинически.
Для цитирования: Толстикова ТВ, Баракин АО, Брегель ЛВ, Гвак ГВ, Подкаменный ВА, Медведев ВН, Ефанов ЕС, Медведев АВ. Синдром Бланда-Уайта-Гарланда у девочки 15 лет. Клинический случай. Сибирское медицинское обозрение. 2018;(5):91-94. DOI: 10.20333/2500136-2018-5-91-94
BLAND-WHITE-GARLAND SYNDROME IN A 15-YEAR-OLD GIRL. CLINICAL CASE
T. V. Tolstikova1,2, A. O. Barakin1,2, L. V. Bregel1,2, G. V. Gvak1,2, V. A. Podkamennyj1,3, V. N. Medvedev3, E. S. Efanov3, A. V. Medvedev3 ‘Irkutsk State Medical Academy of Continuing Education, Irkutsk 664079, Russian Federation 2Irkutsk State Regional Children’s Clinical Hospital, Irkutsk 664022, Russian Federation 3Irkutsk Regional Clinical Hospital, Irkutsk 664079, Russian Federation
V. Tolstikova1,2, A. O. Barakin1,2, L. V. Bregel1,2, G. V. Gvak1,2, V. A. Podkamennyj1,3, V. N. Medvedev3, E. S. Efanov3, A. V. Medvedev3 ‘Irkutsk State Medical Academy of Continuing Education, Irkutsk 664079, Russian Federation 2Irkutsk State Regional Children’s Clinical Hospital, Irkutsk 664022, Russian Federation 3Irkutsk Regional Clinical Hospital, Irkutsk 664079, Russian Federation
Abstract. A clinical case of congenital heart disease — an abnormal origin of the left coronary artery from the pulmonary artery (Bland-White-Garland syndrome), is revealed for the first time in a 15- year-old girl. This congenital heart disease in natural course and without surgical correction is characterized by high mortality (up to 90 % of cases) in the first year of life, being connected with the development of extensive myocardial infarction, or multiple heart attacks, but when a network of intercoronary anastomoses develops, it cannot appear clinically for a long time. Classic signs of this patient’s disease were revealed during echocardiography, being confirmed by coronary angiography, which allowed timely surgical intervention.
Classic signs of this patient’s disease were revealed during echocardiography, being confirmed by coronary angiography, which allowed timely surgical intervention.
Key words: congenital heart disease, coronary arteries, Bland-White-Garland syndrome, abnormal left coronary artery origin, echocardiography, children. Conflict of interest. The authors declare the absence of obvious and potential conflicts of interest associated with the publication of this article. Citation: Tolstikova TV, Barakin AO, Bregel LV, Gvak GV, Podkamennyj VA, Medvedev VN, Efanov ES, Medvedev AV. Bland-White-Garland syndrome in a 15-year-old girl. Clinical case. Siberian Medical Review. 2018;(5):91-94. DOI: 10.20333/2500136-2018-5-91-94
практики /Cases from practice
Аномальное отхождение левой коронарной артерии (АОЛКА) от легочной артерии — редкий врожденный порок сердца (ВПС), при котором ствол левой коронарной артерии начинается от системы легочной артерии, сопровождается выраженной дисфункцией миокарда, протекает с клинической картиной дилатационной кардиомиопатии, характеризуется, в большинстве случаев, крайне тяжелым течением уже в периоде новорожденности и неблагоприятным прогнозом при естественном развитии.
Первое упоминание о пороке принадлежит S. J. Brooks, который в 1886 году описал данную аномалию. Впоследствии E. F. Bland, P. D. White, J. Garland в 1933 году представили классические клинические и электрокардиографические признаки этого порока у грудного ребенка. В честь данных авторов порок получил название синдрома Бланда-Уайта-Гарланда [1].
АОЛКА от легочной артерии встречается у 1 из 300000 новорожденных, составляет 0,25-0,5 % среди всех ВПС и 0,4-0,7 % среди критических ВПС.
Толстикова Т. В., Баракин А. О., Брегель Л. В. и др. Tolstikova T. V , Barakin A. O., Bregel L. V et al.
Синдром Бланда-Уайта-Гарланда у девочки 15 лет. Клинический случай Bland-White-Garland syndrome in a 15-year-old girl. Clinical case
Среди всех пороков коронарных артерий данный порок встречается наиболее часто и составляет 90 % случаев [1].
Данный порок занимает особое место в связи с тяжестью состояния пациентов, сложностью диагностики и хирургического лечения.
Клинические проявления порока зависят от степени развития межкоронарных коллатералей [1, 2]. При инфантильном типе порока, когда межкоронарные коллатерали слабо развиты, клиническая картина проявляется обширным инфарктом миокарда либо множественными инфарктами и развитием терминального состояния. Возможно развитие кардиоген-ного шока. При отсутствии хирургической коррекции смерть наступает в течение нескольких недель или месяцев после рождения. При более благоприятном течении заболевания симптомы могут манифестировать в первые 3 месяца жизни, реже — после 6 месяцев. Отмечается вялость, бледность кожных покровов, повышенная потливость, рвота, срыгивания, одышка и тахикардия. Могут быть приступы внезапного резкого беспокойства с усилением одышки, бледности, потливости. Как правило, приступы возникают во время или после кормления и могут длиться несколько минут. Во время приступа ребенок имеет страдальческое выражение лица, он пронзительно кричит, вытягивает ноги, пульс становится нитевидным. Иногда приступы сопровождаются повышением температуры тела до 380 С, которая нормализуется после приступа. Повышение температуры связывают с нарушением терморегуляции при остро возникшей гипоксии центральной нервной системы. Между приступами ребенок выглядит вполне здоровым. Однако настораживающим фактором является одышка. У некоторых детей во время приступов одышки и беспокойства может быть жидкий стул, что, вероятнее, носит рефлекторный характер. Многие дети отстают в физическом развитии. Появляется левосторонний сердечный горб. Сердечная недостаточность носит бивентрикулярный характер, но с преобладанием ле-вожелудочковой.
Как правило, приступы возникают во время или после кормления и могут длиться несколько минут. Во время приступа ребенок имеет страдальческое выражение лица, он пронзительно кричит, вытягивает ноги, пульс становится нитевидным. Иногда приступы сопровождаются повышением температуры тела до 380 С, которая нормализуется после приступа. Повышение температуры связывают с нарушением терморегуляции при остро возникшей гипоксии центральной нервной системы. Между приступами ребенок выглядит вполне здоровым. Однако настораживающим фактором является одышка. У некоторых детей во время приступов одышки и беспокойства может быть жидкий стул, что, вероятнее, носит рефлекторный характер. Многие дети отстают в физическом развитии. Появляется левосторонний сердечный горб. Сердечная недостаточность носит бивентрикулярный характер, но с преобладанием ле-вожелудочковой.
При взрослом типе АОЛКА от легочной артерии, когда имеются хорошо развитые межкоронарные коллатерали, родители детей, как правило, жалоб не предъявляют. Развитие ребенка может соответствовать возрасту. Клинические проявления порока длительно могут отсутствовать и проявиться уже в подростковом или даже во взрослом возрасте. Первыми симптомами у подростков могут быть слабость, повышенная утомляемость, появление дискомфорта в области сердца при физических нагрузках. Реже возникают типичные загрудинные стенокардитические боли. Иногда первыми проявлениями порока могут быть нарушения сердечного ритма.
При диагностике АОЛКА важное значение имеет эхокардиография [3, 4], однако «золотым стандартом» в диагностике является ангиокардиографиче-ское исследование с селективной коронарографией и левой вентрикулографией. Выявление АОЛКА от легочной артерии является абсолютным показанием для хирургического лечения порока [1, 2, 5].
Клинический случай. Пациентка З., 15 лет, обратилась на приём к кардиологу в октябре 2016 года в связи с изменениями на ЭКГ, выявленными при проведении диспансеризации в школе. Сама активно жалоб не предъявляла.
При объективном осмотре кожные покровы розовые, цианоза нет. Область сердца визуально не изменена. Границы относительной сердечной тупости: верхняя — 3 межреберье, правая — у правого края грудины, левая — +1,0 см кнаружи от среднеключичной линии. Сердечный тоны ритмичные, частота сердечных сокращений 80 в минуту. АД= 114/74 мм рт. ст. Частота дыханий 18 в минуту, одышки нет. Печень не увеличена.
На ЭКГ зарегистрирована тахикардия до 107-111 в минуту, отклонение электрической оси сердца влево, признаки гипертрофии левого желудочка, глубокий зубец Q в отведении aVL, нарушение процесса репо-ляризации миокарда в виде отрицательных зубцов Т в I, aVL, V2-V6 отведениях, депрессии сегмента ST до 1,5 мм во II, V5-V6 отведениях.
В связи с выраженными отклонениями на ЭКГ 14.10.2016 девочка была госпитализирована в кардиологическое отделение ГБУЗ ИГОДКБ для дообследования и уточнения диагноза.
На рентгенограмме грудной клетки: тень сердца не смещена, смешанной конфигурации, не расширена. Легочный рисунок усилен, обогащен, определяется сетчатая деформация хода сосудов.
При проведении эхокардиографии в ГБУЗ ИГОД-КБ обращали на себя внимание множественные дополнительные потоки со стороны стенки межжелудочковой перегородки в полость правого желудочка, соответствующие коронарно-правожелудочковых фистулам. Отмечалась выраженная дилатация левых отделов (конечный диастолический размер левого желудочка — 5,0 см, что соответствовало 2,22 по Z-score для росто-весовых показателей девочки [6], размер левого предсердия — 4,8 х 4,4 см). Регистрировалась регургитация 2 степени на митральном клапане с пиковым градиентом 61 мм рт. ст., средним градиентом -39 мм рт. ст. на фоне измененных створок. Выявлено расширение ствола правой коронарной артерии до 0,66 см, что соответствовало Z — score 5,54 по Dallaire (рис. 1), ствол ее непрямолинеен. Левая коронарная артерия отходит от легочной артерии, диаметр -0,57 см (Z-score 7,02) с регистрацией при цветовом
Рисунок 1. Девочка 15 лет. Расширение правой коронарной артерии до 0,66 см (соответствует Z-score 5,54 по Dallaire).
Figure 1. A 15-year-old girl. Dilatation of the right coronary artery up to 0.66 cm (corresponds to Z-score 5.54 by Dallaire).
Рисунок 2. Девочка 15 лет. Поток из левой коронарной артерии в просвет лёгочной артерии (указан стрелкой). Модифицированная позиция SAX.
Figure 2. A 15-year-old girl. The flow from the left coronary artery into the lumen of the pulmonary artery (indicated by an arrow). Modified SAX position.
допплеровском картировании в просвете левой коронарной артерии потока, направленного из коронарной артерии в просвет лёгочной артерии (рис. 2). Фракции выброса были в пределах нормы — 61 % по Teichholz, 59 % по Simpson (фракция выброса по Simpson более информативна при данной патологии). В толще миокарда межжелудочковой перегородки регистрировался интенсивный поток, обусловленный межкоронарными коллатералями.
Выставлен диагноз: ВПС: АОЛКА от легочной артерии. Коронарно-правожелудочковые фистулы. Вторичная дилатационная кардиомиопатия. Недостаточность митрального клапана 2 степени. СН 1 ФК.
В лечении был назначен фуросемид в суточной дозе 1 мг/кг.
Пациентка была переведена в кардиохирургиче-ское отделение ГБУЗ ИОКБ для проведения аортоко-ронарографии (АКГ) и решения вопроса о дальнейшей тактике ведения.
2 ноября 2016 года проведена АКГ. При ревизии зондом устье левой коронарной артерии не визуализируется. Правая коронарная артерия отходит от правого коронарного синуса, гиперплазирована, диаметр до 0,6 см, поток с правой коронарной артерии ретроградно через коллатерали заполняет весь бассейн левой коронарной артерии. Левая коронарная артерия отходит от ствола лёгочной артерии. Выявляется массивный сброс контрастированной крови из устья левой коронарной артерии в лёгочную артерию. Давление в стволе легочной артерии — 49 мм рт. ст., в правом желудочке — 64 мм рт. ст. Заключение: АОЛКА от ЛА. Легочная гипертензия 2 степени.
8 ноября 2016 года проведена операция — аорто-коронарное шунтирование передней межжелудочковой артерии без искусственного кровообращения и перевязка устья левой коронарной артерии.
Однако при следующей госпитализации в ноябре 2017 года при проведении контрольной АКГ выявлена реканализация лигированного сегмента левой коронарной артерии.
Учитывая крайне высокий риск развития осложнений при проведении повторного оперативного лечения открытым доступом, было принято решение о закрытие реканализации лигированного сегмента левой коронарной артерии эндоваскулярным способом системой — AMPLATZER Vascular Plug II диаметром 12 мм.
27 ноября 2017 года вновь выполнена АКГ. Через правые отделы в ствол легочной артерии установлен проводниковый катетер JR 6F. При контрастировании отмечается изгиб в начальном отделе левой коронарной артерии. Гидрофильную струну удалось завести в ствол левой коронарной артерии, однако при дальнейших манипуляциях, в силу выраженного изгиба, происходила дислокация проводника и катетера из левой коронарной артерии. Таким образом, попытка эмболизации левой коронарной артерии оказалась безуспешной.
5 декабря 2017 г. была проведена операция — перевязка устья левой коронарной артерии, отходящей от легочной артерии.
На контрольной эхокардиографии была отмечена положительная динамика: уменьшение конечного диастолического размера левого желудочка с 5,5 см до 5,0 см; регургитация на митральном клапане —
Толстикова Т. В., Баракин А. О., Брегель Л. В. и др. Tolstikova T. V , Barakin A. O., Bregel L. V et al.
Синдром Бланда-Уайта-Гарланда у девочки 15 лет. Клинический случай Bland-White-Garland syndrome in a 15-year-old girl. Clinical case
в пределах 1 степени; расчетное давление в правом желудочке снизилось с 34 до 24 мм рт. ст. Определялся поток, проекционно пересекающий ствол легочной артерии, начинающийся из ее боковой стенки, диаметром 0,25 см, с «приходящим» и «уходящим» компонентами при ЦДК. Достоверный резидуальный сброс не регистрировался, описываемый поток расценен как кровоток по аортокоронарному шунту.
Заключение
Несмотря на то, что аномальное отхождение левой коронарной артерии от легочной артерии значительно чаще диагностируется у младенцев, у детей старшего возраста и взрослых также необходимо помнить об этом пороке, особенно при наличии характерных для данного порока изменений на ЭКГ (патологический зубец Q, гипертрофия левого желудочка, ST-T-изме-нения) и ЭхоКГ (отсутствие визуализации устья левой коронарной артерии в типичном месте, наличие дополнительных потоков в стволе лёгочной артерии, нарушение сократимости миокарда, дилатация левого желудочка и снижение его насосной функции, а также аневризма желудочка; уплотнение эндокарда; недостаточность митрального клапана). Описанный клинический случай иллюстрирует необходимость раннего скринингового обследования ЭКГ и ЭхоКГ и своевременное направление на консультацию кардиолога.
Литература/ References
1. Бокерия ЛА, Шаталов КВ, Арнаутова ИВ. Аномальное отхождение левой коронарной артерии от лёгочной артерии (синдром Бланда-Уай-та-Гарланда). М.: НЦССХ им. А. Н. Бакулева РАМН; 2010. 146 с. [Bokeriya LA, Shatalov KV, Arnautova IV Anomalous origin of left coronary artery from pulmonary artery (Bland-White-Garland syndrome). M.: NTsSSKh im. A. N. Bakuleva RAMN; 2010. 146 p. (In Russian)]
2. Hauser M. Congenital anomalies of the coronary arteries. Heart. 2005;91(9): 1240-1245. DOI: 10.1136/ HRT.2004.057299
3. Cohen MS, Herlong RJ, Silverman NH. Echocar-diographic imaging of anomalous origin of the coronary arteries. Cardiology in the Young. 2010;20 (3):26-34. DOI: 10.1017/S104795111000106X
4. Li RJ, Sun Z, Yang J, Yang Y, Li YJ, Leng ZT, Liu GW,Pu LH. Diagnostic value of transthoracic echocardiography in patients with anomalous origin of the left coronary artery from the pulmonary artery. Medicine (Baltimore). 2016;95(15):e3401. DOI: 10.1097/ MD.0000000000003401
5. Patel SG, Frommelt MA, Frommelt PC, Kutty S, Cramer JW. Echocardiographic diagnosis, surgical treatment, and outcomes of anomalous left coronary artery from the pulmonary artery. Journal of American Society
of Echocardiography. 2017;30(9):896-903. DOI: 10.1016/J. ECHO.2017.05.005
6. Dallaire F, Dahdah N. Coronary Z-scores: new equations and a critical appraisal of coronary artery Z-scores in healthy children. Journal of American Society of Echocardiography. 2011;24(1):60-74. DOI: 10.1016/J. ECHO.2010.10.004
Сведения об авторах
Толстикова Татьяна Вячеславовна, к.м.н., доцент, Иркутская государственная медицинская академия последипломного образования; адрес: Российская Федерация, 664079, г. Иркутск, м-н Юбилейный, д.100; Иркутская областная детская клиническая больница, адрес: Российская Федерация, 664022, г. Иркутск, б. Гагарина, д.4; тел.: +79834034800; e-mail: [email protected], https://orcid.org/0000-0002-7086-407X
Баракин Александр Олегович, ассистент, Иркутская государственная медицинская академия последипломного образования; адрес: Российская Федерация, 664079, г. Иркутск, м-н Юбилейный, д.100; Иркутская областная детская клиническая больница, адрес: Российская Федерация, 664022, г. Иркутск, б. Гагарина, д.4; тел.: +79501324709; e-mail:[email protected], https://orcid.org/0000-0003-1767-811X
Брегель Людмила Владимировна, д.м.н., профессор, Иркутская государственная медицинская академия последипломного образования; адрес: Российская Федерация, 664079, г. Иркутск, м-н Юбилейный, д.100; Иркутская областная детская клиническая больница, адрес: Российская Федерация, 664022, г. Иркутск, б. Гагарина, д.4; тел.: +79021751993; e-mail: [email protected], https://orcid.org/0000-0002-7668-1282
Гвак Геннадий Владимирович, д.м.н., профессор, Иркутская государственная медицинская академия последипломного образования; адрес: Российская Федерация, 664079, г. Иркутск, м-н Юбилейный, д.100; Иркутская областная детская клиническая больница, адрес: Российская Федерация, 664022, г. Иркутск, б. Гагарина, д.4; тел.: +7(3952)243763; e-mail: [email protected], https://orcid.org/0000-0001-8730-6587
Подкаменный Владимир Анатольевич, д.м.н., профессор, Иркутская государственная медицинская академия последипломного образования; адрес: Российская Федерация, 664079, г. Иркутск, м-н Юбилейный, д.100; Иркутская областная клиническая больница, адрес: Российская Федерация, 664079, г. Иркутск, м-н Юбилейный, д.100; тел.: +79149533558, e-mail:[email protected], https://orcid.org/0000-0002-3465-782X
Медведев Владимир Николаевич, заведующий кардиохирургическим отделением №2, Иркутская областная клиническая больница, адрес: Российская Федерация, 664079,
г. Иркутск, м-н Юбилейный, д.100; тел.: +79025425077, e-mail: [email protected], https://orcid.org/0000-0002-0774-8009
Ефанов Евгений Сергеевич, врач кардиохирург, Иркутская областная клиническая больница, адрес: Российская Федерация, 664079, г. Иркутск, м-н Юбилейный, д.100, тел. +79500965511; e-mail: [email protected], https://orcid.org/0000-0002-5807-1296
Медведев Александр Владимирович, врач кардиохирург, Иркутская областная клиническая больница, адрес: Российская Федерация, 664079, г. Иркутск, м-н Юбилейный,
д.100, тел.: +79025106918; e-mail: [email protected], https://orcid.org/0000-0002-0190-5763
Author information
Tatyana V. Tolstikova, Cand.Med.Sci., Associate professor, Irkutsk State Medical Academy of Continuing Education; Address: 100, Yubileiny, Irkutsk, Russian Federation 664079; Irkutsk State Regional Children’s Clinical Hospital; Addres: 4, b-r Gagarina, Irkutsk, Russian Federation 664022; Phone: +79834034800; e-mail: [email protected], https://orcid.org/0000-0002-7086-407X
Aleksandr O. Barakin, assistant, Irkutsk State Medical Academy of Continuing Education; Address: 100, Yubileiny, Irkutsk, Russian Federation 664079; Irkutsk State Regional Children’s Clinical Hospital; Address: 4, b-r Gagarina, Irkutsk, Russian Federation 664022; Phone: +79501324709; e-mail:[email protected], https://orcid.org/0000-0003-1767-811X
Lyudmila V. Bregel, Dr.Med.Sci., Professor, Irkutsk State Medical Academy of Continuing Education; Address: 100, Yubileiny, Irkutsk, Russian Federation 664079; Irkutsk State Regional Children’s Clinical Hospital; Address: 4, b-r Gagarina, Irkutsk, Russian Federation 664022; Phone: +79021751993; e-mail: [email protected], https://orcid.org/0000-0002-7668-1282
Gennadiy V. Gvak, Dr.Med.Sci., Professor, Irkutsk State Medical Academy of Continuing Education; Address: 100, Yubileiny, Irkutsk, Russian Federation 664049; Irkutsk State Regional Children’s Clinical Hospital; Address: 4, b-r Gagarina, Irkutsk, Russian Federation 664022; Phone: +7(3952)24-37-63; e-mail: [email protected], https://orcid.org/0000-0001-8730-6587
Vladimir A. Podkamennyj, Dr.Med.Sci., Professor, Irkutsk State Medical Academy of Continuing Education; Address: 100, Yubileiny, Irkutsk, Russian Federation 664079; Irkutsk Regional Clinical Hospital; Address: 100, Yubileiny, Irkutsk, Russian Federation 664079; Phone: +79149533558; e-mail:[email protected], https://orcid.org/0000-0002-3465-782X
Vladimir N. Medvedev, Head of Cardiosurgery Department №2, Irkutsk Regional Clinical Hospital; Address: 100, Yubileiny, Irkutsk, Russian Federation 664079; Phone: +79025425077, e-mail: [email protected], https://orcid.org/0000-0002-0774-8009
Evgenij S. Efanov, cardiosurgeon, Irkutsk Regional Clinical Hospital; Address: 100, Yubileiny, Irkutsk, Russian Federation 664079; Phone: +79500965511 ; e-mail: Efanov110@ mail.ru, https://orcid.org/0000-0002-5807-1296
Aleksandr V. Medvedev, cardiosurgeon, Irkutsk Regional Clinical Hospital; Address: 100, Yubileiny, Irkutsk, Russian Federation 664079; Phone: +79025106918; e-mail: medvedev_av@ mail.ru, https://orcid.org/0000-0002-0190-5763
Поступила 09.03.2018 г.
Принята к печати 11.09.2018 г.
Received 03 March 2018 Acceptedfor publication 11 September 2018
Лечение синдрома Бланда-Уайта-Гарленда в Израиле
Причины заболевания
Синдром Бланда-Уайта-Гарланда формируется вследствие неправильной эмбриональной закладки венечных артерий. Предложено несколько гипотез, объясняющих эмбриогенез порока:
- отхождение коронарных сосудов начинается от легочной части артериального ствола вследствие неправильного формирования аортолегочной перегородки; зачаток левой венечной артерии с самого начала формируется в области легочной артерии;
- отхождение коронарной артерии формируется в области аортального и легочного клапанов. В норме в дальнейшем зачатки легочной артерии регрессируют, а развиваются только два зачатка аорты. В некоторых случаях коронарный зачаток легочной артерии сохраняется и разрастается, обусловливая аномальное отхождение коронарных сосудов от легочного ствола.
Факторы риска, предрасполагающие к развитию синдрома Бланда-Уайта-Гарланда, на сегодняшний день неизвестны; четкая связь и с какими-либо генетическими нарушениями не выявлена.
Рассчитать стоимость леченияСимптомы и протекание заболевания
Симптомы детской формы проявляются чаще к концу 1-го началу 2-го месяца жизни. В клинике у таких пациентов доминируют:
- Симптомы острой застойной сердечной недостаточности при отсутствии выраженной патологии клапанного аппарата и воспаления.
- Цианоз кожи, кашель, рассеянные хрипы в легких, увеличение печени.
- Беспокойство, потливость, частое поверхностное дыхание, болезненный крик. Эти симптомы объясняются приступами стенокардии, характерными для этой болезни.
- Возникновение подобных приступов провоцируются ОРЗ.
- Присоединение частых инфекций.
Лучшие государственные клиники Израиля
Лучшие частные клиники Израиля
Лечение заболевания
Больные с синдромом Бланда-Уайта-Гарланда нуждаются в консультации кардиохирурга и тщательном обследовании с целью определения показаний и противопоказаний к оперативному лечению. Различные хирургические методы коррекции синдрома Бланда-Уайта-Гарланда направлены на обеспечение адекватного кровоснабжение миокарда в бассейне левой венечной артерии.
В случае хорошо развитого коллатерального кровообращения производится перевязка устья аномальной коронарной артерии (лигирование фистулы коронарной артерии). В этом случае всю нагрузку по кровоснабжению миокарда берет на себя нормальная правая коронарная артерия.
Другим вариантом коррекции синдрома Бланда-Уайта-Гарланда является шунтирование аномально отходящей левой коронарной артерии с помощью внутригрудных артерий (маммарокоронарное шунтирование).
При синдроме Бланда-Уайта-Гарланда возможно проведение транслокации устья левой коронарной артерии в аорту, соединение левой венечной артерии и аорты с помощью тоннеля внутри легочного ствола.
Диагностика заболевания
Основными методами подтверждающими диагноз являются ЭКГ, КТ сердца и сосудов, Эхо-КГ, коронарография. На рентгенограммах у пациентов с синдромом Бланда-Уайта-Гарланда выявляется кардиомегалия, застой крови в легочном круге кровообращения.
Характерными ЭКГ-признаками служат гипертрофия миокарда левого желудочка и его ишемическое поражение, блокада левой ножки пучка Гиса.
ЭхоКГ обнаруживает систолическую дисфункцию миокарда левого желудочка с зонами гипо- и акинезии. Допплерэхокардиография нередко позволяет регистрировать турбулентный поток крови из аномальной венечной артерии в легочный ствол.
Аортография и селективная коронарография позволяют визуализировать аномально расположенную левую коронарную артерии, а также оценить развитие коллатерального кровоснабжения.
Цены
Так как патологии очень различны, методы их лечения также существенно отличаются друг от друга. Сосудистая хирургия в Израиле проводит разнообразные операции по типу, уровню сложности и т.п. которые эффективно помогают устранить проблему и спасти жизнь человеку.
В Израиле можно сделать следующие операции в зависимости от вида заболевания.
При атеросклерозе коронарных артерий и ишемической болезни сердца проводят коронарную ангиопластику совмещенную со стенированием, а также аортокоронарное шунтирование. При атеросклерозе сонных артерий проводят их стенировние.
Аневризму аорты лечат с помощью стандартного протезирования, графт-стенирования, реконструкции корня аорты, клипирования аневризмы и т.д.
Излечить аневризмы и мальформации мозговых артерий помогает эндовазальная операция (обтурация специальными спиралями).
При варикозном расширении вен эффективными методами являются лазерная коагуляция, пенная склеротерапия, стриппинг и др.
Гемангиомы лечат путем удаления, склерозирующей терапии, криохирургии или лазерной хирургии.
Цены на процедуры в сосудистой хирургии в Израиле не очень высоки, поэтому лечение в клиниках этой страны столь популярно. Стоимость будет существенно отличаться в зависимости от метода лечения, используемого оборудования и препаратов, врача, клиники и множества других факторов. Вы можете отправить запрос, чтобы узнать данные для конкретно Вашего случая. Высокий уровень профессионализма врачей и использование передовых технологий гарантирует быстрое выздоровление.
Главная цель – скорейшее выздоровление пациента и восстановление его трудоспособности. Условия лечения создаются таким образом, чтобы пациент чувствовал себя совершенно комфортно – это хорошо влияет на процесс лечения.
Ориентировочные цены отделения кардиологии и кардиохирургии
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на протезирование митрального клапана в Израиле | 49 200 — 55 720 |
| Цены на лечение мерцательной аритмии | 22 720 — 36 310 |
| Цены на лечение гипертрофической кардиомиопатии | 39 420 |
| Цены на лечение аневризмы грудной части аорты | 101 279 — 112 279 |
| Цены на аортокоронарное шунтирование | 48 610 |
| Цены на диагностику гипертонической болезни | 5 630 |
| Цены на лечение аневризмы брюшной аорты | 71 960 — 74 960 |
| Цены на лечение ишемической болезни сердца | 9 260 — 23 110 |
Материалы по теме
21 Авг 2018
Хирурги провели уникальную операцию пересадки сердца от живого донора, которому, в свою очередь, пересадили другое сердце. Спустя семь месяцев обе пацие…
14 Июл 2017
Как правило, люди с больным сердцем и сосудами, вынуждены придерживаться строгой диеты, исключающей практически все жиры, богатые холестерином. Однако о…
13 Июл 2017
В отделении кардиохирургии в одной из центральных больниц Израиля были проведены тестирования препарата, направленного на лечение боли после АКШ (аорто-…
12 Июл 2017
Если рассматривать статистику такого заболевания, как инсульт, то можно заметить, что им болеет все больше людей, чей возраст чуть больше тридцати. В эт…
14 Июл 2017
Все мы слышали о том, что инфаркт вызывает гибель клеток сердечной мышцы. Именно это приводит к образованию рубца. Он угрожает коронарной недостаточност…
13 Июл 2017
Уже долгое время для исследования работы сердечной мышцы, применяются различные датчики и мониторы. В основном они предназначены для выявления точного д…
13 Июл 2017
Разные мониторы и датчики часто используются в медицине. До сих пор их установка была возможна для взрослых пациентов. Они помогали правильно определить…
- 5
- 4
- 3
- 2
- 1
Синдром Бланда-Уайта-Гарланда — причины, симптомы, диагностика и лечение
Синдром Бланда-Уайта-Гарланда (СБУГ) – это врожденная аномалия сердца, при которой формируется неправильное отхождение коронарных артерий от ствола легочной артерии. Это заболевание довольно редкое, встречается в 0,25-0,5 % случаев среди всех врожденных пороков сердца.
Особенность данной патологии заключается в том, что миокард (сердечная мышца) кровоснабжается неправильно, поскольку в легочных артериях течет венозная кровь, а для нормального питания сердца необходима артериальная. Это может привести к развитию таких серьезных осложнений, как инфаркт миокарда, сердечная недостаточность, внезапная смерть у детей до года.
до змісту↑Этиологические факторы
Аномальное отхождение коронарных артерий формируется в ходе эмбриогенеза, то есть это нарушение внутриутробного развития. Точную причину заболевания назвать сложно, факторы риска в настоящее время не изучены. Связь с генетическими нарушениями не доказана. Возможно, как и для всех врожденных пороков, играют роль неблагоприятные факторы, воздействующие на организм матери во время беременности, однако этот факт также не имеет доказательной базы.
до змісту↑Особенности гемодинамики
В клинической практике чаще встречается аномальное отхождение левой коронарной артерии. В случае неправильного формирования и левой, и правой венечных артерий происходят нарушения, несовместимые с жизнью. При аномалии только правой артерии заболевание может клинически никак не проявляться, поскольку главную функцию кровоснабжения миокарда выполняет левая венечная артерия.
Основным фактором, определяющим особенности коронарного кровообращения при СБУГ, является соотношение кровяного давления в легочной артерии и аорте. В норме коронарные артерии отходят от аорты и снабжают миокард насыщенной кислородом кровью.
СБУГ – это порок сердца, при котором кровоснабжение миокарда изменяется поэтапно следующим образом:
- В период внутриутробного развития давление и насыщение кислородом в легочной артерии примерно сопоставимо с данными показателями в аорте, поэтому сердечная мышца практически не страдает от недостатка питания.
- После рождения гемодинамика изменяется таким образом, что давление в легочном стволе падает, а кровь значительно менее насыщена кислородом. Это приводит к ухудшению питания миокарда и возникновению у ребенка клинических симптомов, обусловленных нарастающей ишемией и сердечной недостаточностью.
- Одновременно с этим постепенно в процессе развития формируются дополнительные источники кровоснабжения – коллатерали, отходящие от аорты и правой коронарной артерии, которые помогают ишемизированному участку сердца получить необходимое питание. Но по мере развития коллатералей из-за разницы давления начинает формироваться обратный ток крови по левой коронарной артерии в легочную вену. Это приводит к так называемому синдрому обкрадывания, так как участок сердца, снабжаемый правой коронарной артерией, начинает получать меньше крови. В результате усугубляется симптоматика, еще больше нарастает ишемия миокарда.
Если межкоронарные анастомозы (коллатерали) не сформировались, то ишемия миокарда быстро прогрессирует, и пациент умирает от острого инфаркта миокарда левого желудочка. Такая ситуация возникает очень редко, чаще все же формируется дополнительное коллатеральное кровоснабжение.
до змісту↑Клинические проявления
Симптомы проявляются в зависимости от типа заболевания. Существует два варианта синдрома Бланда-Уайта-Гарланда:
- инфантильный;
- взрослый.
При инфантильном типе порока межкоронарные анастомозы развиты слабо. Миокард находится постоянно в условиях ишемии, и заболевание проявляется в течение нескольких дней или недель после рождения. Возникают следующие симптомы:
- общая слабость;
- быстрая утомляемость и потливость даже при минимальной активности;
- кожа становится бледной;
- характерна тахикардия;
- обращает на себя внимание одышка, учащенное «хрипящее» дыхание, болезненный крик;
- может быть срыгивание, рвота.
Течение заболевания может иметь приступообразный характер с внезапным появлением у новорожденного беспокойства, учащенного дыхания, резко возникает бледность, ребенок потеет. Чаще всего это бывает связано с кормлением, как основной физической нагрузкой. При злокачественном течении приступы возникают все чаще, в итоге они могут привести к тяжелой ишемии, развитию острого инфаркта миокарда и кардиогенного шока. Это приводит к летальному исходу у детей до года в 85 % случаев.
При взрослом типе коллатеральный кровоток развит хорошо, и, несмотря на присутствие «синдрома обкрадывания», этого бывает достаточно, чтобы ребенок чувствовал себя хорошо, рос и развивался. Заболевание проявляет себя уже в более зрелом возрасте следующими симптомами:
- боли в области сердца (стенокардия) при физических нагрузках и покое;
- проявления сердечной недостаточности: слабость, отеки, одышка, аритмия;
- заболевание может манифестировать внезапной смертью при физической нагрузке из-за развития острого инфаркта и кардиогенного шока. Происходит это без предшествующих проявлений и при отсутствии каких-либо симптомов.
Методы диагностики
Обследование пациента включает следующие методы:
- Электрокардиограмму – позволяет диагностировать ишемические изменения, гипертрофию миокарда левого желудочка, вторичные блокады ножек пучка Гиса, нарушения ритма. Реже выявляются признаки рубцовых изменений. При взрослом типе ЭКГ может быть в пределах нормы.
- Рентгенографию органов грудной клетки – может выявить признаки застоя в малом круге кровообращения, увеличение сердечной тени.
- УЗИ сердца – с помощью эхокардиографии редко визуализируется аномалия коронарных артерий. Однако при правильном положении датчика она все же может выявляться. Этот метод позволяет дополнительно определить гипертрофию миокарда, систолическую дисфункцию, зоны нарушенного кинеза. Может также регистрироваться обратный ток крови из коронарной артерии в легочный ствол при допплерографическом исследовании.
- Наиболее точным методом диагностики является коронарография, которая в сочетании с мультиспиральной компьютерной томографией (МСКТ) позволяет точно визуализировать коронарные артерии и определить место их отхождения. Можно увидеть расширенную и разветвленную правую коронарную артерию, проследить распространение контрастного вещества по коллатералям и далее через левую коронарную артерию в легочную артерию.
Лечение и прогноз
Ранняя диагностика при появлении первых же симптомов позволяет провести своевременное лечение. Абсолютно всем пациентам с подтвержденным диагнозом СБУГ показано хирургическое лечение, которое должно быть выполнено в минимально короткие сроки в связи с высокой угрозой жизни пациента.
Существует несколько вариантов хирургической коррекции порока. Все они направлены на восстановление нормальной перфузии или кровоснабжения миокарда:
- Один из самых простых способов заключается в перевязке аномально отходящей артерии в месте ее соединения с легочной артерией. Такой вариант возможен только при хорошо развитом коллатеральном кровотоке. После операции кровоснабжение миокарда будет осуществляться полностью за счет правой коронарной артерии. Такая операция поможет избежать «синдрома обкрадывания».
- Другой вариант хирургической коррекции – реимплантация устья аномальной артерии в аорту. По литературным данным, этот метод применяется на практике чаще других.
- Возможен такой вариант операции, как маммарокоронарный анастомоз с левой коронарной артерией.
- Кроме того, в качестве одного из методов оперативного лечения проводится аортокоронарное шунтирование аномальной артерии.
- Еще один способ – создание тоннеля внутри легочного ствола, который соединяет аномальную артерию с аортой.
Из всех перечисленных методов в каждом индивидуальном случае выбирается наиболее эффективный и подходящий для конкретного пациента. При этом учитывается наличие сопутствующей кардиальной и внесердечной патологии, возраст пациента, его общее состояние, тяжесть течения заболевания и наличие осложнений. При своевременном кардиохирургическом лечении прогноз для пациентов с синдромом Бланда-Уайта-Гарланда существенно улучшается. Однако и после операции сохраняется достаточно высокий риск осложнений и даже летального исхода.
Синдром Бланда-Уайта-Гарланда – это редкое, но очень опасное заболевание, при котором формируется врожденное аномальное отхождение коронарных артерий. Выявить это заболевание достаточно трудно в связи с низкой информативностью общедоступных методов обследования, а основной диагностический метод – коронарография и МСКТ – назначается достаточно редко в связи с отсутствием четких показаний для назначения, дороговизной процедуры, недоступности данного исследования в некоторых больницах.
Порой заболевание протекает бессимптомно и проявляется инфарктом миокарда или внезапной смертью. Даже если не развивается инфаркт, пациент подвержен риску развития серьезных осложнений. Речь идет о сердечной недостаточности, стенокардии напряжения и покоя, которые могут привести к инвалидизации. Поэтому вопросы диагностики и лечения этого заболевания остаются актуальными, ведь вовремя поставленный диагноз и своевременное грамотно проведенное лечение могут спасти ребенку жизнь.
Рентгеноанатомия сердца, аорты и ее ветвей. Аномалия развития коронарных артерий
1. Рентгеноанатомия сердца, аорты и ее ветвей. Аномалия развития коронарных артерий
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ
УЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ
«РОССИЙСКИЙ НАЦИОНАЛЬНЫЙ ИССЛЕДОВАТЕЛЬСКИЙ МЕДИЦИНСКИЙ
УНИВЕРСИТЕТ ИМЕНИ Н.И.ПИРОГОВА»
СНК Кафедры рентгеноэндоваскулярных
методов диагностики и лечения ФДПО
ВО
Рентгеноанатомия сердца, аорты и
ее ветвей. Аномалия развития
коронарных артерий
Подготовил: Григорян Г.С.
2. Положение сердца в грудной клетке
косоевертикальное
горизонтальное
4. Дуги сердца и крупных сосудов
Дуга аортыВосходящая
аорта
Л.А.
Ушко Л.П.
Правое
предсердие
Л.Ж.
5. Дуги прямой проекции
6. Правая косая проекция
7. Левая косая проекция
Аортальноеокно
8. Переднее и заднее средостение
9. Рентгеноанатомия аорты и ее ветвей
10. Восходящий отдел аорты
11. Дуга аорты
15. Анатомия коронарных артерий
16. Левая коронарная артерия
19. Правая коронарная артерия
22. Типы кровоснабжения миокарда
25. Аномалии коронарных артерий
1. Аномальное отхождение (Anomalies of the Origin).Аномальное отхождение от лёгочной артерии (ACAPA).
Аномальное отхождение от аорты (ACAOS).
Единственная коронарная артерия (не отхождение)
2. Аномальное прохождение (Anomalies of the course).
Аномальное эпикардиальное.
Аномальное интрамуральное.
Удвоение артерии.
3. Аномальное окончание (Anomalies of termination).
Коронарная фистула.
Экстракардиальное кровоснабжение.
4. Комбинированные и сочетанные аномалии
29. Отхождение ЛКА от правого КС.
31. ЛКА отходит от ствола ЛА
32. Синдром Бланда – Уайта — Гарленда
34. Высокое отхождение ЛКА или ПКА
35. Отсутствие ЛКА. ПМЖА и ОА отходят отдельными устьями.
36. Миокардиальный мост
37. Коронарная фистула
38. Спасибо за внимание!
Синдром Бланда – Уайта – Гарланда у взрослых: внезапная сердечная смерть как первый симптом и долгосрочное наблюдение после успешной реанимации и операции | EP Europace
Аннотация
Представлены два случая (23-летний мужчина и 33-летняя женщина) с синдромом Бланда – Уайта – Гарланда (BWG) (аномальное происхождение левой коронарной артерии от легочной артерии). Их первым симптомом была внезапная сердечная смерть. Оба пациента подверглись хирургическому вмешательству.Один пациент получил имплантируемый дефибриллятор из-за серьезных структурных изменений левого желудочка и симптоматической неустойчивой желудочковой тахикардии; второй пациент не получает лечения. При длительном наблюдении (10,5 и 4,5 года соответственно) желудочковые тахиаритмии не рецидивировали. Оба случая показывают хороший долгосрочный прогноз у реанимированных взрослых пациентов после хирургического вмешательства по поводу синдрома BWG независимо от наличия структурных изменений.
Введение
Аномалии коронарных артерий (АКА) встречаются примерно у 1% населения в целом.CAA может включать аномальное происхождение (количество, расположение, размер, угол начала), ход (интрамуральную аортальную), окончание или структуру (свищ) коронарных артерий. 1 Большинство CAA клинически несущественны и обнаруживаются случайно во время коронарной ангиографии. Такие симптомы, как аритмия, обморок, боль в груди, инфаркт миокарда и внезапная сердечная смерть (ВСС), преимущественно связаны с ишемией миокарда и могут возникать примерно у 20% пациентов с ВГА, особенно у молодых спортсменов. 2, 3 Ишемия миокарда может развиться у пациентов с аномальной артерией, которая пересекает восходящую аорту и легочную артерию (левая или правая коронарная артерия, берущая свое начало из контралатерального коронарного ствола). 4 Интрамуральный ход проксимальной части правой коронарной артерии в стенке аорты, отрыв под острым углом и изгиб артерии — другие возможные механизмы ишемии. Кроме того, ишемия миокарда может возникать у пациентов со свищом коронарной артерии (наиболее частая САА у взрослых). 5
Аномальное происхождение левой коронарной артерии, исходящей из легочной артерии [синдром ALCAPA, также известный как синдром Бланда – Уайта – Гарланда (BWG)], является одним из врожденных САА. Пациенты с синдромом BWG, пережившие прошлое детство (только 10%), часто имеют различные симптомы ишемии миокарда, нарушение функции левого желудочка, митральную регургитацию и прогрессирующую сердечную недостаточность, в зависимости от развития коллатерального кровообращения. Внезапная сердечная смерть — другое важное, а иногда и первое клиническое проявление.В данной статье представлены результаты длительного наблюдения (10,5 и 4,5 года) за двумя взрослыми пациентами с синдромом BWG после успешной реанимации по поводу желудочковой тахиаритмии.
Кейс 1
У 23-летнего мужчины не было проблем со здоровьем до марта 1999 года, когда он испытал сердцебиение с обмороком и болью в груди во время футбольного матча в помещении. На мониторе ЭКГ регистрировалась широкая комплексная тахикардия 200 / мин, которая переросла в фибрилляцию желудочков. После успешной реанимации ЭКГ в покое выявила рубец на боковой стенке (, рисунок 1, ).Дальнейшее обследование показало аномальное происхождение левой коронарной артерии от легочной артерии. В мае 1999 г. пациенту была проведена хирургическая операция с перевязкой левой коронарной артерии и одним артериальным шунтом к левой нисходящей коронарной артерии. В периоперационном периоде обнаружен миокард низкого качества с фиброзом левой боковой стенки. После хирургического вмешательства у пациента наблюдались предобморочные состояния и учащенное сердцебиение с документально подтвержденной неустойчивой желудочковой тахикардией. Ультразвуковое исследование сердца зафиксировало стационарную дилатацию левого желудочка (LVEDD 66 мм) с фракцией выброса ~ 40% и акинезом переднеапиколатеральных сегментов.Фибрилляция желудочков была индуцирована во время электрофизиологического исследования. Была начата терапия бета-блокаторами и имплантирован кардиовертер-дефибриллятор (ИКД). За время наблюдения в течение 10,5 лет рецидивов желудочковой аритмии зарегистрировано не было.
Рисунок 1
Случай 1. ЭКГ в состоянии покоя — аномальные зубцы Q в отведениях I и aVl, отрицательные зубцы T в отведениях I, aVl, V2, V3.
Рисунок 1
Случай 1. ЭКГ покоя — аномальные зубцы Q в отведениях I и aVl, отрицательные зубцы T в отведениях I, aVl, V2, V3.
Корпус 2
33-летняя женщина, ранее не имевшая проблем со здоровьем, была реанимирована в марте 2005 г. из-за внезапной потери сознания во время вождения автомобиля. Задокументирована фибрилляция желудочков. ЭКГ в покое показала только отрицательный зубец T в aVL; УЗИ сердца в норме. Коронарная ангиография показала правую коронарную мегаартерию с шунтом слева направо в легочную артерию из-за аномального происхождения левой коронарной артерии от легочной артерии ( Рисунок 2 ).Пациенту выполнено хирургическое вмешательство с перевязкой левой коронарной артерии и одним артериальным шунтом к левой нисходящей коронарной артерии. Последующие ЭКГ с нагрузкой и холтеровское мониторирование были нормальными. За время наблюдения в течение 4,5 лет рецидивов желудочковой аритмии зарегистрировано не было; Больной протекает бессимптомно и без терапии.
Рисунок 2
Коронарная ангиография у пациента 2. Правая коронарная мега-артерия с шунтом слева направо в легочную артерию из-за аномального происхождения левой коронарной артерии от легочной артерии (вид спереди под углом справа).
Рисунок 2
Коронарная ангиография у пациента 2. Правая коронарная мега-артерия с шунтом слева направо в легочную артерию из-за аномального происхождения левой коронарной артерии от легочной артерии (правый передний косой вид).
Обсуждение
Внезапная сердечная смерть является наиболее частой причиной смерти взрослых с синдромом BWG и может быть ее первым клиническим проявлением. У этих пациентов есть два потенциальных субстрата для злокачественных желудочковых аритмий: (i) рубцовая ткань после перенесенного инфаркта миокарда может быть в основном аритмогенной или (ii) аритмия может быть вызвана острым ишемическим событием во время физической нагрузки, когда феномен обкрадывания коронарных артерий может вызвать недостаточную перфузию . 6
Два наших пациента испытали ВСС как первый симптом синдрома BWG. Коронарная ангиография показала типичную картину синдрома BWG с правой коронарной мегаартерией и хорошо развитыми межкоронарными коллатералями у наших пациентов. После постановки диагноза обоим пациентам была проведена хирургическая операция, которая является методом выбора при синдроме BWG. В литературе документально подтвержден хороший прогноз после операции у младенцев и взрослых без желудочковой тахиаритмии или ВСС. 7, 8 Однако информация о влиянии хирургического вмешательства на прогноз взрослых пациентов с синдромом BWG после ВСС ограничена.Были опубликованы только отчеты о случаях с кратким последующим наблюдением. 9, 10 Вживление дефибриллятора остается спорным вопросом. На сегодняшний день недостаточно данных, чтобы утверждать, что хирургическое вмешательство снижает риск рецидива злокачественной желудочковой аритмии у пациентов с BWG после ВСС. Желудочковые аритмии могут возникать не только в результате ишемии; возможны различные патофизиологические механизмы возникновения желудочковой тахиаритмии. 9 Этим пациентам обычно разрешается имплантация ИКД из-за наличия факторов риска ВСС.Признаки риска ВСС после хирургического вмешательства могут включать: (i) тяжелую дисфункцию левого желудочка, (ii) наличие фиброзных изменений как возможного субстрата для желудочковых аритмий, (iii) документирование неустойчивой желудочковой тахикардии во время нагрузочных тестов или холтеровского мониторирования, или (iv) положительный результат запрограммированной стимуляции желудочков. Структурные изменения левого желудочка, дисфункция левого желудочка и неустойчивая желудочковая тахикардия были причинами для установки ИКД нашему пациенту.Тем не менее, даже с учетом его факторов риска, мы не наблюдали рецидива желудочковой аритмии в течение 10 лет наблюдения.
Наши случаи двух взрослых пациентов с выжившей ВСС как первым симптомом синдрома BWG подтверждают хороший долгосрочный прогноз после хирургического вмешательства, независимо от наличия факторов риска ВСС.
Конфликт интересов: Не объявлен.
Список литературы
1,,.Коронарные аномалии: частота, патофизиология и клиническая значимость
,Circulation
,2002
, vol.105
(стр.2449
—54
) 2.Внезапная смерть юных спортсменов
,N Engl J Med
,2003
, vol.349
(стр.1064
—75
) 3,,,.Внезапная сердечная смерть от физической нагрузки у молодого спортсмена с аномальным происхождением левой коронарной артерии из противоположного синуса
,Europace
,2008
, vol.10
(стр.1022
—3
) 4,,,,.Валидация классификации аномалий коронарных артерий на основе клинической значимости
,Ангиология
,2005
, vol.56
(стр.25
—34
) 5,,,,, и др.Аномальные коронарные артерии у взрослых, обнаруженные с помощью мультиспиральной компьютерной томографии: описание случая из многоцентрового регистра и обзор литературы
,Сердечные сосуды
,2008
, vol.23
(стр.26
—34
) 6,,,,.Аномальное происхождение левой коронарной артерии из легочной артерии (ALCAPA) с фибрилляцией желудочков у взрослого: клинический случай
,J Cardiothorac Surg
,2008
, vol.3
стр.33
7,,,,, и др.Аномальное происхождение левой коронарной артерии из легочной артерии (синдром Бланда – Уайта – Гарланда) у взрослых пациентов: отдаленное наблюдение после операции
,Am Heart J
,1983
, vol.106
(стр.381
—8
) 8,.Долгосрочное наблюдение при аномальном происхождении левой коронарной артерии из легочной артерии
,Int J Cardiol
,1998
, vol.65
(стр.301
—3
) 9,,,.Успешная реанимация пациента с фибрилляцией желудочков при синдроме Бланда – Уайта – Гарланда в зрелом возрасте. История болезни
,Z Kardiol
,1998
, vol.87
(стр.560
—5
) 10,,,.Злокачественные желудочковые аритмии, обнаруживающие аномальное происхождение левой коронарной артерии от легочной артерии у двух взрослых
,Eur J Cardiothorac Surg
,1999
, vol.15
(стр.539
—41
)Опубликовано от имени Европейского общества кардиологов. Все права защищены. © Автор 2010. Для получения разрешений обращайтесь по электронной почте: [email protected].
Аневризма левой коронарной артерии при послеоперационном синдроме Бланда-Уайта-Гарланда
Мы сообщаем о случае аномальной левой коронарной артерии из легочной артерии (ALCAPA) или синдрома Бланда-Уайта-Гарланда, представляем проблемы проведения дифференциальной диагностики, и обсудите лечение синдрома.Хотя ALCAPA является редким врожденным пороком сердца, он является одной из наиболее частых причин ишемии миокарда в детстве и представляет собой диагностическую проблему. Четырехлетняя девочка была направлена к детскому кардиологу для оценки шума регургитации митрального клапана и сердечной недостаточности. Трансторакальная эхокардиограмма показала, что левая коронарная артерия (LCA) не выходит из аорты, наличие коронарного коллатерального кровообращения и умеренная регургитация митрального клапана. ALCAPA был подтвержден с помощью ангиотомографии.LCA была повторно имплантирована в аорту хирургическим путем. Через 3 года послеоперационного наблюдения у пациента развилась аневризма LCA. Диагностика ишемии сердца в детстве остается сложной задачей, и тщательная оценка коронарных артерий на эхокардиограмме является важным инструментом. В этом отчете мы представляем случай ALCAPA с необычным послеоперационным исходом.
1. Введение
Аномальная левая коронарная артерия из легочной артерии (ALCAPA) или синдром Бланда-Уайта-Гарланда является редким врожденным пороком сердца, на долю которого приходится 0.25–0,5% всех врожденных пороков сердца [1]. Это одна из наиболее частых причин ишемии миокарда в детстве, и, если ее не лечить, она может привести к летальному исходу с уровнем смертности 80–90% в течение первого года жизни [2].
Наиболее частые клинические проявления ALCAPA включают пароксизм плача, бледность, потоотделение и признаки сердечной недостаточности у младенцев. Диагностика ишемии миокарда в детском возрасте представляет собой сложную задачу и часто ошибочно диагностируется как колики у младенцев. В случаях, когда ишемия сердца не перерастает в летальный исход, она может вызвать дилатационную кардиомиопатию, сердечную недостаточность и / или регургитацию митрального клапана, как в случае, описанном здесь.В 10–15% случаев пациенты остаются бессимптомными до тех пор, пока не произойдет внезапный летальный исход после интенсивной физической нагрузки в результате ишемии сердца. Клиническое течение зависит от степени наличия коллатеральных сосудов между коронарными артериями, что позволяет пациентам дожить до зрелого возраста [3].
Восстановление двойной коронарной артерии путем прямой реимплантации аорты является методом выбора при ALCAPA, и операция должна выполняться сразу после подтверждения диагноза. Долгосрочные результаты удовлетворительны, риск позднего стеноза или окклюзии повторно имплантированного коронарного сосуда ниже.Однако развитие аневризмы левой коронарной артерии (ЛКА) после хирургической коррекции ALCAPA встречается крайне редко [4].
Это клинический случай педиатрического пациента, который обратился через два года после восстановления ALCAPA (прямая реимплантация LCA в аорту) с аневризмой LCA, диагностированной при эхокардиографии, с акцентом на трудности этого диагноза.
2. Изучение клинического случая
Четырехлетняя девочка обратилась к детскому кардиологу из-за низкого веса и шума в сердце.Она родилась на 38 неделе беременности путем кесарева сечения и весила 2,915 г, с оценкой по шкале Апгар 9 через 1 минуту, а также через 5 минут. В течение первых 2-3 месяцев после рождения родители рассказали, что у нее наблюдались эпизоды бледности и раздражительности, которые были диагностированы как детские колики.
При первом обследовании ребенок был бледным и весил меньше для своего возраста (-счет = -2) на основании диаграмм роста ВОЗ и имел симптомы непереносимости физических упражнений. Частота сердечных сокращений составляла 129 ударов в минуту, артериальное давление — 90/60 мм рт.Аускультация сердца показала нормальные сердечные тоны (S1 и S2) и систолический шум (степень 3/6) в митральной области с облучением подмышечной впадины.
Исходная электрокардиограмма (ЭКГ) показала синусовый ритм 135 уд / мин, нормальный QTc (0,42 с), признаки увеличения левого желудочка, отрицательные и глубоко инвертированные зубцы T в V4-5-6, с нормальными зубцами Q. Рентгенограмма грудной клетки показала кардиомегалию. Трансторакальная эхокардиограмма (ТТЭ) выявила дилатацию левого желудочка с нормальной систолической функцией, умеренную регургитацию митрального клапана, кровоток из LCA в легочный ствол по цветному допплерографическому исследованию и диффузную эктазию правой коронарной артерии (RCA) с коронарным коллатеральным кровообращением.ALCAPA был подтвержден коронарной компьютерной томографией (КТ) ангиографией (рисунки 1 (а) и 1 (б)).
Ребенок успешно прооперирован с прямой реимплантацией LCA в аорту. Устье LCA иссекали вместе с пуговицей из окружающей ткани легочной артерии, и легочную артерию пересекали. LCA была хорошо мобилизована на левую сторону корня аорты, что обеспечивало отсутствие напряжения или перекручивания артерии. Дефект легочной артерии исправлен наложением перикардиальной пластыря.Послеоперационная TTE показала, что LCE соединен с аортой с нормальным кровотоком, умеренной регургитацией митрального клапана и нормальной фракцией выброса левого желудочка (метод Симпсона). Через 6 месяцев прием антиагрегантов (аспирин) был отменен. После 3-летнего наблюдения у пациента возник эпизод боли в груди во время физической активности. ЭКГ показала зубцы T на уровне V4-5-6 и нормальный уровень тропонина T (0,06; норма <0,014). TTE выявила мешковидную аневризму LCA (6,5 × 8 мм / 0,4 см 2 ).КТ-ангиография не показала стеноза или тромба, а также коронарной аневризмы IV типа в месте анастомоза LCA-аорта (рис. 1 (c)). Тесты на возможные системные заболевания, связанные с коронарной аневризмой, были отрицательными, показывая нормальные клетки крови, нормальную скорость оседания эритроцитов, нормальную ЧТВ, отрицательные анти-ДНК и антикардиолипины, а также нормальные уровни C3, C4, CH50 и C-реактивного белка. Обследования на атеросклеротические заболевания и генетические синдромы также были отрицательными. Для оценки перфузии сердца была получена сцинтиграфия миокарда в состоянии покоя и нагрузки, которая также была нормальной.В настоящее время у пациента нет симптомов, он принимает аспирин и бета-адреноблокаторы. Были запрещены высокоэффективные, соревновательные и столкновительные виды спорта, и ежегодно проводились стресс-тесты для выработки рекомендаций по физической активности.
3. Обсуждение
ALCAPA или синдром Бланда-Уайта-Гарланда — чрезвычайно редкое врожденное заболевание сердца, которое, по оценкам, встречается у 1 случая на 300 000 живорождений. Хотя обычно это изолированный дефект, примерно в 5% случаев он может быть связан с другими сердечными аномалиями [5].Подобно коликам у младенцев, ишемия миокарда может проявляться в виде пароксизмов бледности и раздражительности и ее следует подозревать, когда эти признаки связаны с сердечной недостаточностью, изменениями ЭКГ и кардиомегалией [3].
У педиатрических пациентов ТТЭ считается основным неинвазивным диагностическим методом исследования [6]. Трехмерная эхокардиография в режиме реального времени представляет собой новый подход к улучшению изображений сердца при обычном TTE. Диагностические критерии ALCAPA с использованием эхокардиографии включают: расширенную ПКА, обратный цветной допплеровский поток от LCA к легочной артерии и заметный перегородочный кровоток от коллатерализации.Диагноз необходимо подтвердить, установив происхождение LCA из легочного ствола [3]. Другие неинвазивные методы включают КТ или магнитно-резонансную коронарную ангиографию с превосходной точностью оценки происхождения аномалий LCA [7]. Катетеризация сердца должна быть показана для установления диагноза, когда другие неинвазивные методы оказались неэффективными. Кроме того, сцинтиграфия миокарда является предпочтительным методом оценки жизнеспособности миокарда и стратификации риска при ишемической болезни сердца.В настоящее время в большинстве случаев стресс-сцинтиграфия миокарда выполняется с использованием однофотонной эмиссионной компьютерной томографии (ОФЭКТ) с контролем ЭКГ для одновременной оценки перфузии миокарда и сердечной функции [5, 7].
После диагностики ALCAPA раннее хирургическое лечение имеет решающее значение для исправления дефекта и предотвращения осложнений. Предпочтительным хирургическим методом является восстановление двойной коронарной системы [8]. У детей предпочтительным хирургическим вмешательством является реимплантация с перемещением LCA из легочной артерии в аорту.Во время восстановления ALCAPA LCA должна быть хорошо мобилизована, чтобы избежать напряжения или перегиба коронарной артерии и предотвратить послеоперационные осложнения, такие как стеноз или окклюзия повторно имплантированной коронарной и сердечной ишемии. Если прямая реимплантация LCA невозможна, ее можно подключить к аорте с помощью внутрилегочного туннеля, такого как метод Takeuchi [9, 10]. Другие варианты хирургического вмешательства включают простую перевязку LCA и шунты с использованием трансплантатов подкожной вены или артерий. В целом у пациентов отмечалось улучшение регургитации митрального клапана и функции левого желудочка после хирургической коррекции, в основном, когда операция проводилась в возрасте до 1 года [10].Хотя когда-либо описывался случай гигантской коронарной артерии у взрослого пациента после операции Takeuchi, обнаружение коронарной аневризмы в повторно имплантированной LCA для ALCAPA является чрезвычайно редким и неожиданным [4].
Атеросклеротические аневризмы, болезнь Кавасаки, артериит Такаясу и свищ коронарной артерии являются возможными дифференциальными диагнозами с ALCAPA путем расширения коронарной артерии. Важные аспекты каждого из этих заболеваний описаны в Таблице 1 [3].
| ||||||||||||||||||||||
Клиническое лечение коронарной аневризмы состоит из попыток предотвратить тромбоэмболические осложнения.Длительная антитромбоцитарная терапия рекомендуется пациентам с аневризмой коронарной артерии малого и среднего размера (> 3 мм, но <6 мм), как в описанном случае. Дополнительная терапия с антитромботическим режимом рекомендуется пациентам с большой аневризмой (> 6 мм) и пациентам, у которых коронарная артерия содержит множественные аневризмы [11]. Классификация дилатации коронарной артерии описана в Таблице 2.
| ||||||||||||||||||||||
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
(PDF) Синдром Блэнда-Уайта-Гарланда у новорожденного с обзором литературы
Сунилкумар Миннесота: ALCAPA www.jrmds.in
Журнал исследований в области медицины и стоматологии | Vol. 3 | Выпуск 1 | Январь — март 2015 г.
больных обращаются в течение первых 1-2 месяцев жизни [1].
Отсроченные проявления ишемии миокарда,
с МР позже в детстве или даже в зрелом возрасте с
периодической одышкой, стенокардией, синкопальными состояниями или
Сообщалось овнезапной смерти [1,6]. Сообщалось о случае 72-летней
женщины с ALCAPA [7].
Необходимо тщательное клиническое обследование, и
обычно выявляет систолический шум МР и хорошо слышен
хорошо в апикальной левой прекардиальной области в 70% случаев
как в нашем случае [1]. Могут присутствовать признаки ЗСН. .
Выступает прекардиальный импульс ЛЖ
, который смещен как вниз, так и в сторону. Также
повышенная интенсивность легочного компонента второго тона сердца
может наблюдаться при гипертензии PA
, вторичной по отношению к повышенному давлению в левом предсердии
.Может наблюдаться увеличение печени, и
периферические импульсы могут быть уменьшены по интенсивности
вторично по отношению к низкому сердечному выбросу в случаях тяжелой
CHF. У такого ребенка следует учитывать возможность таких состояний, как
дилатационная кардиомиопатия, свищ коронарной артерии, недостаточность митрального клапана
, вирусный миокардит, большие шунты слева направо
и смешанные поражения с повышенным легочным кровотоком
дифференциал
диагностика [1,8].
Диагноз ALCAPA основан на высокой степени клинического подозрения
, но важным инструментом является ЭКГ [9].
При ALCAPA переднебоковая картина инфаркта с зубцами q шириной
(> 30 мс) наблюдается в отведениях I, aVL,
без зубцов q в отведениях II, III и aVF. Плохое прогрессирование зубца R
в прекардиальных отведениях с внезапным переходом на
к qr также является важным результатом для подтверждения диагноза
.CXRAY выявляет кардиомегалию с
или без застойных легочных вен [8,9]. Анализ на изоферменты Cardiac
не помогает в диагностике.
2DECHO с цветным доплеровским картированием потока часто является диагностическим. Использование цветного картирования скорости потока
полезно для демонстрации ретроградного потока из аномальной левой коронарной артерии
в легочный ствол [9].
Повышенная эхогенность сосочков левого желудочка
мышц, рубцы в миокарде
наряду с МР, дисфункцией левого желудочка наряду с
аномалиями движения стенки сердца [9].Стандартным диагностическим методом
является аортография
или селективная правосторонняя коронарная артериография [10].
Лечение ALCAPA включает сначала стабилизацию
с контролем ХСН с помощью диуретиков,
лекарств для снижения нагрузки и инотропных препаратов.
Кислород снижает сопротивление легочных сосудов, а
увеличивает коронарное проникновение из ПКА в ЛА и
, поэтому введение 100% кислорода постулируется как вредное для здоровья.Хирургическое вмешательство — это процедура выбора
, так как лечение с уменьшением постнагрузки и
использование ионотропных препаратов снова может усугубить ишемию
[11]. Перевязка LCA в ее происхождении от основного PA
была выполнена в прошлом, и у пациента сохранялся риск эпизодов ишемии и внезапной смерти
. Текущие процедуры реваскуляризации
обеспечивают создание системы коронарной артерии
2 посредством прямой реимплантации
, анастомоза левой подключичной артерии
к коронарной артерии, обхода подкожной вены
трансплантата или хорошо известной процедуры Такеучи, которая представляет собой трансплантат
создание аортопульмонального окна и внутрилегочного туннеля
, идущего от аномального устья
к окну [12].Реконструкция митрального клапана
не требуется. Большинство пациентов чувствуют себя очень хорошо, и
симптомов ХСН исчезают вместе с нормализацией
изменений ЭКГ. Диуретики и снижение постнагрузки необходимо продолжать до
до значительного улучшения функции левого желудочка
и снижения MR.
Осложнения после операции редки. Сердечные
аритмии следует тщательно контролировать.
Сердечно-сосудистый магнитный резонанс (CMR) — это
неинвазивный инструмент, без ионизирующего излучения инструмент для поиска
на предмет переднебокового субэндокардиального фиброза миокарда
после операции.Стресс-аденозин CMR-перфузия
выявляет обратимую ишемию у этих пациентов из-за окклюзии
LCA [13].
В этом тематическом исследовании делается вывод о том, что осведомленность о
ALCAPA среди лечащих врачей очень важна
для того, чтобы не пропустить это серьезное спасительное состояние
у плачущего младенца или у ребенка с расширенным LV
. Операции хирургической реваскуляризации
спасают жизнь и являются предпочтительным методом лечения.ALCAPA имеет
хороший прогноз при ранней диагностике с помощью простых неинвазивных инструментов
, таких как ЭКГ, и диагностического
2DECHO, чтобы подтвердить его.
ССЫЛКИ
1. Wilson CL, Dlabal PW, Holeyfield RW, Akins CW,
Knauf DG. Аномальное происхождение левой коронарной
артерии из легочной артерии. История болезни и
обзор литературы, касающейся подростков и
взрослых.J. Thorac Cardiovasc Surg, 1977; 73: 887–
93.
2. Fontana RS, Edwards JE. Врожденное сердечное заболевание
: обзор 357 тематических исследований
Патологически. У. Б. Сондерс; 1962: 291.
3. Bland EF, White PD, Garland J. Врожденные
аномалии коронарных артерий: отчет о
необычном случае, связанном с гипертрофией сердца.
Am Heart J, 1933; 8: 787–801.
4. Менахем С., Венейблс AW.Аномальная левая
коронарная артерия из легочной артерии: образец 15
года. Br Heart J, 1987; 58: 378-84.
Аномальная левая коронарная артерия из легочной артерии
Определение
Аномальная левая коронарная артерия из легочной артерии (ALCAPA) — порок сердца. Левая коронарная артерия (ЛКА), по которой кровь идет к сердечной мышце, начинается от легочной артерии, а не от аорты.
ALCAPA присутствует при рождении (врожденная).
Видео: Обзор врожденных пороков сердца (ВПС)
Альтернативные названия
Аномальное происхождение левой коронарной артерии, исходящей из легочной артерии; ALCAPA; Синдром ALCAPA; Синдром Блэнда-Уайта-Гарланда; Врожденный порок сердца — ALCAPA; Врожденный дефект — ALCAPA
Причины
ALCAPA — это проблема, которая возникает, когда сердце ребенка развивается на ранних сроках беременности. Развивающийся кровеносный сосуд к сердечной мышце не прикрепляется правильно.
В нормальном сердце LCA берет начало в аорте.Он поставляет богатую кислородом кровь к сердечной мышце на левой стороне сердца, а также к митральному клапану (сердечному клапану между верхней и нижней камерами сердца слева). Аорта — это главный кровеносный сосуд, который переносит богатую кислородом кровь от сердца к остальным частям тела.
У детей с ALCAPA LCA берет начало в легочной артерии. Легочная артерия — это главный кровеносный сосуд, который переносит бедную кислородом кровь от сердца к легким для сбора кислорода.
Аномальная левая коронарная артерия
Когда возникает этот дефект, кровь с недостатком кислорода переносится к сердечной мышце на левой стороне сердца. Следовательно, сердечная мышца не получает достаточно кислорода. Ткань начинает отмирать из-за недостатка кислорода. Это может вызвать сердечный приступ у малыша.
Состояние, известное как «коронарное обкрадывание», еще больше повреждает сердце у младенцев с ALCAPA. Низкое кровяное давление в легочной артерии заставляет кровь из аномально связанной LCA течь обратно в легочную артерию, а не в сердечную мышцу.В результате в сердечную мышцу поступает меньше крови и кислорода. Эта проблема также может привести к сердечному приступу у ребенка. Коронарное обкрадывание развивается со временем у детей с ALCAPA, если заболевание не лечить на ранней стадии.
Симптомы
Симптомы ALCAPA у младенцев включают:
- Плач или потливость во время кормления
- Раздражительность
- Бледная кожа
- Плохое кормление
- Учащенное дыхание
- колики)
Симптомы могут появиться в течение первых 2 месяцев жизни ребенка.
Экзамены и тесты
Обычно ALCAPA диагностируется в младенчестве. В редких случаях этот дефект не диагностируется, пока кто-то не станет ребенком или взрослым.
Во время обследования поставщик медицинских услуг, скорее всего, обнаружит признаки ALCAPA, в том числе:
Тесты, которые можно заказать, включают:
- Эхокардиограмма, которая представляет собой ультразвуковое исследование, которое исследует структуры сердца и кровоток внутри сердца
- Электрокардиограмма (ЭКГ), которая измеряет электрическую активность сердца
- Рентген грудной клетки
- МРТ, которая дает подробное изображение сердца
- Катетеризация сердца, процедура, при которой тонкая трубка (катетер) вводится в сердце, чтобы видеть кровоток и проводить точные измерения артериального давления и уровня кислорода
Лечение
Для коррекции ALCAPA требуется операция.В большинстве случаев требуется только одна операция. Однако операция будет зависеть от состояния ребенка и размера вовлеченных кровеносных сосудов.
Если сердечная мышца, поддерживающая митральный клапан, серьезно повреждена из-за недостатка кислорода, ребенку также может потребоваться операция по ремонту или замене клапана. Митральный клапан контролирует кровоток между камерами в левой части сердца.
Пересадка сердца может быть сделана в случае, если сердце ребенка серьезно повреждено из-за недостатка кислорода.
Используемые лекарства включают:
- Водные таблетки (диуретики)
- Лекарства, которые усложняют работу сердечной мышцы (инотропные агенты)
- Лекарства, снижающие нагрузку на сердце (бета-блокаторы, ингибиторы АПФ)
Перспективы (Прогноз)
Без лечения большинство младенцев не доживают до первого года жизни. Дети, которые выживают без лечения, могут иметь серьезные проблемы с сердцем. Младенцы с этой проблемой, которые не получают лечения, могут внезапно умереть в течение следующих лет.
При раннем лечении, например хирургическом вмешательстве, большинство младенцев чувствуют себя хорошо и могут рассчитывать на нормальную жизнь. Потребуется регулярное наблюдение у кардиолога (кардиолога).
Возможные осложнения
Осложнения ALCAPA включают:
- Сердечный приступ
- Сердечная недостаточность
- Проблемы с сердечным ритмом
- Необратимое повреждение сердца
Когда обращаться к медицинскому работнику
Позвоните своему поставщику, если ваш ребенок:
- Быстро дышит
- Выглядит очень бледным
- Кажется расстроенным и часто плачет
Изображения
Ссылки
Brothers JA, Frommelt MA, Jaquiss RDB, Myerburg RJ, Fraser CD Jr, Tweddell.Рекомендации экспертов по консенсусу: аномальное аортальное происхождение коронарной артерии. J Торакальная кардиоваскулярная хирургия . 2017; 153 (6): 1440-1457. PMID: 28274557 www.ncbi.nlm.nih.gov/pubmed/28274557.
Brothers JA, Gaynor JW. Хирургия врожденных аномалий коронарных артерий. В: Sellke FW, del Nido PJ, Swanson SJ, ред. Хирургия грудной клетки по Сабистону и Спенсеру . 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2016: глава 124.
Клигман Р.М., Stanton BF, St. Geme JW, Schor NF.Другие врожденные пороки сердца и сосудов. В: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, ред. Учебник педиатрии Нельсона . 20-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2016: глава 432.
Результат хирургического лечения аномального происхождения левой коронарной артерии из легочной артерии (ALCAPA) у новорожденных | Кардиоторакальный хирург
В этом ретроспективном исследовании пациенты были набраны из баз данных двух специализированных кардиологических центров (Университетская больница короля Абдулазиза и Специализированная больница и исследовательский центр имени короля Фейсала, Джидда, Саудовская Аравия) с 2011 по 2018 год.В исследование были включены пациенты в возрасте до 1 года, которым была проведена пластика аномальной левой коронарной артерии из легочной артерии. Исследование было одобрено комитетом по этике университетской больницы короля Абдель Азиза, номер ссылки (179-18). Исследование было проведено в соответствии с этическими принципами, соответствующими Хельсинкской декларации, и родители / опекуны пациентов дали согласие на участие; поэтому было получено письменное согласие.
Регистрировались параметры пациентов, включая возраст на момент операции, связанные с ней аномалии, тип операции и продолжительность.Послеоперационные параметры включали осложнения, продолжительность вентиляции, потребность в экстракорпоральной мембранной оксигенации (ЭКМО), продолжительность пребывания в отделении интенсивной терапии (ОИТ), а также инотропное использование и продолжительность. Кроме того, оценивались время пребывания в больнице и последующее наблюдение (продолжительность, осложнения и вмешательства). ECHO пациентов документировали до и после операции и включали степень митральной регургитации, фракцию выброса и фракционное укорочение.
Хирургическая техника
Хирургический доступ — срединная стернотомия.Перикард вскрыли и подвесили, после чего удалили вилочковую железу. Было начато искусственное кровообращение, и сразу же разветвленные легочные артерии были закрыты.
Процедура Такеучи (случаи 1 и 5)
Основная легочная артерия была разрезана в поперечном направлении, и была идентифицирована левая аномальная коронарная артерия, выходящая из не обращенного к лицу синуса, очень близко к спайке легочного клапана. Была получена большая пуговица из левой аномальной коронарной артерии, и была достигнута адекватная мобилизация сосуда.Не было достаточного расстояния или ткани для того, чтобы этот сосуд достиг восходящей аорты; Таким образом, была взята ткань перикарда и сформирована трубчатая структура, которая была анастомозирована с устьем этой аномальной левой коронарной артерии и восходящей аортой после создания окна в левом нижнем крае восходящей аорты. Анастомоз выполняли непрерывным швом 7-0 Proline. Затем была увеличена задняя стенка основной легочной артерии и выполнен повторный анастомоз легочных артерий.Пациентов успешно отлучили от шунтирования. Были вставлены грудная трубка и провод кардиостимулятора. В случае 1 были вставлены линии перитонеального диализа, и грудная клетка была закрыта пластырем. В случае 5 грудная клетка была закрыта грудными тросами.
Реимплантация левой коронарной артерии (случаи 2, 3 и 4)
Единственная левая коронарная артерия была повторно имплантирована в аорту, и была выполнена пластика легочной артерии. Были вставлены грудная трубка и провод кардиостимулятора. Сундук был закрыт пластырем. В случае 3 было выполнено закрытие прямого дефекта межжелудочковой перегородки (ДМЖП), а в случае 4 — восстановление митрального клапана (МК).
Послеоперационное наблюдение
Пациенты наблюдались с помощью эхокардиографии через 1 день, 1 и 4 месяца, а также через 1, 2 и 3 года после операции. Последующее наблюдение проводилось детскими кардиологами и включало эхокардиографию (EF, MR и FS), а параметры измеряли в M-режиме.
Качество жизни оценивалось с помощью анкетного интервью. Анкета была утверждена двумя консультантами. Анкета проводилась по телефону и состояла из открытых вопросов и вопросов с несколькими вариантами ответов.Он был направлен на оценку качества жизни после операции и фиксировал следующие данные: достижение основных этапов, лекарства, симптомы и осложнения.
Статистический анализ
Данные анализировали в SPSS версии 20 (IBM Corporation, Чикаго, Иллинойс, США). Непрерывные данные были представлены в виде медианы, а диапазонные и категориальные данные — в виде числа и процента. Категориальные данные сравнивали с использованием точного критерия Фишера и числовых данных по критерию Манна-Уитни. Парный тест t использовался для сравнения дооперационных и послеоперационных параметров.Для оценки выживаемости при последнем наблюдении использовали метод Каплана-Мейера.
Публикация | Centogene
- Home
- Science
- Секвенирование всего экзома при редком заболевании: пациент с аномальной левой коронарной артерией из легочной артерии (синдром Бланда-Уайта-Гарланда)
Проф. Незих Хеким, доктор философии Проф. Талантбек Батыралиев, д.м.н. Даниэль Трухильано, доктор философии Проф.Вэй Ван, доктор философии Колле Дандара, доктор философии Проф. Зарема Карбен, доктор медицины Эйюп Илькер Сайгили, доктор философии Проф. Зафер Четин, доктор философии Дениз Михчоглу Проф. Сердар Тюркмен, MD Мехмет Али Икидаг, доктор философии Мехмет Али Кюче Проф. Арндт Рольфс, доктор медицины
1 мая 2016 г. OMICS — Журнал интегративной биологии, том 20, номер 5, 2016
doi: 10.1089 / omi.2016.0046
Аномальное происхождение левой коронарной артерии из легочной артерии (ALCAPA), также известное как синдром Бланда-Уайта-Гарланда, является редкой врожденной аномалией, встречающейся в 1 случае на 300 000 живорождений. О ALCAPA сообщалось в Brooks (1885), но существуют огромные пробелы в знаниях о родословной, эпидемиологии и генетических / геномных исследованиях ALCAPA. Наш поиск опубликованной литературы по PUBMED с использованием ключевых слов ALCAPA и «мутация» или «полиморфизм» выявил только одно совпадение, касающееся анализа одного гена-кандидата (Sawaya et al., 2011). Геномные корреляты этого редкого заболевания особенно отсутствуют и очень необходимы для нового понимания будущих новых диагностических средств и потенциальных терапевтических вмешательств. ALCAPA ассоциируется с гибелью миокардиальных клеток, сердечной недостаточностью и часто со смертностью, когда он не лечится. Здесь мы сообщаем результаты первого полного секвенирования экзома (WES) пациента с ALCAPA, за которым наблюдали в течение 8 лет; его клиническое течение было описано ранее в другом месте (Türkmen et al., 2014)
Открыть статьюОтчет о клиническом случае и обзор литературы — тема исследовательской статьи по клинической медицине.Скачайте научную статью в формате PDF и читайте ее бесплатно в открытом научном центре CyberLeninka.
BMC Surgery
BioMed Central
История болезни
Давно переживший синдром Бланда-Уайта-Гарланда с системным дополнительным снабжением: отчет о болезни и обзор литературы
N Barbetakis * 1, A Efstathiou1, N Efstathiou2, P Papagiannopoulou3, V Soulountsi3 и I Fessatidis1
Открытый доступ
Адрес: 1 Отделение кардиоторакальной хирургии, Геники Клиники, Салоники, Греция, 2 Отделение кардиологии, Геники Клиники, Салоники, Греция и 3 Отделение интенсивной терапии, Геники Клиники, Салоники, Греция
Электронная почта: N Barbetakis * — nibarb @ otenet.гр; Эфстатиу — [email protected]; N Efstathiou — [email protected]; П. Папагианнопулу — [email protected]; В Сулунси — [email protected]; I Fessatidis — [email protected] * Автор, ответственный за переписку
Опубликовано: 15 декабря 2005 г. Поступило: 22 мая 2005 г.
BMC Surgery 2005, 5:23 doi: l0.ll86 / l47l-2482-5-23 Принято: 15 декабря 2005 г.
Эта статья доступна по адресу: http://www.biomedcentral.cOm/l47l-2482/5/23 © 2005 Barbetakis et al; лицензиат BioMed Central Ltd.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно процитировано.
Аннотация
Предпосылки: синдром Лэнда-Уайта-Гарланда (аномальное происхождение левой коронарной артерии от легочной артерии) — редкое заболевание, которое может привести к инфаркту миокарда, застойной сердечной недостаточности и иногда к смерти в раннем младенческом периоде.Представление клинического случая: Представлен успешно пролеченный случай 45-летней матери 2 детей с синдромом Бланда-Уайта-Гарланда и сопутствующей тяжелой митральной регургитацией. Последующая терапия состояла из перевязки аномального происхождения левой коронарной артерии, анастомоза левой внутренней молочной артерии с левой передней нисходящей ветвью и замены митрального клапана. Непрерывный кровоток из устья левой коронарной артерии во время экстракорпорального кровообращения и пережатия аорты предполагал системное коллатеральное кровоснабжение.Выводы: Распознавание и диагностика синдрома Бланда-Уайта-Гарланда важны из-за его потенциально опасных для жизни осложнений.
Фон
Аномальное происхождение левой коронарной артерии, исходящей из легочной артерии (синдром Бланда-Уайта-Гарланда, также известный как синдром ALCAPA), является редкой врожденной аномалией, поражающей 1 из 300 000 живорожденных, что составляет 0,5% случаев врожденного сердца. болезнь [1].
Пациенты с синдромом Bland-White-Garland (BWG), пережившие прошлое детство, часто имеют различные симптомы ишемии миокарда, нарушение функции левого желудочка, митральную регургитацию и прогрессирующую сердечную недостаточность, в зависимости от развития коллатерального кровообращения.Большинство пациентов умирают в младенчестве [2].
Представлен случай 45-летней женщины, поступившей в наше учреждение с диагнозом митральная регургитация. Детальная диагностика выявила синдром BWG. Последующая терапия состояла из перевязки аномального происхождения левой коронарной артерии, анастомоза левой внутренней молочной артерии (LIMA) с левой передней нисходящей ветвью (LAD) и замены митрального клапана механическим протезом.
Кейс-презентация
45-летняя мать двоих детей поступила в нашу больницу по поводу прогрессирующей одышки при физической нагрузке, утомляемости и кровохарканья.Ее беременность и роды протекали нормально. Известно, что у пациента было сердечное сокращение. Страница 1 из 5 (номер страницы не для цитирования)
Рисунок!
Тяжелая митральная регургитация.
мур с 15 лет. Физикальное обследование показало регулярный пульс 72 удара в минуту, артериальное давление 120/70 мм рт.ст. и пансистолический шум на верхушке. Клинических признаков левой или правой сердечной недостаточности не было.
Электрокардиограмма показала аномалии боковой реполяризации, отклонение оси влево и плохое прогрессирование зубца R (V1-V3).На рентгенограмме грудной клетки выявлена кардиомегалия (кардиотораксическое соотношение: 60%). Трансторакальная эхокардиография показала умеренно расширенный левый желудочек с удовлетворительным сокращением (фракция выброса: 60%) и тяжелой митральной регургитацией (рис. 1). Чреспищеводная эхокардиограмма показала расширенную правую коронарную артерию, отходящую от правой коронарной дуги. Происхождение левой коронарной артерии в створке левой коронарной артерии не обнаружено. Также была обнаружена возможная связь между левой коронарной артерией и легочной артерией, но было невозможно оценить направление потока (рис. 2).
Коронарная ангиография показала, что расширенная правая коронарная артерия возникает из соответствующего синуса Вальсальвы, но левая коронарная артерия не может быть идентифицирована.
левая коронарная артерия и легочный ствол снабжались коллатералями.
Отбор образцов сатурации во время катетеризации правых отделов сердца показал слабый шунт слева направо (Qp / Qs = 1,6 / 1) с четким разрывом насыщения 15% между нижним и верхним отделами легочного ствола (64,2% и 79,3% соответственно).Также была подтверждена легочная гипертензия (систолическое давление: 61 мм рт. Ст., Диастолическое давление: 22 мм рт. Ст.). Пациенту проведена хирургическая коррекция.
Первоначально был выполнен анастомоз ЛИМА и ПМЖВ. Окружные или тупые маргинальные артерии не были пересажены из-за малого калибра. После установления экстракорпорального кровообращения и пережатия аорты сердце было остановлено с помощью холоднокровного кардиоплегического раствора. При легочной артериотомии выявлено устье левой коронарной артерии на правой заднебоковой стенке легочного ствола на 0,5 см выше задней спайки клапана легочной артерии.Во время процедуры наблюдался непрерывный отток крови из устья левой коронарной артерии, несмотря на кардиоплегию и отсутствие коронарного кровообращения,
Рисунок2
Возможное сообщение между левой коронарной артерией и легочной артерией.
указывает на системное кровоснабжение левой коронарной артерии. Перевязку аномального происхождения левой коронарной артерии проводили кисетным полипропиленовым швом с венозными тампонами.
Митральный клапан оказался тонким и хрупким, и восстановить его было невозможно. Замена производилась механическим протезом. Задний листочек сохранен. На иссеченном клапане обнаружена патология миксоматозной дегенерации.
Отлучение от искусственного кровообращения прошло без осложнений, и наблюдалось немедленное спонтанное восстановление ритмической функции сердца со стабильным синусовым ритмом. Послеоперационный период прошел без осложнений. Три месяца спустя одышка у пациента улучшилась на одно занятие по NYHA, значительно улучшилась переносимость физической нагрузки.
Заключение
Bland, White and Garland впервые сообщили о связи аномального происхождения левой коронарной артерии от легочной артерии с гипертрофированным левым желудочком и приступами одышки, бледности и обильного потоотделения у мальчика, умершего в возрасте 3,5 месяцев [3] . Расчетная частота синдрома BWG составляет 1/300 000 живорождений (от 0,24% до 0,46% всех врожденных пороков сердца). Около
считают, что это значительная недооценка истинной заболеваемости, так как многие пациенты могут не иметь симптомов до самой смерти и, следовательно, оставаться недиагностированными [4].Синдром BWG развивается до рождения, когда системное давление и давление в легочной артерии равны, а антеградный кровоток наблюдается как в левой, так и в правой коронарной артерии. В неонатальном периоде это постепенно изменяется по мере снижения легочного артериального давления, закрытия артериального протока и изменения кровотока в левой коронарной артерии. Развитие коллатерального кровообращения между правой и левой коронарной артерией во время закрытия протока и снижения легочного давления будет определять степень ишемии миокарда.Пациенты с хорошо установленными коллатералями были классифицированы как «взрослый тип», а пациенты без коллатералей — как «инфантильный тип». Эдвардс считает, что эти функциональные состояния на самом деле представляют разные фазы коллатерального кровообращения, и изменения, вызываемые каждым пациентом, определяют его клиническое течение [5]. В редких случаях пациенты могут дожить до шестого или седьмого десятилетия жизни [6].
Начало симптомов обычно наблюдается в неонатальном периоде. Начиная с 1–3 месяцев кормление или плач вызывают одышку, обильное потоотделение, бледность, утомляемость и подобие боли.Между приступами физический осмотр часто бывает нормальным. Признаки сердечной недостаточности и недостаточности
процветают. Однако сообщалось о полностью бессимптомных взрослых пациентах [7,8]. У нашей пациентки не было симптомов до 44 лет, у нее было 2 неосложненных беременности и родов. Nightingale et al и Maeder et al аналогичным образом сообщили о трех пациентках с протекающими без осложнений беременностями [9,10]. Можно предположить, что бессимптомное течение нашего пациента было связано с оптимальным балансом между достаточным коллатеральным потоком из правой в левую коронарные артерии, минимальным коронарным захватом из легочной артерии и системным кровоснабжением левой коронарной артерии.Возможность атеросклероза коллатерального кровообращения могла быть причиной того, что у этого пациента в возрасте 45 лет появились симптомы заболевания. Доказательств наличия этого системного коллатерального питания не было, но непрерывный отток крови из устья левой коронарной артерии во время экстракорпорального кровообращения является убедительным доказательством. Пациентке после операции были рекомендованы магнитно-резонансная томография и ангиография, но она отказалась. Существует три похожих случая, описывающих синдром BWG с возможным системным коллатеральным предложением [1113].Только в одном из них ангиография подтвердила системное кровоснабжение бронхиальной артерии.
Электрокардиографические аномалии синдрома BWG включают отклонение оси влево, аномальные зубцы Q в отведениях I и aVL, плохое прогрессирование зубцов R, напоминающее боковой инфаркт миокарда, и гипертрофию левого желудочка (с депрессией сегмента ST или без нее). Теоретически, чем шире коронарные коллатерали, тем лучше сохраняется функция миокарда из-за отсутствия ишемии, хотя в этом случае степень коронарного обкрадывания может стать значительной.
Легочная гипертензия постепенно развивается из-за сочетанного шунтирования слева направо, дисфункции левого желудочка и митральной регургитации. Считается, что митральная регургитация является результатом дисфункции ишемизированных папиллярных мышц и прилегающего миокарда. Редко митральная регургитация возникает из-за пролапса или связанного с ним поражения, такого как митральная щель или короткие хорды [14]. В нашем случае тяжелая регургитация была вызвана скорее миксоматозной дегенерацией митрального клапана, чем ишемической митральной регургитацией, на что указывают патологические данные иссеченного клапана.
Хирургическое вмешательство рекомендуется пациентам с синдромом BWG даже при отсутствии симптомов или значительном синдроме шунтирования слева направо, учитывая риск желудочковых аритмий и внезапной смерти [15]. По возможности, особенно у детей, будет установлена 2-коронарная система путем прямой имплантации левой коронарной артерии в восходящую аорту. Альтернативные варианты, более предпочтительные для взрослых пациентов, включают перевязку устья левой коронарной артерии в сочетании с аортокоронарным шунтированием с использованием венозных трансплантатов, внутренних мам-
.морская артерия или лучевая артерия [16].Реимплантация у взрослых технически сложна из-за растяжения коронарных артерий и хрупкости расширенной коронарной артерии. Упрощенный метод был недавно описан Laks et al [17]. Согласно этой методике левая коронарная артерия и манжета стенки легочной артерии иссекаются как пуговица и переносятся в аорту. Дефект легочной артерии заменяется заплатой перикарда. Необходимость пережать аорту в ишемизированном миокарде, вероятно, способствует летальности при этой процедуре.Внутрилегочная методика, разработанная Takeuchi et al., Является другим решением, но имеет потенциальные недостатки в виде стеноза легочной артерии, аортальной регургитации или туннельного стеноза [18]. В нашем случае анастомоз LIMA и LAD без помпы был выполнен первоначально, с последующим перевязкой аномального происхождения левой коронарной артерии и заменой митрального клапана. Очень трудно сказать, было ли клиническое улучшение пациента результатом замены митрального клапана или коррекции аномалии коронарной артерии, или того и другого.
Хотя синдром BWG является редким заболеванием, проявляющимся во взрослом возрасте, осведомленность об этой врожденной аномалии важна, поскольку ранняя диагностика и лечение могут предотвратить необратимое повреждение миокарда и последующие осложнения, включая инфаркт миокарда, сердечную недостаточность, митральную регургитацию и внезапную смерть. Некоторые результаты эхокардиографии позволяют предположить наличие синдрома, включая демонстрацию расширенной правой коронарной артерии, исходящей из аорты, непрерывный кровоток из левой коронарной артерии в легочную артерию и визуализацию расширенных коллатералей межжелудочковой перегородки.Диагноз обычно устанавливается на основании коронарной ангиограммы, которая показывает расширенную и извитую правую коронарную артерию с коллатеральным наполнением левой коронарной системы. Ядерно-магнитно-резонансная томография также может определить место происхождения левой коронарной артерии.
Настоящее дело показывает, что синдром BWG может протекать бессимптомно в течение длительного времени, даже во время беременности. Системное коллатеральное кровоснабжение коронарных сосудов может быть причиной бессимптомного течения и выживаемости пациента.
Сокращения
BWG: Bland-White-Garland
LIMA: Левая внутренняя молочная артерия. ПМЖВ: левая передняя нисходящая ветвь
.Конкурирующие интересы
Автор (ы) заявляют, что у них нет конкурирующих интересов
Вклад авторов
Все авторы принимали участие в уходе за пациентом и внесли равный вклад в поиск медицинской литературы и подготовку рукописи.Все авторы одобрили окончательную рукопись.
Список литературы
1. Perloff JK: Аномальное происхождение левой коронарной артерии из
.легочный ствол. В клиническом признании врожденного порока сердца 4-е издание. Отредактировал: Perloff JK. Филадельфия: WB Saunders Co; 1994: 546-561.
2. Wesselhoeft H, Fawcett JS, Johnson AL: аномальное происхождение левой коронарной артерии из легочного ствола.Его клинический спектр, патология и патофизиология основаны на обзоре 140 случаев с семью дополнительными случаями. Тираж 1968 г., 38: 403.
3. Bland EF, White PD, Garland J: Врожденные аномалии коронарных артерий: сообщение о необычном случае, связанном с гипертрофией сердца. Am Heart J 1933, 8: 787-801.
4. Wollenek G, Damanig E, Salzer-Mufar U: Аномальное происхождение левой коронарной артерии: обзор хирургического лечения 13 пациентов.J. Cardiovasc Surg 1993, 34: 399-405.
5. Эдвардс Дж. Э .: Направление кровотока в коронарных артериях, исходящих из легочного ствола (передовая статья). Тираж 1964 г., 29: 163.
6. Purut CM, Sabiston DC Jr: происхождение левой коронарной артерии от легочной артерии у пожилых людей. J Thorac Cardiovasc Surg 1991, 102: 566.
7. Арсан С., Насери Э., Кесер Н.: взрослый случай синдрома Бланда-Уайта-Гарланда с огромной аневризмой коронарной артерии.Ann Thorac Surg 1999, 68 (5): 1832-1833.
8. Masciolli G, Turelli A, Niccoli L: Аномальное происхождение левой коронарной артерии от легочной артерии. Редкий случай, диагностированный в зрелом возрасте. G Ital Cardiol 1993, 23 (l): 87-93.
9. Найтингейл А.К., Бурелл К.Дж., Маршалл А.Дж .: Аномальное происхождение левой коронарной артерии из легочной артерии: естественное течение и нормальная беременность. Сердце 1998, 80: 629-631.
10. Мейдер М., Фогт П., Амманн П., Рикли Х .: Синдром Блэнда-Уайта-Гарланда у 39-летней матери.Ann Thorac Surg 2004, 78: 1451-1453.
11. Ishihata T, Takeda H, Katohno E: взрослый случай синдрома Бланда-Уайта-Гарланда с коллатералями из бронхиальной артерии. Сердечные сосуды 1994, 9 (4): 218-222.
12. Юда С., Накатани С., Куяма К. Оценка скорости интрамиокардиального коронарного кровотока до и после хирургического лечения синдрома Бланда-Уайта-Гарланда с помощью импульсной допплер-эхокардиографии. J. Cardiol 1997, 30 (5): 273-280.
13.Карольчак М.А., Витеска Дж., Бек Л., Мадри В.: аномальное происхождение левой коронарной артерии (ЛКА) из легочного ствола (синдром Бланда-Уайта-Гарланда) с системным коллатеральным питанием. Med Sci Monit 2001, 7 (4): 755-758.
14. Laborde F, Marchand M, Leca F, Jarreau MM, Dequirot A, Hazan E: Хирургическое лечение аномального происхождения левой коронарной артерии в младенчестве и детстве. Ранние и поздние результаты в 20 последовательных случаях. J. Thorac Cardiovasc Surg 1981, 82: 423-428.
15.Алекси-Мескишвили В., Бергер Ф., Вен Й., Ланге П. Е., Хетцер Р.: Аномальное происхождение левой коронарной артерии от легочной артерии у взрослых. J Card Surg 1995, 10: 309-315.
16. Backer CL, Stout MJ, Zales VR: Аномальное происхождение левой коронарной артерии. Двадцатилетний обзор хирургического лечения. J. Thorac Cardiovasc Surg 1992, 103: 1049-1058.
17. Лакс Х., Ардехали А., Грант П. В., Аллада В.: Имплантация аорты аномальной левой коронарной артерии: улучшенный хирургический подход.J. Thorac Cardiovasc Surg 1995, 109: 519-523.
18. Такеучи С., Имамура Х., Кацумото Дж .: Новый хирургический метод восстановления аномальной левой коронарной артерии из легочной артерии. J Thorac Cardiovasc Surg l979, 78: 7.
История до публикации
С историей до публикации этой статьи можно ознакомиться здесь:
http://www.biomedcentral.com/1471-2482/5/23/prepub
Опубликуйте с помощью BioMecl Central, и каждый ученый сможет бесплатно прочитать вашу работу
«BioMed Central будет самым значительным достижением в распространении результатов биомедицинских исследований в нашей жизни.»Сэр Пол Медсестра, Отдел исследования рака Великобритании
Ваши исследовательские работы будут:
• предоставляется бесплатно всему биомедицинскому сообществу
• рецензируется и публикуется сразу после принятия
• процитировано в PubMed и заархивировано на PubMed Central
• ваш — авторские права сохраняются за вами
Разместите рукопись здесь: i BioMedcentral
http: // www.
.