Синдром гипервентиляции: Гипервентиляционный синдром — симптомы, причины и лечение у взрослых в Москве в «СМ-Клиника»
Поделиться Общие сведения Гипервентиляция – это явление, которое происходит при частом поверхностном дыхании, когда вдох производится в верхней части грудной клетки. Это приводит к тому, что уровень углекислого газа в крови снижается. Именно снижение содержания углекислоты приводит к тому, что гемоглобин не отдает кислород и организм страдает от гипоксии. Артерии сокращаются, это уменьшает объем крови, перегоняемой по телу. В этом случае наш мозг и тело испытывают нехватку килорода. Причины гипервентиляцииПодобное состояние может возникать при очень сильном беспокойстве, страхе или беспричинных всплесках эмоций. Cимптомы гипервентиляцииПри возникновении подобных симптомов следует срочно обратиться к врачу: учащенное дыхание, затрудненное дыхание, давящее чувство, стесненность, боль в области груди, беспокойство, сухость во рту, ухудшение зрения, покалывание в пальцах рук и ног, боль и судороги в руках и пальцах, потеря сознания. Что можете сделать ВыВо время приступа необходимо замедлить частоту дыхания. Возможно, вам потребуется помощь посторонних, чтобы справиться со стрессом и беспокойством, ставшими причиной гипервентиляции. Обратитесь за помощью к родственникам, друзьям, духовному наставнику, врачу или специалисту центра психического здоровья. Вам обязательно следует обратиться к врачу. Что может сделать врачВаш врач произведет тщательный медицинский осмотр. Во время посещения врач сможет оценить, насколько часто вы дышите. Если частота вашего дыхания не слишком высока, врач может специально вызвать гипервентиляцию, показав вам, как надо дышать. Когда у вас возникнет гипервентиляция, врач сможет узнать, как вы себя чувствуете и понаблюдать за вашим дыханием, определив, какие мышцы грудной клетки и прилегающих областей работают у вас в процессе дыхания. Среди прочего врач может провести следующие исследования: ЭКГ / рентгенограмма грудной клетки, анализ крови на содержание кислорода, углекислого газа, компьютерная томография грудной клетки, исследование вентиляции / кровоснабжения легких. Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению. Список использованной литературы
← Предыдущая статья Следующая статья → Читать далее Вас может заинтересовать
|
Гипервентиляционный синдром — симптомы, причины и лечение в Москве
Гипервентиляционный синдром (ГВС) – это заболевание, которое имеет психоневрологическое происхождение, возникает на фоне нарушений в работе вегетативной нервной системы.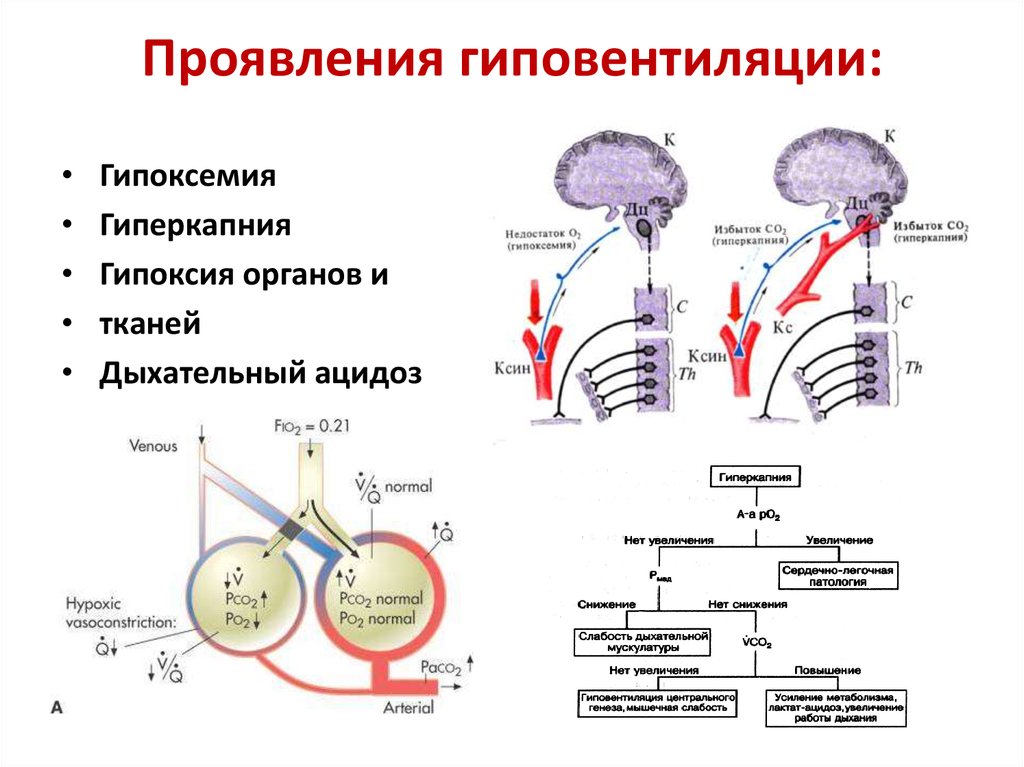 Проявляется патологическим дыхательным ритмом, приводящим к избыточной вентиляции легких. Как результат, у человека возникают болезненные симптомы со стороны сердечно-сосудистой и дыхательной систем, судороги, панические атаки.
Проявляется патологическим дыхательным ритмом, приводящим к избыточной вентиляции легких. Как результат, у человека возникают болезненные симптомы со стороны сердечно-сосудистой и дыхательной систем, судороги, панические атаки.
Заболевание требует длительного комплексного лечения, которое в первую очередь направлено на восстановление работы вегетативной нервной системы. К терапии привлекаются терапевты, пульмонологи, кардиологи, психотерапевты и специалисты других профилей.
Общие сведения о состоянии
Синдром гипервентиляции не является самостоятельной болезнью. Впервые он был описан в 1871 году. Существуют другие его названия: дыхательная дистония, респираторный невроз.
Согласно статистике, гипервентиляционный синдром встречается у 8% людей на планете. Его чаще диагностируют у женщин. Пик заболеваемости приходится на возраст 30-40 лет, хотя данное состояние встречается и у пожилых людей.
Несмотря на то, что ГВС – это хроническая патология, при правильном лечении и соблюдении рекомендаций врача удается существенно сократить количество приступов гипервентиляционного криза.
Причины развития гипервентиляции легких
ГВС – это результат вегетативных, дыхательных и психических расстройств. Главным фактором развития синдрома гипервентиляции легких является неправильное дыхание. На формирование неправильного дыхательного ритма влияют:
- длительное психоэмоциональное перенапряжение;
- сильный стресс;
- депрессия;
- страх, связанный с существованием тяжелой болезни, приступ панической атаки;
- тревожные расстройства, фобии, невроз, неврастения;
- гипертония;
- сахарный диабет;
- ревматоидный артрит;
- нарушения ЦНС: гидроцефалия, энцефалопатия;
- астма, хронический обструктивный бронхит или ХОБЛ, тромбоэмболия легочных артерий;
- длительный прием гормональных препаратов, средств, которые возбуждают ЦНС;
- тяжелые инфекционные заболевания, в том числе перенесенная коронавирусная инфекция, особенно после прохождения оксигенотерапии или подключения к аппарату ИВЛ;
- ингаляции, проведенные с несоблюдением правил использования небулайзеров и других ингаляционных устройств.

Основная причина гипервентиляционного синдрома у взрослых – нестабильное психоэмоциональное состояние, страхи и стрессы. В 35% случаев психогенные триггеры возникают на фоне органических патологий.
В группе риска находятся пациенты с психоневрологическими расстройствами, которым присущи беспричинные всплески эмоций, люди, занимающиеся бегом, плаванием, игрой на духовых инструментах, пережившие тяжелые жизненные ситуации.
Патогенез болезни
Функционирование дыхательной системы неразрывно связано с психоэмоциональным состоянием человека. Стрессовые ситуации заставляют больного дышать чаще, из-за чего возникает избыток кислорода и дефицит углекислого газа. Меняется кислотно-щелочной состав крови, что отражается на функционировании всего организма.
Все изменения приводят к рефлекторному учащению дыхания. Страх и ощущение нехватки воздуха усиливаются, изменяется сознание, нарушаются вегетативные функции. В результате даже после прекращения действия триггерного фактора поддерживается гипервентиляционный синдром.
Симптомы гипервентиляционного криза
Гипервентиляционный синдром протекает кризами, то есть приступами. Клиническая картина ярко выраженная. Приступ возникает внезапно. Состояние больного напоминает паническую атаку. Человеку кажется, что он задохнется, что ему не смогут оказать медицинскую помощь.
Симптомы гипервентиляционного синдрома:
- слишком частое дыхание;
- ощущение нехватки воздуха;
- ком в горле, который мешает сделать полноценный вдох;
- одышка;
- желание сделать глубокий вдох, откашляться, зевать;
- головокружение;
- затуманенность сознания;
- учащение сердцебиения, стук сердца отдает в голову;
- повышение артериального давления;
- боль в области сердца;
- страх удушья, смерти;
- озноб, приливы жара.
Паника и слишком частое дыхание могут даже приводить к потере сознания.
Приступ синдрома гипервентиляции длится от нескольких минут до 1-2 ч. Он начинается со страха и заканчивается им, перерастает в панику.
Он начинается со страха и заканчивается им, перерастает в панику.
В промежутках между кризами человек не имеет проблем со здоровьем (если причиной ГВС не является органическая патология), ведет привычный образ жизни.
Синдром гипервентиляции проявляется целым симптомокомплексом. Помимо сердечно-сосудистых и дыхательных расстройств, возникают:
- нарушения мочеиспускания: частые позывы, увеличение количества мочи, изменение ее цвета;
- желудочно-кишечные расстройства: урчание в животе, вздутие, рвота, диарея, запор;
- мышечно-тонические нарушения: повышение мышечного тонуса, дрожь в теле, покалывание или онемение конечностей, судороги, боль в теле;
- изменение сознания: утрата реальности, ощущение дежавю, предобморочное состояние, туман в глазах.
Первая помощь при синдроме гипервентиляции легких
В первую очередь нужно успокоиться. С этой целью можно принять успокоительное. Затем нормализовать состояние помогает снижение частоты дыхания. Необходимо делать вдох за 7 сек, выдох за 11 сек. Можно дышать в полиэтиленовый пакет.
Необходимо делать вдох за 7 сек, выдох за 11 сек. Можно дышать в полиэтиленовый пакет.
Поскольку гипервентиляционный синдром по клиническим проявлениям напоминает инфаркт миокарда, следует вызвать скорую помощь, особенно это касается пациентов в преклонном возрасте.
Диагностика
Когда пациенты обращаются в клинику «Чудо Доктор» с жалобами, что задыхаются, не могут вдохнуть полной грудью, имеют покалывания в области сердца, специалисты прежде всего предполагают наличие заболеваний легких или сердечно-сосудистой системы.
Обязательные диагностические процедуры для больного:
- ЭКГ;
- УЗИ сердца;
- КТ легких;
- клинический и биохимический анализ крови.
При синдроме гипервентиляции серьезных физиологических нарушений, которые бы могли вызвать респираторные расстройства, не выявляют. К обследованию привлекаются невропатологи и психотерапевты. Специалисты исследуют психоэмоциональное состояние человека, проводят неврологический осмотр, назначают электромиографию, гипервентиляционные пробы.
При гипервентиляционном синдроме глубокие вдохи приводят к вегетативным изменениям. Однако диагноз не может быть поставлен на основании одного диагностического критерия. Важная роль отведена результатам психогенного анализа.
Индивидуальный подход к пациенту в сочетании с современными методами обследования позволяют поставить правильный диагноз и подобрать эффективную терапию.
Лечение гипервентиляционного синдрома
В клинике «Чудо Доктор» лечением гипервентиляционного синдрома занимаются профессиональные невропатологи и психотерапевты, которые специализируются на расстройствах вегетативной нервной системы, владеют новейшими техниками и используют проверенные лекарственные препараты. Мы гарантируем полное выздоровление, поскольку комплексные лечебные программы направлены на устранение не только симптомов, но и самой причины болезни.
Первым этапом лечения гипервентиляционного синдрома являются сеансы психотерапии. С пациентом работают психотерапевты, которые корректируют отношение больного к своему здоровью, психоэмоциональное состояние, на подсознательном уровне избавляют от страхов и фобий. Очень эффективна поведенческая терапия.
Очень эффективна поведенческая терапия.
Психотерапию дополняют дыхательной гимнастикой, БОС-терапией и медикаментами.
Также важно изменить образ жизни, нормализовать режим отдыха и труда, заняться любимым делом, избегать стрессовых ситуаций.
Профилактика
Для снижения вероятности развития патологии пациенту следует придерживаться следующих рекомендаций:
- позитивно мыслить, сформировать позитивный взгляд на жизнь;
- избегать стрессов, поменять отношение к стрессовым ситуациям;
- обращаться за психологической помощью;
- отказаться от вредных привычек;
- вовремя лечить психоневрологические расстройства, сердечно-сосудистые и легочные заболевания, не дожидаясь развития осложнений;
- отказаться от применения лекарств или употребления продуктов, напитков, которые действуют возбуждающе на нервную систему.
Прогноз
Гипервентиляционный синдром не представляет угрозу жизни, однако существенно влияет на ее качество. Без лечения ухудшается психоэмоциональное состояние человека и работоспособность, появляются страхи и фобии, нарастает социальная отгороженность.
Без лечения ухудшается психоэмоциональное состояние человека и работоспособность, появляются страхи и фобии, нарастает социальная отгороженность.
Предотвратить эти последствия можно, если вовремя обратиться за квалифицированной помощью в клинику «Чудо Доктор». Опытные специалисты помогут выйти из тяжелого состояния и предотвратить рецидивы болезни в будущем.
Вопросы и ответы
Сколько длится лечение гипервентиляционного синдрома?
Продолжительность терапии 4-6 месяцев. Для профилактики рецидива пациент должен находиться под врачебным наблюдением.
С какими осложнениями можно столкнуться?
Гипервентиляционный синдром доставляет психологический и физический дискомфорт. Человек испытывает сильный страх, что может задохнуться, но умереть во время приступа невозможно.
Синдром гипервентиляции: Диагноз обычно не распознается
Синдром гипервентиляции: Диагноз обычно не распознается- Мортон Э.
 Тавел 1*
Тавел 1* - 1 Медицинский факультет Университета Индианы, больница Сент-Винсент, Индианаполис, США
Morton E Tavel
Медицинский факультет Университета Индианы, больница Сент-Винсент, Индианаполис, США
Тел.: +1 3174404468,
Электронная почта: [email protected]
Дата получения : 29 июля 2016 г.
Дата принятия : 23 апреля 2017 г.
Дата публикации : 10 мая 2017 г.
DOI: 10.24966/IMPH-2493/100006
Abstract
Синдром гипервентиляции является распространенным заболеванием, которое характеризуется повторяющимися эпизодами чрезмерной вентиляции легких в ответ на тревогу или страх. Симптомы разнообразны, начиная от ощущения одышки, головокружения, парестезий, болей в груди, общей слабости, обморока и некоторых других. Хотя внезапная и сильная тревога обычно вызывает дискретные приступы, паттерн может быть хроническим, повторяющимся и малозаметным. Возникающие в результате физические ощущения часто доминируют и скрывают лежащую в основе гипервентиляцию и заставляют игнорировать гипервентиляцию. Диагностика и лечение основаны на воспроизведении симптомов путем произвольного форсированного учащенного дыхания в клинике, вызывая многие узнаваемые симптомы и позволяя пациенту понять и сознательно контролировать дыхание. Благодаря этому приступы обычно могут быть ослаблены или полностью устранены.
Хотя внезапная и сильная тревога обычно вызывает дискретные приступы, паттерн может быть хроническим, повторяющимся и малозаметным. Возникающие в результате физические ощущения часто доминируют и скрывают лежащую в основе гипервентиляцию и заставляют игнорировать гипервентиляцию. Диагностика и лечение основаны на воспроизведении симптомов путем произвольного форсированного учащенного дыхания в клинике, вызывая многие узнаваемые симптомы и позволяя пациенту понять и сознательно контролировать дыхание. Благодаря этому приступы обычно могут быть ослаблены или полностью устранены.
Ключевые слова
Беспокойство; депрессия; Гипервентиляционный синдром; Несердечная боль в груди; Панические атаки; Психосоматические расстройства; Обморок
ВВЕДЕНИЕ
Гипервентиляция является одним из наиболее часто упускаемых из виду диагнозов во всей клинической медицине [1,2]. больные общего профиля. Более того, его проявления могут быть хронически инвалидизирующими, так как по моему личному опыту оценки претендентов на статус постоянной инвалидности я оценил частоту до 15% и более. Однако, несмотря на высокую распространенность, этот диагноз регулярно ускользает от семейных врачей, терапевтов, а также от некоторых групп специалистов, особенно неврологов, кардиологов и психиатров. Хотя паника, связанная с крайней тревогой, обычно очевидна во время эпизодов, соматические проявления, такие как головокружение, слабость, боль в груди, сухость во рту, онемение и покалывание, часто отвлекают внимание от причинного расстройства дыхания. Еще больше затрудняя распознавание, синдром может приобретать более тонкий хронический и повторяющийся характер [1]. В большинстве случаев пациенты описывают чувство одышки, но они могут совершенно не осознавать такое учащенное дыхание. При подозрении на этот диагноз простые меры могут подтвердить его наличие и позволить контролировать все неприятные телесные ощущения и в то же время уменьшить само лежащее в основе беспокойство.
Однако, несмотря на высокую распространенность, этот диагноз регулярно ускользает от семейных врачей, терапевтов, а также от некоторых групп специалистов, особенно неврологов, кардиологов и психиатров. Хотя паника, связанная с крайней тревогой, обычно очевидна во время эпизодов, соматические проявления, такие как головокружение, слабость, боль в груди, сухость во рту, онемение и покалывание, часто отвлекают внимание от причинного расстройства дыхания. Еще больше затрудняя распознавание, синдром может приобретать более тонкий хронический и повторяющийся характер [1]. В большинстве случаев пациенты описывают чувство одышки, но они могут совершенно не осознавать такое учащенное дыхание. При подозрении на этот диагноз простые меры могут подтвердить его наличие и позволить контролировать все неприятные телесные ощущения и в то же время уменьшить само лежащее в основе беспокойство.
Причина гипервентиляции и физические эффекты
У большинства людей гипервентиляция встречается редко и возникает только как случайная реакция на страх или стресс. У других это состояние возникает регулярно как типичная реакция на эмоциональные излишества, такие как страх, тревога или гнев. Когда гипервентиляция является частым явлением, она известна как синдром гипервентиляции.
У других это состояние возникает регулярно как типичная реакция на эмоциональные излишества, такие как страх, тревога или гнев. Когда гипервентиляция является частым явлением, она известна как синдром гипервентиляции.
Как эмоциональный стресс вызывает такую дыхательную реакцию, неясно, но, вероятно, она коренится в эволюционной реакции «беги или сражайся», когда в ожидании неминуемой потребности в повышенной нагрузке в сочетании с усилением адренергического влечения возникает учащенное дыхание. Однако, если такое усилие не требуется, эта реакция становится непропорционально большой, приводя в движение нежелательную цепь событий, отмеченных в этом отчете.
Чрезмерное дыхание вызывает гипокапнию, респираторный алкалоз и сложную последовательность физиологических изменений, ответственных за большинство признаков и симптомов; эти изменения могут даже вызвать бронхоконстрикцию, которая на самом деле может привести к слышимым хрипам, усиливая ощущение одышки, а также имитируя или усиливая существовавшую ранее астму [3,4]. Таким образом, поскольку это может осложнить астму, клиницист должен учитывать как астму, так и гипервентиляцию, сталкиваясь с признаками обоих состояний.
Таким образом, поскольку это может осложнить астму, клиницист должен учитывать как астму, так и гипервентиляцию, сталкиваясь с признаками обоих состояний.
Некоторые другие физические и химические нарушения могут вызывать учащенное дыхание, в том числе передозировка аспирина, левожелудочковая недостаточность, легочная эмболия, лихорадка и другие. Исключение этих различных соматических состояний обычно быстро достигается тщательным сбором анамнеза и физическим обследованием. Следовательно, это обсуждение ограничено наиболее распространенным синдромом, имеющим эмоциональные корни.
Симптомы и их причина
Из-за учащенного дыхания через рот ощущение сухости во рту является постоянным признаком. Ощущение головокружения или головокружения иногда напоминает истинное головокружение и может завершаться потерей сознания и напоминать судороги, указывая на заболевания, вызывающие обмороки или вестибулярную дисфункцию. Эти симптомы, вероятно, вызваны одной или двумя причинами: 1) транзиторным алкалозом [5], который увеличивает авидность связывания кислорода с гемоглобином, так что кислород становится менее доступным для тканей, включая клетки головного мозга (эффект Бора), или 2) гипокапния. вызывает повышение сопротивления сосудов головного мозга и снижение мозгового кровотока [6]. Симптомы также могут усиливаться в вертикальном положении, что свидетельствует об ортостатической гипотензии. Соматические ощущения онемения и покалывания (парестезии), вероятно, также возникают в головном мозге и обычно локализуются периорально, но чаще поражают руки, кисти, голени и ступни, иногда доминируют или локализуются исключительно на одной стороне мозга. тела — чаще слева [7], симулируя сосудисто-неврологическое расстройство. Дополнительные симптомы включают ощущение жара, иногда с потоотделением, и ощущение зябкости. Эти ощущения, вероятно, являются результатом адренергической стимуляции в сочетании с периферическими вазомоторными изменениями. Скелетно-мышечные боли и спазмы, иногда отмечаемые главным образом в грудной клетке, также могут возникать в различных местах, например в голове и спине. Боль в грудной клетке чаще носит переменный характер, длится от минут до часов, нередко острая и мигрирующая; но иногда это может напоминать сердечное происхождение.
вызывает повышение сопротивления сосудов головного мозга и снижение мозгового кровотока [6]. Симптомы также могут усиливаться в вертикальном положении, что свидетельствует об ортостатической гипотензии. Соматические ощущения онемения и покалывания (парестезии), вероятно, также возникают в головном мозге и обычно локализуются периорально, но чаще поражают руки, кисти, голени и ступни, иногда доминируют или локализуются исключительно на одной стороне мозга. тела — чаще слева [7], симулируя сосудисто-неврологическое расстройство. Дополнительные симптомы включают ощущение жара, иногда с потоотделением, и ощущение зябкости. Эти ощущения, вероятно, являются результатом адренергической стимуляции в сочетании с периферическими вазомоторными изменениями. Скелетно-мышечные боли и спазмы, иногда отмечаемые главным образом в грудной клетке, также могут возникать в различных местах, например в голове и спине. Боль в грудной клетке чаще носит переменный характер, длится от минут до часов, нередко острая и мигрирующая; но иногда это может напоминать сердечное происхождение. Тошнота и симптомы, характерные для аэрофагии и истерического комка, также обычно связаны с тревогой и учащенным дыханием. Гипервентиляция вызывает синусовую тахикардию и другие электрокардиографические изменения [8-10], чаще всего смещение сегментов ST вниз с уплощением зубцов Т в левых прекардиальных отведениях вместе с выраженным удлинением интервала QT, изменения, напоминающие гипокалиемию. Изолированные инверсии зубца T и выраженная депрессия ST встречаются реже. Сдвиги сегмента ST могут точно симулировать ишемические изменения сердца, но обычно они не индуцируются или даже уменьшаются при физической нагрузке.
Тошнота и симптомы, характерные для аэрофагии и истерического комка, также обычно связаны с тревогой и учащенным дыханием. Гипервентиляция вызывает синусовую тахикардию и другие электрокардиографические изменения [8-10], чаще всего смещение сегментов ST вниз с уплощением зубцов Т в левых прекардиальных отведениях вместе с выраженным удлинением интервала QT, изменения, напоминающие гипокалиемию. Изолированные инверсии зубца T и выраженная депрессия ST встречаются реже. Сдвиги сегмента ST могут точно симулировать ишемические изменения сердца, но обычно они не индуцируются или даже уменьшаются при физической нагрузке.
Сам пациент может не заметить исходное учащенное дыхание, будучи озабочен сопутствующими соматическими симптомами, и часто жаловаться на то, что он часто не может сделать «достаточно глубокий вдох», и он может многократно вздыхать во время интервью, с преимущественно грудным, а не брюшным дыханием, часто характеризующие себя как тревожные и депрессивные [11].
Во многих других случаях гипервентиляции причудливые необъяснимые соматические симптомы практически в любой области могут доминировать в картине и казаться более серьезными, чем любое очевидное органическое заболевание. В этих обстоятельствах клиницист должен тщательно искать сопутствующие признаки, которые могут позволить заподозрить лежащую в основе гипервентиляцию [12].
В этих обстоятельствах клиницист должен тщательно искать сопутствующие признаки, которые могут позволить заподозрить лежащую в основе гипервентиляцию [12].
Почему гипервентиляцию так часто пропускают?
Из-за склонности клиницистов зацикливаться на многочисленных вторичных телесных ощущениях лежащее в их основе чрезмерное дыхание часто упускается из виду. Поскольку этот синдром не относится к категории органических соматических расстройств, медицинские учебники и школьные программы редко уделяют этому диагнозу столько внимания как таковому. В то время как лежащие в их основе тревога и паника считаются психическими состояниями, очевидные физические проявления ошибочно приписываются самой тревоге, и в результате неразрывно связанной гипервентиляции уделяется мало внимания или совсем не уделяется внимания.
Только в 1980 году специфическая концепция панического расстройства была обозначена как психологический диагноз [13]. Согласно последнему психиатрическому справочнику DSM-5 [14], диагностические критерии панической атаки включают дискретный период сильного страха или дискомфорта, в котором четыре (или более) из следующих симптомов развиваются внезапно и достигают пика в течение нескольких минут: 1) сердцебиение и/или учащенное сердцебиение, 2) потливость, 3) дрожь или дрожь, 4) ощущение одышки или удушья, 5) чувство удушья, 6) боль или дискомфорт в груди, 7) тошнота или абдоминальная дистресс, 8) головокружение, неустойчивость, головокружение или слабость, 9) озноб или приливы, 10) дереализация (ощущение нереальности) или деперсонализация (отстраненность от себя), 11) страх потерять контроль или сойти с ума, 12) ощущение приближающейся смерти, 13) парестезии (ощущение онемения или покалывания) ), 14) озноб или приливы.
Даже беглое изучение приведенного выше списка показывает, что многие из этих симптомов, приписываемых панике, скорее всего, являются результатом гипервентиляции. Я наблюдал многие из них даже у здоровых во всем остальном людей, направленных на преднамеренную гипервентиляцию, включая учащенное сердцебиение, дрожь, головокружение, парестезии и ощущение жара или холода. Хотя это не входит в критерии паники, я также регулярно наблюдал сухость во рту, общую слабость и утомляемость. Когда я подвергал лиц с подозрением на панические атаки произвольному форсированному дыханию, я столкнулся с обычным воспроизведением других признаков всего синдрома, которые включают ощущения одышки и повышенной тревоги. Иногда, но не всегда, могут воспроизводиться боли в груди, характерные для приступов.
Тревога и страх, которые вызывают приступы гипервентиляции, вероятно, в первую очередь способствуют возникновению таких симптомов, как страх потерять контроль, ощущение удушья и потливость. Эти приступы часто возникают на фоне агорафобии. В последние годы немногие авторы рассматривали возможность того, что гипервентиляция могла вызвать многие, если не все, многочисленные соматические симптомы. Некоторые [15], однако, признали, что приступы паники неразрывно связаны с гипервентиляцией, при которой чрезмерное дыхание само по себе вызывает неприятные соматические симптомы, вызывающие дополнительную тревогу, что приводит к порочному кругу более частых и тяжелых приступов.
В последние годы немногие авторы рассматривали возможность того, что гипервентиляция могла вызвать многие, если не все, многочисленные соматические симптомы. Некоторые [15], однако, признали, что приступы паники неразрывно связаны с гипервентиляцией, при которой чрезмерное дыхание само по себе вызывает неприятные соматические симптомы, вызывающие дополнительную тревогу, что приводит к порочному кругу более частых и тяжелых приступов.
Различные медицинские заболевания, симулированные гипервентиляцией
Неврологические расстройства
Частое появление ощущения головокружения, иногда с последующим обмороком, часто в сочетании с парестезиями и слабостью, которые могут преобладать на одной стороне тела, предполагают возможность неврологические расстройства, такие как тромбоз сосудов головного мозга или транзиторные ишемические атаки. Предполагаются также различные формы нейрогенных судорог.
Сердечно-сосудистые заболевания
Поскольку синдром гипервентиляции является лишь одной из многих причин боли в груди, его значение как причинного фактора в популяциях без сердечных заболеваний представляет особый интерес.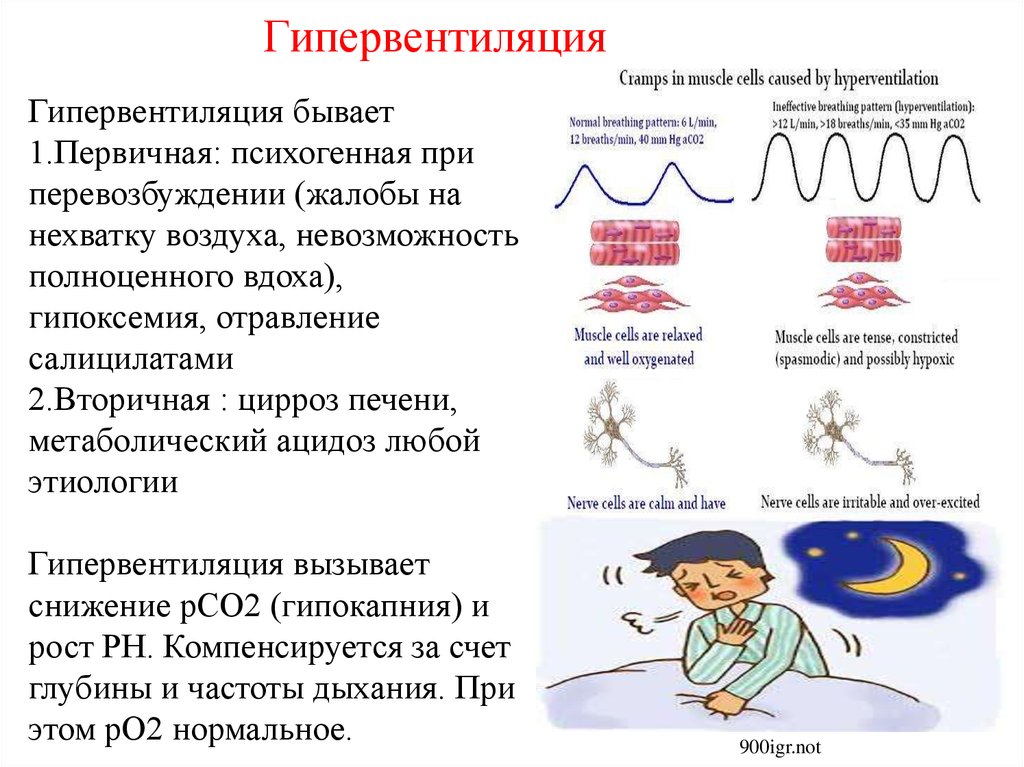 Например, Beitman et al. [16] в исследовании неангинозной боли в груди предоставили типичное описание сопутствующей гипервентиляции/панического расстройства, не принимая во внимание возможность того, что гипервентиляция могла быть основной причиной, связь, которая обычно отмечалось ранее [17,18].
Например, Beitman et al. [16] в исследовании неангинозной боли в груди предоставили типичное описание сопутствующей гипервентиляции/панического расстройства, не принимая во внимание возможность того, что гипервентиляция могла быть основной причиной, связь, которая обычно отмечалось ранее [17,18].
Ряд исследователей также изучали функциональную инвалидность и персистенцию симптомов у пациентов с болью в груди и нормальными коронарными артериями, и они обнаружили, что примерно у 40% имеется паническое расстройство [19]. При наблюдении за такими пациентами в течение шести и более лет по крайней мере у 70% сохраняется боль в груди, которая часто является изнурительной. Примерно половина сообщила о том, что не может работать из-за своих симптомов, а их обычная повседневная деятельность была ограничена болью в груди, несмотря на якобы обнадеживающие результаты нормальных коронарных ангиограмм. Обычно они продолжали неоднократно консультироваться со своими врачами по поводу одних и тех же жалоб, разочарованные тем, что никто, казалось, не понимал причину их бедственного положения. Это понятно, так как ни в одном из этих случаев не пытались объяснить механизм боли в груди гипервентиляцией, без которой попытки контролировать это расстройство были бы тщетными.
Это понятно, так как ни в одном из этих случаев не пытались объяснить механизм боли в груди гипервентиляцией, без которой попытки контролировать это расстройство были бы тщетными.
Наконец, сердечные аритмии также могут быть заподозрены как объяснение синкопальных эпизодов.
Астма
Как отмечалось выше, гипервентиляция может имитировать или усиливать астму. Важно отметить, что астматические приступы имеют непропорционально высокую связь как с паническими атаками, так и с гипервентиляцией [4].
Другие явно соматические состояния
Во многих других случаях гипервентиляции причудливые необъяснимые соматические симптомы практически в любой части тела могут доминировать в картине и казаться более серьезными, чем любое очевидное органическое заболевание. В этих обстоятельствах клиницист должен тщательно искать сопутствующие признаки, которые могут позволить заподозрить лежащую в основе гипервентиляцию [12].
Диагностика и лечение гипервентиляции
Во-первых, при наличии любого из многочисленных симптомов и признаков, указанных выше, клиницист должен заподозрить, что проблема может быть вызвана гипервентиляцией, даже если пациент отрицает нарушение дыхания. Подозрение особенно важно, когда рассматривается диагноз панических атак.
Подозрение особенно важно, когда рассматривается диагноз панических атак.
При наличии высокого индекса подозрений наличие лежащей в основе гипервентиляции обычно легко подтверждается. Это достигается путем воспроизведения многих или всех симптомов после того, как пациента просят дышать быстро и глубоко в течение как минимум двух-трех минут или, по крайней мере, до тех пор, пока не возникнет некоторый дискомфорт, такой как парестезии или головокружение, которые пациент может идентифицировать как быть идентичными некоторым или всем тем, которые переживаются во время реального эпизода. После распознавания профилактика и контроль по крайней мере этой части расстройства обычно успешны благодаря объяснению причин симптомов и тому, как симптомы можно купировать либо задержкой дыхания, либо повторным вдохом в бумажный пакет. Однако, прежде чем рекомендовать повторное дыхание бумажным мешком, диагноз синдрома гипервентиляции должен быть надежным, поскольку неблагоприятные события могут возникнуть, если не заметить серьезные сопутствующие состояния, такие как острый инфаркт миокарда (ИМ), пневмоторакс, легочная эмболия и другие. Позволяя пациентам понять причину чрезмерного дыхания, простые приемы, описанные выше, не только облегчают симптомы, но и помогают ослабить лежащую в основе тревогу, которая первоначально вызвала приступ. Это можно еще больше усилить, попросив пациентов попробовать преднамеренно гипервентиляцию дома, вызвать типичные симптомы, а затем понять, как быстро они могут быть устранены задержкой дыхания.
Позволяя пациентам понять причину чрезмерного дыхания, простые приемы, описанные выше, не только облегчают симптомы, но и помогают ослабить лежащую в основе тревогу, которая первоначально вызвала приступ. Это можно еще больше усилить, попросив пациентов попробовать преднамеренно гипервентиляцию дома, вызвать типичные симптомы, а затем понять, как быстро они могут быть устранены задержкой дыхания.
Любопытно, что сопутствующие боли в груди не могут воспроизводиться за такой короткий промежуток времени, и для их развития требуется более длительный период избыточного дыхания [20]. В качестве альтернативы, боли в груди могут возникать независимо от опорно-двигательного аппарата, но усиливаться во время реального приступа.
Хотя лабораторное подтверждение этого расстройства с помощью респираторного тестирования на сниженный уровень СО2 в крови и альвеолярном уровне рекомендуется [15], я считаю это чрезмерно сложным и дорогим, но такое тестирование может быть зарезервировано для сложных случаев. Точно так же лечение, направленное на обучение правильной технике дыхания, а не на этот простой объяснительный подход, подробно описанный выше, может быть зарезервировано в качестве вторичной меры.
Точно так же лечение, направленное на обучение правильной технике дыхания, а не на этот простой объяснительный подход, подробно описанный выше, может быть зарезервировано в качестве вторичной меры.
В нескольких систематических исследованиях была предпринята попытка продемонстрировать причинную роль гипервентиляции в возникновении и поддержании приступов паники. Однако одно исследование [21] продемонстрировало такую тесную взаимосвязь, что послужило основой для лечения как расстройства дыхания, так и панического состояния. В этом случае пациентам был предоставлен датчик CO2 и устройство воспроизведения звука. Пациентам было предписано выполнять повторяющиеся дыхательные сеансы в день в течение 28 дней у себя дома. Это лечение позволило пациентам нормализовать свои модели дыхания, контролируя частоту дыхания и выдыхаемый CO2, измеряемый датчиком. Результаты были поразительными: через 12 месяцев у 68% пациентов не было приступов паники, 96% пациентов сообщили о значительном уменьшении симптомов паники, и у всех пациентов наблюдалось длительное снижение частоты и тяжести приступов паники, симптомов тревоги и избегающего поведения, что сопровождалось улучшением настроения и качества жизни. Если это подтвердится аналогичными исследованиями, это может стать важным шагом на пути к диагностике и лечению многих, если не всех панических синдромов. Это наблюдение хорошо согласуется с вероятностью того, что паника и гипервентиляция часто неразрывно связаны, образуя порочный круг между ними, т. е. паника инициирует гипервентиляцию, а симптомы последней затем вызывают еще большую панику. На практике простых мер, описанных выше, может быть достаточно для предотвращения и контроля всей последовательности симптомов, связанных с паникой, у подавляющего большинства больных.
Если это подтвердится аналогичными исследованиями, это может стать важным шагом на пути к диагностике и лечению многих, если не всех панических синдромов. Это наблюдение хорошо согласуется с вероятностью того, что паника и гипервентиляция часто неразрывно связаны, образуя порочный круг между ними, т. е. паника инициирует гипервентиляцию, а симптомы последней затем вызывают еще большую панику. На практике простых мер, описанных выше, может быть достаточно для предотвращения и контроля всей последовательности симптомов, связанных с паникой, у подавляющего большинства больных.
Лечение основного беспокойства может принести пользу этому расстройству с помощью фармакологического подхода с использованием бензодиазепинов, антидепрессантов и когнитивно-поведенческой терапии. Интересно, однако, что те, кто рекомендует такое лечение, обычно игнорируют наличие и потенциальную пользу уже представленных упрощенных мер дыхания [22].
ЗАКЛЮЧЕНИЕ
Гипервентиляция является одним из наиболее часто упускаемых из виду диагнозов во всей клинической медицине, что ставит в тупик семейных врачей, терапевтов, а также несколько групп специалистов, особенно неврологов, кардиологов и психиатров. Хотя паника, связанная с крайней тревогой, обычно очевидна во время эпизодов, очевидные соматические проявления, такие как головокружение, слабость, боль в груди, сухость во рту, онемение и покалывание, часто отвлекают внимание от основного нарушения дыхания. Пациенты часто описывают чувство одышки, но могут совершенно не осознавать такое учащенное дыхание. При подозрении простых мер диагностики и лечения обычно достаточно для предотвращения и контроля неприятных телесных ощущений, а также самой лежащей в основе тревоги. Такие меры, если они используются на ранней стадии оценки, могут позволить избежать дорогостоящих и сложных дополнительных тестов, таких как визуализация головного мозга, стресс-тестирование, интервенционные сердечно-сосудистые процедуры и многие другие.
Хотя паника, связанная с крайней тревогой, обычно очевидна во время эпизодов, очевидные соматические проявления, такие как головокружение, слабость, боль в груди, сухость во рту, онемение и покалывание, часто отвлекают внимание от основного нарушения дыхания. Пациенты часто описывают чувство одышки, но могут совершенно не осознавать такое учащенное дыхание. При подозрении простых мер диагностики и лечения обычно достаточно для предотвращения и контроля неприятных телесных ощущений, а также самой лежащей в основе тревоги. Такие меры, если они используются на ранней стадии оценки, могут позволить избежать дорогостоящих и сложных дополнительных тестов, таких как визуализация головного мозга, стресс-тестирование, интервенционные сердечно-сосудистые процедуры и многие другие.
ССЫЛКИ
- Magarian GJ (1982) Синдромы гипервентиляции: нечасто распознаваемые общие проявления тревоги и стресса. Медицина (Балтимор) 61: 219-236.
- Тавель М.Е. (1990) Гипервентиляционный синдром — прячемся за псевдонимами? СУНДУК 97: 1285-1288.

- Lum LC (1975) Гипервентиляция: вершина и айсберг. J Psychosom Res 19: 375-383.
- Фергюсон А., Аддингтон В.В., Генслер Э.А. (1969) Одышка и бронхоспазм из-за неадекватной постнагрузочной гипервентиляции. Энн Интерн Мед 71: 1063-1072.
- Magarian GJ, Middaugh DA, Linz DH (1983) Синдром гипервентиляции: диагноз, требующий признания. West J Med 138: 733-736.
- Льюис Н.С., Бейн А.Р., Маклеод Д.Б., Уайлдфонг К.В., Смит К.Дж. и др. (2014)Влияние гипокапнии и церебральной перфузии на ортостатическую толерантность. J Physiol 592: 5203-5219.
- Тавель М.Е. (1964) Синдром гипервентиляции с односторонними соматическими симптомами. ДЖАМА 187: 301-303.
- McHenry PL, Cogan OJ, Elliott WC, Knoebel SB (1970) Ложноположительный ответ ЭКГ на физическую нагрузку вследствие гипервентиляции: киноангиографическая корреляция. Am Heart J 79: 683-687.
- Lary D, Goldschlager N (1974) Электрокардиографические изменения во время гипервентиляции, напоминающие ишемию миокарда у пациентов с нормальными коронарными артериограммами.
 Американский кардиологический журнал 87: 383-390.
Американский кардиологический журнал 87: 383-390. - Golden GS, Golder LH, Beerel FR (1975) Вызванные гипервентиляцией изменения зубца T на электрокардиограмме отведений от конечностей. Грудь 67: 123-125.
- Howell JB (1997) Синдром гипервентиляции: синдром под угрозой? Торакс 52: 30-34.
- Тавель М.Е. (2015) Расстройства с соматическими симптомами без известных соматических причин: одно заболевание со многими названиями? Am J Med 128: 1054-1058.
- Ангст Дж. (1998) Паническое расстройство: история и эпидемиология. Европейская психиатрия 13: 51-55.
- Американская психиатрическая ассоциация (2013 г.) Диагностическое и статистическое руководство по психическим расстройствам, Американская психиатрическая ассоциация (5thedn). Вирджиния, США.
- Meuret AE, Ritz T (2010)Гипервентиляция при паническом расстройстве и астме: эмпирические данные и клинические стратегии. Int J Psychophysiol 78: 68-79.
- Beitman BD, Basha I, Flaker G, DeRosear L, Mukerji V, et al.
 (1987) Атипичная или неангинальная боль в груди. Паническое расстройство или ишемическая болезнь сердца? Arch Intern Med 147: 1548-1552.
(1987) Атипичная или неангинальная боль в груди. Паническое расстройство или ишемическая болезнь сердца? Arch Intern Med 147: 1548-1552. - Evans D, Lum LC (1977) Гипервентиляция: важная причина псевдостенокардии. Ланцет 1: 155-57.
- Пшеница CE (1975) Синдром гипервентиляции: частая причина болей в груди. Грудь 68: 195-199.
- Хаффман Дж. К., Поллак М. Х., Стерн Т. А. (2002) Паническое расстройство и боль в груди: механизмы, заболеваемость и лечение. Prim Care Companion J Clin Psychiatry 4: 54-62.
- Lum LC (1987) Синдромы гипервентиляции в медицине и психиатрии: обзор. JR Soc Med 80: 229-231.
- Лей Р. (1986) Кровь, дыхание и страхи: теория гипервентиляции панических атак и агорафобии. Обзор клинической психологии 5: 271-285.
- Taylor CB (2006) Паническое расстройство. БМЖ 332: 951-955.
© 2022, Copyrights Herald Scholarly Open Access. Все права защищены!
Понимание синдрома гипервентиляции | Система здравоохранения Святого Луки
Когда
вы дышите, вы получаете кислород из воздуха, которым вы дышите (вдыхаете). Затем вы выпускаете углерод
диоксида с воздухом, который вы выдыхаете (выдыхаете). Гипервентиляционный синдром представляет собой тип
дыхание, при котором вы дышите быстрее и глубже, чем обычно. Это может быть очень
расстраивающий. Если это продолжается в течение некоторого времени, это может вызвать повышение уровня углекислого газа в крови.
стать слишком низким. Это может привести к появлению симптомов по всему телу.
Затем вы выпускаете углерод
диоксида с воздухом, который вы выдыхаете (выдыхаете). Гипервентиляционный синдром представляет собой тип
дыхание, при котором вы дышите быстрее и глубже, чем обычно. Это может быть очень
расстраивающий. Если это продолжается в течение некоторого времени, это может вызвать повышение уровня углекислого газа в крови.
стать слишком низким. Это может привести к появлению симптомов по всему телу.
Что вызывает гипервентиляционный синдром?
Синдром гипервентиляции может быть вызван такими факторами, как:
Симптомы гипервентиляционного синдрома
Симптомы могут включать:
Быстрое или глубокое дыхание
Одышка или ощущение, что вам не хватает воздуха
Беспокойство, страх, паника или сильное чувство страха или обреченности
Головокружение
Боль в груди или сдавливание в груди
Учащенное, учащенное или пропущенное сердцебиение
Потливость
Онемение или покалывание вокруг рта и в пальцах
Мышечные судороги рук или ног
Лечение синдрома гипервентиляции
Лечение направлено на получение частоты дыхания и уровня углекислого газа в крови. твоя кровь пришла в норму. Если вы лечитесь в больнице или в медицинском учреждении
в офисе провайдера можно сделать следующее:
твоя кровь пришла в норму. Если вы лечитесь в больнице или в медицинском учреждении
в офисе провайдера можно сделать следующее:
Медицинский работник может проверить уровень кислорода в крови с помощью пульса оксиметр.
Медсестра или другой медицинский работник поговорит с вами и поможет вам сохранять спокойствие.
Вас могут попросить попробовать различные дыхательные упражнения, такие как сжатые губы дыхание. Это помогает замедлить дыхание. Вас также могут попросить подержать дыхание на короткие промежутки времени.
При необходимости вам могут предложить дышать в трубку.
Вам также могут дать лекарство, которое поможет расслабиться.


 Многие другие состояния также могут спровоцировать синдром гипервентиляции — приступ панического расстройства, стресс, истерия, сердечные заболевания, например, застойная сердечная недостаточность или сердечные приступы, острая боль, препараты, вызывающие кровотечения (например, передозировка ацетилсалициловой кислоты), кетоацидоз беременных и подобные медицинские состояния, употребление возбуждающих средств, заболевания легких (астма, хроническое обструктивное заболевание легких или эмболия легочных артерий /кровяные сгустки в сосудах легких/), инфекционные заболевания (например, пневмония или сепсис).
Многие другие состояния также могут спровоцировать синдром гипервентиляции — приступ панического расстройства, стресс, истерия, сердечные заболевания, например, застойная сердечная недостаточность или сердечные приступы, острая боль, препараты, вызывающие кровотечения (например, передозировка ацетилсалициловой кислоты), кетоацидоз беременных и подобные медицинские состояния, употребление возбуждающих средств, заболевания легких (астма, хроническое обструктивное заболевание легких или эмболия легочных артерий /кровяные сгустки в сосудах легких/), инфекционные заболевания (например, пневмония или сепсис). Делайте 1 вдох в 10 секунд. Не дышите в бумажный пакет. Это опасно, поскольку вам может не хватить кислорода.
Делайте 1 вдох в 10 секунд. Не дышите в бумажный пакет. Это опасно, поскольку вам может не хватить кислорода.

 Тавел 1*
Тавел 1* 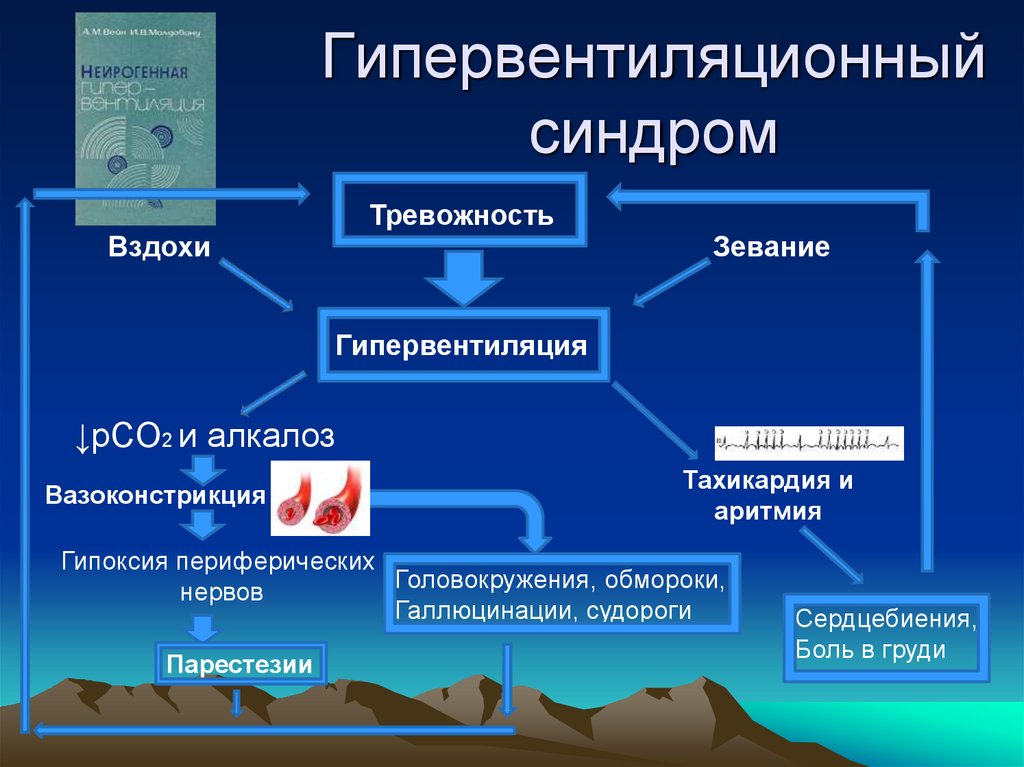
 Американский кардиологический журнал 87: 383-390.
Американский кардиологический журнал 87: 383-390. (1987) Атипичная или неангинальная боль в груди. Паническое расстройство или ишемическая болезнь сердца? Arch Intern Med 147: 1548-1552.
(1987) Атипичная или неангинальная боль в груди. Паническое расстройство или ишемическая болезнь сердца? Arch Intern Med 147: 1548-1552.