Синдром патау что: Синдром Патау – симптомы, причины, признаки, диагностика и лечение в «СМ-Клиника»
Синдром Патау – симптомы и причины аномалии
Содержание статьи
- Что такое синдром Патау, и как его лечить? Признаки и диагностика заболевания
- Причины
- Симптомы
- Диагностика
- Лечение
- О прерывании беременности
- Вопросы-ответы по теме
Что такое синдром Патау, и как его лечить? Признаки и диагностика заболевания
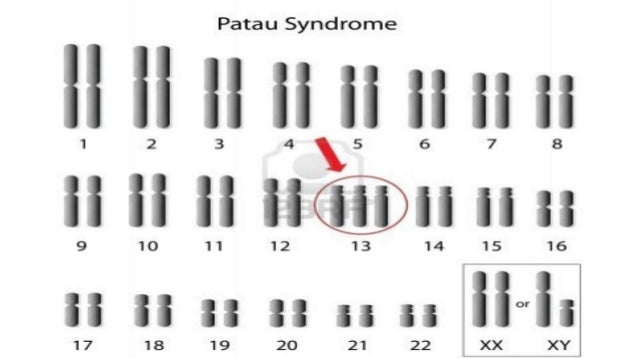
Синдром Патау — это результат генетической мутации у детей, который выражается в наличие дополнительной тринадцатой хромосомы. Впервые патология была описана в XVII веке, а намного позже генетик Клаус Патау, по фамилии которого названа мутация, определил, что нарушение кариотипа при синдроме Патау связано именно с тринадцатой хромосомой.
Впервые патология была описана в XVII веке, а намного позже генетик Клаус Патау, по фамилии которого названа мутация, определил, что нарушение кариотипа при синдроме Патау связано именно с тринадцатой хромосомой.
Среди генетических мутаций синдром Патау уступает по распространенности лишь синдрому Дауна. Статистика заболевания никак не зависит от пола и расы.
Причины
Точные причины синдрома Патау до сих пор не известны. В качестве предположения называют гормональный сбой, который происходит в организме матери в момент формирования зиготы. Наследственный фактор в данном случае роли не играет, поскольку дети с таким отклонением появляются даже в семьях, где все ближайшие родственники абсолютно здоровы.
В качестве возможных факторов возникновения данного синдрома можно выделить следующие:
-
Поздняя беременность. Риск этой патологии (как и риск рождения ребенка с синдромом Дауна) в возрасте после 40
лет существенно повышается, но отклонение встречается и у женщин, родивших до 30-40 лет.

- Острые инфекции у женщины во время беременности.
- -Вредные привычки матери во время вынашивания плода. Это касается и курения, и алкоголя, и наркотиков.
- Неблагоприятная экология, свойственная отдельным, особо загрязненным районам.
- Рождение ребенка от близкого по крови родственника, когда есть риск усиления схожих патологий.
- Воздействие облучения, химикатов, токсинов.
- Серьезные отклонения в работе эндокринной системы.
Подчеркнем еще раз: перечисленные причины синдрома Патау не являются определяющими. Они могут усугубить ситуацию, повысить риски, но сами по себе болезнь не вызывают.
Симптомы
Обычно симптомы синдрома Патау проявляются уже при беременности. Она сокращается, а также имеет осложнение в виде
многоводия. Часто плод гибнет уже в утробе матери, происходит выкидыш, либо ребенок рождается мертвым.
Она сокращается, а также имеет осложнение в виде
многоводия. Часто плод гибнет уже в утробе матери, происходит выкидыш, либо ребенок рождается мертвым.
95% детей с этой патологией не доживают до года. Еще 5% умирают в течение 5-10 лет. Шанс на выживание есть только у детей, рожденных с легкой формой заболевания.
К симптомам синдрома Патау относятся:
- Очень серьезные дефекты лица (расщелина между небом и верхней губой, широкий нос, сужения глазных щелей, вогнутая переносица и т. д.). Иногда изменения бывают настолько сильными, что лицо даже не похоже на человеческое.
- Поражения костей, мышц суставов, которые проявляются полидактилией, сращенными пальцами, деформированными конечностями.
-
Признаки поражения ЦНС — например, глухота, водянка головного мозга. У таких детей может не быть зрения или оно
может быть очень слабым с явными физическими проблемами глаз.

- Аномалии половой системы и других органов. Эти аномалии определяются только в процессе полноценного обследования.
Но даже без обследования внешний вид ребенка уже дает достаточное количество признаков, чтобы можно было поставить точный диагноз.
Диагностика
Синдром Патау можно определить уже во время беременности. Для этого проводится пренатальный скрининг на основе анализа крови. Для уточнения диагноза используется кариотипирование.
Постнатальная диагностика синдрома Патау включает такие дополнительные методы, как:
- кардиография
- УЗИ внутренних органов
- УЗИ головного мозга
- КТ или МРТ мозговых структур
- консультации разных врачей: неврологов, генетиков, эндокринологов и т. д.
Даже с учетом того, что синдром Патау довольно легко определяется, ставить диагноз необходимо после всестороннего обследования, чтобы не допустить ошибок, и понимать, на какой прогноз могут рассчитывать родители.
Для исключения синдрома Патау у будущего ребенка рекомендуется перед зачатием пройти генетическое обследование обои родителям.
Лечение
Поскольку синдром Патау вызван хромосомной аномалией, лечение данной патологии невозможно.
В зависимости от состояния и прогноза ребенку может понадобиться хирургическое вмешательство. Чаще всего это устранение расщелины в небе и другие дефекты на лице.
О прерывании беременности
Если диагноз был поставлен во время беременности, ее лучше прервать, так как ребенок с синдромом Патау не может рассчитывать на полноценную жизнь. Даже, если физически ребенок сможет прожить 5-10 лет, что бывает редко, полноценной такую жизнь никак не назовешь.
Дети с синдромом Патау – это пожизненные инвалиды, требующие постоянного внимания. Они страдают тяжелой формой идиотии, и не способны адаптироваться к нормальной жизни.
Вопросы-ответы по теме
Есть ли профилактика синдрома Патау?
Не существует профилактики синдрома Патау, которая могла бы защитить конкретную пару от развития ребенка с патологией. Речь идет о спонтанной мутации в генах, которую невозможно контролировать. Но здоровый образ жизни, правильное отношение к своему организму и беременности, возможно, снизят риски.
Чем опасен синдром Патау?
Основная часть детей не доживает до года. Но даже, если дети живут живут 5-10 лет (основной максимум), то являются очень серьезными инвалидами с низким качеством жизни.
Можно ли вылечить синдром Патау?
Данное заболевание не поддается лечению.
Диагностика синдрома Патау — клинические признаки Патау сколько хромосом у плода
Содержание
Синдром Патау — генетическое заболевание, возникающее из-за наличия лишней 13-й хромосомы, или трисомии по 13-й паре хромосом. Статистически вероятность рождения детей с этим синдромом мала и составляет 1:7000. Такое соотношение обусловлено высоким процентом самопроизвольных прерываний беременности и внутриутробной гибели плода. В случае рождения живого ребёнка заболевание характеризуется очень тяжёлыми врождёнными пороками, что катастрофически снижает общую выживаемость. Уровень смертности до 1 года составляет порядка 90-95%, а при надлежащем медицинском уходе и своевременной симптоматической коррекции до 10-летнего возраста доживает менее 0,5%. При этом выжившие дети страдают тяжёлой формой идиотии.
Статистически вероятность рождения детей с этим синдромом мала и составляет 1:7000. Такое соотношение обусловлено высоким процентом самопроизвольных прерываний беременности и внутриутробной гибели плода. В случае рождения живого ребёнка заболевание характеризуется очень тяжёлыми врождёнными пороками, что катастрофически снижает общую выживаемость. Уровень смертности до 1 года составляет порядка 90-95%, а при надлежащем медицинском уходе и своевременной симптоматической коррекции до 10-летнего возраста доживает менее 0,5%. При этом выжившие дети страдают тяжёлой формой идиотии.
Течение заболевания
В результате комплекса различных, не до конца изученных причин нарушается расхождение хромосом в процессе гаметогенеза, либо на ранних стадиях деления оплодотворенной яйцеклетки. Результатом этого является трисомия по 13-й паре хромосом, таким образом нарушается нормальное содержание генетического материала в развивающихся клетках, что и является пусковым моментом для формирования множественных пороков развития.
Современный уровень медицины при синдроме Патау способен обеспечить лишь в некоторых ситуациях хирургическую коррекцию определенных структурных аномалий и относительную симптоматическую коррекцию возникающих расстройств. В основном – это обеспечение специального ухода и постоянный медицинский мониторинг состояния ребёнка.
Дети с синдромом Патау неспособны к самостоятельному существованию и требуют тщательного непрерывного ухода. Это связано с глубоким умственным дефектом уровня идиотии, множественными аномалиями развития и функции органов, постепенно нарастающей системной декомпенсацией. Именно такие особенности и объясняют крайне высокий уровень смертности детей с синдромом Патау.
Послеродовая диагностика синдрома Патау
Специалист может заподозрить наличие синдрома Патау у новорожденного ребёнка по внешним факторам, но внешние признаки не являются основанием для постановки диагноза.
Проводятся дополнительные уточняющие исследования, начиная с инструментальных и завершая биохимическими, но окончательный диагноз ставится только после генетического исследования – изучения кариотипа, в ходе которого и выявляется дополнительная хромосома по 13-й паре.
Внешние признаки синдрома Патау:
● Множественные и выраженные аномалии костей лицевого и мозгового отделов черепа.
● Аномалии скелета с характерной полидактилией, часто симметричной.
● Отсутствие или неправильное строение ушных раковин.
● Множественная, сочетанная патология со стороны глаз.
● Укорочение и искривление шеи.
На УЗИ обнаруживаются также многочисленные нарушения строения внутренних органов: пищеварительной, сердечно-сосудистой и мочеполовых систем, ЦНС. Окончательный диагноз ставится только после генетического подтверждения.
Пренатальная диагностика синдрома Патау
В настоящее время существуют эффективные неинвазивные методики скрининга хромосомных заболеваний на ранних сроках беременности. Одним из наиболее информативных является Prenetix – неивазивный пренатальный тест, обеспечивающий выявление синдрома Патау на уровне 93,8%.
Суть методики заключается в неинвазивном исследовании биоматериала плода, присутствующего в венозной крови матери, начиная с 10-й недели беременности.
Достоинства Prenetix —
● Возможность выявить синдром Патау и другие частые хромосомные заболевания на ранних сроках беременности.
● Высокая эффективность и точность методики (от 93,8 для синдрома Патау до 99,2% для синдрома Дауна;
● Высокая чувствительность и специфичность метода. Необходимость перезаборов крови возникает менее чем в 3% ситуаций.
● Быстрое получение результата (не более 12 дней после обращения).
● Неинвазивность метода. При проведении забора материала на исследование не требуется специальная подготовка и оборудование.
● Возможность также узнать пол будущего ребёнка.
Проведение Prenetix рекомендуется в случае, если вы хотите дополнительно обследоваться и исключить риск хромосомных аномалий у ребёнка. Ведь нередко беспокойство за здоровье будущего малыша может отражаться на поведении женщины и осложнить течение беременности.
Кроме того, синдром Патау (как и некоторые другие генетические нарушения) может вызвать осложнения при родах.
Существует высокая вероятность выкидыша и мёртворождения, что может представлять серьёзную опасность уже для здоровья женщины.
Также обратиться к специалисту и сдать анализы для полноценного обследования рекомендуется в случае повторного невынашивания, мёртворождения, самопроизвольных абортов, принадлежности к группам генетического риска.
Как пройти Prenetix?
Чтобы сдать кровь на исследование, необходимо обратиться в специализированную клинику или лабораторию, предоставляющую такую возможность в любом регионе страны по договору с ЦГРМ Genetico. Методика не требует специальной подготовки. Для проведения теста у беременной женщины берут кровь из вены, как при других анализах. По рекомендации врача и/или по согласованию с пациенткой проводят также дополнительные исследования.
Исследования будут проведены в Москве на современном высокоточном оборудовании и уже через 10-12 дней вы получите отчёт о результатах. Для получения более подробной информации по процедуре, а также записи для проведения исследований свяжитесь с нашими специалистами по указанным телефонам или через форму обратной связи.
Синдром Патау. ДНК-диагностика синдрома Патау
Синдром Патау (трисомия по хромосоме 13, Patau syndrome) – одно из наиболее распространенных хромосомных нарушений. Частота рождения детей с синдромом Патау не превышает 1 на 6000 новорожденных и не зависит от пола.
| Рис1. Пример диагностики синдрома Патау методом КФ-ПЦР. |
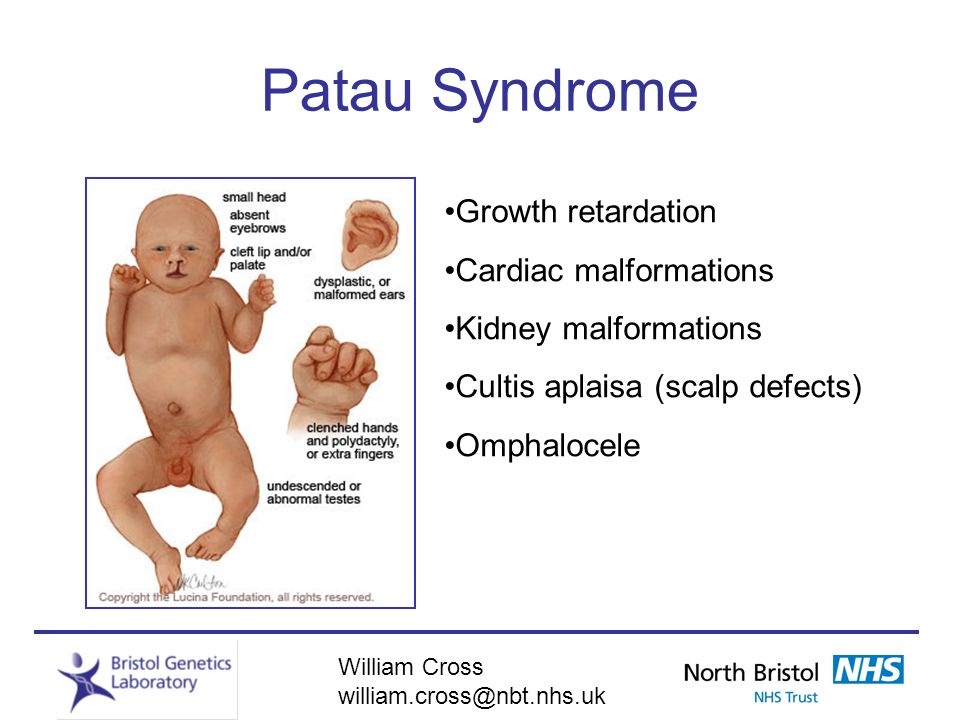 |
«Золотым стандартом» выявления хромосомных нарушений во всем мире долгое время являлся и продолжает оставаться метод кариотипирования с дифференциальной окраской хромосом. Этот метод позволяет анализировать кариотип в целом и определять крупные (не менее 5-10 млн пар нуклеотидов) хромосомные перестройки. Однако у него существует ряд ограничений, таких как трудоемкость, длительность (1-2 недели), высокие требования к квалификации и опыту специалиста, проводящего исследование, а также, в ряде случаев, технические проблемы (недостаточное количество и качество исследуемого материала, отсутствие митозов или роста культуры).
Этих недостатков лишен метод количественной флуоресцентной полимеразной цепной реакции (КФ-ПЦР), который все более широко применяется для диагностики анеуплоидий, в том числе и синдрома Патау (Рис.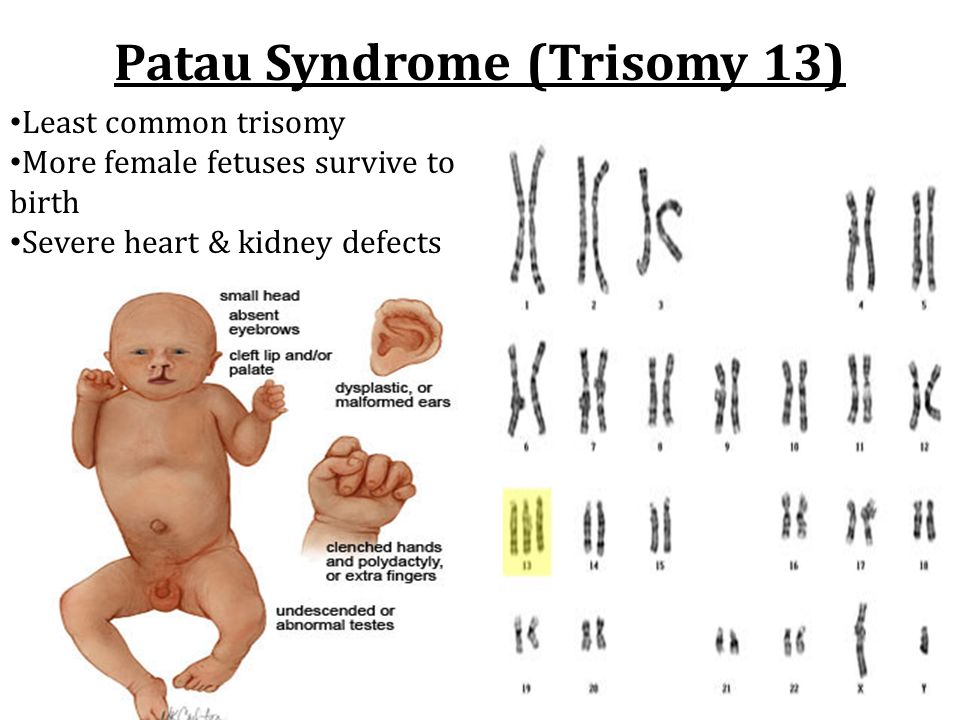 1). Этот метод обладает достоверностью, сравнимой с достоверностью стандартного кариотипирования, является более быстрым, дешевым, менее требовательным к количеству и качеству материала (поскольку не связан с ростом культуры клеток) и позволяет одновременно анализировать большое число образцов. Однако метод КФ-ПЦР имеет и ограничения: в мозаичных случаях он позволяет выявлять только высокоуровневый мозаицизм (от 20%), кроме того, он не может исключить наличие более редких хромосомных нарушений, которые могут быть связаны с пороками развития плода. При проведении дородовой диагностики синдрома Патау, кроме материала плода, необходимо предоставлять биологический материал матери для того, чтобы исключить возможность получения ложноотрицательного результата из-за неправильного забора плодного материала. Анализ плодного материала выполняется за три рабочих дня.
1). Этот метод обладает достоверностью, сравнимой с достоверностью стандартного кариотипирования, является более быстрым, дешевым, менее требовательным к количеству и качеству материала (поскольку не связан с ростом культуры клеток) и позволяет одновременно анализировать большое число образцов. Однако метод КФ-ПЦР имеет и ограничения: в мозаичных случаях он позволяет выявлять только высокоуровневый мозаицизм (от 20%), кроме того, он не может исключить наличие более редких хромосомных нарушений, которые могут быть связаны с пороками развития плода. При проведении дородовой диагностики синдрома Патау, кроме материала плода, необходимо предоставлять биологический материал матери для того, чтобы исключить возможность получения ложноотрицательного результата из-за неправильного забора плодного материала. Анализ плодного материала выполняется за три рабочих дня.
Дети с синдромом Патау рождаются с пренатальной гипотрофией (вес ребенка на 25-30% ниже средних величин) в результате беременности, осложненной многоводием.
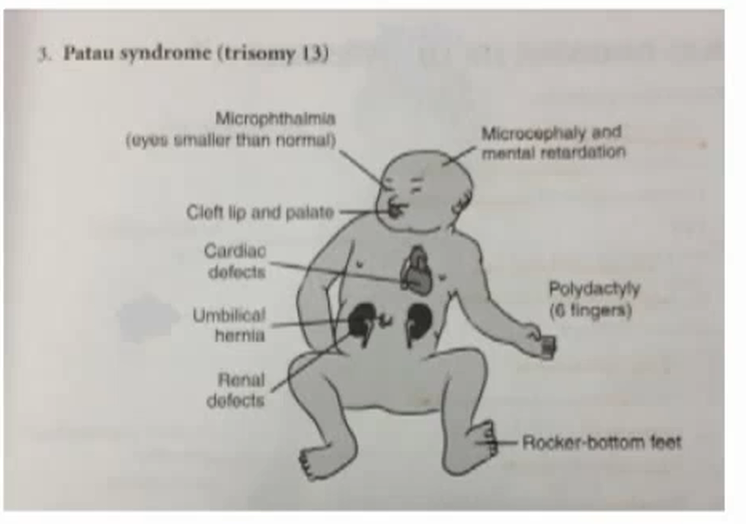
Клинические признаки синдрома Патау достаточно специфичны: микроцефалия, тригоноцефалия, низкий скошенный лоб, расщелина губы и неба, узкие глазные щели, широкий нос с запавшей переносицей, микрофтальмия или анофтальмия, низко расположенные и деформированные ушные раковины, поли- и синдактилия кистей и стоп. Часто встречаются тяжелые пороки развития головного мозга (голопрозэнцефалия, аринэнцефалия, гипоплазия мозжечка), сердца (дефекты межжелудочковой и межпредсердной перегородок), мочеполовой системы и желудочно-кишечного тракта. В связи с тяжелыми врожденными пороками развития большинство детей с синдромом Патау умирают в первые недели или месяцы (95% — до 1 года), однако некоторые больные живут в течение нескольких лет. Дети, доживающие до 2-3 лет, имеют выраженную степень умственной отсталости.
Причиной развития синдрома Патау является утроение всей хромосомы 13 (около 75% случаев) или ее длинного плеча (около 25% случаев). В последнем случае происходит транслокация дополнительной копии этого участка на другую хромосому, причем в 75% случаев это мутация de novo.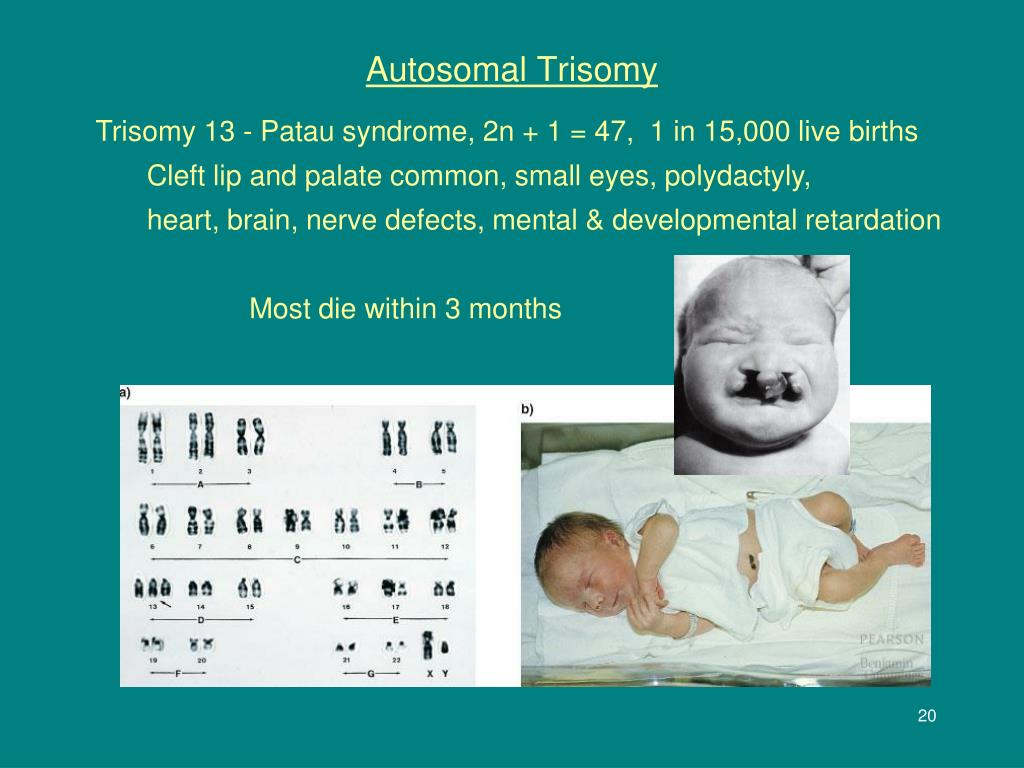 Трисомия по хромосоме 13 является частным случаем анеуплоидии – наличия в геноме набора хромосом, отличного от стандартного для данного вида и некратного ему. Трисомия хромосомы 13 обычно вызвана нерасхождением хромосом при формировании половых клеток родителя (яйцеклеток и сперматозоидов), в результате чего ребенок получает от матери (в 80% случаев) или от отца (в 20% случаев) лишнюю 13-ю хромосому. В этом случае все клетки организма ребёнка будут нести аномалию. В том случае, когда нерасхождение хромосом возникает при делении какой-либо клетки зародыша, наблюдается мозаичный вариант синдрома Патау (встречается крайне редко).
Трисомия по хромосоме 13 является частным случаем анеуплоидии – наличия в геноме набора хромосом, отличного от стандартного для данного вида и некратного ему. Трисомия хромосомы 13 обычно вызвана нерасхождением хромосом при формировании половых клеток родителя (яйцеклеток и сперматозоидов), в результате чего ребенок получает от матери (в 80% случаев) или от отца (в 20% случаев) лишнюю 13-ю хромосому. В этом случае все клетки организма ребёнка будут нести аномалию. В том случае, когда нерасхождение хромосом возникает при делении какой-либо клетки зародыша, наблюдается мозаичный вариант синдрома Патау (встречается крайне редко).
Риск рождения детей с синдромом Патау, по разным литературным данным, не изменяется или незначительно возрастает с увеличением возраста беременной женщины.
Пренатальная диагностика синдрома Патау включает в себя два этапа. На первом этапе, на сроке беременности 11-13 недель, проводится скрининг, который основывается преимущественно на биохимических показателях, поскольку на ранних сроках УЗИ не позволяет обнаружить в случае синдрома Патау каких-либо грубых аномалий развития, которые могут быть выявлены лишь во втором-третьем триместре.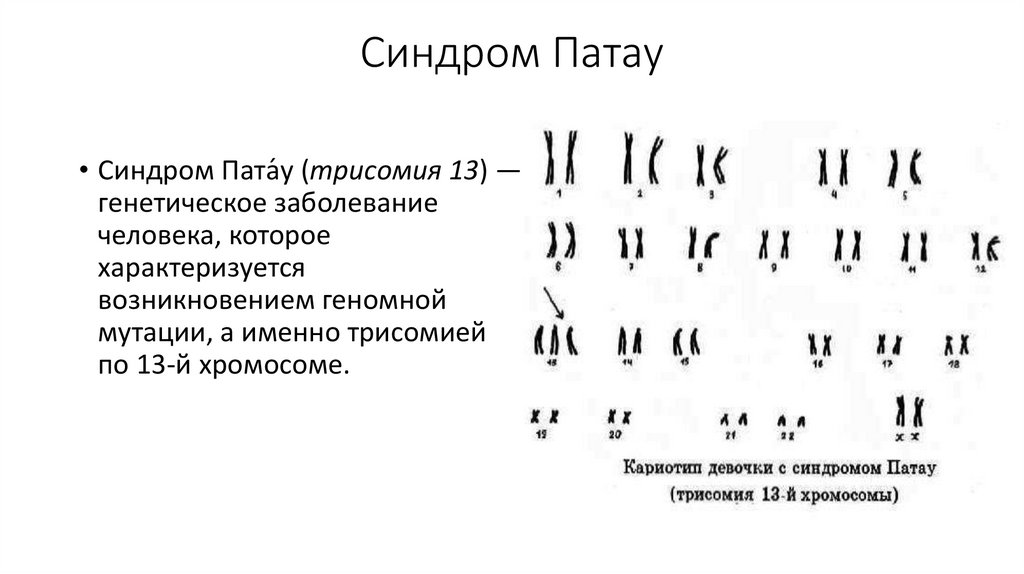 Биохимический анализ уровня определенных белков в крови беременной женщины (свободной β-субъединицы хорионического гормона человека (β-ХГЧ) и ассоциированного с беременностью плазменного протеина А (pregnancy associated plasma protein-A, РАРР-А)), с учетом ее возраста, позволяет рассчитать для нее риск рождения больного ребенка. Однако эти методы не позволяют поставить точный диагноз, и в результате проведенного скрининга лишь формируется группа риска беременных с повышенной вероятностью рождения больного синдромом Патау. На втором этапе в группе риска проводится инвазивная процедура для получения плодного материала, необходимого для точного определения статуса плода. В зависимости от срока беременности это может быть биопсия ворсин хориона (8-12 недели), амниоцентез (14-18 недели) или кордоцентез (после 20-й недели). В полученных образцах ткани плода проводится определение хромосомного набора.
Биохимический анализ уровня определенных белков в крови беременной женщины (свободной β-субъединицы хорионического гормона человека (β-ХГЧ) и ассоциированного с беременностью плазменного протеина А (pregnancy associated plasma protein-A, РАРР-А)), с учетом ее возраста, позволяет рассчитать для нее риск рождения больного ребенка. Однако эти методы не позволяют поставить точный диагноз, и в результате проведенного скрининга лишь формируется группа риска беременных с повышенной вероятностью рождения больного синдромом Патау. На втором этапе в группе риска проводится инвазивная процедура для получения плодного материала, необходимого для точного определения статуса плода. В зависимости от срока беременности это может быть биопсия ворсин хориона (8-12 недели), амниоцентез (14-18 недели) или кордоцентез (после 20-й недели). В полученных образцах ткани плода проводится определение хромосомного набора.
В Центре Молекулярной Генетики проводится диагностика синдрома Патау (в том числе и пренатальная) методом КФ-ПЦР.
Трисомия 13: MedlinePlus Genetics
Описание
Трисомия 13, также называемая синдромом Патау, представляет собой хромосомное заболевание, связанное с тяжелой умственной отсталостью и физическими отклонениями во многих частях тела. Лица с трисомией 13 часто имеют пороки сердца, аномалии головного или спинного мозга, очень маленькие или плохо развитые глаза (микрофтальм), дополнительные пальцы рук или ног, отверстие в губе (заячья губа) с отверстием в крыше или без него. полости рта (волчья пасть) и слабый мышечный тонус (гипотония). Из-за наличия нескольких опасных для жизни медицинских проблем многие младенцы с трисомией 13 умирают в первые дни или недели жизни. Только от 5 до 10 процентов детей с этим заболеванием доживают до первого года жизни.
Частота
Трисомия 13 встречается примерно у 1 из 16 000 новорожденных. Хотя у женщины любого возраста может быть ребенок с трисомией 13, вероятность рождения ребенка с этим заболеванием увеличивается по мере взросления женщины.
Причины
Большинство случаев трисомии 13 являются результатом наличия трех копий хромосомы 13 в каждой клетке тела вместо обычных двух копий. Дополнительный генетический материал нарушает нормальный ход развития, вызывая характерные признаки трисомии 13.
Трисомия 13 также может возникать, когда хромосома 13 прикрепляется (транслоцируется) к другой хромосоме во время формирования половых клеток (яйцеклеток и сперматозоидов) или на очень ранних стадиях развития плода. У больных людей есть две нормальные копии 13-й хромосомы, а также дополнительная копия 13-й хромосомы, прикрепленная к другой хромосоме. В редких случаях только часть хромосомы 13 присутствует в трех копиях. Физические признаки и симптомы в этих случаях могут отличаться от таковых при полной трисомии 13.
Небольшой процент людей с трисомией 13 имеет дополнительную копию хромосомы 13 только в некоторых клетках организма. У этих людей состояние называется мозаичной трисомией 13. Тяжесть мозаичной трисомии 13 зависит от типа и количества клеток, содержащих дополнительную хромосому. Физические признаки мозаичной трисомии 13 часто мягче, чем при полной трисомии 13.
Физические признаки мозаичной трисомии 13 часто мягче, чем при полной трисомии 13.
Наследование
Большинство случаев трисомии 13 не передаются по наследству и возникают в результате случайных событий при формировании яйцеклеток и сперматозоидов у здоровых родителей. Ошибка в клеточном делении, называемая нерасхождением, приводит к тому, что репродуктивная клетка имеет аномальное число хромосом. Например, яйцеклетка или сперматозоид могут получить дополнительную копию 13-й хромосомы. Если одна из этих атипичных репродуктивных клеток вносит вклад в генетический состав ребенка, у ребенка будет дополнительная 13-я хромосома в каждой клетке тела.
Транслокационная трисомия 13 может передаваться по наследству. Незараженный человек может нести перестройку генетического материала между хромосомой 13 и другой хромосомой. Эти перестройки называются сбалансированными транслокациями, потому что нет лишнего материала из 13-й хромосомы. Человек со сбалансированной транслокацией, включающей 13-ю хромосому, имеет повышенный шанс передачи лишнего материала из 13-й хромосомы своим детям.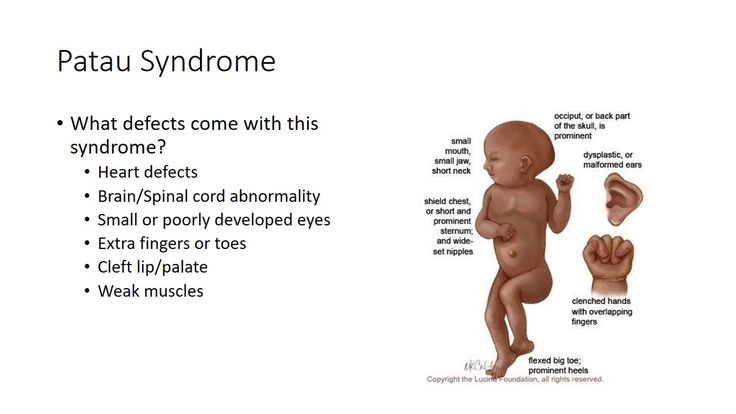
Другие названия этого состояния
- Синдром Бартолина-Патау
- Синдром полной трисомии 13
- Синдром Патау
- Синдром Патау
- Синдром трисомии 13
Дополнительная информация и ресурсы
Информация о генетическом тестировании
- Реестр генетического тестирования: синдром полной трисомии 13
Информационный центр генетических и редких заболеваний
- Трисомия 13
Ресурсы поддержки пациентов и защиты интересов
- Информационный поиск по болезни
- Национальная организация редких заболеваний (NORD)
Научные исследования от ClinicalTrials.gov
- ClinicalTrials.gov
Научные статьи в PubMed
- PubMed
Ссылки
- Chen M, Yeh GP, Shih JC, Wang BT. Мозаицизм трисомии 13: изучение сериальных
цитогенетические изменения в случае от ранних сроков беременности до младенческого возраста.
 Пренат Диагн. 2004 г.
24 февраля (2): 137-43. Обзор. Цитата на PubMed
Пренат Диагн. 2004 г.
24 февраля (2): 137-43. Обзор. Цитата на PubMed - Крайдер К.С., Олни Р.С., Краган Д.Д. Трисомии 13 и 18: распространенность в популяции, характеристики и пренатальная диагностика, столичная Атланта, 1994–2003 гг. Ам Дж Med Genet A. 1 апреля 2008 г .; 146A (7): 820-6. doi: 10.1002/ajmg.a.32200. Цитата в PubMed
- Ди Джакомо М.К., Суска Ф.К., Реста Н., Буквич Н., Вимеркати А., Гуанти Г. Трисомия 13 мозаицизм у фенотипически нормального ребенка: описание цитогенетических и клинические признаки ранней беременности после 2 лет. Am J Med Genet A. 2007 1 марта; 143A (5): 518-20. Цитата на PubMed
- FitzPatrick DR, Ramsay J, McGill NI, Shade M, Carothers AD, Hastie ND. Транскриптомный анализ аутосомной трисомии человека. Хум Мол Жене. 2002 декабрь 15;11(26):3249-56. Цитата в PubMed
- Грэм Э.М., Брэдли С.М., Ширали Г.С., Хиллз С.Б., Ац А.М.; Детская кардиологическая помощь
Консорциум.
 Эффективность кардиохирургических вмешательств при трисомиях 13 и 18 (от
Консорциум педиатрической кардиологической помощи). Ам Джей Кардиол. 2004 15 марта; 93 (6): 801-3. Цитата в PubMed
Эффективность кардиохирургических вмешательств при трисомиях 13 и 18 (от
Консорциум педиатрической кардиологической помощи). Ам Джей Кардиол. 2004 15 марта; 93 (6): 801-3. Цитата в PubMed - Холл Х.Э., Чан Э.Р., Коллинз А., Джудис Л., Ширли С., Сурти Ю., Хоффнер Л., Коквелл А.Э., Джейкобс П.А., Хассолд Т.Дж. Происхождение трисомии 13. Am J Med Genet A. 2007 Oct. 1; 143А(19):2242-8. Цитата в PubMed
- Илиопулос Д., Секерли Э., Василиу Г., Сидиропулу В., Топалидис А., Димопулу D, синдром Вояциса Н. Патау с длительной выживаемостью (146 месяцев): клинический доклад и обзор литературы. Am J Med Genet A. 1 января 2006 г .; 140 (1): 92-3. Обзор. Цитата в PubMed
- Паркер М.Дж., Бадд Д.Л., Дрейпер Э.С., Янг И.Д. Трисомия 13 и трисомия 18 в определенная популяция: эпидемиологические, генетические и пренатальные наблюдения. Пренат Диагн. 23 октября 2003 г. (10): 856-60. Цитата в PubMed
- Pont SJ, Robbins JM, Bird TM, Gibson JB, Cleves MA, Tilford JM, Aitken ME.
 Врожденные пороки развития у живорожденных с трисомиями 18 и 13. Am J
Med Genet A. 15 августа 2006 г.; 140 (16): 1749-56. Цитата в PubMed
Врожденные пороки развития у живорожденных с трисомиями 18 и 13. Am J
Med Genet A. 15 августа 2006 г.; 140 (16): 1749-56. Цитата в PubMed - Расмуссен С.А., Вонг Л.И., Ян К., Мэй К.М., Фридман Дж.М. Популяционный анализ смертности при трисомии 13 и трисомии 18. Педиатрия. 2003 апрель; 111 (4 балла) 1):777-84. Цитата на PubMed
Синдром Патау — NHS
Синдром Патау — серьезное редкое генетическое заболевание, вызванное наличием дополнительной копии хромосомы 13 в некоторых или во всех клетках организма. Это также называется трисомией 13.
В норме каждая клетка содержит 23 пары хромосом, которые несут гены, унаследованные от родителей.
Но у ребенка с синдромом Патау 3 копии хромосомы 13 вместо 2.
Это серьезно нарушает нормальное развитие и во многих случаях приводит к выкидышу, мертворождению или смерти ребенка вскоре после рождения.
Дети с синдромом Патау медленно растут в утробе матери и имеют низкий вес при рождении, а также ряд других серьезных медицинских проблем.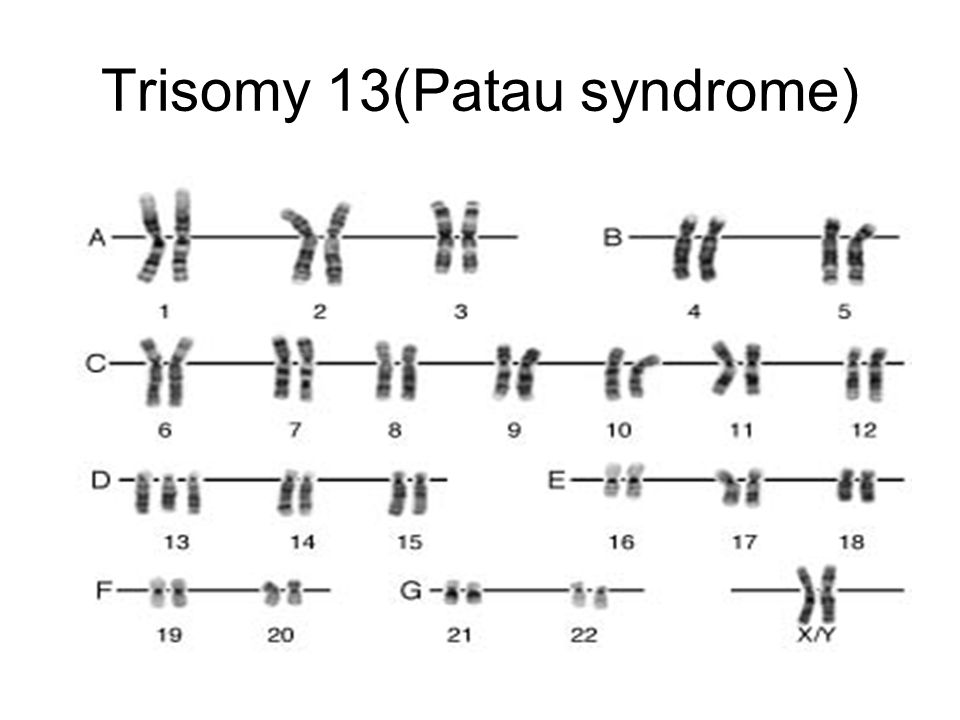
Синдром Патау поражает примерно 1 из каждых 5000 рождений. Риск рождения ребенка с синдромом увеличивается с возрастом матери.
Более 9 из 10 детей, рожденных с синдромом Патау, умирают в течение первого года жизни.
Примерно 1 из 10 детей с менее тяжелыми формами синдрома, такими как парциальная или мозаичная трисомия 13, живет более года.
Симптомы и особенности
У детей с синдромом Патау может быть широкий спектр проблем со здоровьем.
Их рост в утробе матери часто ограничен, что приводит к низкой массе тела при рождении, и 8 из 10 рождаются с тяжелыми пороками сердца.
Мозг часто не делится на 2 половины. Это известно как голопрозэнцефалия.
Когда это происходит, это может повлиять на черты лица и вызвать такие дефекты, как:
- расщелина губы и неба
- аномально маленький глаз или глаза (микрофтальмия)
- отсутствие одного или обоих глаз (анофтальм)
- уменьшение расстояния между глазами (гипотелоризм)
- проблемы с развитием носовых ходов
Другие аномалии лица и головы включают:
- размер головы меньше нормального (микроцефалия)
- отсутствие кожи на волосистой части головы (аплазия кожи головы)
- пороки развития уха и глухота
- приподнятые красные родинки (капиллярные гемангиомы)
Синдром Патау также может вызывать другие проблемы, например:
- дефект брюшной стенки, при котором брюшная полость не полностью развивается в матке, в результате чего кишечник оказывается вне тела и покрыт только оболочкой – известен как экзомфалос или омфалоцеле
- аномальные кисты в почках
- аномально маленький половой член у мальчиков
- увеличенный клитор у девушек
Также могут быть аномалии рук и ног, такие как лишние пальцы рук или ног (полидактилия) и округлое основание стопы, известное как стопа-качалка.
Причины синдрома Патау
Синдром Патау возникает случайно и не вызван действиями родителей.
В большинстве случаев синдром не передается по наследству (не передается по наследству). Они возникают случайным образом во время зачатия, когда сперматозоид и яйцеклетка объединяются и плод начинает развиваться.
Ошибка возникает, когда клетки делятся, что приводит к дополнительной копии или части копии хромосомы 13, что серьезно влияет на развитие ребенка в утробе матери.
Во многих случаях ребенок умирает, не дожив до срока (выкидыш), или мертв при рождении (мертворождение).
В большинстве случаев синдрома Патау у ребенка в клетках тела имеется целая дополнительная копия хромосомы номер 13. Это иногда называют трисомией 13 или простой трисомией 13.
Примерно в 1 из 10 случаев синдрома Патау генетический материал перестраивается между хромосомой 13 и другой хромосомой. Это называется хромосомной транслокацией.
Синдром Патау, возникающий из-за этого, может передаваться по наследству. Genetic Alliance UK располагает дополнительной информацией о хромосомных нарушениях.
Еще в 1 из 20 случаев только некоторые клетки имеют дополнительную копию хромосомы 13. Это известно как мозаицизм трисомии 13. Иногда только часть 1 хромосомы 13 является лишней (частичная трисомия 13).
Симптомы и особенности как мозаицизма, так и частичной трисомии, как правило, менее выражены, чем при простой трисомии 13, что приводит к увеличению продолжительности жизни большего числа детей.
Скрининг синдрома Патау
Вам будет предложен скрининговый тест на синдром Патау, а также на синдром Дауна (трисомия 21) и синдром Эдвардса (трисомия 18) с 10 по 14 неделю беременности.
Тест оценивает ваши шансы на рождение ребенка с этими синдромами.
Скрининг-тест, предлагаемый на сроке от 10 до 14 недель беременности, называется комбинированным тестом, поскольку он включает анализ крови и ультразвуковое сканирование.
Если скрининг-тесты показывают, что у вас более высокий риск рождения ребенка с синдромом Патау, вам будет предложено пройти диагностический тест, чтобы точно определить, есть ли у вашего ребенка синдром.
Этот тест проверит хромосомы вашего ребенка в образце клеток, взятых у него или нее.
Для получения образца клеток можно использовать два метода: амниоцентез или забор ворсин хориона (CVS).
Это инвазивные тесты для взятия образца ткани или жидкости, чтобы его можно было проверить на наличие дополнительной копии хромосомы 13.
Недавно был разработан новый тест, при котором у матери берется образец крови, чтобы можно было проверить обнаруженную в нем ДНК ребенка.
Это называется неинвазивным пренатальным тестированием и доступно только в частном порядке.
Если вы не можете пройти комбинированный скрининговый тест, вам будет предложено сканирование, которое выявляет физические отклонения, в том числе обнаруженные при синдроме Патау.
Это иногда называют сканированием в середине беременности, и оно выполняется, когда вы находитесь между 18 и 21 неделей беременности.
Узнайте больше о скрининговых тестах при беременности
Лечение и контроль синдрома Патау
Специфического лечения синдрома Патау не существует. В результате серьезных проблем со здоровьем у новорожденного ребенка с синдромом врачи обычно сосредотачиваются на том, чтобы свести к минимуму дискомфорт и обеспечить ребенку возможность есть.
Для небольшого числа детей с синдромом Патау, которые выживают после первых нескольких дней жизни, уход за ними будет зависеть от их конкретных симптомов и потребностей.
Если у вашего ребенка диагностирован синдром Патау до рождения или вскоре после него, вам предложат консультацию и поддержку.
Генетическое тестирование для родителей
Оба родителя должны пройти анализ хромосом, если у их ребенка синдром Патау, вызванный хромосомной транслокацией.
Генетическое тестирование проводится, чтобы помочь родителям спланировать будущую беременность, а не как часть процесса принятия решения о текущей беременности.
Результаты теста позволят более точно оценить вероятность синдрома, влияющего на будущую беременность.
Другие члены семьи также могут быть затронуты и должны быть протестированы.
Узнайте больше о генетическом тестировании и консультировании
Информация о вашем ребенке
Если у вашего ребенка синдром Патау, ваша клиническая бригада передаст информацию о нем или ней в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать лучшие способы профилактики и лечения этого заболевания. Вы можете отказаться от регистрации в любое время.
Узнать больше о реестре
Дополнительная информация и поддержка
Эти организации являются полезными дополнительными источниками информации о синдроме Патау.
Они также могут дать совет и поддержку:
- Связаться с семьей
- Генетический альянс Великобритании
- Организация поддержки трисомий 18 и 13 (SOFT UK)
Последняя проверка страницы: 30 апреля 2019 г.
Дата следующей проверки: 30 апреля 2022 г.
Трисомия 13 Информация | Гора Синай
Синдром Патау
Трисомия 13 (также называемая синдромом Патау) — это генетическое заболевание, при котором у человека есть 3 копии генетического материала из хромосомы 13 вместо обычных 2 копий. В редких случаях дополнительный материал может быть присоединен к другой хромосоме (транслокация).
Дополнительные пальцы могут присутствовать как изолированная находка или они могут возникать как часть синдрома, и в этом случае обычно присутствуют другие аномалии.
Пальцы рук или ног (цифры) могут быть сросшимися вместе (синдактилия), или перепонки между ними (межпальцевые перепонки) могут простираться далеко вверх по пальцам. Синдактилия обычно наблюдается между вторым и третьим пальцами стопы и иногда может быть связана с синдромом.
Причины
Трисомия 13 возникает, когда в некоторых или во всех клетках организма появляется дополнительная ДНК из хромосомы 13.
- Трисомия 13: наличие дополнительной (третьей) хромосомы 13 во всех клетках.
- Мозаичная трисомия 13: наличие лишней хромосомы 13 в некоторых клетках.
- Частичная трисомия 13: наличие части лишней хромосомы 13 в клетках.
Лишний материал мешает нормальному развитию.
Трисомия 13 встречается примерно у 1 из каждых 10 000 новорожденных. Большинство случаев не передаются по наследству. Вместо этого события, которые приводят к трисомии 13, происходят либо в сперматозоиде, либо в яйцеклетке, формирующей плод.
Симптомы
Симптомы включают:
- Расщелины губы или неба
- Сжатые руки (с наружными пальцами поверх внутренних пальцев)
- Близко посаженные глаза — глаза могут сливаться в один
- Снижение мышечного тонуса
- Лишние пальцы рук или ног (полидактилия)
- Грыжи: пупочная грыжа, паховая грыжа
- Отверстие, трещина или расщелина в радужной оболочке (колобома)
- Низко посаженные уши
- Умственная отсталость, тяжелая степень
- Scalp defects (missing skin)
- Seizures
- Single palmar crease
- Skeletal (limb) abnormalities
- Small eyes
- Small head (microcephaly)
- Small lower jaw (micrognathia)
- Undescended testicle (cryptorchidism)
Обследования и анализы
У младенца при рождении может быть одна пупочная артерия. Часто наблюдаются признаки врожденного порока сердца, такие как:
Часто наблюдаются признаки врожденного порока сердца, такие как:
Рентгенография желудочно-кишечного тракта или ультразвуковое исследование могут показать ротацию внутренних органов.
МРТ или КТ головы могут выявить проблемы со структурой головного мозга. Проблема называется голопрозэнцефалия. Это соединение двух сторон мозга.
Хромосомные исследования показывают трисомию 13, мозаицизм трисомии 13 или частичную трисомию. В редких случаях дополнительный материал может быть присоединен к другой хромосоме (транслокация).
Лечение
Специфического лечения трисомии 13 не существует. Лечение варьируется от ребенка к ребенку и зависит от конкретных симптомов.
Группы поддержки
Группы поддержки при трисомии 13 включают:
- Организация поддержки при трисомиях 18, 13 и связанных с ними расстройствах (SOFT): trisomy.
 org
org - Hope for Trisomes 13 and 18: www.hopefortrisomy13and18.org
.org
Перспективы (Прогноз)
Более 90% детей с трисомией 13 умирают в первый год жизни.
Возможные осложнения
Осложнения начинаются почти сразу. Большинство детей с трисомией 13 имеют врожденный порок сердца.
Осложнения могут включать:
Когда обращаться к медицинскому работнику
Если у вас был ребенок с трисомией 13 и вы планируете завести еще одного ребенка, обратитесь к своему поставщику медицинских услуг. Генетическое консультирование может помочь семьям понять состояние, риск его наследования и то, как ухаживать за человеком.
Генетическое консультирование может помочь семьям понять состояние, риск его наследования и то, как ухаживать за человеком.
Профилактика
Трисомия 13 может быть диагностирована до рождения с помощью амниоцентеза с исследованием хромосом амниотических клеток.
Родители младенцев с трисомией 13, вызванной транслокацией, должны пройти генетическое тестирование и консультацию. Это может помочь им узнать о шансах рождения еще одного ребенка с этим заболеванием.
Bacino CA, Ли Б. Цитогенетика. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds.


 Существует высокая вероятность выкидыша и мёртворождения, что может представлять серьёзную опасность уже для здоровья женщины.
Существует высокая вероятность выкидыша и мёртворождения, что может представлять серьёзную опасность уже для здоровья женщины.
 Пренат Диагн. 2004 г.
24 февраля (2): 137-43. Обзор. Цитата на PubMed
Пренат Диагн. 2004 г.
24 февраля (2): 137-43. Обзор. Цитата на PubMed Эффективность кардиохирургических вмешательств при трисомиях 13 и 18 (от
Консорциум педиатрической кардиологической помощи). Ам Джей Кардиол. 2004 15 марта; 93 (6): 801-3. Цитата в PubMed
Эффективность кардиохирургических вмешательств при трисомиях 13 и 18 (от
Консорциум педиатрической кардиологической помощи). Ам Джей Кардиол. 2004 15 марта; 93 (6): 801-3. Цитата в PubMed Врожденные пороки развития у живорожденных с трисомиями 18 и 13. Am J
Med Genet A. 15 августа 2006 г.; 140 (16): 1749-56. Цитата в PubMed
Врожденные пороки развития у живорожденных с трисомиями 18 и 13. Am J
Med Genet A. 15 августа 2006 г.; 140 (16): 1749-56. Цитата в PubMed org
org