Стеноз почечных артерий и артериальная гипертония: Ренальная гипертензия — КГБУЗ Горбольница №12, г. Барнаул: статьи
Артериальная гипертония и её причины | ООО «Медсервис»
Все органы и ткани организма пронизаны мелкими артериальными сосудами — артериолами. Иногда, по ряду причин эти сосуды начинают сужаться. В этом случае, сердцу, чтобы протолкнуть то же количество крови из артерий в вены, необходимо приложить большее усилие, создать большее давление в артериях. Именно такое повышение давления в артериях и называется артериальной гипертонией (просто гипертония или гипертензия).
Гипертония встречается у 10-20% людей в возрасте 25-45 лет и у 30-40% старше 45 лет.
Причин возникновения гипертонии много, доказано влияние на развитие этого заболевания хронического стресса, неправильного питания, курения, возраста и наследственных факторов. Но это лишь факторы, предрасполагающие развитию заболевания. В большинстве случаев точную причину установить не удаётся и систематическое повышение артериального давления называют первичной гипертонией или гипертонической болезнью. Лечение в этом случае направлено на устранение указанных негативных факторов и назначение медикаментозных препаратов для снижения артериального давления.
Лечение в этом случае направлено на устранение указанных негативных факторов и назначение медикаментозных препаратов для снижения артериального давления.
Однако, в некоторых случаях гипертония возникает вследствие нарушения кровоснабжения почек – причины, которую можно радикально устранить. Причиной в таких ситуациях чаще всего бывает сужение почечной артерии атеросклеротической бляшкой, либо вследствие врожденного дефекта развития стенок артерии (фибромускулярная дисплазия). Такое заболевание называется вазоренальная (реноваскулярная) гипертония либо почечная гипертония.
Вазоренальная гипертония (гипертензия) и её причины
Если почка, вследствие сужения артерии, получает недостаточно крови, она начинает выделять в кровь вещества, способствующие возникновению артериального спазма и повышению артериального давления. Таким образом, почка обеспечивает себе больший приток крови по суженной артерии. Другими словами, вазоренальная гипертензия — это защитная реакция почки на снижение кровоснабжения. Медикаментозное снижение давления в этом случае может привести к нарушению снабжения почки кровью и ухудшению ее функции, вплоть до почечной недостаточности.
Медикаментозное снижение давления в этом случае может привести к нарушению снабжения почки кровью и ухудшению ее функции, вплоть до почечной недостаточности.
Чаще всего причиной вазоренальной гипертонии является сужение почечной артерии атеросклеротической бляшкой. Кроме того, встречаются случаи врожденного нарушения развития стенки почечных артерий — фибромускулярная дисплазия, которые тоже значительно сужают сосудистый просвет. Нарушение кровоснабжения почки, ведущее к вазоренальной гипертензии, также может быть вызвано опущением почки, аорто-артериитом, аневризмой аорты и почечной артерии, сдавлением извне, однако эти случаи достаточно редки.
Отличие вазоренальной гипертензии от гипертонической болезни
Предположение о вазоренальной причине гипертонии должно возникать при невосприимчивости или плохой восприимчивости к терапии, особенно если гипертония ранее хорошо поддавалась лекарственной коррекции; при внезапном развитии тяжелой гипертензии у пациентов с исходно нормальным артериальным давлением. Должна насторожить также гипертония в молодом возрасте, особенно у молодых женщин, наличие сопутствующих заболеваний почек, изменения в глазной сетчатке.
Должна насторожить также гипертония в молодом возрасте, особенно у молодых женщин, наличие сопутствующих заболеваний почек, изменения в глазной сетчатке.
В случае подозрения на вазоренальную причину гипертензии, необходимо провести дуплексное сканирование (допплерографию) почечных артерий, которая позволяет выявить клинически значимое (более 50%) сужение почечной артерии. Аналогичные результаты получаются при помощи ангиографического обследования (ангиографии) сосудов почек. В сомнительных случаях выполняется лабораторное определение уровня специфических гормонов.
Лечение вазоренальной гипертензии
Лечение вазоренальной гипертонии направлено на устранение сужения почечных артерий. Медикаментозная гипотензивная терапия, в случае сужения почечных артерий, как правило, достаточного эффекта не приносит, более того, может способствовать развитию почечной недостаточности.
1. Хирургическое лечение: удаление атеросклеротической бляшки, поврежденного участка сосуда, либо наложение обходного шунта. Это достаточно сложное и травматичное хирургическое вмешательство. В настоящее время в связи с бурным развитием эндоваскулярной хирургии оно применяется гораздо реже, в основном в случаях невозможности эндоваскулярного лечения.
Это достаточно сложное и травматичное хирургическое вмешательство. В настоящее время в связи с бурным развитием эндоваскулярной хирургии оно применяется гораздо реже, в основном в случаях невозможности эндоваскулярного лечения.
2. Эндоваскулярное лечение: баллонная дилатация (ангиопластика) либо стентирование почечной артерии.
Процедура эндоваскулярного восстановления просвета почечной артерии
Эндоваскулярный хирург производит пункцию бедренной артерии. В некоторых случаях возможен доступ через артерии руки. Через пункционное отверстие в аорту проводится катетер, выполняется ангиографическое исследование для уточнения расположения почечных артерий и степени их сужения. Катетер подводится к почечной артерии, через него в место сужения устанавливается баллон. Затем баллон раздувается в месте сужения, что вызывает разглаживание суженного участка артерии. После сдутия баллона производится контрольная ангиограмма, которая показывает изменение просвета артерии. При фибромускулярной дисплазии такое вмешательство как правило полностью устраняет сужение. Если же сужение просвета артерии вызвано атеросклеротической бляшкой, контрольная ангиограмма зачастую показывает остаточный стеноз почечной артерии. Это вызвано тем, что бляшка при дилатации физически не удаляется, а равномерно распределяется по стенке артерии, «разглаживается». Поэтому во многих случаях для полного устранения сужения в почечную артерию устанавливается стент — специальное устройство, позволяющее поддерживать стенку артерии изнутри, «армировать» место сужения. Стентирование позволяет полностью восстановить проходимость почечной артерии, не повреждая окружающих тканей. После окончания вмешательства катетер удаляется из артерии, на место пункции накладывается давящая повязка, в случае бедренного доступа пациенту предписывается постельный режим до ближайшего утра.
При фибромускулярной дисплазии такое вмешательство как правило полностью устраняет сужение. Если же сужение просвета артерии вызвано атеросклеротической бляшкой, контрольная ангиограмма зачастую показывает остаточный стеноз почечной артерии. Это вызвано тем, что бляшка при дилатации физически не удаляется, а равномерно распределяется по стенке артерии, «разглаживается». Поэтому во многих случаях для полного устранения сужения в почечную артерию устанавливается стент — специальное устройство, позволяющее поддерживать стенку артерии изнутри, «армировать» место сужения. Стентирование позволяет полностью восстановить проходимость почечной артерии, не повреждая окружающих тканей. После окончания вмешательства катетер удаляется из артерии, на место пункции накладывается давящая повязка, в случае бедренного доступа пациенту предписывается постельный режим до ближайшего утра.
Вмешательство практически безболезненно, выполняется под местной анестезией, пребывание в клинике может составлять 2-3 дня. После вмешательства на несколько месяцев назначаются препараты, снижающие тромбообразование — для профилактики тромбоза расширенной артерии.
После вмешательства на несколько месяцев назначаются препараты, снижающие тромбообразование — для профилактики тромбоза расширенной артерии.
Результаты
После устранения сужения почечной артерии артериальное давление начинает снижаться. Перспективы его стабилизации зависят от длительности существования стеноза. При длительно (годами) существующем сужении устранение его может не дать полной нормализации давления, однако положительный эффект достигается в большинстве случаев.
В первые 1-2 суток после эндоваскулярного вмешательства артериальное давление может быть нестабильным, возможны его колебания. Это происходит в результате изменения условий кровоснабжения, почка «приспосабливается» к перераспределению кровотока.
Побочные эффекты, осложнения, рецидивы
Наиболее частое осложнение любого эндоваскулярного вмешательства — гематома места пункции. Это осложнение не требует дополнительной госпитализации, в подавляющем большинстве случаев лечится консервативно. Осложнения в месте дилятации / стентирования крайне редки. К ним относятся тромбоз почечной артерии, ее разрыв баллоном или стентом, дислокация стента. Как правило, такие осложнения могут быть связаны с недостаточным опытом врача или несовершенным инструментарием. При наличии многолетнего опыта оперирующего специалиста и качественных инструментов риск подобных осложнений может составлять менее 0,5-1%, кроме того, они могут быть устранены эндоваскулярными методами, без открытой операции.
Осложнения в месте дилятации / стентирования крайне редки. К ним относятся тромбоз почечной артерии, ее разрыв баллоном или стентом, дислокация стента. Как правило, такие осложнения могут быть связаны с недостаточным опытом врача или несовершенным инструментарием. При наличии многолетнего опыта оперирующего специалиста и качественных инструментов риск подобных осложнений может составлять менее 0,5-1%, кроме того, они могут быть устранены эндоваскулярными методами, без открытой операции.
Возможно ли повторное сужение почечной артерии? В случае фибромускулярной дисплазии рецидив маловероятен, при атеросклерозе же повторное сужение артерии с течением времени возможно и может быть связано с развитием новой бляшки либо разрастанием интимы (внутренней оболочки артерии) в месте стента. Если такой рецидив возник, для его устранения чаще бывает достаточно повторной дилятации (повторное стентирование требуется редко). При аорто-артериите повторное сужение почечной артерии связано с воспалительным процессом в аорте.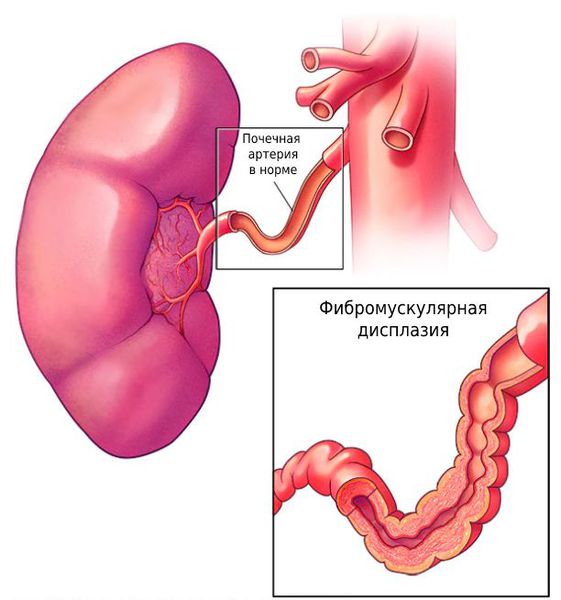 Решением подобной ситуации может стать применение стентов, покрытых тонкой пластиковой оболочкой (графтов). Не устраняя воспаление, такая конструкция не дает патологическому процессу перейти на устье почечной артерии и вновь сузить ее.
Решением подобной ситуации может стать применение стентов, покрытых тонкой пластиковой оболочкой (графтов). Не устраняя воспаление, такая конструкция не дает патологическому процессу перейти на устье почечной артерии и вновь сузить ее.
И напоследок…
Накопленный в настоящее время опыт применения эндоваскулярной реконструкции почечных артерий позволяет рекомендовать метод всем, перед кем стоит проблема лечения этого заболевания.
Итак, ангиопластика и стентирование гемодинамически значимо суженных почечных артерий помогают бороться с вазоренальной гипертонией. Но, у методики есть и другие положительные моменты. Важно отметить, что своевременное выявление и коррекция стенозирующего поражения почечных артерий значительно повышает эффективность лечения и позволяет избежать осложнений гипертонии. Кроме того, естественное течение стенозирующего поражения почечных артерий (особенно при критических степенях сужения) в отсутствие радикального лечения со временем может привести к полному закрытию (окклюзии) почечной артерии и потере (усыханию) почки. Такая почка перестаёт выполнять свою функцию, что в перспективе приближает пациента к возможному возникновению почечной недостаточности. Таким образом, данное вмешательство выполняет ещё и органосохраняющую функцию.
Такая почка перестаёт выполнять свою функцию, что в перспективе приближает пациента к возможному возникновению почечной недостаточности. Таким образом, данное вмешательство выполняет ещё и органосохраняющую функцию.
Для своевременного выявления данного заболевания всем пациентам при подозрении на вазоренальный характер гипертензии, необходимо провести дуплексное сканирование (допплерографию) почечных артерий, по результатам которой определяется тактика дальнейшего лечения.
Вопросы, связанные с проведением ангиографических и рентгенэндоваскулярных вмешательств в ООО «Медсервис», вы можете задать:
Тел.: +7 (3476) 39-52-38, эл. почта: [email protected]
Иванов Андрей Геннадьевич (заведующий отделением рентгенохирургических методов диагностики и лечения, врач высшей категории по специальности “рентгенэндоваскулярная диагностика и лечение”)
Диагностика вазоренальной гипертензии | Статьи клиники Медсервис
21 марта 2011
Автор статьи: Бушмакин Олег Валериевич, врач ультразвуковой диагностики
Время чтения: 3 минуты
Нет времени читать?
3607 просмотров
Вазоренальная гипертензия
Вазоренальной гипертензией называется вторичный гипертензивный синдром, возникающий при различных нарушениях магистрального кровотока в почках: стеноз почечных артерий приводит к артериальной гипертензии и в конечном итоге может привести к почечной недостаточности.
Причины заболевания
Врожденные: фибромускулярная дисплазия, гипоплазия, атрезия, аневризма почечной артерии
Приобретенные: атеросклероз, неспецефический аортоартериит, тромбозы и эмболии, эстравазальная компрессия опухолями и рубцами, травматические повреждения
Жалобы длительное время могут отсутствовать. Основная жалоба — это стабильно высокое артериальное давление, устойчивое к лекарственным препаратам. У 20-40% пациентов гипертония приобретает злокачественное течение. Систолическое давление обычно превышает 160 мм рт.ст, а диастолическое 100 мм рт.ст.
Выделяют 4 группы жалоб:
- Жалобы характерные для церебральной гипертензии- головная боль, тяжесть в затылочной области, ощущение приливов в голове, шум в ушах, мелькание «мушек» перед глазами, плохой сон снижение работоспособности;
- Жалобы, связанные с повышенной нагрузкой на сердце,- боли и неприятные ощущения в области сердца, сердцебиение, одышка;
- Жалобы, обусловленные поражением самих почек,- тупые боли, чувство тяжести в поясничной области, гематурия (кровь в моче), белок в моче;
- Жалобы связанные с поражением и ишемией в других артериальных бассейнах -боли и перемежающаяся хромота в нижних конечностях, слабость в верхних конечностях, проявление каротидной и вертебробазилярной недостаточности.

Ультразвуковое дуплексное сканирование почечных артерий — наиболее доступный метод и позволяет в амбулаторных условиях выявить нарушение магистрального кровотока.
При наличии стеноза почечных артерий ингибиторы АПФ, применяемые для терапии гипертонической болезни, могут быть неэффективны или даже провоцировать дальнейшее повышение АД. Поэтому при неэффективности препаратов этой группы пациентам необходимо провести исследование почечных артерий с ЦДК (ультразвуковое дуплексное сканирование почечных артерий).
При естественном течении заболевания и отсутствии соответствующего лечения около 70% больных погибают в течение ближайших 5 лет от осложнений артериальной гипертензии (инсульт головного мозга, инфаркт миокарда, почечная недостаточность). Консервативное лечение неэффективно или даёт непостоянный и непродолжительный эффект. Основное лечение эндоваскулярное или хирургическое.
| К списку статей | Поделиться статьей: |
Автор статьи
Бушмакин Олег Валериевич
врач ультразвуковой диагностики
Олег Бушмакин, врач ультразвуковой диагностики клиники Медсервис» src=»https://www.youtube.com/embed/9giG285tdEQ?feature=oembed» allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»» frameborder=»0″>
«Меня зовут Бушмакин Олег Валерьевич. Я врач ультразвуковой диагностики и работаю в клинике Медсервис. Я закончил в 1989 году закончил Ижевский государственный медицинский институт. Интернатуру проходил по специальности анестезиология-реаниматология. Потому случилось счастье – в Удмуртии, благодаря предприятию Удмуртнефти, купили несколько аппаратов ультразвуковой диагностики на все республику. Меня отправили учиться, после чего, с 1991 года, я стал совмещать две специальности – врача анестезиолога-реаниматолога и врача ультразвуковой диагностики с 1991 года. Объемы работы были громадные! Один аппарат работал на три района — Дебесский, Игринский и Балезинский. Пациентам я желаю, как можно чаще, в качестве профилактики своего здоровья, проводить ультразвуковые диагностические обследования.
Другие статьи автора
23 сентября 2017
Дуплексное сканирование сосудов головного мозга и шеи (современный метод ультразвукового исследования)
В статье рассмотрены возможности данного метода исследования и показания для проведения процедуры
Читать
Свежие публикации
16 августа 2022
Отвечаем на вопросы о лечении бесплодия
Каждая пятая пара в России сталкивается с проблемой бесплодия. При этом, важно не терять время. Статистические исследования показали, что основными медицинскими причинами бесплодия в 36% случаев стали проблемы с овуляцией, в 30% случаев — непроходимость маточных труб и в 18% — эндометриоз. В этой статье ответим на вопросы о причинах и лечении бесплодия.
В этой статье ответим на вопросы о причинах и лечении бесплодия.
Читать
24 апреля 2022
Привычки, которые помогут снизить артериальное давление
При повышенном артериальном давлении в артериях появляются уязвимые места, где быстро образуются атеросклеротические бляшки. При этом, возникает риск их повреждения. Это опасное для жизни явление. Когда это происходит, вокруг атеросклеротической бляшки моментально образуются кровяной сгусток – тромб. Он перекрывает поступление крови к участкам органа.
Читать
14 августа 2022
Воспалительные заболевания репродуктивной системы
Женские воспалительные заболевания – одна из наиболее актуальных проблем современной гинекологии.
Читать
12 апреля 2022
Многие изменения в строении и работе женских органов сначала протекают бессимптомно
Большинство людей на здоровье не обращают внимания, потому это наше нормальное состояние. Мы его не замечаем. Ведь здоровье — это состояние организма, когда нет болезни и ничего не болит. И это невнимание иногда обходится нам очень дорого. Часто, в некоторых больницах, человек может услышать от врача, если нет болезни, значит — здоров, и делать нам с тобой нечего. А вот гинекологи клиники Медсервис (Ижевск) уверенны, что женское здоровье нуждается в их внимании, его необходимо поддерживать и укреплять. Стабильная, спокойная, окрашенная яркими красками и эмоциями жизнь напрямую зависит от физического и репродуктивного здоровья.
Читать
20 марта 2022
Лечим боль без лекарств
В клинике Медсервис (Ижевск) успешно применяется современный метод внутритканевой электростимуляции (ВТЭС). Он помогает лечить боли и устранять мышечные спазмы при заболеваниях и травмах опорно-двигательного аппарата и периферической нервной системы. Особенно эффективна методика при лечении хронического болевого синдрома.
Читать
12 марта 2022
Постковидный синдром у детей. Рассказывает детский невролог
Мы привыкли, что дети легко переносят новую коронавирусную инфекцию. Но, как показывают опыт врачей, наблюдающих за маленькими пациентами, заболевание у них не проходит бесследно. В чём особенность постковидного синдрома у детей? Рассказывает детский невролог клиники «Медсервис»
В чём особенность постковидного синдрома у детей? Рассказывает детский невролог клиники «Медсервис»
Читать
27 февраля 2022
Что лечит детский невролог и когда к нему нужно обращаться
Все мы хотим видеть своих детей успешными и счастливыми людьми. И во многом их жизненный путь зависит от здоровья и к нему надо отнестись со всем ответственностью. С первых дней появления на свет новой жизни желательно формировать правильные и здоровые привычки. И у себя, и у ребенка. И в этом вам поможет детский врач невролог.
Читать
20 января 2022
Головная боль: когда всё дело в сосудах
«Почему болит голова» — один из самых популярных запросов в поисковиках сети Интернет. Но самолечение – опасная практика. Часто головные боли свидетельствуют о развитии угрожающих жизни патологий и заболеваний, а их диагностика, – установление первопричины симптомов, – это не только прерогатива профессиональных врачей, но и требует высокотехнологичной диагностики.
Но самолечение – опасная практика. Часто головные боли свидетельствуют о развитии угрожающих жизни патологий и заболеваний, а их диагностика, – установление первопричины симптомов, – это не только прерогатива профессиональных врачей, но и требует высокотехнологичной диагностики.
Читать
Популярные статьи клиники
22 марта 2019
Будет ли ребенок косолапым, если мама во время беременности сидела закинув ногу на ногу
К зарождению новой жизни, вынашиванию ребенка и родам все народы издавна проявляли большой интерес. И как бы далеко сегодня не шагнула медицина, мы по-прежнему воспринимаем беременность как священное таинство, волшебство природы. До нашего времени сохранилось множество примет и суеверий связанных с внутриутробным развитием и ростом ребеночка.
Читать
23 марта 2022
Вдох-выдох: как быстро проверить качество своего дыхания
Мы не можем не дышать, отсутствие дыхания означает отсутствие жизни. Чтобы быть здоровым и энергичным, необходимо иметь ровное и лёгкое дыхание. А какое дыхание у Вас? Может быть, вы не знаете чего-то о себе? Этот тест должен помочь определить, есть ли у Вас проблемы с дыхательной системой.
Чтобы быть здоровым и энергичным, необходимо иметь ровное и лёгкое дыхание. А какое дыхание у Вас? Может быть, вы не знаете чего-то о себе? Этот тест должен помочь определить, есть ли у Вас проблемы с дыхательной системой.
Читать
23 марта 2022
Боль в руке оказалась симптомом угрожающего жизни заболевания
На приём к неврологу клиники Медсервис (Ижевск) обратилась женщина 53-х лет с жалобами на сильные боли в левом плече, шее, в надключичной области с иррадиацией в левую руку. Оказалось, что это был симптом угрожающего жизни заболевания.
Читать
19 сентября 2021
Как восстанавливаться после COVID-19
У большинства из тех, кто столкнулся с COVID-19 или перенёс вирусную пневмонию, возникает вопрос — как вернуться к привычному образу жизни, работе, физическим нагрузкам? Слабость, рассеянное внимание, апатия или даже паника – это далеко не полный перечень того, что с чем приходится иметь дело. Иногда осложнения, которые оставляет после себя вирус, могут привести и к более серьезным последствиям.
Иногда осложнения, которые оставляет после себя вирус, могут привести и к более серьезным последствиям.
Читать
19 сентября 2021
Проверить лёгкие легко
Этот тест должен помочь определить, есть ли у Вас проблемы с дыхательной системой. Узнайте о качестве своего дыхания, ответив на следующие вопросы.
Читать
23 марта 2022
Маски “атипичной” пневмонии
Воспаление легких «научилось» маскироваться. Коварство этого заболевания заключается в том, что в последнее время очень часто оно протекает без характерных симптомов и признаков, которые позволяют его заподозрить. Более того, на популярной рентгенографии или, как говорят в быту «рентгене», пневмония не всегда выявляется.
Читать
2 ноября 2021
Гипертонический криз – что это такое и первая помощь
Повышение артериального давления (Артериальная гипертензия или гипертоническая болезнь) — одно из самых распространенных и опасных заболеваний сердечно – сосудистой системы нашего организма. Согласно статистике, одна треть всего взрослого населения России страдает от повышения давления. Эта болезнь требует особого отношения и постоянного контроля. В противном случае есть опасность развития осложнений, одним из которых является гипертонический криз (ГК).
Читать
2 ноября 2021
Три причины сделать повторное КТ легких
Пациенты часто задают нашим врачам вопрос – для чего необходимо делать повторную компьютерную томографию легких? Попробуем разобраться в этом вопросе и рассмотрим две основные ситуации..jpg)
Читать
Все статьи клиники
Современные подходы к диагностике и лечению вазоренальной гипертензии
Цель обзора: освещение современных подходов к диагностике и лечению вазоренальной гипертензии
Последние данные литературы: Клиническое значение ВРГ обусловлено высокой распространенностью данного заболевания, а также его выраженным отрицательным влиянием на прогноз. К сожалению, выявлению ВРГ уделяется недостаточно внимания, хотя правильно собранный анамнез и тщательно проведенное физическое обследование вполне позволяют заподозрить наличие у пациента именно данной формы гипертензии. Клиническое обследование легко может быть дополнено безопасными неинвазивными методами диагностики, которые позволяют выявить поражение почечных артерий с высокой точностью. Гораздо сложнее ситуация с лечением данного заболевания. В настоящее время не существует исследований эффективности реваскуляризации почечных артерий, которые соответствовали бы критериям доказательной медицины.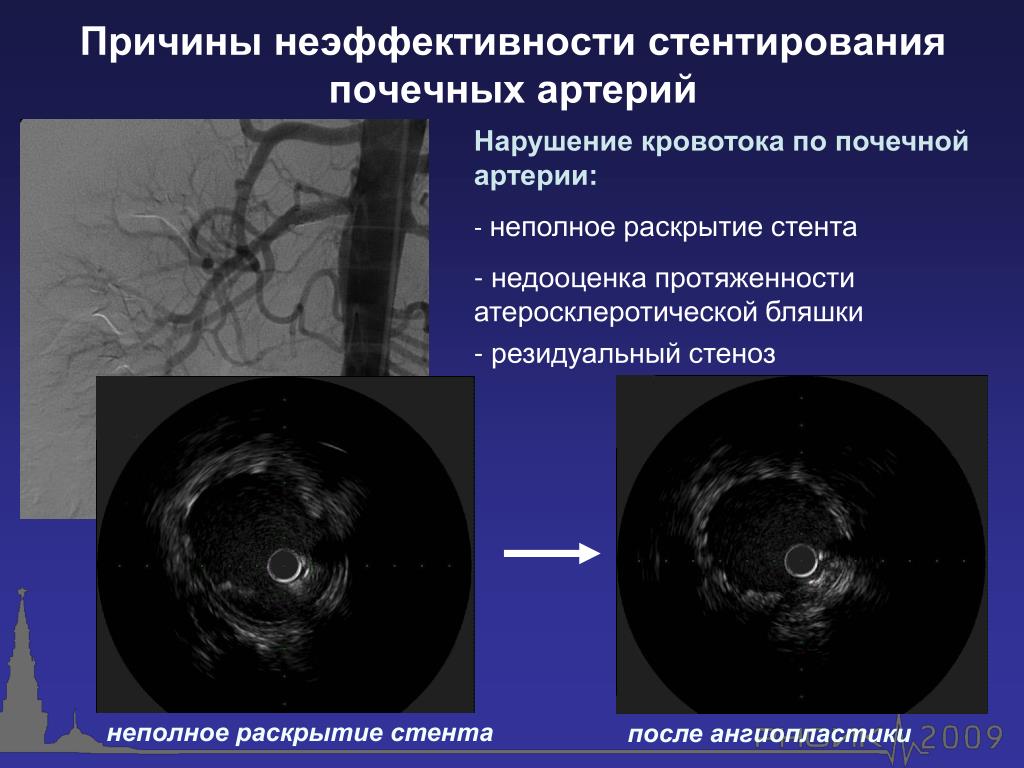
Заключение: В связи отсутствием общепризнанных показаний к стентированию почечных артерий не существует, решение вопроса о необходимости выполнения реваскуляризации у каждого отдельного взятого пациента является прерогативой лечащего врача.
Вазоренальная гипертензия (ВРГ), на сегодняшний день, – наиболее распространенная форма вторичной, или симптоматической, гипертензии и обнаруживается у 5% пациентов с повышенным артериальным давлением [1]. Подавляющее большинство поражений почечных артерий, приводящих к развитию ВРГ, обусловлено атеросклеротическим процессом, а также фиброзно-мышечной дисплазией и неспецифическим аортоартериитом [2]. Согласно крупномасштабным скрининговым исследованиям, распространенность гемодинамически значимых (60% и более) стенозов почечных артерий (СПА) среди пациентов старше 60 лет составляет 6,8% [3], в то же время, по данным аутопсий – уже 27% [4]. Как правило, в клинической практике поражение почечных артерий развивается в рамках мультифокального атеросклероза: оно выявляется у 18-20% пациентов с ИБС при ангиографическом исследовании [5] и у 35-50% пациентов с ишемией нижних конечностей [6]. В последнее время многие авторы подчеркивают необходимость четко разграничивать понятия «атеросклеротическое поражение почечных артерий» и «вазоренальная гипертензия» как стойкого, резистентного к лечению повышения артериального давления, вызванного снижением перфузии почечной ткани [7,8], ввиду того, что СПА, в особенности гемодинамически незначимые, далеко не всегда вызывают клиническую симптоматику.
В последнее время многие авторы подчеркивают необходимость четко разграничивать понятия «атеросклеротическое поражение почечных артерий» и «вазоренальная гипертензия» как стойкого, резистентного к лечению повышения артериального давления, вызванного снижением перфузии почечной ткани [7,8], ввиду того, что СПА, в особенности гемодинамически незначимые, далеко не всегда вызывают клиническую симптоматику.
СПА могут иметь самые разные клинические проявления от бессимптомных, случайных находок до угрожающих жизни состояний (рис. 1).
Рисунок 1. Клинические проявления стеноза почечных артерий [по Braunwald’s Heart Disease, 2008, p 1039]
Естественное течение атеросклеротического процесса в почечных артериях активно изучается уже более 30 лет, при этом результаты остаются достаточно противоречивыми. По разным данным, прогрессирование поражения (увеличение степени стеноза по результатам ангиографического исследования) имеет место у 39-60% пациентов [9].
Согласно современному исследованию Caps [10], в котором для оценки степени СПА у пожилых пациентов (средний возраст – 68 лет) использовалось дуплексное сканирование почечных артерий, частота прогрессирования атеросклеротического поражения составила 35% в течение 3 лет и 51% в течение 5 лет. Риск развития гемодинамически значимого (>60%) стеноза зависел, прежде всего, от исходного состояния почечных артерий: при отсутствии атеросклеротического поражения в начале исследования он составил 33%, при наличии незначимого стеноза – 75% за 5 лет. Другими факторами риска в отношении прогрессирования сужения артерий выступили систолическое артериальное давление >160 мм рт. ст. и сахарный диабет II типа. Интересно, что частота развития окклюзий почечных артерий была невысока и составила всего 3%, причем все окклюзии сформировались на фоне исходных СПА >60%. Сравнимые данные получены в исследовании Schreiber и Tollefson [11,12].
Прогрессирование атеросклеротического процесса в почечных артериях приводит к постепенной атрофии почек. В исследовании Guzman [13] размеры почек у больных со СПА >60% изучались в течение 2 лет. Уменьшение длины почек как минимум на 1.5 см было выявлено у 26% пациентов. Такое снижение размеров почки неминуемо приводит к ухудшению ее функции, хотя в этом процессе важную роль играют и другие факторы, такие как длительное повышение артериального давления у пациентов с ВРГ. В работе Connoly и соавторов [14] изучалась функция почек у пациентов с гемодинамически значимыми СПА. За 2 года зависимыми от гемодиализа стали 3% больных с унилатеральным СПА, 18% с билатеральным СПА и 55% со СПА единственной функционирующей почки. В целом, в США ежегодно 14-16% всех случаев перевода на гемодиализ связаны с атеросклеротическими СПА [15,16].
В исследовании Guzman [13] размеры почек у больных со СПА >60% изучались в течение 2 лет. Уменьшение длины почек как минимум на 1.5 см было выявлено у 26% пациентов. Такое снижение размеров почки неминуемо приводит к ухудшению ее функции, хотя в этом процессе важную роль играют и другие факторы, такие как длительное повышение артериального давления у пациентов с ВРГ. В работе Connoly и соавторов [14] изучалась функция почек у пациентов с гемодинамически значимыми СПА. За 2 года зависимыми от гемодиализа стали 3% больных с унилатеральным СПА, 18% с билатеральным СПА и 55% со СПА единственной функционирующей почки. В целом, в США ежегодно 14-16% всех случаев перевода на гемодиализ связаны с атеросклеротическими СПА [15,16].
Следует указать, что, помимо атеросклеротического поражения, у взрослых нередко наблюдается фибропластическое поражение почечных артерий. Атеросклероз, как правило, поражает проксимальную треть почечной артерии, чаще страдают пожилые мужчины. Фибропластические изменения обычно захватывают дистальные две трети почечных артерий или их основные ветви и чаще встречаются у молодых женщин. Другими причинами реноваскулярной гипертензии могут служить холестериновые эмболы или обструкция почечных артерий опухолями.
Другими причинами реноваскулярной гипертензии могут служить холестериновые эмболы или обструкция почечных артерий опухолями.
Патофизиология ВРГ.
Теоретические основы патогенеза вазоренальной гипертензии были заложены в классических исследованиях Goldblatt [17] в 30-х годах прошлого века, когда впервые было доказано, что снижение перфузии почек приводит к повышению артериального давления. Последующие работы установили ключевую роль в этом процессе ренин-ангиотензин-альдостероновой системы [18,19].
Первоначальная реакция почки на снижение ее перфузии состоит в активации юкстагломерулярного аппарата, что приводит к повышению секреции ренина. Ренин катализирует превращение ангиотензиногена в ангиотензин 1 (АТ1). В легких АТ1 под воздействием ангиотензинпревращающего фермента (АПФ) трансформируется в ангиотензин 2 (АТ2). АТ2 является мощным вазоконстриктором, а также стимулирует секрецию альдостерона.
Дальнейшие исследования позволили выявить некоторые нюансы данной проблемы, в том числе принципиальные отличия в патогенезе вазоренальной гипертензии с односторонними и двусторонними стенозами почечных артерий (т. н. 2-kidney-1-clip и 1-kidney-1-clip модели вазоренальной гипертензии).
н. 2-kidney-1-clip и 1-kidney-1-clip модели вазоренальной гипертензии).
При одностороннем стенозе почечных артерий (модель 2-kidney-1-clip) увеличение секреции ренина ишемизированной почкой вызывает активацию ренин-ангиотензин-альдостероновой системы и повышение системного артериального давления. Это приводит к тому, что «здоровая» почка на фоне увеличения перфузии и воздействия натрийуретиков экскретирует повышенное количество жидкости и электролитов, что вызывает снижение системного артериального давления и дальнейшее уменьшение перфузии почки со стенозом, замыкая тем самым порочный круг. Таким образом, ведущую роль в патогенезе вазоренальной гипертензии при одностороннем стенозе почечной артерии играет повышенная активность ангиотензина II и ренина плазмы.
При двустороннем стенозе почечных артерий отсутствует возможность повышения экскреции жидкости и электролитов в ответ на стимуляцию вазопрессорами. В связи с этим в основе патогенеза вазоренальной гипертензии при модели 1-kidney-1-clip лежит объемная перегрузка, вызванная избыточной задержкой воды и натрия в организме [20].
В ходе недавних исследований были обнаружены дополнительные механизмы развития вазоренальной гипертензии, такие как оксидативный стресс, эндотелиальная дисфункция, повышение активности симпатической нервной системы, однако уточнение их роли в патогенезе вазоренальной гипертензии требует дополнительного изучения [21-23].
Эти факты свидетельствуют о том, что наличие СПА приводит к серьезным изменениям в нейрогуморальной системе организма и опасно не только для функции почек (рисунок 2). Неконтролируемая в течение длительного времени артериальная гипертензия может привести к быстрому развитию таких осложнений как гипертрофия левого желудочка, хроническая сердечная недостаточность, инсульт и ретинопатия. Все описанные особенности патогенеза необходимо учитывать при выборе тактики лечения пациентов с ВРГ.
Рисунок. 2 Механизм развития ВРГ и её осложнений. РААС – ренин-ангиотенизиновая система; СНС – симпатическая нервная система. По Dubel G. J. and Murphy T.P. «The role of percutaneous revascularization for renal artery stenosis», Vascular Medicine, 2008; 13; 141]
J. and Murphy T.P. «The role of percutaneous revascularization for renal artery stenosis», Vascular Medicine, 2008; 13; 141]
Диагностика ВРГ.
Хотя специфических симптомов, указывающих на наличие ВРГ, не существует, некоторые особенности клинического течения артериальной гипертонии заставляют задуматься об ее связи со СПА.
Ключи к клиническому диагнозу вазоренальной АГ перечислены в таблице 1. Показания к выполнению инструментального обследования для изучения почечного кровотока и возможной реваскуляризации при обнаружении СПА по рекомендациям American Heart Association изложены в таблице 2.
Атеросклеротические бляшки, как правило, формируются на обеих почечных артериях, значительно преобладая на одной из сторон. Двусторонние стенозы можно заподозрить в случае быстропрогрессирующей олигурии и почечной недостаточности без признаков обструкции мочевыводящих путей, особенно в случае дебюта после назначения ингибиторов АПФ или блокаторов АТ1-рецепторов.
Наиболее распространенными методами исследования почечного кровотока являются дуплексное сканирование, КТ- и МР-ангиография. Особое место в диагностике СПА занимает «классическая» ангиография по Сельдингеру, т.к. она не только остается «золотым стандартом» диагностики данной патологии, но и может, при необходимости, трансформироваться в лечебную процедуру – ангиопластику или стентирование почечной артерии. Такие методы как определение уровня ренина в периферической крови и в почечных венах, а также сцинтиграфия почек в настоящее время используются все реже в связи с их низкой чувствительностью и специфичностью [25].
Дуплексное ультразвуковое сканирование почечных артерий позволяет не только визуализировать просвет почечной артерии и ее ветвей, но и получить информацию о гемодинамике, измерить линейную скорость кровотока в различных участках артериального русла, оценить перфузию различных областей почек. Несмотря на возможные технические проблемы в ходе исследования (выраженное ожирение пациента, наличие газа в кишечнике, аномалии расположения почек), при качественной визуализации, которой можно добиться лишь у 40 – 60 % пациентов, дуплексное сканирование демонстрирует впечатляющие результаты в выявлении СПА: этот метод обладает чувствительностью в 97% и специфичностью в 98% [26].
КТ- и МР-ангиография также зарекомендовали себя с лучшей стороны для скрининга ВРГ: оба метода обладают чувствительностью и специфичностью более 90% [27,28]. К преимуществам МР-ангиографии можно отнести меньшее количество артефактов от включения кальция, отсутствие необходимости во введении йодсодержащего контрастного вещества и лучевой нагрузки. КТ-ангиография, в свою очередь, предпочтительна для выявления добавочных почечных артерий.
Алгоритм диагностики и лечения ВРГ представлен на рисунке 3.
Рисунок 3. Алгоритм диагностики и лечения По Dubel G. J. and Murphy T.P. «The role of percutaneous revascularization for renal artery stenosis», Vascular Medicine, 2008; 13; 141]
Основной целью лечения пациентов с ВРГ является поддержание артериального давления на классических цифрах
Применение ингибиторов АПФ и блокаторов АТ1-рецепторов в случае ВРГ подобно обоюдоострому мечу: с одной стороны, они наиболее эффективны в отношении снижения АД, а с другой их применение может привести к еще большему снижению кровоснабжения изначально ишемизированной почки, посредством снижения уровня ангиотензина II. Блокирование ренин-ангиотензиновой системы может быть фатальным при наличии критического стеноза единственной почки, а в ряде случаев и при наличии тяжелого двустороннего поражения почечных артерий во избежание падения АД. Описаны случаи резкого ухудшения функции почек в связи с их ишемией при назначении данных препаратов, хотя в большинстве своем данные нарушения обратимы [32]. Следует учитывать, сочетание ингибитора АПФ и блокатора АТ1-рецепторов может быть опасным ввиду того, что может дополнительно ухудшить функцию почек, как показало исследование VALIANT.
Блокирование ренин-ангиотензиновой системы может быть фатальным при наличии критического стеноза единственной почки, а в ряде случаев и при наличии тяжелого двустороннего поражения почечных артерий во избежание падения АД. Описаны случаи резкого ухудшения функции почек в связи с их ишемией при назначении данных препаратов, хотя в большинстве своем данные нарушения обратимы [32]. Следует учитывать, сочетание ингибитора АПФ и блокатора АТ1-рецепторов может быть опасным ввиду того, что может дополнительно ухудшить функцию почек, как показало исследование VALIANT.
Особенно сложным представляется ведение неоперабельных больных с тяжелой резистентной АГ. Одной из стратегий может быть назначение малых доз ингибиторов АПФ или блокаторов ангиотензиновых рецепторов совместно с блокаторами кальциевых каналов – сочетания, приводящего к расширению как отводящей, так и отводящей почечных артериол. Такое лечение следует проводить под тщательным контролем уровня креатинина и К+ плазмы крови, а также суточного диуреза. В дальнейшем возможно аккуратное титрование дозы ингибитора АПФ. Важно подчеркнуть, что зачастую на практике наблюдается не истинная «резистентная» АГ, а псевдорезистентная, связанная с перегрузкой объемом, когда даже сочетание блокаторов кальциевых каналов, бета-блокаторов и ингибиторов АПФ неэффективно без адекватной диуретической терапии.
В дальнейшем возможно аккуратное титрование дозы ингибитора АПФ. Важно подчеркнуть, что зачастую на практике наблюдается не истинная «резистентная» АГ, а псевдорезистентная, связанная с перегрузкой объемом, когда даже сочетание блокаторов кальциевых каналов, бета-блокаторов и ингибиторов АПФ неэффективно без адекватной диуретической терапии.
В ряде случаев, при незначительно повышенном креатинине, эффект может дать назначение дипиридамола в малых-средних дозировках 2 – 3 раза в день.
Важной частью лечения пациентов с ВРГ является проведение антиагрегантной и гиполипидемической терапии, тщательный контроль уровня гликемии и уровня гликозилированного гемоглобина – у пациентов с сахарным диабетом. Все эти меры позволяют снизить частоту сердечно-сосудистых осложнений у данной группы пациентов [33,34].
В лечении ВРГ важны и немедикаментозные меры: снижение потребления соли вплоть до употребления в пищу пресной пищи, прекращение курения, снижение массы тела, контроль уровня эмоционального стресса.
Хотя польза медикаментозного лечения не вызывает сомнений, побочные эффекты высокодозовой терапии зачастую плохо переносятся этой категорией пациентов, не у всех больных возможно добиться адекватно контроля АД даже при применении максимальных доз четырех-пяти препаратов различных классов, параллельно снижается приверженность к лечению [35]. Согласно некоторым исследованиям, только 50% пациентов с АГ следуют указаниям врачей и соблюдают рекомендации по приему лекарственных препаратов, а целевых цифр АД удается достичь всего лишь у 33% больных [36]. В связи с этим, важную роль в лечении ВРГ играет реваскуляризация почечных артерий. которая может быть полезна даже в том случае, если не вызывает снижение АД до целевых цифр, а только приводит к снижению количества антигипертензивных препаратов, получаемых пациентом, или их дозировки, так как позволяет повысить приверженность к лечению и добиться лучшего контроля АД.
Интервенционные методы лечения ВРГ.
Развитие новых медицинских технологий существенно расширило возможности оперативного лечения вазоренальной гипертензии. Рентгенхирургические методы лечения (ангиопластика, стентирование) стали альтернативой открытым операциям по шунтированию почечных артерий, которые сопряжены с большой травматичностью. Впервые ангиопластику почечных артерий выполнил Gruntzig в 1978 году [37, 38]. Его работы продемонстрировали высокую частоту технического успеха и относительную безопасность ангиопластики почечных артерий, однако не самые лучшие, по сравнению с открытыми операциями, отдаленные результаты данной процедуры (особенно при наличии устьевого поражения) заставили исследователей совершенствовать методику интервенционных вмешательств. Результатом этих усилий стало широкое внедрение в клиническую практику чрескожной имплантации эндопротезов (стентов) в почечные артерии (впервые данная процедура была описана Palmaz в 1987 году [39]).
С этого времени инструментарий для интервенционных вмешательств на почечных артериях непрерывно совершенствовался, что в совокупности с бурным развитием методов диагностики почечного кровотока, таких как дуплексное сканирование, КТ- и МР-ангиография, привело к стремительному росту популярности хирургического подхода к ведению пациентов с вазоренальной гипертензией у кардиологов по всему миру. Только за период с 1996 до 2000 год общее количество реконструктивных операций на почечных артериях выросло на 62%. При этом доля открытых операций уменьшилась на половину, а доля рентгенхирургических процедур, наоборот, возросла более чем в 2 раза [40]. В настоящее время главную роль в реваскуляризации почек играют именно методы интервенционной радиологии.
Только за период с 1996 до 2000 год общее количество реконструктивных операций на почечных артериях выросло на 62%. При этом доля открытых операций уменьшилась на половину, а доля рентгенхирургических процедур, наоборот, возросла более чем в 2 раза [40]. В настоящее время главную роль в реваскуляризации почек играют именно методы интервенционной радиологии.
По мере активного внедрения в клиническую практику стентирования как метода улучшения результатов интервенционного лечения стенозов различной локализации обострялась дискуссия о целесообразности имплантации стентов при рентгенохирургическом лечении ВРГ. В исследовании Baumgartner и соавторов [41] изучалась эффективность стентирования по сравнению с баллонной ангиопластикой почечных артерий в зависимости от локализации стеноза. Поражения классифицировались как устьевые (локализованные на расстоянии не более 5 мм от аорты) и неустьевые (расположенные далее 5 мм от аорты). Было выявлено статистически достоверное преимущество стентирования при лечении устьевых стенозов: в течение года после вмешательства оставались проходимыми (рестеноз не более 60% по данным ДС или ангиографии) 80% сосудов после стентирования и только 34% сосудов после ангиопластики (р0. 05). Сходные результаты были получены в исследовании van de Ven и соавторов [42]. Учитывая высокую распространенность именно устьевого поражения почечных артерий атеросклеротическим процессом, эти данные имеют большое значение для подбора оптимальной тактики вмешательства при ВРГ. В настоящее время можно считать доказанным, что стентирование является методом выбора при наличии устьевого поражения почечных артерий.
05). Сходные результаты были получены в исследовании van de Ven и соавторов [42]. Учитывая высокую распространенность именно устьевого поражения почечных артерий атеросклеротическим процессом, эти данные имеют большое значение для подбора оптимальной тактики вмешательства при ВРГ. В настоящее время можно считать доказанным, что стентирование является методом выбора при наличии устьевого поражения почечных артерий.
До настоящего момента остается неясным, позволяет ли реваскуляризация почечных артерий, по сравнению с консервативной терапией, уменьшить смертность пациентов от сердечно-сосудистых заболеваний, добиться хорошего контроля уровня артериального давления, улучшить или хотя бы стабилизировать функцию почек. В связи с этим влияние рентгенохирургических методов лечения СПА на функции почек и уровень артериального давления до сих пор остается предметом обсуждения.
Результаты ранних исследований свидетельствовали об улучшении функции почек после реваскуляризации только у пациентов с двусторонними стенозами почечных артерий или на ранних стадиях почечной недостаточности [43]. В то же время, при наличии у больных односторонних стенозов, сахарного диабета или нефросклероза эффективность рентгенохирургических вмешательств на почечных артериях ставилась под сомнение [44].
В то же время, при наличии у больных односторонних стенозов, сахарного диабета или нефросклероза эффективность рентгенохирургических вмешательств на почечных артериях ставилась под сомнение [44].
Bates и соавторы изучали изменения функции почек после стентирования почечных артерий [45]. В это исследование вошли 194 пациента с впервые выявленными СПА. Нуждающимися в коррекции считались стенозы от 70% и более. Показаниями к стентированию были резистентная к лечению как минимум двумя препаратами артериальная гипертензия, азотемия, почечная и сердечная недостаточности, отек легких, обусловленный левожелудочковой недостаточностью. Концентрация креатинина в крови определялась в течение месяца до процедуры (минимальный срок, достаточный для включения в исследование) и в течение 6 месяцев после нее. Содержание креатинина в крови более 1.5 мг/дл считалось повышенным. Значимым признавалось снижение или повышение содержания креатинина крови на 20% и более. Билатеральное стентирование почечных артерий выполнялось в 18% случаев, унилатеральное – в 82%, при этом у 8% пациентов имелась только 1 функционирующая почка.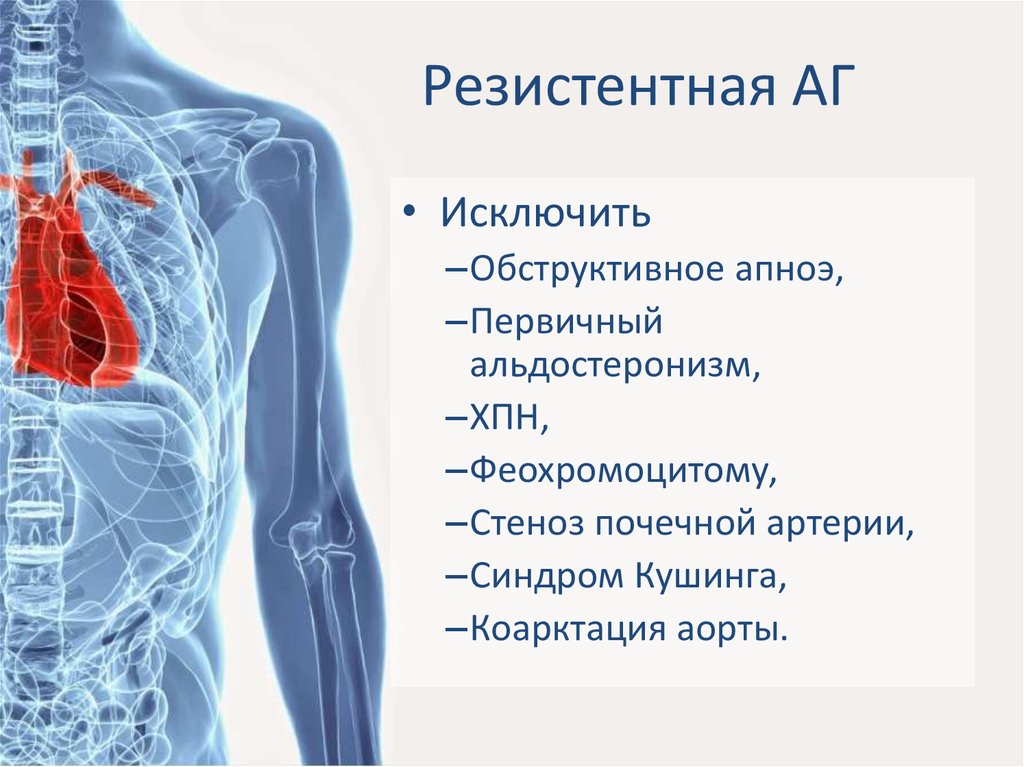 Таким образом, у 26% пациентов, включенных в исследование, вазоренальная гипертензия развивалась по модели «one-kidney-one-clip». Эти данные коррелируют с результатами других исследований по ВРГ. При изучении функции почек до и после стентирования была выявлена тенденция к стабилизации уровня креатинина крови после реваскуляризации. Этот показатель за период наблюдения оставался неизменным или снижался у 72% пациентов, повышение креатинина крови было отмечено только у 28% больных. При этом прогностическими факторами, позволяющими предположить улучшение функции почек после стентирования (снижения концентрации креатинина крови на 20% и более от исходного) были первоначальный уровень креатинина выше 1.5 мг/дл и билатеральное поражение почечных артерий. Улучшение функции почек после стентирования отмечалось у 29% пациентов с билатеральными стенозами, в то время как среди пациентов с унилатеральными стенозами – только у 15%.
Таким образом, у 26% пациентов, включенных в исследование, вазоренальная гипертензия развивалась по модели «one-kidney-one-clip». Эти данные коррелируют с результатами других исследований по ВРГ. При изучении функции почек до и после стентирования была выявлена тенденция к стабилизации уровня креатинина крови после реваскуляризации. Этот показатель за период наблюдения оставался неизменным или снижался у 72% пациентов, повышение креатинина крови было отмечено только у 28% больных. При этом прогностическими факторами, позволяющими предположить улучшение функции почек после стентирования (снижения концентрации креатинина крови на 20% и более от исходного) были первоначальный уровень креатинина выше 1.5 мг/дл и билатеральное поражение почечных артерий. Улучшение функции почек после стентирования отмечалось у 29% пациентов с билатеральными стенозами, в то время как среди пациентов с унилатеральными стенозами – только у 15%.
По данным T. Zeller, к благоприятным прогностическим факторам в отношении улучшения функции почек после реваскуляризации относятся уровень креатинина крови, превышающий1,5 мг/дл и сниженная фракция выброса левого желудочка [46].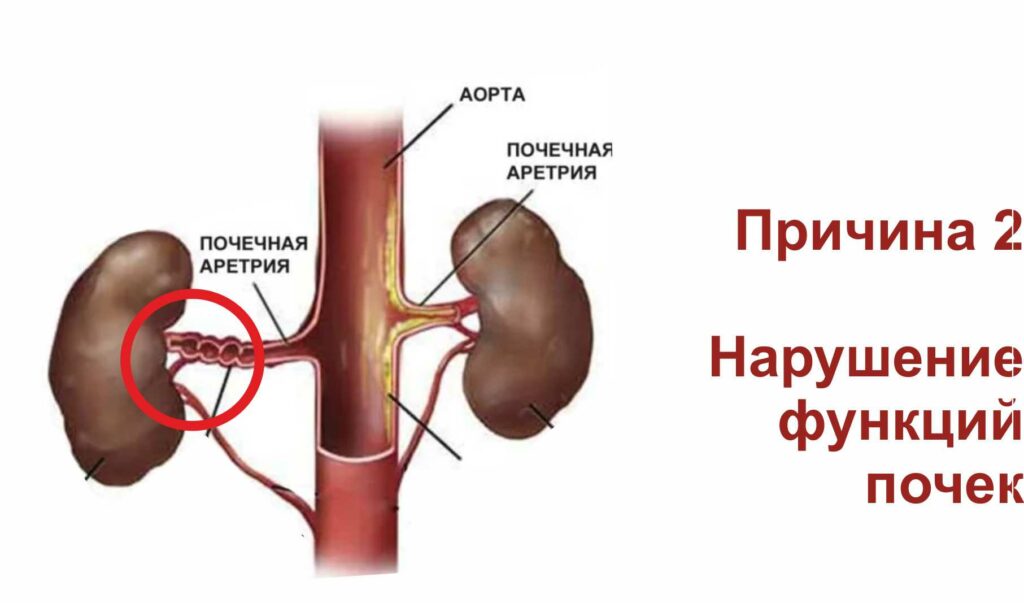 Предвестниками снижения артериального давления в этом исследовании были женский пол, нормальная толщина паренхимы почек, повышенный уровень АД до процедуры. В этой же работе не было выявлено статистически достоверной связи между результатами стентирования почечных артерий и наличием у пациентов таких заболеваний, как сахарный диабет, нефросклероз, наличие одно- или двустороннего поражения почечных артерий.
Предвестниками снижения артериального давления в этом исследовании были женский пол, нормальная толщина паренхимы почек, повышенный уровень АД до процедуры. В этой же работе не было выявлено статистически достоверной связи между результатами стентирования почечных артерий и наличием у пациентов таких заболеваний, как сахарный диабет, нефросклероз, наличие одно- или двустороннего поражения почечных артерий.
Тот факт, что процедура реваскуляризации более эффективна у пациентов с билатеральным поражением почечных артерий, отмечается во многих исследованиях и объясняется различием в патофизиологических механизмах развития ВРГ при би- и унилатеральном поражении почечных артерий. La Batide-Alanore и соавторы [47] установили, что после ангиопластики почечных артерий по поводу унилатерального стеноза наблюдается рост скорости клубочковой фильтрации в реваскуляризированной почке при параллельном снижении клубочковой фильтрации в «здоровой», за счет прекращения ее патологической гиперперфузии. Таким образом, общая клубочковая фильтрация увеличивается незначительно, однако это не означает, что восстановление кровотока в почке, кровоснабжаемой стенозированной артерией не имеет смысла. Давно известно, что гиперперфузия почки и гиперфильтрация в клубочках приводят к протеинурии, которая, в свою очередь, способствует дальнейшему прогрессированию нефропатии [48]. La Batide-Alanore и соавторы пришли к выводу, что стентирование почечных артерий при унилатеральном поражении способствует устранению гиперперфузии здоровой почки, приводя тем самым к снижению протеинурии.
Таким образом, общая клубочковая фильтрация увеличивается незначительно, однако это не означает, что восстановление кровотока в почке, кровоснабжаемой стенозированной артерией не имеет смысла. Давно известно, что гиперперфузия почки и гиперфильтрация в клубочках приводят к протеинурии, которая, в свою очередь, способствует дальнейшему прогрессированию нефропатии [48]. La Batide-Alanore и соавторы пришли к выводу, что стентирование почечных артерий при унилатеральном поражении способствует устранению гиперперфузии здоровой почки, приводя тем самым к снижению протеинурии.
В работе Gray [49] изучалась эффективность интервенционных методов лечения стенозов почечных артерий у пациентов с выраженными поражениями органов-мишеней артериальной гипертензии: сердечной недостаточностью, азотемией и эпизодами острого отека легких в анамнезе. В исследование вошли 39 пациентов с гемодинамически значимыми (более 70%) стенозами почечных артерий. Во всех случаях имели место билатеральные стенозы или стенозы единственной функционирующей почки.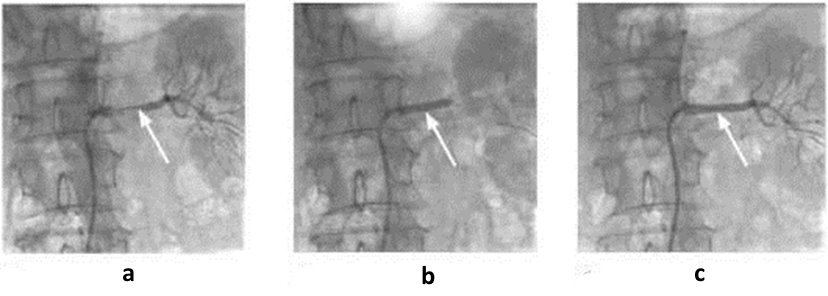 Всем пациентам выполнялось стентирование после предилатации почечных артерий баллоном. Было зафиксировано статистически достоверное снижение АД в среднем со 174 и 85 до 148 и 72 мм рт. ст. (р
Всем пациентам выполнялось стентирование после предилатации почечных артерий баллоном. Было зафиксировано статистически достоверное снижение АД в среднем со 174 и 85 до 148 и 72 мм рт. ст. (р
Наиболее современным клиническим испытанием, посвященным проблеме эффективности стентирования почечных артерий у пациентов с ВРГ, является исследование ASTRAL (Angioplasty and STenting for Renal Artery Lesions), предварительные результаты которого были представлены в ноябре 2008 года [50]. Это самое крупное на данный момент исследование по этой тематике, т.к. в нем прослежены отдаленные (отчетный период наблюдения — 1 год) результаты лечения ВРГ у 1000 пациентов. Все они были случайным образом рандомизированы в 2 группы: пациенты из первой группы получали оптимальную консервативную терапию, пациентам из второй выполнялось стентирования почечных артерий. Конечными точками исследования были снижение АД, развитие почечной недостаточности, осложнений со стороны сердечно-сосудистой системы и общая смертность. Стентирование почечных артерий не продемонстрировало статистически достоверного преимущества перед консервативной терапией ни по одной из этих конечных точек. Однако это исследование неоднократно подвергалось критике [51] в связи с большой неоднородностью выборки пациентов. В связи с этим, делать заключение о нецелесообразности выполнения реваскуляризации почечных артерий у всех пациентов с ВРГ на основании данных ASTRAL было бы ошибочно.
Стентирование почечных артерий не продемонстрировало статистически достоверного преимущества перед консервативной терапией ни по одной из этих конечных точек. Однако это исследование неоднократно подвергалось критике [51] в связи с большой неоднородностью выборки пациентов. В связи с этим, делать заключение о нецелесообразности выполнения реваскуляризации почечных артерий у всех пациентов с ВРГ на основании данных ASTRAL было бы ошибочно.
Перспективные направления исследований ВРГ.
В настоящее время значительные усилия ученых, занимающихся проблемой ВРГ, направлены на выявление факторов, позволяющих спрогнозировать влияние реваскуляризации почечных артерий на течение ВРГ. Результаты некоторых исследований позволяют предположить, что одним из таких факторов может оказаться измеряемый методом дуплексного сканирования индекс сопротивления (ИС) в сегментарных артериях почек [53]. Индекс сопротивления рассчитывается по формуле: ИС=100х(1-[конечная диастолическая скорость потока/пиковая систолическая скорость потока]). Суть данной гипотезы состоит в том, что прогрессирующая ишемия почки запускает процесс неспецифического повреждения паренхимы органа, который приводит к интерстициальному фиброзу, снижению числа функционирующих нефронов и кровоснабжающих их капилляров. Эти изменения влекут за собой уменьшение плотности сосудистой сети почки и, как следствие, повышение ее сосудистого сопротивления. Таким образом, чем выше ИС, тем дальше зашел процесс фиброза в почечной ткани. По данным Radermacher, реваскуляризация почечных артерий у пациентов с ИС>80 не приводила к статистически достоверному улучшению функции почек или снижению АД, однако эти результаты не нашли подтверждения в последующих исследованиях [46].
Суть данной гипотезы состоит в том, что прогрессирующая ишемия почки запускает процесс неспецифического повреждения паренхимы органа, который приводит к интерстициальному фиброзу, снижению числа функционирующих нефронов и кровоснабжающих их капилляров. Эти изменения влекут за собой уменьшение плотности сосудистой сети почки и, как следствие, повышение ее сосудистого сопротивления. Таким образом, чем выше ИС, тем дальше зашел процесс фиброза в почечной ткани. По данным Radermacher, реваскуляризация почечных артерий у пациентов с ИС>80 не приводила к статистически достоверному улучшению функции почек или снижению АД, однако эти результаты не нашли подтверждения в последующих исследованиях [46].
Большая роль в прогнозировании результатов стентирования почечных артерий отводится изучению гемодинамических параметров кровотока в исследуемом сосуде. По мнению некоторых ученых реваскуляризации подлежат только стенозы с систолическим градиентом давления >20 или средним градиентом >10 мм рт.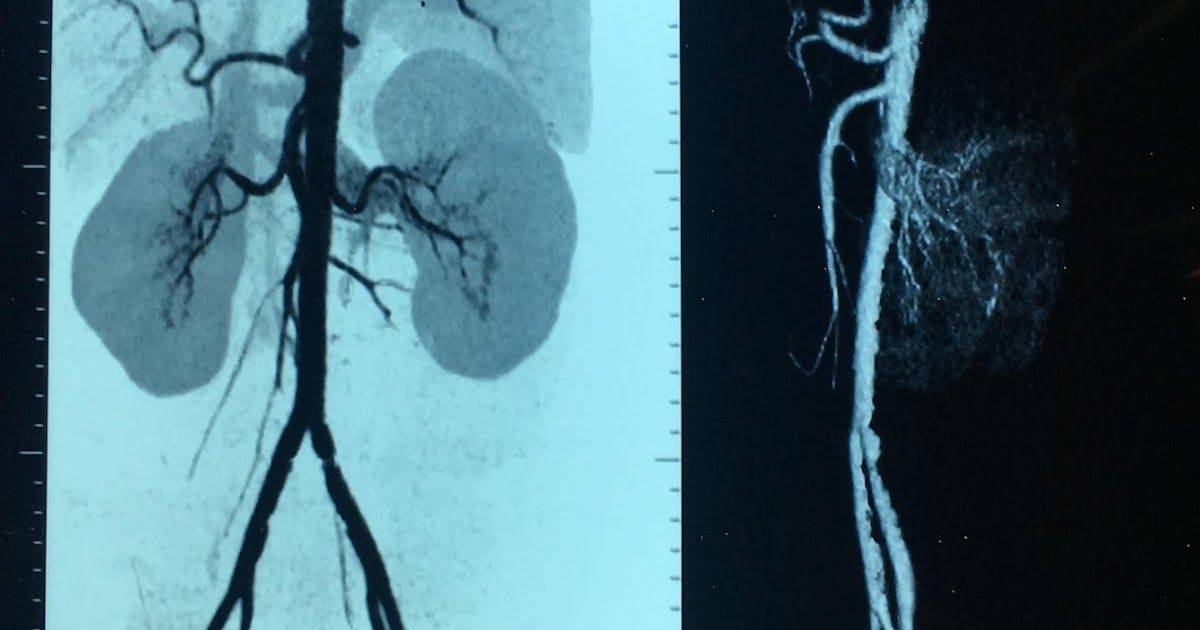 ст. [25]. Согласно другим исследованиям, более информативен в плане оценки влияния стеноза на гемодинамику такой показатель как резерв почечного кровотока (РПК). Для определения этого показателя измеряют градиент давления на стенозе до и после внутриартериального введения папаверина, отношение этих цифр и является РПК (РПК = давление за стенозом на фоне гиперемии/давление в аорте). В недавнем исследовании Subramanian и соавторы [54] выяснили, что пациенты с РПК
ст. [25]. Согласно другим исследованиям, более информативен в плане оценки влияния стеноза на гемодинамику такой показатель как резерв почечного кровотока (РПК). Для определения этого показателя измеряют градиент давления на стенозе до и после внутриартериального введения папаверина, отношение этих цифр и является РПК (РПК = давление за стенозом на фоне гиперемии/давление в аорте). В недавнем исследовании Subramanian и соавторы [54] выяснили, что пациенты с РПК
Заключение.
Клиническое значение ВРГ, несомненно, очень велико, оно обусловлено высокой распространенностью данного заболевания, а также его выраженным отрицательным влиянием на прогноз. Несмотря на это, выявлению ВРГ, к сожалению, по прежнему уделяется недостаточно внимания, хотя правильно собранный анамнез и тщательно проведенное физическое обследование (включающее, например, аускультацию почечных артерий) вполне позволяют заподозрить наличие у пациента именно данной формы гипертензии. В настоящее время клиническое обследование легко может быть дополнено безопасными неинвазивными методами диагностики, такими как дуплексное сканирование, КТ- и МР-ангиография, которые позволяют выявить поражение почечных артерий с высокой точностью. Таким образом, диагностика вазоренальной гипертензии на данном этапе развития медицины не составляет проблемы. Гораздо сложнее ситуация с лечением данного заболевания. Несмотря на большой клинический опыт и многочисленные публикации в научной литературе, существует не так много исследований эффективности реваскуляризации почечных артерий, которые соответствовали бы критериям доказательной медицины [55]. В связи с этим, в настоящее время общепризнанных показаний к стентированию почечных артерий не существует, и, следовательно, решение вопроса о необходимости выполнения реваскуляризации у каждого отдельного взятого пациента является прерогативой лечащего врача [56]. Остается надеяться, что новые исследования внесут ясность в данную проблему.
В настоящее время клиническое обследование легко может быть дополнено безопасными неинвазивными методами диагностики, такими как дуплексное сканирование, КТ- и МР-ангиография, которые позволяют выявить поражение почечных артерий с высокой точностью. Таким образом, диагностика вазоренальной гипертензии на данном этапе развития медицины не составляет проблемы. Гораздо сложнее ситуация с лечением данного заболевания. Несмотря на большой клинический опыт и многочисленные публикации в научной литературе, существует не так много исследований эффективности реваскуляризации почечных артерий, которые соответствовали бы критериям доказательной медицины [55]. В связи с этим, в настоящее время общепризнанных показаний к стентированию почечных артерий не существует, и, следовательно, решение вопроса о необходимости выполнения реваскуляризации у каждого отдельного взятого пациента является прерогативой лечащего врача [56]. Остается надеяться, что новые исследования внесут ясность в данную проблему.
Литература:
1. Safian R.D., Textor S.C. Renal artery stenosis. N Engl J Med. 2001; 344:431-42.
Safian R.D., Textor S.C. Renal artery stenosis. N Engl J Med. 2001; 344:431-42.
2. Ram C.V. Renovascular hypertension. Curr Opin Nephrol Hypertens 1997; 6: 575–579.
3. Hansen K.J., Edwards M.S. et al. Prevalence of renovascular desease in eldery: a populaton based study. J Vasc Surg. 2002; 36:443-51.
4. Holley K.E., Hunt J.S. et al., Renal artery stenosis: a clinical-pathologyc study in normotensive and hypertensive patients. Am J Med. 1964; 37:14-22.
5. Rihal C.S., Textor S.C. et al. Incedental renal artery stenosis among a prospective cohort of hypertensive patients undergoing coronary angiography. Mayo Clin Proc. 2002; 77:309-316.
6. Olin J.W., Melia M., Young J.R., Graor R., Risius B. Prevalence of atherosclerotic RAS in patients with atherosclerosis elsewhere. Am J Med. 1990;88:46–51.
7. Pohl M.A. Renal artery stenosis, renal vascular hypertension and ischemicnephropathy. Diseases of the Kidney. 1997; 1367–423.
8. Garovic V.D., Textor S.C. Renovascular Hypertension and Ischemic Nephropathy. Circulation 2005; 112:1362-74.
Garovic V.D., Textor S.C. Renovascular Hypertension and Ischemic Nephropathy. Circulation 2005; 112:1362-74.
9. Meaney T.F., Dustan H.P., McCormack L.J. Natural history of renal arterial disease. Radiology 1968; 91: 881–7.
10. Caps M.T., Perissinotto C., Zierler R.E., Polissar N.L, Bergelin R.O., Tullis M.G., Cantwell-Gab K., Davidson R.C., Strandness D.E. Prospective Study of Atherosclerotic Disease Progression in the Renal Artery Circulation 1998; 98:2866-72.
11. Schreiber M.J., Pohl M.A., Novick A.C. The natural history of atherosclerotic and fibrous renal artery disease. Urol Clin North Am 1984; 11: 383–92.
12.Tollefson DF, Ernst CB. Natural history of atherosclerotic renal artery stenosis associated with aortic disease. J Vasc Surg. 1991; 14:327–31.
13. Guzman R.P., Zierler R.E., Isaacson J.A., Bergelin R.O., Strandness D.E. Renal atrophy and arterial stenosis: a prospective study with duplex ultrasound. Hypertension 1994; 23: 346–50.
14. Connolly J.O., Higgins R.M., Walters H.L., et al. Presentation, clinical features and outcome in different patterns of atherosclerotic renovascular disease. Q J Med 1994; 87:413–21.
15. Coen G., Calabria S., Lai S. et al. Atherosclerotic ischemic renal disease. Diagnosis and prevalence in a hypertensive and/or uremic elderly population. BMC Nephrol 2003; 4: 2.
16. Guo H., Kalra P.A., Gilbertson D.T. et al. Atherosclerotic renovascular disease in older US patients starting dialysis, 1996 to 2001. Circulation 2007; 115: 50–8.
17. Goldblatt H., Lynch J., Hanzal R.E., Summerville W.W. Studies on experimental hypertension, I: the production of persistent elevation of systolic blood pressure by means of renal ischemia. J Exp Med. 1934; 59:347–79.
18. De Forrest J.M., Knappenberger R.C., Antonaccio M.J., Ferrone R.A., Creekmore J.S. Angiotensin II is a necessary component for the development of hypertension in the two-kidney, one clip rat. Am J Cardiol. 1982; 49:1515–7.
Am J Cardiol. 1982; 49:1515–7.
19. Basso N., Terragno N.A. History about the discovery of the renin-angiotensin system. Hypertension. 2001; 38:1246 –9.
20. Brunner H.R., Kirshmann J.D., Sealey J.E., Laragh J.H. Hypertension of renal origin: evidence for two different mechanisms. Science. 1971; 174:1344–6.
21. Lerman L.O., Nath K.A., Rodriguez-Porcel M., Krier J.D., Schwartz R.S., Napoli C. Increased oxidative stress in experimental renovascular hypertension. Hypertension. 2001; 37:541–6.
22. Higashi Y., Sasaki S., Nakagawa K., Matsuura H., Oshima T., Chayama K. Endothelial function and oxidative stress in renovascular hypertension. N Engl J Med. 2002; 346:1954 –62.
23. Grisk O., Rettig R. Interactions between the sympathetic nervous system and the kidneys in arterial hypertension. Cardiovasc Res. 2004; 61:238–46.
24. ACC/AHA 2005 practice guidelines for the management of patients with peripheral arterial disease (lower extremity, renal, mesenteric, and abdominal aortic): a collaborative report from the American Association for Vascular Surgery/Society for Vascular Surgery, Society for Cardiovascular Angiography and Interventions, Society for Vascular Medicine and Biology, Society of Interventional Radiology, and the ACC/AHA Task Force on Practice Guidelines (writing committee to develop guidelines for the management of patients with peripheral arterial disease): endorsed by the American Association of Cardiovascular and Pulmonary Rehabilitation; National Heart, Lung, and Blood Institute; Society for Vascular Nursing; TransAtlantic Inter-Society Consensus; and Vascular Disease Foundation. Circulation 2006; 113: 463–654.
Circulation 2006; 113: 463–654.
25. Rundback J.H., Sacks D., Kent K.C., et al. Guidelines for the reporting of renal artery revascularization in clinical trials. American Heart Association. Circulation 2002; 106: 1572–1585.
26. Soares G.M., Murphy T.P., Singha M.S., Parada A., Jaff M. Renal artery duplex ultrasonography as a screening and surveillance tool to detect renal artery stenosis: a comparison with current reference standard imaging. J Ultrasound Med 2006; 25: 293–8.
27. Eklof H., Ahlstrom H., Magnusson A., et al. A prospective comparison of duplex ultrasonography, captopril renography, MRA, and CTA in assessing renal artery stenosis. Acta Radiol 2006; 47: 764–74.
28. Leiner T., de Haan M.W., Nelemans P.J., van Engelshoven J.M., Vasbinder G.B. Contemporary imaging techniques for the diagnosis of renal artery stenosis. Eur Radiol 2005; 15: 2219–29.
29. Chobanian A.V., Bakris G.L., Black H.R. et al. Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure.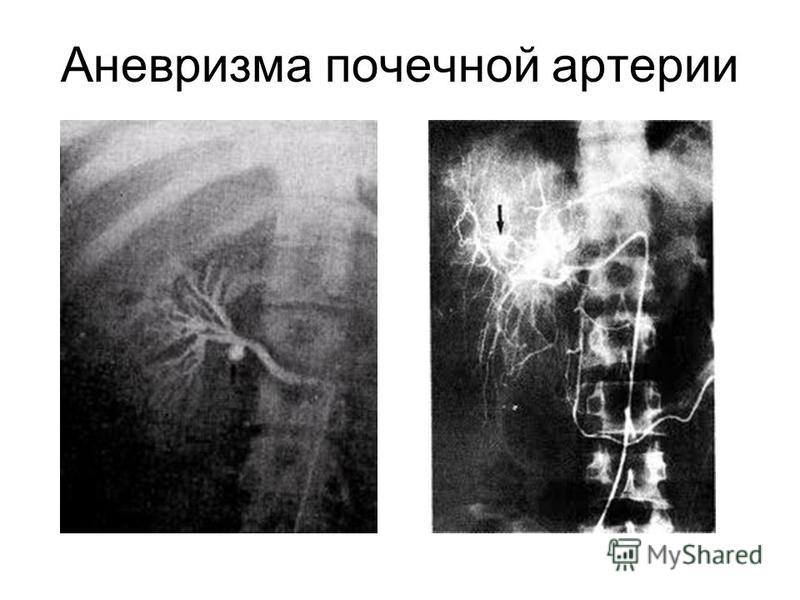 Hypertension 2003; 42: 1206–52.
Hypertension 2003; 42: 1206–52.
30. Dahlof B., Devereux R.B., Kjeldsen S.E. et al. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoint reduction in hypertension study (LIFE): a randomised trial against atenolol. Lancet 2002;359: 995–1003.
31. Randomised placebo-controlled trial of effect of ramipril on decline in glomerular filtration rate and risk of terminal renal failure in proteinuric, non-diabetic nephropathy. The GISEN Group (Gruppo Italiano di Studi Epidemiologiciin Nefrologia). Lancet 1997; 349: 57–1863.
32. Bakris G.L., Weir M.R. Angiotensin-converting enzyme inhibitor-associated elevations in serum creatinine: is this a cause for concern? Arch Intern Med 2000; 160: 685–93.
33. Seliger S.L., Weiss N.S., Gillen D.L. et al. HMG-CoA reductase inhibitors are associated with reduced mortality in ESRD patients. Kidney Int 2002; 61: 297–304.
34. Antithrombotic Trailist’s Collaboration. Collaborative meta-analysis of randomised trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. BMJ 2002; 324: 71–86.
BMJ 2002; 324: 71–86.
35. Fogari, R, Zoppi, A. Effect of antihypertensive agents on quality of life in the elderly. Drugs Aging 2004; 21: 377–93.
36. Krousel-Wood M., Thomas S., Muntner P., Morisky D. Medication adherence: a key factor in achieving blood pressure control and good clinical outcomes in hypertensive patients. Curr Opin Cardiol 2004; 19: 357–62.
37. Gruntzig A., Vetter W., Meier B., Kuhlmann U., Lutolf U., Siegenthaler W. Treatment of renovascular hypertension with percutaneous transluminal dilation of a renalartery stenosis. Lancet 1978; 311: 801–2.
38. Tegtmeyer C.J., Brown J., Ayers C.A., Wellons H.A., Stanton L.W. Percutaneous transluminal angioplasty for the treatment of renovascular hypertension. JAMA 1981; 246: 2068–70.
39. Rees C.R., Palmaz J.C., Becker G.J. et al. Palmaz stent in atherosclerotic stenoses involving the ostia of the renal arteries: preliminary report of a multicenter study. Radiology 1991; 181: 507–14.
40. Murphy T.P., Soares G., Kim M. Increase o f utilization of percutaneous renal artery interventions. American Journal of roentgenology. 2004;183:561-8.
41. Baumgartner I., von Aesch K., Do D-D., Triller J., Birrer M., Mahler F.. Stent Placement in Ostial and Nonostial Atherosclerotic Renal Arterial Stenoses: A Prospective Follow-up Study. Radiology 2000; 216:498–505.
42. van de Ven P.J., Kaatee R., Beutler J.J. et al. Arterial stenting and balloon angioplasty in ostial atherosclerotic renovascular disease: a randomised trial. Lancet 1999; 353:282–6.
43. Harden PN, MacLeod MJ, Rodger RSC, et al. Effect of renal-artery stenting on progression of renovascular renal failure. Lancet. 1997;349: 1133–6.
44. Gill-Leertouwer TC, Gussenhoven EJ, Bosch JL, et al. Predictors for clinical success at one year following renal artery stent placement. J Endovasc Ther. 2002; 9:495–502.
45. Bates M.C, Campbell J.E., Broce M., Lavigne Ph.S., Riley M. A. Serum creatinine stabilization following renal artery stenting. Vasc Endovascular Surg 2008; 42-40.
A. Serum creatinine stabilization following renal artery stenting. Vasc Endovascular Surg 2008; 42-40.
46. Zeller T., Ulrich F., Muller C., Burgelin K., Sinn L. Angioplasty of severe atherosclerotic ostial renal artery stenosis: predictors of improved renal function after percutaneous stent-supported intervention. Circulation 2003;108;2244-9.
47. La Batide-Alanore A, Azizi M, Froissart M, et al. Split renal function outcome after renal angioplasty in patients with unilateral renal artery stenosis. J Am Soc Nephrol. 2001;12:1235-41.
48. Lindeman RD. Overview: renal physiology and pathophysiology of aging. Am J Kidney Dis. 1990; 16:275-82.
49. Gray B.H., Olin J.W., Childs M.B., Sullivan T.M., Bacharach J.M. Clinical benefit of renal artery angioplasty with stenting for the control of recurrent and refractory congestive heart failure. Vasc Med 2002; 7; 275.
50. Wheatley K. Lack of benefit of renal artery revascularization in atherosclerotic renovascular disease (ARVD): Results of the ASTRAL trial. American Society of Nephrology 41st Annual Meeting and Scientific Exposition. November 7, 2008.
American Society of Nephrology 41st Annual Meeting and Scientific Exposition. November 7, 2008.
51. Main J. The problem with ASTRAL. Journal of Renovascular Disease 2002; 1:19–20.
52. Cooper C.L, Murphy T.P., Matsumoto A., Steffes M., Cohen D.J., Jaff M., Kuntz R., Jamerson K., Reid D., Rosenfeld K., Runback J., D`Agostino R., Henrich W., Dworkin L. Stent revascularization for the prevention of cardiovascular and renal events among patients with renal artery stenosis and systolic hypertension: rationale and design of the CORAL trial. Am Heart J 2006; 152:59-66.
53. Radermacher J., Chavan A., Bleck J. et al. Use of Doppler ultrasonography to predict the outcome of therapy for renal-artery stenosis. N Engl J Med 2001; 344: 410–17.
54. Subramanian R., White C.J., Rosenfield K. et al. Renal fractional flow reserve: a hemodynamic evaluation of moderate renal artery stenoses. Catheter Cardiovasc Interv 2005; 64: 480–6.
55. Dubel G.J., Murphy T. P. The role of percutaneous revascularization for renal artery stenosis. Vascular Medicine 2008; 13: 141–56.
P. The role of percutaneous revascularization for renal artery stenosis. Vascular Medicine 2008; 13: 141–56.
56. Rocha-Singh K.J., Eisenhauer A.C., Textor S.C., Cooper C.J., Tan W.A., Matsumoto A.H., Rosenfield K. Aterosclerotic peripheral vascular disease symposium II: intervention for renal artery disease. Circulation 2008; 118:2873-8.
Стеноз почечных артерий лечение и консультация Санкт-Петербург медицинский центр в Санкт-Петербурге
Стеноз почечных артерий лечение и консультация Санкт-Петербург медицинский центр в Санкт-Петербурге-
Прием врачей
- Сифилидолог
- ИНФЕКЦИОНИСТ
- Дерматолог
- Терапевт
- Кардиолог
- Онколог
- Эндокринолог
- Невролог
- Медицинские справки
- Ультразвуковая диагностика — УЗИ
- Функциональная диагностика
- Уролог
- Венеролог
- Паразитолог
- Маммолог
- Все услуги
-
Диагностика
- Гинекология
- Дерматовенерология
- Кардиология
- Комплексы
- Неврология
- Онкология
- Терапия
- Урология
- Эндокринология
- Инфектология
-
Лечение
- А
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Э
- Ю
- Я
COVID
Полный спектр медицинской помощи при вирусной инфекции COVID
CHECK-UP
Полный спектр комплексной медицинской диагностики
Анализы
сдать анализы по доступным ценам
Препараты
специализированная аптека
Online
специализированная консультация
СКИДКИ
Только выгодные предложения для Вас!
Санкт-Петербург, ул. Ивана Черных, 25А
Ивана Черных, 25А
пн.-сб. с 9:00 — 20:00, вс. с 10:00 — 18:00
- Главная
- •
- Лечение
- •
- С
- •
- Стеноз почечных артерий
ЭКСПЕРТНАЯ ПОМОЩЬ
- герпесвирусы
- вирус папилломы человека
- вирусные гепатиты
- микобактериоз
- ВИЧ-инфекция
- внутриутробные, паразитарные и другие инфекционные заболевания
Стеноз (сужение) почечных артерий — состояние, при котором одна или обе почки получают недостаточно артериальной крови, вследствие чего их функция нарушается. Эта патология является одной из причин вторичной артериальной гипертонии, которая с трудом поддается лечению и быстро вызывает осложнения. Коварство стеноза почечных артерий в том, что он может прогрессировать без симптомов и проявляться только при тяжелых нарушениях кровотока.
Эта патология является одной из причин вторичной артериальной гипертонии, которая с трудом поддается лечению и быстро вызывает осложнения. Коварство стеноза почечных артерий в том, что он может прогрессировать без симптомов и проявляться только при тяжелых нарушениях кровотока.
Как связан стеноз и гипертония
При сужении артерии до 50-75% и более возникает ишемия почек, запускающая каскад патологических реакций. В органе усиленно вырабатывается ренин — вещество, контролирующее тонус сосудов. В дальнейшем ренин превращается в ангиотезин I и ангиотензин II. При патологической активации ренин-ангиотензин-альдостероновой системы (РААС) артерии сужаются и повышается периферическое сосудистое сопротивление, из-за чего развивается гипертония.
Причины стеноза почечной артерии
Сужение просвета артериального сосуда может быть одно- или двусторонним и возникает при:
● атеросклерозе почечных артерий — вызывает до 90% случаев сужения почечной артерии
● фиброзно-мышечной дисплазии
● васкулитах (болезнь Такаясу, узелковый полиартериит)
● тромбозе или тромбоэмболии почечной артерии
● сдавлении почечного сосуда гематомой или опухолью
● врожденной аномалии развития
Особенности вторичной гипертонии
При стенозе почечной артерии развивается реноваскулярная артериальная гипертензия, частота которой составляет до 5% среди всех видов гипертонии. Она быстро прогрессирует до тяжелой степени, сопровождается поражением органов-мишеней (сердца, глаз), плохо поддается стандартной гипотензивной терапии. Первые признаки повышения давления возникают в нетипичном возрасте: либо у молодых людей до 30 лет, либо у пациентов старше 55-60 лет.
Она быстро прогрессирует до тяжелой степени, сопровождается поражением органов-мишеней (сердца, глаз), плохо поддается стандартной гипотензивной терапии. Первые признаки повышения давления возникают в нетипичном возрасте: либо у молодых людей до 30 лет, либо у пациентов старше 55-60 лет.
Запиcаться на прием
Санкт-Петербург, ул.Ивана Черных, 25А
пн.-пт. с 9:00 — 20:00, сб.-вс. с 10:00 — 18:00
Нажимая на кнопку «Записаться» вы соглашаетесь на обработку персональных данных
Online консультация
Удобным способом,
в удобное для Вас время
Нажимая на кнопку «Записаться» вы соглашаетесь на обработку персональных данных
Осложнения стеноза почечной артерии
На фоне реноваскулярной гипертонии в короткие сроки могут возникать опасные состояния:
● молниеносный отек легких
● быстро прогрессирующая ретинопатия
● осложненные гипертонические кризы
● вновь возникшая азотемия или ухудшение функции почек после приема некоторых гипотензивных препаратов
● атрофия почечной паренхимы
● хроническая почечная недостаточность
Консультация врача
При плохо контролируемой гипертонии или впервые диагностированной болезни, которая имеет атипичное течение, обязательно назначается повторная консультация кардиолога ID-Clinic и расширенное обследование. Чтобы подтвердить стеноз, выполняется УЗИ почечных артерий в режиме дуплексного сканирования, МР-ангиография или КТ-ангиография. Обязательно исследуется уровень электролитов и ренина плазмы крови, по показаниям проводится консультация эндокринолога.
Чтобы подтвердить стеноз, выполняется УЗИ почечных артерий в режиме дуплексного сканирования, МР-ангиография или КТ-ангиография. Обязательно исследуется уровень электролитов и ренина плазмы крови, по показаниям проводится консультация эндокринолога.
Лечение стеноза почечной артерии
Медикаментозная терапия включает гипотензивные препараты из группы блокаторов кальциевых каналов, бета-блокаторов и диуретиков. В отдельных случаях назначают ингибиторы АПФ и антагонисты рецепторов ангиотензина, которые непосредственно влияют на механизм болезни. При тяжелом прогрессирующем течении реноваскулярной гипертензии врач рассматривает вопрос о хирургическом восстановлении кровотока в поврежденной артерии.
Записаться к врачу
Кардиолог принимает пациентов в клинике и консультирует онлайн по видеосвязи. Для записи на удобное время оставьте свой номер телефона в форме на этой странице, и администратор ID-Clinic вам перезвонит.
Стоимость услуг клиники
Осмотр
Получить услугу
Прием (осмотр, консультация) врача-кардиолога, первичный |
3000 ₽ |
|
Прием (осмотр, консультация) врача-эндокринолога к. |
3500 ₽ |
|
| А04.12.001.002 | Дуплексное сканирование почечных артерий |
2000 ₽ |
Online консультация врача-кардиолога |
3000 ₽ |
|
Online консультация врача-эндокринолога |
3000 ₽ |
-
ТесляОльга Владимировна
Кардиолог,
Врач УЗИ,
Врач функциональной диагностики,
Врач высшей категорииЗаписаться на прием
-
БортулевСергей Александрович
Главный врач клиники,
Терапевт,
Кардиолог,
Врач функциональной диагностики,
Врач высшей категории,
Кандидат медицинских наукЗаписаться на прием
Все специалисты
Читать отзывы
Акции и спецпредложения
Истории и отзывы наших пациентов
Пользователь НаПоправку
Хочу поблагодарить и отметить высокий уровень профессионализма, компетенций и навыков медицинской сестре процедурного кабинета!!! Сегодня мне ставили капельницу, впервые за долгие годы мне настолько качественно и успешно оказали эту услугу, спасибо огромное!!!
Пользователь НаПоправку
Огромное спасибо за профессионализм и оперативность оказания услуг. Очень отзывчивые и внимательные администраторы.
Очень отзывчивые и внимательные администраторы.
Продокторов
Могу смело рекомендовать другим людям этого дерматолога. Мне он быстро поставил диагноз, пришлось всего несколько анализов сдать, и всё подтвердилось. Лечение он мне назначил толковое, кожа быстро стала приходить в норму и сейчас уже полностью очистилась. Большое спасибо и успехов Евгению Борисовичу в работе!
Специалист: Козминский Евгений Борисович
Сапожникова Ирина
Клиника небольшая, но «уютная», все необходимые кабинеты в наличии. Современно, чисто, есть специальная аптека. Администраторы приветливы и добры. С вакцинацией у меня не сложилось по медицинским показателям. Высокое давление. Мне врач Середа Э. Ж. предложил дообследоваться, ЭКГ и получить профессиональную консультацию врача терапевта. Это справедливо, обследоваться надо регулярно!
Специалист: Середа Эмануэль Жозевич
Светлана
Вакцинация
Замечательная клиника! Отзывчивые администраторы, компетентные врачи — обратилась впервые и не пожалела! Долго выбирала клинику для вакцинации от COVID, остановилась на ID-Clinic. Позвонила в клинику, приятные девушки администраторы помогли с запросом, сориентировали, записали на приём. Привилась сегодня первым компонентом Спутник-V. Процедуре вакцинации предшествовали консультация врача и экспресс-тест на наличие вируса. По рекомендации врача после прививки оставалась в клинике ещё полчаса, чтобы понаблюдать за реакцией организма. Всё прошло хорошо, без каких-либо острых реакций) Всем рекомендую обращаться в ID-Clinic! 🙂
Позвонила в клинику, приятные девушки администраторы помогли с запросом, сориентировали, записали на приём. Привилась сегодня первым компонентом Спутник-V. Процедуре вакцинации предшествовали консультация врача и экспресс-тест на наличие вируса. По рекомендации врача после прививки оставалась в клинике ещё полчаса, чтобы понаблюдать за реакцией организма. Всё прошло хорошо, без каких-либо острых реакций) Всем рекомендую обращаться в ID-Clinic! 🙂
Пользователь НаПоправку
Очень профессионально и внимательно проведён Прием
Специалист: Корнеева Татьяна Сергеевна
Аноним
Обратились с мужем к Корнеевой Татьяне с просьбой о прививках от пневмококковой инфекции. В клинике соблюдаются все меры предосторожности в связи с COVID. Врач провела полный осмотр, проконсультировала подробно о прививке, проявила внимательность и заботу о пациентах. После вакцинации осуществляла наблюдение в течение 30 минут. Доброжелательный и внимательный весь персонал клиники.
Специалист: Корнеева Татьяна Сергеевна
Приём прошёл вовремя и быстро. Доктор выявила все проблемы, назначила мне лечение и сдачу анализов. Она приветливый, доброжелательный и профессиональный врач.
Специалист: Сизова Наталия Владимировна
Сергей Вячеславович
Прием прошел чудесно, о Кротове К.Ю. могу сказать, что он хороший доктор, тактичный, корректный. У меня был диагноз поставлен — начальная стадия рака, врач меня обследовал, посмотрел анализы и сказал, что нет у меня рака, никакой стадии, таким образом, избавил меня от ненужного диагноза. Сейчас у меня проходит верное лечение по другому диагнозу.
Специалист: Кротов Кирилл Юрьевич
Продокторов
Огромная благодарность Наталье Викторовне Сизовой за прием и консультацию. У нее как раз та специализация по инфекционным болезням, которую я искала, далеко не все специалисты занимаются такими вопросами, а у нее опыт. Как человек она мне тоже понравилась, успокоила и смогла сделать так, что прием проходил в комфортной и теплой обстановке. Опыт врача — это, конечно, первостепенное, но также и важно как он с тобой общается, и чтобы было доверие. Наталья Викторовна — именно тот человек, которому доверяю как профессионалу.
Как человек она мне тоже понравилась, успокоила и смогла сделать так, что прием проходил в комфортной и теплой обстановке. Опыт врача — это, конечно, первостепенное, но также и важно как он с тобой общается, и чтобы было доверие. Наталья Викторовна — именно тот человек, которому доверяю как профессионалу.
Специалист: Сизова Наталия Владимировна
Показать больше отзывов
Имеются противопоказания,
необходима консультация специалиста
Публикации в СМИ
- Главная
- Пресс-центр
- Публикации в СМИ
Вазоренальная артериальная гипертензия (АГ, реноваскулярная гипертония) — симптоматическая (вторичная) АГ, вызванная ишемией почки (почек) вследствие сужения почечной артерии или её ветвей, редко — двустороннего поражения. Статистические данные. Распространённость составляет 1–2% (до 4–16% по данным специализированных клиник) среди всех видов АГ.
Этиология
• Наиболее частая причина стеноза почечной артерии — атеросклероз (отмечаемый среди всех видов стеноза почечной артерии в 62%). Локализация атероматозных бляшек •• Проксимальные сегменты почечной артерии вблизи аорты (74% случаев) •• Средние сегменты почечной артерии (16% случаев) •• Вблизи бифуркации почечной артерии (5% случаев) •• Дистальные ветви почечной артерии (5% случаев).
Локализация атероматозных бляшек •• Проксимальные сегменты почечной артерии вблизи аорты (74% случаев) •• Средние сегменты почечной артерии (16% случаев) •• Вблизи бифуркации почечной артерии (5% случаев) •• Дистальные ветви почечной артерии (5% случаев).
• Реже (у 24% больных) отмечают врождённое заболевание — фибромускулярную дисплазию. Поражение локализуется в средней трети почечной артерии. Различают следующие типы процесса: •• Пролиферация внутренней оболочки ••• Первичная ••• Вторичная •• Дисплазия среднего слоя ••• Гиперплазия среднего слоя ••• Перимедиальная фиброзная дисплазия ••• Дисплазия с образованием микроаневризм ••• Расслоение среднего слоя •• Субадвентициальная фиброплазия.
• Прочие виды стенотических поражений почечных артерий наблюдают в 6% случаев •• Врождённый стеноз артерии (наиболее частая причина АГ у детей) •• Аневризма почечной артерии •• Травматический тромбоз и эмболия •• Коарктация аорты со стенозом почечной артерии •• Неспецифический аортоартериит •• Сдавление сосудистой ножки почки извне опухолью или инородным телом.
Патогенез
• Сужение почечной артерии активирует юкстагломерулярный аппарат вследствие снижения АД в постстенотическом сегменте, что приводит к выделению ренина, и снижения концентрации натрия в петле нефрона.
• Ренин превращает поступающий из печени ангиотензиноген в ангиотензин I, превращающийся под влиянием АПФ в ангиотензин II, непосредственно воздействующий на системные артериолы и резко увеличивающий периферическое сопротивление.
• Опосредованно через кору надпочечников ангиотензин II приводит к гиперальдостеронизму, задержке натрия в организме и повышению объёма внеклеточной жидкости.
• Результаты хирургического лечения во многом определяются тем, поражена одна или обе почечных артерии •• При одностороннем стенозе причина АГ — ренопрессорные механизмы ишемизированной почки. Однако со временем контрлатеральная интактная почка переключится на новый режим АД и будет поддерживать АГ даже в том случае, когда первоначальный источник АГ удалён или реваскуляризирован •• При двустороннем стенозе почечных артерий поэтапная его ликвидация приводит, как правило, к снижению АД. То же наблюдают и при реваскуляризации единственной почки.
То же наблюдают и при реваскуляризации единственной почки.
Клинические проявления
• Стеноз почечных артерий можно заподозрить при неожиданном возникновении АГ или внезапном резком ухудшении ранее доброкачественно протекавшей АГ. Артериальная гипертензия возникает до 30 или после 50 лет, обычно при отсутствии семейного анамнеза АГ. Характерны быстрое прогрессирование АГ, высокие значения АД, быстрое поражения органов-мишеней, резистентность к лечению.
• Жалобы •• Характерные для церебральной гипертензии — головные боли, чувство тяжести в голове, приливы к голове, шум в ушах, боли в глазных яблоках, снижение памяти, плохой сон, раздражительность, мелькание «мушек» перед глазами •• Связанные с перегрузкой левых отделов сердца и относительной или истинной коронарной недостаточностью — боли в области сердца, сердцебиение, одышка, чувство тяжести за грудиной •• Обусловленные урологической патологией — чувство тяжести, либо тупые боли в поясничной области, а в случае инфаркта почки — гематурия •• Обусловленные ишемией других органов, магистральные артерии которых могут быть поражены одновременно с почечными артериями ••• Симптомы ишемии органов ЖКТ ••• Ишемия верхних или нижних конечностей ••• Признаки атеросклероза сосудов головного мозга •• Признаки воспалительной реакции (при неспецифическом аортоартериите) •• Жалобы, характерные для вторичного гиперальдостеронизма, — мышечная слабость, парестезии, приступы тетании, изогипостенурия, полидипсия, никтурия.
• Как и для любой почечной АГ характерны высокие показатели диастолического АД, достигающие в некоторых случаях 170 мм рт.ст.
• Систолический шум в правом или левом верхнем квадранте живота и по задней стенке грудной клетки. Шум обычно неинтенсивный, в отличие от шумов, выслушиваемых при артериовенозной фистуле почки или атеросклерозе брюшной аорты (грубых и продолжительных).
Лабораторные и инструментальные данные
• Гипокалиемия (на фоне избыточной секреции альдостерона).
• Определение активности ренина плазмы, особенно в сочетании с каптоприловым тестом (100% чувствительность и 95% специфичность): увеличение активности ренина плазмы после приёма каптоприла более чем на 100% от исходной величины указывает на патологически высокую секрецию ренина, и является признаком вазоренальной АГ
• Рентгеноконтрастная ангиография — «золотой стандарт» в диагностике стеноза почечных артерий. Предпочтителен трансфеморальный метод по Сельдингеру: обнаруживают стеноз почечной артерии и (дистальнее его) веретенообразное её расширение •• При нефроптозе почечная артерия натянута, она отходит от аорты под острым углом, диаметр её сужен •• При атеросклерозе почечной артерии дефект заполнения чаще всего располагается вблизи устья почечной артерии. Часто на ангиограмме выявляют признаки атеросклероза аорты •• При фибромускулярной дисплазии определяют многоочаговое сужение почечной артерии, в большинстве случаев начинающееся на расстоянии 2 см дистальнее места отхождения артерии от аорты •• При неспецифическом аортоартериите находят узурацию стенок брюшной аорты наряду с сужением почечной артерии. Часто определяют стенотические поражения и других ветвей аорты •• При тромбозе или эмболии почечной артерии определяют симптом «слепого окончания» ствола почечной артерии или одной из её основных ветвей •• При аневризме почечной артерии мешотчатое или веретенообразное её расширение располагается преимущественно в области ворот почки. Стенки аневризмы часто кальцинируются.
Часто на ангиограмме выявляют признаки атеросклероза аорты •• При фибромускулярной дисплазии определяют многоочаговое сужение почечной артерии, в большинстве случаев начинающееся на расстоянии 2 см дистальнее места отхождения артерии от аорты •• При неспецифическом аортоартериите находят узурацию стенок брюшной аорты наряду с сужением почечной артерии. Часто определяют стенотические поражения и других ветвей аорты •• При тромбозе или эмболии почечной артерии определяют симптом «слепого окончания» ствола почечной артерии или одной из её основных ветвей •• При аневризме почечной артерии мешотчатое или веретенообразное её расширение располагается преимущественно в области ворот почки. Стенки аневризмы часто кальцинируются.
• Асимметрия почек при УЗИ.
• Допплеровское исследование почечных артерий — ускорение кровотока и его турбулентность.
• Почечная сцинтиграфия — уменьшение абсорбции препарата, уменьшение поступления препарата в поражённую почку, асимметрия ренографических кривых. Оптимально сочетание сцинтиграфии почек с приёмом каптоприла в дозе 25–50 мг внутрь. При приёме каптоприла уменьшается поступление изотопа в почечную ткань. Нормальная сцинтиграмма почек после приёма каптоприла исключает гемодинамически значимый стеноз почечной артерии.
Оптимально сочетание сцинтиграфии почек с приёмом каптоприла в дозе 25–50 мг внутрь. При приёме каптоприла уменьшается поступление изотопа в почечную ткань. Нормальная сцинтиграмма почек после приёма каптоприла исключает гемодинамически значимый стеноз почечной артерии.
• Экскреторная урография: могут быть снижены интенсивность концентрирования контрастного вещества и время его появления на урограмме, а также уменьшение в размерах почки; однако экскреторная урограмма может оставаться нормальной, поэтому окончательный диагноз требует подтверждения аортографией.
• МРТ почечных артерий — современный метод верификации вазоренальной АГ.
Дифференциальная диагностика • Первичный альдостеронизм • Феохромоцитома • Синдром Кушинга • Коарктация аорты • Заболевания паренхимы почек, приводящие, например к ХПН.
ЛЕЧЕНИЕ
Общая тактика. В первую очередь необходимо рассмотреть возможность радикального лечения — чрескожной транслюминальной почечной ангиопластики, стентирования стенозированной артерии или радикального хирургического лечения. При невозможности подобного лечения или наличии противопоказаний к нему назначают лекарственную терапию.
При невозможности подобного лечения или наличии противопоказаний к нему назначают лекарственную терапию.
Лекарственная терапия — вспомогательная, т.к. снижение АД при стенозе почечной артерии нефизиологично (приводит к декомпенсации кровообращения в почке и её сморщиванию).
• Показания к длительному лечению — пожилой возраст и системное поражение артериального русла, включая коронарные артерии.
• Препараты выбора — ингибиторы АПФ, например каптоприл. Дополнительно назначают другие антигипертензивные средства (см. Гипертензия артериальная). Лечение начинают с минимальных доз ингибиторов АПФ короткого действия (например, каптоприла в дозе 6,25 мг). При отсутствии коллапса дозу каптоприла увеличивают или назначают длительно действующие ингибиторы АПФ. Необходим контроль содержания креатинина и СКФ. Ингибиторы АПФ противопоказаны при двустороннем стенозе почечных артерий.
Баллонная дилатация почечных артерий
• Мнения о её эффективности противоречивы. В любом случае, данный метод — хороший прогностический критерий последующей операции: если после адекватной дилатации происходит даже временная нормализация АД, можно говорить о прямой зависимости АГ от стеноза почечной артерии.
В любом случае, данный метод — хороший прогностический критерий последующей операции: если после адекватной дилатации происходит даже временная нормализация АД, можно говорить о прямой зависимости АГ от стеноза почечной артерии.
• Показания •• Устойчивая к терапии АГ у больных старше 60 лет с ангиографически выявленными стенозами почечных артерий •• Факторы риска (стеноз сонных, коронарных артерий, сердечная и дыхательная недостаточность) •• Почечная недостаточность, обусловленная стенозами почечных артерий •• Рестенозы почечных артерий после их реваскуляризации или трансплантации почек •• В качестве диагностической процедуры для выяснения связи стеноза почечной артерии и АГ.
Хирургическое лечение
• Органосохраняющие операции •• Резекция почечной артерии с реимплантацией в аорту •• Резекция с анастомозом «конец в конец» •• Трансаортальная эндартерэктомия •• Аутопластика почечных артерий свободными трансплантатами •• Создание спленоренального анастомоза •• Пластика почечной артерии синтетическими антитромбогенными протезами.
• Нефрэктомия — при невозможности выполнить реконструктивную операцию на артерии (доля нефрэктомий от общего числа операций — 16–20%).
• Противопоказания •• Двустороннее протяжённое поражение почечных артерий •• Сморщивание обеих почек •• Инфаркт миокарда и период до 6 мес после него •• острое нарушение мозгового кровообращения •• Терминальная стадия ХПН.
• Послеоперационные осложнения •• Внутреннее кровотечение •• Тромбоз сосудистых анастомозов •• ОПН.
• Результаты операций •• Летальность составляет 0–6% •• Положительные результаты при атеросклерозе почечной артерии отмечают у 63% больных, при фибромускулярной дисплазии — у 73% •• Период нормализации АД после операции может растягиваться до 6 мес.
• Послеоперационное ведение. Больным рекомендован диспансерный учёт. При остаточной АГ назначают антигипертензивные препараты.
Сокращение. АГ — артериальная гипертензия.
МКБ-10 • I15.0 Реноваскулярная гипертензия
Код вставки на сайт
<a href=»http://www. sechenov.ru/pressroom/publications/gipertenziya-arterialnaya-vazorenalnaya1/»><h2>Гипертензия артериальная вазоренальная</h2></a>
<p><strong>Вазоренальная артериальная гипертензия </strong>(АГ, реноваскулярная гипертония) — симптоматическая (вторичная) АГ, вызванная ишемией почки (почек) вследствие сужения почечной артерии или её ветвей, редко — двустороннего поражения. <strong>Статистические данные. </strong>Распространённость составляет 1–2% (до 4–16% по данным специализированных клиник) среди всех видов АГ.</p>
<p><strong>Этиология</strong></p>
<p>• Наиболее частая причина стеноза почечной артерии — атеросклероз (отмечаемый среди всех видов стеноза почечной артерии в 62%). Локализация атероматозных бляшек •• Проксимальные сегменты почечной артерии вблизи аорты (74% случаев) •• Средние сегменты почечной артерии (16% случаев) •• Вблизи бифуркации почечной артерии (5% случаев) •• Дистальные ветви почечной артерии (5% случаев).
sechenov.ru/pressroom/publications/gipertenziya-arterialnaya-vazorenalnaya1/»><h2>Гипертензия артериальная вазоренальная</h2></a>
<p><strong>Вазоренальная артериальная гипертензия </strong>(АГ, реноваскулярная гипертония) — симптоматическая (вторичная) АГ, вызванная ишемией почки (почек) вследствие сужения почечной артерии или её ветвей, редко — двустороннего поражения. <strong>Статистические данные. </strong>Распространённость составляет 1–2% (до 4–16% по данным специализированных клиник) среди всех видов АГ.</p>
<p><strong>Этиология</strong></p>
<p>• Наиболее частая причина стеноза почечной артерии — атеросклероз (отмечаемый среди всех видов стеноза почечной артерии в 62%). Локализация атероматозных бляшек •• Проксимальные сегменты почечной артерии вблизи аорты (74% случаев) •• Средние сегменты почечной артерии (16% случаев) •• Вблизи бифуркации почечной артерии (5% случаев) •• Дистальные ветви почечной артерии (5% случаев). </p>
<p>• Реже (у 24% больных) отмечают врождённое заболевание — фибромускулярную дисплазию. Поражение локализуется в средней трети почечной артерии. Различают следующие типы процесса: •• Пролиферация внутренней оболочки ••• Первичная ••• Вторичная •• Дисплазия среднего слоя ••• Гиперплазия среднего слоя ••• Перимедиальная фиброзная дисплазия ••• Дисплазия с образованием микроаневризм ••• Расслоение среднего слоя •• Субадвентициальная фиброплазия.</p>
<p>• Прочие виды стенотических поражений почечных артерий наблюдают в 6% случаев •• Врождённый стеноз артерии (наиболее частая причина АГ у детей) •• Аневризма почечной артерии •• Травматический тромбоз и эмболия •• Коарктация аорты со стенозом почечной артерии •• Неспецифический аортоартериит •• Сдавление сосудистой ножки почки извне опухолью или инородным телом.
</p>
<p>• Реже (у 24% больных) отмечают врождённое заболевание — фибромускулярную дисплазию. Поражение локализуется в средней трети почечной артерии. Различают следующие типы процесса: •• Пролиферация внутренней оболочки ••• Первичная ••• Вторичная •• Дисплазия среднего слоя ••• Гиперплазия среднего слоя ••• Перимедиальная фиброзная дисплазия ••• Дисплазия с образованием микроаневризм ••• Расслоение среднего слоя •• Субадвентициальная фиброплазия.</p>
<p>• Прочие виды стенотических поражений почечных артерий наблюдают в 6% случаев •• Врождённый стеноз артерии (наиболее частая причина АГ у детей) •• Аневризма почечной артерии •• Травматический тромбоз и эмболия •• Коарктация аорты со стенозом почечной артерии •• Неспецифический аортоартериит •• Сдавление сосудистой ножки почки извне опухолью или инородным телом. </p>
<p><strong>Патогенез</strong></p>
<p>• Сужение почечной артерии активирует юкстагломерулярный аппарат вследствие снижения АД в постстенотическом сегменте, что приводит к выделению ренина, и снижения концентрации натрия в петле нефрона.</p>
<p>• Ренин превращает поступающий из печени ангиотензиноген в ангиотензин I, превращающийся под влиянием АПФ в ангиотензин II, непосредственно воздействующий на системные артериолы и резко увеличивающий периферическое сопротивление.</p>
<p>• Опосредованно через кору надпочечников ангиотензин II приводит к гиперальдостеронизму, задержке натрия в организме и повышению объёма внеклеточной жидкости.</p>
<p>• Результаты хирургического лечения во многом определяются тем, поражена одна или обе почечных артерии •• При одностороннем стенозе причина АГ — ренопрессорные механизмы ишемизированной почки. Однако со временем контрлатеральная интактная почка переключится на новый режим АД и будет поддерживать АГ даже в том случае, когда первоначальный источник АГ удалён или реваскуляризирован •• При двустороннем стенозе почечных артерий поэтапная его ликвидация приводит, как правило, к снижению АД.
</p>
<p><strong>Патогенез</strong></p>
<p>• Сужение почечной артерии активирует юкстагломерулярный аппарат вследствие снижения АД в постстенотическом сегменте, что приводит к выделению ренина, и снижения концентрации натрия в петле нефрона.</p>
<p>• Ренин превращает поступающий из печени ангиотензиноген в ангиотензин I, превращающийся под влиянием АПФ в ангиотензин II, непосредственно воздействующий на системные артериолы и резко увеличивающий периферическое сопротивление.</p>
<p>• Опосредованно через кору надпочечников ангиотензин II приводит к гиперальдостеронизму, задержке натрия в организме и повышению объёма внеклеточной жидкости.</p>
<p>• Результаты хирургического лечения во многом определяются тем, поражена одна или обе почечных артерии •• При одностороннем стенозе причина АГ — ренопрессорные механизмы ишемизированной почки. Однако со временем контрлатеральная интактная почка переключится на новый режим АД и будет поддерживать АГ даже в том случае, когда первоначальный источник АГ удалён или реваскуляризирован •• При двустороннем стенозе почечных артерий поэтапная его ликвидация приводит, как правило, к снижению АД. То же наблюдают и при реваскуляризации единственной почки.</p>
<p><strong>Клинические проявления</strong></p>
<p>• Стеноз почечных артерий можно заподозрить при неожиданном возникновении АГ или внезапном резком ухудшении ранее доброкачественно протекавшей АГ. Артериальная гипертензия возникает до 30 или после 50 лет, обычно при отсутствии семейного анамнеза АГ. Характерны быстрое прогрессирование АГ, высокие значения АД, быстрое поражения органов-мишеней, резистентность к лечению.</p>
<p>• Жалобы •• Характерные для церебральной гипертензии — головные боли, чувство тяжести в голове, приливы к голове, шум в ушах, боли в глазных яблоках, снижение памяти, плохой сон, раздражительность, мелькание «мушек» перед глазами •• Связанные с перегрузкой левых отделов сердца и относительной или истинной коронарной недостаточностью — боли в области сердца, сердцебиение, одышка, чувство тяжести за грудиной •• Обусловленные урологической патологией — чувство тяжести, либо тупые боли в поясничной области, а в случае инфаркта почки — гематурия •• Обусловленные ишемией других органов, магистральные артерии которых могут быть поражены одновременно с почечными артериями ••• Симптомы ишемии органов ЖКТ ••• Ишемия верхних или нижних конечностей ••• Признаки атеросклероза сосудов головного мозга •• Признаки воспалительной реакции (при неспецифическом аортоартериите) •• Жалобы, характерные для вторичного гиперальдостеронизма, — мышечная слабость, парестезии, приступы тетании, изогипостенурия, полидипсия, никтурия.
То же наблюдают и при реваскуляризации единственной почки.</p>
<p><strong>Клинические проявления</strong></p>
<p>• Стеноз почечных артерий можно заподозрить при неожиданном возникновении АГ или внезапном резком ухудшении ранее доброкачественно протекавшей АГ. Артериальная гипертензия возникает до 30 или после 50 лет, обычно при отсутствии семейного анамнеза АГ. Характерны быстрое прогрессирование АГ, высокие значения АД, быстрое поражения органов-мишеней, резистентность к лечению.</p>
<p>• Жалобы •• Характерные для церебральной гипертензии — головные боли, чувство тяжести в голове, приливы к голове, шум в ушах, боли в глазных яблоках, снижение памяти, плохой сон, раздражительность, мелькание «мушек» перед глазами •• Связанные с перегрузкой левых отделов сердца и относительной или истинной коронарной недостаточностью — боли в области сердца, сердцебиение, одышка, чувство тяжести за грудиной •• Обусловленные урологической патологией — чувство тяжести, либо тупые боли в поясничной области, а в случае инфаркта почки — гематурия •• Обусловленные ишемией других органов, магистральные артерии которых могут быть поражены одновременно с почечными артериями ••• Симптомы ишемии органов ЖКТ ••• Ишемия верхних или нижних конечностей ••• Признаки атеросклероза сосудов головного мозга •• Признаки воспалительной реакции (при неспецифическом аортоартериите) •• Жалобы, характерные для вторичного гиперальдостеронизма, — мышечная слабость, парестезии, приступы тетании, изогипостенурия, полидипсия, никтурия. </p>
<p>• Как и для любой почечной АГ характерны высокие показатели диастолического АД, достигающие в некоторых случаях 170 мм рт.ст.</p>
<p>• Систолический шум в правом или левом верхнем квадранте живота и по задней стенке грудной клетки. Шум обычно неинтенсивный, в отличие от шумов, выслушиваемых при артериовенозной фистуле почки или атеросклерозе брюшной аорты (грубых и продолжительных).</p>
<p><strong>Лабораторные и инструментальные данные</strong></p>
<p>• Гипокалиемия (на фоне избыточной секреции альдостерона).</p>
<p>• Определение активности ренина плазмы, особенно в сочетании с каптоприловым тестом (100% чувствительность и 95% специфичность): увеличение активности ренина плазмы после приёма каптоприла более чем на 100% от исходной величины указывает на патологически высокую секрецию ренина, и является признаком вазоренальной АГ</p>
<p>• Рентгеноконтрастная ангиография — «золотой стандарт» в диагностике стеноза почечных артерий.
</p>
<p>• Как и для любой почечной АГ характерны высокие показатели диастолического АД, достигающие в некоторых случаях 170 мм рт.ст.</p>
<p>• Систолический шум в правом или левом верхнем квадранте живота и по задней стенке грудной клетки. Шум обычно неинтенсивный, в отличие от шумов, выслушиваемых при артериовенозной фистуле почки или атеросклерозе брюшной аорты (грубых и продолжительных).</p>
<p><strong>Лабораторные и инструментальные данные</strong></p>
<p>• Гипокалиемия (на фоне избыточной секреции альдостерона).</p>
<p>• Определение активности ренина плазмы, особенно в сочетании с каптоприловым тестом (100% чувствительность и 95% специфичность): увеличение активности ренина плазмы после приёма каптоприла более чем на 100% от исходной величины указывает на патологически высокую секрецию ренина, и является признаком вазоренальной АГ</p>
<p>• Рентгеноконтрастная ангиография — «золотой стандарт» в диагностике стеноза почечных артерий. Предпочтителен трансфеморальный метод по Сельдингеру: обнаруживают стеноз почечной артерии и (дистальнее его) веретенообразное её расширение •• При нефроптозе почечная артерия натянута, она отходит от аорты под острым углом, диаметр её сужен •• При атеросклерозе почечной артерии дефект заполнения чаще всего располагается вблизи устья почечной артерии. Часто на ангиограмме выявляют признаки атеросклероза аорты •• При фибромускулярной дисплазии определяют многоочаговое сужение почечной артерии, в большинстве случаев начинающееся на расстоянии 2 см дистальнее места отхождения артерии от аорты •• При неспецифическом аортоартериите находят узурацию стенок брюшной аорты наряду с сужением почечной артерии. Часто определяют стенотические поражения и других ветвей аорты •• При тромбозе или эмболии почечной артерии определяют симптом «слепого окончания» ствола почечной артерии или одной из её основных ветвей •• При аневризме почечной артерии мешотчатое или веретенообразное её расширение располагается преимущественно в области ворот почки.
Предпочтителен трансфеморальный метод по Сельдингеру: обнаруживают стеноз почечной артерии и (дистальнее его) веретенообразное её расширение •• При нефроптозе почечная артерия натянута, она отходит от аорты под острым углом, диаметр её сужен •• При атеросклерозе почечной артерии дефект заполнения чаще всего располагается вблизи устья почечной артерии. Часто на ангиограмме выявляют признаки атеросклероза аорты •• При фибромускулярной дисплазии определяют многоочаговое сужение почечной артерии, в большинстве случаев начинающееся на расстоянии 2 см дистальнее места отхождения артерии от аорты •• При неспецифическом аортоартериите находят узурацию стенок брюшной аорты наряду с сужением почечной артерии. Часто определяют стенотические поражения и других ветвей аорты •• При тромбозе или эмболии почечной артерии определяют симптом «слепого окончания» ствола почечной артерии или одной из её основных ветвей •• При аневризме почечной артерии мешотчатое или веретенообразное её расширение располагается преимущественно в области ворот почки. Стенки аневризмы часто кальцинируются.</p>
<p>• Асимметрия почек при УЗИ.</p>
<p>• Допплеровское исследование почечных артерий — ускорение кровотока и его турбулентность.</p>
<p>• Почечная сцинтиграфия — уменьшение абсорбции препарата, уменьшение поступления препарата в поражённую почку, асимметрия ренографических кривых. Оптимально сочетание сцинтиграфии почек с приёмом каптоприла в дозе 25–50 мг внутрь. При приёме каптоприла уменьшается поступление изотопа в почечную ткань. Нормальная сцинтиграмма почек после приёма каптоприла исключает гемодинамически значимый стеноз почечной артерии.</p>
<p>• Экскреторная урография: могут быть снижены интенсивность концентрирования контрастного вещества и время его появления на урограмме, а также уменьшение в размерах почки; однако экскреторная урограмма может оставаться нормальной, поэтому окончательный диагноз требует подтверждения аортографией.
Стенки аневризмы часто кальцинируются.</p>
<p>• Асимметрия почек при УЗИ.</p>
<p>• Допплеровское исследование почечных артерий — ускорение кровотока и его турбулентность.</p>
<p>• Почечная сцинтиграфия — уменьшение абсорбции препарата, уменьшение поступления препарата в поражённую почку, асимметрия ренографических кривых. Оптимально сочетание сцинтиграфии почек с приёмом каптоприла в дозе 25–50 мг внутрь. При приёме каптоприла уменьшается поступление изотопа в почечную ткань. Нормальная сцинтиграмма почек после приёма каптоприла исключает гемодинамически значимый стеноз почечной артерии.</p>
<p>• Экскреторная урография: могут быть снижены интенсивность концентрирования контрастного вещества и время его появления на урограмме, а также уменьшение в размерах почки; однако экскреторная урограмма может оставаться нормальной, поэтому окончательный диагноз требует подтверждения аортографией. </p>
<p>• МРТ почечных артерий — современный метод верификации вазоренальной АГ.</p>
<p><strong>Дифференциальная диагностика • </strong>Первичный альдостеронизм • Феохромоцитома • Синдром Кушинга • Коарктация аорты • Заболевания паренхимы почек, приводящие, например к ХПН.</p>
<p><strong>ЛЕЧЕНИЕ</strong></p>
<p><strong>Общая тактика. </strong>В первую очередь необходимо рассмотреть возможность радикального лечения — чрескожной транслюминальной почечной ангиопластики, стентирования стенозированной артерии или радикального хирургического лечения. При невозможности подобного лечения или наличии противопоказаний к нему назначают лекарственную терапию.</p>
<p><strong>Лекарственная терапия</strong> — вспомогательная, т.к. снижение АД при стенозе почечной артерии нефизиологично (приводит к декомпенсации кровообращения в почке и её сморщиванию).
</p>
<p>• МРТ почечных артерий — современный метод верификации вазоренальной АГ.</p>
<p><strong>Дифференциальная диагностика • </strong>Первичный альдостеронизм • Феохромоцитома • Синдром Кушинга • Коарктация аорты • Заболевания паренхимы почек, приводящие, например к ХПН.</p>
<p><strong>ЛЕЧЕНИЕ</strong></p>
<p><strong>Общая тактика. </strong>В первую очередь необходимо рассмотреть возможность радикального лечения — чрескожной транслюминальной почечной ангиопластики, стентирования стенозированной артерии или радикального хирургического лечения. При невозможности подобного лечения или наличии противопоказаний к нему назначают лекарственную терапию.</p>
<p><strong>Лекарственная терапия</strong> — вспомогательная, т.к. снижение АД при стенозе почечной артерии нефизиологично (приводит к декомпенсации кровообращения в почке и её сморщиванию). </p>
<p>• Показания к длительному лечению — пожилой возраст и системное поражение артериального русла, включая коронарные артерии.</p>
<p>• Препараты выбора — ингибиторы АПФ, например каптоприл. Дополнительно назначают другие антигипертензивные средства (см. <em>Гипертензия артериальная</em>). Лечение начинают с минимальных доз ингибиторов АПФ короткого действия (например, каптоприла в дозе 6,25 мг). При отсутствии коллапса дозу каптоприла увеличивают или назначают длительно действующие ингибиторы АПФ. Необходим контроль содержания креатинина и СКФ. Ингибиторы АПФ противопоказаны при двустороннем стенозе почечных артерий.</p>
<p><strong>Баллонная дилатация почечных артерий</strong></p>
<p>• Мнения о её эффективности противоречивы. В любом случае, данный метод — хороший прогностический критерий последующей операции: если после адекватной дилатации происходит даже временная нормализация АД, можно говорить о прямой зависимости АГ от стеноза почечной артерии.
</p>
<p>• Показания к длительному лечению — пожилой возраст и системное поражение артериального русла, включая коронарные артерии.</p>
<p>• Препараты выбора — ингибиторы АПФ, например каптоприл. Дополнительно назначают другие антигипертензивные средства (см. <em>Гипертензия артериальная</em>). Лечение начинают с минимальных доз ингибиторов АПФ короткого действия (например, каптоприла в дозе 6,25 мг). При отсутствии коллапса дозу каптоприла увеличивают или назначают длительно действующие ингибиторы АПФ. Необходим контроль содержания креатинина и СКФ. Ингибиторы АПФ противопоказаны при двустороннем стенозе почечных артерий.</p>
<p><strong>Баллонная дилатация почечных артерий</strong></p>
<p>• Мнения о её эффективности противоречивы. В любом случае, данный метод — хороший прогностический критерий последующей операции: если после адекватной дилатации происходит даже временная нормализация АД, можно говорить о прямой зависимости АГ от стеноза почечной артерии. </p>
<p>• Показания •• Устойчивая к терапии АГ у больных старше 60 лет с ангиографически выявленными стенозами почечных артерий •• Факторы риска (стеноз сонных, коронарных артерий, сердечная и дыхательная недостаточность) •• Почечная недостаточность, обусловленная стенозами почечных артерий •• Рестенозы почечных артерий после их реваскуляризации или трансплантации почек •• В качестве диагностической процедуры для выяснения связи стеноза почечной артерии и АГ.</p>
<p><strong>Хирургическое лечение</strong></p>
<p>• Органосохраняющие операции •• Резекция почечной артерии с реимплантацией в аорту •• Резекция с анастомозом «конец в конец» •• Трансаортальная эндартерэктомия •• Аутопластика почечных артерий свободными трансплантатами •• Создание спленоренального анастомоза •• Пластика почечной артерии синтетическими антитромбогенными протезами.
</p>
<p>• Показания •• Устойчивая к терапии АГ у больных старше 60 лет с ангиографически выявленными стенозами почечных артерий •• Факторы риска (стеноз сонных, коронарных артерий, сердечная и дыхательная недостаточность) •• Почечная недостаточность, обусловленная стенозами почечных артерий •• Рестенозы почечных артерий после их реваскуляризации или трансплантации почек •• В качестве диагностической процедуры для выяснения связи стеноза почечной артерии и АГ.</p>
<p><strong>Хирургическое лечение</strong></p>
<p>• Органосохраняющие операции •• Резекция почечной артерии с реимплантацией в аорту •• Резекция с анастомозом «конец в конец» •• Трансаортальная эндартерэктомия •• Аутопластика почечных артерий свободными трансплантатами •• Создание спленоренального анастомоза •• Пластика почечной артерии синтетическими антитромбогенными протезами. </p>
<p>• Нефрэктомия — при невозможности выполнить реконструктивную операцию на артерии (доля нефрэктомий от общего числа операций — 16–20%).</p>
<p>• Противопоказания •• Двустороннее протяжённое поражение почечных артерий •• Сморщивание обеих почек •• Инфаркт миокарда и период до 6 мес после него •• острое нарушение мозгового кровообращения •• Терминальная стадия ХПН.</p>
<p>• Послеоперационные осложнения •• Внутреннее кровотечение •• Тромбоз сосудистых анастомозов •• ОПН.</p>
<p>• Результаты операций •• Летальность составляет 0–6% •• Положительные результаты при атеросклерозе почечной артерии отмечают у 63% больных, при фибромускулярной дисплазии — у 73% •• Период нормализации АД после операции может растягиваться до 6 мес.
</p>
<p>• Нефрэктомия — при невозможности выполнить реконструктивную операцию на артерии (доля нефрэктомий от общего числа операций — 16–20%).</p>
<p>• Противопоказания •• Двустороннее протяжённое поражение почечных артерий •• Сморщивание обеих почек •• Инфаркт миокарда и период до 6 мес после него •• острое нарушение мозгового кровообращения •• Терминальная стадия ХПН.</p>
<p>• Послеоперационные осложнения •• Внутреннее кровотечение •• Тромбоз сосудистых анастомозов •• ОПН.</p>
<p>• Результаты операций •• Летальность составляет 0–6% •• Положительные результаты при атеросклерозе почечной артерии отмечают у 63% больных, при фибромускулярной дисплазии — у 73% •• Период нормализации АД после операции может растягиваться до 6 мес. </p>
<p>• Послеоперационное ведение. Больным рекомендован диспансерный учёт. При остаточной АГ назначают антигипертензивные препараты.</p>
<p><strong>Сокращение. </strong>АГ — артериальная гипертензия.</p>
<p><strong>МКБ-10 •</strong> I15.0 Реноваскулярная гипертензия</p>
</p>
<p>• Послеоперационное ведение. Больным рекомендован диспансерный учёт. При остаточной АГ назначают антигипертензивные препараты.</p>
<p><strong>Сокращение. </strong>АГ — артериальная гипертензия.</p>
<p><strong>МКБ-10 •</strong> I15.0 Реноваскулярная гипертензия</p>
Вазоренальная артериальная гипертензия (АГ, реноваскулярная гипертония) — симптоматическая (вторичная) АГ, вызванная ишемией почки (почек) вследствие сужения почечной артерии или её ветвей, редко — двустороннего поражения. Статистические данные. Распространённость составляет 1–2% (до 4–16% по данным специализированных клиник) среди всех видов АГ.
Этиология
• Наиболее частая причина стеноза почечной артерии — атеросклероз (отмечаемый среди всех видов стеноза почечной артерии в 62%). Локализация атероматозных бляшек •• Проксимальные сегменты почечной артерии вблизи аорты (74% случаев) •• Средние сегменты почечной артерии (16% случаев) •• Вблизи бифуркации почечной артерии (5% случаев) •• Дистальные ветви почечной артерии (5% случаев).
• Реже (у 24% больных) отмечают врождённое заболевание — фибромускулярную дисплазию. Поражение локализуется в средней трети почечной артерии. Различают следующие типы процесса: •• Пролиферация внутренней оболочки ••• Первичная ••• Вторичная •• Дисплазия среднего слоя ••• Гиперплазия среднего слоя ••• Перимедиальная фиброзная дисплазия ••• Дисплазия с образованием микроаневризм ••• Расслоение среднего слоя •• Субадвентициальная фиброплазия.
• Прочие виды стенотических поражений почечных артерий наблюдают в 6% случаев •• Врождённый стеноз артерии (наиболее частая причина АГ у детей) •• Аневризма почечной артерии •• Травматический тромбоз и эмболия •• Коарктация аорты со стенозом почечной артерии •• Неспецифический аортоартериит •• Сдавление сосудистой ножки почки извне опухолью или инородным телом.
Патогенез
• Сужение почечной артерии активирует юкстагломерулярный аппарат вследствие снижения АД в постстенотическом сегменте, что приводит к выделению ренина, и снижения концентрации натрия в петле нефрона.
• Ренин превращает поступающий из печени ангиотензиноген в ангиотензин I, превращающийся под влиянием АПФ в ангиотензин II, непосредственно воздействующий на системные артериолы и резко увеличивающий периферическое сопротивление.
• Опосредованно через кору надпочечников ангиотензин II приводит к гиперальдостеронизму, задержке натрия в организме и повышению объёма внеклеточной жидкости.
• Результаты хирургического лечения во многом определяются тем, поражена одна или обе почечных артерии •• При одностороннем стенозе причина АГ — ренопрессорные механизмы ишемизированной почки. Однако со временем контрлатеральная интактная почка переключится на новый режим АД и будет поддерживать АГ даже в том случае, когда первоначальный источник АГ удалён или реваскуляризирован •• При двустороннем стенозе почечных артерий поэтапная его ликвидация приводит, как правило, к снижению АД. То же наблюдают и при реваскуляризации единственной почки.
Клинические проявления
• Стеноз почечных артерий можно заподозрить при неожиданном возникновении АГ или внезапном резком ухудшении ранее доброкачественно протекавшей АГ.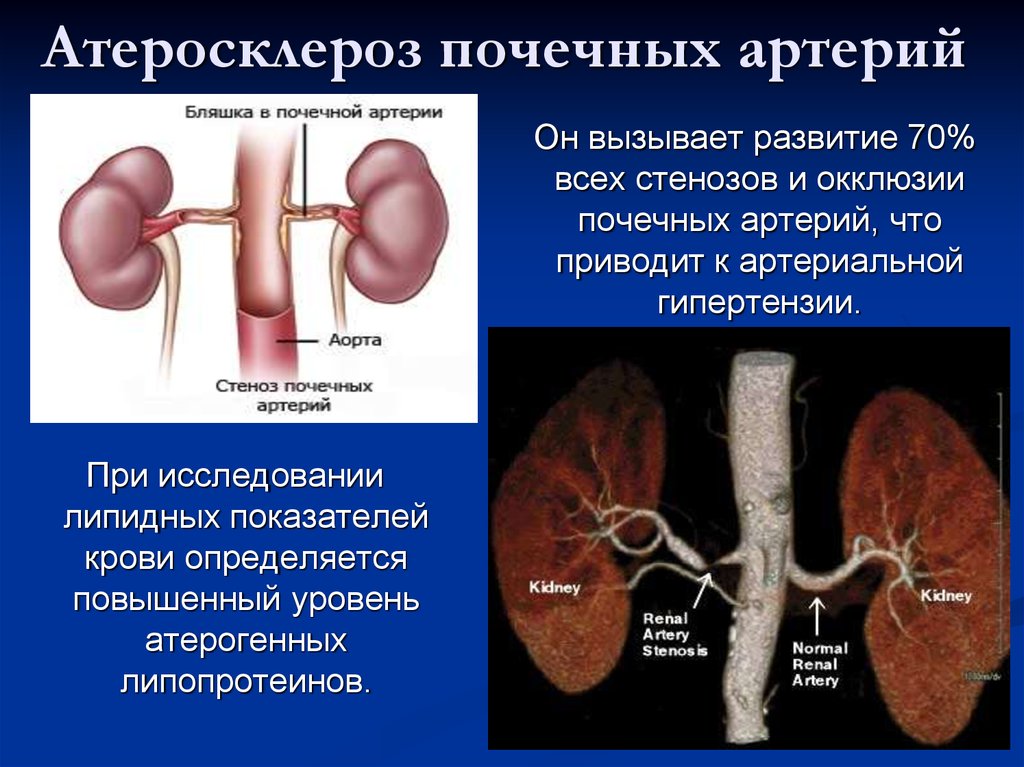 Артериальная гипертензия возникает до 30 или после 50 лет, обычно при отсутствии семейного анамнеза АГ. Характерны быстрое прогрессирование АГ, высокие значения АД, быстрое поражения органов-мишеней, резистентность к лечению.
Артериальная гипертензия возникает до 30 или после 50 лет, обычно при отсутствии семейного анамнеза АГ. Характерны быстрое прогрессирование АГ, высокие значения АД, быстрое поражения органов-мишеней, резистентность к лечению.
• Жалобы •• Характерные для церебральной гипертензии — головные боли, чувство тяжести в голове, приливы к голове, шум в ушах, боли в глазных яблоках, снижение памяти, плохой сон, раздражительность, мелькание «мушек» перед глазами •• Связанные с перегрузкой левых отделов сердца и относительной или истинной коронарной недостаточностью — боли в области сердца, сердцебиение, одышка, чувство тяжести за грудиной •• Обусловленные урологической патологией — чувство тяжести, либо тупые боли в поясничной области, а в случае инфаркта почки — гематурия •• Обусловленные ишемией других органов, магистральные артерии которых могут быть поражены одновременно с почечными артериями ••• Симптомы ишемии органов ЖКТ ••• Ишемия верхних или нижних конечностей ••• Признаки атеросклероза сосудов головного мозга •• Признаки воспалительной реакции (при неспецифическом аортоартериите) •• Жалобы, характерные для вторичного гиперальдостеронизма, — мышечная слабость, парестезии, приступы тетании, изогипостенурия, полидипсия, никтурия.
• Как и для любой почечной АГ характерны высокие показатели диастолического АД, достигающие в некоторых случаях 170 мм рт.ст.
• Систолический шум в правом или левом верхнем квадранте живота и по задней стенке грудной клетки. Шум обычно неинтенсивный, в отличие от шумов, выслушиваемых при артериовенозной фистуле почки или атеросклерозе брюшной аорты (грубых и продолжительных).
Лабораторные и инструментальные данные
• Гипокалиемия (на фоне избыточной секреции альдостерона).
• Определение активности ренина плазмы, особенно в сочетании с каптоприловым тестом (100% чувствительность и 95% специфичность): увеличение активности ренина плазмы после приёма каптоприла более чем на 100% от исходной величины указывает на патологически высокую секрецию ренина, и является признаком вазоренальной АГ
• Рентгеноконтрастная ангиография — «золотой стандарт» в диагностике стеноза почечных артерий. Предпочтителен трансфеморальный метод по Сельдингеру: обнаруживают стеноз почечной артерии и (дистальнее его) веретенообразное её расширение •• При нефроптозе почечная артерия натянута, она отходит от аорты под острым углом, диаметр её сужен •• При атеросклерозе почечной артерии дефект заполнения чаще всего располагается вблизи устья почечной артерии. Часто на ангиограмме выявляют признаки атеросклероза аорты •• При фибромускулярной дисплазии определяют многоочаговое сужение почечной артерии, в большинстве случаев начинающееся на расстоянии 2 см дистальнее места отхождения артерии от аорты •• При неспецифическом аортоартериите находят узурацию стенок брюшной аорты наряду с сужением почечной артерии. Часто определяют стенотические поражения и других ветвей аорты •• При тромбозе или эмболии почечной артерии определяют симптом «слепого окончания» ствола почечной артерии или одной из её основных ветвей •• При аневризме почечной артерии мешотчатое или веретенообразное её расширение располагается преимущественно в области ворот почки. Стенки аневризмы часто кальцинируются.
Часто на ангиограмме выявляют признаки атеросклероза аорты •• При фибромускулярной дисплазии определяют многоочаговое сужение почечной артерии, в большинстве случаев начинающееся на расстоянии 2 см дистальнее места отхождения артерии от аорты •• При неспецифическом аортоартериите находят узурацию стенок брюшной аорты наряду с сужением почечной артерии. Часто определяют стенотические поражения и других ветвей аорты •• При тромбозе или эмболии почечной артерии определяют симптом «слепого окончания» ствола почечной артерии или одной из её основных ветвей •• При аневризме почечной артерии мешотчатое или веретенообразное её расширение располагается преимущественно в области ворот почки. Стенки аневризмы часто кальцинируются.
• Асимметрия почек при УЗИ.
• Допплеровское исследование почечных артерий — ускорение кровотока и его турбулентность.
• Почечная сцинтиграфия — уменьшение абсорбции препарата, уменьшение поступления препарата в поражённую почку, асимметрия ренографических кривых. Оптимально сочетание сцинтиграфии почек с приёмом каптоприла в дозе 25–50 мг внутрь. При приёме каптоприла уменьшается поступление изотопа в почечную ткань. Нормальная сцинтиграмма почек после приёма каптоприла исключает гемодинамически значимый стеноз почечной артерии.
Оптимально сочетание сцинтиграфии почек с приёмом каптоприла в дозе 25–50 мг внутрь. При приёме каптоприла уменьшается поступление изотопа в почечную ткань. Нормальная сцинтиграмма почек после приёма каптоприла исключает гемодинамически значимый стеноз почечной артерии.
• Экскреторная урография: могут быть снижены интенсивность концентрирования контрастного вещества и время его появления на урограмме, а также уменьшение в размерах почки; однако экскреторная урограмма может оставаться нормальной, поэтому окончательный диагноз требует подтверждения аортографией.
• МРТ почечных артерий — современный метод верификации вазоренальной АГ.
Дифференциальная диагностика • Первичный альдостеронизм • Феохромоцитома • Синдром Кушинга • Коарктация аорты • Заболевания паренхимы почек, приводящие, например к ХПН.
ЛЕЧЕНИЕ
Общая тактика. В первую очередь необходимо рассмотреть возможность радикального лечения — чрескожной транслюминальной почечной ангиопластики, стентирования стенозированной артерии или радикального хирургического лечения. При невозможности подобного лечения или наличии противопоказаний к нему назначают лекарственную терапию.
При невозможности подобного лечения или наличии противопоказаний к нему назначают лекарственную терапию.
Лекарственная терапия — вспомогательная, т.к. снижение АД при стенозе почечной артерии нефизиологично (приводит к декомпенсации кровообращения в почке и её сморщиванию).
• Показания к длительному лечению — пожилой возраст и системное поражение артериального русла, включая коронарные артерии.
• Препараты выбора — ингибиторы АПФ, например каптоприл. Дополнительно назначают другие антигипертензивные средства (см. Гипертензия артериальная). Лечение начинают с минимальных доз ингибиторов АПФ короткого действия (например, каптоприла в дозе 6,25 мг). При отсутствии коллапса дозу каптоприла увеличивают или назначают длительно действующие ингибиторы АПФ. Необходим контроль содержания креатинина и СКФ. Ингибиторы АПФ противопоказаны при двустороннем стенозе почечных артерий.
Баллонная дилатация почечных артерий
• Мнения о её эффективности противоречивы. В любом случае, данный метод — хороший прогностический критерий последующей операции: если после адекватной дилатации происходит даже временная нормализация АД, можно говорить о прямой зависимости АГ от стеноза почечной артерии.
В любом случае, данный метод — хороший прогностический критерий последующей операции: если после адекватной дилатации происходит даже временная нормализация АД, можно говорить о прямой зависимости АГ от стеноза почечной артерии.
• Показания •• Устойчивая к терапии АГ у больных старше 60 лет с ангиографически выявленными стенозами почечных артерий •• Факторы риска (стеноз сонных, коронарных артерий, сердечная и дыхательная недостаточность) •• Почечная недостаточность, обусловленная стенозами почечных артерий •• Рестенозы почечных артерий после их реваскуляризации или трансплантации почек •• В качестве диагностической процедуры для выяснения связи стеноза почечной артерии и АГ.
Хирургическое лечение
• Органосохраняющие операции •• Резекция почечной артерии с реимплантацией в аорту •• Резекция с анастомозом «конец в конец» •• Трансаортальная эндартерэктомия •• Аутопластика почечных артерий свободными трансплантатами •• Создание спленоренального анастомоза •• Пластика почечной артерии синтетическими антитромбогенными протезами.
• Нефрэктомия — при невозможности выполнить реконструктивную операцию на артерии (доля нефрэктомий от общего числа операций — 16–20%).
• Противопоказания •• Двустороннее протяжённое поражение почечных артерий •• Сморщивание обеих почек •• Инфаркт миокарда и период до 6 мес после него •• острое нарушение мозгового кровообращения •• Терминальная стадия ХПН.
• Послеоперационные осложнения •• Внутреннее кровотечение •• Тромбоз сосудистых анастомозов •• ОПН.
• Результаты операций •• Летальность составляет 0–6% •• Положительные результаты при атеросклерозе почечной артерии отмечают у 63% больных, при фибромускулярной дисплазии — у 73% •• Период нормализации АД после операции может растягиваться до 6 мес.
• Послеоперационное ведение. Больным рекомендован диспансерный учёт. При остаточной АГ назначают антигипертензивные препараты.
Сокращение. АГ — артериальная гипертензия.
МКБ-10 • I15.0 Реноваскулярная гипертензия
Перейти в раздел:
- Новости
- События
- Видео
- Фотогалерея
- Библиотека
- Газета «Сеченовские вести»
- Журнал «Национальное здравоохранение»
- Условия использования сайта
Вторичные артериальные гипертонии
Сегодня обсудим вторичные артериальные гипертонии, их клинические особенности и аспекты диагностики.
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ (АГ)- синдром повышения артериального давления при «гипертонической болезни» и «симптоматических вторичных артериальных гипертензиях».
Когда у пациента выявляется повышенное артериальное давление диагностические мероприятия должны быть направлены на:
• Определение уровня артериального давления;
• Выявление вторичных причин гипертензии;
• Оценку общего сердечно-сосудистого риска (выявление факторов риска, сопутствующие клинические состояния).
Установить причину гипертонии лишь у небольшой части пациентов до 10% случаев. Можно заподозрить вторичную форму гипертонии тогда, когда она быстро прогрессирует или когда она резистентна к терапии. Резистентной гипертонией считают такую гипертонию, когда пациент получает препараты 3-х классов в максимальных дозах и один из них диуретик.
Дифференциальный диагноз
Диагноз гипертоническая болезнь должен ставиться только при исключении вторичной симптоматической гипертензии.
Вторичные гипертензии делятся на:
1)Гипертонии почечного генеза
2)Артериальные гипертензии эндокринного генеза
3)Гемодинамические артериальные гипертонии
4)Гипертензии при поражении головного мозга (так называемые центрогенные гипертонии).
5)Прочие: медикаментозные, при полиневрите и т.д.
Артериальная гипертония, связанная с патологией почек
Патология почек — наиболее частая причина вторичной артериальной гипертонии.
Методы обследования:
• УЗИ почек
• Общий анализ мочи
• Определение скорости клубочковой фильтрации (определение креатинина)
• Бактериологические и радиологические методы
• КТ и МРТ почек
• По показаниям — биопсия почки
Гипертония почечного генеза формируется если:
• При хроническом диффузном гломерулонефрите
• В анамнезе часто указание на почечную патологию
• С самого начала минимальные изменения со стороны мочи — небольшая гематурия, протеинурия, цилиндрурия – мочевой синдром
Артериальное давление стабильное, может не быть особенно высоким, кризы редки. Диагноз подтверждается при проведении биопсии.
Диагноз подтверждается при проведении биопсии.
Артериальная гипертония при поражении почечных артерий
Вазоренальная или реноваскулярная АГ — вторая по распространенности форма вторичной АГ, которая вызвана одно- или двусторонним стенозирующим поражением почечных артерий.
Этиология:
• атеросклероз почечных артерий (75%)
• фибромышечная дисплазия (25%)
Вазоренальная гипертония (поражение сосудов)
У мужчин часто как возрастной атеросклеротический процесс.
У женщин чаще по типу фиброзно-мышечной дисплазии — изолированное поражение почечных артерий неясной этиологии. Часто возникает у молодых женщин после беременности.
Причиной также может быть тромбоз или тромбоэмболия почечных артерий (после оперативных вмешательств, при атеросклерозе).
Клиника вазоренальной гипертонии
Внезапное развитие или ухудшение течения артериальной гипертонии, болезнь прогрессирует, не поддается лечению — резистентность к медикаментозной терапии. Появляются частые кризы.
Появляются частые кризы.
Систолический шум над брюшным отделом аорты (40%) при стенозе почечных артерий, прогрессирующее снижение функции почек (необходимо оценивать креатинин для контроля функции почек)
Диагностика
• УЗИ: разница в размере почек, превышающая 1,5 см — характерный признак вазоренальной артериальной гипертонии (у 60-70% больных)
• Дуплексное сканирование с цветным допплеровским картированием почечных артерий — на предмет выявления стеноза
• Радиоизотопные методы исследования
• Спиральная КТ
• Брюшная ангиография
• Катетеризация почечных вен с исследованием соотношения активности ренина в плазме крови (АРП) с обеих сторон и в нижней полой вене не может быть рекомендована для скрининга, но позволяет оценить функциональную значимость стеноза почечной артерии.
• Аортография — самый информативный метод, но, к сожалению, небезопасный, поэтому используется последним.
Пластика сосуда приводит к полному излечению. Но важна ранняя операция до наступления необратимых изменений в почке. Необходимо также помнить, что бывает функциональный стеноз.
Необходимо также помнить, что бывает функциональный стеноз.
Нефроптоз возникает вследствие патологической подвижности почки.
Патогенез гипертензии складывается из 3-х моментов: натяжение и сужение почечной артерии —> ишемия почки —> спазм сосудов —> гипертония; нарушение оттока мочи по натянутому, иногда перекрученному, с изгибами мочеточнику, присоединение инфекции —> пиелонефрит, раздражение симпатического нерва в сосудистой ножке —> спазм.
Признаки
Возникает чаще в молодом возрасте. Быстро прогрессирующая высокая стабильная гипертония, нередко со злокачественным течением (высокая активность ренина), при осмотре у пациента — сосудистый шум над проекцией почечной артерии. Шум выслушивается лучше натощак.
Гипертензия с кризами, сильными головными болями, выраженными вегетативными нарушениями, но в целом гипертензия лабильная; в положении лежа артериальное давление уменьшается.
Для диагностики в основном используют аортографию и экскреторную урографию
Лечение хирургическое: фиксация почки.
Лечение
• Медикаментозная гипотензивная терапия
• Ангиопластика и стентирование пораженных почечных артерий
• Традиционное хирургическое лечение
Длительная медикаментозная терапия при доказанном функционально значимом стенозе почечных артерий не может считаться оправданной.
Артериальные гипертонии эндокринного генеза
Большая группа вторичных гипертоний. Можно обсуждать гипертонию при синдроме и болезни Иценко-Кушинга, гипертонию при формировании феохромоцитомы и при синдроме Конна.
Феохромоцитома (ФХЦ)
Феохромоцитома — опухоль мозгового слоя надпочечников и хромаффинной ткани, редкая форма вторичной гипертонии (0,2-0,4% среди всех форм артериальной гипертонии). Хромафинная ткань продуцирует адреналин и норадреналин. Это приводит к спазму артерий и повышает артериальной давление.
Диагностика:
• Концентрация катехоламинов и их метаболитов в суточной моче
• Провокационные фармакологические с адренолитическими средствами
При феохромоцитоме катехоламины выбрасываются в кровяное русло периодически, с чем связано возникновение катехоламиновых кризов.
Клинические варианты:
1. Кризовая артериальная гипертензия (чаще)
2. Постоянная артериальная гипертензия.
Криз при феохромоцитоме
Артериальное давление повышается внезапно, в течение нескольких минут свыше 3ОО мм рт.ст. Состояние опасное, могут развиваться сосудистые катастрофы.
Ярко выраженные вегетативные проявления, “буря”: сердцебиение, дрожь, потливость, чувство страха, беспокойство, кожные проявления. Катехоламины активно вмешиваются в углеводный обмен — повышается содержание сахара в крови, поэтому во время криза наблюдается жажда, а после полиурия.
Склонность к ортостатическому падению артериального давления, потеря сознания при попытке сменить горизонтальное положение на вертикальное (гипотония в ортостазе).
При ФХЦ наблюдается уменьшение веса тела, что связано с увеличением основного обмена.
Диагностика
• УЗИ надпочечников и парааортальной области (при размере опухоли от 1 см до 15 см)
• КТ или МРТ
Рано развиваются гипертрофия левого желудочка и его дилатация;
• Радиоизотопного сканирования с использованием метайодобензилгуанидина (MIBG)
• Генетическое исследование при подозрении на наследственную форму заболевания
• Гипергликемия и лейкоцитоз по время криза
• Основной метод диагностики: определение катехоламинов и продуктов их метаболизма; ванилминдальной кислоты, при феохромоцитоме ее содержание превышает 3,5 мг/сут, содержание адреналина и норадреналина превышает 1ОО мг/сут в моче;
Проба с альфа-адреноблокаторами: фентоламин (регитин) О,5% — 1 мл в/в или в/м или тропафен1% — 1 мл в/в или в/м.
Снижение систолического давления больше, чем на 8О мм рт.ст., а диастолического на 6О мм рт.ст. Через 1-1,5 мин после введения препарата указывает на симпатико-адреналовый характер гипертензии, и проба на феохромоцитому считается положительной.
Лечение
Хирургическое удаление феохромоцитом — единственный радикальный метод лечения этого заболевания. Перед операцией для коррекции артериального давления используют α-адреноблокаторы, по показаниям, в дальнейшем к ним могут быть присоединены β-адреноблокаторы.
Монотерапия β-адреноблокаторами, без достаточной блокады α-адренорецепторов, может привести к резкому повышению артериального давления.
Первичный альдостеронизм
При первичном гиперальдостеронизме (синдроме Конна) артериальная гипертония развивается на фоне гиперпродукции альдостерона аденомой коры надпочечников (1 – 11%).
Неопухолевые формы гиперальдостеронизма: 70%-гиперплазия коры надпочечников (идиопатический гиперальдостеронизм), реже — семейная форма гиперальдостеронизма I типа (гиперальдостеронизм, корригируемый глюкокортикоидами).
Патогенез
— Происходит повышенное поступление в организм альдостерона, усиливается канальцевая реабсорбции натрия, происходит накоплению воды внутриклеточно и в сосудистой стенке, что суживает просвет сосудов и приводит к повышению АД.
Увеличивается чувствительности к гуморальным прессорным веществам, следствием чего является артериальная гипертония диастолического типа.
Особенность артериальной гипертонии — стабильность и неуклонный рост, отсутствие реакции на обычные гипотензивные лекарственные средства (кроме верошпирона — антагониста альдостерона).
— Вторая группа симптомов: избыточное выделение калия, присоединяются мышечные нарушения: мышечная слабость, адинамия, парастезии, парезы и функциональные мышечные параличи.
Изменения со стороны ССС: тахикардия, экстрасистолия и другие нарушения ритма, которые могут быть фатальны.
ЭКГ удлинения QT, иногда появляется патологическая волна U.
Синдром Кона называют также “сухим гиперальдостеронизмом”, т. к. при нем нет видимых отеков.
к. при нем нет видимых отеков.
Клиника
• Артериальная гипертония 2-3 степеней, резистентная к медикаментозной терапии, кроме Верошпирона
• Мышечная слабость
• Парестезии
• Судороги
• Никтурия
• Гипокалиемия (калий в плазме <3,6-3,8 ммоль/л)
Диагностика
Определение содержания калия и натрия в плазме крови; концентрация калия падает ниже 3,5 ммоль/л, концентрация натрия увеличивается свыше 13О ммоль/л.
Содержание калия в моче повышено, а натрия – понижено, увеличены катехоламины мочи, реакция мочи, как правило, нейтральная или щелочная.
Определение концентрации альдостерона и АРП (методика четко не налажена)
Дополнительные нагрузочные тесты для дифференциальной диагностики альдостеромы и гиперплазии коры надпочечников.
Проба с гипотиазидом: вначале определяют содержание калия в сыворотке крови, затем больной получает гипотиазид по 1ОО мг/сут в течение 3-5 дней. Далее вновь исследуют калий крови — у больных синдромом Кона происходит резкое падение концентрации калия, в отличие от здоровых.
Проба с верошпироном — антагонистом альдостерона, который назначают по 4ОО мг/сут. Это приводит к снижению АД через неделю, а калий в крови повышается;
Определение ренина при первичном гиперальдостеронизме активность юкстагломерулярного аппарата почек резко угнетена, ренина вырабатывается мало.
— КТ или МРТ; но выявляется только опухоль массой больше 2 г
— Если опухоль маленькая: диагностическая лапаротомия с ревизией надпочечников.
— Флебография надпочечников
— Раздельная катетеризация вен надпочечников с определением концентрации альдостерона в крови, оттекающей от правого и левого надпочечников
— Радионуклидная визуализация с помощью меченого холестерина
Решение о тактике лечения принимается только после сопоставления структурных изменений надпочечников и их функциональной активности.
Обращаем внимание, что тема вторичных артериальных гипертоний подробно разбирается на наших курсах повышения квалификации по терапии и общей врачебной практике.
Стеноз почечной артерии — StatPearls
Непрерывное обучение
Стеноз почечной артерии – это сужение одной или обеих почечных артерий. Это основная причина гипертонии, и, по некоторым данным, она является причиной гипертонии у 1-10% из 50 миллионов человек в Соединенных Штатах. Чаще всего его вызывают атеросклероз или фибромышечная дисплазия. Другими сопутствующими осложнениями стеноза почечной артерии являются хроническая болезнь почек и терминальная стадия почечной недостаточности. В этом мероприятии рассматриваются причины, патофизиология и проявления стеноза почечной артерии, а также подчеркивается роль межпрофессиональной команды в его лечении.
Цели:
-
Объясните этиологию стеноза почечной артерии.
-
Опишите обследование пациента со стенозом почечной артерии.
-
Обобщите варианты лечения стеноза почечной артерии.
-
Рассмотрите важность улучшения координации помощи между членами межпрофессиональной бригады для улучшения результатов лечения пациентов со стенозом почечной артерии.

Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Стеноз почечной артерии — это сужение одной или обеих почечных артерий. Это основная причина гипертонии, и, по некоторым данным, она является причиной гипертонии у 1-10% из 50 миллионов человек в Соединенных Штатах.[1] Чаще всего его вызывают атеросклероз или фибромышечная дисплазия. [2] Другими сопутствующими осложнениями стеноза почечной артерии являются хроническая болезнь почек и терминальная стадия почечной недостаточности.[3]
Этиология
Существуют две основные причины одностороннего стеноза почечной артерии (РАС):
-
Атеросклероз (от 60% до 90%). Атеросклероз в первую очередь поражает пациентов (мужчин старше 45 лет) и обычно поражает устье аорты или проксимальные 2 см основной почечной артерии. Это расстройство особенно часто встречается у больных атеросклерозом, однако может возникать и как относительно изолированное поражение почек.
 Может быть поражена любая из нескольких почечных артерий (от 14% до 28%). Факторы риска атеросклероза включают дислипидемию, курение сигарет, вирусную инфекцию, нарушение иммунитета и повышенный уровень гомоцистеина.
Может быть поражена любая из нескольких почечных артерий (от 14% до 28%). Факторы риска атеросклероза включают дислипидемию, курение сигарет, вирусную инфекцию, нарушение иммунитета и повышенный уровень гомоцистеина. -
Фибромускулярная дисплазия (от 10% до 30%). В отличие от атеросклероза, фибромышечная дисплазия чаще всего поражает женщин моложе 50 лет и обычно поражает среднюю и дистальную части главной почечной артерии или внутрипочечные ветви.
-
Другие менее распространенные причины (менее 10%) включают тромбоэмболию, расслоение артерий, аневризму инфраренальной аорты, васкулит (артериит Такаясу, болезнь Бюргера, узелковый полиартериит, постлучевое облучение), нейрофиброматоз 1 типа, забрюшинный фиброз.
Эпидемиология
Распространенность стеноза почечных артерий, вероятно, составляет менее 1% у пациентов с легкой артериальной гипертензией, но может увеличиваться до 10-40% у пациентов с острой (даже если она накладывается на ранее существовавшее повышение артериального давления). давление), тяжелая или рефрактерная артериальная гипертензия. В нескольких исследованиях сообщается о распространенности одностороннего стеноза (по сравнению с двусторонним стенозом) примерно от 53 % до 80 %.
давление), тяжелая или рефрактерная артериальная гипертензия. В нескольких исследованиях сообщается о распространенности одностороннего стеноза (по сравнению с двусторонним стенозом) примерно от 53 % до 80 %.
Исследования показывают, что ишемическая нефропатия может быть причиной от 5% до 22% запущенного заболевания почек у всех пациентов старше 50 лет. У пациентов с фибромышечной дисплазией почечные артерии поражаются примерно в 75-80% случаев. Примерно у двух третей пациентов вовлекаются несколько почечных артерий. Фибромускулярная дисплазия чаще встречается у женщин, чем у мужчин.[4]
Патофизиология
Патогенез Гипертония
При атеросклерозе инициатором повреждения эндотелия, хотя и недостаточно изученным, может быть дислипидемия, курение сигарет, вирусная инфекция, нарушение иммунитета или повышенный уровень гомоцистеина. [5] В месте поражения повышается проницаемость для липопротеинов низкой плотности (ЛПНП) и миграция макрофагов с последующей пролиферацией эндотелиальных и гладкомышечных клеток и, в конечном итоге, образованием атеросклеротических бляшек. Почечный кровоток, который значительно превышает перфузию других органов, наряду с гидростатическим давлением в капиллярах клубочков является важной детерминантой скорости клубочковой фильтрации (СКФ). У больных со стенозом почечной артерии хроническая ишемия, вызванная обструкцией почечного кровотока, приводит к адаптивным изменениям в почках, которые включают образование коллатеральных сосудов и секрецию ренина юкстагломерулярным аппаратом. Фермент ренин играет важную роль в поддержании гомеостаза, поскольку он превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II с помощью ангиотензинпревращающего фермента (АПФ) в легких. Ангиотензин II отвечает за вазоконстрикцию и высвобождение альдостерона, что вызывает задержку натрия и воды, что приводит к вторичной или реноваскулярной гипертензии.
Почечный кровоток, который значительно превышает перфузию других органов, наряду с гидростатическим давлением в капиллярах клубочков является важной детерминантой скорости клубочковой фильтрации (СКФ). У больных со стенозом почечной артерии хроническая ишемия, вызванная обструкцией почечного кровотока, приводит к адаптивным изменениям в почках, которые включают образование коллатеральных сосудов и секрецию ренина юкстагломерулярным аппаратом. Фермент ренин играет важную роль в поддержании гомеостаза, поскольку он превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II с помощью ангиотензинпревращающего фермента (АПФ) в легких. Ангиотензин II отвечает за вазоконстрикцию и высвобождение альдостерона, что вызывает задержку натрия и воды, что приводит к вторичной или реноваскулярной гипертензии.
Патогенез хронической почечной недостаточности
Скорость клубочковой фильтрации (СКФ) автоматически регулируется ангиотензином II и другими модуляторами между афферентными и эфферентными артериями. Поддержание СКФ не удается, когда почечное перфузионное давление падает ниже 70 мм рт.ст. до -85 мм рт.ст. Следовательно, значительное функциональное нарушение ауторегуляции, приводящее к снижению СКФ, вероятно, будет наблюдаться только до тех пор, пока сужение просвета артерий не превысит 50%. Исследования показывают, что умеренное снижение почечного перфузионного давления (до 40%) и почечного кровотока (в среднем 30%) вызывает снижение клубочковой фильтрации, однако оксигенация тканей коркового и мозгового вещества почек может адаптироваться без развития тяжелой гипоксии. Как вывод, пациентов на ранней стадии можно лечить с помощью медикаментозной терапии без прогрессирующей потери функции или необратимого фиброза во многих случаях, иногда в течение многих лет.
Поддержание СКФ не удается, когда почечное перфузионное давление падает ниже 70 мм рт.ст. до -85 мм рт.ст. Следовательно, значительное функциональное нарушение ауторегуляции, приводящее к снижению СКФ, вероятно, будет наблюдаться только до тех пор, пока сужение просвета артерий не превысит 50%. Исследования показывают, что умеренное снижение почечного перфузионного давления (до 40%) и почечного кровотока (в среднем 30%) вызывает снижение клубочковой фильтрации, однако оксигенация тканей коркового и мозгового вещества почек может адаптироваться без развития тяжелой гипоксии. Как вывод, пациентов на ранней стадии можно лечить с помощью медикаментозной терапии без прогрессирующей потери функции или необратимого фиброза во многих случаях, иногда в течение многих лет.
Сообщается, что более выраженный стеноз, соответствующий окклюзии сосудов на 70-80%, приводит к очевидной кортикальной гипоксии, и предполагается, что эта гипоксия вызывает разрежение микрососудов, а также активацию воспалительных и окислительных путей, которые вызывают интерстициальную фиброз. [7] Таким образом, потеря почечной функции при реноваскулярном заболевании в дополнение к обычно обратимому последствию антигипертензивной терапии может отражать прогрессирующее сужение почечных артерий и/или прогрессирующее внутреннее заболевание почек. В конце концов, длительное паренхиматозное повреждение становится необратимым процессом. В этот момент восстановление почечного кровотока не обеспечивает восстановления почечной функции или клинической пользы.
[7] Таким образом, потеря почечной функции при реноваскулярном заболевании в дополнение к обычно обратимому последствию антигипертензивной терапии может отражать прогрессирующее сужение почечных артерий и/или прогрессирующее внутреннее заболевание почек. В конце концов, длительное паренхиматозное повреждение становится необратимым процессом. В этот момент восстановление почечного кровотока не обеспечивает восстановления почечной функции или клинической пользы.
Анамнез и физикальное исследование
Клинические проявления, указывающие на вероятность реноваскулярного заболевания как причины гипертонии, включают:
-
Тяжелая гипертензия, которая может быть резистентной к лечению, рефрактерной к терапии тремя или более препаратами. У некоторых пациентов с ишемической нефропатией может быть нормотензия, что может быть частично связано со сниженным сердечным выбросом [8]0011
Внезапное начало в возрасте до 50 лет, вероятно, фиброзно-мышечная дисплазия как основная причина, в то время как внезапное начало после 50 лет, более вероятно, атеросклеротический стеноз почечной артерии как причина [9] % после введения ингибиторов ангиотензинпревращающего фермента (АПФ) или блокаторов рецепторов ангиотензина (БРА)
-
Значительная вариабельность концентрации креатинина в сыворотке, которая может быть связана с изменениями волемического статуса
-
Рецидивирующие эпизоды отек легких и/или рефрактерной сердечной недостаточности
- .

-
У пациентов с ишемической нефропатией также может наблюдаться стойкое и прогрессирующее снижение скорости клубочковой фильтрации (СКФ)
-
Необъяснимое повышение уровня мочевины
-
Отсутствие данных, подтверждающих альтернативную причину почечной недостаточности, например, отклонения в анализе мочи, протеинурию, парапротеин или прием нефротоксичных препаратов.
Другие признаки включают шум в животе и шум в боку. Пациенты с реноваскулярным заболеванием часто имеют тяжелую ретинопатию, заболевание периферических или коронарных сосудов. [10][1] РАС может осложнять ранее существовавшую гипертензию. В этой презентации речь идет о пациентах, у которых САС осложняет лечение гипертонии.
Оценка
Лабораторные исследования
Проводится у пациентов с реноваскулярной болезнью, включает следующее:
-
Уровень креатинина в сыворотке для оценки степени нарушения функции почек для точной оценки уровня нарушения функции почек и для измерения степени протеинурии.
 Заболевание почечных сосудов чаще сочетается с протеинурией от минимальной до умеренной степени, которая обычно не достигает нефротического диапазона
Заболевание почечных сосудов чаще сочетается с протеинурией от минимальной до умеренной степени, которая обычно не достигает нефротического диапазона -
Анализ мочи для выявления эритроцитов или эритроцитарных цилиндров (признак гломерулонефрита) отсутствует
-
Серологические тесты на системную красную волчанку или васкулит, если предполагаются эти состояния (например, антинуклеарные антитела, С3, С4 антинуклеарные цитоплазматические антитела).
Визуальные исследования
Тестирование на реноваскулярное заболевание оправдано при соблюдении следующих критериев:
-
Клинические данные предполагают скорее вторичную, чем первичную гипертензию. Существует целый ряд клинических и лабораторных данных, указывающих на то, что реноваскулярная болезнь является причиной вторичной гипертензии, как упоминалось ранее. стеноз
-
При обнаружении клинически значимого стенотического поражения планируется корригирующее вмешательство.

Золотым стандартом диагностики стеноза почечной артерии является почечная артериография. Однако для оценки в целях тестирования используются различные менее инвазивные тесты. Выбор теста должен основываться на опыте учреждения и факторах пациента. Если неинвазивный тест не дает результатов, а клиническое подозрение остается высоким, рекомендуется обычная почечная артериография.
-
Дуплексная допплерография
-
Компьютерная томографическая ангиография (КТА)
-
Магнитно-резонансная ангиография (МРА)[11]
Дуплексная допплерография
Дуплексное ультразвуковое сканирование — неинвазивный, относительно недорогой метод, который можно использовать у пациентов с любым уровнем почечной функции. Однако он зависит от оператора и имеет переменную чувствительность. Два подхода используются для обнаружения RAS с помощью ультразвуковой допплерографии.
-
Прямая визуализация почечных артерий: Первый подход включает прямое сканирование основных почечных артерий с помощью цветного или энергетического допплеровского сканирования с последующим спектральным анализом кровотока почечной артерии с использованием переднего или переднебокового доступа.
 Из-за различных факторов, в основном таких как интерпозиция газа и анатомия левой почечной артерии, полное обследование обеих почечных артерий может быть достигнуто только в 50%-9 случаев.0% случаев. Усиление сигнала может быть достигнуто путем введения контрастных веществ, которые облегчают визуализацию почечных артерий. В настоящее время для диагностики значительного проксимального стеноза используются четыре критерия:
Из-за различных факторов, в основном таких как интерпозиция газа и анатомия левой почечной артерии, полное обследование обеих почечных артерий может быть достигнуто только в 50%-9 случаев.0% случаев. Усиление сигнала может быть достигнуто путем введения контрастных веществ, которые облегчают визуализацию почечных артерий. В настоящее время для диагностики значительного проксимального стеноза используются четыре критерия:
-
Увеличение пиковой систолической скорости в почечной артерии (сообщается, что постстенотический порог для значительного РАС составляет от 100 до 200 см/сек)
-
Отношение пиковой систолической скорости между почками и аортой более 3,5
-
Турбулентный участок после стеноза
-
Визуализация почечной артерии без какого-либо обнаруживаемого допплеровского сигнала, наблюдение, указывающее на окклюзию.
-
Анализ кривых внутрипочечной допплерографии: Различные сегменты почек систематически сканируются через транслюмбальный доступ для выявления стеноза сегментарной или добавочной почечной артерии.
 Количественные критерии, предлагаемые для обнаружения значимого RAS:
Количественные критерии, предлагаемые для обнаружения значимого RAS:
-
Ускорение от менее 370 см/сек до 470 см/сек. Раннее систолическое ускорение, по-видимому, является лучшим предиктором сужения почечной артерии
-
Время ускорения от 0,05 до 0,08 с
-
Изменение резистивного индекса (RI) более чем на 5% между правой и левой почками . Это значение следует измерять на начальном участке систолического подъема и избегать включения позднего пика растяжимости
-
Затухание (поздний пульс) внутрипочечной допплеровской кривой указывает на стеноз
-
Наличие раннего систолического пика можно интерпретировать как признак нормальности; однако отсутствие раннего систолического пика не обязательно свидетельствует о стенозе.[12]
Сцинтиграфия с ингибитором АПФ
Почка с реноваскулярной гипертензией, особенно РАС, демонстрирует нарушение функции во время ингибирования ангиотензинпревращающего фермента (АПФ). Считается, что это явление является проявлением нарушения системы ауторегуляции скорости клубочковой фильтрации (СКФ), которая становится зависимой от ангиотензина II в условиях низкой перфузии. Хотя снижение СКФ может быть вызвано ингибированием АПФ в пораженной почке у пациентов с односторонним СПА, контралатеральная почка сохраняет общую почечную функцию. Это изменение функции почек при односторонней РАС, вызванное ингибированием АПФ, можно выявить с помощью сцинтиграфии. У этих пациентов сцинтиграфия с ингибитором АПФ вызывает значительные изменения кривых время-активность пораженной почки по сравнению с исходными кривыми. Сцинтиграфию с ингибитором АПФ проводят через 1 час после перорального приема 25 мг каптоприла или через 15 минут после внутривенного введения 0,04 мг/кг эналаприла малеата. Любая предыдущая терапия ингибиторами АПФ должна быть прекращена за 2-5 дней до исследования в соответствии с периодом полувыведения препарата, и должна быть обеспечена адекватная гидратация.
Считается, что это явление является проявлением нарушения системы ауторегуляции скорости клубочковой фильтрации (СКФ), которая становится зависимой от ангиотензина II в условиях низкой перфузии. Хотя снижение СКФ может быть вызвано ингибированием АПФ в пораженной почке у пациентов с односторонним СПА, контралатеральная почка сохраняет общую почечную функцию. Это изменение функции почек при односторонней РАС, вызванное ингибированием АПФ, можно выявить с помощью сцинтиграфии. У этих пациентов сцинтиграфия с ингибитором АПФ вызывает значительные изменения кривых время-активность пораженной почки по сравнению с исходными кривыми. Сцинтиграфию с ингибитором АПФ проводят через 1 час после перорального приема 25 мг каптоприла или через 15 минут после внутривенного введения 0,04 мг/кг эналаприла малеата. Любая предыдущая терапия ингибиторами АПФ должна быть прекращена за 2-5 дней до исследования в соответствии с периодом полувыведения препарата, и должна быть обеспечена адекватная гидратация. Во время процедуры следует контролировать артериальное давление. Исходная сцинтиграфия и сцинтиграфия с ингибитором АПФ проводится после внутривенной инъекции технеция-9.9m меркаптоацетилтриглицин (MAG), йод-131 орто-йодогиппурат (OIH) или Tc-99m диэтилентриаминпентауксусная кислота (DTPA). Последовательные изображения и сцинтиграфические кривые получают в течение 30 минут после введения радиофармпрепарата. Кривые время-активность получают из коркового вещества почек и лоханки. Почечное поглощение измеряют каждые 1–2 мин после инъекции.
Во время процедуры следует контролировать артериальное давление. Исходная сцинтиграфия и сцинтиграфия с ингибитором АПФ проводится после внутривенной инъекции технеция-9.9m меркаптоацетилтриглицин (MAG), йод-131 орто-йодогиппурат (OIH) или Tc-99m диэтилентриаминпентауксусная кислота (DTPA). Последовательные изображения и сцинтиграфические кривые получают в течение 30 минут после введения радиофармпрепарата. Кривые время-активность получают из коркового вещества почек и лоханки. Почечное поглощение измеряют каждые 1–2 мин после инъекции.
Tc-99m MAG и I-131 OIH выделяются посредством канальцевой секреции, тогда как Tc-99m DTPA выводится посредством клубочковой фильтрации. У пациентов с РАС ингибиторы АПФ вызывают задержку радиофармпрепарата в почках из-за снижения диуреза вследствие снижения СКФ.
Общие критерии интерпретации указаны в разделе:
-
Нормальная сцинтиграмма с ингибитором АПФ указывает на низкую вероятность (менее 10%) реноваскулярной гипертензии время максимальной активности [T] 2 минуты или менее), при котором не видно изменений на сцинтиграмме с ингибитором АПФ, а двусторонние симметричные аномалии, такие как задержка канальцевых агентов в коре, сигнализируют о промежуточной вероятности ГГВ
-
Критерии, связанные с высокой вероятностью стеноза почечной артерии, включают ухудшение сцинтиграфической кривой, снижение относительного поглощения, удлинение времени почечного и паренхиматозного транзита, увеличение отношения 20-минутного/пикового поглощения 0,15 или выше , и продление T .

Конкретные критерии интерпретации сцинтиграмм Tc-99m MAG и I-131 OIH следующие: длительное время транзита, задержка выведения трассера в почечную лоханку) является наиболее важным критерием Tc-9Сцинтиграфия 9m MAG и I-131 OIH и свидетельствует о высокой вероятности (более 90%) реноваскулярной гипертензии.
КТ Ангиография
Исходные данные и трехмерная реконструкция почечного сосудистого дерева являются чувствительным и специфическим методом визуализации всей сосудистой сети, включая наличие дополнительных почечных артерий. Изображения получают с тонкой коллимацией и отслеживанием болюса в брюшной аорте. Это полезный метод, поскольку он позволяет избежать катетеризации и пункции артерий и, следовательно, риска атероэмболии, но он связан с риском связанной с контрастированием нефропатии, особенно у пациентов с ранее существовавшим хроническим заболеванием почек.
МР-ангиография
Можно использовать различные методы визуализации:
-
Время пролета (TOF), при котором высокая скорость струи крови на уровне стеноза выглядит как сигнальная пустота или просто черный цвет
-
Метод фазового контраста
-
МР-ангиография с контрастным усилением гадолинием: позволяет выполнять трехмерную визуализацию градиентного эха на задержке дыхания с коротким временем повторения и временем эхо-сигнала.
 Ангиографический контраст является результатом эффекта укорочения Т1 парамагнитного контрастного вещества, вводимого внутривенно. Кровь становится яркой, тогда как неподвижные ткани остаются темными. Вычитание неулучшенных изображений удаляет все фоновые сигналы и улучшает сигнал от сосуда к фону. Обычно двойную дозу контрастного вещества на основе гадолиния (0,2 ммоль/кг) вводят со скоростью от 1,5 мл/сек до –2 мл/сек.
Ангиографический контраст является результатом эффекта укорочения Т1 парамагнитного контрастного вещества, вводимого внутривенно. Кровь становится яркой, тогда как неподвижные ткани остаются темными. Вычитание неулучшенных изображений удаляет все фоновые сигналы и улучшает сигнал от сосуда к фону. Обычно двойную дозу контрастного вещества на основе гадолиния (0,2 ммоль/кг) вводят со скоростью от 1,5 мл/сек до –2 мл/сек.
По данным нескольких тематических исследований, МРА была оправдана только для диагностики стеноза, расположенного в проксимальном отделе почечных артерий от 3 см до 3,5 см, с ограничением для выявления дистального стеноза почечной артерии, сегментарного стеноза почечной артерии и наличия металлического стент. [11] В некоторых случаях почечная недостаточность не позволяет использовать контраст, и в этом случае TOF-визуализация полезна.
Обычная артериография
Как упоминалось ранее, традиционная ангиография остается стандартом для подтверждения и идентификации окклюзии почечной артерии. Существует несколько методов выполнения почечной артериографии, включая обычную аортографию, внутривенную субтракционную ангиографию, внутриартериальную субтракционную ангиографию или ангиографию с углекислым газом. Обычная аортография дает отличные рентгенографические изображения почечной артерии, но требует пункции артерии, сопряжена с риском тромбоэмболии и использует умеренное количество контраста с риском индуцированного контрастом острого канальцевого некроза. Низкоосмолярный контрастный материал может снизить этот риск. Внутривенная субтракционная ангиография чувствительна для выявления стеноза главной почечной артерии и позволяет избежать использования большого объема контраста, риска артериальной пункции и артериальной атеросклеротической эмболии, но недостаточно демонстрирует добавочные или ветви почечных артерий. Метод внутриартериальной цифровой субтракционной ангиографии имел высокую диагностическую точность по сравнению с традиционной ангиографией и связан с меньшим количеством осложнений из-за более низкой дозы контраста и меньшего размера используемого катетера.
Существует несколько методов выполнения почечной артериографии, включая обычную аортографию, внутривенную субтракционную ангиографию, внутриартериальную субтракционную ангиографию или ангиографию с углекислым газом. Обычная аортография дает отличные рентгенографические изображения почечной артерии, но требует пункции артерии, сопряжена с риском тромбоэмболии и использует умеренное количество контраста с риском индуцированного контрастом острого канальцевого некроза. Низкоосмолярный контрастный материал может снизить этот риск. Внутривенная субтракционная ангиография чувствительна для выявления стеноза главной почечной артерии и позволяет избежать использования большого объема контраста, риска артериальной пункции и артериальной атеросклеротической эмболии, но недостаточно демонстрирует добавочные или ветви почечных артерий. Метод внутриартериальной цифровой субтракционной ангиографии имел высокую диагностическую точность по сравнению с традиционной ангиографией и связан с меньшим количеством осложнений из-за более низкой дозы контраста и меньшего размера используемого катетера. Ангиография с углекислым газом является альтернативным ангиографическим контрастным веществом, позволяющим избежать риска применения обычных нефротоксичных контрастных веществ у пациентов с тяжелой почечной недостаточностью.
Ангиография с углекислым газом является альтернативным ангиографическим контрастным веществом, позволяющим избежать риска применения обычных нефротоксичных контрастных веществ у пациентов с тяжелой почечной недостаточностью.
Лечение/управление
Начальное лечение стеноза почечной артерии – это наблюдение вместо реваскуляризации, когда либо стеноз составляет от 50% до 80%, а результаты сцинтиграфии отрицательные, либо степень стеноза составляет менее 50%. Лечение, которое включает последовательный контроль каждые 6 месяцев с помощью дуплексного сканирования, точную коррекцию дислипидемии, использование препаратов, блокирующих агрегацию тромбоцитов, может потребовать трех или более различных препаратов для контроля артериальной гипертензии.[13] Предпочтительно для этой цели используются ингибиторы ангиотензинпревращающего фермента (АПФ) или блокаторы рецепторов ангиотензина (БРА). К сожалению, эти два класса препаратов также могут приводить к повышению уровня креатинина в сыворотке крови и гиперкалиемии, что ограничивает их применение. В таком случае блокаторы кальциевых каналов являются потенциальной заменой. Строгий контроль уровня холестерина в сыворотке крови с использованием в схеме лечения статинов.[9]]
В таком случае блокаторы кальциевых каналов являются потенциальной заменой. Строгий контроль уровня холестерина в сыворотке крови с использованием в схеме лечения статинов.[9]]
Степень стеноза почечной артерии, оправдывающая любую попытку вмешательства, превышает 80% у пациентов с двусторонним стенозом или стенозом единственной функционирующей почки, независимо от наличия у них почечной недостаточности.
При нормальной или почти нормальной функции почек реваскуляризация рекомендуется для профилактики почечной недостаточности, если пациент соответствует указанным критериям:
-
Степень стеноза почечной артерии превышает 80–85%0005
-
Степень РАС составляет от 50% до 80%, а сцинтиграфия с каптоприлом демонстрирует наличие внутрипочечного стеноза почечной артерии.
При наличии нарушения функции почек критерии реваскуляризации следующие:
-
Уровень креатинина в сыворотке менее 4 мг/дл с возможным недавним тромбозом почечной артерии
-
Степень стеноза более 80%
-
Повышение уровня креатинина сыворотки крови после введения ингибиторов ангиотензинпревращающего фермента
-
Степень стеноза 50-80%, результаты сцинтиграфии положительные на РАС .

Дифференциальный диагноз
-
Острое повреждение почек0014
-
Нефросклероз
-
Уремия
Улучшение результатов медицинской бригады
Бригада должна знать об ожидаемых результатах обследования и отклонениях от нормы. Клиницисты и медсестры должны работать вместе, чтобы обучать пациента и его семью и обеспечивать скоординированное лечение. [Уровень V]
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Артериит Такаясу, стеноз почечной артерии Двусторонний. Предоставлено больницей Джинна; Лахор, Пакистан
Ссылки
- 1.
-
Ma N, Wang SY, Sun YJ, Ren JH, Guo FJ. Диагностическое значение ультразвукового исследования с контрастированием добавочной почечной артерии у больных с подозрением на стеноз почечной артерии.
 Чжунхуа И Сюэ За Чжи. 2019 19 марта; 99 (11): 838-840. [PubMed: 30893727]
Чжунхуа И Сюэ За Чжи. 2019 19 марта; 99 (11): 838-840. [PubMed: 30893727] - 2.
-
van Twist DJ, Houben AJ, de Haan MW, de Leeuw PW, Kroon AA. Патофизиологические различия между мультифокальной фибромышечной дисплазией и атеросклеротическим стенозом почечной артерии. Дж Гипертензия. 2017 Апрель; 35 (4): 845-852. [PubMed: 28060190]
- 3.
-
Эусебио К.П., Коррейя С., Силва Ф., Алмейда М., Педросо С., Мартинс С., Диаис Л., Кейрос Х., Пессегейро Х., Вискайно Р., Энрикес А.С. Рефрактерный асцит и дисфункция трансплантата при ранней трансплантации почки. Дж Брас Нефрол. 2019Октябрь-декабрь; 41 (4): 570-574. [Бесплатная статья PMC: PMC6979575] [PubMed: 30897191]
- 4.
-
Аль-Катиб С., Шетти М., Джафри С.М., Джафри С.З. Рентгенологическая оценка нативной почечной сосудистой сети: мультимодальный обзор. Рентгенография. 2017 янв-февраль;37(1):136-156. [PubMed: 28076021]
- 5.
-
Park KH, Park WJ. Эндотелиальная дисфункция: клинические последствия сердечно-сосудистых заболеваний и терапевтических подходов.
 J Korean Med Sci. 2015 сен;30(9):1213-25. [Бесплатная статья PMC: PMC4553666] [PubMed: 26339159]
J Korean Med Sci. 2015 сен;30(9):1213-25. [Бесплатная статья PMC: PMC4553666] [PubMed: 26339159] - 6.
-
Tetteh PW, Antwi-Boasiako C, Gyan B, Antwi D, Adzaku F, Adu-Bonsaffoh K, Obed S. Нарушение функции почек и повышенная экскреция изопростана с мочой у ганских женщин с преэклампсией . Res Rep Trop Med. 2013;4:7-13. [Бесплатная статья PMC: PMC6065575] [PubMed: 308]
- 7.
-
Gloviczki ML, Glockner JF, Crane JA, McKusick MA, Misra S, Grande JP, Lerman LO, Textor SC. Магнитно-резонансная томография, зависящая от уровня кислорода в крови, выявляет гипоксию коры головного мозга при тяжелом реноваскулярном заболевании. Гипертония. 2011 декабрь; 58 (6): 1066-72. [Бесплатная статья PMC: PMC3
- 0] [PubMed: 22042812]
- 8.
-
Textor SC. Почечная артериальная болезнь и гипертония. Мед Клин Норт Ам. 2017 Январь; 101 (1): 65-79. [Статья PMC бесплатно: PMC5172461] [PubMed: 27884236]
- 9.
-
Ricco JB, Belmonte R, Illuminati G, Barral X, Schneider F, Chavent B.
 Как лечить гипертонию при атеросклеротическом стенозе почечной артерии? J Cardiovasc Surg (Турин). 2017 Апрель; 58 (2): 329-338. [PubMed: 27998047]
Как лечить гипертонию при атеросклеротическом стенозе почечной артерии? J Cardiovasc Surg (Турин). 2017 Апрель; 58 (2): 329-338. [PubMed: 27998047] - 10.
Aboyans V, Desormais I, Magne J, Morange G, Mohty D, Lacroix P. Стеноз почечной артерии у пациентов с заболеванием периферических артерий: распространенность, факторы риска и долгосрочный прогноз. Eur J Vasc Endovasc Surg. 2017 март; 53(3):380-385. [PubMed: 27919610]
- 11.
-
Лян К.В., Чен Дж.В., Хуан Х.Х., Су Ч., Тян Ю.С., Цао Т.Ф. Эффективность бесконтрастной магнитно-резонансной ангиографии при выявлении стеноза почечной артерии по сравнению с магнитно-резонансной ангиографией с контрастным усилением с использованием традиционной ангиографии в качестве эталона. J Comput Assist Томогр. 2017 июль/август;41(4):619-627. [PubMed: 28099225]
- 12.
-
Бодди М. УЗИ почек (и допплерография) при гипертонии: обновление. Adv Exp Med Biol. 2017;956:191-208. [PubMed: 27966109]
- 13.

-
Fournier T, Sens F, Rouvière O, Millon A, Juillard L. [Лечение атеросклеротического стеноза почечной артерии в 2016 году]. Нефрол Тер. 2017 Февраль;13(1):1-8. [PubMed: 27887845]
«Почечные артериальные заболевания и гипертония»
1. Basso N, Terragno NA. История открытия ренин-ангиотензиновой системы. Гипертония. 2001; 38: 1246–1249.. [PubMed] [Google Scholar]
2. Hansen KJ, Edwards MS, Craven TE, et al. Распространенность реноваскулярных заболеваний у пожилых людей: популяционное исследование. Журнал сосудистой хирургии. 2002; 36: 443–451. [PubMed] [Google Scholar]
3. Coen G, Manni M, Giannoni MF, et al. Ишемическая нефропатия у пожилого нефрологического и гипертонического населения. Американский журнал нефрологии. 1998; 18: 221–227. [PubMed] [Google Scholar]
4. Meaney TF, Dustan HP, McCormack LJ. Естественная история болезни почечных артерий. Радиология. 1968 ноября; 91 (5): 881–887. [PubMed] [Google Scholar]
5. Lorenz EC, Vrtiska TJ, Lieske JC, et al. Распространенность аномалий почечной артерии и почек по данным компьютерной томографии среди здоровых взрослых. Clin.J.Am.Soc.Nephrol. 2010;5:431–438. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Lorenz EC, Vrtiska TJ, Lieske JC, et al. Распространенность аномалий почечной артерии и почек по данным компьютерной томографии среди здоровых взрослых. Clin.J.Am.Soc.Nephrol. 2010;5:431–438. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Textor SC, Misra S, Oderich G. Чрескожная реваскуляризация при ишемической нефропатии: прошлое, настоящее и будущее. Почки Интернэшнл. 2013;83(1):28–40. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Лерман Л.О., Нат К.А., Родригес-Порсель М. и соавт. Повышенный окислительный стресс при экспериментальной реноваскулярной гипертензии. Гипертония. 2001; 37 (2 (часть 2)): 541–546. [PubMed] [Google Scholar]
8. Cervenka L, Horacek V, Vaneckova I, et al. Существенная роль рецептора AT1-A в развитии гипертонии 2K1C. Гипертония. 2002; 40: 735–741. [PubMed] [Google Scholar]
9. Brunner HR, Kirshmann JD, Sealey JE, Laragh JH. Гипертензия почечного происхождения: данные о двух различных механизмах. Наука. 1971;174:1344–1346. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
10. Gloviczki ML, Glockner JF, Lerman LO, et al. Сохранение оксигенации, несмотря на снижение кровотока в постстенотических почках при атеросклеротическом стенозе почечной артерии человека. Гипертония. 2010;55(4):961–966. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Epstein FH. Кислород и почечный метаболизм. почки инт. 1997; 51: 381–385. [PubMed] [Google Scholar]
12. Эванс Р.Г., Гардинер Б.С., Смит Д.В., О’Коннор П.М. Внутрипочечная оксигенация: уникальные проблемы и биофизическая основа гомеостаза. Am.J.Physiol.Renal Physiol. 2008;295 (5): F1259–F1270. [PubMed] [Google Scholar]
13. Лерман Л.О., Чейд А.Р. Ангиогенез в почках: новая терапевтическая цель? Курр.Опин.Нефрол.Гипер. 2009; 18:160–165. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Лерман Л.О., Textor SC. Получено в переводе: защитные парадигмы для постстенотической почки. Гипертония. 2015;65(5):976–982. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Gloviczki ML, Glockner JF, Crane JA, et al. Магнитно-резонансная томография BOLD выявляет корковую гипоксию при тяжелом реноваскулярном заболевании. Гипертония. 2011;999:999–999. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Gloviczki ML, Glockner JF, Crane JA, et al. Магнитно-резонансная томография BOLD выявляет корковую гипоксию при тяжелом реноваскулярном заболевании. Гипертония. 2011;999:999–999. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Gloviczki ML, Keddis MT, Garovic VD, et al. Экспрессия TGF и накопление макрофагов при атеросклеротическом стенозе почечной артерии. Клинический журнал Американского общества нефрологов: CJASN. 2013;8(4):546–553. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Lech M, Grobmayr R, Ryu M, et al. Фенотип макрофагов контролирует долгосрочные исходы ОПП — регенерацию почек по сравнению с атрофией. J Am Soc Нефрол. 2014 Фев;25(2):292–304. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Saad A, Herrmann SMS, Crane J, et al. Реваскуляризация стентом восстанавливает кортикальный кровоток и реверсирует тканевую гипоксию при атеросклеротическом стенозе почечной артерии, но не может реверсировать пути воспаления или скорость клубочковой фильтрации. Кровообращение: Сердечно-сосудистые вмешательства. 2013;6(4):428–435. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Кровообращение: Сердечно-сосудистые вмешательства. 2013;6(4):428–435. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Romero JC, Lerman LO. Новые неинвазивные методы изучения функции почек у человека. Семинары по нефрологии. 2000; 20: 456–462. [PubMed] [Академия Google]
20. De Bruyne B, Manoharan G, Pijls NHJ, et al. Оценка тяжести стеноза почечной артерии по измерению градиента давления. Журнал Американского колледжа кардиологов. 2006; 48: 1851–1855. [PubMed] [Google Scholar]
21. Losito A, Fagugli RM, Zampi I, et al. Сравнение поражения органов-мишеней при реноваскулярной и гипертонической болезни. Американский журнал гипертонии. 1996; 9: 1062–1067. [PubMed] [Google Scholar]
22. Messerli FH, Bangalore S, Makani H, et al. Внезапный отек легких и двусторонний стеноз почечных артерий: синдром Пикеринга. Eur.Heart J. 2011;32(18):2231–2237. [PubMed] [Академия Google]
23. Gandhi SK, Powers JC, Nomeir AM, et al. Патогенез острого отека легких, связанного с артериальной гипертензией. N.Engl.J.Med. 2001; 344:17–22. [PubMed] [Google Scholar]
N.Engl.J.Med. 2001; 344:17–22. [PubMed] [Google Scholar]
24. Kane GC, Xu N, Mistrik E, Roubicek T, Stanson AW, Garovic VD. Реваскуляризация почечной артерии улучшает контроль сердечной недостаточности у пациентов с атеросклеротическим стенозом почечной артерии. Нефрол.Диал.Трансплантация. 2010; 25:813–820. [PubMed] [Google Scholar]
25. Ritchie J, Green D, Chrysochou C, Chalmers N, Foley RN, Kalra PA. Клинические проявления высокого риска при атеросклеротическом реноваскулярном заболевании: прогноз и ответ на реваскуляризацию почечной артерии. Американский журнал болезней почек: официальный журнал Национального почечного фонда. 2014 февраль; 63 (2): 186–197. [PubMed] [Google Scholar]
26. Herrmann SM, Saad A, Textor SC. Лечение атеросклеротического реноваскулярного заболевания после сердечно-сосудистых исходов при атеросклеротических поражениях почек (CORAL). Нефрология, диализ, трансплантация: официальное издание Европейской ассоциации диализа и трансплантации — Европейской почечной ассоциации. 2015 март; 30 (3): 366–375. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2015 март; 30 (3): 366–375. [Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Herrmann SMS, Textor SC. Диагностические критерии реноваскулярной болезни: где мы сейчас? Нефрология Диализная трансплантация. 2012;27(7):2657–2663. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Strong CG, Hunt JC, Sheps SG, Tucker RM, Bernatz PE. Почечная венозная активность ренина: повышение чувствительности латерализации за счет истощения натрия. Ам Джей Кардиол. 1971; 27: 602–611. [PubMed] [Google Scholar]
29. Calhoun DA, Jones D, Textor S, et al. Резистентная гипертензия: диагностика, оценка и лечение: научное заявление Комитета профессионального образования Американской кардиологической ассоциации Совета по исследованиям высокого кровяного давления. Тираж. 2008;117(25):e510–526. [PubMed] [Академия Google]
30. Фридман Б.И., Седор Дж.Р. Болезнь почек, связанная с гипертонией, возможно, не более того. Журнал Американского общества нефрологов. 2008;19(11):2047–2051. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
31. Olin JW, Sealove BA. Диагностика, лечение и будущее развитие фибромышечной дисплазии. Журнал сосудистой хирургии. 2011;53(3):826–836. [PubMed] [Google Scholar]
32. Canzanello VJ. Медицинское управление реноваскулярной болезнью. В: Лерман Л.О., Textor SC, редакторы. Почечно-сосудистые заболевания. Первое изд. Спрингер; Лондон: 2014. С. 305–316. [Академия Google]
33. Hackam DG, Duong-Hua ML, Mamdani M, et al. Ингибирование ангиотензина при реноваскулярных заболеваниях: популяционное когортное исследование. Am.Heart.J. 2008; 156: 549–555. [PubMed] [Google Scholar]
34. Chrysochou C, Foley RN, Young JF, Khavandi K, Cheung CM, Kalra PA. Развенчание мифа: применение ренин-ангиотензиновой блокады при атероматозной реноваскулярной болезни. Трансплантация нефролового циферблата. 2012;27(4):1403–1409. [PubMed] [Google Scholar]
35. Textor SC, Lerman LO. Сдвиг парадигмы атеросклеротического реноваскулярного заболевания: где мы сейчас? J Am Soc Нефрол. 2015 13 апреля; 26: 2074–2080. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2015 13 апреля; 26: 2074–2080. [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. Онуигбо МАК. Является ли ренопротекция блокадой РААС неудачной парадигмой? Извлекли ли мы какие-либо уроки? Int.J.Clinical Practice. 2010;64:1341–1346. [PubMed] [Google Scholar]
37. Olin JW, Gornik HL, Bacharach JM, et al. Фибромускулярная дисплазия: состояние науки и критические вопросы без ответов: научное заявление Американской кардиологической ассоциации. Тираж. 2014;129(9):1048–1078. [PubMed] [Google Scholar]
38. Боатенг Ф.К., Греко Б.А. Стеноз почечной артерии: распространенность, факторы риска и лечение внутристентового стеноза. Американский журнал болезней почек. 2013;61(1):147–160. [PubMed] [Академия Google]
39. Harden PN, Macleod MJ, Rodger RS, et al. Влияние стентирования почечной артерии на прогрессирование реновакулярной почечной недостаточности. Ланцет. 1997; 349:1133–1136. [PubMed] [Google Scholar]
40. Watson PS, Hadjipetrou P, Cox SV, Piemonte TC, Eisenhauer AC. Влияние стентирования почечной артерии на функцию и размер почек у пациентов с атеросклеротическим реноваскулярным заболеванием. Тираж. 2001; 102:1671–1677. [PubMed] [Google Scholar]
Влияние стентирования почечной артерии на функцию и размер почек у пациентов с атеросклеротическим реноваскулярным заболеванием. Тираж. 2001; 102:1671–1677. [PubMed] [Google Scholar]
41. Kalra PA, Chrysochou C, Green D, et al. Преимущества стентирования почечных артерий у пациентов с атероматозной реноваскулярной болезнью и прогрессирующей хронической болезнью почек. Катетеризация и сердечно-сосудистые вмешательства. 2010;75:1–10. [PubMed] [Академия Google]
42. Balk E, Raman G, Chung M, et al. Эффективность стратегий лечения стеноза почечной артерии: систематический обзор. Анналы внутренней медицины. 2006; 145:901–912. [PubMed] [Google Scholar]
43. Cooper CJ, Murphy TP, Cutlip DE, et al. Стентирование и медикаментозная терапия атеросклеротического стеноза почечных артерий. Медицинский журнал Новой Англии. 2014 г., 2 января; 370 (1): 13–22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. ИИ. Реваскуляризация по сравнению с медикаментозной терапией при стенозе почечной артерии. N.Engl.J.Med. 2009 г.;361:1953–1962. [PubMed] [Google Scholar]
N.Engl.J.Med. 2009 г.;361:1953–1962. [PubMed] [Google Scholar]
45. Textor SC, Misra S. Предотвращает ли стентирование почечной артерии клинические события? Clin J Am Soc Нефрол. 2016 25 мая; [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Textor SC. На обходе: больной с ускоренной гипертензией и атрофической почкой. Clin J Am Soc Нефрол. 2014 г., 6 июня; 9 (6): 1117–1123. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Почечная гипертензия: причина и лечение
Обзор
Что такое почечная гипертензия?
Почечная гипертензия (или реноваскулярная гипертензия) — это высокое кровяное давление, вызванное сужением артерий, несущих кровь к почкам. Его также иногда называют стенозом почечной артерии. Поскольку ваши почки не получают достаточного количества крови, они реагируют, вырабатывая гормон, который вызывает повышение артериального давления.
Это состояние является излечимой формой высокого кровяного давления при правильном диагностировании.
Что такое высокое кровяное давление?
Артериальное давление — это давление крови на стенки артерий, когда сердце прокачивает кровь по телу. Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Как высокое кровяное давление влияет на почки?
Высокое кровяное давление увеличивает нагрузку на кровеносные сосуды в почках, в том числе на фильтрующие элементы, отвечающие за очистку крови. Со временем эти кровеносные сосуды могут утолщаться, как и другие части тела, а фильтрующие элементы могут образовывать рубцы. Оба эти изменения могут привести к тому, что ваши почки перестанут работать должным образом (хроническое заболевание почек), и они перестанут выполнять свою работу — удалять отходы и лишнюю жидкость из вашего тела. Когда ваши почки не работают должным образом, они могут вызвать дальнейшее повышение кровяного давления, высвобождая определенные гормоны или вызывая задержку соли и воды в вашем теле.
Высокое кровяное давление является одной из основных причин почечной недостаточности.
Насколько распространена почечная гипертензия?
Более 72 миллионов американцев страдают гипертонией. Менее чем в двух процентах случаев наблюдается почечная гипертензия.
Кто чаще страдает почечной гипертензией?
Мужчины и женщины в возрасте 67 лет и старше чаще страдают почечной гипертензией, но ею можно заболеть в любом возрасте. У вас больше шансов получить почечную гипертензию, если вы европеоид, а не афроамериканец.
Симптомы и причины
Что вызывает почечную гипертензию?
Почечная гипертензия вызывается частичной или полной закупоркой артерий, снабжающих кровью почки. Эти почечные (почечные) артерии несут кровь, богатую кислородом и питательными веществами, от сердца к почкам. Если ваши почки не получают достаточного количества крови или кислорода, это может быть связано с сужением этих почечных артерий, что называется стенозом почечной артерии.
Атеросклероз, или уплотнение артерий, является наиболее частой причиной стеноза почечных артерий. Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Другой причиной стеноза почечной артерии является фибромышечная дисплазия (ФМД). Хотя причина ящура не ясна, она отличается тем, что вызвана не накоплением бляшек, а сужением самих стенок кровеносных сосудов. Ящур чаще встречается у женщин, и его следует учитывать у молодых людей, у которых развивается высокое кровяное давление.
Дополнительные причины включают:
- Артерииты.
- Лучевой фиброз.
- Артерии заблокированы трансплантатами.
Какие симптомы или признаки наблюдаются при почечной гипертензии?
Хотя почечную гипертензию трудно диагностировать и обычно она протекает бессимптомно, обратите внимание на следующие признаки:
- Высокое кровяное давление, которое не контролируется тремя или более лекарствами в максимальных дозах, включая диуретик.

- Высокое кровяное давление в молодом возрасте.
- Стабильное высокое кровяное давление, которое внезапно ухудшается или с трудом поддается контролю.
- Почки плохо работают, что может произойти внезапно.
- Сужение других артерий в теле, таких как ноги, мозг, глаза и другие.
- Внезапное накопление жидкости в легких, называемое отеком легких.
Определенные продукты или напитки ухудшают или улучшают почечную гипертензию?
В настоящее время не известны продукты или напитки, которые ухудшают или улучшают почечную гипертензию.
Диагностика и тесты
Как диагностируется почечная гипертензия?
Важно регулярно посещать своего поставщика медицинских услуг, чтобы убедиться, что показатели артериального давления проверяются и находятся в пределах нормы. Он или она может порекомендовать анализы крови.
Медицинский работник может получить сведения о возможном наличии сосудистого заболевания, тщательно собрав анамнез и проведя медицинский осмотр. Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Поставщики медицинских услуг могут заказать один из приведенных ниже методов визуализации для поиска суженных почечных артерий. Однако обнаружение сужения почечной артерии само по себе не означает, что ваше высокое кровяное давление связано с почечной гипертензией. У многих людей наблюдается сужение почечных артерий без высокого кровяного давления или с высоким кровяным давлением, которое не вызвано сужением (эссенциальная гипертензия). Медицинский работник должен будет использовать другие клинические подсказки, чтобы определить, связаны ли они между собой.
Визуализирующие исследования, которые можно провести для выявления сужения почечных артерий, включают:
- Дуплексное ультразвуковое исследование : Изображения этого теста могут показать закупорку почечной артерии или движение крови по близлежащим артериям со скоростью выше, чем нормальная скорость.
 Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией.
Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией. - Компьютерная томографическая ангиография, или КТА : Эта процедура использует как рентгеновские лучи, так и компьютерные технологии для создания изображений. Контрастное вещество вводится в вену на руке, чтобы лучше увидеть структуру артерий. Вы не спите во время этого теста и будете лежать на столе, который скользит в устройство в форме пончика, где делаются рентгеновские снимки. Тест довольно быстрый. Клаустрофобия не является серьезной проблемой для этого теста. Поскольку используются рентгеновские лучи, вы подвергаетесь некоторому облучению. Эта процедура не подходит для пациентов с плохой функцией почек из-за контрастного вещества.

- Магнитно-резонансная ангиограмма или MRA : Изображения этого теста показывают кровоток и функции органов без использования рентгеновских лучей. Контрастное вещество может быть введено в вену на руке, чтобы лучше увидеть структуру ваших артерий. Вы остаетесь в сознании, хотя при необходимости можно использовать миорелаксант. Вы неподвижно лежите на столе, который скользит в устройство в форме туннеля. В этом исследовании нет радиационного облучения. Клаустрофобия может быть проблемой с MRA, поскольку трубка довольно узкая.
- Катетерная ангиограмма : Особый вид рентгенографии, при котором катетер или тонкая гибкая трубка вводится через крупные артерии в почечную артерию. Это часто происходит из-за небольшой щели в паху. Пациент обычно бодрствует, хотя во время процедуры можно дать мышечный релаксант, чтобы уменьшить беспокойство. Через катетер вводят контрастное вещество или цветной краситель, чтобы почечная артерия была более четко видна на рентгенограмме.
 Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Управление и лечение
Какие лекарства могут помочь в лечении почечной гипертензии?
Если ваш лечащий врач подозревает, что у вас может быть почечная гипертензия, скорее всего, вы уже принимаете лекарства для контроля артериального давления. Есть много различных типов лекарств от высокого кровяного давления. Все по-разному реагируют на лекарства. Ваш лечащий врач решит, какой тип лучше. Помните:
- Во многих случаях может потребоваться несколько видов лекарств.

- Время от времени может потребоваться изменение количества и типа лекарства.
- Принимайте все лекарства точно так, как их прописал ваш лечащий врач.
Цель – снизить кровяное давление. При почечной гипертензии два конкретных типа лекарств могут лучше контролировать артериальное давление:
- Ингибиторы ангиотензинпревращающего фермента (АПФ).
- Блокаторы ангиотензиновых рецепторов (БРА).
Эти лекарства редко назначают одновременно. В некоторых случаях стеноза почечной артерии, когда обе артерии сужены, эти препараты могут вызывать снижение функции почек. Важно, чтобы ваш поставщик медицинских услуг проверил анализ крови на функцию почек через одну-две недели после начала или корректировки приема этих лекарств. В дополнение к ингибитору АПФ или БРА могут быть назначены диуретики или водные таблетки, чтобы помочь вашим почкам удалить лишнюю жидкость из крови. Водяные таблетки заставят вас чаще мочиться.
Какие процедуры могут помочь в лечении почечной гипертензии?
Ангиопластика со стентированием — это инвазивная процедура, которая способствует более свободному току крови по артерии к почке. Это вариант для тех, у кого:
Это вариант для тех, у кого:
- Тяжелое сужение почечной артерии.
- Артериальное давление, которое нельзя контролировать с помощью лекарств.
- Почки, которые плохо работают и быстро ухудшаются.
При ангиопластике медицинский работник (возможно, кардиолог, рентгенолог или сосудистый хирург, в зависимости от того, кто выполняет эти процедуры в вашем регионе) вводит катетер в небольшой прокол над артерией на руке или в паху. Этот катетер переносит крошечный надувной баллон в заблокированную область. Там баллон надувают и сдувают (ангиопластика) несколько раз, чтобы прижать бляшку к стенкам артерии, расширяя сосуд. После процедуры из организма удаляют баллон и катетер. Стентирование обычно необходимо в дополнение к ангиопластике.
При стентировании через катетер вводится крошечная сетчатая трубка, называемая стентом. Как и баллон при ангиопластике, стент вводится в суженную область почечной артерии и размещается для обеспечения поддержки, удерживая артерию открытой. Стент остается на месте навсегда.
Стент остается на месте навсегда.
Необходима ли операция для лечения почечной гипертензии?
Если состояние не улучшается с помощью лекарств и/или ангиопластики, или сужение рецидивирует или не может быть стентировано по какой-либо причине, вариантом может быть операция почечного шунтирования. Взяв вену или синтетическую трубку, чтобы соединить почку с аортой, хирург создает альтернативный путь или обходной путь, по которому кровь течет по заблокированной артерии в вашу почку. Эта процедура сложна и сопряжена с высоким риском и используется редко.
Насколько успех медицины соотносится с успехом процедур?
Не было доказано, что ангиопластика и стентирование лучше, чем контроль артериального давления с помощью лекарств. Это связано с тем, что у большинства людей стеноз почечной артерии может присутствовать, но не вызывает высокого кровяного давления. В таких случаях открытие артерии не приведет к улучшению артериального давления.
Рекомендуется, чтобы эта процедура была зарезервирована для тех, чье кровяное давление не может контролироваться лекарствами, которые испытывают неприемлемые побочные эффекты от своих лекарств от кровяного давления, у которых развилось быстрое ухудшение функции почек или у которых есть быстрое накопление жидкости в их легкие, называемые вспышкой отека легких.
Что я могу сделать, чтобы облегчить симптомы почечной гипертензии?
Не существует домашних средств, которые могли бы помочь при почечной гипертензии. Тем не менее, вы всегда должны принимать лекарства в соответствии с предписаниями, питаться здоровой пищей и следовать инструкциям своего лечащего врача.
Излечима ли почечная гипертензия?
Теоретически, если стеноз почечной артерии реверсирован, гипертония должна улучшиться.
Есть ли осложнения?
Если у вас почечная гипертензия, у вас могут возникнуть следующие осложнения, вызванные высоким кровяным давлением, в том числе:
- Почечная недостаточность.
- Инфаркт миокарда.
- Инсульт.
- Отек легких.
- Ретинопатия.
- Гипертрофия левого желудочка.
- Застойная сердечная недостаточность.
- Аневризма.
- Сосудистая деменция.
Профилактика
Что я могу сделать, чтобы контролировать свое высокое кровяное давление?
Здоровый образ жизни является ключом к контролю любого типа гипертонии. Может помочь изменение повседневных привычек, например:
Может помочь изменение повседневных привычек, например:
- Соблюдение диеты, полезной для сердца : Выбирайте фрукты, овощи, злаки и нежирные молочные продукты.
- Регулярные физические упражнения , не менее 30 минут в день умеренной активности, такой как ходьба (проконсультируйтесь с вашим лечащим врачом, прежде чем начинать программу упражнений).
- Поддержание веса под контролем : При необходимости проконсультируйтесь со своим лечащим врачом относительно программы снижения веса.
- Отказ от курения , если вы курите.
- Сокращение употребления алкогольных напитков .
- Ограничение потребления кофеина .
- Ограничение натрия (соли) в вашем рационе : Прочтите этикетки пищевых продуктов, чтобы узнать, сколько натрия содержится в одной порции.
- Уменьшение и предотвращение стресса, когда это возможно : Многие люди считают, что регулярная медитация или йога помогают.

Перспективы/прогноз
Является ли почечная гипертензия смертельной?
Если вы не будете лечить почечную гипертензию, у вас может развиться терминальная стадия почечной недостаточности (ваша почка больше не будет работать). Среднее время выживания человека с терминальной стадией почечной недостаточности составляет около двух лет.
Жить с
Как мне позаботиться о себе?
Принимайте лекарства и делайте все возможное, чтобы снизить кровяное давление. Держите свое тело здоровым, правильно питаясь, занимаясь спортом и бросая курить. Следите за своими назначениями с вашим поставщиком медицинских услуг.
Какие вопросы я должен задать своему лечащему врачу о почечной гипертензии?
- Насколько высокое у меня артериальное давление?
- Какие лекарства мне следует принимать?
- Должен ли я делать операцию?
Записка из клиники Кливленда
Почечная гипертензия — очень серьезное заболевание. Вы и ваш поставщик медицинских услуг должны уделять пристальное внимание своему кровяному давлению. Среди прочих осложнений высокое кровяное давление (гипертония) может вызвать сердечный приступ, аневризму и инсульт. Посоветуйтесь со своим лечащим врачом, чтобы подобрать наилучшее лечение, обязательно принимайте все лекарства и в точности следуйте всем послеоперационным инструкциям.
Вы и ваш поставщик медицинских услуг должны уделять пристальное внимание своему кровяному давлению. Среди прочих осложнений высокое кровяное давление (гипертония) может вызвать сердечный приступ, аневризму и инсульт. Посоветуйтесь со своим лечащим врачом, чтобы подобрать наилучшее лечение, обязательно принимайте все лекарства и в точности следуйте всем послеоперационным инструкциям.
Почечная гипертензия: причина и лечение
Обзор
Что такое почечная гипертензия?
Почечная гипертензия (или реноваскулярная гипертензия) — это высокое кровяное давление, вызванное сужением артерий, несущих кровь к почкам. Его также иногда называют стенозом почечной артерии. Поскольку ваши почки не получают достаточного количества крови, они реагируют, вырабатывая гормон, который вызывает повышение артериального давления.
Это состояние является излечимой формой высокого кровяного давления при правильном диагностировании.
Что такое высокое кровяное давление?
Артериальное давление — это сила давления крови на стенки артерий, когда сердце прокачивает кровь по телу. Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Как высокое кровяное давление влияет на почки?
Высокое кровяное давление увеличивает нагрузку на кровеносные сосуды в почках, в том числе на фильтрующие элементы, отвечающие за очистку крови. Со временем эти кровеносные сосуды могут утолщаться, как и другие части тела, а фильтрующие элементы могут образовывать рубцы. Оба эти изменения могут привести к тому, что ваши почки перестанут работать должным образом (хроническое заболевание почек), и они перестанут выполнять свою работу — удалять отходы и лишнюю жидкость из вашего тела. Когда ваши почки не работают должным образом, они могут вызвать дальнейшее повышение кровяного давления, высвобождая определенные гормоны или вызывая задержку соли и воды в вашем теле.
Высокое кровяное давление является одной из основных причин почечной недостаточности.
Насколько распространена почечная гипертензия?
Более 72 миллионов американцев страдают гипертонией. Менее чем в двух процентах случаев наблюдается почечная гипертензия.
Кто чаще страдает почечной гипертензией?
Мужчины и женщины в возрасте 67 лет и старше чаще страдают почечной гипертензией, но ею можно заболеть в любом возрасте. У вас больше шансов получить почечную гипертензию, если вы европеоид, а не афроамериканец.
Симптомы и причины
Что вызывает почечную гипертензию?
Почечная гипертензия вызывается частичной или полной закупоркой артерий, снабжающих кровью почки. Эти почечные (почечные) артерии несут кровь, богатую кислородом и питательными веществами, от сердца к почкам. Если ваши почки не получают достаточного количества крови или кислорода, это может быть связано с сужением этих почечных артерий, что называется стенозом почечной артерии.
Атеросклероз, или уплотнение артерий, является наиболее частой причиной стеноза почечных артерий. Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Другой причиной стеноза почечной артерии является фибромышечная дисплазия (ФМД). Хотя причина ящура не ясна, она отличается тем, что вызвана не накоплением бляшек, а сужением самих стенок кровеносных сосудов. Ящур чаще встречается у женщин, и его следует учитывать у молодых людей, у которых развивается высокое кровяное давление.
Дополнительные причины включают:
- Артерииты.
- Лучевой фиброз.
- Артерии заблокированы трансплантатами.
Какие симптомы или признаки наблюдаются при почечной гипертензии?
Хотя почечную гипертензию трудно диагностировать и обычно она протекает бессимптомно, обратите внимание на следующие признаки:
- Высокое кровяное давление, которое не контролируется тремя или более лекарствами в максимальных дозах, включая диуретик.

- Высокое кровяное давление в молодом возрасте.
- Стабильное высокое кровяное давление, которое внезапно ухудшается или с трудом поддается контролю.
- Почки плохо работают, что может произойти внезапно.
- Сужение других артерий в теле, таких как ноги, мозг, глаза и другие.
- Внезапное накопление жидкости в легких, называемое отеком легких.
Определенные продукты или напитки ухудшают или улучшают почечную гипертензию?
В настоящее время не известны продукты или напитки, которые ухудшают или улучшают почечную гипертензию.
Диагностика и тесты
Как диагностируется почечная гипертензия?
Важно регулярно посещать своего поставщика медицинских услуг, чтобы убедиться, что показатели артериального давления проверяются и находятся в пределах нормы. Он или она может порекомендовать анализы крови.
Медицинский работник может получить сведения о возможном наличии сосудистого заболевания, тщательно собрав анамнез и проведя медицинский осмотр. Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Поставщики медицинских услуг могут заказать один из приведенных ниже методов визуализации для поиска суженных почечных артерий. Однако обнаружение сужения почечной артерии само по себе не означает, что ваше высокое кровяное давление связано с почечной гипертензией. У многих людей наблюдается сужение почечных артерий без высокого кровяного давления или с высоким кровяным давлением, которое не вызвано сужением (эссенциальная гипертензия). Медицинский работник должен будет использовать другие клинические подсказки, чтобы определить, связаны ли они между собой.
Визуализирующие исследования, которые можно провести для выявления сужения почечных артерий, включают:
- Дуплексное ультразвуковое исследование : Изображения этого теста могут показать закупорку почечной артерии или движение крови по близлежащим артериям со скоростью выше, чем нормальная скорость.
 Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией.
Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией. - Компьютерная томографическая ангиография, или КТА : Эта процедура использует как рентгеновские лучи, так и компьютерные технологии для создания изображений. Контрастное вещество вводится в вену на руке, чтобы лучше увидеть структуру артерий. Вы не спите во время этого теста и будете лежать на столе, который скользит в устройство в форме пончика, где делаются рентгеновские снимки. Тест довольно быстрый. Клаустрофобия не является серьезной проблемой для этого теста. Поскольку используются рентгеновские лучи, вы подвергаетесь некоторому облучению. Эта процедура не подходит для пациентов с плохой функцией почек из-за контрастного вещества.

- Магнитно-резонансная ангиограмма или MRA : Изображения этого теста показывают кровоток и функции органов без использования рентгеновских лучей. Контрастное вещество может быть введено в вену на руке, чтобы лучше увидеть структуру ваших артерий. Вы остаетесь в сознании, хотя при необходимости можно использовать миорелаксант. Вы неподвижно лежите на столе, который скользит в устройство в форме туннеля. В этом исследовании нет радиационного облучения. Клаустрофобия может быть проблемой с MRA, поскольку трубка довольно узкая.
- Катетерная ангиограмма : Особый вид рентгенографии, при котором катетер или тонкая гибкая трубка вводится через крупные артерии в почечную артерию. Это часто происходит из-за небольшой щели в паху. Пациент обычно бодрствует, хотя во время процедуры можно дать мышечный релаксант, чтобы уменьшить беспокойство. Через катетер вводят контрастное вещество или цветной краситель, чтобы почечная артерия была более четко видна на рентгенограмме.
 Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Управление и лечение
Какие лекарства могут помочь в лечении почечной гипертензии?
Если ваш лечащий врач подозревает, что у вас может быть почечная гипертензия, скорее всего, вы уже принимаете лекарства для контроля артериального давления. Есть много различных типов лекарств от высокого кровяного давления. Все по-разному реагируют на лекарства. Ваш лечащий врач решит, какой тип лучше. Помните:
- Во многих случаях может потребоваться несколько видов лекарств.

- Время от времени может потребоваться изменение количества и типа лекарства.
- Принимайте все лекарства точно так, как их прописал ваш лечащий врач.
Цель – снизить кровяное давление. При почечной гипертензии два конкретных типа лекарств могут лучше контролировать артериальное давление:
- Ингибиторы ангиотензинпревращающего фермента (АПФ).
- Блокаторы ангиотензиновых рецепторов (БРА).
Эти лекарства редко назначают одновременно. В некоторых случаях стеноза почечной артерии, когда обе артерии сужены, эти препараты могут вызывать снижение функции почек. Важно, чтобы ваш поставщик медицинских услуг проверил анализ крови на функцию почек через одну-две недели после начала или корректировки приема этих лекарств. В дополнение к ингибитору АПФ или БРА могут быть назначены диуретики или водные таблетки, чтобы помочь вашим почкам удалить лишнюю жидкость из крови. Водяные таблетки заставят вас чаще мочиться.
Какие процедуры могут помочь в лечении почечной гипертензии?
Ангиопластика со стентированием — это инвазивная процедура, которая способствует более свободному току крови по артерии к почке. Это вариант для тех, у кого:
Это вариант для тех, у кого:
- Тяжелое сужение почечной артерии.
- Артериальное давление, которое нельзя контролировать с помощью лекарств.
- Почки, которые плохо работают и быстро ухудшаются.
При ангиопластике медицинский работник (возможно, кардиолог, рентгенолог или сосудистый хирург, в зависимости от того, кто выполняет эти процедуры в вашем регионе) вводит катетер в небольшой прокол над артерией на руке или в паху. Этот катетер переносит крошечный надувной баллон в заблокированную область. Там баллон надувают и сдувают (ангиопластика) несколько раз, чтобы прижать бляшку к стенкам артерии, расширяя сосуд. После процедуры из организма удаляют баллон и катетер. Стентирование обычно необходимо в дополнение к ангиопластике.
При стентировании через катетер вводится крошечная сетчатая трубка, называемая стентом. Как и баллон при ангиопластике, стент вводится в суженную область почечной артерии и размещается для обеспечения поддержки, удерживая артерию открытой. Стент остается на месте навсегда.
Стент остается на месте навсегда.
Необходима ли операция для лечения почечной гипертензии?
Если состояние не улучшается с помощью лекарств и/или ангиопластики, или сужение рецидивирует или не может быть стентировано по какой-либо причине, вариантом может быть операция почечного шунтирования. Взяв вену или синтетическую трубку, чтобы соединить почку с аортой, хирург создает альтернативный путь или обходной путь, по которому кровь течет по заблокированной артерии в вашу почку. Эта процедура сложна и сопряжена с высоким риском и используется редко.
Насколько успех медицины соотносится с успехом процедур?
Не было доказано, что ангиопластика и стентирование лучше, чем контроль артериального давления с помощью лекарств. Это связано с тем, что у большинства людей стеноз почечной артерии может присутствовать, но не вызывает высокого кровяного давления. В таких случаях открытие артерии не приведет к улучшению артериального давления.
Рекомендуется, чтобы эта процедура была зарезервирована для тех, чье кровяное давление не может контролироваться лекарствами, которые испытывают неприемлемые побочные эффекты от своих лекарств от кровяного давления, у которых развилось быстрое ухудшение функции почек или у которых есть быстрое накопление жидкости в их легкие, называемые вспышкой отека легких.
Что я могу сделать, чтобы облегчить симптомы почечной гипертензии?
Не существует домашних средств, которые могли бы помочь при почечной гипертензии. Тем не менее, вы всегда должны принимать лекарства в соответствии с предписаниями, питаться здоровой пищей и следовать инструкциям своего лечащего врача.
Излечима ли почечная гипертензия?
Теоретически, если стеноз почечной артерии реверсирован, гипертония должна улучшиться.
Есть ли осложнения?
Если у вас почечная гипертензия, у вас могут возникнуть следующие осложнения, вызванные высоким кровяным давлением, в том числе:
- Почечная недостаточность.
- Инфаркт миокарда.
- Инсульт.
- Отек легких.
- Ретинопатия.
- Гипертрофия левого желудочка.
- Застойная сердечная недостаточность.
- Аневризма.
- Сосудистая деменция.
Профилактика
Что я могу сделать, чтобы контролировать свое высокое кровяное давление?
Здоровый образ жизни является ключом к контролю любого типа гипертонии. Может помочь изменение повседневных привычек, например:
Может помочь изменение повседневных привычек, например:
- Соблюдение диеты, полезной для сердца : Выбирайте фрукты, овощи, злаки и нежирные молочные продукты.
- Регулярные физические упражнения , не менее 30 минут в день умеренной активности, такой как ходьба (проконсультируйтесь с вашим лечащим врачом, прежде чем начинать программу упражнений).
- Поддержание веса под контролем : При необходимости проконсультируйтесь со своим лечащим врачом относительно программы снижения веса.
- Отказ от курения , если вы курите.
- Сокращение употребления алкогольных напитков .
- Ограничение потребления кофеина .
- Ограничение натрия (соли) в вашем рационе : Прочтите этикетки пищевых продуктов, чтобы узнать, сколько натрия содержится в одной порции.
- Уменьшение и предотвращение стресса, когда это возможно : Многие люди считают, что регулярная медитация или йога помогают.

Перспективы/прогноз
Является ли почечная гипертензия смертельной?
Если вы не будете лечить почечную гипертензию, у вас может развиться терминальная стадия почечной недостаточности (ваша почка больше не будет работать). Среднее время выживания человека с терминальной стадией почечной недостаточности составляет около двух лет.
Жить с
Как мне позаботиться о себе?
Принимайте лекарства и делайте все возможное, чтобы снизить кровяное давление. Держите свое тело здоровым, правильно питаясь, занимаясь спортом и бросая курить. Следите за своими назначениями с вашим поставщиком медицинских услуг.
Какие вопросы я должен задать своему лечащему врачу о почечной гипертензии?
- Насколько высокое у меня артериальное давление?
- Какие лекарства мне следует принимать?
- Должен ли я делать операцию?
Записка из клиники Кливленда
Почечная гипертензия — очень серьезное заболевание. Вы и ваш поставщик медицинских услуг должны уделять пристальное внимание своему кровяному давлению. Среди прочих осложнений высокое кровяное давление (гипертония) может вызвать сердечный приступ, аневризму и инсульт. Посоветуйтесь со своим лечащим врачом, чтобы подобрать наилучшее лечение, обязательно принимайте все лекарства и в точности следуйте всем послеоперационным инструкциям.
Вы и ваш поставщик медицинских услуг должны уделять пристальное внимание своему кровяному давлению. Среди прочих осложнений высокое кровяное давление (гипертония) может вызвать сердечный приступ, аневризму и инсульт. Посоветуйтесь со своим лечащим врачом, чтобы подобрать наилучшее лечение, обязательно принимайте все лекарства и в точности следуйте всем послеоперационным инструкциям.
Почечная гипертензия: причина и лечение
Обзор
Что такое почечная гипертензия?
Почечная гипертензия (или реноваскулярная гипертензия) — это высокое кровяное давление, вызванное сужением артерий, несущих кровь к почкам. Его также иногда называют стенозом почечной артерии. Поскольку ваши почки не получают достаточного количества крови, они реагируют, вырабатывая гормон, который вызывает повышение артериального давления.
Это состояние является излечимой формой высокого кровяного давления при правильном диагностировании.
Что такое высокое кровяное давление?
Артериальное давление — это сила давления крови на стенки артерий, когда сердце прокачивает кровь по телу. Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Как высокое кровяное давление влияет на почки?
Высокое кровяное давление увеличивает нагрузку на кровеносные сосуды в почках, в том числе на фильтрующие элементы, отвечающие за очистку крови. Со временем эти кровеносные сосуды могут утолщаться, как и другие части тела, а фильтрующие элементы могут образовывать рубцы. Оба эти изменения могут привести к тому, что ваши почки перестанут работать должным образом (хроническое заболевание почек), и они перестанут выполнять свою работу — удалять отходы и лишнюю жидкость из вашего тела. Когда ваши почки не работают должным образом, они могут вызвать дальнейшее повышение кровяного давления, высвобождая определенные гормоны или вызывая задержку соли и воды в вашем теле.
Высокое кровяное давление является одной из основных причин почечной недостаточности.
Насколько распространена почечная гипертензия?
Более 72 миллионов американцев страдают гипертонией. Менее чем в двух процентах случаев наблюдается почечная гипертензия.
Кто чаще страдает почечной гипертензией?
Мужчины и женщины в возрасте 67 лет и старше чаще страдают почечной гипертензией, но ею можно заболеть в любом возрасте. У вас больше шансов получить почечную гипертензию, если вы европеоид, а не афроамериканец.
Симптомы и причины
Что вызывает почечную гипертензию?
Почечная гипертензия вызывается частичной или полной закупоркой артерий, снабжающих кровью почки. Эти почечные (почечные) артерии несут кровь, богатую кислородом и питательными веществами, от сердца к почкам. Если ваши почки не получают достаточного количества крови или кислорода, это может быть связано с сужением этих почечных артерий, что называется стенозом почечной артерии.
Атеросклероз, или уплотнение артерий, является наиболее частой причиной стеноза почечных артерий. Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Другой причиной стеноза почечной артерии является фибромышечная дисплазия (ФМД). Хотя причина ящура не ясна, она отличается тем, что вызвана не накоплением бляшек, а сужением самих стенок кровеносных сосудов. Ящур чаще встречается у женщин, и его следует учитывать у молодых людей, у которых развивается высокое кровяное давление.
Дополнительные причины включают:
- Артерииты.
- Лучевой фиброз.
- Артерии заблокированы трансплантатами.
Какие симптомы или признаки наблюдаются при почечной гипертензии?
Хотя почечную гипертензию трудно диагностировать и обычно она протекает бессимптомно, обратите внимание на следующие признаки:
- Высокое кровяное давление, которое не контролируется тремя или более лекарствами в максимальных дозах, включая диуретик.

- Высокое кровяное давление в молодом возрасте.
- Стабильное высокое кровяное давление, которое внезапно ухудшается или с трудом поддается контролю.
- Почки плохо работают, что может произойти внезапно.
- Сужение других артерий в теле, таких как ноги, мозг, глаза и другие.
- Внезапное накопление жидкости в легких, называемое отеком легких.
Определенные продукты или напитки ухудшают или улучшают почечную гипертензию?
В настоящее время не известны продукты или напитки, которые ухудшают или улучшают почечную гипертензию.
Диагностика и тесты
Как диагностируется почечная гипертензия?
Важно регулярно посещать своего поставщика медицинских услуг, чтобы убедиться, что показатели артериального давления проверяются и находятся в пределах нормы. Он или она может порекомендовать анализы крови.
Медицинский работник может получить сведения о возможном наличии сосудистого заболевания, тщательно собрав анамнез и проведя медицинский осмотр. Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Поставщики медицинских услуг могут заказать один из приведенных ниже методов визуализации для поиска суженных почечных артерий. Однако обнаружение сужения почечной артерии само по себе не означает, что ваше высокое кровяное давление связано с почечной гипертензией. У многих людей наблюдается сужение почечных артерий без высокого кровяного давления или с высоким кровяным давлением, которое не вызвано сужением (эссенциальная гипертензия). Медицинский работник должен будет использовать другие клинические подсказки, чтобы определить, связаны ли они между собой.
Визуализирующие исследования, которые можно провести для выявления сужения почечных артерий, включают:
- Дуплексное ультразвуковое исследование : Изображения этого теста могут показать закупорку почечной артерии или движение крови по близлежащим артериям со скоростью выше, чем нормальная скорость.
 Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией.
Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией. - Компьютерная томографическая ангиография, или КТА : Эта процедура использует как рентгеновские лучи, так и компьютерные технологии для создания изображений. Контрастное вещество вводится в вену на руке, чтобы лучше увидеть структуру артерий. Вы не спите во время этого теста и будете лежать на столе, который скользит в устройство в форме пончика, где делаются рентгеновские снимки. Тест довольно быстрый. Клаустрофобия не является серьезной проблемой для этого теста. Поскольку используются рентгеновские лучи, вы подвергаетесь некоторому облучению. Эта процедура не подходит для пациентов с плохой функцией почек из-за контрастного вещества.

- Магнитно-резонансная ангиограмма или MRA : Изображения этого теста показывают кровоток и функции органов без использования рентгеновских лучей. Контрастное вещество может быть введено в вену на руке, чтобы лучше увидеть структуру ваших артерий. Вы остаетесь в сознании, хотя при необходимости можно использовать миорелаксант. Вы неподвижно лежите на столе, который скользит в устройство в форме туннеля. В этом исследовании нет радиационного облучения. Клаустрофобия может быть проблемой с MRA, поскольку трубка довольно узкая.
- Катетерная ангиограмма : Особый вид рентгенографии, при котором катетер или тонкая гибкая трубка вводится через крупные артерии в почечную артерию. Это часто происходит из-за небольшой щели в паху. Пациент обычно бодрствует, хотя во время процедуры можно дать мышечный релаксант, чтобы уменьшить беспокойство. Через катетер вводят контрастное вещество или цветной краситель, чтобы почечная артерия была более четко видна на рентгенограмме.
 Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Управление и лечение
Какие лекарства могут помочь в лечении почечной гипертензии?
Если ваш лечащий врач подозревает, что у вас может быть почечная гипертензия, скорее всего, вы уже принимаете лекарства для контроля артериального давления. Есть много различных типов лекарств от высокого кровяного давления. Все по-разному реагируют на лекарства. Ваш лечащий врач решит, какой тип лучше. Помните:
- Во многих случаях может потребоваться несколько видов лекарств.

- Время от времени может потребоваться изменение количества и типа лекарства.
- Принимайте все лекарства точно так, как их прописал ваш лечащий врач.
Цель – снизить кровяное давление. При почечной гипертензии два конкретных типа лекарств могут лучше контролировать артериальное давление:
- Ингибиторы ангиотензинпревращающего фермента (АПФ).
- Блокаторы ангиотензиновых рецепторов (БРА).
Эти лекарства редко назначают одновременно. В некоторых случаях стеноза почечной артерии, когда обе артерии сужены, эти препараты могут вызывать снижение функции почек. Важно, чтобы ваш поставщик медицинских услуг проверил анализ крови на функцию почек через одну-две недели после начала или корректировки приема этих лекарств. В дополнение к ингибитору АПФ или БРА могут быть назначены диуретики или водные таблетки, чтобы помочь вашим почкам удалить лишнюю жидкость из крови. Водяные таблетки заставят вас чаще мочиться.
Какие процедуры могут помочь в лечении почечной гипертензии?
Ангиопластика со стентированием — это инвазивная процедура, которая способствует более свободному току крови по артерии к почке. Это вариант для тех, у кого:
Это вариант для тех, у кого:
- Тяжелое сужение почечной артерии.
- Артериальное давление, которое нельзя контролировать с помощью лекарств.
- Почки, которые плохо работают и быстро ухудшаются.
При ангиопластике медицинский работник (возможно, кардиолог, рентгенолог или сосудистый хирург, в зависимости от того, кто выполняет эти процедуры в вашем регионе) вводит катетер в небольшой прокол над артерией на руке или в паху. Этот катетер переносит крошечный надувной баллон в заблокированную область. Там баллон надувают и сдувают (ангиопластика) несколько раз, чтобы прижать бляшку к стенкам артерии, расширяя сосуд. После процедуры из организма удаляют баллон и катетер. Стентирование обычно необходимо в дополнение к ангиопластике.
При стентировании через катетер вводится крошечная сетчатая трубка, называемая стентом. Как и баллон при ангиопластике, стент вводится в суженную область почечной артерии и размещается для обеспечения поддержки, удерживая артерию открытой. Стент остается на месте навсегда.
Стент остается на месте навсегда.
Необходима ли операция для лечения почечной гипертензии?
Если состояние не улучшается с помощью лекарств и/или ангиопластики, или сужение рецидивирует или не может быть стентировано по какой-либо причине, вариантом может быть операция почечного шунтирования. Взяв вену или синтетическую трубку, чтобы соединить почку с аортой, хирург создает альтернативный путь или обходной путь, по которому кровь течет по заблокированной артерии в вашу почку. Эта процедура сложна и сопряжена с высоким риском и используется редко.
Насколько успех медицины соотносится с успехом процедур?
Не было доказано, что ангиопластика и стентирование лучше, чем контроль артериального давления с помощью лекарств. Это связано с тем, что у большинства людей стеноз почечной артерии может присутствовать, но не вызывает высокого кровяного давления. В таких случаях открытие артерии не приведет к улучшению артериального давления.
Рекомендуется, чтобы эта процедура была зарезервирована для тех, чье кровяное давление не может контролироваться лекарствами, которые испытывают неприемлемые побочные эффекты от своих лекарств от кровяного давления, у которых развилось быстрое ухудшение функции почек или у которых есть быстрое накопление жидкости в их легкие, называемые вспышкой отека легких.
Что я могу сделать, чтобы облегчить симптомы почечной гипертензии?
Не существует домашних средств, которые могли бы помочь при почечной гипертензии. Тем не менее, вы всегда должны принимать лекарства в соответствии с предписаниями, питаться здоровой пищей и следовать инструкциям своего лечащего врача.
Излечима ли почечная гипертензия?
Теоретически, если стеноз почечной артерии реверсирован, гипертония должна улучшиться.
Есть ли осложнения?
Если у вас почечная гипертензия, у вас могут возникнуть следующие осложнения, вызванные высоким кровяным давлением, в том числе:
- Почечная недостаточность.
- Инфаркт миокарда.
- Инсульт.
- Отек легких.
- Ретинопатия.
- Гипертрофия левого желудочка.
- Застойная сердечная недостаточность.
- Аневризма.
- Сосудистая деменция.
Профилактика
Что я могу сделать, чтобы контролировать свое высокое кровяное давление?
Здоровый образ жизни является ключом к контролю любого типа гипертонии. Может помочь изменение повседневных привычек, например:
Может помочь изменение повседневных привычек, например:
- Соблюдение диеты, полезной для сердца : Выбирайте фрукты, овощи, злаки и нежирные молочные продукты.
- Регулярные физические упражнения , не менее 30 минут в день умеренной активности, такой как ходьба (проконсультируйтесь с вашим лечащим врачом, прежде чем начинать программу упражнений).
- Поддержание веса под контролем : При необходимости проконсультируйтесь со своим лечащим врачом относительно программы снижения веса.
- Отказ от курения , если вы курите.
- Сокращение употребления алкогольных напитков .
- Ограничение потребления кофеина .
- Ограничение натрия (соли) в вашем рационе : Прочтите этикетки пищевых продуктов, чтобы узнать, сколько натрия содержится в одной порции.
- Уменьшение и предотвращение стресса, когда это возможно : Многие люди считают, что регулярная медитация или йога помогают.

Перспективы/прогноз
Является ли почечная гипертензия смертельной?
Если вы не будете лечить почечную гипертензию, у вас может развиться терминальная стадия почечной недостаточности (ваша почка больше не будет работать). Среднее время выживания человека с терминальной стадией почечной недостаточности составляет около двух лет.
Жить с
Как мне позаботиться о себе?
Принимайте лекарства и делайте все возможное, чтобы снизить кровяное давление. Держите свое тело здоровым, правильно питаясь, занимаясь спортом и бросая курить. Следите за своими назначениями с вашим поставщиком медицинских услуг.
Какие вопросы я должен задать своему лечащему врачу о почечной гипертензии?
- Насколько высокое у меня артериальное давление?
- Какие лекарства мне следует принимать?
- Должен ли я делать операцию?
Записка из клиники Кливленда
Почечная гипертензия — очень серьезное заболевание. Вы и ваш поставщик медицинских услуг должны уделять пристальное внимание своему кровяному давлению. Среди прочих осложнений высокое кровяное давление (гипертония) может вызвать сердечный приступ, аневризму и инсульт. Посоветуйтесь со своим лечащим врачом, чтобы подобрать наилучшее лечение, обязательно принимайте все лекарства и в точности следуйте всем послеоперационным инструкциям.
Вы и ваш поставщик медицинских услуг должны уделять пристальное внимание своему кровяному давлению. Среди прочих осложнений высокое кровяное давление (гипертония) может вызвать сердечный приступ, аневризму и инсульт. Посоветуйтесь со своим лечащим врачом, чтобы подобрать наилучшее лечение, обязательно принимайте все лекарства и в точности следуйте всем послеоперационным инструкциям.
Почечная гипертензия: причина и лечение
Обзор
Что такое почечная гипертензия?
Почечная гипертензия (или реноваскулярная гипертензия) — это высокое кровяное давление, вызванное сужением артерий, несущих кровь к почкам. Его также иногда называют стенозом почечной артерии. Поскольку ваши почки не получают достаточного количества крови, они реагируют, вырабатывая гормон, который вызывает повышение артериального давления.
Это состояние является излечимой формой высокого кровяного давления при правильном диагностировании.
Что такое высокое кровяное давление?
Артериальное давление — это сила давления крови на стенки артерий, когда сердце прокачивает кровь по телу. Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Как высокое кровяное давление влияет на почки?
Высокое кровяное давление увеличивает нагрузку на кровеносные сосуды в почках, в том числе на фильтрующие элементы, отвечающие за очистку крови. Со временем эти кровеносные сосуды могут утолщаться, как и другие части тела, а фильтрующие элементы могут образовывать рубцы. Оба эти изменения могут привести к тому, что ваши почки перестанут работать должным образом (хроническое заболевание почек), и они перестанут выполнять свою работу — удалять отходы и лишнюю жидкость из вашего тела. Когда ваши почки не работают должным образом, они могут вызвать дальнейшее повышение кровяного давления, высвобождая определенные гормоны или вызывая задержку соли и воды в вашем теле.
Высокое кровяное давление является одной из основных причин почечной недостаточности.
Насколько распространена почечная гипертензия?
Более 72 миллионов американцев страдают гипертонией. Менее чем в двух процентах случаев наблюдается почечная гипертензия.
Кто чаще страдает почечной гипертензией?
Мужчины и женщины в возрасте 67 лет и старше чаще страдают почечной гипертензией, но ею можно заболеть в любом возрасте. У вас больше шансов получить почечную гипертензию, если вы европеоид, а не афроамериканец.
Симптомы и причины
Что вызывает почечную гипертензию?
Почечная гипертензия вызывается частичной или полной закупоркой артерий, снабжающих кровью почки. Эти почечные (почечные) артерии несут кровь, богатую кислородом и питательными веществами, от сердца к почкам. Если ваши почки не получают достаточного количества крови или кислорода, это может быть связано с сужением этих почечных артерий, что называется стенозом почечной артерии.
Атеросклероз, или уплотнение артерий, является наиболее частой причиной стеноза почечных артерий. Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Другой причиной стеноза почечной артерии является фибромышечная дисплазия (ФМД). Хотя причина ящура не ясна, она отличается тем, что вызвана не накоплением бляшек, а сужением самих стенок кровеносных сосудов. Ящур чаще встречается у женщин, и его следует учитывать у молодых людей, у которых развивается высокое кровяное давление.
Дополнительные причины включают:
- Артерииты.
- Лучевой фиброз.
- Артерии заблокированы трансплантатами.
Какие симптомы или признаки наблюдаются при почечной гипертензии?
Хотя почечную гипертензию трудно диагностировать и обычно она протекает бессимптомно, обратите внимание на следующие признаки:
- Высокое кровяное давление, которое не контролируется тремя или более лекарствами в максимальных дозах, включая диуретик.

- Высокое кровяное давление в молодом возрасте.
- Стабильное высокое кровяное давление, которое внезапно ухудшается или с трудом поддается контролю.
- Почки плохо работают, что может произойти внезапно.
- Сужение других артерий в теле, таких как ноги, мозг, глаза и другие.
- Внезапное накопление жидкости в легких, называемое отеком легких.
Определенные продукты или напитки ухудшают или улучшают почечную гипертензию?
В настоящее время не известны продукты или напитки, которые ухудшают или улучшают почечную гипертензию.
Диагностика и тесты
Как диагностируется почечная гипертензия?
Важно регулярно посещать своего поставщика медицинских услуг, чтобы убедиться, что показатели артериального давления проверяются и находятся в пределах нормы. Он или она может порекомендовать анализы крови.
Медицинский работник может получить сведения о возможном наличии сосудистого заболевания, тщательно собрав анамнез и проведя медицинский осмотр. Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Поставщики медицинских услуг могут заказать один из приведенных ниже методов визуализации для поиска суженных почечных артерий. Однако обнаружение сужения почечной артерии само по себе не означает, что ваше высокое кровяное давление связано с почечной гипертензией. У многих людей наблюдается сужение почечных артерий без высокого кровяного давления или с высоким кровяным давлением, которое не вызвано сужением (эссенциальная гипертензия). Медицинский работник должен будет использовать другие клинические подсказки, чтобы определить, связаны ли они между собой.
Визуализирующие исследования, которые можно провести для выявления сужения почечных артерий, включают:
- Дуплексное ультразвуковое исследование : Изображения этого теста могут показать закупорку почечной артерии или движение крови по близлежащим артериям со скоростью выше, чем нормальная скорость.
 Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией.
Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией. - Компьютерная томографическая ангиография, или КТА : Эта процедура использует как рентгеновские лучи, так и компьютерные технологии для создания изображений. Контрастное вещество вводится в вену на руке, чтобы лучше увидеть структуру артерий. Вы не спите во время этого теста и будете лежать на столе, который скользит в устройство в форме пончика, где делаются рентгеновские снимки. Тест довольно быстрый. Клаустрофобия не является серьезной проблемой для этого теста. Поскольку используются рентгеновские лучи, вы подвергаетесь некоторому облучению. Эта процедура не подходит для пациентов с плохой функцией почек из-за контрастного вещества.

- Магнитно-резонансная ангиограмма или MRA : Изображения этого теста показывают кровоток и функции органов без использования рентгеновских лучей. Контрастное вещество может быть введено в вену на руке, чтобы лучше увидеть структуру ваших артерий. Вы остаетесь в сознании, хотя при необходимости можно использовать миорелаксант. Вы неподвижно лежите на столе, который скользит в устройство в форме туннеля. В этом исследовании нет радиационного облучения. Клаустрофобия может быть проблемой с MRA, поскольку трубка довольно узкая.
- Катетерная ангиограмма : Особый вид рентгенографии, при котором катетер или тонкая гибкая трубка вводится через крупные артерии в почечную артерию. Это часто происходит из-за небольшой щели в паху. Пациент обычно бодрствует, хотя во время процедуры можно дать мышечный релаксант, чтобы уменьшить беспокойство. Через катетер вводят контрастное вещество или цветной краситель, чтобы почечная артерия была более четко видна на рентгенограмме.
 Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Управление и лечение
Какие лекарства могут помочь в лечении почечной гипертензии?
Если ваш лечащий врач подозревает, что у вас может быть почечная гипертензия, скорее всего, вы уже принимаете лекарства для контроля артериального давления. Есть много различных типов лекарств от высокого кровяного давления. Все по-разному реагируют на лекарства. Ваш лечащий врач решит, какой тип лучше. Помните:
- Во многих случаях может потребоваться несколько видов лекарств.

- Время от времени может потребоваться изменение количества и типа лекарства.
- Принимайте все лекарства точно так, как их прописал ваш лечащий врач.
Цель – снизить кровяное давление. При почечной гипертензии два конкретных типа лекарств могут лучше контролировать артериальное давление:
- Ингибиторы ангиотензинпревращающего фермента (АПФ).
- Блокаторы ангиотензиновых рецепторов (БРА).
Эти лекарства редко назначают одновременно. В некоторых случаях стеноза почечной артерии, когда обе артерии сужены, эти препараты могут вызывать снижение функции почек. Важно, чтобы ваш поставщик медицинских услуг проверил анализ крови на функцию почек через одну-две недели после начала или корректировки приема этих лекарств. В дополнение к ингибитору АПФ или БРА могут быть назначены диуретики или водные таблетки, чтобы помочь вашим почкам удалить лишнюю жидкость из крови. Водяные таблетки заставят вас чаще мочиться.
Какие процедуры могут помочь в лечении почечной гипертензии?
Ангиопластика со стентированием — это инвазивная процедура, которая способствует более свободному току крови по артерии к почке. Это вариант для тех, у кого:
Это вариант для тех, у кого:
- Тяжелое сужение почечной артерии.
- Артериальное давление, которое нельзя контролировать с помощью лекарств.
- Почки, которые плохо работают и быстро ухудшаются.
При ангиопластике медицинский работник (возможно, кардиолог, рентгенолог или сосудистый хирург, в зависимости от того, кто выполняет эти процедуры в вашем регионе) вводит катетер в небольшой прокол над артерией на руке или в паху. Этот катетер переносит крошечный надувной баллон в заблокированную область. Там баллон надувают и сдувают (ангиопластика) несколько раз, чтобы прижать бляшку к стенкам артерии, расширяя сосуд. После процедуры из организма удаляют баллон и катетер. Стентирование обычно необходимо в дополнение к ангиопластике.
При стентировании через катетер вводится крошечная сетчатая трубка, называемая стентом. Как и баллон при ангиопластике, стент вводится в суженную область почечной артерии и размещается для обеспечения поддержки, удерживая артерию открытой. Стент остается на месте навсегда.
Стент остается на месте навсегда.
Необходима ли операция для лечения почечной гипертензии?
Если состояние не улучшается с помощью лекарств и/или ангиопластики, или сужение рецидивирует или не может быть стентировано по какой-либо причине, вариантом может быть операция почечного шунтирования. Взяв вену или синтетическую трубку, чтобы соединить почку с аортой, хирург создает альтернативный путь или обходной путь, по которому кровь течет по заблокированной артерии в вашу почку. Эта процедура сложна и сопряжена с высоким риском и используется редко.
Насколько успех медицины соотносится с успехом процедур?
Не было доказано, что ангиопластика и стентирование лучше, чем контроль артериального давления с помощью лекарств. Это связано с тем, что у большинства людей стеноз почечной артерии может присутствовать, но не вызывает высокого кровяного давления. В таких случаях открытие артерии не приведет к улучшению артериального давления.
Рекомендуется, чтобы эта процедура была зарезервирована для тех, чье кровяное давление не может контролироваться лекарствами, которые испытывают неприемлемые побочные эффекты от своих лекарств от кровяного давления, у которых развилось быстрое ухудшение функции почек или у которых есть быстрое накопление жидкости в их легкие, называемые вспышкой отека легких.
Что я могу сделать, чтобы облегчить симптомы почечной гипертензии?
Не существует домашних средств, которые могли бы помочь при почечной гипертензии. Тем не менее, вы всегда должны принимать лекарства в соответствии с предписаниями, питаться здоровой пищей и следовать инструкциям своего лечащего врача.
Излечима ли почечная гипертензия?
Теоретически, если стеноз почечной артерии реверсирован, гипертония должна улучшиться.
Есть ли осложнения?
Если у вас почечная гипертензия, у вас могут возникнуть следующие осложнения, вызванные высоким кровяным давлением, в том числе:
- Почечная недостаточность.
- Инфаркт миокарда.
- Инсульт.
- Отек легких.
- Ретинопатия.
- Гипертрофия левого желудочка.
- Застойная сердечная недостаточность.
- Аневризма.
- Сосудистая деменция.
Профилактика
Что я могу сделать, чтобы контролировать свое высокое кровяное давление?
Здоровый образ жизни является ключом к контролю любого типа гипертонии. Может помочь изменение повседневных привычек, например:
Может помочь изменение повседневных привычек, например:
- Соблюдение диеты, полезной для сердца : Выбирайте фрукты, овощи, злаки и нежирные молочные продукты.
- Регулярные физические упражнения , не менее 30 минут в день умеренной активности, такой как ходьба (проконсультируйтесь с вашим лечащим врачом, прежде чем начинать программу упражнений).
- Поддержание веса под контролем : При необходимости проконсультируйтесь со своим лечащим врачом относительно программы снижения веса.
- Отказ от курения , если вы курите.
- Сокращение употребления алкогольных напитков .
- Ограничение потребления кофеина .
- Ограничение натрия (соли) в вашем рационе : Прочтите этикетки пищевых продуктов, чтобы узнать, сколько натрия содержится в одной порции.
- Уменьшение и предотвращение стресса, когда это возможно : Многие люди считают, что регулярная медитация или йога помогают.

Перспективы/прогноз
Является ли почечная гипертензия смертельной?
Если вы не будете лечить почечную гипертензию, у вас может развиться терминальная стадия почечной недостаточности (ваша почка больше не будет работать). Среднее время выживания человека с терминальной стадией почечной недостаточности составляет около двух лет.
Жить с
Как мне позаботиться о себе?
Принимайте лекарства и делайте все возможное, чтобы снизить кровяное давление. Держите свое тело здоровым, правильно питаясь, занимаясь спортом и бросая курить. Следите за своими назначениями с вашим поставщиком медицинских услуг.
Какие вопросы я должен задать своему лечащему врачу о почечной гипертензии?
- Насколько высокое у меня артериальное давление?
- Какие лекарства мне следует принимать?
- Должен ли я делать операцию?
Записка из клиники Кливленда
Почечная гипертензия — очень серьезное заболевание.


 м.н. первичный
м.н. первичный