Травматический шок стадии: виды, фазы, первая помощь. Тема 7
Шок, определение, виды
- Главная >
- Подразделения >
- Скорая помощь >
- Шок, определение, виды
Приём вызовов скорой помощи осуществляется ежедневно круглосуточно бесплатно
Телефоны: 8 (812) 702-49-21
Слово ШОК в переводе на русский язык означает – удар, сотрясение. Врачи его характеризуют как остро развивающийся, угрожающий жизни патологический процесс, обусловленный воздействием на организм сверхсильного патологического раздражителя и характеризующийся быстрым и тяжелым нарушением деятельности центральной нервной системы, кровообращения, дыхания и обмена веществ.
В зависимости от того, какой сверхсильный патологический
раздражитель подействовал, различают следующие виды шока:
травматический, ожоговый, гемолитический, анафилактический, лучевой,
электрошок, психический, септический и др.
Травматический (болевой) шок развивается при повреждении областей тела, обильно снабженных нервными окончаниями (таз, промежность, позвоночник, грудная и брюшная полости, крупные трубчатые кости).
Ожоговый шок возникает при ожогах, превышающих 10-15% поверхности тела.
Гемолитический шок – результат переливания крови, несовместимой по группе или резус-фактору.
Анафилактический шок – своеобразная реакция организма на введение чужеродного белка.
Лучевой шок – развивается при радиоактивном облучении.
Электрошок возникает при воздействии на организм электрического тока или молнии.
Кардиогенный шок возникает при остром нарушении питания сердечной мышцы (например-инфаркт миокарда).
Чаще других бывает травматический шок, поэтому мы более подробно остановимся на этом виде шока.
Пусковым моментом в развитии травматического шока является мощный
поток болевых импульсов в ЦНС, вследствие чего в ней возникает
возбуждение.
Вследствие патологических изменений в ЦНС падает сосудистый тонус, резко расширяется просвет периферических сосудов и кровь задерживается в мельчайших сосудах (капиллярах), поэтому резко снижается артериальное давление. Последнее приводит к ещё большему нарушению функций жизненно важных органов.
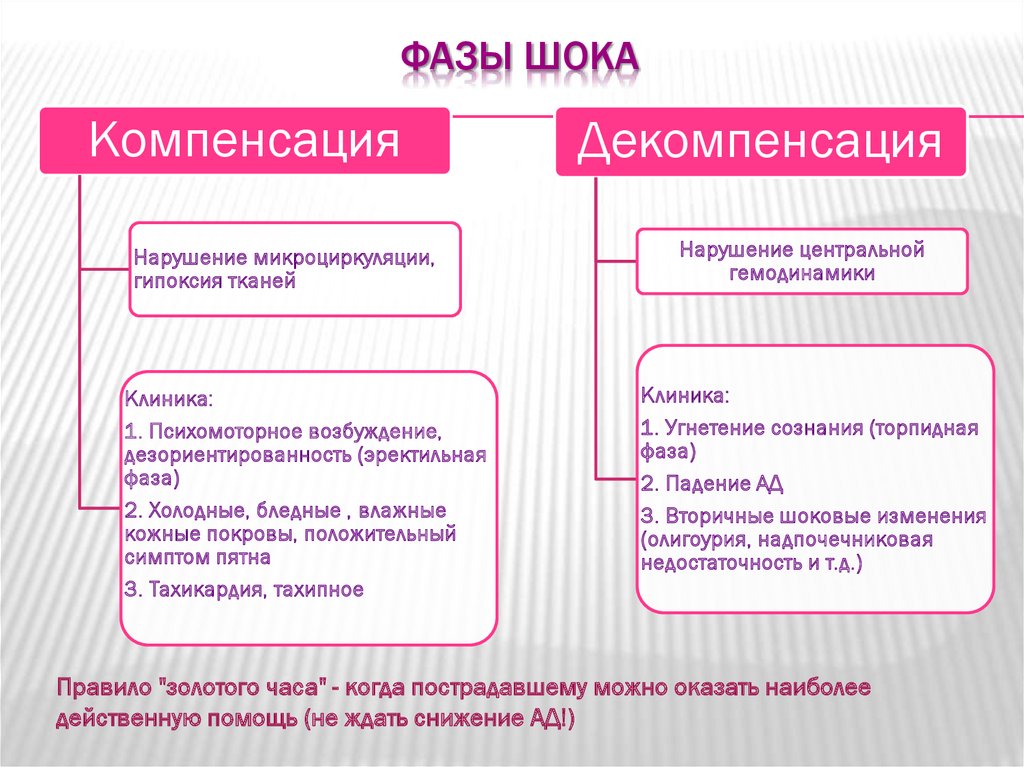
В течение шока различают две последовательно развивающиеся фазы:
возбуждение и торможение. Фаза возбуждения возникает вслед за
травмой, иногда может отсутствовать. В этой фазе пострадавший
подвижен, многословен, бледен. Зрачки расширены, пульс частый,
артериальное давление повышено. Сознание пострадавшего сохранено.
Тяжесть повреждения в этой фазе определить трудно. Можно ошибиться и
недооценить состояние пострадавшего.
В этой фазе пострадавший
подвижен, многословен, бледен. Зрачки расширены, пульс частый,
артериальное давление повышено. Сознание пострадавшего сохранено.
Тяжесть повреждения в этой фазе определить трудно. Можно ошибиться и
недооценить состояние пострадавшего.
Чаще всего приходится видеть пострадавшего в фазе торможения, она более длительная. В этой фазе пострадавший также находится в сознании, но он заторможен, на окружающее реагирует слабо, безучастен к своей судьбе, бледен, покрыт холодным потом. Пульс у него частый, слабого наполнения. Снижены артериальное давление и температура тела. Понижена болевая чувствительность. Состояние пострадавшего быстро ухудшается, поэтому на месте происшествия надо срочно провести противошоковые мероприятия. Особенно это важно у детей, так как шок у них наступает быстрее и протекает тяжелее.
При проведении противошоковых мероприятий, прежде всего,
необходимо остановить кровотечение. Дать пострадавшему болеутоляющие
и успокаивающие средства (анальгин, пентальгин, аспирин, настой
валерианы или пиона). Создать покой поврежденному участку тела с
помощью стандартных или импровизированных шин. Наложить на рану
стерильную повязку. В случаях ранения грудной клетки, осложненного
пневмотораксом (попадание воздуха в грудную клетку), наложить
герметичную повязку. К поврежденному месту приложить полиэтиленовый
мешочек со льдом или холодной водой. Дать пострадавшему (по
возможности) небольшое количество горячего чая или кофе, укутать
одеялом. Срочно и очень бережно транспортировать пострадавшего в
ближайшее лечебное учреждение.
Дать пострадавшему болеутоляющие
и успокаивающие средства (анальгин, пентальгин, аспирин, настой
валерианы или пиона). Создать покой поврежденному участку тела с
помощью стандартных или импровизированных шин. Наложить на рану
стерильную повязку. В случаях ранения грудной клетки, осложненного
пневмотораксом (попадание воздуха в грудную клетку), наложить
герметичную повязку. К поврежденному месту приложить полиэтиленовый
мешочек со льдом или холодной водой. Дать пострадавшему (по
возможности) небольшое количество горячего чая или кофе, укутать
одеялом. Срочно и очень бережно транспортировать пострадавшего в
ближайшее лечебное учреждение.
Страница не найдена
Размер:
AAA
Цвет: C C C
Изображения Вкл. Выкл.
Обычная версия сайта
RUENBY
Гомельский государственный
медицинский университет
- Университет
- Университет
- История
- Руководство
- Устав и Символика
- Воспитательная деятельность
- Организация образовательного процесса
- Международное сотрудничество
- Система менеджмента качества
- Факультеты
- Кафедры
- Подразделения
- Первичная профсоюзная организация работников
- Издания университета
- Гордость университета
- Выпускник-2021
- Первичная организация «Белорусский союз женщин»
- Одно окно
- ГомГМУ в международных рейтингах
- Структура университета
- Абитуриентам
- Приёмная комиссия
- Целевая подготовка
- Заключение, расторжение «целевого» договора
- Льготы для молодых специалистов
- Архив проходных баллов
- Карта и маршрут проезда
- Порядок приёма на 2023 год
- Специальности
- Контрольные цифры приёма в 2022 году
- Стоимость обучения
- Информация о ходе приёма документов
- Приём документов и время работы приёмной комиссии
- Порядок приёма граждан РФ, Кыргызстана, Таджикистана, Казахстана
- Pепетиционное тестирование
- Горячая линия по вопросам вступительной кампании
- Олимпиада
- Студентам
- Первокурснику
- Расписание занятий
- Расписание экзаменов
- Информация для студентов
- Студенческий клуб
- Спортивный клуб
- Общежитие
- Нормативные документы
- Практика
- Стоимость обучения
- Безопасность жизнедеятельности
- БРСМ
- Профком студентов
- Учебный центр практической подготовки и симуляционного обучения
- Многофункциональная карточка студента
- Анкетирование студентов
- Выпускникам
- Интернатура и клиническая ординатура
- Докторантура
- Аспирантура
- Магистратура
- Распределение
- Врачам и специалистам
- Профессорский консультативный центр
- Факультет повышения квалификации и переподготовки
- Иностранным гражданам
- Факультет иностранных студентов
- Стоимость обучения
- Регистрация и визы
- Полезная информация
- Правила приёма
- Информация о возможностях и условиях приема в 2022 году
- Официальные представители ГомГМУ по набору студентов
- Страхование иностранных граждан
- Приём на Подготовительное отделение иностранных граждан
- Прием иностранных граждан для обучения на английском языке / Training of foreign students in English
- Повышение квалификации и переподготовка для иностранных граждан
- Научная деятельность
- Направления научной деятельности
- Научно-педагогические школы
- Студенчеcкое научное общество
- Инновационные технологии в ГомГМУ
- Научно-исследовательская часть
- Научно-исследовательская лаборатория
- Конкурсы, гранты, стипендии
- Работа комитета по этике
- Научные мероприятия
- В помощь исследователю
- Диссертационный совет
- «Горизонт Европа»
- Патенты
- Инструкции на метод
- Совет молодых ученых
- Госпрограмма (ЧАЭС)
- Главная
Геморрагический шок — StatPearls — NCBI Bookshelf
Непрерывное обучение
Шок относится к неадекватной перфузии тканей из-за дисбаланса между потребностью тканей в кислороде и способностью организма его обеспечивать. Классически выделяют четыре категории шока: гиповолемический, кардиогенный, обструктивный и распределительный шок. Гиповолемический шок возникает при снижении внутрисосудистого объема до уровня сердечно-сосудистой недостаточности. Гиповолемический шок может быть вызван тяжелым обезвоживанием вследствие различных механизмов или кровопотерей. В этом упражнении будут изучены патофизиология, диагностика и лечение геморрагического шока, разновидности гиповолемического шока. В нем рассматривается роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Классически выделяют четыре категории шока: гиповолемический, кардиогенный, обструктивный и распределительный шок. Гиповолемический шок возникает при снижении внутрисосудистого объема до уровня сердечно-сосудистой недостаточности. Гиповолемический шок может быть вызван тяжелым обезвоживанием вследствие различных механизмов или кровопотерей. В этом упражнении будут изучены патофизиология, диагностика и лечение геморрагического шока, разновидности гиповолемического шока. В нем рассматривается роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Цели:
Объясните определение шока.
Обобщите оценку геморрагического шока.
Общие варианты лечения геморрагического шока.
Определить некоторые стратегии межпрофессиональной бригады по улучшению ухода и коммуникации для улучшения результатов лечения пациентов с геморрагическим шоком.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Шок относится к неадекватной перфузии тканей из-за дисбаланса между потребностью тканей в кислороде и способностью организма его обеспечивать. Классически выделяют четыре категории шока: гиповолемический, кардиогенный, обструктивный и распределительный шок. Гиповолемический шок возникает при снижении внутрисосудистого объема до уровня сердечно-сосудистой недостаточности. Гиповолемический шок может быть вызван тяжелым обезвоживанием вследствие различных механизмов или кровопотерей. В этой статье будут рассмотрены патофизиология, диагностика и лечение геморрагического шока, разновидности гиповолемического шока.
Этиология
Хотя геморрагический шок чаще всего рассматривается в условиях травмы, существует множество причин геморрагического шока, которые охватывают многие системы. Наиболее распространенной причиной является тупая или проникающая травма, за которой следуют верхние и нижние отделы желудочно-кишечного тракта. Описаны акушерские, сосудистые, ятрогенные и даже урологические источники. Кровотечение может быть как внешним, так и внутренним. Значительная потеря крови, вплоть до нарушения гемодинамики, может произойти в грудной клетке, брюшной полости или забрюшинном пространстве. Само бедро может вместить от 1 до 2 л крови. Локализация и контроль источника кровотечения имеет первостепенное значение для лечения геморрагического шока, но выходит за рамки этой статьи.[1][2][3][4]
Кровотечение может быть как внешним, так и внутренним. Значительная потеря крови, вплоть до нарушения гемодинамики, может произойти в грудной клетке, брюшной полости или забрюшинном пространстве. Само бедро может вместить от 1 до 2 л крови. Локализация и контроль источника кровотечения имеет первостепенное значение для лечения геморрагического шока, но выходит за рамки этой статьи.[1][2][3][4]
Эпидемиология
Травма остается ведущей причиной смерти во всем мире, причем примерно половина из них связана с кровотечением. В Соединенных Штатах в 2001 году травма была третьей основной причиной смерти в целом и основной причиной смерти людей в возрасте от 1 до 44 лет. Хотя травма охватывает все демографические группы, она непропорционально затрагивает молодых людей: 40% травм приходится на людей в возрасте 20 лет. до 39 лет по данным одной страны. Из этих 40% наибольшая заболеваемость приходится на возраст от 20 до 24 лет.[5][6][7]
Высока частота случаев геморрагического шока в результате травмы. В течение одного года один травматологический центр сообщил, что 62,2% массивных трансфузий происходят в условиях травмы. Остальные случаи делятся на сердечно-сосудистую хирургию, интенсивную терапию, кардиологию, акушерство и общую хирургию, при этом при травмах используется более 75% продуктов крови.
В течение одного года один травматологический центр сообщил, что 62,2% массивных трансфузий происходят в условиях травмы. Остальные случаи делятся на сердечно-сосудистую хирургию, интенсивную терапию, кардиологию, акушерство и общую хирургию, при этом при травмах используется более 75% продуктов крови.
С возрастом у пациентов снижаются физиологические резервы, увеличивается вероятность применения антикоагулянтов, увеличивается количество сопутствующих заболеваний. В связи с этим пациенты пожилого возраста хуже переносят физиологические нагрузки геморрагического шока и могут быстрее наступить декомпенсации.
Патофизиология
Геморрагический шок возникает из-за истощения внутрисосудистого объема из-за кровопотери до такой степени, что не может удовлетворить потребности тканей в кислороде. В результате митохондрии больше не могут поддерживать аэробный метаболизм для производства кислорода и переключаются на менее эффективный анаэробный метаболизм, чтобы удовлетворить потребность клеток в аденозинтрифосфате.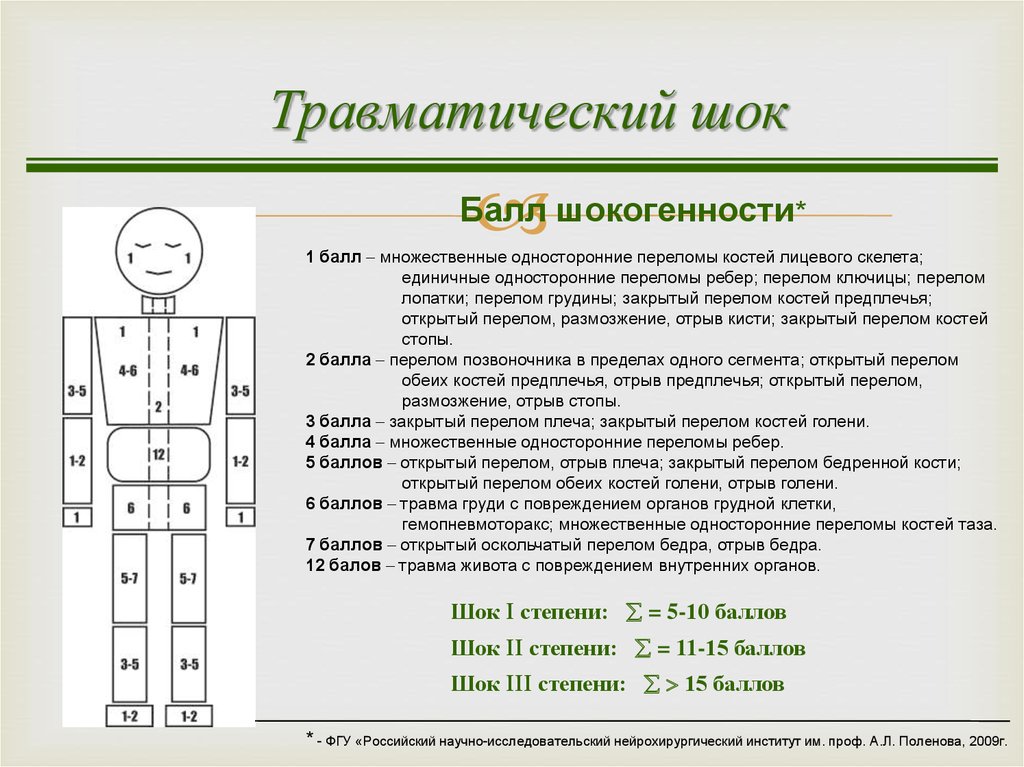 В последнем процессе пируват вырабатывается и превращается в молочную кислоту для регенерации никотинамидадениндинуклеотида (НАД+) для поддержания некоторой степени клеточного дыхания в отсутствие кислорода.
В последнем процессе пируват вырабатывается и превращается в молочную кислоту для регенерации никотинамидадениндинуклеотида (НАД+) для поддержания некоторой степени клеточного дыхания в отсутствие кислорода.
Организм компенсирует потерю объема за счет увеличения частоты сердечных сокращений и сократительной способности с последующей активацией барорецепторов, что приводит к активации симпатической нервной системы и периферической вазоконстрикции. Как правило, отмечается незначительное повышение диастолического артериального давления при сужении пульсового давления. Поскольку диастолическое наполнение желудочков продолжает снижаться, а сердечный выброс уменьшается, систолическое артериальное давление падает.
Вследствие активации симпатической нервной системы кровь отводится от некритических органов и тканей для сохранения кровоснабжения жизненно важных органов, таких как сердце и мозг. Продлевая работу сердца и мозга, это также приводит к дальнейшему лишению кислорода других тканей, что приводит к увеличению производства молочной кислоты и усугублению ацидоза. Этот прогрессирующий ацидоз наряду с гипоксемией, если его не устранить, в конечном итоге приводит к исчезновению периферической вазоконстрикции, ухудшению гемодинамических нарушений и смерти.
Этот прогрессирующий ацидоз наряду с гипоксемией, если его не устранить, в конечном итоге приводит к исчезновению периферической вазоконстрикции, ухудшению гемодинамических нарушений и смерти.
Компенсация организма зависит от сердечно-легочных сопутствующих заболеваний, возраста и вазоактивных препаратов. Из-за этих факторов частота сердечных сокращений и реакция артериального давления чрезвычайно изменчивы, и поэтому на них нельзя полагаться как на единственные средства диагностики.
Ключевым фактором патофизиологии геморрагического шока является развитие индуцированной травмой коагулопатии. Коагулопатия развивается как сочетание нескольких процессов. Традиционно считалось, что причиной коагулопатии при травме является одновременная потеря факторов свертывания крови из-за кровотечения, гемодилюции реанимационными жидкостями и дисфункции коагуляционного каскада вследствие ацидоза и гипотермии. Однако эта традиционная модель коагулопатии, вызванной травмой, может быть слишком ограниченной. Дальнейшие исследования показали, что степень коагулопатии начинается у 25-56% пациентов до начала реанимации. Это привело к признанию коагулопатии, вызванной травмой, как суммы двух различных процессов: острой коагулопатии травмы и коагулопатии, вызванной реанимацией.
Дальнейшие исследования показали, что степень коагулопатии начинается у 25-56% пациентов до начала реанимации. Это привело к признанию коагулопатии, вызванной травмой, как суммы двух различных процессов: острой коагулопатии травмы и коагулопатии, вызванной реанимацией.
Коагулопатия, вызванная травмой, резко усугубляется наличием ацидоза и гипотермии. Ацидоз отрицательно влияет на активность факторов свертывания крови, истощение фибриногена и количество тромбоцитов. Гипотермия (менее 34°С) усугубляет коагулопатию, нарушая свертываемость крови, и является независимым фактором риска смерти при геморрагическом шоке.
Анамнез и физикальное исследование
Важно распознавать степень кровопотери по показателям жизнедеятельности и нарушениям психического статуса. Классификация геморрагического шока Американского колледжа хирургов Advanced Trauma Life Support (ATLS) связывает объем кровопотери с ожидаемыми физиологическими реакциями у здорового пациента весом 70 кг. Поскольку общий объем циркулирующей крови составляет примерно 7% от общей массы тела, он составляет примерно пять литров у среднего пациента мужского пола весом 70 кг.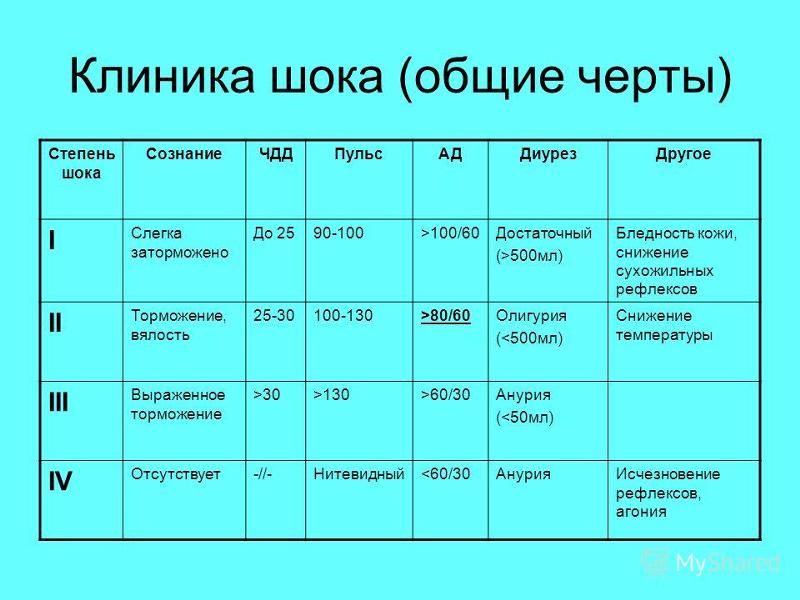
Класс 1: потеря объема до 15% от общего объема крови, приблизительно 750 мл. ЧСС минимально повышена или нормальная. Как правило, артериальное давление, пульсовое давление или частота дыхания не изменяются.
Класс 2: Потеря объема от 15% до 30% от общего объема крови, от 750 мл до 1500 мл. Частота сердечных сокращений и частота дыхания становятся повышенными (от 100 до 120 ударов в минуту, от 20 до 24 ударов в минуту). Пульсовое давление начинает сужаться, но систолическое АД может оставаться без изменений или незначительно снижаться.
Класс 3: Потеря объема от 30% до 40% от общего объема крови, от 1500 мл до 2000 мл. Происходит значительное падение артериального давления и изменение психического статуса. Частота сердечных сокращений и частота дыхания значительно повышены (более 120 ударов в минуту). Диурез снижается. Капиллярное наполнение задерживается.
Класс 4: Потеря объема более 40% от общего объема крови.
 Гипотензия с узким пульсовым давлением (менее 25 мм рт.ст.). Тахикардия становится более выраженной (более 120 ударов в минуту), а психический статус становится все более измененным. Диурез минимальный или отсутствует. Капиллярное наполнение задерживается.
Гипотензия с узким пульсовым давлением (менее 25 мм рт.ст.). Тахикардия становится более выраженной (более 120 ударов в минуту), а психический статус становится все более измененным. Диурез минимальный или отсутствует. Капиллярное наполнение задерживается.
Опять же, вышеизложенное относится к здоровому человеку весом 70 кг. При обследовании пациентов необходимо учитывать клинические факторы. Например, пожилые пациенты, принимающие бета-блокаторы, могут изменить физиологическую реакцию пациента на уменьшение объема крови, подавляя механизмы увеличения частоты сердечных сокращений. С другой стороны, пациенты с исходной артериальной гипертензией могут быть функционально гипотензивными при систолическом артериальном давлении 110 мм рт.ст.
Оценка
Первым шагом в лечении геморрагического шока является распознавание. В идеале это должно произойти до развития гипотензии. Пристальное внимание следует уделять физиологическим реакциям на низкий объем крови. Начальными признаками могут быть тахикардия, тахипноэ и сужение пульсового давления. Холодные конечности и замедленное наполнение капилляров являются признаками периферической вазоконстрикции.][10][11]
Начальными признаками могут быть тахикардия, тахипноэ и сужение пульсового давления. Холодные конечности и замедленное наполнение капилляров являются признаками периферической вазоконстрикции.][10][11]
В условиях травмы ATLS предлагает алгоритмический подход с помощью первичных и вторичных обследований. Физические осмотры и рентгенологические исследования могут помочь локализовать источники кровотечения. Ультразвуковое исследование травмы или целенаправленная оценка с помощью сонографии для выявления травмы (FAST) во многих случаях включалось в первоначальные обследования. Сообщалось, что специфичность сканирования FAST превышает 99%, но отрицательный результат УЗИ не исключает внутрибрюшной патологии.
Лечение / Управление
Благодаря более широкому пониманию патофизиологии геморрагического шока лечение травм расширилось от простого метода массивной трансфузии до более комплексной стратегии «реанимации с контролем повреждений». Концепция реанимации с контролем повреждений фокусируется на допустимой гипотензии, гемостатической реанимации и остановке кровотечения для адекватного лечения «летальной триады» коагулопатии, ацидоза и гипотермии, возникающей при травме.
Гипотензивная реанимация была предложена для пациентов с геморрагическим шоком без черепно-мозговой травмы. Цель состоит в том, чтобы достичь систолического артериального давления 90 мм рт. ст., чтобы поддерживать тканевую перфузию, не вызывая повторного кровотечения из недавно закупоренных сосудов. Допустимая гипотензия является средством ограничения введения жидкости до тех пор, пока кровотечение не будет остановлено, при одновременном приеме на короткий период субоптимальной перфузии органов-мишеней. Исследования допустимой гипотензии дали противоречивые результаты и должны учитывать тип травмы (проникающая или тупая), вероятность внутричерепного повреждения, тяжесть травмы, а также близость к травматическому центру и окончательный контроль кровоизлияния.
Количество, тип используемых жидкостей и конечные точки реанимации остаются предметом многочисленных исследований и дискуссий. Для реанимации кристаллоидами чаще всего используются физиологический раствор и лактат Рингера. Обычный физиологический раствор имеет тот недостаток, что вызывает гиперхлоремический метаболический ацидоз без анионной щели из-за высокого содержания хлоридов, в то время как растворы Рингера с лактатом могут вызывать метаболический алкалоз, поскольку метаболизм лактата регенерируется в бикарбонат.
Обычный физиологический раствор имеет тот недостаток, что вызывает гиперхлоремический метаболический ацидоз без анионной щели из-за высокого содержания хлоридов, в то время как растворы Рингера с лактатом могут вызывать метаболический алкалоз, поскольку метаболизм лактата регенерируется в бикарбонат.
Последние тенденции в реанимации с контролем повреждений сосредоточены на «гемостатической реанимации», которая подталкивает к раннему использованию продуктов крови, а не к обилию кристаллоидов, чтобы свести к минимуму нарушение обмена веществ, коагулопатию, вызванную реанимацией, и гемодилюцию, которая возникает при реанимации кристаллоидами. . Конечная цель реанимации и соотношения продуктов крови остаются в центре многих исследований и дискуссий. Недавнее исследование не показало существенной разницы в смертности через 24 часа или 30 дней между соотношениями 1:1:1 и 1:1:2 плазмы к тромбоцитам к эритроцитарной массе. Однако пациенты, получавшие более сбалансированное соотношение 1:1:1, реже умирали от обескровливания в течение 24 часов и с большей вероятностью достигали гемостаза. Кроме того, сокращение времени до первого переливания плазмы показало значительное снижение смертности при реанимации с целью контроля повреждений.
Кроме того, сокращение времени до первого переливания плазмы показало значительное снижение смертности при реанимации с целью контроля повреждений.
В дополнение к продуктам крови, продукты, которые предотвращают распад фибрина в сгустках, или антифибринолитики, изучались на предмет их полезности при лечении геморрагического шока у пациентов с травмами. Было показано, что некоторые антифибринолитики безопасны и эффективны при плановой хирургии. Исследование CRASH-2 представляло собой рандомизированное контрольное исследование транексамовой кислоты по сравнению с плацебо при травмах. Было показано, что она снижает общую смертность при применении в первые восемь часов после травмы. Последующий анализ показывает дополнительную пользу от транексамовой кислоты при приеме в первые три часа после операции.
Реанимация для устранения повреждений должна проводиться в сочетании с оперативным вмешательством для остановки источника кровотечения. Стратегии могут различаться в зависимости от близости к радикальному лечению.
Дифференциальный диагноз
В то время как кровоизлияние является наиболее частой причиной шока у пациентов с травмой, другие причины шока должны оставаться в дифференциальной диагностике. Обструктивный шок может возникнуть на фоне напряженного пневмоторакса и тампонады сердца. Эти причины должны быть выявлены при первичном обследовании. При травме головы или шеи неадекватный симпатический ответ, или нейрогенный шок, является типом распределительного шока, вызванного снижением периферического сосудистого сопротивления. На это указывает неадекватно низкая частота сердечных сокращений на фоне гипотонии. Ушибы сердца и инфаркты могут привести к кардиогенному шоку. Наконец, следует учитывать и другие причины, не связанные с травмой или кровопотерей. У недифференцированного больного с шоком, септическим шоком и токсическими причинами также проводят дифференциальную диагностику.
Жемчуг и другие проблемы
Травма является наиболее распространенной причиной геморрагического шока, но причины могут затрагивать несколько систем.
Тахикардия обычно является первым патологическим жизненно важным признаком геморрагического шока. Когда организм пытается сохранить доставку кислорода к мозгу и сердцу, кровь отводится от конечностей и нежизнеспособных органов. Это вызывает холодные и смоделированные конечности с замедленным наполнением капилляров. Это шунтирование в конечном итоге приводит к усугублению ацидоза.
«Смертельной триадой» травмы являются ацидоз, гипотермия и коагулопатия.
Коагулопатия, вызванная травмой, может возникнуть в отсутствие гемодилюции при реанимации.
Реанимация с целью контроля повреждений основана на трех принципах: допустимая гипотензия, гемостатическая реанимация и хирургия контроля повреждений. Допустимая гипотензия нацелена на систолическое артериальное давление 90 мм рт. ст., допуская субоптимальную перфузию конечных органов в течение ограниченного времени для достижения гемостаза.
Улучшение результатов медицинского обслуживания
Существует множество причин шока, и важно найти причину как можно скорее. Поскольку шок связан с высокой заболеваемостью и смертностью, с этим состоянием лучше всего справляется межпрофессиональная команда, в которую входят хирург-травматолог, врач отделения неотложной помощи, медсестры отделения интенсивной терапии, общий хирург, терапевт и реаниматолог.
Поскольку шок связан с высокой заболеваемостью и смертностью, с этим состоянием лучше всего справляется межпрофессиональная команда, в которую входят хирург-травматолог, врач отделения неотложной помощи, медсестры отделения интенсивной терапии, общий хирург, терапевт и реаниматолог.
Благодаря более широкому пониманию патофизиологии геморрагического шока лечение травм расширилось от простого метода массивных переливаний до более комплексной стратегии «реанимации с контролем повреждений». Концепция реанимации с контролем повреждений фокусируется на допустимой гипотензии, гемостатической реанимации и остановке кровотечения для адекватного лечения «летальной триады» коагулопатии, ацидоза и гипотермии, возникающей при травме.
Исходы зависят от причины, возраста пациента, сопутствующих заболеваний и реакции пациента на лечение.[5][16]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.

Ссылки
- 1.
Kornblith LZ, Moore HB, Cohen MJ. Коагулопатия, индуцированная травмой: прошлое, настоящее и будущее. Джей Тромб Хемост. 2019 июнь; 17 (6): 852-862. [Бесплатная статья PMC: PMC6545123] [PubMed: 30985957]
- 2.
Karasu E, Nilsson B, Köhl J, Lambris JD, Huber-Lang M. Нацеливание на пути комплемента при политравме и сепсисе, вызванных множественными органами Дисфункция. Фронт Иммунол. 2019;10:543. [Бесплатная статья PMC: PMC6437067] [PubMed: 30949180]
- 3.
Дэн М., Скотт М.Дж., Фан Дж., Биллиар ТР. Расположение является ключом к функционированию: HMGB1 при сепсисе и воспалении, вызванном травмой. Дж. Лейкок Биол. 2019 июль; 106 (1): 161-169. [Бесплатная статья PMC: PMC6597316] [PubMed: 30946496]
- 4.
Eastridge BJ, Holcomb JB, Shackelford S. Исходы травматического геморрагического шока и эпидемиология предотвратимой смерти от травм. Переливание.
 2019Апр; 59 (S2): 1423-1428. [PubMed: 30980749]
2019Апр; 59 (S2): 1423-1428. [PubMed: 30980749]- 5.
Оваттанапанич Н., Читтаватанарат К., Беньякорн Т., Сирикун Дж. Риски и преимущества гипотензивной реанимации у пациентов с травматическим геморрагическим шоком: метаанализ. Scand J Trauma Resusc Emerg Med. 2018 17 декабря; 26 (1): 107. [Бесплатная статья PMC: PMC6296142] [PubMed: 30558650]
- 6.
Scerbo MH, Holcomb JB, Taub E, Gates K, Love JD, Wade CE, Cotton BA. В травмпункт слишком поздно: обширная травма конечности без догоспитального жгута увеличивает смертность от геморрагического шока. J Травма неотложной помощи Surg. 2017 Декабрь;83(6):1165-1172. [В паблике: 291
- ]
- 7.
Эрдман М.О., Чардавойн П., Олимпия РП. Школьные медсестры на переднем крае медицины: подход к учащемуся с тяжелым травматическим кровотечением. Медсестра NASN Sch. 2019 сен;34(5):280-286. [PubMed: 30920935]
- 8.
Нагата Н., Исии Н., Манабэ Н., Томидзава К.
 , Урита Ю., Фунабики Т., Фухимори С., Кайсе М. Руководство по дивертикулярному кровотечению толстой кишки и дивертикулиту толстой кишки: Японская гастроэнтерологическая ассоциация. пищеварение. 2019;99 Приложение 1:1-26. [PubMed: 30625484]
, Урита Ю., Фунабики Т., Фухимори С., Кайсе М. Руководство по дивертикулярному кровотечению толстой кишки и дивертикулиту толстой кишки: Японская гастроэнтерологическая ассоциация. пищеварение. 2019;99 Приложение 1:1-26. [PubMed: 30625484]- 9.
Батлер Ф.К., Холкомб Д.Б., Шакелфорд С.А., Барбабелла С., Бейли Д.А., Бейкер Д.Б., Кэп А.П., Конклин К.С., Каннингем К.В., Дэвис М.С., Делеллис С.М., Дорлак В.К., ДюБоз JJ, Eastridge BJ, Fisher AD, Glasser JJ, Gurney JM, Jenkins DA, Johannigman J, King DR, Kotwal RS, Littlejohn LF, Mabry RL, Martin MJ, Miles EA, Montgomery HR, Northern DM, O’Connor KC, Rasmussen TE, Riesberg JC, Spinella PC, Stockinger Z, Strandenes G, Via DK, Weber MA. Усовершенствованная реанимационная помощь при оказании помощи пострадавшим в тактических боях: изменение руководства TCCC 18–01:14 октября 2018 г. J Spec Oper Med. 2018 Зима;18(4):37-55. [В паблике: 30566723]
- 10.
Мартел М.Дж. №115-Геморрагический шок. J Obstet Gynaecol Can.
 2018 дек;40(12):e874-e882. [PubMed: 30527081]
2018 дек;40(12):e874-e882. [PubMed: 30527081]- 11.
Ковальски А., Брэндис Д. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 24 мая 2022 г. Шоковая реанимация. [PubMed: 30521251]
- 12.
Валентайн С.Л., Бембеа М.М., Мушински Дж.А., Чолетт Дж.М., Доктор А., Спинелла П.С., Штайнер М.Е., Туччи М., Хассан Н.Е., Паркер Р.И., Лакруа Дж., Арджент А., Карсон Дж.Л., Реми К.Е., Демарет П., Эмерио Г., Кнейбер М.Дж., Гуззетта Н., Холл М.В., Макрэ Д., Карам О., Рассел Р.Т., Стрикер П.А., Фогель А.М., Таскер Р.К., Турджен А.Ф., Шварц С.М., Виллемс А., Джозефсон К.Д., Luban NLC, Lehmann LE, Stanworth SJ, Zantek ND, Bunchman TE, Cheifetz IM, Fortenberry JD, Delaney M, van de Watering L, Robinson KA, Malone S, Steffen KM, Bateman ST., Педиатрическая инициатива по переливанию крови и анемии в интенсивной терапии (ТАКСИ). Педиатрическая сеть исследований крови в отделениях интенсивной терапии (BloodNet) и Сеть педиатрических исследователей острых травм легких и сепсиса (PALISI).
 Консенсусные рекомендации по практике переливания эритроцитарной массы у детей в критическом состоянии из педиатрической Инициативы по переливанию крови и анемии в реанимационном отделении. Pediatr Crit Care Med. 2018 сен;19(9):884-898. [Бесплатная статья PMC: PMC6126913] [PubMed: 30180125]
Консенсусные рекомендации по практике переливания эритроцитарной массы у детей в критическом состоянии из педиатрической Инициативы по переливанию крови и анемии в реанимационном отделении. Pediatr Crit Care Med. 2018 сен;19(9):884-898. [Бесплатная статья PMC: PMC6126913] [PubMed: 30180125]- 13.
Тан Дж., Ши З., Ху Дж., Ву Х., Ян С., Ле Г., Чжао Дж. Оптимальная последовательность хирургических процедур для гемодинамически нестабильных пациентов с переломом таза: сетевой метаанализ. Am J Emerg Med. 2019 апр; 37 (4): 571-578. [PubMed: 29933894]
- 14.
Диксон Дж. М., Ван Х, Сент-Джон А. Е., Лим Э. Б., Стерн С. А., Уайт, Нью-Джерси. Реанимация Damage Control с добавлением вазопрессина в модели тяжелой политравмы с черепно-мозговой травмой и неконтролируемым внутренним кровоизлиянием. Мил Мед. 2018 Сен 01;183(9-10):e460-e466. [PubMed: 29547998]
- 15.
Hussmann B, Schoeneberg C, Jungbluth P, Heuer M, Lefering R, Maek T, Hildebrand F, Lendemans S, Pape HC.
 Усиленная догоспитальная объемная терапия не приводит к улучшению исходов у тяжелораненых пациентов с тяжелой черепно-мозговой травмой. BMC Emerg Med. 2019 23 января; 19 (1): 13. [Бесплатная статья PMC: PMC6343344] [PubMed: 30674281]
Усиленная догоспитальная объемная терапия не приводит к улучшению исходов у тяжелораненых пациентов с тяжелой черепно-мозговой травмой. BMC Emerg Med. 2019 23 января; 19 (1): 13. [Бесплатная статья PMC: PMC6343344] [PubMed: 30674281]
Гиповолемический шок — StatPearls — Книжная полка NCBI
Непрерывное обучение, задание
Гиповолемический шок возникает из-за критической потери эффективного объема циркулирующей крови при системной гипоперфузии. При отсутствии лечения гиповолемический шок может привести к ишемическому поражению жизненно важных органов, ведущему к полиорганной недостаточности и смерти. Первым шагом в лечении является исключение других форм шока, от чего зависит лечение. Гиповолемический шок может быть связан с потерей общего количества жидкости в организме по сравнению с кровотечением. Когда установлена этиология гиповолемического шока, следует как можно скорее провести возмещение потери крови или жидкости, чтобы свести к минимуму ишемию тканей. Факторы, которые следует учитывать при замещении жидкости или потере объема крови, включают тип и скорость восполнения жидкости. В этом упражнении рассматриваются причины, патофизиология и проявления шока, а также подчеркивается роль межпрофессиональной команды в его лечении.
Факторы, которые следует учитывать при замещении жидкости или потере объема крови, включают тип и скорость восполнения жидкости. В этом упражнении рассматриваются причины, патофизиология и проявления шока, а также подчеркивается роль межпрофессиональной команды в его лечении.
Цели:
Определите этиологию гиповолемического шока.
Опишите клиническую картину гиповолемического шока.
Перечислите доступные варианты лечения и ведения гиповолемического шока.
Обсудите стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации для улучшения лечения гиповолемического шока и улучшения результатов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Гиповолемический шок является потенциально опасным для жизни состоянием. Раннее распознавание и надлежащее управление имеют важное значение. [1] Гиповолемический шок представляет собой недостаточность кровообращения из-за эффективной потери внутрисосудистого объема (жидкости или крови). Эта эффективная потеря объема кровообращения приводит к тканевой гипоперфузии и тканевой гипоксии. Если не лечить, гиповолемический шок может привести к ишемическому повреждению жизненно важных органов, ведущему к полиорганной недостаточности (MOF) [1].
[1] Гиповолемический шок представляет собой недостаточность кровообращения из-за эффективной потери внутрисосудистого объема (жидкости или крови). Эта эффективная потеря объема кровообращения приводит к тканевой гипоперфузии и тканевой гипоксии. Если не лечить, гиповолемический шок может привести к ишемическому повреждению жизненно важных органов, ведущему к полиорганной недостаточности (MOF) [1].
Раннее выявление и лечение объемной реанимацией для восстановления эуволемии спасают жизнь. Когда установлена этиология гиповолемического шока, следует провести быстрое восполнение объема вместе с контролем источника, чтобы свести к минимуму ишемию тканей.[2] Факторы, которые следует учитывать при замещении жидкости или кровопотери, включают скорость и тип замещения [3].
Этиология
Шок определяется как глобальная гипоперфузия тканей, приводящая к клеточной гипоксии и дисфункции. Шок обычно подразделяют на четыре типа в зависимости от этиологии; Распределительный шок (DS), гиповолемический шок (HS), кардиогенный шок (CS) и обструктивный шок (OS) [4]. Распределительный септический шок является наиболее частым типом шока у взрослых, госпитализированных в отделения неотложной помощи и отделения интенсивной терапии.[4] Однако гиповолемический шок является наиболее распространенным типом шока у детей в связи с диареей в развивающихся странах. Гиповолемический шок можно разделить на геморрагический и негеморрагический. Геморрагический шок возникает из-за острого снижения эффективного внутрисосудистого объема вследствие кровотечения.
Распределительный септический шок является наиболее частым типом шока у взрослых, госпитализированных в отделения неотложной помощи и отделения интенсивной терапии.[4] Однако гиповолемический шок является наиболее распространенным типом шока у детей в связи с диареей в развивающихся странах. Гиповолемический шок можно разделить на геморрагический и негеморрагический. Геморрагический шок возникает из-за острого снижения эффективного внутрисосудистого объема вследствие кровотечения.
Напротив, негеморрагический возникает из-за снижения эффективного внутрисосудистого объема из-за потери жидкости организмом. Травматическое повреждение на сегодняшний день является наиболее частой причиной геморрагического шока. Другие причины геморрагического шока включают желудочно-кишечные (ЖКТ), мочеполовые и кровотечения в результате хирургического вмешательства.
Негеморрагический гиповолемический шок может быть вызван одной из следующих этиологий:
Желудочно-кишечные потери
Основным источником гиповолемического шока является желудочно-кишечный тракт. Желудочно-кишечный тракт обычно выделяет от 3 до 6 литров жидкости в день. Однако большая часть этой жидкости реабсорбируется, и с калом теряется только 100–200 мл. Истощение объема происходит, когда секреция желудочно-кишечного тракта превышает реабсорбированную. Эта потеря жидкости происходит при неукротимой рвоте, диарее, кишечной непроходимости или наружном дренировании через стому или свищи.
Желудочно-кишечный тракт обычно выделяет от 3 до 6 литров жидкости в день. Однако большая часть этой жидкости реабсорбируется, и с калом теряется только 100–200 мл. Истощение объема происходит, когда секреция желудочно-кишечного тракта превышает реабсорбированную. Эта потеря жидкости происходит при неукротимой рвоте, диарее, кишечной непроходимости или наружном дренировании через стому или свищи.
Почечные потери
Почечные потери соли и жидкости могут привести к гиповолемическому шоку. Почки обычно выделяют натрий и воду в соответствии с потреблением. Диуретическая терапия и осмотический диурез из-за гипергликемии могут привести к избыточному почечному натрию и потере объема. Кроме того, некоторые тубулярные и интерстициальные заболевания, не рассматриваемые в этой статье, вызывают тяжелую сольтеряющую нефропатию.
Потери кожи
Чрезмерная потеря жидкости также может происходить через кожу. В жарком и сухом климате потери кожной жидкости могут достигать 1-2 литров в час. Пациенты с нарушением кожного барьера в результате ожогов или других поражений кожи также могут испытывать значительные потери жидкости, что приводит к гиповолемическому шоку.[5]
Пациенты с нарушением кожного барьера в результате ожогов или других поражений кожи также могут испытывать значительные потери жидкости, что приводит к гиповолемическому шоку.[5]
Секвестрация третьего пространства
Секвестрация жидкости происходит, когда внутрисосудистая жидкость выходит из интерстициального компартмента, что приводит к эффективному истощению внутрисосудистого объема и гиповолемическому шоку. Третье пространство жидкости может произойти при кишечной непроходимости, панкреатите, ожоге, послеоперационном периоде, закупорке крупных вен или любом другом патологическом состоянии, которое приводит к массивной воспалительной реакции.
Эпидемиология
Хотя случаи гиповолемического шока из негеморрагического источника с потерей внеклеточной жидкости встречаются чаще, известно, что геморрагический шок чаще всего возникает в результате травмы. В одном исследовании 62,2% массивных трансфузий в травматологическом центре уровня 1 были связаны с травматическим повреждением. В этом исследовании 75% использованных продуктов крови были связаны с травматическими повреждениями. Пожилые пациенты чаще испытывают гиповолемический шок из-за потери жидкости, поскольку у них снижены физиологические резервы.[3]
В этом исследовании 75% использованных продуктов крови были связаны с травматическими повреждениями. Пожилые пациенты чаще испытывают гиповолемический шок из-за потери жидкости, поскольку у них снижены физиологические резервы.[3]
Патофизиология
Гиповолемический шок возникает в результате истощения внутрисосудистого объема вследствие потери внеклеточной жидкости или кровопотери. Предшоковая стадия характеризуется компенсаторными механизмами с повышенным симпатическим тонусом, что приводит к увеличению частоты сердечных сокращений, увеличению сердечной сократимости и периферической вазоконстрикции.[2] Из-за повышенной симпатической активности ранние изменения показателей жизнедеятельности, наблюдаемые при гиповолемическом шоке с потерей 10% объема тела, включают повышение диастолического артериального давления с сужением пульсового давления. Конечным результатом является нормальное или слегка повышенное артериальное давление.
По мере того, как объемный статус продолжает снижаться, особенно когда он составляет от 25 до 30 % эффективного объема крови, у пациента возникает шоковое состояние с падением систолического артериального давления, тахикардией и олигурией. [6] В результате доставка кислорода к жизненно важным органам не может удовлетворить потребность в кислороде. Здесь клетки переключаются с аэробного на анаэробный метаболизм, что приводит к молочнокислому ацидозу. По мере усиления симпатического влечения кровоток отводится от других органов, чтобы сохранить приток крови к сердцу и мозгу. Это отклонение кровотока усугубляет ишемию тканей и усугубляет лактоацидоз. Если не лечить, это приведет к нарушению гемодинамики, рефрактерному ацидозу и дальнейшему снижению сердечного выброса, что приведет к полиорганной недостаточности (MOF) и, в конечном итоге, к смерти.[7]
[6] В результате доставка кислорода к жизненно важным органам не может удовлетворить потребность в кислороде. Здесь клетки переключаются с аэробного на анаэробный метаболизм, что приводит к молочнокислому ацидозу. По мере усиления симпатического влечения кровоток отводится от других органов, чтобы сохранить приток крови к сердцу и мозгу. Это отклонение кровотока усугубляет ишемию тканей и усугубляет лактоацидоз. Если не лечить, это приведет к нарушению гемодинамики, рефрактерному ацидозу и дальнейшему снижению сердечного выброса, что приведет к полиорганной недостаточности (MOF) и, в конечном итоге, к смерти.[7]
Анамнез и физикальное исследование
Анамнез и физикальное исследование часто позволяют поставить диагноз гиповолемического шока. У пациентов с геморрагическим шоком в анамнезе имеется травма, явное кровотечение или недавняя операция. При негеморрагическом гиповолемическом шоке, вызванном потерей жидкости, анамнез и физикальное исследование должны попытаться определить возможную причину потери жидкости ЖКТ, почек, открытых ран, кожи или третьего интервала.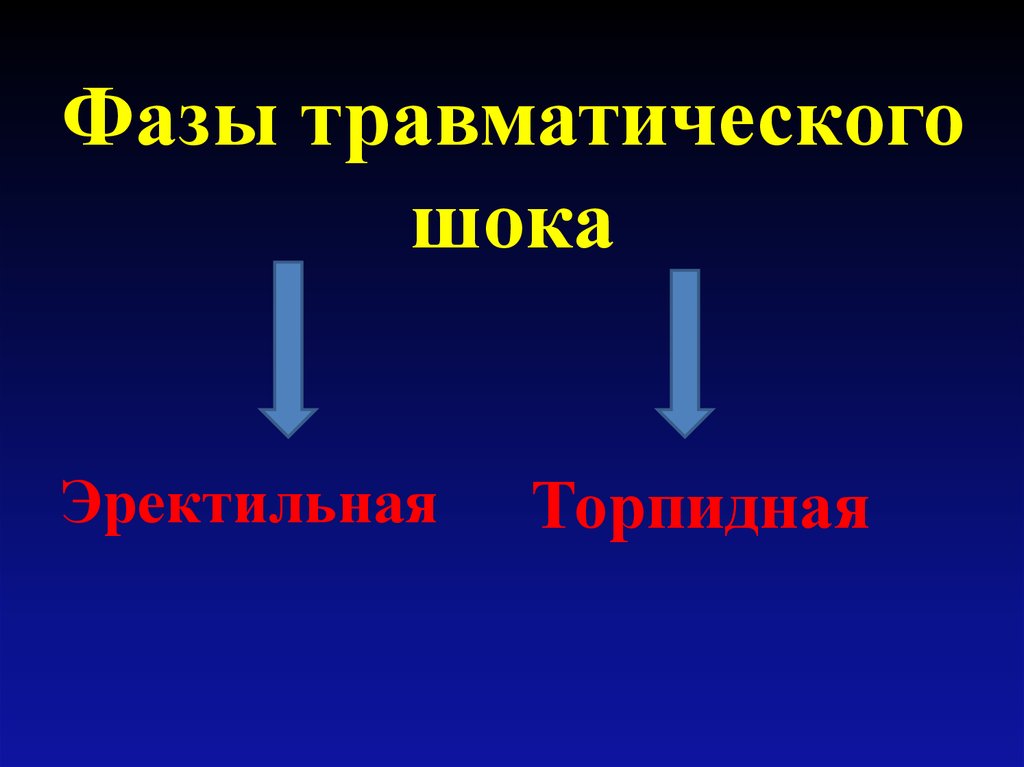 Симптомы гиповолемического шока могут быть связаны с уменьшением объема жидкости, дисбалансом электролитов или кислотно-щелочными нарушениями, которые сопровождают гиповолемический шок.[2]
Симптомы гиповолемического шока могут быть связаны с уменьшением объема жидкости, дисбалансом электролитов или кислотно-щелочными нарушениями, которые сопровождают гиповолемический шок.[2]
Пациенты с обезвоживанием могут жаловаться на жажду, мышечные спазмы и/или ортостатическую гипотензию. Тяжелый гиповолемический шок может привести к мезентериальной и коронарной ишемии, которая может вызвать боль в животе или груди. Кроме того, нарушение мозгового кровообращения может привести к возбуждению, вялости или спутанности сознания.
Хотя физикальное обследование относительно нечувствительно и неспецифично, оно может помочь определить наличие гиповолемического шока. Физикальные признаки, указывающие на уменьшение объема, включают сухость слизистых оболочек, снижение тургора кожи и низкое набухание яремных вен. Тахикардия и гипотензия могут наблюдаться наряду с уменьшением диуреза. Пациенты в состоянии шока могут казаться холодными, липкими и цианотичными.[8]
Как указано выше, ранние признаки шока могут быть связаны с нормальным или повышенным артериальным давлением. По мере дальнейшего снижения эффективного объема циркулирующей крови возникают гипотензия и тахикардия. Это связано со снижением центрального венозного давления (ЦВД), повышением периферического сосудистого сопротивления и снижением сердечного выброса.
По мере дальнейшего снижения эффективного объема циркулирующей крови возникают гипотензия и тахикардия. Это связано со снижением центрального венозного давления (ЦВД), повышением периферического сосудистого сопротивления и снижением сердечного выброса.
Оценка
Различные лабораторные показатели могут отклоняться от нормы при гиповолемическом шоке. Пациенты могут иметь повышенный уровень мочевины мочевины и сывороточный креатинин из-за преренальной почечной недостаточности. Кроме того, может возникнуть гипернатриемия или гипонатриемия, а также гиперкалиемия или гипокалиемия. Лактоацидоз может быть результатом анаэробного метаболизма. Однако влияние кислотно-щелочного баланса может быть вариабельным, так как пациенты со значительными потерями в ЖКТ могут стать алкалотиками. В случаях геморрагического шока гематокрит и гемоглобин могут быть критически низкими. Однако при снижении относительного объема плазмы гематокрит и гемоглобин могут повышаться за счет гемоконцентрации.
Низкий уровень натрия в моче обычно наблюдается у пациентов с гиповолемией, поскольку почки пытаются сохранить натрий и воду для увеличения внеклеточного объема. Однако уровень натрия в моче может быть низким у пациентов с эуволемией, сердечной недостаточностью, циррозом печени или нефротическим синдромом. Фракционная экскреция натрия менее 1% свидетельствует об уменьшении объема. Повышенная осмоляльность мочи также может свидетельствовать о гиповолемии. Однако это число также может быть повышено при нарушении концентрационной способности почек.
Центральное венозное давление (ЦВД) часто используется для оценки состояния объема. Однако в последнее время его полезность для определения чувствительности к объему стала подвергаться сомнению. Положение центрального венозного катетера, настройки вентилятора, растяжимость грудной клетки и правосторонняя сердечная недостаточность могут поставить под угрозу точность ЦВД как меры объема. Измерения изменения пульсового давления с помощью различных коммерческих устройств иногда используются для измерения объемной чувствительности с переменной эффективностью. Однако вариации пульсового давления как мера реакции жидкости действительны только у пациентов без спонтанного дыхания или аритмий. Точность изменения пульсового давления также может быть нарушена при недостаточности правых отделов сердца, сниженной податливости легких или грудной клетки и высокой частоте дыхания.
Однако вариации пульсового давления как мера реакции жидкости действительны только у пациентов без спонтанного дыхания или аритмий. Точность изменения пульсового давления также может быть нарушена при недостаточности правых отделов сердца, сниженной податливости легких или грудной клетки и высокой частоте дыхания.
Аналогично исследованию вариаций пульсового давления, измерение респираторных вариаций диаметра нижней полой вены в качестве меры объемной чувствительности было подтверждено только у пациентов без спонтанного дыхания или аритмий. Измерение влияния пассивных подъемов ног на сократительную способность сердца с помощью эхо-сигнала представляется наиболее точным измерением чувствительности к объему, хотя оно также имеет ограничения [9].
Лечение/управление
Важно определить тип шока до начала конкретного лечения, зная, что иногда бывает трудно определить конкретный тип шока. Это иногда называют недифференцированным шоком. См. раздел дифференциальной диагностики ниже. Для пациентов с гиповолемическим шоком важно различать геморрагический и негеморрагический гиповолемический шок, так как это диктует тактику ведения. Ранняя реанимация с быстрым контролем источника кровотечения имеет решающее значение при геморрагическом гиповолемическом шоке для улучшения выживаемости и уменьшения переливания продуктов крови. Остановка источника кровотечения осуществляется с помощью эндоскопических, хирургических или, чаще, интервенционных радиологических методов. Что касается реанимации при геморрагическом шоке, использование препаратов крови вместо реанимации кристаллоидами привело к улучшению результатов [10]. Сбалансированное переливание плазмы в соотношении 1:1:1 или 1:1:2 к тромбоцитам и эритроцитам приводит к лучшему гемостазу.[11]
Для пациентов с гиповолемическим шоком важно различать геморрагический и негеморрагический гиповолемический шок, так как это диктует тактику ведения. Ранняя реанимация с быстрым контролем источника кровотечения имеет решающее значение при геморрагическом гиповолемическом шоке для улучшения выживаемости и уменьшения переливания продуктов крови. Остановка источника кровотечения осуществляется с помощью эндоскопических, хирургических или, чаще, интервенционных радиологических методов. Что касается реанимации при геморрагическом шоке, использование препаратов крови вместо реанимации кристаллоидами привело к улучшению результатов [10]. Сбалансированное переливание плазмы в соотношении 1:1:1 или 1:1:2 к тромбоцитам и эритроцитам приводит к лучшему гемостазу.[11]
Введение антифибринолитических средств пациентам с сильным кровотечением в течение 3 часов после травматического повреждения, по-видимому, снижает смертность от сильного кровотечения, как показано в исследовании CRASH-2.[12] Продолжаются исследования переносящих кислород заменителей в качестве альтернативы эритроцитарной массе. Однако в Соединенных Штатах заменители крови не использовались.
Однако в Соединенных Штатах заменители крови не использовались.
У пациентов с негеморрагическим гиповолемическим шоком необходимо как можно скорее начать реанимацию объема крови для восстановления эффективного объема циркулирующей крови. Иногда трудно определить тип потери жидкости. Поэтому целесообразно начинать с теплого изотонического кристаллоидного раствора из расчета 30 мл/кг массы тела, быстро вводимого для быстрого восстановления перфузии тканей. Эту блузку можно повторять более одного раза.[13] Эффективность реанимации можно контролировать по частоте сердечных сокращений, артериальному давлению, диурезу, психическому статусу и периферическим отекам. Как описано выше, существует несколько способов измерения реакции жидкости, например, ультразвуковое исследование для оценки сжимаемости НПВ, мониторинг центрального венозного давления и колебания пульсового давления. Вазопрессоры не следует использовать при гиповолемическом шоке, поскольку они могут ухудшить перфузию тканей. [12][14] Тем не менее, его можно использовать для восстановления объемной реанимации в начальной фазе реанимации.
[12][14] Тем не менее, его можно использовать для восстановления объемной реанимации в начальной фазе реанимации.
Реанимация кристаллоидной жидкостью предпочтительнее коллоидных растворов при сильном уменьшении объема, не связанном с кровотечением. Тип кристаллоида, используемого для реанимации пациента, может быть индивидуализирован на основе лабораторных показателей пациента, предполагаемого объема реанимации, кислотно-щелочного состояния и предпочтений врача или учреждения. Изотонический раствор является гиперхлоремическим по отношению к плазме крови, и реанимация с большими количествами может привести к гиперхлоремическому метаболическому ацидозу. Существует несколько других изотонических жидкостей с более низкой концентрацией хлоридов, таких как раствор Рингера с лактатом или коммерчески доступные растворы для замены электролитов внутривенно [10]. Эти растворы часто называют буферными или сбалансированными кристаллоидами. Некоторые данные свидетельствуют о том, что пациенты, которым требуется реанимация большого объема, могут испытывать меньшее повреждение почек при ограничительных стратегиях хлоридов и использовании сбалансированных кристаллоидов. Кристаллоидные растворы столь же эффективны и намного дешевле, чем коллоидные. Обычно используемые коллоидные растворы включают растворы, содержащие альбумин или гиперонкотический крахмал. Исследования, изучающие растворы альбумина для реанимации, не показали улучшения результатов, в то время как другие исследования показали, что реанимация с гиперонкотическим крахмалом приводит к увеличению смертности и почечной недостаточности.[15]
Кристаллоидные растворы столь же эффективны и намного дешевле, чем коллоидные. Обычно используемые коллоидные растворы включают растворы, содержащие альбумин или гиперонкотический крахмал. Исследования, изучающие растворы альбумина для реанимации, не показали улучшения результатов, в то время как другие исследования показали, что реанимация с гиперонкотическим крахмалом приводит к увеличению смертности и почечной недостаточности.[15]
Дифференциальный диагноз
Распределительный шок: Это вазоплегический (вазодилататорный) тип шока. Это наиболее распространенный тип шока, септический шок. Наличие источника инфекции обычно дифференцирует гиповолемический шок со сниженным периферическим сосудистым сопротивлением.[16] Другим типом распределительного шока является нейрогенный шок, наблюдаемый после высокого перелома шейного отдела позвоночника со сниженным симпатическим оттоком [17]. Основным отличием гиповолемического шока является повышенное периферическое сосудистое сопротивление, которое обычно увеличивается при гиповолемическом шоке.
Обструктивный шок: Это связано с обструктивной патологией, которая препятствует сердечному выбросу. Примером такого типа шока является тампонада сердца и напряженный пневмоторакс. У пациентов с травмой дифференциация гиповолемического геморрагического шока может быть затруднена, учитывая высокую вероятность сопутствующих типов шока. Обычно его дифференцирует повышенное ЦВД.[18]
Кардиогенный шок: Вызывается первичным отказом помпы различной этиологии, обычно из-за коронарной ишемии или тупой травмы сердца. Его обычно дифференцируют от гиповолемического шока по повышению ЦВД с повышенным периферическим сосудистым сопротивлением [19].]
Недифференцированный шок – это когда причина шока неизвестна. Тип шока может быть комбинацией всех вышеперечисленных типов.
Прогноз
Прогноз зависит от этиологии и тяжести гиповолемического шока. Ранний контроль источника кровотечения и эффективная ранняя целенаправленная реанимация объема улучшили результаты геморрагического типа. Как только пациенты с гиповолемическим шоком попадают в ПОН, прогноз ухудшается, а смертность увеличивается. Пожилые пациенты и пациенты с сопутствующими заболеваниями имеют худшие результаты.
Как только пациенты с гиповолемическим шоком попадают в ПОН, прогноз ухудшается, а смертность увеличивается. Пожилые пациенты и пациенты с сопутствующими заболеваниями имеют худшие результаты.
Осложнения
Как упоминалось выше, одним из наиболее опасных осложнений гиповолемического шока является недостаточность кровообращения, приводящая к ПОН и смерти. Тем не менее, другие осложнения возникают в основном в результате лечения, такие как циркуляторная перегрузка, абдоминальный компартмент-синдром и реакции, связанные с переливанием крови; это в дополнение к осложнениям от хирургических и радиологических вмешательств.
Сдерживание и обучение пациентов
Потеря общего объема циркулирующей крови из-за потери и/или жидкости вызывает гиповолемический шок. Если потерянный объем не будет своевременно восполнен, это приведет к нарушению доставки и транспорта кислорода к жизненно важным клеткам и органам тела, что может привести к отказу этих органов и, в конечном итоге, к смерти.
Pearls and Other Issues
У пациентов с геморрагическим гиповолемическим шоком ключевое значение имеет быстрый контроль источника кровотечения с ранней реанимацией сбалансированными препаратами крови.
У пациентов с негеморрагическим гиповолемическим шоком необходимо быстро определить этиологию потери жидкости и провести лечение.
Мониторинг электролитов и кислотно-щелочного состояния у пациентов с гиповолемическим шоком имеет первостепенное значение.
Определение реакции пациента на инфузионную терапию должно основываться на различных оценках, включая УЗИ, вариации волны пульсового давления, пассивные подъемы ног или центральное венозное давление, в дополнение к клиническим проявлениям и лабораторным показателям, таким как лактат.
В качестве замены жидкостей мы рекомендуем изотонические кристаллоиды, а не коллоиды.
Улучшение результатов работы бригады здравоохранения
Для лечения гиповолемического шока требуется межпрофессиональная команда, включающая клиницистов отделения интенсивной терапии и медсестер отделения интенсивной терапии, врачей скорой помощи/фельдшеров и фармацевтов. Для пациентов с гиповолемическим шоком из-за потери жидкости кристаллоидный раствор предпочтительнее коллоидного. Эти пациенты нуждаются в наблюдении за входом и выходом жидкости и должны находиться в условиях отделения интенсивной терапии. Исходы зависят от причины шока, возраста пациента, сопутствующих заболеваний и наличия почечной недостаточности.
Для пациентов с гиповолемическим шоком из-за потери жидкости кристаллоидный раствор предпочтительнее коллоидного. Эти пациенты нуждаются в наблюдении за входом и выходом жидкости и должны находиться в условиях отделения интенсивной терапии. Исходы зависят от причины шока, возраста пациента, сопутствующих заболеваний и наличия почечной недостаточности.
Все члены межпрофессиональной группы должны оперативно реагировать и вести точный учет любых инициируемых ими вмешательств; это позволяет всем членам команды точно оценить, что было сделано для пациента, и быстро решить, что делать дальше. Фармацевты должны немедленно приготовить необходимые растворы для внутривенного введения. Клиницисты и медсестры будут устранять активное кровотечение, чтобы помочь восстановить гемодинамическую стабильность. Каждый должен играть свою роль в командном подходе к уходу и поддерживать открытое общение с остальной частью команды, чтобы обеспечить быструю оценку и вмешательство, которое может спасти жизнь. Такой межпрофессиональный подход приведет к наилучшему исходу лечения пациентов. [Уровень 5]
Такой межпрофессиональный подход приведет к наилучшему исходу лечения пациентов. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Vincent JL, De Backer D. Циркуляторный шок. N Engl J Med. 2013 31 октября; 369 (18): 1726-34. [PubMed: 24171518]
- 2.
Кэннон Дж.В. Геморрагический шок. N Engl J Med. 2018 25 января; 378 (4): 370-379. [PubMed: 29365303]
- 3.
Хупер Н., Армстронг Т.Дж. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 11 июля 2022 г. Геморрагический шок. [PubMed: 29262047]
- 4.
Гитц Холлер Дж., Дженсен Х.К., Хенриксен Д.П., Расмуссен Л.М., Миккельсен С., Педерсен С., Лассен А.Т. Этиология шока в отделении неотложной помощи: 12-летнее популяционное когортное исследование. Шок.
 2019 Январь; 51(1):60-67. [Бесплатная статья PMC: PMC6282680] [PubMed: 27984523]
2019 Январь; 51(1):60-67. [Бесплатная статья PMC: PMC6282680] [PubMed: 27984523]- 5.
Лучшая ОС. Нарушение водно-электролитного баланса в жарком климате. Почки Int Suppl. 1987 авг; 21: S97-101. [PubMed: 3306112]
- 6.
Леви М.М., Финк М.П., Маршалл Дж.С., Абрахам Э., Ангус Д., Кук Д., Коэн Дж., Опал С.М., Винсент Дж.Л., Рамзи Г., SCCM/ESICM/ACCP/ АТС/СИС. 2001 г. Международная конференция SCCM/ESICM/ACCP/ATS/SIS по определениям сепсиса. Крит Уход Мед. 2003 апр; 31 (4): 1250-6. [PubMed: 12682500]
- 7.
Gayet-Ageron A, Prieto-Merino D, Ker K, Shakur H, Ageron FX, Roberts I., Antifibrinolytic Trials Collaboration. Влияние отсрочки лечения на эффективность и безопасность антифибринолитиков при остром тяжелом кровотечении: метаанализ индивидуальных данных о 40 138 пациентах с кровотечением. Ланцет. 2018 13 января; 391(10116):125-132. [Бесплатная статья PMC: PMC5773762] [PubMed: 29126600]
- 8.

Annane D, Siami S, Jaber S, Martin C, Elatrous S, Declere AD, Preiser JC, Outin H, Troché G, Charpentier C, Trouillet JL, Kimmoun A, Forceville X, Darmon M, Lesur O, Reignier J, Régnier J, Abroug F, Berger P, Clec’h C, Cle’h C, Cousson J, Thibault L, Chevret S., CRISTAL Investigators. Влияние инфузионной терапии коллоидами по сравнению с кристаллоидами на смертность у пациентов в критическом состоянии с гиповолемическим шоком: рандомизированное исследование CRISTAL. ДЖАМА. 2013 ноябрь 06;310(17):1809-17. [PubMed: 24108515]
- 9.
Bentzer P, Griesdale DE, Boyd J, MacLean K, Sirounis D, Ayas NT. Отреагирует ли этот гемодинамически нестабильный пациент на внутривенное введение болюса? ДЖАМА. 2016 27 сентября; 316 (12): 1298-309. [PubMed: 27673307]
- 10.
Зусман Б.Е., Диксон К.Е., Джа Р.М., Вагни В.А., Хенчир Дж.Дж., Карлсон С.В., Янеско-Фельдман К.Л., Бейли З.С., Шир Д.А., Гилсдорф Дж.С., Кочанек П.М. Выбор цельной крови по сравнению с реанимацией Рингера с лактатом изменяет взаимосвязь между целевым артериальным давлением и функциональным результатом после черепно-мозговой травмы и геморрагического шока у мышей.
 J Нейротравма. 2021 окт 15;38(20):2907-2917. [Бесплатная статья PMC: PMC8672104] [PubMed: 34269621]
J Нейротравма. 2021 окт 15;38(20):2907-2917. [Бесплатная статья PMC: PMC8672104] [PubMed: 34269621]- 11.
Holcomb JB, Tilley BC, Baraniuk S, Fox EE, Wade CE, Podbielski JM, del Junco DJ, Brasel KJ, Bulger EM, Callcut RA , Коэн М.Дж., Коттон Б.А., Фабиан Т.С., Инаба К., Керби Д.Д., Маскат П., О’Киф Т., Ризоли С., Робинсон Б.Р., Скалеа Т.М., Шрайбер М.А., Штейн Д.М., Вайнберг Д.А., Каллум Д.Л., Хесс Д.Р., Матиевич Н. , Миллер К.Н., Питт Дж.Ф., Хойт Д.Б., Пирсон Г.Д., Леру Б., ван Белль Г., Исследовательская группа PROPPR. Переливание плазмы, тромбоцитов и эритроцитов в соотношении 1:1:1 против 1:1:2 и смертность у пациентов с тяжелой травмой: рандомизированное клиническое исследование PROPPR. ДЖАМА. 2015 03 февраля; 313 (5): 471-82. [Бесплатная статья PMC: PMC4374744] [PubMed: 25647203]
- 12.
Робертс И., Шакур Х., Коутс Т., Хант Б., Балогун Э., Барнетсон Л., Кук Л., Кавахара Т., Перел П., Прието-Мерино Д., Рамос М., Кэрнс Дж., Герьеро К.
 Исследование CRASH-2: рандомизированное контролируемое исследование и экономическая оценка влияния транексамовой кислоты на смертность, окклюзию сосудов и потребность в переливании крови у пациентов с кровоточащей травмой. Оценка медицинских технологий. 2013 март; 17(10):1-79. [Бесплатная статья PMC: PMC4780956] [PubMed: 23477634]
Исследование CRASH-2: рандомизированное контролируемое исследование и экономическая оценка влияния транексамовой кислоты на смертность, окклюзию сосудов и потребность в переливании крови у пациентов с кровоточащей травмой. Оценка медицинских технологий. 2013 март; 17(10):1-79. [Бесплатная статья PMC: PMC4780956] [PubMed: 23477634]- 13.
Oczkowski S, Alshamsi F, Belley-Cote E, Centofanti JE, Hylander Møller M, Nunnaly ME, Alhazzani W. Рекомендации кампании по выживанию при сепсисе 2021: основные моменты для практикующих врачей. Pol Arch Intern Med. 22 августа 2022 г.; 132 (7–8) [PubMed: 35791800]
- 14.
Нордин А.Я., Мякисало Х., Хёкерсштедт К.А. Неспособность добутамина улучшить оксигенацию печени во время реанимации раствором кристаллоидов после экспериментального геморрагического шока. Евро J Surg. 1996 декабрь; 162 (12): 973-9. [PubMed:80]
- 15.
Заричански Р., Абу-Сетта А.М., Турген А.Ф., Хьюстон Б.
 Л., Макинтайр Л., Маршалл Дж.С., Фергюссон Д.А. Связь введения гидроксиэтилкрахмала со смертностью и острым повреждением почек у пациентов в критическом состоянии, требующих объемной реанимации: систематический обзор и метаанализ. ДЖАМА. 2013 20 февраля; 309 (7): 678-88. [PubMed: 23423413]
Л., Макинтайр Л., Маршалл Дж.С., Фергюссон Д.А. Связь введения гидроксиэтилкрахмала со смертностью и острым повреждением почек у пациентов в критическом состоянии, требующих объемной реанимации: систематический обзор и метаанализ. ДЖАМА. 2013 20 февраля; 309 (7): 678-88. [PubMed: 23423413]- 16.
Font MD, Thyagarajan B, Khanna AK. Сепсис и септический шок — Основы диагностики, патофизиологии и принятия клинических решений. Мед Клин Норт Ам. 2020 июль; 104 (4): 573-585. [В паблике: 32505253]
- 17.
Исхак Б., Пулидо Дж. Н., фон Глински А., Ансари Д., Оскуян Р. Дж., Чепмен Дж. Р. Вазоплегия после сложной операции на позвоночнике: заболеваемость и риск. Global Spine J. 2022, 29 мая;: 21925682221105823. [PubMed: 35634908]
- 18.
Пич Х, Хеллер А.Р. [Обструктивный шок]. Анестезиолог. 2015 май; 64(5):403-19. [PubMed: 25994928]
- 19.
Вахдатпур С., Коллинз Д., Голдберг С. Кардиогенный шок.


 Гипотензия с узким пульсовым давлением (менее 25 мм рт.ст.). Тахикардия становится более выраженной (более 120 ударов в минуту), а психический статус становится все более измененным. Диурез минимальный или отсутствует. Капиллярное наполнение задерживается.
Гипотензия с узким пульсовым давлением (менее 25 мм рт.ст.). Тахикардия становится более выраженной (более 120 ударов в минуту), а психический статус становится все более измененным. Диурез минимальный или отсутствует. Капиллярное наполнение задерживается.
 2019Апр; 59 (S2): 1423-1428. [PubMed: 30980749]
2019Апр; 59 (S2): 1423-1428. [PubMed: 30980749] , Урита Ю., Фунабики Т., Фухимори С., Кайсе М. Руководство по дивертикулярному кровотечению толстой кишки и дивертикулиту толстой кишки: Японская гастроэнтерологическая ассоциация. пищеварение. 2019;99 Приложение 1:1-26. [PubMed: 30625484]
, Урита Ю., Фунабики Т., Фухимори С., Кайсе М. Руководство по дивертикулярному кровотечению толстой кишки и дивертикулиту толстой кишки: Японская гастроэнтерологическая ассоциация. пищеварение. 2019;99 Приложение 1:1-26. [PubMed: 30625484] 2018 дек;40(12):e874-e882. [PubMed: 30527081]
2018 дек;40(12):e874-e882. [PubMed: 30527081] Консенсусные рекомендации по практике переливания эритроцитарной массы у детей в критическом состоянии из педиатрической Инициативы по переливанию крови и анемии в реанимационном отделении. Pediatr Crit Care Med. 2018 сен;19(9):884-898. [Бесплатная статья PMC: PMC6126913] [PubMed: 30180125]
Консенсусные рекомендации по практике переливания эритроцитарной массы у детей в критическом состоянии из педиатрической Инициативы по переливанию крови и анемии в реанимационном отделении. Pediatr Crit Care Med. 2018 сен;19(9):884-898. [Бесплатная статья PMC: PMC6126913] [PubMed: 30180125] Усиленная догоспитальная объемная терапия не приводит к улучшению исходов у тяжелораненых пациентов с тяжелой черепно-мозговой травмой. BMC Emerg Med. 2019 23 января; 19 (1): 13. [Бесплатная статья PMC: PMC6343344] [PubMed: 30674281]
Усиленная догоспитальная объемная терапия не приводит к улучшению исходов у тяжелораненых пациентов с тяжелой черепно-мозговой травмой. BMC Emerg Med. 2019 23 января; 19 (1): 13. [Бесплатная статья PMC: PMC6343344] [PubMed: 30674281]