Удаление бородавок коагулятором: Удаление родинок, папиллом, бородавок методом коагуляции
Электрокоагуляция новообразований кожи
Удаление новообразований кожи
методом электрокоагуляции
Хирургическая коагуляция током высокой частоты широко применяются в медицине и косметологии для устранения небольших дефектов на коже: бородавок, папиллом, родинок и других дефектов кожи. Электрокоагуляция считается одной из лучших методик для удаления папиллом и бородавок на любых частях тела, в том числе и на лице, а также применяется при лечении угревой сыпи, розовых угрей, для удаления различных доброкачественных новообразований кожи и татуировок. Эта методика позволяет удалить кожные новообразование за один сеанс — быстро, безболезненно и эффективно.
Более подробную информацию о лечении новообразований и дефектов кожи методом методом коагуляции высокочастотным током в ТРБ №3 вы можете получить по телефонам: +7 (86167) 5-77-39, +7 (86167) 5-87-63
Чаще всего родинки, бородавки и папилломы являются доброкачественными образованиями кожи, они развиваются под действием различных факторов (вирусы, солнечное излучение и др.). Большинство людей знают об их доброкачественности и считают родинки и бородавки обычными эстетическими изъянами во внешности, которые порой причиняют неудобства. К сожалению, они могут оказаться не так безобидны, как кажется.
Под влиянием определённых условий (продолжительное местное раздражение, например, постоянное трение одеждой, длительное воздействие интенсивного солнечного света и т.д.) доброкачественные образования могут перерождаться в злокачественные опухоли. Поэтому повреждённые родинки, бородавки и папилломы требуют незамедлительного удаления. Также следует немедленно удалить родинку или бородавку в случае их быстрого роста, увеличения количества, изменении формы и окраски, появления кровоточивости и болезненности.
В современной медицине и косметологии используются различные методы удаления доброкачественных новообразований кожи: хирургическое иссечение, криодеструкция, применение лазера, но при всей эффективности описанных способов, лучшим методом все же признана электрокоагуляция высокочастотным током.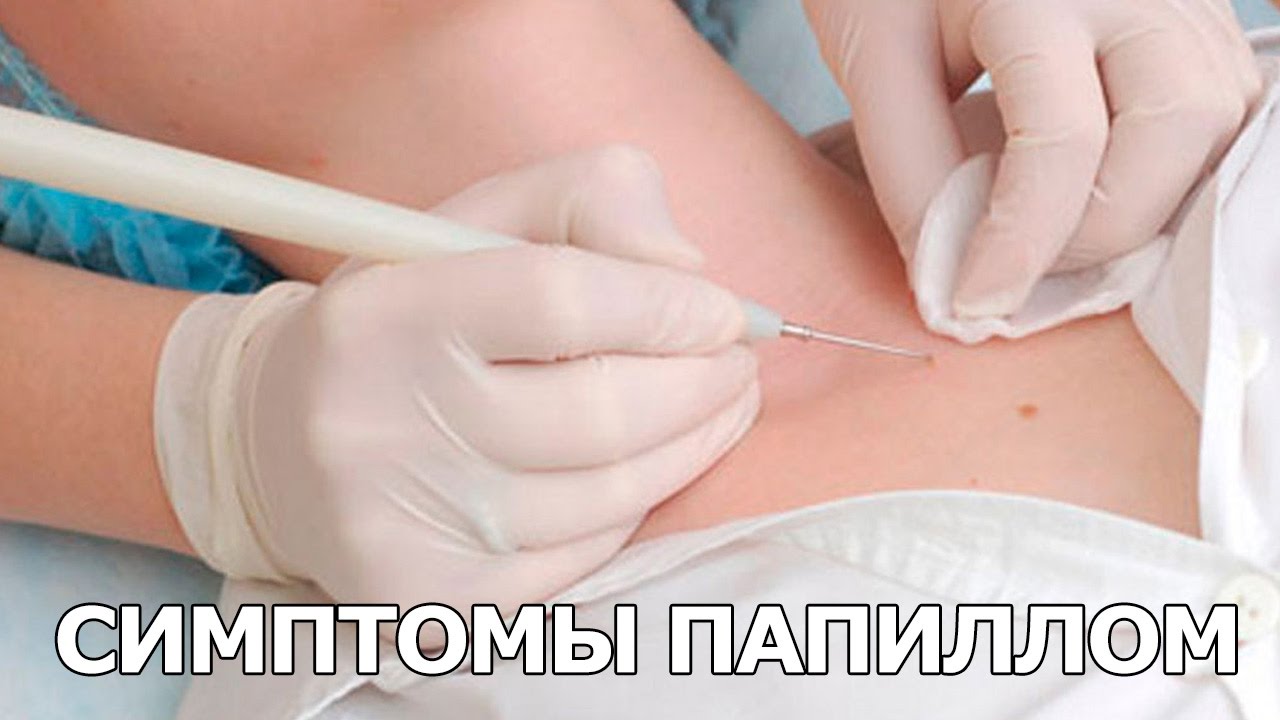
Электрическая коагуляция — один из самых действенных методов для удаления папиллом и родинок, других дефектов кожи на любых частях тела, включая лицо. Высокочастотный электрический ток, который создает коагулятор, вызывает объёмное термическое поражение ткани вокруг места воздействия. На месте удаленного участка ткани образуется сухая корочка, после отторжения которой, зачастую не остается следа. Если новообразование было большим и глубоким, после заживления на этом месте может остаться депигментированное пятнышко, которое со временем исчезнет.
Показания для применения метода электрокоагуляции
в лечебных целях
- вирусные папилломы;
- старческие кератомы;
- атеромы;
- бородавки;
- контагиозные моллюски;
- гемангиомы;
- осложненные угри;
- сосудистые звездочки;
- расширенные сосуды на лице.
Безусловным достоинством электрической коагуляции, с медицинской точки зрения, заключается в свертывании крови в процессе проведения операции, что исключает возможное кровотечение и инфицирование тканей.
Небольшие новообразования можно удалить безболезненно. Местное обезболивание необходимо для лечения обширных участков кожи. Если новообразование было большим и глубоким, после заживления на этом месте может остаться депигментированное пятнышко, которое со временем исчезнет.
Противопоказания для применения метода электрокоагуляции
- герпес в активной фазе;
- злокачественные новообразования;
- эпилепсия;
- наличие кардиостимуляторов;
- сахарный диабет;
- коагулопатии;
- индивидуальная непереносимость электропроцедур.
Электрокоагуляция, как метод лечения, имеет ряд важных преимуществ: высокую эффективность, высокую безопасность и невысокую стоимость. Именно поэтому данный метод сегодня остаётся одним из самых востребованных в практической медицине и косметологии.
Именно поэтому данный метод сегодня остаётся одним из самых востребованных в практической медицине и косметологии.
О других методиках лечения, предлагаемых специалистами Туапсинской районной больницы № 3, Вы можете узнать пройдя по ссылке ниже:
Электрокоагуляция новообразований на коже в Санкт-Петербурге
Строгих медицинских показаний к удалению доброкачественных новообразований, как правило, нет, и речь идёт скорее об эстетическом дискомфорте и профилактике. Врачи рекомендуют обращать пристальное внимание на родинки и паппиломы, которые подвергаются постоянному трению или травматизации. Так, например, при занятиях спортом выступающие образования, расположенные в складках кожи (подмышечные, паховые зоны), могут перекручиваться «на ножке» и воспаляться. В таких случаях лучше пройти консультацию косметолога-дерматолога для предотвращения негативных последствий.
Электрокоагуляция или электродеструкция — один из самых распространенных и надежных косметологических методов удаления новообразований «на ножке», выступающих над поверхностью кожи. Также иногда применяется для устранения сосудистых звёздочек, точечных гемангиом.
Суть метода заключается в иссечении тканей электроножом и одновременной коагуляции сосудов, что способствует формированию тонкой корочки и скорейшему заживлению раны, предотвращает появление грубого рубца. Электронож как бы коагулирует мельчайшие сосуды, питавшие новообразование.
Электрокоягуляцию можно назвать одним из деликатных методов, т. к., в отличие от хирургического вмешательства, после него риск образования грубого рубца на коже минимален. Этот способ также применяется в случаях, когда требуется особенная аккуратность и осторожность: удаление новообразований по линии ресничного края, папиллом в уголках глаз.
Ход процедуры электрокоагуляции новообразований
Перед удалением новообразования необходимо проконсультироваться с косметологом-дерматологом о возможности проведения процедуры и выборе оптимального метода.
Предварительной подготовки для удаления новообразований не требуется. Процедура проходит под местной анестезией абсолютно безболезненно для пациента. Сразу после удаления на месте бывшего новообразования заметна розовая нежная кожа, которая в процессе заживления формируется в корочку.
После процедуры рекомендуется не загорать 3–4 недели, необходимо защищать место удаления солнцезащитными средствами, нельзя удалять образовавшуюся корочку на коже раньше времени. Под корочкой, которая защищает рану от инфекции и сама отходит в течение 10-ти дней, формируется новый эпителий.
Контрольная встреча с косметологом-дерматологом проходит через 7–10 дней. Врач оценивает состояние раневой поверхности и даёт дополнительные рекомендации по уходу.
После электродеструкции врач может предоставить материал для гистологического исследования, чтобы дополнительно подтвердить доброкачественность новообразования. Для сравнения, после лазерного удаления такой возможности нет, т. к. лазер выпаривает ткани, разрушая таким образом материал для анализа.
В некоторых случаях косметолог-дерматолог МЕДИ может дополнить процедуру электрокоагуляции небольшой лазерной шлифовкой, чтобы сгладить края ранки и выровнять участок кожи. Таким образом достигается максимально улучшенный эстетический эффект от процедуры: после заживления кожа остаётся гладкой и красивой, без намёка на проведенную процедуру.
Удаление бородавок быстро и без боли в Санкт-Петербурге
Консультация врача при удалении бородавок — бесплатно.
Навигация по странице
По статистике бородавки – одно из наиболее массовых заболеваний кожи, которое встречается очень часто у людей любого возраста и пола. Почему они появляются и требуют ли лечения? Можно ли избежать появления бородавок? Давайте попробуем ответить на эти и другие вопросы в этой статье.
Что такое бородавки?
Бородавки – это новообразование плоской или выпуклой формы, размером от 1-2 мм до 2-4 см. Кроме кожного покрова они также могут образовываться на слизистых оболочках рта, носа, половых органов.
Кроме кожного покрова они также могут образовываться на слизистых оболочках рта, носа, половых органов.
Появление бородавок обусловлено присутствием в организме человека вируса папилломы. Около 10% населения Земли являются носителями этого вируса. Папилломавирус имеет множество разновидностей, которые вызывают около 100 разных болезней, начиная с бородавок на коже и заканчивая онкологическими заболеваниями.
Однажды попав в организм, этот вирус остается в нем на всю жизнь, так как полностью избавиться от него невозможно. Можно только укрепить иммунитет, тем самым предотвратить появление бородавок и папиллом в будущем.
Заражение происходит от инфицированного человека к здоровому бытовым или половым путем. Среди неблизких людей распространение инфекции чаще всего бывает в бассейнах, саунах и банях, на пляжах.
Состояние иммунитета является самым главным фактором, влияющим на то, приведет ли попадание вируса в организм к болезни. Первые признаки заболевания могут проявиться через 2-5 месяца после заражения. Также условиями, увеличивающими риск появления бородавок, являются:
- нарушение обмена веществ
- случайная половая связь
- переохлаждение
- недостаточная личная гигиена
- тесная, неудобная или синтетическая одежда и обувь
- инфекционные заболевания
- нестерильный инструмент при проведении маникюра и педикюра
- недостаточное питание.
Радиоволновое удаление бородавок
Преимущества радиоволнового метода
Кроме удаления бородавок с помощью радиоволнового метода существуют и другие способы (криохирургия, электрокоагуляция, лазер и пр.), каждый из которых обладает своими преимуществами и недостатками. К достоинствам удаления бородавок при помощи радиоволновой хирургии можно отнести:
- отсутствие рубцов и шрамов
- удаление бородавки уже после одной процедуры
- абсолютная стерильность и невозможность занести инфекцию
- высокочастотные радиоволны позволяют удалить бородавку в любом месте
- заживление проходит в самые короткие сроки при минимальном уходе за ранкой.

Как действуют радиоволны
Удаление бородавок и папиллом радиоволновым методом мы производим в нашей клинике в Санкт-Петербурге только после консультации и обследования врача-дерматолога или косметолога. Эта процедура совершенно бескровная и занимает всего 1-2 минуты, и после нее остается небольшая ранка размером с бывшую бородавку.
Чаще всего при этом виде лечения используется местная анестезия, позволяющая полностью избавиться от неприятных ощущений. Воздействие на кожу и конкретно на бородавку высокочастотных волн низкой температуры производится с помощью специального прибора под названием «Сургитрон», который был разработан в США. А так как в данном методе используются волны низкой температуры, окружающая ткань повреждается в меньшей степени, чем во время использования лазера или электрохирургии.
Показания и противопоказания
Радиоволновой метод удаления бородавок является наименее травмирующим из всех возможных вариантов, а процесс заживления ранки после удаления – самым коротким. Противопоказаниями для удаления бородавок радиоволнами являются:
- беременность;
- онкологические заболевания кожи;
- повышенное артериальное давление;
- повреждения кожи в местах будущей работы лазера;
- повышенная температура и простудные заболевания.
Если вы решите избавиться от бородавок, то врачи нашей клиники в Санкт-Петербурге помогут вам это сделать безболезненно, быстро и комфортно. После удаления радиоволнами бородавки останутся только у вас в памяти как плохое воспоминание.
Будьте здоровы!
Смотрите также: Прием врача хирурга, Удаление атеромы и родинок, Удаление кондилом радиоволновым методом, Удаление вросшего ногтя, папиллом и фурункулов.
Электрокоагуляция или лазер — что лучше для удаления родинок
Электрокоагуляция и лазерная коагуляция популярные методы удаления новообразований (родинок, бородавок, папилом, кондилом). Электрокоагуляция воздействует током.
Лазерная коагуляция
Лазерное удаление новообразований менее травматично, что позволяет использовать его на слизистых, вокруг глаз, на веках. Шрамов после процедуры не остаётся. Так как невусы выжигается полностью, биопсию проводят до удаления. Время заживления около недели. Лазер имеет меньшее количество противопоказаний.
Лазерная коагуляция рекомендуется для удаления плоских, глубоких новообразований с большим диаметром. Это единственный вариант при расположении «родинки» в чувствительных или труднодоступных местах, между складками кожи.
Электрокоагуляция
Электрокоагуляция предполагает прикосновение нагретого электрода к коже, а потому она более болезненна, чем лазер. Плоские новообразования прижигаются шариковым электродом, а выпуклые срезаются ножом — петелькой. Это позволяет проводить анализ после процедуры. Заживление ранки длится около двух недель. Часто на месте воздействия остаются ямки. Чтобы не осталось шрамов, за ранкой нужен особый уход. Также рубцевание будет, если родинка находилась в глубоких слоях кожи.
Электрокоагуляция рекомендуется при плоских образованиях размером до 10 мм, при выпуклых образованиях «на ножке». Удаление родинок электрокоагуляцией или лазером относится к медицинской косметологии и имеет противопоказания. Поэтому перед процедурой обязательна консультация со специалистом.
Стоимость удаления новообразований
Стоимость лазерного удаления выше, чем при электрокоагуляции. Но в клинике эстетической медицины «MyDerm» установлены невысокие расценки. Ознакомиться с ними можно в прайс-листе на сайте. Процедуру выполняют специалисты с опытом работы более 10 лет. Кабинеты оснащены современным оборудованием. Если всё ещё есть сомнения, какой именно способ выбрать, запишитесь на консультацию к нашему дерматологу. Он проведёт осмотр и посоветует подходящий метод удаления новообразований.
Ознакомиться с ними можно в прайс-листе на сайте. Процедуру выполняют специалисты с опытом работы более 10 лет. Кабинеты оснащены современным оборудованием. Если всё ещё есть сомнения, какой именно способ выбрать, запишитесь на консультацию к нашему дерматологу. Он проведёт осмотр и посоветует подходящий метод удаления новообразований.
Удаление папиллом, удаление папиллом лазером в Чите
Для удаления папиллом, бородавок и рубцов в клинике Марии Тен используется специальный косметологический аппарат, генерирующий ток разной силы и частоты — коагулятор. Электрический разряд запаивает сосуды, питающие нарост и свертывает белок. В результате участок, подвергшийся процедуре, отмирает. На его месте возникает светло-коричневый струп, который отпадает через два-три дня. Вместо некрасивого образования у вас останется ровная чистая кожа.
Показания
Коагулятор избавляет не только от папиллом,
но и других косметических дефектов кожи:
- старческих кератом;
- гемангиом;
- бородавок;
- родинок;
- сосудистых звездочек;
- угревой сыпи с осложнениями.
Процедура удаления может выполняться на любом участке тела под местной анестезией. Длительность процедуры — 10 минут. Заживление длится до 7 дней.
Эффективность
Избавиться от мелких папиллом и рубцов можно всего за один сеанс. Аппарат устроен так, что врач может выбирать температуру насадки, поэтому результат будет даже при глубоком поражении покровов. Процедура безопасна, риск кровотечения практически нулевой.
Рекомендации к проведению
К сожалению, даже полное удаление папиллом не способно убить вирус. Чтобы избежать рецидивов, соблюдайте простые правила:
- Не сдирайте корку с ранки. Это позволит избежать образования шрамов и пигментных пятен.
- 3 раза в день обрабатывайте ранку раствором марганцовки, хлоргексидина или фурацилина. Это лучшая профилактика вторичного инфицирования и рубцевания тканей.

- Оберегайте обработанный участок от контакта с водой и косметическими средствами.
- Пейте витамины с высоким содержанием цинка не менее 2-3 месяцев.
Электрокоагуляция в клинике Марии Тен — быстро, точно, эффективно!
В клинике Марии Тен метод электрокоагуляции применяется уже много лет. После коагулятора бородавки и рубцы, родинки и папилломы тают, словно на глазах!
Если дефект небольшой, после процедуры не будет даже корочек и струпьев. В крайнем случае, на пораженном участке может появиться пигментация, которая исчезнет сама через некоторое время. А главное — за сеанс можно сразу удалить несколько образований без каких-либо последующих осложнений.
Имеются противопоказания. Требуется консультация специалиста.
Связаться с нами
Чтобы уточнить детали или записаться на удаление папиллом в Чите, обратитесь в клинику Мария Тен. Позвоните нам: +7 (914) 505-45-55.
Смотрите также:
Удаление родинок электроножом | Клиника ABC
Люди разного возраста сталкиваются с проблемами, требующими вмешательства врача-специалиста по жизненным показаниям, либо, руководствуясь эстетическими соображениями. Один из поводов обращения в медицинскую клинику — это удаление родинок электрокоагуляцией. Данный метод используется в косметологии и медицине, так как имеет низкую травматичность и короткий реабилитационный период. Иначе его еще называют — удаление родинок электроножом. Процедура требует соблюдения стерильности, поэтому проводится только в медицинских учреждениях.
Суть удаления родинок коагулятором
Метод электрокоагуляции используется не только для выжигания невусов. Процедура удаления с использованием электрокоагуляции применяется при угревой сыпи, кератомах, для удаления бородавок, гемангиом, папиллом, сосудистых звездочек. Суть метода электрокоагуляции заключается в воздействии электрического тока на ткани новообразования. При этом происходит либо послойное воздействие электроножа на слои кожи, либо новообразование удаляется сразу целиком.
Удаление родинок электрокоагуляцией в нашей клинике
Наш медцентр наравне с другими применяет и данный способ лечения, поскольку прижигание родинок электроножом удобно и безболезненно для пациентов, а также имеет ряд других преимуществ:
- минимальный процент развития нежелательных последствий после удаления
- отсутствие потребности в стационарном режиме
- возможность провести гистологическое исследование новообразования
- короткий восстановительный период
- отсутствие необходимости использовать общую анестезию
- время выполнения процедуры не более 20 минут
- положительный эстетический результат
- доступная цена услуги
Удаление родинок методом электрокоагуляции показано большинству пациентов, обратившихся в нашу клинику для решения данной проблемы. Однако не всегда для таких целей возможно использование электроножа. С другими способами и показаниями к их применению вы можете ознакомиться здесь и здесь. Перед проведением электрокоагуляции необходимо выявить наличие противопоказаний.
Интересный факт! Родинки на протяжении всей жизни могут появляться и бесследно исчезать. В среднем на теле человека насчитывается от 25 до 100 невусов различной формы и размера.
Подготовка к удалению родинок электроножом
Правильная подготовка — залог успешного завершения каждой медицинской манипуляции. Прижигание невуса электроножом не исключение, но в большинстве случаев не требует специальной подготовки. Мы назначаем сдачу анализов перед процедурой удаления невуса электрокоагуляцией, если у вас в анамнезе обильные кровотечения или есть сомнения в доброкачественности родинки. В перечисленных ситуациях потребуется:
- Клинический анализ крови.
- Коагулограмма (определение показателей свертываемости крови).
- Исследование крови на онкомаркеры.
Поскольку удаление родинок электрокоагулятором не требует общей анестезии, отсутствует необходимость «голодного» режима накануне операции.
Как проходит выжигание родинки
Процедура удаления невуса электроножом включает в себя следующие этапы:
- Визуальный осмотр родимого пятна.
- Обработка операционного поля кожным антисептиком с целью предотвращения попадания инфекции в рану.
- Локальное нанесение местного обезболивающего средства.
- Процедура удаления невуса с помощью электроножа.
- Обработка послеоперационной раны.
Выжигание невуса электроножом проходит в одно движение, поэтому вы не почувствуете боли и жжения. Некоторые пациенты испытывают легкое покалывание в месте контакта прибора с кожей.
Важно! Самостоятельное удаление новообразования на коже категорически запрещено. Это может привести к развитию нежелательных последствий таких, как воспаление, сепсис (заражение крови), рак кожи. При необходимости следует обратиться к специалисту в медицинскую клинику.
Уход за ранкой после удаления родинки электрокоагуляцией
В первые 10 дней после удаления невуса электрокоагуляцией требуется уход за послеоперационной раной, который заключается в недопущении травматизации образовавшейся корочки. Также стоит защищать ранку от попадания влаги. В некоторых случаях специалист рекомендует обработку кожным антисептиком и антибактериальным средством. Если процедура проведена правильно, заживление ранки под корочкой проходит без образования рубца на коже.
Противопоказания к выжиганию родинок
Новообразования на коже могут носить доброкачественный или злокачественный характер. Удаление родинок коагулятором считается безопасным при условии, что невус не проявляет признаков развития раковой опухоли. Первичные признаки доктор определяет при визуальном осмотре. Нельзя удалять невус с использованием электроножа в случае подозрения на формирование злокачественного процесса. Также к противопоказаниям следует отнести:
- нарушения свертываемости крови
- непереносимость электропроцедур
- аллергические реакции на местные анестетики
- герпетическую инфекцию в фазе обострения
- кожное заболевание воспалительного характера в месте выжигания родинки электроножом
Любой подобный случай необходимо устранить перед проведением электрокоагуляции.
Когда надо обратиться к врачу
Показаниями к обращению за консультацией специалиста являются:
- изменение формы и размера родинки (особенно интенсивные)
- изменение цвета
- появление болезненности
- выпадение волос, растущих из невуса
Кроме вышеперечисленного, показанием является расположение новообразования в части тела с риском травматизации, а также на открытом и видимом участке тела, например лице. Узнать об удалении родинок на лице подробнее.
Анализ на гистологию
Исследование на гистологию проводят после проведения операции. Материалом для анализа выступают удаленные ткани. Гистологическому исследованию подлежат все новообразования, имеющие сомнительный статус. Если врач заподозрил развитие злокачественного процесса, материал отправляется в лабораторию. Согласие пациента на проведение анализа не требуется. Результат будет готов через несколько дней.
Отказ от прижигания родинки
Отказ от удаления новообразования в некоторых случаях приводит к нежелательным последствиям. Особенно это касается выступающих родимых пятен, расположенных в тех частях тела, которые можно легко травмировать. Это, в свою очередь, приводит к обильному кровотечению или перерождению невуса в раковую опухоль. Если родинка находиться на открытом участке тела, этому может также способствовать постоянное воздействие ультрафиолетовых лучей. Эти осложнения несут серьезную опасность для здоровья человека. Поэтому лучше вовремя обратиться за медицинской помощью к специалисту и пройти если не удаление, то хотя бы визуальный осмотр и получить заключение, что родинка не является злокачественным образованием. Но помните, что на 100% можно заявлять об этом только после гистологического анализа.
Интересный факт! Существует поверье, что родимое пятнышко располагается над больным органом и предупреждает человека о возможном заболевании. Официальная медицина не находит этому подтверждения. Скорее всего данное поверье пришло к нам из восточных практик.
Скорее всего данное поверье пришло к нам из восточных практик.
Возможен ли рецидив после удаления родинки электроножом?
После проведения операции методом коагуляции в большинстве случаев не наблюдается развития рецидива. Возникновение осложнений возможно лишь при нарушении техники выполнения манипуляции. Такое случается, например, при недостаточном захвате тканей. В результате чего пигментированные клетки остаются в глубоких слоях кожи и на месте удаления появляется новая родинка. Этот момент зависит, как правило, от мастерства врача. У нас же работает сертифицированный доктор, с опытом работы которого вы можете ознакомиться здесь.
В нашей клинике вы получите профессиональную медицинскую услугу. Врач специалист проведет осмотр новообразования и даст рекомендации по лечению. Совместно с доктором можно определить тактику дальнейших действий и записаться на проведение необходимой медицинской манипуляции, либо сделать ее сразу.
Если у вас остались вопросы, можете задать их администратору по телефону указанному на сайте или . Предупреждаем, что администраторы обладают общим медицинским образованием, и не всегда могут помочь с деталями и тонкостями определенных процедур. Для подробной консультации записывайтесь на прием к врачу.
Первоисточник медцентр «Клиника ABC» / сентябрь 2018
Удаление новообразований электрокоагуляция во Владивостоке
Консультация врача
1 200 ₽
Забор материала для гистологии
2 000 ₽
Удаление ксантомы — 1шт
950 ₽
Удаление родинки до 0,5 см в диаметре
1 800 ₽
Удаление ксантелязмы (жировые отложения на веках) – 1 шт
2 850 ₽
Удаление атеромы (жировик) 1 шт
2 200 ₽
Множественное удаление контагиозных моллюсков (более 10) – 1 шт
550 ₽
Удаление контагиозных моллюсков (половые органы) 1 шт
1 000 ₽
Удаление миллиума — 1шт
350 ₽
Удаление вирусной паппиломы — 1шт
800 ₽
Множественное удаление вирусной паппиломы (более 10) — 1шт
600 ₽
Удаление вирусной паппиломы (глаза) — 1шт
550 ₽
Удаление вирусной паппиломы (половые органы) — 1шт
1 000 ₽
Удаление вирусной бородавки — 0,5см в диаметре
1 500 ₽
Удаление гемангиомы – 1см
2 000 ₽
Множественное удаление гемангиомы (более 10 шт) за 1 шт
1 500 ₽
Удаление невуса — 0,5 см в диаметре
1 600 ₽
Удаление пиогенной гранулемы — 0,5 см в диаметре
2 000 ₽
Удаление фибромы — 0,5 см в диаметре
2 000 ₽
Удаление кератомы – 0,5 см в диаметре
1 900 ₽
Электрокоагуляция — обзор | Темы ScienceDirect
Хирургическое лечение
Электрокоагуляция — эффективный метод уничтожения перианальных, анальных и остроконечных кондилом.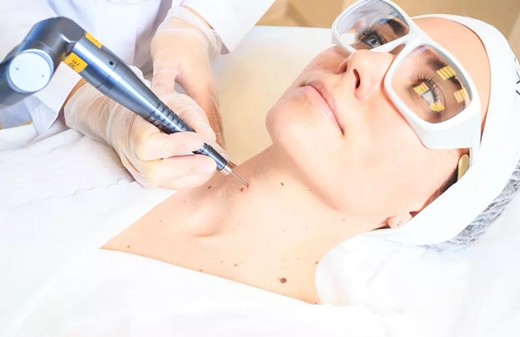 Это требует анестезии, метод которой зависит от степени поражения и сопутствующих заболеваний пациента. Оператор должен контролировать глубину и ширину раны, чтобы избежать ожогов третьей степени; поэтому преимущества и осложнения зависят от квалификации хирурга. В область, пораженную бородавками, можно ввести местный анестетик, содержащий адреналин, чтобы контролировать кровопотерю и расширять очаги поражения, чтобы сохранить нормальный эпителий.Иссечение ножницами одной или нескольких типичных бородавок необходимо отправить на патологическую экспертизу. Бородавки следует индивидуально вылечить и вылечить, а основание повторно обработать с целью получения белого сгустка. Следует избегать кольцевых ожогов, особенно анодермы, чтобы предотвратить анальный стеноз и лежащее в основе повреждение сфинктера. Осложнения включают боль и выделения, но кровотечение, рубцевание и анальный стеноз возникают нечасто. Частота рецидивов составляет примерно 30%. В послеоперационном периоде пациентам рекомендуется принимать сидячие ванны с теплой водой два-три раза в день в течение 1 недели после процедуры.Им прописывают анальгетики и говорят, что им следует ожидать некоторого дискомфорта. Пациенты осматриваются в офисе через 10-14 дней после операции.
Это требует анестезии, метод которой зависит от степени поражения и сопутствующих заболеваний пациента. Оператор должен контролировать глубину и ширину раны, чтобы избежать ожогов третьей степени; поэтому преимущества и осложнения зависят от квалификации хирурга. В область, пораженную бородавками, можно ввести местный анестетик, содержащий адреналин, чтобы контролировать кровопотерю и расширять очаги поражения, чтобы сохранить нормальный эпителий.Иссечение ножницами одной или нескольких типичных бородавок необходимо отправить на патологическую экспертизу. Бородавки следует индивидуально вылечить и вылечить, а основание повторно обработать с целью получения белого сгустка. Следует избегать кольцевых ожогов, особенно анодермы, чтобы предотвратить анальный стеноз и лежащее в основе повреждение сфинктера. Осложнения включают боль и выделения, но кровотечение, рубцевание и анальный стеноз возникают нечасто. Частота рецидивов составляет примерно 30%. В послеоперационном периоде пациентам рекомендуется принимать сидячие ванны с теплой водой два-три раза в день в течение 1 недели после процедуры.Им прописывают анальгетики и говорят, что им следует ожидать некоторого дискомфорта. Пациенты осматриваются в офисе через 10-14 дней после операции.
Лазерная терапия действует путем физического уничтожения бородавок. Первоначальный энтузиазм был основан на сообщениях об уменьшении послеоперационной боли и меньшем количестве рецидивов, особенно в акушерской и гинекологической литературе. Биллингем и Льюис, однако, изучали 38 пациентов с анальными бородавками, сравнивая лазер CO 2 и электрокоагуляцию у тех же пациентов, и отметили схожую боль при обоих методах лечения и более частые рецидивы бородавок, леченных лазером.Хотя лазер быстр и относительно прост в использовании, он очень дорог и требует специальных знаний и опыта в его использовании. Кроме того, следует учитывать паропроницаемость вирусных частиц, и, следовательно, следует принимать надлежащие меры предосторожности при использовании защитных очков, лазерной маски и лазерного дымоотсоса. Послеоперационный уход аналогичен таковому при электрокоагуляции.
Послеоперационный уход аналогичен таковому при электрокоагуляции.
Криотерапия эффективно применяется для лечения анальных и перианальных бородавок при условии, что они имеют небольшой или средний размер.Анестезия не требуется, и холод вводится с помощью аппликатора с ватным наконечником и жидкого азота или снега с CO 2 . В качестве альтернативы можно использовать криозонд. Поражения следует лечить еженедельно. Его безопасно использовать в анальном канале, а также можно безопасно использовать во время беременности. Частота рецидивов колеблется от 24 до 37%. Побочные эффекты, такие как жжение и изъязвление, терпимы. Рубцов мало или совсем нет, но пациентов информируют о том, что в послеоперационном периоде из раны могут появиться значительные выделения.Пациентам назначают анальгетики и осматривают в офисе через 7-10 дней после процедуры.
Хирургическое иссечение может быть выполнено точно с помощью ножниц с острыми концами и щипцов с острыми зубьями. Это особенно полезно при обширном поражении, когда иссечение может быть выполнено быстро и точно под общей или регионарной анестезией. Этот метод обычно позволяет избежать прижигания, за исключением остановки кровотечения. Тип необходимой анестезии обычно зависит от размера бородавок.Пациента можно подготовить к операции, просто поставив клизму утром. Пораженная область должна быть инфильтрирована местным анестетиком, содержащим адреналин (т. Е. 0,25% бупивакаином с раствором адреналина 1: 200 000), чтобы остановить кровотечение и расширить очаги поражения, чтобы сохранить нормальный эпителий во время иссечения. У большинства пациентов можно удалить все бородавки за одну процедуру, но если бородавок слишком много, удаление может быть выполнено в два этапа с интервалом примерно в 1 месяц.Побочные эффекты — это прежде всего боль и выделения из ран. Послеоперационные осложнения включают кровотечение, длительное выздоровление, рубцевание и, в редких случаях, анальный стеноз. Сообщается, что частота рецидивов колеблется от 9 до 42%. Послеоперационный уход такой же, как и при электрокоагуляции.
Послеоперационный уход такой же, как и при электрокоагуляции.
Пациенты с ослабленным иммунитетом чаще страдают острыми кондиломами и аногенитальной неоплазией, чем население в целом. Увеличение выживаемости как реципиентов трансплантата, так и ВИЧ-инфицированных увеличило распространенность остроконечных кондилом в этих группах.В проспективном исследовании ВИЧ-положительных пациентов наиболее частым аноректальным заболеванием были кондиломы, встречающиеся у 30%. Аногенитальные бородавки у этих пациентов, как правило, более агрессивны, рецидивируют раньше и чаще бывают диспластическими. Хотя подофиллин, лазер и фульгурация применялись успешно, к недостаткам можно отнести вызванные подофиллином псевдопухолевые изменения в группе высокого риска, возможную передачу вирусных частиц с парами и высокую частоту рецидивов. Несмотря на эти недостатки, исследования показали, что пациенты хорошо переносят соответствующее лечение.Пациентам с иммунодефицитом необходимо повторное лечение и тщательное наблюдение из-за повышенного риска рецидива и рака. 5-ФУ для местного применения стал одним из лучших вариантов лечения для уменьшения рецидивов в этой популяции. В настоящее время интерферон не рекомендуется для этой группы пациентов, а у большинства пациентов с запущенным СПИДом (синдром приобретенного иммунодефицита) следует наблюдать диспластические поражения из-за потенциальных проблем с плохим заживлением промежности.
Таким образом, терпение со стороны врача и пациента поощряется при лечении анальных и перианальных бородавок.Пациентам сообщают о высокой частоте рецидивов, необходимости частого последующего наблюдения в период сразу после лечения и способах минимизации повторного заражения, таких как использование презервативов, воздержание от анальных рецептивных или половых сношений во время лечения и лечения недавние половые контакты.
Способы лечения HSIL | Информация о раке анального канала
Криотерапия
Наружные бородавки также можно вылечить путем замораживания жидким азотом, закисью азота или углекислым газом.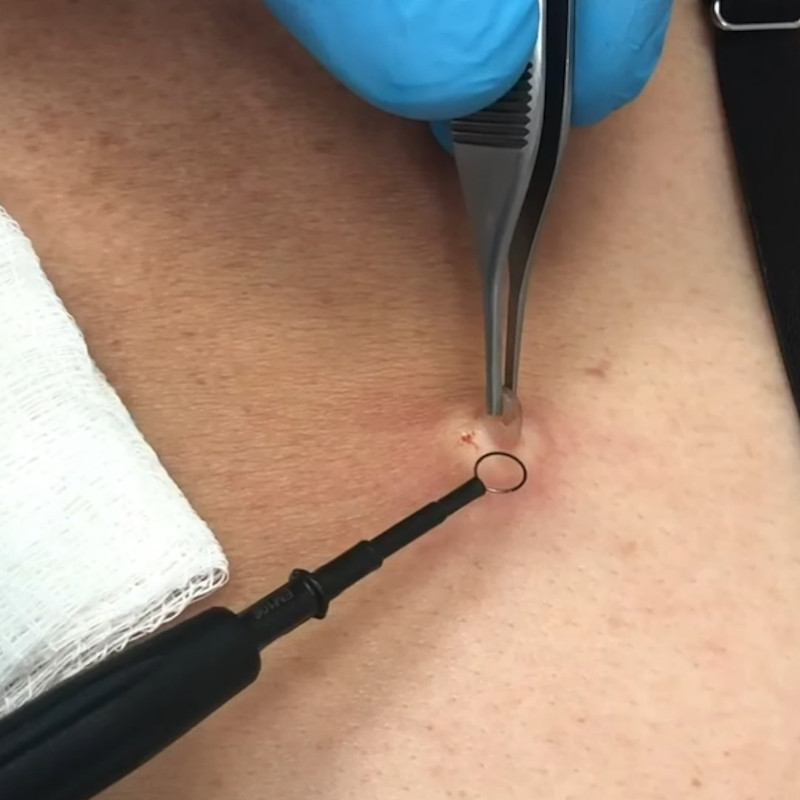 Жидкий азот наносится распылением или прямым контактом с тампоном; Закись азота подключается к закрытой криосистеме и применяется с зондом для получения ледяного шара. Замораживание вызывает некроз бородавки. Это также может вызвать легкое раздражение и неудобство во время процесса. Дискомфорт можно уменьшить, нанеся лидокаин спрей или гель перед замораживанием. Криотерапия заставляет бородавку отпадать в течение нескольких дней и может оставить неглубокую язву, которая обычно заживает без рубцов.Может потребоваться несколько приложений. Эти процедуры могут длиться 1-2 недели. Поражение необходимо полностью вылечить. Если бородавки не удалось вылечить с помощью четвертого приложения, следует искать альтернативный метод.
Жидкий азот наносится распылением или прямым контактом с тампоном; Закись азота подключается к закрытой криосистеме и применяется с зондом для получения ледяного шара. Замораживание вызывает некроз бородавки. Это также может вызвать легкое раздражение и неудобство во время процесса. Дискомфорт можно уменьшить, нанеся лидокаин спрей или гель перед замораживанием. Криотерапия заставляет бородавку отпадать в течение нескольких дней и может оставить неглубокую язву, которая обычно заживает без рубцов.Может потребоваться несколько приложений. Эти процедуры могут длиться 1-2 недели. Поражение необходимо полностью вылечить. Если бородавки не удалось вылечить с помощью четвертого приложения, следует искать альтернативный метод.
Показание: Наружные бородавки, LSIL или HSIL. Ограниченное заболевание. Безопасно во время беременности.
Электрокаутеризация (Hyfrecation)
Поражения можно лечить, применяя электрическую иглу для прижигания или ожога бородавок.Следует использовать местную анестезию. Многие поражения можно лечить в клинических условиях, но более крупные и обширные поражения обычно требуют лечения в условиях амбулаторной хирургии. Прижигание уничтожает бородавки или поражения. Кровотечение и дискомфорт после процедуры являются обычным явлением и могут длиться несколько дней или недель в зависимости от степени лечения. Однако бородавки и поражения более полно излечиваются за одно применение и, как правило, не требуют многократного лечения. Даже в этом случае бородавки могут повторяться при электрокоагуляции, как и при любом другом методе лечения.
Показания: Внутренние или внешние бородавки, LSIL, HSIL. Офисная процедура ограничена переносимостью пациента; лечит менее обширное заболевание, чем заболевание, требующее амбулаторного хирургического вмешательства.
Инфракрасная коагуляция (IRC)
IRC был разработан для лечения наружных бородавок заднего прохода, геморроя и удаления татуировок.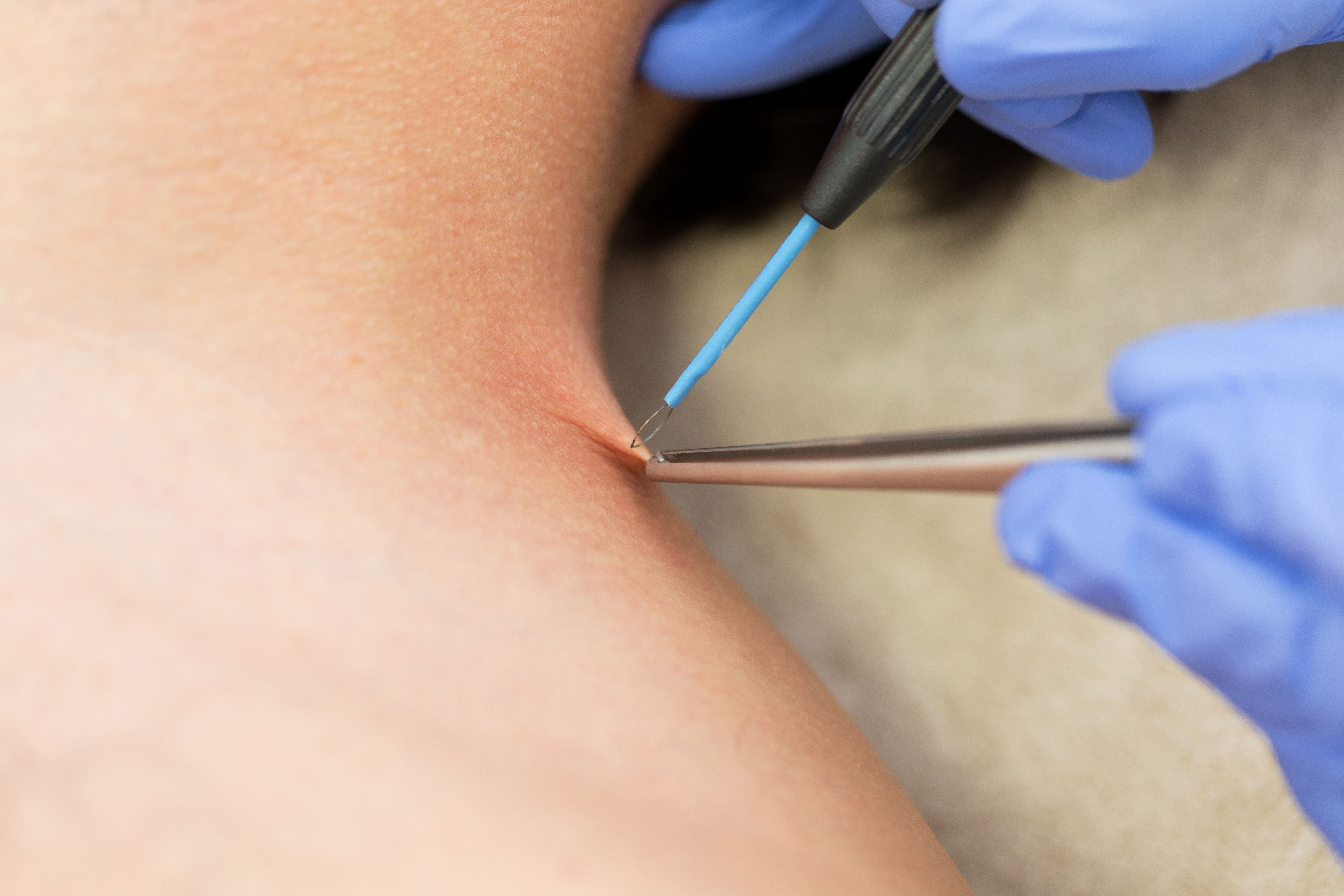 Совсем недавно было показано, что он является эффективным средством лечения внутренних анальных HSIL и кондилом. Процедура включает нанесение теплового зонда непосредственно на очаги поражения.Тепло в более низком диапазоне по сравнению с лазерным или электрическим прижиганием. Он не сжигает очаги поражения, а, скорее, разрушает ткань, подобно волдырю от солнечного ожога, который затем можно удалить. Его можно проводить как кабинетную терапию с минимальным дискомфортом как во время, так и после процедуры. Пациентов анестезируют перед лечением гелем лидокаина с последующей инъекцией 1% лидокаина в обрабатываемые области. Лечение может занять до часа (или больше, если оно очень обширное), но восстановление после лечения короткое, и нет никаких рисков хирургического вмешательства.После лечения часто возникают кровотечения с дефекацией в течение 2-3 недель. Послеоперационная боль может потребовать приема лекарств в течение 1-3 дней, но для большинства пациентов она минимальна, хотя и заметна, и большая часть боли связана с дефекацией. Боль может быть уменьшена путем частого замачивания в горячей воде, особенно после дефекации. Следует проявлять осторожность, чтобы увеличить количество жидкости в это время, чтобы избежать запоров. Хотя процедура занимает больше времени, чем электрокаутеризация, поражения обычно полностью лечат за одну процедуру.Обширное заболевание может потребовать дополнительного лечения. Как правило, мы планируем повторное обследование через три месяца после процедуры. Если за один сеанс нужно лечить слишком много, мы завершаем лечение дополнительной процедурой через два-три месяца.
Совсем недавно было показано, что он является эффективным средством лечения внутренних анальных HSIL и кондилом. Процедура включает нанесение теплового зонда непосредственно на очаги поражения.Тепло в более низком диапазоне по сравнению с лазерным или электрическим прижиганием. Он не сжигает очаги поражения, а, скорее, разрушает ткань, подобно волдырю от солнечного ожога, который затем можно удалить. Его можно проводить как кабинетную терапию с минимальным дискомфортом как во время, так и после процедуры. Пациентов анестезируют перед лечением гелем лидокаина с последующей инъекцией 1% лидокаина в обрабатываемые области. Лечение может занять до часа (или больше, если оно очень обширное), но восстановление после лечения короткое, и нет никаких рисков хирургического вмешательства.После лечения часто возникают кровотечения с дефекацией в течение 2-3 недель. Послеоперационная боль может потребовать приема лекарств в течение 1-3 дней, но для большинства пациентов она минимальна, хотя и заметна, и большая часть боли связана с дефекацией. Боль может быть уменьшена путем частого замачивания в горячей воде, особенно после дефекации. Следует проявлять осторожность, чтобы увеличить количество жидкости в это время, чтобы избежать запоров. Хотя процедура занимает больше времени, чем электрокаутеризация, поражения обычно полностью лечат за одну процедуру.Обширное заболевание может потребовать дополнительного лечения. Как правило, мы планируем повторное обследование через три месяца после процедуры. Если за один сеанс нужно лечить слишком много, мы завершаем лечение дополнительной процедурой через два-три месяца.
Показания: Внутренний и внешний LSIL и HSIL; может эффективно лечить более обширные области (50-70% окружности анального канала или периана), но может потребоваться 2 процедуры, если они обширные.
Лазерная терапия
Клиницисты, обученные лазерной терапии, могут применять эту технику и при перианальных заболеваниях. Имеются также сообщения о случаях лазерной терапии интра-анальных поражений, которая стала более распространенной практикой в некоторых кабинетах. В некоторых исследованиях он оказался эффективным, но в другом исследовании в группе, получавшей лечение лазером, были значительные рецидивы. Более обширные методы лечения или те, которые проводятся в сочетании с удалением шейных, вагинальных или вульварных бородавок, часто проводятся в операционной. Это делается вместе с кольпоскопом, чтобы помочь найти области для лечения. Лазер лечит поражения, разрушая их теплом лазерного света.Лазер контролирует глубину лечения, что помогает свести к минимуму образование рубцов. Обширное лечение может быть болезненным, и его можно лечить с помощью гидрокодона / ацетаминофена. Боль может быть минимальной в течение первых нескольких дней, так как нервные окончания могут быть изначально обожжены, но может продолжаться в течение 2-3 недель. Замачивание в теплой воде, особенно после дефекации, успокаивает и может способствовать заживлению. Для полного заживления этой области может потребоваться до двух месяцев.
Имеются также сообщения о случаях лазерной терапии интра-анальных поражений, которая стала более распространенной практикой в некоторых кабинетах. В некоторых исследованиях он оказался эффективным, но в другом исследовании в группе, получавшей лечение лазером, были значительные рецидивы. Более обширные методы лечения или те, которые проводятся в сочетании с удалением шейных, вагинальных или вульварных бородавок, часто проводятся в операционной. Это делается вместе с кольпоскопом, чтобы помочь найти области для лечения. Лазер лечит поражения, разрушая их теплом лазерного света.Лазер контролирует глубину лечения, что помогает свести к минимуму образование рубцов. Обширное лечение может быть болезненным, и его можно лечить с помощью гидрокодона / ацетаминофена. Боль может быть минимальной в течение первых нескольких дней, так как нервные окончания могут быть изначально обожжены, но может продолжаться в течение 2-3 недель. Замачивание в теплой воде, особенно после дефекации, успокаивает и может способствовать заживлению. Для полного заживления этой области может потребоваться до двух месяцев.
Показания: Бородавки, LSIL или HSIL, чаще используются для лечения внешних заболеваний, но также поддаются лечению и внутренние заболевания.
Трихлоруксусная кислота (TCA) 80-90% раствор
Это кислота, которая разрушает бородавку при контакте. Его наносят на бородавку с помощью ватного аппликатора. Очень маленькие повреждения можно лечить с помощью деревянного наконечника аппликатора. Окружающую кожу следует покрыть защитным кремом или гелем, чтобы защитить здоровую кожу от любых брызг или капель. TCA будет гореть при первом применении, но дискомфорт обычно кратковременный. Это вызовет ощущение жжения, и бородавка со временем отпадет, иногда оставляя язву.TCA можно использовать при внутренних или внешних бородавках. Обычно требуется несколько процедур. Наружные бородавки можно лечить еженедельно, а внутренние бородавки следует лечить с интервалом 2-3 недели, чтобы обеспечить заживление слизистой оболочки заднего прохода. Если бородавка не лечится четвертым приложением, следует найти альтернативный метод. Толстые и большие поражения трудно лечить с помощью TCA, потому что кислота может не проникнуть, чтобы вылечить всю бородавку. Также используется аналогичный агент, бихлоруксусная кислота или BCA.
Если бородавка не лечится четвертым приложением, следует найти альтернативный метод. Толстые и большие поражения трудно лечить с помощью TCA, потому что кислота может не проникнуть, чтобы вылечить всю бородавку. Также используется аналогичный агент, бихлоруксусная кислота или BCA.
Показания: Внутренние или внешние, бородавки, LSIL и HSIL, ограниченное заболевание.
Терапия, применяемая пациентами
В некоторых случаях вместо лечения в офисе от бородавок, LSIL или HSIL пациента отправляют домой с местными препаратами для использования в домашних условиях. Важно, чтобы пациент был тщательно проинструктирован о том, как пользоваться кремом, а также строго следовать этим инструкциям.
Aldara ™ (крем с 5% имиквимодом)
Это лечение, модулирующее иммунный ответ, которое вызывает местный интерфероновый ответ.Это стимулирует иммунную систему к привлечению иммунных клеток в эту область и вызывает регресс бородавок. Его наносят на бородавки и втирают 3 раза в неделю перед сном и смывают утром. Лечение продолжается 12-16 недель. Ожидается местное раздражение, которое является признаком того, что лечение работает. Лечение может начать действовать через 3-4 недели. Иногда реакция бывает серьезной, и крем следует прекратить, пока не пройдет воспаление, или уменьшить его до двух раз в неделю. Иногда его используют в послеоперационном периоде, чтобы предотвратить повторное появление бородавок.Как только бородавки исчезнут, его можно использовать непрерывно 2 раза в неделю, чтобы предотвратить рецидивы. Он был использован экспериментально внутри анального канала. Одно исследование показало, что он снижает количество рецидивов анальных бородавок после операции, а также является эффективным в качестве основного лечения анального HSIL.
Показания: Наружные бородавки заднего прохода, особенно первичные очаги. Пациент должен иметь возможность адекватно дотянуться до пораженных участков. Пациентам следует показать, как правильно наносить крем в офисе. Безопасность при беременности не установлена.Безопасность при внутренних заболеваниях не установлена.
Пациентам следует показать, как правильно наносить крем в офисе. Безопасность при беременности не установлена.Безопасность при внутренних заболеваниях не установлена.
Efudex ™ 5% крем (5FU)
Efudex (5FU) представляет собой крем для местного применения, который отправляется домой вместе с пациентом для домашнего использования. В настоящее время его не по прямому назначению назначают при анальных поражениях, хотя его уже довольно давно используют при анальных бородавках и поражениях. Он также используется женщинами при инфекциях нижних отделов половых путей, связанных с ВПЧ. Иногда 5FU является начальным методом лечения, а за этим лечением следует абляционная терапия, например, гипрекация.Этот курс лечения обычно назначают, если HSIL охватывает большую площадь. Размер HSIL уменьшается с помощью 5FU, а затем удаляется абляцией.
Показания: Пациенты, у которых HSIL покрывает более 50% анального канала. Другие пациенты с участками поражений, слишком большими для абляции.
Амбулаторное отделение
Пациенты направляются на амбулаторную операцию, если бородавки или поражения не поддаются лечению, при очень большом объеме заболевания или при подозрении на рак или HSIL, которые невозможно обнаружить из-за наличия большого количества бородавок.Хотя процедуры технически просты, необходимо учитывать обычные риски хирургического вмешательства. Он также имеет значительное послеоперационное восстановление, требующее до двух недель, как правило, сильного дискомфорта. Это также может быть лучшим вариантом для людей, которые предпочитают, чтобы все закончилось за один сеанс, а также для тех, кто не переносит длительную процедуру в палате клиники. Есть люди, которым необходима седация, а офисные процедуры переносятся с трудом. В хирургии используется несколько техник, но, как и в клинике, все процедуры преследуют одну и ту же цель — искоренение поражений.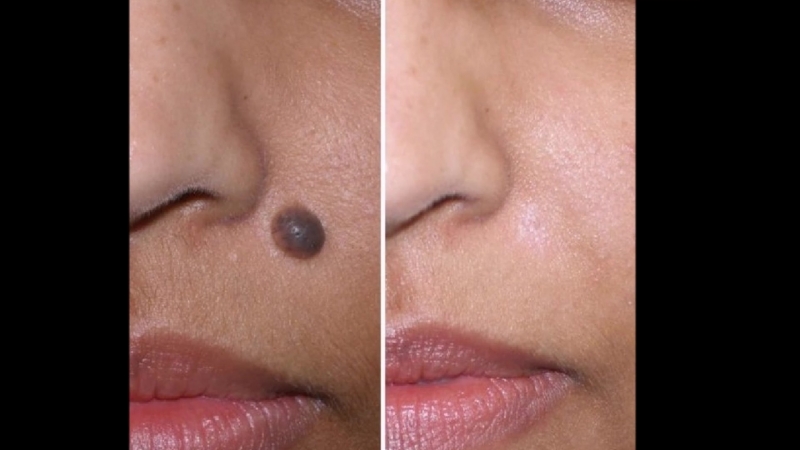 Хирургическая фульгурация включает лечение поражений электрической иглой и является наиболее часто используемым хирургическим вмешательством.
Хирургическая фульгурация включает лечение поражений электрической иглой и является наиболее часто используемым хирургическим вмешательством.
Подробнее см. В разделе «Хирургия».
Удаление бородавок и бородавок — Центр лечения и дерматологии
Запросить встречу
Что такое бородавка?
Бородавка — распространенное, но раздражающее образование на коже, которое может появиться на любом участке кожи, в том числе на ступнях, лице, ногах и гениталиях.В зависимости от того, где появляется рост, ваш дерматолог может порекомендовать один или несколько вариантов лечения бородавок, указанных ниже.
Что вызывает бородавки?
Бородавки возникают при заражении клеток кожи вирусом папилломы человека (ВПЧ). Существует множество различных штаммов ВПЧ, которые могут вызывать появление бородавок на разных участках тела. В некоторых случаях ВПЧ может передаваться половым путем и может привести не только к остроконечным кондиломам, но и к определенным видам рака половых органов. Более распространенные типы кожных бородавок, которые обнаруживаются на ступнях, руках и других негенитальных участках тела, также вызываются штаммами ВПЧ.
Хотя каждый человек в какой-то момент контактирует с ВПЧ, не у всех появляются бородавки. Считается, что это связано с различиями в нашей иммунной системе. Считается, что люди с определенными нарушениями иммунной системы могут быть более уязвимы для развития бородавок.
Доступные варианты лечения бородавок в Центре лечения и дерматологии
В некоторых случаях, когда бородавка не поддается лечению другими методами, может использоваться операция по удалению лазерной бородавки или традиционная операция по удалению бородавки.Во время операции по удалению бородавки основание бородавки удаляется с помощью криотерапевтического замораживания, электрического иглоукалывания или интенсивных световых лучей (лазеры).
- Лекарства от бородавок, отпускаемые без рецепта
Ваш дерматолог также может порекомендовать безрецептурные средства для эффективного удаления бородавок.
 Они бывают в виде мазей, подушечек, гелей или других форм и обычно содержат салициловую кислоту, которая растворяет ткани бородавок. Поскольку процесс растворения постепенный, может потребоваться несколько применений и более длительный период времени, чтобы увидеть полные результаты.
Они бывают в виде мазей, подушечек, гелей или других форм и обычно содержат салициловую кислоту, которая растворяет ткани бородавок. Поскольку процесс растворения постепенный, может потребоваться несколько применений и более длительный период времени, чтобы увидеть полные результаты.
Сколько времени нужно, чтобы избавиться от бородавок?
У некоторых людей иммунная система вырабатывает реакцию на бородавку, и в конечном итоге она отпадает сама по себе. Это может занять от нескольких месяцев до года. Однако, если бородавка не проходит сама по себе или вам не нравится ее внешний вид, вы можете удалить ее.
Время, необходимое для полного заживления бородавок, зависит от типа лечения, которое вы проходите по поводу бородавок.В целом, вы можете рассчитывать на следующее время заживления бородавок в зависимости от лечения:
- Операция по удалению бородавки обычно занимает менее 1-2 недель, чтобы бородавка образовалась и отпала после хирургического удаления.
- Криотерапия / замораживание бородавок обычно заживает в течение 1-2 недель, но может потребоваться более одного лечения.
- Лекарства от бородавок, отпускаемые по рецепту часто требуется 2-3 недели, чтобы бородавка образовалась и отпала.Может потребоваться несколько процедур.
- Безрецептурные лекарства от бородавок обычно занимают несколько недель, чтобы полностью избавиться от бородавки. Сроки варьируются в зависимости от типа лечения и количества необходимых процедур.
Как остановить распространение бородавок?
Большинство дерматологов порекомендуют несколько советов, которые помогут предотвратить передачу бородавок от человека к человеку. Ваш дерматолог может дать вам полный список советов по предотвращению распространения бородавок.В общем, попробуйте следующее:
- Не ковыряйте бородавку
- Всегда носите обувь в общественных местах, если у вас бородавка на ноге
- Держите бородавку максимально сухой
- Не позволяйте никому прикасаться к вашей бородавке (кроме дерматолога или сиделки)
- Не царапайте бородавку
Можно ли отрезать бородавку?
Никогда не пытайтесь отрезать бородавку. Это не только может привести к дальнейшим травмам, но также может привести к распространению бородавки.Всегда обращайтесь за советом к дерматологу, если у вас есть бородавка, которую вы хотите удалить. Ваш дерматолог может предложить вам несколько эффективных и безопасных вариантов лечения.
Это не только может привести к дальнейшим травмам, но также может привести к распространению бородавки.Всегда обращайтесь за советом к дерматологу, если у вас есть бородавка, которую вы хотите удалить. Ваш дерматолог может предложить вам несколько эффективных и безопасных вариантов лечения.
Как удалить мертвую бородавку?
Лучший способ удалить лишнюю омертвевшую кожу с обработанной бородавки — это протереть ее влажной тряпкой или пемзой. Вы можете смочить пораженный участок теплой водой перед тем, как начать чистку, чтобы смягчить кожу и облегчить удаление омертвевшей кожи.Кожу следует намочить примерно на 5-10 минут перед тем, как начать чистку.
Запишитесь на консультацию по удалению бородавок сегодня!
Если вы заинтересованы в удалении бородавок, чтобы избавиться от нежелательных, стойких бородавок, консультация опытного дерматолога может стать первым шагом на пути к восстановлению внешнего вида и здоровья вашей кожи.
В научно-исследовательском центре дерматологии наши сертифицированные врачи обладают опытом в области клинической, косметической и общей дерматологии и готовы предоставить вам высококачественную квалифицированную помощь в дружелюбной и доброжелательной атмосфере.Позвоните по телефону 972.661.2729 или заполните форму на этой странице, чтобы записаться на прием.
Лечение бородавок в Тампе, Флорида
Факты о бородавках
По оценкам, в США ежегодно регистрируется три миллиона (3 000 000) новых случаев бородавок. Бородавки очень распространены, и большинство людей в какой-то момент заражаются. По оценкам, в настоящее время частота обычных бородавок среди населения в целом составляет 1–13%. Они чаще встречаются среди молодежи.
Бородавки обычно представляют собой небольшие, грубые и твердые образования, похожие по цвету на остальную кожу.Обычно они не вызывают симптомов, за исключением тех случаев, когда они возникают на ступнях, где они могут быть болезненными. Хотя они обычно возникают на руках и ногах, они также могут влиять на другие места. Может появиться одна или несколько бородавок. Они не раковые.
Хотя они обычно возникают на руках и ногах, они также могут влиять на другие места. Может появиться одна или несколько бородавок. Они не раковые.
Бородавки возникают в результате заражения вирусом папилломы человека (ВПЧ). Факторы, повышающие риск, включают использование общественных душевых, экзема и ослабленная иммунная система. Считается, что вирус попадает в организм через слегка поврежденную кожу.Существует ряд типов, включая обычные бородавки, подошвенные бородавки, нитевидные бородавки и остроконечные кондиломы.
Без лечения большинство типов бородавок спонтанно разрешаются в течение нескольких месяцев или лет. Большинство из них безболезненны, но более крупные на подошве стопы могут быть болезненными.
Факторы риска
Бородавки (Verruca Vulgaris) вызываются заразным вирусом. Поэтому контакт с инфицированным участком зараженного человека не рекомендуется. И такого контакта следует избегать. Общественные места, которые приводят к контакту кожи с кожей, такие как туалеты, общественные душевые, полы раздевалок, дверные ручки, тренажеры и борцовские маты, должны быть продезинфицированы перед прикосновением.Избегайте прямого контакта с потенциальными источниками инфекции, например, открывая двери туалета или открывая смесители бумажными полотенцами, используйте бумажное полотенце. Используйте предоставленные дезинфицирующие салфетки в спортзале до и после использования оборудования. При пользовании общественным душем надевайте защитную обувь.
Появление бородавок
Бородавка обыкновенная (Verruca Vulgaris): Выступающая бородавка с шероховатой поверхностью, наиболее часто встречается на руках, но может расти где угодно на теле.
Плоская бородавка (Verruca Plana): Маленькая гладкая уплощенная бородавка телесного цвета, которая может встречаться в больших количествах; чаще всего встречается на лице, шее, руках, запястьях и коленях.
Нитевидная или пальцевидная бородавка, нитевидная или пальцеобразная бородавка: Наиболее часто встречается на лице, особенно возле век и губ.
Мозаичная бородавка: Группа плотно сгруппированных бородавок подошвенного типа, обычно на руках или подошвах бородавки.
Околоугольная бородавка: Группа бородавок, напоминающая цветную капусту, которая образуется вокруг ногтей.
Подошвенная бородавка (verruca, Verruca plantaris): Твердая, иногда болезненная шишка, часто с множеством черных пятнышек в центре; обычно обнаруживается только в точках давления на подошвах ног.
Лечение бородавок
Лекарства, отпускаемые без рецепта (OTC)
Салициловая кислота: Гель салициловой кислоты или пропитанные повязки можно использовать без рецепта.
Диметил и эфир: Доступен для использования без рецепта для замораживания бородавок.
Лекарства, отпускаемые по рецепту
- Крем Имиквимод (Aldara, Zyclara)
- Динитрохлорбензол (DNCB) Наносится непосредственно на бородавку. Гель диклофенака
Процедурные методы
9010 Замораживание можно удалить путем замораживания жидкий азот.Ваш врач наносит вещество на пораженную кожу, что вызывает появление волдырей или шелушения. По мере заживления кожи раны отшелушиваются, и появляется новая кожа. Криотерапия — наиболее распространенное лечение. Это займет всего несколько минут и может быть выполнено в кабинете врача. Побочные эффекты могут включать волдыри, рубцы, изменение текстуры кожи, инфекцию и потемнение кожи в месте лечения.
Соскоб (выскабливание): В этой процедуре ваш хирург использует устройство, называемое кюреткой, для соскабливания поврежденных клеток.После соскабливания может последовать электрохирургия, при которой врач с помощью инструмента в форме карандаша разрезает и разрушает пораженные ткани электрическим током. Эта процедура требует местного обезболивания. Побочные эффекты могут включать инфекцию, рубцы и изменение цвета кожи в месте лечения.
Кантаридин: Вызывает образование пузырей на коже. Он используется либо сам по себе, либо в сочетании с подофиллином.
Он используется либо сам по себе, либо в сочетании с подофиллином.
Внутриочаговая терапия: Блеомицин или 5-фторурацил можно вводить непосредственно в бородавку.
Иммунотерапия: Обычно это вариант для множественных или многочисленных бородавок, для которых не рекомендуется криотерапия, кантаридин или выскабливание. Кандидозный антиген вводится в единственную бородавку, обычно самую большую. Это может вызвать иммунную реакцию, которая приведет к уничтожению всех бородавок.
Лазерное лечение: Импульсный лазер на красителе или лазер на углекислом газе (CO2). Импульсные лазеры на красителях (длина волны 582 нм) работают за счет избирательного поглощения клетками крови (в частности, гемоглобином). CO2-лазеры работают за счет избирательного поглощения молекулами воды.Импульсные лазеры на красителях менее разрушительны и с большей вероятностью заживают без рубцов. CO2-лазер работает, испаряя и разрушая ткани и кожу.
Фотодинамическая терапия: Нанесение аминолевулиновой кислоты на обрабатываемую область с последующей активацией источником света.
Инфракрасный коагулятор: Интенсивный источник инфракрасного света в небольшом луче, например, лазер
Окклюзионная терапия: Лента для протока или другая окклюзионная повязка.
Эффективность местной и абляционной терапии при лечении аногенитальных бородавок: систематический обзор и сетевой мета-анализ
Сильные стороны и ограничения этого исследования
В этом обзоре рассматривается неопределенность в области заболевания, дальнейшие исследования в которой маловероятны.
Системный подход к оценке литературы.
Сила выводов, которые можно сделать, ослабляется неопределенностью в отношении качества доказательной базы, оценивающей варианты лечения аногенитальных бородавок.
Введение
По оценкам, в 2013 году глобальная годовая заболеваемость аногенитальными бородавками (AGW) составляла от 160 до 289 на 100 000, причем пик заболеваемости приходился на мужчин в возрасте от 25 до 29 лет и женщин в возрасте <24 лет. 1 Возникающие в результате инфицирования вирусом папилломы человека (ВПЧ), преимущественно типов 6 и 11, AGW являются наиболее часто диагностируемой вирусной инфекцией, передаваемой половым путем. подождите некоторое время, прежде чем начинать лечение.
1 Возникающие в результате инфицирования вирусом папилломы человека (ВПЧ), преимущественно типов 6 и 11, AGW являются наиболее часто диагностируемой вирусной инфекцией, передаваемой половым путем. подождите некоторое время, прежде чем начинать лечение.
Другие подтипы ВПЧ связаны с увеличением риска развития аногенитального рака. Подтипы 16 и 18 связаны с повышенным риском рака шейки матки у женщин и составляют около 70% всех случаев рака шейки матки.2 3 В 2008 году Министерство здравоохранения Великобритании объявило о введении программы иммунизации против ВПЧ для девочек в возрасте от 12 до 13 лет, начиная с сентября того же года4. В Великобритании доступны две вакцины против инфекции ВПЧ — бивалентная вакцина. (Cervarix; GlaxoSmithKline), защищающей от подтипов 16 и 18, и четырехвалентной вакциной (Gardasil; Sanofi Pasteur), которая дополнительно защищает от подтипов 6 и 11. Экономическая оценка двух вакцин привела к тому, что бивалентная вакцина была выбрана в течение первых 3 лет вакцинации. программа иммунизации.4 Однако Министерство здравоохранения Великобритании одобрило использование четырехвалентной вакцины в 2012 году, а в 2018 году расширило вакцинацию против ВПЧ на мальчиков в возрасте от 12 до 13 лет, начиная с 2019 года. что скоро будет сокращение числа случаев обращения в клиники сексуального здоровья, равное тому, которое наблюдается в других странах. В Австралии, которая была одной из первых стран, которые внедрили национальную программу вакцинации четырехвалентной вакциной, оценка шести клиник сексуального здоровья выявила значительное снижение доли женщин в возрасте до 21 года, обращающихся в клиники с AGW, с 11 .С 5% в 2007 году до 0,85% в 2011 году (p <0,001) 6.
Хотя национальная программа вакцинации против ВПЧ в Великобритании сократит количество людей, обращающихся с AGW, не все женщины получат вакцинацию, и в настоящее время мальчики не вакцинируются. Потребность в эффективных методах лечения AGW сохраняется. Лечение AGW, доступное в Великобритании, включает в себя деструктивные методы, применяемые клиницистами, и местные методы лечения, применяемые пациентом7. Местные методы лечения, которые может применять человек с AGW в домашних условиях, — это крем имиквимод 5% и подофиллотоксин (доступен как 0.5% раствор и 0,15% крем). Другими вариантами местного лечения, применяемыми врачом, являются трихлоруксусная кислота (TCAA) и подофиллин, хотя использование подофиллина больше не рекомендуется Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Местные методы лечения, применяемые пациентами, все чаще назначаются, особенно при легких, ранних поражениях, из-за удобства использования и большей конфиденциальности для пациента.
Местные методы лечения, которые может применять человек с AGW в домашних условиях, — это крем имиквимод 5% и подофиллотоксин (доступен как 0.5% раствор и 0,15% крем). Другими вариантами местного лечения, применяемыми врачом, являются трихлоруксусная кислота (TCAA) и подофиллин, хотя использование подофиллина больше не рекомендуется Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Местные методы лечения, применяемые пациентами, все чаще назначаются, особенно при легких, ранних поражениях, из-за удобства использования и большей конфиденциальности для пациента.
Абляционные методы, требующие назначения врача, такие как электрохирургия (прижигание, гиперемия), криотерапия и лазерная терапия, уменьшают объем видимых поражений.В качестве альтернативы, клиницист может решить использовать комбинацию местного лечения и абляционной терапии.7 Люди с ослабленным иммунитетом обычно хуже реагируют на доступное лечение. Местный противовирусный крем цидофовир (Vistide; Gilead), который в основном используется для лечения цитомегаловирусного ретинита, был исследован как потенциальный вариант лечения для людей с AGW с ослабленным иммунитетом.
Выбор лечения обычно принимается после обсуждения лечащим врачом и человеком с AGW.В систематическом обзоре, проведенном в 2014 году для оценки клинической и экономической эффективности лечения, применяемого врачом и пациентом, был проведен сетевой метаанализ (NMA) и установлено, что абляционные методы, как правило, более эффективны, чем местные вмешательства при полном устранении AGW11. , BASHH обновили свое руководство по лечению AGW, включив в него 10% мазь катефен (полифенон E) 7. Систематический обзор, посвященный местным методам лечения, показал, что имиквимод 3,75% и 5% крем, подофиллотоксин 0.5% раствор, гель и полифенон E 10% и 15% мазь были более эффективны, чем плацебо, но из-за низкого качества выявленных доказательств сделать окончательные выводы было невозможно. В обзоре не проводилось NMA. Представленное здесь исследование является обновленной версией систематического обзора, сравнивающего абляционные и местные методы лечения, 11 и было расширено за счет включения мази с полифеноном E 10%.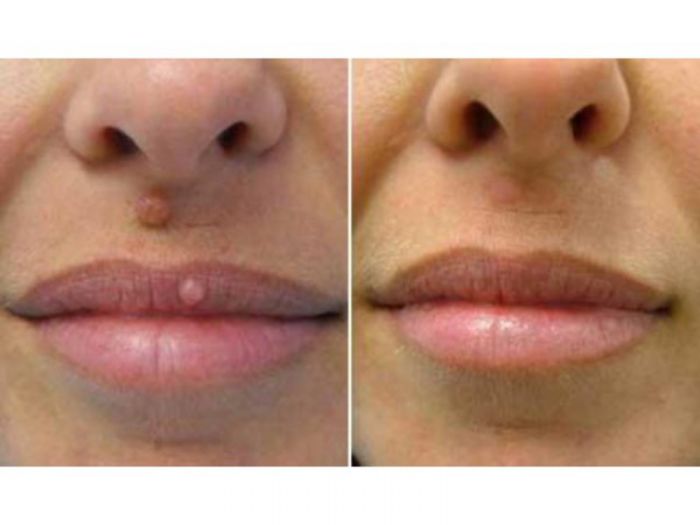 Оцениваемые местные вмешательства ограничиваются теми, которые рекомендованы BASHH.
Оцениваемые местные вмешательства ограничиваются теми, которые рекомендованы BASHH.
Методы
Поиск в электронных базах данных (Ovid MEDLINE In-Process & Other Non-Indexed Citations, Ovid Embase и Cochrane Library) проводился с момента создания по март 2018 года.Поиск в Web of Science проводился с 2000 по март 2018 года. Стратегии поиска были разработаны, чтобы включать медицинские предметные заголовки (MeSH) и текстовые термины для AGW, включая «остроконечную кондилому» (медицинский термин для AGW), и были адаптированы для каждой базы данных. MeSH или текстовые термины для интересующих вмешательств не были включены в исходные стратегии поиска. Для обзора, представленного здесь, были обновлены первоначальные поисковые запросы и разработаны новые стратегии для извлечения потенциально релевантных записей исследований, оценивающих мазь с полифеноном E 10%.Фильтры поиска, предназначенные для поиска записей на основе дизайна исследования, были идентифицированы с помощью ресурса фильтра поиска подгруппы специалистов по информации InterTASC.13 Полная информация о стратегии поиска, используемой для извлечения записей из Ovid Embase, представлена в дополнительной онлайн-информации 1. Библиографии предыдущих обзоры, руководства и найденные статьи были вручную проверены для дополнительных исследований. Два исследователя (SB и один из CK, NM или VW) независимо проверили названия и отрывки, полученные в результате поиска, в соответствии с заранее заданными критериями приемлемости.В случаях, когда не удавалось достичь консенсуса, заказывались полные тексты потенциально релевантных исследований. Два рецензента (SB и один из VW и CK) независимо оценили полные публикации на предмет включения. Расхождения разрешались путем обсуждения с привлечением третьего рецензента (SE), если не удалось достичь консенсуса. Методы обзора более подробно описаны в опубликованном протоколе (CRD42013005457) и основаны на принципах, опубликованных Национальным центром службы здравоохранения для обзоров и распространения. 14
14
Участие пациентов и общественности
Пациенты не принимали непосредственного участия в разработке обновления обзора.
Критерии включения
Были включены рандомизированные контролируемые испытания (РКИ), оценивающие лечение пациентов в возрасте ≥16 лет с клинически диагностированными AGW (независимо от подтверждения биопсии). Представляющими интерес вмешательствами были местные методы лечения и абляционные методы, как по отдельности, так и в комбинации. Оценивались следующие виды местного лечения: подофиллотоксин 0.5% и 0,3% (раствор и крем), крем имиквимод 5%, TCAA, полифенон E 10% и 15% (мазь) и цидофовир. Оценивались следующие методы физической абляции: криотерапия (спрей жидкого азота или криозонд), хирургическое иссечение (под местной анестезией), электротерапия (электрокоагуляция, хирургия гиперкатора) и лазерная терапия. Основными результатами, представляющими интерес для обзора, были клиренс AGW как по завершении лечения (например, до 16 недель для имиквимода), так и в более поздние моменты времени после завершения лечения (например, 3 месяца, 6 месяцев) и частота рецидивов.Другими оцененными результатами были: время до полного выведения, объем выведения бородавок (например, клиренс исходных AGW> 50% или клиренс исходных AGW> 75%), облегчение симптомов во время лечения, появление новых бородавок во время лечения, качество лечения продолжительность жизни (QoL) согласно утвержденной шкале оценки QoL (например, EQ-5D, SF-36), нежелательные явления и злокачественные новообразования. РКИ включались, если представляющие интерес вмешательства оценивались в популяции с AGW и сравнивались друг с другом (отдельно или в комбинации), плацебо или отсутствием лечения.Исследования исключались, если не сообщалось ни об одном из интересующих исходов.
Абстракция данных и оценка качества
После начальной фазы извлечения пилотных данных из 10 исследований двумя рецензентами (SB и VW), в ходе которой оценивалась пригодность стандартизированной формы извлечения данных, один рецензент (другой) извлек данные из оставшиеся исследования в измененную форму извлечения данных с подтверждением данных вторым рецензентом (SB): форма извлечения данных доступна в интерактивной дополнительной информации 2. Извлеченная информация включала подробную информацию о дизайне и методологии исследования, исходных характеристиках популяции и данные об интересующих результатах. Расхождения разрешались путем обсуждения с привлечением третьего рецензента (SE), когда это было необходимо. В случаях, когда сообщалась ограниченная информация, с авторами связывались с просьбой предоставить дополнительную информацию. Два составителя обзора независимо друг от друга оценили качество исследований клинической эффективности (SB и один из различных составителей обзора). Расхождения устранялись путем обсуждения с привлечением третьего рецензента, когда это было необходимо.Качество исследования регистрировалось с помощью Кокрановского инструмента оценки риска систематической ошибки15. 16 Риск систематической ошибки, специфичный для конкретного результата, определялся для исходов, для которых были извлечены данные.15 Три использованные категории оценки систематической ошибки были низкими, неясными и высокими. Исследование было оценено как имеющее низкий риск смещения, когда все области были связаны с низким риском смещения. Оценка как минимум одного домена как высокого риска смещения привела к общей оценке как высокий риск смещения. В случаях, когда ни одна область не была оценена как высокий риск, но одна область была неясной, общий риск систематической ошибки для исследования был определен как неясный.
Извлеченная информация включала подробную информацию о дизайне и методологии исследования, исходных характеристиках популяции и данные об интересующих результатах. Расхождения разрешались путем обсуждения с привлечением третьего рецензента (SE), когда это было необходимо. В случаях, когда сообщалась ограниченная информация, с авторами связывались с просьбой предоставить дополнительную информацию. Два составителя обзора независимо друг от друга оценили качество исследований клинической эффективности (SB и один из различных составителей обзора). Расхождения устранялись путем обсуждения с привлечением третьего рецензента, когда это было необходимо.Качество исследования регистрировалось с помощью Кокрановского инструмента оценки риска систематической ошибки15. 16 Риск систематической ошибки, специфичный для конкретного результата, определялся для исходов, для которых были извлечены данные.15 Три использованные категории оценки систематической ошибки были низкими, неясными и высокими. Исследование было оценено как имеющее низкий риск смещения, когда все области были связаны с низким риском смещения. Оценка как минимум одного домена как высокого риска смещения привела к общей оценке как высокий риск смещения. В случаях, когда ни одна область не была оценена как высокий риск, но одна область была неясной, общий риск систематической ошибки для исследования был определен как неясный.
Мета-анализ
Сравнительная клиническая эффективность вмешательств была исследована с использованием NMA. Методы, использованные для NMA, следовали рекомендациям, описанным в документах технической поддержки для синтеза доказательств Национального института здравоохранения и повышения качества обслуживания. Unit, Кембридж, Великобритания). Чтобы гарантировать сходимость по апостериорному распределению, анализ был основан на 60 000 итераций после «приработки» 60 000 итераций.Были внедрены унифицированные априоры, и никакие ковариаты не учитывались в NMA. Для первичного анализа и анализа чувствительности использовались модели с фиксированными и случайными эффектами, при этом наиболее подходящая модель была выбрана на основе критерия информации об отклонениях. Чтобы облегчить включение интересующих вмешательств, сеть была расширена за счет включения подофиллина от 20% до 25%. Данные многосторонних исследований были скорректированы для учета корреляции в относительных эффектах лечения.19 Оценка эффекта для дихотомических исходов была OR с соответствующим 95% достоверным интервалом (95% CrI) с использованием людей в качестве единицы анализа.Вероятность того, что лечение будет наиболее эффективным для достижения полного очищения в конце лечения, оценивалась с использованием поверхности в соответствии с кумулятивным рейтингом (SUCRA) 20. 95% CrI можно интерпретировать как 95% вероятность того, что параметр попадает в этот диапазон . Следовательно, если 95% CrI не включает один, это можно интерпретировать как статистически значимый результат (на уровне значимости 5%). Анализ клинических исходов был основан на исследованиях низкого или неясного риска систематической ошибки.Анализ чувствительности включал исследования с высоким риском систематической ошибки. Абляционные методы, такие как криотерапия и хирургическое удаление, широко признаны как наиболее эффективные методы для достижения полного исчезновения AGW и в РКИ часто применяются до тех пор, пока не будет достигнуто полное излечение. Для оценки сравнительной клинической эффективности лечения, проводимого в течение установленного периода времени, исследования, оценивающие абляционные методы, применяемые до полного очищения, не были включены в NMA для анализа полного очищения в конце лечения.Были включены исследования по оценке 5% крема имиквимода, если лечение применялось три раза в неделю в течение заранее установленной продолжительности. Крем Имиквимод 5% можно применять максимум до 16 недель на эпизод AGW. В NMA были включены рандомизированные контролируемые исследования любой заранее установленной продолжительности лечения.
Чтобы облегчить включение интересующих вмешательств, сеть была расширена за счет включения подофиллина от 20% до 25%. Данные многосторонних исследований были скорректированы для учета корреляции в относительных эффектах лечения.19 Оценка эффекта для дихотомических исходов была OR с соответствующим 95% достоверным интервалом (95% CrI) с использованием людей в качестве единицы анализа.Вероятность того, что лечение будет наиболее эффективным для достижения полного очищения в конце лечения, оценивалась с использованием поверхности в соответствии с кумулятивным рейтингом (SUCRA) 20. 95% CrI можно интерпретировать как 95% вероятность того, что параметр попадает в этот диапазон . Следовательно, если 95% CrI не включает один, это можно интерпретировать как статистически значимый результат (на уровне значимости 5%). Анализ клинических исходов был основан на исследованиях низкого или неясного риска систематической ошибки.Анализ чувствительности включал исследования с высоким риском систематической ошибки. Абляционные методы, такие как криотерапия и хирургическое удаление, широко признаны как наиболее эффективные методы для достижения полного исчезновения AGW и в РКИ часто применяются до тех пор, пока не будет достигнуто полное излечение. Для оценки сравнительной клинической эффективности лечения, проводимого в течение установленного периода времени, исследования, оценивающие абляционные методы, применяемые до полного очищения, не были включены в NMA для анализа полного очищения в конце лечения.Были включены исследования по оценке 5% крема имиквимода, если лечение применялось три раза в неделю в течение заранее установленной продолжительности. Крем Имиквимод 5% можно применять максимум до 16 недель на эпизод AGW. В NMA были включены рандомизированные контролируемые исследования любой заранее установленной продолжительности лечения.
Результаты
Оценка результатов поиска, проведенного в сентябре 2014 г. для более раннего систематического обзора клинической и экономической эффективности11, привела к выявлению 70 соответствующих статей, описывающих 60 РКИ (рис. 1).Повторная оценка полных текстов публикаций в соответствии с пересмотренным протоколом привела к исключению 27 РКИ, описанных в 37 статьях. Поиск обновлений выявил пять новых РКИ (рис. 1), четыре из которых включены в обзор, всего 37 РКИ: характеристики всех включенных исследований доступны в виде дополнительной информации в Интернете 3, полные формы извлечения данных для четырех исследований добавленные при обновлении, представлены в дополнительной онлайн-информации 4, а список исследований, исключенных при просмотре полного текста, доступен в онлайн-дополнительной информации 5.Не удалось получить перевод одного РКИ, опубликованного на фарси, в котором 30 женщин лечили криотерапией и 30 женщин — 25% подофиллином .21 Из резюме исследования неясно, действительно ли исследование было рандомизированным и согласуются ли результаты с другими исследованиями. оценка криотерапии по сравнению с подофиллином 25%.
1).Повторная оценка полных текстов публикаций в соответствии с пересмотренным протоколом привела к исключению 27 РКИ, описанных в 37 статьях. Поиск обновлений выявил пять новых РКИ (рис. 1), четыре из которых включены в обзор, всего 37 РКИ: характеристики всех включенных исследований доступны в виде дополнительной информации в Интернете 3, полные формы извлечения данных для четырех исследований добавленные при обновлении, представлены в дополнительной онлайн-информации 4, а список исследований, исключенных при просмотре полного текста, доступен в онлайн-дополнительной информации 5.Не удалось получить перевод одного РКИ, опубликованного на фарси, в котором 30 женщин лечили криотерапией и 30 женщин — 25% подофиллином .21 Из резюме исследования неясно, действительно ли исследование было рандомизированным и согласуются ли результаты с другими исследованиями. оценка криотерапии по сравнению с подофиллином 25%.
Предпочтительные элементы отчетов для систематических обзоров и метаанализов для поиска оригиналов и обновлений. РКИ, рандомизированное контролируемое исследование.
Во все исследования были включены люди с AGW, при этом большинство исследований было сосредоточено на лечении внешних AGW: из исследований, включенных в NMA, в трех РКИ были включены люди с внутренними и внешними AGW.9 22 23 Что касается ВИЧ-статуса, только два исследования, включенные в NMA, включали тех, кто был ВИЧ-положительным, 9 24, а остальные исследования включали людей, которые были иммунокомпетентными или не уточняли, оценивался ли ВИЧ-статус во время набора. Критерии отбора в зависимости от размера и объема AGW значительно различались в разных исследованиях. Некоторые исследования требовали только клинической диагностики AGW для соответствия критериям, в то время как другие указывали минимальное и максимальное количество AGW или минимальную общую площадь поверхности AGW для включения (дополнительная информация в Интернете 2).Размер исследования варьировался от 12 человек в самом маленьком исследовании8 до 503 человек в крупнейшем выявленном исследовании25.
В исследованиях, посвященных оценке абляционных методов, таких как криотерапия или электрокоагуляция, одно исследование, оценивающее электротерапию и плацебо, в котором активное вмешательство проводилось до полного исчезновения AGW, было исключено из NMA, оценивающего полный клиренс в конце лечения. вмешательства, график применения лечения и продолжительность лечения были указаны для местного лечения, применяемого пациентом, включая крем имиквимод 5% и подофиллотоксин 0.15% сливки. В обзор клинической эффективности были включены исследования, посвященные оценке местного лечения по лицензированному графику дозирования.
Процедуры, напрямую сравниваемые в каждом из идентифицированных исследований, вместе с информацией о том, было ли исследование включено в NMA, представлены в таблице 1.
Таблица 1Прямые сравнения, оцененные в идентифицированных РКИ
Из 37 идентифицированных РКИ нет было признано, что в целом риск систематической ошибки исследования низкий (дополнительная информация в Интернете 2, таблица 1).Было сочтено, что 20 исследований имеют неясный риск систематической ошибки, с ограниченным сообщением в полной публикации о методах, реализованных для генерации случайных последовательностей, и сокрытие распределения, вместе с отсутствием ясности в уровне маскировки, что является преобладающей причиной категоризации неясных риск предвзятости. Сообщаемое отсутствие сокрытия ключевого персонала исследования было наиболее частой причиной оценки высокого риска систематической ошибки в остальных 17 исследованиях. Первичные результаты обзора — полное устранение AGW и рецидивов, оба из которых являются субъективными по своей природе и открытыми для систематической ошибки оценки, если исследователь осведомлен о назначении лечения.Ключевым оцениваемым вторичным результатом является полное исчезновение в определенные моменты времени после окончания лечения, что может представлять особый интерес для тех, кто испытывает AGW. Хотя в исследованиях, сравнивающих абляционные и местные методы лечения, может оказаться невозможным скрыть ключевой персонал исследования для распределения лечения, маскировка клинициста (ов), оценивающего результаты, минимизирует риск систематической ошибки для этой области.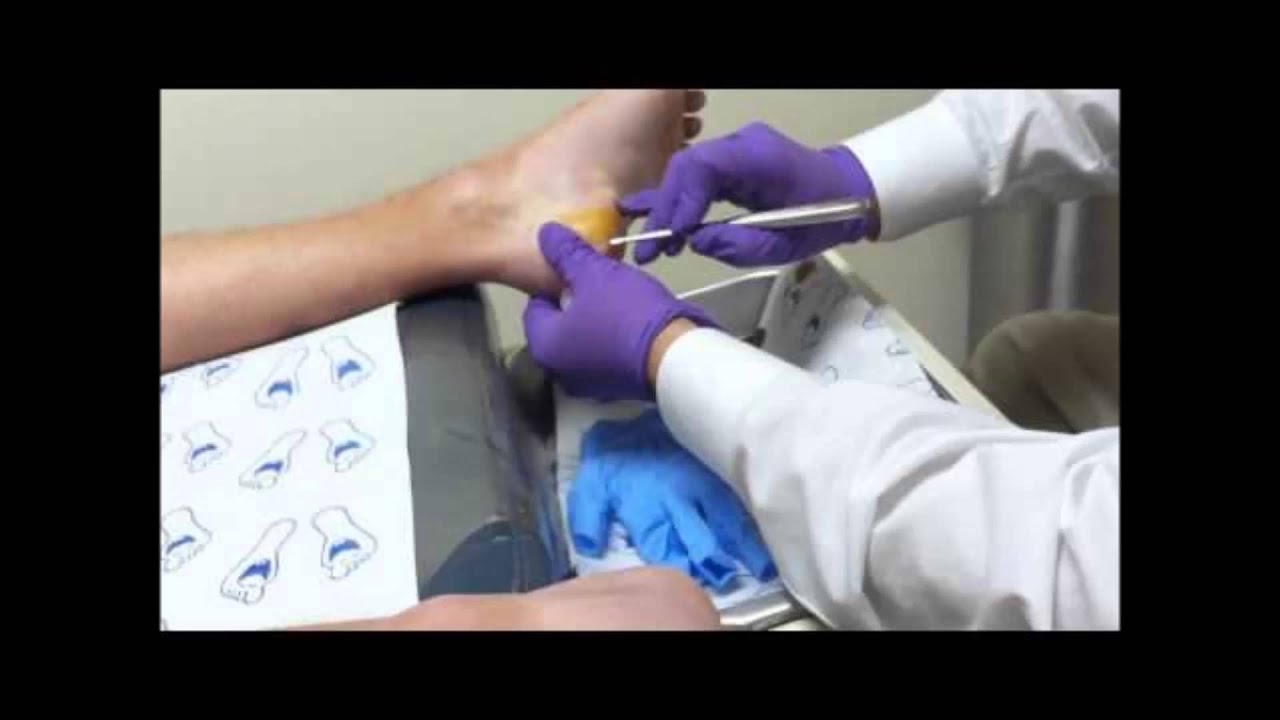
Полный клиренс
Пятнадцать исследований сформировали первичную сеть по полному избавлению от AGW в конце лечения и дали оценки эффекта для девяти вмешательств и 36 сравнений (рис. 2).В отличие от этого, в анализ чувствительности было включено 27 исследований, в результате которых была получена информация о 13 вмешательствах и 78 сравнениях (рис. 2). Анализ соответствия модели показал, что модель со случайными эффектами лучше всего подходит для первичного анализа и анализа чувствительности. Отчет о результатах фокусируется на оценке эффекта по сравнению с 0,5% раствором подофиллотоксина для лечения, рекомендованного в рекомендациях BASHH по лечению AGW (таблица 2). NMA показало, что 0,5% раствор подофиллотоксина статистически значимо более эффективен, чем крем имиквимода 5% (первичный анализ: OR <1 в пользу подофиллотоксина 0.5% раствор: OR 0,07; 95% CrI от 0,001 до 0,36) при достижении полного клиренса в конце лечения: результаты первичного анализа были подтверждены анализом чувствительности (таблица 2). Было сочтено, что исследования, в которых оценивалась мазь с полифеноном E 10%, имели высокий риск систематической ошибки, что исключало их включение в первичный анализ результатов. Анализ чувствительности показал, что 0,5% раствор подофиллотоксина статистически значимо более эффективен, чем мазь с полифеноном E 10% (OR 0,03; 95% CrI <0.001-0,18) при достижении полного клиренса в конце лечения (таблица 2). Никаких других статистически значимых различий для других активных вмешательств по сравнению с 0,5% раствором подофиллотоксина не было выявлено ни в первичном анализе, ни в анализе чувствительности. Как в первичном анализе, так и в анализе чувствительности, лазерная терапия диоксидом углерода (CO 2 ) оказалась лечением, которое, вероятно, займет первое место по достижению полного исчезновения в конце лечения с SUCRA 92,3% и 91,7% в первичный анализ и анализ чувствительности соответственно (таблица 2).Аналогичным образом, на рангограмме (графическое изображение вероятности достижения каждого ранга) для первичного анализа полного очищения в конце лечения из девяти вмешательств, образующих сеть, лазерная терапия CO 2 имеет наивысшую вероятность попасть в рейтинг наиболее эффективное вмешательство (рисунок 3).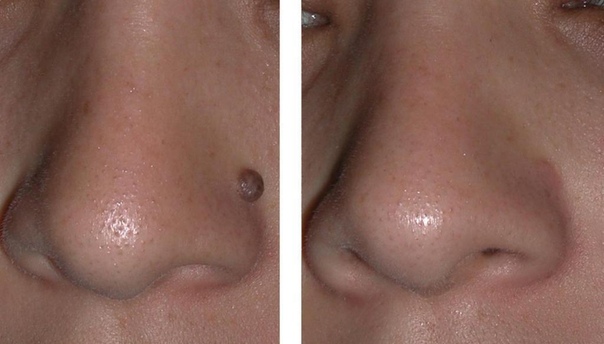 Из местных методов лечения, оцененных в первичном анализе, 0,5% раствор подофиллотоксина имел наивысшую оценку SUCRA и рейтинг, имея наивысшую вероятность того, что он будет наиболее эффективным лечением для достижения полного выведения, вторым после лазерной терапии CO 2 (таблица 2 и рисунок 3).
Из местных методов лечения, оцененных в первичном анализе, 0,5% раствор подофиллотоксина имел наивысшую оценку SUCRA и рейтинг, имея наивысшую вероятность того, что он будет наиболее эффективным лечением для достижения полного выведения, вторым после лазерной терапии CO 2 (таблица 2 и рисунок 3).
Сети для первичного анализа и анализа чувствительности полного удаления аногенитальных бородавок в конце лечения. CO 2 , диоксид углерода; TCAA, трихлоруксусная кислота.
Рисунок 3Ранкограмма для полного клиренса в конце лечения (первичный анализ). CO 2 , диоксид углерода; TCAA, трихлоруксусная кислота.
Таблица 2Оценка эффекта для полного выведения в конце лечения (отдельные сравнения) и рецидива по сравнению с 0,5% раствором подофиллотоксина
Учитывая полное выведение AGW через определенные промежутки времени после завершения лечения, в нескольких выявленных исследованиях сообщалось о данных клинической эффективности по этому исходу.В некоторых исследованиях представлены данные последующего наблюдения для подгруппы людей, достигших полного выздоровления в конце лечения, а не для всей исследуемой популяции. Полное исчезновение без рецидива отличается от рецидива, поскольку первое относится к людям, которые проходят через несколько дней после завершения лечения. В NMA были включены четыре исследования, в которых сообщалось о полном исчезновении, оцененном по крайней мере через 1 месяц после окончания лечения для всех рандомизированных пациентов. 22 26–28 Два из четырех исследований были признаны имеющими неясный риск систематической ошибки, 22 26 с двумя другими исследованиями. считается подверженным высокому риску предвзятости27 28, и, следовательно, NMA была возможна только для предварительно запланированного анализа чувствительности.В NMA косвенно сравнивались пять вмешательств: плацебо или отсутствие лечения, 5% крем имиквимода (три раза в неделю), криотерапия, электротерапия, криотерапия плюс 0,15% крем подофиллотоксина. 11 Все четыре активных вмешательства были связаны со статистически значимым улучшением в целом. клиренс без рецидивов по сравнению с плацебо. Тем не менее, не было статистически значимых различий между какими-либо активными вмешательствами в отношении результата.11
11 Все четыре активных вмешательства были связаны со статистически значимым улучшением в целом. клиренс без рецидивов по сравнению с плацебо. Тем не менее, не было статистически значимых различий между какими-либо активными вмешательствами в отношении результата.11
Рецидив
Для анализа рецидивов плацебо было исключено из первичного NMA, так как в большинстве выявленных исследований не было людей, достигших полного исчезновения после лечения.Первичный NMA включал пять исследований, 29–33, четыре из которых оценивали рецидив через 6 месяцев наблюдения, 29–31 33 и последнее исследование через 3 месяца после завершения лечения. Сеть оценивала сравнительную клиническую эффективность криотерапии, крема имиквимод 5%, раствора подофиллотоксина 0,5%, подофиллина от 20% до 25% и хирургического иссечения. Модель случайных эффектов была более подходящей моделью. При сравнении с 0,5% раствором подофиллотоксина NMA не выявило статистически значимой разницы между какими-либо сравнениями.Оценка SUCRA показала, что из пяти оцениваемых методов хирургическое удаление, вероятно, было наиболее эффективным методом снижения риска рецидива после полного удаления (таблица 2).
Вторичные исходы
В представленном здесь обновлении не было выявлено исследований, которые предоставили бы новые данные о вторичных исходах, таких как объем выведения бородавок, появление новых бородавок во время лечения и побочные эффекты, которые были указаны в протоколе. Следовательно, повторный анализ NMA, представленного в первой итерации систематического обзора, не был необходим.11 Данных о времени до полного очищения, облегчении симптомов во время лечения или качестве жизни не обнаружено. Пожалуйста, обратитесь к оригинальной публикации для отчета о результатах для вторичных исходов.11
Обсуждение
Основные результаты
Из вмешательств, включенных в NMA, анализ показывает, что лазерная терапия CO 2 является наиболее эффективным методом лечения для достижения полного выведения в конце лечения. Однако при интерпретации результатов следует учитывать широкие CrI, сгенерированные в NMA.Как обсуждалось ранее, хотя широко признано, что абляционные методы, такие как лазерная терапия CO 2 , очень эффективны при удалении AGW, пациенты, скорее всего, предпочтут местное лечение, которое они могут применять дома. методы лечения, рекомендованные BASHH, NMA определили 0,5% раствор подофиллотоксина как имеющий наивысший рейтинг среди применяемых пациентами методов лечения для достижения полного выведения. Что касается рецидива, не было обнаружено статистически значимой разницы в риске рецидива при максимальном периоде наблюдения 6 месяцев между подофиллотоксином 0.5% раствор и любая из криотерапии, 5% крема имиквимода и хирургического иссечения, при этом хирургическое удаление идентифицировано как наиболее эффективное лечение для снижения риска рецидива после полного излечения.
Однако при интерпретации результатов следует учитывать широкие CrI, сгенерированные в NMA.Как обсуждалось ранее, хотя широко признано, что абляционные методы, такие как лазерная терапия CO 2 , очень эффективны при удалении AGW, пациенты, скорее всего, предпочтут местное лечение, которое они могут применять дома. методы лечения, рекомендованные BASHH, NMA определили 0,5% раствор подофиллотоксина как имеющий наивысший рейтинг среди применяемых пациентами методов лечения для достижения полного выведения. Что касается рецидива, не было обнаружено статистически значимой разницы в риске рецидива при максимальном периоде наблюдения 6 месяцев между подофиллотоксином 0.5% раствор и любая из криотерапии, 5% крема имиквимода и хирургического иссечения, при этом хирургическое удаление идентифицировано как наиболее эффективное лечение для снижения риска рецидива после полного излечения.
Ограничения
Сильной стороной обзора является то, что доказательная база, составляющая основу настоящего отчета, была определена с помощью надежной методологии систематического обзора. Однако, из-за их открытого характера, около половины выявленных исследований были признаны подверженными высокому риску систематической ошибки, с неопределенностью в отношении качества остальных исследований из-за ограниченного сообщения о методах испытаний в полнотекстовых публикациях.Несмотря на выявление 37 исследований, большинство видов лечения сравнивают только в одном РКИ. Кроме того, различия в критериях включения были отмечены в разных исследованиях, особенно в размере и объеме AGW на исходном уровне, что, вероятно, приведет к клинической гетерогенности в оцениваемых популяциях и может объяснить неопределенность, отмеченную в результатах клинической эффективности, о чем свидетельствует широкий спектр CrIs. Более того, ни в одном из идентифицированных исследований не были доступны данные для некоторых представляющих интерес заранее определенных результатов клинической эффективности (например, облегчение симптомов во время лечения и качество жизни). Дополнительным ограничением является отсутствие перевода одного РКИ, опубликованного на фарси.21 Однако неясно, было ли исследование действительно рандомизированным и повлияют ли результаты на выводы NMA.
Дополнительным ограничением является отсутствие перевода одного РКИ, опубликованного на фарси.21 Однако неясно, было ли исследование действительно рандомизированным и повлияют ли результаты на выводы NMA.
Выводы
Внедрение британской программы вакцинации женщин против ВПЧ, нацеленной на подтипы, связанные с AGW, привело к сокращению числа людей, у которых диагностированы AGW. Однако обеспечение успеха программы сопряжено с определенными трудностями.Не все подходящие женщины получат вакцину, и в настоящее время в программу не входят мальчики, и, таким образом, потребность в эффективных методах лечения AGW сохраняется. С введением программы вакцинации маловероятно, что будут проведены дальнейшие РКИ по оценке клинической эффективности вмешательств против AGW, что делает этот систематический обзор своевременным и весьма актуальным. Несмотря на то, что доступно большое количество РКИ, оценивающих варианты лечения AGW в совокупности, доказательная база ослаблена неопределенностью в отношении качества исследований, позволяющих принимать решения об эффективности отдельных вмешательств.Местные методы лечения, которые может применять пациент, являются основой лечения, но доказательства, подтверждающие использование 5% -ного крема имиквимода, 0,5% -ного раствора подофиллотоксина и 0,15% -ного крема подофиллотоксина, получены в небольших РКИ, которые имеют высокий риск систематической ошибки. Более того, имеется мало данных из прямых сравнений лечения. Новые РКИ по оценке сравнительной клинической эффективности маловероятны, но, учитывая значительную психологическую нагрузку на пациента с AGW и стоимость лечения AGW, было бы полезно провести высококачественное исследование, чтобы напрямую сравнить предпочтительные варианты лечения, чтобы лучше информировать принимать решение.
Благодарности
Спасибо Натали Мазенто и Шарлотте Карнер за их вклад в обзор названий и аннотаций за актуальность исследований для обзора. Спасибо Джемме Марценюк за ее вклад в валидацию сетевых метаанализов. Также благодарим Элизабет Тургар и доктора Натана Маюру за их вклад в оригинальное исследование, на котором основан этот обзор.
Также благодарим Элизабет Тургар и доктора Натана Маюру за их вклад в оригинальное исследование, на котором основан этот обзор.
Электрокаутеризация остроконечных кондилом | HealthLink BC
Обзор хирургии
Электрокоагуляция удаляет остроконечные кондиломы на половом члене, вульве или вокруг заднего прохода путем сжигания их с помощью низковольтного электрического зонда.
Электрокоагуляция обычно выполняется в кабинете врача или поликлинике. Инъекция обезболивающего (местного анестетика) обычно используется для снятия боли. Можно использовать лекарство, вызывающее потерю сознания (общий наркоз), в зависимости от количества бородавок, которые необходимо удалить или уничтожить.
Чего ожидать после операции
Время восстановления зависит от местоположения и количества удаленных бородавок.
- После операции у вас могут появиться боли, отек и покраснение.
- Заживление обычно происходит в течение 2–4 недель.
- Время заживления может быть увеличено, если обгорел большой участок ткани.
- Могут появиться рубцы.
Зачем это нужно
Электрокоагуляция удаляет бородавки с небольшой кровопотерей. Обычно его применяют при небольших участках бородавок.
Как хорошо это работает
В одном исследовании электрокоагуляция была эффективна примерно у 8 из 10 человек в удалении бородавок и предотвращении их повторного появления через 6 месяцев после лечения. Бородавки реже возвращаются после электрокаутеризации, чем после лечения лекарствами. сноска 1
Бородавки реже возвращаются после электрокаутеризации, чем после лечения лекарствами. сноска 1
Удаление остроконечных кондилом не излечивает инфекцию, вызванную вирусом папилломы человека (ВПЧ). После удаления бородавок вирус может оставаться в организме в неактивном состоянии.
Риски
Риски электрокаутеризации:
- Кровотечение. Кровопотеря обычно минимальна, потому что электрокоагулянт закрывает кровеносные сосуды при удалении бородавок.
- Инфекция. Во время процедуры могут быть назначены антибиотики, чтобы снизить риск заражения.
- Боль. Лекарство может понадобиться в течение нескольких дней после процедуры электрокаутеризации.
Что думать
Электрокоагуляция при наружных кондиломах можно безопасно использовать во время беременности.
Лечение остроконечных кондилом не излечивает инфекцию, вызванную вирусом папилломы человека (ВПЧ), вирусом, вызывающим остроконечные кондиломы. После удаления бородавок вирус может оставаться в организме в неактивном состоянии. Человек, лечившийся от остроконечных кондилом, может распространять инфекцию.Презервативы из латекса могут помочь снизить риск заражения ВПЧ, но они не защищают всю область гениталий от контакта кожи с кожей.
Следует сравнивать преимущества и эффективность каждого типа лечения с побочными эффектами и стоимостью. Обсудите это со своим врачом.
Ссылки
Ссылки
- Buck HW (2010). Бородавки (генитальные), дата поиска декабрь 2009 г. Онлайн-версия BMJ Clinical Evidence : http: // www.
Clinicalalevidence.com.
Кредиты
По состоянию на 7 июля 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Сара А. Маршалл, MD — Семейная медицина
Томас М. Бейли, MD, CCFP — Семейная медицина
Адам Хусни, Доктор медицины — семейная медицина
Кэтлин Ромито, доктор медицины — семейная медицина
Киртли Джонс, доктор медицины — акушерство и гинекология, репродуктивная эндокринология
Кевин К. Кили, доктор медицины — акушерство и гинекология
По состоянию на 7 июля 2019 года
Автор: Healthwise Персонал
Медицинское заключение: Сара А.Маршалл, доктор медицины — семейная медицина и Томас М. Бейли, доктор медицины, CCFP — семейная медицина и Адам Хусни, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина, и Киртли Джонс, доктор медицины — акушерство и гинекология, репродуктивная эндокринология и Кевин К. Кили, доктор медицины — акушерство и гинекология
Бак HW (2010). Бородавки (генитальные), дата поиска декабрь 2009 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
Фулгурация кровотечения
Иногда кровотечение после операции настолько серьезное, что требуется последующее лечение.В редких случаях конизация приводит к сужению шейки матки, что создает проблемы с фертильностью. Женщины, перенесшие конизацию, также имеют повышенный шанс выкидыша или преждевременных родов. Ваш врач также может порекомендовать колоноскопию для оценки таких симптомов, как кровотечение и хроническая диарея. Эндоскоп представляет собой тонкую гибкую трубку с камерой и светильником на конце. Во время процедуры изображения стенки толстой кишки одновременно просматриваются на мониторе. Характер и степень изменений тканей предстательной железы после фульгурации роликовым шариком хорошо контролируются и предсказуемы.При использовании режущего тока ткань простаты может быть удалена безопасно и эффективно. Клинический результат после TUFP с роликовым мячом демонстрирует признаки…Словарь семинаров, уровень b, блок 9 синонимов
16 марта, 2017 · Синдром тазовой перегрузки (PCS), также известный как рефлюкс яичниковой вены или синдром тазовой венозной заторможенности (PVCS) , является распространенным, но часто неправильно понимаемым заболеванием у женщин, вызывающим хроническую боль в тазу и нижней части живота.



 Они бывают в виде мазей, подушечек, гелей или других форм и обычно содержат салициловую кислоту, которая растворяет ткани бородавок. Поскольку процесс растворения постепенный, может потребоваться несколько применений и более длительный период времени, чтобы увидеть полные результаты.
Они бывают в виде мазей, подушечек, гелей или других форм и обычно содержат салициловую кислоту, которая растворяет ткани бородавок. Поскольку процесс растворения постепенный, может потребоваться несколько применений и более длительный период времени, чтобы увидеть полные результаты. Clinicalalevidence.com.
Clinicalalevidence.com.