Уколы для иммунитета при онкологии: Иммунотерапия при онкологии: современная методика лечения рака
Иммунотерапия при онкологии: современная методика лечения рака
Иммунотерапия – это новое слово в лечении онкологических заболеваний. В ее основе лежит более детальное понимание взаимодействия организма и опухоли.
В последние несколько лет в лечении онкологии происходит революция, где на помощь традиционной химиотерапии приходит более узконаправленное и эффективное лечение.
Если коротко проследить эволюцию лекарственной терапии злокачественных опухолей, то химиотерапия – это воздействие специальными цитостатическими препаратами на клетки опухоли. Эти препараты поражают в первую очередь клетки, которые быстро делятся. Отсюда прямое следствие, что поражаются не только опухолевые, но и здоровые ткани. Но химиотерапия универсальна и может быть назначена практически при любой опухоли на всех этапах лечения. Следующим ключевым этапом было появление таргетной терапии, которая избирательно воздействует на сигнальные пути межклеточных взаимодействий. Таргетная терапия бьет в определенную мишень, но опухолевые клетки со временем приобретают возможность находить новые пути для своего развития. Возможности применения таргетной терапии ограничены наличием этих мишеней, что в большинстве случаев удается выяснить при проведении иммуногистохимического исследования. Примером таргетной терапии является добавление трастузумаба пациентам с Her-позитивным раком молочной железы.
Возможности применения таргетной терапии ограничены наличием этих мишеней, что в большинстве случаев удается выяснить при проведении иммуногистохимического исследования. Примером таргетной терапии является добавление трастузумаба пациентам с Her-позитивным раком молочной железы.
Лечение рака иммунотерапией
Сравнительно недавно (первый препарат вошел в широкую клиническую практику в 2013 г.) появился принципиальный вид лечения. Дело в том, что в организме каждого человека происходит постоянная борьба иммунной системы с опухолевыми клетками, и во многом появление злокачественной опухоли связано с дефектом иммунной системы. Используя специальные механизмы внутреннего контроля опухолевые клетки приобретают способность «ускользать» от иммунной системы.
Ответ иммунной системы на опухоль представляет собой цепь реакций, где дефект одного звеньев блокирует весь цикл. В целом этот цикл можно описать так:
- клетки опухоли экспрессируют антигены, которые в различной степени отличают опухоль от нормальной ткани
- эти антигены захватываются и обрабатываются антигенпрезентирующими клетками, такими как дендритные клетки
- далее антиген презентуется клеткам иммунной системы, в т.

- иммунная система узнает и отвечает на эти антигены, в особенности за счет выработки цитотоксических Т-клеточных антигенспецифических ответов и развития иммунологической памяти
- цитотоксические эффекторные Т-клетки перемещаются к опухоли и атакуют клетки, экспрессирующие антиген
Множество опухолевых клеток уничтожается еще до появления клинических признаков рака, а некоторые опухоли находятся в состоянии равновесия с иммунной системой до тех пор, пока какое–либо событие не изменит баланс в ту или иную сторону. Однако опухолевые клетки адаптируются и меняются путем своего естественного развития, чтобы ускользнуть от иммунного ответа.
Сегодня мы можем воздействовать на как минимум 2 звена, запуская этот цикл заново:
- Анти–CTLA4 (Ипилимумаб) блокирует рецептор на мембране Т-лимфоцитов, который выключает активацию иммунитета. В нашем организме все сбалансировано, и если иммуная система будет «слишком активна», то начнет атаковать нормальные клетки организма – так возникают аутоиммунные заболевания.
 Данный препарат блокирует механизм «блокирования» иммунной системы, позволяя ей «раскрутить» противоопухолевый иммунитет и увеличить количество Т-лимфоцитов, которые будут атаковать опухоль.
Данный препарат блокирует механизм «блокирования» иммунной системы, позволяя ей «раскрутить» противоопухолевый иммунитет и увеличить количество Т-лимфоцитов, которые будут атаковать опухоль. - Ингибиторы контрольных точек. Это моноклональное антитело, блокирующее рецепторы клеточной гибели PD1 (пембролизумаб, ниволумаб) и их лиганды PD-L1 (атезолизумаб, дурвалумаб). Активация рецепторов PD1 специальным лигандом, который находится на поверхности опухолевых клеток, запускает механизм клеточной гибели клеток иммунной системы. Этот механизм предусмотрен в норме для соблюдения баланса иммунитета, но используется опухолевыми клетками для «ускользания». Препараты этой группы блокируют этот механизм, позволяя иммунной системе снова видеть и атаковать опухолевые клетки.
Данная терапия сегодня активно изучается и используется в лечении метастатической меланомы, немелкоклеточного рака легких, рака мочевого пузыря, колоректального рака, лимфомы Ходжкина, карциномы Меркеля, рака головы и шеи, печени и некоторых других опухолях в определенных обстоятельствах.
Но, к сожалению, пока она работает лишь в ограниченном числе случаев — 10-30%.
Иммунотерапия эффективна тогда, когда противоопухолевый иммунный ответ имеется, но он заблокирован.
Но в большинстве случаев (более 70%) по тем или иным причинам иммунный ответ не реализуется. В настоящее время ведется множество исследований, направленных на моделирование иммунного ответа.
Одной из отличительных особенностей является то, что если на иммунотерапию возникает ответ, то он часто может быть очень длительным.
На фоне иммунотерапии также возникает токсичность, в том числе и серьезная. Она имеет другой профиль, нежели чем при стандартной химиотерапии. Связаны эти побочные действия с аутоиммунными реакциями на фоне «гиперактивного» иммунитета. Среди них отмечают:
- кожную сыпь и витилиго
- энтероколит
- гепатит
- тиреоидит
- пневмонит
- гипофизит
- увеит
- надпочечниковую недостаточность
- нефрит
- артрит и дерматомиозит
- панкреатит, аутоиммунный диабет
Очень важно, чтобы проведение этой терапии осуществлялось врачами-онкологами, имеющими опыт как проведения данной терапии, так и выявления на ранней стадии этих осложнений и их лечения.
Что вы получите от иммунотерапии в клинике Рассвет
В клинике Рассвет проводятся все виды противоопухолевого лечения, в том числе и иммуноонкологичекими препаратами. Наличие у нас врачей практически всех специальностей позволяет привлекать их для решения сложных случаев и совместно обеспечивать лучший контроль над побочными действиями.
Иммунотерапия при онкологических заболеваниях у детей
Что такое иммунотерапия?
Иммунотерапия — это метод лечения рака, при котором для борьбы с опухолью задействуется иммунная система. Иммунная система защищает организм от инфекций и заболеваний. Она атакует патогенные микроорганизмы, такие как бактерии и вирусы. Иммунная система также помогает избавляться от больных или поврежденных клеток организма. Поскольку иммунная система является частью организма, иногда иммунотерапию называют биологической терапией или биотерапией.
Поскольку иммунная система является частью организма, иногда иммунотерапию называют биологической терапией или биотерапией.
Основная идея иммунотерапии проста: помочь организму защитить себя от вредоносных «захватчиков». Однако опухолевые клетки могут быть коварны. Часто они находят способ измениться таким образом, чтобы спрятаться от иммунной системы. Они также используют некоторые методы отключения защиты организма, когда та пытается атаковать. В целом иммунотерапия направлена на противодействие некоторым из этих способов уклонения от атак иммунной системы:
- Помогает иммунной системе находить опухолевые клетки, чтобы атаковать их.
- Повышает способность иммунной системы реагировать на опухоль.
Существуют различные виды иммунотерапии, каждый из которых имеет свой механизм усиления реакции иммунной системы.
Клетки, называемые естественными киллерами, патрулируют организм в поисках клеток, которые они распознают как «чужие», например бактерий. На данном изображении сверхвысокого разрешения группа естественных Т-киллеров окружает злокачественную клетку. Источник изображения — веб-сайт Национального института онкологии (https://www.cancer.gov).
На данном изображении сверхвысокого разрешения группа естественных Т-киллеров окружает злокачественную клетку. Источник изображения — веб-сайт Национального института онкологии (https://www.cancer.gov).
Иммунные клетки и иммунотерапия: Т-клетки и NK-клетки
Иммунная система состоит из различных типов специализированных белых кровяных клеток (в том числе клеток, называемых лимфоцитами), которые атакуют патогенные микроорганизмы и других «захватчиков». В центре внимания современной иммунотерапии рака находятся два типа лимфоцитов: Т-клетки и естественные клетки-киллеры (NK-клетки).
Т-клетки
Иммунитет на основе Т-клеток называется адаптивным, или приобретенным, так как Т-клетки программируются на атаку только после получения необходимой специфичной информации о вредоносной клетке. Другими словами, прежде чем Т-клетки получат одобрение на атаку вредоносных клеток, они должны получить информацию о клетках, которые будут атаковать. Т-клетки атакуют клетки, распознаваемые как собственные клетки организма, но демонстрирующие признаки повреждения, например в случае вирусной инфекции. Т-клетки обнаруживают белок (антиген) на поверхности клеток, который они распознают как чужеродный или опасный. Обнаружение антигена происходит с помощью Т-клеточного рецептора.
Т-клетки обнаруживают белок (антиген) на поверхности клеток, который они распознают как чужеродный или опасный. Обнаружение антигена происходит с помощью Т-клеточного рецептора.
Большинство видов Т-клеточной иммунотерапии основано на способности Т-клеток распознавать антиген на поверхности злокачественной клетки. После того как Т-клетка распознает специфичный раковый антиген, организм делает множество копий этой Т-клетки, чтобы они могли находить другие раковые клетки с таким антигеном и атаковать их. Некоторые Т-клетки также могут запоминать антиген и реагировать на него при следующем столкновении. Эта «память» очень важна, так как благодаря ей Т-клеточная иммунотерапия может предотвратить возобновление роста злокачественных клеток с этим антигеном (рецидив заболевания).
Т-клеточная иммунотерапия включает использование ингибиторов контрольных точек иммунного ответа, вакцин, цитокинов, а также перенос Т-клеток.
Естественные клетки-киллеры
Естественные клетки-киллеры, или NK-клетки, представляют собой еще один тип лимфоцитов, имеющий большое значение для иммунитета. NK-клетки патрулируют организм в поисках клеток, которые они распознают как «чужие», например бактерий. Функции NK-клеток не зависят от наличия конкретного антигена на злокачественной клетке. Иммунитет, основанный на NK-клетках, известен как врожденный иммунитет. Он обеспечивает более общую иммунную реакцию.
NK-клетки патрулируют организм в поисках клеток, которые они распознают как «чужие», например бактерий. Функции NK-клеток не зависят от наличия конкретного антигена на злокачественной клетке. Иммунитет, основанный на NK-клетках, известен как врожденный иммунитет. Он обеспечивает более общую иммунную реакцию.
Иммунотерапия, основанная на использовании NK-клеток, включает применение моноклональных антител (так как они помечают злокачественные клетки и сигнализируют NK-клеткам о необходимости прийти и атаковать), цитокинов, а также перенос NK-клеток.
Виды иммунотерапии
Моноклональные антитела. Моноклональные антитела — это небольшие молекулы, созданные в лаборатории, которые особым образом присоединяются к антигенам злокачественных клеток. Моноклональные антитела могут работать несколькими способами. Они могут использоваться для выполнения следующих задач:
- Помечать злокачественные клетки, чтобы иммунная система (NK-клетки) могла найти и атаковать их.
- Переносить токсины или радиоактивные молекулы непосредственно к злокачественным клеткам, чтобы уничтожать их.

- Блокировать сигналы, важные для роста опухолевых клеток.
Так как их мишенью являются конкретные антигены, лечение моноклональными антителами также может считаться видом таргетной терапии.
Ингибиторы контрольных точек иммунного ответа. Ингибиторы контрольных точек — это препараты, которые выключают «тормоза» иммунной системы. Иммунная система имеет контрольные точки, или сигналы, которые замедляют ее работу. Эти контрольные точки не допускают выхода иммунной реакции из-под контроля и повреждения здоровых клеток. Иногда злокачественные клетки используют эти сигналы, чтобы спрятаться от иммунной системы. Ингибиторы контрольных точек могут выключить сигнал «стоп», чтобы иммунная система продолжала работу.
Вакцины. Противоопухолевые вакцины вводят пациентам, у которых уже имеется онкологическое заболевание. Они отличаются от других вакцин, используемых для профилактики заболеваний. Цель вакцины для лечения рака состоит в том, чтобы показать иммунной системе, с кем ей необходимо бороться. Вакцина содержит раковый антиген или другой опухолевый маркер. Это позволяет обучить иммунные клетки атаковать опухолевые клетки с этим маркером.
Вакцина содержит раковый антиген или другой опухолевый маркер. Это позволяет обучить иммунные клетки атаковать опухолевые клетки с этим маркером.
Цитокины. Цитокины — это белки организма, которые участвуют в регуляции иммунитета. Интерфероны и интерлейкины являются специфичными цитокинами, которые могут использоваться при лечении рака. Эти белки действуют как сигналы для стимуляции NK-клеток, Т-клеток и других клеток иммунной системы, атакующих злокачественные клетки.
Адоптивная клеточная терапия. Адоптивная клеточная терапия — это вид иммунотерапии, при котором используются донорские иммунные клетки или собственные иммунные клетки пациента, полученные из крови. Для некоторых видов адоптивной клеточной терапии иммунные клетки пациента изменяют или обрабатывают в лаборатории таким образом, чтобы они могли атаковать злокачественные клетки. Т-клетки или NK-клетки, не подвергающиеся дополнительной обработке, в основном используются после трансплантации костного мозга.
Терапия с использованием химерных антигенных рецепторов, или CAR-Т-клеточная терапия — это один из методов получения опухолеспецифичных Т-клеток. При лечении рака врачи вводят эти измененные клетки пациенту для уничтожения клеток опухоли.
В настоящее время для получения опухолеспецифичных Т-клеток используются два подхода. Для обоих подходов выполняется одна процедура. Сначала проводится взятие Т-клеток пациента. Затем в лаборатории Т-клетки превращают в опухолеспецифичные с помощью специального рецептора. Перед введением обратно в организм пациента эти клетки дополнительно размножают. После введения пациенту обработанные Т-клетки находят и уничтожают злокачественные клетки по всему организму. Опухолеспецифичные рецепторы называют Т-клеточными рецепторами (ТКР, TCR) и химерными антигенными рецепторами (ХАР, CAR). Также проводятся исследования по изучению добавления CAR на NK-клетки.
Терапия Т-клеточными рецепторами (ТКР, TCR): Т-клетки пациента обрабатывают в лабораторных условиях, заставляя их экспрессировать специфичный рецептор на поверхности клеток. Антиген на поверхности злокачественной клетки связывается с рецептором на поверхности Т-клетки. Этот рецептор позволяет Т-клетке находить и атаковать злокачественную клетку.
CAR-T-клеточная иммунотерапия (с использованием химерных антигенных рецепторов): для уничтожения злокачественных клеток также применяются Т-клетки пациента, обработанные в лаборатории. «Химерный» (имеющий два разных источника, или гибридный) относится к Т-клеточному рецептору, который создается в лаборатории из фрагмента специфичного моноклонального антитела (мАТ) и частей Т-клеточного рецептора. Этот химерный рецептор, ориентированный на конкретный раковый антиген, в лабораторных условиях добавляют на поверхность Т-клеток пациента, а затем Т-клетки с новым рецептором растут и делятся. Пациентам выполняется инфузия модифицированных клеток, ориентированных на конкретный раковый антиген.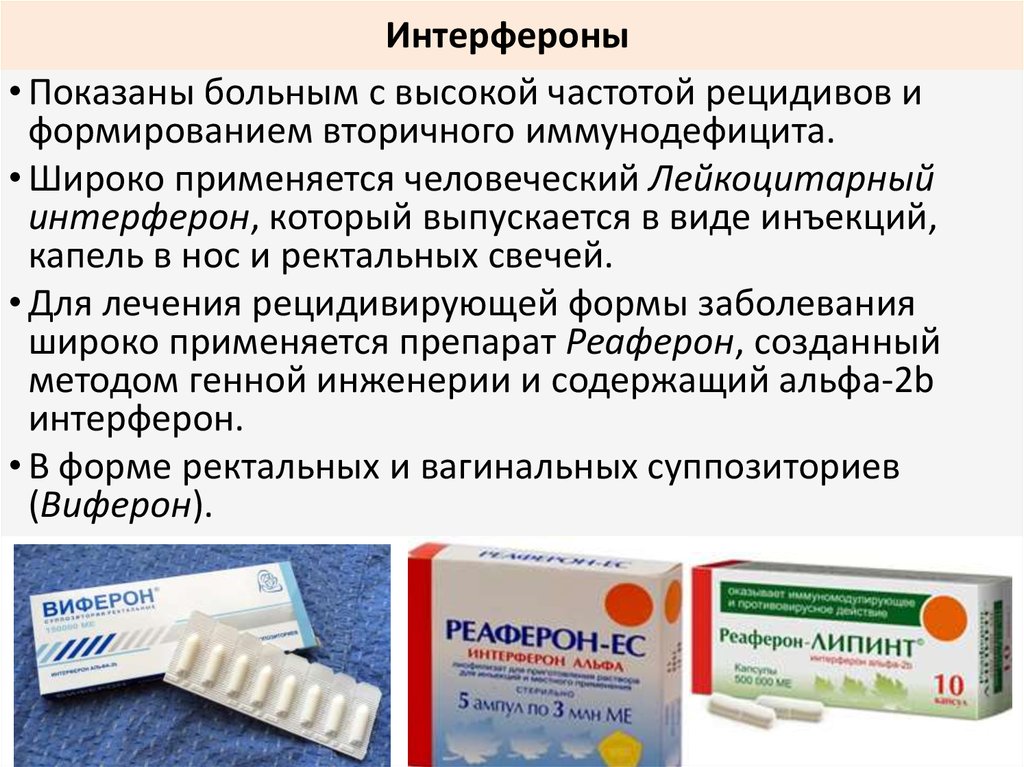 Добавленный химерный рецептор позволяет этим Т-клеткам разрушать злокачественные клетки с конкретным антигеном по всему организму.
Добавленный химерный рецептор позволяет этим Т-клеткам разрушать злокачественные клетки с конкретным антигеном по всему организму.
Как проводится иммунотерапия?
Препараты иммунотерапии, как правило, вводят внутривенно. Иммунные клетки вводят внутривенно или непосредственно в область опухоли.
Дозировка и схема лечения зависят от вида терапии. Иммунотерапия часто предполагает введение нескольких доз препарата в течение определенного периода. Лечение может проводиться по особой схеме, состоящей из циклов лечения и отдыха. Назначение схемы — позволить иммунотерапии работать и дать организму возможность восстанавливаться.
Врачи тщательно наблюдают за пациентами, чтобы видеть, как работает терапия, и отслеживать побочные эффекты.
Побочные эффекты иммунотерапии
Побочные эффекты иммунотерапии зависят от конкретного метода лечения, но в целом симптомы являются результатом активации иммунной системы. При активации иммунной системы развивается воспаление. Это может быть местный или генерализованный ответ, так как иммунные клетки проникают в те части тела, в которых обнаруживаются злокачественные клетки. Зачастую симптомы схожи с теми, которые наблюдаются, когда организм борется с инфекцией, например при простуде или гриппе. У пациентов могут проявляться жар, озноб, боли в теле, сыпь и чувство усталости.
Это может быть местный или генерализованный ответ, так как иммунные клетки проникают в те части тела, в которых обнаруживаются злокачественные клетки. Зачастую симптомы схожи с теми, которые наблюдаются, когда организм борется с инфекцией, например при простуде или гриппе. У пациентов могут проявляться жар, озноб, боли в теле, сыпь и чувство усталости.
К другим побочным эффектам иммунотерапии относятся:
- Отечность или увеличение массы тела вследствие иммунной реакции
- Головные боли и спутанность сознания
- Изменения кровяного давления
- Учащенное сердцебиение
- Затрудненное дыхание
- Диарея
Будущее иммунотерапии при лечении детских онкологических заболеваний
Поскольку иммунные клетки могут циркулировать по всему организму, иммунотерапия также может уничтожать злокачественные клетки, расположенные вдали от основной опухоли. Другим потенциальным преимуществом использования иммунной системы для лечения рака является то, что некоторые иммунные клетки могут обладать «памятью».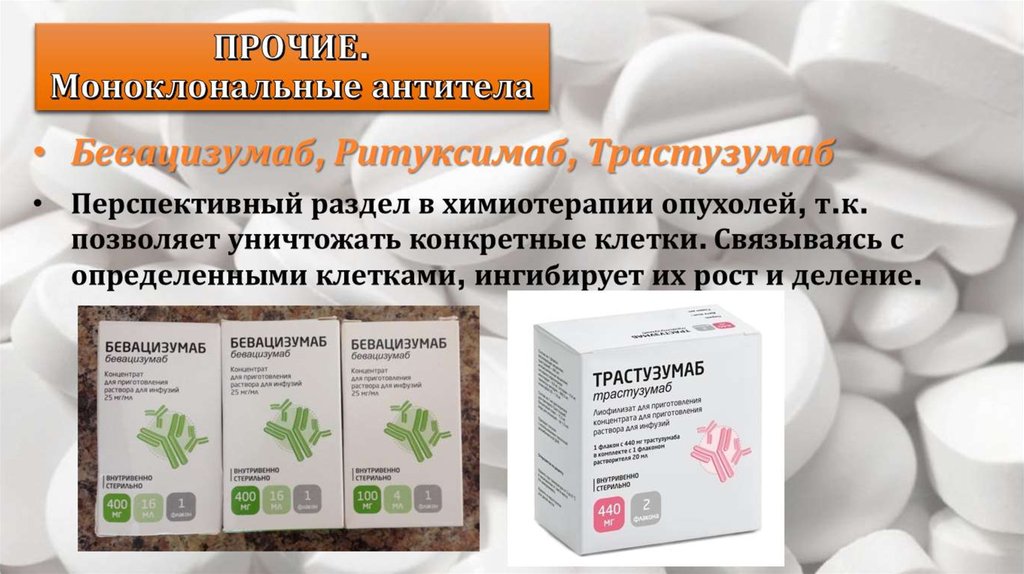 Т-клетки учатся атаковать конкретные антигены и могут вспомнить этот антиген при повторном возникновении. Т-клетки реагируют быстрее, когда снова встречают этот вид антигена. Такая память иммунной системы представляет особый интерес для профилактики рецидивов.
Т-клетки учатся атаковать конкретные антигены и могут вспомнить этот антиген при повторном возникновении. Т-клетки реагируют быстрее, когда снова встречают этот вид антигена. Такая память иммунной системы представляет особый интерес для профилактики рецидивов.
Иммунотерапия — это инновационная область исследований детского рака. В текущих клинических исследованиях изучается применение иммунотерапии при различных онкологических заболеваниях детского возраста.
—
Дата изменения: июнь 2018 г.
Полезно знать
ГлавнаяПолезно знатьПолезно знать
Бактериологические исследования мочи
Просмотров: 105
Проникшие в мочу микроорганизмы быстро размножаются, и возникает воспалительный процесс. При подозрении на инфекцию мочевыводящих путей (ИМП), для диагностики и мониторинга её течения, а также оценки эффективности лечения пациенту предлагают провести бактериологическое исследование мочи.
Подробнее
О чем говорит общий анализ мочи?
Просмотров: 413
Исследование мочи используют не только для выявления патологии в мочевой системе, но и для оценки состояния организма в целом, применяя иммунологические, бактериологические, молекулярно-биологические, иммунохроматографические и многие другие методы исследований. Среди многообразия методов, пожалуй, самым востребованным остается общий анализ мочи.
Среди многообразия методов, пожалуй, самым востребованным остается общий анализ мочи.
Подробнее
Осложнения противоопухолевого лекарственного лечения: кожная токсичность
Просмотров: 3108
Кожная токсичность – результат токсического воздействия лекарственных средств на быстро делящиеся клетки, к которым, помимо опухолевых клеток, относятся также клетки кожи и ее придатков.
Подробнее
Рак кожи: профилактика, диагностика, лечение
Просмотров: 2346
Рак кожи редко возникает на «пустом месте». Предраковые состояния (предшественники рака) из-за совокупности неблагоприятных факторов могут патологически изменяться, озлокачествляться: актинический кератоз, кожный рог, трофические язвы, кератоакантома.
Подробнее
О чем говорит общий (клинический) анализ крови?
Просмотров: 1391
Анализы крови, пожалуй, самые часто сдаваемые анализы. Это неотъемлемый элемент любого обследования как на этапе постановки диагноза, так и во время лечения. Что значат показатели общего анализа крови?
Это неотъемлемый элемент любого обследования как на этапе постановки диагноза, так и во время лечения. Что значат показатели общего анализа крови?
Подробнее
О чем говорит коагулограмма?
Просмотров: 1202
Этот анализ с трудно произносимым названием обязателен для госпитализации в онкологический стационар. Что показывает коауголограмма, о чем говорят многочисленные аббревиатуры?
Подробнее
Особенности вакцинации онкологических пациентов: рекомендации для детей и взрослых
Просмотров: 4701
Можно ли делать прививку при онкологии? Наталья Александровна Ефремова, врач-онколог, научный сотрудник научного отдела онкоиммунологии НМИЦ онкологии им. Н.Н. Петрова, ответила на ряд важных вопросов о вакцинации онкологических пациентов.
Подробнее
Что такое трахеостома и как за ней ухаживать в домашних условиях?
Просмотров: 13631
Ольга Сергеевна Корнеева, медицинская сестра отделения опухоли головы и шеи НМИЦ онкологии им. Н.Н. Петрова, рассказала о важных правилах самостоятельного ухода за трахеостомой и необходимых для этого инструментах и приспособлениях.
Подробнее
Рак в молодом возрасте: выросла ли заболеваемость?
Просмотров: 2418
Давайте разберемся, почему это не так, вместе с Анной Николаевной Малковой, руководителем информационно-сервисной службы и отдела телемедицинских технологий НМИЦ онкологии им. Н.Н. Петрова
Подробнее
Излечим ли рак?
Просмотров: 29795
Можно вылечить рак или это смертельное заболевание, реально ли избавиться от диагноза навсегда?
Подробнее
Защитить врача от клеветы и оскорбления Медицинский юрист Наталья Косолапова рассказала, как наказать обидчика
Просмотров: 871
Профессиональная медицинская деятельность связана с постоянным общением с пациентами. К сожалению, не всегда это общение проходит в спокойной обстановке. Нередко пациенты проявляют не только неуважение, но и самую настоящую агрессию к медперсоналу.
К сожалению, не всегда это общение проходит в спокойной обстановке. Нередко пациенты проявляют не только неуважение, но и самую настоящую агрессию к медперсоналу.
Подробнее
Хирургическое лечение перитонеального канцероматоза (канцероматоза брюшины)
Просмотров: 19437
Современная стратегия хирургического лечения перитонеального канцероматоза заключается в проведении оперативных вмешательств, цель которых — максимально полное удаление всех видимых проявлений опухоли.
Подробнее
Взаимоотношения онкологических пациентов с персоналом медицинских учреждений и родственниками
Просмотров: 5779
Онкологический пациент может быть особенно чувствителен к взаимодействию с окружающими – членами семьи, работниками медицинских учреждений.
Подробнее
Рак предстательной железы
Просмотров: 9648
Рак простаты является одним из самых распространённых онкологических заболеваний, и заболеваемость в России с каждым годом увеличивается.
Подробнее
Как справиться с эмоциональным перенапряжением при онкологическом заболевании
Просмотров: 20409
Онкологический диагноз – это всегда психологическая травма, причем не только для самого больного, но и для его семьи, близких. Предлагаем несколько рекомендаций психолога, как справиться со стрессом в ситуации онкологического заболевания.
Подробнее
Лимфома Ходжкина
Просмотров: 140794
Это опухолевое заболевание лимфатической системы, которым болеют люди любого возраста. Заболеваемость в России составляет 2,3 на 100 000 населения.
Заболеваемость в России составляет 2,3 на 100 000 населения.
Подробнее
Влияние социально-психологических характеристик онкологических пациентов на их качество жизни
Просмотров: 2709
В НИИ онкологии им. Н.Н. Петрова проводилось исследование с целью установления связи качества жизни с социально-психологическими характеристиками и особенностями отношения к диагнозу у пациенток с онкогинекологической патологией.
Подробнее
Современная лучевая диагностика. Часть I
Просмотров: 16066
На наиболее часто встречающиеся вопросы пользователей сайта отвечает заведующий отделением лучевой диагностики НИИ онкологии им. Н.Н. Петрова, д.м.н., профессор Андрей Владимирович Мищенко
Подробнее
Санаторно-курортное лечение для онкологических пациентов
Просмотров: 82982
Онкологическим пациентам, к сожалению, знакомы ситуации, когда им необоснованно отказывают в направлении на санаторно-курортное лечение.
Подробнее
Чрескожная эндоскопическая гастростомия
Просмотров: 39249
Формирование гастростомы — это наиболее распространенный метод ведения пациентов, лишенных возможности перорального питания на протяжении длительного срока.
Подробнее
Вопрос-ответ Правила посещения пациентов Клинические исследования Памятки в помощь пациентам
Что такое противораковые вакцины? | Cancer.Net
Одобрено редакционной коллегией Cancer.Net, 08/2020
Вакцины — это лекарства, которые помогают организму бороться с болезнями. Они могут обучать иммунную систему находить и уничтожать вредные микробы и клетки. Есть много вакцин, которые вы получаете на протяжении всей своей жизни для предотвращения распространенных заболеваний. Существуют также вакцины от рака. Есть вакцины, которые предотвращают рак, и вакцины, которые лечат рак.
Они могут обучать иммунную систему находить и уничтожать вредные микробы и клетки. Есть много вакцин, которые вы получаете на протяжении всей своей жизни для предотвращения распространенных заболеваний. Существуют также вакцины от рака. Есть вакцины, которые предотвращают рак, и вакцины, которые лечат рак.
Существуют ли вакцины, предотвращающие рак?
Существуют вакцины, которые могут предотвратить развитие у здоровых людей определенных видов рака, вызванных вирусами. Подобно вакцинам от ветряной оспы или гриппа, эти вакцины защищают организм от этих вирусов. Этот тип вакцины будет работать только в том случае, если человек получит вакцину до того, как заразится вирусом.
Существует 2 типа вакцин для предотвращения рака, одобренных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA):
Вакцина против ВПЧ. Вакцина защищает от вируса папилломы человека (ВПЧ). Если этот вирус остается в организме в течение длительного времени, он может вызывать некоторые виды рака. FDA одобрило вакцины против ВПЧ для предотвращения:
FDA одобрило вакцины против ВПЧ для предотвращения:
Рак шейки матки, влагалища и вульвы
Рак анального канала
Генитальные бородавки
ВПЧ также может вызывать другие виды рака, против которых FDA не одобрила вакцину, например, рак ротовой полости.
Вакцина против гепатита В. Эта вакцина защищает от вируса гепатита В (HBV). Этот вирус может вызвать рак печени.
Существуют ли вакцины для лечения рака?
Существуют вакцины для лечения существующего рака, называемые лечебными вакцинами или терапевтическими вакцинами. Эти вакцины представляют собой тип лечения рака, называемый иммунотерапией. Они работают, чтобы повысить иммунную систему организма для борьбы с раком. Врачи вводят лечебные вакцины людям, у которых уже есть рак. Различные лечебные вакцины действуют по-разному. Они могут:
Не дать раку вернуться
Уничтожить любые раковые клетки, оставшиеся в организме после окончания лечения
Остановить рост или распространение опухоли
Как действуют противораковые вакцины?
Антигены, обнаруженные на поверхности клеток, представляют собой вещества, которые организм считает вредными. Иммунная система атакует антигены и в большинстве случаев избавляется от них. Это оставляет иммунной системе «память», которая помогает ей бороться с этими антигенами в будущем.
Иммунная система атакует антигены и в большинстве случаев избавляется от них. Это оставляет иммунной системе «память», которая помогает ей бороться с этими антигенами в будущем.
Вакцины для лечения рака повышают способность иммунной системы находить и уничтожать антигены. Часто раковые клетки имеют на своей поверхности определенные молекулы, называемые ракоспецифическими антигенами, которых нет у здоровых клеток. Когда вакцина дает эти молекулы человеку, молекулы действуют как антигены. Они говорят иммунной системе найти и уничтожить раковые клетки, на поверхности которых есть эти молекулы.
Некоторые противораковые вакцины персонализированы. Это означает, что они сделаны только для 1 человека. Этот тип вакцины производится из образцов опухоли человека, которые удаляются во время операции. Другие противораковые вакцины не персонализированы и нацелены на определенные антигены рака, которые не являются специфическими для конкретного человека. Врачи вводят эти вакцины людям, опухоли которых имеют эти антигены на поверхности опухолевых клеток.
Большинство противораковых вакцин предлагаются только в рамках клинических испытаний, которые представляют собой научные исследования с участием добровольцев. В 2010 году FDA одобрило sipuleucel-T (Provenge) для людей с метастатическим раком предстательной железы, то есть с распространенным раком предстательной железы. Sipuleucel-T подбирается индивидуально для каждого человека в несколько этапов:
Лейкоциты удаляются из крови человека. Лейкоциты помогают организму бороться с инфекциями и болезнями.
Лейкоциты изменены в лаборатории, чтобы воздействовать на клетки рака простаты.
Затем врач вводит измененные клетки обратно человеку через вену. Это похоже на переливание крови. Эти модифицированные клетки учат иммунную систему находить и уничтожать клетки рака предстательной железы.
В другой вакцине используются ослабленные бактерии, называемые бациллами Кальметта-Герена (БЦЖ), которые вводятся в организм путем инъекции. Эти ослабленные бактерии активируют иммунную систему для лечения рака мочевого пузыря на ранней стадии.
Эти ослабленные бактерии активируют иммунную систему для лечения рака мочевого пузыря на ранней стадии.
Какие проблемы возникают при использовании лечебных вакцин?
Создание эффективных лечебных вакцин является сложной задачей, поскольку:
Раковые клетки подавляют иммунную систему. Именно так рак может начаться и расти в первую очередь. Исследователи используют адъюванты в вакцинах, чтобы решить эту проблему. Адъювант – это вещество, добавляемое в вакцину для улучшения иммунного ответа организма.
Раковые клетки происходят из собственных здоровых клеток человека. В результате раковые клетки не могут «выглядеть» вредными для иммунной системы. Иммунная система может игнорировать клетки вместо того, чтобы находить их и бороться с ними.
От крупных или запущенных опухолей трудно избавиться, используя только вакцину. Это одна из причин, по которой врачи часто назначают противораковую вакцину наряду с другими видами лечения.
Больные и пожилые люди могут иметь слабую иммунную систему. Их тела могут быть не в состоянии произвести сильный иммунный ответ после того, как они получат вакцину. Это ограничивает эффективность вакцины. Кроме того, некоторые методы лечения рака могут ослабить иммунную систему человека. Это ограничивает, насколько хорошо организм может реагировать на вакцину.
По этим причинам некоторые исследователи считают, что вакцины для лечения рака могут лучше работать при небольших опухолях или раке на ранних стадиях.
Вакцины и клинические испытания
Клинические испытания являются ключом к получению дополнительной информации как о вакцинах для профилактики рака, так и о вакцинах для лечения рака. Исследователи тестируют вакцины против многих видов рака, включая:
Рак мочевого пузыря. Исследователи проверяют, насколько хорошо действует вакцина, изготовленная из вируса, модифицированного антигеном HER2. Эти антигены или молекулы живут на поверхности некоторых опухолей рака мочевого пузыря. Вирус может помочь научить иммунную систему находить и уничтожать эти опухолевые клетки. Исследователи также хотят знать, что работает лучше: стандартное лечение рака мочевого пузыря или стандартное лечение с помощью вакцины.
Вирус может помочь научить иммунную систему находить и уничтожать эти опухолевые клетки. Исследователи также хотят знать, что работает лучше: стандартное лечение рака мочевого пузыря или стандартное лечение с помощью вакцины.
Опухоли головного мозга. Существует множество исследований по тестированию лечебных вакцин, нацеленных на определенные молекулы на поверхности опухолевых клеток головного мозга. Некоторые сосредотачиваются на недавно обнаруженном раке мозга. Другие сосредотачиваются на раке, который вернулся или рецидивировал. Многие из исследований включают детей и подростков.
Рак молочной железы. Во многих исследованиях тестируются вакцины для лечения рака молочной железы, вводимые отдельно или в сочетании с другими видами лечения. Другие исследователи работают над тем, чтобы вакцины, предотвращающие рак молочной железы, прошли клинические испытания.
Рак шейки матки. Как объяснялось выше, FDA одобрило вакцины против ВПЧ, которые предотвращают рак шейки матки. Продолжаются исследования вакцин, которые помогают лечить каждую стадию рака шейки матки.
Продолжаются исследования вакцин, которые помогают лечить каждую стадию рака шейки матки.
Колоректальный рак. Исследователи создают лечебные вакцины, которые заставляют организм атаковать клетки антигенами, которые, как считается, вызывают колоректальный рак. Эти антигены включают карциноэмбриональный антиген (CEA), MUC1, гуанилилциклазу C и NY-ESO-1.
Рак почки. Исследователи тестируют множество противораковых вакцин для лечения рака почки. Они также тестируют вакцины для предотвращения рецидива рака почки на более поздних стадиях.
Лейкемия. В исследованиях изучаются вакцины для лечения различных типов лейкемии, таких как острый миелоидный лейкоз (ОМЛ) и хронический лимфолейкоз (ХЛЛ). Некоторые из них предназначены для улучшения эффективности других методов лечения, таких как трансплантация костного мозга/стволовых клеток. Другие вакцины, изготовленные из раковых клеток человека и других клеток, могут помочь иммунной системе уничтожить рак.
Рак легкого. Вакцины для лечения рака легких в клинических испытаниях нацелены на антигены.
Меланома. Исследователи тестируют множество вакцин против меланомы, вводимых отдельно или в сочетании с другими видами лечения. Разрушенные клетки меланомы и антигены в вакцинах говорят иммунной системе уничтожить другие клетки меланомы в организме.
Миелома. Существует множество клинических испытаний вакцин для людей с множественной миеломой, находящихся на грани ремиссии. Это означает, что врачи больше не могут обнаружить рак в организме и симптомы отсутствуют. Исследователи также тестируют вакцины у людей с вялотекущей миеломой или у тех, кому необходима аутологичная трансплантация костного мозга/стволовых клеток.
Рак поджелудочной железы. Исследователи работают над многими лечебными вакцинами, предназначенными для повышения реакции иммунной системы на раковые клетки поджелудочной железы. Вакцину можно вводить в качестве единственного лечения или вместе с другим лечением.
Вакцину можно вводить в качестве единственного лечения или вместе с другим лечением.
Рак предстательной железы. Как отмечалось выше, сипулеуцел-Т — это вакцина, которую врачи могут использовать для лечения людей с распространенным раком предстательной железы. Теперь исследования направлены на то, чтобы выяснить, может ли вакцина помочь людям с раком простаты на более ранних стадиях.
Узнайте больше о последних исследованиях конкретных видов рака в руководствах на этом веб-сайте и о клинических испытаниях.
Вопросы, которые следует задать лечащему врачу
Если вы хотите узнать больше об участии в клиническом испытании противораковой вакцины, поговорите со своим лечащим врачом. Вы можете задать эти вопросы:
Проводятся ли клинические испытания вакцины против моего типа и стадии рака?
Где находится клиническое исследование?
Что такое вакцина и как она работает?
Как производится вакцина? Потребуется ли мне удаление клеток крови или опухолевой ткани для изготовления вакцины? Как вы его удалите?
Как я буду получать вакцину и как часто?
Как долго мне понадобится вакцина?
Какие побочные эффекты могут возникнуть?
Могу ли я получить вакцину вместе с другими видами лечения, такими как лучевая терапия или химиотерапия?
Каковы другие варианты лечения этого рака?
Связанные ресурсы
Получение лечения в рамках клинических испытаний
Принятие решений о лечении рака
Клинические испытания
Подкаст: Должны ли больные раком проходить тестирование на гепатит В?
Дополнительная информация
Национальный институт рака: Вакцины для лечения рака
Что такое иммунотерапия? | Cancer.
 Net
NetИммунотерапия — это метод лечения рака. Он использует вещества, вырабатываемые организмом или в лаборатории, для укрепления иммунной системы и помощи организму в обнаружении и уничтожении раковых клеток.
Иммунотерапия может лечить многие виды рака. Его можно использовать отдельно или в сочетании с химиотерапией и/или другими методами лечения рака.
Эта статья поможет вам понять основы того, как иммунотерапия работает для лечения рака. Узнайте больше о побочных эффектах иммунотерапии.
Как иммунная система борется с раком?
Иммунная система состоит из сложного процесса, который ваш организм использует для борьбы с раком. В этом процессе участвуют клетки, органы и белки. Рак обычно может обойти многие естественные защитные механизмы иммунной системы, позволяя раковым клеткам продолжать расти.
Различные виды иммунотерапии действуют по-разному. Некоторые методы иммунотерапии помогают иммунной системе остановить или замедлить рост раковых клеток. Другие помогают иммунной системе уничтожать раковые клетки или предотвращают распространение рака на другие части тела.
Другие помогают иммунной системе уничтожать раковые клетки или предотвращают распространение рака на другие части тела.
Различные виды иммунотерапии включают:
Моноклональные антитела и ингибиторы контрольных точек иммунного ответа
Неспецифическая иммунотерапия
Онколитическая вирусная терапия
Т-клеточная терапия
Противораковые вакцины
Тип иммунотерапии, доза и график лечения, рекомендованные вашим врачом, зависят от многих факторов. Они могут включать тип рака, размер, местоположение и место распространения. Ваш возраст, общее состояние здоровья, масса тела и возможные побочные эффекты также важны. Поговорите со своим врачом о том, почему вам рекомендуется конкретный план иммунотерапии.
Что такое моноклональные антитела и ингибиторы иммунных контрольных точек?
Когда иммунная система обнаруживает что-то вредное, она вырабатывает антитела. Антитела — это белки, которые борются с инфекцией, присоединяясь к антигенам. Антигены — это молекулы, которые запускают иммунный ответ в вашем организме.
Антитела — это белки, которые борются с инфекцией, присоединяясь к антигенам. Антигены — это молекулы, которые запускают иммунный ответ в вашем организме.
Моноклональные антитела производятся в лаборатории для усиления естественных антител организма или сами действуют как антитела. Моноклональные антитела могут по-разному бороться с раком. Например, их можно использовать для блокирования активности аномальных белков в раковых клетках. Это также считается типом таргетной терапии, которая представляет собой лечение рака с использованием лекарств, нацеленных на определенные гены, белки или тканевую среду, которые помогают опухоли расти и выживать.
Другие типы моноклональных антител укрепляют вашу иммунную систему, подавляя или останавливая иммунные контрольные точки. Иммунные контрольные точки используются организмом для естественной остановки реакции иммунной системы и предотвращения атаки иммунной системы на здоровые клетки. Раковые клетки могут найти способы спрятаться от иммунной системы, активировав эти контрольные точки.
Ингибиторы контрольных точек не позволяют раковым клеткам блокировать иммунную систему. Общими контрольными точками, на которые влияют эти ингибиторы, являются пути PD-1/PD-L1 и CTLA-4.
Примеры ингибиторов контрольных точек иммунитета включают:
Атезолизумаб (Тецентрик)
Авелумаб (Бавенсио)
Достарлизумаб (Джемперли)
Дурвалумаб (Имфинзи)
Ипилимумаб (Ервой)
Ниволумаб (Опдиво)
Пембролизумаб (Кейтруда)
Многие ингибиторы контрольных точек одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для лечения конкретных видов рака. Есть также 2 ингибитора контрольных точек, которые используются для лечения опухолей в любом месте тела, если они имеют определенные генетические изменения. Такой подход называется «независимое от опухоли лечение».
Например, пембролизумаб (Кейтруда) одобрен для лечения любых опухолей, которые распространились на отдаленные части тела, если они имеют специфическое молекулярное изменение, называемое высокой микросателлитной нестабильностью (MSI-H) или дефицитом репарации несоответствия ДНК (dMMR). Другим примером является то, что достарлимаб (Jemperli) можно использовать для лечения распространенного рака или рака, который вернулся, если у него есть dMMR. Узнайте больше о методах лечения, не зависящих от опухоли.
Другим примером является то, что достарлимаб (Jemperli) можно использовать для лечения распространенного рака или рака, который вернулся, если у него есть dMMR. Узнайте больше о методах лечения, не зависящих от опухоли.
Побочные эффекты лечения моноклональными антителами зависят от назначения препарата. Например, побочные эффекты моноклональных антител, используемых для таргетной терапии, не такие, как при иммунотерапии. Побочные эффекты ингибиторов иммунных контрольных точек могут включать побочные эффекты, подобные аллергической реакции. Узнайте больше о побочных эффектах ингибиторов контрольных точек иммунитета.
Вернуться к началу
Что такое неспецифическая иммунотерапия?
Неспецифическая иммунотерапия, также называемая неспецифическими иммуномодулирующими средствами, помогает вашей иммунной системе уничтожать раковые клетки. Существует несколько видов неспецифической иммунотерапии, которые работают по-разному.
Цитокины.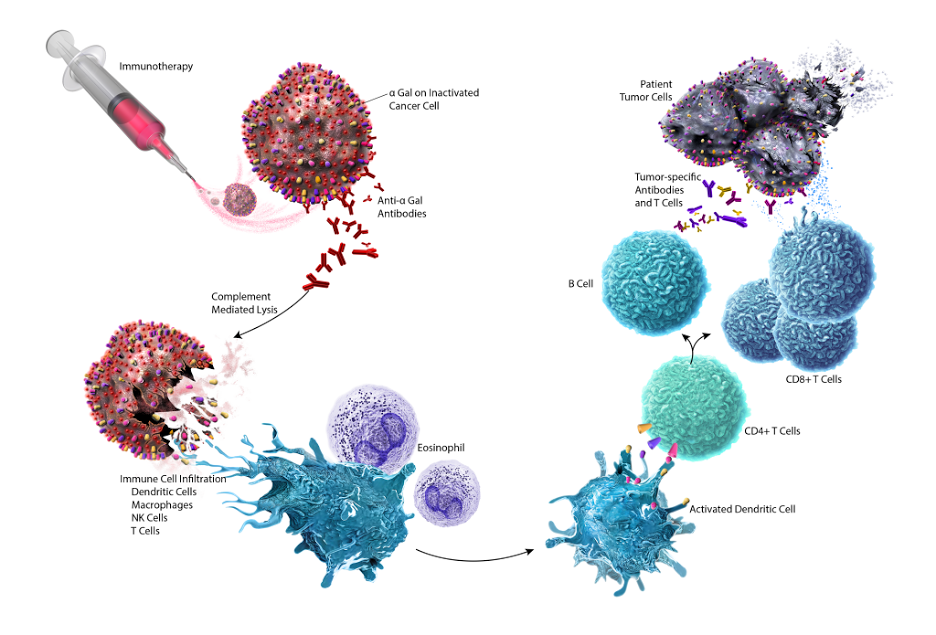 Цитокины являются частью иммунной системы. Это белки, которые посылают сообщения между клетками, чтобы активировать иммунную систему. Существует два типа цитокинов, которые используются для лечения рака:
Цитокины являются частью иммунной системы. Это белки, которые посылают сообщения между клетками, чтобы активировать иммунную систему. Существует два типа цитокинов, которые используются для лечения рака:
Интерфероны. Эти белки вырабатываются вашей иммунной системой, чтобы предупредить ваш организм о наличии патогена, обычно вируса, в вашем организме. Интерфероны могут быть получены в лаборатории, чтобы помочь вашей иммунной системе бороться с раком. Они также могут замедлять рост раковых клеток.
Наиболее распространенный тип интерферона, применяемого при лечении рака, называется интерфероном альфа (роферон-А [2а], интрон А [2b], альферон [2а]). Интерферон можно использовать для лечения нескольких различных типов рака. Побочные эффекты лечения интерфероном могут включать гриппоподобные симптомы, повышенный риск инфекции, кожную сыпь и истончение волос.
Интерлейкины. Интерлейкины — это белки, передающие сообщения между клетками.
 Они также запускают иммунный ответ. Например, лабораторный интерлейкин-2 (ИЛ-2) или альдеслейкин (пролейкин) может лечить рак почки и меланому. Общие побочные эффекты лечения IL-2 включают увеличение веса и низкое кровяное давление. Некоторые люди также испытывают гриппоподобные симптомы.
Они также запускают иммунный ответ. Например, лабораторный интерлейкин-2 (ИЛ-2) или альдеслейкин (пролейкин) может лечить рак почки и меланому. Общие побочные эффекты лечения IL-2 включают увеличение веса и низкое кровяное давление. Некоторые люди также испытывают гриппоподобные симптомы.
Бацилла Кальметта-Герена (БЦЖ). Этот тип иммунотерапии аналогичен бактериям, вызывающим туберкулез. Он используется для лечения рака мочевого пузыря. БЦЖ вводится непосредственно в мочевой пузырь через катетер. Он прикрепляется к внутренней оболочке мочевого пузыря и активирует иммунную систему для уничтожения опухолевых клеток. БЦЖ может вызывать гриппоподобные симптомы.
Вернуться к началу
Что такое онколитическая вирусная терапия?
Онколитическая вирусная терапия, иногда называемая просто вирусной терапией, использует вирусы, которые были изменены в лаборатории, для уничтожения раковых клеток. В опухоль вводят генетически модифицированную версию вируса. Когда вирус проникает в раковые клетки, он копирует себя. В результате раковые клетки лопаются и умирают. Когда клетки умирают, они высвобождают белки, которые запускают вашу иммунную систему для нацеливания на любые раковые клетки в вашем теле, которые имеют те же белки, что и мертвые раковые клетки. Вирус не проникает в здоровые клетки.
Когда вирус проникает в раковые клетки, он копирует себя. В результате раковые клетки лопаются и умирают. Когда клетки умирают, они высвобождают белки, которые запускают вашу иммунную систему для нацеливания на любые раковые клетки в вашем теле, которые имеют те же белки, что и мертвые раковые клетки. Вирус не проникает в здоровые клетки.
В настоящее время для лечения рака в США одобрен один тип онколитической вирусной терапии:
Talimogene laherparepvec (Imlygic) или T-VEC. Эта онколитическая вирусная терапия одобрена для лечения распространенной меланомы, которую нельзя лечить хирургическим путем. Он чаще всего используется для людей, которые не могут или не хотят получать какие-либо другие рекомендуемые методы лечения. T-VEC — это модифицированная версия вируса простого герпеса, который вызывает герпес. Его вводят непосредственно в одну или несколько опухолей меланомы. Побочные эффекты онколитической вирусной терапии включают гриппоподобные симптомы и боль в месте инъекции.
Клинические испытания проверяют другие онколитические вирусы на различные виды рака. Они также проверяют, как вирусы работают с другими методами лечения рака, такими как химиотерапия.
Вернуться к началу
Что такое Т-клеточная терапия?
Т-клетки — это иммунные клетки, которые борются с инфекцией. При Т-клеточной терапии врач удаляет Т-клетки из крови. Затем лаборатория добавляет к клеткам специфические белки, называемые рецепторами. Рецептор позволяет этим Т-клеткам распознавать раковые клетки. Измененные Т-клетки возвращаются в организм. Оказавшись там, они находят и уничтожают раковые клетки. Этот тип терапии известен как Т-клеточная терапия химерным антигенным рецептором (CAR). Побочные эффекты включают лихорадку, спутанность сознания, низкое кровяное давление и, в редких случаях, судороги.
Терапия CAR Т-клетками используется для лечения некоторых видов рака крови. Исследователи все еще изучают этот тип терапии и другие способы изменения Т-клеток для лечения рака. Узнайте больше об основах CAR Т-клеточной терапии.
Узнайте больше об основах CAR Т-клеточной терапии.
Вернуться к началу
Что такое противораковые вакцины?
Противораковая вакцина также может помочь вашему организму бороться с болезнью. Вакцина подвергает вашу иммунную систему воздействию чужеродного белка, называемого антигеном. Это заставляет иммунную систему распознавать и уничтожать этот антиген или родственные вещества. Существует 2 типа противораковых вакцин: вакцины для профилактики и вакцины для лечения.
Одним из примеров вакцины для профилактики рака является Гардасил, вакцина для защиты от вируса папилломы человека (ВПЧ), вируса, который может вызывать определенные виды рака. Пример лечебной вакцины включает spuleucel-T (Provenge), который лечит распространенный рак предстательной железы, не отвечающий на гормональную терапию. T-VEC (см. выше) также считается вакциной для лечения рака. Побочными эффектами обеих противораковых вакцин являются гриппоподобные симптомы.
Вернуться к началу
В общем, иммунотерапия является важным подходом, поскольку исследователи рака продолжают искать новые методы лечения рака. Приведенные выше примеры не включают все виды иммунотерапевтического лечения. Исследователи изучают множество новых лекарств. Вы можете узнать больше об иммунотерапии в каждом разделе, посвященном раку, на веб-сайте Cancer.Net. Просмотрите страницы «Виды лечения» и «Последние исследования» для получения конкретной информации об иммунотерапии для этого типа рака. Вы также можете узнать о последних исследованиях в области иммунотерапии в блоге Cancer.Net.
Приведенные выше примеры не включают все виды иммунотерапевтического лечения. Исследователи изучают множество новых лекарств. Вы можете узнать больше об иммунотерапии в каждом разделе, посвященном раку, на веб-сайте Cancer.Net. Просмотрите страницы «Виды лечения» и «Последние исследования» для получения конкретной информации об иммунотерапии для этого типа рака. Вы также можете узнать о последних исследованиях в области иммунотерапии в блоге Cancer.Net.
Вопросы, которые следует задать лечащему врачу
Если иммунотерапия является для вас вариантом лечения рака, рассмотрите возможность задать своим лечащим врачам следующие вопросы:
Какой тип иммунотерапии вы рекомендуете? Почему?
Каковы цели этого лечения?
Какие клинические испытания иммунотерапии открыты для меня?
Будет ли иммунотерапия моим единственным методом лечения рака? Если нет, какие другие методы лечения мне понадобятся? Когда?
Как я буду получать лечение иммунотерапией?
Где я получу это лечение?
Сколько времени займет каждое лечение? Как часто мне нужно будет проходить это лечение?
Каковы возможные краткосрочные побочные эффекты иммунотерапии? Как ими можно управлять?
С кем мне следует поговорить о любых побочных эффектах, которые я испытываю? Как скоро?
О каких побочных эффектах я должен сообщить вам сразу?
Кому звонить с вопросами или проблемами?
Как я могу связаться с ними в обычное рабочее время? В нерабочее время?
Как это лечение повлияет на мою повседневную жизнь? Смогу ли я работать, заниматься спортом и заниматься своими обычными делами?
Если я очень беспокоюсь или беспокоюсь по поводу этого лечения, с кем я могу поговорить?
Кто может мне помочь, если я беспокоюсь о расходах на это лечение?
Каковы возможные долгосрочные побочные эффекты этой иммунотерапии? Как ими можно управлять?
Как мы узнаем, работает ли эта иммунотерапия?
Потребуются ли мне какие-либо тесты или сканирование до, во время или после иммунотерапии?
Может ли со временем измениться доза или продолжительность моей иммунотерапии?
Связанные ресурсы
Ответы ASCO Информационный бюллетень: понимание иммунотерапии (PDF)
Побочные эффекты иммунотерапии
Дополнительная информация
Американское онкологическое общество: Иммунотерапия рака
Национальный институт рака: Биологическая терапия
Вакцины для лечения рака – иммунотерапия
Лечение рака
Виды лечения рака
Тестирование биомаркеров
Химиотерапия
Гормональная терапия
Гипертермия
Иммунотерапия
Вакцины для лечения рака
Ингибиторы контрольных точек
Модуляторы иммунной системы
Моноклональные антитела
Побочные эффекты
Терапия с переносом Т-клеток
Фотодинамическая терапия
Лучевая терапия
Трансплантация стволовых клеток
Хирургия
Таргетная терапия
Побочные эффекты лечения рака
Информация о клинических испытаниях
Список лекарств от рака
от А до ЯДополнительная и альтернативная медицина (CAM)
Вопросы о лечении
Исследования
Лечебные вакцины могут помочь иммунной системе научиться распознавать антигены и реагировать на них, а также уничтожать содержащие их раковые клетки.
Авторы и права: Виктор Сегура Ибарра и Рита Серда, доктор философии.
Как противораковые вакцины действуют против рака?
Вакцины для лечения рака — это тип иммунотерапии, который лечит рак, усиливая естественную защиту организма от рака. В отличие от вакцин для профилактики рака, вакцины для лечения рака предназначены для использования у людей, у которых уже есть рак, — они действуют против раковых клеток, а не против того, что вызывает рак.
Идея лечебных вакцин заключается в том, что раковые клетки содержат вещества, называемые опухолеассоциированными антигенами, которых нет в нормальных клетках или если они присутствуют, то в более низких количествах. Лечебные вакцины могут помочь иммунной системе научиться распознавать эти антигены и реагировать на них, а также уничтожать содержащие их раковые клетки.
Вакцины для лечения рака можно производить тремя основными способами.
- Их можно изготовить из собственных опухолевых клеток.
 Это означает, что они изготавливаются по индивидуальному заказу, чтобы вызывать иммунный ответ на особенности, уникальные для вашего рака.
Это означает, что они изготавливаются по индивидуальному заказу, чтобы вызывать иммунный ответ на особенности, уникальные для вашего рака. - Они могут быть получены из опухолеассоциированных антигенов, обнаруженных на раковых клетках многих людей с определенным типом рака. Такая вакцина может вызвать иммунный ответ у любого пациента, чей рак продуцирует этот антиген. Этот тип вакцины все еще находится в экспериментальной стадии.
- Они могут быть сделаны из ваших собственных дендритных клеток, которые являются разновидностью иммунных клеток. Вакцины на основе дендритных клеток стимулируют вашу иммунную систему реагировать на антиген на опухолевых клетках. Была одобрена одна вакцина на основе дендритных клеток, sipuleucel-T, которая используется для лечения некоторых мужчин с распространенным раком простаты.
Другой тип лечения рака, называемый онколитической вирусной терапией, иногда называют типом противораковой вакцины. Он использует онколитический вирус, который заражает и разрушает раковые клетки, но не повреждает нормальные клетки.
Первым препаратом для онколитической вирусной терапии, одобренным FDA, является талимоген лагерпарепвек (T-VEC или Imlygic®). Он основан на вирусе простого герпеса типа 1. Хотя этот вирус может инфицировать как раковые, так и нормальные клетки, нормальные клетки способны убивать вирус, а раковые — нет.
T-VEC вводят непосредственно в опухоль. По мере того, как вирус производит все больше и больше копий самого себя, раковые клетки взрываются и умирают. Умирающие клетки выделяют новые вирусы и другие вещества, которые могут вызывать иммунный ответ против раковых клеток по всему телу.
Какие виды рака лечат противораковыми вакцинами?
Sipuleucel-T используется для лечения людей с раком предстательной железы:
- , который распространился на другие части тела
- у которых мало симптомов или они отсутствуют
- , у которых рак не реагирует на гормональную терапию
T-VEC используется для лечения некоторых людей с меланомой, которая возвращается после операции и не может быть удалена с помощью повторной операции.
Каковы побочные эффекты противораковых вакцин?
Вакцины для лечения рака могут вызывать побочные эффекты, которые по-разному влияют на людей. Побочные эффекты, которые могут возникнуть у вас, и то, как они заставят вас себя чувствовать, будут зависеть от того, насколько вы здоровы до начала лечения, от вашего типа рака, его запущенности, типа вакцины, которую вы получаете, и дозы.
Врачи и медсестры не могут знать наверняка, когда и возникнут ли побочные эффекты и насколько они будут серьезными. Поэтому важно знать, на какие признаки обращать внимание и что делать, если у вас начнутся проблемы.
Вакцины для лечения рака могут вызывать гриппоподобные симптомы, которые включают:
- лихорадку
- озноб
- слабость
- головокружение
- тошнота или рвота
- боли в мышцах или суставах
- усталость
- головная боль
- проблемы с дыханием
- низкое или высокое кровяное давление
Узнайте больше о гриппоподобных симптомах, вызванных лечением рака.


 Данный препарат блокирует механизм «блокирования» иммунной системы, позволяя ей «раскрутить» противоопухолевый иммунитет и увеличить количество Т-лимфоцитов, которые будут атаковать опухоль.
Данный препарат блокирует механизм «блокирования» иммунной системы, позволяя ей «раскрутить» противоопухолевый иммунитет и увеличить количество Т-лимфоцитов, которые будут атаковать опухоль. 
 Они также запускают иммунный ответ. Например, лабораторный интерлейкин-2 (ИЛ-2) или альдеслейкин (пролейкин) может лечить рак почки и меланому. Общие побочные эффекты лечения IL-2 включают увеличение веса и низкое кровяное давление. Некоторые люди также испытывают гриппоподобные симптомы.
Они также запускают иммунный ответ. Например, лабораторный интерлейкин-2 (ИЛ-2) или альдеслейкин (пролейкин) может лечить рак почки и меланому. Общие побочные эффекты лечения IL-2 включают увеличение веса и низкое кровяное давление. Некоторые люди также испытывают гриппоподобные симптомы. Это означает, что они изготавливаются по индивидуальному заказу, чтобы вызывать иммунный ответ на особенности, уникальные для вашего рака.
Это означает, что они изготавливаются по индивидуальному заказу, чтобы вызывать иммунный ответ на особенности, уникальные для вашего рака.