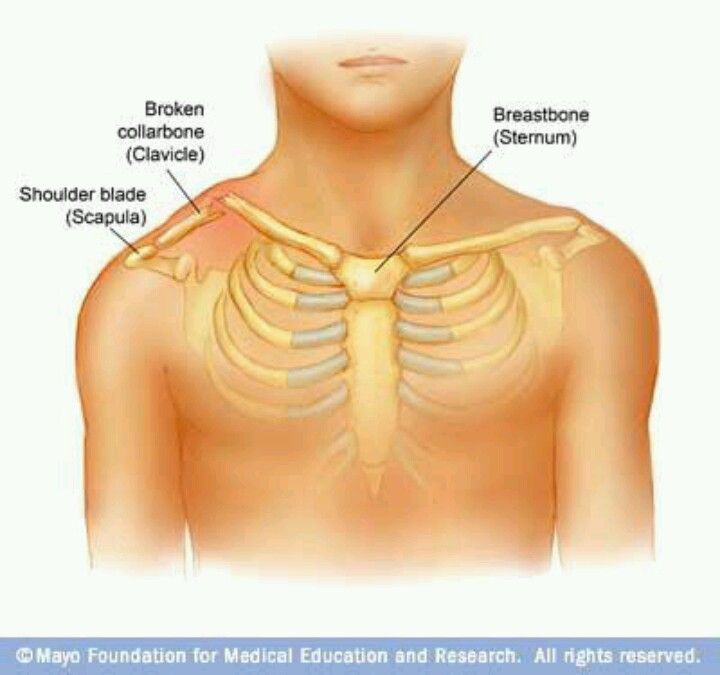
Уплотнение под ключицей: Уплотнение под ключицей и боль в плече с левой стороны — Травматология и ортопедия — 12.08.2018
как вылечить, причины, симптомы, профилактика, консультация врача, последствия
Шишка на ключице – одно из проявлений различных заболеваний. Так, шишка на ключице – симптом невриномы, остеохондромы, хондромы и саркомы Юинга.
Невринома – это доброкачественное образование, которое формируется из плечевого сплетения симпатического, блуждающего и других нервов. Как правило, локализуется в верхнем отделе шеи, чаще всего она обнаруживается у пожилых людей в виде шишки над ключицей. Рост новообразования медленный, форма округлая, консистенция плотная и гладкая, подвижность низкая. Злокачественное перерождение бывает крайне редко.
Остеохондрома – доброкачественный костный выступ, внутри которого находится костно-мозговое содержимое, снаружи покрыт оболочкой из хрящевой ткани. Считается самой распространенной болезнью костей. Как правило, обнаруживается в молодом возрасте. Размер новообразования от 2 до 12 см, консистенция плотная, подвижность отсутствует.
Хондрома – доброкачественная опухоль, которая формируется из гиалинового хряща. Может прорастать в полость костномозгового вещества внутри кости. Развивается преимущественно после 30 лет. Рост медленный. Если образование единичное, велика вероятность его перерождения в хондросаркому (рак). Множественные мелкие образования быстро распространяются на всю кость, образуя шишку под ключицей и над ней. Шишка на кости ключицы также может сигнализировать о развитии злокачественного процесса под названием саркома Юинга.
Причины и симптомы шишки на ключице
При пальпации невриномы ощущается легкая болезненность или стреляющая боль, отдающая в верхние конечности, замедляется пульс, проявляется синдром Горнера (слабая реакция зрачка на свет, его сужение, опущение верхнего века, западание глазного яблока, нарушение потоотделения на пораженной стороне лица, гиперемия).
У ребенка шишка на ключице, как правило, является остеохондромой. Она развивается бессимптомно до тех пор, пока не достигнет значительных размеров, после этого появляются боль и трудности с подвижностью конечности.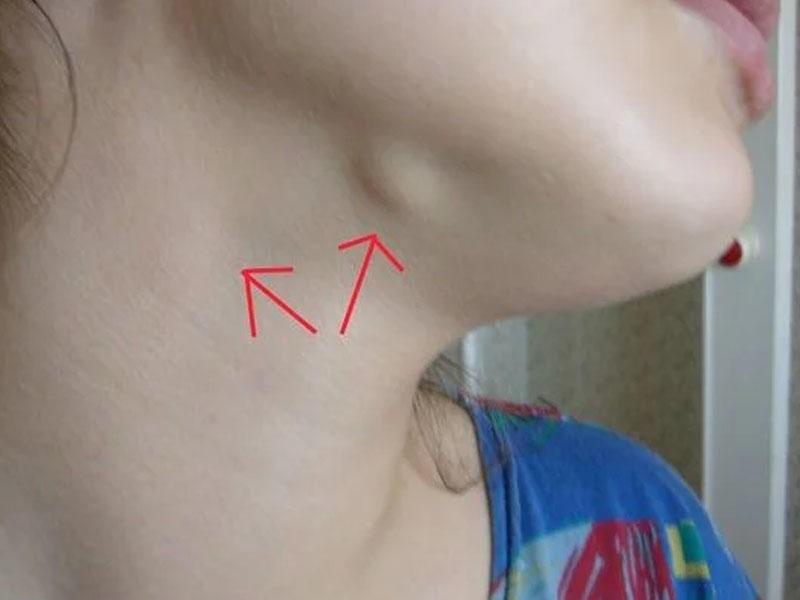
Шишка на ключице болит или ощущаются ноющие боли в соседнем суставе – признак хондромы. Иногда наблюдаются патологические переломы. Считается, что причина болезни – остатки хрящевых пластинок, которые с годами постепенно увеличиваются.
Для саркомы Юинга характерны следующие симптомы:
- болезненные ощущения;
- нарушения сна;
- снижение массы тела и аппетита;
- отечность кожных покровов и повышение их температуры;
- расширение подкожных вен;
- кровохарканье;
- нарушение дыхания;
- слабость и снижение трудоспособности;
- плевральный выпот;
- увеличение регионарных лимфатических узлов;
- анемия.
Причинами болезни могут стать:
- костная травма;
- хромосомная транслокация;
- наследственная предрасположенность;
- генетические мутации и дефекты;
- наличие костных аномалий (энхондрома, аневризмальная костная киста и др.
 ).
).
В группе риска дети и подростки до 20 лет, особенно мужского пола.
В случае проявления любых симптомов необходимо обращаться в клинику за консультацией ревматолога, онколога или ортопеда.
Диагностика и лечение шишки на ключице
Наиболее показательный метод диагностики – биопсия инородного образования. С ее помощью в лаборатории проводится цитологический и гистологические анализы, результаты которых говорят о типе заболевания.
Дополнительные обследования:
- рентгенография;
- остеография;
- ультразвуковое исследование;
- ангиография;
- компьютерная и магнитно-резонансная томографии;
- позитронно-эмиссионная томография.
Показано оперативное вмешательство. Если провести операцию невозможно из-за труднодоступного расположения шишки на шее или на ключице, осуществляется поддерживающая терапия или обсуждается вопрос о последующей пластике. При хондроме часто требуется эндопротезирование, вплоть до полной замены кости.
Профилактика, консультация онколога по вопросу лечения шишки на ключице
Если новообразование злокачественное, помимо операции, показан курс химиотерапии и лучевого облучения. Профилактические мероприятия подразумевают исключение возможных причин развития патологии, а также регулярный осмотр у специалиста.
Синдром лестничной мышцы — лечение, симптомы, причины, диагностика
Синдром лестничной мышцы (еще называется скаленус – синдром) группа симптомов включающих в себя боль, онемение и слабость в области шеи, плеча или руки. Причиной появления симптомов является сдавление или повреждение нервов или сосудов в реберно-ключичном промежутке. Реберно-ключичный промежуток расположен между ключицей и верхним ребром, по обе стороны тела. Большинство сосудов (артерий и вен) и нервов, питающих руку, проходит через это пространство. Сужение этого пространства может вызывать компрессию нервов и сосудов, что нарушает нормальное функционирование верхней конечности. Причиной сужения могут быть различные состояния, такие как: травма, ожирение, врожденные аномалии, нарушения осанки. Но подчас, не удается выяснить конкретную причину сужения.
Но подчас, не удается выяснить конкретную причину сужения.
Типы синдрома лестничной мышцы.
- Нейрогенный — при котором происходит компрессия плечевого сплетения. Это наиболее распространенный тип СЛМ
- Венозный — при этом типе происходит сдавление подключичной вены. Встречается в 4% случаев.
- Артериальный тип — наиболее редкий, при котором происходит компрессия подключичной артерии.
Синдром лестничной мышцы может быть причиной выраженного болевого синдрома и нередко диагноcтика вызывает затруднения. СЛМ может повлиять на многие аспекты жизни ( работоспособность, отдых ,физическую активность). При отсутствии адекватного лечения этот синдром может привести к повреждению нервов сосудов и даже иногда к атрофии конечности. Но в настоящее время, лечение этого синдрома достаточно успешно.
Причины заболевания
Для полноценной работы сосудам и нервам необходимо определенное пространство. Компрессия сосудов в реберно-ключичном промежутке может привести к повреждению или, в редких случаях, к потери конечности.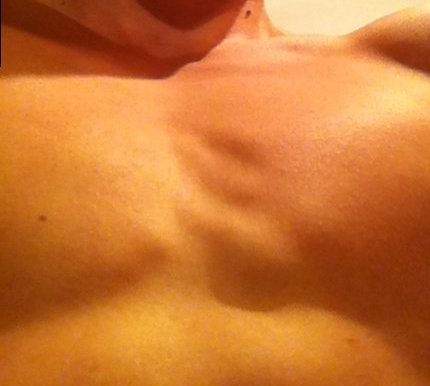 Для того чтобы нормально функционировать нервам и кровеносным сосудам необходимо соответствующее пространство. При компрессии, соответственно, нарушается их функция. Сжатие кровеносных сосудов на выходе из грудной клетки может ухудшить кровоток к и от руки. Это также может способствовать формированию кровяного сгустка (тромба), который может далее замедлить или полностью заблокировать кровоток через поврежденный сосуд. Если происходит разрыв сгустка, он может спуститься в руку, блокируя мелкие кровеносные сосуды в руке. Иногда, тромб мигрирует в легкие – опасное для жизни состояние, называемое легочной эмболией. Нервы также нуждаются в пространстве, чтобы иметь возможность растяжения, когда рука движется. Если нерв на выходе из грудной клетки сжат или не может двигаться свободно, то пациент не сможет двигать рукой как обычно. Боль и нарушения чувствительности в руке нередко сопровождают это состояние.
Для того чтобы нормально функционировать нервам и кровеносным сосудам необходимо соответствующее пространство. При компрессии, соответственно, нарушается их функция. Сжатие кровеносных сосудов на выходе из грудной клетки может ухудшить кровоток к и от руки. Это также может способствовать формированию кровяного сгустка (тромба), который может далее замедлить или полностью заблокировать кровоток через поврежденный сосуд. Если происходит разрыв сгустка, он может спуститься в руку, блокируя мелкие кровеносные сосуды в руке. Иногда, тромб мигрирует в легкие – опасное для жизни состояние, называемое легочной эмболией. Нервы также нуждаются в пространстве, чтобы иметь возможность растяжения, когда рука движется. Если нерв на выходе из грудной клетки сжат или не может двигаться свободно, то пациент не сможет двигать рукой как обычно. Боль и нарушения чувствительности в руке нередко сопровождают это состояние.
Факторы риска синдрома лестничной мышцы (СЛМ):
- Пол – У женщин чаще бывает СЛМ — синдром, чем у мужчин.

- Возраст – Синдром чаще развивается в возрасте от 20- 50.
- Заболевания – СЛМ — синдром часто связан с другим заболеванием, такими как повреждение ротаторной манжетки плеча, остеохондроз шейного отдела позвоночника, травма плечевого сплетения, сахарный диабет, гипотиреоз.
Причины
СЛМ происходит в результате сжатия нервов или сосудов на выходе из грудной клетки. Основные причины:
- Травма – Травматический эпизод может быть причиной повреждения костной ткани или мягких тканей на выходе из грудной клетки. У большинства людей с СЛМ в анамнезе был тот или иной эпизод ДТП, травма на производстве или в быту.
- Врожденные аномалии – такие, как дополнительное ребро или плотная связка, соединяющая позвоночный столб с ребром, может уменьшить реберно-ключичный промежуток.
- Нарушение осанки – провисание плеч или избыточный наклон головы вперед могут оказывать компрессию на участок выхода нервов и сосудов из грудной клетке.

- Частые повторяющиеся движения могут привести к износу тканей и привести к СЛМ. Примером могут быть движения связанные с подъемом руки (опускается ключица и реберно-ключичный промежуток уменьшается) например плавание, бейсбол, теннис, тяжелая атлетика.
- Другие причины – Увеличение веса (при беременности или ожирении), чрезмерно развитые мышцы шеи (от занятий тяжелой атлетикой или единоборствами), или длительная фиксация рук в одном положении (работа на компьютере) может оказывать дополнительное давление на нервы и кровеносные сосуды. Болезни, при которых нарушается функция нервов, такие как гипотиреоз и диабет, могут быть предрасполагающими факторами неврогенного СЛМ.
Cимптомы
Симптомы СЛМ различаются, в зависимости от того сжаты кровеносные сосуды или нервы.
Симптомы компрессии нерва
- Боль или болезненность в шее, плече, руке
- Онемение или покалывание в шее, плече, руке
- Слабость мышцы или участки провала мышц в руке
- Трудности при выполнение задач мелкой моторики; быстрая утомляемость
Артериальные Компрессионные Симптомы
- Отечность руки
- Боль или глубокая болезненность в шее, плече или руке
- Онемение, покалывание или тяжесть в руке
- Изменения цвета кожи – рука или пальцы бледнеют
- Изменения температуры кожи – рука или пальцы кисти более холодные, чем остальная часть кожи
- Маленькие черные пятна на пальцах
- Слабый или отсутствующий пульс в руке
- Пульсирующая опухоль в районе ключицы
Венозные Компрессионные Симптомы
- Набухание руки
- Боль или глубокая болезненность в шее, плече или руке
- Онемение, покалывание или тяжесть в руке
- Изменения цвета кожи – рука или пальцы становятся синюшными
- Уплотнение в области подключичной вены
- Визуально заметная венозная сеть на грудной клетке.

Осложнения
В течение длительного времени некоторые пациенты рефлекторно проявляют реакцию на боль мышечной фиксацией. Им приходится удерживать жесткую определенную позу для того, чтобы уменьшить боль. Но, к сожалению, это рефлекторная мышечная защита усугубляет течение заболевание и, в итоге, приводит к увеличению болей. Мышечный дефанс потом, в свою очередь, требует отдельного лечения. Важно начинать лечение при СЛМ на его ранних стадиях. При отсутствии лечения СЛМ может привести к значительному повреждению нервов или сосудов, вплоть до потери конечности.
Диагноcтика
Диагностика СЛМ может быть трудной задачей. Симптомы варьируют и по характеру и по выраженности, в зависимости от конкретного человека. Кроме того, симптомы аналогичны тем, что бывают при других заболеваниях (например — повреждение ротаторной манжеты, заболевания шейного отдела позвоночника, приводящие к компрессии корешков и т.д.). История болезни и физикальный осмотр помогает выяснить начало заболевания, характер симптомов, их зависимость от положения тела. Кроме того, существуют и внешние признаки этого заболевания (отечность руки, изменение цвета, нарушение чувствительности, ограничение объема движений в плече). Во время физикального обследования врач может проводить процедуры ( манипуляции ) для выявления симптоматики ( пульсовое давление на руках в различных позициях руки как больной, так и здоровой ) .
Кроме того, существуют и внешние признаки этого заболевания (отечность руки, изменение цвета, нарушение чувствительности, ограничение объема движений в плече). Во время физикального обследования врач может проводить процедуры ( манипуляции ) для выявления симптоматики ( пульсовое давление на руках в различных позициях руки как больной, так и здоровой ) .
Инструментальные методы исследования
- Электромиография (ЭМГ) – ЭМГ помогают проверить, как функционируют нервы и мышцы. Маленькие игольчатые электроды вводятся в мышцу, где есть проблемы. Электроды измеряют электрическую активность мышцы, иннервируемую тем или иным нервом. Патологическая реакция мышцы предоставляет информацию о состоянии нерва, идущего в эту мышцу. Кроме того, ЭМГ позволяет определить скорость проведения импульса по нервному волокну. Выполняется это с помощью электродов, помещенных на кожу. Скорость проведения импульса по каждому нервному волокну имеет определенное среднее значение, и отклонение свидетельствует о повреждении нервного волокна.

- Рентгенография позволяет диагностировать костные изменения в грудной клетке и ребрах (наличие дополнительного цервикального ребра).
- Лабораторные обследования — общие анализы крови, кровь на гормоны, кровь на сахар помогают при диагностике СЛМ.
- Магнитно-резонансная томография (МРТ) – позволяет визуализировать мягкие ткани тела МРТ выяснить причину компрессии нерва или сосуда.
- Компьютерная томография (КТ) — позволяет более четко визуализировать изменения в костных тканях.
- Ультразвуковое исследование – С помощью ультразвуковой волны удается визуализировать мягкие ткани сосуды наличие тромбов стенозов.
- Ангиография – Рентгенологическое исследование с использованием контраста применяется для диагностики поражений сосудов. Ангиография артерий и вен используется для диагностики блоков и других проблем кровеносных сосудов.
Лечение
Медикаментозное лечение
- НПВП — нестероидные противовоспалительные препараты.
 Эти лекарства помогают уменьшить боль и воспаление (отечность покраснение). Например: аспирин, ибупрофен (Advil), напроксен (Aleve) и целекоксиб (Целебрекс) мовалис
Эти лекарства помогают уменьшить боль и воспаление (отечность покраснение). Например: аспирин, ибупрофен (Advil), напроксен (Aleve) и целекоксиб (Целебрекс) мовалис - Миорелаксанты — часто используется для лечения мышечных спазмов, эти препараты могут облегчить боль, релаксируя мышцы. Циклобензаприн (Flexeril), каризопродол (Soma), диазепам (валиум), метокарбамол (Robaxin) и тизанидина (Zanaflex).
- Нейропатические препараты — Принцип их действия основан на изменениях в нейротрансмиттерной передачи болевых импульсов в спинной и головной мозг. Лекарства, которые могут помочь уменьшить боль , влияя на нейротрансмиттеры включают флуоксетин (прозак), сертралин (Золофт), пароксетин (паксил), циталопрам (Celexa), венлафаксин (Effexor), амитриптилин (Elavil), имипрамин (Tofranil), дезипрамин (Norpramine) , доксепин (Sinequan) и amoxapine (Ascendin).
- Опиоиды — Наркотические аналгетики применяют только при очень сильных болях после того, как исчерпаны возможности применения обычных анальгетиков.
 Возможна комбинация опиатов с НПВС (для усиления анальгезирующего действия).
Возможна комбинация опиатов с НПВС (для усиления анальгезирующего действия).
ЛФК
Лечебная физкультура является одной из важнейшей составляющей лечения СЛМ. Подбор определенных упражнений помогает улучшить осанку, правильное распределение мышечных нагрузок. Упражнения помогают увеличить объем движений в конечности. Растяжка и укрепление мышц плеча и грудных мышц может помочь в увеличение и ослабить давление на нервы и кровеносные сосуды в реберно-ключичном промежутке.
• Существует широкий диапазон движений как пассивных, так и активных.
Физиотерапия
Различные физиотерапевтические методики позволяет снять отек, воспаление, восстановить кровообращение и уменьшить компрессию нервов.
Мануальная терапия
Использование определенных техники мануальной терапии позволяет провести мобилизацию позвоночника и ребер увеличить объем движений в плечевом суставе.
Блокады
Иногда применяются для диф.диагностики и лечения. Но, учитывая анатомические особенности этой зоны, инъекции должны проводиться врачом с опытом проведения таких манипуляций.
Иглоукалывание (иглорефлексотерапия)
Иглотерапевты считают, что здоровое тело содержит каналы, через которые проходят потоки энергии. Когда эти каналы закрываются, энергия блокируется что и приводит к различным заболеваниям. Иглы вводятся в определенные точки ( биологически активные ). В определенных случаях иглотерапия позволяет уменьшить боль и восстановить проводимость по нервным волокнам.
Массаж может помочь снять стресс и расслабить напряженные мышцы. Массаж помогает увеличить кровоток в тканях организма, и помогают мышцам избавиться от продуктов метаболизма.
Отчет о клиническом случае: редкое возникновение Pseudomonas aeruginosa остеомиелита правой ключицы у пациента с IgA-нефропатией
- Список журналов
- F1000рез
- т.3; 2014
- PMC4275023
Версия 1. F1000Res. 2014; 3: 268.
F1000Res. 2014; 3: 268.
Published online 2014 Nov 6. doi: 10.12688/f1000research.3891.1
, 1 , a, 1 , 1 , 1 and 1
Author information Article примечания Информация об авторских правах и лицензии Отказ от ответственности
| Дата проверки | Имя(а) рецензента | Версия проверена | Статус проверки |
|---|---|---|---|
| 2014 Dec 11 | Kashi Nath Prasad | Version | Approved |
| 2014 Nov 12 | K V Dakshinamurthy | Version | Approved |
We describe the case of a 47 летний пациент с доказанной первичной IgA-нефропатией с остеомиелитом медиального конца правой ключицы. Пациент не принимал иммуносупрессивные препараты. Ему сделали аспирационное выскабливание и компьютерную томографию ключицы, в результате которой был обнаружен разросшийся гной. Синегнойная палочка . После лечения соответствующей антибактериальной терапией у пациента наблюдалось полное восстановление поражения без потери почечной функции. Этот случай подчеркивает важность положительных культур при выборе соответствующей терапии в крайне редком случае иммунокомпетентного пациента с остеомиелитом ключицы.
Синегнойная палочка . После лечения соответствующей антибактериальной терапией у пациента наблюдалось полное восстановление поражения без потери почечной функции. Этот случай подчеркивает важность положительных культур при выборе соответствующей терапии в крайне редком случае иммунокомпетентного пациента с остеомиелитом ключицы.
Остеомиелит ключицы — крайне редкое явление с частотой менее 1% в разновозрастной популяции, с Staphylococcus aureus — наиболее часто выделяемый микроорганизм 1, 2 . Пациенты часто имеют в анамнезе иммуносупрессию или инвазивные процедуры, такие как трахеостомия или катетеризация подключичной вены. Здесь мы сообщаем о случае 47-летнего мужчины с нефропатией IgA, у которого развился остеомиелит медиального конца правой ключицы, вызванный Синегнойная палочка .
47-летний учитель из Южной Азии поступил в наш институт в июне 2012 г. с другим диагнозом: ускоренная гипертензия и острая левожелудочковая недостаточность после недавнего инфаркта миокарда передней стенки. Его госпитализировали для дальнейшего кардиологического лечения, а также обратились за консультацией к нефрологу по поводу почечной недостаточности (креатинин сыворотки 1,9).мг/дл). Наличие активного мочевого осадка (альбумин мочи 3+ по тест-полоске и микроскопическая гематурия) потребовали биопсии почки, которая показала IgA-нефропатию.
) с оксфордской патологической оценкой M1E0S1T1, гломерулярным склерозом 5/10 и 30% IF/TA с гипертензивными изменениями сосудов (
). Пациенту был начат прием олмесартана 20 мг/сут и преднизолона 50 мг/сут, и было рекомендовано последующее наблюдение для лечения протеинурии.
Его госпитализировали для дальнейшего кардиологического лечения, а также обратились за консультацией к нефрологу по поводу почечной недостаточности (креатинин сыворотки 1,9).мг/дл). Наличие активного мочевого осадка (альбумин мочи 3+ по тест-полоске и микроскопическая гематурия) потребовали биопсии почки, которая показала IgA-нефропатию.
) с оксфордской патологической оценкой M1E0S1T1, гломерулярным склерозом 5/10 и 30% IF/TA с гипертензивными изменениями сосудов (
). Пациенту был начат прием олмесартана 20 мг/сут и преднизолона 50 мг/сут, и было рекомендовано последующее наблюдение для лечения протеинурии.
Открыть в отдельном окне
Иммунофлюоресценция показывает сильный положительный результат на IgA в капиллярной петле и мезангии.
Открыто в отдельном окне
Окраска гематоксилином и эозином, показывающая тубулярную атрофию, интерстициальный фиброз и утолщение кровеносных сосудов.
Он снова обратился через 7 месяцев с опухающей болью и эритемой правой ключицы, которые присутствовали в течение 2 месяцев.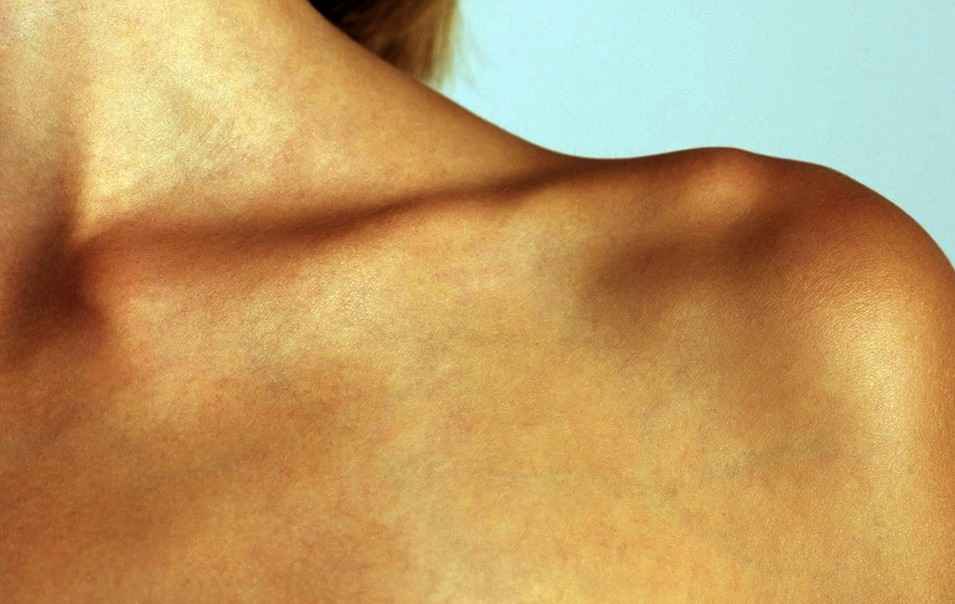 Он был обследован на наличие этих жалоб в другом центре до поступления в наш, и у него был диагностирован синовит медиального конца правой ключицы. Аспирация жидкости из опухоли под контролем УЗИ и анализ бактериальных культур в сторонней лаборатории не выявили каких-либо организмов. Затем пациенту назначали нестероидные противовоспалительные препараты и преднизолон в течение 1 недели.
Он был обследован на наличие этих жалоб в другом центре до поступления в наш, и у него был диагностирован синовит медиального конца правой ключицы. Аспирация жидкости из опухоли под контролем УЗИ и анализ бактериальных культур в сторонней лаборатории не выявили каких-либо организмов. Затем пациенту назначали нестероидные противовоспалительные препараты и преднизолон в течение 1 недели.
Физикальное обследование после поступления в наш центр показало нормальный индекс массы тела (ИМТ) и показатели жизненно важных функций, в остальном системное обследование ничем не примечательно. При локальном осмотре правой ключицы выявлена припухлость 2х3 см с эритемой, уплотнением, повышением температуры и болезненностью плотной консистенции. На коже не обнаружено отделяемых синусов. Лабораторные исследования выявили следующее: количество лейкоцитов (лейкоцитов) 12400 клеток/мкл. 3 с преобладанием полиморфноядерных клеток, количество тромбоцитов 290,000/мм 3 , скорость оседания эритроцитов (СОЭ) 93 мм/ч, мочевина 42 мг/дл и креатинин сыворотки 1,5 мг/дл. Функциональные пробы печени: глутаминовая щавелевоуксусная трансаминаза (SGOT) 69 МЕ, глутамин-пировиноградная аминотрансфераза (SGPT) 44 ME, аланинаминотрансфераза (ALP) 130 kU, общий белок 7,3 г/дл, альбумин сыворотки 3,3 г/дл. Серология на ВИЧ, гепатит В и лабораторный тест на венерические заболевания (VDRL) были отрицательными, антистрептококковые антитела (ASO) были отрицательными, а уровни C3 и C4 были в пределах нормы.
Функциональные пробы печени: глутаминовая щавелевоуксусная трансаминаза (SGOT) 69 МЕ, глутамин-пировиноградная аминотрансфераза (SGPT) 44 ME, аланинаминотрансфераза (ALP) 130 kU, общий белок 7,3 г/дл, альбумин сыворотки 3,3 г/дл. Серология на ВИЧ, гепатит В и лабораторный тест на венерические заболевания (VDRL) были отрицательными, антистрептококковые антитела (ASO) были отрицательными, а уровни C3 и C4 были в пределах нормы.
Анализ мочи показал альбумин 1+ по тест-полоске, а микроскопическое исследование мочи показало 6–8 лейкоцитов/поле зрения при большом увеличении (поле зрения), 2–3 эпителиальных клеток/поле зрения, 4–6 эритроцитов/поле зрения и иногда зернистые цилиндры. Сонография брюшной полости показала двусторонние почки нормального размера с повышенной эхогенностью и сохраненной кортикомедуллярной дифференцировкой. Аспират гноя из правой ключицы под контролем УЗИ был культивирован с использованием BacT Alert 120 (bioMerieux, Франция), который показал грамотрицательные и оксидазоположительные палочки.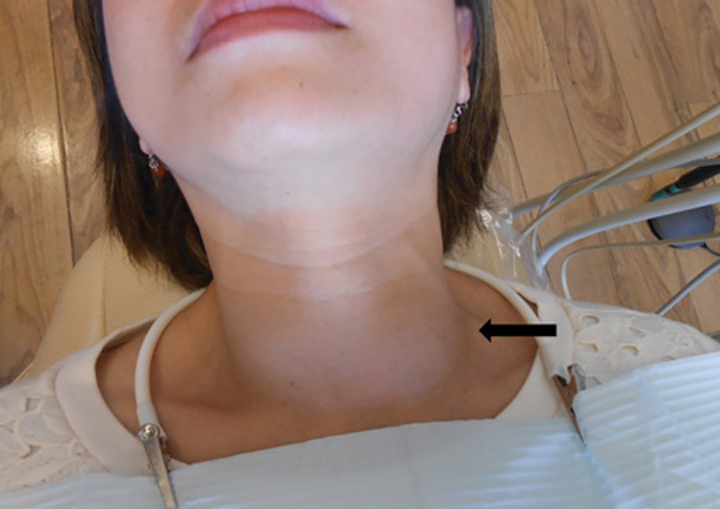 Это предполагало наличие P. aeruginosa , чувствительная к цефоперазону и сульбактаму, с использованием Vitek Compact II (bioMerieux, Франция). Повторное окрашивание на кислотоустойчивые бациллы было отрицательным. Туберкулез (ТБ) ПЦР-анализ и окраска на грибковые элементы были отрицательными. КТ ключицы показала корковую и подкорковую неравномерность с отеком мягких тканей медиального конца правой ключицы, что свидетельствует об остеомиелите. Кюретаж и промывание участка сопровождались повязкой, пропитанной гентамицином (Septocoll E, Biomet Deutschland GmbH, Berlin), и гистопатологическое исследование секвестра выявило неказеозные гранулемы, окруженные множеством нейтрофилов, лимфоцитов и плазматических клеток, что свидетельствует о хроническом остеомиелите. Пациенту было начато внутривенное введение цефоперазона и сульбактума 1,5 г 2 раза в день в соответствии с отчетом о чувствительности в течение периода более 3 недель.
Это предполагало наличие P. aeruginosa , чувствительная к цефоперазону и сульбактаму, с использованием Vitek Compact II (bioMerieux, Франция). Повторное окрашивание на кислотоустойчивые бациллы было отрицательным. Туберкулез (ТБ) ПЦР-анализ и окраска на грибковые элементы были отрицательными. КТ ключицы показала корковую и подкорковую неравномерность с отеком мягких тканей медиального конца правой ключицы, что свидетельствует об остеомиелите. Кюретаж и промывание участка сопровождались повязкой, пропитанной гентамицином (Septocoll E, Biomet Deutschland GmbH, Berlin), и гистопатологическое исследование секвестра выявило неказеозные гранулемы, окруженные множеством нейтрофилов, лимфоцитов и плазматических клеток, что свидетельствует о хроническом остеомиелите. Пациенту было начато внутривенное введение цефоперазона и сульбактума 1,5 г 2 раза в день в соответствии с отчетом о чувствительности в течение периода более 3 недель.
Остеомиелит чаще всего поражает метафизы длинных костей, и его возникновение в ключице как первичная инфекция встречается крайне редко 1 . Частота ключичного остеомиелита в смешанном взрослом населении составляет менее 1%, а в педиатрической популяции — 7%. 3 , а у взрослых почти всегда возникает из-за предшествующей травмы или инвазивных процедур в непосредственной близости от грудино-ключичной области. 4 . Примеры медицинских процедур, которые могут вызвать остеомиелит, включают трахеостомию, стернотомию или катетеризацию подключичной вены, а остеомиелит часто связан с иммуносупрессивной терапией. Даже в таких случаях наиболее распространенный микроорганизм, вызывающий инфекцию более чем в 95% случаев это S. aureus . В таком случае P. aeruginosa был идентифицирован микроорганизм 5 .
Частота ключичного остеомиелита в смешанном взрослом населении составляет менее 1%, а в педиатрической популяции — 7%. 3 , а у взрослых почти всегда возникает из-за предшествующей травмы или инвазивных процедур в непосредственной близости от грудино-ключичной области. 4 . Примеры медицинских процедур, которые могут вызвать остеомиелит, включают трахеостомию, стернотомию или катетеризацию подключичной вены, а остеомиелит часто связан с иммуносупрессивной терапией. Даже в таких случаях наиболее распространенный микроорганизм, вызывающий инфекцию более чем в 95% случаев это S. aureus . В таком случае P. aeruginosa был идентифицирован микроорганизм 5 .
P. aeruginosa представляет собой аэробную, подвижную, неферментирующую грамотрицательную палочку, образующую биопленку. Обычно его считают комменсалом кожи, слизистых оболочек и желудочно-кишечного тракта, но в некоторых случаях он может быть причиной тяжелых внутрибольничных инфекций. Костно-суставные инфекции обычно включают тазовые и позвоночные инфекции у пациентов с первичным или вторичным иммунодефицитом, перед длительной терапией антибиотиками широкого спектра действия, сосудистой недостаточностью, внутривенным введением наркотиков или другими инвазивными процедурами. 6,
7 и, когда они вторичны по отношению к Pseudomonas spp, связаны с повышенным риском рецидива и ампутации 6 . У нашего пациента была нефропатия Ig A, которую лечили низкодозовой стероидной терапией в течение короткого времени (1 неделя). Он представил доказательства хронических изменений почек, таких как тубулярная атрофия, интерстициальный фиброз и изменения кровеносных сосудов, как показала биопсия. Поскольку не было обнаружено никакой другой вторичной причины, мы предположили, что это была первичная IgA-нефропатия. Естественное течение IgA-нефропатии варьируется от доброкачественного непрогрессирующего заболевания до терминальной стадии почечной недостаточности, которая возникает у 15–40% пациентов в течение 10–20 лет.
Костно-суставные инфекции обычно включают тазовые и позвоночные инфекции у пациентов с первичным или вторичным иммунодефицитом, перед длительной терапией антибиотиками широкого спектра действия, сосудистой недостаточностью, внутривенным введением наркотиков или другими инвазивными процедурами. 6,
7 и, когда они вторичны по отношению к Pseudomonas spp, связаны с повышенным риском рецидива и ампутации 6 . У нашего пациента была нефропатия Ig A, которую лечили низкодозовой стероидной терапией в течение короткого времени (1 неделя). Он представил доказательства хронических изменений почек, таких как тубулярная атрофия, интерстициальный фиброз и изменения кровеносных сосудов, как показала биопсия. Поскольку не было обнаружено никакой другой вторичной причины, мы предположили, что это была первичная IgA-нефропатия. Естественное течение IgA-нефропатии варьируется от доброкачественного непрогрессирующего заболевания до терминальной стадии почечной недостаточности, которая возникает у 15–40% пациентов в течение 10–20 лет. 7 .
7 .
Наличие остеомиелита не приводило к быстрому ухудшению функции почек, так как соответствующая диагностика и антимикробное лечение были начаты без существенной задержки. Поскольку у нашего пациента протеинурия была незначительной, возможно, ухудшение функции почек у него будет медленным по сравнению с больными с IgA-нефропатией и выраженной протеинурией.
Сообщалось об обратном развитии вторичных IgA-нефропатий, которые развились после лечения инфекции в результате постхронического остеомиелита. 8 . Но в данном случае диагноз IgA-нефропатии был поставлен за 7 мес до начала остеомиелита. У этого пациента не было доказательств, позволяющих предположить корреляцию между IgA-нефропатией и выраженной почечной недостаточностью, вызывающей иммуносупрессию, которая привела к остеомиелиту.
В заключение сообщаем о редком возникновении остеомиелита ключицы вследствие P. aeruginosa у пациента без иммуносупрессии с хроническим заболеванием почек и первичной IgA-нефропатией.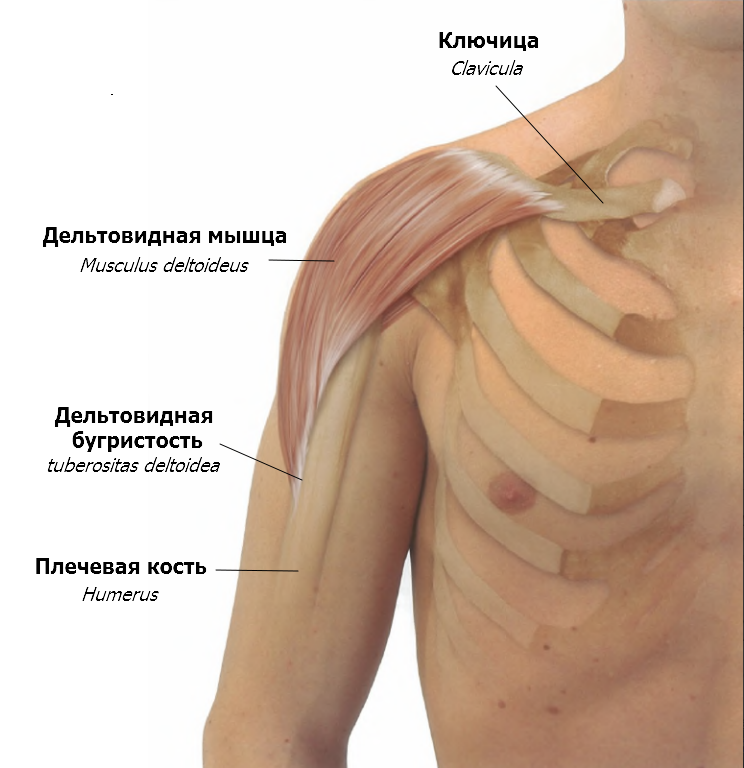
От пациента получено информированное письменное согласие на публикацию клинических данных.
v1; ref status: indexed
Авторы заявили, что для поддержки этой работы не привлекались гранты.
1. Калхун Дж. Х., Мэнринг М. М., Ширтлифф М.: Остеомиелит длинных костей. Семин Пласт Хирург. 2009;23(2):59–72. 10.1055/s-0029-1214158 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Carlos GN, Kesler AK, Coleman JJ, et al.: Агрессивное хирургическое лечение инфекций грудино-ключичного сустава. J Грудной сердечно-сосудистый хирург. 1997;113(2):242–247. 10.1016/S0022-5223(97)70319-2 [PubMed] [CrossRef] [Google Scholar]
3. Piazza C, Magnoni L, Nicolai P: Ключичный остеомиелит: редкое осложнение после операции по поводу рака головы и шеи. Eur Arch Оториноларингол. 2006;263(7):653–6. 10.1007/s00405-006-0040-z [PubMed] [CrossRef] [Google Scholar]
4. Judich A, Haik J, Rosin D, et al.:
Остеомиелит ключицы после катетеризации подключичной вены. JPEN J Parenter Enteral Nutr. 1998;22(4):245–246.
10.1177/0148607198022004245 [PubMed] [CrossRef] [Google Scholar]
JPEN J Parenter Enteral Nutr. 1998;22(4):245–246.
10.1177/0148607198022004245 [PubMed] [CrossRef] [Google Scholar]
5. Балакришнан С., Ваши С., Джексон О. и др.: Посттравматический остеомиелит ключицы: клинический случай и обзор литературы. Банка J Plast Surg. 2008;16(2):89–91. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Tice AD, Hoaglund PA, Shoultz DA: Факторы риска и результаты лечения остеомиелита. J Антимикробная химиотерапия. 2003;51(5):1261–1268. 10.1093/jac/dkg186 [PubMed] [CrossRef] [Google Scholar]
7. Муньос-Фернандес С., Масиа М.А., Пантоха Л. и др.: Костно-суставная инфекция у лиц, злоупотребляющих наркотиками внутривенно: влияние ВИЧ-инфекции и отличия от лиц, не злоупотребляющих наркотиками. Энн Реум Дис. 1993;52(8):570–574. 10.1136/ard.52.8.570 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
8. Donadio JV, Grande JP:
IgA-нефропатия. N Eng J Med. 2002;347(10):738–748.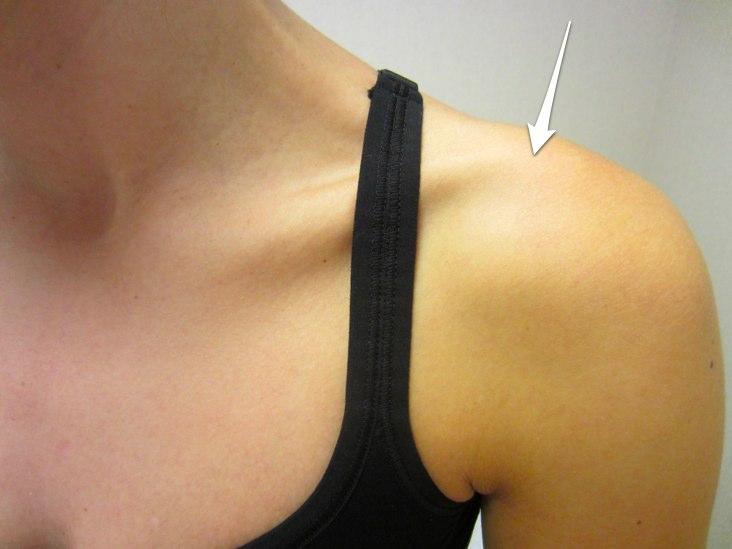 10.1056/NEJMra020109[PubMed] [CrossRef] [Google Scholar]
10.1056/NEJMra020109[PubMed] [CrossRef] [Google Scholar]
9. Tevlin MT, Wall BM, Cooke CR: Обратимая почечная недостаточность вследствие IgA-нефропатии, связанной с остеомиелитом. Am J Почки Dis. 1992;20(2):185–8. 10.1016/S0272-6386(12)80549-X [PubMed] [CrossRef] [Google Scholar]
, рецензент 1
Дата проверки: 11 декабря 2014 г. Статус: одобрено. doi: 10.5256/f1000research.4167.r7007
Общие комментарии
Остеомиелит правой ключицы у иммунокомпетентного человека — редкое состояние, которое также вызывается оппортунистическими бактериями, такими как Синегнойная палочка . Здесь авторы сообщают об остеомиелите медиального конца ключицы, вызванном P. aeruginosa, у иммунокомпетентного человека с IgA-нефропатией. Этот случай интересен и подчеркивает важность быстрой диагностики таких случаев и назначения соответствующих антибиотиков.
Специальные комментарии
Неясно, были ли у пациента в анамнезе травмы или какие-либо инвазивные процедуры на ключице? В другой больнице была проведена аспирация под ультразвуковым контролем, которая не привела к росту бактерий.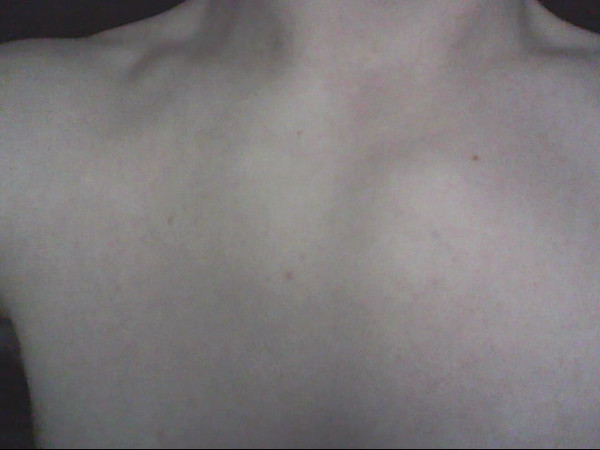 Возможно ли заражение через P. aeruginosa быть ятрогенным из-за более ранней процедуры аспирации?
Возможно ли заражение через P. aeruginosa быть ятрогенным из-за более ранней процедуры аспирации?
P. aeruginosa оказалась чувствительной к цефоперазону и сульбактуму, но как насчет чувствительности к другим антибиотикам? Авторы должны предоставить профиль антибиотиков изолята.
Возможно ли, что IgA-нефропатия и выраженная почечная недостаточность привели к иммуносупрессивному состоянию, провоцирующему остеомиелит?
Я прочитал это сообщение. Я считаю, что у меня есть соответствующий уровень знаний, чтобы подтвердить, что это соответствует приемлемому научному стандарту.
, Рефери 1
Дата проверки: 12 ноября 2014 г. Статус: Утвержден. doi: 10.5256/f1000research.4167.r6662
Это интересная и информативная статья. Однако требуется уточнение в отношении заявления о том, что у этого пациента нет иммуносупрессии. Этот пациент страдает хроническим заболеванием почек, которое само по себе является иммуносупрессивным состоянием. Получил преднизолон в дозе 50 мг в сутки после установления диагноза IgA-нефропатия. Продолжительность терапии не указана. Терапия преднизолоном вызывает состояние иммуносупрессии. Он снова обратился через 7 месяцев с опухающей болью и эритемой правой ключицы, которые присутствовали в течение 2 месяцев. Следовательно, заражение произошло у человека с ослабленным иммунитетом.
Получил преднизолон в дозе 50 мг в сутки после установления диагноза IgA-нефропатия. Продолжительность терапии не указана. Терапия преднизолоном вызывает состояние иммуносупрессии. Он снова обратился через 7 месяцев с опухающей болью и эритемой правой ключицы, которые присутствовали в течение 2 месяцев. Следовательно, заражение произошло у человека с ослабленным иммунитетом.
Я прочитал это сообщение. Я считаю, что у меня есть соответствующий уровень знаний, чтобы подтвердить, что это соответствует приемлемому научному стандарту.
Статьи из F1000Research предоставлены здесь с разрешения F1000 Research Ltd
Золотуха: определение, изображения и симптомы
Определение
Золотуха — это состояние, при котором бактерии, вызывающие туберкулез, вызывают симптомы вне легких. Обычно это проявляется воспалением и раздражением лимфатических узлов на шее.
Врачи также называют золотуху «шейным туберкулезным лимфаденитом»:
- Шейный относится к шее.

- Лимфаденит относится к воспалению лимфатических узлов, которые являются частью иммунной системы организма.
Золотуха является наиболее распространенной формой туберкулезной инфекции, которая возникает вне легких.
Исторически золотуху называли «царским злом». До 18 века врачи считали, что единственный способ вылечить болезнь — это прикосновение члена королевской семьи.
К счастью, теперь врачи знают гораздо больше о том, как выявлять, диагностировать и лечить это заболевание.
Золотуха чаще всего вызывает отек и поражения на шее сбоку. Обычно это опухший лимфатический узел или узлы, которые могут ощущаться как небольшой круглый узелок. Узел обычно не является чувствительным или теплым на ощупь. Поражение может начать увеличиваться, и через несколько недель может даже выделяться гной или другая жидкость.
В дополнение к этим симптомам у больного золотухой могут наблюдаться:
- лихорадка
- недомогание или общее недомогание
- ночная потливость
- необъяснимая потеря веса
Золотуха менее распространена в промышленно развитых странах, где туберкулез не является распространенным инфекционным заболеванием. Золотуха представляет собой 10 процентов случаев туберкулеза, которые врачи диагностируют в Соединенных Штатах. Туберкулез остается более серьезной проблемой в неиндустриальных странах.
Золотуха представляет собой 10 процентов случаев туберкулеза, которые врачи диагностируют в Соединенных Штатах. Туберкулез остается более серьезной проблемой в неиндустриальных странах.
Бактерия Mycobacterium tuberculosis является наиболее частой причиной золотухи у взрослых. Однако Mycobacterium avium intracellulare также может вызывать золотуху в меньшинстве случаев.
У детей чаще встречаются нетуберкулезные бактериальные причины. Дети могут заразиться этим заболеванием, если положат зараженные предметы в рот.
Факторы риска
Люди с ослабленным иммунитетом подвержены большему риску заражения золотухой. На золотуху приходится примерно одна треть всех случаев туберкулеза у людей с ослабленным иммунитетом в Соединенных Штатах.
У человека с ослабленным иммунитетом из-за основного заболевания или приема лекарств в организме не так много клеток иммунной системы, особенно Т-клеток, для борьбы с инфекциями. В результате они более уязвимы для заболевания.
Люди с ВИЧ, получающие антиретровирусную терапию, как правило, испытывают более сильные воспалительные реакции на туберкулезные бактерии.
Если врач подозревает, что опухоль на шее может быть вызвана бактериями туберкулеза, он часто проводит тест, известный как тест на очищенные белковые производные (PPD). Этот тест включает в себя инъекцию небольшого количества PPD непосредственно под кожу.
Если в вашем организме присутствуют бактерии туберкулеза, у вас появится уплотнение (возвышение участка кожи размером в несколько миллиметров). Однако, поскольку другие бактерии могут вызывать золотуху, этот тест не является окончательным на 100%.
Врачи обычно диагностируют золотуху, беря биопсию жидкости и ткани внутри воспаленной области или областей вокруг шеи. Наиболее распространенным подходом является тонкоигольная биопсия. Это включает в себя тщательное принятие мер, чтобы не распространить бактерии на близлежащие районы.
Врач может сначала назначить визуализирующие исследования, такие как рентген, чтобы определить, насколько поражено образование или образования на шее и похожи ли они на другие случаи золотухи. Иногда вначале врач может ошибочно идентифицировать золотуху как раковое образование на шее.
Иногда вначале врач может ошибочно идентифицировать золотуху как раковое образование на шее.
Специфических анализов крови для диагностики золотухи не существует. Тем не менее, ваш врач может по-прежнему назначать анализы крови, такие как титры в кошачьих царапинах и тестирование на ВИЧ, чтобы исключить другие состояния.
Золотуха — это серьезная инфекция, лечение которой может продолжаться в течение нескольких месяцев. Врач обычно назначает антибиотики на шесть месяцев или дольше. В течение первых двух месяцев лечения люди часто принимают несколько антибиотиков, например:
- изониазид
- рифампин
- этамбутол
По истечении этого времени они будут принимать изониазид и рифампицин еще примерно четыре месяца.
В ходе терапии нередко увеличиваются лимфатические узлы или появляются новые воспаленные лимфатические узлы. Это известно как «парадоксальная реакция обновления». Важно продолжать лечение, даже если это произойдет.
Иногда врачи могут также назначать пероральные стероиды, которые могут помочь уменьшить воспаление в очагах золотухи.
Врач может порекомендовать хирургическое удаление образования или образований на шее после лечения антибиотиками. Однако массу обычно не лечат до тех пор, пока бактерии не исчезнут. В противном случае бактерии могут вызвать свищ, который представляет собой туннельное отверстие между инфицированным лимфатическим узлом и телом. Этот эффект может вызвать дальнейшие серьезные симптомы.
Менее половины больных золотухой также имеют туберкулез легких. Возможно, что золотуха может распространиться за пределы шеи и поразить другие участки тела.
Также у человека может возникнуть хроническая, дренирующая открытая рана на шее. Эта открытая рана может позволить другим типам бактерий попасть в организм, что может привести к дальнейшим серьезным инфекциям.
При лечении антибиотиками показатели излечения от золотухи превосходны и составляют от 89 до 94 процентов. Если вы подозреваете, что у вас может быть туберкулез, или у вас есть симптомы золотухи, обратитесь к врачу для проведения кожной пробы на туберкулез.

 ).
).


 Эти лекарства помогают уменьшить боль и воспаление (отечность покраснение). Например: аспирин, ибупрофен (Advil), напроксен (Aleve) и целекоксиб (Целебрекс) мовалис
Эти лекарства помогают уменьшить боль и воспаление (отечность покраснение). Например: аспирин, ибупрофен (Advil), напроксен (Aleve) и целекоксиб (Целебрекс) мовалис Возможна комбинация опиатов с НПВС (для усиления анальгезирующего действия).
Возможна комбинация опиатов с НПВС (для усиления анальгезирующего действия).