Болит грудь с правой стороны – причины болевых ощущений в грудной клетке – Ваш ортопед
Боль в грудине справа: причины у женщин, мужчин
С точки зрения анатомии, грудь, грудная клетка и грудина — это разные понятия. Грудью мы привыкли называть переднюю часть грудной клетки или область молочных желез.
Грудная клетка — это костная система, состоящая из ребер и верхних отделов позвоночника. А грудина — это плоская кость, расположенная в середине грудной клетки, к ней крепятся ребра. Но многие люди, далекие от медицины, привыкли называть грудиной грудную клетку, особенно описывая дискомфорт и боль в грудине справа, причины которой нередко связывают с сердцем.
Вконтакте
Google+
Мой мир
По статистике боль в грудине справа чаще всего связана с патологиями органов дыхания, опорно-двигательного аппарата и нервов, реже причина кроется в заболеваниях органов пищеварения.
Острая
Возникшая впервые или ожидаемая острая боль в грудине справа может сопровождаться симптомами, по которым можно косвенно определить причину. Внезапная резкая боль в грудине справа, сопровождающаяся кашлем, может иметь дополнительные симптомы:
- одышку, поверхностное или более глубокое замедленное дыхание;
- шум или хрип во время вдоха/выдоха;
- слабость, головокружение, обморочное состояние;
- отхождение мокроты;
- повышенное потоотделение;
- возбужденное состояние;
- слабость, снижение толерантности к физическим нагрузкам.
Острый характер боли в груди справа может говорить о наличии острого воспалительного процесса, что требует обязательной консультации с терапевтом.
Резкая
Сильная боль в грудине справа обычно связана с двигательной активностью или попытками сделать глубокий вдох. Иногда причиной возникновения болевого синдрома становятся повороты туловища, подъем и повороты правой руки, физические нагрузки. Эти симптомы позволяют предположить дегенеративные заболевания верхних отделов позвоночника, при которых происходит раздражение нервных окончаний — например, остеохондроз.
Ноющая
Причина медленно усиливающейся ноющей боли в грудине у женщин справа и у мужчин может быть связана как с поражением бронхо-легочной системы. Желудок, печень, поджелудочная железа, желчный пузырь при различных заболеваниях дают боль в эпигастрии, правом подреберье. Причина дискомфорта в груди справа при патологиях этих органов — это отраженная боль, которая встречается довольно редко.
Особенности при локализации справа
Боль в грудине с правой стороны может быть сосредоточена в верхней и нижней части грудной клетки, локализоваться в передней части грудины и за ней. По этим особенностям можно определить, что болит в грудине справа сверху или снизу, и по какой причине.
Спереди
Статистически чаще всего пациенты ощущают боль справа в передней части груди из-за неврологических нарушений, связанных с поражением периферических нервов, а также с остеохондрозом среднего отдела позвоночника. Нередко причина болезненности в передней части груди связана с чрезмерными нагрузками на грудные мышцы при занятиях спортом или в результате тяжелой физической работы.
Сверху
Сосредоточение неприятных ощущений в верхней части грудной клетки — нетипичная картина. Чтобы определить причину боли справа в грудине у мужчины или женщины в верхней передней части грудной клетки, нужно проанализировать другие симптомы. Боль бывает связана с поражением подключичных или подмышечных лимфатических узлов, при котором она иррадиирует в верхнюю часть грудной клетки.
Если у человека наблюдается кашель, повышенная температура, снижается физическая выносливость, то можно заподозрить туберкулез или воспаление легких.
Причины
Чтобы определить причины боли в грудине при вдохе справа, кашле, движении и других ситуациях, всегда нужно смотреть на сопутствующие симптомы. Патологические процессы в легких, верхних дыхательных путях, костных и хрящевых тканях, а также неврологические заболевания можно определить по локализации боли, ситуации, при которой она возникает, продолжительности неприятных ощущений.
Общие
Сочетание боли в грудине с кашлем, одышкой, высокой температурой, слабостью, усиленным потоотделением, цианозом кожных покровов обычно имеют следующие причины:
- правосторонняя пневмония;
- абсцесс легкого как осложнение пневмонии или туберкулеза;
- острый бронхит;
- плеврит;
- пневмоторакс как следствие травмы грудной клетки справа.
Реже болезненные ощущения в грудной клетке справа, локализирующиеся ближе к шее и иррадиирующие в нижнюю челюсть, могут быть признаком такого опасного состояния, как аневризма аорты. Она находится в компетенции кардиолога и также требует незамедлительной медицинской помощи.
Причина боли в грудине справа при вдохе, повороте туловища, наклонах, подъеме и ротации руки — развитие неврологических нарушений и патологий костных и хрящевых тканей.
У женщин
Боли в грудине у женщин с правой стороны имеют причины, описанные выше. Патологии легких и верхних дыхательных путей у женщин встречаются с той же частотой, что и у мужчин.
Что касается неврологических, дегенеративных и воспалительных процессов в грудном отделе позвоночника, то женщины предрасположены к ним также, как и мужчины, но причины этих заболеваний — неразвитость мышц спины, из-за чего наблюдается недостаток их поддерживающей функции для позвоночника.
Согласно статистике женщины чаще заняты сидячей малоподвижной работой, что становится причиной остеохондроза из-за нарушения кровоснабжения.
У мужчин
Нет причин утверждать, что физиологически мужчины больше предрасположены к заболеваниям верхних дыхательных путей, а также патологиям позвоночника и невралгиям, чем женщины. Однако причины боли в грудине справа у мужчин можно определить, исходя из образа жизни, вредных привычек и работы.
Мужчины курят чаще, чем женщины, что обусловливает бронхо-легочные заболевания — частую причину боли в груди. Другие причины болей у мужчин связаны с нагрузками в сочетании с холодом (например, тяжелая физическая работа на свежем воздухе в холодное время года).
Также можно отметить, что мужчины менее внимательны к своему здоровью, склонны переоценивать свои возможности (например, выносливость и устойчивость к холоду), из-за чего у них чаще возникают переохлаждения, приводящие к невралгии.
Если нет температуры
Отсутствие температуры — это не определяющий показатель, и по нему нельзя точно определить причины боли в грудине справа у женщин или у мужчин.
Субфебрильная и фебрильная температура — ответная реакция на острый воспалительный процесс или инфекцию. Поэтому нормальные температурные показатели при боли в груди справа могут говорить о хронических заболеваниях органов дыхания, а также невралгиях, сколиозе, межпозвоночной грыже, болезни Бехтерева.
При вдохе
Боль с правой стороны грудины сверху, возникающая при вдохе, говорит либо о поражении легкого (правостороннее воспаление легких, пневмоторакс, эмфизема), либо о неврологических нарушениях. Экспансивное движение грудной клетки при вдохе, необходимое для наполнения легких воздухом, вызывает механическое раздражение нервных окончаний позвоночника, что провоцирует болевой синдром. Это один из типичных признаков невралгии — причины боли в груди справа.
При вдохе боль в груди бывает периодической и постоянной. Например, больной может ощутить резкий болезненный укол в правой части грудной клетки, который заставит его замереть и осторожно переводить дыхание. Это также распространенный симптом невралгии. Болевые ощущения средней и малой интенсивности могут ощущаться при каждом вдохе, что может говорить о травмах грудных мышц и/или ребер при занятиях спортом или физической работой.
Чаще всего боль в правой части груди, сопровождающаяся кашлем — это симптом бронхо-легочного заболевания. Реже боль в грудине спереди справа может иметь неврологический характер, когда наблюдается патология пищевода, рефлекторно вызывающая кашель.
Что делать, если болит в грудине при кашле?
Если боль и кашель возникают не спорадически, а регулярно, необходима консультация. Сначала лучше обратиться к терапевту, который проведет осмотр и опрос, проанализирует все признаки и симптомы, выявит причину. При необходимости он направит пациента к узкоспециализированному врачу — пульмонологу, невропатологу.
Принимать какие-либо лекарства (обезболивающие, противокашлевые, противовоспалительные, нейролептики) без консультации врача нежелательно.
Полезное видео
Из следующего видео можно узнать полезную информацию о лечении пневмонии:
Заключение
- Боль в грудине справа у мужчин и женщин может быть признаком различных заболеваний — бронхо-легочных, неврологических, воспалительно-дегенеративных процессов в грудном отделе позвоночника.
- Симптомы, сопровождающие боли в груди справа, позволяют дифференцировать патологию. Например, кашель, хрип и шумы в легких, повышенная температура тела при боли в груди говорят о пневмонии, туберкулезе, бронхите, плеврите.
- Боль справа, возникающая при поворотах туловища и легких — признак остеохондроза, межреберной невралгии, межпозвоночной грыжи, спондилеза и других патологий опорно-двигательного аппарата.
Вконтакте
Google+
Мой мир
pulmonologiya.com
Боль в груди справа у женщин и мужчин: причины боли, что делать?
Боль в груди справа — довольно распространенное явление. Многие считают, что это может быть связано только с патологиями дыхательной системы, а раз у них этого нет, все остальное несерьезно и скоро пройдет само собой. Это заблуждение, так как боли в грудной клетке возникают при самых различных заболеваниях многих внутренних органов, при этом медлить с обследованием не следует.
Сама по себе любая боль — реакция организма и сигнал о неблагополучии, поэтому не стоит отмахиваться даже от незначительных, на первый взгляд, симптомов. Грудная клетка — одна из самых больших частей тела человека. Органов, которые здесь находятся или соприкасаются с ней частично, очень много: легкие, сердце, селезенка, печень, желчный пузырь, поджелудочная железа, часть желудка и др. При диагностике специалисты всегда учитывают локализацию болевых ощущений, их выраженость, длительность и др. Неприятные ощущения могут возникать как симптом при заболеваниях ССС, органов дыхания, ЖКТ, ЦНС, опорно-двигательной системы. Боль с правой стороны может возникать и при иррадиации ее с другого пораженного органа.
1
Механические повреждения
Травмы — они чаще бывают у спортсменов, но могут встречаться и у любого человека во время ДТП, неудачных падениях, в быту и пр. У представителей спорта боли могут появляться при чрезмерных нагрузках, мышечные ткани при этом могут получить растяжение, или в них накапливается молочная кислота, которая и является причиной болевого синдрома. При этом болит во время вдоха. В этих случаях, может быть, стоит изменить режим тренировок и нагрузок.
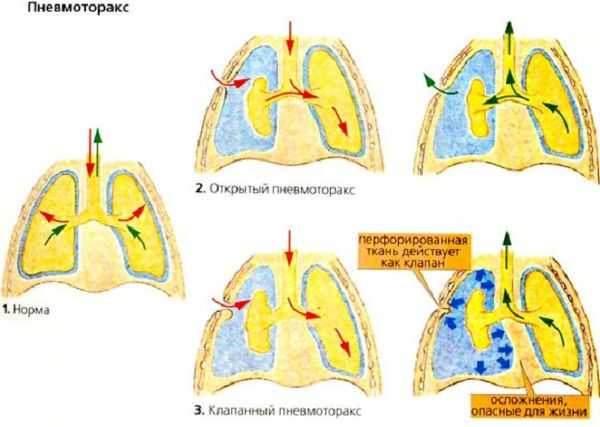
Переломы ребер — при этом боль бывает более острая, колющая; определяется степенью повреждений. Кроме нее могут иметь место ссадины, отеки, припухлость, синяки. При движении и ощупывании клетки, чихании, кашле, сдавливании она усиливается. Конечно, в таких случаях необходимо обращаться к травматологу, сделать рентген грудной клетки для исключения возможных осложнений. При переломах ребер может возникнуть осложнение в виде пневмоторакса и кровотечения из-за повреждения обломками ребер листков плевры.
Кроме переломов могут быть просто ушибы ребер при падении, тогда к боли присоединяются синяки. Ушиб тоже потребует проведение рентгена, т.к. мог возникнуть разрыв ткани легких.
Каковы причины жжения в грудной клетке?
2
Болезни органов дыхания
Если в грудной клетке длительно время имеется ноющая боль, скорее всего, речь идет о какой-то вялой инфекции. Болевой синдром при заболеваниях органов дыхания встречается не так уж редко, но главным симптомом он не будет, так как всегда имеются свои специфические симптомы при этой системе. К ним относятся:
- кашель;
- одышка;
- мокрота;
- цианоз;
- температура;
- интоксикация;
- кровохарканье и пр.
Наиболее частая патология дыхания — это пневмония. Она бывает крупозная (или сливная) и очаговая; одно- или двусторонняя. Характер боли при этом колющий, при движении, кашле, вдохе она усиливается. Поэтому больные стараются кашель подавить, что не есть хорошо для течения процесса. Болевые ощущения при воспалении легких при крупозной пневмонии возникают в 96% случаев, а при очаговой — в 88%.
При этой патологии всегда имеется повышение температуры, слабость, вялость. Вообще, пневмония чаще всего развивается как осложнение после вирусной инфекции. Кашель глубокий, влажный, присутствуют симптомы интоксикации в виде тошноты, мигрени, потливости, одышки, недомогания, полного бессилия. Сами легкие боли давать не могут, потому что в них нет рецепторов; появление неприятных ощущений означает, что в процесс вовлечена плевра.
Плеврит — при этом воспаляются листки плевры. Плеврит бывает сухой и экссудативный. При сухом плеврите боли острые, колющие — если воспаление локализовано справа, то и колет с этой же стороны; при экссудативном — тупые, ноющие, с одышкой. Воспаление листков плевры вызывает спазмы ткани с пораженной стороны, которые усиливаются при вдохе. Поэтому больные больше лежат на больной стороне. Боли при плеврите часто иррадиируют в брюшную полость. Чаще процесс бывает односторонний. Воспаленные листки плевры при соприкосновении друг с другом создают характерный звук потрескивания, который выслушивается при аускультации — шум трения плевры. Острый спазм затрудняет процесс дыхания в целом; в числе симптомов присутствует сильный кашель, глубокое дыхание ввиду болезненности затруднено, поэтому глубоко дышать больной не может. Появляется небольшое сначала удушье. Нередко плеврит развивается после пневмонии и является ее осложнением. Также плеврит может быть осложнением туберкулеза.
ХОБЛ, профзаболевания легких — пневмокониозы, асбестозы; туберкулез, эмфизема легких, бронхоэктатическая болезнь — для них характерны боли ноющего длительного давящего характера, которые сопровождаются одышкой и изменением структуры легких. При туберкулезе чуть ли не патогномоничным симптомом является боль в груди в верхней правой части — это излюбленное место поселения микобактерий туберкулеза. Если при какой-либо патологии возник абсцесс легкого, то боли при этом, как и при любом локальном воспалении, резкие, дергающие; особенно они выражены перед прорывом абсцесса в просвет бронхов.
Пневмоторакс развивается при травмах грудной клетки с повреждением плевры. При этом воздух из легких попадает в грудную полость. Возникает острая боль на вдохе, может быть кровотечение. Может развиться болевой шок, резко повышается АД. Появляется рвота, больной может потерять сознание. Пневмоторакс не всегда возникает только при травме, он может появляться при болезнях, сопровождающихся деструкцией легочной ткани — это, прежде всего, ХОБЛ. Дыхание учащенное, поверхностное из-за сильной боли, инспираторная одышка, потливость, больной становится беспокойным.
Эмфизема средостения — боль имеется за грудиной, она острая, сопровождается крепитацией.
Так как многие патологии органов дыхания долгое время могут протекать скрыто, рекомендовано всем после 18 лет ежегодно проходить флюорографию.
Причины возникновения давящих ощущений в грудине посередине
3
Опухолевые новообразования
Опухоли — при этом боли присутствуют в 88% случаев. Характер их может быть самым разным: жгучий, сверлящий, тупой, ноющий и пр. При кашле, движениях она может отдавать в живот, плечо, шею, голову. Возникает со стороны поражения. Она постоянная, без приступов затишья. Сопутствовать ей могут похудание, бледность, одышка, слабость, снижение или отсутствие аппетита. Аускультативно: хрипы, шум трения плевры, ослабление дыхания. При прогрессировании процесса боли усиливаются. Кашель становится удушающим, постоянным, с прожилками крови.
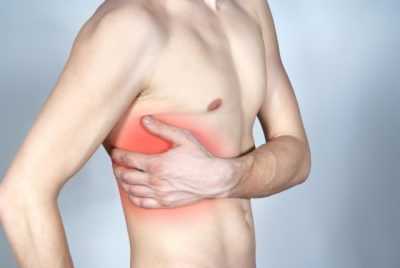
При опухолях средостения растущее образование может сдавливать мягкие ткани, тогда тоже возникает боль в грудной клетке — вверху справа. То же самое может появляться при туберкулезе, обструктивном бронхите, бронхиальной астме.
Каковы могут быть причины дискомфорта в груди?
4
Заболевания системы пищеварения
Через грудную клетку проходит пищевод, который на своем протяжении соприкасается со многими органами: справа — печень, возле диафрагмального отверстия близко подходит желудок; при заболеваниях этих органов причины боли могут быть и в них. Могут появляться не только боли, но и могут присутствовать признаки патологии в виде отрыжки, изжоги, тошноты, рвоты, горечи во рту и пр. При заболеваниях печени всегда появляются боли в правом подреберье, там же ощущается тяжесть. Иногда можно спутать источник неприятных ощущений. Нужно просто приложить руку на проекцию печени, слегка надавить и кашлянуть: если это печень, боль появится и усилится.
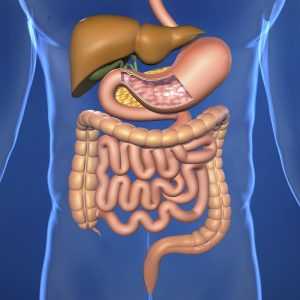
Для гепатита характерны суставные боли, нередко желтушность, сыпь, тошнота. Печень увеличена и выступает из-под ребер. Холециститы, дискинезии желчных путей часто сопровождаются болями, которые иррадиируют под лопатку, шею и ключицу. Кроме того, будут горечь во рту, отсутствие аппетита, метеоризм, подташнивание постоянного характера и неустойчивость стула. При холециститах есть боли справа в груди — очень частый симптом. Желчь при воспалениях в пузыре имеет тенденцию к сгущению, в результате чего сначала появляется застой желчи, а потом образуются конкременты, развивается ЖКБ.
Последняя при любом движении камней вызывает нестерпимо-острую боль в груди справа. Спровоцировать такое состояние может жирная пища и алкоголь. Образование камней часто связано с кристаллизацией солей калия. При продвижении камней больших размеров в протоки они способны проток разорвать, и тогда может развиться перитонит. Все эти страшилки говорятся потому, что боли в грудной клетке в правой стороне при имеющейся патологии желчного пузыря не должны остаться без внимания.
Гастроэзофагеальный рефлюкс — при этой патологии часть содержимого желудка нередко забрасывается обратно в пищевод. При этом стенка пищевода систематически и регулярно раздражается желудочным соком и реагирует на это воспалительной реакцией. То есть при этом бывает изжога, отрыжка, горечь во рту. Этот процесс может происходить или сразу после окончания трапезы, или через полчаса после нее, когда процесс пищеварения в разгаре. Изжога может даже вызвать болевой шок, снимается она антацидами.
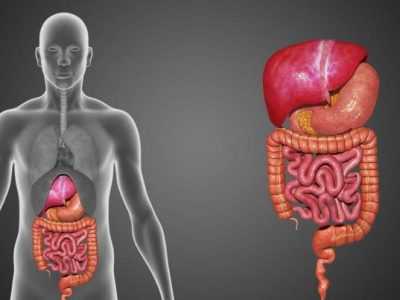
Различные патологии непосредственно самого пищевода вызывают острую боль за центральной частью грудины, при этом отмечается рвота, слабость, головокружение. Дополнительные симптомы:
- дисфагии — затруднение глотания и прохождения пищи;
- отрыжка и изжога.
При горизонтальном положении симптомы усиливаются. Нередко возникает рвота. Если человек пытается ее заглушить, может произойти разрыв пищевода. Температура принимаемой пищи тоже имеет значение — она не должна быть холодной, кислой, горячей, твердой. На рентгене в таких случаях можно определить неровность стенок пищевода, нарушение его моторики, эрозии.
Язвенная болезнь желудка — при ней нередко боли отдают в грудь. Они могут быть ноющие, острые — в зависимости от остроты процесса. Усиливаются они на голодный желудок. После еды они нередко затихают. При этом часто отмечаются тошнота, рвота и изжога. Для дифференциации боли можно принять нитроглицерин, который при болезни желудка, конечно, не поможет. Неприятные ощущения можно устранить приемом спазмолитиков, диетой.
Грыжа диафрагмы — при этом часто отмечается ущемление желудка. Это объясняется ослаблением диафрагмального отверстия, через который проходит сосудисто-нервный пучок. Такая боль усиливается при лежании, после еды, при резком изменении положения тела она может уменьшаться.
Панкреатиты также способны создавать резкий болевой симптом при своем появлении. Эти боли иррадиируют в центральную часть грудины. Они сопровождаются тошнотой, рвотой. Анальгетики при этом работают без эффекта. Боль сосредоточена и вокруг пупка, отдает в спину, больной сильно потеет. Она острая, резкая. Можно немного ее уменьшить при коленно-локтевом положении. Лежать больной не может, он мечется, боли опоясывающие.
При длительном приеме антацидов тоже могут появляться боли в грудной клетке справа — это побочный их эффект. В этих случаях врач может их заменить на другие.
5
Патологии сердечно-сосудистой системы
Из них самые частые: ИБС, ИМ, перикардиты, ТЭЛА и расслаивающая аневризма аорты. Боли при стенокардии не всегда локализуются в левой части груди, они могут с успехом возникать и справа — в этих случаях правая часть грудной клетки может ввести в заблуждение. Это обусловлено слабостью миокарда, который не может полностью перекачивать кровь в круге кровообращения. Кровь может начинать застаиваться в правом желудочке, легких и печени, и от этого могут появиться болевые ощущения. Общими признаками ТЭЛА и аневризмы могут быть:
- резкие боли в области сердца или грудине;
- цианоз и синюшность лица и всей верхней части туловища;
- набухание шейных вен.

При аневризме аорты могут возникать такие осложнения, как гемоперикард — скопление крови в сумке перикарда. Может быть даже отрыв клапанов сердца. Его отличие в том, что при этом боль в другие части не отдает. Аневризма не возникает самостоятельно, чаще она развивается после тяжелой АГ, атеросклерозе, сифилиса, травмах грудной клетки. Она может расслоиться в верхней и дистальной своей части, при проксимальном расслоении это выше на 2,5 см от аортального кольца; или же после отхождения левой подключичной артерии — при дистальном расслоении. Боль при этом не связана с физической нагрузкой, не поддается нитрата
spina-health.com
боли в груди справа | Что делать, если болит грудь справа?
Основные причины болей в груди справаТромбоэмболия легочной артерии.
Боль области грудной клетки при ТЭЛА наблюдается в 50-90 % случаев, возникает остро, по своей интенсивности и локализации (за грудиной или парастернально, может отдавать в грудь справа) может напоминать болевой вариант инфаркта миокарда. Очень частым симптомом при ТЭЛА является одышка, возникающая также внезапно. Характерны резкая слабость, при массивной ТЭЛА возможна потеря сознания. У части больных наблюдается кровохарканье.
Течение ТЭЛА зависит от величины тромба и уровня поражения легочных артерий. При поражении основного ствола имеют место внезапные выраженные одышка и цианоз, очень сильная боль за грудиной, потеря сознания, снижение АД. Возможен летальный исход в течение нескольких минут. При ТЭЛА крупных ветвей характерны интенсивная, плохо купирующаяся боль в груди справа, внезапная резкая одышка и интенсивный цианоз верхней половины туловища, нарушения ритма по типу наджелудочковой тахикардии, рефлекторное снижение АД. В случае поражения мелких ветвей легочной артерии появляются или нарастают одышка, умеренный цианоз, умеренная боль в груди справа, связанная с актом дыхания, кашель, который может сопровождаться кровохарканьем, возможны влажные хрипы и шум трения плевры при аускультации.
Расслаивающая аневризма аорты.
Расслаивающая аневризма грудного отдела аорты чаще возникает на фоне длительно протекающей артериальной гипертензии, выраженного атеросклероза аорты, сифилитического поражения аорты, синдроме Марфана, а также тяжелых травмах грудной клетки. Выделяют проксимальное и дистальное расслаивание аневризмы. Надрыв интимы при проксимальном расслаивании аорты происходит чаще всего на 2,5 см от аортального кольца. Распространение в проксимальном направлении ведет к гемоперикарду, отрыву аортального клапана, тяжелой аортальной недостаточности, окклюзии коронарных артерий (чаще — правой). При дистальном расслаивании надрыв интимы чаще всего происходит сразу после отхождения левой подключичной артерии. Распространение расслаивания в проксимальном направлении нехарактерно, гемоперикарда и аортальной недостаточности обычно не бывает.
Боль, как правило, интенсивная, рефрактерная к нитратам и не связана с физической нагрузкой. Характерна локализация в области грудины, возможна иррадиация в шею, нижнюю челюсть, в обе половины грудной клетки. Болевой синдром очень схож с таковым при инфаркте миокарда и тяжелом приступе стенокардии. Боль может длиться от часов до нескольких суток. Объективно отмечаются расширение границ сосудистого пучка, сердечной тупости, выраженная глухость тонов сердца; возможны цианоз лица, набухание яремных вен. Прогноз чаще всего неблагоприятный.
Заболевания органов дыхания.
Болевой синдром при заболеваниях легких:
1. Возникновение или усиление боли при глубоком дыхании или кашле.
2. Острые кратковременные болевые ощущения, обычно ограниченные, без тенденции к иррадиации.
3. Наличие прочих легочных симптомов (кашель, отделение мокроты, одышка или диспноэ различного рода).
4. Острое или хроническое легочное заболевание в анамнезе, шум трения плевры, сухие или влажные хрипы, перкуторные данные, свидетельствующие об эмфиземе, полостных образованиях или уплотнении легочной ткани.
Следует отметить, что болевой синдром при заболеваниях легких хотя и часто встречается, однако обычно не является ведущим клиническим синдромом. Более специфичны кашель, выделение мокроты, одышка, кровохарканье, цианоз, повышение температуры тела, признаки интоксикации.
Спонтанный пневмоторакс представляет собой скопление воздуха в плевральной полости, не связанное с травматическим повреждением грудной клетки или лечебным воздействием. Может развиваться при заболеваниях, протекающих с деструкцией легочной ткани (туберкулез, абсцесс, бронхоэктазы, опухоль, буллезная эмфизема, эхинококковая киста). Иногда возможен пневмоторакс у практически здоровых лиц.
Клинически заболевание характеризуется внезапной острой болью в груди справа. Как правило, возникают одышка, частое поверхностное дыхание, возбуждение, потливость. Одышка инспираторная.
Плеврит протекает с болью различной локализации. При поражении париетальной плевры боль, как правило, локализуется в нижних и боковых отделах грудной клетки. Отмечается ее усиление при глубоком вдохе и кашле. Боль в лопаточной и плечевой областях может быть обусловлена поражением пристеночной плевры верхних долей легких. При апикальном плеврите возможна боль в руке за счет раздражения плечевого сплетения. Боль в животе, иногда рвота и боль при глотании наблюдаются при диафрагмальном сухом плеврите.
При крупозной пневмонии боль в груди справа чаще колющая, усиливающаяся при глубоком вдохе и кашле, в связи с чем больные стараются его подавлять. Возможна иррадиация боли в брюшную полость. Боль при крупозной пневмонии отмечается в 96% случаев, при очаговой — в 88%. При хронических воспалительных заболеваниях легких, пневмокониозах, туберкулезе характерна длительная ноющая, давящая боль. При абсцессе легкого боль интенсивная, отмечается ее усиление при надавливании на ребро или межреберье при расположении абсцесса близко к кортикальному слою легкого. Кроме того, боль усиливается перед прорывом абсцесса в бронх.
Боль часто сопровождает опухолевое поражение легких — от 50 до 88 % случаев. Боль в груди справа довольно разная: тупая, ноющая, давящая, жгучая, сверлящая. Возможна ее иррадиация в плечо, шею, живот, голову, усиление при кашле, глубоком дыхании. Локализуется она чаще на пораженной стороне, однако возможна иррадиация в здоровую сторону или опоясывающая. Боль, как правило, постоянная, приступообразность нехарактерна.
Эмфизема средостения. Острая интенсивная боль за грудиной, часто сопровождается отчетливой крепитацией.
Заболевания органов брюшной полости.
Болевой синдром характерен для многих болезней органов брюшной полости. При эзофагите отмечается постоянное жжение за грудиной, боль по ходу пищевода, усиливающаяся при глотании, связанная с приемом холодной или горячей, твердой пищи. Диагностика основана на типичном болевом синдроме, признаках дисфагии. Рентгенологическое исследование выявляет нарушение моторики, неровность контуров пищевода, наличие депо бария при эрозиях, фиброэзофагоскопия — гиперемию слизистой оболочки и эрозии.
При ахалазии кардии (кардиоспазм, идиопатическое расширение пищевода) боль локализуется за грудиной, четко связана с дисфагией и регургитацией пищи. Болевой эпизод может провоцироваться приемом пищи. Кроме клинических проявлений в диагностике важно рентгенологическое исследование, при котором наблюдаются задержка бариевой взвеси, значительное расширение пищевода и веретенообразное сужение его в дистальном отделе.
Боль при грыже пищеводного отверстия диафрагмы чаще всего локализуется в нижней части грудины. Характерно ее появление или усиление после еды, в горизонтальном положении, уменьшается боль при быстрой перемене положения тела. Диагностируется заболевание на основании рентгенологического и эндоскопического исследований.
Боль в груди справа, связанная с неврологическими заболеваниями.
Болевой синдром в области грудной клетки обусловливается различными неврологическими заболеваниями. В первую очередь, это болезни позвоночника, передней грудной стенки и мышц плечевого пояса (остеохондроз позвоночника и различные мышечно-фасциальные синдромы), кроме того, различают кардиалгию в структуре психовегетативного синдрома.
Характеристика у различных болевых синдромов при заболеваниях позвоночника и мышц:
Синдром мышечно-фасциальной или реберно-позвоночной боли (не висцеральной):
1. Довольно постоянная локализация боли.
2. Безусловная связь боли с напряжением соответствующих мышечных групп и положением туловища.
3. Малая интенсивность болевых ощущений, отсутствие сопутствующих общих симптомов при хроническом течении или четкая обусловленность начала при острой травме.
4. Четкие данные пальпации, позволяющие идентифицировать патологию: местная болезненность (ограниченная) при пальпации соответствующих мышечных групп, мышечный гипертонус, наличие триггерных зон.
5. Уменьшение или исчезновение боли при различных местных воздействиях (горчичники, перцовый пластырь, электро- или акупунктура, массаж или электрофизиопроцедуры, инфильтрация триггерных зон новокаином или гидрокортизоном).
Синдром радикулярной боли (в т.ч. межреберной невралгии):
1. Острое начало болезни или четкое обострение при хроническом течении.
2. Преимущественная локализация боли в зоне соответствующего нервного корешка.
3. Отчетливая связь с движениями позвоночника (при радикулярной боли) или туловища (при невралгии).
4. Неврологическая симптоматика шейного или грудного радикулита.
5. Резкая местная болезненность в местах выхода межреберных нервов.
Остеохондроз позвоночника.
Это дегенеративно-дистрофическое поражение межпозвонкового диска, при котором процесс, начинаясь чаще в пульпозном ядре, прогрессивно распространяется на все элементы диска с последующим вовлечением всего сегмента (тел смежных позвонков, межпозвонковых суставов, связочного аппарата). Дегенеративные изменения позвоночника приводят к вторичному поражению нервных корешков, что вызывает боль в грудной клетке. Механизм боли связан со сдавлением корешка смещенным межпозвонковым диском с симптоматикой шейно-грудного радикулита, воспалительными изменениями нервных корешков, раздражением пограничной симпатической цепочки, сопровождающемся наряду с болью вегетативными нарушениями.
Характер болевого синдрома при остеохондрозе шейного отдела позвоночника может быть различен и зависит от локализации поражения, степени сдавления корешков. Корешковая боль может быть режущей, острой, стреляющей. Она усиливается при натуживании, кашле, наклонах и поворотах головы. При поражении корешка С6 беспокоит боль в руке, распространяющаяся от надплечья по наружной поверхности плеча и предплечья к I-II пальцам, гиперестезия в этих зонах, гипотрофия и снижение рефлексов с двуглавой мышцы плеча. При сдавлении корешка С7 боль распространяется по наружной и задней поверхности плеча и предплечья к III пальцу. Распространение боли по внутренней поверхности плеча и предплечья к IV-V пальцам характерно для поражения корешка С8. При остеохондрозе грудного отдела позвоночника боль, как правило, сначала локализуется в области позвоночника и лишь потом развиваются симптомы грудного радикулита. Болевой синдром связан с движением, провоцируется поворотом туловища.
Мышечно-фасциальный синдром встречается в 7-35 % случаев. Его возникновение провоцируется травмой мягких тканей с кровоизлиянием и серозно-фиброзными экстравазатами, патологической импульсацией при висцеральных поражениях, вертеброгенными факторами. В результате воздействия нескольких этиологических факторов развивается мышечно-тоническая реакция в виде гипертонуса пораженных мышц. Боль обусловлена мышечным спазмом и нарушением микроциркуляции в мышце. Характерно появление или усиление боли при сокращении мышечных групп, движении рук и туловища. Интенсивность болевого синдрома может варьировать от ощущения дискомфорта до сильнейшей боли.
Синдром передней грудной стенки наблюдается у больных после перенесенного инфаркта миокарда, а также при некоронарогенном поражении сердца. Возможно, он связан с потоком патологических импульсов из сердца по сегментам вегетативной цепочки, приводящим к дистрофическим изменениям в соответствующих образованиях. В ряде случаев синдром может быть обусловлен травматическим миозитом. При пальпации выявляются разлитая болезненность передней грудной стенки, триггерные точки на уровне 2-5-го грудино-реберного сочленения. При плечелопаточном периартрите боль связана с движениями в плечевом суставе, отмечаются трофические изменения кисти. Лопаточно-реберный синдром характеризуется болью в области лопатки с последующим распространением на надплечье и шею, боковую и переднюю поверхность грудной клетки. При межлопаточном болевом синдроме боль локализуется в межлопаточной области, ее возникновению способствует статичеекая и динамическая перегрузка. Синдром малой грудной мышцы характеризуется болью в области III-V ребра по грудиноключичной линии с возможной иррадиацией в плечо.
При синдроме Титце отмечается резкая боль в месте соединения грудины с хряшами II-IV ребра. Генез синдрома возможно связан с асептическим воспалением реберных хрящей. Ксифоидия проявляется резкой болью в нижней части грудины, усиливающейся при давлении на мечевидный отросток. При манубриостернальном синдроме выявляется резкая боль над верхней частью грудины или латеральнее. Скаленус-синдром обусловлен сдавлением нервно-сосудистого пучка верхней конечности между передней и средней лестничными мышцами, а также нормальным I или дополнительным ребром. При этом боль в области передней грудной клетки сочетается с болью в шее, плечевых суставах. Одновременно могут наблюдаться вегетативные нарушения в виде озноба и бледности кожных покровов.
Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
www.eurolab.ua
Боль в правой стороне грудной клетки — причины и возможные осложнения
Боль в грудной клетке справа – один из распространенных признаков сбоя в работе не только системы дыхания, но и других жизненно важных органов. В этом случае рекомендуется быстро диагностировать причину патологии, записаться на прием к специалисту и следовать его рекомендациям.
 Боль в правой стороне грудной клетки
Боль в правой стороне грудной клеткиИсследования показали, что болит грудная клетка справа намного чаще нежели слева. И в этом есть логика, поскольку во втором случае причиной проявления неприятных ощущений считаются нарушения работы сердечно-сосудистой системы, когда болит сердце. Тогда как причины боли грудной клетке справа могут свидетельствовать о неприятных патологиях:
- сбой в работе дыхательной системы и легких;
- патологии печени;
- сложности с желчным пузырем;
- слабость иммунной системы;
- врожденные патологические изменения;
- нарушения в работе пищеварительного тракта;
- межреберная невралгия;
- механические повреждения в правой половине грудной клетки и не только.
Боль в правой грудине у мужчин и женщин может свидетельствовать о различных проблемах.
Важно! Иногда боль в грудной клетке с правой стороны не требует госпитализации и лечения. Это в лучшем случае. Но здесь важно предостеречься. Ведь ситуация может сложиться по-другому, небольшая задержка в диагностировании и лечении скажется пагубно. А это значит, что своевременные диагностические мероприятия – вопрос жизни и смерти.
Симптомы
Проявление любого рода патологических изменений выступает в форме субъективных жалоб или объективных признаков заболевания. Во-первых, болевые ощущения справа в грудной клетке. Они дают о себе знать всегда, но в разных воплощениях:
- острая или тупая боль в грудине справа;
- ноющая боль под грудиной;
- колющая боль в области грудины;
- интенсивная резкая боль справа в грудной клетке или слабое ее проявление;
- давящая боль под грудиной;
- постоянная или периодическая боль с правой стороны напротив сердца;
- боль под правым подреберьем, сбоку или в спине;
- когда происходит усиление боли при вдохе, при кашле (при глубоком вдохе), при движении.
Практика показывает, что боль в грудной клетке справа не является единственным признаком патологических изменений в организме человека. Она сопровождается дополнительными симптомами, что в совокупности и составляют общую клиническую картину. И чтобы правильно поставить диагноз, лечащий врач должен произвести физикальный осмотр пациента и изучить его нарекания на здоровье и жалобы. От больного нужно: четко и честно отвечать на все вопросы без стеснений и умалчивания. В противном случае возможен неточный диагноз, и специалисту потребуется больше времени на поиски истины.
Недуги пищеварительного тракта
Некоторые патологические изменения в пищеварительной системе могут вызвать боль в правой стороне грудной клетки:
- Изжога проявляется, когда излишек кислоты начинает выплескиваться в пищеварительный тракт, поражая (обжигая) его полости. Зачастую такая неприятность дает о себе знать в течении получаса после приема пищи, когда процесс пищеварения идет полным ходом. Изжога может вызвать боль в правом боку, и даже болевой шок, распространяющийся сверху пищевода и выше, практически до начала горла. Поэтому для одних людей это обычное жжение, а для других – боль в правой части грудины. Чтобы избежать данных проблем или устранить их, рекомендуется воспользоваться специальными лекарственными средствами.
 Изжога при выдохе и вдохе на уровне грудной клетки с правой стороны
Изжога при выдохе и вдохе на уровне грудной клетки с правой стороны- После сбоя проходимости еды по пищеварительному тракту наблюдается ее застой. В этот момент она застревает в пищеводе, непроизвольно выполняя давление на его полости. Боль в грудной клетке при вдохе и глотании будет только усиливаться. Ведь тогда диафрагме нужно снова напрячься. Небольшой глоточек воды – и пища пройдет. Чаще всего это верный способ решить проблему.
- Различные заболевания печени в острой и хронической форме могут вызвать боль за грудиной, тогда кажется: вроде колет в боку и не становится легче при выдохе. Чтобы понять, связаны ли болевые ощущения с данным органом, рекомендуется выполнить нехитрую манипуляцию: сделайте небольшое надавливание на печень и постарайтесь кашлянуть. При этом в груди справа, точнее, в подреберье, будет ощущаться колющая боль. Такие спазматические изменения и становятся причиной проявления гепатитов, когда печень увеличивается в размере, ее верхняя оболочка поддается растяжению, и спазм усиливается. Но со временем он утихает, отдавая тупые отголоски в груди справа. Хотя может проявиться резкий болевой синдром особой интенсивности. И его локализация может наблюдаться не только вверху в правой части грудной клетки, но и в районе правой лопатки и предплечья.
- Патологические изменения желчного пузыря могут проявиться болью в области грудной клетки. Холецистит в хронической форме может сопровождаться болевыми ощущениями в верхней части грудной клетки. Он возникает из-за поражения инфекцией. Последствия данной болезни всем известны. Изменяются характеристики желчи, наблюдается нарушение ее оттока, и заканчивается все образованием камней в желчном пузыре. Человеку становится больно двигаться, дышать, особенно делать вдох.
- Отдельно стоит выделить сбой нормального движения желчи. Это не может стать первопричиной патологических изменений органического или структурного характера. Но нарушения открытия и закрытия протоков возможны. Факторами, провоцирующими данный недуг, могут быть психологические нарушения или простое непринятие организмом определенных продуктов.
- Желчекаменная болезнь может сопровождаться тем, что болит правая сторона грудной клетки. Причем неприятные ощущения могут быть непереносимыми. Зачастую причиной появления такого недуга может стать неправильный образ жизни, злоупотребление спиртными напитками и жирной пищей. В полости желчного пузыря, в том числе в протоках, начинают кристаллизироваться соли калия, группируясь в твердые комочки.
Назначать курс лечения в этом случае должен специалист. Здесь самолечение чревато. Поскольку камни могут перебраться в протоки, закупоривая их полностью, и вызвать разрыв желчного прямо в брюшную полость. Вырвать пациента из рук смерти в данном случае предельно сложно.
Межреберная невралгия
Еще одной причиной, почему болит спереди и в углу грудной клетки, может стать межреберная невралгия – ущемление корешков спинномозговых нервов в районе позвоночника или воспаление нервов в районе ребер. Основным источником недуга считается остеохондроз или спондилит. Диагностика патологического изменения выполняться крайне легко. Ведь в пассивном состоянии пациент чувствует облегчение, и боли утихают. А значит, при отсутствии физических нагрузок, кашля или чиханья боль не ощущается. Но если резко сделать вздох или кашлянуть, прыгнуть или подниматься по ступеням, то снова вспомните о проблеме. И острая боль проявится не только в грудине справа, подреберье, позвоночнике, но и в пояснице.
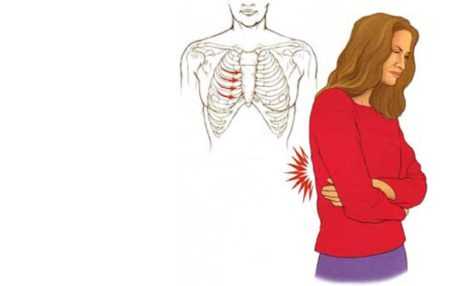 Межреберная невралгия
Межреберная невралгияПри этом рекомендуется постельный режим. Нельзя активно двигаться. Обязательно сделайте вызов врача на дом, чтобы предотвратить усугубление состояния здоровья. Само по себе заболевание не считается сложным и поддается лечению. Но при условии своевременно начатого курса лечения и соблюдения всех рекомендаций лечащего врача.
Остеохондроз
Патологические изменения позвоночника встречаются чаще всего в зрелом возрасте. Они сопровождаются сбоем нормального кровотока и обмена веществ в отделе позвоночника из-за разнообразных инфекций, травмирования, неправильной осанки, генетической предрасположенности, вредного воздействия вибрации и много другого.
При этом боль носит беспрерывный, ноющий и регулярный характер. Это не резкий синдром, который проходит. Более того, происходит усиление неприятных ощущений при физических нагрузках.
Если остеохондроз носит хронический характер, то должен лечиться строго по назначению врача. Если это первичное проявление, то не стоит прибегать к народной медицине. Нужно обязательно записаться на прием к специалисту и исключить поднятие тяжести с непрямой спиной.
Механические повреждения
Прослеживается сходство с проявлением остеохондроза. Но характер травм может быть различным. К примеру: разрыв или растяжение тканей, отечность, переломы и сильные ушибы грудной клетки. И если после травмирования боли снова дали о себе знать, стоит насторожиться.
Возврат болевого синдрома говорит о возобновлении проблемы. И поврежденный участок может окончательно не восстановиться, когда новое повреждение уже осуществилось. При этом рекомендуется сделать повторно рентген. И если восстановление после травмы еще не закончилось, возвращаться к прежним физическим нагрузкам не стоит.
Важно! В данном случае советуют постельный режим. Никаких физических и эмоциональных нагрузок. Только отдых и положительные эмоции.
Онкологические недуги
Онкологические недуги могут сопровождаться различной симптоматикой. Поэтому их часто путают с другими заболеваниями. Хотя рак диагностируется без особых сложностей, если провести ряд анализов и клинических исследований.
Существует огромное количество онкозаболеваний, но не все могут сопровождаться болевыми ощущениями в области правой стороны грудной клетки. Если это рак легких, то боль может проявиться. А может и не проявиться. Но как дополнительный признак появляется влажный кашель, кровянистые слизистые выделения, что вызывает необходимость в быстрой диагностике. Практика показывает, что боли чаще всего носят острый характер приступов. Но необязательно.
Если при влажном кашле отдает болью в левую или правую сторону грудной клетки, обязательно запишитесь на консультацию к врачу. Ведь онкологические заболевания – не шутки. И если не произвести диагностику недуга, все закончится летальным исходом.
 Опухоли, сопровождающиеся болью в правой стороне грудной клетки
Опухоли, сопровождающиеся болью в правой стороне грудной клеткиСтрессы и ослабление иммунной системы
Стрессовое состояние служит первопричиной проявления боли в правой стороне грудины. Головной мозг – орган своенравный и воздействует на все в организме.
Методика лечения ослабления иммунной системы и последствий стрессов предполагает курс витаминов, активный образ жизни, нормализацию режима дня и физические упражнения. Рекомендована лечебная дыхательная гимнастика и фитотерапия. Не стоит исключать необходимость в консультации психотерапевта.
Патологии дыхательной системы
В случае одновременного появления кашля и болевых ощущений с правой стороны подозревают сбои в работе дыхательной системы. И это понятно. Причиной боли выступают пневмония, плеврит, пневмоторакс, онкологическое заболевание легких. Затруднительным становится вдох и выдох, появляется одышка и кровянистые выделения.
При клинических исследованиях наблюдаются хрипы, шумы в сердце, слабая дыхательная функция.
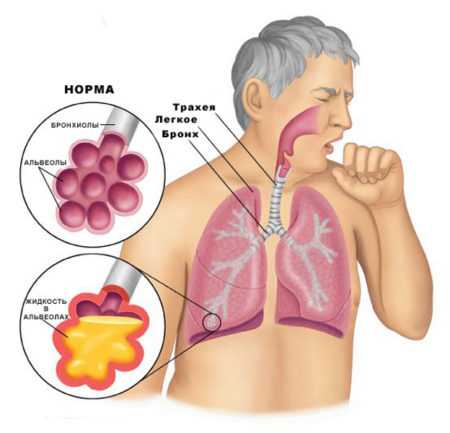 Пневмония
ПневмонияВывод
Сама по себе боль в правой стороне грудины не укажет на свою природу. И определить патологию можно путем исследования дополнительных признаков заболевания. И от времени диагностики и точности определения патологических изменений зависит скорость выздоровления пациента и возможные осложнения. И если уж так получилось, что определенные симптомы проявились, не стоит “откладывать в долгий ящик”. Нужно как можно быстрее записаться на консультацию к специалисту.
lechiserdce.ru
боли в груди справа | Что делать, если болит грудь справа?
Основные причины болей в груди справаТромбоэмболия легочной артерии.
Боль области грудной клетки при ТЭЛА наблюдается в 50-90 % случаев, возникает остро, по своей интенсивности и локализации (за грудиной или парастернально, может отдавать в грудь справа) может напоминать болевой вариант инфаркта миокарда. Очень частым симптомом при ТЭЛА является одышка, возникающая также внезапно. Характерны резкая слабость, при массивной ТЭЛА возможна потеря сознания. У части больных наблюдается кровохарканье.
Течение ТЭЛА зависит от величины тромба и уровня поражения легочных артерий. При поражении основного ствола имеют место внезапные выраженные одышка и цианоз, очень сильная боль за грудиной, потеря сознания, снижение АД. Возможен летальный исход в течение нескольких минут. При ТЭЛА крупных ветвей характерны интенсивная, плохо купирующаяся боль в груди справа, внезапная резкая одышка и интенсивный цианоз верхней половины туловища, нарушения ритма по типу наджелудочковой тахикардии, рефлекторное снижение АД. В случае поражения мелких ветвей легочной артерии появляются или нарастают одышка, умеренный цианоз, умеренная боль в груди справа, связанная с актом дыхания, кашель, который может сопровождаться кровохарканьем, возможны влажные хрипы и шум трения плевры при аускультации.
Расслаивающая аневризма аорты.
Расслаивающая аневризма грудного отдела аорты чаще возникает на фоне длительно протекающей артериальной гипертензии, выраженного атеросклероза аорты, сифилитического поражения аорты, синдроме Марфана, а также тяжелых травмах грудной клетки. Выделяют проксимальное и дистальное расслаивание аневризмы. Надрыв интимы при проксимальном расслаивании аорты происходит чаще всего на 2,5 см от аортального кольца. Распространение в проксимальном направлении ведет к гемоперикарду, отрыву аортального клапана, тяжелой аортальной недостаточности, окклюзии коронарных артерий (чаще — правой). При дистальном расслаивании надрыв интимы чаще всего происходит сразу после отхождения левой подключичной артерии. Распространение расслаивания в проксимальном направлении нехарактерно, гемоперикарда и аортальной недостаточности обычно не бывает.
Боль, как правило, интенсивная, рефрактерная к нитратам и не связана с физической нагрузкой. Характерна локализация в области грудины, возможна иррадиация в шею, нижнюю челюсть, в обе половины грудной клетки. Болевой синдром очень схож с таковым при инфаркте миокарда и тяжелом приступе стенокардии. Боль может длиться от часов до нескольких суток. Объективно отмечаются расширение границ сосудистого пучка, сердечной тупости, выраженная глухость тонов сердца; возможны цианоз лица, набухание яремных вен. Прогноз чаще всего неблагоприятный.
Заболевания органов дыхания.
Болевой синдром при заболеваниях легких:
1. Возникновение или усиление боли при глубоком дыхании или кашле.
2. Острые кратковременные болевые ощущения, обычно ограниченные, без тенденции к иррадиации.
3. Наличие прочих легочных симптомов (кашель, отделение мокроты, одышка или диспноэ различного рода).
4. Острое или хроническое легочное заболевание в анамнезе, шум трения плевры, сухие или влажные хрипы, перкуторные данные, свидетельствующие об эмфиземе, полостных образованиях или уплотнении легочной ткани.
Следует отметить, что болевой синдром при заболеваниях легких хотя и часто встречается, однако обычно не является ведущим клиническим синдромом. Более специфичны кашель, выделение мокроты, одышка, кровохарканье, цианоз, повышение температуры тела, признаки интоксикации.
Спонтанный пневмоторакс представляет собой скопление воздуха в плевральной полости, не связанное с травматическим повреждением грудной клетки или лечебным воздействием. Может развиваться при заболеваниях, протекающих с деструкцией легочной ткани (туберкулез, абсцесс, бронхоэктазы, опухоль, буллезная эмфизема, эхинококковая киста). Иногда возможен пневмоторакс у практически здоровых лиц.
Клинически заболевание характеризуется внезапной острой болью в груди справа. Как правило, возникают одышка, частое поверхностное дыхание, возбуждение, потливость. Одышка инспираторная.
Плеврит протекает с болью различной локализации. При поражении париетальной плевры боль, как правило, локализуется в нижних и боковых отделах грудной клетки. Отмечается ее усиление при глубоком вдохе и кашле. Боль в лопаточной и плечевой областях может быть обусловлена поражением пристеночной плевры верхних долей легких. При апикальном плеврите возможна боль в руке за счет раздражения плечевого сплетения. Боль в животе, иногда рвота и боль при глотании наблюдаются при диафрагмальном сухом плеврите.
При крупозной пневмонии боль в груди справа чаще колющая, усиливающаяся при глубоком вдохе и кашле, в связи с чем больные стараются его подавлять. Возможна иррадиация боли в брюшную полость. Боль при крупозной пневмонии отмечается в 96% случаев, при очаговой — в 88%. При хронических воспалительных заболеваниях легких, пневмокониозах, туберкулезе характерна длительная ноющая, давящая боль. При абсцессе легкого боль интенсивная, отмечается ее усиление при надавливании на ребро или межреберье при расположении абсцесса близко к кортикальному слою легкого. Кроме того, боль усиливается перед прорывом абсцесса в бронх.
Боль часто сопровождает опухолевое поражение легких — от 50 до 88 % случаев. Боль в груди справа довольно разная: тупая, ноющая, давящая, жгучая, сверлящая. Возможна ее иррадиация в плечо, шею, живот, голову, усиление при кашле, глубоком дыхании. Локализуется она чаще на пораженной стороне, однако возможна иррадиация в здоровую сторону или опоясывающая. Боль, как правило, постоянная, приступообразность нехарактерна.
Эмфизема средостения. Острая интенсивная боль за грудиной, часто сопровождается отчетливой крепитацией.
Заболевания органов брюшной полости.
Болевой синдром характерен для многих болезней органов брюшной полости. При эзофагите отмечается постоянное жжение за грудиной, боль по ходу пищевода, усиливающаяся при глотании, связанная с приемом холодной или горячей, твердой пищи. Диагностика основана на типичном болевом синдроме, признаках дисфагии. Рентгенологическое исследование выявляет нарушение моторики, неровность контуров пищевода, наличие депо бария при эрозиях, фиброэзофагоскопия — гиперемию слизистой оболочки и эрозии.
При ахалазии кардии (кардиоспазм, идиопатическое расширение пищевода) боль локализуется за грудиной, четко связана с дисфагией и регургитацией пищи. Болевой эпизод может провоцироваться приемом пищи. Кроме клинических проявлений в диагностике важно рентгенологическое исследование, при котором наблюдаются задержка бариевой взвеси, значительное расширение пищевода и веретенообразное сужение его в дистальном отделе.
Боль при грыже пищеводного отверстия диафрагмы чаще всего локализуется в нижней части грудины. Характерно ее появление или усиление после еды, в горизонтальном положении, уменьшается боль при быстрой перемене положения тела. Диагностируется заболевание на основании рентгенологического и эндоскопического исследований.
Боль в груди справа, связанная с неврологическими заболеваниями.
Болевой синдром в области грудной клетки обусловливается различными неврологическими заболеваниями. В первую очередь, это болезни позвоночника, передней грудной стенки и мышц плечевого пояса (остеохондроз позвоночника и различные мышечно-фасциальные синдромы), кроме того, различают кардиалгию в структуре психовегетативного синдрома.
Характеристика у различных болевых синдромов при заболеваниях позвоночника и мышц:
Синдром мышечно-фасциальной или реберно-позвоночной боли (не висцеральной):
1. Довольно постоянная локализация боли.
2. Безусловная связь боли с напряжением соответствующих мышечных групп и положением туловища.
3. Малая интенсивность болевых ощущений, отсутствие сопутствующих общих симптомов при хроническом течении или четкая обусловленность начала при острой травме.
4. Четкие данные пальпации, позволяющие идентифицировать патологию: местная болезненность (ограниченная) при пальпации соответствующих мышечных групп, мышечный гипертонус, наличие триггерных зон.
5. Уменьшение или исчезновение боли при различных местных воздействиях (горчичники, перцовый пластырь, электро- или акупунктура, массаж или электрофизиопроцедуры, инфильтрация триггерных зон новокаином или гидрокортизоном).
Синдром радикулярной боли (в т.ч. межреберной невралгии):
1. Острое начало болезни или четкое обострение при хроническом течении.
2. Преимущественная локализация боли в зоне соответствующего нервного корешка.
3. Отчетливая связь с движениями позвоночника (при радикулярной боли) или туловища (при невралгии).
4. Неврологическая симптоматика шейного или грудного радикулита.
5. Резкая местная болезненность в местах выхода межреберных нервов.
Остеохондроз позвоночника.
Это дегенеративно-дистрофическое поражение межпозвонкового диска, при котором процесс, начинаясь чаще в пульпозном ядре, прогрессивно распространяется на все элементы диска с последующим вовлечением всего сегмента (тел смежных позвонков, межпозвонковых суставов, связочного аппарата). Дегенеративные изменения позвоночника приводят к вторичному поражению нервных корешков, что вызывает боль в грудной клетке. Механизм боли связан со сдавлением корешка смещенным межпозвонковым диском с симптоматикой шейно-грудного радикулита, воспалительными изменениями нервных корешков, раздражением пограничной симпатической цепочки, сопровождающемся наряду с болью вегетативными нарушениями.
Характер болевого синдрома при остеохондрозе шейного отдела позвоночника может быть различен и зависит от локализации поражения, степени сдавления корешков. Корешковая боль может быть режущей, острой, стреляющей. Она усиливается при натуживании, кашле, наклонах и поворотах головы. При поражении корешка С6 беспокоит боль в руке, распространяющаяся от надплечья по наружной поверхности плеча и предплечья к I-II пальцам, гиперестезия в этих зонах, гипотрофия и снижение рефлексов с двуглавой мышцы плеча. При сдавлении корешка С7 боль распространяется по наружной и задней поверхности плеча и предплечья к III пальцу. Распространение боли по внутренней поверхности плеча и предплечья к IV-V пальцам характерно для поражения корешка С8. При остеохондрозе грудного отдела позвоночника боль, как правило, сначала локализуется в области позвоночника и лишь потом развиваются симптомы грудного радикулита. Болевой синдром связан с движением, провоцируется поворотом туловища.
Мышечно-фасциальный синдром встречается в 7-35 % случаев. Его возникновение провоцируется травмой мягких тканей с кровоизлиянием и серозно-фиброзными экстравазатами, патологической импульсацией при висцеральных поражениях, вертеброгенными факторами. В результате воздействия нескольких этиологических факторов развивается мышечно-тоническая реакция в виде гипертонуса пораженных мышц. Боль обусловлена мышечным спазмом и нарушением микроциркуляции в мышце. Характерно появление или усиление боли при сокращении мышечных групп, движении рук и туловища. Интенсивность болевого синдрома может варьировать от ощущения дискомфорта до сильнейшей боли.
Синдром передней грудной стенки наблюдается у больных после перенесенного инфаркта миокарда, а также при некоронарогенном поражении сердца. Возможно, он связан с потоком патологических импульсов из сердца по сегментам вегетативной цепочки, приводящим к дистрофическим изменениям в соответствующих образованиях. В ряде случаев синдром может быть обусловлен травматическим миозитом. При пальпации выявляются разлитая болезненность передней грудной стенки, триггерные точки на уровне 2-5-го грудино-реберного сочленения. При плечелопаточном периартрите боль связана с движениями в плечевом суставе, отмечаются трофические изменения кисти. Лопаточно-реберный синдром характеризуется болью в области лопатки с последующим распространением на надплечье и шею, боковую и переднюю поверхность грудной клетки. При межлопаточном болевом синдроме боль локализуется в межлопаточной области, ее возникновению способствует статичеекая и динамическая перегрузка. Синдром малой грудной мышцы характеризуется болью в области III-V ребра по грудиноключичной линии с возможной иррадиацией в плечо.
При синдроме Титце отмечается резкая боль в месте соединения грудины с хряшами II-IV ребра. Генез синдрома возможно связан с асептическим воспалением реберных хрящей. Ксифоидия проявляется резкой болью в нижней части грудины, усиливающейся при давлении на мечевидный отросток. При манубриостернальном синдроме выявляется резкая боль над верхней частью грудины или латеральнее. Скаленус-синдром обусловлен сдавлением нервно-сосудистого пучка верхней конечности между передней и средней лестничными мышцами, а также нормальным I или дополнительным ребром. При этом боль в области передней грудной клетки сочетается с болью в шее, плечевых суставах. Одновременно могут наблюдаться вегетативные нарушения в виде озноба и бледности кожных покровов.
Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
www.eurolab.ua
возможные причины 🚩 боль в груди справа отдаёт в руку 🚩 Заболевания
Наиболее частыми причинами боли в груди являются заболевания дыхательной системы.
Пневмония – воспаление легких, возникающее в качестве осложнений инфекционных заболеваний верхних дыхательных путей либо самостоятельно. Различают одностороннюю и двустороннюю пневмонию. Острый воспалительный процесс в легких сопровождается резким повышением температуры тела, болью в области грудной клетки, усиливающейся при сильном вдохе и кашле. Боль справа при пневмонии явно указывает на локализацию очага воспаления в правом легком.
Плеврит – воспаление серозной оболочки легких – плевры. Разделяют сухой и экссудативный плевриты. Первый сопровождается колющими болями в области груди, усиливающимися при резких движениях, чихании, кашле, второй – тупой ноющей болью, сухим кашлем, одышкой. Плеврит чаще всего поражает одно легкое. При обширном воспалении плевры болезненные ощущения распространяются на всю грудную клетку, при очаговом воспалительном процессе локализуются с правой или левой ее стороны.
Онкологические заболевания легких чаще других патологий становятся причиной длительных различных по интенсивности болей в области груди. Эти боли носят, как правило, периодический характер, могут быть локальными и опоясывающими. В зависимости от расположения первоначальной опухоли боль при раке легких локализуется с одной стороны грудной клетки, охватывает всю область груди, отдает в живот, шею, позвоночник, верхние конечности.
Сильные боли в груди при онкологических заболеваниях легких свидетельствуют о далеко зашедшем процессе развития опухоли и появлении метастазов в других органах.
Инфекции верхних дыхательных путей – грипп, ОРВИ, тонзиллит, бронхит. Простудные заболевания – наиболее частая причина появления данного симптома. Особенно воспаление бронхов сопровождается ярко выраженными болями, охватывающими всю грудь либо одну из ее сторон. Боль при бронхите имеет тенденцию усиливаться при глубоком вдохе-выдохе и в момент кашля.
Межреберная невралгия – состояние, обусловленное защемлением или сдавливанием корешков межреберных нервов. Заболевание сопровождается стреляющей и колющей болью на разных участках груди. Иногда этот симптом настолько силен, что препятствует процессу дыхания, сковывает движения тела.
Реже боль в груди с правой стороны возникает при остеохондрозе грудного отдела позвоночника, холецистите, панкреатите, инфаркте миокарда, гепатите.
Интенсивная ноющая боль в груди справа часто появляется после активного занятия спортом. В данном случае этот симптом возникает в связи с перенапряжением или растяжением грудных мышц.
В редких случаях данный признак бывает обусловлен эмоциональным перенапряжением, нахождением в состоянии длительного стресса. При сильном стрессе мышцы груди сжимаются, провоцируя возникновение характерного болевого симптома, усиливающегося при надавливании и физических нагрузках на организм. Боль при этом колющая, приступообразная.
Недавно перенесенная травма груди, сопровождающаяся смещением или переломом ребер, способствует возникновению постоянных, усиливающихся при вдохе и в состоянии физической активности организма болей. Травмы верхних отделов позвоночника также могут быть причиной различной по интенсивности боли, возникающей справа или слева в груди, в зависимости от конкретного места повреждения.
www.kakprosto.ru
Что означает боль в грудной клетке справа? :: SYL.ru
В современной жизни человек настолько погружен в повседневную суету, что у него зачастую не остается времени на самого себя. Если у нас что-то ноет или колет, мы, как правило, не обращаем на это внимания, пока не появляются серьезные проблемы со здоровьем. Некоторые люди даже игнорируют боль в районе сердца, хотя это может быть сигналом, посылаемым нам организмом. Боль в грудной клетке справа — это причина, по которой обязательно надо обратиться к врачу.
 Причины боли в груди
Причины боли в груди
Следует заметить, что боль в грудной клетке справа — симптом, а не заболевание. А вот причин этому может быть немало:
- Например, такие боли могут сигнализировать о сердечно-сосудистых заболеваниях. Боль в грудной клетке справа может появиться при стенокардии, когда сердечная мышца испытывает нехватку кислорода. При этом могут наблюдаться и другие признаки этого заболевания – изжога, тошнота, сильное потоотделение и слабость.
- Подобные боли могут возникнуть и при таком заболевании как перикардит. Это воспаление в сердечной оболочке, причиной которого может быть вирусная заболевание или инфекция.
- Боль в груди с правой стороны может быть следствием болезней, связанных с дыхательной системой. Тромбоэмболия артерии легкого — одна из них. При этом болезненные ощущения могут быть и слабыми, и сильными, все зависит от размера тромба и от характера повреждений легочной артерии.
- Пневмония – заболевание, возникающее в результате действия болезнетворных бактерий и вирусов — также может спровоцировать боль в грудной клетке справа, которая сопровождается повышением температуры, ознобом и удушливым кашлем.
- Люди, чья деятельность связана с каждодневными физическими нагрузками, могут отметить, что появилась ноющая боль в грудной клетке. Связано это с тем, что когда человек поднимает тяжести, происходит напряжение и растяжение мышц груди. По истечении некоторого времени эти неприятные ощущения должны постепенно пропасть.
Когда следует обращаться в скорую помощь?
В некоторых случаях боль в грудной клетке с правой стороны может быть очень опасна и даже послужить причиной летального исхода. Поэтому при возникновении перечисленных симптомов следует незамедлительно вызывать врача. Вот эти симптомы: сильная боль в груди, которая сопровождается кашлем с кровью; жгучая боль в грудной клетке, перетекающая на спину, челюсть и шею. Если после физических нагрузок появилась невыносимая боль в грудной клетке справа, то в таком случае также следует сразу вызывать медиков.
 Ну и, пожалуй, самый серьезный симптом, при котором необходимо срочно обращаться за медицинской помощью, это боль в груди и следующая за ней потеря сознания.
Ну и, пожалуй, самый серьезный симптом, при котором необходимо срочно обращаться за медицинской помощью, это боль в груди и следующая за ней потеря сознания.Как предупредить боль?
Чтобы укрепить свое здоровье, следует чаще находиться на свежем воздухе, больше пешком ходить, ежедневно делать зарядку. При занятиях спортом нагрузку следует увеличивать постепенно, постоянно следить за питанием. Для профилактики следует также два раза в год проходить медосмотр, а если терзают какие-то сомнения, то не стоит ждать следующего обследования и сразу обратиться за консультацией. Конечно, это далеко не полный список заболеваний, при которых появляется боль в груди, кроме того, бывают случаи, когда эти неприятные ощущения не несут опасности, например при изжоге. В любом случае если у вас появилась боль подобного характера, даже если вы уверены, что она вскоре исчезнет, нужно обращаться к врачу. Следите за своим здоровьем и прислушивайтесь к себе.
www.syl.ru
