Ишемическая оптическая нейропатия – Оптическая нейропатия
Ишемическая нейропатия: причины, симптомы, диагностика
Поскольку нейропатия – это понятие общее, и локализоваться болезнь может на разных участках организма, в зависимости от зоны поражения симптомы заболевания могут несколько изменяться. Первыми признаками ишемической нейропатии, появляющимися в большинстве случаев заболевания, считаются парестезии (ощущение онемения, покалывания, ползания насекомых), боли различной интенсивности (в начале болезни чаще всего тупые и невыраженные), нарушение чувствительности пораженного участка, снижение подвижности мышц (двигательные расстройства).
Парестезии можно наблюдать при сдавливании нерва из-за неудобной позы. Если же болезнь вызвана воспалительными или дистрофическими изменениями, то симптом появляется преимущественно ночью на фоне застоя венозной крови. При компрессии нерва колена нижних или локтя верхних конечностей этот симптом наблюдается не только в месте сдавливания нервных структур, но и нижней части конечности (предплечье и кисть, голень и стопа).
Боли могут иметь различный характер и интенсивность, часто возникают без видимой на то причины. Они распространяются на зону иннервации пораженного нерва и усиливаются при надавливании на место прохождения нерва, сгибании конечностей, повышенной нагрузке, активных движениях.
Нарушения чувствительности могут проявляться в виде ее снижения или повышения, что случается намного реже. В некоторых случаях острой компрессионно-ишемической нейропатии сначала отмечается снижение чувствительности конечности, а затем ее значительное увеличение, так что даже легкое прикосновение вызывает неприятное ощущение (по телу проходит дрожь).
Иногда может повышаться или понижаться порог чувствительности тканей. При острой компрессии нерва этот симптом может появиться в самом начале болезни. При ишемической нейропатии нарушение чувствительности наблюдается уже на более поздних стадиях болезни.
Нарушение двигательной способности органов, за иннервацию которых отвечает пораженный нерв, не просто является одним из симптомов болезни. Он может выступать в качестве фактора, усугубляющего ишемию тканей. Сначала подвижность мышц и суставов человек сам ограничивает из-за возникающих при этом болей. Но впоследствии гиподинамия, точнее отсутствия регулярной тренировки мышц, которая осуществляется даже во время выполнения будничных дел и привычных движений, о которых мы порой и не задумываемся, приводит к дополнительным дегенеративным изменениям (атрофии нервов и мышц).
Еще одним частым симптомом нейропатии является отек тканей в зоне поражения, который также усугубляет ситуацию, способствуя еще большему сдавливанию (компрессии) нерва. Таким образом, ишемическая нейропатия может легко перейти в компрессионно-ишемическую, что чаще всего и наблюдается.
Как мы уже говорили, симптоматика заболевания имеет зависимость от локализации пораженного нерва. Например, ишемическая оптическая нейропатия, при которой наблюдается поражение зрительного нерва. Имеет свои специфические симптомы:
- резкое снижение зрения, которое в большинстве случаев наблюдается после пробуждения, но его могут спровоцировать также физические нагрузки, горячая ванна, баня или сауна,
- изменение цветовосприятия,
- эпизоды затуманивания зрения накануне резких изменений,
- интенсивные боли в голове,
- ощущение дискомфорта и тупой боли внутри глаза, как бы за ним.
Последние 3 симптома наблюдаются не во всех случаях. Боли могут не появляться вообще или быть очень слабыми.
Поражение зрительного нерва больше всего бьет по периферическому зрению. Поле зрение может либо концентрически сужаться, либо из него выпадают отдельные области в нижней, височной и носовой области, иногда наблюдаются отдельные дефекты, называемые скотомами.
Могут также возникать боли в мышцах, пульсирующая боль в висках. Иногда человек ощущает боль во время расчесывания волос. В тех местах, где проходит височная артерия боль ощущается особенно сильно, особенно при пальпации. Такие симптомы указывают не только на развитие нейропатии, но и на ее причину – артериит (воспаление стенок сосудов).
Ишемическая нейропатия нижних конечностей может проявляться не только болями, парестезиями и нарушением подвижности суставов. У человека изменяется походка, он неправильно ставит стопу, пошатывается при ходьбе, при усилении боли и в связи с прогрессирующей слабостью мышц может даже терять равновесие. Стопа может и иметь повышенную температуру, пальцы ног выгибаются в виде когтей, на коже ног появляются труднозаживающие язвы, ногти становятся ломкими и т.д.
При ишемии нервов поясничной и паховой области, а также при поражении нижних конечностей может наблюдаться снижение сексуальной активности, частые эпизоды мочеиспускания, вынужденная поза с наклоном вперед, болезненность в области полового члена, мошонки и яичек у мужчин.
Ишемия лицевого нерва – еще более неприятное зрелище. У больных наблюдается парез мимической мускулатуры (на лице появляется странная гримаса, глаза могут быть полуприкрыты, рот приоткрыт с одной или обеих сторон и т.д.). В зависимости от того, какая часть нерва повреждена, могут появляться слезотечение, сухость глаз, слюнотечение, нарушения вкуса, нарушение мимики, появление вынужденных движений лица.
[39], [40], [41], [42], [43], [44]
ilive.com.ua
Ишемическая оптическая нейропатия | Компетентно о здоровье на iLive
Передняя ишемическая оптическая нейропатия, не связанная с артериитом
Патогенез
Передняя ишемическая оптическая нейропатия, несвязанная с артериитом, — парциальный или тотальный инфаркт диска зрительного нерва, вызванный окклюзией коротких задних цилиарных артерий. Обычно встречается у пациентов в возрасте 45-65 лет с плотной структурой диска зрительного нерва, когда физиологическая экскавация очень мала или отсутствует. Предрасполагающие системные состояния включают гипертензию, сахарный диабет, гиперхолестеринемию, коллагеново-сосудистые болезни, антифосфолипидный синдром, внезапную гипотензию и хирургическое лечение катаракты.
Симптомы
Проявляется внезапной, безболезненной, монокулярной потерей зрения без продромальных зрительных расстройств. Снижение зрения часто обнаруживают при пробуждении, что говорит о важной роли ночной гипотензии.
- острота зрения у 30% пациентов нормальная или немного снижена. У остальных — снижение от умеренного до значительного;
- дефекты поля зрения обычно нижние альтитудинальные, также встречаются центральные, парацентральные, квадрантные и аркуатные;
- дисхроматопсия пропорциональна уровню зрительных нарушений в противоположность оптическому невриту, при котором цветовое зрение может быть сильно нарушено, даже когда острота зрения довольно хорошая;
- диск бледный, с диффузным или секторальным отеком, может быть окружен несколькими штриховидными кровоизлияниями. Отек постепенно разрешается, но бледность остается.
ФАГ во время острой стадии выявляет локальную гиперфлуоресценцию диска, которая становится более интенсивной и в конечном итоге вовлекает весь диск. С началом атрофии зрительного нерва ФАГ выявляет неравномерное хориоидальное заполнение в артериальную фазу; в поздних стадиях гиперфлуоресценция диска усиливается.
Специальные исследования включают серологические исследования, определение лииидного профиля и уровня глюкозы крови натощак. Очень важно также исключение скрытого гигантоклеточного артериита и других аутоиммунных заболеваний.
Прогноз
Точно определенной терапии нет; проводят лечение предрасполагающих к возникновению передней ишемической оптической нейропатии, несвязанная с артериитом системных заболеваний и советуют отказаться от курения. У большинства пациентов зрение в последующем не снижается, однако у некоторых снижение зрения продолжается в течение 6 нед. У 30-50% больных через несколько месяцев или лет поражается парный глаз, но вероятность этого снижается при приеме аспирина. При поражении второго глаза — атрофия зрительного нерва одного глаза и отек диска другого — возникает «псевдосиндром Foster-Kennedy».
NB: Передняя ишемическая нейропатия не рецидивирует в одном и том же глазу.
[1], [2], [3], [4], [5], [6]
Передняя ишемическая оптическая нейропатия, связанная с артериитом
Гигантоклеточный артериит является неотложным состоянием, т.к. предупреждение слепоты определяется быстротой диагностики и лечения. Заболевание обычно развивается после 65 лет, поражает артерии среднего и большого калибра (особенно поверхностную височную, глазную, задние цилиарные и проксимальную часть позвоночной). Тяжесть и протяженность поражения зависит от количества эластической ткани в средней и адвентициальной оболочке артерии. Интракраниальные артерии, в которых эластической ткани мало, обычно сохранны. Существуют 4 наиболее важных диагностических критерия ГКЛ: боль в жевательных мышцах при жевании, шейные 6оли, уровень С-реактивного белка >2,45 мг/дл и СОЭ >47 мм/ч. Глазные осложнения гигантоклеточного артериита:
Передняя ишемическая оптическая нейропатия, связанная с артериитом — наиболее частый случай. Встречается у 30-50% нелеченых пациентов, в 1/3 случаев — поражение двухстороннее.
[7], [8], [9], [10], [11]
ilive.com.ua
симпотмы, виды, причины, методы диагностики.
Зрительный нерв содержит аксоны нервных клеток, которые образуют сетчатку, покидают глаз сквозь диск зрительного нерва, и следуют к зрительной коре, где входящие сигналы от глаз перерабатывается в изображение. Всего существует 1,2 миллиона волокон зрительного нерва, которые выходят из ганглионарных клеток внутренней сетчатки. Оптическая нейропатия — повреждение зрительного нерва по какой-либо причине. Повреждение и гибель этих нервных клеток, или нейронов, приводит к характерных особенностям оптической нейропатии. Основным симптомом является потеря цветового зрения. При медицинское обследовании зрительного нерва, оптическая нейропатия может быть визуализирована с помощью офтальмоскопа. Бледный диск характерен для давней оптической невропатии. Во многих случаях только один глаз влияет и пациенты могут не знать о потере цветового зрения, пока врач не попросит их закрыть здоровый глаз.
Оптическую нейропатию часто называют атрофией зрительного нерва, чтобы описать потерю некоторых или большинства из волокон зрительного нерва. В медицине «атрофия» обычно означает «сморщенная, но способная к отрастанию», поэтому использование термина «атрофия зрительного нерва» в качестве патологического несколько вводит в заблуждение, и вместо этого следует использовать термин «оптическая нейропатия».
Короче говоря, атрофия зрительного нерва является конечным результатом какого-либо заболевания, которое повреждает нервные клетки в любом месте между ганглиозными клетками сетчатки и латеральным коленчатым телом (передняя часть зрительной системы).
Ишемическая оптическая нейропатия
Ишемическая оптическая невропатия — недостаточное поступление крови (ишемия) к зрительному нерву. Передняя часть зрительного нерва получает питание от короткой артерии задних цилиарных артерий сосудистой оболочки глаза, в то время как ретробульбарный зрительный нерв питается из внутриорбитальных пиальных сплетений, которые выходят из глазной артерии, внутренней сонной артерии, передней мозговой артерии и передней коммуникационной артерии. Ишемическая оптическая нейропатия классифицируются на основе местоположения повреждений и причины снижения кровотока, если они известны.
- Передняя ишемическая нейропатия зрительного нерва (AION) включает в себя заболевания, которые влияют на головку зрительного нерва и вызывают отёк диска зрительного нерва. Эти заболевания часто приводят к внезапной и быстрой потере зрения в одном глазу. Воспалительные заболевания кровеносных сосудов, как гигантский артериит, узелковый полиартериит, синдром Churg-Strauss, гранулематоз Вегенера, ревматоидный артрит может вызвать артериальную AIONs (AAION). Подавляющее большинство AIONs являются неартериальными AIONs (NAION). Наиболее распространенная острая оптическая нейропатия наблюдается у больных старше 50 лет, NAION имеет годовую заболеваемость 2.3-10.2 / 100000. NAION представляет собой безболезненную потерю зрения, часто при пробуждении, что происходит в течение времени от нескольких часов до нескольких дней. Большинство пациентов теряют нижнюю половину поля зрения (теряются низкие объекты), хотя потери высоких объектов также является обычным явлением. Патофизиология NAION неизвестна, но она связана с плохой циркуляцией в головке зрительного нерва. NAION часто ассоциируется с сахарным диабетом, повышенным внутриглазным давлением (острой глаукомой, хирургией глаза), высоким уровнем холестерина, состоянием гиперкоагуляции, падением артериального давления (кровотечение, остановка сердца, периоперационные, особенно сердечные и позвоночные процедуры), и апноэ сна. Редко, амиодарон, интерферон-альфа, и эректильные дисфункции препаратов, связаны с этой болезнью.
- Задняя ишемическая оптическая нейропатия является синдромом внезапной потери зрения с оптической нейропатией без первоначального отёка диска с последующим развитием атрофии зрительного нерва. Это может произойти у пациентов, которые предрасположены к AAION и NAION, как описано выше, а также тех, у кого была хирургия сердца и позвоночника или серьезные эпизоды гипотонии.
- Радиационная оптическая нейропатия (RON) также считается из-за ишемии зрительного нерва, которая происходит в период от 3 месяцев до 8 лет и более после лучевой терапии мозга и орбиты. Это происходит чаще всего спустя около 1,5 лет после лечения и приводит к необратимой и тяжёлой потери зрения, которая также может быть связана с повреждением сетчатки (лучевая ретинопатия). Считается, что это может быть из-за повреждения при разделении глиальных и сосудистых эндотелиальных клеток. RON может представлять собой временную потерю зрения с последующей острой безболезненной потерей зрения через несколько недель в одном или обоих глазах. Риск RON значительно увеличивается при дозах облучения свыше 50 Gy.
- Существует также некоторые свидетельства того, что лечение интерфероном (пегилированного интерфероном с рибавирином) вируса гепатита C может привести к оптической невропатии.
Неврит зрительного нерва
Неврит это воспаление глазного нерва, которое связано с отёком и разрушением миелиновой оболочки, покрывающей зрительный нерв. Чаще всего им затронуты молодые люди, как правило, женщины. Симптомы неврита зрительного нерва в пораженном глазе включают боль при движении глаз, внезапную потерю зрения и снижение цветового зрения (особенно красного). Неврит зрительного нерва, в сочетании с наличием нескольких демиелинизированных повреждений белого вещества головного мозга на МРТ, вынуждает подозревать рассеянный склероз .
В некоторых случаях клинические курсы возможны для неврита зрительного нерва. Эти случаи могут быть классифицированы как: одиночный изолированной неврит зрительного нерва (SION), рецидивирующий изолированный неврит зрительного нерва (RION), хроническая рецидивирующая воспалительная оптическая нейропатия (CRION), оптиконевромиелитический (NMO) беспорядок спектра, рассеянный склероз, связанный с невритом зрительного нерва (MSON) и неклассифицированные формы неврита зрительного нерва (UCON).
Медицинское обследование зрительного нерва с офтальмоскопом может выявить опухание зрительного нерва, но он может также выглядеть нормальным. Наличие дефекта афферентности зрачка, снижение цветового зрения и потеря части поля зрения (часто центральной), указывает на неврит зрительного нерва. Восстановление зрительной функции ожидается в течение 10 недель. Тем не менее, атаки могут привести к постоянной потере аксонов и истончению слоя нервных волокон сетчатки.
Сжатие зрительного нерва
Опухоли, инфекции и воспалительные процессы могут вызвать повреждения в орбите и, реже, зрительного канала. Эти повреждения могут сжимать зрительный нерв, результатом чего является отёк зрительного диска и прогрессирующая потеря зрения. Причастные орбитальные расстройства включают оптические глиомы, менингиомы, гемангиомы, лимфангиомы, дермоидные кисты, карцинома, лимфома, множественная миелома, воспалительный орбитальный псевдотумор и офтальмопатию щитовидной железы. У пациентов часто выпученные глаза (Экзофтальм) с небольшим дефицитом цвета и почти нормальным зрением с опухшим диском.
Инфильтративная оптическая нейропатия
Проникновение в зрительный нерв возможно с помощью различных процессов, в том числе опухолей, воспалений и инфекций. Опухоли, которые могут проникнуть в зрительный нерв могут быть первичными (оптические глиомы, капиллярные гемангиомы, кавернозные и гемангиомы) или вторичными (метастатические карциномы, карцинома носоглотки, лимфома, лейкоз и т. д.). Наиболее распространенным воспалительным заболеванием, которое проникает в зрительный нерв, является саркоидоз. Условно-патогенные грибы, вирусы и бактерии могут также проникнуть в зрительный нерв. Зрительный нерв может быть расширен, если проникновение происходит в проксимальной части нерва. Вид нерва при рассмотрении зависит от пораженной части нерва.
Травматическая оптическая нейропатия
Зрительный нерв может быть поврежден при воздействии прямой или косвенной травмы. Прямая травма зрительного нерва вызывается травмой головы или орбиты, которую пересекают обычные плоские ткани, и нарушает анатомию и функцию зрительного нерва; например, пуля или щипцы физически повреждают зрительный нерв. Косвенные повреждения, как тупая травма лба во время дорожно-транспортного происшествия, передает усилие зрительному нерву, не нарушая слоев ткани. Этот тип силы передает зрительному нерву избыточную энергию в момент удара. Наиболее частой локализацией повреждения зрительного нерва является интраканалисулярная часть нерва. Травмы от резкого торможения транспортного средства или велосипедных аварий приходится от 17 до 63 процентов всех случаев. Падение также обычное дело, и оптическая нейропатия чаще всего происходит, когда есть потеря сознания, связанного с мульти-системными и серьезной черепно-мозговой травмами. У менее трёх процентов пациентов с орбитальными кровоизлияниями после инъекций за глазом (ретробульбарное блокада) может привести к травме зрительного нерва, но это легко управляемо, если это не связано с прямым повреждением зрительного нерва и выявлено достаточно рано. Роль высоких доз стероидов и орбитальной декомпрессии в лечении этих пациентов является спорной, и, если вводить, то это должно быть сделано в самое ближайшее время после травмы с минимальными последствиями. У пациентов с орбитальным переломом, рвотой или насморком это может форсировать воздух в орбиту и, возможно, подвергнуть риску целостность зрительного нерва.
Митохондриальная оптическая нейропатия
Митохондрии играют центральную роль в поддержании жизненного цикла ганглиозных клеток сетчатки из-за их высокой энергетической зависимости. Митохондрии сделаны в центральной сомате ганглиозных клеток сетчатки, транспортируются вниз аксонами, и распространяются, где они необходимы. Генетические мутации в митохондриальной ДНК, витамины истощения, злоупотребление алкоголем и табаком, а также использование некоторых лекарств может вызвать расстройства в эффективном транспорте митохондрий, которые могут вызвать первичную или вторичную оптической нейропатию.
Пищевые оптические нейропатии
Присутствие у пациента пищевых нейропатий зрительного нерва могут быть очевидным свидетельством недостаточного питания (потери веса и истощения). Месяцы истощения, как правило, необходимы чтобы исчерпать большинство питательных веществ. Голодающие пациенты часто страдают от многих недостатков витаминов и питательных веществ и имеют низкие уровни белка в сыворотке крови. Тем не менее, невропатию зрительного нерва связанную с злокачественной анемией и дефицитом витамина B12, можно даже увидеть у хорошо питающихся особей. Шунтирование желудка может также вызвать дефицит витамина B12 от плохого всасывания.
Пациенты, которые страдают от пищевой нейропатии зрительного нерва могут заметить, что цвета стали не такими яркими или светлыми, как прежде, и что красный цвет вымывается. Это обычно происходит в обоих глазах одновременно и не связано с какой-либо глазной болью. Они могут изначально заметить размытость или туман, за которым следует снижение зрения. В то время как потеря зрения может быть быстрой, прогрессирование до слепоты является необычным. У этих пациентов, как правило, слепые пятна в центре их поля видения с сохраненной периферического зрения. В большинстве случаев, зрачки продолжают обычно реагировать на свет.
Дефицит питательных веществ влияют на весь организм, так боль или потеря чувствительности в руках и ногах (периферийная нейропатия) часто наблюдается у больных с пищевыми оптическими невропатиями. Была эпидемия пищевой нейропатии зрительного нерва среди пострадавших союзных военнопленных японцев во время Второй мировой войны. После четырех месяцев лишения пищи, у военнопленных появилась потеря зрения в обоих глазах, которая появились внезапно. Кроме того, были боли в конечностях и потеря слуха. Существует эндемическая тропическая нейропатия в Нигерии, что может быть связано с дефицитом питательных веществ, но это не было доказано.
Токсические оптические нейропатии
Наиболее признанной причиной токсическй нейропатии зрительного нерва является опьянение метанолом. Это может быть опасным для жизни событием, которое, как правило, случайно происходит, когда жертва принимает метанол вместо этилового спирта. Слепота может произойти у выпившего всего лишь унцию метанола, но это может быть нейтрализовано путём одновременного питья этилового спирта. Пациент изначально получает тошноту и рвоту, а затем симптомы респираторного дистресс-синдрома, головную боль и потерю зрения через 18-48 часов после потребления. Без лечения, пациенты могут ослепнуть, и их зрачки будут расширены и перестанут реагировать на свет.
- Этиленгликоль, компонент автомобильного антифриза, является ядом, который токсичен для всего тела, включая зрительный нерв. Потребление его может быть смертельным, или после восстановления может сохраниться постоянный неврологический и офтальмологический дефицит. В то время как потеря зрения не очень распространена, повышенное внутричерепное давление может вызвать двустороннюю опухоль диска зрительного нерва от отёка головного мозга. Ключ к разгадке причин опьянения — наличие кристаллов оксалата в моче. Как при интоксикации метанолом, лечение — потребление этанола.
- Этамбутол, препарат часто используется для лечения туберкулеза, печально известен как причина токсический оптической невропатии. Пациенты с потерей зрения из-за токсичности этамбутола теряют зрение на оба глаза в равной степени. Это изначально представляет проблему с цветами (дихроматопсия) и может оставить визуальные дефициты в центре. Если потеря зрения происходит при использовании этамбутола, было бы лучше прекратить прием этого препарата под наблюдением врача. Зрение может медленно улучшаться после прекращения приёма этамбутола, но редко возвращается к исходному уровню.
- Амиодарон является антиаритмическим лекарством, обычно используются для исправления сердечных ритмов (мерцательная или вентрикулярная тахиаритмия). Большинство пациентов от этого лекарства получили отложения эпителия роговицы, но этот препарат, также спорно, связывают с NAION. Пациенты, принимающие амиодарон, с новыми визуальными симптомами, должны показаться офтальмологу.
- Табак, как представляется, наиболее часто через курение сигар и трубок, может привести к оптической нейропатии. На среднего возраста или пожилых мужчин, она часто оказывает влияние и представляет собой как безболезненное, медленно прогрессирующее, искажение цвета и потеря зрения обоих глаз. Механизм неясен, но это, как сообщается, чаще встречается у лиц, которые уже страдают от недоедания.
Наследственные оптические нейропатии
Унаследованные оптические нейропатии обычно проявляются как симметричная двусторонняя потеря центрального зрения. Повреждение зрительного нерва в большинстве унаследованных оптических нейропатий является постоянным и прогрессирующим.
- Наследственная оптическая нейропатия Лебера (LHON) является наиболее часто встречающейся митохондриальной болезнью, и это наследственная форма острой или почти острой потери зрения преимущественно поражает молодых мужчин. LHON обычно проявляется быстрой потерей зрения на один глаз с последующим привлечением второго глаза (обычно в течение нескольких месяцев). Острота зрения часто остается стабильной и низкой (около 20/200 и ниже) с остаточным дефектом центрального поля зрения. Пациенты с мутацией 14484/Nd6, скорее всего, имеют возможность восстановления зрения.
- Доминантная атрофия зрительного нерва является доминантным заболеванием, аутосомно вызванным дефектом в ядре гена OPA1. Медленно прогрессирующая оптическая нейропатия, доминирующая атрофия зрительного нерва, как правило, появляются в первой декаде жизни и симметричны. Обследование этих пациентов показывает потерю остроты зрения, временную бледность диска зрительного нерва, мерцательную скотому с периферической недостаточностью, и слабыми нарушениями цветового зрения.
- Синдром Бера является редким аутосомно-рецессивным заболеванием, характеризующимся ранним началом атрофии зрительного нерва, атаксией и спастичностью.
- Синдром Berk-Tabatznik — условие, показывающее признаки небольшого роста и наследственной оптической атрофии. Это условие крайне редко.
meddocs.info
Ишемическая нейропатия зрительного нерва : причины, симптомы, диагностика, лечение
Выделяют две формы ишемической нейропатии — переднюю и заднюю. Они могут проявляться в виде частичного (ограниченного) или полного (тотального) поражения.
[15], [16], [17], [18], [19]
Передняя ишемическая нейропатия
Острое нарушение кровообращения в интрабульбарном отделе зрительного нерва. Изменения, происходящие в головке зрительного нерва, выявляют при офтальмоскопии.
При тотальном поражении зрительного нерва зрение снижается до сотых и даже до слепоты, при частичном — сохраняется высоким, но отмечаются характерные клиновидные скотомы, причем вершина клина всегда обращена к точке фиксации взора. Клиновидные выпадения объясняются секторальным характером кровоснабжения зрительного нерва. Клиновидные дефекты, сливаясь, обусловливают квадрантное или половинчатое выпадение в поле зрения. Дефекты поля зрения чаще локализуются в его нижней половине. Зрение снижается в течение нескольких минут или часов. Обычно больные точно указывают день и час, когда резко снизилось зрение. Иногда могут отмечаться предвестники в виде головной боли или преходящей слепоты, но чаще заболевание развивается без предвестников. При офтальмоскопии виден бледный отечный диск зрительного нерва. Вторично изменяются сосуды сетчатки, прежде всего вены. Они широкие, темные, извитые. На диске и в парапапиллярной зоне могут быть кровоизлияния.
Продолжительность острого периода заболевания 4-5 нед. Затем отек постепенно уменьшается, кровоизлияния рассасываются и проявляется атрофия зрительного нерва разной степени выраженности. Дефекты поля зрения сохраняются, хотя могут значительно уменьшиться.
[20], [21], [22], [23], [24]
Задняя ишемическая нейропатия
Острые ишемические нарушения развиваются по ходу зрительного нерва за глазным яблоком — в интраорбитальном отделе. Это задние проявления ишемической нейропатии. Патогенез и клиническое течение заболевания идентичны таковым передней ишемической нейропатии, но в остром периоде отсутствуют изменения на глазном дне. Диск зрительного нерва естественного цвета с четкими границами. Лишь через 4-5 нед появляется деколорация диска, начинает развиваться частичная или полная атрофия. При тотальном поражении зрительного нерва центральное зрение может снижаться до сотых или до слепоты, как и при передней ишемической нейропатии, при частичном острота зрения может сохраняться высокой, но в поле зрения выявляют характерные клиновидные выпадения, чаще в нижних или нижне-носовых отделах. Диагностика в ранней стадии сложнее, чем при ишемии головки зрительного нерва. Дифференциальную диагностику проводят с ретробульбарным невритом, объемными образованиями орбиты и центральной нервной системы.
У 1/3 больных с ишемической нейропатией поражается второй глаз, в среднем через 1-3 года, но этот интервал может колебаться от нескольких дней до 10-15 лет.
[25], [26], [27], [28]
ilive.com.ua
основные виды, диагностика и лечение
Как мы видим? Образы окружающего мира попадают на сетчатку глаза и по зрительному нерву передаются в мозг. Там полученная информация обрабатывается и формируется картинка. При повреждении зрительного нерва из-за недостаточного кровообращения начинается оптическая ишемическая нейропатия. Это серьезное заболевание, вызывающее временное или постоянное ухудшение зрения, вплоть до слепоты.

Общие виды нейропатий
Нейропатия или невропатия – это общее название для множества болезней, возникающих из-за повреждения нервов, в том числе периферических. Эти заболевания можно объединить в группу по причинам появления, такую, как:
- Компрессионно-ишемическая невропатия;
- Аллергическая;
- Воспалительная;
- Токсическая;
- Травматическая;
- Диабетическая;
- Смешанная.
Общая причина заболеваний такого типа – травмирование клеток и нарушение функционирования нерва. Самые распространенные из них – компрессионно-ишемические невропатии.

Особенности компрессионно-ишемической невропатии
После сдавливания в области позвоночника или в мышечно-костных туннелях происходит поражение проходящих там нервных пучков. Нарушается кровообращение – ишемия. Появляется компрессионно-ишемическая невропатия (туннельная), сопровождающаяся мышечным гипертонусом, болями, потерей чувствительности. Диагноз подтверждается усилением симптомов при воздействии на больной нерв.
Нервы, подверженные туннельной нейропатии:
- Большой затылочный;
- Добавочный;
- Длинный грудной клетки;
- Надлопаточный;
- Подмышечный;
- Мышечно-кожный;
- Срединный;
- Лучевой;
- Локтевой;
- Подвздошно-паховый и т. п.
Сплетения:
- Крестцовое;
- Шейное;
- Плечевое;
- Поясничное.
Компрессионно-ишемическая невропатия каждого вида характеризуется отличительным расположением болевых точек на теле и комплексом специфических синдромов. Часто провоцируется нахождением в неудобном однообразном положении или внешней травмой. Течение болезни осложняется при воздействии алкоголя.

Для диагностики проводится полное обследование пациента с выявлением мест локализации болевого синдрома, применяются методы: электронейромиография, рентген, компьютерная томография. Правильная постановка диагноза затруднена из-за похожей клинической картины с инсультом, атеросклерозом, опухолью головного мозга и другими.
Лечится компрессионно-ишемическая невропатия медикаментами и физиотерапевтическими методами. Весь комплекс терапии направлен на восстановление пораженного нерва и снятие боли. Требуемый итоговый результат всего лечения – возвращение чувствительности и нормального функционирования тела пациента.
Чаще всего под термином «нейропатия» подразумевают нарушения в работе зрительного нерва и последствия этого. Это заболевание имеет смешанные причины.

Виды оптической нейропатии
Повреждение клеток зрительного нерва, оптическая нейропатия (ОН), ведет к их гибели. Диагноз ставится при наличии следующих симптомов:
- Нарушение восприятия цвета.
- Изменение зрительного нерва, видимое при осмотре офтальмоскопом.
- Падение остроты зрения.
По причинам возникновения оптическая нейропатия бывает:
- Ишемическая.
- Инфильтративная.
- Травматическая.
- Митохондриальная.
- Пищевая.
- Токсическая.
- Наследственная.
Также выделяются заболевания в группе ОН: воспаление (неврит) и сжатие зрительного нерва. Эти болезни обычно не сопровождаются необратимой потерей зрения.
Все виды оптической невропатии при отсутствии лечения могут осложняться атрофией зрительного нерва и слепотой.

Подробнее об оптической ишемической нейропатии
Передняя часть зрительного нерва питается от сосудов оболочки глаза, а задняя связана с мозговыми артериями. В зависимости от того, в какой части нарушается приток крови, появляются разные заболевания.
Оптическая ишемическая нейропатия классифицируется по месту возникновения на два вида: передняя и задняя. В первом случае при ПОИН поражается головка зрительного нерва, что вызывает его отек в области диска и ухудшение зрения. Эта болезнь также бывает двух типов:
- Артериальная. Провоцируется заболеваниями воспалительного характера крупных артерий, например, гигантский артериит, ревматоидный артрит и другие.
- Неартериальная. Часто возникает у пациентов в возрасте старше 50 лет. Причины появления неизвестны полностью. Предполагается, что сахарный диабет, глаукома, высокий уровень холестерина и другие состояния, сопровождающиеся нарушением мозгового кровообращения, приводят к ишемии головки зрительного нерва, и как следствие, к ПОИН.

Задняя (ЗОИН) отличается отсутствием отека диска и развитием атрофии зрительного нерва, резким падением остроты зрения. Возникает при тех же ситуациях, что и ПОИН, только при более выраженном нарушении кровообращения. Например, при очень сильном снижении давления во время хирургических операций на сердце. Лечение помогает только остановить прогрессирование болезни, но не вернуть зрение.
Еще один подвид ОИН – радиационная. Возникает в среднем через полтора года после облучения сетчатки глаза. Воздействие радиации приводит к лучевой ретинопатии и повреждению клеток зрительного нерва. За несколько недель после начала болезни происходит полная потеря зрения. Когда начнется нейропатия (возможен срок от 3 месяцев до нескольких лет), ее течение и последствия, все это зависит от дозы облучения.
Недостаток питания зрительного нерва приводит к оптической ишемической нейропатии, любая разновидность которой представляет опасность для человека, так как грозит потерей зрения. Своевременно начатое лечение может предотвратить страшные последствия. Для этого необходима быстрая и правильная постановка диагноза.
Диагностика
При выявлении ОИН применяется комплексный подход. Требуются консультации врачей следующих специальностей: офтальмолога, эндокринолога, кардиолога, ревматолога, невролога, гематолога. Проводится тщательное обследование пациента с изучением его жалоб и дефектов зрения. Обязателен осмотр в офтальмоскоп диска зрительного нерва и глазного дна. Используется периметрия, флюоресцентная ангиография, доплерография крупных артерий, МРТ головного мозга.
Результативна ультразвуковая диагностика крупных артерий: позвоночных, глазных, сонных для обнаружения изменений кровотока. После анализа коагулограммы, теста на свертываемость крови, выявляется гиперкоагуляция.
В офтальмоскоп при ЗОИН не видны изменения в диске зрительного нерва в первые 1–1,5 месяца после начала болезни. Это значительно затрудняет диагностику. При подозрении на это заболевание требуется использование других методов. Когда появятся видимые признаки атрофии зрительного нерва, произойдут уже необратимые перемены.
Оптическая ишемическая нейропатия обязательно дифференцируется от заболеваний с похожими симптомами: отека или застойного состояния диска зрительного нерва, неврита.
Лечение и профилактика
Терапия ОИН проводится под наблюдением офтальмолога. Требуется добиться ремиссии. Применяются меры для предотвращения поражения второго глаза.
Скорая помощь при этом заболевании может остановить поражение зрительного нерва и сохранить зрение. Первоначально применяется эуфиллин внутривенно, подъязычно нитроглицерин, вдыхание аммиака. Проводится скорейшая госпитализация пациента.
Применяются лекарственные средства:
- Для срочного восстановления кровообращения и нормализации артериального давления.
- Противоотечные.
- Улучшающие обмен и уменьшающие кислородное голодание.
- Восстанавливающие биохимические процессы.
В состав лечения далее включаются физиотерапевтические методы: магнитотерапия, лазерная и электрическая стимуляция зрительного нерва. После лечения ОИН требуется постоянное наблюдение офтальмолога за состоянием второго глаза и проведение мероприятий, предотвращающих его заболевание.
Оптическая ишемическая нейропатия чаще всего осложняется снижением или полной потерей зрения на больном глазу. Поэтому очень важна профилактика этого заболевания: своевременное обращение за медицинской помощью, лечение заболеваний, вызывающих нарушения кровообращения.
serdcezdorovo.ru
О дифференциальной диагностике некоторых видов оптической нейропатии | Бровкина А.Ф., Щуко Г.А.
of optical neuropathy
A.F. Brovkina, A.G. Schuko
(RMAPO, Moscow, department of FGU MNTK
«Eye Microsurgery» named after acad. Fedorov S.N., Irkutsk)
Authors presented the comparative characteristic of some types of neuropathy (vascular and endocrine genesis). Treatment and prognosis depend on the etiologic and pathogenic factors.
Оптическая нейропатия (ОН) – понятие собирательное, объединяющее несколько заболеваний, при которых страдают волокна зрительного нерва от сетчатки до головного мозга [6]. С учетом этиологических моментов механизм ее развития различен.
Причинная классификация ОН может быть представлена следующим образом:
• компрессионная
• ишемическая
• воспалительная
• гипербарическая
• травматическая
• радиационная
• метаболическая
• врожденная.
В основе развития патологического процесса ОН любого типа лежат ишемия и гипоксия нервных волокон с ослаблением антиоксидантной активности, которым могут предшествовать нарушение кровообращения, компрессия нервных волокон зрительного нерва, блокада аксонального транспорта, интоксикация, активизация перекисных процессов и нейротоксических реакций. Однако степень интенсивности этих механизмов, место их приложения и последовательность появления различны в зависимости от основного патологического процесса.
К примеру, при первичной глаукоме главными пусковыми факторами развития оптической нейропатии служат повышение офтальмотонуса или снижение ликворного давления в ретробульбарном отделе зрительного нерва. Это приводит к деформации опорных структур (особенно решетчатой пластинки склеры) с последующим ущемлением пучков нервных волокон в деформированных канальцах решетчатой пластинки склеры и/или гипоксия головки зрительного нерва [3].
Передняя ишемическая ОН развивается при остром нарушении кровообращения в переднем отрезке зрительного нерва. Понижение перфузионного давления в задних коротких цилиарных артериях и ишемия в преламинарной, ламинарной и ретроламинарной частях зрительного нерва приводит к развитию клинической картины передней ишемической нейропатии. Характерно быстрое и резкое снижение остроты зрения, быстрое развитие атрофии зрительного нерва [2].
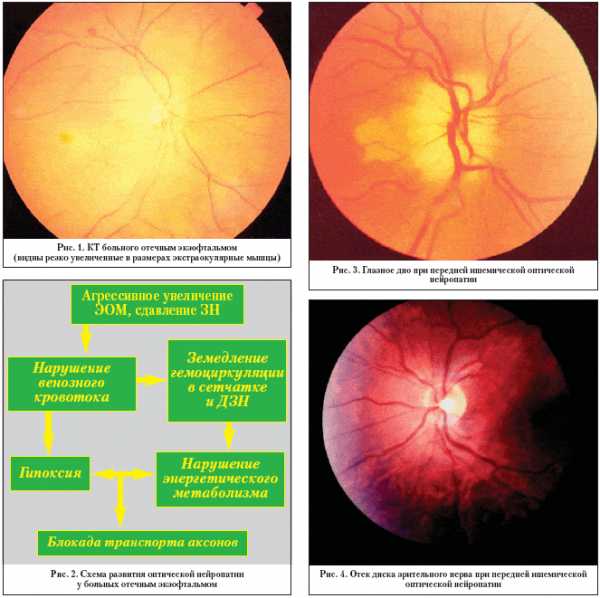
У больных отечным экзофтальмом ОН развивается на фоне увеличения экстраокулярных мышц. Процесс происходит быстро, до нарушения аксоплазматического тока возникает нарушение кровотока, как артериального (в результате компрессии увеличенными мышцами магистральных артериальных сосудов), так и венозного [1,4,7].
Располагая большим собственным опытом и проанализировав механизм развития некоторых форм оптической нейропатии, авторы в настоящей работе поставили перед собой задачу – изучить особенности клинической картины ОН (сосудистого) и эндокринного (отечный экзофтальм) генеза, как наиболее часто встречающихся и требующих принципиально разного терапевтического подхода. Это обусловлено тем, что в ряде публикаций в основе развития передней ишемической ОН рассматривают не только сосудистые процессы, но и тиреотоксический экзофтальм [2]. Подобное положение принципиально неправильно, так как тиреотоксический экзофтальм, хотя и представляет одну из форм эндокринной офтальмопатии, никогда не сопровождается органическими изменениями в мягких тканях орбиты. Иная картина наблюдается при отечном экзофтальме. Сопоставление данных офтальмоскопии и компьютерной томографии, проведенные одним из нас ранее, позволили высказать суждение об основных механизмах развития ОН [1]. Пусковым механизмом ОН при отечном экзофтальме является резкое увеличение объема экстраокулярных мышц у вершины орбиты (рис. 1). В механизме ее развития принимают участие, по меньшей мере, два фактора: механическая компрессия зрительного нерва и нарушение гематоофтальмического барьера, в результате чего появляются отек и гипоксия тканей, нарушается энергетический клеточный метаболизм. Конечным результатом этих нарушений является блокада транспорта аксонов (рис. 2).
Передняя ишемическая ОН характеризуется внезапным резким снижением зрительных функций в результате ишемического инфаркта зрительного нерва и его головки [6]. Подтверждает это определение J.D. Gass [5] следующей фразой: «Передняя ишемическая оптическая нейропатия есть отек, ишемия и различной степени инфаркты передней части зрительного нерва, обусловленные редукцией тока крови в нерве». Поражаются лица в возрасте 45 лет и старше (средний возраст 69 лет). Процесс чаще односторонний, но в 40% случаев возможно поражение зрительного нерва на противоположной стороне с достаточно значительным временным интервалом.
Офтальмоскопически диск зрительного нерва имеет серовато–белый или желтоватый цвет с резким отеком его ткани. Проминенция выражена в большей степени в верхней половине диска. В острой стадии возможны штрихообразные геморрагии на диске или по его краю (рис. 3). Отек распространяется и на перипапиллярные нервные волокна (рис. 4). Ватообразный экссудат отдельными очагами располагается юкстапапиллярно. Возникает отек в макулярной зоне. Артерии и вены сужены. Переход в хроническую стадию, когда наступает регрессия отека диска с переходом в атрофию (вторичную), происходит быстро (через 2–3 недели). В этот период в макулярной зоне развиваются кистозная дистрофия или ее фиброзные изменения.
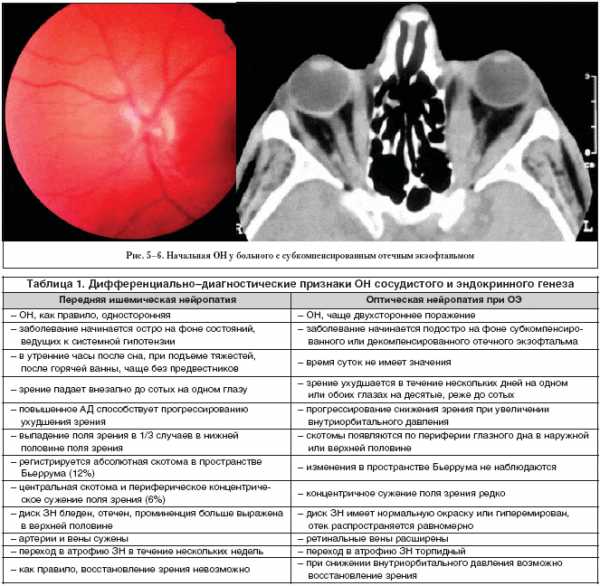
В тех случаях, когда удается исследовать поле зрения, выявляются выпадения в нижней половине (1/3 случаев), у 12% больных регистрируют абсолютную скотому в пространстве Бьеррума, реже (около 6%) удается выявить центральную скотому и концентрическое сужение поля зрения.
У больных отечным экзофтальмом в стадии субкомпенсации или декомпенсации (чаще) патологического процесса, когда усиливается проявление клинической симптоматики, возникает венозный стаз в тканях орбиты, в зрительном нерве. Ранний признак нарушения компенсации процесса и появления ОН – расширение ретинальных вен, что приводит к гипоксии в первую очередь ганглиозных клеток сетчатки (рис. 5). Характерно раннее нарушение зрительных функций. Вначале у большинства больных появляются периферические скотомы при нормальной остроте зрения, выявляются они на крайней периферии наружного и верхнего отделов поля зрения.
По данным офтальмоскопии (состояние диска зрительного нерва и ретинальных сосудов) выделены две формы ОН: начальная (57%) и развитая (43% больных).
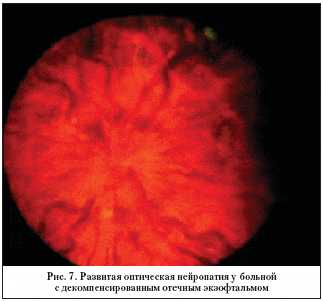
Для начальной ОН оказалось характерным наличие расширенных и напряженных вен сетчатки (рис. 6). Диск зрительного нерва остается нормальным при субкомпенсированном отечном экзофтальме. В стадии его декомпенсации появляется стушеванность границ диска зрительного нерва, его отек. В отличие от передней ишемической ОН зрение у больных отечным экзофтальмом и ОН ухудшается постепенно до 0,1–0,7. Резкое ухудшение зрения (до светопроекции) наступает при появлении гиперемии и отека диска зрительного нерва (рис. 7). Однако процесс обратим: на фоне базисной интенсивной терапии при уменьшении клинических симптомов повышается острота зрения, уменьшаются или исчезают изменения в поле зрения. Это подтверждает гипотезу развития ОН при компрессии тканей у вершины орбиты на фоне гипоксического состояния, губительно влияющего на ганглиозные клетки.
Каждый из этих факторов (или оба вместе) приводит к нарущению аксоплазматического транспорта, связывающего тело ганглиозной клетки сетчатки с ее терминалами.
Таким образом, ОН с учетом патогенетических факторов имеет свои клинические различия, отличается характером течения патологического процесса и его исходом.
Сравнительная характеристика анализируемых видов ОН представлена в таблице 1.
Представленные в таблице различия подтверждают возможность клинической дифференциации ОН в зависимости от этиопатогенетических факторов, что определяет планирование медикаментозного или хирургического лечения и визуальный прогноз в каждом конкретном случае.
Литература
1. Бровкина А.Ф. Эндокринная офтальмопатия //Москва: ГОЭТАР, 2004.
2. Кацнельсон Л.А., Форофонова Т.И., Бунин А.Я. Сосудистые заболевания глаза //Москва: Медицина, 1990. – 269 с.
3. Нестеров А. П Глаукоматозная оптическая нейропатия //Вестн. офталмол., 1999, №1. – С. 3–6
4. Barch A., Bosahard C., Burgi U., Burgi H. Severe endocrine ophthalmopathy. A revive with case reports.– Schweiz Med. Wochenachr. – 1991. – V.121. – S. 3–9
5. Gass J.D. Stereoscopic Atlas of Macular Diseases: diagnosis and treatment.// The C.V. Mosby Company.–St.Louis.–1987. – V. 1. – P. 69
6. Kritzinger E.. Beaumont H., Optic disc abnormalities,–Wolfe Medical Publications Ltd. – USA. – 1987. – 118 P.
7. Shine B., Fells P., Edwards O., Weetman A. Association between Graves? ophthalmopathy and smoking. – Lancet. – 1990. – V. 335. – P. 1261–1263.
Порекомендуйте статью вашим коллегам
www.rmj.ru
Оптическая нейропатия грозит слепотой и является первым симптомом других заболеваний | Здоровая жизнь | Здоровье
И одно из самых коварных. Начинаясь подчас незаметно, исподволь, она наносит удар по зрению в самый неожиданный момент. И является спутницей многих других болезней, которые до поры до времени никак себя не проявляют.
Наш эксперт – врач-офтальмолог, старший научный сотрудник НИИ глазных болезней РАМН, кандидат медицинских наук Наталия Шеремет.
Опасный сбой
Под прицелом оптической нейропатии – глазной нерв, который передает в мозг всю зрительную информацию, полученную сетчаткой глаза. Когда по той или иной причине часть волокон зрительного нерва, напоминающего телефонный провод в плотной оплетке, погибает, до нашего главного «пульта управления» информация доходит неполная, в результате чего тот или иной сектор поля зрения (в центре или на периферии) выпадает, снижается острота зрения, изменяются его цветовые характеристики.
| Важно | |
|---|---|
| Одним из факторов риска ишемической оптической нейропатии считается… храп, чреватый развитием ночного апноэ – остановки дыхания во сне. Неизбежно возникающее при этом нарушение ауторегуляции сосудов угнетающе действует не только на глазной нерв, но и на мозг (апноэ – один из мощных факторов риска инсульта). В группе риска и поклонники средств, повышающих потенцию. Офтальмологи предупреждают: без врачебного контроля такие препараты принимать нельзя. |
|
Чаще всего болезнь начинается остро. Но бывает и более скрытое ее течение, когда жертва нейропатии никаких проблем со зрением может не замечать. До тех пор, пока оно не снижается настолько, что человеку становится трудно смотреть телевизор, читать… Специалисты предупреждают: если проблемой не заниматься, дело может закончиться полной слепотой.
Вовремя обратиться к офтальмологу и пройти обследование важно еще и потому, что оптическая нейропатия является первым симптомом и спутником таких грозных недугов, как сахарный диабет, артериальная гипертензия или гипотония, атеросклероз, патология свертывающей системы крови, рассеянный склероз, которые поначалу могут больше ничем себя не проявлять.
Сто бед – один ответ
Нередко причиной оптической нейропатии (в том числе у молодых людей) бывают и опухоли головного мозга. В этом случае ранняя диагностика – не только залог спасения зрения, но подчас и самой жизни.
Особая статья – пациенты, получившие заболевание глазного нерва в результате лечения других болезней. По словам нашего эксперта, к ней довольно часто обращаются женщины, которые заработали оптическую нейропатию после применения гормональных контрацептивов и гормонозаместительной терапии, влияющей на свертывающие свойства крови, а значит, и на питание глазного нерва.
У некоторых пациентов в силу индивидуальных особенностей их организма, ухудшить зрение могут и некоторые препараты для лечения сердечной аритмии, из-за чего по рекомендации офтальмолога кардиолог нередко подбирает им другой препарат.
| Кстати | |
|---|---|
| Чаще всего оптической нейропатией страдают люди старше 50 лет. Но в последнее время растет процент молодых обладателей этого недуга. Наиболее частое заболевание зрительного нерва у лиц молодого и среднего возраста – оптический неврит, однако 28% пациентов моложе 50 лет имеют ишемическую оптическую нейропатию. | |
Вот только со своевременной диагностикой нейропатии, которая на ранних стадиях успешно лечится, у нас, увы, большие проблемы. Подчас этот диагноз долго не могут выявить даже опытные врачи. А посему специалисты НИИ глазных болезней РАМН рекомендуют: при первом подозрении на нарушение зрения (снижение его остроты, изменение цветового восприятия, изменение поля зрения и т.д.) обращайтесь к врачу-офтальмологу.
И пройдите комплексное обследование, которое при подозрении на оптическую нейропатию обязательно должно в себя включать: исследование остроты зрения, глазного дна, глазного давления, полей зрения (периметрию), цветового зрения, структуры зрительного нерва (оптическую когерентную томографию), электрофизиологические методы. Иначе проблемы не заставят себя долго ждать.
Смотрите также:
www.aif.ru
