Невралгия седалищного нерва лечение симптомы – Невралгия седалищного нерва: симптомы и лечение
Невралгия седалищного нерва: симптомы и лечение

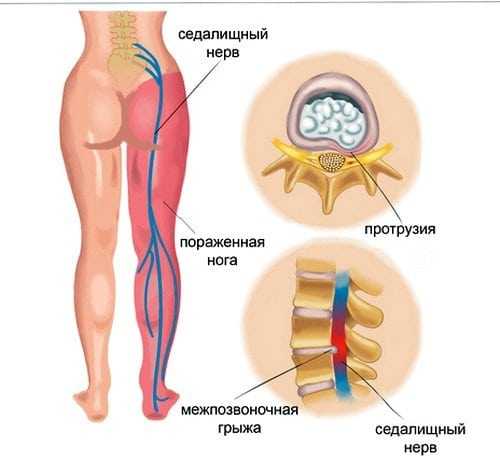
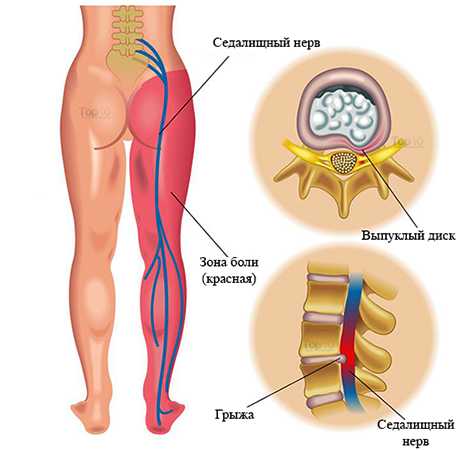
Невралгия седалищного нерва (ишиас) — это вовлечение седалищного нерва в патологический процесс, который сопровождается возникновением болевых ощущений в ноге по ходу нерва.
Как правило, на практике редко можно встретить пациента, который предъявляет жалобы только на боли по задней поверхности ноги. Чаще всего у людей встречается сочетание болевых ощущений в области спины и по ходу нерва, что обозначают общим термином «люмбоишалгия».
Анатомия, причины
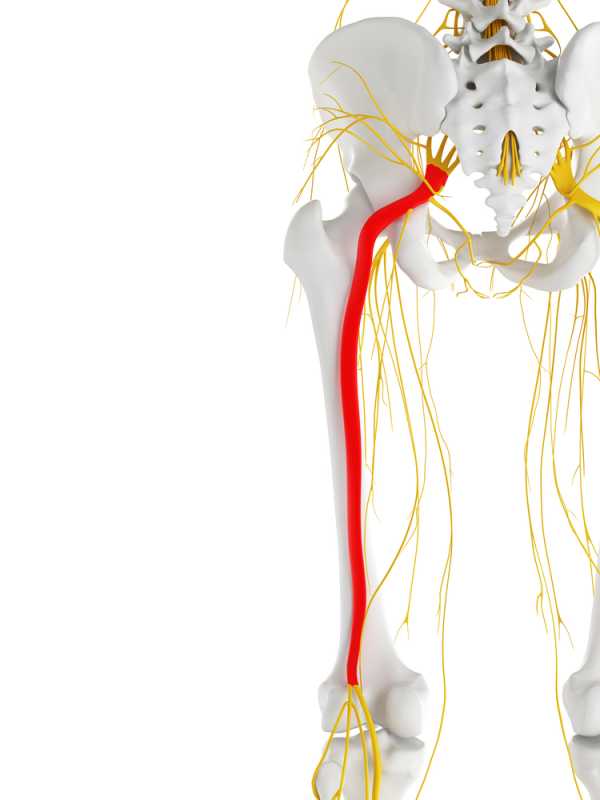 Седалищный нерв выходит из полости малого таза через грушевидное отверстие
Седалищный нерв выходит из полости малого таза через грушевидное отверстиеЧтобы понять, каким образом происходит раздражение нерва, необходимо кратко остановится на его анатомии.
Седалищный нерв входит в состав крестцового сплетения и выходит из полости малого таза в большинстве случаев через грушевидное отверстие. Проходя через ягодичные мышцы, нерв направляется на заднюю поверхность бедра, где его прикрывает двуглавая мышца бедра и приводящая мышца бедра. В подколенной ямке нерв делится на большеберцовый и малоберцовый нерв.
Невралгия седалищного нерва, или ишиас, может возникнуть при повреждении любого участка нервного волокна, но чаще возникает при сдавлении нерва спазмированной грушевидной мышцей или ее связкой (синдром грушевидной мышцы). Спазм мышцы возникает на фоне дистрофических процессов в позвоночнике (остеохондроз, грыжи межпозвонковых дисков, протрузии дисков и др.). Другая причина ишиаса – поражение спинномозговых корешков или рефлекторный спазм мышц на фоне патологии в позвоночнике. Спинномозговые корешки сдавливаются грыжами межпозвонковых дисков чаще на уровне 5 поясничного позвонка (L5) или 1 крестцового (S1).
Симптомы невралгии седалищного нерва
- Ишиас на фоне синдрома грушевидной мышцы характеризуется возникновением острых, жгучих болей по задней поверхности ноги вплоть до стопы. Как правило, боли возникают только в одной ноге и часто сопровождаются чувством онемения, «ползания мурашек» в голени или стопе. При неврологическом осмотре у части пациентов выявляется снижение чувствительности в области иннервации седалищного нерва, иногда снижение силы в ноге (парез). Пальпация ягодичной области бывает резко болезненной. Поворот ноги вовнутрь усиливает болезненные ощущения, а поворот ноги наружу — ослабляет.
- Поражение спинномозгового корешка, который отходит от поясничного сегмента спинного мозга, сопровождается появлением стреляющих болей в спине с иррадиацией в ногу. Боли могут распространяться в бедро, икроножные мышцы и даже в стопу. Минимальное движение позвоночника способно спровоцировать новый приступ боли в ноге. На фоне болевых ощущений у человека также происходит снижение или полная утрата чувствительности в зоне, которую иннервирует спинномозговой корешок. В тяжелых случаях развивается атрофия мышц и парез. Поражение корешка L5 сопровождается болевым синдромом с наружной стороны бедра, голени и стопы. Выявляют онемение или «ползание мурашек» (парестезии) в области голени, первых трех пальцев стопы и в стопе. Человек не может стоять на пятке со стороны больной ноги, согнуть /разогнуть большой палец на стопе.
Вовлечение S1 корешка характеризуется развитием стреляющих болей по задней поверхности бедра и голени вплоть до стопы. Длительная компрессия корешка приводит к атрофии мышц голени, нарушению чувствительности и снижению силы в стопе и голени. Человек не может согнуть вниз стопу, стоять на носочках.
Следует отметить, что корешковые (радикулярные) люмбоишалгии встречаются крайне редко и чаще сочетаются с рефлекторными мышечно-тоническими синдромами.
- Вертеброгенные мышечно-тонические синдромы являются самой частой причиной ишиаса, в том числе и развития синдрома грушевидной мышцы.
Позвоночно-двигательный сегмент представляет собой два смежных позвонка, которые соединены межпозвонковыми суставами, связками. Между позвонками расположен межпозвоночный диск, а через их отверстия выходят сосуды и нервы (корешки) от спинного мозга. Все составляющие позвоночно-двигательного сегмента снабжены болевыми рецепторами, которые в случае патологических изменений (чаще при остеохондрозе) генерируют болевые импульсы в смежные ткани и органы. На практике это выглядит возникновением болей в спине и по ходу седалищного нерва в ноге, которые иногда могут имитировать корешковые боли. Возникает рефлекторный спазм мышц и, как следствие, сжатие нервов, которые проходят в толще мышечной ткани. Боли, как правило, не достигают стопы. Характер болевого синдрома значительно отличается от радикулярных болей. Человека беспокоит ноющая боль, которая может быть разной интенсивности, от легкого дискомфорта до выраженной. Чувствительные расстройства и снижение силы в ноге не встречаются при ишиасе на фоне мышечно-тонического синдрома. При неврологическом осмотре выявляют спазмированные мышечные утолщения в ноге, при нажатии на которые возникает резкая болезненность.
- К другим симптомам невралгии относят снижения настроения, нарушение сна, общую подавленность на фоне болевого синдрома. Повышение температуры, как правило, не характерно. Походка становится щадящей, человек принимает вынужденное положения для облегчения состояния.
Лечение невралгии седалищного нерва
 Ведущий симптом этого заболевания — тянущая боль от ягодицы до самой стопы
Ведущий симптом этого заболевания — тянущая боль от ягодицы до самой стопы- Общие мероприятия.
Важным условием выздоровления пациента является обеспечение полного двигательного покоя в острый период невралгии нерва. Период считается острым с момента возникновения спонтанных болей при движении или в покое. Если имеются явные признаки повреждения спинномозгового корешка (радикулопатия), то постельный режим составляет по продолжительности до 2 недель. После 3-4 дней полного покоя вводят дозированную двигательную активность под присмотром специалиста сначала лежа в кровати, после сидя.
Рекомендуется в период выздоровления ношение корсета, который снижает нагрузку на позвоночник и мышцы.
- Фармакологическое лечение.
Медикаментозное лечение направлено в первую очередь на купирование болевого синдрома и снятие воспаления. Для этих целей применяются следующие группы препаратов:
- Нестероидные противовоспалительные средства (диклофенак, мелоксикам, кетопрофен, нимесулид и др.). Длительность приема зависит от выраженности болевого синдрома и причин его возникновения.
- Наркотические анальгетики (промедол, трамадол и др.). Используются при неэффективности НПВС и при сильнейших болях.
- Транквилизаторы и антидепрессанты назначаются для повышения эффективности в борьбе с болевым синдромом, а также уменьшения эмоциональной окраски боли.
- Мышечные релаксанты (сирдалуд и др.) расслабляют спазмированные скелетные мышцы и снижают проявления мышечно-тонического синдрома.
- Витамины группы В (комбилипен, витагамма) и сосудистые препараты (пентоксифиллин, никотиновая кислота) являются вспомогательными средствами в лечении невралгии седалищного нерва.
- Немедикаментозное лечение применяется наравне с лекарственными методами.
Положительный результат в лечении люмбоишалгии можно наблюдать после применения физиолечения (электрофорез, магнитотерапия, фонофорез и др.). Мануальная терапия высокоэффективна при вертеброгенных болях в ноге. Массаж активно применяют в подострый период.
В период ремиссии невралгии седалищного нерва специалисты рекомендуют проводить 2 раза в год противорецидивные курсы физиолечения и массажа.
Видеолекция на тему «Ишиас»:
doctor-neurologist.ru
Воспаление седалищного нерва — симптомы и лечение ишиаса
Невриты, невралгии доставляют массу неприятностей: онемение, колющую, режущую боль, прострелы. Воспаление седалищного нерва симптомы и лечение которого констатировали ранее у людей 40 – 60 лет, стремительно молодеет. Сидячий образ жизни, отсутствие физических нагрузок, неправильное питание становятся предпосылками развития ишиаса. Лечение воспаления седалищного нерва – процесс длительный, который во многом зависит от правильной поставки диагноза и определения причин болевого приступа.
Статьи по темеПричины возникновения заболевания
Воспаление седалищного нерва, иначе ишиас, является болевым синдромом, который возникает в районе поясницы, отдает по всей ноге. Всем известный радикулит – одно из проявлений ишиаса. Седалищный нерв самый большой в теле человека, очень чувствительный благодаря наличию специальных волокон. Начинается в пояснично-крестцовом отделе, проходит по поверхности ягодицы, бедренной части, а в голени расходится на более мелкие отростки до кончиков пальцев.
Ущемление или воспаление седалищного нерва вызывается сдавливанием корешков нервных окончаний. Становится последствием ряда причин:
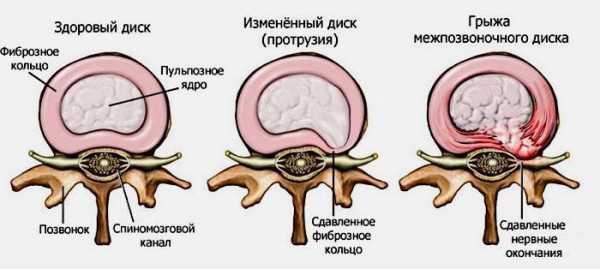

- Межпозвонковая грыжа. В результате разрыва фиброзного кольца, предохраняющего студенистое ядро – амортизатор позвоночника во время движения – последнее перестают нормально функционировать, происходит смещение. При выпячивании позвонка, как на фото выше, сдавливаются нервные окончания седалищного нерва, возникает воспаление. Опасность состоит в том, что болевой фактор на фоне грыжи – сигнал запущенности заболевания, которое в отдельных случаях может потребовать оперативного вмешательства.
- Остеофиты костей — артрозы и хондрозы. Это наросты, образующиеся в месте соединения костей (позвонков). Они защемляют корешки седалищного нерва, вызывая воспаление.
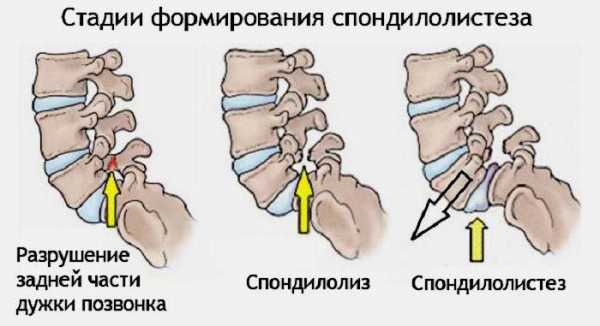

- Смещение позвонков относительно друг друга (спондилолистез). Часто является последствием травм позвоночника либо врожденных дефектов.
- Перенесенные инфекционные заболевания, зачастую невылеченные до конца.
- Отравления, интоксикации. Бывают двух типов:
- внутренние – под влиянием сахарного диабета;
- внешние – при попадании ОВ в организм с пищей, напитками.


- Опухоли.
- Переохлаждение.
- Воспаление грушевидной мышцы.
- Беременность. Смещение центра тяжести при вынашивании ребенка часто становится причиной болей в пояснично-крестцовом отделе.
- Стрессы, нервные переживания, депрессии.
Основные симптомы
Разнообразие причин возникновения воспаления седалищного нерва предопределяет отличие симптоматики заболевания. Главным общим симптомом является боль, а такие симптомы как повышенная температура, слабость, дают подсказку об инфекционной или вирусной причине обострения ишиаса. При хроническом остеоартрозе, разрушении суставной сумки, смещении дисков, межпозвоночной грыжи характерны острые рецидивы с ярко выраженной стреляющей болью, которая постепенно опускается по ноге до колена, а затем к ступне.

Постоянная ноющая, периодами жгучая боль в положении покоя на начальном этапе болезни затихает. Если своевременно не начать лечение, воспалительный процесс никуда не исчезнет: симптомы могут немного ослабеть, переместившись вниз по ноге. Онемение конечностей, покалывание, при этом отсутствие боли в пояснице – симптомы запущенного ишиаса, несвоевременное лечение которого иногда приводит к необходимости хирургического вмешательства.
Что делать и как лечить воспаление седалищного нерва
Ярко выраженные симптомы или первые предвестники болезни – повод обязательно обратиться к специалисту. Необходимо поставить точный диагноз, ведь особенности лечения будут зависеть от выявленных причин воспаления седалищного нерва. Рентген или компьютерная томограмма, МРТ или электронейромиография помогут точно установить чем вызван ишиас.


Одновременно невролог обследует степень поражения седалищного нерва, проводя специальные тесты на двигательные рефлексы:
- ахиллесова сухожилия,
- коленного сустава,
- проверяет присутствие симптомов Лассена (боль по задней поверхности бедра и голени при подъеме вверх и вперед ровной ноги самостоятельно), Бонне (та же процедура, только ногу поднимает врач).
Сопоставив симптомы, выяснив причину заболевания, степень поражения нервных окончаний и запущенность воспаления, специалист назначает комплексное лечение, которое включает:

- Медикаментозное лечение.
- Назначение комплекса физических упражнений, массажей и специальной терапии.
- Физиотерапия и радиология (в редких случаях).
- Гомеопатическое лечение. Специальные гомеопатические мази, крема помогут снять болевой симптом, уменьшить воспаление седалищного нерва.
- Народная средства.
Медикаментозное лечение
Чем лечить воспаление седалищного нерва? Первой помощью при резком обострении ишиаса станут обезболивающие лекарства:
- анальгин;
- производные с выраженной направленностью действия:
- темпалгин – симптомы боли стихают в результате действия темпидина – легкого транквилизатора;
- седальгин – кодеин и парацетамол бодряще воздействуют на нервную систему, снимая воспаление нервных корешков;
- баралгин – спазмолитики в составе убирают мышечное воспаление, снимая спазм седалищного нерва;
- пенталгин.
Обязательными при лечении ущемления седалищного нерва будут нестероидные противовоспалительные препараты (НПВС)– таблетки, инъекции при сильных болях, мази:

- Диклофенак (таблетки) – обезболит и снимет воспаление, боль, отечность. Уколы при воспалении седалищного нерва этого препарата более эффективны, но повышается степень влияния побочного действия на печень и почки. Поэтому внутримышечно, внутривенно их назначает врач с минимальным промежутком 12 часов.
- Мовалис – очень мощный препарат, быстро убирающий симптомы боли. Оперативно снижает воспаление седалищного нерва. Наличие значительных побочных эффектов вызывает прием таблеток под наблюдением врача не более 5 дней.
- Ибупрофен, найз, нурофен – НПВС с менее выраженным действием. Хороши тем, что воздействуют на периферическую нервную систему, снимая воспаление, и мышцы – расслабляя и убирая спазмы.
- Кортикостероиды – назначаются при длительных не отпускающих болевых симптомах. Это гормональные средства, снимающие отеки, воспаления седалищного нерва.


Беременным женщинам врач порекомендует особенное лечение воспаления седалищного нерва. Прием большинства лекарственных препаратов в этот период негативно сказывается на здоровье будущей мамочки и ребенка, поэтому без консультаций с врачом использовать лекарства категорически запрещено. Самым щадящим лекарственным средством будут обезболивающие препараты — свечи. Гомеопатия также станет одним из возможных и безопасных вариантов лечения.
Физические упражнения


Острый период воспаления седалищного нерва в большинстве случаев длится от 5 до 10 дней. На это время необходимо обеспечить снижение физической нагрузки и покой пояснично-крестцовому отделу, иначе говоря, больше находится в горизонтальном положении, желательно на твердой ортопедической поверхности. Утихание симптомов не является основанием для увеличения спортивных нагрузок.
Невропатолог определяет время, когда возможно приступить к лечению хронической ишиалгии лечебной гимнастикой и физическими упражнениями. На основании выявленных причин воспаления седалищного нерва, симптомов проявления, врач-физиотерапевт разрабатывает специальную программу. Для беременных она составляется врачебной комиссией, куда обязательно входят гинеколог, терапевт, физиотерапевт. Полезными будут занятий йогой, пилатесом, плавание.
Массаж и рефлексотерапия
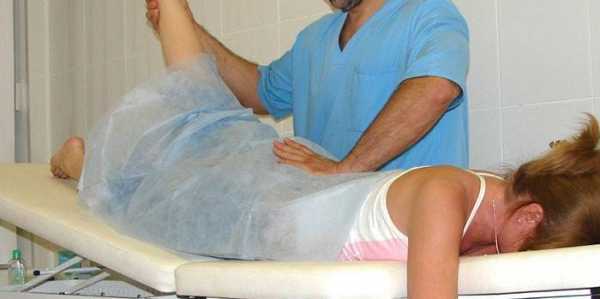

Использование массажа, как метода лечения, при острых симптомах воспаления седалищного нерва очень аккуратное: поглаживание и легкое растирание. Когда боль затихает, можно применять более интенсивные техники – разминание и похлопывание. Хорошим подспорьем станут эфирные масла и согревающие мази. Результатом станет улучшение притока крови к ущемленным нервным окончаниям, снятие зажатости, спазмов мышц, стимулирование выработки эндорфинов, уменьшение отечности.
Методы рефлексотерапии – иглоукалывание, мануальная точечная терапия – убирают болевые симптомы воспаления седалищного нерва. Длительное лечение иглами (до 3 месяцев) способно не только убрать проявление заболевания, но и справиться на долгое время с причинами его обострения. Онкология, кожные повреждения, беременность – противопоказания к применению этого вида терапии.
Блокада
В отдельных случаях проявления симптомов ишиалгии, когда НПВС и анальгетики не действуют, врач назначает новокаиновые блокады. Этот препарат блокирует нервные импульсы седалищного нерва, убирая симптомы воспаления. Нервное поведение (возбуждение или апатия), невозможность двигаться, ощущение боли как стоя, так и лежа – основания для назначения блокады анестетиками.
Как снять воспаление народными средствами


Разогревающие мази помогут снять воспаление седалищного нерва в домашних условиях. Скипидарная, камфорная мазь, пчелиный воск – прекрасно согреют воспаленное место, улучшат приток крови к нервным окончаниям, уберут спазм. Настойка на красном перце и водке, применяемая как компресс, улучшает проводимость седалищного нерва и способствует выработке гормонов – эндорфинов. Травяные настои из календулы, полевого хвоща, чабреца и калины (по 2 ст. ложки) на пол-литра воды необходимо закипятить и в остуженном виде принимать ежедневно 3 раза в день по 100 мл перед едой.
Профилактика защемления или воспаления нерва

Крепкие мышцы спины – залог здоровья седалищного нерва и возможность избежать рецидивов болезни. Лечебная гимнастика и умеренные физические нагрузки, занятия йогой, пилатесом станут эффективным средством предупреждения ишиаса. Ровная спина и стройная осанка при движении, в сидячем положении в течение дня – основа здорового позвоночника и отсутствия воспаления нервных отростков.
При первых симптомах, ранее возникшем приступе женщинам необходимо отказаться от каблуков. Плавание на спине, лечение аква-аэробикой укрепят мышцы спины. Переохлаждение – еще один друг радикулитов, артрозов и воспалений седалищного нерва. Теплая одежда по погоде, закрытая поясница и ноги в тепле – важные условия профилактики ишиалгии.
К какому врачу обратиться для диагностики ишиаса
Определить симптомы воспаления седалищного нерва, провести диагностику и выяснить причину возникновения заболевания поможет невролог или невропатолог. При назначении лечения возможно понадобится консультация:
- гинеколога – если пациентка беременна;
- хирурга, ортопеда – когда возникает вопрос об оперативном вмешательстве;
- физиотерапевта – при назначении физиопроцедур.
Видео
Специальная гимнастика поможет снять напряжение в поясничном отделе позвоночника, уменьшить нагрузку на седалищный нерв. Как профилактика ишиалгии, отдельные упражнения йоги разблокируют ущемленные нервные окончания, укрепят мышцы спины, ягодиц, ног. Для выполнения вам понадобится гимнастический коврик и желание привести здоровье в порядок. Большинство элементов гимнастики выполняются лежа на спине или в позе «кошки». Посмотрите наше видео и повторяйте за инструктором комплекс движений. Уже через неделю вы отметите отсутствие дискомфорта в районе поясницы.
Отзывы
Анна Васильева, 38лет: Боль в районе поясницы беспокоила последние пять лет. Ночной отдых, сон на спине приносили всегда облегчение. Занимаюсь фитнесом, поэтому не могла и подумать о возможном приступе ишиаса. Два месяца назад проснулась ночью от резкой, стреляющей боли. Утром помазала поясницу согревающей мазью и пошла на работу. В итоге попала в больницу. Врач диагностировал грыжу межпозвоночных дисков. Лечение было долгим: блокада, ибуфен сняли боль. Потом месяц сеансов иглотерапии и санаторное лечение. Симптомы ушли. Ношу обувь без каблука, занимаюсь лечебной гимнастикой на фитболе.
Игорь Сергеевич, 60лет: В прошлом месяце поехал с друзьями на рыбалку и сильно перемерз. Через пару дней ощутил, что не могу нормально двигать левой ногой. Поясница не болела, поэтому не обратил внимание на симптомы, думал – растяжение связок. Когда нога стала все больше неметь, а в пояснице появилось ощущение жжения, обратился к терапевту. Он направил меня к неврологу. Определили воспаление седалищного нерва. Хорошо помогли диклофенак и УВЧ-прогревание. Сейчас хожу на сеансы массажа. Чувствую себя лучше, но при долгом хождении еще появляется дискомфорт.
Алина, тренер по спортивной гимнастике, 29лет: В 15 лет была травма позвоночника – упала с бревна. Результатом стало смещение позвонков. Молодой организм быстро восстановился, но на всю жизнь остались периодические приступы боли в спине и защемления седалищного нерва. Для профилактики два раза в год езжу в «спинальный» санаторий. Озокеритовые ванны, грязелечение, массажи не дают разболеться. Если приступы, а за все время было два, очень сильные, врач назначает блокаду и лечение кортикостероидами, т.к. другие препараты не помогают.
Внимание!Иформация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 22.05.2019
sovets.net
симптомы и лечение. Где находится?
Невралгии и невриты приносят массу дискомфорта больному. Колющая или режущая боль, онемение и прострелы – вот что беспокоит человека, у которого ишиас.
Содержание этой статьи
Воспаление седалищного нерва, симптомы и лечение которого еще недавно были у людей зрелого возраста, теперь помолодело. Малоподвижный образ жизни, отсутствие физической нагрузки на организм, неправильное питание провоцирует заболевание в более раннем возрасте. Как выявить болезнь и правильно ее лечить, вот что беспокоит больных.
Зачем нужен данный нерв и где он находится?
Седалищный нерв считается самым крупным нервом в организме человека. У взрослого диаметр нерва может достигать 1 см. Где находится седалищный нерв должен знать каждый. Он начинается в малом тазу и через отверстие в подвздошной кости выходит из нее. Проходя между мышцами ягодицы, идет под нижним краем ягодичных мышц на бедро. Далее он проходит по задней поверхности бедра и разветвляется на более мелкие отростки. Таким образом, седалищный нерв тянется от поясничного отдела и до кончика большого пальца.
Защемление седалищного нерва – это воспаление самого крупного в организме человека нерва, отличающееся сильными болями. Медицинское название данной патологии – ишиас.
Если при поднятии тяжести или резком движении произошел прострел, то это следствие защемления кончиков седалищного нерва, а называется данная проблема – люмбаго с ишиасом.
Разблокировка седалищного нерва. Видео:
Причины воспаления
Если болит седалищный нерв, то на это есть свои причины. Боль возникает вследствие защемления нервных корешков, в результате чего развивается воспаление, болевые ощущения начинаются в области поясницы и отдают по всей ноге. Причинами представленной патологии являются:
- Межпозвонковая грыжа. Разрыв фиброзного кольца приводит к смещению позвонков, наблюдается сдавливание окончаний нерва и их воспаление. Болевой синдром при этом говорит о запущенности заболевания, пациенту может грозить хирургическая операция.
- Артроз или хондроз костей. Образования, которые нарастают в местах соединения позвонков, сдавливают отростки рассматриваемого нерва и вызывают воспаление.
- Смещение позвонков в результате травм позвоночного столба или врожденного дефекта.
- Инфекционное заболевание, особенно недолеченное.
- Отравления и интоксикации. Их подразделяют на два вида: внутренние, происходят на фоне сахарного диабета, и внешние, здесь токсины попадают в организм с едой или питьем.
- Резкое переохлаждение организма.
- Различные опухоли.
- Воспалительный процесс в грушевидной мышце.
- Нередко патология развивается при беременности – нарушение центра тяжести часто провоцирует защемление рассматриваемого нерва.
- Постоянные стрессы, депрессии и нервное перенапряжение.
- Тяжелая физическая работа.
- Частые запоры.
Необходимо отметить, что воспалительный процесс не является самостоятельной болезнью – это реакция на некоторые развивающиеся нарушения в организме.
Защемление седалищного нерва: симптомы и лечение
Признаки воспаления седалищного нерва отличаются в зависимости от тяжести поражения, очага воспаления, продолжительности и характера. При этом больной страдает от следующих симптомов:
- Болевой синдром. Нервные корешки имеют огромное количество рецепторов, поэтому любое повреждение их вызывает резкую боль. Обычно поражение охватывает одну сторону, двухсторонний ишиас диагностируется очень редко. Болевой синдром возникает в ягодице и отдает в нижнюю конечность. Если область поражения большая, то боль может доходить до стопы и даже пальцев ног.
- Ограниченность в движении. Боль усиливается при малейшем напряжении, ходьбе, наклонах туловища, кашле, проявляется даже при дыхании.
- Онемение конечностей. Довольно часто ишиас провоцирует полное или частичное онемение ног.
Болевой синдром может иметь разную интенсивность, от легкой до самого резкой. Обычно она простреливающего вида, схожая с ударом тока.
Что делать при защемлении седалищного нерва?
Сначала нужно установить правильный диагноз – это делается по клиническим проявлениям и выраженным характерным симптомам. Выявить место поражения нерва и степень выраженности воспаления можно аппаратными исследованиями:
- Рентгенография. Определяет нарушения и повреждения в строении позвоночника.
- КТ – компьютерная томография. Это высокотехнологическая методика рентгенографического исследования, способная послойно сканировать тканевые компоненты и давать более точную картину места нахождения очага воспаления.
- МРТ – магнитно-резонансная томография. Более информативный метод послойного исследования тканей.
- УЗИ – ультразвуковое исследование. Метод позволяет визуализировать структуру мягких тканей. Он легко определяет наличие опухолей, вызывающих воспаление нерва.
Метод УЗИ считается самым эффективным в постановке диагноза и безопасности. Также он обладает некоторыми преимуществами над другими: не несет лучевого воздействия, во время лечения можно применять много раз, нет противопоказаний, хорошо видны мелкие элементы тканей.
Как лечить седалищный нерв?
Обычно врач назначает комплексное лечение, учитывая степень поражения, симптоматику, выяснив причину и запущенность проблемы. Комплексная терапия ишиаса включает:
- Медикаментозное лечение.
- Лечебную гимнастику и специальные упражнения.
- Физиотерапевтическую терапию, иногда радиологию.
- Прием гомеопатических препаратов – специальные крема и мази помогают снять боль и воспаление.
- Лечение народными средствами.
Зачастую назначенная терапия помогает быстро справиться с воспалением седалищного нерва. Лечение проводится комплексное, под наблюдением врача.
Лечение традиционными методами
Как лечить защемление седалищного нерва медикаментозным методом – сначала необходимо снять боль обезболивающими препаратами, для чего используется анальгин или средства с выраженным направлением действия. К таким препаратам относятся:
- Темпалгин – устраняет болевой синдром благодаря содержанию в нем легкого транквилизатора – темпидина.
- Седальгин – кодеин и парацетамол, входящие в состав препарата, действуют бодряще на нервные окончания и снимают воспаление.
- Баралгин – благодаря действию спазмолитиков убирается воспаление и снимается спазм седалищного нерва.
- Пенталгин.
Для лечения обязательно применяются нестероидные средства. Это могут быть таблетки, уколы в период резких болей, мази:
- Диклофенак в таблетках. Устраняет боль, отечность, воспаление. Инъекции представленного средства более эффективны, но они вызывают побочные реакции на печень и почки. Вот почему их назначают с минимальным интервалом в 12 часов.
- Мовалис в виде таблеток. Довольно сильное средство, быстро устраняющее боли и воспаление. Поскольку средство имеет значительные побочные действия, пьют под наблюдением медиков не более 5 дней.
- Нурофен, Ибупрофен, Найз – менее сильные, но необходимы для снятия напряжения с мышц, устранения воспаления и спазма.
- Кортикостероиды – требуются при продолжительном наличии симптомов. Это гормональные препараты, устраняющие отечность и воспаление данного нерва.
- Витамины и витаминно-минеральные комплексы. Особенно хорошо помогают витамины списка В и Е. Назначаются также средства, улучшающие метаболизм и кровообращение.
Для беременных назначаются другие лекарственные средства, поскольку многие препараты наносят вред и матери, и младенцу. Более безопасные для них – это обезболивающие свечи и гомеопатические средства.
Необходимо отметить, что кроме медикаментозного лечения в период обострения больному ничего делать нельзя. Он должен соблюдать постельный режим, мало двигаться, вставать только по необходимости, прикладывать лед и грелку, чередуя их.
После того как обострение пройдет, пациенту необходимо проводить полноценное лечение. Кроме того, ему показано санаторное лечение грязями, радоновыми и сероводородными ваннами, вытяжки в бассейне.
Лечебная гимнастика
При стихании острых болей следует начать выполнять упражнения для седалищного нерва. Выбирать рекомендуется простые упражнения и выполнять их медленно и плавно, совершенно не напрягаясь. Эффективными в этой ситуации считаются следующие упражнения:
- Велосипед, который делается в положении лежа на полу.
- Вращательные движения тазом.
- Хождение по полу на ягодицах.
- Растяжки в любой форме их исполнения.
Занятия ЛФК улучшат кровообращение в области поясницы и ягодиц, облегчат общее состояние больного.
Физиотерапевтические процедуры
Невралгия седалищного нерва лечится и физиотерапевтическими процедурами. При этом показаны следующие мероприятия:
- электрофорез;
- фонофорез;
- различные компрессы;
- прогревающие мероприятия.
Они назначаются в комплексе с медикаментозной терапией. Таким образом быстрее снимается воспаление, потому что улучшается циркуляция крови на пораженных участках. Все назначения производит врач, количество сеансов и их интенсивность.
Лечебный массаж рекомендуется делать только после снятия обострения. Он хорошо помогает улучшению кровообращения, восстанавливает мышцы, устраняет боли, повышает проводимость нерва. Улучшение от массажа обычно наступает через 10 процедур. Необходимо с каждой процедурой наращивать интенсивность воздействия.
Ишиас: симптомы и лечение в домашних условиях
Ишиас – это серьезная патология, и к ней необходимо относиться соответственно. Помимо медицинской помощи и иных процедур, можно проводить лечение седалищного нерва в домашних условиях.
Чтобы избавиться от ишиаса потребуется много времени, поэтому стоит набраться терпения и настойчивости.
Дома разрешается делать массаж больной ягодицы и ноги ежедневно или через день. Также будет полезно принимать горячие ванны по два раза в день при сильных болях. Терапия ишиаса требует выполнения некоторых рекомендаций:
Фарингит: симптомы и лечение у взрослых и детей. — здесь больше полезной информации.
Нельзя сидеть дольше двух часов – необходимо делать перерыв, походить или полежать.
Ступни при посадке на стул необходимо ставить ровно.
Спину всегда следует держать прямо, не сутулиться.
Во время сна спине следует давать отдых. Чтобы снять напряжение, необходимо спать на боку, а ноги согнуть в коленях.
Рекомендуется сбросить лишний вес.
Нельзя носить туфли на высоких каблуках.
Пить витамины группы В.
Нельзя поднимать тяжелые предметы – это поможет избежать рецидива заболевания. Важно не пренебрегать полноценным сном, отдых должен быть здоровым и регулярным.
Рецепты народной медицины
Терапия воспаления на дому предполагает применение рецептов народной медицины. Самыми популярными способами лечения в домашних условиях являются:
Вас заинтересует эта статья — Народные средства от кашля для детей и взрослых.
- Лечебные ванны. Снимают напряжение с мышц, нормализуют нервную систему и укрепляют мышцы. Хорошей целебной ванной считается хвойная с добавлением натертого хрена и с отваром дягиля.
- Компрессы. Они прогревают мышцы на воспаленном участке. Довольно действенными считаются компресс из натертой черной редьки, лепешка из ржаного теста.
- Настои и отвары. Настои используются для устранения болевых ощущений, а отвары останавливают воспалительный процесс. С недугом помогают справиться такие растения, как календула, ромашка, конский каштан, березовые почки.
- Барсучий или медвежий жир. Растирание больного участка данными компонентами помогает снятию воспаления.
- Стоун-терапия. Это процедура, заменяющая лечение парафином. Необходимо разогреть камни до определенной температуры и разложить их вокруг воспаленного участка, подложив под них тканевую салфетку.
Начинать лечение средствами народной медицины можно только при условии, что обострение миновало.
Как вылечить седалищный нерв в домашних условиях, применяя народные рецепты? Лечиться данным способом можно только посоветовавшись с врачом.
Народные рецепты просты и доступны в применении и в использовании средств. Некоторые наиболее эффективные рецепты представляются следующим образом:
- Настойка лаврового листа. В 200 мл водки поместить 20 лавровых листочков и поставить в темное место на 3 дня. Готовый настой втирать в воспаленный участок. Улучшение наступает через 3-4 сеанса.
- Медовая лепешка. Из стакана муки и ложки меда слепить лепешку и приложить ее на больное место. Накрыть лепешку пленкой и обмотать теплым шарфом.
- Настой из ростков картофеля. Набрать стакан ростков, добавить к ним два стакана водки и поместить в темное место на две недели. Готовый настой втирать в проблемный участок по утрам. Закутать это место теплой шалью.
Ишиас вылечить несложно, но на это уйдет много времени, в результате чего терпением следует запастись немалым. Необходимо выполнять рекомендации врача и не делать того, что осложнит заболевание.
– оцените статью, 4.13 / 5 (кол-во голосов — 8) You need to enable JavaScript to voteПонравилась статья – 8 ? Покажите её друзьям:
HealFolk.ru
healfolk.ru
Невралгия седалищного нерва симптомы и лечение
 Невралгия седалищного нерва симптомы и лечение
Невралгия седалищного нерва симптомы и лечениеЧаще всего люди не подозревают о наличии достаточно серьезных проблем с нервной системой организма. Люди редко обращают внимание на легкую боль, отдающую в ноги. Но со временем она становиться сильной и порой невыносимой. Такое заболевание называется ишиас или невралгия седалищного нерва. Симптомы и лечение во многом зависят от продолжительности развития воспаления.
Причины воспаления седалищного нерва
Чаще всего воспалительный процесс начинается из-за остеохондроза в поясничном и крестцовом отделах. Причиной ишиаса так же может быть грыжа межпозвоночных дисков. Этиологическим значением в меньшей степени обладают травмы или воспаление в крестцово-подвздошных суставах.
Повторное развитие болезни может спровоцировать внутреннее кровотечение, опухоли различного рода, ревматизм, диабет и некоторые гинекологические заболевания. Особую роль в развитии ишиаса играют инфекционные заболевания, к которым относятся грипп и туберкулез.
Достаточно часто у людей в пожилом возрасте причиной невралгии становится сужение канала спинного мозга. Корни нервных окончаний, создающих седалищный нерв, сжимаются из-за расширения суставов позвоночника. Их поражение может происходить так же при развитии аномального состояния, когда позвонки спускаются по отношении друг к другу. В таком случае болезненные ощущения можно снять только с помощью коррекции изменений в позвоночном отделе.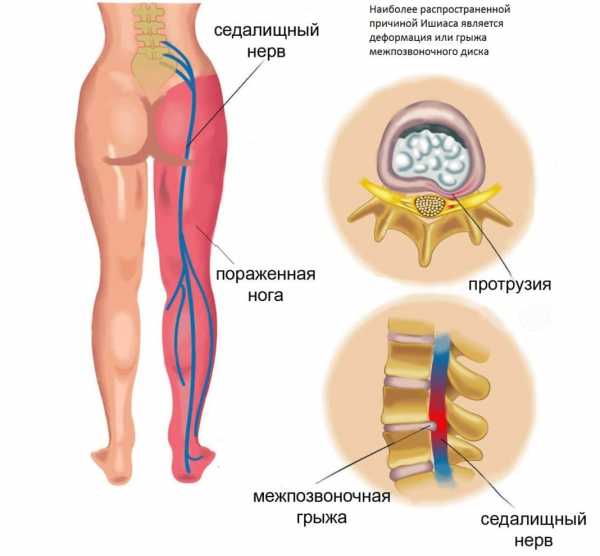
Стоит отметить, что воспаление седалищного нерва так же может развиваться из-за спазма мышечной ткани, физических нагрузок и переохлаждения. В редких случаях воспалительный процесс провоцируется наличием абсцессов, тромбов, синдрома Рейтера или болезни Лайма.
Ишиас может наблюдаться у женщин в период беременности, чаще всего на более поздних сроках. Связано это со слабостью мышечной ткани и связок, которые располагаются вокруг позвоночника. Причиной невралгии у беременных так же могут быть запоры.
Симптомы невралгии седалищного нерва
Главным симптомом ишиаса является наличие болезненных ощущений, которые локализуются в поясничном отделе. Невралгия характеризуется:
- Болью. Возникает сначала в области поясницы. Затем стремительно передается в нижние конечности. Обычно защемляется только один нерв. Следовательно, болевые ощущения переходят только в одну ногу. Врачи отметили, что невралгия может спровоцировать два вида боли: стреляющую и постоянную.
- Оцепенение или покалывание. Больные часто жалуются на чувство жжения на кожном покрове и в области поясницы.
- Трудность передвижения. Во время кашля, дыхания или чихания могут возникать болевые ощущения. Зачастую боль мешает человеку сидеть и вставать.
Симптомы могут быть различной степени выраженности в зависимости от стадии воспаления нервных окончаний. В том случае, если повреждение седалищного нерва достаточно сильное, то боль становится невыносимой.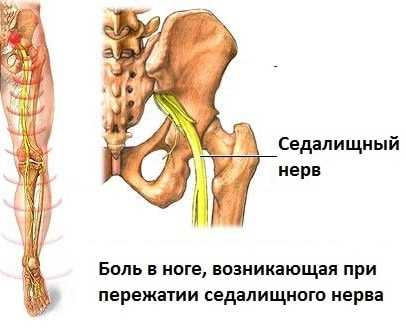
Неприятные ощущения локализуются обычно в ногах, но так же могут возникать в области поясницы. Для снятия симптомов большинство пациентов принимают обезболивающие препараты.
Диагностика
Для постановки правильного диагноза врач проводит необходимое обследование. Что бы определить наличие изменений в позвоночнике назначают рентгенографию.
Как известно, частой причиной появления воспалительного процесса в корешках нервных окончаний, является межпозвоночная грыжа. Обнаружить ее можно только при помощи магнитно-резонансной томографии и компьютерной томографии отделов позвоночника.
Для определения силы болевых ощущений и области локализации врач проводит ряд специальных тестов, например, тест Ласега. Больной должен принять лежачее положение. Затем врач поднимает ногу вверх. В том случае, если имеется невралгия седалищного нерва, то болезненные ощущения будут очень сильными. По мере опускания ноги боль стихает.
Так же свидетельствуют о наличии ишиаса:
- Симптом Бехтерева. В данном случае боль локализуется в ногах.
- Симптом Леррея. Сильные болевые ощущения появляются при разведении ног в стороны.
- Симптом Франкенштейна. При приседании или скрещивания ног пронизывает очень сильная боль.
Для диагностики кровеносной системы врач назначает анализ крови. Это так же дает возможность установить причину формирования воспаления и назначить лечение.
Лечение невралгии седалищного нерва
Терапия при помощи лекарственных препаратов не отличается от курса лечения при наличии воспалительных процессов нервных окончаний и сегментов спинного мозга. Так как основным симптомом является болевые ощущений, то применяются обезболивающие средства. Довольно часто назначаются противосудорожные препараты и трициклические антидепрессанты. Они позволяют блокировать болевой сигнал, который идет от пораженного нерва к мозгу. Кроме этого, эти лекарства способствуют выработке эндофинов.
Снять боль так же помогают нестероидные противовоспалительные препараты. К ним относятся: Диклофенак, Кеторолак, Ибупрофен и Индометацин. Но использование лекарственных средств должно быть ограничено, так как длительный их прием приводит к раздражению слизистой кишечника и желудка, а так же негативно сказываются на работоспособности почек.
Для исключения таких последствий специалисты рекомендуют использование препаратов местного применения. Чаще всего это мази, которые не только купируют боль, но и не оказывают отрицательного влияния на желудок. К таким средствам относится Финалгон, Верапин, Нафталин. Врачи так же назначают при лечении ишиаса витамины, миорелаксанты и лекарственные средства, восстанавливающие обменные процессы в организме.
В том случае, если лекарственные препараты местного применения не дают желаемого результата или установлена тяжелая форма заболевания назначаются уколы гормональных препаратов. Они помогают устранить болевые ощущения и снять воспаление. Но стоит помнить, что лечение при помощи таких лекарственных средств недолжно быть продолжительным, так как имеется ряд побочных эффектов.
Другие методы лечения
Терапия невралгии седалищного нерва должна проводиться комплексно. Это поможет достичь лучших результатов и быстрее купировать симптомы заболевания. Чаще всего врач назначает физиопроцедуры (прогревание или электрофорез).
Но данный метод применяется только после устранения основных симптомов. Следовательно, нельзя использовать специальные прогревающие комплексы, предназначенные для домашнего использования. Перед их применением необходимо проконсультироваться у врача.
Специалисты так же рекомендуют пройти курс лечебного массажа. Данная процедура помогает устранить болезненные ощущения и улучшить проводимость нервных окончаний, которые были повреждены воспалительным процессом. Массаж относится и к мерам профилактики, помогая предотвратить гипотрофию мышечной ткани.
Положительный эффект в лечении невралгии дает лечебная физкультура. Но при выполнении упражнений необходимо помнить, что все движения не должны быть резкими и быстрыми. В случаях обострения заболевания выполнять какие-либо упражнения нельзя. При усугублении течения болезни рекомендован постельный режим и ограничение физической активности. Если был верно поставлен диагноз и курс лечение проводился незамедлительно, то прогноз заболевания будет благоприятным.
В лечении невралгии используются так же:
- иглоукалывание;
- вакуум-терапия;
- фитотерапия;
- аквааэробика;
- рефлексотерапия;
- йога;
- мануальная терапия.

Лечение заболевания народными средствами
Для достижения лучших результатов и снятия симптомов можно использовать народные методы лечения. К ним относятся:
- Ванны из отваров ромашки или шалфея.
- Посещение бани с использованием березовых веников.
- Втирание масла зверобоя или лаванды.
- Настойка из петрушки и шиповника.
- Применение пчелиного воска.
- Чай из листьев березы или можжевельника.
Важно. Греть область поясницы во время обострения симптомов не рекомендуется, так как это может привести к отеку и задержке процесса выздоровления.
При приступах заболевания специалисты советуют чередовать тепло и холод. Теплая грелка восстановит кровообращение, а холодная снимет воспаление.
Профилактика
К мерам профилактике относятся:
- коррекция осанки;
- занятия спортом;
- включение в рацион продуктов, богатых кальцием и магнием;
Спровоцировать развитие невралгии седалищного нерва может сидячий образ жизни, при котором происходит расслабление мышц спины. Поддержать их тонус помогут ежедневные упражнения.
Даже в тех случаях, когда появились незначительные ощущения в области поясницы, нужно обратиться к врачу и пройти обследование. Наличие данного симптома не всегда говорит о развитии невралгии, но в любом случае необходимо установить причину возникновения боли и начать курс лечения. Ишиас не всегда появляется у людей в пожилом возрасте, как считают многие. Следовательно, нужно серьезнее относиться к своему здоровью и во время обращаться за помощью к доктору. Любое заболевание на начальной стадии вылечить проще, а последствия будут минимальными.
health-post.ru
Воспаление седалищного нерва, симптомы и лечение в домашних условиях
В этой статье мы подробно ответим, что такое воспаление седалищного нерва, раскроем причины, симптомы и лечение в домашних условиях.
Ишиас – воспаление седалищного нерва, возникает в следствии ущемления самого нерва или его окончаний.
Седалищный нерв – наиболее протяженный в организме человека. Начинается в поясничном отделе, проходит через тазовую область к бедру и заканчивается на большом пальце ноги.
Причины возникновения ишиаса
Заболевание не возникает само по себе, а как правило является следствием воздействия других патологий на организм человека в особенности на позвоночник. Среди причин возникновения ишиаса можно отметить следующие:
- Инфекционные невриты. Некоторые болезни способны вызвать инфекционное поражение нерва, которое возникает по причине воздействия на него токсических веществ, образующихся в процессе течения этих болезней. К таким болезням относятся: сифилис, тиф, туберкулез, малярия и другие заболевания, способствующие обширному распространению внутренних гнойных инфекций.
- Интоксикация. В следствии воздействия некоторых ядов или алкоголя. Также бывают случаи воспаления нерва веществами, которые вырабатывает сам организм, в результате поражения такими болезнями как сахарный диабет или подагра.
- Существуют причины воспаления нерва, не связанные с позвоночником. Одна из них – спазмы мышц тазово-крестцовой области, в частности, грушевидной мышцы.
- Межпозвоночные грыжи поясничного отдела. Образование грыжи, сопровождается смещением позвоночных дисков, что в результате может вызвать ущемление нервных окончаний спинного мозга, в следствии чего седалищный нерв может воспалиться.
- Заболевания позвоночника. В следствии некоторых патологий (остеохондроз, остеоартроз межпозвонковых суставов), на межпозвоночных дисках образуются костные образования, которые могут оказывать компрессионное воздействие на спинномозговые нервные окончания.
- Послеродовые осложнения, а также осложнения при беременности. В ходе беременности костная структура тазово-крестцовой области подвержена несбалансированной нагрузке, что может спровоцировать патологические процессы, в организме, который физически не подготовлен к возросшим нагрузкам на позвоночник.
Симптомы воспаления седалищного нерва
Признаки проявления болезни, так или иначе, связаны с болевыми ощущениями в поясничной области, нижних конечностях, определенным общим недомоганием. На различных стадиях развития ишиаса симптомы могут носить свойственный им характер, но чаще всего наблюдается следующее:
- острый болевой синдром, при малейшем беспокойстве поясничной области в следствии наклонов или ходьбы;
- слабость, возникающая в нижних конечностях, которая часто сопровождается периодическим онемением;
- при попытке поменять положение тела (встать, сесть), может возникать резкая стреляющая боль в пояснице, либо по всей длине нерва;
- находясь в сидячем положении, пациент может чувствовать нарастающую боль в ягодицах;
- боль в нижних конечностях иногда сопровождается жжением, покалыванием, зудом, онемением;
- в ходе заболевания, боль в пояснице может беспокоить реже, чем болевые ощущения, которые локализуются на задней части ноги, начинаясь с ягодицы, и заканчиваясь ступней.
Случаи двустороннего ишиаса наблюдаются крайне редко. Воспаление чаще всего носит односторонний характер и в большинстве случаев болевой синдром распространяется на правую ногу.
На начальной стадии симптомы ишиаса могут проявлять себя, в виде вялого болевого синдрома поясничной области и ломоты в ногах, которые часто принимают за последствия переутомления. Такое течение заболевания может наблюдаться довольно долго, иногда годы.
Обострение, как правило, происходит внезапно и толчком к нему служит какая-нибудь мелочь, вроде неправильного приземления после небольшого прыжка, неудачный наклон, переохлаждение, поднятие тяжести. С этими событиями в большинстве случаев и связывают появление ишиаса.
Диагностика и обследование
Опытный врач уже на стадии осмотра может однозначно выявить воспаление седалищного нерва. Но, учитывая, что этот недуг является следствием других патологий, для дальнейшего продуктивного лечения требуется выяснить их природу, степень запущенности.
Методы диагностирования причин воспаления седалищного нерва:
- Рентгенография. При помощи этого метода можно выявить, например, остеохондроз, но некоторые другие патологии, такие, как грыжа позвоночника, рентгенография не может помочь обнаружить.
- МРТ (магнитно-резонансная томография), компьютерная томография. В отличии от рентгенографии, данный вид обследования позволяет получить информацию о состоянии мягких тканей, таких как мышцы, кровеносные сосуды, нервные окончания. К тому же, благодаря трехмерному моделированию, можно увидеть полную картину состояния позвоночных дисков.
- В обязательном порядке проводится неврологическое обследование, для оценки уровня поражения нервной системы пациента.
- Электронейромиография. Этот вид обследования, нужен для получения детальной информации о состоянии мышц и нервных окончаний пациента.
Лечение заболевание седалищного нерва
В первую очередь важно обеспечить покой, свести к минимуму любые движения, которые способны привести к мышечным спазмам в поясничной и тазовой области.
Желательно соблюдать постельный режим. Основание, на котором будет лежать пациент, должно быть ровным и полужестким.

Для лечения ишиаса свойственны методы, описанные ниже:
- Лечение медицинскими препаратами.
- Иглоукалывание.
- Остеопатия.
- Народные методы лечения.
- Массажные процедуры
- Другие, нетрадиционные методы (грязевая терапия, лечение пиявками и т.д.).
Оперативное вмешательство при лечении ишиаса, применяется довольно редко и заключается в устранении патологий, приведших к ишиасу (вправление грыжи позвоночного столба, удаление костных образований и проч.).
Лечение ишиас в домашних условиях
Как только были замечены первые признаки ишиаса (это обычно ломящая боль в области поясницы и ногах, воспринимаемая, как следствие переутомления), следует задуматься о причинах, вызвавших эти симптомы.
Часто это малоподвижный (сидячий) образ жизни и как следствие слаборазвитые позвоночные мышцы. Физические перегрузки, сопровождаемые переохлаждением.
Если свести к минимуму воздействие этих факторов есть возможность избежать последующего обострения.
Во время лечения на дому нужно следовать некоторым рекомендациям:
- Позвоночник не должен подолгу находиться в вертикальном положении, нужно периодически лежать, чтобы поясница и ноги могли отдохнуть.
- В время ходьбы нужно следить за положением ступней, желательно, чтобы они находились параллельно друг другу. Носить обувь на каблуках также не рекомендуется.
- Положение спины тоже играет не последнюю роль, как причина возникновения ишиаса и последующих обострений. Спину нужно держать ровной, не допуская переутомления.
- В горизонтальном положении лучше лежать с подогнутыми коленями.
- Здоровый сон и правильное питание помогут создать благоприятные условия для последующего выздоровления.
- Для людей, имеющих избыточный вес, желательно его сбросить.
В случае внезапного приступа острой боли, вызванной ущемлением седалищного нерва, первое средство, способное смягчить болевой синдром – это принять позу эмбриона (лечь на не пораженную сторону и поджать к туловищу больную ногу, в случае двустороннего ишиаса, нужно лечь на спину и поджать обе ноги).
Медикаментозное лечение
- Анальгин и препараты на его основе. Это средство наиболее распространено и доступно, поэтому, часто к нему прибегают в первую очередь. Применяется для обезболивания, снимает воспаление, может оказывать жаропонижающее действие.
- Диклофенак. Сильный обезболивающий и противовоспалительный препарат. Снимает отек и уменьшает интенсивность мышечных спазмов, которые являются причиной боли. Популярное, эффективное средство для устранения симптомов ишиаса.
- Нестероидные противовоспалительные препараты (Мелоксикам, Мовалис). Данные препараты обладают мощным седативным, болеутоляющим воздействием на пораженные области. Применяются во время острого болевого синдрома, когда диклофенак не справляется.
- Новокаиновые блокады. Новокаин способен блокировать нервные импульсы, вызывающие болевой синдром. Применяется в случаях особо интенсивной боли, в качестве местной анестезии.
- Мази, растирки (Вольтарен, Кеторол, Ксефокам). Некоторые вещества, при наружном применении, с способны вызывать в кожных покровах процессы, помогающие устранить симптомы ишиаса. Оказывая на рецепторы кожи раздражающий эффект, стимулируется выделение веществ, способствующих устранению боли, нормализации кровообращения, снятию отечности.
Массаж
Массажные процедуры возможны на любой стадии развития ишиаса. Разница заключается в интенсивности терапии, и в препаратах, применяемых в процессе.

Применение массажа может оказать следующие положительные эффекты:
- Улучшение кровоснабжения тканей пораженной области и нервных окончаний спинного мозга.
- Устранение чрезмерного тонуса в мышцах поясницы и по всей длине седалищного нерва.
- Уменьшение отечности в следствии нормализации оттока лимфы из пораженных патологией областей.
- Стимулирование выделения кожными покровами биологически активных веществ, оказывающих противовоспалительное и болеутоляющее действие.
- Оказывает отвлекающее действие, особенно в комплексе со специальными маслами и мазями.
Рекомендации для массажа:
- В случае обострения ишиаса, массаж не должен быть интенсивным, а скорей похож на поглаживания и легкие растирания. Более жесткие техники могут спровоцировать возникновение болей.
- В стадии ремиссии, когда боли и другие симптомы не так интенсивны, возможно применение более интенсивных комплексных массажных методик, включая рефлекторно-сегментный, точечный и вакуумный массажи.
- Если причиной воспаления нерва является радикулит пояснично-крестцового отдела, применяют массаж поясницы, задней части ягодицы и ноги в целом.
- Сделать положительное влияние массажа еще более эффективным помогут правильно подобранные масла, в грамотном сочетании с прогревающими растирками и мазями.
- Каждый сеанс массажа не должен длиться более получаса. Также после десятидневного курса необходимо сделать небольшой перерыв (2-3 дня).
Народные способы лечения
- Мелко натереть хрен или редьку, полученную субстанцию завернуть в тонкую ткань или марлю и прилаживать в качестве компресса к пораженным частям тела (обычно к пояснице).
- Свежий пчелиный воск из улья нужно разогреть на водяной бане до мягкого пластичного состояния (но не до жидкого). После этого воск нужно положить на поясницу, накрыть целлофаном и обмотать чем-нибудь теплым. Делать это желательно пред сном на ночь.
- Трава чабреца, цветки калины, календулы берутся в равных пропорциях (5 г), к ним добавляют 10 г травы полевого хвоща, и все это заливают 0,5 л кипятка. Потом 10 минут настаивают на водяной бане. Принимать внутрь по 100 г перед едой 3 раза вдень.
Лечение только народными способами не приведет к окончательному выздоровлению. Потребуется комплексно применять все существующие методы, назначением которых должен заниматься компетентный врач невролог.
tvojajbolit.ru
Невралгия седалищного нерва: симптомы, диагностика и методы лечения
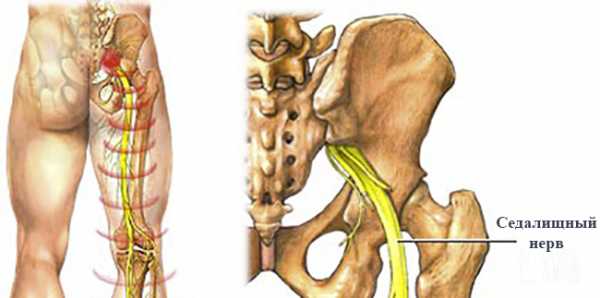
Седалищный нерв – это самый массивный и толстый нерв человеческого тела, который иннервирует мышцы ягодичной области и бедра, а его ветви достигают коленного сустава, голени и стопы. Из-за обширной области иннервации, поражение седалищного нерва – невралгия, приводит к сильнейшему болевому синдрому, который в ряде случаев может охватывать всю нижнюю конечность.
Что такое невралгия седалищного нерва и почему она возникает?
Невралгия седалищного нерва в медицинской практике получила особое название – ишиас. Термин «ишиас» включает в себя интенсивный болевой синдром и расстройство чувствительности односторонней локализации по ходу седалищного нерва.
Причиной заболевания служат различного рода повреждения нервного ствола на различных его уровнях. Среди редких, но наиболее явных причин выделяют:
- Травма бедра и тазобедренного сустава.
- Резаные, колотые, рваные и огнестрельные раны бедра.
Такие повреждения тканей в первую очередь заставляют подумать о возможном повреждении седалищного нерва, поэтому лечение может быть начато до появления развернутой клинической картины.
Анатомически нерв отходит от крестцового сплетения, располагающегося на поверхности крестцовых позвонков, и далее проходит на поверхность бедра через подгрушевидное отверстие, образованное нижнем краем грушевидной мышцы и связкой.
В области этого отверстия чаще всего наблюдается ущемление нерва, причиной чему является рефлекторное тоническое сужение отверстия при различных патологиях поясничного отдела позвоночника, таких как:
- Сколиоз.
- Остеохондроз.
- Гиперлордоз.
- Спондилоартроз.
- Грыжа межпозвоночного диска.
В более редких случаях сдавление обусловлено органическими причинами:
- Опухоль.
- Гематома.
- Аневризма подвздошной артерии.
Длительная иммобилизация конечности, а также нахождение в одной позе теоретически может привести к компрессии, но возможно это лишь у истощенных людей с резко сниженной мышечной массой.
Кроме механического повреждения седалищного нерва причиной ишиаса может являться его воспаление из-за:
- Инфекционных заболеваний (ВИЧ, туберкулез)
- Значительное переохлаждение.
Симптомы невралгии
Боль при ишиасе больные описывают как жгучую и простреливающую. Болевые ощущения распространяются по задней поверхности бедра, задне – наружной поверхности голени и уходят на стопу вплоть до кончиков пальцев.
Наряду с болевым синдромом присоединяются расстройства чувствительности в аналогичных областях, проявляющиеся в ощущении «ползания мурашек» и онемения. Возможна утрата глубоких видов чувствительности – вибрационной и мышечно – суставного чувства, а также исчезновение ахиллова рефлекса. Данные симптомы не требуют повышенного беспокойства, так как являются полностью обратимыми.
Ветви седалищного нерва на бедре предоставляют основную порцию иннервации для мышц – сгибателей. В условиях повреждения нерва, данные мышцы не получают достаточной импульсации для полноценной работы, вследствие чего тонус мышц – разгибателей преобладает, и нога находится в выпрямленном положении. Это отражается на походке пациента: каждый новый шаг сопровождается предварительным отведением ноги в сторону, чтобы не задеть землю, а перешагивание через низкие препятствия практически неосуществимо.
Диагностика
При осмотре необходимо надавить на крестцово – поясничные точки Валле и Гара, болезненность в области которых является важным для диагностики признаком.
Затем пациента укладывают на кушетку, пассивно сгибают ногу в колене и тазобедренном суставе под углом 90 градусов. Дальнейшее отведение согнутой ноги в сторону вызывает острую боль, что является положительным симптомом Бонне.
Пациент остается в положении лежа. Врач самостоятельно поднимает полностью выпрямленную ногу, что также вызывает интенсивный приступ боли (симптом Ласега).
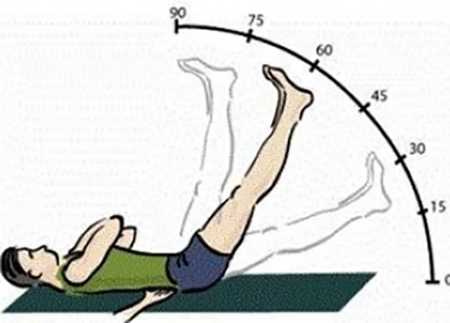
Врач также определяет сохранность рефлексов и чувствительности, что позволяет определить уровень поражения и дифференцировать его с некоторыми заболеваниями, имеющими схожую симптоматику. Примерами таких заболеваний могут служить радикулопатия и плексопатия уровня L5 – S2.
К дополнительным методам исследования относится УЗИ, позволяющее выявить наличие опухоли, гематомы, а также указать на наличие дегенеративных изменений нерва.
Рентгенография, КТ и МРТ позвоночника являются высокоинформативными, но применяются достаточно редко, так как не являются обязательными для постановки точного диагноза.
Лечение и профилактика
Независимо от механизма поражения главным элементом лечения является обезболивание. Самым надежным и распространенным способом обезболивания являются нестероидные противовоспалительные средства, в большинстве случаев дающие положительный результат:
- Ибупрофен.
- Диклофенак.
- Нимесулид.

В случае неэффективности консервативной терапии применяется новокаиновая блокада.
Для ускорения восстановления целостности нерва назначаются препараты, улучшающие кровоток:
- Никотиновая кислота.
- Бенциклан.
- Гидролизаты телячьей крови.
Снятие болевого синдрома хоть и обязательный элемент, но лечение должно быть направлено на устранение причины заболевания.
Механическое повреждение тканей сшивается, кости подвергаются репозиции и иммобилизации. Гематомы, грыжи и опухоли (по возможности) подвергаются обязательному удалению.
В период лечения желательно ограничить нагрузку на поврежденную ногу, а также дополнить терапию физиопроцедурами:
- Локальное ультрафиолетовое облучение.
- СМТ – терапия.
- УВО – терапия.
В период реабилитации, а также как метод профилактики стоит посещать сеансы лечебного массажа и ЛФК. Также в профилактических целях следует посещать бассейн, что позволит укрепить мышцы спины и ног, а также повысит иммунитет. Периодическая легкая гимнастика в течение рабочего дня позволит избежать застойного ущемления нерва.
Прогноз и возможные осложнения
Невралгия седалищного нерва имеет достаточно благоприятный прогноз при добросовестном подходе к лечению. Выполняя все рекомендации врача можно быть уверенным, что симптомы полностью исчезнут, а занимаясь профилактикой в дальнейшем, что они больше никогда не вернутся.
Осложнения могут наступить в случае длительной задержки похода к специалисту и зависят от причины, вызвавшей ишиас. Наиболее распространенным осложнением является ежегодный рецидив заболевания, приходящийся на осенне – весенний период.
Похожие материалы:
sustavos.ru
что это такое, фото симптомов, лечение, причины невралгии седалищного нерва
В медицинской практике существует такое понятие, как ишиас. Переводя указанный термин на обывательский язык можно сказать, что это воспаление седалищного нерва.
Указанная анатомическая единица берет начало в сакрально-люмбальном отделе, из которого направляется книзу и охватывает своими веточками практически всю нижнюю конечность от бедра до фаланг пальцев, обеспечивая сенситивность и мобильность ноги.
Однако это не единственная функция данного элемента нервной системы. Обозначенный нерв предстает одним из главных компонентов нервного сплетения крестцовой области, а потому помимо указанной роли в иннервации нижней конечности, обеспечивает также и должное функционирование всех органных структур малого таза.
Ишиас, симптомы и лечение которого рассматривается ниже, относится к неврологическим заболеваниям.
Клинические проявления данной формы патологии напрямую связаны с площадью иннервации, характерной для седалищного нерва, а она, как было показано выше довольно широка. Другими словами, наблюдаемый в каждом конкретном случае рассматриваемого заболевания симптомокомплекс во многом определяется локализацией патологических изменений самого нервного волокна.
По данным статистики около 40% населения не понаслышке знает, что такое воспаление седалищного нерва. Заболевание наиболее распространено в 40-50-ти летнем возрастном периоде. Вероятность развития указанного недуга у мужчин по сравнению с лицами женского пола существенно выше.
Исторически подобная форма патологии известна с очень давних времен. В частности, сам термин, который в наши дни применяется в качестве обозначения воспаления седалищного нерва – ишиас – впервые был применен аж в 1451 году.
Причины воспаления седалищного нерва (ишиаса)
- Первой причиной симптомов воспаления седалищного нерва следует назвать выпячивание (так называемая грыжа) диска, расположенного между двумя соседними позвонками. Такая патология представляет серьезную опасность в плане возможности развития сужения позвоночного канала, что в итоге может стать причиной длительного ущемления спинномозговых нервных окончаний и привести к появлению отечности расположенных вокруг тканей.
- Второй, но при этом отнюдь не менее значимой причиной воспаления седалищного нерва, симптомы и лечение которого рассматриваются ниже, считается травма. Непосредственная компрессия нерва может случаться в результате внешнего воздействия: ДТП, падения и прочие случаи, приводящие к переломам.
- Третьей распространенной причиной описываемого недуга выступает спинальный стеноз, развивающийся в люмбальном отделе спины у пожилых людей.
- Четвертая этиологическая составляющая описываемой болезни – так называемый грушевидный синдром – также считается одной из самых распространенных из вызывающих ишиас причин. Он встречается чуть ли не у половины больных, страдающих люмбально-сакральным радикулитом. Суть синдрома в том, что спазмированная грушевидная мышца сжимает седалищный нерв. Диагностировать такую проблему бывает весьма нелегко.
- Пятой причиной возникновения у больного данной болезни можно назвать такое состояние как спондилолистез. По большей части такая патология является врожденной, однако в состоянии сформироваться и как результат травм или чрезмерных физнагрузок.
- И наконец шестой причиной воспаления седалищного нерва, лечение которой может быть крайне непростым, а иногда даже невозможным, является спинномозговое новообразования (а попросту говоря опухоль). К счастью встречается подобная патология крайне редко, тем не менее нельзя списывать ее со счетов.
Симптомы невралгии седалищного нерва
Симптомы и лечение воспаления седалищного нерва хорошо известны современным докторам. Обращение к ним при появлении жалоб – самый правильный шаг.
Исходя из клинической практики можно заключить, что определяющим проявлением описываемого патологического состояния является боль. Те или иные другие симптомы во многих случаях отсутствуют. Тем не менее полностью списывать со счетов их нельзя.
Характер болей при ишиасе
Боли при ишиасе по своему характеру чаще всего стреляющие и жгучие.
Заболевший человек описывает ее как острую, высоко интенсивную или резкую, такая боль еще называется «кинжальной», т.к. у больного создается ощущение будто его протыкают заостренным предметом.
Возникающий болевой импульс распространяется в район ягодицы, далее спускается на бедро, проходит в подколенную область и направляется вниз по голени. Иногда случается и так, что у пациента начинают болеть все части ноги вплоть до самых пальцев. Параллельно такие же ощущения могут возникать и в поясничной части спины.
Синдром болевого характера при воспалении ишиаса во всех случаях своего развития имеет хроническое течение. Исходя из конткретных этиологических факторов, вызвавших недуг, боли могут присутствовать на постоянной основе или иметь приступообразный характер.
Степень выраженности подобного проявления недуга в отдельно взятых случаях может быть разная. Иногда выраженных страданий у больного может и не быть, в иных же ситуациях боль столь значительна, что даже самое легкое шевеление невыносимо.
Указанный признак ишиаса практически всегда односторонен. Однако бывают случаи распространения боли и на вторую ногу.
Какие ещё признаки у воспаления седалищного нерва: как определить ишиас
Как уже упоминалось выше рассматриваемое патологическое состояние помимо типичного болевого синдрома может характеризоваться и определенного рода дополнительными симптомами. В частности, изменения рефлексов, двигательные расстройства и аномалии чувствительности тоже можно определить, как признаки воспаления седалищного нерва.
Чувствительность нарушается в коже стопы и голени, кроме медиальной поверхности последней, т.к. она иннервируется другим нервом. Нарушение функции движения выражается в трудностях сгибания в колене и голеностопе. Вследствие указанных нарушений возникает атрофия задней мышечной группы ноги. Если имеет место выраженная форма ишиаса, то исходом атрофии и присоединившегося к ней паралича может стать остеопороз.
Болевые ощущения приводят к изменению тонуса поясничных и ножных мышц. Страдающий данным недугом человек стремится занять позицию, минимизирующую боль. Как правило, это отклонение кпереди и чуть в бок. Подобная поза сохраняется и сидя, и при стоянии, и во время ходьбы.
Симптомы невралгии седалищного нерва у некоторых больных также могут дополняться вегетативными расстройствами, а вдобавок к ним и изменениями со стороны кожи. Последняя из-за изменения ширины просвета капилляров бледнеет либо приобретает красноватый оттенок, иссушается и делается более тонкой, сродни папиросной бумаги. Выраженная тонкость и чрезмерная ломкость наблюдается и со стороны ногтей на пораженной ноге.
Рассматривая симптомокомплекс описываемого недуга нельзя не отметить, что если у человека появились признаки воспаления седалищного нерва, какие указаны выше, то с обращением к врачу-специалисту лучше не тянуть, дабы не усугубить ситуацию. Только опытный медик может поставить точный диагноз и назначить правильное лечение недуга.
Диагностика воспаления седалищного нерва: когда ставится диагноз ишиас
Диагноз ишиас, как правило, ставится при выявлении характерных для данного недуга клинических проявлений, подкрепленных данными специсследований. Сами больные обращают внимание доктора на имеющиеся у них боли, а также нарушения подвижности и чувствительности. Врач же в ходе обследования выявляет наличие неврологической симптоматики.
В дополнение к этому проводятся инструментальные исследования, задача которых состоят в оценке состояния суставов и костей пораженной части тела.
Рентгеновская диагностика воспаления седалищного нерва позволяет установить связь рассматриваемого заболевания с патологией структурных элементов позвоночника.
Благодаря применению метода компьютерной томографии врачам удается установить наиболее вероятную причину ишиаса. Пожалуй, единственным исключением, при котором невозможно определить этиологию болезни при таком варианте диагностики, являются случаи ишиаса, спровоцированные патологическими изменениями самого спинного мозга, оболочек и корешков данной структуры, и плюс ко всему сосудов сакрального сплетения нервных волокон.
Диагностика воспаления седалищного нерва посредством проведения МРТ считается самым информативным методом. При этом становится возможным выяснить причину даже в тех моментах, когда бессильной оказывается компьютерная томография.
Для определения степени нарушений проведения нервного импульса и сократительной функции мышц заболевшей конечности используется метод под названием электронейромиография.
Что делать при ишиасе и чем снять воспаление седалищного нерва
Вполне резонным является вопрос, возникающий при столкновении с рассматриваемым заболеванием: если доктор поставил диагноз воспаление седалищного нерва, что делать?
В современной клинической практике терапия рассматриваемого патологического состояния включает в себя применение определенных групп медикаментозных препаратов, использование физиотерапевтических методов воздействия на затронутые болезнью области тела, назначение массажа и физических упражнений, а также организацию правильного распорядка дня.
Такое обилие методов объясняется тем, что для наиболее эффективного избавления от ишиаса лечение седалищного нерва лечение должно быть комплексным.
Стоит также добавить, что в дополнение к перечисленным выше традиционным методам борьбы с описываемым заболеванием с успехом применяются и рецепты из народной медицины.
Чем лечат воспаление седалищного нерва: медикаментозное лечение ишиаса
Из всего, чем лечат воспаление седалищного нерва, медикаментозное лечение наиболее многообразное. На сегодняшний день врачи располагают довольно обширным арсеналом лекарственных средств, которые можно назначать при данном недуге.
Одной из самых востребованных является группа нестероидных антивоспалительных препаратов. Вещества подобного класса используются с целью купирования болевой составляющей.
Наиболее известными и эффективными среди всего многообразия представителей подобных медикаментов являются
Анальгин
и Диклофенак.
Медикаментозное лечение ишиаса предусматривает также комбинированные препараты, объединяющие в себе характеристики выше перечисленной группы лекарств и обезболивающих средств ненаркотической природы.
Чаще всего это таблетки на основе Анальгина, такие как
Андипал,
Седальгин
или Пенталгин.
Эффективность таких медикаментов значительно выше.
В плане обезболивания при рассматриваемом патологическом состоянии нередко приходится прибегать и к помощи наркотических анестезирующих веществ. Причем при определенных условиях это один из основных ответов на вопрос как лечить ишиас. Делается это, как правило, лишь в тех случаях, когда имеет место чрезвычайно сильный приступ боли, снять который иными болеутоляющими средствами не представляется возможным. В частности, наркотические медикаменты при ишиасе относятся к группе опиатов.
Самым известным препаратом является Трамадол.
Используются при данном заболевании и местноанестезирующие средства. Применяются они все также для устранения болевого синдрома посредством постановки инъекций или проведения блокад.
Широко известными представителями данного класса лекарств являются
Новокаин
и Ультракаин.
Помимо указанных выше противовоспалительных и противоболевых лекарственных средств доктора также с успехом назначают при ишиасе лечение препаратами гормональной природы, а именно кортикостероидами. Их применение целесообразно в острой фазе недуга и направлено на снятие отека и скорейшего подавления процесса воспаления. Подобные лекарственные средства используются главным образом в случаях развития выраженного отека в районе крестцового нервного сплетения.
Достаточно широко известна троица препаратов данного ряда:
Гидрокортизон,
Дексаметазон
и Преднизолон.
При таком диагнозе как невралгия седалищного нерва лечение включает в себя также прием миорелаксантов, к примеру,
Сирдалуда
или Мидокалма.
Целью этого является снятие мышечного напряжения, что приведет к устранению защемления нерва, уменьшит боли, а также повысит чувствительность ноги и улучшит объем ее движений.
Применяются при рассматриваемой патологии и препараты, в составе которых содержатся витамины В1 и В6. Последние снижают выраженность неврологической симптоматики и нормализуют чувствительность и движения в конечности.
К таким лекарствам относятся, в частности,
Мильгамма
и Бинавит.
Как вылечить ишиас медикаментами: эффективные препараты
При воспалении седалищного нерва (ишиас) лечение обязательно дополняется ангиопротекторными средствами и лекарственными веществами, корригирующими микроциркуляцию.
Такие медикаменты как:
Трентал,
Актовегин
и Солкосерил
улучшают кровоток и тем самым приводят в норму трофику поврежденного нерва и ускоряют его восстановление. В добавок к этому средства из данной группы замедляют процессы атрофии мышц и кожи ноги.
Хороший эффект в плане улучшения питания и снижения выраженности повреждений нерва дает применение антиоксидантных медикаментов. К последним относится медь, селен, а также витамины Е и С.
И наконец, рассматривая вопрос о том, как вылечить ишиас седалищного нерва, нельзя не упомянуть про метаболические препараты, к которым относится небезызвестный
Мельдоний,
а также Элькар,
Рибофлавин и многие другие.
Подобные средства направлены на улучшение трофики спинномозговых корешков и самого седалищного нерва, благодаря чему нормализуется его функционирование и восстанавливается чувствительность и двигательная активность ноги.
Все перечисленные выше лекарственные вещества главным образом принимаются внутрь в виде таблеток. Однако, как вылечить ишиас, не используя местную терапию. Многие средства в виде мазей или гелей наносятся непосредственно на кожу в больной области и позволяют облегчить боль и локально улучшить кровообращение.
Как правило при данном заболевании подходит любая разогревающая или раздражающая мазь:
Диклофенак,
камфорная или скипидарная мазь,
Финалгон и т.д.
При этом стоит отметить, что любые мази при рассматриваемой патологии необходимо наносить над пораженной областью с частотой 2-3 р/сут.
Лечение воспаление седалищного нерва на фото ниже посредством мазей можно усилить путем укрывания обработанного пораженного участка теплой повязкой:
Кроме перорального и наружного применения существуют лекарства, которые при данном заболевании могут вводиться в организм посредством инъекций. Прибегают к этому не так часто, в основном при сильных, не купирующихся таблетками болях, а также при выраженном воспалении и отеке.
Окончательное решение о том, как и чем лечить воспаление седалищного нерва должен принимать врач.
Методы лечения ишиаса: как делать массаж при воспалении седалищного нерва (с видео)
Массаж при воспалении седалищного нерва, видео данной процедуры приведено ниже, разрешается проводить и во время ремиссии, и при пребывании болезни в острой стадии.
Такое лечение является отвлекающим и также оказывает раздражающее действие. Благодаря ему создается улучшенное кровоснабжение пораженных нервов и корешков.
Повышенный тонус мышц, вызванный болевым процессом, за счет описываемой процедуры снижается, отток лимфы улучшается, за счет чего сходит воспалительный отек.
Болезненные ощущения в результате массажа уменьшаются, чему способствует выделение в коже и подлежащих тканях биологически активных веществ.
Делать массаж воспалении седалищного нерва необходимо при соблюдении определенных правил. В частности, общее число сеансов указанной процедуры должно равняться 10-ти, продолжительность каждого из них – не менее 30-35 мин. На фоне ярко выраженных проявлений недуга следует ограничиваться лишь легкими поглаживающе-растирающими движениями дабы не спровоцировать усиление болей. А вот при затухании симптоматики на стадии возможны уже более интенсивные приемы, например, похлопывание и разминание, которые можно дополнить баночным, рефлекторно-сегментарным или точечным массажем.
Массаж при воспалении седалищного нерва, причиной которого стал радикулит пояснично-крестцовой разновидности, делают в области ягодиц, поясницы, а также задней поверхности ног.
Значительно усилить эффект процедуры может использование правильно подобранных эфирных масел. Также очень полезно комбинировать подобное лечение с гимнастикой и растираниями раздражающими мазями.
Массаж при ишиасе, на видео ниже, имеет своей целью укрепление затронутых болезнью мышц, а также направлен на ликвидацию развившихся в них застойных явлений.
Во избежание переутомление пациента проводить подобные лечебные воздействия рекомендуется с периодичностью через день.
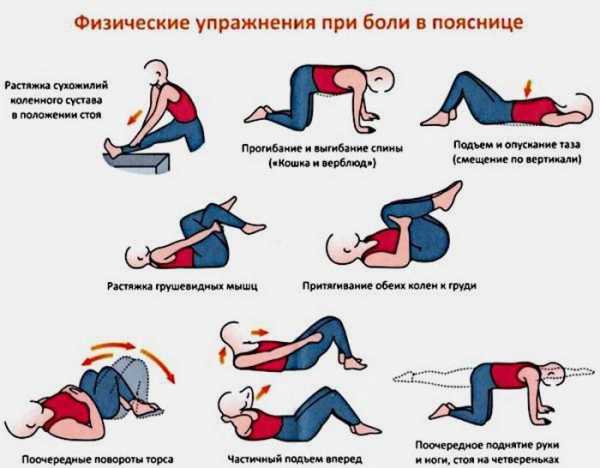
Как лечить ишиас седалищного нерва: гимнастика (с видео)
Гимнастику при ишиасе седалищного нерва целесообразно проводить и в сами периоды обострения, и в качестве их профилактики во время ремиссии недуга. Объясняется это тем, что указанная лечебная процедура не только способствует нивелированию болевого синдрома, но также оказывает непосредственное воздействие на причину болей – заболевания позвоночника и/или спастические явления в мышцах.
Выполнять комплекс упражнений следует под наблюдением врача-ЛФК. После нескольких занятий со специалистом можно будет перейти и к самостоятельным домашним занятиям.
Гимнастика при ишиасе, видео по проведению которой можно посмотреть ниже, позволяет с успехом бороться с явлением защемления седалищного нерва, достаточно хорошо устраняет болевые ощущения, а также очень благотворно влияет на обменные процессы, протекающие в пораженной области.
wdoctor.ru