Опухоль средостения что это такое – Опухоли средостения — причины, симптомы, диагностика и лечение
Опухоли средостения — причины, симптомы, диагностика и лечение
Опухоли средостения – группа разнородных в морфологическом плане новообразований, расположенных в медиастинальном пространстве грудной полости. Клиническая картина складывается из симптомов компрессии или прорастания опухоли средостения в соседние органы (болей, синдрома верхней полой вены, кашля, одышки, дисфагии) и общих проявлений (слабости, повышение температуры, потливости, похудания). Диагностика опухолей средостения включает рентгенологическое, томографическое, эндоскопическое обследование, трансторакальную пункционную или аспирационную биопсию. Лечение опухолей средостения – оперативное; при злокачественных новообразованиях дополняется лучевой и химиотерапией.
Общие сведения
Опухоли и кисты средостения составляют 3-7% в структуре всех опухолевых процессов. Из них в 60-80% случаев выявляются доброкачественные опухоли средостения, а в 20-40% — злокачественные (рак средостения). Опухоли средостения возникают с одинаковой частотой у мужчин и у женщин, преимущественно в возрасте 20-40 лет, т. е. у наиболее социально-активной части населения.
Опухоли медиастинальной локализации характеризуются морфологическим разнообразием, вероятностью первичной злокачественности или малигнизации, потенциальной угрозой инвазии или компрессии жизненно важных органов средостения (дыхательных путей, магистральных сосудов и нервных стволов, пищевода), техническими сложностями хирургического удаления. Все это делает опухоли средостения одной из актуальных и наиболее сложных проблем современной торакальной хирургии и пульмонологии.
Опухоли средостения
Анатомия средостения
Анатомическое пространство средостения спереди ограничено грудиной, позадигрудинной фасцией и реберными хрящами; сзади — поверхностью грудного отдела позвоночника, предпозвоночной фасцией и шейками ребер; по бокам — листками медиастинальной плевры, снизу – диафрагмой, а сверху — условной плоскостью, проходящей по верхнему краю рукоятки грудины.
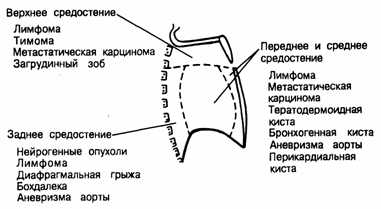
В границах средостения располагаются вилочковая железа, верхние отделы верхней полой вены, дуга аорты и ее ветви, плечеголовной ствол, сонные и подключичные артерии, грудной лимфатический проток, симпатические нервы и их сплетения, ветви блуждающего нерва, фасциальные и клетчаточные образования, лимфатические узлы, пищевод, перикард, бифуркация трахеи, легочные артерии и вены и др. В средостении выделяют 3 этажа (верхний, средний, нижний) и 3 отдела (передний, средний, задний). Этажам и отделам средостения соответствует локализация новообразований, исходящих из расположенных там структур.
Классификация
Все опухоли средостения делятся на первичные (изначально возникающие в медиастинальном пространстве) и вторичные (метастазы новообразований, расположенных вне средостения).
Первичные опухоли средостения образуются из разных тканей. В соответствии с генезом среди опухолей средостения выделяют:
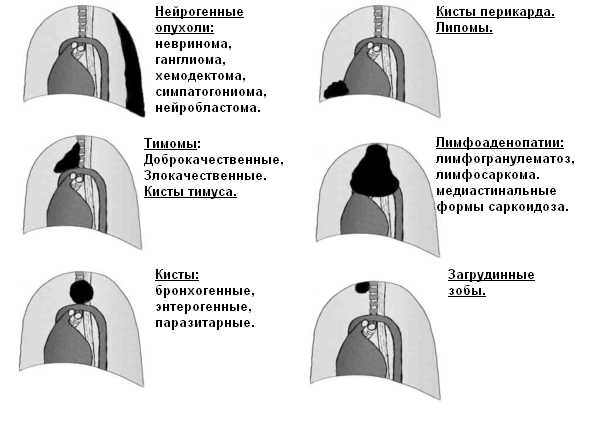
- неврогенные новообразования (невриномы, неврофибромы, ганглионевромы, злокачественные невриномы, параганглиомы и др.)
- мезенхимальные новообразования (липомы, фибромы, лейомиомы, гемангиомы, лимфангиомы, липосаркомы, фибросаркомы, лейомиосаркомы, ангиосаркомы)
- лимфоидные новообразования (лимфогранулематоз, ретикулосаркомы, лимфосаркомы)
- дисэмбриогенетические новообразования (тератомы, внутригрудной зоб, семиномы, хорионэпителиомы)
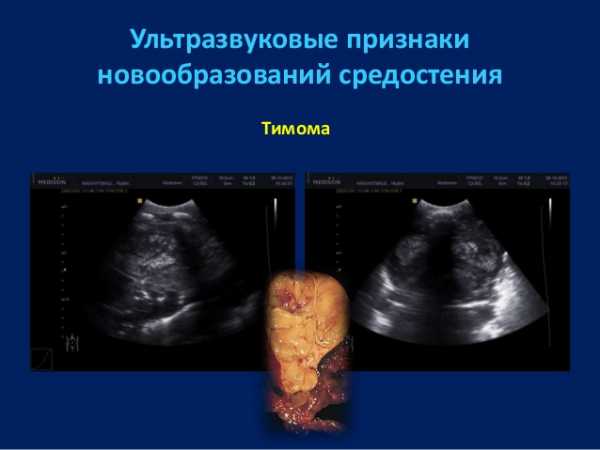
- опухоли вилочковой железы (доброкачественные и злокачественные тимомы).
Также в средостении встречаются так называемые псевдоопухоли (увеличенные конгломераты лимфоузлов при туберкулезе и саркоидозе Бека, аневризмы крупных сосудов и др.) и истинные кисты (целомические кисты перикарда, энтерогенные и бронхогенные кисты, эхинококковые кисты).
В верхнем средостении чаще всего обнаруживаются тимомы, лимфомы и загрудинный зоб; в переднем средостении — мезенхимальные опухоли, тимомы, лимфомы, тератомы; в среднем средостении — бронхогенные и перикардиальные кисты, лимфомы; в заднем средостении — энтерогенные кисты и неврогенные опухоли.
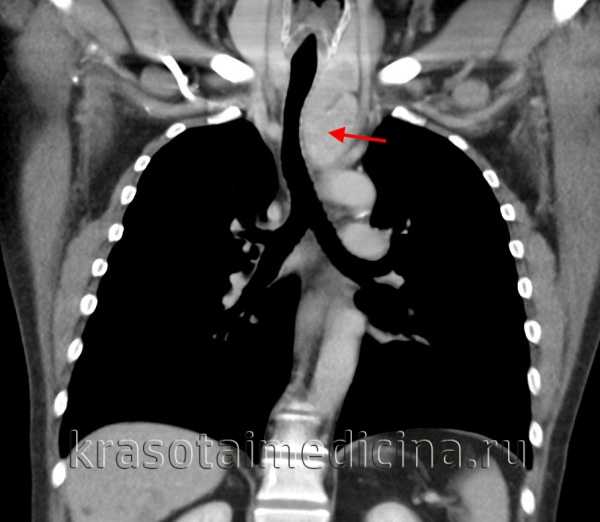
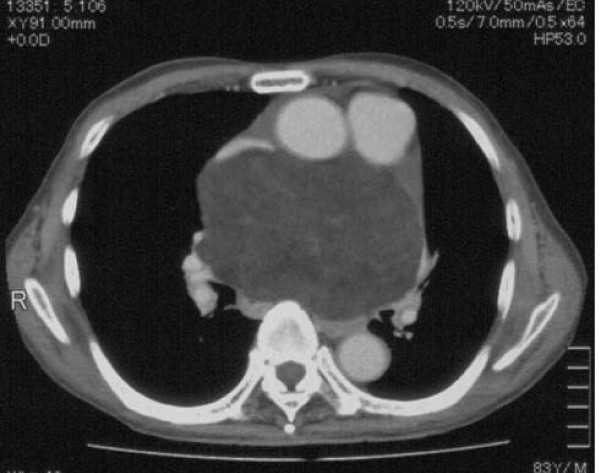
КТ ОГК. Массивное объемное образование верхнего средостения с объемным воздействием на трахею, исходящее из щитовидной железы.
Симптомы опухолей средостения
В клиническом течении опухолей средостения выделяют бессимптомный период и период выраженной симптоматики. Длительность бессимптомного течения определяется локализацией и размерами опухолей средостения, их характером (злокачественным, доброкачественным), скоростью роста, взаимоотношениями с другими органами. Бессимптомные опухоли средостения обычно становятся находкой при проведении профилактической флюорографии.
Общая симптоматика при опухолях средостения включает слабость, лихорадку, аритмии, бради- и тахикардию, похудание, артралгии, плеврит. Данные проявления в большей степени свойственны злокачественным опухолям средостения.
Болевой синдром
Наиболее ранними проявлениями как доброкачественных, так и злокачественных опухолей средостения, являются боли в грудной клетки, обусловленные сдавлением или прорастанием новообразования в нервные сплетения или нервные стволы. Боли обычно носят умеренно интенсивный характер, могут иррадиировать в шею, надплечье, межлопаточную область.
Опухоли средостения с левосторонней локализацией могут симулировать боли, напоминающие стенокардию. При сдавлении или инвазии опухолью средостения пограничного симпатического ствола нередко развивается симптом Горнера, включающий миоз, птоз верхнего века, энофтальм, ангидроз и гиперемию пораженной стороны лица. При болях в костях следует думать о наличии метастазов.
Компрессионный синдром
Компрессия венозных стволов, прежде всего, проявляется так называемым синдромом верхней полой вены (СВПВ), при котором нарушается отток венозной крови от головы и верхней половины туловища. Синдром ВПВ характеризуется тяжестью и шумом в голове, головной болью, болями в груди, одышкой, синюшностью и отечностью лица и грудной клетки, набуханием вен шеи, повышением центрального венозного давления. В случае сдавления трахеи и бронхов возникают кашель, одышка, стридорозное дыхание; возвратного гортанного нерва — дисфония; пищевода – дисфагия.
Специфические проявления
При некоторых опухолях средостения развиваются специфические симптомы. Так, при злокачественных лимфомах отмечаются ночная потливость и кожный зуд. Фибросаркомы средостения могут сопровождаться спонтанным снижением уровня глюкозы в крови (гипогликемией). Ганглионевромы и нейробластомы средостения могут продуцировать норадреналин и адреналин, что приводит к приступам артериальной гипертензии. Иногда они секретируют вазоинтестинальный полипептид, вызывающий диарею. При внутригрудном тиреотоксическом зобе развиваются симптомы тиреотоксикоза. У 50 % пациентов с тимомой выявляется миастения.
Диагностика
Многообразие клинических проявлений не всегда позволяет пульмонологам и торакальным хирургам диагностировать опухоли средостения по данным анамнеза и объективного исследования. Поэтому ведущую роль в выявлении опухолей средостения играют инструментальные методы.
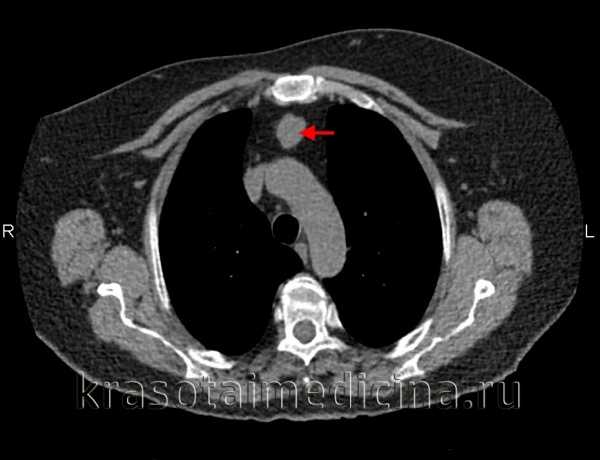
КТ органов грудной клетки. Тимома переднего верхнего средостения
- Эндоскопическая диагностика. При опухолях средостения используются бронхоскопия, медиастиноскопия, видеоторакоскопия. При проведении бронхоскопии исключается бронхогенная локализация опухолей и прорастание опухолью средостения трахеи и крупных бронхов.
- Пункционная биопсия. Также в процессе исследований возможно выполнение транстрахеальной или трансбронхиальной биопсии опухоли средостения. В ряде случаев взятие образцов патологической ткани осуществляется посредством трансторакальной аспирационной или пункционной биопсии, проводимой под ультразвуковым или рентгенологическим контролем. При подозрении на лимфоидные опухоли средостения выполняется костномозговая пункция с исследованием миелограммы.
- Хирургическая биопсия. Предпочтительными способами получения материала для морфологического исследования являются медиастиноскопия и диагностическая торакоскопия, позволяющие осуществить биопсию под контролем зрения. В некоторых случаях возникает необходимость в проведении парастернальной торакотомии (медиастинотомии) для ревизии и биопсии средостения. При наличии увеличенных лимфоузлов в надключичной области проводят прескаленную биопсию.
Лечение опухолей средостения
В целях профилактики малигнизации и развития компрессионного синдрома все опухоли средостения должны быть удалены как можно в более ранние сроки. Для радикального удаления опухолей средостения используются торакоскопический или открытый способы. При загрудинном и двустороннем расположении опухоли в качестве оперативного доступа преимущественно используется продольная стернотомия. При односторонней локализации опухоли средостения применяется передне-боковая или боковая торакотомия.
Пациентам с тяжелым общесоматическим фоном может быть осуществлена трансторакальная ультразвуковая аспирация новообразования средостения. При злокачественном процессе в средостении производится радикальное расширенное удаление опухоли либо паллиативное удаление опухоли в целях декомпрессии органов средостения.
Вопрос о применении лучевой и химиотерапии при злокачественных опухолях средостения решается, исходя из характера, распространенности и морфологических особенностей опухолевого процесса. Лучевое и химиотерапевтическое лечение применяется как самостоятельно, так и в комбинации с оперативным лечением.
www.krasotaimedicina.ru
что это, симптомы, лечение, прогноз
Опухоль средостения — это образование, формирующееся в медиастинальной области грудной полости имеющее разное морфологическое строение. Чаще выявленные опухоли имеют доброкачественный характер, но примерно в 35% случаев у больных диагностируют раковое поражение. Подобные образования могут возникать вследствие разных причины, при этом клинических проявлений опухолей существует много вариаций. Диагностирование таких опухолей подразумевает выполнение лабораторных и инструментальных исследований, самым информативным из которых является биопсия.
Зона расположения средостения в передней части ограничивается грудиной, хрящами ребер и задигрудинной фасцией. В задней части средостение ограничено грудным отделом позводночного столба, реберными шейками и предпозвоночной фасцией. Бока закрывает медиастинальная плевра. Нижнюю часть закрывает диафрагма, а верх — условная плоскость, которая проходит верхним краем грудной рукоятки.

В средостении находятся:
- вилочковая железа;
- лимфатический проток;
- подключичные артерии;
- нервные сплетения и окончания;
- фасциальные образования;
- пищевод;
- перикард;
- легочные артерии и вены;
- блуждающий нерв.
Все вышеперечисленные органы и ткани могут быть поражены даже доброкачественными образованиями, которые в процессе разрастания оказывают на них значительное давление. Прогноз для пациентов во многом зависит от стадии развития опухоли, на момент проведения диагностики.
Причины
Точные причины опухолей пока досконально не изучены, но медицинские исследования выделяют некоторые факторы, которые могут провоцировать развитие новообразований средостения:
- Курение — степень вредности опухоли может зависеть от стажа курения и количества выкуриваемых сигарет на протяжении суток.
- Возраст — по мере старения иммунная система организма ослабевает, вследствие чего может развиться рак средостения.
- Воздействие внешних факторов — мутация клеток и образование этой опухоли может произойти вследствие длительного ионизирующего излучения и неблагоприятной экологии в области проживания. Также нередко причиной развития опухолей становится профессиональная деятельность, подразумевающая постоянный контакт с радиоактивными и канцерогенными веществами.
- Неправильный режим питания.
- Регулярные стрессы.

Часто диагностируют новообразования средостения у детей, которые развиваются вследствие врожденных аномалий. Обычно такое новообразование выявляют у детей еще до 2 лет. Соотношение злокачественных и доброкачественных опухолей в этом случае обычно одинаковое. Прогноз благоприятнее при опухолях, которые возникли в течение первых лет жизни, нежели в подростковом возрасте.
Классификация
Опухоли средостения делят на первичные новообразования, формирующиеся сразу в медиастинальной зоне, и вторичные — образующиеся вследствие распространения метастаз какой-либо другой злокачественной опухоли. Классификация опухолей имеет различия, исходя из их локализации. Средостение делится на три отдела:
- передний;
- средний;
- задний.
Основываясь на наиболее распространенных новообразованиях, к опухолям, образующимся в передней части относят:
- кисты и тимомы тимуса;
- лимфомы средостения;
- тератомы средостения;
- новообразования, поражающие щитовидную железу — чаще доброкачественные, но в некоторых случаях могут быть раковыми;
- мезенхимальные образования.
Образованиями, формирующимися в среднем отделе средостения, чаще могут быть:
- лимфомы;
- бронхогенные кисты;
- пиркардиальные кисты.
Опухолями заднего средостения чаще бывают:
- нейрогенные новообразования;
- энтерогенные кисты перикарда.
Так как первичные новообразования способны формироваться из разных тканей, их классифицируют на:
- лимфоидные;
- мезенхимальные;
- диээмбриогенетические;
- нейрогенные;
- новообразования вилочковой железы с метастазами, или без них;
- герминогенно-клеточные.
Последние образуются из первичных эмбриональных зародышевых клеток. В норме из этих клеток формируются яйцеклетки и сперматозоиды. Именно этот вид новообразований диагностируют у детей, при этом заболевание может пикировать или в первый год жизни, или уже в возрасте 15-20 лет.
Симптомы
С момента возникновения на протяжении долгого периода заболевание может протекать без клинических проявлений опухолей. Как долго новообразование будет расти не вызывая симптоматику зависит от таких факторов:
- локализации и размеров опухоли;
- злокачественный или доброкачественный характер образования;
- скоростью разрастания кисты или опухоли;
- влиянием на новообразование других тканей и органов.
В преобладающем количестве случаев, новообразования грудного отдела, которые протекают не вызывая клинической симптоматики выявляют случайно, когда больные обращаются за медицинской помощью по другим причинам.
Первым признаком развития опухолей средостения является возникновение болевого синдрома в загрудинной области, так как раковые клетки прорастают в нервные окончания или сплетения, а также лимфатический проток. Чаще это умеренная боль, которая может иррадиировать в другие части тела, например, шею, плечи или область между лопатками.

Симптомы опухолей средостения по мере развития могут быть:
- быстрое утомление и постоянная слабость;
- повышение общей температуры тела;
- сильная головная боль;
- посинение губ;
- отеки на лице и шее;
- кашель;
- одышка;
- нарушение работы системы дыхания;
- охриплость;
- нарушение процессов глотания и жевания пищи;
- нарушения речевой функции.
Также у пациентов с наличием опухоли средостения возникает слабость в мышцах, вследствие чего человек может утратить возможность двигать конечностями, открывать глаза или поворачивать голову.
Диагностика
Так как признаков заболевания много, поставить точный диагноз на основании клинической симптоматики достаточно трудно, поэтому пациентам назначают ряд диагностических мероприятий. Диагностика в пульмонологии у взрослых предполагает:
- опрос больного — на основании жалоб пациента можно определить время возникновения симптомов и их интенсивность;
- сбор анамнеза и изучение истории болезни — необходимо для определения первичной или вторичной природы опухоли;
- физикальный осмотр — выполняется аускультрация сердца и легких с использованием фонендоскопа, осматривается кожный покров и изменения артериального давления с температурой тела.
К лабораторным исследованиям, которые могут быть назначены больным, относится:
- общий анализ мочи и крови;
- биохимический анализ крови;
- тест на онкомаркеры.

Локализацию и характер образования определяют при помощи инструментальных исследований:
- торакоскопия — осмотр плевральной области;
- рентгенография — назначается для определения локализации и размеров опухоли;
- медиастиноскопия — исследование состояние лимфатических узлов, расположенных в средостении, а также крупных сосудов, верхних отделов бронхов и трахеи;
- КТ и МРТ — компьютерная и магнитно-резонансная томография назначается для точного определения места расположения опухоли, и ее взаимосвязи с другими внутренними органами.
- биопсия — сбор биологического материала опухоли для дальнейшего гистологического анализа.
Чаще биопсия выполняется одновременно с торакоскопией или медиастиноскопией. Способы лечения и прогноз для пациентов определяются пораженной областью средостения, характером и стадией развития опухоли средостения.
Лечение
Доброкачественные и злокачественные новообразования средостения должны устраняться при помощи оперативного вмешательства в самые короткие сроки после их диагностирования. Любое образование в этой области несет серьезную угрозу компрессии соседних тканей и органов. Другие методы лечения, например, проведение химиотерапии и лучевой терапии, могут входить в комплексную терапию или быть назначены тем пациентам, у которых выявлено злокачественное новообразование на последней стадии развития, и манипуляции в хирургии являются нерациональными.

Лечение новообразований методами народной медицины недопустимо, поскольку она в данном случае не является эффективной.
Народные средства можно применять только для ослабления негативных эффектов от химиотерапии, например, при тошноте или головокружении, и то, только после консультации с лечащим доктором. Занимаясь самолечением народными средствами, человек только усугубляет ситуацию и зря тратит драгоценное время.
Проведение операции
Каким именно способом будет выполнено хирургическое удаление опухоли, зависит от ее размера, характера, локализации, наличия или отсутствия других новообразований, а также от общего состояния пациента и его возраста. В некоторых случаях есть возможность хирургического иссечения опухоли малоинвазивными способами, например, лапораскопическим или эндоскопическим методиками. В остальных случаях, если новообразование расположилось с одной стороны, осуществляется передне-боковая или боковая торактомия. При двухсторонней или загрудинной локализации новообразования выполняют продольную стернотомию. В запущенных случаях возможно проведение паллиативного иссечения образования, чтобы устранить сдавление органов, находящихся в медиастинальной области.
Химиотерапия
Назначение курса химиотерапии зависит от типа опухоли. Обычно химические препараты назначаются в процессе комплексного лечения или для предотвращения рецидивов. Возможно применение химиотерапии, как самостоятельного способа лечения, так и в комплексе с лучевой терапией. Перед хирургическим вмешательством данный метод помогает уменьшить размер новообразования, тем самым уменьшив объём операции. При химиотерапии больным назначаются также препараты для активизации иммунной системы и ослабления вредного воздействия препаратов на организм.

Лучевая терапия
Как и в случае с химиотерапией, назначение лучевой терапии зависит от типа новообразования. Облучение опухоли может быть выполнено как в предоперационный период, чтобы уменьшить размеры образования, так и в послеоперационное время, чтобы устранить все оставшиеся раковые клетки и снизить вероятность рецидива.
Прогноз и профилактика
Прогноз опухолей средостения при обнаружении крайне вариабельный, так как зависит от ряда факторов:
- размеров опухоли;
- локализации;
- степени развития заболевания;
- наличия или отсутствия метастазов;
- возможности проведения операции.
Самый благоприятный исход возможен при раннем выявлении опухоли и проведении операции по ее иссечению.
Точных способов профилактики опухолей средостения нет, но снизить риск возникновения подобных новообразований можно, придерживаясь некоторых правил:
- избавиться от вредных привычек, в частности курения и злоупотребления спиртным;
- придерживаться правил в процессе работы с вредными веществами;
- избегать стрессовых ситуаций;
- употреблять только здоровую пищу;
- регулярно проходить медицинское обследование, для своевременного выявления патологий.
Чем раньше будет выявлено образование в области средостения, тем больше шансов на успешное излечение и благоприятный исход.
rakuhuk.ru
Опухоль средостения: симптомы и диагностика заболевания
Средостением называют пространство в средних отделах грудной полости. На первый взгляд кажется, что с ним не может быть никаких проблем. Но, если изучить медицинскую статистику, можно отметить, что в 3-7% случаев диагностики опухолевых образований устанавливается такой диагноз как опухоль средостения. Она одинаково часто встречается среди мужчин и женщин. При этом, в 60-80% образования имеют доброкачественный характер. В остальных ситуациях можно говорить про рак. Важно! Чаще всего образования диагностируются у людей в возрасте 20-40 лет, то есть, у трудоспособного населения.
Особенности классификации новообразований
Все опухоли средостения изначально делят на две большие группы: первичные и вторичные. Первые развиваются в тканях как самостоятельная патология, последние становятся метастазами уже существующих образований.
Обратите внимание на симптоматику
Первичные опухоли могут быть образованы разными тканями. Зависимо от этого выделяют такие их виды:
- нейрогенные;
- мезенхимальные;
- лимфоидные;
- дисэмбриогенетические;
- опухоли вилочковой железы.
В некоторых случаях врачи диагностируют псевдоопухоли, которые представляют собой увеличенные по какой-то причине лимфоузлы. Также встречаются истинные кисты.
Выше мы упоминали, что новообразования могут быть злокачественными и доброкачественными. Последние характеризуются достаточно медленным ростом, не дают метастаз. Первые увеличиваются в размерах очень быстро, дают метастазирование, которое становится причиной появления дополнительных симптомов.
Важно! Чаще всего приходится сталкиваться с нейрогенными образованиями, на которые приходится 15-20% от общего количества опухолей средостения. Они образуются из клеток нервной ткани, встречаются в нескольких видах. Классификация зависит от типа ткани, из которой возникло образование – сама нервная ткань или оболочка периферического нерва.
Если говорить про Международную классификацию опухолей средостения, здесь также есть несколько пунктов. Рассматриваемое заболевание может обозначаться такими кодами по МКБ10:
- злокачественное первичное образование – С38;
- злокачественное вторичное образование – С78.1;
- доброкачественные образования средостения – D15.2.
Эта классификация по большей части создана для облегчения ведения отчетности и статистики. В лечении она особой роли не играет.
Консультация израильского специалиста
Почему в средостении появляются образования
Многие специалисты считают, что большинство новообразований являются врожденными. Но, они длительное время находятся в неактивном состоянии, а при создании благоприятных условий начинают развиваться, и проявляются уже в подростковом возрасте или раньше. Здесь речь идет про герминогенные образования, причиной появления которых становится первичная половая клетка. Такие опухоли диагностируются у детей и подростков. Есть и перечень наиболее распространенных локализаций. В нем кисты и опухоли средостения у детей стоят на одном из первых мест. Даже если в таком возрасте заболевание не проявляется, оно даст о себе знать позже, когда человек достигнет трудоспособного возраста.
Точные причины пока назвать не удается. Есть мнение, что развитие опухолей средостения становится следствием облучения организма, негативного воздействия на него окружающей среды и других подобных факторов. Также играет роль наследственность. Если у кого-то в роду были диагностированы подобные заболевания, риск их возникновения повышается и у ребенка.Клинические проявления заболевания
Чем раньше будет выявлена болезнь, тем проще справиться с ее лечением, в том числе, если речь идет про опухоли средостения. Особое внимание следует уделить тому, что даже при доброкачественном течении, которое наблюдается в 60% случаев, большинство из образований может перерождаться в раковые, тем самым ухудшая дальнейшие прогнозы. Ранняя диагностика поможет свести к минимуму вероятность такого развития событий, получить высокие шансы на полное выздоровление. Именно поэтому так важно внимательно изучить симптомы опухоли средостения, которые проявляются достаточно ярко.
Сразу отметим, что есть определенный период, на протяжении которого заболевание не показывает клинических проявлений. Его продолжительность в каждом случае отличается, и зависит от таких факторов:
- размеры новообразования;
- особенности расположения;
- характер – злокачественный или доброкачественный;
- интенсивность роста;
- влияние на функционирование других органов.
В таких ситуациях опухоли и кисты средостения выявляются случайно в результате проведения профилактической флюорографии. Но, учитывая то, что большинство людей проходит ее систематически, обычно размеры новообразований достаточно небольшие.
Когда опухоль достигает достаточно крупных размеров или обретает злокачественный характер, человек начинает замечать яркую симптоматику. Первое, что появляется – периодические боли в области грудной клетки. Они спровоцированы сдавливанием либо прорастанием новообразования в нервные окончания и стволы. Болевые ощущения отличаются степенью интенсивности, могут распространяться на шею, плечо, в межлопаточную область.

Только после полной диагностики возможна постановка диагноза
Есть у взрослых и дополнительные симптомы опухоли средостения, они заключаются в следующих моментах:
- болевые ощущения в области сердца. На самом деле, орган может быть полностью здоров, а боли появляются ввиду особенностей локализации образования, его расположения с левой стороны полости;
- синдром верхней полой вены. В этом случае симптомы появляются в результате нарушенного оттока крови от верхней части тела. В результате человек замечает частое появление шума в ушах, головные боли. Также наблюдается синюшность кожных покровов, одышка. Появляются отечности лица и грудной клетки, набухают вены на шее;
- если сдавлена трахея и бронхи, человека начинает мучить кашель и одышка;
- при сдавливании пищевода отмечается дисфагия.
Есть еще ряд клинических признаков, по которым можно заметить опухолевое образование, это:
- повышенная утомляемость и слабость;
- нарушение сердечных ритмов;
- лихорадка;
- резкое снижение веса без видимых причин;
- суставные боли, которые могут локализоваться даже в нескольких суставах;
- воспаления серозной оболочки легких или плевры.
Перечисленные признаки по большей части характерны для новообразований злокачественного характера. Также последние могут проявляться ночной потливостью, зудом кожи, снижением уровня глюкозы в крови, повышением артериального давления, даже диареей. Все зависит от вида образования, которое имеет место в конкретном случае.
В любой ситуации, если отмечаются перечисленные симптомы, необходимо срочно обратиться за медицинской помощью. Делать это важно, как можно скорее, потому как откладывание визита к врачу способствует только затруднению лечения.
Какие методы диагностики используются для постановки диагноза
Прежде всего доктор собирает анамнез и проводит первичный осмотр. Врачу важно знать особенности клинической картины, время и периодичность появления симптомов. Также в данном случае важен семейный анамнез, потому как при генетической расположенности риск развития опухолевого образования значительно повышается.
Если говорить непосредственно о методах диагностики, они будут такими:
| Рентген грудной клетки | Это первое, что нужно сделать. Он позволяет увидеть новообразование, определить место его локализации, получить информацию про размеры и форму. |
| Компьютерная томография | Она позволяет подтвердить ранее полученные сведения, получить информацию о состоянии тканей и лимфоузлов. С помощью этой методики можно выявить метастазы, если они имеют место. |
| МРТ | Применяется для подтверждения или опровержения данных, полученных при проведении предыдущих исследований, на сегодняшний день считается одной из самых точных и информативных методик. |
| Бронхоскопия | Она становится одним из методов эндоскопической диагностики, позволяет оценить состояние бронхов и трахеи, понять, есть ли здесь раковые образования. Выполняется исследование при помощи специального инструмента – эндоскопа, проводится при наличии показаний. |
| Биопсия | Она нужна для определения характера опухоли, предполагает взятие тканей для проведения гистологического исследования. Это очень важная процедура, оказывающая большое влияние на определение схемы лечения. |
Безусловно, обязательно проводятся анализы крови: общий, биохимический, на онкомаркеры. Они позволяют оценить состояние здоровья человека, выявить воспалительные процессы, если такие есть в организме, понять, с каким образованием приходится иметь дело – злокачественным или доброкачественным.
Как лечится опухолевое образование
Сразу отметим, что лечение опухоли средостения проводится исключительно хирургическим методом. Консервативная терапия оказывается бесполезной, а иногда и опасной, если учитывать риск перерастания доброкачественных образований в злокачественные. Поэтому, при отсутствии противопоказаний в любом случае пациенту будет назначена операция. Для ее проведения могут применять торакоскопический и открытый способы. На выбор влияют такие факторы:
- размеры опухоли и особенности ее расположения;
- глубина прорастания в ткани;
- характер образования – злокачественный или доброкачественный;
- наличие метастазов;
- имеющееся в клинике оборудование;
- общее состояние здоровья пациента.
Если опухоль переднего средостения или других его отделов имеет злокачественный характер, будет решаться вопрос относительно дополнительного применения лучевой или химиотерапии. Эти методики могут использоваться и самостоятельно, если у человека есть противопоказания для проведения хирургического вмешательства. Также они комбинируются и с оперативным лечением. Терапия противоопухолевыми препаратами может проводиться до операции, если новообразование достаточно крупное и его нужно сделать операбельным, а также после удаления опухоли с целью уничтожения раковых клеток, которые могли остаться в организме. Это очень важно, потому как известно, что онкологические заболевания очень часто дают рецидивы. Опухоли могут располагаться и в других органах, но сам факт подтверждает статистика.
Химиотерапия – один из вариантов лечения
Для большей результативности врачи проводят полихимиотерапию, комбинируя 2-3 вида противоопухолевых препаратов. Продолжительность курсов и их количество определяется в индивидуальном порядке, зависимо от состояния здоровья пациента.
После того, как человек прошел полноценное лечение, ему рекомендуют периодически посещать врача и проводить некоторые диагностические процедуры, такие как рентген, КТ или МРТ, сдавать кровь, в том числе, на онкомаркеры. Это позволит контролировать процесс выздоровления, вовремя заметить опухоль, если будет иметь место рецидив. Первый год диагностика проводится достаточно часто, в последующий период промежутки времени между процедурами увеличиваются.
Если говорить о прогнозе при опухоли средостения, его сможет озвучить только врач. Каждый случай индивидуален, как и человеческий организм. На прогнозы дальнейшей жизни влияет несколько важных факторов:
- характер образования и его размеры;
- глубина прорастания в ткани, количество пораженных органов;
- наличие метастазов;
- тип проведенной операции;
- общее состояние здоровья.
Таким образом, можно сделать вывод, что при возможностях современной медицины шансы на успешное излечение значительно повышаются. Но, оно зависит и от своевременности выявления заболевания. Поэтому, если имеют место признаки проблем со здоровьем, не следует откладывать посещение врача в долгий ящик. Нужно как можно скорее обратиться к хорошему специалисту и пройти полноценную диагностику. Это поможет сделать лечение более успешным, а прогнозы – максимально положительными, насколько это возможно в конкретной ситуации. Ни в коем случае не стоит заниматься самолечением, читая рефераты, форумы и тематические публикации. Это очень опасно.
oncology24.ru
Опухоль средостения: виды, причины, симптомы, лечение
Опухоль средостения – это новообразование в медиастинальном пространстве грудной клетки, которое может быть различным по морфологическому строению. Зачастую диагностируются доброкачественные новообразования, но примерно у каждого третьего пациента обнаруживается онкология.
Онлайн консультация по заболеванию «Опухоль средостения».
Задайте бесплатно вопрос специалистам: Хирург.Существует большое количество предрасполагающих факторов, обуславливающих появление того или иного образования, начиная от пристрастия к вредным привычкам и опасных условий труда, заканчивая метастазированием раковой опухоли с других органов.
Болезнь проявляется в большом количестве ярко выраженных симптомов, которые довольно трудно игнорировать. К наиболее характерным внешним признакам можно отнести выраженный болевой синдром, кашель, одышку, головные боли и повышение температуры тела.
Основу диагностических мероприятий составляют инструментальные обследования пациента, самой информативной из них считается биопсия. В дополнение потребуется врачебный осмотр и лабораторные исследования. Терапия недуга, в независимости от характера опухоли, только оперативная.
Этиология
Несмотря на то что опухоли и кисты средостения — это довольно редкое заболевание, его возникновение в большинстве случаев обусловливается распространением онкологического процесса с других внутренних органов. Однако существует ряд предрасполагающих факторов, среди которых стоит выделить:
- многолетнее пристрастие к вредным привычкам, в частности к курению. Стоит отметить, что чем больше у человека стаж курения сигарет, тем больше повышается вероятность приобретения подобной коварной болезни;
- снижение иммунной системы;
- контакт с токсинами и тяжёлыми металлами – сюда можно отнести как условия трудовой деятельности, так и неблагоприятные условия окружающей среды. Например, проживание вблизи заводов или промышленных предприятий;
- постоянное воздействие ионизирующего излучения;
- продолжительное нервное перенапряжение;
- нерациональное питание.
Подобное заболевание в равной степени встречается у представителей обоих полов. Основную группу риска составляют лица трудоспособного возраста – от двадцати до сорока лет. В редких случаях, злокачественные или доброкачественные новообразования средостения могут быть диагностированы у ребёнка.
Опасность болезни заключается в широком разнообразии опухолей, которые могут отличаться по своему морфологическому строению, поражению жизненно важных органов и технической сложности их хирургического иссечения.
Средостение принято разделять на три этажа:
- верхний;
- средний;
- нижний.
Помимо этого, существует три отдела нижнего средостения:
- передний;
- задний;
- средний.
В зависимости от отдела средостения, будет отличаться классификация злокачественных или доброкачественных новообразований.
Классификация
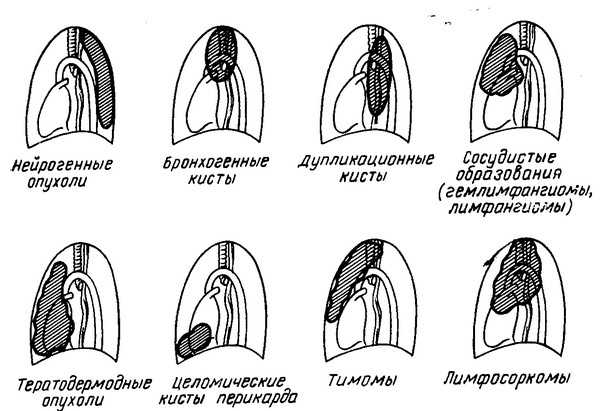
Схема преимущественной локализации первичных опухолей и кист средостения
По этиологическому фактору опухоли и кисты средостения делятся на:
- первичные – изначально сформированные в этой области;
- вторичные – характеризуются распространением метастазов из злокачественных опухолей, которые расположены вне средостения.
Поскольку первичные новообразования образуются из различных тканей, то они будут разделяться на:
- нейрогенные опухоли средостения;
- мезенхимальные;
- лимфоидные;
- опухоли вилочковой железы;
- дизэмбриогенетические;
- герминогенно-клеточные – развиваются из первичных зародышевых клеток эмбриона, из которых в норме должны образовываться сперматозоиды и яйцеклетки. Именно такие опухоли и кисты обнаруживаются у детей. Выделяют два пика заболеваемости – на первом году жизни и в подростковом возрасте – от пятнадцати до девятнадцати лет.
Существует несколько наиболее распространённых разновидностей новообразований, которые будут отличаться по месту своей локализации. Например, к опухолям переднего средостения можно отнести:
- новообразования щитовидной железы. Зачастую они носят доброкачественный характер, но иногда бывают раковыми;
- тимому и кисту тимуса;
- лимфому;
- мезенхимальные опухоли;
- тератому.
В среднем средостении самыми частыми образованиями являются:
- бронхогенные кисты;
- лимфомы;
- перикардиальные кисты.
Опухоль заднего средостения проявляется:
- энтерогенными кистами;
- нейрогенными опухолями.
Помимо этого, клиницистами принято выделять истинные кисты и псевдоопухоли.
Симптоматика
Довольно долгий промежуток времени опухоли и кисты средостения могут протекать без выражения каких-либо симптомов. Продолжительность такого течения определяется несколькими факторами:
- местом образования и объёмами новообразований;
- их злокачественной или доброкачественной природой;
- скоростью роста опухоли или кисты;
- взаимосвязью с другими внутренними органами.
В большинстве случаев, бессимптомные новообразования средостения обнаруживаются совершенно случайно – во время прохождения флюорографии относительно другого заболевания или в профилактических целях.
Что касается периода выражения симптоматики, то в независимости от характера опухоли, первым признаком выступает болевой синдром в загрудинной области. Его появление обуславливается сдавливанием или прорастанием образования в нервные сплетения или окончания. Болезненность зачастую умеренного характера. Не исключается возможность иррадиации болевых ощущений в зону между лопатками, в плечи и шею.
На фоне основного проявления, начинают присоединяться другие симптомы новообразований средостения. Среди них:
- быстрая утомляемость и недомогание;
- повышение температуры тела;
- сильные головные боли;
- синюшность губ;
- одышка;
- отёчность лица и шеи;
- кашель – иногда с примесями крови;
- неровное дыхание, вплоть до приступов удушья;
- нестабильность ЧСС;
- обильное потоотделение, в особенности в ночное время;
- беспричинная потеря в весе;
- увеличение объёмов лимфатических узлов;
- охриплость голоса;
- ночной храп;
- повышение АД;
- неразборчивая речь;
- нарушение процесса пережёвывания и глотания пищи.
Кроме вышеуказанных симптомов, очень часто появляется миастенический синдром, который проявляется слабостью мышц. Например, человек не может повернуть голову, открыть глаза, поднять ногу или руку.
Подобные клинические проявления характерны для опухоли средостения у детей и взрослых.
Диагностика
Несмотря на разнообразие и специфичность симптомов подобного недуга, установить правильный диагноз на их основе достаточно сложно. По этой причине лечащий врач назначает целый комплекс диагностических обследований.
Первичная диагностика включает в себя:
- детальный опрос пациента – поможет определить первое время появления и степень интенсивности выражения симптоматики;
- изучение клиницистом истории болезни и анамнеза жизни пациента – для определения первичной или вторичной природы новообразований;
- тщательный физикальный осмотр, который должен включать в себя аускультацию лёгких и сердца пациента при помощи фонендоскопа, изучение состояния кожи, а также измерение показателей температуры и артериального давления.
Общие лабораторные методики диагностирования не обладают особой диагностической ценностью, тем не менее необходимо проведение клинического и биохимического анализа крови. Также назначается анализ крови для определения онкомаркеров, которые укажут на наличие злокачественного новообразования.
Для того чтобы определить место локализации и характер новообразования согласно классификации недуга, необходимо осуществление инструментальных обследований, среди которых:
Лечение
После подтверждения диагноза доброкачественная или злокачественная опухоль средостения должна быть удалена хирургическим путём.
Оперативное лечение может проводиться несколькими способами:
- продольной стернотомией;
- передне-боковой или боковой торакотомией;
- трансторакальной ультразвуковой аспирацией;
- радикальной расширенной операцией;
- паллиативным удалением.
Помимо этого, при злокачественном происхождении новообразования, лечение дополняется химиотерапией, которая направлена на:
- уменьшение объёмов злокачественного образования – проводится перед основной операцией;
- окончательную ликвидацию раковых клеток, которые могли быть не полностью удалены во время хирургического вмешательства;
- устранение опухоли или кисты – в тех случаях, когда операбельную терапию провести невозможно;
- поддержание состояния и продление жизни пациента – при диагностировании недуга в тяжёлой форме.
Наравне с химиотерапией, может применяться лучевое лечение, которое также может быть основной или вспомогательной методикой.
Существует несколько альтернативных методов борьбы с доброкачественными опухолями. Первая из них заключается в трёхдневном голодании, во время которого нужно отказаться от любой пищи, а пить разрешается лишь очищенную воду без газа. При выборе такого лечения необходимо проконсультироваться с лечащим врачом, поскольку голодание имеет свои правила.
Лечебная диета, которая является частью комплексной терапии, включает в себя:
- частое и дробное потребление пищи;
- полный отказ от жирных и острых блюд, субпродуктов, консерв, копчёностей, солений, сладостей, мяса и молочной продукции. Именно такие ингредиенты могут стать причиной перерождения доброкачественных клеток в раковые;
- обогащение рациона бобовыми, кисломолочными продуктами, свежими фруктами, овощами, крупами, диетическими первыми блюдами, орехами, сухофруктами и зеленью;
- приготовление пищи только путём варки, пропаривания, тушения или запекания, но без добавления соли и жира;
- обильный питьевой режим;
- контроль над температурой пищи – она не должна быть сильно холодной или чрезмерно горячей.
Помимо этого, есть несколько народных средств, которые помогут предупредить появление онкологии. К наиболее эффективным из них можно отнести:
Цветки картофеля помогут предупредить онкологию
- цветки картофеля;
- болиголов;
- мёд и мумиё;
- золотой ус;
- абрикосовые косточки;
- полынь;
- белую омелу.
Стоит отметить, что самостоятельное начало такой терапии может только усугубить протекание болезни, отчего перед применением народных рецептов стоит посоветоваться с лечащим врачом.
Профилактика
Не существует специфических профилактических мероприятий, которые могут препятствовать появлению опухоли переднего средостения или любой другой локализации. Людям необходимо соблюдать несколько общих правил:
- навсегда отказаться от спиртного и сигарет;
- соблюдать правила безопасности при работе с токсинами и ядами;
- по возможности избегать эмоциональных и нервных перенапряжений;
- выполнять рекомендации относительно питания;
- укреплять иммунитет;
- ежегодно проходить флюорографическое обследование в профилактических целях.
Однозначного прогноза подобной патологии не существует, поскольку он зависит от нескольких факторов – локализации, объёмов, стадии развития, происхождения новообразования, возрастной категории пациента и его состояния, а также возможности проведения хирургической операции.
simptomer.ru
Опухоли средостения – классификация и прогноз при наличии заболевания
Новообразованиями называют ненормальные наросты ткани, которые могут возникнуть практически в любом участке тела. Средостение – область в середине грудной клетки между грудиной и позвоночником, в которой находятся жизненно важные органы — сердце, пищевод, трахея. Опухоли, которые развиваются в этой области, называются опухолями средостения.
Эта разновидность опухолей встречается очень редко.
Содержание статьи:Классификация и расположение опухолей средостения
Опухоли средостения могут развиваться в одной из трех областей: в передней, средней или задней.
Положение опухоли в средостении, как правило, зависит от возраста пациента.
Дети более склонны к развитию опухолей в задней части средостения.
Новообразования часто доброкачественные (не раковые). У взрослых патологический рост ткани, наблюдается в передней части и опухоли, как правило, злокачественные (раковые). Взрослые пациенты с подобного рода патологией чаще всего в возрасте от 30 до 50 лет.
Причины опухолей и симптомы, указывающие на опасное заболевание
Существует целый ряд различных типов опухолей средостения. Причина этих новообразований непосредственно связана с тем местом локализации, где они образуются.
В передней части средостения:
- Лимфомы, включая болезнь Ходжкина и неходжкинские лимфомы.
- Тимома и киста-опухоль тимуса.
- Онкологические патологии щитовидной железы, как правило, показывают доброкачественный рост, но иногда могут быть раковыми.
В среднем средостении опухоли чаще развиваются по причине:
- Бронхогенного кистозно-доброкачественного роста, который начинается в дыхательной системе.
- Увеличения лимфатических узлов средостения.
- Доброкачественной кисты миокарда.
- Щитовидной массы средостения.
- Опухолей трахеи, обычно — доброкачественных.
- Сосудистых осложнения — таких, как отек аорты.
В задней части средостения:
- Экстрамедуллярные редкие наросты, которые начинаются в костном мозге и связаны с тяжелой анемией.
- Патология лимфатических узлов средостения.
- Нейроэнтерическая киста средостения – очень редкий рост с участием, как нервов, так и клеток желудочно-кишечного тракта.
- Нейрогенная опухоль средостения – самый распространенный случай среди задних опухолей средостения. В этом случае основу опухоли составляют раковые клетки нервов. Стоит отметить, что около 70 процентов из них являются доброкачественными.
Опухоли, которые образуются в средостении, известны, как первичные новообразования. Иногда они развиваются по причине метастазов раковых клеток из другой части тела. Распространение рака из одной части тела в другую – один из показателей злокачественности процесса, поэтому, в этом случае, опухоли средостения всегда имеют сходную структуру. Стоит отметить, что злокачественные новообразования средостения чаще образуются, как срединные.
Опухоль средостения может не иметь никаких симптомов.
Новообразования, как правило, обнаруживают во время рентгена грудной клетки, выполняемого для диагностики других болезней.
Если симптомы развиваются, это является классическим показателем того, что опухоль начала свое распространение на окружающие органы, чаще всего – на легкие, со всеми сходными признаками соответствующей патологии.
Симптомы опухоли средостения:
- Кашель
- Сбивчивое дыхание
- Грудная боль
- Лихорадка / озноб
- Ночной пот
- Кашель с кровью
- Необъяснимая потеря веса
- Увеличение лимфатических узлов
- Дыхательная блокировка
- Ночное апноэ
- Охриплость
Методы диагностики опухолей средостения
К наиболее часто используемым методам диагностики опухолей средостения относят:
- Рентгенограмма грудной клетки.
- Компьютерная томография (КТ) грудной клетки.
- КТ-управляемая биопсия.
- Магнитно-резонансная томография (МРТ) грудной клетки.
- Медиастиноскопия с биопсией. Достаточно трудоемкий метод, который проводится под общим наркозом. Это исследование грудной полости используется специальную трубку, вставленную через небольшой разрез под грудной костью. Микроскопия образца полученной ткани способна определить наличие раковых клеток. Медиастиноскопия с биопсией позволяет врачам точно диагностировать от 80% до 90% всех опухолей средостения, из них – 95% до 100% передних опухолей.
Способы лечения и прогноз при наличии новообразований в средостении
Лечение, применяемое против опухолей средостения, зависит от типа новообразования и его расположения.
- Раковые опухоли тимуса требуют обязательного хирургического вмешательства, с последующим облучением или химиотерапией. Типы хирургии включают торакоскопию (малоинвазивный подход), медиастиноскопию (минимально инвазивный) и торакотомию (процедура осуществляется через открытый разрез в грудной стенке.
- Лимфомы рекомендуется лечить с помощью химиотерапии и последующим облучением.
- Нейрогенные опухоли, найденные в задней области средостения, лечатся только хирургическим путем.
По сравнению с традиционной хирургией, пациенты, которых лечат минимально инвазивными способами — такими, как торакоскопия или медиастиноскопия — испытывают меньше страдания при проведении операции.
Преимущества малоинвазивных операций в лечении опухоли средостения:
- Снижение послеоперационной боли.
- Короткое пребывание в больнице после операции.
- Более быстрое восстановление и возвращение к нормальному качеству жизни.
- Другие возможные преимущества включают снижение риска инфекции и меньшее постоперационное кровотечение.
Риски малоинвазивных способов включают осложнения излучения и химиотерапии. Стоит отметить, что любое хирургическое вмешательство предварительно обсуждается с пациентом и проводится ряд дополнительных обследований с целью выбора лучшего метода лечения.
Возможные осложнения малоинвазивного хирургического лечения включают в себя:
- Повреждение окружающих тканей и органов, например — сердца, перикарда или спинного мозга. Плевральной выпот – накопление жидкости между тонкими слоями плевры – частое явление при слишком сильном физическом воздействии на наружные стенки органов дыхательной системы, расположенных в средостении.
- Послеоперационный дренаж.
- Послеоперационная инфекция или кровотечение.
www.operabelno.ru
Опухоль средостения — симптомы и лечение, фото и видео
Опухоль средостения — симптомы:
- Головная боль
- Увеличение лимфоузлов
- Потеря веса
- Повышенная температура
- Одышка
- Мышечная слабость
- Боль за грудиной
- Отечность лица
- Кашель
- Охриплость голоса
- Быстрая утомляемость
- Повышенное артериальное давление
- Распространение боли в другие области
- Недомогание
- Повышенное потоотделение
- Приступы удушья
- Отечность шеи
- Храп
- Синюшность губ
- Нечеткость речи
Содержание статьи:
Что такое опухоль средостения
Опухоль средостения – это новообразование в медиастинальном пространстве грудной клетки, которое может быть различным по морфологическому строению. Зачастую диагностируются доброкачественные новообразования, но примерно у каждого третьего пациента обнаруживается онкология.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Профилактика
Существует большое количество предрасполагающих факторов, обуславливающих появление того или иного образования, начиная от пристрастия к вредным привычкам и опасных условий труда, заканчивая метастазированием раковой опухоли с других органов.
Болезнь опухоль средостения проявляется в большом количестве ярко выраженных симптомов, которые довольно трудно игнорировать. К наиболее характерным внешним признакам можно отнести выраженный болевой синдром, кашель, одышку, головные боли и повышение температуры тела.
Основу диагностических мероприятий составляют инструментальные обследования пациента, самой информативной из них считается биопсия. В дополнение потребуется врачебный осмотр и лабораторные исследования. Терапия недуга, в независимости от характера опухоли, только оперативная.
Причины опухоли средостения
Несмотря на то что опухоли и кисты средостения — это довольно редкое заболевание, его возникновение в большинстве случаев обусловливается распространением онкологического процесса с других внутренних органов. Однако существует ряд предрасполагающих факторов, среди которых стоит выделить:
- многолетнее пристрастие к вредным привычкам, в частности к курению. Стоит отметить, что чем больше у человека стаж курения сигарет, тем больше повышается вероятность приобретения подобной коварной болезни;
- снижение иммунной системы;
- контакт с токсинами и тяжелыми металлами – сюда можно отнести как условия трудовой деятельности, так и неблагоприятные условия окружающей среды. Например, проживание вблизи заводов или промышленных предприятий;
- постоянное воздействие ионизирующего излучения;
- продолжительное нервное перенапряжение;
- нерациональное питание.
Подобное заболевание в равной степени встречается у представителей обоих полов. Основную группу риска составляют лица трудоспособного возраста – от двадцати до сорока лет. В редких случаях, злокачественные или доброкачественные новообразования средостения могут быть диагностированы у ребенка.
Опасность болезни заключается в широком разнообразии опухолей, которые могут отличаться по своему морфологическому строению, поражению жизненно важных органов и технической сложности их хирургического иссечения.
Средостение принято разделять на три этажа:
- верхний;
- средний;
- нижний.
Помимо этого, существует три отдела нижнего средостения:
- передний;
- задний;
- средний.
В зависимости от отдела средостения, будет отличаться классификация злокачественных или доброкачественных новообразований.
Классификация болезни
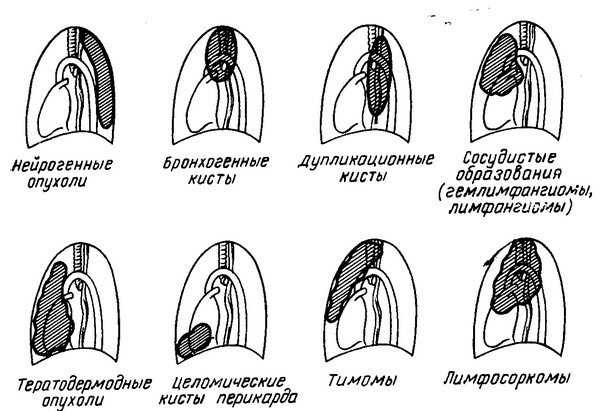
Схема преимущественной локализации первичных опухолей и кист средостения.
По этиологическому фактору опухоли и кисты средостения делятся на:
- первичные – изначально сформированные в этой области;
- вторичные – характеризуются распространением метастазов из злокачественных опухолей, которые расположены вне средостения.
Поскольку первичные новообразования образуются из различных тканей, то они будут разделяться на:
- нейрогенные опухоли средостения;
- мезенхимальные;
- лимфоидные;
- опухоли вилочковой железы;
- дизэмбриогенетические;
- герминогенно-клеточные – развиваются из первичных зародышевых клеток эмбриона, из которых в норме должны образовываться сперматозоиды и яйцеклетки. Именно такие опухоли и кисты обнаруживаются у детей. Выделяют два пика заболеваемости – на первом году жизни и в подростковом возрасте – от пятнадцати до девятнадцати лет.
Существует несколько наиболее распространенных разновидностей новообразований, которые будут отличаться по месту своей локализации. Например, к опухолям переднего средостения можно отнести:
- новообразования щитовидной железы. Зачастую они носят доброкачественный характер, но иногда бывают раковыми;
- тимому и кисту тимуса;
- лимфому;
- мезенхимальные опухоли;
- тератому.
В среднем средостении самыми частыми образованиями являются:
- бронхогенные кисты;
- лимфомы;
- перикардиальные кисты.
Опухоль заднего средостения проявляется:
- энтерогенными кистами;
- нейрогенными опухолями.
Помимо этого, клиницистами принято выделять истинные кисты и псевдоопухоли.
Симптомы опухоли средостения
Довольно долгий промежуток времени опухоли и кисты средостения могут протекать без выражения каких-либо симптомов. Продолжительность такого течения определяется несколькими факторами:
- местом образования и объемами новообразований;
- их злокачественной или доброкачественной природой;
- скоростью роста опухоли или кисты;
- взаимосвязью с другими внутренними органами.
В большинстве случаев, бессимптомные новообразования средостения обнаруживаются совершенно случайно – во время прохождения флюорографии относительно другого заболевания или в профилактических целях.
Что касается периода выражения симптоматики, то в независимости от характера опухоли, первым признаком выступает болевой синдром в загрудинной области. Его появление обуславливается сдавливанием или прорастанием образования в нервные сплетения или окончания. Болезненность зачастую умеренного характера. Не исключается возможность иррадиации болевых ощущений в зону между лопатками, в плечи и шею.
На фоне основного проявления, начинают присоединяться другие симптомы новообразований средостения. Среди них:
- быстрая утомляемость и недомогание;
- повышение температуры тела;
- сильные головные боли;
- синюшность губ;
- одышка;
- отечность лица и шеи;
- кашель – иногда с примесями крови;
- неровное дыхание, вплоть до приступов удушья;
- нестабильность ЧСС;
- обильное потоотделение, в особенности в ночное время;
- беспричинная потеря в весе;
- увеличение объемов лимфатических узлов;
- охриплость голоса;
- ночной храп;
- повышение АД;
- неразборчивая речь;
- нарушение процесса пережевывания и глотания пищи.
Кроме вышеуказанных симптомов, очень часто появляется миастенический синдром, который проявляется слабостью мышц. Например, человек не может повернуть голову, открыть глаза, поднять ногу или руку.
Подобные клинические проявления характерны для опухоли средостения у детей и взрослых.
Диагностика
Несмотря на разнообразие и специфичность симптомов подобного недуга, установить правильный диагноз на их основе достаточно сложно. По этой причине лечащий врач назначает целый комплекс диагностических обследований.
Первичная диагностика включает в себя:
- детальный опрос пациента – поможет определить первое время появления и степень интенсивности выражения симптоматики;
- изучение клиницистом истории болезни и анамнеза жизни пациента – для определения первичной или вторичной природы новообразований;
- тщательный физикальный осмотр, который должен включать в себя аускультацию легких и сердца пациента при помощи фонендоскопа, изучение состояния кожи, а также измерение показателей температуры и артериального давления.
Общие лабораторные методики диагностирования не обладают особой диагностической ценностью, тем не менее необходимо проведение клинического и биохимического анализа крови. Также назначается анализ крови для определения онкомаркеров, которые укажут на наличие злокачественного новообразования.
Для того чтобы определить место локализации и характер новообразования согласно классификации недуга, необходимо осуществление инструментальных обследований, среди которых:
- рентгенография – для получения информации о размерах и области образования опухоли;
- торакоскопия – для осмотра плевральной области;
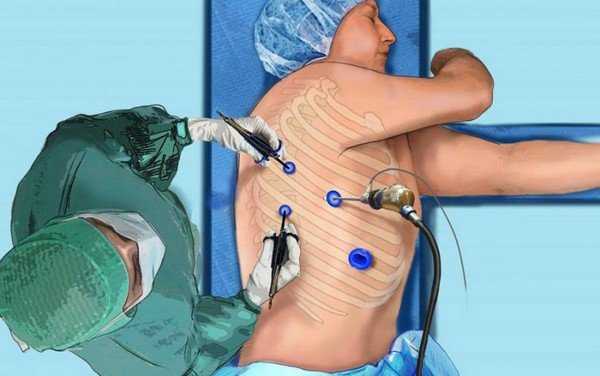
Торакоскопия плевральной полости фото.
- медиастиноскопия – для оценивания состояния лимфоузлов средостения, трахеи, крупных сосудов и начальных отделов бронхов;
- КТ и МРТ – для уточнения локализации опухоли и кисты средостения, а также определения взаимосвязи с близлежащими органами;
- биопсия – это способ получения необходимого материала для последующих морфологических исследований. Зачастую такая процедура осуществляется во время торакоскопии или медиастиноскопии.
Лечение опухоли средостения
После подтверждения диагноза доброкачественная или злокачественная опухоль средостения должна быть удалена хирургическим путем.
Оперативное лечение может проводиться несколькими способами:
- продольной стернотомией;
- передне-боковой или боковой торакотомией;
- трансторакальной ультразвуковой аспирацией;
- радикальной расширенной операцией;
- паллиативным удалением.
Помимо этого, при злокачественном происхождении новообразования, лечение дополняется химиотерапией, которая направлена на:
- уменьшение объемов злокачественного образования – проводится перед основной операцией;
- окончательную ликвидацию раковых клеток, которые могли быть не полностью удалены во время хирургического вмешательства;
- устранение опухоли или кисты – в тех случаях, когда операбельную терапию провести невозможно;
- поддержание состояния и продление жизни пациента – при диагностировании недуга в тяжелой форме.
Наравне с химиотерапией, может применяться лучевое лечение, которое также может быть основной или вспомогательной методикой.
Существует несколько альтернативных методов борьбы с доброкачественными опухолями. Первая из них заключается в трехдневном голодании, во время которого нужно отказаться от любой пищи, а пить разрешается лишь очищенную воду без газа. При выборе такого лечения необходимо проконсультироваться с лечащим врачом, поскольку голодание имеет свои правила.
Лечебная диета, которая является частью комплексной терапии, включает в себя:
- частое и дробное потребление пищи;
- полный отказ от жирных и острых блюд, субпродуктов, консерв, копченостей, солений, сладостей, мяса и молочной продукции. Именно такие ингредиенты могут стать причиной перерождения доброкачественных клеток в раковые;
- обогащение рациона бобовыми, кисломолочными продуктами, свежими фруктами, овощами, крупами, диетическими первыми блюдами, орехами, сухофруктами и зеленью;
- приготовление пищи только путем варки, пропаривания, тушения или запекания, но без добавления соли и жира;
- обильный питьевой режим;
- контроль над температурой пищи – она не должна быть сильно холодной или чрезмерно горячей.
Помимо этого, есть несколько народных средств, которые помогут предупредить появление онкологии. К наиболее эффективным из них можно отнести:
Цветки картофеля помогут предупредить онкологию!
Стоит отметить, что самостоятельное начало такой терапии может только усугубить протекание болезни, отчего перед применением народных рецептов стоит посоветоваться с лечащим врачом.
Профилактика
Не существует специфических профилактических мероприятий, которые могут препятствовать появлению опухоли переднего средостения или любой другой локализации. Людям необходимо соблюдать несколько общих правил:
- навсегда отказаться от спиртного и сигарет;
- соблюдать правила безопасности при работе с токсинами и ядами;
- по возможности избегать эмоциональных и нервных перенапряжений;
- выполнять рекомендации относительно питания;
- укреплять иммунитет;
- ежегодно проходить флюорографическое обследование в профилактических целях.
Однозначного прогноза подобной патологии не существует, поскольку он зависит от нескольких факторов – локализации, объемов, стадии развития, происхождения новообразования, возрастной категории пациента и его состояния, а также возможности проведения хирургической операции.
Опухоль средостения — симптомы и лечение, фото и видео
Что делать?
Если Вы считаете, что у вас Опухоль средостения и характерные для этого заболевания симптомы, то вам могут помочь врачи: пульмонолог, хирург, онколог.
Источник
Понравилась статья? Поделись с друзьями в соц.сетях:Присоединяйтесь к нам ВКонтакте, будьте здоровы!
novosti-mediciny.ru
Опухоли средостения — причины и признаки Опухоли средостений
Опухоли средостения – это различные по строению новообразования, которые обнаруживаются в медиастинальных зонах груди. Развитие опухолей сопровождается симптомами компрессии, а также прорастания образований в ближайшие органы, пациент испытывает боли, одышку кашель и другие проявления.
Содержание статьи

Виды заболевания
Новообразования разделяют на те, которые первично возникают в медиастинальных зонах, а также те, которые являются метастазами уже вне средостения. По природе происхождения опухоли средостения делят на следующие группы:
- Неврогенные;
- Мезенхимальные;
- Лимфоидные;
- Дисэмбриогенетические;
- Опухли в вилочковой железе.
Также иногда наблюдают псевдоопухоли, которые являются увеличенными образованиями лимфоузлов в случае туберкулёза, аневризмами. Дополнительно выделяют истинные кисты – перикарда, бронхогенные, энтерогенные.
Наиболее распространённые типы опухолей:
- Лимфомы;
- Тимомы;
- Загрудинный зоб;
- Мезенхимальные опухоли;
- Тератомы;
- Перикардиальные и бронхогенные кисты;
- Энтерогенные кисты;
- Неврогенные опухоли.
Причины
Большая часть опухолей являются врождёнными, но начинает прогрессировать в зрелом возрасте.
Так тератомы возникают в связи с нарушением миграции клеточных элементов в момент развития эмбриона и формирования средостения. А нейрогенные опухоли вызываются нарушениями в эмбриональном развитии вегетативной нервной системы.
Симптомы
Развитие опухолей вначале происходит бессимптомно. В зависимости от локализации новообразования и его размера, скорости роста, вариантов взаимоотношений с окружающими органами, определяется начало периода выраженной симптоматики. Также большое значение имеет характер опухоли – доброкачественный или злокачественный.
Наиболее частый случай обнаружения опухоли – при прохождении профилактический флюорографии.
При дальнейшем развитии образования в средостении возникают следующие группы симптомов: общие и специфические, признаки сдавливания органов, иногда – прорастание в органы и ткани.
На ранних этапах опухоли проявляют себя болью в грудной клетке в связи с компрессией (сдавливанием) или инвазией (прорастанием) в сплетения нервов или нервные стволы. Боли достаточно интенсивны, но умеренны, могут отдаваться в шею, плечо, между лопаток.
При развитии опухолей в левой части средостения, болезненность может совпадать со стенокардией. Если компрессии подвергается пограничный симпатический ствол наблюдаются следующие проявления:
- Энофтальм;
- Миоз;
- Ангидроз;
- Птоз верхнего века;
- Гиперемия на поражённой стороне лица.
Если болезненность испытывается в костях, это может быть признаком возникновения метастазов.
Из-за сдавливания венозных стволов нарушается процесс оттока венозной крови от головы, а также туловища в его верхней половине. Пациент при этом испытывает шум в голове, боли в груди, головную боль. На лице заметен синеватый оттенок, отёки покрывают не только лицо, но и грудную клетку, вены шеи набухают, повышается центральное венозное давление.
Если происходит сдавливание трахеи, то возникают следующие симптомы:
- Одышка;
- Кашель;
- Стридорозное дыхание.
При компрессии пищевода наблюдается дисфагия, а гортанного нерва – дисфония.
Существует также и общая симптоматика при развитии опухолей средостения:
- Аритмия;
- Тахикардия;
- Плеврит;
- Лихорадка;
- Похудание.
Эти симптомы наиболее актуальны при злокачественном развитии новообразований.
Существует ряд специфических симптомов, которые проявляются в зависимости от конкретного вида опухоли:
- Кожный зуд и потливость по ночам – злокачесвтенные лимфомы;
- Спонтанное снижение содержания глюкозы в крови – фибросаркома;
- Артериальная гипертензия в связи с повышенной продукцией адерналина и норадреналина – нейробластомы, ганглионевромы;
- Тиреотоксикоз – треотоксический зоб;
- Миастения (50% больных) – тимома.
Диагностика
Для получения наиболее точного диагноза необходимо записаться на приём к пульмонологу, а также пройти консультацию у торакального хирурга. Тем не менее, даже подробное изучение анамнеза и проведение объективного исследования не позволяют достаточно достоверно определить тип образования и его характер.
Поэтому наибольшей результативностью отличаются инструментальные методы лечения.
- Комплексный рентген грудной клетки и пищевода – определение локализации новообразования, его формы, размеров, степени распространённости опухолевого процесса;
- Компьютерная томография грудной клетки, МРТ – уточнение данных, полученных при рентгенографическом исследовании;
- Медиастиноскопия, бронхоскопия, видеоторакоскопия – подтверждение или исключение бронхогенной локализации новообразований, их прорастания в трахеи и крупные бронхи;
- Пункционная биопсия – получение образца патологической ткани для морфологических исследований;
- (Иногда) Парастернальная биопсия – взятие образца средостения;
- Прескаленная биопсия – используется при увеличении лимфатических узлов в надключичной области;
- Костномозговая пункция – применяется, если есть подозрение на лимфоидные опухоли.
Лечение
Опухоли подвергаются немедленному удалению, чтобы избежать осложнений в виде сдавливания органов, прорастания или перехода в недоброкачественное новообразование. Как правило, используется тораскопический или открытый методы удаления.
Если пациент страдает от соматических заболеваний, может применяться трансторакальная ультразвуковая аспирация. Химиотерапия назначается с учётом конкретного типа новообразования.
Профилактика
Необходимо регулярно проходить диагностические процедуры, прежде всего, флюорографию и рентген грудной клетки, что позволит предотвратить осложнения и вовремя выявить образование.
medbooking.com
