Передается цервицит половым путем – Цервицит (воспаление шейки матки), руководство для женщин
Цервицит у мужчины — симптомы, диагностика, лечение
Настоящая Политика конфиденциальности регулирует порядок обработки и использования персональных и иных данных сотрудником «Витаферон» (сайт: vitaferon.com), ответственным за Персональные данные пользователей, далее — Оператор.
Передавая Оператору персональные и иные данные посредством Сайта, Пользователь подтверждает свое согласие на использование указанных данных на условиях, изложенных в настоящей Политике конфиденциальности.
Если Пользователь не согласен с условиями настоящей Политики конфиденциальности, он обязан прекратить использование Сайта.
Безусловным акцептом настоящей Политики конфиденциальности является начало использования Сайта Пользователем.
1. ТЕРМИНЫ.
1.1. Сайт — сайт, расположенный в сети Интернет по адресу: vitaferon.com.
Все исключительные права на Сайт и его отдельные элементы (включая программное обеспечение, дизайн) принадлежат «Витаферон» в полном объеме. Передача исключительных прав Пользователю не является предметом настоящей Политики конфиденциальности.
1.2. Пользователь — лицо использующее Сайт.
1.3. Законодательство — действующее законодательство Российской Федерации.
1.4. Персональные данные — персональные данные Пользователя, которые Пользователь предоставляет о себе самостоятельно при отправлении заявки или в процессе использования функционала Сайта.
1.5. Данные — иные данные о Пользователе (не входящие в понятие Персональных данных).
1.6. Отправление заявки — заполнение Пользователем Регистрационной формы, расположенной на Сайте, путем указания необходимых сведений и отправка их Оператору.
1.7. Регистрационная форма — форма, расположенная на Сайте, которую Пользователь должен заполнить для отправления заявки.
1.8. Услуга(и) — услуги, предоставляемые «Витаферон» на основании Оферты.
2. СБОР И ОБРАБОТКА ПЕРСОНАЛЬНЫХ ДАННЫХ.
2.1. Оператор собирает и хранит только те Персональные данные, которые необходимы для оказания Услуг Оператором и взаимодействия с Пользователем.
2.2. Персональные данные могут использоваться в следующих целях:
2.2.1. Оказание Услуг Пользователю, а также для информационно-консультационных целей;
2.2.2. Идентификация Пользователя;
2.2.3. Взаимодействие с Пользователем;
2.2.4. Оповещение Пользователя о предстоящих акциях и других мероприятиях;
2.2.5. Проведение статистических и иных исследований;
2.2.6. Обработка платежей Пользователя;
2.2.7. Мониторинг операций Пользователя в целях предотвращения мошенничества, противоправных ставок, отмывания денег.
2.3. Оператор в том числе обрабатывает следующие данные:
2.3.1. Фамилия, имя и отчество;
2.3.2. Адрес электронной почты;
2.3.3. Номер мобильного телефона.
2.4. Пользователю запрещается указывать на Сайте персональные данные третьих лиц.
3. ПОРЯДОК ОБРАБОТКИ ПЕРСОНАЛЬНЫХ И ИНЫХ ДАННЫХ.
3.1. Оператор обязуется использовать Персональные данные в соответствии с Федеральным Законом «О персональных данных» № 152-ФЗ от 27 июля 2006 г. и внутренними документами Оператора.
3.2. Пользователь, отправляя свои персональные данные и (или) иную информацию, дает свое согласие на обработку и использование Оператором предоставленной им информации и (или) его персональных данных с целью осуществления по указанному Пользователем контактному телефону и (или) контактному электронному адресу информационной рассылки (об услугах Оператора, вносимых изменениях, проводимых акциях и т.п. мероприятиях) бессрочно, до получения Оператором письменного уведомления по электронной почте об отказе от получения рассылок. Пользователь также дает свое согласие на передачу, в целях осуществления действий, предусмотренных настоящим пунктом, Оператором предоставленной им информации и (или) его персональных данных третьим лицам при наличии надлежаще заключенного между Оператором и такими третьими лицами договора.
3.2. В отношении Персональных данных и иных Данных Пользователя сохраняется их конфиденциальность, кроме случаев, когда указанные данные являются общедоступными.
3.3. Оператор имеет право хранить Персональные данные и Данные на серверах вне территории Российской Федерации.
3.4. Оператор имеет право передавать Персональные данные и Данные Пользователя без согласия Пользователя следующим лицам:
3.4.1. Государственным органам, в том числе органам дознания и следствия, и органам местного самоуправления по их мотивированному запросу;
3.4.2. Партнерам Оператора;
3.4.3. В иных случаях, прямо предусмотренных действующим законодательством РФ.
3.5. Оператор имеет право передавать Персональные данные и Данные третьим лицам, не указанным в п. 3.4. настоящей Политики конфиденциальности, в следующих случаях:
3.5.1. Пользователь выразил свое согласие на такие действия;
3.5.2. Передача необходима в рамках использования Пользователем Сайта или оказания Услуг Пользователю;
3.5.3. Передача происходит в рамках продажи или иной передачи бизнеса (полностью или в части), при этом к приобретателю переходят все обязательства по соблюдению условий настоящей Политики.
3.6. Оператор осуществляет автоматизированную и неавтоматизированную обработку Персональных данных и Данных.
4. ИЗМЕНЕНИЕ ПЕРСОНАЛЬНЫХ ДАННЫХ.
4.1. Пользователь гарантирует, что все Персональные данные являются актуальными и не относятся к третьим лицам.
4.2. Пользователь может в любой момент изменить (обновить, дополнить) Персональные данные путем направления письменного заявления Оператору.
4.3. Пользователь в любой момент имеет право удалить свои Персональные данные, для этого ему достаточно отправить электронное письмо с соответствующим заявлением на Email: [email protected]. Данные будут удалены со всех электронных и физических носителей в течение 3 (трех) рабочих дней.
5. ЗАЩИТА ПЕРСОНАЛЬНЫХ ДАННЫХ.
5.1. Оператор осуществляет надлежащую защиту Персональных и иных данных в соответствии с Законодательством и принимает необходимые и достаточные организационные и технические меры для защиты Персональных данных.
5.2. Применяемые меры защиты в том числе позволяют защитить Персональные данные от неправомерного или случайного доступа, уничтожения, изменения, блокирования, копирования, распространения, а также от иных неправомерных действий с ними третьих лиц.
6. ПЕРСОНАЛЬНЫЕ ДАННЫЕ ТРЕТЬИХ, ЛИЦ ИСПОЛЬЗУЕМЫЕ ПОЛЬЗОВАТЕЛЯМИ.
6.1. Используя Сайт Пользователь имеет право заносить данные третьих лиц для последующего их использования.
6.2. Пользователь обязуется получить согласие субъекта персональных данных на использование посредством Сайта.
6.3. Оператор не использует персональные данные третьих лиц занесенные Пользователем.
6.4. Оператор обязуется предпринять необходимые меры для обеспечения сохранности персональных данных третьих лиц, занесенных Пользователем.
7. ИНЫЕ ПОЛОЖЕНИЯ.
7.1. К настоящей Политике конфиденциальности и отношениям между Пользователем и Оператором, возникающим в связи с применением Политики конфиденциальности, подлежит применению право Российской Федерации.
7.2. Все возможные споры, вытекающие из настоящего Соглашения, подлежат разрешению в соответствии с действующим законодательством по месту регистрации Оператора. Перед обращением в суд Пользователь должен соблюсти обязательный досудебный порядок и направить Оператору соответствующую претензию в письменном виде. Срок ответа на претензию составляет 7 (семь) рабочих дней.
7.3. Если по тем или иным причинам одно или несколько положений Политики конфиденциальности будут признаны недействительными или не имеющими юридической силы, это не оказывает влияния на действительность или применимость остальных положений Политики конфиденциальности.
7.4. Оператор имеет право в любой момент изменять Политику конфиденциальности, полностью или частично, в одностороннем порядке, без предварительного согласования с Пользователем. Все изменения вступают в силу на следующий день после размещения на Сайте.
7.5. Пользователь обязуется самостоятельно следить за изменениями Политики конфиденциальности путем ознакомления с актуальной редакцией.
8. КОНТАКТНАЯ ИНФОРМАЦИЯ ОПЕРАТОРА.
8.1. Контактный Email: [email protected].
vitaferon.com
Цервицит: причины, симптомы, лечение
Цервицит развивается из-за того, что половые гормоны поражаются вирусом, бактериями, грибком. Инфекция чаще всего развивается в случае опущения шейки матки, влагалища, а также при чрезмерном использовании гормональных, противозачаточных препаратов. Иногда цервицит – последствие несоблюдения гигиены, воспаления в органах малого таза. Как лечить заболевание? Насколько оно опасно? Какому методу лечения отдать предпочтение?
Причины цервицита
Важно понимать, шейка матки – это барьер, который не дает инфекционному заболеванию поражать матку, верхний отдел полового пути. Некоторые факторы нарушают защитную функцию, поэтому попадает чужеродная микрофлора, развивается воспаление – цервицит. Он может быть двух видов:
- Экзоцервицит – воспаляется влагалищный сегмент шейки матки.
- Эндоцервицит – воспалительный процесс в цервикальном канале шейки матки.
Как правило, цервицит развивается впоследствии инфекции, которая вызвана патогенной микрофлорой:
- Кишечной палочкой.
- Стафилококком.
- Стрептококком.
- Грибами.
- Микоплазмой, хламидиями, сифилисом, гонококками, вирусами.
- Паразитарной инфекцией.
Патогенная микрофлора оказывается в шейке матке из прямой кишки, а также может попасть через лимфу, кровь. Иногда передается половым путем. Цервицит может развиться впоследствии:
- Родовой травмы.
- После диагностического выскабливания.
- Аборта.
- Длительного приема контрацептивов. Например, при установке внутриматочной спирали.
- Рубцовой деформации.
- Доброкачественной опухоли в шейке матки.
- Сниженного иммунитета.
Редко цервицит является самостоятельным недугом, чаще всего сопровождает: бартолинит, вагинит, вульвит, эктропион (при котором выворачивается шейка матки), псевдоэрозия. Цервицит, как правило, развивается у женщин репродуктивного возраста, редко во время климакса. Именно из-за цервицита женщина не может выносить ребенка, все заканчивается преждевременными родами. Если своевременно не лечить цервицит, все заканчивается эрозией шейки матки, полипами, воспалительным процессом в верхнем отделе полового пути.
Симптомы цервицита
В зависимости от того, как протекает заболевание выделяют хроническую, острую форму цервицита. Отдельно диагностируют диффузный, очаговый цервицит. Иногда заболевание имеет стертую форму. В случае острой формы наблюдается множество слизистых, гнойных выделений, редко тупая, невыносимая боль в нижней части живота.
При цервиците отекает наружное отверстие цервикального канала, выпячивается слизистая, заметно небольшом кровоизлияние, изъязвление. Цервицит у каждого проявляется по-разному, все зависит от возбудителя болезни, иммунной системы.
Гонорейный цервицита протекает в острой форме, имеет выраженные признаки. А вот хламидийная инфекция не так заметна. Обращаем ваше внимание, при герпетической форме матка становится рыхлой, красной, можно заметить язвы.
Трихомонадный цервицит не менее опасен, при нем видят кровоизлияние, а в мазке наблюдаются атипичные клетки. Вирус папилломы приводит к появлению язв на шейке матки, образованию кондилом. Если несвоевременно диагностировать цервицит, он переходит в хроническую форму. В этом случае выделения мутно-слизистые, можно заметить множество псевдоэрозий на матке. Хроническая стадия проявляется в виде гиперемии, отека, воспалительного процесса, через некоторое время плоский эпителий замещает цилиндрический. Воспалительный процесс распространяется на железы, ткани, также образовываются кисты, инфильтраты, уплотняется шейка матки.
Хронический цервицит
Данную форму заболевания диагностируют в случае хронического воспалительного процесса, который локализуется в шейке матки. Стоит отметить, шейка матки делится на канал шейки матки и влагалищную часть. Очень много причин, которые могут привести к хроническому процессу. Гинекологи обращают внимание на такие провоцирующие факторы:
- Беспорядочная половая жизнь, особенно, когда женщина нерационально использует методы контрацепции (увлекается барьерными, а иногда сочетает с гормональными).
- Частые спринцевания после секса кислотными растворами.
- Венерическое заболевание. Часто цервицит беспокоит при трихомониазе, гонорее.
- Опущение органов – неприятное явление характерно для периода менопаузы.
- Снижение уровня эстрогенов в период менопаузы, впоследствии истончается слизистая шейки матки, повышается чувствительность к разным микробам.
- Воспаление, размножение бактерий – кишечной палочки, стафилококков.
- Проблемы с иммунной системой.
- Воспаление мочевыделительной, половой системы – кольпит, уретрит, аднексит.
- Травма шейки матки, которая часто характерна для процесса родов. Также она наблюдается во время операции (после аборта, диагностического выскабливания).
Внимание! К основным причинам хронической формы цервицита относят: атрофический, трихомонадный, кандидозный кольпит.
Осложнение хронического цервицита
Считается, когда острая форма переходит в хроническую, все может закончиться эрозией шейки матки. Кроме того, осложненный цервицит приводит к эндометриту, аднекситу, к воспалению органов малого таза. Из-за цервицита могут воспалиться бартолиниевые железы.
Когда заболевание вызвано хламидиями, в малом тазу образовываются спайки, они приводят к бесплодию. В том случае, когда женщина заражается вирусом папилломы, хронический цервицит приводит к раку шейки матки.
Как диагностируют хроническую форму?
Врач видит заболевание во время осмотра зеркалом. Кроме того, гинеколог обращает, насколько выражены симптомы цервицита. Обязательно учитываются такие признаки:
- Отекает шейка матки.
- Участки с эрозией шейки матки.
- Появление мутных, слизистых, гнойных выделения.
Если врач подозревает хроническую форму цервицита, он назначает такие методы исследования:
- Мазок, чтобы определить микрофлору влагалища.
- Посев флоры, а также чувствительность к антибактериальным препаратам.
- Анализ на разные половые инфекции. Чаще всего используется метод ПЦР.
- Анализ крови на ВИЧ вирусный гепатит, реакцию Вассермана, чтобы исключить сифилис.
- Соскоб из цервикального канала.
- Цитологическое исследование, чтобы исключить злокачественную опухоль.
- Анализ мочи. Этот анализ особенно важен, если пациент жалуется на болезненное, учащенное мочеиспускание. В данном случае очень важно исключить воспаление в мочевыделительной системе.
- Кольпоскопия проводится расширенная. Для нее специально используется уксусная кислота, чтобы обнаружить участки с псевдоэрозией или пораженные эрозией.
- УЗИ половых органов. Процедура нужна, чтобы исключить спаечный процесс.
- Биопсия проводится только, когда у женщины фолликулярная менструальная фаза.
Острый цервицит
Симптоматика заболевания зависит, какой вид диагностирован – экзоцервицит или эндоцервицит.
Эндоцервицит
Если диагностирована данная патология, поражается слизистая цервикального канала. В этом случае признаки специфичны, их самостоятельно сложно распознать. Прежде всего появляются выделения из полового пути, которые мутные, имеют неприятный запах. Затем возникает невыносимая тупая боль внизу живота, в зоне паха. Женщине больно ходить в туалет, мочеиспускание сопровождается резью, зудом. Во время секса чувствуется дискомфорт.
Внимание! Эндоцервицит обязательно нужно лечить, иначе может гипертрофироваться слизистая шейка матки, начнет развиваться эрозия, патогенные микроорганизмы окажутся в верхнем мочеполовом отделе.
Отмечаем, женщина редко своевременно обращается к врачу, поэтому начинают присоединяться другие более опасные заболевания: сальпингоофорит, эндометрит, кольпит.
Особенно опасной является хроническая форма, которая медленно развивается, но при этом разрушается ткани полости матки, шейки.
Другие виды острого цервицита
- Вирусный считается патологическим процессом, виновником которого является вирус. Это может быть ВПГ, ВПЧ, редко ВИЧ. Недуг развивается достаточно ярко: дискомфорт во время мочеиспускания, режущая боль внизу живота, жжение, зуд в половых органах.
- Бактериальная форма цервицита. Недуг развивается, из-за того, патогенные бактерии заселяют организм. Чаще всего болезнь спровоцирована трихомониазом, вагинозом, гонореей, трихомониазом. Бактериальный цервицит является частым последствием влагалищного дисбактериоза.
- Гнойный цервицит возникает из-за венерической инфекции, при нем воспаляются клетки эпителия, а также поражается оболочка шейки матки. Этот вид является достаточно частым, передается половым путем. Если его диагностируют у женщины, значит она была носителем уретрита. Гнойная форма опасна, заканчивается воспалением половых органов, не дает выносить нормально малыша, может привести к серьезной патологии.
- Кандидозный цервицит считается расстройством, которое появляется, из-за грибка Кандида. Чаще всего развивается из-за хронической молочницы.
- Атрофическая форма спровоцирована хронической патологией мочеполовой системы. Иногда цервицит возникает после перенесенного выскабливания, аборта, особенно в случае некорректного проведения. Атрофический цервицит достаточно часто развивается впоследствии механической травмы шейки матки, которую женщина получает во время родов. Чтобы избавиться от заболевания, необходимо сочетать традиционную терапию + гормональную. Врач может назначить гормональные влагалищные свечи, в составе которых эстрогены. С помощью лечения можно восстановить поврежденный эпителий.
- Очаговая форма проявляется в виде деструкции некоторых участков слизистой шейки матки.
- Диффузная форма цервицита диагностируется в случае распространения болезни, и поражения влагалищной части матки.
Как лечить острую форму цервицита?
Все зависит от факторов, которые спровоцировали недуг. При лечении прежде всего необходимо избавиться от причины болезни, затем излечить смежные недуги, которые усугубляют хронический цервицит.
В случае деструкции клеток, тканей необходима стабилизирующая терапия. Так можно избежать серьезного осложнения. Обращаем ваше внимание, некоторые женщины отдают предпочтение народным методам лечения, но они редко благотворно воздействуют на органы, являются эффективными. Курс терапии лучше всего обсудить с лечащим врачом, иначе заболевание усугубится.
Обнаружение острого цервицита
Легче всего узнать о эндоцервиците, он имеет специфическое проявление. У зрелых, молодых женщин сразу же появляются симптомы болезни. Главное своевременно пройти курс терапии, чтобы предотвратить серьезные последствия. Только так можно защититься от рецидива болезни. Как правило, лечение зависит от причины, которая спровоцировала развитие цервицита, также степени поражения, инфекции.
В том случае, если вас начали беспокоить некоторые симптомы, необходимо проконсультироваться с гинекологом, чтобы уточнить диагноз. Обращаем ваше внимание на такие опасные признаки эндоцервицита:
- Выделения из полового пути – гнойные, пенистые, мутные, слизистые, вязкие.
- Тянущая, тупая боль внизу живота.
- Жгут, зудят внешние половые органы.
- Полиурия сопровождается чувством дискомфорта во время мочеиспускания.
- Боль во время секса, после может появиться кровь.
- Дисфункциональное маточное кровотечение, коричневые мажущие выделения.
- Периодически высокая температура.
- Боль в пояснице, крестце.
Во время осмотра гинеколог видит выпяченную слизистую шейки матки, язвы, иногда уплотнения, кисты. При этом шейка матки сильно отекает, является рыхлой, гиперемированной. Кроме того, ярко выраженная симптоматика псевдоэрозии. В данном случае симптомов нет, но эндоцервицит начинает прогрессировать, со временем становится хроническим. А вот эту форму очень тяжело своевременно диагностировать, ее симптомы не являются достаточно выраженными.
Атрофический цервицит
Данная форма болезни развивается после того, как женщина переносит эндометрит, эрозию шейки матки, кольпит. Причиной может стать микоплазмоз, трихомониаз, кандидоз, гонорея. Кроме того, возбудителями болезни могут стать стафилококки, стрептококки. Чаще всего атрофическая форма цервицита развивается, если повреждается слизистая шейка матки. Достаточно частой причиной травмы является аборт, разрыв шейки при родах.
В случае снижения иммунитета заболевание еще больше усугубляется. Как правило, рискуют заболеть женщины репродуктивного возраста, которые ранее вели беспорядочную половую жизнь. На женском здоровье сказывается частое применение спермицидов, гормональный сбой, климактерический период.
Когда наступает менопауза, начинает резко снижаться уровень эстрогенов, именно поэтому активно развивается атрофический цервицит. Из-за болезни истончается слизистая оболочка, она чувствительна к разным внешним факторам, приводит к изменению структуры ткани, впоследствии размножаются микроорганизмы.
Как лечить атрофический цервицит?
В данном случае спасает только гормональная лекарственная терапия (синтетические эстрогены), с помощью которых можно привести в норму состояние слизистой в шейке матки, во влагалище.
К профилактическим мерам можно отнести – гинекологическую консультацию (обращаться к врачу необходимо не менее 2 раз в год). Очень важно, чтобы роды контролировал хороший врач, потому что есть опасность повреждения целостности слизистой шейки матки. Также необходимо всеми способами избегать абортов, помнить о надежных контрацептивных методах, придерживаться личной гигиены.
Бактериальный цервицит
Очень часто у своих пациенток гинекологи диагностируют бактериальную форму заболевания. Она поражает сам канал шейки матки, а также некоторые участки влагалища. Какие можно выделить причины?
- Хламидиоз.
- Уреаплазмоз.
- Цитомегаловирусная, аденовирусная инфекция.
- Гонококковая инфекция.
- Микоплазмоз.
Бактериальная форма чаще всего спровоцирована вирусом герпеса, сифилисом, папилломавирусом, актиномицетами. Редко болезнь развивается впоследствии мочеполового туберкулеза.
Как проявляется бактериальный цервицит?
К основным симптомам заболевания относятся: тупая, тянущая боль в нижней части живота, дизурия, боль во время секса. Часто пациентка жалуется на выделения, все они отличаются консистенцией, могут содержать слизь, гной.
Чтобы не ошибиться с диагнозом, врач, используя кольпоскоп, осматривает шейку матки. К основным физическим симптомам относится:
- Отек тканей цервикального канала.
- Покраснение шейки матки.
- На слизистой оболочке влагалища скапливаются кровянистые выделения.
Для определения возбудителя используется ПЦР диагностика. Как она проводится? Берется мазок с шейки матки. Таким образом легко распознать гонорею, трихомониаз, герпес, хламидиоз.
Возбудитель оказывается в организме после полового акта (иногда даже после орального акта), если партнер болен. Симптомы дают о себе знать только через 20 дней после заражения.
Хламидийный цервицит
Этот вид заболевания опасен тем, что практически не дает о себе знать, поэтому больная не спешит к врачу. Редко появляются слизистые выделения с вкраплением гноя.
Из-за того, что патология протекает без симптомов, она поражает все половые органы, поэтому лечить ее становится достаточно сложно. Диагноз хламидийный цервицит самостоятельно поставить невозможно, сделать это может только гинеколог. Когда он обследует пациентку, он внимательно исследует клетки цервикального канала, берет мазок, затем проводится бактериологическое исследование.
Как лечится хламидийный цервицит?
Острую форму можно излечить только с помощью сульфаниламидов, антибиотиков. Если патология развилась из-за инфекции, которая передалась половым путем, подбирается индивидуальная терапия.
В домашних условиях можно спринцеваться раствором Фурацилина, использовать разные антисептики, растительные отвары (из ромашки, шалфея).
Лекарственное лечение обязательно назначают сразу двум партнерам, чтобы оно не повторилось. Важно помнить, что заболевание может протекать без симптомов. Поэтому старайтесь сдавать все необходимые анализы, консультироваться у гинеколога, инфекциониста, если подозреваете заражение. Профилактические меры дают возможность своевременно узнать о болезни вначале развития.
Цервицит при беременности
В период вынашивания малыша цервицит может серьезно навредить женщине, ребенку. Болезнь приводит к таким опасным осложнениям:
- Прерыванию беременности на раннем сроке.
- Преждевременным родам.
- Внутриутробному инфицированию ребенка.
Особенно опасно, когда цервицит становится причиной гнойно-септического поражение кожи, органов ребенка.
Какие последствия цервицита при беременности?
В первый период вынашивания плода все может закончиться инфекционной эмбриопатией. Она проявляется в виде плацентарной недостаточности, разных нарушений в развитии плода. Из-за цервицита плод замирает или все заканчивается выкидышем. На позднем сроке беременности плод задерживается в развитии, ему может передастся опасная инфекция.
Обращаем ваше внимание, заболевание может быть локальное или генерализованное. На позднем сроке все-таки развивается локальный цервицит, потому что сужаются отдельные отверстия, каналы, все заканчивается аномальным развитием, нарушением в работе органов, гидроцефалией. А вот генерализованная форма больше характерна для первого триместра.
Возможно ли излечить цервицит при беременности?
В данном случае используют противовирусные средства, антибиотики. Особенно эффективным является Сумамед, его можно применять в виде таблеток. Также назначаются местные препараты.
Воспалительный процесс развился из-за хламидии? Беременным назначают Тетрациклин, макролиды, хинолины, азалиды.
При кандидозе рекомендуется принимать Дифлюкан, противогрибковые препараты. Когда стихает острый воспалительный процесс, могут назначить местные средства. Для обработки влагалища используется Димексид (3% раствор) или Хлорофиллипт (2% раствор).
Особенно сложно лечится вирусный цервицит. В данной ситуации больной в течение длительного времени необходимой принимать витаминные, противовирусные препараты.
Лечение цервицита
Основная терапия при инфекционном цервиците
Если болезнь вызвана хламидиозом, гонореей, сифилисом, в обязательном порядке нужно принимать антибиотики:
- При гонорее врач может назначить Цефтриаксон в инъекции (достаточно дозировки 250 мг). Если заболевание запущенное, дополнительно необходимо принимать еще перорально антибиотики. Это могут быть Доксициклин, Азитромицин, которыми лечат хламидиоз. Часто больная заражается сразу двумя инфекциями, поэтому выписывают несколько антибиотиков.
- При хламидиозе назначают Азитромицин в таблетках. Дополнительно врач выписывает Доксицилин, Эритромицин, Офлоксацин. Препараты необходимо принимать 7 дней. Дополнительно назначают Цефтриаксон.
- При трихомонозе назначается Флагил, его принимают однократно.
- При сифилисе выписывают Пенициллин. В начале заболевания достаточно принять одну дозу. А в запущенном случае могут назначить инъекции. У вас аллергическая реакция на Пенициллин? Выписывают Ацитромицин.
Важно! В том случае, если Цервицит спровоцирован вирусом герпеса, обязательно нужно принимать противовирусные препараты.
При генитальном герпесе врач выписывает противовирусный препарат – Ацикловир, его нужно принимать около 5 дней. Затем дополнительно принимать Валацикловир, Фамцикловир. В сложных и запущенных случаях требуется постоянно повышать дозу. Важно помнить, генитальный герпес – это хроническое заболевание, которое длится в течение всей жизни. Его придется постоянно лечить.
Половой партнер должен обязательно пройти курс терапии. При инфекционном цервиците проверяется и партнер. Иногда мужчина может стать переносчиком инфекции, которая вовсе не проявляется. Поэтому так важно проконсультироваться с врачом.
После того, как врач назначает лечение, необходимо правильно принимать все препараты. Во время кормления грудь, а также при беременности, нужно быть предельно осторожными. Сразу же сообщайте врачу о таких симптомах, как тошнота, рвота, диарея.
Если своевременно не излечить цервицит, болезнь затянется. Только эффективный курс терапии помогут на долгое время забыть о недуге. Конечно, в дальнейшем придется постоянно наблюдаться у врача.
Хирургические методы лечения
- Криохирургия (терапия холодом) используется при неинфекционном цервиците. Чтобы разрушить аномальные ткани, используют низкую температуру. Во влагалище специально вставляют криозонд – специфическое устройство с жидким азотом. Замораживают около 3 минут. Это безболезненная процедура, только после нее может открыться кровотечение, иногда появляются судороги, а в тяжелых случаях рубцевание, инфекция. Около месяца после процедуры беспокоят выделения водянистой консистенции. Это говорит о том, что отторгаются мертвые ткани шейки матки.
- Прижигание (термотерапия) – амбулаторная процедура, при которой прижигают инфицированные, воспаленные клетки. Во время процедуры сначала вводится специальный расширитель, затем шейка матки очищается вагинальным тампоном, а пораженные ткани уничтожают подогретым датчиком. Чтобы избавиться от неприятного ощущения, используется анестезия. Отмечаем, после процедуры иногда наблюдается кровотечение, судороги, водянистые выделения. Если выделения неприятно пахнут, открывается кровотечение, нужно срочно отправляться в больницу.
- Лазерная терапия – эффективный, современный метод лечения. Проводится он под общим наркозом, чтобы удалить, сжечь больную ткань. Во влагалище вставляют расширитель, оно должно остаться открытым. С помощью анестезии можно избавиться от неприятных ощущений. После операции в течение некоторого времени может наблюдаться кровотечение.
Облегчение симптомов цервицита в домашних условиях
Прежде всего необходимо воздержаться от половой жизни. Если у вас инфекционная форма цервицита, важно сделать все, чтобы вирусы и бактерии перестали распространяться. Даже, когда цервицит имеет неинфекционный характер, лучше все же отказаться от секса, иначе будет раздражена шейка матки, симптомы заболевания будут только усугубляться.
Кроме того, важно защититься от всех вагинальных раздражителей. Нельзя использовать средства, которые приводят к воспалительному процессу в шейке матки, во влагалище. Старайтесь не применять разные жидкости, тампоны для спринцевания. Запрещено при цервиците пользоваться тампонами во время менструации.
Очень важно отказаться от лосьонов, дезодоранта, ароматного мыла, они также приводят к раздражению. Покупайте только качественное нижнее белье из натуральной ткани. Откажитесь от обтягивающего, тесного белья из синтетики, ваша кожа должна дышать, всегда оставаться чистой.
Народные методы лечения цервицита
Существует множество рецептов, которые можно использовать в домашних условиях. Только к ним нужно относиться предельно осторожно. Часто цервицит вызван венерическими инфекциями, а они лечатся с помощью лекарственных препаратов.
Народные методы можно использовать только в виде дополнительного лечения, обязательно сочетать с медикаментами. Народные целители при цервиците рекомендуют настои, отвар, мази, спринцевание.
Рецепты настоев
- Подготовьте адонис + полынь горький + листья малины + листья мяты + траву чабреца + плоды можжевельника. Все необходимо тщательно смешать, затем взять несколько ложек смеси, залить кипятком (500 мл). Подождите около часа, пока настой станет концентрированным. Сочетайте лекарство с элеутерококком.
- Берется кора дуба + черемуха + полынь + шиповник + листья земляники – все по чайной ложке. В термос помещается смесь и заливается кипятком (литром). Подождите ночь, а перед тем, как пить, обязательно разбавьте водой.
- Подготовьте ягоды можжевельника, цветки пижмы, почки березы, тысячелистник, листья эвкалипта, шишки ольхи. Смесь заливается кипятком, ей нужно постоять около получаса. Затем необходимо принимать по 50 мл перед каждым приемом.
Отвары
При цервиците эффективным способом лечения является спринцевание. Оно должно быть комплексным. Лучше всего сочетать тампоны + спринцевание + прием травяных средств. Особенно полезным считается такой рецепт: в равном количестве берется солодка + корень алтея + фенхель + ромашка + золотой ус. Растения смешайте, возьмите всего лишь столовую ложку, залейте кипятком. Пейте на голодный желудок по 100 мл.
Можете воспользоваться таким отваром: плоды шиповника + ромашка + сушеница + подорожник + тысячелистник. Готовится отвар, как и предыдущий. Спринцеваться нужно утром и вечером, можно ставить тампоны.
Хронический цервицит можно излечить с помощью отвара из дубовой коры. Готовится он просто: в стакане кипятка заваривается растение (столовая ложка), все проваривается на небольшом огне. Раствор используется в виде спринцевания. Процедуру лучше всего проводить около 2 недель.
Очень хорошо помогает такой рецепт: берутся листья мать-и-мачехи + календула + ромашка (по столовой ложке), все заливать 300 мл кипятка. Подождите около часа, отвар должен настояться. Спринцевания выполняется утром, а на ночь лучше всего поставить тампон. Дополнительно можно отвар пить внутрь по 100 мл.
Мазь с травами для лечения цервицита
Эффективно использовать тампоны, которые рекомендуется пропитывать в мази из целебных трав. Приготовить мазь можно в домашних условиях: возьмите пырей + облепиху + ромашку + подорожник + семена льна + можжевельник + клевер + исландский мох. Растение нужно измельчить, затем добавить сливочное масло (50 грамм), проварите все и в конце добавьте глицерин (50 мл). Сделайте из бинта тампон, пропитайте его в мази. Для повышения эффективности поставьте тампон перед сном.
Изготовить мазь можно, используя такой рецепт: берется чистотел + шалфей + семена льна + полынь + одуванчик + шалфей + сирень + чистотел + зверобой + кипрей + листья березы + змеиный горец. Рецепт приготовления мази такой же, как и предыдущий.
Диета при цирвиците
Чтобы быстрее излечить заболевание, необходимо правильно питаться. Во время лечения придется отказаться от диеты, при этом советуют насытить организм большим количеством микроэлементов, витаминов.
Рекомендуется включить в меню:
- Баранину, говядину, свинину, индейку.
- Горох, плавленый сыр.
- Ячневую кашу, овсянку, тыквенные семечки – в них содержится цинк, а в нем сильно нуждается организм. Вещество необходимо для укрепления иммунитета.
- Фасоль, фундук, миндаль, фисташки, творог, сливки, овсянка помогают насытить организм кальцием, оказывают противовоспалительное, противоаллергическое действие, помогают укрепить иммунитет.
- Сливочное масло, печень, морская капуста, брокколи, сметана, батат, устрицы обогащаются организм витамином А. С его помощью можно восстановить ткани, одолеть инфекцию.
- Белые грибы, шампиньоны, куриное мясо, овсяная крупа богаты на витамин В3, а он дает возможность быстрее заживить раны.
- Кисломолочная продукция богата на витамин В, защищает от дисбактериоза, который может стать причиной вагинита, кольпита.
- Хек, горбуша, мойва, сом, морская капуста, тунец, креветка богаты на йод, а он защищает матку.
- Орехи, кешью, курага, фундук, миндаль, лосось, шпинат, оливковое масло обогащают витамином Е, он быстрее заживляется слизистую матки.
- Лосось, скумбрия, сельдерей содержат полезные жиры, которые нормализуют работу матки.
- Смородина, сладкий перец, шиповник, брокколи, цитрусовые, брюссельская капуста – эти продукты обогащают организм витамином С, укрепляют организм. Они являются лучшим антиоксидантным средством.
- Гречка, шпинат, печень, горох, фисташки, кизил, пшеничная крупа, кукуруза богаты на железо, которое имеет антибактериальное действие.
К опасным и очень вредным продуктам, которые могут осложнить цервицит, относятся:
- Алкоголь – отравляет организм токсическими веществами.
- Сладкое, мучное, выпечка приводят к молочнице, а она к цервициту.
- Копченое, острое, кофеин, жирное, маринованное, консервированное приводит к дисбактериозу кишечника.
Подведем итоги! Цервицит – опасное заболевание, которое очень важно выявить на ранней стадии. Лечится оно с использованием разных лекарственных препаратов. Дополнительно можно спринцеваться, пить отвары, настои, другие целебные растительные напитки. Запомните, легче всеми способами защититься от болезни. Прежде всего – периодически посещать гинеколога, вовремя лечить все инфекции, особенно, если они хронические. Немаловажное значение имеет питание, образ жизни. Внимательно следите за своим здоровьем!
Читайте также:
medportal.su
Цервицит — GoodDoc.ru
Ноющие боли внизу живота у девушек – это яркий признак многих патологий воспалительного характера. Выделить среди них стоит цервицит. Это неприятное заболевание, которое может доставить массу хлопот.
Под данным термином подразумевают один из множества воспалительных процессов, охватывающих слизистую оболочку шейки матки. Заболевание имеет инфекционный характер и может привести к тяжелым последствиям.
Женское тело впечатляет массой естественных механизмов защиты. Одним из них является шейка матки. Данная часть тела соединяет матку и влагалище. Для максимальной защиты шейка закрывается плотной пробкой из слизи. Это необходимая мера, препятствующая попаданию патогенной флоры из влагалища в матку. Но при инфицировании женщины различными бактериями, шейка воспаляется и слизистая пробка становится жидкой, открывая цервикальный канал и путь в полость матки. Это сопровождается ноющими болями и увеличением выделений из влагалища. Такая симптоматика указывает на то, что ваш диагноз – цервицит.
Классификация данной патологии достаточно обширна. Так, в зависимости от особенностей течения, выделяют 2 типа недуга:
- Острый цервицит. Болезнь резко начинается и проявляет себя яркой симптоматикой.
- Хроническая форма недуга. Болезнь протекает вяло, периодически обостряясь.
В зависимости от локализации, выделяют такие формы патологии:
- Эндоцервицит. Поражение затрагивает цервикальный канал шейки матки.
- Экзоцервицит. Воспалительный процесс расположен на влагалищной части шейки матки.
В зависимости от возбудителя, выделяют 2 типа недуга:
- Специфический. Болезнь спровоцирована типичными бактериями и микроорганизмами, а ее причина идентифицирована.
- Неспецифический. Заболевание вызвано условно–патогенной флорой, которая часто абсолютно безвредна.
Также выделяют такие типичные виды патологии:
- Атрофический цервицит. Шейка матки сильно повреждена, слизистая истончена. Данная форма недуга является осложнением хронического цервицита.
- Бактериальный. Патология спровоцированная попаданием к шейке матки различных бактерий.
- Вирусный. Воспаление спровоцировано вирусами: герпес, туберкулез и т. д.
- Гнойный цервицит. Поражение шейки матки сопровождается гнилостными выделениями. Данная форма недуга характерная для гонореи.
- Кандидозный. Заболевание спровоцировано грибком.
- Кистозный. Данная форма вызывается группой инфекций. Такая массивная атака приводит к разрастанию эпителия шейки матки и образованию кисты.
Также выделяют еще 2 формы заболевания, в зависимости от масштабов поражения:
- Очаговая. Затронут только определенный участок шейки матки.
- Диффузная. Болезнь поражает все составляющие данного органа.
Это заболевание опасно своими осложнениями. Ни один врач не сможет точно сказать можно ли забеременеть при цервиците и не перерастет ли воспаление в злокачественную опухоль. Чтобы избежать таких опасных осложнений, следует незамедлительно приступать к консервативному лечению болезни.
Причины цервицита
Основным провокатором воспаления шейки матки являются микроорганизмы, попадающие во влагалище во время полового акта. Кроме них, привести к недугу могут такие факторы:
- Хронические воспаления мочевыводящей системы.
- Травмы матки и ее шейки. Обычно такие повреждения характерны для рожениц, послеоперационных пациенток и жертв изнасилования.
- Опущение матки – это основная причина хронического цервицита.
- Гормональные сбои.
- Установка/снятие внутриматочной спирали.
- Контрацепция при помощи химикатов.
- Часто развивается цервицит при беременности. Это чревато инфицированием плода и преждевременными родами.
- Небезопасные половые связи: частая смена партнеров, контакт без презерватива.
- Ослабленный иммунитет.
Насколько заразна болезнь и можно ли заниматься сексом при цервиците – достаточно сложный вопрос. Если недуг не спровоцирован венерической инфекцией, то половые контакты разрешены. Существует масса факторов, которые могут привести к развитию воспаления шейки матки. Поэтому, заметив признаки патологии, незамедлительно обращайтесь к врачу.
Симптомы цервицита
Признаки заболевания напрямую связаны с особенностями его течения. Так, для острой формы недуга характерна такая симптоматика:
- Гнилостные выделения из влагалища.
- Приливы жара к половым органам.
- Температура тела повышена.
- Болевой синдром в области малого таза и поясницы. Ощущения имеют ноющий характер.
- Проблемы с мочеиспусканием.
- Болезненность в области половых органов, усиливающаяся во время интима.
При хроническом течении, выделяют следующие симптомы цервицита шейки матки:
- Выделения мутно–белого цвета, возможно появление примесей гноя.
- Болевой синдром во время интимной близости.
- Проблемы с мочеиспусканием.
- Ноющие боли в пределах малого таза.
Такие признаки недуга могут указывать на многие заболевания, передающиеся половым путем. Поэтому, заметив изменение характера выделений, стоит незамедлительно обратиться к врачу.
Диагностика цервицита шейки матки
С целью подтверждения наличия данной патологии и определения факторов, спровоцировавших воспаление, проводятся такие манипуляции:
- Осмотр в гинекологическом кресле. Сбор анамнеза.
- Проведение кольпоскопии.
- Забор мазка на патогенную флору из влагалища.
- Соскоб с шейки матки.
- ПЦР–диагностика. Только определив возбудителя, можно приступать к лечению цервицита у женщин.
- Бакпосев микрофлоры влагалища.
- УЗИ репродуктивных органов.
- Общий анализ жидкостей тела (кровь, моча).
- Возможно проведение биопсии пораженного участка. Данная манипуляция актуальна при наличии хронического экзоцервицита.
Данные исследования необходимы для подтверждения диагноза, определения причин патологии и подбора корректного курса терапии.
Как лечить цервицит
Выделяют несколько подходов к борьбе с данной патологией:
- Консервативный.
- Хирургический.
Каждое направление имеет свои особенности и преимущества. Однако медики рекомендуют использовать комплексный подход.
Таблетки и свечи от цервицита
Выделяют несколько направлений в медикаментозной терапии заболевания:
- Борьба с причиной заболевания. Назначают антибиотики (Нистатин, Доксициклин и т. д.), противовирусные (Ацикловир) и противогрибковые препараты (Дексаметазон). Тип лекарств зависит от провокатора недуга. Также, в комплексе с пероральными медикаментами используют препараты местного действия. Так, достаточно эффективны в лечении цервицита свечи.
- Иммуномодуляторы. Наиболее распространено назначение Изопринозина.
- Витаминная терапия. Данные средства помогают восстановить иммунную функцию организма.
- Гормональное лечение свечами Овестин. Данный препарат – необходимый компонент терапии у женщин в период менопаузы.
Прежде чем лечить цервицит аптечными средствами, стоит проконсультироваться с лечащим врачом. Самостоятельный подбор медикаментов может привести к необратимым последствиям.
Как лечить хронический цервицит хирургическим путем
Для борьбы с данным заболеванием применяют такие малоинвазивные процедуры:
- Криодеструкция. Пораженный участок уничтожается под воздействием низких температур.
- Радиотерапия. Это наиболее безболезненная манипуляции. Деструкция поражения производится под воздействием радиоволн.
- Лечение цервицита лазером. Участки с эрозией уничтожаются лазерным лучом.
- Электрохирургия. Разрушение воспаленных элементов производится под воздействием тока.
Учтите: после проведения хирургического вмешательства следует воздержаться от половой жизни и пройти курс медикаментозной терапии. Срок восстановления составляет не менее 3–4 недель.
Осложнение цервицита
При отсутствии корректной терапии заболевание продолжает развиваться. Это чревато появлением таких патологий:
- Рак шейки матки. Это опасное заболевание, которое редко диагностируется своевременно. Риск летального исхода крайне высок.
- Бесплодие. Если цервицит спровоцирован хламидиями, существует риск развития спаечного процесса в малом тазу. Такая патология приводит к проблемам с зачатием.
- Воспаление матки и придатков. Это неприятные заболевания, сопровождаемые повышением температуры и ноющими болями внизу живота. При отсутствии лечения они могут привести к бесплодию и появлению злокачественных новообразований.
Как видите, лечение цервицита шейки матки должно быть своевременным. Пуская недуг на самотек, вы рискуете собственной жизнью.
Профилактика цервицита шейки матки
Чтобы не допустить развития данной патологии, стоит следовать таким рекомендациям:
- Исключите аборты.
- Регулярно посещайте гинеколога для проведения профилактических осмотров.
- Исключите случайные половые связи.
- Используйте презерватив в качестве контрацептива.
- Регулярно гуляйте на свежем воздухе.
- В весенний период стоит принимать комплексы поливитаминов.
- Ежедневно выполняйте упражнения Кегеля, укрепляющие мышцы малого таза.
- Своевременно лечите половые инфекции.
Цервицит шейки матки – это неприятное заболевание, которое чревато развитием опасных осложнений. Поэтому при появлении нетипичных выделений и болей в области малого таза – незамедлительно обращайтесь к гинекологу.
gooddoc.ru
Цервицит шейки матки
Воспаление матки может развиться в шеечном канале. В этом случае заболевание будет называться цервицитом шейки матки, оно разделяется на несколько стадий и разные типы.
Встречается у многих женщин, но чаще — у молодых, в репродуктивном возрасте. Не только из-за инфекции может появиться болезнь, но именно эта причина является наиболее частой.
Причины появления заболевания
Бактерии
В гинекологии данное заболевание считается распространенным. В большинстве случаев от него можно быстро избавиться, а если лечение игнорировать, последствия цервицита могут быть тяжелыми. Для его появления достаточно проникновения в шейку матки микробов, вирусов, образования в ней небольших травм. Основной причиной являются вагинальные инфекции, передающиеся от полового партнера. К таким относятся:
— гонорея
— хламидиоз
— трихомониаз
— кандидоз.
Вирусы
Вирусная природа заболевания основана на заражении микроорганизмами, которые также передаются от другого человека:
— генитальный герпес
— ВПЧ (папилломавирус).
Следует отметить, что вирусный цервицит требует сложного лечения. Однако только методами гинекологии от вирусов, вызвавших его, невозможно избавиться быстро. Женщина должна проконсультироваться также с иммунологом.
Травмы и отсутствие гигиены
Кроме этого причинами цервицитов у женщин могут быть механические повреждения слизистой шейки матки во время гинекологических манипуляций, родов, абортов. Самый простой способ заболеть без заражения от человека и медицинских вмешательств — не соблюдать личную гигиену. Именно поэтому профилактика болезни проста — следить за собой, выбирать надежного полового партнера, не допускать переохлаждений.
Начало болезни
Начало заболевания проходит бессимптомно почти всегда. Если причиной воспаления стали патогенные микробы, быстро развивается гнойный цервицит, отличающийся тягучими выделениями. Данная форма опасна следующими изменениями в организме:
— поднимается температура
— появляются озноб, лихорадка
— гной распространяется на другие органы половой системы.
Практически всегда воспаление шейки матки сопровождается вагинитом. Это связано с тем, что орган заражается восходящим путем, когда инфекция движется от влагалища к шейке.
Стадии заболевания:
— острая
— гнойная
— хроническая
— трофическая
— кистозная.
Острая форма
В первый раз воспаление развивается, как правило, стремительно: начинается острый цервицит с ярко выраженными признаками. К первым относят выделения из влагалища, которые сначала отличаются отсутствием запаха. По мере увеличения гноя они приобретают неприятный запах.
Не всегда острая стадия переходит в гнойный цервицит с осложнениями, но для их предотвращения требуется сильная антибиотикотерапия. Чаще всего такая форма воспаления шейки матки свойственна гонорейной природе заболевания.
Хроническая стадия
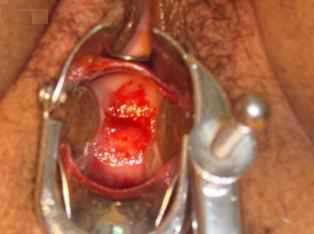
Недолечить острую стадию очень легко — часто женщина прекращает лечение, если симптомы прекратились. Это происходит при амбулаторном лечении. Следует отметить, что недолеченая форма стихает, но, спустя время, проявляется снова. Это значит, что развивается хроническая стадия, которая проявляется рецидивами с менее выраженными симптомами.
Атрофическая форма болезни
Постоянно повторяющиеся воспаления шейки матки, особенно, если наблюдается бактериальный цервицит, приводят к изменениям слизистой. Основные из них:
— эпителий истончается
— меняется его структура.
Перечисленные изменения приводят к форме болезни, которая называется: атрофический цервицит, и требует также осмотра у врача другого профиля. Например, уролога, так как запущенная стадия воспаления шейки матки часто переходит на другие органы мочеполовой системы.
Данная форма развивается на поврежденной механическим способом слизистой ШМ. Кроме этого атрофический цервицит часто возникает у женщин в менопаузе. Это связано с нарушениями гормонального фона. А именно: с недостатком эстрогенов, которые отвечают за строение и эластичность эпителия ШМ.
Другие особенности хронической стадии
В хронической форме болезни есть активная стадия, которая проявляется острыми симптомами. Они имеют свойство стихать самостоятельно, но без лечения это приводит к распространению инфекции на большие площади слизистой. Так, бактериальный цервицит может быть локальным или очаговым. Во втором случае это значит, что он поражает отдельные участки канала шейки матки или всю ее площадь.
Также меняется и эпителий. Отдельные поражения носят гиперемированный характер. Это значит, что слизистая отличается сильным покраснением, увеличением сосудов, отеком. При очаговом цервиците поврежденные участки кровоточат, выделяют серозный секрет.
Очаговое распространение патологии
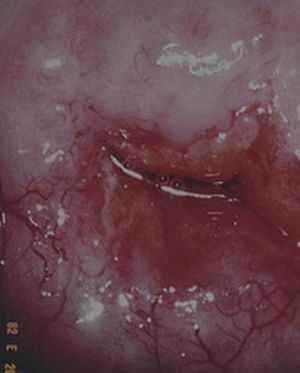
Если диагностирован очаговый бактериальный цервицит, выделения имеют гнойную природу и неприятный запах. Очаги могут быть только в той части ШМ, которая входит во влагалище, или в самом канале. В зависимости от этого в гинекологии различают еще 2 типа данного заболевания:
1. Экзоцервицит (поражена влагалищная область ШМ).
2. Эндоцервицит (поражен лишь канал ШМ).
Внешние симптомы в обоих случаях одинаковые. Однако экзоцервицит гинеколог может определить при осмотре, а эндоцервицит диагностируют при помощи кольпоскопии. При осмотре врач видит лишь воспаление вокруг зева ШМ.
Способы диагностики
Диагностируется воспаление шейки матки на основе следующих данных:
— жалобы пациентки
— гинекологический осмотр
— исследование мазков из шейки матки, влагалища
— кольпоскопия
— УЗИ.
Диагностика кистозной формы
Диагностику при помощи УЗИ необходимо делать всегда, ведь она может выявить кистозную форму болезни. В этом случае эпителий разрастается кистами, наполненными секретом (слизью). Они образуются на фоне воспаления, и могут полностью закрыть полость шеечного канала.
Хламидийная и грибковая причины: диагностика
Если же, например, диагностируется хламидийный цервицит, достаточно исследования мазков на бактериальную флору. Это же относится и к грибковой природе заболевания, когда отмечается заражение шейки матки грибами Candida. Часто такое воспаление является следствием нелеченой молочницы.
При хронической форме кандидозного цервицита отмечаются тягучие бели, а при острой — творожистые. Данная форма не всегда передается от полового партнера. Она может быть следствием грибкового поражения мочеполовой системы женщины. Например, после длительного приема антибиотиков.
Кроме кандидозной природы, половые органы могут поражаться уреаплазмой, вызывающей уретрит. В этом случае диагностируется уреаплазменная форма болезни, передающаяся половым путем.
В гинекологии при болезни: цервицит всегда назначается лечение. Нелеченая форма приводит к таким последствиям: эрозии, утончение эпителия ШМ, осложнения при родах.
Загрузка…fraumed.ru
причины, симптомы, диагностика и лечение
Цервицит – это воспаление тканей шейки матки, вызванное бактериями, вирусами или другими возбудителями, которое может протекать в острой или хронической форме. Клинические симптомы чаще отсутствуют, возможны выделения, зуд, жжение, боли. Для диагностики применяют мазок из наружного зева, простую и расширенную кольпоскопию. Установить возбудителя помогают бактериологические методы и ПЦР-диагностика, состояние шейки дополнительно оценивают при помощи УЗИ. Лечение проводится медикаментозными средствами, по показаниям используются деструктивные и хирургические методы.
Общие сведения
Цервицит чаще выявляется у женщин 19-45 лет, ведущих активную половую жизнь. Воспаление редко протекает изолированно. Шейка матки образует единую систему с влагалищем и вульвой, поэтому цервицит сочетается с вульвитом и вагинитом. Патология обнаруживается у 70% женщин репродуктивного возраста, точная распространенность не установлена из-за возможного бессимптомного течения заболевания. Хронический цервицит, сочетающийся с инфицированием вирусом папилломы человека (ВПЧ), увеличивает риск развития неопластических процессов шейки матки.
Цервицит
Причины цервицита
У здоровых женщин слизь из цервикального канала выступает в качестве защитного фактора, который препятствует росту патогенной микрофлоры. Инфицирование предотвращает нормальный биоценоз влагалища, выработка молочной кислоты палочками Дедерлейна. Если их содержание снижается, возникают условия для размножения условно-патогенной флоры или проникновения патогенов. К симптомам цервицита приводят следующие типы инфекции:
- Условно-патогенные микроорганизмы. Являются основной причиной заболевания. Чаще определяется грамотрицательная флора (клебсиеллы, кишечная палочка, энтерококки), неклостридиальные анаэробы (протей, бактероиды). Могут обнаруживаться стафилококки, стрептококки.
- Вирусы. У женщин с симптомами хронического цервицита в 80% случаев диагностируется ВПЧ. Для вирусной инфекции характерна субклиническая или латентная форма, иногда возбудителя выявляют только при углубленном обследовании. В качестве патогенного агента также может выступать цитомегаловирус, вирус герпеса, реже аденовирус.
- Хламидии. Являются возбудителем острого цервицита. Обнаруживаются у 45% пациенток. В чистом виде хламидийная инфекция нехарактерна для симптомов хронического воспаления, чаще встречается ее ассоциация с облигатной флорой.
- Трихомонады. Определяются у 5-25% женщин, обратившихся к гинекологу с симптомами воспаления. Цервицит нередко протекает с минимально выраженными признаками инфекции. Пик заболеваемости приходится на возраст 40 лет.
- Гонококки. Вызывают острый вагинит и цервицит, которые могут сочетаться с симптомами уретрита. При хронической инфекции выявляются у 2% больных. Часто распространяются на вышележащие отделы половой системы, что обуславливает сочетание симптомов цервицита с проявлениями хронического эндометрита, аднексита.
- Кандиды. Грибковая инфекция развивается при снижении иммунных факторов, нарушении биоценоза влагалища. Кандидозный цервицит дополняется симптомами кольпита. Обострения могут провоцировать хронические болезни, антибактериальная терапия, гормональные изменения.
Причиной заболевания могут быть возбудители сифилиса, туберкулеза. Иногда наблюдается сочетание нескольких инфекций. Фактором риска развития цервицита выступают аборты и любые травматичные манипуляции, повреждающие шейку матки. Вероятность возникновения патологии повышается при эктопии или эктропионе шейки. Распространению половых инфекций способствует низкая сексуальная культура, частая смена половых партнеров, отказ от барьерной контрацепции.
Патогенез
Экзоцервикс выполняет защитную функцию. В его клетках содержатся глыбы кератина, которые обеспечивают механическую прочность, а гликоген является питательным субстратом для микрофлоры влагалища. Цилиндрический эпителий эндоцервикса выполняет секреторную функцию, в нем выделяется слизь, состав которой меняется в каждую фазу цикла. Особенность секрета – содержание иммуноглобулинов.
При снижении защитных функций, травме шейки патогенные микроорганизмы проникают в эпителий экзо- или эндоцервикса. После стадии альтерации запускается десквамация поверхностного эпителия, обнажается базальная мембрана, повреждаются железы. Состав секрета меняется, в результате нарушаются межклеточные контакты, происходит активация иммунных клеток: макрофагов, лимфоцитов, гистиоцитов. Воспалительная реакция ведет к нарушению ядерно-цитоплазматического соотношения в клетках.
При переходе острого цервицита в хронический инфекция проникает в глубокие слои тканей, в клетках наблюдаются деструктивные изменения. Активируется клеточная регенерация, одновременно замедляется апоптоз, что приводит к появлению молодых недифференцированных клеток. При сочетании хронического цервицита с папилломавирусом возникают диспластические изменения, которые способны перейти в рак.
Классификация
Цервицит классифицируют на основе клинико-морфологической картины, особенностей течения заболевания. Учитывается длительность воспалительного процесса, его распространенность. Особое внимание уделяется выраженности изменений в стромальном и эпителиальном компонентах тканей цервикса. Определить тип цервицита можно во время кольпоскопии и при помощи гистологического исследования:
- Острый цервицит. Характерны выраженные симптомы воспалительной реакции, серозно-гнойные выделения. Слизистая шейки отечная, склонная к кровоточивости. Патология может быть очаговой, когда на поверхности экзоцервикса появляются отграниченные округлые очаги, и диффузной, когда воспаление распространяется на значительную часть шейки.
- Хронический цервицит. Наблюдается гипертрофия шейки, образуются утолщенные складки слизистой оболочки цервикального канала. Клетки дистрофически изменены. При эндоцервиците гиперемия вокруг наружного зева отсутствуют, выделяется мутная слизь, иногда с примесью гноя.
Строение наружной части цервикса отличается от слизистой оболочки эндоцервикса. Снаружи эпителий многослойный плоский, в цервикальном канале – цилиндрический. Воспалительная реакция может охватывать одну из этих областей, тогда цервицит классифицируют следующим образом:
- Эндоцервицит. Воспалительная реакция, которая возникла в шеечном канале.
- Экзоцервицит. Воспалился эпителий влагалищной части шейки матки.
Этиологическая классификация цервицитов основана на типах возбудителей, вызвавших воспаление. Она необходима для выбора метода терапии, правильного подбора медикаментозных средств и определения прогноза. Тип инфекции можно предположить по картине кольпоскопии, подтверждение получают при культуральном исследовании или ПЦР. Выделяют следующие типы:
- Неспецифические цервициты. Симптомы появляются при размножении облигатной микрофлоры (кишечная палочка, стафилококки, стрептококки), а также при гормональных изменениях в организме.
- Специфические цервициты. Проявления патологии возникают после заражения инфекциями, передаваемыми половым путем. Чаще это хламидиоз, трихомониаз, гонорея, ВПЧ. Реже специфический цервицит развивается при сифилисе, туберкулезе.
Симптомы цервицита
Симптоматика чаще отсутствует, проявления зависят от характера течения и типа возбудителя. При остром цервиците появляются слизистые, или гноевидные выделения. Симптомы больше выражены при сочетании цервицита с кольпитом. Выделения сопровождаются зудом и жжением, дискомфортом при мочеиспускании. Иногда беспокоит болезненность при половом акте. Редко встречаются тянущие или ноющие боли внизу живота, в пояснично-крестцовом отделе.
Признаки хронического цервицита аналогичны, но менее выражены. Обострение процесса провоцирует менструация, переохлаждение, смена полового партнера. Иногда болезненные ощущения над лоном сохраняются вне обострения, усиливаются при интимных отношениях. Характерный симптом хронического воспаления – контактная кровоточивость. Мажущие выделения отмечаются после секса, осмотра врача, забора мазка.
Возбудители неспецифического цервицита дают приблизительно одинаковые симптомы, при специфических инфекциях клиническая картина может различаться. Хламидийный процесс чаще протекает бессимптомно, быстро переходит в хроническую форму. Для гонорейного цервицита характерны яркие симптомы: обильные гноевидные выделения, дизурические расстройства. При инфицировании трихомонадами появляются зеленоватые выделения и неприятный запах.
Ухудшение общего состояния при цервиците не обнаруживается. Повышение температуры, боль в животе, признаки интоксикации свидетельствуют о распространении инфекции на матку и придатки. Если цервицит выявляется одновременно с вагинитом, эндометритом, сальпингитом, количество выделений увеличивается, болевой синдром усиливаются. Симптомы цервицита чаще неспецифические, не позволяющие заподозрить именно воспаление шейки.
Осложнения
Опасность представляет тяжелое затяжное течение цервицита и отсутствие своевременного лечения. Выраженное хроническое воспаление провоцирует изъязвление цервикса, при заживлении формируется рубцовая ткань, которая деформирует шейку, приводит к стенозу цервикального канала. Это становится фактором риска бесплодия. Стеноз цервикса вызывает осложнения в родах, шейка теряет способность раскрываться, образуются разрывы.
Инфекция из эндоцервикса часто распространяется на эндометрий и далее восходящим путем в придатки, возникает воспаление органов малого таза, которое со временем приводит к нарушениям менструального цикла, бесплодию. Хронический цервицит без лечения ведет к развитию дисплазии. Это предраковое заболевание, которое характеризуется появлением атипичных клеток. Особенную опасность представляет сочетание воспаления с обнаружением ВПЧ высокого онкогенного риска.
Диагностика
Обследование женщин с цервицитом проводит акушер-гинеколог. При подозрении на гонорею к диагностике и лечению подключается дерматовенеролог. Отсутствие симптомов в острой стадии часто приводит к запоздалому началу лечения из-за несвоевременного обследования. Для подтверждения диагноза используется сочетание нескольких методов диагностики:
- Гинекологический осмотр. В зеркалах при остром типе цервицита определяется воспаленная гиперемированная шейка. На экзоцервиксе могут появляться петехиальные кровоизлияния. Прикосновение тампоном вызывает кровоточивость. При эндоцервиците наружный зев выпячивается в виде ярко-красного ободка. Могут быть заметны слизисто-гнойные выделения.
- Мазок из влагалища. Исследуют состав микрофлоры – при цервиците снижено количество лактобацилл, присутствуют кокки, могут обнаруживаться гонококки, внутриклеточно расположенные трихомонады. Увеличено количество лейкоцитов, много слизи.
- РАР-тест. В цитологическом мазке из экзо- и эндоцервикса могут появляться признаки дискератоза, которые исчезают после лечения – это отличает цервицит от неоплазии. Эпителиальные клетки имеют признаки дегенерации цитоплазмы, гипертрофированные ядра. При выявлении симптомов дисплазии необходимо проведение биопсии.
- Кольпоскопия. После обработки уксусной кислотой цервицит проявляется побелением эпителия и мелкой красной пунктацией. Обработка раствором Люголя в норме вызывает появление коричневых пятен, при цервиците этого не происходит. Эпителий выглядит рельефным. Может сохраняться мелкокрапчатое прокрашивание йодом.
- Биопсия. Для гистологического исследования у больных хроническим цервицитом при проведении кольпоскопии берется участок эпителия. Симптомы острого воспаления являются противопоказанием для проведения биопсии.
- ПЦР-диагностика. Определяется ДНК возбудителей цервицита. Метод ценен для диагностики при отсутствии выраженных клинических симптомов и минимальных изменениях на цервиксе. При помощи ПЦР обнаруживаются папилломавирусы, уточняется их онкогенный тип.
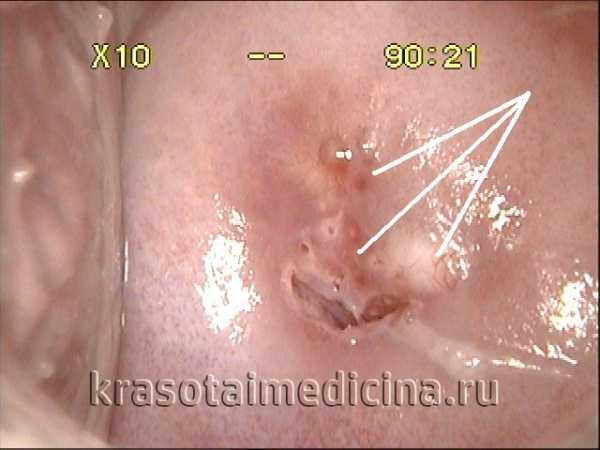
Кольпоскопия: уксусная проба. Воспалительная реакция в тканях шейки матки (цервицит)
Лечение цервицита
Цель лечения патологии – подавление воспалительного процесса при помощи этиотропной антибактериальной, противовирусной, противогрибковой терапии. Одновременно могут использоваться иммуномодулирующие препараты. Лечение проводится местными или системными средствами с последующим восстановлением биоценоза влагалища.
Консервативная терапия
При остром процессе лечение подбирается в зависимости от типа возбудителя. Местное воздействие допускается при кандидозной инфекции, неспецифическом воспалении. При наличии симптомов хламидийного, трихомонадного или вирусного цервицита необходима системная терапия. Для этиотропного лечения применяются следующие группы препаратов:
- При кандидозе. Местно в форме свечей или крема может использоваться клотримазол, вагинальные таблетки нистатин, крем бутоконазол. В некоторых случаях лечение проводится капсулами флуконазол. При проявлениях кандидозного кольпита и цервицита чаще 4-х раз в году после подавления острого процесса осуществляется противорецидивная терапия.
- При хламидийном цервиците. Местное лечение неэффективно, назначается системная антибактериальная терапия. Препаратом выбора является азитромицин. Альтернативные средства относятся к группам тетрациклинов, макролидов, хинолонов. После завершения курса необходим контроль излеченности.
- При трихомонадах. Трихомонады относятся к простейшим микроорганизмам, против них используется препарат с антипротозойным действием – метронидазол. При устойчивости трихомонад, выявляемой у 2-5% женщин, назначается тинидазол.
- При гонококковой инфекции. При определении симптомов гонорейного цервицита применяют антибиотики широкого спектра действия. Рекомендуются цефалоспорины 3 поколения в сочетании с азитромицином. Препарат второй линии – доксициклин. Лечение проводится обоим половым партнерам.
- При ВПЧ. Единая схема противовирусного лечения не разработана. Хорошо зарекомендовал себя препарат на основе инозина пранобекса. Его используют продолжительными курсами одновременно с иммунокоррекцией при помощи свечей с интерферонами.
- При герпесе. Основным препаратом, подавляющим активность вируса простого герпеса, является ацикловир. Его используют в фазе обострения при наличии клинических симптомов – везикул с жидким содержимым на экзоцервиксе. Препарат дополнительной линии – фамцикловир.
- При микстинфекции. Чаще всего при обострениях хронического цервицита встречается сочетание неспецифической микрофлоры, грибков. Назначаются комбинированные препараты, включающие антибиотики разных групп и антимикотики.
Последующее восстановление микрофлоры осуществляется местными препаратами, в состав которых входят лактобактерии. Улучшить результаты лечения можно путем устранения причин цервицита, коррекции нейроэндокринных сдвигов. Помогает изменение образа жизни, дозированные физические нагрузки, правильное питание. Эффективно лечение при помощи методов физиотерапии: диадинамических токов, магнитотерапии, электрофореза.
Деструктивные методы
Методы деструктивного лечения цервицита используются только при сочетании воспаления с другими фоновыми процессами в зоне шейки. При симптомах папилломатоза, полипах, лейкоплакии, эктропионе, истинной эрозии у нерожавших женщин вначале применяют щадящие методы. При их неэффективности проводят дополнительное обследование и меняют подход. Допускается лечение следующими способами:
- Химическое прижигание. Выполняется препаратами, представляющими собой растворы уксусной, азотной, щавелевой кислоты. Медикаменты наносят на тампон и прикладывают к очагу. Этот тип лечения не приводит к формированию рубцовых изменений, хорошо переносится.
- Криодеструкция. Используется раствор жидкого азота или углерода. Обязательное условие лечения – размер очага должен соответствовать диаметру охлаждающей насадки, потому при диффузном экзоцервиците методика не показана. После воздействия жидкого азота происходит вымораживание патологических клеток. Ткани при заживлении не рубцуются и не деформируются.
- Лазерная вапоризация. Патологические участки на шейке удаляются прицельно при помощи лазера, который разогревает измененные клетки и ведет к их гибели. Метод лечения не вызывает тяжелых осложнений, рубцовой деформации цервикса, может применяться у нерожавших пациенток.
- Радиоволновое лечение. Производится аппаратом Сургитрон. Процедура проходит безболезненно, на месте измененных тканей формируется нежный молодой эпителий. Во время лечения здоровые клетки остаются интактными, радиоволны воздействуют только на патологический эпителий.
- Аргоноплазменная абляция. Проводится бесконтактно при помощи радиоволн, усиленных действием инертного газа аргона. Процедуру можно назначать женщинам любого возраста, в том числе – планирующим беременность. Заживление быстрое, грубые рубцы не образуются.
Хирургическое лечение
Лечение цервицита хирургическим способом рекомендовано в случае одновременного диагностирования дисплазии, полипов шейки матки или папилломатоза. Показанием к операции является рубцовая деформация шейки матки. Необходима госпитализация в отделение гинекологии. Полипы шейки матки удаляют, ложе прижигают жидким азотом. Могут применяться и другие методы лечения:
- Петлевая электрохирургическая эксцизия. Проводится после купирования острого воспаления цервикса. При помощи электропетли удаляется измененный участок тканей, одновременно запаиваются сосуды, что снижает риск кровотечения. Полученные ткани исследуются гистологически.
- Ножевая конизация шейки. Выполняется при помощи скальпеля. Удаляется конусовидный участок тканей, вершиной направленный в цервикальный канал. Операция может осложниться кровотечением, в настоящее время используется редко. После манипуляции полученные ткани отправляют на гистологический анализ.
Прогноз и профилактика
При своевременно начатом лечении можно устранить симптомы цервицита, не допустить его перехода в хроническое заболевание, появления осложнений. Профилактика заключается в предупреждении заражения ИППП. Необходимо воздерживаться от случайных сексуальных контактов, использовать барьерную контрацепцию. Предотвратить травмы шейки матки можно, отказавшись от абортов. При необходимости прерывания беременности безопаснее провести процедуру на раннем сроке медикаментозным способом.
www.krasotaimedicina.ru
Передается ли цервицит половым путем
На какие инфекции берут мазок в женской консультации ?
Есть ли аналог антибиотику Флемоксину Солютабу не пенициллинного ряда
Сумамед не относится к антибиотикам пенициллинового ряда.
Часто цервицит является последствием инфекций, передающихся половым путем, таких как хламидиоз и гонорея. Однако у этого заболевания могут быть и другие причины.
Подскажите, может у кого такое было, я беременна, срок еще 3 недели, но мне поставили диагноз-цервицит, чем это опасно?
Что такое цервицит? Как его можно лечить???
Воспаление шейки матки, а лечение гинеколог должен прописывать.
Гонорея и хламидийные инфекции сопровождаются уретритом воспалением мочеиспускательного канала уретры и выделениями из него у мужчин и цервицитом воспалением шейки … Заболевания, которые могут передаваться половым путем.
Цервицит – воспалительный процесс в слизистой оболочке шейки матки. Выделяют две формы заболевания: экзоцервицит (воспалительный процесс захватывает влагалищный сегмент шейки матки) и эндоцервицит (воспаление внутренней оболочки в цервикальном канале шейки матки) .
Цервицит, как правило, сочетается с вагинитом или является его последствием. В первую очередь необходимо выявление и устранение факторов, которые могли послужить причиной цервицита. Стоит отметить, что в случае выявлении инфекций, передаваемых половым путем, половой партнер женщины также должен пройти лечение.
Тактика лечения цервицита зависит от выявленной причины заболевания. В случае выявления инфекционной природы заболевания назначаются антибактериальные препараты (хинолоны, макролиды, антибиотики тетрациклинового ряда) , их выбор осуществляется с учетом чувствительности возбудителя.
Вирусные цервициты труднее поддаются лечению, требуют назначения противовирусных препаратов (валтрекс, ацикловир) и применения специальных иммуноглобулинов. После затихания острой стадии заболевания возможно применение местных методов лечения.
Эффективно использование кремов и свечей (тержинан) . Рекомендуется обработка слизистых оболочек влагалища и шейки матки растворами нитрата серебра, хлорофиллипта или димексида. В запущенных случаях заболевания, когда в слизистой оболочке шейки матки наблюдаются атрофические изменения, показана местная гормональная терапия (овестин) , которая способствует регенерации эпителия и восстановлению нормальной микрофлоры влагалища.
Консервативное лечение может не дать желаемых результатов в хронической стадии цервицита. В таких случаях врач может рекомендовать хирургическое лечение (криотерапия, лазеротерапия, диатермокоагуляция) . Для оценки эффективности лечения проводится контрольная кольпоскопия и выполняются лабораторные анализы.
Воспаление шейки матки. Основными причинами цервицита являются: инфекции, передающиеся
половым путем (трихомониаз, хламидиоз, гонорея, микоплазмоз и др.) ,
вирусные заболевания влагалища и шейки матки (вирус герпеса, вирус
папилломы человека и др.) , механические раздражители (травмы шейки матки во время родов, абортов) и пр. Чтобы начать лечение необходимо сдать мазок на инфекции, лечение зависит от вида возбудителя заболевания, вызвавшего цервицит. Обращайтесь к гинекологу!
Вопрос гинекологу или женщине((((
Обратись к гинекологу.. может быть что то серьёзное
Цервицит син. эндоцервицит это воспаление канала шейки матки. Основной причиной развития цервицита эндоцервицита являются различные инфекции, передающиеся половым путем.
Срочно идите к доктору, не тяните с этим
Скорее месячные, обратись к гинекологу, такое бывает может сбой, но лучще к врачу сходи
Честно говоря, я не могу сказать что это навернека, но я уверена, что такого ни в коем случае быть не должно!! ! Обратитесь к врачу СРОЧНО!! ! Ни в коем случае не затягивайте!!
Сходите к врачу обязательно может у вас что то с шейкой.. не откладывайте..
Это называется контактное кровотечение. Однозначно надо идти к гинекологу. Вероятнее всего, у вас эрозия, но может быть и рак. Гинеколог сделает расширенную кольпоскопию, т. е. посмотрит шейку матки в увеличительный прибор кольпоскоп, вы увидете ее на экране телевизора, который прилагается к кольпоскопу и скажет, что именно у вас. Еще возьмет у вас кусочек ткани шейки матки и пошлет ее на биопсию. Через 10 дней узнаете результат. Но идти на консультацию надо срочно! Не тяните!
Цервициты причины различные инфекции, передающиеся половым путем, в том числе стафилококком, кишечной палочкой, стрептококком, грибами. … Заболевания могут передаваться как половым, так и непоовым путем.
Шейка матки не чувствительна к боли. обратись к врачу, нужен осмотр
У меня такое было, потом оказалось, что у меня гормональный сбой и большая киста киста яичника. Так что обязательно к врачу.
Кровотичение после секса у девушки, что делать.?
Ко врачу сходите лучше. Нашли где спрашивать о своем здоровье. оно вам что недорого?
Воспалительная реакция, возникающая в шейке матки носит название цервицит и нередко она является следствием инфекций, передающихся половым путем ИППП .
Скорую вызывай, может травма стенки влагалища или что-то в этом роде.
Ну месячные могут начаться и раньше… они не всегда в срок начинаются!! ! А вообще к гинекологу идти надо!
Скорую срочно!
Алмазик, может ты её дефлорировал?
Прежде всего, стоит сказать о том, что причины кровяных выделений после полового акта могут быть механическими.
Имеются в виду возможные травмы, которые могла получить женщина в результате слишком активного или грубого секса: травма и разрыв стенки или свода влагалища, нарушение слизистой шейки матки или ее эрозии.
Особенно велика такая вероятность, если кровотечение после секса возникает неожиданно и сопровождается резкой болью, возникшей во время сношения. В этом случае необходимо немедленно вызывать скорую помощь, как и при любой серьезной травме, сопровождающейся кровотечением.
Однако гораздо чаще причиной посткоитального кровотечения становятся инфекционные заболевания, чаще всего хламидиоз или другие заболевания, передающиеся половым путем (ЗППП) .
Кроме того, причина половых кровотечений после сексуального контакта может заключаться в воспалительных заболеваниях женских половых органов.
В частности, наиболее часто посткоитальные кровотечения возникают из-за цервицита — воспалительного процесса, раздражающего шейку матки — или вагинита, воспаления влагалища. И в том, и в другом случае выделение крови из половых путей женщины может быть связано не только с сексом и возникать не только после полового акта.
Воспалительный процесс в половых путях женщины может быть вызван как инфекционными или грибковыми заболеваниями, так и приемом некоторых лекарств, или просто не достаточно тщательным соблюдением правил интимной гигиены. Кроме всего прочего, воспаление может быть вызвано обычной, нормальной флорой человеческого организма: грибками, кишечной палочкой, стафилококком и другими микроорганизмами.
Попадая, например, в женские половые пути из мужских или из ротовой полости во влагалище они начинают размножаться и могут вызвать воспаление, особенно если женщина имеет сниженный иммунитет, беременна или просто у нее менструация. Ни цервицит, ни вагинит не представляют опасности для женщины и довольно легко и быстро лечатся при помощи антибиотиков. Если же воспалительный процесс затягивается, то врач может рекомендовать провести прижигание — несложную, но весьма результативную хирургическую процедуру.
Распространенной причиной посткоитальных кровотечений являются эрозии и полипы. И те, и другие могут кровоточить после полового акта. Врач прижигает эрозии, если они мешают полноценной жизни женщины.
Полипы же, которые представляют собой образование в форме виноградин и тоже могут кровоточить при сношении, врач может порекомендовать удалить. Это несложная операция, проводящаяся амбулаторно и не представляющая никаких затруднений.
Кровотечения после полового акта могут быть также следствием приема некоторых лекарств, в частности аспирина, а также препаратов, уменьшающих свертываемость крови, и противозачаточных средств. Это происходит в том случае, когда в результате приема лекарств возникает гипоплазия слизистой матки, то есть уменьшение толщины ее внутренней оболочки, что и может привести к появлению кровянистых выделений.
Дело может быть и в неправильном приеме некоторых гормональных препаратов, например, противозачаточных средств. Пропуск приема этих препаратов или запоздание в их применении также может спровоцировать кровотечение после сексуального контакта. В подобных случаях врач, определив причину кровотечения, может посоветовать заменить препарат, вызвавший столь нежелательную реакцию или временно отменить его, если причиной кровотечения был не сам препарат, а ошибки в его применении.
В редких случаях кровотечение после полового акта может быть вызвано наличием патологических изменений в клетках шейки матки, некоторых заболеваний крови и рака матки. Такие изменения определяются при лабораторных анализах отделяемого влагалища, которые проводятся при обследовании пациентки с посткоитальным кровотечением.
Наконец, не стоит забывать о возможности ситуации, при которой причина посткоитального кровотечения не в самой женщине, а в ее партнере.
Довольно часто цервицит возникает на фоне эрозии шейки матки, кольпита воспаление влагалища , эндометрита, цистита и воспаления придатков — заболевания, передающиеся половым путем- в … 3. Влияет ли цервицит на детородную функцию?
На скорую звонить, ведь боли присутствуют
Может быть вы несколько / так сказать увлеклись…. / и слишком неистово предавались утехам.. . такое бывает. ( у меня такое было тоже..).. вы просто могли чуть чуть травмировать её внутренности, но в процесе страсти это не прочувствовалось… но основываться на чьих-то советах нельзя… только врач… а девушке — прохладный ( но не холодный! ) компресс на животик на несколько минут и чаёчек из мяты…
Почему у моей девушки болит живот. Пару дней назад мы занимались сексом (без презерватива) теперь она говорит что у нее
Возможен ли секс при лечении цервицита?
У моей девушки восполение яичников! поможет ли ей препарат Уролесан в капсулах и от чего он? а так же от чего Полимик.
Может ли взрослый заразить ребёнка гонореей, если они пребывали вместе в одной воде в ванной?
Как лечиться от цервицита? И можно ли от него вылечиться навсегда?
У нас в городе вчера умер ребёнок от гонококовой инфекции.что это за болезнь и как она проявляется?
Я не знаю как от этого может умереть ребёнок ибо этим заболеванием чаще страдают девушки в возрасте 25 лет.. . Не будем говорить по каким причинам думаю догадаетесь сразу
Передается ли цистит половым путем и является ли заболевание заразным для партнера? … Попав во влагалище при половом сношении, эти вредители чаще всего провоцируют развитие таких болезней, как кольпит, цервицит воспалительный…
Это гонорея, очевидно, бытовой случай
Гонокок — это возбудитель гонореи. Дети тоже заражаются от родителей, и форма может быть разная.. И легочная, и на голову может пойти…. А может быть — от менингококковой7 Тогда это воспаление мозовых оболочек…
Скорей не гонококковая а менингококковая инфекция. как проявляется- наберите в поисковике менингит.
Гонококковая инфекция.
Гонококковая инфекция (Neisseria gonorrhoeae)
Общие сведения о гонококках.
Гонорея — это передающаяся половым путем болезнь, которая проявляется в основном в виде цервицита (воспаления шейки матки) , уретрита (воспаления уретры) , проктита и конъюнктивита. Если оставить болезнь без лечения, то она начнет прогрессировать и может вызвать осложнения, такие как: эндометрит (воспаление эндометрия матки) , сальпингит (воспаление труб) , тубоовариальный абсцесс, перитонит и проч.
Интересно отметить, что гонорея передается от мужчины к женщине чаще, чем в обратном направлении.
Гонококки никогда не бывают компонентом нормальной микрофлоры человека, и если они обнаружены, то это может означать только одно — заболевание, которое надо лечить.
От чего таблетки «полимик»? И помогают ли они если воспален лимфоузел под мышкой?
Показания к применению:
Моно- и особенно микст-инфекции, вызванные бактериями и простейшими чувствительными к препарату:
— инфекции верхних и нижних дыхательных путей; с осторожностью (под контролем чувствительности) назначают при пневмониях, поскольку обычные возбудители — пневмококки умеренно чувствительны к Полимику;
— ЛОР-инфекции и поражения ротовой полости (фарингит, тонзиллит, синусит, отит, острый некротическо-язвенный гингивит в т. ч. гонорейной этиологии) ;
— инфекции мочеполовой системы (пиелонефрит, цистит, сальпингоофорит, аднексит, кольпит, цервицит, эндометрит уретрит, эпидидимит, простатит) , в т. ч. заболевания, передающиеся половым путем;
— инфекционные поражения кожи и подкожных тканей (флегмоны, карбункулы, фурункулы, инфицированные раны) ;
— инфекционные заболевания (дизентерия, брюшной тиф, сальмонеллез) ;
— инвазии печени и брюшной полости (лямблиоз, амебиаз, амебный абсцесс печени) ;
— предупреждение бактериальных осложнений в пред- и в послеоперационном периодах, у больных с нейтропенией или иммунодефицитом.
Основной причиной цервицита являются заболевания, которые передаются половым путем. При развитии определенной болезни, передающейся половым путем, постепенно происходит разжижение густой слизи…
У девушки второй день идет кровь после секса, что это может быть?
Перестарался что ли?))
Зачастую цервицит вызывает инфекция, которая передается половым путем, особенно, если это гонорея и вирусы генитального герпеса, папилломы человека.
Пускай сходит к гинекологу.
Поумнее гинеколог посоветует
А к врачу не судьба сходить.
Возможно она была на раннем периоде беременности. Она и сама могла и не знать. Произошел выкидыш, постарались. Теперь к гинекологу и покой во всем
Может быть выкидыш. Сходите к врачу!
ПЦР-диагностика основных инфекций, передающихся половым путем. … 3. Влияет ли цервицит на детородную функцию? 4. Можно ли лечить цервицит при беременности?
Возможно травма, которую девушка могла получить в результате слишком активного или грубого секса. Может быть инфекционные заболевания, чаще всего хламидиоз или другие заболевания, передающиеся половым путем. Кроме того, причина половых кровотечений после сексуального контакта может заключаться в воспалительных заболеваниях женских половых органов. В частности, наиболее часто посткоитальные кровотечения возникают из-за цервицита — воспалительного процесса, раздражающего шейку матки — или вагинита, воспаления влагалища. Распространенной причиной посткоитальных кровотечений являются эрозии и полипы. И те, и другие могут кровоточить после полового акта. Дело может быть и в неправильном приеме некоторых гормональных препаратов, например, противозачаточных средств.
Возможно небольшая травма
Лучше к врачу
Может быть воспалительный процесс или киста, так что ко врачу на анализы, т. к. оно то пройдет конечно — симптомы, а если это воспаление, то потом еще хроничсекую болячку заработатете
Это полипы, пусть узи сделает
Как лечится цервицит?
Цервицит и диспладия-что это,никто не знает?
Подействует ли 3 таблетки?
Способ применения:
Сумамед принимают 1 раз в сутки, не менее чем за 1 ч до или через 2 ч после еды.
Взрослые
Инфекции дыхательных путей, кожи и мягких тканей: по 500 мг в течение 3–х дней. Хроническая мигрирующая эритема: 1 г в 1–й день, затем по 500 мг со 2–го по 5–й день. При заболеваниях желудка и двенадцатиперстной кишки, ассоциированных с Helicobacter pylori по 1 г (2 таблетки по 500 мг) в сутки 3 дня. Заболевания, передающиеся половым путем (неосложненный уретрит/цервицит): 1 г однократно.
Дети
Инфекции дыхательных путей, кожи и мягких тканей: 10 мг/кг 1 раз в сутки в течение 3–х дней. Исключение составляет хроническая мигрирующая эритема: 1 раз в сутки в течение 5 дней в дозе 20 мг/кг в 1–й день, затем по 10 мг/кг со 2–го по 5–й день. — See more at: http://www.piluli.kharkov.ua/drugs/drug/2658/#sthash.UaMkY7yf.dpuf
Цервицит — лечение. Цервицитом называют воспаление канала шейки матки. Как правило, провоцируют заболевание инфекции, передающиеся половым путем.
Какие подколы, грешно над больными смеяться
Добавьте еще 2. И смело вызывайте скорую.
Все микробы переехали в другой дом)
Помогите. сколько принять ребенку 2года суспензии сумамеда при весе 15 кг
Способ применения и дозы
Внутрь, капсулы и суспензию — по крайней мере за 1 ч до еды или через 2 ч после еды 1 раз в сутки. Биодоступность таблеток не зависит от приема пищи.
Инфекции верхних и нижних дыхательных путей, кожи и мягких тканей (за исключением хронической мигрирующей эритемы) : взрослым — 500 мг. Детям — в зависимости от массы тела из расчета 10 мг/кг. Курс приема — 3 дня.
Хроническая мигрирующая эритема: взрослым, 1 раз в сутки в течение 5 дней: в 1 день — 1 г, со 2 по 5 день — по 500 мг. Детям — 1 раз в сутки в течение 5 дней; в 1 день — в дозе 20 мг/кг, со 2 по 5 день — по 10 мг/кг.
Заболевания желудка и двенадцатиперстной кишки, ассоциированные с Helicobacter pylori: 1 г/сут (2 табл. по 500 мг) в течение 3-х дней в сочетании с антисекреторным средством и другими ЛС, рекомендованными врачом.
Инфекции, передающиеся половым путем. Неосложненный уретрит/цервицит: 1 г однократно. Осложненный, длительно протекающий уретрит/цервицит, вызванный Chlamydia trachomatis: назначается в дозе 1 г 3 раза с интервалом в 7 дней. Курсовая доза 3 г.
Способ приготовления суспензии
Суспензию готовят путем разведения порошка дистиллированной или прокипяченной водой и перед применением взбалтывают.
Непосредственно после приема суспензии ребенку следует дать выпить несколько глотков чая для того, чтобы смыть и проглотить оставшееся количество суспензии в полости рта.
Срок годности приготовленной суспензии — 5 дней.
Довольно часто цервицит развивается при попадании на слизистую оболочку бактерий, передающихся половым путем. В роли возбудителя могут выступать трихомонады, хламидии, гонококки, микоплазмы.
Что такое «цитомеголовирус»,
Цитомегаловирусная инфекция (синонимы: цитомегалия, вирусная болезнь слюнных
желез, инклюзионная цитомегалия, болезнь с включениями) — широко распространенная
вирусная инфекция, характеризующаяся многообразными проявлениями от бессимптомного
течения до тяжелых форм с поражением внутренних органов и центральной нервной
системы.
Пути передачи вируса разнообразны, поскольку вирус может находиться в крови,
слюне, молоке, моче, испражнениях, семенной жидкости, секрете шейки матки.
Возможна воздушно-капельная передача, передача при переливании крови, половым
путём, возможно трансплацентарное внутриутробное заражение. Важное место занимает
заражение во время родов и при вскармливании молоком больной матери.
Резервуаром и источником инфекции является только человек.
Под действием цитомегаловируса нормальные клетки увеличиваются в размерах
(термин «цитомегалия» и означает «гигантская клетка»).
Возбудитель (Cytomegalovirus hominis) относится к вирусам герпеса (семейство
Herpesviridae).
Вирус имеет сродство к ткани слюнных желез и при локализованных формах обнаруживается
только в этих железах. Вирус персистирует в организме пожизненно. В ответ
на первичное внедрение развивается иммунная перестройка организма. Переход
латентной цитомегаловирусной инфекции в клинически выраженные формы обычно
провоцируется какими-либо ослабляющими факторами, например, интеркуррентными
заболеваниями, назначением цитостатиков и других иммунодепрессантов. В последние
годы особенно актуальной стала проблема обострения цитомегаловирусной инфекции
у ВИЧ-инфицированных лиц. У беременных с латентной цитомегаловирусной инфекцией
плод поражается далеко не всегда. Необходимым условием для этого является
обострение у матери латентной инфекции с развитием вирусемии с последующим
заражением плода. Вероятность заражения плода будет значительно выше при инфицировании
матери во время беременности.
Инкубационный период неизвестен, так как чаще цитомегаловирусная инфекция
протекает в латентной форме, а клинически выраженные формы болезни возникают
после воздействия какого-либо ослабляющего фактора. :
Проявления цитомегаловируса может протекать в виде:
ОРЗ (острое респираторное заболевание)
Множественное поражение внутренних органов
Воспаление органов мочеполовой системы
Дефекты развития плода.
Гнойный цервицит возникает на фоне гонореи. Вирусный цервицит вызывается наличие вирусной этиологии, передающийся половым путем ВПЧ или генитальный герпес .
Цитомегаловирус — один из самых коварных вирусов семейства герпеса.
Оказавшись в клетках человека, цитомегаловирус остается в них навсегда. Независимо от того, каким путем произошло заражение, проявления болезни всегда будут примерно одинаковы. А точнее, никаких проявлений не будет. У большинства инфицированных болезнь протекает в скрытой форме!
Для того, чтобы цитомегаловирус активизировался, необходимо снижение иммунитета. Иногда хватает банального авитаминоза, но чаще нужно что-нибудь экстраординарное. Например, синдром приобретенного иммунодефицита (СПИД) или прием особых лекарств, понижающих иммунитет, в ходе лечения онкологических заболеваний.
Если цитомегаловирус повреждает слизистые оболочки носа, появляется насморк. При повреждении внутренних органов появляется слабость, поносы-запоры и другие неясные признаки, с которыми, как правило, к врачу не ходят. Тем более, что они через несколько дней сами собой исчезают.
Бывает, что цитомегаловирус поселяется на мочеполовых органах. И тогда у женщин воспаляется матка (эндометрит) , шейка матки (цервицит) , влагалище (вагинит) и т. п. У мужчин инфекция мочеполовых органов обычно протекает бессимптомно.
Заражение цитомегаловирусом представляет опасность для беременных женщин, поскольку инфекция может передаться развивающемуся эмбриону. Причем, если женщина заразилась давно, и инфекция не обостряется, вероятность того, что вирус покалечит будущего ребенка чрезвычайно низкая. Но при заражении во время беременности, эта вероятность возрастает.
Лечение цитомегаловируса
Цитомегаловирусная инфекция неизлечима. Однако, существуют лекарства, позволяющие контролировать количество вируса в организме, сдерживать его развитие. Больным повышают иммунитет и назначают специальные противовирусные препараты.
Источник
Лечение ЦМВ-инфекции должно быть комплексным, включать в себя иммунную и противовирусную терапию. ЦМВ довольно быстро уходит с периферии и перестает выделяться из биологических жидкостей (кровь, слюна, грудное молоко) — наступает латентная фаза инфекции, — качественно проведенная иммунотерапия активирует защитные механизмы организма, которые контролируют в дальнейшем активацию латентной ЦМВ-инфекции.
Вирус такой, лялик может с ним родиться, тогда будет патология, но к 5годам 80%детей уже имеют приобретенный тогда он им не страшен
Помогите пожалуйста мне
Кольпит ( он же вагинит) . Скорее всего.
В большинстве случаев цервицит шейки матки возникает по причине наличия вагинальных инфекций, передающихся половым путем хламидиоза, гонореи, трихомониаза.
Поможет гинеколог. Инфекция какая-то, надо лечить, но надо сдавать мазки, чтоб узнать какая именно инфекция.
Помогите!!!
Ureaplasma parvum (в прошлом «биовар parvo») являются разновидностью уреаплазм – условно-патогенных микроорганизмов, способных паразитировать на мембране сперматозоидов и эпителия слизистой оболочки мочеполовых органов. Они передаются преимущественно половым путём, хотя возможен контактно-бытовой, а также вертикальный способ – от больной матери к ребёнку во время беременности или родов. Источник заражения – больной уреаплазменной инфекцией или бессимптомный носитель U. parvum. После инфицирования развитие инфекции происходит не во всех случаях. Ему способствуют различные иммунодефициты, нарушение факторов местной защиты, в том числе дисбиоз влагалища у женщин или хронический простатит у мужчин, сопутствующие инфекции (хламидиоз, гонорея, бактериальный вагиноз и т. д.). Инкубационный период составляет 2-5 недель. Симптомыуреаплазменной инфекции могут быть слабо выраженными или вообще отсутствовать (характерно для женщин) . У мужчин U. parvum может быть причиной воспаления уретры (негонококковый уретрит) , мочевого пузыря (цистит) , простаты (простатит) , поражения яичек (орхит) и их придатков (эпидидимит) , нарушения состава спермы (снижение подвижности и количества сперматозоидов – что грозит бесплодием) , а также реактивных артритов и мочекаменной болезни. У женщин данная инфекция способна вызывать воспаление влагалища (вагинит) , шейки матки (цервицит) , а при ослаблении иммунитета – воспаление матки (эндометрит) и её придатков (аднексит) , что может приводить к внематочной беременности или бесплодию. Кроме того, U. parvum может быть причиной выкидышей, воспаления плодных оболочек, рождения детей с низкой массой тела, а также причиной развития бронхолёгочных заболеваний (воспаления лёгких, дисплазии) , бактериемии и менингита у новорождённых. В качестве причины воспалительных заболеваний мочеполовой системы U. parvum рассматривают в том случае, если при лабораторном исследовании не выявляются другие патогенные микроорганизмы, способные вызвать эти заболевания. Единственные методы диагностики, позволяющие дифференцировать U. parvum от другого вида уреаплазм – U. urealyticum, – это молекулярно-генетические методы, в том числе и полимеразная цепная реакция. Определение вида уреаплазмы имеет значение при выборе оптимальной тактики лечения пациента.
По этиологии — специфический, вызванный возбудителями инфекций, передающихся половым путем, и неспецифический … Второе направление в лечении цервицитов при хламидийной и вирусной инфекции — удаление очагов эктопии после…
Проблема в том. что многие девушки не умеют держать в чистоте свои интимные места, как впрочем, и парни. Чтобы избавиться от 90% проблем необходимо и утром и вечером мыть свой ф-с, а дама приставлять душ к вл-у и очень тёплой водой промыть там минуту, иногда необходимо пальчиком расправить внутри вокруг ма-и и снова промыть душем. И утром и вечером!! ! Организм выделяет вещество белого цвета, оно начитает преть внутри у дамы и под кожей у парня. Вот эти последствия и убираем. 10% остаётся на действительный диагноз. Согласитесь, что это уже почти здоров. Всегда.
Коллоидное серебро поможет не только при всех видах уреплазм, но и при 600 друих возбудителях. И оно не уничтожат клетки печени, как синтетические антибиотики, и грибок убирает в то время, как синтетика его вызывает. Повышайте иммунитет, пейте противопаразитарку 3-4 раза в год и никакая плазма тогда не оккупирует организм.
Уреамикоплазмоз. из за него может не наступать беременность?
Да, лечитесь вместе с мужем. Это может даже к выкидышу привести, если забеременеете, не пролечившись.
Цервицит это тотальное воспаление шейки матки, включающее воспаление … Среди инфекций, передающихся половым путем, наибольшее модулирующее … В России частота внутриутробных инфекций колеблется от 6% до 53%, достигая 70…
22.08.2009 16:34
Микоплазмоз — заболевание, передающееся половым путем, вызванное микоплазмой.
Наиболее часто мокоплазмозом страдают женщины, которые перенесли гинекологические заболевания, инфекции, передающиеся половым путем, ведущие беспорядочный образ жизни.
Существует множество видов микоплазм, некоторые из которых абсолютно патогенны для человека. Нередко в сочетании с другими патогенными микроорганизмами они могут стать причиной инфекционно-воспалительных процессов.
Токсичными для клеток организма человека являются продукты жизнедеятельности этих микроорганизмов, которые повреждают клеточную стенку хозяина. Они способны утилизировать холестерин и жирные кислоты клетки хозяина.
Микоплазма — внутриклеточный микроб, относящийся к семейству Mycoplasma-taceae, вызывающий микоплазмоз.
Как Mycoplasma hominis прикрепляется к клеткам — механизм, который еще да конца не изучен. И хотя полного прикрепления не происходит (это видно при электронно-микроскопическом исследовании) , связь эта достаточно прочная.
Существует около 14 видов микоплазм, которые могут существовать в организме человека.
Mycoplasma hominis, Mycoplasma genitalium, Mycoplasma pneumoniae — патогенны для человека
М. hominis, M. genitalium — являются возбудителями инфекций урогенитального тракта
М. pneumoniae — возбудитель респираторной инфекции
Являясь патогенной для человека, микоплазменная инфекция может быть возбудителем следующих заболеваний:
патологии беременности и плода
послеродовый эндометрит
Урогенитальный микоплазмоз обычно никак себя не проявляет, и диагностировать его можно только лабораторно. Однако при определенны стрессовых для организма ситуациях могут появиться определенные симптомы:
У мужчин: небольшие выделения по утрам, тянущая боль в паховой области, увеличение придатка
У женщин: обильные выделения, зуд, боль при половой жизни. При беременности микоплазмозная инфекция может вызвать самопроизвольный аборт, преждевременные роды, послеродовую лихорадку.
К особенностям данного микроорганизма относят:
способность расти в бесклеточной среде
отсутствие клеточной стенки при наличии трехслойной мембраны
содержание ДНК и РНК
наличие тенденции к специфичности в отношении хозяина
способность быть иммуностимуляторами или иммуносупрессорами
способность вызывать респираторные заболевания и заболевания генитального тракта
Mycoplasma hominis встречается и у взрослых, и у детей, которые были инфецированны в процессе родов. Как правило данный микроорганизм колонизирует влагалище, уретру и шейку матки у женщин, а у мужчин — уретру и крайнюю плоть.
Микоплазменная инфекция может стать возбудителем ряда заболеваний:
Воспалительные заболевания органов малого таза: сальпингит, неспецифический сальпингоофорит, эндометрит, аднексит, параметрит и т. д.
Как правило у пациентов с такими диагнозами обнаруживается микоплазм (уреаплазма) .
Чаще всего микроорганизм диагностируется у женщин:
страдающих вагинитами и цервицитами неясной этиологии
со смешанными инфекциями (трихомонада, гонококк)
с измененной флорой влагалища (при малом количестве лактобацилл)
в первом триместре беременности
Патология беременности и плода
В последнее время возросло количество беременных женщин, имеющих скрытые половые инфекции, в том числе и микоплазменную инфекцию. За счет изменения гормонального и физиологического статуса высеваемость микроорганизмов увеличивается в 1,5-2 раза. Этот показатель намного выше у женщин, которые страдают привычным невынашиванием беременности. Микоплазменная инфекция у таких пациенток входит в состав микроценоза влагалища и цервикального канала.
Наиболее частые осложнения вызываемые микоплазмой у беременных женщин:
осложненная беременность
угроза прерывания беременности
преждевременные роды
поздний токсикоз
многоводие
аномальное прикрепление плаценты
преждевременное отслоение нормально прикреплённой плаценты
преждевременное отхождение околоплодных вод
Ее не надо лечить в том случае, если вы уже точно не планируете иметь в будущем детей.
Руки в ноги от такого врача))) )
и больше к нему ни ногой.
Более подробнее об уреамикоплазмозе и беременности при уреамикоплазмозе читайте на http://1-doctor.ru/?category=18&idc=85
В этой статье все хорошо описано, дублировать не имеет смысла.
www.islamkomi.ru
Цервицит как передается?
Есть ли аналог антибиотику Флемоксину Солютабу не пенициллинного ряда
Сумамед не относится к антибиотикам пенициллинового ряда.
Как переда тся данное инфекционное заболевание, определяют эпидемиологи всего мира. … С 1998 года уреаплазмоз в России учитывался как половая инфекция. … Цервицит диагноз цервицита часто устанавливается только на основании…
Подскажите, может у кого такое было, я беременна, срок еще 3 недели, но мне поставили диагноз-цервицит, чем это опасно?
Цервицит (Cervicitis) это воспалительный процесс в канале шейки матки (эндоцервицит) и (или) собственно влагалищной части шейки матки (цервицит или экзоцервицит) .
Признаки цервицита
Наиболее частыми жалобами при цервицитах являются:
Наличие выделений из влагалища различного характера и количества — от слизисто-гнойных до гнойных, от скудных до обильных;
Тупые боли внизу живота;
Дизурия;
Нередко отмечается диспареуния — боль во время полового акта.
Однако в подавляющем большинстве случаев цервициты протекают бессимптомно для больных женщин и их наличие выявляется при осмотре врачом специалистом.
Решающим в диагностике цервицита является осмотр шейки матки с помощью зеркал и кольпоскопии и проведение специальных лабораторных исследований.
Южная Россия. Урал и Сибирь. Дальний восток. … Цервицит матки это воспаление внутреннего участка шейки. Протекать оно может в острой форме, или абсолютно бессимптомно.
Кровотичение после секса у девушки, что делать.?
Ко врачу сходите лучше. Нашли где спрашивать о своем здоровье. оно вам что недорого?
Что это такое — цервицит представляет собой патологический процесс воспалительного характера, при котором наблюдается поражение эпителия шейки матки.
Скорую вызывай, может травма стенки влагалища или что-то в этом роде.
Ну месячные могут начаться и раньше… они не всегда в срок начинаются!! ! А вообще к гинекологу идти надо!
Скорую срочно!
Алмазик, может ты её дефлорировал?
Прежде всего, стоит сказать о том, что причины кровяных выделений после полового акта могут быть механическими.
Имеются в виду возможные травмы, которые могла получить женщина в результате слишком активного или грубого секса: травма и разрыв стенки или свода влагалища, нарушение слизистой шейки матки или ее эрозии.
Особенно велика такая вероятность, если кровотечение после секса возникает неожиданно и сопровождается резкой болью, возникшей во время сношения. В этом случае необходимо немедленно вызывать скорую помощь, как и при любой серьезной травме, сопровождающейся кровотечением.
Однако гораздо чаще причиной посткоитального кровотечения становятся инфекционные заболевания, чаще всего хламидиоз или другие заболевания, передающиеся половым путем (ЗППП) .
Кроме того, причина половых кровотечений после сексуального контакта может заключаться в воспалительных заболеваниях женских половых органов.
В частности, наиболее часто посткоитальные кровотечения возникают из-за цервицита — воспалительного процесса, раздражающего шейку матки — или вагинита, воспаления влагалища. И в том, и в другом случае выделение крови из половых путей женщины может быть связано не только с сексом и возникать не только после полового акта.
Воспалительный процесс в половых путях женщины может быть вызван как инфекционными или грибковыми заболеваниями, так и приемом некоторых лекарств, или просто не достаточно тщательным соблюдением правил интимной гигиены. Кроме всего прочего, воспаление может быть вызвано обычной, нормальной флорой человеческого организма: грибками, кишечной палочкой, стафилококком и другими микроорганизмами.
Попадая, например, в женские половые пути из мужских или из ротовой полости во влагалище они начинают размножаться и могут вызвать воспаление, особенно если женщина имеет сниженный иммунитет, беременна или просто у нее менструация. Ни цервицит, ни вагинит не представляют опасности для женщины и довольно легко и быстро лечатся при помощи антибиотиков. Если же воспалительный процесс затягивается, то врач может рекомендовать провести прижигание — несложную, но весьма результативную хирургическую процедуру.
Распространенной причиной посткоитальных кровотечений являются эрозии и полипы. И те, и другие могут кровоточить после полового акта. Врач прижигает эрозии, если они мешают полноценной жизни женщины.
Полипы же, которые представляют собой образование в форме виноградин и тоже могут кровоточить при сношении, врач может порекомендовать удалить. Это несложная операция, проводящаяся амбулаторно и не представляющая никаких затруднений.
Кровотечения после полового акта могут быть также следствием приема некоторых лекарств, в частности аспирина, а также препаратов, уменьшающих свертываемость крови, и противозачаточных средств. Это происходит в том случае, когда в результате приема лекарств возникает гипоплазия слизистой
cookker.ru
