Вторичная кардиомиопатия причина смерти что это – Вторичная кардиомиопатия — что это такое, причина смерти
Вторичная кардиомиопатия — что это такое, причина смерти
Распространенность сердечных заболеваний в наше время стремительно растет. Все больше людей обращаются с жалобами к врачам на боли в области сердца. Не редко во время обследования диагностируются заболевания, которые являются следствием других заболеваний.
Изменения структуры и функций сердечной мышцы, которые являются следствием основных первичных болезней, называются вторичной кардиомиопатией (далее — ВКМП). Это заболевание характерно не только для пожилых людей. Нередко его диагностируют у детей, молодых людей и представителей среднего возраста. Хотя, следует отметить, что вторичная кардиомиопатия встречается не очень часто, и является следствием воздействия на сердце и сосуды других болезней сердца.
Что понимают под вторичной кардиомиопатией?
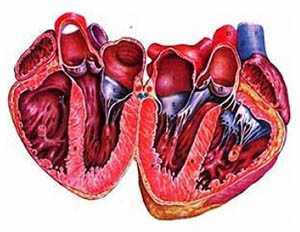 ВМКП — это такие разновидности кардиомиопатий, при которых миокард вовлекается в уже существующий в организме процесс патологических изменений. Это происходит в пределах определенного спектра часто диагностирующихся мультиорганных болезней.
ВМКП — это такие разновидности кардиомиопатий, при которых миокард вовлекается в уже существующий в организме процесс патологических изменений. Это происходит в пределах определенного спектра часто диагностирующихся мультиорганных болезней.
Под данным термином сгруппированы патологии миокарда гетерогенного характера. Данная болезнь вызвана проблемами с осуществлением в организме физических, химических, биологических процессов метаболизма.
Вторичная кардиомиопатия что это такое? Если в организме есть конкретная патология, на ее фоне может развиваться ВКМП. Вторичную кардиомиопатию вызывают болезни системного характера, очаги которых находятся в других органах. При этом заболевании нарушается сократительная возможность миокарда. При этом больному становится:
Настолько интенсивно будут выражены симптомы болезни, зависит от того, как сильно повреждена сердечная мышца.
Кардиомиопатия является распространенной болезнью, ее диагностируют у трех человек на 1000 населения.
Для достижения терапевтического эффекта вторичная кардиомиопатия, причины которой выяснены, должна лечиться не сама по себе. Если, к примеру, ее причиной были заболевания желудочно-кишечного тракта, лечение нужно начинать именно с них.
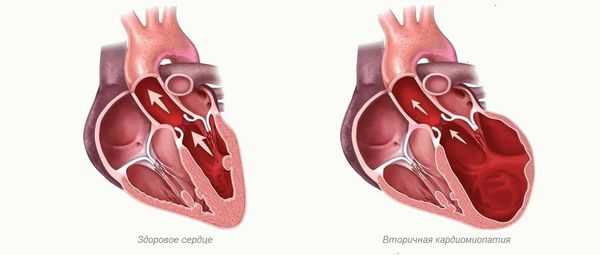
Признаки вторичной кардиомиопатии
Развитие дистрофии миокарда у детей
Такие патологические нарушения не редкость в наши дни и часто они встречаются у детей. Миокардиодистрофия является вторичным процессом, который состоит из нарушений:
- вегетативного характера;
- дисметаболических;
- врожденных или приобретенных;
- электролитных;
- нейрогуморальных.
Ребенок может заболеть данной патологией в любом возрасте. Не исключение и новорожденные младенцы, которые могут заразиться внутриутробной инфекцией, перинатальной энцефалопатией, синдромом «дезадаптации» центральной нервной системы или сердечно-сосудистой, развившемся при родовом стрессе и гипоксии.
Поражение сердца невоспалительного характера у детей возникает по разным причинам, и может повлиять на развитие болезней других органов.
В других возрастных группах детей дистрофия миокарда может развиваться по причине:
- частых простуд;
- хронических инфекций носоглотки;
- заболеваний крови;
- гиподинамии;
- перенесенного миокардита;
- перегрузок физического характера.
Вторичная кардиомиопатия у детей может развиваться от ожирения.
Родители должны проявить повышенное внимание к здоровью своего ребенка, если присутствуют следующие симптомы:
- жалобы ребенка на боль в области груди;
- сердцебиение малыша стало более частым;
- появилась синюшность или бледность вокруг рта;
- ребенок апатичен, вял, страдает одышкой, также и во время ходьбы;
- болезни участились, появился кашель, не имеющий причин;
- ребенок падает в обмороки.
Эти симптомы могут быть сигналом различных болезней, не только вторичной кардиомиопатии. Только проведение диагностических мероприятий (ЭКГ, УЗИ сердца), обследование у профильных специалистов поможет поставить точный диагноз.
Если не проводить необходимое лечение, в организме образуется дефицит калия. Это может стать причиной как обратимых, так и необратимых изменений миокарда. Может развиваться рубцевание и некоронарогенный кардиосклероз.

Причины вторичных кардиомиопатий
Причины кардиомиопатии (первичные заболевания)
Данная болезнь часто вызвана причинами:
- сильнодействующими лекарствами;
- алкогольной интоксикацией;
- наркотической передозировкой;
- сахарным диабетом;
- трихинелезом;
- различными вирусами;
- мукополисахаридозом;
- подагрой;
- панкреатитом;
- лейкемией;
- миопатией;
- циррозом печени;
- гиперпаратиреозом;
- синдромом мальабсорбции;
- саркоидозом.
Есть разные формы вторичной кардиомиопатии, она выражается в виде:
Какими симптомами проявляется?
Проявляется ВКМП разлитыми ноющими болями в области сердца. Они утихают без применения коронаролитиков. У больного нарушается ритм сердца, также его мучают:
- одышки;
- периферическая отечность;
- слабость.
Клиника:
- боль в груди;
- нарушен ритм;
- синкопальное состояние;
- возможна внезапная смерть больного;
- сердечная недостаточность;
- приступы стенокардии;
- сердечная астма;
- одышка даже в спокойном состоянии;
- рубцевание ткани миокарда;
- обморочные состояния;
- головокружения;
- эндокардит;
- внезапная закупорка сосуда тромбом.
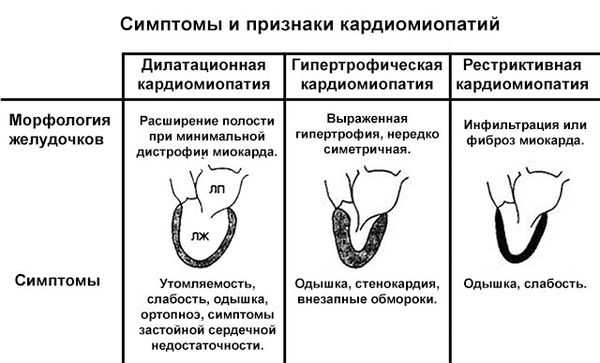
Симптомы и признаки различных видов кардиомиопатй
Способы лечения
Для повышения эффективности оздоровительных процедур необходимо консультироваться с разнопрофильными специалистами, потому что клинические проявления этого заболевания довольно разнообразные.
Если клиника болезни проявляется ярко, ВКПМ лечат назначением:
- активаторов миокардиального метаболизма;
- витаминов группы В;
- β-адреноблакаторов;
- противоаритмических средств;
- антикоагулянтов;
- солей калия;
- сердечных гликозидов;
Если состояние больного угрожает его жизни, ритмы сердца нарушены, рекомендовано имплантировать электрокардиостимулятор, кардиовертер-дефибриллятор.
В самых сложных и запущенных случаях может потребоваться пересадка сердца.
Прогноз
Прогноз ВКМП неблагоприятен и зависит от того, как протекает первичная болезнь, и степени тяжести осложнений, связанных с работой сердца. Трудоспособность больных с таким диагнозом нарушена.
Вторичная кардиомиопатия как причина смерти
Вторичная кардиомиопатия — причина смерти многих пациентов, болеющих этим заболеванием. При этом развиваются патологии, растет риск появления множественных осложнений, способных стать причиной смерти больного. Осложнения, которые могут привести к смерти:
- сердечный инфаркт;
- недостаточность миокарда;
- аритмии;
- отек легких;
- тромбоэмболии.
Полезное видео
Подробнее о первичных и вторичных кардиомиопатиях можно узнать из следующего видео:
Заключение
- ВКМП является патологией, которая опасна осложнениями.
- Диагностируется вторичная кардиомиопатия при помощи электрокардиограммы, рентгена, эхографии, определения биохимических показателей в анализе крови.
- Лечить это заболевание можно, влияя на метаболические процессы миокарда, а также путем устранения симптомов, которыми оно проявляется.
- Терапевтическая практика свидетельствует, что продолжительность жизни больных может быть увеличена, если назначено адекватное лечение и выполняются врачебные рекомендации. В особо тяжелых случаях выживаемость пациентов с таким диагнозом может быть увеличена путем пересадки сердца.
- Методов лечения, которые привели бы к выздоровлению пациентов, пока нет.
cardiolog.online
что это такое, причина смерти
Сегодня все чаще встречаются сердечные патологии. Образ и темп жизни, несомненно, влияет на организм человека, что и может приводить к нарушениям сердечно-сосудистой системы.
Содержание статьи:
Что такое вторичная кардиомиопатия?
Вторичная кардиомиопатия или миокардиопатия (классификация — МКБ 10, сокращенно ВКМП) – это функциональные и структурные перемены в тканях сердца, которые появляются при различных заболеваниях и патологических состояниях.
В медицинской практике имеется ряд типов кардиомиопатии, инициированных дистрофическими преобразованиями миокарда. Они отличаются согласно своей этиологии и симптоматической картине, но обладают едиными свойствами, к каким принадлежит: недостаток дефектов сердечной мускулы из-за ИБС, изъянов в постройке и функционировании душевных клапанах, а также, легочной и артериальной гипертензий.
Прогноз обусловливается течением изначальной болезни и развитием патологий со стороны сердца.
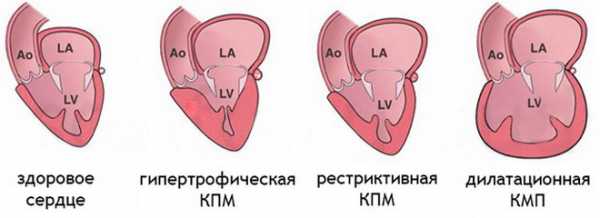
Согласно видам поражения миокарда, в наше время акцентируются соответствующее виды этого заболевания:
- гипертрофическая;
- дилатационная;
- рестриктивная.
Нередко диагностируется ВКМП смешанного генеза.
Кардиомиопатия (КМП) бывает первичной и вторичной. ВКМП объединена в обширную категорию неоднородных кардиопатлогий, предпосылки которой, в свою очередь, сопряжены с генерализированными системными недугами органов и их концепциями, болезненными состояниями.
Также существует незначительный риск развития перипартальной кардиомиопатии. Болезнь возникает у здоровых женщин, у которых не было патологий связанных с сердцем. Происходит это после родов. Проявляется систолическая дисфункция левого желудочка.
Причины
Такая болезнь может быть обусловлена рядом иных недугов, которые, в свою очередь, схожи между собой по симптомам, но различаются по своей этиологии.
К основным причинам можно отнести такие болезни, как:
- уремия;
- панкреатит;
- нарушение обмена веществ;
- инфекции;
- миопатия;
- синдром мальабсорбации;
- интоксикация алкоголем;
- миастения;
- токсико-инфекционный коллапс;
- эндокринопатия;
- цирроз печени.
Дефекты миокарда отличают ряд различных классификаций ВКМП. Их определение представляет значительную роль в подборе соответствующих терапевтических мероприятий, нацеленных на предотвращение проблемы:
- Токсическая алкогольная форма обуславливается общей интоксикацией всего организма. При постоянном приеме спиртного проявляется ВКМП. При этом у больного развивается жировая дистрофия, вызывающая окрашивание тканей сердца в желтый цвет. Чаще всего эта форма ВКМП выявляется у мужчин от 30 лет.
- Влияние на организм токсических и медикаментозных веществ. Следствием болезни может стать отравление ядохимикатами, которое, в свою очередь, вызывает микроинфаркты.
- При метаболических патологиях. Любое нарушение обмена веществ в миокарде может вызвать осложнения. К таковым относятся: гипертиреоз, гликогенез, даже банальная нехватка витаминов в организме.
- Патологии органов пищеварения. Может быть вызвано циррозом печени, панкреатитом и любыми другими заболеваниями в этой области.
- Патологии соединительной ткани. К таким относят: ревматоидный артрит, псориаз.
Общая симптоматика
Одышка и чувство нехватки воздуха обычно появляется при сильных физических нагрузках. При этом отмечается:
- боль в груди, обычно ноющая, она имеет продолжительный характер;
- повышенная сонливость;
- синдром хронической усталости;
- внезапные обмороки;
- нарушение режима сна;
- аритмия;
- повышенное давление;
- чувство сдавленности.
Кардиомиопатия и кардиопатия у детей и подростков
Кардиопатия отличается от ВКМП тем, что этот процесс предотвратим. Для недуга лечение проходит довольно сложно, и только на время облегчает состояние больного. Постоянные рецидивы наблюдаются на протяжении всей его жизни. У ребенка такое заболевание может быть как наследственным, так и приобретенным.
На сегодняшний день врачи не могут выявить точной причины этой болезни у детей.
Причины заболевания
Причины развития недуга могут быть следующими:
- если мать во время беременности и лактации употребляла спиртное;
- различные поражения почек;
- пищевые отравления;
- сахарный диабет;
- стресс;
- системные заболевания.
В отличие от взрослых, патологию у детей выявить можно не сразу. Обычно у ребенка симптоматика слабая или отсутствует, поэтому чаще всего диагноз ВКМП ставят при общем обследовании.
Диагностика
Пропедевтику сердечно-сосудистых заболеваний проводит специалист-кардиолог.
Определить недуг можно с помощью ряда исследований. К таковым относятся: биохимические, рентген грудной клетки, ритмокардиография и эхография. Электрокардиограмма может показать сглаживание зубцов T.
Важную роль играют сведения ЭхоКГ, характеризующие дисфункцию и гипертрофию миокарда, ее эксплицитность и главный патофизиологический механизм. Допустимо осуществление инвазивного обследования – вентрикулографии. Передовыми способами визуализации абсолютно всех отделов считаются МРТ и МСКТ. Исследование полостей сердца дает возможность осуществить ограждение кардиобиоптатов с целью морфологического изучения.
Лечение
Терапия нацелена на результат:
- повышение сердечного выброса;
- усовершенствование метаболизма;
- устранение последующего уменьшения сократительной способности миокарда.
При серьезных нарушениях, которые угрожают жизни больного, будет показана трансплантация сердца. Ее следует проводить в специальной клинике.
Основной принцип лечения – это устранение сердечной недостаточности. Также предоставлен ряд рекомендаций, которые направленны на улучшение самочувствия. К ним относят: отказ от алкоголя и спиртного, соблюдение специальной диеты, показан активный образ жизни, но без сильных физических нагрузок.
В зависимости от классификации ВКМП, могут быть показаны витамины и препараты для абсорбции.
Прогноз
Вторичная кардиомиопатия относится к одному из самых сложных недугов, связанных с сердечно-сосудистой системой. Патология имеет очень высокий процент смертности, независимо от возраста заболевшего. Течение ее болезни обусловлено постоянными скачками давления, аритмией и возможностью появления тромбов.
При эффективной терапии выживаемость в первые пять лет составляет 30%.
Конечно, трансплантация будет одним из самых эффективных методов лечения, но только при ее благоприятном исходе и при наличии подходящего донора.
Причина смерти
Вторичная кардиомиопатия может вызвать серьезные патологии, которые, в свою очередь, ухудшают состояние больного, и часто являются причиной смерти.
К таким недугам относятся:
- сердечная недостаточность;
- инфаркт миокарда;
- образование тромбов;
- отек легких;
- выраженная аритмия.
Даже при высококвалифицированной помощи и хорошей терапии, с вторичной кардиомиопатией живут в среднем от 4 до 8 лет. Важно следить за состоянием больного и вовремя проходить обследование. Качество лечения существенно влияет на продолжительность жизни. Конечно же, можно прибегнуть к трансплантации, но в этом случае есть огромный риск, ведь не все операции успешны.
mirkardio.ru
Вторичная кардиомиопатия: что происходит с сердцем?
Вторичная кардиомиопатия — это нередко встречающийся патологический процесс, при котором в сердце, а именно в его мышечной оболочке, развиваются дистрофические изменения, приводящие к нарушению сократимости миокарда. В основе возникновения таких изменений лежит какая-либо основная патология, вызывающая биохимические или физико-химические изменения в метаболизме кардиомиоцитов. Существует большое количество заболеваний, которые способны привести к поражению миокарда. Прогноз при этом состоянии напрямую зависит от его природы. В ряде случаев вторичная кардиомиопатия может стать причиной хронической сердечно-сосудистой недостаточности, тромбоэмболического синдрома и даже внезапной смерти, обусловленной фибрилляцией желудочков.
Распространенность вторичной кардиомиопатии среди населения достаточно высока. Такое поражение сердца развивается примерно у трех человек из тысячи населения. При этом несмотря на то, что такое заболевание чаще всего диагностируется у людей после сорока лет, лица молодого возраста и даже дети также могут с ним столкнуться.
Прежде чем говорить о причинах развития вторичной кардиомиопатии, давайте разберемся чем же она отличается от первичной. Первичная форма данной болезни характеризуется возникновением в миокарде дистрофических изменений без наличия каких-либо сопутствующих патологий со стороны сердечно-сосудистой системы. При этом зачастую такой патологический процесс имеет генетически обусловленную природу. Если говорить более простыми словами, то точный фактор, который привел к поражению мышечной оболочки выявить не удается. При вторичной же форме прослеживается четкая взаимосвязь между основным заболеванием и поражением миокарда.
Как мы уже сказали, перечень патологий, при которых может затрагиваться сердце, очень обширен. Достаточно часто свою роль играют различные инфекции и обменные нарушения. Нередко дистрофические изменения в миокарде бывают обусловлены разовой сильной или систематической интоксикацией. Несколько реже встречаются вторичные кардиомиопатии связанные с нервно-мышечными заболеваниями, проблемами с пищеварительной системой. Более подробно о всех возможных причинах мы поговорим ниже.
В основе развития вторичной кардиомиопатии лежат метаболические нарушения в кардиомиоцитах. На фоне того, что нарушаются обменные процессы, формируется дисфункция клеточных органел, называющихся миофибриллами. Миокард начинает менее активно сокращаться, что ведет к появлению характерных для этой болезни клинических проявлений.
Классификация вторичной кардиомиопатии

Классификация вторичной кардиомиопатии включает в себя несколько форм, выделяющихся на основании причины развития данной патологии. Прежде всего, к ним относятся алкогольная, токсическая и метаболическая формы. При алкогольной форме повреждение миокарда обусловлено неблагоприятным влиянием этанола. Чаще всего данная форма диагностируется у представителей мужского пола, на протяжении длительного времени употребляющих алкоголь. При токсической форме сердце страдает из-за воздействия каких-либо токсических веществ, в том числе и медикаментов. Метаболическая форма устанавливается в том случае, если первоначально у человека возникло заболевание, сопровождающееся нарушением обмена веществ. В качестве примера можно привести гипертиреоз.
К другим возможным формам относятся:
- Форма, связанная с проблемами со стороны пищеварительной системы;
- Форма, обусловленная системными заболеваниями;
- Форма, ассоциированная с нарушением нервно-мышечной проводимости;
- Инфекционная форма;
- Вторичная рестриктивная форма;
- Климактерическая форма.
Некоторые из перечисленных форм чаще становятся причиной поражения сердца, нежели другие. Однако из внимания нельзя упускать ни одну из них.
Симптомы при вторичной кардиомиопатии
Симптомы при таком патологическом процессе во многом будут зависеть от основного заболевания. Кроме этого, зачастую вторичная кардиомиопатия на протяжении длительного времени никак себя не проявляет, скрывая свои клинические проявления за основной патологией.
Наиболее характерной жалобой при данном заболевании является жалоба на боль в груди. Болевой синдром имеет ноющий и давящий характер. Как правило, он не связан с физической нагрузкой и возникает даже в состоянии покоя. Важный момент заключается в том, что появившаяся боль никуда не иррадиирует и проходит самостоятельно без приема лекарственных препаратов. С течением времени присоединяются такие симптомы, как быстрая утомляемость, ускорение ритма сердечных сокращений, приступы головокружений. При обследовании можно выявить наличие различных нарушений со стороны ритма, например, экстрасистолию. Кроме этого, нередко клиническая картина дополняется одышкой и периферическими отеками.
Стоит заметить, что выраженность вышеописанных симптомов будет зависеть от того, насколько сильно поражена мышечная оболочка. Однако с течением времени они в обязательном порядке будут все больше усугубляться при отсутствии необходимой медицинской помощи.
Диагностика и лечение болезни

Данная болезнь диагностируется на основании комплексного обследования. В обязательном порядке проводят биохимический анализ крови, электрокардиографию, эхокардиографию, ритмокардиографию. При необходимости план обследования дополняется магнитно-резонансной томографией, сцинтиграфией миокарда и так далее.
Из лекарственных препаратов при таком поражении сердца используются активаторы миокардиального метаболизма, бета-адреноблокаторы, витамины из группы В, противоаритмические средства. При наличии показаний назначаются сердечные гликозиды и антикоагулянты. Параллельно необходимо заниматься лечением основной патологии, а также устранить возможные провоцирующие факторы, например, алкоголь.
Профилактика поражения сердца
Принципы профилактики сводятся к своевременному лечению заболеваний, которые могут спровоцировать нарушение обменных процессов в миокарде.
Пройдите тест Тест на выявление риска гипертонииЗнаете ли вы о том, какое у вас артериальное давление? А ведь оно является одним из главных показателей состояния здоровья. Мы предлагаем пройти маленький тест, который позволит вам определиться с этим вопросом и разобраться с тем, что следует предпринять для поддержания АД в норме.
Тест на выявление риска гипертонииЗнаете ли вы о том, какое у вас артериальное давление? А ведь оно является одним из главных показателей состояния здоровья. Мы предлагаем пройти маленький тест, который позволит вам определиться с этим вопросом и разобраться с тем, что следует предпринять для поддержания АД в норме.Использованы фотоматериалы Shutterstock
medaboutme.ru
причины, симптомы, лечение, причина смерти
Вторичная кардиомиопатия является симптоматической патологией сердца, развитие которой связано с системными патологиями органов и систем. Проблема значительно ухудшается качество жизни человека и требует лечения. В некоторых случаях может стать причиной осложнений, несовместимых с жизнью. Терапия заключается в устранении основного заболевания.
Что собой представляет
Все кардиомиопатии сопровождаются дистрофическими изменениями в сердечной мышце. Это состояние не связано с ишемическими нарушениями, легочной и артериальной гипертензией, пороками сердца и другими кардиальными патологиями.
Существуют первичные и вторичные кардиомиопатии. Первый вариант связан с нарушением сократительной способности сердца в связи с дистрофией миокарда.
Вторичная форма болезни всегда вызывается генерализованными системными заболеваниями.
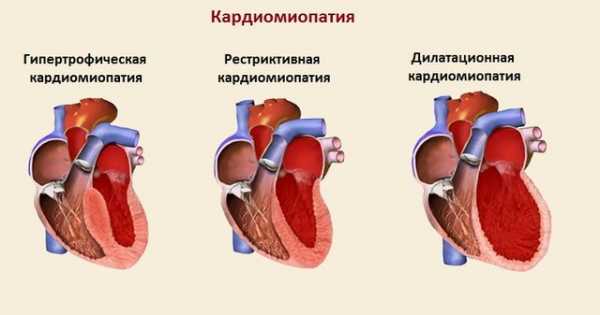
Классификация
С учетом того, под влиянием каких факторов была повреждена сердечная мышца, вторичные кардиомиопатии могут быть:
- Алкогольными. Проблема возникает, когда миокард длительное время находится под воздействием этилового спирта. Такой диагноз чаще ставят мужчинам, страдающим алкогольной зависимостью. При этом меняется внешний вид сердца. Оно окрашивается в желтый оттенок.
- Токсическими и медикаментозными. Если произошло отравление мышьяком, кобальтом, литием и другими химическими элементами, толща миокарда покрывается микроскопическими разрывами, которые постепенно воспаляются.
- Метаболическими. Эта проблема связана с нарушениями в обменных процессах. Она развивается при пониженной или повышенной выработке гормонов щитовидной железой, при недостатке или избытке калия, при гликогенозе, остром дефиците тиамина и других важных компонентов.
- Вызванными патологиями пищеварительной системы. Системные сбои в органах пищеварения способствуют нарушению работы сердца. Это происходит при циррозе печени, нарушенном всасывании у людей с панкреатитом и при других состояниях.
- Связанными с патологиями соединительной ткани. Развитию кардиомиопатии способствуют изменения, возникающие при артрозе, красной волчанке, узелковом периартериитом. Они вызывают некроз в микроскопических волокнах сердечной мышцы. Очень часто болезнь следует за псориазом, склеродермией, дерматомиозитом.
- Вызванными нервно-мышечными заболеваниями вроде дистрофий и атаксий.
- Вирусными и инфекционными. Когда в организм проникают патогенные микроорганизмы, вирусы и паразиты, функции многих систем нарушаются. Это создает благоприятные условия для развития различных болезней, в том числе и кардиомиопатии.
- Связанными с онкологическими болезнями. Данное состояние развивается во время карциноматоза. В сердечной мышце при этом скапливаются несвойственные вещества, вроде лимфы и других биологических жидкостей. Это способствует развитию дистрофических изменений.
- Климактерическими. В связи с возрастными изменениями происходит ухудшение функционального состояния сердечной мышцы. Климактерическую форму кардиомиопатии связывают с периодом климакса у женщин.
Причины развития
Вторичная кардиомиопатия – это состояние, развивающееся в качестве осложнения, когда в организме происходят гормональные, метаболические и физико-химические изменения.

Болезнь может возникнуть, только если есть патология, способствующая ей. Как самостоятельное заболевание вторичную кардиомиопатию не классифицируют.
Существует множество предрасполагающих факторов:
- сердечная мышца повреждается при воздействии на организм химических веществ или продуктов жизнедеятельности бактерий;
- нарушения обменных процессов и гормональный дисбаланс;
- недостаточное поступление в организм определенных полезных компонентов;
- наличие патологических процессов в железах внутренней секреции, пищеварительной или нервно-мышечной системах.
Заболевание может встречаться и у новорожденных при наличии внутриутробных пороков развития.
Чтобы определить курс лечения, необходимо сначала выявить основную проблему, вызвавшую кардиомиопатию.
Проявления
Клиническая картина при кардиомиопатии характеризуется появлением ноющих болей в грудной клетке при отсутствии физической и эмоциональной нагрузки.
 Самочувствие чаще всего нормализуется само по себе, поэтому большинство больных не обращают внимания на эти сигналы о нарушении сократительных способностей сердечной мышцы.
Самочувствие чаще всего нормализуется само по себе, поэтому большинство больных не обращают внимания на эти сигналы о нарушении сократительных способностей сердечной мышцы.
С развитием патологического процесса кардиомиопатия вторичная дополняется новыми симптомами.
Какими будут клинические проявления, зависит от основной болезни. Чаще всего при кардиомиопатии:
- кружится голова и ощущается слабость;
- нарушается частота и ритм сокращений сердца;
- отекают ноги и лицо;
- беспокоит одышка.
Также встречаются и другие признаки болезни:
 Алкогольная форма сопровождается усиленным потоотделением, нарушениями сна в результате удушья, нетипичным похудением или набором веса, дрожью рук, пожелтением склер глаз.
Алкогольная форма сопровождается усиленным потоотделением, нарушениями сна в результате удушья, нетипичным похудением или набором веса, дрожью рук, пожелтением склер глаз.- Метаболическая форма проявляется тревогой, гипергидрозом, сухостью в ротовой полости, болезненными ощущениями в эпигастральной области, аритмией и бессонницей. При этом также беспокоят приступы ноющих и колющих болей в области сердца.
- Климактерическую кардиомиопатию характеризует наличие перепадов настроения, чувства подавленности, нарушений сна, сухости слизистых оболочек, болей в груди, нарушения показателей давления в систолу и диастолу.
Гораздо труднее заметить развитие болезни у детей. В большинстве случаев они не ощущают никаких симптомов.
Постановка диагноза
Первичные и вторичные кардиомиопатии требуют тщательной диагностики. Даже если присутствует ярко выраженная клиническая картина, точно подтвердить проблему можно только после ряда исследований. Сначала врач проводит осмотр и опрашивает пациента на предмет жалоб. После этого прослушивают сердце и легкие, измеряют пульс и давление, подбирают необходимые диагностические процедуры. Обычно назначают:
- ультразвуковое исследование сердца и электрокардиографию;
- рентгенографию грудной клетки;
- общее и биохимическое исследование крови;
- велоэргометрию;
- ритмокардиографию.
С помощью этих процедур можно точно установить наличие изменений в сердечной мышце.
Лечение
Определенного метода, который мог бы устранить вторичную кардиомиопатию, нет. Подбирают терапевтические мероприятия для того, чтобы:
- привести в норму обменные процессы во всем организме и в том числе в миокарде;
- увеличить сердечный выброс;
- предотвратить дальнейшее развитие патологического процесса.
 Подобрать эффективный вариант лечения можно только после определения основного источника проблемы.
Подобрать эффективный вариант лечения можно только после определения основного источника проблемы.
В случае развития заболевания при нарушениях работы пищеварительной системы, проводят терапию этих органов, а не сердца.
При ярко выраженных симптомах кардиомиопатии назначают препараты для укрепления сердечной мышцы, устранения аритмии, нормализации тока крови. Этого добиваются с помощью:
- антикоагулянтов;
- сердечных глюкозидов;
- бета-адреноблокаторов;
- противоаритмических препаратов;
- средств для нормализации выработки гормонов в случае тиреотоксикоза;
- витаминов группы В;
- препаратов для восстановления обменных процессов в самой сердечной мышце;
- средств, в составе которых есть калий и магний.
Если восстановить нарушения сокращений сердца с применением лекарственных средств не получается, а миокард ослаб и не в состоянии обеспечить организм необходимым количеством крови за одно сокращение, прибегают к установке кардиостимулятора.
На весь период лечения больные должны отказаться от употребления спиртных напитков, особенно, в случае с алкогольной кардиомиопатией. Также нужно исключить курение, вредную пищу, стрессы.
Больные должны составить правильный рацион, который сможет обеспечить организм всеми необходимыми питательными компонентами, витаминами и минералами.
Последствия и прогноз
Составить прогноз по поводу течения вторичной кардиомиопатии можно, с учетом формы и стадии развития основного заболевания. Обычно при такой болезни нарушается привычный образ жизни человека. Но благодаря отказу от вредных привычек, составлению правильного курса лечения и соблюдению рекомендаций врача можно добиться снижения риска развития осложнений.
Причины смерти при вторичной кардиомиопатии заключается в тромбоэмболии, фибрилляции желудочков, сердечно-сосудистой недостаточности.
Особенности заболевания у детей и подростков
Подобные патологические состояния в детском возрасте встречаются все чаще. Обычно развитие вторичной формы кардиомиопатии у детей происходит:
- если длительное время протекает заболевание инфекционно-воспалительного характера;
- при нарушении функционирования вегетативной нервной системы;
- если в семье и окружающей среде отсутствует благоприятная обстановка;
- если ребенок неполноценно питается, ведет малоподвижный образ жизни, не соблюдает правила гигиены.
У взрослых болезнь выявить легче, но у детей она долго может протекать в скрытой форме. Поэтому родителям рекомендуют внимательно относиться к состоянию ребенка и в случае ухудшения провести обследование. Консультация врача нужна:
- если ребенок периодически теряет сознание;
- посинел или побледнел участок носогубного треугольника;
- даже во время незначительных физических нагрузок возникают трудности с дыханием;
- ребенок не хочет играть, ощущает апатию и требует, чтобы его никто не беспокоил;
- беспричинно кашляет и усилилось потоотделение.
Эти проявления часто путают с другими заболеваниями, поэтому при их появлении нужно сразу же посетить педиатра. Он проведет осмотр и подберет диагностические методики для определения истинных причин плохого самочувствия.
Обычно, чтобы улучшить состояние здоровья, достаточно привести в норму психологическую атмосферу, исключить конфликты в семье, составить правильный рацион и пройти терапевтический курс для устранения основного заболевания.
kardiopuls.ru
Первичная и вторичная кардиомиопатия: причина смерти
Кардиомиопатии представляют собой обширную группу патологических состояний, которые приводят к нарушениям работы миокарда, а в запущенной форме — к внезапной смерти. Специалисты выделяют несколько механизмов типичного развития сердечных поражений, которые и объединяют все разновидности кардиомиопатий. Причин развития патологии существует множество, причем они могут быть связаны с нарушениями миокарда или вовсе от них не зависят.
Кардиомиопатия считается весьма распространенным заболеванием в современном обществе, она встречается у 3 человек на тысячу населения.
До недавнего времени под термин «кардиомиопатия» не попадали патологические поражения сосудов и клапанов миокарда, но с 95 года прошлого столетия по рекомендациям ВОЗ это понятие стало применимо ко всем патологиям, сопровождающимся функциональными нарушениями миокарда. Хотя большинство кардиологов не относят к кардиомиопатическим разновидностям хроническую форму артериальной гипертензии, клапанные пороки, сердечную ишемию и прочие самостоятельные патологические состояния. В силу этого, по поводу классификации болезней до сей поры ведутся дискуссии.
Почему возникают кардиомиопатии
Поскольку к подобным патологиям относятся все поражения миокарда, то вследствие этого причины кардиомиопатической болезни становятся достаточно обширными и разнообразными. Если же дисфункциональные нарушения сердца возникают вследствие иных заболеваний, то говорят, что развилась специфическая, вторичная кардиомиопатическая форма. Если кардиомиопатия не имеет конкретной причины, то развивается ее первичная форма.
Первичная форма
В целом выделяют такие причины первичной патологии, как:
- Инфекции вирусного характера
Большинство специалистов придерживаются мнения, что развитию некоторых кардиомиопатических форм способствуют некоторые инфекционные патологии вирусной этиологии. Доказательством подобной теории является присутствие в организме больного специфических антител. Некоторые вирусы (цитомегаловирус, вирус гепатита, Коксаки и пр.) влияют на кардиомиоцитарные ДНК цепи, нарушая их деятельность, что в дальнейшем вызывает развитие кардиомиопатической патологии.
- Генетические причины
 Часто развитие патологического кардиомиопатического состояния обуславливается нарушениями генетического характера. В кардиомиоцитах (клетки миокарда) присутствует значительное содержание белков, которые влияют на сократительные способности сердца. Если вследствие какой-либо генетической причины возникают нарушения белкового обмена или синтеза в клетках миокарда, то функции всех сердечных отделов нарушаются.
Часто развитие патологического кардиомиопатического состояния обуславливается нарушениями генетического характера. В кардиомиоцитах (клетки миокарда) присутствует значительное содержание белков, которые влияют на сократительные способности сердца. Если вследствие какой-либо генетической причины возникают нарушения белкового обмена или синтеза в клетках миокарда, то функции всех сердечных отделов нарушаются.
- Первичный сердечный фиброз
Фиброзом называют патологический процесс, при котором мышечные ткани миокарда постепенно замещаются соединительнотканными клетками. Такое замещение называется кардиосклерозом. С его развитием стенки миокарда утрачивают былую эластичность и становятся неспособными к сокращению. В результате сердечные функции нарушаются.
- Аутоиммунные отклонения
Вследствие различных патогенетических процессов происходит запуск аутоиммунных механизмов, остановить которые практически невозможно. В такой ситуации кардиомиопатия быстро прогрессирует, и ее прогноз приобретает неблагоприятный характер.
К первичным формам патологии применяется симптоматическая терапия, направленная на компенсацию недостаточности миокарда, но не на устранение провоцирующих факторов, поскольку они остаются невыявленными.
Вторичная форма
Вторичная форма кардиомиопатий может быть вызвана множеством факторов:
- Поражениями сердечной мышцы инфекционной этиологии;
- Ишемией миокарда;
- Патологией накопления;
- Гипертонией;
- Электролитным дисбалансом;
- Патологиями эндокринного характера;
- Системными соединительнотканными патологиями;
- Амилоидозом;
- Токсическими отравлениями;
- Нейромышечными патологиями;
- Кардиомиопатией беременных.
Разновидности кардиомиопатий
Среди специалистов наиболее распространенной является классификация кардиомиопатических форм согласно их клинической картине. Эти формы отличаются проявлениями и структурными нарушениями миокарда. Кардиомиопатия в зависимости от механизма ее развития может быть: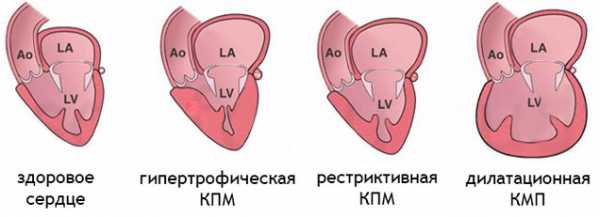
- Гипертрофической – когда стенки камер миокарда становятся толще, сами камеры могут остаться прежнего объема или чуть уменьшиться. Подобное патологическое состояние приводит к кровезастоям по малому кругу, уменьшению левожелудочкового объема, сердечной ишемии, аритмическим осложнениям;
- Специфической – когда поражения миокарда развиваются на фоне каких-либо патологий, а не носят первичный характер. В связи с этим различают ишемические, аллергические и прочие кардиомиопатии специфической формы;
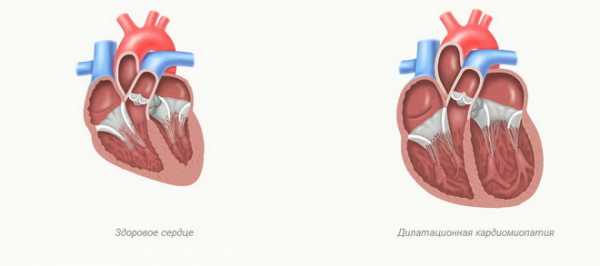
- Дилатационной – это самая распространенная кардиомиопатическая форма, обусловленная патологическим расширением сердечных камер;
- Рестриктивной – характеризующейся сильным снижением эластичности стенок миокарда, что развивается преимущественно на фоне фиброза миокарда;
- Неклассифицируемой – эта форма кардиомиопатии обычно обладает симптоматическими признаками нескольких форм одновременно, что затрудняет ее конкретную классификацию.
Возможные кардиомиопатические осложнения
Кардиомиопатия поражает преимущественно миокард, хотя последствия развития патологии сказываются на различных сердечных отделах, нарушение работы которых затрагивает сердце полностью. С развитием патологии возрастает риск развития множества осложнений, которые могут привести к смерти пациента. Поэтому этих состояний необходимо избегать. К таким опасным осложнениям относятся:
- Инфаркт сердца
Подобное патологическое состояние представляет собой некроз определенного участка миокарда, развившийся из-за недостаточного кровообращения. Подобное осложнение считается опасным проявлением развития сердечной ишемии. Гипертрофическая кардиомиопатия чаще других форм осложняется инфарктом миокарда, поскольку при ней сердце испытывает острую недостаточность в питании и кислороде.
После пережитого инфаркта на тканях миокарда происходит образование соединительнотканных участков, что ведет к постинфарктному кардиосклерозу, а в запущенно форме – к смерти.
Развившийся инфаркт дает о себе знать грудной болью, иногда иррадиирущей в предплечье левой руки или нижнюю челюсть. Цвет кожи пациентов часто приобретает бледные оттенки, их мучает одышка и холодный пот, пульс при этом нерегулярный и слабый. Если терапевтическое вмешательство было своевременным, то дальнейшую некротизацию миокарда еще можно остановить.
- Недостаточность миокарда
Подобное осложнение относится к довольно частым патологическим явлениям при кардиомиопатических формах. Чаще других кардиомиопатия осложняется хронической недостаточностью сердца, признаки которой проявляются в виде гипоксии тканей и снижении выброса миокарда. Острая недостаточность миокарда отличается внезапным развитием и чревата кардиогенным шоком. Если не предпринять реанимационных мер, то сердечная недостаточность быстро ведет больного к смерти, поскольку гипоксия губительна для мозговых клеток.
Недостаточность миокарда может носить диастолический и систолический характер. Диастолическая недостаточность основывается на недостаточном кровенаполнении желудочка в момент его расслабления. Подобная клиника наиболее характерна для кардиомиопатии рестриктивной формы. Систолическая форма недостаточности проявляется ослаблением сокращений миокарда и снижением фракции выброса. Это наиболее характерно для дилатационной кардиомиопатической формы.
Согласно статистическим данным, практически у всех пациентов (90%) кардиомиопатия осложняется разного рода аритмиями, обуславливающимися структурными нарушениями тканей, которые нарушают распространенность импульсов по сердечным тканям. Самой опасной считается аритмия, локализующаяся в желудочках, поскольку она характеризуется масштабными нарушениями перекачивания крови и часто ведет к смерти пациента.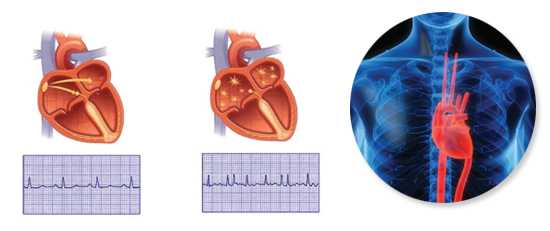
- Тромбоэмболии
Любая кардиомиопатия чревата тромбообразованием, что связано с нарушениями кровотока между камерами миокарда. Образующиеся в сосудах застои и завихрения способствуют активации системы кровесвертывания, вследствие чего происходит склеивание кровяных клеток и образуется тромб. Если этот тромб выходит из полости миокарда и закрепляется в каком-либо из сосудов в периферии, то диагностируется тромбоэмболия. Это состояние нарушает кровоснабжение, провоцирует гибель тканей и может привести к смерти больного.
Самыми опасными тромбоэмболическими формами считаются: ишемический инсульт (смерть может наступить при попадании тромба в область мозга), легочноартериальная тромбоэмболия, кишечный некроз, тромбоз сосудистой системы конечностей.
Подобное осложнение является следствием выраженного кровезастоя в малом круге обращения крови. Обычно подобное состояние развивается, если кардиомиопатия локализуется в левой половине миокарда и носит застойный характер.
Если левая половина сердца не может справиться с поступающим объемом крови, то ее излишества скапливаются в легочных сосудах. Это способствует сосудистому расширению, в результате которого плазма крови начинает просачиваться и скапливаться в альвеолах.
У пациента появляются симптомы вроде дыхательных нарушений, влажных хрипов, отделения розоватой мокроты. Если в подобном состоянии больной не получает срочной помощи медиков, то легочный отек в короткие сроки приводит к смерти по причине остановки кровообращения и дыхания.
Прогноз кардиомиопатии часто неблагоприятен, поскольку патология опасна прогрессированием недостаточности миокарда, тромбоэмболическими и аритмическими осложнениями (тахикардии, экстрасистолии желудочков, мерцательной аритмии и пр.), расстройствами проводимости миокарда, внезапной коронарной смертью. Согласно статистическим данным, при диагностировании дилатационной кардиомиопатической формы только треть пациентов проживают 5 лет. Длительная выживаемость больных возможна только в случае пересадки сердца, что затрудняется дороговизной операции и недостатком донорских органов. Специфические профилактические методики кардиомиопатических патологий, к сожалению, пока не разработаны.
iserdce.ru
механизм развития патологии исходя из причины
Кардиомиопатия – первичное поражение сердечной мышцы. Болезнь не связана с воспалительными процессами, злокачественными новообразованиями и ишемией. Диагностика патологии заключается в проведении целого ряда исследований. Лечение отклонения включает прием медикаментов, изменение режима дня и при необходимости хирургическое вмешательство. Первопричину проявления болезни обычно определить трудно. Кардиомиопатия может быть первичной и вторичной. Лечение осуществляется под наблюдением врача.
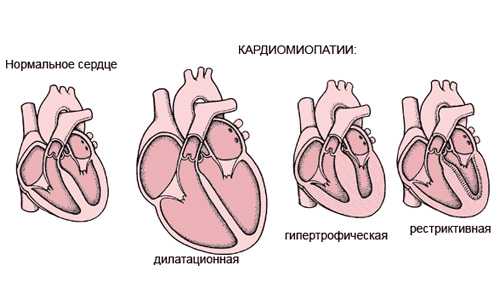
Кардиомиопатия – это поражение сердца, которое бывает нескольких типов
Общая информация о патологии
Каждый кардиолог способен без труда ответить, что такое кардиомиопатия. Заболевание характеризуется структурными и функциональными изменениями сердечной мышцы, несмотря на отсутствие патологии клапанного аппарата. При постановке диагноза доктор должен удостовериться в отсутствии полученных внутриутробно пороков сердца и сосудистой системы. Современное оборудование позволяет установить отклонение уже на начальной стадии течения.
Под понятием кардиомиопатия подразумевают комплекс заболеваний, которые постепенно провоцируют нарушение в работе мышцы сердца. Формирование патологии происходит при взаимодействии с определенными внешними и внутренними факторами.
Ранее кардиомиопатия не включала болезни, которые негативно воздействуют на клапаны. Сегодня под термином рекомендуется подразумевать все патологии, которые нарушают работу миокарда.
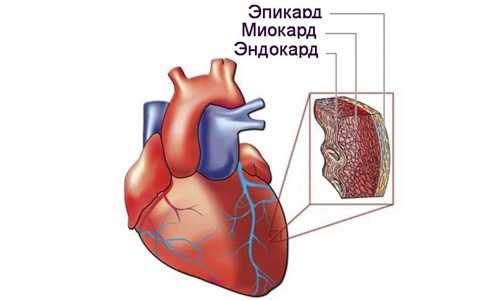
Все нарушения в работе миокарда называют миопатией
Кардиомиопатия не включает самостоятельные болезни, такие как:
- гипертония;
- пороки клапана;
- ишемическую болезнь сердца.
Врачи до сих пор спорят, какие именно заболевания включать в комплекс отклонений. Патология сильно распространена. Вторичная кардиомиопатия, как причина смерти устанавливается часто. Отклонение способно также спровоцировать сердечную недостаточность.
Летальный исход при кардиомиопатии наступает внезапно. Отклонение нуждается в своевременной терапии.
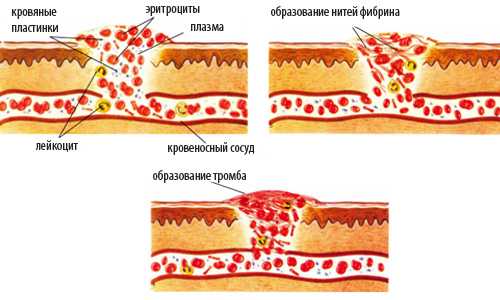
При кардиомиопатиях растет риск образования тромбов
Все болезни, входящие в комплекс имеют общие признаки:
- отсутствуют воспалительные процессы в организме;
- сердце увеличивается в размерах;
- присутствует риск формирования тромбов;
- проявляется сердечная недостаточность, от которой довольно трудно избавиться.
Нередко врачи не могут установить первопричину формирования кардиомиопатий. Самолечение при патологии категорически запрещено. Терапия должна быть начата как можно раньше.

Очень важно своевременно обратиться к врачу
Первопричины формирования кардиомиопатии
Кардиомиопатию относят к патологиям неизвестной этиологии. Установить точные причины формирования отклонения невозможно. Основные провоцирующие факторы отражены в таблице.
| Фактор | Описание |
|---|---|
| Наследственная предрасположенность | Кардиомиопатии часто обусловлены генетическими отклонениями. Кардиомиоциты включают в себя большое количество белков, которые участвуют в сократительном процессе. Любой дефект, полученный внутриутробно, может спровоцировать отклонения в работе всей мышцы. Патология формируется самостоятельно. Именно поэтому ее относят к первичному поражению. |
| Инфекционные поражения | Многие врачи склоняются к мнению, что кардиомиопатии формируются под влиянием некоторых инфекционных болезней. Это подтверждается наличием у заболевших конкретных антител. К основным первопричинам относят гепатит С и герпесную ангину. Возникают изменения в ДНК. |
| Нарушения аутоиммунного типа | Нарушение аутоиммунного типа может быть обусловлено различными патологиями. Кардиомиопатия развивается стремительно. Прогноз часто неблагоприятный. |
| Фиброз идиопатический | Клетки миокарда замещаются соединительной тканью. Стенки становятся менее эластичными и плотными. |
Токсическая кардиомиопатия возникает на фоне употребления спиртосодержащих напитков и курения. Скопление вредных веществ существенно увеличивает риск развития патологии. Болезнь может быть следствием интоксикации организма.

Курение и алкоголь вызывают токсическую кардиомиопатию
Огромное влияние оказывает на организм окружающая среда. Кардиомиопатию могут спровоцировать внешние факторы, которые способны воздействовать на ДНК. К ним можно отнести химические выбросы, радиационные излучения и т.д. У женщин патология обычно обусловлена периодом вынашивания ребенка и беременности. Иногда в качестве провоцирующего фактора может выступать климакс.
В группе риска появления кардиомиопатий находятся люди, имеющие различные вредные привычки.
Разновидности отклонения
Существует 2 основных типа кардиомиопатии:
- первичная;
- вторичная.
Первичная – патология, причины, возникновения которой восстановить почти невозможно. Вторичная кардиомиопатия также называется специфической. Возможно четко установить первопричину отклонения.

В некоторых случаях спровоцировать развитие патологии может прием антибиотиков
Вторичная кардиомиопатия имеет несколько форм:
- Алкогольная. Возникает при чрезмерном употреблении алкогольных напитков.
- Инфекционная. Спровоцирована вирусами и бактериями. Приводит к нарушению структуры.
- Лекарственная. Связана с употреблением лекарственных средств. Чаще возникает после приема антибиотиков.
- Токсичная. Обусловлена интоксикацией организма различными химическими веществами.
- Дисгормональная. Обусловлена гормональными сбоями в организме.
- Постлучевая. Проявляется после лучевой терапии.
- Стрессовая. Обусловлена сильными потрясениями.
- Перипартальная кардиомиопатия. Формируется после беременности у девушек.
Кардиомиопатия смешанного генеза – патология, сочетающая в себе несколько причин проявления. Лечение подбирается в зависимости от формы отклонения.

Переживания и стресс также могут вызвать нарушение в работе сердца
Первичный комплекс патологий бывает:
- застойным;
- гипертрофическим;
- рестрактивным;
- аритмогенной дисплазией правого желудочка.
Застойная патология отличается увеличением всех полостей сердца. Снижается сократительная функция миокарда. Отклонение способно проявиться у людей старше 30 лет. Врачи утверждают, что первопричина патологии – инфекции, токсические отравления, гормональные сбои и нарушения аутоиммунного типа. Чаще всего обусловлена наследственной предрасположенностью. Повышается давление в легких и полостях сердца. Границы органа расширены. Возникает деформация грудной клетки. Гипертрофируется левый желудочек.
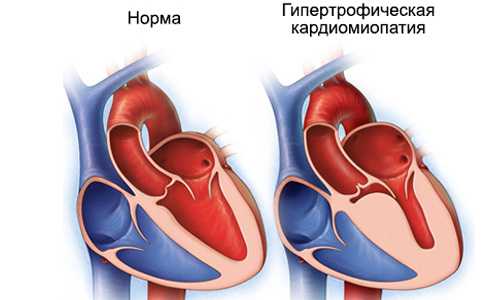
При гипертрофической кардиомиопатия стенки миокарда утолщаются
Гипертрофическая кардиомиопатия характеризуется утолщением стенок миокарда. Считается наследственной патологией. Чаще проявляется у мужчин. Гипертрофируется мышечный слой желудочка, то есть сердце увеличивается преимущественно слева. Смещается толчок. Размеры полостей уменьшаются. Миокард хуже сокращается.
Рестриктивная кардиомиопатия – нечасто диагностируемая патология. Желудочки расслабляются неадекватно. Отсутствует выраженная гипертрофия. Возникает застойная недостаточность кровотока. Присутствует выраженная одышка. У пациента наблюдается слабость даже при самых несущественных силовых нагрузках.
Аритмогенная кардиомиопатия характеризуется замещением в правом желудочке клеток на жировую ткань. Патология редко встречается и плохо изучена. Способна развиваться в подростковом возрасте. Стенки миокарда истончаются.
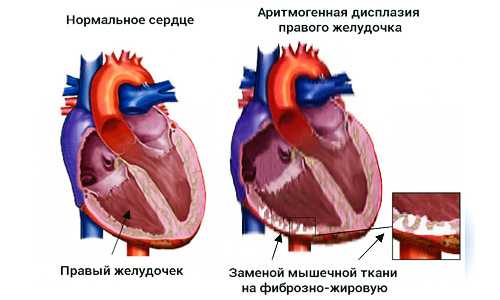
При замене мышечной ткани на жировую диагностируется аритмогенная кардиомиопатия
Симптоматика отклонения
Симптомы кардиомиопатии на начальных стадиях не выражены. Признаки разнятся в зависимости от типа и формы недуга. Чаще всего пациенты жалуются на:
- острые болезненные ощущения в сердце;
- быструю утомляемость, пациент не переносит даже незначительные физические нагрузки;
- тяжесть в правом подреберье;
- затруднение при дыхании, отдышка беспокоит как после физических нагрузок, так и беспричинно;
- отечность в нижних конечностях;
- приступы удушья;
- ускоренное сердцебиение;
- чувство остановки сердца.
У пациента наблюдается бессонница. На протяжении суток заболевший ощущает слабость и разбитость. Присутствует упадок сил даже после незначительного напряжения. Периодически кружится голова. Наблюдается предобморочное состояние.

Часто пациенты жалуются на проблемы со сном
Заболевший жалуется на нехватку воздуха. Болевой синдром в сердце может быть приступообразным или ноющим. Патология не имеет специфических симптомов. Отклонение можно спутать с иными болезнями. Может проявляться кашель. Он возникает при поражении левой части. Постепенно выраженность покашливания может усиливаться.
Симптомы и лечение кардиомиопатии индивидуальны. Нередко пациенты жалуются на усиленное сердцебиение. Заболевшие ощущают его даже в состоянии покоя. Присутствует пульсация на шее. Кожный покров бледнеет. Ногтевые пластины приобретают синеватый оттенок. Это обусловлено тем, что к тканям поступает меньшее количество крови.
При поражении правого отдела немеют конечности. Ноги значительно холоднее, чем все тело. Они также отекают. Пациента беспокоит выраженное головокружение. Признак обусловлен гипоксией головного мозга. Снижается артериальное давление, нарушается работоспособность. Неприятные ощущения в области печени обусловлены скоплением крови в полых венах. Возникает застойный процесс. Присутствует отечность в брюшине.
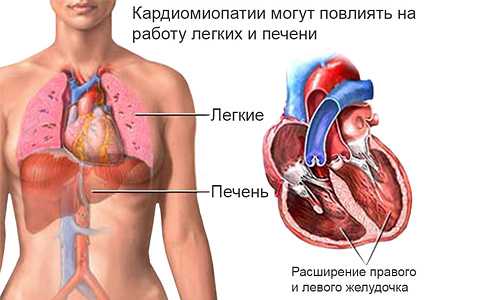
Кардиомиопатия оказывает влияние на работу печени
Диагностические меры
Кардиомиопатия сердца нуждается в тщательной диагностике. Пациенту дают направление на:
- электрокардиографию;
- эхокардиографию;
- рентген органов грудной полости;
- МРТ;
- биопсию.
При дилатационной кардимиопатиии:
- На ЭКГ можно отметить признаки гипертрофии одного из желудочков.
- Увеличиваются интервалы Q-T.
- На эхокардиограмме наблюдается дилатация левого желудочка, несмотря на то, что толщина стенок остается неизменной.
- Благодаря рентгену возможно диагностировать увеличение миокарда в размерах.
Одним из применяемых методов диагностики является ЭХО сердца
При кардиомиопатии гипертрофического типа:
- ЭКГ показывает признаки гипертрофии левого желудочка.
- Эхокардиограмма демонстрирует утолщение перегородки между желудочками и уменьшенную полость.
- Рентген показывает набухание миокарда с левой стороны. Аорта уменьшена.
- При биопсии может быть обнаружена соединительная ткань в миокарде.
При рестриктивных кардиомиопатиях на ЭКГ наблюдается нарушение сердечного ритма. Эхокардиография показывает уменьшение полостей желудка. Рентген позволяет выявить застойные процессы.
При необходимости пациенту назначают суточный мониторинг. Благодаря этому врач сможет проследить состояние заболевшего за 24 часа.
Очень важно пройти полное врачебное обследование
Клиническая картина не дает возможности установить точный диагноз. Признаки неспецифичны. Без диагностики и посещения доктора не обойтись. В первую очередь пациенту проводят физикальное обследование. Оно включает пальпацию, прослушивание сердечных ритмов, визуальный осмотр и перкуссию. Все перечисленные методы являются абсолютно безболезненными. Доктор обращает внимание на кожный покров пациента. Измеряется уровень артериального давления и частоты сердечных сокращений. Исходя из результатов первичного исследования, предоставляются направления на дополнительные анализы.
Лечение патологии
Все чаще устанавливается причина смерти – кардиомиопатия неуточненная. Патология на протяжении длительного периода времени протекает бессимптомно. Летальный исход возникает внезапно. Желательно периодически проходить диагностику для профилактики.
Существенно улучшить состояние возможно с помощью введения стволовых клеток. Долгое время единственным и радикальным методом устранения патологии являлась пересадка сердца. Такой метод нераспространен. Это обусловлено малым количеством клиник и врачей, которые специализируются на трансплантации. За 25 лет было пересажено около 300 сердец.
В некоторых случаях необходимы радикальные методы лечения, например, пересадка сердца
Пациент может не дождаться подходящего донора. Хорошей альтернативой считается лечение стволовыми клетками. Они не обладают специфическими признаками и являются универсальными. Терапия способна улучшить эластичность и работоспособность сердечной мышцы.
Пациент для улучшения состояния должен отказаться от вредных привычек. Следует пересмотреть питание. Исключают:
- соль;
- жирное;
- жареное;
- чрезмерно сладкое.
Пища должна быть сбалансированной и полезной. Включают в рацион как можно больше фруктов и овощей. Необходимо соблюдать режим питания.

Следует строго придерживаться диеты, не есть жирное и жареное
Специфическое лечение кардиомиопатии отсутствует. Терапия направлена на устранение риска развития осложнений. Следует снизить физическую активность. Пациенту назначают мочегонные. Благодаря им предотвращаются венозные застои. Рекомендован прием противоаритмических лекарств. На запущенных этапах показано хирургическое вмешательство.
Пациент должен полноценно отдыхать. Нельзя перетруждать себя физически и морально. Диету и основные рекомендации требуется соблюдать до конца жизни. В ином случае начнут формироваться осложнения.
Прогноз и осложнения
Смерть от кардиомиопатии – не редкость. Болезнь постоянно прогрессирует. Остановить патогенный процесс невозможно. При соблюдении рекомендаций врача поддерживать удовлетворительное состояние возможно. Спустя 5-ть лет после постановки диагноза в живых остается только третья часть пациентов. Именно поэтому требуется строго выполнять все предписания доктора.
Кардиомиопатия часто провоцирует инфаркт миокарда
Кардиомиопатия часто провоцирует формирование осложнений:
- сердечной недостаточности;
- инфаркта миокарда;
- аритмии;
- отечности в легких.
Часто патология приводит к формированию затяжной сердечной недостаточности. Возникает кислородное голодание во внутренних органах. При неоказании срочной помощи возможен летальный исход. Инфаркт миокарда – острый некроз, возникающий на фоне недостатка кислорода. Чаще осложнение проявляется при гипертрофической кардиомиопатии. В организме присутствует нехватка витаминов и микроэлементов.
При инфаркте кожный покров становится бледным. Дыхание затрудняется. Присутствует чрезмерное потоотделение. Аритмии наблюдаются почти у всех заболевших с кардиомиопатиями. Осложнение обусловлено структурным изменением ткани. Процесс проводимости нарушается.
Также эта патология часто вызывает застой жидкости в легких
Отечность в легких формируется из-за застоя биологической жидкости – крови. Кровоток нарушается. Количество перекачиваемого вещества уменьшается. Излишек накапливается в сосудах органов дыхания. Постепенно они увеличиваются.
Осложнение проявляется в виде покашливания, хрипов и отделения мокроты. Без незамедлительной помощи летальный исход наступает почти моментально. При возникновении симптомов кардиомиопатии следует незамедлительно обратиться к врачу.
Это видео расскажет подробнее о симптомах и причинах миопатии:
serdcedoc.com
смерть, в каких случаях возможны последствия

Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: [email protected]
Кардиологические проблемы зачастую приводят к разнообразным нарушениям в работе сердца и всей сердечно сосудистой системе, а при отсутствии необходимого внимания к ним высока вероятность возникновения опасности уже и для жизни больного. Это связано с негативным воздействием на мышцу миокарда, а поскольку именно она получает большую нагрузку на протяжении жизни, нарушения в ее функционировании провоцируют изменения в тканях и повышают вероятность смерти. И кардиомиопатия смерть от которой может произойти практически у любого человека вне зависимости от возраста и пола, требует особо к себе отношения ввиду возможности проявления ее характерных признаков в любой период жизни для предупреждения возникновения серьезных осложнений для миокарда.
Многие больные задаются вопросом: действительно ли поставленный диагноз «кардиомиопатия» является смертельным и не поддается лечению? Ответ на него должен дать только лечащий врач-кардиолог, который с учетом особенностей организма больного, используемой методики лечебного воздействия и наличия положительной либо отрицательной динамики сможет в максимально полной степени проанализировать ход болезни и дать предварительный прогноз.
Воздействие кардиомипатии на здоровье
Спецификой такого заболевания, как кардиомиопатия, следует считать исключительно отрицательное действие на мышцу сердца, без нейтрализации которого отмечается высокий риск появления осложнений, которые провоцируют развитие сердечной недостаточности, которая без лечения или при его недостаточности может стать смертельно опасной. Для понимания важности своевременного диагностирования данного заболевания следует ознакомиться с вероятными осложнениями после него, а также вероятными последствиями для здоровья больного.
Сегодня выделяется несколько разновидностей данной патологии, которые различаются в некоторой степени симптоматикой и воздействием на здоровье. Однако все виды данной болезни несут серьезную опасность для больного вплоть до летального исхода. И хотя у врачей не имеется единого мнения относительно степени воздействия последствий кардиомиопатии на сердечную систему, мнение о том, что данное заболевание — смертельно для большей части пострадавших от него имеет вполне научное и практическое обоснование.
Наиболее опасные последствия
Медицинская статистика также говорит о том, что при запущенной стадии рассматриваемого сердечного поражения велика вероятность возникновения таких состояний, которые впоследствии становятся несовместимы с жизнью больного. Такие заболевания имеют тенденцию к быстрому усугублению, появлению опасных последствий при обострениях.
Однако не следует считать, что при постановке диагноза «кардиомиопатия» единственный результат — это отсутствие возможности к улучшению состояния и сохранению жизни. При наличии необходимого и своевременного лечебного воздействия, постоянном контроле собственного состояния и посещении врача с проведением необходимой диагностики болезнь может перейти в стадии ремиссии с постепенным снижением интенсивности симптоматики, улучшением основных показателей здоровья.
Все разновидности данной сердечной патологии приводят к серьезным нарушениям в работе сердечной мышцы, что влечет за собой без необходимого лечебного воздействия определенные осложнения в здоровье больного с возможностью получения инвалидности и даже смертельным исходом. Потому внимание к состоянию миокарда и работе сердечно сосудистой системы позволит вовремя обнаружить негативные изменения и предупредить вероятность развития осложнений.
Причины смерти при кардимиопатии
Сегодня выделяется ряд наиболее распространенных причин летального исхода при развитии кариомиопатии, которые особенно часто влекут за собой негативные изменения в тканях миокарда, несовместимые с жизнью. Перечисленные ниже опасные для здоровья и жизни пострадавшего состояния могут поддаваться лечебной коррекции, которая будет тем успешнее, чем на более ранней стадии была диагностирована болезнь.
К таким причинам следует отнести следующие патологические состояния:
- сердечная недостаточность, которая вызывает застой жидкости в тканях и артериях при кровообращении за счет существенного замедления движения крови. При этом происходит развитие отека легких, который проявляется образованием пены у больного при дыхании, прерывистость дыхательных движений. Причина смерти в этом случае — быстрое образование выраженной отечности тканей и нехватка дыхания, что приводит к удушью;
- инфаркт миокарда — данная причина определяется постепенным омертвением тканей сердца при нарушениях кровообращения, и внезапная смерть больного вызывается образованием тромба и его отрывом за счет недостаточности поступающей крови. Обширность инфаркта определяется длительностью периода отсутствия необходимого количества крови в сердце. После перенесенного инфаркта миокарда возникают спайки в тканях сердца, что при длительном течении процесса неизбежно приводит к смертельному исходу;
- тромбоэмболия, при которой происходит отрыв кровяного сгустка (тромба) от стенок кровеносного сосуда с высокой вероятностью закупорки и последующим летальным исходом. При образовании тромба в левом желудочке сердца отмечается проявление застойных явлений в процессах кровообращения, вследствие чего возникает сердечная недостаточность. При нахождении тромба в левом желудочке диагностируется инфаркт головного мозга. В некоторых случаях тромбоэмболия сопровождается отмиранием части тканей кишечника, почек, где происходит некроз тканей;
- наличие аритмий можно считать практически обязательным сопутствующим проявлением кардиомиопатии, при этом может отмечаться как приостановление сократительной способности сердца, так и ее увеличение, что в обоих случаях приводит к усугублению патологии. Аритмии, возникающие при кардиомиопатии, сопровождаются такими внешними проявлениями, как появление одышки, нервозность и спутанность сознания, ухудшение восприятия реальности. Методика лечения аритмий состоит в регулярном приема антиаритмических препаратов, которые также назначаются врачом-кардиологом при кардиомиопатии;
- отек легких — одно из наиболее частых явлений, которые в сочетании с кардиомиопатией приводит к летальному исходу у больного. Значительное накопление жидкости в легких приводит к приступам удушья с последующей смертью при отсутствии лечения заболевания. Основными проявлениями отека легких следует считать появление холодного пота, выраженное затруднение дыхания, набухание и увеличение размеров вен. Запущенность состояния сопровождается появлением нитевидного пульса, спутанностью сознания. На этой стадии выживаемость больного снижается в значительной степени.
Однако наиболее частой, по статистическим данным, причиной смертельного исхода при кардиомиопатии является отравление организма алкоголем: в данном случае при длительном и значительном употреблении спиртных напитков происходит перерождение тканей, значительные негативные изменения в функционировании органов и их систем.
Алкогольная форма кардиомиопатии
Смертельный исход зачастую наступает при алкогольной форме кардиомиопатии, когда отмечается отравление организма продуктами распада этанола, которое происходит под воздействием пищеварительных ферментов. Длительное употребление алкогольных напитков (более 10 лет подряд) практически в каждом случае приводит к возникновению алкогольной кардиомиопатии, которая при отсутствии лечения (в первую очередь полного отказа от приема алкоголя) всегда заканчивается смертью больного.
Такие симптомы, как дрожание рук (тремор), появление синюшного оттенка кожи, нестабильность походки и частые головокружения следует считать наиболее характерными для данного вида кардиомиопатии. При дальнейшем прогрессировании данного состояния отмечаются такие симптомы, как повышенная нервозность, лабильность настроения и частые его перепады, приступы тахикардии, одышка даже при незначительных нагрузках.
Кардиомиопатия неуточненная, являющаяся одной из разновидностей рассматриваемого заболевания, в значительной степени представляет реальную угрозу для здоровья пострадавшего, поскольку наряду с характерными для этой болезни дистрофическими явлениями в стенках кровеносных сосудов отмечается их склеротирование по причинам, которые не устанавливаются в ходе обследования больного. Методика лечения данной разновидности заболевания нев значительной степени отличается от способа лечебного воздействия при иных установленных разновидностях болезни.
Перечисленные выше состояния, которые могут стать причиной летального исхода при усугублении кардиомиопатии, в значительной степени поддаются коррекции при помощи медикаментозного лечения. Составление схему такого воздействия должно составляться только лечащим врачом-кардиологом, который сумеет учесть все особенности течения болезни и организма больного, отслеживать ход и динамику лечебного процесса. Контроль состояния и своевременность диагностики в данном случае следует назвать двумя наиболее важными составляющими в определении степени результативности проводимого лечения.
Прогноз при кардиомиопатии
Такое патологическое состояние, как нарушение состояния и работы миокарда с проявлением изменений его тканей, является серьезным поражением сердечно сосудистой системы, при котором отмечается возникновение ряда необратимых последствий, часто ведущих е смерти больного. Процент выживаемости при любой разновидности данного заболевания составляет порядка 25-30%. При отсутствии же необходимого лечебного и медикаментозного воздействия процент выживаемости существенно сокращается.
Средняя длительность жизни при наличии любого вида кардиомиопатии составляет 5-8 лет. Отказ от вредных привычек, активизация повседневной жизни, введение здоровых норм жизни и питания позволят предупредить усугубление текущего заболевания продлить жизнь больному. Однако при диагностировании данного поражения следует постоянно находиться под контролем лечащего врача-кардиолога, выполнять все его рекомендации и придерживаться выбранной методики лечебного воздействия.
Рекомендации по стабилизации состояния
Следует помнить, что практически все сердечные патологии не поддаются полному излечению; с помощью усиленной медикаментозной терапии возможно лишь отсрочивание появления ухудшений. Однако при диагностировании данного заболевания не следует пренебрегать возможность лекарственной коррекции состояния. Правильно подобранная методика лечения обеспечивает скорейшую стабилизацию и устранение наиболее явных проявлений. Полное излечение от сердечной патологии в виде кардиомиопатии возможно лишь с помощью пересадки (трансплантации) сердечной мышцы, однако данная операция может проводиться не всем больным, для нее имеется множество противопоказаний.

Отвечая на вопрос, является ли смерть при выявлении кардиомиопатии реальностью либо вымыслом, следует понимать, что данное заболевание сердечной системы очень опасно и серьезно, и частота летальных исходов при нем высока. Наличие лечебного воздействия, отказ от вредных привычек и изменение привычного образа жизни позволит в значительной степени снизить риск смерти больного.
cardioplanet.ru

 Алкогольная форма сопровождается усиленным потоотделением, нарушениями сна в результате удушья, нетипичным похудением или набором веса, дрожью рук, пожелтением склер глаз.
Алкогольная форма сопровождается усиленным потоотделением, нарушениями сна в результате удушья, нетипичным похудением или набором веса, дрожью рук, пожелтением склер глаз.