Наркоз детская стоматология: Вся правда о наркозе в детской стоматологии
Вся правда о наркозе в детской стоматологии
Наркоз ― это способ анестезии, при котором после введения специальных препаратов отключается не только чувство боли, но и сознание.
Согласно действующему законодательства, в России детям до трёх лет стоматологические манипуляции в полости рта должны проводиться под общим наркозом. Санация полости рта детям в возрасте старше трёх лет осуществляется под любой анестезией, обеспечивающей безболезненное проведение процедур.
Среди родителей встречается диаметрально противоположное отношение к наркозу. Одни ратуют за то, чтобы этот метод обезболивания применялся при проведении даже самой безобидной процедуры, чтобы ребенок не получил психологическую травму от стоматологического вмешательства. А другие, наоборот, с недоверием относятся к общей анестезии, расценивая её как опасность для здоровья. Разберемся в «за» и «против».
Показания и противопоказания
Для применения наркоза имеются определённые показания. Это:
- большой объём терапевтическихи хирургических манипуляций, необходимых для полной санации;
- длительность и болезненность планируемого вмешательства;
- наличие гнойных процессов (абсцессов, флегмоны), при которых местная анестезия неэффективна;
- возможность проведения полной санации в один сеанс;
- особенности психики ребёнка;
- неврологические заболевания;
- аллергия на медикаменты, применяемые при местной анестезии;
- выраженный рвотный рефлекс;
- бронхиальная астма;
- стоматофобия ― непреодолимый страх перед посещением стоматологии, основанный на предыдущем негативном опыте;
- желание родителей, но при этом должны отсутствовать противопоказания.

В стоматологической практике существуют также противопоказания для общего обезболивания, которые врач обязательно учитывает. К ним относятся:
- острые заболевания органов дыхания;
- декомпенсированная сердечно-сосудистая патология;
- болезни печени и почек;
- патологии эндокринной системы;
- тяжёлая форма рахита;
- недавняя вакцинация;
- недавний приём пищи;
- температура тела выше нормы.
Виды наркоза в детской стоматологии
В стоматологии детского возраста применяются следующие разновидности общей анестезии:
I. Ингаляционная 1. Масочная
2. Назофарингеальная
3. Интубационная (эндотрахеальная):
• через нос;
• через рот;
• через трахеостомическую трубку
II. Неингаляционная 1. Внутривенная
2. Внутримышечная
3. Прямокишечная
III. Смешанная
IV. Нейролептаналгезия
Преимущества и недостатки различных видов наркоза
Для каждого пациента выбор наркоза осуществляют 2 специалиста – стоматолог и анестезиолог. Врачи учитывают особенности детского организма и объем предстоящего вмешательства.
Врачи учитывают особенности детского организма и объем предстоящего вмешательства.
Ингаляционный
Чаще на практике применяют ингаляционный масочный наркоз препоратом Севоран. В стоматологии используются носовые маски, которые не перекрывают доступ к полости рта. Масочный метод обеспечивает быстроту введения в глубокий наркоз и быстроту пробуждения после окончания вмешательства.
Назофарингеальный наркоз применяется в том случае, когда выполняются операции на лице. Катетер наркозного аппарата проводится через ноздрю в носоглотку.
При интубационном наркозе трубка аппарата вводится в трахею. Путь введения зависит от планируемых манипуляций:
- при манипуляции с зубами для свободного доступа к ним трубка проходит через нос;
- при операциях на лице ― через рот;
- при сложных пластических операциях, охватывающих полость рта и кожные покровы лица ― через трахеостому (разрез на шее).
Ингаляционный наркоз в стоматологии имеет одну важную особенность. Так, при каждом выдохе через рот улетучивается часть введённого препарата. Для анестезиолога это усложняет расчёт необходимой дозы. У стоматолога трудности связаны с тем, что в поле его деятельности оказывается повышенная концентрация наркотического вещества, которое он вдыхает вместе с воздухом.
Так, при каждом выдохе через рот улетучивается часть введённого препарата. Для анестезиолога это усложняет расчёт необходимой дозы. У стоматолога трудности связаны с тем, что в поле его деятельности оказывается повышенная концентрация наркотического вещества, которое он вдыхает вместе с воздухом.
Неингаляционный
Внутривенное, внутримышечное или ректальное введение наркотического вещества применяется при проведении краткосрочных вмешательств. Такой наркоз имеет ряд преимуществ:
- Простота проведения.
- Обеспечение беспрепятственного проникновения к любому участку в полости рта.
- Возможность повторного введения наркотического препарата.
Однако у неингаляционного наркоза есть и минусы – слабая управляемость, сложность расчёта дозы, опасность асфиксии при работе в челюстно-лицевой области.
Для наркоза у детей обычно применяется внутривенный анестетик «Диприван» или его аналоги.
Смешанный
Введение в организм разных анестетиков ингаляционным и неингаляционным методом позволяет добиться оптимального сочетания безопасных доз и необходимой длительности наркотического воздействия.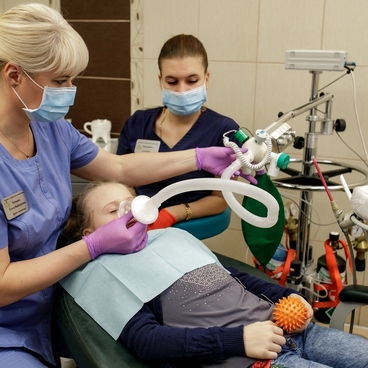
Нейролептаналгезия
Это комбинированное введение препаратов:
- сильного аналгетика, который отключает чувствительность боли;
- нейролептика, вызывающего апатичное отношение к происходящему.
Нейролептаналгезию применяют как самостоятельный метод обезболивания, так и в сочетании с другими – местной анестезией или интубационным наркозом.
Заключение
Давая согласие на проведение стоматологических манипуляций под наркозом, родители должны убедиться, что медицинское учреждение имеет лицензию на проведение такого рода деятельности, а специалисты имеют соответствующую квалификацию. В клинике «Шифа» эти 2 условия строго выполняются, поэтому здоровье детской улыбки под надежной и безопасной защитой.
Лечение зубов детям под наркозом
Онлайн консультация НАРКОЗ
Автор: Линькова Татьяна Викторовна врач-анестезиолог, врач высшей категории, К.М.Н.
О НАРКОЗЕ
Если принято решение лечить зубы ребенку под наркозом, то самым важным моментом становится знакомство с врачом анестезиологом.
Полное название специальности — «врач анестезиолог-реаниматолог». Это специалист, который проводит общую анестезию (наркоз) при вмешательствах, которые ребенок разным причинам может перенести в состоянии бодрствования, а методы седации неэффективны.
И наркоз, и седация — это медикаментозное воздействие на центральную нервную систему. Но при седации обязательно сохраняется сознание и взаимодействие пациента с врачом. У маленьких и/или неконтактных детей такой метод не позволяет достичь нужного уровня спокойствия, адекватных реакций на происходящее и длительной неподвижности, необходимых для качественной работы стоматолога.
Наркоз — это состояние глубокого сна, когда пациент во время действия общего анестетика не осознает обстановку, не двигается, не глотает, не откашливается и не чувствует боли. В это время врач анестезиолог несет ответственность за жизнь и здоровье пациента.
В амбулаторной детской стоматологической практике предпочтительней всего общая анестезия на основе современного ингаляционного анестетика севофлурана («Севоран», «Севофлуран Бакстер», «Севофлуран Виал», «Соджурн» и ряд других торговых наименований).
С ЧЕГО НАЧАТЬ. КАК ГОТОВИТЬСЯ К ЛЕЧЕНИЮ ПОД НАРКОЗОМ.
Амбулаторное лечение зубов под наркозом возможно лишь при условии, что ребенок здоров: на момент лечения не имеет острых расстройств пищеварения, аллергических реакций, респираторных заболеваний, обострений и декомпенсации хронических болезней. Для подготовки необходимы:
- Электрокардиограмма (ЭКГ) с ортопробой, получить на руки плёнку и описание. Годность ЭКГ 6 месяцев. Иногда при описании ЭКГ специалисты рекомендуют сделать ЭхоКГ (УЗИ сердца) и/или посетить кардиолога.
!! ЭхоКГ является полезным, иногда необходимым элементом преднаркозного обследования ребёнка, но она НЕ ЗАМЕНЯЕТ ЭКГ.
- Общий анализ крови с лейкоцитарной формулой, тромбоцитами, временем свёртывания и временем кровотечения. Годность анализа 2 недели.
- Консультация педиатра. Для пациента с сопутствующим заболеванием накануне лечения необходима консультация профильного специалиста.
И педиатр, и профильные специалисты дают заключения о текущем статусе пациента по их профилю. При необходимости — рекомендации по коррекции состояния.
Окончательное решение о возможности проведения лечения зубов ребенку под наркозом в амбулаторных условиях принимает врач анестезиолог.
Результаты обследования можно выслать врачу анестезиологу на почту либо в мессенджер. Пациент с родителями может заблаговременно посетить клинику в один из присутственных дней анестезиолога для очного осмотра и консультации. Также возможно обсудить результаты анализов и бóльшую часть возникающих вопросов по телефону.
Одно из главных правил безопасности пациента — абсолютно пустой желудок перед началом наркоза. Это жизненно важное требование, оно должно быть безоговорочно выполнено. Поскольку лечение амбулаторное, и маленький пациент приезжает из дома, соблюдение этого требования полностью зависит от родителей (законных представителей).
Это жизненно важное требование, оно должно быть безоговорочно выполнено. Поскольку лечение амбулаторное, и маленький пациент приезжает из дома, соблюдение этого требования полностью зависит от родителей (законных представителей).
Перед наркозом:
- прием твердой и любой молочной (включая жидкое молоко и кисломолочные продукты) — за 6 часов, не позднее;
- грудное молоко за 4 часа до наркоза — только детям до года. Детям старше года даже грудное молоко можно не позднее 6 часов перед наркозом;
- за 2 часа до наркоза можно дать немного (2 мл/кг) простой воды (кипячёной либо минеральной без газа). Ранее этого времени поить ребенка водой можно по желанию.
ПРИХОД В КЛИНИКУ.
По приходу в клинику очень важно правильно настроиться, вести себя конструктивно и доброжелательно. От настроения родителей очень сильно зависит эмоциональный фон ребенка, а это, в свою очередь, важно для более комфортного течения периода вводного наркоза и пробуждения маленького пациента. Персонал клиники сделает все возможное, чтобы этот день прошел гладко и спокойно для вашей семьи.
Персонал клиники сделает все возможное, чтобы этот день прошел гладко и спокойно для вашей семьи.
Одежда.
Прийти в клинику можно в любой одежде.
Пока идет лечение, ребенок спит в стоматологическом кресле, застеленном одноразовым бельем, укрытый легким одеялом. И на это время наиболее удобно простое хлопчатобумажное белье (маечка или футболка с широкой горловиной и короткими рукавами, трусики или памперс, колготки/штанишки без тугих резинок и поясов). Иногда, с учетом длительности лечения, может возникнуть необходимость в сменном белье.
ЗНАКОМСТВО И ОСМОТР.
Перед началом наркоза врач анестезиолог осматривает ребенка, повторно задает некоторые вопросы родителям, касающиеся роста, развития, состояния здоровья пациента, аллергических и наследственных предрасположенностей в семье, переносимости лекарственных препаратов, времени приема пищи и жидкости.
В анестезиологической практике возраст и масса тела пациента — очень важные параметры, позволяющие анестезиологу производить все необходимые в работе расчёты.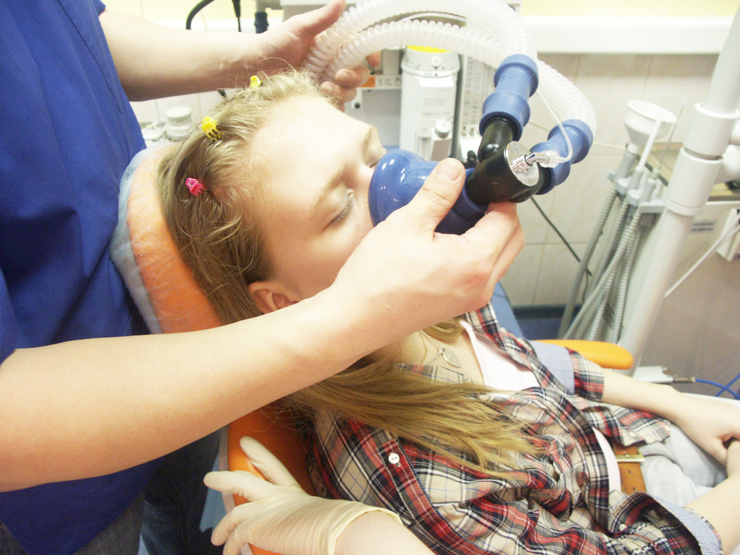 Хорошо, если получится взвесить ребенка дома заранее. При необходимости взвешивание будет произведено в клинике перед началом лечения.
Хорошо, если получится взвесить ребенка дома заранее. При необходимости взвешивание будет произведено в клинике перед началом лечения.
При малейших сомнениях в отношении здоровья и соблюдения голодной паузы проведение общей анестезии в амбулаторных условиях может быть отложено в интересах безопасности. Если же противопоказаний к плановому лечению зубов под наркозом нет, врач дает родителям необходимую информацию о наркозе, рассказывает о том, как и что будет происходить, отвечает на вопросы; после чего законные представители ребенка (либо сам пациент старше 15 лет) подписывают информированное добровольное согласие на анестезиологическое обеспечение. Процедуру можно начинать.
ВВОДНЫЙ НАРКОЗ, МОНИТОРИНГ, ВЕНОЗНЫЙ ДОСТУП, ЗАЩИТА ДЫХАТЕЛЬНЫХ ПУТЕЙ.
Общая анестезия проводится анестезиологической бригадой, состоящей из врача анестезиолога-реаниматолога и медицинской сестры-анестезиста, которые находятся с пациентом в течение всего периода наркоза.
Общая анестезия севофлураном («Севоран») обычно не требует премедикации — подготовительной внутримышечной инъекции перед началом наркоза. Поэтому севофлуран уже десятки лет заслуженно является анестетиком выбора для безболезненного, при этом быстрого и комфортного вводного наркоза у детей.
Поэтому севофлуран уже десятки лет заслуженно является анестетиком выбора для безболезненного, при этом быстрого и комфортного вводного наркоза у детей.
Маленького ребенка можно посадить на колени к маме или папе, сидящим на обычном стуле; дети постарше, при отсутствии возражений, могут сразу сесть в стоматологическое кресло. Анестезиолог накладывает маску наркозного аппарата на лицо пациента, и тот спокойно вдыхает смесь кислорода и севофлурана. Первая стадия общей анестезии — собственно, засыпание — наступает примерно через 10-20 секунд от начала вдыхания анестетика. Ребенка укладывают в стоматологическом кресле в горизонтальное положение, медсестра-анестезист крепит датчики мониторинга и укрывает пациента легким одеялом. В это время отсутствует только сознание, а чувствительность к раздражителям и боли сохранена. Поэтому подача анестетика через лицевую маску продолжается. В процессе углубления анестезии возможен кратковременный, не дольше минуты, период похрапывания, учащения дыхания и сердцебиения, непроизвольных движений конечностями — вторая стадия общей анестезии, она называется стадией возбуждения; при проведении наркоза севофлураном отмечается не всегда, выражена слабо и быстро переходит в третью, необходимую нам фазу — хирургическую стадию наркоза: ребенок расслаблен, жизненно-важные показатели близки к состоянию покоя, отсутствуют болевая чувствительность, движения, рвотный и кашлевой рефлексы; снижено слюноотделение; и теперь стоматолог может производить любые неприятные и болезненные манипуляции.
Необходимо учитывать несколько очень важных моментов, связанных с общими принципами проведения наркоза у детей и с особенностями проведения общей анестезии именно при лечении зубов. Это ситуация, когда зона работы стоматолога – полость рта – это также и зона интересов и ответственности анестезиолога.
- Лицевая маска, с помощью которой начинали наркоз, не позволяет стоматологу работать в полости рта, так как для герметичной подачи анестетика и кислородном-воздушной смеси пациенту она должна плотно закрывать собой нос и рот.
- Во время наркоза на уровне нечувствительности к раздражителям (руки и инструменты стоматолога) и болевым импульсам (препарирование зубов, работа в пультовой камере и каналах) мышцы языка, глотки и дна рта у пациента расслаблены. Кроме того, при работе с нижними зубами стоматолог может смещать язык и нижнюю челюсть для того, чтобы обеспечить себе доступ к проблемному зубу. Все это может препятствовать нормальному дыханию ребенка и поддержанию анестезии и, соответственно, сделает невозможным лечение зубов.

- Кислородном-воздушная смесь с севофлураном из наркозного аппарата должна попадать в дыхательные пути и легкие пациента во время вдоха, а на выдохе – возвращаться в дыхательный контур наркозного аппарата. Эта система должна быть герметичной для поддержания необходимого уровня анестезии, адекватного контроля параметров дыхания ребенка и отсутствия утечки газовой смеси с анестетиком в полость рта пациента и атмосферу операционной.
- Коффердам, изолирующий зуб от слюны при работе стоматолога, не защищает от протекания жидкостей (охлаждающая вода из бормашины, протравки и антисептики для обработки полостей и каналов) в глотку. Во время общей анестезии такие протекания у нечувствительного пациента при незащищенных дыхательных путях могут быть незаметны для врача и опасны для ребёнка.
- Перед наркозом и во время него ребенок не ест и не пьет некоторое время. Дети очень чувствительны к дефициту жидкости и глюкозы. Также во время лечения зубов, помимо севофлурана, необходимо применять средства для профилактики боли, тошноты и рвоты и иметь обеспеченную возможность ввести средства экстренной помощи при развитии нештатной ситуации.

Поэтому на сегодняшний день наиболее безопасной схемой анестезиологического обеспечения при лечении зубов под общей анестезией у детей является общая ингаляционная анестезия с венозным доступом и защитой дыхательных путей, с возможностью контроля и поддержки дыхания.
После засыпания ребенка под лицевой маской в вену на кисти или в локтевом сгибе устанавливается тонкий короткий венозный катетер, налаживается капельное введение сбалансированных водно-солевых растворов с глюкозой (инфузионная терапия), дыхательные пути ребенка защищаются ларингеальной маской либо (в зависимости от объема и времени лечения) эндотрахеальной трубкой. Наркозно-дыхательная и следящая аппаратура непрерывно мониторирует концентрацию кислорода, севофлурана и углекислого газа во вдыхаемой и выдыхаемой пациентом газовой смеси, проходимость дыхательных путей, давление в дыхательных путях, объем выдоха и минутный объем дыхания, частоту дыхания и сердечных сокращений, артериальное давление, насыщение капиллярной крови кислородом, температуру тела. Дополнительно контролируется уровень глюкозы (глюкометром). Все анестезиологические расходники: лицевые и ларингеальные маски, воздуховоды, дыхательные контуры, вирусно-бактериальные фильтры, эндотрахеальные трубки, катетеры, наклейки и т.д. – стерильные одноразовые.
Дополнительно контролируется уровень глюкозы (глюкометром). Все анестезиологические расходники: лицевые и ларингеальные маски, воздуховоды, дыхательные контуры, вирусно-бактериальные фильтры, эндотрахеальные трубки, катетеры, наклейки и т.д. – стерильные одноразовые.
Несмотря на довольно длинное описание, время от начала вводного наркоза (наложения маски на лицо пациента) до перехода к периоду поддержания анестезии (от начала до окончания работы стоматолога) занимает, как правило, не более 15-20 минут. Но это очень важное время, обеспечивающее безопасность и комфорт пациента и спокойную качественную работу стоматолога на весь период лечения.
После проведения подготовки, стоматолог осматривает маленького пациента и приступает к работе согласно плану лечения.
Если же план лечения не был определен заранее, то врач составляет план лечения после осмотра спящего ребенка сразу после вводного наркоза и согласовывает объем лечения с родителями.
ПОДДЕРЖАНИЕ АНЕСТЕЗИИ, ИНФУЗИОННАЯ ТЕРАПИЯ, СОПРОВОДИТЕЛЬНАЯ ТЕРАПИЯ.

В периоде поддержания анестезии во время работы стоматолога севофлуран («Севоран») в невысокой (поддерживающей) концентрации, в смеси с кислородом и воздухом непрерывно, с дыханием, поступает по дыхательному контуру наркозного аппарата в легкие пациента. Ребенок спит; все необходимые жизненно-важные параметры его состояния, перечисленные чуть выше, непрерывно мониторируются анестезиологической бригадой. Ведутся протокол и карта течения анестезии. Внутривенно капельно медленно вводится водно-солевой раствор для восполнения преднаркозного дефицита и текущей физиологической потребности в жидкости. По данным глюкометрии при необходимости к инфузионной терапии добавляют глюкозу. По показаниям внутривенно могут быть введены препараты для профилактики аллергических реакций, тошноты и рвоты; средства для упреждающей анальгезии. Это необходимо, поскольку с окончанием действия севофлурана и любых других ингаляционных анестетиков болевая чувствительность очень быстро восстанавливается; при большом объеме лечения болевой синдром и/или тошнота в периоде пробуждения без дополнительных мер профилактики могут стать причиной плохого самочувствия ребенка.
РЕДКАЯ НЕОБХОДИМОСТЬ В МЕСТНОЙ АНЕСТЕЗИИ.
В наше время сложно представить лечение зубов без местной анестезии. Это обязательный компонент оказания стоматологической помощи бодрствующему пациенту либо при лечении с седацией у детей разных возрастных категорий и у взрослых. Тем не менее, под наркозом в большинстве случаев можно проводить лечение молочных зубов без добавления местных анестетиков. Это важно, поскольку практически все местные анестики по инструкции имеют возрастные ограничения у детей до 4 лет. Возможность отказа от местных анестетиков снижает риски аллергических реакций и системной токсичности.
Добавление местного анестетика при лечении зубов под наркозом может понадобиться в случае удаления зубов либо эндодонтического лечения постоянных зубов (экстракция зуба и экстирпация пульпы — это очень болезненные манипуляции, а чрезмерное углубление общей ингаляционной анестезии нежелательно).
Если местный анестетик применялся в дополнение к общей анестезии, ребенок может проснуться с ощущением «ватного» рта, «резиновой» щеки. Эти ощущения могут вызывать беспокойство, дискомфорт, желание накусывать щеки изнутри, что может привести к травматизации слизистой оболочки.
Эти ощущения могут вызывать беспокойство, дискомфорт, желание накусывать щеки изнутри, что может привести к травматизации слизистой оболочки.
ОКОНЧАНИЕ ЛЕЧЕНИЯ И ПЕРИОД ПРОБУЖДЕНИЯ.
Как только стоматологическая бригада заканчивает свою работу, прекращается подача севофлурана («Севоран») пациенту, начинается период выхода из наркоза. Через 5-7 минут удаляется ларингеальная маска либо эндотрахеальная трубка, удаляется венозный катетер. Все эти действия производятся, когда ребенок уже не в состоянии наркоза, а просто дремлет и пока не осознает происходящее. Анестезиолог наблюдает за пациентом еще несколько минут в операционной, убеждается в гладком течении периода пробуждения и переводит его в палату пробуждения.
Палата пробуждения.
Палата пробуждения — это комната, где ребенок, уложенный на удобный диванчик, окончательно просыпается в присутствии родителей. Как правило, его ожидает некрепкий сладкий чай или вода, маленькие подарки «за храбрость» от клиники.
Врач анестезиолог наблюдает ребенка в палате в течение 40-60 минут, оценивает состояние и самочувствие и дает рекомендации на ближайшее время.
После этого семья может покинуть клинику.
ПРОБЛЕМА АЖИТАЦИИ, САМОЧУВСТВИЕ ПОСЛЕ ЛЕЧЕНИЯ, РЕКОМЕНДАЦИИ, ОБРАТНАЯ СВЯЗЬ.
Иногда после проведения ингаляционной анестезии у детей в возрасте 1-8 лет сразу после пробуждения может наблюдаться состояние психомоторного возбуждения — ажитация. Причинами могут быть повышенная эмоциональность ребенка, исходно возбужденное состояние перед наркозом, особенности влияния анестетика на ЦНС, боль и дискомфорт во рту после лечения, остаточное действие местных анестетиков, голод и жажда. В тексте выше, в общем-то, упомянуты меры по профилактике постнаркозной ажитации: доброжелательный настрой родителей, засыпание в присутствии родителей, сбалансированное анестезиологическое обеспечение с упреждающей анальгезией, восполнением потребности в жидкости и глюкозе, плавным спокойным пробуждением в присутствии родителей в спокойной обстановке, раннее назначение питья (детей на грудном вскармливании можно прикладывать к груди сразу после пробуждения), отвлечение игрушками, утешение и поддержка родителей.
В большинстве случаев эти меры работают, и дети просыпаются спокойными; пьют чай, общаются, играют и просятся домой. Но изредка родителям приходится переждать и перетерпеть этот малоприятный период длительностью до 20-40 минут, похожий на немотивированную истерику.
Иногда плач и капризы не являются ажитацией — возможно, у ребенка низкий болевой порог, либо лечение было объемным и травматичным, например, при сильном разрушении зубов, большом количестве пульпитов и периодонтитов. Тогда Нурофен или Парацетамол придется дать чуть раньше, возможно, понадобится повторный прием обезболивающих препаратов.
Сразу после пробуждения возможна дискоординация движений в течение 2-3 часов. Даже если ребенок чувствует себя хорошо и хочет активно играть, бегать и т.п., за ним необходимо внимательно присматривать в это время во избежание ушибов и травм.
Иногда после лечения может наблюдаться небольшое першение в горле. В таких случаях мы рекомендуем теплое питье, как при простуде. Если после длительного и большого по объему стоматологического лечения малыш вял и капризен, то лучше всего спокойное времяпровождение дома с мультиками, игрушками и книжками.
Если после длительного и большого по объему стоматологического лечения малыш вял и капризен, то лучше всего спокойное времяпровождение дома с мультиками, игрушками и книжками.
Если родителей что-то беспокоит, они всегда могут связаться с анестезиологом и стоматологом по телефону или мессенджеру.
ЧАСТЫЕ ВОПРОСЫ: ЛЕЧИТЬ ПОД НАРКОЗОМ ИЛИ НЕ ЛЕЧИТЬ ВОВСЕ, ОТДАЛЕННЫЕ ПОСЛЕДСТВИЯ.
По данным зарубежных медицинских публикаций, литобзоров и анестезиологических форумов, а также более, чем 16-летнего опыта работы с севофлураном («Севоран») в России, общая анестезия длительностью 2-4 часа у детей старше 2 лет не оказывает клинически значимого влияния на дальнейшее развитие и когнитивные функции.
По мнению большинства стоматологов и педиатров, лечить зубы необходимо в любом возрасте. Множественный осложненный кариес у детей может потянуть за собой такие тяжелые проблемы, как нарушение пищевого поведения, психологические проблемы школьников и подростков; повреждение зачатков постоянных зубов с необходимостью дальнейшего длительного ортодонтического, хирургического и ортопедического лечения.
Кариозная микрофлора (преимущественно, семейство Streptococci) может быть очень агрессивной и, являясь очагом хронической инфекции, провоцировать частые инфекционные заболевания вплоть до гнойно-септических осложнений, поддерживать инфекционно-аллергические процессы.
Лечение с удержанием практикуется до сих пор во многих клиниках, но это угрожает ребенку развитием неврозов и стоматофобии; травмой стоматологическими инструментами при сопротивлении; качество стоматологического лечения лечения при этом может быть удручающе низким.
В любом случае, задача врача — информировать о возможностях современной детской амбулаторной стоматологии и анестезиологии и о рисках, связанных как с проведением медицинского вмешательства, так и с отказом от него.
Выбор способа лечения всегда за родителями.
Единственный совет: если иного способа, кроме общей анестезии (наркоза) санировать полость рта Вашему ребенку нет, и Вы решились на это, то стоит выбирать клинику, которая может предоставить пациентам лицензию на оказание медицинской помощи детям по профилю «Анестезиология и реаниматология» и полную анестезиологическую бригаду: врач анестезиолог-реаниматолог и медсестра-анестезистка. Это будет означать, что в клинике есть высококвалифицированный персонал, качественное оборудование, медикаменты, расходники, и т.д., то есть соблюдены все необходимые стандарты безопасности пациента.
Это будет означать, что в клинике есть высококвалифицированный персонал, качественное оборудование, медикаменты, расходники, и т.д., то есть соблюдены все необходимые стандарты безопасности пациента.
Совместное заявление о детской стоматологической седации
Совместное заявление Американского общества анестезиологов, Общества детской анестезиологии, Американского общества стоматологов-анестезиологов и Общества детской седации относительно использования глубокой седации/общей анестезии при стоматологических процедурах у детей Использование модели единого поставщика/оператора
В конце 20-го и начале 21-го веков наблюдается постоянное снижение смертности и заболеваемости от интраоперационных и перипроцедурных несчастных случаев, связанных с седацией и общей анестезией у детей. За последние 31 год Американское общество анестезиологов (ASA) и Американская академия педиатрии (AAP) отдельно разработали рекомендации по ведению детей и взрослых на основе тщательного изучения научной литературы. 1-4 Существуют незначительные различия в показаниях этих двух групп, но предоставление второго хорошо обученного специалиста, способного наблюдать за пациентом, обеспечивать проходимость дыхательных путей, устанавливать венозный доступ для введения неотложных препаратов и проводить реанимационные мероприятия, является обязательным. существенная черта, общая для обоих. Этот подход называется моделью безопасной практики с участием нескольких поставщиков медицинских услуг, поскольку хирург или специалист по процедуре и специалист, ответственный за мониторинг и седацию пациента, являются двумя отдельными лицами с отдельными задачами, специфичными для пациента. 5
1-4 Существуют незначительные различия в показаниях этих двух групп, но предоставление второго хорошо обученного специалиста, способного наблюдать за пациентом, обеспечивать проходимость дыхательных путей, устанавливать венозный доступ для введения неотложных препаратов и проводить реанимационные мероприятия, является обязательным. существенная черта, общая для обоих. Этот подход называется моделью безопасной практики с участием нескольких поставщиков медицинских услуг, поскольку хирург или специалист по процедуре и специалист, ответственный за мониторинг и седацию пациента, являются двумя отдельными лицами с отдельными задачами, специфичными для пациента. 5
Сообщество челюстно-лицевой хирургии практикует другой подход к обеспечению седации/анестезии у детей. Модель практики с одним поставщиком / оператором, при которой оперирующий стоматолог одновременно выполняет процедуру и руководит анестезией или глубокой седацией, которую они приняли, использует ассистента стоматолога в качестве объекта мониторинга. 6 Этот человек практически не имеет практической или формальной медицинской подготовки, не может вводить лекарства, не может установить венозный доступ и не может надежно оказать помощь при проходе через дыхательные пути. Эти действия, имеющие решающее значение для безопасного применения седации, выходят за рамки практики ассистента стоматолога.
6 Этот человек практически не имеет практической или формальной медицинской подготовки, не может вводить лекарства, не может установить венозный доступ и не может надежно оказать помощь при проходе через дыхательные пути. Эти действия, имеющие решающее значение для безопасного применения седации, выходят за рамки практики ассистента стоматолога.
Целью процедурной седации является обеспечение анксиолиза, обезболивания и амнезии. Безопасность требует надлежащей оценки перед седацией, голодания, информированного согласия и систематического подхода, включающего физиологический мониторинг, оборудование, соответствующее возрасту и размеру, знание фармакологии всех препаратов, вводимых для седации, антагонизма и реанимации, надлежащее наблюдение за восстановлением и строгую выписку. критерии. Седация — это континуум, и каждый пациент уникален. Реакция на определенную дозу лекарства или комбинацию лекарств может привести к минимальной седации у одного ребенка и глубокой седации/общей анестезии у другого. Опасная для жизни чрезвычайная ситуация может возникнуть в любое время, независимо от состояния здоровья. Всегда нужно быть готовым к неожиданным неблагоприятным событиям. У детей это чаще всего означает нарушение дыхания (апноэ, обструкция дыхательных путей, ларингоспазм). Концепция быстрого распознавания кризиса и спасения имеет важное значение, т. Е. Если кто-то намеревается обеспечить умеренную седацию, поставщик должен иметь навыки спасения от глубокой седации, а если намерение состоит в том, чтобы обеспечить глубокую седацию, то он должен иметь навыки для спасения от состояния общей анестезии. Необходимая гибкость в ведении ребенка является причиной того, что за последний 31 год рекомендации по седации развились и теперь включают специальные наборы навыков для практикующих врачей, применяющих седацию. Как минимум, поставщик седации должен быть » , способный обеспечить расширенную поддержку жизни детей (PALS) и спасти ребенка с апноэ, ларингоспазмом и обструкцией дыхательных путей.
Опасная для жизни чрезвычайная ситуация может возникнуть в любое время, независимо от состояния здоровья. Всегда нужно быть готовым к неожиданным неблагоприятным событиям. У детей это чаще всего означает нарушение дыхания (апноэ, обструкция дыхательных путей, ларингоспазм). Концепция быстрого распознавания кризиса и спасения имеет важное значение, т. Е. Если кто-то намеревается обеспечить умеренную седацию, поставщик должен иметь навыки спасения от глубокой седации, а если намерение состоит в том, чтобы обеспечить глубокую седацию, то он должен иметь навыки для спасения от состояния общей анестезии. Необходимая гибкость в ведении ребенка является причиной того, что за последний 31 год рекомендации по седации развились и теперь включают специальные наборы навыков для практикующих врачей, применяющих седацию. Как минимум, поставщик седации должен быть » , способный обеспечить расширенную поддержку жизни детей (PALS) и спасти ребенка с апноэ, ларингоспазмом и обструкцией дыхательных путей. Требуемые навыки включают способность открывать дыхательные пути, отсасывать выделения, обеспечивать CPAP, вставлять надгортанные устройства (ротовые воздуховоды, назальные трубки, дыхательные пути с ларингеальной маской) и успешно проводить искусственную вентиляцию легких с использованием мешкового клапана, интубацию трахеи и сердечно-легочную реанимацию ». 1 Второй наблюдатель, который также имеет соответствующую квалификацию и имеет сертификат PALS, также должен присутствовать для оказания экстренной анестезиологической помощи во время вызова дополнительной помощи; это особенно важно в условиях стоматологического кабинета, поскольку единственной резервной копией является вызов 911. 7
Требуемые навыки включают способность открывать дыхательные пути, отсасывать выделения, обеспечивать CPAP, вставлять надгортанные устройства (ротовые воздуховоды, назальные трубки, дыхательные пути с ларингеальной маской) и успешно проводить искусственную вентиляцию легких с использованием мешкового клапана, интубацию трахеи и сердечно-легочную реанимацию ». 1 Второй наблюдатель, который также имеет соответствующую квалификацию и имеет сертификат PALS, также должен присутствовать для оказания экстренной анестезиологической помощи во время вызова дополнительной помощи; это особенно важно в условиях стоматологического кабинета, поскольку единственной резервной копией является вызов 911. 7
AAP недавно обновила свое руководство по мониторингу и ведению пациентов педиатрии до, во время и после седации для диагностических и терапевтических процедур. 1 Первоначальное руководство 1985 года было разработано в связи с опасениями относительно детей в Калифорнии, которые умерли во время стоматологических или челюстно-лицевых операций. 8 Руководство доработано и теперь включает новейшие мониторы для анестезии, включая капнографию. Вклад детских врачей-анестезиологов, специалистов педиатрической неотложной медицинской помощи, педиатрических реаниматологов, Американской академии детской стоматологии (AAPD), стоматологов-анестезиологов и других специалистов дал обоснованные рекомендации относительно навыков, необходимых для создания модели безопасной практики глубокой хирургии, основанной на участии нескольких поставщиков медицинских услуг. седация и общая анестезия для детей, подвергающихся стоматологическим процедурам. Что наиболее важно, в руководстве теперь указывается, что отдельный квалифицированный анестезиолог должен проводить седацию/анестезию и быть независимым наблюдателем; оперирующий челюстно-лицевой хирург или стоматолог должен иметь сертификат PALS для оказания квалифицированной помощи в случае возникновения чрезвычайной ситуации.
8 Руководство доработано и теперь включает новейшие мониторы для анестезии, включая капнографию. Вклад детских врачей-анестезиологов, специалистов педиатрической неотложной медицинской помощи, педиатрических реаниматологов, Американской академии детской стоматологии (AAPD), стоматологов-анестезиологов и других специалистов дал обоснованные рекомендации относительно навыков, необходимых для создания модели безопасной практики глубокой хирургии, основанной на участии нескольких поставщиков медицинских услуг. седация и общая анестезия для детей, подвергающихся стоматологическим процедурам. Что наиболее важно, в руководстве теперь указывается, что отдельный квалифицированный анестезиолог должен проводить седацию/анестезию и быть независимым наблюдателем; оперирующий челюстно-лицевой хирург или стоматолог должен иметь сертификат PALS для оказания квалифицированной помощи в случае возникновения чрезвычайной ситуации.
К сожалению, обновление руководства AAP было вызвано продолжающимися трагическими исходами у детей, подвергающихся стоматологическим или челюстно-лицевым хирургическим процедурам, по иронии судьбы, некоторым из них в Калифорнии. 5,9-13 Эти смерти или травмы были напрямую связаны с парадигмой лечения, отличной от рекомендованной AAP, Американским обществом стоматологов-анестезиологов (ASDA), AAPD и ASA. 9-12,14 Модель практики с одним поставщиком/оператором, поддерживаемая Американской ассоциацией челюстно-лицевых хирургов (AAOMS), позволяет хирургу-стоматологу направлять седацию/анестезию при одновременном выполнении процедуры. В модели практики с одним поставщиком/оператором важнейший мониторинг основных показателей жизнедеятельности ребенка может быть оставлен в первую очередь ассистенту стоматолога, который не имеет медицинского образования и не в состоянии оказать помощь в угрожающей жизни неотложной медицинской помощи (например, при ларингоспазме, апноэ, судорогах). анафилактическая реакция). Все другие руководства по седации требуют наличия квалифицированного наблюдателя, имеющего сертификат PALS, единственной обязанностью которого является наблюдение за пациентом и способен помочь в чрезвычайных ситуациях .
5,9-13 Эти смерти или травмы были напрямую связаны с парадигмой лечения, отличной от рекомендованной AAP, Американским обществом стоматологов-анестезиологов (ASDA), AAPD и ASA. 9-12,14 Модель практики с одним поставщиком/оператором, поддерживаемая Американской ассоциацией челюстно-лицевых хирургов (AAOMS), позволяет хирургу-стоматологу направлять седацию/анестезию при одновременном выполнении процедуры. В модели практики с одним поставщиком/оператором важнейший мониторинг основных показателей жизнедеятельности ребенка может быть оставлен в первую очередь ассистенту стоматолога, который не имеет медицинского образования и не в состоянии оказать помощь в угрожающей жизни неотложной медицинской помощи (например, при ларингоспазме, апноэ, судорогах). анафилактическая реакция). Все другие руководства по седации требуют наличия квалифицированного наблюдателя, имеющего сертификат PALS, единственной обязанностью которого является наблюдение за пациентом и способен помочь в чрезвычайных ситуациях . Сообщество челюстно-лицевых хирургов разработало общенациональную программу под названием DAANCE (Национальный сертификационный экзамен ассистента стоматолога-анестезиолога), специально предназначенную для того, чтобы обойти рекомендации модели безопасной практики, основанной на многопрофильной бригаде по уходу за пациентами AAP. Эта программа самостоятельного обучения не имеет аккредитованных образовательных требований и состоит из 36 часов онлайн-обучения и онлайн-экзамена. Обязательным условием этой программы сертификации AAOMS является только действующая карта сердечно-легочной реанимации (CPR) или базового жизнеобеспечения (BLS). 6
Сообщество челюстно-лицевых хирургов разработало общенациональную программу под названием DAANCE (Национальный сертификационный экзамен ассистента стоматолога-анестезиолога), специально предназначенную для того, чтобы обойти рекомендации модели безопасной практики, основанной на многопрофильной бригаде по уходу за пациентами AAP. Эта программа самостоятельного обучения не имеет аккредитованных образовательных требований и состоит из 36 часов онлайн-обучения и онлайн-экзамена. Обязательным условием этой программы сертификации AAOMS является только действующая карта сердечно-легочной реанимации (CPR) или базового жизнеобеспечения (BLS). 6
С помощью этого минимального онлайн-обзора AAOMS утверждает, что ассистенты стоматолога-анестезиолога (DAA) «обладают опытом безопасного и эффективного проведения поддерживающей анестезии». 6 DAA хорошо разбирается в периоперационной и неотложной помощи Ведение пациентов, подвергающихся амбулаторной анестезии в кабинете». Мы в полной растерянности относительно того, как такой человек без реального медицинского опыта и серьезной практической подготовки может оказать квалифицированную помощь при угрожающем жизни событии, поскольку DAANCE даже не дает участникам квалификации для составления или самостоятельного введения лекарств. . Даже если они обучены этому, составление и введение анестезирующих или реанимационных препаратов противоречит большинству государственных стоматологических правил, согласно которым ассистенты стоматолога не могут даже проводить внутриротовую местную анестезию. 6 В модели практики с одним поставщиком/оператором единственным специалистом в области медицины может быть один челюстно-лицевой хирург. Представьте себе ребенка, у которого во время процедуры развивается ларингоспазм. Оральный хирург или стоматолог должны одновременно попытаться очистить дыхательные пути, выполнить вентиляцию мешком/маской, начать внутривенное вливание, а также составить и ввести жизненно важные лекарства, поскольку DAA не в состоянии оказать квалифицированную помощь для спасения ребенка.
Мы в полной растерянности относительно того, как такой человек без реального медицинского опыта и серьезной практической подготовки может оказать квалифицированную помощь при угрожающем жизни событии, поскольку DAANCE даже не дает участникам квалификации для составления или самостоятельного введения лекарств. . Даже если они обучены этому, составление и введение анестезирующих или реанимационных препаратов противоречит большинству государственных стоматологических правил, согласно которым ассистенты стоматолога не могут даже проводить внутриротовую местную анестезию. 6 В модели практики с одним поставщиком/оператором единственным специалистом в области медицины может быть один челюстно-лицевой хирург. Представьте себе ребенка, у которого во время процедуры развивается ларингоспазм. Оральный хирург или стоматолог должны одновременно попытаться очистить дыхательные пути, выполнить вентиляцию мешком/маской, начать внутривенное вливание, а также составить и ввести жизненно важные лекарства, поскольку DAA не в состоянии оказать квалифицированную помощь для спасения ребенка. Оральный хирург должен прекратить оксигенацию с помощью искусственной вентиляции легких с надеждой на быстрое открытие венозного доступа и введение реанимационных препаратов до гипоксического повреждения. 11,12,15-17
Оральный хирург должен прекратить оксигенацию с помощью искусственной вентиляции легких с надеждой на быстрое открытие венозного доступа и введение реанимационных препаратов до гипоксического повреждения. 11,12,15-17
Модель, которую продолжает использовать AAOMS, не гарантирует наличие соответствующего квалифицированного специального монитора, который готов оказать существенную помощь в случае неотложной помощи пациенту. ASA, Общество педиатрической анестезии (SPA), ASDA и Общество педиатрической седации (SPS) в интересах безопасной челюстно-лицевой хирургии/стоматологической помощи для всех детей поддерживают самые высокие стандарты процедурного мониторинга, введения седативных препаратов, и реанимация квалифицированными специалистами, независимыми от оперирующего хирурга/стоматолога, как четко указано в пересмотренных рекомендациях AAP. Использование второго челюстно-лицевого хирурга для седации, мониторинга и спасательных операций будет полностью соответствовать этому стандарту. 18,19 Стандарты, которые продолжают поддерживаться AAOMS, полностью несовместимы со стандартами практики любого врача при любых обстоятельствах, связанных с плановой педиатрической помощью, включая стандарты Всемирной организации здравоохранения. 19 Мы призываем челюстно-лицевых хирургов и других практикующих стоматологов, которые проводят глубокую седацию или общую анестезию с использованием модели одного поставщика/оператора, отказаться от этой практики для лечения педиатрических пациентов, находящихся под седацией в стоматологических кабинетах.
18,19 Стандарты, которые продолжают поддерживаться AAOMS, полностью несовместимы со стандартами практики любого врача при любых обстоятельствах, связанных с плановой педиатрической помощью, включая стандарты Всемирной организации здравоохранения. 19 Мы призываем челюстно-лицевых хирургов и других практикующих стоматологов, которые проводят глубокую седацию или общую анестезию с использованием модели одного поставщика/оператора, отказаться от этой практики для лечения педиатрических пациентов, находящихся под седацией в стоматологических кабинетах.
Рэйфорд Браун, доктор медицины, FAAP
Профессор анестезиологии и педиатрии
Университет Кентукки
Чарльз Дж. Коте, доктор медицины, FAAP
Профессор анестезиологии (почетный)
J.D. , FASA
Президент ASA
Кирк Лалвани, доктор медицины
Президент SPA
Синтия Фуками, доктор медицины, магистр медицины
Президент ASDA
Сюзанна Кост, доктор медицинских наук, FAAP, FACEP
Президент SPS
- Коте С.
 Дж., Уилсон С.; для Американской академии педиатрии, Американской академии детской стоматологии. Руководство по мониторингу и ведению пациентов педиатрического профиля до, во время и после седации для диагностических и терапевтических процедур. Педиатрия . 2019;143(6).
Дж., Уилсон С.; для Американской академии педиатрии, Американской академии детской стоматологии. Руководство по мониторингу и ведению пациентов педиатрического профиля до, во время и после седации для диагностических и терапевтических процедур. Педиатрия . 2019;143(6). - Практические рекомендации по умеренной процедурной седации и обезболиванию, 2018 г.: отчет Целевой группы Американского общества анестезиологов по умеренной процедурной седации и обезболиванию, Американской ассоциации челюстно-лицевых хирургов, Американского колледжа радиологии, Американской ассоциации стоматологов, Американского общества стоматологов Анестезиологи и Общество интервенционной радиологии. Анестезиология . 2018;128(3):437-479.
- Практическое руководство по седации и обезболиванию неанестезиологами: отчет Целевой группы Американского общества анестезиологов по седации и обезболиванию неанестезиологами. Анестезиология . 1996;84(2):459-471.

- Целевая группа Американского общества анестезиологов по седации и обезболиванию неанестезиологами. Практические рекомендации по седации и обезболиванию для неанестезиологов. Анестезиология . 2002;96(4):1004-1017.
- Агарвал Р., Каплан А., Браун Р., Коте С.Дж. Опасения по поводу модели седации с одним оператором у детей раннего возраста. Педиатрия . 2018; 141(4).
- ААОМС. Национальный сертификационный экзамен ассистента стоматолога-анестезиолога (DAANCE). https://www.aaoms.org/continuing-education/certification-program-daance.
- Коте С.Дж., Уилсон С.; для Американской академии педиатрии, Американской академии детской стоматологии. Руководство по мониторингу и ведению пациентов педиатрического профиля до, во время и после седации при диагностических и терапевтических процедурах: обновление 2016 г. Педиатрия . 2016; 138(1).
- Руководство по выборочному использованию сознательной седации, глубокой седации и общей анестезии у педиатрических пациентов.
 комитет по наркотикам. Раздел по анестезиологии. Педиатрия . 1985;76(2):317-321.
комитет по наркотикам. Раздел по анестезиологии. Педиатрия . 1985;76(2):317-321. - Отто М. Последствия смерти ребенка продолжают подчеркивать риски детской стоматологической анестезии. Сайт Ассоциации журналистов здравоохранения. https://healthjournalism.org/blog/2019/01/aftermath-of-childs-death-continues-to-highlight-risks-of-pediatric-dental-anesthesia/2019.
- Закон Калеба. http://www.calebslaw.org/caleb-s-story-and-law/.
- Lee HH, Milgrom P, Starks H, Burke W. Тенденции смертности, связанные с педиатрической стоматологической седацией и общей анестезией. Педиатр Анест . 2013;23(8):741-746.
- Lee H, Milgrom P, Huebner CE, et al. Раунды по этике: смерть после детской стоматологической анестезии: трагедия, которой можно избежать? Педиатрия . 2017;140(6).
- Ву Г. 4-летний мальчик умер после стоматологической процедуры в Окленде — расследование государственной комиссии.
 Хроники Сан-Франциско . 16 мая 2019 г.
Хроники Сан-Франциско . 16 мая 2019 г. - Смерть Уолша П. Тин после хирургической операции на полости рта приводит к приостановке действия лицензии дантиста Эдины. 23 февраля 2016 г. Star Tribune . http://www.startribune.com/teen-s-death-after-oral-surgery-prompts-suspension-of-edina-dentist-s-license/369660871/. Последний доступ 12 июля 2019 г.
- Coté CJ, Notterman DA, Karl HW, Weinberg JA, McCloskey C. Неблагоприятные явления седации в педиатрии: критический анализ инцидентов, способствующих факторам. Педиатрия . 2000;105(4 часть 1):805-814.
- Coté CJ, Karl HW, Notterman DA, Weinberg JA, McCloskey C. Неблагоприятные явления седации в педиатрии: анализ лекарств, используемых для седации. Педиатрия . 2000;106(4):633-644.
- Chicka MC, Dembo JB, Mathu-Muju KR, Nash DA, Bush HM. Неблагоприятные события во время педиатрической стоматологической анестезии и седации: обзор закрытых исков о страховании от врачебной ошибки.
 Педиатр Дент . 2012;34(3):231-238.
Педиатр Дент . 2012;34(3):231-238. - Совет по клиническим вопросам Американской академии детской стоматологии. Использование анестезиологов при проведении глубокой седации/общей анестезии в кабинете у педиатрического стоматологического пациента. https://www.aapd.org/media/Policies_Guidelines/BP_AnesthesiaPersonnel.pdf. Последняя редакция 2018 г. Последний доступ 12 июля 2019 г.
- Гелб А.В., Моррис В.В., Джонсон В., Мерри А.Ф.; для рабочей группы по международным стандартам безопасной практики анестезии. Всемирная организация здравоохранения-Всемирная федерация обществ анестезиологов (WHO-WFSA) Международные стандарты безопасной практики анестезии. Can J Anaesth . 2018;65(6):698-708.
Наша миссия – обеспечить безопасную, доступную и удобную педиатрическую анестезию для детей в условиях детского стоматологического кабинета.
Pediatric Dental Anesthesia Associates
Нет ничего важнее безопасности вашего ребенка!
Узнать большеЗаписаться на прием
Безопасно, удобно и доступно
Сохраним здоровье детей и порадуем родителей.

Узнайте больше
Предыдущий SARNEXT
12
Давайте представим себя
Несколько слов о США
на педиатрической зубной анестезии АССОТРИИ
Большинство стоматологических процедур у детей завершаются местной анестезией; однако очень маленьким, боязливым или отказывающимся от сотрудничества детям может потребоваться седация. Внутривенная (IV) седация — это глубокий сон, который изолирует вашего ребенка от стресса и дискомфорта, связанных с стоматологическими процедурами.
Наши офисы
С гордостью обслуживаем наших пациентов в:
Алабама
АРКАНСАС
ФЛОРИДА
ГРУЗИЯ
ИЛЛИНОЙС
ИНДИАНА
КЕНТУККИ
ЛУИЗИАНА
МЭРИЛЕНД
МАССАЧУСЕТС
МИЧИГАН
МИННЕСОТА
МИССИСИППИ
НЕБРАСКА
НЕБРАСКА
НЬЮ-ГЭМПШИР
ЮЖНАЯ КАРОЛИНА
ТЕННЕССИ
ВИРДЖИНИЯ
ВИСКОНСИН
Последние отзывы
Что говорят наши клиенты:
Доктор Вила и его ассистенты великолепно провели стоматологическую операцию моему сыну на этой неделе.
У него отвращение к полости рта и сильное беспокойство по поводу медицинских процедур после того, как в анамнезе была расщелина неба и пластика губ, сделанная за границей. Они проделали большую работу, приспособив его к беспокойству, и он очень хорошо вышел из наркоза без осложнений. Настоятельно рекомендую.
Моему сыну четыре года, у него тяжелый аутизм, поэтому нам нужно было дать ему успокоительное для осмотра у стоматолога. Доктор Райс и медсестра проделали с ним потрясающую работу. Мы заранее все обсудили по телефону, присылали смс-напоминания, чтобы убедиться, что он не ел, и потом присылали смс-напоминания. У них даже было информационное видео, объясняющее процесс перед тем, как он вошел внутрь. Во время процедуры они смогли устроить ему комфортное путешествие с ними (что довольно впечатляет), и он был счастлив и хихикал, когда заснул. Они сообщили мне во время процедуры, что у него все хорошо, и впоследствии были очень полезны. Я очень волновалась, так как это был его первый прием успокоительного, но все прошло на удивление хорошо, и они отлично поработали над тем, чтобы рассеять мои страхи!
Абсолютно потрясающий опыт общения с доктором Ватсоном и его сотрудниками.



