Аденома простаты операция лазером: Удаление аденомы простаты лазером — цена лазерной вапирации в Москве, преимущества лечения предстательной железы, отзывы
Лазерная энуклеация предстательной железы
В течение многих лет трансуретральная резекция простаты (ТУРП) была принята в качестве золотого стандарта хирургического лечения обструктивной дисфункции мочеиспускания у мужчин с доброкачественной гиперплазией предстательной железы (ДГПЖ). Однако этот исторический стандарт был неоднократно поставлен под сомнение за последнее десятилетие последовательными данными, демонстрирующими превосходство гольмиевой лазерной энуклеации простаты (HoLEP).
Это новая и узкоспециализированная хирургическая процедура для лечения ДГПЖ. Она особенно полезна для людей с очень большим размером простаты, которым не подходит обычная лазерная операция на простате.
Однако и лазерная энуклеация простаты и «зеленый лазер» схожи в плане того, что являются безопасными способами уменьшения простаты у мужчин с обструктивными симптомами, которым не помогло консервативное медикаментозное лечение.
HoLEP позволяет избежать метаболических осложнений старой процедуры ТУРП и вызывает минимальное кровотечение.
В течение многих лет трансуретральная резекция простаты (ТУРП) была принята в качестве золотого стандарта хирургического лечения обструктивной дисфункции мочеиспускания у мужчин с доброкачественной гиперплазией предстательной железы (ДГПЖ). Однако этот исторический стандарт был неоднократно поставлен под сомнение за последнее десятилетие последовательными данными, демонстрирующими превосходство гольмиевой лазерной энуклеации простаты (HoLEP).
Это новая и узкоспециализированная хирургическая процедура для лечения ДГПЖ. Она особенно полезна для людей с очень большим размером простаты, которым не подходит обычная лазерная операция на простате.
Однако и лазерная энуклеация простаты и «зеленый лазер» схожи в плане того, что являются безопасными способами уменьшения простаты у мужчин с обструктивными симптомами, которым не помогло консервативное медикаментозное лечение.
HoLEP позволяет избежать метаболических осложнений старой процедуры ТУРП и вызывает минимальное кровотечение.
Каким пациентам подходит лазерная энуклеация простаты:
- Людям с очень большой простатой (более 80 граммов).
- Людям, принимающим лекарства, разжижающие кровь.
- Мужчинам любого возраста с обструкцией оттока мочи, вызванной увеличенной предстательной железой.
Противопоказания:
Единственным абсолютным противопоказанием к процедуре является неспособность пациента находиться в положении «лежа на спине».
Не рекомендуется выполнять лазерную энуклеацию простаты при геморрагических диатезах.
Подготовка к лазерной энуклеации простаты:
Как и при любой другой хирургической процедуре, дооперационная подготовка состоит из физического осмотра больного врачом, сбора анамнеза и проведения лабораторных тестов.
Последние включают: общий и биохимический анализы крови, определение уровня ПСА, а также общий анализ мочи и бакпосев мочи. Любое повышение ПСА должно сопровождаться соответствующей биопсией простаты перед проведением лазерной энуклеации.
Уролог может назначить трансректальное ультразвуковое исследование (ТРУЗИ) для определения объема простаты.
Кроме того, назначается цистоскопия, чтобы исключить другие формы обструкции, такие как стриктуры (рубцовое сужение) уретры.
Перед операцией пациента обязательно проконсультирует анестезиолог по поводу предпочтительного вида наркоза и возможной аллергии на лекарства.
Если пациент принимает антикоагулянты (например, варфарин), то их прием следует прекратить за 3-5 дней до операции.
Green Laser
Что такое предстательная железа?
Предстательная железа (простата) — это половая железа, которая имеется только у мужчин. Она охватывает начальную часть мочеиспускательного канала (трубка, выводящая мочу из мочевого пузыря). Простата играет существенную роль в мужской фертильности и вырабатывает секрет предстательной железы, являющийся частью семенной жидкости и защищающий сперматозоиды. В результате гормональных изменений, примерно с 35-40 лет, простата начинает увеличиваться и постепенно сдавливать мочеиспускательный канал.
В результате гормональных изменений, примерно с 35-40 лет, простата начинает увеличиваться и постепенно сдавливать мочеиспускательный канал.
Что такое увеличенная предстательная железа?
Доброкачественная гиперплазия (аденома) простаты является одной из наиболее распространенных проблем среди взрослых мужчин. Она наблюдается примерно у 50% мужчин старше 50 лет и примерно у 90% мужчин старше 80 лет. Эта проблема сопровождается такими симптомами, как слабое мочеиспускание, ночные позывы и частое мочеиспускание. Проблема поддается медикаментозному лечению, однако зачастую она отрицательно влияет на качество жизни и требует хирургической процедуры по удалению части простаты, сдавливающей мочеиспускательный канал.
Как лечат увеличенную простату?
Наиболее эффективным способом лечения увеличенной простаты является хирургическая процедура. На сегодняшний день существуют два основных метода лечения:
- Трансвезикальная (открытая) — производится разрез кожи передней брюшной стенки, через который извлекается предстательная железа.
 Операция является эффективной, однако она сопряжена с длительным периодом восстановления и требует прекращения приема антикоагулянтов за 10 дней перед операцией и на 3 недели после нее.
Операция является эффективной, однако она сопряжена с длительным периодом восстановления и требует прекращения приема антикоагулянтов за 10 дней перед операцией и на 3 недели после нее. - Трансуретральная (закрытая, TURP) — производится через мочеиспускательный канал, без разреза кожи. Удаление простаты посредством зеленого лазера (Green Laser) является альтернативой трансуретральной операции. Ее преимуществами являются более быстрое восстановление, отсутствие кровотечения, сокращение периода госпитализации, а также периода, в ходе которого запрещено принимать антикоагулянты. Также при TURP используется жидкость с содержанием глицина. В 10% случаев глицин может вызвать тяжелые побочные явления.
Как проводится операция Green Laser?
Операция Green Laser является процедурой по «выпариванию» ткани простаты. В ходе процедуры в уретру вводится тонкое волокно, посредством лазерного луча из которого производится вапоризация и удаление увеличенной ткани простаты.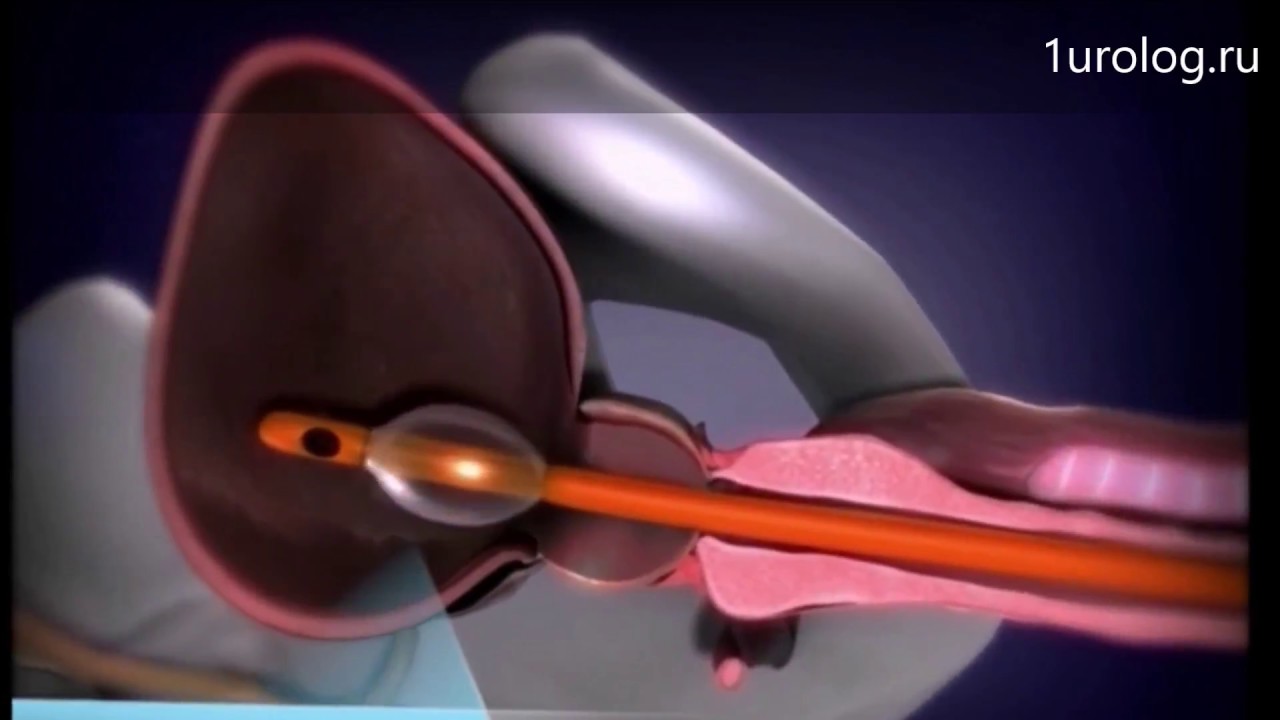 Лазер одновременно удаляет ткани и прижигает кровеносные сосуды. Разработка этой операции произвела революцию в сфере лечения простатита. Она позволяет пациенту быстро вернуться к обычной жизни, и не сопряжена с длительными кровотечениями и многодневной госпитализацией. Операция не подходит для пациентов с раком предстательной железы и не является альтернативой в случае необходимости полной резекции или другого метода лечения, требуемого в таких случаях, за исключением ситуации, когда необходимо облегчить давление на мочеиспускательный канал пациентам, не проходящим лечение от рака предстательной железы.
Лазер одновременно удаляет ткани и прижигает кровеносные сосуды. Разработка этой операции произвела революцию в сфере лечения простатита. Она позволяет пациенту быстро вернуться к обычной жизни, и не сопряжена с длительными кровотечениями и многодневной госпитализацией. Операция не подходит для пациентов с раком предстательной железы и не является альтернативой в случае необходимости полной резекции или другого метода лечения, требуемого в таких случаях, за исключением ситуации, когда необходимо облегчить давление на мочеиспускательный канал пациентам, не проходящим лечение от рака предстательной железы.
Каковы преимущества данного метода?
Процедура Green Laser имеет ряд преимуществ, благодаря которым она является наилучшей процедурой по лечению увеличенной простаты.
- Хирургическая процедура без разреза кожи.
- Сокращение времени госпитализации (в некоторых случаях пациента выписывают уже в день операции).
- Более легкое и быстрое восстановление
- Единственная процедура, подходящая пациентам, принимающим антикоагулянты или тяжелым больным, которым не подходят другие хирургические процедуры.

- Очень низкий риск кровотечения.
- Нет необходимости использовать глицин.
Green Laser в медицинском центре Ассаф Харофе
Ассаф Харофе — это единственный в Израиле медицинский центр, в котором проводятся операции по методу Green Laser. Наши врачи обладают богатым опытом в данной области и являются ведущими в мире хирургами, работающими по методу Green Laser. Отделение урологии в медицинском центре Ассаф Харофе является всемирно известным и в нем проводятся многие другие урологические процедуры и операции. Главой отделения является эксперт мирового уровня в сфере урологии, профессор Арье Линднер.
В Сеченовском Университете создали лучший в мире лазер для лечения аденомы простаты
В НИИ уронефрологии и репродуктивного здоровья человека Сеченовского университета разработан и успешно внедрен в клиническую практику отечественный волоконный тулиевый лазер, который позволяет выполнять безопасные операции по удалению аденомы простаты.
Он пояснил, что речь идет об органосберегающей энуклеации гиперплазированных участков предстательной железы единым блоком, без нарушении целостности ее капсулы. Прежде подобные операции проводили открытым способом — с большими разрезами, установкой дренажей, общим наркозом. После больной был прикован к постели две-три недели. Так до сих пор оперируют во многих российских клиниках.
7 назад в урологических стационарах страны стали появляться импортные лазерные установки, которые позволяли эндоскопически, с минимальным кровотечением, убирать аденомы любых размеров. Однако специалисты задумались о создании российской установки: более совершенной, мощной и дешевой.
«У зарубежных лазеров только одно волокно, через которое подается луч, стоит около тысячи долларов, да и другие расходные материалы очень дорогие. При этом научиться оперировать на них непросто, из-за чего в некоторых клиниках они простаивают», — рассказал Дмитрий Еникеев.

Хирурги Первого меда при поддержке ректора Петра Глыбочко обратились в НТО «ИРЭ полюс» и за полтора года произвели первый российский хирургический лазер, который весит всего 40 кг – втрое легче импортных и во столько же дешевле. Обучение работе на нем занимает всего неделю. При этом волокна для него будут производить в России. В Казани налаживают выпуск специального хирургического инструмента для урологических операций под новый лазер.
«Уролаз» показал лучшие результаты благодаря мягкому иссечению тканей и лучшему гемостазу, возможностям исправлять ошибки в ходе операции, меньшей вероятности послеоперационных осложнений. Участие врачей в разработке помогло сделать лазер «дружественным» к пользователю: у него удобные режимы работы и интерфейс. Врачу быстрее и проще обучиться работе, чем, например, на гольмиевом лазере. Данный метод сейчас апробируется также и для выполнения литотрипсии почек», – резюмировал Дитрий Еникеев.
Российская разработка была хорошо принята на конгрессе Европейской ассоциации урологов весной в Лондоне. По словам Петра Глыбочко, для дальнейшего продвижения тулиевого лазера Сеченовским университетом совместно с Центром стратегических разработок «Северо-Запад» создан консорциум, в планах которого включение в проекты рабочей группы HealthNet Национальной технологической инициативы.
Подробнее: https://www.medvestnik.ru/content/news/V-Sechenovke-sozdali-luchshii-v-mire-lazer-dlya-lecheniya-ade…
Римма Шевченко
Ссылка на публикацию: МЕДВЕСТНИК
Аденома простаты: операция — Мингболатов Ф. Ш.
Хирургическое удаление доброкачественной опухоли предстательной железы считается самым эффективным способом вылечить заболевание.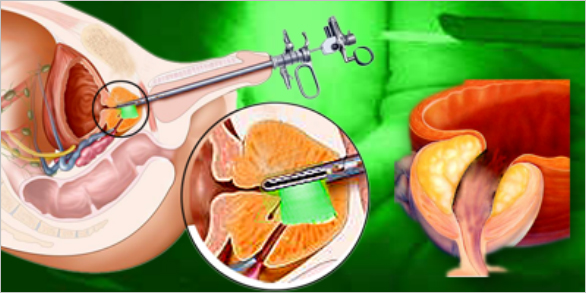 В Москве вы можете обратиться за проведением операции по удалению аденомы простаты к доктору Мингболатову, врачу высшей категории, урологу и андрологу, оперирующему более 20 лет.
В Москве вы можете обратиться за проведением операции по удалению аденомы простаты к доктору Мингболатову, врачу высшей категории, урологу и андрологу, оперирующему более 20 лет.
Аденома простаты у мужчин: преимущества операции
Трансуретральная резекция — это способ удаления аденомы простаты эндоскопическим методом с наиболее щадящим ходом процедуры и минимальными осложнениями. ТУР показана больным с выраженными симптомами, такими как частое или неполное мочеиспускание, рези, боли и жжение при походе в туалет, кровные выделения в моче. Благодаря малоинвазивности метода трансуретральная резекция имеет преимущества перед стандартными хирургическими методами лечения:
- Отсутствие наружных надрезов, что снижает травматичность и риск осложнений в период восстановления;
- Сохранение целостности органов брюшной и паховой зон, что позволяет оперативно и безболезненно наладить функции мочевыводящих путей;
- Минимальный срок для полного восстановления пациента и налаживания рабочих процессов в организме.

Как делается операция аденомы простаты?
Особая подготовка к процедуре не требуется, достаточно пройти диагностику на выявление возможных противопоказаний и отказаться от еды за 12 часов. Пациенту вводится наркоз — эпидуральный или спинальный. Место оперирования обрабатывается антисептиком, в уретру вводится резектоскоп. Врачи наблюдают за ходом процедуры через дисплей, что исключает вероятность ошибки.
После введения резектоскопа постепенно удаляются наросшие частицы тканей предстательной железы с помощью специального наконечника. Удаленные частицы тканей попадают в мочевой пузырь, откуда вымываются физраствором. Также часть срезанной ткани доктор берет на гистологическую экспертизу или биопсию.
Восстановление после операции по удалению аденомы простаты
Послеоперационная реабилитация в стационаре длится не больше трех дней, во время которых пациент находится под наблюдением специалистов. До полного заживления пациент ходит с катетером, также необходимо первые сутки придерживаться постельного режима.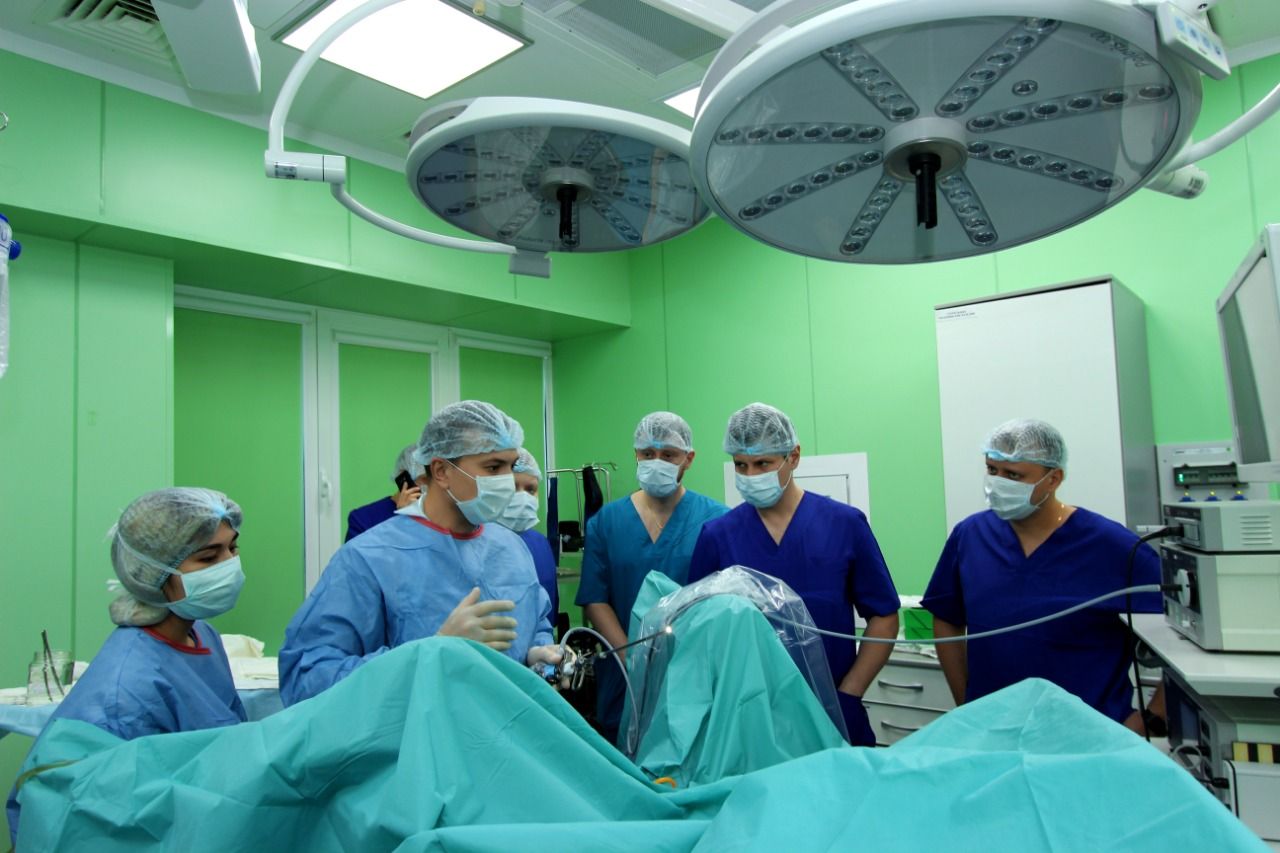 Чтобы избежать осложнений, следует поддерживать диету, пить от 3 л жидкости, ограничить физические нагрузки и половую жизнь.
Чтобы избежать осложнений, следует поддерживать диету, пить от 3 л жидкости, ограничить физические нагрузки и половую жизнь.
Урологи Многопрофильного республиканского медицинского центра успешно провели первую в Крыму лазерную энуклеацию аденомы предстательной железы | Министерство здравоохранения Республики Крым
Урологи Многопрофильного республиканского медицинского центра успешно провели первую в Крыму лазерную энуклеацию аденомы предстательной железы
917 просмотров 16.02.2021
Высокотехнологичная медицинская помощь оказана 82-летнему пациенту
На базе урологического отделения Многопрофильного республиканского медицинского центра ГБУЗ РК «Республиканская клиническая больница им. Н.А.Семашко» успешно проведена первая в Республике Крым тулиевая лазерная энуклеация аденомы предстательной железы (ThuLEP). Об этом рассказал заведующий отделением, главный внештатный специалист уролог Министерства здравоохранения Республики Крым Рудольф Геворкян.
Н.А.Семашко» успешно проведена первая в Республике Крым тулиевая лазерная энуклеация аденомы предстательной железы (ThuLEP). Об этом рассказал заведующий отделением, главный внештатный специалист уролог Министерства здравоохранения Республики Крым Рудольф Геворкян.
По его словам, данный вид оперативного лечения проводится в рамках оказания высокотехнологичной медицинской помощи. В ходе лазерной энуклеации аденомы простаты иссечение гиперплазированной ткани проводится единым блоком. Данная операция является малоинвазивной, поскольку проходит без надрезов на теле. Для нее характерен низкий риск возникновения осложнений и практически полное отсутствие кровопотери. Пациенты быстро восстанавливаются и уже через 1-2 дня могут быть выписаны из стационара.
Как отметил Рудольф Геворкян, возможность проведения столь эффективного оперативного лечения на базе урологического отделения Многопрофильного республиканского медицинского центра ГБУЗ РК «Республиканская клиническая больница им. Н.А.Семашко» появилась благодаря оснащению операционной отделения самым современным лазерным аппаратом отечественного производства. Данный аппарат во много раз превышает по функциональным параметрам зарубежные аналоги.
Н.А.Семашко» появилась благодаря оснащению операционной отделения самым современным лазерным аппаратом отечественного производства. Данный аппарат во много раз превышает по функциональным параметрам зарубежные аналоги.
Первым пациентом крымской урологической службы Крыма, успешно перенесшим лазерную энуклеацию аденомы простаты, стал 82 – летний крымчанин с диагнозом «гиперплазия предстательной железы II степени».
Как и другие виды высокотехнологичной медицинской помощи, тулиевая лазерная энуклеация аденомы предстательной железы (ThuLEP) проводится в урологическом отделении Многопрофильного республиканского медицинского центра ГБУЗ РК «Республиканская клиническая больница им. Н.А.Семашко» на бесплатной основе.
Самый эффективный метод лечение аденомы простаты
Аденома простаты – одна из самых распространенных мужских проблем, возникающая из-за разрастания предстательной железы вследствие возрастных гормональных изменений. По разным данным, от 25% до 50% мужчин после 50 лет имеют увеличенную простату, однако первые признаки аденомы (затрудненное и учащенное мочеиспускание) возникают только после того, когда простата начинает сдавливать мочеиспускательный канал. Что делать, если ваш диагноз подтвердился?
По разным данным, от 25% до 50% мужчин после 50 лет имеют увеличенную простату, однако первые признаки аденомы (затрудненное и учащенное мочеиспускание) возникают только после того, когда простата начинает сдавливать мочеиспускательный канал. Что делать, если ваш диагноз подтвердился?
Делать операцию или принимать лекарства?
Прежде всего, нужно учесть, что развитие аденомы простаты необратимо, а чрезмерное сдавливание мочевыводящих путей приводит к неприятным осложнениям, таким как мочекаменная болезнь, почечная недостаточность, расстройство половой функции и другие. Поэтому при обнаружении аденомы простаты нужно как можно раньше приступить к лечению.
Хирургическая операция по удалению разросшейся аденоматозной ткани – единственный способ полностью восстановить проходимость мочеиспускательного канала и победить болезнь, в то время как медикаментозное лечение всего лишь приостанавливает дальнейшее развитие патологического процесса и борется с его симптоматическими проявлениями.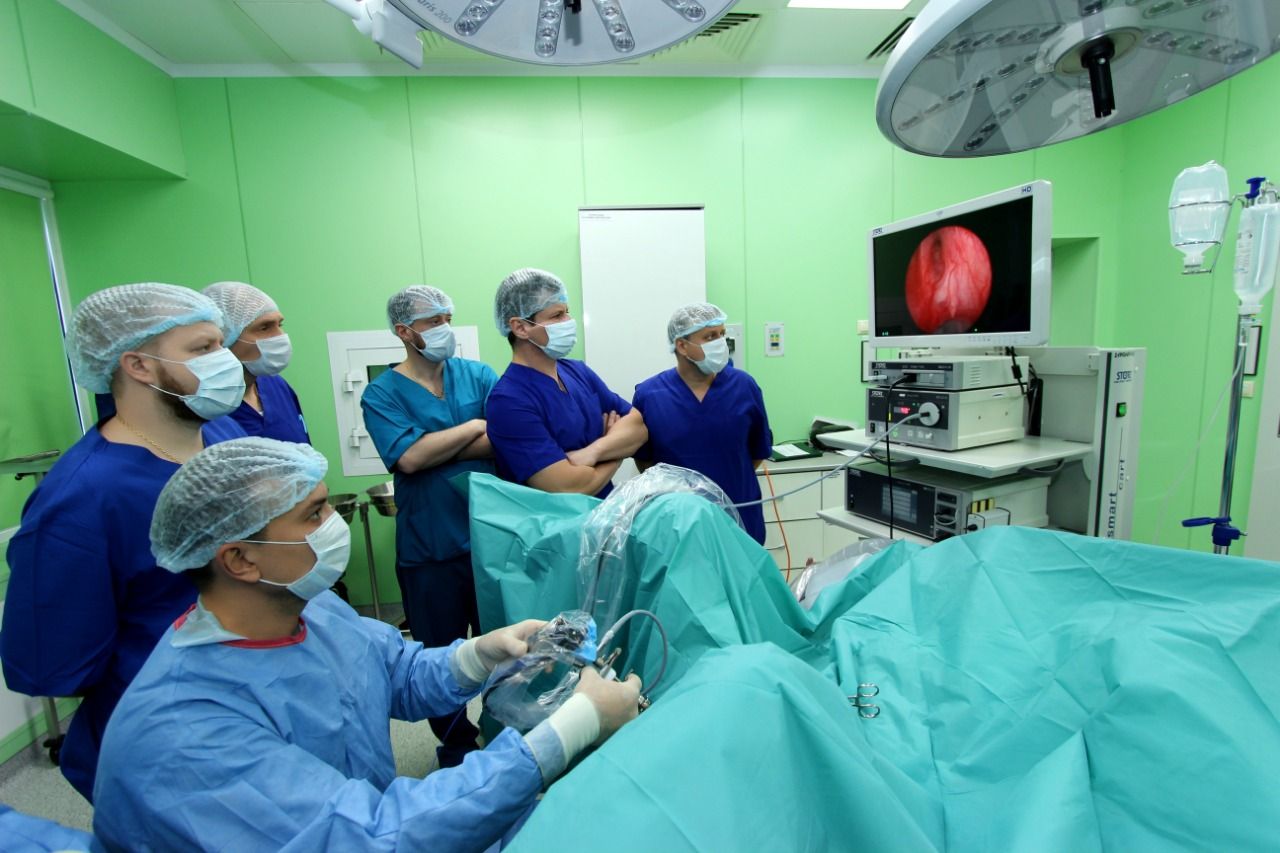
Операции не стоит опасаться – современное хирургическое лечение аденомы проводится без разреза тканей и длительного нахождения в стационаре. Сейчас для этого применяются малоинвазивные методы, которые позволяют выполнить радикальные действия с минимальным вмешательством в организм, а открытая операция – простатэктомия – используется только при злокачественных образованиях и самых тяжелых формах аденомы, которые в современных условиях встречаются достаточно редко.
Какие хирургические методы лечения аденомы применяются сегодня?
Современная урология для решения этой проблемы использует три основных радикальных метода, которые проводятся через естественное отверстие мочеиспускательного канала – уретру: трансуретральная резекция (ТУР), лазерная вапоризация и лазерная энуклеация.
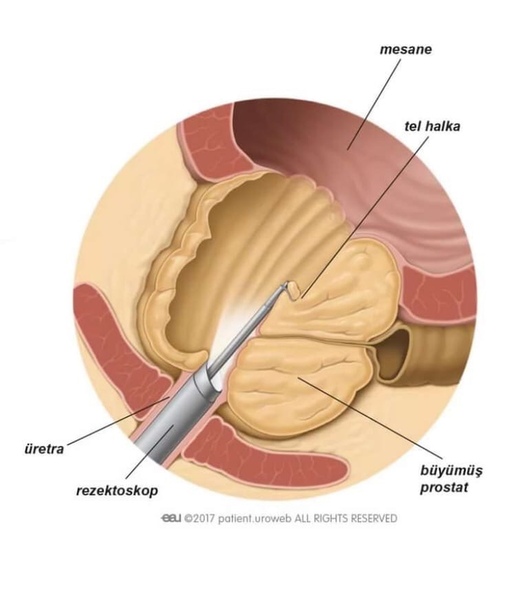
ТУР – наиболее распространенная операция, которая имеет значительные преимущества по сравнению с открытой простатэктомией: проводится без рассечения здоровых тканей, позволяет минимизировать осложнения и сократить послеоперационный период до 3-х дней. Но есть и один недостаток такой операции – она применяется только при аденоме небольшого размера. В процессе ТУР хирург использует эндоскопический инструмент – уретроскоп, позволяющий провести электрорезекцию аденомы с помощью специальной петли.
Но есть и один недостаток такой операции – она применяется только при аденоме небольшого размера. В процессе ТУР хирург использует эндоскопический инструмент – уретроскоп, позволяющий провести электрорезекцию аденомы с помощью специальной петли.
Второй метод – лазерная вапоризация. Ее суть заключается в выпаривании аденоматозной ткани с помощью зеленого лазера. По сравнению с ТУР, этот метод является менее инвазивным, поскольку отличается меньшим травмированием окружающих тканей и более точным действием на аденоматозные ткани. Это обеспечивает минимум осложнений и быстрое восстановление. Кроме того, в процессе вапоризации происходит тромбирование сосудов, что снижает риск кровотечения.
Лазерная энуклеация – самый современный метод, при котором проводится ювелирное «срезание» аденоматозной ткани лучом гольмиевого лазера с последующим ее измельчением и удалением из мочевыводящих путей. Гольмиевый лазер выполняет работу максимально точно – он полностью удаляет аденому, предотвращает кровотечение, а его щадящее действие позволяет сократить послеоперационный период до 1-2 дней. Метод эффективен при лечении аденомы любых размеров и дает возможность провести биопсию для исключения рака простаты.
Метод эффективен при лечении аденомы любых размеров и дает возможность провести биопсию для исключения рака простаты.
Какой из этих методов лучше выбрать?
При выборе оптимального метода, нужно, прежде всего, понимать цель любого лечения – победить, а не остановить болезнь, в кратчайший срок вернуть здоровье организму и предотвратить рецидивы. Если сравнить особенности всех трех методов, то можно смело сказать, что лазерная энуклеация является «золотой серединой», поскольку совмещает в себе радикальность ТУР, точность и малоинвазивность лазерной вапоризации, а так же высокую эффективность на всех стадиях развития аденомы.
Сегодня 75% операций по удалению аденомы в Европе и США проводятся именно с помощью лазерной энуклеации, в то время, как в Украине она применяется достаточно редко. Все дело в дорогостоящем оборудовании и необходимости высокой квалификации специалистов. Именно поэтому такое лечение можно получить только в самых современных клиниках, ориентированных на медицинские инновации.
Если сравнивать стоимость операций – здесь все зависит от стадии болезни. Стоимость радикального удаления аденомы простаты в Украине (ТУР, лазерная вапоризация) сегодня колеблется от 14 000 до 20 000 гривен, при этом лазерная энуклеация обойдется немного дороже – 22 000-24 000 гривен.
При этом разница в цене между этими операциями окажется фактически нулевой, если мы учтем минимальный риск осложнений и рецидивов после лазерной энуклеации, а так же экономию на пребывании в клинике и времени восстановления – энуклеация проводится в формате «хирургии одного дня», после чего мужской организм быстро восстанавливается.
В медицинской компании ilaya операцию ТУР по лечению аденомы простаты проводит врач-уролог высшей категории, который имеет стаж медицинской практики более 20 лет – Лищишин Андрей Михайлович.
Если необходим поиск медикаментов в аптеках вашего города для профилактики или лечения заболевания, то лучше всего сделать это через наш сервис — у нас можно просмотреть все актуальные лечебные препараты, а также их цену и расположение учреждения, где легко их приобрести. А для экономии времени сайт позволяет быстро забронировать их онлайн.
А для экономии времени сайт позволяет быстро забронировать их онлайн.
Лазерные технологии в урологии: аденома простаты перемалывается «блендером»
Изображение отсутствует
Трансляция из операционной в прямом эфире
Оперирует доктор Орлов из Санкт-Петербурга (фото Ирины Егоровой)
Профессор Фёдор Капсаргин и главный врач ККБ Егор Корчагин перед началом операций
12-14 сентября на базе Красноярской краевой клинической больницы и КрасГМУ проходит научно-практическая конференция урологов Восточной Сибири с международным участием
12 сентября в рамках конференции прошли мастер-классы с прямой трансляцией из операционных краевой больницы в лекционный зал медуниверситета и на специализированные сайты урологов. Заведующий кафедрой урологии, андрологии и сексологии КрасГМУ, профессор Федор Капсаргин продемонстрировал эндоскопическую технологию удаления крупного камня из почки с помощью лазера.
Заведующий кафедрой урологии, андрологии и сексологии КрасГМУ, профессор Федор Капсаргин продемонстрировал эндоскопическую технологию удаления крупного камня из почки с помощью лазера.
Преимущества эндоскопических операций очевидны и с точки зрения экономики – пациенты меньше находятся в стенах больницы и в нетрудоспособном состоянии, и с точки зрения гуманности – малоинвазивные методы менее травматичны для пациента, процесс выздоровления протекает легче и быстрее. Кроме того, в сравнении с открытыми методами уменьшаются риски послеоперационных, в том числе, инфекционных осложнений.
— За 2017 год в крае было проведено более 900 эндоскопических и 115 открытых оперативных вмешательств по урологии, — рассказывает главный уролог Красноярского края Фёдор Капсаргин. — С помощью лазерных технологий мы постараемся и эти 115 операций переместить в число малоинвазивных вмешательств.
Параллельно с профессором Капсаргиным — на другом операционном столе — мастер-класс по удалению аденомы простаты, также при помощи лазера, проводил уролог из Санкт-Петербурга Игорь Орлов, заведующий отделением урологии Клинической больницы «Святителя Луки». К слову, используется лазерный аппарат российского производства и, по уверению врачей, его возможности высоко оценили европейские коллеги. Подобный лазер, например, американского производства, стоит в 4-5 раз дороже.
К слову, используется лазерный аппарат российского производства и, по уверению врачей, его возможности высоко оценили европейские коллеги. Подобный лазер, например, американского производства, стоит в 4-5 раз дороже.
По ходу операции врачи, преподаватели, студенты, находящиеся перед мониторами в зале медуниверситета, напрямую задавали вопросы хирургам и тут же получали исчерпывающие ответы. Периодически наблюдатели просили изменить ракурс или размер кадра во время манипуляций.
Лазер предпочтителен при удалении аденомы простаты тем, что с его помощью даже очень большие опухоли можно извлечь без травмирующих разрезов. Трудно представить, но с помощью эндоскопического инструмента можно удалить опухоль объёмом примерно с поллитровую банку. Опухоль измельчается прямо в теле пациента с помощью инструмента, принцип действия которого схож с работой кухонного блендера, и в измельченном виде удаляется через уретру. Уже через несколько дней пациент возвращается к привычному образу жизни. Раньше на реабилитацию уходило не менее 20 дней, при этом человек ходил с катетером, дренажом, испытывая сильный дискомфорт.
Раньше на реабилитацию уходило не менее 20 дней, при этом человек ходил с катетером, дренажом, испытывая сильный дискомфорт.
Подобные конференции позволяют ведущим специалистам страны обмениваться опытом, а молодым – узнавать и осваивать новые технологии. Хирурги говорят, что «резать в открытую», наверное, проще – вскрыл, увидел своими глазами, всё, что не нужно, удалил. Эндоскопические, в том числе, лазерные технологии требуют высочайшей квалификации хирургов, навыков владения чувствительным и очень сложным инструментом.
Кстати, красноярские урологи анонсировали появление классной лазерной аппаратуры в операционных краевой клинической больницы уже в ближайшие месяцы.
Научно-практическая конференция урологов Восточной Сибири продолжается.
В заключительный день форума, 14 сентября пройдёт Европейская школа по лечению мочекаменной болезни, которую проведут признанные специалисты из Греции, Великобритании и России.
Гольмиевая лазерная энуклеация простаты (HoLEP)
Обзор
Нормальная и увеличенная простатаЧто такое гольмиевая лазерная энуклеация простаты (HoLEP)?
Энуклеация простаты с помощью гольмиевого лазера (HoLEP) — это тип лазерной хирургии, используемый для лечения обструкции (блокировки) оттока мочи в результате доброкачественной гиперплазии предстательной железы (ДГПЖ). У мужчин с ДГПЖ предстательная железа не раковая, но увеличена. Увеличенная простата может привести к ряду симптомов со стороны мочевыводящих путей, таких как частое мочеиспускание, неспособность к мочеиспусканию, трудности с началом мочеиспускания или потеря контроля над мочевым пузырем.
У мужчин с ДГПЖ предстательная железа не раковая, но увеличена. Увеличенная простата может привести к ряду симптомов со стороны мочевыводящих путей, таких как частое мочеиспускание, неспособность к мочеиспусканию, трудности с началом мочеиспускания или потеря контроля над мочевым пузырем.
HoLEP была разработана в 1990-х годах как более эффективная и потенциально менее дорогостоящая операция при обструкции мочевыводящих путей вследствие ДГПЖ по сравнению с другими хирургическими вариантами, такими как лазерная вапоризация и трансуретральная резекция простаты.
Как работает гольмиевая лазерная энуклеация простаты (HoLEP)?
Гольмиевый лазер — это хирургический лазер, который оказался особенно эффективным при выполнении нескольких типов урологических операций. В случае HoLEP лазер используется для разрезания и удаления объемной ткани предстательной железы, которая блокирует отток мочи.
Кому необходима гольмиевая лазерная энуклеация простаты (HoLEP)?
ДГПЖ встречается более чем у 40 процентов мужчин старше 60 лет и является основной причиной симптомов мочеиспускания, в том числе затрудненного мочеиспускания. С возрастом у мужчин симптомы этого состояния могут ухудшаться. Хотя многие случаи непроходимости мочевыводящих путей из-за ДГПЖ можно лечить без хирургического вмешательства, пациентам, которым такое лечение не помогает, в конечном итоге может потребоваться хирургическое вмешательство, чтобы избежать или решить долгосрочные проблемы, такие как задержка мочи, инфекции мочевыводящих путей и камни в мочевом пузыре.Пациенты, которым подходит HoLEP, обычно имеют симптомы из-за очень большой простаты.
С возрастом у мужчин симптомы этого состояния могут ухудшаться. Хотя многие случаи непроходимости мочевыводящих путей из-за ДГПЖ можно лечить без хирургического вмешательства, пациентам, которым такое лечение не помогает, в конечном итоге может потребоваться хирургическое вмешательство, чтобы избежать или решить долгосрочные проблемы, такие как задержка мочи, инфекции мочевыводящих путей и камни в мочевом пузыре.Пациенты, которым подходит HoLEP, обычно имеют симптомы из-за очень большой простаты.
Пациенты не могут быть кандидатами на HoLEP, если:
- У них проблемы с кровотечением.
- У них ранее были определенные виды лечения простаты.
- Они не могут лежать на спине с поднятыми ногами. Это положение необходимо для процедуры.
Детали процедуры
Что происходит перед энуклеацией простаты гольмиевым лазером (HoLEP)?
- Предоперационное (перед операцией) обследование будет включать подробный анамнез, а также физикальное обследование для определения тяжести симптомов, пальцевое ректальное исследование (с использованием пальца для ощупывания предстательной железы), измерение мочевого скорость потока и тест, чтобы увидеть, сколько мочи остается в мочевом пузыре после мочеиспускания.
 Это поможет определить уровень обструкции мочевыводящих путей.
Это поможет определить уровень обструкции мочевыводящих путей. - Лабораторные анализы будут включать анализ крови, возможный уровень ПСА (специфического антигена простаты) и анализ мочи. При высоком уровне ПСА может быть взята биопсия (образец ткани), чтобы убедиться в отсутствии рака.
- Для измерения степени увеличения предстательной железы может быть выполнено трансректальное УЗИ. Этот тест является более точным, чем пальцевое (пальцевое) ректальное исследование, и помогает медицинской бригаде оценить, сколько времени потребуется для проведения операции.Чем больше размер простаты, тем больше времени требуется на операцию.
- Цистоскопия (внутренний осмотр уретры, предстательной железы и мочевого пузыря с помощью камеры) проводится в клинике для оценки анатомии предстательной железы и мочевого пузыря и исключения стриктур уретры (рубцовой ткани).
- В зависимости от симптомов пациента может быть проведен тест, называемый уродинамикой, чтобы оценить работу мочевого пузыря и определить, может ли удаление ткани предстательной железы уменьшить симптомы.
 Это диагностический тест, проводимый в клинике с использованием катетера в мочевом пузыре и различных датчиков давления.
Это диагностический тест, проводимый в клинике с использованием катетера в мочевом пузыре и различных датчиков давления. - Перед операцией необходимо прекратить прием разжижающих кровь препаратов на срок до 10 дней, чтобы предотвратить обильное кровотечение во время и после процедуры.
- С полуночи перед операцией запрещается есть и пить.
- Пациенты должны пройти посев мочи за две-четыре недели до операции, чтобы свести к минимуму риск инфицирования после операции.
Что происходит во время процедуры гольмиевой лазерной энуклеации простаты (HoLEP)?
- HoLEP требует, чтобы пациент находился под общей анестезией («спал» на протяжении всей процедуры). Если пациенту по какой-то причине нельзя сделать общую анестезию, можно использовать спинальный анестетик — это позволяет ему оставаться в сознании, но блокирует всякую чувствительность ниже пояса.
- Для снижения вероятности заражения делается инъекция антибиотика.
- Во время процедуры пациента укладывают на спину с приподнятыми ногами.

- Хирургический инструмент, называемый резектоскопом, вводится через уретру (канал, по которому моча выводится из мочевого пузыря). Резектоскоп включает в себя камеру, которая позволяет хирургу просматривать внутреннюю структуру предстательной железы и видеть, где во время операции делаются разрезы.
- Лазер вводится в резектоскоп и используется для энуклеации (высвобождения) увеличенной ткани предстательной железы из капсулы (внешней оболочки), а затем для герметизации любых кровеносных сосудов.Удаленная ткань откладывается в мочевом пузыре.
- Лазер удаляется из резектоскопа и заменяется морцеллятором. Это устройство используется для отсасывания ткани, оставшейся в мочевом пузыре.
- Когда удаление ткани завершено, резектоскоп извлекают и устанавливают мочевой катетер.
Что происходит после процедуры гольмиевой лазерной энуклеации простаты (HoLEP)?
- Пациент госпитализирован на ночь для наблюдения и ухода за катетером.

- После операции следует ожидать кровотечения из предстательной железы. У большинства пациентов это проходит примерно через 12 часов. Необходимость в переливании крови из-за чрезмерного кровотечения после операции HoLEP возникает редко.
- Жидкость будет пропущена через катетер, чтобы очистить мочу от крови после операции.
- Есть и пить разрешается в день процедуры, как только пациент сможет это делать безопасно.
- Катетер обычно удаляют на следующее утро после операции, если нет обильного кровотечения.Если пациент в состоянии хорошо помочиться не менее двух-трех раз после удаления катетера, то он может идти домой без катетера. Если он не может мочиться, катетер заменяют и снова удаляют через неделю. В некоторых случаях, например при рубцовой ткани в уретре, катетер можно просто оставить на одну неделю после операции, а затем удалить в клинике.
- Сначала мочеиспускание может быть болезненным и более частым, чем обычно. Лекарства могут использоваться для облегчения симптомов до тех пор, пока в течение нескольких дней не будет отмечено некоторое улучшение.
 Пациентам рекомендуется пить много жидкости после удаления катетера. Эта жидкость помогает более эффективно очищать мочу от крови.
Пациентам рекомендуется пить много жидкости после удаления катетера. Эта жидкость помогает более эффективно очищать мочу от крови. - Такие симптомы, как учащенное мочеиспускание, императивные позывы и ночные пробуждения для мочеиспускания, могут занять несколько месяцев, прежде чем окончательное улучшение исчезнет, поскольку мочевой пузырь должен приспособиться к удалению ткани предстательной железы, а мышечный контроль в области таза может быть ослаблен хирургическим вмешательством.
Риски/выгоды
Каковы преимущества гольмиевой лазерной энуклеации простаты (HoLEP)?
Использование HoLEP во многих частях мира показало, что это безопасная и эффективная процедура.Несмотря на то, что существует множество доступных операций при ДГПЖ, HoLEP предлагает уникальное преимущество, заключающееся в возможности удаления большого количества ткани без каких-либо разрезов на теле, даже при очень больших размерах предстательной железы, при этом снижается риск кровотечения и предоставляется ткань для патологии. искать рак). Это снижает потребность в переливании крови во время операции, сводит к минимуму время пребывания в стационаре до одного-двух дней и снижает риск необходимости повторного лечения.
искать рак). Это снижает потребность в переливании крови во время операции, сводит к минимуму время пребывания в стационаре до одного-двух дней и снижает риск необходимости повторного лечения.
Каковы побочные эффекты гольмиевой лазерной энуклеации простаты (HoLEP)?
Наиболее распространенные побочные эффекты включают:
- Временное жжение и кровотечение во время мочеиспускания.Некоторое количество крови может быть замечено в моче в течение нескольких недель после операции. Обычно это не свидетельствует о чем-то серьезном, а только о том, что процесс заживления еще не завершен.
- Недержание мочи (неспособность контролировать поток мочи) ожидается у всех пациентов сразу после операции, и они должны носить прокладки в течение первых нескольких дней/недель. Это обычно улучшается в течение нескольких недель. Выполнение упражнений Кегеля может помочь уменьшить утечку из-за стрессовых маневров, таких как кашель, чихание или поднятие тяжестей.Скорость долгосрочной утечки из стрессовых маневров низкая.
 У пациентов также может быть неотложная утечка, и это можно лечить с помощью лекарств. Риск ургентного недержания может зависеть от нескольких факторов, включая возраст, размер простаты, симптомы и другие медицинские проблемы.
У пациентов также может быть неотложная утечка, и это можно лечить с помощью лекарств. Риск ургентного недержания может зависеть от нескольких факторов, включая возраст, размер простаты, симптомы и другие медицинские проблемы. - Ретроградная эякуляция или «обратная эякуляция». В 75 процентах случаев пациент не увидит никакой жидкости во время эякуляции во время половой активности после операции.
- Эректильная функция, как правило, существенно не страдает.Небольшой процент пациентов сообщил об улучшении эректильной функции, в то время как небольшой процент сообщил об уменьшении эректильной функции.
Каковы риски или потенциальные осложнения гольмиевой лазерной энуклеации простаты (HoLEP)?
- Повреждение уретры или развитие рубцовой ткани в более поздние сроки.
- Травма капсулы предстательной железы (обычно лечится более длительной катетеризацией).
- Травма мочевого пузыря или устьев мочеточников (где моча вытекает из почек).

- Инфекция мочевого пузыря, яичек или почек.
- Возврат обструкции мочевыводящих путей в более поздние сроки, требующий повторной операции (от 1 до 2 процентов).
- Необходимость переливания крови или повторной операции из-за кровотечения.
- Отсутствие облегчения всех симптомов и/или необходимость длительной катетеризации после операции.
- От 5 до 15 процентов пациентов обнаруживают ранее недиагностированный рак простаты в образце простаты. Рак предстательной железы можно лечить после HoLEP.
- Стандартные риски анестезии, включая тромбы, сердечные приступы и т. д.
Восстановление и перспективы
Что происходит после гольмиевой лазерной энуклеации простаты (HoLEP)?
- Ткань, удаленная во время операции, будет проверена в лаборатории на наличие каких-либо отклонений от нормы.
- Пациент будет осмотрен врачом после операции для наблюдения за восстановлением и повторными тестами, такими как скорость потока мочи, сканирование мочевого пузыря и оценка симптомов.
 Эти тесты оценивают эффективность операции.Как правило, пациентов осматривают через шесть недель и шесть месяцев после операции.
Эти тесты оценивают эффективность операции.Как правило, пациентов осматривают через шесть недель и шесть месяцев после операции. - Использование упражнений для мышц тазового дна (также известных как упражнения Кегеля) как можно скорее может помочь улучшить проблемы с недержанием мочи.
Как долго длится процесс заживления?
Большинству пациентов требуется как минимум одна-две недели отдыха дома, прежде чем они смогут вернуться к работе. Некоторым пациентам может потребоваться от трех до четырех недель на восстановление, прежде чем вернуться к работе, особенно если работа связана с физическими нагрузками.В период восстановления не следует поднимать тяжести; однако ожидается, что пациенты будут ходить и заниматься легкой деятельностью.
Когда звонить врачу
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если:
- Вы испытываете учащение мочеиспускания, боль или внезапное затруднение мочеиспускания.

- У вас сильное кровотечение или отхождение сгустков крови.
- У вас температура выше 101 градуса.
гольмиевая лазерная энуклеация аденомы предстательной железы более 100 грамм.: сравнение с открытой простатэктомией
Цель: Варианты лечения крупных (более 100 г) аденом предстательной железы до сих пор ограничивались открытой хирургией или трансуретральной резекцией, проводимой квалифицированными хирургами. Значительная кровопотеря, заболеваемость, длительное пребывание в стационаре и длительное выздоровление происходят при открытых операциях по поводу больших аденом предстательной железы. Эндоскопическая хирургия доброкачественной гиперплазии предстательной железы развивалась в течение последнего десятилетия, предлагая пациенту и хирургу значительные преимущества трансуретрального удаления аденомы предстательной железы.Энуклеация предстательной железы гольмиевым лазером с трансуретральной морцелляцией ткани обеспечивает значительное снижение заболеваемости, кровотечения и времени пребывания в стационаре у пациентов с большими аденомами предстательной железы.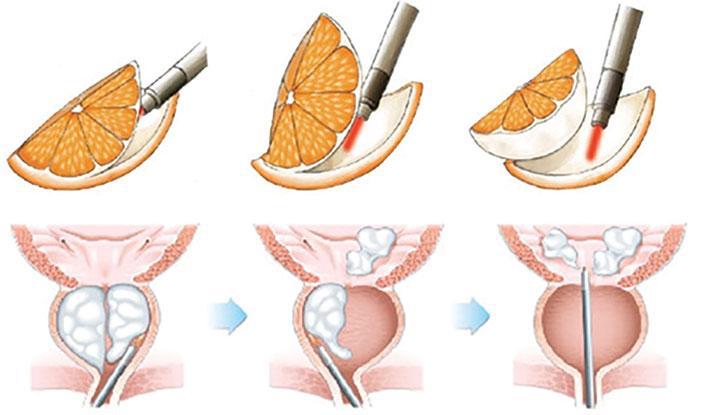
Материалы и методы: Ретроспективный обзор данных о 10 случаях энуклеации гольмиевым лазером и 10 открытых простатэктомиях более 100 граммов. аденомы предстательной железы выполнялась с 1998 по 1999 год в нашем учреждении.Были сопоставлены демографические данные пациентов, показания к операции, предоперационная и послеоперационная оценки симптомов Американской урологической ассоциации (AUA), время операции, гемоглобин в сыворотке, вес резецированной простаты, патологический диагноз, продолжительность пребывания в стационаре и осложнения.
Результаты: Возраст пациентов, показания к хирургическому вмешательству (ретенция, неэффективная медикаментозная терапия, высокий остаточный мочевой пузырь, конкременты в мочевом пузыре, дивертикулы мочевого пузыря и азотемия) и предоперационная оценка симптомов AUA были одинаковыми в обеих группах. Послеоперационные баллы симптомов AUA были значительно снижены (p <0,004) в обеих группах. Время работы существенно не отличалось. Уровень натрия в сыворотке не изменился при энуклеации гольмиевым лазером (незначительно), а послеоперационный гемоглобин не был значительно снижен в группе энуклеации гольмиевым лазером, но значительно снизился в группе открытой простатэктомии (среднее снижение 2,9 ± 0,7 г, p = 0,0003). Масса резекции была выше в группе энуклеации гольмиевым лазером (151 г против 106 г)., р = 0,07). Продолжительность пребывания в стационаре была значительно короче в группе энуклеации гольмиевым лазером (2,1 против 6,1 дня, p <0,001). Осложнения в группе гольмиевой лазерной энуклеации включали стрессовое недержание мочи в 4 случаях, перфорацию предстательной железы в 1 и задержку мочи в 1. Ни один пациент, прошедший энуклеацию гольмиевым лазером, не был выписан домой с постоянным катетером. Осложнения в группе открытой простатэктомии включали контрактуры шейки мочевого пузыря в 2 случаях, стрессовое недержание мочи в 1 случае и ургентное недержание мочи в 1 случае.
Послеоперационные баллы симптомов AUA были значительно снижены (p <0,004) в обеих группах. Время работы существенно не отличалось. Уровень натрия в сыворотке не изменился при энуклеации гольмиевым лазером (незначительно), а послеоперационный гемоглобин не был значительно снижен в группе энуклеации гольмиевым лазером, но значительно снизился в группе открытой простатэктомии (среднее снижение 2,9 ± 0,7 г, p = 0,0003). Масса резекции была выше в группе энуклеации гольмиевым лазером (151 г против 106 г)., р = 0,07). Продолжительность пребывания в стационаре была значительно короче в группе энуклеации гольмиевым лазером (2,1 против 6,1 дня, p <0,001). Осложнения в группе гольмиевой лазерной энуклеации включали стрессовое недержание мочи в 4 случаях, перфорацию предстательной железы в 1 и задержку мочи в 1. Ни один пациент, прошедший энуклеацию гольмиевым лазером, не был выписан домой с постоянным катетером. Осложнения в группе открытой простатэктомии включали контрактуры шейки мочевого пузыря в 2 случаях, стрессовое недержание мочи в 1 случае и ургентное недержание мочи в 1 случае. Все пациенты, перенесшие открытую простатэктомию, были выписаны домой с постоянным катетером.
Все пациенты, перенесшие открытую простатэктомию, были выписаны домой с постоянным катетером.
Выводы: Гольмиевая лазерная энуклеация — эффективная и безопасная процедура при крупных аденомах предстательной железы со значительно меньшими осложнениями, длительностью катетеризации и продолжительностью пребывания в стационаре. Выполнение гольмиевой лазерной энуклеации больших аденом требует опыта. Стрессовое недержание часто наблюдалось при использовании лазера, но было кратковременным и самокупирующимся.Гольмиевая лазерная энуклеация является новой процедурой, и по мере накопления опыта и знаний она может стать привлекательной альтернативой открытой простатэктомии у пациентов с большими аденомами предстательной железы.
Хирургия рака простаты
Хирургия является распространенным методом лечения рака предстательной железы, если не предполагается, что он распространился за пределы предстательной железы.
Основным видом операции при раке предстательной железы является радикальная простатэктомия .В ходе этой операции хирург удаляет предстательную железу целиком, а также часть ткани вокруг нее, включая семенные пузырьки.
Открытая или лапароскопическая радикальная простатэктомия
При более традиционном подходе к простатэктомии, называемом открытой простатэктомией, хирург делает один длинный кожный разрез (разрез) для удаления предстательной железы и близлежащих тканей. Этот тип операции делается реже, чем в прошлом.
При лапароскопической простатэктомии хирург делает несколько небольших надрезов и использует специальные длинные хирургические инструменты для удаления простаты.Хирург либо держит инструменты непосредственно, либо использует панель управления для точного перемещения роботизированных манипуляторов, удерживающих инструменты. Этот подход к простатэктомии стал более распространенным в последние годы.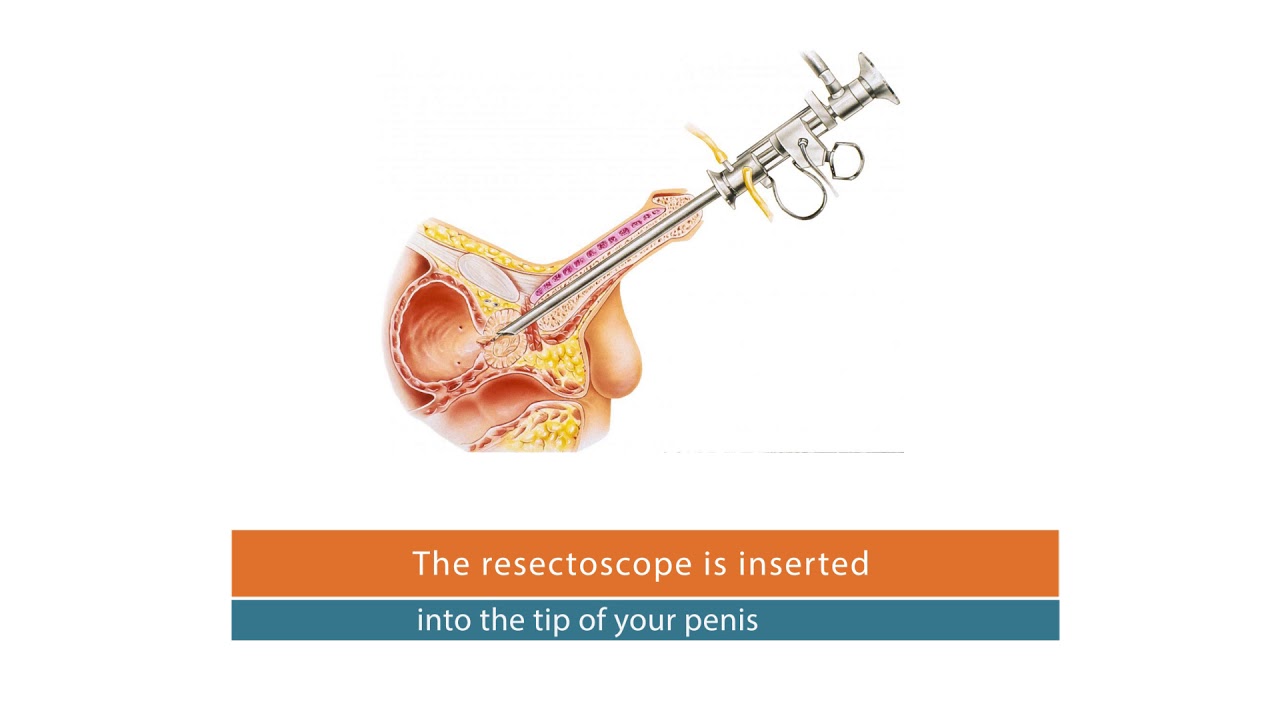 При выполнении опытными хирургами лапароскопическая радикальная простатэктомия может дать результаты, аналогичные открытому подходу.
При выполнении опытными хирургами лапароскопическая радикальная простатэктомия может дать результаты, аналогичные открытому подходу.
Открытая простатэктомия
Радикальная позадилобковая простатэктомия
Для этой открытой операции хирург делает надрез (разрез) в нижней части живота, от пупка до лобковой кости, как показано на рисунке ниже.Вы либо будете находиться под общей анестезией (во сне), либо вам сделают спинальную или эпидуральную анестезию (обезболивание нижней половины тела) вместе с седацией во время операции.
Если есть обоснованная вероятность того, что рак мог распространиться на близлежащие лимфатические узлы (на основании уровня ПСА, результатов биопсии предстательной железы и других факторов), хирург может также удалить некоторые из этих лимфатических узлов в это время (так называемая тазовая диссекция лимфатических узлов). Узлы отправляются в лабораторию, чтобы проверить, есть ли в них раковые клетки.Если раковые клетки обнаружены в любом из узлов, хирург может не продолжать операцию. Это связано с тем, что маловероятно, что рак можно вылечить хирургическим путем, а удаление простаты может привести к серьезным побочным эффектам.
Это связано с тем, что маловероятно, что рак можно вылечить хирургическим путем, а удаление простаты может привести к серьезным побочным эффектам.
После удаления предстательной железы, пока вы все еще находитесь под наркозом, в ваш половой член будет вставлен катетер (тонкая гибкая трубка), чтобы облегчить опорожнение мочевого пузыря. Катетер обычно остается на месте в течение 1-2 недель, пока вы заживаете. Вы сможете самостоятельно мочиться после удаления катетера.
Вероятно, вы пробудете в больнице несколько дней после операции, и ваша активность будет ограничена в течение нескольких недель.
Радикальная промежностная простатэктомия
При этой открытой операции хирург делает надрез (надрез) на коже между анусом и мошонкой (промежностью), как показано на рисунке выше. Этот подход используется реже, потому что он с большей вероятностью приведет к проблемам с эрекцией и потому что близлежащие лимфатические узлы не могут быть удалены. Но это часто более короткая операция и может быть вариантом, если вас не беспокоит эрекция и вам не нужно удалять лимфатические узлы. Его также можно использовать, если у вас есть другие заболевания, которые затрудняют ретролобковую операцию. Это может быть так же эффективно, как ретролонный подход, если все сделано правильно. Операция на промежности может вызывать меньшую боль и более легкое восстановление, чем ретролобковая простатэктомия.
Но это часто более короткая операция и может быть вариантом, если вас не беспокоит эрекция и вам не нужно удалять лимфатические узлы. Его также можно использовать, если у вас есть другие заболевания, которые затрудняют ретролобковую операцию. Это может быть так же эффективно, как ретролонный подход, если все сделано правильно. Операция на промежности может вызывать меньшую боль и более легкое восстановление, чем ретролобковая простатэктомия.
После операции, пока вы все еще находитесь под анестезией, вам вставят катетер, чтобы помочь опорожнить мочевой пузырь.Катетер обычно остается на месте в течение 1-2 недель, пока вы заживаете. Вы сможете самостоятельно мочиться после удаления катетера.
Вероятно, вы пробудете в больнице несколько дней после операции, и ваша активность будет ограничена в течение нескольких недель.
Лапароскопическая простатэктомия
Если вы думаете о лечении с помощью лапароскопической хирургии, важно понимать, что известно и что еще неизвестно об этом подходе. Наиболее важными факторами, вероятно, будут навыки и опыт вашего хирурга. Если вы решите, что лапароскопическая хирургия подходит именно вам, обязательно найдите хирурга с большим опытом.
Наиболее важными факторами, вероятно, будут навыки и опыт вашего хирурга. Если вы решите, что лапароскопическая хирургия подходит именно вам, обязательно найдите хирурга с большим опытом.
Лапароскопическая радикальная простатэктомия
При лапароскопической радикальной простатэктомии (LRP) хирург вводит специальные длинные инструменты через несколько небольших разрезов в брюшной стенке для удаления простаты. На конце одного из инструментов есть небольшая видеокамера, которая позволяет хирургу заглянуть внутрь тела.
Лапароскопическая простатэктомия имеет некоторые преимущества по сравнению с открытой радикальной простатэктомией, в том числе меньшую кровопотерю и боль, более короткое пребывание в больнице (обычно не более одного дня), более быстрое восстановление и катетер должен оставаться в мочевом пузыре меньше времени.
Частота основных побочных эффектов LRP, таких как проблемы с эрекцией и проблемы с удержанием мочи (недержание мочи), по-видимому, примерно такая же, как и при открытой простатэктомии. При таком подходе восстановление контроля над мочевым пузырем может быть немного замедлено.
При таком подходе восстановление контроля над мочевым пузырем может быть немного замедлено.
Несмотря на то, что необходимы более длительные исследования для сравнения побочных эффектов и вероятности рецидива между открытой простатэктомией и LRP, успех любой процедуры, по-видимому, определяется в основном опытом и навыками хирурга.
Роботизированная лапароскопическая радикальная простатэктомия
В этом подходе, также известном как роботизированная простатэктомия , лапароскопическая операция выполняется с использованием роботизированной системы . Хирург сидит за панелью управления в операционной и перемещает роботизированные руки, чтобы оперировать через несколько небольших разрезов в брюшной полости пациента.
Роботизированная простатэктомия имеет преимущества перед открытым подходом с точки зрения меньшей боли, кровопотери и времени восстановления. Но с точки зрения побочных эффектов, которые больше всего беспокоят мужчин, таких как проблемы с мочеиспусканием или эрекцией, похоже, нет разницы между роботизированной простатэктомией и другими подходами.
Для хирурга роботизированная система может обеспечить большую маневренность и большую точность при перемещении инструментов, чем стандартная LRP. Тем не менее, наиболее важным фактором успеха любого типа лапароскопической хирургии являются опыт и навыки хирурга.
Трансуретральная резекция простаты (ТУРП)
Эта операция чаще используется для лечения мужчин с доброкачественной гиперплазией предстательной железы (ДГПЖ). Но он также иногда используется у мужчин с распространенным раком простаты, чтобы облегчить симптомы, такие как проблемы с мочеиспусканием. (Он не используется для лечения рака.)
Во время этой операции хирург удаляет внутреннюю часть предстательной железы, окружающую уретру (трубку, по которой моча выходит из мочевого пузыря).При этой операции кожа не разрезается. Инструмент под названием резектоскоп вводят через кончик полового члена в уретру до уровня предстательной железы. После того, как он находится на месте, либо через провод проходит электричество, чтобы нагреть его, либо используется лазер для разрезания или выпаривания ткани. Используется спинальная анестезия (при которой онемеет нижняя половина тела) или общая анестезия (когда вы спите).
Используется спинальная анестезия (при которой онемеет нижняя половина тела) или общая анестезия (когда вы спите).
Операция обычно занимает около часа. После операции катетер (тонкая гибкая трубка) вводится через половой член в мочевой пузырь.Он остается на месте примерно в течение дня, чтобы помочь оттоку мочи, пока простата заживает. Обычно вы можете покинуть больницу через 1–2 дня и вернуться к нормальной деятельности через 1–2 недели.
Вероятно, после операции у вас будет кровь в моче.
Другие возможные побочные эффекты ТУР ПЖ включают инфекцию и любые риски, связанные с используемым типом анестезии.
Риски операций на предстательной железе
Риски при любом виде радикальной простатэктомии очень похожи на риски любой крупной операции.Проблемы во время или вскоре после операции могут включать:
- Реакции на анестезию
- Кровотечение после операции
- Сгустки крови в ногах или легких
- Повреждение близлежащих органов
- Инфекции в месте операции.

В редких случаях часть кишечника может быть повреждена во время операции, что может привести к инфекциям в брюшной полости и может потребовать дополнительной операции для исправления. Повреждения кишечника чаще встречаются при лапароскопических и роботизированных операциях, чем при открытом доступе.
При удалении лимфатических узлов может образоваться скопление лимфатической жидкости (так называемое лимфоцеле), которое может потребовать дренирования.
В крайне редких случаях человек может умереть из-за осложнений этой операции. Ваш риск частично зависит от вашего общего состояния здоровья, вашего возраста и навыков вашей хирургической бригады.
Побочные эффекты операции на предстательной железе
Основными возможными побочными эффектами радикальной простатэктомии являются недержание мочи (неспособность контролировать мочеиспускание) и эректильная дисфункция (импотенция; проблемы с достижением или поддержанием эрекции). Эти побочные эффекты могут возникать и при других формах лечения рака предстательной железы.
Эти побочные эффекты могут возникать и при других формах лечения рака предстательной железы.
Недержание мочи: Возможно, вы не сможете контролировать мочеиспускание или у вас может быть подтекание или подтекание. Недержание мочи может повлиять на вас не только физически, но и эмоционально и социально. Вот основные типы недержания мочи:
- Мужчины с недержанием мочи при напряжении могут выделять мочу при кашле, смехе, чихании или физической нагрузке. Стрессовое недержание мочи является наиболее распространенным типом после операции на предстательной железе.Обычно это вызвано проблемами с клапаном, который удерживает мочу в мочевом пузыре (сфинктер мочевого пузыря). Лечение рака предстательной железы может повредить этот клапан или нервы, поддерживающие работу клапана.
- Мужчины с недержанием из-за переполнения имеют проблемы с опорожнением мочевого пузыря. Им требуется много времени для мочеиспускания, а струя капает с небольшой силой.
 Недержание мочи при переполнении обычно вызывается закупоркой или сужением выходного отверстия мочевого пузыря рубцовой тканью.
Недержание мочи при переполнении обычно вызывается закупоркой или сужением выходного отверстия мочевого пузыря рубцовой тканью. - Мужчины с императивным недержанием мочи имеют внезапную потребность в мочеиспускании.Это происходит, когда мочевой пузырь становится слишком чувствительным к растяжению, когда он наполняется мочой.
- В редких случаях после операции мужчины полностью теряют способность контролировать свое мочеиспускание. Это называется непрерывным недержанием мочи .
После операции по поводу рака предстательной железы нормальный контроль над мочевым пузырем обычно восстанавливается в течение нескольких недель или месяцев. Это восстановление обычно происходит медленно с течением времени.
Врачи не могут точно предсказать, как повлияет на мужчину после операции. В целом, пожилые мужчины, как правило, имеют больше проблем с недержанием мочи, чем молодые.Крупные онкологические центры, где часто проводятся операции на предстательной железе и хирурги имеют большой опыт, обычно сообщают о меньшем количестве проблем с недержанием мочи.
Недержание мочи можно лечить. Даже если ваше недержание не может быть исправлено полностью, ему все же можно помочь. Чтобы узнать, как вести себя с недержанием мочи и как жить с ним, см. Недержание мочевого пузыря и кишечника.
Эректильная дисфункция (импотенция): Это означает, что вы не можете достичь эрекции, достаточной для полового акта.
Эрекцию контролируют 2 крошечных пучка нервов, которые проходят по обеим сторонам простаты. Если у вас может быть эрекция до операции, хирург постарается не повредить эти нервы во время простатэктомии. Это известно как нервосберегающий подход . Но если рак прорастает в нервы или очень близко к ним, хирургу необходимо их удалить.
Если оба нерва удалены, у вас не будет спонтанной эрекции, но вы все равно сможете иметь эрекцию с помощью некоторых вспомогательных средств, описанных ниже.Если нервы удалены только с одной стороны, у вас все еще может быть эрекция, но вероятность этого ниже, чем если бы ни один из них не был удален. Если ни один нервный пучок не удален, у вас может быть нормальная эрекция в какой-то момент после операции.
Если ни один нервный пучок не удален, у вас может быть нормальная эрекция в какой-то момент после операции.
Ваша способность к эрекции после операции зависит от вашего возраста, вашей способности к эрекции до операции и от того, были ли перерезаны нервы. Все мужчины могут ожидать некоторого снижения способности к эрекции, но чем вы моложе, тем больше вероятность того, что вы сохраните эту способность.
Хирурги, которые проводят много радикальных простатэктомий, как правило, сообщают о более низких показателях импотенции, чем врачи, которые делают операции реже. В медицинской литературе сообщается о широком диапазоне показателей импотенции, но ситуация у каждого мужчины индивидуальна, поэтому лучший способ получить представление о ваших шансах на восстановление эрекции — это спросить своего врача о его или ее показателях успеха и каков результат. скорее всего в вашем случае.
Если ваша способность к эрекции возвращается после операции, она часто возвращается медленно. На самом деле, это может занять от нескольких месяцев до 2 лет. В течение первых нескольких месяцев у вас, вероятно, не будет спонтанной эрекции, поэтому вам могут потребоваться лекарства или другие методы лечения.
На самом деле, это может занять от нескольких месяцев до 2 лет. В течение первых нескольких месяцев у вас, вероятно, не будет спонтанной эрекции, поэтому вам могут потребоваться лекарства или другие методы лечения.
Большинство врачей считают, что восстановить потенцию помогает попытка достичь эрекции как можно скорее после того, как тело заживет (обычно через несколько недель после операции). Некоторые врачи называют это реабилитацией полового члена . Лекарства (см. ниже) могут быть полезны в это время.Обязательно поговорите со своим врачом о своей ситуации.
Существует несколько вариантов лечения эректильной дисфункции:
- Ингибиторы фосфодиэстеразы-5 (ФДЭ5) , такие как силденафил (Виагра), варденафил (Левитра), тадалафил (Сиалис) и аванафил (Стендра) — это таблетки, которые могут помочь с эрекцией. Эти препараты не будут работать, если оба нерва, контролирующие эрекцию, повреждены или удалены. Распространенными побочными эффектами этих препаратов являются головная боль, приливы (кожа краснеет и становится теплой), расстройство желудка, чувствительность к свету и насморк или заложенность носа.
 В редких случаях эти препараты могут вызывать проблемы со зрением, возможно, даже слепоту. Некоторые другие препараты, такие как нитраты, которые используются для лечения сердечных заболеваний, могут вызвать проблемы, если вы принимаете ингибитор ФДЭ-5, поэтому убедитесь, что ваш врач знает, какие лекарства вы принимаете.
В редких случаях эти препараты могут вызывать проблемы со зрением, возможно, даже слепоту. Некоторые другие препараты, такие как нитраты, которые используются для лечения сердечных заболеваний, могут вызвать проблемы, если вы принимаете ингибитор ФДЭ-5, поэтому убедитесь, что ваш врач знает, какие лекарства вы принимаете. - Алпростадил представляет собой искусственную версию простагландина Е1, вещества, которое естественным образом вырабатывается в организме и может вызывать эрекцию. Его можно почти безболезненно вводить в основание полового члена за 5–10 минут до полового акта или вводить в головку полового члена в виде суппозитория.Вы даже можете увеличить дозировку, чтобы продлить эрекцию. У вас могут быть побочные эффекты, такие как боль, головокружение и длительная эрекция, но обычно они несерьезны.
- Вакуумные устройства являются еще одним вариантом для создания эрекции. Эти механические насосы размещаются над пенисом.
 Воздух высасывается из помпы, которая всасывает кровь в половой член, вызывая эрекцию. Эрекция сохраняется после удаления помпы с помощью прочной резиновой ленты, наложенной на основание полового члена.Группа снимается после секса.
Воздух высасывается из помпы, которая всасывает кровь в половой член, вызывая эрекцию. Эрекция сохраняется после удаления помпы с помощью прочной резиновой ленты, наложенной на основание полового члена.Группа снимается после секса. - Имплантаты полового члена могут восстановить вашу способность к эрекции, если другие методы не помогают. Необходима операция, чтобы поместить их внутрь полового члена. Существует несколько типов имплантатов полового члена, в том числе с использованием силиконовых стержней или надувных устройств.
Для получения дополнительной информации о том, как справляться с проблемами эрекции и другими проблемами сексуальности, см. «Сексуальность для мужчин, больных раком».
Изменения оргазма: После операции ощущение оргазма все еще должно быть приятным, но эякуляции спермы нет – оргазм «сухой».Это связано с тем, что железы, которые производили большую часть жидкости для спермы (семенные пузырьки и простата), были удалены во время простатэктомии, а пути, используемые сперматозоидами (семявыносящие протоки), были перерезаны. У некоторых мужчин оргазм становится менее интенсивным или проходит совсем. Реже мужчины сообщают о боли при оргазме.
У некоторых мужчин оргазм становится менее интенсивным или проходит совсем. Реже мужчины сообщают о боли при оргазме.
Потеря фертильности: Радикальная простатэктомия перерезает семявыносящие протоки, которые являются путями между яичками (где образуются сперматозоиды) и уретрой (через которые сперматозоиды покидают тело).Ваши яички по-прежнему будут вырабатывать сперму, но они не могут покинуть тело в составе эякулята. Это означает, что мужчина больше не может стать отцом ребенка естественным путем. Часто это не проблема, так как мужчины с раком простаты, как правило, старше. Но если вас это беспокоит, вы можете спросить своего врача о «банке» вашей спермы перед операцией. Чтобы узнать больше, см. «Фертильность» и «Мужчины с раком».
Лимфедема: Это редкое, но возможное осложнение удаления многих лимфатических узлов вокруг предстательной железы.Лимфатические узлы обычно обеспечивают возврат жидкости к сердцу из всех частей тела.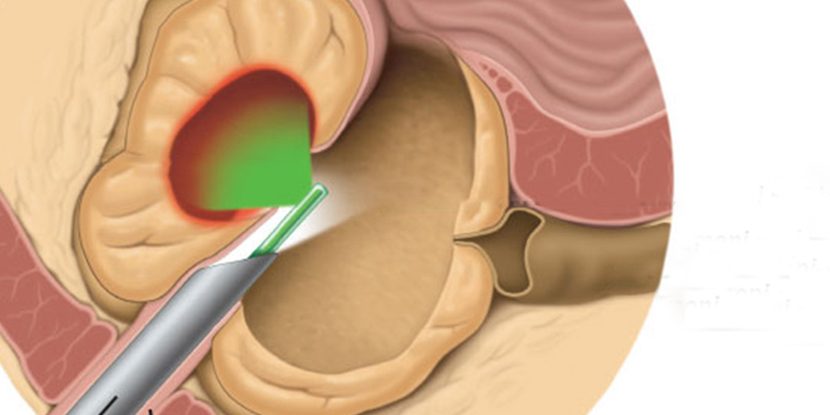 Когда узлы удаляются, со временем жидкость может скапливаться в ногах или в области гениталий, вызывая отек и боль. Лимфедему обычно можно лечить с помощью физиотерапии, хотя она может не исчезнуть полностью. Вы можете узнать больше на нашей странице о лимфедеме.
Когда узлы удаляются, со временем жидкость может скапливаться в ногах или в области гениталий, вызывая отек и боль. Лимфедему обычно можно лечить с помощью физиотерапии, хотя она может не исчезнуть полностью. Вы можете узнать больше на нашей странице о лимфедеме.
Изменение длины полового члена: Возможным последствием операции является небольшое уменьшение длины полового члена. Вероятно, это связано с укорочением уретры, когда часть ее удаляется вместе с простатой.
Паховая грыжа: Простатэктомия увеличивает шансы мужчины на развитие паховой (паховой) грыжи в будущем.
Доброкачественная гиперплазия предстательной железы (ДГПЖ) | Медицина Джона Хопкинса
Доброкачественная гиперплазия предстательной железы, доброкачественное увеличение предстательной железы, является наиболее распространенной доброкачественной опухолью у мужчин.
Как и в случае с раком предстательной железы, ДГПЖ чаще встречается на Западе, чем в восточных странах, таких как Япония и Китай, и может быть более распространена среди чернокожих.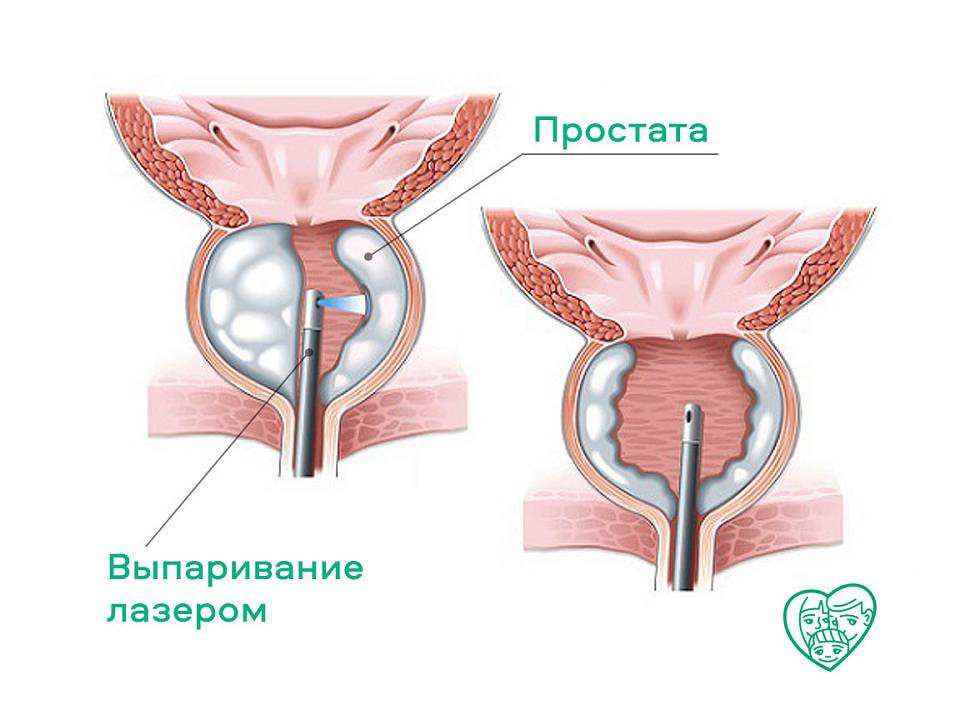 Не так давно исследование выявило возможную генетическую связь с ДГПЖ у мужчин моложе 65 лет с очень увеличенной простатой: их родственникам-мужчинам в четыре раза чаще, чем другим мужчинам, в какой-то момент жизни требовалась операция по ДГПЖ, а их братья имели шестикратное увеличение риска.
Не так давно исследование выявило возможную генетическую связь с ДГПЖ у мужчин моложе 65 лет с очень увеличенной простатой: их родственникам-мужчинам в четыре раза чаще, чем другим мужчинам, в какой-то момент жизни требовалась операция по ДГПЖ, а их братья имели шестикратное увеличение риска.
ДГПЖ вызывает симптомы, препятствуя оттоку мочи через уретру. Симптомы, связанные с ДГПЖ, присутствуют примерно у каждого четвертого мужчины в возрасте 55 лет и у половины 75-летних мужчин. Однако лечение необходимо только в том случае, если симптомы становятся неприятными.К 80 годам примерно от 20% до 30% мужчин испытывают симптомы ДГПЖ, настолько серьезные, что требуют лечения. Хирургия была единственным вариантом до недавнего одобрения минимально инвазивных процедур, открывающих предстательную уретру, и лекарств, которые могут облегчить симптомы либо за счет сокращения простаты, либо за счет расслабления мышечной ткани предстательной железы, которая сужает уретру.
Признаки и симптомы
Симптомы ДГПЖ можно разделить на симптомы, вызванные непосредственно обструкцией уретры, и симптомы, обусловленные вторичными изменениями в мочевом пузыре.
Типичные обструктивные симптомы:
- Затрудненное начало мочеиспускания, несмотря на потуги и напряжение
- Слабая струя мочи; несколько прерываний в потоке
- Подтекание в конце мочеиспускания
Причины изменений мочевого пузыря:
- Внезапное сильное желание помочиться (неотложность)
- Частое мочеиспускание
- Ощущение, что мочевой пузырь не пуст после завершения мочеиспускания
- Частые пробуждения ночью для мочеиспускания (никтурия)
Поскольку мочевой пузырь становится более чувствительным к задержке мочи, у мужчины может развиться недержание мочи (неспособность контролировать мочевой пузырь, вызывающее ночное недержание мочи или неспособность достаточно быстро реагировать на неотложные позывы к мочеиспусканию).
Жжение или боль во время мочеиспускания могут возникать при наличии опухоли мочевого пузыря, инфекции или камня. Кровь в моче (гематурия) может предвещать ДГПЖ, но у большинства мужчин с ДГПЖ гематурия отсутствует.
Кровь в моче (гематурия) может предвещать ДГПЖ, но у большинства мужчин с ДГПЖ гематурия отсутствует.
Скрининг и диагностика
Индекс симптомов Американской урологической ассоциации (AUA) обеспечивает объективную оценку симптомов ДГПЖ, которая помогает определить лечение. Однако этот показатель нельзя использовать для диагностики, так как другие заболевания могут вызывать симптомы, сходные с симптомами ДГПЖ.
Медицинский анамнез даст подсказки относительно состояний, которые могут имитировать ДГПЖ, таких как стриктура уретры, рак мочевого пузыря или камни, или аномальная функция мочевого пузыря/тазового дна (проблемы с удержанием или опорожнением мочи) из-за неврологического расстройства (нейрогенный мочевой пузырь) или тазового спазмы мышц пола. Стриктуры могут возникнуть в результате повреждения уретры, вызванного предшествующей травмой, инструментами (например, установкой катетера) или инфекцией, такой как гонорея. Рак мочевого пузыря подозревают, если в анамнезе есть кровь в моче.
Боль в области полового члена или мочевого пузыря может указывать на наличие камней в мочевом пузыре, инфекцию, раздражение или сдавление полового нерва. Нейрогенный мочевой пузырь предполагается, когда у мужчины диабет или неврологическое заболевание, такое как рассеянный склероз или болезнь Паркинсона, или недавнее ухудшение половой функции. Тщательный анамнез должен включать вопросы об ухудшении симптомов мочеиспускания при приеме препаратов от простуды или гайморита, а также о предшествующих инфекциях мочевыводящих путей или простатите (воспаление предстательной железы, которое может вызывать боль в пояснице и области между мошонкой и прямой кишкой, озноб, лихорадка и общее недомогание).Врач также спросит, принимаются ли какие-либо безрецептурные или рецептурные лекарства, потому что некоторые из них могут ухудшить симптомы мочеиспускания у мужчин с ДГПЖ.
Физикальное обследование может начинаться с наблюдения врачом за мочеиспусканием до его завершения для выявления каких-либо нарушений мочеиспускания. Врач вручную осмотрит нижнюю часть живота, чтобы проверить наличие образования, которое может указывать на увеличение мочевого пузыря из-за задержки мочи. Кроме того, для правильной диагностики необходимо пальцевое ректальное исследование (DRE), которое позволяет врачу оценить размер, форму и консистенцию простаты.Во время этого важного обследования в прямую кишку вводят палец в перчатке — это лишь слегка неудобно. Обнаружение твердых или твердых областей в простате вызывает подозрение на рак простаты. Если анамнез предполагает возможное неврологическое заболевание, физикальное обследование может включать обследование на наличие неврологических отклонений, указывающих на симптомы со стороны мочевыводящих путей, являющиеся результатом нейрогенного мочевого пузыря.
Врач вручную осмотрит нижнюю часть живота, чтобы проверить наличие образования, которое может указывать на увеличение мочевого пузыря из-за задержки мочи. Кроме того, для правильной диагностики необходимо пальцевое ректальное исследование (DRE), которое позволяет врачу оценить размер, форму и консистенцию простаты.Во время этого важного обследования в прямую кишку вводят палец в перчатке — это лишь слегка неудобно. Обнаружение твердых или твердых областей в простате вызывает подозрение на рак простаты. Если анамнез предполагает возможное неврологическое заболевание, физикальное обследование может включать обследование на наличие неврологических отклонений, указывающих на симптомы со стороны мочевыводящих путей, являющиеся результатом нейрогенного мочевого пузыря.
Анализ мочи, который проводится у всех пациентов с симптомами ДГПЖ, может быть единственным лабораторным тестом, если симптомы слабо выражены и на основании анамнеза и физикального обследования не подозревается никаких других отклонений. Посев мочи добавляется при подозрении на инфекцию мочевыводящих путей. При более тяжелых хронических симптомах ДГПЖ измеряют креатинин азота мочевины крови (АМК) и гемоглобин, чтобы исключить поражение почек и анемию. Рекомендуется измерять уровень специфического антигена простаты (PSA) в крови для выявления рака предстательной железы, а также выполнять DRE. Само по себе тестирование ПСА не может определить, вызваны ли симптомы ДГПЖ или раком предстательной железы, потому что оба состояния могут повышать уровень ПСА.
Посев мочи добавляется при подозрении на инфекцию мочевыводящих путей. При более тяжелых хронических симптомах ДГПЖ измеряют креатинин азота мочевины крови (АМК) и гемоглобин, чтобы исключить поражение почек и анемию. Рекомендуется измерять уровень специфического антигена простаты (PSA) в крови для выявления рака предстательной железы, а также выполнять DRE. Само по себе тестирование ПСА не может определить, вызваны ли симптомы ДГПЖ или раком предстательной железы, потому что оба состояния могут повышать уровень ПСА.
Лечение
Когда необходимо лечение ДГПЖ?
Течение ДГПЖ у любого человека непредсказуемо.Согласно некоторым исследованиям, симптомы, а также объективные показатели обструкции уретры могут оставаться стабильными в течение многих лет и даже улучшаться со временем у трети мужчин. В исследовании клиники Майо симптомы мочеиспускания не ухудшались в течение 3,5 лет у 73% мужчин с легкой формой ДГПЖ. Прогрессирующее уменьшение размера и силы струи мочи и ощущение неполного опорожнения мочевого пузыря являются симптомами, наиболее коррелирующими с возможной необходимостью лечения.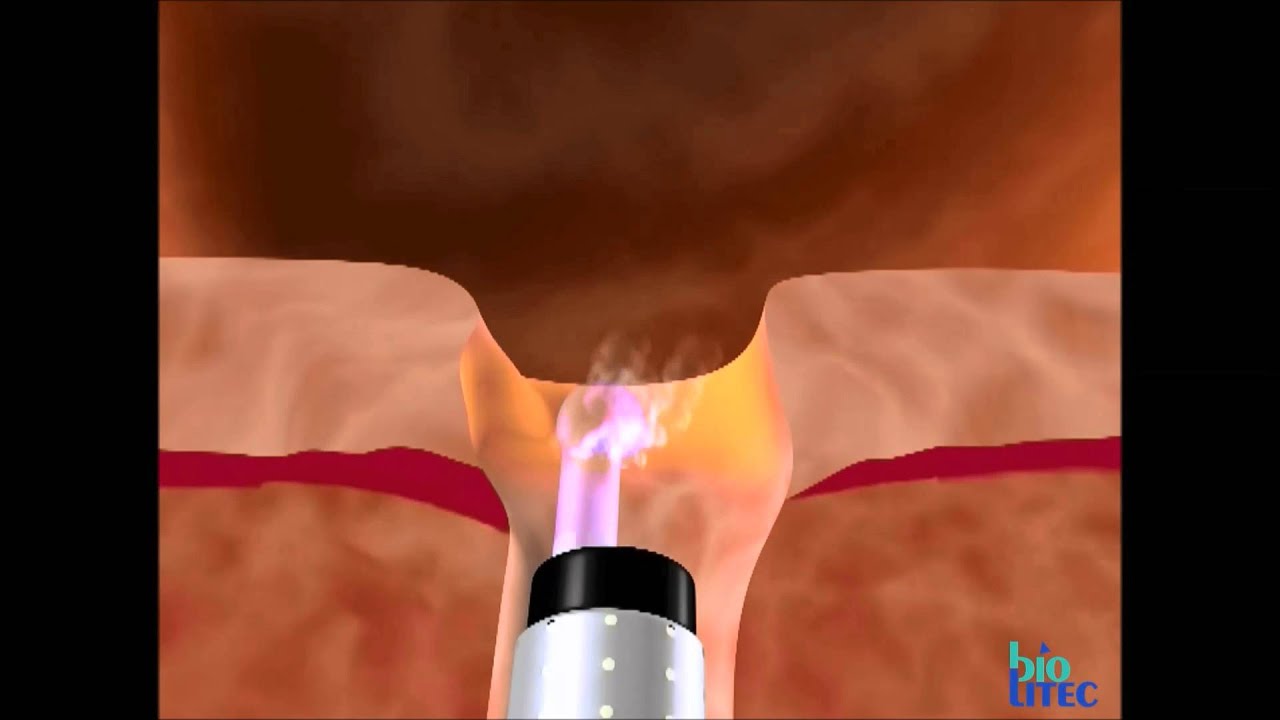 Хотя никтурия является одним из наиболее неприятных симптомов ДГПЖ, она не является предвестником необходимости вмешательства в будущем.
Хотя никтурия является одним из наиболее неприятных симптомов ДГПЖ, она не является предвестником необходимости вмешательства в будущем.
Если не лечить ухудшающуюся уретральную обструкцию, возможны осложнения: утолщенный, раздражительный мочевой пузырь со сниженной способностью к мочеиспусканию; инфицированная остаточная моча или камни в мочевом пузыре; и резервное давление, которое повреждает почки.
Решения относительно лечения основываются на тяжести симптомов (согласно оценке индекса симптомов AUA), степени повреждения мочевыводящих путей и общем состоянии здоровья человека. Как правило, лечение не показано тем, у кого всего несколько симптомов и они не беспокоят.Вмешательство — обычно хирургическое — требуется в следующих ситуациях:
- Неадекватное опорожнение мочевого пузыря, приводящее к повреждению почек
- Полная неспособность мочиться после острой задержки мочи
- Недержание вследствие переполнения или повышенной чувствительности мочевого пузыря
- Камни мочевого пузыря
- Зараженная остаточная моча
- Рецидивирующая тяжелая гематурия
- Симптомы, которые настолько беспокоят пациента, что ухудшают качество его жизни
Принять решение о лечении сложнее для мужчин с умеренными симптомами. Они должны сопоставить потенциальные осложнения лечения с выраженностью симптомов. Каждый человек должен определить, достаточно ли симптомы мешают его жизни, чтобы заслуживать лечения. При выборе лечения и пациент, и врач должны сопоставлять эффективность различных форм терапии с их побочными эффектами и стоимостью.
Они должны сопоставить потенциальные осложнения лечения с выраженностью симптомов. Каждый человек должен определить, достаточно ли симптомы мешают его жизни, чтобы заслуживать лечения. При выборе лечения и пациент, и врач должны сопоставлять эффективность различных форм терапии с их побочными эффектами и стоимостью.
Варианты лечения ДГПЖ
В настоящее время основными вариантами решения проблемы ДГПЖ являются:
- Бдительное ожидание
- Лекарство
- Хирургия (простатическая подтяжка уретры, трансуретральная резекция простаты, фотовапоризация простаты, открытая простатэктомия)
Если лекарства неэффективны у мужчины, который не может выдержать суровые хирургические вмешательства, обструкцию уретры и недержание мочи можно устранить с помощью прерывистой катетеризации или постоянного катетера Фолея (с надутым баллоном на конце, чтобы удерживать его на месте в уретре). мочевой пузырь).Катетер может оставаться на неопределенный срок (обычно его меняют ежемесячно).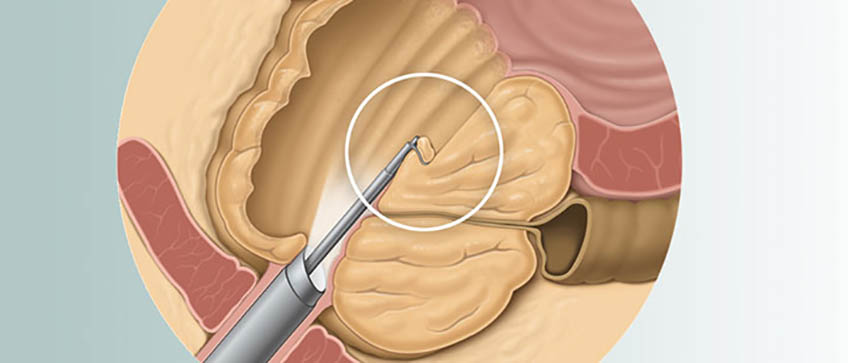
Бдительное ожидание
Поскольку прогресс и осложнения ДГПЖ непредсказуемы, стратегия выжидательного ожидания — без попыток немедленного лечения — лучше всего подходит для пациентов с минимальными симптомами, которые не особенно беспокоят. Посещения врача необходимы примерно раз в год, чтобы оценить прогресс симптомов, провести обследование и сделать несколько простых лабораторных анализов. Во время выжидательного ожидания мужчина должен избегать транквилизаторов и безрецептурных средств от простуды и синуса, содержащих противоотечные средства.Эти препараты могут ухудшить симптомы обструкции. Отказ от питья на ночь может уменьшить никтурию.
Лекарство
Данные о преимуществах и возможных побочных эффектах долгосрочной медикаментозной терапии все еще собираются. В настоящее время для лечения ДГПЖ используются два типа препаратов — ингибиторы 5-альфа-редуктазы и альфа-адреноблокаторы. Предварительные исследования показывают, что эти препараты улучшают симптомы у 30-60% мужчин, но пока невозможно предсказать, кто будет реагировать на медикаментозную терапию или какой препарат будет лучше для конкретного пациента.
Ингибиторы 5-альфа-редуктазы
Финастерид (Проскар) блокирует превращение тестостерона в дигидротестостерон, основной мужской половой гормон, содержащийся в клетках предстательной железы. У некоторых мужчин финастерид может облегчить симптомы ДГПЖ, увеличить скорость мочеиспускания и уменьшить простату, хотя его необходимо использовать в течение неопределенного времени, чтобы предотвратить рецидив симптомов, и для достижения максимальных результатов может потребоваться до шести месяцев.
При исследовании его безопасности и эффективности две трети мужчин, принимавших финастерид, испытывали:
- Уменьшение размера предстательной железы не менее чем на 20 % (только около половины достигли такого уровня уменьшения за год)
- Улучшение оттока мочи примерно у одной трети пациентов
- Некоторое облегчение симптомов у двух третей пациентов
Исследование, опубликованное в прошлом году, предполагает, что финастерид лучше всего подходит для мужчин с относительно большой предстательной железой. Анализ шести исследований показал, что финастерид улучшал симптомы ДГПЖ только у мужчин с исходным объемом предстательной железы более 40 кубических сантиметров — финастерид не уменьшал симптомы у мужчин с меньшими железами. Поскольку финастерид уменьшает предстательную железу, мужчины с меньшими железами, вероятно, с меньшей вероятностью реагируют на препарат, потому что симптомы мочеиспускания возникают не по причинам, связанным с физической обструкцией (например, сужение гладких мышц). Недавнее исследование показало, что за четырехлетний период наблюдения лечение финастеридом снизило риск развития задержки мочи или необходимости хирургического лечения на 50%.
Анализ шести исследований показал, что финастерид улучшал симптомы ДГПЖ только у мужчин с исходным объемом предстательной железы более 40 кубических сантиметров — финастерид не уменьшал симптомы у мужчин с меньшими железами. Поскольку финастерид уменьшает предстательную железу, мужчины с меньшими железами, вероятно, с меньшей вероятностью реагируют на препарат, потому что симптомы мочеиспускания возникают не по причинам, связанным с физической обструкцией (например, сужение гладких мышц). Недавнее исследование показало, что за четырехлетний период наблюдения лечение финастеридом снизило риск развития задержки мочи или необходимости хирургического лечения на 50%.
Применение финастерида сопровождается некоторыми побочными эффектами. Импотенция возникает у 3-4% мужчин, принимающих препарат, и у пациентов наблюдается снижение показателей сексуальной функции на 15% независимо от их возраста и размера простаты. Финастерид может также уменьшить объем эякулята. Еще одним побочным эффектом является гинекомастия (увеличение груди). Исследование, проведенное в Англии, выявило гинекомастию у 0,4% пациентов, принимавших препарат. Около 80% из тех, кто прекращает его прием, имеют частичную или полную ремиссию увеличения груди.Поскольку неясно, вызывает ли препарат гинекомастию или увеличивает риск рака молочной железы, мужчины, принимающие финастерид, находятся под тщательным наблюдением до тех пор, пока эти проблемы не будут решены. Мужчины, подвергшиеся воздействию финастерида или дутастерида, также подвержены риску развития постфинастеридного синдрома, который характеризуется комплексом симптомов, в том числе сексуальных (снижение либидо, эякуляторная дисфункция, эректильная дисфункция), физических (гинекомастия, мышечная слабость) и психологические (депрессия, тревога, суицидальные мысли).Эти симптомы могут сохраняться в течение длительного времени, несмотря на прекращение приема финастерида.
Исследование, проведенное в Англии, выявило гинекомастию у 0,4% пациентов, принимавших препарат. Около 80% из тех, кто прекращает его прием, имеют частичную или полную ремиссию увеличения груди.Поскольку неясно, вызывает ли препарат гинекомастию или увеличивает риск рака молочной железы, мужчины, принимающие финастерид, находятся под тщательным наблюдением до тех пор, пока эти проблемы не будут решены. Мужчины, подвергшиеся воздействию финастерида или дутастерида, также подвержены риску развития постфинастеридного синдрома, который характеризуется комплексом симптомов, в том числе сексуальных (снижение либидо, эякуляторная дисфункция, эректильная дисфункция), физических (гинекомастия, мышечная слабость) и психологические (депрессия, тревога, суицидальные мысли).Эти симптомы могут сохраняться в течение длительного времени, несмотря на прекращение приема финастерида.
Финастерид может снизить уровень ПСА примерно на 50%, но считается, что он не ограничивает полезность ПСА в качестве скринингового теста на рак предстательной железы. Падение уровня ПСА и любое неблагоприятное воздействие на сексуальную функцию исчезают при прекращении приема финастерида.
Падение уровня ПСА и любое неблагоприятное воздействие на сексуальную функцию исчезают при прекращении приема финастерида.
Чтобы получить преимущества финастерида при ДГПЖ без ущерба для раннего выявления рака предстательной железы, мужчины должны пройти тест на ПСА до начала лечения финастеридом.Последующие значения ПСА затем можно сравнить с этим исходным значением. Если мужчина уже принимает финастерид и исходный уровень ПСА не был получен, результаты текущего теста на ПСА следует умножить на два, чтобы оценить истинный уровень ПСА. Падение уровня ПСА менее чем на 50% после года лечения финастеридом свидетельствует либо о том, что препарат не принимается, либо о возможном наличии рака предстательной железы. Любое повышение уровня ПСА при приеме финастерида также повышает вероятность рака предстательной железы.
Альфа-адреноблокаторы
Эти препараты, изначально использовавшиеся для лечения высокого кровяного давления, уменьшают напряжение гладкой мускулатуры стенок кровеносных сосудов и расслабляют гладкомышечную ткань предстательной железы. В результате ежедневное применение альфа-адренергических препаратов может увеличить поток мочи и облегчить симптомы учащенного мочеиспускания и никтурии. С этой целью применяют некоторые альфа-1-адренергические препараты, например доксазозин (Кардура), празозин (Минипресс), теразозин (Хитрин) и тамсулозин (селективный блокатор альфа-1-А-рецепторов — Фломакс). Одно недавнее исследование показало, что прием 10 миллиграммов (мг) теразозина в день приводит к 30-процентному снижению симптомов ДГПЖ примерно у двух третей мужчин, принимающих препарат. Более низкие суточные дозы теразозина (2 и 5 мг) не давали такой пользы, как доза 10 мг.Авторы отчета рекомендовали врачам постепенно увеличивать дозу до 10 мг, если не возникнут неприятные побочные эффекты. Возможными побочными эффектами альфа-адреноблокаторов являются ортостатическая гипотензия (головокружение при вставании из-за падения артериального давления), утомляемость и головные боли. В этом исследовании ортостатическая гипотензия была наиболее частым побочным эффектом, и авторы отметили, что прием суточной дозы вечером может смягчить проблему.
В результате ежедневное применение альфа-адренергических препаратов может увеличить поток мочи и облегчить симптомы учащенного мочеиспускания и никтурии. С этой целью применяют некоторые альфа-1-адренергические препараты, например доксазозин (Кардура), празозин (Минипресс), теразозин (Хитрин) и тамсулозин (селективный блокатор альфа-1-А-рецепторов — Фломакс). Одно недавнее исследование показало, что прием 10 миллиграммов (мг) теразозина в день приводит к 30-процентному снижению симптомов ДГПЖ примерно у двух третей мужчин, принимающих препарат. Более низкие суточные дозы теразозина (2 и 5 мг) не давали такой пользы, как доза 10 мг.Авторы отчета рекомендовали врачам постепенно увеличивать дозу до 10 мг, если не возникнут неприятные побочные эффекты. Возможными побочными эффектами альфа-адреноблокаторов являются ортостатическая гипотензия (головокружение при вставании из-за падения артериального давления), утомляемость и головные боли. В этом исследовании ортостатическая гипотензия была наиболее частым побочным эффектом, и авторы отметили, что прием суточной дозы вечером может смягчить проблему.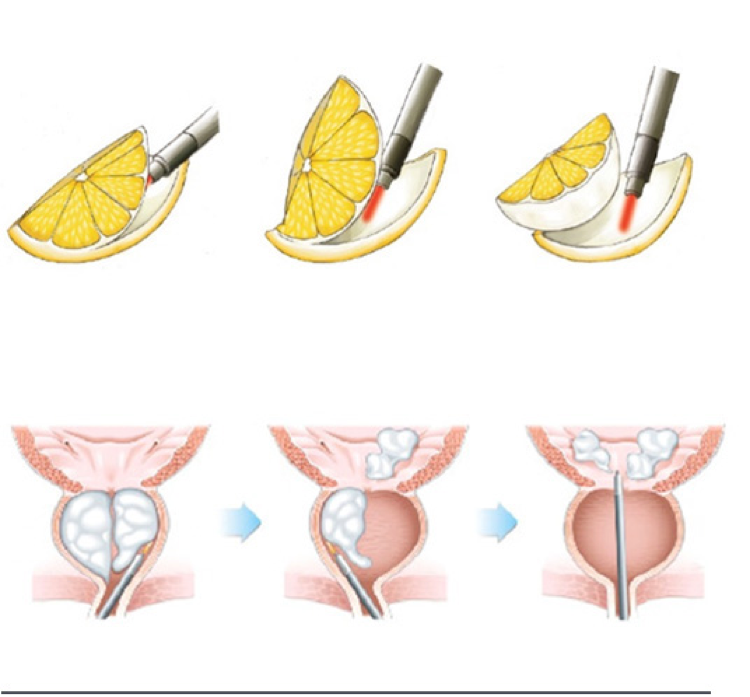 Еще одним тревожным побочным эффектом альфа-адреноблокаторов является развитие эякуляторной дисфункции (до 16% пациентов испытывают ее).В исследовании с участием более 2000 пациентов с ДГПЖ максимум 10 мг теразозина снизил средний показатель индекса симптомов AUA с 20 до 12,4 в течение одного года по сравнению с падением с 20 до 16,3 у пациентов, принимавших плацебо.
Еще одним тревожным побочным эффектом альфа-адреноблокаторов является развитие эякуляторной дисфункции (до 16% пациентов испытывают ее).В исследовании с участием более 2000 пациентов с ДГПЖ максимум 10 мг теразозина снизил средний показатель индекса симптомов AUA с 20 до 12,4 в течение одного года по сравнению с падением с 20 до 16,3 у пациентов, принимавших плацебо.
Преимущество альфа-адреноблокаторов по сравнению с финастеридом в том, что они действуют практически мгновенно. Они также имеют дополнительное преимущество при лечении гипертонии, когда она присутствует у пациентов с ДГПЖ. Однако превосходство теразозина над финастеридом может больше зависеть от размера простаты.Когда два препарата сравнивали в исследовании, опубликованном в The New England Journal of Medicine , оказалось, что теразозин вызывает большее улучшение симптомов ДГПЖ и скорости мочеиспускания, чем финастерид. Но это различие могло быть связано с большим числом мужчин в исследовании с маленькими простатами, у которых, скорее всего, были бы симптомы ДГПЖ из-за сужения гладкой мускулатуры, а не из-за физической обструкции избыточной железистой тканью. Доксазозин оценивали в трех клинических исследованиях с участием 337 мужчин с ДГПЖ.Пациенты принимали либо плацебо, либо от 4 до 12 мг доксазозина в день. Активный препарат уменьшал симптомы мочеиспускания на 40% больше, чем плацебо, и увеличивал пиковый поток мочи в среднем на 2,2 мл/с (по сравнению с 0,9 мл/с у пациентов, принимавших плацебо).
Доксазозин оценивали в трех клинических исследованиях с участием 337 мужчин с ДГПЖ.Пациенты принимали либо плацебо, либо от 4 до 12 мг доксазозина в день. Активный препарат уменьшал симптомы мочеиспускания на 40% больше, чем плацебо, и увеличивал пиковый поток мочи в среднем на 2,2 мл/с (по сравнению с 0,9 мл/с у пациентов, принимавших плацебо).
Несмотря на ранее существовавшее мнение, что доксазозин эффективен только при легкой или умеренной ДГПЖ, у пациентов с тяжелыми симптомами наблюдалось наибольшее улучшение. Побочные эффекты, включая головокружение, утомляемость, гипотензию (низкое кровяное давление), головную боль и бессонницу, привели к отказу от участия в исследовании у 10% пациентов, принимавших активный препарат, и 4% участников, принимавших плацебо.У мужчин, получающих лечение от артериальной гипертензии, может потребоваться коррекция доз антигипертензивных препаратов из-за гипотензивного эффекта альфа-адреноблокатора.
Ингибиторы фосфодиэстеразы-5
Ингибиторы фосфодиэстеразы-5, такие как Сиалис, обычно используются при эректильной дисфункции, но при ежедневном применении они также могут расслаблять гладкую мускулатуру предстательной железы и повышать активность мышц мочевого пузыря. Исследования, изучающие влияние ежедневного использования Сиалиса по сравнению с плацебо, продемонстрировали снижение Международной шкалы симптомов простаты на четыре-пять баллов, и Сиалис превосходил плацебо в снижении частоты мочеиспускания, императивных позывов и эпизодов недержания мочи.Однако исследования, изучающие влияние Сиалиса на поток мочи, не показали значимых изменений.
Исследования, изучающие влияние ежедневного использования Сиалиса по сравнению с плацебо, продемонстрировали снижение Международной шкалы симптомов простаты на четыре-пять баллов, и Сиалис превосходил плацебо в снижении частоты мочеиспускания, императивных позывов и эпизодов недержания мочи.Однако исследования, изучающие влияние Сиалиса на поток мочи, не показали значимых изменений.
Хирургия
Хирургическое лечение предстательной железы включает смещение или удаление обструктивной аденомы предстательной железы. Хирургическое лечение исторически проводилось для мужчин, у которых медикаментозная терапия оказалась неэффективной, а также для тех, у кого развилась задержка мочи вследствие ДГПЖ, рецидивирующих инфекций мочевыводящих путей, камней в мочевом пузыре или кровотечения из простаты. Однако большое количество мужчин плохо соблюдают медикаментозную терапию из-за побочных эффектов.Хирургическое лечение может быть рассмотрено у этих мужчин для предотвращения долгосрочного ухудшения функции мочевого пузыря.
Текущие хирургические варианты включают монополярную и биполярную трансуретральную резекцию простаты (ТУРП), роботизированную простую простатэктомию (залобковую, надлобковую и лапароскопическую), трансуретральное рассечение простаты, биполярную трансуретральную вапоризацию простаты (ТУВП), фотоселективную вапоризацию простаты ( PVP), подтяжка простаты уретры (PUL), термоабляция с использованием трансуретральной микроволновой терапии (TUMT), тепловая терапия водяным паром, трансуретральная игольчатая абляция (TUNA) простаты и энуклеация с использованием гольмиевого (HoLEP) или тулиевого (ThuLEP) лазера.
Термическая обработка
Тепловые процедуры облегчают симптомы с помощью конвективной теплопередачи от радиочастотного генератора. Трансуретральная игольчатая абляция (ТУНА) предстательной железы использует низкоэнергетические радиоволны, доставляемые крошечными иглами на кончике катетера, для нагрева ткани предстательной железы. Шестимесячное исследование 12 мужчин с ДГПЖ (в возрасте от 56 до 76 лет) показало, что лечение снизило индекс симптомов AUA на 61% и вызвало незначительные побочные эффекты (включая легкую боль или затрудненное мочеиспускание в течение одного-семи дней у всех мужчин). .Ретроградная эякуляция произошла у одного пациента. Другое тепловое лечение, трансуретральная микроволновая терапия (ТУМТ), является минимально инвазивной альтернативой хирургическому вмешательству у пациентов с обструкцией оттока мочевого пузыря, вызванной ДГПЖ. Выполняемая в амбулаторных условиях под местной анестезией, ТУМТ повреждает ткань предстательной железы с помощью микроволновой энергии (тепла), излучаемой уретральным катетером.
.Ретроградная эякуляция произошла у одного пациента. Другое тепловое лечение, трансуретральная микроволновая терапия (ТУМТ), является минимально инвазивной альтернативой хирургическому вмешательству у пациентов с обструкцией оттока мочевого пузыря, вызванной ДГПЖ. Выполняемая в амбулаторных условиях под местной анестезией, ТУМТ повреждает ткань предстательной железы с помощью микроволновой энергии (тепла), излучаемой уретральным катетером.
Новая форма термальной терапии, называемая термальной терапией водяным паром или Rezum, включает преобразование тепловой энергии в водяной пар, вызывающий гибель клеток простаты.Исследования, изучающие размер простаты через шесть месяцев после термальной терапии водяным паром, показали уменьшение размера простаты на 29% по данным МРТ.
При термальной терапии может потребоваться несколько сеансов лечения, и большинству мужчин требуется дополнительное лечение симптомов ДГПЖ в течение пяти лет после первоначального термального лечения.
Трансуретральная резекция простаты (ТУИП)
Впервые эта процедура была использована в США в начале 1970-х годов. Как и при трансуретральной резекции простаты (ТУР), ее проводят с помощью инструмента, который вводят через уретру.Но вместо того, чтобы удалить лишнюю ткань, хирург делает один или два небольших разреза в простате электрическим ножом или лазером, снимая давление на уретру. TUIP можно делать только мужчинам с меньшей простатой. Она занимает меньше времени, чем ТУРП, и в большинстве случаев может быть выполнена амбулаторно под местной анестезией. Одним из его преимуществ является более низкая частота ретроградной эякуляции.
Простатическая уретральная подтяжка (UroLift)
В отличие от других методов лечения, при которых выполняется абляция или резекция ткани предстательной железы, процедура подтяжки предстательной железы включает размещение имплантатов UroLift в предстательной железе под прямой визуализацией для сжатия долей предстательной железы и освобождения предстательной части уретры. Имплантаты вставляются с помощью иглы, которая проходит через простату и доставляет небольшой металлический язычок, фиксирующий его к капсуле простаты. После размещения капсульного язычка шов, соединенный с капсульным язычком, натягивается, и на шов накладывается второй язычок из нержавеющей стали, чтобы зафиксировать его на месте. Шов разорван.
Имплантаты вставляются с помощью иглы, которая проходит через простату и доставляет небольшой металлический язычок, фиксирующий его к капсуле простаты. После размещения капсульного язычка шов, соединенный с капсульным язычком, натягивается, и на шов накладывается второй язычок из нержавеющей стали, чтобы зафиксировать его на месте. Шов разорван.
Посмотреть видео о процедуре UroLift.
Трансуретральная простатэктомия (ТУРП)
Эта процедура считается «золотым стандартом» лечения ДГПЖ, с которым сравнивают другие терапевтические меры.Он включает удаление ядра предстательной железы с помощью резектоскопа — инструмента, который вводится через уретру в мочевой пузырь. Провод, прикрепленный к резектоскопу, удаляет ткань предстательной железы и запаивает кровеносные сосуды с помощью электрического тока. Катетер остается на месте в течение одного-трех дней, и обычно требуется пребывание в больнице в течение одного или двух дней. ТУРП практически не вызывает боли, и полного выздоровления можно ожидать через три недели после операции. В тщательно отобранных случаях (пациенты с проблемами со здоровьем и небольшой простатой) ТУР ПЖ может быть выполнена амбулаторно.
В тщательно отобранных случаях (пациенты с проблемами со здоровьем и небольшой простатой) ТУР ПЖ может быть выполнена амбулаторно.
Наибольшее улучшение после операции наблюдается у пациентов с наиболее тяжелыми симптомами. Заметное улучшение наблюдается примерно у 93% мужчин с тяжелыми симптомами и примерно у 80% мужчин с умеренными симптомами. Смертность от ТУР ПЖ очень низкая (0,1%). Однако импотенция следует за ТУР ПЖ примерно у 5-10% мужчин, а недержание возникает у 2-4%.
Простатэктомия
Простатэктомия — очень распространенная операция. Ежегодно в США проводится около 200 000 таких процедур. Простатэктомия при доброкачественных заболеваниях (ДГПЖ) включает удаление только внутренней части простаты (простая простатэктомия).Эта операция отличается от радикальной простатэктомии при раке, при которой удаляется вся ткань предстательной железы. Простая простатэктомия дает лучший и самый быстрый шанс улучшить симптомы ДГПЖ, но она может не полностью облегчить дискомфорт. Например, хирургическое вмешательство может устранить непроходимость, но симптомы могут сохраняться из-за аномалий мочевого пузыря.
Например, хирургическое вмешательство может устранить непроходимость, но симптомы могут сохраняться из-за аномалий мочевого пузыря.
Операция вызывает наибольшее количество отдаленных осложнений, в том числе:
- Импотенция
- Недержание мочи
- Ретроградная эякуляция (эякуляция спермы в мочевой пузырь, а не через половой член)
- Необходимость повторной операции (у 10% пациентов через пять лет) из-за продолжающегося роста предстательной железы или стриктуры уретры в результате операции
Хотя ретроградная эякуляция не представляет опасности, она может вызвать бесплодие и тревогу.Частота этих осложнений зависит от типа операции.
Операция откладывается до успешного лечения любой инфекции мочевыводящих путей и стабилизации функции почек (если задержка мочи привела к повреждению почек). Мужчинам, принимающим аспирин, следует прекратить прием за 7–10 дней до операции, поскольку аспирин препятствует свертыванию крови.
Трансфузии требуются примерно у 6% пациентов после ТУР ПЖ и у 15% пациентов после открытой простатэктомии.
Поскольку время операции на предстательной железе является факультативным, мужчины, которым может потребоваться переливание крови — в первую очередь те, у кого очень большая простата, которые с большей вероятностью могут столкнуться со значительной кровопотерей — имеют возможность заранее сдать собственную кровь, в случае необходимости. это во время или после операции.Этот вариант называется переливанием аутологичной крови.
Открытая простатэктомия
Открытая простатэктомия является операцией выбора при очень больших размерах предстательной железы, например >80 г (поскольку трансуретральная хирургия не может быть безопасно выполнена у этих мужчин). Однако она сопряжена с большим риском опасных для жизни осложнений у мужчин с серьезными сердечно-сосудистыми заболеваниями, поскольку операция более обширна, чем ТУР ПЖ или ТУИП.
В прошлом открытые простатэктомии по поводу ДГПЖ выполнялись либо через промежность — область между мошонкой и прямой кишкой (процедура называется промежностной простатэктомией), либо через разрез в нижней части живота. От промежностной простатэктомии в основном отказались как от лечения ДГПЖ из-за более высокого риска повреждения окружающих органов, но она по-прежнему используется при раке предстательной железы. Два типа открытой простатэктомии при ДГПЖ — надлобковая и позадилобковая — используют разрез, простирающийся от пупка до лобка. Надлобковая простатэктомия включает вскрытие мочевого пузыря и удаление увеличенных узлов предстательной железы через мочевой пузырь. При ретролобковой простатэктомии мочевой пузырь отодвигают вверх и ткань предстательной железы удаляют, не входя в мочевой пузырь.При обоих видах операции один катетер вводят в мочевой пузырь через мочеиспускательный канал, а другой — через отверстие, сделанное в нижней части брюшной стенки. Катетеры остаются на месте в течение трех-семи дней после операции. Наиболее частыми непосредственными послеоперационными осложнениями являются обильное кровотечение и раневая инфекция (обычно поверхностная). Потенциальные осложнения, которые являются более серьезными, включают сердечный приступ, пневмонию и легочную эмболию (сгусток крови в легких).
От промежностной простатэктомии в основном отказались как от лечения ДГПЖ из-за более высокого риска повреждения окружающих органов, но она по-прежнему используется при раке предстательной железы. Два типа открытой простатэктомии при ДГПЖ — надлобковая и позадилобковая — используют разрез, простирающийся от пупка до лобка. Надлобковая простатэктомия включает вскрытие мочевого пузыря и удаление увеличенных узлов предстательной железы через мочевой пузырь. При ретролобковой простатэктомии мочевой пузырь отодвигают вверх и ткань предстательной железы удаляют, не входя в мочевой пузырь.При обоих видах операции один катетер вводят в мочевой пузырь через мочеиспускательный канал, а другой — через отверстие, сделанное в нижней части брюшной стенки. Катетеры остаются на месте в течение трех-семи дней после операции. Наиболее частыми непосредственными послеоперационными осложнениями являются обильное кровотечение и раневая инфекция (обычно поверхностная). Потенциальные осложнения, которые являются более серьезными, включают сердечный приступ, пневмонию и легочную эмболию (сгусток крови в легких). Дыхательная гимнастика, движения ногами в постели и раннее передвижение направлены на предотвращение этих осложнений.Период восстановления и пребывание в стационаре дольше, чем при трансуретральной хирургии простаты.
Дыхательная гимнастика, движения ногами в постели и раннее передвижение направлены на предотвращение этих осложнений.Период восстановления и пребывание в стационаре дольше, чем при трансуретральной хирургии простаты.
ТУРПЖ и другие операции при увеличенной простате и ДГПЖ
Лекарства могут помочь большинству мужчин с увеличенной простатой, но для некоторых их может быть недостаточно для облегчения таких симптомов, как слабый поток мочи и подтекание.
Если вы один из таких мужчин, у вас есть варианты хирургического лечения доброкачественной гиперплазии предстательной железы, или ДГПЖ.
5 вопросов, которые следует задать перед операцией
Обдумывая варианты операции, задайте своему врачу следующие вопросы:
- Есть ли шанс, что мое состояние улучшится?
- Насколько это улучшит?
- Какова вероятность побочных эффектов лечения?
- Как долго будут действовать эффекты?
- Потребуется ли мне повторить это лечение?
Благодаря новейшим технологиям врачи могут выполнять некоторые минимально инвазивные процедуры с крошечными надрезами (надрезами) или использовать инструменты в виде трубок, которые они вводят вам. Эти процедуры могут не лечить симптомы в той же степени или с той же продолжительностью, что и более инвазивные хирургические варианты, они обеспечивают более быстрое выздоровление, последующую меньшую боль и меньшие риски.
Эти процедуры могут не лечить симптомы в той же степени или с той же продолжительностью, что и более инвазивные хирургические варианты, они обеспечивают более быстрое выздоровление, последующую меньшую боль и меньшие риски.
В других случаях может потребоваться традиционная и более инвазивная хирургия. Все зависит от вашего случая и того, что вы и ваш врач решите лучше всего для вас.
Врачи могут выбирать из этих минимально инвазивных процедур, эндоскопических или открытых операций для лечения умеренных и тяжелых симптомов. Эти процедуры также используются, если тесты показывают, что ваша способность мочиться серьезно нарушена.
Минимально инвазивные процедуры
Благодаря новейшим технологиям врачи могут использовать минимально инвазивные процедуры с крошечными надрезами (надрезами) или использовать инструменты в виде трубок, которые они вводят в уретру. Они облегчают симптомы ДГПЖ лучше, чем лекарства. Другие преимущества включают более быстрое восстановление и меньшую боль, чем традиционная открытая операция и меньшие риски. Эти процедуры не предполагают удаление или разрезание простаты. Ваш врач будет учитывать размер вашей простаты и ваше общее состояние здоровья, чтобы определить, подходит ли вам минимально инвазивная хирургия.
Эти процедуры не предполагают удаление или разрезание простаты. Ваш врач будет учитывать размер вашей простаты и ваше общее состояние здоровья, чтобы определить, подходит ли вам минимально инвазивная хирургия.
Некоторые виды малоинвазивной хирургии включают:
- Резум-терапия водяным паром. В уретру вводится устройство, трубка для мочеиспускания и небольшая игла доставляет водяной пар или пар для лечения избыточной ткани предстательной железы. Обычно это выполняется в кабинете вашего врача.
- Трансуретральная микроволновая терапия (ТУМТ). В этой неинвазивной процедуре используется микроволновая антенна, прикрепленная к гибкой трубке, которую врач вводит в мочевой пузырь.Микроволновое тепло убивает лишнюю ткань простаты.
- Система UroLift. UroLift — это постоянно устанавливаемое устройство, используемое для поднятия и удержания увеличенной ткани предстательной железы, чтобы оно больше не блокировало уретру.
 Процедура не влияет на половую функцию. Обычно это выполняется с использованием местной или общей анестезии в кабинете врача, центре амбулаторной хирургии или операционной. Пациенты обычно возвращаются домой в тот же день без катетера.
Процедура не влияет на половую функцию. Обычно это выполняется с использованием местной или общей анестезии в кабинете врача, центре амбулаторной хирургии или операционной. Пациенты обычно возвращаются домой в тот же день без катетера. - Трансуретральная игольчатая абляция (TUNA). Эта процедура больше не рекомендуется для лечения ДГПЖ. Это амбулаторная процедура, при которой врач вводит нагретую иглу в простату через мочеиспускательный канал, трубку, по которой моча и сперма проходят через половой член . Нагретая игла использует радиочастотные волны для нагрева и разрушения избыточных клеток в предстательной железе.
Минимально инвазивные операции, выполняемые под общей анестезией, включают:
- Трансуретральную резекцию простаты (ТУРП). Это наиболее распространенная операция по лечению ДГПЖ. Ваш врач удаляет части предстательной железы, которые влияют на отток мочи. Никаких разрезов и наружных рубцов не видно, так как через уретру вводится эндоскоп для удаления лишней ткани.
 При ТУРП у некоторых мужчин может развиться так называемая «ретроградная эякуляция» (эякуляция спермы в мочевой пузырь, а не через уретру).
При ТУРП у некоторых мужчин может развиться так называемая «ретроградная эякуляция» (эякуляция спермы в мочевой пузырь, а не через уретру).
- Трансуретральная резекция предстательной железы (ТУИП). Эта операция не включает удаление ткани предстательной железы.В простате делается несколько небольших надрезов, чтобы уменьшить давление железы на уретру и облегчить мочеиспускание. Эта процедура подходит для некоторых мужчин, например, для тех, у кого простата меньшего размера. При ТУИП гораздо меньше риск ретроградной эякуляции по сравнению с ТУР ПЖ. Тем не менее, это обычно дает вам облегчение симптомов, равное ТУРП. Один возможный недостаток: некоторым мужчинам требуется повторный TUIP. Врачи решают, что использовать, в основном, исходя из размера простаты.
- Лазерная хирургия. Врач использует энергию лазера, чтобы уничтожить ткань предстательной железы и уменьшить размер железы.Это может быть не так эффективно при больших простатах.
 Лазерные процедуры обычно облегчают симптомы и улучшают отток мочи, подобно ТУРП. Однако некоторые виды лазерной терапии вызывают меньше побочных эффектов, чем другие, а также снижают риск кровотечения. Необходимы долгосрочные исследования, чтобы выяснить, так ли эффективны лазерные процедуры, как ТУР ПЖ.
Лазерные процедуры обычно облегчают симптомы и улучшают отток мочи, подобно ТУРП. Однако некоторые виды лазерной терапии вызывают меньше побочных эффектов, чем другие, а также снижают риск кровотечения. Необходимы долгосрочные исследования, чтобы выяснить, так ли эффективны лазерные процедуры, как ТУР ПЖ.
Инвазивная хирургия
Может потребоваться более инвазивная хирургия. Вы и ваш врач решите, что лучше для вас. Врачи часто считают инвазивную хирургию лучшим долгосрочным решением для облегчения неприятных симптомов мочеиспускания.Большинство из них связаны с удалением увеличенной части простаты. Хирургическое вмешательство обычно рекомендуется при лечении умеренных и тяжелых ДГПЖ -симптомов при следующих состояниях:
- Вы вообще не можете мочиться.
- Изменения образа жизни, лекарства или малоинвазивные методы лечения вам не помогли.
- Вы обнаружили кровь в моче, состояние которой не улучшается.
- У вас камни в мочевом пузыре.

- Вы часто болеете инфекциями мочевыводящих путей.
- У вас повреждение почек.
Типы операций
Виды операций, о которых вы можете обсудить со своим врачом, могут включать:
- Открытая простатэктомия (открытая операция). Врачи часто делают это при значительном увеличении предстательной железы, при наличии осложнений или при повреждении мочевого пузыря и необходимости его восстановления. При открытой хирургии хирург делает надрез и удаляет увеличенную ткань простаты.
- Лапароскопическая и роботизированная простатэктомия. Лапароскопическая или роботизированная хирургия отличается от традиционной открытой хирургии тем, что для проведения операции по удалению увеличенной ткани предстательной железы делается четыре небольших разреза вместо одного большого.
Другие вещи, которые следует учитывать
Перед тем, как пройти одну из этих процедур, поговорите со своим врачом о том, дадут ли вам что-то для обезболивания («местная анестезия») или вам дадут что-то, чтобы вы выиграли не бодрствовать («общая анестезия») во время процедуры.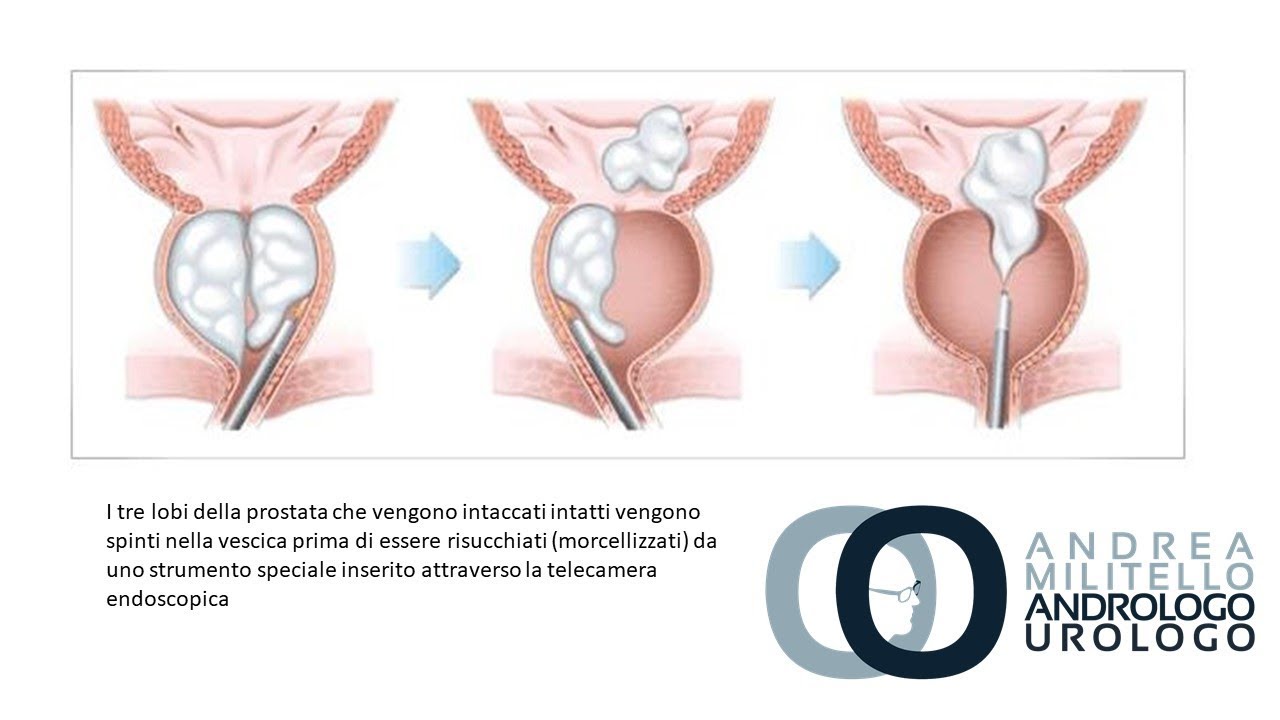 Что вы получите и где вы это получите, зависит от процедуры.
Что вы получите и где вы это получите, зависит от процедуры.
Ваш врач даст вам инструкции о том, как подготовиться к любому из них.
Хирургическое вмешательство может облегчить многие симптомы ДГПЖ, но не все.Если есть определенные осложнения, такие как слабый мочевой пузырь, после операции все еще могут быть проблемы с мочеиспусканием, хотя это бывает редко.
При любом хирургическом вмешательстве при ДГПЖ могут быть побочные эффекты или осложнения, такие как кровотечение, сужение мочеиспускательного канала, также известное как стриктура уретры, недержание или подтекание мочи, эректильная дисфункция и ретроградная эякуляция.
Лучшее лечение увеличенной простаты не является одинаковым для каждого мужчины. Поговорите со своим врачом о рисках и преимуществах каждой процедуры.
Операция по удалению внутренней части предстательной железы (ТУРП) | Рак простаты
Рак предстательной железы может давить на трубку (уретру), которая выводит мочу (мочу) из мочевого пузыря. Это может затруднить опорожнение мочевого пузыря. Ваш врач может порекомендовать вам операцию по удалению части опухоли, чтобы облегчить мочеиспускание. Это называется трансуретральной резекцией простаты (ТУР или ТУРП).
Это может затруднить опорожнение мочевого пузыря. Ваш врач может порекомендовать вам операцию по удалению части опухоли, чтобы облегчить мочеиспускание. Это называется трансуретральной резекцией простаты (ТУР или ТУРП).
не излечивает рак предстательной железы, но может облегчить его симптомы.
Хирурги также могут использовать лазерную хирургию для удаления ткани предстательной железы. Он работает так же хорошо, как ТУРП, но доступен не в каждой больнице.
Эта операция также показана мужчинам с незлокачественной (доброкачественной) опухолью предстательной железы, также называемой доброкачественной гипертрофией предстательной железы (ДГПЖ).
Перед процедурой
Вам предстоит операция в стационаре в больнице. Вы остаетесь в больнице в течение 2 или 3 дней.
Вам сделали ТУР под общим наркозом.Вы будете спать всю операцию. Некоторым мужчинам делают спинальную анестезию. Это означает, что вы не спите, но вам делают инъекцию анестетика в позвоночник. Вы ничего не почувствуете ниже уровня инъекции.
Вы ничего не почувствуете ниже уровня инъекции.
Во время процедуры
Хирург вводит тонкую трубку вверх по уретре через пенис. Трубка имеет крошечную камеру и окуляр. Это помогает хирургу заглянуть внутрь уретры. Они удаляют обструкцию с помощью прикрепленного к трубке инструмента, который нагревается электрическим током и может срезать патологические участки.
После процедуры
Вам введут трубку в мочевой пузырь (катетер) для измерения количества выделяемой мочи.
Наличие сгустков крови в моче после этой операции является нормальным явлением. Это может заблокировать катетер. Чтобы предотвратить это, медсестра будет вводить жидкость в мочевой пузырь. Его выводят через катетер (промывание мочевого пузыря). Как только моча станет прозрачной, катетер выйдет. Обычно это происходит через 2–3 дня, после чего вы можете идти домой.
Некоторые мужчины не могут мочиться после выхода катетера.Это из-за отека в месте операции. Возможно, на какое-то время вам придется вернуться домой с катетером. Участковая медсестра удалит его на дому.
Участковая медсестра удалит его на дому.
Возможные риски
Ваши врачи позаботятся о том, чтобы преимущества операции перевешивали возможные риски:
- временное легкое жжение, кровотечение и ощущение частого мочеиспускания (частота)
- отсутствие спермы при эякуляции
- у вас могут быть проблемы с мочеиспусканием после этого
- проблемы с эрекцией
- инфекция ваш мочевой пузырь
- кровотечение, вам, возможно, придется вернуться в операционную, чтобы остановить кровотечение или сделать переливание крови
Ваши врачи позаботятся о том, чтобы преимущества ТУР ПЖ перевешивали эти возможные риски.
Последующие действия
Через 6 недель или около того после операции вам предстоит контрольный осмотр. На прием к врачу:
- дает вам результаты операции
- осматривает вас
- спрашивает вас о том, как вы себя чувствуете и были ли у вас какие-либо проблемы
Это также ваш шанс задать любые вопросы. Запишите любые вопросы, которые у вас есть до встречи, чтобы помочь вам вспомнить, что вы хотите спросить. Если вы возьмете с собой кого-нибудь, это поможет вам вспомнить, что говорит врач.
Запишите любые вопросы, которые у вас есть до встречи, чтобы помочь вам вспомнить, что вы хотите спросить. Если вы возьмете с собой кого-нибудь, это поможет вам вспомнить, что говорит врач.
Частота осмотров зависит от результатов операции. Спросите своего врача, как часто вам нужно проходить осмотры и что они будут включать.
границ | Модифицированная техника тулиевой лазерной энуклеации доброкачественной гиперплазии предстательной железы без использования морцеллятора
Фон
Трансуретральная резекция простаты (ТУРП) считается золотым стандартом лечения доброкачественной гиперплазии предстательной железы (ДГПЖ). Тем не менее, ТУРП по-прежнему связана со значительными осложнениями, включая сильное кровотечение, перфорацию капсулы и синдром трансуретральной резекции (ТУРС) (1).С момента возрождения лазерной простатэктомии с появлением гольмиевого лазера в 1990-х годах (2) были внедрены различные лазеры и последующие процедуры (3, 4). Среди всех видов лазерных методов трансуретральная энуклеация простаты с помощью гольмиевого лазера (HoLEP) и энуклеация простаты с помощью тулиевого лазера (ThuLEP) становятся все более популярными и доказали свою безопасность и эффективность (5–7). . Морцеллятор широко используется в большинстве описанных методов энуклеации, включая HoLEP и ThuLEP.Хотя морцелляция внутрипузырной аденомы в настоящее время является стандартной процедурой после процедур трансуретральной энуклеации, она может быть связана с рядом заболеваний, включая устье мочеточника, повреждение слизистой оболочки мочевого пузыря и даже перфорацию мочевого пузыря (8, 9). В этом исследовании мы вводим модифицированный ThuLEP без процедуры морцелляции для лечения ДГПЖ и проводим сравнение с ThuLEP с морцелляцией.
. Морцеллятор широко используется в большинстве описанных методов энуклеации, включая HoLEP и ThuLEP.Хотя морцелляция внутрипузырной аденомы в настоящее время является стандартной процедурой после процедур трансуретральной энуклеации, она может быть связана с рядом заболеваний, включая устье мочеточника, повреждение слизистой оболочки мочевого пузыря и даже перфорацию мочевого пузыря (8, 9). В этом исследовании мы вводим модифицированный ThuLEP без процедуры морцелляции для лечения ДГПЖ и проводим сравнение с ThuLEP с морцелляцией.
Методы
субъектов
С января 2014 г. по декабрь 2016 г. ретроспективно обследовано 223 пациента с симптомами ДГПЖ, перенесших ThuLEP в нашем учреждении.Сто пять пациентов использовали морцеллятор (группа 1), в то время как остальные 118 использовали новый подход без использования морцеллятора (группа 2). Критериями включения были: объем предстательной железы <80 мл, Qmax <15 мл/с, ЛСС ≥ 50 мл, повторная задержка мочи (включая пациентов с постоянной катетеризацией), неэффективность медикаментозной терапии и симптомы нижних мочевыводящих путей с IPSS выше 7. Пациенты с диагнозом нейрогенный мочевой пузырь, рак предстательной железы или предшествующая операция на предстательной железе были исключены.
Пациенты с диагнозом нейрогенный мочевой пузырь, рак предстательной железы или предшествующая операция на предстательной железе были исключены.
Все операции проводились двумя опытными хирургами, которые выполнили более 300 процедур ThuLEP.Периоперационная оценка включала анамнез, пальцевое ректальное исследование (ПРИ), IPSS, УЗИ, ПСА, Qmax, QoL, PVR, время операции, день катетеризации, массу резецированной ткани, снижение гемоглобина, пребывание в стационаре и связанные с операцией осложнения.
Инструменты и хирургическая техника
Используемые инструменты: 120-Вт непрерывный лазер на Tm:иттрий-алюминиевом гранате (Raykeen), резектоскоп с непрерывным потоком 26 F (KARL STORZ) и механический морцеллятор (Hawk).Лазер использовался на двух различных уровнях энергии. Мощность резания составляла 120 Вт, а настройка энуклеации — 50 Вт. Энергия лазера подавалась через многоразовое лазерное волокно длиной 550 лм. На протяжении всей процедуры применяли промывание физиологическим раствором.
Техника с использованием морцеллятора для группы 1 подробно описана ранее (5). Хирургические этапы нашей модифицированной техники ThuLEP для группы 2 заключаются в следующем.
• Проведение линии разреза
Выполняют разрез в форме перевернутой буквы U вокруг семенного канатика.Разрез продолжают до тех пор, пока не будет идентифицирована хирургическая капсула (рис. 1А). Затем лазерное волокно втягивается обратно в канал модифицированного рабочего канала.
• Энуклеация
После осмотра сфинктера уретры продолжают процесс энуклеации по полученной циркулярной хирургической капсуле от 5 часов, левой верхушке предстательной железы носиком резектоскопа для тупой диссекции, освобождая левую латеральную долю от хирургической капсулы. Затем перемещают его против часовой стрелки вдоль капсулы до 1 часа (рис. 1В), и левая боковая аденома постепенно освобождается от капсулы длинными движениями от шейки мочевого пузыря к верхушке.Гемостаз достигается с помощью лазерного луча мощностью 50 Вт на протяжении всей энуклеации по мере обнаружения каждого кровоточащего сосуда. Средние и правые боковые доли энуклеируются аналогичным образом вдоль капсулы от 5 до 11 часов (рис. 1C, D). При тупом отсоединении необходим визуальный контроль хирургической капсулы и лазеркоагуляция перфорантных сосудов. Вместо того, чтобы полностью отделять доли от капсулы предстательной железы, мы оставляем доли прикрепленными к оставшейся ткани с 11 до 1 часа. Способ лечения верхушки предстательной железы заключается в усечении слизистой оболочки уретры вдоль поверхности энуклеированной доли (рис. 1Е).
Средние и правые боковые доли энуклеируются аналогичным образом вдоль капсулы от 5 до 11 часов (рис. 1C, D). При тупом отсоединении необходим визуальный контроль хирургической капсулы и лазеркоагуляция перфорантных сосудов. Вместо того, чтобы полностью отделять доли от капсулы предстательной железы, мы оставляем доли прикрепленными к оставшейся ткани с 11 до 1 часа. Способ лечения верхушки предстательной железы заключается в усечении слизистой оболочки уретры вдоль поверхности энуклеированной доли (рис. 1Е).
• Разрез и вапоризация
При переключении энергии лазера на 120 Вт для разреза и вапоризации доли, прикрепленные к оставшейся ткани от 11 до 1 часа, резецируются на небольшие кусочки радиально с центром в уретре и высвобождаются в мочевой пузырь (рис. 1F, G). Мелкие остаточные фрагменты в пузыре промывают Элликом. Наконец, в мочевой пузырь вводят трехходовой катетер Фолея для непрерывной промывки мочевого пузыря физиологическим раствором.
Рисунок 1 . Обзор техники без морцеллятора. (A) Выполнение линии разреза в форме перевернутой буквы U. (B) Выделение левой доли от полученной хирургической капсулы до 1 часа резектоскопом. (C) Освобождение средней доли от хирургической капсулы по направлению к шейке мочевого пузыря. (D) Энуклеация правой доли аналогично 11 часам. (E) Усечение слизистой уретры по поверхности энуклеированной доли на верхушке предстательной железы. (F) Разрез и выпаривание долей, прикрепленных к оставшейся ткани с 11 до 1 часа, на мелкие кусочки. (G) Резекция оставшейся ткани с 11 до 1 часа. (H) Послеоперационный эффект.
Обзор техники без морцеллятора. (A) Выполнение линии разреза в форме перевернутой буквы U. (B) Выделение левой доли от полученной хирургической капсулы до 1 часа резектоскопом. (C) Освобождение средней доли от хирургической капсулы по направлению к шейке мочевого пузыря. (D) Энуклеация правой доли аналогично 11 часам. (E) Усечение слизистой уретры по поверхности энуклеированной доли на верхушке предстательной железы. (F) Разрез и выпаривание долей, прикрепленных к оставшейся ткани с 11 до 1 часа, на мелкие кусочки. (G) Резекция оставшейся ткани с 11 до 1 часа. (H) Послеоперационный эффект.
Статистический анализ
Нормально распределенные непрерывные переменные выражали как среднее значение ± стандартное отклонение, и их сравнивали с помощью t -тестов. Непрерывные переменные с ненормальным распределением представлены в виде медианы и межквартильного диапазона, и они были проанализированы с помощью критерия суммы рангов Уилкоксона. Категориальные данные сравнивали по критерию χ2 или точному критерию Фишера.Для статистического анализа использовалось программное обеспечение SPSS 16. Значение p < 0,05 считалось статистически значимым.
Категориальные данные сравнивали по критерию χ2 или точному критерию Фишера.Для статистического анализа использовалось программное обеспечение SPSS 16. Значение p < 0,05 считалось статистически значимым.
Результаты
В таблице 1 сравниваются исходные параметры и первичные периоперационные результаты между двумя группами. Не было никаких существенных различий в отношении возраста пациентов, объема простаты, IPSS, качества жизни, Qmax или PVR ( p > 0,05).
Таблица 1 . Сравнение исходных параметров и первичных периоперационных результатов между двумя группами.
Периоперационные данные представлены в Таблице 2. Обе процедуры требовали одинакового времени операции, времени энуклеации, времени катетеризации и продолжительности госпитализации. Наш подход без использования морцеллятора требовал больше времени для рассечения и выпаривания энуклеированной ткани по сравнению с морцелляцией, когда объем предстательной железы составлял около 40–80 мл (90 823 p 90 824 < 0,05), в то время как между двумя группами не было существенных различий, когда дело доходит до маленькие простаты (<40 мл).
Таблица 2 .Периоперационные данные между 2 группами.
В таблице 3 перечислены изменения IPSS, QoL, Qmax и PVR через 1, 3, 6 и 12 месяцев. Достоверные улучшения всех этих параметров по сравнению с исходными значениями наблюдались через 1 год наблюдения. Однако различия между обеими группами не были достоверными.
Таблица 3 . Последующие данные на срок до 12 месяцев в двух группах.
Периоперационные осложнения перечислены в Таблице 4. Ни в одном случае не потребовалась повторная ТУР ПЖ или переливание крови.Также не было случаев перфорации капсулы или повреждения устья мочеточника. Поверхностное повреждение мочевого пузыря возникло у 4 больных в 1-й группе, в то время как во 2-й группе этого осложнения не было. был значительным ( p < 0,05). В обеих группах было по 9 пациентов с ургентным недержанием мочи после операции, соответственно, но ни у одного пациента не развилось недержание мочи, сохраняющееся более 3 месяцев.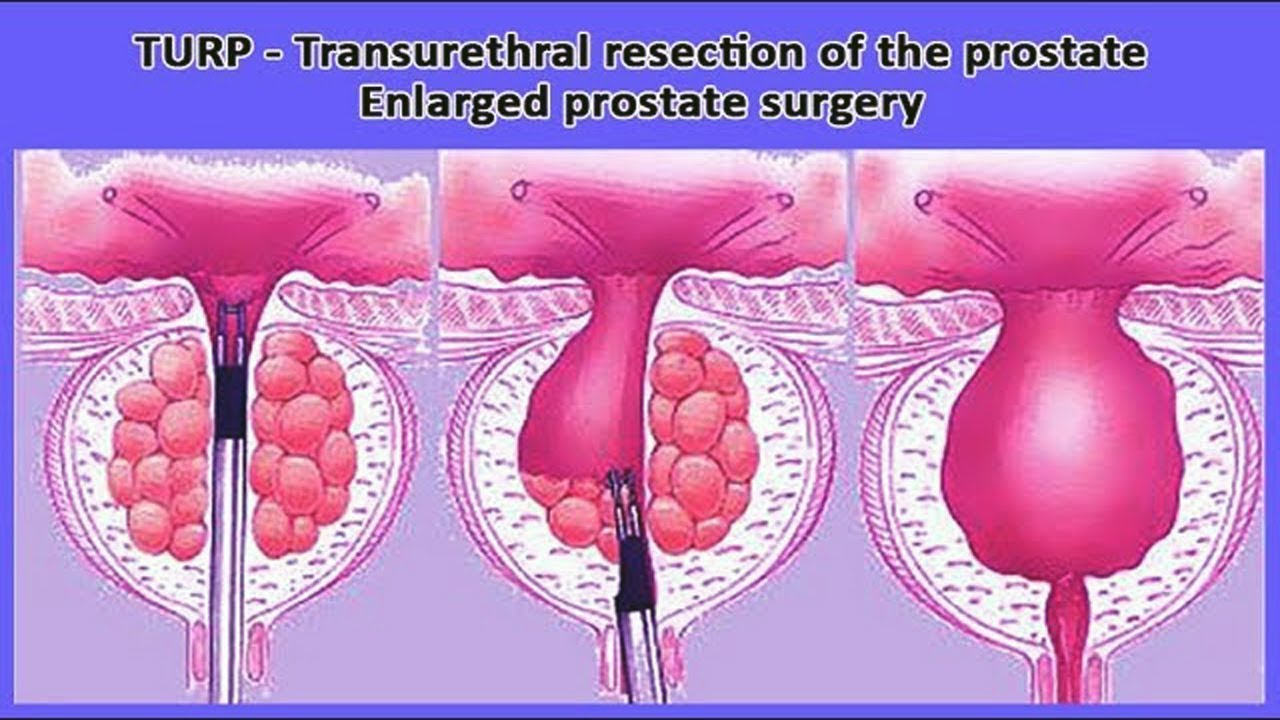 Частота макрогематурии и фебрильной ИМП не отличалась между двумя группами, и они обычно разрешались промыванием мочевого пузыря и антибактериальной терапией. Возникновение стриктуры уретры и контрактуры шейки мочевого пузыря было сходным между двумя группами, и они контролировались амбулаторным расширением уретры. На рис. 2 представлены изменения показателей IPSS, QoL, Qmax и PVR через 1, 3, 6 и 12 месяцев. Достоверные улучшения всех этих параметров по сравнению с исходными значениями наблюдались через 1 год наблюдения.
Частота макрогематурии и фебрильной ИМП не отличалась между двумя группами, и они обычно разрешались промыванием мочевого пузыря и антибактериальной терапией. Возникновение стриктуры уретры и контрактуры шейки мочевого пузыря было сходным между двумя группами, и они контролировались амбулаторным расширением уретры. На рис. 2 представлены изменения показателей IPSS, QoL, Qmax и PVR через 1, 3, 6 и 12 месяцев. Достоверные улучшения всех этих параметров по сравнению с исходными значениями наблюдались через 1 год наблюдения.
Таблица 4 . Нежелательные явления во 2 группах.
Рисунок 2 . Последующие данные на срок до 12 месяцев в двух группах. (A) IPSS, (B) QoL, (C) Qmax и (D) PVR. * P < 0,05 и ** P < 0,05 по сравнению с исходными значениями.
Обсуждение
Лазерное лечение ДГПЖ с помощью методов энуклеации все чаще используется в области урологии (10). Подобно открытой простатэктомии, энуклеация аденомы имеет преимущество в проведении деобструкции на анатомической основе (11), которая может обеспечить отличные и долгосрочные функциональные результаты и низкую частоту рецидивов. Описано несколько конкурирующих методов с использованием различных источников энергии для выполнения процедуры энуклеации, и было доказано, что ThuLEP является безопасным, эффективным и сравнимым с HoLEP (11, 12). Однако наиболее релевантные исследования были связаны с процедурой морцелляции, которая, по нашему мнению, имела некоторые ограничения.
Подобно открытой простатэктомии, энуклеация аденомы имеет преимущество в проведении деобструкции на анатомической основе (11), которая может обеспечить отличные и долгосрочные функциональные результаты и низкую частоту рецидивов. Описано несколько конкурирующих методов с использованием различных источников энергии для выполнения процедуры энуклеации, и было доказано, что ThuLEP является безопасным, эффективным и сравнимым с HoLEP (11, 12). Однако наиболее релевантные исследования были связаны с процедурой морцелляции, которая, по нашему мнению, имела некоторые ограничения.
Хирурги когда-то использовали грибовидный метод для удаления желез после проведения энуклеации, что требовало замены электрокоагулятора во время операции, и это был очень трудоемкий процесс (13). Теперь, с развитием морцеллятора (14, 15), стало возможным хирургическое лечение пациентов с ДГПЖ больших размеров (16). Однако гладкая поверхность железы и большая подвижность вылущенных фрагментов затрудняли захват целевых фрагментов. Плотность ткани и тупые лезвия иногда значительно снижали эффективность аспирации (17).Все эти причины могут привести к ряду заболеваний, в том числе к ложному проходу шейки мочевого пузыря, а также к повреждению устья мочеточника и слизистой оболочки мочевого пузыря (8, 9, 18). Кроме того, в некоторых исследованиях сообщалось, что во время морцелляции мочевой пузырь растягивается до размеров, превышающих максимальную вместимость мочевого пузыря, что может привести к послеоперационным затруднениям при мочеиспускании (19).
Плотность ткани и тупые лезвия иногда значительно снижали эффективность аспирации (17).Все эти причины могут привести к ряду заболеваний, в том числе к ложному проходу шейки мочевого пузыря, а также к повреждению устья мочеточника и слизистой оболочки мочевого пузыря (8, 9, 18). Кроме того, в некоторых исследованиях сообщалось, что во время морцелляции мочевой пузырь растягивается до размеров, превышающих максимальную вместимость мочевого пузыря, что может привести к послеоперационным затруднениям при мочеиспускании (19).
обеспечивает ровный разрез и превосходный гемостаз с минимальным механическим повреждением перикапсулярной ткани (20). Учитывая эти особенности, мы разработали модифицированную методику энуклеации с использованием тулиевого лазера вместо морцеллятора.После первоначальной попытки мы обнаружили, что этот метод осуществим и безопасен. Таким образом, мы собрали 2-летнюю информацию о последующем наблюдении, чтобы доказать это.
Обе группы использовали технику энуклеации, но обработка энуклеированной ткани была разной. Мы заменили процедуру морцелляции на разрез и вапоризацию тулиевым лазером. Послеоперационные функциональные результаты показали, что PVR, QoL и IPSS сразу же снизились, в то время как Qmax увеличился в первый месяц, и эта тенденция сохранялась в течение 12 месяцев наблюдения, что подтвердило эффективную анатомическую деструкцию и значительное облегчение симптомов (21).
Мы заменили процедуру морцелляции на разрез и вапоризацию тулиевым лазером. Послеоперационные функциональные результаты показали, что PVR, QoL и IPSS сразу же снизились, в то время как Qmax увеличился в первый месяц, и эта тенденция сохранялась в течение 12 месяцев наблюдения, что подтвердило эффективную анатомическую деструкцию и значительное облегчение симптомов (21).
По сравнению с группой 1 время операции в группе 2 было относительно больше, особенно при объеме предстательной железы более 40 мл. Это было связано с тем, что время разрезания и выпаривания будет увеличиваться с соответствующим увеличением объема простаты. Но наши данные показали, что время разрезания и выпаривания может быть сходным со временем морцелляции в условиях небольших объемов простаты (<40 мл). Катетер внутри мочевого пузыря зависит от интенсивности послеоперационного кровотечения. Пребывание в больнице и время катетеризации были одинаковыми, что может быть связано с нашим тщательным гемостазом во время операции. Резецированная ткань в группе 2 была намного меньше, чем фактический вес резецированной ткани, потому что большинство тканей испарялось во время процедуры разреза.
Резецированная ткань в группе 2 была намного меньше, чем фактический вес резецированной ткани, потому что большинство тканей испарялось во время процедуры разреза.
Частота поверхностного повреждения мочевого пузыря была единственным послеоперационным осложнением, которое значительно различалось в двух группах ( p < 0,05). Для этих пациентов нам необходим немедленный лазерный гемостаз, длительное время пребывания катетера и тщательное наблюдение за изменениями цвета мочи и гемоглобина. Процедура морцелляции сопряжена с риском повреждения слизистой оболочки мочевого пузыря при ненаполненном мочевом пузыре, иногда неправильное выполнение операции также может привести к этому осложнению.Относительно надрез и выпаривание энуклеированных долей, прикрепленных к оставшейся ткани от 1 часа, безопаснее, чем морцелляция. Наш подход без использования морцеллятора позволяет полностью избежать повреждения мочевого пузыря.
Наша серия исследований показала низкую частоту периоперационных осложнений у 223 пациентов с ThuLEP, что сравнимо с другими минимально инвазивными процедурами, такими как HoLEP (6, 22, 23). Среднее снижение гемоглобина составило 0,5 г/дл, и ни в одном случае не потребовалось переливание крови. Отсутствие случаев смерти или вторичного хирургического вмешательства также подчеркивает безопасность наших методов.Макрогематурия имела место в 9 и 11 случаях соответственно и разрешилась спонтанно или на фоне консервативного лечения, включающего антибактериальную терапию. Частота недержания мочи, включая императивные позывы и стресс, составляла до 8,5 и 7,6% соответственно при простом удалении катетера, что, по нашему мнению, возникло из-за преходящей дилатации уретры верхушки структуры предстательной железы. Ставка снижена до 2,9 и 2,5% через 1 месяц и до 0 через 6 месяцев. Как сообщают Fong et al., это явление можно объяснить избеганием рассечения основания сфинктера в передней области предстательной железы во время операции (24).
Среднее снижение гемоглобина составило 0,5 г/дл, и ни в одном случае не потребовалось переливание крови. Отсутствие случаев смерти или вторичного хирургического вмешательства также подчеркивает безопасность наших методов.Макрогематурия имела место в 9 и 11 случаях соответственно и разрешилась спонтанно или на фоне консервативного лечения, включающего антибактериальную терапию. Частота недержания мочи, включая императивные позывы и стресс, составляла до 8,5 и 7,6% соответственно при простом удалении катетера, что, по нашему мнению, возникло из-за преходящей дилатации уретры верхушки структуры предстательной железы. Ставка снижена до 2,9 и 2,5% через 1 месяц и до 0 через 6 месяцев. Как сообщают Fong et al., это явление можно объяснить избеганием рассечения основания сфинктера в передней области предстательной железы во время операции (24).
Несколько исследований показали более низкую частоту стриктур уретры после HoLEP и ThuLEP (25, 26). В нашей серии риск стриктуры уретры был одинаковым. Всего было 6 случаев стриктуры уретры в первый месяц и 2 случая в третий месяц, мы полагаем, что это было временно связано с отеком уретры, вызванным послеоперационным воспалением. Только одному пациенту из группы 2 по-прежнему требовалось расширение уретры на двенадцатом месяце из-за стриктуры уретры, которая могла быть связана с самим пациентом.
Всего было 6 случаев стриктуры уретры в первый месяц и 2 случая в третий месяц, мы полагаем, что это было временно связано с отеком уретры, вызванным послеоперационным воспалением. Только одному пациенту из группы 2 по-прежнему требовалось расширение уретры на двенадцатом месяце из-за стриктуры уретры, которая могла быть связана с самим пациентом.
Без процедуры морцелляции мы избегали потенциального возникновения поверхностного повреждения слизистой оболочки мочевого пузыря и устья мочеточника.
В некоторых исследованиях сообщалось, что при плазмокинетической энуклеации предстательной железы не требовалось использовать морцеллятор или менять устройство во время операции (27). Однако, в отличие от тулиевого лазера, точно надрезающего и испаряющего ткань лазерным волокном, плазмокинетическая биполярная резекция выполняла ту же процедуру с резекционной петлей, которая создавала гладкую плоскость раны, а не точную точку.Когда дело доходит до верхушки предстательной железы, с которой нужно очень осторожно обращаться в случае недержания мочи, предполагается, что тулиевый лазер лучше плазмокинетической биполярной резекции, но это требует дальнейшего проспективного изучения.
Однако этот модифицированный метод имел ограничение, заключающееся в том, что время операции увеличивалось по мере увеличения размера предстательной железы, поскольку прикрепленная ткань не фиксируется и может отклоняться в противоположном направлении относительно волокна. По нашему опыту, если размер простаты слишком велик, процедура разрезания и вапоризации может быть сложной и трудоемкой.Таким образом, он больше подходит для относительно небольшой простаты. Кроме того, поскольку данные были собраны ретроспективно, это исследование могло иметь систематическую ошибку при отборе. Тем не менее, результаты нашего исследования все еще могут быть значимыми из-за схожих предоперационных факторов между группами. Кроме того, урологам необходимо преодолеть крутую кривую обучения. Найти правильную хирургическую капсулу и рассечь «полуподвижные» прикрепленные доли может быть сложно, и эту процедуру лучше доверить опытным хирургам.
Выводы
Мы внедряем модифицированную технику ThuLEP без использования морцеллятора. Наши первоначальные результаты доказывают, что это было возможно, относительно безопасно и не уступало другим методам. Дальнейшее наблюдение необходимо, чтобы доказать его долгосрочную долговечность.
Наши первоначальные результаты доказывают, что это было возможно, относительно безопасно и не уступало другим методам. Дальнейшее наблюдение необходимо, чтобы доказать его долгосрочную долговечность.
Заявление о доступности данных
Оригинальные материалы, представленные в исследовании, включены в статью/дополнительный материал, дальнейшие запросы можно направлять соответствующему автору/авторам.
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены экспертным советом Шанхайской первой народной больницы.Регистрационный номер испытания — ChiCTR1
1072, а номер этического одобрения — [2018]61. Пациенты/участники предоставили письменное информированное согласие на участие в этом исследовании.
Вклад авторов
YJ и QS отвечали за разработку проекта, анализ данных, управление данными и написание/редактирование рукописи. YJ и BH выполнили процедуры. YZhu, DZ, DC, XW, YR и YZha провели сбор данных. WG и FZ провели анализ данных. BH и SX разработали исследование.Все авторы прочитали и одобрили окончательный вариант рукописи.
BH и SX разработали исследование.Все авторы прочитали и одобрили окончательный вариант рукописи.
Финансирование
Эта работа была поддержана грантами Национального фонда естественных наук Китая. (№ 81570682). Финансирующая организация покрыла расходы на корректуру английского языка и статистический анализ. Спонсоры не играли никакой роли в разработке исследования, завершении исследования, анализе данных и написании рукописи.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Благодарности
Авторы благодарны всем нашим участникам за их любезный вклад в это исследование.
Сокращения
IPSS, Международная шкала симптомов простаты; КЖ, качество жизни; ПСА, простатспецифический антиген; Qmax — максимальная скорость потока мочи; PVR, объем остаточной мочи после мочеиспускания; ТУРП, трансуретральная резекция простаты; ДГПЖ, доброкачественная гиперплазия предстательной железы; ТУРС, синдром трансуретральной резекции; HoLEP, гольмиевая лазерная трансуретральная энуклеация простаты; ThuLEP, тулиевая лазерная энуклеация простаты; DRE, Пальцевое ректальное исследование.
Ссылки
1. Rassweiler J, Teber D, Kuntz R, Hofmann R. Осложнения трансуретральной резекции предстательной железы (ТУРП) – заболеваемость, лечение и профилактика. Евро Урол. (2006) 50:969–79. doi: 10.1016/j.eururo.2005.12.042
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
2. Gilling PJ, Cass CB, Malcolm AR, Fraundorfer MR. Комбинированная гольмиевая и Nd:YAG-лазерная абляция предстательной железы: начальный клинический опыт. J Эндоурол. (1995) 9:151–3. doi: 10.1089/конец.1995.9.151
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
3. Gravas S, Bachmann A, Reich O, Roehrborn CG, Gilling PJ, De La Rosette J. Критический обзор лазеров при доброкачественной гиперплазии предстательной железы (ДГПЖ). БЖУ Междунар. (2011) 107:1030–43. doi: 10.1111/j.1464-410X.2010.09954.x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
4. Schroeck FR, Hollingsworth JM, Kaufman SR, Hollenbeck BK, Wei JT. Популяционные тенденции хирургического лечения доброкачественной гиперплазии предстательной железы. Ж Урол. (2012) 188:1837–41. doi: 10.1016/j.juro.2012.07.049
Популяционные тенденции хирургического лечения доброкачественной гиперплазии предстательной железы. Ж Урол. (2012) 188:1837–41. doi: 10.1016/j.juro.2012.07.049
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
5. Gilling PJ, Wilson LC, King CJ, Westenberg AM, Frampton CM, Fraundorfer MR. Отдаленные результаты рандомизированного исследования, сравнивающего энуклеацию простаты гольмиевым лазером и трансуретральную резекцию простаты: результаты через 7 лет. БЖУ Междунар. (2012) 109:408–11.doi: 10.1111/j.1464-410X.2011.10359.x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
6. Zhang F, Shao Q, Herrmann TR, Tian Y, Zhang Y. Сравнение трансуретральной энуклеации предстательной железы с помощью тулиевого лазера и гольмиевого лазера: данные наблюдения за 18 месяцев в одном центре. Урология. (2012) 79:869–74. doi: 10.1016/Юрология.2011.12.018
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
7.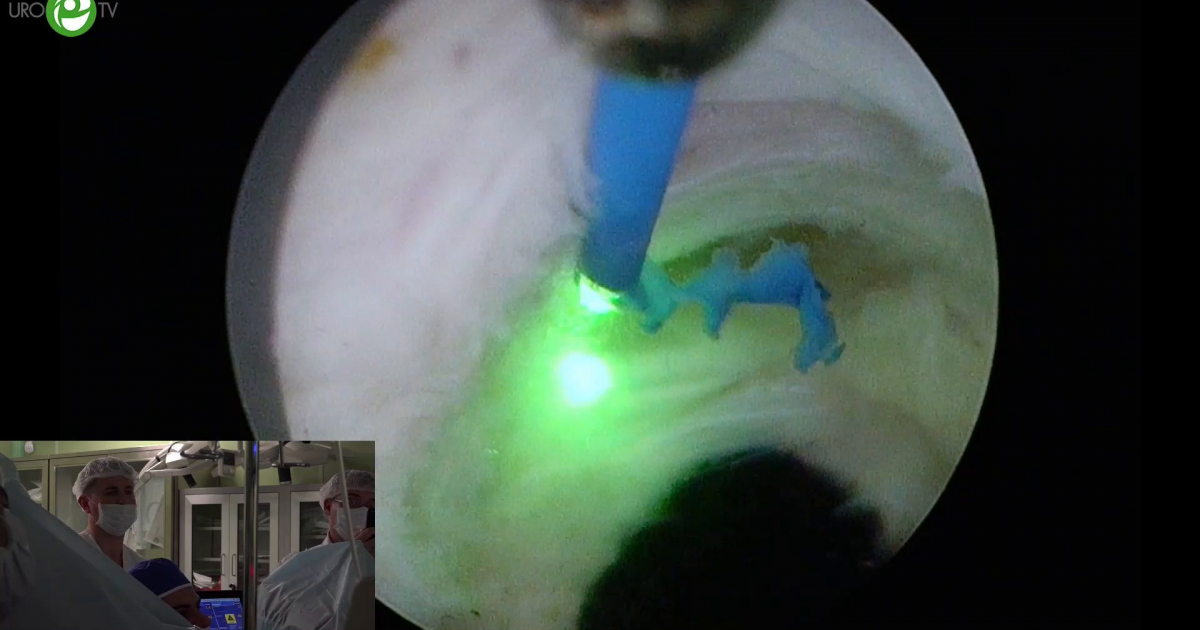 Herrmann TR, Liatsikos EN, Nagele U, Traxer O, Merseburger AS.Панель рекомендаций EAU по лазерам и технологиям. Евро Урол. (2012) 61:783–95. doi: 10.1016/j.eururo.2012.01.010
Herrmann TR, Liatsikos EN, Nagele U, Traxer O, Merseburger AS.Панель рекомендаций EAU по лазерам и технологиям. Евро Урол. (2012) 61:783–95. doi: 10.1016/j.eururo.2012.01.010
Полнотекстовая перекрестная ссылка | Академия Google
8. Lee SH, Choi JI, Moon KY, Na W, Lee JB. Гольмиевая лазерная энуклеация предстательной железы: модифицированная методика морцелляции и результаты. Корейский J Урол. (2012) 53:779–84. doi: 10.4111/kju.2012.53.11.779
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
9. Эльшал А.М., Меккави Р., Леймон М., Эль-Ассми А., Эль-Нахас А.Р.На пути к оптимизации извлечения ткани предстательной железы после энуклеации предстательной железы с помощью гольмиевого лазера (HoLEP): оценка двух морцелляторов и обзор литературы. Can Urol Assoc J. (2015) 9:E618–25. doi: 10.5489/cuaj.3035
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
10. Гиллинг П.Дж. Лазерная энуклеация все чаще становится стандартом лечения доброкачественной гиперплазии предстательной железы всех размеров. Евро Урол . (2013) 63:868–9; обсуждение 870-1.doi: 10.1016/j.eururo.2013.01.001
Лазерная энуклеация все чаще становится стандартом лечения доброкачественной гиперплазии предстательной железы всех размеров. Евро Урол . (2013) 63:868–9; обсуждение 870-1.doi: 10.1016/j.eururo.2013.01.001
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
11. Herrmann TR, Bach T, Imkamp F, Georgiou A, Burchardi M, Oelke M, et al. Тулиевая лазерная энуклеация простаты (ThuLEP): трансуретральная анатомическая простатэктомия с лазерной поддержкой. внедрение новой методики лечения доброкачественной непроходимости предстательной железы. Мир Ю Урол. (2010) 28:45–51. doi: 10.1007/s00345-009-0503-0
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
12.Гомес Санча Ф., Ривера В.С., Георгиев Г., Боцевски А., Коцев Дж., Херрманн Т. Общая тенденция: переход к энуклеации: есть ли основания для энуклеации GreenLight? Разработка и описание методики. Мир Ю Урол. (2015) 33:539–47. doi: 10.1007/s00345-014-1339-9
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
13. Hochreiter WW, Thalmann GN, Burkhard FC, Studer UE. Гольмиевая лазерная энуклеация предстательной железы в сочетании с электрокаутерной резекцией: грибовидная техника. Ж Урол. (2002) 168:1470–4. дои: 10.1097/00005392-200210010-00040
Hochreiter WW, Thalmann GN, Burkhard FC, Studer UE. Гольмиевая лазерная энуклеация предстательной железы в сочетании с электрокаутерной резекцией: грибовидная техника. Ж Урол. (2002) 168:1470–4. дои: 10.1097/00005392-200210010-00040
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
14. Fraundorfer MR, Gilling PJ. Гольмиевая лазерная энуклеация простаты в сочетании с механической морцелляцией: предварительные результаты. Евро Урол. (1998) 33:69–72. дои: 10.1159/000019535
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
15. Gilling PJ, Kennett K, Das AK, Thompson D, Fraundorfer MR.Гольмиевая лазерная энуклеация предстательной железы (HoLEP) в сочетании с трансуретральной морцелляцией ткани: обновление раннего клинического опыта. J Эндоурол. (1998) 12:457–9. doi: 10.1089/конец.1998.12.457
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
16. Элманси Х. , Баазим А., Котб А., Бадави Х., Риад Э., Эмран А. и др. Энуклеация гольмиевым лазером по сравнению с фотоселективной вапоризацией при аденоме предстательной железы более 60 мл: предварительные результаты проспективного рандомизированного клинического исследования. Дж Урол . (2012) 188:216–21. doi: 10.1016/j.juro.2012.02.2576
, Баазим А., Котб А., Бадави Х., Риад Э., Эмран А. и др. Энуклеация гольмиевым лазером по сравнению с фотоселективной вапоризацией при аденоме предстательной железы более 60 мл: предварительные результаты проспективного рандомизированного клинического исследования. Дж Урол . (2012) 188:216–21. doi: 10.1016/j.juro.2012.02.2576
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
17. Chen Q, Chen Y-B, Wang Z, Peng Y-B, Zheng D-C, Cai Z-K, et al. Усовершенствованная процедура морцелляции для гольмиевой лазерной энуклеации предстательной железы. J Эндоурол . (2012) 26:1625–8. doi: 10.1089/end.2012.0265
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
18. Kuo RL, Paterson RF, Siqueira TM Jr, Watkins SL, Simmons GR, Steele RE, et al.Гольмиевая лазерная энуклеация предстательной железы: заболеваемость в серии из 206 пациентов. Урология. (2003) 62:59–63. doi: 10.1016/S0090-4295(03)00124-9
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
19. Kim SH, Yoo C, Choo M, Paick JS, Oh SJ. Факторы, влияющие на задержку мочи de novo после гольмиевой лазерной энуклеации предстательной железы. ПЛОС ОДИН. (2014) 9:e84938. doi: 10.1371/journal.pone.0084938
Kim SH, Yoo C, Choo M, Paick JS, Oh SJ. Факторы, влияющие на задержку мочи de novo после гольмиевой лазерной энуклеации предстательной железы. ПЛОС ОДИН. (2014) 9:e84938. doi: 10.1371/journal.pone.0084938
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
20.Ся С-Дж, Чжо Дж, Сунь X-В, Хань Б-М, Шао И, Чжан Ю-Н. Тулиевый лазер в сравнении со стандартной трансуретральной резекцией простаты: рандомизированное проспективное исследование. Евро Урол. (2008) 53:382–90. doi: 10.1016/j.eururo.2007.05.019
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
21. Gratzke C, Bachmann A, Descazeaud A, Drake MJ, Madersbacher S, Mamoulakis C, et al. Рекомендации EAU по оценке ненейрогенных симптомов со стороны нижних мочевыводящих путей у мужчин, включая доброкачественную обструкцию предстательной железы. Евро Урол. (2015) 67:1099–109. doi: 10.1016/j.eururo.2014.12.038
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
22. Gross AJ, Netsch C, Knipper S, Hölzel J, Bach T. Осложнения и ранние послеоперационные результаты у 1080 пациентов после тулиевой вапоэнуклеации предстательной железы: результаты в одном учреждении. Евро Урол. (2013) 63:859–67. doi: 10.1016/j.eururo.2012.11.048
Gross AJ, Netsch C, Knipper S, Hölzel J, Bach T. Осложнения и ранние послеоперационные результаты у 1080 пациентов после тулиевой вапоэнуклеации предстательной железы: результаты в одном учреждении. Евро Урол. (2013) 63:859–67. doi: 10.1016/j.eururo.2012.11.048
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
23.Вавассори И., Валенти С., Наспро Р., Висмара А., Делл’Аква В., Манцетти А. и др. Трехлетний результат энуклеации предстательной железы гольмиевым лазером в сочетании с механической морцелляцией у 330 последовательных пациентов. Евро Урол. (2008) 53:599–604. doi: 10.1016/j.eururo.2007.10.059
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
24. Фонг Б.К., Эльхилали М.М. Гольмий: лазерная энуклеация простаты YAG: мультимедийное описание с точки зрения стажера. J Эндоурол. (2004) 18:791–4. doi: 10.1089/конец.2004.18.791
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
25. Wilson LC, Gilling PJ, Williams A, Kennett KM, Frampton CM, Westenberg AM, et al. Рандомизированное исследование, сравнивающее энуклеацию гольмиевым лазером с трансуретральной резекцией при лечении предстательной железы более 40 г: результаты через 2 года. Евро Урол. (2006) 50:569–73 doi: 10.1016/j.eururo.2006.04.002
Wilson LC, Gilling PJ, Williams A, Kennett KM, Frampton CM, Westenberg AM, et al. Рандомизированное исследование, сравнивающее энуклеацию гольмиевым лазером с трансуретральной резекцией при лечении предстательной железы более 40 г: результаты через 2 года. Евро Урол. (2006) 50:569–73 doi: 10.1016/j.eururo.2006.04.002
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
26.Yeon JK, Yoon HL, Joon BK, Cho SR, Kim JS. Новый метод однодольной энуклеации предстательной железы с помощью тулиевого лазера: метод «все в одном». Корейский Дж Урол . (2015) 56:769–74. doi: 10.4111/kju.2015.56.11.769
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
27. Ван С.Дж., Му С.Н., Чен Дж., Джин С.Б., Чжан С.Б., Чжан Л.И. Плазмакинетическая энуклеация предстательной железы по сравнению с фотоселективной лазерной вапоризацией мощностью 160 Вт для лечения доброкачественной гиперплазии предстательной железы. Азиат Дж Андрол.

 Операция является эффективной, однако она сопряжена с длительным периодом восстановления и требует прекращения приема антикоагулянтов за 10 дней перед операцией и на 3 недели после нее.
Операция является эффективной, однако она сопряжена с длительным периодом восстановления и требует прекращения приема антикоагулянтов за 10 дней перед операцией и на 3 недели после нее.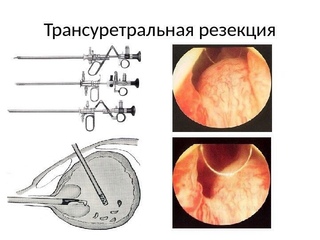



 Это поможет определить уровень обструкции мочевыводящих путей.
Это поможет определить уровень обструкции мочевыводящих путей. Это диагностический тест, проводимый в клинике с использованием катетера в мочевом пузыре и различных датчиков давления.
Это диагностический тест, проводимый в клинике с использованием катетера в мочевом пузыре и различных датчиков давления.

 Пациентам рекомендуется пить много жидкости после удаления катетера. Эта жидкость помогает более эффективно очищать мочу от крови.
Пациентам рекомендуется пить много жидкости после удаления катетера. Эта жидкость помогает более эффективно очищать мочу от крови. У пациентов также может быть неотложная утечка, и это можно лечить с помощью лекарств. Риск ургентного недержания может зависеть от нескольких факторов, включая возраст, размер простаты, симптомы и другие медицинские проблемы.
У пациентов также может быть неотложная утечка, и это можно лечить с помощью лекарств. Риск ургентного недержания может зависеть от нескольких факторов, включая возраст, размер простаты, симптомы и другие медицинские проблемы.
 Эти тесты оценивают эффективность операции.Как правило, пациентов осматривают через шесть недель и шесть месяцев после операции.
Эти тесты оценивают эффективность операции.Как правило, пациентов осматривают через шесть недель и шесть месяцев после операции.

 Недержание мочи при переполнении обычно вызывается закупоркой или сужением выходного отверстия мочевого пузыря рубцовой тканью.
Недержание мочи при переполнении обычно вызывается закупоркой или сужением выходного отверстия мочевого пузыря рубцовой тканью. В редких случаях эти препараты могут вызывать проблемы со зрением, возможно, даже слепоту. Некоторые другие препараты, такие как нитраты, которые используются для лечения сердечных заболеваний, могут вызвать проблемы, если вы принимаете ингибитор ФДЭ-5, поэтому убедитесь, что ваш врач знает, какие лекарства вы принимаете.
В редких случаях эти препараты могут вызывать проблемы со зрением, возможно, даже слепоту. Некоторые другие препараты, такие как нитраты, которые используются для лечения сердечных заболеваний, могут вызвать проблемы, если вы принимаете ингибитор ФДЭ-5, поэтому убедитесь, что ваш врач знает, какие лекарства вы принимаете. Воздух высасывается из помпы, которая всасывает кровь в половой член, вызывая эрекцию. Эрекция сохраняется после удаления помпы с помощью прочной резиновой ленты, наложенной на основание полового члена.Группа снимается после секса.
Воздух высасывается из помпы, которая всасывает кровь в половой член, вызывая эрекцию. Эрекция сохраняется после удаления помпы с помощью прочной резиновой ленты, наложенной на основание полового члена.Группа снимается после секса. Процедура не влияет на половую функцию. Обычно это выполняется с использованием местной или общей анестезии в кабинете врача, центре амбулаторной хирургии или операционной. Пациенты обычно возвращаются домой в тот же день без катетера.
Процедура не влияет на половую функцию. Обычно это выполняется с использованием местной или общей анестезии в кабинете врача, центре амбулаторной хирургии или операционной. Пациенты обычно возвращаются домой в тот же день без катетера. При ТУРП у некоторых мужчин может развиться так называемая «ретроградная эякуляция» (эякуляция спермы в мочевой пузырь, а не через уретру).
При ТУРП у некоторых мужчин может развиться так называемая «ретроградная эякуляция» (эякуляция спермы в мочевой пузырь, а не через уретру). Лазерные процедуры обычно облегчают симптомы и улучшают отток мочи, подобно ТУРП. Однако некоторые виды лазерной терапии вызывают меньше побочных эффектов, чем другие, а также снижают риск кровотечения. Необходимы долгосрочные исследования, чтобы выяснить, так ли эффективны лазерные процедуры, как ТУР ПЖ.
Лазерные процедуры обычно облегчают симптомы и улучшают отток мочи, подобно ТУРП. Однако некоторые виды лазерной терапии вызывают меньше побочных эффектов, чем другие, а также снижают риск кровотечения. Необходимы долгосрочные исследования, чтобы выяснить, так ли эффективны лазерные процедуры, как ТУР ПЖ.