Апикальный плевропневмофиброз: Фиброз легких: симптомы, лечение и профилактика
Фиброз легких: причины, симптомы, лечение заболевания | Диффузный, интерстициальный, линейный, очаговый, идиопатический легочный фиброз
Фиброз – диагноз, указывающий на образование рубцов, фиброз легких – образование рубцов в легких. У пациентов с таким диагнозом снижены эластичные свойства и растяжимость легочной ткани, затруднено прохождение кислорода через стенки альвеол. Заболевание крайне сложно лечится и может привести к необратимым последствиям. Патология обнаруживается в большинстве случаев у людей старше 60 лет.
Симптоматика фиброза
Среди ярко выраженных симптомов фиброза легких:
- одышка, которая усиливается после физической нагрузки,
- приступы сухого кашля,
- не проходящая боль в области грудной клетки,
- хрипы,
- изменение окраски губ и конечностей,
- увеличение фаланг,
- снижение массы тела,
- быстрая утомляемость и общая слабость.
Другие болезни органов дыхательной системы также обладают схожей симптоматикой, поэтому при появлении неприятных сигналов лучше всего незамедлительно обратиться к врачу.
Причины заболевания
Патология может быть вызвана различными причинами:
- наследственная предрасположенность,
- воспалительные процессы в легких,
- инфекционные заболевания,
- негативное влияние окружающей среды,
- работа на вредном производстве,
- воздействие лучевой терапии,
- хронические аутоиммунные болезни,
- осложнение болезней легких,
- лечение различными препаратами.
Вредные привычки, например курение, также могут вызвать опасную патологию. Однако встречаются случаи развития болезни без наличия какой-либо ярко выраженной причины. Каждый конкретный пациент должен пройти полноценное обследование для выявления факторов, повлиявших на возникновение патологии, это поможет подобрать правильное лечение, которое значительно улучшит состояние.
Виды заболевания
Выделяют два основных вида легочного фиброза:
- идиопатический фиброз легких, когда невозможно установить причину заболевания,
- интерстициальный фиброз, когда причина четко установлена.

Кроме того, по форме заболевание может быть односторонним и двусторонним, очаговым, когда поражен небольшой отдельный участок органа, и тотальным.
Методы диагностики
С целью диагностики заболевания врач-пульмонолог назначит пациенту:
- общий анализ крови,
- рентгеновское обследование,
- КТ и МРТ легких,
- биопсию тканей,
- проведение дыхательных тестов.
Какие бывают осложнения?
Если оставить симптомы фиброза легких без внимания, возможны серьезные последствия и осложнения:
- дыхательная недостаточность,
- легочная гипертензия,
- хроническое легочное сердце,
- вторичные инфекции.
Методы профилактики
Для того чтобы сохранить здоровье легких, важно соблюдать важные правила:
- использовать средства индивидуальной защиты при работе на вредных производствах,
- отказаться от вредных привычек,
- своевременно лечить болезни легких и другие инфекционные заболевания,
- контролировать состояние органов дыхания при прохождении различных методов диагностики и лечения, а также приеме определенных препаратов.

Лечение фиброза
Лечение заболевания назначается профессиональным специалистом, с учетом результатов обследования и особенностей течения болезни у пациента. Существует целый ряд препаратов, которые помогают предотвратить присоединение различных инфекций, развитие воспалений. Лечение фиброза подкрепляется лечебной дыхательной гимнастикой и полным исключением провоцирующих факторов. При тотальной форме заболевания рекомендуется оперативное вмешательство.
На ранних стадиях заболевания применяется терапия, способствующая уменьшению образования рубцов. Проконсультироваться с пульмонологом и записаться на прием вы можете, позвонив в нашу клинику или через форму на сайте.
УЗНАТЬ ЦЕНЫ
что это такое, последствия, плевропневмофиброз легких опасно ли, локальный, прикорневой, диффузный, линейный, дыхательная гимнастика, народные средства
Воспалительный процесс в различных органах человеческого тела может приводить к замене органа соединительной тканью. В легких такая ситуация называется пневмофиброзом.
В легких такая ситуация называется пневмофиброзом.
Содержание
- 1 Что это такое?
- 2 Классификация
- 2.1 Локальный
- 2.1.1 Базальный
- 2.1.2 Прикорневой
- 2.1.3 Линейный
- 2.1.4 Апикальный
- 2.1.5 Метатуберкулезный
- 2.2 Диффузный
- 2.3 Плевропневмофиброз легких
- 2.1 Локальный
- 3 Симптомы
- 4 Диагностика
- 5 Лечение
- 5.1 Чем лечить из лекарств?
- 5.2 Народные средства
- 5.3 Хирургия
- 6 Опасно ли это?
Что это такое?
Фиброз – замещение части органа соединительной тканью. Это результат воспалительного процесса или повреждения. Организм пытается защитить оставшуюся, здоровую часть органа, поэтому на месте повреждения образуется соединительная ткань.
Этот процесс в норме физиологичный, но при разных заболеваниях фиброз может произойти в значительной части легких, этот участок выключится из процесса дыхания, поэтому будут возникать неприятные симптомы.
В этой статье мы разберемся, почему возникают пневмофиброзные изменения в легких, каковы симптомы и лечение пневмофиброза и чем он опасен.
Причины
Медиками изучено огромное количество заболеваний и патологических состояний, при которых легкое может фиброзироваться. Вот лишь наиболее частые:
- Пневмония – банальное воспаление легких, которое встречается очень часто в человеческой популяции. Когда воспалительный процесс стихает, то в органе формируется постпневмонический фиброз. Соединительная ткань в этом случае выполняет физиологическую роль и заменяет собой поврежденные воспалением альвеолы и интерстиций (как рубец на коже после ранения).
- Системные заболевания – коллагенозы. Ревматические болезни очень часто вызывают фиброзирование легочной ткани.
 Причина заключается в системном воспалении. Наиболее частые заболевания, которые могут вызывать фиброз легких – это системная склеродермия, дерматомиозит и системные васкулиты.
Причина заключается в системном воспалении. Наиболее частые заболевания, которые могут вызывать фиброз легких – это системная склеродермия, дерматомиозит и системные васкулиты. - Абсцесс легкого – эта патология представляет собой гнойник (полость в легком, заполненную гноем). Когда абсцесс рассасывается, на его месте формируется участок соединительной ткани.
- Бронхиальная астма и ХОБЛ – эти болезни имеют воспалительную природу. При астме воспаление вызвано аллергическими механизмами, а при ХОБЛ провоцируют процесс курение и вдыхание вредных веществ. Длительно текущий процесс приводит к фиброзу легкого.
- Туберкулез – к сожалению, одна из самых частых причин фиброза в нашей стране. Возбудитель туберкулеза обладает свойством длительной персистенции, наш организм отграничивает участок воспаления фиброзной тканью.
- Грибковые поражения легких – микозы. Эти заболевания встречаются нечасто. Чтобы грибок вызвал воспаление легкого, необходимо серьезное снижение иммунитета вследствие заражения вирусом иммунодефицита человека или приема препаратов, снижающих иммунитет.

- Вредное производство – к фиброзу легкого могут приводить работа в шахтах, вдыхание вредных аэрозолей, воздействие радиации. Если работа человека связана с этими факторами, то фиброзирование легких неизбежно.
- Паразиты – некоторые болезни, вызванные паразитами, например, эхинококкоз, поражают легочную ткань. Наше тело отграничивает паразита с помощью формирования соединительнотканной капсулы.
- Плевриты – воспаление оболочки легкого различной этиологии. Может приводить к фиброзированию подлежащей легочной ткани.
- Идиопатические интерстициальные болезни легких: саркоидоз, идиопатический пневомфиброз, гистиоцитоз X, синдром Хаммана-Рича. Эти болезни встречаются крайне редко и причина их появления медицине неизвестна. Занимаются такой проблемой врачи пульмонологи.
На самом деле, знать причину фиброза у каждого конкретного человека крайне важно, ведь остановить фиброзирование можно, лишь повлияв на факторы, его вызывающие.
Классификация
Очень важной является классификация фиброза легких, которая не только позволяет определить его причину, но и помогает понять прогноз для жизни и здоровья пациента.
Прежде всего, пневмофиброз делится на локальный и диффузный.
Локальный
При локальном фиброзе в легких существует ограниченный участок соединительной ткани, который не распространяется и несет меньшую опасность для здоровья, чем диффузный процесс.
Паразитарная инвазия, грибковые болезни легких, пневмония и абсцессы становится причиной именно такого фиброза.
Многие интересуются, что это такое очаговый фиброз легких, когда видят такое заключение на своем рентгене. Очаговый и локальный пневмофиброз – это синонимы, названия одного и того же процесса. А вот вариантов локального фиброзирования бывает довольно много. Поговорим о каждом поподробнее.
Базальный
Базальным фиброзом называется замещения легкого соединительной тканью в нижних долях. Иногда процесс бывает двусторонним и даже полисегментарным, но он не распространяется на верхние отделы органа.
Иногда процесс бывает двусторонним и даже полисегментарным, но он не распространяется на верхние отделы органа.
Наиболее частые причины:
- Пневмония – бактериальное воспаление легких как раз чаще всего затрагивает нижние доли.
- Плеврит. Экссудативный плеврит проявляется скоплением воспалительной жидкости в плевре. Такая ситуация становится причиной фиброза в нижних отделах легкого.
Базальный фиброз не представляет опасности для жизни и редко вообще сопровождается выраженными симптомами.
Прикорневой
Еще одним вариантом образования соединительной ткани в легком является прикорневой фиброз.
Корнем легкого называют главный бронх, артерию и легочные вены, которые входят в легкое с каждой стороны. Если вокруг них участок органа замещается соединительной тканью, то такой фиброз называют прикорневым.
Возникает чаще при туберкулезе, иногда при пневмонии или хроническом бронхите.
Линейный
Линейным фиброзом называют участок соединительной ткани, который имеет небольшой размер и форму линии. Причиной может быть любое локальное воспаление, травма органа, попадание инородного тела. Не представляет опасности для жизни.
Причиной может быть любое локальное воспаление, травма органа, попадание инородного тела. Не представляет опасности для жизни.
Апикальный
Такое название имеет фиброзирование верхушки легкого. Верхняя часть органа может быть поражена опухолью или туберкулезом, реже пневмонией. Именно эти болезни следует исключать, если выявлен апикальный фиброз.
Метатуберкулезный
Этот термин обозначает фиброзирование органа вокруг очага туберкулезного воспаления. Сразу несколько форм туберкулеза могут сопровождаться подобным явлением:
- Туберкулема.
- Очаговый туберкулез.
- Фиброзно-кавенозная форма.
- Инфильтративный туберкулез.
Фиброз является защитной реакцией организма. Однако при фиброзно-кавернозном туберкулезе значительная часть легочной паренхимы заменяется соединительной тканью, что мешает нормальному дыханию.
Диффузный
Совсем другие причины и прогноз имеет диффузная форма фиброза.
- Бронхиальная астма.
- Хроническая обструктивная болезнь легких.
- Системная склеродермия.
- Системная красная волчанка.
- Дерматомиозит и полимиозит.
- Системные васкулиты.
- Идиопатические интерстициальные болезни легких.
Особенности диффузного склерозирования:
- Затрагивает оба легкого.
- Имеет прогрессирующий характер.
- Сопровождается выраженными симптомами.
- Имеет плохой прогноз.
- Хуже поддается лечению.
- Нет эффекта от хирургического вмешательства.
Однако современная медицина позволяет бороться и с такой патологией. О методах лечения ниже по тексту.
Плевропневмофиброз легких
На заключениях рентгенолога или пульмонолога можно увидеть и такие термины, как «базальный плеврофиброз» или «пневмоплеврофиброз». Корень «плевро» обозначает вовлечение в процесс оболочки легкого – плевры.
Соединительная ткань может заменять не только легкое, но и его серозную оболочку. Для возникновения такой ситуации обязательным условием является предшествующий плеврит – воспаление плевры. Если на снимке описывают плеврофиброз справа или слева, то нужно искать причину с этой же стороны.
Для возникновения такой ситуации обязательным условием является предшествующий плеврит – воспаление плевры. Если на снимке описывают плеврофиброз справа или слева, то нужно искать причину с этой же стороны.
Симптомы
Клиническая картина при легочном фиброзе неспецифична, поэтому только симптомы не позволяют достоверно поставить диагноз. Тем не менее клиника позволяет вовремя заподозрить патологический процесс и начать диагностический поиск.
Обращайте внимание следующие возможные признаки:
- Одышка – основной симптом фиброза. Замещенное соединительной тканью легкое не может полноценно выполнять свои функции. Поэтому возникает характерная одышка при физической нагрузке. При прогрессировании болезни одышка может возникать и в покое.
- Кашель имеет сухой характер и возникает редко. Бывает, что на фоне фиброза возникает вторичный воспалительный процесс, тогда кашель становится влажным и сопровождается выделением гнойной мокроты.
- Вследствие гипоксии организма возникают такие симптомы, как быстрая утомляемость, общее недомогание и слабость.

- Постепенно уменьшается масса тела, человек худеет.
- Возможны явления цианоза кожи – посинение диффузного характера на конечностях и туловище.
- Иногда при дыхании человека слышны дистанционные хрипы.
При локальной форме фиброза перечисленные симптомы возникают крайне редко. В основном клиника характерна для диффузного склерозирования.
Диагностика
Можно разделить все методы диагностики фиброза на клинические и инструментальные.
Клинически с помощью аускультации можно выявить такие симптомы:
- Диффузное ослабление дыхание.
- Локальное ослабление при ограниченном фиброзе.
- Сухие хрипы в легком.
Инструментальная диагностика:
- Рентген легкого – скрининговый метод, который помогает обнаружить лишь выраженный фиброз. Слабовыраженное склерозирование не обнаруживается на рентгене.
- Компьютерная томография – лучший метод для диагностики процесса. На КТ можно найти даже начальные проявления фиброза.

- Плевроскопия – инвазивный метод, который предполагает осмотр плевральный полости с помощью камеры.
Лечение
В терапии могут использоваться хирургические и консервативные методики лечения. Рассмотрим, какая тактика применяется в каждом случае.
Дыхательная гимнастика
При пневмосклерозе легких улучшить функциональное состояние органа и поддержать организм, находящийся в условиях гипоксии, позволяет дыхательная гимнастика:
- Сделай вдох в течение около двух секунд.
- Выдыхайте воздух в два раза дольше – 4 секунды.
- Задерживаем дыхание в течение 4 секунд.
Альтернативный метод:
- Вдыхаем через нос и втягиваем живот.
- Выдыхаем через рот с максимальным потоком воздуха и расслабляем живот.
Повторять дыхательную гимнастику нужно 15–20 раз трижды в день.
Чем лечить из лекарств?
Локальный фиброз легкого не поддается лечению таблетками и уколами и не требует специфической терапии. Важно выявить причину и пролечить ее, например, при туберкулезе используется специфическая противомикробная терапия.
Важно выявить причину и пролечить ее, например, при туберкулезе используется специфическая противомикробная терапия.
Диффузный пневмофиброз в зависимости от причины может лечиться следующими препаратами:
- Преднизолон и метилпреднизолон.
- Колхицин.
- Азатиоприн.
- Циклофосфамид.
- Верошпирон.
- Д-пеницилламин.
Лечение назначается исключительно врачами узких специальностей: ревматологом или пульмонологом.
Народные средства
Среди народных средств помогают облегчить состояние такие рецепты:
- Отвар белой омелы и девясила.
- Настойка боярышника, шиповника.
- Смесь из листьев березы и тимьяна для отваров.
- Настой ползучего тимьяна.
- Капли эвкалипта, добавляемые в чай.
Все они лишь помогают снять симптомы, с помощью народных средств нельзя заменить основное медикаментозное лечение.
Хирургия
При необходимости локальные участки фиброза легких при туберкулезе или паразитарных инфекциях могут быть удалены хирургическим путем.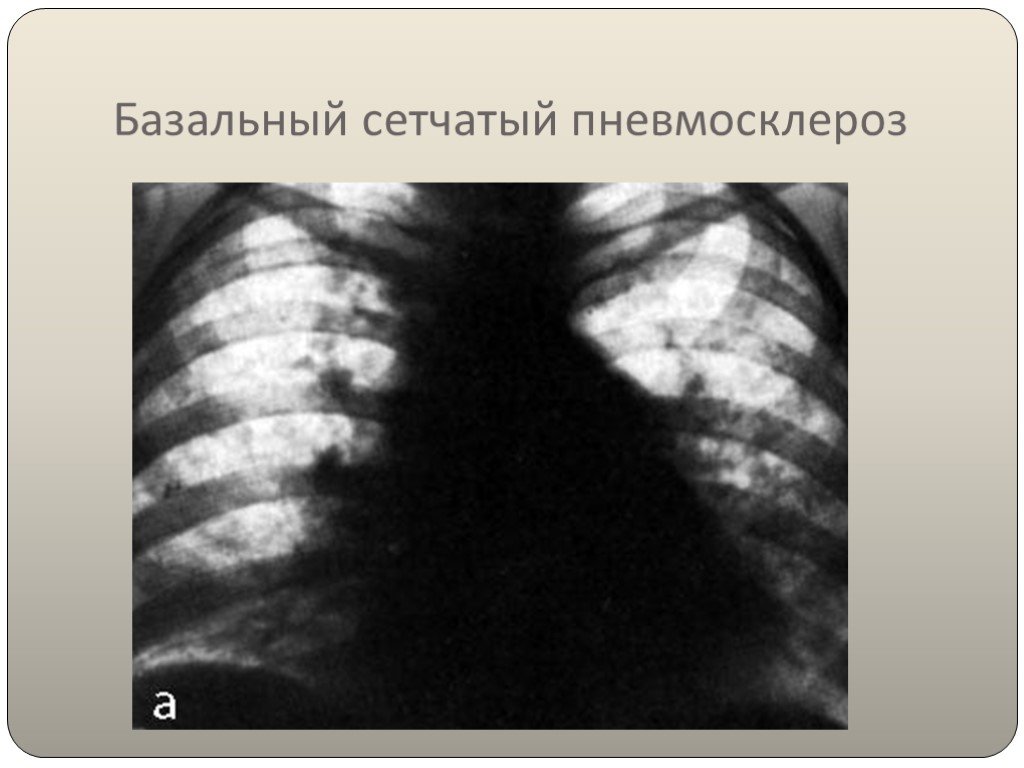
Для операции имеется ряд показаний и противопоказаний.
Чаще всего вмешательство не вызывает существенного изменения общего самочувствия.
При диффузном фиброзе операция может лишь спровоцировать прогрессирование болезни.
Опасно ли это?
Последствия фиброза легких довольно существенные. Основным осложнением является дыхательная недостаточность. Кроме самого фиброза, причиной летальных исходов становятся вторичные инфекции органа.
При локальных формах фиброза важно вылечить основное заболевание, тогда угроза для жизни минимальная или совсем отсутствует.
При диффузном склерозе важно соблюдать рекомендации врача. Системные заболевания соединительной ткани и идиопатические болезни легких могут уйти в ремиссию в любой момент, в этом случае прогноз для жизни неплохой.
Никто не сможет точно вам сказать, сколько лет можно прожить при фиброзе. В каждом конкретном случае прогноз индивидуальный.
Утолщение плевры при скрининговой рентгенографии органов грудной клетки: одно институциональное исследование | Респираторные исследования
- Исследования
- Открытый доступ
- Опубликовано:
- Акира Сайто ORCID: orcid.org/0000-0002-0184-1376 1,2 ,
- Юкичика Хакамата 2 ,
- Юкико Ямада 2 ,
- Mitsuhiro Sunohara 1,2 ,
- Megumi Tarui 1,2 ,
- Yoko Murano 2 ,
- Akihisa Mitani 1,2 ,
- Kimie Tanaka 2 ,
- Такахидэ Нагасе 1 и
- …
- Синтаро Янагимото 2
Респираторные исследования том 20 , Номер статьи: 138 (2019 г.) Процитировать эту статью
158 тыс.
 обращений
обращений5 Цитаты
3 Альтметрический
Сведения о показателях
Abstract
Хотя утолщение плевры является частой находкой при рутинной рентгенографии органов грудной клетки, его рентгенологические и клинические признаки остаются плохо охарактеризованными. Наше исследование 28 727 рентгенограмм грудной клетки, полученных в результате ежегодных медицинских осмотров, подтвердило, что утолщение плевры было наиболее частым рентгенологическим признаком. В большинстве случаев (92,2%) утолщение плевры затрагивало верхушку легкого, особенно справа; таким образом, он был определен как легочный верхушечный колпачок. Утолщение плевры чаще встречалось у мужчин, чем у женщин, а также у курильщиков или бывших курильщиков, чем у никогда не куривших. Распространенность увеличивалась с возрастом и колебалась от 1,8% у подростков до 9 лет.0,8% у взрослых в возрасте 60 лет и старше. Кроме того, утолщение плевры было четко связано с большим ростом и меньшей массой тела и индексом массы тела, что позволяет предположить, что высокое худощавое телосложение может предрасполагать к утолщению плевры. Эти наблюдения позволили нам предположить причинные механизмы утолщения плевры, связанные с непропорциональной перфузией, вентиляцией или механическими силами в легких.
Утолщение плевры чаще встречалось у мужчин, чем у женщин, а также у курильщиков или бывших курильщиков, чем у никогда не куривших. Распространенность увеличивалась с возрастом и колебалась от 1,8% у подростков до 9 лет.0,8% у взрослых в возрасте 60 лет и старше. Кроме того, утолщение плевры было четко связано с большим ростом и меньшей массой тела и индексом массы тела, что позволяет предположить, что высокое худощавое телосложение может предрасполагать к утолщению плевры. Эти наблюдения позволили нам предположить причинные механизмы утолщения плевры, связанные с непропорциональной перфузией, вентиляцией или механическими силами в легких.
Общие сведения
Утолщение плевры является частой находкой при рутинной рентгенографии органов грудной клетки. Обычно он затрагивает верхушку легкого, которая называется «легочной апикальной шапочкой». На рентгенограммах грудной клетки верхушечный колпачок представляет собой неравномерную плотность, расположенную на крайней вершине, и имеет ширину менее 5 мм [1]. В начале двадцатого века считалось, что верхушечный колпачок легкого является туберкулезным поражением; однако подробные патологоанатомические исследования, проведенные в 1970-х не обнаружили признаков туберкулеза [2,3,4]. Апикальный колпачок представляет собой фиброэластичный рубец, вовлекающий висцеральную плевру и паренхиму легкого на верхушке и иногда наблюдаемый у здоровых и бессимптомных людей [5].
В начале двадцатого века считалось, что верхушечный колпачок легкого является туберкулезным поражением; однако подробные патологоанатомические исследования, проведенные в 1970-х не обнаружили признаков туберкулеза [2,3,4]. Апикальный колпачок представляет собой фиброэластичный рубец, вовлекающий висцеральную плевру и паренхиму легкого на верхушке и иногда наблюдаемый у здоровых и бессимптомных людей [5].
В 1974 г. Renner et al. [3] выявили односторонние или двусторонние апикальные тени в 22,1% ( n = 57) из 258 рутинных рентгенограмм грудной клетки. Это было новаторское радиологическое исследование; однако размер выборки был небольшим. Удивительно, но ни одно из последующих исследований не изучало распространенность апикального колпачка при рентгенологическом исследовании грудной клетки [3, 6] или его связь с различными характеристиками субъекта.
Утолщение плевры может быть проявлением нескольких заболеваний легких, включая микобактериальную инфекцию, рак легкого и идиопатическую интерстициальную пневмонию. Особо следует отметить, что плевропаренхиматозный фиброэластоз все чаще признается редкой формой идиопатической интерстициальной пневмонии, характеризующейся плевральным и нижележащим паренхиматозным фиброзом преимущественно в верхних долях, который может имитировать апикальную шапочку. Поэтому клиницисты должны исключать эти патологические состояния при оценке утолщения плевры, обнаруживаемого на рентгенограмме грудной клетки. Более того, необходимо охарактеризовать рентгенологические и клинические признаки утолщения плевры или апикального колпачка, которые сами по себе не связаны с заболеванием.
Особо следует отметить, что плевропаренхиматозный фиброэластоз все чаще признается редкой формой идиопатической интерстициальной пневмонии, характеризующейся плевральным и нижележащим паренхиматозным фиброзом преимущественно в верхних долях, который может имитировать апикальную шапочку. Поэтому клиницисты должны исключать эти патологические состояния при оценке утолщения плевры, обнаруживаемого на рентгенограмме грудной клетки. Более того, необходимо охарактеризовать рентгенологические и клинические признаки утолщения плевры или апикального колпачка, которые сами по себе не связаны с заболеванием.
Мы рассмотрели 28 727 рентгенограмм грудной клетки, полученных в результате ежегодных медицинских осмотров, проведенных в период с апреля 2017 года по март 2018 года у большой популяции. Мы подтвердили, что утолщение плевры, обычно расположенное на верхушке легкого, было наиболее частым патологическим признаком. Кроме того, мы исследовали распространенность и латеральность утолщения плевры и его связь с характеристиками субъекта, включая пол, возраст, статус курения, рост, массу тела и индекс массы тела (ИМТ). Наши результаты показывают, что люди с более высоким и худощавым телосложением могут быть склонны к утолщению плевры. Учитывая эти данные, мы предполагаем, что апикальный колпачок может быть результатом непропорциональной перфузии, вентиляции или механических воздействий в легких.
Наши результаты показывают, что люди с более высоким и худощавым телосложением могут быть склонны к утолщению плевры. Учитывая эти данные, мы предполагаем, что апикальный колпачок может быть результатом непропорциональной перфузии, вентиляции или механических воздействий в легких.
Методы
Исследуемая группа
Мы провели поперечный анализ рентгенограмм грудной клетки, полученных в результате ежегодных медицинских осмотров 28 727 сотрудников и студентов Токийского университета в период с апреля 2017 г. по март 2018 г. Рентгенограммы грудной клетки были оценивается независимо двумя врачами. Аномальные результаты были направлены к сертифицированным пульмонологам (MS, MT, YM, AM и A.S.) для дальнейшей оценки с использованием имеющейся клинической информации и предыдущих рентгеновских снимков.
Оценка плеврального утолщения
Четыре участка легкого (апикальная, верхняя, средняя и нижняя части) были исследованы с двух сторон на наличие плеврального утолщения. Плевральное утолщение, затрагивающее верхушку любого легкого, было определено как апикальный колпачок.
Плевральное утолщение, затрагивающее верхушку любого легкого, было определено как апикальный колпачок.
Статистический анализ
Сравнения между группами проводились с использованием двустороннего критерия Стьюдента t , а критерий хи-квадрат использовался для оценки ассоциации утолщения плевры с полом и статусом курения. Модель бинарной логистической регрессии использовалась для оценки влияния пола, возраста, курения и ИМТ на утолщение плевры. Все статистические тесты проводились с использованием статистического пакета для социальных наук (SPSS Inc., Чикаго, Иллинойс, США).
Результаты
Мы исследовали распространенность и распределение плеврального утолщения и его связь с характеристиками субъекта, включая пол, возраст, статус курения, рост, массу тела и ИМТ.
Утолщение плевры является наиболее частым отклонением от нормы при скрининговых рентгенограммах грудной клетки
Рентгенограммы грудной клетки, полученные в результате ежегодных медицинских осмотров 28 727 человек в период с апреля 2017 г. по март 2018 г., были независимо рассмотрены двумя врачами. В исследование были включены 10 012 женщин и 18 715 мужчин, а средний возраст (± стандартное отклонение) составил 30,5 ± 12,1 (диапазон 17–83) лет. Четыре области легкого (верхушечные, верхние, средние и нижние доли) были исследованы на двусторонней основе на наличие патологических изменений. В подмножестве людей может быть более одной находки. В общей сложности 4041 аномальный результат был обнаружен на рентгенограммах грудной клетки 3113 человек по крайней мере одним врачом (дополнительный файл 1: таблица S1). Утолщение плевры было наиболее частой находкой (35,2%; n = 1423), который был выявлен у 911 человек. Репрезентативное рентгеновское изображение утолщения плевры показано на рис. 1. Распространенность утолщения плевры составила 3,2% ( n = 911/28 727) в нашей выборке.
по март 2018 г., были независимо рассмотрены двумя врачами. В исследование были включены 10 012 женщин и 18 715 мужчин, а средний возраст (± стандартное отклонение) составил 30,5 ± 12,1 (диапазон 17–83) лет. Четыре области легкого (верхушечные, верхние, средние и нижние доли) были исследованы на двусторонней основе на наличие патологических изменений. В подмножестве людей может быть более одной находки. В общей сложности 4041 аномальный результат был обнаружен на рентгенограммах грудной клетки 3113 человек по крайней мере одним врачом (дополнительный файл 1: таблица S1). Утолщение плевры было наиболее частой находкой (35,2%; n = 1423), который был выявлен у 911 человек. Репрезентативное рентгеновское изображение утолщения плевры показано на рис. 1. Распространенность утолщения плевры составила 3,2% ( n = 911/28 727) в нашей выборке.
Репрезентативное рентгенографическое изображение утолщения плевры. и . Рентгенограмма грудной клетки здорового мужчины 47 лет. Правая апикальная шляпка выглядит как неравномерная клиновидная плотность. б . Увеличенное изображение правой верхушки. Белые треугольники указывают на утолщение плевры
Рентгенограмма грудной клетки здорового мужчины 47 лет. Правая апикальная шляпка выглядит как неравномерная клиновидная плотность. б . Увеличенное изображение правой верхушки. Белые треугольники указывают на утолщение плевры
Изображение в полный размер
Утолщение плевры было обнаружено преимущественно в верхушке правого легкого
Наиболее часто поражалась верхушка легкого (дополнительный файл 1: таблица S2). Плевральное утолщение, затрагивающее апикальную область любого легкого, было определено как апикальный колпачок, на долю которого приходилось 92,2% ( n = 836/907) случаев (рис. 2а). Более половины случаев были двусторонними, а в 35,7% случаев утолщение было только справа. Вместе двусторонние и правосторонние случаи составили почти 9 случаев.0% из 907 случаев (рис. 2б). Эти находки указывают на то, что плевральное утолщение и случаи апикального колпачка перекрываются, и что плевральное утолщение происходит преимущественно в правом легком (рис.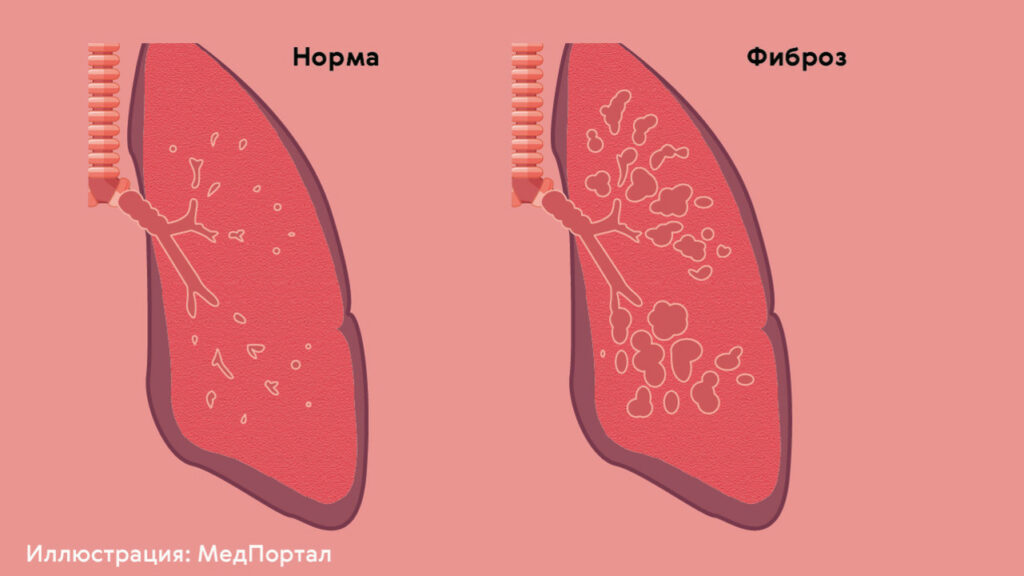 2).
2).
Распространение утолщения плевры. и . Круговая диаграмма, показывающая процент случаев утолщения плевры с апикальным колпачком и без него. б . Круговая диаграмма, показывающая процент случаев двустороннего и одностороннего утолщения плевры
Изображение в натуральную величину
Утолщение плевры чаще встречалось у мужчин и увеличивалось с возрастом
Утолщение плевры чаще встречалось у мужчин (3,4%), чем у женщин (2,7%; p < 0,01) (дополнительный файл 1: таблица S3), и заболеваемость увеличивалась с возрастом, колеблясь от 1,8% у подростков (17–19 лет) до 9,8% у взрослых в возрасте 60–83 лет (дополнительный файл 1: таблица S4). Стоит отметить, что утолщение плевры возникало у лиц в возрасте 18 лет, а распространенность заметно увеличивалась после 40 лет (рис. 3).
Рис. 3Частота утолщения плевры в зависимости от возраста
Изображение в полный размер
Утолщение плевры чаще встречалось у курильщиков и бывших курильщиков, чем у никогда не куривших
Далее мы исследовали, связано ли курение в анамнезе с утолщением плевры. Информация о статусе курения была доступна для 25 291 человека (16 043 мужчин и 9248 женщин). Частота курения среди лиц с утолщением плевры и без него составила 6,3 и 4,7% соответственно. Процент лиц с историей курения (т. е. нынешних курильщиков и бывших курильщиков) с утолщением плевры и без него составил 14,6 и 10,2% соответственно. Распространенность плеврального утолщения была выше у нынешних курильщиков (4,4%) и бывших курильщиков (5,0%), чем у никогда не куривших (3,2%; 9).0089 p < 0,01) (Дополнительный файл 1: Таблица S5). Более того, эти тенденции подтвердились при отдельном анализе самцов и самок.
Информация о статусе курения была доступна для 25 291 человека (16 043 мужчин и 9248 женщин). Частота курения среди лиц с утолщением плевры и без него составила 6,3 и 4,7% соответственно. Процент лиц с историей курения (т. е. нынешних курильщиков и бывших курильщиков) с утолщением плевры и без него составил 14,6 и 10,2% соответственно. Распространенность плеврального утолщения была выше у нынешних курильщиков (4,4%) и бывших курильщиков (5,0%), чем у никогда не куривших (3,2%; 9).0089 p < 0,01) (Дополнительный файл 1: Таблица S5). Более того, эти тенденции подтвердились при отдельном анализе самцов и самок.
Утолщение плевры было связано с большим ростом и меньшей массой тела и ИМТ
Затем мы исследовали связь между утолщением плевры и формой тела. Рост, массу тела и ИМТ сравнивали у лиц с утолщением плевры и без него (рис. 4а). Самцы и самки с утолщением плевры были выше, меньше весили и имели более низкий ИМТ, чем те, у кого не было утолщения плевры (9).0089 p < 0,01 для каждого сравнения). Дальнейшее сравнение пола, ИМТ и утолщения плевры показало, что люди с недостаточным весом (ИМТ < 18,5) имели самый высокий процент утолщения плевры, который составлял примерно 4% как у мужчин, так и у женщин (Дополнительный файл 1: Таблица S6). И наоборот, частота утолщения плевры была самой низкой среди людей с избыточным весом или ожирением (ИМТ 25 ≤ ). Тенденция к связи между более высоким ИМТ и меньшей частотой утолщения плевры была более заметной у женщин (рис. 4б). Эти результаты указывают на то, что больший рост и меньшая масса тела и ИМТ предрасполагают к утолщению плевры, предполагая, что причинный механизм связан с высоким худощавым телосложением.
Дальнейшее сравнение пола, ИМТ и утолщения плевры показало, что люди с недостаточным весом (ИМТ < 18,5) имели самый высокий процент утолщения плевры, который составлял примерно 4% как у мужчин, так и у женщин (Дополнительный файл 1: Таблица S6). И наоборот, частота утолщения плевры была самой низкой среди людей с избыточным весом или ожирением (ИМТ 25 ≤ ). Тенденция к связи между более высоким ИМТ и меньшей частотой утолщения плевры была более заметной у женщин (рис. 4б). Эти результаты указывают на то, что больший рост и меньшая масса тела и ИМТ предрасполагают к утолщению плевры, предполагая, что причинный механизм связан с высоким худощавым телосложением.
Связь утолщения плевры с ростом, массой тела и ИМТ. и . Коробчатая диаграмма, показывающая рост (см), массу тела (кг) и ИМТ у людей с утолщением плевры и без него. Линия в середине прямоугольника указывает медиану, а верхний и нижний концы прямоугольника обозначают 75-й и 25-й процентили соответственно. Кружками и звездочками отмечены выбросы и крайние выбросы соответственно. б . Частота утолщения плевры по значениям ИМТ
Кружками и звездочками отмечены выбросы и крайние выбросы соответственно. б . Частота утолщения плевры по значениям ИМТ
Изображение в полный размер
Наконец, был проведен бинарный логистический регрессионный анализ для оценки влияния пола, возраста, курения и ИМТ на вероятность утолщения плевры. Мы проанализировали 25 286 случаев с доступной информацией обо всех этих характеристиках и рассчитали отношение шансов (ОШ) с 95% доверительными интервалами (ДИ). В результате было обнаружено, что мужской пол (OR = 2,042, 95% ДИ 1,738–2,399), возраст (OR = 1,051, 95% ДИ 1,045–1,057) и ИМТ (OR = 0,836, 95% ДИ 0,814–0,860). быть связаны с утолщением плевры со статистической значимостью.
Обсуждение
Хотя верхушечный колпачок легкого признается неспецифическим фиброзным изменением верхушки легкого в течение полувека [6], только в нескольких исследованиях с небольшим размером выборки изучалась распространенность верхушечного колпачка. в общей популяции и ассоциации с клиническими особенностями [2,3,4]. Наше исследование 28 727 человек подтвердило, что утолщение плевры было наиболее частой находкой при обычной рентгенографии грудной клетки (дополнительный файл 1: таблица S1). Мы обнаружили, что более 90% случаев включали апикальное утолщение плевры или апикальный колпачок (рис. 2). Распространенность плеврального утолщения увеличивалась с возрастом: процент случаев у лиц в возрасте 20, 30, 40 и 50 лет составлял 2,4, 2,9, 4,1 и 6,7% соответственно (рис. 3). Стоит отметить, что утолщение плевры (в большинстве случаев апикальный колпачок) было обнаружено у 1,8% лиц в возрасте до 20 лет, что свидетельствует о том, что утолщение плевры — это не просто явление старения. Медицинские работники должны учитывать эти результаты при анализе рутинных рентгенограмм грудной клетки.
Наше исследование 28 727 человек подтвердило, что утолщение плевры было наиболее частой находкой при обычной рентгенографии грудной клетки (дополнительный файл 1: таблица S1). Мы обнаружили, что более 90% случаев включали апикальное утолщение плевры или апикальный колпачок (рис. 2). Распространенность плеврального утолщения увеличивалась с возрастом: процент случаев у лиц в возрасте 20, 30, 40 и 50 лет составлял 2,4, 2,9, 4,1 и 6,7% соответственно (рис. 3). Стоит отметить, что утолщение плевры (в большинстве случаев апикальный колпачок) было обнаружено у 1,8% лиц в возрасте до 20 лет, что свидетельствует о том, что утолщение плевры — это не просто явление старения. Медицинские работники должны учитывать эти результаты при анализе рутинных рентгенограмм грудной клетки.
Ограничением нашего исследования является то, что выборка была взята из одного учебного заведения, Токийского университета, и состояла в основном из японских студентов и сотрудников университета (> 90%). Необходимы дополнительные исследования для изучения этнических и социально-экономических различий в распространенности плеврального утолщения и апикального колпачка.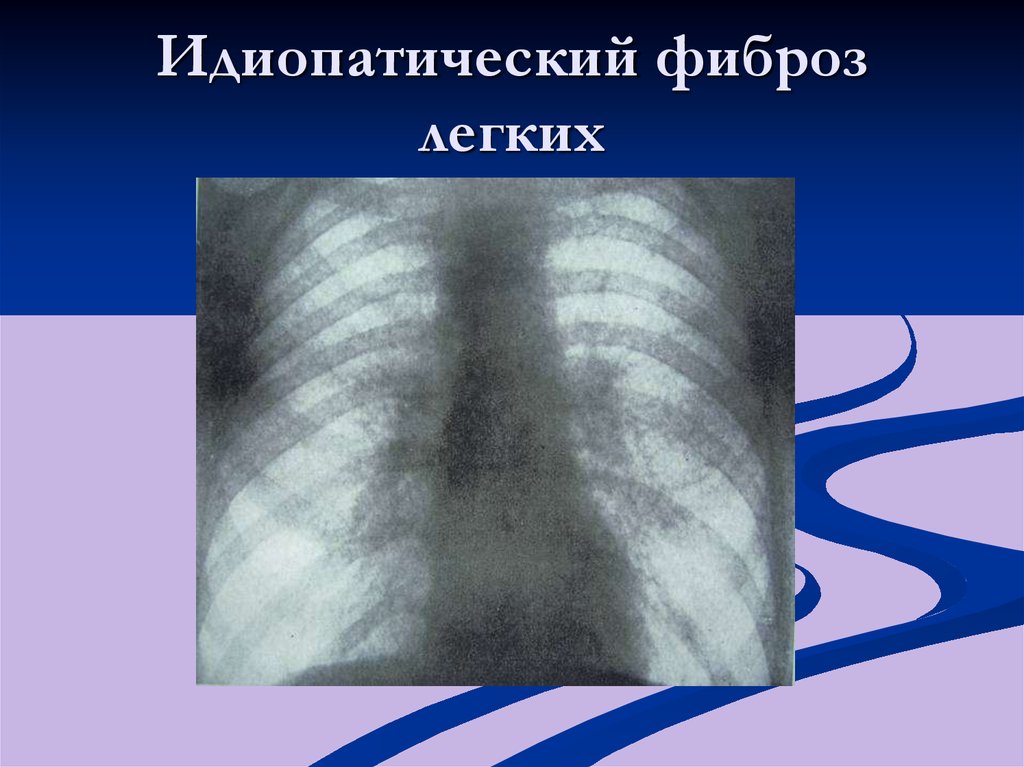 Из 16 043 мужчин в нашем исследовании 6,2% ( n = 1001) были курильщиками в настоящее время и 6,7% ( n = 1072) были бывшими курильщиками, тогда как 2,2% (n = 204) из 9248 женщин курили в настоящее время и 3,7% ( n = 339) были бывшими курильщиками. Эти цифры значительно ниже общенациональных показателей курения в Японии в 2017 г. (29,4% у мужчин и 7,2% у женщин) или в США в 2016 г. (17,5% у мужчин и 13,5% у женщин) [7, 8]. . Учитывая наш вывод о том, что частота апикального колпачка была выше у людей с историей курения по сравнению с никогда не курившими (дополнительный файл 1: таблица S5), утолщение плевры может быть более распространенным в общей популяции с более высокими показателями курения, чем в нашей исследовательской популяции. .
Из 16 043 мужчин в нашем исследовании 6,2% ( n = 1001) были курильщиками в настоящее время и 6,7% ( n = 1072) были бывшими курильщиками, тогда как 2,2% (n = 204) из 9248 женщин курили в настоящее время и 3,7% ( n = 339) были бывшими курильщиками. Эти цифры значительно ниже общенациональных показателей курения в Японии в 2017 г. (29,4% у мужчин и 7,2% у женщин) или в США в 2016 г. (17,5% у мужчин и 13,5% у женщин) [7, 8]. . Учитывая наш вывод о том, что частота апикального колпачка была выше у людей с историей курения по сравнению с никогда не курившими (дополнительный файл 1: таблица S5), утолщение плевры может быть более распространенным в общей популяции с более высокими показателями курения, чем в нашей исследовательской популяции. .
Другим ограничением нашего исследования является отсутствие подробной информации о прошлой истории болезни и лекарствах. Необходимы дальнейшие исследования для оценки возможной связи утолщения плевры с сопутствующими заболеваниями.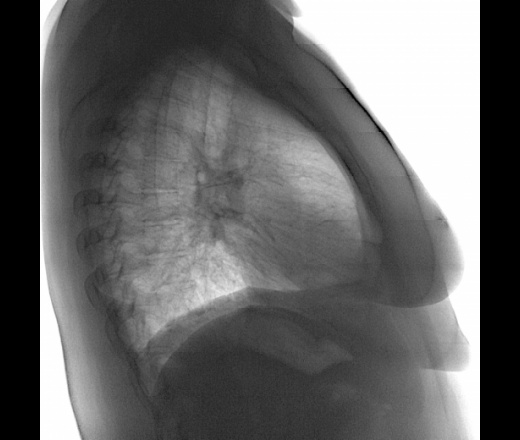
На сегодняшний день в нескольких исследованиях изучались патологические особенности апикального колпачка [2,3,4,5]. Принято считать, что апикальный колпачок представляет собой отчетливую фиброэластическую бляшку в легком, содержащую зрелые коллагеновые и эластиновые волокна [6]. В 1970, Батлер и др. [2] исследовали 48 аутопсийных образцов легкого и отметили утолщение стенки в мелких мышечных артериях, расположенных ниже апикальной крышки, и хронический бронхит более чем в половине случаев. На основании этих наблюдений авторы пришли к выводу, что апикальный колпачок представляет собой локализованное паренхиматозное поражение, которое предположительно является результатом персистирующего или повторного воспаления. Они также постулировали, что относительно сниженная перфузия в верхушке легкого может препятствовать разрешению воспаления. Совсем недавно Yousem [5] рассмотрел 13 хирургически резецированных образцов легкого с апикальным колпачком и сообщил о последовательных патологических находках, предполагающих хроническую ишемию как основную причину апикального колпачка [5].
Из-за действия силы тяжести показатели вентиляции и перфузии самые низкие в верхушке и самые высокие в основании легкого в вертикальном положении [9]. Кроме того, отношение вентиляции к перфузии является самым высоким на верхушке, потому что вентиляция относительно больше, чем перфузия, по сравнению с другими областями легких [9]. Таким образом, кажется разумным, что верхушка более подвержена хронической ишемии, что может объяснить, почему утолщение плевры обнаруживается преимущественно на верхушке и в верхней части легкого (рис. 2). Кроме того, более низкая вентиляция и перфузия на верхушке могут увеличить риск длительного воздействия патогенов или раздражителей окружающей среды, которые могут вызвать воспаление, связанное с утолщением плевры. Кроме того, внутриплевральное давление более отрицательное, а транспульмональное давление выше в верхушке, чем в нижней части легкого [9].]. Следовательно, механические силы, создаваемые повторяющимися циклами дыхания, могут быть больше на верхушке, что, в свою очередь, может способствовать фиброзной реакции [10]. Однако эти патогенные механизмы остаются предметом спекуляций.
Однако эти патогенные механизмы остаются предметом спекуляций.
Важно отметить, что мы обнаружили, что утолщение плевры (в первую очередь апикальной крышки) было связано с большим ростом и меньшей массой тела и ИМТ (рис. 4). Мы предлагаем два возможных объяснения этого вывода. Учитывая, что легкие пропорциональны массе тела, анатомические и патофизиологические различия между верхушкой и нижней частью легкого могут быть больше у более высоких и худощавых людей, что приводит к повышенному риску воспаления и/или ишемии в области верхушки. В качестве альтернативы, люди с генетической предрасположенностью к большему росту или более низкому ИМТ могут быть более склонны к развитию утолщения плевры [11]. Будущие полногеномные ассоциативные исследования утолщения плевры или апикального колпачка могут прояснить этот вопрос.
Мы обнаружили, что утолщение плевры происходило преимущественно в правом легком. Анатомические различия могут объяснить это открытие. Левое легкое состоит из двух долей и, следовательно, имеет меньший объем, чем правое легкое, которое состоит из трех долей, а сердце расположено слева. Возможно, на верхушке правого легкого может быть большее несоответствие вентиляции/перфузии и более сильные механические силы, чем на левом легком.
Возможно, на верхушке правого легкого может быть большее несоответствие вентиляции/перфузии и более сильные механические силы, чем на левом легком.
Плевропаренхиматозный фиброэластоз — редкая форма идиопатической интерстициальной пневмонии, поражающая висцеральную плевру и субплевральную паренхиму с преобладанием верхней доли. Хотя в нашем исследовании не было выявлено ни одного случая плевропаренхиматозного фиброэластоза, можно предположить, что раннее поражение плевропаренхиматозного фиброэластоза имитирует апикальный колпачок на рентгенограммах грудной клетки. Интересно, что предыдущее исследование показало, что ИМТ у пациентов с плевропаренхиматозным фиброэластозом был значительно ниже, чем у пациентов с идиопатическим легочным фиброзом, распространенной формой идиопатической интерстициальной пневмонии с преобладанием нижних долей (средний ИМТ 18,6 против 25,1 соответственно) [12]. . Более того, другое исследование показало, что гистологические данные для плевропаренхиматозного фиброэластоза были «поразительно похожи» на таковые для верхушки легкого [6]. Таким образом, заманчиво предположить, что аналогичный причинный механизм, связанный с высокими, худощавыми формами тела, может быть вовлечен как в апикальный колпачок, так и в плевропаренхиматозный фиброэластоз.
Таким образом, заманчиво предположить, что аналогичный причинный механизм, связанный с высокими, худощавыми формами тела, может быть вовлечен как в апикальный колпачок, так и в плевропаренхиматозный фиброэластоз.
Заключение
Утолщение плевры было наиболее частой находкой при рутинных рентгенологических исследованиях органов грудной клетки, и более чем в 90% случаев определялось как легочная верхушка с преобладанием правого легкого. Утолщение плевры увеличивалось с возрастом и чаще встречалось у мужчин и курильщиков. Мы обнаружили, что утолщение плевры было связано с большим ростом и меньшей массой тела и ИМТ. Возможно, высокие, худощавые формы тела усиливают непропорциональную перфузию, вентиляцию или механические нагрузки в легких, что может увеличить риск ишемии и/или фиброзной реакции в верхушке легкого.
Наличие данных и материалов
Неприменимо.
Сокращения
- ИМТ:
индекс массы тела
Ссылки
- «>
Батлер С. 2-й, Кляйнерман Дж. Легочная верхушка. Ам Джей Патол. 1970;60(2):205–16.
ПабМед ПабМед Центральный Google ученый
Реннер Р.Р., Маркарян Б., Пернис Н.Дж., Хайцман Э.Р. Верхушечный колпачок. Радиология. 1974; 110 (3): 569–73.
Артикул КАС Google ученый
Реннер Р.Р., Пернис, штат Нью-Джерси. Верхушечный колпачок. Семин Рентгенол. 1977;12(4):299-302.
Артикул КАС Google ученый
Юсем С.А. Легочная верхушка: характерное, но плохо распознаваемое поражение при легочной хирургической патологии.
 Ам Дж. Сург Патол. 2001;25(5):679–83.
Ам Дж. Сург Патол. 2001;25(5):679–83.Артикул КАС Google ученый
Лагштейн А. Верхушка легочной артерии. Старое снова становится новым. Arch Pathol Lab Med. 2015;139(10):1258–62.
Артикул Google ученый
Национальное обследование состояния здоровья и питания. Министерство здравоохранения, труда и социального обеспечения, Япония.
Данные и статистика: Центры по контролю и профилактике заболеваний, США
West JB. Региональные различия в легких. Грудь. 1978;74(4):426–37.
КАС пабмед Google ученый
Чумперлин Д.Дж., Лигрести Г., Хильшер М.Б., Шах В.Х. Механосенсорика и фиброз. Джей Клин Инвест. 2018;128(1):74–84.
Артикул Google ученый
«>Oda T, Ogura T, Kitamura H, Hagiwara E, Baba T, Enomoto Y, Iwasawa T, Okudela K, Takemura T, Sakai F, Hasegawa Y. Отличительные характеристики плевропаренхиматозного фиброэластоза при обычной интерстициальной пневмонии по сравнению с идиопатической легочной фиброз. Грудь. 2014;146(5):1248–55.
Артикул Google ученый
McLoud TC, Isler RJ, Novelline RA, Putman CE, Simeone J, Stark P. Апикальный колпачок. AJR Am J Рентгенол. 1981;137(2):299–306.
Артикул КАС Google ученый
Акияма М., Окада Й., Канаи М., Такахаси А., Момодзава Й., Икеда М., Ивата Н., Икегава С., Хирата М., Мацуда К., Ивасаки М., Ямадзи Т., Савада Н., Хачия Т., Танно К., Симидзу А., Хозава А., Минегиши Н., Цугане С., Ямамото М., Кубо М., Каматани Ю. Исследование ассоциации всего генома выявило 112 новых локусов индекса массы тела у населения Японии. Нат Жене. 2017;49(10): 1458–67.
Артикул КАС Google ученый
Загрузить ссылки
Благодарности
Мы благодарны всем членам Отдела содействия здравоохранению Токийского университета.
Финансирование
Работа выполнена при поддержке Takeda Science Foundation и JSPS KAKENHI #18 K08170.
Информация об авторе
Авторы и организации
Кафедра респираторной медицины, Высшая школа медицины, Токийский университет, 7-3-1 Хонго, Бункё-ку, Токио, 113-0033, Япония
Акира Сайто, Мицухиро Сунохара, Мегуми Таруи, Акихиса Митани и Такахиде Нагасе
Отдел продвижения медицинских услуг, Токийский университет, 7-3-1 Хонго, Бункё-ку, Токио, 113-0033, Япония
Акира Сайто, Юкичика Хакамата, Юкико Ямада, Мицухиро Сунохара, Мегуми Таруи, Йоко Мурано, Акихиса Митани, Кимие Танака и Синтаро Янагимото0064 Вы также можете искать этого автора в PubMed Google Scholar
- Yukichika Hakamata
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Юкико Ямада
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Mitsuhiro Sunohara
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Мегуми Таруи
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Yoko Murano
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Akihisa Mitani
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Kimie Tanaka
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Takahide Nagase
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Синтаро Янагимото
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
Пожертвования
YH и YY получили рентгеновские снимки органов грудной клетки. AS, MS, MT, YM, AM и KT оценили и проанализировали данные. AS задумал исследование и составил рукопись. KT и SY участвовали в управлении данными скрининга здоровья. TN и SY руководили исследованием. Все авторы прочитали и одобрили окончательный вариант рукописи.
AS, MS, MT, YM, AM и KT оценили и проанализировали данные. AS задумал исследование и составил рукопись. KT и SY участвовали в управлении данными скрининга здоровья. TN и SY руководили исследованием. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Акира Сайто.
Декларация этики
Одобрение этики и согласие на участие
Это исследование было одобрено Институциональным наблюдательным советом Токийского университета (номер одобрения 14–71). Поскольку это было ретроспективное обсервационное исследование и не включало терапевтического вмешательства, письменное информированное согласие было отклонено.
Согласие на публикацию
Согласие на публикацию было получено от человека с рентгенографией грудной клетки, показанной на рис. 1.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Дополнительный файл
Дополнительный файл 1:
Таблица S1. 10 самых частых отклонений от нормы при рентгенографии органов грудной клетки. Таблица S2. Распространение и латеральность плеврального утолщения. Таблица S3. Утолщение плевры и пол. Таблица S4. Утолщение плевры и распределение по возрасту. Таблица S5. Утолщение плевры и курение. Таблица S6. Утолщение плевры и ИМТ. (XLSX, 18 КБ)
Права и разрешения
Открытый доступ Эта статья распространяется на условиях международной лицензии Creative Commons Attribution 4.0 (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что вы укажете первоначальных авторов и источник, предоставите ссылку на лицензию Creative Commons и укажете, были ли внесены изменения. Отказ от права Creative Commons на общественное достояние (http://creativecommons. org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное.
org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное.
Перепечатки и разрешения
Об этой статье
Быстро прогрессирующий легочный апикальный фиброз и деструкция паренхимы у пациента с анкилозирующим спондилитом
Case Rep Rheumatol. 2020; 2020: 8852515.
Опубликовано в Интернете 14 сентября 2020 г. doi: 10.1155/2020/8852515
, 1 , 2 и 3
Информация об авторе Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
- Заявление о доступности данных
Легочный апикальный фиброз является редким осложнением анкилозирующего спондилита (АС). Существенными характеристиками этого поражения являются его очень медленное прогрессирование и часто бессимптомный характер. Здесь мы представляем пациента с АС, у которого быстро развился легочный апикальный фиброз в течение 3 лет, несмотря на уменьшение мышечно-скелетных болей. Мужчина 60-ти лет обратился с жалобами на усиливающийся в последние два года кашель, одышку, утомляемость. У него не было хронических заболеваний, кроме АС. Он не принимал никаких лекарств, кроме нестероидных противовоспалительных препаратов в течение 2-3 дней ежемесячно, так как в последние годы его скелетно-мышечные боли уменьшились. При физикальном обследовании выявлено ослабление дыхательных шумов в верхних отделах правого легкого. Рентгенологически выявлено усиление диффузного затемнения в верхних отделах правого легкого. Компьютерная томография грудной клетки с высоким разрешением показала уплотнение, сопровождающееся тракционными бронхоэктазами, совместимыми с хроническим фиброзом в верхней доле правого легкого. Однако компьютерная томография грудной клетки пациента, выполненная 3 года назад, не выявила легочного апикального фиброза и паренхиматозной деструкции. Биопсия не выявила злокачественных новообразований, гранулематозного воспаления или васкулита. Результаты посевов были отрицательными.
Мужчина 60-ти лет обратился с жалобами на усиливающийся в последние два года кашель, одышку, утомляемость. У него не было хронических заболеваний, кроме АС. Он не принимал никаких лекарств, кроме нестероидных противовоспалительных препаратов в течение 2-3 дней ежемесячно, так как в последние годы его скелетно-мышечные боли уменьшились. При физикальном обследовании выявлено ослабление дыхательных шумов в верхних отделах правого легкого. Рентгенологически выявлено усиление диффузного затемнения в верхних отделах правого легкого. Компьютерная томография грудной клетки с высоким разрешением показала уплотнение, сопровождающееся тракционными бронхоэктазами, совместимыми с хроническим фиброзом в верхней доле правого легкого. Однако компьютерная томография грудной клетки пациента, выполненная 3 года назад, не выявила легочного апикального фиброза и паренхиматозной деструкции. Биопсия не выявила злокачественных новообразований, гранулематозного воспаления или васкулита. Результаты посевов были отрицательными. Так, у больного диагностировано поражение легких АС, развившееся в 3-летнем периоде. Этот случай показал, что внесуставные осложнения могут продолжать развиваться у пациентов с АС, даже если их скелетно-мышечные жалобы исчезли. Таким образом, пациенты с АС должны регулярно проходить системные обследования.
Так, у больного диагностировано поражение легких АС, развившееся в 3-летнем периоде. Этот случай показал, что внесуставные осложнения могут продолжать развиваться у пациентов с АС, даже если их скелетно-мышечные жалобы исчезли. Таким образом, пациенты с АС должны регулярно проходить системные обследования.
Анкилозирующий спондилоартрит (АС) — хроническое воспалительное заболевание, поражающее главным образом осевой скелет и периферические суставы [1]. Внесуставные проявления, такие как поражение глаз, сердечно-сосудистой системы, почек и легких, могут наблюдаться у некоторых пациентов с АС. У больных с внесуставными проявлениями отмечается более высокая инвалидизация и смертность. Наиболее хорошо задокументированными легочными проявлениями АС являются апикальное утолщение плевры, наблюдаемое на поздних стадиях заболевания, и формирование легочного апикального фиброза непосредственно под этим утолщением [2]. Легочный апикальный фиброз обычно протекает бессимптомно и не требует специфического лечения [3]. Однако рентгенологически его можно спутать с туберкулезом и раком легких. Неправильный дифференциальный диагноз может привести к ненужной терапии туберкулеза. Кроме того, вторичные грибковые и бактериальные инфекции, такие как первичная 9В этих поражениях также может развиваться 0477 Aspergillus [4, 5]. Легочный апикальный фиброз развивается примерно через 2 десятилетия и прогрессирует очень медленно [4, 6]. Здесь мы представляем пациента с АС, у которого развился легочный апикальный фиброз и паренхиматозная деструкция в течение 3 лет, несмотря на то, что его жалобы на опорно-двигательный аппарат уменьшились. Наш случай важен для того, чтобы предположить, что серьезные внесуставные осложнения АС могут развиваться и при отсутствии скелетно-мышечной симптоматики.
Однако рентгенологически его можно спутать с туберкулезом и раком легких. Неправильный дифференциальный диагноз может привести к ненужной терапии туберкулеза. Кроме того, вторичные грибковые и бактериальные инфекции, такие как первичная 9В этих поражениях также может развиваться 0477 Aspergillus [4, 5]. Легочный апикальный фиброз развивается примерно через 2 десятилетия и прогрессирует очень медленно [4, 6]. Здесь мы представляем пациента с АС, у которого развился легочный апикальный фиброз и паренхиматозная деструкция в течение 3 лет, несмотря на то, что его жалобы на опорно-двигательный аппарат уменьшились. Наш случай важен для того, чтобы предположить, что серьезные внесуставные осложнения АС могут развиваться и при отсутствии скелетно-мышечной симптоматики.
Больной 60-ти лет обратился в отделение болезней органов грудной клетки нашей больницы с жалобами на усиливающийся в последние два года кашель, одышку, утомляемость. Больной, отрицавший кровохарканье, сказал, что у него редко выделяется мокрота. У него не было хронических заболеваний, кроме АС, диагностированного в 19 лет.76. Он никогда не курил. У него не было алкогольного опьянения. Он не получал постоянного лечения, кроме нестероидных противовоспалительных препаратов (НПВП) в течение 2-3 дней ежемесячно, так как в последние годы его боли в опорно-двигательном аппарате резко уменьшились. Его физикальное обследование выявило артериальное давление 110/70 мм рт.ст. и температуру тела 36,8°C. Сердцебиение ритмичное, шумов нет. Дыхание ослаблено в верхней зоне правого легкого. Расширение грудной клетки и поясничный тест Шобера составили 0 см. Результаты лабораторных исследований: скорость оседания эритроцитов (СОЭ) 72 мм/ч, С-реактивный белок (СРБ) 28 мг/дл (норма: 0–5), лейкоциты 7800/мм9.0014 3 , гемоглобин 11 г/дл, тромбоциты 323 000/мм 3 и отношение общего белка к альбумину 6,8/3,3 г/дл. Другие биохимические анализы, электролиты и результаты анализа мочи были в пределах нормы. Спирометрические тесты функции легких (PFT) выявили рестриктивную картину: форсированная жизненная емкость легких (ФЖЕЛ) 1,58 л (38% от должного), объем форсированного выдоха за 1 с (ОФВ1) 1,50 л (46% от должного) и ОФВ1/ФЖЕЛ 94% и диффузионная способность моноксида углерода (DLCO) 23 мл/мин на мм рт.
У него не было хронических заболеваний, кроме АС, диагностированного в 19 лет.76. Он никогда не курил. У него не было алкогольного опьянения. Он не получал постоянного лечения, кроме нестероидных противовоспалительных препаратов (НПВП) в течение 2-3 дней ежемесячно, так как в последние годы его боли в опорно-двигательном аппарате резко уменьшились. Его физикальное обследование выявило артериальное давление 110/70 мм рт.ст. и температуру тела 36,8°C. Сердцебиение ритмичное, шумов нет. Дыхание ослаблено в верхней зоне правого легкого. Расширение грудной клетки и поясничный тест Шобера составили 0 см. Результаты лабораторных исследований: скорость оседания эритроцитов (СОЭ) 72 мм/ч, С-реактивный белок (СРБ) 28 мг/дл (норма: 0–5), лейкоциты 7800/мм9.0014 3 , гемоглобин 11 г/дл, тромбоциты 323 000/мм 3 и отношение общего белка к альбумину 6,8/3,3 г/дл. Другие биохимические анализы, электролиты и результаты анализа мочи были в пределах нормы. Спирометрические тесты функции легких (PFT) выявили рестриктивную картину: форсированная жизненная емкость легких (ФЖЕЛ) 1,58 л (38% от должного), объем форсированного выдоха за 1 с (ОФВ1) 1,50 л (46% от должного) и ОФВ1/ФЖЕЛ 94% и диффузионная способность моноксида углерода (DLCO) 23 мл/мин на мм рт. ст. (43% от прогнозируемого). Рентгенография легких выявила усиление диффузного затемнения в верхних отделах правого легкого (). Также было выявлено отклонение трахеи вправо и притупление правого реберно-диафрагмального синуса. На торакальной КТВР выявлена хроническая консолидация с тракционными бронхоэктазами, совместимая с фиброзом в верхушечном и заднем сегментах правой верхней доли, распространяющаяся на верхний сегмент правой нижней доли (). Кроме того, были также узловые альвеолярные уплотнения в латеральном базальном сегменте правой нижней доли. КТ грудной клетки, выполненная в 2016 г., показала легкие бронхоэктазы и паренхиматозные тяжи в средней доле правого легкого. Однако не было апикальных фиброзных изменений, тракционных бронхоэктазов и деструкции паренхимы в верхней доле правого легкого (). Сравнение торакальной HRCT и КТ-изображений показало, что легочный апикальный фиброз и паренхиматозная деструкция правого легкого развились в последние три года. Окрашивание по Граму, окрашивание метиленовым синим и окрашивание Эрлиха-Циля-Нильсена (EZN) мокроты не выявили возбудителя, и все последующие посевы мокроты были отрицательными.
ст. (43% от прогнозируемого). Рентгенография легких выявила усиление диффузного затемнения в верхних отделах правого легкого (). Также было выявлено отклонение трахеи вправо и притупление правого реберно-диафрагмального синуса. На торакальной КТВР выявлена хроническая консолидация с тракционными бронхоэктазами, совместимая с фиброзом в верхушечном и заднем сегментах правой верхней доли, распространяющаяся на верхний сегмент правой нижней доли (). Кроме того, были также узловые альвеолярные уплотнения в латеральном базальном сегменте правой нижней доли. КТ грудной клетки, выполненная в 2016 г., показала легкие бронхоэктазы и паренхиматозные тяжи в средней доле правого легкого. Однако не было апикальных фиброзных изменений, тракционных бронхоэктазов и деструкции паренхимы в верхней доле правого легкого (). Сравнение торакальной HRCT и КТ-изображений показало, что легочный апикальный фиброз и паренхиматозная деструкция правого легкого развились в последние три года. Окрашивание по Граму, окрашивание метиленовым синим и окрашивание Эрлиха-Циля-Нильсена (EZN) мокроты не выявили возбудителя, и все последующие посевы мокроты были отрицательными. Туберкулиновая кожная проба показала 0 мм, а интерферон-9Анализ высвобождения 0477 γ (IGRA) не выявил инфекции Mycobacterium tuberculosis . Выполнены бронхоскопия и трансбронхиальная биопсия легкого. Биопсия не выявила злокачественных новообразований, гранулематозного воспаления или васкулита. При рентгенологическом исследовании поясничного отдела позвоночника и таза выявлен двусторонний сакроилеит IV степени, синдесмофиты и появление «бамбукового позвоночника». В заключение у пациента был диагностирован легочный АС, включающий утолщение верхушки плевры с фиброзом верхней доли и неспецифическими интерстициальными аномалиями. Назначались этанерцепт 50 мг/нед и мелоксикам 15 мг/сут. Пациент был госпитализирован на две недели и включен в программу легочной реабилитации. Следующее контрольное обследование через шесть недель показало следующее: СОЭ 36 мм/ч, СРБ 8 мг/дл, ФЖЕЛ 41% от должного, ОФВ1 49.% от ожидаемого, FEV1/FVC 96% и DLCO 71% от ожидаемого. После шестимесячного курса лечения этанерцептом у пациента не развилось новое поражение легких, препарат хорошо переносился, побочных явлений не было.
Туберкулиновая кожная проба показала 0 мм, а интерферон-9Анализ высвобождения 0477 γ (IGRA) не выявил инфекции Mycobacterium tuberculosis . Выполнены бронхоскопия и трансбронхиальная биопсия легкого. Биопсия не выявила злокачественных новообразований, гранулематозного воспаления или васкулита. При рентгенологическом исследовании поясничного отдела позвоночника и таза выявлен двусторонний сакроилеит IV степени, синдесмофиты и появление «бамбукового позвоночника». В заключение у пациента был диагностирован легочный АС, включающий утолщение верхушки плевры с фиброзом верхней доли и неспецифическими интерстициальными аномалиями. Назначались этанерцепт 50 мг/нед и мелоксикам 15 мг/сут. Пациент был госпитализирован на две недели и включен в программу легочной реабилитации. Следующее контрольное обследование через шесть недель показало следующее: СОЭ 36 мм/ч, СРБ 8 мг/дл, ФЖЕЛ 41% от должного, ОФВ1 49.% от ожидаемого, FEV1/FVC 96% и DLCO 71% от ожидаемого. После шестимесячного курса лечения этанерцептом у пациента не развилось новое поражение легких, препарат хорошо переносился, побочных явлений не было.
Открыть в отдельном окне
Рентгенограмма органов грудной клетки: диффузные затемнения в верхней зоне правого легкого. Также выявляется отклонение трахеи в правую сторону и притупление правого реберно-диафрагмального синуса.
Открыть в отдельном окне
КТГ грудной клетки выполнено в 2019 г.. Он показывает хроническую консолидацию с тракционными бронхоэктазами, совместимыми с фиброзом в верхушечных и задних сегментах верхней доли, которые распространяются на верхний сегмент нижней доли. Также видны узловатые альвеолярные уплотнения в латеральном базальном сегменте правой нижней доли.
Открыть в отдельном окне
КТ грудной клетки выполнена в 2016 г. Верхушечные фиброзные изменения и тракционные бронхоэктазы в верхней зоне правого легкого отсутствуют.
Легочный апикальный фиброз — редкое внесуставное проявление, наблюдаемое на поздних стадиях АС. Существенными характеристиками этого поражения, которое может быть односторонним или двусторонним, являются его очень медленное прогрессирование и часто бессимптомный характер. Поражения могут начать проявляться в виде линейных или пятнистых затемнений на диаграмме легких и увеличиваться в размерах, объединяясь во времени. Они могут рентгенологически имитировать туберкулез и злокачественные новообразования. Наш случай важен с точки зрения развития легочного апикального фиброза, паренхиматозной деструкции и различных неспецифических интерстициальных аномалий в течение трех лет, несмотря на то, что скелетно-мышечные симптомы значительно уменьшились с годами. Образцы трансбронхиальной биопсии не выявили малигнизации, гранулематозного воспаления или васкулита. Окрашивание и культуральные тесты полученных образцов показали отрицательные результаты. Кроме того, ПЦР и IGRA-тесты, проведенные на туберкулез, дали отрицательный результат. В свете этих результатов у пациента был диагностирован легочный АС.
Поражения могут начать проявляться в виде линейных или пятнистых затемнений на диаграмме легких и увеличиваться в размерах, объединяясь во времени. Они могут рентгенологически имитировать туберкулез и злокачественные новообразования. Наш случай важен с точки зрения развития легочного апикального фиброза, паренхиматозной деструкции и различных неспецифических интерстициальных аномалий в течение трех лет, несмотря на то, что скелетно-мышечные симптомы значительно уменьшились с годами. Образцы трансбронхиальной биопсии не выявили малигнизации, гранулематозного воспаления или васкулита. Окрашивание и культуральные тесты полученных образцов показали отрицательные результаты. Кроме того, ПЦР и IGRA-тесты, проведенные на туберкулез, дали отрицательный результат. В свете этих результатов у пациента был диагностирован легочный АС.
Вовлечение легких считалось очень редко наблюдаемым поздним осложнением АС до введения HRCT в использование. Ретроспективный анализ рентгенограмм легких большой группы пациентов с АС выявил 28 (1,3%) из 2080 пациентов, и у большинства из них (25 пациентов) был фиброз верхних долей. Исследования, проведенные с помощью КТВР в последующие годы, отмечают, что различные плевропаренхиматозные проявления выявляются у 40–90% больных АС [3, 7–9].]. В этих исследованиях АС обычно не ассоциировался с классическим интерстициальным заболеванием легких. Результаты HRCT у пациентов с АС характеризуются легочным апикальным фиброзом с кавитацией или без нее, утолщением плевры, паренхиматозными тяжами, утолщением перегородки, бронхоэктазами, эмфиземой, заболеваниями мелких дыхательных путей, затуханием по типу «матового стекла» и плевральным выпотом. В систематическом обзоре 10 исследований (303 пациента) распространенность плевропаренхиматозных проявлений по данным КТВР у больных АС составила 61% (185 пациентов). Фиброз верхней доли, эмфизема, бронхоэктазы, затухание по типу «матового стекла» и неспецифические интерстициальные аномалии наблюдались у 21 (6,9).%), 55 (18,1%), 33 (10,8%), 34 (11,2%) и 101 (33%) больных соответственно [6]. Сообщалось о развитии обычной интерстициальной пневмонии с медовым гребнем в нижне-средних отделах в ряде случаев.
Исследования, проведенные с помощью КТВР в последующие годы, отмечают, что различные плевропаренхиматозные проявления выявляются у 40–90% больных АС [3, 7–9].]. В этих исследованиях АС обычно не ассоциировался с классическим интерстициальным заболеванием легких. Результаты HRCT у пациентов с АС характеризуются легочным апикальным фиброзом с кавитацией или без нее, утолщением плевры, паренхиматозными тяжами, утолщением перегородки, бронхоэктазами, эмфиземой, заболеваниями мелких дыхательных путей, затуханием по типу «матового стекла» и плевральным выпотом. В систематическом обзоре 10 исследований (303 пациента) распространенность плевропаренхиматозных проявлений по данным КТВР у больных АС составила 61% (185 пациентов). Фиброз верхней доли, эмфизема, бронхоэктазы, затухание по типу «матового стекла» и неспецифические интерстициальные аномалии наблюдались у 21 (6,9).%), 55 (18,1%), 33 (10,8%), 34 (11,2%) и 101 (33%) больных соответственно [6]. Сообщалось о развитии обычной интерстициальной пневмонии с медовым гребнем в нижне-средних отделах в ряде случаев. Однако легочный апикальный фиброз отличается от картины классической обычной интерстициальной пневмонии тем, что приводит к развитию выраженного рубцевания, кавитации и архитектурных искажений [10, 11].
Однако легочный апикальный фиброз отличается от картины классической обычной интерстициальной пневмонии тем, что приводит к развитию выраженного рубцевания, кавитации и архитектурных искажений [10, 11].
В отличие от выводов, сделанных в предыдущие годы, аномальные результаты КТВР часто (64–71%) встречаются также у пациентов с ранней стадией АС (длительность заболевания < 10 лет) с нормальной графографией легких [12–14]. Однако клиническое значение этих аномальных результатов, обнаруженных при HRCT, еще не известно. Тесты с нарушением функции легких (PFT) встречаются реже (20–57%), хотя высокие показатели (40–9В исследованиях выявлено 0%) плевропаренхиматозных аномалий. Кроме того, у пациентов с АС с плевропаренхиматозными аномалиями и без них частота нарушений PFT одинакова [12, 13, 15, 16]. Сообщается, что рестриктивное заболевание легких является наиболее частым признаком, обнаруживаемым с помощью PFT у пациентов с АС. Рестриктивное заболевание легких, наблюдаемое у пациентов с АС, связано с ригидностью грудной клетки и снижением подвижности позвоночника, а не с заболеванием легочной паренхимы [17]. Хотя мнение о том, что курение вызывает интерстициальное воспаление и деструкцию легочной паренхимы, широко распространено, курильщики и некурящие пациенты с АС имели одинаковую частоту аномальных результатов HRCT [9]., 12, 18, 19]. Туречек и др. сообщили о частоте аномальных результатов HRCT у некурящих пациентов с АС в 71% случаев [14].
Хотя мнение о том, что курение вызывает интерстициальное воспаление и деструкцию легочной паренхимы, широко распространено, курильщики и некурящие пациенты с АС имели одинаковую частоту аномальных результатов HRCT [9]., 12, 18, 19]. Туречек и др. сообщили о частоте аномальных результатов HRCT у некурящих пациентов с АС в 71% случаев [14].
Поскольку причины легочной паренхиматозной деструкции у пациентов с АС еще не выяснены, окончательных рекомендаций по лечению нет. Считается, что интерстициальное воспаление, вызванное специфическими для заболевания механизмами, также играет роль, как и ригидность грудной клетки. В биоптатах сообщалось о хронических воспалительных клеточных инфильтратах и выраженном интерстициальном фиброзе [2, 18, 20, 21]. Следовательно, снижение жесткости грудной клетки и подавление системного воспаления представляются целесообразными. Известно, что физиотерапия легких обеспечивает частичное восстановление при рестриктивных деструкциях за счет ригидности грудной клетки [2]. Влияние анти-ФНО-препаратов с доказанной эффективностью у пациентов с АС с резистентным аксиальным и периферическим артритом на поражение легких широко не исследовалось [22]. В недавнем исследовании 27 из 89Пациенты с АС (30,3%) получали лечение анти-ФНО; однако не было обнаружено никакой связи между лечением анти-ФНО и результатами HRCT или результатами PFT [19]. Баргали и др. сообщили о положительном эффекте инфликсимаба при лечении интерстициального заболевания легких, связанного с ревматоидным артритом [23]. С другой стороны, эти препараты могут вызывать серьезные интерстициальные заболевания легких [24].
Влияние анти-ФНО-препаратов с доказанной эффективностью у пациентов с АС с резистентным аксиальным и периферическим артритом на поражение легких широко не исследовалось [22]. В недавнем исследовании 27 из 89Пациенты с АС (30,3%) получали лечение анти-ФНО; однако не было обнаружено никакой связи между лечением анти-ФНО и результатами HRCT или результатами PFT [19]. Баргали и др. сообщили о положительном эффекте инфликсимаба при лечении интерстициального заболевания легких, связанного с ревматоидным артритом [23]. С другой стороны, эти препараты могут вызывать серьезные интерстициальные заболевания легких [24].
Легочный апикальный фиброз является хорошо известным внесуставным проявлением АС и может наблюдаться на поздних стадиях заболевания. Это проявление обычно протекает бессимптомно и очень медленно прогрессирует с годами. Однако сравнение двух отдельных КТ-исследований, проведенных у нашего пациента с интервалом в три года, выявило развитие быстро прогрессирующего легочного апикального фиброза и деструкции паренхимы. Поскольку могут развиться серьезные внесуставные осложнения, пациенты с АС должны регулярно наблюдаться с системными обследованиями, даже если их жалобы утихли.
Поскольку могут развиться серьезные внесуставные осложнения, пациенты с АС должны регулярно наблюдаться с системными обследованиями, даже если их жалобы утихли.
Все данные в этом отчете взяты из истории болезни.
Авторы заявляют об отсутствии конфликта интересов.
1. Rudwaleit M., Van Der Heijde D., Landewé R., et al. Оценка спондилоартрита классификационными критериями международного общества для периферического спондилоартрита и спондилоартрита в целом. Анналы ревматических болезней . 2011;70(1):25–31. doi: 10.1136/ard.2010.133645. [PubMed] [CrossRef] [Академия Google]
2. El Maghraoui A. Плевропульмональное поражение при анкилозирующем спондилите. Позвоночник сустава . 2005;72(6):496–502. doi: 10.1016/j.jbspin.2004.05.006. [PubMed] [CrossRef] [Google Scholar]
3. Хасилоглу З. И., Хаван Н., Резвани А., Сарыылдиз М. А., Эрдемли Х. Э., Каракан И. Паренхиматозные изменения легких у больных анкилозирующим спондилоартритом. Всемирный журнал радиологии . 2012;4(5):215–219. doi: 10.4329/wjr.v4.i5.215. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2012;4(5):215–219. doi: 10.4329/wjr.v4.i5.215. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Памук О. Н., Хармандар О., Тосун Б., Йорук Ю., Чакир Н. Пациент с анкилозирующим спондилитом с хроническим некротизирующим аспергиллезом. Клиническая ревматология . 2005;24(4):415–419. doi: 10.1007/s10067-004-1047-8. [PubMed] [CrossRef] [Google Scholar]
5. Ким Д.Ю., Ли С.Дж., Рю Ю.Дж., Ли Дж.Х., Чанг Дж.Х., Ким Ю. Прогрессирующие легочные фиброзно-кистозные изменения обоих верхних легких у пациента с анкилозирующим спондилитом. Туберкулез и респираторные заболевания . 2015;78(4):459–462. doi: 10.4046/trd.2015.78.4.459. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
6. El Maghraoui A., Dehhaoui M. Распространенность и характеристики поражения легких при компьютерной томографии высокого разрешения у пациентов с анкилозирующим спондилитом: систематический обзор. Пульмонология . 2012;2012:5. doi: 10.1155/2012/965956. 965956 [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
965956 [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
7. Yuksekkaya R., Almus F., Celıkyay F., et al. Поражение легких при анкилозирующем спондилите оценивают с помощью мультидетекторной компьютерной томографии. Польский журнал радиологии . 2014;79:156–163. doi: 10.12659/pjr.889850. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
8. El Maghraoui A., Chaouir S., Bezza A., Tabache F., Abouzahir A., Ghafir D. Компьютерная томография грудной клетки высокого разрешения у пациентов с болезнью Бехтерева и без респираторных симптомов. Анналы ревматических болезней . 2003;62(2):185–186. doi: 10.1136/ard.62.2.185. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. Алтын Р., Оздолап Ш., Савранлар А. и др. Сравнение ранних и поздних плевропульмональных признаков анкилозирующего спондилита с помощью компьютерной томографии высокого разрешения и влияния на повседневную жизнь пациентов. Клиническая ревматология . 2005;24(1):22–28. doi: 10.1007/s10067-004-0960-1. [PubMed] [CrossRef] [Google Scholar]
2005;24(1):22–28. doi: 10.1007/s10067-004-0960-1. [PubMed] [CrossRef] [Google Scholar]
10. Findik S., Erkan L., Gokcay S., Yildiz L., Uzun O., Guven Atici A. Обычная интерстициальная пневмония как начальное проявление анкилозирующего спондилита. Респираторная медицина Extra . 2007;3(1):48–51. doi: 10.1016/j.rmedx.2007.01.006. [CrossRef] [Google Scholar]
11. Fenlon H.M., Casserly I., Sant S.M., Breatnach E. Простые рентгенограммы и КТ грудной клетки с высоким разрешением у пациентов с анкилозирующим спондилитом. Американский журнал рентгенологии . 1997;168(4):1067–1072. doi: 10.2214/ajr.168.4.9124117. [PubMed] [CrossRef] [Google Scholar]
12. Кирис А., Озгочмен С., Кочакоч Э., Ардикоглу О., Огур Э. Легочные данные на КТ высокого разрешения при раннем анкилозирующем спондилите. Европейский журнал радиологии . 2003;47(1):71–76. doi: 10.1016/s0720-048x(02)00085-2. [PubMed] [CrossRef] [Google Scholar]
13. Оздемир О., Гюльсун Акпинар М. , Инаничи Ф., Хачелик Х. З. Легочные аномалии на компьютерной томографии высокого разрешения при анкилозирующем спондилите: связь с длительностью заболевания и тестированием функции легких. Международная ревматология . 2012;32(7):2031–2036. doi: 10.1007/s00296-011-1923-x. [PubMed] [CrossRef] [Академия Google]
, Инаничи Ф., Хачелик Х. З. Легочные аномалии на компьютерной томографии высокого разрешения при анкилозирующем спондилите: связь с длительностью заболевания и тестированием функции легких. Международная ревматология . 2012;32(7):2031–2036. doi: 10.1007/s00296-011-1923-x. [PubMed] [CrossRef] [Академия Google]
14. Турецкек К., Эбнер В., Флейшманн Д. и соавт. Раннее поражение легких при анкилозирующем спондилите: оценка с помощью тонкослойной КТ. Клиническая радиология . 2000;55(8):632–636. doi: 10.1053/crad.2000.0498. [PubMed] [CrossRef] [Google Scholar]
15. Канатур Н., Ли-Чион Т. Легочные проявления анкилозирующего спондилита. Клиники грудной медицины . 2010;31(3):547–554. doi: 10.1016/j.ccm.2010.05.002. [PubMed] [CrossRef] [Google Scholar]
16. Айхан-Ардич Ф. Ф., Окен О., Йорганчиоглу З. Р., Устун Н., Гохарман Ф. Д. Поражение легких у пожизненно некурящих пациентов с ревматоидным артритом и анкилозирующим спондилоартритом без респираторных симптомов. Клиническая ревматология . 2006;25(2):213–218. doi: 10.1007/s10067-005-1158-x. [PubMed] [CrossRef] [Google Scholar]
Клиническая ревматология . 2006;25(2):213–218. doi: 10.1007/s10067-005-1158-x. [PubMed] [CrossRef] [Google Scholar]
17. Berdal G., Halvorsen S., Van Der Heijde D., Mowe M., Dagfinrud H. Рестриктивная функция легких чаще встречается у пациентов с анкилозирующим спондилитом, чем в сопоставимой популяции. контролирует и связано с нарушением подвижности позвоночника: сравнительное исследование. Исследования и лечение артрита . 2012;14(1):стр. Р19. doi: 10.1186/ar3699. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
18. Эль Маграуи А., Шауир С., Абид А. и др. Результаты компьютерной томографии грудной клетки высокого разрешения у больных анкилозирующим спондилоартритом. Корреляция с длительностью заболевания, клиническими данными и исследованием функции легких. Клиническая ревматология . 2004;23(2):123–128. doi: 10.1007/s10067-003-0845-8. [PubMed] [CrossRef] [Google Scholar]
19. Okyaltırık F.K., Rezvani A., Turan S., et al. Взаимосвязь полиморфизмов CTLA4 и CD28 с поражением легких, результатами HRCT и тестами функции легких у турецких пациентов с анкилозирующим спондилитом. Клинический респираторный журнал . 2017; 11: 593–601. doi: 10.1111/crj.12388. [PubMed] [CrossRef] [Google Scholar]
Взаимосвязь полиморфизмов CTLA4 и CD28 с поражением легких, результатами HRCT и тестами функции легких у турецких пациентов с анкилозирующим спондилитом. Клинический респираторный журнал . 2017; 11: 593–601. doi: 10.1111/crj.12388. [PubMed] [CrossRef] [Google Scholar]
20. Tanoue L. T. Поражение легких при коллагеновых сосудистых заболеваниях. Журнал торакальной визуализации . 1992;7(2):62–77. doi: 10.1097/00005382-199203000-00008. [PubMed][CrossRef][Google Scholar]
21. Коэн А. А., Нательсон Э. А., Фехнер Р. Э. Фиброзирующий интерстициальный пневмонит при анкилозирующем спондилите. Сундук . 1971; 59 (4): 369–371. doi: 10.1378/грудь.59.4.369. [PubMed] [CrossRef] [Google Scholar]
22. Louie G.H., Ward M.M. Измерение и лечение рентгенологического прогрессирования при анкилозирующем спондилите. Текущее мнение в области ревматологии . 2014;26(2):145–150. doi: 10.1097/bor.0000000000000025. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
23.

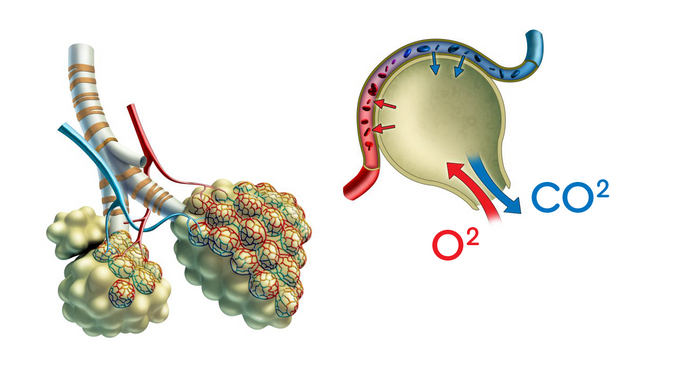

 Причина заключается в системном воспалении. Наиболее частые заболевания, которые могут вызывать фиброз легких – это системная склеродермия, дерматомиозит и системные васкулиты.
Причина заключается в системном воспалении. Наиболее частые заболевания, которые могут вызывать фиброз легких – это системная склеродермия, дерматомиозит и системные васкулиты.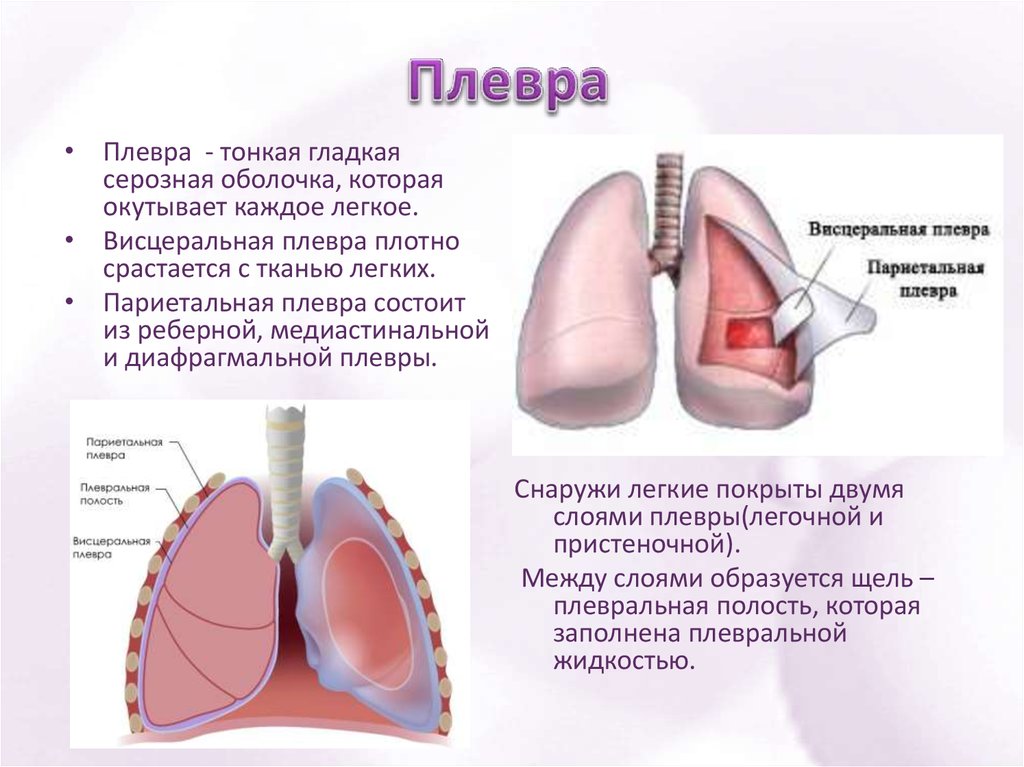
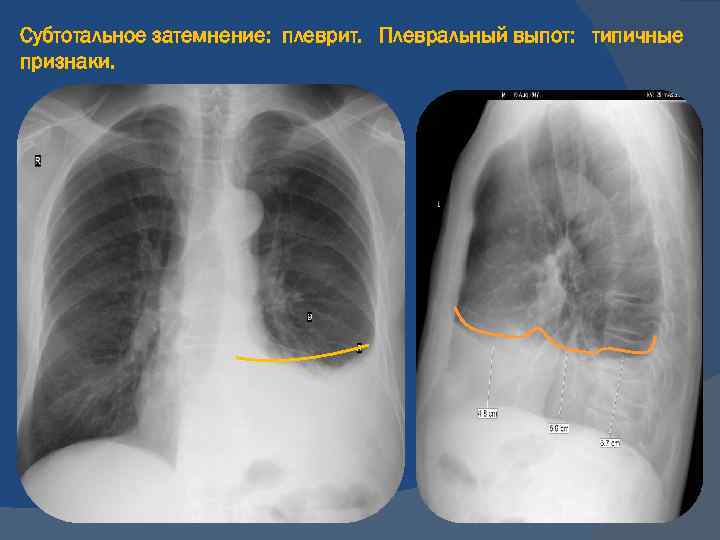
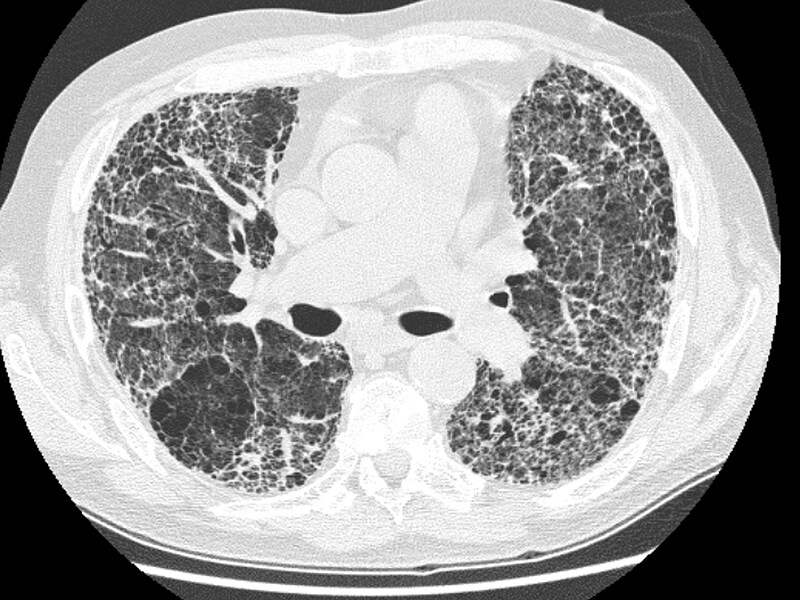

 обращений
обращений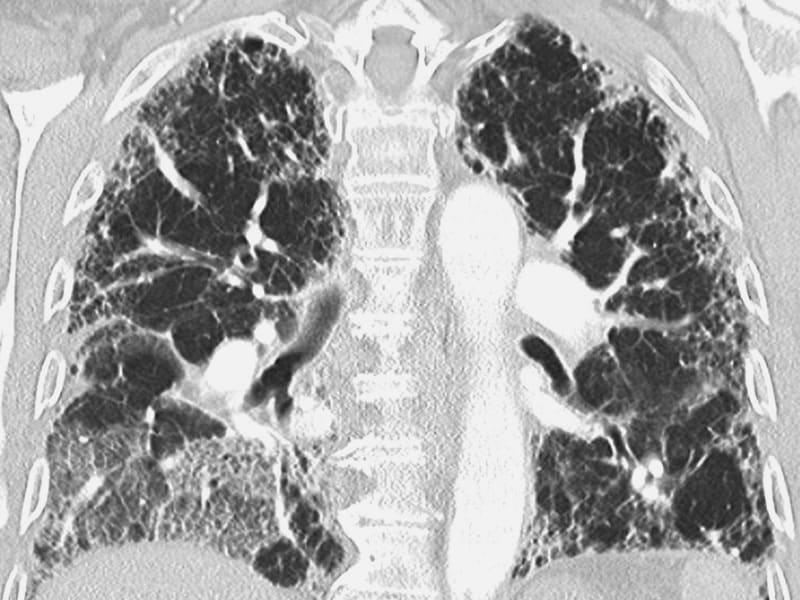 Ам Дж. Сург Патол. 2001;25(5):679–83.
Ам Дж. Сург Патол. 2001;25(5):679–83.